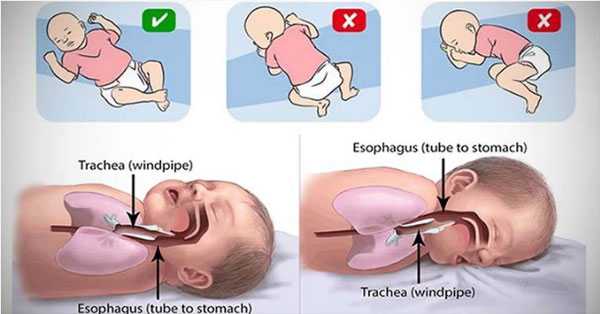
Синдром внезапной детской смерти: смерть в колыбели
Столь трагическое состояние подразумевает под собой спонтанную гибель ребёнка, возраст которого составляет менее 1 года. При этом у малыша отсутствуют какие-либо признаки патологий со стороны органов и систем, а также другие аномалии и особенности развития. Данное явление малоизученно в современной медицине, поэтому вокруг синдрома существует множество легенд, мифов и догадок.

Для того чтобы родители новорожденного малыша имели представление о данном состоянии и могли его избежать, им стоит ознакомиться с потенциальными факторами, которые могут провоцировать данное явление, а также методами профилактики синдрома внезапной детской смерти.
Характеристики состояния
Состояние, именуемое синдромом внезапной детской смерти, появилось на рубеже 60-70-х годов прошлого столетия. До конца 80-х и начала 90-х годов в медицинской практике отсутствовали представления о потенциальных факторах риска и возможных способах профилактики этого синдрома.
Когда ребенок появляется на свет, в его организме уже существуют адаптационные резервы, которые помогают ему привыкнуть к условиям окружающей среды. Несмотря на это, среди грудничков остаётся процент смертности, который обусловлен малоизученными причинами. Американская Академия педиатрии опубликовала современную статистику, которая говорит, что ежегодное количество смертей от СВДС составляет не менее 3,500.
Причины
Наибольшей предрасположенностью к данному синдрому обладают груднички в возрасте до 4 месяцев. Опасность возникновения данной патологии постепенно снижается к 6 месяцам. В 9-месячном возрасте риск возникновения синдрома внезапной детская смерти приравнивается к нулю. Беря во внимание данные современных медицинских исследований, было установлено, что у детей, которые погибли в результате этого синдрома, наблюдалось врождённое недоразвитие таких структур головного мозга, как дугообразное ядро.

Кроме того, в мировой практике существуют отдельные гипотезы, исходя из которых СВДС возникает по ряду таких причин:
- Внезапная остановка дыхания (апноэ). Для новорожденных детей характерен феномен периодического дыхания, при котором интервал между глубокими вдохами составляет около 20 секунд. Чаще всего такому состоянию подвержены маловесные дети, а также груднички, рождённые раньше срока. Тем детям, у которых наблюдаются продолжительные паузы между вдохами, нужно устанавливать так называемые дыхательные регистраторы;
- Увеличение интервала Q-T. Этот параметр представляет собой отрезок времени, длящийся от начала сокращения сердечных желудочков до их расслабления. У взрослых людей, страдающих удлинением интервала Q-T, возникает электрическая нестабильность миокарда, результатом которой может стать внезапная коронарная смерть. Подобную закономерность склонны приравнивать к одной из причин синдрома внезапной детской смерти;
- Нехватка серотониновых рецепторов. Некоторые медицинские специалисты утверждают, что потенциальным фактором возникновения СВДС является нехватка рецепторных клеток, которые улавливают серотонин. Местом локализации дефицита, как правило, является головной мозг, а именно те структуры, которые отвечают за деятельность дыхательной и сердечно-сосудистой системы;
- Несостоятельность терморегуляции. Еще одной распространенной гипотезой является незрелость центра терморегуляции, расположенного в продолговатом мозге ребенка. Результатом такого процесса является снижение нормальной температуры тела у ребенка, что отражается на функциональном состоянии всего организма.

Кроме вышеописанных гипотез, медицинские специалисты допускают инфекционную и генетическую природу данного состояния.
Механизм патологии
Для того чтобы развился синдром внезапной детской смерти, должно присутствовать сочетание неблагоприятных внешних факторов, возраста ребенка и генетической предрасположенности. Большинство новорожденных детей, которые были уложены в мягкую кроватку на живот, самостоятельно просыпаются и стараются поменять позу, что обусловлено нехваткой кислорода.
У некоторых грудничков отсутствует этот защитный механизм, в результате чего они погибают от кислородной недостаточности. Клинически доказано, что отягощающим фактором в развитии СВДС является табакокурение родителей малыша.
Факторы риска
В качестве условий, которые могут способствовать развитию синдрома внезапной детской смерти, выделяют такие факторы:
- Появление на свет раньше срока;
- Табакокурение и употребление наркотических веществ беременной женщиной;
- Внутриутробная задержка развития и гипоксия плода;
- Возраст ребенка от 2 до 4 месяцев, а также мужской пол;
- Высокий порог пробуждения и ранее замеченные эпизоды остановки дыхания;
- Сон ребенка в положении на боку или на животе;
- Слишком мягкая подушка и матрас;
- Перегрев детского организма.

Как предотвратить
Знание основ профилактики синдрома внезапной детской смерти поможет каждому родителю оградить своего новорожденного малыша от необратимой трагедии. К основным мерам профилактики СВДС относят:
- Правильный выбор позы для сна. Самая безопасная поза для сна грудничка является на спине. Когда ребенок находится в данной позиции, его организм не подвергается риску остановки дыхательной деятельности. Если за ребенком присматривают родственники или няня, то важно проинструктировать их о том, что малыш должен быть уложен на спинку;
- Не перегревать детский организм. Для того чтобы малыш чувствовал себя комфортно, его необходимо укладывать в детский спальный мешок, который заменяет собой сразу несколько громоздких одеял. Кроме того, во время прогулки с грудничком следует одевать его в соответствии с температурными и погодными условиями;
- Убирать из детской кроватки посторонние вещи. В момент нахождения ребенка в кроватке, из неё нужно убрать мягкие игрушки, лишние подушки и другие посторонние предметы. Когда малыш спит, категорически запрещено укутывать его тяжёлыми одеялами и пледами;
- Практиковать и естественное вскармливание. Если молодая мама имеет возможность кормить новорожденного ребенка грудью, то ей можно воспользоваться этим. Естественное вскармливание оказывает благоприятное воздействие на организм ребёнка, что является профилактикой синдрома внезапной детской смерти;
- Обеспечить нахождение детской кроватки рядом с кроватью взрослых. Для того чтобы родители могли вести постоянный контроль за состоянием младенца, им необходимо установить кроватку в своей комнате. Категорически запрещено укладывать ребенка спать рядом с взрослыми, так как малыш подвергается риску быть придавленным одним из родителей во сне;
- Использовать соску до полугода. Обыкновенная латексная пустышка способна уменьшить риск формирования у ребёнка СВДС. Если молодая мама практикует естественное вскармливание, то предлагать малышу пустышку можно в возрасте 3-4 недель. Если ребёнок отказывается сосать пустышку, то родители не должны настаивать. Подробнее, о плюсах и минусах пустышки, читайте в статье по ссылке http://vskormi.ru/general-questions/pustishka-za-i-protiv/.

Кроме того, родителям категорически запрещено укладывать малыша на диван или тахту. Нахождение ребёнка в подобных условиях подвергает его риску формирования синдрома внезапной детской смерти.
Если малыш был покормлен, необходимо дождаться момента, когда он срыгнет. С этой целью ребёнка удерживают в положении “столбика” в течение нескольких минут.
Современные технологии воссоздали множество электронных приборов, которые позволяют вести контроль за частотой и регулярностью дыхания младенца. Такие аппараты отслеживают дыхательную активность малыша, сигнализируя родителям в тех случаях, если было зарегистрировано нарушение сердечного или дыхательного ритма. Эффективность таких приборов остаётся под сомнением, поэтому выходом из положения является ручной мониторинг состояния ребёнка. Использование электронных приборов показано следующим категориям малышей:
- Груднички, имеющие патологии дыхательной системы, которые сопровождаются временной остановкой дыхания;
- Маловесные груднички, а также дети, рожденные раньше срока;
- Дети, у которых ранее наблюдались эпизоды посинения кожных покровов, потери сознания и остановки дыхания.
- Резкое засыпание ребенка после длительного плача и капризов;
- Повышение температуры тела малыша во время сна;
- Снижение или полное отсутствие аппетита;
- Низкая двигательная активность;
- Эпизоды засыпания ребенка в нехарактерных для него условиях;
- Появление симптомов насморка, бронхита или фарингита.
Учитывая всю серьезность и трагичность данного явления, синдром внезапной детской смерти относится к тем патологиям, профилактику которых начинают с первых дней жизни грудничка.
Подписывайтесь на нашу группу
vskormi.ru
Синдром внезапной детской смерти: как предотвратить?
Синдром внезапной детской смерти – внезапная беспричинная смерть ребенка от остановки дыхания в возрасте до одного года. По статистике данный синдром является основной причиной смертности новорожденных в возрасте от одного месяца и до одного года. Происхождение синдрома внезапной детской смерти (СВДС) на данный момент окончательно не выяснено, однако большинство медицинских светил считают его результатом остановки дыхания (апноэ). СВДС наиболее подвержены мальчики (порядка 60%) возраста до семи месяцев, причем пик смертности приходится на два – четыре месяца. Наиболее часто внезапная смерть наступает под утро или ночью в холодное время года
Факторы, способствующие риску СВДС
В последние несколько десятилетий ученые вплотную изучают все факторы, коррелирующие с симптомами внезапной детской смерти, однако вопрос о взаимодействии данных факторов до сих пор остается открытым. К возможным сопутствующим факторам относят:
— Сон на животе. Данный фактор риска вызывает минимальные сомнения
— Слишком мягкое основание детской кроватки. По неизвестным причинам, риск СВДС очень высок у детей, спящих на диване. Рекомендуется не использовать подушки
— Теплая одежда или/и излишнее укутывание. Официальные рекомендации педиатров, это использование вместо одеяла специального ночного мешка. При этом необходимо отметить, что переохлаждать малыша также не рекомендуется
— Опасная симптоматика уже наблюдалась у самого малыша, его братьев или сестер
— Различные заболевания матери во время беременности
— Мать – одиночка, не обращавшаяся за дородовой консультацией к специалистам
— Употребление матерью во время беременности алкоголя, наркотиков, курение
— Минимальный промежуток между беременностями, или же в случае предшествующего выкидыша
— Осложненные или длительные роды
— В случае дородовых стрессов (при замедлении роста таких детей)
— Недоношенные дети
— Неспособность малышом брать грудь и искусственное вскармливание
— Сон отдельно от родителей
— Мужской пол и возраст малыша
Факторы, сопутствующие снижению риска СВДС
— Сосание ночью пустышки. По этому утверждению данные несколько противоречивы, однако согласно большинству результатов исследований, использование пустышки приводит к снижению риска
— Сон на спине и в одном помещении с родителями, укачивание малыша
— Правильный дородовой уход и отсутствие стрессов у будущей матери
— Отсутствие перегрева ребенка во время сна
— Отсутствие контакта с табачным дымом
— Адекватный своевременный медицинский уход за малышом и кормление грудью
К спорному фактору синдрома внезапной детской смерти относят совместный сон малыша в одной кровати с мамой. Хотя большинство исследований и указывает на повышенный риск развития СВДС, вследствие чего рекомендовано спать раздельно, но следует учитывать, что взаимодействие всех исследуемых факторов еще до конца не изучено. Это подтверждается тем, что существуют такие культуры, где риск СВДС резко снижен, хотя мама спит с ребенком в одной кровати. И напротив, у других культур, средний уровень СВДС резко повышен в том случае, если малыш спит с мамой в одной кровати. Поэтому основываясь на данных противоречивых наблюдениях, хочется отметить, что повышенный риск синдрома внезапной смерти малыша вследствие совместного сна на сегодняшний день окончательно не выяснен и требуется его дальнейшее изучение
Гипотезы причин возникновения СВДС
Существует предположение, что СВДС может быть вызван каким – либо сбоем в работе автономной нервной системы (связывают с дефицитом серотонина), и в частности ее участков, отвечающих за работу сердца и за дыхание. В восьмидесятые годы прошлого века родилась гипотеза, связывающая синдром внезапной смерти с недостаточным развитием ритма дыхания. Также выдвигалось предположение влияния скопившегося углекислого газа в большой концентрации. Помимо этого предполагается, что развитие СВДС происходит вследствие незрелости дыхательного центра в совокупности с переохлаждением, простудой и сигаретным дымом. Вакцинацию к факторам риска не относят
Профилактика синдрома внезапной детской смерти
— Ребенок должен спать без подушки на плотном матрасе
— Укладывать малыша необходимо на спину
— Вместо укутывания и одеяла, использовать специальный спальный мешок
— Укладывать ребенка спать необходимо в своей кроватке, однако обязательно в одной комнате с родителями
— Не переохлаждать и не перегревать малыша, а также слишком туго его не пеленать
— В одном помещении с ребенком не курить
— Ограждать малыша от воздействия резких запахов, световых раздражителей и сильных звуков
— Желательно на протяжении первых четырех месяцев жизни кормить малыша грудью
— Проводить малышу массаж, гимнастику, закаливать его
Необъяснимая беспричинная смерть малыша — очень тяжелое испытание для родителей и близких. К счастью, проведение многочисленных исследований в данной области начинают проливать хоть некий свет это явление и на способы, благодаря которым существует возможность снижения риска этого нежелательного явления.
Еще статьи по данной теме:
1. ДЦП у детей, лечение 2. Субфебрилитет у детей
vlanamed.com
Cиндром внезапной детской смерти: причины
Синдром внезапной детской смерти (также известный как СВДС) определяется как внезапная смерть младенца моложе 1 года. Если смерть ребенка остается необъяснимой после официального расследования обстоятельств смерти (включая выполнение полного вскрытия, осмотр места смерти, обзор клинической истории), устанавливается СВДС. Внезапная младенческая смерть является трагическим событием для любого родителя или опекуна. Большинство случаев смерти связаны со сном, поэтому его иногда называют «смертью в кроватке».
СИДС подозревается, когда ранее здоровый младенец, обычно моложе 6 месяцев, был найден мертвым в постели. Ребенок обычно питается до того, как его помещают в постель. Затем младенца обнаруживают безжизненным, без пульса или дыхания. Сердечно-легочная реанимация (СЛР) может быть начата на месте происшествия, но положительные эффекты от нее отсутствуют. Причина смерти остается неизвестной, несмотря на тщательный анализ истории болезни, исследования места, рентгеновских снимков и вскрытия.
Может ли ее предотвратить?
Отсутствие ответов является частью того, что делает синдром внезапной детской смерти таким пугающим. Он является основной причиной смерти среди младенцев от 1 месяца до 1 года и остается непредсказуемым, несмотря на годы исследований.
Тем не менее, риск может быть значительно сокращен. Самое главное: дети младше 1 года должны спать на спине — никогда на животе или на боку. Сон на животе или на боку увеличивает риск.
Кто находится под угрозой?
Несколько факторов риска должны объединиться, чтобы привести к тому, что младенец, подверженный риску, умрет.
Большинство случаев смерти от синдрома случаются у детей в возрасте от 2 до 4 месяцев. Жертвами становятся больше мальчиков, чем девочек.
Другие возможные риски:
- курение, употребление алкоголя или употребление наркотиков во время беременностии после рождения
- плохая дородовая помощь
- недоношенность, низкий вес при рождении
- семейная история синдрома внезапной смерти
- матери моложе 20 лет
- присутствие табачного дымапосле рождения
- перегревание
Врачи диагностируют большинство проблем со здоровьем на основании симптомов. Но большинство диагнозов синдрома внезапной детской смерти устанавливаются только после того, как все другие возможные причины были исключены. Этот обзор поможет определить истинную причину смертности.
Причины
Синдром остается одной из основных причин смерти в младенчестве за первые 30 дней после рождения. Общепризнанно, что СИДС может быть отражением множества взаимодействующих факторов.
- Развитие младенцев: ведущая гипотеза – задержка в развитии нервных клеток мозга, поддерживающие нормальную функцию сердца и легких. Исследования головного мозга, умерших с диагнозом СВДС, выявили задержку развития и функционировании серотониновых связующих нервных путей головного мозга. Считается, что они имеют решающее значение для регулирования дыхания, частоты сердечных сокращений и артериального давления.

Почему на животе спать опасно?
Синдром внезапной младенческой смертности чаще случается среди младенцев, спящих на животе, чем на спине. Младенцев также не следует поворачивать на бок. Ребенок во время сна легко переместится из бокового положения на живот.
Некоторые исследователи считают, что сон на животе блокирует дыхательные пути и затрудняет дыхание.
Сдавливание желудка увеличивает «повторное дыхание» — когда ребенок дышит собственным выдыхаемом воздухом, особенно если спит на мягком матрасе или с постельными принадлежностями, игрушками, подушкой рядом с лицом. Когда вдыхает выдыхаемый воздух, кислород в организме падает, уровень углекислого газа повышается.
Младенцы, умирающие от синдрома внезапной детской смерти могут иметь проблемы отделов мозга, которые контролируют дыхание и пробуждение во время сна.
Когда младенец дышит устаревшим воздухом и не получает достаточного количества кислорода, мозг обычно заставляет ребенка проснуться и плакать, чтобы получить больше кислорода. Если мозг не поднимает этот сигнал, уровни кислорода будут продолжать падать.
Клинические особенности
Синдром внезапной младенческой смерти остается непредсказуемой, непреодолимой и в значительной степени необъяснимой трагедией. Ребенок здоров, без каких-либо признаков значимой болезни до инцидента.
- Смерть происходит быстро, пока спит.
- Как правило, это молчаливое событие. Ребенок не плачет.
- Обычно младенец хорошо развит, хорошо питается и чувствует себя здоровым до смерти.
Симптомы верхних дыхательных путей или желудочно-кишечного тракта не являются редкостью за две недели, предшествующие смерти.
Почему на спине?
Существуют доказательства того, неправильное положение во время сна способствует развитию синдрома. Младенцев следует укладывать на спину до 12 месяцев.
Общие проблемы
Некоторые родители беспокоятся о «синдроме плоской головы» (позиционная плагиоцефалия). Это когда формируется плоский затылок, когда слишком много времени проводится лежа на спине. Явление распространенное, но легко поддается лечению, надо просто изменять положение ребенка в кроватке, позволять больше времени проводить «на животе», пока бодрствует.
Многие родители опасаются, что младенцы, спящие на спине, могут задохнуться от слюны или рвоты. Однако, только малышам с некоторыми необычными патологиями верхних дыхательных путей, рекомендовано спать на животе. Нет никакого риска удушья для здоровых младенцев и большинства с гастроэзофагеальным рефлюксом (GER), которые спят на спине.
Что такое «безопасный сон»?
Вот как родители могут снизить риск развития синдрома младенческой смерти и других смертей, связанных со сном:
- Получите раннюю и регулярную дородовую помощь.
- Обеспечьте ребенка фирменным матрасом для сна, никогда не кладите его на подушку, водяную кровать, диван, стул или другую мягкую поверхность.
- Уберите мягкие предметы и свободные постельные принадлежности из зоны сна.
- Не используйте бамперы на кроватках.Бамперные подушки создают угрозу удушения.
- Эксперты рекомендуют, чтобы младенцы спали в комнате родителей, но на отдельной поверхности, например, в кроватке рядом, — до первого года рождения или как минимум, 6 месяцев, когда риск внезапной смерти является самым высоким.
- Кормите грудью, если это возможно. Грудное вскармливание или кормление сцеженным молоком наиболее защитное, оно снижает риск.
- Кладите ребенка спать с соской в течение первого года жизни.Если отвергает соску, не заставляйте. Если соска выпадает во время сна, не нужно ее заменять.
- Удостоверьтесь, что малыш не слишком нагревается во время сна. Следите за признаками перегрева, такими как потоотделение или чувство жара на ощупь.
- Не курите во время беременностиили после рождения. Младенцы мамы, которых курили во время беременности, более подвержены риску внезапной смерти; пассивное курение тоже повышает риск.
- Не употребляйте алкогольили наркотики во время беременности или после рождения. Родители, которые пьют или употребляют наркотики, не должны делиться с младенцем постелью.
- СВДС редко встречается в течение первого месяца жизни. Пики риска приходятся на 2-4 месяца, затем снижаются.
Важно знать
Несмотря на то, что конкретная причина остается неизвестной мы знаем:
- Апноэ (прекращение дыхания) считаются клиническими состояниями, отличными от синдрома. Младенцев с апноэ подключают к электронным мониторам, которые отслеживают частоту сердечных сокращений и дыхательную активность.
- СВДС не является предсказуемым или предотвратимым.
- Младенцы иногда испытывают эпизоды, называемые опасными для жизни событиями (ALTE). Это клинические проявления, при которых малыши демонстрируют резкие изменения дыхания, цвета кожи или мышечного тонуса.
Общими причинами ALTE являются вирусная респираторная инфекция (RSV), гастроэзофагеальная рефлюксная болезнь или судороги. Однако научные данные не связывают ALTE как события, приводящие к внезапной смерти.
- Синдром не вызван иммунизациями или плохим уходом.
- Не является инфекционным или наследственным.
- Это не чья-то вина.
Реанимация, первая помощь
Меры по реанимации могут быть реализованы, если признаки смерти не очевидны. Первоначальные действия:
- Оценка проходимости дыхательных путей, дыхания, пульса, уровня сахара в крови.
- Размещение трубки в трахею для максимизации доставки кислорода
- Лекарства для восстановления сердечного ритма применяются в соответствии с передовыми протоколами жизнеобеспечения.
Прогноз, поддержка родителям
Печаль каждой семьи уникальна. Потеря ребенка — это кризис для любой семьи, особенно когда он внезапно, неожиданно умер.
- Не вините себя! Потеря ребенка при синдроме неявляется вашей ошибкой.
- Нет никаких признаков или симптомов, которые вы могли бы распознать и предотвратить.
- Скорбь — это нормальный процесс, когда речь идет о потере любимого человека. Семья, друзья, соседи, коллеги или религиозные общины могут служить источником поддержки. Важно помнить, что вы не одиноки. Существуют официальные группы поддержки и программы консультирования, которые помогут справиться с потерей.
Мелисса Конрад Стопплер, доктор медицинских наук, главный медицинский редактор
ovp1.ru
Синдром внезапной смерти младенцев — Груднички(дети)
 Смерть в колыбели чаще всего происходит во время сна ребенка. Ученые не могут сказать, почему это происходит, ведь исследования показывают, что дети, умирающие во сне абсолютно здоровы.
Смерть в колыбели чаще всего происходит во время сна ребенка. Ученые не могут сказать, почему это происходит, ведь исследования показывают, что дети, умирающие во сне абсолютно здоровы.
СВСМ — синдром внезапной смерти младенцев
Есть мнение, что чаще всего умирают без видимых причин недоношенные младенцы, то есть малыши с низкой массой тела. Для того чтобы родить здорового малыша в срок, мамам надо чаще посещать женскую консультацию, во время беременности не менять климатическую зону, не вести половую жизнь, не нагружаться физически и психически.
СВСМ — синдром внезапной смерти младенцев чаще возникает тогда, когда ребенок спит на животе. Положение на спине позволяет во время проснуться и закричать. В кроватки не должно быть мягких подушек и одеял, которые могут закрыть рот или нос ребенку. Оптимальная поза для сна ребенка – лежа на спине и с головой повернутой набок.
Когда ребенок начнет переворачиваться и держать голову, он выберет наиболее удобную позу для сна.
Ребенка нельзя перегревать. В кроватке должно быть достаточно воздуха. Малыша следует укрывать тонким одеялом или пеленкой, которые достигают лишь середины туловища. Большую опасность в себе несут кроватки-гнезда, которые имеют высокие мягкие бортики, не пропускающие кислород.
Что можно сделать для предотвращения внезапной детской смерти? Во-первых, нужно правильно организовать спальное место крохи. Матрац должен быть плотным и гладким, необходимо обеспечить большое количество воздуха в кроватке и убрать из неё лишнее. Во-вторых, в помещении, где находится ребенок, должен быть свежий воздух. Необходимо часто проветривать комнату и ни в коем случае не курить.
Если в комнате холодно, лучше надеть на ребенка зимний комплект одежды, а не накрывать его одеялами, которые он может набросить себе на лицо.
Синдром внезапной смерти младенцев возраст
Если ребенок умер через неделю после рождения, то это значит, что имелись какие-то проблемы во время вынашивания. Чаще всего это происходит у курящих матерей, которые не отказывают себе и в приеме алкогольных напитков. В группе риска находятся дети, которые весят меньше двух килограмм. Женщины должны знать, что между родами нужно выдержать не менее четырнадцати месяцев. Синдром внезапной смерти младенцев возраст от рождения до шести месяцев. Пик приходится на три месяца. Мальчики погибают чаще девочек.
Ребенок погибает в результате остановки сердца или дыхания. Происходит это из-за незрелости вегетативной и центральной нервных систем. Мозжечок отвечает за артериальное давление и дыхание, плохая работа данного отдела головного мозга приводит к смерти ребенка.
Синдром внезапной смерти младенцев: причины
Научно обоснованных причин ВСМ не существует. Ни одна семья не застрахована от этого. Даже если родители не курят, строго соблюдают предписания педиатров, правильно организовали спальное место ребенку – обеспечить абсолютную безопасность своему ребенку они все равно не могут. Однако особенно бдительными нужно быть в первые полгода, дальше риск появления СВДС снижается.
Синдром внезапной смерти младенцев причины до сих пор не установлены. Даже после вскрытия не удается понять, по какой причине произошла остановка дыхания. Есть ряд факторов, которые могут повлиять на остановку дыхания, если принять меры предосторожности, можно избежать страшной трагедии, но абсолютной гарантии никто не даст.
Синдром внезапной смерти младенцев: факторы риска
Иногда младенцы умирают во сне без видимых причин. Специалисты тщетно пытаются понять причину этого явления, но у них мало что получается. В своем бессилии врачи дают рекомендации мамам, которые скорее успокаивают себя, чем реально помогают детям.
Синдром внезапной смерти младенцев факторы риска: душное помещение, обилие в кроватке мягких материалов, курящие родители, возраст до шести месяцев.
Если ребенок перестал дышать, надо взять себя в руки и не паниковать. От скорости действий взрослого зависит жизнь ребенка. В первую очередь нужно сделать искусственное дыхание, затем вызвать скорую помощь. Если рядом кто-то есть, значит, один человек делает сердечно-легочную реанимацию, а второй – вызывает врача. Даже если, кажется, что ребенок уже мертв, нельзя останавливаться, необходимо продолжать реанимацию, ведь малыш может задышать в любой момент.

Синдром внезапной смерти младенцев: профилактика
Полностью предотвратить возникновение СВСМ невозможно, однако определенные профилактические меры предпринять можно.
Синдром внезапной смерти младенцев профилактика. До зачатия нужно бросить курить и пить. Нельзя разрешать окружающим, чтобы курили рядом, ведь пассивное курение может пагубно отразиться на развитии крохи.
Женщина должна стать на учет в женской консультации на ранних сроках. Для того чтобы избежать развития патологий, нужно строго соблюдать предписания врача.
Лучшее что может дать мать своему ребенку – это грудное молоко. Желательно кормить ребенка до полутора лет, если такой возможности нет (мало молока или надо выходить на работу), то хотя бы до шести месяцев. Грудное вскармливание не только укрепляет иммунитет, но и обеспечивает крепкую эмоциональную связь между матерью и ребенком.
Дети – это счастье. Без них жизнь кажется тусклой и бессмысленной, даже если она и насыщена событиями. Однако, рождение ребенка – это ответственное дело. Дети не только дарят радость, но и заботы. Родителям приходится постоянно думать об их питании, одежде, гигиене, следить за тем, чтобы ребенок не болел и правильно развивался. Случаи, когда женщины без каких-либо проблем вынашивают и рожают детей естественным образом, настолько редки, что их можно пересчитать по пальцам. В основном вынашивание и рождение детей невозможно без помощи медиков. Некоторые и зачать сами не могут. На сегодняшний день уровень развития медицины настолько высок, что не стоит бояться рожать и растить детей. Главное – чтобы специалисты находились неподалеку. Те, кто в прежние времена был обречен на гибель или бездетность, сегодня рожают по двое-трое детей и живут счастливой полноценной жизнью.
Похожие статьи:
Анализ крови грудничка
Внутричерепное давление у грудничков
Нёбо у грудничка
Тремор у грудничков
Холодные ручки у грудничка
Лейкоциты у грудничка
Мраморная кожа у грудничка
grudnichki.com
Синдром внезапной детской смерти
Синдром внезапной детской смерти – понятие, применяемое в отношении неожиданной смерти ребенка первого года, наступившей во сне без установленных причин. О синдроме внезапной детской смерти говорят в том случае, если изучение медицинской карты и места смерти, а также патологоанатомическое исследование не дают четкого ответа о причинах гибели младенца. Для оценки риска синдрома внезапной детской смерти предложены тестовые алгоритмы (Магдебургская таблица баллов), проводится ЭКГ, полисомнография. Профилактика синдрома внезапной детской смерти включает оптимизацию условий сна ребенка, выявление детей групп риска и обеспечение домашнего кардиореспираторного мониторирования.
Синдром внезапной детской смерти
Синдром внезапной детской смерти (СВДС, «смерть в колыбели», синдром внезапной смерти младенца) – необъяснимая гибель грудного ребенка во сне в отсутствие адекватных причин, повлекших летальный исход. Как следует из определения, синдром внезапной детской смерти исключает наличие на момент гибели инфекции, несчастного случая, ранее не выявленных врожденных (в т. ч. генетических) либо приобретенных заболеваний или их последствий. Ни изучение медицинской документации погибшего ребенка, ни осмотр места гибели, ни результаты аутопсии не позволяют назвать причину, объясняющую смерть.
Распространенность синдрома внезапной детской смерти в мире составляет 0,2-1,5 случаев (в России — 0,43 случая) на 1000 детей. В большей степени риску СВДС подвержены младенцы в возрасте до 8 месяцев; наибольшее количество внезапных детских смертей приходится на возраст 2-4 месяца. 60% детей, погибших в результате СВДС, составляют мальчики. Обычно внезапная смерть ребенка наступает во временной интервал с полуночи до 6 часов утра, преимущественно в зимнее время года. На долю синдрома внезапной детской смерти приходится до 30% смертей у детей первого года жизни, что объясняет неослабевающую обеспокоенность молодых родителей и специалистов в области педиатрии данной проблемой.
Причины синдрома внезапной детской смерти
Исследование проблемы синдрома внезапной детской смерти ведется уже несколько десятилетий, однако однозначного объяснения причин данного явления так и не получено. К теориям, представляющим исторический интерес, относится объяснение механизма синдрома внезапной детской смерти акцидентальным (случайным) удушьем (при нахождении младенца в родительской постели, непреднамеренное удушение постельными принадлежностями), сдавлением трахеи увеличенным тимусом (asthma thymicum), лимфатико-гипопластическим диатезом (status thymico-lymphaticus).
На современном этапе в детской неврологии синдром внезапной детской смерти относится к расстройствам сна (парасомниям). В качестве одной из гипотез, объясняющих патогенез синдрома внезапной детской смерти, рассматривается апноэ во сне. К категории детей, имеющих повышенный риск развития апноэ сна, относятся недоношенные младенцы, имеющие незрелую дыхательную систему.
Опыт, накопленной кардиологией, указывает на то, что среди причин внезапной сердечной смерти ведущая роль принадлежит нарушениям ритма сердечной деятельности (аритмиям). Масштабное исследование, продолжавшееся в течение 20 лет, показало, что наличие по данным ЭКГ удлиненного QT-интервала повышает риск внезапной детской смерти в 41 раз. Практическим следствием данного открытия послужил ЭКГ-скрининг новорожденных в некоторых странах, по результатам которого детям с врожденным синдромом удлиненного интервала QT и повышенным риском СВДС назначаются бета-блокаторы.
Одной из гипотез, объясняющих синдром внезапной детской смерти, служит предположение о том, что положение спящего ребенка на животе с повернутой на бок головкой вызывает сдавление позвоночной артерии, уменьшение перфузии ствола головного мозга и летальный исход от центрального апноэ. Авторы данной гипотезы предлагают в качестве скрининг-метода выявления детей с риском синдрома внезапной детской смерти использовать УЗДГ экстракраниальных сосудов.
Теория нарушения реакции пробуждения и неэффективности «хватательного» дыхания в ответ на развивающуюся у ребенка на гипоксию и гиперкапнию пока не находит однозначного объяснения. Возможно, разгадка синдрома внезапной детской смерти кроется в нарушении регуляции сна, дыхания и температурного гомеостаза нейротрансмиттером серотонином.
Сторонники других гипотез пытаются объяснить патогенез синдрома внезапной детской смерти избытком эндорфинов, дефектами бета-окисления жирных кислот, недостаточной зрелостью контроля кардиореспираторных функций со стороны ЦНС и др. Некоторые авторы предлагают относить синдром внезапной детской смерти к крайнему проявлению пограничных состояний новорожденных и детей первого года жизни, которое может наступить при воздействии минимальных по своей выраженности неспецифических факторов.
Несмотря на множество гипотез, ни одна из них не может служить универсальным объяснением феномена синдрома внезапной детской смерти. Тем не менее, многолетние наблюдения позволяют выявить ряд факторов, существенно повышающих риски синдрома внезапной детской смерти у младенцев. К ним относятся: молодой возраст матери (младше 20 лет), многоплодная беременность, преждевременные роды, недоношенность ребенка и масса тела менее 2500 г, мужской пол младенца, искусственное вскармливание, сон на животе и на мягкой поверхности, перегревание во время сна, курение в доме и др.
В отношении того, повышается ли риск синдрома внезапной детской смерти при совместном сне ребенка в одной постели с родителями, однозначного ответа не существует. Большинство исследователей склонны видеть в совместном сне фактор профилактики синдрома внезапной детской смерти за счет синхронизации дыхания и сердцебиения ребенка с дыханием и сердцебиением матери, а также возможностью матери быстро отреагировать на остановку дыхания у ребенка. С другой стороны, вероятность синдрома внезапной детской смерти увеличивается из-за опасности чрезмерного укрывания и перегревания ребенка, сна на мягкой подушке и т. д.
Вопреки заблуждениям, профилактическая вакцинация детей не является причиной синдрома внезапной детской смерти.
Абортивный синдром внезапной детской смерти
В отношении младенцев, переживших в грудном возрасте очевидный жизнеугрожающий эпизод и выжившим, используется понятие абортивный синдром внезапной детской смерти или near-miss СВДС. Характерными признаками очевидного жизнеугрожающего эпизода являются внезапная остановка дыхания, бледная или цианотичная окраска кожи, гипотония или гипертонус мышц, возникающие у ребенка без видимых причин, при полном благополучии. Очевидные жизнеугрожающие эпизоды в течение первых месяцев жизни возникают у 0,6% младенцев.
В 50-70% случаях у таких детей удается выявить корреляцию очевидного жизнеугрожающего эпизода с каким-либо патологическим состоянием: судорожным синдромом, миопатией, инфекциями дыхательных путей, гастроэзофагеальной рефлюксной болезнью, врожденными аномалиями развития, заболеваниями обмена веществ и пр. Поэтому детям, перенесшим абортивный синдром внезапной детской смерти, необходимо проведение комплексного обследования с участием различных детских специалистов: педиатра, детского невролога, детского кардиолога, детского гастроэнтеролога, детского пульмонолога, детского отоларинголога и др. Из инструментальных исследований наибольшее диагностическое значение могут представлять ЭЭГ, полисомнография, транскраниальная УЗДГ, ЭКГ, УЗИ сердца ребенку, холтеровский мониторинг ЭКГ, рентгенография грудной клетки. Лабораторные методы могут включать инфекционную диагностику (ИФА, ПЦР, микробиологическое исследование), определение КОС крови, биохимический анализ крови и др.
Оценка риска развития синдрома внезапной детской смерти
Отсутствие достоверных знаний о причинах синдрома внезапной детской смерти позволяет оценивать степень риска исключительно статистическими методами. Так для идентификации детей групп риска предложена Магдебургская таблица баллов СВДС, выделяющая в качестве критериев возраст матери, вес младенца при рождении, положение ребенка во сне, особенности постельных принадлежностей, курение матери, продолжительность грудного вскармливания.
Среди объективных методов выделения детей групп риска по развитию синдрома внезапной детской смерти не первый план выходит ЭКГ и полисомнография.
Алгоритм, предложенный И.А. Кельмансоном, содержит 6 клинических и 12 морфологических признаков, позволяющих проводить посмертную дифференциальную диагностику синдрома внезапной детской смерти и жизнеугрожающих заболеваний и представляет интерес, главным образом, для специалистов-патологоанатомов.
Профилактика синдрома внезапной детской смерти
При возникновении очевидного жизнеугрожающего эпизода необходимо взять ребенка на руки, потормошить, энергично помассировать кисти рук, ступни, мочки ушей, спину вдоль позвоночника. Обычно этих действий бывает достаточно, чтобы ребенок снова задышал. Если дыхание не восстановилось, необходимо срочно вызывать «скорую помощь» и начинать проведение искусственного дыхания и закрытого массажа сердца.
Профилактика синдрома внезапной детской смерти включает меры первичного и вторичного характера. Принципы первичной профилактики основываются на антенатальных мероприятиях (отказе от вредных привычек до беременности, рациональном питании матери, достаточной физической активности, профилактике преждевременных родов, ранней постановке на учет и ведении беременности под наблюдением акушера-гинеколога и т. п.). К мерам первичной профилактики синдрома внезапной детской смерти также относится оптимизация условий сна грудного ребенка: сон на спине, применение спального мешка, исключающего самостоятельный переворот ребенка на животик, сон на плотном матрасе, исключение перегревания, достаточный доступ свежего воздуха, поддержание температурно-влажностного режима, отсутствие резких запахов и табачного дыма.
Вторичная профилактика синдрома внезапной детской смерти предполагает выявление групп высокого риска и проведение целенаправленных мероприятий (общеукрепляющего лечения, массажа), домашнего кардиореспираторного мониторинга и др.
mymednews.ru
Синдром внезапной смерти: причины. Внезапная детская смерть
Синдром внезапной смерти у детей (СВДС) представляет собой гибель ребенка на первом году жизни, не имеющего практически никаких отклонений в здоровье. Причем причину этого не удается определить даже патологоанатому при проведении вскрытия. Довольно часто синдром именуют как «смерть в кроватке» или «смерть без причины». Однако причины, факторы риска возникновения этого практически неизученного явления все же существуют. Исключив их, родители могут минимизировать риск возникновения СВДС.

Описание
Заболеванием синдром внезапной смерти не является. Такой диагноз выставляется посмертно в том случае, если анализ анамнеза ребенка и результаты проведенного вскрытия не позволяют определить причину смерти. Если удается обнаружить, что к летальному исходу привела патология, не выявленная ранее, диагноз «СВДС» не ставится.
С давних времен поступает информация о случаях внезапной смерти малышей, однако объяснение такого явления не найдено до сих пор, несмотря не то что ученые всего мира пытаются решить данную проблему. Примечательно, что СВДС нетипичен для детей азиатской расы, а у белой расы встречается вдвое чаще, чем у индейцев и афроамериканцев.
Наиболее часто синдром внезапной смерти возникает, когда ребенок спит, причем накануне никакая симптоматика не проявляется. В настоящее время регистрируется до 6 случаев такого явления на каждую тысячу их сверстников.
До какого возраста внезапная детская смерть может наступить?
Изучение явления позволило выявить некоторые закономерности данного загадочного явления:
- 90 % случаев СВДС зарегистрировано у детей до 6 мес. Чаще всего смерть наступает в возрасте 2-4 мес.
- Профилактические прививки не имеют отношения к возникновению СВДС.
- Предупредить СВДС невозможно.
- 60 % случаев приходится на малышей мужского пола.
- Ранее наиболее высокая вероятность возникновения СВДС приходилась на зиму, в частности на январь. В настоящий момент данная закономерность отсутствует.

Факторы, увеличивающие риск возникновения СВДС
Ученые путем изучения случаев внезапной смерти у младенцев смогли выявить ряд факторов, которые способствуют его развитию:
- Развитие послеродовой депрессии у матери.
- Рождение младенца матерью-одиночкой.
- Плохие социальные и экономические семейные условия (у родителей отсутствуют знания, как правильно ухаживать за ребенком, родители не имеют работы, члены семьи курят, отсутствует регулярное проветривание квартиры, в квартире присутствует скученность).
- В период беременности мать принимала наркотические вещества или курила.
- Мать родила, когда ее возраст был менее 17 лет.
- В недавнем времени ребенок перенес какое-либо заболевание.
- Отмечалась гипоксия и анемия плода в период его вынашивания.
- Врачебное наблюдение беременности было начато на позднем сроке либо отсутствовало вовсе.
- Отмеченные случаи мертворождения или СВДС у данных родителей в прошлом.
- У матери было много беременностей, а промежутки между ними – короткими.
- Многоплодная беременность.
- При рождении младенец имел недостаточный вес.
- Недоношенность младенца. Причем риск развития СВДС тем выше, чем ниже гестационный возраст ребенка.
- Перегревание организма ребенка. К данному фактору можно отнести как чрезмерное отопление в помещении, так и использование слишком теплых одеял при укрывании ребенка.
- Для ребенка используются слишком мягкие постельные принадлежности – одеяла, матрас, подушки.
- Сон ребенка в положении на животе.
Причины внезапной детской смерти до конца не изучены. Отдельно следует отметить увеличение риска СВДС в том случае, когда родители курят. Исследования показывают, что случаи СВДС сократились бы на 40 %, если бы матери не курили в период беременности. Причем опасность кроется как в активном, так и в пассивном курении. Вред несет в себе даже курение в соседнем помещении, в котором открыто окно и включена вентиляция.

Вероятные причины внезапной смерти
СВДС учеными до конца не изучен. Однако некоторые его механизмы описаны. В настоящее время имеется несколько теорий, которые способны объяснить механизм развития данного явления.
Нормальный сон часто сопровождается нарушениями дыхания, при которых оно может кратковременно прекращаться. Результатом такой остановки является развитие гипоксемии. В норме гипоксемия провоцирует пробуждение и последующее восстановление дыхательной функции. Если же дыхание не восстанавливается, наступает внезапная смерть. Причины этому приведены ниже.
Регуляторные механизмы у ребенка находятся в незрелом состоянии, в связи с чем апноэ в младенческом возрасте – нередкое явление. Если подобные задержки дыхания возникают чаще одного раза в час, а их продолжительность достигает 15 секунд, важно немедленно обратиться к педиатру.
Отдельная группа ученых считают, что ведущий фактор при СВДС – нарушения ритма сердца, а не апноэ. Среди них — часто меняющаяся частота сокращений сердца, брадикардия (сопровождающаяся снижением числа сокращений сердца до 70 и менее ударов за одну минуту), нарушения по типу блокад и экстрасистол.
Подтверждением данной теории служит обнаруженная в некоторых случаях развития СВДС мутация гена, который отвечает за структуру располагающихся в сердце натриевых каналов. Изменение именно этих структур провоцирует нарушения сердечного ритма.
Даже у здоровых детей может быть отмечено нарушение ритма сердца, вплоть до его кратковременной остановки. Если подобные явления отмечаются в младенческом возрасте, важно незамедлительно обратиться к педиатру и обследовать малыша.
Что еще может служить причиной синдрома внезапной смерти? Изменения в структурах стволового отдела головного мозга. В продолговатом мозгу располагается отвечающий за сердечную деятельность сосудодвигательный центр и центр дыхания. Проведенные исследования некоторых случаев СВДС позволили обнаружить нарушение ферментного синтеза, образование в стволовой части мозга ацетилхолиновых рецепторов на фоне влияния компонентов табачного дыма. Допускается, что подобные изменения могут способствовать развитию СВДС.
У некоторых младенцев после внезапной детской смерти были выявлены структурные изменения и поражения клеток, образующих стволовой мозг, которые возникли на этапе внутриутробного развития в результате гипоксии.
При ультразвуковой эхографии, которая была проведена детям, спасенным после остановки дыхания, удалось обнаружить, что в 50 % случаев имеется патология артерий, которые снабжают ствол мозга кровью. Это может говорить о том, что нарушенное мозговое кровообращение способно провоцировать у некоторых детей СВДС.

Кровообращение нарушается, если происходит пережатие артерии в связи с неправильным положением головки малыша. В силу недоразвитости мышц ребенок не в силах самостоятельно повернуть голову. Ребенок может рефлекторно поворачивать голову в безопасное положение лишь после 4 месяцев.
Помимо этого наблюдается нарушение кровообращения, если грудничок спит на боку. Наиболее сильно кровоток нарушается при сне в положении на животе. Исследования подтверждают, что в таком положении наблюдается резкое замедление дыхания и ослабление пульса.
Совокупность большого числа патологоанатомических изменений, обнаруженных у всех умерших детей, позволяет судить о том, что СВДС часто развивается на фоне сильного стресса, которому подвергся организм ребенка. Подобные патологоанатомические изменения выражаются в виде мелких кровоизлияний, обнаруженных в вилочковой железе, внешней оболочке сердца, легких, следов изъязвлений на слизистых ЖКТ, сморщенных лимфоидных образований, сниженной вязкости крови. Подобные явления представляют собой симптоматику неспецифического стрессового синдрома.
Клинически данный синдром проявляется в виде насморка, выделений из глаз, увеличения миндалин, селезенки, печени, сыпи, потери веса. Чаще всего такая симптоматика отмечается у ребенка примерно за 3 недели до развития СВДС в 90 % случаев. Однако многие ученые считают, что эти симптомы недостаточны для последующего наступления смерти. Вполне возможно, что совокупность каких-либо нарушений при развитии ребенка и стресса способна привести к ужасным последствиям.
Отмечено, что у большинства внезапно умерших детей в течение недели перед наступлением СВДС наблюдались симптомы вирусной инфекции. При этом проводился осмотр детей педиатром, некоторым малышам назначались антибиотики.
Среди сторонников данной теории существует мнение, что патогены выделяют цитокинины и токсины, способные нарушить защитные механизмы организма, к примеру способность пробуждения ото сна при апноэ. Таким образом, присутствующие факторы риска усугубляются инфекционным заражением. Токсины патогенных микроорганизмов (посмертно часто обнаруживают золотистый стафилококк) способны провоцировать и усиливать воспаление.
Полученные данные позволяют судить о том, что токсины, воздействующие на детей, в совокупности с факторами риска способны вызвать смертельный исход.
Последние исследования сообщают об обнаружении гена СВДС при сравнительном анализе ДНК детей, умерших от СВДС, и детей здоровых. Принято считать, что вероятность возникновения синдрома внезапной смерти младенцев выше в три раза у тех детей, у которых присутствует мутация гена, ответственного за формирование и последующее развитие у ребенка иммунной системы. Однако ученые предпочитают считать, что наличие мутированного гена само по себе СВДС не провоцирует, а только в совокупности с другими факторами.
Некоторые исследования указывают о вероятности возникновения внезапной смерти в результате присутствия в организме бактерии хеликобактер пилори. Основан такой вывод на том, что именно эта бактерия чаще всего встречается у умерших детей. Данные микробы провоцируют синтез аммония, вызывающего нарушения дыхания, и в результате наступает внезапная смерть младенца. Предполагается, что ребенок, срыгивая, может вдыхать некоторое количество микробов, находящихся в рвотной массе. Таким образом аммоний попадает в кровь и вызывает нарушения дыхания вплоть до его остановки.
Рассмотрим еще одну вероятную причину синдрома внезапной детской смерти.
Пеленание младенца как фактор риска
Специалисты в отношении безопасности пеленания во мнениях расходятся. Некоторые считают, что пеленание снижает риск возникновения СВДС, так как препятствует переворачиванию ребенка и его накрыванию одеялом с головой.
Другие же придерживаются мнения, что при пеленании нарушается физиологическое развитие малыша. Тугое пеленание ограничивает движения ребенка, не позволяет принять ему удобную позу. В результате нарушается терморегуляция – в распрямленном положении тела увеличивается его теплоотдача.
Помимо этого ограничивается дыхание, то есть риск развития пневмонии и СВДС значительно увеличивается.

Пустышка как способ предотвращения СВДС
Некоторые исследователи считают, что использование пустышки в периоды дневного и ночного сна малыша позволяет снизить риск СВДС. Объясняется этот эффект тем, что конструкция соски обеспечивает проникновение воздуха в дыхательные органы ребенка в случаях, когда он случайно накрывается с головой одеялом.
Начинать пользоваться пустышкой следует с 1 месяца, когда уже налажено кормление грудью. Однако, если ребенок отказывается брать пустышку, проявлять упорство не следует. Отучение ребенка от соски должно начинаться с возраста 1 года.
Безопасность совместного сна малыша с матерью
Различные ученые неоднозначно трактуют совместный сон с младенцем. Несомненно, совместный сон способствует продлению периода грудного вскармливания. Соответствующие исследования позволили выявить, что при совместном сне матери с ребенком риск развития у последнего СВДС сокращается примерно на 20 %. Объясняться это может тем, что организм малыша обладает чувствительностью и способен синхронизировать дыхание и сердцебиение с дыханием и сердцебиением матери.
Помимо этого мать, находясь рядом, способна подсознательно контролировать сон ребенка. Отмечается, что риск внезапной смерти возрастает, если малыш сначала громко плачет, а потом крепко засыпает. В такие периоды не следует изолировать ребенка, безопаснее будет, если он находится рядом с матерью, способной заметить остановку дыхания и оказать своевременную помощь.
Однако, с другой стороны, при совместном сне значительно вырастает риск синдрома внезапной младенческой смерти, если родители малыша курят. Даже если курение осуществляется не в присутствии малыша, во сне курильщик выдыхает воздух, насыщенный вредными компонентами, содержащимися в табаке. Аналогичная ситуация возникает, если родители употребляют алкоголь или наркотики. Помимо этого возрастает вероятность того, что крепко спящий родитель нечаянно придавит малыша. При совместном сне с ребенком не рекомендуется также злоупотреблять духами.
Правила выбора постели для малыша
Наилучшим вариантом размещения детской кроватки является комната матери. Ставить ее следует вдали от радиатора, обогревателя, камина. Это позволит исключить перегревание малыша. Матрас необходимо выбрать твердый, ровный. На него можно постелить клеенку, а сверху – тщательно расправленную простынь. Лучше обойтись без подушки. Детская постель должна быть такой степени жесткости, чтобы на ней не оставались вмятины от головы ребенка.

В холодный период одеяло ребенка должно быть из шерсти, а не ватным или пуховым. Запрещено использовать термоодеяло. Не следует накрывать ребенка выше чем до плеч. Это минимизирует вероятность того, что ребенок случайно накроется с головой. При этом ребенка в кроватке нужно располагать так, чтобы он упирался ножками в нижний борт кровати.
Если используется спальный мешок, то он должен подбираться в строгом соответствии с размером (во избежание смещения ребенка в его низ). Средняя температура в детской комнате должна быть не более 20 градусов Цельсия. Перегревание малыша вызывает ухудшение мозгового контроля за деятельностью дыхательного центра.
Определить, не холодно ли ребенку, можно, дотронувшись до его животика. Определение по рукам и ногам считается неправильным, так как они могут быть холодными даже в том случае, если ребенку жарко. По возвращении с прогулки необходимо раздеть его, даже в том случае, если от этого он может проснуться.
При укладывании спать малыша следует размещать в положении на спине. Для предотвращения срыгивания и дальнейшей аспирации рвотных масс во сне на спине перед укладыванием ребенка следует подержать в вертикальном положении около 15 минут. Это позволит воздуху, проглоченному вместе с едой, выйти из желудка.
Сон на животе увеличивает риск внезапной смерти по нескольким причинам:
- Слабее физиологический контроль деятельности легких, сердца, вегетативных функций.
- Может нарушаться баланс между симпатическим и парасимпатическим отделами НС.
- Происходит нарушение вентиляции легких. Это вдвойне важно для младенцев до 3 месяцев, у которых наблюдается ослабление рефлексов, способствующих вентиляции.
- Сон на животе более глубокий из-за повышения порога пробуждения.
Наиболее опасно такое положение во сне для тех детей, которые обычно спят на спине, а на живот переворачиваются случайно. Малышей, предпочитающих спать на животе, следует перевернуть на спину после их засыпания. Менее безопасным, чем на спине, также считается положение на боку. Класть мягкие игрушки в кроватку не следует.
После полугода малыш уже может самостоятельно переворачиваться в кровати, поэтому можно позволить ему занимать наиболее удобную для него позу. Однако укладывать спать его следует на спине.
Использование радионяни
В настоящее время существуют специализированные приборы, которые позволяют контролировать сердцебиение и дыхание у малышей до года. Такие мониторы имеют специальную систему оповещения, которая срабатывает при нарушенном ритме сердца или внезапной остановке дыхания.
Защитить малыша от СВДС такие устройства не способны, однако они могут своевременно оповестить родителей об имеющихся проблемах. Это позволит оказать своевременную помощь ребенку. Наиболее целесообразным использование таких мониторов является у детей, которые входят в группу риска развития синдрома внезапной детской смерти, у которых имеются нарушения дыхания.
Группы риска по возрасту
Нетипичным СВДС является для малышей до месяца. Наиболее часто синдром возникает с 2 до 4 месяцев. По статистике, самая критичная – 13-я неделя жизни. Около 90 % всех случаев СВДС приходятся на возраст до полугода. Крайне редко синдром внезапной смерти у детей возникает после года, хотя имеются зарегистрированные такие случаи даже в подростковом возрасте.

Помощь ребенку
Если у ребенка обнаружена внезапная остановка дыхания, нужно немедленно взять его в руки, энергично провести несколько раз пальцами вдоль позвоночника, в направлении снизу-вверх. Затем необходимо помассировать ушные мочки, ступни, ручки, потормошить его. Чаще всего такие действия приводят к восстановлению дыхания.
Если дыхание все же не восстанавливается, необходимо немедленно обратиться в службу скорой помощи. В ожидании ее приезда следует проводить ребенку массаж сердца и искусственное дыхание.
Таким образом, полностью исключить риск внезапной смерти невозможно в силу того, что его причины не изучены до конца. Однако минимизировать риски, сократив факторы развития, может каждый родитель.
www.syl.ru
Синдром внезапной смерти: причины. Внезапная детская смерть
Синдром внезапной смерти у детей (СВДС) представляет собой гибель ребенка на первом году жизни, не имеющего практически никаких отклонений в здоровье. Причем причину этого не удается определить даже патологоанатому при проведении вскрытия. Довольно часто синдром именуют как «смерть в кроватке» или «смерть без причины». Однако причины, факторы риска возникновения этого практически неизученного явления все же существуют. Исключив их, родители могут минимизировать риск возникновения СВДС.

Описание
Заболеванием синдром внезапной смерти не является. Такой диагноз выставляется посмертно в том случае, если анализ анамнеза ребенка и результаты проведенного вскрытия не позволяют определить причину смерти. Если удается обнаружить, что к летальному исходу привела патология, не выявленная ранее, диагноз «СВДС» не ставится.
С давних времен поступает информация о случаях внезапной смерти малышей, однако объяснение такого явления не найдено до сих пор, несмотря не то что ученые всего мира пытаются решить данную проблему. Примечательно, что СВДС нетипичен для детей азиатской расы, а у белой расы встречается вдвое чаще, чем у индейцев и афроамериканцев.
Наиболее часто синдром внезапной смерти возникает, когда ребенок спит, причем накануне никакая симптоматика не проявляется. В настоящее время регистрируется до 6 случаев такого явления на каждую тысячу их сверстников.
До какого возраста внезапная детская смерть может наступить?
Изучение явления позволило выявить некоторые закономерности данного загадочного явления:
- 90 % случаев СВДС зарегистрировано у детей до 6 мес. Чаще всего смерть наступает в возрасте 2-4 мес.
- Профилактические прививки не имеют отношения к возникновению СВДС.
- Предупредить СВДС невозможно.
- 60 % случаев приходится на малышей мужского пола.
- Ранее наиболее высокая вероятность возникновения СВДС приходилась на зиму, в частности на январь. В настоящий момент данная закономерность отсутствует.
Факторы, увеличивающие риск возникновения СВДС
Ученые путем изучения случаев внезапной смерти у младенцев смогли выявить ряд факторов, которые способствуют его развитию:
- Развитие послеродовой депрессии у матери.
- Рождение младенца матерью-одиночкой.
- Плохие социальные и экономические семейные условия (у родителей отсутствуют знания, как правильно ухаживать за ребенком, родители не имеют работы, члены семьи курят, отсутствует регулярное проветривание квартиры, в квартире присутствует скученность).
- В период беременности мать принимала наркотические вещества или курила.
- Мать родила, когда ее возраст был менее 17 лет.
- В недавнем времени ребенок перенес какое-либо заболевание.
- Отмечалась гипоксия и анемия плода в период его вынашивания.
- Врачебное наблюдение беременности было начато на позднем сроке либо отсутствовало вовсе.
- Отмеченные случаи мертворождения или СВДС у данных родителей в прошлом.
- У матери было много беременностей, а промежутки между ними – короткими.
- Многоплодная беременность.
- При рождении младенец имел недостаточный вес.
- Недоношенность младенца. Причем риск развития СВДС тем выше, чем ниже гестационный возраст ребенка.
- Перегревание организма ребенка. К данному фактору можно отнести как чрезмерное отопление в помещении, так и использование слишком теплых одеял при укрывании ребенка.
- Для ребенка используются слишком мягкие постельные принадлежности – одеяла, матрас, подушки.
- Сон ребенка в положении на животе.
Причины внезапной детской смерти до конца не изучены. Отдельно следует отметить увеличение риска СВДС в том случае, когда родители курят. Исследования показывают, что случаи СВДС сократились бы на 40 %, если бы матери не курили в период беременности. Причем опасность кроется как в активном, так и в пассивном курении. Вред несет в себе даже курение в соседнем помещении, в котором открыто окно и включена вентиляция.

Вероятные причины внезапной смерти
СВДС учеными до конца не изучен. Однако некоторые его механизмы описаны. В настоящее время имеется несколько теорий, которые способны объяснить механизм развития данного явления.
Нормальный сон часто сопровождается нарушениями дыхания, при которых оно может кратковременно прекращаться. Результатом такой остановки является развитие гипоксемии. В норме гипоксемия провоцирует пробуждение и последующее восстановление дыхательной функции. Если же дыхание не восстанавливается, наступает внезапная смерть. Причины этому приведены ниже.
Регуляторные механизмы у ребенка находятся в незрелом состоянии, в связи с чем апноэ в младенческом возрасте – нередкое явление. Если подобные задержки дыхания возникают чаще одного раза в час, а их продолжительность достигает 15 секунд, важно немедленно обратиться к педиатру.
Отдельная группа ученых считают, что ведущий фактор при СВДС – нарушения ритма сердца, а не апноэ. Среди них — часто меняющаяся частота сокращений сердца, брадикардия (сопровождающаяся снижением числа сокращений сердца до 70 и менее ударов за одну минуту), нарушения по типу блокад и экстрасистол.
Подтверждением данной теории служит обнаруженная в некоторых случаях развития СВДС мутация гена, который отвечает за структуру располагающихся в сердце натриевых каналов. Изменение именно этих структур провоцирует нарушения сердечного ритма.
Даже у здоровых детей может быть отмечено нарушение ритма сердца, вплоть до его кратковременной остановки. Если подобные явления отмечаются в младенческом возрасте, важно незамедлительно обратиться к педиатру и обследовать малыша.
Что еще может служить причиной синдрома внезапной смерти? Изменения в структурах стволового отдела головного мозга. В продолговатом мозгу располагается отвечающий за сердечную деятельность сосудодвигательный центр и центр дыхания. Проведенные исследования некоторых случаев СВДС позволили обнаружить нарушение ферментного синтеза, образование в стволовой части мозга ацетилхолиновых рецепторов на фоне влияния компонентов табачного дыма. Допускается, что подобные изменения могут способствовать развитию СВДС.
У некоторых младенцев после внезапной детской смерти были выявлены структурные изменения и поражения клеток, образующих стволовой мозг, которые возникли на этапе внутриутробного развития в результате гипоксии.
При ультразвуковой эхографии, которая была проведена детям, спасенным после остановки дыхания, удалось обнаружить, что в 50 % случаев имеется патология артерий, которые снабжают ствол мозга кровью. Это может говорить о том, что нарушенное мозговое кровообращение способно провоцировать у некоторых детей СВДС.

Кровообращение нарушается, если происходит пережатие артерии в связи с неправильным положением головки малыша. В силу недоразвитости мышц ребенок не в силах самостоятельно повернуть голову. Ребенок может рефлекторно поворачивать голову в безопасное положение лишь после 4 месяцев.
Помимо этого наблюдается нарушение кровообращения, если грудничок спит на боку. Наиболее сильно кровоток нарушается при сне в положении на животе. Исследования подтверждают, что в таком положении наблюдается резкое замедление дыхания и ослабление пульса.
Совокупность большого числа патологоанатомических изменений, обнаруженных у всех умерших детей, позволяет судить о том, что СВДС часто развивается на фоне сильного стресса, которому подвергся организм ребенка. Подобные патологоанатомические изменения выражаются в виде мелких кровоизлияний, обнаруженных в вилочковой железе, внешней оболочке сердца, легких, следов изъязвлений на слизистых ЖКТ, сморщенных лимфоидных образований, сниженной вязкости крови. Подобные явления представляют собой симптоматику неспецифического стрессового синдрома.
Клинически данный синдром проявляется в виде насморка, выделений из глаз, увеличения миндалин, селезенки, печени, сыпи, потери веса. Чаще всего такая симптоматика отмечается у ребенка примерно за 3 недели до развития СВДС в 90 % случаев. Однако многие ученые считают, что эти симптомы недостаточны для последующего наступления смерти. Вполне возможно, что совокупность каких-либо нарушений при развитии ребенка и стресса способна привести к ужасным последствиям.
Отмечено, что у большинства внезапно умерших детей в течение недели перед наступлением СВДС наблюдались симптомы вирусной инфекции. При этом проводился осмотр детей педиатром, некоторым малышам назначались антибиотики.
Среди сторонников данной теории существует мнение, что патогены выделяют цитокинины и токсины, способные нарушить защитные механизмы организма, к примеру способность пробуждения ото сна при апноэ. Таким образом, присутствующие факторы риска усугубляются инфекционным заражением. Токсины патогенных микроорганизмов (посмертно часто обнаруживают золотистый стафилококк) способны провоцировать и усиливать воспаление.
Полученные данные позволяют судить о том, что токсины, воздействующие на детей, в совокупности с факторами риска способны вызвать смертельный исход.
Последние исследования сообщают об обнаружении гена СВДС при сравнительном анализе ДНК детей, умерших от СВДС, и детей здоровых. Принято считать, что вероятность возникновения синдрома внезапной смерти младенцев выше в три раза у тех детей, у которых присутствует мутация гена, ответственного за формирование и последующее развитие у ребенка иммунной системы. Однако ученые предпочитают считать, что наличие мутированного гена само по себе СВДС не провоцирует, а только в совокупности с другими факторами.
Некоторые исследования указывают о вероятности возникновения внезапной смерти в результате присутствия в организме бактерии хеликобактер пилори. Основан такой вывод на том, что именно эта бактерия чаще всего встречается у умерших детей. Данные микробы провоцируют синтез аммония, вызывающего нарушения дыхания, и в результате наступает внезапная смерть младенца. Предполагается, что ребенок, срыгивая, может вдыхать некоторое количество микробов, находящихся в рвотной массе. Таким образом аммоний попадает в кровь и вызывает нарушения дыхания вплоть до его остановки.
Рассмотрим еще одну вероятную причину синдрома внезапной детской смерти.
Пеленание младенца как фактор риска
Специалисты в отношении безопасности пеленания во мнениях расходятся. Некоторые считают, что пеленание снижает риск возникновения СВДС, так как препятствует переворачиванию ребенка и его накрыванию одеялом с головой.
Другие же придерживаются мнения, что при пеленании нарушается физиологическое развитие малыша. Тугое пеленание ограничивает движения ребенка, не позволяет принять ему удобную позу. В результате нарушается терморегуляция – в распрямленном положении тела увеличивается его теплоотдача.
Помимо этого ограничивается дыхание, то есть риск развития пневмонии и СВДС значительно увеличивается.

Пустышка как способ предотвращения СВДС
Некоторые исследователи считают, что использование пустышки в периоды дневного и ночного сна малыша позволяет снизить риск СВДС. Объясняется этот эффект тем, что конструкция соски обеспечивает проникновение воздуха в дыхательные органы ребенка в случаях, когда он случайно накрывается с головой одеялом.
Начинать пользоваться пустышкой следует с 1 месяца, когда уже налажено кормление грудью. Однако, если ребенок отказывается брать пустышку, проявлять упорство не следует. Отучение ребенка от соски должно начинаться с возраста 1 года.
Безопасность совместного сна малыша с матерью
Различные ученые неоднозначно трактуют совместный сон с младенцем. Несомненно, совместный сон способствует продлению периода грудного вскармливания. Соответствующие исследования позволили выявить, что при совместном сне матери с ребенком риск развития у последнего СВДС сокращается примерно на 20 %. Объясняться это может тем, что организм малыша обладает чувствительностью и способен синхронизировать дыхание и сердцебиение с дыханием и сердцебиением матери.
Помимо этого мать, находясь рядом, способна подсознательно контролировать сон ребенка. Отмечается, что риск внезапной смерти возрастает, если малыш сначала громко плачет, а потом крепко засыпает. В такие периоды не следует изолировать ребенка, безопаснее будет, если он находится рядом с матерью, способной заметить остановку дыхания и оказать своевременную помощь.
Однако, с другой стороны, при совместном сне значительно вырастает риск синдрома внезапной младенческой смерти, если родители малыша курят. Даже если курение осуществляется не в присутствии малыша, во сне курильщик выдыхает воздух, насыщенный вредными компонентами, содержащимися в табаке. Аналогичная ситуация возникает, если родители употребляют алкоголь или наркотики. Помимо этого возрастает вероятность того, что крепко спящий родитель нечаянно придавит малыша. При совместном сне с ребенком не рекомендуется также злоупотреблять духами.
Правила выбора постели для малыша
Наилучшим вариантом размещения детской кроватки является комната матери. Ставить ее следует вдали от радиатора, обогревателя, камина. Это позволит исключить перегревание малыша. Матрас необходимо выбрать твердый, ровный. На него можно постелить клеенку, а сверху – тщательно расправленную простынь. Лучше обойтись без подушки. Детская постель должна быть такой степени жесткости, чтобы на ней не оставались вмятины от головы ребенка.

В холодный период одеяло ребенка должно быть из шерсти, а не ватным или пуховым. Запрещено использовать термоодеяло. Не следует накрывать ребенка выше чем до плеч. Это минимизирует вероятность того, что ребенок случайно накроется с головой. При этом ребенка в кроватке нужно располагать так, чтобы он упирался ножками в нижний борт кровати.
Если используется спальный мешок, то он должен подбираться в строгом соответствии с размером (во избежание смещения ребенка в его низ). Средняя температура в детской комнате должна быть не более 20 градусов Цельсия. Перегревание малыша вызывает ухудшение мозгового контроля за деятельностью дыхательного центра.
Определить, не холодно ли ребенку, можно, дотронувшись до его животика. Определение по рукам и ногам считается неправильным, так как они могут быть холодными даже в том случае, если ребенку жарко. По возвращении с прогулки необходимо раздеть его, даже в том случае, если от этого он может проснуться.
При укладывании спать малыша следует размещать в положении на спине. Для предотвращения срыгивания и дальнейшей аспирации рвотных масс во сне на спине перед укладыванием ребенка следует подержать в вертикальном положении около 15 минут. Это позволит воздуху, проглоченному вместе с едой, выйти из желудка.
Сон на животе увеличивает риск внезапной смерти по нескольким причинам:
- Слабее физиологический контроль деятельности легких, сердца, вегетативных функций.
- Может нарушаться баланс между симпатическим и парасимпатическим отделами НС.
- Происходит нарушение вентиляции легких. Это вдвойне важно для младенцев до 3 месяцев, у которых наблюдается ослабление рефлексов, способствующих вентиляции.
- Сон на животе более глубокий из-за повышения порога пробуждения.
Наиболее опасно такое положение во сне для тех детей, которые обычно спят на спине, а на живот переворачиваются случайно. Малышей, предпочитающих спать на животе, следует перевернуть на спину после их засыпания. Менее безопасным, чем на спине, также считается положение на боку. Класть мягкие игрушки в кроватку не следует.
После полугода малыш уже может самостоятельно переворачиваться в кровати, поэтому можно позволить ему занимать наиболее удобную для него позу. Однако укладывать спать его следует на спине.
Использование радионяни
В настоящее время существуют специализированные приборы, которые позволяют контролировать сердцебиение и дыхание у малышей до года. Такие мониторы имеют специальную систему оповещения, которая срабатывает при нарушенном ритме сердца или внезапной остановке дыхания.
Защитить малыша от СВДС такие устройства не способны, однако они могут своевременно оповестить родителей об имеющихся проблемах. Это позволит оказать своевременную помощь ребенку. Наиболее целесообразным использование таких мониторов является у детей, которые входят в группу риска развития синдрома внезапной детской смерти, у которых имеются нарушения дыхания.
Группы риска по возрасту
Нетипичным СВДС является для малышей до месяца. Наиболее часто синдром возникает с 2 до 4 месяцев. По статистике, самая критичная – 13-я неделя жизни. Около 90 % всех случаев СВДС приходятся на возраст до полугода. Крайне редко синдром внезапной смерти у детей возникает после года, хотя имеются зарегистрированные такие случаи даже в подростковом возрасте.

Помощь ребенку
Если у ребенка обнаружена внезапная остановка дыхания, нужно немедленно взять его в руки, энергично провести несколько раз пальцами вдоль позвоночника, в направлении снизу-вверх. Затем необходимо помассировать ушные мочки, ступни, ручки, потормошить его. Чаще всего такие действия приводят к восстановлению дыхания.
Если дыхание все же не восстанавливается, необходимо немедленно обратиться в службу скорой помощи. В ожидании ее приезда следует проводить ребенку массаж сердца и искусственное дыхание.
Таким образом, полностью исключить риск внезапной смерти невозможно в силу того, что его причины не изучены до конца. Однако минимизировать риски, сократив факторы развития, может каждый родитель.
www.nastroy.net