Скарлатина — признаки, лечение, профилактика, скарлатина у детей и взрослых
Общие сведения
Болеют скарлатиной как правило дети. Возбудителем является бета-гемолитический стрептококк группы А. Однако основные клинические проявления скарлатины обусловлены не самим стрептококком, а токсином, который бактерии выделяют в кровь.
Новости по теме
Причины заболевания
Источником инфекции являются больные скарлатиной, ангиной или носитель стрептококка. Заражение происходит воздушно-капельным путем, иногда контактно-бытовым (через игрушки или предметы обихода). Заражение также может произойти через любое повреждение на коже (ссадина, порез, операция). В таком случае будут иметь место все симптомы скарлатины, кроме ангины.
Симптомы скарлатины
Инкубационный период продолжается от 1 до 12 дней. Заболевание начинается остро. Температура тела повышается до 38-39оС. Наблюдаются слабость, головная боль, боли в горле при глотании. При осмотре ротоглотки врач обнаруживает классическую картину ангины. К концу первого дня болезни на шее и верхней части туловища появляется обильная точечная сыпь в виде выступающих над уровнем кожи сливающихся красных пятнышек размером 1-2 мм, которая быстро распространяется по всему телу. Сыпь наиболее интенсивна в области кожных складок локтевых сгибов и подмышечных впадин. Часто она сопровождается зудом. Лицо больного «пылает», но вокруг рта и носа остается бледный ободок (носогубный треугольник) неповрежденной кожи. Язык под влиянием токсинов приобретает насыщенный красный цвет с выступающими сосочками («малиновый» язык).
Температура тела остается повышенной и сыпь держится 2-4 дня, затем постепенно исчезают. С 5-6 дня болезни на месте бывшей сыпи возникает шелушение кожи, которое продолжается 2-3 недели.
В большинстве случаев диагностика не вызывает затруднений и врач ставит диагноз на дому по клинической картине.
Осложнения
Осложнения скарлатины можно разделить на две группы ранние и поздние. Ранние осложнения связанны с распространением инфекции на соседние ткани.Это могут быть отиты (воспаление среднего уха), синуситы и др. Поздние осложнения обусловлены развитием иммунных нарушений, таких как ревматизм, гломерулонефрит и др. Нужно отметить, что наиболее опасные и тяжелые поздние аллергические осложнения скарлатины развиваются в основном в случаях неправильного лечения скарлатины.
Что можете сделать вы
При малейшем подозрении на скарлатину, следует вызвать врача и после постановки диагноза в точности соблюдать предписанные назначения. Скарлатина относится к заболеваниям, которые при своевременном лечении антибиотиками почти всегда заканчиваются благополучно, а без лечения — почти всегда заканчиваются тяжелыми осложнениями. Антибиотики должны применяться строго определенное время, в противном случае осложнения весьма вероятны.
Обязательно соблюдение постельного режима до полного снижения температуры, обильное питье (предупреждение токсических осложнений). Пища должна быть жидкой или полужидкой с некоторым ограничением белков.
Чем может сделать врач
Лечение проводится преимущественно дома. Госпитализации подлежат больные с тяжелой и среднетяжелой формой болезни, а также больные, в семье которых имеются дети от 3 мес до 7 лет и школьники первых двух классов, не болевшие скарлатиной. Как правило, врач назначает антибактериальную терапию препаратами пенициллинового ряда в течение 5-7 дней. При непереносимости пенициллина возможно применение других антибиотиков.
Профилактика скарлатины
Больной скарлатиной должен быть изолирован в отдельной комнате, ему следует выделить отдельную столовую посуду, полотенце. Изоляция больного прекращается после выздоровления, но не ранее 10 дней от начала болезни. Посещение детьми, переболевшими скарлатиной, дошкольных учреждений и первых двух классов школ допускается после дополнительной изоляции на дому в течение 12 дней после выздоровления. Дети, посещающие дошкольные учреждения и первые два класса школы, не болевшие скарлатиной и находившиеся в контакте с больным, не допускаются в коллектив в течение 7 дней с момента изоляции больного, а в случае общения с больным на протяжении всего периода болезни — в течение 17 дней от начала контакта.
Обнаружили ошибку? Выделите ее и нажмите Ctrl+Enter.
health.mail.ru
Скарлатина: симптомы, диагностика, лечение
Скарлатина – это острая инфекция стрептококкового происхождения, относящаяся к разряду детских.
Скарлатина появляется комплексом типичных проявлений, формированием осложнений и последующим стойким иммунитетом.
Причины
Основной причиной скарлатины является особый вид стрептококка – бета-гемолитический (группа А). Это патогенный микроб, обитающий в носоглотке или на коже взрослых людей, он может вызывать гнойные процессы – ангины, рожистое воспаление, а у детей при первичном инфицировании дает развитие скарлатины.
Чаще всего болеют дети от одного года до 10 лет, особенно часто это бывает в осенне-зимний период при снижении общего иммунитета. Передается инфекция:
- воздушно-капельным (кашель, чихание, крик)
- контактным (грязные руки, общие игрушки),
- пищевым путем (микробы в молоке, пище, соках).
Заразность стрептококка высока, и во время эпидемий в организованных коллективах заболевает до 90% детей.
Виды
Стрептококк группы а в зависимости от возраста и локализации, может вызывать:
при первичном инфицировании у детей скарлатину,
при повторном инфицировании у детей и взрослых ангину,
при инфицировании кожи – раневую инфекцию и рожистое воспаление.
Симптомы скарлатины
Период инкубации скарлатины длится от 5 до 7 дней, и поэтому детей, контактировавших с больным и ранее не болевших, изолируют на неделю на карантин.
Период продромальных явлений (предболезненных симптомов) может длиться до трех дней и проявляется капризами, вялостью, недомоганием.
Сам разгар скарлатины проявляется остро с повышения температуры до 38-40 градусов, появления головных болей, озноба, недомогания, отказа от еды. Могут быть тошнота и рвота.
Через 10-12 часов на коже тела начинает проступать характерная сыпь – она имеет вид ярких розовых точек и пятен на покрасневшей коже. Более всего сыпь выражена
- в области лица,
- на боковых поверхностях тела,
- в области складок кожи в паху,
- подмышками и между ягодицами.
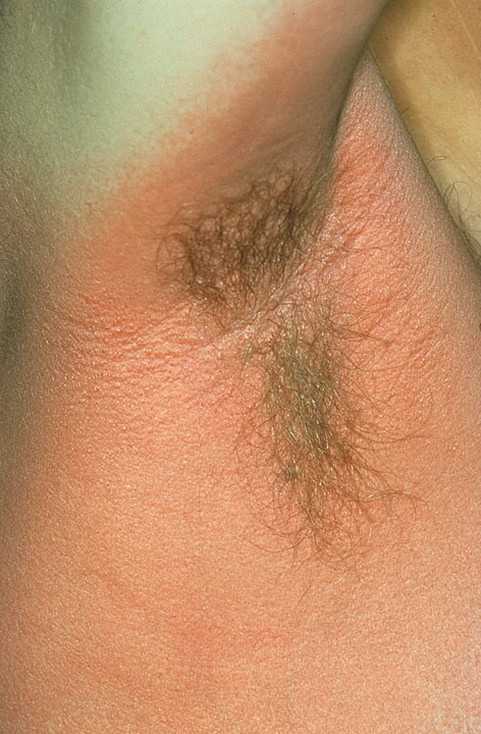
Фото: сайт кафедры дерматовенерологии Томского военно-медицинского института
Одним из типичных признаков скарлатины является наличие резкого контраста между бледной непораженной кожей и ярко красными участками, а на лице носогубный треугольник, свободный от сыпи, выделяется на фоне пылающих ярких щек. Глаза обычно блестят из-за лихорадки, а само лицо несколько отечно.
Одним из постоянных симптомов скарлатины является развитие ангины с поражением мягкого неба, резким увеличением миндалин, на поверхности которых и внутри лакун формируется налет белого или желтого цвета.
Резко на ангину реагируют лимфоузлы – подчелюстные, верхнешейные и заушные, они увеличиваются и становятся болезненными при прощупывании.
При скарлатине сыпь начинает сходить через 3-5 дней, после ее исчезновения не остается пигментации. Через 1-2 недели на коже обнаруживается шелушение. Сначала облезают кожа шеи и складок, а затем и все поверхности. Особенно типичным является шелушение кожи на стопах и ладонях, которое начинается от ногтей, распространяясь по пальцам на ладони и выше. На ладонях и подошвах кожа может облазить тонкими пластами.
Типичны и изменения языка – в начале болезни он обложен белым налетом, постепенно очищаясь ко 2-3 дню, а с четвертых суток болезни приобретает красный насыщенный цвет с утолщением сосочков – «малиновый язык».
При тяжелом течении скарлатины могут быть поражения нервной системы с угнетением или возбуждением, бредом и нарушениями сознания, могут быть поражения сердца.
За счет своевременного применения антибиотиков сегодня редко бывают тяжелые формы болезни. Но к скарлатине могут присоединяться инфекционно-аллергические поражения почек, сердца или суставов со второй недели болезни. Такое обычно бывает у детей школьного возраста.

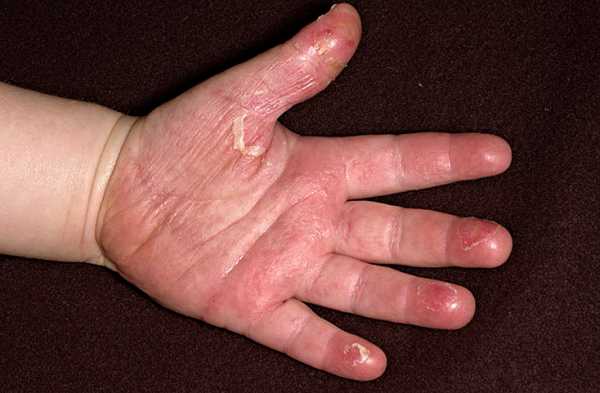
Фото: сайт кафедры дерматовенерологии Томского военно-медицинского института
Диагностика
Основа диагностики – клиническая картина заболевания с указанием на контакт с ребенком, больным скарлатиной, или со взрослым, больным ангиной. Подтверждение диагноза осуществляется при лабораторном высеве стрептококка при заборе мазка из горла.
Дифференцировать скарлатину необходимо от кори, ангины, розеолы и других детских инфекций с сыпью на коже.
Лечение скарлатины
Скарлатину лечат врачи-педиатры или инфекционисты в домашних условиях или при тяжелом состоянии в стационаре. Ребенка изолируют от других детей, контактных с больным ребенком изолируют на карантин на неделю.
Ребенку, заразившемуся скарлатиной необходимы отдельная посуда, постель и средства гигиены. Постельный режим приписывается на все время приема антибиотиков. Необходима щадящая диета – теплая, протертая не раздражающая пища, питье только теплое, горячее нельзя. Необходимо много пить для снижения интоксикации.
Основными антибиотиками для лечения скарлатины являются пенициллины, в домашних условиях применяют суспензии или таблетки.
При аллергии к пенициллинам применяют эритромицин.
Для уменьшения аллергизации под действием стрептококка применяют антигистаминные препараты (супрастин, тавегил), необходим прием препаратов кальция, витамины – особенно аскорбиновая кислота.
Ангину при скарлатине лечат применением растворов для полоскания, обрабатывают спреями – биопарокс, мирамистин, гесксорал, тантум-верде. Применяют лекарственные травы – отвар ромашки, настойку календулы или шалфея.
Осложнения и прогноз
К основным осложнениям относят развитие инфекционно-аллергических поражений почек (гломерулонефрит), сердца или суставов. С введением в практику антибиотиков осложнения редки.
В среднем выздоровление наступает за 2 недели, прогноз благоприятный.
www.diagnos.ru
скарлатина. что это за инфекция? — Инфекционные и паразитарные болезни
Скарлатина
Скарлатина известна с давних времен. Название болезни «скарлатина» происходит от латинского слова «scarlatum», что означает «ярко-красного цвета». Такое название болезнь получила, очевидно, из-за характерных для нее ярко-красных высыпаний на коже и слизистых оболочках.
Причина инфекции. Возбудитель болезни — бета-гемолитический токсигенный стрептококк группы А, который заселяет носоглотку, реже кожу, вызывая местные воспалительные изменения (ангина, увеличение лимфоузлов). Продуцируемый стрептококком экзотоксин вызывает симптомы общей интоксикации и экзантему (сыпь).
Где ребенок может заразиться скарлатиной.
Скарлатина относится к очень заразным инфекциям. Чаще болеют скарлатиной дети 2-7 лет. Новорожденные (благодаря материнскому) иммунитету болеют скарлатиной исключительно редко. У взрослых скарлатина протекает легче, чем у детей. Дети заражаются скарлатиной, в основном в детских садах или школах. Известно несколько типов передачи возбудителя скарлатины: воздушно-капельным путем (с вдыхаемым воздухом), контактным путем (через зараженные вещи, игрушки), пищевым путем (в случае если пищевые продукты, например, молоко, заражено агрессивным микробом). Крайне редко регистрируются случаи скарлатины локализованной на ранах. В таких случаях стрептококк осаждается и развивается прямо на раневых поверхностях. В эпидемиологическом смысле, однако, наиболее важны первые два типа передачи возбудителя скарлатины, которые способствуют возникновению эпидемий скарлатины в школах и дошкольных заведениях.
Инфекция у детей распространяется преимущественно воздушно-капельным путем, при этом источником является больной человек или бактерионоситель. Реже отмечаются контактно-бытовой путь передачи (как прямые, так и непрямые контакты — через игрушки, предметы ухода и пр.) и пищевой — через инфицированные продукты. Ребенок заразен с 1 -го по 22-й день заболевания. Чаще всего скарлатиной болеют в осенне-зимний период.
Инкубационный период продолжается 5-7 дней (минимум несколько часов, а максимальный срок до 12 дней). Скрытый период скарлатины продолжается от 3 до 7 суток. Заболевание начинается остро с резкого нарушения самочувствия ребенка: он становится вялым, сонливым, жалуется на выраженную головную боль и озноб. Температура тела быстро достигает высоких цифр (38—40 °С в зависимости от степени тяжести болезни). Нередко в начальном периоде заболевания отмечаются тошнота и рвота.
Спустя несколько часов на коже ребенка возникает специфическая сыпь в виде мелких ярко-розовых точек на покрасневшей коже. Сыпь более выражена на лице, боковых поверхностях туловища и в местах естественных кожных складок (паховых, подмышечных, ягодичных). Характерным признаком скарлатины является резкий контраст между ярко-красными «пылающими» щеками и бледным носогубным треугольником, на коже которого элементы сыпи отсутствуют. Внешний вид ребенка также привлекает внимание: помимо цветового контраста, лицо его одутловатое, глаза лихорадочно блестят.
Типичный и постоянный симптом — ангина, характеризующаяся ярким покраснением мягкого неба, увеличением миндалин, в лакунах или на поверхности которых нередко обнаруживается налет. Верхнешейные лимфатические узлы увеличены, болезненны. Сыпь держится на коже в течение 3—7 дней, после чего исчезает, не оставляя после себя пигментации. Спустя 1—2 недели начинается шелушение, сначала на более нежных участках кожи (шея, подмышечные складки и пр.), а затем по всей поверхности тела. Характерно для скарлатины шелушение на ладонях и подошвах, которое начинается от свободного края ногтей и по пальцам распространяется непосредственно на ладони и подошвы, где кожа сходит пластами.
Язык вначале обложен, со 2-3-го дня очищается и к 4-му дню принимает характерный вид: ярко-красная окраска, резко выступающие сосочки (\»малиновый\» язык). При наличии выраженной интоксикации наблюдается поражение ЦНС (возбуждение, бред, затемнение сознания). В начале болезни отмечаются симптомы повышения тонуса симпатической, а с 4-5-го дня- парасимпатической нервной системы.
Заболевание может протекать в легкой, среднетяжелой и тяжелой формах, в зависимости от чего сроки выздоровления значительно (до 3 недель) варьируются. Обычно применение антибиотиков позволяет добиться более быстрого восстановления здоровья ребенка, и скарлатина уже не представляет опасности для его жизни. Осложнения заболевания в настоящее время обусловлены преимущественно аллергизацией организма бета-гемолитическим стрептококком группы А, поэтому отмечаются на 2-й неделе заболевания в виде поражения почек и сердца. Обычно они встречаются у детей старшего возраста.
При легкой форме скарлатины интоксикация выражена слабо, лихорадка и все остальные проявления болезни исчезают к 4-5-му дню; это наиболее частый вариант современного течения скарлатины. Среднетяжелая форма характеризуется большей выраженностью всех симптомов, в том числе явлений интоксикации; лихорадочный период продолжается 5-7 дней. Тяжелая форма, в настоящее время очень редкая, встречается в двух основных вариантах: токсическая скарлатина с резко выраженными явлениями интоксикации (высокая лихорадка, симптомы поражения ЦНС — затемнение сознания, бред, а у детей раннего возраста судороги, менингеальные знаки), все симптомы со стороны зева и кожи ярко выражены; тяжелая септическая скарлатина с некротической ангиной, бурной реакцией регионарных лимфатических узлов и частыми осложнениями септического порядка; некрозы в зеве могут располагаться не только на миндалинах, но и на слизистой оболочке мягкого неба и глотки.
Осложнения: гломерулонефрит (главным образом на 3-й неделе), синовит, так называемое инфекционное сердце, реже миокардит. Возможны пневмонии. Рецидивы скарлатины и рецидивы ангины связаны со стрептококковой реинфекцией. В последние десятилетия частота осложнений резко сократилась. После перенесенной скарлатины сохраняется, как правило, пожизненный иммунитет.
Лечение скарлатины у детей
Необходимость стационарного лечения определяет врач. Обязательной госпитализации подлежат дети с тяжелым течением скарлатины, а также дети из закрытых детских коллективов (при невозможности их изоляции в домашних условиях). При легком и среднетяжелом течении заболевания лечение можно проводить в домашних условиях. С целью предупреждения развития осложнений на протяжении всего периода высыпаний и еще 3—5 дней спустя ребенку необходим строгий постельный режим.
Диета должна быть щадящей — все блюда даются в протертом и проваренном виде, жидкими или полужидкими, исключается термическое раздражение (нельзя ни горячего, ни холодного, вся пища подается только теплой). Ребенку необходимо больше пить, чтобы выводить токсины из организма. После стихания острых явлений постепенно осуществляется переход к обычному питанию.
Антибиотики играют ведущую роль в лечении скарлатины. До сих пор стрептококки остаются чувствительными к препаратам группы пенициллина, которые в домашних условиях назначаются в таблетированных формах, а в стационаре — в виде инъекций согласно возрастным дозировкам. Если у ребенка имеется непереносимость антибиотиков пенициллинового ряда, препаратом выбора является эритромицин.
Помимо антибиотиков, назначают противоаллергические средства (супрасин, фенкарол, тавегил и пр.), препараты кальция (глюконат), витамин С в соответствующих дозах. Местно для лечения ангины применяют полоскания теплыми растворами фурацилина (1 : 5000), диоксидина (72 %), настоями ромашки, календулы, шалфея.
Прогноз благоприятный.
Все ли болеют скарлатиной?
Восприимчивость к скарлатине среди детей от 2-х до 7 лет составляет около 40%. Взрослые и новорожденные, как уже говорилось выше, болеют скарлатиной исключительно редко. Шансы заболеть скарлатиной, наиболее высоки у детей со сниженным иммунитетом, недостатком витаминов, анемией (малокровием), а также у детей подверженных стрессу и чрезмерны нагрузкам (физическим или психическим). Отсюда сразу выводим наиболее эффективную меру профилактики скарлатины – обеспечение сбалансированного питания и полноценного отдыха ребенка.
Можно ли заболеть скарлатиной повторно?
После перенесенной скарлатины обычно развивается стойкий иммунитет, который делает ребенка невосприимчивым к токсинам (яду, вырабатываемому микробом). Повторное заболевание скарлатиной отмечается очень редко, однако сохраняется риск заболеть другими формами стрептококковых инфекций (отит, рожистое воспаление, ангина).
Профилактика. Больного изолируют в домашних условиях или (по показаниям) госпитализируют. Палаты в больнице заполняют одновременно в течение 1-2 дней, исключают контакты выздоравливающих с больными в остром периоде скарлатины. Реконвалесцентов (выздоравливающих) выписывают из больницы при отсутствии осложнений на 10-й день болезни. В детское учреждение реконвалесцента допускают на 2-й день с момента заболевания. Дети, бывшие в контакте с больным и не болевшие ранее скарлатиной, допускаются в дошкольное учреждение или в первые два класса школы после 7-дневной изоляции на дому. В квартире, где содержится больной, проводят регулярную текущую дезинфекцию, при этих условиях заключительная дезинфекция является излишней.
www.detskydoctor.ru
Скарлатина
Скарлатина (лат. Scarlatina) – это острое инфекционное заболевание, характеризующееся общей интоксикацией, ангиной (см. Ангина), мелкоточечной сыпью и наклонностью к осложнениям.
Скарлатина – причины (этиология)
Возбудителями скарлатины являются токсигенные β–гемолитические стрептококки группы А. Для эпидемий скарлатины характерно волнообразное течение. Периодические подъемы заболеваемости происходят через 5–7 лет. Это заболевание встречается у детей всех возрастов, но наиболее восприимчивы к скарлатине дети в возрасте от 3 до 10 лет.
При посеве на кровяной агар вызывает гемолиз. Серологическая классификация проводится по антигенным свойствам С–полисахарида. Группа А стрептококков, к которым относится возбудитель скарлатины, включает более 80 серотипов, β–гемолитический стрептококк группы А устойчив во внешней среде. Выдерживает кипячение в течение 15 мин, устойчив к воздействию многих дезинфицирующих средств (сулема, хлорамин, карболовая кислота).
Несмотря на исключительный интерес к проблеме стрептококковых инфекций и огромному числу солидных работ в этой области, до сих пор не удается получить ясный ответ на вопрос о специфических свойствах типов стрептококков А, способных вызвать скарлатину.
Известно, что возбудитель продуцирует эритрогенный (скарлатинозный) токсин.
Скарлатина – механизм возникновения и развития (патогенез)
Основным источником инфекции при скарлатине является больной. Заражение может произойти на протяжении всей болезни, однако в остром периоде заразительность наиболее высока. Большую опасность в эпидемиологическом отношении представляют легкие и атипичные случаи, число которых в настоящее время сильно возросло. Возбудитель скарлатины содержится в основном в слизи зева и носоглотки и передается капельным путем, а также при прямом контакте. Передача возбудителя через здоровых бактерионосителей имеет ограниченное значение. Не придают также большого значения распространению скарлатины и через предметы, так как возбудитель на них сохраняется весьма недолго.
Патогенез скарлатины представляет собой последовательное развитие трех стадий (линий), связанных с токсическим, септическим и аллергическим воздействием стрептококка. Эти линии патогенеза являются взаимосвязанными.
В месте внедрения на слизистой ротоглотки, дыхательных, половых путей или на поврежденной коже (при ожогах, ранах) стрептококк вызывает воспалительные изменения. При скарлатине чаще всего входными воротами являются небные миндалины. Из места внедрения он может распространяться по лимфатическим путям в регионарные лимфатические узлы, но поверхностным сосудам, интраканаликулярно или при соприкосновении — на близлежащие ткани. В крови при этом появляются токсические субстанции β–гемолитического стрептококка, которые воздействуют на сердечно–сосудистую, нервную и эндокринную системы. В организме развивается сложный патологический процесс, который представлен токсическим, септическим и аллергическим синдромами.
Токсический синдром (токсическая линия патогенеза) развивается под влиянием термолабильной фракции экзотоксина и характеризуется развитием лихорадки, интоксикацией (головной болью, рвотой), симпатическим проявлением сосудистых изменений (в симпатикус–фазе) в виде повышения АД (см. Артериальное давление), приглушения тонов сердца, тахикардии, стойкого белого дермографизма и появлением мелкоточечной сыпи.
В более тяжелых случаях возможно развитие гемодинамических расстройств, геморрагического синдрома вплоть до кровоизлияния в кору надпочечников, отека головного мозга, дистрофических изменений в миокарде, вегетативных нарушений вплоть до симпатикопареза.
Септическая линия патогенеза обусловлена воздействием микробных факторов БГСА и проявляется гнойными и некротическими изменениями воспалительной реакции в месте входных ворот и осложнениями подобного характера. Септический компонент может оказаться ведущим в клинической картине с первых дней болезни или проявляться осложнениями в более позднем периоде инфекции. Более частыми осложнениями являются синусит, отит, лимфаденит, аденофлегмона, остеомиелит. При некротических отитах процесс может переходить на костную ткань, твердую мозговую оболочку, венозные синусы.
Аллергическая линия патогенеза развивается в результате сенсибилизации термостабильной фракцией экзотоксина и антигенами поврежденных тканей. Аллергичеекий синдром может манифестировать уже в первые дни болезни и достигает наибольшей выраженности на 2–3 неделе инфекционного процесса в виде аллергических осложнений (различных высыпаний, немотивированного субфебрилитета, гломерулонефрита, миокардита (см. Миокардит), синовита, лимфаденита, apтрита и др.).
В патогенезе скарлатины происходит смена фаз вегетативной нервной деятельности: в начале заболевания наблюдается повышение тонуса симпатического отдела вегетативной нервной системы («симпатикус–фаза»), которая на 2–й неделе сменяется преобладанием тонуса парасимпатического отдела нервной системы («вагус–фаза»).
Антитоксический иммунитет после скарлатины стойкий, повторные случаи заболевания отмечаются у 4–6% детей. Раннее применение пенициллина препятствует образованию напряженного антитоксического иммунитета.
Скарлатина – патологическая анатомия
По тяжести течения выделяют скарлатину легкую, средней тяжести и тяжелую. Легкая форма может характеризоваться только самыми незначительными изменениями в зеве типа катаральной ангины. Средняя в тяжелая скарлатина разделяется на токсическую, токосептическую и септическую.
Эти формы отличаются друг от друга интенсивностью интоксикации и глубиной гнойно–некротических процессов в зеве, миндалинах и лимфатических узлах шеи. Разумеется, что и продолжительность эволюции всех этих процессов будет тем длительнее, чем более они распространены. Но в общем они заканчиваются к концу 3–й недели болезни.
Второй период скарлатины не является обязательным выражением болезни и его нельзя предвидеть. Наступление второго периода не зависит от тяжести первого. В связи с этим лиц, перенесших болезнь в течение 3 недель, несмотря на отсутствие клинических проявлений, наблюдают еще последующие 2 недели и, если все проходит благополучно, говорят о полном выздоровлении от скарлатины.
Второй период скарлатины выражается возникновением незначительных катаральных явлений в зеве. Однако наиболее существенным следует считать изменения в почках, где развивается острый диффузный гломерулонефрит с выраженным геморрагическим компонентом. Клинически появляются гематурия и гипертензия. Нефрит в редких случаях принимает хроническое течение и заканчивается вторичным сморщиванием почек. Кроме того, во втором периоде могут наблюдаться васкулиты, бородавчатый эндокардит, серозные артриты.
Скарлатина – симптомы (клиническая картина)
Инкубационный период в большинстве случаев колеблется от 3 до 7 дней, редко до 11 дней. Более короткая инкубация (1–3 дня) наблюдается при экстрабуккальной скарлатине.
При определении формы скарлатины наиболее часто используют классификацию А. А. Колтыпина, в основу которой положено разграничение заболевания по типу, тяжести и течению. При типичных формах ясно выражены все основные признаки скарлатины; при атипичных отсутствует один из кардинальных признаков (сыпь или ангина) или все симптомы выражены слабо (стертая форма). К атипичным относят гипертоксические формы и экстрабуккальную скарлатину. При оценке тяжести учитывают степень выраженности общей интоксикации и интенсивность местного процесса в зеве, носоглотке и регионарных лимфатических узлах. Формы, при которых преобладают проявления общей тяжелой интоксикации, относят к токсическим, а в случае преобладания тяжелого местного процесса – к септическим. При определении течения учитывают наличие или отсутствие осложнений, или волнообразных вспышек процесса и их характер.
Типичная легкая форма характеризуется незначительной интоксикацией, может быть небольшое и кратковременное повышение температуры, рвота отсутствует или бывает однократно. Ангина катаральная, с ограниченной гиперемией и более яркой окраской маленького язычка, миндалины увеличены незначительно и несколько болезненны. Мелкоточечная сыпь на фоне эритемы может быть довольно распространенной, при этом середина лица, губы, нос и подбородок свободны от сыпи (белый треугольник Филатова), однако нередко высыпание может быть только в кожных складках, на внутренних поверхностях бедер, внизу живота.
Все симптомы быстро подвергаются обратному развитию, и к 5–6–му дню болезни наступает период реконвалесценции.
В настоящее время легкая форма является преобладающей, составляя 80–85% всех случаев. Необходимо помнить, что при этой форме возможны поздние осложнения, в том числе и нефрит.
При среднетяжелой форме скарлатины наблюдаются высокая температура, умеренная интоксикация, неоднократная рвота, обильная, равномерная с отчетливым белым дермографизмом сыпь, ангина с некрозами, малиновый язык, регионарные лимфатические узлы увеличены. Осложнения при этой форме бывают чаще, чем при легкой, и имеют более разнообразный характер.
Тяжелые формы скарлатины в современных условиях встречаются редко (менее 1%), среди них различают токсические, септические и токсико–септические.
При токсической скарлатине отмечаются бурное начало, высокая температура, неукротимая рвота, частый жидкий стул, беспокойство, бред, судороги, адинамия, инъекция сосудов склер, акроцианоз, похолодание конечностей, частый слабый пульс, тоны сердца ослаблены. Сыпь скудная, неравномерная, цианотичная, иногда могут быть геморрагии. Изменения в зеве и регионарных лимфатических узлах незначительные. Эти формы встречаются главным образом у детей старше 3 лет.
Септическая форма скарлатины в настоящее время встречается крайне редко. Она характеризуется глубокими и обширными некротическими изменениями зева и носоглотки, воспалением лимфатических узлов шеи с быстрым вовлечением в процесс окружающей их клетчатки.
К атипичным формам относятся стертая скарлатина, при которой все симптомы очень слабо выражены или же выпадает один из основных симптомов, чаще всего сыпь. Слабо выраженная сыпь держится в течение нескольких часов и может легко остаться незамеченной.
Экстрабуккальная скарлатина у детей чаще всего наблюдается после ожога. Инкубационный период при этом бывает коротким (1–2 дня), высыпание начинается с места ожога. Ангины в первые дни болезни не бывает или она слабо выражена. Течение этой формы скарлатины большей частью легкое.
С 4–5–го дня при неосложненной скарлатине начинается обратное развитие всех симптомов. Проявления общей интоксикации ослабевают, температура становится нормальной, легкие ангины проходят в 5–7 дней, некротические держатся 9–10 дней, сыпь исчезает, не оставляя после себя пигментации.
Шелушение обычно начинается в конце 2–й недели. Раньше всего отрубевндное шелушение проявляется на шее, ушных мочках, в подмышечной, лобковой областях; на туловище образуются более крупные чешуйки, а на пальцах рук и ног, на ладонях и подошвах отделяются крупные пласты. У грудных детей шелушение обычно слабо выражено.
Необходимо подчеркнуть, что в последние годы наблюдается возрастание числа стертых форм скарлатины и смягчение ее основных начальных признаков. Температура не достигает высоких цифр, лихорадочный период стал короче, сыпь малоинтенсивна и держится сравнительно недолго, ангина почти всегда катаральная, реакция со стороны регионарных лимфатических узлов умеренная. Осложнения стали встречаться реже, и они менее разнообразны.
Второй период скарлатины характеризуется своеобразными изменениями со стороны сердечно–сосудистой системы. Пульс становится замедленным, аритмичным, тоны сердца ослабленными, может появиться функциональный систолический шум, раздвоение II тона на легочной артерии, границы сердца несколько расширяются, артериальное давление падает. Это так называемое скарлатинозное сердце, проявления его держатся в среднем 2–4 нед. Эти расстройства изменчивы, непостоянны и почти не отягощают общее состояние больного, обусловлены они нарушением нервной регуляции деятельности сердечно–сосудистой системы.
Различают септические и аллергические осложнения, по времени возникновения – ранние и поздние.
К септическим осложнениям относятся лимфаденит, отит, синуситы. Наиболее частым осложнением является лимфаденит, чаще поражается группа передних шейных лимфатических узлов с обратным развитием через 2–5–9 дней. В настоящее время крайне редко наблюдаются гнойные лимфадениты, заметно снизилась частота воспаления среднего уха и в подавляющем большинстве случаев отиты являются катаральными, реже встречаются синуситы (этмоидит, фронтит), которые протекают легко, с менее выраженной симптоматикой и не всегда распознаются.
К аллергическим осложнениям относят синовит и нефрит. Синовит – доброкачественное кратковременное воспаление преимущественно мелких суставов, появляющееся чаще всего на 4–7–й день болезни у детей старше 5 лет.
Поражение почек при скарлатине может быть разнообразным – от токсического нефроза до диффузного гломерулонефрита. В последние годы выраженные нефриты отмечаются очень редко. Учитывая возможность малосимптомных форм нефрита, необходимо проводить исследования мочи на протяжении 3–4 нед.
Скарлатина – лечение
Больных скарлатиной госпитализируют в стационар по клиническим и эпидемиологическим показаниям. Необходимо одновременно (в течение 1–3 дней) заполнять палаты или отделение. Не следует допускать общение между больными из разных палат. Детей, у которых развиваются осложнения, необходимо изолировать от остальных больных. Нельзя допускать перегрузки отделения больными. Необходимо строго следить, чтобы отделение систематически проветривалось. Очень важно добиться соблюдения правильного режима и особенно длительного сна больных детей в остром периоде болезни.
При лечении в домашних условиях больного ребенка необходимо изолировать в отдельной комнате и принять меры против переноса инфекции лицом, ухаживающим за больным.
Так как предметы, с которыми соприкасаются больные, могут быть источником инфекции окружающих, следует тщательно проводить текущую дезинфекцию посуды, полотенец, носовых платков, игрушек и других предметов личного пользования больного.
В остром периоде болезни, даже при легкой форме скарлатины, ребенок должен находиться на постельном режиме. По окончании острого периода (с 6–7–го дня) при нормальной температуре, удовлетворительном состоянии ребенка и отсутствии выраженных изменений со стороны сердечно–сосудистой системы можно разрешить ему вставать с кровати. Надо заботиться о повышении эмоционального тонуса ребенка (игрушки, книги, рисование и др.).
Необходимо 2 раза в день измерять температуру тела и систематически делать анализы мочи.
Пища должна быть полноценной и богата витаминами. При наличии некрозов и болей в горле пища должна быть механически и химически щадящей. Необходимо позаботиться о том, чтобы в остром периоде ребенок получал достаточное количество жидкости (не менее 1 л).
При скарлатине назначают антибиотики. Наиболее широко применяют пенициллин (в течение 6–8 дней). В случае непереносимости или устойчивости к пенициллину назначают препараты тетрациклиновой группы. По мнению большинства авторов, антибиотики необходимо вводить даже в самых легких случаях скарлатины.
Следует уделять внимание симптоматической терапии, обильному питью, десенсибилизирующим средствам. В лечении септических осложнений ведущее место занимает антнбиотикотерапия в течение 6–8–10 дней. При скарлатинозном нефрите проводят лечение по принципу терапии острого гломерулонефрнта.
Синовиты протекают благоприятно и проходят без особого лечения. При скарлатинозном сердце не требуется никаких других терапевтических мероприятий, кроме покоя.
Скарлатина – профилактика
Противоэпидемические мероприятия в борьбе со скарлатиной в настоящее время сводятся к своевременной диагностике, ранней изоляции больных, соблюдению карантинных сроков и борьбе с заносами инфекции в детские коллективы.
Выписывают из больницы после 10–го дня болезни при условии хорошего самочувствия больного, нормальной температуры на протяжении 5 дней, при отсутствии осложнений, спокойном состоянии зева и носоглотки, нормализации состава крови и СОЭ. При лечении на дому общение с больным разрешают не раньше 10–го дня от начала заболевания. Для детей, посещающих дошкольные детские учреждения и первые 2 класса школы, устанавливают дополнительное разобщение с коллективом в течение 12 дней после выписки из больницы или изоляции на дому.
При госпитализации больного карантин накладывают только на детей, не болевших скарлатиной, проживающих в одной комнате с больным и посещающих дошкольные учреждения и первые 2 класса школы. Срок карантина – 7 дней с момента изоляции больного. Если больной остается дома, то карантин на детей, контактировавших с ним, накладывают на 7 дней с момента окончания острого периода, т. е. после 10–го дня.
Взрослые, обслуживающие детские учреждения, хирургические отделения, родильные дома, пищевые и молочные производства, подлежат медицинскому наблюдению в течение 7 дней.
dreamsmedic.com
Скарлатина: признаки, лечение, осложнения | Food and Health
 Скарлатина – это острая детская инфекция, сопровождаемая интоксикационными проявлениями, сыпью на теле, лихорадкой, краснотой зева и языка. Чаще всего патология возникает у детей в возрасте от 2 до 10 лет. Во взрослом возрасте заболевание также может возникать при параллельном протекании ряда определенных условий.
Скарлатина – это острая детская инфекция, сопровождаемая интоксикационными проявлениями, сыпью на теле, лихорадкой, краснотой зева и языка. Чаще всего патология возникает у детей в возрасте от 2 до 10 лет. Во взрослом возрасте заболевание также может возникать при параллельном протекании ряда определенных условий.
Причины болезни
Главной причиной возникновения инфекции является проникновение в организм патогенных стрептококков, а именно стрептококка пиогенного, являющегося представителем серогруппы А. Инфицирование скарлатиной происходит чаще всего воздушно-капельным путем, остальные методы проникновения болезни распространены значительно меньше. Однако провоцирование болезни стрептококками может и не состояться даже при их проникновении в человеческий организм при наличии стойкого иммунитета, сильной иммунной системе. Именно ослабление иммунной системы является важным условием для возникновения скарлатины.
Таким образом, попадая в человеческий организм воздушно-капельным, медицинским, контактно-бытовым, половым путем или посредством травмирования кожных покровов бактерии стрептококков на базе ослабленного организма начинают поражать его, провоцируя не только скарлатину, но и другие стрептококковые инфекционные процессы – тонзиллиты, бронхиты, ларингиты, трахеиты, фарингиты, менингиты, эндокардиты. Среди факторов, которые делают организм взрослого человека или ребенка более чувствительным к развитию инфекций, можно выделить переохлаждение, авитаминоз, неправильный режим труда и отдыха, хронические инфекционные заболевания (ангина, пневмония, туберкулез, диабет), малоподвижный образ жизни, подверженность стрессам, вредные привычки, злоупотребление лекарственными средствами. У детей в возрасте до 5-7 лет иммунная система еще полностью не сформирована, что и является причиной высокой вероятности возникновения инфекционных процессов.
После того, как человек переболеет скарлатиной, у него формируется стойкий иммунитет к патологии на всю жизнь. Однако вследствие мутаций современных бактериальных инфекций становится возможным заболеть скарлатиной и во второй раз. Вот почему необходимо всегда помнить о правилах профилактики заболевания и не пренебрегать ими.
Симптомы и формы проявления
Типичная скарлатина
 Под типичной формой скарлатины подразумевается классическое протекание патологии со свойственной симптоматикой, которая включает сыпь, ангину, обложенность языка, повышение температуры тела, лихорадку. По тяжести типичная скарлатина может протекать легко, среднетяжело и тяжело с токсическими, септическими и токсико-септическими признаками.
Под типичной формой скарлатины подразумевается классическое протекание патологии со свойственной симптоматикой, которая включает сыпь, ангину, обложенность языка, повышение температуры тела, лихорадку. По тяжести типичная скарлатина может протекать легко, среднетяжело и тяжело с токсическими, септическими и токсико-септическими признаками.
Также протекать типичная скарлатина может как без аллергических реакций, так и с ними в виде синовита, нефрита, реактивного лимфаденита. Патология может иметь аллергические волны, осложняться гнойными процессами и септикопиемией, протекать абортивно.
Атипичная форма и ее основные проявления
Под атипичными формами или стертыми формами скарлатины подразумеваются те патологии, которые протекают без характерных признаков, свойственных данному заболеванию. Стертые формы чаще всего возникают у взрослых пациентов, они характеризуются легким и быстрым протеканием, без длительной клиники. В данном случае сыпь, если и возникает, то на короткое время, горло пациентов слегка краснеет, иногда больные замечают небольшую тошноту и субфебрильную температуру тела. Стертые формы могут иметь иногда гипертоксические или геморрагические аггравированные симптомы.
Однако при токсико-септической форме атипичной скарлатины симптоматика может быть очень тяжелой. Это редкое явление в медицине, которое возникает у взрослых больных скарлатиной, и сопровождается бурной манифестацией с очень высокой температурой тела, развитием сердечно-сосудистой недостаточности в виде глухих тонов сердца, нитевидного пульса, резкого снижения артериального давления, геморрагиями на кожном покрове. На протяжении следующих суток к данным симптомам могут присоединиться инфекционно-аллергические осложнения – поражения сердца, почек или суставов, а также септические осложнения в форме отитов, некротической ангины, лимфаденитов и прочего.
Существует также и понятие экстрабуккальной скарлатины, когда болезнь протекает без особой клиники и проявляется лишь в сыпи в месте нарушения целостности кожных покровов от пореза или ожога, куда смогла проникнуть инфекция.
Стадии развития инфекции
Инкубационный период
 Инкубационный период у скарлатины длится от 24 часов до 10-12 суток. В момент попадания стрептококковой инфекции в организм клинические признаки не сразу проявляются, но человек уже может быть заразным для окружающих. После исчезновения клинических симптомов на протяжении нескольких суток пациент также еще может оставаться заразным, однако наиболее опасным больной скарлатиной является для окружающих в первые дни возникновения активной симптоматики.
Инкубационный период у скарлатины длится от 24 часов до 10-12 суток. В момент попадания стрептококковой инфекции в организм клинические признаки не сразу проявляются, но человек уже может быть заразным для окружающих. После исчезновения клинических симптомов на протяжении нескольких суток пациент также еще может оставаться заразным, однако наиболее опасным больной скарлатиной является для окружающих в первые дни возникновения активной симптоматики.
Если говорить о самой распространенной картине заболевания, то инкубационный период при скарлатине возникает спустя 2 суток после заражения и длится 7 дней.
Начало развития болезни
На начальном этапе заболевания пациент является самым заразным для окружающих людей. В это время манифестируют основные симптомы патологии и их клиническая картина активно прогрессирует. Температура тела в этот момент может резко вырасти до 40 градусов, функция глотания сильно затрудняется, пациента может тошнить, сыпь на его теле проявляется только спустя 12 часов после манифестации заболевания, а до этого времени она активно прогрессирует на слизистой горла. Начальная стадия скарлатины обычно длится 24 часа.
Стадия разгара
Наиболее тяжелым является разгар скарлатины. Эта стадия продолжается до 5 суток, в период которых очень активно выражена симптоматика – ангина, обильная мелкоточечная сыпь по всему телу, за исключением носогубного треугольника, различные проявления интоксикации, которые обусловлены процессами размножения стрептококковой инфекции в организме пациента.
Горло больного очень болезненное, ярко-красное (пылающий зев), многие пациенты и особенно дети в это время полностью отказываются от приемов пищи из-за невозможности глотать.
На языке четко проступают сосочки, сам он окрашивается в малиновый цвет.
Именно в период разгара болезни могут присоединиться различные осложнения – синусит, фарингит, гнойные поражения печени и почек, сердечно-сосудистые патологии. Как только симптоматика становится менее выраженной, можно говорить о том, что скарлатина перешла в стадию выздоровления.
Стадия выздоровления
 На стадии выздоровления полностью исчезают все симптомы болезни. Длиться этот период может от 7 до 22 суток. В это время нормализуется температура тела пациента, боль в горле проходит, исчезает сыпь, на месте которой вследствие влияния эритротоксина возникают шелушения. Кожа шелушится очень сильно, может начать отслаиваться, особенно в области конечностей, ушных раковин, подмышками. У детей характерным симптомом того, что пациент переболел именно скарлатиной, является отслаивание кожи в области кисти в форме перчатки. Окончательно кожа перестает шелушиться только к концу третьей недели после исчезновения симптомов.
На стадии выздоровления полностью исчезают все симптомы болезни. Длиться этот период может от 7 до 22 суток. В это время нормализуется температура тела пациента, боль в горле проходит, исчезает сыпь, на месте которой вследствие влияния эритротоксина возникают шелушения. Кожа шелушится очень сильно, может начать отслаиваться, особенно в области конечностей, ушных раковин, подмышками. У детей характерным симптомом того, что пациент переболел именно скарлатиной, является отслаивание кожи в области кисти в форме перчатки. Окончательно кожа перестает шелушиться только к концу третьей недели после исчезновения симптомов.
Стадия выздоровления скарлатины при отсутствии необходимого лечения болезни с использованием антибиотиков может осложняться ревматизмом, воспалениями сосудов, поскольку стрептококки обладают высокоаллергенным фактором, негативно влияющим на внутренние органы человека. Также не исключено и возникновение отдаленных осложнений в виде воспалительного процесса в почках (гломерулонефрита), сердечной мышце (воспаление миокарда), сердечных клапанах (воспаление эндокарда), мозге (хореи Сиденгама), суставах.
Формы протекания болезни
Легкая форма
В современном мире скарлатина чаще всего протекает легко. Это связано с применением антибактериальных препаратов для лечения на ранних стадиях и улучшением качества жизни людей, выраженное в стабильном питании и усилении защитных функций.
Протекает легкая форма патологии с умеренными симптомами. Температура тела обычно повышается не больше, чем до отметки 38,5 градусов, тошноты, рвоты, головных болей либо нет совсем, либо они выражены в очень слабой форме, катаральные проявления типа ангины и фарингита протекают без гнойничкового налета на миндалинах. Сохраняется при легкой форме патологии лишь гипертрофия языковых сосочков и его ярко-малиновый оттенок.
Кожная сыпь при данной форме болезни или полностью отсутствует, или проявляется малочисленным количеством неярких высыпаний. Вслед за сыпью приходит и шелушение кожи, которое из-за неагрессивности воспалительных элементов также слабо выражено.
Острая симптоматика легкой формы скарлатины проходит за 5 суток. Через 3 дня пропадает интоксикация, лихорадка, затем начинает исчезать сыпь и ангина. Только язык приобретает здоровый вид спустя 10 дней. При этом поздних осложнений у инфекции подобной формы нет.
Форма средней тяжести
 Для среднетяжелой формы скарлатины характерно повышение температуры до показателей 39-40 градусов, наступление общей слабости, ощущение тошноты и головные боли. Иногда высокая температура провоцирует галлюцинации и бред. Повышенная интоксикация организма может вызывать многократную рвоту. У пациента учащается сердцебиение, могут возникнуть симптомы «скарлатинового сердца» – одышка, болезненность за грудиной. Симптомы ангины дополняются гнойным налетом в горле, кожные высыпания выражены очень сильно, а шелушение после них на стадии выздоровления доставляет массу неприятных ощущений.
Для среднетяжелой формы скарлатины характерно повышение температуры до показателей 39-40 градусов, наступление общей слабости, ощущение тошноты и головные боли. Иногда высокая температура провоцирует галлюцинации и бред. Повышенная интоксикация организма может вызывать многократную рвоту. У пациента учащается сердцебиение, могут возникнуть симптомы «скарлатинового сердца» – одышка, болезненность за грудиной. Симптомы ангины дополняются гнойным налетом в горле, кожные высыпания выражены очень сильно, а шелушение после них на стадии выздоровления доставляет массу неприятных ощущений.
Первичная симптоматика скарлатины среднетяжелой формы проходит только спустя 5-7 дней болезни. В этот период температура тела также стабилизируется. При данной форме патологии возможно развитие ранних осложнений скарлатины, связанных с процессами распространения в органах и тканях инфекции.
Поздние осложнения в данном случае также иногда возникают. Они могут выражаться в миокардите, нефрите, суставном ревматизме. Во избежание их возникновения после того, как основная симптоматика болезни прошла, стоит сдать анализы крови и мочи, пройти ЭКГ.
При среднетяжелой форме скарлатины у детей нередко лечение должно переходить в стационарную форму. Если лечащий ребенка педиатр настаивает на госпитализации, ни в коем случае нельзя этому противиться, поскольку риск осложнений может быть крайне высоким.
Тяжелая форма
Благодаря наличию у современных врачей антибиотиков, тяжелые формы скарлатины сегодня являются редкостью. В данном случае гипертермия тела может достигать 41 градуса и вызывать психические нарушения, бредовые состояния и галлюцинации. Интоксикационные процессы также могут быть ярко выражены – пациента может постоянно тошнить, у него будет наблюдаться учащение пульса и сильная головная боль. Касательно проявлений ангины стоит отметить, что она при тяжелой форме патологии может затрагивать помимо горла всю ротовую полость, небо, лимфоузлы, среднее ухо. Сыпь в данном случае ярко выраженная и обильная.
Протекать тяжелая форма скарлатины может в нескольких видах. Токсическая скарлатина вызывается воздействием эритротоксина, выделяющегося стрептококком при размножении. Результатом данной разновидности заболевания выступает выраженное отравление организма, интоксикация вплоть до развития интоксикационно-токсического шока, высокая температура тела.
При септической разновидности тяжелой формы скарлатины развивается обширное гнойно-некротическое поражение носоглотки вместе с прилегающими тканями. Самой опасной считается токсико-септическая форма болезни, поскольку она сочетает в себе симптоматику двух вышеописанных видов патологии с тяжелым протеканием и может нести в себе угрозу жизни пациента. При наличие признаков тяжелой формы скарлатины у пациентов любого возраста необходимой становится срочная госпитализация и терапия под врачебным контролем.
Осложнения и последствия скарлатины
У мальчиков и девочек
 Развитие осложнений при скарлатине у детей не зависит от пола ребенка. Зависимость в данном случае можно наблюдать только исходя из возраста больного. У пациентов раннего возраста риск возникновения осложнений значительно выше.
Развитие осложнений при скарлатине у детей не зависит от пола ребенка. Зависимость в данном случае можно наблюдать только исходя из возраста больного. У пациентов раннего возраста риск возникновения осложнений значительно выше.
Ранее считалось, что скарлатина способна провоцировать бесплодие в будущем у мальчиков, которые ее перенесли, однако на сегодняшний день научно обоснованной взаимосвязи между мужским бесплодием и данной инфекцией нет.
К осложнениям при скарлатине у мальчиков и девочек могут приводить следующие сопутствующие факторы:
- недавнее перенесение различных болезней;
- возникновение инфекции на фоне другого хронического заболевания;
- неправильная и несвоевременная терапия патологии;
- диагностируемое падение защитных иммунных сил организма пациента.
Все осложнения скарлатины принято делить на ранние и поздние. Среди ранних осложнений выделяются отиты с воспалительными гнойными процессами в области среднего уха, фарингиты, характеризуемые покраснением задней стенки глотки, синуситы с гнойными воспалениями в любой носовой пазухе, снижение артериального давления, брадикардия, паратонзиллярные абсцессы.
Толчком для возникновения поздних осложнений скарлатины выступают аллергические реакции на стрептококковый возбудитель. Среди них особенно часто встречаются воспалительные процессы в сердечных клапанах, лечить которые возможно только хирургическим путем, суставное воспаление – синовит с отечностью суставов, выраженной болью при их движениях, поражение головного мозга с выраженной неконтролируемой двигательной активностью либо гломерулярного почечного аппарата, которое приводит впоследствии к хронической почечной недостаточности. Поздние осложнения очень тяжелые, они приводят к стойким нарушениям функциональности жизненно важных органов.
У взрослых пациентов
Чаще всего скарлатина у взрослого человека протекает легко. Легкость течения не зависит при этом от того, который раз пациент переносит заболевание. В редких случаях без применения адекватной терапии патология может перейти в крайне тяжелые формы. Симптоматика заболевания во взрослом возрасте не разнится по половой принадлежности.
 Среди главных симптомов скарлатины взрослых врачи выделяют:
Среди главных симптомов скарлатины взрослых врачи выделяют:
- острый тонзиллит;
- гипертермию и интоксикацию;
- высыпания с последующим шелушением кожных покровов.
Главными ранними осложнениями скарлатины у взрослых считаются изменения в сердечной и сосудистой работе, распространение инфекции в область печени и почек, носоглотку. Среди поздних осложнений врачи выделяют суставной ревматизм, воспаление сердечной мышцы, патологические почечные поражения.
Среди самых распространенных осложнений данной инфекции встречаются:
- гнойный лимфаденит;
- гнойный отит;
- гломерулонефрит;
- менингит;
- васкулит;
- тяжелые аллергические реакции;
- сепсис.
Мнение о негативном влиянии скарлатины на репродуктивную систему мужчин не подтверждено научными данными. Стрептококковая инфекция не накладывает отпечаток на мочеполовую систему, а поэтому не может привести к атрофии яичек. Однако пока мужчина проходит лечение от скарлатины зачатие ребенка стоит отложить до тех пор, пока не прекратится антибиотикотерапия.
Осложнения при беременности
Скарлатина представляет большую опасность в первом триместре беременности, поскольку в данный период происходит закладывание всех органов и систем будущего ребенка, а лечение патологии требует срочного медикаментозного воздействия. Иногда применение антибиотиков при скарлатине у беременных приводит к вынужденному аборту.
Во втором и третьем триместрах беременности скарлатина не способна настолько сильно повлиять на эмбрион, поскольку сформировавшаяся плацента обладает защитными функциями и не дает лекарственным средствам и инфекциям проникать в организм ребенка. Однако иногда в качестве осложнения при скарлатине беременных может возникать внутриутробная гипоксия, патологическое протекание родовой деятельности или даже преждевременные роды.
Диагностика болезни
Какие анализы сдавать
 Несмотря на обилие явных внешних проявлений скарлатины, в редких случаях для постановки диагноза могут понадобиться результаты некоторых лабораторных анализов. При подозрении скарлатины у пациента врач направляет его на общий анализ крови, по результатам которого можно будет увидеть характерные для бактериальной инфекции сдвиги – увеличение лейкоцитов и СОЭ. Также часто бывает необходимо провести бактериологический посев из носоглотки и зева на предмет определения чувствительности микроорганизмов к тому или иному антибиотику и идентификации стрептококка. Дополнительное взятие мазка из зева помогает определить антигены стрептококка. Также о присутствии стрептококковой инфекции может сказать результат анализа крови на антистрептолизин-О. Проведение всех вышеперечисленных лабораторных анализов помогает выявлять наличие инфекции еще до момента манифестации первых симптомов.
Несмотря на обилие явных внешних проявлений скарлатины, в редких случаях для постановки диагноза могут понадобиться результаты некоторых лабораторных анализов. При подозрении скарлатины у пациента врач направляет его на общий анализ крови, по результатам которого можно будет увидеть характерные для бактериальной инфекции сдвиги – увеличение лейкоцитов и СОЭ. Также часто бывает необходимо провести бактериологический посев из носоглотки и зева на предмет определения чувствительности микроорганизмов к тому или иному антибиотику и идентификации стрептококка. Дополнительное взятие мазка из зева помогает определить антигены стрептококка. Также о присутствии стрептококковой инфекции может сказать результат анализа крови на антистрептолизин-О. Проведение всех вышеперечисленных лабораторных анализов помогает выявлять наличие инфекции еще до момента манифестации первых симптомов.
Дифференциальная диагностика
Как уже отмечалось, скарлатина часто диагностируется при обыкновенном врачебном осмотре, поскольку имеет специфическую симптоматику. Подтвердить предположение поможет информация о контактах с заболевшими инфекцией и о перенесении патологии в детском возрасте. Однако наличие некоторых смежных симптомов с корью, краснухой, псевдотуберкулезом и дифтерией требует проведения дифференциальной диагностики.
Специфическим симптомом скарлатины является пылающий зев с четким ограничением перехода слизистой оболочки в область твердого неба. Также только при данной инфекции проявляются изменения языка – он становится ярко-малинового цвета, а сосочки на его поверхности существенно гипертрофируются. Сыпь при скарлатине мелкоточечная, она обычно сгущается в местах суставных сгибов. Единственным чистым от высыпаний местом на теле больного при этом является бледный носогубный треугольник. При надавливании на кожу с сыпью последняя после этого на некоторое время исчезает. Когда высыпания полностью сходят, кожа пациента очень сильно шелушится, при этом в области ступней и ладоней она может сходить огромными пластами.
Момент манифестации всех основных симптомов скарлатины всегда сопровождается гипертермией, которая может варьироваться от 38,5 градусов при легкой форме болезни до 41 градуса при тяжелой форме.
Методы лечения
Легкая и средняя формы рассматриваемой инфекции лечатся в домашних условиях, и только при тяжелом протекании необходимо стационарное лечение. Для терапии скарлатины обязательно применяются антибиотики-пенициллины (средняя и тяжелая формы инфекции), антигистаминные препараты, позволяющие нейтрализовать эритротоксин, обладающий мощным аллергенным воздействием на человеческий организм. Если температура тела при болезни очень высокая, то целесообразным является использование жаропонижающих лекарственных препаратов. Для облегчения боли в горле применяют местные антисептики в виде спреев, растворов для полосканий, таблеток для рассасывания. Для устранения сильной интоксикации больному может быть назначено внутривенное введение глюкозы.
 Однако помимо симптоматического лечения и антибиотикотерапии при скарлатине очень важно применять медикаменты для повышения защитных сил организма. С этой целью врачи прописывают пациентам витамины групп В и С, поливитаминные и иммуномодулирующие комплексы.
Однако помимо симптоматического лечения и антибиотикотерапии при скарлатине очень важно применять медикаменты для повышения защитных сил организма. С этой целью врачи прописывают пациентам витамины групп В и С, поливитаминные и иммуномодулирующие комплексы.
Также в систему лечения скарлатины, кроме лекарственной терапии, обязательно входит соблюдение постельного режима, специальная диета с повышенным содержанием витаминов в пище, обильное питье.
Для предотвращения заражения других членов семьи от больного скарлатиной важно регулярно проветривать помещение, проводить частую влажную уборку с применением различных дезинфекторов, кипятить постельное белье больного и его посуду. Спустя 2 недели после выздоровления пациента ему важно провести плановое обследование во избежание развития поздних осложнений.
Можно ли заболеть повторно
Медицинские работники знают случаи заболевания скарлатиной дважды и даже трижды за жизнь. Виновата в такой патологии ослабленная иммунная система пациента в совокупности с рядом провоцирующих факторов. К таким факторам можно отнести несвоевременную терапию возникшей скарлатины, которую в детском возрасте начинают слишком форсированно, что может привести к остановке механизмов формирования иммунитета против инфекции в будущем. При ранней антибиотикотерапии антитела, вырабатываемые в организме, могут полностью нивелироваться лекарствами, что и приведет в будущем к отсутствию иммунитета и возможности повторного заражения.
Вторым фактором, провоцирующим повторное заболевание, может выступать перенесение инфекции в очень раннем возрасте. Известно, что собственный иммунитет возникает в организме ребенка только к 2 годам, а это значит, что всеми инфекциями, которыми он болел ранее, он сможет заразиться повторно. Однако прецедентов по поводу заражения таких маленьких детей во врачебной практике не так много, поскольку грудных детей обычно защищают материнские антитела из грудного молока.
Еще одним фактором, который провоцирует повторное перенесение скарлатины, может выступать одновременное инфицирование несколькими видами инфекции, что также встречается довольно редко. При этом, если в организм попадают одновременно вирусы краснухи и скарлатины, то иммунный ответ возникает лишь по отношению к главному, более сильному из них, а второе заболевание в будущем возможно переносить еще раз.
Бактериальные инфекции в современных условиях имеют свойство мутировать, поэтому не исключены случаи повторного заражения любыми инфекциями, к которым в организме человека должен формироваться стойкий иммунитет, поэтому пренебрегать методами профилактики таких заболеваний никогда не стоит.
Профилактика заболевания
 Профилактировать скарлатину можно только путем соблюдения гигиенических правил при уходе за больным и своевременным карантином по отношению к инфицированным. Вакцинации против скарлатины в медицине нет, поэтому только такими способами возможно осуществлять профилактику болезни.
Профилактировать скарлатину можно только путем соблюдения гигиенических правил при уходе за больным и своевременным карантином по отношению к инфицированным. Вакцинации против скарлатины в медицине нет, поэтому только такими способами возможно осуществлять профилактику болезни.
Если в детском коллективе выявляется заболевший со скарлатиной, то здесь устанавливают семидневный карантин. После того, как ребенок проконтактировал с носителем данной инфекции, его можно отправлять в коллектив лишь спустя 17 дней. Если же ребенок болел скарлатиной в домашних условиях, ему можно начинать посещение коллектива только через 22 дня со дня начала болезни, а тем, кто лечился от инфекции в стационаре, – только через 12 суток после выписки из больницы.
Профилактика скарлатины обязательно подразумевает под собой определенные гигиенические правила. При возвращении домой из людных мест необходимо тщательно мыть руки с мылом. Если человек находится в общественном месте, нужно постараться расположиться подальше от тех, у кого проявляются симптомы простуды (кашель, чихание, насморк). В доме, где есть заболевший скарлатиной ребенок, все поверхности и игрушки регулярно моются при помощи раствора хлорамина, а посуда и постельные принадлежности кипятятся.
Контактирующим с пациентом взрослым рекомендуется не пренебрегать полосканиями горла при помощи антисептиков, особенно в случае хронических патологий верхних дыхательных путей в анамнезе.
Для остановки распространения инфекции больных требуется изолировать от окружающих. Однако такая изоляция будет эффективна, если начать ее проводить с первых часов возникновения симптоматики, поскольку болезнь заразна уже с начала инфицирования. В стационар могут изолировать пациентов с тяжелыми формами патологии, в случае, если в семье заболевшего есть не переболевшие дети в возрасте до 10 лет, тех больных, у кого в семье есть здоровые близкие, работающие в детских дошкольных и младших школьных учреждениях, а также в больницах.
При выявлении скарлатины в детских учреждениях на коллективы накладывают карантин на неделю с момента изолирования последнего человека, подхватившего инфекцию. Изолированных здоровых членов такого коллектива дважды в день осматривает врач. При выявлении у них даже банальных симптомов ОРВИ их также изолируют от остального коллектива, а карантин продлевают еще на 7 дней.
Особенности питания
В случае со скарлатиной диетическое питание является важной составляющей всего лечения. При этом нельзя злоупотреблять жирным и жареным, острым и копченым, поскольку организм и без того ослаблен от инфекции. Из рациона требуется исключать газировку, кофе, шоколад, а также прочие раздражающие слизистую горла продукты.
Питаться необходимо легкими супами и бульонами, жидкими кашами, свежими фруктами и овощами, обеспечивающими организм нужными витаминами и микроэлементами. В целом, в случае со скарлатиной врачи чаще всего рекомендуют диетическое меню по установленным рационам «Стол №2» либо «Стол №13» на ранних этапах болезни, а «Стол №7» по прошествии 14 дней с момента проявления заболевания. Наиболее полезным считается дробный прием пищи до 7 раз в сутки с приготовленными блюдами на пару. Среди наиболее полезных продуктов, из которых следует составлять рацион больного со скарлатиной, выделяются редька, капуста, тыква, свекла с их противовоспалительным воздействием, ягоды, фрукты, чай с лимоном, черной смородиной для очистки организма от токсинов и шлаков и повышения его защитных функций, шиповниковый отвар, соки и компоты для устранения симптомов дегидратации организма, паровые блюда из рыбы и мяса, кисломолочные продукты, предупреждающие возникновение дисбактериоза при приеме антибиотиков, мед, рыбий жир и прочее.
Противопоказания при скарлатине
При перенесении скарлатины пациенту необходимо соблюдать постельный режим, поскольку он помогает аккумулировать силы организма для скорейшего выздоровления. Таким образом также происходит и изоляции заболевшего от общества. При этом соблюдать постельный режим при инфекции требуется от 8 до 10 суток. Проветривать помещение, где располагается пациент, нужно по несколько раз в день.
Гулять с ребенком в случае его заболевания скарлатиной допускается, только если у него нормализуется самочувствие, и он сам не противится таким прогулкам. Важным фактором для возможности прогулок является наличие антибиотикотерапии в схеме лечения. При этом первую прогулку можно осуществить лишь спустя сутки после первого приема антибактериального препарата, поскольку только спустя такое количество времени больной ребенок перестает быть для окружающих заразен. При отсутствии антибиотикотерапии в схеме лечения гулять с больным ребенком можно лишь спустя 10 суток с момента манифестации инфекции.
Но, даже соблюдая вышеназванные правила, гулять с больным ребенком возможно лишь там, где совсем нет людей, поскольку пациента нужно оградить от внешней встречи с самой минимальной концентрацией стрептококка, которая способна при скарлатине вызывать тяжелейшие осложнения. А поскольку носителем стрептококка является каждый человек (определенные виды таких бактерий составляют микрофлору человеческого организма), то необходимо полностью исключить любые контакты до полного снятия карантина.
Поскольку скарлатина представляет собой инфекционный процесс, то в первые дни патологии купания лучше избегать во избежание осложнений.
Лучше протирать тело больного в необходимые моменты влажными салфетками. Начинать гигиенические процедуры можно с того времени, как полностью нормализуется температура тела. При этом нужно тщательно отслеживать температуру воды (она не должна быть ни горячей, ни холодной), не пользоваться мочалками и не тереть кожу. После купания тело нельзя вытирать, рекомендуется слегка промакивать кожу, чтобы удалить влагу.
foodandhealth.ru
Скарлатина — Медицинская википедия
Скарлатина — инфекционная болезнь, вызванная обычно гемолитическим стрептококком группы А (Streptococcus pyogenes). Проявляется мелкоточечной сыпью, лихорадкой, общей интоксикацией.
Источником распространения инфекции при скарлатине является человек. Это может быть:
- Больной скарлатиной, ангиной или стрептококковым фарингитом. Особенно опасен такой человек для окружающих в первые дни болезни.
- Реконвалесцент – человек, который выздоровел после перенесенного заболевания. Он еще некоторое время может выделять стрептококки. Такое носительство может продолжаться до трех недель.
- Здоровый носитель – человек, у которого нет признаков заболевания, но стрептококки группы А живут на слизистой его носоглотки и выделяются в окружающую среду. Таких людей довольно много (до 15% всего населения).
Факторы патогенности стрептококка
- Септический фактор — определяет распространение микробов в окружающих миндалины тканях, а при проникновении микробов в кровь — во внутренних органах. Тяжёлые септические формы скарлатины могут сопровождаться формированием очагов вторичного распространения стрептококков во всем организме.
- Токсический фактор — определяет разрушение и отделение верхнего слоя эпидермиса, а также нарушение функции головного мозга и сердца. Характерным для скарлатины признаком является «скарлатиновое сердце» — увеличение размеров сердца больного вследствие воздействия токсического фактора на этот орган.
- Аллергический фактор в острую фазу болезни определяет появление сыпи, а в период выздоровления может стать причиной множественного поражения внутренних органов и соединительной ткани по типу ревматизма или васкулита.
Клиническая картина
- Интоксикация — лихорадка, общее недомогание, головные боли.
- Скарлатиновая сыпь — мелкоточечная, при умеренном нажатии стеклянным шпателем пятнышки видны чётче. При более сильном нажатии сыпь уступает место золотисто-желтоватому оттенку кожи. Выступает на 1-3 день болезни и локализуется главным образом на щеках, в паху, по бокам туловища. Кожа носогубного треугольника остается бледной и свободной от сыпи. Сыпь обычно держится 3—7 дней, затем угасает, не оставляя пигментации. Характерно сгущение сыпи на сгибах конечностей — подмышечной, локтевой, подколенной областях.
- Скарлатиновый язык — на 2-4 день болезни язык больного становится выражено зернистым, ярко-красного цвета, так называемый «малиновый» язык.
- Ангина — постоянный симптом скарлатины. Может протекать тяжелее обычной ангины.
- Шелушение кожи — возникает после исчезновения сыпи (через 14 дней от начала заболевания): в области ладоней и стоп оно крупнопластинчатое, начинается с кончиков пальцев; на туловище, шее, ушных раковинах шелушение отрубевидное.
Лечение и прогноз
Лечение, как правило, проводится дома. Стационарное лечение необходимо в тяжёлых случаях и при наличии осложнений. До снижения температуры больные должны соблюдать постельный режим. В острый период заболевания необходимо обильное тёплое питье (чай с лимоном, фруктовые соки), жидкую или полужидкую пищу с некоторым ограничением белков. Больным показан постельный режим; назначают стол № 2 (в системе Диета Певзнера).
В качестве медикаментозного лечения назначаются антибиотики пенициллинового ряда в таблетках (феноксиметилпенициллин, ретарпен, амоксициллин, Амоксициллин + клавулановая кислота) в течение 7-10 дней. Дополнительно назначается витаминотерапия (витамины группы В, витамин С). В тяжёлых случаях назначают инфузионную терапию (раствор глюкозы или гемодез внутривенно) для уменьшения интоксикации.
В настоящее время существуют две точки зрения на лечение и прогноз. Одна из них связывает лёгкость протекания современной скарлатины с изобретением антибиотиков. Другие авторы полагают, что улучшение питания и условий жизни оказали главное влияние на значительное облегчение течения скарлатины и снижение летальности. Важным аргументом в пользу второй точки зрения служит тот факт, что скарлатина нередко протекает настолько легко, что антибиотики просто не применяются (иногда осознанно, но порой по причине несвоевременной диагностики), но, при должном уходе за ребёнком, это практически не влияет на осложнения и не приводит к гибели детей.
Инкубационный период
Составляет от 3 до 7 дней, чаще 2-3 дня.
Начальный период, обычно очень короткий (до суток), охватывает промежуток времени от возникновения первых симптомов болезни до появления сыпи. Начало может быть внезапным.
Больной становится заразным с начала заболевания. Длительность заразного периода может колебаться от нескольких дней до нескольких недель, но при не осложнённом течении на фоне пенициллина ребёнок уже через 7-10 дней не представляет эпидемической опасности для окружающих.
medviki.com
Скарлатина — Вікіпедія
| Скарлатина | |
|---|---|
Висип на шкірі спини у дитини, хворої на скарлатину | |
| Класифікація та зовнішні ресурси | |
| МКХ-10 | A38 |
| DiseasesDB | 29032 |
| MedlinePlus | 000974 |
| eMedicine | emerg/518 |
| MeSH | D012541 |
| Скарлатина у Вікісховищі? | |
Скарлати́на (від лат. scarlatium — яскраво-червоний) — гостре антропонозне інфекційне захворювання, яке проявляється інтоксикацією, гнійним ураженням мигдаликів ротоглотки, що нагадує зміни при стрептококковому фарингіті, найбільше з них уражені піднебінні, та характерною дрібнокрапчастою екзантемою (висипом). Схильна до гнійно-септичних та алергічних ускладнень.
Зміст
- 1 Етіологія
- 2 Епідеміологічні особливості
- 3 Патогенез
- 4 Клінічні прояви
- 4.1 Критерії тяжкості
- 4.1.1 Легка форма
- 4.1 Критерії тяжкості
uk.wikipedia.org
