зачем делать, когда и каким образом

В роддоме новоиспеченной мамочке, только еле-еле оправившейся от родов, предстоит дать согласие на проведение ее малышу целого ряда обследований. Многих пугает такой ход событий: анализы, вакцинация, еще анализы, потом какой-то скрининг новорожденных, пяточный тест.
Да, это понятно и с этим никто не спорит, что после рождения малыша нужно обследовать, чтобы убедиться, что он здоров и будет после выписки из роддома нормально развиваться. А если выявятся проблемы со здоровьем, нужно будет вовремя принять адекватные меры для лечения.
Но дело в том, что в роддоме мамочке не всегда удосужатся внятно, на человеческом, а не медицинском языке рассказать о сути проводимых обследований.
Нет, в принципе, чаще всего вкратце рассказывают. Но бывает, что и нет. Или рассказывают так, что мама ничего не может понять. Вот, например, пяточный тест. Что это такое и для чего делается? Именно о нем сегодня пойдет речь.
Вначале родильницам предлагают заполнить личные данные на бланке к этому анализу. Вопросов у мамочек возникает множество. Разобраться самостоятельно трудно. И, опять же, не всегда у медиков находится время и желание подробно ответить на все интересующие родильниц вопросы.
«Это в медико-генетическую лабораторию, а это в нашу лабораторию», — зачастую только такую информацию предоставит родителям вечно загруженный лаборант, который пришел взять анализ крови у новорожденного.
Чтобы не пугала мамочек подобная реальность, сегодня поговорим об обязательных обследованиях новорожденного. Другими словами, поговорим о скрининге новорожденных. Для чего, когда и почему это делается…
Что такое скрининг новорожденного (неонатальный скрининг)?
Неонатальный скрининг – это бесплатное массовое обследование новорожденных малышей в первые дни жизни на наличие некоторых генетических заболеваний. Это своеобразный подарок каждому новому члену общества, гарантированный государством.
Он позволяет выявить тяжелые (в плане последствий) заболевания, когда еще проявлений этих болезней у ребенка нет. Ведь когда какие-либо симптомы генетических заболеваний дают о себе знать, то родители и врачи чаще уже сталкиваются с тяжелым течением или осложнениями болезни (состоянием декомпенсации).
И такое состояние уже трудно компенсировать, то есть стабилизировать или перевести в обратное течение.
В России по рекомендации Всемирной организации здравоохранения проводят скрининг новорожденных уже пятнадцать лет. Сейчас скрининг дает возможность обследовать малышей на пять генетических патологий. Их перечень: фенилкетонурия, муковисцидоз, врожденный гипотиреоз, адреногенитальный синдром, галактоземия.
Когда проводят?
Новорожденным на 4-е сутки назначают забор крови из пяточки. Поэтому скрининг называют еще пяточным тестом.
Деткам, поспешившим появиться на свет раньше положенного срока, скрининг проводят на 7-е сутки.
Если ребенка выписали из роддома раньше, например, на 3-и сутки, то забор крови проводят в поликлинике.
Анализ необходимо брать натощак, не раньше, чем через 3 часа последнего приема пищи.
Ранняя диагностика, когда забор крови у новорожденного провели раньше третьих суток, часто дает ложноположительные или ложноотрицательные результаты. Поэтому оптимальным периодом обследования малышей считают четвертые сутки жизни крохи.
По той же причине не стоит затягивать с генетическим обследованием позже десятых суток жизни малыша.
Как проводят?
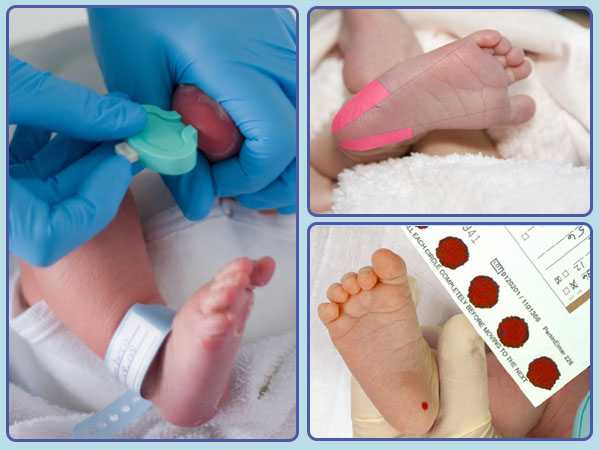
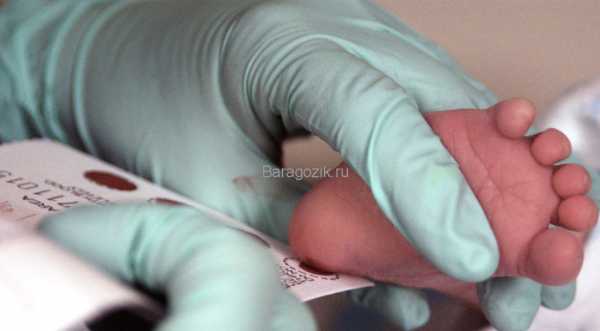
Забор периферической крови проводят из пятки малыша. Это позволяет получить нужный объем крови для обследования. Обычный забор крови из пальчика малютки здесь не подходит.
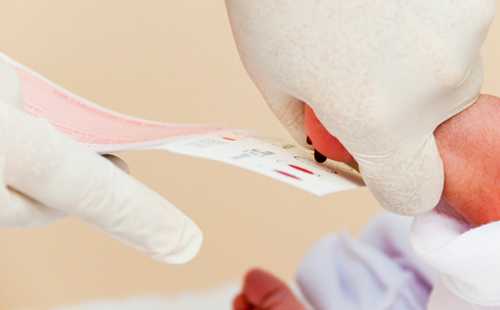
Место прокола предварительно обрабатывают антисептиком. Прокол делают не глубже 2 мм.
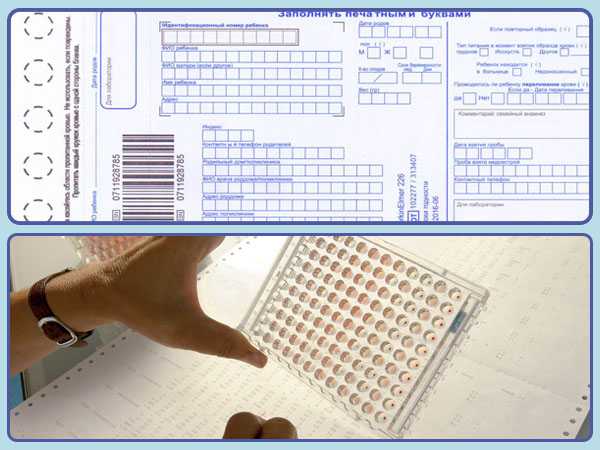
Каплю крови наносят на специальную фильтровальную часть тест-бланка, где очерчены пять кружочков (по одному на каждое заболевание). При этом кровь должна пропитать бумагу насквозь.
В дальнейшем медико-генетическая лаборатория будет на основе сухого пятна крови определять наличие заболевания у ребенка. Анализ делается в течение десяти дней.
Тест-бланк имеет еще другую (паспортную) часть, которую заполняют мамочки. В ней они указывают личные данные малыша, телефоны и адреса, по которым можно связаться с ними и/или с учреждением, где будет наблюдаться ребенок после выписки.
К заполнению этих данных нужно подойти крайне серьезно и внимательно. В противном случае положительный ответ обследования о наличие болезни у крохи может вовремя не найти адресата. И будет упущено время.
Что дает?
Довольно раннее обследование дает возможность выявить генетические болезни обмена веществ на доклиническом этапе. То есть, когда нет никаких проявлений патологии. Вместе с тем, если в этот период своевременно начато лечение, то шансы на благоприятный исход болезни гораздо выше.
Более того, есть возможность в некоторых случаях болезнь победить, если вовремя скорректировать диету и образ жизни ребенка. И потом, в более зрелом возрасте, человеку может не понадобиться лечение вообще.
Скрининг позволяет определить следующие генетические болезни обмена веществ.
Фенилкетонурия
Это врожденное наследственное заболевание, связанное с нарушением обмена аминокислоты – фенилаланина. Происходит это из-за нарушения синтеза печеночных ферментов, способствующих превращению аминокислоты фенилаланина в другую аминокислоту – тирозин.
Фенилаланин и его производные, избыточно накапливаясь в крови, действуют как яд на нервную систему.
Встречаемость данного заболевания среди населения варьирует в зависимости от региона. В среднем – 1 случай на 7000-10000 новорожденных.
Дебют болезни проявляется вначале упорной рвотой, вялостью или, наоборот, возбудимостью малыша. Характерен специфический запах мочи и пота у таких малышей – «мышиный запах».
К поздним признакам патологии можно отнести задержку психомоторного, физического и умственного развития, тремор (дрожание) конечностей, судороги, эпилептические приступы.
Припадки носят упорный характер и практически не поддаются противосудорожной терапии. При отсутствии специфического лечения болезнь медленно прогрессирует.
Лечение фенилкетонурии заключается в соблюдении специальной (безбелковой) диеты.
Если скрининг на фенилкетонурию показал положительный результат, то проводят повторное молекулярно-генетическое тестирование. Также определяют содержание фенилаланина в крови и проводят биохимический анализ мочи. При тяжелом течении болезни с судорожным синдромом проводят ЭЭГ (электроэнцефалограмму), МРТ головного мозга.
Муковисцидоз
Это наследственное заболевание, поражающее многие органы и системы органов. При муковисцидозе нарушается работа определенных желез (экзокринных желез). Их еще называют железами внешней секреции.
Экзокринные железы отвечают за выработку пота, слизи, слюны и пищеварительных соков. Принцип работы желез внешней секреции, когда через протоки их секреты выходят на поверхность тела или в полые органы (кишечник, легкие), при муковисцидозе нарушен.
У больного муковисцидозом нарушен транспорт солей и воды через клеточную мембрану. В итоге из-за недостатка воды секрет желез становится более густым и клейким. От сюда и название болезни. От латинского: mucus — слизь, viscidus — вязкий.
Вязкий секрет закупоривает протоки желез. Затруднение оттока вязкой слизи ведет к застойным явлениям в железах. В итоге выводные протоки желез расширяются. Постепенно происходит атрофия железистой ткани, перерождение ее в соединительную ткань. Прогрессирует фиброз тканей желез.
Вместе с тем, из-за нарушенного транспорта электролитов через мембрану клеток, потовая жидкость содержит много солей – симптом «соленого ребенка». Это явление дало возможность медикам внедрить неинвазивный (не ранящий) метод диагностики муковисцидоза – потовый тест.
Это такие формы:
- смешанная (легочно-кишечная) форма (75-80%),
- преимущественно легочная (15-20%),
- преимущественно кишечная (5%),
- мекониевая непроходимость (5-10%),
- атипичная и стертая формы муковисцидоза (1-4%).
Каждая из них проявляется по-разному.
Встречаемость муковисцидоза – один случай на 3500-4000 новорожденных.
Характерны следующие внешние признаки для ребенка с муковисцидозом: кукольные черты лица, расширенная, бочкообразная грудная клетка, вздутый живот. У грудничков нередко формируется пупочная грыжа.
Также иногда даже по характеру стула новорожденного или грудничка можно заподозрить диагноз. При муковисцидозе стул зловонный, жирный, обильный, замазкообразный.
Позже развиваются проявления, связанные с нарушением функции легких. Дети обычно отстают в физическом развитии. У них очень худые конечности, нередко концевые фаланги пальцев деформируются в виде «барабанных палочек».
Кожа сухая, бледная с сероватым оттенком. Отмечается цианоз носогубного треугольника. При легочной и смешанной форме муковисцидоза отмечается одышка, надсадный кашель с вязкой мокротой.
При обследовании таких детей выслушиваются влажные и сухие хрипы по всем полям легких, тахикардия. Характерно увеличение печени.
На сегодняшний день существуют препараты, которые способны облегчить течение этого заболевания. Но патология в любом случае неизлечима. Поэтому требует пожизненного, комплексного, дорогостоящего лечения и реабилитации для таких детей.
Галактоземия
Галактоземия – наследственная патология обмена такого углевода, как галактоза. В организм ребенка она поступает в составе молочного сахара грудного или любого другого молока – лактозы.
В результате генетического дефекта у ребенка нет фермента, который бы мог расщепить галактозу до глюкозы. А глюкоза – основное питание для каждой клетки нашего организма, особенно для клеток головного мозга.
В результате клетки не получают достаточного питания. А сама галактоза и ее соединения, накапливаясь в крови, постепенно отравляют организм. Доказано ее токсическое действие на центральную нервную систему, печень и хрусталик глаза. Отсюда клинические симптомы заболевания.
Признаками галактоземии у новорожденных являются непереносимость грудного молока и его заменителей, упорная рвота, отказ от еды, быстрое снижение веса, ранняя желтуха, гипотония мышц.
В дальнейшем наблюдается отставание ребенка в физическом, нервно-психическом и умственном развитии. Формируется катаракта глаз, отеки на теле, увеличивается печень и селезенка.
При положительном результате скрининга новорожденный малыш нуждается в дополнительном обследовании. Оно включает повторное генетическое тестирование, определение концентрации галактозы в крови, моче.
Также возможно проведение нагрузочных проб с галактозой и глюкозой. Проводят УЗИ органов брюшной полости, ЭЭГ и др.
Основная терапия данной патологии заключается в соблюдении безлактозной диеты. Чем раньше установят диагноз и начнут лечение такому малышу, тем больше шансов у малыша вырасти здоровым человеком и полноценным членом общества.
Врожденный гипотиреоз
Врожденный гипотиреоз относится к группе заболеваний щитовидки, проявляющихся сразу после рождения и характеризующихся недостатком ее гормонов. Встречаемость врожденного гипотиреоза – 1 случай на 4 тысячи рожденных детей. Девочки болеют почти в два раза чаще.
Из-за недостатка гормонов щитовидной железы развивается торможение всех функций организма. Наблюдается задержка развития всего организма и, в первую очередь, нервной системы.
Если заболевание поздно выявлено и не назначена вовремя заместительная терапия, то развивается необратимое поражение головного мозга – кретинизм.
Прогноз благоприятный только в случае, если заместительная терапия тиреоидными гормонами начинается в первые недели жизни новорожденного. Результаты скрининга в этом случае – спасение для малыша.
Адреногенитальный синдром
Это врожденная патология, обусловленная дисфункцией коры надпочечников. Надпочечники располагаются в верхнем полюсе каждой почки и отвечают за выработку множества гормонов.
В основе дисфункции коры надпочечников лежит генетический дефект фермента, участвующего в образовании и метаболизме стероидных гормонов.
Адреногенитальный синдром встречается у одного новорожденного на 5,5 тысяч малышей.
В организме ребенка в избытке накапливаются половые гормоны и глюкокортикоиды (гормоны коры надпочечников, регулирующие обмен веществ в организме). В результате у малышей неправильно формируются половые органы. Например, у девочек развиваются половые органы «по мужскому типу» (гипертрофирован клитор, большие половые губы).
Развивается резкое нарушение обмена солей в организме (соль-теряющая форма болезни). Замедляется развитие и рост ребенка. Дети остаются низкорослыми.
После установления диагноза малышам назначают заместительную гормональную терапию. Поэтому своевременная диагностика (в первые две недели) и вовремя назначенное лечение позволяет избежать прогрессирования болезни.
Можно ли отказаться от скрининга, если родители здоровы?
Это очень частый вопрос родителей, которые беспокоятся о том, что у их крошки берут «целую кучу» анализов. А они при этом вполне здоровые родители.
Так вот, все вышеописанные болезни наследуются по аутосомно-рецессивному типу. То есть, когда родители здоровы, но являются носителями дефектного гена.
Само по себе носительство таких генов не приводит к развитию болезни. Да и вообще никак не проявляется. А вот если такие носители встречаются и передают ребенку каждый по дефектному гену, то ребенок родится больным.
Именно комбинация двух дефектных генов – от папы и от мамы – проявляется заболеванием. Поэтому видимое здоровье родителей не может гарантировать рождение полностью здорового малыша.
Хочется уточнить, что не нужно проявлять напрасного беспокойства и отказываться от скрининга. Нельзя лишать ребенка возможности быстро выявить практически неизлечимые и быстро прогрессирующие болезни лишь потому, что у вашего ребенка заберут на 2 мл больше крови. Это, как минимум, неразумно.
Как и когда узнавать результаты обследования?
Результаты скрининга будут готовы через десять дней. В случае отрицательного ответа (то есть, все в порядке) родителям не сообщается лично результат генетического тестирования. Положительный результат (выявлена проблема по какому-либо из заболеваний) сообщается незамедлительно родителям в учреждении, где наблюдается малыш.
Поэтому, если вам результаты скрининга не сообщили, это не значит, что про вас забыли или потеряли ваш анализ. Сложившаяся система скрининга не имеет возможности предоставить результаты лично всем и каждому.
Беспокоиться по этому поводу совсем не нужно. Наоборот, если вас не побеспокоили звонком или письмом из генетической консультации, нужно радоваться.
Аудиологический скрининг
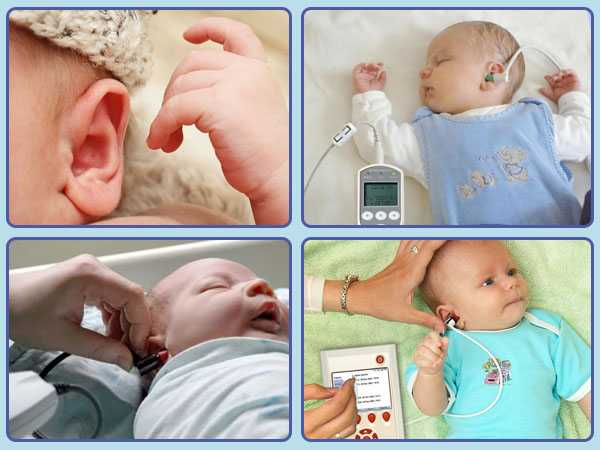
С 2008 года в России всем новорожденным проводят аудиологический скрининг. Это обследование позволяет определить функцию слуха у малышей. Проводят его на 4-е сутки жизни крохи.
Процедура не имеет противопоказаний. Абсолютно безболезненный и не несущий угрозу для здоровья младенца метод позволяет определить нарушения слуха на самых ранних этапах развития младенца. Тогда, когда родители и врачи еще имеют в запасе время, чтобы предпринять меры по улучшению слуха малыша.
Ведь доказано, что коррекция слуха до трехмесячного возраста малыша дает возможность нормального развития речи у ребенка. Первые полгода жизни малыша процесс речевого развития проходит самый интенсивный этап, несмотря на то, что внешне это практически не проявляется.
Техника проведения аудиологического скрининга
Суть метода заключается в воздействии на определенный отдел внутреннего уха – улитку. Именно она отвечает за восприятие и распознавание звука.
Врач использует электроакустический зонд, который имеет микроскопический сверхчувствительный микрофон. Сам зонд соединен с монитором, на котором фиксируется результат проведенной процедуры.
Зонд вставляется в наружный слуховой проход малютке. Прибор посылает звуки разной частоты, подобно щелчкам и фиксирует колебания волосковых клеток в улитке уха.
Важным моментом является то, что во время проведения обследования малыш должен находиться в полной тишине. Лучше, когда кроха будет спать. При этом даже сосание пустышки в момент процедуры недопустимо.
На этом первый этап скрининга завершен. Детям, которые прошли его успешно, второй этап скрининга не нужен. За исключением детей из группы риска.
Группа риска – это дети, у которых:
- отягощенная наследственность по тугоухости;
- недоношенность;
- маловесность;
- асфиксия (кислородное голодание) в родах;
- гестоз или тяжелый токсикоз матери во время беременности;
- прием ототоксичных антибиотиков матерью при беременности.
Такие малыши, вне зависимости от результатов первого этапа скрининга, должны повторно пройти скрининг до 3 месяцев у сурдолога – узкого специалиста по слуху. Ведь тугоухость зачастую развивается постепенно.
Второй этап скрининга детям из группы риска проводится в годовалом возрасте.
При получении сомнительного или неудовлетворительного результата обследования в роддоме ребенок направляется на повторное обследование в возрасте 1-1,5 месяца в условиях поликлиники.
При подтверждении проблем со слухом малыш направляется в ближайший центр реабилитации слуха. А там, уж будьте уверены, специалисты обследуют и подскажут пути решения нарушений слуха у малютки.
Ведь только своевременная диагностика и незамедлительное лечение дает шанс детям с тугоухостью расти и развиваться также как их сверстники.
О скрининге новорожденных вам рассказала практикующий врач-педиатр и дважды мама Елена Борисова-Царенок.
Здоровья вам и вашим детям!
agushkin.ru
как проводится и что показывает?
Когда малыш появляется на свет, очень важно сразу определить опасные для жизни пороки развития, генетические мутации, а также предупредить развитие некоторых болезней. Поэтому еще в роддоме малышу проводят диагностику здоровья. В числе прочих анализов присутствует неонатальный скрининг.
Что значит неонатальный скрининг?
В России уже второе десятилетие существует программа обязательного обследования новорожденных на ряд наследственных генетических заболеваний. В основном это болезни, связанные с нарушением обмена различных веществ — аминокислот, солей и прочих. Показывает наличие таких нарушений неонатальный скрининг.
Бояться его не нужно, это обычный анализ крови. Кровь берут из пяточки младенца на специальный бланк.
Когда и как проводят скрининг новорожденных детей: сроки проведения
Кровь берут в роддоме на четвертый день после родоразрешения. Это касается доношенных деток. В случае, если малыш родился раньше срока, то анализ переносят на седьмые сутки.
Обычно на это не требуется разрешения родителей (есть приказ Министерства здравоохранения об обязательном обследовании), маме сообщают сам факт, что анализ взят и результаты отправлены в генетическую лабораторию.
Если по каким-либо причинам в роддоме скрининг не провели, то анализ переносится на ближайшее время. Забирать кровь будет процедурная медсестра в детской поликлинике, куда прикреплен малыш.
Откладывать обследование неонатологи категорически не рекомендуют, так как некоторые болезни дают о себе знать уже в первую неделю жизни ребенка. Незнание о них и, соответственно, отсутствие своевременного лечения приведут к фатальным последствиям.
Что показывает скрининг новорожденных детей?
В настоящее время под программу попадают пять довольно редких, но очень опасных заболеваний, связанных с обменными процессами. Именно наличие одного из них и показывает или говорит об его отсутствии неонатальный скрининг.
| Название | Норма | Описание |
| Фенилаланин | До 2 мг% | Если значения превышают норму (2-8 мг%), то ставится вопрос о наличии у ребенка Фенилкетонурии. Превышение уровня аминокислоты фенилаланина приводит к серьезной задержке психомоторного развития, эмоциональной отсталости, ребенок может стать инвалидом. |
| Гормон ТТГ (тиреотропный гормон) | До 20 мемл | При повышенном уровне этого гормона у ребенка может развиться врожденный Гипотериоз. Нарушается работа щитовидной железы. Отклонения проявляются в психоневрологической сфере — задержки психического, моторного и эмоционального развития, также сильно страдает физическое развитие — у малышей появляются признаки анемии и рахита, неправильно формируется скелет. |
| Иммунореактивный трипсин (ИРТ) | До 70 нг/мл | В случае повышенного уровня ИРТ идет речь о таком заболевании, как Муковисцидоз. Довольно распространенное заболевание, затрагивающее дыхательную и пищеварительную системы. Нарушается работа поджелудочной и потовых желез, в дыхательных путях скапливается слизь, в кишечнике — каловые массы. |
| 17-ОН прогестерон | Менее 30 нмоль/л | При повышении уровня этого показателя у новорожденного подозревают Адроногенитальный синдром. Это весьма редкое заболевание, связанное с неправильным формированием, а в дальнейшем нарушенной работой коры надпочечников. В случае такого недуга страдает в первую очередь половая функция, в будущем может привести к бесплодию. |
| Галактоза | Самый редкий из рассматриваемых недугов. Галактоземия связана с нарушением усваиваемости галактозы. Если вовремя не определить заболевания, последствия скажутся практически на всех жизненно-важных функциях организма: нервной системе, почках, печени, зрении. |
Следует помнить, что порой результаты могут быть ложноположительными.
Так, например, если анализ сдавать не натощак, как это указано в предписании, то у крохи может быть значительно повышен уровень трипсина, так как он содержится в грудном молоке.
Если какой-то показатель повышен, то ребенка направляют на повторный скрининг, на бланке обязательно помечают «ПОВТОР», пишут какой именно показатель необходимо исследовать. Не стоит сразу паниковать, если вам сообщили о необходимости повторного обследования.
Даже если во второй раз показатели все также повышены, то это означает лишь, что ребенок находится в группе риска по данному заболеванию. Будет назначена консультация врача-генетика, врача-эндокринолога. Они в свою очередь предложат дополнительные анализы и обследования. Только после всех процедур ребенку будет поставлен окончательный диагноз.
Современные методы лечения при положительном результате скриннга
Несмотря на то, что все описанные диагнозы довольно редки, они достаточно изучены и имеют большой процент положительной динамики при своевременном и адекватном лечении.
| Заболевание | Способы лечения |
| Фенилкетонурия |
|
| Гипотериоз |
Прогноз: Если лечение начать с запозданием, то ткани головного мозга сильно пострадают и поимо компенсации функции щитовидной железы придется бороться с умственным отставанием ребенка. |
| Прогноз: К сожалению, при муковисцидозе прогнозы куда менее обнадеживающие. Смертность детей при таком диагнозе достигает 60%. Затронуты сразу две сферы: желудочно-кишечный тракт и дыхательная система. Болезнь проявляет себя уже на 2 день после рождения. Симптомы: Мекониевые массы скапливаются в тонком кишечнике, вызывая вздутие, рвоту и множество других неприятных последствий. Диагностика: Для точной постановки диагноза приходится пройти ряд обследований, после чего врачи разработают целую систему для поддержания жизненно-важных функций. Лечение:
| |
| Адроногенитальный синдром |
Прогноз: В целом прогнозы по данному заболеванию при своевременном и адекватном лечении положительные. |
| Галактоземия |
То есть грудное вскармливание таким детям не просто противопоказано, категорически запрещено.
Прогноз: Если лечение проводилось своевременно и правильно, то прогнозы для таких деток благоприятные. Если же результаты скрининга по каким-либо причинам задержались, то последствия такого нарушения обмена веществ становятся фатальными. Страдают практически все системы организма, в особенности нервная. |
Когда будет готов результат неонатального скрининга новорожденного?
Обычно анализ готов через 10 дней после забора крови.
Если с малышом все в порядке, и его вместе с мамой выписывают из роддома в намеченный срок, результаты приходят уже в поликлинику, ставятся все необходимые отметки в карту ребенка. Бывают случаи, когда результаты по объективным причинам задерживаются.
Как узнать результат неонатального скрининга?
В большинстве случаев родителям не сообщают результаты скрининга. Если у ребенка все показатели в норме, то их просто вписываются в карту. Если же есть какие-либо сомнения, то родителей извещают по телефону, который они указывают в своих данных в роддоме.
Поэтому очень важно в роддоме оставлять корректную информацию о месте пребывания ребенка и родителей в первые недели после рождения. Сюда относятся телефоны, адреса, точное название поликлиники, куда прикреплен ребенок.
Если по каким-либо причинам работники медучреждения связаться по телефону не могут, то высылается письмо по указанному адресу, либо патронажная медсестра сама приходит домой к малышу.
Все данные хранятся в лаборатории в течение 3-х лет. Если родители ребенка сомневаются в анализах или хотят что-то уточнить, то они могут узнать в роддоме контактные данные лаборатории и направить туда письменный запрос.
Ни в коем случае нельзя пренебрегать как самим скринингом, так и его результатами. От этого зависит жизнь, здоровье и общее благополучие ребенка. Несмотря на то, что все описанные болезни довольно редки, вероятность заболевания 1 : 2500, тем не менее риск родить больного ребенка есть даже у абсолютно здоровых родителей.
Поделитесь с друзьями:baragozik.ru
что такое, как и когда делают и где можно пройти процедуру?
Неонатальный скрининг включен согласно рекомендациям ВОЗ в перечень обязательных медицинских тестов для малышей.
Подробнее об услуге…
Неонатальный скрининг обычно проводится в первые 10 дней жизни ребенка, но точная дата может существенно меняться в зависимости от обстоятельств.
Узнать цену услуги…
Скрининг наследственно обусловленных заболеваний обмена — медицинская услуга, которой можно воспользоваться в том числе без направления педиатра.
Где можно сделать скрининг?
Контроль качества лабораторных исследований, осуществляемый по международным стандартам, повышает вероятность получения точных и достоверных результатов анализов.
Что стоит учесть при выборе лаборатории?
Существенно сэкономить на медицинских диагностических услугах помогут акции и специальные предложения клиник.
Акции и скидки…
Главный вопрос, который волнует родителей новорожденного малыша, — здоровье ребенка. Многие врожденные болезни коварны и никак себя не проявляют на первом году жизни. Именно по этой причине был разработан метод исследования, известный как скрининг новорожденных. Это несложный тест, позволяющий выявить наличие многих врожденных заболеваний в первые дни жизни ребенка.
Что такое скрининг новорожденных
Скрининг новорожденных — это анализ крови, позволяющий провести раннюю диагностику как минимум 50 врожденных заболеваний. Метод является самым точным на сегодняшний день способом ранней диагностики генетически обусловленных патологий. По рекомендации ВОЗ скрининг новорожденных включен в перечень обязательных медицинских тестов для малышей.
На заметку
В России многие мамы называют скрининг новорожденных «пяточным тестом», поскольку кровь для него берут из пяточки малыша.
Следует знать, что положительный результат далеко не всегда означает, что у ребенка действительно есть то или иное заболевание. Для полной уверенности родителям выдадут направление на дополнительное обследование у соответствующего специалиста.
Когда проводится неонатальный скрининг у новорожденных
Это исследование проводится в первые 10 дней жизни ребенка, но точная дата может существенно меняться в зависимости от обстоятельств.
Скрининг новорожденных не рекомендуется делать в первые 2–3 дня жизни, поскольку при исследовании, проведенном так рано, есть риск ошибки — результат может быть ложноотрицательным или ложноположительным.
Обычно кровь на анализ у малышей, родившихся в срок, берут в роддоме на 4-ые сутки жизни. Недоношенным детям тест проводят на 7-ой день. Если мама с младенцем к этому времени уже выписалась из родильного отделения, кровь для скрининга берут на дому или в поликлинике.
Такие ранние сроки проведения анализа объясняются тем, что некоторые генетически обусловленные болезни проявляются в первые же недели жизни и крайне важно вовремя диагностировать их, чтобы начать терапию. Однако расширенный тест, включающий диагностику большего количества заболеваний, можно проводить и позже. Начиная с трехмесячного возраста кровь для анализа берут уже не из пятки, а из пальца.
Какие исследования входят в обязательную программу скрининга на наследственные заболевания
Поскольку болезней, которые могут быть выявлены посредством этого исследования, очень много, список патологий при обязательном скрининге сокращен до пяти самых распространенных:
- Гипотиреоз. Патология щитовидной железы, которая может привести к отставанию в физическом и психическом развитии. На сегодняшний день своевременно диагностированный гипотиреоз хорошо поддается гормональной терапии. Распространенность заболевания — 1 случай из 5 тысяч.
- Андрогенитальный синдром. Патология коры надпочечников, при которой нарушается нормальная выработка гормона кортизола. Может проявиться в виде задержки развития половой системы, проблем с сосудами и сердцем. Полному излечению этот синдром не поддается, но его можно держать под контролем при помощи гормональной терапии. Распространенность заболевания — 1 случай из 15 тысяч.
- Муковисцидоз. Заболевание проявляется заметным сгущением секрета в пищеварительном тракте и легких, что приводит к поражениям печени, ЖКТ, дыхательной системы и других органов. Поддается лечению. Распространенность заболевания — 1 случай из 3 тысяч.
- Фенилкетонурия. Заболевание, которое характеризуется нарушением выработки определенных ферментов. Последствия достаточно тяжелые. В первую очередь к ним относятся поражения ЦНС. Однако их можно избежать при помощи специальной диеты. Распространенность заболевания — 1 случай из 15 тысяч.
- Галактоземия. Так называют недостаток фермента, расщепляющего галактозу — один из сахаров, который содержится в лактозе и иных веществах. Последствия нехватки этого фермента проявляются через несколько недель жизни. У ребенка начинается желтуха, рвота, потеря аппетита. Со временем развиваются тяжелые патологии печени, замедляется умственное и физическое развитие, ухудшается зрение. Эта врожденная патология опасна, при этом встречается достаточно редко. Распространенность — 1 случай из 30 тысяч.
Данные заболевания были выбраны еще и потому, что при ранней диагностике их возможно вылечить или, по крайней мере, значительно облегчить последствия. Однако список патологий, которые можно определить при скрининге, намного шире, и при желании родители могут провести дополнительные тесты. В некоторых странах скрининг новорожденных включает диагностику большего количества заболеваний, например, в США — 40, а в Германии — 14.
Как подготовить малыша к исследованию
Чтобы результаты были максимально точными, кровь следует сдавать натощак, через 3 часа после последнего кормления. Анализ обычно проводят как минимум спустя 4 дня после начала грудного вскармливания. Подготовка к скринингу новорожденных очень проста. Перед забором крови ножку ребенка моют с мылом, протирают спиртом и насухо вытирают стерильной салфеткой — этим подготовительные меры и ограничиваются.
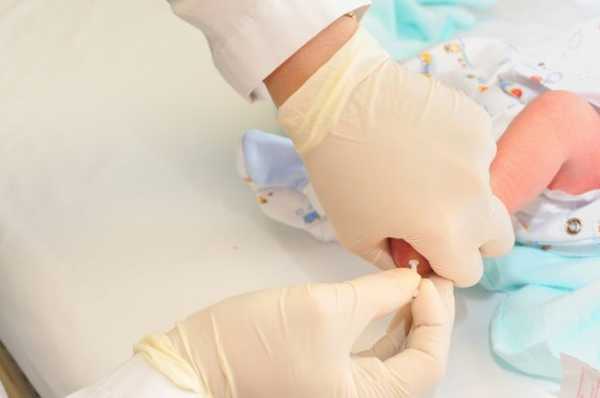
Как проводится забор крови
Эта процедура представляет собой довольно простой комплекс действий. На пяточке ребенка делается маленький прокол. Первая капля крови снимается стерильной салфеткой. Затем медсестра слегка сдавливает пяточку малыша и наносит полученную кровь на специальный бумажный тестовый бланк так, чтобы кровь пропитала пористую бумагу насквозь. В него вносится вся информация о новорожденном, а также об учреждении, где проводился забор крови. Бланк высушивается при комнатной температуре в течение 2–4 часов, помещается в конверт и отправляется в лабораторию или медико-генетический центр.
Интерпретация результатов анализа
На обработку образцов уходит 10–14 дней, после чего родители получают заключение генетической экспертизы. Результаты может интерпретировать только специалист. Помните, что результаты скрининга новорожденных — это еще не диагноз. Заключение может дать только врач соответствующего профиля на основании дополнительных исследований.
Несмотря на то, что скрининг новорожденных довольно точен, иногда он дает ложноположительные или ложноотрицательные результаты (чаще всего это связано с нарушением техники забора крови). Если результат анализа на какую-то болезнь положительный, родителям предлагают провести повторный тест. В случае повторного положительного результата малыш направляется на детальное обследование.
Полезная информация
Чаще всего ложноположительный результат при скрининге новорожденных дает тест на муковисцидоз.
Что такое расширенный неонатальный генетический скрининг методом ТМС?
Несмотря на то, что в программу обязательного скрининга новорожденных входит лишь пять заболеваний, генетически обусловленных болезней гораздо больше — около 500. К счастью, большинство врожденных патологий — большая редкость. Однако многие сознательные родители хотят получить как можно более полную информацию о здоровье ребенка и проходят расширенный неонатальный скрининг. Он позволяет выявить врожденные нарушения метаболизма в первые же недели жизни малыша.
Такой скрининг проводится методом тандемной масс-спектрометрии (ТМС) и дает возможность протестировать ребенка на 37 генетических заболеваний, среди которых — лейциноз, метилмалоновая ацидемия, недостаточность биотинидазы, аргининемия и множество других болезней. Из обязательного списка в такое исследование входит только фенилкетонурия.
Техника забора крови для расширенного скрининга ничем не отличается от порядка действий при плановом исследовании. Результаты анализа можно получить через 2–3 недели.
Расширенный неонатальный скрининг выявляет изменение концентрации метаболитов в ту или иную сторону, то есть повышенное или пониженное содержание этих веществ может говорить о наличии генетического заболевания. Например, при фенилкетонурии повышен фенилаланин.
Как и при обязательном скрининге, при серьезных отклонениях от нормы врач направляет малыша к узким специалистам для проведения дополнительных исследований и разработки схемы лечения, если диагноз подтвердится.
Генетический скрининг новорожденных особенно необходим, если раньше в семье были случаи наследственных заболеваний, пусть и в отдаленном прошлом. Довольно часто здоровые родители все же являются носителями дефектных генов и могут передать их потомству. Но даже если в вашей семье никто не страдал от генетических болезней, такой расширенный скрининг новорожденных сделать все равно стоит, поскольку риск наличия данных патологий у ребенка все равно есть.
www.kp.ru
Анализ из Пятки у Новорожденных на что берут: Как делают Скрининг
Способ диагностики генетических болезней, используемый в родильном отделении больницы на 4-5-е сутки после рождения, принято называть скринингом. Анализ из пятки у новорожденных, на что берут, многие родители не догадываются. Материл из стопы ребенка, берут для раннего обнаружения тяжких патологических процессов и состояний, благодаря чему можно вовремя приступить к терапевтическому курсу неблагоприятных последствий, и предотвратить инвалидность.

Зачем берут кровь из пятки у новорожденного
Различают большое количество очень серьезных, в основном наследственных болезней, присутствие которых нереально выявить до появления на свет новорожденного. Поэтому обязательным является анализ, чтобы обнаружить заболевания, как только дети рождаются.
Это обусловлено стремительным повышением шансов на поправку грудничка, в результате осуществления терапии до момента появления первоначальных признаков. И когда родители интересуются, зачем на первые дни жизни малыша сдавать материал из пятки, причина кроется в тяжких генетических болезнях.
Диагностирование материала из пяток новорожденных в роддоме принято называть пяточным тестированием. В основном тестирование осуществляется на 4-ый день, когда малыш появляется на свет по срокам, и на 7-ой день проводится забор крови из пятки у новорожденного, рожденного раньше времени.
Почему возьмут материал из стопы новорожденного на диагностику уже понятно. При этом немаловажно знать, когда берут кровь из пятки, какие выявляют при этом патологии:
- Гипотиреоз – проявляется сменой производительности гормонов щитовидки.
- Фенилкетонурия – характеризуется наследственным изменением обменных процессов, которые приводят к нарушениям в функциональности головного мозга и тяжелым невралгическим разладам.
- Муковисцидоз – формирование изменения деятельности в пищеварительной системе и дыхательной функции новорожденного.
- Адреногенитальный синдром – проявляется сменой производительности андрогенных гормонов, которые ведут к быстрому развитию половых органов, в дальнейшем грозящие бесплодием.
- Галактоземия — болезнь представлена невыносимостью молочного белка, спровоцированная нехваткой требуемые энзимов печени, и ведет к возникновению желтухи.
Что подразумевается под скринингом
Неонатальный анализ материала с пятки новорожденного осуществляется, чтобы выявить тяжелые наследственные болезненные процессы, которые на стадии формирования протекают без выраженных признаков.
Раннее обнаружение трудностей со здоровьем позволяет сразу приступить к терапии и остеречься возникновения тяжких исходов.
Изначально анализирование материала с пятки проводили, чтобы выявить врожденные отклонения, которые способны спровоцировать появление отсталости на умственном уровне у новорожденного. Сегодня исследование проходит на предмет обнаружения 5-ти самых зачастую встречаемых генетических болезней.

Забор материала из вены новорожденного, не всегда выходит взять сразу. Чтобы найти подходящий сосуд можно долго искалывать руку малыша. Кровь из пальца не всегда является целесообразным, требуемый объем собрать не получается. А материал из пятки новорожденного можно получить в достаточном количестве.
Суть скрининга на генетику – это как прививка в пятку новорожденному, заключающаяся в предоставлении материала и последующего смазывания кровью специальной бумаги.
В диагностике новорожденного учитывают 2 исследования:
- Определение объема ТТГ – своеобразный тиреотропный гормон в кровеносной системе. При повышенном значении, есть вероятность наследования ребенком гипотиреоза.
- Поиск фенилкетонурии – если он присутствует в большом количестве, то это один из симптомов фенилкетонурии.
После врачом ставится отметка в карте новорожденного, а взятый биоматериал отправляют для лабораторного исследования.
Анализ не проходят малышам до 3 дней жизни, так как во время скрининга, выполненного в столь ранние сроки, существует риск ошибки. Исследование способно показать как ложноположительный, так и ложноотрицательный исход. Рекомендовано пройти исследование на протяжении 10 суток после рождения.
Обнаружение наследственных изменений обменных процессов на раннем этапе немаловажно для благоприятного результата.
Если рождение ребенка проходит не в стенах больницы и ему не оказывается требуемая помощь медицинского персонала, соответственно и анализы новорожденному не проводятся. В таком случае роженицы подвергают своих детей риску. Нужно непременно показать новорожденного врачам, сдать необходимые анализы и пройти ультразвуковое исследование.
Неонатальный скрининг
Проведение неонатального скрининга предусмотрено каждому новорожденному. Благодаря такому экспресс-анализу можно выявить болезни со стороны защитной функции организма и обменных процессов. Достоинством такого обследования является то, что присутствующие отклонения выявляются до формирования первоначальных признаков серьезных патологий.
Скрининг с пятки новорожденного берется на голодный желудок, малыша последний раз кормят за 3 часа до манипуляции. Делая небольшой прокол в пятке новорожденного, извлекают пару капелек крови. Ею смазывают тестовый бланк, имеющий 5 разделов. После чего ответы отправляются для проведения лабораторного анализа.
Патологии врожденного характера ведут к запозданиям в созревании малыша. Верно и вовремя начав терапию, можно будет избежать негативных последствий.
При положительном исходе тестирования, специалистом, исходя из единоразового скрининга пятки, не будет выставлено заболевание новорожденному. Для постановки диагноза потребуется провести иные информативные методы.
Какие заболевания можно выявить с помощью скрининга новорожденных
Важно понимать, что анализируя кровь из пятки новорожденного, можно предотвратить формирование множества нарушений со здоровьем в дальнейшем. Перечень наследственных генетических патологических процессов, идентифицируемых за счет скрининга незначительный, но значителен по своей серьезности.

Он может не быть зависимым от положения здоровья родителей, ведь врожденные заболевания можно выявить через поколения.
Анализ материала с пятки назначают всем новорожденным, независимо, есть ли у родственников генетические болезни. Какие заболевания диагностируются за счет обследования крови с пятки можно узнать у врача.
За счет того, что исследование проводят сразу в родильном доме, это дает возможность на ранних стадиях выявить такие патологии:
- Фенилкетонурию
- Муковисцидоз
- Галактоземию
- Гипотиреоз
- Иные
Как только вспомогательный скрининг, проведенный по причине положительного исхода, даст возможность поставить верный диагноз, назначить требуемое лечение.
Можно ли отказаться от анализа? Прохождение новорожденным обследования неизбежно. Вследствие верного осуществления скрининга, когда забор материала с пятки взят натощак, то достоверность результата высокая. Однако когда родители желают, чтобы не брали кровь с пятки новорожденного, они могут отказаться, поставив свою подпись на официальном документе — отказе, с занесением его в карту.
Родителям достаточно редко не говорят, какой генетической болезнью болен их младенец, а у малыша спустя время возникают признаки болезни. Это может говорить о ложноотрицательном исходе анализа крови с пятки. Если имеются сомнения, с пятки у ребенка берут анализ повторно.
Болезни, которые обнаруживаются в результате, не всегда могут переходить по наследству, бывает, что родители здоровы, а малыш рождается больной.
Гипотиреоз
По данным статистики, на 5000 обследованных детей первого месяца жизни, приходится 1 ребенок, у которого выявляют гипотиреоз. Зачастую наследственное заболевание фиксируется только у лиц женского пола. Щитовидкой производится в недостаточном объеме гормонов, что ведет к нарушениям функции всех важных органов.
Не приступив сразу к терапии, фиксируются трудности умственного и физического характера – позднее формирование костей и суставов, прорезывание зубов, протяженное созревание нервных тканей, мозга. Вследствие этого, формирование организма имеет тяжкие нарушения на физическом и интеллектуальном уровне.
При выявлении болезни до возникновения признаков во время новорожденности, прописывается курс лечения гормонами. Благодаря терапии есть высокий шанс навсегда избавиться от патологии при положительном исходе диагностики.
Муковисцидоз
Когда развивается тяжелое течение такого заболевания как муковисцидоз, тогда нарушен процесс производительности секрета в легких, пищеварительном тракте. Фактором патологии выступают генные изменения. Жидкость, выходящая с клетками, приобретают густую консистенцию, что ведет к серьезным разладам в функционировании легких, печени, железы поджелудочной.
Вследствие появления муковисцидоза, наблюдается формирование:
- Бронхита
- Пневмонии
- Цирроза печени
Когда родителям известно о болезни, можно вовремя начать терапию. Если малышу с рождения предоставят соответствующий лечебный курс, он может избавиться от проблемы.
По данным статистики при анализе материала с пятки, болезнь фиксируется у 1-го младенца на 10 тысяч малышей.
Адреногенитальный синдром
Болезнь обнаруживают редко, примерно 1 ребенок на 15 тысяч новорожденных. Сюда относят генетические патологии, вызванные изменением производительности кортизола в коре надпочечников. По причине того, что наблюдается избыточное накопление половых и стероидных гормонов, развивается стремительное изменение солевого обмена, тормозится развитие.
Также последствиями адреногенитального синдрома являются:
- Неверное формирование половых органов – развитие девочек по мужскому типу.
- Наблюдаются проблемы с таким органами — почки, сердце, сосуды.
Возможна смерть новорожденного, в случае неоказания своевременного лечебного курса. В качестве терапии назначаются средства гормонального происхождения, используемые на протяжении всей жизни.
Галактоземия
Проявления галактоземии возникают у младенца не сразу. Длительный промежуток времени положение его здоровья не предвещает предпосылок.
При этом недостаток энзима, который несет ответственность за распад галактозы, ведет к возникновению ряда симптомов:
- Отечность
- Желтуха
- Появляется в моче белок
- Ребенок утрачивает аппетит
- Фиксируются частые приступы рвоты
При этом спустя 7-14 дней, если терапия отсутствует, из-за болезни появятся разлады в деятельности печени, у ребенка снизится зрительная острота, замедлится развитие на физическом и интеллектуальном уровне.
В теории заболевание ведет к гибели новорожденного. Однако если сразу включить специальное диетическое питание, которое подразумевает отказ от приема пищи, которая содержит лактозу, у ребенка есть шанс полноценно развиваться и расти.
Такая наследованная патология наблюдается в редких случаях. Проводимые в родильных домах тесты фиксируют, лишь одного ребенка с галактоземией из 20 тысяч протестированных.
Фенилкетонурия
Данную патологию относят к довольно серьезной, и редко встречающейся болезни. Фенилкетонурия проявляется не имением у больного энзима, способного растворять фенилаланин.
Фенилаланин является аминокарбоновой кислотой, накапливающейся в белковой продукции. Когда не происходит расщепление этой кислоты, она скапливается, преобразуясь в отравляющее вещество. Позже оно оказывает угрожающее действие на головной мозг и нервную систему младенца. Если не обнаружить фенилкетонурию и не проводить терапию в детском возрасте, ребенок станет неразвитым умственно до конца жизни.
При адекватной терапии, приеме необходимых медикаментозных средств, строгом диетическом столе, исключающий приход в организм фенилаланина, формирование ребенка будет нормальным, но все же останется носителем болезни на всю жизнь.
Многочисленные обследования показывают, что развитие патологии свойственно 1 малышу из 100 тысяч новорожденных.
Также существуют и другие патологии, на которые проходит забор материала с пятки. В цивилизованных странах при осуществлении скрининга новорожденного, врачи могут выявить различное количество генетических патологий. В Германии материал малыша тестируется на 14 тестовых бумагах. В США у ребенка могут обнаружить 1 патологию из 40 анализируемых.
В России забор крови осуществляется на выявление 5 самых серьезных наследственных болезней. Если ребенок появляется на свет раньше положенного срока либо включен в группу риска, то диагностирование осуществляется по 16 патологиям.
Сроки и условия проведения скрининга
Неонатальный скрининг проводится в стенах родильного дома после рождения ребенка или же в течение первого месяца жизни. Если во время родов не было осложнений, то взятие крови из пятки новорожденного осуществляется на 4-е сутки.
Детям, которые недоношены, обследование назначают на 7-ой день от рождения. Если маму с грудничком отпустили домой ранее положенного времени, то обследование на обнаружение генетических патологий проводят в поликлинике либо на дому.
Важное условие забора крови — сдавать материал на голодный желудок, через 3 часа после последнего кормления.
Исследование крови с пятки новорожденного занимает около 10 суток. Бывают случаи, чтобы изучить материал требуется 21 день.
Когда исход отрицательный, то родителей не оповещают об этом, а анализы фиксируются в карте новорожденного. При положительном итоге, маму информируют сразу. Тогда рекомендуется повторная сдача крови из пятки. Также родителям назначают консультирование с генетиком, где будут обсуждаться профилактические мероприятия, способные препятствовать формированию заболевания, а при надобности пропишется терапевтический курс.
Иногда исследование, может быть положительного результата на наличии муковисцидоза, а в последствие такой диагноз опровергают.
Как проводится скрининг новорожденных
Зачастую, когда проводится процедура скрининга, роженицу не оповещают о заборе у новорожденного крови с пятки. Пугаться не стоит, ведь скрининг является абсолютно безопасным.
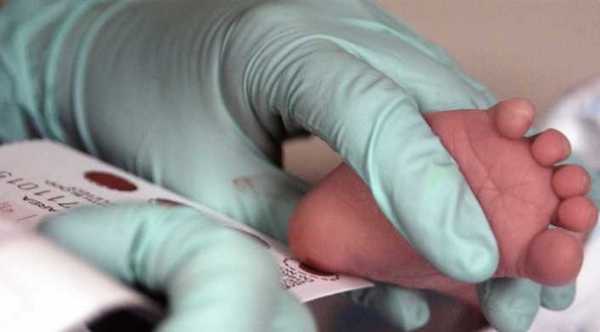
 Пяточное Тестирование (Рис-1)
Пяточное Тестирование (Рис-1)Проводится скрининг только из пятки, поскольку пальцы новорожденного маленькие и неразвитые.
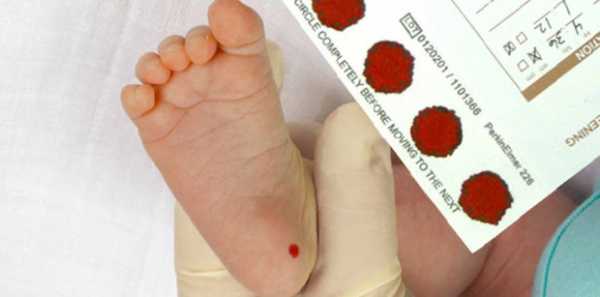
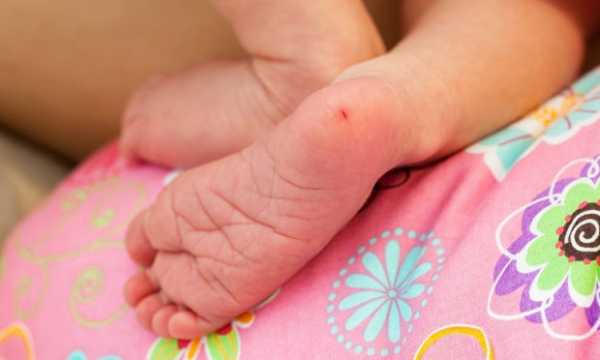
Для процедуры, с пяточки новорожденного берется несколько капель крови. Изначально ногу моют с мылом, протирают спиртовым раствором и насухо протирают, с использованием стерильной салфетки, а затем пяточная зона стопы прокалывается на 1-2 мм в глубину.
Первую каплю снимают с помощью стерильной салфетки. После сдавливая, пятку новорожденному кровью смазывают лабораторные тестовые бланки, так, чтобы кровь пропитала бумагу насквозь. После забора крови пятка грудничка станет синим цветом на некоторый промежуток времени.
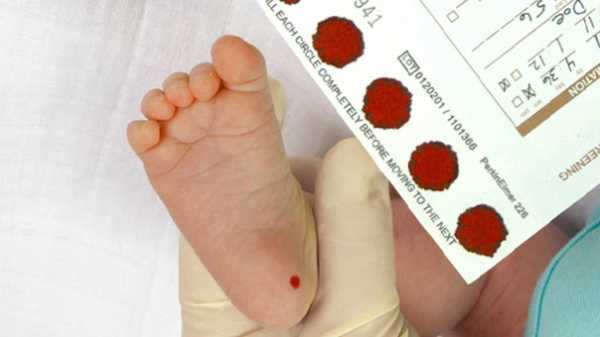
 Пяточное Тестирование (Рис-2)
Пяточное Тестирование (Рис-2)В бланке фиксируется полная информация о новорожденном, учреждении, где брали кровь с пятки. В основном потребуется закрасить 5 кружков бумаги, на предмет 5-ти распространенных генетических болезней. Бланки пропитаны реактивом, когда материал попадает на тест, он окрашивает его в определенный цвет. Тестовую бумагу высушивают 4 часа, кладут в конверт и отдают на анализирование.
Саму процедуру скрининга принято называть тандемной масс-спектрометрией — что означает лабораторное обозрение пятна сухой крови.
Когда можно узнать результат
Осуществление анализа крови из пятки у новорожденного вызывает у большинства родителей тревожность и опасение. По этой причине родителей не уведомляют о заборе материала с пятки.
Исследование материала осуществляется около 3-х недель. Когда ответ отрицательный, а это большинство случаев, то о результате никому не сообщают. Только данные анализа фиксируются в карточке новорожденного.
При положительном исходе перезванивают из больницы и просят, повторно сдать материал с пятки. Если при повторном обследовании диагноз не подтвердился, то родителей просят явиться к генетику.
Он направит к специалистам узкого профиля, где будут проведены дополнительные обследования:
- Копрограмма.
- ДНК-диагностика.
- Потовый тест, если есть подозрение на наличие муковисцидоза.
В случае получения положительного результата после ряда обследований, врач решает вопрос о назначении курса терапии новорожденному.
Возможно ли проведение обследования новорожденных дома? Бывают ситуации, когда маму с грудничком выписывают на 3-ие сутки после появления на свет и из-за этого обследование на предмет генетических болезней не проводилось. Тогда анализирование проходит в больнице.
Некоторые роженицы рассказывают о своем опыте, что некоторые вызывали врача на дом, другие ходили на сдачу крови с пятки в клинику. А также были случаи, когда медсестра сама являлась к новорожденному на дом и брала материал для скрининга наследственных болезней.
Можно воспользоваться услугами платной лаборатории, когда сроки сдачи материала с пятки поджимают. Кроме того, родители могут пойти в вышестоящую инстанцию здравоохранения, для получения информации о дальнейшем их действии в сложившемся положении.
Все болезни, присутствие которых способно обнаружить неонатальное обследование, являются тяжкими и могут спровоцировать глубокую инвалидность в последующем. Но при раннем выявлении, еще на этапе рождения малыша, от заболеваний реально избавиться полностью, или же приостановить их формирование на том этапе, когда заболевание еще не обрело непоправимые формы.
Забор материала с пятки новорожденных в родильном доме делается быстро, он безболезненный для детей. Медиками рекомендуется осознанно подходить к процедуре обследования, которое проходит по программе государства и инициативе ВОЗ. К несчастью, при запоздалом обнаружении наследственных патологий обменных явлений ведет к необратимым последствиям, инвалидности и гибели маленьких пациентов.
Загрузка…pjatki.ru
Скрининг новорожденных: генетическая диагностика 5 патологий
Скрининг новорожденных (с англ. screening — сортировка) — один из самых эффективных методов диагностики генетических заболеваний неонатального периода. Генетическое исследование проводится по инициативе Всемирной организации здравоохранения (ВОЗ). В России скрининг включен в список обязательных диагностических мероприятий на протяжении последних пятнадцати лет. Из большого перечня генетических заболеваний рекомендовано проводить диагностику пяти патологий, с учетом таких факторов: распространенность, степень тяжести заболеваний, а также возможность получать достоверные результаты анализов и применять эффективное лечение.
Сроки и условия проведения скрининга
Как проводится скрининг новорожденных?
- У доношенных малышей анализ делают на 4 день в роддоме.
- Недоношенным детям скрининг проводят на 7 день жизни и позже.
- Если ребенка выписали из роддома раньше, малышу делают анализ дома или в поликлинике по месту жительства.
- Для скрининга берется периферийная кровь (из пятки), отсюда «пяточный тест».
- Кровь наносится на 5 отдельных бланков (кружочков) фильтрованной бумаги.
- Анализ берется натощак, нельзя кормить новорожденного за 3 часа до скрининга.
Когда делать скрининг? Если сделать анализ раньше — на 2 или 3 день жизни — результаты могут оказаться как ложноположительными, так и ложноотрицательными. Желательно сдать анализ в течение 10 первых суток жизни. Выявление генетических нарушений обмена веществ на ранних стадиях важно для благоприятного прогноза.
Диагностика патологий генного уровня
Какие врожденные заболевания диагностируются при помощи скрининга в России? В список входят те болезни, которые можно вылечить или уменьшить степень их тяжести на раннем сроке выявления. Это патологии, связанные с различными нарушениями обмена веществ. Сюда, к примеру, не входит диагностика такой хромосомной болезни, как синдром Дауна.
- Гипотиреоз. Это заболевание связано с нарушением выработки гормонов щитовидной железы. Последствия этого заболевания тяжелые: общая физическая и психическая задержка развития. В среднем на 5 тысяч новорожденных регистрируется один случай наследственного гипотиреоза, при чем чаще болеют девочки. Шансы полностью вылечить заболевание, выявленное после положительных результатов скрининга, довольно высоки, гипотиреоз можно победить. Требуется гормональная терапия. Подробнее о гипотиреозе, о нормах ТТГ у детей читайте в другой нашей статье.
- Муковисцидоз. При этом заболевании нарушается выработка секрета в легких и пищеварительном тракте. Жидкость, выделяемая клетками, становится густой, это приводит к серьезным нарушениям функций легких, печени, поджелудочной железы. Муковисцидоз — одно из самых частых заболеваний, которое обнаруживается при скрининге, регистрируется один случай на 2–3 тысячи новорожденных. Прогноз благоприятный, если начнется своевременное лечение.
- Адреногенитальный синдром. Встречается редко, примерно один случай на 15 тысяч новорожденных. Сюда входит группа генетических заболеваний, которые спровоцированы нарушением выработки кортизола (в коре надпочечников). Каковы последствия этого заболевания? Задерживается развитие половых органов, страдают почки, сердце, сосуды. Вероятен смертельный исход, если не оказана медицинская помощь. Лечение заключается в пожизненном приеме гормональных препаратов.
- Галактоземия. Причина этой болезни — дефицит фермента, который расщепляет галактазу. Это вещество поступает в организм с глюкозой, содержится в лактозе. Симптомы галактоземии проявляются постепенно, и новорожденный кажется вполне здоровым ребенком. Но уже через несколько недель может появиться рвота, потеря аппетита, отечность, белок в моче, желтуха. Галактоземия опасна своими последствиями: серьезные нарушения функций печени, снижение остроты зрения, замедленное физическое, интеллектуальное развитие. Это самое редкое заболевание, которое диагностируется при скрининге, встречается один раз на 30 тысяч новорожденных. Лечение галактоземии заключается в строгой диете, исключающей молочные продукты.
- Фенилкетонурия. Редкое наследственное заболевание, которое встречается один раз на 15 тысяч новорожденных. Фенилкетонурия появляется в результате нарушения выработки фермента, который должен разрушать кислоту фенилаланина. Продукты распада фенилаланина негативно воздействуют на весь организм и накапливаются в крови. В первую очередь страдает центральная нервная система, мозг, появляются судороги. Чтобы избежать осложнения заболевания, необходима строжайшая диета, которая исключает поступление в организм фенилаланина.
В медицине насчитывается около пятисот заболеваний, связанных с нарушением метаболизма, или обмена веществ. Например, в Германии диагностируется 14 генетических заболеваний при помощи скрининга новорожденных, в США — свыше 40 болезней. В России неонатальный скрининг проводится для диагностики пяти, самых опасных патологий, которые начинают развиваться в раннем возрасте. По желанию родителей, если малыш относится к группе риска, можно расширить скрининг до 16 заболеваний.
Вокруг темы скрининга новорожденных много споров. Родители, которые пережили стресс после ложного положительного результата у крохи, не советуют проходить процедуру. Другие мамы и папы, у малышей которых были обнаружены серьезные диагнозы, благодарны этой диагностике, потому что удалось спасти ребенка от тяжелых последствий, приостановить или вылечить болезнь.
5 вопросов, волнующих родителей
Проведение скрининга вызывает у многих мам и пап беспокойство, а период ожидания результата наполнен тревогой и страхом. У особенно тревожных мам даже могут начаться проблемы с лактацией. Может быть, поэтому в некоторых роддомах вообще не уведомляют мамочек, для каких именно целей берется анализ.
- Когда можно получить результат? Анализ проводится в течение трех недель. Если результаты отрицательные (а так и бывает в большинстве случаев), никто об этом не сообщает. Но данные записывают в медицинскую карточку малыша. Если же есть положительный результат, то обязательно перезвонят из поликлиники и попросят сдать анализ повторно. Чаще всего ложные положительные анализы бывают на муковисцидоз.
- Если повторный скрининг подтвердил предыдущий анализ? Родителей приглашают на беседу с врачом-генетиком. Он дает направления к узким специалистам, где проводится дополнительное обследование: копрограмма, ДНК-диагностика, анализ сухого пятна крови, при подозрении на муковисцидоз — потовый тест. Если после дополнительных анализов диагноз все-таки подтвержден, решается вопрос о тактике лечения малыша.
- Можно ли проводить скрининг новорожденных на дому? Если по каким-либо причинам скрининг не проводился в роддоме или выписка была на 3 сутки, анализ делается в поликлинике по месту жительства. Некоторые мамы, комментируя ситуацию, делятся опытом: кто-то вызывал медсестру на дом, кто-то ходил в поликлинику, а к кому-то медсестра приходила сама домой и брала забор крови для скрининга. Если возникли трудности, а сроки взятия крови на скрининг поджимают, можно сделать анализ в платной лаборатории. Также можно обратиться в вышестоящие инстанции здравоохранения, которым подчинены районный роддом и поликлиника, и спросить, как действовать в сложившейся ситуации.
- Насколько высока достоверность скрининга? Если анализ проведен в сроки, если малыш не ел за 3 часа до забора крови, достоверность анализов высока. Но диагноз никогда не устанавливается после первого положительного результата. Бывают редкие случаи, когда скрининг показывает ложные отрицательные результаты. В этом случае заболевание обнаруживается поздно, когда уже появляются симптомы.
- Можно ли отказаться от скрининга? Да, можно. Родители берут на себя ответственность и подписывают документ, в котором отказываются проводить скрининг новорожденного. Это бумага вклеивается в карточку малыша. Медсестра или врач районной поликлиники будут звонить, приходить домой, оставлять записки с просьбой пройти скрининг до тех пор, пока не будет написан отказ родителей.
Важно знать, что патологические нарушения метаболизма могут быть не только наследственными заболеваниями. У совершенно здоровых родителей могут рождаться дети с муковисцидозом, гипотиреозом, галактоземией, фенилкетонурией, адреногенитальным синдромом. Также важно знать, что при подтверждении диагноза нельзя затягивать с лечением и пренебрегать рекомендованной диетой при фенилкетонурии или галактоземии.
Скрининг новорожденных в роддоме проводится быстро, бесплатно и безболезненно для малышей. Медицинские работники рекомендуют родителям сознательно подойти к этой диагностике, которая проводится по государственной программе и инициативе ВОЗ. К сожалению, запоздалое выявление генетических заболеваний обмена веществ приводит к необратимым последствиям, инвалидности и смертности детей.
РаспечататьПоддержите проект — поделитесь ссылкой, спасибо!
kids365.ru
Скрининг новорожденных («пяточный тест») | Kukuzya.ru
Когда проводят скрининг новорожденных?
Для проведения скрининга берут образец крови из пятки новорожденного ребенка через 3 часа после кормления:
При выписке из роддома ранее 4 суток маме новорожденного малыша выдают заполненный бланк для взятия крови, а в обменной карте ставят пометку «кровь на скрининг не взята!». В этом случае взятие крови на скрининг в обязательном порядке проводится в поликлинике по месту жительства при первом патронаже.
В случаях взятия крови в более ранние сроки (на 1–2-й день жизни ребенка) возможны ложноположительные результаты.
Данные о проведенном неонатальном скрининге вносятся в карту развития новорожденного и в выписной эпикриз.
Как берут кровь на скрининг?
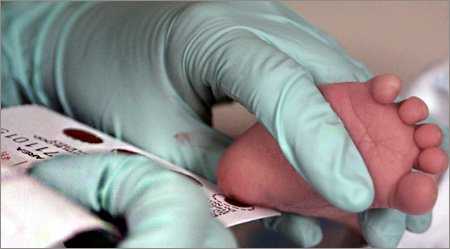
Забор образцов крови
Забор образцов крови осуществляется на специальный фильтровальный бумажный тест-бланк. Перед забором образца крови пяточку малыша протирают стерильной салфеткой, смоченной 70-градусным спиртом. Далее, после прокола кожи приблизительно на глубину 1-2 мм, медсестра мягко надавливает на пятку новорожденного и прикладывает к кружкам тест-бланка, которые пропитываются кровью полностью и насквозь. Всего таких кружков должно быть не менее 5 по количеству определяемых заболеваний.
На какие заболевания проводится скрининг новорожденных?
В рамках приоритетного национального проекта «Здоровье» и во исполнение приказа Минздравсоцразвития РФ от 22.03.2006 №185 «О массовом обследовании новорожденных детей на наследственные заболевания» скрининг новорожденных проводится на 5 наследственных заболеваний:
Адреногенитальный синдром (врождённая гиперплазия коры надпочечников) — это заболевание приводит к нарушению развития половых органов мальчиков и девочек и в тяжелых случаях может обусловить потерю соли почками и явиться причиной смерти. Поздняя диагностика, несвоевременное и некорректное лечение приводят к тяжелым последствиям: гибели ребенка от сольтеряющих кризов, нарушениям роста и полового созревания, бесплодию. В случае получения положительного результата (повышения уровня 17-гидроксипрогестерона) ребенок немедленно вызывается для обследования эндокринологом или неонатологами в стационаре. В идеале обследование ребенка должно быть начато не позднее 14 дня его жизни (для доношенного ребенка).
Галактоземия – заболевание, заключающиеся в нехватке ферментов для переработки галактозы, присутствующей в молоке, в глюкозу. При данном заболевании галактоза, накапливаясь в организме, поражает печень, головной мозг, глаза и другие органы. Лечение заключается в соблюдении специальной диеты, при которой из рациона ребенка полностью исключаются молоко и молочные продукты, ребенка переводят на вскармливание безлактозными смесями. Диагноз ставится при повышении галактозы в крови ребенка.
Врожденный гипотиреоз — одно из наиболее часто встречающихся врожденных заболеваний щитовидной железы у детей. В основе заболевания лежит полная или частичная недостаточность тиреоидных гормонов, приводящая к задержке развития всех органов и систем. В первую очередь от недостатка гормонов у новорожденного ребенка страдает центральная нервная система. Основная цель скрининга на врожденный гипотиреоз — как можно раньше выявить всех новорожденных детей с повышенным уровнем ТТГ в крови. Врожденный гипотиреоз — заболевание, при котором своевременно начатое лечение предотвращает развитие умственной отсталости у ребенка.
Муковисцидоз — заболевание, приводящее к системному нарушению функции экзокринных желез (поджелудочной, потовых, сальных) и сопровождающееся нарушением работы пищеварительной (цирроз печени) и дыхательной систем (бронхиты, пневмонии), а также нарушением роста и развития ребенка. Это происходит из-за того, что слизь и секрет, вырабатываемые клетками легких, поджелудочной железы и других органов, становятся густыми и вязкими, что может привести к тяжелым нарушениям функции этих органов. Диагноз ставится при повышении в крови иммунореактивного трипсина.
Фенилкетонурия – заболевание, заключающиеся в отсутствии или снижении активности фермента, расщепляющего аминокислоту фенилаланин. Опасно это заболевание накоплением фенилаланина в крови, что в свою очередь может привести к неврологическим нарушениям, поражению головного мозга, умственной отсталости. Так как фенилаланин находится во всех пищевых продуктах, содержащих белок, лечение сводится главным образом к специальной диете — полное ограничение продуктов, содержащих белок — мясные, рыбные, молочные продукты и др. Таким деткам бесплатно выделяются специализированные продукты лечебного питания без фенилаланина по рецептам врача в рамках оказании дополнительной медицинской помощи.
Где и когда можно узнать о результатах скрининга новорождённого?
Исследование образцов крови проводится в медико-генетической консультации (центре) в срок до 10 дней после забора образца крови.
Родителям сообщают о результатах только если обнаружат отклонение от нормы биохимических показателей. При повышенных показателях в крови назначается повторное обследование новорожденного ребенка. Кровь берется на чистый бланк и на бланке обязательно указывается пометка «повтор на АТС», или «повтор на ФКУ», или «повтор на галактоземию», или «повтор на муковисцидоз», или «повтор на ВГ». Бланк в течение 48 часов доставляется центр неонатального скрининга.
© Copyright: kukuzya.ru
www.kukuzya.ru
что такое, зачем и когда делают
 Беременные женщины и уже родившие мамы сталкиваются с большим количеством анализов, которые берут у них или у их новорождённых детей. Тесты проводятся для обнаружения болезней или патологий, а также позволяют врачам и родителям получить максимум информации о здоровье ребёнка. Далее вы узнаете о том, что собой представляет неонатальный скрининг, для чего он проводится, почему не стоит отказываться от анализа и о чём говорит положительный результат.
Беременные женщины и уже родившие мамы сталкиваются с большим количеством анализов, которые берут у них или у их новорождённых детей. Тесты проводятся для обнаружения болезней или патологий, а также позволяют врачам и родителям получить максимум информации о здоровье ребёнка. Далее вы узнаете о том, что собой представляет неонатальный скрининг, для чего он проводится, почему не стоит отказываться от анализа и о чём говорит положительный результат.
Что это и для чего его делают?
Скрининг новорождённых — это специальный анализ крови, который проводят для того, чтобы диагностировать врождённые заболевания у малыша. Данный тест позволяет выявить около 50 врождённых заболеваний у малыша, которые могут возникнуть из-за генетической патологии.
 Стоит отметить, что скрининг позволяет выявить те заболевания, которые невозможно диагностировать до рождения. Именно по этой причине неонатальный скрининг включён в перечень обязательных тестов для новорождённых. Данный анализ ещё называют «пяточным тестом» по той причине, что кровь берут именно из пятки малыша.
Стоит отметить, что скрининг позволяет выявить те заболевания, которые невозможно диагностировать до рождения. Именно по этой причине неонатальный скрининг включён в перечень обязательных тестов для новорождённых. Данный анализ ещё называют «пяточным тестом» по той причине, что кровь берут именно из пятки малыша.
Сроки проведения
Если малыш рождается в срок, на 9 месяце беременности, и во время родов не возникает проблем, тогда тест проводят в течение первых 10 дней, однако не ранее 4 дня после рождения. Связано это с тем, что если взять анализ крови на 2-3 день, то существует большой шанс получить ошибочные данные, которые будут указывать на наличие несуществующего заболевания или отклонения.
Если малыш родился недоношенным, тест откладывают до 7 дня после рождения. Это позволяет нормализовать состояние ребёнка. Отдельно стоит сказать о том, что если мать с ребёнком выписываются до того, как был взят анализ, им вручается специальный заполненный бланк, который позволяет провести тест в любой клинике по месту жительства.
Особенности проведения анализа
Рассмотрим специфику проведения анализа, а также другие нюансы, которые помогут подготовить ребёнка. Узнайте о том, как и когда должны быть готовы результаты, и в каком случае проводится оповещение родителей.
Можно ли отказаться
Как и в случае с вакцинацией детей в старшем возрасте, от скрининга также можно отказаться, подписав соответствующий документ, который будет вклеен в карточку малыша. Однако стоит ли отказываться от теста, который позволит вашему ребёнку своевременно оказать помощь — вопрос сугубо индивидуальный, но достаточно важный. Объективных причин отказываться от данного теста нет. Если вы не хотите сдавать кровь в одном учреждении, то без проблем можете сделать это в другой больнице или поликлинике.
Можно обратиться к частному врачу, если вы не доверяете государственным учреждениям. Важно понять, что во время взятия крови на анализ вашему малышу ничего не вводят. Если в случае с вакцинацией детей отказ может быть оправдан тем, что вводится ослабленный возбудитель заболевания, на основе которого формируется иммунитет к болезни, то в данном случае у малыша просто берут кровь и только. Также не забывайте о том, что ранее кровь на анализ некоторых врождённых заболеваний брали непосредственно из пуповины, поэтому многие женщины, которые рожали в 80-х и первой половине 90-х годов, ничего не слышали о скрининге. Сейчас кровь из пуповины не берут, так как «пяточный тест» помогает выявить большее количество врождённых недугов, нежели устаревший вариант диагностики.
Также не забывайте о том, что ранее кровь на анализ некоторых врождённых заболеваний брали непосредственно из пуповины, поэтому многие женщины, которые рожали в 80-х и первой половине 90-х годов, ничего не слышали о скрининге. Сейчас кровь из пуповины не берут, так как «пяточный тест» помогает выявить большее количество врождённых недугов, нежели устаревший вариант диагностики.Где делают
Базовый скрининг делают ещё в роддоме, однако если мать выписалась раньше, нежели появилась возможность провести тест, тогда у неё есть возможность обратиться в любую поликлинику по месту жительства, в частную лабораторию, у которой есть соответствующие сертификаты, позволяющие проводить такой анализ. В том случае, если мать физически не может посетить указанные учреждения, тогда медсестра по заявке может приехать на дом и провести забор материала в домашних условиях.
Важно! Независимо от места проведения скрининга, бланк-выписка из роддома должна быть заполнена и вклеена в карточку.
Нужна ли подготовка малыша
Чтобы анализы были максимально точными, следует провести несложную подготовку, а также придерживаться указанных ниже инструкций. Обычно анализ берут у малышей, которые как минимум 4 дня питаются маминым молоком. При этом между взятием крови и последним кормлением должно пройти минимум 3 часа.
 Непосредственно перед забором крови ножку малыша промывают с мылом в тёплой воде, после чего протирают спиртом и насухо вытирают салфеткой. Если ваш малыш по каким-либо причинам не вскармливается грудным молоком, тогда заблаговременно следует проконсультироваться со специалистом касательно подготовки к проведению анализа.
Непосредственно перед забором крови ножку малыша промывают с мылом в тёплой воде, после чего протирают спиртом и насухо вытирают салфеткой. Если ваш малыш по каким-либо причинам не вскармливается грудным молоком, тогда заблаговременно следует проконсультироваться со специалистом касательно подготовки к проведению анализа.
Процесс забора крови
После подготовки медсестра прокалывает кожу на пятке специальной стерильной иглой, после чего первые капли удаляются с помощью стерильной салфетки. Далее медработник капает кровью на специальный бланк, на котором нарисовано несколько кружочков, в которые и должна попасть кровь. Участки бланка, которые обведены кружками, должны полностью пропитаться, чтобы можно было провести анализ.
Знаете ли вы? Кровь чаще всего берут из безымянного пальца по той причине, что он меньше всего задействован в движении и на нём тоньше кожный покров. Из мизинца и большого пальца никогда не берут кровь, так как они напрямую соединены с оболочкой кисти.
После забора крови бланк должен полностью высохнуть. Это занимает около 2-3 часов. После полного высыхания с другой стороны бланка в соответствующих полях указывается необходимая информация о ребёнке, документ помещается в конверт и отравляется в лабораторию.
Когда будут результаты
В данной статье указана родолжительность исследования, которая соответствует госучреждениям. В частной клинике результаты можно получить раньше. Образцы крови обрабатываются около 1,5-2 недель, после чего родителей ребёнка уведомляют о заключениях медэкспертизы, но лишь в том случае, если есть положительные результаты (наличие отклонения). В обратном случае, папа и мама ребёнка уведомление не получат.
Важно это помнить, так как многие родители уверены в том, что о результатах теста их уведомят в любом случае. Если вы получили положительный результат по какому-либо отклонению, то вам следует обратиться к соответствующему врачу, так как полученные данные человеку без медицинского образования ровным счётом ничего не скажут.Важно! Правила уведомления родителей о результатах могут отличаться в различных регионах.
Результаты теста: какие болезни можно выявить
Далее рассмотрим список заболеваний, которые может выявить скрининг. Большинство из них встречаются очень редко, однако важно знать, с какими проблемами вы можете столкнуться, насколько они серьёзны.

Фенилкетонурия
Наследственное заболевание, которое диагностируется у 1 ребёнка из 15 тысяч. Фенилкетонурия вызывает нарушение выработки гормона, который должен разрушать кислоту фуниланина. В результате возникает отравление всего организма, из-за чего сильно страдает нервная система, а также мозг малыша. При отсутствии терапии негативное действие кислоты приводит к значительному снижению интеллекта, что в итоге выливается в сильную умственную отсталость.
Муковисцидоз
Отметим, что данный анализ очень часто даёт положительные результаты, даже если у ребёнка нет никаких отклонений. По этой причине не стоит паниковать, так как муковисцидоз реально диагностируется лишь у одного малыша из 3 тысяч.
 Отклонение характеризуется нарушением выделения секрета в лёгких и ЖКТ. Патология приводит к серьёзной дисфункции лёгких, печени и поджелудочной железы. При отсутствии своевременного лечения, у ребёнка возникает одно из указанных ниже отклонений:
Отклонение характеризуется нарушением выделения секрета в лёгких и ЖКТ. Патология приводит к серьёзной дисфункции лёгких, печени и поджелудочной железы. При отсутствии своевременного лечения, у ребёнка возникает одно из указанных ниже отклонений:
- Непроходимость кишечника, из-за чего может развиться перитонит.
- Нарушения в работе лёгких, приводящие к появлению кашля, схожего с коклюшем, после чего может развиться склероз тканей.
- При секреторной недостаточности ЖКТ возникает проблема с перевариванием пищи, может развиться язва из-за нарушения нейтрализации желудочного сока.
- При нарушении образования желчи иногда наблюдается увеличение печени. Далее может начаться цирроз с характерными симптомами (желтуха, кожный зуд, брюшная водянка).
Галактоземия
Заболевание появляется из-за нехватки фермента, который расщепляет галактазу (содержится в лактозе). В результате нарушается функционирование печени. Также ухудшается зрение, замедляются физическое и умственное развитие. Для галактоземии характерны такие симптомы: рвота, отказ от еды, желтуха. Галактоземия диагностируется крайне редко, лишь 1 ребёнок из 30 тыс. новорождённых имеет данное отклонение. При этом своевременное выявление заболевания гарантирует нормальное развитие.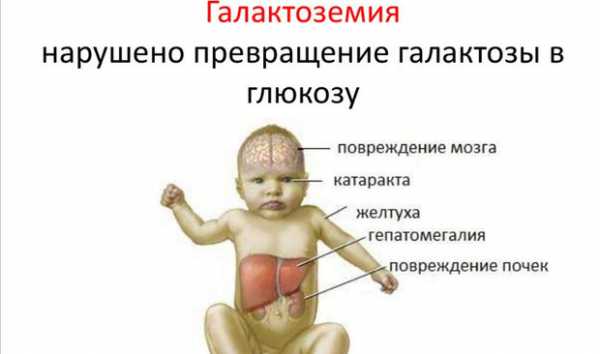
Гипотиреоз
В данном случае проблема заключается в нарушении функционала щитовидной железы, которая не вырабатывает необходимые организму гормоны. В результате у малыша диагностируются физическая и психическая задержка. Вылечить гипотиреоз можно только на начальном этапе, пока задержка развития не стала реальной проблемой. Лечение заключается в гормональной терапии. Встречается гипотиреоз у 1 малыша из 5 тысяч.
Адреногенитальный синдром
Это группа заболеваний, которые вызваны дисфункцией надпочечников, в коре которых вырабатывается гормон кортизол. При отсутствии своевременного лечения у малыша возникает задержка в развитии половых органов, сердца, почек, сосудов. Состояние ребёнка может ухудшиться вплоть до летального исхода. К сожалению, полностью вылечить адреногенитальный синдром невозможно, поэтому ребёнку придётся на протяжении всей жизни принимать гормональные препараты.
Важно! Генетические отклонения могут появиться даже у тех детей, родители которых полностью здоровы и не имеют вредных привычек.
Можно ли доверять результатам?
Проблема применения данного теста заключается в том, что он может выдавать ошибку, хоть и достаточно редко. При этом анализ может показать как ложноположительный, так и ложноотрицательный результат. И если в первом случае вы просто потратите ресурсы на лечение несуществующего недуга, то во втором случае заболевание выявят тогда, когда появятся характерные симптомы, а время будет упущено.
Учитывая то, что первый тест может оказаться ложным, при получении положительных результатов специалисты проводят второй тест, для которого повторно берут забор крови. Если повторный тест подтверждает результаты первого, тогда малыша направляют на детальное обследование, чтобы исключить малейшую ошибку. Важно запомнить: если врач отказывается повторно проводить скрининг при наличии положительного результата, значит, вам нужно обратиться в другую клинику, либо в частную лабораторию.
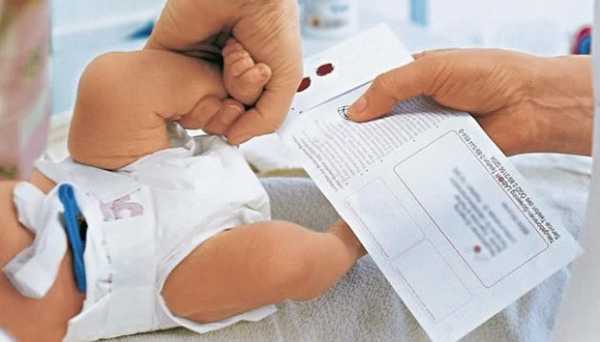 Специалист обязан не просто поставить галочку о найденной проблеме, а перестраховаться повторным тестом и дополнительными исследованиями, иначе проблем не избежать. Если результат оказался отрицательным, но у малыша возникли симптомы, которые схожи с описанными выше болезнями, немедленно обратитесь к врачу, после чего нелишним будет провести скрининг в другом учреждении.
Специалист обязан не просто поставить галочку о найденной проблеме, а перестраховаться повторным тестом и дополнительными исследованиями, иначе проблем не избежать. Если результат оказался отрицательным, но у малыша возникли симптомы, которые схожи с описанными выше болезнями, немедленно обратитесь к врачу, после чего нелишним будет провести скрининг в другом учреждении.
Знаете ли вы? Оказывается, сжимание и разжимание кулака при заборе венозной крови является ошибкой, так как при этом изменяется концентрация аналитов, различных соединений, которые влияют на результат анализа.
Что делать, если результаты повторились?
При подтверждении диагноза нужно бросить все силы на лечение недуга. Если к лечению заболевания приступили вовремя, то терапия не займёт много времени, а после успешного лечения ребёнок вернётся к нормальной жизни. Что касается неизлечимых заболеваний, то своевременное обнаружение и лечение позволит исключить осложнения. Ваш малыш будет принимать необходимые лекарства, которые не повлияют отрицательно на его жизнедеятельность в будущем.
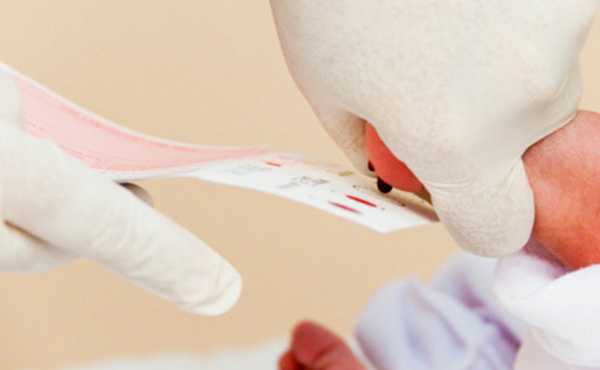 Стоит знать, что диагностируемые недуги не ставят крест на дальнейшей жизни ребёнка, поэтому не стоит отчаиваться и опускать руки. Детский организм порой сильнее взрослого, поэтому своевременно оказанная помощь и любовь родителей помогут ребёнку справиться с проблемой.
Стоит знать, что диагностируемые недуги не ставят крест на дальнейшей жизни ребёнка, поэтому не стоит отчаиваться и опускать руки. Детский организм порой сильнее взрослого, поэтому своевременно оказанная помощь и любовь родителей помогут ребёнку справиться с проблемой.
Видео: скрининг новорожденных «пяточка»
Отзывы из сети
Пишу для всех мамочек у кого возникнет такая неприятность. Мы съездили в больницу сдали потовую пробу у нас даже намека нет на это заболевание.(ТТТ) worthy.gif Так что если вам вдруг скажут что плохой скрининг не надо паниковать в больнице сказали, что очень много детей посылают к ним просто перестраховываются и для галочки. Всем здоровья!P@NTERA
http://forum.forumok.ru/index.php?act=findpost&pid=2396554
Родилась моя дочурка 21.08.14 в 1 роддоме, взяли скрининг на заболевания, сказали если в течении 2-х недель не перезвонят, то всё хорошо. Прошло три недели и мне позвонили,сказали что анализ положительный на муковисцидоз, попросили не переживать, не искать информацию про это заболевание, нужно пересдать анализ. Я держалась 5 минут и конечно же полезла искать информацию. Когда нашла, изучила инф. пришла в ужас, шок, ничего не могла с собой поделать, сидела над ребенком и рыдала fool Дни (всего 3 дня), когда ждали результаты повторного анализа показались вечностью. Нам сказали в лаборатории, что нельзя было пить даже воду, а мы пили, дет.медсестра в роддоме разрешила. Вот такие испытания в первый месяц жизни дитя.Неженка
http://forum.omskmama.ru/viewtopic.php?p=6489928#6489928
agu.life
