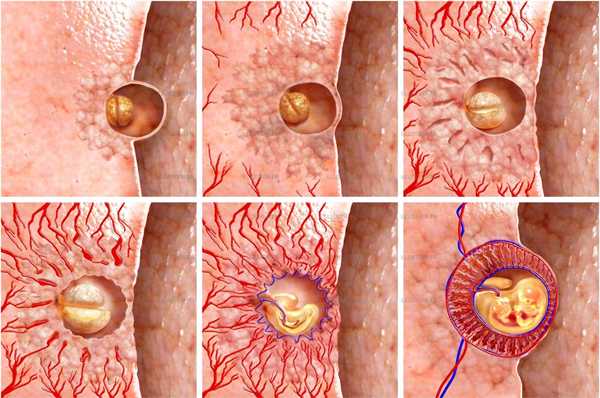
Неоднородная структура плаценты
Плацента – важный орган женского организма, который способствует транспортировке питательных веществ плоду и обеспечивает достаточным количеством кислорода. Итоговое формирование органа происходит на 6 неделе беременности, поэтому неоднородная структура плаценты не должна беспокоить маму.
Нормы и отклонения
Что значит неоднородная структура плаценты? В процессе вынашивания ребенка плацента меняет структуру и характеризуется степенью зрелости на определенном сроке. Бывает и такое, что вторая стадия зрелости наступает раньше 34 недели. Это не свидетельствует о беспокойном развитии беременности.
Структура. Состояние органа прослеживается отчетливо на 12 неделе. Однородная структура плаценты характеризуется гладким хоральным покрытием. Показатель относится к нулевой степени и свидетельствует о гомогенности.
Толщина. С помощью ультразвукового обследования определяется толщина органа. До 32 недель она увеличивается и в норме составляет не более 30 мм. Стремительное утолщение или наоборот уменьшение свидетельствует о процессе преждевременного старения органа. Причинами являются: не соответствие резус-фактора, развитие инфекционного заболевания, сахарный диабет женщины.
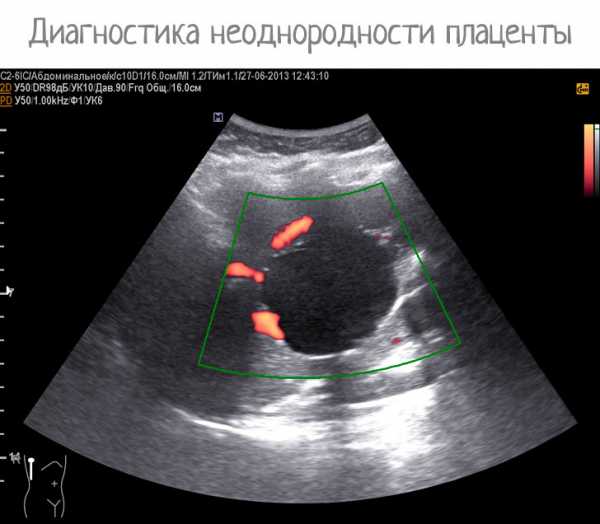
Показателями неоднородности могут быть включения различной природы, участки эхонегативного состояния. Они свидетельствуют о нарушении в функционировании плацентарного органа. Неоднородная плацента с гиперэхогенными включениями говорит о серьезных нарушениях, которые влияют на развитие ребенка.
При осмотре уделяют большое внимание толщине плаценты на 20 неделе беременности. Нормальный показатель составляет от 1,5 см до 5 см. Если плацентарный орган тонкий и составляет менее 1,5 см, то существует риск недоразвитости плода. Но это явление встречается достаточно редко.
Диагностика
Процедура УЗИ – важный этап контроля состояния организма в период беременности. Диагностика позволяет обнаружить формирование и скопление кальцинатов, опухолей и угрозу отслоения.
Степени неоднородности:
- 1 степень. Однородность заметно утрачивается. Появляются характерные изменения в структуре;
- 2 степень. Формирование участков, похожие на запятую;
- 3 степень. Значительно усиливается процесс отложения солей на мертвых частях тканей. Происходит кальцификация.
В процессе прохождения УЗИ, с точностью до миллиметра, определяется место крепления плаценты в матке. Начиная с 10 недели, врач фиксирует факт расположения плода. Третья по счету процедура осмотра показывает этап развития ребенка и выявляет начальные патологии.
Метод ультразвукового обследования позволяет выявить не только изменения эмбрионального органа, но и определить толщину, точное расположение, стадию зрелости. Так как итоговое развитие складывается на 16 недели вынашивания, то вплоть до 8 месяца структура не должна меняться.
Практика проведения осмотра УЗИ включает случаи расширения межворсинчатого пространства. МВП – пространство в эмбриональном органе, где происходит метаболизм между матерью и плодом. По мере роста ребенка объем потребляемых питательных веществ увеличивается.
Своевременная диагностика позволяет обнаружить кальцинаты на мертвых тканях. Это обычное явление, связанное с естественным старением эмбрионального органа. Врач держит под контролем объем формирования солей. После 33 недели вынашивания количество кальцинатов может резко увеличиться. Скорость роста и развития ребенка должна соответствовать степени изношенности плаценты. Только в этом случае беспокоиться не стоит.
Причины и симптомы
Основными причинами неоднородности плаценты могут быть инфекционные болезни, даже те что были ранее, либо негативные последствия употребления алкоголя в большом количестве и курение. Это приводит к нарушению притока крови от матери до ребенка. Наступает кислородное голодание плода или замирание процесса беременности. Яркий симптом – изменение в шевелении ребенка внутри. Отказ от курения и алкоголя снижает риск возникновения дефекта плаценты
Если изменения, происходящие в строении, обнаруживаются врачом на 30 неделе, этот факт является нормой в развитии. Главное условие – отсутствие серьезных отклонений у плода. Причины неоднородности, это чаще всего совокупность неправильных действий матери, включая нервные переживания. Чем комфортнее, спокойнее будет матери, тем лучше самочувствие будущего младенца. Психоэмоциональное состояние определяет состояние женского организма.

Следует воздерживаться от контактов с больными людьми, так как можно заразиться инфекционным заболеванием. А это ещё один негативный фактор ведущий к неправильному развитию структуры.
20 — 27 неделя. Неоднородная структура плаценты в 20 недель – распространённое явление среди мам. В случае негативного изменения состояния органа, процедура УЗИ сразу сообщит о начальной стадии патологии. Плацента может оставаться неоднородной до 27 недели, после достигнутого срока она нормализуется. Не стоит впадать в панику, каждый индивидуальный организм со своими особенностями развития.
30-32 неделя. По достижению срока в 30 недель структура органа должна стать однородной. Если на сроке 30-32 недели структура остается неоднородной, то это свидетельствует о наличии патологии в женском организме. Неоднородная плацента на 32 неделе говорит о серьезной патологии, протекающей в организме.
Лечение и роды
Полное восстановление однородности с помощью лекарств невозможно. Отсутствие стресса и беспокойств оказывает благоприятное воздействие на весь период беременности.
Неоднородная плацента при беременности напрямую связана с гипоплазией и гиперплазией. Врач назначает прием лекарственных препаратов для улучшения тонуса матки, кровообращения и надлежащей доставки кислорода плоду. Как дополнительный метод – здоровый образ жизни и отказ от вредных привычек. Прохождение УЗИ до наступления срока родов также необходимый аспект контроля состояния здоровья.
Лечение неоднородности плаценты:
- снижение тонуса, гипоксии;
- терапия заболеваний: гипоплазии и гиперплазии;
- родоразрешение.
Женщине следует строго соблюдать рекомендации врача и принимать лекарственные препараты, если они были назначены. Контроль за развитием плода должен проходить на всех этапах вынашивания. Если соблюдать правила и вести здоровый образ жизни, то опасаться за будущего ребёнка и роды не стоит.
Тактика ведения родов при плацентарной недостаточности назначается лечащим врачом исходя из состояния организма женщины. Преждевременное старение плацентарного органа – ненормальный показатель, который внушает опасения даже врачу. При правильном лечении проблема исправима.
Кальцинаты
Кальцинаты – солевые образования, которые откладываются на участках отмерших тканях органа. Плацентарный орган содержит множественные кровеносные сосуды. По ним происходит транспортировка жизненноважных веществ к будущему ребенку. В случае спазма сосуда или выхода из строя, приводит к отмиранию участка. На мертвых участках ткани образуются кальциевые солевые отложения.
К отложению кальцинатов в плаценте могут привести:
- патологический процесс матки;
- анемия в тяжелой стадии;
- гестоз и его проявления;
- инфекция и болезни хронического характера;
- болезни, полученные половым путем;
- вредные привычки.
Для того чтобы беременность протекала положительно, требуется периодическое прохождение осмотра у врача. Современным способом наблюдения процесса выступает ультразвуковой метод, то есть УЗИ. С его помощью выявляется патология на ранних сроках и обнаружение кальцинатов на участках.

Симптомы. В случае единичного отложения кальцинатов, женщина не почувствует дискомфорта. Это не навредит будущему ребенку. Если на отмерших тканях формируются множественные очаги солевых отложений, это серьезно вредит плоду. При сильном явлении женщина замечает изменение характера поведения ребёнка внутри. Он становится слишком активным или наоборот затихает. Нарушенная работа приводит к невыполнению надлежащих функций жизнеобеспечения. Ребенок не дополучает кислород. В тяжелых случаях наступает гибель плода внутри женского организма.
Лечение. Полностью удалить солевые отложения внутри организма невозможно. Для начала врач устанавливает конкретную причину появления солей и пытается ликвидировать возможность рецидива. Если соли были замечены на позднем периоде беременности, а их количество мало, то назначаются периодические обследования роженицы. Врач контролирует ситуацию с помощью УЗИ, наблюдает за неоднородной плацентой с кальцинатами. Осмотр выявляет большое количество очагов солей, но при этом функционирование плацентарного органа может проходить без нарушений. Если плод продолжает получать необходимые жизненные вещества, то прием терапевтических препаратов не требуется.
Осложнения. В случае выявления нарушения функций, если страдает плод от того что недополучает кислород и питание, врач назначает соответствующее лечение. Оно включает прием лекарственных препаратов, которые нормализуют кровообращение, а также витамины. Дополнительными лекарственными средствами в лечении являются стимуляторы метаболического процесса.
Требуется пристальное наблюдение за структурой плаценты во время беременности. Также не стоит забывать про нормальное, комфортное развитие плода внутри организма матери. По его поведению, самочувствию делаются выводы о нормальном процессе вынашивания.
rozhau.ru
Плацента, строение плаценты, функции плаценты, предлежание плаценты, гиперплазия плаценты
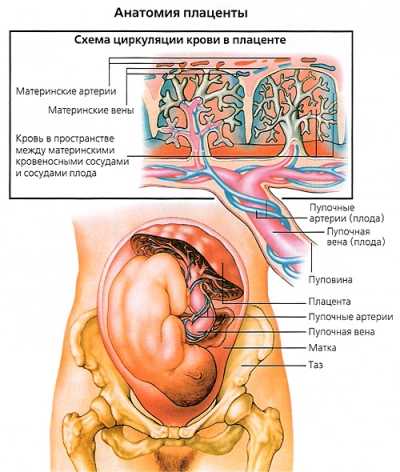
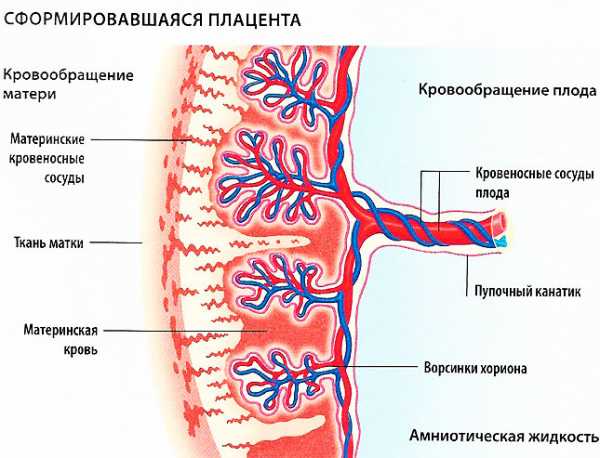
Плацента (от лат. placenta- «лепешка»), или детское место, — развивающийся в матке во время беременности орган, осуществляющий связь между организмом матери и плодом. В плаценте происходят сложные биологические процессы, обеспечивающие нормальное развитие зародыша и плода, газообмен, синтез гормонов, защиту плода от действия вредных факторов, иммунную регуляцию и др. После оплодотворения в стенке матки образуется полость, или лакуна, заполненная материнской кровью, в которой располагается зародыш, получая питательные вещества непосредственно из тканей материнского организма. Клетки трофобласта, окружающие зародыш, интенсивно делятся, образуя вокруг эмбриона своего рода ветвистую оболочку, «пронизанную» лакунами. В каждую веточку этой оболочки врастают сосуды зародыша. В результате устанавливается обмен между кровью матери, заполняющей лакуны, и кровью зародыша. Это и есть начало формирования плаценты — органа, в равной степени «принадлежащего» и маме, и малышу. После рождения плода плацента отторгается из полости матки.
Строение плаценты
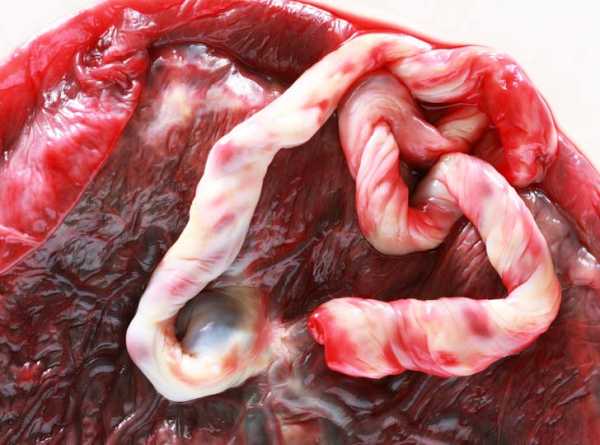
Различают две поверхности плаценты: плодовую, обращенную к плоду, и материнскую, прилежащую к стенке матки. Плодовая поверхность покрыта амнионом — гладкой блестящей оболочкой сероватого цвета, к центральной ее части прикрепляется пуповина, от которой радиально расходятся сосуды. Материнская поверхность плаценты темно-коричневого цвета, разделена на 15-20 долек — котиледонов, которые отделены друг от друга перегородками плаценты. Из пупочных артерий кровь плода поступает в сосуды ворсины (плодовые капилляры), углекислый газ из крови плода переходит в материнскую кровь, а кислород из материнской крови переходит в плодовые капилляры. Обогащенная кислородом кровь плода из котиледонов собирается к центру плаценты и затем попадает в пупочную вену. Материнская и плодовая кровь не смешиваются, между ними существует плацентарный барьер. Структура плаценты окончательно формируется к концу первого триместра, однако ее строение изменяется по мере изменения потребностей растущего малыша. С 22-й по 36-ю недели беременности происходит увеличение массы плаценты, и к 36-й неделе она достигает полной функциональной зрелости. Нормальная плацента к концу беременности имеет диаметр 15-18 см и толщину от 2 до 4 см. После родов (плацента вместе с оболочками плода — послед — в норме рождается в течение 15 минут после появления на свет ребенка) плаценту обязательно осматривает врач, принимавший роды. Во-первых, очень важно убедиться в том, что плацента родилась целиком (то есть на ее поверхности отсутствуют повреждения, инет оснований считать, что кусочки плаценты остались в полости матки). Во-вторых, по состоянию плаценты можно судить о течении беременности (не было ли отслойки, инфекционных процессов и т.п.). Различают три степени зрелости плаценты. В норме до 30 недель беременности должна определяться нулевая степень зрелости плаценты. Первая степень считается допустимой с 27-й по 34-ю неделю. Вторая — с 34-й по 39-ю. Начиная с 37-й недели может определяться третья степень зрелости плаценты. В конце беременности наступает так называемое физиологическое старение плаценты, сопровождающееся уменьше- нием площади ее обменной поверхности, появлением участков отложения солей. По данным УЗИ врач определяет степень зрелости плаценты, оценивая ее толщину и структуру. В зависимости от соответствия срока беременности и степени зрелости плаценты врач выбирает тактику ведения беременности. Эта информация влияет и на тактику родоразрешения.
Функции плаценты
Функции ее многогранны и направлены на сохранение беременности и нормальное развитие плода. Через плаценту осуществляется газообмен: кислород проникает из материнской крови к плоду, а углекислый газ транспортируется в обратном направлении. Дыхательная функция плаценты осуществляется путем передачи кислорода из материнской в плодовую кровь и углекислоты из плодовой в материнскую кровь в зависимости от потребностей плода. Плод получает через плаценту питательные вещества и избавляется от продуктов своей жизнедеятельности. Плацента обладает иммунными свойствами,то есть пропускает антитела (защитные белки) матери к ребенку, обеспечивая его защиту, и одновременно задерживает клетки иммунной системы матери, которые, проникнув к плоду и распознав в нем чужеродный объект, могли бы запустить реакции отторжения плода, Она играет роль железы внутренней секреции и синтезирует гормоны. Гормоны плаценты (хорионический гонадотропин, плацентарный лактоген, прогестерон, эстрогены и др.) обеспечивают нормальное течение беременности, регулируют важнейшие жизненные функции беременной и плода, участвуют в развитии родового акта. Особенно высока активность обменных процессов в плаценте в третьем триместре беременности.
Кроме того, плацента выполняет защитную функцию. В ней с помощью ферментов происходит разрушение образующихся как в организме матери, так и в организме плода вредных веществ. Барьерная функция плаценты зависит от ее проницаемости. Степень и скорость перехода веществ через нее определяются различными факторами. При ряде осложнений беременности, различных заболеваниях, переносимых беременными, плацента становится более проницаемой для вредных веществ, чем при нормально протекающей беременности. В этом случае резко повышается риск внутриутробной патологии плода, а исход беременности и родов, состояние плода и новорожденного зависят от степени и длительности действия повреждающего фактора и от сохранности защитной функции плаценты.
Где располагается плацента? При нормально протекающей беременности плацента располагается чаще всего в слизистой оболочке передней или задней стенки матки. Место расположения плаценты определяется с помощью УЗИ. Толщина плаценты непрерывно растет до 36-37 недель беременности (к этому сроку она составляет от 2 до 4 см). Затем ее рост прекращается, и в дальнейшем толщина плаценты либо уменьшается, либо остается на том же уровне.
Низкое прикрепление плаценты. В ранние сроки беременности плацента нередко доходит до внутреннего маточного зева — выхода из матки, но у большинства женщин в дальнейшем при росте матки она поднимается вверх. Лишь у 5% низкое расположение плаценты сохраняется до 32-й недели, и только у трети из этих 5% плацента остается в таком положении к 37-й неделе. При низком расположении плаценты врачи решают вопрос о методе родоразрешения, т.к. в этой ситуации может произойти отслойка плаценты до рождения плода, а это опасно для мамы и малыша.
Предлежание плаценты. Если плацента доходит до внутреннего зева или перекрывает его, говорят о предлежании плаценты. Оно чаще всего встречается у повторно беременных, особенно после перенесенных ранее абортов и послеродовых заболеваний (при этом повреждается внутренний слой матки, плацента прикрепляется к неповрежденному участку). Кроме того, предлежанию плаценты способствуют опухоли и аномалии развития матки. Определение на УЗИ предлежания плаценты в ранние сроки беременности позже может не подтвердиться. Однако такое расположение плаценты может спровоцировать кровотечения и даже преждевременные роды. Данная ситуация обязательно контролиру-ется в динамике на УЗИ, т.е. с интервалом 3-4 недели, и обязательно перед родами.
Приращение плаценты. Ворсины хориона в процессе образования плаценты «внедряются» в слизистую оболочку матки (эндометрий). Это та самая оболочка, которая отторгается во время менструального кровотечения — без всякого ущерба для матки и для организма в целом. Однако бывают случаи, когда ворсины прорастают в мышечный слой, а порой и во всю толщу стенки матки. Такая ситуация встречается крайне редко, она грозит развитием кровотечения после рождения плода, которое остановить можно только оперативным путем, когда плаценту приходится удалять вместе с маткой.
Плотное прикрепление плаценты. По сути, плотное прикрепление плаценты отличается от приращения меньшей глубиной прорастания ворсин хориона в стенку матки. Точно так же, как и приращение плаценты, плотное прикрепление нередко сопутствует предлежанию или низкому расположению плаценты, Распознать приращение и плотное прикрепление плаценты (и отличить их друг от друга), к сожалению, можно только во время родов. В случае плотного прикрепления прибегают к ручному отделению последа — врач, принимающий роды, вводит руку в полость матки и производит отделение плаценты.
Отслойка плаценты. Как уже отмечалось выше, отслойка плаценты может сопровождать первый период родов при низком расположении плаценты или возникать в течение беременности при предлежании плаценты. Кроме того, бывают случаи, когда происходит преждевременная отслойка нормально расположенной плаценты. Это тяжелая акушерская патология, наблюдающаяся у 1-3 из тысячи беременных,
При данном осложнении женщина обязательно госпитализируется. Проявления отслойки плаценты зависят от площади отслоения, наличия, величины и скорости кровотечения, реакции организма женщины на кровопотерю. Небольшие отслойки могут никак себя не проявлять и обнаруживаться уже после родов при осмотре последа, Если отслойка плаценты незначительна, ее симптомы выражены слабо, при целом плодном пузыре в родах его вскрывают, что замедляет или прекращает отслойку плаценты. Выраженная клиническая картина и нарастающие симптомы внутреннего кровотечения (учащение пульса, снижение артериального давления, обморочное состояние, боли в матке) являются показаниями к кесареву сечению (в редких случаях приходится даже прибегать к удалению матки — если она пропитана кровью и не реагирует на попытки стимулировать ее сокращение).
Изменение толщины и размеров плаценты
В зависимости от патологии беременности недостаточность функции плаценты при ее чрезмерно раннем созревании проявляется уменьшением или увеличением толщины плаценты. Так «тонкая» плацента (менее 20 мм в третьем триместре беременности) характерна для гестоза (осложнения, которое чаще проявляется повышением артериального давления, появлением отеков, белка в моче), угрозы прерывания беременности, гипотрофии (отставания роста) плода, в то время как при гемолитической болезни (когда в организме резус-отрицательной беременной вырабатываются антитела к резус-положительным эритроцитам плода, эритроциты плода разрушаются) и сахарном диабете о плацентарной недостаточности свидетельствует «толстая» плацента (50 мм и более). Истончение или утолщение плаценты указывает на необходимость проведения лечебных мероприятий и требует повторного ультразвукового исследования.
Уменьшение размеров плаценты — в этом случае ее толщина может быть нормальной, а площадь уменьшена. Различают две группы причин, приводящих к уменьшению размеров плаценты. Во-первых, оно может быть следствием генетических нарушений, что часто сочетается с пороками развития плода (например, с синдромом Дауна). Во-вторых, плацента может «не дотягивать» в размерах вследствие воздействия различных неблагоприятных факторов (тяжелый гестоз второй половины беременности, повышенное артериальное давление, а также генитальный инфантилизм — недоразвитие, маленькие размеры половых органов женщины, приводящие в конечном итоге к уменьшению кровотока в сосудах плаценты и к ее преждевременному созреванию и старению). И в том и в другом случае «маленькая» плацента не справляется с возложенными на нее обязанностями снабжения малыша кислородом и питательными веществами и избавлением его от продуктов обмена. Плод отстает в развитии, не набирает вес, и после рождения малыш длительно восстанавливается для достижения нормальных возрастных показателей. Своевременное лечение возникших патологий позволяет значительно уменьшить риск недоразвития плода.
Увеличение размеров плаценты. Гиперплазия плаценты встречается при резус-конфликте, тяжелом течении анемии (снижение количества гемоглобина), сахарном диабете, сифилисе и других инфекционных поражениях плаценты во время беременности (например, при токсоплазмозе) и т.д. Различные инфекционные заболевания, перенесенные в период беременности, также значительно влияют на плаценту и околоплодные воды. Нет особого смысла перечислять все причины увеличения размеров плаценты, однако необходимо иметь в виду, что при обнаружении этого состояния очень важно установить причину, так как именно она определяет лечение, Поэтому не стоит пренебрегать назначенными врачом исследованиями, ведь следствием гиперплазии плаценты является все та же плацентарная недостаточность, ведущая к задержке внутриутробного развития плода.
Аномалии развития, дистрофические и воспалительные изменения плаценты могут приводить к плацентарной недостаточности. Это состояние со стороны плаценты проявляется в отставании плода от срока беременности, нехватке кислорода и питательных веществ. Ребенок более тяжело переносит сами роды, так как в этот период он испытывает дефицит кислорода и питательных веществ. Диагностируется плацентарная недостаточность с помощью УЗИ и КТГ (кардиотокографии) и допплерометрии (состояние кровотока в сосудах). Терапию данной патологии проводят с помощью препаратов, улучающих маточно-плацентарный кровоток, питательных растворов и витаминов.
Целостность плаценты
Через несколько минут после рождения ребенка начинаются последовые схватки: сокращается вся мускулатура матки, включая и область прикрепления плаценты, которая называется плацентарной площадкой. Плацента не обладает способностью к сокращению, поэтому происходит ее смещение от места прикрепления. С каждой схваткой плацентарная площадка уменьшается, плацента образует складки, выпячивающиеся в полость матки, и, наконец, отслаивается от ее стенки. Нарушение связи между плацентой и стенкой матки сопровождается разрывом маточно-плацентарных сосудов в области отделившегося участка плаценты. Кровь, излившаяся из сосудов, накапливается между плацентой и стенкой матки и способствует дальнейшему отделению плаценты от места прикрепления. Обычно плодные оболочки с плацентой рождаются уже после появления на свет ребенка. Есть такое выражение: «родился в рубашке», так говорят о счастливом человеке. Если во время родов не произошло разрыва плодных оболочек, что бывает крайне редко, то ребенок так и рождается в плодной оболочке — «рубашке». Если не освободить младенца от нее, он не сможет начать дышать самостоятельно и может погибнуть.
После выделения последа из полости матки плаценту тщательно осматривают, измеряют, взвешивают, при необходимости проводят ее гистологическое исследование. Если возникает сомнение в том, что плацента или оболочки выделились полностью, производится проверка вручную полости матки, так как оставшиеся в матке части плаценты могут стать причиной кровотечения и воспаления. Эта манипуляция производится под наркозом.
Благодаря современным методам исследования, особенности строения, функционирования и расположения плаценты можно своевременно обнаружить и эффективно лечить. Это возможно в том случае, если будущая мама будет проходить все необходимые обследования.
www.9months.ru
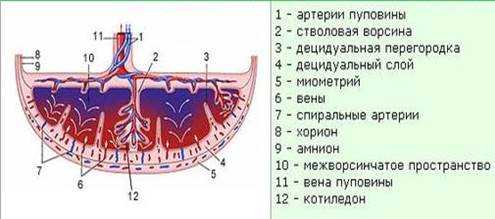
тип. Материнская и плодная части плаценты, особенности их строения.
Плацента (детское место) человека относится к типу дискоидальных гемохориальных ворсинчатых плацент. Обеспечивает связь плода с материнским организмом. Вместе с тем плацента создает барьер между кровью матери и плода. Плацента состоит из двух частей: зародышевой, или плодной, и материнской. Плодная часть представлена ветвистым хорионом и приросшей к нему изнутри амниотической оболочкой, а материнская — видоизмененной слизистой оболочкой матки, отторгающейся при родах.
Развитие плаценты начинается на 3-й неделе, когда во вторичные ворсины начинают врастать сосуды и образовываться третичные ворсины, и заканчивается к концу 3-го месяца беременности. На 6—8-й неделе вокруг сосудов дифференцируются элементы соединительной ткани. В основном веществе соединительной ткани хориона содержится значительное количество гиалуроновой и хондроитинсерной кислот, с которыми связана регуляция проницаемости плаценты.
Кровь матери и плода в нормальных условиях никогда не смешивается.
Гематохориальный барьер, разделяющий оба кровотока, состоит из эндотелия сосудов плода, окружающей сосуды соединительной ткани, эпителия хориальных ворсин.
Зародышевая, или плодная, часть плаценты к концу 3 месяца представлена ветвящейся хориальной пластинкой, состоящей из волокнистой соединительной ткани, покрытой цито- и симпластотрофобластом. Ветвящиеся ворсины хориона хорошо развиты лишь со стороны, обращенной к миометрию. Здесь они проходят через всю толщу плаценты и своими вершинами погружаются в базальную часть разрушенного эндометрия. Структурно-функциональной единицей сформированной плаценты является котиледон, образованный стволовой ворсиной.
Материнская часть плаценты представлена базальной пластинкой и соединительнотканными септами, отделяющими котиледоны друг от друга, а также лакунами, заполненными материнской кровью. В местах контакта стволовых ворсин с отпадающей оболочкой встречаются периферический трофобласт. Ворсины хориона разрушают ближайшие к плоду слои основной отпадающей оболочки, на их месте образуются кровяные лакуны. Глубокие неразрешенные части отпадающей оболочки вместе с трофобластом образуют базальную пластинку.
Формирование плаценты заканчивается в конце 3-го месяца беременности. Плацента обеспечивает питание, тканевое дыхание, рост, регуляцию образовавшихся к этому времени зачатков органов плода, а также его защиту.
Функции плаценты. Основные функции плаценты: 1) дыхательная, 2) транспорт питательных веществ, воды, электролитов и иммуноглобулинов, 3) выделительная, 4) эндокринная, 5) участие в регуляции сокращения миометрия.
Экзаменационный билет № 7
Морфо-функциональная характеристика и классификация хрящевых тканей. Общий план гистологического строения гиалинового хряща.
Хрящевые ткани входят в состав органов дыхательной системы (носа, гортани, трахеи, бронхов), ушной раковины, суставов, межпозвоночных дисков. Состоят из хондроцитов и межклеточного вещества, кот. образовано волокнами и аморфным веществом. В состав аморфного вещества входят протеогликаны и гликопротеины. Для всех видов хрящевых тканей характерно высокое (65-85%) содержание воды.
Общие свойства хрящевых тканей:
Сравнительно низкий уровень метаболизма
Отсутствие сосудов
Способность к непрерывному росту
Прочность и эластичность
Классификация хрящевых тканей: основана на особенностях строения их межклеточного вещества. Выделяют три вида хрящевых тканей: гиалиновая, эластическая, волокнистая.
Общий план гистологического строения гиалинового хряща:
Гиалиновая хрящевая ткань – наиболее распростр. в организме человека. Она образует скелет у плода, у взрослого покрывает суставные поверхности, соединяет ребра с грудиной, входит в состав гортани, хрящей носа, трахеи, крупных бронхов.
Состоит из хондроцитов и межклеточного вещества. Хондроциты – высокоспециализированные клетки, кот. выабатывают межклеточное вещество. Имеют овальную или сферическую форму и распологаются в лакунах поодиночке или в виде изогенных групп. В глубоких отделах хряща изогенные группы могут содержать до 8-12 хондроцитов.
Ядро хондроцитов круглое или овальное, светлое. В цитоплазме: много цистерн ГрЭПС, крупный комплекс Гольджи, митохондрии, включения – гранулы гликогена и липидные капли.
Хондроциты второго и третьего типов утратили способность к делению, но обладают высокой синтетической активностью.
Хондроциты гиалиновой ткани вырабатывают следующие продукты:
Коллаген II типа – выделяется за пределы клетки в виде молекул тропоколлагена
Сульфатированные гликозаминогликаны – за пределами клетки связываются с неколлагеновыми белками и образую протеогликаны
гликопротеины
Межклет. вещество представлено тремя основными компонентами:
коллагеновыми волокнами – образуют каркас ткани, составляют 20-25% влажного веса хряща. Коллаген II типа образуют тонкие (10-20нм) фибриллы, кот. собираются в волокна, кот. обладают высокой упругостью и высокой прочностью, препятствуют его растяжению и сжатию. У взрослого коллагеновые волокна в гиалиновом хряще не обновляются.
протеогликаны – 5-10% веса – состоят на 10-30% из белков и на 80-90% из гликоаминогликанов, среди кот. преобладают хондроитинсульфат, немного каратансульфата.
интерстициальная вода – 63-85% влажного веса- способна перемещаться в пределах межклеточного вещества, в ней содержатся ионы и низкомолекулярные белки.
Поджелудочная железа: происхождение. Строение и функциональное значение островкового аппарата.
Поджелудочная железа является смешанной железой, включающей экзокринную и эндокринную части. В экзокринной части вырабатывается панкреатический сок, богатый пищеварительными ферментами — трипсином, липазой, амилазой, поступающий по выводному протоку в двенадцатиперстную кишку, где его ферменты участвуют в расщеплении белков, жиров и углеводов до конечных продуктов. В эндокринной части синтезируется ряд гормонов — инсулин, глюкагон, соматостатин, принимающие участие в регуляции углеводного, белкового и жирового обмена в тканях.
Происхождение: поджелудочная железа развивается из энтодермы и мезенхимы. Ее зачаток появляется в конце 3-й недели эмбриогенеза. Начинается дифференцировка на экзокринные и эндокринные отделы железы. В экзокринных отделах образуются ацинусы и выводные протоки, а эндокринные отделы превращаются в островки. Из мезенхимы развиваются соединительнотканные элементы стромы, а также сосуды.
Строение. Поджелудочная железа с поверхности покрыта тонкой соединительнотканной капсулой, срастающейся с висцеральным листком брюшины. Ее паренхима разделена на дольки, между которыми проходят соединительнотканные тяжи. В них расположены кровеносные сосуды, нервы, интрамуральные нервные ганглии, пластинчатые тельца и выводные протоки. Дольки включают эндо- и экзо-кринную части.
Экзокринная часть: представлена панкреатическими ацинусами, вставочными и внутридольковыми протоками, а также междольковыми протоками и общим панкреатическим протоком, открывающимся в двенадцатиперстную кишку.
Эндокринная часть представлена панкреатическими островками, островками Лангерганса, лежащими между панкреатическими ацинусами. Диаметр островков от 100 до 300 мкм. Островки состоят из инсулоцитов, между кот. находятся кров.капилляры. В цитоплазме инсулоцитов умеренно развита грЭПС, аппарат Гольджи, мелкие митохондрии и секреторные гранулы. Различаю 5 видов инсулоцитов:
бета (В)-клетки (базофильные)- составляют основную массу островков (70-75%)
лежат в центре островков. Секреторные гранулы не растворяются в воде, но растворяются в спирте. Проявляют базофильные свойства, гранулы имеют размер 275нм.
Гранулы состоят из инсулина, кот. синтезируется в этих клетках, он способствует усвоению глюкозы крови клетками тканей.
Альфа (А)-клетки (ацидофильные) – 20-25% от всей массы инсулоцитов. Занимают периферическое положение. Гранулы устойчивы к спирту, но растворимы в воде. Обладают оксифильными свойствами. Размеры гранул 230нм. В гранулах находится глюкагон – антогонист инсулина. Под его влиянием в тканях происходит расщепление гликогена до глюкозы
Дельта(D)-клетки (дендритические) – 5-10% расположены на переферии, имеют грушевидную форму. Гранулы среднего размера 325нм., умеренной плотности и лишены светлого ободка. D-клетки секретируют соматостатин- задерживает выделение инсулина и глюкагона А- и В-клетками, подавляет синтез ферментов ацинозными клетками поджелудочной железы.
D1-клетки (аргирофильные) – содержат мелкие гранулы 160нм, значительной плотности с узким светлым ободком. Эти клетки выделяют вазоактивный интестинальный полипептид (ВИП), кот. снижает артериальное давление, стимулирует выделение сока и гормонов поджелудочной железы.
РР-клетки – 2-5% вырабатывают пенкреатический полипептид, кот. стимулирует выделение желудочного и панкреатического сока. Расположены по периферии островков в области головки железы, клетки полигональной формы, размер гранул не более 140нм.
Матка: происхождение, строение. Циклические изменения слизистой оболочки и их гормональная регуляция.
Матка — мышечный орган, предназначенный для осуществления внутриутробного развития плода.
Развитие. Матка и влагалище развиваются у зародыша из дистального отдела левого и правого парамезонефральных протоков в месте их слияния. В связи с этим вначале тело матки характеризуется некоторой двурогостью, но к 4-му месяцу внутриутробного развития слияние заканчивается и матка приобретает грушевидную форму.
Строение. Стенка матки состоит из трех оболочек: слизистой (эндометрий), мышечной (миометрий) и серозной (периметрии).
В эндометрии различают два слоя — базальный и функциональный. Слизистая оболочка матки выстлана однослойным призматическим эпителием. Реснитчатые клетки располагаются преимущественно вокруг устьев маточных желез. Собственная пластинка слизистой оболочки матки образована рыхлой волокнистой соединительной тканью. Некоторые клетки соединительной ткани развиваются в децидуальные клетки крупного размера и округлой формы, содержащие в своей цитоплазме глыбки гликогена и липопротеиновые включения.
В слизистой оболочке находятся многочисленные маточные железы, простирающиеся через всю толщу эндометрия и даже проникающие в поверхностные слои миометрия. По форме маточные железы относятся к простым трубчатым.
Миометрий — состоит из трех слоев гладких мышечных клеток — внутреннего подслизистого, среднего сосудистого с косопродольным расположением миоцитов, богатого сосудами, и наружного надсосудистого. Между пучками мышечных клеток имеются прослойки соединительной ткани, изобилующей эластическими волокнами.
Периметрий покрывает большую часть поверхности матки. Не покрыты брюшиной лишь передняя и боковые поверхности надвлагалищной части шейки матки. В формировании периметрия принимают участие мезотелий, лежащий на поверхности органа, и рыхлая соединительная волокнистая ткань, составляющие прослойку, примыкающую к мышечной оболочке матки. Вокруг шейки матки, особенно с боков и спереди, находится большое скопление жировой ткани, которое получило название параметрия. В других участках матки эта часть периметрия образована относительно тонким слоем рыхлой волокнистой соединительной ткани.
Слизистая оболочка шейки матки покрыта, как и влагалище, многослойным плоским эпителием. Канал шейки выстлан призматическим эпителием, который секретирует слизь. Мышечная оболочка шейки представлена мощным циркулярным слоем гладких мышечных клеток, кот. составляет сфинктер матки, при сокращении кот. выжимается слизь из шеечных желез.
Циклические изменения слизистой оболочки и их гормональная регуляция.
Начало менструальной фазы определяется резким изменением кровоснабжения эндометрия. На протяжении предыдущей предменструальной (функциональной) фазы под влиянием прогестерона, интенсивно секретируемого желтым телом, вступившим в этот период в стадию расцвета, кровеносные сосуды эндометрия достигают максимального развития. Прямые артерии дают начало капиллярам, питающим базальный слой эндометрия, а спиралевидные артерии закручиваются в клубочки и образуют густую сеть капилляров, ветвящихся в функциональном слое эндометрия. Прекращается поступление прогестерона в циркуляцию. Начинаются спазмы спиралевидных артерий, уменьшается приток крови к эндометрию (ишемическая фаза) и в нем развивается гипоксия, а в сосудах возникают тромбы. Стенки сосудов теряют эластичность и становятся ломкими. На прямые артерии указанные изменения не распространяются, и базальный слой эндометрия продолжает снабжаться кровью.
В функциональном слое эндометрия вследствие ишемии начинаются некротические изменения. После длительного спазма спиралевидные артерии вновь расширяются и приток крови к эндометрию увеличивается. В стенках сосудов возникают многочисленные разрывы, и в строме эндометрия начинаются кровоизлияния, образуются гематомы. Некротизирующийся функциональный слой отторгается, расширенные кровеносные сосуды эндометрия вскрываются и наступает маточное кровотечение.
Секреция прогестерона прекращается, а секреция эстрогенов еще не возобновилась. Но, поскольку начавшаяся регрессия желтого тела растормаживает рост очередного фолликула, продукция эстрогенов становится возможной. Под их влиянием в матке активизируется регенерация эндометрия и усиливается пролиферация эпителия за счет донышек маточных желез, которые сохранились в базальном слое после десквамации функционального слоя. Через 2—3 дня пролиферации менструальное кровотечение останавливается и начинается очередной постменструальный период. В этот момент эндометрий представлен только базальным слоем, в котором остались дистальные отделы маточных желез. Уже начавшаяся регенерация функционального слоя позволяет назвать данный период пролиферативной фазой. Она продолжается с 5-го по 14—15-й день цикла. Пролиферация регенерирующего эндометрия наиболее интенсивна в начале данной фазы (5—11-й день цикла), затем темп регенерации замедляется и наступает период относительного покоя (11 — 14-й день). Маточные железы в постменструальном периоде растут быстро, но остаются узкими, прямыми и не секретируют.
В конце постменструального периода в яичнике наступает овуляция, а на месте лопнувшего пузырчатого фолликула образуется желтое тело, вырабатывающее прогестерон, который активирует маточные железы, начинающие секретировать. Они увеличиваются в размерах, становятся извитыми и часто разветвляются. Их клетки набухают, а просветы желез заполняются выделяемым секретом. В цитоплазме появляются вакуоли, содержащие гликоген и гликопротеиды, — сначала в базальной части, а затем смещающиеся к апикальному краю. Толщина эндометрия увеличивается по сравнению с предыдущим постменструальным периодом, что обусловливается гиперемией и накоплением отечной жидкости в собственной пластинке. В клетках соединительнотканной стромы тоже откладываются глыбки гликогена и капельки липидов. Некоторые из этих клеток дифференцируются в децидуалъные.
Если произошло оплодотворение, то эндометрий участвует в формировании плаценты. Если же оплодотворение не состоялось, то функциональный слой снова отторгается.
Внезародышевые (провизорные) органы у человека, их образование, строение, значение.
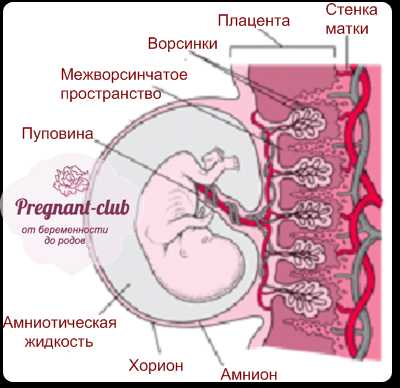
Внезародышевые органы, развивающиеся в процессе эмбриогенеза вне тела зародыша, выполняют многообразные функции, обеспечивающие рост и развитие самого зародыша. Некоторые из этих органов, окружающих зародыш, называют также зародышевыми оболочками. К этим органам относятся амнион, желточный мешок, аллантоис, хорион, плацента.
Амнион — временный орган, обеспечивающий водную среду для развития зародыша. В эмбриогенезе человека он появляется на второй стадии гаструляции сначала как небольшой пузырек, дном которого является первичная эктодерма (эпибласт) зародыша Амниотическая оболочка образует стенку резервуара, заполненного амниотической жидкостью, в которой находится плод. Основная функция амниотической оболочки — выработка околоплодных вод, обеспечивающих среду для развивающегося организма и предохраняющих его от механического повреждения. Эпителий амниона, обращенный в его полость, не только выделяет околоплодные воды, но и принимает участие в обратном всасывании их. В амниотической жидкости поддерживаются до конца беременности необходимый состав и концентрация солей. Амнион выполняет также защитную функцию, предупреждая попадание в плод вредоносных агентов.
Желточный мешок — орган, депонирующий питательные вещества (желток), необходимые для развития зародыша. У человека он образован внезародышевой энтодермой и внезародышевой мезодермой (мезенхимой). Желточный мешок является первым органом, в стенке которого развиваются кровяные островки, формирующие первые клетки крови и первые кровеносные сосуды, обеспечивающие у плода перенос кислорода и питательных веществ.
Аллантоис — небольшой отросток в отделе зародыша, врастающий в амниотическую ножку. Он является производным желточного мешка и состоит из внезародышевой энтодермы и висцерального листка мезодермы. У человека аллантоис не достигает значительного развития, но его роль в обеспечении питания и дыхания зародыша все же велика, так как по нему к хориону растут сосуды, располагающиеся в пупочном канатике.
Пупочный канатик, или пуповина, представляет собой упругий тяж, соединяющий зародыш (плод) с плацентой.
Хорион, или ворсинчатая оболочка, развивается из трофобласта и внезародышевой мезодермы. Трофобласт представлен слоем клеток, образующих первичные ворсинки. Они выделяют протеолитические ферменты, с помощью которых разрушается слизистая оболочка матки и осуществляется имплантация.
Дальнейшее развития хориона связано с двумя процессами — разрушением слизистой оболочки матки вследствие протеолитической активности наружного слоя и развитием плаценты.
Плацента (детское место) человека относится к типу дискоидальных гемохориальных ворсинчатых плацент. Плацента обеспечивает связь плода с материнским организмом, создает барьер между кровью матери и плода. Плацента состоит из двух частей: зародышевой, или плодной и материнской. Плодная часть представлена ветвистым хорионом и приросшей к нему изнутри амниотической оболочкой, а материнская — видоизмененной слизистой оболочкой матки, отторгающейся при родах. Гематохориальный барьер, разделяющий оба кровотока, состоит из эндотелия сосудов плода, окружающей сосуды соединительной ткани, эпителия хориальных ворсин.
Зародышевая, или плодная, часть плаценты представлена ветвящейся хориальной пластинкой, состоящей из волокнистой соединительной ткани. Структурно-функциональной единицей сформированной плаценты является котиледон, образованный стволовой ворсиной
Материнская часть плаценты представлена базальной пластинкой и соединительнотканными септами, отделяющими котиледоны друг от друга, а также лакунами, заполненными материнской кровью.
Функции: дыхательная; транспорт питательных веществ, воды, электролитов; выделительная; эндокринная; участие в сокращении миометрия.
studfiles.net
Неоднородная структура плаценты при беременности
Плацента является ценнейшим органом женского организма во время беременности. Главными функциями ее является доставка плоду необходимое количество питательных веществ и обеспечение его кислородом. Нормальное течение беременности, а также роды напрямую зависят от состояния развития детского места. Кроме того, эмбриональный орган выполняет защитные функции, предотвращая попадание к ребенку различных инфекций, и следит за снабжением его достаточным количеством гормонов, которые позволяют плоду расти и развиваться.
Диагностика состояния плаценты крайне важна и должна проводиться на протяжении всей беременности с помощью ультразвукового исследования (УЗИ).
Этот метод позволяет своевременно обнаружить какие-либо отклонения в развитии эмбрионального органа. И чем быстрее обнаружены патологии, тем больше шансов на успешное лечение. С помощью УЗИ доктора определяют степень зрелости плаценты, ее структуру, местоположение, толщину. В ходе такого исследования будущей матери может быть поставлен диагноз – неоднородная структура плаценты.
Причины неоднородности
В большинстве случаев неоднородная структура эмбрионального органа не должна быть поводом для беспокойства, т.к. является нормой. Окончательное формирование плаценты приходится на 16 неделю беременности, после чего вплоть до тридцатой недели ее структура должна находиться неизменной. И если в это время в структуре детского места происходят какие-либо изменения (доктор может обнаружить эхонегативные участки, или другие включения), то эти изменения могут стать поводом к серьезным нарушениям функционирования плаценты.
Основными причинами таких нарушений может стать наличие в организме роженицы какой-либо инфекции или последствия употребления спиртных напитков, анемия, курение и т.д. Неоднородная структура плаценты может спровоцировать нарушение кровотока между беременной и плодом, результатом чего станет замедление внутриутробного развития ребенка, гипоксии, тяжелые роды. Если во время УЗИ после 30 недели обнаружены изменения структуры детского места, то в этом нет ничего страшного, а беременность протекает нормально. Иногда нормой считаются изменения плаценты, которые выявлены на 27 неделе, это при условии, что ребенок продолжает развиваться в полной мере и согласно своему сроку. При исследовании ультразвуком могут быть обнаружены следующие явления, связанные с нарушением структуры детского места:
- Структура плаценты с расширением МВП (межворсинчатые пространства). МВП называется место в эмбриональном органе, где между роженицей и плодом происходит обмен веществ. С развитием беременности ребенок требует все больше питательных веществ для своего роста и поддержки функций жизнедеятельности. Чтобы обеспечить его потребности происходит увеличение МВП. Расширение данного пространства не приводит к нарушению маточно-плацентарного кровотока, но и не исключает его. Дополнительные исследования при расширении МВП не проводятся.
- Неоднородная структура детского места с кальцинатами. Данные скопления солей кальция мешают эмбриональному органу выполнять свои функции достаточно эффективно. Как правило, кальцинаты выявляют в плаценте после 33 недели беременности (в 50% случаев). На более поздних сроках (после 37 недели) наличие кальцинатов не представляют какой-либо угрозы для беременности, т.к. это связанно с естественным старением плаценты.
Лечение
Неоднородная структура детского места может быть связанна с гипоплазией или гиперплазией плаценты, а также ее преждевременном старении. В этом случае могут быть назначены дополнительные исследования, такие как допплер, кардиотокография.
Полное восстановление неоднородной структуры плаценты невозможно. Однако, существуют медикаментозные средства, которые нормализуют тонус матки, доставку кислорода, улучшают кровообращение. Также положительное действие оказывают отсутствие стрессовых ситуаций, всевозможных беспокойств. А залогом нормального течения беременности является своевременное проведение необходимой диагностики, правильное питание и здоровый образ жизни.
pregnant-club.ru
Неоднородная структура плаценты
Нормальное развитие беременности и течение самих родов во многом зависит от того, в каком состоянии находится плацента. Именно она ответственна за питание малыша и снабжение его кислородом. Поэтому за этим органом врачи ведут наблюдение на протяжении всей беременности.
Регулярное проведение УЗИ позволит вовремя выявить те или иные отклонения и предпринять соответствующие меры. В ходе исследования определяется местоположение детского места, степень его зрелости, толщина плаценты, структура.
И если женщине говорят, что наблюдается неоднородная структура плаценты, это, естественно, вызывает тревогу и беспокойство. И это неудивительно, ведь плацента помимо питания и дыхания, выполняет роль защитника от инфекций, поставщика необходимых гормонов и транспортировщика продуктов жизнедеятельности ребенка в утробе матери.
Отчего бывает неоднородная плацента?
Не всегда неоднородность плаценты является поводом для беспокойства. В ряде случаев такое ее состояние считается нормой. Плацента окончательно формируется к 16 неделе. И после этого до 30 недели структура плаценты не должна меняться. И беспокоиться нужно, если именно в этот период врач обнаруживает изменения в ее структуре.
Поводом для обеспокоенности выступает структура плаценты повышенной эхогенности и обнаружение в ней различных включений. В этом случае неоднородная структура органа говорит о нарушении ее нормального функционирования.
Причиной этих нарушений могут быть инфекции, присутствующие в организме женщины. Негативно влияют на развитие плаценты курение, алкоголь, анемия и некоторые другие факторы. В результате неоднородности плаценты может нарушиться кровоток между матерью и ребенком, от чего пострадает последний. Вследствие гипоксии плода при беременности может замедлиться и даже полностью остановиться развитие плода.
Если же изменения в строении плаценты обнаружены после 30 недель, это означает, что все нормально и идет как положено. Иногда даже на 27 неделе изменения считаются нормой, если при этом нет никаких отклонений в развитии плода.
Встречается в заключениях УЗИ запись «структура плаценты с расширением МВП». МВП – это межворсинчатые пространства, место в плаценте, где происходит обмен веществ между кровью матери и ребенка. Расширение этих пространств связано с необходимостью увеличения площади обмена. Существует несколько вариантов расширения МВП, но все они не связаны с развитием фетоплацентарной недостаточности. При таком диагнозе нет необходимости в дополнительных исследованиях.
Неоднородная структура плаценты с кальцинатами – еще один вариант нарушения структуры плаценты. При этом опасность представляют не кальцинаты как таковые, а их наличие. Они мешают плаценте выполнять свои функции в полной мере.
Структура плаценты с мелкими кальцинатами на поздних сроках беременности не является поводом для беспокойства. Это скорей говорит о старении плаценты, что после 37 недели является вполне нормальным явлением. В 50% случаев после 33 недели в плаценте обнаруживаются кальцинаты.
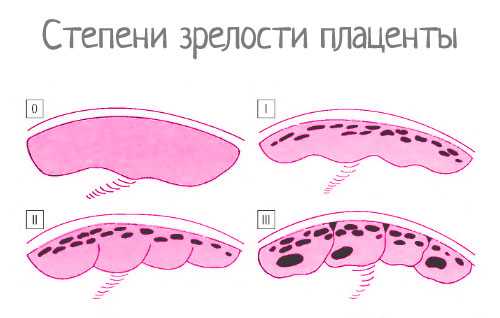
Степень зрелости плаценты и ее структураПлацента хорошо видна на УЗИ, начиная с 12 недели. В этот период ее эхогенность схожа с эхогенностью миометрия. На степени зрелости 0 отмечается гомогенная структура плаценты, то есть однородная, ограниченная гладкой хориальной пластиной.
Уже на степени 1 структура плаценты теряет свою однородность, в ней появляются эхогенные включения. Структура плаценты 2-й степени отмечается появлением эхопозитивных участков в форме запятых. И степень 3 характеризуется усилением кальцификации плаценты.
womanadvice.ru
Строение плаценты
Иногда о человеке говорят, что он родился в рубашке, когда хотят отметить его редкую удачливость в жизни. Видимо, тому, кто на самом деле «родился в рубашке», то есть появился на свет в оболочках последа, действительно невероятно повезло с самого начала, если он остался жив. Ведь «в рубашке» можно было и погибнуть.Но рождение «в рубашке» — явление исключительно редкое. Обычно последовательность процессов такова: плодный мешок надрывается, околоплодные воды, которые окружали плод, вытекают, ребенок появляется на свет, и следом рождается «детское место», «послед», плацента со всеми оболочками, которые окружали плод.
Плацента призвана осуществлять всестороннюю связь между плодом и матерью, обеспечивать контакт тканей и обмен потоками различной информации. Само строение плаценты способствует этому. В ней различают две части: материнскую, возникающую из измененной слизистой оболочки матки, и плодную, образующуюся из клеток наружной стенки бластоцисты (ранней стадии развития зародыша). Клетки бластоцисты образуют хорион — одну из оболочек, окружающихснаружи вместилище плода. На поверхности хориона есть много ворсинок-выростов, похожих на ветви деревьев. Кустики ворсинок погружены в материнскую кровь, вернее, в заполненные кровью впадины-лакуны материнской части плаценты. В каждой ворсинке хориона располагаются кровеносные сосуды плода. Кровь матери и плода нигде не смешивается, так как кровь плода не выходит за пределы мелких сосудов — капилляров. Капилляр хотя и тоньше волоса, но нигде не обрывается. Он сливается с таким же капилляром, постепенно русло кровотока расширяется. Кровообращение плода везде замкнуто, поэтому автономно. Вещества из крови матери могут проникать через структуры хориона и поры между клетками, образующими клеточную стенку капилляра плода. В его стенке всего один слой клеток, и они иногда раздвигаются, давая возможность протиснуться сквозь отверстие лейкоциту.
Строение плаценты, таким образом представляет из себя своеобразный барьер, который многое пропускает, но кое-что задерживает. Активно он начинает работать к двенадцатинедельному возрасту плода. Тут работает целая система, как шлюзы в канале: два слоя покровного эпителия, клетки капилляров и соединительная ткань ворсинки хориона. Часть веществ проникает через барьер без изменений, а некоторые перерабатываются самим барьером. В результате плод синтезирует из тех и других соединения, необходимые для него самого.
Способность веществ проникать через барьер зависит от его толщины. Постепенно он становится тоньше, так как на многих ворсинках хориона исчезает внутренний слой 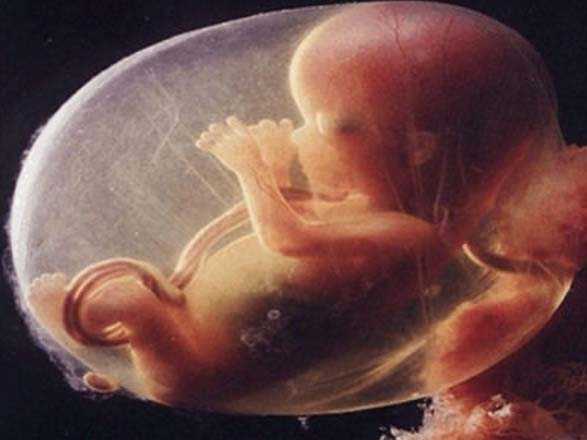 покрова. Благодаря этому кровеносные сосуды плода оказываются ближе к истонченному покрову ворсинок.Иногда проницаемость барьера меняется в результате какой-нибудь патологии. В норме она становится наибольшей к 35-36-й неделе беременности.
покрова. Благодаря этому кровеносные сосуды плода оказываются ближе к истонченному покрову ворсинок.Иногда проницаемость барьера меняется в результате какой-нибудь патологии. В норме она становится наибольшей к 35-36-й неделе беременности.
Строение плаценты обеспечивает процесс, при котором в клетках плода оказываются вещества, поступившие из материнского организма. Через барьер транспортируется около 5,9 мг глюкозы в минуту (в расчете на 1 кг массы плода). К концу беременности количество транспортируемой глюкозы увеличивается до 18 мг в минуту (на ту же массу). Количество углеводов в плаценте все время меняется, что свидетельствует об интенсивности обмена. В начале беременности их больше, потом, на последних месяцах их в десять раз меньше. В начале в плаценте накапливается гликоген (она как бы выполняет роль печени). Когда в обмене углеводов начинает участвовать печень, в клетках печени гликогена становится в 40 раз больше.
Большой практический интерес представляет изучение белкового обмена в плаценте. Дело в том, что весь период беременности — это единственный в природе случай, когда рядом сосуществуют организмы, разнородные по составу белков. Каким-то образом это происходит, вопреки закону биологической несовместимости. Скорее всего, тайна этого уникального явления заключена в особенностях строения плаценты и зависит от ее способности ликвидировать белковый конфликт.
Многие белки для плода синтезирует сама плацента, и наиболее интенсивен этот синтез на третьем месяце беременности. Именно в это время строение плаценты достигает своей зрелости, созревают ее ткани. В них образуется достаточное количество ферментов, необходимых для этого синтеза. С увеличением срока беременности в крови плода нарастает количество белка, но не достигает уровня их содержания в материнской крови. Причем в крови плода обнаруживаются и белки из материнского организма. Однако барьер избирательно пропускает одни белки (с молекулярным весом до 12 000) и задерживает другие — те, молекулярный вес которых больше. В результате в крови плода скапливается много белков-антител (то есть таких, которые имеют значение в создании его иммунитета). К концу беременности их там становится даже больше, чем в организме матери. То есть к моменту рождения у ребенка уже создан иммунитет по отношению ко многим инфекциям. Из истории чумных эпидемий известно, что рядом с трупом матери, погибшей от «черной смерти», нередко находили здоровых новорожденных, к которым чума «не приставала».
Через барьер плаценты к плоду могут поступать осколки молекул жиров, которые образуются при расщеплении материнских жировых веществ в плаценте. Отчасти жировые вещества плода могут синтезироваться в его организме из углеводов. Жиры принимают участие в выработке гормонов плаценты. Это — специфические гормоны, сохраняющие плод. Так как плацента расположена между двумя организмами, она поставляет гормоны и матери, и развивающемуся плоду.
В тканях плацентарного барьера содержится много микроэлементов. Например, кальция здесь в 100 раз больше, чем в мозгу. По-видимому, это связано с большой потребностью плода в кальции, так как он необходим для роста костей. Постепенно, с увеличением срока беременности в тканях плаценты повышается содержание железа. Ткани плаценты накапливают соединения железа для того, чтобы при его недостатке в крови плода направлять их к нему. То же происходит с другими микроэлементами — с медью и кобальтом.
Через барьер плаценты осуществляется обмен витаминами. Витамин С легко его преодолевает, а витамин А, напротив, вообще в готовом виде к плоду не поступает. Он образуется заново в его печени. Зато этот витамин в больших количествах накапливается в тканях плаценты. Здесь также имеются в больших количествах витамины Д и Е.
Строение плаценты, помимо всего прочего, предусматривает и то, что она является органом дыхания плода. Кислород из крови матери переходит в кровь плода через плацентарный барьер, а в противоположном направлении поступает углекислый газ. Эта роль плаценты чрезвычайно важна, так как плод очень чувствителен к недостатку кислорода. Дыхание плода регулируется структурами плацентарного барьера, но во многом зависит от насыщенности кислородом крови матери.
 Роль плаценты столь значительна, что темп ее роста намного выше, чем у плода. В начале третьего месяца развития плод имеет массу всего 4 г, а плацента — 20- 30 г. К концу беременности эти соотношения меняются: по сравнению с возрастом в 3 месяца, масса плода увеличивается в 800 раз, а плацента — в 15-20 раз. Во второй половине беременности поверхность плаценты с большим количеством кровеносных сосудов резко возрастает, в крови плода увеличивается количество эритроцитов и, соответственно, гемоглобина, который осуществляет транспорт кислорода. Создаются условия, помогающие повысить интенсивность дыхания даже несмотря на то, что газообмен между матерью и плодом в это время затрудняется.
Роль плаценты столь значительна, что темп ее роста намного выше, чем у плода. В начале третьего месяца развития плод имеет массу всего 4 г, а плацента — 20- 30 г. К концу беременности эти соотношения меняются: по сравнению с возрастом в 3 месяца, масса плода увеличивается в 800 раз, а плацента — в 15-20 раз. Во второй половине беременности поверхность плаценты с большим количеством кровеносных сосудов резко возрастает, в крови плода увеличивается количество эритроцитов и, соответственно, гемоглобина, который осуществляет транспорт кислорода. Создаются условия, помогающие повысить интенсивность дыхания даже несмотря на то, что газообмен между матерью и плодом в это время затрудняется.
Кроме того, снабжение плода кислородом улучшается в то время, когда он двигается, так как при этом ускоряется кровоток в его сосудах. Чем больше в его крови питательных веществ, тем энергичнее он себя ведет. В среднем в конце беременности плод делает 4-6 движений за 3 минуты, причем их частота возрастает к вечеру.
В крови плода в 4 раза меньше кислорода, чем в крови новорожденного, но, как правило, он не испытывает кислородного голодания, так как потребности в кислороде у него значительно ниже по сравнению с теми, кто дышит атмосферным воздухом и существует самостоятельно.
family-abc.ru
Роль плаценты. Каковы строение и функции плаценты?
Издавна говорят, что беременная женщина вынашивает своего ребенка под сердцем. И это действительно так, потому что по мере роста и развития плода плацента выходит из малого таза и перемещается в брюшную полость, то есть практически под сердце.

Но какова же роль плаценты, кроме того, что именно от нее зависит развитие и рост ребенка? И какие функции она выполняет, кроме того, что это детское место в материнском организме?
Плацента и ее роль
Как известно, в организме беременной женщины происходит немало весьма существенных изменений, потому что весь организм приспосабливается (адаптируется) к вынашиванию ребенка, обеспечивая для него необходимые условия на каждом этапе развития.
Но если сердечно-сосудистая, нервная или любая другая материнского организма просто начинают работать несколько в другом режиме, чем до наступления беременности, то такого органа, как плацента, в женском организме до беременности вообще не было.
Плацента, или иначе послед, появляется и формируется в материнском организме только во время беременности, а после родов из организма выводится, то есть этот орган очень недолговечен и существует в организме всего несколько месяцев, пока длится беременность.
Уже в первые недели беременности в материнском организме формируется система мать–плацента–плод, и важнейшее место в этой вновь сформированной системе принадлежит именно плаценте, которую можно считать системой жизнеобеспечения для постоянно развивающегося плода, которому предстоит за десять акушерских месяцев вырасти из оплодотворенной яйцеклетки до полноценного младенца.
Именно поэтому плацента представляет собой орган, выполняющий целый комплекс функций, необходимых для того, чтобы развивающийся новый организм получал все необходимые питательные вещества и кислород, а также получал необходимую защиту.

Структурные особенности плаценты
При образовании и формировании важнейшая роль принадлежит производным трофобласта и эмбриобласта, сосудам матки, а также децидуальной ткани, которая образуется из трансформированного эндометрия. Децидуальная ткань (децидуа) — это первый (внутренний) слой плаценты, который состоит из клеток, очень богатых гликогеном.
Плацента — это временный орган, который появляется (формируется) в организме всего на несколько месяцев и выполняет функции по обеспечению здорового (физиологического) развития беременности и здорового развития плода. Акушеры называют пять важнейших функций плаценты:
- Дыхательная функция, то есть снабжение плода необходимым для развития и полноценной жизнедеятельности кислородом;
- Трофическая функция, то есть функция, обеспечивающая все процессы клеточного питания, благодаря которым сохраняется структура любой ткани или органа и обеспечивается выполнение этим органом своих функций;
- Выделительная функция — это обеспечение выведения из плаценты продуктов жизнедеятельности развивающегося плода;
- Защитная функция плаценты заключается в защите плода от любых вредных воздействий и в снабжении плода материнскими антителами, что позволяет обеспечить иммунологическую защиту плода, а также позволяет избежать возникновения иммунологического конфликта между материнским организмом и развивающимся плодом;
- Эндокринная функция плаценты заключается в том, что плацента представляет собой эндокринную железу, которая вырабатывает гормоны, необходимые для благополучного течения беременности.
Полный жизненный цикл плаценты, включающий зарождение, развитие, активное функционирование и старение, проходит всего за десять акушерских месяцев, то есть за 280 дней, и полностью соответствует потребностям растущего и развивающегося плода.
Очень важно, что в процессе формирования плаценты участвуют ткани материнского организма и организма плода, поэтому плацента считается комплексным органом. Все протекающие в организме плода процессы, включая метаболические, гормональные и иммунные, осуществляются через сосудистую систему, сформированную организмами матери и плода. Однако кровь матери и кровь плода не могут смешаться, поскольку они разделяются плацентарным барьером, хотя плод и получает все необходимое для жизнедеятельности и роста из материнской крови.
Важнейшей структурной частью плаценты считается так называемое виллезное дерево, состоящее из ворсин хориона, которые дозревают по мере развития беременности.
Гормональная и белково-образующая функция плаценты
Известно, что во время беременности в организме беременной женщины происходят гормональные изменения. Материнский организм продуцирует большое количество эстрогенов и прогестерона, и благодаря такой высокой насыщенности гормонами он готовится к будущим родам: соединения костей таза размягчаются, обеспечиваются процессы гипертрофии и гиперплазии матки, а также процессы ее растяжения и сокращения. Кроме того, снижается тонус мочевого пузыря и мочеточников, который придет в норму только через некоторое время после родов.
Плацента выполняет важнейшую функцию регуляции метаболизма и любых изменений, которые происходят в системе мать–плацента–плод, и обеспечивает все необходимые условия для нормального развития беременности и для ее сохранения.

Известно, что плацента по мере развития беременности синтезирует практически все гормоны, которые вырабатываются в женском организме, однако в их синтезе принимают участие и организм матери, и организм плода.
Плацента продуцирует гормоны, аналогичные тем, которые вырабатывает гипофиз:
- хорионический гонадотропин (ХГ) поддерживает функционирование плаценты;
- плацентарный лактоген (ПЛ) очень важен для подготовки к лактации;
- хорионический тиреотропин (ХТТ) очень важен для полноценного функционирования щитовидной железы будущей матери во время вынашивания ребенка, а также необходим для формирования щитовидной железы развивающегося плода;
- плацентарный кортикотропин (вероятно), который известен как гормон с выраженной кортикотропной активностью.
Также плацента синтезирует так называемые родственные АКТГ пептиды, в том числе β-эндорфины и α-меланостимулирующий гормон.
Также плацента продуцирует гормоны, аналогичные тем, которые вырабатывает гипофиз:
- гонадотропин-рилизинг-гормон;
- тиреотропин-рилизинг-гормон;
- соматостатин.
Кроме прочего, плацента способна продуцировать и другие гормоны, в том числе прогестерон, пролактин, эстрогены, а также тестостерон, релаксин, серотонин.
Плацента и синтез гормонов белковой природы
Очень важно, что плацента способна, в отличие от любого другого эндокринного органа, синтезировать (продуцировать) гормоны, имеющие и белковую, и стероидную природу.
Белковую природу имеют такие синтезируемые плацентой гормоны:
- Хорионический гонадотропин — гликопротеид, который несколько схож с пролактином;
- Плацентарный лактоген – это полипептидный гормон, который синтезируется плацентой для регуляции метаболических процессов в организме матери и организме плода. Этот гормон считается маркером функционального состояния плаценты и ее массы.
- Пролактин очень важен для регуляции метаболических процессов в организме беременной женщины, которые концентрируют энергетические ресурсы для полноценного развития плода;
- Хорионический тиреотропин необходим для поддержания секреции тиреоидных гормонов.
- Плацентарный лактон, или хорионический соматомаммотропин, который иногда называют гормоном роста беременных, имеет предполагаемый лактогенный эффект. Плацентарный лактон воздействует на метаболические изменения при усвоении беременной глюкозы, чтобы усвоенной будущей мамой глюкозы хватало и для плода, а также регулирует увеличенное усвоение свободных жирных кислот, что необходимо для создания энергетического резерва. Также этот гормон регулирует углеводный и липидный (жировой) метаболизм и стимулирует необходимое количество инсулина, который синтезируется в организме. Поскольку плацентарный лактон обеспечивает плод необходимыми питательными веществами, его относят к так называемым метаболическим гормонам.
За время изучения плаценты ученым удалось выделить и классифицировать около сорока разных белков (гормонов, имеющих белковую структуру), которые может синтезировать плацента.
mamapedia.com.ua