УЗИ после кесарева?
22 августа 2013 15:16Мне делали через 5 дней-в день выпески
ОтветитьНравится
22 августа 2013 15:17Людмилада и рекомендуют еще через 6 недель после операции
ОтветитьНравится
22 августа 2013 15:17ЛюдмилаМне в день выписки тоже делали, а вот сами потом не делали?
ОтветитьНравится
22 августа 2013 15:18В 1й раз слышу
ОтветитьНравится
22 августа 2013 15:18нет, мне не говорили даже
ОтветитьНравится
22 августа 2013 15:20ЛюдмилаМне врач тоже не говорила, просто слышала где-то, что надо…
ОтветитьНравится
22 августа 2013 15:21Вот теперь и я думаю.что надо бы сделать!
ОтветитьНравится
22 августа 2013 15:22ЛюдмилаДа, лучше подстраховаться и убедиться, что там все в порядке ))
ОтветитьНравится
22 августа 2013 15:23Людмилау меня это в выписке из больницы написано
ОтветитьНравится
22 августа 2013 15:16а почему бы нет?
ОтветитьНравится
22 августа 2013 15:16да, посмотреть как заживает шов внутри
ОтветитьНравится
22 августа 2013 15:17конечно можно
ОтветитьНравится
22 августа 2013 15:17Да, желательно — контроль сокращения матки.
ОтветитьНравится
22 августа 2013 15:17матки на здоровье. Шов в полгода смотрят
ОтветитьНравится
22 августа 2013 15:17мне делали перед выпиской из рд
ОтветитьНравится
22 августа 2013 15:19Мне в рд перед выпиской делали. Потом год не ходила по врачам вообще… только когда начали второго планировать, я сходила на узи и всё.
ОтветитьНравится
22 августа 2013 19:59аналогичный вопрос. Мне говорили, что через 40 дней после родов показаться надо, но я так и не дошла. С нашими то коликами только и по врачам моим ходить ))
ОтветитьНравится
22 августа 2013 23:05ЛияСходить все таки надо… попробуйте выкрасть время и для себя…
ОтветитьНравится
29 августа 2013 22:57Мне делали в роддоме, а потом я сама пошла через 1,5 месяца, чтобы убедиться, что все в порядке, а потом к гинекологу. Но вообще мне гинеколог сказала, что если она видит, что шейка матки нормальная, то на УЗИ не отправляет, а если уж надо, то надо.
ОтветитьНравится
29 августа 2013 23:26Ольга АнтоноваЯ все таки решила, что лучше сделать, и хорошо, с маткой все нормально, а вот на яичнике нашли небольшую кисту (((
ОтветитьНравится
29 августа 2013 23:33И что сказали надо делать? Я даже и не задумывалась, а мне узистка сказала, что все нормально и чистку не надо делать, а я подумала: «Какая чистка, неужели и так бывает?» Жуть. Сейчас-то не очень страшно, а как вспомню как в роддоме, скрючившись ходила, так я б тогда к своей матке на пушечный выстрел никого не подпустила.
ОтветитьНравится
29 августа 2013 23:47Сказали к гинекологу на прием идти, она лечение назначит, а потом через 2 месяца еще на УЗИ, смотреть исчезла ли киста… А я кесарево нормально перенесла, через 3 часа очухалась от наркоза, а еще через 2 делала первые шаги по реанимации. Да и вообще настроила себя, что ничего не болит и, что все хорошо, главное чтоб с малышкой было все нормально! Такой настрой и по сей день!
ОтветитьНравится
www.baby.ru
узи матки после кесарева сечения, ответы врачей, консультация
Health-ua.org — медицинский портал онлайн консультации детских и взрослых врачей всех специальностей. Вы можете задать вопрос на тему ‘узи матки после кесарева сечения’ и получить бесплатно онлайн консультацию врача.
2012-07-03 07:56:44
Спрашивает Ирина:
Здравствуйте. Планируем беременность. По результатам УЗИ щитовидной железы наблюдаются МЕЛКООЧАГОВЫЕ ИЗМЕНЕНИЯ ПАРЕНХИМЫ ОБЕИХ ДОЛЕЙ. В матке по результатам УЗИ обнаружены умеренное варикозное расширение сосудов малого таза, рубец на матке после кесарева сечения.Один месяц пропила витамины АЛФАВИТ мамино здоровье.Скажите, можно ли сейчас беременеть или стоит сдать анализы крови?
14 августа 2012 года
Отвечает Палыга Игорь Евгеньевич:
Добрый день. По гинекологии у Вас проблем нет никаких, относительно щитовидной железы Вас должен проконсультировать эндокринолог, который оценит заключение УЗД и, при необходимости, направит на анализ крови на гормоны.
2016-07-28 18:20:08
Спрашивает Маруся:
Здравствуйте,сегодня сделала УЗИ малого таза. В заключении много чего написано, но врач особого ничего не сказала. Не могли бы вы мне в этом помочь, очень переживаю.
18 ноября 2016 года
Отвечает Ситенок Алена Ивановна:
2015-02-21 20:50:18
Спрашивает Мария:
У меня три кесарево. Последнее было 11 месяцев назад. Делала не давно узи диагноз (истончение миометрия в области рубца после кесарево сечения, аденомиоз и спайки брюшины малого таза) рубец на матке истончен до 1,9мм, под истончением полость матки расширена до 6,3 мм на протяжении 5,8мм. Есть боли в животе в области шва. Вопрос может ли разорваться шов? И чем это черевато? Наши гинекологи сказали, что нечего страшного.
24 февраля 2015 года
Отвечает Гуменецкий Игорь Евгеньевич:
Здравствуйте, Мария! Шов разорваться не может, боли в области шва связаны скорее всего с образованием спаек.
Спрашивает Татьяна:
Здравствуйте. После кесарева сечения прошло 6 месяцев(причина-рубец на матке после предыдущей отслойки на сроке 22 недели). Цикл восстанавливается(два раза была менстр., но есть мазня между)Ребенок на грудном вскармливании. По результатам УЗИ матка увеличена(пузатая)эндометриоз под вопросом.Прокололи 5 дней Са глюконат,как горячий укол. В мазке высокие лейкоциты (40-45), анализ на инфекции методом ПЦР- отрицательный. Гинеколог меня отправила докармливать еще год-полтора, потом приходить искать причину и лечиться. Скажите, а потом не поздно будет???Хотелось бы еще родить. Спасибо.
02 сентября 2014 года
Отвечает Силина Наталья Константиновна:
Татьяна, данная клиническая картина характерна для эндометриоза. Я бы рекомендовала продолжить грудное вскармливание еще полгода и затем начать лечение эндометриоза, либо на данном этапе установить вмс мирена
Спрашивает Аня:
Здравствуйте, у меня 22-й день цикла.
Рез-ты УЗИ:
матка: длинна 5,6 см, ширина 5,1 см, передне-задний 3,9см
Миометрий: несколько неоднородный, по передней стенке мелкие гиперэхогенные включения после кесарева сечения.
Узлообразование: не определяется.
Эндометрий: 1,1 см, секреторного типа, правильной формы, несколько неоднородный.
Полость матки: не расширена, не деформирована.
Яичники: левый 3,6*2,2*1,7 см.куб., фолликулы №5 0,4-0,5 см дм и желтое тело 2,1*1,5 см, кровоток не изменен.
правый 3,2*1,4*1,1 см, объем 2,6см.куб., фолликулы №5 0,5-0,6 см дм.
Особенности: оба яичника экранированы кишечником. Не исключаются спайки малого таза. Свободной жидкости в полости малого таза нет. Лимфоузлы не увеличены.
Заключение: не исключаются спайки малого таза. угрожаема по гипоплазии эндометрия.
За этот год было 2 выкидыша на сроке 5-6 недель.
14 декабря 2012 года
Отвечает Дикая Надежда Ивановна:
Необходимо обследоваться на наличие ТОРЧ инфекции, обязательно проконсультироваться и обследоваться у врача генетика в областной больнице. Проверьте работу щитовидной железы.
2011-07-15 15:19:32
Спрашивает Анна:
Здравствуйте! Помогите, пожалуйста.Через 2 месяца после кесарева сечения (2 разреза на матке) мне поставили Мирену. Была на УЗИ 2 раза, первый раз -обязательный, а второй (1 месяц назад), т.к. не могла нащупать нити Мирены. Сказали, что Мирена стоит правильно. Сейчас началась менструация (около недели небольшие выделения). Нити стали очень длинными. Нормально ли это? Уже было несколько раз, что нити были то короткими, то удлинялись. Возможно ли удлинение нитей в связи с менструацией? Мне уже подрезали дин раз нити, но сейчас они стали уж очень длинными по моим ощущениям.
20 июля 2011 года
Отвечает Серпенинова Ирина Викторовна:
Если при УЗИ нет смещения»Мирены»-повода для беспокойства нет.
2011-03-21 19:09:23
Спрашивает Оксана:
Здравствуйте. Мне 33 года. В 2005 году после кесарево сечения была удалена матка вместе с шейкой. Сейчас обратилась к врачу по поводу боли живота с правой стороны. Сделали УЗИ: Правый яичник размером 66,6*52*66,1 мм, расположен в типичном месте, структура неонородная, в нем отмечается жидкосное образование овальной формы размерами 56,7*43,9 мм, с четкими контурами, содержимое неоднородное, грубодисперсное из-за многочисленных линейно-тяжевых эхопозитивных элементов, хаотически расположеных во всех отделах камеры, с усилением по заднему контуру, оттесняющее сосуды кнаружи, капсула его толщиной 1 мм. К ней прилежит интактная ткань яичника, серповидно охватывающая полость кисты. Левый яичник размерами34*20*16,3 мм, смещен несколько вверх, структура однородная, изоэхогенная, капсула толщиной 1 мм. В брюшной полости выявлено незначительное количество свободной жидкости.
Один врач ставит диагноз киста желтого тела правого яичника, а другой — эндометриозная киста правого яичника. Помогите разобраться и какие рекомендации можете дать в моем случае?
31 марта 2011 года
Отвечает Венгаренко Виктория Анатольевна:
Оксана, советую сдать кровь на раковые клетки- СА-125 и сделать через месяц повторно УЗИ, если киста сохраниться. то рекомендую операцию.
2016-10-29 19:19:32
Спрашивает Наталья:
Добрый день, подскажите пожалуйста, мне 30 лет, родила год назад ребеночка, экстренным кесаревым сечением, (не было открытия, и занесли инфекцию из за частого осмотра), через месяца 4 пошли критические дни, часто стала беспокоить боль ноющая в низу живота, по боком внизу, вот только добралась до врача, при осмотре ни чего не обнаружилось, выписали направление на узи, делала примерно на 10 дней после критических дней, в заключении написали умеренные признаки аденомиоза гпэ, эндометрий толщина 13,6 структура однородная, яичники правый 12,0х25,6 с 5-6 фол-ми, левый 18,5х31,6 с 5-6 фол-ми ж.т. до 15,0 мм, матка 46,1х36,0х51,0 форма грушевидная, расположение антефлексио, контуры ровные, миометрий умеренно неоднородный, мелкол…(непонятное слово) д/з — 10 ни каких проблем раньше по женской части ни когда не было, к врачу еще не попала после узи, читаю и в шоке, получается до конца его вылечить нельзя? если сделать повторно узи когда лучше делать, планирую через года три второго ребеночка, выскабливать это опасная процедура? какой наиболее безопасный и продуктивный метод лечения возможен, и возможно ли выличиться до конца, на что это влияет, заранее большое спасибо за ответ!
02 ноября 2016 года
Отвечает Палыга Игорь Евгеньевич:
Здравствуйте, Наталья! Аденомиоз лечению не подлежит, повода для выскабливания не нахожу. У Вас наблюдаются обильные месячные? Межменструальные кровотечения? Если нет, то вычистки не требуется. Для оценки состояния полости матки рациональнее пройти гистероскопию.
2015-06-14 21:03:14
Спрашивает Айгерим:
Здравствуйте! В 2014 году в октябре, было малое кесарево сечение, со сроком 23, 24 недели, из-за за отслойки плаценты. Было в экстренном порядке, в 2015 году в марте я снова забеременела, и гинеколог к которому я хожу и наблюдаюсь в течении 8 лет, сказала одназначенно тебе нужно срочно делать аборт, т.к рубец на матке совсем свежий. Отправляет меня на хирургический аборт со сроком 11, 12 недель, ходила на контрольное узи, в заключении написанной, полип? Сказали, подойти когда наступит менст******, на 4, 5 день. После аборта прошло месяц и четыре дня, а мес***** все нет. Был не защищённый и не полноценный половой акт, после аборта через десять дней. Могу ли я снова забеременеть? И, полипы это опасно? После аборта, не было обильных кровянистых выделений.
16 июня 2015 года
Отвечает Палыга Игорь Евгеньевич:
Здравствуйте, Айгерим! Во-первых, почему Вы тянули до 11-12 недель, а не запланировали аборт раньше? Во-вторых, Вам необходимо пройти контрольный УЗД для установления причины задержки ( тонкий эндометрий и т.п.). Относительно этого лечащий гинеколог будет планировать дальнейшую стратегию. Если полип действительно присутствует, тогда необходимо его удалить.
www.health-ua.org
толщина и норма, фото, в том числе при беременности
Восстановление после родов часто бывает непростым, даже если они проходили естественным путём. После кесарева сечения к различным послеродовым проблемам добавляются послеоперационные, главная из которых — рубец на матке. В ходе операции рассекается брюшная полость и сам мышечный орган. Процесс же заживления тканей не всегда протекает нормально. Состояние же рубца имеет особое значение для женщин, планирующих повторно забеременеть после кесарева.
Что представляет собой рубец на матке после кесарева
Рубец на матке — это образование, которое состоит из волокон миометрия (верхний мышечный слой) и соединительной ткани. Он возникает в процессе рассечения органа с последующим восстановлением его целостности путём зашивания.
Сегодня при кесаревом сечении чаще всего практикуется поперечный разрез в нижней части матки. В этом сегменте минимум кровеносных сосудов, что способствует скорейшему заживлению. За счёт использования современных синтетических рассасывающихся нитей края раны долго фиксируются, что также важно для формирования правильного рубца.
 На современном этапе чаще всего практикуется поперечный разрез в нижней части матки
На современном этапе чаще всего практикуется поперечный разрез в нижней части маткиЗаживление шрама на матке после кесарева проходит ряд этапов:
- Формирование первичного шва ярко-красного цвета, имеющего чёткие края. Женщине при этом очень больно двигаться (первая неделя).
- Уплотнение шрама: он бледнеет и болит уже меньше (последующие три недели).
- Цвет рубца становится бледно-розовым, он практически не заметен, приобретает эластичность за счёт выработки коллагена (в течение года после операции).
Это нормальный ход регенерации — при этом образуется рубец, который называется состоятельным. Он может хорошо сокращаться и растягиваться (что очень важно при последующей беременности и родах), поскольку состоит из гладкой мускулатуры и узкой прослойки соединительной ткани. В таком шраме присутствуют сосуды крупного и среднего размера.
В медицинской практике отмечаются редкие случаи полной ремускулизации маточного рубца, когда его даже не удаётся обнаружить. Конечно же, это идеальный вариант для предстоящей беременности и родов.
При неблагоприятном исходе заживления образуется несостоятельный рубец (это часто бывает при продольном разрезе). Он неэластичен, не способен сокращаться, поскольку состоит большей частью из соединительной ткани (мышечная же недоразвита). Шрам может иметь утолщения и вдавления (ниши), отёки, кровеносные сосуды в нём сплетаются в хаотичную сетку. В процессе роста матки при беременности такой рубец неизбежно истончится и даже может порваться. Причём остановить этот процесс невозможно. Несостоятельный рубец имеет определённые параметры толщины — более 1 см либо менее 3 мм.
Вообще, человеческий организм не очень хорошо приспособлен к регенерации. В ответ на какие-либо повреждения прежде всего реагируют фибропласты — клетки, закрывающие дефект соединительной тканью вместо исходной. Однако эта ткань не способна полноценно заменить мышечную, например, в матке. Клетки миометрия (верхний мышечный слой матки) делятся с меньшей скоростью, чем фибропласты, поэтому при разрезе в месте фиксации краёв неизбежно образуется рубец.
Факторы, приводящие к несостоятельности рубца
Риск образования патологического шва после кесарева увеличивают следующие факторы:
- Экстренное проведение операции.
- Недостаточное соблюдение асептических и антисептических правил в процессе рассечения и зашивания. Инфекции же негативно влияют на процесс заживления.
- Серьёзные кровопотери в ходе операции.
- Значительная травматизация матки, переход разреза в разрыв (тогда рубец может затронуть и шейку матки).
- Внутриматочные манипуляции после кесарева сечения в течение года (особенно выскабливание сгустков крови или аборт таким методом).
 Любые внутриматочные манипуляции в первый год после кесарева пагубно сказываются на состоянии и качестве рубца
Любые внутриматочные манипуляции в первый год после кесарева пагубно сказываются на состоянии и качестве рубцаВидео: профессор (акушер-гинеколог) рассказывает о рубце после кесарева и факторах, влияющих на его заживление
Особенности ведения беременности и родов
Прежде всего, женщина всегда должна стараться родить самостоятельно: ведь сегодня многие будущие мамы выбирают оперативное родоразрешение, даже если к нему нет прямых показаний.
После проведения хирургического вмешательства следующую беременность можно планировать только через два года. Не стоит и слишком затягивать — более четырёх лет, поскольку рубец на матке с годами ещё больше утратит эластичность.
 Беременеть нужно планово, тем более если у женщины остался шрам на матке после кесарева сечения
Беременеть нужно планово, тем более если у женщины остался шрам на матке после кесарева сеченияНа этапе планирования женщине необходимо комплексное обследование с целью полной диагностики состояния рубца. Ведь его несостоятельность может повлечь за собой различные осложнения — патологии протекания беременности:
- Врастание в соединительную ткань ворсинок хориона и последующее приращение плаценты. Если эмбрион прикрепляется непосредственно на область рубца, то гинекологи часто рекомендуют женщине прервать беременность (обычно вакуумным способом).
- Самопроизвольный выкидыш на раннем сроке, угроза прерывания беременности, преждевременные роды.
- Неправильное расположение плаценты: низкое, краевое либо полное предлежание.
- Большая кровопотеря в родах.
- Разрыв матки.
Фотогалерея: осложнения при беременности и родах, связанные с рубцом на матке
- Рубец на матке нередко влечёт за собой аномальное прикрепление плаценты
- Рубец на матке может привести к большой кровопотере при родах
- Из-за разрыва плод может полностью или частично выйти в брюшную полость женщины
Разрыв матки — наиболее тяжёлое осложнение беременности, которое может спровоцировать рубец. Этому опасному состоянию предшествуют такие тревожные симптомы:
- Напряжение мышц матки.
- Аритмическое сокращение матки.
- Боль при прикосновении к животу.
- Сбои в сердечном ритме плода (из-за кислородного голодания).
Непосредственно на разрыв органа указывают следующие признаки:
- Резкая и сильная боль в области матки.
- Снижение у беременной артериального давления.
- Рвота.
- Остановка родовой деятельности (если разрыв происходит в процессе родов).
При разрыве матки женщине необходима срочная операция кесарева сечения.
Конечно, многих женщин интересует, возможны ли естественные роды после кесарева сечения при наличии рубца на матке. Это вполне реально при нескольких благоприятных обстоятельствах (одновременно):
- Женщина перенесла в прошлом только одно кесарево сечение.
- Плацента удачно расположена — вне области рубца.
- Нет сопутствующих заболеваний — показаний к кесареву сечению.
- Правильное головное расположение плода.
В начале таких естественных родов женщине показан приём спазмолитиков, седативных препаратов, а также средств против гипоксии у плода, улучшающих фетоплацентарный кровоток. Родоразрешение, как правило, проходит долго, поскольку вести их следует очень бережно, без каких-либо стимулирующих препаратов. Если шейка матки будет раскрываться медленно, без внешнего вмешательства, то риск разрыва макти будет минимален. Также постоянно контролируется состояние плода и создаются условия для проведения в случае необходимости экстренного кесарева сечения.  При определённых обстоятельствах естественные роды после кесарева вполне возможны
При определённых обстоятельствах естественные роды после кесарева вполне возможны
Существует ряд противопоказаний, когда при наличии рубца на матке естественные роды невозможны:
- Продольный разрез. Вероятность расхождения в этом случае довольно высокая.
- Женщина перенесла в прошлом два и более кесарева сечения.
- В прошлые роды был разрыв матки.
- Рубец несостоятельный с преобладанием соединительной ткани.
- У роженицы узкий таз: нагрузки при прохождении плода могут спровоцировать разрыв (особенно, если при этом плод крупный).
Видео: рубец на матке после кесарева при последующей беременности
Методы диагностики
На сегодняшний день существует ряд диагностических методов, способных определить состояние рубца на матке ещё на этапе планирования беременности, что, конечно же, способствует уменьшению процента неблагоприятного исхода вынашивания:
- Ультразвуковое исследование. Определяет толщину рубца, соотношение в нём мышечной и соединительной ткани, имеющиеся ниши и утолщения. УЗИ оптимально сделать дважды. Первое — сразу после окончания менструации (4–5 день цикла). Эндометрий в это время ещё очень тонкий, и можно хорошо оценить находящуюся под ним ткань. Второе же исследование проводится на 10–14 день. Если по УЗИ поставлен диагноз «несостоятельность рубца», то назначаются дополнительные процедуры — гистерография и МРТ.
- Рентгеновская гистерография даёт возможность исследовать рельеф рубца. В матку вводится специальное средство, которое поглощает рентгеновские лучи. В итоге получается контурный рисунок полости органа.
- МРТ позволяет оценить состоятельность, эластичность шрама, выявить в нём процент соединительной ткани.
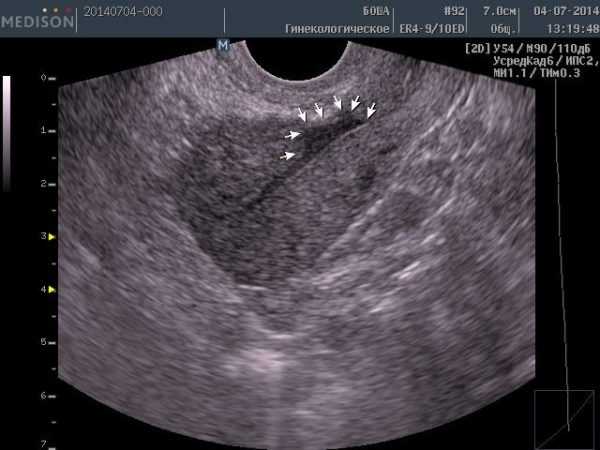 Ультразвуковое исследование может определить несостоятельность рубца
Ультразвуковое исследование может определить несостоятельность рубцаВидео: о необходимости делать УЗИ перед родами
Хирургическое лечение несостоятельного рубца в матке
Если женщине, планирующей беременность, поставлен диагноз «несостоятельный рубец», это ещё не является преградой к вынашиванию ребёнка. Возможна хирургическая операция (пластическая), цель которой — иссечение рубцовой ткани с наложением новых швов.
Не существует медикаментозных либо каких-либо других схем устранения несостоятельного рубца на матке.
Операция выполняется открытым методом, поскольку матка расположена за другими внутренними органами. К тому же это позволяет оценить степень кровотечения, а оно неизбежно при хирургическом вмешательстве, тем более что матка имеет очень хорошее кровообращение. В процессе операции хирург иссекает всю соединительную ткань, а затем сшивает мышцы послойно.
Что касается метода лапароскопии, то с его помощью трудно проконтролировать количество потерянной крови, сложно сшить стенки матки. Однако в московском центре клинической и экспериментальной хирургии практикуются такие операции (их разработчик — Константин Пучков, доктор медицинских наук, профессор, директор данного центра). Причём в ходе одной операции возможно не только скорректировать рубец, но и, например, удалить миому матки. Достоинством метода является минимальное повреждение тканей, отсутствие шрама на коже женщины и быстрая реабилитация. 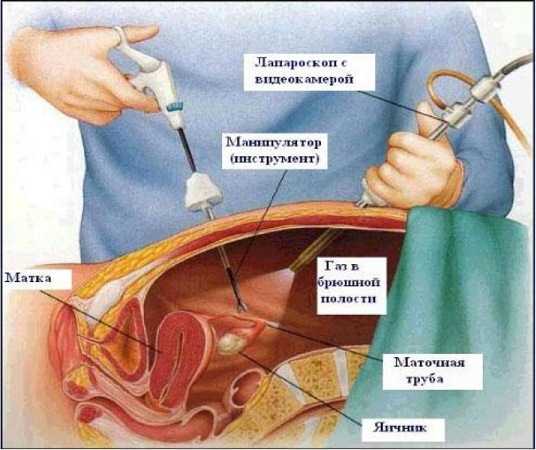 Лапароскопический метод минимально повреждает ткани
Лапароскопический метод минимально повреждает ткани
Терапия после операции включает в себя приём антибактериальных и гормональных лекарств. В первые дни после хирургического вмешательства может повыситься температура тела, женщина часто ощущает боль в области матки. Нормальными являются небольшие кровянистые выделения из половых путей продолжительностью 6–12 дней.
Если операция была открытой, то мыться пациентке можно только после снятия наружных швов. Во время нахождения в госпитале шов обрабатывают антисептическим раствором.
Перед выпиской из стационара обязательным является УЗИ: оно позволяет оценить процесс заживления. Процедура будет проводиться и далее через определённые временные промежутки.
В течение двух лет после пластической операции должен сформироваться новый состоятельный рубец, и женщина сможет безопасно выносить и родить малыша. Планирование беременности лучше согласовать с лечащим врачом, которые подтвердит хорошее качество рубца.
Отзывы женщин об операции
Какие патологии может спровоцировать рубец на матке
Рубец на матке после кесарева опасен не только осложнениями беременности, но и последующим развитием гинекологических заболеваний. Прежде всего, речь идёт об эндометриозе: это разрастание ткани, которая своим строением схожа на ткань полости матки. Однако развивается она за пределами эндометрия — клетки прорастают в мышцы, слизистые оболочки, клетчатку, кожные покровы, даже в кости. Эндометриоз способен стать злокачественным: в результате может развиться рак матки. 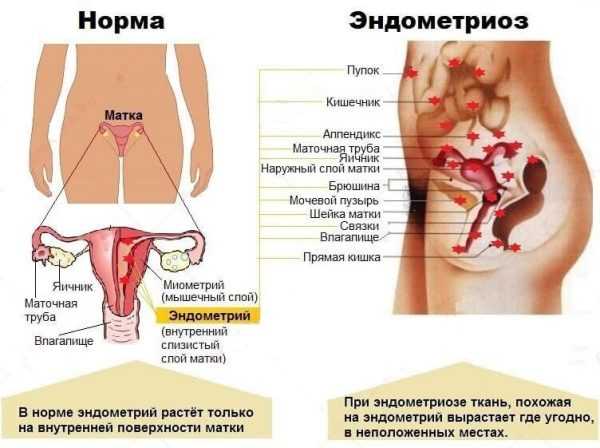 У определённого процента женщин рубец на матке провоцирует такое заболевание, как эндометриоз
У определённого процента женщин рубец на матке провоцирует такое заболевание, как эндометриоз
Механическое вмешательство в маточную полость провоцирует развитие эндометриоза в 33, 7% случаев.
На прогрессирование заболевания влияет гормональный фактор — нарушение баланса эстрогена и прогестерона в женском организме (избыток первого при недостатке второго). Наиболее распространённые признаки патологии: нарушение цикла, обильные и болезненные менструации, выделения коричневого цвета в начале и в конце месячных, головные боли, тошнота, иногда обмороки.
После кесарева сечения на матке неизбежно остаётся рубец. После заживления он может оказаться несостоятельным — мышечная ткань изменяет свою структуру и не в состоянии хорошо растягиваться при последующей беременности. В таких случаях в процессе вынашивания ребёнка могут возникнуть серьёзные проблемы. Поэтому женщинам, перенёсшим кесарево, нужно тщательно обследовать матку на этапе планирования беременности и при необходимости пройти через пластическую операцию для образования полноценного рубца.
Высшее филологическое образование. Опыт работы корректором, редактором, ведения сайта, имеется педагогический стаж (первая категория). Оцените статью: Поделитесь с друзьями!orebenke.info
какая норма толщины шва и другие особенности, как избежать проблем, в том числе расхождения
Современная медицина сегодня помогает многим женщинам родить ребёнка, а младенцам — появится на свет. Дело в том, что существуют ситуации, плановые или ургентные, которые требуют хирургического вмешательства в процесс родоразрешения. Однако кесарево сечение — полноценная операция, поэтому серьёзным недостатком является образование рубца на матке. Ведь в процессе родов доктор делает разрез не только брюшной полости, но и репродуктивного органа женщины, чтобы извлечь плод. По мере восстановления женского здоровья после рождения малыша, врачи обязательно следят за формированием рубца и заживлением шва. Разрыв тканей детородного органа может привести к риску для жизни молодой матери, поэтому необходимо тщательно наблюдать за здоровьем женщины после КС.
Рубцы на матке после кесарева сечения: виды и особенности
Операция кесарево сечение уже давно применяется в гинекологии как способ помочь младенцу появится на свет. Во многих случаях только благодаря хирургическому вмешательству врачи спасают жизнь не только малышу, но и матери. Ведь роды — сложный и непредсказуемый процесс, когда в любой момент может понадобиться экстренная помощь и быстрое извлечение плода.
КС назначается многим будущим мамам в качестве плановой операции. Это происходит в тех ситуациях, когда у женщины имеются абсолютные противопоказания к вагинальным родам или плод расположен в матке не в головном предлежании.
 Во время операции кесарева сечения врачи делают разрез на матке, чтобы извлечь ребёнка
Во время операции кесарева сечения врачи делают разрез на матке, чтобы извлечь ребёнкаМедики не отрицают, что после проведения хирургического родоразрешения существует риск возникновения осложнений, как и после любой полостной операции. Однако если сравнить спасение жизни роженицы и младенца, то послеоперационные последствия отодвигаются на второй план. В большинстве случаев восстановление организма проходит хорошо и быстро, а молодая мама с удовольствием посвящает своё время уходу и заботе о малыше.
В последнее время всё больше будущих мам самостоятельно просят у врачей, чтобы им назначили КС, хотя никаких показаний к родоразрешению с помощью хирургического вмешательства у них нет. Просто женщины не хотят испытывать боль во время схваток и естественных родов. Однако медики предупреждают, что для здоровья матери и малыша намного предпочтительнее роды природным путём, поэтому если есть шанс родить кроху самостоятельно, не стоит от него отказываться.
Во процессе проведения оперативного родоразрешения врачи используют разные техники. В первую очередь это касается вида разреза кожного покрова брюшной полости и тканей стенки детородного органа, через которые извлекается младенец. От вида разреза во многом зависит скорость восстановления организма после КС, а также возможность для женщины самостоятельно родить очередного малыша или ей снова предстоит хирургическое родоразрешение.
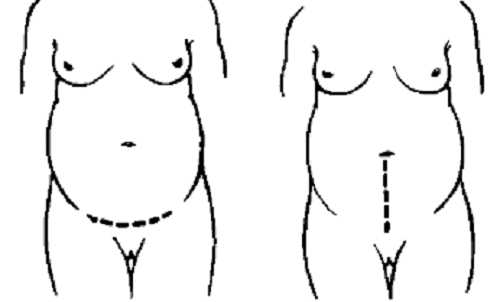
Продольный (корпоральный) рубец
Вертикальный разрез считается классическим: именно его выполняли раньше во время операции КС. Современные медики стараются избегать продольного разреза матки и брюшной полости. Сегодня такой вид разреза делается только в том случае, когда счёт идёт на минуты и необходимо срочно извлечь плод из тела роженицы. Именно корпоральный разрез даёт хороший доступ к органам, поэтому хирург может действовать быстро, что очень важно во время проведения экстренного родоразрешения путём хирургического вмешательства.
Вертикальный разрез на матке делается в экстренных случаяхПродольный разрез на брюшной стенке составляет около пятнадцати сантиметров в длину, а в области матки врач выполняет вертикальное рассечение по всему телу репродуктивного органа.
Также медики выделяют некоторые ситуации, когда во время хирургического родоразрешения роженице делают только классический разрез на матке:
- невозможность доступа к нижнематочному сегменту, наличие спаек или варикозное расширение вен в этой области репродуктивного органа;
- несостоятельность вертикального рубца, который остался на матке после предыдущих родов;
- плод находится в поперечном положении;
- медикам необходимо спасти в первую очередь младенца, т.к. роженица умирает и её жизнь сохранить не удастся;
- после извлечения малыша врачам необходимо удалить матку.
Акушеры-гинекологи выделяют отрицательные стороны корпорального рубца на матке:
- сильная кровопотеря во время операции;
- возможность возникновения маточного кровотечения в первые несколько дней после КС;
- более длительный период восстановления: рана заживает дольше;
- вероятность расхождения рубца во время последующих беременностей.
Поперечный рубец
Если операция КС была запланирована заранее, то в процессе хирургического вмешательства доктор делает поперечный разрез в надлобковой области. Затем в нижней части матки, которая не обладает способностью сокращаться, специалист производит такой же горизонтальный разрез, через который извлекается плод.
Современные медики во время проведения плановой операции КС предпочитают делать поперечный разрез на маткеДля молодой матери поперечный рубец более предпочтителен. Дело в том, что при таком разрезе врач имеет возможность сделать косметический шов специальными нитками. По мере заживления шва, он становится всё менее заметным и эстетически выглядит красиво, что важно для женщин.
Современные специалисты предпочитают выполнять именно горизонтальный разрез на теле репродуктивного органа, т.к. в этом есть большое количество плюсов:
- в процессе проведения оперативного вмешательства роженица теряет меньше крови, чем при классическом разрезе;
- организм быстрее приходит в норму: шов заживает быстрее, что ускоряет формирование рубца на матке;
- снижается риск развития воспалительных процессов;
- сформировавшийся рубец более крепкий и прочный, чем при продольном разрезе, поэтому меньше риск, что он разойдётся во время последующей беременности.
Единственным недостатком такого вида разреза является меньшая возможность доступа в процессе проведения КС. Именно поэтому в экстренных случаях, когда жизнь ребёнка и матери напрямую зависит от скорости действий врача, поперечный разрез не делается, а отдаётся предпочтение классическому варианту, чтобы можно было быстро извлечь малыша и ушить рану.
 Горизонтальный рубец на матке более прочный, поэтому при следующих беременностях риск расхождения шва уменьшается
Горизонтальный рубец на матке более прочный, поэтому при следующих беременностях риск расхождения шва уменьшаетсяКогда не стоит беспокоиться: норма толщины рубца на стенке матки после кесарева сечения
Рубец после кесарева сечения на репродуктивном органе женщины формируется через четыре месяца после проведения хирургического вмешательства. Однако медики не рекомендуют планировать следующую беременность ранее, чем через два года после родов. Именно столько времени нужно, чтобы шов полностью зажил и зарубцевался.
Сегодня гинекологи настаивают, что в идеале подождать с зачатием тридцать шесть месяцев. За этот период времени на месте шва должен образоваться прочный, не истончённый рубец. Чтобы не рисковать своим здоровьем и жизнью будущего малыша, лучше выдержать необходимую паузу между КС и очередной беременностью.
Молодой маме не стоит забывать о плановых визитах к женскому доктору. Дело в том, что отличное и быстрое заживление кожного покрова брюшной полости не гарантирует того, что ткани матки также хорошо восстанавливаются, а шов не вызывает опасений. Поэтому при выписке из родильного дома акушеры-гинекологи обязательно проводят с женщиной беседу, в которой упоминают, что через два, шесть и двенадцать месяцев после кесарева сечения она должна записаться на осмотр в женскую консультацию.
Очень важно, чтобы перед тем, как пара начнёт планировать зачатие, также показаться врачу, который оценит состояние шва и даст рекомендации: благоприятное ли сейчас время для беременности или стоит ещё немного подождать.
В первую очередь гинеколог с помощью УЗИ оценит толщину шва. В норме она должна составлять 5 мм. Некоторые женщины пугаются, когда в период беременности по мере роста плода шов становится тоньше. Это нормальное явление: ведь матка растягивается, поэтому вариантом нормы считается если к тридцать пятой неделе толщина шва составляет 3,5 мм. Также гинеколог определяет структуру рубца. В идеале шов должен состоять из мышечной ткани: она очень эластичная, поэтому с увеличением матки отлично растягивается и это снижает риск расхождения рубца. Но организм каждой женщины индивидуален, поэтому у некоторых молодых мам в области рубца может преобладать соединительная ткань: она намного чаще рвётся, т.к. просто не выдерживает нагрузки по мере роста плода.
Что такое несостоятельный рубец
К сожалению, не всегда шов на матке рубцуется так, как хотелось бы врачам и самой молодой матери. Бывают ситуации, когда на приёме по результатам обследования женщина узнаёт о том, что рубец на матке несостоятельный — неправильно сформированная рубцовая ткань в области разреза на стенке репродуктивного органа женщины. Гинекологи выделяют факторы, которые сигнализируют о несостоятельности рубца на матке:
- толщина шва составляет 1 мм;
- шов состоит только из соединительной ткани или из смешанной, но мышечной очень мало;
- в области рубца есть несросшиеся участки, неровности. Это увеличивает риск разрыва стенки матки во время растягивания органа.
Несостоятельность рубца — серьёзная патология, которая требует своевременной диагностики и лечения. Семейным парам следует знать, что в этом случае планировать беременность категорически запрещается. Гинекологи объясняют, что причины возникновения этой патологии могут быть разными:
- экстренное кесарево сечение, когда во время операции был сделан вертикальный разрез на матке. В этом случае шов хуже и медленнее заживает, рубец может плохо сформироваться;
- развитие послеоперационного эндометрита — воспалительный процесс внутреннего слоя поверхности репродуктивного органа;
- попадание инфекции в область шва или внутрь матки;
- слишком ранняя беременность. Дело в том, что рубец ещё полностью не сформировался, поэтому при увеличении матки шов быстро истончается;
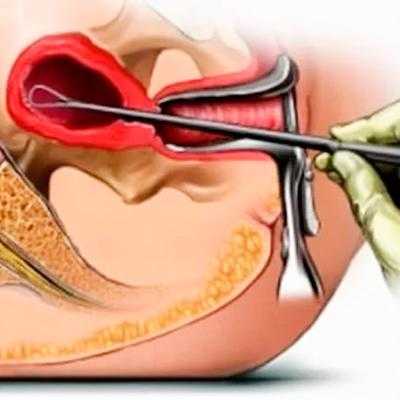
- прерывание беременности после КС. В случае зачатия через два-четыре месяца после операции, женщине назначается аборт по медицинским показаниям. Также не все молодые родители готовы рожать детей с такой маленькой разницей в возрасте. Во время процедуры происходит выскабливание внутреннего слоя матки, что негативно отражается на толщине рубца.
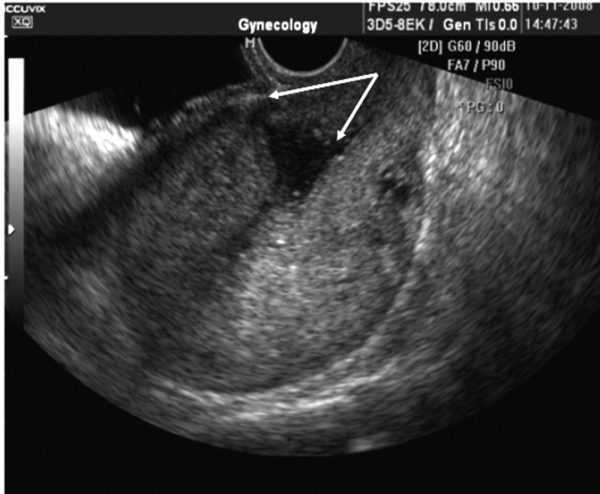 Несостоятельным считается рубец, в области которого есть не сросшиеся участки или полости: в этом случае велика вероятность разрыва шва во время вынашивания плода
Несостоятельным считается рубец, в области которого есть не сросшиеся участки или полости: в этом случае велика вероятность разрыва шва во время вынашивания плодаВся опасность ситуации: последствия несостоятельности рубца
Следует понимать, что врачи не просто так настоятельно рекомендуют тщательно планировать очередную беременность, если предыдущие роды закончились операцией. Дело в том, что главная опасность несостоятельности рубца — разрыв матки в период вынашивания младенца. С ростом плода матка также увеличивается. Это происходит за счёт растяжения мышечной ткани. Но если шов тонкий и состоит из соединительной ткани, он не выдерживает нагрузки и происходит его расхождение. Последствия этого весьма опасны:
- сильное кровотечение у беременной женщины;
- гибель плода;
- смерть будущей матери от обширной кровопотери.
Видео: как выглядит несостоятельный рубец на УЗИ
Симптомы расхождения шва на матке
Перед выпиской из родильного дома молодой маме даётся список рекомендаций, которые она должна соблюдать, чтобы избежать возникновения послеоперационных осложнений. Конечно, с возвращением домой большинство дел по уходу за младенцем перейдут к матери, однако стоит подумать о собственном здоровье и минимум на два месяца после родов обеспечить себе помощь в лице мужа, бабушки или няни.
Некоторые молодые мамы думают, что разрыв шва может произойти только во время очередной беременности. Однако при несоблюдении рекомендаций гинеколога, шов может разойтись и в первые недели после родоразрешения с помощью КС.
Если в период вынашивания младенца расхождение рубца происходит из-за чрезмерного натяжения тканей репродуктивного органа, то во время восстановительного периода после операции причиной разрыва шва чаще всего является чрезмерная физическая нагрузка: поднятие тяжестей, например, детской коляски, длительное ношение младенца на руках и т.д. Молодая мама должна насторожиться и срочно вызывать скорую при следующих симптомах:
- сильные болевые ощущения в области живота. Если женщина дотрагивается до шва, то она испытывает резкую боль;
- мышцы матки постоянно напряжены. Особенно это заметно во время вынашивания плода: репродуктивный орган постоянно находится в тонусе;
- молодая мама ощущает частые сокращения матки;
- появление кровянистых выделений из влагалища, которые не связаны с менструацией.
Если разрыв рубца уже произошёл, состояние женщины резко ухудшится и будет сопровождаться:
- резкой непрекращающейся болью внизу живота, которую невозможно терпеть;
- сильной рвотой;
- понижением артериального давления. Это происходит из-за потери крови;
- потерей сознания.
В этом случае необходимо как можно быстрее доставить женщину в больницу. Промедление и потеря времени может стоить жизни молодой матери.
 Несмотря на то, что шов в области живота хорошо зажил, рубец на матке может быть не в таком хорошем состоянии, поэтому нужно не пренебрегать наблюдение у врача, чтобы в случае риска разрыва стенки матки вовремя принять меры
Несмотря на то, что шов в области живота хорошо зажил, рубец на матке может быть не в таком хорошем состоянии, поэтому нужно не пренебрегать наблюдение у врача, чтобы в случае риска разрыва стенки матки вовремя принять мерыЛечение расхождения рубца на матке
Прежде чем принимать решение и ставить диагноз, женщине проводят УЗИ. В процессе обследования доктор с уверенностью может сказать, в каком состоянии шов после КС. Если произошло расхождение тканей рубца на матке, необходимо срочное оперативное вмешательство. Потребуется полостная операция, чтобы медики смогли оценить степень разрыва, остановить кровотечение и ушить шов повторно.
Сегодня в некоторых клиниках проводят ушивание рубца на репродуктивном органе лапароскопическим методом. Однако чаще всего необходимо операция открытым способом: разрез брюшной стенки и последующее наложение швов на стенку матки.
Если женщина потеряла большое количество крови, ей может потребоваться переливание. После операции молодую мать оставляют в палате реанимации на несколько суток под постоянным наблюдением врачей. Дальнейшее лечение включает в себя применение антибактериальных препаратов. В некоторых случаях необходимо и гормональная терапия. Схема лечения в реабилитационном периоде разрабатывается врачом в зависимости от состояния пациентки, наличия или отсутствия послеоперационных осложнений.
После выписки женщине обязательно необходимо приходить на плановые осмотры к гинекологу. На каждом приёме врач обязательно проведёт УЗИ, чтобы следить за заживлением рубца на матке.
Профилактика расхождения рубца
Чтобы обезопасить себя от такого осложнения, как разрыв рубца после кесарева сечения, нужно соблюдать все рекомендации врача:
- в течение минимум двух месяцев после проведения операции категорически запрещаются физические нагрузки. Многие молодые мамы стремятся прийти в форму после беременности и родов. Однако следует помнить, что спортивные упражнения можно выполнять не ранее, чем через полгода после КС;
- не пропускать плановые осмотры у гинеколога. Врача следует посетить через восемь недель после операции, затем через шесть и двенадцать месяцев;
- не планировать последующую беременность ранее, чем через двадцать четыре месяца после родов. В идеале нужно подождать три года прежде, чем забеременеть;
- при малейших симптомах: появлении болезненных ощущений, кровянистых выделениях, не затягивать с визитом к доктору.
Кесарево сечение — полноценная операция, после которой на репродуктивном органе остаётся рубец. По мере заживления он формируется, заживает, однако не исчезнет. В некоторых случаях появляется риск расхождения рубца. Чаще всего это происходит во время очередной беременности, когда плод растёт внутри матки, стенки органа растягиваются и шов не выдерживает. Чтобы обезопасить себя и будущего младенца, женщина должна не пропускать осмотры у гинеколога, вовремя проходить ультразвуковое исследование и дополнительные обследования, если это необходимо.
Познание нового и самосовершенствование — главные критерии в работе, которую всегда стараюсь выполнить качественно! Оцените статью: Поделитесь с друзьями!mamaprofi.com
узи после кесарева сечения, ответы врачей, консультация
2013-02-17 08:47:26
Спрашивает Анна:
Добрый день. Меня зовут Анна, мне 28 лет,на гемодиализ попала после кесарева сечения,на 35 неделе резко развилась преэклампсия(в течение 3 днех),повысилось давление до 190/120,появились сильные отеки,хоть и пила не много,маловодие,операцию проводили при эпидуральной анестезии. На вторые сутки открылось носовое кровотение,резко обвалился гемоглобин, отеки не уменьшались,хотя моча отходила нормально (до 2,5 л в сутки). На девятый день перевели в реанимацию,переливали препараты крови,состояние улучшлось,говорили,что это почки не хотят работать на 100 %,но через неделю перевели не в нефрологию,а гинелогию. По части гинелогии лечения никакого не получала, но резко упал гемоглобин до 65, выросли мочевина и креатинин до 560,давление также оставалось высоким 160/100, началась тошнота и рвота. Нефролога пригласили только через неделю,а все это время говорили,что я что-то не то ем, хотя на тот момент я уже практически не кушала из-за тошноты. Нефролог назначила реосорбилакт,альбумин, эритроцит. массу,амлодипин,панкреатин,эналаприл,энтерос гель. Но через неделю состояние не улучшилось,хотя моча отходила нормально. Из отделения выписали через 2 недели с креатинином 860.На консультацию к нефрологу направили только через 2 недели. В течение этого времени мочи стало меньше,тошнота и рвота постоянные. После консультации госпитализировали в нефрологию,где через сутки пропала моча,а затем в токсилогию с диагнозом острый прогрессирующий гломерулонефрит,лили капельницы 5 дней, но результата не было,через 5 дней я стала кашлять водой и мне предложили диализ,поставили подключичный катетер. После первого сеанса появилась моча,но не много. Потом перевели в нефрологию,проводили диализ 2 р. В неделю,но состояние не улучшалось. В итоге перевели в ОХРГД, где включили в гос. Программу. Сейчас получаю диализ 3 раза в неделю по 4 часа,все показатели в норме, полгода назад заметила увеличение количества мочи с 50 г. До 300-400.Врач говорит,что это восстановилась остаточная функция,узи показывает,что почки не изменены,кровоток в норме,почему не работают,непонятно. Подскажите,возможно ли,что они восстановятся? А если нет,то в случае пересадки,какова вероятность, что почка приживется,если пересадку рассматриваю только от трупного донора?
11 марта 2013 года
Отвечает Салютин Руслан Викторович:
Врач хирург,к.м.н., директор Координационного центра трансплантации органов, тканей и клеток МОЗ Украины.
Все ответы консультантаУважаемая Анна, вероятность приживаемости донорской почки колеблется от 90 до 95% в первые 5 лет после трансплантации. Сказать что либо определенное о восстановлении функции почек не могу, так не являюсь в этом специалистом.
www.health-ua.org
УЗИ после родов
Содержание статьи:УЗИ после естественных родов
Если после естественных родов у женщины обильное кровотечение и акушеры подозревают разрыв матки, то первое УЗИ после родов делается в течение двух часов. Это нужно, чтобы провести диагностику, увидеть, присутствуют ли в матке остатки плаценты, и принять срочные меры. Большая потеря крови и травмы матки могут стоить новоиспеченной маме жизни. На какой же день после родов делают УЗИ, если послеродовой период протекает хорошо? В случаях, когда состояние роженицы удовлетворительно, то доктора проводят УЗИ на 3 день после родов.
Многих недавно родивших женщин, которым предстоит обследование с помощью этого метода, интересуют два вопроса: «какое УЗИ делают после родов» и «как делают УЗИ после родов». Так как матка после родов имеет большие размеры, то обследовать ее в полной мере с помощью влагалищного датчика очень трудно. В связи с этим для проведения процедуры врачи пользуются трансабдоминальным методом, то есть исследуют органы женщины через переднюю брюшную стенку. Однако если необходимо более тщательно осмотреть шейку матки, то может быть задействован и вагинальный датчик.
Кровянистые выделения (лохии) есть абсолютно у любой женщины после родов. Сгустки крови на УЗИ и в самих выделениях являются нормой. Таким образом, выходят кусочки эпителия, застилающего матку в период вынашивания плода. Начинаются послеродовые выделения сразу же после того, как женщина родила, и продолжаются на примерно шести недель. Однако, если сгустки сильно большие, они не могут выйти самостоятельно, мешают матке нормально сокращаться и приводят к разным проблемам. Это может быть излишнее скапливание лохий внутри матки, воспаленияи другие нехорошие вещи. Для удаления сгустков доктор выскабливает ее. Если накануне выписки мамочке не сделали УЗИ, необходимо прийти к своему гинекологу 5-7 дней после родов и сделать УЗИ малого таза и брюшной полости.
УЗИ после кесарева сечения
У женщин, которые родили с помощью кесарева сечения, матка приобретает свои размеры и форму не так быстро, как у мамочек, родивших естественным путем. Это происходит от нарушения структур маточных мышц. У таких рожениц чаще возникают осложнения, бывают воспаления матки, внешние или внутренние кровотечения. Так через сколько времени после родов делать УЗИ, если ребенок появился на свет через разрез на животе? Зачастую, репродуктивные органы женщины обследуются с помощью ультразвука на третий день после проведения операции. Но если есть подозрения на то, что целостность швов на матке нарушена или имеется кровотечение в брюшину, УЗИ может быть назначено почти сразу после хирургического вмешательства.
Обследуют женщину после КС с помощью трансабдоминального датчика и вагинального для лучшей визуализации внутренних швов. Кроме параметров, оцениваемых после обычных родов, доктор обязательно осматривает послеоперационный рубец на матке. С помощью ультразвуковой диагностики доктор может увидеть, что возле рубцов есть внутренние гематомы. Поэтому, если женщина испытывает сильную боль в животе или другие тревожащие симптомы, то не нужно искать ответы на вопрос «когда можно делать УЗИ после родов?», нужно идти и срочно проходить обследование ультразвуком.
УЗИ после выписки из роддома
Если женщина ни на что не жалуется, а акушеры не наблюдают отклонений, то контрольное УЗИ после родов делается накануне выписки домой. Если этого по тем или иным причинам не сделали, то через 10 дней после родов УЗИ проводится в женской консультации. Делается это с целью диагностики, врач смотрит, вернулась ли матка до своих первоначальных размеров, в каком состоянии находится послеоперационный шов на матке, нет ли воспалительных процессов, например эндометриоза. Если женщину что-то беспокоит, то она может посетить ЖК и пройти ультразвуковую диагностику раньше.
Особенно важно пройти УЗИ через месяц после родов мамочкам, у которых были следующие факторы:
• Многоплодная беременность;
• Многоводье;
• Затяжные роды;
• Большая кровопотеря в третьем родовом периоде;
• Длинный безводный период;
• Ручное отделение плаценты.
Даже в случаях, когда на последнем УЗИ в роддоме всё нормально и женщина чувствует себя хорошо, то не стоит забывать о поздних послеродовых осложнениях. Пройдя обследование в ближайшее время после родов, можно обезопасить себя от возникновения последствий от этих осложнений. Если врач подтвердит, что женщина в норме, то нужно посетить гинеколога через полгода, а следующее УЗИ делают через год после родов.
У ряда женщин может быть плохое УЗИ после родов, поэтому после проведения соответствующего лечения, молодой маме советуют пройти обследование повторно. Так же есть некоторые факторы, которые являются показанием к немедленному обращению к доктору и проведению УЗИ.
Стоит как можно скорее пройти ультразвуковую диагностику, если:
1. Кровянистые послеродовые выделения усиливаются. Такой симптом может говорить о том, что в матке задержался участок плаценты. Называется такое отклонение плацентарным полипом.
2. Повышается температура, лохии становятся гнойными и имеют неприятный запах. Такие признаки, чаще всего, говорят о воспалениях оболочки матки.
3. Появились боли снизу живота или возле послеоперационного шва, а также выделения из рубца. В этом случае можно говорить о том, что шов плохо сделан или разошелся.
Всех женщин, независимо от того, каким способом они рожали и имеют ли нарушения в репродуктивной системе, интересует, что показывает УЗИ после родов. Кроме состояния самой матки, специалист смотрит яичники, осматривает брюшную полость на присутствие в ней скопления крови и жидкости, маточные вены, шейку матки. Обнаружение любых отклонений на ранней стадии дает хороший шанс на быстрое послеродовое восстановление.
УЗИ других органов
В процессе вынашивания ребенка, мочевыделительная система женщины подвергается очень большим нагрузкам. Если во время беременности наблюдалась отечность конечностей, а в анамнезе есть хронические заболевания мочевой сферы, то необходимо сделать УЗИ почек после родов, дабы исключить обострения. Еще один врач, кого стоит посещать регулярно, а в период лактации тем более — маммолог. Доктор расспрашивает у молодой мамочки об ощущениях в грудях, о количестве молока и о других важных моментах. Если в семье имелись случаи онкологии, необходимо сообщить об этом врачу. Делать ли УЗИ молочной железы после родов решит специалист, исходя из жалоб роженицы.
Каждая родившая или собирающаяся рожать женщина должна знать, зачем делают УЗИ после родов и позже, ведь это очень важный метод диагностики, с помощью которого можно диагностировать отклонения, а также сохранить здоровье и жизнь роженицы.
Читать еще — 19 неделя беременности Запишитесь на приём к врачу в вашем городе
Клиники вашего города
birth-info.ru
УЗИ матки после кесарева
Кесарево сечение – способ родоразрешения, при котором ребенок извлекается из матки через разрез в области живота. В условиях современности, данное оперативное вмешательство является достаточно распространенным. Если верить данным статистики, то сейчас каждая шестая женщина, предпочитает рожать не самостоятельно, а именно при помощи кесарева сечения.
Тем не менее, Всемирная организация здравоохранения не рекомендует рожать данным методом без наличия показаний, поскольку любое оперативное вмешательство нарушает нормальную работу организма. В случае с беременностью, это может сильно повлиять на инволюцию матки.
Именно поэтому после проведения кесарева сечения, молодая мама должна находиться под контролем лечащего врача и, при необходимости, проходить дополнительные методы обследования. УЗИ матки после кесарева в Москве является одной из таких процедур.
Главная задача данного исследования состоит в необходимости контроля процессов восстановления нормальной деятельности органа. УЗИ позволяет определить отклонения от нормы и дает врачу возможность своевременно принять меры.
Первое УЗИ после кесарева
Важно понимать, что восстановление нормальной функции матки после кесарева проходит несколько дольше и тяжелее, чем после естественного родоразрешения. Проведение разреза, нарушает мышечную структуру и приводит к тому, что матка сокращается намного хуже.
Восстановление нормального размера и формы может протекать до месяца, а сам рубец заживает достаточно длительное время. Сразу следует отметить, что в обычных условиях УЗИ матки после кесарева в Чертаново проводят на третьи сутки после операции. Также, может понадобиться внеплановое проведение диагностики, в следующих случаях:
• Необходимость подтверждения целостности шва. В данной ситуации, проведение обследования может быть назначено непосредственно после родов.• Наличие выраженного болевого синдрома в области матки.
Так, первое ультразвуковое исследование в большей мере необходимо для оценки состояния шва. В том случае, если врач обнаружит отклонение от нормы, он будет подозревать развитие патологического процесса. Так, появление отека рубцовой ткани, свидетельствует о том, что в эндометрии развивается воспалительный процесс.
Также УЗИ матки после кесарева в Бутово помогает обнаружить кровоизлияния и, при возможности, оценить его размеры и точное местоположение. Все это помогает врачу в подборе наиболее оптимальной тактики ведения пациента.
Второе УЗИ после кесарева
Если первое УЗИ после кесарева необходимо для контроля процессов заживления и целостности швов, то решение о необходимости повторного исследования принимается после посещения специалиста.
Через 1-2 недели после выписки родившая женщина должна будет посетить гинеколога. В том случае, если не отмечается никаких отклонений, необходимости в проведении УЗИ нет. Очень часто, причиной назначения повторного УЗИ матки после кесарева становятся следующие факторы:
• Заболевания яичников.• Проблемы с сосудами матки.
• Подозрение на наличие аномальных жидкостей в полости малого таза.
• Подозрение на воспалительный процесс.
Один из самых важных симптомов, о которых должна помнить каждая женщина, перенесшая кесарево, является появление патологических выделений из половых путей. В таком случае, необходимо сразу обратиться за помощью к специалисту для назначения правильного лечения.
diagnostic-md.ru
