Физиологическая желтуха новорожденных | Материнство
 Желтуха новорождённых — появление желтушного окрашивания кожи и слизистых оболочек у детей в первые дни их жизни вследствие нарушения билирубинового обмена. У здоровых детей физиологическая желтуха новорождённых возникает в связи с незрелостью ферментных систем печени. Встречаются также генетически обусловленные (наследственные) энзимопатии — транзиторная семейная гипербилирубинемия и др. Желтуха новорождённых может возникать и в связи с усиленным распадом эритроцитов: врождённая (наследственная) гемолитическая желтуха новорождённых, возникающая вследствие изменения эритроцитов (микросфероцитоз), легче подвергающихся разрушению (болезнь Минковского — Шоффара, по имени физиолога О. Минковского и французского врача А. Шоффара, описавших в 1900 эту патологию), желтухи при массивном кровоизлиянии во время родов (кефалогематома, ретроперитонеальная гематома и т. п.), при острых и хронических инфекциях бактериального и вирусного происхождения, при врождённой недостаточности фермента глюкозо-6-фосфатдегидрогеназы, участвующего в обмене билирубина. К этой группе принадлежит и гемолитическая болезнь новорождённых, возникающая при несовместимости крови матери и плода. Желтуха новорождённых может быть обусловлена механической задержкой жёлчи (врождённая атрезия желчевыводящих путей, опухоли печени и поджелудочной железы и т. п.) или поражением паренхимы печени (гепатит, цитомегалия, сепсис, сифилис, токсоплазмоз и т. п.). Лечение проводится в зависимости от причины, вызвавшей желтуху. Физиологическая желтуха новорождённых лечения не требует.
Желтуха новорождённых — появление желтушного окрашивания кожи и слизистых оболочек у детей в первые дни их жизни вследствие нарушения билирубинового обмена. У здоровых детей физиологическая желтуха новорождённых возникает в связи с незрелостью ферментных систем печени. Встречаются также генетически обусловленные (наследственные) энзимопатии — транзиторная семейная гипербилирубинемия и др. Желтуха новорождённых может возникать и в связи с усиленным распадом эритроцитов: врождённая (наследственная) гемолитическая желтуха новорождённых, возникающая вследствие изменения эритроцитов (микросфероцитоз), легче подвергающихся разрушению (болезнь Минковского — Шоффара, по имени физиолога О. Минковского и французского врача А. Шоффара, описавших в 1900 эту патологию), желтухи при массивном кровоизлиянии во время родов (кефалогематома, ретроперитонеальная гематома и т. п.), при острых и хронических инфекциях бактериального и вирусного происхождения, при врождённой недостаточности фермента глюкозо-6-фосфатдегидрогеназы, участвующего в обмене билирубина. К этой группе принадлежит и гемолитическая болезнь новорождённых, возникающая при несовместимости крови матери и плода. Желтуха новорождённых может быть обусловлена механической задержкой жёлчи (врождённая атрезия желчевыводящих путей, опухоли печени и поджелудочной железы и т. п.) или поражением паренхимы печени (гепатит, цитомегалия, сепсис, сифилис, токсоплазмоз и т. п.). Лечение проводится в зависимости от причины, вызвавшей желтуху. Физиологическая желтуха новорождённых лечения не требует.
Иногда желтушность кожи называют иктеричностью (от ikterоs — желтуха). Нередко родители слышат от лечащего врача, что у ребенка кожа и склеры глаз “иктеричны”, это значит, что они имеют желтушную окраску. Развитие желтухи связано с повышенным содержанием в крови особого вещества из группы желчных пигментов, которое называется билирубин (от bilis – желчь и rubin — красный). Этот красный желчный пигмент является главным пигментом желчи и продуктом обмена гемоглобина, именно он придает желчи характерный золотисто-желтый цвет. После отщепления молекулы железа от молекулы гемоглобина отщепляется и глобин (белковая часть вещества). Под влиянием окислителей происходит ряд биохимических реакций, в результате которых остается билирубин, который не содержит в своей молекуле белок. Такой билирубин называют непрямым, или свободным. Эта фракция билирубина попадает в плазму крови, “прикрепляется” к белку альбумину и в таком виде циркулирует в крови. Непрямой билирубин не растворяется в воде, токсичен и не проходит через почечный фильтр и почками не выделяется. В печеночной клетке к молекуле непрямого билирубина присоединяются две молекулы вещества, которое называется глюкуроновой кислотой, и образуется другая фракция билирубина – прямой билирубин, или связанный. Он не токсичен, растворяется в воде, проходит через почечный барьер и выделяется с мочой. Именно прямой билирубин хорошо проникает в ткани и обуславливает желтушное окрашивание кожи, склер, слизистых оболочек.
Желтуха физиологическая (желтуха новорожденных) — транзиторная (временная) конъюгационная желтуха, возникающая у большинства здоровых новорожденных в первые дни жизни, вследствие того, что эритроциты плода содержат особый вид гемоглобина (гемоглобин F — фетальный) и эти эритроциты после рождения разрушаются. Кроме этого, у новорожденных имеется и дефицит специального белка, который обеспечивает перенос билирубина через мембраны печеночных клеток. Способствует избыточному накоплению билирубина запаздывание созревания ферментативных систем печени, участвующих в превращении непрямого билирубина в прямой. Еще один фактор, влияющий на скорость выведения билирубина из организма – это низкая выделительная способность печени у новорожденных детей.
Желтуха у недоношенных детей
Выраженность повышения уровня билирубина в крови у недоношенных не зависит от массы тела при рождении, а находится в прямой зависимости от степени зрелости плода и наличия заболеваний матери в период беременности.
Гемолитическая болезнь новорождённых, эритробластоз плода (эритробласты — молодые формы эритроцитов), заболевание, проявляющееся с момента рождения или с первых часов жизни ребёнка, чаще всего при несовместимости крови матери и плода по резус-фактору. Проявляется гемолитическая болезнь новорождённых в отёчной форме (наиболее тяжёлая), в желтушной форме и в форме врожденной анемии. Наиболее часто встречается желтушная форма. Желтуха, заканчивающаяся нередко смертельным исходом, известна давно, однако причина гемолитическая болезнь новорождённых была установлена только в 1931—1940, когда австрийский врач К. Ландштейнер и американский врач А. Винер обнаружили у 85% людей в эритроцитах особое вещество, имеющееся также у всех обезьян породы резус и названное поэтому резус-фактором.
Если у женщины, в крови которой не содержится резус-фактора (резус-отрицательной), наступает беременность от резус-положительного супруга и плод унаследует резус-положительную кровь отца, то в крови матери постепенно нарастает содержание резус-антител. Проникая через плаценту в кровь плода, эти антитела разрушают эритроциты плода, а затем и эритроциты новорождённого. Гемолитическая болезнь новорождённых может развиться и при групповой несовместимости крови супругов, когда ребёнок наследует группу крови отца; обычно в этих случаях у матери группа I (0), а у ребёнка II (A) или III (B). При несовместимости крови матери и ребёнка по резус-фактору гемолитическая болезнь новорождённых обычно наблюдается у детей, родившихся от 2—3-й и последующих беременностей, т.к. содержание резус-антител в организме матери нарастает медленно. Однако заболевание может развиться и у ребёнка, родившегося от первой беременности, если матери во время беременности переливали кровь или вводили кровь внутримышечно без учёта резус-фактора. Гемолитическая болезнь новорождённых развивается в среднем у 2—5 новорождённых из 1000. Появлению тяжёлой формы гемолитической болезни новорождённых способствуют и предшествующие аборты. Аборт, произведённый при первой беременности, уже ведёт к образованию антител и увеличивает возможность заболевания гемолитической болезнью новорождённых. Желтушная форма гемолитической болезни новорождённых характеризуется ранним появлением желтухи (в первые часы или первые сутки после рождения) с интенсивным нарастанием окрашивания в последующие дни (т. н. физиологическая желтуха новорождённых, наблюдаемая у здоровых детей, появляется обычно на 3—4-й день после рождения). Желтуха обусловлена выходом в плазму крови билирубина, образующегося при разрушении эритроцитов ребёнка. В последующие дни состояние ребёнка обычно ухудшается, нарастает анемия, ребёнок становится вялым, плохо сосет, нередко могут появляться судороги в связи с поражением нервной системы. Дети, перенёсшие гемолитическая болезнь новорождённых в форме тяжёлой желтухи, при недостаточном лечении иногда отстают в развитии. При отёчной форме (общий врождённый отёк плода) плод чаще родится преждевременно, мёртвым или же погибает в первые часы жизни. Заболевание проявляется отёком кожи, подкожной клетчатки, накоплением жидкости в грудной и брюшной полостях, увеличением печени и селезёнки, выраженным малокровием. Наиболее лёгкая форма гемолитической болезни новорождённых — врождённая анемия новорождённых проявляется бледностью кожных покровов в сочетании с низким количеством гемоглобина и эритроцитов, обычно протекает благоприятно и при своевременном лечении кончается выздоровлением.
Лечение. Для быстрейшего удаления из организма новорождённого токсических продуктов, образовавшихся при разрушении эритроцитов, а вместе с тем и резус-антител применяют в первые сутки после рождения обменное переливание крови (замена 70—80% крови ребёнка кровью резус-отрицательного донора), которое иногда повторяют. Назначают препараты, улучшающие функцию печени. Обычно в течение первых 2 недель детей с гемолитической болезнью новорождённых кормят сцеженным молоком другой женщины, т.к. именно в это время молоко матери содержит вредные для ребёнка резус-антитела. По исчезновении антител переходят на кормление ребёнка молоком матери. Дети, страдающие гемолитической болезнью новорождённых, нуждаются во внимательном уходе, правильном вскармливании.
Профилактика. Всем беременным делают исследование крови для выявления резус-отрицательных женщин, которые должны быть на учёте в женской консультации. Резус-отрицательным беременным один раз в месяц, а при необходимости и чаще, проводят определение в крови резус-антител. Важно сохранить беременность. При наличии антител в крови женщинам рекомендуют более длительные перерывы между беременностями, т.к. с каждой последующей беременностью в крови нарастает титр антител. Каждый ребёнок, родившийся от матери с резус-отрицательной кровью, подлежит тщательному наблюдению и обязательному обследованию в первые часы жизни на содержание в крови билирубина, резус-фактора, групповую принадлежность крови.
По материалам сайта Likar.info и Большой Советской Энциклопедии.
Дата публикации 07.11.2006
Автор статьи: Материнство.ру
materinstvo.ru
лечение, причины и последствия, норма
На сегодняшний день физиологическая желтуха новорожденных – это негативное проявление, при котором у ребенка происходит окрашивание кожного покрова в желтый цвет. Сразу после появления на свет для малыша характерна физиологическая форма болезни. Заболевание появляется в случае перехода фетального гемоглобина в его обычное состояние. Именно поэтому патологию считают лишь переходным состоянием.
Проявления физиологической желтухи у крохи можно обнаружить на второй или третий день после его появления на свет. Характер проявления становится менее интенсивным к восьмому дню. Если заболевание не вписывается в эти сроки, то, скорее всего, носит патологический характер. В таком случае лечащий врач может назначить необходимый медикаментозный курс лечения.
Основные симптомы желтухи
Проявления желтухи у новорожденных принято считать не отдельной болезнью, а лишь синдромом. Он состоит из нескольких особых состояний, которые ярко выражают данную болезнь. Анемический синдром характеризуется появлением кровотечений в кишечнике. В таком случае количество эритроцитов можно объяснить значительной потерей крови. Последствия патологического состояния нередко приводят к заболеваниям печени, которые в будущем будут носить хронический характер. Желтушной болезнью страдают пациенты с диагностированным гепатитом. Симптоматика характерна для гемолитической болезни или некоторых видов инфекции. Достаточно часто синдром является признаком другого заболевания. Ученые объясняют его попыткой организма адаптироваться к измененным условиям внешнего мира крохи.
Почему проявляется синдром желтушки?
Главные причины негативного проявления на коже кроются в сборе большого количества билирубина, который имеет свойство скапливаться в крови. Благодаря этому пигменту кожа и окрашивается в характерный желтый цвет. Ситуация наблюдается на фоне дополнительного присоединения белков с большим содержанием железа. Норма компонентов в крови малыша и взрослого не окрашивает кожу в желтый цвет. Изменения наблюдаются только в случае увеличения его концентрации. От этой характеристики также напрямую зависит интенсивность проявления.
Патомеханизм определяется видом заболевания. Для каждого из них характерны свои симптомы и причины развития.
Общие характеристики и виды желтухи
Физиологическая желтуха характеризуется содержанием большого количества билирубина в крови. За счет этого и происходит характерное изменение цвета кожи. Данная форма болезни не нуждается в лечения и проходит самостоятельно. Ситуацию объясняют попытками кожного покрова малыша адаптироваться под внешние условия. После этого цвет кожи приобретет свое нормальное состояние.
Патологическая форма желтухи может проявиться у ребенка в любой момент времени. Болезнь диагностируется в случае скопления большого количества билирубина в крови. У малыша дополнительно фиксируется проявление и других симптомов. В таком случае увеличивается риск поражения нервной системы и ухудшения общего самочувствия крохи.
Особенности физиологической желтухи
Данный вид не считается патологией, поэтому не нуждается в дополнительном лечении. Ситуация наблюдается на фоне попытки организма малыша адаптироваться под изменение внешних условий. Симптом проявляется под влиянием одного из следующих факторов:
- в коже происходит процесс перехода фетального гемоглобина в свое обычное состояние;
- ферментная система печени еще находится на стадии формирования;
- кожный покров малыша пытается адаптироваться под внешние условия.
Фетальный гемоглобин – это вещество, которое содержится в крови малыша только в период внутриутробного развития. Он имеет много схожих черт с кислородом. Благодаря ему данный компонент поступает во внутренние органы и ткани. Фетального гемоглобина в организме крохи находится около 85%. У взрослого человека данный показатель не достигает и 1%. Компонент не может существовать вместе с обычным гемоглобином, количество которого заметно увеличивается после появления малыша на свет. В связи с этим существует необходимость быстрого выведения фетальной составляющей.
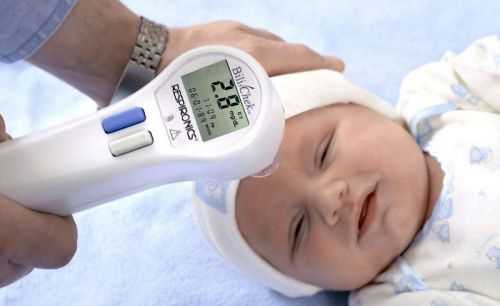
Выявление билирубина через изменения цвета кожи грудничка
Активный распад эритроцитов и гемоглобина происходит не только после родов. Такие процессы каждую секунду осуществляются и в организме обычного взрослого человека. На фоне распада в крови гемоглобина нормализуется также концентрация билирубина. Благодаря этому исчезает желтый оттенок, и кожа становится нормального цвета.
Если количество билирубина начинает активно расти, то у ребенка наблюдается пожелтение кожных покровов. На фоне этого вся нагрузка по переработке билирубина передается печени. Кок только концентрация будет нормальной, то и кожа приобретет обычный для каждого человека цвет.
Симптоматика
Желтый цвет появляется не только на коже, но и на склерах глаз ребенка. Интенсивность цвета напрямую зависит от количества билирубина в крови. Данный симптом не постоянный и может изменятся в зависимости от течения клинической картины. У некоторых маленьких пациентов кожа вообще приобретала зеленый оттенок. Если желтуха носит физиологический характер, то изменение цвета не наблюдается в области ладоней и ступней. Только в редких случаях проявление можно зафиксировать на голенях. Лечить малыша необходимо только в том случае, если заболевание не носит физиологический характер.
Диагностировать желтуху можно по высокому содержанию определенных компонентов в общем анализе крови. К примеру, после родов этот показатель может достигать ста пятидесяти микромоль на литр. Чаще всего максимального показателя билирубин достигает в первые несколько суток после родов. Его резкое уменьшение можно наблюдать, начиная с шестого дня. Симптоматика практически полностью исчезает. Во время физиологической желтухи наблюдаются только изменения состояния кожного покрова. При патологической форме можно также зафиксировать ряд других опасных проявлений.

Физиологическая желтуха проходит в течение двух недель самостоятельно
Дифференциация физиологической желтухи и отличия от патологической формы
Заболевание также проявляется в виде пожелтения всей кожи. Дополнительно можно обнаружить изменения на руках и ногах. Опасность желтухи патологического характера также заключается в том, что увеличивается риск развития заболеваний нервных окончаний крохи. Среди дополнительных симптомов необходимо выделить изменение цвета мочи. Родители также смогут обнаружить и другие изменения в поведении и состоянии здоровья крохи.
Данный вариант заболевания у грудного ребенка проявляется в виде следующих симптомов:
- поражение больших участков нервной системы;
- явные изменения в общем характере стула и мочи;
- кроха выглядит слишком вялым и постоянно громко плачет;
- при детальном обследовании малыша можно обнаружить значительное увеличение в размере печени и селезенки;
- у грудничка нарушается режим сна и отдыха;
- плохой аппетит или полный отказ от еды.
Билирубин – это компонент, который имеет ярко-выраженные токсичные свойства. Именно поэтому при его накоплении в организме начинает страдать нервная система. Во время желтухи у ребенка увеличивается риск повреждения головного мозга. При нормальном функционировании у человека создается определенный барьер, который не дает компонентам крови оказать негативное воздействие на нервную систему. В случае развития патологии он перестает работать, поэтому токсичные вещества начинают накапливаться в мозге. В физиологической форме болезни билирубин остается в малом количестве, поэтому не оказывает негативное воздействие.
Патологическая желтуха особенно опасна для недоношенных детей. Билирубин глубоко проникает в структуру мозга и оказывает на него негативное воздействие. В данный период нервная система является невероятно уязвимой, поэтому даже небольшое количество компонента может сыграть негативную роль на общем состоянии организма. Малыш также начинает страдать от общего ухудшения состояния здоровья. В его поведении явно проявляется апатия, вялость. Дети с желтухой не хотят сосать грудь, а в тяжелых проявлениях болезни вообще от нее отказываются.
Лечение физиологической желтухи
Физиологическая желтуха без лечения проходит в течение десяти дней. Только у доношенных новорожденных этот процесс редко затягивается на период до трех недель. Молочный вариант болезни проходит в течение от трех до шести недель. От болезни можно избавиться намного быстрее, если отлучить кроху от груди.
Во время желтухи наблюдается негативное изменение в стуле – понос. Симптом достаточно часто проявляется у детей в возрасте до одного года. Ситуация связана с нарушениями в работе печени. Расстройство стула возникает также в том случае, если заболевание возникло на фоне инфекции. Понос – следствие неправильного функционирования печени и желудочно-кишечного тракта. Однако данный симптом сопровождает большое количество заболеваний и расстройств, а не только желтуху.
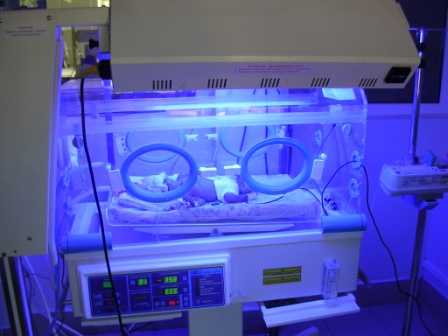
Чаще всего для лечения физиологической формы желтухи используется фототерапия. Режим и интенсивность облучения определяются врачом на основании оценки общего состояния пациента. Родители должны следить за режимом питания, ведь от него также зависит скорость выздоровления.
Женщина для скорейшего выздоровления крохи должна прикладывать его к груди не менее восьми раз в сутки. Дополнительно не рекомендуется давать воду. Будет вполне достаточно молока или искусственной смеси. Если ребенок отказывается питаться, то назначается внутривенное введение необходимого количества жидкости.
Для снижения уровня билирубина используется фототерапия. Под действием прямых лучей компонент растворяется. При этом не оказывается токсическое воздействие. Благодаря этому обеспечивается быстрый вывод из организма накопленных компонентов.
Для достижения быстрого результата целесообразно проводить облучение круглые сутки. Допускается делать перерывы только на кормление. В таком случае удается свести проявление симптоматики к минимуму в течение нескольких дней. Во время проведения процедуры следует грудничку надевать специальные очки. Лечение производится также с обеспечением необходимого уровня защиты для половых органов. Благодаря процедурам удается снизить уровень билирубина минимум на 20 единиц.

Решение о необходимости курса лечения принимает только врач
Во время фототерапии необходимо постоянно следить за общим состоянием ребенка. Облучение может привести к перегреву организма и увеличению температуры тела. Процедура также выводит из организма жидкость в большом количестве. При ухудшении общего самочувствия рекомендуется прекратить фототерапию.
Лекарственные препараты необходимо принимать только в том случае, если болезнь затягивается. Их подбор зависит от общего состояния пациента и интенсивности проявления физиологической желтухи. Каждое лекарство имеет свой принцип действия. В данной области чаще всего назначаются следующие препараты:
- Хофитол используется для выведения желчи из организма естественным путем. Регулярное использование ускоряет синтез билирубина. В состав препарата входит экстракт артишока и другие полностью натуральные компоненты. Лекарство выпускается в форме таблеток и сиропа. В последнем варианте присутствует спирт, поэтому использовать его категорически не рекомендуется детям. Среди недостатков следует выделить появление поноса, аллергии и периодических спазмов.
- Галстена – это препарат комплексного действия, который способствует очищению желчного пузыря и его протоков. Для лечения физиологической желтухи будет достаточно одной капли в сутки.
- Ацидолак в своем составе содержит лактобактерии. Они запускают естественный процесс образования молочной кислоты. При этом патогенные бактерии уничтожаются полностью. Для лечения грудничка будет достаточно половины пакета. Порошок допускается растворять даже в обычном грудном молоке. В редких случаях у крохи наблюдается нарушение стула и скопление газов в кишечнике.
Смекта позволяет восстановить работу желудка или кишечника. Грудному ребенку допускается пить не более одного пакетика в сутки. Препарат обладает также антидиарейным эффектом. Регулярное использование улучшает метаболизм. Для употребления достаточно развести один пакетик в кипяченой воде. Запор наблюдается только у тех детей, которые склонны к данному процессу.
Для устранения патологии рекомендуется включить в рацион крохи пробиотики. Они позволяют в течение короткого времени нормализовать состояние микрофлоры. На фоне этого в норму также приходит билирубин.
Благодаря сорбентам можно вывести из организма накопленные токсичные элементы. Процесс проходит быстро, поэтому заметно сразу улучшение состояния пациента.
mladeni.ru
Физиологическая желтуха новорожденных, когда проходит?
Физиологическая желтуха новорожденных – проблема, с которой довелось столкнуться тысячам молодых мам. Эта патология заметна невооруженным глазом даже тем людям, чья профессия не связана с медициной. Родители практически сразу после рождения крохи отмечают ее присутствие. Непривычная для восприятия смуглая, наливающаяся желтизной, кожа ребенка вызывает обычно массу вопросов. В первую очередь многих интересует вопрос, проходит ли она самостоятельно или потребуется лечение.
С чем связано возникновение желтушки?
Кроме визуальных изменений во внешности только появившегося на свет малыша, о возникновении недуга способен заявить клинический анализ крови.
- Высокий уровень билирубина свидетельствует о том, что печень ребенка пока не достигла функциональной зрелости. Данное вещество присутствует в крови человека любого возраста, однако у младенцев его можно обнаружить в достаточно большом количестве.
- Физиологическая желтуха обусловлена также стремительным распадом эритроцитов. Эти микроскопические красные тельца, присутствующие в крови, являются естественным транспортировщиком кислорода к органам и тканям в организме ребенка во внутриутробном периоде. За ненадобностью после рождения они постепенно разрушаются, в то время как показатели билирубина стремительно возрастают.
Выведением такого нерастворимого вещества из организма занимается печень. Лечение желтушки необходимо в том случае, если произвольно излишний билирубин не устраняется.
Физиологическая и патологическая желтуха у детей
Пиком проявления этого состояния считается 3-4 день после рождения малыша. Детские врачи классифицируют недуг, выделяя две его разновидности.
- Патологическая желтуха не проходит самостоятельно. Ее констатируют тогда, когда уровень билирубина остается высоким на протяжении нескольких недель. Патологическая желтуха в значительной мере отражается на состоянии новорожденного. При дальнейшем развитии недуга ожидается отмирание клеток головного мозга, в целом прогноз на выздоровление неблагоприятный.
- Во втором случае появляется физиологическая желтуха. Дискомфорта малышу она не доставляет никакого. Как правило, проходит недуг за пару недель – этого срока вполне достаточно, чтобы билирубин полностью покинул организм. Именно эта разновидность патологии распространена среди новорожденных.
Как протекает желтуха у детей без лечения?
Интенсивный распад гемоглобина в крови грудного ребенка является первопричинным фактором возникновения физиологической желтухи. Ее диагностируют в среднем у 8 из 10 только родившихся на свет малышей.
При нормальном течении появляется она к третьему дню у новорожденных, на тот момент уровень билирубина зашкаливает, но недолго продолжающаяся патология не оказывает негативного влияния на общее состояние ребенка.
Никакие отрицательные последствия перенесенной в младенчестве желтушки ему не угрожают, тем более если будет пройдено дополнительное лечение.
Непривычный смуглый окрас кожи ребенка проходит приблизительно на 7-8 день после рождения, тогда же, когда основная часть билирубина уже успевает выйти из организма вместе с меконием.
Кроме того, этот процесс может идти и быстрее, если новорожденный будет на грудном вскармливании.
Признаки осложнения и потребности в терапии
Матери стоит бить тревогу и отправляться на консультацию к высококвалифицированному педиатру, если признаки физиологической желтухи не покинут ребенка после двух недель пребывания дома. Медикаментозное лечение назначают только тогда, когда степень тяжести состояния маленького пациента достаточно высока.
Если заметными становятся нижеописанные симптомы, лекарственной терапии не избежать:
- темный цвет мочи;
- бесцветный кал;
- кровоподтеки на теле;
- ухудшение общего состояния ребенка.
Врачи давно определили крайний срок для самоустранения недуга – две недели. Если изменений нет, желтизна по-прежнему не проходит, срочно нужно отправляться за помощью к врачам.
Откладывать визит нельзя ни в коем случае, поскольку самостоятельно после двух недель жизни малыша физиологическая желтуха не пройдет.
Вероятные последствия желтушки у новорожденных
Сама по себе данная форма не опасна, однако она имеет свойства сопровождаться осложнениями, приобретая более тяжелый характер течения недуга.
Среди заболеваний, которые угрожают недолеченностью желтухи, самые опасные — это:
- Альбуминемия. Развивается по причине снижения альбумина в крови из-за высоких показателей билирубина.
- Проникновение незначительного числа окрашивающего пигмента в ткани. Желтизна кожных покровов может остаться с крохой до конца жизни.
- При попадании билирубина в мозг заболевание может привести к глухоте, умственному отставанию и потере контроля над двигательными функциями.
Как лечить малыша?
При затянувшейся форме физиологической желтухи проводят, как правило, комплексное лечение. Многие специалисты склоняются к мнению о том, что повышение билирубина в крови – это один из симптомов заболевания печени или желчных путей. Терапия признака болезни – недопустима, лечить нужно источник симптоматики.
При физиологической желтухе, которая проходит самостоятельно, никакого вмешательства извне не требуется, состояние малыша нормализуется в ближайшее время.
В остальных случаях применяют такое лечение:
- Светотерапия (фототерапия). Этот метод заключается в активном воздействии ультрафиолетовых лучей на кожные покровы, что позволяет билирубину переходить в водорастворимую форму и выходить из организма новорожденного через мочевыводящие и желчные пути.
- Инфузионное лечение, основными мерами которого является восстановление водного баланса или предотвращение его нарушений в организме. В основном ребенку назначают раствор глюкозы.
- Прием энтеросорбентов. Группа медикаментов поспособствует скорейшему выведению билирубина, не позволяя ему циркулировать в кишечно-печеночной системе.
- Переливание крови. В тяжелых случаях, когда консервативные терапевтические методы не приносят никаких результатов, используют данное лечение. Главным показанием к его назначению считают высокий риск развития осложнений.
- Солнечные ванны помогают уменьшить уровень вырабатываемого билирубина, оказывая общий благотворный эффект на самочувствие крохи.
Желтуха у детей, вызванная грудным вскармливанием
Отдельно стоит рассмотреть физиологическую желтуху, причину которой связывают с грудным кормлением новорожденного ребенка.
- Оказывается, в материнском молоке могут присутствовать вещества, препятствующие связыванию и выведению из организма крохи билирубина.
- Незрелость печени сказывается не меньше: она не способна справиться с таким количеством вещества, поэтому он накапливается в крови.
- Высокое количество пигмента желтого цвета вызывает основные изменения в цвете кожи и белков глаз.
Когда желтушка не исчезает более 2 недель, поиски причины нередко приводят докторов к особенностям состава грудного молока матери в конкретном клиническом случае. При таком недуге также отсутствуют какие-либо симптомы, новорожденный развивается в соответствии с нормальными показателями, прибавляет в весе и имеет хороший здоровый аппетит. От других здоровых детей его отличает слегка золотистый оттенок кожных покровов.
При физиологической желтухе, спровоцированной грудным молоком, пик патологических проявлений приходится обычно на конец 2-й или 3-й недели жизни малыша. Уровень билирубина в этот период считается максимальным. Когда количество желтого пигмента начнет снижаться в организме, тогда коже возвращается нормальный окрас.
Нужна ли терапия?
Специфическое лечение здесь обычно не требуется. В большинстве случаев врачи даже не рекомендуют бросать грудное кормление.
Хотя, прекратить естественное вскармливание на 2-3 дня специалисты могут посоветовать на основании анализов крови.
Если билирубин в них достигает 400-500 мкмоль/л, этого периода вполне достаточно, чтобы показатели пигмента пришли в норму, и тогда мать может продолжить кормить ребенка грудью.
Лечение медикаментами при физиологической желтухе данного типа исключено. Единственное, что потребуется – это регулярное наблюдение у врача и исключение из рациона матери продуктов, провоцирующих рост билирубина в крови новорожденного.
Рекомендуем прочитать:
pechen1.ru
Желтуха новорожденных — причины, симптомы, диагностика и лечение
Желтуха новорожденных – неонатальный синдром, характеризующийся видимой желтушной окраской кожи, склер и слизистых оболочек вследствие повышения уровня билирубина в крови ребенка. По наблюдениям, на первой неделе жизни желтуха новорожденных развивается у 60 % доношенных и 80% недоношенных детей. В педиатрии наиболее часто встречается физиологическая желтуха новорожденных, составляющая 60–70 % всех случаев синдрома. Желтуха новорожденных развивается при повышении уровня билирубина свыше 80-90 мкмоль/л у доношенных и более 120 мкмоль/л у недоношенных младенцев. Длительная или выраженная гипербилирубинемия оказывает нейротоксическое действие, т. е вызывает повреждение головного мозга. Степень токсического воздействия билирубина зависит, главным образом, от его концентрации в крови и длительности гипербилирубинемии.
Классификация и причины желтухи новорожденных
Прежде всего, неонатальная желтуха может быть физиологической и патологической. По происхождению желтухи новорожденных делятся на наследственные и приобретенные. На основании лабораторных критериев, т. е. повышения той или иной фракции билирубина различают гипербилирубинемии с преобладанием прямого (связанного) билирубина и гипербилирубинемии с преобладанием непрямого (несвязанного) билирубина.
К конъюгационным желтухам новорожденных относятся случаи гипербилирубинемии, возникающие вследствие пониженного клиренса билирубина гепатоцитами:
- Физиологическую (транзиторную) желтуху доношенных новорожденных
- Желтуху недоношенных новорожденных
- Наследственные желтухи, связанные с синдромами Жильбера, Криглера-Найяра I и II типов и др.
- Желтуху при эндокринной патологии (гипотиреозе у детей, сахарном диабете у матери)
- Желтуху у новорожденных с асфиксией и родовой травмой
- Прегнановую желтуху детей, находящихся на естественном вскармливании
- Медикаментозную желтуху новорожденных, обусловленную назначением левомицетина, салицилатов, сульфаниламидов, хинина, больших доз витамина К и др.
Гемолитическая желтуха новорожденных характеризуется повышением уровня билирубина вследствие усиленного разрушения (гемолиза) эритроцитов ребенка. К такого вида гипербилирубинемиям относят:
Механические желтухи новорожденных обусловлены нарушением отведения билирубина с желчью по желчным путям и кишечнику. Они могут возникать при пороках (атрезии, гипоплазии) внутрипеченочных и внепеченочных протоков, внутриутробной желчнокаменной болезни, сдавлении желчных ходов извне инфильтратом или опухолью, закупорке желчных протоков изнутри, синдроме сгущения желчи, пилоростенозе, кишечной непроходимости и пр.
Желтухи смешанного генеза (паренхиматозные) возникают у новорожденных с фетальным гепатитом, обусловленным внутриутробными инфекциями (токсоплазмозом, цитомегалией, листериозом, герпесом, вирусными гепатитами А, В, D), токсико-септическим поражением печени при сепсисе, наследственных заболеваниях обмена веществ (муковисцидозе, галактоземии).
Симптомы желтухи новорожденных
Физиологическая желтуха новорожденных
Транзиторная желтуха является пограничным состоянием периода новорожденности. Сразу после рождения ребенка избыток эритроцитов, в которых присутствует фетальный гемоглобин, разрушается с образованием свободного билирубина. Вследствие временной незрелости фермента печени глюкуронилтрансферазы и стерильности кишечника связывание свободного билирубина и его выведение из организма новорожденного с калом и мочой снижено. Это приводит к накоплению лишнего объема билирубина в подкожно-жировой клетчатке и окрашиванию кожи и слизистых в желтый цвет.
Физиологическая желтуха новорожденных развивается на 2-3 сутки после рождения, достигает своего максимума на 4-5 сутки. Пиковая концентрация непрямого билирубина составляет в среднем 77-120 мкмоль/л; моча и кал имеют нормальную окраску; печень и селезенка не увеличены.
При транзиторной желтухе новорожденных легкая степень желтушности кожных покровов не распространяется ниже пупочной линии и обнаруживается только при достаточном естественном освещении. При физиологической желтухе самочувствие новорожденного обычно не нарушается, однако при значительной гипербилирубинемии может отмечаться вялое сосание, заторможенность, сонливость, рвота.
У здоровых новорожденных возникновение физиологической желтухи связывается с временной незрелостью ферментных систем печени, поэтому не считается патологическим состоянием. При наблюдении за ребенком, организации правильного вскармливания и ухода проявления желтухи стихают самостоятельно к 2-хнедельному возрасту новорожденных.
Желтуха недоношенных новорожденных характеризуется более ранним началом (1–2 сутки), достижением пика проявлений к 7 суткам и стиханием к трем неделям жизни ребенка. Концентрация непрямого билирубина в крови недоношенных выше (137-171 мкмоль/л), его прирост и снижение происходит медленнее. Вследствие более длительного созревания ферментных систем печени у недоношенных детей создается угроза развития ядерной желтухи и билирубиновой интоксикации.
Наследственные желтухи
Наиболее распространенной формой наследственной конъюгационной желтухи новорожденных является конституциональная гипербилирубинемия (синдром Жильбера). Данный синдром встречается в популяции с частотой 2-6%; наследуется по аутосомно-доминантному типу. В основе синдрома Жильбера лежит дефект активности ферментных систем печени (глюкуронилтрансферазы) и, как следствие, — нарушение захвата билирубина гепатоцитами. Желтуха новорожденных при конституциональной гипербилирубинемии протекает без анемии и спленомегалии, с незначительным подъемом непрямого билирубина.
Наследственная желтуха новорожденных при синдроме Криглера-Найяра связана с очень низкой активностью глюкуронилтрансферазы (II тип) или ее отсутствием (I тип). При I типе синдрома желтуха новорожденных развивается уже в первые дни жизни и неуклонно нарастает; гипербилирубинемия достигает 428 мкмоль/л и выше. Типично развитие ядерной желтухи, возможен летальный исход. II тип синдрома, как правило, имеет доброкачественное течение: неонатальная гипербилирубинемия составляет 257-376 мкмоль/л; ядерная желтуха развивается редко.
Желтуха при эндокринной патологии
Обычно возникает у детей с врожденным гипотиреозом в связи с дефицитом гормонов щитовидной железы, нарушающим созревание фермента глюкуронозилтрансферазы, процессы конъюгации и экскреции билирубина. Желтуха при гипотиреозе выявляется у 50-70% новорожденных; проявляется на 2-3-й сутки жизни и сохраняется до 3-5 месяцев. Кроме желтухи, у новорожденных отмечается вялость, пастозность, артериальная гипотония, брадикардия, грубый голос, запоры.
Ранняя желтуха может возникать у новорожденных, матери которых страдают сахарным диабетом, вследствие гипогликемии и ацидоза. Проявляется затяжным желтушным синдромом и непрямой гипербилирубинемией.
Желтуха у новорожденных с асфиксией и родовой травмой
Гипоксия плода и асфиксия новорожденных задерживают становление ферментных систем, следствием чего является гипербилирубинемия и ядерная желтуха. Различные родовые травмы (кефалогематомы, внутрижелудочковые кровоизлияния) могут являться источниками образования непрямого билирубина и его усиленного проникновения в кровь с развитием желтушного окрашивания кожи и слизистых. Выраженность желтухи новорожденных зависит от тяжести гипоксически-асфиксического синдрома и уровня гипербилирубинемии.
Прегнановая желтуха
Синдром Ариеса, или желтуха детей, находящихся на естественном вскармливании, развивается у 1-2% новорожденных. Может возникать на первой неделе жизни ребенка (ранняя желтуха) либо на 7-14 день (поздняя желтуха новорожденных) и сохраняться 4-6 недель. Среди возможных причин прегнановой желтухи новорожденных называют присутствие в молоке материнских эстрогенов, препятствующих связыванию билирубина; неустановившуюся лактацию у матери и относительное недоедание ребенка, вызывающие обратное всасывание билирубина в кишечнике и его поступление в кровяное русло и др. Считается, что факторами риска желтухи у новорожденных, находящихся на грудном вскармливании, служат позднее (позже 12ч жизни) отхождение мекония, задержка пережатия пуповины, стимуляция родов. Течение такого вида желтухи новорожденных всегда доброкачественно.
Ядерная желтуха и билирубиновая энцефалопатия
При прогрессирующем повышении концентрации непрямого билирубина в крови может происходить его проникновение через гематоэнцефалический барьер и отложение в базальных ядрах головного мозга (ядерная желтуха новорожденных), обусловливающее развитие опасного состояния — билирубиновой энцефалопатии.
На первом этапе в клинике преобладают признаки билирубиновой интоксикации: вялость, апатия, сонливость ребенка, монотонный крик, блуждающий взгляд, срыгивания, рвота. Вскоре у новорожденных появляются классические признаки ядерной желтухи, сопровождающиеся ригидностью затылочных мышц, спастичностью мышц тела, периодическим возбуждением, выбуханием большого родничка, угасанием сосательного и других рефлексов, нистагмом, брадикардией, судорогами. В этот период, который длится от нескольких дней до нескольких недель, происходит необратимое поражение ЦНС. В течение последующих 2-3 месяцев жизни в состоянии детей наблюдается обманчивое улучшение, однако уже на 3-5 месяце жизни диагностируются неврологические осложнения: ДЦП, ЗПР, глухота и т. д.
Диагностика желтухи новорожденных
Желтуха выявляется еще на этапе пребывания ребенка в родильном доме врачом-неонатологом или педиатром при посещении новорожденного вскоре после выписки.
Для визуальной оценки степени желтухи новорожденных используется шкала Крамера.
- I степень – желтушность лица и шеи (билирубин 80 мкмоль/л)
- II степень – желтушность распространяется до уровня пупка (билирубин 150 мкмоль/л)
- III степень — желтушность распространяется до уровня коленей (билирубин 200 мкмоль/л)
- IV степень — желтушность распространяется на лицо, туловище, конечности, за исключением ладоней и подошв (билирубин 300 мкмоль/л)
- V — тотальная желтушность (билирубин 400 мкмоль/л)
Необходимыми лабораторными исследованиями для первичной диагностики желтухи новорожденных являются: билирубин и его фракции, общий анализ крови, группа крови ребенка и матери, тест Кумбса, ПТИ, общий анализ мочи, печеночные пробы. При подозрении на гипотиреоз необходимо определение тиреоидных гормонов Т3, Т4, ТТГ в крови. Выявление внутриутробных инфекций осуществляется методом ИФА и ПЦР.
В рамках диагностики механических желтух новорожденным проводится УЗИ печени и желчных протоков, МР-холангиография, ФГДС, обзорная рентгенография брюшной полости, консультация детского хирурга и детского гастроэнтеролога.
Лечение желтухи новорожденных
Для предотвращения желтухи и уменьшения степени гипербилирубинемии все новорожденные нуждаются в раннем начале (с первого часа жизни) и регулярном грудном вскармливании. У новорожденных с неонатальными желтухами частота рекомендуемых кормлений грудью составляет 8–12 раз в сутки без ночного перерыва. Необходимо увеличение суточного объема жидкости на 10-20% по сравнению с физиологической потребностью ребенка, прием энтеросорбентов. При невозможности оральной гидратации проводится инфузионная терапия: капельное введение глюкозы, физ. раствора, аскорбиновой кислоты, кокарбоксилазы, витаминов группы В. С целью повышения конъюгации билирубина новорожденному с желтухой может назначаться фенобарбитал.
Самым эффективным методом лечения непрямой гипербилирубинемии является фототерапия в непрерывном или прерывистом режиме, способствующая переводу непрямого билирубина в водорастворимую форму. Осложнениями фототерапии могут являться гипертермия, дегидратация, ожоги, аллергические реакции.
При гемолитической желтухе новорожденных показано заменное переливание крови, гемосорбция, плазмаферез. Все патологические желтухи новорожденных требуют незамедлительной терапии основного заболевания.
Прогноз желтухи новорожденных
Транзиторная желтуха новорожденных в подавляющем большинстве случаев проходит без осложнений. Однако нарушение механизмов адаптации может привести к переходу физиологической желтухи новорожденных в патологическое состояние. Наблюдения и доказательная база свидетельствуют об отсутствии взаимосвязи вакцинации от вирусного гепатита В с желтухой новорожденных. Критическая гипербилирубинемия может привести к развития ядерной желтухи и ее осложнений.
Дети с патологическими формами неонатальной желтухи подлежат диспансерному наблюдению участкового педиатра и детского невролога.
www.krasotaimedicina.ru
Физиологическая желтуха у новорожденных — причины возникновения и лечение
Это состояние у только что появившихся на свет младенцев встречается очень часто. И даже неопытная мама замечает его признаки. Само название говорит о том, что основной симптом — пожелтение кожного покрова, непривычная смуглость, что проявляется даже и в белках глазах. В большинстве случаев для беспокойства причин нет, поскольку это не что иное, как адаптация организма малыша к жизни вне утробы его мамы.
Почему появляется желтушка?
Так, уже само название говорит о том, что природа явления — физиологическая, то есть естественная. И главным виновником изменения цвета кожи является билирубин. В утробе у малыша кровь особенная, с фетальным гемоглобином, который является переносчиком кислорода по кровеносным сосудам. Когда дитя рождается на свет, начинает самостоятельно дышать лёгкими. Меняется и состав его крови. В ней появляется «живой» гемоглобин. Фетальный тем временем разрушается — и так образуется билирубин. Поскольку он совершенно не нужен крохе, то детский организм от него начинает избавляться. Но это задача — не из простых. Билирубин тяжело вывести из организма. Это вещество в начале поступает в печень. Там оно вступает в реакцию с ферментами. Затем растворяется в урине, и только после этого выводится. Когда детская печень не справляется с билирубином, его в крови становится слишком много, что и придает коже оттенок желтизны.
Кстати, есть желтуха новорожденных и патогенного характера, но это уже свидетельство серьезных нарушений в детском организме, и подход к ней совершенно иной.
Что касается норм билирубина, то у новорождённого этот показатель составляет от 8,5 до 20,5 микромоль на литр. Физиологическая желтуха наступает, когда уровень этого вещества превышает 35 микромоль на литр. Сегодня это состояние в педиатрии не считается болезнью. Это нормальная приспособленческая реакция новорождённого малыша.
Читайте такжеЛечат ли физиологическую желтуху?
Когда речь идет о патологии, любая терапия назначается педиатром. Деток такого возраста помещают в стационар, там проводят все лечебные процедуры.
Но когда желтушка физиологическая, то о терапии, как таковой, не говорят. Надо просто помочь малышу пережить сложный адаптационный период. Детские врачи для этого рекомендуют полноценное грудное вскармливание по требованию, соблюдение кормящей мамой диеты, чтобы исключить проблемы с пищеварением у крохи, прогулки на свежем воздухе и солнечные ванны.
В любое время года, даже если за окном мороз, ребеночка надо вывозить или просто на руках выносить гулять. Летом, когда на улице тепло, надо открывать детские ручки и ножки, чтобы на них попадал рассеянный свет. И при этом, конечно же, надо контролировать, чтобы малыш не замерз. Под действием солнечных лучей организм новорожденного начинает ускоренно вырабатывать эргокальциферол — витамин Д. Он ускоряет выведение билирубина из тела. Вот такие простые и регулярные мероприятия помогут ребеночку скорее справиться с выведением из организма билирубина.
Главным методом профилактики физиологической желтухи является молоко матери. Как раз для этого новорожденного прикладывают к материнской груди с первых минут жизни. Первые порции молозива обладают слабительным свойством, способствуют выведению билирубина с калом. Вот почему кормление грудничка по требованию служит лучшим лечебным и профилактическим средством от желтухи.
Порой детские врачи также могут порекомендовать фототерапию. Это облучение специальной лампой, при котором глазки ребеночка прикрывают повязкой либо защитными очками. Однако подобная манипуляция может дать побочные эффекты в виде шелушения кожного покрова и расстройства стула.
Физиологическая желтуха новорожденных не вызывает осложнений. Длиться она может около двух недель. В месячном возрасте, как показывает практика, детки уже полностью избавляются от ее признаков. И это свидетельство здорового развития крохи, его хорошей адаптации. Так что появившаяся смуглость кожи не должна вызывать беспокойство у мам. А вот патологическая существенно подрывает детский иммунитет и в перспективе способна увеличить риск развития цирроза печени или рака.
mirmam.info
симптомы проявления у новорожденных, методы лечения
Молодые мамы часто сталкиваются с такой проблемой у новорожденных, как физиологическая желтуха. Даже если человек не имеет специального медицинского образования, он легко сможет определить эту патологию у младенца. Кожа ребенка в таких случаях смуглая, отливает нездоровой желтизной.
Причины возникновения физиологической желтухи новорожденных
Повышенный уровень желтого пигмента наблюдается примерно у 60-70% младенцев.
Данная патология развивается у новорожденного вследствие повышенного уровня билирубина в крови.
Факторы, оказывающие влияние на появление желтушки у младенца:
 Генетическая предрасположенность.
Генетическая предрасположенность.- Сахарный диабет у матери.
- Проблемы в работе желудочно-кишечного тракта малыша, билирубин не выводится из организма, а постоянно всасывается обратно.
- Бактерии в организме ребенка, оказывающие негативное влияние на печень младенца.
- Использование в пищу матери большого количества кератина.
- Заболевания желчного пузыря и желчно-выводящих протоков.
- Гипоксия плода.
- Адаптация организма ребенка к окружающей среде.
- Недоношенная беременность.
- Заболевания кровеносной системы.
- Несовместимость групп крови матери и ребенка. Может возникнуть патология при 1 группе крове у мамы и 2 или 3 у ребенка.
- Асфиксия
- Травмы, возникшие у ребенка во время родов.
- Гормональные нарушения в организме новорожденного.
- Внутриутробные инфекции.
Каждая из этих причин по-разному влияет на организм ребенка. В одном случае при возникновении такой патологии не следует ничего опасаться, так как проблема может решиться без специального лечения, так как билирубин спокойно выводится самостоятельно из организма. В других случаях требуется быстрое медицинское вмешательство.
Разновидности физиологической желтухи
 Физиологическая желтушка проявляется через несколько дней после рождения и в течение месяца проходит самостоятельно. В основном этот вид патологии возникает как результат воздействия окружающей среды на неокрепший организм новорожденного. Возникновение физиологической желтухи (или конъюгационной) указывает на то, что печень не справляется с выводом из организма билирубина.
Физиологическая желтушка проявляется через несколько дней после рождения и в течение месяца проходит самостоятельно. В основном этот вид патологии возникает как результат воздействия окружающей среды на неокрепший организм новорожденного. Возникновение физиологической желтухи (или конъюгационной) указывает на то, что печень не справляется с выводом из организма билирубина.
Неонатальная желтуха. Это самый распространенный вид физиологической желтухи. Не требует никакого специального лечения. Врачи ее не относят даже к патологии. Проходит самостоятельно.
Желтуха грудного молока. Этот вид желтушки возникает из-за негативного влияния материнского молока на организм младенца. Проявляется в том случае, если в молоке присутствует большое количество эстрогена. Печень не может справляться с большой нагрузкой и старается в первую очередь выводить эстрагон из организма, а затем уже желтый пигмент. Эта патология не опасна для младенца. Примерно через три месяца после рождения билирубин полностью выводится из организма малыша. За этот период ребенок развивается в соответствии со своим возрастом и ничего его здоровью не угрожает.
Каротиновая желтушка. Возникает при неправильном питании матери во время беременности, когда она в большом количестве употребляет в пищу продукты богатые каротином.
Симптомы проявления физиологической желтухи
- Кожа смуглого цвета даже у белокожих родителей.
- Белки глаз ярко-желтого цвета, вплоть до оранжевого.
- Нарушение стула младенца.
Как правильно определить вид желтухи
После рождения ребенка, при появлении первых симптомов желтухи, необходимо точно диагностировать какой вид патологии имеет место быть. Нужно определиться требует ли желтуха немедленного медицинского вмешательства или пройдет самостоятельно.
Обычно для диагностирования физиологической желтухи хватает осмотра педиатра и лишь в том случае, когда у него возникают подозрения на более тяжелый вид желтухи, проводятся дополнительные мероприятия.
Признаки, которые говорят врачу о том, что у младенца обычная физиологическая желтуха:
 Появляется на 2-3 сутки после появления малыша на свет.
Появляется на 2-3 сутки после появления малыша на свет.- Чрезмерное окрашивание кожи в желтый цвет возникает на 5 сутки.
- Количество билирубина не превышает 205 микромолей и младенца, рожденного в срок на 3-7 сутки.
- Состояние здоровья малыша не вызывает никаких опасений. Ведет себя ребенок активно, не присутствуют рвота и судороги. Иногда малыш срыгивает, но не чаще 5 раз за сутки, молоко не окрашивается.
- На ножках желтого пигмента практически нет.
- Через неделю после появления патология исчезает без следа и не оставляет никаких осложнений.
- Кал и моча не меняют свой цвет. Моча не темнеет, кал не обесцвечивается.
При появлении любого подозрения на развитие конъюгационной желтухи следует провести ряд диагностических мероприятий:
- УЗИ брюшной полости.
- Проба Кумбса на гемолиз. Проводят сразу после появления ребенка на свет. Для этого используют материал, взятый после обрезания пуповины.
- Анализ крови на уровень билирубина.
- Консультация узких специалистов: хирург, эндокринолог и прочих.
- Общий анализ крови.
Врачи обязательно смотрят на уровень прямого и непрямого билирубина. Количество прямого билирубина не должно превышать 25%, а непрямого не должно быть менее 75%. После проведения правильной диагностики, врачи определяют не только разновидность желтухи, но и причины ее появления. Только в этом случае может быть назначено верное лечение.
Не стоит забывать и о том, что в течение первого месяца жизни малыша норма билирубина постоянно меняется. В первые сутки количество билирубина должно быть меньше 34, в 1-2 лень — 25-150, с 3 по 5 день – 26-205.
Лечение физиологической (конъюгационной) желтухи
 Специального лечения данная патология не требует. Но в ряде случаев, при очень высоких показателях билирубина, врачи стараются помочь младенцу быстрее вывести желтый пигмент из организма.
Специального лечения данная патология не требует. Но в ряде случаев, при очень высоких показателях билирубина, врачи стараются помочь младенцу быстрее вывести желтый пигмент из организма.
Самый известный способ лечения физиологической желтушки – фототерапия. Младенца кладут под специальную лампу, и поверхность кожи обрабатывают ультрафиолетовыми лучами. Глаза ребенка во время лечения защищают от попадания ультрафиолета. При проведении данной процедуры билирубин преобразуется в люмирубин, который, в свою очередь, очень быстро выводится из организма с мочою младенца.
При физиологической желтухе врачи рекомендуют обильное питье для ребенка. Это так называемое инфузионное лечение, которое предполагает восстановление водного баланса в организме ребенка. В этом случае врачи рекомендуют для питья использовать воду с глюкозой.
Для быстрого выведения билирубина иногда применяют лекарственные препараты – энтеросорбенты. Эта группа медикаментов не позволяет желтому пигменту проникать в кишечник и печень.
При риске возникновении осложнений врачи рекомендуют переливание крови. Этот метод применяют уже в том случае, когда состояние ребенка ухудшаются, а другие терапевтические меры не приносят должного результата.
Частое прикладывание к материнской груди. Грудное молоко помогает расщеплению желтого пигмента и быстрому выведению его с калом.
Солнечный ванный — самый простой метод лечения физиологической желтухи. Природный ультрафиолет помогает расщеплению билирубина в организме малыша.
Осложнения при физиологической желтухе новорожденных
При очень высоком уровне билирубина необходимо лечение этой патологии. При отказе от терапии могут возникнуть осложнения, на которые указывают следующие симптомы:
- Светлый цвет кала.
- Темная моча.
- Ухудшение здоровья малыша.
- Кровавые подтеки на теле младенца.
Врачи рекомендуют обязательно начать лечение, если симптомы проявления конъюгационной желтухи не проходят через две недели после ее появления.
При неправильной диагностике и дальнейшей неверной терапии могут возникнуть такие осложнения, как:
- Альбуминемия. Из-за высоких показаний билирубина снижается альбумин в крови, это негативно влияет на здоровье младенца.
- Если билирубин долгое время превышает норму, он может проникнуть в мозг. Это может привести к глухоте, отрицательно сказаться на умственном развитии новорожденного. Отрицательное влияние на мозговые центры может привести к нарушению двигательных функций ребенка.
- Желтый пигмент, долгое время не выводящийся из организма, может оставить кожу ребенка смуглой на всю жизнь.
При появлении симптомов физиологической желтухи у новорожденного, не следует впадать в панику. Не забывайте, что в основном эта патология возникает в результате адаптации организма новорожденного к окружающей среде. Необходимы частые прикладывания ребенка к груди и постоянные осмотры педиатра. Обычно физиологическая желтушка возникает на третий день после рождения и проходит в течение недели и не оказывает никакого негативного влияния на здоровье малыша.
mama.guru
Когда проходит физиологическая желтушка у новорожденных?
Внутриутробное развитие плода обеспечивается организмом матери — его органы и системы функционируют в особом режиме, питание он получает через плаценту, а не через органы пищеварения, у него также не раскрыты легкие, а красные кровяные клетки плода имеют особый вид гемоглобина, облегчающего внутриутробное существование. Переход к самостоятельной жизни отдельно от организма матери сопровождается перестройкой органов и систем. Физиологическая желтуха новорожденных – одно из ее проявлений, при нормальном протекании она проходит самостоятельно и не требует специального лечения.

Особенности крови плода
Организм плода полностью зависит от состояния здоровья матери. Ему приходится переживать вместе с мамой все ее проблемы, болезни и неприятные ситуации. Кроме того, у матери могут быть хронические заболевания, ухудшающие течение беременности. Поэтому функциональные резервы плода должны быть несколько больше, чем у ребенка, чтобы без ущерба для себя пережить неблагоприятные воздействия, которым он может подвергаться внутриутробно.
Гемоглобин, содержащийся в эритроцитах плода (он носит название фетального), отличается от гемоглобина ребенка и взрослого большим сродством к кислороду. Благодаря этому, организм плода получает необходимое количество кислорода даже в условиях гипоксии (при патологии плаценты, при повышенном тонусе матки).
Особенностью фетального гемоглобина является его меньшая стойкость. Он более подвержен разрушению от колебания температуры и рН внутренней среды. Когда плод развивается внутриутробно, постоянство температуры и рН среды обеспечивается двойными механизмами — и организмом матери, и организмом самого ребенка. Поэтому нестойкость гемоглобина не является критичной характеристикой.
В эритроцитах плода содержится особенный фетальный гемоглобин. После рождения он должен смениться на нормальный.
Когда ребенок рождается и переходит на самостоятельное дыхание, он перестает нуждаться в фетальном гемоглобине. У новорожденного происходит замена фетального гемоглобина на нормальный, сродство которого к кислороду ниже, но зато он более стойкий.
Особенности функционирования печени плода
Пищеварительная система плода внутриутробно практически не работает. Плод может заглатывать амниотическую жидкость, которая подвергается в некоторой мере ферментации. Но все питательные вещества к нему поступают через плаценту из организма матери. Кишечник, поджелудочная железа и печень его находятся как бы в спящем состоянии.
Когда новорожденный начинает получать питание через пищеварительный тракт, его печень вынуждена работать с непривычной для нее нагрузкой. А в силу недостаточной сформированности ферментных систем ребенка, от повышенной нагрузки развивается их недостаточность.
Физиологическая желтуха – это тот случай, когда повышенная нагрузка на печень, связанная с переходом на самостоятельное питание и с усилением обмена билирубина, накладывается на недостаточность ферментов.
Как развивается желтуха новорожденных
Средняя продолжительность жизни эритроцита около 3–4-х месяцев, после чего он разрушается с образованием билирубина, который в свободной форме является довольно токсичным пигментом, циркулирующим в крови. При прохождении через печень он подвергается трансформации, связывается с белками и переходит в неактивную форму. Неактивный билирубин выводится в кишечник с желчью.
При замене фетального гемоглобина у новорожденного образуется довольно много билирубина, который печень должна обезвредить и вывести, но она, в силу своей функциональной незрелости, не справляется с объемом нагрузки. Билирубин скапливается в крови, в результате чего кожа и слизистые оболочки окрашиваются в желтый цвет.
Желтуха новорожденного развивается от функциональной незрелости ферментов печени, которая в первое время после рождения работает в усиленном режиме.
Физиологическая желтуха появляется обычно на второй день и нарастает. Распространяется сверху вниз — с лица на грудь и живот. К 5–7 дню она становится максимально выраженной, потом убывает, даже без лечения, и к концу второй недели обычно полностью проходит. У недоношенных детей период, в течение которого сохраняется желтуха, может быть более длительным, и встречается она чаще.

Если у ребенка наблюдаются тревожные симптомы, его обязательно надо обследовать для исключения заболевания, которое может потребовать серьезного лечения. Это следующие симптомы:
- симптом появляется раньше 2-го дня, особенно, если младенец рождается с желтухой;
- она длится более 3-х недель;
- желтуха распространяется на голени, стопы, ладони;
- уровень билирубина превышает 180 мкМоль/л;
- обесцвечен кал;
- новорожденный плохо ест, сильно теряет вес, у него рвота;
- излишняя сонливость или беспокойство ребенка.
Билирубин при желтухе новорожденных может превышать нормальные значения в 10 раз, но это не вредит его здоровью. Пигмент оказывает токсическое действие на мозг, если его уровень превышен более чем в 10 раз. Интенсивная желтуха требует контроля уровня билирубина, особенно, если она долго не проходит. Это связано с тем, что желтуха может быть вызвана другими причинами:
Высокий уровень билирубина и продолжительность желтухи новорожденного более месяца требует дополнительного обследования.
Как помочь ребенку в этот период
Как уже говорилось, специального лечения это состояние не требует. Очень важно следить за тем, чтобы ребенок получал достаточное количество воды. Потребность новорожденного в жидкости велика, порядка 100 мл на кг веса, поэтому обычно педиатры советуют допаивать ребенка водой, особенно в жаркое время.
Следить за потребностью новорожденного в жидкости следует потому, что когда в крови повышен билирубин, часть нагрузки по его выведению берут на себя почки. Достаточное количество жидкости обеспечит почкам благоприятные условия для выведения токсина.
Иногда педиатры рекомендуют для лечения давать ребенку энтеросорбенты (активированный уголь, Смекту). Они связывают токсины в кишечнике, способствуя скорейшему их выведению. Если желтуха новорожденного сочетается с другим транзиторным симптомом периода новорожденности, например, диспепсией, ребенку могут быть назначены пищеварительные ферменты. Любые препараты можно давать новорожденному только после согласования с врачом.
Еще один способ лечения желтухи новорожденного — инсоляция лучами обычного светового спектра. Ребенка освещают обычными, а также специально для этого предназначенными лампами. Под действием света билирубин переводится в неактивную форму, облегчается его выведение. Дети с выраженной желтухой могут находиться под освещением постоянно, с перерывом на кормление и уход. Глаза ребенка в часы сна прикрывают мягкой повязкой для сохранения цикла сон – бодрствование. Хороший эффект оказывают прогулки в солнечную погоду (в утренние и вечерние часы, чтобы не допустить солнечного ожога).
В период новорожденности, который длится 3–4 недели, проходит перестройка всех органов и систем ребенка, поэтому организм новорожденного находится в состоянии повышенной нагрузки. У него могут развиться различные синдромы, характерные только для периода новорожденности. В большинстве случаев примерно через месяц после рождения все нормализуется, и лечение не требуется.
Кроме того, в первые дни после рождения могут выявиться аномалии развития, которые не проявлялись внутриутробно. Если у ребенка наблюдаются симптомы, не укладывающиеся в клинику нормально протекающего периода новорожденности, необходимо обязательно обратиться к врачу.
propechen.com

 Генетическая предрасположенность.
Генетическая предрасположенность. Появляется на 2-3 сутки после появления малыша на свет.
Появляется на 2-3 сутки после появления малыша на свет.