как передается, заразна ли у взрослых и детей
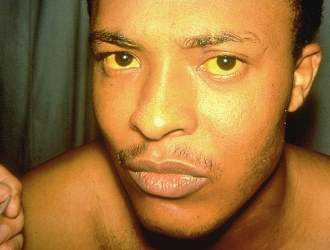
Когда на коже и белках глаза человека появляется желтая пигментация, то появляется подозрение, что он заболел желтухой. Передается ли желтуха, какими способами и насколько она опасна?
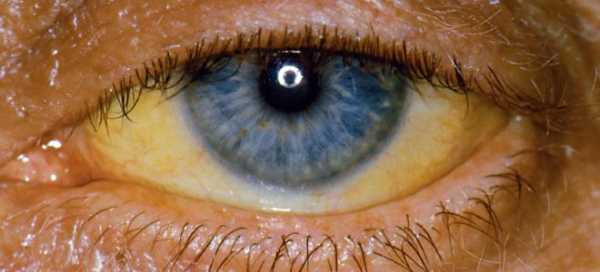 Желтуха — патология печени, она может возникнуть в результате ухудшения здоровья человека или из-за инфицирования гепатитом.
Желтуха — патология печени, она может возникнуть в результате ухудшения здоровья человека или из-за инфицирования гепатитом.Заразна ли у взрослых и детей?
Бывает так, что желтуха у взрослых или детей может возникнуть на фоне употребления продуктов, которые содержат большое количество каротина, и тогда у него появляется желтуха, которая не несет опасности и проходит после корректировки питания.
Однако случается так, что желтуха возникает из-за нарушения работы печени и желчного пузыря. В этих случаях желтуха не заразная и возникает из-за нарушения каких-либо функций печени и других внутренних органов.
Бывает и так, что причиной возникновения недуга у взрослых или детей может стать вирусная инфекция, которая может вызвать желтуху. Она в медицине делится на разные типы.
Вернуться к оглавлениюКак передается?
Вирус имеет свойство передаваться различными путями. Первые симптомы этой болезни – это пожелтевшая кожа тела, а также склеры глаз. В таком случае нельзя медлить и срочно обратиться к врачу.
- Гепатит А передается через пищу, питьевую воду, которые заражены вирусом данной формы. Этот вид недуга провоцируют инфекции, которые поражают кишечник, и при размножении в печени, они кровью разносятся по организму. Инкубационный период данного вида заболевания 15-45 суток. За это время болезнь прогрессирует, вызывая осложнение на нервную систему, печень.
После того, как человеку удалось вылечиться, то еще раз заболеть таким недугом он не сможет. - Гепатит В передается во время медицинских или других манипуляций, через кровь, когда вирус в организм человека занесен искусственным путем. Данным видом желтухи можно заболеть, если заниматься сексом без предохранения. При этом виде недуга симптомы могут не проявляться долгое время, и больной может даже не подозревать, что он заражен. Болезнь может стать хронической, существует риск возникновения цирроза печени. Инкубационный период 6 месяцев.
- Гепатит С, как и В, передается искусственным путем через кровь и перетекает в хроническую форму, которая в дальнейшем вызывает цирроз. Желтуха может передаваться половым путем. При этом виде желтухи срок инкубации короткий и длится от нескольких дней до года.
- Гепатит Е имеет такие же пути передачи, как и А, то есть, если человек заразится, то орально-фекальным путем. Однако в данном случае заболевание протекает тяжело, если вовремя не начать лечение, больной может умереть.
Время инкубации от недели до 1, 5 месяцев. - Вирус инфекции Дельта является формой, которая передается фекально-оральным путем, как и вирусы А и Е.
Существует такой вид желтухи, как механическая. Она не является опасной для окружающих и возникает на фоне заболевания таких внутренних органов, как желчный пузырь, когда в нем образуются камни и постоянно травмируют желчевыводящие протоки. Механическая желтуха может быть вызвана онкологической патологией, когда опухоль образуется на поджелудочной железе, желчном пузыре, печени. Данный вид недуга может возникнуть из-за нарушения работы внутренних органов, врожденных аномалий.
Желтуха, возникшая от патологий печени неинфекционной природы — не заразна для других.Чтобы избежать заражения, нужно отказаться от незащищенного секса, употребления наркотических веществ, следить за средствами гигиены, такими, как ножницы, бритва, зубная щетка. Стараться употреблять очищенную воду и вовремя делать прививки себе и детям.
При возникновении какого-либо подозрения необходимо срочно обращаться к врачу, так как в этом случае промедление может дорого стоить.
Вернуться к оглавлениюПередается ли желтуха у новорожденных?
Бывает так, что у новорожденного на 2-3 день жизни может появиться желтуха. Родителей это пугает и они задаются вопросом – а передается ли такая желтуха и несет ли она опасность новорожденному и окружающим?
Врожденная желтушка не заразна и не несет никакой опасности окружающим. Она проявляется чаще на фоне несовершенства работы печени, однако со временем, когда новорожденный подрастет, и работа внутренних органов придет в норму, такой вид недуга пройдет сам по себе.
Вернуться к оглавлениюМожет ли заразиться ребенок внутриутробно или во время родов?
Наиболее опасными в данном случае являются вирусы желтухи В и С. Если женщина является носителем вируса желтухи В, то ее ребенок может заболеть инфекцией еще внутриутробно, а если недуг носит и хроническую форму, то опасность заражения желтухой значительно возрастает.
Возможно ли заражение внутриутробно вирусом гепатита С, еще точно не изучено. Если желтуха носит хронический характер, то вероятность заражения при родах возрастает, во время беременности опасность инфицирования гораздо ниже.
Чтобы защитить новорожденного от недуга, в первые дни после рождения советуют сделать прививку совместно с гамма-глобулином. В этом случае ребенок будет защищен на 95%.
Чтобы узнать, зараженным ли родился ребенок, проводят ряд лабораторных исследований. Если ребенок родился у носителей вируса гепатита В и С, то он в первые годы жизни находится под строгим наблюдением, потому что в случае перехода заболевания в активную фазу, доктор вовремя найдет эффективные способы ее избавления.
infopechen.ru
желтуха заразная или нет, чем опасна у детей, лекарство глюкоза 5 процентная
Встречается детская желтушка у новорожденных достаточно часто, поэтому родители обязаны знать как можно больше о ней. Начинается все с появления не естественной смуглости, плавно переходящей в ярко выраженную желтизну. С начала тяжело определить, является подобное изменение результатом недуга или просто подобный оттенок заложен на генетическом уровне. Педиатры рекомендую в подобной ситуации отказаться от попыток самостоятельно поставить диагноз. Ребенка необходимо доставить в лечебное учреждение, где знают, как выглядит болезнь.
Почему развивается детская желтушка: родителям на заметку
Источник проблемы стоит искать еще на этапе внутриутробного развития плода. Часто детская желтуха у новорожденных появляется на фоне активности «фатального», как называют его медики, гемоглобина.

До тех пор, пока малыш не появился на свет, кислород доставляется к органам и тканям особым видом упомянутого вещества. Как только ребенок начал самостоятельно дышать легкими, «фатальный» гемоглобин в организме детей замещается естественным.
В процессе смены физико-химических характеристик крови у ребенка повышается концентрация в крови билирубина.
Дальнейшая фатальная цепочка выглядит следующим образом:
- У малыша отсутствует потребность в билирубине;
- Как только ребенок родился, его организм начинает активно избавляться от упомянутого вещества;
- В силу незначительной ресурсной базы, проходит немало времени до той момента, когда данный процесс успешно завершается;
- Билирубин, в силу своих химических характеристик, аккумулируется в печени – естественном фильтре всего тела;
- Нельзя сразу сказать, когда патологическая концентрация билирубина спровоцирует у младенцев активную фазу недуга;
- Как только концентрация опасного вещества достигает критической отметки, начинается желтуха.
Чем быстрее мама проконсультируется с медиком, тем меньше шансов, что затяжная желтуха и ее последствия спровоцируют необратимые изменения. Не лишним будет напомнить, что попытки использовать народные средства аналогичным образом спровоцируют множественные осложнения.
Патогенные факторы: чем опасна желтушка у новорожденных
Мамы и папы должны знать, что желтуха опасна в любой форме. Если в первом случае ее причины носят внутренний характер, то с внешними факторами родители вполне успешно могут бороться.
Открывает список таковых несовместимость групп крови родителей. До начала беременности рекомендуется мужчине и женщине сдать анализ крови. Его цель заключается в определении состояния здоровья и степени совместимости родителей на биологическом уровне.
Еще одним результатом подобного теста станет ответ на вопрос, имеет ли место резус-конфликт. Подобные случаи в медицине не лечат, но существует несколько действенных профилактических средств.
Продолжает список патогенных причин возникновения заболевания следующие факторы:
Также рекомендуем прочитать:
- Вирусное поражение кроветворного органа – в данном случае желтуха действительно заразная. Это значит, что малыш подлежит обязательной госпитализации вне зависимости от степени выраженности недуга. Необходимо как можно быстрее принять действенные терапевтические меры, чтобы у грудничка не развились необратимые патологические изменения.
- Нарушение обмена веществ на генетическом уровне. Диагностировать данный фактор достаточно сложно, поэтому вначале недуг лечится симптоматически.
- Гормональный сбой – его провоцируют ошибки матери на этапе внутриутробного развития. К таковым относятся сильнодействующие препараты, неправильный рацион и вредные привычки.
- Завершает список патогенных причин механическое повреждение желчевыводящих путей.
Современный уровень технологического развития медицины не позволяет создать универсальное лекарство, защищающее организм малыша. Только постоянный контроль родителей за состоянием здоровья детей позволяет снизить вероятность развития недуга.
Детская желтуха: заразная или нет
Большинство родителей знает, как именно проходит желтуха в активной фазе. При этом далеко не все понимают, что заболевание можно и нужно опознать на первоначальной стадии. Помощь в ликвидации медицинской безграмотности оказывают педиатры и тематические передачи. К примеру, проект «Школа доктора Комаровского» доступным языком говорит о различных проблемах, связанных с развитием печени малыша.
Внешние проявления желтухи носят ярко выраженный характер, поэтому можно и нужно сразу обратить на них внимание:
- Изменение естественного цвета кожи и белковой части глаз;
- Появляется желтый или даже лимонный оттенок;
- Младенческая желтуха подтверждена, если в течение нескольких дней окрас не стал прежним;
- Через месяц клиническая картина не проходит, а только усиливается;
- помимо желтоватого оттенка появляется зеленоватый;
- Урина становится темной, а каловые массы – бесцветными;
- Безо всякой причины на кожных покровах проявляются синяки;
- Физиологическая картина дополняется увеличение селезенки и печени;
- В данном случае доктор Комаровский и его колени в других странах призывают обратиться немедленно к врачу.
Задача родителей в подобной ситуации заключается в отказе от попыток самостоятельно поставить диагноз. В первые несколько дней активизации клинических проявлений только сдача анализа крови на билирубин позволяет поставить диагноз. Чем быстрее это будет сделано, тем легче медику ответить на вопрос, передается желтуха в данном случае или нет.
Выбираем лекарство от желтушки у новорожденных
Этим должен заниматься врач. Для начала собирается вся информация, связанная с развитием малыша, наличием у родителей врожденных патологий или заболеваний. Чем больше врач узнает, тем проще ему определить, имеет ли место внутренний или внешний фактор. После этого дальнейшее лечение проводится строго в больничных стенах.
Если у мамы и ребенка обнаружена несовместимость резус-факторов, то в этом случае назначается переливание крови.
Врач определит, сколько крови необходимо заменить для достижения терапевтического эффекта. Часто разница для ребенка и его матери достигает всего нескольких процентов.
Помимо переливания, врач может воспользоваться перечисленными ниже способами:
- Назначается 2процентная глюкоза в таблетках для улучшения работы печени;
- С аналогичной целью используется активированный уголь или препарат «Полисорб»;
- При незначительной степени выраженности заболевания используются капли;
- Если при рождении у малыша отмечаются генетические аномалии, то к лечению подключаются смежные специалисты;
- Потребляемая матерью пища влияет на скорость развития недуга;
- Более частые прогулки на свежем воздухе;
- Увеличение количества солнечных ванн – чем больше в организме витамина D, тем быстрее выводится избыточное количества билирубина;
- Часто родители отмечают, что болезнь прошла на фоне более активных прикладываний малыша к груди, которые стимулируют естественные обменные процессы;
- Нельзя избежать хирургического вмешательства, если речь идет о механической желтухе;
- Назначение физиопроцедур – данный шаг оправдан, когда требуется профилактика и терапия;
- В легкой форме заболевания лечат антибиотиками.
Как проявляется детская желтушка у новорожденных (видео)
Развитие желтухи у несовершеннолетних является результатом воздействия внешних и внутренних факторов. В обоих случаях требуется оперативное вмешательство врача. В первые несколько дней крайне сложно в домашних условиях выявить истинную причину ухудшения состояния здоровья. Как только необходимый перечень диагностических процедур завершен, педиатр назначает курс лечение. Проводится он в больничных стенах.
mamafm.ru
Желтуха у новорожденного — опасно ли это состояние?
Появление на свет малыша приносит не только счастливые мгновенья в жизнь в его родителей, но и грустные. Ведь здоровье ребенка в будущем напрямую зависит от первых 3-5 недель его жизни после рождения. Желтуха у новорожденных – явление самое распространенное. Многие опытные родители уже сталкивались с ней и знают, что в большинстве случаях это состояние не опасно.
Но бывают ситуации, когда проявления желтухи заходят за пределы нормы и тогда малышу требуется срочная госпитализация и соответствующее лечение.
Типы желтушек у новорожденных
У новорожденных детей желтуха бывает двух видов:
- физиологическая;
- патологическая.
Физиологическая желтуха не заразна и быстро проходит. Как правило, уже через 2-3 недели после рождения от нее не остается и следа. Возникает чаще всего у недоношенных малышей. В особом лечении такие детки не нуждаются.
А вот патологическая желтуха является следствием наличия каких-либо заболеваний. Она не передается, однако требует постоянного лечения и контроля врачей.
Причины
Физиологическая желтуха у новорожденных детей начинает проявляться, как правило, на третьи сутки после рождения. А связано это с дыхательной системой малыша. Когда он находился в утробе матери, кислород к его клеткам и внутренним органам доносили эритроциты. Но когда ребенок родился, его легкие раскрываются, и он начинает дышать самостоятельно.
Все это приводит к тому, что эритроциты, которых было очень много в крови, начинают разрушаться, так как больше они просто напросто не нужны. А в результате их разрушения начинает вырабатываться так называемый сводный билирубин или, как его еще называют, непрямой.
Он имеет сложный химический состав, не подвергается воздействию кислот и не выводится из организма. Сводный билирубин является токсичным и негативно воздействует на печень. Печень в свою очередь начинает защищаться и вырабатывать особые ферменты, которые и приводят к появлению желтушного оттенка кожи.
В результате такого биохимического процесса сводный билирубин превращается в прямой и начинает выходить из организма через кишечник с каловыми массами и почки вместе с мочой.
Как видите, физиологическая желтуха у новорожденных представляет собой вполне естественный процесс становления билирубин-конъюгирующей системы. Это может длиться от 2 до 30 дней. После чего желтушный окрас кожи начинает исчезать. Поэтому это состояние не опасно для будущего здоровья ребенка.
Но бывают такие ситуации, когда послеродовая физиологическая желтуха у новорожденных появляется по совершенно другим причинам.
И примером этого являются:
- Внутриутробная гипоксия плода;
- Наличие внутриутробной инфекции;
- Наличие у женщины сахарного диабета;
- I группа крови у женщины;
- Асфиксия;
- Открытие родовой деятельности раньше положенного срока.
А вот патологическая желтуха у новорожденных последствия имеет более серьезные, хоть она и не передается.
Ее проявления связанны с:
- нарушениями гормонального фона;
- заболеваниями кровеносной системы;
- генетическими нарушениями;
- различными болезнями кишечника;
- резус-конфликт между матерью и ребенком;
- заболевания желчевыводящих путей;
- болезни паренхимы печени.
Все эти состояния являются опасными для жизни новорожденного ребенка, а потому требуют срочной госпитализации. Бороться самостоятельно с патологической желтухой крайне не рекомендуется, так как это может стать причиной летального исхода, особенно у недоношенных детей.
Нормы
Детская желтуха диагностируется не только визуально, но еще и путем взятия анализа крови, главным показателем которого является уровень билирубина. Таким образом, врачи могут точно поставить диагноз и назначить соответствующее лечение.
Уровень билирубина у недоношенных детей и у малышей, родившихся в срок, различен. Первые сутки после рождения он должен находиться на отметке 51-60 мкмоль/л. При этом у недоношенных детей уровень билирубина может быть еще ниже.
По истечению 3-7 дней у малышей, родившихся в срок, он составляет 190-205 мкмоль/л, а у недоношенных детей 160-170 мкмоль/л. А уже через 2-3 недели после рождения уровень билирубина в норме должен упасть и находиться на отметке 8,5-20,5 мкмоль/л.
Если на протяжении первых трех недель жизни у новорожденного ребенка уровень гемоглобина превышает 256 мкмоль/л, а недоношенных детей 172 мкмоль/л, то требуется срочная госпитализация, так как это уже говорит о развитии патологической желтухи.
Когда малыша переведут в стационар, его начнут полностью обследовать, чтобы выявить истинную причину развития желтушки. Отказываться от госпитализации нельзя. Это должна понимать каждая мама, так как это состояние опасно для жизни ребенка!
Методы лечения
Лечение желтушки у новорожденных должно происходить только под строгим контролем врача. Назначается оно с учетом возраста маленького пациента, причины развития болезни и ее степени.
Чаще всего для лечения желтушки применяется фототерапия. Ребенка кладут в специальный бокс, в котором он находится практически постоянно. Там на него воздействуют световые лучи, которые способствуют разрушению и выведению билирубина из крови. Ребенка изымают из бокса только для кормления. Все остальное время он проводит там.
При этом этот метод лечения, несмотря на свою эффективность, является опасным, так как имеет ряд возможных осложнений, среди которых ожог кожи, загар, дегидратация, гемолиз и непереносимость лактозы.
При нарушениях билирубин-конъюгирующей системы, новорожденному прописываются индукторы микросомальных ферментов печени. А при необходимости прерывания циркуляции билирубина между печенью и кишечником применяются энтеросербенты.
Если же во время лечения у новорожденного ребенка наблюдается холестаз (снижение уровня желчи), назначается прием препарата Урсофальк. Он выпускается в виде суспензии, имеет приятный запах и вкус. Дозировка препарата точно определяется врачом. Сначала доза идет высокой, но так как прием препарата длительный, ее уменьшают к концу лечения в несколько раз.
Часто желтушка приводит к нарушениям метаболических процессов. В этом случае назначаются специальные препараты, а также диета, которая исключает из его питания такие вещества, как метионин, тирозин, фенилаланил.
В 20% случаях развитие патологической желтухи у недоношенных детей приводит к появлению цирроза печени. К сожалению, консервативное лечение этого заболевания врачи используют редко, потому что в этом возрасте болезнь очень быстро развивается. Поэтому чаще всего применяется операция по пересадке органа.
В некоторых случаях требуется переливание крови. Но проводится оно только в тогда, когда имеются подозрения на развитие ядерной желтухи, при которой происходит поражение головного мозга.
Последствия
В виду того, что желтуха является физиологическим процессом, проходит она, как правило, без каких-либо последствий. Однако если она сочетается с такими осложнениями, как резус-конфликт, внутриутробная инфекция и прочими состояниями, то имеется риск развития патологической желтухи, которая в свою очередь способствует увеличению в размерах печени и селезенки.
А это все может спровоцировать такие состояния и заболевания, как:
- Токсичное отравление ЦНС и головного мозга, что чревато нарушением психологического состояния ребенка;
- Альбуминемия, которая приводит к появлению белка в моче, что свидетельствует о наличии воспалительных процессов в организме;
- Судороги;
- Глухота;
- Отставание в умственном развитии.
Несмотря на то, что желтуха среди новорожденных встречается довольно часто, не стоит запускать болезнь и спускать все на самотек. Ведь на фоне отсутствия должного лечения состояние ребенка может ухудшаться с каждым дней, особенно если речь идет о патологической желтушке. Поэтому лучше всего перестраховаться и пройти лечение в стационаре.
Автор: Скрягина Екатерина,
специально для сайта Moizhivot.ru
zhkt.ru
Желтушка у новорожденных передается ли другим детям
Что делать, если у ребенка сильный понос
Многие годы безуспешно боретесь с ГАСТРИТОМ и ЯЗВОЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гастрит и язву просто принимая каждый день…
Читать далее »

- 1Причины поноса у ребенка
- 2Симптоматические проявления
- 3Диетическое питание при расстройстве кишечника
- 4Что делать при регулярной диарее у малыша
- 5Лечение поноса
- 6Целебные травы
1Причины поноса у ребенка
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гастрита и язвы наши читатели успешно используют Монастырский Чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Чаще всего причиной поноса становятся грязные руки малыша. Нерадивые родители, не доглядев за крохой, впоследствии сталкиваются с таким явлением как диарея. Маленький ребенок тянет в рот все что попало, забывает мыть руки перед приемом пищи. А если вы забудете помыть фрукты перед употреблением или дадите ребенку сырую воду, то впоследствии понос гарантирован.
Поносы могут иметь бактериальную или вирусную причину. Диарея на фоне инфекции может возникнуть при следующих заболеваниях:
- Дизентирия.
- Гепатит А вирусного характера.
- Токсикоинфекции.
- Сальмонеллез.
- Брюшной тиф.
- Ротовирусные инфекции.
- Холера.
К другим распространенным причинам появления жидкого стула у детей можно отнести следующие:
- Глистные инвазии.
- Острые и хронические заболевания кишечника — колит, энтероколит, язвенный колит.
- Прием антибактериальных препаратов.
- Проблемы с перевариванием пищи, недостаток ферментов, желчи, нарушение всасываемости в тонком кишечнике.
- Поносы, связанные с нервными переживаниями, страхами или тревогой.
- Индивидуальная непереносимость некоторых продуктов, например молока, мяса, рыбы, яиц, экзотических фруктов и т.д.
- При отравлении лекарствами, красителями или пестицидами.
- У новорожденных может начаться понос во время прорезывания зубов.
2Симптоматические проявления
Частота опорожнения кишечника может быть разной от 1 до 10 походов в туалет за день. В зависимости от причины, вызвавшей понос, в каловых массах могут содержаться кровь, слизь. По консистенции фекалии могут быть кашеобразными, жидкими, как вода. Цвет их также зависит от вида заболевания.

На дизентерию может указывать кровь в кале. При инфекциях фекалии имеют зеленый цвет. При поносе ребенок чаще всего жалуется на боль в животе, колики, спазмы, вздутие.
3Диетическое питание при расстройстве кишечника
Что делать, если у ребенка понос, как кормить его в это время? Если произошло расстройство желудка, то стоит сменить рацион питания, чтобы лишний раз не напрягать желудочно-кишечный тракт и избежать дальнейшего развития болезни. Так, при поносе необходимо придерживаться следующих правил в питании:
- Если ребенок слишком мал и находится на грудном вскармливании, то не стоит прекращать кормить младенца при поносе. Так как в этот период грудное молоко единственный источник поступления в организм жидкости и питательных веществ. Кроме этого, груднички уже могут в малых количествах пить Регидрон.
- Если при частом и жидком стуле ребенок весел и подвижен, то не стоит отменять питание. Еда должна быть хорошо термически обработана, но не пожарена. Исключаются следующие продукты: свежие овощи и фрукты, молочная продукция, соки, жирные блюда.

4Что делать при регулярной диарее у малыша
Каждый родитель должен понимать, что это опасное состояние, поэтому сразу нужно обратиться к врачу. Иначе может наступить обезвоживание. Ведь со стулом ребенок теряет много жидкости, солей и микроэлементов. Начните отпаивать малыша, для этого подойдут различные травяные отвары, заваренный шиповник, компоты или просто вода. Пить необходимо часто малыми порциями, это важно, если у ребенка сильный понос и рвота.
В острый период вообще не кормите детей, но если аппетит не пропал, еда должна быть предельно легкой.
Чтобы восполнить солевой баланс в организме, отпаивайте ребенка Регидроном. Другие лекарства от поноса не подбирайте самостоятельно, будет лучше, если это сделает врач. Без рецепта врача можно дать сорбенты — Активированный угль, Энтеросгель или Смекту. Кишечник быстрее начнет восстанавливаться. Если вы приверженец народной медицины, то предварительно посоветуйтесь с врачом и применяйте по отношению к ребенку только проверенные методы.

5Лечение поноса
Чтобы остановить диарею, необходимо устранить причину, которая вызвала такое состояние. Только врач назначит правильное лечение после осмотра маленького пациента или соответствующих диагностических мероприятий.
Лечение медикаментами:
- Помимо Регидрона можно использовать Глюкосан, Оралит, Гастролит, Энтеродез или Цитроглюкосолан.
- Для восполнения жидкости можно дать ребенку раствор глюкозы.
- Если повышена температура тела, то назначают препараты с содержанием парацетамола. Маленьким детям лучше давать в виде суспензии, грудничкам в виде свеч.
- Сорбенты для выведения токсинов.
- По назначению врача принимают таблетки от поноса, такие как Карбонат кальция, Диарол, Висмут, Танальбин, Имодиум.
- При серьезной болезни, вызвавшей диарею, ребенка госпитализируют.
- Если причиной является дисбактериоз кишечника, то существуют медикаменты для нормализации кишечной флоры, например Энтерол, Бифилин, Лактобактерин, Бифидумбактерин и другие бактеориофаги и пробиотики.
- При кишечных инфекциях не обойтись без антибактериальных препаратов, это могут быть Канамицин, Рифампицин, Тиенам, Меронем, Анамицина сульфат, Ципрофлоксацин и другие. Самостоятельное лечение антибиотиками может привести к негативным последствиям, запрещен даже прием Левомицетина без назначения врача.
- Воспосполнение ферментной недостаточности при помощи препаратов Фестал, Панкурмен, Панкреатин, Абомин-пепсин, Панзинорм форте, Дигестал, Мезим форте, Креон.
- Антигистаминные средства.
- При боли назначают спазмолитики — Спазмомен, Папаверин, Дротаверин.
6Целебные травы
При поносе можно пить закрепляющее травяные отвары, только если вы уверены, что у ребенка нет аллергии на их компоненты.
- Заранее приготовьте сбор из следующих трав в равном количестве — фенхель, кора дуба, листья шалфея. 1 ст. ложку состава залейте стаканом холодной воды. Средство должно настояться 10 минут. Затем его ставят на маленький огонь и кипятят в течение15 минут. Принимается процеженное средство по пол стакана для ребенка, 3 раза в день перед приемом пищи.
- Смешать по 4 части цветков ромашки, горца змеиного и по 5 частей подорожника и плодов черники. 1 столовую ложку смеси заливают 200 мл кипятка, ставят все на водяную баню. Отвар доходит в течение 30 минут. Охлаждается средство минут 10, затем процеживается. Взрослые принимают 2 раза в день по ¼ стакана, для ребенка доза сокращается вдвое.
- Чтобы щадяще бороться с поносом, можно приготовить водянистое пюре из моркови.
Легче осуществлять профилактику поноса, чем бороться с таким состоянием. Для этого с ранних лет приучайте кроху к правилам гигиены. Мясные продукты тщательно обрабатывайте термически. Следите за питанием ребенка. Откажитесь от фаст-фуда. Обогатите рацион ребенка растительной пищей. Все эти правила не могут исключить полностью появления диареи, но намного сократят ее частоту.
Лямблии у детей, лямблиоз у грудничков, ребенка в 1, 2, 3, 4 года, в 5-6 лет и подростков
Опубликовано: 7 октября 2016 в 14:13
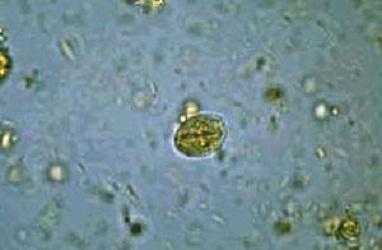 Лямблиоз – паразитарное заболевание, которым чаще всего по статистике болеют именно дети. Из 100% случаев заражения 70% приходится на детей. И все потому, что именно эта возрастная группа плохо соблюдает необходимые гигиенические правила и санитарные нормы. Пути заражения и у взрослых, и у детей одинаковые. Заболевание начинается тогда, когда внутрь желудочно-кишечного тракта попадают не глисты, а цисты жиардий (на фото видно, как они выглядят). Это микроскопические споры простейших жгутиковых микроорганизмов, они имеют довольно плотную оболочку. Она растворяется лишь тогда, когда циста попадает в двенадцатиперстную кишку. Действие желчи запускает процесс превращения цисты в трофозоиты – в особую вегетативную форму, которая активно паразитирует преимущественно в верхних отделах тонкой кишки.
Лямблиоз – паразитарное заболевание, которым чаще всего по статистике болеют именно дети. Из 100% случаев заражения 70% приходится на детей. И все потому, что именно эта возрастная группа плохо соблюдает необходимые гигиенические правила и санитарные нормы. Пути заражения и у взрослых, и у детей одинаковые. Заболевание начинается тогда, когда внутрь желудочно-кишечного тракта попадают не глисты, а цисты жиардий (на фото видно, как они выглядят). Это микроскопические споры простейших жгутиковых микроорганизмов, они имеют довольно плотную оболочку. Она растворяется лишь тогда, когда циста попадает в двенадцатиперстную кишку. Действие желчи запускает процесс превращения цисты в трофозоиты – в особую вегетативную форму, которая активно паразитирует преимущественно в верхних отделах тонкой кишки.
Детский лямблиоз может протекать по-разному. Особенности клинической картины во многом зависят от возраста зараженного. Рассмотрим более подробно, какие симптомы характерны для той или иной возрастной категории, какое влияние лямблии оказывают на рост ребенка, как диагностируется кишечная инфекция, какие особенности имеет лечение детского лямблиоза.
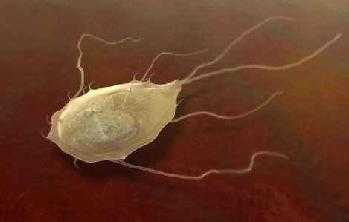 Сегодня лямблии (на фото), в отличие от глистов, обнаруживаются буквально у всех детей. Пик инфицирования диагностируется тогда, когда ребенок начинает ходить в дошкольные и школьные учреждения. Тесный контакт на бытовом уровне приводит к тому, что лямблии моментально передаются от человека к человеку. Дети до года инфицируются потому, что имеют привычку брать в рот все, то попало. Грудничкам инфекция передается от мамы, известны случаи инфицирования грудничков во время родов в процессе прохождения через родовые пути. Лечить инфекцию в этом возрасте крайне сложно, поэтому мамочкам советуют еще во время беременности строжайше соблюдать правила личной гигиены, обязательно обследоваться на наличие в кале цист жгутиковых микроорганизмов, вовремя выявлять наличие болезни и лечить ее на ранних этапах.
Сегодня лямблии (на фото), в отличие от глистов, обнаруживаются буквально у всех детей. Пик инфицирования диагностируется тогда, когда ребенок начинает ходить в дошкольные и школьные учреждения. Тесный контакт на бытовом уровне приводит к тому, что лямблии моментально передаются от человека к человеку. Дети до года инфицируются потому, что имеют привычку брать в рот все, то попало. Грудничкам инфекция передается от мамы, известны случаи инфицирования грудничков во время родов в процессе прохождения через родовые пути. Лечить инфекцию в этом возрасте крайне сложно, поэтому мамочкам советуют еще во время беременности строжайше соблюдать правила личной гигиены, обязательно обследоваться на наличие в кале цист жгутиковых микроорганизмов, вовремя выявлять наличие болезни и лечить ее на ранних этапах.
Какие симптомы имеет детский лямблиоз?
 Подробное описание клинической картины с учетом возраста сформулировала в своих научных трудах Т.В. Залипаева. Лямблиоз в редких случаях выявляется у грудничков. Как простейшие жгутиковые микроорганизмы попадают в организм новорожденных? Ребенок до года заражается от матери. Симптомы присутствия лямблий у грудничков нехарактерны. Это беспокойство по ночам, бурное отхождение газов, отсутствие прибавки в весе. Если подобные симптомы у грудничка идут в купе с аллергическими проявлениями на коже – это повод заподозрить присутствие в организме грудничка простейших микроорганизмов. Для подтверждения диагноза производится анализ кала. Стул у грудничка при наличии инфекции показывает рост гнилостной микрофлоры. На фото видно, как фекалии могут выглядеть.
Подробное описание клинической картины с учетом возраста сформулировала в своих научных трудах Т.В. Залипаева. Лямблиоз в редких случаях выявляется у грудничков. Как простейшие жгутиковые микроорганизмы попадают в организм новорожденных? Ребенок до года заражается от матери. Симптомы присутствия лямблий у грудничков нехарактерны. Это беспокойство по ночам, бурное отхождение газов, отсутствие прибавки в весе. Если подобные симптомы у грудничка идут в купе с аллергическими проявлениями на коже – это повод заподозрить присутствие в организме грудничка простейших микроорганизмов. Для подтверждения диагноза производится анализ кала. Стул у грудничка при наличии инфекции показывает рост гнилостной микрофлоры. На фото видно, как фекалии могут выглядеть.
Лямблии у детей младшей возрастной категории (от 2 до 3 лет) провоцируют развитие кишечной инфекции, которая проявляется в виде симптомов, характерных для любого заболевания желудочно-кишечного тракта. Именно поэтому в острой фазе доминируют диспепсические расстройства (поносы, тошнота, рвота, снижение аппетита и потеря веса). Но во время носительства простейших жгутиковых микроорганизмов они развиваются на фоне астенически-невротических проявлений (головные боли, головокружения, раздражительность, плаксивость, резкая смена настроений) и на фоне аллергодерматических синдромах (диатез и крапивница). Фото наглядно показывает, как выглядит подобное осложнение. Боли в животе практически никогда не ощущаются.
Лямблии у детей средней возрастной категории (от 4 до 7 лет) вызывают те же диспепсические расстройства. Но было замечено, что у 75% зараженных малышей жаловались на боль в области верхних отделов брюшины. При диагностических обследованиях у половины из обозначенного количества детей выявлялись изменения в поджелудочной железе (клинические проявления при этом имеют реактивный характер). Так как лямблиоз в этом возрасте протекает особенно остро, то у 37% зараженных детей выявляется атрофические изменения слизистой двенадцатиперстной кишки. Паразитирование глистов такие патологии не вызывают.

Лямблиоз у детей от 8 до 12 лет развивается с преобладанием болевых симптомов. Он вызывает наиболее сложные патологические изменения. Кишечная инфекция у детей этого возраста способна привести к таким осложнениям, как функциональные расстройства работы поджелудочной железы, функций билиарной системы. Патологии гастродуоденальной области носят органический характер. Практически у всех больных данной возрастной категории острый лямблиоз приводит к появлению язв или эрозий слизистой двенадцатиперстной кишки. Увидеть изнутри подобное осложнение помогает фото. Вот почему при обнаружении одного или двух перечисленных выше симптомов так важно вовремя обращаться за медицинской помощью и начинать адекватное лечение.
Лямблиоз у подростков (детей от 13 до 15 лет) по мнению автора описываемой классификации клинических проявлений, протекает с преобладанием диспепсических расстройств с сохранением болевого синдрома. Все характерные симптомы лямблиоза утяжеляются. Поэтому становится возможным появление опасных осложнений – органических нарушений органов пищеварения.
Хроническая форма лямблиоза у детей обязательно сопровождается невротическими симптомами. Они быстро теряют силы, устают, они кажутся слабыми, много плачут, раздражаются от любых внешних воздействий. Они могут жаловаться на головные боли, на неприятный дискомфорт в районе груди. Как и при глистах, ночами у детей можно обнаружить скрип зубов. При резком увеличении количества лямблий (на фото) внутри кишечника формируется огромное количество токсинов, которое моментально всасывается в кровь и вызывает образование аллергических реакций. Кроме крапивницы, у детей наблюдается стремительное развитие бронхиальной астмы, возможно стойкое воспаление век, начало воспалительного процесса в суставах. Как правило, аллергические симптомы сразу же исчезают после проведения курса лечения. Оно состоит из трех этапов.
Особенности лечения лямблиоза у детей
 Лечение лямблиоза у детей проходит в три этапа:
Лечение лямблиоза у детей проходит в три этапа:
- На первом этапе (как и при глистных инвазиях) ведется борьба с наиболее яркими симптомами, врачи пытаются наладить работу желудочно-кишечного тракта, снизить «накал» аллергических проявлений, восстановить выделение желчи. Рекомендовано придерживаться специальной диеты, действие которой направлено на формирование неблагоприятных условий для существования жиардий. Решать вопрос о том, чем кормить ребенка при лямблиозе самостоятельно нельзя. Рацион должен составлять лечащий врач.
- На втором этапе производится непосредственное лечение лямблиоза, жиардии, как и глисты, уничтожаются при помощи специальных лекарств. Фармакологический метод подкрепляется средствами народной медицины и фитотерапии. Самолечение в данном случае не допускается. И все потому, что массовая гибель лямблий у детей приводит к образованию большого количества токсинов. Они заметно ухудшают общее состояние больного, и увеличивает риски появления нежелательных осложнений. Вот почему лечение детского лямблиоза должно проводиться в стационарных условиях под присмотром детского врача. Только гастроэнтеролог способен рассчитать правильную дозу лекарства для новорожденного младенца и для подростка. Возраст – главный критерий выбора и назначения противопаразитарного средства. Параллельно с противопаразитарным лечением ведется корректировка состояния иммунной системы. Прописываются БАДы, витамины, пробиотики.
- Третий этап лечения предполагает проведение реабилитации. Она осуществляется при помощи биологических препаратов. Важным аспектом данного периода является профилактика повторного заражения.
Если у ребенка нашли лямблии, лечиться от инфекции необходимо всей семьей.
«Школа доктора Комаровского» о детском лямблиозе
 Комаровский (на фото), как и многие другие практикующие врачи, считает, что не каждый детский лямблиоз необходимо начинать моментально лечить. Он ссылается на то, что треть из всех зараженных на земле носит в себе лямблии, и эти простейшие жгутиковые микроорганизмы (в отличие от глистов) не доставляют им никаких неудобств.
Комаровский (на фото), как и многие другие практикующие врачи, считает, что не каждый детский лямблиоз необходимо начинать моментально лечить. Он ссылается на то, что треть из всех зараженных на земле носит в себе лямблии, и эти простейшие жгутиковые микроорганизмы (в отличие от глистов) не доставляют им никаких неудобств.
Доктор Комаровский обращает внимание и на то, что некоторые врачи, выявляя первые признаки расстройства пищеварения, подозревают в этом именно лямблии. Они назначают маленьким детям токсичные противопротозойные препараты тогда, когда при лечении недомогания можно обойтись и без них. Иногда избавиться от лямблий у детей помогает специальная лечебная диета. О ней не раз было рассказано в «Школе доктора Комаровского». Освежить память помогает видео. Основу лечебного меню должны составлять продукты, максимально полезные для ослабленного детского организма. В рацион малышей и подростков включаются и жиры, и углеводы, и витамины, и минеральные вещества. Но важно максимально ограничить прием быстроусвояемых углеводов. Именно они и составляют основу питания жиардий. Все продукты, входящие в состав блюд, проходят особую термическую обработку. Доктор Комаровский обращает внимание (и на видео это видно) на то, что важно давать блюда, приготовленные при помощи варки или готовки на пару.
При постановке диагноза «лямблиоз», доктор Комаровский советует включать в рацион детей максимальное количество кислот. Жиардии не выживают в кислой среде. Поэтому важно за полчаса до приема пищи давать выпить кефир или сок, выжитый из кислого фрукта. Хорошо работают морсы, творог и продукты, показанные на фото.
 Видео лекции Комаровского о лямблиях у детей рассказывают о важности соблюдения некоторых профилактических мер, помогающих предотвратить повторное заражение. Они основываются на предельно простых принципах:
Видео лекции Комаровского о лямблиях у детей рассказывают о важности соблюдения некоторых профилактических мер, помогающих предотвратить повторное заражение. Они основываются на предельно простых принципах:
- Обязательное правило – мыть руки всякий раз после посещения туалета и прогулок на улице.
- Важно сразу же пресекать любые вредные привычки.
- Если в доме живут животные, необходимо за ними ухаживать с особой тщательностью.
- Не стоит разрешать играть в той песочнице, в чистоте которой нет уверенности.
- Нельзя поощрять привычку кушать на ходу на улице.
- Главный аспект успешной профилактики — постоянно укреплять иммунитет, в любое время года.
Отвечая на вопрос, можно ли посещать детский сад при обнаружении лямблиоза, Комаровский обращает внимание на то, что контактно-бытовой путь заражения – самый распространенный путь передачи инфекции. Именно поэтому стоит воздержаться от посещения образовательных учреждений. Зная о том, как лечить лямблиоз у малышей и подростков, чем кормить ребенка во время лечения инфекции, можно предотвратить появление опасных осложнений.
dieta.gastrit-i-yazva.ru
причины и последствия :: HelsBaby.ru
В этой статье вы прочтёте от чего возникает желтуха у новорожденных, причины и последствия этой болезни и что делать, когда желтушка посетила новорожденного ребёнка.
[kama][/kama]Часто мамы замечают у новорожденного малыша необычные явления – желтизну на коже и в белках глаз. Это признаки того, что у младенца высокий уровень жёлтого пигмента, билирубина. Органы ещё незрелые, они не могут сами удалить избыток билирубина.
Желтуха у новорожденных проходит сама по себе через пару недель. Но иногда возникают риски, причины и последствия которых родителям необходимо знать.
Желтуха у новорожденного: причины
Врачи объясняют, что такое неонатальная желтуха. Билирубин вырабатывается во время ежедневного распада красных клеток крови. Но у детей, имеющих некоторые риски, печень не сразу справляется. Это младенцы:
- рождённые до 38 недели беременности;
- не получающие нормального количества грудного молока;
- родившиеся от многоплодной беременности;
- несовместимые по типу крови с матерью.
Другие причины:
- внутренние кровотечения, вызванные родами;
- заболевания печени;
- недостаток ферментов;
- причины патологии крови.
Больше половины новорожденных «желтеют» через 2-3 дня после рождения. Это физиологическая (родовая) разновидность. Она исчезает, как только организм приспособится к питанию. Физиологическая желтушка может возникнуть даже у месячного малыша.
Последствия
На 2-3 день в роддоме младенец вдруг «пожелтел». Врачи разъясняют молодой маме, что это не опасно. Но родители хотят знать, от чего возникло состояние и могут ли быть опасные последствия. Видов гепатита у только что родившихся новорожденных несколько. Последствия зависят от типа заболевания.
Конъюгационная форма безопасна, если уровень билирубина не выходит за рамки физиологической желтушки. Повышенные показатели говорят о развитии ядерной желтухи. Это опасная патологическая форма.
Её внешние признаки – отказ от еды, рвота, судороги. Ядерная желтуха приводит к задержке развития, глухоте, церебральному параличу, а в третьей стадии – к гибели младенца.
Неонатологов настораживает, когда дети рождаются с желтухой. Такая разновидность, гемолитическая, бывает у младенцев, чья группа крови или резус-фактор не совпадает с материнским.
Вот чем опасна данная разновидность и какие могут быть последствия:
- анемия;
- тяжёлый отёк;
- сердечная недостаточность;
- поражение нервной системы;
- переход в ядерную форму.
Предупреждая гемолитическую болезнь, врачи регулярно проверяют у беременных с отрицательным резусом уровень выработки антител. Болезнь, затянувшаяся больше месяца, вызывает опасения педиатров. Они назначают регулярные анализы крови на билирубин.
Затяжная желтуха с билирубином в десять раз больше нормы, указывает на патологию печени, или связана с проблемами кроветворной системы.
Что делать, когда у ребенка желтушка
Ребёнок родился здоровым, но вскоре возникла желтушка. Врачи роддома объяснят, что делать — чаще кормить новорожденных. Грудь предлагают не реже 10 раз в сутки. Младенцев-искусственников кормят каждые 2 часа (30-60 г смеси). Частое кормление стимулирует работу печени.
После возвращения из роддома домой, с новорожденным как можно больше гуляют на солнце. Дополнительное лечение физиологической желтухи у грудного ребёнка несложно – фототерапия, внутривенные вливания глюкозы.
Но мам волнует, как понять, если состояние вдруг ухудшится. Врача вызывают, если следующие причины:
- у ребёнка поднимется температура выше 37,5 ° С;
- появляется более интенсивная желтизна;
- малыш плохо ест, выглядит апатичным, пронзительно кричит.
Врач назначит анализы крови по cito (срочно). При выявлении патологии кроху немедленно госпитализируют.
Молодых мам часто волнует вопрос, заразна ли желтушка, почему новорожденных с нею иногда помещают в отдельную палату и каковы могут быть последствия. Дело в том, что ребёнка на весь день кладут под установку для фототерапии. В отличие от гепатита взрослых, эта разновидность другим людям не передаётся.
Причины и последствия желтухи у новорожденных давно изучены. У большинства детей она бесследно и безболезненно проходит. Главное – не упустить ни одного симптома, чтобы вовремя предупредить риски.
[yuzo_related]helsbaby.ru
Как передается желтуха, она заразная или нет? Можно ли заразиться воздушно-капельным путем?
Желтуха проявляет себя в хорошо заметной желтой пигментации кожи и слизистых оболочек, что и определило ее название. Причиной такой симптоматики является накопление в крови в больших количествах особого вещества — билирубина, который представляет собой продукт распада гемоглобина.
Возможность передачи желтухи от больного человека к здоровому зависит от заболевания, которое привело к появлению подобных симптомов. Иногда изменения цвета кожи возникают по причине переедания продуктов с большим содержанием каротина, например, тыквы или цитрусовых.
При появлении первых симптомов желтухи необходимо сразу постараться найти причины ее возникновения. Раньше такие проявления относили только к болезни Боткина.
Но сейчас медикам стало ясно, что гепатиты B и C также сопровождаются симптомами желтухи и приводят к различным осложнениям. Также пожелтение кожи может быть следствием наличия камней в желчном пузыре, инфекционных заболеваний, злокачественных новообразований, незрелости печени у новорожденных, отравления и цирроза печени.
Узнаем врага в лицо
Любая желтуха проявляется в пожелтении цвета склер, кожи и изменении цвета мочи. Желтухи физиологические вызываются дисфункцией печени и нарушением желчевыводящих протоков. При попадании избытка билирубина в кровь кожа приобретает желтушный оттенок.
В данном случае болезнь не является заразной и не дает осложнений. Для быстрого избавления от симптомов желтухи нужно отказаться, прежде всего, от жирной, пряной и острой пищи. Также стоит выполнять все рекомендации врача и принимать желчегонные препараты.
Желтуха заразна только в том случае, если причиной этого заболевания будет какая-либо инфекция. Но иногда больной сам не знает, что является переносчиком желтухи, так как она может проявиться через несколько месяцев.
Во время инкубационного периода больной может заразить большое количество людей, в том числе, воздушно капельным путем. Поэтому карантин в стационаре при установлении точного диагноза больного должен составлять примерно 1,5 месяца.
В каких заболеваниях может наблюдаться желтуха и как она может передаваться?
Появиться такой симптом может при передаче вируса гепатита от его носителя. В зависимости от типа заболевания, пути могут быть разными:
| Вызванная вирусом (А) или инфекцией | Более опасна в плане заражения других людей. Например, при вирусном гепатите А можно получить заболевание путем приема в пищу зараженных продуктов или воды. Иногда для заражения желтухой при гепатите А достаточно обычного контакта с зараженным человеком. Инкубационный период такой желтухи составляет примерно 45 дней и характеризуется цикличностью и остротой протекания. Последствием болезни могут стать серьезные осложнения на печень и нервную систему пациента. Повторно заразиться желтухой при гепатите А невозможно |
| Тип B | Передается чаще всего парентеральным путем. Она отличается медленным и длительным развитием, а также может переходить в хроническую форму или в цирроз печени. Инкубационный период болезни иногда достигает 6 месяцев |
| Тип C | Передача происходит в основном парентеральным путем. Инкубационный период в этом случае может занимать до 26 недель |
| Тип D | Передается парентеральным путем. Она обычно протекает одновременно с гепатитом В. |
| Тип Е | Напоминает по своим признакам способ передачи гепатита А. Транспортировка вируса в данном случае происходит фекально-оральным путем. При данном типе желтухи могут возникать тяжелые формы болезни, которые часто приводят к летальному исходу. Особенно большая опасность возникает в данном случае для беременных женщин. Инкубационный период при этом типе желтухи составляет около 40 дней |
Передача желтухи, которая появилась вследствии гепатитов В или С возможна также через кровь, что не исключает заражения при переливании. Также возникает опасность заражение плода у беременных во время внутриутробного развития или при родах. Еще одним вариантом заражения желтухой является передача вируса половым путем.
Кроме вирусов желтуху могут вызывать и другие патогенные микроорганизмы. К таким заболеваниям относятся лептоспироз, желтая лихорадка, инфекционный мононуклеоз и другие. Способ передачи желтухи при конкретной инфекции будет зависеть от особенностей вызвавшего микроба. Мононуклеоз можно получить от совершенно здорового человека, поскольку этот вирус находят практически у всех взрослых людей.
Для профилактики достаточно не целоваться с незнакомыми людьми и не пользоваться чужой посудой, так как передача болезни происходит через слюну.
Симптом у новорожденных
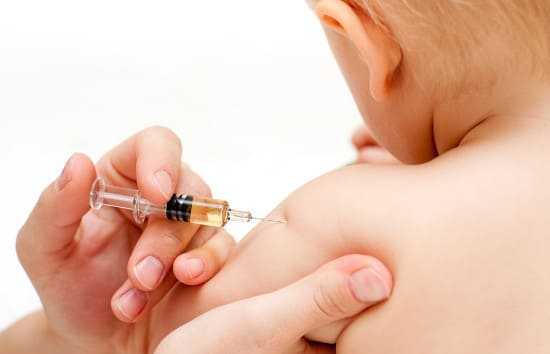
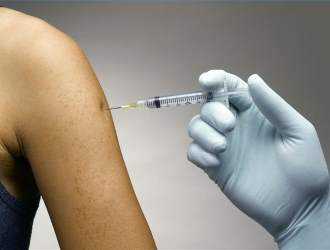 Избежать гепатитов, которые становятся наиболее частыми причинами появления желтухи, помогает вакцинация
Избежать гепатитов, которые становятся наиболее частыми причинами появления желтухи, помогает вакцинация
Желтуха новорожденных распространена практически у всех младенцев и появляется сразу после их рождения или на 4 день. Причем она считается вполне нормальным явлением, которое не представляет опасности для малыша. Такая желтуха обычно проходит без осложнений.
У младенцев имеется дефицит белка для транспортировки билирубина через мембраны клеток печени для его дальнейшей утилизации. Незрелость ферментов печени также не позволяет быстро его «обрабатывать».
Поэтому в крови новорожденного циркулирует большое количество билирубина, который окрашивает кожу, склеры и слизистые оболочки ребенка в желтый цвет.
При затягивании желтухи у недоношенных детей назначается внутривенно раствор глюкозы и для приема внутрь аскорбиновая кислота. Также врач может рекомендовать поить малыша кипяченой водой и ставить ему очистительные клизмы.
Иногда для лечения симптома применяются специальные лампы, которые позволяют трансформировать билирубин и легко вывести его из организма. Если желтуха у малышей вызвана атрезией желчных проходов, необходимо провести срочную операцию в первые недели жизни новорожденного.
Нередко причинами желтухи является несовместимость матери и ребенка по группе крови или резус-фактору. Через плаценту антитела могут попадать к плоду и разрушать его эритроциты. В результате этого происходит освобождение билирубина и начинается окрашивание кожи в желтый цвет.
Меры профилактики
Для предотвращения заражения вирусом, который вызовет желтушный симптом, необходимо всегда мыть овощи и фрукты, пить только кипяченую воду, проводить термическую обработку продуктов. Большое значение имеет соблюдение мер осторожности при контакте с биологическими жидкостями, например, с кровью других людей.
Не нужно пользоваться чужими предметами личной гигиены: бритвами, ножницами, зубными щетками. Профилактические меры могут также включать простые средства дезинфекции. Можно протирать специальными составами предметы личного и общественного пользования, карандаши, ручки.
Важной мерой профилактики желтухи является вакцинация. Прививки защищают от всех видов гепатита.
 Обязательно мойте овощи и другие продукты, чтобы убрать с них вредные микроорганизмы и разносчиков болезней
Обязательно мойте овощи и другие продукты, чтобы убрать с них вредные микроорганизмы и разносчиков болезней
Заключение
- Желтуха — это симптом нарущения работы печени и желчного пузыря. Может появляться в следствии разных причины.
- При обнаружении пожелтения кожных покровов нужно как можно быстрее определить ее причины, так как от этого будут зависеть способы лечения заболевания.
- Для защиты организма от болезнетворных инфекций и вирусов можно применять различные средства профилактики.
- Новорожденным малышам нужно почаще устраивать солнечные ванны уже в первую неделю после рождения. В родильных домах желтуха редко появляется у детей, которые лежат недалеко от окна.
- При наличии признаков желтухи нужно срочно обратиться к врачу и полностью соблюдать его рекомендации.
pe4en.net
Можно ли заразиться желтухой? — mama.ru
Один из друзей вашего ребенка заболел желтухой. Возможно ли заразиться от него, и что делать, чтобы этого не произошло?
На вопрос «Можно ли заразиться желтухой?» отвечает Сергей Сергеевич Вялов, гастроэнтеролог-гепатолог, кандидат медицинских наук, врач Европейского медицинского центра, член Американской гастроэнтерологической ассоциации, член Европейского общества изучения печени, член Российской гастроэнтерологической ассоциации, член Российского общества по изучению печени.
 Самая распространенная причина желтухи – это так называемый вирусный гепатит А или Болезнь Боткина. Выглядит она примерно как пищевое отравление с одним отличием – человек желтеет, поэтому и название у заболевания такое говорящее.
Самая распространенная причина желтухи – это так называемый вирусный гепатит А или Болезнь Боткина. Выглядит она примерно как пищевое отравление с одним отличием – человек желтеет, поэтому и название у заболевания такое говорящее.
Желтуха передается от больного человека к здоровому бытовым путем, то есть через руки и продукты питания. Поэтому ответ на поставленный вопрос совершенно определенный: да, желтухой заразиться можно. И самое важное, что болеть желтухой можно много раз. Как сделать так, чтобы этого не произошло? Давайте разбираться.
Желтуха – это всего лишь симптом, этим словом называется состояние, когда человек желтеет. Кожа и белки глаз становятся желтыми из-за того, что в крови содержится слишком большое количество вещества «билирубин». Обычно желтуха связана с проблемами с печенью. Но болезни поджелудочной железы, желчного пузыря или болезни крови тоже могут вызывать желтуху. У детей бывает желтуха новорожденных, которая вызвана уже другими причинами.
Для лечения всех этих проблем используется урсодезоксихолевая кислота (Урсосан, Урсором, Урсодез), которая восстанавливает нормальное функционирование печени, желчевыводящих путей, поджелудочной железы. Урсосан положительно влияет на содержание билирубина в крови, что подтверждено международными исследованиями. В Европе его успешно применяют и у детей.
Все же самая частая причина желтухи – это вирусный гепатит А. Не удивительно, ведь желтухой ежемесячно болеет 20 человек из 1000. Чтобы предотвратить ее появление, достаточно соблюдения правил личной гигиены:
• мыть руки с мылом не менее 30 секунд (этого достаточно, чтобы убить вирус),
• пить кипяченую воду,
• тщательно мыть продукты.
Опасность желтухи состоит в том, что после заражения может развиться хроническое заболевание печени, которое будет разрушать ее длительное время. Таким опасным осложнением, например, является печеночная недостаточность, при которой печень не может выполнять свои функции. Иногда от желтухи даже умирают. Но современная медицина нашла успешные методы лечения гепатита А.
Сегодня существует и специальная вакцина против желтухи или гепатита А. Ее рекомендуется делать всем детям с 12 месяцев и взрослым, особенно если они собираются путешествовать в страны с плохой гигиеной.
Поделиться
Твитнуть
Класс
Поделиться
mama.ru
