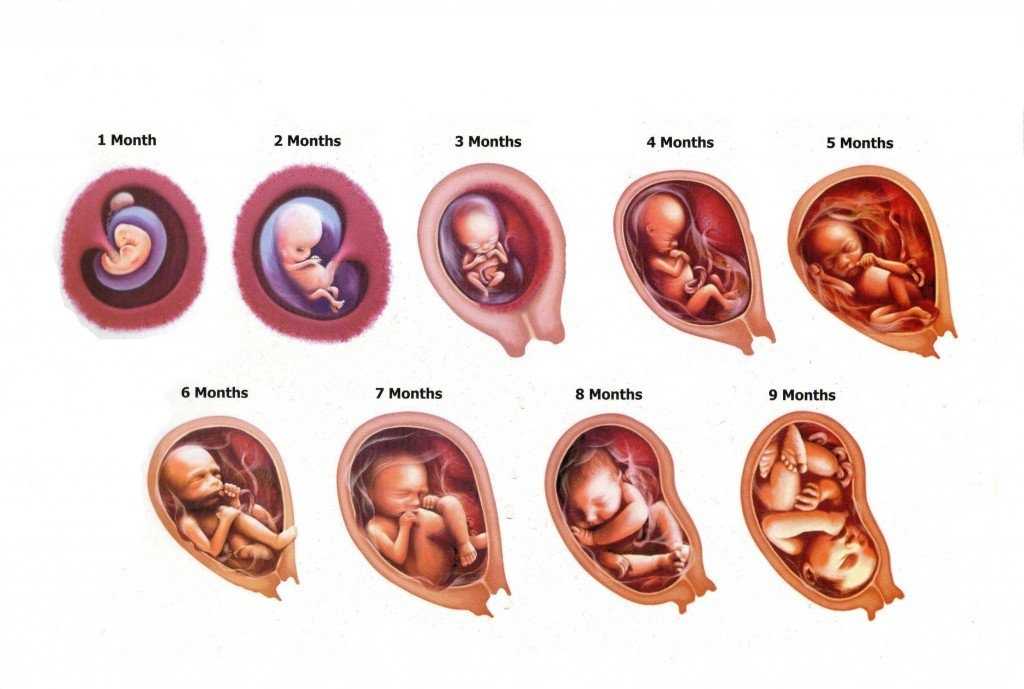
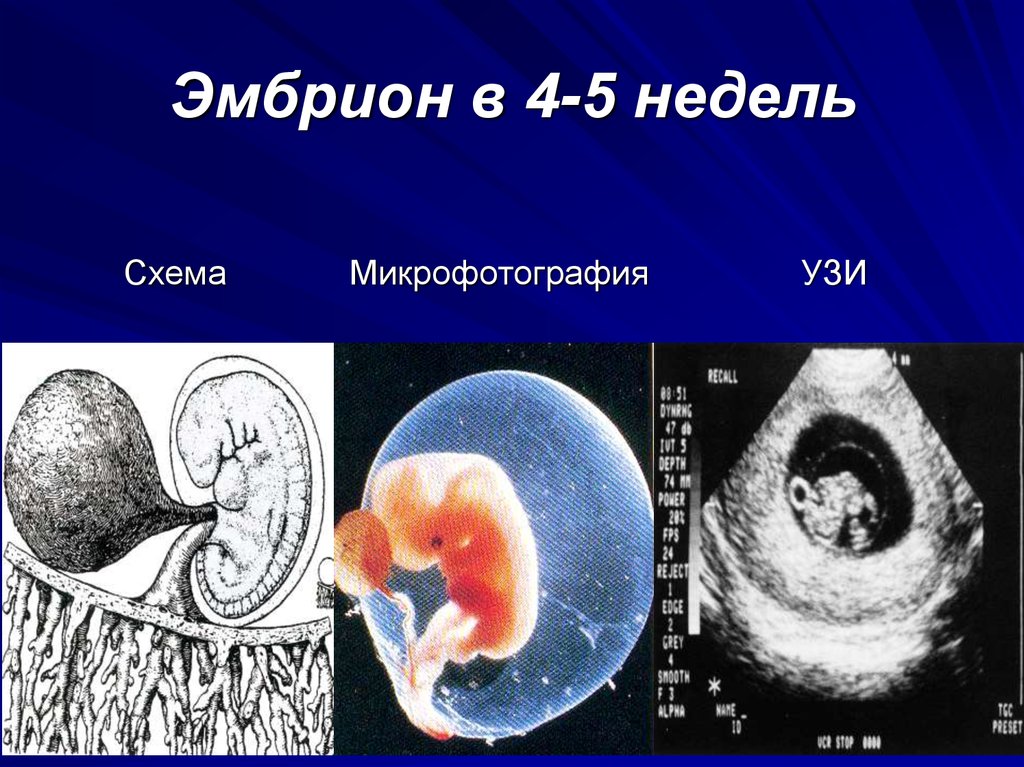
ЗАДЕРЖКА РОСТА ПЛОДА | Щелковский перинатальный центр
1. Что такое задержка роста плода?
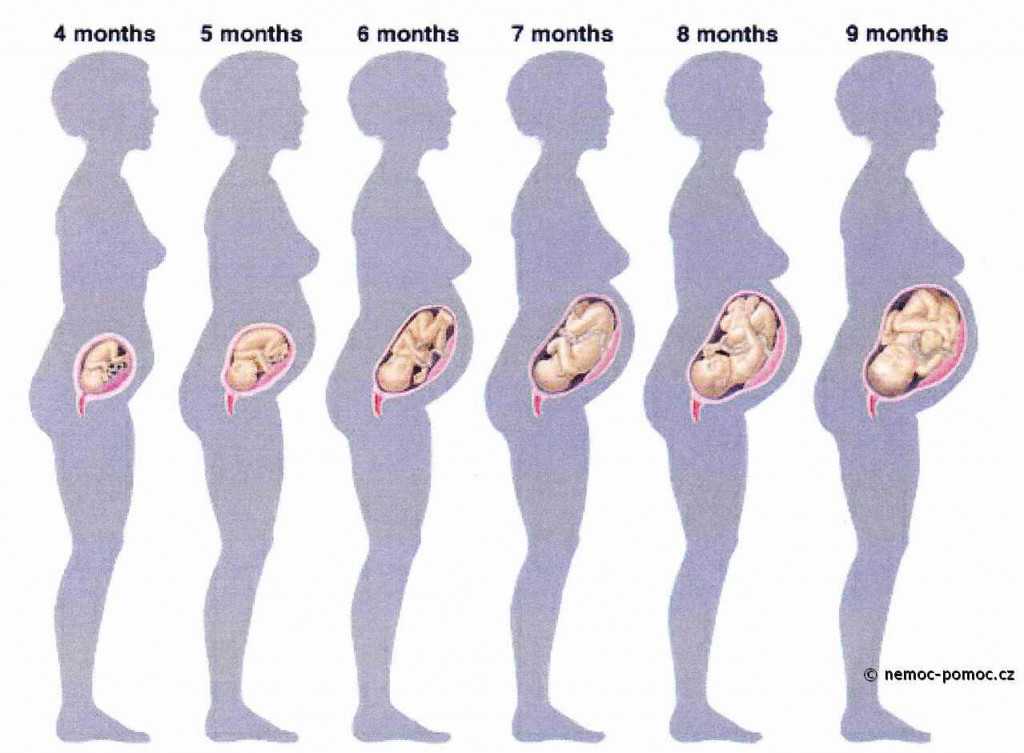
Задержка роста плода (ЗРП) — осложнение беременности, в результате которого наблюдают отставание роста, массы плода и других фетометрических показателей от средних нормативных для конкретного срока беременности.
Различают три степени тяжести ЗРП.
- I — отставание фетометрических показателей на 2 нед.
- II — отставание фетометрических показателей на 3–4 нед.
- III — отставание фетометрических показателей на 4 нед и более.
Дети, рождённые с ЗРП, — не недоношенные. Они просто маленькие по росту и весу — значительно меньше, чем должны быть.
2. Почему возникает плацентарная недостаточность и ЗРП?
Пусковых факторов развития плацентарной недостаточности, приводящей к ЗРП, немало. Это могут быть плацентарные (дефекты пуповины и плаценты), экологические (неблагоприятное состояние окружающей среды, работа на вредных производствах и др.
Иногда причиной ЗРП может стать социальное неблагополучие матери, когда беременная несбалансированно питается или элементарно недоедает.
Факторы риска ЗРП
- Возраст матери 40 лет и более.
- Вредные привычки (курение, употребление алкоголя и наркотических веществ).
- Прошлые беременности с ЗРП (риск повторения — 25%).
- Беременность с мертворождением в анамнезе.
- Тяжёлая преэклампсия.
- Хроническая артериальная гипертензия.
- Сахарный диабет с сосудистыми осложнениями.

- Почечная и печёночная недостаточность.
- Железодефицитная анемия.
- Ожирение.
- Инфекции, передаваемые половым путём.
- Гинекологические заболевания (эндометрит и другие инфекционно-воспалительные заболевания, СПКЯ, доброкачественные опухоли матки).
- Перенесённый хирургический аборт.
3. Чем опасна ЗРП?
ЗРП — это не только малый вес и рост, плацентарная недостаточность чревата грозными осложнениями для плода и новорождённого. Известно, что смертность доношенных детей, родившихся с задержкой роста, в 3–8 раз выше, чем у нормовесных, и занимает второе место в структуре перинатальных потерь после недоношенности. У трети детей, родившихся с маленьким весом и ростом, отклонения в физическом развитии сохраняются до 1 года. Дети с задержкой роста входят в группу риска по поражениям центральной нервной системы, а количество младенцев с тяжёлыми психоневрологическими расстройствами может достигать 12–19%.
- ожирения
- сахарного диабета 2-го типа
- гипертонической болезни
- сердечно-сосудистых заболеваний
- повышенного содержания холестерина в крови
- психических нарушений; ухудшения когнитивных функций
ЗРП влияет не только на состояние плода и новорождённого, но и на дальнейшее здоровье человека. Вот почему важно своевременно диагностировать плацентарную недостаточность.
4. Как можно выявить ЗРП?
Как правило, ЗРП протекает бессимптомно. С целью диагностики состояния используют разные методы — биометрические (определение высоты стояния дна матки и измерение окружности живота, ультразвуковая фетометрия с 20 нед беременности) и мониторинг состояния плода (его биофизический профиль и допплерометрическое исследование скорости маточно-плацентарно-плодового кровотока). Однако подобные обследования назначают и выполняют специалисты.
Однако подобные обследования назначают и выполняют специалисты.
Вам как будущей маме следует обращать внимание на некоторые признаки, позволяющие заподозрить задержку в росте плода.
- Малый прирост массы тела беременной.
- Небольшая окружность живота.
- Слишком активные или, наоборот, редкие шевеления ребёнка (могут свидетельствовать о недостатке кислорода).
Объём живота начинает резко увеличиваться с 16 нед беременности — именно на этом сроке рекомендовано начать измерения. Обычно окружность живота увеличивается на 1–1,5 см в неделю.
Как правильно измерить окружность живота?
- Во избежание погрешности измерений желательно, чтобы их проводил другой человек.
- Перед измерением опорожните мочевой пузырь.
- Лягте на твёрдую кушетку животом вверх, руки вытяните вдоль тела.
- Измерьте сантиметровой лентой окружность живота на уровне пупка.
- Убедитесь, что лента не сдавливает кожу.

- Измерьте окружность живота в конце выдоха.
О любых настораживающих изменениях в своём состоянии необходимо сообщить лечащему врачу!
5. Можно ли вылечить ЗРП?
В большинстве случаев ЗРП развивается на ранних сроках беременности, однако диагностируют её чаще всего лишь во II–III триместрах, когда неблагоприятный процесс запущен и лечебно-диагностические мероприятия уже не окажут эффекта. В современной медицине не существует средств, избирательно улучшающих маточно-плацентарный или плацентарно-плодовый кровоток. Вылечить ЗРП или хотя бы уменьшить тяжесть нарушения после 22 недель беременности практически невозможно. Единственное, чем можно предупредить гибель плода, — своевременное родоразрешение. Однако не стоит паниковать: такое решение специалисты принимают ради спасения жизни ребёнка и сохранения его здоровья. Если досрочное родоразрешение неизбежно (особенно при сроке до 34 нед и массе плода менее 2000 г), врачи подготовят малыша к появлению на свет и проведут все необходимые реабилитационные мероприятия.
!!! Эффективного метода лечения ЗРП нет. Важные аспекты при ведении такой беременности — чёткая оценка состояния плода и своевременное родоразрешение.
При развитии осложнений (например, при преэклампсии или преждевременной отслойке плаценты) врачи могут провести досрочное родоразрешение. Это позволяет снизить риск тяжёлых заболеваний и смерти ребёнка в 4–5 раз!
6. Выход — в профилактике!
Получается, что вылечить ЗРП нельзя, но можно предотвратить! Очень важно вовремя предупредить плацентарную недостаточность у женщин до беременности и на ранних её сроках. В идеале профилактика этого состояния должна стать продолжением прегравидарной подготовки каждой будущей матери. Итак, на что же обратить внимание? Важно изменить свой образ жизни, включив в него мероприятия по укреплению здоровья. Провести полный чек-ап. При планировании беременности доктор назначит необходимые обследования и анализы. Осмотр акушером-гинекологом, лабораторные исследования крови и мочи, УЗИ, консультации смежных специалистов — всё это поможет лечащему врачу сделать вывод о состоянии здоровья будущей матери и назначить коррекцию выявленных нарушений.
Изменить образ жизни.
Прежде всего важно отказаться от вредных привычек, если они есть, — бросить курить и не употреблять алкогольные напитки, которые отрицательно влияют на возможность зачатия, вынашивание и исход беременности. Не менее важно нормализовать режим дня, обеспечивать достаточную физическую нагрузку, избегать стрессов и нервно-эмоционального перенапряжения.
Правильно питаться.
Сбалансированный рацион питания позволит обеспечить организм будущей матери необходимыми витаминами и микроэлементами для благополучного зачатия и полноценного развития плода.
Принимать специальные комплексы.
Помимо диеты важно дополнительно принимать специальные поливитаминные комплексы, которые помогут восполнить дефицит полезных веществ (фолиевой кислоты, йода, железа, витамина D и др. ) и уменьшить риск осложнений беременности и опасных последствий для плода. В частности, дефицит фолатов во время беременности связан с формированием врождённых пороков развития, ограничением роста плода и программированием заболеваний в более позднем возрасте. В связи с этим всем без исключения женщинам, желающим стать матерями, следует в течение 3 мес до зачатия и как минимум на протяжении I триместра беременности принимать фолаты. Необходимую дозу определяет врач! Помните, избыток фолиевой кислоты также опасен, как и дефицит!
) и уменьшить риск осложнений беременности и опасных последствий для плода. В частности, дефицит фолатов во время беременности связан с формированием врождённых пороков развития, ограничением роста плода и программированием заболеваний в более позднем возрасте. В связи с этим всем без исключения женщинам, желающим стать матерями, следует в течение 3 мес до зачатия и как минимум на протяжении I триместра беременности принимать фолаты. Необходимую дозу определяет врач! Помните, избыток фолиевой кислоты также опасен, как и дефицит!
Специальные компоненты в составе поливитаминных комплексов позволяют снизить вероятность врождённых пороков развития плода и других осложнений.
Индивидуальные рекомендации:
Каждая беременность — уникальна и требует определённых подходов.
Неразвивающаяся беременность — Официальный сайт ФГБУЗ КБ №85 ФМБА России
Общая краткая информация
Неразвивающаяся или замершая беременность – это остановка развития плода вследствие его гибели, при которой отсутствуют признаки выкидыша. Чаще данная патология возникает на ранних сроках – в 1 триместре. Еще одной разновидностью ее является неразвивающаяся беременность по типу анэмбрионии. Это ситуация, при которой оплодотворение произошло, и плодные оболочки начали формироваться, но эмбриона в плодном яйце нет.
Чаще данная патология возникает на ранних сроках – в 1 триместре. Еще одной разновидностью ее является неразвивающаяся беременность по типу анэмбрионии. Это ситуация, при которой оплодотворение произошло, и плодные оболочки начали формироваться, но эмбриона в плодном яйце нет.
Симптомы
К сожалению, в большинстве случаев женщина не знает о том, что ее ребенок уже погиб, поскольку неразвивающаяся беременность на ранних сроках не имеет ярких симптомов, которые характерны для выкидыша. При этой патологии плацента не прекращает вырабатывать гормоны, из-за чего женщина продолжает чувствовать себя беременной. Однако в некоторых случаях женщина может заметить, что у нее исчезли такие симптомы, как повышенная чувствительность груди, тошнота и усталость. На более поздних сроках замирание беременности характеризуется отсутствием движений плода в матке.
Причины возникновения
К сожалению, не всегда удается установить, отчего у той или иной женщины возникает неразвивающаяся беременность. Если смерть эмбриона происходит в течение 1 триместра, она, как правило, вызвана наличием проблем у нерожденного ребенка. Примерно 3/4 случаев невынашивания беременности происходит в этот период. Если плод гибнет во время 2 или 3 триместра, это может быть следствием наличия заболеваний у матери.
Если смерть эмбриона происходит в течение 1 триместра, она, как правило, вызвана наличием проблем у нерожденного ребенка. Примерно 3/4 случаев невынашивания беременности происходит в этот период. Если плод гибнет во время 2 или 3 триместра, это может быть следствием наличия заболеваний у матери.
Диагностика
Диагноз неразвивающейся беременности устанавливают чаще всего после проведения ультразвукового исследования, с помощью которого обнаруживают отсутствие у плода сердцебиения. УЗИ проводят через переднюю брюшную стенку или трансвагинально. Последняя методика более точная, но ее проведение сопровождается некоторым дискомфортом. Для исключения ошибки с диагнозом проводится как минимум две процедуры обследования. Выявить отсутствие сердцебиения у плода на более поздних сроках беременности врач может с помощью аускультации акушерским стетоскопом. Подтвердить опасения поможет кардиотокография – методики регистрации сердцебиения плода и тонуса матки. Также может быть проведено определение уровня хорионического гонадотропина и прогестерона – гормонов, связанных с беременностью. В некоторых случаях установить диагноз сразу же не удается. Например, неразвивающуюся беременность до срока гестации в 6-7 недель подтвердить тяжело, поскольку только в это время у плода появляется сердцебиение. В этом случае врачи, как правило, рекомендуют пройти повторное обследование через 1-2 недели. Иногда гибель плода обнаруживают случайно, при проведении скринингового ультразвукового обследования. После случая замирания беременности мужчине и женщине нужно пройти полное обследование, с помощью которого специалисты попытаются выявить возможные причины гибели плода. К сожалению, в половине случаев этиологию неразвивающейся беременности обнаружить не удается.
В некоторых случаях установить диагноз сразу же не удается. Например, неразвивающуюся беременность до срока гестации в 6-7 недель подтвердить тяжело, поскольку только в это время у плода появляется сердцебиение. В этом случае врачи, как правило, рекомендуют пройти повторное обследование через 1-2 недели. Иногда гибель плода обнаруживают случайно, при проведении скринингового ультразвукового обследования. После случая замирания беременности мужчине и женщине нужно пройти полное обследование, с помощью которого специалисты попытаются выявить возможные причины гибели плода. К сожалению, в половине случаев этиологию неразвивающейся беременности обнаружить не удается.
Методы лечения
Как правило, женщине предлагают один из вариантов: Выжидательная тактика. На ранних сроках беременности при внутриутробной гибели эмбриона возможно ожидание на естественное отторжение его тканей организмом женщины. В это время проводится тщательный мониторинг и наблюдение. Тем не менее ждать слишком долго нельзя – это опасно. Как правило, отсрочить активное лечение можно только до 2 недель от установления диагноза. Врачи не слишком любят выжидательную тактику при замершей беременности. Хирургическая тактика. После установления и уточнения диагноза проводится малая акушерская операция – расширение шейки матки и кюрретаж (выскабливание полости матки). Во время этого хирургического вмешательства из полости матки удаляются ткани плода, его оболочки и плацента. Операция, как правило, проводится под общим обезболиванием. Медикаментозная тактика. Прерывание неразвивающейся беременности на ранних сроках (до 8 недель гестации) можно провести и консервативным методом. С этой целью применяются препараты, которые заставляют матку сокращаться и выталкивать из своей полости ткани плода и плаценту. При внутриутробной гибели плода в 3 триместре необходимо проведение родоразрешения. С этой целью врачи или стимулируют роды через естественные родовые пути или проводят операцию кесарева сечения.
Как правило, отсрочить активное лечение можно только до 2 недель от установления диагноза. Врачи не слишком любят выжидательную тактику при замершей беременности. Хирургическая тактика. После установления и уточнения диагноза проводится малая акушерская операция – расширение шейки матки и кюрретаж (выскабливание полости матки). Во время этого хирургического вмешательства из полости матки удаляются ткани плода, его оболочки и плацента. Операция, как правило, проводится под общим обезболиванием. Медикаментозная тактика. Прерывание неразвивающейся беременности на ранних сроках (до 8 недель гестации) можно провести и консервативным методом. С этой целью применяются препараты, которые заставляют матку сокращаться и выталкивать из своей полости ткани плода и плаценту. При внутриутробной гибели плода в 3 триместре необходимо проведение родоразрешения. С этой целью врачи или стимулируют роды через естественные родовые пути или проводят операцию кесарева сечения.
5 недель беременности: симптомы, спазмы и прочее
Чувствуете себя беременной?
Возможно, вы все больше замечаете ранние симптомы беременности, включая усталость, болезненность или опухание молочных желез, тошноту и потребность в более частом мочеиспускании.
Объявление о своей беременности
Не существует жестких правил о том, когда объявлять о своей беременности. Многие будущие родители ждут до конца первого триместра, но решать вам.
Наличие близнецов
Вероятность рождения близнецов составляет примерно 3 из 100 для большинства людей, но шансы достигают 30 процентов, если вы прошли определенные методы лечения бесплодия. Женщины обычно обнаруживают, что у них более одного ребенка, во время УЗИ в первом триместре.
5 недель сколько месяцев?
У вас второй месяц!
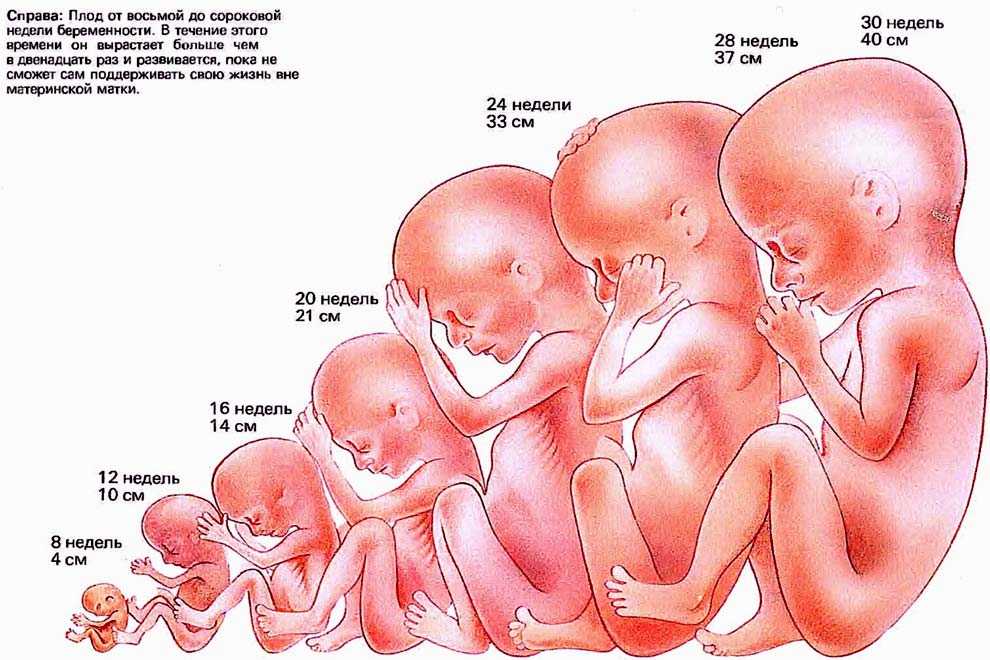
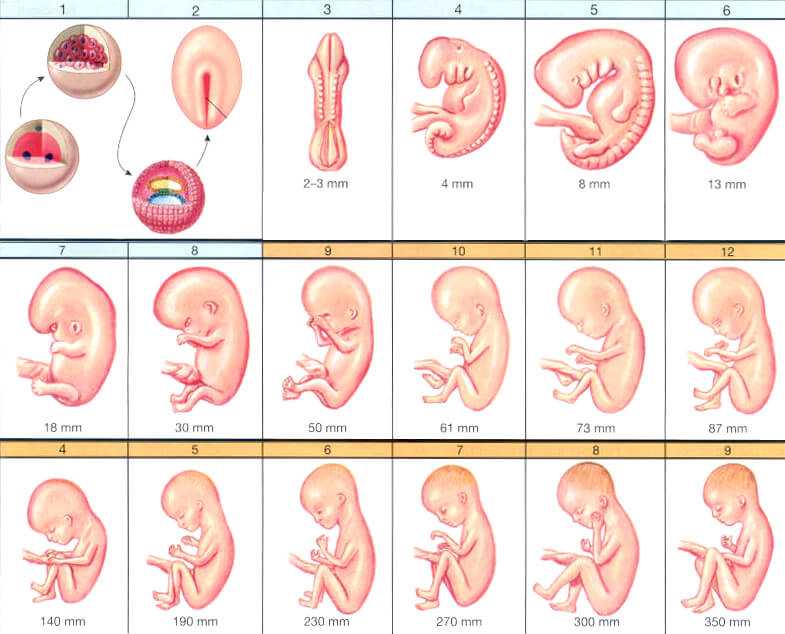
Развитие ребенка в 5 недель
Крошечный эмбрион
Глубоко в вашей матке эмбрион растет с бешеной скоростью и больше похож на головастика, чем на человека. Эмбрион состоит из трех слоев: эктодермы, мезодермы и энтодермы, из которых впоследствии формируются все органы и ткани.
Развитие мозга
Головной мозг, спинной мозг и нервы вашего ребенка формируются из нервной трубки, которая начинает развиваться из верхнего слоя эмбриона – эктодермы. Этот слой также даст начало коже, волосам, ногтям, молочным и потовым железам и зубной эмали.
Этот слой также даст начало коже, волосам, ногтям, молочным и потовым железам и зубной эмали.
Развитие сердца
Сердце и кровеносная система начинают формироваться в среднем слое эмбриона, или мезодерме. Мезодерма также сформирует мышцы, хрящи, кости и ткань под кожей вашего ребенка.
Легкие и кишечник
Третий слой, или энтодерма, станет легкими, кишечником и ранней мочевыделительной системой, а также щитовидной железой, печенью и поджелудочной железой. Тем временем примитивная плацента и пуповина, которые доставляют ребенку питание и кислород, уже работают.
Ваш ребенок в 5 недель Коснитесь плюса, чтобы узнать подробнее
реклама | страница продолжается ниже
Ваш ребенок размером с кунжутное семя
Симптомы беременности на 5-й неделе
Частое мочеиспускание
Гормоны беременности плюс увеличение объема крови в организме могут приводить к почти постоянной потребности в мочеиспускании. Во время беременности бегать в туалет гораздо чаще, чем хотелось бы, — это жизненный факт. Важно избегать обезвоживания, но вы можете сократить потребление жидкости в конце дня, чтобы вам не приходилось так часто вставать ночью, чтобы сходить в туалет.
Важно избегать обезвоживания, но вы можете сократить потребление жидкости в конце дня, чтобы вам не приходилось так часто вставать ночью, чтобы сходить в туалет.
Болезненные, опухшие груди
Болезненность молочных желез часто является одним из самых ранних признаков беременности. Повышенный уровень гормонов увеличивает приток крови, из-за чего ваша грудь может стать опухшей, болезненной, покалывающей и необычайно чувствительной к прикосновению.
Усталость
Никто точно не знает, что вызывает костное истощение на ранних сроках беременности, но вполне вероятно, что виноваты гормональные изменения. Большинство женщин обнаруживают, что их энергия возвращается во втором триместре. А до тех пор постарайтесь больше спать, облегчить свою ношу, попросить помощи у других и позаботиться о себе.
Кровянистые выделения
Примерно у 1 из 4 женщин возникают кровянистые выделения или легкие кровотечения в течение первого триместра. Часто ничего, но иногда это признак выкидыша или внематочной беременности. На всякий случай позвоните своему врачу или акушерке. И если у вас активное кровотечение или сильная боль, и вы не можете связаться со своим врачом, немедленно отправляйтесь в отделение неотложной помощи.
На всякий случай позвоните своему врачу или акушерке. И если у вас активное кровотечение или сильная боль, и вы не можете связаться со своим врачом, немедленно отправляйтесь в отделение неотложной помощи.
Утренняя тошнота
Утренняя тошнота – также называемая тошнотой и рвотой при беременности – у разных беременных женщин возникает в разное время (а у некоторых вообще не бывает). Обычно это начинается примерно на 5 или 6 неделе беременности. Для некоторых женщин это предательское тошнотворное чувство является одним из первых признаков того, что они беременны. Существуют безопасные способы избавиться от утреннего недомогания, в том числе изменение диеты и образа жизни, использование натуральных средств и лекарств. Обязательно поговорите со своим врачом, если вы страдаете.
Отвращение к еде
Запах обеда вашего коллеги внезапно вызывает у вас урчание в желудке? Отвращение к еде часто начинается примерно сейчас. Большинство будущих мам испытывают их благодаря изменению гормонов и обостренному обонянию. Некоторые из наиболее распространенных отвращений включают мясо, кофе, яйца, молочные продукты и продукты с большим количеством специй или жира. Чтобы справиться с этим, попробуйте есть пресную или холодную пищу. Если приготовление пищи вызывает у вас тошноту, попросите близкого человека приготовить для вас еду или возьмите еду на вынос.
Некоторые из наиболее распространенных отвращений включают мясо, кофе, яйца, молочные продукты и продукты с большим количеством специй или жира. Чтобы справиться с этим, попробуйте есть пресную или холодную пищу. Если приготовление пищи вызывает у вас тошноту, попросите близкого человека приготовить для вас еду или возьмите еду на вынос.
Не видите свой симптом?
Вас интересует симптом, который у вас есть? Найдите его на нашей странице симптомов беременности.
Ваше тело в 5 недель Коснитесь плюса, чтобы получить более подробную информацию
Контрольный список беременности на 5 неделе беременности
Выберите поставщика медицинских услуг для беременных
Если у вас уже есть любимый акушер-гинеколог или акушерка, все готово. Если нет, начните проводить некоторые исследования. Поговорите с друзьями и родственниками, попросите одного из других ваших поставщиков порекомендовать кого-то, проверьте предпочитаемых поставщиков в рамках вашего плана медицинского страхования или выполните поиск в Интернете.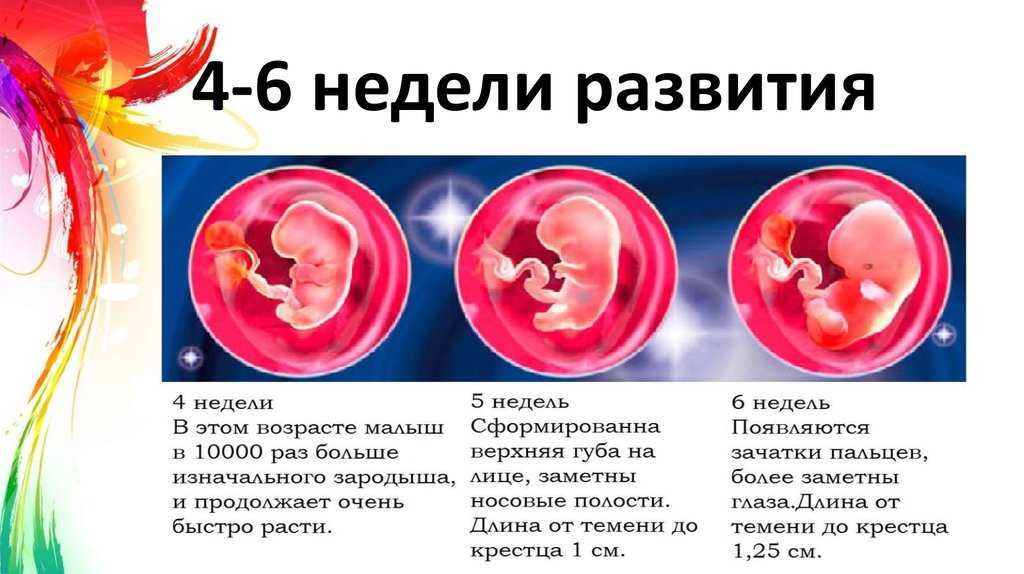 Узнайте больше о том, что следует учитывать при выборе врача или акушерки.
Узнайте больше о том, что следует учитывать при выборе врача или акушерки.
Составить историю болезни семьи
Поговорите с родственниками с обеих сторон о истории болезни вашей семьи. Ваш врач захочет узнать, есть ли какие-либо хронические заболевания или генетические аномалии в какой-либо из ваших семей.
Загрузите наше приложение для беременных
Для получения экспертной информации о беременности, полезных инструментов и подробных изображений развития плода загрузите бесплатное приложение BabyCenter для беременных и детей.
Принимайте витамины для беременных
Если вы еще не начали принимать витамины для беременных, самое время начать. Сейчас особенно важно получать достаточное количество фолиевой кислоты, потому что она значительно снижает риск развития у вашего ребенка врожденных дефектов нервной трубки, таких как расщепление позвоночника.
Сократите потребление кофеина
Исследования связывают высокое потребление кофеина с выкидышем и другими проблемами беременности. Вот почему Американский колледж акушеров и гинекологов советует будущим мамам ограничить потребление кофеина до 200 мг в день или меньше (это примерно одна большая чашка кофе).
Вот почему Американский колледж акушеров и гинекологов советует будущим мамам ограничить потребление кофеина до 200 мг в день или меньше (это примерно одна большая чашка кофе).
Живот на 5-й неделе беременности
На 5-й неделе беременности ваш живот может начать выглядеть немного по-другому – возможно, как будто вы плотно пообедали. Для некоторых женщин вздутие живота из-за гормональных изменений является ранним признаком беременности. Вот почему ваша одежда может чувствовать себя более уютно на талии, чем обычно, даже на раннем этапе, когда ваша матка еще совсем маленькая.
Возможно, вы еще не видите никаких изменений. Не существует универсальной формулы того, как и когда женщины проявляют себя во время беременности.
В течение первого триместра тошнота и рвота могут мешать вам есть много. Это нормально: на данный момент ваш будущий ребенок крошечный, и вам не нужно есть никаких лишних калорий. Обычно в первом триместре вы набираете от 3 до 5 фунтов (и это нормально, если вы вообще не набираете вес).
Некоторые женщины теряют вес на ранних сроках беременности. В большинстве случаев такая потеря веса не опасна. Однако, если вы сильно теряете в весе или считаете, что можете страдать гиперемезисом беременных (сильной утренней тошнотой), немедленно сообщите об этом своему врачу.
Видео этой недели
Внематочная беременность: признаки, лечение, причины, факторы риска
Внематочная беременность возникает, когда оплодотворенная яйцеклетка имплантируется вне матки. Около 1-2 процентов беременностей являются внематочной. Поскольку внематочная беременность потенциально опасна для вас, важно распознать ранние признаки (например, боль в животе или тазу, кровянистые выделения из влагалища и боль в плече) и как можно скорее начать лечение.
Что такое внематочная беременность?
Внематочная беременность возникает, когда оплодотворенная яйцеклетка растет вне основной полости матки женщины. Чаще всего эктопия происходит внутри фаллопиевой трубы. (Это известно как трубная беременность. ) Иногда оплодотворенная яйцеклетка имплантируется в другие области тела, например, в брюшную полость или яичник. Внематочная беременность требует неотложной медицинской помощи. По мере роста яйцеклетки трубка может разорваться или повредить окружающие органы, что может вызвать сильное внутреннее кровотечение и потребовать немедленного хирургического вмешательства.
) Иногда оплодотворенная яйцеклетка имплантируется в другие области тела, например, в брюшную полость или яичник. Внематочная беременность требует неотложной медицинской помощи. По мере роста яйцеклетки трубка может разорваться или повредить окружающие органы, что может вызвать сильное внутреннее кровотечение и потребовать немедленного хирургического вмешательства.
Признаки и симптомы внематочной беременности
Если у вас внематочная беременность, у вас могут быть некоторые из тех же симптомов, что и при нормальной беременности на ранних сроках, такие как боль в груди, усталость и тошнота. Тем не менее, многие женщины не имеют никаких симптомов до тех пор, пока внематочная беременность не разорвется. Немедленно позвоните своему врачу, если у вас есть:
- Боль или болезненность в области живота или таза. Вы можете чувствовать ее только с одной стороны, но боль может быть в любом месте живота или таза. Вначале он может быть легким и прерывистым, но также может быть внезапным, стойким и тяжелым.
 Он может быть тупым или острым, а также у вас может быть тошнота и рвота. Вы можете обнаружить, что боль усиливается, когда вы активны или когда вы опорожняете кишечник или кашляете. Если маточная труба разорвалась, ваш живот может быть растянутым и опухшим. Вы также можете чувствовать боль в нижней части спины.
Он может быть тупым или острым, а также у вас может быть тошнота и рвота. Вы можете обнаружить, что боль усиливается, когда вы активны или когда вы опорожняете кишечник или кашляете. Если маточная труба разорвалась, ваш живот может быть растянутым и опухшим. Вы также можете чувствовать боль в нижней части спины. - Мазь или кровотечение из влагалища (если у вас был положительный результат теста на беременность). Это может выглядеть как начало светлого периода. Кровь может быть красной или коричневой, как цвет засохшей крови, и она может быть непрерывной или прерывистой, тяжелой или светлой.
- Боль в плече. Боль в плече, особенно когда вы ложитесь, является тревожным сигналом о разрыве внематочной беременности, и очень важно немедленно обратиться к врачу. Причиной боли является внутреннее кровотечение, которое раздражает нервы, идущие к области плеча.
Немедленно позвоните по номеру 911, если у вас слабый и учащенный пульс, головокружение, обмороки и бледная липкая кожа. Это признаки возможного разрыва фаллопиевой трубы , и потеря крови может вызвать у вас шок.
Это признаки возможного разрыва фаллопиевой трубы , и потеря крови может вызвать у вас шок.
Также важно обратиться за медицинской помощью на раннем этапе, если вы знаете о высоком риске внематочной беременности и думаете, что беременны.
Если вы проходите курс лечения от бесплодия и забеременели, ваш лечащий врач будет внимательно следить за вашей беременностью, но немедленно предупредит их, если у вас появятся какие-либо симптомы возможной внематочной беременности.
Факторы риска внематочной беременности
Внематочная беременность может случиться с любой женщиной, и около половины всех женщин с внематочной беременностью не имеют известных факторов риска. Вот известные нам факторы риска, повышающие вероятность внематочной беременности:
- Воспалительные заболевания органов малого таза (ВЗОМТ) и некоторые ИППП. ВЗОМТ — это бактериальная инфекция матки, яичников или фаллопиевых труб, которая часто возникает в результате невылеченных инфекций, передающихся половым путем (ИППП), таких как гонорея или хламидиоз.
 ВЗОМТ не всегда вызывает симптомы, поэтому наличие любой из этих ИППП также увеличивает риск внематочной беременности, даже если вы не думаете, что у вас ВЗОМТ.
ВЗОМТ не всегда вызывает симптомы, поэтому наличие любой из этих ИППП также увеличивает риск внематочной беременности, даже если вы не думаете, что у вас ВЗОМТ. - Эндометриоз . В этом состоянии ткань, которая обычно выстилает матку, разрастается в другом месте брюшной полости, например в яичниках, кишечнике или фаллопиевых трубах. Если ткань растет на фаллопиевых трубах, она вызывает воспаление и рубцевание, увеличивая риск внематочной беременности.
- Беременность с внутриматочной спиралью (ВМС) на месте. Хотя вероятность этого редка, риск внематочной беременности выше среднего, если у вас есть гормональная ВМС (а не медная ВМС). ВМС работает, предотвращая имплантацию яйцеклетки в матку, но в очень редких случаях она может имплантироваться вне ее.
Конечно, при использовании ВМС общий риск внематочной беременности намного ниже, чем у населения в целом. (И использование ВМС в прошлом не повышает риск внематочной беременности.
 )
) - Курение. Некоторые эксперты предполагают, что курение сигарет может нарушать нормальное функционирование фаллопиевых труб.
- Хирургия. Перевязка маточных труб для стерилизации, перевязка маточных труб или операция по устранению проблемы с фаллопиевыми трубами может увеличить риск внематочной беременности. (Если у вас были другие операции на органах малого таза или брюшной полости, ваш риск также может быть выше, хотя и в гораздо меньшей степени.)
- Предыдущая внематочная беременность. В обзоре исследований исследователи обнаружили, что у женщин, у которых была одна внематочная беременность, вероятность повторной беременности колебалась от 5 до 25 процентов, в зависимости от того, как лечилась предыдущая внематочная беременность.
- Проблемы с фертильностью. Повреждение фаллопиевых труб может привести к бесплодию. Если вам потребовалось экстракорпоральное оплодотворение (ЭКО) или лекарства от бесплодия из-за поврежденных маточных труб, вероятность того, что беременность будет внематочной, немного выше среднего.
 Если вы использовали ЭКО или лекарства от бесплодия по другим причинам, вы не подвергаетесь более высокому риску.
Если вы использовали ЭКО или лекарства от бесплодия по другим причинам, вы не подвергаетесь более высокому риску. - Опережение материнского возраста. Женщины в возрасте 39 лет и старше имеют примерно девятикратный риск внематочной беременности по сравнению с женщинами в возрасте 26 лет и моложе. Возможно, со временем у вас накопились факторы риска, такие как тазовые инфекции или изменения в работе фаллопиевых труб.
- Прием только прогестина Гормональные контрацептивы . Некоторые исследования показывают, что это несколько увеличивает вероятность внематочной беременности.
Причины внематочной беременности
После зачатия оплодотворенная яйцеклетка проходит по одной из фаллопиевых труб по пути к матке, где ей необходимо имплантироваться в толстую слизистую оболочку матки.
Обычно внутренняя оболочка маточных труб способствует одностороннему прохождению эмбриона в матку. (Внутренняя часть трубок покрыта мягкой, похожей на щетку оболочкой, которая продвигает эмбрион вперед.) Если трубка повреждена или заблокирована и не может продвигать яйцеклетку к матке, яйцеклетка может имплантироваться в трубку и продолжить свое движение. делитесь и растите там. (Почти все внематочные беременности происходят в фаллопиевой трубе, поэтому их часто называют «трубными» беременностями.) В конце концов она может прорваться через тонкую стенку трубы.
(Внутренняя часть трубок покрыта мягкой, похожей на щетку оболочкой, которая продвигает эмбрион вперед.) Если трубка повреждена или заблокирована и не может продвигать яйцеклетку к матке, яйцеклетка может имплантироваться в трубку и продолжить свое движение. делитесь и растите там. (Почти все внематочные беременности происходят в фаллопиевой трубе, поэтому их часто называют «трубными» беременностями.) В конце концов она может прорваться через тонкую стенку трубы.
Также возможно имплантировать один эмбрион в нормальную полость матки, а другой имплантировать в трубу или в другое место. Это состояние, называемое гетеротопической беременностью, встречается крайне редко. По оценкам экспертов, это происходит примерно в 1 из 30 000 спонтанных беременностей. Показатель выше, примерно 1 из 4000, для беременностей, которые являются результатом вспомогательных репродуктивных технологий (ВРТ).
Хотя это тоже случается редко, яйцеклетка также может имплантироваться в яичник, в шейку матки, непосредственно в брюшную полость или даже в рубец после кесарева сечения.
Внематочная беременность, которую не распознают и не лечат быстро, может привести к разрыву фаллопиевой трубы, вызывая сильную боль в животе и кровотечение. Это может привести к необратимому повреждению трубки, потере трубки или даже смерти, если очень сильное внутреннее кровотечение не будет немедленно устранено.
Диагностика внематочной беременности
Диагностика внематочной беременности может быть сложной. Если у вас нет симптомов, ваш врач может заподозрить внематочную беременность, если вы испытываете боль во время осмотра брюшной полости или органов малого таза во время вашего первого дородового визита.
Если ваш врач подозревает внематочную беременность, он:
- Подсчитает, как далеко вы продвинулись (если вы еще этого не знаете).
- Назначит вам анализ крови, чтобы определить уровень ХГЧ, чтобы убедиться, что он соответствует тому, который должен быть на вашей стадии беременности.
- Проведите УЗИ для поиска эмбриона.

Если УЗИ не показывает эмбриона в вашей матке, ваш лечащий врач найдет его в фаллопиевых трубах или образование, которое может содержать ткань погибшего эмбриона. Осмотрев ваши маточные трубы и матку с помощью ультразвука, ваш лечащий врач может диагностировать внематочную беременность уже через шесть или семь недель.
Если еще есть какие-то вопросы по диагнозу и боли нет, через два дня вам сделают повторное УЗИ и анализ крови. Если ваш уровень ХГЧ не увеличивается, как предполагается, это может указывать на внематочную беременность, нежизнеспособную беременность в матке или выкидыш.
Ваш врач будет продолжать внимательно следить за вашим состоянием, проводя анализы крови и УЗИ до тех пор, пока он не подтвердит диагноз или ваши симптомы не ухудшятся.
Если остается неясным, был ли у вас выкидыш или внематочная беременность, ваш врач может продолжать контролировать уровень ХГЧ через день или еженедельно, чтобы убедиться, что он снижается. Если этого не произойдет, вам могут дать лекарство под названием метотрексат, чтобы уменьшить эктопическую ткань.
Чтобы убедиться, что они знают, где находится беременность, ваш врач может провести хирургическую процедуру, называемую дилатацией и выскабливанием (D&C), чтобы исключить выкидыш. Как только они подтвердят, что беременность не в матке, они предложат дальнейшее лечение.
Лечение внематочной беременности
К сожалению, спасти внематочную беременность или пересадить ее в матку невозможно.
Лечение зависит от того, является ли диагноз окончательным, от размера эмбриона и от того, испытываете ли вы боль, внутреннее кровотечение или другие тревожные симптомы. Лечение будет включать медикаментозное или хирургическое вмешательство.
Лекарство от внематочной беременности
Если беременность явно внематочная и ранняя, а эмбрион еще относительно мал, врач может назначить вам метотрексат. Это лекарство вводится в мышцу и достигает эмбриона через кровоток. Это сжимает ткань беременности, и крошечный эмбрион со временем реабсорбируется в ваше тело.
Ваш врач даст вам указания по приему препарата, включая отказ от тяжелых упражнений, половых контактов, употребления алкоголя, некоторых витаминов (добавки фолиевой кислоты), пищевых продуктов и обезболивающих (ибупрофен).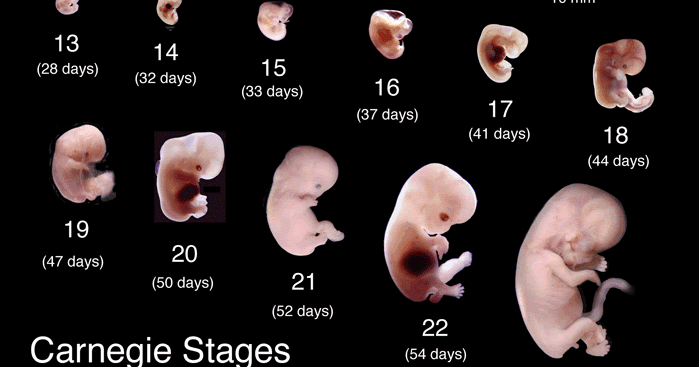 Они предоставят обезболивающее, безопасное для вас.
Они предоставят обезболивающее, безопасное для вас.
Когда препарат начнет действовать, у вас могут появиться боли или спазмы в животе, а также, возможно, тошнота, рвота, диарея или головокружение. Ваш провайдер будет внимательно следить за вами.
После этого вам сделают серию анализов крови, чтобы проверить уровень ХГЧ и убедиться, что лечение работает. Вы будете продолжать проходить этот тест, пока уровень ХГЧ не достигнет нуля. (Это может занять до шести недель.)
Если во время этого процесса у вас появятся какие-либо признаки шока или разрыва трубки (см. раздел о симптомах выше), позвоните по номеру 9.11 сразу.
Операция при внематочной беременности
Медикаментозное лечение является предпочтительным, а хирургическое лечение обычно не требуется.
Вам потребуется хирургическое вмешательство для лечения внематочной беременности, только если:
- Вы слишком далеко, чтобы получать метотрексат (это если в трубке видно сердцебиение, а уровень ХГЧ выше 50К).

- У вас сильная боль.
- У тебя внутреннее кровотечение.
Если ваше состояние стабильно, а эмбрион достаточно мал, его обычно можно удалить с помощью лапароскопической хирургии, малоинвазивной процедуры с низким уровнем риска, требующей лишь небольших разрезов. Часто ваш врач может удалить эмбрион или оставшуюся ткань, сохранив трубку. На восстановление после операции уходит около недели.
Как и при медикаментозном лечении, после операции вам сделают серию анализов крови, чтобы контролировать уровень ХГЧ и убедиться, что процедура прошла успешно.
В некоторых случаях лапароскопия невозможна. Например, если у вас сильное кровотечение, обширная рубцовая ткань в брюшной полости или эмбрион слишком большой. В этом случае вам может понадобиться лапаротомия, разрез внизу живота, как при кесаревом сечении. Эта процедура требует общей анестезии.
Как и в случае лапароскопической хирургии, трубку можно оставить или удалить, в зависимости от вашей индивидуальной ситуации.
После этого вам понадобится около шести недель, чтобы восстановить силы. Вы можете чувствовать вздутие живота и боль в животе или дискомфорт по мере заживления. Если вы потеряли кровь, важно хорошо питаться и получать достаточное количество железа. (Ваш опекун может порекомендовать добавку железа.)
Примечание: Если ваша кровь резус-отрицательная, вам потребуется инъекция резус-иммуноглобулина после лечения внематочной беременности (если только отец ребенка не является резус-отрицательным). отрицательный). Для получения дополнительной информации см. нашу статью о резус-статусе и о том, почему вам нужно знать свой.
Могу ли я забеременеть после одной внематочной беременности?
Да. Хотя внематочная беременность повышает риск повторной беременности, есть вероятность, что в следующий раз у вас будет нормальная внутриматочная беременность. Чем раньше вы прервете внематочную беременность, тем меньше будет повреждений пораженной трубы и больше шансов на успешную беременность в будущем. Даже если вы потеряете одну из труб, вы все равно можете забеременеть без лечения бесплодия, если другая труба в норме.
Даже если вы потеряете одну из труб, вы все равно можете забеременеть без лечения бесплодия, если другая труба в норме.
Однако, если ваша первая внематочная беременность возникла в результате повреждения трубы в результате инфекции или перевязки трубы, существует большая вероятность того, что другая труба также будет повреждена. Это может снизить ваши шансы на зачатие и увеличить шансы повторной внематочной беременности. Тем не менее, большинство медицинских работников не будут отговаривать вас от попыток и будут внимательно следить за вами, если вы забеременеете.
Если вы не можете забеременеть естественным путем из-за поврежденных маточных труб, вы можете быть хорошим кандидатом на лечение бесплодия, такое как ЭКО.
Как справиться с потерей после внематочной беременности
Вы можете чувствовать себя опустошенным своим опытом. Вы не только только что потеряли беременность, но теперь вам также может быть сложнее снова зачать ребенка. Вы также можете восстанавливаться после серьезной операции, которая может сделать вас истощенным и онемевшим, или испытывать гормональные взлеты и падения, которые заставляют вас чувствовать себя подавленным и уязвимым.


 Он может быть тупым или острым, а также у вас может быть тошнота и рвота. Вы можете обнаружить, что боль усиливается, когда вы активны или когда вы опорожняете кишечник или кашляете. Если маточная труба разорвалась, ваш живот может быть растянутым и опухшим. Вы также можете чувствовать боль в нижней части спины.
Он может быть тупым или острым, а также у вас может быть тошнота и рвота. Вы можете обнаружить, что боль усиливается, когда вы активны или когда вы опорожняете кишечник или кашляете. Если маточная труба разорвалась, ваш живот может быть растянутым и опухшим. Вы также можете чувствовать боль в нижней части спины. ВЗОМТ не всегда вызывает симптомы, поэтому наличие любой из этих ИППП также увеличивает риск внематочной беременности, даже если вы не думаете, что у вас ВЗОМТ.
ВЗОМТ не всегда вызывает симптомы, поэтому наличие любой из этих ИППП также увеличивает риск внематочной беременности, даже если вы не думаете, что у вас ВЗОМТ.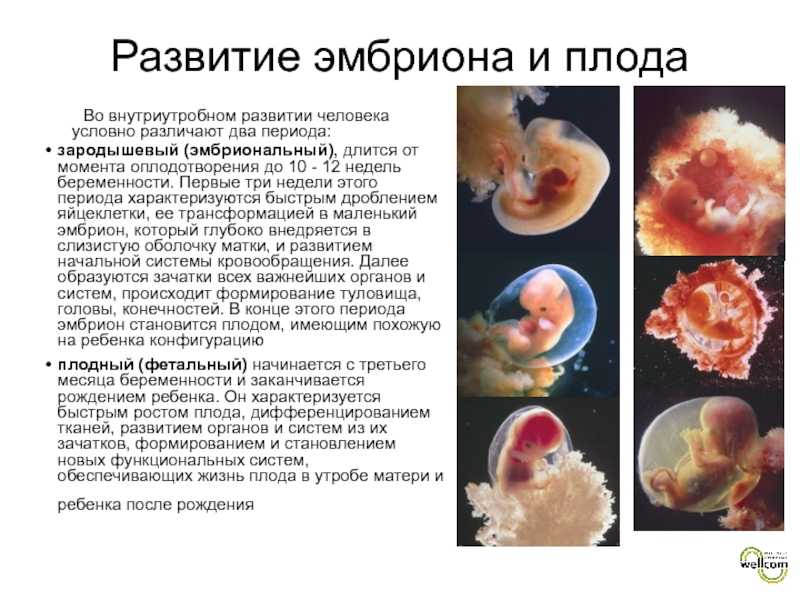 )
) Если вы использовали ЭКО или лекарства от бесплодия по другим причинам, вы не подвергаетесь более высокому риску.
Если вы использовали ЭКО или лекарства от бесплодия по другим причинам, вы не подвергаетесь более высокому риску.