Частые ангины у ребенка — что делать?
Лечение ангины в ЛОР клинике №1
Рейтинг статьи
3.57 (Проголосовало: 7)
Содержание
- Симптомы ангины
- Почему ангину у детей лечит врач педиатр?
- В каком случае при ангине обязательно обследование и лечение у ЛОР врача?
- Почему хронический аденоидит провоцирует частые ангины?
- Чем поможет ЛОР врач при частых ангинах у ребенка?
- Современные возможности профилактики частых ангин у детей
Если ребенка дошкольного возраста мучают частые ангины, повторяясь регулярно раз в 1,5-3 месяца, а иногда и чаще, то необходимо срочно обратиться к ЛОР врачу (можно в стадии ремиссии) для осмотра носоглотки и определения степени гипертрофии аденоидов.
Симптомы ангины
- повышение температуры до 38-40 град.
- сильная боль в горле, усиливающаяся при глотании
- налеты на миндалинах белого или желтоватого цвета
- выраженные симптомы интоксикации (слабость, недомогание, ломота в суставах)
Почему ангину у детей лечит врач педиатр?
Ангина
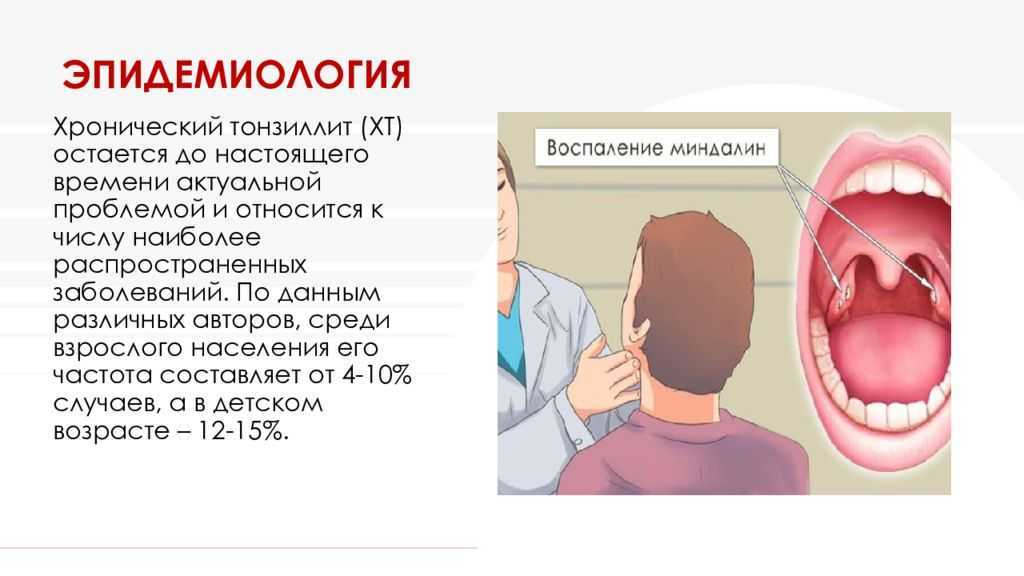
В каком случае при ангине обязательно обследование и лечение у ЛОР врача?
Если ангина возникла однократно и после лечения больше не повторяется, то вполне достаточно наблюдаться у врача педиатра. Но если ангины продолжают периодически повторяться, то безотлагательно обратитесь в специализированную ЛОР клинику к врачу оториноларингологу. Очень большая вероятность, что провоцирующим фактором выступает гипертрофия аденоидов и хронический аденоидит.
Почему хронический аденоидит провоцирует частые ангины?
Причиной частых ангин нередко является полный или частичный блок носового дыхания, вызванный увеличенными аденоидными вегетациями. Затруднение носового дыхания провоцирует дыхание ртом, при этом необогретый, необеззараженный воздух проходит через рот, что способствует охлаждению ткани миндалин, увеличению иммунной нагрузки на миндаликовую ткань, а также нередко обсеменение патогенной флорой в связи с подтеканием слизисто-гнойного отделяемого по задней стенке глотки с воспаленных аденоидов, и как следствие, декомпенсация и возникновение гнойного воспаления в ткани миндалин.
Чем поможет ЛОР врач при частых ангинах у ребенка?
В специализированном ЛОР кабинете врач оториноларинголог проведет эндоскопический осмотр ЛОР органов, что является золотым стандартом диагностики гипертрофии и хронического воспаления аденоидов, а также осмотрит состояние миндалин на наличие патологического содержимого в лакунах миндалин, проведет стрептотест, для выявления бактериального носительства гемолитического стрептококка, наиболее часто являющегося возбудителем ангин и показывающего высокий риск развития аутоиммунных осложнений.
Современные возможности профилактики частых ангин у детей
В данной ситуации необходимо как лечение аденоидита, так и санирование и физиолечение миндалин. С этой целью используются высокоэффективные физиотерапевтические методы лечения лимфоидной ткани (аденоидов и миндалин): УЗОЛ-терапия, лазеротерапия, магнитотерапия, а также промывание носоглотки и лакун миндалин.
Комплексное лечение лимфоидной ткани дает максимальный эффект оздоровления, прерывает патологический круг рецидивов воспаления, улучшает носовое дыхание, нормализует работу лимфоидной ткани, как органа иммунной защиты.
В ряде случаев, при неэффективности консервативной терапии проводится аденотомия для освобождения носового дыхания и частичная тонзилотомия. В детском возрасте к тонзилоэктомии (полному удалению миндалин) прибегают в крайне редких случаях.Если у Вашего ребенка частые ангины, обязательно посетите ЛОР врача для проведения качественной диагностики и восстановления защитной функции миндалин и аденоидов.
Наши специалисты
Все специалисты
Острый тонзиллит (обиходное название — ангина)
инфекционное заболевание с местными проявлениями в виде острого воспаления компонентов лимфатического глоточного кольца, чаще всего нёбных миндалин, вызываемое стрептококками или стафилококками, реже другими микроорганизмами, вирусами и грибами , Ангиной также называют обострение хронического тонзиллита.
Наиболее часто встречаются вульгарные (обычные, банальные) ангины: катаральная, лакунарная, фолликулярная, фибринозная , флегмонозная, герпетическая и язвенно-пленчатая. В последние годы все виды ангин называют- Острый тонзиллит.
Катаральная
Фолликулярная
Фолликулярная ангина начинается с повышения температуры тела до 38—39 °C. И возникновения сильной боли в горле при глотании, часто иррадиирующей в ухо.
Лакунарная
Лакунарная ангина протекает с симптомами, аналогичным фолликулярной, но более тяжело. При ней на фоне гиперемированной поверхности увеличенных миндалин появляются желтовато-белые налёты. Продолжительность заболевания 5—7 дней..
Фибринозная
Фибринозная ангина характеризуется образованием единого сплошного налёта беловато-жёлтого цвета, который может выходить за пределы миндалин. Такой тип ангины может развиться из лакунарной либо протекать самостоятельно с наличием сплошной плёнки уже в первые часы заболевания. В последнем случае характерно острое начало с высокой лихорадкой, ознобом, тяжёлыми явлениями общей интоксикации, иногда с признаками поражения головного мозга.
Флегмонозная (интратонзиллярный абсцесс)
Флегмонозная ангина встречается относительно редко. Её развитие связано с гнойным расплавлением участка миндалины. Поражение, как правило, одностороннее. Миндалина увеличена, гиперемирована, поверхность её напряжена, при пальпации болезненна. При осмотре характерно вынужденное положение головы, увеличение регионарных лимфоузлов, болезненных при пальпации. Жалобы на боли в горле при глотании, разговоре; головную боль, повышение температуры тела до 39—40 °C, симптомы общей интоксикации. При фарингоскопии: миндалина увеличена, гиперемирована, поверхность её напряжена, при пальпации болезненна. Характерен тризм жевательных мышц, асимметричный зев за счёт смещения язычка и миндалины в здоровую сторону. Подвижность мягкого нёба ограничена.
Герпетическая
Герпетическая ангина чаще развивается в детском возрасте. Её возбудителем является вирус Коксаки А. Заболевание отличается высокой контагиозностью, передаётся воздушно-капельным и редко фекально-оральным путём. Герпетическая ангина дебютирует остро, появляется лихорадка, температура повышается до 38—40 °C, возникают боли в горле при глотании, головная боль, мышечные боли в области живота; могут быть рвота и понос. В области мягкого неба, язычка, на небных дужках, на миндалинах и задней стенке глотки видны небольшие красноватые пузырьки. Через 3—4 дня пузырьки лопаются или рассасываются, слизистая оболочка приобретает нормальный вид.
Герпетическая ангина дебютирует остро, появляется лихорадка, температура повышается до 38—40 °C, возникают боли в горле при глотании, головная боль, мышечные боли в области живота; могут быть рвота и понос. В области мягкого неба, язычка, на небных дужках, на миндалинах и задней стенке глотки видны небольшие красноватые пузырьки. Через 3—4 дня пузырьки лопаются или рассасываются, слизистая оболочка приобретает нормальный вид.
Язвенно-плёнчатая
Возбудителем язвенно-плёнчатой ангины считают симбиоз веретенообразной палочки и спирохеты полости рта, которые часто обитают в полости рта у здоровых людей. Морфологические изменения характеризуются некрозом поверхности одной миндалины с образованием язвы. Больной предъявляет жалобы на ощущение неловкости и инородного тела при глотании, гнилостный запах изо рта, повышение слюноотделения. Температура тела, как правило, не повышена. В крови умеренный лейкоцитоз. Регионарные лимфатические узлы увеличены на стороне поражения. Продолжительность заболевания от 1 до 3 недель, иногда продолжается несколько месяцев.
Продолжительность заболевания от 1 до 3 недель, иногда продолжается несколько месяцев.
При ангине более чем в 50%[1] случаев основная этиологическая роль принадлежит β-гемолитическому стрептококку группы А., аденовирусам, вирусу герпеса, Энтеровирусу Коксаки, спирохете Венсана, грибам рода Кандида.
Предрасполагающие факторы: местное и общее переохлаждение организма, снижение местного и общего иммунитета, травма миндалин, состояние центральной и вегетативной нервной системы, нарушение носового дыхания, хронические воспалительные процессы в полости рта, носа и околоносовых пазух[1].
Клинические проявления
При остром первичном тонзиллите клиническая картина проявляется симптомами поражения миндалин — различной степени выраженности болью в горле при глотании, признаками общей интоксикации, гиперемией, припухлостью миндалин ,фибринозно-гнойным налётом в устьях лакун, серовато-желтыми налётом, под которыми обнаруживаются поверхностные малоболезненные язвы ,регионарным лимфаденитом.
Начинается ангина с боли в горле и резкого повышения температуры тела до 39–40 °С (иногда до 41 °С). Боль в горле, как правило, сильная и резкая, но может быть и умеренной. Увеличиваются лимфатические узлы. Они хорошо прощупываются под нижней челюстью и при этом вызывают болезненные ощущения. Ангина может протекать и при меньших температурах тела — от 37 до 38 °C, но с бо́льшим поражением горла.
Боли в горле нередко бывают и при ОРВИ, особенно аденовирусного происхождения, но при этом сравнительно редко увеличиваются лимфоузлы.
Диагностика
Основным диагностическим приёмом при распознавании является осмотр глотки — фарингоскопия, а также оценка жалоб и анамнеза заболевания. Также для определения вида инфекции проводится забор мазка слизи или гноя, который берётся с миндалин. Биоматериал направляется на разные виды анализов по решению лечащего врача.
Осложнения
Из осложнений ангины наиболее часто встречаются острый средний отит, острый ларингит, отёк гортани, флегмона шеи, окологлоточный абсцесс, острый шейный лимфаденит.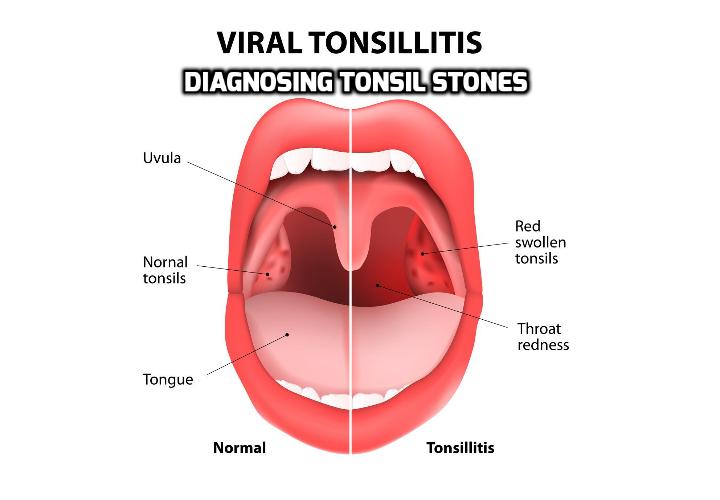
Лечение
Основные рекомендации: постельный режим в первые дни заболевания, нераздражающая, мягкая и питательная диета, витамины, обильное питье.
В лечении ангины выбор лекарственного средства зависит от типа микроба, вызвавшего болезнь. Тип препарата, дозировка и метод применения определяются лечащим врачом.
- В лечении бактериальных ангин используют различные виды антибиотиков и противомикробных препаратов синтетического происхождения (зависит от чувствительности микроба и реакции пациента на лекарства), различные локальные антисептики, которые выпускаются в виде спрея или аэрозоля, а также таблеток, леденцов и пастилок.
- В лечении грибковых ангин (такая болезнь провоцируется в основном грибком из рода Кандида), используют противогрибковые препараты. Грибковая ангина часто возникает после длительного лечения антибиотиками.
- Лечение вирусных ангин предусматривает применение противовоспалительных препаратов, а также симптоматических средств.

Часто при ангине любого происхождения отоларинголог назначает различные антисептические и очищающие растворы для полоскания горла, которые назначаются к использованию ежечасно. В последнее время специалисты считают, что полоскание горла не ускоряет процесс выздоровления, но возможно, облегчает самочувствие
При температуре выше 38 градусов можно принимать жаропонижающие. При бактериальной этиологии ангин во многих случаях назначают антибиотик, обладающий активностью в отношении кокковой флоры (стрептококки и стафилококки), курс проводится не менее 7 дней,
Профилактика
Для предупреждения ангины необходима своевременная санация очагов хронической инфекции (кариозные зубы, хронический тонзиллит, гнойные поражения придаточных пазух носа и др.), устранение причин нарушения носового дыхания.
Ангина может быть контагиозной (особенно при скарлатине), поэтому больного надо поместить в отдельную комнату, часто проветривать её и проводить влажную уборку, не допускать к нему детей и пожилых людей.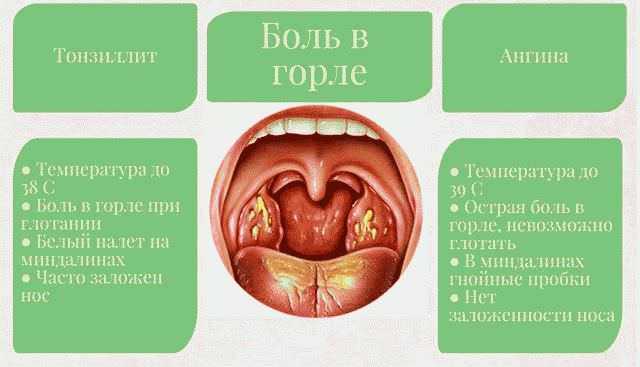 Для больного выделяют специальную посуду, которую после каждого использования кипятят или обдают кипятком.
Для больного выделяют специальную посуду, которую после каждого использования кипятят или обдают кипятком.
Растворы для полоскания горла:
- Раствор фурацилина ( готовый аптечный раствор разводить не нужно)
- Раствор хлоргексидина ( взрослым – без разведения, детям на одну часть хлоргексидина 2 части воды)
- Раствор хлорофиллипта спиртовой ( одна чайная ложка на 100мл воды)
- Настойка прополиса аптечная ( 5-10капель на 100мл воды)
- Отвары трав ( ромашка, календула, шалфей в смеси или отдельно)
Для того,чтобы полоскание было эффективным:
- Раствор должен быть теплым
- Один эпизод полоскания должен быть не меньше 30 секунд по продолжительности
- После полоскания желательно отказаться от питья или приема пищи в течение часа.
Необходимо полоскать горло курсом ( как минимум 3 раза в день 5 дней)
- Плоды фенхеля -10,0
- Листья мяты – 30,0
- Цветки ромашки – 30,0
- Листья шалфея- 30,0
Применять в виде теплого настоя по1/2 стакана для полоскания при ларингите, тонзиллите, ангинах.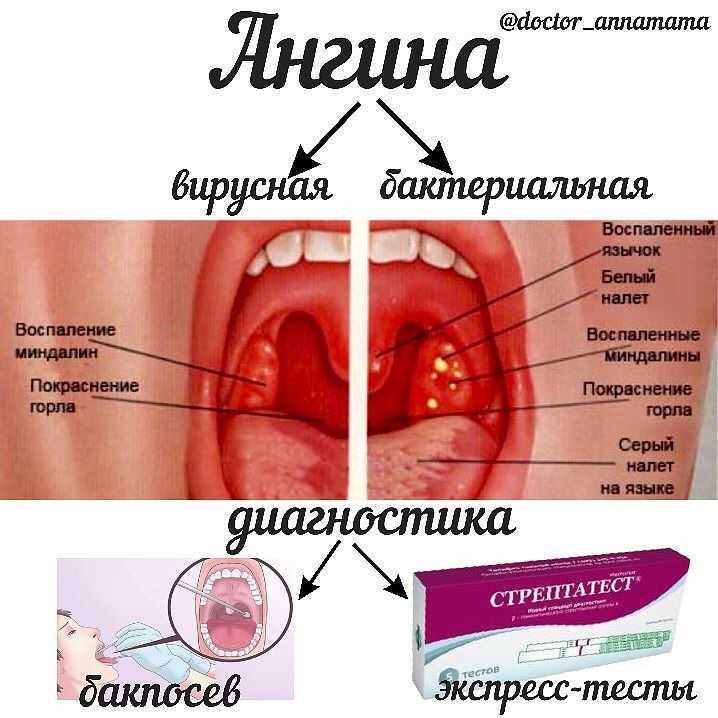
Врач – инфекционист Криницина Милена
УЗ « 22 – ягородская поликлиника»
Стенокардия и другие причины боли в груди
Боль в груди является одним из наиболее частых симптомов стенокардии. Вы можете узнать больше о причинах стенокардии и факторах риска , но боль в груди может также сигнализировать о других проблемах. Вот почему очень важно обсудить свои симптомы с врачом, чтобы определить основную проблему и наилучший курс лечения.
Как правило, боль в груди, связанная с сердцем, ощущается иначе, чем боль в груди, связанная с другими источниками, но , если у вас есть какие-либо сомнения, безопаснее звонить по номеру 9.11 для оказания неотложной медицинской помощи. Это может спасти вам жизнь. Нажмите здесь, чтобы узнать больше о сердечном приступе , его симптомах и о том, что делать, если он может быть у вас или у ваших близких.
Другие проблемы с сердцем, которые могут вызывать боль в груди
Расслоение аорты
Со временем неконтролируемое высокое кровяное давление может ослабить стенку главной артерии, идущей от сердца ( аорта ), пока она не порвется, что приведет к расслоению аорты, неотложная медицинская помощь. Расслоение аорты обычно вызывает внезапную сильную боль в груди, шее, горле или челюсти, а также часто ощущение разрыва в груди, которое иррадиирует в спину. Расслоение аорты – опасное состояние. Подробнее о расслоении аорты можно узнать здесь.
Заболевание сердечного клапана
Сердце состоит из четырех камер. Верхняя и нижняя камеры соединены клапанами с заслонками, которые открываются и закрываются, обеспечивая движение крови только в одном направлении. Если у вас заболевание клапанов, эти створки затвердевают, соединяются друг с другом или протекают и не работают должным образом. Последствия этих проблем с клапаном могут вызвать боль в груди.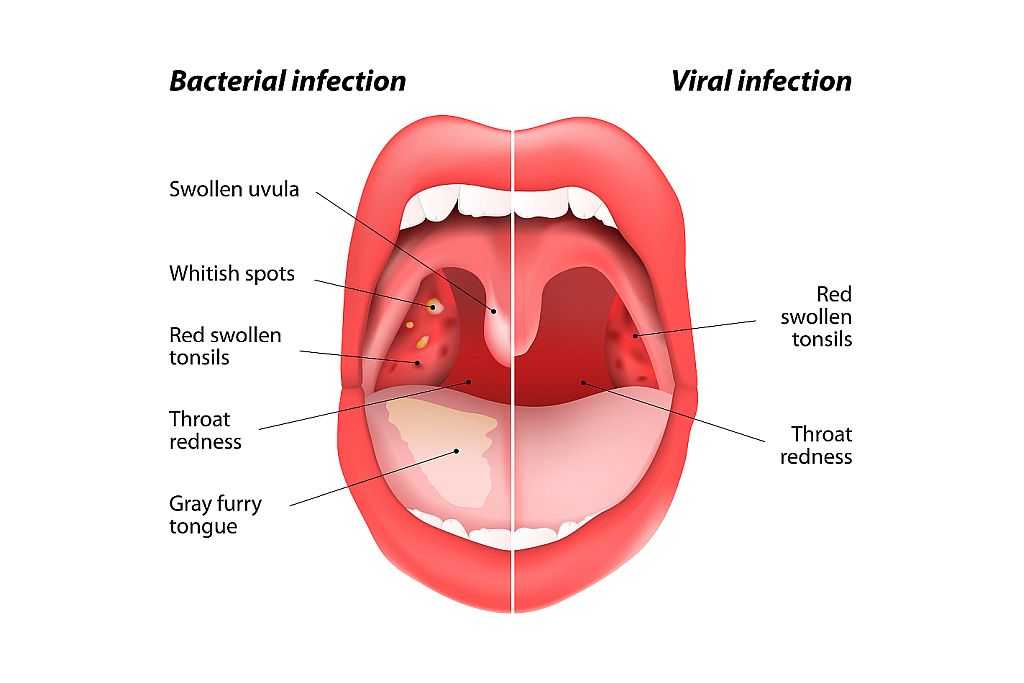 Щелкните здесь, чтобы узнать больше о пороках клапанов сердца.
Щелкните здесь, чтобы узнать больше о пороках клапанов сердца.
Миокардит и перикардит
Боль в груди также вызывается раздражением и отеком сердца ( миокардит ) или его внешней оболочки ( перикардит ). Это воспаление может быть вызвано инфекцией или возникнуть после сердечного приступа или операции на сердце. Боль при миокардите или перикардите обычно острая и в центре грудной клетки. Это имеет тенденцию ухудшаться, когда вы дышите, ложитесь, кашляете или глотаете. Сидение или наклон вперед иногда уменьшают боль.
Гипертрофическая кардиомиопатия (ГКМП)
ГКМП представляет собой утолщение части сердца. Если у вас есть это состояние, ваше сердце должно работать больше, чтобы перекачивать кровь в сердце и из него, что может вызвать боль в груди. Чтобы узнать больше о гипертрофической кардиомиопатии, нажмите здесь.
Причины болей в груди, не связанные с сердцем
Когда вы говорите со своим врачом о боли в груди, старайтесь быть максимально описательным.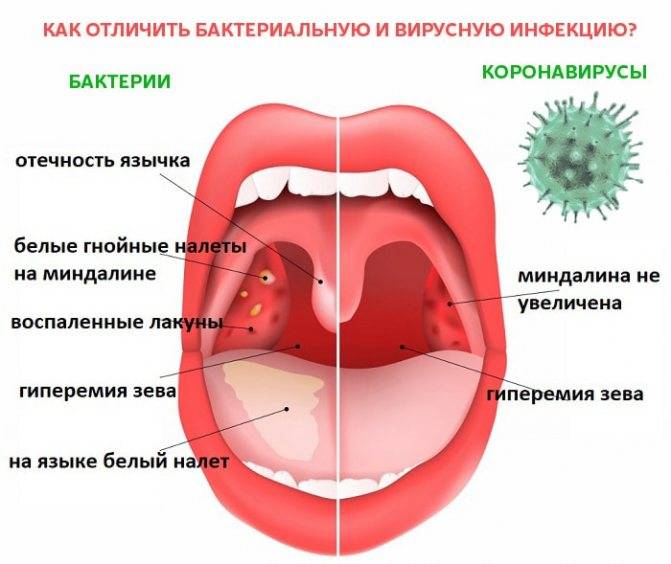 Где боль? Как долго это длится? Он острый или тупой?
Где боль? Как долго это длится? Он острый или тупой?
Следующие симптомы с меньшей вероятностью указывают на сердечный приступ или стенокардию:
- Кислый привкус во рту
- Проблемы с глотанием
- Боль, которая уменьшается или усиливается после изменения положения тела
- Боль, усиливающаяся при кашле или глубоком дыхании
- Боль в груди, болезненная при прикосновении
- Боль в груди, которая длится менее 5 секунд
- Боль в груди, которая длится постоянно (весь день, каждый день) на несколько дней
Если у вас есть один или несколько из этих симптомов, важно обратиться к врачу для диагностики или направления, чтобы получить помощь, необходимую для улучшения самочувствия. У вас может быть одна из следующих причин боли в груди, не связанных с сердцем:
Проблемы с легкими и дыханием
- Легочная эмболия (ТЭЛА): Если у вас проблемы с дыханием, позвоните по номеру 911.
 Это может быть сердечный приступ или другое заболевание. тип неотложной медицинской помощи, такой как сгусток крови в легком, который называется легочная эмболия (ТЭЛА). Боль в груди при ТЭЛА обычно возникает внезапно с затрудненным дыханием, особенно при глубоком вдохе. Вы подвергаетесь большему риску ПЭ, если за последние три месяца перенесли операцию, нарушение свертываемости крови или рак, или если вы принимаете оральные контрацептивы. ТЭЛА представляет собой опасную для жизни ситуацию. Сгусток должен быть растворен лекарствами, чтобы сердце и легкие могли нормально работать.
Это может быть сердечный приступ или другое заболевание. тип неотложной медицинской помощи, такой как сгусток крови в легком, который называется легочная эмболия (ТЭЛА). Боль в груди при ТЭЛА обычно возникает внезапно с затрудненным дыханием, особенно при глубоком вдохе. Вы подвергаетесь большему риску ПЭ, если за последние три месяца перенесли операцию, нарушение свертываемости крови или рак, или если вы принимаете оральные контрацептивы. ТЭЛА представляет собой опасную для жизни ситуацию. Сгусток должен быть растворен лекарствами, чтобы сердце и легкие могли нормально работать. - Легочная гипертензия: Повышение кровяного давления в кровеносных сосудах легких, называемое легочная гипертензия , также может вызвать боль в груди и затрудненное дыхание, особенно если вы напрягаетесь. Другие симптомы включают чувство сильной усталости и обмороки.
- Пневмония — это инфекция легких, которая может вызывать боль в груди.
 Другие симптомы пневмонии включают лихорадку, затрудненное дыхание и кашель с выделением мокроты.
Другие симптомы пневмонии включают лихорадку, затрудненное дыхание и кашель с выделением мокроты. - Пневмоторакс — это заболевание легких, которое возникает, когда воздух попадает между легкими и грудной стенкой, вызывая сжатие легких и затрудняя дыхание. В некоторых случаях давление настолько велико, что может вызвать коллапс легкого и даже оттеснить легкие, сердце и крупные сосуды к противоположной стороне грудной клетки. Это состояние обычно вызывает немедленную боль в груди и затрудненное дыхание. Давление должно быть немедленно снижено с помощью иглы или трубки через грудную стенку.
- Плевральный выпот: Если вокруг легких скапливается жидкость, это называется плевральным выпотом . Как и воздух, жидкость может давить на легкие, затрудняя дыхание и вызывая некоторую боль в груди.
- Плеврит (также называемый плеврит ) — воспаление легочной оболочки. Плевра состоит из двух слоев: один окружает легкие, а другой выстилает внутреннюю часть грудной клетки.
 Между этими двумя слоями находится небольшое количество жидкости, которая предотвращает трение между двумя слоями при дыхании. Если плевра воспаляется, обычно из-за инфекции, то трение между двумя слоями вызывает боль в груди при дыхании.
Между этими двумя слоями находится небольшое количество жидкости, которая предотвращает трение между двумя слоями при дыхании. Если плевра воспаляется, обычно из-за инфекции, то трение между двумя слоями вызывает боль в груди при дыхании. - Рак легких — редкая, но часто смертельная причина болей в груди. Симптомы могут включать кашель, затрудненное дыхание, потерю веса, кашель с кровью и боль в груди. Если боль в груди сильная или не проходит, это может означать, что рак распространился на грудную стенку.
Проблемы с опорно-двигательным аппаратом, которые могут вызывать боль в груди
Подавляющее большинство болей в груди, с которыми сталкиваются врачи, на самом деле связаны с мышцами, костями или суставами, а не с сердцем или легкими. Часто это острая боль, специфичная для одной области (хотя и не всегда), и она может уменьшаться или усиливаться при глубоком дыхании, поворотах или движениях рук. Он может длиться несколько часов или недель и часто легко воспроизводим. Иногда, подумав, пациенты с этим типом боли в груди вспоминают недавний подъем тяжестей или другие необычные физические нагрузки, которые могли вызвать боль. Но для людей среднего и пожилого возраста с факторами риска важно, чтобы ваш врач сделал это определение.
Иногда, подумав, пациенты с этим типом боли в груди вспоминают недавний подъем тяжестей или другие необычные физические нагрузки, которые могли вызвать боль. Но для людей среднего и пожилого возраста с факторами риска важно, чтобы ваш врач сделал это определение.
- Мышцы между ребрами могут быть растянуты или даже разорваны при чрезмерных физических нагрузках (особенно если вы не тренируетесь регулярно) или при прямом повреждении мышц. Повреждение этих мышц также может вызвать острую боль в груди.
- Костохондрит , состояние, при котором воспаляется хрящ между ребрами, является еще одной распространенной причиной боли в груди.
- Другими источниками мышечно-скелетной боли в груди могут быть сломанные ребра, рак грудной клетки, серповидно-клеточная анемия или инфекции, такие как остеомиелит или септический артрит.
- Ревматические заболевания , такие как ревматоидный артрит, анкилозирующий спондилит или фибромиалгия, могут поражать суставы в области груди и вызывать боль в груди.

Проблемы с пищеварением, которые могут вызывать боль в груди
Сердце и пищевод (трубка между ртом и желудком) имеют одни и те же нервы. Пищевод проходит непосредственно за сердцем. Таким образом, проблемы с пищеводом могут быть похожи на боль в груди, связанную с сердцем. Даже если боль в груди уменьшается с помощью антацидов или сама по себе, обратитесь к врачу, чтобы убедиться, что боль в груди не связана с сердцем.
- Гастроэзофагеальная рефлюксная болезнь (ГЭРБ), часто называемая просто изжогой, может вызвать боль в груди. Пищевод и желудок соединены нижним пищеводным сфинктером (LES) , который закрывается, чтобы предотвратить обратное попадание содержимого желудка в пищевод. При ГЭРБ сфинктер протекает и позволяет кислотам из желудка выходить в пищевод и повреждать его. Симптомы ГЭРБ очень похожи на симптомы сердечного приступа, поэтому, если вы не уверены, позвоните по номеру 9.11. ГЭРБ может вызывать сдавливающую, жгучую боль, часто локализующуюся в центре грудной клетки, которая иногда иррадиирует в спину, шею, челюсть или руки.
 Это может длиться от минут до часов. Часто молодые люди, перенесшие первый приступ стенокардии или сердечного приступа, не думают, что дискомфорт в груди исходит от сердца. Они пока не видят себя в опасности. Не думайте, что эти симптомы связаны с желудком. В отличие от сердечного приступа, ГЭРБ может разрешиться сама по себе или с помощью антацидов. Симптомы ГЭРБ, как правило, возникают после еды, усиливаются при стрессе и пробуждают вас ото сна. ГЭРБ также может вызывать боль в желудке, регургитацию и кислый привкус во рту.
Это может длиться от минут до часов. Часто молодые люди, перенесшие первый приступ стенокардии или сердечного приступа, не думают, что дискомфорт в груди исходит от сердца. Они пока не видят себя в опасности. Не думайте, что эти симптомы связаны с желудком. В отличие от сердечного приступа, ГЭРБ может разрешиться сама по себе или с помощью антацидов. Симптомы ГЭРБ, как правило, возникают после еды, усиливаются при стрессе и пробуждают вас ото сна. ГЭРБ также может вызывать боль в желудке, регургитацию и кислый привкус во рту. - Другие проблемы с пищеводом также могут вызывать боль в груди. Эти проблемы включают спазмы, разрывы (вызванные рвотой, язвами, химическими веществами или медицинскими инструментами), а также застревание пищи или мелких предметов в пищеводе.
- Лекарства : Некоторые лекарства могут также вызывать боль в груди, повреждая пищевод или желудок. В некоторых случаях глотание становится затрудненным из-за боли.
 Такого рода раздражение и боль чаще всего возникают после проглатывания таблеток без воды, особенно перед сном.
Такого рода раздражение и боль чаще всего возникают после проглатывания таблеток без воды, особенно перед сном. - Боль, исходящая из живота , также может ощущаться как боль в груди. Этот тип боли может быть вызван язвенной болезнью, воспалением желчного пузыря, камнями в желчном пузыре, воспалением поджелудочной железы (панкреатит), камнями в почках или воспалением червеобразного отростка (аппендицит).
Перфорация внутренних органов
Перфорация полых органов представляет собой отверстие в одном из органов тела, например желудке, аппендиксе, селезенке, желчном пузыре или мочевом пузыре, обычно возникающее в результате травм, таких как автомобильная авария, огнестрельное или колото-резаное ранение или инфекции. Отверстие позволяет токсичным материалам и отходам из продырявленного органа попадать в полость тела, что может вызвать боль в груди.
Кожа и чувствительные нервы
Кожа и нервы грудной клетки могут быть источником боли в груди. Например, боль в груди может возникнуть до появления сыпи при опоясывающем лишае. Боль в груди, связанная с нервами, может возникать после определенных видов терапии и лучевой терапии, но это довольно редко.
Например, боль в груди может возникнуть до появления сыпи при опоясывающем лишае. Боль в груди, связанная с нервами, может возникать после определенных видов терапии и лучевой терапии, но это довольно редко.
Психологические расстройства, которые могут вызывать боль в груди
Панические расстройства, тревога, депрессия, эмоциональный стресс или другие психологические расстройства также могут вызывать боль в груди. При этих психологических расстройствах боль в груди не связана со стенокардией или пищеварительными причинами, а скорее вызвана эмоциональным стрессом. Эмоциональный стресс является относительно частой причиной болей в груди, , но чрезвычайно важно, чтобы вы обратились к врачу, чтобы исключить ишемическую болезнь сердца (ИБС), прежде чем приписывать боль в груди психологическим расстройствам, даже если у вас нет истории болезни коронарной артерии.
Узнать больше
Хотя не всякая боль в груди является сердечным приступом, всем важно знать симптомы сердечного приступа и что делать, если эти симптомы возникают. Безопаснее предположить, что у вас может быть сердечный приступ, и обратиться за медицинской помощью, даже если сердечный приступ НЕ является причиной, чем игнорировать симптомы сердечного приступа. Это потому, что сердечный приступ указывает на то, что сердце не получает достаточно крови. Без крови, в которой она нуждается, сердечная мышца начинает умирать. Вот почему врачи говорят, что «время — это мышцы»: чем больше времени проходит без того, чтобы сердце получало необходимую ему насыщенную кислородом кровь, тем больше вероятность того, что сердечная мышца отомрет, что приведет к долгосрочным проблемам с сердцем, таким как сердечная недостаточность. , или даже смерть.
Безопаснее предположить, что у вас может быть сердечный приступ, и обратиться за медицинской помощью, даже если сердечный приступ НЕ является причиной, чем игнорировать симптомы сердечного приступа. Это потому, что сердечный приступ указывает на то, что сердце не получает достаточно крови. Без крови, в которой она нуждается, сердечная мышца начинает умирать. Вот почему врачи говорят, что «время — это мышцы»: чем больше времени проходит без того, чтобы сердце получало необходимую ему насыщенную кислородом кровь, тем больше вероятность того, что сердечная мышца отомрет, что приведет к долгосрочным проблемам с сердцем, таким как сердечная недостаточность. , или даже смерть.
Вы можете узнать больше о других причинах болей в груди, которые имитируют сердечный приступ, таких как стенокардия и синдром такоцубо (также известный как синдром разбитого сердца), среди прочего, здесь .
Нестабильная стенокардия | Американская кардиологическая ассоциация
Нестабильная стенокардия, один из нескольких острых коронарных синдромов, вызывает неожиданную боль в груди и обычно возникает в состоянии покоя. Наиболее распространенной причиной является снижение притока крови к сердечной мышце из-за сужения коронарных артерий жировыми отложениями (атеросклероз), которые могут разорваться, вызывая повреждение коронарного кровеносного сосуда. Это приводит к свертыванию крови, что блокирует приток крови к сердечной мышце.
Наиболее распространенной причиной является снижение притока крови к сердечной мышце из-за сужения коронарных артерий жировыми отложениями (атеросклероз), которые могут разорваться, вызывая повреждение коронарного кровеносного сосуда. Это приводит к свертыванию крови, что блокирует приток крови к сердечной мышце.
Нестабильная стенокардия требует неотложной помощи. Если у вас появился новый, усиливающийся или постоянный дискомфорт в груди, позвоните по номеру 911 и обратитесь в отделение неотложной помощи. У вас может быть сердечный приступ, увеличивается риск тяжелой сердечной аритмии или остановки сердца, что может привести к внезапной смерти.
Узнайте о нестабильной форме стенокардии, называемой стенокардией Принцметала.
Причины нестабильной стенокардии
Сгустки крови, частично или полностью блокирующие артерию, вызывают нестабильную стенокардию. Как правило, в артерии образуются бляшки (атеросклероз), которые сужают сосуд. Налет может иметь поврежденные участки, которые облегчают образование тромбов. Стенокардия может возникать каждый раз, когда тромб блокирует кровоток в артерии. Узнайте больше о чрезмерной свертываемости крови.
Стенокардия может возникать каждый раз, когда тромб блокирует кровоток в артерии. Узнайте больше о чрезмерной свертываемости крови.
Симптомы нестабильной стенокардии
Боль или дискомфорт при нестабильной стенокардии:
- Может возникнуть во время отдыха, сна или при небольшой физической нагрузке.
- Неожиданно.
- Может длиться дольше, чем стабильная стенокардия
- Обычно не проходит ни от отдыха, ни от лекарств.
- Со временем может ухудшиться.
- Может привести к сердечному приступу.
Лечение нестабильной стенокардии
Во-первых, ваша медицинская бригада должна найти закупоренную часть или части коронарных артерий, выполнив катетеризацию сердца. В этой процедуре катетер проводится через артерию на руке или ноге в коронарные артерии, а затем через катетер вводится жидкий краситель. Высокоскоростные рентгеновские фильмы фиксируют курс красителя, когда он течет по артериям, и закупорки могут быть идентифицированы путем отслеживания потока. Оценка того, насколько хорошо работает ваше сердце, также может быть проведена во время катетеризации сердца.
Оценка того, насколько хорошо работает ваше сердце, также может быть проведена во время катетеризации сердца.
Посмотреть иллюстрацию катетеризации сердца(ссылка открывается в новом окне).
Затем, в зависимости от степени закупорки коронарных артерий, ваша медицинская бригада обсудит с вами следующие варианты лечения: . Эта процедура включает катетеризацию сердца с последующим использованием катетера с небольшим надувным баллоном на конце. Баллон надувают, выдавливая жировые бляшки во внутренней оболочке коронарной артерии. Затем баллон сдувается и катетер извлекается. За этой процедурой часто следует вставка стента, чтобы держать сосуд коронарной артерии открытым, чтобы улучшить приток крови к сердечной мышце.



 Это может быть сердечный приступ или другое заболевание. тип неотложной медицинской помощи, такой как сгусток крови в легком, который называется легочная эмболия (ТЭЛА). Боль в груди при ТЭЛА обычно возникает внезапно с затрудненным дыханием, особенно при глубоком вдохе. Вы подвергаетесь большему риску ПЭ, если за последние три месяца перенесли операцию, нарушение свертываемости крови или рак, или если вы принимаете оральные контрацептивы. ТЭЛА представляет собой опасную для жизни ситуацию. Сгусток должен быть растворен лекарствами, чтобы сердце и легкие могли нормально работать.
Это может быть сердечный приступ или другое заболевание. тип неотложной медицинской помощи, такой как сгусток крови в легком, который называется легочная эмболия (ТЭЛА). Боль в груди при ТЭЛА обычно возникает внезапно с затрудненным дыханием, особенно при глубоком вдохе. Вы подвергаетесь большему риску ПЭ, если за последние три месяца перенесли операцию, нарушение свертываемости крови или рак, или если вы принимаете оральные контрацептивы. ТЭЛА представляет собой опасную для жизни ситуацию. Сгусток должен быть растворен лекарствами, чтобы сердце и легкие могли нормально работать.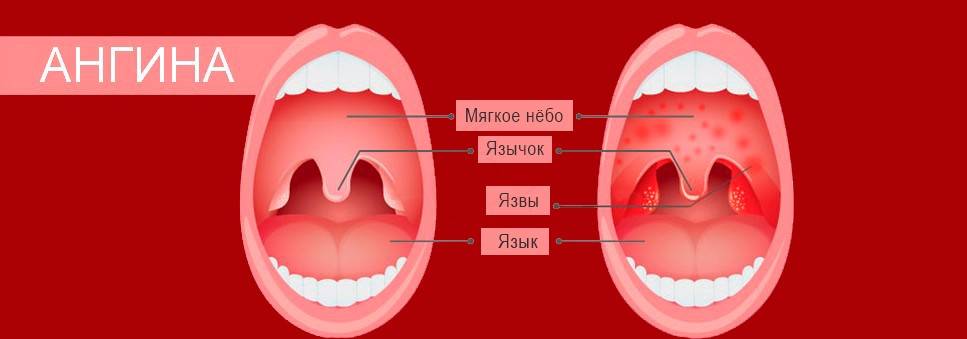 Другие симптомы пневмонии включают лихорадку, затрудненное дыхание и кашель с выделением мокроты.
Другие симптомы пневмонии включают лихорадку, затрудненное дыхание и кашель с выделением мокроты.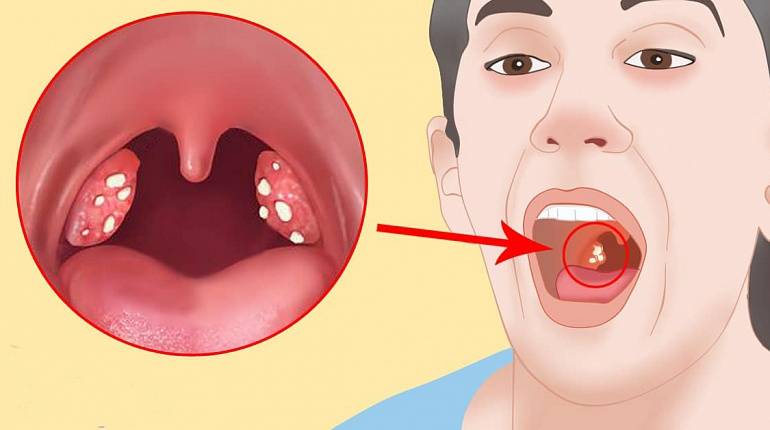 Между этими двумя слоями находится небольшое количество жидкости, которая предотвращает трение между двумя слоями при дыхании. Если плевра воспаляется, обычно из-за инфекции, то трение между двумя слоями вызывает боль в груди при дыхании.
Между этими двумя слоями находится небольшое количество жидкости, которая предотвращает трение между двумя слоями при дыхании. Если плевра воспаляется, обычно из-за инфекции, то трение между двумя слоями вызывает боль в груди при дыхании.