Альфа фетопротеин (АФП) — Репродуктивная медицина, гинекология, наблюдение беременности, урология
Альфа-фетопротеин (АФП) — это протеин, который продуцируется клетками яичников женщины во время беременности и печени зародыша. Отклонение АФП от нормы является маркером нарушений формирования плода и злокачественных заболеваний.
Механизм действия АФПАльфа фетопротеин является специфическим для эмбриона и зародыша млекопитающих. Этот белок — основной сывороточный компонент плода и по своей структуре похож на альбумин сыворотки (СА) крови у взрослых. АФП выполняет аналогичные СА функции – транспорт в ткани биоактивных и пластических веществ.
Белок проявляет высокую степень сродства к полиненасыщенным жирным кислотам (ПНЖК), являющимся структурным компонентом цитомембран и материалом для синтеза простагландинов.
Так как ПНЖК не являются эндогенными веществами, а поступают в организм матери с растительной пищей, то для транспорта их в эмбрион и плод необходимы специфические вещества, переносящие кислоты из крови матери в кровь зародыша. Существуют у плода и рецепторы, которые образуют комплексы с АФП, но их изучение еще продолжается.
Существуют у плода и рецепторы, которые образуют комплексы с АФП, но их изучение еще продолжается.
Кроме транспортной функции, АФП играют роль иммуносупрессоров у плода, чья иммунная система еще не сформирована. Развиваясь, зародыш продуцирует новые виды белков, на которые, в отсутствии иммуносупрессоров, может развиться реакция, приводящая к гибели зародыша или нарушению его формирования.
На 1-4 неделе гестации белок синтезируется желтым телом беременной, а затем сам плод начинает его вырабатывать. Плод выделяет гликопротеин в околоплодную среду, оттуда он попадает в кровеносную систему женщины и выводится из организма с мочой. У новорожденного уровень белка снижается после года до нормы альфа фетопротеина у взрослых.
АФП применяется в терапии многих заболеваний, и его получают из пуповинной, плацентарной и абортивной крови.
Краткое описание исследованийАнализ на АФП при беременности назначают в комплексе с исследованием уровня других гонадотропных гормонов (ХГТ, эстриол) так как изолированный тест не дает достоверный результат.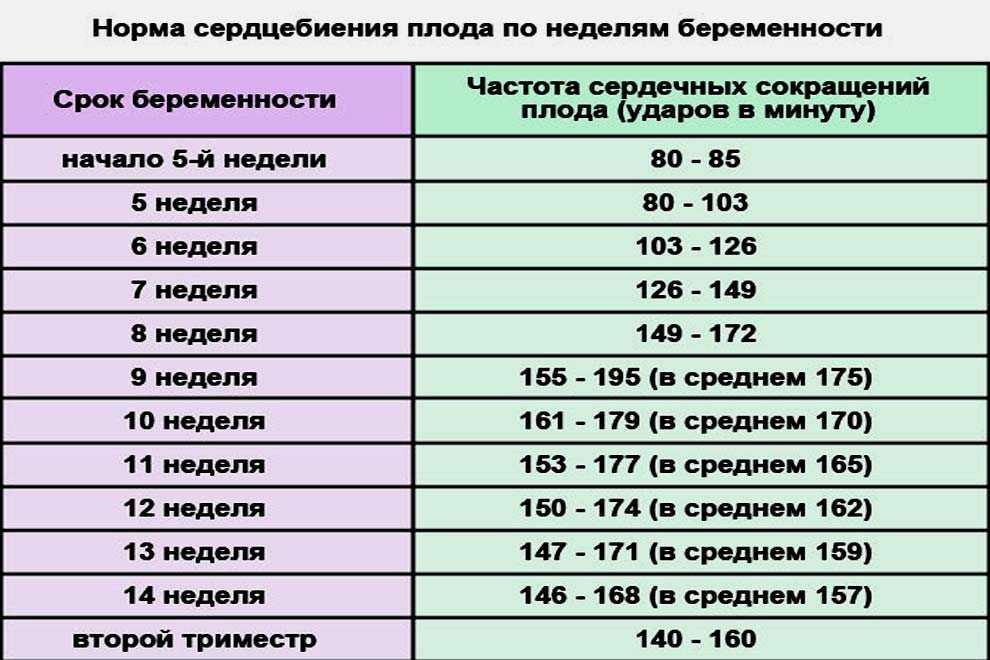 На концентрацию белка влияет состояние и функции почек, печени матери и плода, проницаемость плацентарного барьера и другие факторы, которые могут осложнить интерпретацию результатов.
На концентрацию белка влияет состояние и функции почек, печени матери и плода, проницаемость плацентарного барьера и другие факторы, которые могут осложнить интерпретацию результатов.
Также при трактовке анализа необходимо учитывать, что на него оказывает воздействие:
- прием пациентом МАТ;
- расовые различия в норме альфа фетопротеина;
- сахарный диабет 1 типа (снижает количество гликопротеина).
Для проведения исследований у пациента берут венозную кровь. Метод исследования – это иммуноферментный анализ на твердой фазе или, так называемый «сэндвич»-метод. Он основан на реакции агглютинации «антиген-антитело», и для того чтобы получить объективный результат, необходимо подготовиться к сдаче материала для исследований.
Правила подготовки соответствуют стандарту:
- за 8-12 часов до анализа не принимать пищу и тонизирующие напитки;
- за 1-2 суток прекратить прием препаратов, влияющих на результат;
- при беременности анализ сдают на 13-20 неделю гестации;
- за 3 часа нельзя курить;
- нельзя сдавать анализ при наличии воспаления, его переносят до выздоровления.

Анализ АФП в период гестации может потребовать коррекции условий и периодичности исследования.
Анализ крови на АФП имеет разные референсные показатели. Норма у мужчин и небеременных женщин при применении для исследований системы для анализа Cobas 8000, Roche Diagnostics составляет ˂ 5,8 МЕ/мл.
| Гендерная принадлежность | Возраст (мес.) | Гестационный период (неделя) | Норма (МЕ/мл) |
| Мужской пол | ˂ 1 | — | 0,5-13600 |
| 1-12 | — | 0,5-23,5 | |
| ˃ 12 | — | 0,9-6,67 | |
| Женский пол | ˂ 1 | — | 0,5-15740 |
| 1-12 | — | 0,5-64,3 | |
| ˃ 12 | — | 0,9-6,67 | |
| 1-12 | 0,5-15 | ||
| 12-15 | 15-60 | ||
| 15-19 | 15-95 | ||
| 19-24 | 27-125 | ||
| 24-28 | 52-140 | ||
| 28-30 | 67-150 | ||
| 30-32 | 100-250 |
Альфа фетопротеин, норма при беременности которого зависит от периода гестации, возрастает при следующих акушерских патологиях:
- аномалии развития у зародыша: нервной трубки, мочевыделительной системы, ЖКТ, брюшной стенки;
- гидроцефалия;
- аномалия развития трофобласта и прикрепления эмбриона;
- угроза самопроизвольного прерывания беременности и др.

Пониженное количество белка может свидетельствовать о таких аномалиях развития зародыша, как:
- хромосомные аберрации;
- смерть зародыша;
- лишний вес у беременной.
Анализ АФП назначается для подтверждения и уточнения:
- некоторых видов онкологических заболеваний;
- патологий печени различной этиологии.
При выявлении отклонения результата от нормы врач назначает дополнительные лабораторные и аппаратные исследования, так как результат только анализа АПФ не может служить исчерпывающим. В комплексных исследованиях надежность метода составляет более 90%. Цена в Киеве не сильно отличается от регионов. Цена анализа зависит от выбранной клиники.
Альфа-фетопротеин (АФП): норма и расшифровка
Альфа-фетопротеин (АФП
 Его источником является эмбриональный желточний мешок, печень и эпителий кишечника плода. После рождения синтез АФП прекращается. По структуре и по функциям альфа-фетопротеин подобный альбумину у взрослого человека. Его роль — перемещение меди, никеля, билирубина и жирных кислот в крови плода. Кроме того, он связывает эстрогены и защищает организм от негативного воздействия иммунной системы матери.
Его источником является эмбриональный желточний мешок, печень и эпителий кишечника плода. После рождения синтез АФП прекращается. По структуре и по функциям альфа-фетопротеин подобный альбумину у взрослого человека. Его роль — перемещение меди, никеля, билирубина и жирных кислот в крови плода. Кроме того, он связывает эстрогены и защищает организм от негативного воздействия иммунной системы матери.Таким образом, альфа-фетопротеин необходим для нормального развития плода. Его содержание в процессе вынашивания постепенно растет, обеспечивая поставку питательных веществ и защитные функции для организма, который постоянно растет. Наибольшую концентрацию /6/6_4.jpg)
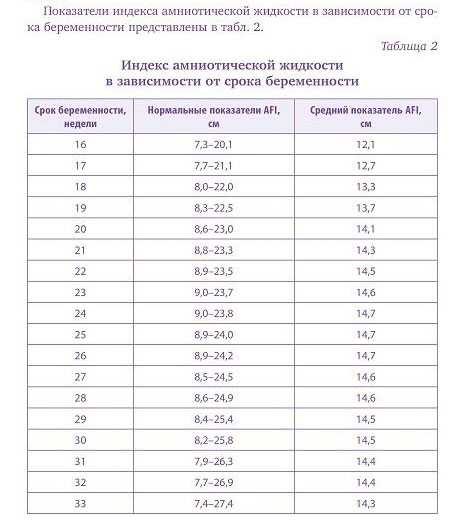
Норма альфа-фетопротеина в крови беременной зависимости от недели беременности
Возраст | Содержание, нг/мл |
|---|---|
| 1 триместр | до 9,0 |
| 14 нед | 14,53-71,73 |
| 15 нед | 18,16-89,92 |
| 16 нед | 21,19-120,76 |
| 17 нед | 24,82-148,91 |
| 18 нед | 25,42-167,0 |
| 19 нед | 28,45-192,49 |
Альфа-фетопротеин, который вырабатывается организмом ребенка, попадает в кровь матери. Концентрация этого белка зависит не только от его содержания в крови плода, но и от состояния плаценты матери. Поэтому этот показатель нельзя считать специфическим при установлении дефектов развития плода. 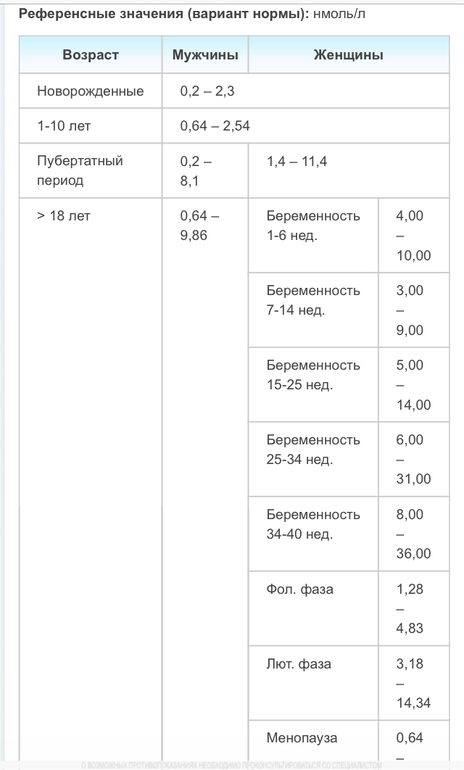 Чем выше уровень содержания этого гликопротеина, тем ощутимее повреждения плода. Оптимальным для установления диагноза считается определение альфа-фетопротеина на 16-18 неделе беременности
Чем выше уровень содержания этого гликопротеина, тем ощутимее повреждения плода. Оптимальным для установления диагноза считается определение альфа-фетопротеина на 16-18 неделе беременности
Для достоверного определения содержания альфа-фетопротеина у беременных необходимо значение медианы, которое приведено ниже:
Возраст | Медиана, нг/мл |
|---|---|
14 недель | 27,9 |
15 недель | 30,9 |
16 недель | 36,1 |
17 недель | 40,4 |
18 недель | 48,3 |
19 недель | 54,8 |
Для правильного расчета необходимо разделить значение концентрации альфа-фетопротеина
 Этот расчет будет верный, если плод один. Если их больше, то полученные значения делят на количество плодов. Полученная величина называется МоМ. Ее нормальные значения колеблются в пределах МоМ = 0,6 — 2,0.
Этот расчет будет верный, если плод один. Если их больше, то полученные значения делят на количество плодов. Полученная величина называется МоМ. Ее нормальные значения колеблются в пределах МоМ = 0,6 — 2,0.Особенно тревожным считается повышение уровня МоМ в сочетании с низкими показателями хорионического гонадотропного гормона и эстриола, что потенциально указывает на дефекты развития. Внутриутробная гибель плода также вызывает увеличение содержания 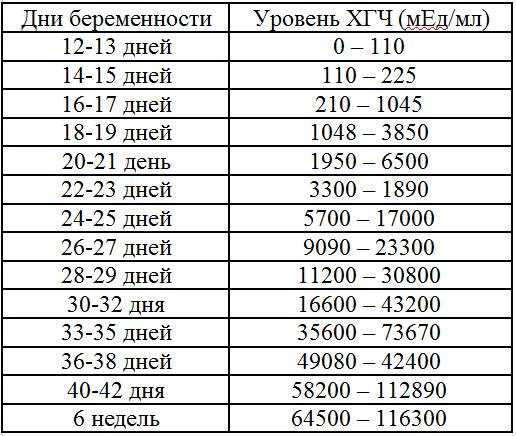
В крови взрослого человека содержание альфа-фетопротеина незначительно и определяется в минимальных концентрациях. Однако,
При первичной гепатоцеллюлярной карциноме уровень альфа-фетопротеина увеличивается еще до первых клинических проявлений опухоли. Для некоторых форм рака половых желез определения уровня альфа-фетопротеина вместе с хорионическим гонадотропином является обязательным при лечении и оценке шансов пациента на выживание.
Тест на альфа-фетопротеин | American Pregnancy Association
Тест на альфа-фетопротеин (AFT) — это скрининговый тест, который исследует уровень альфа-фетопротеина в крови матери во время беременности.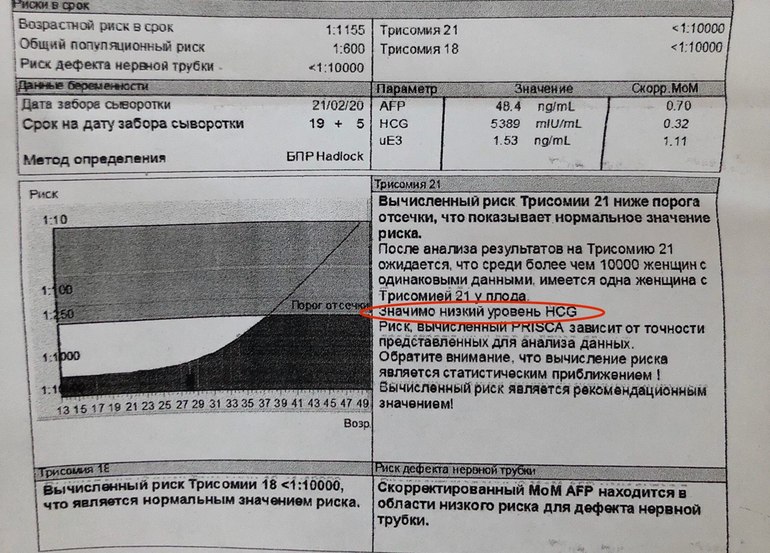 Это не диагностический тест. Это часто является частью тройного скринингового теста, который оценивает, может ли потребоваться дальнейшее диагностическое тестирование.
Это не диагностический тест. Это часто является частью тройного скринингового теста, который оценивает, может ли потребоваться дальнейшее диагностическое тестирование.
Что такое скрининг-тест и как его проводить?
Скрининг-тесты, такие как тест на альфа-фетопротеин, учитывают не только результаты анализа крови. Они сравнивают ряд различных факторов (включая возраст, этническую принадлежность, результаты анализов крови и т. д.), а затем оценивают шансы человека на наличие аномалии. Эти тесты НЕ диагностировать проблему; они только сигнализируют о том, что необходимо провести дальнейшее тестирование.
Для проведения теста на ОВП кровь берут из вены на руке матери и отправляют в лабораторию для анализа. Результаты обычно возвращаются через одну-две недели.
Когда проводится тест на альфа-фетопротеин?
Тест на АФП можно проводить между 14-й и 22-й неделями беременности, однако наиболее точным он представляется в период с 16-й по 18-ю неделю. Уровни АФП во время беременности меняются, поэтому для получения более надежных результатов скрининга необходимо точно определить дату беременности.
Уровни АФП во время беременности меняются, поэтому для получения более надежных результатов скрининга необходимо точно определить дату беременности.
Всем беременным женщинам следует предлагать скрининг на ОВП, но особенно рекомендуется для:
- Женщин, в семейном анамнезе которых есть врожденные пороки развития
- Женщины в возрасте 35 лет и старше
- Женщины, принимавшие возможные вредные лекарства или наркотики во время беременности
- Женщины с диабетом
Что ищет тест на ОВП?
Альфа-фетопротеин (АФП) обнаружен как в сыворотке плода, так и в амниотической жидкости. Этот белок вырабатывается в начале беременности желточным мешком плода, а затем в печени и желудочно-кишечном тракте. Истинная функция АФП неизвестна. Мы знаем, что уровень этого белка увеличивается и уменьшается в течение определенных недель беременности, поэтому точная датировка беременности имеет решающее значение.
Тест на АФП измеряет высокий и низкий уровень альфа-фетопротеина. Результаты объединяются с возрастом и этнической принадлежностью матери, чтобы оценить вероятность потенциальных генетических нарушений.
Результаты объединяются с возрастом и этнической принадлежностью матери, чтобы оценить вероятность потенциальных генетических нарушений.
Высокие уровни АФП могут свидетельствовать о наличии у развивающегося ребенка дефекта нервной трубки, такого как расщепление позвоночника или анэнцефалия.
Высокие уровни АФП также могут свидетельствовать о дефектах пищевода или несостоятельности брюшной полости вашего ребенка. Однако наиболее распространенной причиной повышения уровня АФП является неточное определение срока беременности.
Низкий уровень АФП и аномальные уровни ХГЧ и эстриола могут указывать на наличие у развивающегося ребенка трисомии 21 (синдром Дауна), трисомии 18 (синдром Эдвардса) или другого типа хромосомной аномалии.
Аномальные уровни также могут быть результатом следующего:
- Многоплодная беременность
- Беременность на более или менее позднем сроке, чем предполагалось
Что означают результаты теста на альфа-фетопротеин?
Важно помнить, что ОВП — это скрининговый, а не диагностический тест. Этот тест отмечает только то, что матери 9 лет.0054 риск вынашивания ребенка с потенциальным заболеванием.
Этот тест отмечает только то, что матери 9 лет.0054 риск вынашивания ребенка с потенциальным заболеванием.
На каждую 1000 протестированных беременностей приходится от 25 до 50 аномальных результатов теста на АФП.
Из этих аномальных результатов только от 1 из 16 до 1 из 33 на самом деле родится ребенок с дефектом нервной трубки или другим заболеванием.
От 75% до 90% детей с #дефектами нервной трубки обнаруживаются с помощью скрининга на ОВП.
Ненормальные результаты теста требуют дополнительного тестирования для постановки диагноза.
Более консервативный подход включает выполнение второго MSAFP или полного тройного скринингового теста с последующим ультразвуковым исследованием высокой четкости.
Если тест по-прежнему показывает аномальные результаты, может быть выполнена более инвазивная процедура, например, амниоцентез.
Инвазивные процедуры следует тщательно обсудить с лечащим врачом. Также важно обсудить дальнейшее тестирование с вашим партнером. Дополнительные консультации и обсуждения с консультантом, социальным работником или служителем могут оказаться полезными.
Дополнительные консультации и обсуждения с консультантом, социальным работником или служителем могут оказаться полезными.
Каковы риски и побочные эффекты ОВП для матери или ребенка?
За исключением дискомфорта при заборе крови, нет никаких рисков или побочных эффектов, связанных с AFP.
Как насчет дальнейшего тестирования?
Тест на альфа-фетопротеин не является инвазивной процедурой и не представляет известного риска для матери или ребенка. Результаты AFP могут потребовать дополнительного тестирования.
Причины для продолжения дальнейшего тестирования могут варьироваться от человека к человеку и от пары к паре. Дальнейшее тестирование позволяет подтвердить диагноз, а затем предоставляет определенные возможности:
- Проведение потенциальных медицинских вмешательств, которые могут существовать
- Начните планировать для ребенка с особыми потребностями
- Приступить к ожидаемым изменениям образа жизни
- Определить группы поддержки и ресурсы
- Принять решение о вынашивании ребенка до срока
Некоторые лица или пары могут отказаться от дальнейшего тестирования по разным причинам:
- Результаты их устраивают независимо от
- По личным, моральным или религиозным причинам принимать решение о вынашивании ребенка до срока нельзя
- Некоторые родители предпочитают не разрешать любые тесты, которые могут нанести вред развивающемуся ребенку
Важно тщательно обсудить риски и преимущества дальнейшего тестирования с вашим поставщиком медицинских услуг. Ваш поставщик медицинских услуг поможет вам оценить, могут ли преимущества от результатов перевесить любые риски, связанные с процедурой.
Ваш поставщик медицинских услуг поможет вам оценить, могут ли преимущества от результатов перевесить любые риски, связанные с процедурой.
Хотите узнать больше?
- Ваш первый дородовой визит
- Привязанность к ребенку: максимальное использование первых шести недель
- 7 Распространенные неудобства при беременности
- Nightfood Ночное мороженое: Разработано для беременных
Составлено с использованием информации из следующих источников:
1. William’s Obstetrics Twenty-Second Ed. Каннингем, Ф. Гэри и др., гл. 13.
2. Полная книга клиники Мэйо по беременности и первому году жизни ребенка Джонсон, Роберт В. и др., гл. 6.
Скрининг тройного аналита в материнской сыворотке при беременности
Дж. КРИСТОФЕР ГРЕЙВС, доктор медицины, КАРЛ Э. МИЛЛЕР, доктор медицины, и Анджела Д. СЕЛЛЕРС, доктор медицины.
КРИСТОФЕР ГРЕЙВС, доктор медицины, КАРЛ Э. МИЛЛЕР, доктор медицины, и Анджела Д. СЕЛЛЕРС, доктор медицины.
По данным Американского колледжа акушеров и гинекологов, в дородовой помощи стало стандартом проводить скрининговые тесты на дефекты нервной трубки и генетические аномалии. За последние несколько лет в рекомендуемый метод пренатального скрининга внесены некоторые изменения, и продолжаются исследования по улучшению показателей выявления с использованием лучших комбинаций аналитов материнской сыворотки. Проблемы, с которыми сталкиваются врачи, связаны с чувствительностью и специфичностью нескольких комбинаций аналитов сыворотки. Текущие анализы материнской сыворотки, используемые в большинстве областей, включают альфа-фетопротеин (АФП), хорионический гонадотропин человека (ХГЧ) и неконъюгированный эстриол. Только измерение АФП может выявить подавляющее большинство дефектов нервной трубки и небольшую часть беременностей с трисомией 21 у пациенток всех возрастов. Добавление к этому скринингу ХГЧ и неконъюгированного эстриола увеличивает частоту выявления трисомий 21 и 18. Консультирование пациентов о рисках и преимуществах такого скрининга важно для обеспечения сбалансированного обсуждения вопросов скрининга.
Добавление к этому скринингу ХГЧ и неконъюгированного эстриола увеличивает частоту выявления трисомий 21 и 18. Консультирование пациентов о рисках и преимуществах такого скрининга важно для обеспечения сбалансированного обсуждения вопросов скрининга.
Пренатальный скрининг – это вопрос, который за последние несколько лет стал более важным. Большинство элементов стандартной дородовой помощи относительно просты и легки для понимания и принятия пациентом, но скрининг и диагностическое тестирование на хромосомные аномалии остаются запутанными, эмоционально заряженными и сопряженными с неопределенными рисками. Наиболее часто используемым тестом для генетической диагностики является амниоцентез, но частота спонтанных потерь плода, связанных с амниоцентезом, составляет в среднем около одной на каждые 200 процедур. 1 Из-за этого риска анализ сывороточных аналитов стал важным неинвазивным первым шагом в выявлении пациентов с риском врожденных аномалий. Текущий скрининг анализов материнской сыворотки помогает выявить женщин с риском дефектов нервной трубки (ДНТ), трисомии 21 и трисомии 18.
Текущий скрининг анализов материнской сыворотки помогает выявить женщин с риском дефектов нервной трубки (ДНТ), трисомии 21 и трисомии 18.
ДНТ являются одними из наиболее распространенных серьезных пороков развития плода в Соединенных Штатах, уступая только порокам сердца. 2 Частота ДНТ составляет 1,2 на 1000 рождений. 1 Эти дефекты включают анэнцефалию, расщепление позвоночника и энцефалоцеле. Spina bifida занимает третье место среди всех врожденных аномалий по продолжительности жизни. 3
Трисомия 21 (синдром Дауна) связана с умственной отсталостью, пороками развития сердца, желудочно-кишечного тракта, глаз и ушей и ранними стадиями болезни Альцгеймера. 1 Общий риск поражения плода составляет один случай на 1000 живорождений. Риск во втором триместре составляет 1 на 270 у женщин в возрасте от 35 до 40 лет и 1 на 100 у женщин старше 40 лет. 1 Давно принято, что женщинам в возрасте 35 лет и старше на момент родов следует предлагать пренатальную диагностику с амниоцентезом или биопсией ворсин хориона. 4 Хотя риск трисомии 21 увеличивается с возрастом матери, по оценкам, 75 процентов пораженных плодов рождаются у матерей моложе 35 лет. 1 Из-за этого риска важно обеспечить беременных женщин моложе 35 лет неинвазивным скринингом этой трисомии.
4 Хотя риск трисомии 21 увеличивается с возрастом матери, по оценкам, 75 процентов пораженных плодов рождаются у матерей моложе 35 лет. 1 Из-за этого риска важно обеспечить беременных женщин моложе 35 лет неинвазивным скринингом этой трисомии.
Трисомия 18 (синдром Эдвардса) встречается у одного из каждых 6000 новорожденных и связана с низкой массой тела при рождении, умственной отсталостью и пороками развития черепа, сердца и почек. 5 Большинство младенцев с этой трисомией умирают в течение первого года жизни. 6
Скрининговые тесты материнской сыворотки
За последнее десятилетие многие аналиты сыворотки были изучены в качестве скрининговых тестов на аномалии развития плода. Текущее тестирование материнской сыворотки использует три различных аналита для скрининга синдромов трисомии у пациентов с низким риском, включая обнаружение ДНТ. Испытываемыми гормонами являются альфа-фетопротеин (АФП), хорионический гонадотропин человека (ХГЧ) и неконъюгированный эстриол.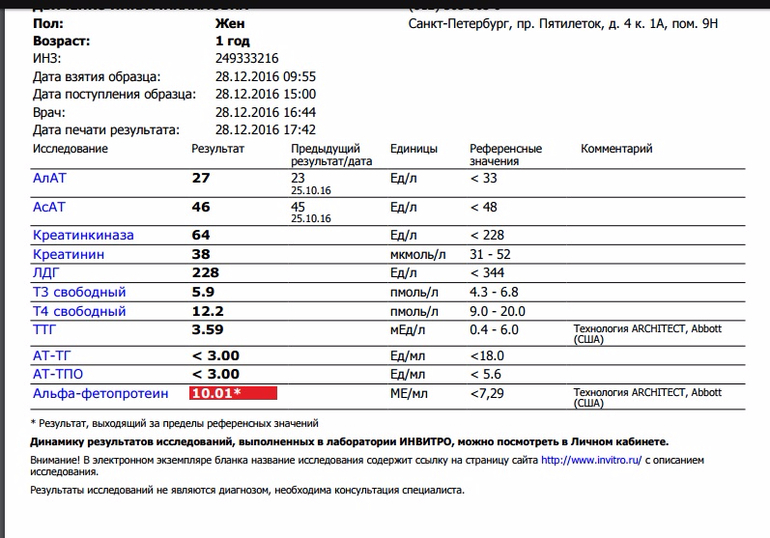
АЛЬФА-ФЕТОПЕЛОК
АФП был впервые признан фетальным глобулином в 1956 году. Он синтезируется в желточном мешке, желудочно-кишечном тракте и печени плода. Уровни в плазме плода достигают пика на 10–13 неделе беременности и постепенно снижаются до срока, 7 , в то время как уровни у матери достигают пика в третьем триместре. 2 Лабораторные измерения уровней АФП представляются как множители медианы (МОМ). Врачи должны понимать, как их референс-лаборатории сообщают о результатах ОВП.
Существуют различные причины и синдромы, связанные с повышенным и пониженным уровнем АФП (таблицы 1 и 2) . 2 Наиболее распространенной причиной аномального уровня АФП является неточная оценка гестационного возраста. Используя AFP в сочетании с ультразвуковым исследованием для подтверждения дат, 21 процент беременностей с трисомией 21 и 5 процентов нормальных беременностей будут выбраны для амниоцентеза. 8 АФП лучше выявляет ДНТ, чем УЗИ, и это единственный маркер в тройном скрининге, полезный для выявления ДНТ.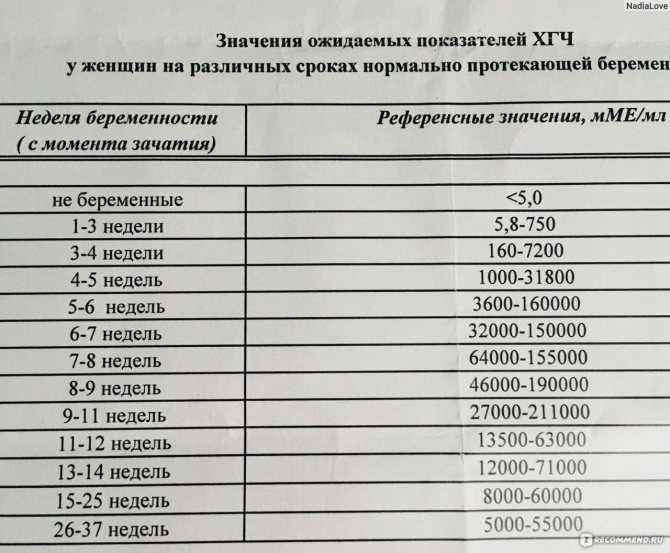 Он может раскрыть 90 процентов беременностей с анэнцефалией и 80 процентов случаев расщепления позвоночника. 2 Заметно повышенный уровень АФП свидетельствует о повреждении покровов плода. 6 МОМ от 2,0 до 2,5 или выше для гестационного возраста указывает на повышенный риск ДНТ и требует дальнейшей оценки с помощью ультразвукового исследования или повторных измерений АФП. 2 Если существует NTD, уровень будет продолжать увеличиваться. 6
Он может раскрыть 90 процентов беременностей с анэнцефалией и 80 процентов случаев расщепления позвоночника. 2 Заметно повышенный уровень АФП свидетельствует о повреждении покровов плода. 6 МОМ от 2,0 до 2,5 или выше для гестационного возраста указывает на повышенный риск ДНТ и требует дальнейшей оценки с помощью ультразвукового исследования или повторных измерений АФП. 2 Если существует NTD, уровень будет продолжать увеличиваться. 6
| Гестационный возраст меньше расчетного | |
| Spina bifida | |
| Anencephaly | |
| Congenital skin defects | |
| Pilonidal cysts | |
| Abdominal wall defects | |
| Gastrointestinal defects | |
| Obstruction | |
| Некроз печени | |
| Экстрофия клоаки | |
| Кистозная гигрома | |
| Крестцово-копчиковая тератома | |
| Renal anomalies | |
| Urinary obstruction | |
| Polycystic kidney | |
| Absent kidney | |
| Congenital nephrosis | |
| Osteogenesis imperfecta | |
| Low birth weight | |
| Маловодие | |
| Многоплодная беременность | |
| Снижение веса матери | |
| Gestational age older than expected |
| Chromosomal trisomies |
| Hydatidiform mole |
| Fetal demise |
| Increased maternal weight |
ХОРИОНИЧЕСКИЙ ГОНАДОТРОПИН ЧЕЛОВЕКА
Сложный гликопротеин ХГЧ вырабатывается исключительно синцитиотрофобластом вскоре после имплантации в стенку матки. Он быстро увеличивается в первые восемь недель беременности. 9 Затем он неуклонно снижается до 20 недель, когда становится плато. 6 Вес и паритет матери влияют на уровень ХГЧ. 2 Повышенный уровень ХГЧ является наиболее чувствительным маркером для выявления трисомии 21. 10,11 Низкий уровень ХГЧ связан с трисомией 18. 6 Уровни ХГЧ в норме при ДНТ. При проведении амниоцентеза всем женщинам старше 35 лет и моложе 35 лет с возрастным уровнем АФП, указывающим на риск трисомии 21, эквивалентный риску 35-летнего возраста, можно выявить от 25 до 50 процентов случаев трисомии 21. 2 Добавление ХГЧ к скринингу на АФП увеличивает выявление синдрома Дауна примерно на 40–50 процентов по сравнению с одним только АФП. 11
Он быстро увеличивается в первые восемь недель беременности. 9 Затем он неуклонно снижается до 20 недель, когда становится плато. 6 Вес и паритет матери влияют на уровень ХГЧ. 2 Повышенный уровень ХГЧ является наиболее чувствительным маркером для выявления трисомии 21. 10,11 Низкий уровень ХГЧ связан с трисомией 18. 6 Уровни ХГЧ в норме при ДНТ. При проведении амниоцентеза всем женщинам старше 35 лет и моложе 35 лет с возрастным уровнем АФП, указывающим на риск трисомии 21, эквивалентный риску 35-летнего возраста, можно выявить от 25 до 50 процентов случаев трисомии 21. 2 Добавление ХГЧ к скринингу на АФП увеличивает выявление синдрома Дауна примерно на 40–50 процентов по сравнению с одним только АФП. 11
НЕКОНЮГИРОВАННЫЙ ЭСТРИОЛ
Неконъюгированный эстриол вырабатывается плацентой из предшественников, выделяемых надпочечниками плода и печенью. 6 Он неуклонно увеличивается на протяжении всей беременности до более высокого уровня, чем обычно вырабатывается яичниками. 5 Уровни неконъюгированного эстриола снижаются при трисомии 21 и трисомии 18. 2 Добавление неконъюгированного эстриола к скринингу на ХГЧ и АФП повышает вероятность выявления трисомии 21 у женщин моложе 35 лет, лишь незначительно увеличивая частоту ложноположительных результатов. 11,12
5 Уровни неконъюгированного эстриола снижаются при трисомии 21 и трисомии 18. 2 Добавление неконъюгированного эстриола к скринингу на ХГЧ и АФП повышает вероятность выявления трисомии 21 у женщин моложе 35 лет, лишь незначительно увеличивая частоту ложноположительных результатов. 11,12
ТРОЙНОЙ Скрининг
Тройной скрининг наиболее точен, если он проводится в период между 16 и 18 неделями беременности, но его можно проводить и в период с 15 до 22 недель беременности. 2 Тест стоит от 85 до 240 долларов, в зависимости от лаборатории. Тройной скрининг не должен заменять амниоцентез или биопсию ворсин хориона при беременности с высоким риском трисомии 21 (например, в пожилом возрасте матери). Если амниоцентез не проводится при лечении беременных женщин старше 35 лет, от 20 до 30 процентов плодов, пораженных трисомией 21, будут пропущены при методе тройного скрининга аналитов. 11 Женщинам из группы высокого риска, которые отказываются от амниоцентеза, в качестве неинвазивной альтернативы предлагается тройной скрининг.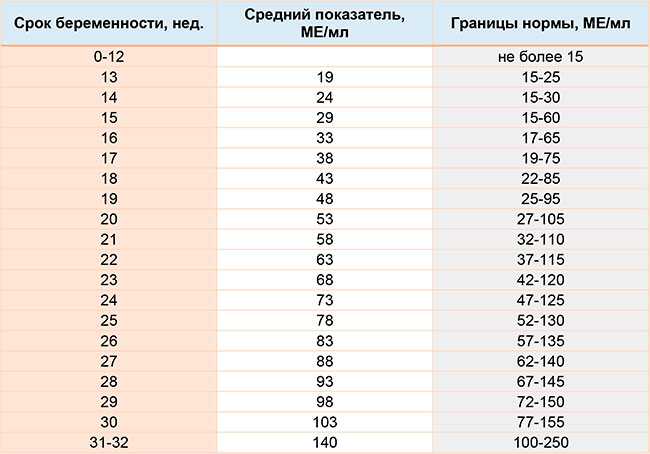 4,13
4,13
Надлежащее диагностическое исследование после положительного результата скрининга зависит от уровней аналита (Таблица 3) . 2 Если уровень АФП высокий, необходимо провести ультразвуковое исследование (если оно еще не проводилось) для подтверждения гестационного возраста или поиска дефектов. За этим исследованием может следовать амниоцентез, в зависимости от результатов ультразвукового исследования. Поскольку уровень АФП почти постоянно повышен при ДНТ, иногда проводят повторное измерение уровня АФП в сыворотке перед амниоцентезом. Если аналиты указывают на трисомию, следующим этапом скрининга будет амниоцентез с анализом хромосом (Рисунок 1) . 4 Все три теста вместе выявляют от 60 до 70 процентов случаев трисомии 21, при этом частота амниоцентеза составляет 5 процентов. 4,11,14 Эта частота обнаружения в два-три раза выше, чем при использовании только скрининга на ОВП. 11
| Аномалия | AFP | HCG | UE | UE | UE | UE | UE | UE | UE | U0199| NTDs | Increased | Normal | Normal | Trisomy 21 | Decreased | Increased | Decreased | Trisomy 18 | Decreased | Decreased | Decreased | |
|---|
Выбранное пороговое значение риска повлияет на частоту обнаружения и частоту ложноположительных результатов теста. Традиционно использовалось пороговое значение риска один к 270, риск трисомии 21 у 35-летней женщины во втором триместре. Если выбрано более низкое значение отсечки, количество ложных срабатываний уменьшается, а также частота обнаружения. Наилучшее отсечение риска — это то, которое обеспечивает наилучший баланс между обнаружением и ложными срабатываниями. Несколько исследований 15–17 , изучавшие этот выпуск, обнаружили, что один из 190, вероятно, является порогом, обеспечивающим наилучший баланс. Это отсечение дает уровень обнаружения около 70 процентов для трисомии 21 и 60 процентов для всех трисомий с частотой ложноположительных результатов 20 процентов.
Традиционно использовалось пороговое значение риска один к 270, риск трисомии 21 у 35-летней женщины во втором триместре. Если выбрано более низкое значение отсечки, количество ложных срабатываний уменьшается, а также частота обнаружения. Наилучшее отсечение риска — это то, которое обеспечивает наилучший баланс между обнаружением и ложными срабатываниями. Несколько исследований 15–17 , изучавшие этот выпуск, обнаружили, что один из 190, вероятно, является порогом, обеспечивающим наилучший баланс. Это отсечение дает уровень обнаружения около 70 процентов для трисомии 21 и 60 процентов для всех трисомий с частотой ложноположительных результатов 20 процентов.
Знание того, поражен ли плод пренатально, имеет множество преимуществ (Таблица 4) . 15,18 Помимо предоставления родителям возможности решить, хотят ли они сохранить беременность, такая информация может предотвратить ненужную травму плода, если показано оперативное родоразрешение. Пренатальное лечение становится доступным для некоторых ДНТ, и во время родов может быть собрана соответствующая неонатальная бригада для ухода за младенцем.
| В большинстве случаев новости будут хорошими и могут успокоить пациента. |
| Некоторые пациентки могут решить прервать беременность, столкнувшись с летальной аномалией. |
| Обнаружение аномалии может позволить провести специализированное дородовое лечение и изменить перинатальное лечение. |
| Если пациентка решит не прерывать беременность, она все же может счесть целесообразным избежать кесарева сечения из-за дистресса плода у ребенка с летальной аномалией. |
| Для родителей намного бережнее узнать об аномалиях на раннем этапе, а не в напряженное, обычно счастливое время родов. |
| У родителей есть время подготовиться эмоционально и финансово. |
| Семья может узнать об аномалии самостоятельно. |
ДОПОЛНИТЕЛЬНЫЕ СКРИНИНГОВЫЕ ИСПЫТАНИЯ
Ингибин А, гликопротеин, синтезируемый гонадами, желтым телом, децидуальной оболочкой и плацентой, является последним аналитом материнской сыворотки, который показал себя многообещающим в качестве скринингового агента в клинических исследованиях. Первоначальное ретроспективное исследование 19 предположил, что анализируемые вещества АФП, ХГЧ и ингибина А могут быть лучшей комбинацией, чем АФП, ХГЧ и неконъюгированный эстриол. Недавнее проспективное исследование 17 женщин со средним возрастом 35,9 лет показало, что добавление ингибина А к тройному скринингу на самом деле было лучшей комбинацией аналитов. Комбинация всех четырех аналитов позволила выявить 85 процентов случаев трисомии 21 с порогом риска 1 из 270 и 1 из 190, в то время как тройной скрининг выявил только 69 процентов в исследуемой популяции с порогом риска 1 из 19.0. 19 При использовании комбинации из четырех аналитов снижение порога риска с 1 из 270 до 1 из 190 снизило частоту ложноположительных результатов с 24 до 19 процентов. 17 Скрининг со всеми четырьмя маркерами в настоящее время доступен в некоторых клинических лабораториях и, вероятно, станет более широко доступным в ближайшем будущем, если эти результаты можно будет проверить у более молодых женщин.
Первоначальное ретроспективное исследование 19 предположил, что анализируемые вещества АФП, ХГЧ и ингибина А могут быть лучшей комбинацией, чем АФП, ХГЧ и неконъюгированный эстриол. Недавнее проспективное исследование 17 женщин со средним возрастом 35,9 лет показало, что добавление ингибина А к тройному скринингу на самом деле было лучшей комбинацией аналитов. Комбинация всех четырех аналитов позволила выявить 85 процентов случаев трисомии 21 с порогом риска 1 из 270 и 1 из 190, в то время как тройной скрининг выявил только 69 процентов в исследуемой популяции с порогом риска 1 из 19.0. 19 При использовании комбинации из четырех аналитов снижение порога риска с 1 из 270 до 1 из 190 снизило частоту ложноположительных результатов с 24 до 19 процентов. 17 Скрининг со всеми четырьмя маркерами в настоящее время доступен в некоторых клинических лабораториях и, вероятно, станет более широко доступным в ближайшем будущем, если эти результаты можно будет проверить у более молодых женщин.
Консультирование
Помимо технических аспектов скрининга анализов материнской сыворотки, существует человеческий фактор. Пациенты должны понимать, какие скрининговые тесты предлагаются и как они могут на них повлиять. Врач должен предоставить пациентам информацию о рисках и преимуществах проведения этих скринингов. Хотя надлежащее консультирование перед тестированием необходимо, оно проводится не всегда. 16 Консультирование должно быть недирективным и включать всю соответствующую информацию (Таблица 5) . 17 Важно, чтобы пациенты понимали, что это скрининговый тест и что положительный или отрицательный результат не является абсолютным признаком того, что с их ребенком что-то не так. Также важно, чтобы от пациентов не требовалось принимать окончательные решения о том, как они будут реагировать на результаты, до проведения тестирования. Некоторые пациенты меняют свое мнение, когда сталкиваются с ненормальным результатом или в результате консультации перед дальнейшим тестированием.