Лечение гнойной ангины, как лечить гнойную ангину самостоятельно
Лечение гнойной ангины, как лечить гнойную ангину самостоятельноТелефон горячей линии 8 (800) 707 71 81
О заболевании О лечении
Гнойная ангина, клиническая картина
Пики заболеваемости гнойной ангиной приходятся на раннюю весну и позднюю осень, когда влажность воздуха максимально высокая, а температура низкая. Загазованность, запыленность и неблагоприятная экологическая обстановка – дополнительные стимулы прогрессирования данного заболевания.
Причины гнойной ангины
Ослабленый иммунитет
Наличие очагов инфекции в полости рта
Длительное нахождение в накуренном помещении
Вдыхание загрязненного воздуха
Переохлаждение и травмы миндалин
Злоупотребление спиртными напитками
Симптомы гнойной ангины
- Высокая температура (40º и выше)
- Острая боль в горле
- Болезненность и воспаление подчелюстных лимфатических узлов
- Отечность небных миндалин, язычка, задней стенки глотки
- Гнойные очаги
- Выраженная интоксикация, с головной болью, резкой слабостью, отсутствием аппетита
Вылечить
ВАЖНО! Лечение заболевания назначает врач.

Самолечение при гнойной ангине недопустимо, так как при неправильном лечении могут начаться осложнения.
Как лечить гнойную ангину?
Эффективное лечение гнойной ангины возможно только при соблюдении постельного режима. Стоит помнить, что быстрое лечение гнойной ангины у взрослых и детей без этого важного условия невозможно, и исключений не существует.
Поскольку гнойная ангина вызывает болезненные ощущения при глотании, принимать пищу нужно в измельченном виде, а ее температура должна быть максимально комфортной: не холодной, но и не горячей. Нужно много пить, ведь большое количество жидкости быстро выводит токсины из организма.
Гнойная ангина у детей, лечение которой проводится аналогичным образом, при правильном подходе полностью проходит за полторы-две недели, у взрослых немного быстрее.
Итак, у вас гнойная ангина — чем лечить?
Во-первых, нужно провести антибактериальную терапию: лекарство должен выписать вам доктор. Скорее всего, это будут антибиотики из пенициллиновой или цефалоспориновой группы.
Во-вторых, необходимо провести местную антибактериальную терапию, в этом вам помогут таблетки для рассасывания с анестетиками и антибиотиками, спреи для горла и растворы для полоскания. Согревающие компрессы, настои трав и другие средства народной медицины помогут победить болезнь еще быстрее.
Галавит при гнойной ангине
Важным при заболевании ангиной является поддержание и укрепление иммунитета. Одним из наиболее действенных иммуномодулирующих и противовоспалительных средств является препарат Галавит. Он улучшает результаты этиотропной терапии, а также способствует скорейшему заживлению повреждённых тканей.
Теперь вы знаете, как вылечить гнойную ангину, но помните, что гораздо лучше предотвратить болезнь. Здесь, опять же, пригодится Галавит как мощный стимулятор защитных сил организма.
Как применять Галавит
Для профилактики:
в межрецидивный период с целью поддержания клинической ремиссии
– 100 мг/сут
Для лечения:
Первые 5 дней
5 доз по 100 мг/сут ежедневно
Следующие 10 дней
5 доз по 100 мг/сут через день
Следующие 15 дней
5 доз по 100 мг/сут через каждые 2 дня
Получить бесплатную
консультацию специалиста
по применению препарата Галавит для профилактики
Преимущества применения
Галавита при лечении
Надежный и проверенный
С 1997 ГОДА В КЛИНИЧЕСКОЙ ПРАКТИКЕ
совместим с любым видом терапии
Можно назначать без иммунограммы
Читайте также
Тонзиллит. Симптомы и лечение
Симптомы и лечение
Читать >
Лечение отита
Читать >
ЛОР-заболевания
Читать >
Заболевания ушей
Читать >
Ринофарингит
Читать >
Острый ринит
Читать >
Ангина: лечение, симптоматика и профилактика
Читать >
Что такое хронический тонзиллит
Читать >
Ангина у детей без температуры | Мамоведия
Ангина у детей без температуры | Мамоведия — о здоровье и развитии ребенкаКогда родители малыша слышат слово «ангина», то в их сознании сразу всплывает ассоциация – лечение антибиотиками и высокая температура.
Однако медики утверждают, что может быть ангина у малыша и без высокой температуры. Ангина у детей, при которой не происходит повышения температуры тела хоть и редкое явление, но все-таки бывает. Такой вид ангины в медицине называют катаральной ангиной.
Продолжительность заболевания ангиной без температуры чаще всего составляет от двух до пяти дней. В том случае, если при появлении первых симптомов такой ангины ребенку было назначено адекватное лечение, то через 5-6 дней симптомы болезни, как правило, уходят. Однако, если вовремя не начать лечить катаральную ангину, то она может легко перейти в более серьезное и тяжелое заболевание, которое уже будет сопровождаться температурой и другими симптомами ангины.
В том случае, если при появлении первых симптомов такой ангины ребенку было назначено адекватное лечение, то через 5-6 дней симптомы болезни, как правило, уходят. Однако, если вовремя не начать лечить катаральную ангину, то она может легко перейти в более серьезное и тяжелое заболевание, которое уже будет сопровождаться температурой и другими симптомами ангины.
Причины появления ангины без температуры аналогичны причинам появления других видов ангины. Катаральная ангина у ребенка провоцируется, в большинстве случаев, бактериями, реже – вирусами и грибковыми паразитами.
Отсутствие температуры у ребенка при этом виде ангины можно объяснить тем, что на миндалинах малыша содержится небольшое количество микроорганизмов. Кроме этого, если у ребенка имеется устойчивый и крепкий иммунитет, то это тоже может быть причиной отсутствия температуры.
В чем же отличие ангины без температуры от ангины с температурой?
В том, что ангина без температуры обычно начинается с болей и першения в горле.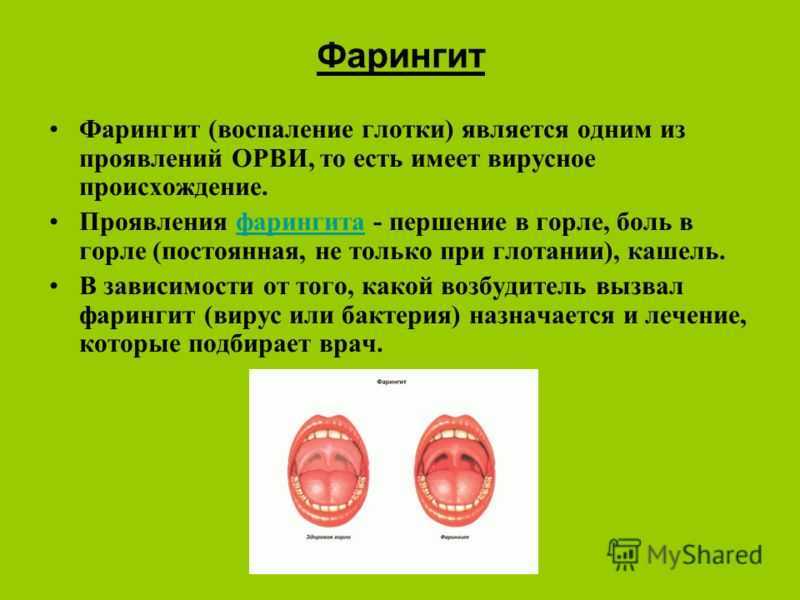 Иногда при этом наблюдается слабость и вялость малыша. Кроме этого, у ребенка будут увеличены миндалины, но на них не будет наблюдаться гнойного налета, в отличие от других видов ангины. Иногда при катаральной ангине у ребенка все таки происходит повышение температуры тела, но она не бывает выше 37,5º С, поэтому очень часто ребенок ее просто не чувствует.
Иногда при этом наблюдается слабость и вялость малыша. Кроме этого, у ребенка будут увеличены миндалины, но на них не будет наблюдаться гнойного налета, в отличие от других видов ангины. Иногда при катаральной ангине у ребенка все таки происходит повышение температуры тела, но она не бывает выше 37,5º С, поэтому очень часто ребенок ее просто не чувствует.
В любом случае, не смотря на то, что у ребенка нет температуры, а также отсутствует гнойный налет на миндалинах, такую ангину необходимо обязательно лечить. Лечение катаральной ангины у ребенка должно быть комплексным и направленным как на борьбу с возбудителем заболевания, так и на устранение симптомов. Курс лечения антибиотиками при ангине без температуры составляется обычно 3-5 дней.
Также, при язвенно-плёнчатой ангине тоже может не быть температуры.
Детский иммунолог высшей категории, заведующая педиатрическим отделением медицинского центра Наталья Бравистова рассказала, что может спровоцировать боль в горле, а также дала несколько полезных советов, как с этой болью справляться.

Статьи по теме «Ангина»
Боли Ангина Ларингит Тонзиллит Фарингит
Видео: боль в горле — что провоцирует , чем лечить и как закалять горло — советы педиатра
Ангина
Боль в горле. Причины, особенности, методы лечения
Ангина
Что нужно знать про ангину?
Ангина
Лечение ангины. Видео
Ангина
Виды ангин
Ангина
Что нельзя делать при ангине у детей
Ангина
Как отличить ангину у ребенка от других болезней
Ангина
Вирусная ангина у детей
Ангина
Лакунарная ангина у детей
Ангина
Как эффективно побороть детскую ангину
Популярное
Уход за телом
Мозоли на ногах. Водяные мозоли Протыкание иглой и лечение
Водяные мозоли Протыкание иглой и лечение
Воспитание
Правила воспитания детей от 1 до 3 лет
Ацетонемия
Запах ацетона изо рта у ребенка – что это означает?
Вскармливание
Антибиотики и грудное вскармливание
Роды
Зеленые воды при родах – на сколько это опасно?
Питание и режим дня
Питание детей на втором году
Проблемы первого года жизни Актуальные вопросы
Почему у ребенка плохо растут волосы?
Физическое и психическое развитие
Cтул у новорожденных
Половое созревание
Половое созревание мальчиков — о чем стоит обязательно сказать?
Насморк
Заложенный нос. Как устранить носовую пробку
Кардиомиопатия (для родителей) — Nemours KidsHealth
Что такое кардиомиопатия?
Кардиомиопатия — заболевание сердечной мышцы. Это серьезное состояние. Лечение может помочь с симптомами и иногда остановить ухудшение кардиомиопатии (КАР-ди-о-мой-ОП-а-а-те), но лекарства нет.
Какие бывают виды кардиомиопатии?
Основные виды кардиомиопатии:
Дилатационная кардиомиопатия: Истончается сердечная мышца. Это самый распространенный тип у детей. Камера становится слишком большой и плохо сжимается, а значит, сердце не может перекачивать кровь так, как должно. Если кровь застаивается («застой») в сердце, это называется застойной сердечной недостаточностью (ЗСН). Это приводит к жидкости в легких (отек легких), а иногда к увеличению печени и отеку ног (периферический отек).
Гипертрофическая кардиомиопатия: Сердечная мышца или миокард (мой-о-КАР-ди-ум) слишком толстый. Таким образом, кровь может быть не в состоянии покинуть сердце и не может нормально доставляться в организм (непроходимость). Сердце также может биться слишком быстро. Как и при других видах кардиомиопатии, сердце может стать слабым или жестким.
Рестриктивная кардиомиопатия: Жесткость сердечной мышцы. Дети редко получают этот тип.
Все типы возникают из-за изменений сердечной мышцы. Но их симптомы, методы лечения и перспективы различны.
Кардиомиопатия также может привести к опасной для жизни аритмии (нарушение сердечного ритма), проблемам с сердечными клапанами и образованию тромбов.
Каковы признаки и симптомы кардиомиопатии?
У некоторых людей с кардиомиопатией симптомы отсутствуют. Другие замечают признаки только тогда, когда состояние ухудшается.
Симптомы кардиомиопатии со временем ухудшаются. Если развивается сердечная недостаточность, они могут включать:
- чувство сильной усталости после нормальной активности
- неспособность лежать ровно (ортопноэ)
- учащенное сердцебиение
- одышка, учащенное дыхание или затрудненное дыхание
- боль в груди
- отек ног, лодыжек и стоп
- вздутие живота
- у младенцев, проблемы с кормлением и плохая прибавка в весе (отставание в развитии)
Другие симптомы могут включать учащенное сердцебиение; и головокружение, легкомысленность или обмороки.
Что вызывает кардиомиопатию?
Гипертрофическая кардиомиопатия: Большинство детей с гипертрофической кардиомиопатией имеют генетическую мутацию, которая изменяет структуру важного белка мышечных клеток.
Дилатационная кардиомиопатия: генетические мутации могут вызывать дилатационную кардиомиопатию. Но это также может произойти из-за:
- инфекции сердечной мышцы (миокардита)
- дефицит питательных веществ (у детей)
- Злоупотребление наркотиками и алкоголем и ишемическая болезнь сердца (у взрослых)
- нарушения обмена веществ
- воздействие токсинов
- некоторые химиотерапевтические препараты
Рестриктивная кардиомиопатия: этот тип могут вызывать генетические мутации, а также рубцевание сердечной мышцы, опухоли сердечной мышцы и другие проблемы.
Кардиомиопатия может быть у людей любого возраста. Некоторые типы работают в семьях. Когда у кого-то диагностируют кардиомиопатию, его близким членам семьи может потребоваться сдать анализы, чтобы узнать, есть ли она у них.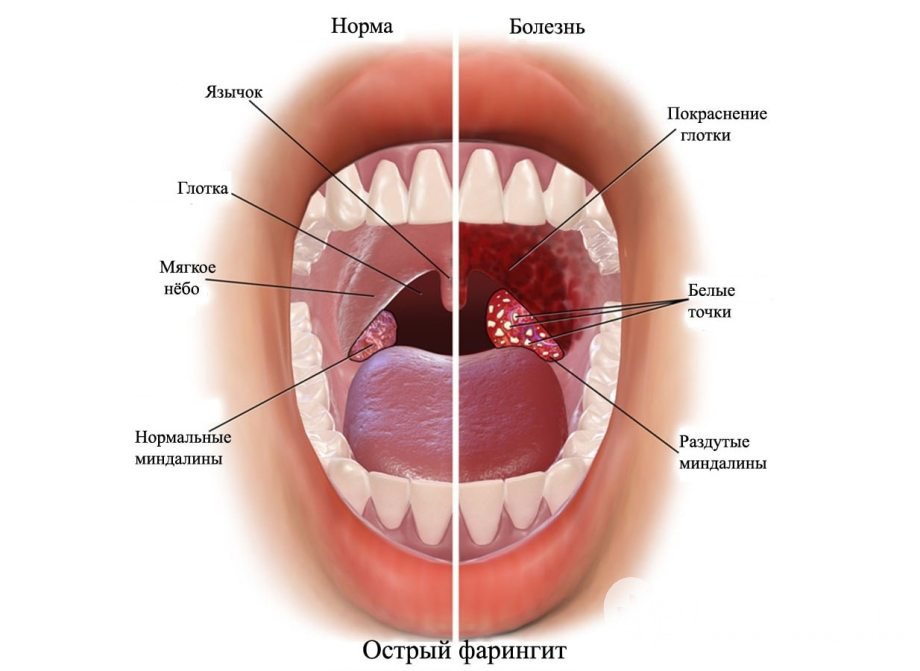
Как диагностируется кардиомиопатия?
- симптомы сердечной недостаточности
- новый шум в сердце
- семейный анамнез кардиомиопатии или ранней или внезапной смерти
Анализы для выявления кардиомиопатии включают:
- рентген грудной клетки
- электрокардиограмма (ЭКГ)
- анализы крови
- эхокардиограмма (ЭХО)
- визуализирующих исследований, таких как МРТ или КТ
- катетеризация сердца
Как лечится кардиомиопатия?
В зависимости от типа кардиомиопатии и тяжести состояния ребенка лечение может включать:
- лекарства для:
- улучшить работу сердца
- снижение артериального давления (чтобы сердцу не приходилось так сильно работать, чтобы перекачивать кровь)
- избавиться от лишней жидкости в легких или теле
- лечить аритмии
- операции по улучшению кровотока или профилактике аритмии
- имплантируемое устройство для улучшения кровотока или предотвращения аритмий
Некоторым детям потребуется лечение в кардиологическом отделении интенсивной терапии.
Некоторым детям может потребоваться поддержка вспомогательного желудочкового устройства или пересадка сердца. В зависимости от того, насколько болен ребенок на момент постановки диагноза, трансплантация сердца часто является лучшим вариантом лечения сердечной недостаточности из-за кардиомиопатии. Кардиомиопатия является наиболее частой причиной трансплантации сердца у детей и подростков.
Чем могут помочь родители?
Хотя кардиомиопатия является хроническим (продолжающимся) состоянием. Но с помощью бригады кардиологов многие дети могут найти способ быть активными и жить полноценной жизнью.
Чтобы помочь вашему ребенку получить наилучший уход:
- Давайте лекарства в соответствии с указаниями врача.
- Перейти ко всем контрольным визитам к врачу.
- Помогите своему ребенку выполнять действия, которые, по мнению группы по уходу, являются безопасными, и избегайте тех, которые сопряжены с риском.
Если у вашего ребенка хроническое заболевание сердца, он может чувствовать себя подавленным. Но вы не одиноки. Чтобы найти поддержку, поговорите с кем-нибудь из группы по уходу. Доступны ресурсы, которые помогут вам и вашему ребенку. Вы также можете получить помощь и поддержку в Интернете по телефону:
Но вы не одиноки. Чтобы найти поддержку, поговорите с кем-нибудь из группы по уходу. Доступны ресурсы, которые помогут вам и вашему ребенку. Вы также можете получить помощь и поддержку в Интернете по телефону:
- Американская кардиологическая ассоциация
- Фонд детской кардиомиопатии
Проверил: Карисса М. Бейкер-Смит, MD, MPH
Дата проверки: январь 2022 г.
Что происходит, когда дети переносят длительную ОРВИ? > Новости > Йель Медицина
Педиатрическая программа Йельского университета после COVID обеспечивает уход, а врачи стремятся узнать больше.
Врачи работают над тем, чтобы понять, почему некоторые дети и подростки, заразившиеся COVID-19, полностью выздоравливают, в то время как у других развивается длительный COVID, состояние, характеризующееся новыми, возвращающимися или продолжающимися симптомами, такими как затуманенность сознания и хроническая усталость. Вопрос о том, почему некоторые дети (как и некоторые взрослые) неделями или месяцами борются с проблемами со здоровьем, является одной из самых больших загадок пандемии и вызывает беспокойство у родителей.
При длительном течении COVID многие дети внезапно обнаруживают, что с трудом успевают выполнять школьные задания или пропускают занятия спортом. Другие не могут спать или испытывают трудности при ходьбе, в то время как третьи борются с болями, одышкой, головокружением и другими тревожными симптомами.
Врачи Йельского университета лечат детей с длительным течением COVID, а также изучают причины и возможные пути его решения в рамках Комплексной программы ухода за детьми после COVID, предлагаемой в педиатрической специализированной клинике Йельской детской больницы Нью-Хейвен. Программа, которая открылась в июне этого года, является одной из немногих в стране, специализирующихся на лечении детей с длительным течением COVID. Они наблюдали пациентов с младенчества до подросткового возраста.
Тяжесть симптомов варьируется в широких пределах. Некоторые из этих пациентов даже не знали, что у них есть COVID, пока у них не появились длительные симптомы COVID. У других был диагностирован мультисистемный воспалительный синдром у детей (MIS-C), редкое, но серьезное заболевание, поражающее несколько органов. Кроме того, есть дети, которые борются с длинным списком пост-COVID-19 симптомов, которые включают затяжные физические, неврологические и психические проблемы.
Кроме того, есть дети, которые борются с длинным списком пост-COVID-19 симптомов, которые включают затяжные физические, неврологические и психические проблемы.
Лечение длительного COVID-19 у детей находится в стадии разработки, но врачи уже многое узнали о том, как помочь этим пациентам. Вот некоторые распространенные вопросы, которые родители задают о состоянии, и некоторые ответы, основанные на самых последних знаниях.
Насколько распространен длительный COVID у детей?
По состоянию на конец октября почти у 6,4 миллиона детей был диагностирован COVID-19, по данным Американской академии педиатрии (AAP), но исследования, определяющие количество случаев длительного COVID у детей, сильно различались. География — один из факторов. «Различные исследования показали разные результаты в зависимости от того, какие части мира или страны вы изучаете», — говорит Карлос Оливейра, доктор медицинских наук, детский специалист по инфекционным заболеваниям.
Еще одной проблемой является отсутствие четкого определения или даже последовательного названия болезни. Его называют затяжным COVID, постострым COVID-19 и постострыми последствиями инфекции SARS-CoV-2 (PASC), причем последний является исследовательским термином («последствия» означает просто заболевание, которое результат предшествующего заболевания). «Если вы включите каждого ребенка, который был госпитализирован с MIS-C [по определению осложнением острого COVID], вы получите более высокую распространенность», — говорит доктор Оливейра. По данным Центров по контролю и профилактике заболеваний (CDC), по состоянию на 4 октября было зарегистрировано более 5210 случаев MIS-C и 46 смертей.
Его называют затяжным COVID, постострым COVID-19 и постострыми последствиями инфекции SARS-CoV-2 (PASC), причем последний является исследовательским термином («последствия» означает просто заболевание, которое результат предшествующего заболевания). «Если вы включите каждого ребенка, который был госпитализирован с MIS-C [по определению осложнением острого COVID], вы получите более высокую распространенность», — говорит доктор Оливейра. По данным Центров по контролю и профилактике заболеваний (CDC), по состоянию на 4 октября было зарегистрировано более 5210 случаев MIS-C и 46 смертей.
Лишь часть детей с длительным течением COVID обращаются за медицинской помощью, что делает отслеживание заболеваемости очень сложным, добавляет он. Кроме того, поскольку младенцы и малыши не всегда могут выразить словами то, что они чувствуют, это усложняет ситуацию. Такие симптомы, как усталость, например, могут проявляться у маленьких детей в виде гиперактивности, а не вялости, что затрудняет обнаружение проблемы родителями. «В результате мы, скорее всего, идентифицируем только тех подростков, которые могут самостоятельно сообщить о своих симптомах», — говорит он.
«В результате мы, скорее всего, идентифицируем только тех подростков, которые могут самостоятельно сообщить о своих симптомах», — говорит он.
Различаются ли пост-COVID-симптомы у детей и у взрослых?
Доктор Оливейра говорит, что у детей часто проявляются другие симптомы, чем у взрослых, и нет ни одного ярко выраженного симптома, по которому можно было бы легко идентифицировать случай. AAP сообщает, что дети и подростки испытывали, среди прочего, боль в груди, кашель, одышку, вызванную физической нагрузкой (или затрудненное дыхание), а также изменения обоняния или вкуса (хотя это чаще встречается у подростков). Пораженные дети и подростки сообщают об усталости, тумане в голове, беспокойстве, боли в суставах, головной боли и боли в горле, а также о других симптомах, которые различаются по интенсивности и продолжительности, а в некоторых случаях длятся месяцами.
Ян Фергюсон, доктор медицинских наук, ревматолог из Йельского университета, лечит педиатрических пациентов с длительным течением COVID, страдающих от болей в суставах и костях. «То, что я обычно вижу, — это общее недомогание и ухудшение физической формы», — говорит доктор Фергюсон. «Они могут сказать: «Я просто чувствую боль. Я чувствую себя нехорошо». В остальном здоровый ребенок может сказать: «Я не чувствую, что должен вставать с постели по утрам». Или они говорят: «Раньше я был в школьной команде по кроссу. И теперь я едва успеваю пройти по улице, прежде чем мне нужно сделать перерыв».
«То, что я обычно вижу, — это общее недомогание и ухудшение физической формы», — говорит доктор Фергюсон. «Они могут сказать: «Я просто чувствую боль. Я чувствую себя нехорошо». В остальном здоровый ребенок может сказать: «Я не чувствую, что должен вставать с постели по утрам». Или они говорят: «Раньше я был в школьной команде по кроссу. И теперь я едва успеваю пройти по улице, прежде чем мне нужно сделать перерыв».
Иногда родители ожидают, что их педиатр будет знать об этом все… Но это новое заболевание, и врачи все еще учатся.
Карлос Оливейра, доктор медицинских наук, детский специалист по инфекционным заболеваниям
У некоторых детей проявляются малозаметные симптомы, но при проведении диагностического тестирования никаких отклонений не обнаруживается, говорит доктор Оливейра. Например, у ребенка может быть боль, усталость или проблемы с концентрацией внимания, но его визуализация и анализ крови возвращаются в норму. «Часто мы называем эти симптомы «необъяснимыми с медицинской точки зрения», но они все равно очень важны для здоровья пациента», — говорит он.
У очень небольшого процента детей даже развиваются серьезные осложнения, поскольку COVID-19 может поражать такие органы, как мозг, сердце, почки и печень, и любой из этих органов может быть поврежден, если ребенок не получит надлежащего ухода. «Клиника пост-COVID предназначена для выявления этих симптомов, вызванных остаточным повреждением органов, и их лечения», — говорит доктор Оливейра.
Является ли воспаление причиной пост-COVID-симптомов у детей?
Эксперты до сих пор пытаются выяснить, что вызывает затяжной COVID у детей. «Основная гипотеза — я говорю гипотеза, потому что мы еще не знаем — заключается в том, что существует какой-то постоянный триггер воспаления», — говорит доктор Оливейра.
Он объясняет, что некоторые из различных способов проявления COVID у детей могут способствовать большей вероятности продолжающегося воспаления. Например, когда ребенок заражается COVID, вирус более склонен концентрироваться в кишечнике, чем в легких, что делает симптомы более вероятными желудочно-кишечными, чем респираторными. Он также добавляет, что для очистки организма ребенка от вируса может потребоваться больше времени, чем для взрослого. «Мы не совсем понимаем, почему, но мы знаем, что у детей, если бы мы проверили их стул через три или четыре месяца после заражения, у многих из них мы все равно обнаружили бы неинфекционные остатки вируса. Это может быть нежизнеспособный вирус, но остатки все еще там».
Он также добавляет, что для очистки организма ребенка от вируса может потребоваться больше времени, чем для взрослого. «Мы не совсем понимаем, почему, но мы знаем, что у детей, если бы мы проверили их стул через три или четыре месяца после заражения, у многих из них мы все равно обнаружили бы неинфекционные остатки вируса. Это может быть нежизнеспособный вирус, но остатки все еще там».
Вы можете посмотреть лабораторные тесты… и они ничего не показывают. Но это не значит, что иммунная система не усилилась… и не вызвала эти симптомы.
Ян Фергюсон, доктор медицинских наук, ревматолог из Йельского университета
И эти остатки вируса могут постоянно вызывать воспаление. «Иммунная система будет атаковать эти остатки вируса и вызывать воспаление, потому что она не может отличить живой вирус от его остатков. Иммунная система просто видит вирусные антигены [молекулярные структуры на поверхности вируса] и хочет от них избавиться», — говорит доктор Оливейра.
Гипотеза состоит в том, что у некоторых детей с длительным течением COVID может иметь место постоянное воздействие вирусных антигенов на иммунную систему, вызывая стойкое или прерывистое воспаление, хотя и в более легкой степени, поскольку остаточный вирус не способен воспроизводить себя, он говорит. «Этот вид воспаления больше похож на «медленный ожог» в течение длительного периода времени, чем на острое воспаление MIS-C», — добавляет он. По его словам, в этой ситуации может помочь лечение противовоспалительными средствами, но исследования все еще продолжаются.
Существует поддержка теории «медленного горения» в том смысле, что некоторые продолжительные симптомы COVID имеют тенденцию к улучшению после того, как пациенты получают вакцину против COVID-19, которая вызывает повышение уровня антител, которые предположительно более эффективно удаляют вирусные антигены.
Чем лечить детей с длительным COVID?
Не существует типичного случая длительного течения COVID у детей и универсального лечения. Молодые пациенты, посещающие Йельскую программу, приходят с любой комбинацией симптомов.
Молодые пациенты, посещающие Йельскую программу, приходят с любой комбинацией симптомов.
Как правило, после полного обследования пациентов направляют к одному или нескольким узким специалистам, обладающим опытом в определенной области. Длительно COVID может поражать разные органы и части тела, поэтому помимо детских инфекционистов в команду могут входить кардиологи, неврологи, пульмонологи, ревматологи, психологи и другие.
Лечение, как правило, наиболее эффективно, когда оно воздействует на каждый симптом в отдельности. Например, ребенка с болью в груди и ухудшающимся физическим состоянием направят на кардиологическое обследование, а ребенка с когнитивными проблемами осмотрит невролог.
Стратегии лечения также могут основываться на стратегиях лечения других заболеваний, сопровождающихся длительными симптомами, таких как длительная усталость после мононуклеоза (или «моно»). «В ревматологии мы видим много необъяснимых болезненных ощущений, что дает нам достаточно разумную основу», — говорит доктор Фергюсон. «Вы можете посмотреть на лабораторные тесты или исследования изображений, и они действительно ничего не показывают. Это не обязательно означает, что в какой-то момент иммунная система не усилилась и не вызвала эти симптомы. Поэтому многие из наших рекомендаций сформулированы так: «Давайте придумаем, как восстановить здоровье этого ребенка»9.0005
«Вы можете посмотреть на лабораторные тесты или исследования изображений, и они действительно ничего не показывают. Это не обязательно означает, что в какой-то момент иммунная система не усилилась и не вызвала эти симптомы. Поэтому многие из наших рекомендаций сформулированы так: «Давайте придумаем, как восстановить здоровье этого ребенка»9.0005
Так, например, когда кардиолог говорит, что с сердцем пациента все в порядке, а дыхательный тест показывает, что у него хороший кислородный обмен, врачи могут порекомендовать ему постепенно повышать свою физическую форму, постепенно добавляя аэробные и мышечные упражнения. «Физиотерапия — отличный ресурс, потому что физиотерапевты не только наблюдают за пациентами в клинике, но и дают пациентам домашнюю программу упражнений, которая со временем поможет им восстановиться», — говорит доктор Фергюсон. «Мы ожидаем, что большинство людей смогут восстановить свою физическую форму, хотя и в сроки, которые мы действительно не можем диктовать».
Что помогает, когда у детей с длительным течением COVID есть симптомы психического здоровья?
Дети с длительным течением COVID также часто сталкиваются с проблемами психического здоровья, хотя до сих пор неясно, является ли это прямым результатом COVID-19. «Во всем мире наблюдается рост потребностей детей в поведенческом здоровье, особенно в связи с беспокойством и депрессией, и это касается не только детей, перенесших COVID», — говорит Линда Мэйс, доктор медицинских наук, председатель Йельского центра изучения детей (CSC), который участвует в лечение пациентов в рамках программы лечения после COVID. «Мы просто еще не знаем, как COVID влияет на базовое психологическое развитие в целом».
«Во всем мире наблюдается рост потребностей детей в поведенческом здоровье, особенно в связи с беспокойством и депрессией, и это касается не только детей, перенесших COVID», — говорит Линда Мэйс, доктор медицинских наук, председатель Йельского центра изучения детей (CSC), который участвует в лечение пациентов в рамках программы лечения после COVID. «Мы просто еще не знаем, как COVID влияет на базовое психологическое развитие в целом».
Но врачи могут помочь, независимо от причины, добавляет она. Для детей, у которых есть потребности в учебе или проблемы, или проблемы с концентрацией внимания, специалисты CSC могут работать со школой ребенка, чтобы помочь скорректировать учебную программу или образовательные подходы для этого ребенка. Если есть потребности в поведенческом здоровье, они предоставляют психотерапию и лекарства по мере необходимости и работают непосредственно с родителями и семьями. «Ничто из этого не относится к COVID», — говорит доктор Мэйс. «Это то, что мы делаем каждый день. Со временем будет важно знать, являются ли эти проблемы более серьезными среди детей, перенесших COVID-19.?»
Со временем будет важно знать, являются ли эти проблемы более серьезными среди детей, перенесших COVID-19.?»
Кроме того, консультанты CSC предлагают стратегии, помогающие детям, участвующим в программе, справляться с необъяснимыми медицинскими симптомами, включая хроническую боль. Доктор Мэйс говорит, что биологическая обратная связь, когнитивно-поведенческая терапия и методы осознанности могут помочь. «Независимо от происхождения, если проблема связана с COVID или тревогой, у нас есть хорошо проверенные, основанные на фактических данных подходы», — говорит она.
Как долго детям с длительным течением COVID требуется лечение?
Невозможно предсказать долгосрочные сроки выздоровления детей с длительным COVID, так как у врачей есть только полтора года опыта работы с ним. Но хорошая новость заключается в том, что дети, получающие лечение в рамках программы, пока чувствуют себя хорошо, говорит доктор Оливейра. «По сравнению со взрослыми дети обычно выздоравливают быстрее, в течение нескольких месяцев».
