Повышенное слюноотделение или гиперсаливация: cимптомы гиперсаливации
Иногда может наблюдаться повышенное слюноотделение, которое никак не связано с потреблением пищи.
Иногда может наблюдаться повышенное слюноотделение, которое никак не связано с потреблением пищи. К такому симптому нужно отнестись с повышенным вниманием, поскольку чрезмерное слюноотделение может говорить о наличии проблем в организме.
Чрезмерное слюноотделение или гиперсаливация может приносить массу неудобств. Как понять, что слюны выделяется слишком большое количество? Участившееся сглатывание слюны или ощущение того, что в полости рта большое количество жидкости, говорит о возможной гиперсаливации. В случае, когда помимо этих симптомов наблюдается тошнота, изжога и боль в горле, нужно обратиться к специалисту. Также симптомом может стать изменение запаха и цвета слюны.
Обильная выработка слюны является нормой в следующих случаях:
- прорезывание молочных зубов;
- гормональные сбои в организме, связанные с возрастными изменениями;
- период беременности;
- наличие протезов в полости рта;
- установленные брекет-системы;
- прием пищи.

Чаще всего повышенное слюноотделение, вызванное каким-либо недугом, сопровождается и другими симптомами:
- повышенная температура;
- общее недомогание;
- тошнота;
- изжога;
- болезненные ощущения во время проглатывания пищи;
- вкусовые изменения.
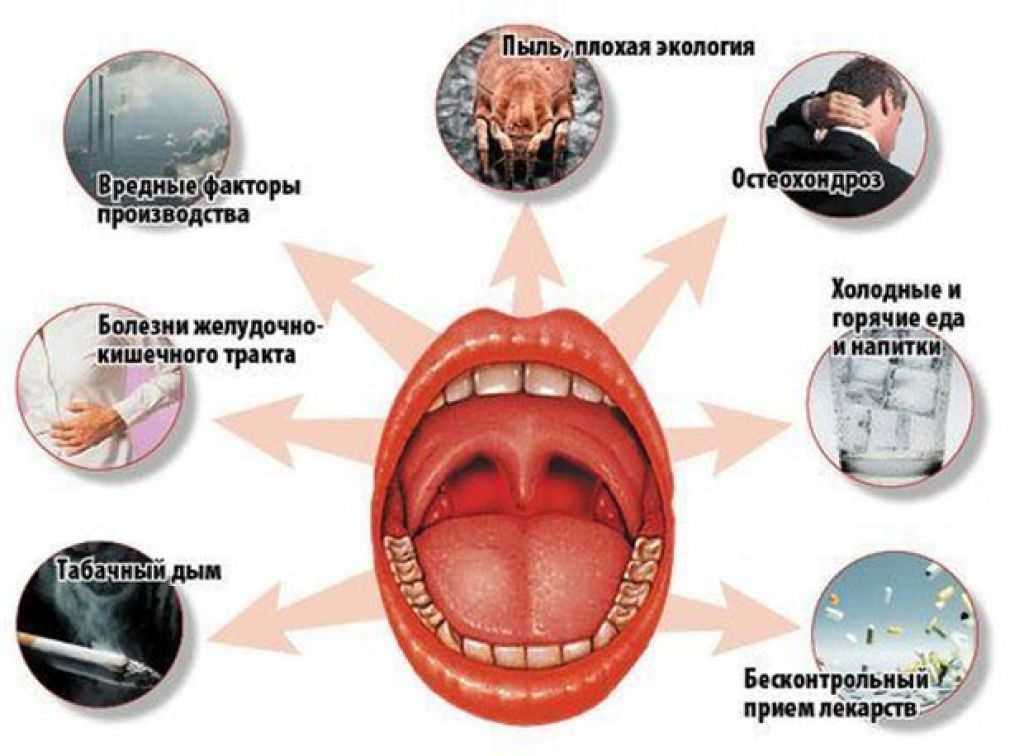
К основным факторам, вызывающим слишком интенсивную выработку слюны, относятся:
- интоксикация организма;
- гастрит, язва желудка;
- глисты;
- ангина;
- патологии ЦНС;
- болезни сосудов;
- заболевания щитовидной железы;
- инфекции в организме;
- удаление зубов;
- ношение протезов или брекетов;
- климакс;
- частые стрессы;
- вредные привычки.
В подростковом возрасте гиперсаливация может быть связана с такими явлениями, как:
- гормональные сбои в организме;
- нарушение прикуса;
- неправильная работа почек;
- заболевания ЖКТ;
- психологические травмы;
- заболевания сердца.

Токсикоз во время беременности также провоцирует повышенное слюноотделение.
В пожилом возрасте такая проблема может возникнуть по следующим причинам:
- эндокринные нарушения;
- неправильный прикус;
- побочное действие после приема медикаментов.
Определить по какой причине возникла проблема, сможет специалист. В процессе диагностики проводятся такие исследования, как: осмотр, сбор анамнеза и выявление наследственной предрасположенности. После осмотра, при необходимости, специалист направит пациента на анализы или на консультацию к другому специалисту.
Лечение зависит от провоцирующего фактора, и, соответственно, терапия, в первую очередь, направлена на устранение причины повышенного слюноотделения. Как привило, используются следующие методы:
- санация ротовой полости;
- ЛФК;
- криотерапия;
- специальные медикаментозные средства, которые снижают повышенную слюнную секрецию;
- удаление слюнных желез.

Чрезмерное слюноотделение может говорить о наличии серьезных проблем в работе организма. Игнорирование такой симптоматики может привести к ряду осложнений:
- обезвоживание организма;
- инфекции дыхательных путей;
- нефрит;
- проблемы в работе пищеварительной системы;
- бессонница, нарушение психоэмоционального состояния.
Для того чтобы минимизировать риск развития патологии, следует соблюдать общие профилактические меры:
- качественная гигиена полости рта;
- посещение каждые полгода врача-стоматолога;
- систематическое проведение профессиональной чистки зубов и десен;
- активный образ жизни;
- отказ от вредных привычек.
Рубрики
Все Диагностика стоматологических заболеванийГигиена полости ртаПротезированиеИмплантацияПрофилактика стоматологических заболеванийХирургияДетская стоматологияПародонтологияЛечение зубовОтбеливание зубовИсправление прикуса и брекетыЭстетическая стоматологияПрочееСвежие статьи
13 февраля 2023
Протезирование на имплантах при помощи циркониевого абатмента
Подробнее
31 января 2023
Апикальная хирургия
Подробнее
Лечение зубов при помощи бинокуляров
Подробнее
Причины и методы лечения повышенного слюноотделения
15. 06.2018
06.2018
Повышенное слюноотделение у взрослого – это симптом воспаления или заболевания десен, зубов или внутренних органов. Важно не только устранить обильное слюноотделение, но и верно определить его причину, иначе выздоровление будет временным.
Слюноотделение считается нормальным, если объем слюны не превышает двух литров в день. Она участвует в пищеварении, смывает с зубов кусочки еды, остатки напитков и жизнедеятельности бактерий. В норме процесс выделения слюны незаметен для человека – мы не обращаем на него внимания, как, например, на дыхание. Но если происходит сбой, то слишком большое количество слюны доставляет дискомфорт.
При этом недуге слюна накапливается во рту слишком быстро, постоянно приходится следить за тем, чтобы она не вытекла, сплевывать. Это неудобно, неэстетично, портит настроение и доставляет дискомфорт. В статье рассказываем, в чем причины повышенного слюноотделение у мужчин, женщин и как лечить.
Как понять, что слюноотделение повышено: симптомы и признаки сбоя
Слюна участвует во многих важных процессах, происходящих в организме человека. Когда все в норме, мы не замечаем, что слюна:
Когда все в норме, мы не замечаем, что слюна:
● помогает четко, правильно произносить слова, звуки;
● усиливает восприятие вкуса пищи, напитков;
● участвует в пищеварении – помогает пережевывать пищу, а также проглатывать ее.
Когда выделение слюны повышено, нарушается сразу несколько процессов:
● меняется вкус еды – соленая пища становится слишком выраженной, а тонкие оттенки не ощущаются;
● появляются проблемы с дикцией – выговаривать некоторые звуки проблематично;
● становится больно глотать еду.
Расположение желез
Кроме косвенных признаков, есть и четкие, измеряемые критерии. Если в течение пяти минут выделяется более двух миллилитров слюны, то пациенту ставят диагноз повышенное слюноотделение. Нормальный показатель – 2 мл.
Иногда пациенты жалуются на ложное обильное слюноотделение. Это происходит, когда во рту есть травмы, либо воспаление и может показаться, что слюны больше чем должно быть, хотя показатели в норме: 2 мл за 5 минут или 2 литров в день.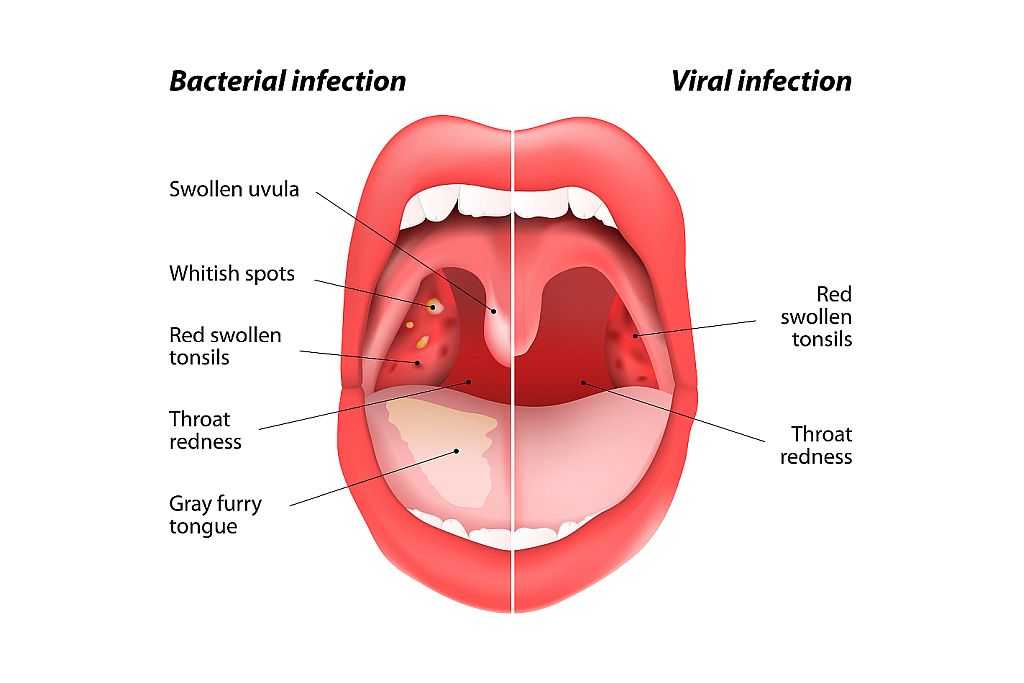
Причины повышенного слюноотделения у мужчин и у женщин
Объем выделяемой слюны контролирует нервная система. Когда со здоровьем все в порядке, это происходит естественно и незаметно для человека. Но когда возникают проблемы или появляются заболевания, процесс нарушается. Повлиять могут самые разные факторы, но чаще всего причиной повышенного слюноотделения у взрослых мужчин и женщин становится один из шести факторов.
- Болезни полости рта – воспаления десен, пародонтит, стоматит а еще порезы, ожоги. Когда бактерии попадают в канальцы желез, организм начинает выделять больше слюны, чтобы избавиться от них. Это естественная реакция.
- Проблемы пищеварительной системы – аномальная кислотность желудка, заболевания поджелудочной и печени.
- Болезни ЦНС – болезнь Паркинсона, повреждение тройничного нерва, бульбарный синдром, мигрень. При этих заболеваниях нарушается естественный процесс выделения слюны. Краткосрочное нарушение может возникнуть из-за воздушной, морской болезни, проблем с вестибулярным аппаратом.

- Гормоны – сбои гормональной системы, в частности щитовидной железы, менопауза, сахарный диабет приводят к обильному слюноотделению. Иногда такое наблюдается и у подростков во время перестройки организма.
- Курение, съемные протезы также могут повлиять. Оба этих явления раздражают слизистую, стимулируя гиперактивную работу желез.
- Прием лекарств – некоторые медикаменты имеют среди побочных действий повышенное слюноотделение или, как его еще называют, гиперсаливацию. Чаще всего это те лекарства, в составе которых есть йод или ртуть. Например: литий, физостигмин, мускарин.
Пилокарпин, нитразепам также приводят к гиперактивности желез
Что делать с повышенным слюноотделением зависит от факторов, по которым оно возникло. В некоторых случаях, например, при приеме лекарств, недуг пройдет без вмешательства врача.
Повышенное слюноотделение у женщин во время беременности
Частое основание гиперсаливации у женщин – беременность. Когда женщина готовится стать мамой, гормональный фон организма сильно меняется, а вместе с ним – многие процессы: кровообращение, пищеварение.
Когда женщина готовится стать мамой, гормональный фон организма сильно меняется, а вместе с ним – многие процессы: кровообращение, пищеварение.
Беременность влияет сразу на все системы:
● эндокринную;
● нервную;
● пищеварительную.
Нередко у будущих мам возникают проблемы с зубами и деснами, например, гингивит. Это заболевание также влияет на объем выделяемой слюны.
Здоровая и воспаленная десна
Причины ночного повышенного слюноотделения у взрослых
Во время сна процессы в организме идут медленнее, в том числе и выделение слюны. Но могут происходить сбои. Вот основные факторы, приводящие к тому, что во сне выделяется слишком много слюны:
● дыхание через рот, а не через нос – часто бывает, когда человек спит на спине;
● нарушение прикуса – рот остается открытым во сне, язык пересыхает и организм решает, что нужно больше слюны;
● плохой сон – слишком крепкий сон, когда человек не уверен, что спит. Это может привести к тому, что организм посчитает сон за реальность и будет выделять слюну как днем.
Так выглядит открытый прикус – язык выступает вперед
Лечение повышенного слюноотделения
В зависимости от причины гиперсаливации, лечением занимаются разные врачи:
● стоматологи решают проблемы местных заболеваний полости рта;
● эндокринологи при гормональных нарушениях;
● гастроэнтерологи, если дело в заболеваниях пищеварительной системы;
● неврологи, если сбой из-за проблем с ЦНС.
Выявить причину поможет стоматолог, а к конкретному специалисту направит терапевт
Лечение медикаментами
Кроме устранения причин, связанных с нарушением работы внутренних органов, врач может назначить лекарства, устраняющие симптомы. Например:
● риабал;
● скополамин;
● платифиллин.
Пить лекарства без назначения врача запрещено!
Не рекомендуем покупать и принимать лекарства без обращения к врачу. У каждого препарата есть противопоказания и побочные эффекты: от глаукомы до заболеваний печени, сердца, сосудов.
Не стоит рисковать жизнью и здоровьем, чтобы сэкономить время или деньги на визите в клинику.
Лечение ботоксом
Для кратковременного снятия симптом иногда применяют инъекции ботокса. Он блокирует нервные сигналы, снижая активность канальцев. Этот метод помогает быстро избавиться от проблемы, но, к сожалению, эффект длится не долго.
Массаж лица и расслабление мышц
Поможет, если причина связана с нервным напряжением, стрессом или патологиями ЦНС.
Удаление желез
Назначается крайне редко, только в тех случаях, когда все остальные способы и устранение причин недуга не помогли. Удаление, даже частичное, может привести к повреждению лицевых нервов.
Народные способы
Чтобы облегчить симптомы, можно использовать народные средства. Особенно, если слюноотделение появилось из-за морской, воздушной болезни, стресса или на фоне приема лекарств.
Народная медицина предлагает два домашних рецепта для полоскания после еды:
● одну столовую ложку настойки горца перечного смешать с 200-300 мл теплой воды;
● черный чай перемешать с двумя столовыми ложками дробленной свежей малины, процедить и остудить.
Также поможет коррекция рациона: исключение картофеля, макарон, хлеба, тыквы и других крахмалистых овощей.
Запишитесь на прием в клинику СолоДент по телефону или через сайт. Определим причину повышенного слюноотделения и поможем избавиться от этого неприятного недуга.
Ангина Людвига — StatPearls — NCBI Bookshelf
Непрерывное обучение
Ангина Людвига представляет собой опасный для жизни целлюлит мягких тканей, поражающий дно рта и шею. Он включает три отдела дна полости рта: подъязычный, подбородочный и поднижнечелюстной. Инфекция быстро прогрессирует, приводя к потенциальной обструкции дыхательных путей. Наиболее распространенной этиологией является стоматологическая инфекция нижних моляров, в основном вторых и третьих, на которую приходится более 90% случаев. Любая недавняя инфекция или травма в этой области могут предрасполагать пациента к развитию стенокардии Людвига. Предрасполагающие факторы включают диабет, злокачественные новообразования полости рта, кариес, алкоголизм, недоедание и иммунодефицит.
Цели:
Кратко опишите рекомендуемое лечение стенокардии Людвига.
Опишите типичную картину больного стенокардией Людвига.
Обзор патофизиологии ангины Людвига.
Объясните стратегии межпрофессиональной бригады по улучшению координации помощи и коммуникации в отношении ведения пациентов со стенокардией Людвига.
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Ангина Людвига представляет собой опасный для жизни диффузный целлюлит мягких тканей дна рта и шеи. Заболевание было названо в честь немецкого врача Вильгельма Фридриха фон Людвига, впервые описавшего его в 1836 году. Оно затрагивает три отдела дна полости рта: подъязычный, подбородочный и поднижнечелюстной. Инфекция нижних моляров является характерной причиной истинной ангины Людвига. Однако этот термин часто применяется к любой инфекции дна полости рта с вовлечением подъязычного или подчелюстного пространства.[1] Он быстро распространяется на окружающие ткани, приводя к различным потенциально летальным осложнениям, таким как обструкция дыхательных путей, аспирационная пневмония, разрыв сонных артерий или абсцесс оболочки [2]. Таким образом, раннее распознавание и лечение, включая защиту дыхательных путей, антибактериальную терапию и хирургическое дренирование при хорошо установленных инфекциях, имеют решающее значение.
Однако этот термин часто применяется к любой инфекции дна полости рта с вовлечением подъязычного или подчелюстного пространства.[1] Он быстро распространяется на окружающие ткани, приводя к различным потенциально летальным осложнениям, таким как обструкция дыхательных путей, аспирационная пневмония, разрыв сонных артерий или абсцесс оболочки [2]. Таким образом, раннее распознавание и лечение, включая защиту дыхательных путей, антибактериальную терапию и хирургическое дренирование при хорошо установленных инфекциях, имеют решающее значение.
Этиология
Стенокардия Людвига обычно возникает из-за инфекции моляров нижней челюсти, особенно второго и третьего моляров, что составляет более 90% случаев.[3]
Другие, менее распространенные причины включают повреждение или разрыв дна ротовой полости, перелом нижней челюсти, повреждение языка, оральный пирсинг, остеомиелит, травматическую интубацию, перитонзиллярный абсцесс, подчелюстной сиалоаденит или сиалолитиаз, средний отит и инфицированные кисты щитовидной железы. [4] [2]
[4] [2]
В большинстве случаев ангина Людвига развивается у ранее здоровых больных; однако были предложены некоторые предрасполагающие факторы, включая сахарный диабет, злокачественные новообразования полости рта, алкоголизм, недоедание и иммунодефицит.
Эпидемиология
Значимой половой предрасположенности к ангине Людвига нет. Примерно 1/3 случаев связаны с другими системными заболеваниями (например, с ВИЧ и сахарным диабетом), а плохие зубы и гигиена полости рта являются независимыми факторами риска. До разработки антибиотиков смертность превышала 50%.[4] Благодаря быстрому восстановлению проходимости дыхательных путей и антибиотикотерапии, а также передовым методам визуализации и хирургическим вмешательствам смертность снизилась примерно до 8%.[6]
Патофизиология
Стенокардия Людвига обычно возникает как стоматологическая инфекция вторых или третьих моляров нижней челюсти, включая частично прорезавшиеся третьи моляры. Инфекция начинается в поддесневом кармане и распространяется на мускулатуру дна полости рта. Он прогрессирует ниже челюстно-подъязычной линии, указывая на то, что он переместился в подъязычное пространство. Поскольку корни второго и третьего моляров нижней челюсти лежат ниже этой линии, инфицирование этих зубов предрасполагает к ангине Людвига. Инфекция распространяется лингвально, а не щечно, потому что язычная сторона лунки зуба тоньше. Первоначально он распространяется на подъязычное пространство и прогрессирует в поднижнечелюстное пространство.
Он прогрессирует ниже челюстно-подъязычной линии, указывая на то, что он переместился в подъязычное пространство. Поскольку корни второго и третьего моляров нижней челюсти лежат ниже этой линии, инфицирование этих зубов предрасполагает к ангине Людвига. Инфекция распространяется лингвально, а не щечно, потому что язычная сторона лунки зуба тоньше. Первоначально он распространяется на подъязычное пространство и прогрессирует в поднижнечелюстное пространство.
Заболевание обычно полимикробное, с вовлечением оральной флоры, как аэробов, так и анаэробов. Наиболее распространенными микроорганизмами являются Staphylococcus , Streptococcus , Peptostreptococcus , Fusobacterium , Bacteroides, и Actinomyces. [7] Пациенты с ослабленным иммунитетом подвержены более высокому риску стенокардии Людвига.
Анамнез и физикальное обследование
Пациенты обычно сообщают о недавнем удалении зубов или зубной боли в анамнезе. Наиболее частые симптомы включают отек шеи, боль в шее, затрудненное глотание и речь. Тризм — еще одна типичная жалоба, вызванная раздражением жевательных мышц.
Тризм — еще одна типичная жалоба, вызванная раздражением жевательных мышц.
Клинический аспект состояния часто описывается как «бычья шея» с повышенной наполненностью подбородочной области и потерей четкости нижнечелюстного угла. Другие распространенные симптомы включают боль во рту, хриплый голос, слюнотечение, отек языка, ригидность затылочных мышц и боль в горле.[6]
Стридор указывает на надвигающуюся обструкцию дыхательных путей, в то время как трудности с речью и повышенное выступание языка сигнализируют о поражении подъязычного пространства.
При осмотре у пациентов обычно выявляется лихорадка с подбородочным и поднижнечелюстным отеком и болезненностью. Отек дна полости рта, приподнятый язык и болезненность пораженных зубов являются признаками инфекции полости рта. Индурация подбородочной области шеи и отек в верхней части шеи являются частыми внеротовыми находками, хотя у пациента обычно не бывает лимфаденопатии.[4] Наличие крепитации должно вызвать подозрение на другие патологии, такие как некротизирующий фасциит.
Оценка
Наиболее важным аспектом оценки являются дыхательные пути. Если диагностирована стенокардия Людвига, пациент должен быть немедленно интубирован. Визуализация не играет никакой роли в непосредственной оценке состояния пациента — решение об интубации принимается исключительно на основании клинических параметров, поскольку направление пациента с приближающимся поражением дыхательных путей на компьютерную томографию задержит лечение и может привести к летальному исходу.
Самым безопасным способом обеспечения проходимости дыхательных путей является фиброоптическая интубация в состоянии бодрствования, хотя подготовка к экстренной трахеостомии в состоянии бодрствования должна быть проведена до того, как будут предприняты какие-либо вмешательства в дыхательные пути.
После обеспечения проходимости дыхательных путей можно использовать компьютерную томографию шеи с внутривенным (в/в) контрастом для оценки тяжести инфекции и выявления абсцесса.[8] Кроме того, КТ и МРТ можно использовать для выявления скопления жидкости в средостении и подтверждения отека дыхательных путей. Рентгенограмма шеи и грудной клетки может выявить газы в тканях при инфекциях, вызванных анаэробной микрофлорой. Наконец, при УЗИ можно увидеть метастатические абсцессы и гной.[5]
Рентгенограмма шеи и грудной клетки может выявить газы в тканях при инфекциях, вызванных анаэробной микрофлорой. Наконец, при УЗИ можно увидеть метастатические абсцессы и гной.[5]
Хотя лабораторные исследования широко распространены в клинической практике, они не имеют непосредственного значения, поскольку это клинический диагноз. Необходимо получить посев крови, чтобы определить, есть ли гематогенное распространение инфекции.
Лечение/управление
Лечение ангины Людвига направлено главным образом на защиту дыхательных путей — наиболее частой причиной смерти является асфиксия от обструкции дыхательных путей — контроль инфекции с помощью антибиотикотерапии, а в некоторых случаях хорошо установленных инфекций — хирургическое дренирование .
Предпочтительным методом интубации является назальная интубация с гибким фиброоптическим кабелем, хотя до того, как предпринимать какие-либо вмешательства в дыхательные пути, должны быть приняты меры для экстренной трахеостомии в сознании [9]. ] Традиционная прямая ларингоскопия может быть сложной из-за тризма и приподнятого языка. Крайне важно обеспечить проходимость дыхательных путей до появления стридора или цианоза, так как это поздние признаки. Если пациент не может быть интубирован, следующим шагом будет экстренная трахеотомия.[10]
] Традиционная прямая ларингоскопия может быть сложной из-за тризма и приподнятого языка. Крайне важно обеспечить проходимость дыхательных путей до появления стридора или цианоза, так как это поздние признаки. Если пациент не может быть интубирован, следующим шагом будет экстренная трахеотомия.[10]
Внутривенные антибиотики широкого спектра действия являются терапией первой линии после обеспечения проходимости дыхательных путей и получения культур [4]. Антибиотики должны охватывать грамположительные бактерии, грамотрицательные бактерии и анаэробы.[1] Наиболее часто назначаемыми антибиотиками являются ампициллин-сульбактам или клиндамицин. У пациентов с ослабленным иммунитетом охват следует расширить, включив в него псевдомонады. Некоторые варианты включают цефепим, меропенем или пиперациллин-тазобактам. Кроме того, клиницисты должны рассмотреть возможность покрытия метициллин-устойчивыми штаммами Staphylococcus aureus (MRSA) для пациентов с ослабленным иммунитетом, лиц с повышенным риском MRSA или с предшествующей инфекцией MRSA.
Назначение внутривенных стероидов вызывает споры. В нескольких отчетах о клинических случаях показано снижение потребности в обеспечении проходимости дыхательных путей при использовании стероидов.[11] Однако необходимы дополнительные исследования, прежде чем это станет стандартом лечения, и это оставлено на усмотрение лечащего врача. Продолжительность приема антибиотиков обычно составляет две недели. Необходимо тщательно контролировать количество лейкоцитов и лихорадку.
Удаление зуба рекомендуется, если источник инфекции одонтогенный. Для пациентов, которые не реагируют на первоначальную антибиотикотерапию или у них наблюдается скопление жидкости при визуализации, может быть выполнена игольная аспирация или хирургический разрез и дренирование.
Хирургия обычно предназначена для пациентов, у которых медикаментозная терапия оказалась неэффективной, поскольку не было показано, что ранняя хирургическая декомпрессия улучшает результаты, за исключением пациентов, нуждающихся в интубации из-за одонтогенных инфекций, которым рекомендуется раннее удаление зубов и посев [4].
Хирургический дренаж показан в случаях гнойной инфекции: гнойный аспират иглы, крепитация, флюктуация и воздух в мягких тканях.[5] Хирургический дренаж направлен на декомпрессию фасциальных отделов шеи и эвакуацию гноя. Разрез обычно делается параллельно и на два пальца ниже нижнечелюстного угла, а в некоторых случаях требуется много разрезов. Следующие шаги включают смещение поднижнечелюстной железы и разделение челюстно-подъязычных мышц для декомпрессии пораженных фасциальных отделов.[5]
Дифференциальный диагноз
Хотя ангина Людвига является клиническим диагнозом, вначале ее бывает трудно отличить от других заболеваний. В этой ситуации может помочь визуализация, чтобы исключить другие причины симптомов пациента. Тем не менее, клиницист должен назначать визуализирующий тест только после того, как дыхательные пути обеспечены, или в случае пациентов, которые могут комфортно дышать и справляться со своими выделениями в положении лежа.
Прогноз
Из-за опасного для жизни осложнения обструкции дыхательных путей от стенокардии Людвига смертность превышала 50% до разработки антибиотиков.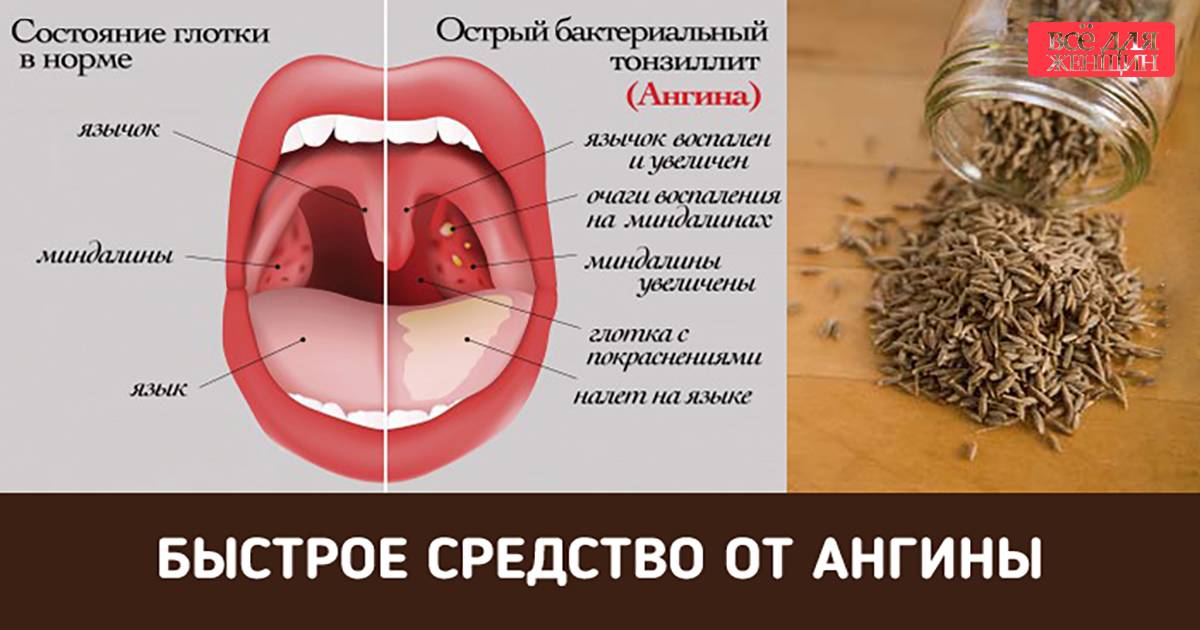 [4] Благодаря антибиотикотерапии, улучшенным методам визуализации и хирургическим методам смертность снизилась примерно до 8%.[6]
[4] Благодаря антибиотикотерапии, улучшенным методам визуализации и хирургическим методам смертность снизилась примерно до 8%.[6]
Осложнения
Как уже упоминалось, стенокардия Людвига представляет собой быстро прогрессирующий целлюлит, который может вызвать обструкцию дыхательных путей, требующую немедленного вмешательства. Любые симптомы со стороны дыхательных путей или неспособность справиться с выделениями из ротовой полости являются показаниями к плановой интубации для предотвращения летального исхода. Кроме того, необходим тщательный мониторинг, чтобы избежать распространения флегмоны на соседние области, что может вызвать медиастинит или флегмону шеи. Он также может развиться в аспирационную пневмонию.
Улучшение результатов медицинского персонала
Стенокардия Людвига — это быстро прогрессирующий целлюлит, который может быстро вызвать обструкцию дыхательных путей. Это требует немедленного вмешательства и тщательного наблюдения, чтобы предотвратить смерть от удушья. Это также может привести к медиастиниту, некротизирующему целлюлиту шеи и аспирационной пневмонии. Самый безопасный способ работы с такими пациентами — скоординированный межпрофессиональный подход с участием врача, медсестры и, при необходимости, консультанта, например, отоларинголога или анестезиолога. Это обеспечит наилучший результат и максимальную безопасность пациента. [Уровень V]
Это также может привести к медиастиниту, некротизирующему целлюлиту шеи и аспирационной пневмонии. Самый безопасный способ работы с такими пациентами — скоординированный межпрофессиональный подход с участием врача, медсестры и, при необходимости, консультанта, например, отоларинголога или анестезиолога. Это обеспечит наилучший результат и максимальную безопасность пациента. [Уровень V]
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Рисунок
Припухлость в поднижнечелюстной области у больного ангиной Людвига. Это затрудняло оценку разгибания шеи. Предоставлено Wikimedia Commons, Anand H Kulkarni, et al., (CC by 2.0) https://creativecommons.org/licenses/by/2.0/
Рисунок
Поднижнечелюстной треугольник. Изображение предоставлено S Bhimji MD
Ссылки
- 1.
Spitalnic SJ, Sucov A. Стенокардия Людвига: история болезни и обзор.
 J Emerg Med. 1995 г., июль-август; 13(4):499-503. [PubMed: 7594369]
J Emerg Med. 1995 г., июль-август; 13(4):499-503. [PubMed: 7594369]- 2.
Пак С., Ча Д., Мейер С., Ди С., Фершко А. Ангина Людвига. Куреус. 21 августа 2017 г.; 9(8):e1588. [Бесплатная статья PMC: PMC5650252] [PubMed: 29062620]
- 3.
Куинн FB. Ангина Людвига. Arch Otolaryngol Head Neck Surg. 1999 г., май; 125(5):599. [В паблике: 10326824]
- 4.
Бансал А., Мискофф Дж., Лис Р.Дж. Отоларингологическая реанимация. Крит Уход Клин. 2003 Январь; 19 (1): 55-72. [PubMed: 12688577]
- 5.
Баракате М.С., Дженсен М.Дж., Хемли Дж.М., Грэм А.Р. Ангина Людвига: отчет о случае и обзор вопросов ведения. Энн Отол Ринол Ларингол. 2001 май; 110 (5 часть 1): 453-6. [PubMed: 11372930]
- 6.
Moreland LW, Corey J, McKenzie R. Стенокардия Людвига. Отчет о случае и обзор литературы. Arch Intern Med. 1988 февраля; 148 (2): 461-6. [PubMed: 3277567]
- 7.
Брук И.
 Микробиология и принципы антимикробной терапии инфекций головы и шеи. Заразить Dis Clin North Am. 2007 июнь; 21(2):355-91, vi. [PubMed: 17561074]
Микробиология и принципы антимикробной терапии инфекций головы и шеи. Заразить Dis Clin North Am. 2007 июнь; 21(2):355-91, vi. [PubMed: 17561074]- 8.
Креспо А.Н., Чоне CT, Фонсека А.С., Черногория MC, Перейра Р., Милани Дж.А. Клиническая оценка по сравнению с компьютерной томографией в диагностике и лечении глубокой инфекции шеи. Медицинский центр Сан-Паулу J. 4 ноября 2004 г .; 122 (6): 259-63. [PubMed: 15692720]
- 9.
Шокли ВВ. Стенокардия Людвига: обзор текущего лечения дыхательных путей. Arch Otolaryngol Head Neck Surg. 1999 г., май; 125 (5): 600. [PubMed: 10326825]
- 10.
Вулф М.М., Дэвис Дж.В., Паркс С.Н. Необходима ли хирургическая коррекция проходимости дыхательных путей при глубоких инфекциях шеи и стенокардии Людвига? J Крит Уход. 2011 фев; 26 (1): 11-4. [PubMed: 20537506]
- 11.
Сайфельдин К., Эванс Р. Стенокардия Людвига. Emerg Med J. 2004 Mar; 21 (2): 242-3. [Бесплатная статья PMC: PMC1726306] [PubMed: 14988363]
Ангина Людвига — StatPearls — NCBI Bookshelf
Продолжение обучения
Ангина Людвига представляет собой опасный для жизни целлюлит мягких тканей, поражающий дно рта и шею. Он включает три отдела дна полости рта: подъязычный, подбородочный и поднижнечелюстной. Инфекция быстро прогрессирует, приводя к потенциальной обструкции дыхательных путей. Наиболее распространенной этиологией является стоматологическая инфекция нижних моляров, в основном вторых и третьих, на которую приходится более 90% случаев. Любая недавняя инфекция или травма в этой области могут предрасполагать пациента к развитию стенокардии Людвига. Предрасполагающие факторы включают диабет, злокачественные новообразования полости рта, кариес, алкоголизм, недоедание и иммунодефицит. В этом обзоре рассматриваются ведение и неотложная терапия этого потенциально летального состояния.
Он включает три отдела дна полости рта: подъязычный, подбородочный и поднижнечелюстной. Инфекция быстро прогрессирует, приводя к потенциальной обструкции дыхательных путей. Наиболее распространенной этиологией является стоматологическая инфекция нижних моляров, в основном вторых и третьих, на которую приходится более 90% случаев. Любая недавняя инфекция или травма в этой области могут предрасполагать пациента к развитию стенокардии Людвига. Предрасполагающие факторы включают диабет, злокачественные новообразования полости рта, кариес, алкоголизм, недоедание и иммунодефицит. В этом обзоре рассматриваются ведение и неотложная терапия этого потенциально летального состояния.
Цели:
Кратко опишите рекомендуемое лечение стенокардии Людвига.
Опишите типичную картину больного стенокардией Людвига.
Обзор патофизиологии ангины Людвига.
Объясните стратегии межпрофессиональной бригады по улучшению координации помощи и коммуникации в отношении ведения пациентов со стенокардией Людвига.

Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Ангина Людвига представляет собой опасный для жизни диффузный целлюлит мягких тканей дна рта и шеи. Заболевание было названо в честь немецкого врача Вильгельма Фридриха фон Людвига, впервые описавшего его в 1836 году. Оно затрагивает три отдела дна полости рта: подъязычный, подбородочный и поднижнечелюстной. Инфекция нижних моляров является характерной причиной истинной ангины Людвига. Однако этот термин часто применяется к любой инфекции дна полости рта с вовлечением подъязычного или подчелюстного пространства.[1] Он быстро распространяется на окружающие ткани, приводя к различным потенциально летальным осложнениям, таким как обструкция дыхательных путей, аспирационная пневмония, разрыв сонных артерий или абсцесс оболочки [2]. Таким образом, раннее распознавание и лечение, включая защиту дыхательных путей, антибактериальную терапию и хирургическое дренирование при хорошо установленных инфекциях, имеют решающее значение.
Этиология
Стенокардия Людвига обычно возникает из-за инфекции моляров нижней челюсти, особенно второго и третьего моляров, что составляет более 90% случаев.[3]
Другие, менее распространенные причины включают повреждение или разрыв дна ротовой полости, перелом нижней челюсти, повреждение языка, оральный пирсинг, остеомиелит, травматическую интубацию, перитонзиллярный абсцесс, подчелюстной сиалоаденит или сиалолитиаз, средний отит и инфицированные кисты щитовидной железы.[4] [2]
В большинстве случаев ангина Людвига развивается у ранее здоровых больных; однако были предложены некоторые предрасполагающие факторы, включая сахарный диабет, злокачественные новообразования полости рта, алкоголизм, недоедание и иммунодефицит.
Эпидемиология
Значимой половой предрасположенности к ангине Людвига нет. Примерно 1/3 случаев связаны с другими системными заболеваниями (например, с ВИЧ и сахарным диабетом), а плохие зубы и гигиена полости рта являются независимыми факторами риска. До разработки антибиотиков смертность превышала 50%.[4] Благодаря быстрому восстановлению проходимости дыхательных путей и антибиотикотерапии, а также передовым методам визуализации и хирургическим вмешательствам смертность снизилась примерно до 8%.[6]
До разработки антибиотиков смертность превышала 50%.[4] Благодаря быстрому восстановлению проходимости дыхательных путей и антибиотикотерапии, а также передовым методам визуализации и хирургическим вмешательствам смертность снизилась примерно до 8%.[6]
Патофизиология
Стенокардия Людвига обычно возникает как стоматологическая инфекция вторых или третьих моляров нижней челюсти, включая частично прорезавшиеся третьи моляры. Инфекция начинается в поддесневом кармане и распространяется на мускулатуру дна полости рта. Он прогрессирует ниже челюстно-подъязычной линии, указывая на то, что он переместился в подъязычное пространство. Поскольку корни второго и третьего моляров нижней челюсти лежат ниже этой линии, инфицирование этих зубов предрасполагает к ангине Людвига. Инфекция распространяется лингвально, а не щечно, потому что язычная сторона лунки зуба тоньше. Первоначально он распространяется на подъязычное пространство и прогрессирует в поднижнечелюстное пространство.
Заболевание обычно полимикробное, с вовлечением оральной флоры, как аэробов, так и анаэробов. Наиболее распространенными микроорганизмами являются Staphylococcus , Streptococcus , Peptostreptococcus , Fusobacterium , Bacteroides, и Actinomyces. [7] Пациенты с ослабленным иммунитетом подвержены более высокому риску стенокардии Людвига.
Наиболее распространенными микроорганизмами являются Staphylococcus , Streptococcus , Peptostreptococcus , Fusobacterium , Bacteroides, и Actinomyces. [7] Пациенты с ослабленным иммунитетом подвержены более высокому риску стенокардии Людвига.
Анамнез и физикальное обследование
Пациенты обычно сообщают о недавнем удалении зубов или зубной боли в анамнезе. Наиболее частые симптомы включают отек шеи, боль в шее, затрудненное глотание и речь. Тризм — еще одна типичная жалоба, вызванная раздражением жевательных мышц.
Клинический аспект состояния часто описывается как «бычья шея» с повышенной наполненностью подбородочной области и потерей четкости нижнечелюстного угла. Другие распространенные симптомы включают боль во рту, хриплый голос, слюнотечение, отек языка, ригидность затылочных мышц и боль в горле.[6]
Стридор указывает на надвигающуюся обструкцию дыхательных путей, в то время как трудности с речью и повышенное выступание языка сигнализируют о поражении подъязычного пространства.
При осмотре у пациентов обычно выявляется лихорадка с подбородочным и поднижнечелюстным отеком и болезненностью. Отек дна полости рта, приподнятый язык и болезненность пораженных зубов являются признаками инфекции полости рта. Индурация подбородочной области шеи и отек в верхней части шеи являются частыми внеротовыми находками, хотя у пациента обычно не бывает лимфаденопатии.[4] Наличие крепитации должно вызвать подозрение на другие патологии, такие как некротизирующий фасциит.
Оценка
Наиболее важным аспектом оценки являются дыхательные пути. Если диагностирована стенокардия Людвига, пациент должен быть немедленно интубирован. Визуализация не играет никакой роли в непосредственной оценке состояния пациента — решение об интубации принимается исключительно на основании клинических параметров, поскольку направление пациента с приближающимся поражением дыхательных путей на компьютерную томографию задержит лечение и может привести к летальному исходу.
Самым безопасным способом обеспечения проходимости дыхательных путей является фиброоптическая интубация в состоянии бодрствования, хотя подготовка к экстренной трахеостомии в состоянии бодрствования должна быть проведена до того, как будут предприняты какие-либо вмешательства в дыхательные пути.
После обеспечения проходимости дыхательных путей можно использовать компьютерную томографию шеи с внутривенным (в/в) контрастом для оценки тяжести инфекции и выявления абсцесса.[8] Кроме того, КТ и МРТ можно использовать для выявления скопления жидкости в средостении и подтверждения отека дыхательных путей. Рентгенограмма шеи и грудной клетки может выявить газы в тканях при инфекциях, вызванных анаэробной микрофлорой. Наконец, при УЗИ можно увидеть метастатические абсцессы и гной.[5]
Хотя лабораторные исследования широко распространены в клинической практике, они не имеют непосредственного значения, поскольку это клинический диагноз. Необходимо получить посев крови, чтобы определить, есть ли гематогенное распространение инфекции.
Лечение/управление
Лечение ангины Людвига направлено главным образом на защиту дыхательных путей — наиболее частой причиной смерти является асфиксия от обструкции дыхательных путей — контроль инфекции с помощью антибиотикотерапии, а в некоторых случаях хорошо установленных инфекций — хирургическое дренирование .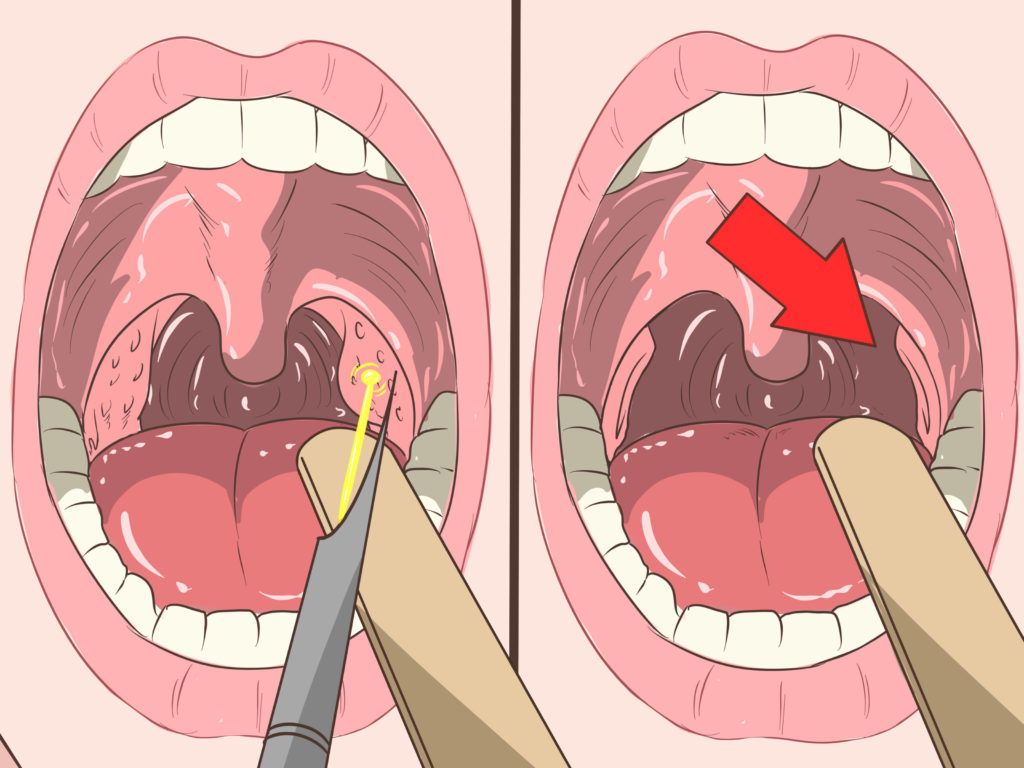
Предпочтительным методом интубации является назальная интубация с гибким фиброоптическим кабелем, хотя до того, как предпринимать какие-либо вмешательства в дыхательные пути, должны быть приняты меры для экстренной трахеостомии в сознании [9].] Традиционная прямая ларингоскопия может быть сложной из-за тризма и приподнятого языка. Крайне важно обеспечить проходимость дыхательных путей до появления стридора или цианоза, так как это поздние признаки. Если пациент не может быть интубирован, следующим шагом будет экстренная трахеотомия.[10]
Внутривенные антибиотики широкого спектра действия являются терапией первой линии после обеспечения проходимости дыхательных путей и получения культур [4]. Антибиотики должны охватывать грамположительные бактерии, грамотрицательные бактерии и анаэробы.[1] Наиболее часто назначаемыми антибиотиками являются ампициллин-сульбактам или клиндамицин. У пациентов с ослабленным иммунитетом охват следует расширить, включив в него псевдомонады. Некоторые варианты включают цефепим, меропенем или пиперациллин-тазобактам. Кроме того, клиницисты должны рассмотреть возможность покрытия метициллин-устойчивыми штаммами Staphylococcus aureus (MRSA) для пациентов с ослабленным иммунитетом, лиц с повышенным риском MRSA или с предшествующей инфекцией MRSA.
Кроме того, клиницисты должны рассмотреть возможность покрытия метициллин-устойчивыми штаммами Staphylococcus aureus (MRSA) для пациентов с ослабленным иммунитетом, лиц с повышенным риском MRSA или с предшествующей инфекцией MRSA.
Назначение внутривенных стероидов вызывает споры. В нескольких отчетах о клинических случаях показано снижение потребности в обеспечении проходимости дыхательных путей при использовании стероидов.[11] Однако необходимы дополнительные исследования, прежде чем это станет стандартом лечения, и это оставлено на усмотрение лечащего врача. Продолжительность приема антибиотиков обычно составляет две недели. Необходимо тщательно контролировать количество лейкоцитов и лихорадку.
Удаление зуба рекомендуется, если источник инфекции одонтогенный. Для пациентов, которые не реагируют на первоначальную антибиотикотерапию или у них наблюдается скопление жидкости при визуализации, может быть выполнена игольная аспирация или хирургический разрез и дренирование.
Хирургия обычно предназначена для пациентов, у которых медикаментозная терапия оказалась неэффективной, поскольку не было показано, что ранняя хирургическая декомпрессия улучшает результаты, за исключением пациентов, нуждающихся в интубации из-за одонтогенных инфекций, которым рекомендуется раннее удаление зубов и посев [4].
Хирургический дренаж показан в случаях гнойной инфекции: гнойный аспират иглы, крепитация, флюктуация и воздух в мягких тканях.[5] Хирургический дренаж направлен на декомпрессию фасциальных отделов шеи и эвакуацию гноя. Разрез обычно делается параллельно и на два пальца ниже нижнечелюстного угла, а в некоторых случаях требуется много разрезов. Следующие шаги включают смещение поднижнечелюстной железы и разделение челюстно-подъязычных мышц для декомпрессии пораженных фасциальных отделов.[5]
Дифференциальный диагноз
Хотя ангина Людвига является клиническим диагнозом, вначале ее бывает трудно отличить от других заболеваний. В этой ситуации может помочь визуализация, чтобы исключить другие причины симптомов пациента. Тем не менее, клиницист должен назначать визуализирующий тест только после того, как дыхательные пути обеспечены, или в случае пациентов, которые могут комфортно дышать и справляться со своими выделениями в положении лежа.
Тем не менее, клиницист должен назначать визуализирующий тест только после того, как дыхательные пути обеспечены, или в случае пациентов, которые могут комфортно дышать и справляться со своими выделениями в положении лежа.
Прогноз
Из-за опасного для жизни осложнения обструкции дыхательных путей от стенокардии Людвига смертность превышала 50% до разработки антибиотиков.[4] Благодаря антибиотикотерапии, улучшенным методам визуализации и хирургическим методам смертность снизилась примерно до 8%.[6]
Осложнения
Как уже упоминалось, стенокардия Людвига представляет собой быстро прогрессирующий целлюлит, который может вызвать обструкцию дыхательных путей, требующую немедленного вмешательства. Любые симптомы со стороны дыхательных путей или неспособность справиться с выделениями из ротовой полости являются показаниями к плановой интубации для предотвращения летального исхода. Кроме того, необходим тщательный мониторинг, чтобы избежать распространения флегмоны на соседние области, что может вызвать медиастинит или флегмону шеи. Он также может развиться в аспирационную пневмонию.
Он также может развиться в аспирационную пневмонию.
Улучшение результатов медицинского персонала
Стенокардия Людвига — это быстро прогрессирующий целлюлит, который может быстро вызвать обструкцию дыхательных путей. Это требует немедленного вмешательства и тщательного наблюдения, чтобы предотвратить смерть от удушья. Это также может привести к медиастиниту, некротизирующему целлюлиту шеи и аспирационной пневмонии. Самый безопасный способ работы с такими пациентами — скоординированный межпрофессиональный подход с участием врача, медсестры и, при необходимости, консультанта, например, отоларинголога или анестезиолога. Это обеспечит наилучший результат и максимальную безопасность пациента. [Уровень V]
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Рисунок
Припухлость в поднижнечелюстной области у больного ангиной Людвига.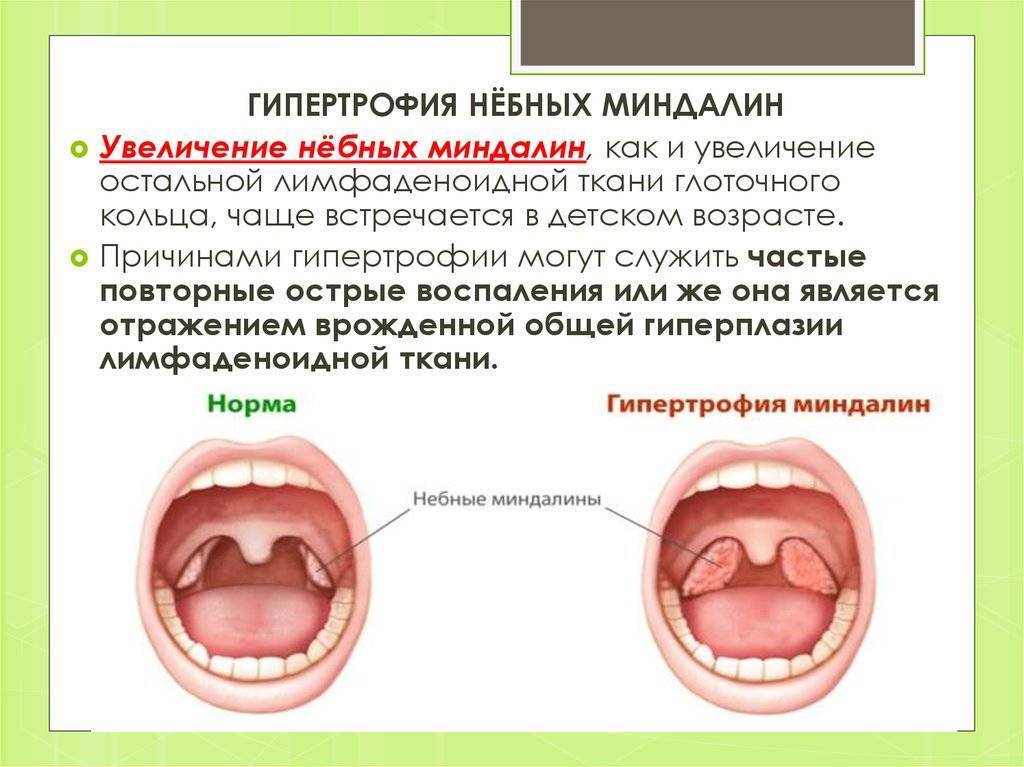 Это затрудняло оценку разгибания шеи. Предоставлено Wikimedia Commons, Anand H Kulkarni, et al., (CC by 2.0) https://creativecommons.org/licenses/by/2.0/
Это затрудняло оценку разгибания шеи. Предоставлено Wikimedia Commons, Anand H Kulkarni, et al., (CC by 2.0) https://creativecommons.org/licenses/by/2.0/
Рисунок
Поднижнечелюстной треугольник. Изображение предоставлено S Bhimji MD
Ссылки
- 1.
Spitalnic SJ, Sucov A. Стенокардия Людвига: история болезни и обзор. J Emerg Med. 1995 г., июль-август; 13(4):499-503. [PubMed: 7594369]
- 2.
Пак С., Ча Д., Мейер С., Ди С., Фершко А. Ангина Людвига. Куреус. 21 августа 2017 г.; 9(8):e1588. [Бесплатная статья PMC: PMC5650252] [PubMed: 29062620]
- 3.
Куинн FB. Ангина Людвига. Arch Otolaryngol Head Neck Surg. 1999 г., май; 125(5):599. [В паблике: 10326824]
- 4.
Бансал А., Мискофф Дж., Лис Р.Дж. Отоларингологическая реанимация. Крит Уход Клин. 2003 Январь; 19 (1): 55-72. [PubMed: 12688577]
- 5.
Баракате М.С., Дженсен М.Дж., Хемли Дж.
 М., Грэм А.Р. Ангина Людвига: отчет о случае и обзор вопросов ведения. Энн Отол Ринол Ларингол. 2001 май; 110 (5 часть 1): 453-6. [PubMed: 11372930]
М., Грэм А.Р. Ангина Людвига: отчет о случае и обзор вопросов ведения. Энн Отол Ринол Ларингол. 2001 май; 110 (5 часть 1): 453-6. [PubMed: 11372930]- 6.
Moreland LW, Corey J, McKenzie R. Стенокардия Людвига. Отчет о случае и обзор литературы. Arch Intern Med. 1988 февраля; 148 (2): 461-6. [PubMed: 3277567]
- 7.
Брук И. Микробиология и принципы антимикробной терапии инфекций головы и шеи. Заразить Dis Clin North Am. 2007 июнь; 21(2):355-91, vi. [PubMed: 17561074]
- 8.
Креспо А.Н., Чоне CT, Фонсека А.С., Черногория MC, Перейра Р., Милани Дж.А. Клиническая оценка по сравнению с компьютерной томографией в диагностике и лечении глубокой инфекции шеи. Медицинский центр Сан-Паулу J. 4 ноября 2004 г .; 122 (6): 259-63. [PubMed: 15692720]
- 9.
Шокли ВВ. Стенокардия Людвига: обзор текущего лечения дыхательных путей. Arch Otolaryngol Head Neck Surg. 1999 г., май; 125 (5): 600. [PubMed: 10326825]
- 10.






 J Emerg Med. 1995 г., июль-август; 13(4):499-503. [PubMed: 7594369]
J Emerg Med. 1995 г., июль-август; 13(4):499-503. [PubMed: 7594369]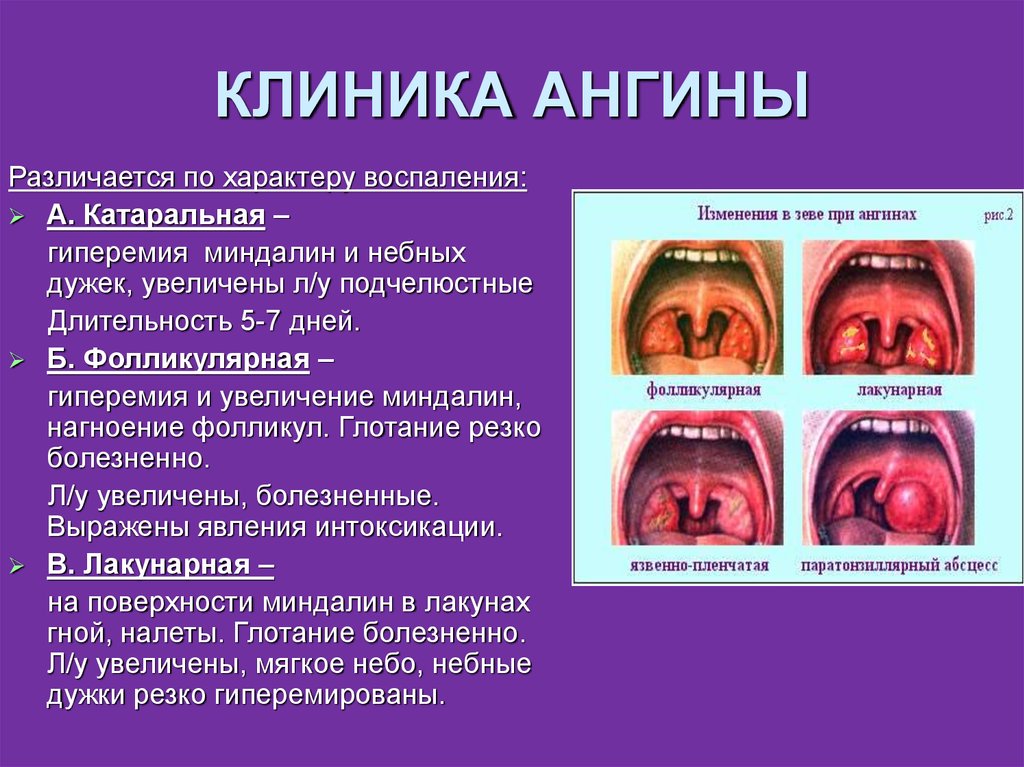 Микробиология и принципы антимикробной терапии инфекций головы и шеи. Заразить Dis Clin North Am. 2007 июнь; 21(2):355-91, vi. [PubMed: 17561074]
Микробиология и принципы антимикробной терапии инфекций головы и шеи. Заразить Dis Clin North Am. 2007 июнь; 21(2):355-91, vi. [PubMed: 17561074]
 М., Грэм А.Р. Ангина Людвига: отчет о случае и обзор вопросов ведения. Энн Отол Ринол Ларингол. 2001 май; 110 (5 часть 1): 453-6. [PubMed: 11372930]
М., Грэм А.Р. Ангина Людвига: отчет о случае и обзор вопросов ведения. Энн Отол Ринол Ларингол. 2001 май; 110 (5 часть 1): 453-6. [PubMed: 11372930]