| Амибактам® | Порошок д/пригот. р-ра д/в/в и в/м введения 250 мг+125 мг: фл. рег. №: ЛП-006529 от 21.10.20Порошок д/пригот. р-ра д/в/в и в/м введения 500 мг+250 мг: фл. рег. №: ЛП-006529 от 21.10.20Порошок д/пригот. р-ра д/в/в и в/м введения 1000 мг+500 мг: фл. Порошок д/пригот. р-ра д/в/в и в/м введения 2000 мг+1000 мг: фл. рег. №: ЛП-006529 от 21.10.20 | |||
| Амоксиван | ||||
| Амоксиклав® | 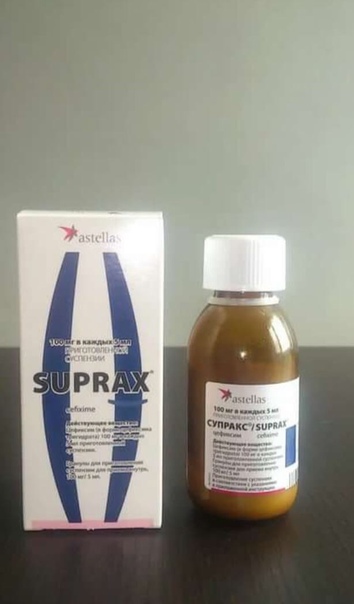 сусп. д/приема внутрь 875 мг+125 мг: 1.8 г пакетики 10, 12 или 14 шт. рег. №: ЛП-007544
от 26.10.21 сусп. д/приема внутрь 875 мг+125 мг: 1.8 г пакетики 10, 12 или 14 шт. рег. №: ЛП-007544
от 26.10.21 | Произведено: SANDOZ (Австрия) | ||
| Амоксиклав® | Порошок д/пригот. | Произведено: SANDOZ (Австрия) | ||
| Амоксиклав® | Порошок д/пригот. | Произведено: SANDOZ (Австрия) | ||
| Амоксиклав® | Порошок д/пригот. | Произведено: LEK d.d. (Словения) | ||
| Амоксиклав® | Порошок д/пригот. | Произведено: LEK d.d. (Словения) | ||
| Амоксиклав® |  сусп. д/приема внутрь 400 мг+57 мг/5 мл: фл. 35 мл, 50 мл, 70 мл или 140 мл с дозир. пипеткой рег. №: П N012124/03
от 29.06.11
Дата перерегистрации: 01.04.19 сусп. д/приема внутрь 400 мг+57 мг/5 мл: фл. 35 мл, 50 мл, 70 мл или 140 мл с дозир. пипеткой рег. №: П N012124/03
от 29.06.11
Дата перерегистрации: 01.04.19 | Произведено: LEK d.d. (Словения) | ||
| Амоксиклав® | Порошок д/пригот. | Произведено: LEK d.d. (Словения) | ||
| Амоксиклав® | Таб. | Произведено: LEK d.d. (Словения) | ||
| Амоксиклав® | Таб. | Произведено: LEK d.d. (Словения) | ||
| Амоксиклав® | Таб. | Произведено: LEK d.d. (Словения) | ||
| Амоксиклав® Квиктаб | Таб. | Произведено: LEK d.d. (Словения) | ||
| Амоксиклав® Квиктаб | Таб. | Произведено: LEK d.d. (Словения) | ||
| Амоксиклав® Квиктаб | Таб. | Произведено: LEK d.d. (Словения) | ||
| Амоксиклав® Квиктаб | Таб. | Произведено: LEK d.d. (Словения) | ||
| Амоксициллин+Клавулановая кислота | Порошок д/пригот. | |||
| Амоксициллин+Клавулановая кислота | Порошок д/пригот. р-ра д/в/в введения 500 мг+100 мг: фл. 1, 10 или 50 шт. рег. №: ЛСР-001490/08 от 14.03.08 | |||
| Амоксициллин+Клавулановая кислота | Порошок д/пригот. | |||
| Амоксициллин+Клавулановая кислота | Порошок д/пригот. сусп. д/приема внутрь (земляничный) 250 мг+62.5 мг/5 мл: фл. 1 шт. в компл. с мерн. колпачком рег. №: ЛП-003374 от 22.12.15 | |||
| Амоксициллин+Клавулановая кислота | Таб. Таб., покр. пленочной оболочкой, 500 мг+125 мг: 14 шт. рег. №: ЛП-001372 от 20.12.11 Дата перерегистрации: 10.01.18Таб., покр. пленочной оболочкой, 875 мг+125 мг: 14 шт. рег. №: ЛП-001372 от 20.12.11 Дата перерегистрации: 10.01.18 | |||
| Амоксициллин+Клавулановая кислота | Таб. | |||
| Амоксициллин+Клавулановая кислота | Таб., покр. пленочной оболочкой, 500 мг+125 мг: 5, 14 или 16 шт. рег. №: ЛП-005707 от 08.08.19 | |||
| Амоксициллин+Клавулановая кислота | Таб. | |||
| Амоксициллин+Клавулановая кислота — Виал | Порошок д/пригот. р-ра д/в/в введения 500 мг+100 мг: фл. 1 или 10 шт. рег. №: ЛСР-006246/10 от 01.07.10Порошок д/пригот. | |||
| Амоксициллин+Клавулановая кислота — Виал | Таб., покр. пленочной обол., 250 мг+125 мг: 20 шт. рег. №: ЛП-003213 от 23.09.15 | |||
| Амоксициллин+Клавулановая кислота — Виал | Таб. | |||
| Амоксициллин+Клавулановая кислота — Виал | Таб., покр. пленочной обол., 875 мг+125 мг: 14 шт. рег. №: ЛП-003213 от 23.09.15 | |||
| Амоксициллин+Клавулановая кислота ЭКСПРЕСС | Таб. Таб. диспергируемые 250 мг+62.5 мг: 14 или 16 шт. рег. №: ЛП-005622 от 01.07.19Таб. диспергируемые 500 мг+125 мг: 10, 14 или 16 шт. рег. №: ЛП-005622 от 01.07.19Таб. диспергируемые 875 мг+125 мг: 5, 14 или 16 шт. рег. №: ЛП-005622 от 01.07.19 | |||
| Ампициллин + Сульбактам | Порошок д/пригот. | |||
| Ампициллин + Сульбактам | Порошок д/пригот. р-ра д/в/в и в/м введения 2 г+1 г: фл. с растворителем или без него рег. №: ЛП-004648 от 18.01.18 Дата перерегистрации: 27.06.18 | |||
| Ампициллин + Сульбактам | Порошок д/пригот. Порошок д/пригот. р-ра д/в/в и в/м введения 2 г+1 г: фл. рег. №: ЛП-003997 от 06.12.16Порошок д/пригот. р-ра д/в/в и в/м введения 250 мг+125 мг: фл. рег. №: ЛП-003997 от 06.12.16Порошок д/пригот. р-ра д/в/в и в/м введения 500 мг+250 мг: фл. рег. №: ЛП-003997 от 06.12.16 | |||
| Ампициллин + Сульбактам | Порошок д/пригот. | |||
| Ампициллин+Сульбактам | Порошок д/пригот. р-ра д/в/в и в/м введения 500 мг+250 мг: фл. 1, 5 или 10 шт. рег. №: ЛП-006765 от 09.02.21Порошок д/пригот. р-ра д/в/в и в/м введения 1000 мг+500 мг: фл. Порошок д/пригот. р-ра д/в/в и в/м введения 2000 мг+1000 мг: фл. 1, 5 или 10 шт. рег. №: ЛП-006765 от 09.02.21 | |||
| Арлет® | Таб., покр. Таб., покр. пленочной оболочкой, 500 мг+125 мг: 14 шт. рег. №: ЛС-002677 от 26.09.11Таб., покр. пленочной оболочкой, 875 мг+125 мг: 14 шт. рег. №: ЛС-002677 от 26.09.11 | Эксклюзивное право продажи в РФ: ПОЛЛО (Россия) | ||
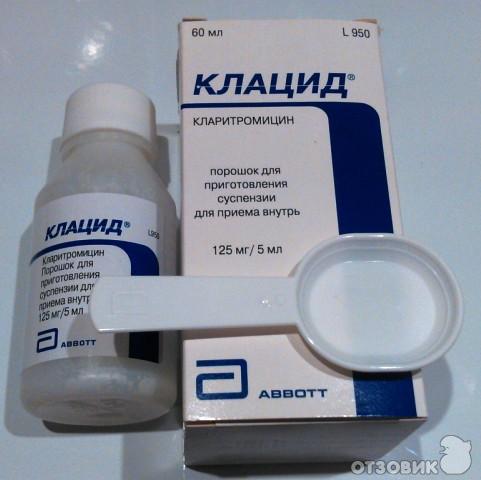
| Аугментин® | Порошок д/пригот. Порошок д/пригот. сусп. д/приема внутрь 400 мг+57 мг/5 мл: фл. 12.6 г или 25.2 г 1 шт. в компл. с мерн. ложкой или шприцем рег. №: П N015030/04 от 13.10.08 Дата перерегистрации: 21.05.21 | |||
| Аугментин® | Таб. Таб., покр. пленочной оболочкой, 875 мг+125 мг: 14 шт. рег. №: П N015030/02 от 24.09.08 Дата перерегистрации: 27.08.19 | |||
| Аугментин® ЕС | Порошок д/пригот. | |||
| Бетаклав® | Таб., покр. оболочкой, 500 мг+125 мг: 6 или 20 шт. рег. №: ЛСР-008707/10 от 25.08.10 Дата перерегистрации: 01.11.17 | |||
| Бетаклав® | Таб. | |||
| Верклав | Порошок д/пригот. р-ра д/в/в введения 1000 мг+200 мг: фл. 1 или 50 шт. рег. №: ЛП-001206 от 15.11.11 | |||
| Верклав | Порошок д/пригот. | |||
| Джамсул | Порошок д/пригот. р-ра д/в/в и в/м введения 250 мг+125 мг: фл. 1 шт. в компл. с растворителем рег. №: ЛП-005842 от 03.10.19Порошок д/пригот. Порошок д/пригот. р-ра д/в/в и в/м введения 1000 мг+500 мг: фл. 1 шт. в компл. с растворителем рег. №: ЛП-005842 от 03.10.19 | |||
| Зербакса® | Порошок д/пригот. концентрата д/пригот. р-ра д/инф. 1000 мг+500 мг: фл. | |||
| Клавамокс | Порошок д/пригот. сусп. д/приема внутрь 200 мг+28.5 мг/5 мл: фл. в комплекте со шприцем-дозатором рег. №: ЛП-007006 от 12.05.21Порошок д/пригот. сусп. д/приема внутрь 400 мг+57 мг/5 мл: фл. | |||
| Клавамокс 1000 | Таб., покр. пленочной оболочкой, 875 мг+125 мг: 14 шт. рег. №: ЛП-007301 от 18.08.21 | |||
| Кламосар | Порошок д/пригот. | |||
| Кламосар | Порошок д/пригот. р-ра д/в/в введения 500 мг+100 мг: фл. рег. №: ЛС-000287 от 30.01.13 | |||
| Комплисан | Порошок д/пригот. | |||
| Комплисан | Порошок д/пригот. р-ра д/в/в и в/м введения 250 мг+125 мг: фл. 1, 5 или 10 шт. рег. №: ЛП-004936 от 18.07.18 | |||
| Комплисан | Порошок д/пригот. | |||
| Либакцил | Порошок д/пригот. р-ра д/в/в и в/м введения 1 г+500 мг: фл. 1 шт. рег. №: ЛСР-005214/10 от 07.06.10Порошок д/пригот. р-ра д/в/в и в/м введения 2 г+1г: фл. Порошок д/пригот. р-ра д/в/в и в/м введения 500 мг+250 мг: фл. 1 шт. рег. №: ЛСР-005214/10 от 07.06.10 | |||
| Медоклав | Порошок д/пригот. р-ра д/в/в введения 1000 мг+200 мг: фл. 1, 5, 10 или 100 шт. рег. №: ЛП-002083 от 31.05.13 | |||
| Медоклав | Порошок д/пригот. | |||
| Медоклав | Таб., покр. пленочной обол., 250 мг+125 мг: 16 шт. рег. №: П N014290/03 от 15.01.09 | |||
| Медоклав | Таб. | |||
| Медоклав | Таб., покр. пленочной обол., 875 мг+125 мг: 14 шт. рег. №: ЛСР-005776/10 от 23.06.10 | |||
| Новаклав | Порошок д/пригот. | |||
| Новаклав | Порошок д/пригот. р-ра д/в/в введения 250 мг+50 мг: фл. рег. №: ЛП-004113 от 31.01.17 | |||
| Новаклав | Порошок д/пригот. | |||
| Пенсилина | Порошок д/пригот. р-ра д/в/в и в/м введения 1 г+500 мг: фл. 1 шт. в компл. с растворителем рег. №: П N014013/02 от 12.02.09 Дата перерегистрации: 20.07.18 | |||
| Пенсилина | Порошок д/пригот. | |||
| Пенсилина | Порошок д/пригот. р-ра д/в/в и в/м введения 500 мг+250 мг: фл. 1 шт. в компл. с растворителем рег. №: П N014013/02 от 12.02.09 Дата перерегистрации: 20.07.18 | |||
| Пенсилина | Порошок д/пригот. | |||
| Пенсилина | Порошок д/пригот. р-ра д/в/м введения 250 мг+125 мг: фл. 1 шт. в компл. с растворителем рег. №: П N014013/01 от 12.02.09 Дата перерегистрации: 19.07.18 | |||
| Пенсилина | Порошок д/пригот. | |||
| Пенсилина | Порошок д/пригот. сусп. д/приема внутрь 250 мг/5 мл: фл. 40 мл 1 шт. рег. №: П N014013/04 от 21.07.08 Дата перерегистрации: 20.07.18 | |||
| Пенсилина | Таб. | |||
| Пилактам | Порошок д/пригот. р-ра д/инфузий 2 г+0.25 г: фл. 1, 5, 10, 15, 25, 50 или 100 шт. рег. №: ЛП-006006 от 24.12.19Порошок д/пригот. | |||
| Пиперациллин-Тазобактам ЭЛЬФА | Лиофилизат д/пригот. р-ра д/инф. 2 г+0.25 г: фл. 1 шт. рег. №: ЛП-001658 от 17.04.12 Дата перерегистрации: 21.07.17Лиофилизат д/пригот. | |||
| Пиперациллин+Тазобактам | Порошок д/пригот. р-ра д/инфузий 4 г+0.5 г: фл. 1 или 10 шт. рег. №: ЛП-003728 от 13.07.16 | |||
| Пиперациллин+Тазобактам Каби | Порошок д/пригот. Порошок д/пригот. р-ра д/инф. 4 г+0.5 г: фл. 1, 5 или 10 шт. рег. №: ЛП-003543 от 29.03.16 | |||
| Пиперациллин+Тазобактам-Алкем | Порошок д/пригот. р-ра д/в/в введения 4 г+0.5 г: фл. 1 шт. рег. №: ЛП-001380 от 20.12.11 | |||
| Ранклав | Таб. | |||
| Ранклав | Таб., покр. оболочкой, 625 мг: 14 или 21 шт. рег. №: П N013099/01 от 27.07.11 | |||
| Рапиклав | Таб. | |||
| Рапиклав | Таб., покр. оболочкой, 500 мг+125 мг: 15 или 21 шт. рег. №: П N016024/01 от 30.11.09 | |||
| Рапиклав® | Таб. | |||
| Сантаз | Порошок д/пригот. р-ра д/в/в введения 4 г+0.5 г: фл. 1 шт. рег. №: ЛП-001408 от 11.01.12 | |||
| Сульмацефта | Порошок д/пригот. Порошок д/пригот. р-ра д/в/в и в/м введения 500 мг+250 мг: фл. рег. №: ЛП-006712 от 21.01.21Порошок д/пригот. р-ра д/в/в и в/м введения 1000 мг+500 мг: фл. рег. №: ЛП-006712 от 21.01.21Порошок д/пригот. р-ра д/в/в и в/м введения 2000 мг+1000 мг: фл. рег. №: ЛП-006712 от 21.01.21 | |||
| Сультасин® | Порошок д/пригот. Порошок д/пригот. р-ра д/в/в и в/м введения 500 мг+250 мг: фл. 1 или 50 шт. рег. №: Р N003619/01 от 25.05.09 | |||
| Тазоцин | Лиофилизат д/пригот. Лиофилизат д/пригот. р-ра д/в/в введения 4 г+500 мг: фл. 1 шт. рег. №: П N009976 от 25.05.09 | |||
| Тациллин ДЖ | Порошок д/пригот. Порошок д/пригот. р-ра д/в/в введения 4 г+500 мг: фл. 1, 10, 12, 25, 48 или 100 шт. рег. №: ЛСР-002493/10 от 26.03.10 | |||
| Флемоклав Солютаб® | Таб. | |||
| Флемоклав Солютаб® | Таб. диспергируемые 250 мг+62.5 мг: 20 шт. рег. №: П N016067/01 от 17.11.09 Дата перерегистрации: 13. 01.14 01.14 | |||
| Флемоклав Солютаб® | Таб. диспергируемые 500 мг+125 мг: 20 шт. рег. №: П N016067/01 от 17.11.09 Дата перерегистрации: 13.01.14 | |||
| Флемоклав Солютаб® | Таб. | |||
| Фораклав | Порошок д/пригот. р-ра д/в/в введения 1000 мг+200 мг: фл. рег. №: ЛП-002923 от 20.03.15 | |||
| Фораклав | Порошок д/пригот. | |||
| Экоклав® | Порошок д/пригот. сусп. д/приема внутрь 125 мг+31.25 мг/5 мл: фл. 25 г с дозир. ложкой рег. №: ЛП-000379 от 25.02.11 | |||
| Экоклав® | Порошок д/пригот. | |||
| Экоклав® | Таб., покр. пленочной оболочкой, 250 мг+125 мг: 5, 7, 10, 14, 15 или 21 шт. рег. №: ЛСР-008275/10 от 17.08.10 Дата перерегистрации: 17.06.13 | |||
| Экоклав® | Таб. | |||
| Экоклав® | Таб., покр. пленочной оболочкой, 875 мг+125 мг: 5, 7, 10 или 14 шт. рег. №: ЛСР-008275/10 от 17.08.10 Дата перерегистрации: 17.06.13 | |||
| Амовикомб | Порошок д/пригот. Порошок д/пригот. р-ра д/в/в введения 1000 мг+200 мг: фл. 10 шт. рег. №: ЛП-001242 от 17.11.11 | |||
| Амписид | Порошок д/пригот. | |||
| Аугментин® | Порошок д/пригот. сусп. д/приема внутрь 125 мг+31.25 мг/5 мл: фл. 1 шт. в компл. с мерн. колпачком рег. №: П N015030/01 от 09.09.08 Дата перерегистрации: 02.04.10 | |||
| Аугментин® | Таб. | |||
| Аугментин® СР | Таб. с модиф. высвобождением, покр. пленочной оболочкой, 1000 мг+62.5 мг: 16, 28 или 40 шт. рег. №: ЛСР-001522/08 от 14.03.08 Дата перерегистрации: 18.02.10 | |||
| Бактоклав | Таб. | |||
| Бактоклав® | Порошок д/пригот. сусп. д/приема внутрь 125 мг+31.25 мг/5 мл: фл. рег. №: ЛП-003951 от 09.11.16 Дата перерегистрации: 20.02.18Порошок д/пригот. сусп. Порошок д/пригот. сусп. д/приема внутрь 400 мг+57 мг/5 мл: фл. рег. №: ЛП-003951 от 09.11.16 Дата перерегистрации: 20.02.18 | |||
| Ликлав | Порошок д/пригот. р-ра д/в/в введения 1 г+200 мг: фл. 1 шт. рег. №: ЛС-002059
от 06.10.06 №: ЛС-002059
от 06.10.06 | |||
| Ликлав | Порошок д/пригот. р-ра д/в/в введения 500 мг+100 мг: фл. 1 шт. рег. №: ЛС-002059 от 06.10.06 | |||
| Тазробида | Лиофилизат д/пригот. | |||
| Тазробида | Лиофилизат д/пригот. р-ра д/в/в введения 4 г+0.5 г: фл. рег. №: ЛП-001858 от 27.09.12 | |||
| Трифамокс ИБЛ® | Порошок д/пригот. Порошок д/пригот. р-ра д/в/м и в/в введения 1000 мг+500 мг: фл. 1 шт. рег. №: ЛС-000807 от 29.09.11 Дата перерегистрации: 05.02.14 | |||
| Трифамокс ИБЛ® | Порошок д/пригот. Порошок д/пригот. сусп. д/приема внутрь 250 мг+250 мг/5 мл: фл. 30 г или 60 г рег. №: ЛС-000805 от 01.04.11 Дата перерегистрации: 20.01.14 | |||
| Трифамокс ИБЛ® | Таб. Таб., покр. пленочной оболочкой, 500 мг+500 мг: 8 или 16 шт. рег. №: ЛС-000806 от 19.09.11 Дата перерегистрации: 15.01.14 | |||
| Трифамокс ИБЛ® ДУО | Таб., покр. пленочной оболочкой, 875 мг+125 мг: 14 шт. | |||
| Фибелл | Порошок д/пригот. р-ра д/в/в введения 1000 мг+200 мг: фл. рег. №: ЛП-001850 от 26.09.12 | |||
| Фибелл | Порошок д/пригот. | |||
| Фибелл | Порошок д/пригот. р-ра д/в/в введения 500 мг+100 мг: фл. рег. №: ЛП-001850 от 26.09.12 | |||
Почему нельзя принимать антибиотики бесконтрольно — Российская газета
Почему нельзя принимать антибиотики бесконтрольно, угрожают ли нам «супербактерии» и как снизить этот риск? На вопросы «РГ-Недели» ответил главный внештатный специалист Минздрава России по клинической микробиологии и антимикробной резистентности, руководитель Сотрудничающего центра ВОЗ по укреплению потенциала в сфере надзора и исследований антимикробной резистентности, ректор СГМУ Минздрава России, член-корреспондент РАН Роман Козлов.
Сейчас, в ковидные времена, нас изо дня в день предупреждают: нельзя лечить COVID-19 антибиотиками, нельзя заниматься самолечением. Почему эта тема стала сейчас так актуальна?
Роман Козлов: Не только COVID-19, но и все вирусные инфекции антибиотиками лечить не нужно, бесполезно и даже вредно, и специалисты об этом говорят уже давно. В последний год проблема обострилась, потому что большой процент больных COVID-19 начинает принимать антибиотики даже на ранней стадии заболевания, причем большинство самостоятельно, без назначения врача. Понимая, к чему это может привести, какими могут быть последствия, специалисты, естественно, бьют тревогу.
А какими могут быть последствия?
Роман Козлов: Сейчас на планете от инфекций, устойчивых к антибиотикам, умирают примерно 700 тысяч человек в год. Если ничего не делать, это число будет нарастать. По прогнозам, к 2050 году жертвами антибиотикорезистентности могут стать уже 10 млн человек ежегодно — это больше, чем даже прогнозируемая смертность от онкозаболеваний. Избыточное применение этих лекарств — это проблема не только нашей страны, это одна из основных движущих сил развития устойчивости к антибиотикам в мире.
Избыточное применение этих лекарств — это проблема не только нашей страны, это одна из основных движущих сил развития устойчивости к антибиотикам в мире.
Во время пандемии COVID-19 положение усугубилось. Понятно, что инфекция новая, сначала было абсолютно непонятно, чем и как лечить. Но сейчас уже есть достоверные данные, что только у 8-20 процентов заразившихся развиваются осложнения, требующие лечения антибиотиками. А по факту их получают девять из десяти пациентов. Конечно, это может привести к еще более быстрому росту устойчивости к таким препаратам.
Поясните, пожалуйста, что, собственно, это такое — антибиотикорезистентность?
Роман Козлов: Давайте разберемся с азов. Антибиотики — это препараты, которые создавались для того, чтобы бороться с бактериями, вызывающими различные инфекционные заболевания. Уничтожить болезнетворные бактерии — значит убрать причину заболевания. Казалось бы, все просто. Но нет. Микроорганизмы сравнительно простые по строению живые существа, но у них, как у всяких живых существ, две цели — выжить и произвести как можно больше себе подобных. Поэтому у них есть определенные защитные механизмы, которые они используют при встрече с антибиотиком. Например, бактерия вырабатывает особый фермент, который нарушает структуру антибиотика, делает его неактивным. Другой вариант — бактерия изменяет проницаемость своей клеточной стенки, чтобы антибиотик не мог попасть внутрь. Третий механизм — это такая мутация, при которой микроорганизм изменяет ферменты, обеспечивающие его жизненный цикл — функции дыхания, питания, деления. Антибиотик не может с новым ферментом связаться и, соответственно, не может повлиять на бактерию. Еще один механизм — очень элегантный. Это «эффлюкс» — механизм «активного выброса». В любом организме есть система выделения — чтобы избавляться от ненужных продуктов жизнедеятельности. Некоторые микробы умеют адаптировать эти механизмы и начинают выбрасывать не только собственные «отработанные» токсические вещества, но заодно и антибиотики. Еще один хитрый способ стать неуязвимым — это так называемый механизм «обходного пути», когда микроб блокирует свою мишень, на которую действует антибиотик, а вместо нее формирует другую, резервную мишень.
Поэтому у них есть определенные защитные механизмы, которые они используют при встрече с антибиотиком. Например, бактерия вырабатывает особый фермент, который нарушает структуру антибиотика, делает его неактивным. Другой вариант — бактерия изменяет проницаемость своей клеточной стенки, чтобы антибиотик не мог попасть внутрь. Третий механизм — это такая мутация, при которой микроорганизм изменяет ферменты, обеспечивающие его жизненный цикл — функции дыхания, питания, деления. Антибиотик не может с новым ферментом связаться и, соответственно, не может повлиять на бактерию. Еще один механизм — очень элегантный. Это «эффлюкс» — механизм «активного выброса». В любом организме есть система выделения — чтобы избавляться от ненужных продуктов жизнедеятельности. Некоторые микробы умеют адаптировать эти механизмы и начинают выбрасывать не только собственные «отработанные» токсические вещества, но заодно и антибиотики. Еще один хитрый способ стать неуязвимым — это так называемый механизм «обходного пути», когда микроб блокирует свою мишень, на которую действует антибиотик, а вместо нее формирует другую, резервную мишень. Одним словом, эта «война» на выживание продолжается постоянно и «военные действия» разнообразны и сложны.
Одним словом, эта «война» на выживание продолжается постоянно и «военные действия» разнообразны и сложны.
Что происходит, если мы злоупотребляем приемом антибиотиков?
Роман Козлов: Внутри нас живет великое множество микроорганизмов. Пока они существуют в балансе — мы остаемся здоровыми. Но когда мы принимаем антибиотик необоснованно, то есть когда нет бактериальной инфекции, этот баланс нарушается. Ведь антибиотик не выбирает — убивает он болезнетворную бактерию или вполне себе мирную и безвредную. В результате с каждым таким курсом лечения погибает часть чувствительных к этому антибиотику бактерий, но остаются устойчивые, в том числе и патогенные. И со временем риск, что в следующий раз инфекционное заболевание будет вызвано такой вот устойчивой бактерией, становится все больше.
Значит ли это, что антибиотики, которые были открыты первыми, уже устарели и ими нельзя лечить?
Роман Козлов: Нет, в клинической практике используют все препараты, поэтому говорить «устаревший» применительно к антибиотику неправильно. Тот же пенициллин, который был открыт первым и во время Второй мировой войны спас миллионы жизней, применяют до сих пор. Для лечения сифилиса, например. Другое дело, что один и тот же антибиотик у двух пациентов с одинаковой инфекцией может и давать хороший результат, и быть неэффективным. Например, один больной редко лечился антибиотиками и принимал их правильно. Другой, как поступают многие, считал, что любой «чих» можно по-быстрому задавить таблетками. Он мог перепробовать несколько препаратов, толком не долечиваясь. В итоге, когда он снова заболеет, найти эффективное лекарство будет значительно труднее — именно из-за высокого риска резистентности.
Тот же пенициллин, который был открыт первым и во время Второй мировой войны спас миллионы жизней, применяют до сих пор. Для лечения сифилиса, например. Другое дело, что один и тот же антибиотик у двух пациентов с одинаковой инфекцией может и давать хороший результат, и быть неэффективным. Например, один больной редко лечился антибиотиками и принимал их правильно. Другой, как поступают многие, считал, что любой «чих» можно по-быстрому задавить таблетками. Он мог перепробовать несколько препаратов, толком не долечиваясь. В итоге, когда он снова заболеет, найти эффективное лекарство будет значительно труднее — именно из-за высокого риска резистентности.
Почему если назначен курс лечения антибиотиком, обязательно нужно завершить его полностью, не бросать прием препарата на полдороги?
Роман Козлов: Ответ простой: мертвый микроб не мутирует. Во время лечения в первую очередь погибают патогены, наиболее чувствительные к антибиотику. Количество микробов, вызывающих инфекцию, снижается, больному становится лучше. Если прием прекратить преждевременно — какая-то часть микробов, наиболее устойчивая к данному препарату, останется и начнет размножаться — возникнет рецидив инфекции либо она перейдет в хроническую форму.
Если прием прекратить преждевременно — какая-то часть микробов, наиболее устойчивая к данному препарату, останется и начнет размножаться — возникнет рецидив инфекции либо она перейдет в хроническую форму.
Вообще-то самолечение — это не только наша безграмотность. Во многих случаях до врача просто сложно дойти. К тому же при амбулаторном лечении COVID-19 врачи очень многим буквально сразу назначали антибиотики, иногда и по два препарата сразу…
Роман Козлов: Я должен встать на защиту медработников. Мы все год назад столкнулись с совершенно новой, неизвестной ранее инфекцией, которая стремительно распространялась по всему миру, а осложнения были очень тяжелыми. Мы понимали, что это инфекционное заболевание, но не было от него ни вакцины, ни специфических лекарств. Поэтому врачи действительно сначала пробовали применять различные препараты — против гриппа, против малярии, не говоря уже о симптоматической терапии. Но по мере накопления практики и опыта ситуация поменялась. Я уже сказал, что осложнения, связанные с присоединением бактериальной инфекции, возникают у 8-20 процентов больных COVID-19. И им назначение антибиотиков, конечно, необходимо.
Я уже сказал, что осложнения, связанные с присоединением бактериальной инфекции, возникают у 8-20 процентов больных COVID-19. И им назначение антибиотиков, конечно, необходимо.
Все это четко прописано в клинических рекомендациях Минздрава. Основная масса врачей это понимают и выполняют. А вот сами люди — далеко не всегда. Самолечение по-прежнему остается большой проблемой.
Как врач выбирает конкретный антибиотик, их ведь много?
Роман Козлов: В помощь врачу есть клинические рекомендации, которые пишут лучшие специалисты в конкретной области. Это не диктат врачу, это та база, на которую он опирается, выбирая терапию для конкретного пациента, исходя из его особенностей и с учетом своего собственного опыта.
Современный врач, если он серьезно относится к своей профессии, учится постоянно, он следит за современными тенденциями, анализирует их и применяет в своей практике. Собственно, этого требует и внедренная минздравом система непрерывного медицинского образования.
Насколько я знаю, чтобы выбрать самый эффективный антибиотик, врач должен назначить пациенту специальный анализ на чувствительность микрофлоры. Но на практике это делается нечасто. В результате иногда приходится менять препарат в ходе лечения.
Роман Козлов: Вы правы, для выбора тактики лечения это важно. Но тут нужно учитывать и специфику заболевания, и анамнез у конкретного больного. Покажу на примере. Самая частая инфекция мочевых путей у женщин — это цистит. Многие лечат его сами, в том числе и антибиотиками. Это заболевание вызывает очень ограниченный спектр микроорганизмов, и врач знает, какой антибиотик против них наиболее эффективен. Обычно, если до этого пациентка не принимала антибиотики, может хватить всего одной дозы. Зачем тут делать посев, ждать три дня результата? Правильнее начать лечение немедленно. А в идеале — все-таки направить больную сдать анализ и, получив результат, если нужно, скорректировать схему лечения.
Заодно, если врач такие исследования выполняет регулярно, он видит, что, например, у 70 процентов его пациенток с таким диагнозом причиной заболевания стала кишечная палочка. То есть у него накапливаются знания, какие виды патогенов, устойчивых к антибактериальным препаратам, встречаются чаще всего. И это позволяет выбирать оптимальную схему лечения.
То есть у него накапливаются знания, какие виды патогенов, устойчивых к антибактериальным препаратам, встречаются чаще всего. И это позволяет выбирать оптимальную схему лечения.
В нашем Методическом верификационном центре по вопросам антимикробной резистентности мы проводим масштабное исследование — получаем изо всех регионов возбудителей инфекционных заболеваний, примерно 10 тысяч в год, тестируем их на чувствительность к имеющимся в клинической практике и перспективным антибиотикам. В результате мы создали интерактивную «Карту антибиотикорезистентности России» (map.antibiotic.ru), которая постоянно обновляется и пополняется новыми данными. Аналогов этому проекту в мире нет.
Любой врач, к которому пришел пациент с инфекционным заболеванием, может зайти в нашу базу данных и посмотреть, что происходит в его регионе, и назначать лечение с учетом этой информации.
Еще практический вопрос. При лечении антибиотиками иногда возникают нежелательные явления — например, диарея. Нужно ли параллельно принимать препараты для восстановления микрофлоры или правильнее пропить их, когда лечение антибиотиком уже закончится?
Нужно ли параллельно принимать препараты для восстановления микрофлоры или правильнее пропить их, когда лечение антибиотиком уже закончится?
Роман Козлов: Давайте определимся жестко: назначение антибиотиков — это эксклюзивная прерогатива врача. Ни фармацевта, ни провизора, ни советчиков из интернета, а лечащего врача. Только он знает своего пациента и может учесть его индивидуальные особенности. Например, возникновение аллергической реакции при предыдущем назначении.
В большинстве случаев побочные реакции, в том числе и нарушения перистальтики кишечника, проходят после завершения курса приема антибиотика и не требуют дополнительного лечения.
Но поймите: антибиотики — это серьезные лекарства. Ни у кого же не вызывает сомнения, что онкопрепараты больной не может назначить себе сам? Почему же тогда мы так легко начинаем глотать антибиотики даже при легком недомогании? Это для меня очень больной вопрос.
Ну сейчас по сравнению с тем, что было несколько лет назад, ситуация изменилась: в большинстве аптек антибиотики без рецепта купить уже сложно…
Роман Козлов: Я рад, мы за это долго боролись. Это не излишние строгости, как многие считают и выражают недовольство, а нормальная практика. Нигде — ни в Европе, ни в США, ни в других странах без рецепта врача в аптеке с вами и разговаривать не будут.
Это не излишние строгости, как многие считают и выражают недовольство, а нормальная практика. Нигде — ни в Европе, ни в США, ни в других странах без рецепта врача в аптеке с вами и разговаривать не будут.
Насколько велика угроза появления «супербактерий», против которых вообще не будет эффективных лекарств?
Роман Козлов: Скажу сразу, профессионалам этот придуманный кем-то термин не очень нравится. Он, конечно, привлекает внимание, но с точки зрения микробиологии неправильный.
Да, есть микроорганизмы, устойчивые к большинству антибиотиков. Это большая проблема стационаров, например, отделений реанимации, где у пациентов а часто применяют антибиотики и, соответственно, появляются устойчивые к ним штаммы.
ВОЗ на основе опроса экспертов из разных стран в 2017 году опубликовала список критически значимых патогенов, для борьбы с которыми нужны новые антибиотики, поскольку те, что сегодня имеются, неэффективны. По сути, это и есть список «супербактерий». Я тоже принимал участие в этой работе — от России. Эксперты были единодушны — возбудители, которые были включены в этот перечень (он разбит на несколько групп — по степени опасности), одинаковы для всех стран. И это понятно — бактерии границ не знают.
Я тоже принимал участие в этой работе — от России. Эксперты были единодушны — возбудители, которые были включены в этот перечень (он разбит на несколько групп — по степени опасности), одинаковы для всех стран. И это понятно — бактерии границ не знают.
Фото: Photoexpress
Насколько критична ситуация? Правда ли, что фармакологи исчерпали возможности в разработке новых препаратов и армия бактериальных инфекций вот-вот человечество обыграет?
Роман Козлов: Нет. Я настроен оптимистично. Думаю, «Армагеддон» не наступит. За последние годы и в мире, и в нашей стране этой проблемой стали заниматься всерьез. Сокращается применение антибиотиков в сельском хозяйстве. Государства стимулируют фармкомпании разрабатывать новые препараты. Дело не в том, что исчерпаны возможности в проведении таких изысканий, а в том, что экономически фармкомпаниям это не очень интересно. Чтобы успешный антибиотик вернул вложенные в его разработку средства, требуется в среднем 28 лет. Эти лекарства, как правило, назначают коротким курсом, и в целом уровень их потребления намного ниже, чем, допустим, популярного антидепрессанта, который пациент будет принимать пожизненно.
Эти лекарства, как правило, назначают коротким курсом, и в целом уровень их потребления намного ниже, чем, допустим, популярного антидепрессанта, который пациент будет принимать пожизненно.
Хорошо, что правительства разных стран это понимают и сейчас в мире отрабатывают разнообразные экономические модели, которые позволят обеспечить наши потребности в таких препаратах. Наша страна тоже в тренде: в рамках программы «Фарма-2030» создание новых антибиотиков — в приоритете.
29 рекомендаций ВОЗ по профилактике хирургических инфекций и возникновения микроорганизмов, устойчивых к противомикробным препаратам
\nПри подготовке к хирургической операции пациенту всегда следует принимать ванну или душ, бритье не рекомендуется, а антибиотики в профилактических целях следует использовать только до и во время хирургического вмешательства, но не после него. Об этом говорится в новых рекомендациях ВОЗ, направленных на спасение жизней, сокращение расходов и прекращение распространения устойчивости к противомикробным препаратам.
\nПубликация «Глобальное руководство по профилактике хирургических инфекций» содержит перечень из 29 конкретных рекомендаций, сформулированных группой из 20 ведущих мировых экспертов на основе 26 исследований новейших фактических данных. Рекомендации, которые были также опубликованы сегодня в журнале \»The Lancet Infectious Diseases\», направлены на борьбу с проблемой больничных инфекций, бремя которых становится все более тяжелым как для самих пациентов, так и для систем здравоохранения.
\n\n«Никто не должен заболеть в результате обращения к врачу или при получении медицинской помощи, – говорит д-р Marie-Paule Kieny, помощник Генерального директора ВОЗ по вопросам систем здравоохранения и инноваций в сфере здравоохранения. – Профилактика хирургических инфекций сегодня важна, как никогда, однако это сложный процесс, требующий целого ряда профилактических мероприятий. Новые рекомендации – бесценный инструмент для охраны здоровья пациентов».
\n\nХирургические инфекции возникают в результате попадания бактерий в организм через надрезы, выполняемые в ходе хирургических операций. Каждый год в результате этих инфекций под угрозой оказываются жизни миллионов пациентов. Кроме того, они способствуют распространению устойчивости к противомикробным препаратам. В странах с низким и средним уровнем доходов 11% пациентов хирургических отделений заражаются инфекционными заболеваниями в процессе хирургического вмешательства. В Африке до 20% женщин, которым делается кесарево сечение, получают раневую инфекцию, что ставит под угрозу их здоровье и их способность ухаживать за ребенком.
Каждый год в результате этих инфекций под угрозой оказываются жизни миллионов пациентов. Кроме того, они способствуют распространению устойчивости к противомикробным препаратам. В странах с низким и средним уровнем доходов 11% пациентов хирургических отделений заражаются инфекционными заболеваниями в процессе хирургического вмешательства. В Африке до 20% женщин, которым делается кесарево сечение, получают раневую инфекцию, что ставит под угрозу их здоровье и их способность ухаживать за ребенком.
\nПри этом, проблема хирургических инфекций свойственна не только бедным странам. В Соединенных Штатах из-за этих инфекций пациенты проводят более 400 000 дополнительных дней в стационаре, что приводит к дополнительным затратам порядка 900 миллионов долларов США в год.
\nПрофилактика инфекций до, во время и после хирургической операции
\n\nВ руководстве содержится 13 рекомендаций относительно действий в период до операции и 16 рекомендаций по профилактике инфекций во время и после хирургического вмешательства. Перечень рекомендуемых действий весьма широк: от простых мер предосторожности, таких как принятие пациентом ванны или душа перед операцией и соблюдение надлежащих правил гигиены рук членами хирургических бригад, до рекомендаций относительно того, в какие моменты использовать антибиотики для профилактики инфекций, какие применять антисептические средства перед выполнением разреза и какой использовать шовный материал.
Перечень рекомендуемых действий весьма широк: от простых мер предосторожности, таких как принятие пациентом ванны или душа перед операцией и соблюдение надлежащих правил гигиены рук членами хирургических бригад, до рекомендаций относительно того, в какие моменты использовать антибиотики для профилактики инфекций, какие применять антисептические средства перед выполнением разреза и какой использовать шовный материал.
\n«Рано или поздно многим из нас может потребоваться перенести хирургическую операцию, однако никто не хотел бы подцепить инфекцию, оказавшись на операционном столе, – отмечает д-р Ed Kelley, директор Департамента ВОЗ по вопросам оказания услуг и безопасности услуг. – Следуя этим рекомендациям, хирургические бригады могут предотвратить ущерб здоровью, повысить качество жизни пациентов и внести свою лепту в работу по борьбе с распространением устойчивости к антибиотикам. Мы также рекомендуем пациентам, готовящимся к операции, спросить у своего хирурга, следует ли он рекомендациям ВОЗ».
\nДо этой публикации каких-либо других основанных на фактических данных международных рекомендаций просто не было. В то же время, в существующих национальных руководствах отмечаются несоответствия в интерпретации фактических данных и рекомендаций. Новое руководство действительно для любой страны, может быть адаптировано к местному контексту и составлялось с учетом имеющихся научных данных, вероятных затрат финансовых и других ресурсов, связанных с выполнением рекомендаций, а также ценностей и предпочтений пациентов. Это руководство, в котором содержатся подробные рекомендации по профилактике инфекций, дополняет собой популярный Контрольный перечень ВОЗ по хирургической безопасности, посвященный более широкому спектру мер безопасности.
\nОстановить распространение устойчивости к противомикробным препаратам
\n\nВ руководстве содержится крайне важная рекомендация о необходимости использовать антибиотики в качестве профилактического средства только до и во время хирургического вмешательства. Это – одна из ключевых мер по борьбе с распространением устойчивости к антибиотикам. Антибиотики не следует назначать после хирургического вмешательства, как это часто делается.
Это – одна из ключевых мер по борьбе с распространением устойчивости к антибиотикам. Антибиотики не следует назначать после хирургического вмешательства, как это часто делается.
\nАнтибиотики – лекарственные препараты, используемые для профилактики и лечения бактериальных инфекций. Устойчивость к антибиотикам возникает тогда, когда бактерии изменяются в ответ на применение этих препаратов. Формирование устойчивости – нормальное явление, однако нерациональное использование антибиотиков его сильно ускоряет.
\n\nУстойчивость к противомикробным препаратам подвергает риску достижения современной медицины. Без эффективных антибиотиков для профилактики и лечения инфекций трансплантация органов, химиотерапия при раковых опухолях и такие виды хирургических операций, как кесарево сечение или замена шейки бедра, становятся намного опаснее. В результате увеличивается продолжительность пребывания пациентов в стационаре, растут медицинские расходы и смертность.
\n\nМногие исследования показывают, что принятие ряда профилактических мер позволяет существенным образом сократить ущерб, который наносят хирургические инфекции. Как показало проведенное в четырех странах Африки пилотное исследование, осуществление определенного числа новых рекомендаций может позволить сократить число случаев хирургических инфекций на 39%. С опорой на эти успешные примеры ВОЗ готовит руководство и методические материалы для помощи национальным и местным органам здравоохранения в практическом осуществлении рекомендаций.
Как показало проведенное в четырех странах Африки пилотное исследование, осуществление определенного числа новых рекомендаций может позволить сократить число случаев хирургических инфекций на 39%. С опорой на эти успешные примеры ВОЗ готовит руководство и методические материалы для помощи национальным и местным органам здравоохранения в практическом осуществлении рекомендаций.
Когда детям нужны антибиотики | Медицинский центр Калифорнийского университета в Дэвисе
Важно, чтобы родители не заставляли врачей назначать лечение антибиотиками.
 Вместо этого обратитесь к врачу за советом о том, как вы можете помочь своему ребенку чувствовать себя лучше.
Вместо этого обратитесь к врачу за советом о том, как вы можете помочь своему ребенку чувствовать себя лучше.By Майкл С. Люсьен , M.D., MPH
Представьте, что у вашего ребенка уже три дня кашель, лихорадка, насморк и просто плохое самочувствие. Вы приводите ее в кабинет врача в надежде получить что-то, что поможет ей выздороветь.Не так давно многие врачи вручили бы рецепт на антибиотик широкого спектра действия. Может быть, это сработает. Здравый смысл подсказывал, что даже если бы это было не так, то, по крайней мере, не было бы никакого вреда. И какое бы лечение ни проводилось, через несколько дней пациенту, вероятно, станет лучше.
Здравый смысл изменился. Врачи больше не могут так легкомысленно относиться к назначению антибиотиков. В настоящее время известно, что такая практика представляет реальную опасность не только для человека, которому без необходимости давали антибиотики, но и для всего общества.
Доктор Люсьен — педиатр в Медицинском центре Калифорнийского университета в Дэвисе в Сакраменто.
Из-за чрезмерного использования антибиотиков на протяжении многих лет бактерии становятся все более устойчивыми к лекарствам, и с ними становится все труднее бороться. Некоторые штаммы бактерий в настоящее время устойчивы почти ко всем доступным антибиотикам.
По оценкам Центров по контролю за заболеваниями, до половины рецептов на антибиотики, выписанных в кабинетах врачей, не нужны. Теперь они призывают врачей изменить свои привычки.
Часть ответственности за решение проблемы должна лежать на широкой общественности. Ключевое значение имеет большее понимание. Грипп и большинство простуд, а также кашель и боль в горле вызываются вирусами, с которыми антибиотики совершенно неэффективны. Антибиотики полезны только против бактериальных инфекций.
Какие болезни требуют антибиотиков?
Домашние господа и безрецептурные средства от боли, лихорадки, кашля и заложенности могут помочь облегчить симптомы и дать вашему ребенку хороший ночной сон.
Являются ли антибиотики правильным средством для лечения распространенных детских болезней? Конечно. По-прежнему важно обратиться к врачу, если ваш ребенок болеет дольше нескольких дней, особенно если симптомы серьезные или ухудшаются. Вот что думает ваш врач, когда дело доходит до назначения антибиотиков:
- Простуда никогда не требует антибиотиков. Даже те, которые сопровождаются лихорадкой и желтыми или зелеными выделениями, обычно вызываются вирусами. Вы можете ожидать, что симптомы продлятся до десяти дней.Однако, если есть подозрение на инфекцию носовых пазух, вызванную бактериями, ваш врач тщательно примет решение о том, являются ли антибиотики лучшим выбором, основываясь на симптомах и физическом осмотре.
- Боль в горле обычно не требует антибиотиков. Основное исключение составляет «ангина», когда причиной является стрептококковая инфекция. Это можно определить в большинстве кабинетов врачей с помощью быстрого мазка из горла.
- Кашель обычно вызывается вирусами и не часто требует лечения антибиотиками.
 Прослушивая легкие, врач может определить наличие пневмонии, которая представляет собой легочную инфекцию, часто вызываемую бактериями. Для этого нужны антибиотики.
Прослушивая легкие, врач может определить наличие пневмонии, которая представляет собой легочную инфекцию, часто вызываемую бактериями. Для этого нужны антибиотики. - Ушные инфекции в этой стране обычно лечат антибиотиками. Теперь мы понимаем, что около 80 процентов пациентов выздоравливают без лечения в течение семи-четырнадцати дней. Если ребенок не болен и не испытывает боли, многие врачи теперь рекомендуют подождать, пока инфекция не исчезнет сама по себе.
Важно слушать
Важной профилактической мерой против бактериальных инфекций является иммунизация против Streptococcus pneumoniae.
Домашние господа и безрецептурные средства от боли, лихорадки, кашля и заложенности могут помочь облегчить симптомы и дать вашему ребенку хороший ночной сон. Важно, чтобы родители не заставляли врачей назначать лечение антибиотиками. Вместо этого обратитесь к врачу за советом о том, как вы можете помочь своему ребенку чувствовать себя лучше. Домашние господа и безрецептурные средства против боли, лихорадки, кашля и заложенности могут помочь облегчить симптомы и позволить вашему ребенку хорошо выспаться ночью.
Когда ваш врач прописывает антибиотики, очень важно правильно их использовать. Если ваш врач не рекомендует иное, используйте все таблетки в соответствии с графиком.
Никогда не копите таблетки после того, как вашему ребенку стало лучше, чтобы использовать их для лечения другого ребенка или будущей болезни. Прохождение лишь частичного курса может привести к росту резистентных и гораздо более опасных штаммов бактерий.
Профилактические меры
Важной профилактической мерой против бактериальных инфекций является иммунизация против Streptococcus pneumoniae.Эти инфекции являются наиболее распространенными инвазивными бактериальными инфекциями у детей в США, вызывая пневмонию, менингит и инфекции крови. В свое время стрептококк легко лечился пенициллином. Чрезмерное использование антибиотиков сделало его устойчивым ко многим лекарствам, и теперь он является причиной 40 000 смертей ежегодно.
Иммунизация против стрептококковой пневмонии рекомендуется всем детям в возрасте от двух до 23 месяцев.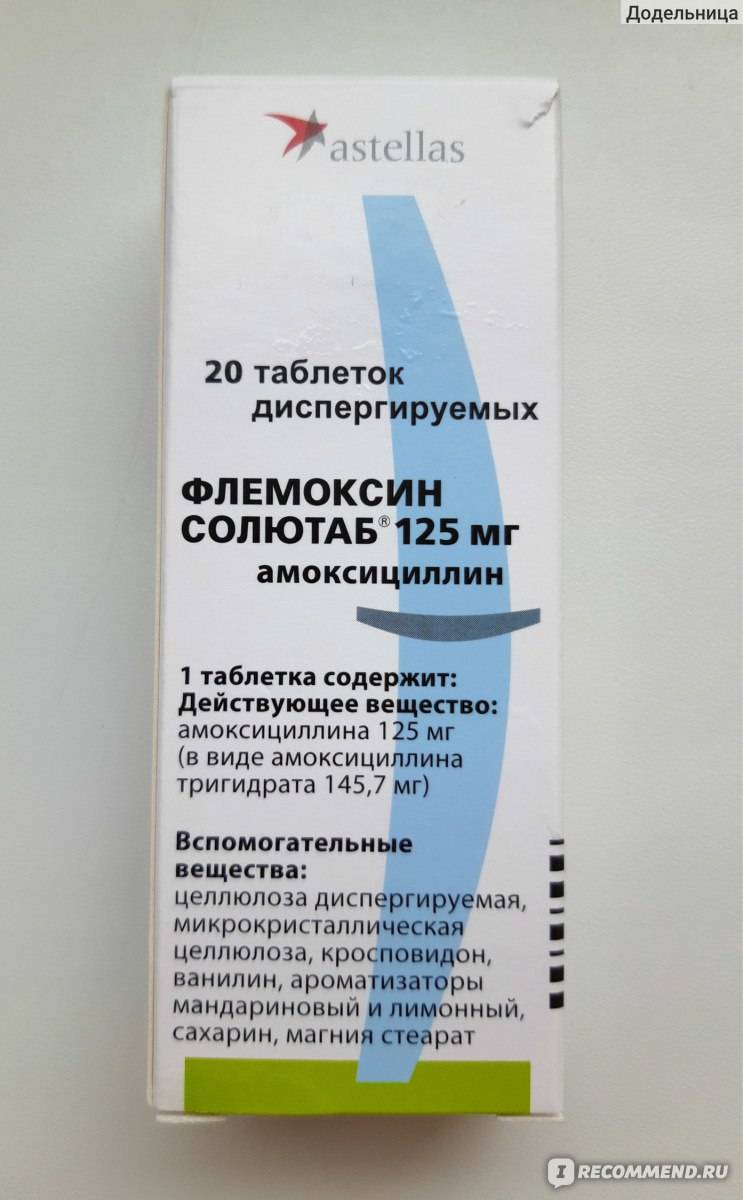 Людей старше 65 лет или страдающих хроническими заболеваниями также следует прививать пневмококковой вакциной.
Людей старше 65 лет или страдающих хроническими заболеваниями также следует прививать пневмококковой вакциной.
Антибиотики для детей в возрасте 2 лет и младше, по-видимому, связаны с более поздними состояниями здоровья
Rochester, MN— Антибиотики, назначаемые младенцам и детям младшего возраста, по-видимому, связаны с некоторыми иммунологическими, метаболическими и нейроповеденческими заболеваниями, возникающими в детстве , даже после поправки на несколько установленных младенцев и матерей искажающих факторов, согласно новому исследованию.
«Наши результаты согласуются с гипотезой о том, что состав микробиома в раннем возрасте является критически важной детерминантой здоровья и что нарушения в ключевые периоды развития могут иметь долгосрочные последствия», — пишут авторы клиники Майо.
Результаты ретроспективного тематического исследования, опубликованного в Mayo Clinic Proceedings, предостерегают от назначения антибиотиков детям младше 2 лет. Чтобы прийти к этим выводам, исследователи использовали данные о состоянии здоровья из Рочестерского эпидемиологического проекта, совместного исследования населения в Миннесоте и Висконсине, анализируя данные более чем 14 500 детей. Около 70% детей получили по крайней мере один курс лечения антибиотиками от болезней в возрасте до 2 лет, и исследовательская группа обнаружила, что дети, получающие несколько курсов лечения антибиотиками, с большей вероятностью будут иметь множественные заболевания или состояния в более позднем детстве.
Чтобы прийти к этим выводам, исследователи использовали данные о состоянии здоровья из Рочестерского эпидемиологического проекта, совместного исследования населения в Миннесоте и Висконсине, анализируя данные более чем 14 500 детей. Около 70% детей получили по крайней мере один курс лечения антибиотиками от болезней в возрасте до 2 лет, и исследовательская группа обнаружила, что дети, получающие несколько курсов лечения антибиотиками, с большей вероятностью будут иметь множественные заболевания или состояния в более позднем детстве.
В исследовании отмечается, что взаимодействие хозяина и микробиома в раннем возрасте способствует правильному развитию иммунной системы и что антибиотики значительно изменяют микробный состав, добавляя, что «даже временные нарушения в критические периоды развития могут поставить под угрозу как иммунную толерантность, так и воспалительные реакции».
В отчете сообщается, что типы и частота заболеваний варьируются в зависимости от возраста, типа лекарства, дозы и количества доз, а также пола.![]() Авторы пишут, что состояния, связанные с ранним применением антибиотиков, включали:
Авторы пишут, что состояния, связанные с ранним применением антибиотиков, включали:
• Астму
• Аллергический ринит
• Проблемы с весом и ожирение
• Пищевая аллергия
• Синдром дефицита внимания и гиперактивности
• Целиакия
• Атопический дерматит
Исследователи утверждают, что , в то время как антибиотики могут только временно влиять на микробиом, это может привести к долгосрочным последствиям для здоровья.
«Мы хотим подчеркнуть, что это исследование показывает связь, а не причинно-следственную связь этих состояний», — пояснил старший автор Натан ЛеБрассер, доктор философии, исследователь Центра старения Роберта и Арлин Когод при клинике Майо. «Эти результаты дают возможность нацелить будущие исследования, чтобы определить более надежные и безопасные подходы к срокам, дозировке и типам антибиотиков для детей в этой возрастной группе».
Целью исследования было определить, насколько воздействие антибиотиков в первые 2 года жизни связано с риском иммунологических, метаболических и нейроповеденческих нарушений здоровья в детском возрасте. Было установлено, что коэффициенты опасности для вышеуказанных условий колеблются от 1,20 до 2,89; P <0,05 для всех.
Было установлено, что коэффициенты опасности для вышеуказанных условий колеблются от 1,20 до 2,89; P <0,05 для всех.
«Более того, у детей, подвергшихся воздействию антибиотиков, была более высокая вероятность сочетания состояний, особенно при назначении нескольких лекарств», — пишут авторы.
«Настоящее исследование обнаруживает значительную связь между воздействием антибиотиков в раннем возрасте и несколькими различными состояниями здоровья с началом в детском возрасте. Необходимы дополнительные исследования для разработки практических рекомендаций по оптимизации пользы и минимизации риска применения антибиотиков у детей», — заключают исследователи.
Содержание этой статьи предназначено только для информационных целей. Содержимое не предназначено для замены профессиональной консультации. Вы полагаетесь на любую информацию, представленную в этой статье, исключительно на свой страх и риск.
Антибиотики для детей: 5 вещей, которые вы должны знать
Уход за больным ребенком может вызвать у любого родителя или опекуна чувство подавленности. После того, как вы проведете свое утро в кабинете врача, последнее, о чем вам следует беспокоиться, это рецепт вашего ребенка.Вот 5 вещей, которые нужно знать, когда вашему ребенку прописывают антибиотики.
После того, как вы проведете свое утро в кабинете врача, последнее, о чем вам следует беспокоиться, это рецепт вашего ребенка.Вот 5 вещей, которые нужно знать, когда вашему ребенку прописывают антибиотики.
1) Не все жидкие антибиотики должны иметь неприятный вкус
Большинство жидких антибиотиков уже имеют вкус от производителя, варьирующийся от фруктовой клубники до горькой мяты. Но есть и другие ароматизаторы, чтобы замаскировать эти оригинальные вкусы, если они не нравятся вашему ребенку. Спросите в аптеке, могут ли они придать аромат жидкому лекарству вашего ребенка — большинство из них сделают это за минимальную плату или бесплатно.
В аптеке могут предложить лучшие вкусовые варианты. Их рекомендация может быть чрезвычайно важна, если вы хотите скрыть оригинальный вкус.
Доступно множество вкусов, включая большинство видов фруктов и жевательную резинку. Ознакомьтесь с FlavorRx для получения дополнительной информации о ароматизации различных жидких лекарств для вашего ребенка.
Ознакомьтесь с FlavorRx для получения дополнительной информации о ароматизации различных жидких лекарств для вашего ребенка.
2) Некоторые антибиотики доступны в жевательной форме.
Не стесняйтесь спросить своего фармацевта или врача, доступны ли лекарства для вашего ребенка в различных формах.Как поставщики медицинских услуг, мы понимаем, что все дети разные, когда речь заходит о том, какие лекарства они могут и какие не могут принимать.
Некоторые дети предпочитают жидкости, а другие нет. Здесь на помощь приходят жевательные резинки. Разнообразные антибиотики, лекарства от аллергии, витамины и многое другое доступны в жевательной форме.
Жевательные таблетки могут быть полезны, если ваш ребенок не любит жидкости и пока не может глотать таблетки.
3) Не все жидкие антибиотики нужно хранить в холодильнике
Большинство жидких антибиотиков следует хранить в холодильнике, чтобы сохранить их эффективность и вкус. Но не все антибиотики требуют охлаждения, а некоторые действительно нужно оставить при комнатной температуре.
Но не все антибиотики требуют охлаждения, а некоторые действительно нужно оставить при комнатной температуре.
Жидкие антибиотики, которые следует хранить в холодильнике , а не , включают:
Жидкие антибиотики, которые можно оставить при комнатной температуре или хранить в холодильнике, включают:
Позвоните в аптеку или поставщику медицинских услуг, если цвет, вкус или запах лекарства вашего ребенка изменились .
4) В некоторых аптеках можно приобрести антибиотики бесплатно или со скидкой.
Некоторые аптечные сети могут предлагать антибиотики по низкой цене или бесплатно (иногда в зависимости от времени года).Недорогие антибиотики могут стоить всего 4 доллара за 14-дневный запас. Цена, как правило, зависит от количества рецепта.
Обратитесь в местную аптеку, чтобы узнать, есть ли у них бесплатные или недорогие антибиотики, или можно ли купить их по более низкой цене в другой аптеке. Вы можете платить меньше доплаты, даже если у вас есть страховка. Антибиотики, которые обычно предлагаются в рамках программ этого типа, включают:
Вы можете платить меньше доплаты, даже если у вас есть страховка. Антибиотики, которые обычно предлагаются в рамках программ этого типа, включают:
5) Пробиотики могут помочь при расстройстве желудка
Антибиотики избавляют от вредных бактерий наряду с некоторыми полезными бактериями.Это означает, что прием антибиотика может иногда вызывать диарею. Диарею, вызванную антибиотиками, можно предотвратить, принимая пробиотики или употребляя йогурт, содержащий живые культуры для восполнения полезных бактерий.
Пробиотики, которые ваш ребенок может принимать во время приема антибиотиков для предотвращения газообразования, вздутия живота, запоров или диареи, включают Culturelle и Garden of Life. Поговорите со своим лечащим врачом или фармацевтом о том, как одновременно принимать антибиотики и пробиотики и избегать возможных взаимодействий.
Подпишитесь и сэкономьте. Получите советы по экономии рецептов и многое другое от GoodRx Health. Введите свой адрес электронной почты, чтобы зарегистрироваться.
Введите свой адрес электронной почты, чтобы зарегистрироваться.
Когда нужны антибиотики | Детская больница Колорадо
Ваш ребенок не спал всю ночь с каким-то насекомым, выделяющим слизь. Они чувствуют себя несчастными, вы не хотите, чтобы они пропустили еще один учебный день, и вы, вероятно, тоже в сопливом объятии от того, чтобы заразиться жуком.
Все, что вам нужно, это чтобы ваш врач прописал вашему ребенку антибиотик, чтобы избавиться от всего этого.
Но ваш врач не выписал вашему ребенку рецепт. Вместо этого он или она говорит вам, что это, вероятно, вирус и что на данный момент отдых и питье — лучшее лекарство.
Итак, теперь вы потратили драгоценное время своего дня, чтобы пойти к профессионалу, который делает вывод, что вам не стоило беспокоиться.
«Вы уверены, что ей не нужны антибиотики?» — спрашиваете вы не потому, что обязательно не согласны с диагнозом и лечением, а потому, что чувствуете себя разочарованным и, возможно, немного глупым.
Врач уступает не потому, что считает, что антибиотики подействуют, а потому, что думает, что вы в них сомневаетесь или что им наплевать на вашего ребенка. Или, может быть, они просто хотят, чтобы вы были довольны. Они чувствуют давление, чтобы предотвратить повторный визит, если это действительно была бактериальная инфекция. Они вытаскивают блокнот с рецептами, тем самым подтверждая ваши усилия привести ребенка в офис.
Проблема решена — верно?
Не совсем так, говорит Сара Паркер, доктор медицинских наук, детский специалист по инфекционным заболеваниям и медицинский директор Программы управления противомикробными препаратами в Детской больнице Колорадо.
Проблема чрезмерного назначения антибиотиков
«Врачи были очень взволнованы, когда обнаружили, что антибиотики могут лечить серьезные инфекции, от которых раньше умирали люди, — говорит доктор Паркер. «Но теперь многие поставщики будут использовать антибиотики, когда они просто немного нервничают из-за того, что это могут быть бактерии. Они очень реагируют на давление родителей и пациентов».
Они очень реагируют на давление родителей и пациентов».
Это слишком распространенное явление — врачи назначают антибиотики чрезмерно из-за давления родителей или предполагаемого давления родителей.Исследование, опубликованное Ритой Менгионе-Смит, доктором медицинских наук и магистром здравоохранения, показало, что в ситуациях, когда ребенку не понадобились антибиотики, врачи прописывали их в 62% случаев, потому что считали, что родители этого хотят; при отсутствии родительского давления врачи назначали антибиотики только в 7% случаев.
По словам доктора Паркер, при большинстве инфекций врачи обычно могут поставить точный диагноз на основе общепринятых национальных рекомендаций.
Это потому, что антибиотики могут быть вообще неэффективны при лечении болезни вашего ребенка, например, при вирусной инфекции.
«Многие люди не понимают, что антибиотики не лечат вирусы, — говорит она. Антибиотики, объясняет она, лечат инфекции, вызванные бактериями. Поэтому, если у вашего ребенка вирусная инфекция (например, простуда), антибиотики не помогут.
Хок Стэпп, доктор медицинских наук, педиатр отделения педиатрии 5280 в Сентенниал, штат Колорадо, соглашается.
«Если я буду лечить все вирусные заболевания антибиотиками, я окажу медвежью услугу своему пациенту и населению в целом», — говорит он. «Из-за этого решение не начинать лечение антибиотиками на ранней стадии может показаться необоснованным, но правильное управление антибиотиками отвечает интересам каждого.
Это потому, что проблема гораздо серьезнее, чем то, что ваш ребенок плохо себя чувствует в течение нескольких дополнительных дней. Хотя антибиотики позволили людям пережить инфекции, их использование может вызвать неблагоприятные последствия.
Побочные эффекты антибиотиков
Например, объясняет доктор Паркер, 30% детей, принимающих антибиотики, испытывают побочный эффект, такой как диарея. Антибиотики также могут убивать хорошие бактерии, вызывая дисбаланс в микробиоме организма (хорошие бактерии, живущие внутри каждого человека). Дисбаланс в микробиоме может привести к более серьезным заболеваниям, таким как ожирение и диабет 1 типа.
Дисбаланс в микробиоме может привести к более серьезным заболеваниям, таким как ожирение и диабет 1 типа.
Наиболее серьезным последствием чрезмерного использования антибиотиков является то, что плохие бактерии могут стать невосприимчивыми к антибиотику, который пытается их убить. Доктор Паркер объясняет, что микробы могут эволюционировать каждые 20 минут, изменяя свою ДНК, чтобы противостоять антибиотику. Люди могут передавать эти эволюционировавшие микробы другим, подвергая их риску микробной резистентности.
Поскольку микробы становятся более устойчивыми к антибиотикам, становится все труднее создавать новые антибиотики достаточно быстро для лечения инфекций.
«Люди думают, что если они чувствуют себя ужасно, им следует принять антибиотик», — объясняет доктор Паркер. «Но они не должны думать, что единственный способ серьезно отнестись к поставщику — это получить антибиотики».
«Я приветствую диалог с пациентами и родителями о том, когда антибиотики необходимы, а когда они бесполезны, — говорит д-р Стэпп. Например, он говорит: «Иногда при вирусном заболевании верхних дыхательных путей у пациента позже может развиться осложнение этого заболевания, такое как ушная инфекция или синусит, и впоследствии ему потребуется лечение антибиотиками.“
Например, он говорит: «Иногда при вирусном заболевании верхних дыхательных путей у пациента позже может развиться осложнение этого заболевания, такое как ушная инфекция или синусит, и впоследствии ему потребуется лечение антибиотиками.“
Хотя все ненавидят болеть, несколько дней простудиться гораздо лучше, чем испытывать побочные эффекты антибиотиков (которые, помните, в любом случае не помогут при простуде). Это может не сразу облегчить страдания вашего ребенка, но в долгосрочной перспективе это намного лучше для него и для вас.
Все, что вам нужно знать об антибиотиках для младенцев и младенцев
Большинство родителей сделают все, что угодно, лишь бы больной ребенок почувствовал себя лучше.Они будут покупать дорогие увлажнители воздуха, брать выходные на работе, чтобы бездельничать и суетиться, и спешат дать своему ребенку лекарство, даже если это обречет тысячи американцев на устойчивые к антибиотикам бактерии. Так что, может быть, это не так просто, но устойчивость к антибиотикам — это, в конечном счете, просачивающийся эффект миллионов родителей, требующих антибиотиков для младенцев. Худшая часть? Многие из этих потребностей в антибиотиках не нужны или даже потенциально опасны для ребенка.
Худшая часть? Многие из этих потребностей в антибиотиках не нужны или даже потенциально опасны для ребенка.
Правда в том, что дети, которые получают антибиотики, когда они не нуждаются в них, увеличивают количество устойчивых к антибиотикам супербактерий в окружающей среде, подвергая опасности жизни людей с ослабленной иммунной системой (пожилые люди, больные люди, беременные женщины) и, в конечном счете, всех еще.Для родителей крайне важно знать, когда просить антибиотики, а когда сопротивляться желанию.
Итак, сделайте глубокий вдох и узнайте немного больше о том, когда и когда не следует спрашивать у педиатра антибиотики.
Когда просить антибиотики для младенцев
Антибиотики хороши только при бактериальных инфекциях. Обратите внимание, что вирусы и бактерии могут вызывать некоторые распространенные инфекции. Ушные инфекции являются ярким примером. Вот почему ваш врач может захотеть подождать, чтобы назначить антибиотики, если у вашего ребенка появляются симптомы ушной инфекции, такие как плач и дергание за ухо.
Вот причины, которые могут побудить вашего педиатра назначить антибиотики:
- Длительная лихорадка 100,4 у детей в возрасте до 3 месяцев
- Длительная лихорадка свыше 102 у детей старше 3 месяцев
- Бактериальная пневмония, диагностированная с помощью рентгенографии органов грудной клетки
- Инфекции мочевыводящих путей
- Коклюш
Когда вам не нужны антибиотики для младенцев
Существует множество вещей, которые ваш ребенок может получить, но которые никак не связаны с бактериальной инфекцией.Например, такая болезнь, как обычная простуда, является вирусной и не поддается лечению антибиотиками.
Обратите внимание на эти заболевания, от которых также не помогут антибиотики:
- Простуда и грипп
- Сопли любого цвета
- Руки, ноги и рот
- Бронхит
- Крупа
Рекомендации по применению антибиотиков
Это не означает, что вашему ребенку никогда не понадобятся антибиотики. Они могут. Дерьмо случается. Поэтому, если вы идете по пути антибиотиков, убедитесь, что вы делаете это правильно.Дайте ребенку все прописанные антибиотики, не оставляйте ни одной таблетки, даже если кажется, что он чувствует себя лучше. Вы можете подумать о том, чтобы давать ребенку пробиотики, чтобы помочь с диареей и другими побочными эффектами антибиотиков. Как и в случае любого медицинского решения, сначала поговорите со своим педиатром.
Они могут. Дерьмо случается. Поэтому, если вы идете по пути антибиотиков, убедитесь, что вы делаете это правильно.Дайте ребенку все прописанные антибиотики, не оставляйте ни одной таблетки, даже если кажется, что он чувствует себя лучше. Вы можете подумать о том, чтобы давать ребенку пробиотики, чтобы помочь с диареей и другими побочными эффектами антибиотиков. Как и в случае любого медицинского решения, сначала поговорите со своим педиатром.
Осложнения после приема антибиотиков
Многие бактерии в организме вашего ребенка на самом деле выполняют важную работу, и когда ваш ребенок принимает антибиотики, уничтожаются даже полезные бактерии в его организме.Это может привести к боли в животе и диарее, и это еще не самое худшее. Исследователи исследования, опубликованного Американским обществом микробиологии, обнаружили, что, несмотря на то, что хорошие кишечные микроорганизмы у детей возвращаются после лечения антибиотиками, они гораздо менее генетически разнообразны.
Эти результаты могут быть ключом к тому, почему дополнительные исследования в этой области показывают высокую корреляцию между ожирением и аллергией у людей, прошедших курсы антибиотиков в детстве. Так что, возможно, попросите рентген грудной клетки, прежде чем лечить пневмонию вашего ребенка антибиотиками.
Так что, возможно, попросите рентген грудной клетки, прежде чем лечить пневмонию вашего ребенка антибиотиками.
Охлаждение с помощью таблетки
Почти четверть всех лекарств, прописываемых детям, составляют антибиотики. По оценкам, 30 процентов этих рецептов, вероятно, были ненужными. Причина, по которой это должно вас напугать, заключается в том, что ненужные антибиотики могут вызвать у бактерий вашего ребенка развитие лекарственной устойчивости. К сожалению, бактерии не остаются на одном месте. Они выбираются в мир, размножаются и становятся супержуками.
Злоупотребление антибиотиками случается не только у детей. Большая часть общества десятилетиями радостно злоупотребляла антибиотиками, постепенно приближая нас к пост-антибиотическому миру, где люди будут умирать от того, от чего умирали только наши прадедушки и прадедушки.(См.: гонорея.)
Однако, если у вас есть голова на плечах (и немного терпения), ваш ребенок быстро вылечит простуду или грипп. И если вы подождете, прежде чем просить антибиотики, вы просто можете внести свой вклад в спасение своих внуков. Вы можете господствовать над ними до самой смерти. Надеюсь, не от гонореи.
Вы можете господствовать над ними до самой смерти. Надеюсь, не от гонореи.
Ой! Пожалуйста, попробуйте еще раз.
Спасибо за подписку!
педиатрических ассоциаций | Антибиотики: когда они действительно нужны детям?
Согласно исследованию, опубликованному в сент.15 сентября 2014 г., онлайн-издание журнала Pediatrics : «Педиатры назначают антибиотики примерно в два раза чаще, чем это действительно необходимо для детей с инфекциями уха и горла».
Возможно, для многих из нас это не новая информация. Как описал автор исследования доктор Мэтью Кронман, доцент отделения инфекционных заболеваний в Детской больнице Сиэтла: «Я думаю, хорошо известно, что мы, назначая антибиотики, выписываем слишком много. Наша цель [в этом исследовании] состояла в том, чтобы поставить цифру [сколько].
Исследователи из Вашингтонского университета и детской больницы Сиэтла подтвердили, что более 11 миллионов рецептов на антибиотики, выписываемых каждый год для детей и подростков, возможно, не нужны. Этот избыток не только не может искоренить вирусные заболевания у детей, но фактически способствует опасной эволюции устойчивых к антибиотикам бактерий.
Несмотря на эти исследования, мы продолжаем идти по пути чрезмерного использования антибиотиков в качестве лечения по умолчанию. В действительности довольно сложно отличить вирусные инфекции от бактериальных, особенно на начальных стадиях болезни, поскольку симптомы могут быть очень похожими.
«Как мы выяснили, за последнее десятилетие в этом [подходе к лечению] действительно не произошло никаких изменений», — добавил Кронман. «И [врачи] не имеют легкодоступных инструментов в реальных условиях, чтобы отличить инфекции, вызванные бактериями, от вирусов».
Бактериальные и вирусные инфекции
Чтобы внести ясность, антибиотики убивают размножение бактерий. Поэтому они полезны только при лечении бактериальных инфекций, а не вирусных.Во многих случаях, когда родитель приводит своего ребенка с насморком, кашлем, болью в горле и лихорадкой к врачу, еще слишком рано определять, является ли болезнь бактериальной или вирусной. Тем не менее, родители привыкли ожидать антибиотиков в качестве лечения. Если инфекция вирусная, антибиотик будет неэффективен. Хуже того, это будет способствовать росту числа устойчивых к антибиотикам заболеваний.
Поэтому они полезны только при лечении бактериальных инфекций, а не вирусных.Во многих случаях, когда родитель приводит своего ребенка с насморком, кашлем, болью в горле и лихорадкой к врачу, еще слишком рано определять, является ли болезнь бактериальной или вирусной. Тем не менее, родители привыкли ожидать антибиотиков в качестве лечения. Если инфекция вирусная, антибиотик будет неэффективен. Хуже того, это будет способствовать росту числа устойчивых к антибиотикам заболеваний.
Комитет по инфекционным заболеваниям Американской академии педиатрии (AAP) 2013 года рекомендовал педиатрам тщательно обследовать детей с ушными инфекциями, насморком и болью в горле перед назначением антибиотиков.Комитет разместил исследование Центра по контролю и профилактике заболеваний (CDC), в котором говорится, что не менее 2 миллионов американцев ежегодно заражаются устойчивыми к антибиотикам бактериями, а 23 000 умирают. Любое использование антибиотиков — уместное или нет — повышает риск резистентности.
Комитет AAP определил строгие критерии, которым должны следовать педиатры при принятии решения о целесообразности назначения антибиотиков. Например, малыши с сильной болью и инфекциями в обоих ушах, скорее всего, выиграют. Но в большинстве случаев более легкие симптомы проходят сами по себе с помощью обезболивающих и жаропонижающих средств, таких как ацетаминофен.Антибиотики следует использовать при насморке и кашле только в том случае, если симптомы тяжелые, наблюдаются в течение длительного периода времени (более 10 дней) или постоянно ухудшаются. При ангине перед назначением антибиотиков педиатр должен провести тест на стрептококк при наличии специфических симптомов.
Комитет также рекомендовал родителям задать вопрос об использовании антибиотиков, побуждая их спросить своего педиатра, является ли это лекарство абсолютно необходимым и есть ли какие-либо другие методы лечения, которые можно попробовать в первую очередь.
5 Общие вопросы об антибиотиках
1. Могут ли некоторые простудные заболевания перейти в бактериальные инфекции? В большинстве случаев бактериальные инфекции не следуют за вирусными инфекциями. Лечение вирусной инфекции антибиотиком не обязательно улучшит течение болезни и может привести к некоторым неприятным побочным эффектам от лекарства, включая диарею.
Могут ли некоторые простудные заболевания перейти в бактериальные инфекции? В большинстве случаев бактериальные инфекции не следуют за вирусными инфекциями. Лечение вирусной инфекции антибиотиком не обязательно улучшит течение болезни и может привести к некоторым неприятным побочным эффектам от лекарства, включая диарею.
2. Является ли желто-зеленая слизь признаком бактериальной инфекции? Нет, при обычной простуде, которая является вирусной, слизь желтого/зеленого цвета часто сохраняется до 10 дней.Воспаление пазухи, или гайморит, может возникнуть при аллергии, бактериальной и вирусной инфекции. Бактериальную инфекцию следует заподозрить, если кашель и зеленая слизь продолжаются более 10 дней и сопровождаются более высокой температурой 102 ° F в течение как минимум 3 или 4 дней подряд.
3. Следует ли использовать антибиотики для лечения ушных инфекций? Более половины всех ушных инфекций проходит без антибиотиков. Если нет сильной боли, сопровождающейся высокой температурой, рекомендуется наблюдение и легкое обезболивающее. Ушные капли также могут временно облегчить боль. Противоотечные и антигистаминные препараты в целом не помогут вылечить ушную инфекцию и не рекомендуются маленьким детям.
Ушные капли также могут временно облегчить боль. Противоотечные и антигистаминные препараты в целом не помогут вылечить ушную инфекцию и не рекомендуются маленьким детям.
4. Следует ли использовать антибиотики для лечения ангины? Более 80 процентов болей в горле вызываются вирусом и сопровождаются насморком и кашлем. Антибиотики следует использовать только при стрептококках группы А или «ангине», которая чаще встречается у детей школьного возраста старше 3 лет.
5. Вызывают ли антибиотики побочные эффекты? Да. Каждый десятый ребенок, принимающий антибиотики, может испытывать побочные эффекты, включая сыпь, аллергическую реакцию, тошноту, диарею или боль в животе. Сообщите педиатру, если у вашего ребенка возникнут какие-либо побочные эффекты.
Дополнительные ресурсы:
Как действуют антибиотики?
Антибиотики при боли в горле, кашле или насморке
Руководство по применению антибиотиков
Дети получают слишком много антибиотиков
Сентябрь. 1 января 2011 г. — Слишком многим детям до сих пор прописывают антибиотики при простуде, вирусной ангине и других заболеваниях, которые не требуют антибиотиков или не реагируют на них, говорится в исследовании.
1 января 2011 г. — Слишком многим детям до сих пор прописывают антибиотики при простуде, вирусной ангине и других заболеваниях, которые не требуют антибиотиков или не реагируют на них, говорится в исследовании.
Исследование опубликовано в Еженедельном отчете CDC о заболеваемости и смертности .
Антибиотики — одни из самых эффективных методов лечения, которые могут предложить врачи. Но их чрезмерное использование может привести к устойчивости к антибиотикам и трудноизлечимым инфекциям.
Исследователи изучили, как часто врачи назначали антибиотики детям в возрасте 14 лет и младше в период с 2007 по 2008 год.Они сравнили эти цифры с количеством рецептов в 1993–1994 годах, чтобы увидеть, что изменилось, если что-то изменилось.
Исследователи сосредоточились на пяти распространенных инфекциях верхних дыхательных путей:
Многие из этих инфекций вызываются вирусами, а не бактериями. Антибиотики не помогают в лечении вирусных инфекций.
Количество назначений антибиотиков при этих заболеваниях уменьшилось, но все еще слишком велико. С 2007 по 2008 год педиатры назначали антибиотики в 229 из каждых 1000 визитов к врачу.Это на 24% меньше, чем в 1993-1994 годах.
С 2007 по 2008 год педиатры назначали антибиотики в 229 из каждых 1000 визитов к врачу.Это на 24% меньше, чем в 1993-1994 годах.
В 2007-2008 годах меньше врачей назначали антибиотики при простуде и ангине. Количество назначений антибиотиков при ушных инфекциях, бронхите и синусите практически не изменилось. Часто дети с ушными инфекциями не нуждаются в антибиотиках.
Принуждение к назначению антибиотиков
Так почему же мы все еще выдаем слишком много антибиотиков?
«Врачи часто чувствуют необходимость выписывать рецепты, когда они не уверены или думают, что родитель ожидает рецепта», — говорит в электронном письме исследователь Тарайн Фэрли, доктор медицинских наук.Она медицинский эпидемиолог в CDC в Атланте.
Эта практика может показаться безобидной, но это не так, говорит она.
«Когда ребенок получает ненужный антибиотик, это подвергает его и окружающих людей риску заражения устойчивыми бактериями, которые часто являются серьезными и трудно поддающимися лечению и могут даже привести к смерти», — говорит Фэрли. «Антибиотики также не всегда являются безвредными лекарствами, они могут быть связаны с серьезными побочными эффектами». Они могут включать аллергические реакции и/или диарею.
«Антибиотики также не всегда являются безвредными лекарствами, они могут быть связаны с серьезными побочными эффектами». Они могут включать аллергические реакции и/или диарею.
Родители должны спрашивать, что лучше для их детей, а не просить рецепт на что-то, что, скорее всего, не сработает и может нанести вред.
Педиатр Роберто Посада, доктор медицинских наук, знает, как трудно отправить родителя больного ребенка домой с пустыми руками. Он доцент педиатрии в Медицинской школе Маунт-Синай в Нью-Йорке.
Родители обеспокоены тем, что их ребенок болен, и разочарованы тем, что они ничего не могут сделать, чтобы помочь ему или ей почувствовать себя лучше.Это усугубляется тем фактом, что многие безрецептурные средства от простуды и гриппа больше нельзя использовать у маленьких детей.
«Некоторые педиатры считают, что проще прописать что-то и двигаться дальше. А со стороны родителей вы ожидаете получить рецепт, чтобы сделать вашего ребенка лучше», — говорит Посада.


 р-ра д/в/в введения 1000 мг+200 мг: фл. 5 шт.
р-ра д/в/в введения 1000 мг+200 мг: фл. 5 шт. р-ра д/в/в введения 500 мг+100 мг: фл. 5 шт.
р-ра д/в/в введения 500 мг+100 мг: фл. 5 шт. сусп. д/приема внутрь 125 мг+31.25 мг/5 мл: фл. 100 мл с дозир. ложкой/дозир. пипеткой
сусп. д/приема внутрь 125 мг+31.25 мг/5 мл: фл. 100 мл с дозир. ложкой/дозир. пипеткой сусп. д/приема внутрь 250 мг+62.5 мг/5 мл: фл. 100 мл с дозир. ложкой/дозир. пипеткой
сусп. д/приема внутрь 250 мг+62.5 мг/5 мл: фл. 100 мл с дозир. ложкой/дозир. пипеткой сусп. д/приема внутрь 600 мг+42.9 мг/5 мл: фл. с дозир. пипеткой
сусп. д/приема внутрь 600 мг+42.9 мг/5 мл: фл. с дозир. пипеткой , покр. пленочной оболочкой, 250 мг+125 мг: 15, 16, 20, 21 или 70 шт.
, покр. пленочной оболочкой, 250 мг+125 мг: 15, 16, 20, 21 или 70 шт. , покр. пленочной оболочкой, 500 мг+125 мг: 4, 10, 12, 14, 15, 16, 20, 21, 30, 50 или 80 шт.
, покр. пленочной оболочкой, 500 мг+125 мг: 4, 10, 12, 14, 15, 16, 20, 21, 30, 50 или 80 шт. , покр. пленочной оболочкой, 875 мг+125 мг: 4, 5, 10, 12, 14, 16, 20, 21, 24, 30, 50, 70 или 80 шт.
, покр. пленочной оболочкой, 875 мг+125 мг: 4, 5, 10, 12, 14, 16, 20, 21, 24, 30, 50, 70 или 80 шт. диспергируемые 125 мг+31.25 мг: 10, 14 или 20 шт.
диспергируемые 125 мг+31.25 мг: 10, 14 или 20 шт. диспергируемые 250 мг+62.5 мг: 10, 14 или 20 шт.
диспергируемые 250 мг+62.5 мг: 10, 14 или 20 шт. диспергируемые 500 мг+125 мг: 10 или 14 шт.
диспергируемые 500 мг+125 мг: 10 или 14 шт. диспергируемые 875 мг+125 мг: 10 или 14 шт.
диспергируемые 875 мг+125 мг: 10 или 14 шт. р-ра д/в/в введения 1 г+200 мг: фл. 1, 10 или 50 шт.
р-ра д/в/в введения 1 г+200 мг: фл. 1, 10 или 50 шт. сусп. д/приема внутрь (земляничный) 125 мг+31.25 мг/5 мл: фл. 1 шт. в компл. с мерн. колпачком
сусп. д/приема внутрь (земляничный) 125 мг+31.25 мг/5 мл: фл. 1 шт. в компл. с мерн. колпачком , покр. пленочной оболочкой, 250 мг+125 мг: 14 шт.
, покр. пленочной оболочкой, 250 мг+125 мг: 14 шт. , покр. пленочной оболочкой, 250 мг+125 мг: 5, 14 или 16 шт.
, покр. пленочной оболочкой, 250 мг+125 мг: 5, 14 или 16 шт. , покр. пленочной оболочкой, 875 мг+125 мг: 5, 14 или 16 шт.
, покр. пленочной оболочкой, 875 мг+125 мг: 5, 14 или 16 шт. р-ра д/в/в введения 1000 мг+200 мг: фл. 1 или 10 шт.
р-ра д/в/в введения 1000 мг+200 мг: фл. 1 или 10 шт. , покр. пленочной обол., 500 мг+125 мг: 20 шт.
, покр. пленочной обол., 500 мг+125 мг: 20 шт. диспергируемые 125 мг+31.25 мг: 14 или 16 шт.
диспергируемые 125 мг+31.25 мг: 14 или 16 шт. р-ра д/в/в и в/м введения 1 г+500 мг: фл. 10 шт.
р-ра д/в/в и в/м введения 1 г+500 мг: фл. 10 шт. р-ра д/в/в и в/м введения 1 г+500 мг: фл.
р-ра д/в/в и в/м введения 1 г+500 мг: фл. р-ра д/в/в и в/м введения 500 мг+250 мг: фл. 10 шт.
р-ра д/в/в и в/м введения 500 мг+250 мг: фл. 10 шт. 1, 5 или 10 шт.
1, 5 или 10 шт. пленочной оболочкой, 250 мг+125 мг: 14 шт.
пленочной оболочкой, 250 мг+125 мг: 14 шт. сусп. д/приема внутрь 200 мг+28.5 мг/5 мл: фл. 7.7 г 1 шт. в компл. с мерн. ложкой или шприцем
сусп. д/приема внутрь 200 мг+28.5 мг/5 мл: фл. 7.7 г 1 шт. в компл. с мерн. ложкой или шприцем , покр. пленочной оболочкой, 500 мг+125 мг: 14 или 20 шт.
, покр. пленочной оболочкой, 500 мг+125 мг: 14 или 20 шт. сусп. д/приема внутрь 600 мг+42.9 мг/5 мл: фл. 1 шт. в компл. с мерн. ложкой
сусп. д/приема внутрь 600 мг+42.9 мг/5 мл: фл. 1 шт. в компл. с мерн. ложкой , покр. оболочкой, 875 мг+125 мг: 12 или 20 шт.
, покр. оболочкой, 875 мг+125 мг: 12 или 20 шт. р-ра д/в/в введения 500 мг+100 мг: фл. 1 шт.
р-ра д/в/в введения 500 мг+100 мг: фл. 1 шт. р-ра д/в/в и в/м введения 500 мг+250 мг: фл. 1 шт. в компл. с растворителем
р-ра д/в/в и в/м введения 500 мг+250 мг: фл. 1 шт. в компл. с растворителем 20 шт.
20 шт. в комплекте со шприцем-дозатором
в комплекте со шприцем-дозатором р-ра д/в/в введения 1 г+200 мг: фл.
р-ра д/в/в введения 1 г+200 мг: фл. р-ра д/в/в и в/м введения 1000 мг+500 мг: фл. 1, 5 или 10 шт.
р-ра д/в/в и в/м введения 1000 мг+500 мг: фл. 1, 5 или 10 шт. 1 шт.
1 шт. сусп. д/приема внутрь 125 мг+31.25 мг/5 мл: фл. 100 мл
сусп. д/приема внутрь 125 мг+31.25 мг/5 мл: фл. 100 мл , покр. пленочной обол., 500 мг+125 мг: 16 шт.
, покр. пленочной обол., 500 мг+125 мг: 16 шт. р-ра д/в/в введения 1000 мг+200 мг: фл.
р-ра д/в/в введения 1000 мг+200 мг: фл. р-ра д/в/в введения 500 мг+100 мг: фл.
р-ра д/в/в введения 500 мг+100 мг: фл. р-ра д/в/в и в/м введения 250 мг+125 мг: фл. 1 шт. в компл. с растворителем
р-ра д/в/в и в/м введения 250 мг+125 мг: фл. 1 шт. в компл. с растворителем р-ра д/в/м введения 1 г+500 мг: фл. 1 шт. в компл. с растворителем
р-ра д/в/м введения 1 г+500 мг: фл. 1 шт. в компл. с растворителем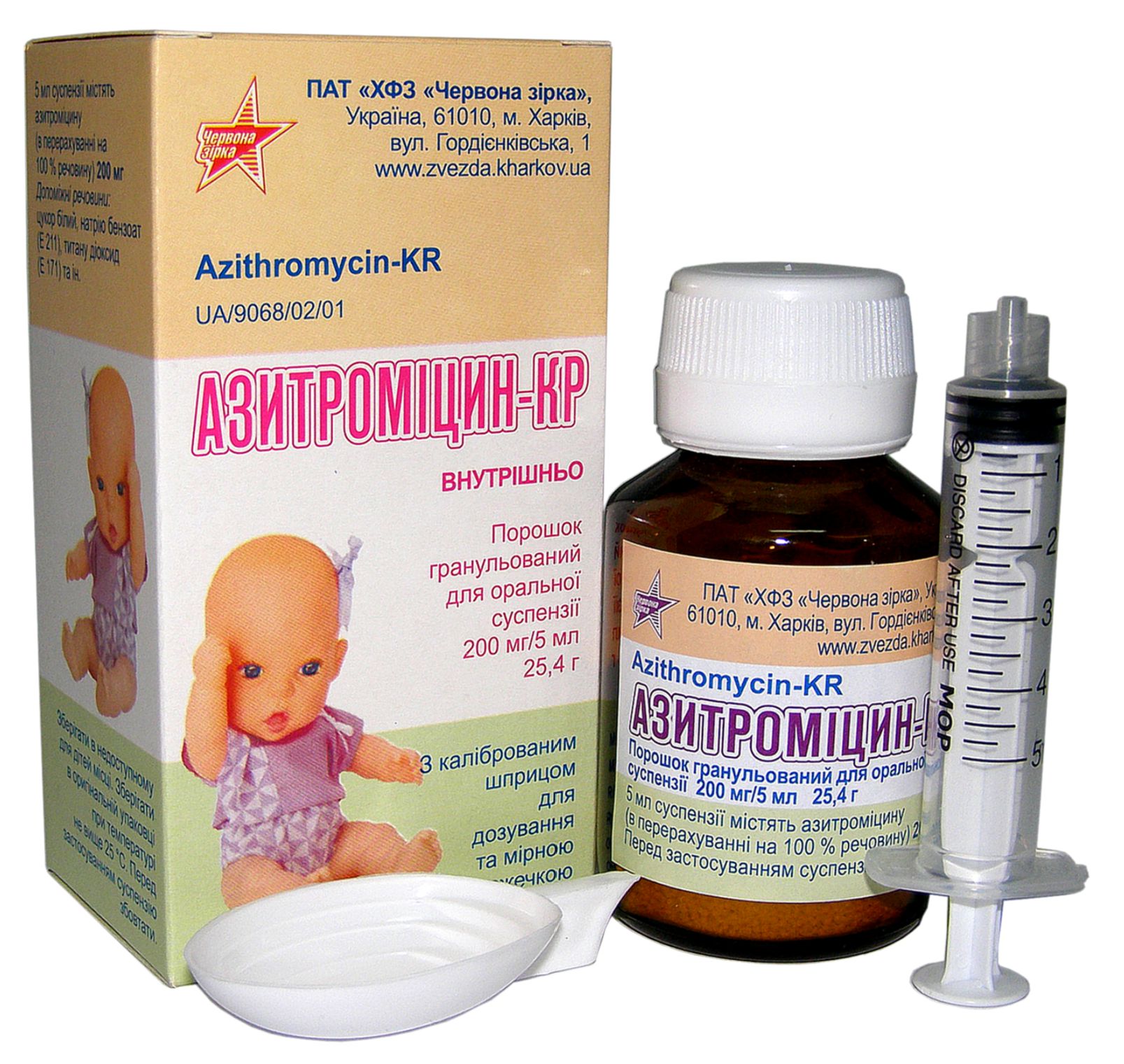 р-ра д/в/м введения 500 мг+250 мг: фл. 1 шт. в компл. с растворителем
р-ра д/в/м введения 500 мг+250 мг: фл. 1 шт. в компл. с растворителем , покр. пленочной оболочкой, 375 мг: 10 шт.
, покр. пленочной оболочкой, 375 мг: 10 шт. р-ра д/инфузий 4 г+0.5 г: фл. 1, 5, 10, 15, 25, 50 или 100 шт.
р-ра д/инфузий 4 г+0.5 г: фл. 1, 5, 10, 15, 25, 50 или 100 шт. р-ра д/инф. 4 г+0.5 г: фл. 1 шт.
р-ра д/инф. 4 г+0.5 г: фл. 1 шт. р-ра д/инф. 2 г+0.25 г: фл. 1, 5 или 10 шт.
р-ра д/инф. 2 г+0.25 г: фл. 1, 5 или 10 шт. , покр. оболочкой, 375 мг: 14 или 21 шт.
, покр. оболочкой, 375 мг: 14 или 21 шт. , покр. оболочкой, 250 мг+125 мг: 15 или 21шт.
, покр. оболочкой, 250 мг+125 мг: 15 или 21шт. , покр. пленочной оболочкой, 875 мг+125 мг: 14 или 21 шт.
, покр. пленочной оболочкой, 875 мг+125 мг: 14 или 21 шт. р-ра д/в/в и в/м введения 250 мг+125 мг: фл.
р-ра д/в/в и в/м введения 250 мг+125 мг: фл. р-ра д/в/в и в/м введения 1 г+500 мг: фл. 1 или 50 шт.
р-ра д/в/в и в/м введения 1 г+500 мг: фл. 1 или 50 шт. р-ра д/в/в введения 2 г+250 мг: фл. 12 шт.
р-ра д/в/в введения 2 г+250 мг: фл. 12 шт. р-ра д/в/в введения 2 г+250 мг: фл. 1, 10, 12, 25, 48 или 100 шт.
р-ра д/в/в введения 2 г+250 мг: фл. 1, 10, 12, 25, 48 или 100 шт. диспергируемые 125 мг+31.25 мг: 20 шт.
диспергируемые 125 мг+31.25 мг: 20 шт. диспергируемые 875 мг+125 мг: 14 шт.
диспергируемые 875 мг+125 мг: 14 шт. р-ра д/в/в введения 500 мг+100 мг: фл.
р-ра д/в/в введения 500 мг+100 мг: фл. сусп. д/приема внутрь 250 мг+62.5 мг/5 мл: фл. 25 г с дозир. ложкой
сусп. д/приема внутрь 250 мг+62.5 мг/5 мл: фл. 25 г с дозир. ложкой , покр. пленочной оболочкой, 500 мг+125 мг: 5, 7, 10, 14, 15 или 21 шт.
, покр. пленочной оболочкой, 500 мг+125 мг: 5, 7, 10, 14, 15 или 21 шт. р-ра д/в/в введения 500 мг+100 мг: фл. 10 шт.
р-ра д/в/в введения 500 мг+100 мг: фл. 10 шт. сусп. д/приема внутрь 250 мг/5 мл: фл. 70 мл 1 шт.
сусп. д/приема внутрь 250 мг/5 мл: фл. 70 мл 1 шт. , покр. пленочной оболочкой, 250 мг+125 мг: 20 шт.
, покр. пленочной оболочкой, 250 мг+125 мг: 20 шт. , покр. оболочкой, 250 мг+125 мг: 20 шт.
, покр. оболочкой, 250 мг+125 мг: 20 шт. д/приема внутрь 250 мг+62.5 мг/5 мл: фл.
д/приема внутрь 250 мг+62.5 мг/5 мл: фл. р-ра д/в/в введения 2 г+0.25 г: фл.
р-ра д/в/в введения 2 г+0.25 г: фл. р-ра д/в/м и в/в введения 500 мг+250 мг: фл. 1 шт.
р-ра д/в/м и в/в введения 500 мг+250 мг: фл. 1 шт. сусп. д/приема внутрь 125 мг+125 мг/5 мл: фл. 30 г или 60 г
сусп. д/приема внутрь 125 мг+125 мг/5 мл: фл. 30 г или 60 г , покр. пленочной оболочкой, 250 мг+250 мг: 8 или 16 шт.
, покр. пленочной оболочкой, 250 мг+250 мг: 8 или 16 шт.
 р-ра д/в/в введения 250 мг+50 мг: фл.
р-ра д/в/в введения 250 мг+50 мг: фл. Прослушивая легкие, врач может определить наличие пневмонии, которая представляет собой легочную инфекцию, часто вызываемую бактериями. Для этого нужны антибиотики.
Прослушивая легкие, врач может определить наличие пневмонии, которая представляет собой легочную инфекцию, часто вызываемую бактериями. Для этого нужны антибиотики.