БЦЖ, или самая заметная прививка
Туберкулёз занимает одно из первых мест в мире по показателям заболеваемости и смертности. Им ежегодно заболевают более 9 млн. человек и 3-4 млн. из них умирают.
В настоящее время прививки против туберкулёза являются обязательными в 64 странах мира и ещё в 118 – рекомендуются. Даже в государствах, где эти прививки не включены в обязательный календарь, их проводят людям, живущим в неблагополучных социально-бытовых условиях и выходцам из стран, с повышенной заболеваемостью туберкулёзом.
Возбудитель туберкулёза – микобактерия, раннее называемая палочкой Коха (по имени открывшего её немецкого бактериолога), вызывает развитие характерного воспалительного процесса в поражённых органах – в них образуются своеобразные «бугорки». Современное название болезни происходит от лат. Tuberculum – бугорок. Старые названия заболевания – бугорчатка и чахотка (от рус. чахнуть).
Дети составляют 7-8% от всех зарегистрированных больных. Особенно чувствительны к туберкулёзу дети младшего возраста. Заражение происходит от больных туберкулёзом, которые выделяют палочку туберкулёза в окружающую среду с мокротой при чихании, кашле, разговоре. Правда, заражаются не все, и лишь 5-15% заразившихся людей заболевают. У остальных вырабатывается иммунитет, при наличии которого человек не болеет, хотя возбудитель остаётся в организме.
Заражение происходит от больных туберкулёзом, которые выделяют палочку туберкулёза в окружающую среду с мокротой при чихании, кашле, разговоре. Правда, заражаются не все, и лишь 5-15% заразившихся людей заболевают. У остальных вырабатывается иммунитет, при наличии которого человек не болеет, хотя возбудитель остаётся в организме.
Чем опасен туберкулёз? Наиболее часто эта болезнь поражает лёгкие. Основные симптомы – кашель с выделением мокроты, а в поздних стадиях – с кровохарканием, истощением, профузный ночной пот.
Для туберкулёза характерно постепенное, начало заболевания. У ребёнка, впервые встретившегося с туберкулёзной палочкой, развивается так называемая, первичная туберкулёзная интоксикация. Она проявляется повышенной возбудимостью и быстрым эмоциональным истощением. В некоторых случаях возникают симптомы острого респираторного заболевания. Туберкулёзная инфекция распространяется по лимфатическим путям, поэтому при первичном туберкулёзе почти всегда в процесс вовлекаются все группы лимфатических узлов, особенно часто – внутригрудные. В дальнейшем основным проявлением заболевания становится кашель.
В дальнейшем основным проявлением заболевания становится кашель.
Если инфицирование не было выявлено своевременно, и малыш не прошёл курс специфического лечения, могут сформироваться признаки хронической туберкулёзной интоксикации: отставание в физическом развитии, бледность кожи, небольшое увеличение лимфатических узлов всех групп. Эти формы первичного туберкулёза могут быть излечены без остаточных явлений, но ребёнок остаётся инфицированным на всю жизнь, при этом проявлений болезни у него может не быть. В некоторых случаях при первичном туберкулёзе лёгких происходит самоизлечение с образованием обызвествлённого участка в лёгких (очага Гона), в котором как бы законсервированы микобактерии.
Инфицирование возможно и у привитых детей, но у них заболевание протекает в лёгких формах, а первичное поражение часто излечивается самопроизвольно, так как имеется постпрививочный (сформировавшийся после вакцинации) иммунитет. Поэтому чрезвычайно важна вакцинация новорождённых и ревакцинация детей в 7 лет.
Вакцинацию против туберкулёза проводят в родильном доме на 4-6 сутки жизни. Для иммунизации используются вакцина БЦЖ-М, в ней содержится вдвое уменьшенное количество антигена (белка определённого возбудителя). Ревакцинацию против туберкулёза проводят в 7 лет вакциной БЦЖ.
Материал подготовлен: Павлова И.В.
БЦЖ прививка — когда делают и сколько раз, от чего
Наталия Игошева
741
БЦЖ — это вакцина от туберкулёза, которой прививают более 80% новорождённых в тех странах, где она включена в прививочный календарь. БЦЖ не гарантирует 100%-ной защиты от заболевания, но эффективно предотвращает развитие его смертельно опасной формы — туберкулёзного менингита.
СОДЕРЖАНИЕ
БЦЖ: что это за вакцина
Как проводится вакцинация БЦЖ: по календарю и индивидуально
Особенности вакцинации
Противопоказания к проведению вакцинации
Осложнения после прививки
Вакцинация от туберкулёза: за и против
БЦЖ: что это за вакцина
БЦЖ — это вакцина на основе Mycobacterium bovis (бычьей туберкулёзной палочки), вида микобактерий из группы Mycobacterium tuberculosis complex.
Mycobacterium bovis обычно вызывает туберкулёз у крупного рогатого скота, но может быть опасной и для человека. Например, если он выпьет непастеризованного молока от больной коровы.
БЦЖ — транслитерация французской аббревиатуры BCG, образованной от словосочетания «bacillus Calmette — Guérin». То есть расшифровка названия «БЦЖ» — «бацилла Кальметта — Герена».
Альбер Кальметт и Камиль Герен — французские учёные, которым удалось культивировать в лаборатории ослабленный живой штамм бычьей туберкулёзной палочки. При этом он утратил вирулентность, то есть способность вызывать болезнь у человека.
Камиль Герен (слева) и Альбер Кальметт (справа) — учёные, создатели противотуберкулёзной вакцины БЦЖ.
Источник фото Альбера Кальметта — Kaufmann & Fabry
Исследования продолжались 12 лет, и в 1921 году была создана противотуберкулёзная вакцина БЦЖ. Спустя всего 4 года, в 1925-м, вакцина была доставлена в Москву. В Советском Союзе прививку от туберкулёза новорождённым начали делать с 1928 года, а с 1950-го вакцинация БЦЖ стала обязательной.
От чего новорождённым делают прививку БЦЖ
Вакциной БЦЖ прививают детей практически во всех странах мира, чтобы защитить их от туберкулёза, особенно от его внелёгочных форм, в том числе туберкулёзного менингита.
Туберкулёзный менингит (поражение мозговых оболочек) — наиболее тяжёлая форма туберкулёза. Без вакцинации БЦЖ, как правило, приводит к смерти ребёнка.
Эффективность прививки БЦЖ подтверждают данные о заболеваемости туберкулёзным менингитом. Так, за полвека количество зарегистрированных случаев болезни у детей сократилось в 175 раз.
Как проводится вакцинация БЦЖ: по календарю и индивидуально
Как правило, детей прививают БЦЖ в соответствии с прививочным календарём. Но если у ребёнка есть временные противопоказания к прививке, то сроки вакцинации устанавливаются индивидуально.
В каком возрасте делают прививку БЦЖ по календарю прививок
Детей прививают вакциной БЦЖ уже в роддоме, на 3–7-й день жизни, если нет противопоказаний.
Противопоказанием к вакцинации БЦЖ в первые дни жизни может стать, например, малый вес новорождённого — меньше 2,5 кг.
Чтобы поддержать иммунитет, ревакцинацию БЦЖ проводят в 7 и 14 лет при отрицательном результате пробы Манту.
В каком возрасте делают прививку БЦЖ индивидуально
В случае если противопоказания к вакцинации были сняты уже после выписки из роддома, младенца могут привить в поликлинике.
Ребёнку младше 2 месяцев вакцинацию БЦЖ проводят без дополнительных исследований.
Если же ребёнку уже исполнилось 2 месяца, сначала делают пробу Манту. Это нужно, чтобы удостовериться, что он не был инфицирован микобактериями туберкулёза. При отрицательном результате кожной пробы делают прививку.
При проведении пробы Манту пациенту вводят туберкулёзный аллерген и проверяют кожную реакцию в месте укола
В дальнейшем проводят ревакцинацию при отрицательном результате пробы Манту по стандартной схеме — в 7 и 14 лет.
Особенности вакцинации
Прививку делают в плечо.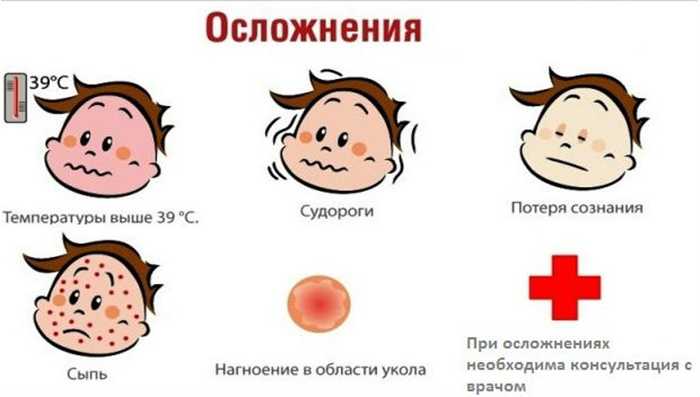 На месте введения вакцины примерно через 1,5–3 месяца образуется небольшой гнойничок (пустула), покрытый корочкой. Через 4–6 месяцев после прививки эта корочка отпадает, а на коже остаётся небольшой рубец.
На месте введения вакцины примерно через 1,5–3 месяца образуется небольшой гнойничок (пустула), покрытый корочкой. Через 4–6 месяцев после прививки эта корочка отпадает, а на коже остаётся небольшой рубец.
Примерно через 1,5–3 месяца на месте введения вакцины образуется пустула
Такая реакция на прививку подтверждает, что организм «заметил» введённые микобактерии и сформировал иммунный ответ. А значит, при реальной встрече с возбудителем туберкулёза иммунной системе будет легче распознать инфекцию и бороться с ней.
Через некоторое время после вакцинации на месте укола остаётся небольшой рубец
Противопоказания к проведению вакцинации
При некоторых заболеваниях и состояниях новорождённого нельзя вакцинировать БЦЖ.
Противопоказания к вакцинации:
- Недоношенность: ребёнок родился с весом менее 2,5 кг.
- Внутриутробная гипотрофия (нарушение питания, из-за которого новорождённый весит меньше нормы) III–IV степени.
При этом, когда вес новорождённого достигнет 2,5 кг, его можно привить вакциной БЦЖ-М.
Она отличается от обычной БЦЖ тем, что содержит вдвое меньше микобактерий.
- Острые состояния (внутриутробная инфекция, гнойно-септические заболевания, гемолитическая болезнь новорождённых среднетяжёлой и тяжёлой формы, тяжёлые поражения нервной системы с выраженной неврологической симптоматикой, генерализованные кожные поражения и другие заболевания).
- Врождённые (первичные) иммунодефицитные состояния, злокачественные новообразования. Если ребёнку назначили лечение иммунодепрессантами или лучевую терапию, сделать прививку можно будет через полгода после окончания терапии.
- Генерализованная БЦЖ-инфекция (осложнение вакцинации БЦЖ), выявленная у других детей в семье.
- Неопределённый ВИЧ-статус детей, рождённых ВИЧ-инфицированными матерями, которые не получали лечения. ВИЧ-статус таких детей определяется, когда ребёнку исполнится 1,5 года. До этого момента вакцинация не проводится.
Осложнения после прививки
Чаще всего прививка БЦЖ переносится хорошо и не вызывает осложнений. Однако в некоторых случаях может развиться нежелательная реакция на БЦЖ.
Однако в некоторых случаях может развиться нежелательная реакция на БЦЖ.
Возможные осложнения после вакцинации или ревакцинации БЦЖ:
- Местные реакции: подкожные инфильтраты (болезненная припухлость в месте укола из-за попадания крови и лимфы в ткани), холодные абсцессы (нагноение на небольшом участке тела без боли и повышения температуры), язвы, келоиды (блестящие гладкие рубцы).
- Лимфадениты: могут воспаляться лимфатические узлы, расположенные в подмышечной области, над или под ключицами.
- Персистирующая (длительная) и диссеминированная (широко распространившаяся) БЦЖ-инфекция. К примеру, БЦЖ-остит — воспаление костей из-за того, что введённые при вакцинации микобактерии с током крови попали в костную ткань. Такие побочные реакции развиваются крайне редко.
Если после прививки БЦЖ родители замечают изменения в состоянии ребёнка или он жалуется, например, на боли в костях, стоит как можно скорее обратиться к врачу. Важно своевременно начать лечение поствакцинального осложнения, чтобы ребёнок полностью выздоровел.
Вакцинация от туберкулёза: за и против
Полная средняя эффективность вакцинации БЦЖ — 50%. Это значит, что прививка не может защитить от заражения туберкулёзом на 100%, но во многих случаях позволяет предотвратить инфицирование или облегчить протекание болезни: в среднем привитые дети болеют туберкулёзом в 15 раз реже, чем непривитые, и значительно легче.
Важно помнить, что в России заболеваемость туберкулёзом, в том числе его формами, которые плохо поддаются лечению антибиотиками, очень высока. А значит, вакцинация новорождённых от туберкулёза — жизненно важная мера.
Частые вопросы
Вакцинация БЦЖ проводится, чтобы защитить ребёнка от туберкулёза, в особенности от его внелёгочных форм, в том числе смертельно опасного туберкулёзного менингита.
Если у новорождённого нет противопоказаний к вакцинации, прививку БЦЖ делают уже в роддоме — на 3–7-й день жизни. А в 7 и 14 лет проводят ревакцинацию.
Если противопоказания к вакцинации сняли после выписки из роддома, решение о сроках вакцинации принимается индивидуально. В случае когда ребёнку уже исполнилось 2 месяца, а прививку БЦЖ ещё не сделали, перед вакцинацией сначала проводят пробу Манту. Это нужно, чтобы убедиться, что ребёнок не успел инфицироваться туберкулёзом.
Детям, у которых нет противопоказаний к вакцинации, прививку БЦЖ делают на 3–7-й день жизни, затем проводят ревакцинацию в 7 и 14 лет.
Прививку БЦЖ делают на границе верхней и средней трети наружной поверхности левого плеча.
Прививку от туберкулёза впервые делают новорождённым: если противопоказаний к вакцинации нет — на 3–7-й день жизни, если есть противопоказания — сроки устанавливают индивидуально. В случае когда ребёнку уже исполнилось 2 месяца, а прививку БЦЖ ещё не сделали, перед вакцинацией сначала проводят пробу Манту.
Информацию проверил
врач-эксперт
Справочник Заболевания
Оцените статью:
1
2
3
4
5
6
7
8
9
10
Полезная статья? Поделитесь в социальных сетях:
ВАЖНО
Вам может быть интересно
Язвенная болезнь желудка и двенадцатиперстной кишки
Сифилис
Трихомониаз
Уреаплазмоз
Гонорея (триппер)
Синдром Жильбера
Наследственное доброкачественное заболевание печени.
Анемия
Особое состояние, при котором содержание эритроцитов или гемоглобина в крови снижено, и все ткани организма испытывают дефицит кислорода.
Целиакия
Заболевание, при котором слизистая оболочка тонкого кишечника повреждается, если человек ест продукты, содержащие пшеницу и некоторые другие злаковые.
Самые популярные материалы
Гематокрит
Гемангиома печени
Аутоиммунный тиреоидит
Хронический пиелонефрит
Пузырно-мочеточниковый рефлюксЗакажите
исследования
с выездом
на дом
Используйте
бонусы
в программе
лояльности
Получите
консультацию
специалиста
онлайн
Подпишитесь
на Telegram-
канал
Гемотест Live
К началу страницы
Симптомы, лечение, фотографии и профилактика
Укусы клещей часто безвредны и не вызывают никаких симптомов. Однако клещи могут вызывать аллергические реакции, а некоторые клещи могут передавать заболевания людям и домашним животным при укусе. Эти заболевания могут быть опасными или даже опасными для жизни, если их не лечить своевременно.
Однако клещи могут вызывать аллергические реакции, а некоторые клещи могут передавать заболевания людям и домашним животным при укусе. Эти заболевания могут быть опасными или даже опасными для жизни, если их не лечить своевременно.
Клещи распространены в США. Они живут на открытом воздухе в:
- трава
- деревья
- кустарники
- кучи листьев
Их привлекают люди и их четвероногие питомцы, и они могут легко перемещаться между ними. Если вы проводили какое-то время на открытом воздухе, вы, вероятно, в какой-то момент столкнулись с клещами.
В этой статье мы поможем вам идентифицировать клещей и их укусы, а также симптомы болезней, переносимых клещами, и что делать, если вас укусил клещ.
Клещи — это маленькие кровососущие насекомые. Их размер варьируется от маленького, как булавочная головка, до большого, как ластик карандаша. Клещи имеют восемь ног. Они паукообразные, что означает, что они связаны с пауками.
Различные виды клещей могут иметь цвет от оттенков коричневого до красновато-коричневого и черного.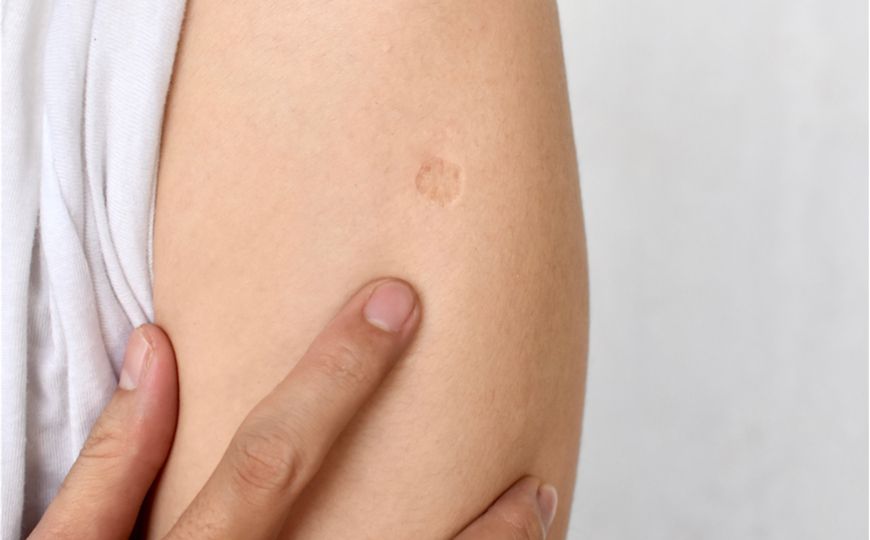
По мере того, как они набирают больше крови, клещи растут. Крупнейшие клещи могут вырасти примерно до размера мраморного шарика. После того, как клещ питается своим хозяином в течение нескольких дней, он опухает и может приобретать зеленовато-синий цвет.
Посмотрите на эту галерею изображений клещей.
Клещи предпочитают теплые, влажные участки тела. По данным Центров по контролю и профилактике заболеваний (CDC), как только клещ попадает на ваше тело, он может мигрировать в следующие области:
- подмышки
- пах
- волосы
- задняя часть колен
- внутри пупка
- вокруг талии
- внутри и вокруг ушей
- боль или припухлость в месте укуса
- сыпь
- жжение в месте укуса
- волдыри
- одышку, если у вас сильная аллергия
- Болезнь Лайма
- Скалистые горы. включают:
- красное или обесцвеченное пятно или сыпь возле места укуса
- лихорадка
- озноб
- сыпь на всем теле
- ригидность шеи
- головная боль
- тошнота
- слабость
- мышечная боль или ломота
- боль в суставах
- увеличение лимфатических узлов
Симптомы пятнистой лихорадки Скалистых гор Это.
 Симптомы пятнистой лихорадки Скалистых гор включают:
Симптомы пятнистой лихорадки Скалистых гор включают:- рвоту
- внезапную высокую температуру около 102 или 103°F (от 38 до 39°C)
- головную боль
- боль в животе
- сыпь
- мышечные боли
Обязательно обратитесь за медицинской помощью как можно скорее после укуса клеща.
Ваш врач может объяснить ваши риски, какие осложнения следует искать и когда следует наблюдать. Ваш врач также проведет тщательный сбор анамнеза, осмотр и тестирование, чтобы определить, являются ли ваши симптомы результатом клещевого заболевания.
Самое главное при обнаружении клеща — удалить его. Это может помочь предотвратить заболевание, переносимое клещами. Не снимайте его, если у вас аллергическая реакция, это может привести к высвобождению большего количества аллергена и ухудшению реакции.
После того, как клещ был удален, обязательно тщательно очистите область с помощью антибактериального моющего средства или мази. Ваш врач может отправить клеща в лабораторию, чтобы проанализировать его тип и определить, переносит ли он какие-либо патогены.

Поместите клеща в банку с крышкой или запечатанный пакет с замком и возьмите его с собой на прием к врачу.
Лечение будет зависеть от того, испытываете ли вы аллергическую реакцию на укус клеща или имеете клещевое заболевание.
Как удалить клеща
Вы можете удалить клеща самостоятельно с помощью инструмента для удаления клещей или набора пинцетов с тонкими наконечниками. Убедитесь, что ваши руки и инструмент, которым вы пользуетесь, чистые, и выполните следующие действия:
- Возьмите клеща как можно ближе к поверхности кожи.
- Потяните прямо вверх и в сторону от кожи, прикладывая постоянное давление. Старайтесь не сгибать и не скручивать клеща.
- Проверьте место укуса, чтобы убедиться, что вы не оставили в месте укуса части головы или рта клеща. Если это так, удалите их осторожно.
- Промойте место укуса водой и обработайте дезинфицирующим средством для рук на спиртовой основе, медицинским спиртом или йодом.
- Удалив клеща, погрузите его в медицинский спирт, чтобы убедиться, что он мертв.

- Поместите его в герметичный контейнер. Сохранение клеща служит доказательством укуса клеща для врача. Было бы неплохо пометить контейнер датой и местом укуса.
Как можно скорее обратитесь к врачу после укуса клеща. Врач может определить, необходимо ли какое-либо лечение, исходя из типа клеща, который вас укусил.
В разных частях страны риск заражения от укусов клещей разный. Если вы живете в городской местности, где нет большого количества клещей, и вас укусили в другом месте, ваш обычный врач может не сразу идентифицировать клеща. Если это так и вас это беспокоит, поищите другое мнение о лечении.
Сообщите своему врачу, если вас укусили в географическом регионе, известном тяжелыми клещевыми заболеваниями, например на западе или северо-востоке США.
Вы также должны сообщить своему врачу, если у вас появились какие-либо из следующих симптомов после укуса клеща:
- многоформная эритема сыпь
- лихорадка
- сонливость
- боль в мышцах
- головная боль
Предотвращение укусов клещей — лучший способ избежать болезни, переносимой клещами.
 Вот несколько советов по профилактике:
Вот несколько советов по профилактике:- Носите рубашку с длинными рукавами и брюки при прогулке по лесу или травянистой местности, где распространены клещи.
- Прогулка по центру троп.
- Используйте средство от клещей с содержанием ДЭТА не менее 20 процентов.
- Обработайте одежду и снаряжение 0,5-процентным раствором перметрина.
- Принимать душ или ванну в течение 2 часов после выхода на улицу.
- Тщательно проверяйте кожу после пребывания в местах, подверженных клещам, особенно под мышками, за ушами, между ног, за коленями и в волосах.
Обычно человеку требуется более 24 часов кормления, чтобы заразиться клещевой болезнью. Так что, чем раньше вы сможете определить и удалить клеща, тем лучше.
Укусы клещей чешутся?
У некоторых людей укус клеща может вызвать немедленный сильный зуд из-за токсинов и раздражителей, содержащихся в слюне клеща. Однако зуд возникает не всегда. По этой причине, если вы проводите время в районе, зараженном клещами, важно после ухода проверить все свое тело на наличие клещей.

Если укус клеща приводит к болезни Лайма, он также может привести к развитию поражений на коже, известных как мигрирующая эритема (МЭ). Они часто не вызывают никаких дополнительных симптомов, но некоторые люди сообщают, что чувствуют зуд и жжение в области поражения.
Можно ли заразиться болезнью Лайма, если не видно кольца вокруг укуса клеща?
Да. ЭМ-сыпь часто является верным признаком того, что вас укусил клещ, переносящий болезнь Лайма. Однако не у всех появляется сыпь. Поскольку она не чешется и не болит, вполне возможно получить сыпь и не заметить ее.
Могут ли клещи переносить другие болезни, кроме болезни Лайма?
Да. Клещи могут быть переносчиками многих болезней, таких как лихорадка Скалистых гор. Заболевания, переносимые клещами, варьируются от географического региона к региону.
Где живут клещи?
Клещи живут на открытом воздухе. Они прячутся в траве, деревьях, кустарниках и подлеске.
Если вы прогуливаетесь или играете на улице, клещ может прицепиться к вам или вашему питомцу.
 Клещи могут оставаться прикрепленными к вашему питомцу или мигрировать к вам, пока вы прикасаетесь к нему или держите его на руках. Они также могут покинуть вас и прикрепиться к вашим питомцам.
Клещи могут оставаться прикрепленными к вашему питомцу или мигрировать к вам, пока вы прикасаетесь к нему или держите его на руках. Они также могут покинуть вас и прикрепиться к вашим питомцам.Различные виды клещей живут большими популяциями по всей стране. В большинстве штатов обитает по крайней мере один вид клещей. Пик популяции клещей приходится на весенние и летние месяцы, обычно с апреля по сентябрь.
Укусы клещей часто бессимптомны и безвредны. Однако клещи могут переносить такие опасные заболевания, как болезнь Лайма.
Если вы заметили сыпь в форме мишени, лихорадку, озноб и боли в теле, обязательно обратитесь к врачу за дальнейшими действиями.
Вы можете предотвратить укусы клещей, используя 20-процентный ДЭТА или 0,5-процентный раствор перметрина, нося рубашки с длинными рукавами и брюки в местах, подверженных клещам, и держитесь подальше от краев пешеходных дорожек, где прячутся клещи.
Укусы змей: виды, симптомы и лечение
Что такое укусы змей?
Ежегодно в США регистрируется около 7000 случаев укусов ядовитых змей.
 Укус ядовитой змеи редко бывает смертельным — ежегодно регистрируется около 6 смертельных случаев, — но к нему всегда следует относиться как к неотложной медицинской помощи. Даже укус безобидной змеи может быть серьезным, приводя к аллергической реакции или инфекции. Укусы ядовитых змей могут вызывать множество симптомов, включая локальную боль и отек, судороги, тошноту и даже паралич.
Укус ядовитой змеи редко бывает смертельным — ежегодно регистрируется около 6 смертельных случаев, — но к нему всегда следует относиться как к неотложной медицинской помощи. Даже укус безобидной змеи может быть серьезным, приводя к аллергической реакции или инфекции. Укусы ядовитых змей могут вызывать множество симптомов, включая локальную боль и отек, судороги, тошноту и даже паралич.Действия по оказанию первой помощи после укуса змеи включают очистку раны, сохранение спокойствия и иммобилизацию пораженного участка. Однако необходимо срочно обратиться в медицинское учреждение для оказания неотложной помощи. При своевременном лечении перспективы выздоровления хорошие.
Если вы не знакомы с различными видами змей и не можете отличить ядовитых от неядовитых, вам может быть трудно понять, как реагировать в случае укуса. Всегда относитесь к укусу змеи так, как если бы он был ядовитым.
Хотя большинство змей в США не ядовиты, некоторые виды содержат яд.
 В США все ядовитые змеи, кроме коралловой змеи, относятся к гадюкам. Гадюки отличаются заметным углублением между глазом и ноздрей. Эта ямка является местом, где змея ощущает тепло. Хотя у всех гадюк треугольная голова, не все змеи с треугольной головой ядовиты.
В США все ядовитые змеи, кроме коралловой змеи, относятся к гадюкам. Гадюки отличаются заметным углублением между глазом и ноздрей. Эта ямка является местом, где змея ощущает тепло. Хотя у всех гадюк треугольная голова, не все змеи с треугольной головой ядовиты.Если вас или кого-то из ваших близких укусила змея, вы сразу об этом узнаете. Однако возможно, что укус произойдет быстро и змея исчезнет.
Для идентификации укуса змеи учитывают следующие общие симптомы:
- две колотые раны
- припухлость и покраснение вокруг ран
- боль в месте укуса
- затрудненное дыхание
- рвота и тошнота
- 0 затуманенное зрение потливость и слюноотделение
- онемение лица и конечностей
Некоторые ядовитые змеи также вызывают симптомы, характерные для их вида.
Гремучих змей легко узнать. У них есть кольца на концах хвостов, которые трясутся, когда они чувствуют угрозу. Это издает дребезжащий звук и является предупреждением, чтобы вы отступили.
 Гремучие змеи являются крупнейшими из ядовитых змей, и на их долю приходится множество ядовитых укусов в США каждый год. Этих змей можно найти практически в любой среде обитания по всей стране. Им нравятся открытые места, где они могут отдохнуть на солнце, например, камни и бревна.
Гремучие змеи являются крупнейшими из ядовитых змей, и на их долю приходится множество ядовитых укусов в США каждый год. Этих змей можно найти практически в любой среде обитания по всей стране. Им нравятся открытые места, где они могут отдохнуть на солнце, например, камни и бревна.Симптомы
Симптомы, специфичные для укусов гремучей змеи, являются непосредственными и включают в себя:
- Серьезная боль
- Отведивания вещей
- Низкое кровяное давление
- Thirst
- Усталость или слабость мышечной. еще один вид гадюки. Эта змея также известна как хлопковая змея, потому что внутренняя часть ее рта выстлана белым хлопчатобумажным материалом. Средний размер водяного мокасина составляет от 50 до 55 дюймов. У взрослых особей кожа от темно-коричневой до черной со слабыми темно-коричневыми или черными поперечными полосами. Молодые змеи имеют коричневые или оранжевые перевязи с желтым хвостом. Эти змеи водятся в юго-восточных штатах, обычно в воде или рядом с ней.
 Их нелегко напугать, и они будут защищаться, если почувствуют угрозу.
Их нелегко напугать, и они будут защищаться, если почувствуют угрозу.Симптомы
Укусы водяных мокасин имеют те же симптомы, что и укусы медноголовых. Конкретные симптомы включают:
- немедленную боль и симптомы
- изменение цвета кожи
- шок
- низкое кровяное давление
- слабость
Поделиться на Pinterest Эта змея обычно имеет длину от 18 до 36 дюймов. Медянки в основном встречаются в лесах, болотах, скалистых районах и реках восточных штатов (вплоть до Техаса). Они не агрессивны. Большинство укусов медноголовых происходят, если вы случайно наступите на одного из них или рядом с ним.
Симптомы
Укусы медноголовой змеи имеют те же симптомы, что и укусы водяных мокасин. Симптомы могут включать:
- немедленную боль и симптомы
- изменение цвета кожи
- шок
- низкое кровяное давление
- слабость
Share on Pinterest с неядовитыми королевскими змеями.
 Вы можете отличить коралловую змею по тому, что красные полосы касаются желтых полос. Они живут в лесах, болотах и песчаных районах юга. Коралловые змеи обычно прячутся под землей и в кучах листьев.
Вы можете отличить коралловую змею по тому, что красные полосы касаются желтых полос. Они живут в лесах, болотах и песчаных районах юга. Коралловые змеи обычно прячутся под землей и в кучах листьев.Симптомы
Симптомы, специфичные для укусов коралловой змеи, включают в себя:
- Боли, которая не является немедленным
- Симптомы, которые в течение нескольких часов после укуса
- Конвульсии
- . затрудненное глотание
- головная боль
- шок
- паралич
Если вас укусила змея, необходимо как можно быстрее получить неотложную помощь. Тем не менее, есть несколько советов, которые вы также должны иметь в виду:
- Немедленно позвоните по номеру 911.
- Обратите внимание на время укуса.
- Сохраняйте спокойствие и неподвижность, так как движение может ускорить распространение яда по телу.
- Снимите стягивающую одежду или украшения, потому что область вокруг укуса может опухнуть.

- Не позволяйте пострадавшему ходить. Перевозите или перевозите их на автомобиле.
- Не убивайте и не трогайте змею. Сделайте снимок, если можете, но не тратьте время на его поиски.
Мифы об оказании первой помощи
Существует также несколько устаревших методов оказания первой помощи, которые в настоящее время считаются бесполезными или даже вредными:
- Не врезаться в место укуса змеи.
- Не используйте холодный компресс на место укуса.
- Не давайте человеку никаких лекарств, кроме как по указанию врача.
- Не поднимайте место укуса выше сердца пострадавшего.
- Не пытайтесь высасывать яд ртом.
- Не используйте всасывающее устройство с насосом. Эти устройства раньше рекомендовались для откачивания змеиного яда, но теперь считается, что они скорее принесут вред, чем пользу.
Самое главное при укусе змеи – как можно скорее вызвать скорую медицинскую помощь.
 Врач осмотрит пострадавшего, чтобы принять решение о конкретном курсе лечения. В некоторых случаях укус ядовитой змеи не опасен для жизни. Тяжесть зависит от места укуса, возраста и состояния здоровья пострадавшего. Если укус несерьезный, врач может просто промыть рану и сделать пострадавшему вакцину от столбняка.
Врач осмотрит пострадавшего, чтобы принять решение о конкретном курсе лечения. В некоторых случаях укус ядовитой змеи не опасен для жизни. Тяжесть зависит от места укуса, возраста и состояния здоровья пострадавшего. Если укус несерьезный, врач может просто промыть рану и сделать пострадавшему вакцину от столбняка.Если ситуация угрожает жизни , врач может ввести противоядие. Это вещество, созданное из змеиного яда, чтобы противостоять симптомам укуса змеи. Его вводят жертве. Чем раньше будет применено противоядие, тем эффективнее оно будет.
Перспективы человека с укусом змеи сильно различаются. При укусе неядовитой змеи прогноз отличный, если рану быстро очистить и обработать. Перспектива ядовитого укуса благоприятна, если пострадавшему оказывается неотложная помощь вскоре после укуса. У здоровых взрослых с неглубокими прикусами прогноз лучше, чем у детей и людей с ослабленной иммунной системой, перенесших глубокие укусы.
Укусы змей во многих случаях можно предотвратить.

5 Если вы были в ситуации, когда вас мог укусить клещ, обязательно проверьте все свое тело.
Когда клещ достигает нужного места, он впивается в вашу кожу и начинает пускать кровь. В отличие от большинства других насекомых, которые кусаются, клещи обычно остаются прикрепленными к вашему телу после укуса.
Если вас укусит клещ, вы, скорее всего, об этом узнаете, потому что найдете клеща на своей коже. Вероятно, вы не почувствуете, как клещ кусает вас во время укуса.
Через 10 дней после взятия крови из вашего тела набухший клещ отделится и упадет.
После укуса клеща важно как можно скорее обратиться к врачу, даже если у вас нет симптомов.
Например, в районах страны, где болезнь Лайма распространена, врачи могут порекомендовать при определенных условиях пройти курс лечения болезни Лайма после укуса клеща еще до появления симптомов.
Клещи могут оставаться прикрепленными к коже до 10 дней после первого укуса. Со временем они становятся больше и их легче обнаружить.
Клещи обычно кусают один раз, а не группами или линиями. Большинство безвредных укусов клещей не вызывают никаких физических признаков или симптомов.
Некоторые вызывают появление красной или обесцвеченной шишки, похожей на укус комара.
Сыпь на яблочко при болезни Лайма может появиться через 3–30 дней после укуса. Вы также можете увидеть более одной сыпи. Сыпь может увеличиваться в течение нескольких дней, достигая 12 дюймов в ширину.
Вы также можете увидеть более одной сыпи. Сыпь может увеличиваться в течение нескольких дней, достигая 12 дюймов в ширину.
Симптомы аллергической реакции на укус клеща
Укусы клещей обычно безвредны и могут не вызывать никаких симптомов. Но если у вас аллергия на укусы клещей, вы можете испытывать:
Симптомы болезней, переносимых клещами
Клещи могут передавать человеку потенциально тяжелые заболевания. Большинство признаков или симптомов клещевого заболевания проявляются в течение от нескольких дней до нескольких недель после укуса клеща.
заболевания клещей
Заболевания, которые вы можете получить от укуса клеща, включают в себя:

 Она отличается от обычной БЦЖ тем, что содержит вдвое меньше микобактерий.
Она отличается от обычной БЦЖ тем, что содержит вдвое меньше микобактерий. Симптомы пятнистой лихорадки Скалистых гор включают:
Симптомы пятнистой лихорадки Скалистых гор включают: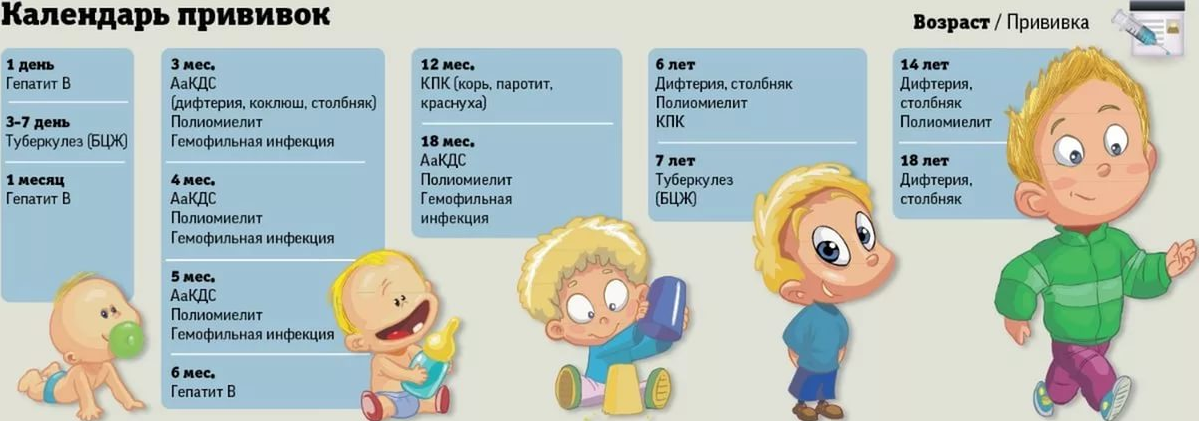

 Вот несколько советов по профилактике:
Вот несколько советов по профилактике:
 Клещи могут оставаться прикрепленными к вашему питомцу или мигрировать к вам, пока вы прикасаетесь к нему или держите его на руках. Они также могут покинуть вас и прикрепиться к вашим питомцам.
Клещи могут оставаться прикрепленными к вашему питомцу или мигрировать к вам, пока вы прикасаетесь к нему или держите его на руках. Они также могут покинуть вас и прикрепиться к вашим питомцам. Укус ядовитой змеи редко бывает смертельным — ежегодно регистрируется около 6 смертельных случаев, — но к нему всегда следует относиться как к неотложной медицинской помощи. Даже укус безобидной змеи может быть серьезным, приводя к аллергической реакции или инфекции. Укусы ядовитых змей могут вызывать множество симптомов, включая локальную боль и отек, судороги, тошноту и даже паралич.
Укус ядовитой змеи редко бывает смертельным — ежегодно регистрируется около 6 смертельных случаев, — но к нему всегда следует относиться как к неотложной медицинской помощи. Даже укус безобидной змеи может быть серьезным, приводя к аллергической реакции или инфекции. Укусы ядовитых змей могут вызывать множество симптомов, включая локальную боль и отек, судороги, тошноту и даже паралич. В США все ядовитые змеи, кроме коралловой змеи, относятся к гадюкам. Гадюки отличаются заметным углублением между глазом и ноздрей. Эта ямка является местом, где змея ощущает тепло. Хотя у всех гадюк треугольная голова, не все змеи с треугольной головой ядовиты.
В США все ядовитые змеи, кроме коралловой змеи, относятся к гадюкам. Гадюки отличаются заметным углублением между глазом и ноздрей. Эта ямка является местом, где змея ощущает тепло. Хотя у всех гадюк треугольная голова, не все змеи с треугольной головой ядовиты. Гремучие змеи являются крупнейшими из ядовитых змей, и на их долю приходится множество ядовитых укусов в США каждый год. Этих змей можно найти практически в любой среде обитания по всей стране. Им нравятся открытые места, где они могут отдохнуть на солнце, например, камни и бревна.
Гремучие змеи являются крупнейшими из ядовитых змей, и на их долю приходится множество ядовитых укусов в США каждый год. Этих змей можно найти практически в любой среде обитания по всей стране. Им нравятся открытые места, где они могут отдохнуть на солнце, например, камни и бревна.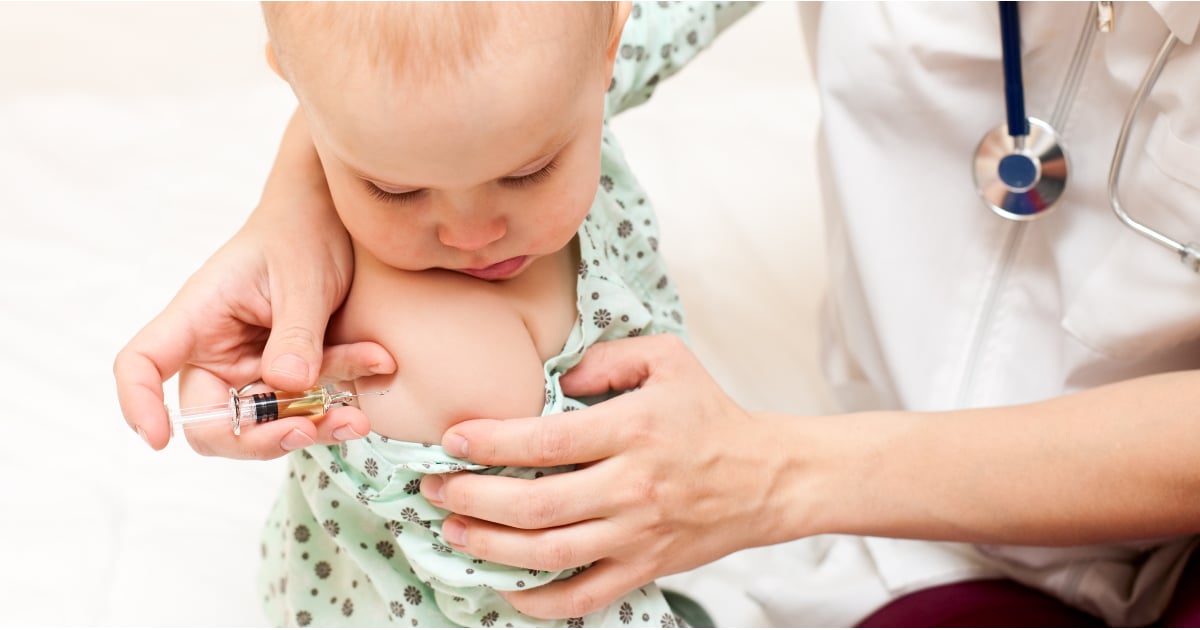 Их нелегко напугать, и они будут защищаться, если почувствуют угрозу.
Их нелегко напугать, и они будут защищаться, если почувствуют угрозу.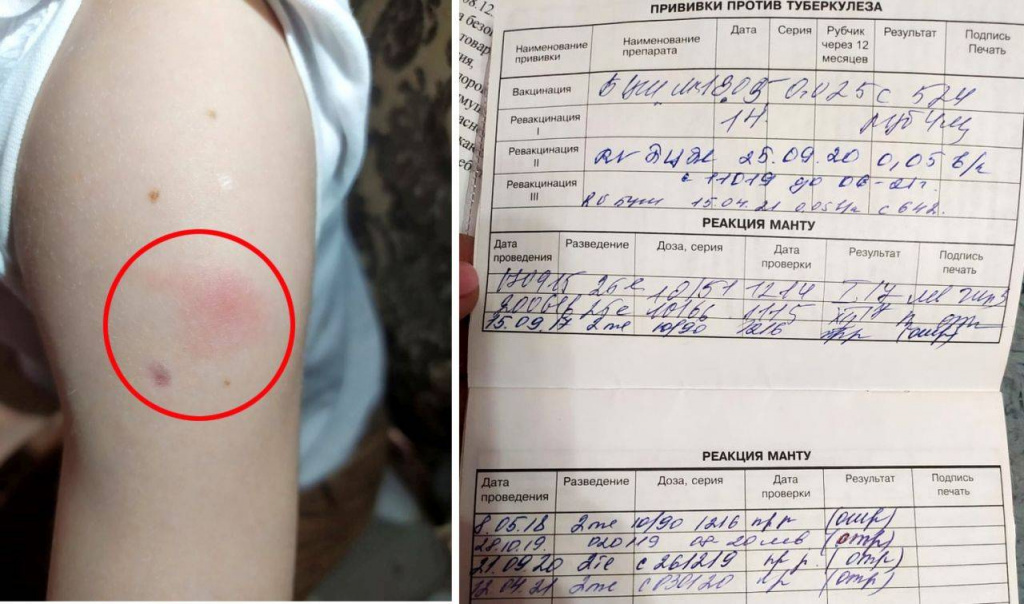 Вы можете отличить коралловую змею по тому, что красные полосы касаются желтых полос. Они живут в лесах, болотах и песчаных районах юга. Коралловые змеи обычно прячутся под землей и в кучах листьев.
Вы можете отличить коралловую змею по тому, что красные полосы касаются желтых полос. Они живут в лесах, болотах и песчаных районах юга. Коралловые змеи обычно прячутся под землей и в кучах листьев.
 Врач осмотрит пострадавшего, чтобы принять решение о конкретном курсе лечения. В некоторых случаях укус ядовитой змеи не опасен для жизни. Тяжесть зависит от места укуса, возраста и состояния здоровья пострадавшего. Если укус несерьезный, врач может просто промыть рану и сделать пострадавшему вакцину от столбняка.
Врач осмотрит пострадавшего, чтобы принять решение о конкретном курсе лечения. В некоторых случаях укус ядовитой змеи не опасен для жизни. Тяжесть зависит от места укуса, возраста и состояния здоровья пострадавшего. Если укус несерьезный, врач может просто промыть рану и сделать пострадавшему вакцину от столбняка.