Обзор антигистаминных средств первого и второго поколений, рациональный подход к использованию в клинической практике | #07/11
Исторически сложилось так, что под термином «антигистаминные препараты» понимают средства, блокирующие Н1-гистаминовые рецепторы, а лекарства, воздействующие на Н2-гистаминовые рецепторы (циметидин, ранитидин, фамотидин и др.), называют Н2-гистаминоблокаторами. Первые используются для лечения аллергических заболеваний, вторые применяются в качестве антисекреторных средств.
Гистамин, этот важнейший медиатор различных физиологических и патологических процессов в организме, был химически синтезирован в 1907 году. Впоследствии его выделили из тканей животных и человека (Windaus A., Vogt W.). Еще позднее были определены его функции: желудочная секреция, нейромедиаторная функция в ЦНС, аллергические реакции, воспаление и др. Спустя почти 20 лет, в 1936 году, были созданы первые вещества, обладающие антигистаминной активностью (Bovet D., Staub A. ). И уже в 60-е годы доказана гетерогенность рецепторов в организме к гистамину и выделены три их подтипа: Н1, Н2 и Н3, различающиеся по строению, локализации и физиологическим эффектам, возникающим при их активации и блокаде. С этого времени начинается активный период синтеза и клинического тестирования разнообразных антигистаминных препаратов.
). И уже в 60-е годы доказана гетерогенность рецепторов в организме к гистамину и выделены три их подтипа: Н1, Н2 и Н3, различающиеся по строению, локализации и физиологическим эффектам, возникающим при их активации и блокаде. С этого времени начинается активный период синтеза и клинического тестирования разнообразных антигистаминных препаратов.
Многочисленные исследования показали что гистамин, воздействуя на рецепторы респираторной системы, глаз и кожи, вызывает характерные симптомы аллергии, а антигистаминные препараты, селективно блокирующие Н1-тип рецепторов, способны их предотвращать и купировать.
Большинство используемых антигистаминных средств обладает рядом специфических фармакологических свойств, характеризующих их как отдельную группу. Сюда относятся следующие эффекты: противозудный, противоотечный, антиспастический, антихолинергический, антисеротониновый, седативный и местноанестезирующий, а также предупреждение гистамининдуцированного бронхоспазма. Некоторые из них обусловлены не гистаминовой блокадой, а особенностями структуры.
Антигистаминные препараты блокируют действие гистамина на Н1-рецепторы по механизму конкурентного ингибирования, причем их сродство к этим рецепторам значительно ниже, чем у гистамина. Поэтому данные лекарственные средства не способны вытеснить гистамин, связанный с рецептором, они только блокируют незанятые или высвобождаемые рецепторы. Соответственно, Н1-блокаторы наиболее эффективны для предупреждения аллергических реакций немедленного типа, а в случае развившейся реакции предупреждают выброс новых порций гистамина.
По своему химическому строению большинство из них относятся к растворимым в жирах аминам, которые обладают сходной структурой. Ядро (R1) представлено ароматической и/или гетероциклической группой и связано при помощи молекулы азота, кислорода или углерода (Х) с аминогруппой. Ядро определяет выраженность антигистаминной активности и некоторые из свойств вещества. Зная его состав, можно предсказать силу препарата и его эффекты, например способность проникать через гематоэнцефалический барьер.
Существует несколько классификаций антигистаминных препаратов, хотя ни одна из них не является общепринятой. Согласно одной из наиболее популярных классификаций, антигистаминные препараты по времени создания подразделяют на препараты первого и второго поколения. Препараты первого поколения принято также называть седативными (по доминирующему побочному эффекту), в отличие от неседативных препаратов второй генерации. В настоящее время принято выделять и третье поколение: к нему относятся принципиально новые средства — активные метаболиты, обнаруживающие, помимо наивысшей антигистаминной активности, отсутствие седативного эффекта и характерного для препаратов второго поколения кардиотоксического действия (см. табл.).
Кроме того, по химическому строению (в зависимости от Х-связи) антигистаминные препараты подразделяют на несколько групп (этаноламины, этилендиамины, алкиламины, производные альфакарболина, хинуклидина, фенотиазина, пиперазина и пиперидина).
Антигистаминные препараты первого поколения (седативные).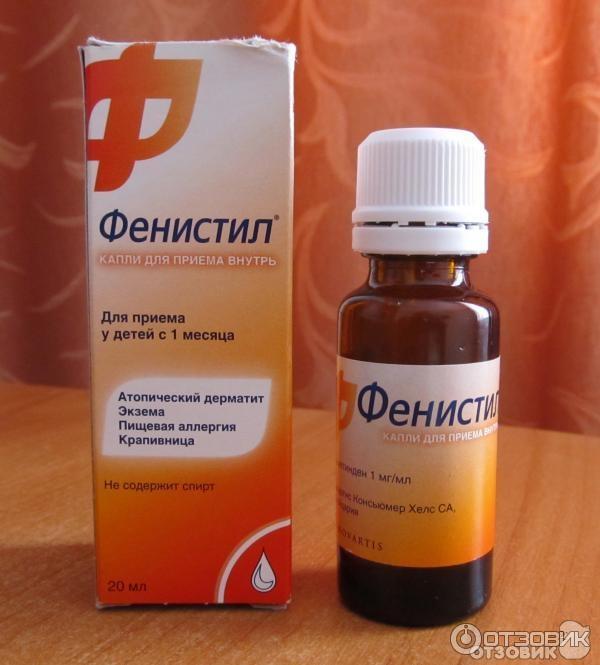 Все они хорошо растворяются в жирах и, помимо Н1-гистаминовых, блокируют также холинергические, мускариновые и серотониновые рецепторы. Являясь конкурентными блокаторами, они обратимо связываются с Н1-рецепторами, что обусловливает использование довольно высоких доз. Для них наиболее характерны следующие фармакологические свойства.
Все они хорошо растворяются в жирах и, помимо Н1-гистаминовых, блокируют также холинергические, мускариновые и серотониновые рецепторы. Являясь конкурентными блокаторами, они обратимо связываются с Н1-рецепторами, что обусловливает использование довольно высоких доз. Для них наиболее характерны следующие фармакологические свойства.
- Седативное действие, определяется тем, что большинство антигистаминных препаратов первой генерации, легко растворяясь в липидах, хорошо проникают через гематоэнцефалический барьер и связываются с Н1-рецепторами головного мозга. Возможно, их седативный эффект складывается из блокирования центральных серотониновых и ацетилхолиновых рецепторов. Степень проявления седативного эффекта первого поколения варьирует у разных препаратов и у разных пациентов от умеренной до выраженной и усиливается при сочетании с алкоголем и психотропными средствами. Некоторые из них используются как снотворные (доксиламин). Редко вместо седатации возникает психомоторное возбуждение (чаще в среднетерапевтических дозах у детей и в высоких токсических у взрослых).

- Анксиолитическое действие, свойственное гидроксизину, может быть обусловлено подавлением активности в определенных участках подкорковой области ЦНС.
- Атропиноподобные реакции, связанные с антихолинергическими свойствами препаратов, наиболее характерны для этаноламинов и этилендиаминов. Проявляются сухостью во рту и носоглотке, задержкой мочи, запорами, тахикардией и нарушениями зрения. Эти свойства обеспечивают эффективность обсуждаемых средств при неаллергическом рините. В то же время они могут усилить обструкцию при бронхиальной астме (в связи с увеличением вязкости мокроты), вызвать обострение глаукомы и привести к инфравезикальной обструкции при аденоме предстательной железы и др.

- Противорвотный и противоукачивающий эффект также, вероятно, связаны с центральным холинолитическим действием препаратов. Некоторые антигистаминные (дифенгидрамин, прометазин, циклизин, меклизин) средства уменьшают стимуляцию вестибулярных рецепторов и угнетают функцию лабиринта, в связи с чем могут использоваться при болезнях движения.
- Ряд Н1-гистаминоблокаторов уменьшает симптомы паркинсонизма, что обусловлено центральным ингибированием эффектов ацетилхолина.
- Противокашлевое действие наиболее характерно для дифенгидрамина, оно реализуется за счет непосредственного действия на кашлевой центр в продолговатом мозге.
- Антисеротониновый эффект, свойственный прежде всего ципрогептадину, обусловливает его применение при мигрени.
- Альфа1-блокирующий эффект с периферической вазодилятацией, особенно присущий антигистаминным препаратам фенотиазинового ряда, может приводить к транзиторному снижению артериального давления у чувствительных лиц.

- Местноанестезирующее (кокаиноподобное) действие характерно для большинства антигистаминных средств (возникает вследствие снижения проницаемости мембран для ионов натрия). Дифенгидрамин и прометазин являются более сильными местными анестетиками, чем новокаин. Вместе с тем они обладают системными хинидиноподобными эффектами, проявляющимися удлинением рефрактерной фазы и развитием желудочковой тахикардии.
- Тахифилаксия: снижение антигистаминной активности при длительном приеме, подтверждающее необходимость чередования лекарственных средств каждые 2–3 недели.
- Следует отметить, что антигистаминные препараты первого поколения отличаются от второго поколения кратковременностью воздействия при относительно быстром наступлении клинического эффекта. Многие из них выпускаются в парентеральных формах. Все вышесказанное, а также низкая стоимость определяют широкое использование антигистаминных средств и в наши дни.
Более того, многие качества, о которых шла речь, позволили занять «старым» антигистаминным средствам свою нишу в области лечения некоторых патологий (мигрень, нарушения сна, экстрапирамидные расстройства, тревога, укачивание и др.
Наиболее часто используются хлоропирамин, дифенгидрамин, клемастин, ципрогептадин, прометазин, фенкарол и гидроксизин.
Хлоропирамин (Супрастин) — один из самых широко применяемых седативных антигистаминных препаратов. Обладает значительной антигистаминной активностью, периферическим антихолинергическим и умеренным спазмолитическим действием. Эффективен в большинстве случаев для лечения сезонного и круглогодичного аллергического риноконъюнктивита, отека Квинке, крапивницы, атопического дерматита, экземы, зуда различной этиологии; в парентеральной форме — для лечения острых аллергических состояний, требующих неотложной помощи. Предусматривает широкий диапазон используемых терапевтических доз. Не накапливается в сыворотке крови, поэтому не вызывает передозировку при длительном применении.
Дифенгидрамин (Димедрол), — один из первых синтезированных Н1-блокаторов. Он обладает достаточно высокой антигистаминной активностью и снижает выраженность аллергических и псевдоаллергических реакций. За счет существенного холинолитического эффекта имеет противокашлевое, противорвотное действие и в то же время вызывает сухость слизистых, задержку мочеиспускания. Вследствие липофильности Димедрол дает выраженную седатацию и может использоваться как снотворное. Оказывает значительный местноанестезирующий эффект, вследствие чего иногда применяется как альтернатива при непереносимости новокаина и лидокаина. Димедрол представлен в различных лекарственных формах, в том числе и для парентерального применения, что определило его широкое использование в неотложной терапии. Однако значительный спектр побочных эффектов, непредсказуемость последствий и воздействия на ЦНС требуют повышенного внимания при его применении и по возможности использования альтернативных средств.
Оказывает значительный местноанестезирующий эффект, вследствие чего иногда применяется как альтернатива при непереносимости новокаина и лидокаина. Димедрол представлен в различных лекарственных формах, в том числе и для парентерального применения, что определило его широкое использование в неотложной терапии. Однако значительный спектр побочных эффектов, непредсказуемость последствий и воздействия на ЦНС требуют повышенного внимания при его применении и по возможности использования альтернативных средств.
Клемастин (Тавегил) — высокоэффективный антигистаминный препарат, сходный по действию с дифенгидрамином. Обладает высокой антихолинергической активностью, однако в меньшей степени проникает через гематоэнцефалический барьер, чем и обусловлена невысокая частота наблюдения седативного эффекта — до 10%. Также существует в инъекционной форме, которая может использоваться как дополнительное средство при анафилактическом шоке и ангионевротическом отеке, для профилактики и лечения аллергических и псевдоаллергических реакций. Однако известна гиперчувствительность к клемастину и другим антигистаминным средствам, обладающим сходной с ним химической структурой.
Однако известна гиперчувствительность к клемастину и другим антигистаминным средствам, обладающим сходной с ним химической структурой.
Диметенден (Фенистил) — наиболее близок к антигистаминным препаратам второго поколения, от препаратов первого поколения отличается значительно меньшей выраженностью седативного и мускаринового эффекта, высокой противоаллергической активностью и длительностью действия.
Таким образом, антигистаминные средства первого поколения, влияющие как на Н1-, так и на другие рецепторы (серотониновые, центральные и периферические холинорецепторы, aльфа-адренорецепторы), обладают различными эффектами, что определило их применение при множестве состояний. Но выраженность побочных действий не позволяет рассматривать их как препараты первого выбора при лечении аллергических заболеваний. Опыт, накопленный при их применении, позволил разработать препараты однонаправленного действия — второе поколение антигистаминных средств.
Антигистаминные препараты второго поколения (неседативные). В отличие от предыдущего поколения они почти не обладают седативным и холинолитическим эффектами, а отличаются избирательностью действия на Н1-рецепторы. Однако для них в разной степени отмечен кардиотоксический эффект.
В отличие от предыдущего поколения они почти не обладают седативным и холинолитическим эффектами, а отличаются избирательностью действия на Н1-рецепторы. Однако для них в разной степени отмечен кардиотоксический эффект.
Наиболее общими для них являются следующие свойства.
- Высокая специфичность и высокое сродство к Н1-рецепторам при отсутствии влияния на холиновые и серотониновые рецепторы.
- Быстрое наступление клинического эффекта и длительность действия. Пролонгация может достигаться за счет высокого связывания с белком, кумуляции препарата и его метаболитов в организме и замедленного выведения.
- Минимальный седативный эффект при использовании препаратов в терапевтических дозах. Он объясняется слабым прохождением гематоэнцефалического барьера вследствие особенностей структуры этих средств. У некоторых особенно чувствительных лиц может наблюдаться умеренная сонливость.
- Отсутствие тахифилаксии при длительном применении.

- Способность блокировать калиевые каналы сердечной мышцы, что ассоциируется с удлинением интервала QT и нарушением ритма сердца. Риск возникновения данного побочного эффекта увеличивается при сочетании антигистаминных средств с противогрибковыми (кетоконазолом и интраконазолом), макролидами (эритромицином и кларитромицином), антидепрессантами (флуоксетином, сертралином и пароксетином), при употреблении грейпфрутового сока, а также у пациентов с выраженными нарушениями функции печени.
- Отсутствие парентеральных форм, однако некоторые из них (азеластин, левокабастин, бамипин) имеются в виде форм для местного применения.
Ниже представлены антигистаминные средства второй генерации с наиболее характерными для них свойствами.
Лоратадин (Кларитин) — один из самых покупаемых препаратов второго поколения, что вполне объяснимо и логично. Его антигистаминная активность выше, чем у астемизола и терфенадина, вследствие большей прочности связывания с периферическими Н1-рецепторами. Препарат лишен седативного эффекта и не потенцирует действие алкоголя. Кроме того, лоратадин практически не взаимодействует с другими лекарственными средствами и не обладает кардиотоксическим действием.
Препарат лишен седативного эффекта и не потенцирует действие алкоголя. Кроме того, лоратадин практически не взаимодействует с другими лекарственными средствами и не обладает кардиотоксическим действием.
Нижеследующие антигистаминные средства относятся к препаратам местного действия и предназначены для купирования локальных проявлений аллергии.
Азеластин (Аллергодил) — высокоэффективное средство для лечения аллергического ринита и конъюнктивита. Применяемый в виде назального спрея и глазных капель азеластин практически лишен системного действия.
Цетиризин (Зиртек) — высокоселективный антагонист периферических Н1-рецепторов. Является активным метаболитом гидроксизина, обладающим гораздо менее выраженным седативным действием. Цетиризин почти не метаболизируется в организме, и скорость его выведения зависит от функции почек. Характерной его особенностью является высокая способность проникновения в кожу и, соответственно, эффективность при кожных проявлениях аллергии. Цетиризин ни в эксперименте, ни в клинике не показал какого-либо аритмогенного влияния на сердце.
Цетиризин ни в эксперименте, ни в клинике не показал какого-либо аритмогенного влияния на сердце.
Выводы
Итак, в арсенале врача имеется достаточное количество антигистаминных препаратов с различными свойствами. При этом необходимо помнить, что они обеспечивают лишь симптоматическое облегчение при аллергии. Кроме того, в зависимости от конкретной ситуации можно использовать как различные препараты, так и многообразные их формы. Для врача также важно помнить о безопасности антигистаминных средств.
К недостаткам большинства антигистаминных препаратов 1-го поколения относится феномен тахифилаксии (привыкание), требующий смены препарата каждые 7–10 дней, хотя, к примеру, для диметиндена (Фенистил) и клемастина (Тавегил) показана эффективность в течение 20 дней без развития тахифилаксии (Kirchhoff C. H. et al., 2003; Koers J. et al., 1999).
Продолжительность действия от 4–6 часов для дифенгидрамина, 6–8 часов у диметиндена, до 12 (а в некоторых случаях и 24) часов у клемастина, поэтому препараты назначаются 2–3 раза в сутки.
Несмотря на вышеперечисленные недостатки, антигистаминные препараты 1-го поколения занимают прочные позиции в аллергологической практике, особенно в педиатрии и гериатрии (Лусс Л. В., 2009). Наличие инъекционных форм данных лекарственных средств делает их незаменимыми в острых и неотложных ситуациях. Дополнительный антихолинергический эффект хлоропирамина значительно уменьшает зуд и кожные высыпания при атопическом дерматите у детей; снижает объем назальной секреции и купирование чихания при ОРВИ. Терапевтический эффект антигистаминных препаратов 1-го поколения при чихании и кашле в значительной мере может быть обусловлен блокадой Н1- и мускариновых рецепторов. Ципрогептадин и клемастин наряду с антигистаминовым действием обладают выраженной антисеротониновой активностью. Диментиден (Фенистил) дополнительно угнетает действие других медиаторов аллергии, в частности кининов. Более того, установлена более низкая стоимость антигистаминных средств 1-го поколения по сравнению с препаратами 2-го поколения.
Указывается эффективность пероральных антигистаминных препаратов 1-го поколения, не рекомендуется их использование в комбинации с оральными деконгестантами у детей.
Следовательно, преимуществами антигистаминных препаратов 1-го поколения являются: длительный опыт (в течение 70 лет) применения, хорошая изученность, возможность дозированного применения их у детей грудного возраста (для диметиндена), незаменимость при острых аллергических реакциях на пищевые продукты, лекарственные препараты, укусы насекомых, при проведении премедикации, в хирургической практике.
Особенностями анигистаминных препаратов 2-го поколения является высокое сродство (аффинность) к Н1-рецепторам, длительность действия (до 24 часов), низкая проходимость через гематоэнцефалический барьер в терапевтических дозах, отсутствие инактивации препарата пищей, отсутствие тахифилаксии. Практически данные препараты не подвергаются метаболизму в организме. Не вызывают развитие седативного эффекта, однако у некоторых пациентов может наблюдаться сонливость при их использовании.
Преимущества антигистаминных препаратов 2-го поколения заключается в следующем:
- У препаратов 2-го поколения за счет их липофобности и плохого проникновения через гематоэнцефалический барьер практически отсутствует седативный эффект, хотя у некоторых больных он может наблюдаться.
- Продолжительность действия до 24 часов, поэтому большинство из этих препаратов назначается один раз в сутки.
- Отсутствие привыкания, что делает возможным назначение в течение длительного времени (от 3 до 12 месяцев).
- После отмены препарата терапевтический эффект может длиться в течение недели.
Антигистаминные препараты 2-го поколения характеризуются противоаллергическим и противовоспалительным действием. Описаны определенные антиаллергические эффекты, однако их клиническое значение остается неясным.
Длительная (годы) терапия пероральными антигистаминными средствами как первого, так и второго поколения безопасна. Некоторые, но не все препараты этой группы подвергаются метаболизму в печени под действием системы цитохрома Р450 и могут взаимодействовать с другими лекарственными веществами. Установлена безопасность и эффективность пероральных антигистаминных средств у детей. Их можно назначать даже маленьким детям.
Установлена безопасность и эффективность пероральных антигистаминных средств у детей. Их можно назначать даже маленьким детям.
Таким образом, имея столь широкий круг антигистаминных препаратов, врач имеет возможность выбирать лекарственное средство в зависимости от возраста пациента, конкретной клинической ситуации, диагноза. Антигистаминные препараты 1-го и 2-го поколения остаются неотъемлемой частью комплексного лечения аллергических заболеваний у взрослых и детей.
Литература
- Гущин И. С. Антигистаминные препараты. Пособие для врачей. М.: Авентис Фарма, 2000, 55 с.
- Коровина Н. А., Чебуркин А. В., Захарова И. Н., Заплатников А. Л., Репина Е. А. Антигистаминные препараты в практике детского врача. Рук-во для врачей. М., 2001, 48 с.
- Лусс Л. В. Выбор антигистаминных препаратов в лечении аллергических и псевдоаллергических реакций // Рос. аллергологический журнал. 2009, № 1, с. 1–7.

- ARIA // Allergy. 2008. V. 63 (Suppl. 86). P. 88–160
- Gillard M., Christophe B., Wels B., Chaterlian P., Peck M., Massingham R. Second generation h2 antagonists potency versus selectivity // Annual Meeting of The European Hisamine Research Society, 2002, 22 may, Eger, Hungary.
О. Б. Полосьянц, кандидат медицинских наук
ГКБ № 50, Москва
Контактная информация об авторе для переписки: 127206, Россия, Москва, ул. Вучетича, д. 217
Зиртек перед прививкой и после вакцинации – как принимать капли
Прививка — самый надежный способ защититься от тяжелых заболеваний. При этом вакцина часто становится причиной аллергии. Чтобы избежать осложнений, педиатры советуют принимать Зиртек перед прививкой.
Оглавление
- 1 Кому нужно принимать антигистаминные препараты перед вакцинацией?
- 2 Как принимать Зиртек перед прививкой?
- 3 Противопоказания и возможные побочные эффекты
- 4 Зиртек или Фенистил перед прививкой: что лучше?
- 5 Видео по теме
Кому нужно принимать антигистаминные препараты перед вакцинацией?
Конечно, детям, склонным к аллергии.
Предрасположенность к патологии обусловлена несколькими факторами:
- если мама или папа – аллергики;
- если после какой-либо прививки уже отмечалось появление сыпи, красноты;
- если ребенок чувствителен к продуктам питания.
Например, неадекватная реакция на куриные яйца или дрожжи впоследствии может проявиться аллергией на прививку от кори, гриппа, краснухи, желтой лихорадки, гепатита В, паротита.
При этом расстройство желудка при отсутствии иных причин тоже является признаком аллергии. Отдельного внимания заслуживает прививка АКДС. Она вызывает больше всего страхов у родителей. Действительно, российский вариант вакцины содержит мертвые клетки возбудителей болезней.
Даже у неаллергичных малышей в 15-20% случаях отмечаются:
- повышенная температура;
- набухание в месте укола;
- вялость;
- отсутствие аппетита;
- ухудшение настроения.
Возможно появление и таких тяжелых последствий:
- сыпи;
- лихорадки;
- отека Квинке;
- воспаления сосудов;
- анафилактического шока.

Зарубежный аналог прививки (Пентаксим) состоит из белка микроорганизма коклюша и производных токсинов столбняка и дифтерии с антигенными свойствами. Переносится, как правило, легче, бессимптомно.
Риск появления аллергии после вакцинации довольно высок. Поэтому не стоит пренебрегать приемом антигистаминных средств в профилактических целях. Хуже точно не будет.
Как принимать Зиртек перед прививкой?
Препарат принимают заранее. Оптимально — за 3 дня до вакцинации либо сразу после. Капли Зиртек согласно инструкции допустимо давать с 6 месяцев — по 5 капель в день, с 1 года — ту же дозу, но дважды в день, деткам 2-6 лет — 10 капель 1 раз в день.
Капли Зиртек
Старшие дети пьют взрослую норму — 20 капель или 1 таблетку. Малышам младшего возраста дозировку определяет врач. Обычно это 1-2 капли в нос или с молоком. Курс при необходимости может быть продлен до 10 дней.
Период приема и размер дозы обязательно согласовывайте с врачом.
Противопоказания и возможные побочные эффекты
Зиртек и его аналог Зодак — это новейшие средства для профилактики и облегчения аллергии. Действующий элемент лекарства — цетиризин — считается относительно безопасным, негормональным, противовоспалительным.
Действующий элемент лекарства — цетиризин — считается относительно безопасным, негормональным, противовоспалительным.
В инструкции прописан целый ряд отрицательных эффектов. Среди них:
- головная боль;
- сонливость;
- недомогание;
- бессонница;
- диарея;
- насморк;
- проблемы с мочеиспусканием;
- сыпь, зуд и многие другие.
Список пугающий. Однако по отзывам, этих побочных реакций у пациентов, как правило, не отмечается. Главное – пить лекарство точно по назначению.
Особую осторожность следует проявлять с новорожденными. Зиртек действует угнетающе на центральную нервную систему, что может закончиться внезапной смертью младенца.
Провоцирующими факторами считаются:
- недоношенность, низкая масса тела при рождении;
- если мама младше 19 лет;
- курение, прием наркотиков во время беременности и после родов. Курящие люди в доме;
- если у кого-то из близких родственником случался синдром апноэ во время сна;
- если ребенок спит лицом вниз.

Производитель указывает, что Зиртек противопоказан детям при:
- повышенной чувствительности к компонентам лекарства;
- непереносимости галактозы;
- возрасте до 6 месяцев.
Последний пункт не так однозначен, как кажется. Прием противоаллергенных средств у малышей с высоким риском развития осложнений после прививки в большинстве случаев оправдан.
Зиртек или Фенистил перед прививкой: что лучше?
В отличие от Фенистила (диметинден малеат), Зиртек действует продолжительнее и избирательнее. У Фенистила, как отмечают пациенты, побочные эффекты проявляются чаще и сильнее.
Капли Фенистил
В целом, это препараты одного спектра действия. Организм у всех разный. Кому-то Зиртек помогает, кому-то – Фенистил. Но маленьким детям все-таки больше подходит первый вариант.
Видео по теме
Доктор Комаровский о подготовке к вакцинации:
Сегодня тема профилактики аллергии после вакцинации вызывает неоднозначную оценку со стороны медицинских специалистов. Мнения разнятся. Тем не менее, доказано — прививки, действительно, вызывают аллергию и осложнения.
Мнения разнятся. Тем не менее, доказано — прививки, действительно, вызывают аллергию и осложнения.
В ряде случаев прием вакцины оборачивается серьезными последствиями, вплоть до паралича. Здоровье ребенка — в руках родителей. Так что лучше «перебдеть», чем «недобдеть».
первого поколения против более новых антигистаминных препаратов
Вопрос:
05.08.2021
Я читал и слышал больше о том, следует ли регулярно использовать антигистаминные препараты первого поколения, когда у нас есть пероральные антигистаминные препараты второго и третьего поколения. Я попытался найти информацию, напрямую сравнивающую эти два препарата, и обнаружил, что они имеют схожую эффективность, но, конечно, новые поколения имеют меньше побочных эффектов. Известны ли вам конкретные ситуации, когда первое поколение имело бы преимущество перед более новыми поколениями? Один сценарий, о котором я думаю, связан с зудом из-за атопического дерматита, особенно ночью.Не уверен, что есть какие-либо данные об этом.
Ответ:
Новые антигистаминные препараты длительного действия, что является значительным преимуществом при лечении крапивницы, зуда и аллергического ринита, и они более эффективны, чем антигистаминные препараты первого поколения. Новые антигистаминные препараты с меньшей вероятностью будут иметь клинически значимые лекарственные взаимодействия, чем более старые антигистаминные препараты, и новые агенты не несут риска токсичности и смерти, который был связан с антигистаминными препаратами первого поколения. Как вы заметили, антигистаминные препараты нового поколения имеют благоприятный профиль побочных эффектов по сравнению с антигистаминными препаратами первого поколения. Антигистаминные препараты первого поколения блокируют как гистаминовые, так и мускариновые рецепторы, а также преодолевают гематоэнцефалический барьер. Антигистаминные препараты второго поколения в основном блокируют гистаминовые рецепторы, но не проникают через гематоэнцефалический барьер или проникают в минимальной степени. Старые антигистаминные препараты первого поколения вызывают седативный эффект, сонливость, утомляемость и нарушение бдительности, концентрации, многозадачности и памяти. Следовательно, они нарушают важные функции, такие как обучение и выполнение тестов у детей и управление механизмами и автомобилями у взрослых. Исключением из этого правила является сильный зуд, например, при атопическом дерматите или крапивнице. В таких случаях может быть полезен гидроксизин, поскольку седативный эффект представляет собой потенциальную пользу, а не риск. Что касается использования антигистаминных препаратов во время беременности, цетиризин и лоратадин являются препаратами выбора; следует избегать агентов первого поколения. По всем этим причинам использование антигистаминных препаратов первого поколения, как правило, не рекомендуется.
Старые антигистаминные препараты первого поколения вызывают седативный эффект, сонливость, утомляемость и нарушение бдительности, концентрации, многозадачности и памяти. Следовательно, они нарушают важные функции, такие как обучение и выполнение тестов у детей и управление механизмами и автомобилями у взрослых. Исключением из этого правила является сильный зуд, например, при атопическом дерматите или крапивнице. В таких случаях может быть полезен гидроксизин, поскольку седативный эффект представляет собой потенциальную пользу, а не риск. Что касается использования антигистаминных препаратов во время беременности, цетиризин и лоратадин являются препаратами выбора; следует избегать агентов первого поколения. По всем этим причинам использование антигистаминных препаратов первого поколения, как правило, не рекомендуется.
Я предоставил несколько ссылок, которые, я надеюсь, будут вам полезны.
Каталожные номера:
Церковь МК и Церковь ДС. Фармакология антигистаминных средств. Indian J Dermatol 2013 май-июнь 58(3):2190224.
Indian J Dermatol 2013 май-июнь 58(3):2190224.
Саймонс Ф.Е. Н2-антигистаминные препараты у детей. Клин Аллергия Иммунол . 2002;17:437-64.
Гонсалес-Эстрада А. и Герачи С.А. Препараты от аллергии во время беременности. Am J Med Sci 2016;352(3):326-331.
Надеюсь, это поможет вам с вашим пациентом.
Жаклин А. Понграсик, доктор медицины, FAAAAI
Применение, Побочные эффекты, Взаимодействие, Дозировка/Пиллинтрип
Медицинское заключение Милиция Инесса Месроповна, к.м.н. Последнее обновление 1969-12-31
Топ-20 лекарств с такими же компонентами:
Ди-ДеламинТрипелТрипеленнамин Гидрохлорид ХувефармаАзарон (Трипеленнамин)ГистантинРековрВетибензаминФенистил КремПирибензаминТрипеленнамин Hcl
Название лекарственного средства
Фенистил Крем
Терапевтические показания
Показание – это термин, используемый для обозначения состояния, симптома или заболевания, для лечения которых лекарство прописано или используется пациентом. Например, ацетаминофен или парацетамол больной принимает при лихорадке, или врач прописывает их при головной боли или болях в теле. Теперь показаниями парацетамола являются лихорадка, головная боль и боли в теле. Пациент должен знать показания лекарств, используемых при распространенных состояниях, потому что они могут быть приняты без рецепта в аптеке, то есть без рецепта врача.
Например, ацетаминофен или парацетамол больной принимает при лихорадке, или врач прописывает их при головной боли или болях в теле. Теперь показаниями парацетамола являются лихорадка, головная боль и боли в теле. Пациент должен знать показания лекарств, используемых при распространенных состояниях, потому что они могут быть приняты без рецепта в аптеке, то есть без рецепта врача.
Перорально
Реакции гиперчувствительности
Взрослые: В виде гидрохлорида: 25-50 мг каждые 4-6 часов. Максимум: 600 мг в день.
Дети: В виде гидрохлорида: 5 мг/кг в 4-6 разделенных дозах в день. Максимум: 300 мг в день.
Крем Фенистил является антигистаминным средством. Фенистил крем блокирует действие природного химического гистамина в организме.
Фенистил Крем используется для лечения чихания; насморк; зуд, слезотечение; крапивница; сыпь; зуд; и другие симптомы аллергии и простуды.
Фенистил крем также может использоваться для целей, отличных от указанных в данном руководстве по лекарствам.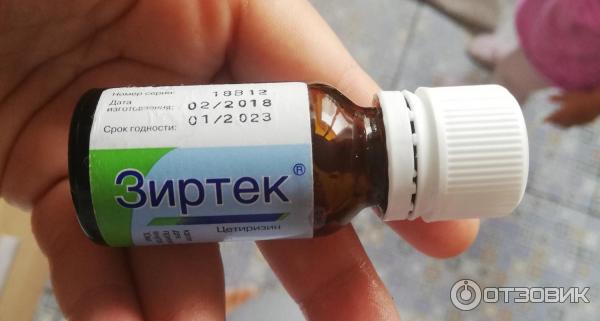 Реакции гиперчувствительности Максимум: 600 мг в день.
Реакции гиперчувствительности Максимум: 600 мг в день.
Дети: В виде гидрохлорида: 5 мг/кг в 4-6 разделенных дозах в день. Максимум: 300 мг в день.
Противопоказания
См. также:
Какую самую важную информацию я должен знать о креме Фенистил?
Прекратите прием крема Фенистил и обратитесь за неотложной медицинской помощью, если у вас возникнет аллергическая реакция (затрудненное дыхание, заложенность горла, отек губ, языка или лица или крапивница).
Взаимодействие с другими лекарственными средствами и другие формы взаимодействия
См. также:
Какие другие препараты повлияют на Фенистил крем?
Не принимайте крем Фенистил, если вы принимали ингибитор моноаминоксидазы (ИМАО), такой как изокарбоксазид (Марплан), фенелзин (Нардил) или транилципромин (Парнат) в течение последних 14 дней. Может произойти опасное лекарственное взаимодействие, приводящее к серьезным побочным эффектам.
Фенистил крем может усиливать действие других препаратов, вызывающих сонливость, включая антидепрессанты, алкоголь, антигистаминные препараты, обезболивающие, противотревожные препараты, судорожные препараты и миорелаксанты. Опасный седативный эффект, головокружение или сонливость могут возникнуть, если Фенистил крем принимается с любым из этих препаратов.
Опасный седативный эффект, головокружение или сонливость могут возникнуть, если Фенистил крем принимается с любым из этих препаратов.
Препараты, отличные от перечисленных здесь, также могут взаимодействовать с кремом Фенистил. Поговорите со своим врачом и фармацевтом, прежде чем принимать какие-либо лекарства, отпускаемые по рецепту или без рецепта, включая растительные продукты.
Побочные эффекты
См. также:
Каковы возможные побочные эффекты крема Фенистил?
Фенистил Крем обладает легким седативным действием. Другие побочные эффекты могут включать раздражение желудочно-кишечного тракта, сухость во рту, тошноту и головокружение.
Качественный и количественный состав
H2-антагонист гистамина с низким седативным действием, но частым раздражением желудочно-кишечного тракта. Он используется для лечения астмы; Сенная лихорадка; крапивница; и ринит; а также в ветеринарии. Fenistil Cream Hcl вводят различными путями, в том числе местно.






 Не уверен, что есть какие-либо данные об этом.
Не уверен, что есть какие-либо данные об этом.