Послеродовый период: восстановление, питание, секс после родов
Об основных правилах поведения в период после родов рассказывает Юлия Новицюк, акушер-гинеколог клиники ISIDA.
Послеродовый период делится на две части: ранний послеродовый период ( длится около двух часов, с момента появления малыша на свет) и поздний послеродовый период (до 8 недель после родов).
В ранний послеродовый период родильницы находятся в родзале, малыша выкладывают маме на живот, он впервые прикладывается к груди. За состоянием женщины ведется пристальное наблюдение.
Через два часа мама с ребенком переводится в послеродовое отделение, начинается поздний послеродовый период, в течение которого происходит восстановление организма женщины.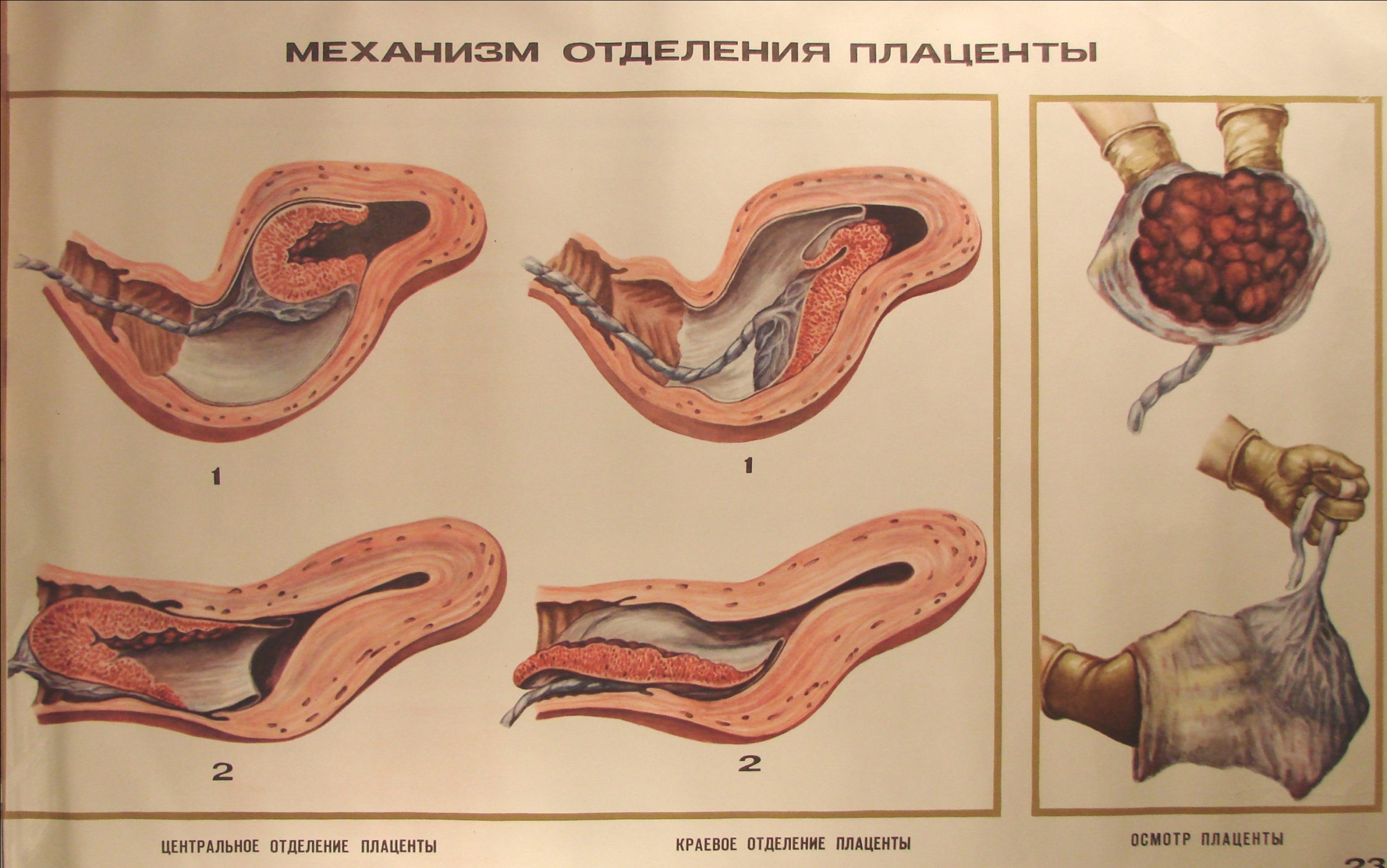
Восстановление физиологических функций. Примерно через четыре часа после родов пациентке предлагается опорожнить мочевой пузырь. С этим могут возникнуть сложности, преодолеть которые можно, постаравшись расслабиться, сидя на унитазе. Можно открыть воду, ее журчание помогает освободить мочевой пузырь. Если не получается, врач, оценив наполненность мочевого пузыря, может предложить использование катетера.
На вторые сутки нужно опорожнить кишечник. С этим также могут быть сложности, так как кишечник во время рода подвергается сдавливанию, а после родов меняет свое расположение в полости живота. Но очень важно запустить работу кишечника в первые несколько суток после родов. С этой целью составляется правильный рацион питания (продукты с высоким содержанием пектинов — яблоки, бананы и т.д.) Если ритмичная работа кишечника не восстанавливается, врач рекомендует прибегнуть к помощи микроклизм. Это маленькие тюбики лекарства, которые вводятся в прямую кишку и вызывают дефекацию.
Лактация. Молоко обычно прибывает на третьи сутки. В ISIDA уже в первые сутки после родов к пациенткам приходит специалист по грудному вскармливанию и очень подробно и популярно рассказывает, как прикладывать ребеночка груди. Правильное прикладывание к груди – это 90% успеха грудного вскармливания.
Питание во время грудного вскармливания. Питание после родов должно быть разнообразным и сбалансированным. В рационе кормящей женщины должны быть мясо, рыба, овощи, фрукты, крупы, кисломолочные продукты. В течение первых 10 дней необходимо запустить ритмичную работу кишечника мамы, поэтому основу рациона должны составлять продукты с высоким содержанием пектина. На столе кормящей женщины должны быть печеные яблоки, бананы, каши, овощные супы, супы из сухофруктов, березовый сок.
Новые продукты следует вводить осторожно. Можно употреблять тушеные овощи – брокколи, цветную капусту, морковь, свеклу, лук, кабачки, тыкву. На перекусы можно использовать чернослив, курагу, галетное печенье, бублики, сухарики без изюма.
Во время грудного вскармливания не стоит употреблять изюм, майонез, полуфабрикаты, колбасу, сосиски, копчености, недопустим фаст-фуд, под категорическим запретом алкоголь. Исключите также сладкие газированные напитки, недопустимо все жирное и жареное, крепкий бульон. Не рекомендуется также есть сырые помидоры, белокочанную капусту – это может вызвать вздутие живота и у вас, и у ребеночка. Если вы не можете проснуться без кофе, позвольте себе одну (максимум – две) чашку некрепкого напитка с молоком.
Необходимо следить за состоянием кожи малыша, желательно вести пищевой дневник.
Питьевой режим во время грудного вскармливания. Не заставляйте себя пить через силу. Количество молока не зависит от количества выпитой жидкости, лактация – процесс гормонозависимый. Пейте по мере возникновения жажды, лишняя жидкость – это лишняя нагрузка на почки и не более того.
Не заставляйте себя пить через силу. Количество молока не зависит от количества выпитой жидкости, лактация – процесс гормонозависимый. Пейте по мере возникновения жажды, лишняя жидкость – это лишняя нагрузка на почки и не более того.
«Уход» живота. Впервые рожающие женщины обычно лелеют мечту о том, что живот исчезнет разу после родов. К сожалению, их ожидает разочарование. Живот не может сразу уменьшиться, потому что сразу после родов матка весит 800-1000 г. Но уже через семь дней после родов матка весит 400-500 г. И каждый день до 12-го дня после родов высота дна матки уменьшается на 2 см. В дальнейшем она уменьшается менее интенсивно, но примерно к 6-8 неделям после родов матка имеет свой дородовый вес, это 50-60 г.
Следует отметить, что активное сокращение матки стимулирует частое прикладывание малыша к груди.
Послеродовые выделения – лохии.
 Несколько суток после родов выделения обильные, нередко – со сгустками, могут иметь специфический запах. К 5-6 дню их количество уменьшается, изменяется и вид: добавляется слизистый компонент. Еще через несколько дней крови в выделениях становится еще меньше, выделения становятся коричневатыми, затем желтенькими, наконец – слизистыми. Как правило, к 6-8 неделе после родов лохии исчезают.
Несколько суток после родов выделения обильные, нередко – со сгустками, могут иметь специфический запах. К 5-6 дню их количество уменьшается, изменяется и вид: добавляется слизистый компонент. Еще через несколько дней крови в выделениях становится еще меньше, выделения становятся коричневатыми, затем желтенькими, наконец – слизистыми. Как правило, к 6-8 неделе после родов лохии исчезают.Важный момент: если в течение двух недель выделения обильные, но вдруг резко уменьшаются или исчезают, необходимо обратиться к врачу. Это очень опасный симптом!
Эпизиотомия. Эпизиотомия – это хирургическое рассечение промежности по задней стенке влагалища для того, чтобы предотвратить глубокие разрывы влагалища, а также защитить ребеночка от черепно-мозговых травм. К этой манипуляции прибегают обычно при стремительных родах, родах крупного плода, родах с тазовым прилежанием или при преждевременных родах.
После эпизиотомии швы зашиваются синтетической нитью, которая полностью рассасывается через полтора-два месяца. Шов нужно держать в чистоте и сухости, обрабатывать антисептиком (обычной зеленкой). Иногда в зоне шва, а затем рубца отмечается нарушение чувствительности. Это нормально и пройдет через 6-9 месяцев.
Шов нужно держать в чистоте и сухости, обрабатывать антисептиком (обычной зеленкой). Иногда в зоне шва, а затем рубца отмечается нарушение чувствительности. Это нормально и пройдет через 6-9 месяцев.
Роды посредством кесарева сечения.В первые сутки после операции кесарева сечения женщина находится в реанимации, на вторые сутки она переводится в послеродовое отделение. Уход за швом – обычный, то есть зеленка и воздушные ванны. Чтобы уменьшить нагрузку, после кесарева сечения рекомендуется ношение бандажа. Категорически запрещено напрягать пресс, физкультура и спорт допустимы не ранее, чем через 6 месяцев после родов. И это должны быть умеренные физические нагрузки – танцы, пилатес, йога. Силовые тренажеры, большой теннис, активный бег не рекомендуются.
Следующая беременность после родов путем кесарева сечения рекомендуется не ранее, чем через два года. При этом нужно обязательно посмотреть рубец на матке, нет ли там ниши. Эти ниши могут быть причиной несостоятельного рубца на матки – показание для очередных родов при помощи операции кесарева сечения.
Секс после родов. Матка восстанавливается в течение 6-8 недель после родов, слизистая влагалища примерно также. Поэтому не стоит начинать интимную жизнь ранее, чем через 6-8 недель после родов. Важно отметить, что у женщин нередко отмечается снижение либидо, иногда – сухость влагалища. Так работает гормон эстроген. Его влияние вскоре снизится. Чтобы устранить сухость, можно воспользоваться свечами с гиалуроновой кислотой, лубрикантами. Это улучшает качество половой жизни.
«Растянутое» после родов влагалище – еще один неприятный с точки зрения сексуальных ощущений, момент. Справиться с этим помогает вумбилдинг (в частности — упражнения Кегеля, влагалищные конусы). Эти занятия можно начинать примерно через 2 месяца после родов.
Контрацепция после родов – обязательна! Существует стереотип о том, что если женщина кормит грудью, то забеременеть она не может. Это неверно. Контрацептивы после родов необходимы, даже если месячные еще не восстановились.
Самой простой способ контрацепции, это презервативы. Очень эффективна внутриматочная спираль. Если у женщины еще нет менструации, поставить спираль сложнее, но возможно.
Следующий способ контрацепции, это гормональные контрацептивы, так называемые мини-пили. Это таблетки с одним гормоном, который действует на уровне матки и никак не влияет на молоко. Эти таблетки придуманы специально для кормящих мам.
Следующий метод – применение спермицидов – свечей, которые вводятся во влагалище. Они хорошо работают, если делать все правильно.
Последний метод – стерилизация. У женщин это может происходить во время операции кесарево сечение, по ее согласию. Иногда на стерилизацию соглашаются мужчины.
Специально для тех, кто хочет знать о партнерских родах как можно больше, мы создали подборку материалов на эту тему. В Подборке материалов о партнерских родах Вы найдете активные линки на видеоинтервью с врачами, на презентации-памятки с самой важной логически структурированной информацией и даже интереснейшее интервью о родах со знаменитостью.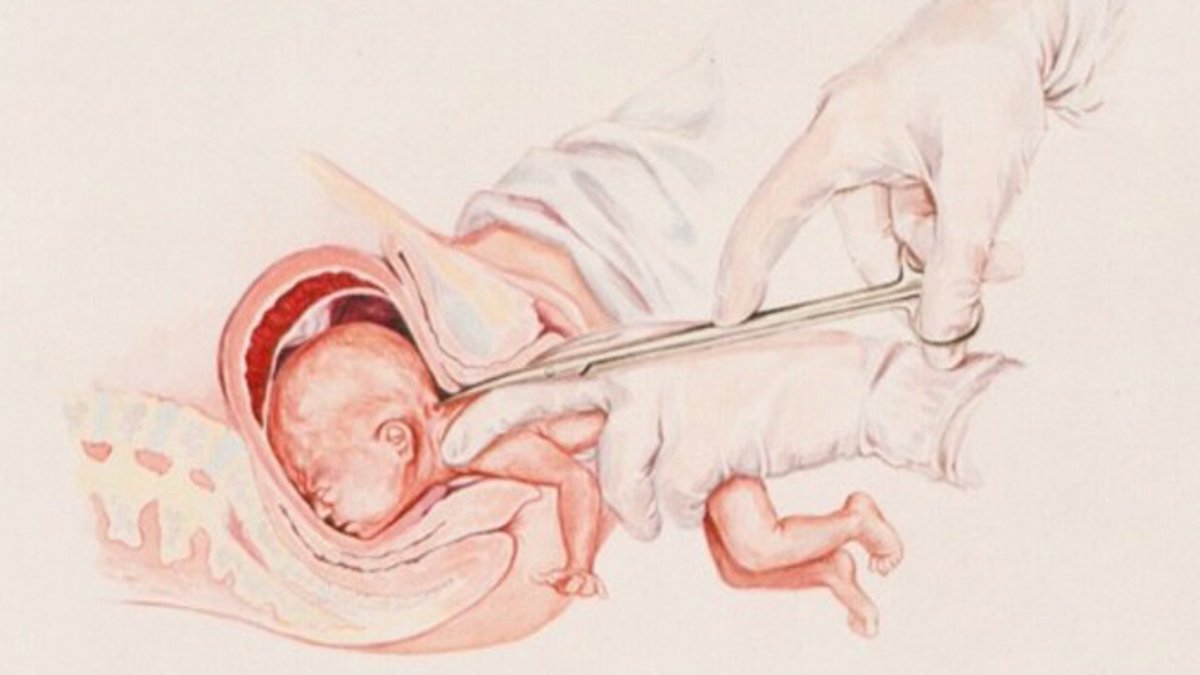
Для тех, кто хочет знать о родах как можно больше, мы создали подборку материалов на эту тему. В Подборке материалов о родах Вы найдете ответы на большинство волнующих Вас вопросов.
Об условиях комплексных программ по наблюдению беременности в клинике ISIDA Вы можете узнать на нашей странице Программы по ведению беременности.
Находитесь в поисках клиники, специалистам которой можно доверить появление на свет Вашего малыша? Доверьтесь специалистам клиники ISIDA: запишитесь на консультацию, позвонив по номерам 0800 60 80 80, +38 (044) 455 88 11. Или задайте нам свой вопрос и мы обязательно на него ответим.
Уход за собой после конической биопсии шейки матки
Здесь приведена информация о том, как ухаживать за собой после конической биопсии шейки матки.
Вернуться к началуО конической биопсии шейки матки
Шейка матки — это нижняя часть матки. Она соединяет матку с влагалищем (см. рисунок 1). Эта часть матки раскрывается (растягивается) во время родов. Во время менструации менструальная кровь выходит из вашего организма через шейку матки и влагалище.
Она соединяет матку с влагалищем (см. рисунок 1). Эта часть матки раскрывается (растягивается) во время родов. Во время менструации менструальная кровь выходит из вашего организма через шейку матки и влагалище.
Рисунок 1. Матка, шейка матки и влагалище
В ходе конической биопсии врач удалит маленький конусообразный кусочек из шейки матки. Его изучат под микроскопом на наличие аномальных клеток.
Обычно на заживление шейки матки после этой процедуры уходит 4–6 недель.
Вернуться к началуУход за собой дома
В течение первых 24 часов после процедуры:
- Выпейте 8–10 стаканов (объемом 8 унций (240 мл)) жидкости.
- Ваше питание должно быть сбалансированным и здоровым.
В первые 4 дня после процедуры у вас могут быть выделения из влагалища, похожие на менструальное кровотечение. Их объем индивидуален.
- В течение следующих 2–3 недель после процедуры выделения из влагалища станут прозрачными и водянистыми, а затем и вовсе исчезнут.

- Используйте гигиенические прокладки для выделений из влагалища.
В течение 4–6 недель после процедуры, или пока врач не сообщит вам, что шейка матки зажила, следуйте инструкциями ниже.
- Не вводите ничего во влагалище (например, тампоны и спринцовки) и не занимайтесь вагинальным сексом.
- Принимайте душ, а не ванну. Не погружайтесь в воду (например, в бассейн, ванну или джакузи).
- Не занимайтесь тяжелой работой по дому (такой как уборка пылесосом, работа в саду, переноска покупок из продуктового магазина или постиранного белья).
- Не поднимайте ничего тяжелее 10 фунтов (4,5 кг).
- Не выполняйте интенсивные физические упражнения (такие как бег и аэробика).
Ваша следующая менструация может начаться с задержкой или может быть более обильной, чем обычно.
Позвоните своему врачу, чтобы записаться на последующий прием. Это необходимо сделать примерно через 4 недели после процедуры.
Вернуться к началу
Позвоните своему врачу или медсестре/медбрату, если у вас:
- температура 101 °F (38,3 °C) или выше;
- озноб;
- сгустки крови или обильное кровотечение, требующее смены гигиенической прокладки каждые 1–2 часа;
- выделения из влагалища с неприятным или очень сильным запахом;
- боль, которая не проходит после приема обезболивающего лекарства;
- возникли любые другие вопросы или опасения.

Заболевания шейки матки. Диагностика и лечение заболеваний шейки матки – Гинеко – клиника гинекологии
Заболевания шейки матки — не просто небольшая гинекологическая проблема, а реальный риск развития онкологии.
В большинстве случаев, заболевания шейки матки протекают практически бессимптомно и обнаруживаются во время визита женщины на плановый осмотр к врачу. Именно поэтому всем женщинам, не реже двух раз в год, рекомендуется проходить профилактические осмотры у гинеколога.
Иногда изменения на шейке матки могут проявлятся в виде кровянистых выделений из половых путей, не связанных с менструальным циклом, часто возникающие после полового акта или физической нагрузки. Это служит обязательным поводом для внепланового визита к врачу.
Причиной возникновения заболеваний шейки матки может быть гормональные нарушения, тяжелые травматичные роды, аборты, перенесенные инфекционные и воспалительные заболевания, общее ослабление иммунитета.
Диагностика заболеваний шейки матки
Основным средством своевременной диагностики заболеваний шейки матки является регулярный осмотр у врача гинеколога. Для этого помимо визуального осмотра шейки матки в зеркалах, используют более точные методы обследования, такие как кольпоскопия (осмотр шейки матки с помощью специального микроскопа ) и цитологическое исследование соскоба с шейки матки (ПАП-тест).
Шейка матки — это часть матки, которая доступна при осмотре через влагалище. Внутри неё располагается цервикальный канал, который ведёт в полость матки. Выделяют 2 части шейки матки: внутреннюю -эндоцервикс (обращённую в сторону цервикального канала) и наружную-экзоцервикс (расположенную со стороны влагалища). Поверхность эндоцервикса в норме покрыта цилиндрическим эпителием, а экзоцервикса -плоским эпителием. Только у девочек до определённого возраста клетки цилиндрического эпителия выходят за пределы внутренней части шейки матки и покрывают наружная часть шейки матки. Этот вариант нормы принято называть «врожденной эрозией».
Этот вариант нормы принято называть «врожденной эрозией».
Участок, располагающаяся на стыке наружной и внутренней части шейки матки называется зоной трансформации. Это крайне важная зона, которая является источником резервных клеток. Такого вида клеток, способных превращаться, как в клетки плоского, так и цилиндрического эпителия. Именно здесь чаще всего идут различные процессы, способные стать причиной различных заболеваний шейки матки.
Заболевания шейки матки
К основным патологиям шейки матки относятся:
- эрозия шейки матки — это такое изменение, при котором в наружной части шейки матки (экзоцервиксе) определяется участок клеток цилиндрического эпителия различного размера. Чаще всего эрозия шейки матки выглядит, как «рана» или поврежденный участок;
- лейкоплакия шейки матки — это белесое пятно на шейке матки можно сравнить со своеобразным мозолем. Это заболевание чаще всего имеет вирусную природу.
 Лейкоплакия может прогрессировать с развитием предраковых состояний.
Лейкоплакия может прогрессировать с развитием предраковых состояний. - эндометриоз — разрастание клеток внутреннего слоя стенки матки за его пределами;
- полипы — возникновение новообразований различной структуры на слизистой цервикального канала.
- эктропион- это выворот участка цервикального канала в сторону влагалища. Чаще всего возникает после родов.
- ретенционная киста шейки матки (наботовы кисты) — появление закрытых и расширенных желез в шейке матки, заполненных скопившимся в них секретом;
- папилломы и кондиломы шейки матки — вирусные проявления на шейке матки;
- дисплазии шейки матки — предраковые заболевания, характеризующееся наличием атипичных клеток, имеющие высокий риск озлокачествления.
- карцинома шейки матки — рак шейки матки.
Лечение заболеваний шейки матки
Среди различных вариантов лечения заболеваний шейки матки, в современной медицине отдаётся предпочтение радиоволновому методу. Прошло то время, когда «прижигание» оставляло рубцы и являлось противопоказанием для нерожавших пациенток. Теперь можно вылечить заболевание и ликвидировать угрозу развития рака шейки матки с помощью эффективной и безболезненной радиоволновой процедуры на аппарате Сургитрон.
Прошло то время, когда «прижигание» оставляло рубцы и являлось противопоказанием для нерожавших пациенток. Теперь можно вылечить заболевание и ликвидировать угрозу развития рака шейки матки с помощью эффективной и безболезненной радиоволновой процедуры на аппарате Сургитрон.
Данная методика является золотым стандартом лечения болезней шейки матки, подходит нерожавшим пациенткам, выполняется амбулаторно опытными хирургами гинекологами.
причины, симптомы, диагностика и методы лечения на сайте «Альфа-Центр Здоровья»
Воспаление влагалищного отдела шейки матки. Симптомы – тянущие боли внизу живота, гнойные или слизистые выделения, боль во время мочеиспускания и полового акта.
Воспаление шейки матки, или цервицит, обозначает воспаление узкой нижней части органа. Здоровая матка в норме покрыта эпителием, вырабатывающим слизистый секрет. Это вещество играет защитную роль и препятствует проникновению инфекций во внутреннюю полость. При нарушении секреторной функции клеток происходит активный рост патогенной микрофлоры, развиваются симптомы воспаления шейки матки.
По статистике, цервицит диагностируется у 30% женщин детородного возраста. Патология может быть в цервикальном канале, тогда говорят об эндоцервиците, или во влагалищной части шейки – экзоцервицит. Пик заболеваемости регистрируется в возрастной группе 17-28 лет, когда женщина проявляет максимальную сексуальную активность и редко использует барьерные средства контрацепции.
Лечение воспаления шейки матки в начальной стадии проводится консервативными методами и не требует радикальных мер. Прогноз благоприятный. Но для этого женщина должна регулярно проходить медицинские осмотры и обращаться к врачу-гинекологу при появлении первых симптомов болезни.
Пройти обследование при признаках цервицита в Москве можно в клинике «Альфа-Центр Здоровья».
Признаки воспаления шейки матки
Жалобы пациентов различны при остром и хроническом цервиците.
Основные симптомы воспаления в шейке матки:
- выделения из половых органов гнойного или слизистого типа;
- боли, тяжесть в области матки;
- дискомфорт, жжение в мочеполовых путях, усиливающиеся при сексе, мочеиспускании;
-
небольшой подъем температуры до 37-37,2ºС.

В ряде случаев воспалительный процесс протекает без выраженных клинических признаков и определяется по результатам гинекологического мазка.
Причины цервицита
Воспаление шейки матки и придатков могут вызывать следующие факторы:
- заболевание, передающееся половым путем: гонорея, трихомониаз, хламидиоз и другие инфекции;
- микроорганизмы, которые в норме есть на слизистой оболочке влагалища;
- механические травмы при гинекологических операциях, конизации, родах, от применения маточного кольца, обработки йодом, димексидом, другими средствами;
- гормональные нарушения;
- лечение антибиотиками, курсы химиотерапии;
- аллергия на латекс или вещества, которыми обработаны презервативы;
- болезни женской мочеполовой системы: кольпит, эндометрит, цистит, эрозии и другие.
Частой причиной воспаления шейки матки становится самостоятельный, бесконтрольный прием антибиотиков. Лекарства угнетают полезную микрофлору влагалища, снижают местный иммунитет. В биоте женщины появляются организмы, устойчивые к воздействию антибиотиков. Это наиболее сложные случаи смешанных инфекций, которые требуют составления индивидуального плана лечения.
Лекарства угнетают полезную микрофлору влагалища, снижают местный иммунитет. В биоте женщины появляются организмы, устойчивые к воздействию антибиотиков. Это наиболее сложные случаи смешанных инфекций, которые требуют составления индивидуального плана лечения.
Отмечаются и такие факторы риска как молодой возраст, частая смена половых партнеров.
Виды цервицитов по причине воспаления
- Гнойный. Возникает при заражении венерическим заболеванием. Для гнойного цервицита характерны слизистые выделения с неприятным запахом, вовлечение в процесс близлежащих органов и тканей.
- Вирусный. Слизистая воспаляется при инфицировании цитомегаловирусом, папилломавирусом человека или другими возбудителями. Заболевание может сопровождаться зудом, появлением полипов.
-
Бактериальный. Цервицит развивается из вагиноза, когда происходит активное размножение патогенов естественной микрофлоры влагалища. Возможно заражение от полового партнера.

- Атрофический. Причиной заболевания является истончение слизистых оболочек. Атрофический цервицит часто встречается у женщин в период климакса.
Диагностика цервицита
Первый этап – осмотр у врача гинеколога и проведение кольпоскопии. Покрасневшая, отекшая слизистая, выделения явно указывают на патологию. Для уточнения диагноза проводят анализ мазка из влагалища, ПЦР-тест и биопсию пораженной ткани. Также могут потребоваться УЗИ, анализы крови и мочи. Врач назначает исследования, необходимые для дифференциальной диагностики воспаления с дисплазией (предраковое состояние), эрозией и другими болезнями.
Лечение цервицита
Для подбора адекватной схемы лечения заболевания шейки матки учитывается длительность, степень выраженности заболевания, причина. При инфекционной природе цервицита терапия потребуется и половому партнеру.
Чтобы вылечить острое воспаление шейки матки, врач может назначить:
-
Антибиотики группы фторхинолонов или макролидов.
 Одновременно рекомендован прием антимикотических препаратов, которые предотвратят развитие кандидоза;
Одновременно рекомендован прием антимикотических препаратов, которые предотвратят развитие кандидоза; - Средства для восстановления микрофлоры. Женщине назначают лечебные свечи, гели с лактобактериями;
- Иммуномодуляторы. Препараты укрепляют местный иммунитет, помогают полезной микрофлоре противостоять воздействию антибиотиков. Иммуномодуляторы принимают в форме порошков или таблеток;
- Гормональные лекарства с эстрогенами для регенерации истонченного слизистого слоя;
- Физиотерапию: эндоцервикальный электрофорез, магнитотерапию, облучение шейки матки ультрафиолетом, лазером, микроволнами, ультразвуком низкой частоты. Лечение в первую очередь направлено на восстановление микроциркуляции крови и лимфы в пораженных тканях. При хроническом воспалении шейки матки физиотерапию проходят курсами несколько раз в год для профилактики обострения.
В редких случаях показано хирургическое вмешательство. Как правило, операцию проводят при выраженном и обширном воспалении, когда женщина не обратилась за диагностикой в начале болезни. Для лечения используют метод криодеструкции, диатермокоагуляции или химической коагуляции патологических участков.
Как правило, операцию проводят при выраженном и обширном воспалении, когда женщина не обратилась за диагностикой в начале болезни. Для лечения используют метод криодеструкции, диатермокоагуляции или химической коагуляции патологических участков.
Особое внимание уделяют лечению обострения цервицита у беременных. Доктор тщательно подбирает препараты и рассчитывает дозировку, чтобы исключить риски для плода.
Чем опасно воспаление шейки матки
Самолечение рискованно осложнениями, поэтому только врач должен решить, как лечить женщину. Если пациентка своевременно не обращается за помощью, острый цервицит переходит в хроническую форму. Женщине грозят такие последствия как эрозии, невынашивание беременности, распространение воспалительного процесса на придатки. Увеличивается риск развития онкологических заболеваний. Хронический цервицит приводит к образованию спаек и бесплодию. У пациенток часто наблюдается хроническая тазовая боль, нарушения менструального цикла и другие проявления, снижающие качество жизни.
Воспаление шейки матки при беременности
Цервицит встречается у двух из трех беременных женщин на разных сроках вынашивания. Заболевание протекает остро, воспаляется не только стенка влагалища, но и половые губы. Женщины жалуются на жжение, зуд в промежности, дискомфорт. Воспаление шейки матки при беременности – один из факторов невынашиваемости, поэтому необходимо как можно скорее обращаться к врачу.
Цервицит в данном случае протекает хронически. Женщина может не подозревать о воспалении вплоть до наступления беременности, когда патология проявляется на фоне естественного иммунодефицита.
Рекомендации врача
Ежегодно все больше женщин обращаются к нам за лечением хронического воспаления шейки матки. Причина в том, что пациентка просто не замечает или игнорирует первые признаки цервицита. Нередко мы определяем воспаление при обращении с совершенно другими жалобами. Это опасно для будущего материнства. Мы рекомендуем парам, у которых в анамнезе было мертворождение, замершая беременность, внутриутробное инфицирование плода проходить тщательное обследование на выявление скрытых инфекционных агентов. Только после лечения можно планировать повторное зачатие. Выкидыши и преждевременные роды – частое последствие воспаления шейки матки.
Только после лечения можно планировать повторное зачатие. Выкидыши и преждевременные роды – частое последствие воспаления шейки матки.
Диагностика и лечение цервицита в Москве
В клинике «Альфа-Центр Здоровья» вы получите качественную медицинскую помощь и поддержку в лечении цервицитов. Мы используем современное диагностическое оборудование, принимаем пациентов в комфортных кабинетах. У нас не бывает очередей – каждый приходит на консультацию в назначенное время. Чтобы записаться на прием к врачу-гинекологу, оставьте заявку на нашем сайте.
Источники
- Свердлова Е. С. Цервициты у беременных. – Пермский медицинский журнал, 2010 год.
- Жаркин Н.А., Лемякина Е.В., Бурова Н.А. Комплексное лечение неспецифических цервицитов у нерожавших женщин. – Волгоградский государственный медицинский университет, 2012 год.
Роды и после родов
Чудо рождения и связанные с ним хлопоты
Роды — настолько сложный физиологический процесс, что его можно сравнить разве что с чудом. Время щенности — два месяца — пролетает почти незаметно, и вот у вас уже не одна собака, а много.
Время щенности — два месяца — пролетает почти незаметно, и вот у вас уже не одна собака, а много.
Если собака здорова и роды проходят нормально, ей понадобится минимальная помощь. Но даже в том случае, если собака щенится не в первый раз и до этого все проходило нормально, к родам нужно подготовиться. Во-первых, желательно заручиться помощью специалиста. Если у вас нет возможности пригласить ветеринара, пригласите хотя бы опытного собаковода, «пережившего» не одни роды. Его поддержка, хотя бы моральная, поможет вам не растеряться. Каждому владельцу суки хочется надеяться, что роды пройдут нормально. Тем не менее заранее подумайте, в какую ветеринарную клинику или к какому врачу вы сможете обратиться в случае осложнений. С ветеринарным врачом желательно договориться заранее, за несколько дней до предполагаемых родов, чтобы с ним можно было связаться в любое время дня и ночи. Обязательно прочитайте книги, где описаны роды у собак. Вы будете чувствовать себя увереннее, если узнаете, как протекают нормальные роды и какие могут быть признаки возможных осложнений. Не тяните с оказанием помощи, если ясно видно, что она необходима. Решительность в этом вопросе часто спасает жизнь и матери, и щенкам. Тщательно продумайте и запомните необходимые с вашей стороны действия при нормальных родах, чтобы неумелыми манипуляциями не перевести норму в патологию.
Не тяните с оказанием помощи, если ясно видно, что она необходима. Решительность в этом вопросе часто спасает жизнь и матери, и щенкам. Тщательно продумайте и запомните необходимые с вашей стороны действия при нормальных родах, чтобы неумелыми манипуляциями не перевести норму в патологию.
Начиная с первого расчетного дня родов, желательно измерять температуру тела собаки. Как правило, за сутки до родов температура падает на один градус по сравнению с нормальной (т. е. до 37-37,5 °С). Если вы обнаружили, что температура упала, не оставляйте собаку без присмотра — в ближайшие сутки она родит.
Процесс родов можно условно разделить на три стадии: подготовительную и собственно роды, т.е. изгнание плода, и послеродовой период.
Подготовительная стадия начинается примерно за сутки и сопровождается падением температуры тела. Поведение собаки может измениться: она беспокоится, «не находит себе места», часто лижет петлю, иногда отказывается от корма. После еды может начаться рвота.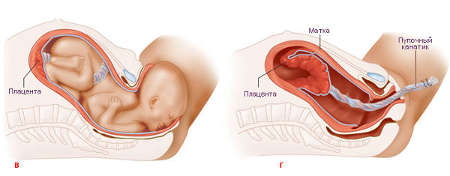 У некоторых собак период беспокойства не выражен: собака может вести себя как обычно, а затем начать рожать. Чем ближе момент родов, тем беспокойнее будет вести себя собака. Из петли появляются слизистые выделения. За несколько часов до родов у собаки отходят плодные воды — это прозрачная жидкость без запаха, ее легко спутать с мочой. Часто бывает, что воды отходят непосредственно в момент рождения щенка. Поэтому, если у собаки не отошли плодные воды, это еще не значит, что роды начнутся не скоро.
У некоторых собак период беспокойства не выражен: собака может вести себя как обычно, а затем начать рожать. Чем ближе момент родов, тем беспокойнее будет вести себя собака. Из петли появляются слизистые выделения. За несколько часов до родов у собаки отходят плодные воды — это прозрачная жидкость без запаха, ее легко спутать с мочой. Часто бывает, что воды отходят непосредственно в момент рождения щенка. Поэтому, если у собаки не отошли плодные воды, это еще не значит, что роды начнутся не скоро.
В подготовительный период начинаются сокращения матки (схватки). Сначала они слабые и внешне никак не проявляются. Схватки сопровождаются, по-видимому, болезненными ощущениями, поэтому собака дрожит, скулит и беспокоится. Сокращения матки распространяются от верхушек рогов по направлению к шейке, усиливаясь по мере приближения к шейке и проталкивая щенков к «выходу». Шейка матки постепенно раскрывается, пока не достигнет того же диаметра, что и головка плода. На этом подготовительная стадия завершается, и начинаются собственно роды.
В начале родов к схваткам присоединяются потуги — сильные сокращения мышц брюшины. Потуги особенно сильны, если собака лежит. В результате сокращения мышц матки, усиленного брюшным прессом, на плод оказывается очень сильное давление, которое выталкивает плод из матки.
При нормальных родах щенок рождается головой вперед. Самый трудный момент — выведение плеч и холки щенка, т.е. самой широкой части. Это в равной мере относится к тем случаям, когда малыш решает показаться на свет задом наперед — тогда сначала появляются хвост и задние ножки, а за ними — широкая часть. Во время прохождения широкой части щенка родовые схватки и потуги достигают максимальной силы. Во время родов разрывается пузырь (сосудистая оболочка), в который заключен щенок. Изливается некоторое количество плодной жидкости. Момент отделения плаценты от стенки матки сопровождается небольшим кровотечением, которое быстро останавливается благодаря схваткам.
После того, как щенок родился, мать облизывает его и разрывает зубами плодный пузырь (если он не разорвался сам)./556421039-56a0fe1d5f9b58eba4b64803.jpg) Новорожденный щенок связан с плацентой (последом) пуповиной. Если пуповина осталась целой во время родов, послед выходит непосредственно со щенком. Мать перегрызает пуповину и часто поедает послед. Это нормальное действие: суке можно разрешить съесть один или два последа, так как вещества, содержащиеся в нем, помогают сокращениям матки. Часто бывает так, что пуповина рвется и послед остается в родовых путях. В этом случае послед выходит спустя некоторое время (15-30 мин.).
Новорожденный щенок связан с плацентой (последом) пуповиной. Если пуповина осталась целой во время родов, послед выходит непосредственно со щенком. Мать перегрызает пуповину и часто поедает послед. Это нормальное действие: суке можно разрешить съесть один или два последа, так как вещества, содержащиеся в нем, помогают сокращениям матки. Часто бывает так, что пуповина рвется и послед остается в родовых путях. В этом случае послед выходит спустя некоторое время (15-30 мин.).
Собака-мать тщательно вылизывает новорожденного щенка. Это не только туалет, но и массаж. Спустя примерно 15 мин. щенок начинает самостоятельно ползать, и мать подталкивает его к соскам, чтобы он сделал первый глоток молозива. Этот первый глоток очень важен: первые дни после родов у суки выделяется не молоко, а молозиво, которое особенно богато антителами, защищающими новорожденных от бактериальных и вирусных инфекций. Защита, или иммунитет, полученный от матери, сохраняется у щенка почти до двухмесячного возраста. Некоторые заводчики не подкладывают новорожденных щенков к суке, пока роды не завершатся. Это не является ошибкой, если собаку не беспокоит отсутствие щенков.
Некоторые заводчики не подкладывают новорожденных щенков к суке, пока роды не завершатся. Это не является ошибкой, если собаку не беспокоит отсутствие щенков.
Нормальные роды у собак длятся не дольше суток, включая подготовительную стадию. Собственно период выведения плодов зависит от их количества и колеблется от 1 до 12 часов, последы выделяются вместе с плодами или в течение ближайших 3 часов. Нормальный интервал между рождением щенков — от 15 мин. до двух часов. Бывают случаи, когда последние щенки рождаются, спустя сутки после первых. Когда роды завершатся, сука обычно успокаивается, схватки прекращаются и она не пытается тужиться. Здоровые новорожденные щенки сосут молозиво или спят.
Помощь собаке при родах
Выше было описано течение нормальных, или «идеальных», родов. К сожалению, в жизни часто все бывает не так просто. В последние годы значительно увеличилось число патологических родов у собак. Поэтому хозяин щенной суки должен очень серьезно подготовиться к родам своей собаки. . Для послеродового периода приготовьте специальную попону, которая будет защищать живот суки во время прогулки, и валокордин, который может понадобиться и вам, и собаке для пресечения «родильной истерики». Вам может понадобиться «Окситоцин» — лекарство, которое усиливает сокращение матки. Доза — 1,0-5,0 ИЕ (0,2-1,0 мл) на одно внутримышечное введение. Одна инъекция окситоцина действует в течение получаса. Приготовьте грелку и специальное место для щенков, куда вы будете помещать новорожденных, пока их мать рожает. Не забудьте повесить на видном месте телефон ветеринара (с которым вы договорились заранее), чтобы не искать его в панике, когда собаке понадобится помощь.
. Для послеродового периода приготовьте специальную попону, которая будет защищать живот суки во время прогулки, и валокордин, который может понадобиться и вам, и собаке для пресечения «родильной истерики». Вам может понадобиться «Окситоцин» — лекарство, которое усиливает сокращение матки. Доза — 1,0-5,0 ИЕ (0,2-1,0 мл) на одно внутримышечное введение. Одна инъекция окситоцина действует в течение получаса. Приготовьте грелку и специальное место для щенков, куда вы будете помещать новорожденных, пока их мать рожает. Не забудьте повесить на видном месте телефон ветеринара (с которым вы договорились заранее), чтобы не искать его в панике, когда собаке понадобится помощь.
Когда начались родовые схватки и потуги, сначала нужно просто наблюдать за собакой, поглаживая ее по животу (в направлении потуг, от головы к хвосту). Если прошло более трех часов, а щенок не показывается, продезинфицируйте руки и осторожно исследуйте шейку матки. Чтобы вызвать усиленные схватки, можно осторожно помассировать пальцем шейку матки.
В момент прохождения головы и плеч щенка через шейку матки суке можно немного помочь, растянув немного пальцами (руки должны быть продезинфицированы) кожу петли, а если щенок «застрял», его можно осторожно потянуть. Тянуть щенка можно только в момент схватки, слегка вращательными движениями, аккуратно изгибая по дуге вниз, к животу матери.
Очень важно помнить, что нормальные роды протекают тогда, когда положение плодов нормальное. Положение — это расположение тела щенка в матке. Различают продольное (правильное), поперечное и вертикальное (неправильные). Если положение плода неправильное, то собака тужится «безуспешно» и щенок не рождается. Чем дольше щенок находится в родовых путях в неправильном положении, тем меньше у него шансов выжить (как уже говорилось, во время схваток в матке возникает очень сильное давление). У крупных собак неправильное положение щенка можно исправить, введя руку в матку (если воды отошли давно и родовые пути сухие, можно ввести туда немного прокипяченного вазелина). У мелких собак положение исправить очень сложно. Поэтому неправильное положение щенка является прямым показанием для проведения кесарева сечения.
У мелких собак положение исправить очень сложно. Поэтому неправильное положение щенка является прямым показанием для проведения кесарева сечения.
Некоторые владельцы чуть ли не падают в обморок при этом словосочетании. И совершенно напрасно: кесарево сечение — отработанная хирургическая операция, которую может сделать любой опытный ветеринарный врач. Если кесарево сечение не сделано слишком поздно, когда сука устала от безуспешных родов, операция, как правило, заканчивается благополучно. Собакам некоторых пород, например! английским бульдогам, кесарево сечение делается в обязательном порядке. Показанием к кесареву сечению может быть и многоплодная беременность (например, 12 щенков для крупной собаки), при которой матка сильно растягивается и схватки могут быть слишком слабыми, чтобы «вытолкнуть» щенков. В этом случае для суки будет лучше сделать операцию, чем мучить ее, вытаскивая щенков по одному. Вопрос о проведении кесарева сечения должен решать ветеринарный врач, который, осмотрев собаку, предлагает владельцу тот или иной выход.
Если все в порядке, и роды протекают нормально, вам нужно только принимать щенков. В первую очередь разорвите руками плодный пузырь и вытрите щенка насухо чистой пеленкой. Очистите рот и нос щенка от слизи и плодных вод (если щенок успел «наглотаться», можно отсосать жидкость ртом и бережно, но энергично встряхнуть щенка вниз головой, придерживая голову пальцами). Новорожденный щенок должен дышать, шевелиться и попискивать. Если щенок не двигается, но сердце его бьется, щенка можно попытаться реанимировать. Очистите его рот и нос от слизи и сделайте искусственное дыхание (см. раздел о болезнях собак). Искусственнее дыхание можно сочетать с «контрастными» ваннами: опускайте щенка на несколько секунд поочередно в холодную (около 20 °С) и в горячую (50-60 °С) воду.
У нормально дышащего и достаточно активно двигающегося у вас в руках щенка обрабатывают пуповину. Ее лучше не отрезать, а дать перекусить зубами собаке-матери. Перекусывая, она сдавливает зубами кровеносные сосуды пуповины, и кровотечения не бывает. В ином случае пуповину лучше разорвать руками (ни в коем случае не тянуть за пуповину, иначе у щенка может образоваться пупочная грыжа), а как только она немного подсохнет, отрезать ее, оставив около 1-2 см. культю пуповины обрабатывают йодом. Через несколько дней пуповина высыхает и отпадает.
В ином случае пуповину лучше разорвать руками (ни в коем случае не тянуть за пуповину, иначе у щенка может образоваться пупочная грыжа), а как только она немного подсохнет, отрезать ее, оставив около 1-2 см. культю пуповины обрабатывают йодом. Через несколько дней пуповина высыхает и отпадает.
Во время родов обязательно учитывайте количество вышедших последов (оно должно соответствовать количеству щенков). Послед ни в коем случае не должен остаться в матке — из-за этого может развиться воспалительный процесс, который может закончиться гибелью собаки.
Во время родов собаку не кормят, только дают питье: теплый чай с молоком и с сахаром. Питье можно дать после рождения второго или третьего щенка и затем давать после каждого рождения. Если щенков много, собаку можно подкормить шоколадом.
Определить окончание родов можно, осторожно прощупав собаку. Сокращающаяся матка прощупывается как плотный тяж. Оставшийся щенок — как твердое продолговатое образование, послед — чуть мягче. Если вам кажется, что роды завершены, сделайте собаке инъекцию окситоцина — это усилит сокращение матки и поможет выведению оставшихся последов. Кроме того, окситоцин усиливает выработку молока, и его вводят в том случае, если у собаки после родов не началась лактация.
Если вам кажется, что роды завершены, сделайте собаке инъекцию окситоцина — это усилит сокращение матки и поможет выведению оставшихся последов. Кроме того, окситоцин усиливает выработку молока, и его вводят в том случае, если у собаки после родов не началась лактация.
При нормальном течении родов щенки обычно рождаются с интервалами 15-20 минут, затем, особенно при многочисленном помете, следует перерыв от 40 минут до 2,5 часов, после чего щенки вновь рождаются через 20 минут или немногим дольше. В отдельных случаях (например, если щенки крупные) интервалы между рождением щенков могут быть и большими — до 1,5 часов. При затянувшихся родах суку надо вывести на улицу, однако следите, чтобы на улице не начал рождаться щенок. Вообще, при слабых схватках и потугах суке полезно подвигаться — погулять или побегать по лестнице. К уже родившимся щенкам на время отсутствия матери нужно подложить грелку.
В этом издании нет смысла описывать различные патологии родов. Если роды проходят не так, как надо, обратитесь к специалисту.
Послеродовой период
Уход за кормящей сукой и щенками
Самое главное, о чем следует помнить в послеродовой период: здоровые щенки или едят, или спят, но не скулят. Здоровая мать кормит щенков и облизывает их, но не беспокоится и не переносит их с места на место.
После окончания родов было бы желательно, чтобы суку и щенков осмотрел ветеринарный врач или опытный заводчик. Очень важно точно установить, что в матке собаки не осталось ни щенков, ни последов. Щенков также необходимо осмотреть: у них могут обнаружиться врожденные дефекты («волчья пасть», залом хвоста и т. д.). Таких щенков необходимо сразу забрать у суки и усыпить (это гораздо гуманнее, чем растить собаку-урода). Часто заводчики оставляют у суки только шесть-семь щенков, а остальных усыпляют. Действительно, слишком многочисленный помет истощит мать, и щенки будут слабыми. Не рекомендуется также оставлять мало щенков у сильной, «молочной» суки, так как они не будут высасывать все молоко и у суки может развиться мастит.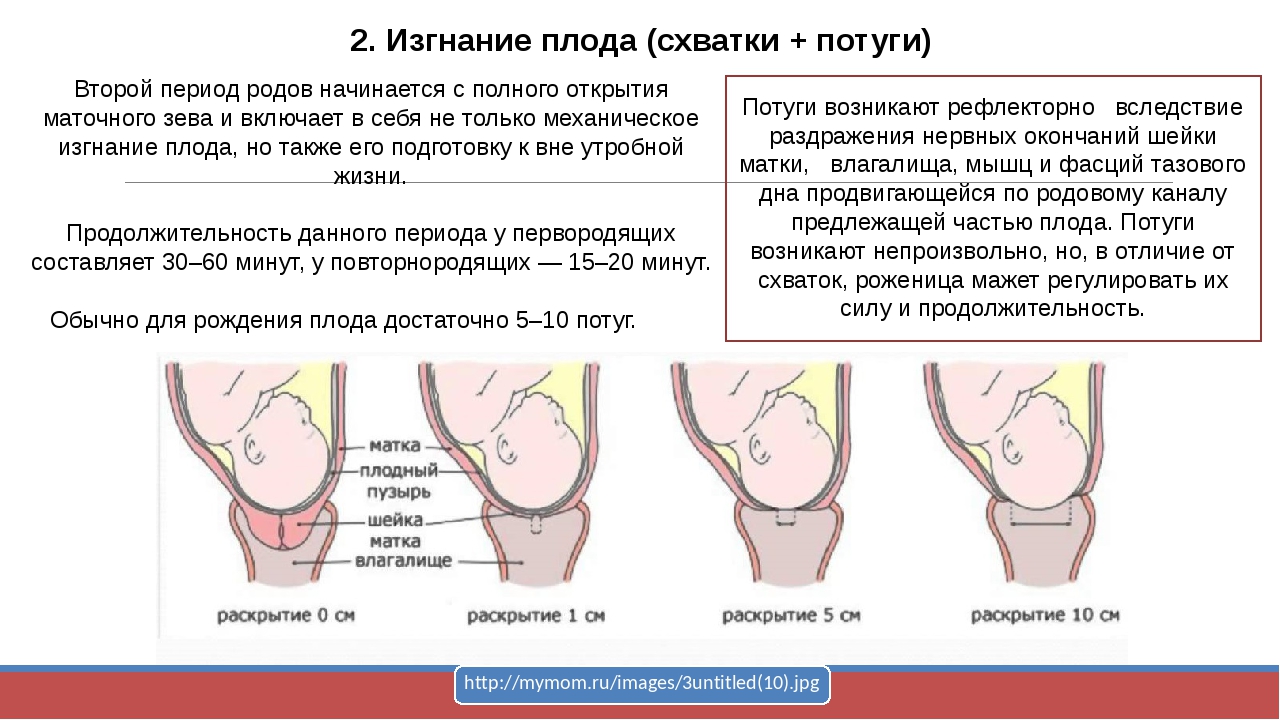 Если вам вообще не нужны щенки (например, они — плод «запретной любви»), их лучше забрать сразу после родов (не давать им сосать). Тогда молоко у собаки пропадет через несколько дней, и вероятность мастита будет небольшая.
Если вам вообще не нужны щенки (например, они — плод «запретной любви»), их лучше забрать сразу после родов (не давать им сосать). Тогда молоко у собаки пропадет через несколько дней, и вероятность мастита будет небольшая.
По возможности желательно держать щенков вместе с матерью — она их постоянно облизывает, что очень важно: новорожденные не могут самостоятельно опорожнить кишечник и мочевой пузырь, поэтому массаж живота необходим. Однако молодые суки часто неаккуратно обращаются со щенками и могут их задавить. Если вы не доверяете своей собаке, отложите щенков на ночь в коробку с грелкой, и подкладывайте их только на время кормления.
Некоторое время после родов у суки продолжаются кровянистые выделения из петлилохии. Они полностью исчезают через две-три недели. Нормальные лохии — темно-красного цвета. Изменение их цвета или появление зловонного запаха свидетельствует о воспалении матки и требует немедленного обращения к специалисту.
В возрасте трех дней принято купировать хвосты щенкам некоторых пород (а кавказским и среднеазиатским овчаркам — и уши). Одновременно удаляют прибылые пальцы (кроме щенков бриара). Эти операции описаны в разделе «Косметические операции».
Одновременно удаляют прибылые пальцы (кроме щенков бриара). Эти операции описаны в разделе «Косметические операции».
Большинство сук первые 5-6 дней постоянно находятся со щенками, иногда приходится даже насильно выводить их погулять. Но постепенно у суки возвращается интерес к внешнему миру. Не изолируйте собаку со щенками. Режим ее содержания должен быть таким же, как и до родов. Конечно, сука нуждается и в обычном уходе за глазами, ушами, зубами и шерстью. Уже через неделю после родов уход за ней ничем не должен отличаться от обычного. Но для ухода за кормящей сукой не применяют никаких косметических собачьих препаратов и инсектицидных аэрозолей, так как щенки могут отравиться. Целиком мыть суку можно не раньше, чем через 5-7 недель после рождения щенков. До этого ее задние ноги и живот можно осторожно обмывать теплой водой.
Необходимо регулярно осматривать и ощупывать соски собаки. Если заметны царапины и покраснение кожи вокруг сосков, нужно подстричь коготки на передних лапках щенков.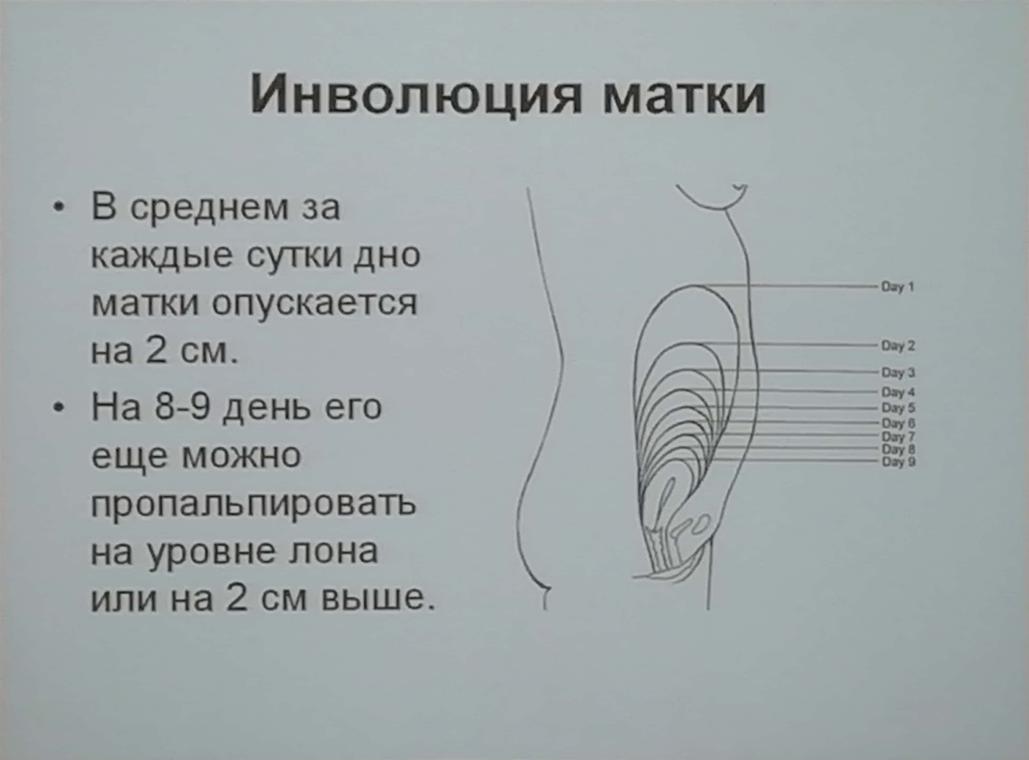 Иногда (особенно, если щенков немного) можно обнаружить уплотнения молочной железы. В этом случае нужно делать регулярный массаж и подкладывать щенков к соскам, рядом с которыми находится уплотнение.
Иногда (особенно, если щенков немного) можно обнаружить уплотнения молочной железы. В этом случае нужно делать регулярный массаж и подкладывать щенков к соскам, рядом с которыми находится уплотнение.
Кормление суки
Следует помнить: все, что съедает сука, съедят и малыши, так как во время лактации большая часть питательных веществ корма перерабатывается в молоко. В первые дни кал щенков светлого цвета, мягкий и неоформленный. Однако понос распознать несложно: здоровые щенки чистые, а те, у кого расстроен желудок, испачканы в кале. Поэтому первые три дня суке дают только молочную пищу: молочные каши, чай с молоком, некислый творог и т. д. При поносах суке дают препарат «Смекта» или ветеринарный препарат «Бифитрилак». Эти лекарства можно давать и новорожденным. Следует очень осторожно использовать лекарственные препараты, так как они могут плохо подействовать на щенков.
Начиная с третьего дня, суке можно давать мясной бульон, вареное мясо или готовый корм. Она должна получать как можно больше жидкости, которая превращается в молоко. Естественно, что вся еда для кормящей суки должна быть свежей и качественной. На пятый день после родов суке можно давать сырое мясо и переводить ее на обычный рацион. Но следите за стулом щенков. Если от какого-либо корма, который съела сука, у щенков понос, этот корм следует отменить.
Она должна получать как можно больше жидкости, которая превращается в молоко. Естественно, что вся еда для кормящей суки должна быть свежей и качественной. На пятый день после родов суке можно давать сырое мясо и переводить ее на обычный рацион. Но следите за стулом щенков. Если от какого-либо корма, который съела сука, у щенков понос, этот корм следует отменить.
Через неделю после рождения щенков собаке начинают давать рацион, который она будет получать весь период кормления. Если выдаете готовые корма, то кормящей суке подойдет корм для щенков («Юниор»). «Обычный» рацион должен быть дополнен питательными веществами. Например: 2/3 мяса (сырого или вареного), 1/3 овощей или хлопьев, мясной бульон и обязательно молочные продукты — творог, кефир. К «обычному» рациону обязательно нужно добавлять минеральную подкормку, так как потребность собаки в минеральных веществах, особенно в кальции и фосфоре, очень велика: из этих элементов строится скелет щенков, которых кормит сука. Если в рационе мало кальция, он начинает «вымываться» из скелета собаки, что, конечно, нежелательно. Потребность суки в питательных и минеральных веществах становится наибольшей на 3-4-й неделе жизни щенков.
Потребность суки в питательных и минеральных веществах становится наибольшей на 3-4-й неделе жизни щенков.
Заболевания этого периода
Пожалуй, самым опасным заболеванием послеродового периода является эклампсия. Эклампсия — это состояние, вызываемое нарушением обмена кальция в организме суки. К этому заболеванию особенно склонны суки мелких пород, выкармливающие многочисленный помет. Первые признаки эклампсии — сильное беспокойство, нервозность, шаткая походка, приступы мышечной дрожи. При долгом выжидании и раздумывании — вызвать врача или нет, у суки могут начаться судороги, которые могут даже привести к смерти. Поэтому лучше перестраховаться и вызвать врача, даже если вы ошибаетесь и «странное» поведение суки не связано с эклампсией. Если вовремя начать лечение, признаки эклампсии легко устраняются. Обычно при эклампсии назначаются внутривенные или внутримышечные инъекции препаратов кальция и успокаивающие средства. Для того, чтобы предупредить заболевание, суке во время беременности нужно давать минеральную подкормку.
Во время родов и некоторое время после них из петли суки выделяется небольшое количество крови (лохий). Довольно редко, но встречается у собак послеродовое маточное кровотечение: обильные кровянистые лохии, собака угнетена, слизистые оболочки бледные. Это опасный симптом, так как большая потеря крови угрожает жизни собаки. Обычные средства (кровоостанавливающие и сокращающие матку препараты) обычно не помогают, поэтому собаку необходимо показать ветеринарному врачу.
Наиболее часто встречающиеся послеродовые заболевания — это заболевания молочных желез (маститы). Мастит — это инфекционное воспаление молочной железы, которому способствует застой молока. Поэтому необходимо следить, чтобы щенки равномерно высасывали все молочные железы. Воспаленная железа припухает, становится горячей, собака часто лижет ее. Из соска выделяется не молоко, а гной (иногда тоже белого цвета, но тягучей консистенции).
Щенки могут заболеть, если насосутся молока из воспаленной железы.
Необходимо как можно раньше начинать лечить мастит: он начинается с небольшого уплотнения в тканях железы. На этой стадии массажем можно размягчить уплотнение и предупредить мастит. Если заболевание уже развилось, для его лечения могут понадобиться антибиотики. Щенков можно не отнимать от суки, но им обязательно назначают «Бифитрилак» для поддержания нормальной микрофлоры кишечника. Для рассасывания воспаления можно применять компрессы и примочки (например, салфетки с винилином) или прикладывать к воспаленной железе лист свежей капусты.
Для того, чтобы предупредить мастит в тот период, когда сука перестает кормить, ей нужно регулярно делать массаж (но не сцеживать молоко!). Собаке уменьшают количество корма и питья. Некоторые заводчики рекомендуют для скорейшего перегорания молока после полного отъема щенков в первый день совсем не кормить собаку, но давать вдоволь воды. Во второй день дают четверть нормального рациона, на третий день — половину и так далее, и затем кормят суку так, как до вязки. Это хороший способ, но он применим не для всех собак. Поэтому лучше просто ограничить количество выпиваемой жидкости, по возможности туго перетянуть молочные железы и делать регулярный массаж.
Это хороший способ, но он применим не для всех собак. Поэтому лучше просто ограничить количество выпиваемой жидкости, по возможности туго перетянуть молочные железы и делать регулярный массаж.
Уход за щенками
Период от рождения до трех недель
Не следует думать, что щенки, пока они слепые, — бессмысленные игрушки. Новорожденный щенок, как только он глотнул воздух и наладил дыхание, самостоятельно передвигается и находит сосок. Даже будучи слепыми и глухими, они различают запахи и чувствуют тепло. Конечно, в этот период они полностью зависят от матери — источника тепла и еды.
Щенки за первую неделю жизни должны прибавить в весе примерно вдвое. Уже на второй день после рождения щенок становится плотным и упругим на ощупь, шерсть у него гладкая и чистая. Он сосет, оттягивая сосок и нажимая лапами на молочную железу. Щенки активно ищут соски и могут отталкивать друг друга. К концу первой недели жизни щенки весят примерно одинаково; но, если в помете есть маленький и слабый щенок, нужно следить, чтобы его не отталкивали более сильные, и все время подкладывать к соскам. Щенок, который не сосет, скорее всего не выживет, как бы вы ни старались накормить его. Часто собака-мать сама отталкивает слабых и нежизнеспособных щенков.
Щенок, который не сосет, скорее всего не выживет, как бы вы ни старались накормить его. Часто собака-мать сама отталкивает слабых и нежизнеспособных щенков.
Первые две недели мать полностью заботится о щенках, вам нужно только следить, чтобы она случайно их не задавила и чтоб ей самой хватало пищи. Собака сама чистит гнездо, поедая выделения щенков. Нужно периодически менять подстилку, чтобы она всегда была чистой. В помещении, где находятся щенки, должна быть постоянная температура (около 23 °С), и никаких сквозняков. Начиная с седьмого дня температуру можно немного понижать. Если собака-мать не находится в гнезде постоянно, щенкам можно подложить электрическую грелку или согревать их инфракрасной лампой.
В 12-14 дней щенки начинают видеть и слышать. У них уже вырастают молочные зубы. Щенки некоторых пород к этому времени уже стоят на лапках и пробуют ходить (щенки собак тяжелых пород — бладхаунды, мастифы — начинают ходить позже). К этому времени хорошо бы сделать специальный вольер для щенков, чтоб они не ходли по всей квартире. Как только щенки начинают самостоятельно передвигаться, они выползают из гнезда, чтобы опорожнить кишечник. Поэтому в гнездо можно положить мягкую подстилку из искусственного меха (щенки ее не испачкают). Пол в вольере обычно застилают газетами, тогда лужи и кучи легче убирать. Щенка, привыкшего к газетам, будет легче приучить к туалету в определенном месте. Пол, естественно, должен быть водонепроницаемым (например, линолеум), один раз в два дня его нужно протирать каким-либо раствором дезинфицирующего средства.
Как только щенки начинают самостоятельно передвигаться, они выползают из гнезда, чтобы опорожнить кишечник. Поэтому в гнездо можно положить мягкую подстилку из искусственного меха (щенки ее не испачкают). Пол в вольере обычно застилают газетами, тогда лужи и кучи легче убирать. Щенка, привыкшего к газетам, будет легче приучить к туалету в определенном месте. Пол, естественно, должен быть водонепроницаемым (например, линолеум), один раз в два дня его нужно протирать каким-либо раствором дезинфицирующего средства.
Как только щенки откроют глаза и у них появятся зубы (14-15 дней), их можно начинать прикармливать. Сейчас можно купить в зоомагазине специальную кашу для щенков. Если щенки слабые или у них часто расстраивается пищеварение, прикорм лучше начинать со специальной каши. Сильным, крепким щенкам можно давать мясо. Обычно делают «скобленку»: замороженное мясо тонко нарезают, затем разбирают на волокна, размораживают и скатывают в шарики, размером примерно с горошину. Каждый шарик слегка смачивают растительным маслом и кладут в пасть щенку. Если после первого кормления щенки чувствуют себя хорошо, их можно прикармливать мясом сначала один, а затем два раза в день.
Если после первого кормления щенки чувствуют себя хорошо, их можно прикармливать мясом сначала один, а затем два раза в день.
Кроме мяса, щенков прикармливают кальцинированным творогом, который делают из молока: на 1 литр молока добавляют 3-4 столовые ложки хлористого кальция и нагревают смесь пока молоко не свернется. Затем сыворотку сливают (ее можно дать собаке), творог смешивают с молоком и дают щенкам. Корм для маленьких щенков нужно подогревать примерно до 35 5С: слишком холодная еда может
вызвать расстройство желудка, а слишком горячая обожжет слизистую I оболочку рта и пищевода.
Щенкам можно давать и разные молочные каши (например, из геркулесовых или пшеничных хлопьев), но лучше кормить их готовым кормом для щенков («Екануба Паппи», «Педигри Эдванс Юниор-1» и другие). Корм замачивают на ночь в кипяченой воде, бульоне или в молоке, он набухает и в таком виде его дают щенкам. Готовый корм содержит гораздо больше питательных веществ, чем обычные каши, и богат всеми необходимыми витаминами и минеральными веществами. Щенки, особенно крупных пород, будут иметь к двум месяцам более «товарный» вид, если их кормить готовым кормом.
Щенки, особенно крупных пород, будут иметь к двум месяцам более «товарный» вид, если их кормить готовым кормом.
Щенков с самого начала нужно приучать есть из мисочки, а не из I соски. Первые порции нового корма щенкам кладут прямо в пасть. Оки очень быстро понимают, что от них требуется, и начинают есть. Маленьким щенкам не ставят отдельные миски — все равно все щенки полезут в одну из них. Обычно на помет из семи щенков ставят три большие глубокие тарелки или невысокие миски с тяжелым дном (чтобы щенки не могли их перевернуть). Щенки будут перебегать от 1 миски к миске, залезать в них целиком, но в конце концов все наедятся. Готовый корм дают щенкам по инструкции (на килограмм веса § щенка определенное количество корма), каши нужно давать столько, чтобы после кормления некоторое ее количество оставалось в мисках.
От трех недель до двух месяцев
К трем неделям щенков можно прикармливать два-три раза в день. В возрасте от трех недель до двух месяцев щенков нужно постепенно отучать сосать мать и переводить их на обычный корм. Состав рациона и частота кормления описаны в разделе «Кормление». Щенкам должна быть всегда доступна чистая питьевая вода.
Состав рациона и частота кормления описаны в разделе «Кормление». Щенкам должна быть всегда доступна чистая питьевая вода.
Несмотря на то, что щенки получают защиту от инфекций с молозивом матери, в этот период их жизни риск заболевания достаточно высок. В первую очередь опасно заражение глистами. Первый раз глистогонный препарат дают в возрасте 21 день (лучше давать специальные ветеринарные препараты, предназначенные для щенков). Если у вас есть подозрения, что глистогонное лекарство не подействовало, вы можете сдать кал щенков, в ветеринарную лабораторию для паразитологического исследования. При заражении блохами можно ; использовать только специальные препараты, предназначенные для щенков. *
Симптомы и лечение инфекционных заболеваний — колибактериоза, сальмонеллеза, вирусных инфекций были описаны в разделе «Когда собака заболеет».
Большинство собак-матерей хорошо ухаживают за своими щенками, вылизывают их, и вам не нужно ей в этом помогать. Однако некоторые собаки взваливают уход за щенками на своего хозяина. В этом случае вам надо будет следить за тем, чтобы щенки были чистыми, протирать чистой салфеткой анальное отверстие, уши и глаза. В этом возрасте щенкам нужно еженедельно подстригать коготки, чтобы они не травмировали молочные железы матери.
В этом случае вам надо будет следить за тем, чтобы щенки были чистыми, протирать чистой салфеткой анальное отверстие, уши и глаза. В этом возрасте щенкам нужно еженедельно подстригать коготки, чтобы они не травмировали молочные железы матери.
Чем старше становятся щенки, тем чаще уходит от них мать. В период отучения от материнского молока вам нужно приготовить для собаки место, которое было бы недоступно для щенков и где она могла бы отдохнуть от «маленьких мучителей». Количество кормлений молоком (когда щенки сосут мать) нужно постепенно сокращать, начиная с 3-4-недельного возраста. К двухмесячному возрасту щенки уже должны полностью питаться кормом и не сосать мать. К этому же возрасту молоко у суки пропадает.
В возрасте 40 дней породистых щенков обычно осматривает специалист из клуба собаководства и, если щенки соответствуют стандарту, выдает на них необходимые для продажи документы (щенячью карточку). Эта процедура называется актированием. К этому моменту щенки должны набрать определенный вес (например, щенок немецкой овчарки должен весить не менее 4 кг, щенок колли — не менее трех).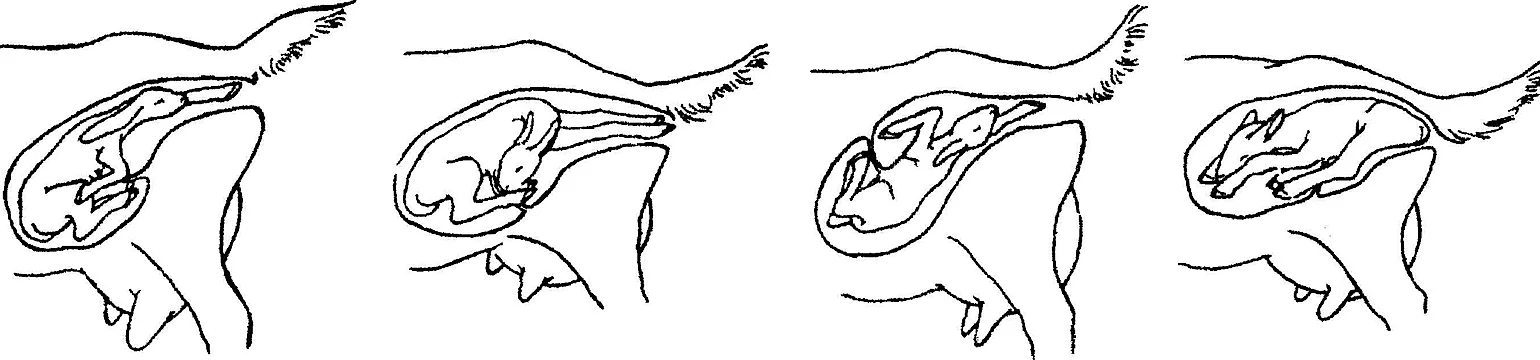
Искусственное выкармливание
Иногда возникает ситуация, когда сука отказывается кормить щенков или щенки остаются сиротами. Тогда необходимо искусственное выкармливание щенков. Подобрать корм для новорожденных не сложно — в продаже есть специальные молочные смеси для щенков. Гораздо сложнее проследить за каждым щенком, согреть его, помассировать животик и убедиться, что он опорожнил кишечник и мочевой пузырь. Новорожденные щенки не могут поддерживать температуру тела, поэтому им необходима грелка или инфракрасная лампа. В первые дни жизни щенок не должен переохлаждаться, это предрасполагает его к инфекционным заболеваниям. От рождения до пятого дня температура в помещении, где находятся «искусственники», должна быть около 30 °С, с седьмого по десятый день температуру снижают до 26-27 °С и далее, к концу четвертой недели,- до 24 °С.
Для кормления щенков вам понадобится специальная соска или пипетка (обычно молочная бутылочка продается в комплекте с молочной смесью для собак). Используя соску, обязательно следите за тем, чтобы отверстие в ней не было ни слишком большим (щенок может захлебнуться), ни слишком маленьким.
Используя соску, обязательно следите за тем, чтобы отверстие в ней не было ни слишком большим (щенок может захлебнуться), ни слишком маленьким.
Щенки-«искусственники» во всех отношениях слабее своих собратьев, которых выращивает мать. Поэтому за их здоровьем и питанием нужно следить особенно внимательно, Первые пять суток щенков кормят каждые 1-1,5 часа, днем и ночью. В последующие пять дней интервал кормления может быть 2 часа днем и 3-4 часа ночью. После кормления щенкам нужно очень осторожно массировать живот, чтобы они смогли опорожниться. Если у щенка запор, ему дают несколько капель сиропа фенхеля (укропной воды) вместо молочной смеси и выдерживают такой режим в течение суток (можно также давать разбавленный водой отвар ромашки). Температура корма и питья должна быть такой же, как температура тела собаки (около 35 °С). Если у щенков сильный понос, они отказываются от еды и пищат, можно дать препарат «Смекта», но лучше обратиться к ветеринарному врачу: у щенков может начинаться серьезное инфекционное заболевание. Вообще желательно, чтобы ветеринарный врач еженедельно осматривал щенков-«искусственников».
Вообще желательно, чтобы ветеринарный врач еженедельно осматривал щенков-«искусственников».
Реализация
Это, пожалуй, самый трудный момент в разведении собак. Каждый заводчик считает, что его щенки — самые лучшие, но почему-то покупатели не спешат их разбирать. Это, конечно, не касается щенков «модных» пород, за которыми покупатели стоят в очереди. Но большинство заводчиков рано или поздно сталкиваются с проблемой реализации.
Вообще для того, чтобы продавать, нужно иметь особый склад характера. Если вы заведомо не умеете это делать и вам все равно, к кому попадет ваш щенок, попросите реализовать щенков специалиста. Вы можете сильно потерять в стоимости щенков, но зато помет разойдется быстро. Для щенков очень важно быстрее найти хозяина: «хозяйские» щенки быстрее набирают вес и легче осваиваются в человеческом обществе.
Самым, пожалуй, действенным способом продажи щенка является объявление в газете. Если у вас не сверхпородистые щенки, вам нет смысла давать объявление в «собачьи» газеты и журналы — такие издания читают те, у кого уже есть собака. Лучше дать объявление в газету «типа «Из рук в руки». По объявлениям в газете можно найти серьезно-то покупателя, который представляет себе, какую собаку он хочет, и знает, как собаку выбрать. На рынке тоже можно продать щенка, и иногда удачно. Но все же представляется, что человек, который отправляется за собакой на рынок, несколько легкомысленно относится к выбору собаки: серьезный покупатель хочет видеть мать, братьев и сестер своего щенка.
Лучше дать объявление в газету «типа «Из рук в руки». По объявлениям в газете можно найти серьезно-то покупателя, который представляет себе, какую собаку он хочет, и знает, как собаку выбрать. На рынке тоже можно продать щенка, и иногда удачно. Но все же представляется, что человек, который отправляется за собакой на рынок, несколько легкомысленно относится к выбору собаки: серьезный покупатель хочет видеть мать, братьев и сестер своего щенка.
При продаже обязательно оставьте новым хозяевам свои координаты и возьмите у них адрес или телефон. Пусть лучше первое время вам надоедают звонками и вопросами, но вы будете спокойны за щенка и сможете забрать его обратно в случае каких-либо проблем. Вы уже столько вложили в щенков, неужели вы теперь допустите, чтобы вашему щенку плохо жилось? Вообще, опытные заводчики очень придирчиво относятся к выбору хозяев для своих щенков и не продадут щенка «первому встречному».
Как бы то ни было, выращивание щенков — хлопотное, но очень увлекательное занятие. У вас появится много знакомых из числа новых хозяев щенка. Удачи!
У вас появится много знакомых из числа новых хозяев щенка. Удачи!
Старость
Большинство владельцев собак задаются вопросом — сколько живут собаки? Еще несколько десятилетий назад считалось, что средняя продолжительность жизни собак составляет около 15 лет: мелкие породы живут больше, крупные — меньше. Сейчас мнения ветеринаров на этот счет расходятся. Некоторые врачи считают, что продолжительность жизни собак уменьшилась, и это связано с тем, что собаки стали чаще болеть опасными заболеваниями и умирать от болезней, несмотря на успехи современной лечебной науки. За рубежом, по-видимому, ситуация несколько иная: там врачи не наблюдают такого заметного , сокращения жизни собак.
Сложно однозначно сказать, какие факторы влияют на продолжительность жизни. Некоторую роль в продолжительности жизни играют профилактические мероприятия — уход за зубами, обработка против внешних и внутренних паразитов, прививки против инфекционных заболеваний и кастрация.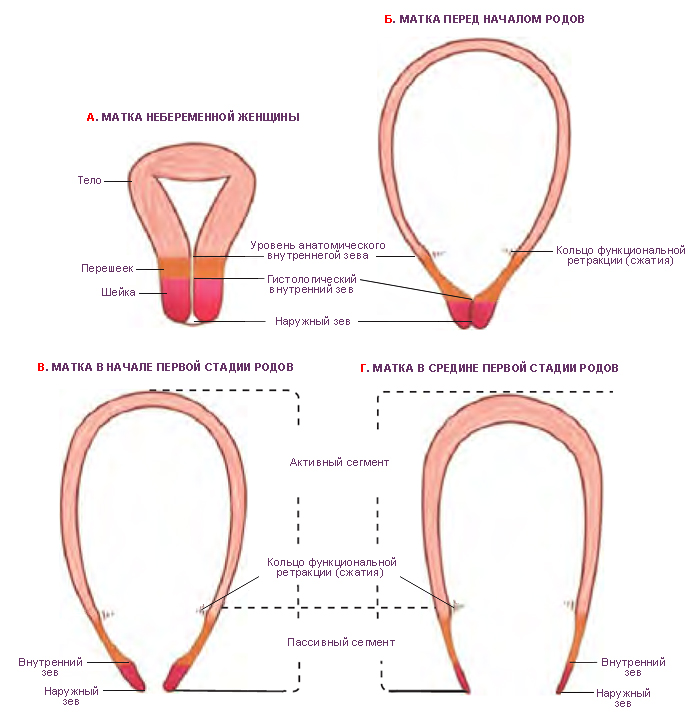 Ученые исследовательского центра Royal Canin пришли к выводу, что кастрированные или стерилизованные животные (собаки и кошки) живут дольше. Действительно, они, в целом, ведут менее подвижный образ жизни и не склонны к участию в драках, поэтому они меньше подвержены угрозе попасть под колеса автомобиля или подхватить какое-нибудь заразное заболевание.
Ученые исследовательского центра Royal Canin пришли к выводу, что кастрированные или стерилизованные животные (собаки и кошки) живут дольше. Действительно, они, в целом, ведут менее подвижный образ жизни и не склонны к участию в драках, поэтому они меньше подвержены угрозе попасть под колеса автомобиля или подхватить какое-нибудь заразное заболевание.
Питание также играет важную роль для здоровья и долголетия. Если собака слишком плохо питается, то ее организм медленнее восстанавливается после болезней, у нее медленнее заживают раны и больше вероятность заболевания раком, а значит, и увеличивается вероятность ранней смерти. Несбалансированное питание ведет к ожижению, что также уменьшает продолжительность жизни. К сожалению, в России пока нет ветеринаров-диетологов, которые могли бы подобрать правильный рацион для каждой собаки. Поэтому каждому хозяину приходится подбирать питание для своей собаки методом проб и ошибок.
Продолжительность жизни больше у тех собак, которые ведут активный образ жизни. При этом не стоит забывать, что физическая нагрузка должна быть адекватной — это значит, что, к примеру, английского бульдога нельзя заставлять бегать столько же, сколько гончую. Адекватная физическая нагрузка поддерживает мышечный тонус, обеспечивает нормальную циркуляцию крови и выведение шлаков из организма. Но одних физических тренировок недостаточно: необходимо и психологическое здоровье. Это создает интерес к жизни. Например, охотничья собака, которая имеет возможность использовать свои способности на охоте, живет дольше, чем ее диванная «коллега». В целом, собаки, которые выполняют какую-нибудь работу, живут дольше, чем те, которые «мучаются» от безделья. Обучение помогает собаке жить дольше благодаря выживанию по принципу максимального приспособления к любой обстановке.
При этом не стоит забывать, что физическая нагрузка должна быть адекватной — это значит, что, к примеру, английского бульдога нельзя заставлять бегать столько же, сколько гончую. Адекватная физическая нагрузка поддерживает мышечный тонус, обеспечивает нормальную циркуляцию крови и выведение шлаков из организма. Но одних физических тренировок недостаточно: необходимо и психологическое здоровье. Это создает интерес к жизни. Например, охотничья собака, которая имеет возможность использовать свои способности на охоте, живет дольше, чем ее диванная «коллега». В целом, собаки, которые выполняют какую-нибудь работу, живут дольше, чем те, которые «мучаются» от безделья. Обучение помогает собаке жить дольше благодаря выживанию по принципу максимального приспособления к любой обстановке.
Таким образом, продолжительность жизни собак закладывается с самого раннего возраста и зависит от правильного кормления, воспитания и содержания. Об этом шла речь в предыдущих разделах книги: говорилось о том, как воспитывать и кормить щенков и взрослых собак. Вообще, жизнь собаки после рождения можно разделить на три основных периода: период роста и развития (щенок), «репродуктивный» период (зрелость) и период старения. Старость Составляет довольно значительную часть жизни собаки. Старость можно определить как состояние организма, при котором многие его функции становятся слабее, чем в среднем возрасте. Изменения, возникающие во время старения, носят необратимый и неблагоприятный для организма характер, снижая его устойчивость к заболеваниям и приспособленность к условиям внешней среды. Поэтому в старости повышается вероятность смерти. Разные породы собак стареют в разное время, например, карликовый пудель не может считаться старым до 8 лет, а сенбернар стар уже в 6 лет. У разных представителей собачьего племени старость длится разное время — одни собаки могут постепенно стареть в течение многих лет, а другие старятся и умирают очень быстро.
Вообще, жизнь собаки после рождения можно разделить на три основных периода: период роста и развития (щенок), «репродуктивный» период (зрелость) и период старения. Старость Составляет довольно значительную часть жизни собаки. Старость можно определить как состояние организма, при котором многие его функции становятся слабее, чем в среднем возрасте. Изменения, возникающие во время старения, носят необратимый и неблагоприятный для организма характер, снижая его устойчивость к заболеваниям и приспособленность к условиям внешней среды. Поэтому в старости повышается вероятность смерти. Разные породы собак стареют в разное время, например, карликовый пудель не может считаться старым до 8 лет, а сенбернар стар уже в 6 лет. У разных представителей собачьего племени старость длится разное время — одни собаки могут постепенно стареть в течение многих лет, а другие старятся и умирают очень быстро.
Когда хозяин начинает замечать признаки старения у своей собаки, он неизбежно лоеит себя на мысли, что собака рано или поздно умрет. И, конечно, хотелось бы, чтобы собака прожила подольше, ведь ее век так короток. В этом разделе пойдет речь о том, как сохранить здоровье собаки в старости и как можно продлить ей жизнь.
И, конечно, хотелось бы, чтобы собака прожила подольше, ведь ее век так короток. В этом разделе пойдет речь о том, как сохранить здоровье собаки в старости и как можно продлить ей жизнь.
Источник: http://ydog.ru/content/view/97/122/
Задержание последа у коров: причины, симптомы, лечение и диагностика
После рождения плода у коровы послед, как правило, отделяется в течение 12 часов. Если послед не отделился за это время, необходимо обязательно принять ветеринарные меры. Отсутствие своевременной помощи грозит бактериальным заражением половых органов и организма в целом, хроническим эндометритом, бесплодием.
Почему происходит задержание поcледа?
Послед может полностью или частично задерживаться в родовых путях коровы. Это могут быть плодные оболочки целиком или отдельные плаценты. Эта акушерская патология встречается в среднем у 14,8% коров. Заболевание чревато различными осложнениями (снижение продуктивности, потеря способности воспроизводить потомство), которые при отсутствии своевременной помощи фиксируют у 54–75% особей.
К основным причинам задержания последа у животных относят:
-
атонию и гипотонию матки (слишком слабые схватки после родов или их отсутствие) из-за нарушения обмена веществ;
-
патологические нарушения в эндометрии, хорионе, в результате чего плаценты матери и теленка сращиваются;
-
различная инфекция (бруцеллез, вибриоз), которая приводит к повышению тургора карункулов;
-
патологически тяжелые роды с чрезмерным растяжением матки.
Среди факторов риска — погрешности в кормлении (в частности, недостаток кальция) в период стельности, отсутствие достаточного моциона (прогулок), нарушения санитарного режима.
Как определить проблему?
Заметить остатки последа довольно просто — чаще всего красные, серо-красные бугристые плодные оболочки свисают из детородных органов коровы иногда вплоть до скакательных суставов. Либо же послед можно заметить в полости матки при исследовании родовых путей. Чтобы установить проблему, необходимо тщательно осматривать особь в первые часы после родов. Для диагностики проводят пальпацию матки, влагалища, исследуют выделившуюся плаценту.
Либо же послед можно заметить в полости матки при исследовании родовых путей. Чтобы установить проблему, необходимо тщательно осматривать особь в первые часы после родов. Для диагностики проводят пальпацию матки, влагалища, исследуют выделившуюся плаценту.
Симптомы задержания последа
Если задержание все же произошло, но осмотр животного не был произведен своевременно, ветеринара должны насторожить следующие симптомы, которые проявляются в течение суток:
-
корова выгибает спину и тужится, как при мочеиспускании;
-
выглядит угнетенной, отказывается от корма;
-
у животного повышается температура;
-
молочная продуктивность резко падает.
Если послед остается в полости матки, но не был своевременно обнаружен, уже на вторые сутки его масса под воздействием бактерий начинает разлагаться с характерным неприятным запахом. Чаще всего возникает эндометрит, вагинит, мастит. Дальнейшее развитие инфекции в организме чревато сепсисом.
Чаще всего возникает эндометрит, вагинит, мастит. Дальнейшее развитие инфекции в организме чревато сепсисом.
Лечение задержания последа у коровы
Для решения проблемы необходимо стимулировать сокращение матки — это позволит последу отделиться. Также нужно защитить организм животного от развития инфекции. В ветеринарии существует множество рекомендаций для данного клинического случая, однако далеко не все они доказали эффективность на практике. NITA-FARM представляет препараты последнего поколения, которые успешно прошли испытания и рекомендованы ведущими ветеринарами РФ для профилактики и лечения задержания последа у коровы. Наши специалисты предлагают применять одно из указанных ниже средств.
-
«Утеротон». В основе этого негормонального препарата — пропранолола гидрохлорид, действие которого направлено на усиление сокращений гладкой мускулатуры матки. Для профилактики задержания последа Утеротон вводят при родах, однократно внутримышечно или внутривенно в дозе 10мл на животное.
 При обнаружении симптомов задержания последа необходимо внутримышечно или внутривенно ввести лекарство: 3 раза по 10 мл с 12-часовым интервалом. Функциональная активность матки повышается в 2,5–3,3 раза. Плодные оболочки, как правило, отходят в течение 1–4 часов.
При обнаружении симптомов задержания последа необходимо внутримышечно или внутривенно ввести лекарство: 3 раза по 10 мл с 12-часовым интервалом. Функциональная активность матки повышается в 2,5–3,3 раза. Плодные оболочки, как правило, отходят в течение 1–4 часов.
-
«Сепранол». Препарат доказал свою эффективность как средство для профилактики эндометритов. В его основе — хлоргексидин, пропранолол. В составе отсутствуют антибиотики, гормоны. Действующие вещества активно уничтожают патогенную флору и стимулируют активность матки. После завершения выведения плода вводят внутриматочно 2 таблетки препарата однократно. При необходимости повторяют введение через сутки.
-
«Лексофлон». В случае задержания последа с целью уничтожения патогенной микрофлоры в матке, рекомендуется введения антибиотика Лексофлон. В основе этого препарата – левофлоксацин 15%. Вводят в дозе 1мл/30 кг массы тела внутримышечно 3-5 дней подряд.

Информация в данной статье носит рекомендательный характер. Перед применением препарата необходима консультация ветеринарного врача.
Фиксация матки при опущении/выпадении
Опущение или выпадение матки и других внутренних половых органов отмечается сегодня у 50% рожавших женщин. Во время беременности плод оказывает постоянное давление на тазовые мышцы, расслабляя их. При постепенном ослабевании мышц и связок происходит опущение стенок влагалища. В этом случае ставится диагноз «пролапс гениталий».
Поле 30 лет ткань промежности становится менее эластичной.
Если первые роды приходятся на этот возраст, то возрастает риск травмирования тканей и, следовательно, опущения внутренних половых органов.
Основные причины пролапса гениталий:
— хронические запоры,
— сахарный диабет, ожирение, гормональные нарушения,
— постоянное поднятие тяжестей,
— частые приступы сильного кашля,
— врождённая слабость соединительной ткани.
Опущение внутренних половых органов происходит постепенно.
Различают 5 степеней данного процесса:
Первая степень – наблюдается незначительное опущение задней и передней стенок влагалища, при этом половая щель зияет.
Вторая степень — мышцы тазового дна ослабевают более значительно, опущение стенок влагалища постепенно продолжается. При этом также опускается мочевой пузырь и прямая кишка (ее передняя стенка).
Третья степень — матка уже опущена, а ее шейка находится на уровне входа во влагалище.
Четвертая степень – происходит неполное выпадение матки. При этом шейка матки уже пребывает за пределами входа во влагалище
Пятая степень — у женщины наблюдается полное выпадение матки, в процессе которого выворачиваются стенки влагалища. Выпадение органов приходится, как правило, на пожилой возраст.
Процесс опущения внутренних половых органов нарушениями репродуктивной функции, при этом также возможно:
— расстройство мочеиспускания,
— затруднение при опорожнении кишечника,
— появление частых болей, воспалений,
— ощущение дискомфорта при ходьбе, движении, половых отношениях.
Все вышеперечисленные явления значительно снижает качество жизни.
Опасность проблемы в том, что сначала она о себе может никак не заявлять. Поэтому, для её профилактики следует не менее 1 раза в 6 месяцев проходить осмотр у гинеколога.
Срочно обратитесь к специалисту при появлении следующих симптомов:
— ощущение постороннего тела во влагалище, недержание мочи, запоры,
— ощущение тяжести внизу живота,
— необычные выделения из влагалища.
В клинике «Геном-Дон» проблема опущения/выпадения внутренних половых органов решается комплексно, эффективно и надёжно с помощью хирургических технологий.
Перечень реконструктивно-пластических гинекологических операций включает:
— хирургическую фиксацию матки и других внутренних органов половой системы в нормальном положении при их смещении/опущении/выпадении;
— хирургическое лечение с целью сужения влагалища;
— коррекция травмированных зон промежности;
— улучшение формы половых губ.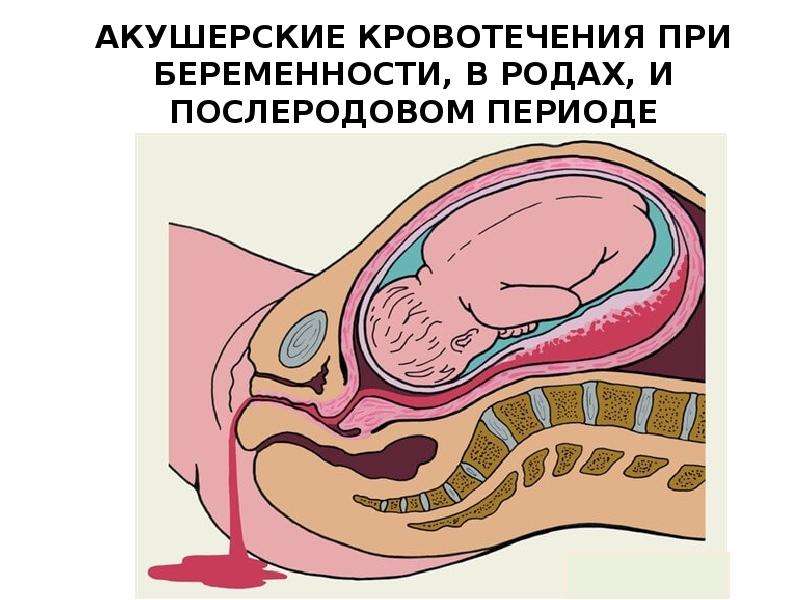
Ваше тело после родов: первые 6 недель
Многое происходит в вашем теле сразу после рождения ребенка. Во время беременности ваше тело сильно изменилось. Мы очень старались, чтобы ваш ребенок был в безопасности и был здоров. Теперь, когда ваш ребенок здесь, ваше тело снова меняется. Некоторые из этих изменений являются физическими, например, ваша грудь наполняется молоком. Другие эмоциональны, например, испытывают дополнительный стресс.
Многие неприятные ощущения и изменения тела после родов являются нормальными. Но иногда они являются признаками или симптомами проблемы со здоровьем, требующей лечения.Проходите все послеродовые осмотры, даже если чувствуете себя хорошо. Это медицинские осмотры, которые вы проходите после рождения ребенка, чтобы убедиться, что вы хорошо восстанавливаетесь после родов. Во время ваших осмотров ваш лечащий врач может помочь выявить и вылечить проблемы со здоровьем. Послеродовой уход важен, потому что молодые мамы подвержены риску серьезных, а иногда и опасных для жизни осложнений в первые дни и недели после родов.
Промежность — это область между влагалищем и прямой кишкой.Она растягивается и может порваться во время родов и вагинальных родов. Она часто болит после родов, и она может быть более болезненной, если у вас есть эпизиотомия. Это надрез, сделанный у входа во влагалище, чтобы помочь вашему ребенку выйти наружу.
Что вы можете сделать:
Используйте гигиенические прокладки, пока выделения не прекратятся.
- Если грудь подтекает между кормлениями, носите в бюстгальтере прокладки для кормления, чтобы не промокла одежда.
- Сообщите своему врачу, если ваша грудь остается опухшей и болезненной.
- Если вы не планируете кормить грудью, носите прочный поддерживающий бюстгальтер (например, спортивный).
Геморрой — это болезненные опухшие вены в области заднего прохода и вокруг него, которые могут болеть или кровоточить. Геморрой распространен во время и после беременности.
Геморрой распространен во время и после беременности.
Что вы можете сделать:
Что делать при недержании: выполняйте упражнения Кегеля для укрепления мышц таза.
Во время беременности ваши волосы могли казаться гуще и пышнее. Это связано с тем, что высокий уровень гормонов в организме приводит к меньшему выпадению волос во время беременности. После рождения ребенка ваши волосы могут истончиться. Вы даже можете потерять волосы. Выпадение волос обычно прекращается в течение 6 месяцев после родов. Ваши волосы должны восстановить свою нормальную полноту в течение года.
Что вы можете сделать:
Что делать, если вы чувствуете стресс и подавленность?
Ваш ребенок не получил комплект инструкций.Вы можете чувствовать себя подавленным, пытаясь заботиться о ней. Уход за ребенком заставляет много думать.
Что вы можете сделать:
- Расскажите партнеру о своих чувствах. Пусть ваш партнер поможет позаботиться о ребенке.
- Попросите помощи у друзей и семьи. Скажите им, что именно они могут сделать для вас, например, сходить за продуктами или приготовить еду.
- Найдите группу поддержки молодых мам. Группа поддержки — это группа людей, которые имеют одинаковые проблемы.Они собираются вместе, чтобы попытаться помочь друг другу. Попросите своего поставщика услуг помочь вам найти группу поддержки молодых мам рядом с вашим домом. Или поищите группу поддержки в Интернете.
- Ешьте здоровую пищу и занимайтесь спортом каждый день.
- Не курите, не пейте алкоголь и не употребляйте вредные наркотики. Все это плохо для вас и может мешать вам справляться со стрессом.
Что такое бэби-блюз и послеродовая депрессия?
Бэби-блюз (также называемый послеродовой хандрой) — это чувство грусти, которое женщина может испытывать в первые несколько дней после рождения ребенка. Бэби-блюз может случиться через 2-3 дня после рождения ребенка и может длиться до 2 недель. Обычно они проходят сами по себе, и никакого лечения не требуется.
Бэби-блюз может случиться через 2-3 дня после рождения ребенка и может длиться до 2 недель. Обычно они проходят сами по себе, и никакого лечения не требуется.
Послеродовая депрессия (также называемая ПРД) — это вид депрессии, который возникает у некоторых женщин после рождения ребенка. Это сильные чувства грусти, беспокойства (беспокойства) и усталости, которые длятся долгое время после родов. Эти чувства могут мешать вам заботиться о себе и своем ребенке. PPD — это заболевание, которое требует лечения, чтобы поправиться.Это наиболее распространенное осложнение у женщин, которые только что родили ребенка.
Что вы можете сделать с блюзом:
- Спите как можно больше.
- Не употребляйте алкоголь, не употребляйте уличные наркотики и не употребляйте вредные наркотики. Все это может повлиять на ваше настроение и ухудшить ваше самочувствие. И они могут затруднить вам уход за ребенком.
- Попросите помощи у вашего партнера, семьи и друзей.
 Скажите им, что именно они могут сделать для вас.
Скажите им, что именно они могут сделать для вас. - Найдите время для себя.Попросите кого-нибудь, кому вы доверяете, присмотреть за ребенком, чтобы вы могли выйти из дома.
- Общайтесь с другими молодыми мамами. Попросите своего врача помочь вам найти группу поддержки молодых мам.
- Если вы чувствуете грусть, которая длится более 2 недель, сообщите об этом своему лечащему врачу.
Что делать при послеродовой депрессии:
- Если вы считаете, что у вас PPD, сообщите об этом своему поставщику медицинских услуг.
- Узнайте о факторах риска ПРЛ, а также о признаках и симптомах ПРЛ.
- Узнайте у своего врача о лечении PPD.
- Если вы боитесь навредить себе или своему ребенку, немедленно позвоните в службу экстренной помощи (911).
Как вы справитесь с возвращением на работу или в школу?
Вам может быть трудно оставлять ребенка с опекуном на весь день, даже если это член семьи или близкий друг. Также может быть трудно найти сиделку, которой вы доверяете. Вы и ваш партнер можете не согласиться с тем, какой вид ухода за ребенком лучше всего подходит для вашего ребенка.Вы можете быть расстроены тем, что не можете все время оставаться дома с ребенком.
Также может быть трудно найти сиделку, которой вы доверяете. Вы и ваш партнер можете не согласиться с тем, какой вид ухода за ребенком лучше всего подходит для вашего ребенка.Вы можете быть расстроены тем, что не можете все время оставаться дома с ребенком.
Что вы можете сделать:
- Поговорите со своим партнером об уходе за детьми. Выясните, сколько вы можете потратить и какой уход вы хотите. Например, вы можете попросить сиделку прийти к вам домой, чтобы позаботиться о вашем ребенке. Или вы можете отвести ребенка в детский сад.
- Спросите друзей и родственников об уходе за детьми, которым они пользуются. Возможно, вы можете использовать того же человека или услугу.
- Если вы пользуетесь услугами центра по уходу за детьми, спросите имена и номера телефонов людей, которые пользуются услугами центра.Позвоните, чтобы узнать, как они относятся к уходу в центре.
- Спросите своего начальника, можно ли вам вернуться к работе.
 Возможно, сначала вы сможете работать несколько часов в день или всего несколько дней в неделю.
Возможно, сначала вы сможете работать несколько часов в день или всего несколько дней в неделю.
Как вы и ваш партнер можете привыкнуть к новым родителям?
И вы, и ваш партнер привыкаете к ребенку. Ваш партнер может так же нервничать и нервничать из-за того, что он родитель, как и вы. Положитесь друг на друга, чтобы разобраться во всем.
Что вы можете сделать:
- Узнайте, как вместе заботиться о ребенке.Читайте книги по уходу за ребенком и ходите на занятия по уходу за ребенком.
- Пусть ваш партнер поможет с ребенком. Не пытайтесь сделать все самостоятельно.
- Говорите друг с другом. Разговор о своих чувствах может помочь вам не чувствовать боль и разочарование.
- Найдите время только для вас двоих. Сходите на прогулку или поужинайте. Попросите кого-нибудь, кому вы доверяете, позаботиться о ребенке в течение часа или двух.
- Сообщите своему партнеру, что ваш поставщик говорит о том, как долго ждать, чтобы снова заняться сексом.
 Попросите своего поставщика услуг поговорить с вашим партнером, если вы считаете, что это полезно.
Попросите своего поставщика услуг поговорить с вашим партнером, если вы считаете, что это полезно.
Последнее рассмотрение: июль 2018 г.
См. также: Ваши послеродовые осмотры, Предупреждающие признаки и симптомы проблем со здоровьем после родов, Смерть, связанная с беременностью, материнская смертность и материнская смертность, Послеродовая депрессия, Бэби-блюз после беременности, Обеспечение безопасности и здоровья грудного молока, Противозачаточные средства, Сколько нужно ждать, прежде чем снова забеременеть
График послеродового восстановления: как ваше тело восстанавливается после родов
График восстановления после родов
Все мамы разные.Вы почувствуете облегчение от большинства послеродовых симптомов в течение первых шести недель, но некоторые могут сохраняться в течение нескольких месяцев. Конечно, ваше выздоровление будет отличаться в зависимости от того, были ли у вас вагинальные роды или кесарево сечение, но многие симптомы схожи.
Сколько длится послеродовое кровотечение?
Вагинальные кровотечения в первые несколько дней после родов — это нормально. Эти выделения, или лохии, состоят из крови, бактерий и отслоившейся ткани слизистой оболочки матки. Через два-четыре дня после родов выделения будут более водянистыми и розоватыми.Примерно через 10 дней после родов у вас будет лишь небольшое количество белых или желтых выделений, которые, вероятно, уменьшатся в течение следующих двух-четырех недель.
Почему я не чувствую, когда мне нужно в туалет после родов?
Роды могут сказаться на мочевом пузыре, вызывая временный отек и потерю чувствительности. В первые дни после родов вы можете не испытывать позывов к мочеиспусканию, особенно если у вас были затяжные роды, вагинальные роды с помощью щипцов или вакуума или эпидуральная анестезия.Это также более вероятно, если у вас был катетер во время родов, чтобы облегчить мочеиспускание и предотвратить переполнение мочевого пузыря.
Но после родов ваше тело начнет терять всю лишнюю жидкость, накопившуюся во время беременности.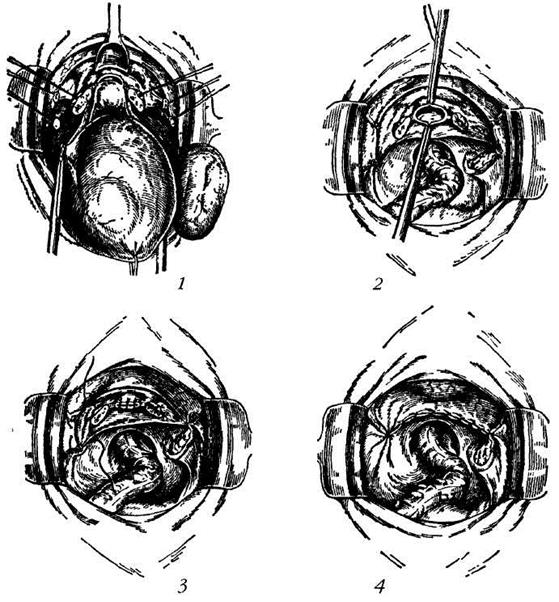 Ваш мочевой пузырь быстро наполняется этой жидкостью — поразительные 3 литра в день — поэтому очень важно стараться мочиться часто, даже если вы не чувствуете позывов. Если в мочевом пузыре скапливается слишком много мочи, вам может быть трудно дойти до туалета, не подтекая.
Ваш мочевой пузырь быстро наполняется этой жидкостью — поразительные 3 литра в день — поэтому очень важно стараться мочиться часто, даже если вы не чувствуете позывов. Если в мочевом пузыре скапливается слишком много мочи, вам может быть трудно дойти до туалета, не подтекая.
Более того, мочевой пузырь может стать чрезмерно раздутым. Это может вызвать проблемы с мочеиспусканием, а также затрудняет сокращение матки, что приводит к усилению послеродовых болей и более сильному кровотечению.
Сообщите медсестре/медбрату, если у вас трудности с мочеиспусканием или если вы выделяете небольшое количество мочи при мочеиспускании. Если ваш мочевой пузырь переполняется, это может помешать вам мочиться.
Если вы не можете мочиться в течение нескольких часов после родов, вам необходимо установить катетер для отведения мочи из мочевого пузыря.(Если вы рожали с помощью кесарева сечения, у вас будет мочевой катетер для операции, который останется на месте в течение короткого времени после родов. )
)
Ваша матка когда-либо возвращается к нормальному состоянию после родов?
В течение нескольких минут после рождения ребенка схватки заставляют матку сокращаться, ее перекрещивающиеся волокна напрягаются так же, как во время родов. Эти сокращения также помогают плаценте отделиться от стенки матки.
После рождения плаценты сокращения матки перекрывают открытые кровеносные сосуды, в которых была прикреплена плацента.Когда это происходит, вы можете чувствовать судороги, известные как послеродовые боли.
В течение первых нескольких дней после родов вы сможете почувствовать верхнюю часть матки рядом с пупком. Через неделю матка уменьшится в два раза по сравнению с тем, что было сразу после родов. Через две недели он вернется в таз. Примерно к четырем неделям он должен быть близок к размеру до беременности. Этот процесс называется инволюцией матки.
Через какое время ваш желудок уменьшится после рождения?
Даже после того, как матка вернется к своему нормальному размеру, вы можете продолжать выглядеть беременной в течение нескольких недель или даже месяцев. Это связано с тем, что мышцы живота растягиваются во время беременности, и требуется время и регулярные упражнения, чтобы вернуть мышцы живота в форму. (Некоторые женщины никогда не смогут полностью избавиться от «мешка беременности».)
Это связано с тем, что мышцы живота растягиваются во время беременности, и требуется время и регулярные упражнения, чтобы вернуть мышцы живота в форму. (Некоторые женщины никогда не смогут полностью избавиться от «мешка беременности».)
Сколько времени нужно, чтобы похудеть после рождения ребенка?
Сразу после родов вы уже станете примерно на 12 фунтов легче. Вы потеряете столько, сколько весил ваш ребенок (обычно 7 или 8 фунтов), около фунта плаценты и еще несколько фунтов крови и амниотической жидкости.
Вероятно, вы не вернетесь к своему весу до беременности в течение некоторого времени, но вы продолжите терять вес в послеродовой период, поскольку ваш организм выводит всю лишнюю воду, которую ваши клетки сохранили во время беременности, вместе с жидкостью из лишней кровь у вас была в вашем беременном теле. К концу первой недели вы, вероятно, потеряете от 4 до 6 фунтов веса воды.
Как долго сохраняется послеродовая потливость?
Многие женщины сильно потеют в течение нескольких недель после родов, особенно ночью.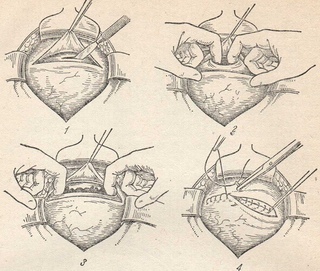 Потоотделение — это один из способов, с помощью которого ваше тело избавляется от лишней воды, которую вы сохранили во время беременности. Даже после того, как вес воды уйдет, вы можете продолжать потеть больше, чем обычно, если вы кормите грудью, вероятно, из-за гормональных и метаболических изменений, связанных с грудным вскармливанием.
Потоотделение — это один из способов, с помощью которого ваше тело избавляется от лишней воды, которую вы сохранили во время беременности. Даже после того, как вес воды уйдет, вы можете продолжать потеть больше, чем обычно, если вы кормите грудью, вероятно, из-за гормональных и метаболических изменений, связанных с грудным вскармливанием.
Придет ли мое влагалище в норму после родов?
Если вы рожаете вагинально, ваше влагалище, вероятно, останется немного больше, чем раньше.
Сразу после родов ваше влагалище растянуто и может быть опухшим и ушибленным.В течение следующих нескольких дней отек начинает уменьшаться, и ваше влагалище начинает восстанавливать мышечный тонус. В ближайшие несколько недель он будет постепенно уменьшаться. Регулярное выполнение упражнений Кегеля может восстановить мышечный тонус. Некоторые женщины считают реабилитационную терапию таза даже более полезной.
Если у вас был небольшой разрыв в промежности, на который не потребовалось наложение швов, он должен быстро зажить и вызывать небольшой дискомфорт.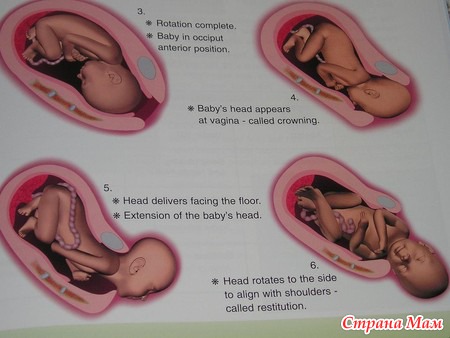 Если у вас была эпизиотомия или значительный разрыв, вашей промежности нужно время, чтобы зажить, поэтому подождите, чтобы снова начать заниматься сексом, пока ваш врач не разрешит вам послеродовой осмотр.Если вы продолжаете ощущать болезненность в этой области, отложите половой акт, пока не почувствуете себя готовым. (Тем временем решите, какой метод контрацепции вы хотите использовать.)
Если у вас была эпизиотомия или значительный разрыв, вашей промежности нужно время, чтобы зажить, поэтому подождите, чтобы снова начать заниматься сексом, пока ваш врач не разрешит вам послеродовой осмотр.Если вы продолжаете ощущать болезненность в этой области, отложите половой акт, пока не почувствуете себя готовым. (Тем временем решите, какой метод контрацепции вы хотите использовать.)
Что мне следует ожидать, если я кормлю грудью?
Первые сеансы грудного вскармливания могут вызвать некоторые спазмы в животе, поскольку сосание ребенка стимулирует высвобождение окситоцина – гормона, вызывающего сокращения матки.
И когда у вас появляется молоко, обычно через два-три дня после родов, ваша грудь может набухнуть, стать болезненной и твердой.Они также могут пульсировать и чувствовать себя неприятно наполненными. Это называется нагрубанием, и оно должно пройти через день или два.
Частое кормление ребенка грудью — лучшее, что вы можете сделать для облегчения. (Частых кормлений с самого начала иногда бывает достаточно, чтобы полностью предотвратить нагрубание.) Если это не помогает, поговорите с консультантом по грудному вскармливанию.
(Частых кормлений с самого начала иногда бывает достаточно, чтобы полностью предотвратить нагрубание.) Если это не помогает, поговорите с консультантом по грудному вскармливанию.
Что будет, если я не буду кормить грудью?
Вы все равно начнете вырабатывать молоко, если не кормите грудью, и через несколько дней после родов ваша грудь наполнится кровью.Это может вызвать значительный дискомфорт, который может продолжаться в течение нескольких дней. Боль имеет тенденцию достигать пика через три-пять дней после родов, и полное высыхание молока может занять несколько недель.
А пока носите поддерживающий бюстгальтер круглосуточно и прикладывайте холодные компрессы к груди, чтобы уменьшить отек и снизить выработку молока. (Накройте холодные компрессы тканью, чтобы защитить кожу.)
Вы также можете принять ацетаминофен или ибупрофен для облегчения боли. Если вам очень неудобно, сцедите ровно столько молока, чтобы ситуация стала более терпимой.Однако это может продлить процесс, потому что стимуляция сосков и опорожнение груди сигнализируют вашему телу о необходимости вырабатывать больше молока. И не прикладывайте тепло к груди, потому что это также может стимулировать выработку молока.
И не прикладывайте тепло к груди, потому что это также может стимулировать выработку молока.
Как долго длится послеродовое выпадение волос?
Если ваши волосы стали толще во время беременности, теперь они могут начать выпадать горстями в течение первых нескольких месяцев после родов. Со временем (обычно в течение года или около того) ваши волосы вернутся в нормальное состояние.
С другой стороны, если у вас появились лишние волосы на лице и теле во время беременности, скорее всего, вы потеряете большую часть этих волос в течение шести месяцев после рождения ребенка.
Что происходит с моей послеродовой кожей?
Гормональные изменения, стресс и усталость, вызванные новым отцовством, могут повлиять на вашу кожу, а также на остальные части тела. У некоторых женщин, у которых во время беременности была идеально чистая кожа, через несколько месяцев после родов будет больше высыпаний. С другой стороны, если у вас были прыщи во время беременности, сейчас вы можете заметить некоторое улучшение.
Кроме того, если у вас хлоазма (потемневшие участки кожи на губах, носу, щеках или лбу) или темная линия (называемая черной линией), идущая от пупка к лобной кости, обесцвечивание будет начинают исчезать в первые месяцы после родов.Вероятно, он полностью исчезнет, если вы защитите свою кожу от солнца.
Что нужно знать о задержке плаценты
Плацента — это временный орган, который растет во время беременности и фильтрует кислород, кровь и питательные вещества для вашего ребенка. После родов у вас также вскоре появится плацента.
Иногда плацента полностью или частично остается в матке. Это называется задержкой плаценты и может иметь серьезные побочные эффекты.
Причины задержки плаценты
После рождения ребенка плацента обычно появляется в течение 18–60 минут.Ваша матка сокращается, что оттягивает плаценту от стенки матки и выталкивает ее наружу. Иногда этого не происходит и может быть вызвано разными причинами, включая:
- Недостаточное количество схваток
- Плацента врастает в стенку матки
- Закрытие шейки матки
- Ранние роды
- Многократные роды
- Предшествующая операция в матке
- Зачатие путем экстракорпорального оплодотворения
- Наличие задержки плаценты при другой беременности
- Рождение с деформациями матки
- Слишком длительное лечение окситоцином
матка. Схватки могут замедлиться, или у матки могут возникнуть проблемы с сокращением по разным причинам. К ним относятся:
Схватки могут замедлиться, или у матки могут возникнуть проблемы с сокращением по разным причинам. К ним относятся:
Симптомы задержки плаценты
Наиболее очевидным признаком задержки плаценты является то, что вы не родили ее. Наиболее частым симптомом задержки плаценты после родов является внезапная кровопотеря и опасное для жизни кровотечение.
Иногда большую часть плаценты можно вытолкнуть наружу, однако некоторые части плаценты могут застрять внутри. Это может вызвать симптомы, которые проявляются через некоторое время, такие как:
Если у вас дома сильное кровотечение и тромбы, обязательно сохраните прокладки и сразу же покажите их своему врачу.Они могут захотеть проверить ткань плаценты.
Риски задержки плаценты
Большинство женщин благополучно рожают плаценту после рождения ребенка, но иногда она может оставаться внутри матки. Это может вызвать серьезные побочные эффекты.
Опасное для жизни кровотечение. Если ваша плацента не родится, это может вызвать опасное для жизни кровотечение, называемое кровоизлиянием.
Инфекция. Если плацента или кусочки плаценты остаются внутри матки, у вас может развиться инфекция.
Необходимо удалить задержку плаценты или оболочки, и вам необходимо немедленно обратиться к врачу. Если у вас сильное кровотечение, это требует неотложной медицинской помощи, и вам следует немедленно обратиться в ближайшую больницу.
Лечение задержки плаценты
При некоторых состояниях матка может не сокращаться должным образом. Это может привести к задержке плаценты. Ваш врач тщательно проверит вашу историю болезни и учтет, сколько родов у вас было и какие роды.Они могут составить планы во время вашей беременности, которые могут помочь гарантировать, что у вас не будет задержки плаценты, или подготовиться к лечению задержки плаценты.
Ваш врач или акушерка также обычно попросят вас сделать несколько вещей сразу после родов, которые могут помочь предотвратить задержку плаценты.
Грудное вскармливание. Ваш врач, акушерка или медсестра, скорее всего, попросят вас начать кормить ребенка грудью как можно скорее после родов. Это связано с тем, что грудное вскармливание заставляет матку сокращаться и является естественным процессом, который помогает предотвратить задержку плаценты.
Это связано с тем, что грудное вскармливание заставляет матку сокращаться и является естественным процессом, который помогает предотвратить задержку плаценты.
Смена позиций . Ваш врач может попросить вас перевернуться на бок или присесть на корточки. Изменение положения может помочь вашей матке сократиться и вытолкнуть плаценту.
Массаж . После родов врач может помассировать живот, чтобы помочь ему сократиться. Это может показаться неудобным, но может быть полезным. Массаж живота часто используется после вторых родов. Это связано с тем, что ваша матка может не очень хорошо сокращаться, если у вас было несколько родов.
Лекарства. Если эти методы не сработают, ваш врач может сделать вам укол лекарства, которое заставит матку сократиться и поможет родить плаценту.
Удаление вручную . Если ваш врач диагностирует у вас задержку плаценты, он может захотеть удалить плаценту вручную. Они часто сначала пробуют другой метод. Ваш врач введет вам эпидуральную анестезию или анестетик и вручную отделит плаценту внутри матки.
Ваш врач введет вам эпидуральную анестезию или анестетик и вручную отделит плаценту внутри матки.
Хирургия. Если массаж, лекарства или другие средства не помогают, врач может принять решение о хирургическом вмешательстве.Вам предстоит операция по безопасному удалению плаценты. Если плацента вросла в стенку матки и проникла в другие ткани, вам может потребоваться удаление матки.
Хирургическое вмешательство или удаление плаценты вручную могут быть сопряжены с риском, включая инфекцию и опасное для жизни кровотечение. Это также может вызвать эндометрит, который представляет собой воспаление слизистой оболочки матки. Ваш врач может назначить вам антибиотики, чтобы помочь остановить инфекцию и эндометрит.
Задержка плаценты не очень распространена, но может случиться.Частью рождения ребенка также является выталкивание вашей плаценты, и ваш врач будет внимательно следить за ее появлением.
Задержанная плацента | Беременность Роды и ребенок
Задержка плаценты – это когда плацента не родится в течение 30 минут после рождения ребенка. Это серьезная проблема, поскольку она может привести к тяжелой инфекции или опасной для жизни кровопотере.
Это серьезная проблема, поскольку она может привести к тяжелой инфекции или опасной для жизни кровопотере.
Задержка плаценты не является распространенным заболеванием, но, поскольку оно серьезное, его должна контролировать медицинская бригада.
Что вызывает задержку плаценты?
Плацента может остаться, если ваши схватки недостаточно сильны, чтобы ее изгнать, или если шейка матки закрывается и плацента оказывается в ловушке внутри матки.
Вы более подвержены риску задержки плаценты, если вам больше 30 лет, у вас родился недоношенный ребенок или если ваш первый и второй периоды родов были очень длительными. Это также может произойти, если у вас есть миома или другая проблема с маткой.
Многим женщинам делают инъекцию синтоцинона (синтетическая версия гормона окситоцина), который не только помогает родить плаценту, но и снижает риск послеродового кровотечения.Такая инъекция называется «активным управлением». Если мать отказывается от инъекции, это называется «выжидательной тактикой».
Каковы симптомы задержки плаценты?
Основным симптомом задержки плаценты является то, что плацента не полностью выходит из матки после рождения ребенка. Еще одним симптомом может быть кровотечение до выхода плаценты.
Если кусочек плаценты остался позади, у вас могут появиться симптомы через несколько дней или недель после родов.К ним могут относиться:
- лихорадка
- выделения из влагалища с неприятным запахом
- сильное кровотечение
- большие кусочки ткани, выходящие из влагалища
- боль
Как лечить задержку плаценты?
Иногда задержку плаценты можно вылечить, просто опорожнив мочевой пузырь, сменив положение и попросив врача или акушерку осторожно потянуть за пуповину.
Если это не сработает, вам потребуется процедура удаления плаценты.После родов вас отвезут на операцию и сделают эпидуральную анестезию или анестезию, чтобы вы ничего не чувствовали. Ваш врач будет использовать инструмент, называемый кюреткой, чтобы соскоблить слизистую оболочку матки.
Ваш врач будет использовать инструмент, называемый кюреткой, чтобы соскоблить слизистую оболочку матки.
Пока вы ожидаете операции, медицинская бригада будет внимательно следить за вами, чтобы убедиться, что у вас нет сильного кровотечения (послеродового кровотечения). Сама процедура проходит быстро, но после нее вам нужно будет наблюдать в течение нескольких часов, чтобы убедиться, что у вас нет кровотечения.
Если вы начинаете испытывать некоторые из упомянутых выше симптомов через несколько дней или недель после родов, важно немедленно обратиться к врачу.Не всегда очевидно, что после рождения плаценты осталась часть ткани, что может привести к инфекции и кровотечению. Если у вас сильное кровотечение после родов, вам потребуется операция для выяснения причины.
Является ли пролапс нормальным явлением после родов?: John Macey, MD: акушер-гинеколог
Для многих женщин беременность – это время, когда можно полюбоваться чудесами человеческого тела. Тем не менее, могут быть некоторые остаточные повреждения в виде пролапса таза. Это не опасно для жизни, но может быть болезненным и нарушить вашу повседневную жизнь.
Тем не менее, могут быть некоторые остаточные повреждения в виде пролапса таза. Это не опасно для жизни, но может быть болезненным и нарушить вашу повседневную жизнь.
Сертифицированный акушер-гинеколог Джон Мейси, доктор медицинских наук, специалист по пролапсу и предлагает обучение и поддержку при пролапсе таза после родов.
Понимание пролапса
Пролапс возникает, когда мышцы и ткани, поддерживающие область таза, ослабевают и растягиваются под давлением беременности и родов до такой степени, что ваши тазовые органы выступают во влагалищный канал.
Думайте о своих мышцах таза как о гамаке, в котором находятся матка, мочевой пузырь, уретра и кишечник.Когда этот гамак растягивается под давлением беременности и силы родов, он может потерять свою целостность и привести к смещению и наклону тазовых органов вперед.
Симптомы послеродового пролапса таза
Одним из наиболее заметных симптомов послеродового пролапса является ощущение, что что-то выпирает у входа во влагалище. Некоторые женщины описывают это как сидение на мяче или воздушном шаре. Другие признаки пролапса:
Некоторые женщины описывают это как сидение на мяче или воздушном шаре. Другие признаки пролапса:
- Вагинальное давление
- Недержание
- Боль во время секса
- Давление в прямой кишке или влагалище
- Запор
- Метеоризм
- Тазовая боль
- Неспособность опорожнить кишечник или мочевой пузырь
- Боль в пояснице, которая уменьшается, когда вы ложитесь
- Вздутие живота
Что вызывает пролапс после родов?
Всплеск гормонов в организме во время беременности делает ткани таза более мягкими и податливыми.По мере того, как ваш растущий ребенок набирает вес в процессе подготовки к рождению, мышцы тазового дна работают все активнее, чтобы выдерживать увеличивающийся вес. Это напряжение наряду с растяжением и толчком при родах может привести к смещению и провисанию ваших органов во влагалищный канал.
Является ли послеродовой пролапс нормальным явлением?
По данным одного исследования, около 35% недавно родивших женщин страдают от симптомов пролапса. Однако есть и другие причины, такие как семейный анамнез, ожирение и заболевания.Хотя пролапс чаще встречается у рожавших женщин, чем у нерожавших, это не означает, что ему суждено произойти. Если вы имеете дело с пролапсом, вы можете быть уверены, что это распространено и есть доступные варианты лечения.
Однако есть и другие причины, такие как семейный анамнез, ожирение и заболевания.Хотя пролапс чаще встречается у рожавших женщин, чем у нерожавших, это не означает, что ему суждено произойти. Если вы имеете дело с пролапсом, вы можете быть уверены, что это распространено и есть доступные варианты лечения.
Лечение пролапса после родов
К счастью для многих, пролапс со временем проходит самостоятельно. Если ваш пролапс незначителен, могут быть эффективными вмешательства в образ жизни, такие как похудение, упражнения Кегеля и гормональная терапия.
В зависимости от того, какой орган поражен, от вашего возраста и от того, планируете ли вы еще иметь детей, д-р.Мейси подбирает для вас план, который может включать:
- Физиотерапия: специальные упражнения и терапия для мышц таза могут быть чрезвычайно полезны для восстановления силы и функции мышц таза.
- Пессарий: силиконовое устройство, обеспечивающее дополнительную поддержку для удерживания выпавшего органа на месте.
 Хотя они не устраняют пролапс, они могут сделать вас более комфортными, чтобы вы могли вернуться к своей обычной деятельности.
Хотя они не устраняют пролапс, они могут сделать вас более комфортными, чтобы вы могли вернуться к своей обычной деятельности.
- Хирургия: во время амбулаторной процедуры Dr.Мейси накладывает сетчатую повязку, чтобы зафиксировать выпавший орган.
Для получения всесторонней помощи при пролапсе позвоните в офис или запишитесь онлайн.
Ваше тело после родов (первые 6 недель)
На этой странице рассказывается о распространенных проблемах, с которыми вы можете столкнуться в течение первых 6 недель после родов. У нас также есть некоторая информация о возможных изменениях тела в течение первых нескольких месяцев после рождения.
Иду домой
Если вы рожали в больнице или в акушерском отделении, и вы и ваш ребенок здоровы, вы можете вернуться домой через 6–24 часа после рождения ребенка.Возможно, вам придется остаться дольше, если у вас было кесарево сечение или сложные роды.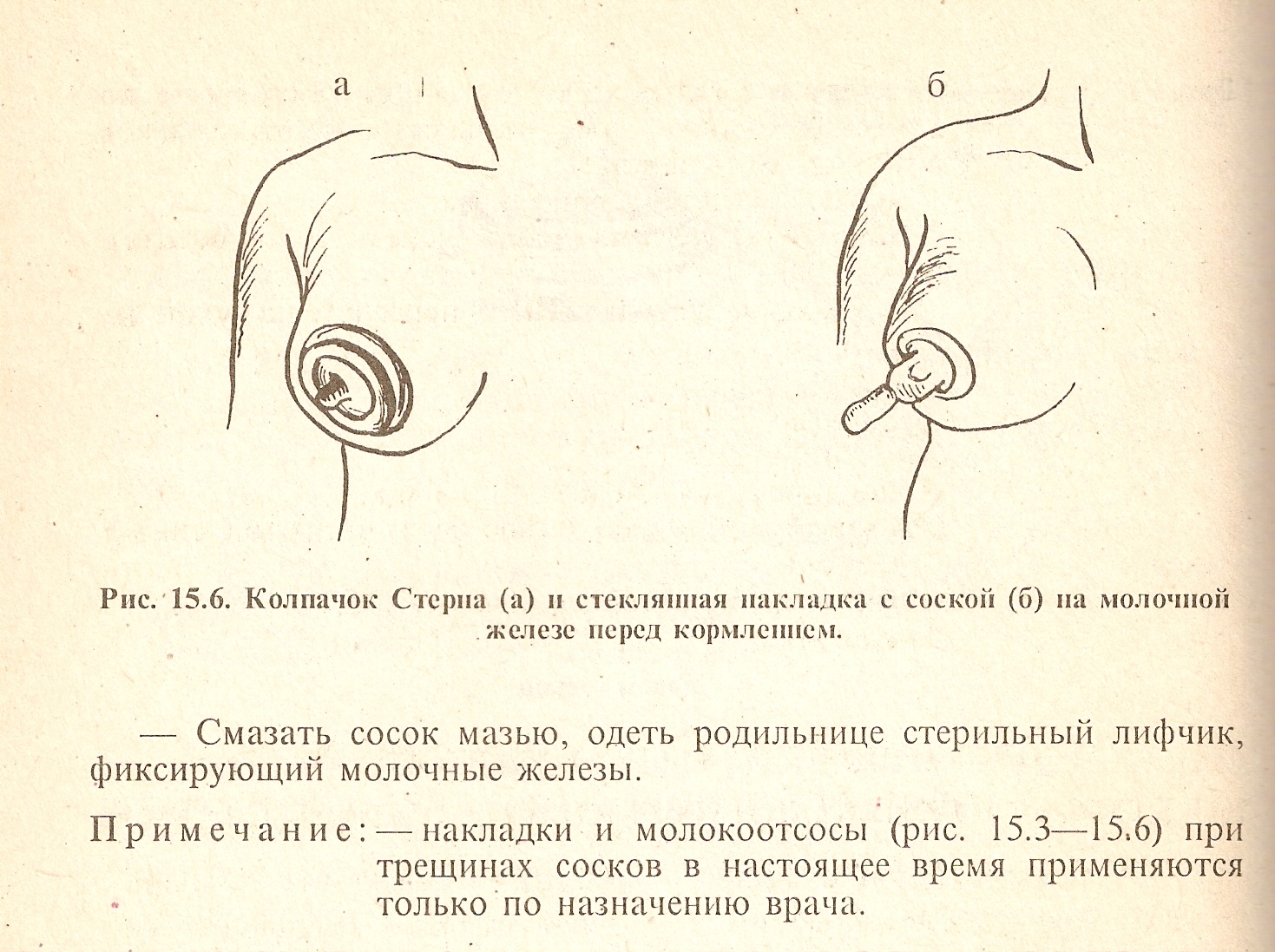
Если у вас были домашние роды, акушерка обычно остается с вами примерно на час, чтобы помочь вам с кормлением ребенка и убедиться, что вы и ваш ребенок чувствуете себя хорошо. Когда вы оба будете готовы, акушерка вернется в больницу и заполнит там вашу медицинскую карту. Вам будет предоставлена информация о том, как связаться с кем-либо, если у вас есть какие-либо вопросы.
Акушерка должна посещать вас в первый день после выписки и до тех пор, пока она считает, что вам нужна ее поддержка.После этого вас возьмет на себя ваша патронажная сестра.
После родов вашему телу потребуется время, чтобы привыкнуть к тому, что вы больше не беременны. Не стесняйтесь задавать своей акушерке или патронажной сестре любые вопросы о том, что происходит. Независимо от того, в чем проблема, у них есть большой опыт помощи женщинам после родов, и они всегда готовы помочь вам.
Если у вас было кесарево сечение, вы можете испытать многие из тех же вещей, что и при вагинальных родах.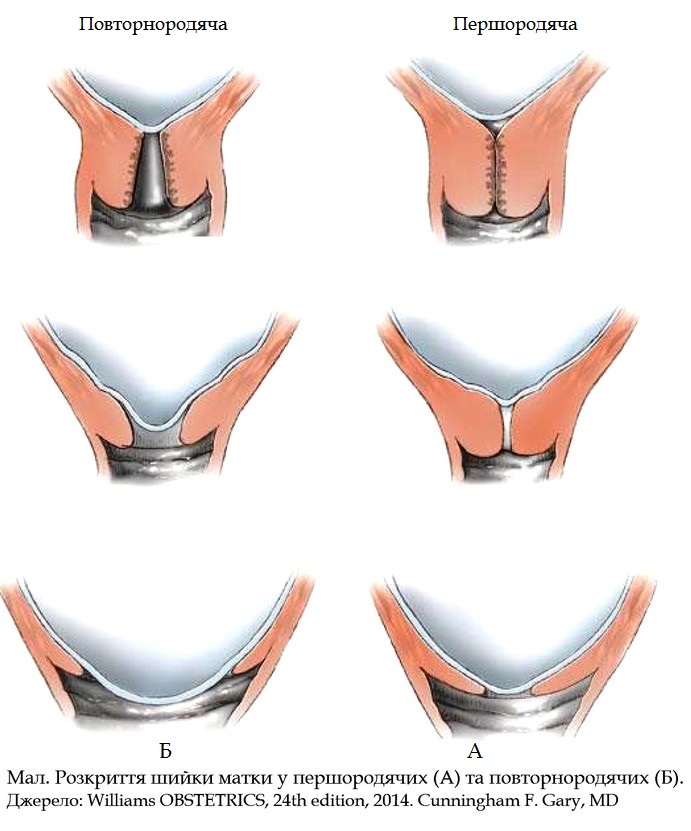 Вы также перенесли серьезную операцию и должны позаботиться о себе. Старайтесь не делать слишком много, чтобы ваше тело могло исцелиться. Узнайте о восстановлении дома после кесарева сечения.
Вы также перенесли серьезную операцию и должны позаботиться о себе. Старайтесь не делать слишком много, чтобы ваше тело могло исцелиться. Узнайте о восстановлении дома после кесарева сечения.
Если у вас были тяжелые роды
Иногда рождение может быть не таким, как вы надеялись. Это может затруднить обработку опыта для вас или вашего партнера (если он у вас есть). Некоторые родители могут чувствовать себя травмированными из-за того, через что они прошли. Доступна поддержка, если вы боретесь со своими чувствами по поводу родов.Узнайте больше о восстановлении после трудных родов.
Ваше психическое здоровье после рождения
Вы, вероятно, некоторое время будете чувствовать себя очень эмоционально после родов. Вы также можете испытывать «детскую хандру», которая вызывает у вас чувство беспокойства, подавленности, раздражительности или желание плакать без видимой причины. Все эти симптомы являются нормальными и обычно длятся всего несколько дней. Постарайтесь позаботиться о себе так же, как о своем новорожденном ребенке, и не бойтесь обращаться за помощью, если вы чувствуете себя подавленным, тревожным или подавленным более 2 недель. Узнайте больше о своем психическом здоровье после рождения.
Узнайте больше о своем психическом здоровье после рождения.
Боль
У вас могут быть боли и спазмы после родов. Это происходит потому, что ваша матка сокращается и возвращается к своему нормальному размеру.
Эти боли обычно продолжаются в течение 2 или 3 дней после естественных родов через естественные родовые пути, но могут длиться немного дольше, например, при разрыве матки или родовспоможении. Вы можете заметить, что при грудном вскармливании становится немного хуже. Могут помочь простые обезболивающие, такие как парацетамол или ибупрофен.Но не принимайте ко-кодамол (парацетамол и кодеин), если вы кормите грудью.
Многие женщины также испытывают общие боли, поскольку их тело меняется после рождения.
Боль в области таза
Если у вас была боль в области таза во время беременности, это может занять несколько недель, прежде чем вы родите ребенка. Если это не так, важно продолжать лечение и регулярно принимать обезболивающие. Если вам дали вспомогательные средства, чтобы помочь вам передвигаться, продолжайте использовать их, пока боль не утихнет.
Если боль не проходит, поговорите со своим врачом общей практики, который может направить вас к физиотерапевту.
Кровотечение
У вас будет кровотечение из влагалища после вагинальных родов или кесарева сечения, которое поначалу будет довольно тяжелым. Это будет продолжаться в течение нескольких недель и постепенно приобретет коричневатый цвет и уменьшится, пока, наконец, не прекратится.
Используйте прокладки для беременных в течение первых 6 недель после родов. Не используйте тампоны, так как они могут увеличить вероятность заражения.
Сообщите акушерке или патронажной медсестре, если вы теряете кровь большими сгустками или вам нужно менять прокладки каждый час или чаще. Вам может понадобиться лечение.
Стежки
Во время родов вам могли наложить швы после разрыва или эпизиотомии (когда врач или акушерка делает надрез, чтобы вход во влагалище немного расширился). Узнайте больше о восстановлении после разрыва промежности.
Трудности при посещении туалета
После родов вам может быть трудно мочиться. Вас не выпишут из больницы до того, как вы пописаете, поэтому может помочь теплая ванна или душ. Если вы не можете мочиться в течение 6 часов, вам может понадобиться катетер. Поначалу мочеиспускание может слегка пощипывать или вызывать небольшую боль.
Вас не выпишут из больницы до того, как вы пописаете, поэтому может помочь теплая ванна или душ. Если вы не можете мочиться в течение 6 часов, вам может понадобиться катетер. Поначалу мочеиспускание может слегка пощипывать или вызывать небольшую боль.
Если вам делали эпидуральную анестезию, вы можете не чувствовать, когда мочевой пузырь наполнен. Это связано с тем, что эпидуральная анестезия воздействует на окружающие нервы. Опять же, вам может понадобиться катетер, пока вы не сможете снова контролировать свой мочевой пузырь, когда эпидуральная анестезия перестанет действовать.
Вы не одиноки, если немного переживаете из-за своего первого стула после рождения.Многие женщины переживают по этому поводу, особенно если у них были швы или разрыв. Вы, вероятно, не будете какать в течение нескольких дней после рождения. Если у вас были швы, очень маловероятно, что вы снова их сломаете, раскроете порез или порвете.
Будет лучше, если вы приложите чистую ткань к швам, когда испражняетесь. Постарайтесь не напрягаться.
Постарайтесь не напрягаться.
Важно избегать запоров, которые могут быть довольно частыми после родов. Старайтесь пить много воды и есть продукты с большим количеством клетчатки, такие как свежие фрукты и овощи, цельнозерновой хлеб и крупы.Если вы все еще испытываете затруднения, ваша акушерка или патронажная сестра могут дать вам слабительное.
Сообщите акушерке или патронажной сестре, если вы почувствуете боль или покалывание во влагалище или вокруг него или вокруг него, или если вы заметите неприятный запах, так как это может быть признаком инфекции.
Недержание
У некоторых женщин после родов может наблюдаться недержание мочи (известное как недержание мочи). Это более вероятно, если у вас были вагинальные роды, но некоторые женщины, перенесшие кесарево сечение, также могут испытывать это.
У вас больше шансов на недержание мочи, если у вас также были проблемы с контролем мочевого пузыря во время беременности, если у вас были длительные роды или роды с помощью вспомогательных средств.
Это может помочь:
- делать упражнения для мышц тазового дна
- сократить потребление кофеина
- избегать острой и кислой пищи
- выпивать от 6 до 8 стаканов жидкости в день, но не более (многие люди с недержанием мочи избегают пить жидкости, но это усугубляет ситуацию, уменьшая емкость мочевого пузыря)
- бросить курить
- избегать подъема тяжестей.
- Также может помочь похудеть постепенно. Это легче сказать, чем сделать после рождения ребенка, и нет никакой спешки. Помните, что вашему телу нужно время, чтобы восстановиться.
У некоторых женщин также могут быть проблемы с опорожнением кишечника (известные как анальное или кишечное недержание). Это чаще происходит после разрыва третьей или четвертой степени. У большинства женщин разрывы третьей или четвертой степени полностью заживают и не имеют длительных осложнений.
Не стесняйтесь говорить со своей акушеркой, патронажной сестрой или врачом общей практики о любых проблемах, связанных с недержанием мочи. Они могут помочь вам получить правильный уход, например, тренировку мочевого пузыря и кишечника, физиотерапию или хирургическое вмешательство, если это необходимо.
Они могут помочь вам получить правильный уход, например, тренировку мочевого пузыря и кишечника, физиотерапию или хирургическое вмешательство, если это необходимо.
Существует также множество приложений для управления тазовым дном и мочевым пузырем, которые вы можете скачать, чтобы напоминать вам о выполнении упражнений для тазового дна.
Потливость
У некоторых женщин бывает ночная потливость или приливы после родов. Это может быть связано с гормональными изменениями, поскольку ваше тело привыкает к тому, что вы больше не беременны. Это также может быть способом вашего тела избавиться от лишней жидкости, которую вы переносили во время беременности.
Согласно исследованию 2013 года, послеродовая ночная потливость достигает своего пика через 2 недели после рождения. После этого они должны постепенно снижаться.
Послеродовое потоотделение является естественным, но повышенное потоотделение также может быть признаком других медицинских проблем, таких как тревога или повышенная активность щитовидной железы.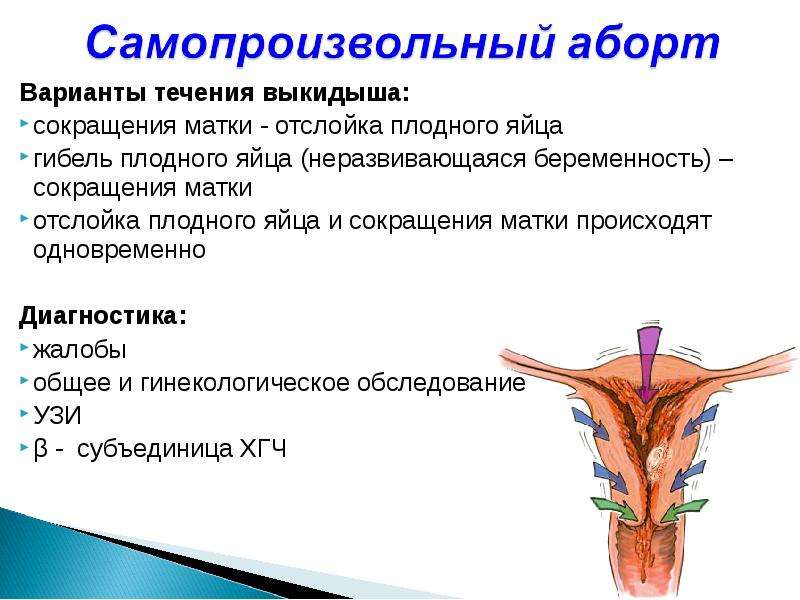 Если вы потеете и у вас высокая температура, это может быть признаком инфекции.
Если вы потеете и у вас высокая температура, это может быть признаком инфекции.
Поговорите со своей акушеркой, врачом общей практики или патронажной медсестрой, если у вас есть какие-либо опасения по поводу послеродового потоотделения.
Геморрой (геморрой)
Если у вас болит или зудит область вокруг заднего прохода или вы кровоточите, когда испражняетесь, возможно, у вас геморроидальные узлы.Это шишки внутри и вокруг вашего дна (ануса). Попробуйте увеличить потребление клетчатки, употребляя в пищу свежие фрукты и овощи, а также цельнозерновой или цельнозерновой хлеб и крупы. Также старайтесь пить много воды — мы рекомендуем от 6 до 8 стаканов в день. Это поможет избежать запоров и облегчит поход в туалет. Также может помочь крем от геморроя, который можно купить в супермаркетах и аптеках. Упражнения для мышц тазового дна также могут помочь предотвратить геморрой в долгосрочной перспективе.
Фармацевт может предложить кремы, облегчающие боль, зуд и отек.
Тромбоз глубоких вен
Тромбоз глубоких вен (ТГВ) — это серьезное заболевание, при котором в глубокой вене тела, обычно в ноге, образуется тромб.
ТГВ не характерен для беременных. Но беременные женщины на любой стадии беременности и до 6 недель после родов более склонны к развитию ТГВ, чем небеременные женщины того же возраста.
Позвоните акушерке, врачу общей практики или в родильное отделение, если у вас есть:
- боль, отек и болезненность в одной ноге, обычно в задней части голени (голени) – боль может усиливаться, когда вы сгибаете ногу вверх по направлению к колену
- сильная боль или теплая кожа в пораженной области
- покраснение кожи, особенно на задней части ноги ниже колена
Это может быть признаком тромбоза глубоких вен.Обычно это происходит только на одной ноге, но не всегда.
Немедленно позвоните по номеру 999, если вы:
- внезапное затруднение дыхания
- есть боль или стеснение в груди или верхней части спины
- кашляют кровью.

Это могут быть признаки тромба в легких (легочная эмболия).
Ваше первое грудное молоко
В первые несколько дней после рождения ребенка в груди выделяется желтая жидкость, называемая молозивом. Это концентрированная пища, поэтому вашему малышу не нужно много при каждом кормлении, но он может хотеть есть довольно часто (может быть, каждый час).
Ваше молоко «приходит» примерно через 3 дня, и вы заметите, что ваша грудь стала намного полнее. Количество молока, которое вы производите, будет увеличиваться или уменьшаться в зависимости от потребностей вашего ребенка. Может пройти несколько дней, прежде чем ваш запас молока удовлетворит эти потребности.
Когда вы начинаете кормить грудью, ваша грудь может иногда становиться чрезмерно полной (набухшей). Это может сделать их твердыми и болезненными. Это может помочь:
- чаще кормите ребенка
- носите хорошо сидящий бюстгальтер для кормления грудью
- положите на грудь теплую фланель или примите теплую ванну или душ
- примите немного парацетамола или ибупрофена (их можно безопасно принимать во время грудного вскармливания).

Узнайте больше о кормлении вашего ребенка.
Если вы не собираетесь кормить грудью, постарайтесь никоим образом не сцеживать и не «избавляться» от молока. Это увеличит количество молока и ухудшит ситуацию. Если оставить его в покое, количество молока восстановится в течение нескольких дней.
Это что-то серьезное?
Обратитесь к своему терапевту или позвоните по номеру 111, если у вас есть какие-либо симптомы, которые могут указывать на следующие проблемы.
Позвоните по номеру 999, если вам или вашему ребенку требуется неотложная медицинская помощь.
Кровотечение
Внезапная или очень сильная потеря крови и признаки шока, такие как обморок, головокружение или очень быстрое сердцебиение
Кровотечение или инфекция
Ваш живот болит и болезненный
Инфекция
Высокая температура (выше 38°C), озноб, боль в животе или неприятные выделения из влагалища
Преэклампсия
Головная боль и изменения зрения, тошнота или рвота
Тромб (тромбоз глубоких вен)
Боль, отек или покраснение икроножной мышцы одной ноги
Тромб (тромбоз глубоких вен)
Затрудненное дыхание, ощущение одышки или боль в груди
Сепсис
Высокая температура (выше 38°C) или низкая температура тела (менее 35°C), озноб и озноб, учащенное сердцебиение, проблемы или изменения в дыхании, ощущениях или действиях, отличающихся от нормальных – вы не обычный сам.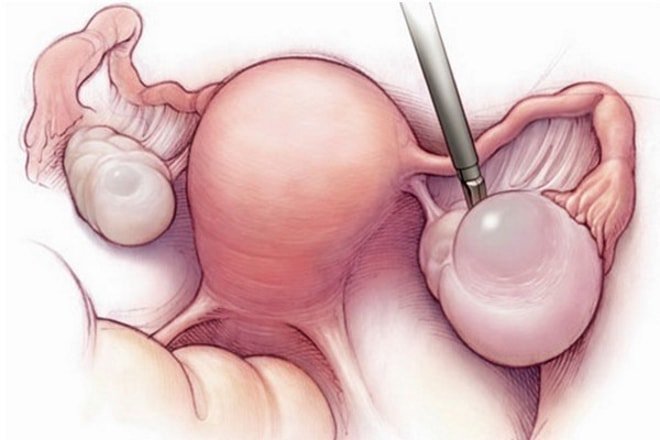
Когда я смогу снова забеременеть после родов?
Вы можете забеременеть через 3 недели после родов, даже если вы кормите грудью и у вас снова не начались месячные.
Если вы не хотите снова забеременеть, важно использовать противозачаточные средства каждый раз, когда вы занимаетесь сексом. У вас будет возможность поговорить об этом перед выпиской из больницы. Вы также можете поговорить со своим врачом общей практики, патронажной медсестрой или в клинике планирования семьи.
Если вы думаете о еще одном ребенке, узнайте больше о планировании беременности.
Вождение после рождения ребенка
Нет никаких правил или законодательных требований относительно того, когда вы можете снова сесть за руль после вагинальных родов. Но лучше всего подождать, пока какое-либо лекарство не выйдет из вашего организма, у вас не будет болей, и вы почувствуете себя комфортно и уверенно, прежде чем садиться за руль. Стоит уточнить у своей страховой компании, нет ли у них пункта о недавних родах.
После родов нельзя ехать домой из роддома.
Если у вас было кесарево сечение, вы должны соответствовать требованиям DVLA по вождению после операции.Узнайте больше о вождении автомобиля после кесарева сечения.
Как вы относитесь к своему телу после родов
Некоторых женщин это может не беспокоить, но другие могут негативно относиться к своему телу после родов. Вы можете чувствовать давление, чтобы выглядеть так, как будто у вас никогда не было ребенка, особенно если вы видели в социальных сетях фотографии мам, которые «оглядываются назад». Но реальность такова, что у большинства женщин их тела меняются после родов.
«Одной из самых сложных вещей для меня было то, что вся моя одежда выглядела странно/по-другому/не подходила! Это было похоже на совершенно другое тело, которое я не знал, как одеться, чтобы чувствовать себя уверенно/комфортно.
Кейт
Несложные упражнения могут помочь вам почувствовать себя лучше и повысить уверенность в себе. Если у вас были простые роды, вы можете начать легкие упражнения, как только почувствуете, что готовы к этому. Это может включать ходьбу, легкую растяжку, упражнения для мышц тазового дна или плавание.
Если у вас были простые роды, вы можете начать легкие упражнения, как только почувствуете, что готовы к этому. Это может включать ходьбу, легкую растяжку, упражнения для мышц тазового дна или плавание.
Обычно рекомендуется подождать до окончания шестинедельного послеродового осмотра, прежде чем приступать к каким-либо высокоинтенсивным упражнениям, таким как аэробика или бег.
Что бы вы ни делали, старайтесь сосредоточиться на том, что вы чувствуете прямо сейчас, а не на том, как вы выглядите.Ваше здоровье и забота о новорожденном ребенке гораздо важнее. .
Другие изменения тела после родов
Есть и другие вещи, которые вы можете заметить в своем теле после рождения. Узнайте больше об изменениях тела после родов (в течение первых 3 месяцев и позже).
Физиология, послеродовые изменения — StatPearls
Вовлеченные системы органов
Общие физиологические изменения
Общая физическая усталость сразу после родов. Частота пульса может повышаться через несколько часов после родов из-за волнения или боли и обычно нормализуется на второй день. Артериальное давление может быть повышено из-за боли или волнения, но обычно находится в пределах нормы.[3] Значительное снижение (> 20% ниже исходного уровня) артериального давления может быть признаком послеродового кровотечения или септического шока.[4] И наоборот, высокое кровяное давление может быть признаком боли или преэклампсии.[5]
Частота пульса может повышаться через несколько часов после родов из-за волнения или боли и обычно нормализуется на второй день. Артериальное давление может быть повышено из-за боли или волнения, но обычно находится в пределах нормы.[3] Значительное снижение (> 20% ниже исходного уровня) артериального давления может быть признаком послеродового кровотечения или септического шока.[4] И наоборот, высокое кровяное давление может быть признаком боли или преэклампсии.[5]
Температура слегка повышена до 37,2°С (99°F) наряду с усилением озноба, потоотделения или потливости в первые 24 часа и нормализуется в течение 12 часов.[3][6] Повышение температуры связано с системной абсорбцией метаболитов, накопленных в результате мышечных сокращений. Возможно кратковременное повышение температуры (на 0,5°С) на третий-четвертый день из-за нагрубания молочных желез. Частота дыхания также начинает снижаться до уровня до беременности в течение 2–3 дней. Повышение температуры после третьего дня или выше верхнего предела обычно является признаком инфекции. Отмечается потеря веса от 5 до 6 кг за счет изгнания продуктов гестации и сопутствующей кровопотери.Дальнейшая потеря веса на 2-3 кг может быть связана с интенсивным диурезом. Потеря веса за счет диуреза может продолжаться до 6 месяцев после родов.
Отмечается потеря веса от 5 до 6 кг за счет изгнания продуктов гестации и сопутствующей кровопотери.Дальнейшая потеря веса на 2-3 кг может быть связана с интенсивным диурезом. Потеря веса за счет диуреза может продолжаться до 6 месяцев после родов.
Репродуктивная
Инволюция – часть послеродовой физиологии – это термин, обозначающий процесс возвращения репродуктивных органов в состояние, предшествующее беременности. Сразу после родов матка и плацентарная площадка быстро сокращаются, чтобы предотвратить дальнейшую кровопотерю. Это быстрое сокращение матки может привести к боли в животе или спазмам после родов.В этот момент матка имеет повышенный тонус, на ощупь плотная и весит 1000 г, в конце первой недели она весит 500 г, а к шести неделям весит примерно 50 г. Самка может жаловаться. Первоначально сокращение матки связано со значительным уменьшением размера клеток миометрия; он сужает кровеносные сосуды и ограничивает кровотечение. Последующее уменьшение размеров связано с аутолизом и инфарктом кровеносных сосудов матки.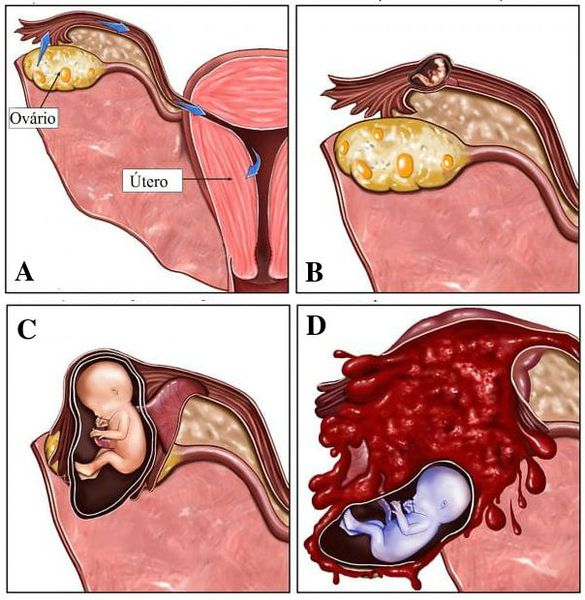 [10][11][12] Отмена эстрогенов и прогестерона приводит к повышению активности маточной коллагеназы и других протеолитических ферментов, ускоряя процесс аутолиза.[13] Интима и эластические ткани в маточных кровеносных сосудах также подвергаются фиброзу и гиалиновой дегенерации, что приводит к инфаркту и выделению большего количества маточных клеток, которые удаляются макрофагами. Поверхностный и базальный слои эндометрия некротизируются и отторгаются.[14] Эндометрий обычно полностью восстанавливается в течение 2–3 недель.[15]
[10][11][12] Отмена эстрогенов и прогестерона приводит к повышению активности маточной коллагеназы и других протеолитических ферментов, ускоряя процесс аутолиза.[13] Интима и эластические ткани в маточных кровеносных сосудах также подвергаются фиброзу и гиалиновой дегенерации, что приводит к инфаркту и выделению большего количества маточных клеток, которые удаляются макрофагами. Поверхностный и базальный слои эндометрия некротизируются и отторгаются.[14] Эндометрий обычно полностью восстанавливается в течение 2–3 недель.[15]
Лохии — выделения из влагалища, происходящие из матки, шейки матки и влагалища. Лохии изначально красные и состоят из крови и фрагментов децидуальной оболочки, тканей эндометрия и слизи и сохраняются от 1 до 4 дней.Затем лохии меняют цвет на желтоватый или бледно-коричневый, сохраняющийся от 5 до 9 дней, и состоят в основном из крови, слизи и лейкоцитов. Наконец, лохии белые и содержат в основном слизь, сохраняющиеся от 10 до 14 дней. Лохии могут сохраняться до 5 недель после родов. Сохранение красных лохий более одной недели может быть показателем субинволюции матки. Присутствие неприятного запаха или больших кусочков ткани или сгустков крови в лохиях или отсутствие лохий может быть признаком инфекции.[16][17][18] Шейка матки и влагалище могут быть отечными и синяками в раннем послеродовом периоде и постепенно заживать до нормального состояния.[19]
Сохранение красных лохий более одной недели может быть показателем субинволюции матки. Присутствие неприятного запаха или больших кусочков ткани или сгустков крови в лохиях или отсутствие лохий может быть признаком инфекции.[16][17][18] Шейка матки и влагалище могут быть отечными и синяками в раннем послеродовом периоде и постепенно заживать до нормального состояния.[19]
После восстановления функции яичников во влагалище начинают появляться морщины, обычно к третьей неделе у женщин, не кормящих грудью. Точно так же послеродовой вагинальный эпителий, который при микроскопическом исследовании выглядит атрофичным, восстанавливается через 6–10 недель, но у кормящих женщин восстановление задерживается из-за низкого уровня эстрогена. В ближайшем послеродовом периоде у пациентки может развиться отек промежности, рваные раны, разрывы или может быть проведена эпизиотомия, что может привести к дискомфорту и боли.[20][21]
Лактация
Выделение молочной железы, называемое молозивом, увеличивается после родов. Молозиво богато белком, витаминами и иммуноглобулинами, а также другими гуморальными факторами (лактоферрином) и обеспечивает иммунологическую защиту новорожденного.[22] Маммогенез или подготовка груди к лактации начинается во время беременности и влечет за собой гиперплазию и гипертрофию протоков и дольково-альвеолярных отростков.[23] Высокий уровень эстрогена и прогестерона делает ткань молочной железы невосприимчивой к пролактину.Тем не менее, поскольку их уровень резко снижается после следующих родов, пролактин начинает свою секрецию молока в головке молочной железы. Лактогенез или секреция молока начинается на третий или четвертый день после родов. Нервная дуга лактации включает восходящие афферентные импульсы от соска и ареолы, активируемые при сосании или стимуляции сосков, которые проходят через грудные чувствительные нервы к паравентрикулярным и супраоптическим ядрам гипоталамуса, способствуя синтезу и секреции окситоцина из задней доли гипофиза.Окситоцин влияет на сокращение миоэпителиальных клеток, что приводит к галактокинезу или выработке молока из молочных протоков.
Молозиво богато белком, витаминами и иммуноглобулинами, а также другими гуморальными факторами (лактоферрином) и обеспечивает иммунологическую защиту новорожденного.[22] Маммогенез или подготовка груди к лактации начинается во время беременности и влечет за собой гиперплазию и гипертрофию протоков и дольково-альвеолярных отростков.[23] Высокий уровень эстрогена и прогестерона делает ткань молочной железы невосприимчивой к пролактину.Тем не менее, поскольку их уровень резко снижается после следующих родов, пролактин начинает свою секрецию молока в головке молочной железы. Лактогенез или секреция молока начинается на третий или четвертый день после родов. Нервная дуга лактации включает восходящие афферентные импульсы от соска и ареолы, активируемые при сосании или стимуляции сосков, которые проходят через грудные чувствительные нервы к паравентрикулярным и супраоптическим ядрам гипоталамуса, способствуя синтезу и секреции окситоцина из задней доли гипофиза.Окситоцин влияет на сокращение миоэпителиальных клеток, что приводит к галактокинезу или выработке молока из молочных протоков. Это высвобождение также известно как «выброс молока» или рефлекс притока молока. Рефлекс выброса молока может подавляться болью, беспокойством, депрессией, нагрубанием молочных желез или депрессией. Пролактин поддерживает галактопоэз, определяемый как поддержание эффективного и непрерывного лактация.Здоровая мать выделяет 500-800 мл молока в день, что требует 700 ккал/день.Жировые запасы до 5 кг, накопленные во время беременности, могут обеспечить достаточное количество калорий, чтобы восполнить любой дефицит питательных веществ во время лактации.На этом этапе нередко развивается болезненность сосков, мастит.[24][25]
Это высвобождение также известно как «выброс молока» или рефлекс притока молока. Рефлекс выброса молока может подавляться болью, беспокойством, депрессией, нагрубанием молочных желез или депрессией. Пролактин поддерживает галактопоэз, определяемый как поддержание эффективного и непрерывного лактация.Здоровая мать выделяет 500-800 мл молока в день, что требует 700 ккал/день.Жировые запасы до 5 кг, накопленные во время беременности, могут обеспечить достаточное количество калорий, чтобы восполнить любой дефицит питательных веществ во время лактации.На этом этапе нередко развивается болезненность сосков, мастит.[24][25]
Эндокринный
Начало первой менструации после родов вариабельно и зависит от того, кормит ли мать грудью или нет. Если мать не кормит грудью, то менструальная функция в большинстве случаев восстанавливается к шестой-восьмой неделе после родов. Продолжительность ановуляции зависит от частоты и интенсивности грудного вскармливания и связана с высоким уровнем пролактина в сыворотке, связанным с кормлением грудью. [24] Повышенный уровень пролактина в сыворотке подавляет реакцию яичников на фолликулостимулирующий гормон, подавляет высвобождение лютеинизирующего гормона, еще больше подавляя секрецию гонадотропинов. Этот подход предлагает кормящей женщине естественный метод контрацепции. У кормящих женщин менструация обычно возобновляется через 4–5 месяцев, а в некоторых случаях может длиться до 24 месяцев. Однако овуляция может начаться при отсутствии менструации, и может наступить беременность.[25][26][27] Некормящим матерям следует использовать средства контрацепции через три недели, а кормящим матерям — через три месяца после родов.[28] Уровень человеческого хорионического гонадотропина, который имитирует стимулирующий гормон щитовидной железы, резко падает после родов. Следовательно, объем щитовидной железы регрессирует до добеременного состояния к 12 неделям, а функция щитовидной железы возвращается к норме через четыре недели после родов. Диабетогенные эффекты беременности обусловлены выработкой плацентарной инсулиназы, кортикотропин-рилизинг-гормона и плацентарного лактогена человека.
[24] Повышенный уровень пролактина в сыворотке подавляет реакцию яичников на фолликулостимулирующий гормон, подавляет высвобождение лютеинизирующего гормона, еще больше подавляя секрецию гонадотропинов. Этот подход предлагает кормящей женщине естественный метод контрацепции. У кормящих женщин менструация обычно возобновляется через 4–5 месяцев, а в некоторых случаях может длиться до 24 месяцев. Однако овуляция может начаться при отсутствии менструации, и может наступить беременность.[25][26][27] Некормящим матерям следует использовать средства контрацепции через три недели, а кормящим матерям — через три месяца после родов.[28] Уровень человеческого хорионического гонадотропина, который имитирует стимулирующий гормон щитовидной железы, резко падает после родов. Следовательно, объем щитовидной железы регрессирует до добеременного состояния к 12 неделям, а функция щитовидной железы возвращается к норме через четыре недели после родов. Диабетогенные эффекты беременности обусловлены выработкой плацентарной инсулиназы, кортикотропин-рилизинг-гормона и плацентарного лактогена человека. [31] Чувствительность к инсулину начинает повышаться после родов и восстанавливается в течение 2–3 дней после родов.[32] Однако у женщин с ожирением послеродовая нормализация чувствительности к инсулину может занять от 15 до 16 недель.[33]
[31] Чувствительность к инсулину начинает повышаться после родов и восстанавливается в течение 2–3 дней после родов.[32] Однако у женщин с ожирением послеродовая нормализация чувствительности к инсулину может занять от 15 до 16 недель.[33]
Ренал
Стенка мочевого пузыря может стать отечной, гиперемированной, мочевой пузырь может быть чрезмерно растянут без позывов к мочеиспусканию.[34] Задержка мочи в первые дни после родов может быть обусловлена слабостью брюшной мускулатуры, тонусом мышц тазового дна, атонией мочевого пузыря, сдавлением уретры отеком или гематомой, рефлекторным торможением мочеиспускания вследствие травмы мочеполовой системы.[35][1][35] И наоборот, недержание мочи, особенно императивное недержание мочи, встречается у 30% женщин в послеродовом периоде и чаще всего связано с психологическим стрессом, связанным с родами.[36] Мать может жаловаться на болезненное мочеиспускание или дизурию, которые могут быть вызваны слезами, разрывом шейки матки или влагалища или эпизиотомией. Во время беременности сжимающие силы беременной матки и вызванное прогестероном снижение тонуса мочеточников, перистальтики и сократительного давления приводят к расширению чашечно-лоханочной системы, увеличению объема почек на 30% по сравнению с добеременным состоянием.[37][38][37] Расширенные мочеточники и почечные лоханки обычно возвращаются к добеременному состоянию в течение четырех-восьми недель. Существует повышенный риск развития инфекций мочевыводящих путей. Важно советовать матери опорожняться каждые 3–4 часа.[39]
Во время беременности сжимающие силы беременной матки и вызванное прогестероном снижение тонуса мочеточников, перистальтики и сократительного давления приводят к расширению чашечно-лоханочной системы, увеличению объема почек на 30% по сравнению с добеременным состоянием.[37][38][37] Расширенные мочеточники и почечные лоханки обычно возвращаются к добеременному состоянию в течение четырех-восьми недель. Существует повышенный риск развития инфекций мочевыводящих путей. Важно советовать матери опорожняться каждые 3–4 часа.[39]
Жидкости
Происходит перемещение жидкости из внесосудистого во внутрисосудистое пространство, что соответствует от 6 до 8 литров воды в организме. Кроме того, постоянная активность ренин-ангиотензин-альдостероновой системы (РААС) во время беременности приводит к избытку 950 мэкв натрия.[40] В послеродовом периоде в сыворотке крови повышается уровень предсердного натрийуретического пептида (в 1,5 раза выше нормы), который ингибирует альдостерон, ангиотензин II и вазопрессин и способствует выведению натрия с мочой. В первые две недели после родов наблюдается оживленный диурез, и нередко диурез составляет 3000 мл в сутки. Количество потери обычно соответствует количеству жидкости, оставшейся во время беременности. Скорость клубочковой фильтрации возвращается к исходному уровню через восемь недель после родов.[39] Лактозурия не редкость на третий или четвертый день начала лактации.[41]
В первые две недели после родов наблюдается оживленный диурез, и нередко диурез составляет 3000 мл в сутки. Количество потери обычно соответствует количеству жидкости, оставшейся во время беременности. Скорость клубочковой фильтрации возвращается к исходному уровню через восемь недель после родов.[39] Лактозурия не редкость на третий или четвертый день начала лактации.[41]
Гематологические
Гематокрит может первоначально снижаться из-за кровопотери, связанной с родами, но снова начинает расти, объем плазмы уменьшается из-за диуреза и гемоконцентрации.[42] Показатели гематокрита возвращаются к норме через 3-5 дней после родов, так как объем плазмы начинает увеличиваться. Несоответствие значений гемоглобина в послеродовой фазе связано с вариабельностью объема плазмы из-за сдвигов жидкости.3) из-за стресса, связанного с работой. Количество лейкоцитов возвращается к значениям до беременности в течение четырех недель. Гестационная тромбоцитопения проходит через 4–10 дней после родов, поскольку количество тромбоцитов увеличивается в ответ на потребление тромбоцитов во время родов. [44][45] Во время беременности активность фибриногена, факторов VII, VIII, X, XII, фактора фон Виллебранда и ристоцетина значительно возрастает по мере развития беременности, чтобы подготовиться к родам и предотвратить чрезмерную кровопотерю. В раннем послеродовом периоде уровень фибриногена еще высок, а тромбоциты начинают повышаться до нормальных значений.Тканевой плазминоген, фермент, ответственный за лизис сгустка, не повышается и не нормализуется в раннем послеродовом периоде. Во время беременности состояние гиперкоагуляции постепенно проходит после рождения, так как уровни факторов свертывания крови нормализуются через 8–12 недель после родов.[47][48] Изменения в системе свертывания крови обусловливают повышенный риск тромбоэмболических явлений, который примерно в 10 раз выше во время беременности и в 20 раз в раннем послеродовом периоде.[49][50] Кроме того, тесты in vitro для оценки или прогнозирования возможности тромбоэмболии, такие как тесты на d-димер, анализ продуктов деградации фибрина, менее надежны в ближайшем послеродовом периоде.
[44][45] Во время беременности активность фибриногена, факторов VII, VIII, X, XII, фактора фон Виллебранда и ристоцетина значительно возрастает по мере развития беременности, чтобы подготовиться к родам и предотвратить чрезмерную кровопотерю. В раннем послеродовом периоде уровень фибриногена еще высок, а тромбоциты начинают повышаться до нормальных значений.Тканевой плазминоген, фермент, ответственный за лизис сгустка, не повышается и не нормализуется в раннем послеродовом периоде. Во время беременности состояние гиперкоагуляции постепенно проходит после рождения, так как уровни факторов свертывания крови нормализуются через 8–12 недель после родов.[47][48] Изменения в системе свертывания крови обусловливают повышенный риск тромбоэмболических явлений, который примерно в 10 раз выше во время беременности и в 20 раз в раннем послеродовом периоде.[49][50] Кроме того, тесты in vitro для оценки или прогнозирования возможности тромбоэмболии, такие как тесты на d-димер, анализ продуктов деградации фибрина, менее надежны в ближайшем послеродовом периоде.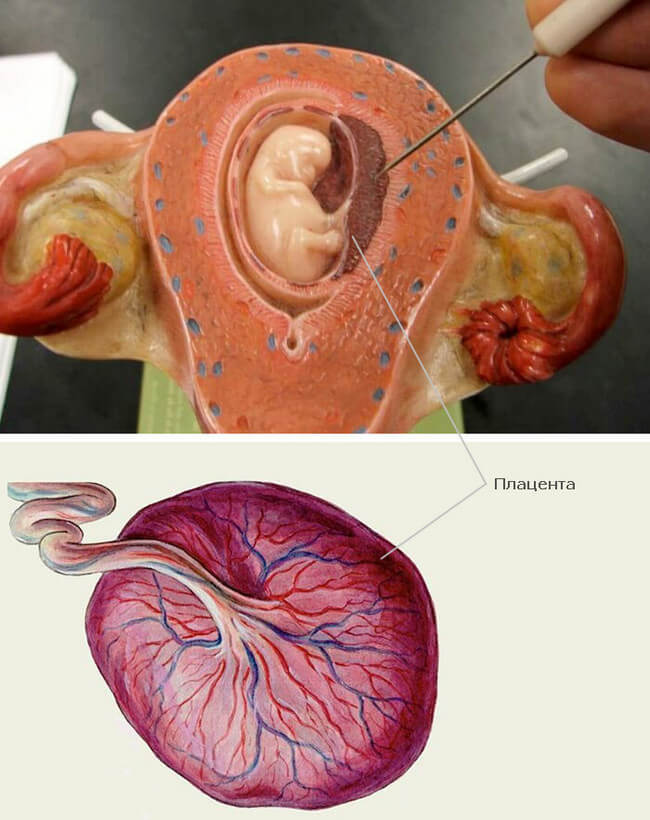 [51]
[51]
Сердечно-сосудистые заболевания
Имеются значительные структурные и гемодинамические изменения в послеродовом периоде. Сердечный выброс увеличивается на протяжении всей беременности. Однако в ближайшем послеродовом периоде после родов наблюдается увеличение объема циркулирующей крови из-за сокращения матки и увеличение преднагрузки из-за устранения обструкции нижней полой вены, что приводит к увеличению ударного объема и частоты сердечных сокращений, что приводит к к увеличению сердечного выброса на 60–80 %, который быстро снижается до значений до родов через 1–2 часа после родов и до значений до беременности через две недели после родов.[52][53] Увеличение сывороточных уровней прогестерона и релаксина, пептидного гормона, вырабатываемого желтым телом и плацентой, способствует системной вазодилатации, что приводит к прогрессирующему снижению системного сосудистого сопротивления (СССС). УВО снижается на 35–40% во время беременности и увеличивается до добеременного уровня через 2 недели после родов.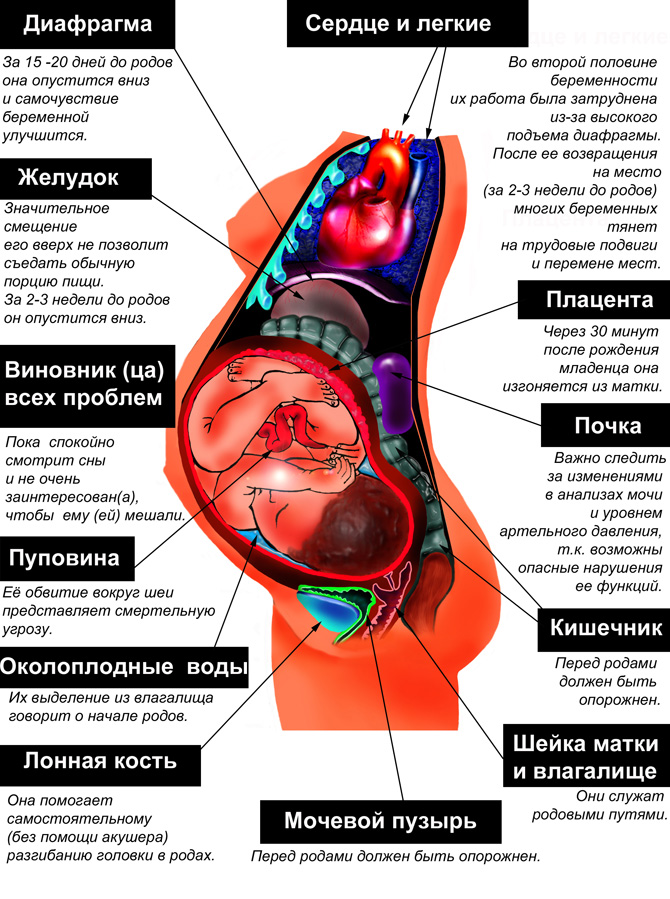 Также наблюдается снижение системного артериального давления на 5–10 мм рт.ст. во время беременности. Диастолическое артериальное давление снижается больше, чем систолическое артериальное давление. Системное артериальное давление начинает повышаться в третьем триместре и возвращается к добеременным значениям через 16 недель после родов.[54] Частота сердечных сокращений увеличивается линейно во время беременности на 10–20 ударов в минуту по сравнению с исходным уровнем и возвращается к добеременному уровню через 6 недель после родов.[55][55] Во время беременности происходит ремоделирование желудочка, а толщина и масса стенки левого желудочка увеличиваются на 28-52% по сравнению с показателями до беременности. Несколько недавних исследований также сообщают об увеличении объема и массы правого желудочка на 40% во время беременности. Физиологическая гипертрофия желудочковой системы возвращается к добеременному состоянию через 4 недели после родов.[56][57] Сократимость сердца и фракция выброса желудочков не претерпевают существенных изменений в течение всего перипартального периода.
Также наблюдается снижение системного артериального давления на 5–10 мм рт.ст. во время беременности. Диастолическое артериальное давление снижается больше, чем систолическое артериальное давление. Системное артериальное давление начинает повышаться в третьем триместре и возвращается к добеременным значениям через 16 недель после родов.[54] Частота сердечных сокращений увеличивается линейно во время беременности на 10–20 ударов в минуту по сравнению с исходным уровнем и возвращается к добеременному уровню через 6 недель после родов.[55][55] Во время беременности происходит ремоделирование желудочка, а толщина и масса стенки левого желудочка увеличиваются на 28-52% по сравнению с показателями до беременности. Несколько недавних исследований также сообщают об увеличении объема и массы правого желудочка на 40% во время беременности. Физиологическая гипертрофия желудочковой системы возвращается к добеременному состоянию через 4 недели после родов.[56][57] Сократимость сердца и фракция выброса желудочков не претерпевают существенных изменений в течение всего перипартального периода. [55]
[55]
Желудочно-кишечный тракт
У матери может развиться метеоризм или запор из-за кишечной непроходимости (вызванной болью или наличием плацентарного гормона релаксина в кровотоке), потерей жидкости в организме, дряблостью брюшной стенки и геморроем.[58][59] Послеродовой запор возникает из-за вызванного прогестероном снижения времени транзита через желудочно-кишечный тракт.[58] Компрессионное воздействие беременной матки на желудок, снижение тонуса нижнего пищеводного сфинктера из-за высокого уровня прогестерона и гиперсекреция кислоты из-за высокого уровня гастрина вызывают увеличение частоты кислотного рефлюкса во время беременности. После родов уровни прогестерона и гастрина падают в течение 24 часов, а кислотный рефлюкс и связанные с ним симптомы исчезают в течение следующих трех-четырех дней.[60][61][62][63]
Покровный
Гиперпигментация — это наиболее распространенное изменение кожи во время беременности, которым страдают от 85 % до 90 % женщин. [64] Гипотеза состоит в том, что меланоциты чувствительны к повышенным уровням эстрогена, прогестерона и эндорфинов во время беременности. Гуморальные факторы, вырабатываемые плацентой, приводят к усилению тирозинкиназы, способствуя дальнейшему синтезу меланина.[65][66] Пигментные изменения, сопровождающие беременность (мелазма и черная линия), обычно исчезают к 6–8 неделям.[67] Повышенный уровень эстрогена во время беременности может привести к телеангиэктазии и сосудистым звездочкам [68]. Венозная дилатация и повышенное гидростатическое давление из-за беременной матки могут привести к отеку без изъязвления и варикозному расширению вен нижних конечностей, которые возвращаются к исходному уровню в послеродовом периоде.[69] Ногти подвергаются симметричной однородной гиперпигментации во время беременности, которая исчезает в послеродовом периоде.[70] Мышцы живота чрезмерно растягиваются во время беременности и напрягаются во время родов и медленно восстанавливают свой нормальный тонус и эластичность, возвращаясь к уровню до беременности к 6–8 неделям.
[64] Гипотеза состоит в том, что меланоциты чувствительны к повышенным уровням эстрогена, прогестерона и эндорфинов во время беременности. Гуморальные факторы, вырабатываемые плацентой, приводят к усилению тирозинкиназы, способствуя дальнейшему синтезу меланина.[65][66] Пигментные изменения, сопровождающие беременность (мелазма и черная линия), обычно исчезают к 6–8 неделям.[67] Повышенный уровень эстрогена во время беременности может привести к телеангиэктазии и сосудистым звездочкам [68]. Венозная дилатация и повышенное гидростатическое давление из-за беременной матки могут привести к отеку без изъязвления и варикозному расширению вен нижних конечностей, которые возвращаются к исходному уровню в послеродовом периоде.[69] Ногти подвергаются симметричной однородной гиперпигментации во время беременности, которая исчезает в послеродовом периоде.[70] Мышцы живота чрезмерно растягиваются во время беременности и напрягаются во время родов и медленно восстанавливают свой нормальный тонус и эластичность, возвращаясь к уровню до беременности к 6–8 неделям.

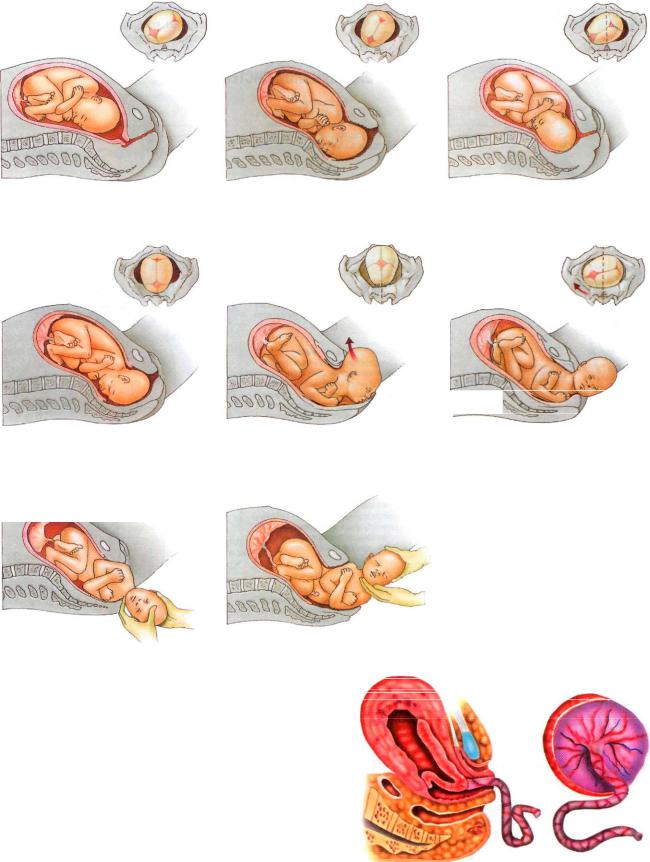

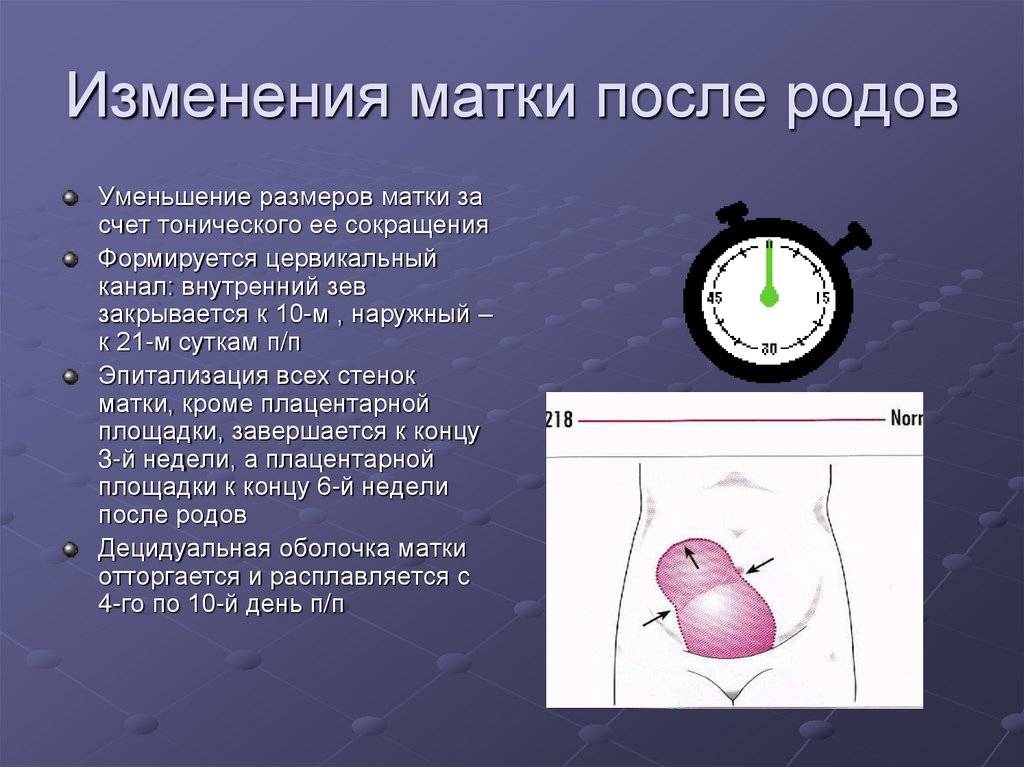 Лейкоплакия может прогрессировать с развитием предраковых состояний.
Лейкоплакия может прогрессировать с развитием предраковых состояний.

 Одновременно рекомендован прием антимикотических препаратов, которые предотвратят развитие кандидоза;
Одновременно рекомендован прием антимикотических препаратов, которые предотвратят развитие кандидоза; При обнаружении симптомов задержания последа необходимо внутримышечно или внутривенно ввести лекарство: 3 раза по 10 мл с 12-часовым интервалом. Функциональная активность матки повышается в 2,5–3,3 раза. Плодные оболочки, как правило, отходят в течение 1–4 часов.
При обнаружении симптомов задержания последа необходимо внутримышечно или внутривенно ввести лекарство: 3 раза по 10 мл с 12-часовым интервалом. Функциональная активность матки повышается в 2,5–3,3 раза. Плодные оболочки, как правило, отходят в течение 1–4 часов.
 Скажите им, что именно они могут сделать для вас.
Скажите им, что именно они могут сделать для вас. Попросите своего поставщика услуг поговорить с вашим партнером, если вы считаете, что это полезно.
Попросите своего поставщика услуг поговорить с вашим партнером, если вы считаете, что это полезно.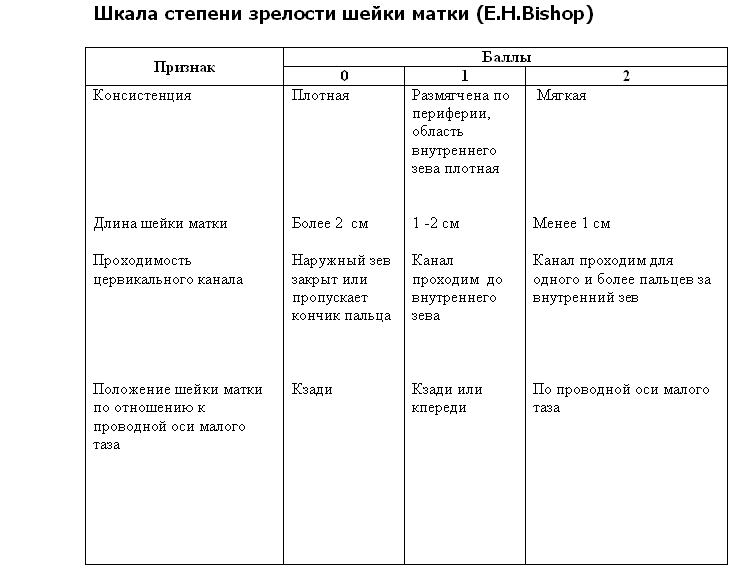 Хотя они не устраняют пролапс, они могут сделать вас более комфортными, чтобы вы могли вернуться к своей обычной деятельности.
Хотя они не устраняют пролапс, они могут сделать вас более комфортными, чтобы вы могли вернуться к своей обычной деятельности.
