Внематочная беременность — симптомы, лечение, причины болезни, первые признаки
Фото: pishchevarenie.ru
Описание
Внематочная беременность (МКБ 10 – О00)
Внематочная беременность – это патологическое состояние, когда плод закрепляется и развивается не в матке, а за ее пределами. Таким местом может быть брюшная полость, трубы, шейка и яичники, а также рог матки при ее двурогом строении и связочный аппарат.
Разрыв тканей вокруг растущего зародыша в месте его имплантации и внутреннее кровотечение – основные последствия такого состояния как внематочная беременность, чем опасна данная патология особенно в первую треть всего периода вынашивания ребенка.
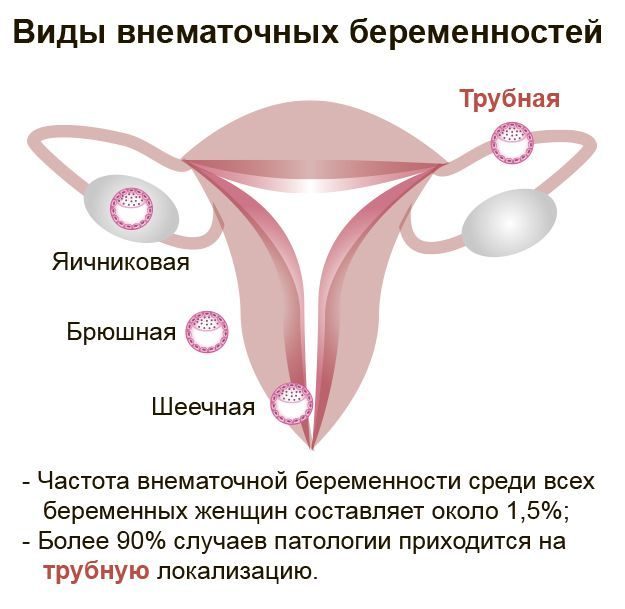
Классификация внематочной беременности
Виды внематочной беременности подразделяют по уровню внедрения плодного яйца. Различают:
трубную — самый частый вариант (в ампуле, интерстиции или истмическом отделе в месте перехода трубы в матку),
шеечную,
яичниковую (на его поверхности – эпиофоральную, или в полости фолликула — интрафолликулярную),
брюшную (в сальнике, печени, рядом с прямой кишкой),
других локализаций,
комбинированную.

Формы внематочной беременности включают ее прогрессирующую и прервавшуюся разновидности.
Возможные риски
Внематочная беременность, причины которой гинекологам еще до конца не известны, чаще всего развивается на фоне структурных или гормональных изменений в половой системе женщины. Воспаление в области маточных труб вызывает нарушение их проходимости. Дополнительными факторами риска являются:
хронические заболевания органов малого таза,
спайки, рубцы и объемные образования в области труб,
применение внутриматочных спиралей,
врожденные дефекты развития репродуктивной системы (половой инфантилизм),
различные гормональные сбои.
Механизм развития
Внематочная беременность развивается в результате внедрения в слизистую оболочку труб оплодотворенной яйцеклетки по пути следования к месту ее обычного расположения – в полость матки. Однако, в результате действующих причин она оказывается не там, где должна быть, а окутывается внутренним слоем трубы (слизистой). Наружные слои трубы (мышечный и серозный) формируют ее защитную капсулу.
Однако, в результате действующих причин она оказывается не там, где должна быть, а окутывается внутренним слоем трубы (слизистой). Наружные слои трубы (мышечный и серозный) формируют ее защитную капсулу.
По мере роста плодного яйца и его дальнейшего укрепления в слизистой на определенной стадии внематочной беременности наблюдается разрушение стенок трубы с повреждением ее сосудов. Это вызывает отторжение зародыша, обычно не более 8 недель, с развитием аборта при его самостоятельном изгнании маточной трубой. Если яйцо не отторгается и продолжает расти, то труба в месте его крепления разрывается, также проявляясь симптомами абортивного процесса – болью и кровотечением.
Что делать
При подозрении на патологию необходимы срочное обращение к акушеру-гинекологу и госпитализация в стационар. Если подозревается внематочная беременность, что нельзя делать, так это принимать самостоятельно какие-либо препараты. Также не рекомендуется проведение клизм и прикладывание грелок, в том числе со льдом.
Осложнения внематочной беременности
Самое главное и наиболее частое осложнение – обильная кровопотеря, иногда вплоть до необходимости переливания крови. Также при трубной беременности наблюдается внутренние разрывы, что также требует экстренного оперативного вмешательства с удалением поврежденной структуры. При брюшной имплантации с последующей отслойкой яйцеклетки могут наблюдаться явления перитонита – воспаления брюшины.
К сожалению, и в 21 веке сохраняется риск развития летального исхода даже при такой патологии как внематочная беременность.
Последствия
Они напрямую зависят от вида операции и степени возникших повреждений у женщины. При своевременном удалении плодного яйца с помощью лапароскопии труба может сохранить свою нормальную функцию проведения яйцеклеток в матку, что никак не отразится на детородной возможности организма.
При серьезных разрывах и поздних сроках оказания помощи трубу удаляют. Это значительно повышает вероятность развития бесплодия.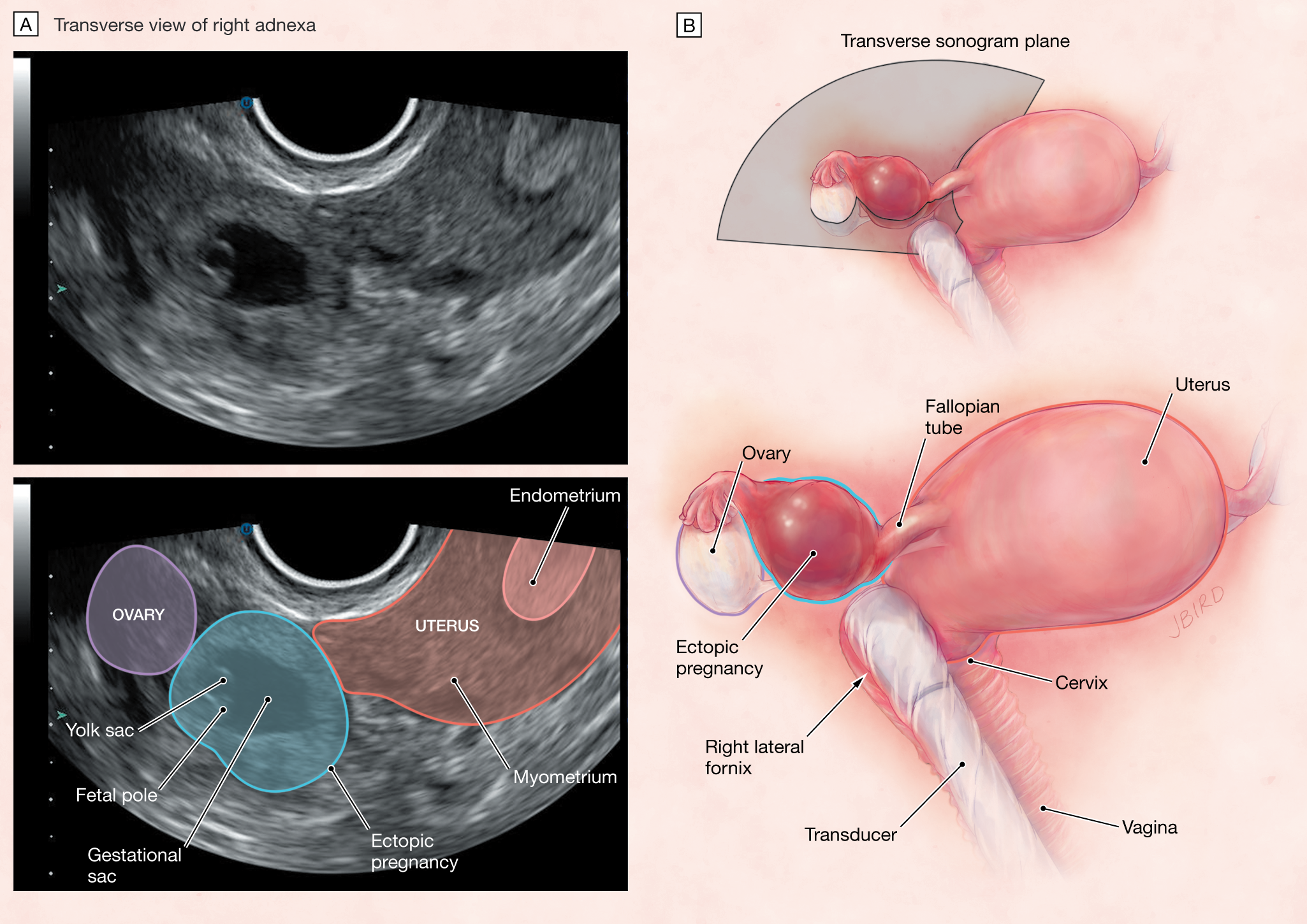 К нему может привести и повторная внематочная беременность, рецидив которой относят к поздним осложнениям.
К нему может привести и повторная внематочная беременность, рецидив которой относят к поздним осложнениям.
Однако, при нормальном функционировании второй трубы и яичников здоровая беременность наступает в большом проценте случаев. Поэтому, даже после такой патологии как внематочная беременность, прогноз для женщины чаще положительный.
Информация носит справочный характер и не является руководством к действию. Не занимайтесь самолечением. При первых симптомах заболевания обратитесь к врачу.Лечение гонореи (триппера)
Гонорея (триппер) – это заболевание передающиеся половым путем, которое поражает слизистые оболочки половых органов. Венерическую инфекцию вызывают гонококки Нейссера (Neisseria gonorrhoeae).
При заражении поражаются слизистые оболочки мочеполовых органов, прямой кишки, шейки матки, глотки и конъюнктивы. Заражению подвержены как мужчины, так и женщины.
Как распространяется инфекция
Заражение гонореей происходит при половых контактах, при анальном и оральном сексе. Помимо заражения половым путем гонореей можно заразиться во время родов, когда инфекция передается от матери к ребенку. В данном случае у новорожденного развивается гонококковый конъюнктивит. Возможно и заражение бытовым путем – через полотенца, мочалки, белье. Однако такой вариант маловероятен, так как гонококки неустойчивы во внешней среде.
Помимо заражения половым путем гонореей можно заразиться во время родов, когда инфекция передается от матери к ребенку. В данном случае у новорожденного развивается гонококковый конъюнктивит. Возможно и заражение бытовым путем – через полотенца, мочалки, белье. Однако такой вариант маловероятен, так как гонококки неустойчивы во внешней среде.
Симптомы заражения гонореей
Признаки заболевания наблюдаются через несколько суток после заражения (См. «Симптомы гонореи»).
У мужчин встречаются следующие признаки наличия инфекции:
- жжение и зуд, особенно при мочеиспускании;
- частые позывы к мочеиспусканию;
- возможно повышение температуры;
- помутнение мочи;
- воспаление головки полового члена и крайней плоти;
- боль при мочеиспускании;
- желтовато-белые выделения из уретры;
- симптом «утренней капли»: пик выделений приходится на утреннее мочеиспускание;
- слипание губок уретры по утрам.

У женщин проявляются следующие симптомы гонореи:
- зуд;
- желтовато-белые выделения из влагалища;
- боль при мочеиспускании;
- учащенное мочеиспускание;
- межменструальные кровотечения;
- боль внизу живота.
Гонорея может иметь ряд серьезных последствий, поэтому с ее лечением луше не зятягивать. К осложнениям гонореи относится, например, воспаление придатка яичка у мужчин или воспалительные заболевания матки и придатков, бесплодие у женщин. При появлении признаков инфекции рекомендуется незамедлительно обратиться к врачу и сдать анализы на гонорею.
Лечение гонореи для женщин
Своевременное лечение гонореи у женщин позволит избежать таких осложнений, как:
- воспалительные заболевания матки и придатков
- фригидность
- угроза выкидыша
- внематочная беременность
- преждевременные роды
- послеродовые осложнения
- бесплодие
Важно помнить, что в некоторых случаях гонореи сопутствуют другие заболевания, например, хламидиоз.
Лечение гонореи для мужчин
Лечение гонореи у мужчин проходит достаточно быстро при использовании современных медицинских препаратов.
В результате правильного лечения в течение недели воспалительные процессы резко снижаются, проявления гонореи ослабевают. Примерно после 10 дней наступает излечение. Симптомы могут сохраняться еще на протяжении какого-то времени.
Лечение гонореи — общие рекомендации
При рецидивах назначают местное лечение и иммунотерапию. После этого возможно повторное лечение антибиотиками. Лечение рецидивов заболевания и хронических форм гонореи лучше всего проводить в стационаре.
Успех в лечении этого распространенного заболевания у мужчин и женщин зависит от правильного применения антибиотиков, иммунотерапии, местного лечения и физиотерапевтических процедур, а также от соблюдения всех указаний врача.
Правила, которые необходимо соблюдать больному:
- Отказаться от половых сношений на время лечения
- Запрет на употребление спиртных напитков
- Не есть острую пищу, пряности
- Пить больше воды
- Ограничить физическую нагрузку
У вас есть возможность записаться на прием прямо сейчас, заполнив онлайн-форму на нашем сайте или по номеру 91-80-70.
все, что вам нужно знать
Все опасаются таких негативных последствий сексуальных отношений, как хламидиоз, гонорея, трихомониаз или сифилис. Тем не менее, согласно новым оценкам, каждый день этими инфекциями заражается более одного миллиона человек.
К сожалению, хотя сегодня мы как никогда много знаем о способах профилактики этих болезней, показатели инфицирования ими остаются крайне высокими во всем мире.
К счастью, все эти четыре инфекции излечимы.
видов бактерий, вирусов и паразитов передаются при половом контакте. |
из них вызывают наиболее часто встречающиеся инфекции, передаваемые половым путем. |
из этих 8 инфекций — сифилис, гонорея, хламидиоз и трихомониаз — сегодня поддаются лечению. |
инфекции гепатит В, вирус простого герпеса (ВПГ или герпес), ВИЧ и вирус папилломы человека (ВПЧ) являются вирусными и неизлечимыми. |
Инфекции, передаваемые половым путем (ИППП, также называются заболеваниями, передаваемыми половым путем, или ЗППП), часто протекают бессимптомно. Однако при отсутствии лечения они могут вызывать серьезные последствия, включая слепоту и другие неврологические расстройства, бесплодие, передачу инфекции от матери ребенку или врожденные пороки.
Вирус папилломы человека (ВПЧ) и вирус гепатита В могут вызывать рак, однако этих вирусных инфекцией можно избежать путем вакцинации.
Дополнительным травмирующим фактором может быть стигматизация человека, зараженного инфекцией, передаваемой половым путем.
ИППП передаются преимущественно при половом контакте, включая вагинальный, анальный и оральный секс. Кроме того, некоторые ИППП передаются неполовым путем, например через кровь или препараты крови. Многие ИППП, включая хламидиоз, гонорею, первичную инфекцию, обусловленную вирусом гепатита В, ВИЧ и сифилис, могут также передаваться от матери плоду во время беременности и родов.
Они не передаются при таких бытовых контактах, как совместный прием пищи и напитков, объятия или чихание.
Последние оценки ВОЗ касаются только четырех излечимых ИППП (хламидиоз, гонорея, сифилис и трихомониаз).
Симптомы указанных четырех излечимых инфекций могут включать в себя выделения из влагалища, выделения из уретры у мужчин, язвенные поражения гениталий, болезненное мочеиспускание и боль в животе.
Единственным способом достоверно установить диагноз ИППП является тестирование.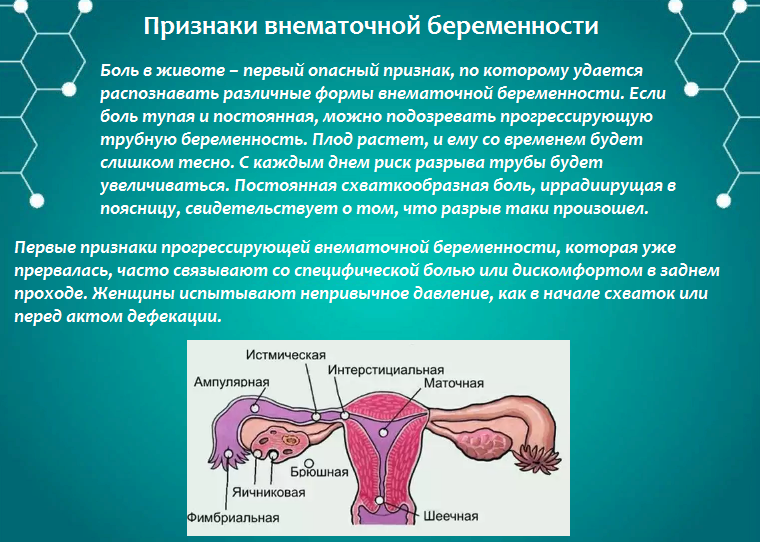 К сожалению, большая часть населения мира лишена доступа к надежным методам диагностического тестирования на ИППП по причине их высокой стоимости и нехватки тестовых наборов
для лабораторий или экспресс-диагностики. Ограниченный доступ к услугам в связи с ИППП наряду с бессимптомным течением этих инфекций приводит к их дальнейшему распространению среди различных групп населения и сообществ, а также в глобальных масштабах
.
К сожалению, большая часть населения мира лишена доступа к надежным методам диагностического тестирования на ИППП по причине их высокой стоимости и нехватки тестовых наборов
для лабораторий или экспресс-диагностики. Ограниченный доступ к услугам в связи с ИППП наряду с бессимптомным течением этих инфекций приводит к их дальнейшему распространению среди различных групп населения и сообществ, а также в глобальных масштабах
.
ЮНФПА РОВЕЦА, Молдова [Инструктор ЮНФПА РОВЕЦА и другие активисты помогают вести просветительскую работу по вопросам сексуального здоровья с уязвимыми группами молодежи, Молдова]
Информация о четырех излечимых заболеваниях
Борьба с хламидиозом
Хламидийная инфекция является одной из самых частых ИППП у женщин, особенно молодых.
В 2016 г. среди мужчин и женщин в возрасте от 15 до 49 лет было зарегистрировано 127 миллионов случаев хламидиоза.
Симптомом хламидиоза является болезненное мочеиспускание, однако гораздо чаще заболевание протекает без симптомов.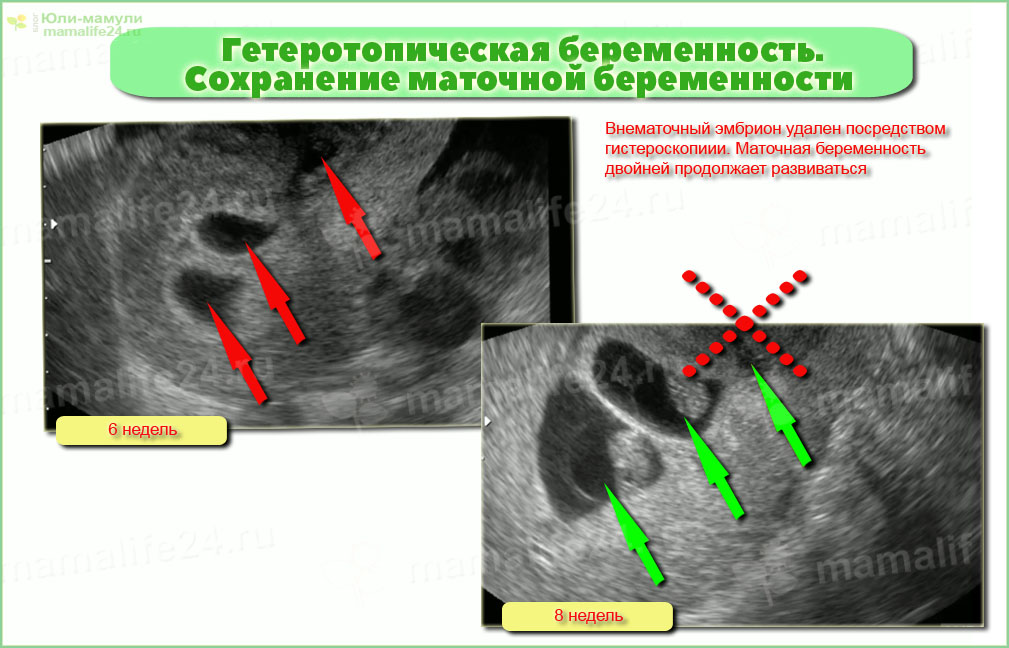
Оно может поражать половые и мочевыводящие пути, а также глаза. При отсутствии лечения может развиться слепота, бесплодие, воспалительные поражения органов таза и внематочная беременность. Кроме того, хламидийная инфекция может создавать серьезный риск для здоровья детей, рожденных от инфицированных матерей.
Хламидиоз можно излечить при помощи антибиотикотерапии, однако нельзя забывать, что нередки случаи повторного инфицирования.
Jonathan Torgovnik [Представители Совета по делам молодежи штата Миссисипи собрались у капитолия штата в поддержку сексуального просвещения в своих учебных заведениях, США]
Как защитить себя от трихомониаза
Трихомониаз — самая распространенная инфекция из числа излечимых ИППП. Ее возбудителем является паразит Trichomonas vaginalis, который колонизирует нижние половые пути и передается, как правило, при половом контакте. Особенность этого паразита в
том, что он способен поражать участки, не защищенные презервативом, — то есть презервативы не могут полноценно защитить от трихомониаза.
Трихомониазом заражаются как мужчины, так и женщины. Симптомы заболевания различны, однако многие люди с инфекцией на знают об этом и могут заражать других.
Для диагностики трихомониаза медицинский специалист должен выполнить лабораторное исследование.
Повышенная бдительность в отношении этой инфекции совершенно оправданна, поскольку трихомониаз способен повышать риск заражения или распространения других ИППП, таких как ВИЧ, а у беременных женщин с этим заболеванием чаще происходят преждевременные роды и появляются на свет дети с низкой массой тела.
В 2016 г. среди мужчин и женщин в возрасте от 15 до 49 лет было зарегистрировано 156 миллионов новых случаев трихомониаза.
ЮНИСЕФ – Mawa [Представители одной из целевых групп населения — молодые мужчины, практикующие секс с мужчинами, — в общественном местe, Бангладеш]
Сифилис — коварное заболевание
Сифилис передается при вагинальном, анальном и оральном сексе и вызывает язвенные поражения (так называемые шанкры) гениталий. При отсутствии лечения сифилис может приводить к серьезным и стойким расстройствам, таким как поражение головного мозга, слепота
и паралич. У многих людей сифилис протекает бессимптомно, и они не знают о своем заболевании.
При отсутствии лечения сифилис может приводить к серьезным и стойким расстройствам, таким как поражение головного мозга, слепота
и паралич. У многих людей сифилис протекает бессимптомно, и они не знают о своем заболевании.
Сифилис протекает в три стадии: на первой стадии образуются язвы, на второй появляется сыпь и воспаление лимфатических узлов, на третьей может поражаться головной мозг, сердце и другие органы.
По оценкам, в 2016 г. сифилисом заразилось 6,3 миллиона человек.
Заболевание передается при контакте с язвенным поражением, в основном, при вагинальном, оральном или анальном половом акте.
Сифилис может передаваться от матери к плоду во время беременности или родов. В 2016 г. среди 988 000 инфицированных сифилисом беременных женщин произошло, согласно оценкам, 200 000 случаев мертворождения. Сифилис является второй по значимости
причиной мертворождения во всем мире и может также приводить к другим неблагоприятным исходам родов, например гибели новорожденного, врожденным аномалиям, недоношенности и низкой массе тела при рождении.
Риском сифилиса не следует пренебрегать; если вы находитесь в группе риска или замечаете у себя симптомы заболевания, необходимо пройти своевременное обследование и лечение. Сифилис можно излечить, применяя несложную схему лечения с пенициллином.
Гонорея: супермикроб среди ИППП
Гонорея, возможно, скоро станет неизлечимым заболеванием. Это бактериальная инфекция, для лечения которой имеется два препарата, однако к одному из них уже развивается устойчивость. Вполне вероятно, что скоро у нас не останется вариантов лечения гонореи, вызванной штаммами со множественной лекарственной устойчивостью.
Лица, у которых диагностирована гонорея, подвергаются риску развития серьезных осложнений, и при отсутствии лечения заболевание может вызывать воспалительные процессы в матке и приводить к бесплодию. Инфекция может также передаваться от беременной женщины ребенку.
У беременных инфекция может провоцировать преждевременные роды или приводить к стойкой слепоте у новорожденного.
В 2016 г. среди мужчин и женщин в возрасте от 15 до 49 лет гонореей было инфицировано 87 миллионов человек.
ВОЗ/Yoshi Shimizu [Тестирование на ИППП в Монголии.]
Как обезопасить себя
ИППП, как правило, передаются при половым путем, при пальцевом, вагинальном, оральном или анальном контакте. Некоторые инфекции могут передаваться через кровь или препараты крови, а некоторые (включая хламидиоз, гонорею, сифилис, ВИЧ-инфекцию, герпес, инфекцию, вызванную ВПЧ и инфекцию, вызванную вирусом гепатита В) могут передаваться от матери ребенку во время беременности или родов.
Каким защититься от этих инфекций?
- практиковать безопасный секс;
- пользоваться презервативами и делать это правильно;
- пользоваться надежными источниками информации о сексуальном здоровье;
- при возникновении риска — своевременно обращаться за тестированием и лечением; не забывать, что большинство ИППП протекает без симптомов. Ограничить случайные половые контакты и пользоваться презервативом с новым партнером;
- проходить тестирование на ИППП при смене полового партнера и после незащищенного полового акта, а также при наличии опасений по поводу возможного инфицирования/реинфицирования;
- обсудить потенциальный риск заражения ИППП с половым партнером;
- принять взвешенное решение о приемлемой степени риска в сексуальных отношений;
- при наличии беременности на фоне риска ИППП важно до рождения ребенка пройти обследование и лечение;
- повторное инфицирование возможно даже после успешно пройденного лечения.
 Для профилактики повторного инфицирования следует убедиться в том, что половые партнеры прошли лечение.
Для профилактики повторного инфицирования следует убедиться в том, что половые партнеры прошли лечение.
Презервативы при надлежащем использовании являются одним из самых эффективных средств защиты от ИППП, в том числе от ВИЧ-инфекции. Женские презервативы также отличаются эффективностью и безопасностью.
О наличии ИППП у партнера зачастую может быть неизвестно.
Заразиться ИППП может любой сексуально активный человек, однако повышенному риску подвергаются те, кто часто меняет половых партнеров. Предшествующее лечение от ИППП не защищает от повторного инфицирования.
Juan Daniel Torres, предоставлено Photoshare [Специалист по работе с населением из Объединения по развитию социальных служб обсуждает вопросы здоровья с молодежью, Камбоджа]
Знание — сила
Никто не застрахован от ИППП. Каждый должен быть о них осведомлен, знать меры профилактики, а также порядок действий при заражении.
Определяющая роль принадлежит всестороннему просвещению подростков по вопросам сексуального здоровья. В ходе такого всестороннего просвещения они должны получать научно обоснованную информацию о развитии человека, его анатомии и репродуктивном здоровье,
а также сведения о контрацепции, деторождении и инфекциях, передаваемых половым путем (ИППП), включая ВИЧ.
В ходе такого всестороннего просвещения они должны получать научно обоснованную информацию о развитии человека, его анатомии и репродуктивном здоровье,
а также сведения о контрацепции, деторождении и инфекциях, передаваемых половым путем (ИППП), включая ВИЧ.
Важно, чтобы соответствующая информация была донесена до детей в юном возрасте (до начала половой жизни).
Кроме того, огромное значение имеет доступ к консультационным услугам по вопросам ИППП и ВИЧ. Страны все чаще проводят мероприятия по борьбе с ИППП, предназначенные для работников секс-индустрии, мужчин, практикующих секс с мужчинами, и потребителей инъекционных
наркотиков, однако во многих странах мира с низким и средним уровнем дохода доступ к высококачественным диагностическим тестам по-прежнему ограничен.
Постинор инструкция по применению: показания, противопоказания, побочное действие – описание Postinor Таблетки (684)
Левоноргестрел в дозе 1.5 мг (2 таблетки) следует применять исключительно для экстренной контрацепции. Экстренная контрацепция — метод, который можно использовать только эпизодически. Препарат Постинор® не заменяет применение методов плановой контрацепции. Экстренная контрацепция не всегда предотвращает беременность.
Экстренная контрацепция — метод, который можно использовать только эпизодически. Препарат Постинор® не заменяет применение методов плановой контрацепции. Экстренная контрацепция не всегда предотвращает беременность.
Повторное применение препарата в течение одного менструального цикла не рекомендуется в связи с возможным риском нарушений цикла (появление ациклических кровотечений/кровянистых выделений, задержки менструального кровотечения).
Препарат Постинор® следует принять как можно скорее, но не позднее 72 ч после незащищенного полового контакта. Эффективность экстренной контрацепции при отсроченном применении препарата существенно снижается.
В большинстве случаев прием препарата Постинор® в рекомендованных дозах не оказывает влияния на характер менструального цикла. Однако возможно появление ациклических кровянистых выделений и задержка менструации на несколько дней. При задержке менструации более чем на 5 дней или изменении характера выделений (скудные или обильные кровяные выделения), или при подозрении в отношении беременности по какой-либо другой причине, необходимо исключить беременность.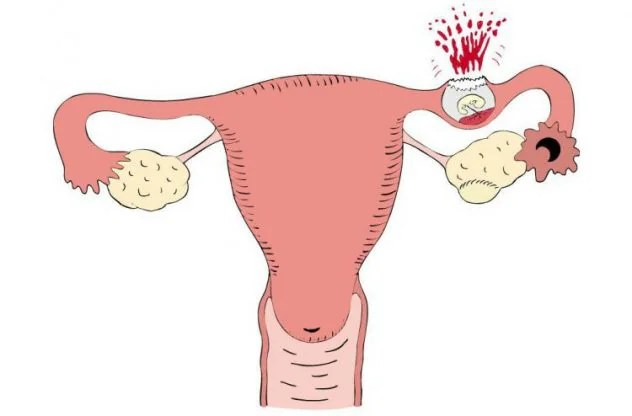 Следует рекомендовать женщине консультацию врача-гинеколога для подбора и применения одного из методов плановой контрацепции. Если препарат Постинор® принимался на фоне регулярной гормональной контрацепции, но ожидаемое кровотечение «отмены» в последующий 7-дневный период перерыва в приеме контрацептива или в период приема таблеток плацебо не наступило, нужно исключить беременность.
Следует рекомендовать женщине консультацию врача-гинеколога для подбора и применения одного из методов плановой контрацепции. Если препарат Постинор® принимался на фоне регулярной гормональной контрацепции, но ожидаемое кровотечение «отмены» в последующий 7-дневный период перерыва в приеме контрацептива или в период приема таблеток плацебо не наступило, нужно исключить беременность.
Если беременность наступила после приема препарата Постинор®, следует рассмотреть вероятность эктопической (внематочной) беременности. Появление болей внизу живота, обморочных состояний может свидетельствовать о внематочной беременности. Так как левоноргестрел подавляет овуляцию, абсолютный риск внематочной беременности при его применении, вероятно, низкий. Внематочная беременность может развиваться несмотря на появление кровотечения из половых путей. В связи с этим у женщин с высоким риском развития внематочной беременности (наличием воспалительных заболеваний маточных труб или придатков матки (сальпингита, сальпингоофорита) или внематочной беременности в анамнезе) применение левоноргестрела не рекомендуется.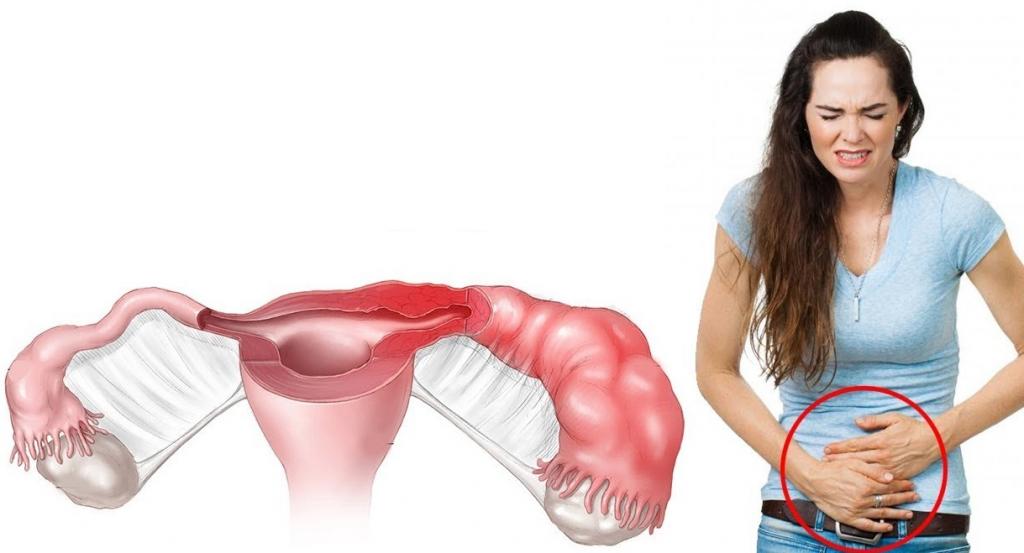
Применение левоноргестрела у женщин с заболеваниями печени или желчевыводящих путей требует соблюдения мер предосторожности, у пациенток с печеночной недостаточностью тяжелой степени — противопоказано.
При заболеваниях ЖКТ (например, при болезни Крона), а также у женщин с избыточной массой тела, эффективность контрацептивного действия левоноргестрела может снижаться.
Применение препарата Постинор® у девочек-подростков до 16 лет возможно только в исключительных случаях (в т.ч. при изнасиловании) и только после консультации гинеколога. После проведения экстренной контрацепции рекомендована повторная консультация гинеколога.
Экстренная контрацепция не защищает от заболеваний, передающихся половым путем.
Сообщалось о случаях тромбоэмболических осложнений после приема левоноргестрела в дозе 1.5 мг. В связи с этим у женщин с существующими факторами риска (наследственной или приобретенной предрасположенностью к артериальным или венозным тромбозам, наличием тромбозов/тромбоэмболий в семейном анамнезе), следует учитывать возможность возникновения таких осложнений.
Влияние на фертильность
Левоноргестрел повышает риск развития нарушений менструального цикла, что в некоторых случаях может приводить к более ранней или поздней овуляции. Эти изменения могут влиять на фертильность, однако данные о влиянии левоноргестрела на фертильность при длительном применении отсутствуют.
Влияние на способность к управлению транспортными средствами и механизмами
Влияние применения препарата Постинор® на способность к управлению транспортными средствами и механизмами не изучалось.
Гонококковая инфекция. Признаки гонореи у женщин и мужчин
Гонококковая инфекция (ГИ, гонорея), которую относят к ИППП, вызывается Neisseria gonorrhoeae – грамотрицательной бактерией, принадлежащей семейству Neisseriaceae, роду Neisseria. N.gonorrhoeae, как и C.trachomatis, имеет высокую тропность к цилиндрическому эпителию, поэтому поражает цервикальный канал, эндометрий, маточные трубы, уретру. Неосложненная ГИ у мужчин протекает чаще всего в форме острого гнойного или гнойно-слизистого уретрита, у женщин цервицита с гнойно-слизистыми выделениями. При аногенитальных и орогенитальных контактах возможно развитие проктита или фарингита. Симптомы и проявления ГИ, за небольшим исключением, неспецифичны, для постановки диагноза ГИ необходимы лабораторные исследования для выявления патогена. У мужчин до 15% случаев ГИ может протекать без клинической симптоматики, а у 5–10% не сопровождаться и лабораторными признаками уретрита, у женщин доля бессимптомных форм может достигать 45–55%. Как при манифестных, так и при малосимптомных формах ГИ при отсутствии лечения высок риск развития осложнений. У мужчин осложнениями ГИ являются стриктуры уретры, простатит, орхоэпидидимит; у женщин – эндометрит, сальпингит, сальпингоофорит, пельвиоперитонит, тубоовариальный абсцесс, внематочная беременность, трубное бесплодие.
Неосложненная ГИ у мужчин протекает чаще всего в форме острого гнойного или гнойно-слизистого уретрита, у женщин цервицита с гнойно-слизистыми выделениями. При аногенитальных и орогенитальных контактах возможно развитие проктита или фарингита. Симптомы и проявления ГИ, за небольшим исключением, неспецифичны, для постановки диагноза ГИ необходимы лабораторные исследования для выявления патогена. У мужчин до 15% случаев ГИ может протекать без клинической симптоматики, а у 5–10% не сопровождаться и лабораторными признаками уретрита, у женщин доля бессимптомных форм может достигать 45–55%. Как при манифестных, так и при малосимптомных формах ГИ при отсутствии лечения высок риск развития осложнений. У мужчин осложнениями ГИ являются стриктуры уретры, простатит, орхоэпидидимит; у женщин – эндометрит, сальпингит, сальпингоофорит, пельвиоперитонит, тубоовариальный абсцесс, внематочная беременность, трубное бесплодие.
Показания к обследованию. У мужчин: симптомы и клинические проявления уретрита, эпидидимита, эпидидимоорхита или простатита; у лиц, практикующих аногенитальные контакты – проктита; при физикальном осмотре – наличие выделений из уретры, особенно гнойного характера.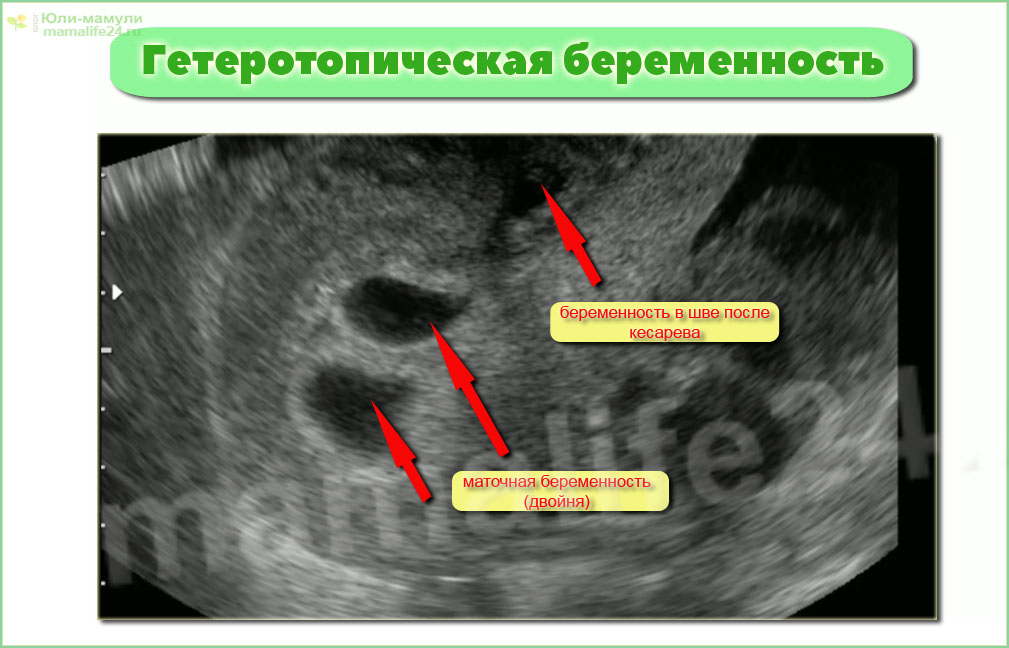
У женщин: симптомы воспалительного процесса в нижних отделах урогенитального тракта и органов малого таза, боли в низу живота, патологические выделения из влагалища; наличие слизистых или гнойно-слизисто выделений из цервикального канала, отечность и признаки воспаления шейки матки; нарушение менструального цикла; болезненность при половых контактах; подготовка к хирургическому вмешательству на органах малого таза; подготовка к беременности; бесплодие.
У лиц обоего пола без симптомов и признаков воспалительного процесса урогенитального тракта: наличие перечисленных выше симптомов и признаков или установленная ГИ у полового партнера; в возрастной группе до 25 лет – многочисленные половые партнеры или половые контакты с новым половым партнером без барьерной контрацепции.
Дифференциальная диагностика. Хламидийная инфекция, урогенитальный трихомониаз, инфекция, вызванная M.genitalium.
Этиологическая диагностика включает визуальное обнаружение гонококков методами микроскопии, выделение культуры гонококка, выявление ДНК и РНК N. gonorrhoeae.
gonorrhoeae.
Материал для исследований
- Мазки/соскобы со слизистых оболочек цервикального канала и уретры женщин – микроскопическое исследование, выделение культуры гонококков, выявление ДНК, РНК N.gonorrhoeae;
- мазки (соскобы) со слизистой влагалища – выявление ДНК, РНК N.gonorrhoeae;
- мазки (соскобы) со слизистой прямой кишки – выделение культуры гонококков;
- мазки (соскобы) со слизистой ротоглотки – выделение культуры гонококков;
- моча (первая порция) мужчин – выявление ДНК, РНК N.gonorrhoeae.
Сравнительная характеристика методов лабораторной диагностики. Для визуального выявления гонококков фиксированный мазок, окрашенный метиленовым синим или по Граму, исследуют с использованием световой микроскопии для выявления диплококков (грам-отрицательных) внутри полиморфноядерных лейкоцитов. Диагностическая чувствительность метода отличается при диагностике гонококковой инфекции у мужчин и женщин: у мужчин при острой форме инфекции она составляет 90–95%, у женщин не превышает 50% при острой форме, при торпидном течении инфекционного процесса – 10–25%.
Культуральное исследование включает выделение культуры нейссерий и подтверждение принадлежности выделенной культуры к виду Neisseria gonorrhoeae. Посев осуществляется на плотные питательные среды. После получения колоний проводится видовая идентификация нейссерий по набору биохимических тестов. Этиологический диагноз считается установленным только после подтверждения принадлежности выросших колоний нейссерий к виду N.gonorrhoeae.
Для выявления ДНК N.gonorrhoeae в РФ используют ПЦР с различными вариантами детекции продуктов реакции и метод выявления РНК на основе реакции НАСБА. Диагностическая чувствительность для диагностики ГИ метода ПЦР находится в пределах 95–98%, метода НАСБА достигает 98%, специфичность составляет 96–98% и до 100% для методов ПЦР и НАСБА, соответственно.
Показания к применению различных лабораторных исследований. Микроскопическое исследование препаратов с окраской по Граму используют для лабораторного подтверждения наличия воспалительного процесса (повышенное содержание ПМЯЛ) у пациентов с симптомами и клиническими проявлениями урогенитальной инфекции. Кроме того указанный метод микроскопии является наиболее быстрым и информативным методом диагностики гонореи у мужчин с симптомами воспалительного процесса. У мужчин без клинических проявлений инфекционно-воспалительного процесса урогенитального тракта метод имеет низкую чувствительность. У женщин даже с признаками инфекционно-воспалительного процесса микроскопическое исследование препаратов с окраской по Граму не рекомендуется рассматривать как метод диагностики гонореи из-за его низкой информативности. Метод не показан и для диагностики ГИ экстрагенитальной локализации.
Кроме того указанный метод микроскопии является наиболее быстрым и информативным методом диагностики гонореи у мужчин с симптомами воспалительного процесса. У мужчин без клинических проявлений инфекционно-воспалительного процесса урогенитального тракта метод имеет низкую чувствительность. У женщин даже с признаками инфекционно-воспалительного процесса микроскопическое исследование препаратов с окраской по Граму не рекомендуется рассматривать как метод диагностики гонореи из-за его низкой информативности. Метод не показан и для диагностики ГИ экстрагенитальной локализации.
Культуральное исследование рекомендуется проводить во всех случаях диагностики ГИ, когда для этого имеется возможность (стандартизованные питательные среды, условия для транспортировки биологического материала, обеспечивающие сохранение жизнеспособности гонококков). При отсутствии ответа на проведенное лечение рекомендуется определение чувствительности к антибактериальным препаратам.
В настоящее время выявление ДНК N.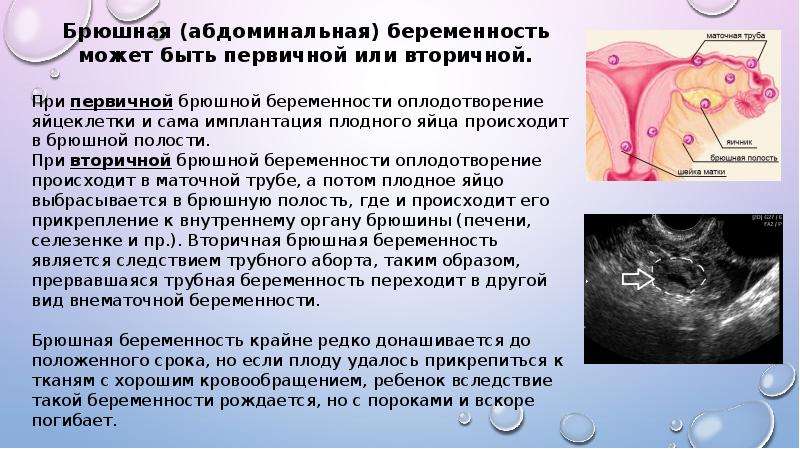 gonorrhoeae методом ПЦР рассматривают как оптимальное исследование для скрининга пациентов обоего пола, показано его применение и для оценки результатов лечения. При использовании метода ПЦР с учетом скорости элиминации ДНК N.gonorrhoeae контроль лечения необходимо проводить не ранее 2–3 недель. РНК возбудителя является более ранним маркером ответа на терапию, поэтому при использовании метода НАСБА можно оценивать эффективность лечения через 1–2 недели после окончания курса.
gonorrhoeae методом ПЦР рассматривают как оптимальное исследование для скрининга пациентов обоего пола, показано его применение и для оценки результатов лечения. При использовании метода ПЦР с учетом скорости элиминации ДНК N.gonorrhoeae контроль лечения необходимо проводить не ранее 2–3 недель. РНК возбудителя является более ранним маркером ответа на терапию, поэтому при использовании метода НАСБА можно оценивать эффективность лечения через 1–2 недели после окончания курса.
Особенности интерпретации результатов лабораторных исследований. Наличие диплококков внутри полиморфноядерных лейкоцитов является высокоспецифичным признаком ГИ, однако при оценке результатов выявления N.gonorrhoeae с использованием микроскопии следует учитывать, что в данном случае определяется морфотип микроорганизма, который свойственен всем предcтавителям рода Neisseriaceae. Неоднократно описаны случаи уретрита, вызванного N.meningitides с микроскопической картиной аналогичной гонорее. В связи с этим для окончательного подтверждения диагноза ГИ необходимо подтверждение результатов микроскопии культуральными методами или выявлением ДНК N.gonorrhoeae. У женщин с острой формой инфекции даже при повышенном содержании лейкоцитов в мазке в большинстве случаев названный признак ГИ отсутствует.
В связи с этим для окончательного подтверждения диагноза ГИ необходимо подтверждение результатов микроскопии культуральными методами или выявлением ДНК N.gonorrhoeae. У женщин с острой формой инфекции даже при повышенном содержании лейкоцитов в мазке в большинстве случаев названный признак ГИ отсутствует.
Положительный результат культурального исследования, проведенного с видовой идентификацией возбудителя, является наиболее объективным доказательством инфекции и не требует дополнительного подтверждения. Однако отрицательный результат может означать как отсутствие возбудителя, так неоптимальные условия его транспортировки и/или культивирования.
При обнаружении ДНК N.gonorrhoeae в образцах из урогенитального тракта у пациентов с клиническими проявлениями урогенитальной инфекции и наличии факторов, способствующих инфицированию, дополнительного исследования не требуется и диагноз ГИ считается установленным, за исключением случаев обследования несовершеннолетних или лиц, подвергшихся сексуальному насилию. В таких случаях согласно, существующим нормативным документам, диагноз гонококковой инфекции правомочен только на основании результатов культурального исследования. При обнаружении ДНК N.gonorrhoeae, но отсутствии субъективных и объективных признаков инфекционно-воспалительного процесса и факторов риска, или при исследовании биологического материал из экстрагенитальных локализаций, для подтверждения диагноза рекомендуется провести исследование для обнаружения РНК N.gonorrhoeae методом НАСБА. Наличие ДНК и РНК возбудителя является объективным лабораторным признаком инфекции.
В таких случаях согласно, существующим нормативным документам, диагноз гонококковой инфекции правомочен только на основании результатов культурального исследования. При обнаружении ДНК N.gonorrhoeae, но отсутствии субъективных и объективных признаков инфекционно-воспалительного процесса и факторов риска, или при исследовании биологического материал из экстрагенитальных локализаций, для подтверждения диагноза рекомендуется провести исследование для обнаружения РНК N.gonorrhoeae методом НАСБА. Наличие ДНК и РНК возбудителя является объективным лабораторным признаком инфекции.
Челябинские врачи приняли роды у пациентки с внематочной беременностью
Хирурги и акушеры-гинекологи двух ведущих клиник Челябинской области спасли маму и сохранили жизнь ее ребенку.

Чудо произошло девять месяцев назад. Специалисты Челябинской областной клинической больницы и перинатального центра провели уникальную операцию, которая благополучно завершилась рождением здоровой малышки. Девочка растет смышленой и радует своих родителей.
Как рассказала пресс-секретарь ЧОКБ Наталья Малухина, жительница одного из районов Челябинской области Олеся узнала, что ждет первенца только на 30-й неделе беременности.
Для 40-летней женщины это был долгожданный ребенок. Однако во время скрининга выяснилось, что ребенок находится не в матке, а в брюшной полости. Чаще всего внематочная беременность заканчивается гибелью плода, и это огромный риск для женщины. Обычно ее прерывают на ранних сроках, чтобы сохранить жизнь матери.
Но у Олеси беременность протекала необычно: не было никаких признаков — ни тошноты, ни боли. В поликлинику она обратилась, когда сделала тест, и его результат оказался положительным.
— Меня на вертолете отправили в Челябинск, в областную больницу, и я полностью доверилась врачам, — вспоминает счастливая мама.
Поскольку случай был особый, челябинские врачи консультировались с коллегами из московского института имени Кулакова, с Европейской ассоциацией акушеров-гинекологов, с врачами из Испании и Германии.
Врачи ЧОКБ и ЧОПЦ совместно провели оперативные роды. В итоге на свет появилась девочка ростом 47 сантиметров и весом два килограмма 400 граммов.
В операционной работали ведущие специалисты Южного Урала: заведующий отделением гинекологии ЧОКБ Павел Ефремов и главный акушер-гинеколог регионального минздрава Алексей Шерстобитов. Вместе с акушерами-гинекологами находились еще две группы специалистов — бригады абдоминальных и сосудистых хирургов. Они были готовы в любой момент подключиться к операции, если потребуется.
— Ситуация была нестандартная. Здесь не было оболочки, внутри которой развивается плод. Женщина, действительно, ничего не чувствовала. Она стала ощущать шевеления, когда плод уже стал ребенком, — отмечает заведующий отделением гинекологии ЧОКБ Павел Ефремов.
Такой случай стал первым в практике врача с 46-летним опытом работы. Как пояснили в областной больнице, плацента располагалась в брюшной полости на магистральных сосудах и не была связана с маткой. Существовал риск кровотечения, которое практически невозможно остановить. При этом беременность могла прерваться в любой момент, отмечают специалисты.
— Гинекологи приняли ребенка, мы оценили состояние организма пациентки, увидели плаценту, которая крепилась вопреки всем законам биологии. Можно было, конечно, попытаться ее удалить. Но мы прекрасно понимали, что это сопряжено с колоссальными рисками, возможные осложнения были бы несовместимы с жизнью. Самым главным для нас в тот момент было принять решение о том, чтобы обойтись без операции, — комментирует заместитель главного врача ЧОКБ по хирургическому разделу работы Илья Бондаревский.Фото Людмилы Ковалевой («Южноуральская панорама»)
Читайте «Вечерку» на «Яндекс. Дзен» и подписывайтесь на наш телеграм-канал!
Дзен» и подписывайтесь на наш телеграм-канал!
Внематочная беременность
Внематочная беременность — это осложнение беременности, когда прикрепление оплодотворенной яйцеклетки происходит вне полости матки, чаще всего в маточной трубе.
За редким исключением, внематочная беременность нежизнеспособна и нередко опасна для здоровья матери из-за вероятности развития внутреннего кровотечения. Внематочную беременность относят к состояниям, требующим неотложной медицинской помощи, так как без лечения она может привести к смертельному исходу.
Факторы риска
- Аборты
- Хирургические вмешательства на органах брюшной полости
- Экстренная гормональная контрацепция
- Нарушения менструального цикла
- Воспалительные заболевания и инфекции женских половых органов
- Нарушение транспортной функции маточных труб
- Опухоли матки и ее придатков
- Аномалии развития половых органов
- Курение
Симптомы
Вначале внематочная беременность по течению не отличается от маточной и может сопровождаться тошнотой, сонливостью, повышенным аппетитом, увеличением и болезненностью молочных желез. Неблагоприятные симптомы обычно появляются позже.
Неблагоприятные симптомы обычно появляются позже.
- Боль. Она может быть ноющей, схваткообразной или режущей. Возникает боль внизу живота на одной стороне, а при излитии крови в брюшную полость может отдавать в задний проход.
- Кровотечение. Несмотря на то, что при внематочной беременности кровотечение из поврежденных сосудов происходит в брюшную полость, часто при этом возникает и маточное кровотечение в связи с падением уровня прогестерона. Кровянистые выделения иногда напоминают менструацию, но в большинстве случаев кровянистые выделения бывают скудными, темными и продолжаются длительно.
- Шок. При большой кровопотере могут наблюдаться потеря сознания, бледность кожи, падение артериального давления, частый слабый пульс.
Диагностика
- исследование уровня ХГЧ в крови и моче
- УЗИ органов малого таза (отсутствие плодного яйца в полости матки, визуализация неоднородного объемного образования в области придатков на одной стороне и наличие свободной жидкости в полости малого таза
Лечение
К операции прибегают во всех случаях подозрения на внематочную беременность.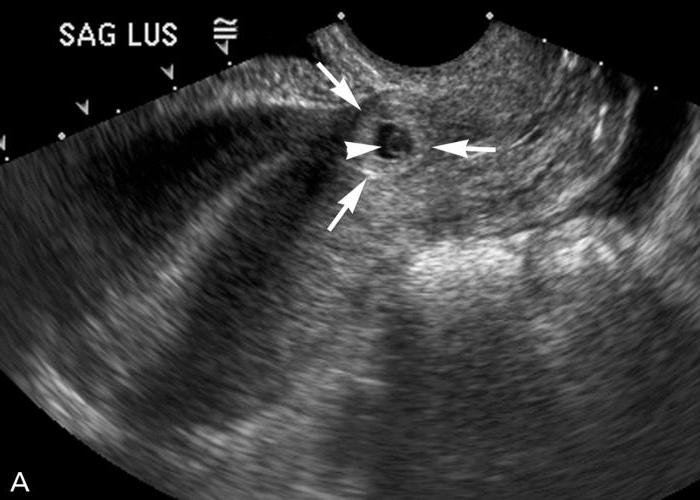 В условиях нашего отделения в 100% случаев проводят лапароскопическую операцию. В 80% случаев в ходе оперативного вмешательства удаляем только плодное яйцо. Маточную трубу удаляем только при ее разрыве.
В условиях нашего отделения в 100% случаев проводят лапароскопическую операцию. В 80% случаев в ходе оперативного вмешательства удаляем только плодное яйцо. Маточную трубу удаляем только при ее разрыве.
Метотрексат (противоревматический) внутрь: применение, побочные эффекты, взаимодействие, изображения, предупреждения и дозировка
См. также раздел «Предупреждения».
Могут возникнуть тошнота, рвота, боль в животе, сонливость или головокружение. Если какой-либо из этих эффектов сохраняется или ухудшается, немедленно сообщите об этом своему врачу или фармацевту.
Может произойти временное выпадение волос. Нормальный рост волос должен вернуться после окончания лечения.
Помните, что это лекарство было назначено, потому что ваш врач решил, что польза для вас больше, чем риск побочных эффектов.Многие люди, использующие это лекарство, не имеют серьезных побочных эффектов.
Немедленно сообщите своему врачу, если у вас есть какие-либо серьезные побочные эффекты, в том числе: язвы во рту, диарея, признаки анемии (такие как необычная усталость, бледность кожи), признаки проблем с печенью (такие как тошнота/рвота, которая не прекращается) , темная моча, боль в животе/желудке, пожелтение глаз/кожи), легкое образование синяков/кровотечений, черный стул, увеличенные железы/лимфатические узлы, боль в костях, необычная боль и изменение цвета кожи, признаки проблем с почками (например, изменение количество мочи), сухой кашель, мышечная слабость.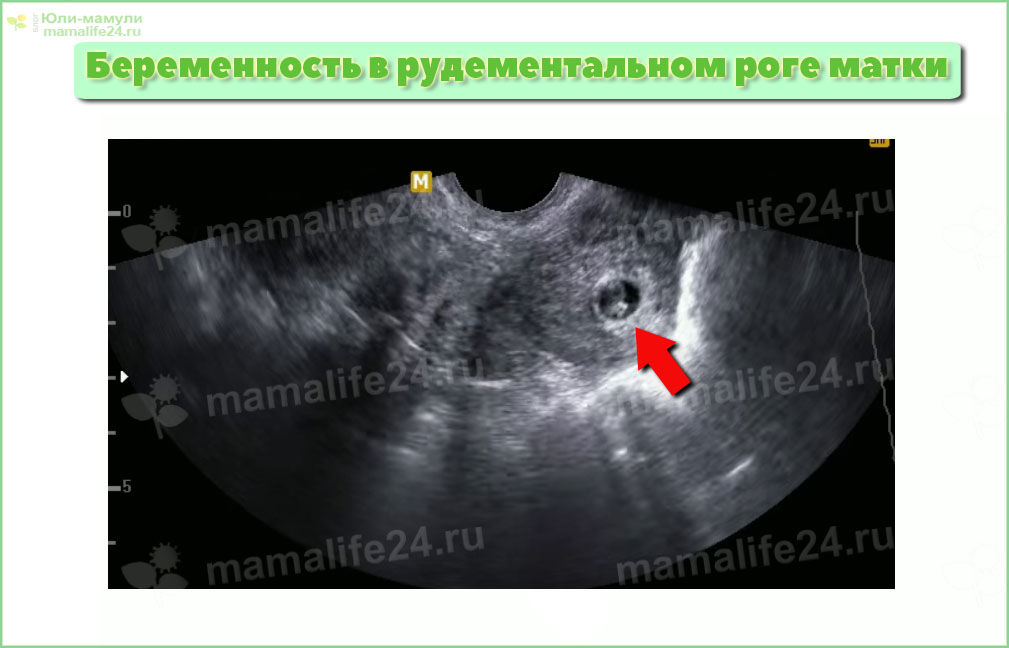
Немедленно обратитесь за медицинской помощью, если у вас есть какие-либо очень серьезные побочные эффекты, в том числе: слабость на одной стороне тела, ригидность затылочных мышц, сильная головная боль, изменения зрения, нерегулярное сердцебиение, изменения психики/настроения, судороги.
Это лекарство может снизить вашу способность бороться с инфекциями. Это может повысить вероятность серьезной (редко смертельной) инфекции или усугубить любую инфекцию. Немедленно сообщите своему врачу, если у вас есть какие-либо признаки инфекции (например, боль в горле, которая не проходит, лихорадка, озноб, кашель).
Очень серьезная аллергическая реакция на этот препарат встречается редко. Однако немедленно обратитесь за медицинской помощью, если вы заметили какие-либо симптомы серьезной аллергической реакции, в том числе: сыпь, зуд/отек (особенно лица/языка/горла), сильное головокружение, затрудненное дыхание.
Это не полный список возможных побочных эффектов. Если вы заметили другие эффекты, не перечисленные выше, обратитесь к врачу или фармацевту.
В США —
Позвоните своему врачу для получения медицинской консультации о побочных эффектах.Вы можете сообщить о побочных эффектах в FDA по телефону 1-800-FDA-1088 или на сайте www.fda.gov/medwatch.
В Канаде: позвоните своему врачу, чтобы получить медицинскую консультацию о побочных эффектах. Вы можете сообщить о побочных эффектах в Министерство здравоохранения Канады по телефону 1-866-234-2345.
Инъекционные препараты Гормоны, кломид и др.
Если у вас проблемы с бесплодием, врач может выписать лекарство, которое поможет вам забеременеть. Эти лекарства, называемые лекарствами от бесплодия, работают, заставляя ваше тело выделять гормоны, которые запускают или регулируют овуляцию — выход яйцеклетки из яичника.
Даже если вы уже используете другой метод повышения шансов забеременеть, например экстракорпоральное оплодотворение, препараты для лечения бесплодия по-прежнему являются важной частью лечения.
Этих препаратов много, но вот основные из них, которые чаще всего назначают.
Кломид или серофен
Цитрат кломифена (кломид) используется более 40 лет. Ваш врач может назначить его, если у вас нет нормальной овуляции.
Кломид и Серофен, торговые марки кломифена, известны как препараты, блокирующие эстроген.Они заставляют гипоталамус и гипофиз, расположенные в вашем мозгу, выделять гормоны, называемые ГнРГ (гонадотропин-высвобождающий гормон), ФСГ (фолликулостимулирующий гормон) и ЛГ (лютеинизирующий гормон). Эти гормоны заставляют ваши яичники производить яйцеклетки.
Эти препараты часто используются вместе с другими методами лечения бесплодия, такими как вспомогательные репродуктивные технологии или искусственное оплодотворение.
Способ применения: Типичная начальная доза кломифена составляет 50 миллиграммов в день в течение 5 дней.Обычно вы принимаете первую таблетку на третий, четвертый или пятый день после начала менструации.
Вы можете ожидать начала овуляции примерно через 7 дней после приема последней дозы. Если это не произойдет сразу, ваш врач может попросить вас увеличить дозу на 50 миллиграммов в день каждый месяц, до 150 миллиграммов.
Если это не произойдет сразу, ваш врач может попросить вас увеличить дозу на 50 миллиграммов в день каждый месяц, до 150 миллиграммов.
После начала овуляции большинство врачей рекомендуют принимать кломифен не дольше 6 месяцев. Если вы не забеременели в течение полугода, ваш врач, вероятно, назначит другое лекарство или предложит обратиться к специалисту по бесплодию.
Насколько хорошо это работает: Примерно у 60-80% женщин, принимающих кломифен, происходит овуляция, и около половины из них могут забеременеть. Большинство беременностей происходит в течение трех циклов.
Побочные эффекты: Как правило, они легкие. Они включают приливы, помутнение зрения, тошноту, вздутие живота и головную боль.
Кломид также может вызвать изменения в цервикальной слизи, что может затруднить определение того, когда вы фертильны, и может предотвратить попадание сперматозоидов в матку.
Как и многие лекарства от бесплодия, Кломид может повысить вероятность многоплодной беременности.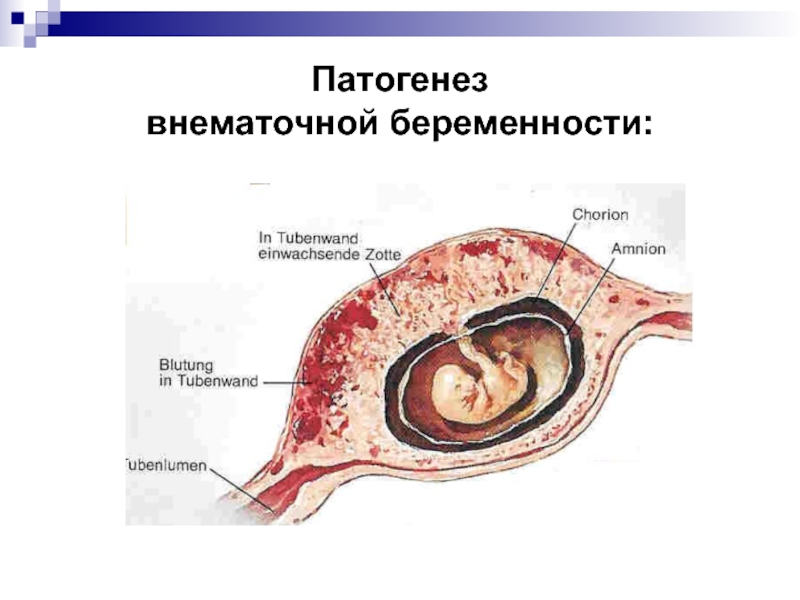
Гормоны для инъекций
Если кломид сам по себе не действует, врач может порекомендовать гормоны для запуска овуляции. Некоторые из типов:
Хорионический гонадотропин человека (ХГЧ) , такие как Новарел, Овидрел, Прегнил и Профаси. Это лекарство обычно используется вместе с другими препаратами от бесплодия, чтобы заставить ваши яичники выпустить яйцеклетку.
Фолликулостимулирующий гормон (ФСГ) , такие как Bravelle, Fertinex, Follistim и Gonal-F.Эти препараты вызывают рост яйцеклеток в яичниках.
Менопаузальный гонадотропин человека (ЧМГ) , такой как Менопур, Метродин, Пергонал и Репронекс. Этот препарат сочетает в себе ФСГ и ЛГ (лютеинизирующий гормон).
Гонадотропин-высвобождающий гормон (GnRH) , такие как Factrel и Lutrepulse. Этот гормон вызывает высвобождение ФСГ и ЛГ из гипофиза, но его редко назначают в США.
Антагонист гонадотропин-высвобождающего гормона (антагонист ГнРГ) , такой как антагон и цетротид.
Эти лекарства не таблетки, которые нужно глотать. Вместо этого вы воспринимаете их как выстрелы. Доза варьируется в зависимости от того, как они используются.
Одни вводятся под кожу, другие вводятся в мышцу. Вы можете делать инъекции в живот, плечо, бедро или ягодицы.
Обычно их начинают принимать во время цикла, на второй или третий день после появления ярко-красной крови, и продолжают принимать от 7 до 12 дней подряд.Иногда вам могут потребоваться инъекции вместе с кломидом, который вы принимаете внутрь.
Насколько хорошо это работает: Как и в случае с кломифеном, инъекционные гормоны с высокой вероятностью способствуют овуляции. Среди женщин, у которых начинается овуляция, до 50% могут забеременеть.
Побочные эффекты: Большинство из них легкие и включают в себя такие проблемы, как болезненность, инфекции и кровяные волдыри, отеки или кровоподтеки в месте инъекции. Существует также риск состояния, называемого гиперстимуляцией яичников, которое заставляет ваши яичники расти и становиться чувствительными.
Препараты также повышают вероятность многоплодной беременности.
Другие препараты для лечения бесплодия
Антагон ( ганиреликс ацетат). Это инъекционный препарат, который может предотвратить раннюю овуляцию у женщин, перенесших процедуры по лечению бесплодия. Побочные эффекты могут включать боль в животе, головную боль и, возможно, прерывание беременности.
Достинекс ( каберголин ) и парлодел ( бромкриптин ). Это лекарства, используемые для снижения уровня определенных гормонов и уменьшения размера опухоли гипофиза, которая может вызывать проблемы с овуляцией. Обычно вы принимаете их внутрь небольшими дозами, но количество может быть увеличено, если так скажет ваш врач. Побочные эффекты включают головокружение и расстройство желудка.
Что такое внематочная беременность и каковы ее симптомы?
Внематочная беременность – это когда беременность развивается вне матки (или матки).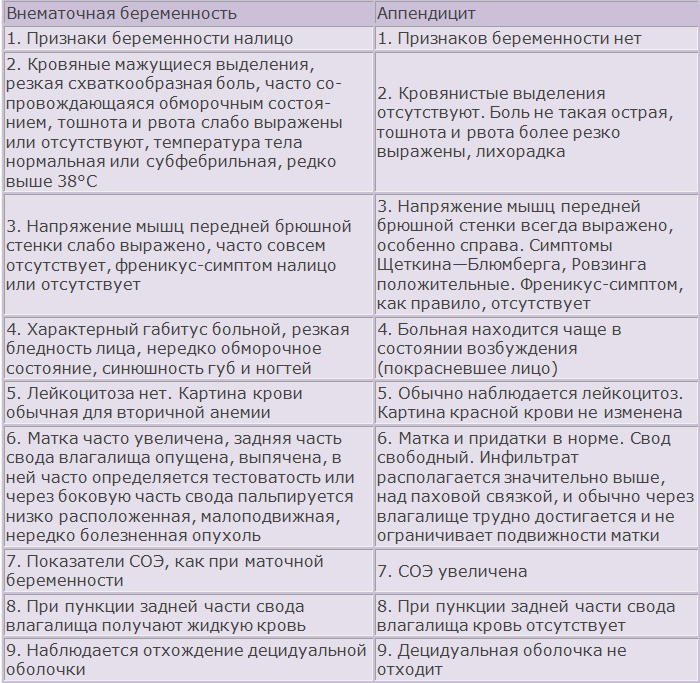 Когда послед прикрепляется не в том месте, беременность не выживает.По оценкам, внематочная беременность возникает в 11 из каждых 1000 беременностей.
Когда послед прикрепляется не в том месте, беременность не выживает.По оценкам, внематочная беременность возникает в 11 из каждых 1000 беременностей.
Хотя у вас может быть низкий риск внематочной беременности, важно знать об этом и знать о симптомах.
Внематочная беременность – это беременность, которая развивается в неправильном месте. Нормальная беременность имплантируется внутри матки (также известной как матка), а внематочная имплантируется где-то еще, чаще всего в фаллопиевых трубах.
Внематочная беременность также может иногда возникать в рубце после кесарева сечения, в шейке матки или в месте соединения фаллопиевой трубы с маткой.
По оценкам, внематочная беременность возникает в 11 из 1000 беременностей .
Каковы симптомы трубной внематочной беременности?
Если вы посещаете одну из наших клиник для проведения УЗИ, а беременность не была видна, вас могут попросить вернуться примерно через неделю для повторного сканирования.
Хотя у вас может быть низкий риск внематочной беременности, важно знать об этом и знать о симптомах.
- Острые колющие боли внизу живота
- Боль в области кончика плеча
- Слабость, головокружение и обмороки
- Вагинальное кровотечение
- Желудочно-кишечные симптомы (рвота и/или диарея)
Что делать, если вы считаете, что у вас внематочная беременность
Симптомы трубной внематочной беременности проявляются не у всех. Если вы обеспокоены тем, что у вас может быть внематочная беременность, важно как можно скорее обратиться за медицинской помощью .
- Если вы испытываете сильную боль, сильную слабость или головокружение, как можно скорее обратитесь в отделение неотложной помощи.
- Если у вас есть какие-либо вопросы или опасения по поводу внематочной беременности, не забывайте, что наша команда работает для вас 24 часа в сутки. Вы можете позвонить нам в любое время по телефону 0345 122 1441.

- Если вы не готовы звонить по телефону или беспокоитесь о своей конфиденциальности, вы можете связаться с нашими консультантами по обслуживанию через веб-чат с понедельника по пятницу с 8:00 до 16:00.
Подробнее о симптомах внематочной беременности и лечении читайте в брошюре.
Где я могу получить дополнительную информацию?
The Ectopic Pregnancy Trust
NHS Choices
Ассоциация выкидышей
Назад к новостямВнематочная беременность | Клиника помощи беременным Lifeline
Внематочная беременность: не те слова, которые хочется услышать на приеме у врача. Но важно, чтобы мы говорили о том, что такое внематочная беременность, кто находится в группе риска, характерные симптомы и типичное лечение.Внематочная беременность очень опасна, и к ней нужно относиться очень серьезно. 1 из 50 беременностей внематочная. Знание признаков и факторов риска может спасти жизнь.
Что такое внематочная беременность?
При нормальной беременности зачатие происходит в фаллопиевой трубе, затем ребенок перемещается в матку и имплантируется в мягкую, мягкую оболочку матки, называемую эндометрием. Ребенок остается внутри матки до тех пор, пока он или она не будет готов к рождению.Внематочная беременность возникает, когда плод прикрепляется вне матки, где его быть не должно.
Но иногда вместо того, чтобы отправиться в матку, где ему и место, ребенок остается внутри фаллопиевой трубы и имплантируется там или перемещается в другое место и имплантируется в яичник, брюшную полость или шейку матки. Большинство внематочных беременностей происходит в фаллопиевых трубах, и их часто называют «трубными беременностями».
Ребенок почти никогда не выживает при внематочной беременности.Были крайне редкие и необычные случаи, когда ребенок выжил, но вероятность этого составляет от 1 до 3 миллионов. Эти несколько случаев обычно происходят за пределами фаллопиевых труб в брюшной полости, где имеется богатое кровоснабжение. В норме ребенок не может выжить, потому что он не получает из матки необходимого ему пространства и снабжения. Мать также подвергается риску повреждения репродуктивной системы и, возможно, смерти, если внематочная беременность останется незамеченной и не будет вылечена.
В норме ребенок не может выжить, потому что он не получает из матки необходимого ему пространства и снабжения. Мать также подвергается риску повреждения репродуктивной системы и, возможно, смерти, если внематочная беременность останется незамеченной и не будет вылечена.
Симптомы
Вначале у женщины с внематочной беременностью могут наблюдаться нормальные симптомы беременности: тошнота, задержка менструации, болезненность молочных желез, перепады настроения и другие типичные признаки беременности.Если она сделает тест на беременность, результат, скорее всего, будет положительным, но беременность не может продолжаться нормально.
Симптомы внематочной беременности появляются по мере роста ребенка. Эти симптомы включают:
- Боль в области таза, шеи, живота, плеча или прямой кишки и/или спазмы
- Легкое или сильное вагинальное кровотечение
- Желудочно-кишечные симптомы, включая позывы на дефекацию
- Крайняя головокружение или обморок
- Острая боль, длящаяся более нескольких минут
- Аномально низкое кровяное давление
Если у вас есть какие-либо признаки внематочной беременности, обратитесь за неотложной медицинской помощью. При отсутствии лечения внематочная беременность может привести к разрыву маточной трубы или других органов, и женщина может умереть от кровопотери.
При отсутствии лечения внематочная беременность может привести к разрыву маточной трубы или других органов, и женщина может умереть от кровопотери.
Причины и факторы риска
Внематочная беременность может быть вызвана воспалением или рубцеванием половых путей. Женщина может родиться с деформированными фаллопиевыми трубами или иметь повреждения в результате ЗППП или операции на маточных трубах.
Беременные женщины должны учитывать следующие факторы риска при наблюдении за внематочной беременностью:
- Предыдущие внематочные беременности
- Воспаление или раздражение репродуктивной системы , вызванное заболеванием, передающимся половым путем, или воспалительным заболеванием органов малого таза
- Лечение бесплодия. Некоторые исследования показали, что ЭКО (экстракорпоральное оплодотворение) может увеличить вероятность внематочной беременности.
- Трубная хирургия. Любая операция на репродуктивной системе может привести к рубцеванию, что, в свою очередь, может привести к внематочной беременности.

- Внутриматочные спирали (ВМС). Хотя женщина редко может забеременеть при наличии ВМС, если она забеременеет, а ВМС может предотвратить имплантацию плода в матку.
- Курение. Курение сигарет, особенно непосредственно перед беременностью, может увеличить риск внематочной беременности.
- Возраст матери 35-44 года
- Предыдущие операции на органах малого таза или брюшной полости
- Эндометриоз (хроническое нарушение репродуктивной функции, при котором слизистая оболочка матки разрастается за пределы матки)
Обнаружение внематочной беременности
Всегда консультируйтесь с врачом, если у вас есть опасения по поводу текущей или потенциальной беременности.Несмотря на то, что мы не можем диагностировать или лечить внематочную беременность, наша команда Lifeline Pregnancy Help Clinic готова поддержать вас.
Наши лицензированные медсестры обучены ограниченному акушерскому УЗИ , которое может определить, находится ли беременность в матке или вне ее. Это бесплатное конфиденциальное УЗИ может стать первым шагом в выявлении внематочной беременности. Мы направим вас к местным врачам, которые смогут взять его оттуда.
Это бесплатное конфиденциальное УЗИ может стать первым шагом в выявлении внематочной беременности. Мы направим вас к местным врачам, которые смогут взять его оттуда.
Мы также предоставляем эмоциональную поддержку посредством конфиденциальных консультаций бесплатно для вас.Все наши сотрудники готовы слушать и быть с вами в это время неопределенности. Независимо от того, является ли беременность типичной или возникают осложнения, Lifeline здесь для вас.
Записаться на прием
Кэт Крейн
Каталожные номера:
https://www.mayoclinic.org/diseases-conditions/ectopic-pregnancy/symptoms-causes/syc-20372088
http://americanpregnancy.org/pregnancy-complications/ectopic-pregnancy/
https://www.verywellfamily.com/can-an-эктопическая-беременность-be-saved-2371464
https://www.medicoverfertility.com/blog/ectopic-pregnancy
Внематочная беременность // Middlesex Health
Обзор
Беременность начинается с оплодотворенной яйцеклетки. В норме оплодотворенная яйцеклетка прикрепляется к слизистой оболочке матки. Внематочная беременность возникает, когда оплодотворенная яйцеклетка имплантируется и растет за пределами основной полости матки.
В норме оплодотворенная яйцеклетка прикрепляется к слизистой оболочке матки. Внематочная беременность возникает, когда оплодотворенная яйцеклетка имплантируется и растет за пределами основной полости матки.
Внематочная беременность чаще всего возникает в фаллопиевой трубе, по которой яйцеклетки выносятся из яичников в матку.Этот тип внематочной беременности называется трубной беременностью. Иногда внематочная беременность возникает в других областях тела, таких как яичник, брюшная полость или нижняя часть матки (шейка матки), которая соединяется с влагалищем.
Внематочная беременность не может протекать нормально. Оплодотворенная яйцеклетка не может выжить, а растущая ткань может вызвать опасное для жизни кровотечение, если ее не лечить.
При здоровой беременности оплодотворенная яйцеклетка прикрепляется к слизистой оболочке матки.При внематочной беременности яйцеклетка прикрепляется где-то за пределами матки — обычно внутри фаллопиевой трубы.
Симптомы
Сначала вы можете не заметить никаких симптомов. Однако у некоторых женщин с внематочной беременностью наблюдаются обычные ранние признаки или симптомы беременности — задержка менструации, болезненность молочных желез и тошнота.
Однако у некоторых женщин с внематочной беременностью наблюдаются обычные ранние признаки или симптомы беременности — задержка менструации, болезненность молочных желез и тошнота.
Если вы сделаете тест на беременность, результат будет положительным. Тем не менее, внематочная беременность не может продолжаться как обычно.
Поскольку оплодотворенная яйцеклетка растет в неподходящем месте, признаки и симптомы становятся более заметными.
Раннее предупреждение о внематочной беременности
Часто первыми признаками внематочной беременности являются легкое вагинальное кровотечение и тазовая боль.
Если из фаллопиевых труб вытекает кровь, вы можете почувствовать боль в плече или позывы к дефекации. Ваши конкретные симптомы зависят от того, где скапливается кровь и какие нервы раздражены.
Экстренные симптомы
Если оплодотворенная яйцеклетка продолжает расти в маточной трубе, это может привести к ее разрыву.Вероятно сильное кровотечение внутри живота. Симптомы этого опасного для жизни явления включают сильную головокружение, обмороки и шок.
Симптомы этого опасного для жизни явления включают сильную головокружение, обмороки и шок.
Когда обратиться к врачу
Обратитесь за неотложной медицинской помощью, если у вас есть какие-либо признаки или симптомы внематочной беременности, в том числе:
- Сильная абдоминальная или тазовая боль, сопровождающаяся вагинальным кровотечением
- Крайняя головокружение или обморок
- Боль в плече
Причины
Трубная беременность — наиболее распространенный тип внематочной беременности — возникает, когда оплодотворенная яйцеклетка застревает на пути к матке, часто из-за повреждения маточной трубы воспалением или деформации.Гормональный дисбаланс или аномальное развитие оплодотворенной яйцеклетки также могут играть роль.
Факторы риска
Некоторые факторы, повышающие вероятность внематочной беременности:
- Предыдущая внематочная беременность. Если у вас уже была такая беременность, скорее всего, у вас будет другая.

- Воспаление или инфекция. Инфекции, передающиеся половым путем, такие как гонорея или хламидиоз, могут вызвать воспаление маточных труб и других близлежащих органов и увеличить риск внематочной беременности.
- Лечение бесплодия. Некоторые исследования показывают, что у женщин, подвергшихся экстракорпоральному оплодотворению (ЭКО) или аналогичному лечению, больше шансов на внематочную беременность. Само бесплодие также может повысить риск.
- Трубная хирургия. Операция по исправлению закрытой или поврежденной фаллопиевой трубы может увеличить риск внематочной беременности.
- Выбор противозачаточных средств. Вероятность забеременеть при использовании внутриматочной спирали (ВМС) редка.Однако, если вы забеременеете с установленной ВМС , это, скорее всего, будет внематочной. Перевязка маточных труб, постоянный метод контроля над рождаемостью, широко известный как «перевязка маточных труб», также повышает риск, если вы забеременеете после этой процедуры.

- Курение. Курение сигарет непосредственно перед беременностью может увеличить риск внематочной беременности. Чем больше вы курите, тем больше риск.
Осложнения
Внематочная беременность может привести к разрыву маточной трубы.Без лечения разрыв трубы может привести к опасному для жизни кровотечению.
Профилактика
Невозможно предотвратить внематочную беременность, но вот несколько способов снизить риск:
- Ограничение числа половых партнеров и использование презерватива во время секса помогает предотвратить инфекции, передающиеся половым путем, и может снизить риск воспалительных заболеваний органов малого таза.
- Не кури. Если вы это сделаете, бросьте курить, прежде чем пытаться забеременеть.
Диагностика
Гинекологический осмотр может помочь вашему врачу определить области боли, болезненности или образования в маточной трубе или яичнике.Однако ваш врач не может диагностировать внематочную беременность, осматривая вас. Вам понадобятся анализы крови и УЗИ.
Вам понадобятся анализы крови и УЗИ.
Тест на беременность
Ваш врач назначит анализ крови на хорионический гонадотропин (ХГЧ), чтобы подтвердить, что вы беременны. Уровни этого гормона увеличиваются во время беременности. Этот анализ крови можно повторять каждые несколько дней, пока ультразвуковое исследование не подтвердит или не исключит внематочную беременность — обычно через пять-шесть недель после зачатия.
УЗИ
Трансвагинальное УЗИ позволяет вашему врачу увидеть точное местонахождение вашей беременности.Для этого теста во влагалище помещается устройство, похожее на палочку. Он использует звуковые волны для создания изображений вашей матки, яичников и фаллопиевых труб и отправляет изображения на ближайший монитор.
УЗИ брюшной полости, при котором ультразвуковой зонд перемещается по животу, может использоваться для подтверждения беременности или оценки внутреннего кровотечения.
Другие анализы крови
Общий анализ крови будет сделан для проверки наличия анемии или других признаков кровопотери. Если у вас диагностирована внематочная беременность, ваш врач может также назначить анализы для проверки вашей группы крови на случай, если вам потребуется переливание крови.
Если у вас диагностирована внематочная беременность, ваш врач может также назначить анализы для проверки вашей группы крови на случай, если вам потребуется переливание крови.
Во время трансвагинального УЗИ ваш врач или медицинский техник вводит во влагалище устройство, похожее на палочку (преобразователь), в то время как вы находитесь на столе для осмотра. Датчик излучает звуковые волны, которые создают изображения матки, яичников и фаллопиевых труб.
Лечение
Оплодотворенная яйцеклетка не может нормально развиваться вне матки. Чтобы предотвратить опасные для жизни осложнения, необходимо удалить эктопическую ткань. В зависимости от ваших симптомов и при обнаружении внематочной беременности это может быть сделано с помощью лекарств, лапароскопической хирургии или абдоминальной хирургии.
Лекарства
При внематочной беременности на ранних сроках без нестабильных кровотечений чаще всего применяют лекарство под названием метотрексат, которое останавливает рост клеток и растворяет существующие клетки. Лекарство вводят в виде инъекций. Очень важно, чтобы диагноз внематочной беременности был установлен до начала лечения.
Лекарство вводят в виде инъекций. Очень важно, чтобы диагноз внематочной беременности был установлен до начала лечения.
После инъекции ваш врач назначит еще один тест ХГЧ , чтобы определить, насколько хорошо работает лечение, и нужно ли вам больше лекарств.
Лапароскопические процедуры
Сальпингостомия и сальпингэктомия — две лапароскопические операции, используемые для лечения некоторых случаев внематочной беременности. При этой процедуре делается небольшой разрез на животе, возле пупка или в нем. Затем ваш врач использует тонкую трубку, оснащенную объективом камеры и светом (лапароскоп), для осмотра области маточных труб.
При сальпингостомии внематочная беременность удаляется, а труба заживает самостоятельно. При сальпингэктомии удаляют и внематочную беременность, и трубу.
Выбор процедуры зависит от степени кровотечения и повреждения, а также от разрыва трубки. Также фактором является то, в норме ли ваша другая фаллопиева труба или есть ли признаки предшествующего повреждения.
Неотложная хирургия
Если внематочная беременность вызывает сильное кровотечение, вам может потребоваться срочная операция. Это можно сделать лапароскопически или через разрез брюшной полости (лапаротомия). В некоторых случаях удается сохранить маточную трубу. Однако, как правило, разорванную трубку необходимо удалить.
Козырек и опора
Потеря беременности разрушительна, даже если вы узнали об этом совсем недавно. Признайте потерю и дайте себе время погоревать. Расскажите о своих чувствах и позвольте себе испытать их в полной мере.
Положитесь на поддержку своего партнера, близких и друзей. Вы также можете обратиться за помощью к группе поддержки, консультанту по горю или другому специалисту в области психического здоровья.
У многих женщин с внематочной беременностью в будущем наступает здоровая беременность.Женский организм обычно имеет две маточные трубы. Если одна из них повреждена или удалена, яйцеклетка может соединиться со сперматозоидом в другой трубке, а затем попасть в матку.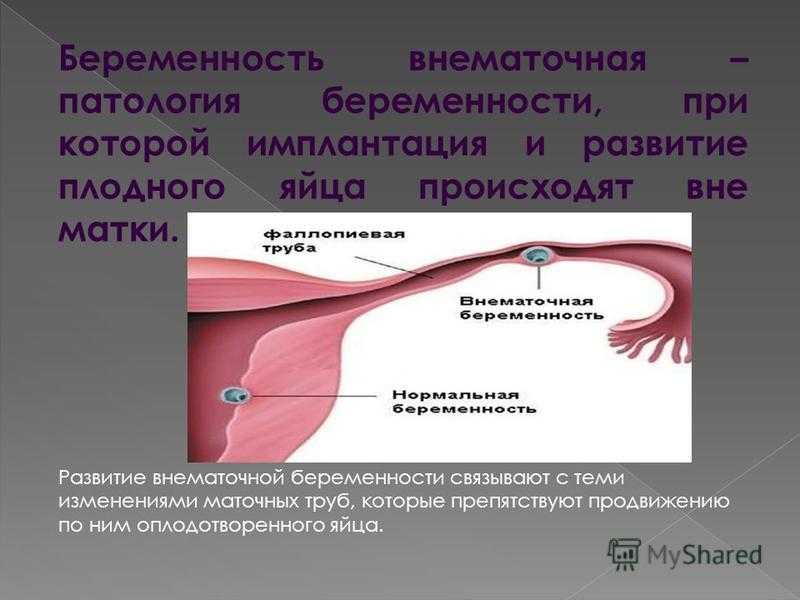
Если обе фаллопиевы трубы были повреждены или удалены, экстракорпоральное оплодотворение (ЭКО) все еще может быть вариантом. При этой процедуре зрелые яйцеклетки оплодотворяются в лаборатории, а затем имплантируются в матку.
Если у вас была внематочная беременность, риск повторной беременности увеличивается. Если вы хотите снова забеременеть, очень важно регулярно посещать врача.Ранние анализы крови рекомендуются всем женщинам, у которых была внематочная беременность. Анализы крови и ультразвуковое исследование могут предупредить вашего врача о развитии новой внематочной беременности.
Подготовка к встрече
Позвоните своему врачу, если у вас небольшое вагинальное кровотечение или небольшая боль в животе. Врач может порекомендовать посещение офиса или немедленную медицинскую помощь.
Тем не менее, вам необходима неотложная медицинская помощь, если у вас появляются следующие настораживающие признаки или симптомы внематочной беременности:
- Сильная абдоминальная или тазовая боль, сопровождающаяся вагинальным кровотечением
- Экстремальная головокружение
- Обморок
Позвоните по номеру 911 (или по местному номеру службы экстренной помощи) или обратитесь в больницу, если у вас есть вышеуказанные симптомы.
Что вы можете сделать
Может быть полезно записать ваши вопросы к врачу перед визитом. Вот несколько вопросов, которые вы можете задать своему врачу:
- Какие анализы мне нужны?
- Какие есть варианты лечения?
- Каковы мои шансы на здоровую беременность в будущем?
- Как долго я должен ждать, прежде чем снова пытаться забеременеть?
- Потребуется ли мне соблюдать какие-либо особые меры предосторожности, если я снова забеременею?
В дополнение к заранее подготовленным вопросам, не стесняйтесь задавать вопросы, если вы что-то не понимаете.Попросите близкого человека или друга пойти с вами, если это возможно. Иногда может быть трудно запомнить всю предоставленную информацию, особенно в экстренной ситуации.
Чего ожидать от врача
Если вам не требуется неотложная помощь и внематочная беременность еще не диагностирована, врач расскажет вам об истории болезни и симптомах. Вам зададут много вопросов о вашем менструальном цикле, фертильности и общем состоянии здоровья.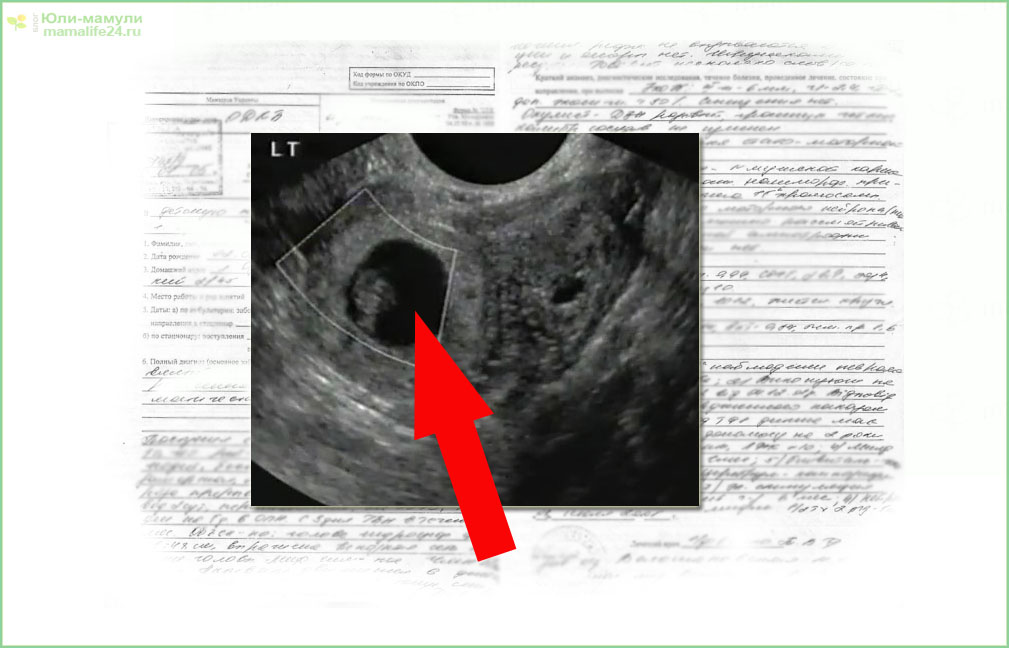
Менструация
- Когда у вас были последние месячные?
- Вы не заметили в нем ничего необычного?
Беременность
- Вы могли быть беременны?
- Делали ли вы тест на беременность? Если да, то был ли тест положительным?
- Были ли вы раньше беременны? Если да, то каков был исход каждой беременности?
- Вы когда-нибудь лечились от бесплодия?
- Планируете ли вы забеременеть в будущем?
Симптомы
- Тебе больно? Если да, то где болит?
- Есть ли у вас вагинальное кровотечение? Если да, то это больше или меньше вашего обычного периода?
- У вас дурнота или головокружение?
История болезни
- Вы когда-нибудь подвергались хирургическим вмешательствам на репродуктивную функцию, в том числе перевязывали маточные трубы (или реверсировали)?
- Были ли у вас инфекции, передающиеся половым путем?
- Вы лечитесь от каких-либо других заболеваний?
- Какие лекарства вы принимаете?
©1998-2022 Фонд медицинского образования и исследований Мэйо (MFMER). Все права защищены. Условия использования
Все права защищены. Условия использования
Что такое внематочная беременность и почему она возникает?
Ключевые выводы:
Внематочная беременность возникает, когда оплодотворенная яйцеклетка прикрепляется вне матки.
У некоторых людей выше риск внематочной беременности, но это может произойти при любой беременности.
Информация о симптомах внематочной беременности может помочь в раннем лечении и предотвращении дальнейших осложнений, включая смерть.
Возможно, вы впервые беременны, возможно, вы уже были беременны или, возможно, вы даже еще не знаете, что беременны. Каждый симптом, который вы можете почувствовать, — от тошноты до спазмов в животе — может иногда доводить вас до нервного срыва. В большинстве случаев эти симптомы не вызывают беспокойства. Но есть некоторые признаки, которые могут указывать на что-то более серьезное.
Но есть некоторые признаки, которые могут указывать на что-то более серьезное.
Около От 1% до 2% беременностей являются так называемыми «эктопическими беременностями».Это происходит, когда оплодотворенная яйцеклетка растет не в матке, а в другом месте, например, в маточной трубе. Это опасно для беременной. И внематочная беременность может произойти еще до того, как вы узнаете, что беременны. К сожалению, этот тип беременности не может успешно развиваться.
В большинстве случаев внематочная беременность — это просто невезение. Но могут быть некоторые вещи, которые вы можете сделать, чтобы уменьшить ваши шансы на его появление. И если это произойдет, важно знать симптомы и как быстро получить лечение.
Что вызывает внематочную беременность?
Начнем с того, как начинается беременность. Как правило, яйцеклетка высвобождается и перемещается из одного из яичников в матку через фаллопиеву трубу. Если яйцеклетка оплодотворяется спермой, она обычно прикрепляется (имплантируется) к слизистой оболочке матки. Иногда яйцеклетку оплодотворяют вне организма с помощью такой техники, как экстракорпоральное оплодотворение ( ЭКО ), а затем ее переносят в матку.
Если яйцеклетка оплодотворяется спермой, она обычно прикрепляется (имплантируется) к слизистой оболочке матки. Иногда яйцеклетку оплодотворяют вне организма с помощью такой техники, как экстракорпоральное оплодотворение ( ЭКО ), а затем ее переносят в матку.
Внематочная беременность возникает, когда оплодотворенная яйцеклетка имплантируется вне матки.Чаще всего при внематочной беременности имплантация происходит в фаллопиевой трубе, но они также могут возникать в яичнике, наружной стенке матки и брюшной полости.
Оплодотворенная яйцеклетка обычно не может нормально расти, если она не находится в матке. Но были случаи брюшных беременностей , когда ребенок нормально развивался вне матки. Некоторые из этих детей вырастают до срока, но некоторые рождаются с врожденными дефектами. Другие могут вызвать смерть беременной женщины и ее ребенка. Если беременность находится в фаллопиевой трубе, она может вырасти настолько, что труба растянется так, что она лопнет и начнет кровоточить.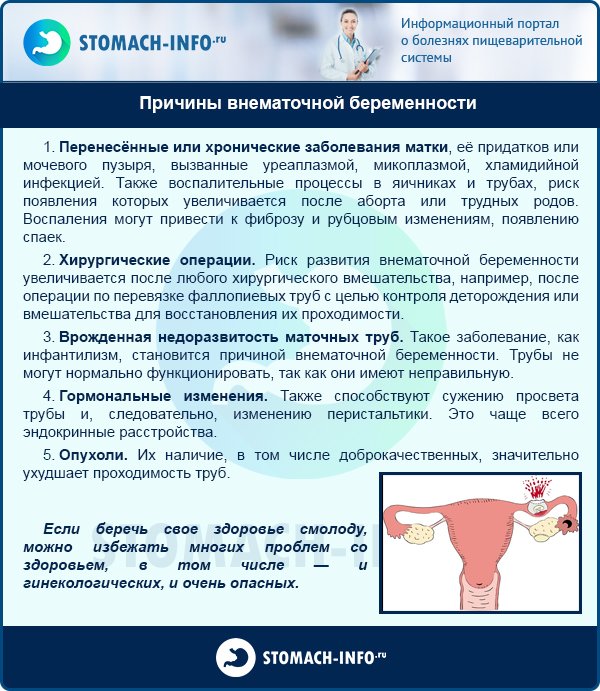 Это очень опасно для беременных и является причиной 2,7% всех смертей, связанных с беременностью.
Это очень опасно для беременных и является причиной 2,7% всех смертей, связанных с беременностью.
Когда возникает внематочная беременность?
Большинство внематочных беременностей диагностируются в течение первого триместра беременности — между 6 и 10 неделями. В случаях 90 584 брюшных внематочных беременностей 90 585, которые развиваются до полного срока, некоторые не диагностируются до рождения ребенка, и это может быть очень опасно. Это связано с тем, что во время родов при брюшной беременности может быть много осложнений, особенно если заранее не принять соответствующие меры.
Каковы первые симптомы внематочной беременности?
Первые симптомы внематочной беременности такие же, как и при любой ранней беременности. Вы пропустите свой менструальный цикл и перестанете иметь менструации. Вы можете чувствовать усталость, болезненность груди, тошноту или рвоту. Иногда вы можете даже не подозревать, что беременны. Итак, как определить, что у вас внематочная беременность?
Иногда вы можете даже не подозревать, что беременны. Итак, как определить, что у вас внематочная беременность?
У некоторых людей с внематочной беременностью на ранних сроках могут быть вагинальные кровотечения, умеренная боль или спазмы внизу живота или боль в пояснице.Боль или судороги только на одной стороне тела являются признаками, указывающими на внематочную беременность.
По мере развития внематочной беременности боль и кровотечение могут усиливаться, а также приводить к головокружению или обмороку. Хотя это кажется странным, вы также можете почувствовать боль в плече. Это происходит, когда воспаление в брюшной полости раздражает диафрагму и вызывает боль в ряде нервов в плече. Любой из этих симптомов следует немедленно проверить.
Одним из самых больших рисков для беременных с внематочной беременностью является разрыв маточной трубы.Когда это происходит, возникает большое количество кровотечений. Иногда это вагинальное кровотечение, но оно может происходить и внутри тела. Прервавшаяся внематочная беременность – это неотложное состояние, требующее немедленного хирургического вмешательства и других видов медицинской помощи. Даже если внематочная беременность еще не разорвалась, она требует немедленного лечения, чтобы предотвратить серьезные осложнения.
Иногда это вагинальное кровотечение, но оно может происходить и внутри тела. Прервавшаяся внематочная беременность – это неотложное состояние, требующее немедленного хирургического вмешательства и других видов медицинской помощи. Даже если внематочная беременность еще не разорвалась, она требует немедленного лечения, чтобы предотвратить серьезные осложнения.
Диагностика внематочной беременности
Если вы беременны или можете забеременеть — и у вас боли внизу живота или вагинальное кровотечение — вы можете позвонить своему врачу, чтобы получить указания о том, куда обратиться.Они могут попросить вас прийти к ним в офис или сказать, чтобы вы отправились в отделение неотложной помощи (ER). Если у вас нет поставщика медицинских услуг, лучше всего обратиться непосредственно в отделение неотложной помощи.
Для беременных с подобными симптомами проводится ряд плановых осмотров и анализов. Вас проверят на наличие кровотечения из влагалища, а также на отек или болезненность в области живота или таза.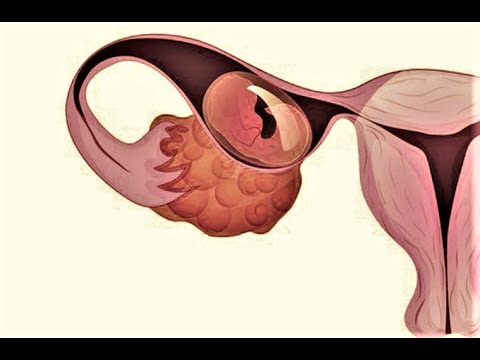
Анализ крови позволяет проверить уровень хорионического гонадотропина человека (ХГЧ) — гормона, вырабатываемого во время беременности.Уровень ХГЧ, особенно когда его проверяют с течением времени, является важным ключом к тому, нормально ли развивается беременность. Общий анализ крови (CBC) — это еще один анализ крови, который также может выявить признаки кровотечения внутри тела.
УЗИ органов малого таза показывает наличие беременности в матке или в одной из фаллопиевых труб. Иногда УЗИ и анализ крови на ХГЧ нужно повторить в разные дни. Если это очень ранний срок беременности, первый анализ крови и УЗИ могут не определить, нормально ли развивается беременность.Но повторные тесты в течение нескольких дней помогают определить, растет ли беременность и находится ли она в правильном месте.
Как лечить внематочную беременность?
Внематочная беременность лечится метотрексатом . Метотрексат — это лекарство, которое останавливает деление клеток при внематочной беременности, чтобы организм мог усвоить их в течение нескольких недель. Медицинские работники обычно делают это в виде инъекции. После этого вы будете регулярно видеться с ними для осмотра и проверки анализов крови.
Метотрексат — это лекарство, которое останавливает деление клеток при внематочной беременности, чтобы организм мог усвоить их в течение нескольких недель. Медицинские работники обычно делают это в виде инъекции. После этого вы будете регулярно видеться с ними для осмотра и проверки анализов крови.
Если внематочная беременность вызывает разрыв фаллопиевой трубы или близок к разрыву, вам потребуется операция, которая называется « лапароскопия ». Под анестезией врач сделает несколько небольших надрезов на животе и с помощью тонкого инструмента со светом и камерой увидит, что происходит внутри живота. Затем они либо удалят саму внематочную беременность, либо удалят всю трубу. Это зависит от того, повреждена ли трубка и если вся беременность может быть удалена без удаления трубки.
После медикаментозного или хирургического лечения вашему организму потребуется несколько недель для восстановления. Ваше психическое и эмоциональное здоровье одинаково важно после потери беременности — независимо от того, было ли это запланировано или нет. Семья, друзья, специалисты в области психического здоровья и группы поддержки могут помочь после потери беременности.
Семья, друзья, специалисты в области психического здоровья и группы поддержки могут помочь после потери беременности.
Факторы риска внематочной беременности
Около половины всех внематочных беременностей происходят без каких-либо известных факторов риска. Но есть некоторые ситуации, которые могут увеличить риск внематочной беременности :
Возраст 35 лет и старше
Воспалительные заболевания органов малого таза (инфекция матки или фаллопиевых труб)
Эндометриоз , когда ткань из подкладки матки растет за пределами его, как в животе
Некоторые инфекции, передаваемые половым путем , особенно гонорея и хламидиозные
предыдущая внематериальная беременность
Прошедшая хирургия на животе, таз, матку или фаллопианские трубки
Курение
КурениеИстория бесплодия
Использование вспомогательных репродуктивных методов, таких как IVF
, очень редко забеременеть у вас есть внутриматочная спираль (ВМС) или если у вас была трубная ли gation (перевязав ваши «трубы»). Но если вы забеременеете в этих случаях, существует более высокий риск внематочной беременности.
Но если вы забеременеете в этих случаях, существует более высокий риск внематочной беременности.
Можно ли спасти внематочную беременность?
Матка — единственная часть тела, в которой созданы условия для развития растущей беременности. В большинстве случаев беременность не может продолжаться, если она находится вне матки. Поскольку невозможно переместить оплодотворенную яйцеклетку в матку после того, как она имплантировалась в другое место, нет никакого способа спасти внематочную беременность.
Предотвращение внематочной беременности
Некоторых рисков внематочной беременности нельзя избежать — например, ваш возраст, перенесенная операция или эндометриоз.Но если вы и ваш поставщик медицинских услуг знаете об этих рисках, вы можете следить за любыми предупредительными признаками внематочной беременности.
Вот что вы можете сделать, чтобы снизить вероятность внематочной беременности:
Бросьте курить до того, как вы забеременеете или когда узнаете, что беременны.

Практикуйте безопасный секс и проверьтесь на инфекции, передающиеся половым путем.
Регулярно посещайте своего поставщика медицинских услуг до того, как забеременеете, чтобы вместе решить любые проблемы со здоровьем или факторы риска.
Как только вы узнаете, что беременны, как можно скорее обратитесь к поставщику медицинских услуг, чтобы начать лечение. Поделитесь с ними полной историей своего здоровья, задайте вопросы и решите любые проблемы, которые могут у вас возникнуть.
Итог
Несмотря на то, что внематочная беременность не является обычным явлением, она очень серьезна. Если вы ожидаете или, возможно, можете быть беременны и еще не знаете об этом, существуют факторы риска, которые могут подвергнуть вас более высокому риску внематочной беременности.Есть некоторые риски, которые вы можете контролировать, и другие, которые вам не подвластны. Полезно знать признаки и симптомы внематочной беременности. Таким образом, вы сможете получить лечение до того, как возникнет опасная для жизни ситуация.
Полезно знать признаки и симптомы внематочной беременности. Таким образом, вы сможете получить лечение до того, как возникнет опасная для жизни ситуация.
Ссылки
Американская академия семейных врачей. (2020). Внематочная беременность: диагностика и лечение.
Американский колледж акушеров и гинекологов. (2021). Внематочная беременность .
Баффо П. и др. (2011). Абдоминальная беременность в срок со здоровым новорожденным: клинический случай . Медицинский журнал Ганы .
Центры по контролю и профилактике заболеваний. (2020). Как предотвратить заболевания, передающиеся половым путем .
Центры по контролю и профилактике заболеваний. (2021). Учреждения по уходу за матерями и младенцами и отказ от курения .
FamilyDoctor.org. (2021).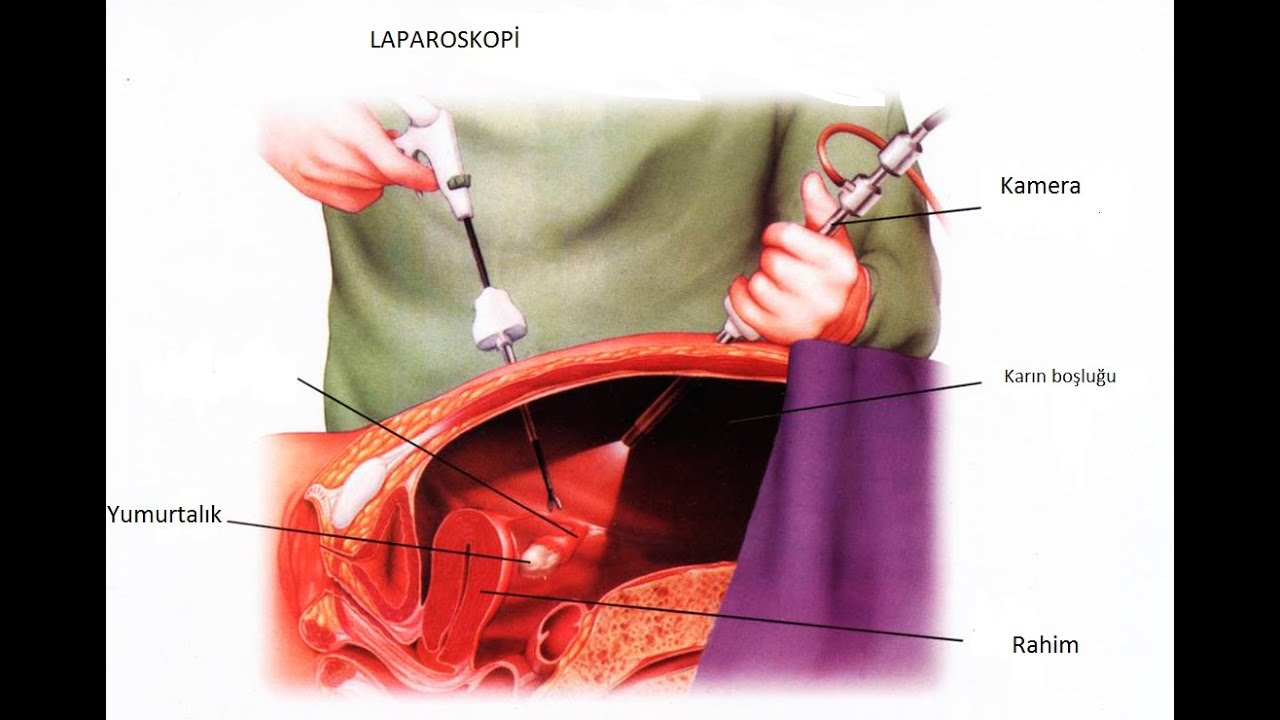 Внематочная беременность .
Внематочная беременность .
Hajenius, P.J., et al. (2007). Вмешательства при трубной внематочной беременности . Кокрановская база данных систематических обзоров .
МедлайнПлюс. (2021). Внематочная беременность .
МедлайнПлюс. (2021). Тазовая лапароскопия .
Мюррей Х. и др. (2005). Диагностика и лечение внематочной беременности . Журнал Канадской медицинской ассоциации .
NHS.uk. (2021). Лечение внематочной беременности .
Panelli, D.M., et al. (2015). Заболеваемость, диагностика и лечение трубной и нетрубной внематочной беременности: обзор . Исследования и практика фертильности .
Сивалингам, В. Н., и др. (2011). Диагностика и ведение внематочной беременности . Журнал планирования семьи и репродуктивного здоровья .
Подпишитесь и сэкономьте. Получите советы по экономии рецептов и многое другое от GoodRx Health. Введите свой адрес электронной почты, чтобы зарегистрироваться.
Регистрируясь, я соглашаюсь с Условиями и Политикой конфиденциальности GoodRx и получаю маркетинговые сообщения от GoodRx.Внематочная беременность | healthdirect
Внематочная беременность — это когда оплодотворенная яйцеклетка имплантируется вне матки, обычно в одной из фаллопиевых труб. Это означает, что эмбрион не сможет превратиться в ребенка, поскольку фаллопиевы трубы недостаточно велики, чтобы поддерживать растущий эмбрион.
В некоторых случаях внематочная беременность не вызывает заметных симптомов и выявляется только при обычном тестировании на беременность. Однако у большинства женщин есть симптомы, и они обычно проявляются между 4 и 12 неделями беременности.
Однако у большинства женщин есть симптомы, и они обычно проявляются между 4 и 12 неделями беременности.
Ранняя диагностика и лечение важны для предотвращения опасного для жизни кровотечения, а также, по возможности, для сохранения трубки и продолжения ее работы.
Симптомы внематочной беременности
Если у вас внематочная беременность, вы можете испытать:
Односторонняя боль в животе — обычно с одной стороны живота (в животе), которая может быть постоянной и сильной.
Вагинальное кровотечение — вагинальное кровотечение отличается от обычных менструальных кровотечений. Он часто начинается и останавливается и может быть ярко-красного или темно-красного цвета. Некоторые женщины ошибочно принимают это кровотечение за регулярные месячные и не осознают, что беременны.
Боль в плечевом суставе — боль в плечевом суставе ощущается там, где заканчивается плечо и начинается рука. Точно неизвестно, почему возникает боль в плечевом суставе, но обычно она возникает, когда вы лежите, и является признаком того, что внематочная беременность вызывает внутреннее кровотечение. Считается, что кровотечение раздражает диафрагмальный нерв, который находится в диафрагме (мышца, используемая во время дыхания, которая отделяет грудную полость от брюшной полости). Раздражение диафрагмального нерва вызывает отраженную боль (боль, которая ощущается в другом месте) в области лопатки.
Считается, что кровотечение раздражает диафрагмальный нерв, который находится в диафрагме (мышца, используемая во время дыхания, которая отделяет грудную полость от брюшной полости). Раздражение диафрагмального нерва вызывает отраженную боль (боль, которая ощущается в другом месте) в области лопатки.
Боль в кишечнике — вы можете испытывать боль при мочеиспускании или дефекации.
Диарея и рвота — внематочная беременность может вызывать симптомы, сходные с желудочно-кишечными заболеваниями, и часто сопровождается диареей и рвотой.
Как диагностируется внематочная беременность?
Может быть трудно диагностировать внематочную беременность только по симптомам, поскольку они могут быть похожи на другие состояния.
Некоторые из тестов, используемых для диагностики внематочной беременности, включают:
Как лечить внематочную беременность?
Если внематочная беременность обнаружена на ранней стадии, иногда требуется лекарство под названием метотрексат, чтобы остановить развитие яйцеклетки. Затем ткань беременности поглощается телом женщины.
Затем ткань беременности поглощается телом женщины.
Метотрексат не всегда необходим, так как примерно в половине случаев яйцеклетка погибает, не успев вырасти.
Внематочная беременность, обнаруженная на более поздней стадии, потребует хирургического вмешательства по удалению плодного яйца.
Если внематочная беременность не развивается, существует риск того, что оплодотворенная яйцеклетка может продолжить расти и привести к расщеплению (разрыву) фаллопиевой трубы, что может вызвать опасное для жизни внутреннее кровотечение.
Признаки разрыва фаллопиевой трубы:
- внезапная, сильная, острая боль
- ощущение слабости и головокружения
- чувство тошноты или рвоты
- диарея
- боль в кончике плеча
Разрыв маточной трубы требует неотложной медицинской помощи.Если вы считаете, что у вас или у кого-то из ваших подопечных возникло это осложнение, позвоните по номеру 000 и вызовите скорую помощь.
Почему происходит внематочная беременность?
При нормальной беременности яйцеклетка оплодотворяется спермой в одной из фаллопиевых труб, соединяющих яичники с маткой. Затем оплодотворенная яйцеклетка перемещается в матку и внедряется в слизистую оболочку матки (эндометрий), где она растет и развивается.
Внематочная беременность возникает, когда оплодотворенная яйцеклетка имплантируется вне матки.Чаще всего это происходит в фаллопиевой трубе (это известно как трубная беременность), часто в результате повреждения фаллопиевой трубы или неправильной работы трубы.
Реже (примерно в 2 из 100 случаев) внематочная беременность может произойти в яичнике, в брюшной полости или в шейке матки (шейке матки).
Во многих случаях неясно, почему у женщины внематочная беременность. Иногда это происходит, когда есть проблема с фаллопиевыми трубами, например, они узкие или непроходимые.
Следующие факторы связаны с повышенным риском внематочной беременности:
- воспалительное заболевание органов малого таза (ВЗОМТ) — инфекция женской репродуктивной системы, обычно вызываемая хламидиями
- копчение
- наличие внематочной беременности в анамнезе
- предыдущая операция на фаллопиевых трубах — например, неудачная процедура женской стерилизации или другая операция в области таза или брюшной полости
- лечение бесплодия, такое как ЭКО — прием лекарств для стимуляции овуляции (высвобождения яйцеклетки) может увеличить риск внематочной беременности
- забеременеть при использовании внутриматочной спирали (ВМС) или внутриматочной системы (ВМС) для контрацепции — беременность при их использовании возникает редко, но если вы это делаете, у вас больше шансов на внематочную беременность
- забеременеть при приеме мини-таблетки (только прогестерон)
- эндометриоз
- увеличение возраста — самый высокий риск для беременных женщин в возрасте 35–40 лет
Примерно в половине случаев явных факторов риска нет.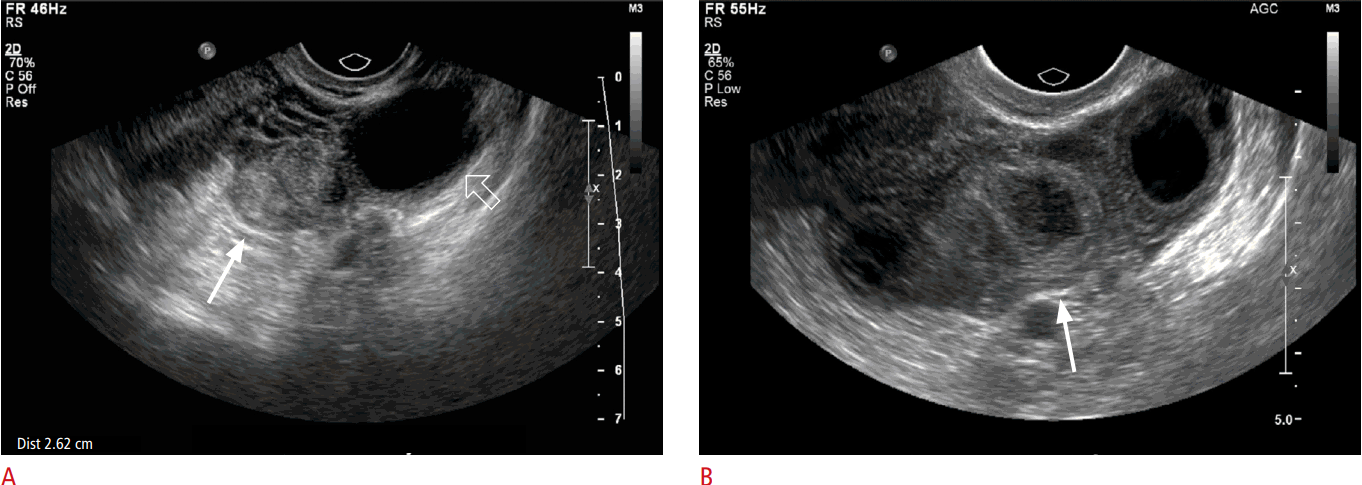
Поддержка
Потеря беременности на любом этапе может иметь огромное влияние на вас и вашего партнера. Однажды вы беременны и планируете свою будущую жизнь со своим ребенком, а затем в течение короткого времени ваша беременность заканчивается. Прерывание внематочной беременности является формой выкидыша, и чувства, которые могут испытывать женщина и ее партнер, могут быть столь же тяжелыми.
Нередко чувство горя и тяжелой утраты длится от 6 до 12 месяцев, хотя со временем эти чувства обычно проходят.
Pregnancy, Birth and Baby предлагает бесплатную и конфиденциальную поддержку и консультации женщинам, их партнерам, друзьям и родственникам. Звоните по телефону 1800 882 436.
Многим женщинам, у которых случился выкидыш, помогают консультации. SANDS (выкидыш, мертворожденная и неонатальная помощь) предоставляет группы поддержки для родителей и их семей, чей ребенок умер в результате мертворождения, выкидыша, внематочной беременности и прерывания беременности по медицинским показаниям.


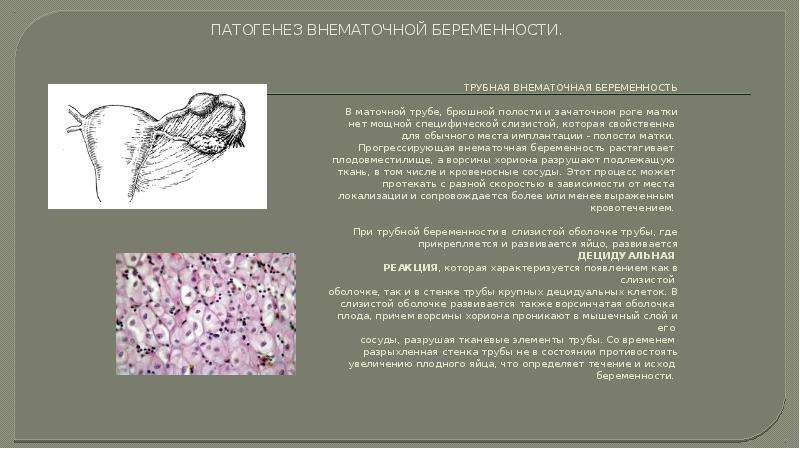
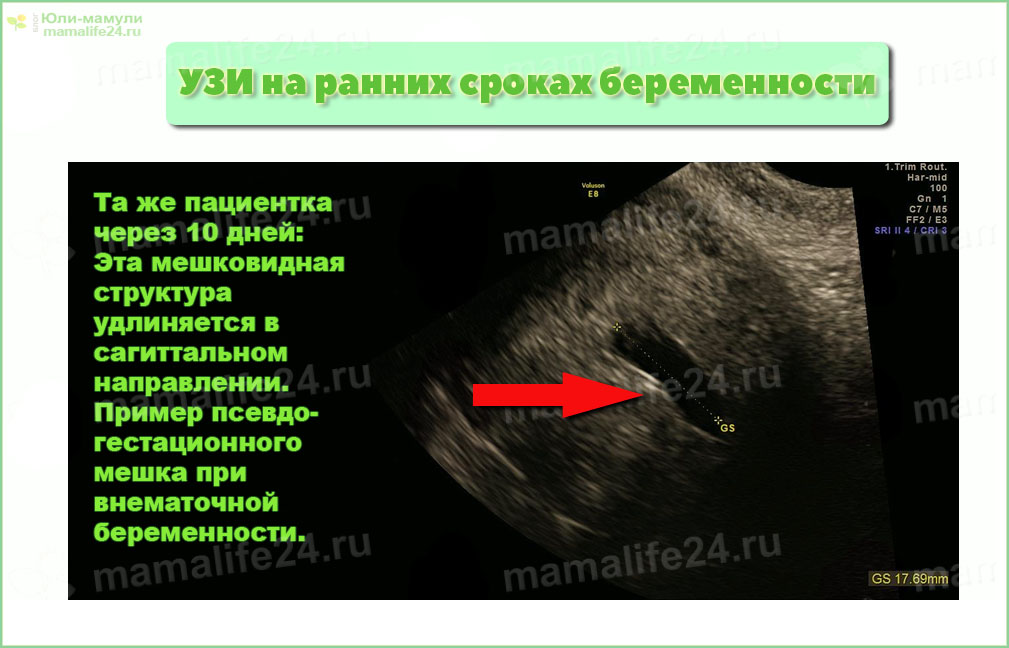 Для профилактики повторного инфицирования следует убедиться в том, что половые партнеры прошли лечение.
Для профилактики повторного инфицирования следует убедиться в том, что половые партнеры прошли лечение.