Размеры плода
Акушерство и гинекология Диагностика УЗИ Узи при беременности- Развитие плода по неделям
- Ведение беременности
В разделе консультации очень часто возникают вопросы наших посетительниц относительно того, что означают те или иные буквенные обозначения (аббревиатуры) в протоколах узи и каковы их нормальные значения. В этой главе мы постепенно будем публиковать информацию об общепринятых терминах и приводить нормальные размеры измерений при различных сроках беременности. Вы можете самостоятельно сравнить все эти показатели, сделать вывод о том, в норме ли они находятся и что значит то или иное заключение. Если же у Вас возникли вопросы, мы можем ответить на них в нашем разделе консультации.
Наиболее распространенные сокращения в протоколах узи при беременности:
- ДПХ –диаметр полости хориона, он же обозначается как ПЯ –плодное яйцо
- КТР – копчиково – теменной размер (расстояние от макушки до копчика)
- БПД (БПР) – бипариетальный диаметр (бипариетальный размер) – расстояние между максимально отдаленными точками теменных бугров головки плода
- ЛЗД (ЛЗР) – лобно-затылочный диаметр (лобно-затылочный размер) – расстояние между лбом и затылком головки плода
- ОГ – окружность головы
- ПДЖ – поперечный диаметр живота
- СДЖ(ПЗДЖ) – сагиттальный размер живота (передне-задний диаметр живота)
- ОЖ – окружность живота
- ДБ – длина бедра (бедренной кости)
- Б.

- М.берц.кость – длина малоберцовой кости
- ДП – длина плеча (плечевой кости)
- Луч.кость – длина лучевой кости
- Локт.кость – длина локтевой кости
Эти и другие измерения называются фетометрией. Фетометрия является инструментом оценки темпов роста плода, симметричности скелета и соответствия его сроку беременности. На основе данных фетометрии формируется прогноз относительно длины и массы тела плода.
Таблица: данные фетометрии в различных сроках беременности (длина указана в миллиметрах, недели считаются от первого дня последней менструации).
Данные приведены из руководства: Эберхард Мерц «Ультразвуковая диагностика в акушерстве и гинекологии».
Данные цифры являются средними показателями. Незначительные колебания допустимы как в сторону увеличения, так и в сторону уменьшения значений. Важную роль в оценке формирования плода оказывает соответствие всех частей скелета определенному сроку беременности.
Демидов В.Н. • Ультразвуковая биометрия плода
УЗИ сканер HS50
Введение
Точное знание срока беременности имеет важное значение для оценки характера развития плода, диагностики некоторых врожденных пороков, выбора оптимального срока прерывания беременности и установления даты выдачи дородового отпуска (особенно у женщин с нерегулярным менструальным циклом), а также для проведения научных исследований. Определение массы и роста плода имеет важное значение в профилактике недонашивания, перенашивания беременности, выборе оптимального способа родоразрешения при наличии крупного плода, диагностике его гипотрофии и аномалий развития.
В настоящей работе впервые приводятся данные статистики, полученной у обследуемой группы женщин, срок беременности у которых верифицировался на основании данных экстракорпорального оплодотворения (ЭКО). При этом полученные результаты сравниваются с данными, рассчитанными по уравнениям наиболее известных зарубежных авторов, которые используются в большинстве ультразвуковых аппаратов.
Цель настоящей работы — оценка возможности установленых нами нормативов отдельных параметров фетометрии и созданной на их основе компьютерной программы для расчета срока беременности, массы и роста плода в I, II и III триместрах при физиологически развивающейся беременности.
Материалы и методы
Ультразвуковое исследование проведено 155 женщинам с экстракорпоральным оплодотворением (первая группа), из них 40 женщинам в I триместре беременности, 64 — во II и 51 — в III триместре. Эта группа была использована для верификации точного срока беременности. Вторая группа включала 61 женщину, которые были направлены на прерывание беременности в сроки 14-26 нед по социальным показаниям. Масса плода составила в среднем 426±35,4 г, рост — 26,2±1,4 см. Эта группа пациентов использовалась для верификации массы и роста плода во II триместре беременности. Для определения массы плода в III триместре обследована 101 женщина с физиологически протекающей беременностью в сроки 37-41 нед гестации.
Вторая группа включала 61 женщину, которые были направлены на прерывание беременности в сроки 14-26 нед по социальным показаниям. Масса плода составила в среднем 426±35,4 г, рост — 26,2±1,4 см. Эта группа пациентов использовалась для верификации массы и роста плода во II триместре беременности. Для определения массы плода в III триместре обследована 101 женщина с физиологически протекающей беременностью в сроки 37-41 нед гестации.
Масса детей при рождении колебалась от 2253 до 4900 г, составляя в среднем 3530±512 г. Рост детей вырьировал от 46 до 58 см и составил в среднем 51,6±1,4 см. Состояние детей с массой менее 3000 г было расценено как нормальное, в связи с чем констатировано наличие здорового маловесного плода.
При проведении фетометрии измеряли копчико-теменной размер эмбриона (в I триместре), бипариетальный размер и лобно-затылочный размер головки плода, средний диаметр живота (Ж), длину бедренной (ДБ), большой берцовой (Бб) и плечевой кости (ДП), длину стопы (Ст), средний диаметр сердца плода (С), межполушарный размер мозжечка (МРМ), средний размер головки плода (Г).
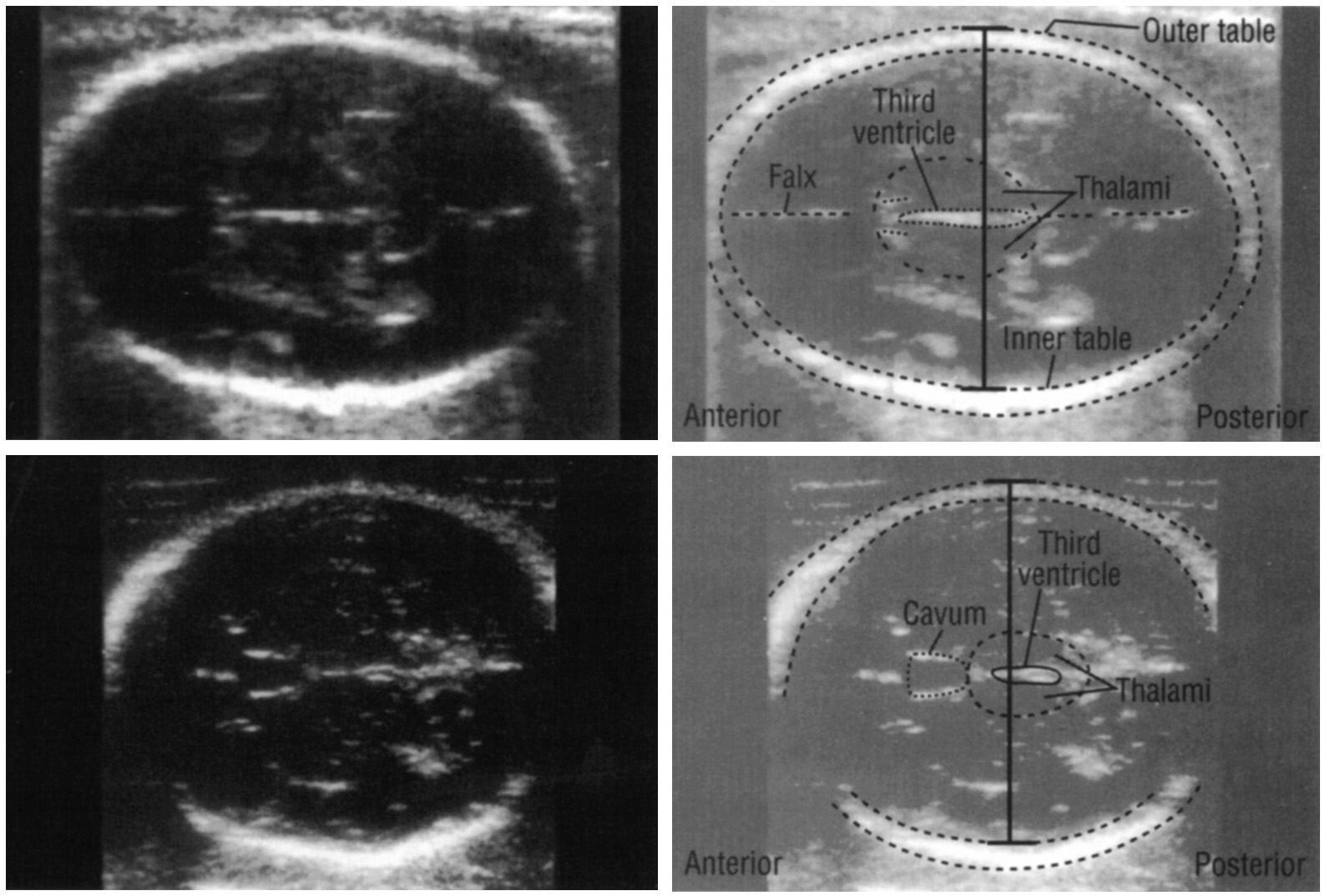
Бипариетальный размер измеряли при визуализации М-эхо на уровне III желудочка мозга, на одинаковом расстоянии от теменных костей, при получении изображения полости прозрачной перегородки и четверохолмия. Измерение производили от наружного до внутреннего контура теменных костей. Определение лобно-затылочного размера осуществляли между наиболее удаленными точками наружных контуров лобной и затылочной костей черепа плода.
Средний размер головки плода рассчитывали как среднее арифметическое бипариетального и лобно-затылочного размера (рис.
Рис. 2. Схема измерения бипариетального и лобно-затылочного размера.
За средний диаметр сердца принимали среднее арифметическое двух максимальных взаимноперпендикулярных его размеров, измеренных в диастолу при поперечном сканировании на уровне створчатых клапанов (рис. 3). Толщину сердца измеряли до внутренних поверхностей перикарда и ширину — от внутренней поверхности (эндокарда) наиболее удаленного участка предсердия до конца межжелудочковой перегородки.
Рис. 3. Схема измерения сердца плода.
Средний диаметр живота вычисляли как среднее арифметическое между поперечным и переднезадним его диаметрами (рис.
Рис. 4. Схема измерения живота плода.
МРМ определяли при горизонтальном сканировании головы плода на уровне чет вертого желудочка мозга по максимальному расстоянию между крайнелатеральными границами противоположных его полушарий (рис. 5). При недостаточно четкой визуализации всего мозжечка измеряли его полусферу. Ее определяли как расстояние между крайнелатеральной поверхностью полушария и серединой червя мозжечка. Затем полученную величину удваивали. В тех случаях, когда латеральная поверхность мозжечка четко не определялась, его измерение производили от медиальной поверхности эхонегативного субарахноидального пространства латеральных отделов задней черепной ямки.
Рис. 5. Схема измерения межполушарного размера мозжечка.
За длину бедренной, большой берцовой и плечевой костей принимали кальцифицированную часть их диафизов (рис. 6а, б). Длину стопы определяли как расстояние между дистальной фалангой большого пальца и пяточной костью.
Рис. 6. Схема измерения длины бедренной (а) и плечевой (б) костей плода.
Расчет данных фетометрии (срока беременности, массы и роста плода) осуществляли на персональном компьютере с использованием разработанной нами для этих целей программы, при этом были выведены уравнения, включающие одновременно несколько биометрических параметров плода. Для сравнительной оценки полученных результатов использовали встроенные в ультразвуковой прибор программы расчетов аналогичных параметров по наиболее известным авторам — J.C. Birnholz [1], S. Campbell [2], F.P. Hadlock [3], M. Hansmann [4] и J.C. Hobbins [5].
Для сравнительной оценки полученных результатов использовали встроенные в ультразвуковой прибор программы расчетов аналогичных параметров по наиболее известным авторам — J.C. Birnholz [1], S. Campbell [2], F.P. Hadlock [3], M. Hansmann [4] и J.C. Hobbins [5].
Результаты исследования
В данной работе приводятся нормативные таблицы для определения соответствия отдельных параметров биометрии плода гестационному сроку (табл. 1-11). При этом анализ данных фетометрии в I триместре (табл. 12) показал, что полученное нами уравнение для определения срока беременности дает несколько лучшие результаты. Так, средняя ошибка, по нашим данным, составила 2,2 дня, в то время как согласно другим авторам она варьировала от 3,2 до 4,2 дней.
Таблица 1. Kопчико-теменной размер эмбриона, см.
| Срок беременности | Копчико-теменной размер | Срок беременности | Копчико-теменной размер | Срок беременности | Копчико-теменной размер |
|---|---|---|---|---|---|
| 2 недели | 0,3 | 8 недель | 2,7 | 11 недель | 6 |
| 3 недели, 2 дня | 0,4 | 8 недель, 1 день | 2,9 | 11 недель, 1 день | 6,1 |
| 4 недели, 3 дня | 0,5 | 8 недель, 2 дня | 3 | 11 недель, 2 дня | 6,3 |
| 4 недели, 4 дня | 0,6 | 8 недель, 3 дня | 3,1 | 11 недель, 3 дня | 6,5 |
| 4 недели, 5 дней | 0,7 | 8 недель, 4 дня | 3,3 | 11 недель, 4 дня | 6,7 |
| 4 недели, 6 дней | 0,8 | 8 недель, 5 дней | 3,4 | 11 недель, 5 дней | 6,9 |
| 5 недель | 0,9 | 8 недель, 6 дней | 3,5 | 11 недель, 6 дней | 7,1 |
| 5 недель, 2 дня | 1 | 9 недель | 3,6 | 12 недели | 7,3 |
| 5 недель, 3 дня | 1,1 | 9 недель, 1 день | 3,8 | 12 недели, 1 день | 7,5 |
| 5 недель, 5 дней | 1,2 | 9 недель, 2 дня | 3,9 | 12 недели, 2 дня | 7,7 |
| 5 недель, 6 дней | 1,3 | 9 недель, 3 дня | 4,1 | 12 недели, 3 дня | 7,9 |
| 6 недель, 1 день | 1,4 | 9 недель, 4 дня | 4,2 | 12 недели, 4 дня | 8,1 |
| 6 недель, 2 дня | 1,5 | 9 недель, 5 дней | 4,4 | 12 недели, 5 дней | 8,3 |
| 6 недель, 3 дня | 1,6 | 9 недель, 6 дней | 4,5 | 12 недели, 6 дней | 8,5 |
| 6 недель, 4 дня | 1,7 | 10 недель | 4,7 | 13 недель | 8,6 |
| 6 недель, 5 дней | 1,8 | 10 недель, 1 день | 4,9 | — | — |
| 6 недель, 6 дней | 1,9 | 10 недель, 2 дня | 5,1 | — | — |
| 7 недель | 2 | 10 недель, 3 дня | 5,2 | — | — |
| 7 недель, 1 день | 2,1 | 10 недель, 4 дня | 5,3 | — | — |
| 7 недель, 2 дня | 2,2 | 10 недель, 5 дней | 5,5 | — | — |
| 7 недель, 3 дня | 2,3 | 10 недель, 6 дней | 5,8 | — | — |
| 7 недель, 4 дня | 2,4 | — | — | — | — |
| 7 недель, 5 дней | 2,5 | — | — | — | — |
| 7 недель, 6 дней | 2,6 | — | — | — | — |
В таблицах ниже приведены перцентильные кривые (95, 50, 5) — это особый метод статистической обработки медицинских данных (проще говоря то, что сумма % не равна 100 — это нормально) — прим. верстальщика.
верстальщика.
Таблица 2. Бипариетальный размер головки плода (БПР), см.
| Срок беременности, нед |
95% | 50% | 5% |
|---|---|---|---|
| 14 | 2,6 | 2,2 | 1,8 |
| 15 | 3,2 | 2,7 | 2,2 |
| 16 | 3,7 | 3,2 | 2,6 |
| 17 | 4,3 | 3,6 | 2,9 |
| 18 | 4,8 | 4 | 3,2 |
| 19 | 5,2 | 4,4 | 3,6 |
| 20 | 5,6 | 4,7 | 3,9 |
| 21 | 5,9 | 5 | 4,2 |
| 22 | 6,3 | 5,4 | 4,5 |
| 23 | 6,6 | 5,7 | 4,8 |
| 24 | 6,8 | 5,9 | 5,1 |
| 25 | 7,1 | 6,2 | 5,3 |
| 26 | 7,4 | 6,5 | 5,6 |
| 27 | 7,6 | 6,7 | 5,9 |
| 28 | 7,8 | 7 | 6,2 |
| 29 | 8,1 | 7,2 | 6,4 |
| 30 | 8,3 | 7,5 | 6,7 |
| 31 | 8,5 | 7,7 | 6,9 |
| 32 | 8,7 | 7,9 | 7,2 |
| 33 | 8,9 | 8,1 | 7,4 |
| 34 | 9,1 | 8,3 | 7,6 |
| 35 | 9,3 | 8,6 | 7,9 |
| 36 | 9,4 | 8,8 | 8,1 |
| 37 | 9,6 | 9 | 8,3 |
| 38 | 9,8 | 9,2 | 8,6 |
| 39 | 10 | 9,3 | 8,8 |
| 40 | 10,1 | 9,5 | 9 |
| 41 | 10,3 | 9,7 | 9,2 |
Таблица 3. Лобно-затылочный размер головки плода (ЛЗР), см.
Лобно-затылочный размер головки плода (ЛЗР), см.
| Срок беременности, нед |
95% | 50% | 5% |
|---|---|---|---|
| 14 | 3,3 | 2,5 | 1,7 |
| 15 | 3,9 | 3,2 | 2,5 |
| 16 | 4,9 | 4,1 | 3,2 |
| 17 | 5,8 | 4,8 | 3,8 |
| 18 | 6,4 | 5,4 | 4,3 |
| 19 | 7 | 5,9 | 4,8 |
| 20 | 7,5 | 6,4 | 5,3 |
| 21 | 7,9 | 6,8 | 5,7 |
| 22 | 8,3 | 7,2 | 6,1 |
| 23 | 8,7 | 7,6 | 6,5 |
| 24 | 9 | 7,9 | 6,9 |
| 25 | 9,3 | 8,3 | 7,2 |
| 26 | 9,6 | 8,6 | 7,5 |
| 27 | 9,9 | 8,9 | 7,9 |
| 28 | 10,2 | 9,2 | 8,2 |
| 29 | 10,5 | 9,5 | 8,5 |
| 30 | 10,8 | 9,8 | 8,8 |
| 31 | 11 | 10 | 9 |
| 32 | 11,3 | 10,3 | 9,3 |
| 33 | 11,5 | 10,5 | 9,6 |
| 34 | 11,7 | 10,8 | 9,9 |
| 35 | 12 | 11 | 10,1 |
| 36 | 12,2 | 11,3 | 10,4 |
| 37 | 12,4 | 11,5 | 10,6 |
| 38 | 12,6 | 11,7 | 10,9 |
| 39 | 12,8 | 11,9 | 11,1 |
| 40 | 13 | 12,2 | 11,3 |
| 41 | 13,2 | 12,4 | 11,6 |
Таблица 4.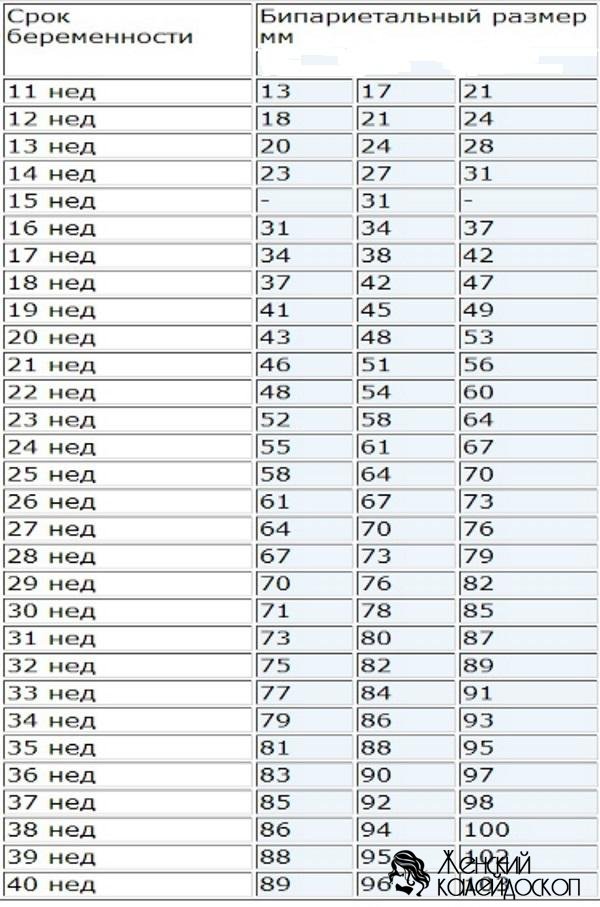 Средний размер головки плода (Г), см.
Средний размер головки плода (Г), см.
| Срок беременности, нед |
95% | 50% | 5% |
|---|---|---|---|
| 14 | 2,5 | 2,2 | 1,9 |
| 15 | 3,4 | 3 | 2,4 |
| 16 | 4,3 | 3,7 | 2,9 |
| 17 | 5 | 4,2 | 3,4 |
| 18 | 5,5 | 4,7 | 3,8 |
| 19 | 6 | 5,1 | 4,2 |
| 20 | 6,4 | 5,5 | 4,6 |
| 21 | 6,8 | 5,9 | 5 |
| 22 | 7,2 | 6,3 | 5,3 |
| 23 | 7,5 | 6,6 | 5,6 |
| 24 | 7,8 | 6,9 | 6 |
| 25 | 8,1 | 7,2 | 6,3 |
| 26 | 8,4 | 7,5 | 6,6 |
| 27 | 8,7 | 7,8 | 6,9 |
| 28 | 9 | 8,1 | 7,2 |
| 29 | 9,2 | 8,3 | 7,4 |
| 30 | 9,5 | 8,6 | 7,7 |
| 31 | 9,7 | 8,8 | 8 |
| 32 | 9,9 | 9 | 8,2 |
| 33 | 10,2 | 9,3 | 8,5 |
| 34 | 10,4 | 9,6 | 8,7 |
| 35 | 10,6 | 9,8 | 9 |
| 36 | 10,8 | 10 | 9,2 |
| 37 | 11 | 10,2 | 9,5 |
| 38 | 11,2 | 10,4 | 9,7 |
| 39 | 11,4 | 10,6 | 9,9 |
| 40 | 11,6 | 10,8 | 10,1 |
| 41 | 11,8 | 11 | 10,3 |
Таблица 5.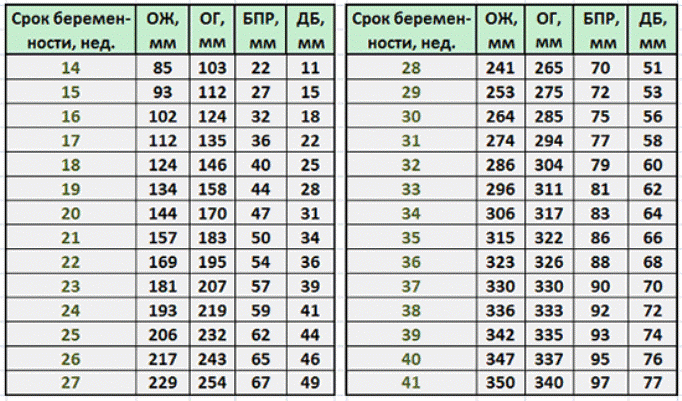 Межполушарный размер мозжечка (МРМ), см.
Межполушарный размер мозжечка (МРМ), см.
| Срок беременности, нед |
95% | 50% | 5% |
|---|---|---|---|
| 14 | 1,4 | 1,2 | 1 |
| 15 | 1,5 | 1,3 | 1,1 |
| 16 | 1,6 | 1,4 | 1,2 |
| 17 | 1,8 | 1,6 | 1,4 |
| 18 | 1,9 | 1,7 | 1,5 |
| 19 | 2 | 1,8 | 1,6 |
| 20 | 2,2 | 2 | 1,8 |
| 21 | 2,3 | 2,1 | 1,9 |
| 22 | 2,6 | 2,3 | 2 |
| 23 | 2,7 | 2,4 | 2,1 |
| 24 | 2,9 | 2,6 | 2,3 |
| 25 | 3 | 2,7 | 2,4 |
| 26 | 3,2 | 2,9 | 2,6 |
| 27 | 3,3 | 3 | 2,7 |
| 28 | 3,5 | 3,2 | 2,9 |
| 29 | 3,6 | 3,3 | 3 |
| 30 | 3,8 | 3,5 | 3,2 |
| 31 | 3,9 | 3,6 | 3,3 |
| 32 | 4,1 | 3,8 | 3,5 |
| 33 | 4,3 | 4 | 3,7 |
| 34 | 4,5 | 4,2 | 3,9 |
| 35 | 4,7 | 4,4 | 4,1 |
| 36 | 4,9 | 4,6 | 4,3 |
| 37 | 5,2 | 4,8 | 4,4 |
| 38 | 5,4 | 5 | 4,6 |
| 39 | 5,6 | 5,2 | 4,8 |
| 40 | 5,9 | 5,5 | 5,1 |
| 41 | 6,1 | 5,7 | 5,3 |
Таблица 6. Средний диаметр сердца плода (С), см.
Средний диаметр сердца плода (С), см.
| Срок беременности, нед |
95% | 50% | 5% |
|---|---|---|---|
| 14 | 1,5 | 1,2 | 1 |
| 15 | 1,6 | 1,3 | 1,1 |
| 16 | 1,7 | 1,5 | 1,2 |
| 17 | 1,9 | 1,6 | 1,3 |
| 18 | 2 | 1,7 | 1,5 |
| 19 | 2,1 | 1,8 | 1,5 |
| 20 | 2,2 | 1,9 | 1,6 |
| 21 | 2,4 | 2 | 1,7 |
| 22 | 2,5 | 2,1 | 1,8 |
| 23 | 2,6 | 2,2 | 1,9 |
| 24 | 2,7 | 2,4 | 2 |
| 25 | 2,8 | 2,5 | 2,1 |
| 26 | 2,9 | 2,6 | 2,2 |
| 27 | 3 | 2,7 | 2,3 |
| 28 | 3,2 | 2,8 | 2,4 |
| 29 | 3,3 | 2,9 | 2,6 |
| 30 | 3,4 | 3 | 2,7 |
| 31 | 3,5 | 3,1 | 2,8 |
| 32 | 3,6 | 3,3 | 2,9 |
| 33 | 3,7 | 3,4 | 3 |
| 34 | 3,8 | 3,5 | 3,1 |
| 35 | 3,9 | 3,6 | 3,2 |
| 36 | 4 | 3,7 | 3,4 |
| 37 | 4,1 | 3,8 | 3,5 |
| 38 | 4,2 | 3,9 | 3,6 |
| 39 | 4,3 | 4 | 3,7 |
| 40 | 4,5 | 4,1 | 3,8 |
| 41 | 4,6 | 4,3 | 4 |
| 42 | 4,7 | 4,4 | 4,1 |
Таблица 7. Средний диаметр живота (Ж), см.
Средний диаметр живота (Ж), см.
| Срок беременности, нед |
95% | 50% | 5% |
|---|---|---|---|
| 14 | 3,2 | 2,5 | 1,8 |
| 15 | 3,6 | 2,9 | 2,1 |
| 16 | 4 | 3,3 | 2,5 |
| 17 | 4,5 | 3,6 | 2,8 |
| 18 | 4,9 | 4 | 3,1 |
| 19 | 5,3 | 4,4 | 3,5 |
| 20 | 5,6 | 4,7 | 3,8 |
| 21 | 6 | 5,1 | 4,1 |
| 22 | 6,4 | 5,4 | 4,4 |
| 23 | 6,7 | 5,7 | 4,7 |
| 24 | 7,1 | 6,1 | 5 |
| 25 | 7,4 | 6,4 | 5,3 |
| 26 | 7,8 | 6,7 | 5,6 |
| 27 | 8,1 | 7 | 5,9 |
| 28 | 8,5 | 7,4 | 6,2 |
| 29 | 8,8 | 7,7 | 6,5 |
| 30 | 9,1 | 8 | 6,8 |
| 31 | 9,4 | 8,3 | 7,1 |
| 32 | 9,7 | 8,6 | 7,4 |
| 33 | 10 | 8,9 | 7,7 |
| 34 | 10,3 | 9,2 | 8 |
| 35 | 10,6 | 9,5 | 8,3 |
| 36 | 10,9 | 9,8 | 8,5 |
| 37 | 11,2 | 10 | 8,8 |
| 38 | 11,5 | 10,3 | 7,1 |
| 39 | 11,8 | 10,6 | 9,4 |
| 40 | 12,1 | 10,9 | 9,7 |
| 41 | 12,3 | 11,2 | 9,9 |
| 42 | 12,6 | 11,4 | 10,2 |
Таблица 8. Длина плечевой кости плода (ДП), см.
Длина плечевой кости плода (ДП), см.
| Срок беременности, нед |
95% | 50% | 5% |
|---|---|---|---|
| 14 | 1,5 | 1,1 | 0,7 |
| 15 | 1,9 | 1,5 | 1 |
| 16 | 2,3 | 1,8 | 1,3 |
| 17 | 2,7 | 2,2 | 1,6 |
| 18 | 3,1 | 2,5 | 1,9 |
| 19 | 3,4 | 2,7 | 2,1 |
| 20 | 3,6 | 3 | 2,4 |
| 21 | 3,9 | 3,2 | 2,6 |
| 22 | 4,1 | 3,5 | 2,8 |
| 23 | 4,3 | 3,7 | 3 |
| 24 | 4,6 | 3,9 | 3,3 |
| 25 | 4,8 | 4,1 | 3,5 |
| 26 | 4,9 | 4,3 | 3,7 |
| 27 | 5,1 | 4,5 | 3,8 |
| 28 | 5,3 | 4,7 | 4 |
| 29 | 5,5 | 4,8 | 4,2 |
| 30 | 5,6 | 5 | 4,4 |
| 31 | 5,8 | 5,2 | 4,6 |
| 32 | 6 | 5,4 | 4,7 |
| 33 | 6,1 | 5,5 | 4,9 |
| 34 | 6,3 | 5,7 | 5,1 |
| 35 | 6,4 | 5,8 | 5,2 |
| 36 | 6,5 | 6 | 5,4 |
| 37 | 6,7 | 6,1 | 5,5 |
| 38 | 6,8 | 6,3 | 5,7 |
| 39 | 7 | 6,4 | 5,9 |
| 40 | 7,1 | 6,5 | 6 |
| 41 | 7,2 | 6,7 | 6,1 |
| 42 | 7,3 | 6,8 | 6,3 |
Таблица 9. Длина бедренной кости плода (ДБ), см.
Длина бедренной кости плода (ДБ), см.
| Срок беременности, нед |
95% | 50% | 5% |
|---|---|---|---|
| 14 | 1,4 | 1,1 | 0,8 |
| 15 | 1,8 | 1,5 | 1 |
| 16 | 2,3 | 1,8 | 1,3 |
| 17 | 2,8 | 2,2 | 1,6 |
| 18 | 3,2 | 2,5 | 1,8 |
| 19 | 3,5 | 2,8 | 2,1 |
| 20 | 3,8 | 3,1 | 2,3 |
| 21 | 4,2 | 3,4 | 2,6 |
| 22 | 4,4 | 3,6 | 2,8 |
| 23 | 4,7 | 3,9 | 3,1 |
| 24 | 5 | 4,1 | 3,3 |
| 25 | 5,2 | 4,4 | 3,6 |
| 26 | 5,5 | 4,6 | 3,8 |
| 27 | 5,7 | 4,9 | 4 |
| 28 | 5,9 | 5,1 | 4,3 |
| 29 | 6,1 | 5,3 | 4,5 |
| 30 | 6,3 | 5,6 | 4,7 |
| 31 | 6,6 | 5,8 | 5 |
| 32 | 6,8 | 6 | 5,2 |
| 33 | 6,9 | 6,2 | 5,4 |
| 34 | 7,1 | 6,4 | 5,7 |
| 35 | 7,3 | 6,6 | 5,9 |
| 36 | 7,5 | 6,8 | 6,1 |
| 37 | 7,7 | 7 | 6,3 |
| 38 | 7,8 | 7,2 | 6,5 |
| 39 | 8 | 7,4 | 6,8 |
| 40 | 8,2 | 7,6 | 7 |
| 41 | 8,3 | 7,7 | 7,2 |
| 42 | 8,5 | 7,9 | 7,4 |
Таблица 10.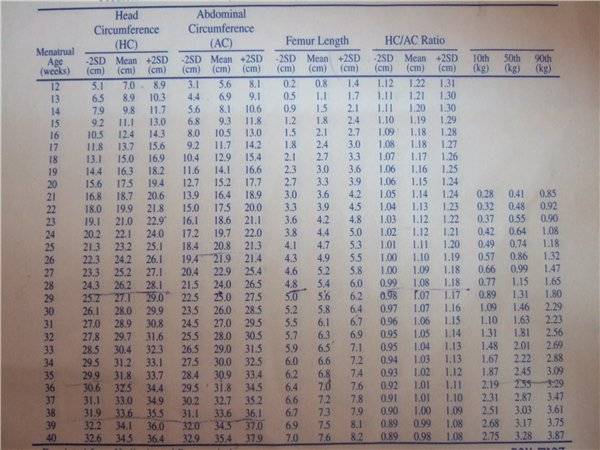 Длина большой берцовой кости плода (Бб), см.
Длина большой берцовой кости плода (Бб), см.
| Срок беременности, нед |
95% | 50% | 5% |
|---|---|---|---|
| 14 | 1,1 | 0,8 | 0,4 |
| 15 | 1,7 | 1,2 | 0,7 |
| 16 | 2,1 | 1,6 | 1,1 |
| 17 | 2,5 | 1,9 | 1,4 |
| 18 | 2,8 | 2,2 | 1,6 |
| 19 | 3,1 | 2,5 | 1,9 |
| 20 | 3,4 | 2,8 | 2,1 |
| 21 | 3,6 | 3 | 2,4 |
| 22 | 3,9 | 3,2 | 2,6 |
| 23 | 4,1 | 3,5 | 2,8 |
| 24 | 4,3 | 3,7 | 3 |
| 25 | 4,5 | 3,9 | 3,2 |
| 26 | 4,7 | 4,1 | 3,4 |
| 27 | 4,9 | 4,3 | 3,6 |
| 28 | 5,1 | 4,5 | 3,8 |
| 29 | 5,3 | 4,7 | 4 |
| 30 | 5,5 | 4,8 | 4,2 |
| 31 | 5,6 | 5 | 4,3 |
| 32 | 5,8 | 5,2 | 4,5 |
| 33 | 6 | 5,3 | 5,7 |
| 34 | 6,1 | 5,5 | 4,8 |
| 35 | 6,3 | 5,6 | 5 |
| 36 | 6,4 | 5,8 | 5,1 |
| 37 | 6,6 | 5,9 | 5,3 |
| 38 | 6,7 | 6,1 | 5,5 |
| 39 | 6,9 | 6,2 | 5,6 |
| 40 | 7 | 6,4 | 5,7 |
| 41 | 7,1 | 6,5 | 5,9 |
| 42 | 7,3 | 6,6 | 6 |
Таблица 11. Длина стопы (Ст), см.
Длина стопы (Ст), см.
| Срок беременности, нед |
95% | 50% | 5% |
|---|---|---|---|
| 14 | 1,4 | 1,2 | 0,9 |
| 15 | 1,9 | 1,6 | 1,2 |
| 16 | 2,4 | 1,9 | 1,6 |
| 17 | 2,8 | 2,3 | 1,9 |
| 18 | 3,2 | 2,6 | 2,2 |
| 19 | 3,6 | 2,9 | 2,4 |
| 20 | 3,9 | 3,2 | 2,7 |
| 21 | 4,2 | 3,4 | 2,9 |
| 22 | 4,5 | 3,7 | 3,2 |
| 23 | 4,7 | 4 | 3,4 |
| 24 | 5 | 4,2 | 3,7 |
| 25 | 5,3 | 4,5 | 3,9 |
| 26 | 5,5 | 4,7 | 4,1 |
| 27 | 5,7 | 5 | 4,4 |
| 28 | 5,9 | 5,2 | 4,6 |
| 29 | 6,1 | 5,4 | 4,8 |
| 30 | 6,4 | 5,6 | 5,2 |
| 31 | 6,6 | 5,9 | 5,4 |
| 32 | 6,7 | 6,1 | 5,6 |
| 33 | 6,9 | 6,3 | 5,9 |
| 34 | 7,2 | 6,6 | 6,1 |
| 35 | 7,5 | 6,9 | 6,4 |
| 36 | 7,7 | 7,2 | 6,7 |
| 37 | 8 | 7,5 | 7 |
| 38 | 8,2 | 7,7 | 7,3 |
| 39 | 8,4 | 8 | 7,6 |
| 40 | 8,5 | 8,2 | 7,8 |
| 41 | 8,8 | 8,5 | 8,1 |
| 42 | 9,1 | 8,8 | 8,4 |
Таблица 12. Ошибка в определении срока беременности в I триместре.
Ошибка в определении срока беременности в I триместре.
| Параметр | Собственные результаты, дни | Drumm, дни | Robinson & Fleming, дни |
|---|---|---|---|
| Среднее ± отклонение | 2,2+1,3 | 3,2+2,1 | 4,2+2,3 |
Таблица 13. Распределение величины ошибки в определении массы плода при доношенной, физиологически развивающейся беременности, %.
| Ошибка, г | Собственный результат | S. Campbell | J.C. Hobbins, M.J. Shepard | J.C. Birnholz | F. P. Hadlock P. Hadlock |
|---|---|---|---|---|---|
| 17,8 | 5 | 7,1 | 7,4 | 14 | |
| 51-100 | 18,8 | 5 | 12,1 | 13,8 | 7 |
| 101-150 | 15,8 | 13 | 9,1 | 11,7 | 7 |
| 151-200 | 12,9 | 5 | 13,1 | 10,6 | 10 |
| 201-250 | 7,9 | 4 | 9,1 | 11,7 | 9 |
| 251-300 | 6 | 4 | 6,1 | 4,3 | 8 |
| 301-350 | 7,9 | 5 | 4 | 6,4 | 6 |
| 351-400 | 6,9 | 6 | 5,1 | 4,3 | 7 |
| > 400 | 6 | 53 | 34,3 | 29,8 | 32 |
При расчете массы плода во II триместре беременности (табл.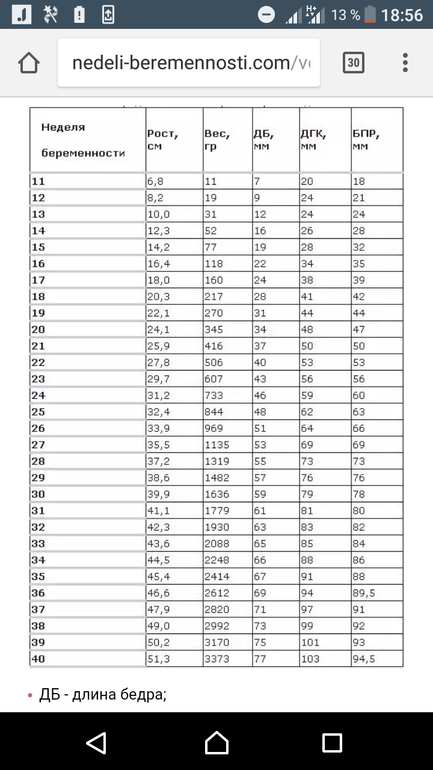 14), по данным разных авторов, оказалось, что расчетные значения соответствуют фактическим только у J.C. Hobbins. Точность определения массы плода в эти сроки беременности, по нашим данным, довольно высока; средняя ошибка составила 27,6±27,8 г (6,5% его массы). При использовании критериев J.C. Hobbins она оказалась существенно выше и составила в среднем 60,3±55,8 (14,2% массы плода). При этом незначительная ошибка в определении массы плода, составляющая менее 20 г, в наших наблюдениях встретилась в 55,5% случаев, а при использовании критериев J.C. Hobbins — в 20,6%.
14), по данным разных авторов, оказалось, что расчетные значения соответствуют фактическим только у J.C. Hobbins. Точность определения массы плода в эти сроки беременности, по нашим данным, довольно высока; средняя ошибка составила 27,6±27,8 г (6,5% его массы). При использовании критериев J.C. Hobbins она оказалась существенно выше и составила в среднем 60,3±55,8 (14,2% массы плода). При этом незначительная ошибка в определении массы плода, составляющая менее 20 г, в наших наблюдениях встретилась в 55,5% случаев, а при использовании критериев J.C. Hobbins — в 20,6%.
Таблица 14. Распределение величины ошибки при определении массы плода во II триместре беременности, %.
| Ошибка, г | Собственные данные | J.C. Hobbins |
|---|---|---|
| 34,9 | 11,1 | |
| 10-20 | 20,6 | 9,5 |
| 21-30 | 6,3 | 14,3 |
| 31-40 | 12,7 | 14,3 |
| 41-50 | 12,7 | 11,1 |
| 51-60 | 1,6 | 7,9 |
| 61-70 | 3,2 | 4,8 |
| 71-80 | 1,6 | 1,6 |
| 81-90 | 1,6 | 4,8 |
| 91-100 | 0 | 3,2 |
| > 100 | 4,8 | 17,5 |
| Среднее | 27,6±27,8 | 60,3±55,8 |
| % от веса | 6,5 | 14,2 |
В настоящее время мы не встретили сообщений, указывающих на возможность ультразвукового определения роста плода во II триместре беременности. Представленные нами данные говорят о возможности с достаточно высокой точностью устанавливать рост плода в эти сроки беременности. Использование предложенной нами компьютерной фетометрии показало, что средняя ошибка в определении роста плода оказалась небольшой и составила 0,76±0,84 см (2,9% его роста). Незначительная ошибка в определении роста плода, не превышающая 1 см, констатирована в 81,3% наблюдений.
Представленные нами данные говорят о возможности с достаточно высокой точностью устанавливать рост плода в эти сроки беременности. Использование предложенной нами компьютерной фетометрии показало, что средняя ошибка в определении роста плода оказалась небольшой и составила 0,76±0,84 см (2,9% его роста). Незначительная ошибка в определении роста плода, не превышающая 1 см, констатирована в 81,3% наблюдений.
При определении расчетного значения массы плода в III триместре в случае физиологически протекающей беременности установлено, что при компьютерной фетометрии средняя ошибка оказалась равной 175,5±133 г, что составило 4,9% от его массы (см. табл. 5). Наилучший результат, отмеченный среди других авторов, констатирован при использовании критериев J.C. Birnholz — 279,6±199 г (7,9% массы плода) и F.P. Hadlock — 307,4±219,2 г (10% массы плода), в то время как наименее надежный — получен при использовании уравнения, предложенного S. Campbell — 446,5±288,2 г (12,6% его массы). Небольшая ошибка, менее 200 г при компьютерной фетометрии, зафиксирована в 65,3% случаев, при использовании критериев J.C. Birnholz — в 43,5%, F.P. Hadlock — в 38% и S. Campbell — в 28% (табл. 13).
Небольшая ошибка, менее 200 г при компьютерной фетометрии, зафиксирована в 65,3% случаев, при использовании критериев J.C. Birnholz — в 43,5%, F.P. Hadlock — в 38% и S. Campbell — в 28% (табл. 13).
Важно отметить, что при расчете прогнозируемой массы плода по уравнениям и таблицам указанных выше авторов расчет не всегда был возможен (в частности, это наблюдалось при крупных плодах или выраженной асимметрии в размерах живота и головы или живота и бедра).
Сведений о возможности определения роста плода мы не встретили ни у одного из указанных исследователей. В наших наблюдениях средняя ошибка в определении роста плода оказалась равной 1,5±1,2 см и составила 3,1% от его роста. Причем в 80,2% случаев ошибка в вычислении роста не превышала 2 см (табл. 15).
Таблица 15. Распределение величины ошибки в определении роста плода при доношенной беременности, %.
| Ошибка, см | Собственный результат |
|---|---|
| 0-1 | 50,5 |
| 2 | 29,7 |
| 3 | 9,9 |
| 4 | 7,9 |
| 5 | 2 |
| Среднее — 1,51 см | |
| Относительное отклонение — 1,23 см | |
| % от роста — 3,1 | |
Обсуждение
Анализ полученных данных свидетельствует о достаточно высокой точности предложенной нами компьютерной фетометрии для установления гестационного срока на протяжении всей беременности, а также массы и роста плода во II и III триместрах беременности по сравнению с программами других авторов, которые в настоящее время широко используются в современной ультразвуковой аппаратуре.
Полученные данные при вычислении массы плода во II триместре показали, что точность ее определения в наших наблюдениях оказалась более чем в 2 раза выше, чем при использовании критериев, предложенных J. Hobbins.
В III триместре средняя ошибка в определении срока беременности по нашим данным оказалась в 2 раза меньше, чем у F.P.Hadlock, у которого имел место наилучший результат среди остальных авторов. Среднеквадратичное отклонение в наших наблюдениях также оказалось значительно ниже, чем у других авторов, что указывает на большую надежность получаемых результатов.
В III триместре беременности средняя ошибка определения массы плода при рождении оказалась в 1,6 раза меньше, чем у J.C. Birnholz, в 1,75 раза меньше, чем у F.P. Hadlock, и в 2,5 раза меньше, чем у S. Campbell.
К важным преимуществам компьютерной фетометрии следует также отнести отсутствие больших отклонений расчетных показателей от фактических их значений. Так, величина ошибки при определении срока беременности, превышающая 10 дней при использовании компьютерной фетометрии, встретилась в 3,6 раза реже, чем при применении уравнений F.P. Hadlock, в 4,1 раза меньше, чем по J.C. Hobbins, в 5 раз меньше, чем по M. Hansmann, и в 5,4 раза меньше, чем по S. Campbell. Значительная ошибка при определении массы плода, превышающая 400 г, в наших наблюдениях встречалась в 4 раза реже, чем при использовании критериев J.C. Birnholz, в 5,3 раза реже, чем по F.P. Hadlock, в 5,7 раза реже, чем по J.C. Hobbins и M.J. Shepard и в 8,8 раза реже, чем по S. Campbell (см. табл. 13). Довольно точные результаты, на наш взгляд, получены также при определении роста плода (см. табл. 15).
Так, величина ошибки при определении срока беременности, превышающая 10 дней при использовании компьютерной фетометрии, встретилась в 3,6 раза реже, чем при применении уравнений F.P. Hadlock, в 4,1 раза меньше, чем по J.C. Hobbins, в 5 раз меньше, чем по M. Hansmann, и в 5,4 раза меньше, чем по S. Campbell. Значительная ошибка при определении массы плода, превышающая 400 г, в наших наблюдениях встречалась в 4 раза реже, чем при использовании критериев J.C. Birnholz, в 5,3 раза реже, чем по F.P. Hadlock, в 5,7 раза реже, чем по J.C. Hobbins и M.J. Shepard и в 8,8 раза реже, чем по S. Campbell (см. табл. 13). Довольно точные результаты, на наш взгляд, получены также при определении роста плода (см. табл. 15).
Таким образом, представленные данные свидетельствуют, что ультразвуковая компьютерная фетометрия представляет ценный метод, использование которого позволяет с достаточно высокой точностью установить срок, массу и рост плода на протяжении всей беременности, что имеет важное значение для практической медицины.
Литература
- Birnholz J.C. Estimated fetal weight. The principles and practice of ultrasonography in obstetrics and gynecology. ed. R.C. Sanders, A.E.James. Norwale, 1985, Appleton-Century-Croft`s, pp. 642-643.
- Campbell S., Wilkin D. Ultrasonic measurement of fetal abdomen circumference inthe estimation of fetal weight // Brit. J. Obstet. Gynaecol., 1975, Vol.82, pp. 689-794.
- Hadlock F.R., Harrist R.E. et al. Sonographic estimation of fetal weight.- Radiology, 1984, 150:537.
- Hansmann M., Hackeloer B.J., Staudach A. Ultrasound diagnosis in obstetrics and gynecology. — Berlin, Springer-Verlag, 1986, 495 p.
- Hobbins J.C. In Book: Operation manual for ultrasound System for fetal growth measurement, 105p. Toshiba Corp., Amsterdam, 1992.
УЗИ сканер HS50
Доступная эффективность. Универсальный ультразвуковой сканер, компактный дизайн и инновационные возможности.
Универсальный ультразвуковой сканер, компактный дизайн и инновационные возможности.
3 пренатальный скрининг при беременности
Проводимые на разных сроках беременности скрининговые обследования служат наиболее доступным и при этом всеобъемлющим способом контроля за внутриутробным развитием плода, а также течением самой беременности. Лабораторные данные и ультразвуковое исследование, проводимые в определённые сроки вынашивания ребёнка, по информативности дополняют друг друга. Они позволяют специалистам делать достаточно точные прогнозы относительно рисков развития аномалий у плода или нарушений нормального течения беременности.
Вот лишь основные положительные аспекты традиционного скрининга:
- Низкий уровень затрат на проведение скрининга;
- Возможность массового проведения с практически 100% охватом беременных;
- Простота выполнения необходимых манипуляций;
- Отсутствие риска для будущей матери и для плода;
- Для специалистов — простота интерпретации результатов;
- Возможность объективной оценки рисков.

При таких достоинствах есть один серьёзный недостаток, а именно — недостаточная достоверность полученных данных. Точность в оценке рисков аномалий развития плода составляет около 85%.
Данные скрининга, сильно отличающиеся от нормальных значений, являются показанием для проведения инвазивной диагностики. К третьему триместру беременности обычно эти вопросы бывают так или иначе решены, и выполняемое на этом сроке УЗИ позволяет уточнить особенности строения скелета плода, экстраэмбриональных структур, а также особенностей течения беременности.
По своей сути он является итоговым и часто по его результатам принимаются важные решения по тактике родовспоможения.
скрининг третьего триместра беременности – основные показатели
Принцип сравнения полученных результатов с «эталонными» значениями остаётся и при третьем скрининге. Естественно, что оценка полученных результатов и интерпретация данных должна проводиться исключительно специалистом.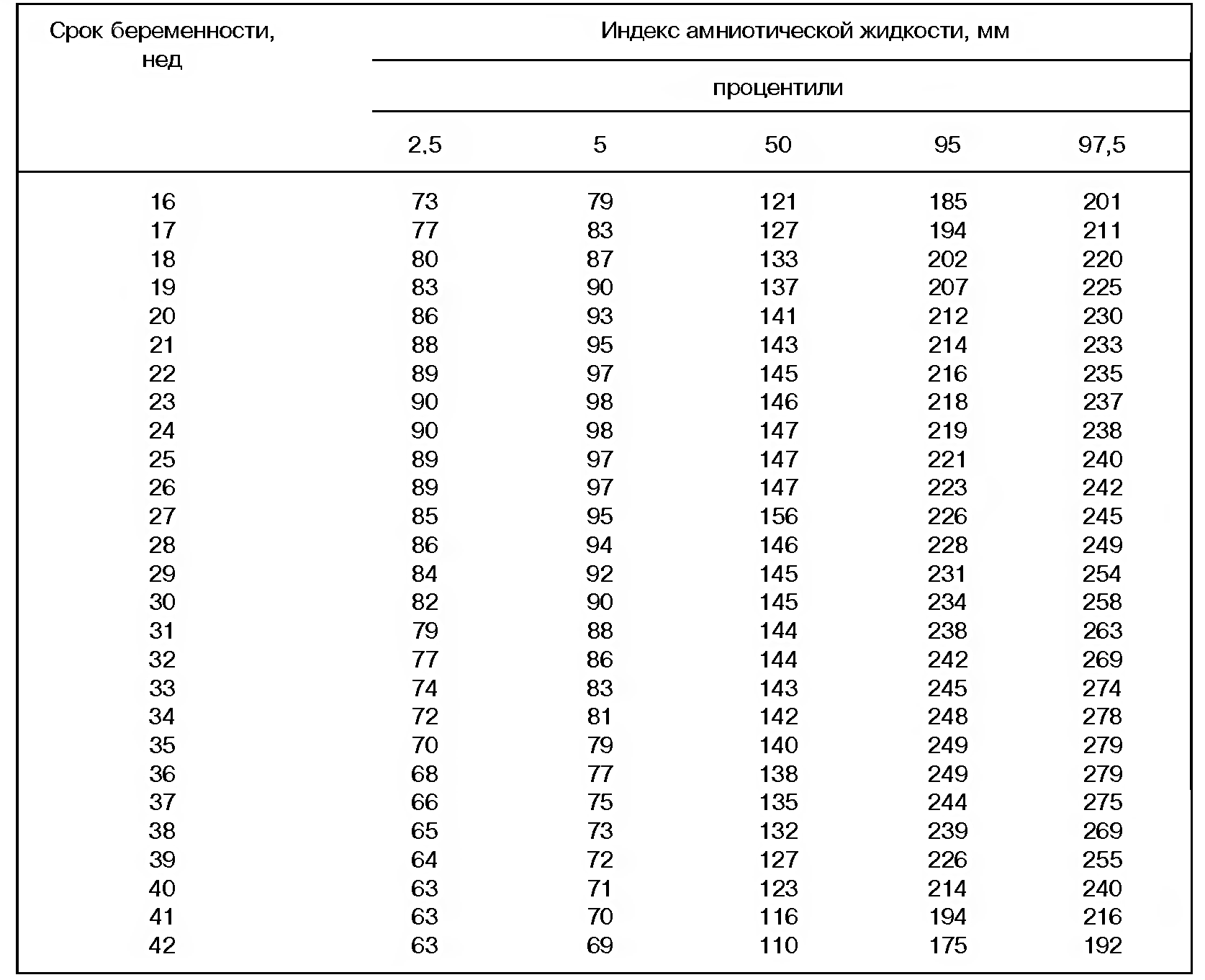 Основные показатели 3 скрининга при беременности отражены в представленной ниже таблице.
Основные показатели 3 скрининга при беременности отражены в представленной ниже таблице.
Скрининг по неделям беременности | |||||
30 неделя | 31 неделя | 32 неделя | 33 неделя | 34 неделя | |
Эмбриональные показатели | |||||
(ДКГ) Длина костей голени, мм | 42-55 | 43-56 | 45-58 | 47-60 | 48-61 |
(ДБК) Длина бедренной кости, мм | 47-63 | 50-66 | 52-68 | 54-69 | 57-71 |
(БПР) Бипариентальный размер головы, мм | 67-83 | 69-85 | 72-87 | 74-89 | 76-91 |
(ЛЗР) Лобно-затылочный размер, мм | 88-108 | 90-110 | 93-113 | 96-115 | 99-117 |
(ДПК) Длина плечевой кости, мм | 44-56 | 46-58 | 47-60 | 49-61 | 51-63 |
(ДКП) Длина костей предплечья, мм | 42-50 | 44-52 | 45-53 | 46-54 | 48-56 |
(ОГ) Окружность головы, мм | 265-305 | 273-315 | 283-325 | 289-333 | 295-339 |
(ОЖ) Окружность живота, мм | 238-290 | 247-301 | 258-314 | 267-325 | 276-336 |
ЧСС плода, уд/мин | 130-170 со средним значением в 150 | ||||
Экстраэмбриональные структуры* | |||||
Плацента | Локализацияприкрепления, особенности строения, зрелость в норме соответствует I степени | ||||
(ПТ) Плацентарная толщина, мм | 23. | 24.6-40.6 | 25.3-41.6 | 26-42.7 | 26.8-43.8 |
Околоплодные воды, высчитываемый индекс, мм | 82-258 | 79-263 | 77-269 | 74-274 | 72-278 |
Матка, шейка матки | Описываются все особенности | ||||
Главное отличие третьего скрининга при беременности в том, что при нём не проводится оценка уровней сывороточных маркёров, а вот данные УЗИ уже подразделяются на те, которые связаны с плодом и его развитием, и на те, что связаны с организмом матери и готовности её репродуктивной системы к будущему родоразрешению.
Скрининг третьего триместра оценивает темп внутриутробного развития плода, позволяет выявить «малые аномалии», но, самое главное, позволяет заранее определиться с оптимальной тактикой ведения родов.
К этому сроку обычно, если раньше были выявленные риски, диагноз уже верифицирован, но в редких ситуациях, когда этого не произошло по любым причинам – итоговый скрининг помогает уточнить особенности развития. При этом его информативность и точность составляют 90-95%.
Плод в утробе матери способен плакать, выяснили ученые
Американские ученые сумели заметить у плода в утробе матери мимику, похожую на плач. Джанни Джинграс, доцент педиатрии Каролинского медицинского центра в Шарлот (Северная Каролина), в ходе ультразвукового исследование впервые засняла на пленку данное явление, пишет газета La Stampa (перевод на сайте Inopressa.ru).
Малыш шевелится, морщит личико, сводит бровки, и его щечки начинают дрожать, он тяжело вдыхает и выдыхает, потом закрывает глаза, высовывает маленький язычок и сглатывает: одни словом, ведет себя так, как будто бы плачет, продолжает итальянское издание.
Как пишет исследовательница в Archives of Disease in Childhood Fetal and Neonatal Edition, лицевая мимика, соответствующая состоянию плача, была зафиксирована у 10 плодов, начиная с 7-го месяца развития, совершенно случайно — в ходе исследования последствий употребления матерью наркотиков и курения. Плоды «плакали» вне зависимости от воздействия этих веществ. Лицевая реакция, указывает педиатр, вызывалась при помощи безвредных виброакустических воздействий, которым подвергались плоды.
«Эта лицевая мимика, — комментирует Джузеппе Нойя, доцент неонатальной медицины Католического университета Рима, — прекрасно увязывается с нейрофизиологическим развитием ребенка, и это является очень важным открытием, потому что еще раз подтверждает концепцию о том, что плод может испытывать ощущения и что действительно существует эмоциональная память с 5-го месяца беременности, что подтверждено проведенными исследованиями».
На данный момент, напоминает профессор Нойя, у человеческих плодов были отмечены четыре поведенческих состояния, которые можно сравнить с поведением новорожденных. Активное пробуждение, спокойное пробуждение, бодрствование и спокойный сон (предполагается, что в этом состоянии плод даже может видеть сны, принимая во внимание, что были сделаны записи быстрого движения глаз, типичного для сновидений). Но, по утверждению американских ученых, состояние плача никогда не документировалось.
Активное пробуждение, спокойное пробуждение, бодрствование и спокойный сон (предполагается, что в этом состоянии плод даже может видеть сны, принимая во внимание, что были сделаны записи быстрого движения глаз, типичного для сновидений). Но, по утверждению американских ученых, состояние плача никогда не документировалось.
Записи при помощи ультразвука выполнялись на 7-м месяце беременности, затем на 32-й неделе, в 8 месяцев, на 36-й неделе и в 9 месяцев. Сначала за плодом велись наблюдения в течение 20 минут, и на него не оказывалось никакого воздействия. Движения глаз и тела были зарегистрированы в реальном времени, так же как и сердцебиение. Затем наблюдения были повторены, но при этом плод на полсекунды подвергался виброакустическому воздействию с частотой 100 Гц и 95 дб.
«То, что еще до рождения у плода развита чувствительность, было известно давно, – отмечает Джорджио Рондини, директор отделения неонаталогии университета Павии. – Плод слышит музыку, а после рождения узнает ее. Он реагирует на внешние шумы и на шумы материнского организма, на сердцебиение, например. У него есть чувство равновесия и он шевелится в зависимости от движений матери. Американское исследование отмечает изменение выражения: это недовольство, беспокойство».
Он реагирует на внешние шумы и на шумы материнского организма, на сердцебиение, например. У него есть чувство равновесия и он шевелится в зависимости от движений матери. Американское исследование отмечает изменение выражения: это недовольство, беспокойство».
«Можно ли на основе этого сказать, что он плачет?» — задает вопрос Рондини. И сам отвечает: «Если они видели и слезы, то да».
Источник: NEWSru.com
Medlinks.ru
УЗИ при беременности, преимущества УЗИ на ранних сроках беременности.
УЗИ — ультразвуковое исследование, процедура точной диагностики развития плода у беременной женщины. Из-за отсутствия лучевой нагрузки данный метод диагностики безопасен и безвреден для ребенка и его матери.Преимущества УЗИ на ранних сроках беременности:
- Диагностика внематочного оплодотворения или выкидыша на ранних сроках развития плода;
- Информативный и точный способ для уточнения срока беременности и даты родов;
- Анализ физиологического развития плода и выявление патологий;
- Определение отклонений для дальнейшего устранения после рождения малыша;
- Точные показатели о состоянии эмбриона, системы кровообращении и гипоксии;
- Преждевременное обнаружение обвитие пуповиной ребенка и положение плода в утробе матери.

Цель ультразвукового исследования у беременной женщины — обнаружить возможные патологии, оценка развития плода, определение срока. Исходя из показателей после консультации со специалистом-гинекологом происходит лечение беременной или плода, в случаи обнаружения малейших отклонений. Сама процедура происходит быстро и все данные с результатами будут у вас сразу же после диагностики.
Расшифровка результатов УЗИ плода Ультразвуковое исследование позволяет получить полную картину о состоянии малыша, выявить отклонения, патологии, недоразвитие, дефицит или чрезмерно крупный размер плода, а также особенности строения скелета.Показатели в норме должны быть следующие:- БРГ (Бипариетальный размер головы) – 7,8-8,2 см
- ЛЗР (Лобно-затылочной размер) — 9,9 – 11,8 см
- ОГ (Окружность головы) – 8,7 – 10,5 см
- ДБ (Длина бедра) – 6,1 – 6,5 см
- ДГ (Длина голени) – 5,6 – 6 см
- ДП (Длина плеча) – 5,6 – 5,9 см
- Длина предплечья – 4,9 – 5,2 см
- МП (Масса плода) – 2200 – 2800 г (32-34 неделя беременности)
- Толщина плаценты – 26,6 – 43,6 мм
- Кол-во околоплодных вод – 1700 мл
Погрешность в 4-7 мм в меньшую или большую сторону считаются нормой из-за индивидуальных особенностей каждой женщины. Если толщина плаценты имеет слишком большие или малые отклонения от нормы это может служить недостаточным поступлением питательных веществ плоду, что может отрицательно сказать на общем развитии малыша. В нормальном состоянии плацента имеет однородную структуру, оценить степень зрелости можно на 34 неделе беременности (в идеале плацента должна быть второй степени зрелости).
Если толщина плаценты имеет слишком большие или малые отклонения от нормы это может служить недостаточным поступлением питательных веществ плоду, что может отрицательно сказать на общем развитии малыша. В нормальном состоянии плацента имеет однородную структуру, оценить степень зрелости можно на 34 неделе беременности (в идеале плацента должна быть второй степени зрелости).
Из-за индивидуальных особенностей течения беременности у каждой женщины показатели могут варьироваться, врач-гинеколог проанализирует ваши данные после УЗИ на наличие патологий и даст соответствующие рекомендации подходящие именно вам.
Команда врачей Клиники Эстетической гинекологии имеет в своем штате высококвалифицированных врачей-гинекологов, имеющих большой опыт работы.
Хотите записаться на консультацию к гинекологу, сдать анализы на гормоны или сделать УЗИ?
Звоните по телефону в Екатеринбурге +7-343-385-72-88.
дб плода по неделям таблица — 13 рекомендаций на Babyblog.
 ru
ruКаждая беременная с нетерпением ждет очередного ультразвукового исследования, которое позволяет увидеть малыша и узнать о том, насколько ему хорошо живется в животике у мамы.
Этот вид исследования позволяет беременной послушать, как стучит сердечко ее крохи, узнать пол будущего ребенка, рассмотреть его личико, ручки и ножки. После окончания процедуры врач выдает листок, на котором написаны непонятные обозначения и термины, и порой бывает так сложно понять, что же они означают на самом деле? Давайте попробуем разобраться в заключении УЗИ — расшифруем непонятные обозначения вместе.
Для чего нужны УЗИ во время беременности?
Итак, УЗИ бывают двух видов: скрининговые и селективные. Первые проводятся на определенных сроках и обязательны для всех женщин, ожидающих малыша. Направления на плановые исследования выдаются врачом, который ведет беременность, в 10-12, в 22-24, в 32 и в 37-38 недель. В процессе УЗИ выявляется наличие пороков у плода или их отсутствие, измеряются параметры малыша, производится осмотр матки, плаценты, изучается количество околоплодных вод, затем врач дает заключение о соответствии беременности определенному сроку.
УЗИ второго вида проводятся строго по медицинским показаниям, если подозревается какое-то заболевание или неблагоприятное течение беременности. При подозрении на патологию, частота таких исследований может достигать трех раз в неделю.
УЗИ: все внимание на состояние плода
На первом исследовании основной задачей врача является определение расположения плодного яйца – это необходимо для исключения внематочной беременности. На последующих УЗИ врач определит предлежание плода в полости матки.
Кроме того, на первом исследовании измеряется воротниковая зона: увеличение этого параметра может стать причиной для обращения к генетику, так как это один из важных показателей, указывающий на наличие пороков развития. Во время ультразвукового исследования на более поздних сроках беременности доктор может выявить различные отклонения: изменения в структуре мозга, инфицирование плода и многое другое. Именно поэтому, не стоит относиться к плановым исследования безответственно.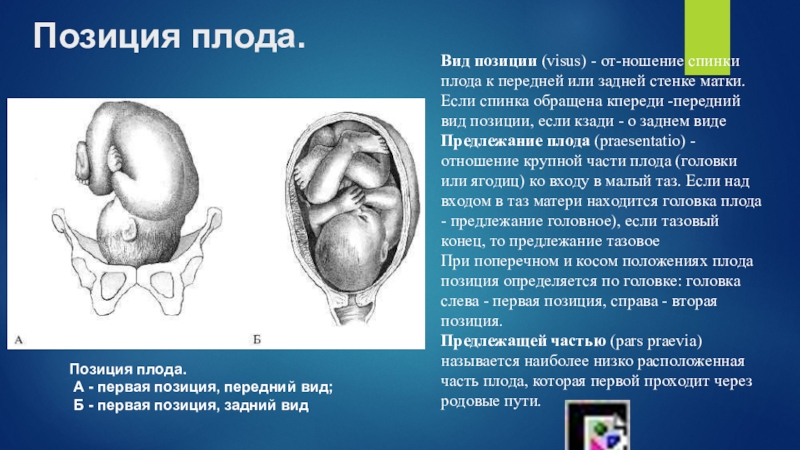
В заключительном, третьем триместре беременности, оценивается структура легких малыша и их готовность к полноценной работе на случай преждевременных родов. Также изучение легких плода позволяет исключить внутриутробную пневмонию у малыша.
Именно ультразвуковые исследования позволяют изучить внутренние органы малыша и дать правильную оценку их состоянию и степени развития. Во втором триместре большое внимание уделяется изучению черепа ребенка для исключения таких заболеваний как: волчья пасть, заячья губа, патологий закладки зубов.
Многие родители задаются вопросом: «Можно ли выявить синдром Дауна на УЗИ?». Постановка данного диагноза не может проводиться только по результатам исследования, однако, увеличение воротниковой зоны, отсутствие спинки носа, большое межглазничное расстояние, открытый рот и некоторые другие признаки могут косвенно указывать на наличие у ребенка этого заболевания. При синдроме Дауна у детей, как правило, выявляют пороки развития сердца. Если выявляются признаки, указывающие на наличие у ребенка синдрома Дауна, то назначается специальное исследование, в результате которого по кусочку плаценты изучается набор хромосом.
Если выявляются признаки, указывающие на наличие у ребенка синдрома Дауна, то назначается специальное исследование, в результате которого по кусочку плаценты изучается набор хромосом.
Все, даже самые незначительные отклонения от заданных параметров, фиксируются врачом в заключении. Это может потребоваться для дальнейших исследований и консультаций со специалистами. Для них расшифровка УЗИ не представляет трудности, а мы поговорим об этом чуть позже.
Обычно, на третьем, реже на втором УЗИ определяют пол будущего малыша. В протоколе исследования эти данные не фиксируются.
Сердцебиение плода можно услышать уже на первом УЗИ. В протоколе отмечают наличие сердцебиения — с/б + и ЧСС – частоту сердечных сокращений, которых в норме должно быть 120-160 в минуту. Отклонение от этих показателей может свидетельствовать о пороке сердца у будущего ребенка. На последующих УЗИ имеется возможность для изучения камер и клапанов сердца, что позволяет поставить точный диагноз. Если во втором и третьем триместре показатель числа сердечных сокращений меньше или больше нормы – это может говорить о нехватке кислорода или питательных веществ.
Если во втором и третьем триместре показатель числа сердечных сокращений меньше или больше нормы – это может говорить о нехватке кислорода или питательных веществ.
Обращаем внимание на размеры плода
Расшифровка УЗИ при беременности помогает определить размеры плода на данном этапе развития. На первом исследовании определяется ДПР-диаметр плодного яйца,КТР – длина от темечка до копчика, размеры матки. Эти параметры помогают максимально точно определить срок беременности.
В первом триместре беременности определяют диаметр плодного яйца (ДПР), копчико-теменной размер плода (КТР), то есть размер от темени до копчика. Измеряют также размеры матки. Эти измерения позволяют в первом триместре достаточно точно судить о сроке беременности, так как в это время размеры плода наиболее стандартны. Как правило, в заключении УЗИ пишется не акушерский срок беременности (от первого дня последних месячных), а эмбриональный (считается с момента зачатия): эти сроки могут различаться на пару недель, поэтому стоит ориентироваться на срок беременности, поставленный при прохождении первого ультразвукового исследования.
На втором, третьем и последующих УЗИ, которые приходятся на второй и третий триместры беременности можно встретить и другие показатели, которые определяют размер плода. Давайте расшифруем результаты УЗИ, проводимых на более поздних сроках. Итак, БПР – бипариетальный размер – размер между височными костями, ЛЗР – лобно-затылочный размер, ОГ – окружность головки, ОЖ – окружность живота. Кроме того, измеряют длину бедренной, плечевой костей, иногда меряют кости предплечья и голени.
В том случае, если размеры плода значительно меньше, чем должны быть на данном сроке беременности, то говорят о внутриутробной задержке роста плода – ВЗРП. Различают две формы ВЗРП: симметричную (все размеры уменьшены одинаково) иассиметричную (голова и конечности по размерам соответствуют срокам, а туловище имеет меньший размер).
Ассиметричная форма ВЗРП имеет более положительный прогноз. Однако в каждом случае при подозрении на ВЗРП назначаются препараты, которые способствуют улучшенному поступлению питательных веществ ребенку. Лечение, как правило, проводится от одной до двух недель, после чего необходимо сделать повторное ультразвуковое исследование. Также назначается кардиотокография – исследование сердцебиения плода и допплерометрия – исследование позволяющие изучить кровоток в сосудах плода, матки и пуповины. При значительной задержке роста плода, когда размеры меньше более, чем на 2 недели от предполагаемого срока, или обнаруживается гипотрофия — назначается стационарное лечение под контролем специалистов.
Однако в каждом случае при подозрении на ВЗРП назначаются препараты, которые способствуют улучшенному поступлению питательных веществ ребенку. Лечение, как правило, проводится от одной до двух недель, после чего необходимо сделать повторное ультразвуковое исследование. Также назначается кардиотокография – исследование сердцебиения плода и допплерометрия – исследование позволяющие изучить кровоток в сосудах плода, матки и пуповины. При значительной задержке роста плода, когда размеры меньше более, чем на 2 недели от предполагаемого срока, или обнаруживается гипотрофия — назначается стационарное лечение под контролем специалистов.
Большинство врачей используют специальные таблицы, которые помогают определить не только размеры плода, но и его рост и вес, а нам данная таблица поможет в расшифровке УЗИ при беременности.
БРГП (БПР) – бипариетальный размер головы. ДБ – длина бедра. ДГрК – диаметр грудной клетки. Вес – в граммах, рост – в сантиметрах, БРГП, ДБ и ДГрК – в миллиметрах.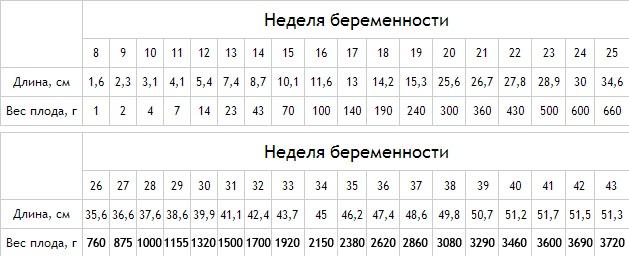
Уделяем внимание развитию плаценты
Плацента формируется к 16-ой неделе беременности; именно при помощи этого органа осуществляется питание и дыхание будущего малыша. Поэтому на УЗИ состоянию плаценты уделяется большое внимание. Во-первых, определяется место прикрепления плаценты (на какой стенке расположена) и ее удаленность от внутреннего зева матки: в заключительном триместре беременности расстояние должно быть не менее 6 см, если расстояние меньше, то плацента прикреплена низко, а если она перекрывает внутренний зев, то такое состояние называют предлежанием плаценты.
Предлежание плаценты может значительно осложнить родоразрешение и стать причиной кровотечения. Не стоит переживать, если плацента прикреплена низко в первых 2-х триместрах беременности, этот орган может мигрировать и подняться выше позднее. Подробнее о предлежании плаценты →
Большое внимание при проведении ультразвукового исследования уделяется структуре плаценты. Различаются четыре степени зрелости этого органа, каждая из которых должна соответствовать определенному сроку беременности. Так вторая степень зрелости в норме должна сохраниться до 32 недели, третья — примерно до 36 недели.
Различаются четыре степени зрелости этого органа, каждая из которых должна соответствовать определенному сроку беременности. Так вторая степень зрелости в норме должна сохраниться до 32 недели, третья — примерно до 36 недели.
Преждевременное старение может быть вызвано недостаточным кровотоком в органе, развиваться на фоне гестоза и анемии, также преждевременное старении плаценты может быть индивидуальной особенностью организма беременной. Если на УЗИ выявляется отклонение от нормы, то это является основательным поводом для проведения дополнительных исследований. Также врач определит толщину плаценты.
Если структура и толщина плаценты отличается от нормальных показателей, то врачи могут сделать предположение о плацентите и назначить допплеметрию и дополнительные анализы, чтобы установить точные причины данного отклонения.Подробнее о нормах толщины плаценты по неделям →
Если беременную беспокоят кровянистые выделения, то УЗИ поможет узнать, не происходит ли отслойка плаценты. Всю необходимую информацию врач, проводящий ультразвуковое исследование, занесет в протокол.
Всю необходимую информацию врач, проводящий ультразвуковое исследование, занесет в протокол.
Что УЗИ расскажет о пуповине?
Как известно, плод с плацентой соединяется при помощи пуповины. При проведении УЗИ, врач сможет определить, сколько сосудов содержит этот орган (в норме их должно быть три). Очень часто, при проведении исследования определяют обвитие пуповины вокруг шеи ребенка, однако подтвердить это можно только после допплерорметрического исследования. Но, даже если обвитие подтвердится, не стоит переживать – это не повод для проведения кесарева сечения.
Изучение околоплодных вод
На УЗИ определяют амниотический индекс (АИ), который позволяет определить количество околоплодных вод. Если этот показатель повышен, значит у беременноймноговодие, если понижен – маловодие. Значительные отклонения от нормы могут быть спровоцированы фетоплацентарной недостаточностью. Также уменьшение или увеличение АИ может указывать и на другую патологию, хотя бывает, что это вызвано индивидуальными особенностями организма беременной женщины.
Кроме измерения околоплодных вод, во время ультразвукового исследования врач проводит исследование вод на наличие взвесей, которые могут свидетельствовать об инфекционном заболевании или перенашивании беременности. АИ в норме в 28 недель должен быть 12-20 см, а в 32 – 10-20 см.
Что расскажет ультразвуковое исследование о матке?
При проведении исследования, врач измеряет размеры матки и толщину, изучает ее стенки. Во время УЗИ доктор определит не находится ли матка в тонусе.
Как правило, нельзя говорить об угрозе прерывания беременности только по результатам ультразвукового исследования, для постановки этого диагноза необходимо проведение дополнительных исследований и анализов. Но иногда подобный диагноз может быть поставлен, если результаты УЗИ сочетаются с болями внизу живота и пояснице. Во время проведения исследования может обнаружиться повышенный тонус матки. Решение о лечении в данном случае должен принимать лечащий врач, изучив анализы и состояние будущей мамочки.
Если женщина приходит на УЗИ уже с диагнозом «угроза прерывания беременности», то исследованию подвергается и шейка матки: ее длина (в норме должна быть 4-5 см), диаметр, цервикальный канал. Бывают случаи, когда шейка матки начинает раскрываться на раннем сроке (16-18 недель) – это происходит из-за укорочения шейки матки, открытия внутреннего зева. В таком случае беременной ставится диагноз «истмико-цервикальная недостаточность» — это означает, что матка не может удерживать развитие беременности.
Итак, мы попытались расшифровать результаты ультразвуковых исследований, которые проводятся при беременности. Стоит учитывать, что отклонение того или иного показателя от нормы может свидетельствовать как об индивидуальных особенностях организма беременной, так и о развитии различных патологий.
Полную картину УЗИ может оценить только врач. В свою очередь, доктор, ведущий беременность, сопоставляет данные проведенного исследования с другими исследованиями, анализами и жалобами беременной, что позволяет ему поставить верный диагноз и назначить соответствующее лечение.
Дорогие женщины, не стоит безответственно относиться к своему состоянию во время беременности, любое недомогание, ухудшение состояния здоровья, боль являются поводом для обращения к врачу и проведения ряда необходимых исследований, которые помогут изучить состояние плода и выявить какие-либо отклонения или пороки на раннем сроке. Не забывайте проходить плановые ультразвуковые исследования, уже давно доказано, что они не оказывают влияния на плод, но в значительной степени помогают врачу дать заключение о ходе вашей беременности. Берегите себя и будущего малыша!
Монитор | HD цветной с возможностью поворота на 180 градусов |
3D/4D визуализация | функции 3D / 4D поворота и синхронизации, которые гарантируют быстрый и легкий просмотр объемных изображений с любого направления. |
iTouch™ | автоматическая оптимизация изображения в режимах В, цветной и PW нажатием одной клавиши. |
Технология iBeam™ | Позволяет использовать несколько углов сканирования для формирования единого изображения, что приводит к повышению контрастного разрешения и улучшению визуализации. |
Формирование мульти-луча | Увеличение скорости обработки сигнала от одного луча до 4 раз, что позволяет достигать превосходного разрешения по времени и более высокой частоты кадров. |
Технологии iStorage™ | Отвечает за передачу изображений и отчетов на ПК по сетевому кабелю. |
iMeasurement™ & iReport™ | программное обеспечение для ПК, работающее в оффлайн-режиме, для работы с заданной пользователем таблицой измерений, формулами расчета и шаблонами отчета. |
iStation™ | интегрирование, просмотр, архивирование и извлечение данных о пациенте. |
Технология PSH™ | гармоническая визуализация с фазовым сдвигом улучшает контрастное разрешение, обеспечивает более четкое изображение с превосходным пространственным разрешением и меньшим уровнем шума. |
Smart OB™
| Автоматическое измерение параметров плода: отслеживание и расчет БПР, ЛЗР, ОГ, ОЖ и ДБ одним нажатием. |
iClear™ | Благодаря автоматическому распознаванию структур позволяет улучшить качество визуализации:
|
Возможность работы с «сырыми данными» | пост-обработка сохраненных изображений, настройкапараметров, добавление комментариев и данных измерений. |
Технология iPage™ | отображает объемные данные в нескольких параллельных 2D-изображениях. |
iZoom™ | переключает в полноэкранный режим нажатием одной клавиши. |
Громкий шум и беременность: акушерско-гинекологическое обследование
Вреден ли громкий шум для развивающегося эмбриона и плода и оправдывает ли воздействие громкого шума удаление беременных женщин из шумной среды, остается неясным. В этой статье рассматривается потенциальная опасность громкого шума для развивающегося человеческого плода. Рассмотрены четыре общие области темы: акустическая физика, шумоподавление in utero , медицинская литература о воздействии шума и рекомендации для беременных женщин на рабочем месте.
Звук определяется как ощущение, вызываемое раздражением органов слуха вибрациями, передаваемыми через воздух. Кажущаяся громкость звука зависит не только от его давления на барабанную перепонку, но также от его частоты или высоты звука. Частоту можно определить как количество колебаний в секунду или герц (Гц). Децибелы — еще один способ охарактеризовать измерение звука. Когда для измерения звука используются децибелы, точка отсчета неявна. Этой контрольной точкой обычно считается 0 дБ, начальная точка шкалы звука.Отправной точкой является самый слабый звук, который взрослый может уловить в очень тихом месте. В таблице 1 перечислены источники громкости в децибелах в повседневной жизни.
Частоту можно определить как количество колебаний в секунду или герц (Гц). Децибелы — еще один способ охарактеризовать измерение звука. Когда для измерения звука используются децибелы, точка отсчета неявна. Этой контрольной точкой обычно считается 0 дБ, начальная точка шкалы звука.Отправной точкой является самый слабый звук, который взрослый может уловить в очень тихом месте. В таблице 1 перечислены источники громкости в децибелах в повседневной жизни.
Материнское тело, кажется, ослабляет передачу внешнего звука плоду. Это затухание колеблется от 20 дБ на низких частотах до 70 дБ и более на высоких частотах. Фоновый шум in utero составляет около 85 дБ, с пиками 95 дБ при каждом ударе материнского сердца. По-видимому, плод может переносить от 85 до 95 дБ фонового шума, испытываемого в утробе матери .
Беспокоит то, что шум во время беременности может вызывать стресс. Внезапный шум более 80 дБ вызывает рефлекс испуга у неподготовленных взрослых. Парадоксально, но желающий слушатель не испытывает этого рефлекса испуга при воздействии звуков до 120 дБ. Мало что известно о реакции плода на громкие звуки.
Внезапный шум более 80 дБ вызывает рефлекс испуга у неподготовленных взрослых. Парадоксально, но желающий слушатель не испытывает этого рефлекса испуга при воздействии звуков до 120 дБ. Мало что известно о реакции плода на громкие звуки.
Другие авторы пришли к выводу, что слух плода может ухудшаться из-за шума громче 90 дБ. В этих отчетах не учтено следующее: 1) уровень фонового шума от 85 до 95 дБ, испытываемый внутриутробно ; 2) шумоподавление материнского тела.Никакие отчеты с адекватным контролем воздействия шума не продемонстрировали in utero потери слуха из-за внешнего шума.
Есть несколько сообщений о авиационном шуме и его влиянии на беременность. Постоянные результаты свидетельствуют о снижении веса при рождении у женщин, живущих в непосредственной близости от крупных аэропортов. К сожалению, в этих отчетах не учитываются смешивающие переменные, включая социально-экономический статус и употребление табака. Ни в одном отчете не измерялись уровни шума в доме испытуемых.
Ни в одном отчете не измерялись уровни шума в доме испытуемых.
Из-за недостатка информации о последствиях дородового воздействия шума наши знания неполны. По-прежнему трудно рекомендовать какие-либо исчерпывающие медицинские рекомендации в отношении воздействия шума во время беременности, помимо защиты материнского слуха. Беременную женщину не следует без надобности увольнять с работы, и работодатели должны защищать всех своих работников от чрезмерного шума.
Шум — Репродуктивное здоровье | NIOSH
Шум
Шумная работа во время беременности может повлиять на ваш слух и повысить уровень стресса.Когда уровень шума очень высокий, например, от отбойного молотка или на рок-концерте, это может увеличить ваши шансы на рождение ребенка с проблемами слуха. Здесь вы можете узнать больше о шуме на работе и о том, что вы можете сделать, чтобы снизить его воздействие, чтобы обеспечить более здоровую беременность.
Почему меня должен беспокоить шум?
- Повышенный уровень шума может вызвать стресс.
 Это может вызвать изменения в организме беременной женщины, которые могут повлиять на ее развивающегося ребенка.
Это может вызвать изменения в организме беременной женщины, которые могут повлиять на ее развивающегося ребенка. - Звук может распространяться по вашему телу и достигать ребенка.Хотя в утробе матери этот звук будет приглушен, очень громкие звуки могут повредить слух вашего ребенка.
- Средства защиты органов слуха (беруши или наушники) могут защитить ваш слух, но если вы беременны, единственный способ защитить слух ребенка — как можно больше держаться подальше от громкого шума.
Кто работает на шумных работах?
Многие женщины работают на шумных работах, особенно женщины, работающие с машинами, оружием, громкой музыкой, толпами людей, сиренами, грузовиками или самолетами.
Что неизвестно?
- Мы не всегда знаем, что вызывает проблемы со слухом у младенцев. Если вы работаете на шумной работе и у вас есть ребенок с проблемами слуха, мы не сможем определить, были ли проблемы со слухом вызваны вашей работой или чем-то еще.
- Мы не знаем наверняка, какие уровни шума безопасны для беременной женщины и ее ребенка, хотя эксперты рекомендуют рекомендации, основанные на том, что мы знаем о том, как звуки распространяются по телу.

Что я могу сделать, чтобы уменьшить воздействие опасного шума?
- Защитите себя от громкого шума:
- Вы должны использовать средства защиты органов слуха, чтобы защитить собственный слух, используя средства защиты органов слуха (например, беруши), если вы подвергаетесь сильному шуму.
- Для взрослых шум мощностью 85 децибел (дБА) или более может быть опасен для слуха. При таком уровне шума вам придется повысить голос, чтобы вас услышал кто-то рядом с вами. Уровень шума на рабочем месте в большинстве случаев составляет менее 95 дБА.
- Хотя средства защиты органов слуха не защитят вашего развивающегося ребенка от громкого шума, слишком много шума может вызвать у вас стресс. Ваш стресс может вызвать изменения в вашем теле, которые могут повлиять на вашего развивающегося ребенка.
- Спросите своего начальника, каков уровень шума там, где вы работаете.
- Защитите развивающегося ребенка от очень громкого шума:
- Ваши средства защиты органов слуха не смогут полностью защитить уши вашего развивающегося ребенка от шума.
 Шум проходит через тело в матку. Уши ребенка в основном развиваются примерно к 20-й неделе беременности, а младенцы начинают реагировать на звуки примерно на 24-й неделе.
Шум проходит через тело в матку. Уши ребенка в основном развиваются примерно к 20-й неделе беременности, а младенцы начинают реагировать на звуки примерно на 24-й неделе. - Звуки извне материнского тела тише внутри матки. Исходя из этого, некоторые эксперты считают, что беременные женщины не должны регулярно подвергаться воздействию шума громче 115 дБА.Это примерно так же громко, как при работе бензопилой. Во время беременности следует по возможности избегать очень громких мест (более 115 дБА), даже если вы носите средства защиты органов слуха.
- Ваши средства защиты органов слуха не смогут полностью защитить уши вашего развивающегося ребенка от шума.
- Шумы, которые вы можете почувствовать как грохот или вибрацию, относятся к очень низкочастотным звукам. Мы не знаем наверняка, влияет ли этот шум на развивающихся детей, но эти звуки легко проходят через ваше тело и могут вызвать изменения в нем, которые могут повлиять на вашего развивающегося ребенка.По возможности избегайте такого рода шума.
- Внезапные громкие звуки (ударные или импульсные), достаточно громкие, чтобы вам потребовались средства защиты органов слуха, или которых следует избегать во время беременности.

- Ваш развивающийся ребенок слышит сильнее, чем ближе живот к источнику шума. Не опирайтесь на источник шума и не касайтесь его телом. Также не следует прислоняться к источнику вибрации.
- Иногда бывает сложно избежать шума на работе.Отойдите как можно дальше от шума или спросите своего работодателя, можно ли вам работать более тихо во время беременности.
- Поговорите со своим врачом обо всех потенциальных опасностях, которые вы обнаружили на работе. Не забудьте упомянуть, что вы подвергаетесь сильному шуму.
Где я могу получить дополнительную информацию?
Датская база данных по медицине плода
Clin Epidemiol. 2016; 8: 479–483.
Шарлотта Квист Экелунд
1 Отделение акушерства, Центр медицины плода, Ригшоспиталет, Копенгагенский университет, Копенгаген, Дания
Тине Исков Копп
2 Центр поддержки реестра (Восток) — эпидемиология и исследования Центр профилактики и здоровья, Глоструп, Дания
Ann Tabor
1 Отделение акушерства, Центр медицины плода, Rigshospitalet, Университет Копенгагена, Копенгаген, Дания
Olav Bjørn Petersen
3 Отделение фетальной медицины, Больница Орхусского университета, Орхус-Норд, Дания
1 Отделение акушерства, Центр медицины плода, Ригшоспиталет, Копенгагенский университет, Копенгаген, Дания
2 Центр поддержки реестра (Восток) — Эпидемиология и биостатистика, Исследовательский центр Профилактика и здоровье, Глоструп, Дания
3 Отделение медицины плода t, Орхусская университетская больница, Орхус-Норд, Дания
Для корреспонденции: Шарлотта Квист Экелунд, отделение акушерства, Центр медицины плода, Ригшоспиталет, Университет Копенгагена, Блегдамсвей 9, 2100 Копенгаген, Дания, тел. + 45 2826 5042, электронная почта [email protected] Авторское право © 2016 Ekelund et al. Эта работа опубликована и лицензирована Dove Medical Press Limited. Полные условия этой лицензии доступны по адресу https://www.dovepress.com/terms.php и включают лицензию Creative Commons Attribution — Non Commercial (unported, v3.0) License ( http://creativecommons.org/licenses/by-nc/3.0/). Получая доступ к работе, вы тем самым принимаете Условия. Некоммерческое использование работы разрешено без дополнительного разрешения Dove Medical Press Limited при условии, что работа указана надлежащим образом.Эта статья цитировалась в других статьях в PMC.
+ 45 2826 5042, электронная почта [email protected] Авторское право © 2016 Ekelund et al. Эта работа опубликована и лицензирована Dove Medical Press Limited. Полные условия этой лицензии доступны по адресу https://www.dovepress.com/terms.php и включают лицензию Creative Commons Attribution — Non Commercial (unported, v3.0) License ( http://creativecommons.org/licenses/by-nc/3.0/). Получая доступ к работе, вы тем самым принимаете Условия. Некоммерческое использование работы разрешено без дополнительного разрешения Dove Medical Press Limited при условии, что работа указана надлежащим образом.Эта статья цитировалась в других статьях в PMC.Abstract
Aim
Целью данного исследования является создание базы данных для мониторинга показателей выявления и ложноположительных результатов скрининга в первом триместре на хромосомные аномалии и показателей пренатального выявления пороков развития плода в Дании.
Исследуемая популяция
Беременные женщины, которым в первом или втором триместре УЗИ проводилось во всех государственных больницах Дании, зарегистрированы в базе данных.
Основные переменные / описательные данные
Данные о характеристиках матери, ультразвуковых и биохимических переменных непрерывно отправляются из баз данных отделений медицины плода Astraia в центральную базу данных через веб-службу. Информация об исходе беременности (выкидыш, прерывание, живорождение или мертворождение) поступает из Национального реестра пациентов и Национального реестра рождений и связывается с помощью датского уникального личного регистрационного номера. Кроме того, в базу данных отправляются результаты всех пре- и постнатальных хромосомных анализов.
Заключение
Удалось создать базу данных по медицине плода, которая отслеживает скрининг в первом триместре на хромосомные аномалии и скрининг во втором триместре на предмет серьезных пороков развития плода на основе уже собранных данных. База данных полезна для оценки эффективности на региональном уровне и для сравнения показателей Дании с международными результатами на национальном уровне.
Ключевые слова: пренатальный скрининг, затылочная прозрачность, пороки развития плода, хромосомные аномалии
Цель базы данных
В 2004 году Национальный совет здравоохранения Дании выпустил новое руководство по пренатальному скринингу. 1 Это руководство рекомендует всем беременным женщинам предлагать сканирование в первом триместре, включая оценку риска трисомии 21, на основе комбинации материнских факторов, УЗИ и биохимического скрининга, а также сканирование во втором триместре на предмет пороков развития плода. С июня 2006 года все акушерские отделения Дании предлагают эти два ультразвуковых обследования, и более 90% датских женщин выбирают скрининг как в первом, так и во втором триместре. 2 Датская база данных по медицине плода была инициирована датскими специалистами в области медицины плода и создана в 2008–2010 годах в результате сотрудничества всех акушерских отделений Дании.Она полностью функционирует с 2011 года.
Целью Датской базы данных по медицине плода является предоставление инструмента для местной и национальной оценки качества и исследований в рамках пренатального скрининга в Дании, а также обеспечение единообразного высокого качества скрининга путем предоставления актуальных и полезных отзывов о проверке работоспособности во все департаменты и регионы на регулярной основе.
Исследуемая популяция
Датская база данных по медицине плода содержит данные обо всех беременных женщинах с результатами пренатального скрининга, датируемыми 1 января 2008 г., из всех отделений акушерства и гинекологии больниц Дании (больница Борнхольма с 1 января 2011 г.).В 2014 году база данных содержала данные о более чем 362 000 беременностей, из которых 353 049 — одноплодные. Из них 359 058 прошли скрининг в первом триместре на трисомию 21 и / или во втором триместре на наличие пороков развития плода.
Основные переменные
Датская база данных по медицине плода состоит из данных из следующих четырех источников: местных баз данных по медицине плода Astraia (Astraia GMBH; www. Astraia.com), используемых во всех отделениях акушерства и гинекологии в Дании, датского центра цитогенетики. Центральный регистр, Датский национальный регистр пациентов и Датский национальный регистр рождений ().
Astraia.com), используемых во всех отделениях акушерства и гинекологии в Дании, датского центра цитогенетики. Центральный регистр, Датский национальный регистр пациентов и Датский национальный регистр рождений ().
Источники данных датской базы данных медицины плода.
Сокращение: CPR, уникальный персональный идентификационный номер.
Основным источником данных для Датской базы данных по медицине плода являются местные базы данных Astraia, откуда берутся следующие данные: данные о материнских характеристиках, данные скрининга в первом триместре, включая оценки риска, биометрию плода и зарегистрированные пренатальные пороки развития в любом возрасте. гестационный возраст. Эти данные регистрировались в рамках рутинной акушерской практики во всех отделениях Астрайи в соответствии с национальными стандартами с 1 января 2008 г., а национальная база данных включает данные об одноплодной и многоплодной беременности.Ежедневно данные со всех локальных серверов Astraia автоматически отправляются в национальную базу данных после шифрования.
До того, как была создана национальная база данных, были выпущены национальные стандарты в отношении того, как датировалась беременность, как проводилась и обрабатывалась оценка риска в первом триместре, а также использовались определенные биометрические эталонные кривые. 3 Международная классификация болезней, система кодов 10-го пересмотра (МКБ-10) используется для кодирования пороков развития плода и младенца.
Данные по исходам беременности собираются из Датского национального регистра пациентов (включая самопроизвольные и искусственные аборты и информацию о врожденных пороках развития), Датского национального регистра рождений (информация об осложнениях беременности, родах и новорожденных) и Датского центрального цитогенетического регистра. (результаты пре- и постнатального хромосомного анализа). Информация из этих источников данных связана с датской базой данных по медицине плода с использованием уникального личного идентификационного номера (номера CPR), который каждому дается при рождении или при иммиграции в Данию. Были разработаны алгоритмы, обеспечивающие привязку данных из разных реестров к конкретной беременности. Для каждого ультразвукового сканирования беременности информация об одном или нескольких плодах связана с результатом кариотипа, если оно проводится во время беременности или сразу после рождения плода / младенца. Кроме того, информация об исходе беременности доступна для всех беременностей, будь то выкидыш, прерывание беременности, мертворождение или живорождение. Более 95% беременностей имеют зарегистрированный исход.В некоторых случаях с неизвестным исходом отсутствие данных можно объяснить миграцией в другие страны. Высокая полнота всех переменных и данных о результатах уникальна и признана во всем мире. Список переменных показан в.
Были разработаны алгоритмы, обеспечивающие привязку данных из разных реестров к конкретной беременности. Для каждого ультразвукового сканирования беременности информация об одном или нескольких плодах связана с результатом кариотипа, если оно проводится во время беременности или сразу после рождения плода / младенца. Кроме того, информация об исходе беременности доступна для всех беременностей, будь то выкидыш, прерывание беременности, мертворождение или живорождение. Более 95% беременностей имеют зарегистрированный исход.В некоторых случаях с неизвестным исходом отсутствие данных можно объяснить миграцией в другие страны. Высокая полнота всех переменных и данных о результатах уникальна и признана во всем мире. Список переменных показан в.
Таблица 1
| Список переменных | |||||||
|---|---|---|---|---|---|---|---|
| Регистрационный номер (мать) a , b , c | Предыдущая трисомия 21 a | Nuchal odema a | PPROM c | ||||
| Регистрационный номер (ребенок) c | Предыдущая трисомия 13 a | Короткая плечевая кость a | Предполагаемый диагноз недостаточности плаценты c | ||||
| Предыдущая трисомия 18 a | Короткая бедренная кость a | Предлежание плаценты c | |||||
| Предполагаемый срок родов по УЗИ a | Носовая кость | 97 a r 9020r | Преклампсия c | | ||||
| LMP a | 9019 5 Венозный проток aЭкогенные очаги в сердце a | Отслойка c | |||||
| Высота a | Трикуспидальная регургитация a | Экогенные осложнения при беременности | a / нет) c|||||
| Вес a | Измеренный угол лица a | Главный дефект a | Год рождения ребенка c | ||||
| BMI a | Угол лица в градусах a | Диагноз пренатальной врожденной аномалии второй триместр a | Дата рождения ребенка c | ||||
| Группы ИМТ a | Голопрозэнцефалия a | Аномалия при сканировании ) a | Гестационный возраст при рождении c | ||||
| Этнические ty a | Диафрагмальная грыжа a | Дата другого сканирования a | Рождение <34 недель c | ||||
| Курение a | AVSD a | Код процедуры другое сканирование a | Рождение <37 недель c | ||||
| Способ зачатия a | Омфалоцеле a | Гестационный возраст в днях a | Диагноз при рождении 1 , b | Самопроизвольная беременность a | Megacystis a | Диагностика пренатальных врожденных аномалий при другом сканировании a | Кесарево сечение (да / нет) c |
| Гормональная стимуляция plexide a a | Аномалия при другом сканировании (да / нет) a | Диагноз матери при рождении c | |||||
| Четность a | Внутрисердечный эхогенный очаг a | Врожденная аномалия, диагностированная пренатально (да / нет) a | Ребенок жив или мертв при рождении c | 90 Образец крови дата a | Гидронефроз a | Врожденный порок сердца с пренатальным диагнозом (да / нет) a | Возраст на момент смерти ребенка c |
| GA в образце крови a | Гиперококк.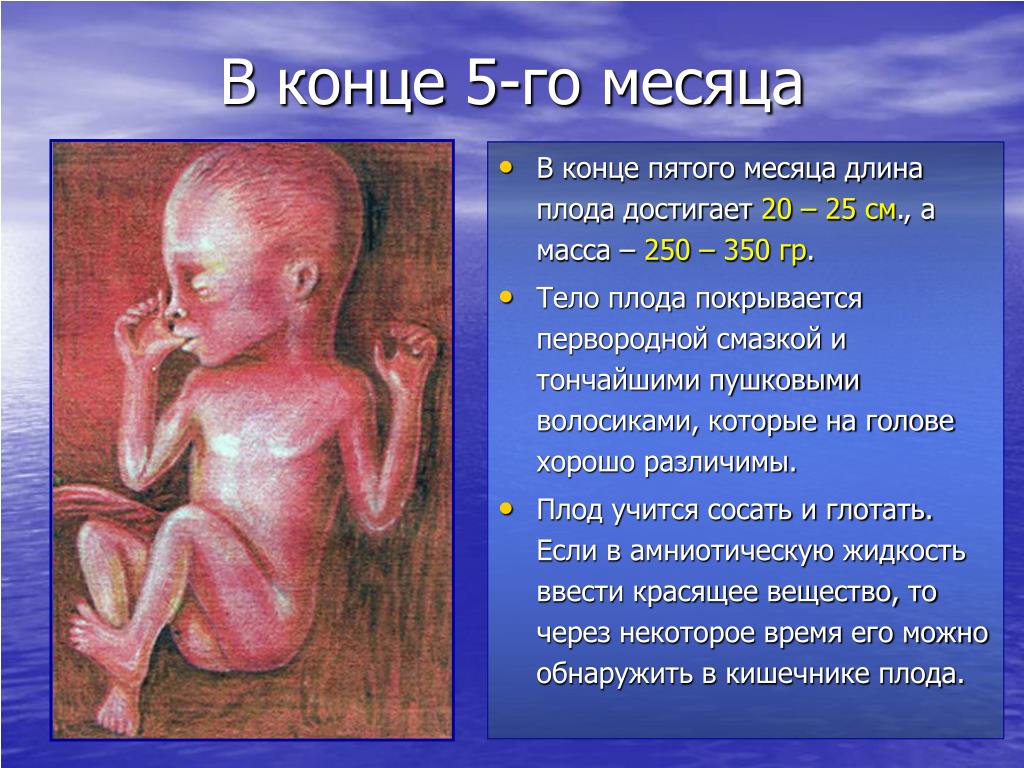 a a | Дефект брюшной стенки, диагностированный пренатально a | Масса тела при рождении c | ||||
| Точное значение бета-ХГЧ a | Скорректированный RiskTr21 a | CNS 9097 2 | CNSМасса плацентыc | ||||
| PappA точное значение a | A straia версия a | Пренатальный инвазивный тест тип b | Аномалии да / нет c | ||||
| Бета-ХГЧ MoM a | Код оператора FMF a | Дата инвазивного теста b | Постнатально диагностированная аномалия c | ||||
| PappA MoM a | Риск> 1: 100 a | Гестационный возраст при инвазивном тесте b | |||||
| Платформа для анализа крови a | Риск> 1: 300 a | Показания для инвазивного теста b | Уменьшение плода (да / нет) c | ||||
| Одноплодная беременность (да / нет) a | Риск> 1: 1,000 a | Пренатальный кариотип b | Дата уменьшения плода c | Хорионичность a | Скорректированный рискTrl3 a | Пренатальный диагноз T21, T18, T13 или 45, X b | Гестационный возраст при редукции плода c |
| Скорректированный RiskTrl8 a | Ткань от аборта / выкидыша b | Диагностика искусственного прерывания беременности c | |||||
| Возраст матери при сканировании NT a | Дата первого диагноза пренатальной врожденной аномалии | выпуска bИскусственный аборт до 12 недель c | |||||
| Гестационный возраст при NT-сканировании (дни) a | Аномалия при NT-сканировании (да / нет) a | Гестационный возраст при аборте / выкидыш b | Искусственный аборт через 12 недель c | ||||
| Длина крестца коронки a | Дата сканирования порока развития a | Кариотип на ткани b | Дата искусственного аборта c | ||||
| Диаметр бипарентарной артерии a | Гестационный возраст в днях a | Ткань T21, Ткань T21 T13 или 45, X b | Гестационный возраст при искусственном прерывании беременности c | ||||
| Затылочная прозрачность a | БЛД a | Постнатальный кариотип 1 b | Диагноз самопроизвольного выкидыша ovid.com/mrws/1.0″>5 Выкидыш | ||||
| NT> 95 процентиль a | Окружность головы a | Дата постнатального кариотипа b | Самопроизвольный выкидыш (да / нет) c | ||||
| NT> 3.5 мм a | Окружность живота a | Возраст ребенка при послеродовом кариотипе b | Дата самопроизвольного выкидыша c | ||||
Частота сердечных сокращений плодаa | 97 a Длина бедраПостнатально диагностированный T21, T18, T13 или 45, X b | Гестационный возраст при самопроизвольном выкидышах c | |||||
Клиницисты имеют доступ к своим местным данным и выбранным показателям качества в сравнении с национальными данными через веб-система отчетности (на датском: Analyseportalen) (). Данные, относящиеся к показателям качества, ежегодно публикуются в годовом отчете базы данных. Показатели качества предоставляют клиницистам и администраторам информацию о качестве скрининга в первом триместре на хромосомные аномалии и скрининга на аномалии во втором триместре ().
Данные, относящиеся к показателям качества, ежегодно публикуются в годовом отчете базы данных. Показатели качества предоставляют клиницистам и администраторам информацию о качестве скрининга в первом триместре на хромосомные аномалии и скрининга на аномалии во втором триместре ().
Таблица 2
Показатели качества, используемые для измерения качества пренатальных скрининговых обследований
| Область качества | Показатель | Стандарт |
|---|---|---|
| Скрининг первого триместра | ||
| 1.Поток пациентов | Количество сканирований шейной полости в отделении | > 1000 / год |
2. Частота положительных результатов скрининга Частота положительных результатов скрининга | Доля беременных с оценкой риска> 1: 300 | <6% |
| 3. Показатель выявляемости | Доля плодов с синдромом Дауна, выявленная в ходе оценки риска в первом триместре | > 80% |
| 4. Потеря плода после инвазивного тестирования | Доля беременных с потерей плода (спонтанной и связанной с процедурой) ) после инвазивного тестирования: | |
| Взятие пробы ворсин хориона (CVS) | <3. 5% 5% | |
| Амниоцентез (АК) | <2,5% | |
| Скрининг во втором триместре на наличие пороков развития | ||
| 5. Уровень участия | беременных женщин > 80% | |
| 6. Поток пациентов | Количество сканирований аномалий в отделении | > 1000 / год |
| 7. Скорость обнаружения | ||
| a) Дефекты нервной трубки | Доля плоды с дефектом нервной трубки, обнаруженные при УЗИ в первом или втором триместре | > 90% |
| б) Дефекты брюшной стенки | Доля плодов с дефектами брюшной стенки, обнаруженными при УЗИ в первом или втором триместре | > 90% |
| c) Общая частота выявления | Доля плодов с любой средней или тяжелой формой омалия, обнаруженная с помощью ультразвукового сканирования в первом или втором триместре | > 50% |
В ходе внедрения национальной базы данных была создана датская исследовательская группа по медицине плода, в которую вошел один представитель всех отделений акушерства и медицины плода Дании. .Это оказалось важным в процессе очистки данных, получения недостающих данных и обслуживания локальной системы сбора данных.
.Это оказалось важным в процессе очистки данных, получения недостающих данных и обслуживания локальной системы сбора данных.
В 2016 году будет произведено крупное обновление базы данных по медицине плода и системы сбора данных. Оно включает дополнительное количество переменных данных пренатального ультразвукового сканирования и новую функцию, которая позволяет обновлять национальную базу данных при внесении исправлений в местные исходные данные (Astraia).
Последующее наблюдение
База данных ежегодно пополняется информацией о врожденных пороках развития и постнатальных кариотипах всех живорожденных.
Аудит данных, используемых для расчета частоты выявления трисомии 21, дефектов нервной трубки и дефектов брюшной стенки, проводится ежегодно. В ходе аудита было установлено, что данные о пороках развития плода, полученные из Датской базы данных по медицине плода, менее полны, особенно за 2008–2010 годы. При запланированном обновлении базы данных в 2016 году данные о пороках развития плода будут вводиться с помощью флажков для конкретных органов в дополнение к записанным кодам МКБ-10, что, как ожидается, существенно повысит качество данных.
Примеры исследований
База данных служит важным источником данных и в общей сложности предоставила данные по 44 исследовательским проектам, которые были представлены на международных конференциях и / или опубликованы в рецензируемых журналах. Результаты скрининга в первом триместре в Дании в 2008–2013 гг. Были опубликованы в документе, который также предоставляет более подробную информацию о создании и организации базы данных и, таким образом, служит справочным документом для будущих исследований на основе данных базы данных. 4 Благодаря большому количеству популяционных данных в базе данных, это позволило нам изучить редкие исходы, такие как редкие хромосомные аномалии и другие неблагоприятные исходы как при одноплодной, так и при многоплодной беременности. 5 — 8 Недавняя редакционная статья в Скандинавском журнале акушерства и гинекологии положительно оценила Датское сотрудничество в области медицины плода и их усилия по созданию Датской базы данных по медицине плода. 9 Автор надеется, что Датская база данных по медицине плода может быть использована для «выявления ассоциаций между ранним развитием плода, акушерскими патологиями и заболеваемостью, которые распознаются в младенчестве, а затем для перспективного использования этих данных для улучшения перинатальных и младенческих исходов» в будущее.
9 Автор надеется, что Датская база данных по медицине плода может быть использована для «выявления ассоциаций между ранним развитием плода, акушерскими патологиями и заболеваемостью, которые распознаются в младенчестве, а затем для перспективного использования этих данных для улучшения перинатальных и младенческих исходов» в будущее.
Административные вопросы и финансирование
Датская база данных по медицине плода имеет междисциплинарный руководящий комитет, в состав которого входят эксперты по фетальной медицине и сонографы из всех пяти регионов Дании, а также клинический генетик и представитель Центра поддержки реестра клинического качества и здоровья Информатика (Восток).Это подразделение поддержало создание базы данных, разместив серверы и разработав систему программного обеспечения, обеспечивающую доступ к данным на местном и национальном уровнях. После первоначального создания базы данных Датская база данных по медицине плода была включена в число более 60 клинических баз данных, финансируемых, размещаемых и поддерживаемых Датскими клиническими реестрами (RKKP), а также финансируемых и принадлежащих регионам Дании.
Создание Датской базы данных по медицине плода оказало важное влияние на национальное сотрудничество в области медицины плода.Местные и национальные данные обсуждаются на ежегодных собраниях и предоставляют информацию, необходимую для обсуждения местных различий и возможных изменений, необходимых для оптимизации национальной программы скрининга.
Заключение
В течение нескольких лет стало возможным создать национальную клиническую базу данных, включающую данные о скрининге плода, пренатальной диагностике и исходе беременности. Первичным источником данных является система Astraia, которая представляет собой местную базу данных по медицине плода и электронную медицинскую карту, используемую во всех отделениях акушерства / фетальной медицины в Дании.Качество и полнота вводимых данных чрезвычайно высоки из-за использования проверки ввода данных и поддержки принятия решений. Кроме того, поскольку все данные в электронном виде передаются в национальную базу данных, дополнительная регистрация или ввод данных не требуется, таким образом, нет дополнительной нагрузки для клиницистов и административного персонала при сборе данных.
Датская исследовательская группа по медицине плода, в состав которой входят представители всех отделов, доказала свою эффективность с точки зрения управления и обслуживания системы сбора данных, а также решения практических и юридических вопросов в процессе очистки и получения недостающих данных. .
Благодарности
Мы благодарим всех сонографов и специалистов по фетальной медицине, которые ежедневно записывают данные пренатального УЗИ, а также Датский центральный цитогенетический регистр за сбор, систематизацию и передачу национальных цитогенетических данных в Датскую базу данных по медицине плода. Этот документ финансировался Программой инфраструктуры клинических исследований (PROCRIN), учрежденной Фондом Лундбека и Фондом Ново Нордиск и находящейся под управлением регионов Дании.
Сноски
Раскрытие информации
Авторы сообщают об отсутствии конфликта интересов в этой работе.
Ссылки
2. Экелунд С.К., Йоргенсен Ф. С., Петерсен О.Б., Сундберг К., Табор А., Датская исследовательская группа по фетальной медицине. Воздействие новой национальной политики скрининга синдрома Дауна в Дании: популяционное когортное исследование. BMJ. 2008; 337: а2547. [Бесплатная статья PMC] [PubMed] [Google Scholar] 4. Экелунд С.К., Петерсен О.Б., Йоргенсен Ф.С. и др. Датская группа по исследованиям в области медицины плода Датская база данных по медицине плода: создание, организация и оценка качества программы скрининга на трисомию 21 в первом триместре в Дании, 2008–2012 гг.Acta Obstet Gynecol Scand. 2015; 94 (6): 577–583. [PubMed] [Google Scholar] 5. Mathiesen JM, Aksglaede L, Skibsted L, Petersen OB, Tabor A, Датская группа по изучению медицины плода Результат у плодов с короткой длиной бедренной кости, обнаруженный при сканировании аномалий во втором триместре: национальное исследование. Ультразвуковой акушерский гинекол. 2014. 44 (2): 160–165. [PubMed] [Google Scholar] 6. Петерсен О.Б., Фогель И., Экелунд С. и др. Датская группа по изучению медицины плода.
С., Петерсен О.Б., Сундберг К., Табор А., Датская исследовательская группа по фетальной медицине. Воздействие новой национальной политики скрининга синдрома Дауна в Дании: популяционное когортное исследование. BMJ. 2008; 337: а2547. [Бесплатная статья PMC] [PubMed] [Google Scholar] 4. Экелунд С.К., Петерсен О.Б., Йоргенсен Ф.С. и др. Датская группа по исследованиям в области медицины плода Датская база данных по медицине плода: создание, организация и оценка качества программы скрининга на трисомию 21 в первом триместре в Дании, 2008–2012 гг.Acta Obstet Gynecol Scand. 2015; 94 (6): 577–583. [PubMed] [Google Scholar] 5. Mathiesen JM, Aksglaede L, Skibsted L, Petersen OB, Tabor A, Датская группа по изучению медицины плода Результат у плодов с короткой длиной бедренной кости, обнаруженный при сканировании аномалий во втором триместре: национальное исследование. Ультразвуковой акушерский гинекол. 2014. 44 (2): 160–165. [PubMed] [Google Scholar] 6. Петерсен О.Б., Фогель И., Экелунд С. и др. Датская группа по изучению медицины плода. Датская группа по изучению клинической генетики. Возможные диагностические последствия применения неинвазивного пренатального тестирования: популяционное исследование, проведенное в стране с существующим скринингом в первом триместре.Ультразвуковой акушерский гинекол. 2014. 43 (3): 265–271. [PubMed] [Google Scholar] 7. Kristiansen M, Joensen B, Ekelund C, Petersen OB, Sandager P, Danish Fetal Medicine Study Group Перинатальные исходы после оценки риска в первом триместре при монохориальной и дихорионической беременности двойней: популяционное регистровое исследование. BJOG. 2015. 122 (10): 1362–1369. [PubMed] [Google Scholar] 8. Энгельбрехтсен Л., Брондум-Нильсен К., Экелунд С., Табор А., Скибстед Л., Датская исследовательская группа по медицине плода. Обнаружение триплоидии на сроке беременности 11–14 недель: когортное исследование 198 000 беременных женщин.Ультразвуковой акушерский гинекол. 2013. 42 (5): 530–535. [PubMed] [Google Scholar] 9. Hyett JA. Датская база данных по медицине плода: результаты совместных исследований.
Датская группа по изучению клинической генетики. Возможные диагностические последствия применения неинвазивного пренатального тестирования: популяционное исследование, проведенное в стране с существующим скринингом в первом триместре.Ультразвуковой акушерский гинекол. 2014. 43 (3): 265–271. [PubMed] [Google Scholar] 7. Kristiansen M, Joensen B, Ekelund C, Petersen OB, Sandager P, Danish Fetal Medicine Study Group Перинатальные исходы после оценки риска в первом триместре при монохориальной и дихорионической беременности двойней: популяционное регистровое исследование. BJOG. 2015. 122 (10): 1362–1369. [PubMed] [Google Scholar] 8. Энгельбрехтсен Л., Брондум-Нильсен К., Экелунд С., Табор А., Скибстед Л., Датская исследовательская группа по медицине плода. Обнаружение триплоидии на сроке беременности 11–14 недель: когортное исследование 198 000 беременных женщин.Ультразвуковой акушерский гинекол. 2013. 42 (5): 530–535. [PubMed] [Google Scholar] 9. Hyett JA. Датская база данных по медицине плода: результаты совместных исследований. Acta Obstet Gynecol Scand. 2015; 94 (6): 561–562. [PubMed] [Google Scholar]
Acta Obstet Gynecol Scand. 2015; 94 (6): 561–562. [PubMed] [Google Scholar]Датская база данных по медицине плода
Clin Epidemiol. 2016; 8: 479–483.
Шарлотта Квист Экелунд
1 Отделение акушерства, Центр медицины плода, Ригшоспиталет, Копенгагенский университет, Копенгаген, Дания
Тине Исков Копп
2 Центр поддержки реестра (Восток) — эпидемиология и исследования Центр профилактики и здоровья, Глоструп, Дания
Ann Tabor
1 Отделение акушерства, Центр медицины плода, Rigshospitalet, Университет Копенгагена, Копенгаген, Дания
Olav Bjørn Petersen
3 Отделение фетальной медицины, Больница Орхусского университета, Орхус-Норд, Дания
1 Отделение акушерства, Центр медицины плода, Ригшоспиталет, Копенгагенский университет, Копенгаген, Дания
2 Центр поддержки реестра (Восток) — Эпидемиология и биостатистика, Исследовательский центр Профилактика и здоровье, Глоструп, Дания
3 Отделение медицины плода t, Орхусская университетская больница, Орхус-Норд, Дания
Для корреспонденции: Шарлотта Квист Экелунд, отделение акушерства, Центр медицины плода, Ригшоспиталет, Университет Копенгагена, Блегдамсвей 9, 2100 Копенгаген, Дания, тел. + 45 2826 5042, электронная почта [email protected] Авторское право © 2016 Ekelund et al. Эта работа опубликована и лицензирована Dove Medical Press Limited. Полные условия этой лицензии доступны по адресу https://www.dovepress.com/terms.php и включают лицензию Creative Commons Attribution — Non Commercial (unported, v3.0) License ( http://creativecommons.org/licenses/by-nc/3.0/). Получая доступ к работе, вы тем самым принимаете Условия. Некоммерческое использование работы разрешено без дополнительного разрешения Dove Medical Press Limited при условии, что работа указана надлежащим образом.Эта статья цитировалась в других статьях в PMC.
+ 45 2826 5042, электронная почта [email protected] Авторское право © 2016 Ekelund et al. Эта работа опубликована и лицензирована Dove Medical Press Limited. Полные условия этой лицензии доступны по адресу https://www.dovepress.com/terms.php и включают лицензию Creative Commons Attribution — Non Commercial (unported, v3.0) License ( http://creativecommons.org/licenses/by-nc/3.0/). Получая доступ к работе, вы тем самым принимаете Условия. Некоммерческое использование работы разрешено без дополнительного разрешения Dove Medical Press Limited при условии, что работа указана надлежащим образом.Эта статья цитировалась в других статьях в PMC.Abstract
Aim
Целью данного исследования является создание базы данных для мониторинга показателей выявления и ложноположительных результатов скрининга в первом триместре на хромосомные аномалии и показателей пренатального выявления пороков развития плода в Дании.
Исследуемая популяция
Беременные женщины, которым в первом или втором триместре УЗИ проводилось во всех государственных больницах Дании, зарегистрированы в базе данных.
Основные переменные / описательные данные
Данные о характеристиках матери, ультразвуковых и биохимических переменных непрерывно отправляются из баз данных отделений медицины плода Astraia в центральную базу данных через веб-службу. Информация об исходе беременности (выкидыш, прерывание, живорождение или мертворождение) поступает из Национального реестра пациентов и Национального реестра рождений и связывается с помощью датского уникального личного регистрационного номера. Кроме того, в базу данных отправляются результаты всех пре- и постнатальных хромосомных анализов.
Заключение
Удалось создать базу данных по медицине плода, которая отслеживает скрининг в первом триместре на хромосомные аномалии и скрининг во втором триместре на предмет серьезных пороков развития плода на основе уже собранных данных. База данных полезна для оценки эффективности на региональном уровне и для сравнения показателей Дании с международными результатами на национальном уровне.
Ключевые слова: пренатальный скрининг, затылочная прозрачность, пороки развития плода, хромосомные аномалии
Цель базы данных
В 2004 году Национальный совет здравоохранения Дании выпустил новое руководство по пренатальному скринингу. 1 Это руководство рекомендует всем беременным женщинам предлагать сканирование в первом триместре, включая оценку риска трисомии 21, на основе комбинации материнских факторов, УЗИ и биохимического скрининга, а также сканирование во втором триместре на предмет пороков развития плода. С июня 2006 года все акушерские отделения Дании предлагают эти два ультразвуковых обследования, и более 90% датских женщин выбирают скрининг как в первом, так и во втором триместре. 2 Датская база данных по медицине плода была инициирована датскими специалистами в области медицины плода и создана в 2008–2010 годах в результате сотрудничества всех акушерских отделений Дании.Она полностью функционирует с 2011 года.
Целью Датской базы данных по медицине плода является предоставление инструмента для местной и национальной оценки качества и исследований в рамках пренатального скрининга в Дании, а также обеспечение единообразного высокого качества скрининга путем предоставления актуальных и полезных отзывов о проверке работоспособности во все департаменты и регионы на регулярной основе.
Исследуемая популяция
Датская база данных по медицине плода содержит данные обо всех беременных женщинах с результатами пренатального скрининга, датируемыми 1 января 2008 г., из всех отделений акушерства и гинекологии больниц Дании (больница Борнхольма с 1 января 2011 г.).В 2014 году база данных содержала данные о более чем 362 000 беременностей, из которых 353 049 — одноплодные. Из них 359 058 прошли скрининг в первом триместре на трисомию 21 и / или во втором триместре на наличие пороков развития плода.
Основные переменные
Датская база данных по медицине плода состоит из данных из следующих четырех источников: местных баз данных по медицине плода Astraia (Astraia GMBH; www. Astraia.com), используемых во всех отделениях акушерства и гинекологии в Дании, датского центра цитогенетики. Центральный регистр, Датский национальный регистр пациентов и Датский национальный регистр рождений ().
Astraia.com), используемых во всех отделениях акушерства и гинекологии в Дании, датского центра цитогенетики. Центральный регистр, Датский национальный регистр пациентов и Датский национальный регистр рождений ().
Источники данных датской базы данных медицины плода.
Сокращение: CPR, уникальный персональный идентификационный номер.
Основным источником данных для Датской базы данных по медицине плода являются местные базы данных Astraia, откуда берутся следующие данные: данные о материнских характеристиках, данные скрининга в первом триместре, включая оценки риска, биометрию плода и зарегистрированные пренатальные пороки развития в любом возрасте. гестационный возраст. Эти данные регистрировались в рамках рутинной акушерской практики во всех отделениях Астрайи в соответствии с национальными стандартами с 1 января 2008 г., а национальная база данных включает данные об одноплодной и многоплодной беременности.Ежедневно данные со всех локальных серверов Astraia автоматически отправляются в национальную базу данных после шифрования.
До того, как была создана национальная база данных, были выпущены национальные стандарты в отношении того, как датировалась беременность, как проводилась и обрабатывалась оценка риска в первом триместре, а также использовались определенные биометрические эталонные кривые. 3 Международная классификация болезней, система кодов 10-го пересмотра (МКБ-10) используется для кодирования пороков развития плода и младенца.
Данные по исходам беременности собираются из Датского национального регистра пациентов (включая самопроизвольные и искусственные аборты и информацию о врожденных пороках развития), Датского национального регистра рождений (информация об осложнениях беременности, родах и новорожденных) и Датского центрального цитогенетического регистра. (результаты пре- и постнатального хромосомного анализа). Информация из этих источников данных связана с датской базой данных по медицине плода с использованием уникального личного идентификационного номера (номера CPR), который каждому дается при рождении или при иммиграции в Данию. Были разработаны алгоритмы, обеспечивающие привязку данных из разных реестров к конкретной беременности. Для каждого ультразвукового сканирования беременности информация об одном или нескольких плодах связана с результатом кариотипа, если оно проводится во время беременности или сразу после рождения плода / младенца. Кроме того, информация об исходе беременности доступна для всех беременностей, будь то выкидыш, прерывание беременности, мертворождение или живорождение. Более 95% беременностей имеют зарегистрированный исход.В некоторых случаях с неизвестным исходом отсутствие данных можно объяснить миграцией в другие страны. Высокая полнота всех переменных и данных о результатах уникальна и признана во всем мире. Список переменных показан в.
Были разработаны алгоритмы, обеспечивающие привязку данных из разных реестров к конкретной беременности. Для каждого ультразвукового сканирования беременности информация об одном или нескольких плодах связана с результатом кариотипа, если оно проводится во время беременности или сразу после рождения плода / младенца. Кроме того, информация об исходе беременности доступна для всех беременностей, будь то выкидыш, прерывание беременности, мертворождение или живорождение. Более 95% беременностей имеют зарегистрированный исход.В некоторых случаях с неизвестным исходом отсутствие данных можно объяснить миграцией в другие страны. Высокая полнота всех переменных и данных о результатах уникальна и признана во всем мире. Список переменных показан в.
Таблица 1
| Список переменных | |||||||
|---|---|---|---|---|---|---|---|
| Регистрационный номер (мать) a , b , c | Предыдущая трисомия 21 a | Nuchal odema a | PPROM c | ||||
| Регистрационный номер (ребенок) c | Предыдущая трисомия 13 a | Короткая плечевая кость a | Предполагаемый диагноз недостаточности плаценты c | ||||
| Предыдущая трисомия 18 a | Короткая бедренная кость a | Предлежание плаценты c | |||||
| Предполагаемый срок родов по УЗИ a | Носовая кость | 97 a r 9020r | Преклампсия c | | ||||
| LMP a | 9019 5 Венозный проток aЭкогенные очаги в сердце a | Отслойка c | |||||
| Высота a | Трикуспидальная регургитация a | Экогенные осложнения при беременности | a / нет) c|||||
| Вес a | Измеренный угол лица a | Главный дефект a | Год рождения ребенка c | ||||
| BMI a | Угол лица в градусах a | Диагноз пренатальной врожденной аномалии второй триместр a | Дата рождения ребенка c | ||||
| Группы ИМТ a | Голопрозэнцефалия a | Аномалия при сканировании ) a | Гестационный возраст при рождении c | ||||
| Этнические ty a | Диафрагмальная грыжа a | Дата другого сканирования a | Рождение <34 недель c | ||||
| Курение a | AVSD a | Код процедуры другое сканирование a | Рождение <37 недель c | ||||
| Способ зачатия a | Омфалоцеле a | Гестационный возраст в днях a | Диагноз при рождении 1 , b | Самопроизвольная беременность a | Megacystis a | Диагностика пренатальных врожденных аномалий при другом сканировании a | Кесарево сечение (да / нет) c |
| Гормональная стимуляция plexide a a | Аномалия при другом сканировании (да / нет) a | Диагноз матери при рождении c | |||||
| Четность a | Внутрисердечный эхогенный очаг a | Врожденная аномалия, диагностированная пренатально (да / нет) a | Ребенок жив или мертв при рождении c | 90 Образец крови дата a | Гидронефроз a | Врожденный порок сердца с пренатальным диагнозом (да / нет) a | Возраст на момент смерти ребенка c |
| GA в образце крови a | Гиперококк. a a | Дефект брюшной стенки, диагностированный пренатально a | Масса тела при рождении c | ||||
| Точное значение бета-ХГЧ a | Скорректированный RiskTr21 a | CNS 9097 2 | CNSМасса плацентыc | ||||
| PappA точное значение a | A straia версия a | Пренатальный инвазивный тест тип b | Аномалии да / нет c | ||||
| Бета-ХГЧ MoM a | Код оператора FMF a | Дата инвазивного теста b | Постнатально диагностированная аномалия c | ||||
| PappA MoM a | Риск> 1: 100 a | Гестационный возраст при инвазивном тесте b | |||||
| Платформа для анализа крови a | Риск> 1: 300 a | Показания для инвазивного теста b | Уменьшение плода (да / нет) c | ||||
| Одноплодная беременность (да / нет) a | Риск> 1: 1,000 a | Пренатальный кариотип b | Дата уменьшения плода c | Хорионичность a | Скорректированный рискTrl3 a | Пренатальный диагноз T21, T18, T13 или 45, X b | Гестационный возраст при редукции плода c |
| Скорректированный RiskTrl8 a | Ткань от аборта / выкидыша b | Диагностика искусственного прерывания беременности c | |||||
| Возраст матери при сканировании NT a | Дата первого диагноза пренатальной врожденной аномалии | выпуска bИскусственный аборт до 12 недель c | |||||
| Гестационный возраст при NT-сканировании (дни) a | Аномалия при NT-сканировании (да / нет) a | Гестационный возраст при аборте / выкидыш b | Искусственный аборт через 12 недель c | ||||
| Длина крестца коронки a | Дата сканирования порока развития a | Кариотип на ткани b | Дата искусственного аборта c | ||||
| Диаметр бипарентарной артерии a | Гестационный возраст в днях a | Ткань T21, Ткань T21 T13 или 45, X b | Гестационный возраст при искусственном прерывании беременности c | ||||
| Затылочная прозрачность a | БЛД a | Постнатальный кариотип 1 b | Диагноз самопроизвольного выкидыша ovid.com/mrws/1.0″>5 Выкидыш | ||||
| NT> 95 процентиль a | Окружность головы a | Дата постнатального кариотипа b | Самопроизвольный выкидыш (да / нет) c | ||||
| NT> 3.5 мм a | Окружность живота a | Возраст ребенка при послеродовом кариотипе b | Дата самопроизвольного выкидыша c | ||||
Частота сердечных сокращений плодаa | 97 a Длина бедраПостнатально диагностированный T21, T18, T13 или 45, X b | Гестационный возраст при самопроизвольном выкидышах c | |||||
Клиницисты имеют доступ к своим местным данным и выбранным показателям качества в сравнении с национальными данными через веб-система отчетности (на датском: Analyseportalen) ().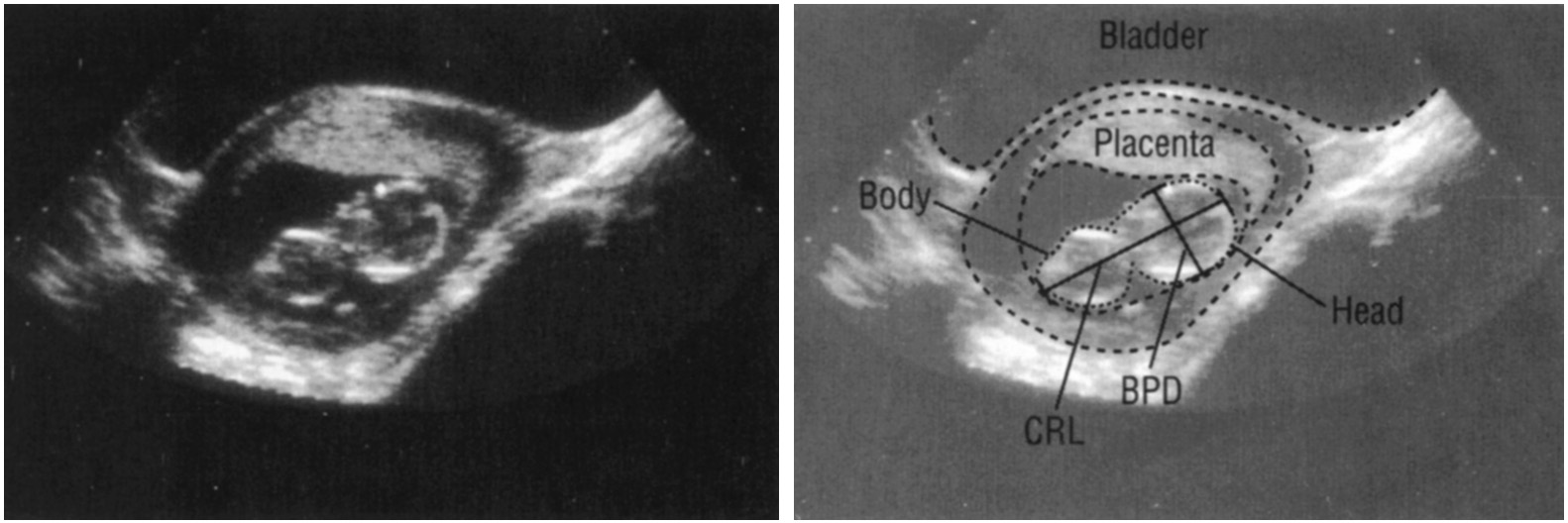 Данные, относящиеся к показателям качества, ежегодно публикуются в годовом отчете базы данных. Показатели качества предоставляют клиницистам и администраторам информацию о качестве скрининга в первом триместре на хромосомные аномалии и скрининга на аномалии во втором триместре ().
Данные, относящиеся к показателям качества, ежегодно публикуются в годовом отчете базы данных. Показатели качества предоставляют клиницистам и администраторам информацию о качестве скрининга в первом триместре на хромосомные аномалии и скрининга на аномалии во втором триместре ().
Таблица 2
Показатели качества, используемые для измерения качества пренатальных скрининговых обследований
| Область качества | Показатель | Стандарт |
|---|---|---|
| Скрининг первого триместра | ||
| 1.Поток пациентов | Количество сканирований шейной полости в отделении | > 1000 / год |
2. Частота положительных результатов скрининга Частота положительных результатов скрининга | Доля беременных с оценкой риска> 1: 300 | <6% |
| 3. Показатель выявляемости | Доля плодов с синдромом Дауна, выявленная в ходе оценки риска в первом триместре | > 80% |
| 4. Потеря плода после инвазивного тестирования | Доля беременных с потерей плода (спонтанной и связанной с процедурой) ) после инвазивного тестирования: | |
| Взятие пробы ворсин хориона (CVS) | <3. 5% 5% | |
| Амниоцентез (АК) | <2,5% | |
| Скрининг во втором триместре на наличие пороков развития | ||
| 5. Уровень участия | беременных женщин > 80% | |
| 6. Поток пациентов | Количество сканирований аномалий в отделении | > 1000 / год |
| 7. Скорость обнаружения | ||
| a) Дефекты нервной трубки | Доля плоды с дефектом нервной трубки, обнаруженные при УЗИ в первом или втором триместре | > 90% |
| б) Дефекты брюшной стенки | Доля плодов с дефектами брюшной стенки, обнаруженными при УЗИ в первом или втором триместре | > 90% |
| c) Общая частота выявления | Доля плодов с любой средней или тяжелой формой омалия, обнаруженная с помощью ультразвукового сканирования в первом или втором триместре | > 50% |
В ходе внедрения национальной базы данных была создана датская исследовательская группа по медицине плода, в которую вошел один представитель всех отделений акушерства и медицины плода Дании. .Это оказалось важным в процессе очистки данных, получения недостающих данных и обслуживания локальной системы сбора данных.
.Это оказалось важным в процессе очистки данных, получения недостающих данных и обслуживания локальной системы сбора данных.
В 2016 году будет произведено крупное обновление базы данных по медицине плода и системы сбора данных. Оно включает дополнительное количество переменных данных пренатального ультразвукового сканирования и новую функцию, которая позволяет обновлять национальную базу данных при внесении исправлений в местные исходные данные (Astraia).
Последующее наблюдение
База данных ежегодно пополняется информацией о врожденных пороках развития и постнатальных кариотипах всех живорожденных.
Аудит данных, используемых для расчета частоты выявления трисомии 21, дефектов нервной трубки и дефектов брюшной стенки, проводится ежегодно. В ходе аудита было установлено, что данные о пороках развития плода, полученные из Датской базы данных по медицине плода, менее полны, особенно за 2008–2010 годы. При запланированном обновлении базы данных в 2016 году данные о пороках развития плода будут вводиться с помощью флажков для конкретных органов в дополнение к записанным кодам МКБ-10, что, как ожидается, существенно повысит качество данных.
Примеры исследований
База данных служит важным источником данных и в общей сложности предоставила данные по 44 исследовательским проектам, которые были представлены на международных конференциях и / или опубликованы в рецензируемых журналах. Результаты скрининга в первом триместре в Дании в 2008–2013 гг. Были опубликованы в документе, который также предоставляет более подробную информацию о создании и организации базы данных и, таким образом, служит справочным документом для будущих исследований на основе данных базы данных. 4 Благодаря большому количеству популяционных данных в базе данных, это позволило нам изучить редкие исходы, такие как редкие хромосомные аномалии и другие неблагоприятные исходы как при одноплодной, так и при многоплодной беременности. 5 — 8 Недавняя редакционная статья в Скандинавском журнале акушерства и гинекологии положительно оценила Датское сотрудничество в области медицины плода и их усилия по созданию Датской базы данных по медицине плода. 9 Автор надеется, что Датская база данных по медицине плода может быть использована для «выявления ассоциаций между ранним развитием плода, акушерскими патологиями и заболеваемостью, которые распознаются в младенчестве, а затем для перспективного использования этих данных для улучшения перинатальных и младенческих исходов» в будущее.
9 Автор надеется, что Датская база данных по медицине плода может быть использована для «выявления ассоциаций между ранним развитием плода, акушерскими патологиями и заболеваемостью, которые распознаются в младенчестве, а затем для перспективного использования этих данных для улучшения перинатальных и младенческих исходов» в будущее.
Административные вопросы и финансирование
Датская база данных по медицине плода имеет междисциплинарный руководящий комитет, в состав которого входят эксперты по фетальной медицине и сонографы из всех пяти регионов Дании, а также клинический генетик и представитель Центра поддержки реестра клинического качества и здоровья Информатика (Восток).Это подразделение поддержало создание базы данных, разместив серверы и разработав систему программного обеспечения, обеспечивающую доступ к данным на местном и национальном уровнях. После первоначального создания базы данных Датская база данных по медицине плода была включена в число более 60 клинических баз данных, финансируемых, размещаемых и поддерживаемых Датскими клиническими реестрами (RKKP), а также финансируемых и принадлежащих регионам Дании.
Создание Датской базы данных по медицине плода оказало важное влияние на национальное сотрудничество в области медицины плода.Местные и национальные данные обсуждаются на ежегодных собраниях и предоставляют информацию, необходимую для обсуждения местных различий и возможных изменений, необходимых для оптимизации национальной программы скрининга.
Заключение
В течение нескольких лет стало возможным создать национальную клиническую базу данных, включающую данные о скрининге плода, пренатальной диагностике и исходе беременности. Первичным источником данных является система Astraia, которая представляет собой местную базу данных по медицине плода и электронную медицинскую карту, используемую во всех отделениях акушерства / фетальной медицины в Дании.Качество и полнота вводимых данных чрезвычайно высоки из-за использования проверки ввода данных и поддержки принятия решений. Кроме того, поскольку все данные в электронном виде передаются в национальную базу данных, дополнительная регистрация или ввод данных не требуется, таким образом, нет дополнительной нагрузки для клиницистов и административного персонала при сборе данных.
Датская исследовательская группа по медицине плода, в состав которой входят представители всех отделов, доказала свою эффективность с точки зрения управления и обслуживания системы сбора данных, а также решения практических и юридических вопросов в процессе очистки и получения недостающих данных. .
Благодарности
Мы благодарим всех сонографов и специалистов по фетальной медицине, которые ежедневно записывают данные пренатального УЗИ, а также Датский центральный цитогенетический регистр за сбор, систематизацию и передачу национальных цитогенетических данных в Датскую базу данных по медицине плода. Этот документ финансировался Программой инфраструктуры клинических исследований (PROCRIN), учрежденной Фондом Лундбека и Фондом Ново Нордиск и находящейся под управлением регионов Дании.
Сноски
Раскрытие информации
Авторы сообщают об отсутствии конфликта интересов в этой работе.
Ссылки
2. Экелунд С.К., Йоргенсен Ф. С., Петерсен О.Б., Сундберг К., Табор А., Датская исследовательская группа по фетальной медицине. Воздействие новой национальной политики скрининга синдрома Дауна в Дании: популяционное когортное исследование. BMJ. 2008; 337: а2547. [Бесплатная статья PMC] [PubMed] [Google Scholar] 4. Экелунд С.К., Петерсен О.Б., Йоргенсен Ф.С. и др. Датская группа по исследованиям в области медицины плода Датская база данных по медицине плода: создание, организация и оценка качества программы скрининга на трисомию 21 в первом триместре в Дании, 2008–2012 гг.Acta Obstet Gynecol Scand. 2015; 94 (6): 577–583. [PubMed] [Google Scholar] 5. Mathiesen JM, Aksglaede L, Skibsted L, Petersen OB, Tabor A, Датская группа по изучению медицины плода Результат у плодов с короткой длиной бедренной кости, обнаруженный при сканировании аномалий во втором триместре: национальное исследование. Ультразвуковой акушерский гинекол. 2014. 44 (2): 160–165. [PubMed] [Google Scholar] 6. Петерсен О.Б., Фогель И., Экелунд С. и др. Датская группа по изучению медицины плода.
С., Петерсен О.Б., Сундберг К., Табор А., Датская исследовательская группа по фетальной медицине. Воздействие новой национальной политики скрининга синдрома Дауна в Дании: популяционное когортное исследование. BMJ. 2008; 337: а2547. [Бесплатная статья PMC] [PubMed] [Google Scholar] 4. Экелунд С.К., Петерсен О.Б., Йоргенсен Ф.С. и др. Датская группа по исследованиям в области медицины плода Датская база данных по медицине плода: создание, организация и оценка качества программы скрининга на трисомию 21 в первом триместре в Дании, 2008–2012 гг.Acta Obstet Gynecol Scand. 2015; 94 (6): 577–583. [PubMed] [Google Scholar] 5. Mathiesen JM, Aksglaede L, Skibsted L, Petersen OB, Tabor A, Датская группа по изучению медицины плода Результат у плодов с короткой длиной бедренной кости, обнаруженный при сканировании аномалий во втором триместре: национальное исследование. Ультразвуковой акушерский гинекол. 2014. 44 (2): 160–165. [PubMed] [Google Scholar] 6. Петерсен О.Б., Фогель И., Экелунд С. и др. Датская группа по изучению медицины плода. Датская группа по изучению клинической генетики. Возможные диагностические последствия применения неинвазивного пренатального тестирования: популяционное исследование, проведенное в стране с существующим скринингом в первом триместре.Ультразвуковой акушерский гинекол. 2014. 43 (3): 265–271. [PubMed] [Google Scholar] 7. Kristiansen M, Joensen B, Ekelund C, Petersen OB, Sandager P, Danish Fetal Medicine Study Group Перинатальные исходы после оценки риска в первом триместре при монохориальной и дихорионической беременности двойней: популяционное регистровое исследование. BJOG. 2015. 122 (10): 1362–1369. [PubMed] [Google Scholar] 8. Энгельбрехтсен Л., Брондум-Нильсен К., Экелунд С., Табор А., Скибстед Л., Датская исследовательская группа по медицине плода. Обнаружение триплоидии на сроке беременности 11–14 недель: когортное исследование 198 000 беременных женщин.Ультразвуковой акушерский гинекол. 2013. 42 (5): 530–535. [PubMed] [Google Scholar] 9. Hyett JA. Датская база данных по медицине плода: результаты совместных исследований.
Датская группа по изучению клинической генетики. Возможные диагностические последствия применения неинвазивного пренатального тестирования: популяционное исследование, проведенное в стране с существующим скринингом в первом триместре.Ультразвуковой акушерский гинекол. 2014. 43 (3): 265–271. [PubMed] [Google Scholar] 7. Kristiansen M, Joensen B, Ekelund C, Petersen OB, Sandager P, Danish Fetal Medicine Study Group Перинатальные исходы после оценки риска в первом триместре при монохориальной и дихорионической беременности двойней: популяционное регистровое исследование. BJOG. 2015. 122 (10): 1362–1369. [PubMed] [Google Scholar] 8. Энгельбрехтсен Л., Брондум-Нильсен К., Экелунд С., Табор А., Скибстед Л., Датская исследовательская группа по медицине плода. Обнаружение триплоидии на сроке беременности 11–14 недель: когортное исследование 198 000 беременных женщин.Ультразвуковой акушерский гинекол. 2013. 42 (5): 530–535. [PubMed] [Google Scholar] 9. Hyett JA. Датская база данных по медицине плода: результаты совместных исследований. Acta Obstet Gynecol Scand. 2015; 94 (6): 561–562. [PubMed] [Google Scholar]
Acta Obstet Gynecol Scand. 2015; 94 (6): 561–562. [PubMed] [Google Scholar]Датская база данных по медицине плода
Clin Epidemiol. 2016; 8: 479–483.
Шарлотта Квист Экелунд
1 Отделение акушерства, Центр медицины плода, Ригшоспиталет, Копенгагенский университет, Копенгаген, Дания
Тине Исков Копп
2 Центр поддержки реестра (Восток) — эпидемиология и исследования Центр профилактики и здоровья, Глоструп, Дания
Ann Tabor
1 Отделение акушерства, Центр медицины плода, Rigshospitalet, Университет Копенгагена, Копенгаген, Дания
Olav Bjørn Petersen
3 Отделение фетальной медицины, Больница Орхусского университета, Орхус-Норд, Дания
1 Отделение акушерства, Центр медицины плода, Ригшоспиталет, Копенгагенский университет, Копенгаген, Дания
2 Центр поддержки реестра (Восток) — Эпидемиология и биостатистика, Исследовательский центр Профилактика и здоровье, Глоструп, Дания
3 Отделение медицины плода t, Орхусская университетская больница, Орхус-Норд, Дания
Для корреспонденции: Шарлотта Квист Экелунд, отделение акушерства, Центр медицины плода, Ригшоспиталет, Университет Копенгагена, Блегдамсвей 9, 2100 Копенгаген, Дания, тел. + 45 2826 5042, электронная почта [email protected] Авторское право © 2016 Ekelund et al. Эта работа опубликована и лицензирована Dove Medical Press Limited. Полные условия этой лицензии доступны по адресу https://www.dovepress.com/terms.php и включают лицензию Creative Commons Attribution — Non Commercial (unported, v3.0) License ( http://creativecommons.org/licenses/by-nc/3.0/). Получая доступ к работе, вы тем самым принимаете Условия. Некоммерческое использование работы разрешено без дополнительного разрешения Dove Medical Press Limited при условии, что работа указана надлежащим образом.Эта статья цитировалась в других статьях в PMC.
+ 45 2826 5042, электронная почта [email protected] Авторское право © 2016 Ekelund et al. Эта работа опубликована и лицензирована Dove Medical Press Limited. Полные условия этой лицензии доступны по адресу https://www.dovepress.com/terms.php и включают лицензию Creative Commons Attribution — Non Commercial (unported, v3.0) License ( http://creativecommons.org/licenses/by-nc/3.0/). Получая доступ к работе, вы тем самым принимаете Условия. Некоммерческое использование работы разрешено без дополнительного разрешения Dove Medical Press Limited при условии, что работа указана надлежащим образом.Эта статья цитировалась в других статьях в PMC.Abstract
Aim
Целью данного исследования является создание базы данных для мониторинга показателей выявления и ложноположительных результатов скрининга в первом триместре на хромосомные аномалии и показателей пренатального выявления пороков развития плода в Дании.
Исследуемая популяция
Беременные женщины, которым в первом или втором триместре УЗИ проводилось во всех государственных больницах Дании, зарегистрированы в базе данных.
Основные переменные / описательные данные
Данные о характеристиках матери, ультразвуковых и биохимических переменных непрерывно отправляются из баз данных отделений медицины плода Astraia в центральную базу данных через веб-службу. Информация об исходе беременности (выкидыш, прерывание, живорождение или мертворождение) поступает из Национального реестра пациентов и Национального реестра рождений и связывается с помощью датского уникального личного регистрационного номера. Кроме того, в базу данных отправляются результаты всех пре- и постнатальных хромосомных анализов.
Заключение
Удалось создать базу данных по медицине плода, которая отслеживает скрининг в первом триместре на хромосомные аномалии и скрининг во втором триместре на предмет серьезных пороков развития плода на основе уже собранных данных. База данных полезна для оценки эффективности на региональном уровне и для сравнения показателей Дании с международными результатами на национальном уровне.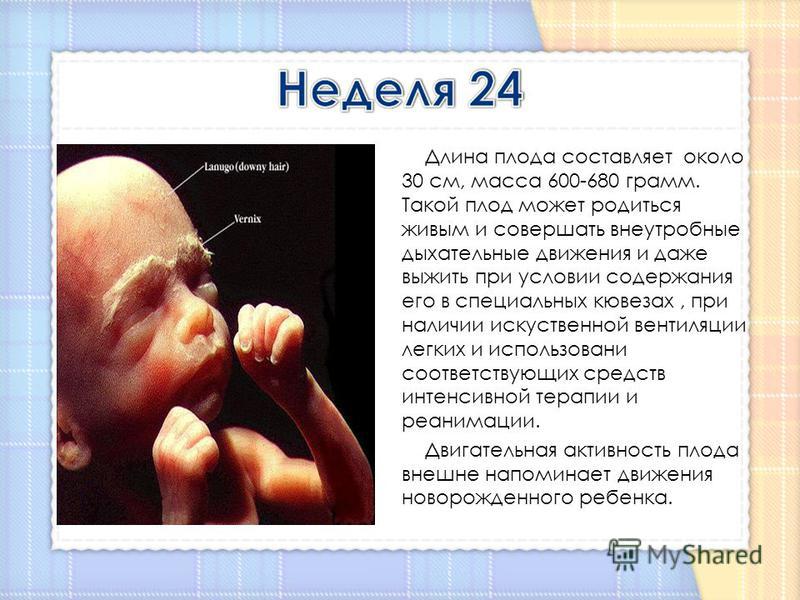
Ключевые слова: пренатальный скрининг, затылочная прозрачность, пороки развития плода, хромосомные аномалии
Цель базы данных
В 2004 году Национальный совет здравоохранения Дании выпустил новое руководство по пренатальному скринингу. 1 Это руководство рекомендует всем беременным женщинам предлагать сканирование в первом триместре, включая оценку риска трисомии 21, на основе комбинации материнских факторов, УЗИ и биохимического скрининга, а также сканирование во втором триместре на предмет пороков развития плода. С июня 2006 года все акушерские отделения Дании предлагают эти два ультразвуковых обследования, и более 90% датских женщин выбирают скрининг как в первом, так и во втором триместре. 2 Датская база данных по медицине плода была инициирована датскими специалистами в области медицины плода и создана в 2008–2010 годах в результате сотрудничества всех акушерских отделений Дании.Она полностью функционирует с 2011 года.
Целью Датской базы данных по медицине плода является предоставление инструмента для местной и национальной оценки качества и исследований в рамках пренатального скрининга в Дании, а также обеспечение единообразного высокого качества скрининга путем предоставления актуальных и полезных отзывов о проверке работоспособности во все департаменты и регионы на регулярной основе.
Исследуемая популяция
Датская база данных по медицине плода содержит данные обо всех беременных женщинах с результатами пренатального скрининга, датируемыми 1 января 2008 г., из всех отделений акушерства и гинекологии больниц Дании (больница Борнхольма с 1 января 2011 г.).В 2014 году база данных содержала данные о более чем 362 000 беременностей, из которых 353 049 — одноплодные. Из них 359 058 прошли скрининг в первом триместре на трисомию 21 и / или во втором триместре на наличие пороков развития плода.
Основные переменные
Датская база данных по медицине плода состоит из данных из следующих четырех источников: местных баз данных по медицине плода Astraia (Astraia GMBH; www.Astraia.com), используемых во всех отделениях акушерства и гинекологии в Дании, датского центра цитогенетики. Центральный регистр, Датский национальный регистр пациентов и Датский национальный регистр рождений ().
Источники данных датской базы данных медицины плода.
Сокращение: CPR, уникальный персональный идентификационный номер.
Основным источником данных для Датской базы данных по медицине плода являются местные базы данных Astraia, откуда берутся следующие данные: данные о материнских характеристиках, данные скрининга в первом триместре, включая оценки риска, биометрию плода и зарегистрированные пренатальные пороки развития в любом возрасте. гестационный возраст. Эти данные регистрировались в рамках рутинной акушерской практики во всех отделениях Астрайи в соответствии с национальными стандартами с 1 января 2008 г., а национальная база данных включает данные об одноплодной и многоплодной беременности.Ежедневно данные со всех локальных серверов Astraia автоматически отправляются в национальную базу данных после шифрования.
До того, как была создана национальная база данных, были выпущены национальные стандарты в отношении того, как датировалась беременность, как проводилась и обрабатывалась оценка риска в первом триместре, а также использовались определенные биометрические эталонные кривые. 3 Международная классификация болезней, система кодов 10-го пересмотра (МКБ-10) используется для кодирования пороков развития плода и младенца.
Данные по исходам беременности собираются из Датского национального регистра пациентов (включая самопроизвольные и искусственные аборты и информацию о врожденных пороках развития), Датского национального регистра рождений (информация об осложнениях беременности, родах и новорожденных) и Датского центрального цитогенетического регистра. (результаты пре- и постнатального хромосомного анализа). Информация из этих источников данных связана с датской базой данных по медицине плода с использованием уникального личного идентификационного номера (номера CPR), который каждому дается при рождении или при иммиграции в Данию.Были разработаны алгоритмы, обеспечивающие привязку данных из разных реестров к конкретной беременности. Для каждого ультразвукового сканирования беременности информация об одном или нескольких плодах связана с результатом кариотипа, если оно проводится во время беременности или сразу после рождения плода / младенца. Кроме того, информация об исходе беременности доступна для всех беременностей, будь то выкидыш, прерывание беременности, мертворождение или живорождение. Более 95% беременностей имеют зарегистрированный исход.В некоторых случаях с неизвестным исходом отсутствие данных можно объяснить миграцией в другие страны. Высокая полнота всех переменных и данных о результатах уникальна и признана во всем мире. Список переменных показан в.
Таблица 1
| Список переменных | ||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Регистрационный номер (мать) a , b , c | Предыдущая трисомия 21 a | Nuchal odema a | PPROM c | |||||||||||
| Регистрационный номер (ребенок) c | Предыдущая трисомия 13 a | Короткая плечевая кость a | Предполагаемый диагноз недостаточности плаценты c | |||||||||||
| Предыдущая трисомия 18 a | Короткая бедренная кость a | Предлежание плаценты c | ||||||||||||
| Предполагаемый срок родов по УЗИ a | Носовая кость | 97 a r 9020r | Преклампсия c | | |||||||||||
| LMP a | 9019 5 Венозный проток aЭкогенные очаги в сердце a | Отслойка c | ||||||||||||
| Высота a | Трикуспидальная регургитация a | Экогенные осложнения при беременности | a / нет) c||||||||||||
| Вес a | Измеренный угол лица a | Главный дефект a | Год рождения ребенка c | |||||||||||
| BMI a | Угол лица в градусах a | Диагноз пренатальной врожденной аномалии второй триместр a | Дата рождения ребенка c | |||||||||||
| Группы ИМТ a | Голопрозэнцефалия a | Аномалия при сканировании ) a | Гестационный возраст при рождении c | |||||||||||
| Этнические ty a | Диафрагмальная грыжа a | Дата другого сканирования a | Рождение <34 недель c | |||||||||||
| Курение a | AVSD a | Код процедуры другое сканирование a | Рождение <37 недель c | |||||||||||
| Способ зачатия a | Омфалоцеле a | Гестационный возраст в днях a | Диагноз при рождении 1 , b | Самопроизвольная беременность a | Megacystis a | Диагностика пренатальных врожденных аномалий при другом сканировании a | Кесарево сечение (да / нет) c | |||||||
| Гормональная стимуляция plexide a a | Аномалия при другом сканировании (да / нет) a | Диагноз матери при рождении c | ||||||||||||
| Четность a | Внутрисердечный эхогенный очаг a | Врожденная аномалия, диагностированная пренатально (да / нет) a | Ребенок жив или мертв при рождении c | 90 Образец крови дата a | Гидронефроз a | Врожденный порок сердца с пренатальным диагнозом (да / нет) a | Возраст на момент смерти ребенка c | |||||||
| GA в образце крови a | Гиперококк. a | Дефект брюшной стенки, диагностированный пренатально a | Масса тела при рождении c | |||||||||||
| Точное значение бета-ХГЧ a | Скорректированный RiskTr21 a | CNS 9097 2 | CNSМасса плацентыc | |||||||||||
| PappA точное значение a | A straia версия a | Пренатальный инвазивный тест тип b | Аномалии да / нет c | |||||||||||
| Бета-ХГЧ MoM a | Код оператора FMF a | Дата инвазивного теста b | Постнатально диагностированная аномалия c | |||||||||||
| PappA MoM a | Риск> 1: 100 a | Гестационный возраст при инвазивном тесте b | ||||||||||||
| Платформа для анализа крови a | Риск> 1: 300 a | Показания для инвазивного теста b | Уменьшение плода (да / нет) c | |||||||||||
| Одноплодная беременность (да / нет) a | Риск> 1: 1,000 a | Пренатальный кариотип b | Дата уменьшения плода c | Хорионичность a | Скорректированный рискTrl3 a | Пренатальный диагноз T21, T18, T13 или 45, X b | Гестационный возраст при редукции плода c | |||||||
| Скорректированный RiskTrl8 a | Ткань от аборта / выкидыша b | Диагностика искусственного прерывания беременности c | ||||||||||||
| Возраст матери при сканировании NT a | Дата первого диагноза пренатальной врожденной аномалии | выпуска bИскусственный аборт до 12 недель c | ||||||||||||
| Гестационный возраст при NT-сканировании (дни) a | Аномалия при NT-сканировании (да / нет) a | Гестационный возраст при аборте / выкидыш b | Искусственный аборт через 12 недель c | |||||||||||
| Длина крестца коронки a | Дата сканирования порока развития a | Кариотип на ткани b | Дата искусственного аборта c | |||||||||||
| Диаметр бипарентарной артерии a | Гестационный возраст в днях a | Ткань T21, Ткань T21 T13 или 45, X b | Гестационный возраст при искусственном прерывании беременности c | |||||||||||
| Затылочная прозрачность a | БЛД a | Постнатальный кариотип 1 b | Диагноз самопроизвольного выкидыша 5 Выкидыш| NT> 95 процентиль a | Окружность головы a | Дата постнатального кариотипа b | Самопроизвольный выкидыш (да / нет) c | NT> 3.5 мм a | Окружность живота a | Возраст ребенка при послеродовом кариотипе b | Дата самопроизвольного выкидыша c | Частота сердечных сокращений плода | 97 a Длина бедраa Постнатально диагностированный T21, T18, T13 или 45, X b | Гестационный возраст при самопроизвольном выкидышах c | |
Клиницисты имеют доступ к своим местным данным и выбранным показателям качества в сравнении с национальными данными через веб-система отчетности (на датском: Analyseportalen) ().Данные, относящиеся к показателям качества, ежегодно публикуются в годовом отчете базы данных. Показатели качества предоставляют клиницистам и администраторам информацию о качестве скрининга в первом триместре на хромосомные аномалии и скрининга на аномалии во втором триместре ().
Таблица 2
Показатели качества, используемые для измерения качества пренатальных скрининговых обследований
| Область качества | Показатель | Стандарт |
|---|---|---|
| Скрининг первого триместра | ||
| 1.Поток пациентов | Количество сканирований шейной полости в отделении | > 1000 / год |
| 2. Частота положительных результатов скрининга | Доля беременных с оценкой риска> 1: 300 | <6% |
| 3. Показатель выявляемости | Доля плодов с синдромом Дауна, выявленная в ходе оценки риска в первом триместре | > 80% |
| 4. Потеря плода после инвазивного тестирования | Доля беременных с потерей плода (спонтанной и связанной с процедурой) ) после инвазивного тестирования: | |
| Взятие пробы ворсин хориона (CVS) | <3.5% | |
| Амниоцентез (АК) | <2,5% | |
| Скрининг во втором триместре на наличие пороков развития | ||
| 5. Уровень участия | беременных женщин > 80% | |
| 6. Поток пациентов | Количество сканирований аномалий в отделении | > 1000 / год |
| 7. Скорость обнаружения | ||
| a) Дефекты нервной трубки | Доля плоды с дефектом нервной трубки, обнаруженные при УЗИ в первом или втором триместре | > 90% |
| б) Дефекты брюшной стенки | Доля плодов с дефектами брюшной стенки, обнаруженными при УЗИ в первом или втором триместре | > 90% |
| c) Общая частота выявления | Доля плодов с любой средней или тяжелой формой омалия, обнаруженная с помощью ультразвукового сканирования в первом или втором триместре | > 50% |
В ходе внедрения национальной базы данных была создана датская исследовательская группа по медицине плода, в которую вошел один представитель всех отделений акушерства и медицины плода Дании. .Это оказалось важным в процессе очистки данных, получения недостающих данных и обслуживания локальной системы сбора данных.
В 2016 году будет произведено крупное обновление базы данных по медицине плода и системы сбора данных. Оно включает дополнительное количество переменных данных пренатального ультразвукового сканирования и новую функцию, которая позволяет обновлять национальную базу данных при внесении исправлений в местные исходные данные (Astraia).
Последующее наблюдение
База данных ежегодно пополняется информацией о врожденных пороках развития и постнатальных кариотипах всех живорожденных.
Аудит данных, используемых для расчета частоты выявления трисомии 21, дефектов нервной трубки и дефектов брюшной стенки, проводится ежегодно. В ходе аудита было установлено, что данные о пороках развития плода, полученные из Датской базы данных по медицине плода, менее полны, особенно за 2008–2010 годы. При запланированном обновлении базы данных в 2016 году данные о пороках развития плода будут вводиться с помощью флажков для конкретных органов в дополнение к записанным кодам МКБ-10, что, как ожидается, существенно повысит качество данных.
Примеры исследований
База данных служит важным источником данных и в общей сложности предоставила данные по 44 исследовательским проектам, которые были представлены на международных конференциях и / или опубликованы в рецензируемых журналах. Результаты скрининга в первом триместре в Дании в 2008–2013 гг. Были опубликованы в документе, который также предоставляет более подробную информацию о создании и организации базы данных и, таким образом, служит справочным документом для будущих исследований на основе данных базы данных. 4 Благодаря большому количеству популяционных данных в базе данных, это позволило нам изучить редкие исходы, такие как редкие хромосомные аномалии и другие неблагоприятные исходы как при одноплодной, так и при многоплодной беременности. 5 — 8 Недавняя редакционная статья в Скандинавском журнале акушерства и гинекологии положительно оценила Датское сотрудничество в области медицины плода и их усилия по созданию Датской базы данных по медицине плода. 9 Автор надеется, что Датская база данных по медицине плода может быть использована для «выявления ассоциаций между ранним развитием плода, акушерскими патологиями и заболеваемостью, которые распознаются в младенчестве, а затем для перспективного использования этих данных для улучшения перинатальных и младенческих исходов» в будущее.
Административные вопросы и финансирование
Датская база данных по медицине плода имеет междисциплинарный руководящий комитет, в состав которого входят эксперты по фетальной медицине и сонографы из всех пяти регионов Дании, а также клинический генетик и представитель Центра поддержки реестра клинического качества и здоровья Информатика (Восток).Это подразделение поддержало создание базы данных, разместив серверы и разработав систему программного обеспечения, обеспечивающую доступ к данным на местном и национальном уровнях. После первоначального создания базы данных Датская база данных по медицине плода была включена в число более 60 клинических баз данных, финансируемых, размещаемых и поддерживаемых Датскими клиническими реестрами (RKKP), а также финансируемых и принадлежащих регионам Дании.
Создание Датской базы данных по медицине плода оказало важное влияние на национальное сотрудничество в области медицины плода.Местные и национальные данные обсуждаются на ежегодных собраниях и предоставляют информацию, необходимую для обсуждения местных различий и возможных изменений, необходимых для оптимизации национальной программы скрининга.
Заключение
В течение нескольких лет стало возможным создать национальную клиническую базу данных, включающую данные о скрининге плода, пренатальной диагностике и исходе беременности. Первичным источником данных является система Astraia, которая представляет собой местную базу данных по медицине плода и электронную медицинскую карту, используемую во всех отделениях акушерства / фетальной медицины в Дании.Качество и полнота вводимых данных чрезвычайно высоки из-за использования проверки ввода данных и поддержки принятия решений. Кроме того, поскольку все данные в электронном виде передаются в национальную базу данных, дополнительная регистрация или ввод данных не требуется, таким образом, нет дополнительной нагрузки для клиницистов и административного персонала при сборе данных.
Датская исследовательская группа по медицине плода, в состав которой входят представители всех отделов, доказала свою эффективность с точки зрения управления и обслуживания системы сбора данных, а также решения практических и юридических вопросов в процессе очистки и получения недостающих данных. .
Благодарности
Мы благодарим всех сонографов и специалистов по фетальной медицине, которые ежедневно записывают данные пренатального УЗИ, а также Датский центральный цитогенетический регистр за сбор, систематизацию и передачу национальных цитогенетических данных в Датскую базу данных по медицине плода. Этот документ финансировался Программой инфраструктуры клинических исследований (PROCRIN), учрежденной Фондом Лундбека и Фондом Ново Нордиск и находящейся под управлением регионов Дании.
Сноски
Раскрытие информации
Авторы сообщают об отсутствии конфликта интересов в этой работе.
Ссылки
2. Экелунд С.К., Йоргенсен Ф.С., Петерсен О.Б., Сундберг К., Табор А., Датская исследовательская группа по фетальной медицине. Воздействие новой национальной политики скрининга синдрома Дауна в Дании: популяционное когортное исследование. BMJ. 2008; 337: а2547. [Бесплатная статья PMC] [PubMed] [Google Scholar] 4. Экелунд С.К., Петерсен О.Б., Йоргенсен Ф.С. и др. Датская группа по исследованиям в области медицины плода Датская база данных по медицине плода: создание, организация и оценка качества программы скрининга на трисомию 21 в первом триместре в Дании, 2008–2012 гг.Acta Obstet Gynecol Scand. 2015; 94 (6): 577–583. [PubMed] [Google Scholar] 5. Mathiesen JM, Aksglaede L, Skibsted L, Petersen OB, Tabor A, Датская группа по изучению медицины плода Результат у плодов с короткой длиной бедренной кости, обнаруженный при сканировании аномалий во втором триместре: национальное исследование. Ультразвуковой акушерский гинекол. 2014. 44 (2): 160–165. [PubMed] [Google Scholar] 6. Петерсен О.Б., Фогель И., Экелунд С. и др. Датская группа по изучению медицины плода. Датская группа по изучению клинической генетики. Возможные диагностические последствия применения неинвазивного пренатального тестирования: популяционное исследование, проведенное в стране с существующим скринингом в первом триместре.Ультразвуковой акушерский гинекол. 2014. 43 (3): 265–271. [PubMed] [Google Scholar] 7. Kristiansen M, Joensen B, Ekelund C, Petersen OB, Sandager P, Danish Fetal Medicine Study Group Перинатальные исходы после оценки риска в первом триместре при монохориальной и дихорионической беременности двойней: популяционное регистровое исследование. BJOG. 2015. 122 (10): 1362–1369. [PubMed] [Google Scholar] 8. Энгельбрехтсен Л., Брондум-Нильсен К., Экелунд С., Табор А., Скибстед Л., Датская исследовательская группа по медицине плода. Обнаружение триплоидии на сроке беременности 11–14 недель: когортное исследование 198 000 беременных женщин.Ультразвуковой акушерский гинекол. 2013. 42 (5): 530–535. [PubMed] [Google Scholar] 9. Hyett JA. Датская база данных по медицине плода: результаты совместных исследований. Acta Obstet Gynecol Scand. 2015; 94 (6): 561–562. [PubMed] [Google Scholar]Датская база данных по медицине плода
Clin Epidemiol. 2016; 8: 479–483.
Шарлотта Квист Экелунд
1 Отделение акушерства, Центр медицины плода, Ригшоспиталет, Копенгагенский университет, Копенгаген, Дания
Тине Исков Копп
2 Центр поддержки реестра (Восток) — эпидемиология и исследования Центр профилактики и здоровья, Глоструп, Дания
Ann Tabor
1 Отделение акушерства, Центр медицины плода, Rigshospitalet, Университет Копенгагена, Копенгаген, Дания
Olav Bjørn Petersen
3 Отделение фетальной медицины, Больница Орхусского университета, Орхус-Норд, Дания
1 Отделение акушерства, Центр медицины плода, Ригшоспиталет, Копенгагенский университет, Копенгаген, Дания
2 Центр поддержки реестра (Восток) — Эпидемиология и биостатистика, Исследовательский центр Профилактика и здоровье, Глоструп, Дания
3 Отделение медицины плода t, Орхусская университетская больница, Орхус-Норд, Дания
Для корреспонденции: Шарлотта Квист Экелунд, отделение акушерства, Центр медицины плода, Ригшоспиталет, Университет Копенгагена, Блегдамсвей 9, 2100 Копенгаген, Дания, тел. + 45 2826 5042, электронная почта [email protected] Авторское право © 2016 Ekelund et al. Эта работа опубликована и лицензирована Dove Medical Press Limited. Полные условия этой лицензии доступны по адресу https://www.dovepress.com/terms.php и включают лицензию Creative Commons Attribution — Non Commercial (unported, v3.0) License ( http://creativecommons.org/licenses/by-nc/3.0/). Получая доступ к работе, вы тем самым принимаете Условия. Некоммерческое использование работы разрешено без дополнительного разрешения Dove Medical Press Limited при условии, что работа указана надлежащим образом.Эта статья цитировалась в других статьях в PMC.Abstract
Aim
Целью данного исследования является создание базы данных для мониторинга показателей выявления и ложноположительных результатов скрининга в первом триместре на хромосомные аномалии и показателей пренатального выявления пороков развития плода в Дании.
Исследуемая популяция
Беременные женщины, которым в первом или втором триместре УЗИ проводилось во всех государственных больницах Дании, зарегистрированы в базе данных.
Основные переменные / описательные данные
Данные о характеристиках матери, ультразвуковых и биохимических переменных непрерывно отправляются из баз данных отделений медицины плода Astraia в центральную базу данных через веб-службу. Информация об исходе беременности (выкидыш, прерывание, живорождение или мертворождение) поступает из Национального реестра пациентов и Национального реестра рождений и связывается с помощью датского уникального личного регистрационного номера. Кроме того, в базу данных отправляются результаты всех пре- и постнатальных хромосомных анализов.
Заключение
Удалось создать базу данных по медицине плода, которая отслеживает скрининг в первом триместре на хромосомные аномалии и скрининг во втором триместре на предмет серьезных пороков развития плода на основе уже собранных данных. База данных полезна для оценки эффективности на региональном уровне и для сравнения показателей Дании с международными результатами на национальном уровне.
Ключевые слова: пренатальный скрининг, затылочная прозрачность, пороки развития плода, хромосомные аномалии
Цель базы данных
В 2004 году Национальный совет здравоохранения Дании выпустил новое руководство по пренатальному скринингу. 1 Это руководство рекомендует всем беременным женщинам предлагать сканирование в первом триместре, включая оценку риска трисомии 21, на основе комбинации материнских факторов, УЗИ и биохимического скрининга, а также сканирование во втором триместре на предмет пороков развития плода. С июня 2006 года все акушерские отделения Дании предлагают эти два ультразвуковых обследования, и более 90% датских женщин выбирают скрининг как в первом, так и во втором триместре. 2 Датская база данных по медицине плода была инициирована датскими специалистами в области медицины плода и создана в 2008–2010 годах в результате сотрудничества всех акушерских отделений Дании.Она полностью функционирует с 2011 года.
Целью Датской базы данных по медицине плода является предоставление инструмента для местной и национальной оценки качества и исследований в рамках пренатального скрининга в Дании, а также обеспечение единообразного высокого качества скрининга путем предоставления актуальных и полезных отзывов о проверке работоспособности во все департаменты и регионы на регулярной основе.
Исследуемая популяция
Датская база данных по медицине плода содержит данные обо всех беременных женщинах с результатами пренатального скрининга, датируемыми 1 января 2008 г., из всех отделений акушерства и гинекологии больниц Дании (больница Борнхольма с 1 января 2011 г.).В 2014 году база данных содержала данные о более чем 362 000 беременностей, из которых 353 049 — одноплодные. Из них 359 058 прошли скрининг в первом триместре на трисомию 21 и / или во втором триместре на наличие пороков развития плода.
Основные переменные
Датская база данных по медицине плода состоит из данных из следующих четырех источников: местных баз данных по медицине плода Astraia (Astraia GMBH; www.Astraia.com), используемых во всех отделениях акушерства и гинекологии в Дании, датского центра цитогенетики. Центральный регистр, Датский национальный регистр пациентов и Датский национальный регистр рождений ().
Источники данных датской базы данных медицины плода.
Сокращение: CPR, уникальный персональный идентификационный номер.
Основным источником данных для Датской базы данных по медицине плода являются местные базы данных Astraia, откуда берутся следующие данные: данные о материнских характеристиках, данные скрининга в первом триместре, включая оценки риска, биометрию плода и зарегистрированные пренатальные пороки развития в любом возрасте. гестационный возраст. Эти данные регистрировались в рамках рутинной акушерской практики во всех отделениях Астрайи в соответствии с национальными стандартами с 1 января 2008 г., а национальная база данных включает данные об одноплодной и многоплодной беременности.Ежедневно данные со всех локальных серверов Astraia автоматически отправляются в национальную базу данных после шифрования.
До того, как была создана национальная база данных, были выпущены национальные стандарты в отношении того, как датировалась беременность, как проводилась и обрабатывалась оценка риска в первом триместре, а также использовались определенные биометрические эталонные кривые. 3 Международная классификация болезней, система кодов 10-го пересмотра (МКБ-10) используется для кодирования пороков развития плода и младенца.
Данные по исходам беременности собираются из Датского национального регистра пациентов (включая самопроизвольные и искусственные аборты и информацию о врожденных пороках развития), Датского национального регистра рождений (информация об осложнениях беременности, родах и новорожденных) и Датского центрального цитогенетического регистра. (результаты пре- и постнатального хромосомного анализа). Информация из этих источников данных связана с датской базой данных по медицине плода с использованием уникального личного идентификационного номера (номера CPR), который каждому дается при рождении или при иммиграции в Данию.Были разработаны алгоритмы, обеспечивающие привязку данных из разных реестров к конкретной беременности. Для каждого ультразвукового сканирования беременности информация об одном или нескольких плодах связана с результатом кариотипа, если оно проводится во время беременности или сразу после рождения плода / младенца. Кроме того, информация об исходе беременности доступна для всех беременностей, будь то выкидыш, прерывание беременности, мертворождение или живорождение. Более 95% беременностей имеют зарегистрированный исход.В некоторых случаях с неизвестным исходом отсутствие данных можно объяснить миграцией в другие страны. Высокая полнота всех переменных и данных о результатах уникальна и признана во всем мире. Список переменных показан в.
Таблица 1
| Список переменных | ||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Регистрационный номер (мать) a , b , c | Предыдущая трисомия 21 a | Nuchal odema a | PPROM c | |||||||||||
| Регистрационный номер (ребенок) c | Предыдущая трисомия 13 a | Короткая плечевая кость a | Предполагаемый диагноз недостаточности плаценты c | |||||||||||
| Предыдущая трисомия 18 a | Короткая бедренная кость a | Предлежание плаценты c | ||||||||||||
| Предполагаемый срок родов по УЗИ a | Носовая кость | 97 a r 9020r | Преклампсия c | | |||||||||||
| LMP a | 9019 5 Венозный проток aЭкогенные очаги в сердце a | Отслойка c | ||||||||||||
| Высота a | Трикуспидальная регургитация a | Экогенные осложнения при беременности | a / нет) c||||||||||||
| Вес a | Измеренный угол лица a | Главный дефект a | Год рождения ребенка c | |||||||||||
| BMI a | Угол лица в градусах a | Диагноз пренатальной врожденной аномалии второй триместр a | Дата рождения ребенка c | |||||||||||
| Группы ИМТ a | Голопрозэнцефалия a | Аномалия при сканировании ) a | Гестационный возраст при рождении c | |||||||||||
| Этнические ty a | Диафрагмальная грыжа a | Дата другого сканирования a | Рождение <34 недель c | |||||||||||
| Курение a | AVSD a | Код процедуры другое сканирование a | Рождение <37 недель c | |||||||||||
| Способ зачатия a | Омфалоцеле a | Гестационный возраст в днях a | Диагноз при рождении 1 , b | Самопроизвольная беременность a | Megacystis a | Диагностика пренатальных врожденных аномалий при другом сканировании a | Кесарево сечение (да / нет) c | |||||||
| Гормональная стимуляция plexide a a | Аномалия при другом сканировании (да / нет) a | Диагноз матери при рождении c | ||||||||||||
| Четность a | Внутрисердечный эхогенный очаг a | Врожденная аномалия, диагностированная пренатально (да / нет) a | Ребенок жив или мертв при рождении c | 90 Образец крови дата a | Гидронефроз a | Врожденный порок сердца с пренатальным диагнозом (да / нет) a | Возраст на момент смерти ребенка c | |||||||
| GA в образце крови a | Гиперококк. a | Дефект брюшной стенки, диагностированный пренатально a | Масса тела при рождении c | |||||||||||
| Точное значение бета-ХГЧ a | Скорректированный RiskTr21 a | CNS 9097 2 | CNSМасса плацентыc | |||||||||||
| PappA точное значение a | A straia версия a | Пренатальный инвазивный тест тип b | Аномалии да / нет c | |||||||||||
| Бета-ХГЧ MoM a | Код оператора FMF a | Дата инвазивного теста b | Постнатально диагностированная аномалия c | |||||||||||
| PappA MoM a | Риск> 1: 100 a | Гестационный возраст при инвазивном тесте b | ||||||||||||
| Платформа для анализа крови a | Риск> 1: 300 a | Показания для инвазивного теста b | Уменьшение плода (да / нет) c | |||||||||||
| Одноплодная беременность (да / нет) a | Риск> 1: 1,000 a | Пренатальный кариотип b | Дата уменьшения плода c | Хорионичность a | Скорректированный рискTrl3 a | Пренатальный диагноз T21, T18, T13 или 45, X b | Гестационный возраст при редукции плода c | |||||||
| Скорректированный RiskTrl8 a | Ткань от аборта / выкидыша b | Диагностика искусственного прерывания беременности c | ||||||||||||
| Возраст матери при сканировании NT a | Дата первого диагноза пренатальной врожденной аномалии | выпуска bИскусственный аборт до 12 недель c | ||||||||||||
| Гестационный возраст при NT-сканировании (дни) a | Аномалия при NT-сканировании (да / нет) a | Гестационный возраст при аборте / выкидыш b | Искусственный аборт через 12 недель c | |||||||||||
| Длина крестца коронки a | Дата сканирования порока развития a | Кариотип на ткани b | Дата искусственного аборта c | |||||||||||
| Диаметр бипарентарной артерии a | Гестационный возраст в днях a | Ткань T21, Ткань T21 T13 или 45, X b | Гестационный возраст при искусственном прерывании беременности c | |||||||||||
| Затылочная прозрачность a | БЛД a | Постнатальный кариотип 1 b | Диагноз самопроизвольного выкидыша 5 Выкидыш| NT> 95 процентиль a | Окружность головы a | Дата постнатального кариотипа b | Самопроизвольный выкидыш (да / нет) c | NT> 3.5 мм a | Окружность живота a | Возраст ребенка при послеродовом кариотипе b | Дата самопроизвольного выкидыша c | Частота сердечных сокращений плода | 97 a Длина бедраa Постнатально диагностированный T21, T18, T13 или 45, X b | Гестационный возраст при самопроизвольном выкидышах c | |
Клиницисты имеют доступ к своим местным данным и выбранным показателям качества в сравнении с национальными данными через веб-система отчетности (на датском: Analyseportalen) ().Данные, относящиеся к показателям качества, ежегодно публикуются в годовом отчете базы данных. Показатели качества предоставляют клиницистам и администраторам информацию о качестве скрининга в первом триместре на хромосомные аномалии и скрининга на аномалии во втором триместре ().
Таблица 2
Показатели качества, используемые для измерения качества пренатальных скрининговых обследований
| Область качества | Показатель | Стандарт |
|---|---|---|
| Скрининг первого триместра | ||
| 1.Поток пациентов | Количество сканирований шейной полости в отделении | > 1000 / год |
| 2. Частота положительных результатов скрининга | Доля беременных с оценкой риска> 1: 300 | <6% |
| 3. Показатель выявляемости | Доля плодов с синдромом Дауна, выявленная в ходе оценки риска в первом триместре | > 80% |
| 4. Потеря плода после инвазивного тестирования | Доля беременных с потерей плода (спонтанной и связанной с процедурой) ) после инвазивного тестирования: | |
| Взятие пробы ворсин хориона (CVS) | <3.5% | |
| Амниоцентез (АК) | <2,5% | |
| Скрининг во втором триместре на наличие пороков развития | ||
| 5. Уровень участия | беременных женщин > 80% | |
| 6. Поток пациентов | Количество сканирований аномалий в отделении | > 1000 / год |
| 7. Скорость обнаружения | ||
| a) Дефекты нервной трубки | Доля плоды с дефектом нервной трубки, обнаруженные при УЗИ в первом или втором триместре | > 90% |
| б) Дефекты брюшной стенки | Доля плодов с дефектами брюшной стенки, обнаруженными при УЗИ в первом или втором триместре | > 90% |
| c) Общая частота выявления | Доля плодов с любой средней или тяжелой формой омалия, обнаруженная с помощью ультразвукового сканирования в первом или втором триместре | > 50% |
В ходе внедрения национальной базы данных была создана датская исследовательская группа по медицине плода, в которую вошел один представитель всех отделений акушерства и медицины плода Дании. .Это оказалось важным в процессе очистки данных, получения недостающих данных и обслуживания локальной системы сбора данных.
В 2016 году будет произведено крупное обновление базы данных по медицине плода и системы сбора данных. Оно включает дополнительное количество переменных данных пренатального ультразвукового сканирования и новую функцию, которая позволяет обновлять национальную базу данных при внесении исправлений в местные исходные данные (Astraia).
Последующее наблюдение
База данных ежегодно пополняется информацией о врожденных пороках развития и постнатальных кариотипах всех живорожденных.
Аудит данных, используемых для расчета частоты выявления трисомии 21, дефектов нервной трубки и дефектов брюшной стенки, проводится ежегодно. В ходе аудита было установлено, что данные о пороках развития плода, полученные из Датской базы данных по медицине плода, менее полны, особенно за 2008–2010 годы. При запланированном обновлении базы данных в 2016 году данные о пороках развития плода будут вводиться с помощью флажков для конкретных органов в дополнение к записанным кодам МКБ-10, что, как ожидается, существенно повысит качество данных.
Примеры исследований
База данных служит важным источником данных и в общей сложности предоставила данные по 44 исследовательским проектам, которые были представлены на международных конференциях и / или опубликованы в рецензируемых журналах. Результаты скрининга в первом триместре в Дании в 2008–2013 гг. Были опубликованы в документе, который также предоставляет более подробную информацию о создании и организации базы данных и, таким образом, служит справочным документом для будущих исследований на основе данных базы данных. 4 Благодаря большому количеству популяционных данных в базе данных, это позволило нам изучить редкие исходы, такие как редкие хромосомные аномалии и другие неблагоприятные исходы как при одноплодной, так и при многоплодной беременности. 5 — 8 Недавняя редакционная статья в Скандинавском журнале акушерства и гинекологии положительно оценила Датское сотрудничество в области медицины плода и их усилия по созданию Датской базы данных по медицине плода. 9 Автор надеется, что Датская база данных по медицине плода может быть использована для «выявления ассоциаций между ранним развитием плода, акушерскими патологиями и заболеваемостью, которые распознаются в младенчестве, а затем для перспективного использования этих данных для улучшения перинатальных и младенческих исходов» в будущее.
Административные вопросы и финансирование
Датская база данных по медицине плода имеет междисциплинарный руководящий комитет, в состав которого входят эксперты по фетальной медицине и сонографы из всех пяти регионов Дании, а также клинический генетик и представитель Центра поддержки реестра клинического качества и здоровья Информатика (Восток).Это подразделение поддержало создание базы данных, разместив серверы и разработав систему программного обеспечения, обеспечивающую доступ к данным на местном и национальном уровнях. После первоначального создания базы данных Датская база данных по медицине плода была включена в число более 60 клинических баз данных, финансируемых, размещаемых и поддерживаемых Датскими клиническими реестрами (RKKP), а также финансируемых и принадлежащих регионам Дании.
Создание Датской базы данных по медицине плода оказало важное влияние на национальное сотрудничество в области медицины плода.Местные и национальные данные обсуждаются на ежегодных собраниях и предоставляют информацию, необходимую для обсуждения местных различий и возможных изменений, необходимых для оптимизации национальной программы скрининга.
Заключение
В течение нескольких лет стало возможным создать национальную клиническую базу данных, включающую данные о скрининге плода, пренатальной диагностике и исходе беременности. Первичным источником данных является система Astraia, которая представляет собой местную базу данных по медицине плода и электронную медицинскую карту, используемую во всех отделениях акушерства / фетальной медицины в Дании.Качество и полнота вводимых данных чрезвычайно высоки из-за использования проверки ввода данных и поддержки принятия решений. Кроме того, поскольку все данные в электронном виде передаются в национальную базу данных, дополнительная регистрация или ввод данных не требуется, таким образом, нет дополнительной нагрузки для клиницистов и административного персонала при сборе данных.
Датская исследовательская группа по медицине плода, в состав которой входят представители всех отделов, доказала свою эффективность с точки зрения управления и обслуживания системы сбора данных, а также решения практических и юридических вопросов в процессе очистки и получения недостающих данных. .
Благодарности
Мы благодарим всех сонографов и специалистов по фетальной медицине, которые ежедневно записывают данные пренатального УЗИ, а также Датский центральный цитогенетический регистр за сбор, систематизацию и передачу национальных цитогенетических данных в Датскую базу данных по медицине плода. Этот документ финансировался Программой инфраструктуры клинических исследований (PROCRIN), учрежденной Фондом Лундбека и Фондом Ново Нордиск и находящейся под управлением регионов Дании.
Сноски
Раскрытие информации
Авторы сообщают об отсутствии конфликта интересов в этой работе.
Ссылки
2. Экелунд С.К., Йоргенсен Ф.С., Петерсен О.Б., Сундберг К., Табор А., Датская исследовательская группа по фетальной медицине. Воздействие новой национальной политики скрининга синдрома Дауна в Дании: популяционное когортное исследование. BMJ. 2008; 337: а2547. [Бесплатная статья PMC] [PubMed] [Google Scholar] 4. Экелунд С.К., Петерсен О.Б., Йоргенсен Ф.С. и др. Датская группа по исследованиям в области медицины плода Датская база данных по медицине плода: создание, организация и оценка качества программы скрининга на трисомию 21 в первом триместре в Дании, 2008–2012 гг.Acta Obstet Gynecol Scand. 2015; 94 (6): 577–583. [PubMed] [Google Scholar] 5. Mathiesen JM, Aksglaede L, Skibsted L, Petersen OB, Tabor A, Датская группа по изучению медицины плода Результат у плодов с короткой длиной бедренной кости, обнаруженный при сканировании аномалий во втором триместре: национальное исследование. Ультразвуковой акушерский гинекол. 2014. 44 (2): 160–165. [PubMed] [Google Scholar] 6. Петерсен О.Б., Фогель И., Экелунд С. и др. Датская группа по изучению медицины плода. Датская группа по изучению клинической генетики. Возможные диагностические последствия применения неинвазивного пренатального тестирования: популяционное исследование, проведенное в стране с существующим скринингом в первом триместре.Ультразвуковой акушерский гинекол. 2014. 43 (3): 265–271. [PubMed] [Google Scholar] 7. Kristiansen M, Joensen B, Ekelund C, Petersen OB, Sandager P, Danish Fetal Medicine Study Group Перинатальные исходы после оценки риска в первом триместре при монохориальной и дихорионической беременности двойней: популяционное регистровое исследование. BJOG. 2015. 122 (10): 1362–1369. [PubMed] [Google Scholar] 8. Энгельбрехтсен Л., Брондум-Нильсен К., Экелунд С., Табор А., Скибстед Л., Датская исследовательская группа по медицине плода. Обнаружение триплоидии на сроке беременности 11–14 недель: когортное исследование 198 000 беременных женщин.Ультразвуковой акушерский гинекол. 2013. 42 (5): 530–535. [PubMed] [Google Scholar] 9. Hyett JA. Датская база данных по медицине плода: результаты совместных исследований. Acta Obstet Gynecol Scand. 2015; 94 (6): 561–562. [PubMed] [Google Scholar]Датская база данных по медицине плода
Clin Epidemiol. 2016; 8: 479–483.
Шарлотта Квист Экелунд
1 Отделение акушерства, Центр медицины плода, Ригшоспиталет, Копенгагенский университет, Копенгаген, Дания
Тине Исков Копп
2 Центр поддержки реестра (Восток) — эпидемиология и исследования Центр профилактики и здоровья, Глоструп, Дания
Ann Tabor
1 Отделение акушерства, Центр медицины плода, Rigshospitalet, Университет Копенгагена, Копенгаген, Дания
Olav Bjørn Petersen
3 Отделение фетальной медицины, Больница Орхусского университета, Орхус-Норд, Дания
1 Отделение акушерства, Центр медицины плода, Ригшоспиталет, Копенгагенский университет, Копенгаген, Дания
2 Центр поддержки реестра (Восток) — Эпидемиология и биостатистика, Исследовательский центр Профилактика и здоровье, Глоструп, Дания
3 Отделение медицины плода t, Орхусская университетская больница, Орхус-Норд, Дания
Для корреспонденции: Шарлотта Квист Экелунд, отделение акушерства, Центр медицины плода, Ригшоспиталет, Университет Копенгагена, Блегдамсвей 9, 2100 Копенгаген, Дания, тел. + 45 2826 5042, электронная почта [email protected] Авторское право © 2016 Ekelund et al. Эта работа опубликована и лицензирована Dove Medical Press Limited. Полные условия этой лицензии доступны по адресу https://www.dovepress.com/terms.php и включают лицензию Creative Commons Attribution — Non Commercial (unported, v3.0) License ( http://creativecommons.org/licenses/by-nc/3.0/). Получая доступ к работе, вы тем самым принимаете Условия. Некоммерческое использование работы разрешено без дополнительного разрешения Dove Medical Press Limited при условии, что работа указана надлежащим образом.Эта статья цитировалась в других статьях в PMC.Abstract
Aim
Целью данного исследования является создание базы данных для мониторинга показателей выявления и ложноположительных результатов скрининга в первом триместре на хромосомные аномалии и показателей пренатального выявления пороков развития плода в Дании.
Исследуемая популяция
Беременные женщины, которым в первом или втором триместре УЗИ проводилось во всех государственных больницах Дании, зарегистрированы в базе данных.
Основные переменные / описательные данные
Данные о характеристиках матери, ультразвуковых и биохимических переменных непрерывно отправляются из баз данных отделений медицины плода Astraia в центральную базу данных через веб-службу. Информация об исходе беременности (выкидыш, прерывание, живорождение или мертворождение) поступает из Национального реестра пациентов и Национального реестра рождений и связывается с помощью датского уникального личного регистрационного номера. Кроме того, в базу данных отправляются результаты всех пре- и постнатальных хромосомных анализов.
Заключение
Удалось создать базу данных по медицине плода, которая отслеживает скрининг в первом триместре на хромосомные аномалии и скрининг во втором триместре на предмет серьезных пороков развития плода на основе уже собранных данных. База данных полезна для оценки эффективности на региональном уровне и для сравнения показателей Дании с международными результатами на национальном уровне.
Ключевые слова: пренатальный скрининг, затылочная прозрачность, пороки развития плода, хромосомные аномалии
Цель базы данных
В 2004 году Национальный совет здравоохранения Дании выпустил новое руководство по пренатальному скринингу. 1 Это руководство рекомендует всем беременным женщинам предлагать сканирование в первом триместре, включая оценку риска трисомии 21, на основе комбинации материнских факторов, УЗИ и биохимического скрининга, а также сканирование во втором триместре на предмет пороков развития плода. С июня 2006 года все акушерские отделения Дании предлагают эти два ультразвуковых обследования, и более 90% датских женщин выбирают скрининг как в первом, так и во втором триместре. 2 Датская база данных по медицине плода была инициирована датскими специалистами в области медицины плода и создана в 2008–2010 годах в результате сотрудничества всех акушерских отделений Дании.Она полностью функционирует с 2011 года.
Целью Датской базы данных по медицине плода является предоставление инструмента для местной и национальной оценки качества и исследований в рамках пренатального скрининга в Дании, а также обеспечение единообразного высокого качества скрининга путем предоставления актуальных и полезных отзывов о проверке работоспособности во все департаменты и регионы на регулярной основе.
Исследуемая популяция
Датская база данных по медицине плода содержит данные обо всех беременных женщинах с результатами пренатального скрининга, датируемыми 1 января 2008 г., из всех отделений акушерства и гинекологии больниц Дании (больница Борнхольма с 1 января 2011 г.).В 2014 году база данных содержала данные о более чем 362 000 беременностей, из которых 353 049 — одноплодные. Из них 359 058 прошли скрининг в первом триместре на трисомию 21 и / или во втором триместре на наличие пороков развития плода.
Основные переменные
Датская база данных по медицине плода состоит из данных из следующих четырех источников: местных баз данных по медицине плода Astraia (Astraia GMBH; www.Astraia.com), используемых во всех отделениях акушерства и гинекологии в Дании, датского центра цитогенетики. Центральный регистр, Датский национальный регистр пациентов и Датский национальный регистр рождений ().
Источники данных датской базы данных медицины плода.
Сокращение: CPR, уникальный персональный идентификационный номер.
Основным источником данных для Датской базы данных по медицине плода являются местные базы данных Astraia, откуда берутся следующие данные: данные о материнских характеристиках, данные скрининга в первом триместре, включая оценки риска, биометрию плода и зарегистрированные пренатальные пороки развития в любом возрасте. гестационный возраст. Эти данные регистрировались в рамках рутинной акушерской практики во всех отделениях Астрайи в соответствии с национальными стандартами с 1 января 2008 г., а национальная база данных включает данные об одноплодной и многоплодной беременности.Ежедневно данные со всех локальных серверов Astraia автоматически отправляются в национальную базу данных после шифрования.
До того, как была создана национальная база данных, были выпущены национальные стандарты в отношении того, как датировалась беременность, как проводилась и обрабатывалась оценка риска в первом триместре, а также использовались определенные биометрические эталонные кривые. 3 Международная классификация болезней, система кодов 10-го пересмотра (МКБ-10) используется для кодирования пороков развития плода и младенца.
Данные по исходам беременности собираются из Датского национального регистра пациентов (включая самопроизвольные и искусственные аборты и информацию о врожденных пороках развития), Датского национального регистра рождений (информация об осложнениях беременности, родах и новорожденных) и Датского центрального цитогенетического регистра. (результаты пре- и постнатального хромосомного анализа). Информация из этих источников данных связана с датской базой данных по медицине плода с использованием уникального личного идентификационного номера (номера CPR), который каждому дается при рождении или при иммиграции в Данию.Были разработаны алгоритмы, обеспечивающие привязку данных из разных реестров к конкретной беременности. Для каждого ультразвукового сканирования беременности информация об одном или нескольких плодах связана с результатом кариотипа, если оно проводится во время беременности или сразу после рождения плода / младенца. Кроме того, информация об исходе беременности доступна для всех беременностей, будь то выкидыш, прерывание беременности, мертворождение или живорождение. Более 95% беременностей имеют зарегистрированный исход.В некоторых случаях с неизвестным исходом отсутствие данных можно объяснить миграцией в другие страны. Высокая полнота всех переменных и данных о результатах уникальна и признана во всем мире. Список переменных показан в.
Таблица 1
| Список переменных | ||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Регистрационный номер (мать) a , b , c | Предыдущая трисомия 21 a | Nuchal odema a | PPROM c | |||||||||||
| Регистрационный номер (ребенок) c | Предыдущая трисомия 13 a | Короткая плечевая кость a | Предполагаемый диагноз недостаточности плаценты c | |||||||||||
| Предыдущая трисомия 18 a | Короткая бедренная кость a | Предлежание плаценты c | ||||||||||||
| Предполагаемый срок родов по УЗИ a | Носовая кость | 97 a r 9020r | Преклампсия c | | |||||||||||
| LMP a | 9019 5 Венозный проток aЭкогенные очаги в сердце a | Отслойка c | ||||||||||||
| Высота a | Трикуспидальная регургитация a | Экогенные осложнения при беременности | a / нет) c||||||||||||
| Вес a | Измеренный угол лица a | Главный дефект a | Год рождения ребенка c | |||||||||||
| BMI a | Угол лица в градусах a | Диагноз пренатальной врожденной аномалии второй триместр a | Дата рождения ребенка c | |||||||||||
| Группы ИМТ a | Голопрозэнцефалия a | Аномалия при сканировании ) a | Гестационный возраст при рождении c | |||||||||||
| Этнические ty a | Диафрагмальная грыжа a | Дата другого сканирования a | Рождение <34 недель c | |||||||||||
| Курение a | AVSD a | Код процедуры другое сканирование a | Рождение <37 недель c | |||||||||||
| Способ зачатия a | Омфалоцеле a | Гестационный возраст в днях a | Диагноз при рождении 1 , b | Самопроизвольная беременность a | Megacystis a | Диагностика пренатальных врожденных аномалий при другом сканировании a | Кесарево сечение (да / нет) c | |||||||
| Гормональная стимуляция plexide a a | Аномалия при другом сканировании (да / нет) a | Диагноз матери при рождении c | ||||||||||||
| Четность a | Внутрисердечный эхогенный очаг a | Врожденная аномалия, диагностированная пренатально (да / нет) a | Ребенок жив или мертв при рождении c | 90 Образец крови дата a | Гидронефроз a | Врожденный порок сердца с пренатальным диагнозом (да / нет) a | Возраст на момент смерти ребенка c | |||||||
| GA в образце крови a | Гиперококк. a | Дефект брюшной стенки, диагностированный пренатально a | Масса тела при рождении c | |||||||||||
| Точное значение бета-ХГЧ a | Скорректированный RiskTr21 a | CNS 9097 2 | CNSМасса плацентыc | |||||||||||
| PappA точное значение a | A straia версия a | Пренатальный инвазивный тест тип b | Аномалии да / нет c | |||||||||||
| Бета-ХГЧ MoM a | Код оператора FMF a | Дата инвазивного теста b | Постнатально диагностированная аномалия c | |||||||||||
| PappA MoM a | Риск> 1: 100 a | Гестационный возраст при инвазивном тесте b | ||||||||||||
| Платформа для анализа крови a | Риск> 1: 300 a | Показания для инвазивного теста b | Уменьшение плода (да / нет) c | |||||||||||
| Одноплодная беременность (да / нет) a | Риск> 1: 1,000 a | Пренатальный кариотип b | Дата уменьшения плода c | Хорионичность a | Скорректированный рискTrl3 a | Пренатальный диагноз T21, T18, T13 или 45, X b | Гестационный возраст при редукции плода c | |||||||
| Скорректированный RiskTrl8 a | Ткань от аборта / выкидыша b | Диагностика искусственного прерывания беременности c | ||||||||||||
| Возраст матери при сканировании NT a | Дата первого диагноза пренатальной врожденной аномалии | выпуска bИскусственный аборт до 12 недель c | ||||||||||||
| Гестационный возраст при NT-сканировании (дни) a | Аномалия при NT-сканировании (да / нет) a | Гестационный возраст при аборте / выкидыш b | Искусственный аборт через 12 недель c | |||||||||||
| Длина крестца коронки a | Дата сканирования порока развития a | Кариотип на ткани b | Дата искусственного аборта c | |||||||||||
| Диаметр бипарентарной артерии a | Гестационный возраст в днях a | Ткань T21, Ткань T21 T13 или 45, X b | Гестационный возраст при искусственном прерывании беременности c | |||||||||||
| Затылочная прозрачность a | БЛД a | Постнатальный кариотип 1 b | Диагноз самопроизвольного выкидыша 5 Выкидыш| NT> 95 процентиль a | Окружность головы a | Дата постнатального кариотипа b | Самопроизвольный выкидыш (да / нет) c | NT> 3.5 мм a | Окружность живота a | Возраст ребенка при послеродовом кариотипе b | Дата самопроизвольного выкидыша c | Частота сердечных сокращений плода | 97 a Длина бедраa Постнатально диагностированный T21, T18, T13 или 45, X b | Гестационный возраст при самопроизвольном выкидышах c | |
Клиницисты имеют доступ к своим местным данным и выбранным показателям качества в сравнении с национальными данными через веб-система отчетности (на датском: Analyseportalen) ().Данные, относящиеся к показателям качества, ежегодно публикуются в годовом отчете базы данных. Показатели качества предоставляют клиницистам и администраторам информацию о качестве скрининга в первом триместре на хромосомные аномалии и скрининга на аномалии во втором триместре ().
Таблица 2
Показатели качества, используемые для измерения качества пренатальных скрининговых обследований
| Область качества | Показатель | Стандарт |
|---|---|---|
| Скрининг первого триместра | ||
| 1.Поток пациентов | Количество сканирований шейной полости в отделении | > 1000 / год |
| 2. Частота положительных результатов скрининга | Доля беременных с оценкой риска> 1: 300 | <6% |
| 3. Показатель выявляемости | Доля плодов с синдромом Дауна, выявленная в ходе оценки риска в первом триместре | > 80% |
| 4. Потеря плода после инвазивного тестирования | Доля беременных с потерей плода (спонтанной и связанной с процедурой) ) после инвазивного тестирования: | |
| Взятие пробы ворсин хориона (CVS) | <3.5% | |
| Амниоцентез (АК) | <2,5% | |
| Скрининг во втором триместре на наличие пороков развития | ||
| 5. Уровень участия | беременных женщин > 80% | |
| 6. Поток пациентов | Количество сканирований аномалий в отделении | > 1000 / год |
| 7. Скорость обнаружения | ||
| a) Дефекты нервной трубки | Доля плоды с дефектом нервной трубки, обнаруженные при УЗИ в первом или втором триместре | > 90% |
| б) Дефекты брюшной стенки | Доля плодов с дефектами брюшной стенки, обнаруженными при УЗИ в первом или втором триместре | > 90% |
| c) Общая частота выявления | Доля плодов с любой средней или тяжелой формой омалия, обнаруженная с помощью ультразвукового сканирования в первом или втором триместре | > 50% |
В ходе внедрения национальной базы данных была создана датская исследовательская группа по медицине плода, в которую вошел один представитель всех отделений акушерства и медицины плода Дании. .Это оказалось важным в процессе очистки данных, получения недостающих данных и обслуживания локальной системы сбора данных.
В 2016 году будет произведено крупное обновление базы данных по медицине плода и системы сбора данных. Оно включает дополнительное количество переменных данных пренатального ультразвукового сканирования и новую функцию, которая позволяет обновлять национальную базу данных при внесении исправлений в местные исходные данные (Astraia).
Последующее наблюдение
База данных ежегодно пополняется информацией о врожденных пороках развития и постнатальных кариотипах всех живорожденных.
Аудит данных, используемых для расчета частоты выявления трисомии 21, дефектов нервной трубки и дефектов брюшной стенки, проводится ежегодно. В ходе аудита было установлено, что данные о пороках развития плода, полученные из Датской базы данных по медицине плода, менее полны, особенно за 2008–2010 годы. При запланированном обновлении базы данных в 2016 году данные о пороках развития плода будут вводиться с помощью флажков для конкретных органов в дополнение к записанным кодам МКБ-10, что, как ожидается, существенно повысит качество данных.
Примеры исследований
База данных служит важным источником данных и в общей сложности предоставила данные по 44 исследовательским проектам, которые были представлены на международных конференциях и / или опубликованы в рецензируемых журналах. Результаты скрининга в первом триместре в Дании в 2008–2013 гг. Были опубликованы в документе, который также предоставляет более подробную информацию о создании и организации базы данных и, таким образом, служит справочным документом для будущих исследований на основе данных базы данных. 4 Благодаря большому количеству популяционных данных в базе данных, это позволило нам изучить редкие исходы, такие как редкие хромосомные аномалии и другие неблагоприятные исходы как при одноплодной, так и при многоплодной беременности. 5 — 8 Недавняя редакционная статья в Скандинавском журнале акушерства и гинекологии положительно оценила Датское сотрудничество в области медицины плода и их усилия по созданию Датской базы данных по медицине плода. 9 Автор надеется, что Датская база данных по медицине плода может быть использована для «выявления ассоциаций между ранним развитием плода, акушерскими патологиями и заболеваемостью, которые распознаются в младенчестве, а затем для перспективного использования этих данных для улучшения перинатальных и младенческих исходов» в будущее.
Административные вопросы и финансирование
Датская база данных по медицине плода имеет междисциплинарный руководящий комитет, в состав которого входят эксперты по фетальной медицине и сонографы из всех пяти регионов Дании, а также клинический генетик и представитель Центра поддержки реестра клинического качества и здоровья Информатика (Восток).Это подразделение поддержало создание базы данных, разместив серверы и разработав систему программного обеспечения, обеспечивающую доступ к данным на местном и национальном уровнях. После первоначального создания базы данных Датская база данных по медицине плода была включена в число более 60 клинических баз данных, финансируемых, размещаемых и поддерживаемых Датскими клиническими реестрами (RKKP), а также финансируемых и принадлежащих регионам Дании.
Создание Датской базы данных по медицине плода оказало важное влияние на национальное сотрудничество в области медицины плода.Местные и национальные данные обсуждаются на ежегодных собраниях и предоставляют информацию, необходимую для обсуждения местных различий и возможных изменений, необходимых для оптимизации национальной программы скрининга.
Заключение
В течение нескольких лет стало возможным создать национальную клиническую базу данных, включающую данные о скрининге плода, пренатальной диагностике и исходе беременности. Первичным источником данных является система Astraia, которая представляет собой местную базу данных по медицине плода и электронную медицинскую карту, используемую во всех отделениях акушерства / фетальной медицины в Дании.Качество и полнота вводимых данных чрезвычайно высоки из-за использования проверки ввода данных и поддержки принятия решений. Кроме того, поскольку все данные в электронном виде передаются в национальную базу данных, дополнительная регистрация или ввод данных не требуется, таким образом, нет дополнительной нагрузки для клиницистов и административного персонала при сборе данных.
Датская исследовательская группа по медицине плода, в состав которой входят представители всех отделов, доказала свою эффективность с точки зрения управления и обслуживания системы сбора данных, а также решения практических и юридических вопросов в процессе очистки и получения недостающих данных. .
Благодарности
Мы благодарим всех сонографов и специалистов по фетальной медицине, которые ежедневно записывают данные пренатального УЗИ, а также Датский центральный цитогенетический регистр за сбор, систематизацию и передачу национальных цитогенетических данных в Датскую базу данных по медицине плода. Этот документ финансировался Программой инфраструктуры клинических исследований (PROCRIN), учрежденной Фондом Лундбека и Фондом Ново Нордиск и находящейся под управлением регионов Дании.
Сноски
Раскрытие информации
Авторы сообщают об отсутствии конфликта интересов в этой работе.


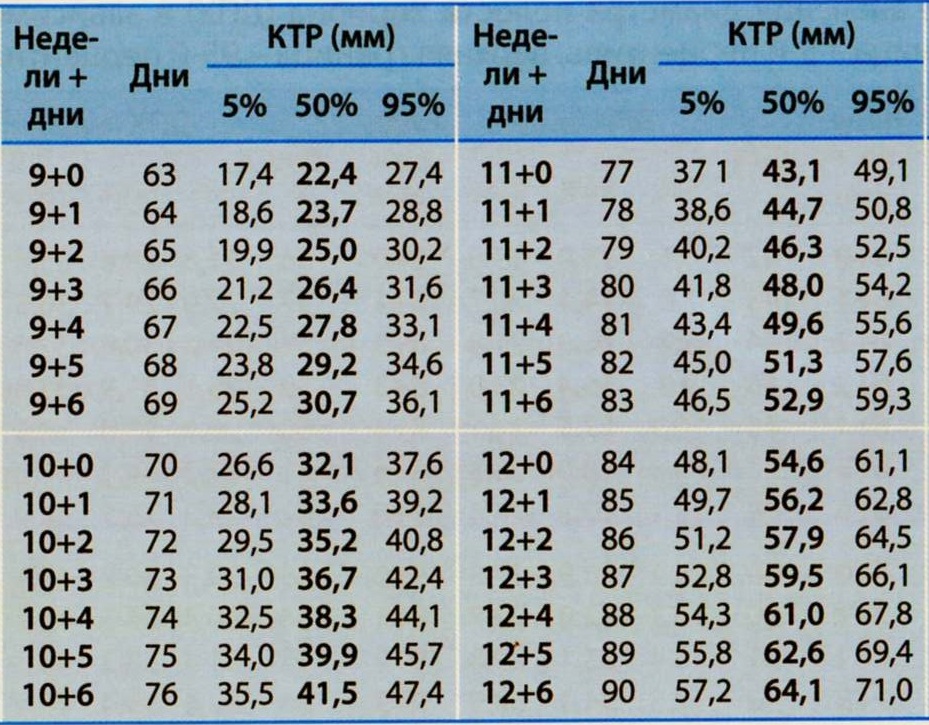
 9-39.5
9-39.5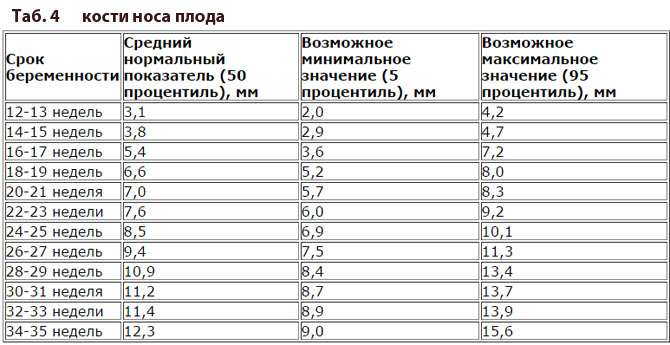

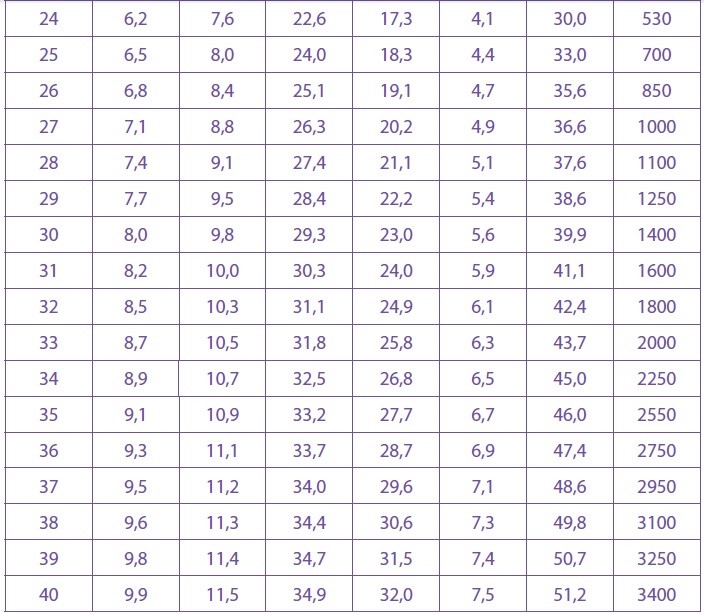
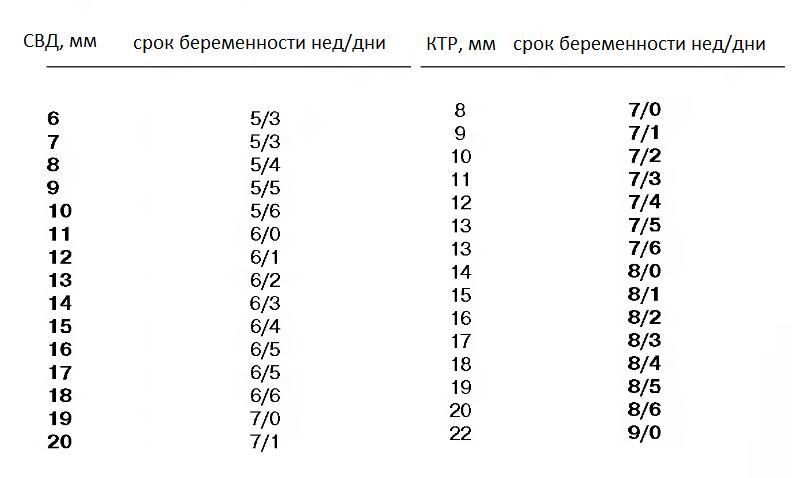
 Это может вызвать изменения в организме беременной женщины, которые могут повлиять на ее развивающегося ребенка.
Это может вызвать изменения в организме беременной женщины, которые могут повлиять на ее развивающегося ребенка.
 Шум проходит через тело в матку. Уши ребенка в основном развиваются примерно к 20-й неделе беременности, а младенцы начинают реагировать на звуки примерно на 24-й неделе.
Шум проходит через тело в матку. Уши ребенка в основном развиваются примерно к 20-й неделе беременности, а младенцы начинают реагировать на звуки примерно на 24-й неделе.