Горячее решение: как сбить температуру ребенку без вреда для здоровья | Статьи
В сезон простудных заболеваний как никогда остро встает вопрос — надо ли самостоятельно оказывать помощь температурящим детям или в обязательном порядке ждать профессиональной помощи? Каждое неосторожное действие взрослых может стоить ребенку здоровья, как это случилось недавно в Улан-Удэ. После передозировки жаропонижающего четырехлетнюю девочку пришлось спасать от опасного состояния — синдрома Рея. Однако и бездействовать в случае, когда малыша лихорадит, тоже нельзя. Как свести к минимуму риски лечения в домашних условиях — в материале «Известий».
Синдром опасности
На сайте Республиканской клинической инфекционной больницы Улан-Удэ обсуждается информация о развитии у ребенка тяжелого осложнения после самолечения. Родители пытались с помощью парацетамола снизить температуру четырехлетней дочери, заболевшей гриппом. Жар не спадал, взрослые несколько раз давали девочке препарат и превысили возрастную дозировку. В результате у малышки развился синдром Рея — острое состояние, характеризующееся тяжелым поражением печени и нервной системы. Страшный диагноз поставили врачи инфекционной больницы, в которую обратилась мама. Девочку определили в отделение реанимации, а потом отправили на лечение в Москву. К счастью, малышка идет на поправку.
В результате у малышки развился синдром Рея — острое состояние, характеризующееся тяжелым поражением печени и нервной системы. Страшный диагноз поставили врачи инфекционной больницы, в которую обратилась мама. Девочку определили в отделение реанимации, а потом отправили на лечение в Москву. К счастью, малышка идет на поправку.
Фото: ИЗВЕСТИЯ/Кристина Кормилицына
— Синдром Рея — это острое нарушение работы мозга и экстренное ожирение печени, при котором орган перестает работать. Обычно возникает после вирусного заболевания, особенно инфекций верхних дыхательных путей, гриппа, ветряной оспы или гастроэнтерита. На это наслаивается прием жаропонижающих препаратов. Сумма токсических веществ от вируса и переработанной дозы лекарства (того же парацетамола) фактически выступают против возможностей печени. Ситуацию усугубляют наследственные особенности
По словам врача, пик заболеваемости синдромом Рея пришелся на 1980-е годы, когда для лечения начали активно использовать аспирин. Сбои в работе организма возникают после нарушения окисления жиров из-за токсического воздействия вирусов, а также связаны с резким нарушением работы митохондрий — частиц клетки, ответственных за кислородное дыхание.
Сбои в работе организма возникают после нарушения окисления жиров из-за токсического воздействия вирусов, а также связаны с резким нарушением работы митохондрий — частиц клетки, ответственных за кислородное дыхание.
— Наиболее частые возбудители инфекций, из-за которых возникает синдром Рея, — это вирус гриппа типов А и В и вирус ветряной оспы, — перечисляет Сергей Вялов. — Причиной могут также послужить вирус парагриппа, аденовирус, вирус Коксаки, кори, цитомегаловирус, вирус Эпштейна-Барр, ВИЧ, ретровирус, вирус гепатита типов А и В, микоплазмы, хламидии, коклюш, шигелла, сальмонелла и полиомиелит.
В числе лекарств, которые способны запустить страшные изменения в состоянии человека, — ацетаминофен, устаревший ныне тетрациклин, вальпроевая кислота, варфарин, зидовудин, диданозин.
Фото: ИЗВЕСТИЯ/Зураб Джавахадзе
— Считается, что нестероидные противовоспалительные препараты тоже вызывают или усугубляют это состояние. Появление синдрома Рея может быть связано не только с лекарствами, но и с инсектицидами (ядовитые вещества для уничтожения насекомых-вредителей), гербицидами (средства от сорняков), афлатоксинами (токсины плесневых грибов), изопропиловым спиртом, растворителями для краски, некоторыми грибами и растительными травяными сборами, — продолжает эксперт.
Появление синдрома Рея может быть связано не только с лекарствами, но и с инсектицидами (ядовитые вещества для уничтожения насекомых-вредителей), гербицидами (средства от сорняков), афлатоксинами (токсины плесневых грибов), изопропиловым спиртом, растворителями для краски, некоторыми грибами и растительными травяными сборами, — продолжает эксперт.
По словам доктора Вялова, благодаря ранней диагностике и усиленному лечению уровень смертности от синдрома Рея в последнее время снизился с 50% до менее чем 20%.
— Заболевание начинается внезапно, со рвоты — в среднем через три дня после исчезновения симптомов вирусного заболевания. Неврологические симптомы обычно возникают через 24–48 часов после начала рвоты. Первое проявление — это вялость. А у детей младше двух лет начальные признаки — диарея и частое дыхание. Также возникают раздражительность, беспокойство, судороги и даже кома
Также возникают раздражительность, беспокойство, судороги и даже кома
Не навреди
Врач общей практики, кардиолог Денис Прокофьев уверен: насчет любых лекарств требуется консультироваться с доктором. Тем более если речь идет о лечении детей. Однако многие люди бесконтрольно используют препараты, подкрепляя свои намерения сомнительными знаниями из интернета.
Фото: ИЗВЕСТИЯ/Алексей Майшев
— Самую большую опасность представляют жаропонижающие препараты. Все они относятся к классу нестероидных противовоспалительных препаратов. Их проблема в том, что при неправильном применении такие лекарства способны вызвать поражения желудочно-кишечного тракта, развитие бронхиальной астмы, а также могут влиять на систему кроветворения, вызывая тяжелые поражения
Вторая группа препаратов, бесконтрольного использования которых следует опасаться, — это антибактериальные средства. При неправильном использовании они, по словам врача, приводят к грибковым поражениям — вызывают кандидозы пищевода и ротовой полости, способствуют развитию устойчивости бактериального фона. Особенную осторожность Денис Прокофьев советует соблюдать с сосудосуживающими каплями — при передозировке они могут оказывать влияние на сердечно-сосудистую деятельность, повышать давление. Причем препараты усугубляют течение ринита, вызывая гипертрофию слизистой носа.
При неправильном использовании они, по словам врача, приводят к грибковым поражениям — вызывают кандидозы пищевода и ротовой полости, способствуют развитию устойчивости бактериального фона. Особенную осторожность Денис Прокофьев советует соблюдать с сосудосуживающими каплями — при передозировке они могут оказывать влияние на сердечно-сосудистую деятельность, повышать давление. Причем препараты усугубляют течение ринита, вызывая гипертрофию слизистой носа.
— Еще одна опасная группа — это класс муколитиков. У нас считается, что такие сиропы нужно обязательно использовать при кашле. Однако среди мукоактивных препаратов есть четыре совершенно разных класса, которые и действуют совершенно по-разному, — продолжает врач общей практики.
Фото: РИА Новости/Александр Кряжев
По словам эксперта, люди при самолечении часто полагаются на рекомендации фармацевтов в аптеках или действуют на свой страх и риск. Это только усугубляет ситуацию. Во-первых, выбор часто падает на растительные препараты, которые могут оказаться аллергенами и по этой причине усиливать кашель.
— Всё это усиливает развитие кашля и утяжеляет процесс лечения в случае необходимости применения классических муколитиков. Поэтому здесь тоже ключевое значение имеют группа, класс и дозировка лекарства, а также то, нужны ли эти препараты или нет, о чем может знать только врач, — подчеркивает Денис Прокофьев.
Врач также критикует бесконтрольное применение ингаляторов и растворов для небулайзеров, например бронхорасширяющих средств. Люди, самостоятельно назначая себе дозировки, «зарабатывают» себе бронхиальную астму, которая потом потребует курсового или пожизненного приема ингаляционной терапии. А всё потому, что по незнанию изначально не соблюдают режим дозировки и не проводят дополнительную диагностику.
Сами с усами
У родителей и врачей двойственное отношение к вынужденному самолечению. С одной стороны, выписывать препараты — прерогатива врачей. Но иногда не имеет смысла идти на принцип, дожидаясь только мнения доктора. В этом случае требуется максимальная осторожность.
С одной стороны, выписывать препараты — прерогатива врачей. Но иногда не имеет смысла идти на принцип, дожидаясь только мнения доктора. В этом случае требуется максимальная осторожность.
— Родители не всегда могут вызвать врача день в день. Тем более сейчас, когда в разгаре эпидемия гриппа. Сотрудники «скорой» и неотложки сбились с ног, спеша на помощь в тяжелых ситуациях. Вот поэтому порой мамы и занимаются снижением температуры собственными силами, — поясняет педиатр, кандидат медицинских наук, доцент, врач высшей категории Мария Снегоцкая.
Фото: РИА Новости/Максим Богодвид
Эксперт отмечает, что на каждой коробке с детскими лекарствами указаны дозировки в соответствии с возрастом и весом ребенка. Кроме того, не исключена индивидуальная реакция на конкретный препарат.  В случае с маленькой жительницей Улан-Удэ, судя по всему, сыграла роковую роль ошибка взрослых — родители в течение короткого времени повторяли дозу, которая суммировалась и привела к страшному диагнозу.
В случае с маленькой жительницей Улан-Удэ, судя по всему, сыграла роковую роль ошибка взрослых — родители в течение короткого времени повторяли дозу, которая суммировалась и привела к страшному диагнозу.
— Бывает так, что взрослые дают ребенку одну дозу, ждут полчаса и, если температура не падает, снова дают тот же самый препарат. Но дело в том, что при разных вирусах дети по-разному реагируют на жаропонижающие средства, а на кого-то некоторые виды лекарств не действуют. Важно: одно жаропонижающее нельзя применять больше трех-четырех раз подряд
Мария Снегоцкая советует чередовать сбивающие температуру лекарства, чтобы не накапливался общий токсический эффект от одного препарата. Обычно сорока минут хватает на то, чтобы понять, действует средство или нет. И все-таки, по мнению доктора, токсический эффект зависит от индивидуальной реакции организма.
— Помню ситуацию, когда ребенок получил адекватную дозу парацетамола, но всё закончилось синдромом внезапной смерти.
Фото: Global Look Press
По словам педиатра, если ребенок по ошибке получил высокую дозировку препарата, то в течение 10 минут следует вызвать рвоту и дать ему сорбенты. Медлить нельзя — через полчаса происходит полное всасывание лекарства, и антидота на этот случай нет. Тогда потребуется помощь профессионалов. Врач поясняет, что токсическая доза превышает терапевтическую не менее чем в десять раз. Получить ее малыш может только в том случае, если самостоятельно случайно выпил сироп. Однако пузырьки с детскими лекарствами снабжены специальными защитными пробками, открыть которые маленькие пациенты сами не смогут.
На спад
Конечно, сидеть сложа руки в ожидании медицинской помощи не будет ни один родитель. Педиатр уточняет, что у детей в возрасте до пяти лет возможны так называемые фебрильные судороги, и поэтому температуру выше 38,5 обязательно надо снижать, но не стремиться к 36,6, а остановиться около 37,5.
— «Качели» подъема температуры и резкого ее падения вызывают нагрузку на сердечно-сосудистую систему. Свечи с жаропонижающими препаратами должны быть ограничены в применении из-за ранимости слизистой прямой кишки. Их применяют только когда ребенок не способен проглотить сироп, — продолжает врач.
Врачи из Улан-Удэ считают, что при жаре порой эффективно действуют медикаментозные (физические) методы снижения температуры тела. В ожидании помощи можно обтирать тело прохладной водой, слабым раствором уксуса, прикладывать холод на область крупных артерий, делать влажные обертывания. Также надо следить за питьевым режимом и обязательно проветривать помещение. Больного не следует укутывать, чтобы не препятствовать теплоотдаче.
Фото: Global Look Press/Dr. Wilfried Bahnmüller
Некоторые родители предпочитают растирать ребенка водкой, чтобы сбить жар. Делать это категорически нельзя из-за высокой всасывающей способности кожи. Тем более такой метод не работает при «белой» лихорадке, когда кожа температурящего человека бледная, а руки и ноги холодные. Если при этом применить сосудосуживающие препараты, то может произойти централизация кровоснабжения — капиллярный кровоток снижается, а кровь резко сбрасывается по артериям и венам. В результате не исключены фебрильные судороги и даже отек мозга.
Если при этом применить сосудосуживающие препараты, то может произойти централизация кровоснабжения — капиллярный кровоток снижается, а кровь резко сбрасывается по артериям и венам. В результате не исключены фебрильные судороги и даже отек мозга.
— Если ребенок бледный, то, помимо жаропонижающих, помогает такой физический метод охлаждения, как холод к крупным сосудам. Охлаждающие компрессы надо прикладывать к вискам, щиколоткам, к области печени, — объясняет Мария Снегоцкая.
Чья ответственность
Сами родители считают, что без самодеятельности в некоторых случаях просто не обойтись. По словам москвички Ольги Удальцовой, потчевать детей мамы вынуждены прежде всего потому, что порой бывает сложно вызвать на дом врача. Обычно выручает родительский опыт и стаж — список препаратов, которые способны помочь, многие взрослые выучили наизусть не хуже педиатров.
— Я знаю, что нужно дать дочери от температуры. Обычно в аннотациях ко всем лекарствам указаны допустимые дозы. Не понимаю, как можно ошибиться — инструкцию надо читать внимательно. От кашля и насморка подбираю уже знакомые препараты. Даю и противовирусные. Если высокая температура держится больше двух дней, то вызываем врача, чтобы он послушал ребенка. Обычно доктор назначает то, что я уже и так «прописала», — рассказывает Удальцова.
Не понимаю, как можно ошибиться — инструкцию надо читать внимательно. От кашля и насморка подбираю уже знакомые препараты. Даю и противовирусные. Если высокая температура держится больше двух дней, то вызываем врача, чтобы он послушал ребенка. Обычно доктор назначает то, что я уже и так «прописала», — рассказывает Удальцова.
Фото: ИЗВЕСТИЯ/Александр Казаков
Жительница Подмосковья, мать двоих детей Татьяна Дмитриева тоже считает самым важным моментом знакомство с данными, где указана дозировка по росту и весу.
— Покупаю препарат, внимательно читаю инструкцию. Если температура держится больше трех дней, то на четвертые сутки вызываю врача, потому что знаю, что необходимы антибиотики. Такие «сильные» лекарства я никогда в жизни не применяла без консультации с врачом, потому что не умею рассчитывать дозировку и не знаю, какой конкретно препарат необходим, — считает Татьяна Дмитриева.
Между тем эксперты не рекомендуют далеко вторгаться в профессиональную сферу медиков и злоупотреблять, например, каплями для носа, которые обладают противоотечными и сосудосуживающими действиями. Такая самодеятельность чревата серьезными проблемами.
Такая самодеятельность чревата серьезными проблемами.
— Эти препараты достаточно токсичные и передозировка может вызвать различные осложнения, например изменение общего давления. Частое применение любого сосудосуживающего препарата приводит к синдрому рикошета — сосуды перестают на него реагировать. В дальнейшем никакие капли не помогают, а пациенту приходится лечить атрофический ринит, при котором истончается слизистая оболочка носа и находящиеся в ней нервные окончания, — уточняет педиатр.
Фото: РИА Новости/Алексей Куденко
Врач сетует на то, что даже при безобидном насморке родители спешат использовать сложные препараты, которые рекомендуется применять только по серьезным показаниям — при отитах и гайморитах. Если ситуация не критическая, то лучше воспользоваться так называемыми гипертоническими растворами — соленой водой нужной концентрации.
Кардиолог Прокофьев уверен, что и самостоятельный выбор витаминов никакой пользы человеку не принесет — это нужно делать под контролем лабораторных показателей.
— Если мы говорим, например, что у ребенка снижен витамин D, то нужно определить его концентрацию в крови, пройти курс лечения и сделать контрольный анализ, подтвердив эффективность принимаемой терапии. И так практически по всем микроэлементам, — отмечает Денис Прокофьев.
Врач общей практики подчеркивает: пусть мы являемся йододефицитным регионом, но препараты с содержанием йода должен назначать врач-эндокринолог, учитывая возраст и вес пациента. Если самостоятельно покупать витамины и микроэлементы, то нужно быть готовым к тому, что у ребенка может развиться аллергическая реакция, вплоть до анафилактического шока. Особенную опасность представляют комбинированные группы витаминов — не исключено, что их взаимодействие между собой будет усилено.
Фото: ИЗВЕСТИЯ/Зураб Джавахадзе
— К сожалению, сейчас аптека представляет собой лавку мага и волшебника — там есть растительные и лекарственные препараты, бады и всевозможные средства ухода. Для того чтобы разобраться в этом многообразии, надо иметь медицинское образование, иначе вместо пользы есть риск получить вред, — говорит Денис Прокофьев.
Для того чтобы разобраться в этом многообразии, надо иметь медицинское образование, иначе вместо пользы есть риск получить вред, — говорит Денис Прокофьев.
Какие существуют жаропонижающие препараты для детей? Жаропонижающее для аллергетика
Как понижаете жар?
Даже самые здоровые дети могут подвергнуться простудным и детским инфекциям. А, как известно детские болезни в основном сопровождаются повышенной температурой тела, вот почему наиболее ходовыми и популярными среди лекарств остаются жаропонижающие препараты для детей. Но используем всегда ли мы именно те, которые нужны и по назначению ли?
Спросите врача онлайн
Гарантированный ответ в течение часа
Задать вопрос
Дети это, пожалуй, та категория населения, которую лечат чаще и больше всего. Поскольку если взрослый чувствует недомогание, то он может принять что-нибудь или нет, но все равно пойдет на работу, станет заниматься своими делами. Но с нашими детками такой «халатности» мы не допускаем, а болеют они достаточно часто, то вирусы, то простуды, и садики к тому еще и способствуют их учащению. Да и вообще, лекарства мы начинаем давать своему чаду еще с самого рождения – от болей в животике и зубках, или от температурки, и вроде ничего нет, а все равно даем на всякий случай, что кстати является одной из причин, почему наши проказники болеют тяжелее и дольше положенного.
Но с нашими детками такой «халатности» мы не допускаем, а болеют они достаточно часто, то вирусы, то простуды, и садики к тому еще и способствуют их учащению. Да и вообще, лекарства мы начинаем давать своему чаду еще с самого рождения – от болей в животике и зубках, или от температурки, и вроде ничего нет, а все равно даем на всякий случай, что кстати является одной из причин, почему наши проказники болеют тяжелее и дольше положенного.
Когда нужно давать жаропонижающее ребенку?
Если у ребенка, так же как и у взрослого, повышается температура тела выше 37, то сигнал, того, что организм начал бороться с каким-то воспалительным процессом. В основном температура у малыша может повыситься при ОРВИ и ОРЗ. В этой классической ситуации температура не имеет защитный характер, она просто приостанавливает размножение микробов и вирусов, а при 38 и 40 градусов они уже гибнут. А это значит, что если ребенок болеет с температурой, то он уже выздоравливает, ведь его организм сам борется с возбудителем болезни. Помните, что иммунная система работает на уничтожение вируса, когда повышенная температура.
Помните, что иммунная система работает на уничтожение вируса, когда повышенная температура.
И что же получается, родители заботятся в первую очередь о себе, ведь если чаду получилось сбить температуру, то им становится спокойней и легче – совесть чиста. Но если не сбивать, то что же нужно просто сидеть сложа руки? Нет, температуру необходимо контролировать и помогать своему малышу пережить такое состояние, то есть обеспечить питьевой режим, много теплого и некислого питья, а также микроклиматический режим, воздух не сухой и прохладный, не нужно укутывать ребенка, дабы не перегреть его, если нужно делать для ускорения процесса выделения тепла компрессы из воды комнатной температуры.
Эти действия можно проводить до определенного момента, когда температуру сбивать уже необходимо. Не существует общего показателя для всех на шкале градусника. В большинстве заболеваний жизни и здоровью ребенка не угрожает температура до 40 градусов, но нужно ориентироваться в первую очередь на состояние ребенка, а не на градусник. Если ребенок находится в группе риска (хронические заболевания сердца, фебрильные судороги в анамнезе, неврологические патологии, некоторые метаболические болезни), то нужно действовать раньше.
Если ребенок находится в группе риска (хронические заболевания сердца, фебрильные судороги в анамнезе, неврологические патологии, некоторые метаболические болезни), то нужно действовать раньше.
Понижать температуру нужно когда:
1. у ребенка любого возраста температура тела повышается выше 39,5;
2. наблюдается гипертермический синдром или «бледная лихорадка».
Температуре 38,0-38,5 °С нужно сбивать в таких группах детей:
1. с тяжелыми заболеваниями дыхательной, сердечнососудистой, нервной и других систем;
2. возраст до 3-5 лет при фебрильных судорогах в анамнезе;
3. возраст до 2 месяцев, в таком возрасте лихорадка переносится хуже чем у детей постарше;
4. при любом повышении температуры, в случае сопровождения ее сильным ухудшением самочувствия, головными или мышечными болями.
Педиатры рекомендуют температуру ребенку не сбивать самостоятельно, только экстренных случаях, необходимо вызывать врача на дом. В идеале на протяжении всей жаропонижающей терапии должен присутствовать врач, поскольку даже самые безобидные жаропонижающие препараты способны давать тяжелые осложнения. Как показали исследования, у детей, которые принимали до 15 месяцев возраста курс Парацетамола, к 6 годам появляется большой риск проявления симптомов астмы. Следовательно, прибегать к лекарственным жаропонижающим в отношении детей нужно только показаниям и тщательно подходить к выбору.
В идеале на протяжении всей жаропонижающей терапии должен присутствовать врач, поскольку даже самые безобидные жаропонижающие препараты способны давать тяжелые осложнения. Как показали исследования, у детей, которые принимали до 15 месяцев возраста курс Парацетамола, к 6 годам появляется большой риск проявления симптомов астмы. Следовательно, прибегать к лекарственным жаропонижающим в отношении детей нужно только показаниям и тщательно подходить к выбору.
Жаропонижающие
Выбирая жаропонижающий препарат для ребенка, нужно учесть его безопасность, имеет ли в наличии специальные детские лекарственные формы и удобные дозировки с учетом различных возрастов больных, а также стоимость препарата. Помните, что в мире не существует полностью безлопастного жаропонижающего для детей – каждый из них несет в себе определенную угрозу и может вызвать тяжелые осложнения.
При лихорадке у детей препаратами выбора являются ИБУПРОФЕН и ПАРАЦЕТАМОЛ, причем торговые названия эти препараты могут иметь самые разнообразные. ПАРАЦЕТАМОЛ считается наиболее безопасным для детей. Его разовая доза снижает температуру тела ребенка на -1,5 градуса на 2-4 часа, но такое снижение очень кратковременно при высоких температурах. В случаях если парацетамол малоэффективен или противопоказан, рекомендовано назначать ИБУПРОФЕН, но они имеет больший риск возникновения побочных реакций, чем ПАРАЦЕТАМОЛ. Его можно давать детям с 12 месяцев в дозах от 5 до 20 мг/кг/сутки. Отмечено, что после ИБУПРОФЕНА температура снижается более явно и на длительный срок, по сравнению с ПАРАЦЕТАМОЛОМ.
ПАРАЦЕТАМОЛ считается наиболее безопасным для детей. Его разовая доза снижает температуру тела ребенка на -1,5 градуса на 2-4 часа, но такое снижение очень кратковременно при высоких температурах. В случаях если парацетамол малоэффективен или противопоказан, рекомендовано назначать ИБУПРОФЕН, но они имеет больший риск возникновения побочных реакций, чем ПАРАЦЕТАМОЛ. Его можно давать детям с 12 месяцев в дозах от 5 до 20 мг/кг/сутки. Отмечено, что после ИБУПРОФЕНА температура снижается более явно и на длительный срок, по сравнению с ПАРАЦЕТАМОЛОМ.
Из списка жаропонижающих средств исключены АНТИПИРИН, АМИДОПИРИН, ФЕНАЦЕТИН, из-за своей токсичности и АНАЛЬГИН, поскольку они обладают многочисленными побочными эффектами, такими как возникновение язв слизистой оболочки желудка, почечная недостаточность, желудочно-кишечные кровотечения, и много других. Ацетилсалициловая кислота (АСПИРИН) запрещена для применения детьми до 15 лет.
Широкое использование в качестве жаропонижающего МЕТАМИЗОЛА (АНАЛЬГИНА) не рекомендовано ВОЗ, поскольку он способствует подавлению кровотечения и может вызвать сильные аллергические реакции, например, анафилактический шок. Также существует возможность длительной потери сознания, сопровождающейся понижением температуры тела до 35,0-34,5 градусов С. Ацетилсалициловая кислота у детей болеющих гриппом, ветряной оспой и ОРВИ может вызвать синдром Рея – это тяжелая форма энцефалопатии с печеночной недостаточностью, риск летального исхода 50%. Побочные эффекты этого препарата совершенно непредсказуемы и часто несовместимые с жизнью. Назначается МЕТАМИЗОЛ (АНАЛЬГИН) исключительно в тех случаях, когда имеется непереносимость препаратов выбора либо когда нужно внутримышечное введение, которое должен делать только врач.
Также существует возможность длительной потери сознания, сопровождающейся понижением температуры тела до 35,0-34,5 градусов С. Ацетилсалициловая кислота у детей болеющих гриппом, ветряной оспой и ОРВИ может вызвать синдром Рея – это тяжелая форма энцефалопатии с печеночной недостаточностью, риск летального исхода 50%. Побочные эффекты этого препарата совершенно непредсказуемы и часто несовместимые с жизнью. Назначается МЕТАМИЗОЛ (АНАЛЬГИН) исключительно в тех случаях, когда имеется непереносимость препаратов выбора либо когда нужно внутримышечное введение, которое должен делать только врач.
Выбор формы жаропонижающего
Следует учесть при выборе формы лекарства – это могут быть жидкая микстура, сироп, свечи, жевательные таблетки, что препараты в сиропе или в растворе дают действие через 20-30 минут, а через 30-45 минут – в свечах, но при этом их эффект значительнее. Свечи отлично подойдут, если у ребенка при приеме жидкости начинается рвота или же он отказывается пить лекарство. Использовать свечи лучше после дефекации ребенка, удобно их вводить на ночь.
Использовать свечи лучше после дефекации ребенка, удобно их вводить на ночь.
Жаропонижающие препараты для детей в форме жевательных таблеток или сладких сиропов могут из-за содержащихся в них ароматизаторов и прочих добавок вызвать аллергию. Даже активные вещества способны вызывать аллергическую реакцию, поэтому нужно быть осторожными при первых приемах.
Перед тем как давать ребенку препарат особенно связанный с дозировкой по назначенным возрастам, следует изучить инструкцию, чтобы не допустить передозировку. Также следует учитывать и то, что доктор для вашего ребенка может изменить дозировку. Если применять разные формы одного лекарства поочередно, то нужно все полученные ребенком дозы суммировать, во избежание передозировки. Повторно использовать препарат после первого приема можно только после 4-5 часов, и в том случае если сильно повышена температура тела.
Те или иные жаропонижающие препараты для детей имеют индивидуальную эффективность в зависимости от конкретного ребенка.
Станиславская Ольга Сергеевна
Автор статьи
Дата публикации: 05.09.2011 21:31
Просмотров: 221008
Рейтинг: 4.08, Голосов: 12
Точка обзора Индийская педиатрия, 2003 г.; 40:541-544 | ||||
Рациональное использование жаропонижающих | ||||
Лихорадка – это реакция организма в основном на инфекцию. хотя множество других факторов может вызвать аналогичные реакции. Это возникает в результате иммунного ответа, опосредованного действием цитокинов на терморегуляторный центр головного мозга. Периферические механизмы играют роль либо сохранение тепла за счет сужения сосудов, проявляющегося в виде озноба, либо выработка тепла активными мышечными сокращениями, проявляющимися в виде окоченения Подавление лихорадки не может быть вредным:
Важно понимать, что лихорадка является полезной реакцией в пользу
хозяин. Возникает вопрос, должна ли лихорадка когда-либо
подавляется и не вредно ли это делать. Несколько исследований предложили
что подавление лихорадки может привести к персистентному выделению вируса или
малярийная паразитемия, приводящая к затягиванию болезни и задержке
восстановление. Может быть целесообразно подавлять лихорадку только тогда, когда это
выходит за пределы определенной степени: лихорадка полезна, хотя и
определенной степени, это может привести к разумному дискомфорту, а иногда и к
лихорадочные конвульсии. Как правило, лихорадка до 102F может считаться
полезный, безопасный и не причиняющий дискомфорта, поэтому в него нельзя вмешиваться.
Лихорадка между 102F и 104F может быть полезной, но дискомфортной и
поэтому снижение температуры до уровня ниже 102F может быть идеальным для комфорта
ребенок. Этого можно было добиться простыми мерами. Однако, если лихорадка
поднимается выше 104 F, это может быть вредным и, следовательно, определенно должно быть
сбит быстрыми действиями. Снижение температуры может не обязательно быть полезным: Чувство комфорта субъективно и, следовательно, может быть непредсказуемым, несмотря на снижения лихорадки. Хотя фебрильные судороги обычно возникают в более высокая степень лихорадки, простое снижение лихорадки не гарантирует против такого события. Однако, поскольку лихорадочная фобия является универсальным явление, попытка уменьшить лихорадку вселяет моральную уверенность в и родители, и врачи. Лихорадку можно подавить с помощью жаропонижающих или жаропонижающих средств.
физические методы охлаждения: принято использовать пероральные жаропонижающие средства
за его удобство и приемлемость. парацетамол, ибупрофен и
Нимесулид является одним из препаратов, используемых для подавления лихорадки. Физический
методы охлаждения включают обтирание прохладной водой, ванну или обмахивание вентилятором.
Сравнительные исследования не показали явного превосходства какого-либо метода. Выбор жаропонижающего, к сожалению, спорный: Именно безопасность должна определять выбор, как и все жаропонижающие
одинаково эффективны. Аспирин не используется из-за боязни Рейеса
синдром, кроме риска метаболического ацидоза и комы. Парацетамол
традиционно считается безопасным на основании большого клинического опыта
в течение длительного времени. Обладает широким терапевтическим окном, имеет короткую продолжительность
действия и, следовательно, прием препарата можно повторять каждые 4-6 часов. В идеале
Препарат, используемый только для облегчения симптомов, должен быть короткого действия, чтобы
его можно повторять часто по мере необходимости, а парацетамол является
идеально подходит. Все жаропонижающие средства одинаково эффективны, если они
Используемая доза: Эквипотентная однократная доза парацетамола, ибупрофена и
нимесулид составляет 10-15 мг/кг, 8-10 мг/кг и 2,5 мг/кг соответственно. Доза
должно быть уменьшено до срока пропорционально постконцептуальному
возраст(12). Помимо широкого разнообразия идеальной дозы, частота
Администрация также сильно различается. Хотя парацетамол можно безопасно
повторять каждые 4-6 часов, нимесулид идеально использовать только в двух дозах
день. Чередование двух разных жаропонижающих средств не
идеальная практика(13): нельзя повторять ранее, чем через 8 часов, имеется тенденция к
используйте другое жаропонижающее, такое как парацетамол или ибупрофен между
дозы нимесулида. Возникает необходимость использовать такой альтернативный режим приема лекарств.
потому что лихорадка может снова подняться задолго до того, как будет назначена следующая доза нимесулида. Комбинация жаропонижающих с фиксированной дозой превышает сомнения иррациональны: это равносильно удвоению дозы одного жаропонижающее, ожидая лучшего ответа. Однако по мере того, как каждый из жаропонижающее в идеале вводить с разной периодичностью, рациональностью полностью игнорируется. Исследования не показали преимуществ в сочетании жаропонижающие средства. Сочетание жаропонижающего препарата с любым другим, например, метоклопромид предназначен для усиления его действия, но не основан на доказательство. Путь введения жаропонижающего средства не имеет
значительная разница в его эффекте: был опробован ректальный путь
и парацетамол использовался в двойной дозе с хорошей переносимостью. Необходимо изменить мышление родителей и Врачи: Лихорадка — друг, а не враг. Убивает редко, но то, что является наиболее важным для лечения, является причиной, которая приводит к лихорадке. Просто возвращение лихорадки к норме не меняет состояния болезни и иногда может ввести в заблуждение врача. К сожалению, каждый ожидает жаропонижающее, чтобы снизить температуру до нормы, в идеале жаропонижающее направлено на то, чтобы не допустить подъема температуры до опасного уровня, тем самым защищая ребенка, не нарушая иммунный ответ организма. С применения сильнодействующих жаропонижающих средств, современный врач потерял возможность следить за течением основного заболевания, что часто дает ключ к правильному диагнозу. Таким образом, использование жаропонижающего препарата должно быть
ограничивается только для симптоматического облегчения и предотвращения лихорадки от
поднимается до опасной степени. Ю.К. Амдекар,
|
Таблица 4 из Лечебные процедуры и чередование жаропонижающих препаратов для лечения лихорадки у детей.

ПОКАЗЫВАЕТСЯ 1-10 ИЗ 36 ССЫЛОК
СОРТИРОВАТЬ ПОРелевантностиНаиболее влиятельные документыНедавность
Чередование жаропонижающих при лечении лихорадки у детей: систематический обзор рандомизированных клинических исследований.
- Gracian Li Pereira, Josiane Magda Camarotto Dagostini, T. D. S. D. Pizzol
Medicine
Jornal de Pediatria
- 2012
лихорадка и антифраутическое применение у детей
- J. Sullivan, H. Farrar
Медицина, Психология
Педиатрия
- 2011
вместо того, чтобы сосредотачиваться на нормализации температуры тела, и педиатры также должны способствовать безопасности пациентов, выступая за упрощенные рецептуры, инструкции по дозированию и дозирующие устройства.
Чередующиеся антифрайтики для снижения лихорадки у детей: необоснованная практика, передаваемая родителям из педиатров
- A. Wright, E. Liebelt
Medicine
Клиническая педиатрия
- 2007
Знание и лечение лихорадки у родителей-латиноамериканцев
- М. Крочетти, Брюс Ф. Сабат, Л. Кранмер, С. Губсер, Д. Дули
Медицина
Клиническая педиатрия
- 2009
Образец анкеты об испанской лихорадке вводится для удобства -только говорящие родители, приводящие своего ребенка в городскую педиатрическую поликлинику на базе больницы, и выясняют информацию об определении и причине лихорадки, опасениях по поводу лихорадки, методах измерения температуры и методах лечения, используемых родителями.
Чередование ацетаминофена и ибупрофена.
Чередование ацетаминофена и ибупрофена для снижения температуры является обычной практикой, и было проведено несколько исследований для оценки эффективности и безопасности чередования этих жаропонижающих средств, но результаты этого исследования несколько сомнительны.
Родительская лихорадочная фобия и ее эволюционные корреляты.
- E. Purssell
Медицина, психология
Журнал клинического ухода
- 2009
В то время как многие родители выражали сильное беспокойство по поводу лихорадки и применяли неподходящее лечение, это должно быть сбалансировано с такими преимуществами, как повышенная бдительность и пристальное внимание к гидратации, которые являются частью консервативной реакции на лихорадку.
Лечение детской лихорадки родителями: обзор литературы.
Необходимы вмешательства, основанные на теориях изменения поведения, направленные на предвестники поведения, а именно на знания, установки, нормативное влияние и представления родителей о контроле при лечении лихорадки.
Лечение детской лихорадки у родителей: обследование населения и разработка инструментов.
Родительская шкала контроля лихорадки требует дальнейшего тестирования на разных группах населения, в разных культурах и системах здравоохранения, чтобы оценить ее полезность в сестринской практике и исследованиях.
[Лекарственные препараты, применяемые в педиатрии амбулаторно: достаточно ли у нас доступной информации?].
- К. Моралес-Карпи, Н. Джульве Човер, Ф. Моралес-Оливас
Медицина
Anales de pediatria
- 2008
Почти 75 % пациентов, поступивших в отделение неотложной помощи, уже получали лекарства до прибытия в больницу, во многих случаях в результате самолечения. применение препаратов в педиатрии является недостаточным.
Почему доказательства не влияют на практику лечения лихорадки?
Лихорадка — очень частая жалоба у детей и единственная наиболее частая причина обращения в отделение неотложной помощи, не связанная с травмой.

 Использование жаропонижающих средств универсально, хотя и связано с несколькими вопросами.
Использование жаропонижающих средств универсально, хотя и связано с несколькими вопросами. Однако в большинстве исследований не удалось
обосновать такой вывод. Ни одно исследование не задокументировало неблагоприятное
влияние подавления лихорадки на иммунные функции (1). Хотя может и не
быть вредным для подавления лихорадки, остается вопрос,
необходимо сделать это.
Однако в большинстве исследований не удалось
обосновать такой вывод. Ни одно исследование не задокументировало неблагоприятное
влияние подавления лихорадки на иммунные функции (1). Хотя может и не
быть вредным для подавления лихорадки, остается вопрос,
необходимо сделать это.
 над другим. Фактически, контролируемые двойные слепые испытания с плацебо
продемонстрировали равные положительные эффекты при использовании любого из методов. Это
Ясно, что причина лихорадки определяет ответ на жаропонижающее и
поэтому неудивительно, что даже плацебо может быть столь же эффективным в
контролируемые испытания.
над другим. Фактически, контролируемые двойные слепые испытания с плацебо
продемонстрировали равные положительные эффекты при использовании любого из методов. Это
Ясно, что причина лихорадки определяет ответ на жаропонижающее и
поэтому неудивительно, что даже плацебо может быть столь же эффективным в
контролируемые испытания. Большинство побочных эффектов парацетамола, упомянутых в западных
литературе приписывают преднамеренную или преднамеренную передозировку.
случайно(2). О таких побочных эффектах в Индии не сообщается. В нем есть
было показано, что метаболизм парацетамола у индейцев
аналогично тому, что встречается у западного населения, и, следовательно, потенциал для
гепатотоксичность также должна быть аналогичной (3). Метаболизм парацетамола
было показано, что у здоровых людей есть циркадный ритм и, следовательно, печень
токсичность также может быть связана со временем приема дозы (4).
Гиперчувствительность к парацетамолу встречается очень редко (5). Парацетамол был
считается безопасным в правильной дозе даже при заболеваниях печени. Ибупрофен это
считается безопасным для детей, хотя может привести к диспепсии, тошноте,
рвота и иногда желудочно-кишечные кровотечения. Это можно повторить
каждые 6-8 часов, а не 4-6 часов, как в случае парацетамола. Может быть
рассматривается как альтернатива парацетамолу.
Большинство побочных эффектов парацетамола, упомянутых в западных
литературе приписывают преднамеренную или преднамеренную передозировку.
случайно(2). О таких побочных эффектах в Индии не сообщается. В нем есть
было показано, что метаболизм парацетамола у индейцев
аналогично тому, что встречается у западного населения, и, следовательно, потенциал для
гепатотоксичность также должна быть аналогичной (3). Метаболизм парацетамола
было показано, что у здоровых людей есть циркадный ритм и, следовательно, печень
токсичность также может быть связана со временем приема дозы (4).
Гиперчувствительность к парацетамолу встречается очень редко (5). Парацетамол был
считается безопасным в правильной дозе даже при заболеваниях печени. Ибупрофен это
считается безопасным для детей, хотя может привести к диспепсии, тошноте,
рвота и иногда желудочно-кишечные кровотечения. Это можно повторить
каждые 6-8 часов, а не 4-6 часов, как в случае парацетамола. Может быть
рассматривается как альтернатива парацетамолу. Нимесулид имеет
недостатком является большая продолжительность действия и, следовательно, в идеале должно быть
повторяется 12 часов. Его терапевтическая доза невелика (5 мг/кг/сутки).
по сравнению с парацетамолом (60 мг/кг/день) и имеет небольшое терапевтическое окно.
Эти факты приводят к легкой передозировке по небрежности или незнанию,
приводящие к неблагоприятным последствиям. Будучи сильным жаропонижающим средством, возврат лихорадки
к норме часто вызывает у врача самоуспокоенность в отношении состояния
болезнь. В клинической практике серьезные инфекции могут быть легко пропущены.
как только лихорадка контролируется, до тех пор, пока не проявится дисфункция органов, как это происходит
при пневмонии и менингите. Иногда нимесулид может вызывать
снижение температуры тела даже до субнормального уровня, что может
вредный. Этот бот продается во многих странах мира и лишь немногие
страны отозвали препарат после первоначального внедрения. В нем есть
были обнаружены серьезные побочные эффекты (6-8), прием матерью
Было показано, что нимесулид вызывает терминальную стадию почечной недостаточности у
новорожденный(9).
Нимесулид имеет
недостатком является большая продолжительность действия и, следовательно, в идеале должно быть
повторяется 12 часов. Его терапевтическая доза невелика (5 мг/кг/сутки).
по сравнению с парацетамолом (60 мг/кг/день) и имеет небольшое терапевтическое окно.
Эти факты приводят к легкой передозировке по небрежности или незнанию,
приводящие к неблагоприятным последствиям. Будучи сильным жаропонижающим средством, возврат лихорадки
к норме часто вызывает у врача самоуспокоенность в отношении состояния
болезнь. В клинической практике серьезные инфекции могут быть легко пропущены.
как только лихорадка контролируется, до тех пор, пока не проявится дисфункция органов, как это происходит
при пневмонии и менингите. Иногда нимесулид может вызывать
снижение температуры тела даже до субнормального уровня, что может
вредный. Этот бот продается во многих странах мира и лишь немногие
страны отозвали препарат после первоначального внедрения. В нем есть
были обнаружены серьезные побочные эффекты (6-8), прием матерью
Было показано, что нимесулид вызывает терминальную стадию почечной недостаточности у
новорожденный(9). В настоящее время в Индии ведутся ожесточенные дебаты и мнения
выразил необходимость осторожного анализа(10). Парадоксально, что большинство
цитируемые в литературе исследования происходят из Индии и фирм-производителей
спонсировали большинство из них (11). Оказывается, если препарат используется в
правильных дозах, это может быть не вредно, но так как лихорадка бывает редко
контролируется в течение 12 часов, частое дозирование неизбежно, и это
безусловно опасно.
В настоящее время в Индии ведутся ожесточенные дебаты и мнения
выразил необходимость осторожного анализа(10). Парадоксально, что большинство
цитируемые в литературе исследования происходят из Индии и фирм-производителей
спонсировали большинство из них (11). Оказывается, если препарат используется в
правильных дозах, это может быть не вредно, но так как лихорадка бывает редко
контролируется в течение 12 часов, частое дозирование неизбежно, и это
безусловно опасно. Таким образом, в клинической ситуации недостаточная доза парацетамола и
непреднамеренно практикуется передозировка нимесулида и, следовательно, родители
и врачи считают, что парацетамол не работает, в то время как нимесулид
всегда успешно. Это привело к чрезмерному использованию нимесулида, который
практически заменил парацетамол в клинической практике. Сильно и часто
неэтичные методы маркетинга способствовали такому сценарию.
Принимая во внимание практические вопросы, выходящие за рамки фармакологических параметров,
нимесулида как жаропонижающего лучше избегать.
Таким образом, в клинической ситуации недостаточная доза парацетамола и
непреднамеренно практикуется передозировка нимесулида и, следовательно, родители
и врачи считают, что парацетамол не работает, в то время как нимесулид
всегда успешно. Это привело к чрезмерному использованию нимесулида, который
практически заменил парацетамол в клинической практике. Сильно и часто
неэтичные методы маркетинга способствовали такому сценарию.
Принимая во внимание практические вопросы, выходящие за рамки фармакологических параметров,
нимесулида как жаропонижающего лучше избегать. Поэтому лучше всего использовать жаропонижающие средства короткого действия, которые можно
безопасно повторять каждые 4-6 часов, как обычно, лихорадка может повышаться с 4
часов после введения предыдущей дозы. Это еще одна веская причина
используйте парацетамол в качестве первого препарата выбора.
Поэтому лучше всего использовать жаропонижающие средства короткого действия, которые можно
безопасно повторять каждые 4-6 часов, как обычно, лихорадка может повышаться с 4
часов после введения предыдущей дозы. Это еще одна веская причина
используйте парацетамол в качестве первого препарата выбора. Но нет никаких преимуществ ректального пути перед оральным путем, насколько это возможно.
беспокоит жаропонижающая эффективность (14).
Но нет никаких преимуществ ректального пути перед оральным путем, насколько это возможно.
беспокоит жаропонижающая эффективность (14). Его не следует использовать только для того, чтобы сбить
лихорадка до нормы. Ввиду его сопоставимой жаропонижающей эффективности, но
превосходный профиль переносимости, парацетамол при правильном применении с
препараты, адаптированные к возрасту, должны оставаться терапией первой линии в
лечение детской лихорадки. Недостаточно фармакокинетических
исследования ингибиторов ЦОГ-2 у детей, хотя они считаются безопасными
у взрослых (15). Парацетамол является безопасным препаратом, проверенным временем, и его следует
первый препарат выбора в большинстве состояний. Физическое охлаждение
меры одинаково эффективны и могут заменить использование жаропонижающих препаратов.
Хотя выводы, основанные на фактических данных, отсутствуют в поддержку преимуществ
снижение лихорадки(16), так как общество психологически предпочитает использовать
препарат к физическим мерам, вполне рационально принимать парацетамол
предпочтительнее физическим мерам охлаждения, и не следует предпринимать никаких попыток
изменить восприятие сообщества, хотя научные данные могут
поддерживают плацебо как столь же эффективное.
Его не следует использовать только для того, чтобы сбить
лихорадка до нормы. Ввиду его сопоставимой жаропонижающей эффективности, но
превосходный профиль переносимости, парацетамол при правильном применении с
препараты, адаптированные к возрасту, должны оставаться терапией первой линии в
лечение детской лихорадки. Недостаточно фармакокинетических
исследования ингибиторов ЦОГ-2 у детей, хотя они считаются безопасными
у взрослых (15). Парацетамол является безопасным препаратом, проверенным временем, и его следует
первый препарат выбора в большинстве состояний. Физическое охлаждение
меры одинаково эффективны и могут заменить использование жаропонижающих препаратов.
Хотя выводы, основанные на фактических данных, отсутствуют в поддержку преимуществ
снижение лихорадки(16), так как общество психологически предпочитает использовать
препарат к физическим мерам, вполне рационально принимать парацетамол
предпочтительнее физическим мерам охлаждения, и не следует предпринимать никаких попыток
изменить восприятие сообщества, хотя научные данные могут
поддерживают плацебо как столь же эффективное.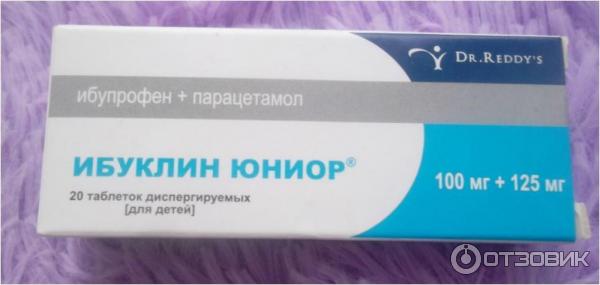
 Гурер У.С., Паландуз А., Гурбуз Б., Йылдырмак Ю., Чевикбас А.,
Каньяальп Н. Влияние жаропонижающих на полиморфноядерную
функции лейкоцитов у детей. Международный иммунофармакологический справочник 2002 г.;
1599-1602
Гурер У.С., Паландуз А., Гурбуз Б., Йылдырмак Ю., Чевикбас А.,
Каньяальп Н. Влияние жаропонижающих на полиморфноядерную
функции лейкоцитов у детей. Международный иммунофармакологический справочник 2002 г.;
1599-1602
 Анестезиология. 2002 г.; 96: 1336-1345.
Анестезиология. 2002 г.; 96: 1336-1345.