Прививка от дифтерии — ГБУЗ ЯО КБ № 2
Дифтерия — что это за болезнь?
Ещё каких-то лет 30 назад такой вопрос не был трудным для людей, не имеющих отношения к медицине. О дифтерии знали практически все. Заболевание периодически встречалось если не в каждой семье — то в рабочем коллективе или в кругу хорошо знакомых людей.
Дифтерия — это опасное инфекционное заболевание, которое вызывается микроорганизмом рода коринебактерии (бацилла Лёффлера). Заболевание передаётся преимущественно воздушно-капельным путём и поражает органы дыхательной системы, кожу, глаза, нервную и даже половую систему. Повышение температуры, боль в горле, слабость, отёк тканей шеи, увеличение многих групп лимфоузлов и появление налёта на миндалинах в виде плёнок — далеко не все прелести дифтерии.
Делать ли прививку от дифтерии взрослым? — да, ведь заболевание опасно своими осложнениями!
- Развиваются заболевания нервной системы, чаще в виде параличей дыхательных путей, конечностей, мышц шеи и голосовых связок.

- Воспаление мышцы сердца или миокардит.
- Может наступить смертельный исход вследствие паралича дыхательной мускулатуры.
За последние десятилетия количество случаев заболеваемости дифтерией удалось значительно снизить благодаря вакцинации. Единичные случаи дифтерии чаще встречаются в коллективах, где есть не привитые или привитые не по схеме люди.
График вакцинации от дифтерии для взрослых
Когда делают прививки от дифтерии взрослым?
Если человек не был привит — в любом возрасте, но ослабленной вакциной. В случае если человек получил все прививки в положенное время — то вводят препарат начиная с 16-летнего возраста каждые 10 лет. В некоторых случаях плановые прививки от дифтерии не делали своевременно из-за отказа родителей или если были временные противопоказания в подростковом возрасте. Поэтому в наше время можно встретить взрослых, у которых ревакцинация дифтерии проходит не в положенные 26 лет, а в 24 года или в 28 лет.
Все данные о необходимых прививках содержатся в прививочной карте в медицинской книжке. Их составляет и ведёт участковая служба в поликлинике. Закупка вакцин планируется на следующий год в каждой поликлинике. Вызывает на приём и вакцинацию чаще всего участковая медсестра.
До какого возраста делают прививки от дифтерии взрослым?
До недавнего времени прививку было рекомендовано делать взрослым людям до 66 лет. В последних рекомендациях, учитывая увеличение продолжительности жизни, можно прочесть, что ревакцинация проходит каждые 10 лет без ограничения возраста. То есть начиная с 26 лет регулярно проводится ревакцинация.
Если человек не был привит в детстве — применяют препараты с уменьшенным содержанием антигенов от дифтерии (она идёт в комплексе с вакциной от столбняка). Тогда график вакцинации меняется. Курс вакцинации должен состоять из 2 прививок с интервалом между ними от 30 до 45 дней. Первую ревакцинацию делают спустя 6–9 месяцев однократно, вторую назначают через 5 лет.
Для проведения ревакцинации используют вакцину АДС-М анатоксин. Это препарат с уменьшенным содержанием антигенов. Одна доза (0,5 мл) содержит 5 единиц дифтерийного и 5 единиц столбнячного анатоксина и дополнительные вспомогательные вещества.
Куда делают прививку от дифтерии взрослым? Известно, что в детском возрасте препарат вводят внутримышечно. Взрослым допускается глубокое подкожное введение в подлопаточную область и внутримышечно в передненаружную область бедра.
Противопоказания
Перед проведением процедуры специфическая подготовка не требуется. Но вакцинация может быть отменена если есть абсолютные противопоказания.
- Запрещено делать прививку беременным женщинам и кормящим грудью мамам.
- Противопоказанием к введению прививки от дифтерии взрослым являются выраженные нарушения работы почек и функции печени.
- В прошлом наличие аллергических реакций на вещества, содержащиеся в препарате или на дифтерийно-столбнячный анатоксин.

- Острые заболевания. В таких случаях прививка откладывается на 2–4 недели.
- Обострение хронических недугов — тоже временное противопоказание.
- Развитие любого аллергического процесса на пищу, лекарства или другие вещества. Инъекцию делают после затихания аллергии не ранее, чем через две недели.
Не рекомендовано вводить некачественную вакцину, если есть:
- нарушение целостности ампулы;
- отсутствует маркировка;
- после встряхивания не исчезает осадок;
- истёк срок годности.
Такое может произойти при нарушении условий хранения препарата — замораживание или хранение при температуре более 9 ºС.
Побочные эффекты у взрослых на прививку от дифтерии
Прививка от дифтерии переносится хорошо, выраженные реакции бывают в очень редких случаях. Возможны некоторые побочные эффекты у взрослых после прививки от дифтерии.
- Кратковременное нарушение общего самочувствия: недомогание и временное нарушение температуры.

- Реакция на препарат в месте введения: болезненность, покраснение и отёчность.
- Образование инфильтрата — местное воспаление тканей, может быть размером до 25 мм.
- Иногда развивается аллергическая реакция после прививки от дифтерии взрослым. Реакция бывает местной в виде крапивницы или системной — шок или появление отёка Квинке.
Реакцию оценивают спустя 24 часа после введения вакцины.
Любое из вышеперечисленных состояний, связанное с введением препарата — временное и легко корректируется назначением симптоматических лекарственных средств. Последствия прививки от дифтерии у взрослых исправляются назначением противоаллергических, жаропонижающих и противосудорожных лекарств по необходимости.
Может ли развиться дифтерия у взрослых после прививки? Да, в редких случаях при введении некачественной вакцины или в случае несоблюдения сроков ревакцинации. Но симптомы при этом менее выраженные и само заболевание протекает легче.
Как часто делают прививки от дифтерии взрослым?
Их делают согласно графику вакцинации каждые 10 лет. Современные препараты хорошо очищены, не содержат токсические вещества и отлично переносятся. Нужна ли вакцина взрослому человеку и зачем она в пожилом возрасте? Непривитые люди находятся в группе риска по развитию дифтерии. Они непросто могут заразиться такой опасной инфекцией в странах с неблагоприятной эпидемической обстановкой по заболеванию, но и привезти инфекцию с собой и спровоцировать появление болезни у ослабленных близких людей. Полностью дифтерию можно искоренить, если привьётся каждый.
Дифтерия — острое инфекционное заболевание бактериальной природы
Дифтерия — острое инфекционное заболевание, вызываемое дифтерийной палочкой (коринебактерия), характеризующееся воспалительным процессом с образованием фибринозной пленки на месте внедрения возбудителя, явлениями общей интоксикации в результате поступления в кровь экзотоксина, обусловливающее тяжелые осложнения по типу инфекционно-токсического шока, миокардита, полиневрита и нефроза.
Возбудитель дифтерии
Источник заражения дифтерией — только человек, больной или носитель дифтерийной палочки. Наиболее часто при дифтерии поражается ротоглотка, реже — дыхательные пути, нос, гортань, трахея. Встречается дифтерийное поражение глаза, уха, половых органов, кожи.
Осложнения. Наиболее характерны осложнения со стороны сердечно-сосудистой системы (миокардит), периферической нервной системы (невриты и полиневриты) и почек (нефротический синдром).
Прививки от дифтерии
Прививка от дифтерии. В допрививочные времена наблюдались периодические подъемы заболеваемости каждые 5–8 лет; они продолжались 2–4 года. Подъем заболеваемости сопровождался увеличением числа тяжелых форм и повышением летальности.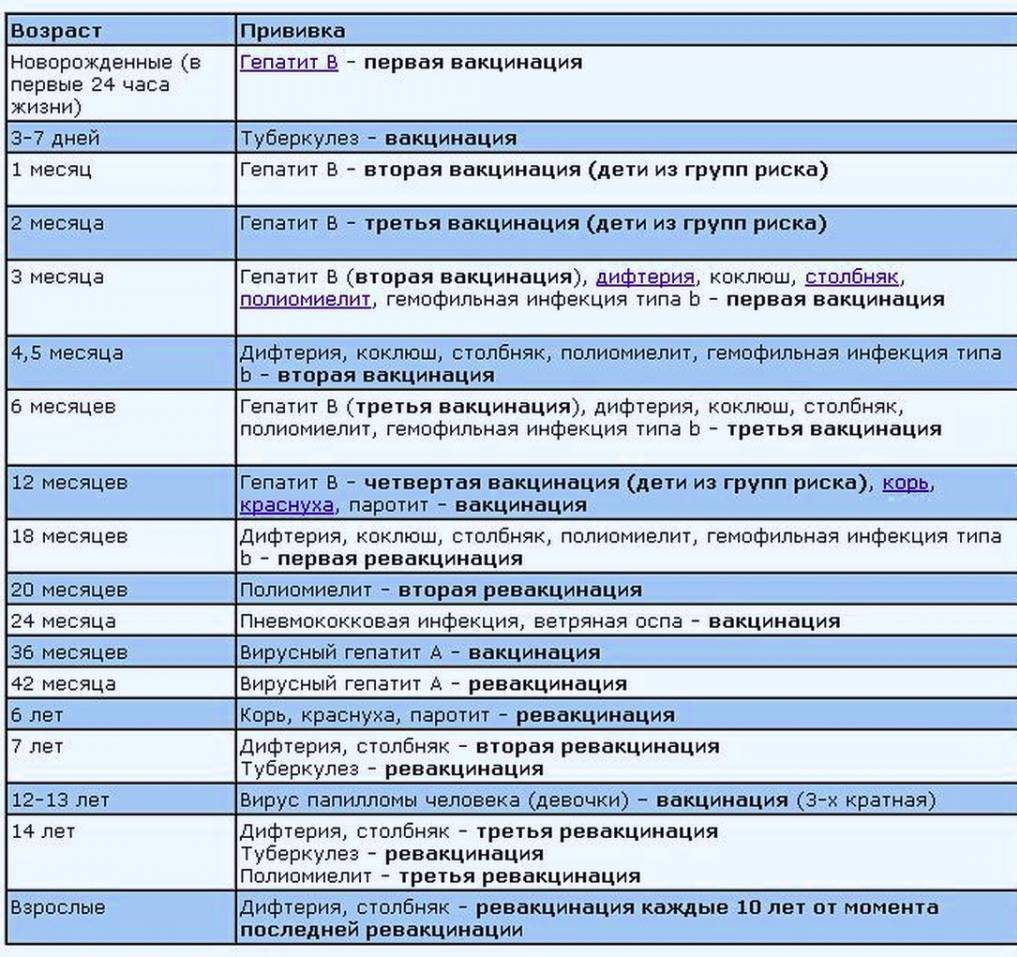 При охвате прививками не менее 95–97% детей декретированных возрастов прекращаются периодические и сезонные подъемы заболеваемости дифтерией.
При охвате прививками не менее 95–97% детей декретированных возрастов прекращаются периодические и сезонные подъемы заболеваемости дифтерией.
Основное значение в профилактике дифтерии имеет вакцинация. С этой целью применяют анатоксин дифтерийный, представляющий собой дифтерийный токсин, лишенный токсических свойств, адсорбированный на гидроксиде алюминия.
Прививка от дифтерии детям. Для профилактики дифтерии у детей в России используются комбинированные вакцины:
- Вакцина АКДС (Россия),
- Пентаксим (Авентис),
- Инфарикс (Глаксо),
- Инфанрикс Гекса (Глаксо).
Вакцина АКДС состоит из смеси корпускулярной коклюшной вакцины, дифтерийного и столбнячного анатоксинов.
В одной вакцинирующей дозе такой вакцины (0,5 мл) содержится не менее 10 млрд убитых коклюшных микробных клеток, 15 антигенных (флоккулирующих) единиц (ЛФ) дифтерийного анатоксина и 5 антитоксинсвязывающих единиц (ЕС) столбнячного анатоксина. Вакцина содержит гидроокись алюминия в качестве адъюванта, могут обнаруживаться следовые количества формальдегида. В качестве консерванта используют мертиолят (1:10 000).
Вакцина содержит гидроокись алюминия в качестве адъюванта, могут обнаруживаться следовые количества формальдегида. В качестве консерванта используют мертиолят (1:10 000).
АДС-анатоксин представляет собой очищенные и адсорбированные дифтерийный и столбнячный анатоксины. В одной вакцинирующей дозе (0,5 мл) содержится 30 ЛФ дифтерийного анатоксина и 10 ЕС столбнячного анатоксина. Прочие компоненты такие же, как и в вакцине АКДС.
АДС-М-анатоксин отличается от АДС уменьшенным содержанием антигенов — в одной прививочной дозе (0,5 мл) содержится 5 ЛФ дифтерийного анатоксина и 5 ЕС столбнячного анатоксина.
Курс Вакцинации
Курс первичной вакцинации проводят с 3-месячного возраста вакциной АКДС троекратно с интервалом 45 дней.
Первая ревакцинация проводится вакциной АКДС через 12 мес после 3-й вакцинации, вторая ревакцинация — с 7 лет АДС-М-анатоксином, третья — в 14 лет и далее каждые 10 лет АДС-М-анатоксином.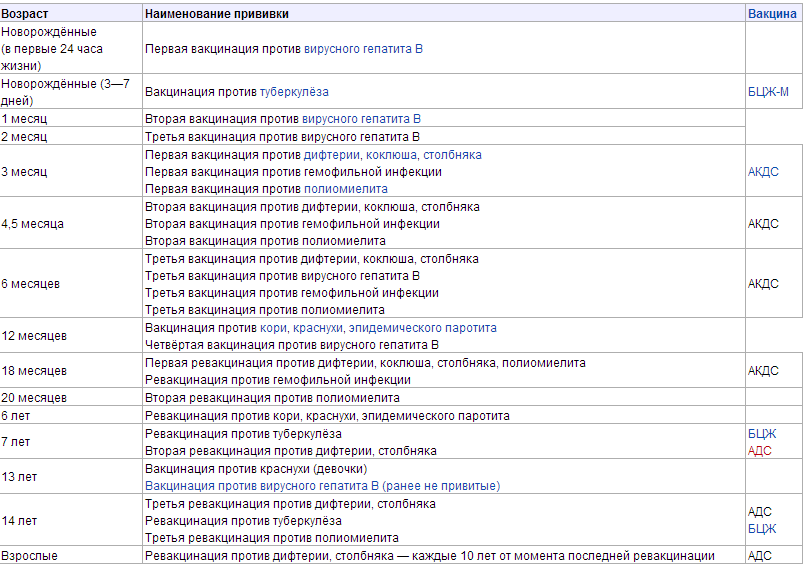
Если почему-либо первую вакцинацию проводят в возрасте от 4 до 6 лет, то в этом случае вводят АДС-анатоксин двукратно с интервалом 45 дней с ревакцинацией через 9–12 мес.
Если почему-либо первую вакцинацию проводят в возрасте от 6 лет и старше, а также взрослых, то в этом случае вводят АДС-М-анатоксин также двукратно с интервалом 45 дней, но с ревакцинацией через 6–9 мес после введения 2-й дозы.
По желанию вместо вакцины АКДС можно использовать вакцины:
Все вакцинные препараты, содержащие дифтерийный анатоксин, мало реактогенны.
Прививки от дифтерии взрослым. Прививки от дифтерии в России взрослым проводят однократно комбинированной вакциной АДС-М каждые 10 лет, начиная от последней прививки в возрасте 14-16 лет (далее в 24-26 лет, 34-36 лет и т.д.). Если взрослый не помнит, когда он прививался от дифтерии последний раз, ему необходимо получить прививку АДС-М двукратно с интервалом 45 дней и с однократной ревакцинацией через 6–9 мес после введения 2-й дозы.
Реакции на введение проявляются умеренным повышением температуры тела, легким недомоганием в течение суток после вакцинации. Возможны также покраснение, припухание, болезненность в месте инъекции, редко бывают быстропроходящие эфемерные высыпания.
Тяжелые осложнения маловероятны. Если они все же встречаются (судороги, анафилактический шок, неврологические реакции), нельзя исключить интеркуррентные заболевания или отнести их на счёт других компонентов комбинированных вакцин.
Противопоказания к прививке от дифтерии практически отсутствуют. У детей с легкими проявлениями ОРВИ вакцинацию можно начинать сразу после нормализации температуры тела, а при среднетяжелых и тяжелых острых инфекционных болезнях — через 2 нед после выздоровления. Всем остальным больным (с хроническими заболеваниями печени, почек, легких и т.д.; гемобластозами; иммунодефицитами) вакцинацию проводят в период ремиссии под контролем врача кабинета иммунопрофилактики по индивидуальным схемам.
У непривитых дифтерия протекает тяжело, с преобладанием токсических и комбинированных форм, присоединением осложнений и часто с летальным исходом. У привитых может быть носительство, преобладают локализованные формы, гладкое течение, благоприятный исход.
Дифтерия у привитых детей возможна при снижении уровня иммунитета. Причинами недостаточного иммунитета могут быть нарушения схемы вакцинации и ревакцинации. Возможно также снижение напряженности иммунитета после инфекционных заболеваний. У привитых детей нечасто наблюдают токсические формы болезни, не встречается дифтерия дыхательных путей, не бывает тяжелых комбинированных форм. Осложнения редки, летальных исходов не отмечено.
Данная публикация подготовлена специалистами в области иммунопрофилактики, сотрудниками Кафедры инфекционных болезней у детей (Ассоциация педиатров-инфекционистов) ГБОУ ВПО РНИМУ имени Н.И. Пирогова Минздравсоцразвития России с использованием материалов Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека, Территориального управления Роспотребнадзора по городу Москве, данных и рекомендаций Всемирной организации здравоохранения, а также других международных организаций.
Пресс-центр
опубликовано: | изменено:
Прививка от дифтерии
Варианты вакцин
Вакцины против дифтерии производятся на основе дифтерийного анатоксина, являющегося модифицированным бактериальным токсином, который индуцирует защитный антитоксин.Прививка для профилактики дифтерии представляет собой анатоксин, адсорбированный на алюминия гидроксиде. Дифтерийный анатоксин выпускается также в комбинации со столбнячным анатоксином (прививки АДС, АДС-м) и коклюшной вакциной (цельноклеточной – АКДС, Бубо-М, Бубо-Кок; и бесклеточной, или ацеллюлярной – Инфанрикс, Пентаксим, Тетраксим, Инфанрикс Пента, ИнфанриксГекса). Профилактические прививки позволяют создать длительный и напряжённый антитоксический иммунитет от дифтерии.
Прививка АКДС состоит из смеси корпускулярной коклюшной вакцины, дифтерийного и столбнячного анатоксинов. АДС-анатоксин представляет собой очищенные и адсорбированные дифтерийный и столбнячный анатоксины. АДС-М-анатоксин отличается от АДС уменьшенным содержанием антигенов — в одной прививочной дозе (0,5 мл) содержится 5 ЛФ (единица измерения активности компонентов) дифтерийного анатоксина и 5 ЕС (единица измерения активности компонентов) столбнячного анатоксина (для сравнения, в 0,5 мл прививки АДС содержится 30 ЛФ дифтерийного анатоксина и 20 ЕС столбнячного анатоксина).
АДС-анатоксин представляет собой очищенные и адсорбированные дифтерийный и столбнячный анатоксины. АДС-М-анатоксин отличается от АДС уменьшенным содержанием антигенов — в одной прививочной дозе (0,5 мл) содержится 5 ЛФ (единица измерения активности компонентов) дифтерийного анатоксина и 5 ЕС (единица измерения активности компонентов) столбнячного анатоксина (для сравнения, в 0,5 мл прививки АДС содержится 30 ЛФ дифтерийного анатоксина и 20 ЕС столбнячного анатоксина).
Все вакцины для профилактики дифтерии, столбняка и коклюша являются инактивированными (убитыми), то есть они не содержат ничего живого. Известно, что отдельные антигены в чистом виде и инактивированные вакцины уступают по эффективности живым вакцинам. В этой связи в качестве усилителя (т.н. адъюванта) прививки против дифтерии, столбняка, коклюша (и ряда других инфекций) используется гидроокись алюминия. Смысл использования этого вещества заключается в усилении воспалительной реакции в месте введения вакцин и, как следствие, интенсификации иммунных реакций и увеличении эффективности прививки в целом.
Принципы и цели вакцинации
Дифтерия – крайне опасное своими осложнениями заболевание, для ее профилактики необходима вакцинация. Производство вакцин – сложный многоступенчатый процесс. Дифтерийный анатоксин получают из токсина, продуцируемого дифтерийным микробом. Микроорганизмы культивируют в жидкой питательной среде, в которую они выделяют токсин. Полученную среду тщательно освобождают от микробных клеток, а затем обрабатывают, чтобы полностью обезвредить токсин, сохранив только его иммунизирующую активность. Дифтерийный анатоксин контролируется по нескольким показателям (приняты ВОЗ в 1965 г.): прежде всего, на безопасность, то есть полноту обезвреживания токсина. Этот показатель проверяют на чувствительных животных, вводя им дозу, в 50-100 раз превышающую дозу для человека, что позволяет выявить следовые количества недообезвреженного токсина. После теста на безопасность его проверяют на возможность возврата токсических свойств. С этой целью очищенный анатоксин инкубируют в течение шести недель при разных температурных режимах, а затем опять проводят контрольный тест на животных.
Дозировка — у детей с 3-х месяцев до 4 лет — три прививки от дифтерии по 0,5 мл с интервалом 6 недель, с последующей ревакцинацией через 12 месяцев после третьей прививки; у детей старше 4 лет и взрослых – две прививки от дифтерии по 0,5 мл с интервалом 4-6 недель с последующей ревакцинацией через 9-12 месяцев
После проведения серии первичной иммунизации средняя продолжительность защиты от дифтерии составляет около 10 лет. Далеко не все знают, что во взрослом возрасте показана ревакцинация ассоциированным дифтерийно-столбнячным анатоксином с уменьшенным содержанием антигена (АДС-м) каждые 10 лет.
Эффективность вакцин
Введение в 1994 г. массовой иммунизации населения страны против дифтерии с повторной ревакцинацией взрослых в 2003-2004 гг. позволило обеспечить достаточную специфическую защиту населения от этой инфекции. В совокупности с многолетним надзором это привело к снижению заболеваемости дифтерией в России с 26,8 в 1994 г. до 0,01 на 100 тыс. населения в 2009-2011 гг. В течение периода 1980-2000 гг. общее число зарегистрированных случаев дифтерии было снижено более чем на 90%.
до 0,01 на 100 тыс. населения в 2009-2011 гг. В течение периода 1980-2000 гг. общее число зарегистрированных случаев дифтерии было снижено более чем на 90%.
Все компоненты АКДС-вакцин способны формировать иммунитет практически у 100% привитых.
Побочные реакции
После введения адсорбированных препаратов (внутримышечно или подкожно) на месте инъекции может некоторое время сохраняться небольшое уплотнение, которое не опасно для организма.
Прививки АКДС являются наиболее реактогенными, «тяжелыми» вакцинами детского возраста. В среднем побочные реакции встречаются у трети привитых, причем не на каждую прививку. Пик частоты реакций отмечается, как правило, на третье и четвертое введения вакцины, что совпадает с пиковыми показателями выработки иммунитета. Они проявляются умеренным повышением температуры тела, легким недомоганием в течение суток после вакцинации. Возможны также покраснение, припухание, болезненность в месте инъекции, редко бывают быстропроходящие эфемерные высыпания. Реакции в месте введения прививки от дифтерии в целом отмечаются у 15-25% привитых: покраснение (1-2%) и отечность (1-2%), вызванные иммунным воспалением в месте введения вакцины и действием адъюванта. Боль в месте укола (вероятность около 15%, проявляется тем, что при движениях ребенок «бережет» ножку и плачет) также является следствием воспалительной реакции.
Реакции в месте введения прививки от дифтерии в целом отмечаются у 15-25% привитых: покраснение (1-2%) и отечность (1-2%), вызванные иммунным воспалением в месте введения вакцины и действием адъюванта. Боль в месте укола (вероятность около 15%, проявляется тем, что при движениях ребенок «бережет» ножку и плачет) также является следствием воспалительной реакции.
Общие реакции на прививку от дифтерии в среднем отмечаются у 20% привитых: повышение температуры тела (до 30%), прочие (беспокойство или, наоборот, заторможенность, рвота, понос, нарушения аппетита). Как правило, все побочные реакции на АКДС-вакцины развиваются не позднее 24 (72) часов после прививки, длятся не более 24 (48) часов и не требуют лечения.
Риск поствакцинальных осложнений
Как и на введение любой другой вакцины, в редких случаях возможны аллергические реакции на компоненты АКДС-вакцины. Эти осложнения связаны не со свойствами прививки, а с количеством вспомогательных веществ в конкретных препаратах, наличием у ребенка аллергии к ним и, в части случаев, несоблюдением правил вакцинации. Показателен тот факт, что, согласно статистике поствакцинальных осложнений в США, даже тяжелые аллергические реакции на АКДС-вакцины не привели к тяжелым последствиям ни в одном случае с 1978 года, с учетом того, что за этот период было сделано около 80 млн прививок против дифтерии. К вероятным специфическим осложнениям на прививки АКДС можно отнести неврологические осложнения, которые крайне редки. Как предполагается, они могут быть вызваны тем, что токсины коклюшной палочки (даже инактивированной) в комбинированных вакцинах имеют свойство раздражать, у крайне небольшой части восприимчивых детей, мозговые оболочки.
Показателен тот факт, что, согласно статистике поствакцинальных осложнений в США, даже тяжелые аллергические реакции на АКДС-вакцины не привели к тяжелым последствиям ни в одном случае с 1978 года, с учетом того, что за этот период было сделано около 80 млн прививок против дифтерии. К вероятным специфическим осложнениям на прививки АКДС можно отнести неврологические осложнения, которые крайне редки. Как предполагается, они могут быть вызваны тем, что токсины коклюшной палочки (даже инактивированной) в комбинированных вакцинах имеют свойство раздражать, у крайне небольшой части восприимчивых детей, мозговые оболочки.
Редкими проявлениями неврологических осложнений на прививку от дифтерии могут быть: судороги без повышения температуры – 0,3-90 на 100 тыс. прививок, осложнения в виде энцефалопатии – менее 1 случая на 300 тысяч привитых. В настоящее время в мире судороги без повышения температуры не считают осложнением на прививку. Исследования, проведённые в Великобритании в 1960-1970 гг. свидетельствуют об одинаковой частоте развития судорог у привитых и непривитых детей. При этом первые проявления таких заболеваний как эпилепсия, органическое поражение головного мозга могут проявляться в виде судорог в возрасте 3-4 месяцев, когда начинают проводить вакцинацию, и связаны с прививкой только временным фактором.
свидетельствуют об одинаковой частоте развития судорог у привитых и непривитых детей. При этом первые проявления таких заболеваний как эпилепсия, органическое поражение головного мозга могут проявляться в виде судорог в возрасте 3-4 месяцев, когда начинают проводить вакцинацию, и связаны с прививкой только временным фактором.
Противопоказания
Помимо общих противопоказаний к вакцинации против дифтерии, таких как острое заболевание, аллергия к компонентам прививок и тяжелый иммунодефицит (при котором формирование иммунитета невозможно), АКДС-вакцины временно или абсолютно противопоказаны в случае, если у ребенка имеется прогрессирующая патология нервной системы, либо отмечались судороги без повышения температуры (афебрильные). В этом случае дети прививаются вакциной от дифтерии без коклюшного компонента (прививка АДС). Временными и относительными противопоказаниями являются обострение хронических заболеваний (прививки можно проводить вне обострений), недавно перенесенная острая респираторная инфекция (ОРИ) (прививки против дифтерии можно проводить сразу после выздоровления). Следует заметить, что в США легкая ОРИ не является противопоказанием, и прививки могут быть проведены, в том числе, на фоне незначительного повышения температуры, кашля, насморка. Также противопоказанием является развитие сильных общих и местных реакций на предшествующее введение АКДС прививки (повышение температуры выше 40 С, отек и гиперемия в месте введения вакцины свыше 8 см в диаметре).
Следует заметить, что в США легкая ОРИ не является противопоказанием, и прививки могут быть проведены, в том числе, на фоне незначительного повышения температуры, кашля, насморка. Также противопоказанием является развитие сильных общих и местных реакций на предшествующее введение АКДС прививки (повышение температуры выше 40 С, отек и гиперемия в месте введения вакцины свыше 8 см в диаметре).
Когда прививать?
Курс первичной вакцинации против дифтерии проводят детям с 3-месячного возраста троекратно, с интервалом 45 дней. Первая ревакцинация проводится прививкой АКДС через 12 месяцев после 3-й вакцинации, вторая ревакцинация — с 7 лет АДС-М-анатоксином, третья — в 14 лет, и далее взрослым– каждые 10 лет АДС-М-анатоксином
Вакцинация против дифтерии, столбняка и коклюша (АКДС) и против полиомиелита
В 3 месяца начинается вакцинация против коклюша, дифтерии, столбняка, полиомиелита. В Национальный календарь защита от данных инфекций введена в 1953 году, а против столбняка с 1966. Для вакцинации используются следующие вакцины:
В Национальный календарь защита от данных инфекций введена в 1953 году, а против столбняка с 1966. Для вакцинации используются следующие вакцины:
— АКДС – это адсорбированная комбинированная вакцина, которая содержит убитую цельную коклюшную палочку (поэтому она еще называется цельноклеточная), анатоксин (обезвреженный токсин) дифтерийный и анатоксин столбнячный. Это российская вакцина (Микроген) и ее использование практически ликвидировало дифтерию и столбняк и заметно уменьшило число случаев коклюша.
Единственное, что не нравится многим родителям – это подъем температуры в первые сутки – это вариант нормальной реакции на вакцинацию, так как клетки иммунной системы начинают активно работать в ответ на контакт с обломками коклюшной палочки.
Но вакцинопрофилактика постоянно совершенствуется, и в настоящее время выпускаются вакцины бесклеточные (или ацеллюлярные). Данные вакцины содержат только 2 или 3 коклюшных антигена, в их составе нет целой коклюшной палочки (до 3000 коклюшных антигена). Но на сегодня подобные вакцины только зарубежного производства. В России зарегистрировано несколько подобных вакцин:
Но на сегодня подобные вакцины только зарубежного производства. В России зарегистрировано несколько подобных вакцин:
— первая вакцина, зарегистрированная в России в начале 2000 годов – Инфанрикс (ГлаксоСмитКляйн, Бельгия). Вакцина содержит 3 коклюшных антигена, дифтерийный и столбнячный анатоксины.
— несколько позже зарегистрирована вакцина Инфанрикс гекса (ГлаксоСмитКляйн. Бельгия). В дополнение к составу предыдущей вакцины здесь содержится еще инактивированная вакцина против полиомиелита, гепатита В и вакцина Хиберикс (против гемофильной палочки, которая является причиной осложнений при ОРВИ у детей раннего возраста).
— Пентаксим (Санофи, Франция), зарегистрирована и с успехом применяется в России с 2008 года. В своей комбинации данная вакцина содержит еще и инактивированную (убитую) вакцину против полиомиелита, вакцину против гемофильной палочки.
В редакции основного приказа по вакцинации в рамках Национального календаря N125н от 13.04.2017 есть следующие дополнения – определены дети из группы риска для вакцинации против гемофильной палочки и полного курса вакцинации инактивированной полиомиелитной вакциной:
- С иммунодефицитными состояниями;
- С анатомическими дефектами, приводящими к резко повышенной опасности заболевания гемофильной инфекцией;
- С аномалиями развития кишечника;
- С онкологическими заболеваниями и /или длительно получающим иммуносупрессивную терапию;
- Рожденные от матерей с ВИЧ инфекцией;
- Находящиеся в домах ребенка;
- Недоношенные и маловесные дети.

Вакцинация и ревакцинация детям, относящимся к группам риска, может осуществляться иммунобиологическими лекарственными препаратами для иммунопрофилактики инфекционных болезней, содержащими комбинации вакцин (например, Пентаксим), предназначенных для применения в соответствующие возрастные периоды (редакция приказа МЗ РФ N 175н от 13.04.2017г).
Дети, не входящие в группу риска, могут по желанию родителей привиться бесклеточными препаратами для вакцинации против коклюша, дифтерии и столбняка платно. Информацию в таком случае можно получить у участкового педиатра.
Могут быть и другие варианты вакцинации детей, что зависит от возможностей регионального бюджета.
В 2016 году в России зарегистрирована вакцина Адасель (Санофи, Франция), она также не содержит целую коклюшную палочку, а содержание дифтерийного и столбнячного анатоксинов в составе меньше, чем в других препаратах. Данная вакцина, в основном, предназначена для ревакцинации детей старше 4 лет и взрослых (после 14 лет можно каждые 10 лет), так как иммунитет против коклюша недлительный.
Для детей, кто не привит вовремя и имеет возраст старше 4 лет, по Национальному календарю прививаются только против дифтерии и столбняка (вакцинация АКДС препаратом проводится до 4 лет, препаратом Инфанрикс гекса до 36 мес), но по желанию родителей может быть выполнена вакцинация и препаратами Пентаксим и Инфанрикс, так как они не имеют возрастных ограничений.
Для вакцинации против полиомиелита также существуют изменения в Национальном календаре с 2014 года.
Если раньше для массовой вакцинации с 1958-59 годов использовали живую ослабленную вакцину Сэбина (она содержала 3 вакцинных штамма полиовируса), далее для предупреждения вакциноассоциированного полиомиелита у привитых и у контактных непривитых с 2014 года схема вакцинации изменилась:
-V1 и V2 все дети получают инактивированную вакцину в 3 мес. и в 4,5 мес.,
-V3 в 6 мес. и последующие ревакцинации в 1 г 6 мес., 1 г 8 мес. и в 14 лет получают оральной полиомиелитной вакциной ОПВ, причем с весны 2017 года ОПВ содержит только 2 штамма прививочных вирусов – I и III- БиВак полио (ФНЦИРИП им Чумакова, Россия).
Инактивированные вакцины, зарегистрированные в России:
- Имовакс Полио (Санофи, Франция) – применяется на сегодня в составе комбинированной вакцины Пентаксим,
- Полиорикс (ГлаксоСмитКляйн, Бельгия) – применяется на сегодня в составе комбинированной вакцины Инфанрикс гекса,
- Полимилекс (Нанолек, Россия) – применяется для проведения V1 и V2 против полиомиелита с весны 2017 г.
Дифтерия – это серьезная инфекция, которой болеют и взрослые, и дети. Причина инфекции – дифтерийная палочка, которая передается воздушно-капельным путем, иногда через общие игрушки, предметы быта. Дифтерия поражает нос, глотку, гортань, реже – кожу, глаза. У больного образуются пленки в зеве, которые могут распространиться в нос и гортань и перекрыть дыхание. У детей до года пленки сразу переходят на гортань, голосовые связки, появляется круп (отек гортани). В этих случаях требуются неотложные мероприятия, иначе человек задохнется. Кроме того, дифтерия чревата серьезными осложнениями – поражением сердца, почек, нервной системы. Избежать заболевания можно только при своевременной вакцинации. Вакцинация защищает от токсина, вырабатываемого бактерией дифтерии, который и вызывает все жизнеугрожающие состояния.
Кроме того, дифтерия чревата серьезными осложнениями – поражением сердца, почек, нервной системы. Избежать заболевания можно только при своевременной вакцинации. Вакцинация защищает от токсина, вырабатываемого бактерией дифтерии, который и вызывает все жизнеугрожающие состояния.
Привитые люди не болеют тяжелой опасной формой дифтерии. У них возможно развитие ангины, но жизни это не угрожает.
Столбняк (тетанус) – острая инфекция с поражением нервной системы, вызванное токсином, который выделяет столбнячная палочка, когда попадает в рану из земли. Столбняк протекает крайне тяжело и может развиться в любом возрасте. Токсин поражает нервную систему, при этом возникают мышечные спазмы и судороги. Смертность при столбняке достигает 90%. Иммунитет при вакцинации формируется против токсина, как и при дифтерии.
Коклюш – заболевание с особым поражением дыхательной системы, характеризуется приступообразным «спазматическим» кашлем. Ребенок «заходится» в кашле до рвоты, покраснения лица и появлением мелких кровоизлияний на лице, склерах глаз. Особенно приступы кашля беспокоят ночью и под утро Коклюш опасен осложнениями- воспалением легких, а у маленьких детей – смертью из-за апноэ – остановки дыхания, судорогами и поражением мозга из-за кислородного голодания
Ребенок «заходится» в кашле до рвоты, покраснения лица и появлением мелких кровоизлияний на лице, склерах глаз. Особенно приступы кашля беспокоят ночью и под утро Коклюш опасен осложнениями- воспалением легких, а у маленьких детей – смертью из-за апноэ – остановки дыхания, судорогами и поражением мозга из-за кислородного голодания
Полиомиелит – вызывается тремя типами полиомиелитных вирусов, передаётся с водой и пищей. От полиомиелита, как правило, не умирают, но может остаться паралич или парез, чаще одной ноги, при котором конечность постепенно худеет и укорачивается, а ребенок или тяжело хромает, или совсем не может двигаться без поддержки. Иногда развивается паралич дыхательных мышц и человек не может дышать без помощи специальных аппаратов.
Вакцины АКДС и инактивированная против полиомиелита вводятся внутримышечно в переднебоковую поверхность бедра.
План вакцинации.
Вакцинация АКДС и против полиомиелита начинается в 3 мес. После проведения вакцинации и ревакцинации АКДС (см ниже), согласно календарю прививок, проводятся ревакцинации взрослых каждые 10 лет (вакциной АДС-М).
После проведения вакцинации и ревакцинации АКДС (см ниже), согласно календарю прививок, проводятся ревакцинации взрослых каждые 10 лет (вакциной АДС-М).
Вакцинация детей согласно календарю прививок:
|
Возраст |
|
|
Первая вакцинация АКДС и Полимилекс |
3 месяца |
|
Вторая вакцинация АКДС и Полимилекс |
4,5 месяца |
|
Третья вакцинация АКДС и БиВак полио
Ревакцинация 2 Бивак полио
Ревакцинация 2 АДС-м
Ревакцинация 3 АДС-м и БиВак полио
|
6 месяцев
20 месяцев
7 лет
14 лет |
Побочные эффекты.
Вакцина АКДС вызывает умеренные побочные эффекты: небольшая лихорадка в первые сутки; умеренная болезненность, покраснение и припухание в месте инъекции может возникнуть при V 3 или R 1. Повышение температуры тела (как правило, не выше 37,5 С) и легкое недомогание также могут наблюдаться в течение 1-2 дней после прививки, редко (до 4 % может быть подъем t выше 38). При t выше 38,5 необходимо дать в домашних условиях жаропонижающие препараты по рекомендации врача парацетамол или ибупрофен. В случае повторного подъема t или недостаточного ответа на жаропонижающие препараты нужно вызвать педиатра или скорую помощь и объем необходимой терапии назначит врач. Обтирания водкой или спиртом не рекомендуется.
У детей, склонных к аллергическим реакциям, может быть сыпь, поэтому педиатр может назначить противоаллергические препараты до и после вакцинации.
Серьезные осложнения, вызванные АКДС – иммунизацией редки; они происходят меньше чем в одном проценте случаев. Это могут быть судороги на фоне высокой температуры, поэтому детей с возможной реакцией рекомендуется прививать на фоне жаропонижающих средств (парацетамол или ибупрофен).
Для того, чтобы уменьшить число побочных эффектов на цельноклеточную АКДС вакцину, её можно заменить комбинированным аналогом (вакцина Пентаксим, Инфанрикс), в которых цельноклеточный коклюшный компонент (до 3000 антигенов) заменен на бесклеточный вариант (2-3 антигена), который практически не вызывает побочных реакций. Кроме того, комбинированные вакцины значительно снижают инъекционную нагрузку, позволяют уменьшить суммарную дозу дополнительных веществ (стабилизаторы вакцин, консерванты).
После прививки коклюша иммунитет недолгосрочный и спустя 5-7 лет можно заболеть коклюшем. Для ревакцинации в 7 лет, 14 лет и далее ч/з 10 лет можно использовать вакцину Адасель. Единственное, привитые могут заболеть в более стертой форме – в диагнозе может звучать бронхит или пневмония, может не быть характерных приступов спазматического кашля, но для непривитых такой больной является источником инфекции.
Календарь прививок для взрослых: что и когда ставить
Автор статьи — Наталья Ткаченко, заведующая отделением вакцинопрофилактики детей с отклонениями в состоянии здоровья и семейной вакцинации ФГАУ «НМИЦ здоровья детей» Минздрава России, педиатр высшей категории, врач иммунолог-аллерголог, врач общей семейной практики, семейной медицины и специалист по семейной вакцинации
Что важно знать о вакцинах
- Вакцинация спасает по меньшей мере 3 млн жизней каждый год.

- У вакцинации есть срок давности: с возрастом поствакцинальный иммунитет снижается, а значит, вакцины важны не только для детей, но и для взрослых.
- Вакцинация — наиболее эффективный способ защититься от инфекций, она может предупредить опасные и зачастую потенциально смертельные заболевания.
- Многие прививки включены в национальный календарь, при этом сроки проведения вакцинации и используемые вакцины отличаются у детей и взрослых [1].
- Большую часть прививок в РФ делают бесплатно.
- Вакцинация не связана с развитием аутизма, рассеянного склероза, сахарного диабета, эпилепсии, аутоиммунных заболеваний.
- Массовый отказ от вакцинации незамедлительно приводит к вспышкам инфекций, которые остались, казалось бы, в прошлом.
- Вакцинация особенно необходима людям с хроническими заболеваниями всех органов и систем, относящимся к группе высокого риска по тяжелому течению инфекционных болезней.
- Беременность является показанием к вакцинации против гриппа и коклюша как с целью защиты самих беременных, так и с целью защиты ребенка — внутриутробно и в первые шесть месяцев после рождения.

- При нарушении сроков иммунизации нет необходимости начинать все заново: большинство схем вакцинации допускают отклонения от графика, нужно просто продолжать прививки даже после перерыва.
Зачем нужны прививки
В 2019 году Всемирная организация здравоохранения объявила отказ от вакцинации одной из главных угроз человечеству [2]. По мнению ВОЗ, вакцины — наиболее эффективное и безопасное средство профилактики действительно опасных инфекций, предупреждающее потенциально смертельные заболевания. После прививки иммунитет вырабатывается почти всегда. К тому же цена формирования естественного иммунитета слишком высока — например, корь может осложниться развитием энцефалита [3], а гепатит B — привести к циррозу печени и впоследствии к развитию злокачественной опухоли (первичной гепатокарциномы) [4].
8 фактов о кори, которые надо знать
Ученые доказали, что со времен появления вакцинации такие заболевания, как натуральная оспа, полиомиелит и столбняк, исчезли полностью или наблюдаются очень редко [5]. Случаи кори и дифтерии были снижены на 99,9%.
Случаи кори и дифтерии были снижены на 99,9%.
Противодействие вакцинации может привести к тому, что многие опасные инфекции не только появятся снова, но и быстро распространятся среди населения планеты. Например, корь, эпидемический паротит (свинка) и краснуха распространяются мгновенно, в случае если привито менее 90% людей. Вакцинация — это не только защита своего здоровья, но и ответственность за здоровье общества.
Как работают вакцины
Вакцины учат иммунную систему создавать антитела, которые защищают от наиболее опасных инфекций [6]. Организму намного безопаснее получить дополнительную помощь от прививки, чем самому болеть и вырабатывать иммунитет к каждой из инфекций. Когда иммунная система знает, как бороться с болезнью, она может защищать его в течение многих лет.
Первые прививки детям делают сразу после рождения. По мнению педиатров [7], лучший способ защитить ребенка от потенциально смертельных инфекций — это вакцинировать его согласно календарю. Заболевания, предупреждаемые с помощью вакцин, не исчезли и могут вернуться в любой момент, если перестать массово прививать детей [8].
Заболевания, предупреждаемые с помощью вакцин, не исчезли и могут вернуться в любой момент, если перестать массово прививать детей [8].
Кому нужны вакцины
Вакцинация создает коллективный иммунитет [9], однако важно помнить, что не стоит ограничиваться вакцинами, сделанными в детстве. Если перестать делать прививки, риск снижения иммунитета и возвращения инфекционных заболеваний увеличивается. Это значит, что взрослым необходимо следить за графиком прививок и обязательно ревакцинироваться.
Почему это важно
- Не все взрослые были привиты в детстве.
- Многие инфекционные заболевания у взрослых протекают тяжелее — например, ветряная оспа приводит к бактериальным инфекциям кожи, развитию ветряночного энцефалита и пневмонии [10].
- С возрастом иммунитет, полученный от прививок в детстве, снижается — так, от дифтерии, коклюша и столбняка нужно прививаться каждые десять лет [11].

- Для женщин детородного возраста особенно опасна краснуха — инфицирование во время беременности может привести к множественным порокам развития плода [12]. Поэтому прививаться нужно заранее [13].
- В путешествиях можно столкнуться с необычными заболеваниями, [14] например, в Сибири, Китае и Монголии распространен клещевой энцефалит, защитить от которого может только вакцина [15].
- За последние десятилетия появились новые вакцины против таких инфекционных заболеваний, как вирусный гепатит B, менингококковая, пневмококковая инфекция, которых не было в то время, когда современные взрослые были детьми, то есть возможности защититься стали шире.
Как узнать, какие прививки я сделал?
Все сведения о вакцинации ребенка заносятся в специальную карту, которая хранится в детской поликлинике. Копия должна быть в детском саду и школе. Можно сделать запрос в эти организации и попросить найти карту в архиве.
Данные о тех, кто прививался после 18 лет, хранятся в поликлинике у терапевта. Можно запросить копию прививочной карты в поликлинике.
Можно запросить копию прививочной карты в поликлинике.
Какие инфекции самые распространенные
Коклюш, дифтерия, столбняк
Дифтерия протекает тяжело [16], приводит к удушью, поражает сердце, мышцы и нервную систему, может вызвать паралич, а в 10% случаев заканчивается летально [17]. Коклюш сопровождается затяжным выматывающим кашлем (так называемый стодневный кашель) [18], который может привести и к остановке дыхания, и даже к переломам ребер [19].
Кроме того, если в вашем окружении находится еще не привитый или не полностью привитый ребенок первого года жизни, при заражении он будет переносить коклюш очень тяжело, вплоть до летального исхода. Поэтому взрослым важно прививаться против коклюша, если они планируют стать родителями или уже стали ими.
Столбняк
Столбняк — это острое инфекционное заболевание, и оно смертельно опасно [20].
Столбнячная палочка обитает в почве и с пылью может оседать на поверхностях. Даже небольшое повреждение кожных покровов может привести к заболеванию. Столбняк еще носит название «стеклянной болезни», или «болезни босых ног».
Столбняк еще носит название «стеклянной болезни», или «болезни босых ног».
Согласно российскому Национальному календарю профилактических прививок, от дифтерии и столбняка необходимо прививаться всем взрослым с 18 лет каждые десять лет от даты последней ревакцинации. Против коклюша в России прививают в детстве, однако во многих странах также и во взрослом возрасте. Вакцинация помогает предупредить столбняк [21], снижает риск развития тяжелых форм дифтерии и коклюша.
Корь
У взрослых старше 20 лет корь часто протекает с осложнениями [22]. Может развиться слепота, энцефалит, пневмония. К тому же болезнь чрезвычайно заразна: еще до появления первых симптомов человек инфицирует до 90% непривитых людей [23].
Прививки от кори необходимы всем взрослым, не привитым в детстве и не болевшим корью, в возрасте до 35 лет. С 36 до 55 лет прививают только людей из группы высокого риска, например медицинских работников и учителей. Вакцинация от кори снижает риск развития осложнений и смерти: за 2000–2017 годы эти риски были снижены на 80% [24].
Краснуха
Это заболевание наиболее опасно для беременных женщин [25]. Заражение во время беременности приводит к развитию множественных тяжелых пороков развития и гибели ребенка внутриутробно. Вакцинация проводится двукратно в детстве в 12 месяцев и в шесть лет. В возрасте 18–25 лет прививают женщин — неболевших, непривитых, привитых однократно против краснухи, не имеющих сведений о прививках против краснухи, — это предупреждает заражение во время беременности, а значит, развитие пороков развития у ребенка, зачастую несовместимых с жизнью.
Вирусный гепатит B
Около 1 млн человек в год умирает от хронического вирусного гепатита B [26]. Во многих случаях инфекция приводит к циррозу и раку печени [27]. Передача вируса происходит при контакте с кровью и другими биологическими жидкостями — при половом контакте, во время медицинских или косметологических процедур. Оперативные вмешательства, переливание крови и ее компонентов, визит к стоматологу, парикмахеру, маникюр, педикюр, услуги тату-салонов — вот наиболее частые пути заражения. Кроме того, новорожденный ребенок с 90% вероятностью инфицируется вирусом гепатита В при родах, как оперативных, путем кесарева сечения, так и самопроизвольных. Вакцинация необходима всем непривитым взрослым и позволяет предупредить заражение вирусным гепатитом B.
Кроме того, новорожденный ребенок с 90% вероятностью инфицируется вирусом гепатита В при родах, как оперативных, путем кесарева сечения, так и самопроизвольных. Вакцинация необходима всем непривитым взрослым и позволяет предупредить заражение вирусным гепатитом B.
Вирусный гепатит А
Это заболевание носит множество названий: болезнь Боткина, желтуха, болезнь грязных рук, устричная, мидийная болезнь. Путь заражения фекально-оральный. Вирус попадает в организм человека с едой и водой, если нарушаются правила гигиены, в случае инфицирования сотрудников предприятий общественного питания, в случае аварийных ситуаций на водоканале и канализации, во время стихийных бедствий или разрухи в зонах военных конфликтов. Также к группам риска относятся военнослужащие, лица, проживающие в казармах, интернатах, общежитиях, паломники, путешественники, посещающие эндемичные зоны (Азия, Африка, Латинская Америка, а в Европе — побережье Черного и Средиземного морей).
Грипп
Обычный грипп нередко протекает с осложнениями, особенно у людей с ослабленным иммунитетом, хроническими заболеваниями сердца, легких и других органов, а также во время беременности [28]. Грипп особенно опасен взрослым старше 60 лет. ВОЗ рекомендует ежегодную вакцинацию пожилым и людям из группы риска, беременным женщинам, а также работникам здравоохранения [29]. Прививаться следует до начала эпидемического сезона — для выработки антител нужно около двух недель. Вакцинация снижает риск развития осложнений на 40-60% [30].
Делать или не делать: что нужно знать о вакцине от гриппа
Папилломавирусная инфекция
Вирус папилломы человека передается половым путем и наиболее опасен для женщин: в 99% случаев рак шейки матки вызван именно ВПЧ [31]. А на долю 16-го и 18-го серотипов вируса приходится 70% случаев рака шейки матки по всему миру. Существующие вакцины успешно защищают именно от этих серотипов ВПЧ и снижают риск развития рака шейки матки.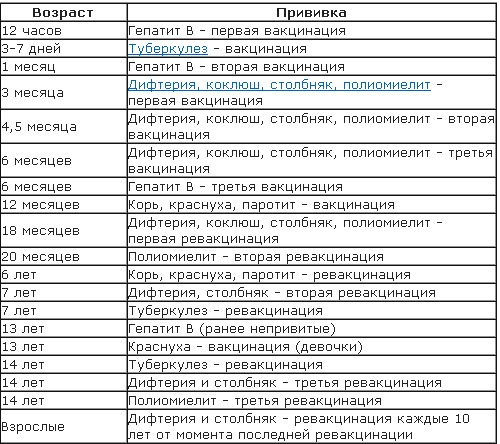
Кроме того, ВПЧ может вызывать и другие виды рака аногенитальной области, головы и шеи, а также остроконечные кондиломы у мужчин и женщин.
Согласно данным ВОЗ, большинство стран лицензировало вакцины против ВПЧ для вакцинации девочек в 9–14 лет, поскольку от ВПЧ лучше привиться до начала половых контактов.
В США, Австралии и странах Европы ввели в национальные календари обязательную вакцинацию против ВПЧ как девочек, так и мальчиков, преследуя цель элиминации вируса у подрастающего поколения.
Ветряная оспа
Ветряная оспа протекает с осложнениями у людей со сниженным иммунитетом и беременных женщин [32]. Прививаться необходимо всем взрослым, не болевшим ветряной оспой в детстве. Но поскольку вирус ветряной оспы, как все герпесвирусы, к которым он относится, оседает в нервных ганглиях у переболевшего и остается там пожизненно, в случае, если вы не уверены в том, что болели ранее, рекомендуется сдать анализ крови на антитела (иммуноглобулины класса G) к ветряной оспе. Результат анализа позволит абсолютно точно ответить на вопрос о необходимости данной вакцинации у взрослого человека. Вакцинация снижает риск развития осложнений и летального исхода, особенно у людей из группы риска [33].
Результат анализа позволит абсолютно точно ответить на вопрос о необходимости данной вакцинации у взрослого человека. Вакцинация снижает риск развития осложнений и летального исхода, особенно у людей из группы риска [33].
Клещевой энцефалит
Энцефалит вызывает тяжелые заболевания нервной системы, может привести к параличу и смерти [34]. Прививки требуются всем, но особенно тем, кто живет на эндемичной территории. Вакцинация предупреждает заражение и развитие тяжелых форм клещевого энцефалита.
Генерализованная менингококковая инфекция
Среди взрослых эта инфекция наиболее опасна для молодых людей [35]. К группе высокого риска относятся студенты, лица, проживающие в общежитиях, домах инвалидов и престарелых, спортсмены, посещающие сборы, военнослужащие, путешественники (в том числе паломники). По данным ВОЗ, даже в случае ранней диагностики и надлежащего лечения на ранних стадиях болезни 8–15% пациентов умирают в течение 24–48 часов после появления симптомов. Летальность при менингококцемии (менингококковом сепсисе) достигает 40%. У 10–20% выживших людей бактериальный менингит может приводить к повреждению мозга, потере слуха или инвалидности. Инфекция особенно опасна своим молниеносным течением.
Летальность при менингококцемии (менингококковом сепсисе) достигает 40%. У 10–20% выживших людей бактериальный менингит может приводить к повреждению мозга, потере слуха или инвалидности. Инфекция особенно опасна своим молниеносным течением.
Прививаться необходимо всем взрослым людям из группы риска. Вакцинация предупреждает заражение и развитие тяжелых форм менингококковой инфекции.
Что такое календарь прививок
Порядок вакцинации взрослых отображен в национальном календаре профилактических прививок России — этот документ определяет сроки и типы вакцинаций, которые проводятся бесплатно в соответствии с программой обязательного медицинского страхования. Эти прививки можно сделать в поликлинике по месту жительства. Среди них:
- вирусный гепатит B: от 18 до 55 лет — три раза за всю жизнь;
- дифтерия, столбняк: один раз каждые десять лет;
- корь: от 18 до 35 лет, а также от 36 до 55 лет лицам из группы риска — два раза за всю жизнь;
- краснуха: женщины от 18 до 25 лет — один раз за всю жизнь;
- грипп: ежегодно в любом возрасте.

Некоторые прививки входят в национальный календарь по эпидемическим показаниям, но можно вакцинироваться и по собственному желанию.
- коклюш: в сочетании с вакцинами против дифтерии и столбняка — комбинированный препарат;
- вирусный гепатит A: две дозы;
- клещевой энцефалит: три дозы с последующей ревакцинацией через каждые три года;
- пневмококковая инфекция: схема иммунизации зависит от используемой вакцины, ее стоит уточнить у врача;
- менингококковая инфекция: однократно до 55 лет, при условии вакцинации современной конъюгированной вакциной (в ней антигены связывают с другими компонентами, чтобы повысить их эффективность). Дополнительные дозы могут понадобиться при вспышке менингококковой инфекции или пребывании в ее очаге;
- ветряная оспа: две дозы;
- ВПЧ-инфекция: три дозы.

Иммунопрофилактика — быстро развивающаяся область медицины, поэтому необходим достаточно частый пересмотр календаря прививок. Примером может служить модернизация календаря прививок с введением и расширением групп, подлежащих вакцинации комбинированными вакцинами против дифтерии, столбняка, коклюша, полиомиелита и гемофильной инфекции типа b.
Такие вакцины применяются во многих странах и позволяют защитить от большего числа опасных инфекций меньшим количеством уколов [36]. Кроме того, сокращается количество визитов в медицинское учреждение, что особенно важно в период пандемии [37].
В любом случае, если вы запланировали прививки, о сроках, количествах доз и необходимых вакцинах следует проконсультироваться с врачом.
Почему прививки безопасны
Доказано, что вакцины не вызывают аутизм — исследования не обнаружили никаких доказательств связи между аутизмом и вакциной MMR, которой скоро исполняется 50 лет (комбинированный препарат против кори, эпидемического паротита и краснухи) [38].
Также ученые не подтвердили, что вакцины перегружают и ослабляют иммунную систему — это значит, что делать несколько вакцин в один день абсолютно безопасно как детям, так и взрослым.
Согласно данным многочисленных исследований по всему миру, вакцины не вызывают аллергических заболеваний и их обострений [39]. Все современные исследования говорят о том, что вакцинация несоизмеримо безопаснее, чем потенциальное инфекционное заболевание. Современные вакцины не содержат соединений ртути (тиомерсал) и ингредиентов, которые наносят вред. Тем не менее необходимо обязательно проконсультироваться с врачом, если у пациента наблюдается аллергия, например, пищевая — на белок куриного яйца, пекарские дрожжи, желатин, или медикаментозная — на различные виды антибиотиков.
В современной медицине вакцинация служит самым доступным методом борьбы с инфекционными заболеваниями — сегодня она предупреждает до 3 млн смертей ежегодно [40], а эффективность иммунопрофилактики доказана многолетней практикой [41].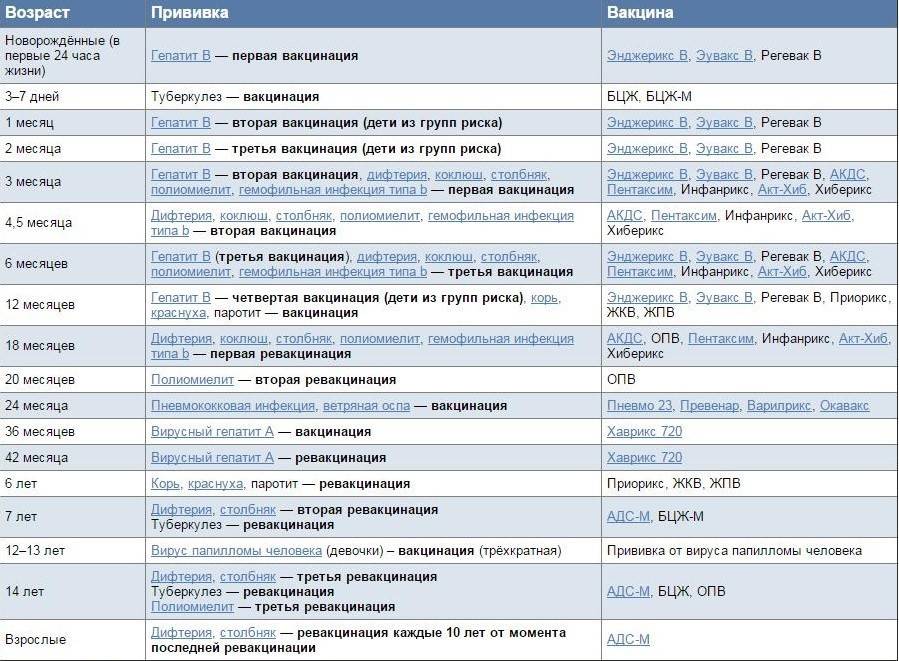 Сделать прививки и защитить себя от опасных инфекций можно в любом возрасте, главное — соблюдать график вакцинаций и обращаться по этому вопросу к профессионалам.
Сделать прививки и защитить себя от опасных инфекций можно в любом возрасте, главное — соблюдать график вакцинаций и обращаться по этому вопросу к профессионалам.
Вакцинация взрослых, календарь прививок – статьи о здоровье
Оглавление
Далеко не все взрослые люди проводят вакцинацию, считая, что все прививки поставлены им в детском возрасте. На самом деле это не так. Обеспечение защиты организма является обязательным мероприятием на протяжении практически всей жизни. Не все введенные в детстве препараты обеспечивают иммунитет от тех или иных заболеваний на всю жизнь.
Зачем ставят прививки взрослым и какие?
Приобретенный иммунитет у привитых людей со временем ослабевает, а в некоторых случаях исчезает полностью. Только вакцинация дает возможность постоянного поддержания нужной защиты организма от агрессивных воздействий опасных микроорганизмов.
Следует учитывать и то, что в России наблюдается плохая эпидемиологическая ситуация по целому ряду бактериальных и вирусных патологий. Для заражения часто достаточно лишь однократного общения с носителем. При этом в зрелом возрасте целый ряд патологий переносится существенно тяжелее, чем в детстве.
Особенно актуальной является вакцинация следующих категорий взрослых людей:
- Планирующих беременность женщин
- Пациентов, страдающих ослабленным иммунитетом или проживающих в неблагоприятных, с точки зрения эпидемиологии, регионах
- Непривитых ранее
- Имеющих частые контакты с инфекционными заболеваниями
- Работающих в сфере медицины, образования и общественного питания
- Планирующих поездку в другую страну
Всем лицам после 65 лет, например, рекомендовано проводить профилактику против пневмококковой инфекции, являющейся причиной частых заболеваний дыхательной системы: бронхиты, пневмонии, гаймориты, отиты, синуситы. Это связано с особенностями возраста и нередко сниженным иммунитетом. Женщины, планирующие беременность, должны вакцинироваться от краснухи. Медицинских работников в обязательном порядке защищают от гепатита и ряда других инфекций. Если человек планирует поездку в тропические страны, необходимо защититься от дизентерии, желтой лихорадки, гепатита А, холеры, полиомиелита и иных заболеваний.
Это связано с особенностями возраста и нередко сниженным иммунитетом. Женщины, планирующие беременность, должны вакцинироваться от краснухи. Медицинских работников в обязательном порядке защищают от гепатита и ряда других инфекций. Если человек планирует поездку в тропические страны, необходимо защититься от дизентерии, желтой лихорадки, гепатита А, холеры, полиомиелита и иных заболеваний.
На вопрос, какую вакцинацию проводить взрослому, точно ответит лечащий врач.
Прививки ставятся с использованием 4-х групп вакцин:
- Живые. Эти препараты разрабатываются на основе живых ослабленных микроорганизмов и применяются для выработки иммунитета против кори, краснухи, эпидемического паротита, ветряной оспы, туберкулеза, полиомиелита
- Инактивированные. Такие препараты создаются на основе целых убитых микроорганизмов или их отдельных компонентов и применяются для прививок от клещевого энцефалита и коклюша
- Биосинтетические.
 Эти препараты разрабатываются посредством методик генной инженерии и используются для защиты от вирусного гепатита В и ряда других заболеваний
Эти препараты разрабатываются посредством методик генной инженерии и используются для защиты от вирусного гепатита В и ряда других заболеваний - Анатоксины. Такие препараты содержат токсины (неактивные), вырабатываемые бактериями, и используются для защиты от дифтерии и столбняка
Вводиться средства для формирования иммунитета могут:
- Внутримышечно. При таком способе обеспечивается быстрое рассасывание действующих веществ. Это гарантирует высокую скорость формирования защиты от бактерий и вирусов. Внутримышечное введение сокращает и риски возникновения аллергической реакции, так как мышцы удалены от кожи, но при этом отличаются повышенным кровоснабжением
- Внутрикожно. Прививка ставится в предплечье или плечо шприцем с тонкой иглой
- Подкожно. Таким способом вводятся практически все живые и инактивированные вакцины. При использовании метода скорость выработки иммунитета сокращается
- Орально – через ротовую полость
Вакцинация взрослых сегодня проводится вакцинами отечественного и импортного производства. Современные вакцины от гриппа, клещевого энцефалита, гепатита A и B, краснухи, папилломавируса человека (ВПЧ) и других заболеваний безопасны, но при этом обеспечивают формирование устойчивого иммунитета.
Современные вакцины от гриппа, клещевого энцефалита, гепатита A и B, краснухи, папилломавируса человека (ВПЧ) и других заболеваний безопасны, но при этом обеспечивают формирование устойчивого иммунитета.
Обязательные прививки и их сроки
Вакцинация взрослых так же, как и детей, проводится в соответствии с Национальным календарем. В этом документе прописывается перечень рекомендованных и необходимых прививок для всего населения страны. Указываются в нем и сроки профилактики.
По утвержденной схеме вакцинация взрослых обеспечивается бесплатно. Если сроки пропущены, всегда можно обратиться в платную клинику.
Важно! Ежегодно происходит пересмотр Национального календаря.
К плановым обязательным прививкам для взрослых относят введение препаратов от:
- Дифтерии и столбняка – 1 раз в 10 лет после 17-18 лет
- Кори – до 35 (не болевшие, не привитые)
- Гепатита B – в возрасте от 18 до 55 лет (не привитые ранее, по показаниям)
- Краснухи – девушки 18-25 (не болевшие, не привитые, привитые однократно)
Также с 18 лет обеспечивается ежегодная иммунизация от вируса гриппа.
Сегодня актуальной является и защита от вируса папилломы человека. Иммунизация проводится в 2 или 3 этапа в возрасте от 9 до 26-45 лет в зависимости от вида вакцины. Прививка взрослому может быть поставлена и после достижения этого возраста. Уточнить особенности защиты следует у специалиста.
В какое время лучше ставить прививки?
Лучше всего вакцинироваться в соответствии со сроками, указанными в Национальном календаре.
В ответ на введенный препарат организм активно вырабатывает антитела к бактериям или вирусам. Сохраняются защитные тела в течение достаточно длительного срока, но со временем защита сокращается. Периодичность введения препаратов является разной. Одни действуют только год, а другие – 10 и даже 20 лет. Особенности работы специальных средств зависят от состава, введенной дозы и даже индивидуальных особенностей организма человека. При необходимости всегда можно предварительно сдать анализ крови, который покажет концентрацию защитных тел и позволит определить необходимость в ревакцинации.
Существуют и примерные временные рамки иммунизации.
- Прививка от столбняка и дифтерии взрослым ставится каждые 10 лет. Только в этом случае обеспечивается надежная защита от опасных заболеваний
- Прививка от гриппа взрослым должна ставиться каждый год. Лучше, если препарат будет вводиться в начале осени. Это обусловлено тем, что антитела сохраняются примерно полгода. Иммунитет будет обеспечен на оба сезонных пика заболеваемости (осенний и весенний)
- Прививки от ветряной оспы. Важно! Если по каким-то причинам препарат не был введен в детском возрасте или вы не перенесли это заболевание, защищаться от заболевания нужно
- Для защиты от гепатита B пациентам в возрасте от 18 до 55 лет, не привитым ранее, вводится 3-кратно
- От клещевого энцефалита можно защититься, если провести вакцинацию в 2 или 3 этапа, в зависимости от вида вакцины. С дальнейшей ревакцинацией 1 раз в 3 года
Противопоказания
Существует несколько противопоказаний для проведения вакцинации.
К абсолютным относят:
- Выраженные реакции или серьезные осложнения на определенные вакцины. К таким реакциям относят: длительная некупируемая лихорадка более 40 С, судорожные состояния, анафилактический шок, тяжелые формы аллергических реакций на компоненты вакцины
- Для живых вакцин: первичный иммунодефицит и злокачественные новообразования, беременность
- Некоторые формы прогрессирующих заболеваний нервной системы
Важно! При наличии абсолютных противопоказаний вакцинация применяемыми вакцинами противопоказана.
К относительным противопоказаниям (временным) относят:
- Острые и хронические заболевания в стадии обострения
- Возможный контакт с зараженным человеком
- Состояние после хирургических операций и после переливания крови
Решение о защите во всех этих ситуациях принимает лечащий врач. В некоторых случаях (при простуде, например) иммунизацию можно провести уже сразу после выздоровления.
Преимущества постановки прививок в МЕДСИ
- Возможности для составления индивидуального графика вакцинации. Он будет разработан в соответствии с вашими индивидуальными особенностями и уже введенными препаратами, а также Национальным календарем
- Ведение индивидуального графика. Благодаря ему вы не пропустите время, когда нужно поставить ту или иную прививку, и всегда будете защищены от опасных микроорганизмов
- Современные препараты
- Индивидуальный подход к вакцинации. Перед постановкой прививок специалисты оценят состояние здоровья пациента, наличие у него основных и сопутствующих заболеваний, выявят все противопоказания. Благодаря этому иммунизация будет максимально безопасной
- Комфорт процедур. Вы можете записаться в клинику в удобное время и без длительного ожидания
Если вы хотите узнать, какие прививки делают взрослым в нашей клинике в Москве, уточнить график проведения вакцинации, позвоните по телефону +7 (495) 7-800-500. Наш специалист ответит на все ваши вопросы.
Наш специалист ответит на все ваши вопросы.
Вакцинация против коклюша, дифтерии, столбняка
Коклюш – инфекционное заболевание, которое характеризуется специфическим приступообразным спазматическим кашлем. Оно передается воздушно-капельным путем, и основной особенностью недуга является полное отсутствие врожденного иммунитета. Несмотря на то что коклюшем в подавляющем большинстве случаев болеют дети, заболевание может встречаться и у взрослых.
Дифтерия также является инфекционным заболеванием, поражающим область ротоглотки. Она может распространяться и на бронхи, кожу, гортань и пр. Передается болезнь воздушно-капельным, а также контактно-бытовым путем при определенных температурных условиях. Тяжесть и серьезность этого заболевания обуславливается токсином, который выделяет дифтерийная палочка. Он может поражать нервную систему, сердце, сосуды, почки и представляет реальную угрозу здоровью.
Столбняк – болезнь, провоцируемая токсичной бактерией, столбнячной палочкой. Частота летального исхода при этом заболевании очень высока, особенно у детей и пожилых лиц. Бактерии попадают в организм при порезе, ране, ожоге. Даже небольшой царапины на коже может быть достаточно для развития заболевания. Оно характеризуется спазмами мышц вплоть до полной скованности, судорогами.
Частота летального исхода при этом заболевании очень высока, особенно у детей и пожилых лиц. Бактерии попадают в организм при порезе, ране, ожоге. Даже небольшой царапины на коже может быть достаточно для развития заболевания. Оно характеризуется спазмами мышц вплоть до полной скованности, судорогами.
Эти опасные заболевания представляли реальную угрозу жизни до появления вакцин. В основном они поражают детей, однако график вакцинации включает в себя привитие и взрослых. Делать это необходимо каждые 10 лет во взрослом возрасте, но этот вопрос может быть решен индивидуально, с учетом состояния здоровья пациента и мнения врача-терапевта. Многокомпонентная прививка позволяет провести профилактику сразу трех инфекций у детей и взрослых.
Вакцина «Адасель»
«Адасель» представляет собой комбинированную вакцину французского производства, направленную против коклюша, дифтерии и столбняка. Она может быть использована у пациентов возрастом от 4 до 64 лет. Вакцина гарантирует 10-летний иммунитет к возбудителям опасных заболеваний.
Вакцина гарантирует 10-летний иммунитет к возбудителям опасных заболеваний.
От отечественного аналога − вакцины АДС-м – она отличается тем, что в ее составе имеется ацеллюлярный коклюшевый антиген. Это позволяет одновременно ревакцинировать против коклюша пациентов в 6-7, 14 лет и в старшем возрасте.
Прививка «Адасель» характеризуется хорошей переносимостью и не вызывает выраженных побочных действий. Это объясняется малым объемом коклюшного анатоксина – всего 2,5 мкг. Именно этот компонент в составе комплексных вакцин провоцирует сильные побочные действия в виде повышения температуры тела, головной боли и пр. Однако сниженная доза позволяет получить нужный эффект, исключая осложнения.
Прививка выполняется внутримышечно в плечо. Как правило, инъекция не сопровождается дискомфортом или болезненными ощущениями.
Можно ли сочетать «Адасель» с другими вакцинами
Вакцинация препаратом «Адасель» может проводиться в комплексе с другими прививками: трехвалентной дезактивированной вакциной от гриппа и гепатита В. Стоит отметить, что при одновременном введении инъекции выполняются поочередно, в разные мышцы. Совместимость вакцины с другими состоит в полном отсутствии влияния на иммуногенность, побочных действий также не наблюдается, как и реакций непереносимости.
Стоит отметить, что при одновременном введении инъекции выполняются поочередно, в разные мышцы. Совместимость вакцины с другими состоит в полном отсутствии влияния на иммуногенность, побочных действий также не наблюдается, как и реакций непереносимости.
Противопоказания и меры подготовки
Перед тем как прививаться вакциной «Адасель», необходимо пройти осмотр врача: терапевта для взрослых и педиатра – для детей. Это позволяет оценить возможные противопоказания и общее состояние здоровья и правильно спланировать вакцинацию.
К противопоказаниям относят следующие заболевания и состояния:
- аллергические реакции на ранее вводимую вакцину, а также на препараты с дифтерийным, коклюшным, столбнячным анатоксином, особенно анафилактические проявления;
- тяжелые неврологические расстройства;
- онкологические заболевания.
Это абсолютные противопоказания, однако существуют и относительные или временные: острые респираторные инфекции и заболевания, кишечные расстройства, повышение температуры тела без выясненных причин, беременность, период грудного вскармливания. Возраст пациента также имеет значение, не прививают детей до 4 лет и лиц старше 64 лет.
Возраст пациента также имеет значение, не прививают детей до 4 лет и лиц старше 64 лет.
Сделать прививку «Адасель»
В клинике «Семейный доктор» применяются только сертифицированные препараты ведущих производителей вакцин. Мы гарантируем качество проводимых манипуляций, а внимательный осмотр перед вакцинацией позволяет исключить все возможные риски и убедиться в отсутствии противопоказаний. Вы можете получить прививки от дифтерии, коклюша и столбняка согласно графику Национального календаря прививок или совместно с врачом разработать график индивидуально, учитывая состояние здоровья и особенности организма.Для записи на вакцинацию в удобное для вас время, позвоните по телефону контакт-центра в Москве +7 (495) 775 75 66, заполните форму онлайн-записи или обратитесь в регистратуру клиники.
Стоимость
врач-терапевт
врач-терапевт, кардиолог
врач-кардиолог, терапевт
врач-терапевт, пульмонолог, врач функциональной диагностики, ведущий специалист клиники
врач-терапевт
врач-терапевт
врач-терапевт
врач-терапевт, кардиолог, к. м.н., ведущий специалист клиники
м.н., ведущий специалист клиники
Дифтерия (для родителей) — Nemours KidsHealth
Что такое дифтерия?
Дифтерия — это бактериальная инфекция. Он легко распространяется и происходит быстро, и в основном поражает нос и горло. Особому риску заражения подвержены дети до 5 лет и взрослые старше 60 лет. Риску также подвержены люди, живущие в многолюдных или нечистых условиях, те, кто плохо питается, а также дети и взрослые, не прошедшие вакцинацию.
Дифтерия (dif-THEER-ee-uh) очень редко встречается в Соединенных Штатах и Европе, где детям обычно делают прививки от нее.Но это все еще распространено в развивающихся странах, где иммунизация не проводится регулярно.
Каковы признаки и симптомы дифтерии?
На ранних стадиях дифтерию можно принять за сильную боль в горле. Другими ранними симптомами являются субфебрильная температура и опухание шейных лимфоузлов.
Токсин или яд, вызванный бактериями, может привести к образованию толстого покрытия (или мембраны) в носу, горле или дыхательных путях. Это отличает дифтерийную инфекцию от других более распространенных инфекций, вызывающих боль в горле (например, ангины).Это покрытие обычно нечеткое серого или черного цвета и может вызвать проблемы с дыханием и глотанием.
Это отличает дифтерийную инфекцию от других более распространенных инфекций, вызывающих боль в горле (например, ангины).Это покрытие обычно нечеткое серого или черного цвета и может вызвать проблемы с дыханием и глотанием.
По мере продолжения заражения кто-то может:
- затрудненное дыхание или глотание
- жалуются на двоение в глазах
- имеют невнятную речь
- имеют признаки шока (бледная и холодная кожа, учащенное сердцебиение, потливость и тревожный вид).
Какие проблемы могут возникнуть?
В случаях дифтерии, которые не ограничиваются инфекцией горла, токсин распространяется через кровоток.Это может привести к потенциально опасным для жизни проблемам, которые влияют на другие органы, такие как сердце и почки. Токсин может:
- повредить сердце и повлиять на его способность перекачивать кровь
- вызывает проблемы с почками, выводя шлаки из организма
- вызывают повреждение нервов, что в конечном итоге приводит к параличу
До 50% людей, у которых дифтерия не лечится, могут умереть.
Можно ли предотвратить дифтерию?
Профилактика дифтерии почти полностью зависит от введения вакцины против дифтерии / столбняка / коклюша детям (DTaP) и неиммунизированным подросткам и взрослым (Tdap).После однократного приема вакцины Tdap подростки и взрослые должны получать ревакцинацию с вакциной Tdap или дифтерийно-столбнячной вакциной (Td) каждые 10 лет. Большинство случаев дифтерии случается у людей, которые вообще не вакцинированы или которым не сделали все прививки.
Вакцина Tdap также рекомендуется всем беременным женщинам во второй половине каждой беременности , даже если они уже получали вакцину раньше.
График прививок требует:
- Вакцины DTaP в возрасте 2, 4 и 6 месяцев
- Бустерная доза, вводимая в возрасте 12–18 месяцев
- Повторная бустерная доза через 4–6 лет
- Вакцина Tdap, вводимая в возрасте 11–12 лет
- бустерных инъекций Tdap или Td каждые 10 лет после этого для поддержания защиты
- Вакцина Tdap во второй половине беременности каждой беременной
Большинство детей хорошо переносят вакцину. Иногда это вызывает легкие побочные эффекты, такие как покраснение или болезненность в месте инъекции, субфебрильную температуру, общую суетливость или раздражительность. Тяжелые осложнения, например аллергическая реакция, случаются редко.
Иногда это вызывает легкие побочные эффекты, такие как покраснение или болезненность в месте инъекции, субфебрильную температуру, общую суетливость или раздражительность. Тяжелые осложнения, например аллергическая реакция, случаются редко.
Заразна ли дифтерия?
Дифтерия очень заразна. Он легко передается от инфицированного человека к другим через чихание, кашель или даже смех. Он также может передаваться тем, кто берет салфетки или стаканы для питья, которыми пользовался инфицированный человек.
Люди, инфицированные бактериями дифтерии, даже при отсутствии симптомов могут заражать других в течение 4 недель. Инкубационный период (время, необходимое человеку, чтобы заразиться после контакта) дифтерии составляет от 2 до 4 дней, хотя он может варьироваться от 1 до 6 дней.
Как лечится дифтерия?
Больные дифтерией и взрослые находятся на лечении в стационаре. После того, как врач подтвердит диагноз путем посева из горла, инфицированный получает специальный антитоксин, вводимый путем инъекций или внутривенно, для нейтрализации дифтерийного токсина, уже циркулирующего в организме, плюс антибиотики для уничтожения оставшихся дифтерийных бактерий.
Людям с запущенной инфекцией может потребоваться вентилятор, чтобы помочь им дышать. Если токсин, возможно, распространился на сердце, почки или центральную нервную систему, пациентам может потребоваться внутривенное введение жидкости, кислорода или сердечных лекарств.
Больной дифтерией должен быть изолирован. Члены семьи и другие близкие люди, которые не были вакцинированы, очень молодые или пожилые, должны быть защищены от контакта с пациентом.
Когда кому-то ставится диагноз дифтерия, врач уведомляет местный отдел здравоохранения и лечит всех в доме, кто, возможно, подвергся воздействию этих бактерий.Лечение включает посев из горла и бустерные дозы вакцины от дифтерии. Они также получат антибиотики в качестве меры предосторожности.
При своевременной помощи в больнице большинство пациентов выздоравливают от дифтерии. После того, как антибиотики и антитоксины подействуют, им понадобится постельный режим на некоторое время (от 4 до 6 недель или до полного выздоровления). Постельный режим особенно важен, если у кого-то развивается миокардит (воспаление сердечной мышцы), который может быть осложнением дифтерии.
Постельный режим особенно важен, если у кого-то развивается миокардит (воспаление сердечной мышцы), который может быть осложнением дифтерии.
После выздоровления больные дифтерией все равно должны сделать все прививки от дифтерийной вакцины, чтобы защитить их от другой инфекции.Болезнь не гарантирует пожизненного иммунитета.
Когда мне звонить врачу?
Немедленно позвоните своему врачу, если у кого-то в вашей семье есть симптомы дифтерии, вы видите симптомы у кого-то еще, если кто-то в вашей семье подвержен дифтерии или если вы думаете, что вы или член семьи подвергаетесь риску. Однако помните, что большинство инфекций горла — это , а не дифтерия, особенно в странах, где иммунизируют.
Если вы не уверены, были ли ваши дети вакцинированы от дифтерии, позвоните своему врачу.Также убедитесь, что у вас есть актуальные бустерные прививки. Исследования показывают, что многие взрослые старше 40 лет не полностью защищены от дифтерии и столбняка.
Tdap, Td, DTaP, DT вакцина
Что такое вакцина от дифтерии?
Вакцина против дифтерии — это вакцина, предотвращающая дифтерию. Дифтерия — это бактериальная инфекция. Это вызывает сильное воспаление носа и горла. Поскольку она обычно сочетается с вакциной от столбняка, она также является частью так называемой прививки от столбняка.
Младенцы и взрослые нуждаются в вакцинах от дифтерии в разное время на протяжении жизни. Поставщики медицинских услуг делают прививку от дифтерии вам или вашему ребенку. Они используют небольшую иглу, которую обычно вводят в руку или бедро.
Зачем нужны вакцины против дифтерии?
Хотя дифтерия в развитых странах встречается редко, люди все же могут заразиться этой болезнью. Дифтерия может привести к тяжелым осложнениям, таким как пневмония (легочная инфекция), легочная недостаточность и паралич. Примерно 1 из 10 заболевших дифтерией умирает от нее.
Прививка от дифтерии — лучший способ защитить себя от инфекции.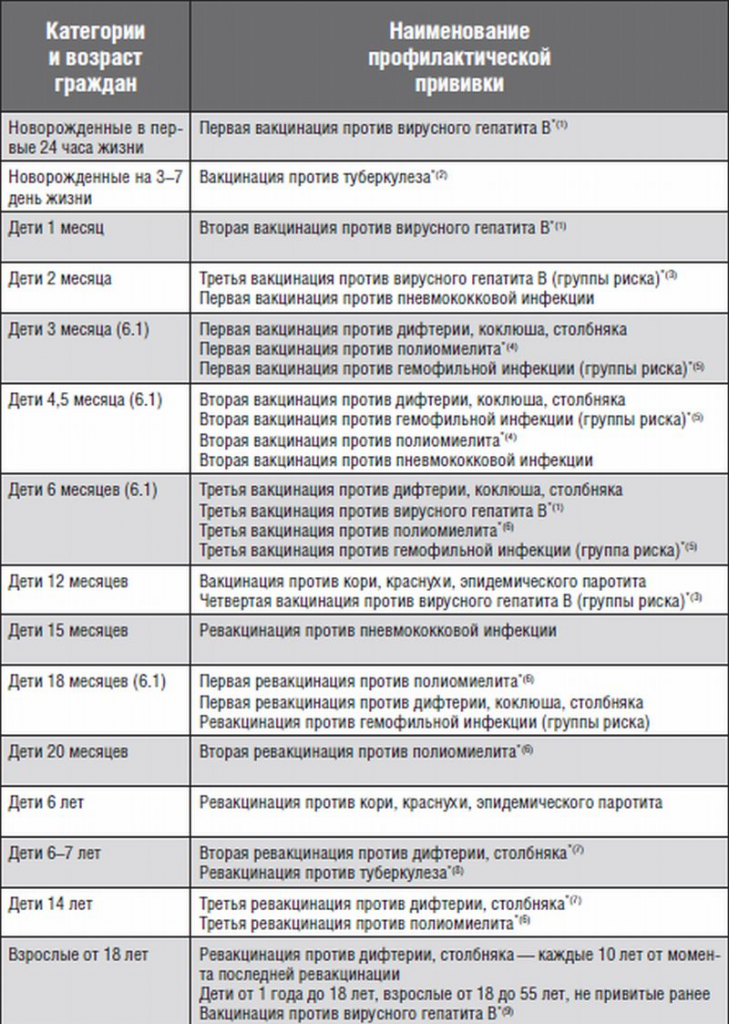 Когда большинство людей в сообществе получают вакцину от дифтерии, вероятность заразиться дифтерией снижается.
Когда большинство людей в сообществе получают вакцину от дифтерии, вероятность заразиться дифтерией снижается.
Какие типы вакцин от дифтерии?
Несколько вакцин защищают людей от дифтерии. Все эти вакцины защищают вас от множества заболеваний.
Младенцы и дети до 7 лет могут получить:
- Вакцины DTaP (Daptacel®, Quadracel® и Vaxelis®) защищают от дифтерии, столбняка (бактериальной инфекции центральной нервной системы) и коклюша (коклюша).Некоторые вакцины DTaP также защищают от других болезней.
- Вакцины DT защищают только от дифтерии и столбняка.
Дети старшего возраста, подростки и взрослые могут получить:
- Вакцины Tdap (Adacel® и Boostrix®) защищают от столбняка, дифтерии и коклюша.
- Вакцины Td (Tenivac®) защищают только от столбняка и дифтерии, поскольку взрослые люди реже заболевают коклюшем, чем дети. Взрослые нуждаются в этой «бустере» каждые 10 лет.

Кому следует делать прививку от дифтерии?
Люди любого возраста должны получить вакцину от дифтерии. Маленькие дети должны пройти вакцинацию DTaP в общей сложности пять раз в возрасте:
лет.- 2 мес.
- 4 мес.
- 6 мес.
- От 15 до 18 месяцев.
- От 4 до 6 лет.
Детям более старшего возраста вакцина Tdap требуется в возрасте 11 или 12 лет. Взрослым следует делать еще одну прививку Td или Tdap каждые 10 лет.
Беременным женщинам также следует делать вакцину Tdap в третьем триместре любой беременности.Вакцинация Tdap во время беременности особенно важна. Вакцина может защитить вашего ребенка от коклюша в первые несколько месяцев жизни.
Что произойдет, если я пропущу дозу вакцины от дифтерии?
Если ваш ребенок не получил следующую дозу вакцины DTaP или DT в рекомендованном возрасте, поговорите со своим врачом. Ваш ребенок может пройти вакцинацию от дифтерии при следующем посещении врача. Дети, которые пропускают ревакцинацию Tdap в возрасте от 11 до 12 лет, должны получить вакцину при следующем посещении врача.
Дети, которые пропускают ревакцинацию Tdap в возрасте от 11 до 12 лет, должны получить вакцину при следующем посещении врача.
Если взрослые никогда не получали вакцину Tdap или пропускали дозу, им следует сделать вакцину при следующем посещении. Если вы попали в аварию и повредили кожу, медицинские работники спросят, когда вам в последний раз делали прививку от столбняка. Если вы не уверены, когда вам в последний раз делали вакцину, врач может сделать вам прививку, чтобы обезопасить вас от заражения столбняком.
Кому нельзя делать прививку от дифтерии?
Некоторым людям следует избегать определенных вакцин или ждать их введения. Например, если вы или ваш ребенок заболели, например гриппом, вам, вероятно, придется подождать, чтобы сделать вакцину.
Если вы не подходите для вакцинации от дифтерии, ваш лечащий врач предоставит вам инструкции и информацию о вариантах вакцинации. Как правило, людям следует поговорить со своим лечащим врачом, если у них есть:
- Синдром Гийена-Барре, редкое заболевание, при котором ваша иммунная система атакует ваши нервы.

- В анамнезе тяжелые аллергические реакции на вакцины против дифтерии.
- Сильная боль, отек или лихорадка выше 105 градусов по Фаренгейту в анамнезе после вакцинации от дифтерии.
- Судороги или другие расстройства нервной системы.
- Тяжелая аллергия на любой из ингредиентов вакцины.
Каковы возможные побочные эффекты вакцинации от дифтерии?
У большинства людей не возникает серьезных проблем после вакцинации от дифтерии. У некоторых людей могут развиться легкие побочные эффекты. Эти побочные эффекты обычно проходят сами по себе через несколько часов или дней.
Вы или ваш ребенок можете развить:
Насколько эффективна вакцина от дифтерии?
Компоненты вакцин DTaP, DT, Td и Tdap, которые защищают от дифтерии, работают очень хорошо.Исследования показали, что эти вакцины эффективны против дифтерии на 95% на срок до 10 лет.
Записка из клиники Кливленда
Вакцины против дифтерии защищают детей и взрослых от болезни, называемой дифтерией. Дифтерия — это бактериальная инфекция, вызывающая сильное воспаление. Это может привести к пневмонии, легочной недостаточности, параличу и даже смерти. Хотя когда-то дифтерия была обычным явлением в Соединенных Штатах, вакцина против дифтерии сделала это заболевание редким в развитых странах.Маленькие дети получают вакцину от дифтерии в виде серии из пяти прививок. После 12 лет большинство людей получают вакцину от дифтерии один раз в 10 лет.
Дифтерия — это бактериальная инфекция, вызывающая сильное воспаление. Это может привести к пневмонии, легочной недостаточности, параличу и даже смерти. Хотя когда-то дифтерия была обычным явлением в Соединенных Штатах, вакцина против дифтерии сделала это заболевание редким в развитых странах.Маленькие дети получают вакцину от дифтерии в виде серии из пяти прививок. После 12 лет большинство людей получают вакцину от дифтерии один раз в 10 лет.
Дифтерия | Иммунизируйте BC
Вы знали?
Когда-то дифтерия была одной из самых частых причин смерти канадских детей в возрасте до 5 лет.
Что такое вакцина от дифтерии?
Вакцина против дифтерии защищает от дифтерии, серьезной инфекции, вызываемой дифтерийными бактериями.Вакцина от дифтерии сочетается с другими вакцинами, чтобы вы или ваш ребенок могли получить защиту от нескольких болезней с меньшим количеством прививок.
Кому следует делать прививку от дифтерии?
Людям всех возрастов нужны вакцины от дифтерии. Существует множество различных комбинированных вакцин, используемых для предотвращения дифтерии у младенцев, детей младшего возраста, детей школьного возраста и взрослых.
Существует множество различных комбинированных вакцин, используемых для предотвращения дифтерии у младенцев, детей младшего возраста, детей школьного возраста и взрослых.
Вакцина против дифтерии, столбняка, коклюша, гепатита B, полиомиелита и Haemophilus influenzae типа b (DTaP-HB-IPV-Hib)
- Эта вакцина вводится младенцам сериями из 3 доз в возрасте 2, 4 и 6 месяцев.
Вакцина против дифтерии, столбняка, коклюша, полиомиелита
Haemophilus influenzae типа b (DTaP-IPV-Hib)- Эта вакцина вводится младенцам в качестве бустерной дозы в возрасте 18 месяцев после завершения трехдозовой первичной серии DTaP-HB-IPV-Hib.
Вакцина против столбняка, дифтерии, коклюша и полиомиелита (Tdap-IPV)
- Эта вакцина вводится в виде одной дозы детям 4-6 лет. Это бустерная доза для детей, которые были иммунизированы против дифтерии, столбняка, коклюша и полиомиелита в более раннем возрасте.
Вакцина против столбняка, дифтерии и коклюша (Tdap)
- Эта вакцина предлагается всем ученикам 9-х классов.
 Это бустерная доза для детей, иммунизированных против этих болезней в более раннем возрасте. Детям, получившим бустерную дозу вакцины Tdap в возрасте 10 лет или позже, доза не требуется в 9 классе.
Это бустерная доза для детей, иммунизированных против этих болезней в более раннем возрасте. Детям, получившим бустерную дозу вакцины Tdap в возрасте 10 лет или позже, доза не требуется в 9 классе. - Вакцину Tdap также можно вводить детям в возрасте 7 лет и старше, которые не были полностью иммунизированы, а также взрослым или иммигрантам, которые не были вакцинированы или чья история иммунизации неизвестна.
- Люди, родившиеся в 1989 году или позже, пропустившие прием вакцины Tdap для подростков, имеют право на получение одной дозы этой вакцины бесплатно.
- Бустерная доза вакцины Tdap рекомендуется для взрослых, иммунизированных в детстве, но не предоставляется бесплатно в Британской Колумбии.
- Национальный консультативный комитет Канады по иммунизации рекомендует всем беременным делать прививку от коклюша при каждой беременности, чтобы защитить ребенка после рождения. Узнайте больше о вакцине Tdap и беременности в нашем разделе о беременности.
Вакцина против столбняка и дифтерии (Td)
- Эта вакцина вводится в качестве бустерной дозы взрослым, которые были иммунизированы против столбняка и дифтерии в молодом возрасте.
 Взрослые должны получать ревакцинацию вакцины Td каждые 10 лет.
Взрослые должны получать ревакцинацию вакцины Td каждые 10 лет. - Взрослые, которые не были иммунизированы или не имели данных о предыдущей иммунизации, также должны получить вакцину.
- Эту вакцину также можно вводить людям с серьезными порезами или глубокими ранами, если их последняя прививка от столбняка была сделана более 5 лет назад.
Переводы
Щелкните название вакцины для получения информации на разных языках.
Каковы преимущества вакцины против дифтерии?
Вакцинация — лучший способ защиты от дифтерии, серьезного заболевания, которое иногда приводит к смерти. Когда вы или ваш ребенок получаете вакцинацию, вы также помогаете защитить других.
Каковы побочные эффекты?
Вакцины очень безопасны. Сделать вакцину намного безопаснее, чем заразиться дифтерией.
У многих людей эти вакцины не вызывают побочных эффектов. У тех, кто это делает, побочные эффекты обычно легкие и длятся от 1 до 2 дней (см. Список общих побочных эффектов для каждой вакцины ниже). Серьезные побочные эффекты возникают крайне редко.
Список общих побочных эффектов для каждой вакцины ниже). Серьезные побочные эффекты возникают крайне редко.
Важно оставаться в клинике в течение 15 минут после вакцинации, потому что существует очень редкая вероятность, от одного на 100000 до одного на миллион, опасной для жизни аллергической реакции, называемой анафилаксией. Это может включать крапивницу, затрудненное дыхание или отек горла, языка или губ.Если такая реакция возникнет, ваш лечащий врач готов ее вылечить. Неотложная помощь включает введение адреналина (адреналина) и доставку на машине скорой помощи в ближайшее отделение неотложной помощи. Если симптомы развиваются после выписки из клиники, позвоните в службу 9-1-1 или на местный номер службы экстренной помощи.
Важно всегда сообщать о серьезных или неожиданных реакциях лечащему врачу, проводящему иммунизацию.
Вакцина DTaP-HB-IPV-Hib
Общие побочные эффекты могут включать болезненность, покраснение и отек в месте введения вакцины.У некоторых детей может подниматься температура или проявляться капризность, беспокойство, рвота, диарея, постоянный плач или потеря аппетита. Эти реакции легкие и обычно длятся 1-2 дня.
Эти реакции легкие и обычно длятся 1-2 дня.
Вакцина DTaP-IPV-Hib
Общие побочные эффекты могут включать болезненность, покраснение и отек в месте введения вакцины. У некоторых детей может подниматься температура или проявляться раздражительность, сонливость, потеря аппетита, рвота и диарея. Эти реакции мягкие и обычно длятся 1-2 дня.Могут присутствовать большие участки покраснения и припухлости, но обычно они не мешают нормальной деятельности.
Вакцина Tdap-IPV
Общие побочные эффекты могут включать болезненность, покраснение и отек в месте введения вакцины. Также могут возникать жар, озноб, головная боль и усталость. Эти реакции мягкие и обычно длятся 1-2 дня. Могут присутствовать большие участки покраснения и припухлости, но обычно они не мешают нормальной деятельности.
Вакцина Tdap
Общие побочные эффекты могут включать болезненность, покраснение и припухлость в руке, где была сделана вакцина.Также могут возникать головная боль, усталость, болезненность мышц или суставов и умеренная температура.
Вакцина Td
Общие побочные эффекты могут включать болезненность, покраснение и отек в месте введения вакцины. Также могут возникать жар, головная боль и болезненность мышц.
Где я могу узнать больше?
- Щелкните название вакцины выше, чтобы прочитать файл HealthLink BC.
- Поговорите со своим врачом, проводящим иммунизацию.
О дифтерии
- Дифтерия — это серьезная инфекция носа и горла, вызываемая бактериями дифтерии.
- Бактерии дифтерии распространяются по воздуху при чихании или кашле людей или при прямом контакте кожи с кожей.
- Заболевание может привести к очень серьезным проблемам с дыханием. Это также может вызвать сердечную недостаточность и паралич.
- Примерно 1 из 10 заболевших дифтерией может умереть.
- В настоящее время дифтерия в Канаде встречается редко из-за плановых программ вакцинации детей. Однако это все еще встречается в других частях мира.
Дифтерия | История вакцин
Симптомы и возбудитель Дифтерия вызывается бактериями под названием Corynebacterium diphtheriae. Бактерии выделяют мощный токсин, который наносит вред тканям тела.
Бактерии выделяют мощный токсин, который наносит вред тканям тела.
Ранние симптомы дифтерии похожи на симптомы простуды. Они включают боль в горле, потерю аппетита и лихорадку. По мере прогрессирования заболевания может проявляться наиболее заметный признак дифтерийной инфекции: густое серое вещество, называемое псевдомембраной, может распространяться по тканям носа, миндалинам, гортани и / или глотке.
Псевдомембрана образуется из продуктов жизнедеятельности и белков, связанных с токсином, секретируемым бактериями.Псевдомембрана прилипает к тканям и может затруднять дыхание.
ТрансмиссияДифтерия передается от человека к человеку, как правило, воздушно-капельным путем. Инфицированный человек, если его не лечить антибиотиками, заразен в течение двух-трех недель.
Лечение и уход Лечение дифтерии включает использование антибиотиков для уничтожения дифтерийных бактерий и антитоксина для нейтрализации токсинов, выделяемых этими бактериями. Больных с дифтерией обычно держат в изоляции до тех пор, пока они не теряют способность инфицировать других, обычно примерно через 48 часов после начала лечения антибиотиками.
Больных с дифтерией обычно держат в изоляции до тех пор, пока они не теряют способность инфицировать других, обычно примерно через 48 часов после начала лечения антибиотиками.
Токсин дифтерии может попасть в сердце, мышцы, почки и печень, где он может временно или навсегда повредить эти органы. Осложнения дифтерии могут включать миокардит (повреждение сердечной мышцы), неврит (воспаление нервов, которое может способствовать повреждению нервов, параличу, дыхательной недостаточности и пневмонии), обструкцию дыхательных путей и инфекцию уха.
Когда-то дифтерия была основной причиной болезней и смерти детей. В 1921 году в Соединенных Штатах было зарегистрировано 206 000 случаев дифтерии, что привело к 15 520 смертельным исходам (коэффициент летальности 7,5%). Летальность от дифтерии колеблется от примерно 20% для лиц в возрасте до пяти лет и старше 40 лет до 5–10% для лиц в возрасте 5–40 лет. Дифтерия была третьей по значимости причиной смерти детей в Англии и Уэльсе в 1930-х годах.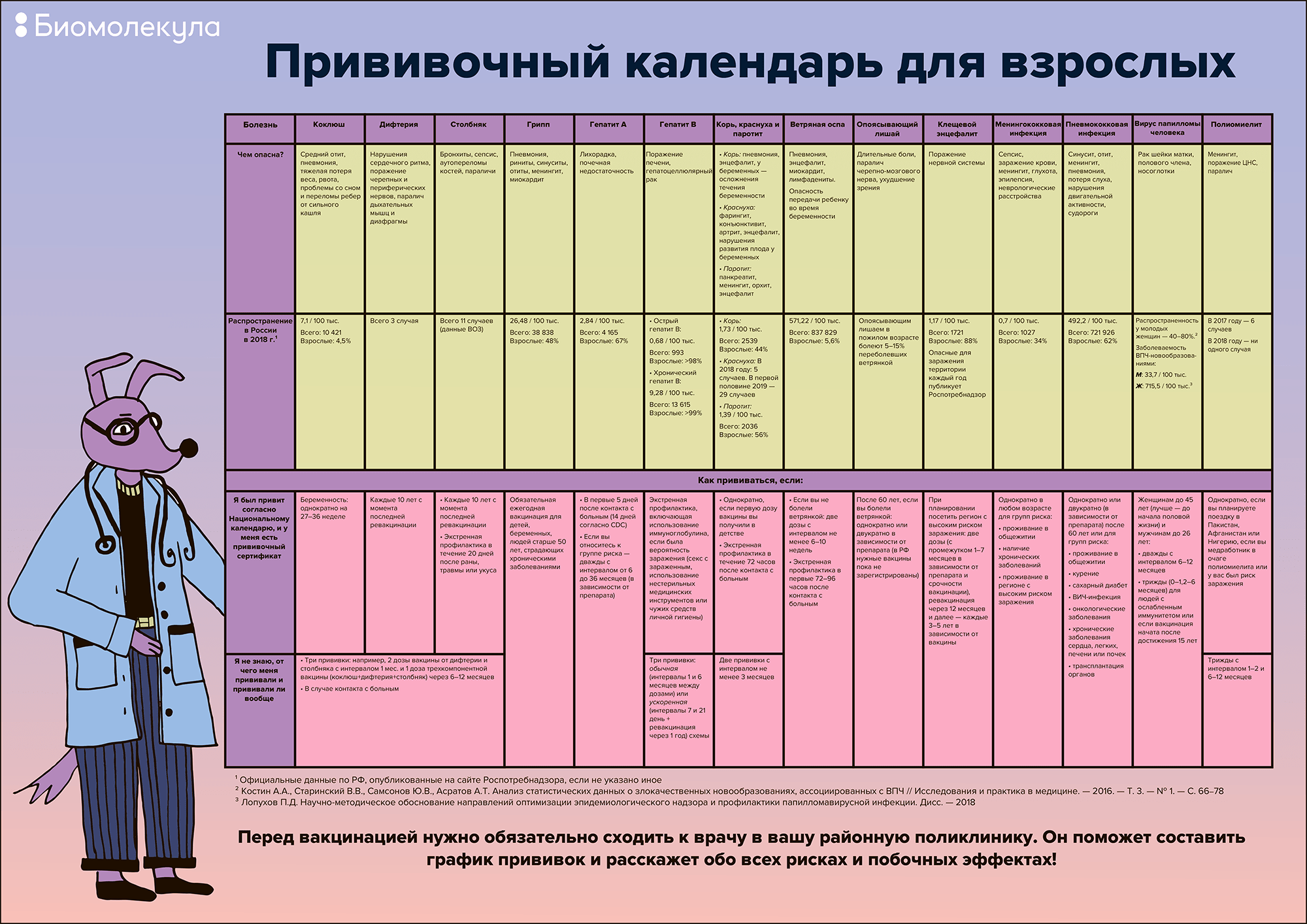 Сегодня в Соединенных Штатах дифтерия встречается крайне редко; в период с 2004 по 2011 год официальным органам здравоохранения не сообщалось ни о каких случаях дифтерии.Один случай был предварительно зарегистрирован в 2012 году.
Сегодня в Соединенных Штатах дифтерия встречается крайне редко; в период с 2004 по 2011 год официальным органам здравоохранения не сообщалось ни о каких случаях дифтерии.Один случай был предварительно зарегистрирован в 2012 году.
Иммунизация от дифтерии проводится анатоксином (модифицированная версия дифтерийного токсина). Дифтерийный анатоксин не вводится в виде однократной инъекции, а скорее сочетается со столбнячным анатоксином и, часто, с коклюшной вакциной в препарате, называемом Tdap, DTaP, Td или DT.
С момента внедрения эффективной иммунизации, начиная с 1920-х годов, заболеваемость дифтерией резко снизилась в Соединенных Штатах и других странах, где вакцинация проводится широко.В 1974 г. охват иммунизацией от дифтерии расширился, когда Всемирная организация здравоохранения включила анатоксин дифтерии в свой список рекомендуемых иммунизаций для своей Расширенной программы иммунизации для развивающихся стран.
В период с 2004 по 2008 год случаев дифтерии в США не регистрировалось. Однако болезнь продолжает играть важную роль во всем мире. В 2007 году во всем мире было зарегистрировано 4 190 случаев дифтерии, что, вероятно, является заниженной оценкой фактического числа случаев.
Рекомендации США по вакцинацииДействующий в США календарь иммунизации детей от дифтерии включает пять иммунизаций дифтерийным анатоксином в возрасте до шести лет, а также одну бустерную дозу для подростков. Все прививки от дифтерии детям делаются в виде инъекций в сочетании со столбнячным анатоксином и коклюшной вакциной (известной как DTaP).
Взрослые получают дифтерийный анатоксин в сочетании с ревакцинацией против столбнячного анатоксина, которую рекомендуется проводить каждые десять лет.Продукт для взрослых может защитить от столбняка и дифтерии (вакцина, известная как Td) или столбняка, дифтерии и коклюша (вакцина, известная как Tdap).
Дополнительная информация
Для получения дополнительной информации о дифтерии и ее истории см. Хронологию дифтерии.
Хронологию дифтерии.
Центры по контролю и профилактике заболеваний. Эпидемиология и профилактика заболеваний, предупреждаемых с помощью вакцин: дифтерия. Аткинсон, У., Вулф, С., Хамборски, Дж., Макинтайр, Л., ред. 13-е изд. Вашингтон, округ Колумбия: Фонд общественного здравоохранения, 2015 г. (379 КБ). Дата обращения 17.01.2018.
ВОЗ, Региональное бюро для стран Западной части Тихого океана. Дифтерия. Дата обращения 17.01.2018.
Чтобы читать PDF-файлы, загрузите и установите Adobe Reader .
Последнее обновление 17.01.2018
Обновленная информация по иммунизации и беременности: вакцинация от столбняка, дифтерии и коклюша
Номер 718 (Заменяет Заключение Комитета № 566, июнь 2013 г.Подтверждено 2020 г.)
Комитет по акушерской практике
Рабочая группа экспертов по иммунизации и возникающим инфекциям
Это заключение комитета было разработано Рабочей группой экспертов по иммунизации и возникающим инфекциям и Комитетом по акушерской практике при содействии Ричард Бейги, доктор медицины.
РЕЗЮМЕ: Подавляющее большинство случаев заболеваемости и смертности, связанных с коклюшной инфекцией, приходится на младенцев в возрасте 3 месяцев и младше.Младенцы не начинают свою серию вакцинации против коклюша примерно до 2-месячного возраста. Это оставляет окно значительной уязвимости для новорожденных, многие из которых заражаются серьезными коклюшными инфекциями от членов семьи и лиц, осуществляющих уход, особенно от их матерей или старших братьев и сестер, или от того и другого. В 2013 году Консультативный комитет по практике иммунизации опубликовал свою обновленную рекомендацию о том, что доза столбнячного анатоксина, уменьшенного количества дифтерийного анатоксина и бесклеточного коклюша (Tdap) должна вводиться во время каждой беременности, независимо от предшествующей истории приема Tdap.Рекомендуемое время для вакцинации матерей против Tdap — от 27 до 36 недель беременности. Чтобы максимизировать ответ материнских антител и пассивный перенос антител и их уровни у новорожденного, рекомендуется вакцинация как можно раньше в период гестации 27–36 недель.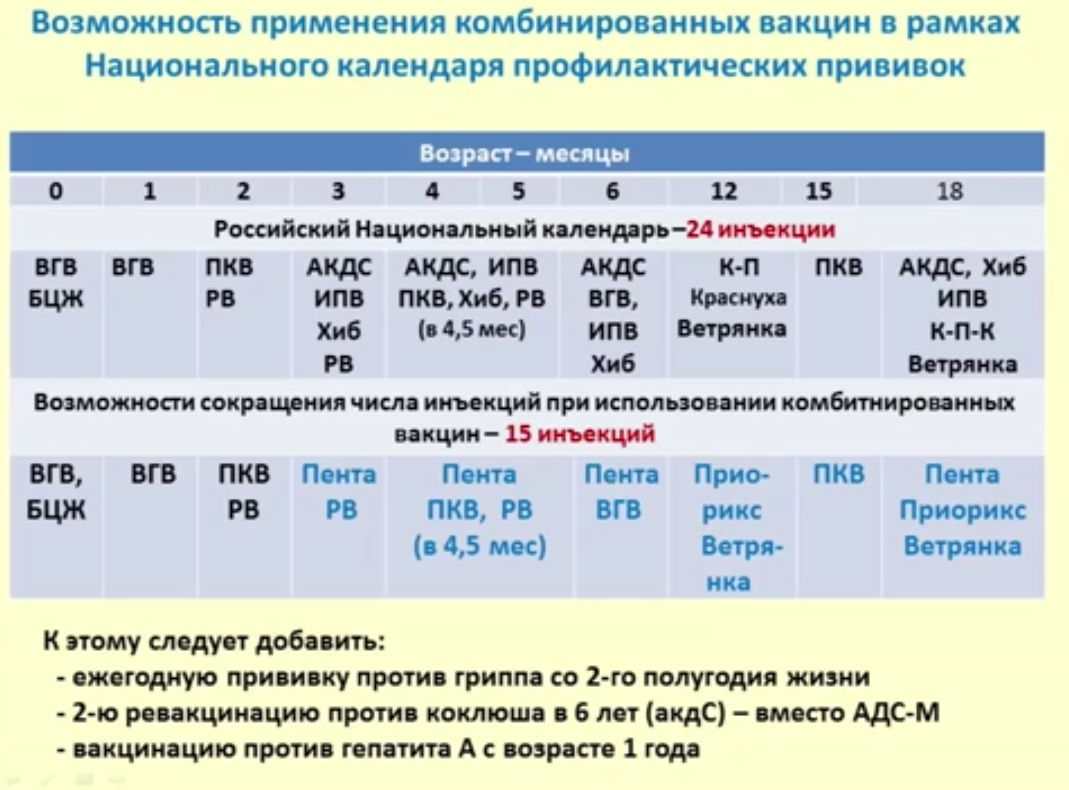 Однако вакцину Tdap можно безопасно вводить в любое время во время беременности, если это необходимо для лечения ран, вспышек коклюша или других смягчающих обстоятельств. Нет никаких доказательств неблагоприятного воздействия на плод вакцинации беременных женщин инактивированным вирусом, бактериальной вакциной или анатоксином, и растущее количество надежных данных демонстрирует безопасность такого использования.Подростки и взрослые члены семьи и лица, осуществляющие уход, которые ранее не получали вакцину Tdap и которые имеют или ожидают тесного контакта с младенцем младше 12 месяцев, должны получить разовую дозу Tdap для защиты от коклюша. Учитывая быстрое развитие данных по этой теме, рекомендации по иммунизации, вероятно, со временем изменятся, и Американский колледж акушеров и гинекологов будет продолжать выпускать соответствующие обновления.
Однако вакцину Tdap можно безопасно вводить в любое время во время беременности, если это необходимо для лечения ран, вспышек коклюша или других смягчающих обстоятельств. Нет никаких доказательств неблагоприятного воздействия на плод вакцинации беременных женщин инактивированным вирусом, бактериальной вакциной или анатоксином, и растущее количество надежных данных демонстрирует безопасность такого использования.Подростки и взрослые члены семьи и лица, осуществляющие уход, которые ранее не получали вакцину Tdap и которые имеют или ожидают тесного контакта с младенцем младше 12 месяцев, должны получить разовую дозу Tdap для защиты от коклюша. Учитывая быстрое развитие данных по этой теме, рекомендации по иммунизации, вероятно, со временем изменятся, и Американский колледж акушеров и гинекологов будет продолжать выпускать соответствующие обновления.
Рекомендации
Американский колледж акушеров и гинекологов (ACOG) дает следующие рекомендации:
Поставщики акушерской помощи должны вводить всем беременным каждой беременной вакцину против столбняка, дифтерийного анатоксина и бесклеточного коклюша (Tdap).
 беременность, как можно раньше, в период гестации 27–36 недель.
беременность, как можно раньше, в период гестации 27–36 недель.Беременным женщинам следует сообщить, что введение вакцины Tdap во время каждой беременности является безопасным и важным для обеспечения максимальной защиты каждого новорожденного от коклюша при рождении.
Акушерам-гинекологам рекомендуется хранить и вводить вакцину Tdap в своих кабинетах.
Партнерам, членам семьи и опекунам следует предложить вакцину Tdap, если они ранее не были вакцинированы.В идеале все члены семьи должны быть вакцинированы как минимум за 2 недели до контакта с новорожденным.
Если вакцина Tdap не вводится во время беременности, ее следует вводить сразу после родов, если женщина никогда не получала предыдущую дозу Tdap в подростковом, взрослом возрасте или во время предыдущей беременности.
Есть определенные обстоятельства, при которых уместно вводить вакцину Tdap вне периода гестации 27–36 недель.Например, в случаях обработки ран, вспышки коклюша или других смягчающих обстоятельств необходимость защиты от инфекции превалирует над преимуществом введения вакцины в период гестации 27–36 недель.

Если беременная женщина вакцинируется на ранних сроках беременности (т. Е. До 27–36 недель гестации), она не нуждается в повторной вакцинации в течение 27–36 недель беременности.
Подавляющее большинство случаев заболеваемости и смертности, связанных с коклюшной инфекцией, приходится на младенцев в возрасте 3 месяцев и младше 1.Младенцы не начинают свою собственную серию вакцин против коклюша (с помощью дифтерийного и столбнячного токсоидов и бесклеточной коклюшной вакцины [DTaP]) примерно до 2-месячного возраста (самая ранняя возможная вакцинация — в 6-недельном возрасте). значительная уязвимость новорожденных, многие из которых заражаются серьезными коклюшными инфекциями от членов семьи и лиц, осуществляющих уход, особенно от матери, старших братьев и сестер, или от обоих 3 4 5. Начиная с 2006 года Консультативный комитет по практике иммунизации (ACIP) Центров по болезням Компания Control and Prevention рекомендовала подход к борьбе с неонатальной коклюшной инфекцией, известный как «коконирование» 6. Коконирование — это введение Tdap ранее не вакцинированным членам семьи и лицам, осуществляющим уход, а также женщинам в ближайшем послеродовом периоде, чтобы обеспечить защитный кокон иммунитета вокруг новорожденного. Консультативный комитет по практике иммунизации и ACOG продолжают рекомендовать подросткам и взрослым членам семей и лицам, осуществляющим уход, которые ранее не получали вакцину Tdap и которые имеют или ожидают тесный контакт с младенцем младше 12 месяцев, должны получить однократную дозу Tdap для защитить от коклюша 7.Однако метод «коконирования» больше не является рекомендуемым подходом к профилактике коклюша у новорожденных (и матерей) 8.
Коконирование — это введение Tdap ранее не вакцинированным членам семьи и лицам, осуществляющим уход, а также женщинам в ближайшем послеродовом периоде, чтобы обеспечить защитный кокон иммунитета вокруг новорожденного. Консультативный комитет по практике иммунизации и ACOG продолжают рекомендовать подросткам и взрослым членам семей и лицам, осуществляющим уход, которые ранее не получали вакцину Tdap и которые имеют или ожидают тесный контакт с младенцем младше 12 месяцев, должны получить однократную дозу Tdap для защитить от коклюша 7.Однако метод «коконирования» больше не является рекомендуемым подходом к профилактике коклюша у новорожденных (и матерей) 8.
В июне 2011 года ACIP рекомендовал беременным женщинам получать дозу Tdap, если они не получали ее ранее 7. Консультативный комитет по практике иммунизации продолжил пересмотр этой темы в связи с постоянным ростом заболеваемости коклюшем, включая младенческую смертность 9 в Соединенных Штатах. Были рассмотрены такие вопросы, как необходимость минимизировать значительное бремя болезней у уязвимых новорожденных, обнадеживающие данные о безопасности 10 11 использования Tdap у взрослых и новые данные об иммуногенности, которые демонстрируют значительное снижение иммунитета после иммунизации 12. В 2013 году ACIP опубликовал свою обновленную рекомендацию о том, что дозу Tdap следует вводить во время каждой беременности, независимо от предшествующего анамнеза вакцинации Tdap 7. Рекомендуемое время вакцинации Tdap матери составляет от 27 недель до 36 недель беременности. Чтобы максимизировать ответ материнских антител и пассивный перенос антител и их уровни у новорожденного, рекомендуется вакцинация как можно раньше в период гестации 27–36 недель. Однако вакцину Tdap можно безопасно вводить в любое время во время беременности, если это необходимо в случае обработки ран, вспышек коклюша или других смягчающих обстоятельств, при которых необходимость защиты от инфекции превышает пользу от введения вакцины в течение 27–36 лет. окно недель беременности.Дополнительные данные, доступные с 2013 года, все чаще демонстрируют, что введение Tdap в конце второго или начале третьего триместра (по крайней мере, через 2 недели с момента вакцинации до родов) является высокоэффективным средством защиты от коклюша новорожденных 13 14 15 16.
В 2013 году ACIP опубликовал свою обновленную рекомендацию о том, что дозу Tdap следует вводить во время каждой беременности, независимо от предшествующего анамнеза вакцинации Tdap 7. Рекомендуемое время вакцинации Tdap матери составляет от 27 недель до 36 недель беременности. Чтобы максимизировать ответ материнских антител и пассивный перенос антител и их уровни у новорожденного, рекомендуется вакцинация как можно раньше в период гестации 27–36 недель. Однако вакцину Tdap можно безопасно вводить в любое время во время беременности, если это необходимо в случае обработки ран, вспышек коклюша или других смягчающих обстоятельств, при которых необходимость защиты от инфекции превышает пользу от введения вакцины в течение 27–36 лет. окно недель беременности.Дополнительные данные, доступные с 2013 года, все чаще демонстрируют, что введение Tdap в конце второго или начале третьего триместра (по крайней мере, через 2 недели с момента вакцинации до родов) является высокоэффективным средством защиты от коклюша новорожденных 13 14 15 16. Кроме того, даже когда вакцинация матери не является полностью защитной, у младенцев с коклюшем, матери которых получали вакцину Tdap во время беременности, было значительно меньше заболеваемости, включая риск госпитализации и госпитализации в отделение интенсивной терапии 13.Данные о безопасности также по-прежнему обнадеживают, в том числе в тех случаях, когда женщины получают последовательные прививки Tdap в течение относительно короткого времени из-за коротких интервалов беременности. Новые данные демонстрируют, что иммунизация против Tdap на ранних сроках в пределах окна 27–36 недель беременности максимизирует ответ материнских антител и пассивный перенос антител к плоду 17. Следовательно, введение вакцины Tdap как можно раньше в период 27–36 недель беременности. Окно недель беременности, по-видимому, является наилучшей стратегией 18 19. Связывание вакцинации Tdap со скринингом на гестационный диабет позволит легко осуществить это.Для женщин с отрицательным резус-фактором стоит рассмотреть еще одну стратегию — вакцинацию Tdap во время того же визита, что и введение иммуноглобулина Rho (D).
Кроме того, даже когда вакцинация матери не является полностью защитной, у младенцев с коклюшем, матери которых получали вакцину Tdap во время беременности, было значительно меньше заболеваемости, включая риск госпитализации и госпитализации в отделение интенсивной терапии 13.Данные о безопасности также по-прежнему обнадеживают, в том числе в тех случаях, когда женщины получают последовательные прививки Tdap в течение относительно короткого времени из-за коротких интервалов беременности. Новые данные демонстрируют, что иммунизация против Tdap на ранних сроках в пределах окна 27–36 недель беременности максимизирует ответ материнских антител и пассивный перенос антител к плоду 17. Следовательно, введение вакцины Tdap как можно раньше в период 27–36 недель беременности. Окно недель беременности, по-видимому, является наилучшей стратегией 18 19. Связывание вакцинации Tdap со скринингом на гестационный диабет позволит легко осуществить это.Для женщин с отрицательным резус-фактором стоит рассмотреть еще одну стратегию — вакцинацию Tdap во время того же визита, что и введение иммуноглобулина Rho (D).
Получение Tdap между 27 неделями и 36 неделями гестации при каждой беременности имеет решающее значение. Женщинам, которые никогда ранее не получали вакцину Tdap, если вакцина Tdap не вводилась во время беременности, ее следует вводить сразу после родов, чтобы снизить риск передачи инфекции новорожденным. 7. Женщина, которая не получала вакцину Tdap во время беременности. Самая последняя беременность, полученная ранее в подростковом возрасте, взрослым или во время предыдущей беременности, не должна получать вакцину Tdap в послеродовом периоде.Кроме того, подростки и взрослые члены семей и запланированные лица, осуществляющие уход, которые не получили вакцину Tdap, также должны получить Tdap по крайней мере за 2 недели до запланированного контакта с младенцем, как было рекомендовано ранее (постоянные усилия по коконированию) 6. Иммунизация Американского колледжа акушеров и гинекологов эти рекомендации поддерживаются рабочей группой экспертов по возникающим инфекциям и комитетом по акушерской практике. Беременные женщины должны быть проинформированы о том, что вакцинация Tdap во время каждой беременности безопасна и важна для обеспечения максимальной защиты каждого новорожденного от коклюша при рождении.Поскольку защита от предыдущей вакцинации со временем может снизиться, вакцинация Tdap необходима во время каждой беременности, чтобы обеспечить наилучшую защиту новорожденного.
Беременные женщины должны быть проинформированы о том, что вакцинация Tdap во время каждой беременности безопасна и важна для обеспечения максимальной защиты каждого новорожденного от коклюша при рождении.Поскольку защита от предыдущей вакцинации со временем может снизиться, вакцинация Tdap необходима во время каждой беременности, чтобы обеспечить наилучшую защиту новорожденного.
Данные неизменно демонстрируют, что, когда врач рекомендует и предлагает вакцину на месте, показатель принятия вакцины значительно выше, чем когда врачи либо не рекомендуют, либо рекомендуют, но не предлагают вакцину 20. Американский колледж акушеров и гинекологов поощряет акушеры-гинекологи и другие поставщики акушерских услуг должны настоятельно рекомендовать и предлагать вакцинацию Tdap всем беременным женщинам на сроке от 27 до 36 недель при каждой беременности.Кроме того, усилия по хранению вакцины Tdap в кабинете акушера-гинеколога или другого поставщика медицинских услуг и по введению ее как можно раньше в рекомендованный период времени дают наилучшие шансы на принятие вакцины и защиту новорожденных. В зависимости от размера клиники и предоставляемых услуг в офисе может не оказаться средств для поставки и предложения вакцины Tdap. Если вакцина Tdap не может быть предложена на практике, пациентов по возможности следует направлять к другому поставщику медицинских услуг.Например, фармацевты имеют все необходимое для иммунизации, а вакцина Tdap доступна в большинстве крупных аптек. Если пациенты получают вакцину Tdap вне кабинета акушера-гинеколога, для них важно предоставить надлежащую документацию по вакцине, чтобы можно было обновить карту вакцинации пациента. Учитывая быстрое развитие данных по этой теме, руководства по иммунизации, вероятно, со временем изменятся, и ACOG продолжит выпускать соответствующие обновления.
В зависимости от размера клиники и предоставляемых услуг в офисе может не оказаться средств для поставки и предложения вакцины Tdap. Если вакцина Tdap не может быть предложена на практике, пациентов по возможности следует направлять к другому поставщику медицинских услуг.Например, фармацевты имеют все необходимое для иммунизации, а вакцина Tdap доступна в большинстве крупных аптек. Если пациенты получают вакцину Tdap вне кабинета акушера-гинеколога, для них важно предоставить надлежащую документацию по вакцине, чтобы можно было обновить карту вакцинации пациента. Учитывая быстрое развитие данных по этой теме, руководства по иммунизации, вероятно, со временем изменятся, и ACOG продолжит выпускать соответствующие обновления.
Общие соображения, касающиеся иммунизации во время беременности
Американский колледж акушеров и гинекологов рекомендует рутинную оценку иммунизационного статуса каждой беременной женщины и проведение указанных иммунизаций.Важно отметить, что развивающиеся данные демонстрируют защиту матерей и новорожденных от растущего числа агрессивных патогенов новорожденных с помощью иммунизации матерей, предполагая, что беременность является оптимальным временем для иммунизации для профилактики заболеваний у женщин и новорожденных 13 14 15 16 21 22.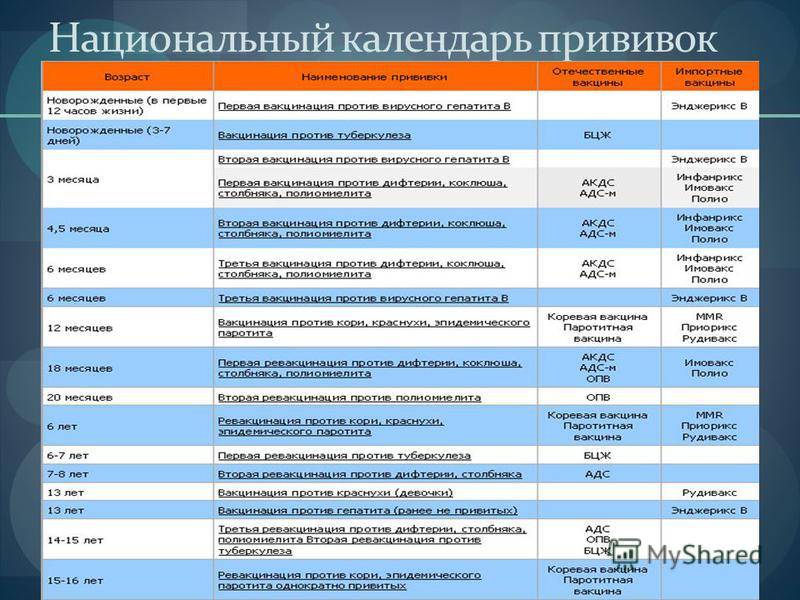 Доказательств нет. побочных эффектов вакцинации беременных женщин инактивированным вирусом или бактериальными вакцинами или токсоидами для плода, и растущее количество надежных данных демонстрирует безопасность такого использования 11. Одновременное введение указанных инактивированных вакцин во время беременности (например, Tdap и гриппа) также допустимо , безопасно и может оптимизировать эффективность иммунизации 10.Более того, не существует доказательств того, что какая-либо вакцина связана с повышенным риском аутизма или побочными эффектами из-за воздействия следов ртутьсодержащего консерванта тимеросала 23 24 25 26. Вакцины Tdap не содержат тимеросала. Преимущества инактивированных вакцин перевешивают любые недоказанные потенциальные опасения. Важно помнить, что живые аттенуированные вакцины (например, вакцина против кори-эпидемического паротита-краснухи [MMR], ветряная оспа и живая аттенуированная вакцина против гриппа) действительно представляют теоретический риск (хотя никогда не документированный или доказанный) для плода, и, как правило, их следует избегать во время беременность.
Доказательств нет. побочных эффектов вакцинации беременных женщин инактивированным вирусом или бактериальными вакцинами или токсоидами для плода, и растущее количество надежных данных демонстрирует безопасность такого использования 11. Одновременное введение указанных инактивированных вакцин во время беременности (например, Tdap и гриппа) также допустимо , безопасно и может оптимизировать эффективность иммунизации 10.Более того, не существует доказательств того, что какая-либо вакцина связана с повышенным риском аутизма или побочными эффектами из-за воздействия следов ртутьсодержащего консерванта тимеросала 23 24 25 26. Вакцины Tdap не содержат тимеросала. Преимущества инактивированных вакцин перевешивают любые недоказанные потенциальные опасения. Важно помнить, что живые аттенуированные вакцины (например, вакцина против кори-эпидемического паротита-краснухи [MMR], ветряная оспа и живая аттенуированная вакцина против гриппа) действительно представляют теоретический риск (хотя никогда не документированный или доказанный) для плода, и, как правило, их следует избегать во время беременность. Все вакцины, вводимые во время беременности, а также дискуссии, проводимые медицинскими работниками о показаниях и преимуществах иммунизации во время беременности, должны быть полностью задокументированы в пренатальной истории болезни пациентки. Кроме того, если пациент отказывается от вакцинации, этот отказ должен быть зарегистрирован в пренатальной карте пациента, а поставщику медицинских услуг рекомендуется повторно рассмотреть вопрос о вакцинации при последующих посещениях.
Все вакцины, вводимые во время беременности, а также дискуссии, проводимые медицинскими работниками о показаниях и преимуществах иммунизации во время беременности, должны быть полностью задокументированы в пренатальной истории болезни пациентки. Кроме того, если пациент отказывается от вакцинации, этот отказ должен быть зарегистрирован в пренатальной карте пациента, а поставщику медицинских услуг рекомендуется повторно рассмотреть вопрос о вакцинации при последующих посещениях.
Особые ситуации во время беременности
Текущие эпидемии
Беременным женщинам, которые проживают в географических регионах с новыми вспышками или эпидемиями коклюша, следует как можно скорее сделать иммунизацию для их собственной защиты в соответствии с местными рекомендациями для небеременных взрослых.В этих острых ситуациях следует меньше уделять внимания предложенному оптимальному периоду беременности (от 27 до 36 недель), учитывая необходимость защиты женщины от местного заболевания. Защита новорожденных по-прежнему обеспечивается вакцинацией на ранней стадии той же беременности. Важно отметить, что беременная женщина не должна подвергаться ревакцинации позже во время той же беременности, если она получила вакцину в первом или втором триместре 7.
Защита новорожденных по-прежнему обеспечивается вакцинацией на ранней стадии той же беременности. Важно отметить, что беременная женщина не должна подвергаться ревакцинации позже во время той же беременности, если она получила вакцину в первом или втором триместре 7.
Пример случая : Беременная женщина на 8 неделе беременности с одним ребенком детсадовского возраста дома Звонит в офис и сообщает, что педиатры по соседству с ней недавно диагностировали коклюш у четырех разных детей.Она не знает, что делать, и слышала, что в третьем триместре ей нужно сделать прививку Tdap. Как лучше всего вести себя с этим пациентом?
Ответ : Посоветуйте ей прийти в тот же день и сделать вакцину Tdap в вашем офисе. Ее следует заверить в том, что вакцинацию Tdap можно безопасно проводить на любом этапе беременности, и что получение вакцины прямо сейчас защитит ее, косвенно защитит ее плод, а также обеспечит некоторую защиту ее новорожденного от коклюша.Ей нужно будет сделать вакцину Tdap только один раз во время беременности. Всем другим подросткам и взрослым членам семьи также следует посоветовать убедиться, что они используют последнюю вакцину Tdap, чтобы обеспечить защиту для себя и новорожденного.
Всем другим подросткам и взрослым членам семьи также следует посоветовать убедиться, что они используют последнюю вакцину Tdap, чтобы обеспечить защиту для себя и новорожденного.
Обработка ран
Как часть стандартной обработки ран для предотвращения столбняка, вакцина, содержащая столбнячный анатоксин, рекомендуется беременной женщине, если с момента ее предыдущей вакцинации от столбняка и дифтерии (Td) прошло 5 или более лет.Если бустерная вакцинация Td показана беременной женщине для лечения острой раны, акушер-гинеколог или другой поставщик медицинских услуг должен ввести вакцину Tdap независимо от гестационного возраста 7. Беременная женщина не должна проходить ревакцинацию Tdap при той же беременности. если она получила вакцину в первом или втором триместре.
Пример случая : Врач отделения неотложной помощи (ED) звонит вам по поводу пациента беременной 4, параграф 3, на 13 неделе беременности, который был замечен после того, как случайно наступил на ржавый гвоздь. Пациентка не может вспомнить, когда она в последний раз получала ревакцинацию от столбняка, и врач отделения неотложной помощи не понимает, когда вводить указанную ревакцинацию от столбняка, потому что руководящие принципы Центров по контролю и профилактике заболеваний рекомендуют введение Tdap между 27 неделями и 36 неделями беременности. Как следует посоветовать врачу неотложной помощи?
Пациентка не может вспомнить, когда она в последний раз получала ревакцинацию от столбняка, и врач отделения неотложной помощи не понимает, когда вводить указанную ревакцинацию от столбняка, потому что руководящие принципы Центров по контролю и профилактике заболеваний рекомендуют введение Tdap между 27 неделями и 36 неделями беременности. Как следует посоветовать врачу неотложной помощи?
Ответ : Врач отделения неотложной помощи должен быть проинформирован о том, что подходящей стратегией лечения острой раны для пациента является получение дозы Tdap сейчас.Эта вакцина заменяет одиночную бустерную вакцину против столбняка, и ее применение сейчас в рамках лечения острых ран является наиболее важным фактором. Пациентке следует сказать, что получение Tdap сейчас не позволит ей получить его повторно в период между 27 и 36 неделями беременности при этой беременности. Она и ее плод по-прежнему будут получать льготы по профилактике коклюша после получения на 13 неделе беременности.
Показанная бустерная вакцинация против столбняка и дифтерии
Если бустерная вакцинация Td показана во время беременности (т. Е. Спустя более 10 лет после предыдущей вакцинации Td), акушеры-гинекологи и другие медицинские работники должны вводить вакцину Tdap во время беременности в течение Окно беременности 27–36 недель 7.Эта рекомендация вызвана несрочным действием этого показания и стремлением к материнскому иммунитету. Это также максимизирует передачу антител новорожденному.
Неизвестная или неполная вакцинация от столбняка
Чтобы обеспечить защиту от столбняка у матерей и новорожденных, беременным женщинам, никогда не вакцинировавшимся от столбняка, следует начать серию из трех вакцинаций, содержащих столбнячный и пониженный дифтерийный токсоиды, во время беременности. Рекомендуемый график вакцинации этой серии — 0 недель, 4 недели и 6–12 месяцев.Вакцина Tdap должна заменить одну дозу Td, предпочтительно вводимую между 27 неделями и 36 неделями беременности 7.
Вакцинация подростков и взрослых, контактировавших с младенцами
Консультативный комитет по практике иммунизации рекомендует всем подросткам и взрослым, у которых есть или те, кто ожидает тесного контакта с младенцем младше 12 месяцев (например, братья и сестры, родители, бабушки и дедушки, поставщики услуг по уходу за детьми и медицинские работники), которые ранее не получали вакцину Tdap, должны получить однократную дозу Tdap для защиты от коклюша и снизить вероятность передачи 7.В идеале эти подростки и взрослые должны получить вакцину Tdap как минимум за 2 недели до того, как они вступят в тесный контакт с младенцем 6.
Дополнительная информация
Американский колледж акушеров и гинекологов выявил дополнительные ресурсы по темам, связанным с этим документом это может быть полезно для акушеров-гинекологов, других медицинских работников и пациентов. Вы можете просмотреть эти ресурсы по адресу: www.acog.org/More-Info/Tdap.
Эти ресурсы предназначены только для информации и не могут быть исчерпывающими.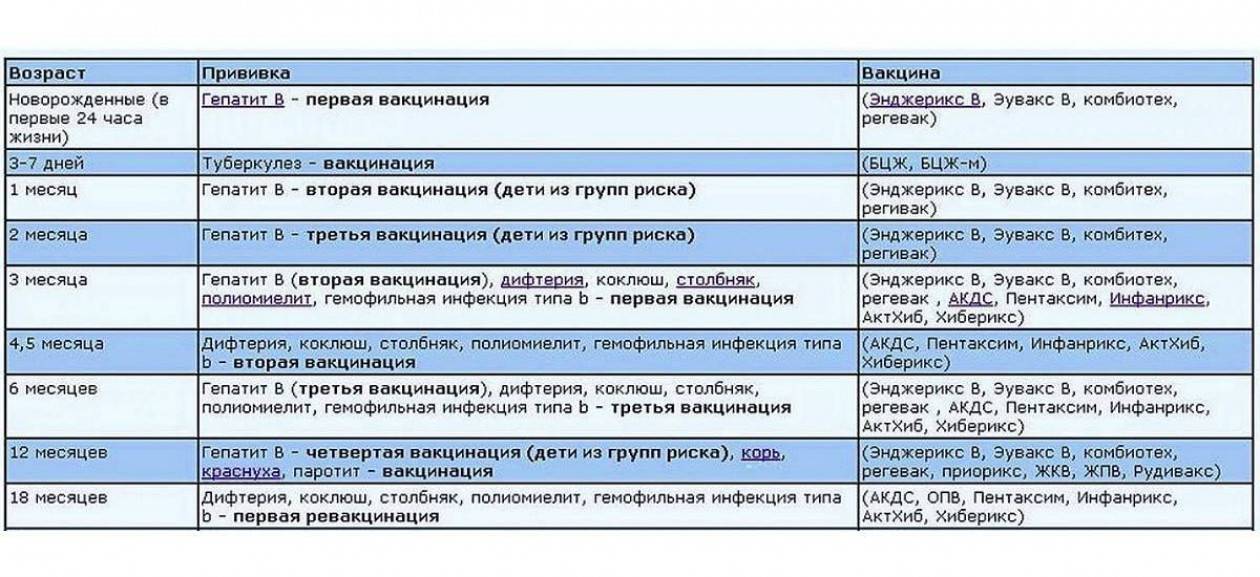 Обращение к этим ресурсам не означает одобрения Американским колледжем акушеров и гинекологов организации, веб-сайта организации или содержания ресурса. Ресурсы могут быть изменены без предварительного уведомления.
Обращение к этим ресурсам не означает одобрения Американским колледжем акушеров и гинекологов организации, веб-сайта организации или содержания ресурса. Ресурсы могут быть изменены без предварительного уведомления.
Авторские права, сентябрь 2017 г., Американский колледж акушеров и гинекологов. Все права защищены. Никакая часть этой публикации не может быть воспроизведена, сохранена в поисковой системе, размещена в Интернете или передана в любой форме и любыми средствами, электронными, механическими, путем фотокопирования, записи или иными способами, без предварительного письменного разрешения издателя.
Запросы на разрешение на изготовление фотокопий следует направлять в Центр защиты авторских прав, 222 Rosewood Drive, Danvers, MA 01923, (978) 750-8400.
ISSN 1074-861X
Американский колледж акушеров и гинекологов 409 12th Street, SW, PO Box 96920, Вашингтон, округ Колумбия 20090-6920
Последние данные по иммунизации и беременности: вакцинация от столбняка, дифтерии и коклюша. Мнение Комитета № 718. Американский колледж акушеров и гинекологов.Obstet Gynecol 2017; 130: e153–7.
Мнение Комитета № 718. Американский колледж акушеров и гинекологов.Obstet Gynecol 2017; 130: e153–7.
Эта информация разработана как образовательный ресурс, чтобы помочь клиницистам в оказании акушерской и гинекологической помощи, и использование этой информации является добровольным. Эта информация не должна рассматриваться как включающая все надлежащие методы лечения или методы ухода или как изложение стандарта ухода. Он не предназначен для замены независимого профессионального суждения лечащего врача. Вариации на практике могут быть оправданы, когда, по разумному мнению лечащего врача, такой курс действий определяется состоянием пациента, ограниченностью доступных ресурсов или достижениями в знаниях или технологиях.Американский колледж акушеров и гинекологов регулярно проверяет свои публикации; однако его публикации могут не отражать самые последние свидетельства. Любые обновления этого документа можно найти на сайте www.acog.org или позвонив в ресурсный центр ACOG.
Хотя ACOG прилагает все усилия для предоставления точной и надежной информации, эта публикация предоставляется «как есть», без каких-либо гарантий точности, надежности или иных явных или подразумеваемых. ACOG не гарантирует, не гарантирует и не поддерживает продукты или услуги какой-либо фирмы, организации или лица.Ни ACOG, ни его должностные лица, директора, члены, сотрудники или агенты не несут ответственности за любые убытки, ущерб или претензии в отношении любых обязательств, включая прямые, особые, косвенные или косвенные убытки, понесенные в связи с этой публикацией или доверием. по представленной информации.
ACOG не гарантирует, не гарантирует и не поддерживает продукты или услуги какой-либо фирмы, организации или лица.Ни ACOG, ни его должностные лица, директора, члены, сотрудники или агенты не несут ответственности за любые убытки, ущерб или претензии в отношении любых обязательств, включая прямые, особые, косвенные или косвенные убытки, понесенные в связи с этой публикацией или доверием. по представленной информации.
Прививки и пожилые люди | Национальный институт старения
Какие вакцины нужны пожилым людям?
По мере того, как вы становитесь старше, ваш врач может порекомендовать больше прививок, также известных как прививки или прививки, чтобы предотвратить определенные заболевания.
Поговорите со своим врачом о том, какая из следующих вакцин вам необходима. Убедитесь, что вы максимально обезопасили себя, регулярно делая прививки.
Вакцины против COVID-19
Коронавирус (COVID-19) — это респираторное заболевание, которое вызывает такие симптомы, как жар, кашель и одышка. Это может привести к серьезным заболеваниям и смерти. Исследования показывают, что вакцины против COVID-19 эффективны в предотвращении заражения людей COVID-19. Вакцинация от COVID-19 также поможет уберечь вас от серьезного заболевания, даже если вы действительно заразились COVID-19.Мы все еще изучаем, насколько эффективны вакцины COVID-19 против новых вариантов вируса. Подробнее об эффективности вакцины против COVID-10.
Это может привести к серьезным заболеваниям и смерти. Исследования показывают, что вакцины против COVID-19 эффективны в предотвращении заражения людей COVID-19. Вакцинация от COVID-19 также поможет уберечь вас от серьезного заболевания, даже если вы действительно заразились COVID-19.Мы все еще изучаем, насколько эффективны вакцины COVID-19 против новых вариантов вируса. Подробнее об эффективности вакцины против COVID-10.
Центры по контролю и профилактике заболеваний (CDC) рекомендуют вакцинировать всех в возрасте от 5 лет и старше. Бустерные вакцины также рекомендуются взрослым в возрасте 18 лет и старше. Обратитесь в местный отдел здравоохранения или воспользуйтесь Vaccines.gov, чтобы получить дополнительную информацию о вакцинации против COVID-19 в вашем районе. Узнайте больше о новых вакцинах для предотвращения COVID-19.
Вакцины от гриппа для пожилых людей
Грипп — сокращение от гриппа — это вирус, вызывающий жар, озноб, боль в горле, заложенность носа, головную боль и боли в мышцах.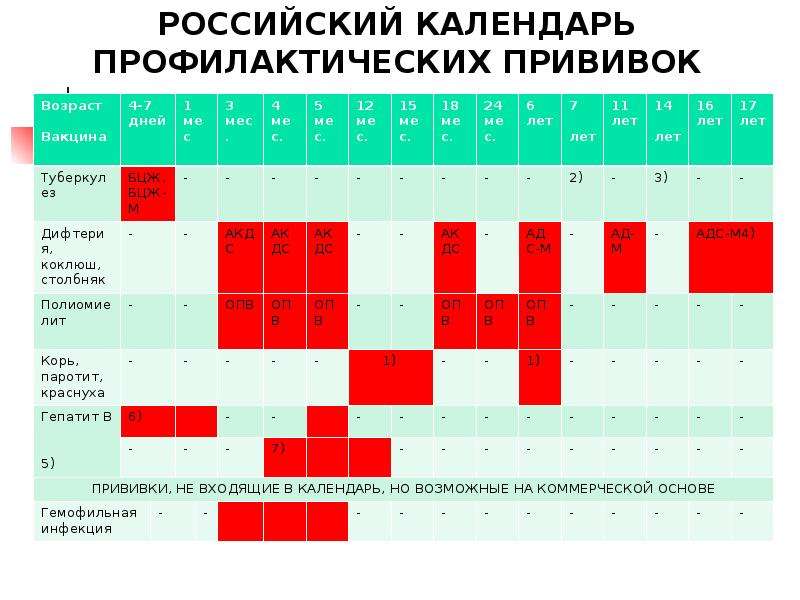 Грипп очень опасен, когда попадает в легкие. Пожилые люди подвергаются более высокому риску развития серьезных осложнений от гриппа, таких как пневмония.
Грипп очень опасен, когда попадает в легкие. Пожилые люди подвергаются более высокому риску развития серьезных осложнений от гриппа, таких как пневмония.
Грипп легко передается от человека к человеку. Вирус также меняется со временем, а это значит, что вы можете заразиться им снова. Чтобы вакцины от гриппа оставались эффективными, вакцина обновляется каждый год.
Каждый человек в возрасте 6 месяцев и старше должен проходить ежегодную вакцинацию от гриппа, но защита от вакцины от гриппа со временем может снизиться, особенно у пожилых людей. Тем не менее, у вас меньше шансов серьезно заболеть или госпитализировать из-за гриппа, если вы сделаете вакцину. Вакцинация от гриппа особенно важна, если у вас хроническое заболевание, такое как болезнь сердца или диабет.
В идеале вы должны получать вакцину до конца октября каждого года, чтобы вы были защищены в начале сезона гриппа.Для того чтобы вакцина подействовала, требуется не менее двух недель. Однако, если вы не получили вакцину от гриппа до конца октября, еще не поздно, поскольку пик сезона гриппа обычно приходится на декабрь или январь. Пока вирус гриппа распространяется, вакцинация поможет защитить вас.
Пока вирус гриппа распространяется, вакцинация поможет защитить вас.
Существуют вакцины против гриппа, разработанные специально для людей в возрасте 65 лет и старше. За вакцину будет оплачиваться Medicare, как и планы частного медицинского страхования. Вы можете сделать прививку от гриппа в кабинете врача или в местном отделе здравоохранения, а также в некоторых продуктовых магазинах и аптеках.Ингредиенты вакцины одинаковы, где бы вы ее ни получали.
Вакцины для профилактики пневмонии
Пневмококковая инфекция — это серьезная инфекция, которая передается от человека к человеку по воздуху. Это часто вызывает пневмонию в легких и может поражать другие части тела.
Существуют две пневмококковые вакцины: PPSV23 и PCV13. Согласно CDC, взрослые в возрасте 65 лет и старше должны получить вакцину PPSV23. Некоторым пожилым людям может также потребоваться вакцина против ЦВС-13.Поговорите со своим лечащим врачом, чтобы узнать, нужны ли вам обе пневмококковые вакцины.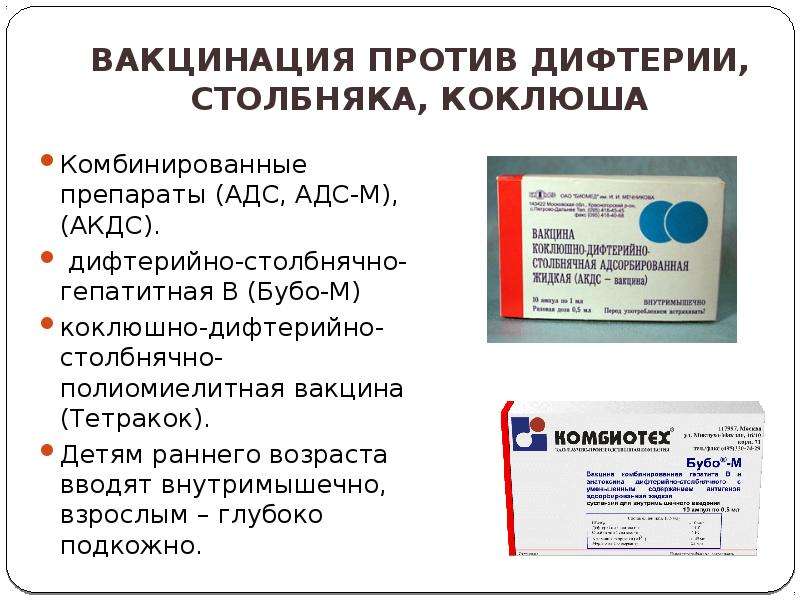
Вакцины против столбняка, дифтерии и коклюша (коклюша)
Столбняк, дифтерия и коклюш — серьезные заболевания, которые могут привести к смерти.
- Столбняк (иногда называемый тризмом) вызывается бактериями, обнаруженными в почве, пыли и навозе. Попадает в организм через порезы на коже.
- Дифтерия, также вызываемая бактериями, представляет собой серьезное заболевание, которое может поражать миндалины, горло, нос или кожу.Он может передаваться от человека к человеку.
- Коклюш, также известный как коклюш, вызывается бактериями. Это серьезное заболевание, вызывающее неконтролируемые приступы сильного кашля, из-за которых становится трудно дышать. Он может передаваться от человека к человеку.
Вакцинация — лучший способ предотвратить столбняк, дифтерию и коклюш. Большинство людей получают вакцинацию в детстве, но вам также понадобятся ревакцинации по мере взросления, чтобы оставаться наиболее защищенными от этих болезней. CDC рекомендует взрослым делать бустерные прививки вакциной Tdap (столбняк, дифтерия и коклюш) или Td (столбняк, дифтерия) каждые 10 лет.Спросите своего врача, когда вам понадобится ревакцинация.
CDC рекомендует взрослым делать бустерные прививки вакциной Tdap (столбняк, дифтерия и коклюш) или Td (столбняк, дифтерия) каждые 10 лет.Спросите своего врача, когда вам понадобится ревакцинация.
Вакцина против опоясывающего лишая для пожилых людей
Опоясывающий лишай вызывается тем же вирусом, что и ветряная оспа. Если вы переболели ветряной оспой, вирус все еще находится в вашем теле. Вирус может снова стать активным и вызвать опоясывающий лишай.
Опоясывающий лишай влияет на нервы. Общие симптомы включают жжение, стреляющую боль, покалывание и / или зуд, а также сыпь с пузырями, заполненными жидкостью. Даже когда сыпь исчезнет, боль может остаться. Это называется постгерпетической невралгией или ПГН.
Вакцина против опоясывающего лишая безопасна и может уберечь вас от опоясывающего лишая и PHN. Здоровые взрослые люди в возрасте 50 лет и старше должны пройти вакцинацию против опоясывающего лишая, которую вводят в двух дозах. (Zostavax, более ранняя вакцина против опоясывающего лишая, больше не доступна в Соединенных Штатах.)
(Zostavax, более ранняя вакцина против опоясывающего лишая, больше не доступна в Соединенных Штатах.)
Вам следует сделать прививку от опоясывающего лишая, даже если вы уже переболели ветряной оспой, вакциной против ветряной оспы или опоясывающим лишаем, получили Zostavax или не помните, что у вас была ветряная оспа. Однако вам не следует делать вакцину, если у вас в настоящее время опоясывающий лишай, вы больны или у вас жар, у вас ослаблена иммунная система или у вас была аллергическая реакция на Шингрикс.Если вы не знаете, что делать, посоветуйтесь со своим врачом.
Вы можете сделать прививку от опоясывающего лишая в кабинете врача и в некоторых аптеках. Программа Medicare Part D и частные планы медицинского страхования могут частично или полностью покрыть расходы. Чтобы узнать, покрывается ли это покрытие, обратитесь в Medicare или в свой план медицинского страхования.
Дорожные вакцины
Узнайте у своего врача или в местном отделе здравоохранения о вакцинах, которые могут вам понадобиться при поездках в другие страны. Иногда требуется серия снимков.Лучше всего получить их как минимум за четыре-шесть недель до поездки, чтобы дать время нарастить иммунитет и получить лучшую защиту, особенно от тех, которым может потребоваться несколько доз. Для получения дополнительной информации посетите веб-сайт CDC или позвоните на информационную линию для международных путешественников по телефону 800-232-4636.
Иногда требуется серия снимков.Лучше всего получить их как минимум за четыре-шесть недель до поездки, чтобы дать время нарастить иммунитет и получить лучшую защиту, особенно от тех, которым может потребоваться несколько доз. Для получения дополнительной информации посетите веб-сайт CDC или позвоните на информационную линию для международных путешественников по телефону 800-232-4636.
Каковы побочные эффекты вакцинации?
Общие побочные эффекты для всех этих вакцин легкие и могут включать боль, отек или покраснение в месте введения вакцины.
Перед вакцинацией обсудите со своим врачом историю вашего здоровья, включая прошлые болезни и методы лечения, а также любые аллергии.
Хорошая идея — вести собственный журнал прививок, перечисляя типы и даты прививок, а также любые побочные эффекты или проблемы.
Узнайте больше о безопасности вакцины и побочных эффектах вакцины.
Для получения дополнительной информации о прививках и вакцинах
Этот контент предоставлен Национальным институтом старения NIH (NIA). Ученые NIA и другие эксперты проверяют этот контент, чтобы убедиться, что он точен и актуален.
Ученые NIA и другие эксперты проверяют этот контент, чтобы убедиться, что он точен и актуален.
Проверено содержание:
12 августа 2021 г.
вакцины Tdap (от столбняка, дифтерии и коклюша) :: Департамент здравоохранения штата Вашингтон
Вакцина Tdap защищает от столбняка, дифтерии и коклюша. Вакцина Td защищает от столбняка и дифтерии.
Вакцина Tdap:
- Помогает взрослым и подросткам защитить себя от коклюша и предотвратить распространение болезней среди других.
- Помогает защитить детей от коклюша, если взрослые вокруг них получают вакцину. Младенцы имеют самый высокий риск серьезного заболевания коклюшем. Любой человек, находящийся в тесном контакте с ребенком, включая родителей, братьев и сестер, воспитателей, бабушек и дедушек, а также медицинских работников, должен получить разовую дозу вакцины Tdap.
Поскольку защита от вакцины со временем снижается, взрослым следует делать бустерные прививки Td каждые 10 лет, чтобы поддерживать высокий уровень защиты от столбняка и дифтерии.
Кому следует делать вакцины Tdap / Td?
Центры по контролю и профилактике заболеваний рекомендуют вакцину Tdap для всех, начиная с возраста 11 или 12 лет с повторными прививками с использованием вакцины Td до взрослого возраста.
Одна доза вакцины Tdap рекомендуется для:
- Дети в возрасте от 7 до 10 лет, которые не получили все 5 доз вакцины DTaP.
- Подростки от 11 до 18 лет (желательно от 11 до 12 лет).
- Беременным женщинам необходимо делать вакцину Tdap во время каждой беременности, даже если они уже были вакцинированы ранее.Это дает маме больше времени для выработки иммунитета, чтобы защитить своего ребенка от коклюша, и она передаст ему некоторую защиту. Лучшее время для вакцинации беременных женщин — как можно раньше на сроке от 27 до 36 недель беременности (известный как третий триместр).
- Взрослые в возрасте 19 лет и старше, особенно те, кто находится в тесном контакте с младенцами младше 12 месяцев.
 Бабушки и дедушки… Защитите своих близких от гриппа и коклюша (PDF) Доступны другие языки
Бабушки и дедушки… Защитите своих близких от гриппа и коклюша (PDF) Доступны другие языки - Медицинские работники, имеющие прямой контакт с пациентами.
После того, как человек получит однократную дозу вакцины Tdap, взрослому человеку рекомендуется сделать повторную прививку Td каждые 10 лет. Вакцина Tdap может быть введена вместо вакцины Td для этих повторных прививок, если у поставщика нет вакцины Td на складе.
Вакцинация в связи с травмой
Если вы получили тяжелую и грязную рану или ожог, вам могут сделать вакцину Td или Tdap в качестве меры предосторожности, даже если с момента последней дозы прошло менее 10 лет.
Государственная вакцина
Заявление с информацией о вакцинеСвязанная информация
Другие ресурсы
В начало
.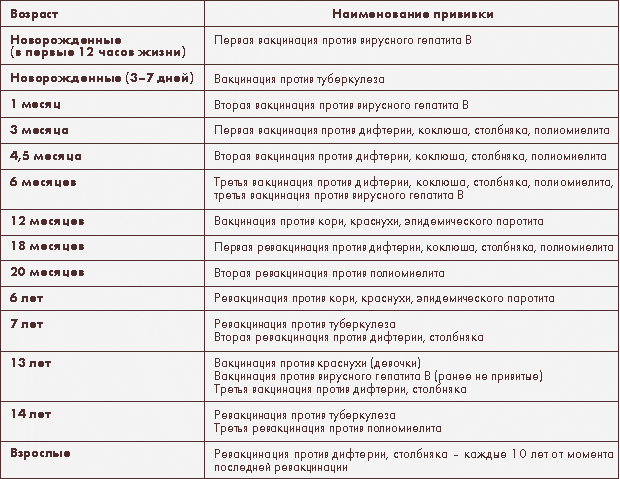


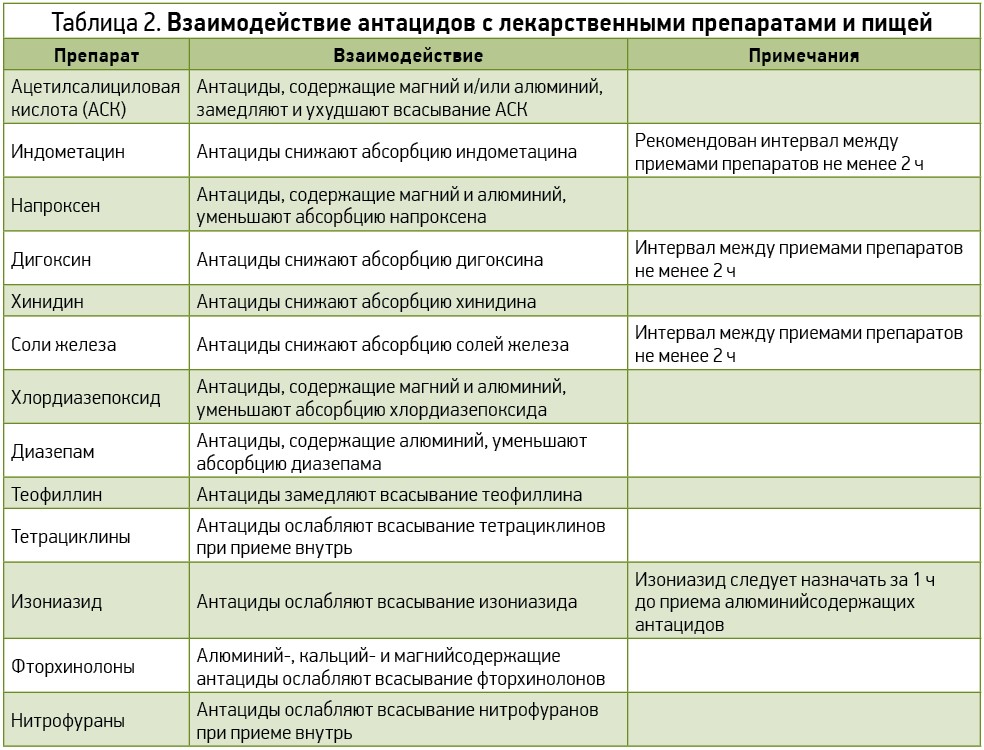

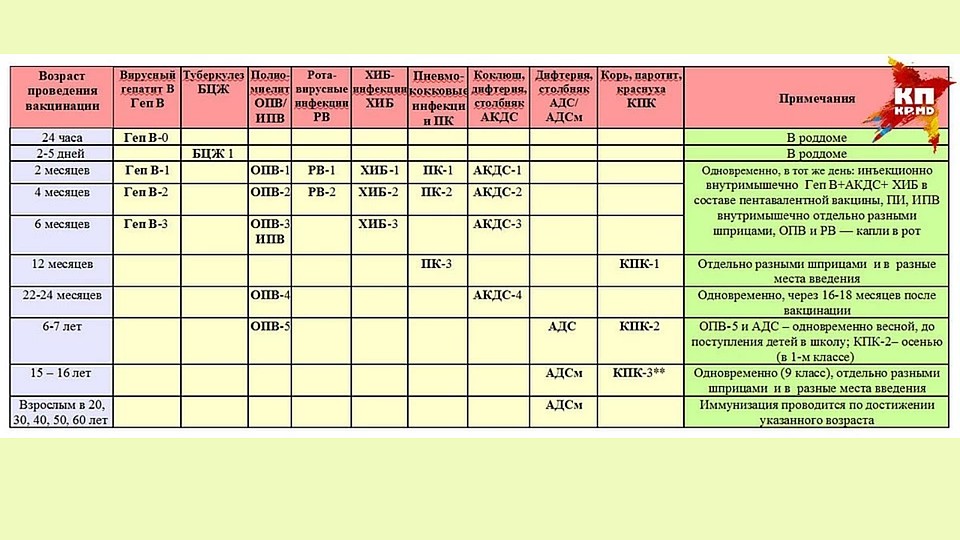




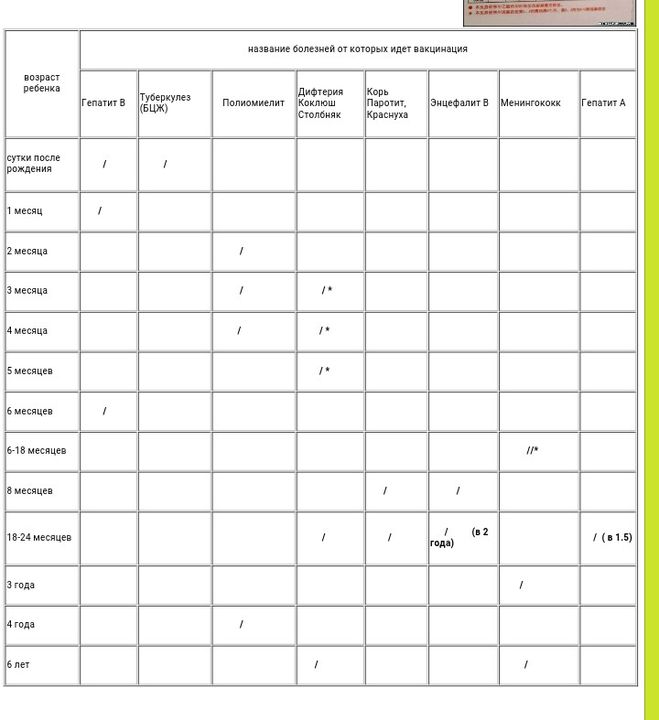

 Эти препараты разрабатываются посредством методик генной инженерии и используются для защиты от вирусного гепатита В и ряда других заболеваний
Эти препараты разрабатываются посредством методик генной инженерии и используются для защиты от вирусного гепатита В и ряда других заболеваний

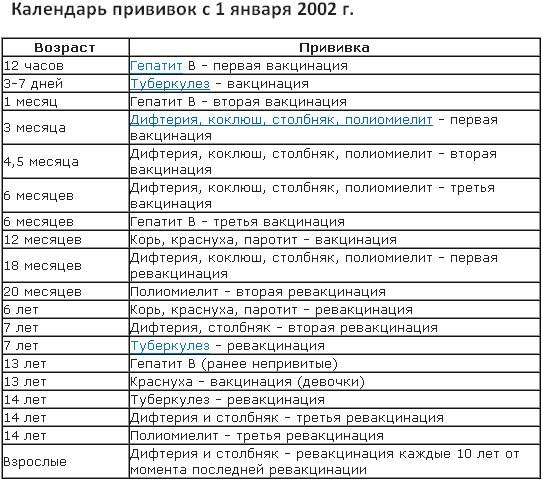 Это бустерная доза для детей, иммунизированных против этих болезней в более раннем возрасте. Детям, получившим бустерную дозу вакцины Tdap в возрасте 10 лет или позже, доза не требуется в 9 классе.
Это бустерная доза для детей, иммунизированных против этих болезней в более раннем возрасте. Детям, получившим бустерную дозу вакцины Tdap в возрасте 10 лет или позже, доза не требуется в 9 классе. Взрослые должны получать ревакцинацию вакцины Td каждые 10 лет.
Взрослые должны получать ревакцинацию вакцины Td каждые 10 лет. беременность, как можно раньше, в период гестации 27–36 недель.
беременность, как можно раньше, в период гестации 27–36 недель.
 Бабушки и дедушки… Защитите своих близких от гриппа и коклюша (PDF) Доступны другие языки
Бабушки и дедушки… Защитите своих близких от гриппа и коклюша (PDF) Доступны другие языки