Прибавка в весе | HiPP Organic
Прибавка в весе во время беременности у каждой женщины индивидуальна
Многие женщины задают себе вопрос, сколько дополнительных килограмм можно набрать, чтобы быть еще «в норме». Общего мнения на эту тему, однако, нет, так как каждая беременность протекает индивидуально
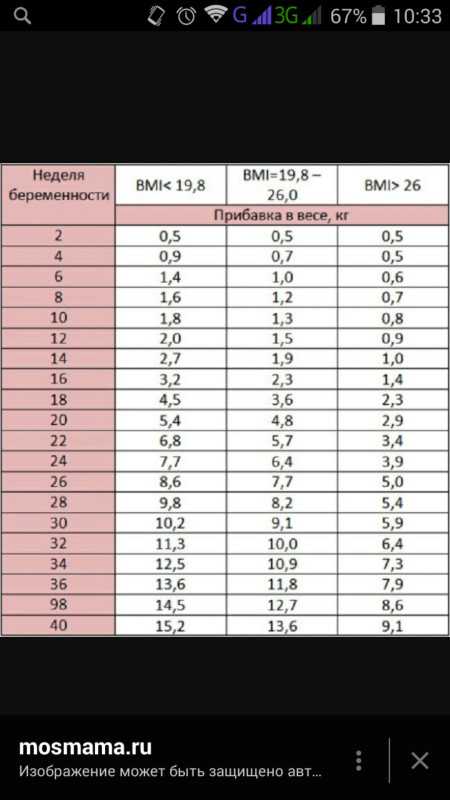
Если женщина до беременности была скорее худой, то она без опасений может набрать немного больше веса. Если индекс массы тела (ИМТ)* до беременности был ниже 18,5, то за время беременности рекомендуется прибавить от 12,5 до18 кг. Женщинам с нормальным весом (ИМТ 18,5–24,9) рекомендуется прибавить в среднем от 11,5 до 16 кг. Женщинам, у которых индекс массы тела уже до беременности составлял 25,0-29,9, рекомендуется следить за тем, чтобы прибавка веса не была чрезмерной (примерно от 7 до 11,5 кг).
Не преувеличивайте!
Становясь заложником весов, Вы не делаете себе одолжение. Ведь гинеколог проверяет Ваш вес при каждом плановом обследовании и определяет, находится ли он в пределах рекомендуемых норм. Как правило, потребность в калориях возрастает только с 4-го месяца беременности примерно на 250 ккал. Потребность в важных витаминах и минеральных веществах, однако, увеличивается с самого начала беременнности. Поэтому следите за сбалансированностью Вашего питания на протяжении всей беременности, а также в период кормления грудью. Подробная информация о дополнительной потребности в питательных веществах во время беременности.
Как правило, потребность в калориях возрастает только с 4-го месяца беременности примерно на 250 ккал. Потребность в важных витаминах и минеральных веществах, однако, увеличивается с самого начала беременнности. Поэтому следите за сбалансированностью Вашего питания на протяжении всей беременности, а также в период кормления грудью. Подробная информация о дополнительной потребности в питательных веществах во время беременности.
Многие женщины в первые три месяца беременности страдают от тошноты и рвоты, так что прибавка в весе и без того незначительна. Некоторые женщины в этот период даже несколько теряют в весе.
Во втором и третьем триместрах еженедельная прибавка в весе (в зависимости от начального веса) колеблется от 300 до 500 грамм. Незадолго до рождения ребенка потребность в энергии может снова снизиться, т. к. женщина меньше движется. Но и здесь действует правило: фактическая потребность в энергии у каждой беременной женщины индивидуальна.
Диета во время беременности –абсолютное табу!
Избыточный вес до беременности не означает, что забеременев, Вы должны начать худеть, так как это может отрицательно отразиться на снабжении ребенка питательными веществами. Кроме того, при диете –так же, как и при курении – в кровообращение, а значит и к Вашему будущему ребенку, попадает большое количество вредных веществ.
Кроме того, при диете –так же, как и при курении – в кровообращение, а значит и к Вашему будущему ребенку, попадает большое количество вредных веществ.
* ИМТ = индекс массы тела: соотношение массы тела и роста.
Расчет: масса тела (в кг) делится на рост в квадрате (м²). Пример: 60 кг : (1,60 м)² = 23,4 кг/м². Показатель ИМТ для женщин с нормальным весом составляет от 18,5 до 24,9 кг/м².
Узнать больше: Советы
Здоровое питание
Есть «за двоих»?Пить достаточно жидкостиПрибавка в весе
Важные питательные веществаДополнительная потребностьУход за собой во время беременностиВопросы и ответыКонтрольный список вещей для роддомаКалендарь беременностиКалендарь овуляцииРассчитать дату родовРассчитать вес во время беременности
Питание во время беременности: сколько килограмм можно набрать?
Поговорили с гинекологом-эндокринологом (Елена Герасимович, гинеколог-эндокринолог высшей квалификационной категории, кандидат медицинских наук) о последствиях беременности, которых многие стыдятся. И о том, как с ними справляться.
И о том, как с ними справляться.
О чем здесь, если коротко:
- Какие последствия беременности – самые частые и опасные?
- А грудь после родов восстановится?
- Правда ли, что влагалище после родов не возвращается в прежнюю форму?
- Как беременность и роды скажутся на весе? Многие ведь полнеют и не могут потом похудеть
- А почему у многих женщин после родов появляется геморрой?
- Почему появляется недержание мочи? Это можно исправить?
- Когда после родов восстановится менструальный цикл?
- Нормально ли, если после рождения ребенка долго не хочется секса?
- А что насчет послеродовой депрессии?
►С какими последствиями беременности и родов чаще всего сталкиваются женщины?
– Большая часть осложнений возникает в послеродовом периоде, который в среднем длится 6–8 недель после родов – оперативных или естественных. Заканчивается этот период после обратного развития репродуктивной, эндокринной, нервной, сердечно-сосудистой и других систем организма.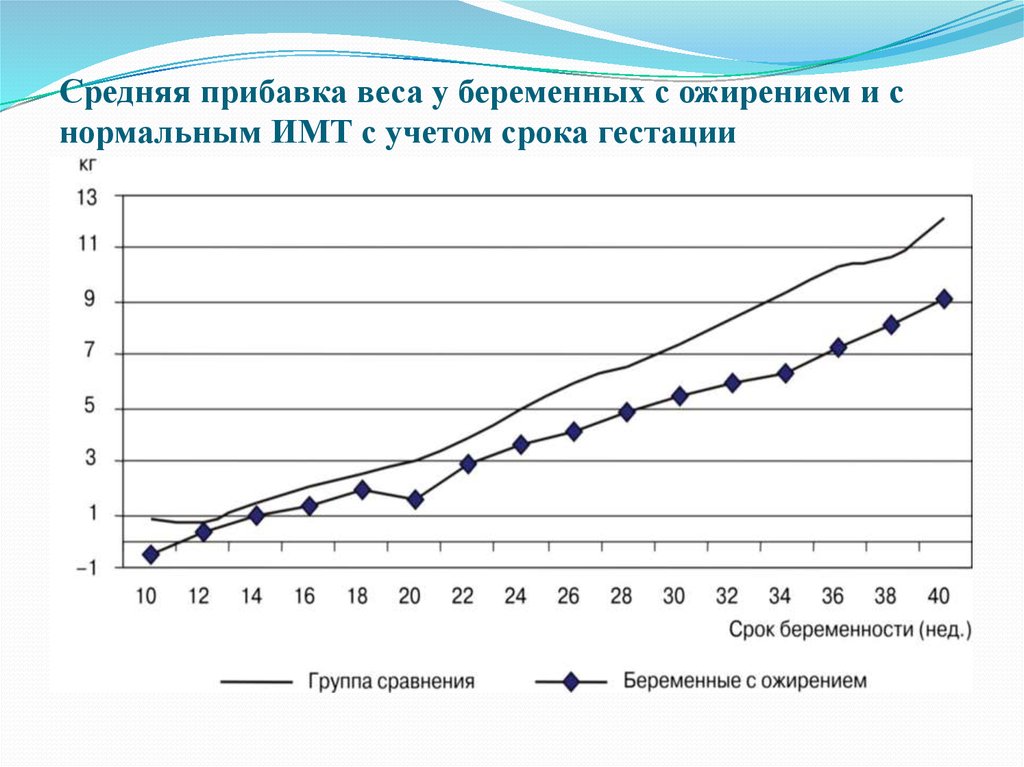
Как правило, самое опасное для здоровья женщины осложнение в раннем послеродовом периоде (первые часы и сутки после родов) – кровотечение. Оно может быть связано с нарушением сократительной способности матки, гипотонией – это когда маточные волокна сокращаются «не совсем правильно».
В таких ситуациях оказывают комплексную консервативную акушерскую помощь: часто вопрос помогают решить использование холода на низ живота и введение сокращающих матку уколов. В тяжелых случаях, когда маточное кровотечение не удается остановить консервативными методами, врачи устраняют источник кровотечения – удаляют матку по жизненным показаниям.
Есть и менее коварные осложнения. Наиболее раннее – гематометра: полость матки заполняется сгустками крови, шейка матки плотно закрывается, и лохии с кровью уже не могут выйти самостоятельно. Женщина может жаловаться на повышение температуры тела, боли внизу живота и даже озноб. Лечение гематометры начинают с консервативных методов (спазмолитики и сокращающие матку средства), а при отсутствии эффекта выполняют инструментальное выскабливание слизистой полости матки и удаляют остатки крови.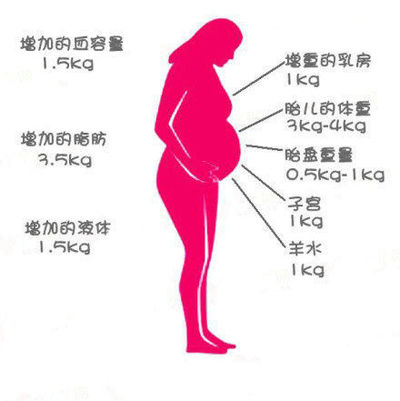
Еще одно осложнение, которое обычно проявляется уже позже – как правило, через 30–40 дней после родов, – плацентарный полип. Остатки плацентарной ткани задерживаются в слизистой полости матки. Такая женщина в послеродовом периоде жалуется на постоянные кровянистые выделения из половых путей. Поставить правильный диагноз позволяет анамнез и УЗИ матки.
После родов также может быть выворот слизистой шейки матки: эрозированный эктропион или цервикальная эктопия. Лечить эрозию или не лечить – решает только врач после консультации и оценки слизистой шейки матки и цервикального канала специальным аппаратом – кольпоскопом.
Есть также осложнения, связанные с родовым актом и акушерскими пособиями. Например, эпизиотомия и перинеотомия.
Если после эпизиотомии сформировался грубый рубец, женщину в дальнейшем могут беспокоить боли во время секса – диспареуния. Помощь в таких ситуациях индивидуальная. Возможно физиолечение, а также лазерное иссечение рубцовой ткани с целью восстановления нормальной анатомии тазового дна.
Еще одна проблема в раннем послеродовом периоде – лактостаз. Молочные железы у женщин нагрубают, наливаются молоком, может быть повышенная температура. Если у роженицы кроме температурной реакции появляется боль, гиперемия, краснота в области груди, ей необходимо проконсультироваться и с хирургом для исключения мастита. Тактики лечения мастита и лактостаза диаметрально противоположны.
После родов многих женщин беспокоят и эстетические проблемы – растяжки и стрии на коже груди, живота, иногда бедер.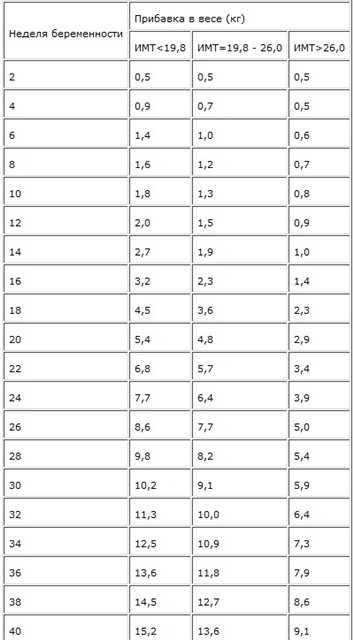 Многие пытаются мазать кожу кремом до беременности, во время нее и после, а проблема не уходит: все дело в особенностях строения соединительной ткани. Вернуть естественную пигментацию помогают лазерные технологии.
Многие пытаются мазать кожу кремом до беременности, во время нее и после, а проблема не уходит: все дело в особенностях строения соединительной ткани. Вернуть естественную пигментацию помогают лазерные технологии.
►Как рождение ребенка сказывается на груди?
– В течение года после лактации молочная железа обычно восстанавливает свою форму. Но встречаются другие проблемы: женщин иногда беспокоят молозивные выделения из сосков даже после прекращения лактации – лакторея. Это происходит потому, что сохраняется повышенный уровень гормона пролактина, млечные протоки желез остаются расширенными.
Здесь правильным будет визит к маммологу и выполнение УЗИ молочных желез. Если в результате диагностики не были обнаружены кисты, которые могут быть причиной лактореи, можно спать спокойно. В редких случаях показана медикаментозная терапия.
►Правда ли, что влагалище после родов расширяется и не возвращается в прежнюю форму?
– Да, малыш проходит через естественные родовые пути, они безусловно изменяются.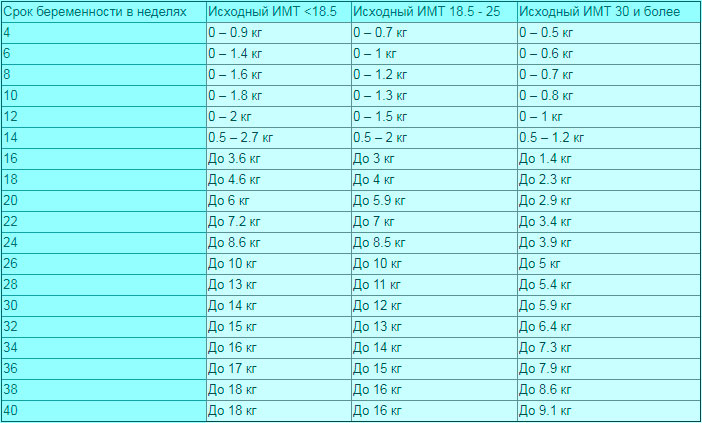 Влагалище становится более широким, в настоящее время даже появился специальный медицинский термин – синдром релаксированного влагалища, «синдром широкого влагалища» в просторечии.
Влагалище становится более широким, в настоящее время даже появился специальный медицинский термин – синдром релаксированного влагалища, «синдром широкого влагалища» в просторечии.
У каждой женщины и мужчины свое понятие комфорта и нормы, и если интимная ситуация не устраивает женщину, то ей поможет врач-гинеколог и фитнес с акцентом на тренировку мышц тазового дна. В домашних условиях возможно выполнение все тех же упражнений Кегеля, но это важно делать правильно, полностью исключив работу мышцы переднего брюшного пресса. Этим упражнениям может научить врач-гинеколог. 90% пациенток, с которыми я работаю, выполняют их, к сожалению, неправильно.
Сейчас также есть много влагалищных девайсов для решения проблемы релаксированного влагалища. Кстати, в нашей стране зарегистрированы еще и отличные белорусские «гаджеты».
Еще одно простое решение проблемы – лазерное влагалищное ремоделирование. Это уже область эстетической гинекологии, в которой используется только определенная лазерная энергия: оборудование должно быть сертифицировано для работы со слизистой мочевого пузыря и слизистой влагалища.
►Врач-гинеколог всегда видит, рожала женщина или нет?
– Да. Для нас, акушеров-гинекологов, существуют явные признаки, которые позволяют отличить рожавшую женщину от нерожавшей, и они остаются с женщиной навсегда. Один из основных – это состояние маточного зева: у рожавших он становится щелевидным, шейка матки приобретает цилиндрическую форму (у нерожавших она коническая), также изменяется и складчатость слизистой влагалища.
►Как беременность и роды сказываются на позвоночнике?
– Если женщина была соматически здорова до беременности, она будет здорова и после. На состоянии спинного мозга, позвоночном столбе и нервных окончаниях рождение ребенка плохо не отражается.
►А на весе? Многие ведь полнеют и не могут потом похудеть
– Женщины, которые лактируют, стараются употреблять больше белковой пищи и в целом больше едят, чтобы ребенку досталось больше питательных веществ, аминокислот. При этом они обычно и меньше двигаются, уделяя больше внимания малышу, – соответственно, и приобретают некоторые формы.
Но, как только лактация заканчивается, восстанавливается гормональный баланс в организме. Когда женщина старается уделять себе больше внимания, ходит на фитнес или делает упражнения дома, вес постепенно возвращается в норму. Нужно приложить усилия и старания, килограммы сами не уйдут. И в то же время бывают исключения, например конституциональные особенности.
►Еще часто говорят, что очень страдают зубы.
– Спорный вопрос. Если женщина принимала во время беременности препараты кальция, витамины, продукты с достаточным содержанием микроэлементов и кальция, проблем не должно быть, так говорят врачи-стоматологи.
А вот случаев с выпадением зубов в моей практике не было. Еще на этапе планирования беременности женщине рекомендуется лечить хронические очаги инфекции, то есть санировать ротовую полость.
«О недержании мочи стесняются говорить, но эта проблема легко решается»– Дело в том, что естественное рождение ребенка дает большую нагрузку на кровоснабжение малого таза, в особенности на кровоток ректо-сигмоидного отдела. А если малыш еще и крупный, то вероятность развития геморроя увеличивается, и в таком случае требуется помощь хирурга-проктолога.
А если малыш еще и крупный, то вероятность развития геморроя увеличивается, и в таком случае требуется помощь хирурга-проктолога.
Геморрой может беспокоить женщину не только после родов, но и во время беременности. Профилактика – это гимнастика и правильное питание, способствующее регулярному стулу и отсутствию запоров. В некоторых случаях по рекомендации врача женщине необходимы медикаменты, улучшающие кровоснабжение малого таза.
►Варикоз – тоже частая проблема?
– Бывает и варикоз, и флебит, и тромбофлебит. Во время беременности, начиная с 28-й недели, объем циркулирующей крови увеличивается на 50%. Это очень большая нагрузка и на сердечно-сосудистую систему в целом, и на бассейн вен нижних конечностей в частности. С целью профилактики врач может рекомендовать эластические чулки определенной степени компрессии во время беременности, родов и в послеродовом периоде.
►Почему появляется недержание мочи? Это можно исправить?
– Недержание мочи у женщин появляется, потому что изменяется анатомия между мочевым пузырем и маткой, изменяется гормональный фон, и часто женщина просто не умеет управлять своими интимными мышцами.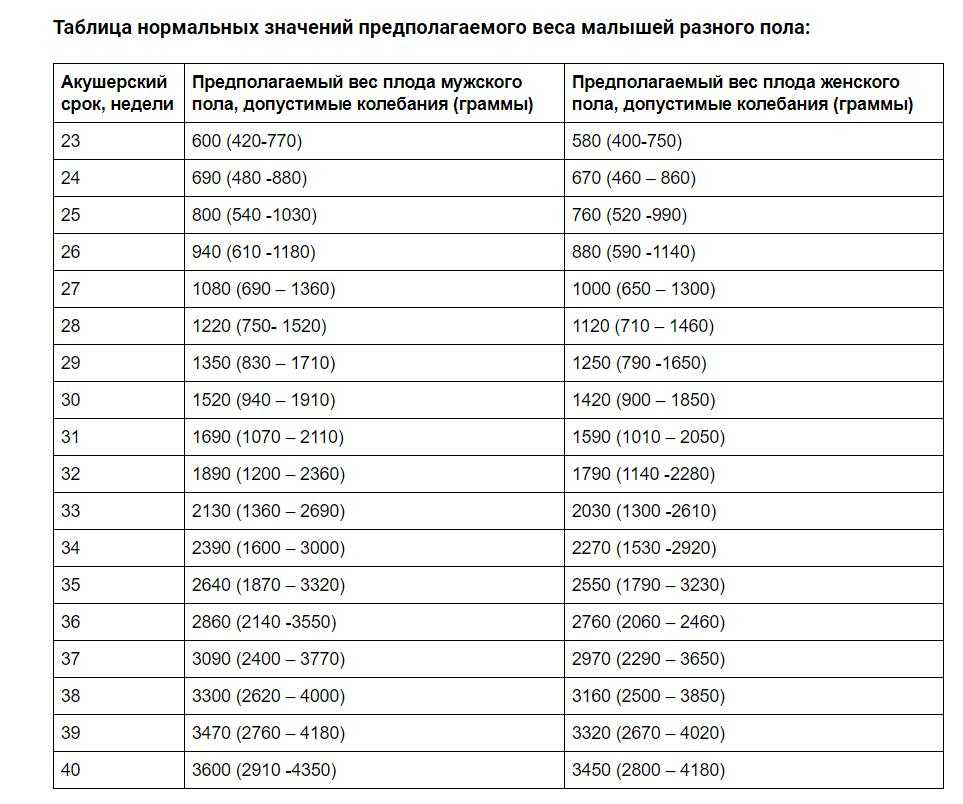
Об этой проблеме стесняются говорить, но нужно знать, что она решается разными методами: БОС-терапией, тренировками с помощью влагалищных конусов и шариков, опять же лазерными и физиотерапевтическими процедурами.
►А последствия кесарева сложнее?
– Однозначного ответа нет. Кровотечение – наиболее опасное осложнение в случае гипотонии и атонии матки. В таких ситуациях при отсутствии эффекта от консервативных методов лечения женщине удаляют матку. Но, по мировой статистике, 20–25% родов во всем мире в настоящее время заканчиваются операцией кесарева сечения.
Один из уважаемых профессоров однажды образно отметил, что зубы у женщин вырываются реже, чем делают сейчас операцию кесарева сечения, и это правда. Но ее не делают по желанию женщины, есть определенные показания к этой операции, как со стороны здоровья роженицы, так и со стороны плода.
«На самом деле количество послеродовых депрессий ничтожно мало»►Когда восстанавливается менструальный цикл?
– Это очень индивидуально. Если женщина регулярно лактирует и кормит ребенка грудью по расписанию через 3–6 часов, цикл менструаций может восстановиться только после окончания лактации. Это связано с высоким уровнем пролактина и низким содержанием гипофизарных гормонов.
Если женщина регулярно лактирует и кормит ребенка грудью по расписанию через 3–6 часов, цикл менструаций может восстановиться только после окончания лактации. Это связано с высоким уровнем пролактина и низким содержанием гипофизарных гормонов.
►Нормально ли, если после рождения ребенка долго не хочется секса?
– Это ненормально, но это связано с особенностью эндокринной перестройки женщины в послеродовой период. Высокий уровень пролактина в крови подавляет гонадотропины, да и лимбическая система работает по своим канонам, а ведь именно она отвечает за удовольствие.
То есть инстинкт материнства подавляет инстинкт интимности, у женщины появляется другая доминанта. Завершение этого периода и возвращение интимной близости женщины часто связывают с тем, что дети подрастают и им нужно меньше внимания, но на самом деле ей не хочется секса не потому, что она устает, а по эндокринным причинам. Это объясняет доказательная эндокринология.
И такое может длиться до трех лет и более, но возврат либидо обязательно произойдет, время для каждой женщины индивидуально.
►А если это не проходит очень долго?
– Тогда необходимо выполнить ряд исследований и обратиться к гинекологу-эндокринологу или гинекологу-эстетисту, чтобы найти проблему и решить ее.
►У женщин часто во время беременности меняются вкусовые предпочтения. Нормально ли, если после рождения ребенка они не восстанавливаются?
– В норме все восстанавливается, мела и огурцов не так уж и хочется. Обычно все пищевые причуды заканчиваются к 16 неделям беременности, когда образуется достаточное количество гормона – плацентарного лактогена.
Если женщина родила, а прежние предпочтения не вернулись, нужно проконсультироваться у психотерапевта и гастроэнтеролога.
►В последнее время все чаще говорят о послеродовой депрессии. Часто ли беременность так плохо отражается на психологическом состоянии?
– Минорное состояние, грусть, усталость, стресс часто маскируются послеродовой депрессией. На самом деле количество послеродовых депрессий ничтожно мало в популяции.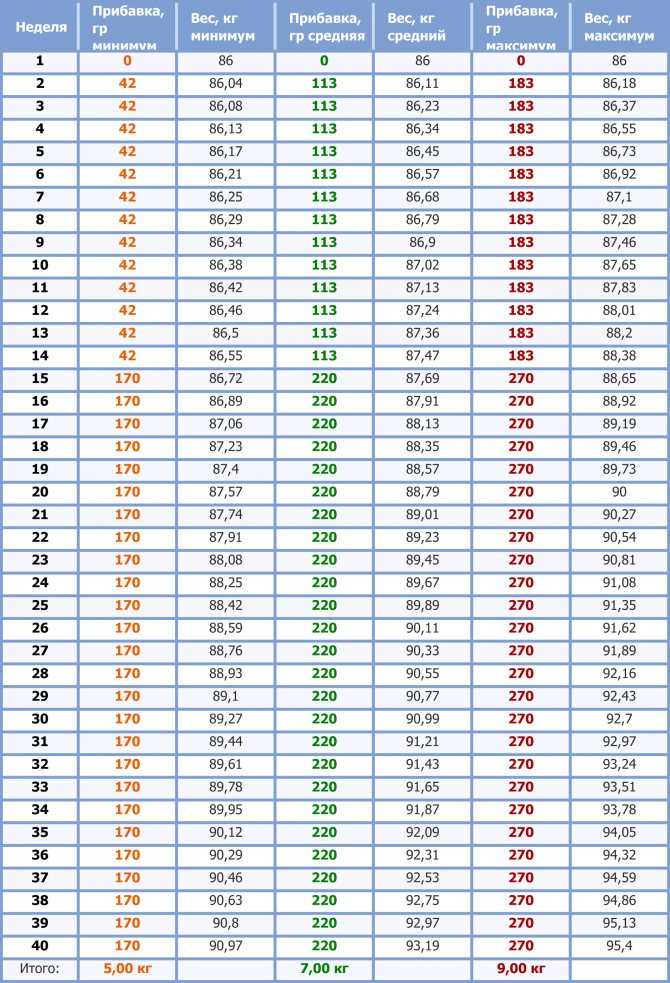 У меня были такие пациентки, и это состояние ни с чем другим не сравнить: у женщин опускаются руки, они беспомощны, и эта беспомощность не зависит от самой женщины. Меняется ее гормональный метаболизм, количество эндорфинов. Это глубокое изменение на уровне нейроэндокринной системы, но, к счастью, это редкое осложнение.
У меня были такие пациентки, и это состояние ни с чем другим не сравнить: у женщин опускаются руки, они беспомощны, и эта беспомощность не зависит от самой женщины. Меняется ее гормональный метаболизм, количество эндорфинов. Это глубокое изменение на уровне нейроэндокринной системы, но, к счастью, это редкое осложнение.
Во время лактации вырабатывается гормон доверия – окситоцин. И, когда женщина лактирует, у нее и эндорфинов вырабатывается больше, она защищена природой от депрессии. Но, конечно, если женщина постоянно одна, у нее нет поддержки мужа, семьи, если она постоянно устает, ей не уделяют внимания, развивается обычный ипохондрический синдром, который может привести к депрессии.
«Никто вам не скажет заранее, что вас ждет»
►Все ли последствия родов обратимы?
– Почти все, но это зависит от личностных притязаний женщины. Ведь если, допустим, у женщины стрии на коже живота, груди и они женщину не беспокоят, то и вопроса нет. Но понятно, что сами они не исчезнут. Широкое влагалище тоже само не исправится, молочные железы не станут такими, какими они были раньше.
Широкое влагалище тоже само не исправится, молочные железы не станут такими, какими они были раньше.
►А наличие осложнений зависит от состояния здоровья женщины или от ее поведения во время беременности?
– 50% зависят от соматического здоровья до наступления беременности и 50% зависят от того, как будет протекать беременность и послеродовой период. После родов женщине рекомендуют обязательно прийти на прием к акушеру-гинекологу через две недели. Врач оценит состояние родовых путей женщины, промежности, швов, шейки матки, стенок влагалища, при необходимости выполнит УЗИ матки и придатков.
Еще важно и нужно посетить врача через два месяца после родов.
►А можно ли узнать заранее, какие последствия грозят?
– Медицина – самая точная наука после богословия. Никому не дано знать, что будет. Женщине важно прислушиваться к рекомендациям своего врача и своего организма.
►Что делать, чтобы минимизировать шансы на осложнения?
– Осознанно планируйте беременность, регулярно посещайте врача, сбалансированно питайтесь, занимайтесь спортом, практикуйте специальные упражнения для мышц тазового дна, совершайте пешие прогулки, балуйте себя спа-процедурами, массажем, читайте интересную литературу и просто любите себя. Я бы хотела, чтобы вы понимали: беременность – это не болезнь, это физиологическое состояние женского организма.
Я бы хотела, чтобы вы понимали: беременность – это не болезнь, это физиологическое состояние женского организма.
«То, что женщина оздоравливается после родов, – миф»
►Говорят, что вторая беременность и роды легче. Это правда?
– Да, если женщина соматически здорова, у нее не появился багаж новых заболеваний, если первую беременность она вынашивала хорошо.
►А зависят ли осложнения от возраста?
– Да, частично. Самый лучший продуктивный возраст – 23–28 лет, когда женщина не отягощена хроническими болезнями.
По рекомендациям ВОЗ даже ЭКО в настоящее время разрешено законодательно выполнять до 49 лет, но это не значит, что первую беременность надо планировать в 48. Мы, врачи-гинекологи, безусловно за то, чтобы женщины рожали в наиболее фертильный возраст. Поздние роды всегда более сложные.
►В каком возрасте какие осложнения бывают чаще?
– На этот вопрос невозможно ответить однозначно. Многое зависит от резервных возможностей каждой отдельно взятой женщины и акушерской ситуации.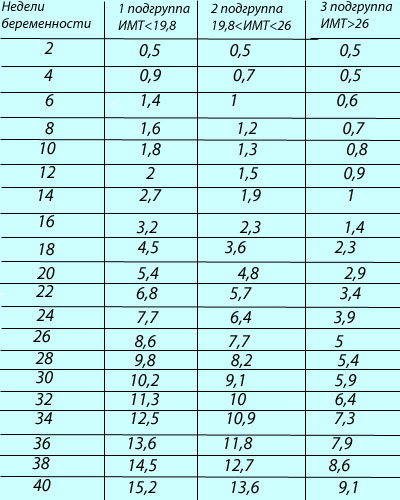 Пациентка с экстрагенитальной патологией (например, сахарным диабетом) и в 23, и в 33, скорее всего, столкнется с определенными трудностями.
Пациентка с экстрагенитальной патологией (например, сахарным диабетом) и в 23, и в 33, скорее всего, столкнется с определенными трудностями.
►Может ли физическое состояние после родов улучшиться по сравнению с тем, что было?
– Если у женщин был эндометриоз до беременности, он останется и после, если были нарушения менструации, связанные с синдромом поликистозных яичников, они тоже никуда не исчезнут. Нельзя сказать «вы родите и избавитесь от таких-то болезней». Нет, чуда не случится.
Роды – это испытание женского организма, очень большой стресс, и если раньше некоторые доктора говорили, что они омолаживают, то сейчас роды называют экзаменом на зрелость и выносливость женского организма.
►Бывают ли роды без последствий?
– Да, бывают. Но нужно разделять медицинские вопросы и эстетические. Синдром широкого влагалища и стрии – это не осложнения, а эстетические вопросы. А что касается медицинских вопросов, то в основном женщины, к счастью, рожают без осложнений.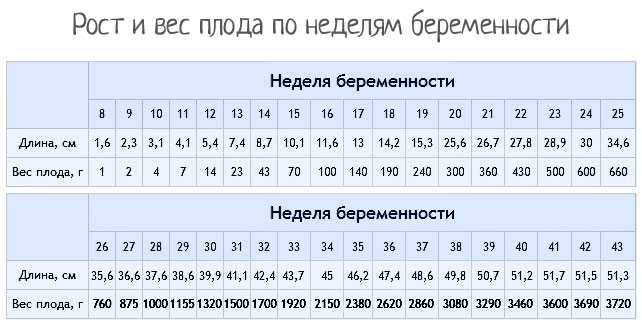
Прибавка в весе во время беременности – Информация о беременности
Действительно ли имеет значение, сколько веса я прибавлю во время беременности?
Прибавка в весе во время беременности, конечно же, неизбежна. Не только ребенок способствует набору веса. Ваша плацента, увеличенный объем крови, большая грудь и запасы жира для поддержки грудного вскармливания также вносят свой вклад. То, сколько вы наберете, очень важно, так как это может повлиять как на вас, так и на вашего ребенка. Существуют цели по увеличению веса, которые отражают наилучшие результаты для вас обоих. Набор веса в пределах рекомендуемых целевых показателей снижает риск гестационного диабета, преждевременных родов и рождения крупного ребенка по сравнению со слишком большим набором веса. Ваш ребенок также с меньшей вероятностью будет иметь избыточный вес в более позднем возрасте. Слишком маленький набор веса также может вызвать проблемы с повышенным риском низкого веса при рождении, преждевременных родов и затруднений при грудном вскармливании.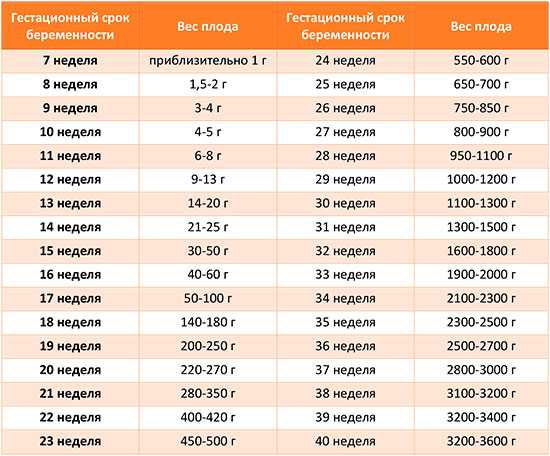
Сколько веса я должен набрать?
Идеальная прибавка в весе во время беременности зависит от вашего ИМТ до беременности. Используйте эту таблицу, чтобы получить представление о диапазоне увеличения веса, рекомендуемом для вашего ИМТ. Или попробуйте этот калькулятор набора веса во время беременности.
Если вы изо всех сил пытаетесь удержать прибавку в весе в рекомендуемом диапазоне, поговорите со своим лечащим врачом. Существует множество отличных стратегий, которые помогут вам изменить рацион питания или физическую активность. Не рекомендуется пытаться похудеть во время беременности, даже если вы страдаете ожирением.
ИМТ до беременности | Средненедельная прибавка массы тела во 2-м и 3-м триместре | Рекомендуемая общая прибавка в весе | ||
|---|---|---|---|---|
кг/нед. | фунтов в неделю | кг | фунтов | |
менее 18,5 | 0,5 | 1 | 28-40 | |
от 18,5 до 24,9 | 0,4 | 1 | от 11,5 до 16 | от 25 до 35 |
от 25,0 до 29,9 | 0,3 | 0,6 | от 7 до 11,5 | от 15 до 25 |
Более 30 | 0,2 | 0,5 | от 5 до 9 | от 11 до 20 |
Вес до беременности и нормальная прибавка в весе во время беременности являются предикторами здоровой беременности – питание на протяжении жизненного цикла
Сабина Земплени
Как беременная женщина узнает, достаточно ли ей энергии и питательных веществ?
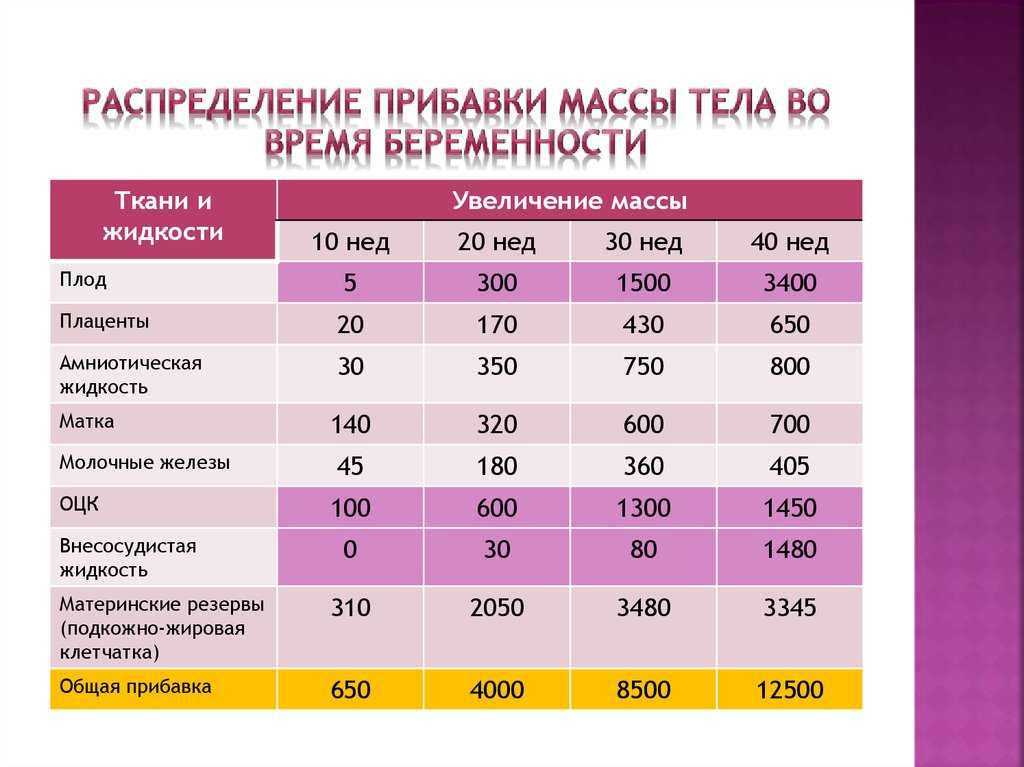
Выращивание ребенка требует много энергии и использования запасов питательных веществ. В то время как средний вес ребенка при рождении составляет около 7-8 фунтов, женщина обычно набирает значительно больше этой суммы на протяжении всей беременности из-за увеличения объема крови и жидкости, запасов жира, увеличения груди и веса плаценты и амниотической оболочки. жидкость.
В то время как средний вес ребенка при рождении составляет около 7-8 фунтов, женщина обычно набирает значительно больше этой суммы на протяжении всей беременности из-за увеличения объема крови и жидкости, запасов жира, увеличения груди и веса плаценты и амниотической оболочки. жидкость.
Обычно специалисты по питанию рекомендуют беременным женщинам придерживаться растительной, богатой питательными веществами диеты с добавлением молочных продуктов, небольших порций жирной рыбы, яиц и нежирного мяса. Короче, ничего особенного. Из предыдущей главы вы также узнали, что потребность в энергии широко варьируется от женщины к женщине в зависимости от уровня физической активности и количества упражнений. Как женщины узнают, сколько нужно есть?
- Адекватность питания во время беременности определяется поддержанием рекомендуемой еженедельной прибавки в весе (GWG).
- Рекомендуемое увеличение веса зависит от ИМТ до беременности
- Рекомендуемая прибавка в весе составляет около 1 фунта в неделю для беременных женщин с ИМТ менее 25.

- Рекомендуемое увеличение веса составляет 0,6 фунта в неделю для женщин с избыточным весом и 0,5 фунта в неделю для всех женщин с ожирением.
- Сегодня все больше женщин вступают в беременность с избыточным весом или ожирением, что увеличивает риск осложнений беременности. Только 1/3 беременных женщин достигают рекомендуемой прибавки в весе.
- Основные осложнения беременности — ГСД, артериальная гипертензия, преэклампсия — связаны с сочетанием массы тела до беременности и прибавки массы тела во время беременности.
- Материнское ожирение связано с повышенным риском неблагоприятных исходов для плода, родов и развития ребенка.
- Недостаточная масса тела до беременности в сочетании с недостаточной прибавкой массы тела во время беременности повышают риск неблагоприятных исходов для плода.
- Всем беременным женщинам должен быть предложен бесплатный дородовой уход. Уход должен включать индивидуальный подход.
Первым шагом на каждом предродовом осмотре является взвешивание. Увеличение веса на протяжении всей беременности тщательно контролируется, потому что слишком большой или слишком маленький вес является фактором риска осложнений беременности.
Увеличение веса на протяжении всей беременности тщательно контролируется, потому что слишком большой или слишком маленький вес является фактором риска осложнений беременности.
В следующей таблице представлены текущие рекомендации по увеличению веса во время беременности. В этих данных есть два важных общих факта:
- Увеличение веса не ожидается до второго триместра (небольшое увеличение веса около 0,4 фунта в неделю ожидается в течение первого триместра у женщин с низким или нормальным ИМТ для роста жировой ткани)
- Ожидаемое увеличение веса зависит от ИМТ до беременности.
Рекомендации по стратификации ИМТ GWG (гестационная прибавка в весе) являются относительно новыми. В первой половине 20-го века беременным женщинам рекомендовалось набирать до 20 фунтов во время беременности. Эта рекомендация была увеличена до 20-25 фунтов в 1970-х годах.
В начале 21 века растущая распространенность ожирения привела к увеличению числа женщин, вступающих в беременность с избыточным весом и ожирением. Эта ситуация потребовала переосмысления рекомендаций по набору веса. Как следствие, были использованы новые рекомендации GWG, стратифицированные по ИМТ до беременности.
Эта ситуация потребовала переосмысления рекомендаций по набору веса. Как следствие, были использованы новые рекомендации GWG, стратифицированные по ИМТ до беременности.
Основной целью этих рекомендаций по увеличению веса является снижение осложнений беременности . Женщины, которые набирают больше веса, чем рекомендовано GWG, имеют более высокий риск осложнений беременности, таких как гестационный диабет, гипертония и преэклампсия. Также увеличивается риск макросомии и осложнений при родах. Если прибавка в весе ниже рекомендуемой, новорожденный, как правило, имеет риск преждевременных родов.
В исследованиях, изучающих как ИМТ до беременности, так и GWG до беременности в связи с исходом беременности, есть еще два интересных вывода:
- ИМТ до беременности является более сильным предиктором негативных исходов беременности, чем прибавка веса во время беременности.
- Чрезмерное увеличение веса в первом триместре является более сильным предиктором, чем увеличение веса во втором и третьем триместре.

Вторая причина, по которой следует избегать избыточной прибавки в весе матери, которой часто пренебрегают, заключается в том, что она часто сохраняется после беременности. Чрезмерное увеличение веса во время беременности является предиктором ожирения и хронических заболеваний.
Есть еще одна проблема: женщина, пережившая несколько последовательных беременностей и сохраняющая дополнительный вес после каждой из них, не только станет тучной, но и будет входить в каждую последующую беременность с более высоким ИМТ. Это повысит риск неблагоприятных исходов беременности для последующих беременностей.
Исследования показывают, что чернокожие женщины, а также женщины с низким доходом, как правило, сохраняют больше веса после родов, чем белые и латиноамериканки, независимо от их веса до беременности.
Чтобы понять идею, лежащую в основе этих рекомендаций, важно понять состав прибавки в весе во время беременности (Champion ML, 2020).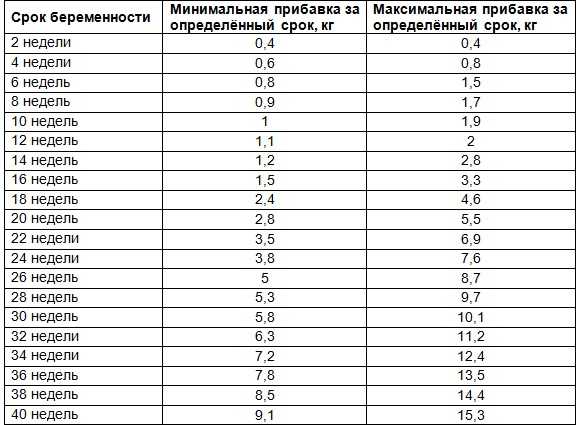 На круговой диаграмме видно, что в конце беременности половина прибавки в весе приходится на фетоплацентарную единицу (плод, плацента, амниотическая жидкость, матка). Еще 25% связаны с объемом крови, внеклеточной жидкостью и тканью молочной железы.
На круговой диаграмме видно, что в конце беременности половина прибавки в весе приходится на фетоплацентарную единицу (плод, плацента, амниотическая жидкость, матка). Еще 25% связаны с объемом крови, внеклеточной жидкостью и тканью молочной железы.
Оставшаяся часть прибавки в весе, примерно еще 25%, связана с запасами материнского жира. Этот дополнительный запас энергии для беременности и грудного вскармливания не нужен, если женщины приносят большие запасы жировой ткани во время беременности. С другой стороны, женщины с недостаточным весом должны набирать больше жировой ткани.
Таким образом, рекомендуемая гестационная прибавка массы тела (GWG) ниже у женщин с избыточной массой тела и ожирением и выше у женщин с недостаточной массой тела в зависимости от их существующих запасов жировой ткани. Это мнение подтверждается наблюдательными исследованиями.
Рекомендации могут применяться к женщинам низкого роста, беременным подросткам, представителям расовых и этнических меньшинств.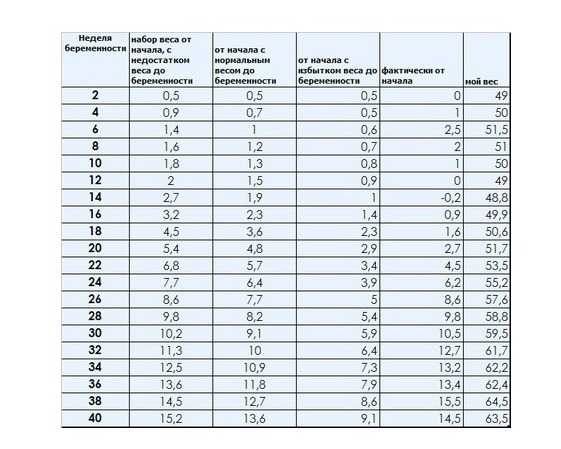
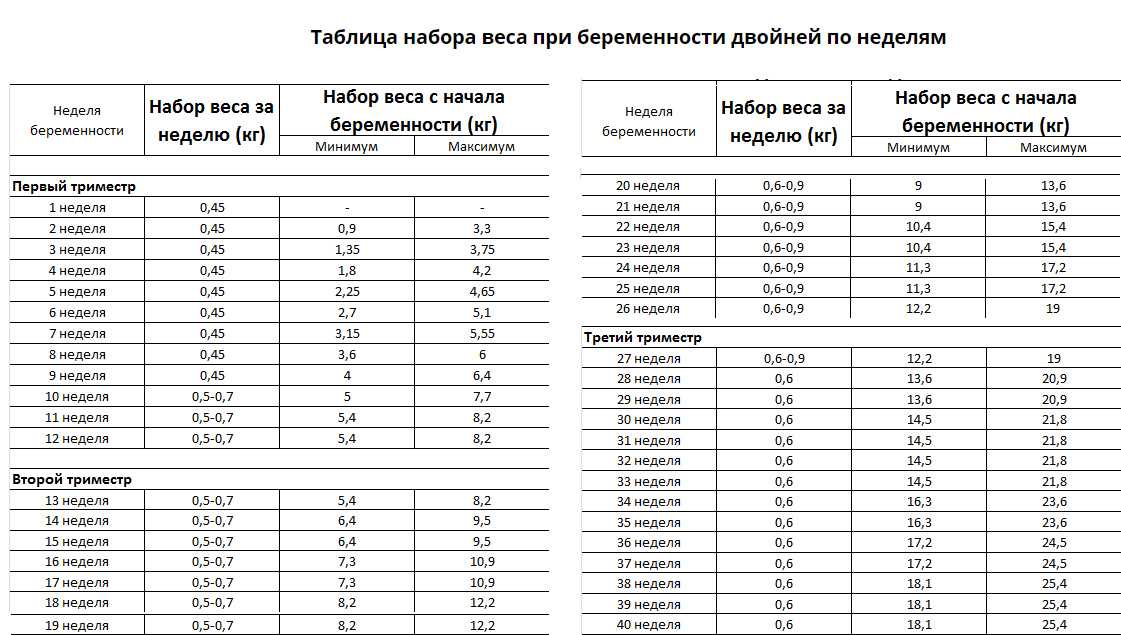
Для женщин, вынашивающих близнецов, применяются другие рекомендации. Текущие рекомендации согласно ИМТ следующие:
- Недостаточный вес: 50–62 фунта
- Нормальный вес: 37-54 фунта
- Избыточный вес: 31-50 фунтов
- Тучный: 25-42 фунта
Почему мы используем ИМТ до беременности, но прибавку в весе в фунтах для GWG?
Одним из наиболее распространенных инструментов для измерения ожирения является индекс массы тела или ИМТ.
Это простое и недорогое измерение, вычисляемое путем деления веса человека на его рост. Тем не менее, ИМТ не является идеальным показателем для определения риска хронических заболеваний, а более простые методы измерения для определения жира в организме по-прежнему отсутствуют для быстрого определения жира в организме в кабинете врача.
ИМТ работает достаточно хорошо для большинства взрослых американцев в качестве приблизительного инструмента сканирования, чтобы определить, нужно ли медицинскому работнику наблюдаться или нужно ли беременной женщине набирать больше или меньше веса во время беременности. Однако мы должны знать о группах населения, для которых измерение ИМТ не работает. Сюда входят взрослые с высокой мышечной массой, очень высокие или очень низкие.
Однако мы должны знать о группах населения, для которых измерение ИМТ не работает. Сюда входят взрослые с высокой мышечной массой, очень высокие или очень низкие.
Вот еще одна группа, для которой не работает ИМТ: беременные женщины. В то время как врач будет использовать ИМТ для проверки того, может ли женщина быть в группе риска в начале беременности, ИМТ не учитывается во время беременности. Вот почему:
Во время беременности изменяется состав тела. Это включает увеличение содержания воды в организме примерно с 50-60% до 72-74%, а также увеличение жировой массы примерно на 6-7%. Также увеличивается содержание минералов и белков. Все эти факторы способствуют увеличению веса и, следовательно, разнице в расчетном ИМТ.
Основным предиктором здоровой беременности без осложнений является сочетание ИМТ до беременности и увеличения веса во время беременности. Исследования показывают, что оба параметра коррелируют с вероятностью осложнений беременности.
Исследования, изучающие связь между ИМТ до беременности, набором веса во время беременности и исходом беременности, ясно показывают, что:
- Женщины, вступающие в беременность с ИМТ в пределах нормы, имеют самый низкий риск осложнений беременности и негативных исходов.

- Женщины, которые набирают вес, рекомендуемый для их веса до беременности, имеют самый низкий риск осложнений беременности в группе с их ИМТ.
Сегодня все больше женщин беременеют с избыточным весом или ожирением
Как упоминалось ранее, из-за растущей распространенности ожирения за последние два десятилетия все больше женщин беременеют с ожирением.
Сегодня почти 32% женщин репродуктивного возраста страдают ожирением, а 7% относятся к категории . При сочетании с женщинами с избыточным весом распространенность составляет почти 56%.
Распространенность среди афро-американских и латиноамериканских женщин вызывает еще большее беспокойство. 56% афроамериканок репродуктивного возраста страдают ожирением, при этом 74% в целом страдают ожирением или избыточным весом.
Беременные женщины часто не соответствуют рекомендациям GWG
Вот волнующая реальность. Статистика показывает, что почти половина беременных американок набирает вес выше рекомендаций GWG. Уложиться в рекомендации удается только трети беременных.
Уложиться в рекомендации удается только трети беременных.
Когда мы смотрим на развитие GWG за последние десятилетия, становится ясно кое-что еще. Экстремальное увеличение веса, выше или ниже рекомендуемого диапазона, становится все более и более распространенным явлением.
На приведенном ниже графике показано, что как избыточное увеличение веса более 40 фунтов, так и низкое увеличение веса стало более распространенным явлением.
Проблема, о которой мы не говорили, касается женщин, которые сидят на диете во время беременности. Когда разрабатывались рекомендации GWG, ученый также рассматривал вопрос о том, поможет ли потеря веса во время беременности матерям с ожирением снизить риск возникновения у новорожденных LGA, макросомии и кесарева сечения. Риск снизился, но риск рождения детей с SGA увеличился. Кроме того, риск осложнений беременности не снижался.
Второе соображение заключается в том, что высокие концентрации кетонов в крови, потенциально возникающие во время потери веса, по-видимому, оказывают негативное влияние на неврологическое развитие плода.
Сделано заключение, что похудение при беременности не рекомендуется.
За последнее столетие материнская смертность существенно снизилась в странах с высоким уровнем дохода. Причинами этого улучшения являются многие достижения в области медицинской помощи, такие как переливание крови, антисептика, улучшенные методы операции и анестезии и использование антибиотиков.
В то время как другие богатые страны продолжали снижать уровень материнской смертности, показатели в США вызывают тревогу. В США самый высокий уровень материнской смертности среди всех развитых стран: 26 беременностей на 10 000. Следующим по величине является Великобритания с немногим более 9 из 10 000 беременностей.
Мало того, что в США поразительно высокий уровень материнской смертности, но в то время как большинство других развитых стран продолжают снижать уровень материнской смертности, этот показатель в США резко вырос.
Кроме того, существуют различия в материнской смертности, затрагивающие афроамериканок больше, чем женщин европеоидной расы.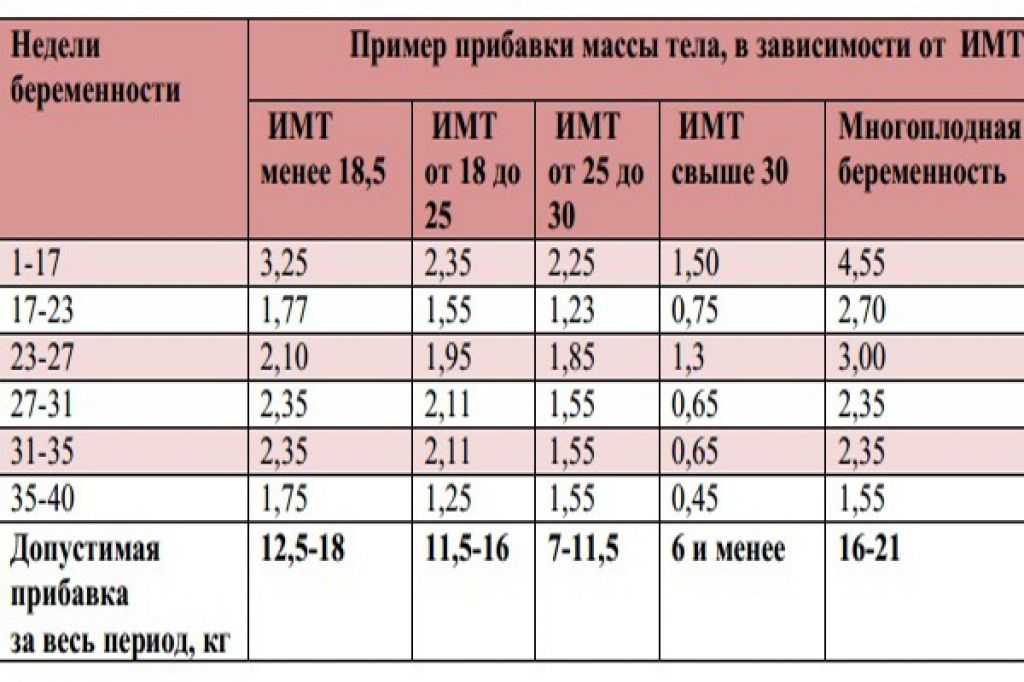
Причины не совсем ясны, но обсуждается увеличение возраста матери в сочетании с высоким процентом беременных женщин с избыточным весом и ожирением и отсутствием дородового медицинского обслуживания для женщин с низким доходом.
Хотя у многих женщин с ожирением беременность протекает нормально и дети рождаются здоровыми, с точки зрения общественного здравоохранения повышенный риск материнской смертности делает важным изучение последствий ожирения для беременных женщин.
Гестационный диабет (ГСД)
По данным CDC, от 2 до 10% беременностей в США ежегодно страдают от гестационного диабета. У 50% женщин, у которых развивается ГСД, развивается СД2. Еще более тревожным является то, что мы наблюдали устойчивый рост ГСД, начиная с 1990 года, когда распространенность составляла 2%. К 2004 году это число удвоилось.
2 или 4% беременностей звучит не так уж и много, но если вы умножите этот процент примерно на 4 миллиона живорождений, которые происходят каждый год в США, вы получите 9Ежегодно у 2000 женщин развивается ГСД. С точки зрения общественного здравоохранения это тревожная цифра.
С точки зрения общественного здравоохранения это тревожная цифра.
Прежде чем вы узнаете о связи между ожирением и ГСД, важно помнить, что ГСД — это не только осложнение беременности, связанное с ожирением. Генетическая предрасположенность к резистентности к инсулину может привести к ГСД в течение последнего триместра беременности у здоровых, худощавых женщин. Ожирение усугубляет генетическую предрасположенность.
Вот в чем проблема. У многих женщин с ожирением уже во время беременности развивается резистентность к инсулину, даже если на данный момент у них не диагностирован преддиабет или СД2.
Вы уже знакомы с физиологической резистентностью к инсулину во время беременности. На следующей инфографике показано, как патологическая резистентность к инсулину усугубляет физиологическую резистентность к инсулину во время беременности:
Начиная со второго триместра, мышечная и жировая ткани становятся менее чувствительными к инсулину. Концентрация глюкозы в крови после еды дольше остается повышенной, а секреция инсулина увеличивается, чтобы компенсировать повышенный уровень глюкозы в крови.
У женщин с ожирением чувствительность к инсулину уже ниже, а уровень инсулина выше после еды еще до того, как женщина достигнет второго триместра.
Добавление физиологических адаптаций к существующей резистентности к инсулину и повышенному уровню инсулина в крови может привести к достаточной нагрузке на поджелудочную железу, что приведет к снижению секреции инсулина и толерантности к глюкозе.
Рутинный тест на толерантность к глюкозе между 24 и 28 неделями оценивает, насколько быстро глюкоза выводится после еды. Беременная женщина выпивает 8 унций 100-граммового раствора сахара. Глюкозу крови измеряют через 1 час. Если концентрация глюкозы в крови составляет 180 мг/дл или выше, кровь берут через 2 и 3 часа. Диагноз ГСД ставится, когда 2 или более уровня глюкозы в крови достигают порогового значения или превышают его.
ГСД связан с повышением концентрации глюкозы в крови, более медленным клиренсом после еды и высвобождением большего количества свободных жирных кислот из жировой ткани.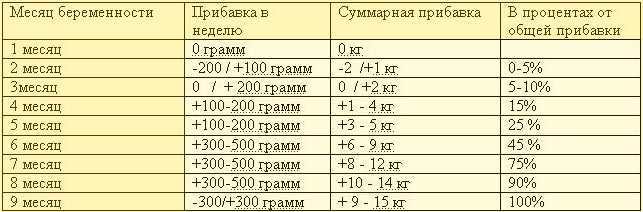 Последствия аналогичны T2D. Перегруженная поджелудочная железа, цитотоксическая глюкоза и свободные жирные кислоты могут повредить бета-клетки уже перегруженной поджелудочной железы.
Последствия аналогичны T2D. Перегруженная поджелудочная железа, цитотоксическая глюкоза и свободные жирные кислоты могут повредить бета-клетки уже перегруженной поджелудочной железы.
Если поджелудочная железа не в состоянии компенсировать резистентность к инсулину за счет увеличения секреции инсулина, уровень глюкозы в крови будет повышенным гораздо дольше после еды. В результате у матери будет диагностирован гестационный диабет.
Вот интересное исследование, которое продемонстрировало аддитивный эффект снижения чувствительности к инсулину до беременности из-за ожирения и физиологической чувствительности к инсулину во время беременности:
Тучные и худые женщины вступают в беременность с разным уровнем чувствительности к инсулину. Эта разница остается стабильной на протяжении всего первого триместра. Чувствительность к инсулину снижается как у худых, так и у полных женщин во втором и третьем триместре, но это снижение гораздо более выражено у полных женщин и может достигать точки, когда у женщины развивается ГСД.
Женщины с нормальным весом возвращаются к нормальному метаболизму в течение пары недель после родов. У женщин с ожирением повреждения поджелудочной железы из-за цитотоксического действия глюкозы и свободных жирных кислот в сочетании со штаммом с высокой продукцией инсулина может быть достаточно, чтобы привести к диагнозу СД2 после беременности.
ГСД также является фактором риска развития СД2 в более позднем возрасте.
Существует несколько способов снизить риск развития гестационного диабета. Некоторые исследования показывают, что увеличение физической активности, а также употребление средиземноморской диеты или диеты на основе DASH снижает риск.
Преэклампсия и гипертония
Одним из наихудших сценариев развития беременности является преэклампсия, по-настоящему страшное состояние, которое может привести к преждевременным родам, инсульту и потенциальной смерти матери и плода. Возраст матери, ожирение и отсутствие дородового ухода увеличивают риск развития преэклампсии.
Опять же, 3 % беременностей может показаться не таким уж большим числом, но с точки зрения общественного здравоохранения это соответствует 80 000 женщин, страдающих преэклампсией каждый год.
Вспомните из главы о подготовке к беременности, что преэклампсия имеет множество симптомов, которые обычно проявляются во второй половине беременности. Что делает это заболевание еще более тревожным, так это то, что оно может произойти после, казалось бы, нормальных родов без каких-либо симптомов. Это становится особенно опасным, потому что многие женщины и даже медицинские работники игнорируют один из наиболее распространенных симптомов — внезапные сильные головные боли.
Если преэклампсия развивается во время беременности, лучшим исходом является преждевременное рождение ребенка, поскольку роды являются единственным методом лечения и купирования преэклампсии. В зависимости от того, насколько рано родился ребенок, в первые месяцы жизни он столкнется со многими препятствиями и рискует навсегда остаться инвалидом.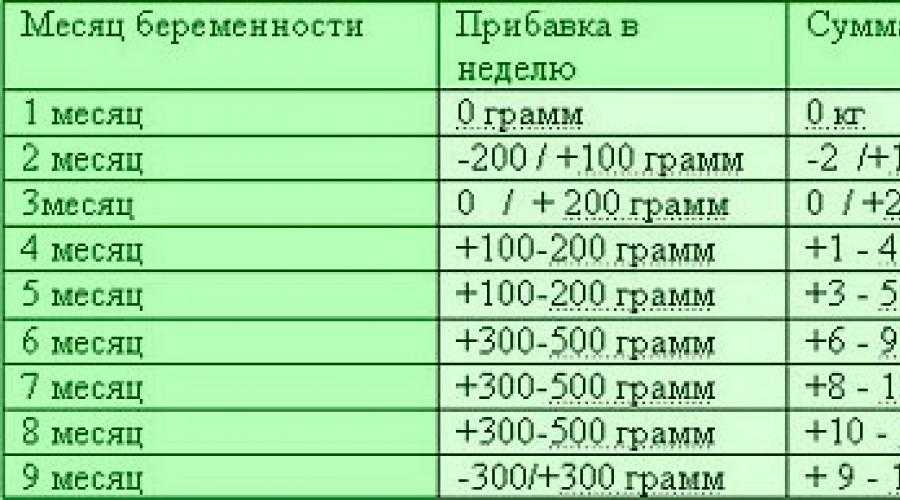
Лучший способ предотвратить преэклампсию — начать беременность как можно более метаболически здоровой. Во время беременности необходимо постоянно контролировать артериальное давление и содержание белка в моче при регулярных дородовых посещениях, так как это первые два симптома развивающейся преэклампсии.
Риски для плода во время беременности, родов и развития ребенка
Ожирение во время беременности увеличивает риск не только для матери, но и для плода во время беременности и родов. Преждевременные роды, очень маленький или большой вес при рождении могут даже повлиять на метаболическое здоровье ребенка на протяжении всей жизни.
Риск для здоровья плода также связан с преувеличением нормальной физиологической адаптации во время беременности, вызванным ожирением.
Во время беременности
Ожирение во время беременности усугубляет физиологические изменения, направляющие питательные вещества плоду. Этот избыток питательных веществ связан с чрезмерным ростом плаценты и плода.
1. Как указывалось выше, женщины с ожирением могут при наступлении беременности иметь пониженную чувствительность к инсулину различной степени и более высокие концентрации инсулина в крови. Инсулин стимулирует рост и увеличивает количество циркулирующих аминокислот в крови.
2. Повышенный уровень инсулина в крови и избыточное снабжение питательными веществами провоцируют увеличение размеров плаценты по сравнению с нормой. Вес плаценты коррелирует с ИМТ. Чем выше ИМТ, тем больше вес плаценты. Обширная система кровеносных сосудов в плаценте также изменяет функцию.
3. Такая преувеличенная адаптация, включая увеличенную плаценту и большее количество питательных веществ, приводит к более быстрому росту плода. M акросомия — это термин, описывающий новорожденных с массой тела при рождении более 4000–4500 граммов, что означает 8 фунтов 13 унций. Этот больший размер плода, как правило, вызывает родовые травмы у новорожденного и матери, а также увеличивает вероятность кесарева сечения.
Во время рождения
Вы можете подумать, какое это имеет значение, если ребенок при рождении крупнее? Крупные дети могут получить травмы во время прохождения по родовым путям. Если ребенок слишком велик, чтобы родиться естественным путем, потребуется кесарево сечение. Кесарево сечение рискованно для матерей с ожирением по целому ряду причин. Анестезия сопряжена с повышенным риском у женщин с ожирением, а эпидуральную анестезию иногда трудно поставить. Медленное заживление ран и инфицирование разреза также представляют риск для женщин с ожирением.
Помимо рисков для матери, новорожденный с макросомией будет иметь измененный состав тела и более высокий процент жира. Новорожденные с макросомией чаще страдают ожирением на протяжении всей жизни.
Кроме того, крупный новорожденный нуждается в неотложной помощи после рождения. Ребенок родится с низким уровнем глюкозы в крови, и ему будет трудно регулировать уровень глюкозы в крови. тоже возможно и нужно лечить.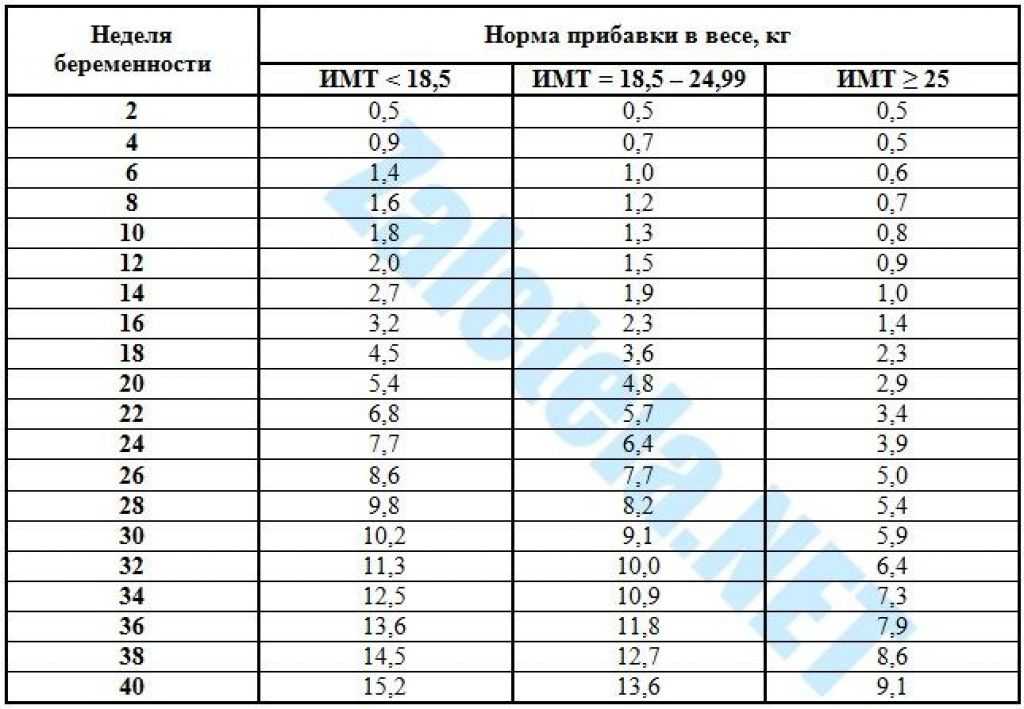 Гипербилирубинемия, широко известная как желтуха, часто встречается у многих новорожденных, но очень часто у детей с LGA. Тяжелые случаи лечат УФ-светом.
Гипербилирубинемия, широко известная как желтуха, часто встречается у многих новорожденных, но очень часто у детей с LGA. Тяжелые случаи лечат УФ-светом.
Развитие ребенка
Крупные для гестационного возраста (LGA) дети, по-видимому, имеют больше кардио-метаболических проблем в более позднем возрасте. Трудно определить, связано ли это с эпигенетическим программированием, поскольку родители страдали ожирением, метаболически неблагоприятными условиями во время беременности (которые также могут вызывать эпигенетические изменения) или образом жизни после рождения. Исследования показывают, что часть проблемы можно объяснить .
Детская смертность
В то время как материнская смертность в США имеет тенденцию к росту, мы добились невероятных успехов в снижении уровня младенческой смертности. Благодаря технологиям некоторые недоношенные дети теперь могут выжить после рождения уже в 22 недели. (Интересно? См. статью в Nature).
Несмотря на все эти улучшения, ожирение увеличивает риск выкидыша, преждевременных родов или мертворождений из-за неоптимального функционирования плаценты и осложнений беременности у матери. Несмотря на развитие технологий, риск необратимых проблем со здоровьем по-прежнему высок, чем раньше рождается ребенок.
Несмотря на развитие технологий, риск необратимых проблем со здоровьем по-прежнему высок, чем раньше рождается ребенок.
Кроме того, ожирение во время беременности увеличивает риск множества врожденных аномалий.
В то время как ожирение увеличивает риск для матери и плода, недостаточный вес во время беременности в основном влияет на плод.
Хорошая новость. В то время как высокий ИМТ при зачатии является основным фактором риска осложнений беременности, даже если прибавка в весе соответствует рекомендуемому GWG, женщины с недостаточным весом при зачатии, которые набирают достаточный вес во время беременности, скорее всего, родят здорового ребенка.
Если беременная женщина с недостаточным весом не набирает достаточный вес, у младенца возникает риск преждевременных родов, SGA и повышенного риска неонатальной смертности. Исследования, проведенные среди детей с малым весом для гестационного возраста (SGA), показывают, что у многих из них в более позднем возрасте развивается ожирение, и они с большей вероятностью будут страдать ожирением.
Подростковая беременность
Одной из групп риска при беременности с недостаточным весом являются подростки.
Согласно исследованию, проведенному в 2015 году, Соединенные Штаты снова получают трофей за самый высокий уровень подростковых беременностей (59 на каждую 1000 женщин) среди 21 промышленно развитой страны.
Если углубиться в исследование, можно обнаружить различия между латиноамериканцами и чернокожими, на долю которых в 2017 году приходилось более половины подростковых беременностей. которые ведут активную половую жизнь во время приема противозачаточных средств.
Для тех, кто в конечном итоге забеременеет, есть дополнительный компонент недостаточного веса. Девочки-подростки все еще могут находиться в фазе быстрого роста, и в конечном итоге им потребуется энергия и питательные вещества для их метаболизма, роста и беременности.
Американские женщины-подростки, как правило, имеют более низкие запасы питательных веществ и потребление питательных веществ по всем направлениям, а также дефицит питательных веществ, наблюдаемый в фолиевой кислоте, железе и кальции.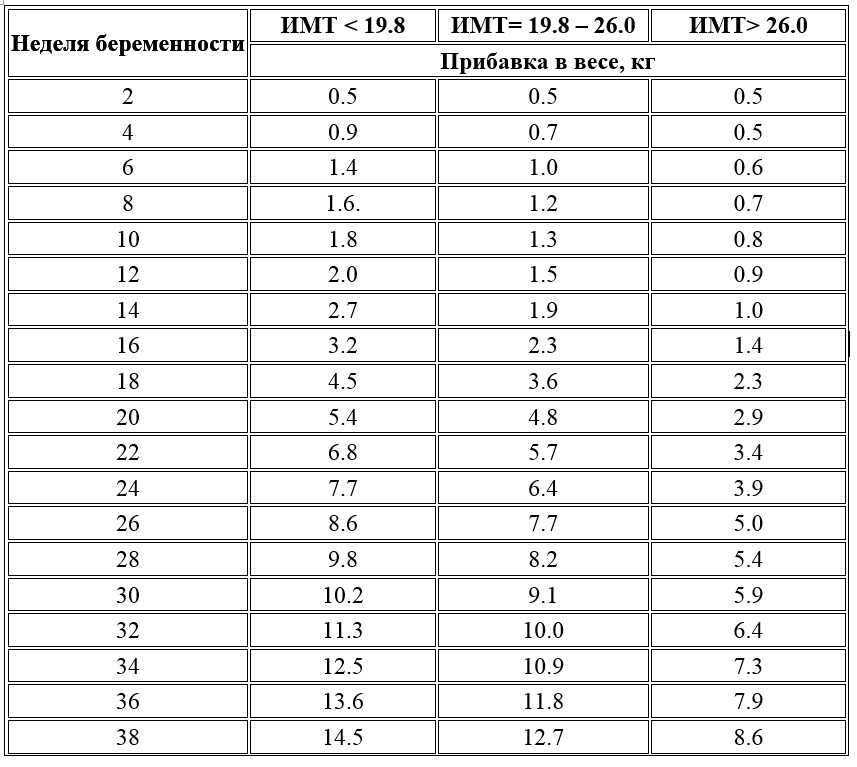 Недостаточное потребление энергии во время беременности, ведущее к низкой прибавке веса, будет препятствовать достаточному росту плаценты и плода. Последствием является новорожденный, который мал для гестационного возраста (ребенок SGA).
Недостаточное потребление энергии во время беременности, ведущее к низкой прибавке веса, будет препятствовать достаточному росту плаценты и плода. Последствием является новорожденный, который мал для гестационного возраста (ребенок SGA).
Наибольшее количество осложнений (особенно у детей с SGA) наблюдается среди 12-15-летних беременностей, когда подросток все еще быстро растет и в дальнейшем должен конкурировать за потребление питательных веществ.
Наступление или успех беременности подростка могут быть связаны с ее дородовым весом, социально-экономическим статусом, уровнем образования и доступом к дородовому уходу. Независимо от ситуации, одним из наиболее важных факторов является обеспечение того, чтобы мать могла поддерживать здоровый вес при существенном увеличении потребления питательных веществ, чтобы обеспечить растущий плод.
Наилучшей стратегией снижения риска осложнений при беременности является здоровое, растительное смешанное питание в сочетании с достаточной физической активностью и умеренными физическими упражнениями. В действительности только 1 % беременных женщин употребляют рекомендуемое количество фруктов и овощей. Потребление цельного зерна и бобовых также отсутствует. Вместо этого женщины потребляют большое количество твердых жиров и сахара, и только 25 % беременных женщин достаточно занимаются спортом.
В действительности только 1 % беременных женщин употребляют рекомендуемое количество фруктов и овощей. Потребление цельного зерна и бобовых также отсутствует. Вместо этого женщины потребляют большое количество твердых жиров и сахара, и только 25 % беременных женщин достаточно занимаются спортом.
Акушеры редко не обучены вопросам веса или здорового образа жизни. Для того чтобы женщина могла снизить риск осложнений, связанных с избыточным весом во время беременности, было бы идеально, если бы дородовой уход предлагался всем беременным женщинам и чтобы этот уход включал личные консультации по питанию и рекомендации по физическим упражнениям.
Важные понятия, которые следует обсудить с женщиной, это оптимальный GWG на протяжении всей беременности и способы его достижения. Это будет включать в себя индивидуальное питание, консультации по физической активности и план после беременности, чтобы надлежащим образом вернуться к нормальному весу.
https://www.