Беременность – пренатальный скрининг трисомий I триместра беременности (синдром Дауна): исследования в лаборатории KDLmed
Неинвазивное исследование, которое на основании определенных лабораторных маркеров и клинических данных позволяет при помощи компьютерной программы рассчитать вероятный риск развития хромосомных болезней или других врожденных аномалий плода.
Синонимы русские
Биохимический скрининг I триместра беременности, «двойной тест» 1-го триместра.
Синонимы английские
Maternal Screen, First Trimester; Prenatal Screening I; PRISСA I (Prenatal Risk Calculation).
Метод исследования
Твердофазный хемилюминесцентный иммуноферментный анализ («сэндвич»-метод), иммунохемилюминесцентный анализ.
Единицы измерения
ММЕ/мл (милли- международная единица на миллилитр), МЕ/л (международная единица на литр).
Какой биоматериал можно использовать для исследования?
Венозную кровь.
Как правильно подготовиться к исследованию?
- Исключить из рациона жирную пищу за 24 часа до анализа.
- Исключить физическое и эмоциональное перенапряжение в течение 30 минут до анализа.
- Не курить в течение 30 минут до анализа.
Общая информация об исследовании
Болезнь Дауна – хромосомное заболевание, связанное с нарушением клеточного деления (мейоза) при созревании сперматозоидов и яйцеклеток, которое приводит к образованию дополнительной 21-й хромосомы. Частота в популяции – 1 случай на 600-800 родов. Риск хромосомной аномалии увеличивается с возрастом роженицы и не зависит от состояния здоровья матери ребенка, факторов внешней среды. Синдром Эдвардса (трисомии 18) и синдром Патау (трисомии 13) менее связаны с возрастом матери, а популяционная частота составляет 1 случай на 7000 родов. Для точной пренатальной диагностики генетических заболеваний требуются инвазивные процедуры, которые связаны с большой вероятностью осложнений, поэтому для массового скрининга используются безопасные методы исследования, позволяющие выявить низкий или высокий риск хромосомных аномалий и оценить целесообразность дальнейшего обследования.
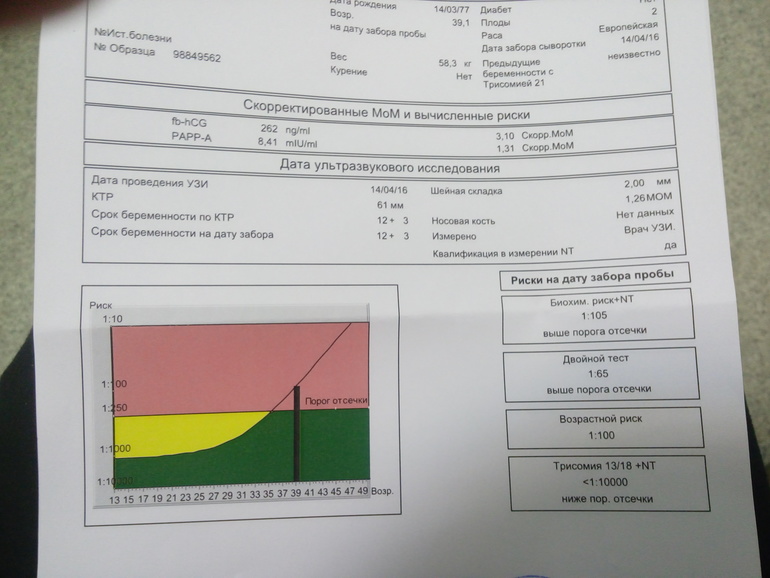
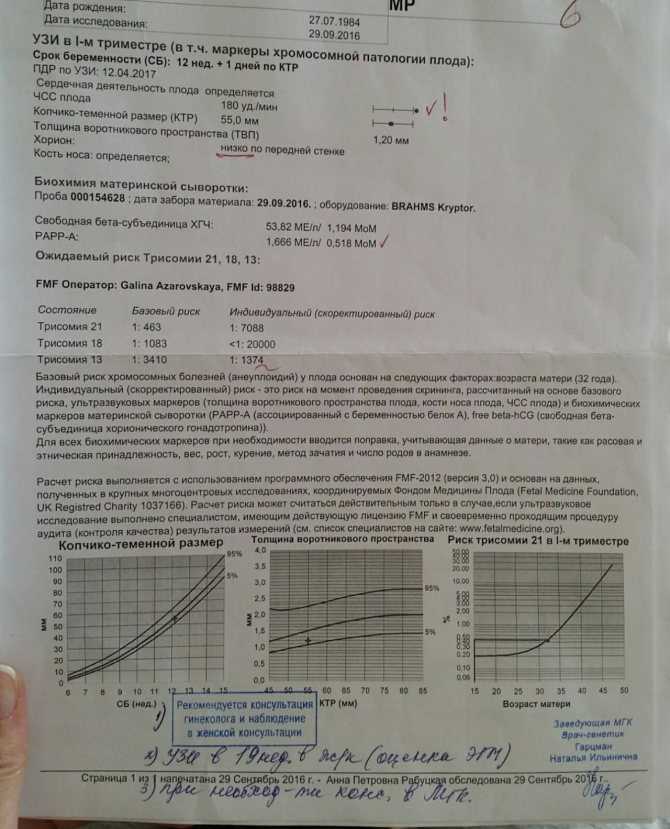
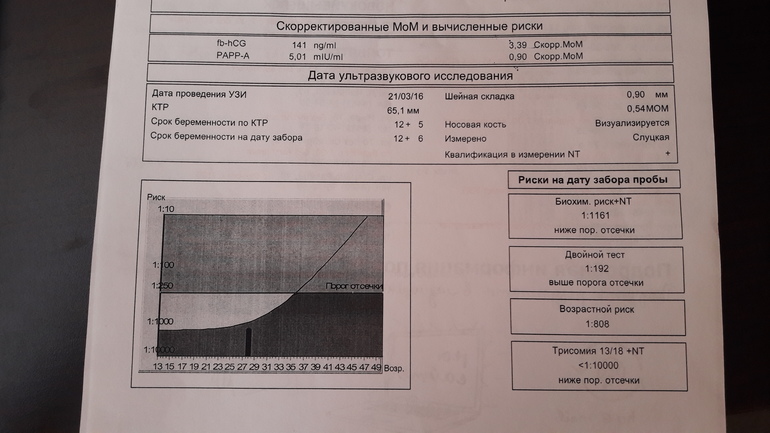
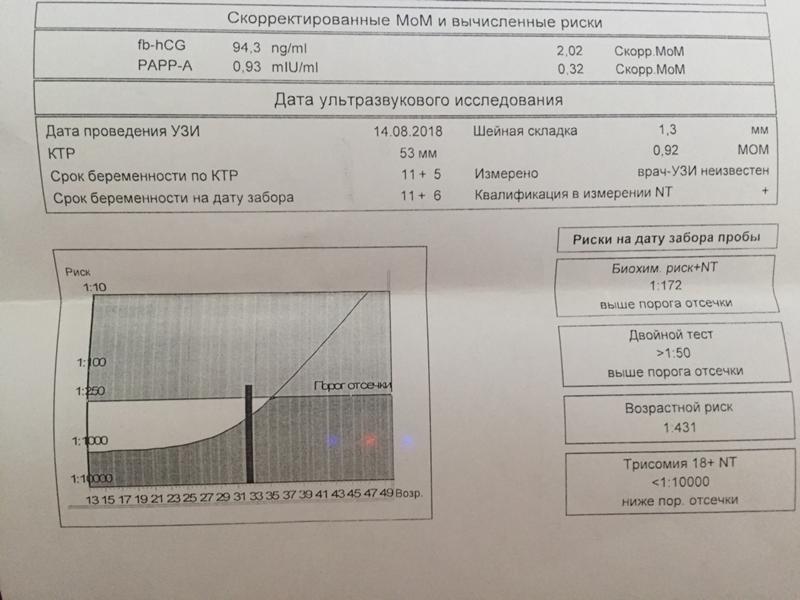
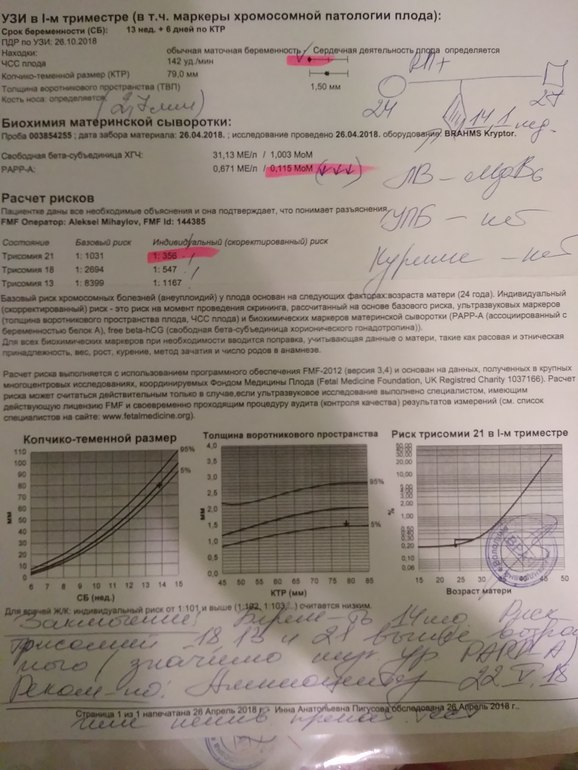
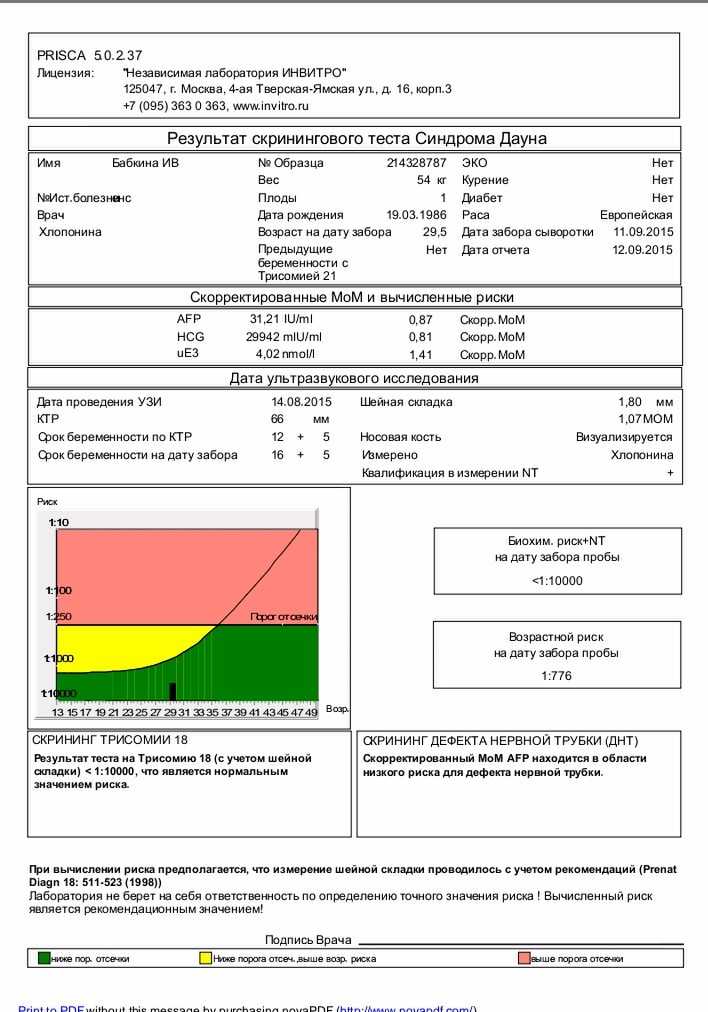
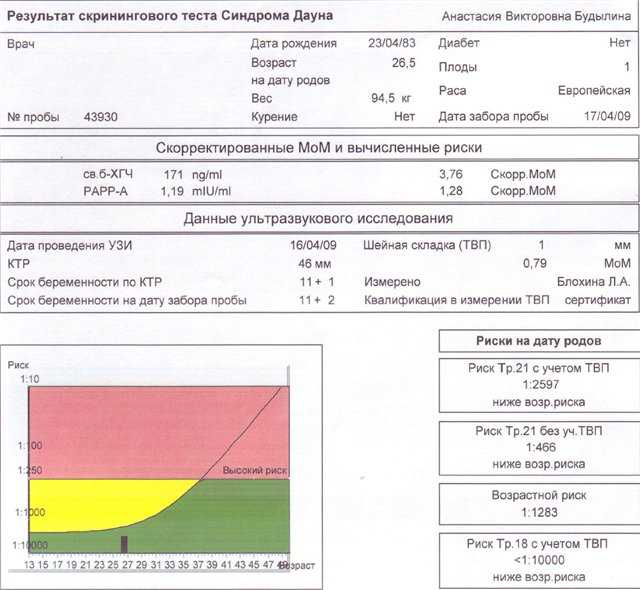
Пренатальный скрининг трисомий I триместра беременности выполняют, чтобы определить вероятный риск хромосомной патологии плода – трисомии 21 (синдрома Дауна), а также трисомии 18 (синдрома Эдвардса) и трисомии 13 (синдрома Патау) на сроке между 10-й неделей и 13-й неделей и 6 днями беременности. Его рассчитывают с помощью компьютерной программы PRISCA (Prenatal Risk Calculation), разработанной компанией Typolog Software (Германия) и имеющей международный сертификат соответствия. Для исследования определяется содержание свободной бета-субъединицы хорионического гонадотропина (ХГЧ) и ассоциированного с беременностью белка плазмы А (PAPP-А) в крови беременной.
Фермент PAPP-A обеспечивает полноценный рост и развитие плаценты. Его содержание в крови увеличивается с течением беременности. Уровень РАРР-А существенно не зависит от таких параметров, как пол и масса ребенка. При наличии хромосомной аномалии с пороками развития плода его концентрация в крови значительно уменьшается с 8-й по 14-ю недели беременности.
Для скрининга обязательно учитываются клинические данные (возраст беременной, масса тела, количество плодов, наличие и особенности ЭКО, раса матери, вредные привычки, наличие сахарного диабета, принимаемые лекарственные препараты), данные УЗИ (копчико-теменной размер (КТР) и толщина воротникового пространства (ТВП), длина носовой кости). При наличии данных УЗИ срок беременности рассчитывается по величине КТР, а не по дате последней менструации.
После исследования и расчета риска проводится плановая консультация у врача – акушера-гинеколога.
Результаты скринингового исследования не могут служить критериями для постановки диагноза и поводом для искусственного прерывания беременности. На их основании принимается решение о целесообразности назначить инвазивные методы обследования плода. При высоком риске необходимы дополнительные обследования, в том числе пункция хориона, амниоцентез с генетическим исследованием полученного материала.
Для чего используется исследование?
- Для скринингового обследования беременных, чтобы оценить риск хромосомной патологии плода – трисомии 21 (синдрома Дауна), синдрома Эдвардса.
Когда назначается исследование?
- При обследовании беременных в первом триместре (анализ рекомендован на сроке беременности 10 недель – 13 недель 6 дней), особенно при наличии факторов риска развития патологии:
- возраст старше 35 лет;
- невынашивание и тяжелые осложнения беременности в анамнезе;
- хромосомные патологии, болезнь Дауна или врожденные пороки развития при предыдущих беременностях;
- наследственные заболевания в семье;
- перенесенные инфекции, радиационное облучение, прием на ранних сроках беременности или незадолго до нее лекарственных препаратов, которые обладают тератогенным эффектом.

Что означают результаты?
Референсные значения
- Ассоциированный с беременностью протеин-А плазмы (PAPP-A)
Неделя беременности | Референсные значения |
8-9-я | 0,17 — 1,54 ММЕ/мл |
9-10-я | 0,32 — 2,42 ММЕ/мл |
10-11-я | 0,46 — 3,73 ММЕ/мл |
11-12-я | 0,79 — 4,76 ММЕ/мл |
12-13-я | 1,03 — 6,01 ММЕ/мл |
13-14-я | 1,47 — 8,54 ММЕ/мл |
- Свободная бета-субъединица хорионического гонадотропина человека (бета-ХГЧ свободный)
Неделя беременности | Референсные значения |
8-9-я | 23,65 — 162,5 нг/мл |
9-10-я | 23,58 — 193,13 нг/мл |
11-12-я | 17,4 — 130,38 нг/мл |
12-13-я | 13,43 — 128,5 нг/мл |
13-14-я | 14,21 — 114,7 нг/мл |
14-15-я | 8,91 — 79,44 нг/мл |
15-16-я | 5,78 — 62,07 нг/мл |
16-17-я | 4,67 — 50,05 нг/мл |
17-18-я | 3,33 — 42,81 нг/мл |
18-19-я | 3,84 — 33,3 нг/мл |
По данным обследования беременной программа PRISCA рассчитывает вероятность возникновения пороков развития. Например, соотношение 1:400 показывает, что, согласно статистическим данным, у одной из 400 беременных женщин с аналогичными значениями показателей рождается ребенок с соответствующим пороком развития.
Например, соотношение 1:400 показывает, что, согласно статистическим данным, у одной из 400 беременных женщин с аналогичными значениями показателей рождается ребенок с соответствующим пороком развития.
Что может влиять на результат?
- На результат влияет точность предоставленной информации и заключений ультразвуковой диагностики.
- Ложноположительный результат (высокий риск) в некоторых случаях может быть связан с повышением бета-субъединицы хорионического гонадотропина на фоне дисфункции плаценты, угрозы прерывания беременности.
Важные замечания
- Лаборатория должна иметь точные данные о сроке беременности и обо всех факторах, необходимых для расчета показателей. Предоставленные неполные или неточные данные могут быть причиной серьезных ошибок в расчете рисков.

- Результаты пренатального скрининга даже при высоком расчетном риске не могут служить основанием для искусственного прерывания беременности.
Также рекомендуется
- Беременность – I триместр
- Бета-субъединица хорионического гонадотропина человека (бета-ХГЧ)
- Ассоциированный с беременностью протеин-А плазмы (PAPP-A)
- Альфа-фетопротеин (альфа-ФП)
- Эстриол свободный
- Плацентарный лактоген
- Прогестерон
- Цитологическое исследование гормонального фона (при угрозе прерывания беременности, нарушениях цикла)
Кто назначает исследование?
Акушер-гинеколог, медицинский генетик.
Литература
- Durkovic J., Andelic L., Mandic B., Lazar D. False Positive Values of Biomarkers of Prenatal Screening on Chromosomopathy as Indicators of a Risky Pregnancy. // Journal of Medical Biochemistry. – Volume 30, Issue 2, Pages 126–130.
- Muller F.
 , Aegerter P., et al. Software for Prenatal Down Syndrome Risk Calculation: A Comparative Study of Six Software Packages. // Clinical Chemistry – August 1999 vol. 45 no. 8 – 1278-1280.
, Aegerter P., et al. Software for Prenatal Down Syndrome Risk Calculation: A Comparative Study of Six Software Packages. // Clinical Chemistry – August 1999 vol. 45 no. 8 – 1278-1280.
Хорионический гонадотропин (бета-ХГЧ) свободный
Хорионический гонадотропин (бета-ХГЧ) свободный
Хорионический гонадотропин (бета-ХГЧ) свободный
Бета-ХГЧ свободный – свободная фракция бета-субъединицы хорионического гонадотропина, составляющая около 1% от уровня общего ХЧГ, биологически неактивна.
Определение данного показателя вместе с протеином А плазмы, который ассоциирован с беременностью (РАРР-А), входит в перинатальный скрининг, который рассчитывает программа PRISCA либо ASTRAIA с целью определения риска развития хромосомных болезней и других врожденных патологий плода. Данный анализ выполняется в первом триместре беременности, а именно с начала 10 до конца 13 недели (оптимально 11-13 неделя).
Также определение свободного бета-ХГЧ используют с целью диагностики трофобластных и тестикулярных нообразований. Повышенный уровень свободной фракции гормона вместе с низким уровнем протеина А указывает на возможность наличия синдрома Дауна у плода. При одновременном снижении этих двух показателей возможно возникновение трисомии по 18 хромосоме.
Повышенный уровень свободной фракции гормона вместе с низким уровнем протеина А указывает на возможность наличия синдрома Дауна у плода. При одновременном снижении этих двух показателей возможно возникновение трисомии по 18 хромосоме.
Однако следует помнить, что высокий риск не является диагнозом, поскольку для его подтверждения необходима консультация врача-генетика и проведение дополнительных исследований – амниоцентез либо биопсия ворсин хориона.
Подготовка пациентов согласно общих правил.
Материал: сыворотка крови.
Транспортная среда: вакутайнер с активатором сворачиваемости с/без гелевой фазы.
Стабильность пробы:
- 8 дней при температуре 2-8 °C;
- месяц при температуре — 20 °C;
- замораживать только один раз.
Метод: иммунохемилюминисцентный анализ
Анализатор: Cobas е411, Roche Diagnostics GmbH, Швейцария
Референтные значения (норма):
|
Группа |
нг/мл |
Медиана |
|
8 недель беременности |
23,7 — 162,5 |
70,7 |
|
9 недель беременности |
24,0 – 193,0 |
75,5 |
|
10 недель беременности |
25,8 – 182,0 |
57,3 |
|
11 недель беременности |
17,4 – 130,3 |
42,8 |
|
12 недель беременности |
13,4 – 128,5 |
34,5 |
|
13 недель беременности |
14,2 – 114,7 |
29,5 |
|
14 недель беременности |
8,9 – 79,4 |
— |
|
15 недель беременности |
5,8 – 62,1 |
— |
|
16 недель беременности |
4,7 – 50,1 |
— |
При помощи значения медианы (независимо от веса) рассчитывается МоМ.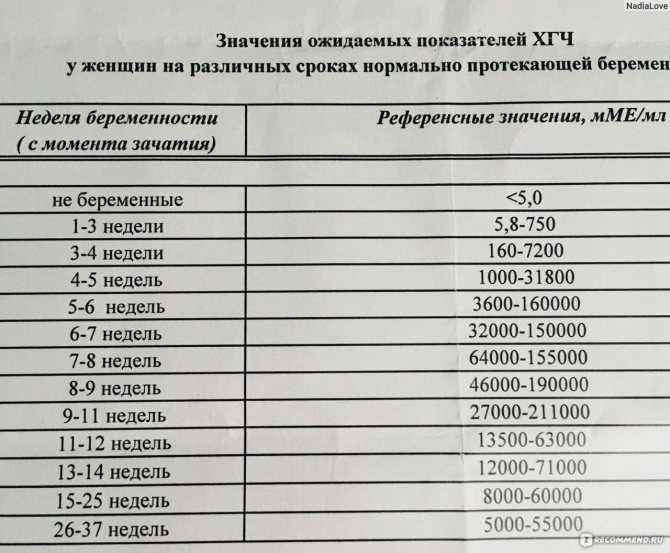
Основные показания для назначения анализа:
- перинатальный скрининг в первом триместре беременности с целью диагностики риска развития хромосомных патологий у плода в комплексе с протеином А плазмы (РАРР-А), который входит в программу PRISCA и ASTRAIA;
- определение во время УЗИ патологии развития плода;
- для профилактики женщинам после 35 лет;
- наличие в семье ребенка с синдромом Дауна, врожденными отклонениями развития либо прочими хромосомными болезнями;
- облучение радиацией;
- диагностика злокачественных новообразований, которые вырабатывают ХГЧ (опухоли трофобластической ткани и герминативных клеток яичников и яичек).
Интерпретация результатов
Для интерпретации результатов используется показатель МоМ, который получают путем соотношения показателя свободного бета-ХГЧ в сыворотке пациентки к медиане, которая соответствует сроку беременности.
Причины повышенных значений:
- повышенный риск развития трисомии по 21-й хромосоме (синдром Дауна) в первом триместре беременности;
- повышенный риск развития синдрома Шерешевского-Тернера;
- хориокарцинома,
- хоріонкарцинома, пузырный занос;
- многоплодная беременность;
- прием синтетических гестагенов;
- тестикулярные опухоли у мужчин.
Причины пониженных значений:
- повышенный риск развития трисомии по 18-й хромосоме (синдром Эдвардса).
Скрининг материнской сыворотки в первом триместре беременности с использованием биохимических маркеров PAPP-A и свободного β-ХГЧ для выявления синдрома Дауна, синдрома Патау и синдрома Эдварда
1. Snijders RJM, Sundberg K, Holzgreve W, Henry G, Nicolaides KH. Риск трисомии в зависимости от возраста и беременности у матери 21. Ультразвуковая акушерская гинекология. 1999; 13: 167–170. doi: 10.1046/j.1469-0705.1999.13030167.x. [PubMed] [CrossRef] [Google Scholar]
1999; 13: 167–170. doi: 10.1046/j.1469-0705.1999.13030167.x. [PubMed] [CrossRef] [Google Scholar]
2. Wilson RD. Канадские рекомендации по пренатальной диагностике с поправками (2005 г.) изменены на 2005 г. — методы пренатальной диагностики. Руководство по клинической практике SOGC, № 168, ноябрь 2005 г. J Obstet Gynaecol Can. 2005; 27:1048–1054. [PubMed] [Академия Google]
3. Bindra R, Liao VHA, Spencer K, Nicolaides KH. Универсальная клиника для оценки риска трисомии 21 на сроке 11–14 недель: проспективное исследование 15 030 беременностей. УЗИ Акушерство Гинекол. 2002; 20: 219–225. doi: 10.1046/j.1469-0705.2002.00808.x. [PubMed] [CrossRef] [Google Scholar]
4. Николаидес К.Х. Скрининг на анеуплоиды плода в возрасте от 11 до 13 недель. Пренат Диагн. 2011;1(31):7–15. doi: 10.1002/pd.2637. [PubMed] [CrossRef] [Google Scholar]
5. Dugoff L, Hobbins JC, Malone FD, et al. Квадратный скрининг как предиктор неблагоприятного исхода беременности. Акушерство Гинекол. 2005; 106: 260–267. дои: 10.1097/01.AOG.0000172419.37410.eb. [PubMed] [CrossRef] [Google Scholar]
2005; 106: 260–267. дои: 10.1097/01.AOG.0000172419.37410.eb. [PubMed] [CrossRef] [Google Scholar]
6. Николас Дж.В., Уэйн Дж.Х., Аллан К.Х. Антенатальный скрининг синдрома Дауна с помощью четырехкратного теста. Ланцет. 2003;361(9360):835–836. doi: 10.1016/S0140-6736(03)12680-3. [PubMed] [CrossRef] [Google Scholar]
7. Wald NJ, Kennard A, Hackshaw A, McGuire A. Антенатальный скрининг синдрома Дауна опубликован с опечатками в J Med Screen. 1998;5:110. [Google Scholar]
8. Петрович И., Марина Д., Хуан К.К. Роль ассоциированного с беременностью белка плазмы –А (РАРР-А) в выявлении активности ишемической болезни сердца. Акта Фак Мед Найсенсис. 2007;24(4):183–188. [Академия Google]
9. Фиалова Л, Мальбохан ИМ. Ассоциированный с беременностью белок плазмы А (РАРР-А): теоретические и клинические аспекты. Братислав Лек Листы. 2002; 103: 194–205. [PubMed] [Google Scholar]
10. Overgaard MT, Oxvig C, Christiansen M, Lawrence JB, Conover CA, Gleich GJ. Уровни мессенджера рибонуклеиновой кислоты белка-А плазмы, связанного с беременностью, и проформа основного основного белка эозинофилов: экспрессия в репродуктивных и нерепродуктивных тканях человека. Биол Репрод. 1999;61:1083–1089. дои: 10.1095/биолрепрод61.4.1083. [PubMed] [CrossRef] [Google Scholar]
Биол Репрод. 1999;61:1083–1089. дои: 10.1095/биолрепрод61.4.1083. [PubMed] [CrossRef] [Google Scholar]
11. Overgaard MT, Boldt HT, Laursen LS, Sottrup-Jensen L, Conover CA, Oxvig C. Ассоциированный с беременностью белок плазмы A2 (PAPP-A2), новый инсулин -подобный фактору роста, связывающий протеин-5 протеиназу. Дж. Биол. Хим. 2001; 276:21849–21853. doi: 10.1074/jbc.M102191200. [PubMed] [CrossRef] [Google Scholar]
12. Qin Q-P, Kokkala S, Lund J, Tamm N, Voipio-Pulkki LM, Pettersson K. Молекулярное различие циркулирующего связанного с беременностью плазменного белка-A при инфаркте миокарда и беременности . Клин Хим. 2005; 51: 75–83. doi: 10.1373/clinchem.2004.036467. [PubMed] [CrossRef] [Академия Google]
13. Overgaard MT, Sorensen ES, Stachowiak D, Boldt HB, Kristensen L, Sottrup-Jensen L, et al. Комплекс ассоциированного с беременностью плазменного белка-А и проформы дисульфидной структуры основного основного белка эозинофилов и мест прикрепления углеводов. Дж. Биол. Хим. 2003; 278:2106–2117. doi: 10.1074/jbc.M208777200. [PubMed] [CrossRef] [Google Scholar]
Биол. Хим. 2003; 278:2106–2117. doi: 10.1074/jbc.M208777200. [PubMed] [CrossRef] [Google Scholar]
14. Oxvig C, Sand O, Kristensen T, Kristensen L, Sottrup-Jensen L. Выделение и характеристика циркулирующего комплекса между белком-А плазмы человека, ассоциированным с беременностью, и проформой эозинофилов. основной основной белок. Биохим Биофиз Акта. 1994;1201:415–423. doi: 10.1016/0304-4165(94)
-X. [PubMed] [CrossRef] [Google Scholar]15. Oxvig C, Haaning J, Hojrup P, Sottrup-Jensen L. Расположение и природа углеводных групп в проформе основного основного белка человека, выделенного из сыворотки беременных. Биохим Мол Биол Инт. 1994; 33: 329–336. [PubMed] [Google Scholar]
16. Handschuh K, Guibourdenche J, Guesnon M, Laurendeau I, Evain-Brion D, Fournier T. Модуляция экспрессии PAPP-A с помощью PPARgamma в трофобласте первого триместра человека. Плацента. 2006; 27 (Приложение А): S127–S134. doi: 10.1016/j.placenta.2005.10.012. [PubMed] [CrossRef] [Академия Google]
17. Overgaard MT, Haaning J, Boldt HB, Olsen IM, Laursen LS, Christiansen M, Gleich GJ, et al. Экспрессия рекомбинантного белка-А плазмы человека, связанного с беременностью, и идентификация проформы основного основного белка эозинофилов в качестве его физиологического ингибитора. Дж. Биол. Хим. 2000;275(40):31128–31133. doi: 10.1074/jbc.M001384200. [PubMed] [CrossRef] [Google Scholar]
Overgaard MT, Haaning J, Boldt HB, Olsen IM, Laursen LS, Christiansen M, Gleich GJ, et al. Экспрессия рекомбинантного белка-А плазмы человека, связанного с беременностью, и идентификация проформы основного основного белка эозинофилов в качестве его физиологического ингибитора. Дж. Биол. Хим. 2000;275(40):31128–31133. doi: 10.1074/jbc.M001384200. [PubMed] [CrossRef] [Google Scholar]
18. Bischof P, DuBerg S, Herrmann W, Sizonenko PC. Ассоциированный с беременностью протеин-А плазмы (РАРР-А) и ХГЧ на ранних сроках беременности. Br J Obstet Gynaecol. 1981;88:973–975. doi: 10.1111/j.1471-0528.1981.tb01683.x. [PubMed] [CrossRef] [Google Scholar]
19. Bischof P, Amandruz M, Weil-Franck C, Baeriswyl JP, Weil A, Hermann WL, et al. Скорость исчезновения ассоциированного с беременностью плазменного белка-А (РАРР-А) после окончания нормальной и аномальной беременности. Арка Гинеколь. 1984; 236: 93–98. doi: 10.1007/BF02134005. [PubMed] [CrossRef] [Google Scholar]
20. Boldt HB, Conover CA. Ассоциированный с беременностью плазменный белок-А (РАРР-А): локальный регулятор биодоступности ИФР посредством расщепления ИФРСБ. Гормон роста IGF Res. 2007; 17:10–18. doi: 10.1016/j.ghir.2006.11.003. [PubMed] [CrossRef] [Академия Google]
Ассоциированный с беременностью плазменный белок-А (РАРР-А): локальный регулятор биодоступности ИФР посредством расщепления ИФРСБ. Гормон роста IGF Res. 2007; 17:10–18. doi: 10.1016/j.ghir.2006.11.003. [PubMed] [CrossRef] [Академия Google]
21. Петерсон С.Е., Симхан Х.Н. Белок плазмы А, связанный с беременностью в первом триместре, и последующие аномалии роста плода. Am J Obstet Gynecol. 2008;198(5):43–5. [PubMed]
22. Ганьон А., Дуглас Р.В. Акушерские осложнения, связанные с аномальными маркерами анализов материнской сыворотки. J Obstet Gynaecol Can. 2008;30(10):918–932. [PubMed] [Google Scholar]
23. Сантолая-Форгас И., Леон Дж. А. Д., Каллен Хопкинс Р., Кастракан В. Д., Кауфман Р. П., Сифуэнтес Г. П. Низкий уровень протеина А плазмы, связанный с беременностью, на сроке от 10 + 1 до 14 + 6 недель беременности и возможный механизм, ведущий к выкидышу. Диагностика плода Тер. 2004;19: 456–461. doi: 10.1159/000079000. [PubMed] [CrossRef] [Google Scholar]
24. Brizot ML, Hyett JA, Mckie AT, Bersinger NA, Farzaneh F, Nicolaides KH. Экспрессия гена связанного с беременностью белка плазмы человека-А в плаценте при трисомной беременности. Плацента. 1996; 17:33–36. doi: 10.1016/S0143-4004(05)80641-1. [PubMed] [CrossRef] [Google Scholar]
Brizot ML, Hyett JA, Mckie AT, Bersinger NA, Farzaneh F, Nicolaides KH. Экспрессия гена связанного с беременностью белка плазмы человека-А в плаценте при трисомной беременности. Плацента. 1996; 17:33–36. doi: 10.1016/S0143-4004(05)80641-1. [PubMed] [CrossRef] [Google Scholar]
25. Богарт М.Х., Пандиан М.Р., Джонс О.В. Аномальные уровни хорионического гонадотропина в сыворотке крови матери при беременности с хромосомными аномалиями плода. Пренат Диагн. 1987;7:623–630. doi: 10.1002/pd.1970070904. [PubMed] [CrossRef] [Google Scholar]
26. Banerjee P, Fazleabas AT. Внегонадное действие хорионического гонадотропина. Rev Endocr Metab Disord. 2011;12(4):323–332. doi: 10.1007/s11154-011-9193-1. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
27. Ульф-Хокан С., Айла Т., Хенрик А., Лина В. Классификация, функции и клиническое применение различных изоформ ХГЧ. Обновление воспроизведения гула. 2006;12(6):769–784. doi: 10.1093/humupd/dml029. [PubMed] [CrossRef] [Google Scholar]
28. Trenti T, Aloe R, Cervellin G, Lippi G. Хорионический гонадотропин человека в диагностике беременности. Клин Чим Акта. 2011;412(17–18):1515–1520. [PubMed] [Google Scholar]
Trenti T, Aloe R, Cervellin G, Lippi G. Хорионический гонадотропин человека в диагностике беременности. Клин Чим Акта. 2011;412(17–18):1515–1520. [PubMed] [Google Scholar]
29. Фернандо М.Р., Донато Д., Феличе П. Прогностическая ценность измерений гормонов при осложнениях беременности у матери и плода. Эндокринный. 2006;23(2):230–57. [PubMed]
30. Butler SA, Iles RK. Свободная мономерная бета-субъединица хорионического гонадотропина человека (бета-ХГЧ) и недавно идентифицированная гомодимерная бета-субъединица бета-бета (бета-ХГЧ) обладают эффектами аутокринного роста. Опухоль биол. 2004; 25:18–23. дои: 10.1159/000077719. [PubMed] [CrossRef] [Google Scholar]
31. Eldar-Geva T, Hochberg A, deGroot N, Weinstein D. Высокий уровень хорионического гонадотропина в материнской сыворотке при беременности с синдромом Дауна вызван повышением уровня обеих субъединиц мессенджера рибонуклеиновой кислоты. в трофобластах. J Clin Endocrinol Metab. 1995; 80: 3528–3531. doi: 10.1210/jc.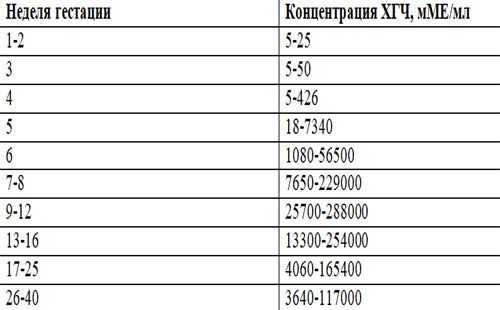 80.12.3528. [PubMed] [CrossRef] [Google Scholar]
80.12.3528. [PubMed] [CrossRef] [Google Scholar]
32. Oberweis D, Gillerot Y, Koulischer L, Hustin J, Philippe E. Трисомия плаценты в последнем триместре беременности. J Gynecol Obstet Biol Reprod. 1993;12:345–349. [PubMed] [Google Scholar]
33. Cowans NJ, Stamatopoulou A, Hellström J, Mäkelä MM, Spencer K. Стабильность PAPP-A и свободного ss-hCG в сыворотке первого триместра с использованием систем PerkinElmer AutoDELFIA и DELFIA Xpress. Пренат Диагн. 2010;30(2):127–132. doi: 10.1002/pd.2423. [PubMed] [CrossRef] [Google Scholar]
34. Cruz J, Cruz G, Minerkawa R, Mazi N, Nicolaides KH. Влияние температуры на свободный β-хорионический гонадотропин человека и концентрацию белка-А в плазме, связанного с беременностью. УЗИ Акушерство Гинекол. 2010; 36: 141–146. doi: 10.1002/uog.7688. [PubMed] [CrossRef] [Академия Google]
35. Schulte-Valentin M, Schindler H. Неэхогенный затылочный отек как маркер скрининга трисомии 21. Ланцет. 1992; 339:1053. doi: 10.1016/0140-6736(92)90574-M.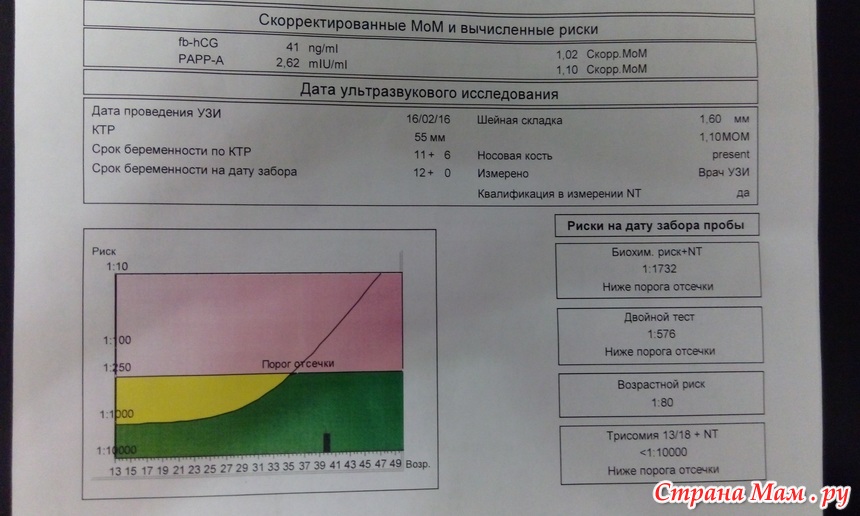 [PubMed] [CrossRef] [Google Scholar]
[PubMed] [CrossRef] [Google Scholar]
36. Roberts LJ, Bewley S, Mackinson AM, Rodeck CH. Затылочная прозрачность плода в первом триместре: проблемы со скринингом населения в целом. J Obstet Gynaecol. 1995; 102: 381–385. doi: 10.1111/j.1471-0528.1995.tb11289.x. [PubMed] [CrossRef] [Google Scholar]
37. Karl OK, Dave W, Caalina V, Nerea M, Nicolaides KH. Скрининг трисомий 21, 18 и 13 по возрасту матери, NT плода, частоте сердечных сокращений плода, свободному бета-ХГЧ и РАРР-А. Хум Репрод. 2008;23(9): 1968–1975. doi: 10.1093/humrep/den224. [PubMed] [CrossRef] [Google Scholar]
38. Hyett JA, Moscoso G, Nicolaides K. Аномалии сердца и магистральных артерий у плодов с хромосомными аномалиями в первом триместре. Am J Med Genet. 1997; 69: 207–216. doi: 10.1002/(SICI)1096-8628(19970317)69:2<207::AID-AJMG18>3.0.CO;2-P. [PubMed] [CrossRef] [Google Scholar]
39. Фон Кайзенберг К.С., Николаидес К.Х., Бранд-Сабери Б. Гипоплазия лимфатических сосудов у плодов с синдромом Тернера.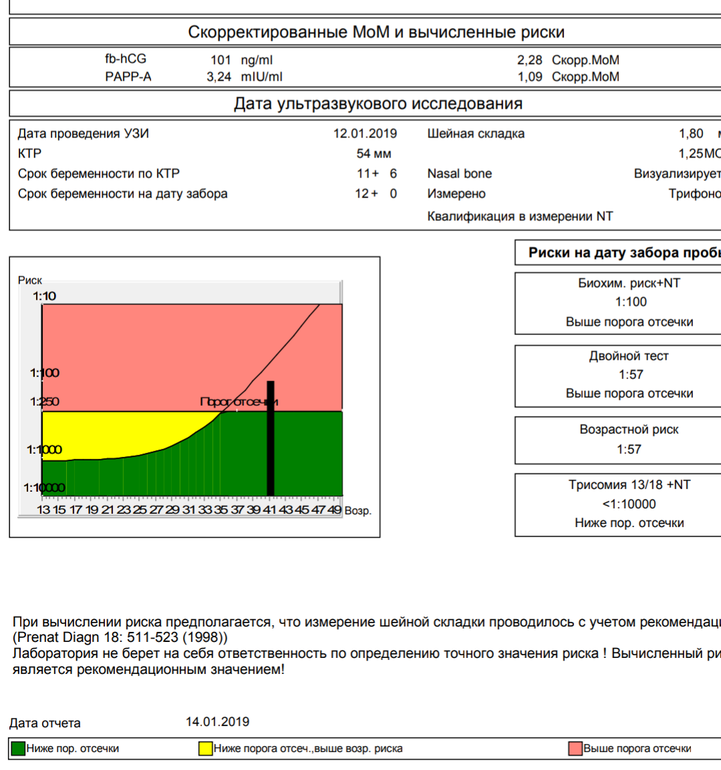 Хум Репрод. 1999;14:823–826. doi: 10.1093/humrep/14.3.823. [PubMed] [CrossRef] [Google Scholar]
Хум Репрод. 1999;14:823–826. doi: 10.1093/humrep/14.3.823. [PubMed] [CrossRef] [Google Scholar]
40. Hyett JA, Sebire NJ, Snijders RJ, Nicolaides KH. Внутриутробная летальность плодов с трисомией 21 с увеличенной толщиной воротникового пространства. УЗИ Акушерство Гинекол. 1996; 7: 101–103. doi: 10.1046/j.1469-0705.1996.07020101.x. [PubMed] [CrossRef] [Google Scholar]
41. Халил Асма, Пандья Пранав. Скрининг на синдром Дауна. J Obstet Gynecol Индия. 2006;56(3):205–211. [Академия Google]
42. Спенсер К., Хит В., Эль-Шейха А., Онг CYT, Николаидес К.Х. Этническая принадлежность и необходимость коррекции биохимических и ультразвуковых маркеров хромосомных аномалий в первом триместре: исследование восточно-азиатского и афро-карибского населения. Пренат Диагн. 2005; 25: 365–369. doi: 10.1002/pd.1153. [PubMed] [CrossRef] [Google Scholar]
43. Каган К.О., Райт Д., Спенсер К., Молина Ф.С., Николаидес К.Х. Скрининг первого триместра на трисомию 21 с помощью свободного бета-хорионического гонадотропина человека и связанного с беременностью плазменного белка-А: влияние характеристик матери и беременности. УЗИ Акушерство Гинекол. 2008;31:493–502. doi: 10.1002/uog.5332. [PubMed] [CrossRef] [Google Scholar]
УЗИ Акушерство Гинекол. 2008;31:493–502. doi: 10.1002/uog.5332. [PubMed] [CrossRef] [Google Scholar]
44. Wright D, Spencer K, Kagan KO, Torring N, Petersen OB, Christou A, et al. Комбинированный скрининг первого триместра на трисомию 21 на сроке беременности 7–14 недель. УЗИ Акушерство Гинекол. 2010; 36: 404–411. doi: 10.1002/uog.7755. [PubMed] [CrossRef] [Google Scholar]
45. Tul N, Spencer K, Noble P, Chan C, Nicolaides KH. Скрининг трисомии 18 по прозрачности воротникового пространства плода и содержанию бета-ХГЧ и РАРР-А в материнской сыворотке на 10–14 неделе беременности. Пренат Диагн. 1999;19:1035–1042. doi: 10.1002/(SICI)1097-0223(199911)19:11<1035::AID-PD694>3.0.CO;2-2. [PubMed] [CrossRef] [Google Scholar]
46. Spencer K, Tul N, Nicolaides KH. Бета-ХГЧ и РАРР-А в материнской сыворотке при дефектах половых хромосом плода в первом триместре. Пренат Диагн. 2000;20:390–394. doi: 10.1002/(SICI)1097-0223(200005)20:5<390::AID-PD824>3.0.CO;2-B. [PubMed] [CrossRef] [Google Scholar]
47. Borrell A, Casals E, Fortuny A, Farre MT, Gonce A, Sanchez A, et al. Скрининг первого триместра на трисомию 21, сочетающий биохимию и ультразвук в индивидуально оптимальных сроках беременности: интервенционное исследование. Пренат Диагн. 2004; 24: 541–545. дои: 10.1002/pd.949. [PubMed] [CrossRef] [Google Scholar]
Borrell A, Casals E, Fortuny A, Farre MT, Gonce A, Sanchez A, et al. Скрининг первого триместра на трисомию 21, сочетающий биохимию и ультразвук в индивидуально оптимальных сроках беременности: интервенционное исследование. Пренат Диагн. 2004; 24: 541–545. дои: 10.1002/pd.949. [PubMed] [CrossRef] [Google Scholar]
48. Каган К.О., Райт Д., Бейкер А., Сахота Д., Николаидес К.Х. Скрининг трисомии 21 по возрасту матери, толщине воротникового пространства плода, свободному бета-человеческому хорионическому гонадотропину и ассоциированному с беременностью плазменному белку-А. УЗИ Акушерство Гинекол. 2008; 31: 618–24. [PubMed]
49. Бернд Э., Глаубиц Ральф. Скрининг первого триместра: обзор. J Гистохим Цитохим. 2005;53(3):281–283. doi: 10.1369/jhc.4B6420.2005. [PubMed] [CrossRef] [Академия Google]
Связь между уровнями свободного бета-человеческого хорионического гонадотропина (β-ХГЧ) в сыворотке крови матери и неблагоприятными исходами беременности
. 2016;36(2):178-82.
2016;36(2):178-82.
дои: 10.3109/01443615.2015.1036400. Epub 2015 14 сентября.
П Сирикуналай 1 , К Ванапирак 1 , С Сиричотиякуль 1 , Ф Тонгпрасерт 1 , К Шрисупундит 1 , С Луван 1 , К Трайрисилп 1 , Т Тонгсонг 1
принадлежность
- 1 Кафедра акушерства и гинекологии, Чиангмайский университет, Чиангмай, Таиланд.
- PMID: 26368010
- DOI:
10.
 3109/01443615.2015.1036400
3109/01443615.2015.1036400
P Sirikunalai et al. J Obstet Gynaecol. 2016.
. 2016;36(2):178-82.
дои: 10.3109/01443615.2015.1036400. Epub 2015 14 сентября.
Авторы
П Сирикуналай 1 , К Ванапирак 1 , С Сиричотиякуль 1 , Ф Тонгпрасерт 1 , К Шрисупундит 1 , С Луван 1 , К Трайрисилп 1 , Т Тонгсонг 1
принадлежность
- 1 Кафедра акушерства и гинекологии, Чиангмайский университет, Чиангмай, Таиланд.

- PMID: 26368010
- DOI: 10.3109/01443615.2015.1036400
Абстрактный
Цель состояла в том, чтобы определить силу взаимосвязи между концентрациями свободного бета-хорионического гонадотропина человека (β-ХГЧ) у матери и частотой неблагоприятных исходов беременности. Последовательные записи базы данных нашего проекта Down screening оценивались по уровням свободного β-ХГЧ и исходам беременности. Беременность с хромосомными или структурными аномалиями плода, а также беременность с сопутствующим заболеванием была исключена. Уровни свободного β-ХГЧ < 0,5, > 0,5 и < 2,0 и ≥ 2,0 МоМ были классифицированы как низкие, нормальные и высокие соответственно. Из 17 082 обследованных женщин 13 620 были доступны для анализа.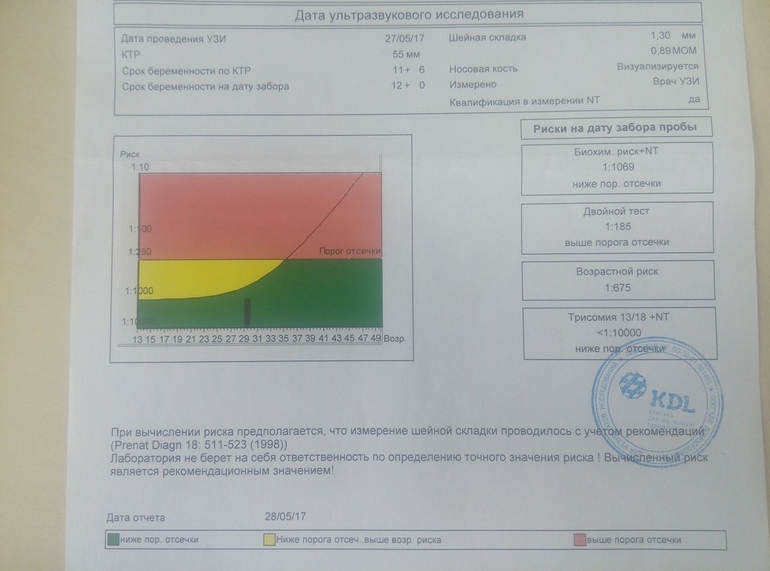 В первом триместре (n = 8150) низкие уровни β-ХГЧ значительно повышали риск задержки внутриутробного развития плода (ЗВУР), преждевременных родов, низкой массы тела при рождении (НМТ) и низкой оценки по шкале Апгар с относительным риском 1,66, 1,43, 1,83 и 2,89.; тогда как в группе с высоким уровнем β-ХГЧ был значительно снижен риск преждевременных родов и ГСД с относительным риском 0,73 и 0,62. Во втором триместре (n = 5470) как в группах с низким, так и с высоким уровнем β-ХГЧ был значительно повышен риск наиболее частых неблагоприятных исходов, т. е. самопроизвольного аборта, ЗВУР и преждевременных родов. В заключение, аномально низкие (< 0,5 мес) или высокие (> 2,0 мес) уровни свободного β-ХГЧ обычно связаны с повышенным риском неблагоприятных исходов беременности. Тем не менее, высокие уровни свободного β-ХГЧ в первом триместре могут снизить риск преждевременных родов и ГСД.
В первом триместре (n = 8150) низкие уровни β-ХГЧ значительно повышали риск задержки внутриутробного развития плода (ЗВУР), преждевременных родов, низкой массы тела при рождении (НМТ) и низкой оценки по шкале Апгар с относительным риском 1,66, 1,43, 1,83 и 2,89.; тогда как в группе с высоким уровнем β-ХГЧ был значительно снижен риск преждевременных родов и ГСД с относительным риском 0,73 и 0,62. Во втором триместре (n = 5470) как в группах с низким, так и с высоким уровнем β-ХГЧ был значительно повышен риск наиболее частых неблагоприятных исходов, т. е. самопроизвольного аборта, ЗВУР и преждевременных родов. В заключение, аномально низкие (< 0,5 мес) или высокие (> 2,0 мес) уровни свободного β-ХГЧ обычно связаны с повышенным риском неблагоприятных исходов беременности. Тем не менее, высокие уровни свободного β-ХГЧ в первом триместре могут снизить риск преждевременных родов и ГСД.
Ключевые слова: неблагоприятные исходы беременности; скрининг первого триместра; маркер материнской сыворотки; скрининг второго триместра; β-ХГЧ.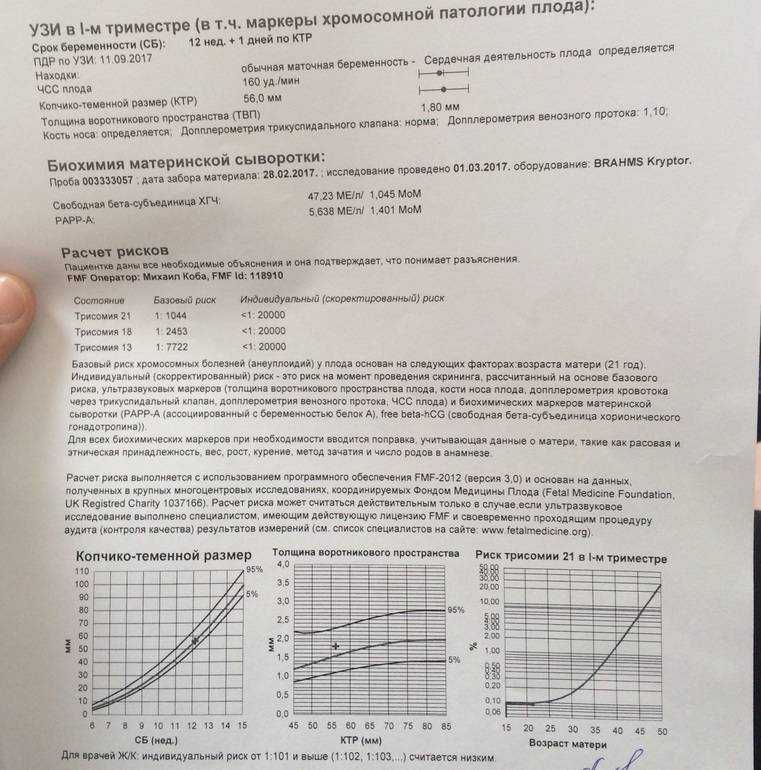
Похожие статьи
Пренатальный скрининг второго триместра на синдром Дауна и связь биохимических маркеров материнской сыворотки с осложнениями беременности с неблагоприятным исходом.
Спенсер К. Спенсер К. Пренат Диагн. 2000 авг; 20 (8): 652-6. Пренат Диагн. 2000. PMID: 10951476
Прогнозирование осложнений беременности с помощью РАРР-А материнской сыворотки в первом триместре и свободного бета-ХГЧ, а также с помощью допплерографии маточных артерий во втором триместре.
Спенсер К., Ю.К.К., Коуэнс Н.Дж., Отигба К., Николаидес К.Х. Спенсер К. и др. Пренат Диагн. 2005 г.; 25 октября (10): 949-53. doi: 10.1002/pd.1251. Пренат Диагн. 2005. PMID: 16086443
Уровни свободного бета-хорионического гонадотропина человека в сыворотке крови матери в первом триместре беременности и аномалии мужских половых органов.

Шнойер Ф.Дж., Бауэр С., Холланд А.Дж., Тасевски В., Джеймисон С.Е., Баркер А., Ли Л., Майзуб Дж.А., Нассар Н. Шнейер Ф.Дж. и соавт. Хум Репрод. 2016 авг; 31 (8): 1895-903. doi: 10.1093/humrep/dew150. Epub 2016 19 июня. Хум Репрод. 2016. PMID: 27496947
УЗИ первого триместра и биохимические маркеры анеуплоидии и прогноз надвигающейся гибели плода.
Спенсер К., Коуэнс Н.Дж., Авгиду К., Николаидес К.Х. Спенсер К. и др. УЗИ Акушерство Гинекол. 2006 окт; 28 (5): 637-43. doi: 10.1002/uog.3809. УЗИ Акушерство Гинекол. 2006. PMID: 16952214 Обзор.
Систематический обзор и метаанализ насилия со стороны интимного партнера во время беременности и отдельных исходов родов.
Хилл А.
 , Паллитто С., Макклири-Силлс Дж., Гарсия-Морено С.
Хилл А и др.
Int J Gynaecol Obstet. 2016 июнь; 133(3):269-76. doi: 10.1016/j.ijgo.2015.10.023. Epub 2016 11 марта.
Int J Gynaecol Obstet. 2016.
PMID: 27039053
Обзор.
, Паллитто С., Макклири-Силлс Дж., Гарсия-Морено С.
Хилл А и др.
Int J Gynaecol Obstet. 2016 июнь; 133(3):269-76. doi: 10.1016/j.ijgo.2015.10.023. Epub 2016 11 марта.
Int J Gynaecol Obstet. 2016.
PMID: 27039053
Обзор.
Посмотреть все похожие статьи
Цитируется
Влияние сыворотки β — хорионического гонадотропина человека на осложнения беременности и неблагоприятные исходы беременности: систематический обзор и метаанализ.
Хуан Дж, Лю Ю, Ян Х, Сюй Ю, Ур В. Хуан Дж. и др. Вычислительные математические методы мед. 2022 9 сентября; 2022:8315519. дои: 10.1155/2022/8315519. Электронная коллекция 2022. Вычислительные математические методы мед. 2022. PMID: 36118828 Бесплатная статья ЧВК.
Глубокое понимание патофизиологии гестационного сахарного диабета.

Шарма А.К., Сингх С., Сингх Х., Махаджан Д., Колли П., Мандадапу Г., Кумар Б., Кумар Д., Кумар С., Джена М.К. Шарма А.К. и др. Клетки. 2022 28 августа; 11 (17): 2672. дои: 10.3390/ячейки11172672. Клетки. 2022. PMID: 36078079 Бесплатная статья ЧВК. Обзор.
Хорионический гонадотропин человека и ранний эмбриогенез: обзор.
d’Hauterive SP, Close R, Gridelet V, Mawet M, Nisolle M, Geenen V. д’Отерив С.П. и соавт. Int J Mol Sci. 2022 26 января; 23 (3): 1380. дои: 10.3390/ijms23031380. Int J Mol Sci. 2022. PMID: 35163303 Бесплатная статья ЧВК. Обзор.
Основная роль плаценты при нормальной и патологической беременности: в центре внимания преэклампсия, задержка роста плода и хроническое заболевание вен у матери.



 , Aegerter P., et al. Software for Prenatal Down Syndrome Risk Calculation: A Comparative Study of Six Software Packages. // Clinical Chemistry – August 1999 vol. 45 no. 8 – 1278-1280.
, Aegerter P., et al. Software for Prenatal Down Syndrome Risk Calculation: A Comparative Study of Six Software Packages. // Clinical Chemistry – August 1999 vol. 45 no. 8 – 1278-1280. 3109/01443615.2015.1036400
3109/01443615.2015.1036400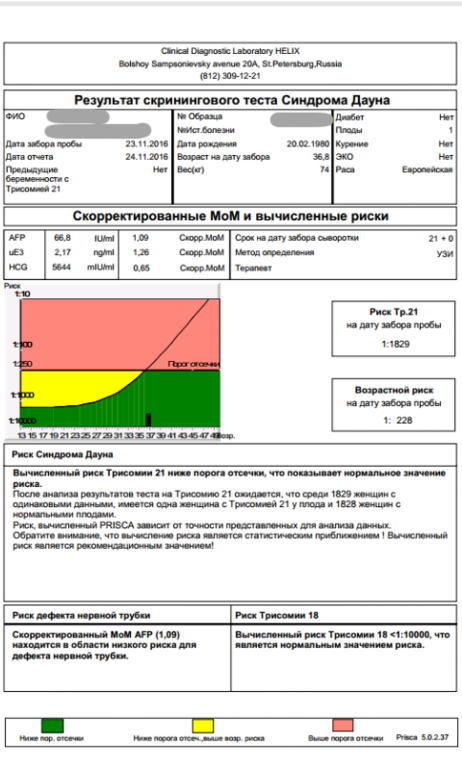
 , Паллитто С., Макклири-Силлс Дж., Гарсия-Морено С.
Хилл А и др.
Int J Gynaecol Obstet. 2016 июнь; 133(3):269-76. doi: 10.1016/j.ijgo.2015.10.023. Epub 2016 11 марта.
Int J Gynaecol Obstet. 2016.
PMID: 27039053
Обзор.
, Паллитто С., Макклири-Силлс Дж., Гарсия-Морено С.
Хилл А и др.
Int J Gynaecol Obstet. 2016 июнь; 133(3):269-76. doi: 10.1016/j.ijgo.2015.10.023. Epub 2016 11 марта.
Int J Gynaecol Obstet. 2016.
PMID: 27039053
Обзор.