Атопический дерматит — причины, стадии, фото, лечение
Что такое атопический дерматит?
«Дерматит» означает воспаление кожи. А под термином «атопический» понимают наследственную предрасположенность к аллергии.
Чаще всего это заболевание впервые проявляется в детском возрасте. У большинства больных к пяти годам атопический дерматит уходит в стойкую ремиссию, но нередко болезнь может продолжаться и у взрослых. Точные причины заболевания не установлены, однако современная медицина считает, что атопический дерматит – мультифакториальное заболевание, в основе которого лежит генетическая предрасположенность к атопическим заболеваниям.
ВАЖНО! Информация из статьи не может быть использована для самодиагностики и самолечения! Назначить необходимые обследования, установить диагноз и составить план лечения может только врач на консультации!
Склонность к атопическом дерматиту может реализоваться, когда в вашей жизни есть провоцирующие факторы:
- психоэмоциональные нагрузки;
- нарушение в работе внутренних органов;
- неблагоприятная окружающая среда.

Замечено, что атопический дерматит чаще обостряется в холодное время года, поэтому, если с наступлением холодов возникают проблемы с кожей, есть повод задуматься о посещении дерматолога.
Основным симптомом атопического дерматита является зуд разной степени интенсивности. Иногда настолько сильный, что может нарушать сон больного. Воспаление и сухость кожи, разнообразные высыпания, часто сопровождающие болезнь, доставляют очень неприятные ощущения.
Различают несколько стадий заболевания:
- Младенческая (возраст до двух лет).
В этот период высыпания, как правило, представляют собой отечные покраснения, шелушение на коже лица, на разгибательных поверхностях рук и ног. При более тяжёлом течении могут появляться пузырьки, мокнутие и корки. В эту стадию, как правило, прослеживается четкая связь с пищевыми раздражителями.
- Детская (от двух до 12 лет).
В возрасте от двух лет атопический дерматит у детей проявляется в виде высыпаний на коже локтевых сгибов, подколенных ямок, задней поверхности шеи. Склонность к мокнутию уменьшается, чаще присутствуют узелковые воспалительные элементы, сохраняется повышенная сухость кожи, ее шелушение и раздражение.
Склонность к мокнутию уменьшается, чаще присутствуют узелковые воспалительные элементы, сохраняется повышенная сухость кожи, ее шелушение и раздражение.
- Взрослый (старше 12 лет).
У большинства пациентов к этому возрасту заболевание уходит в стойкую ремиссию (отсутствие проявлений заболевания). При продолжении заболевания во взрослом возрасте на первое место выходит интенсивный кожный зуд. Сохраняется выраженная сухость кожи, шелушение. Высыпания на коже могут быть разнообразными (пузырьки, узелки, очаги покраснения). У большинства пациентов имеется четкая связь обострений с психоэмоциональными факторами.
Вышеперечисленные симптомы относятся к периодам обострения атопического дерматита. Во время «затишья» болезнь может проявлять себя только повышенной сухостью кожи.
Рекомендации людям, страдающим атопическим дерматитом
- У тех, кто страдает от атопического дерматита, кожа очень чувствительна к внешним воздействиям.
 Таким людям не желательны частые водные процедуры, а мыться нужно с применением специальных смягчающих и увлажняющих средств, не пользоваться мочалкой. После мытья воду с поверхности кожи лучше убирать промакивающими движениями, а не привычным вытиранием.
Таким людям не желательны частые водные процедуры, а мыться нужно с применением специальных смягчающих и увлажняющих средств, не пользоваться мочалкой. После мытья воду с поверхности кожи лучше убирать промакивающими движениями, а не привычным вытиранием. - Смягчающий и увлажняющий крем при атопическом дерматите необходимо использовать ежедневно. В одежде нужно отдавать предпочтение хлопку и избегать контакта кожи с шерстью, синтетическими и грубыми тканями.
- Тем, кто страдает от атопического дерматита, лучше не иметь в доме ковров, а также предметов и мебели, способствующих накоплению пыли. Книги и одежду лучше хранить в закрывающихся шкафах, и регулярно пылесосить. Подушки и одеяла лучше использовать не пуховые, а из синтетических материалов.
- Это заболевание накладывает некоторые ограничения на питание. Особенно в младенчестве. Очень важно, чтобы родители вели пищевой дневник малыша. Он поможет четко проследить связь употребления того или иного продукта с обострением атопического дерматита.

- У многих детей есть повышенная чувствительность к молочному и яичному белку, которая с возрастом исчезает. В дальнейшем значимость пищевой аллергии снижается. У взрослых истинная пищевая аллергия встречается крайне редко.
Однако и взрослые люди с атопическим дерматитом должны избегать продуктов, богатых гистамином или усиливающим его высвобождение в организме:
- ферментированные сыры
- квашеная капуста
- копченые колбасы
- томаты
- сыры
- маринады
- пивные дрожжи
- алкоголь и др.
Кроме того, если пациент замечает ухудшение состояния кожи после употребления какого-то конкретного продукта, то этот продукт также следует исключить из рациона. Во время обострения заболевания требуется более жесткая диета, исключающая всю раздражающую пищу: острое, копченое, пряное, маринады, жирное, сладкое, сдоба, жареное, цитрусовые, мед, орехи, шоколад, алкоголь. Солнце – сильный фактор, влияющий на состояние кожи.
О клинике
Euromed Clinic – многопрофильная семейная клиника в центре Петербурга.
- Вызов врача на дом
- Круглосуточный прием терапевта
- Анализы, УЗИ, рентген
- Диагностика всего организма
- Стационар и хирургия
- Вакцинация
Узнать больше о клинике
Можно ли при атопическом дерматите загорать?
Можно, но кожу все же следует защищать от избытка ультрафиолета. Например, с помощью кремов с высокой степенью защиты (SPF30+ и выше). Крем наносите на кожу каждые два часа. Кроме того, лучше не проводить на открытом солнце самые «жаркие» часы. Даже людям без кожных проблем рекомендуется загорать или до 11 часов утра или после 16 часов.
Как лечить атопический дерматит?
- Первый шаг при лечении атопического дерматита – выявление и устранение провоцирующих факторов. Одновременно назначаются антигистаминные препараты, устраняющие беспокоящий больного зуд. При выборе препарата настоятельно рекомендуется проконсультироваться с врачом, чтобы он помог не только выбрать лекарство, но и рассчитал дозу, соответствующую возрасту пациента и характеру протекания заболевания.

- Помимо этого, в лечении атопического дерматита применяются местные противовоспалительные средства (кремы, мази), в том числе гормональные. К выбору препарата следует подходить очень осторожно, особенно для грудничков. Консультация врача обязательна. Самолечение может привести к нежелательным результатам. Эта же рекомендация относится и к препаратам для лечения дисбактериоза, что является важным при лечении атопического дерматита.
- Если возникают инфекционные осложнения (нередко связанные с наличием расчесов), то для лечения используются противогрибковые, противовирусные и антибактериальные препараты.
У вас сыпь или зуд? Рассказываем, как распознать оспу обезьян
- Мишель Робертс
- Би-би-си
Подпишитесь на нашу рассылку ”Контекст”: она поможет вам разобраться в событиях.
Автор фото, Getty Images
Сыпь и образования на коже могут возникать от множества причин. Обезьянья оспа — одна из них, но встречается это состояние крайне редко.
Обезьянья оспа — одна из них, но встречается это состояние крайне редко.
Мы собрали основные признаки заболевания и советы, как себя вести в сложившейся ситуации.
Может ли это быть оспа обезьян?
Прежде всего спросите у себя, какова вероятность того, что вы могли заразиться. Для этого нужен очень тесный и долгий контакт с инфицированным человеком.
В настоящий момент в мире это заболевание диагностировано у очень небольшого числа людей, и шансы повстречать одного из них минимальны.
Даже в отдаленных районах ряда африканских стран, где вспышки обезьяньей оспы периодически возникают, люди заражаются крайне редко.
Но если все же вы заразились, то первые симптомы будут как при гриппе — усталость, температура и общее разбитое состояние. Медики называют это «инвазивным периодом» заболевания, когда инфекция закрепляется в клетках организма.
Иммунная система активизируется, в результате чего у заболевшего воспаляются гланды.
И только после этого появляется сыпь, которая проходит несколько стадий. Сначала на коже появляются пятна красного цвета, но сама кожа остается гладкой. Затем высыпание становится объемным, пятна превращаются в волдыри (папулы), а затем в струпья.
Автор фото, UKHSA
Подпись к фото,Сыпь при оспе обезьян внешне очень похожа на ветрянку или сифилис. Она также проходит разные стадии, пока не превращаются в струпья
Как объяснет доктор Розамунд Льюис, сотрудница программы чрезвычайных ситуаций ООН, на стадии папул повреждения напоминают гнойники, наполняясь мутной белой жидкостью.
Затем они начинают подсыхать и покрываться корками, которые при полном заживлении отваливаются.
«Этот процесс легко перепутать с ветрянкой», — говорит Льюис.
- Оспа обезьян: вирус не успел мутировать, заявляют в ВОЗ
- Оспу обезьян выявили в Израиле и Швейцарии.
 Всего таких стран уже 15
Всего таких стран уже 15
Оспа обезьян обычно сначала поражает лицо и в некоторых случаях полость рта, затем руки, ноги, ладони, стопы и в последнюю очередь тело.
В некоторых недавно выявленных случаях повреждения также наблюдались в районе гениталий.
Доктор Льюис предупреждает, что в таких местах сыпь может быть не всегда видна, так как скрыта под волосами. Также ее цвет зависит от оттенка кожи инфицированного человека.
Следует помнить, что при определенных высыпаниях инфекция передается через постельное белье и одежду больного.
«Распознать различные виды высыпаний нелегко. Поэтому при малейших подозрениях покажитесь врачу и следуйте его советам», — призывает президент Ассоциации дерматологов Великобритании Таня Блейкер.
Какой еще может быть сыпь?
Вариантов много, но у самых распространенных есть определенные признаки.
Ветряная оспа
Автор фото, Getty Images
Этот вид сыпи обычно очень зудит. Она проходит обычные стадии — от пятнышка до струпа. Хотя такие случаи и редки, взрослый человек может повторно заболеть ветрянкой, даже если перенес ее в детстве. Правда, реактивация вируса ветряной оспы провоцирует не ветрянку как таковую, а опоясывающий лешай. При нем тоже появляется сыпь, которая, как правило, очень болезненна.
Она проходит обычные стадии — от пятнышка до струпа. Хотя такие случаи и редки, взрослый человек может повторно заболеть ветрянкой, даже если перенес ее в детстве. Правда, реактивация вируса ветряной оспы провоцирует не ветрянку как таковую, а опоясывающий лешай. При нем тоже появляется сыпь, которая, как правило, очень болезненна.
Чесотка
Автор фото, SPL
Чесотку вызывают клещи, которые откладывают яйца на коже. Это вызывает сильный зуд и покраснение. Сыпь может появиться на любом участке тела, но чаще начинается между пальцев. При чесотке на коже можно заметить бороздки, которые проделывает клещ. Хоят это заболевание неопасно, оно очень заразно и требует лечения.
Клопы или укусы насекомых
Автор фото, Getty Images
Клопы могут находится в постельном белье или в матрасе, на котором вы спите. Сами жучки крошечные, поэтому вы можете их не заметить. Их укусы, как и укусы многих других насекомых, краснеют и чешутся. Чаще они расположены в линию, но иногда — как скопление красных точек.
Чаще они расположены в линию, но иногда — как скопление красных точек.
Инфекции, передающиеся половым путем, такие как сифилис или генитальный герпес
Автор фото, Getty Images
Подпись к фото,Герпес может поражать губы и полость рта
Сифилис — это бактериальная инфекция, а герпес — вирусная. Обе передаются половым путем. Первый признак обоих заболеваний — волдыри. Если вы подозреваете, что у вас одно из заболеваний, передающихся половым путем, важно пройти обследование и начать лечение как можно скорее.
Крапивница/аллергия
Автор фото, Getty Images
Эта зудящая, жгучая красная сыпь является кожной реакцией на что-то, что организм считает угрозой. Иногда возбудитель установить не удается, но, как правило, причиной такого высыпания является употребление в пищу определенных продуктов, лекарств, или контакт с определенными растениями или химическими веществами.
Моллюск
Автор фото, Getty Images
Это распространенная вирусная инфекция, часто наблюдаемая у детей. Она безвредна, но может распространяться по всему телу в виде уплотнений с углублением посередине, которые сильно зудят. Их скопления, как правило, возникают в подмышечной впадине, под коленями или в паху. Заражение обычно происходит при контакте с кожей инфицированного или при прикосновении к зараженным предметам, таким как полотенца.
Она безвредна, но может распространяться по всему телу в виде уплотнений с углублением посередине, которые сильно зудят. Их скопления, как правило, возникают в подмышечной впадине, под коленями или в паху. Заражение обычно происходит при контакте с кожей инфицированного или при прикосновении к зараженным предметам, таким как полотенца.
Ящур рук, ног и рта
Автор фото, Getty Images
Это острое вирусное заболевание передается воздушно-капельным путем, а также через предметы, к которым прикосался инфицированный человек, например, столовые приборы. Первые симптомы похожи на грипп, затем начинается поражение слизистой рта и носа, после чего вирус перекидывается на ладони и ступни. Обычно заболевание проходит само по себе.
Импетиго
Автор фото, Getty Images
Эта очень заразная бактериальная инфекция обычно поражает уже поврежденную кожу, вызывая язвы и мокнущие, покрытые коркой волдыри — часто на лице. Хотя вид этого заболевания может напугать, оно легко лечится кремом с антибиотиком.
Хотя вид этого заболевания может напугать, оно легко лечится кремом с антибиотиком.
Реакции фоточувствительности — кожные заболевания
By
Джулия Бенедетти
, доктор медицинских наук, Гарвардская медицинская школа
Полный обзор/редакция от января 2022 г. | Изменено в сентябре 2022 г.
ПОСМОТРЕТЬ ПРОФЕССИОНАЛЬНУЮ ВЕРСИЮ
ПОЛУЧИТЕ БЫСТРЫЕ ФАКТЫ
Тематические ресурсы
Фотосенсибилизация, иногда называемая солнечной аллергией, представляет собой реакцию иммунной системы, вызываемую солнечным светом.
Солнечный свет может вызывать реакции иммунной системы.

У людей появляются зудящие высыпания или участки покраснения и воспаления на открытых участках кожи.
Диагноз обычно основывается на оценке врача.
Эти реакции обычно проходят без лечения.
(См. также Общие сведения о солнечном свете и повреждении кожи Общие сведения о солнечном свете и повреждении кожи Солнечный свет стимулирует выработку витамина D, помогает контролировать некоторые хронические кожные заболевания (например, псориаз) и улучшает самочувствие. Однако солнечный свет может привести к повреждению кожи. Ущерб включает в себя… Common.TooltipReadMore .)
Реакции фоточувствительности включают солнечную крапивницу, химическую фотосенсибилизацию и полиморфную световую сыпь и обычно характеризуются зудящими высыпаниями на открытых участках кожи. Люди могут наследовать склонность к развитию этих реакций. Некоторые заболевания, такие как системная красная волчанка Системная красная волчанка (СКВ) Системная красная волчанка — это хроническое аутоиммунное воспалительное заболевание соединительной ткани, которое может поражать суставы, почки, кожу, слизистые оболочки и стенки кровеносных сосудов.
Крапивница Крапивница Крапивница — это красные, зудящие, слегка возвышающиеся припухлости. Отек вызван высвобождением химических веществ (таких как гистамин) из тучных клеток кожи, которые вызывают утечку жидкости из мелких… Common.TooltipReadMore (крупных, зудящих красных бугорков или рубцов), которые появляются всего через несколько минут пребывания на солнце называют солнечной крапивницей. Ульи обычно длятся в течение нескольких минут или часов. Человек может быть склонен к развитию солнечной крапивницы очень долго, иногда неопределенно долгое время. У людей с обширными пораженными участками иногда возникают головные боли и свистящее дыхание, головокружение, слабость и тошнота.
Известно, что более 100 веществ, проглатываемых или наносимых на кожу, вызывают солнечные реакции на коже. Ограниченное число вызывает большинство реакций (Главная. см. таблицу Некоторые вещества, повышающие чувствительность кожи к солнечному свету Некоторые вещества, повышающие чувствительность кожи к солнечному свету ). Существует два типа химической фоточувствительности: фототоксичность и фотоаллергия.
При фототоксичности у человек возникают боли и покраснение, воспаление, а иногда и коричневое или сине-серое изменение цвета на участках кожи, подвергшихся воздействию солнечного света в течение короткого периода времени. Эти симптомы напоминают солнечные ожоги, но реакция отличается от солнечных ожогов тем, что возникает только после того, как человек проглотил определенные лекарства (например, тетрациклины или диуретики) или химические соединения или нанес их на кожу (например, духи и каменноугольную смолу). . Некоторые растения (включая лайм, сельдерей и петрушку) содержат соединения, называемые фурокумаринами, которые делают кожу некоторых людей более чувствительной к воздействию ультрафиолетового излучения.
В фотоаллергия, аллергическая реакция вызывает покраснение, шелушение, зуд, а иногда и волдыри и пятна, напоминающие крапивницу. Этот тип реакции может быть вызван лосьонами после бритья, солнцезащитными кремами и сульфаниламидами. Вещества, вызывающие фотоаллергию, способны на это только после того, как человек подвергся воздействию как вещества, так и солнечного света (поскольку именно солнечный свет делает вещество способным вызывать фотоаллергию). Фотоаллергические реакции могут также поражать участки кожи, которые не подвергались воздействию солнца. Обычно они развиваются через 24–72 часа после пребывания на солнце.
Это высыпание является реакцией на солнечный свет (преимущественно УФ-А), которая до конца не изучена. Это одна из самых распространенных проблем с кожей, связанных с солнцем, и она наиболее распространена среди женщин и людей из северного климата, которые не подвергаются регулярному воздействию солнца.
Сыпь проявляется в виде множественных красных бугорков и красных приподнятых участков неправильной формы (называемых бляшками) и, редко, в виде волдырей на коже, подвергающейся воздействию солнца. Эти зудящие бляшки обычно появляются через 30 минут или несколько часов после пребывания на солнце. Однако новые пятна могут появиться спустя много часов или несколько дней.
Сыпь обычно проходит в течение нескольких дней или недель. Как правило, люди с этим заболеванием, которые продолжают выходить на солнце, постепенно становятся менее чувствительными к воздействию солнечного света (процесс, известный как закаливание).
Специфических тестов на реакции фоточувствительности не существует. Врач подозревает реакцию фоточувствительности, когда сыпь появляется только на участках, подверженных воздействию солнечных лучей. Тщательный анализ истории болезни человека, кожных симптомов, любых заболеваний, лекарств, принимаемых внутрь, или веществ, наносимых на кожу (таких как лекарства или косметика), может помочь врачу точно определить тип и причину реакции фоточувствительности.
При появлении сыпи на участке кожи, который подвергся воздействию солнца, и диагноз не ясен, врачи могут провести кожные кожные кожные тесты и тесты воспроизведения реакции, которые включают воздействие УФ-излучения (фототестирование), когда человек не использует любые препараты, вызывающие реакции фоточувствительности. Эти тесты могут помочь выяснить, какой тип реакции фоточувствительности может быть причиной.
Избегайте чрезмерного пребывания на солнце, носите защитную одежду, используйте солнцезащитные средства (профилактика) 9
При солнечной крапивнице, антигистаминные препараты, кортикостероиды, солнцезащитные кремы или иногда ультрафиолетовая (УФ) световая терапия
иногда Воздействие УФ-излучения
Все люди должны избегать чрезмерного пребывания на солнце, но люди, чувствительные к солнечному свету по любой причине, должны быть особенно осторожны и носить защитную одежду, максимально избегать солнечного света и регулярно использовать солнцезащитные кремы (см.
По возможности следует прекратить прием любых лекарств или химических веществ, которые могут вызвать светочувствительность, после консультации с врачом. Для лечения химических реакций фоточувствительности на кожу наносят кортикостероиды и избегают вещества, вызывающего реакцию.
Солнечную крапивницу трудно лечить, но врачи могут попробовать блокаторы гистамина (h2) (антигистаминные препараты), кортикостероиды, наносимые на кожу, или солнцезащитные кремы. Если эти методы лечения не работают, можно попробовать терапию ультрафиолетовым (УФ) светом. Некоторым людям может помочь омализумаб, который представляет собой препарат, который может помочь уменьшить аллергические реакции в организме.
Люди с полиморфной световой сыпью или фотосенсибилизацией, вызванной системной красной волчанкой Системная красная волчанка (СКВ) Системная красная волчанка — это хроническое аутоиммунное воспалительное заболевание соединительной ткани, которое может поражать суставы, почки, кожу, слизистые оболочки и стенки кровеносных сосудов. Проблемы в… Common.TooltipReadMore (волчанка) могут помочь при нанесении кортикостероидов на кожу или при приеме гидроксихлорохина или кортикостероидов внутрь. Иногда людей с полиморфной световой сыпью можно снизить чувствительность к воздействию солнечного света путем постепенного увеличения воздействия УФ-излучения ( Главная.см. страницу Фототерапия Фототерапия Псориаз — это хроническое рецидивирующее заболевание, вызывающее появление одного или нескольких приподнятых красных пятен с серебристыми чешуйками. и четкая граница между пластырем и нормальной кожей.Проблема с иммунитетом… Common.TooltipПодробнее ).
Прием внутрь Polypodium leucotomos (пищевая добавка, изготовленная из некоторых тропических папоротников) или никотинамида (форма витамина B3) может помочь предотвратить симптомы у людей, предрасположенных к фотосенсибилизации, вызванной воздействием солнца.
| Общее название | Выберите торговые марки |
|---|---|
каменноугольная смола | Balnetar, Cutar, Doak Tar, Fototar, Ionil T, Ionil T Plus, Neutrogena T/Gel Shampoo, Oxipor VHC Psoriasis, Pentrax, Psorigel, Reme-T, Scytera, Sebutone, Tarsum, Tera-Gel, лечебный шампунь, Theraplex T , Х-Себ Т, Зетар |
гидроксихлорохин | Плаквенил, Хинепрокс |
омализумаб | Xolair, предварительно заполненный Xolair |
ПОСМОТРЕТЬ ПРОФЕССИОНАЛЬНУЮ ВЕРСИЮ
Авторские права © 2023 Merck & Co. , Inc., Рэуэй, Нью-Джерси, США и ее филиалы. Все права защищены.
, Inc., Рэуэй, Нью-Джерси, США и ее филиалы. Все права защищены.
Проверьте свои знания
Пройди тест!полный обзор — DermNet
Что такое крапивница?
Крапивница характеризуется очень зудящими волдырями (крапивницами) с окружающими эритематозными вспышками или без них. Название крапивница происходит от обыкновенной европейской крапивы двудомной Urtica dioica . Крапивница может быть острой или хронической, спонтанной или индуцируемой.
Волдырь (или волдырь) представляет собой поверхностный отек телесного цвета или бледной кожи, обычно окруженный эритемой, которая длится от нескольких минут до 24 часов.
Крапивница может сосуществовать с ангионевротическим отеком, который представляет собой более глубокий отек кожи или слизистых оболочек.
Крапивница
Классификация крапивницы
Крапивница классифицируется в зависимости от ее продолжительности.
- Острая крапивница (длительность < 6 недель, часто проходит в течение нескольких часов или дней)
- Хроническая крапивница (длительность > 6 недель, с ежедневными или эпизодическими высыпаниями)
Хроническая крапивница может быть спонтанной или индуцируемой. Оба типа могут сосуществовать.
Оба типа могут сосуществовать.
Классификация крапивницы
Хроническая индуцируемая крапивница включает:
- Дермографизм
- Холодовая крапивница
- Холинергическая крапивница
- Контактная крапивница
- Отсроченная крапивница от давления
- Солнечная крапивница
- Тепловая крапивница
- Вибрационная крапивница
- Вибрационный ангионевротический отек
- Аквагенная крапивница
Крапивница и ангионевротический отек
Посмотреть больше изображений крапивницы.
Кто болеет крапивницей и почему?
У каждого пятого ребенка или взрослого в течение жизни случается эпизод острой крапивницы. Это затрагивает все расы и оба пола.
Острая крапивница может возникать у новорожденных и детей грудного возраста, но встречается редко. Острая крапивница у детей обычно вызывается инфекцией, даже если она афебрильна. У детей старшего возраста пища, лекарства и вдыхаемые аллергены также являются важными причинами. У взрослых крапивница обычно бывает идиопатической и спонтанной.
У детей старшего возраста пища, лекарства и вдыхаемые аллергены также являются важными причинами. У взрослых крапивница обычно бывает идиопатической и спонтанной.
Острая крапивница с лихорадкой может быть первым признаком инфекции COVID-19.
Хроническая спонтанная крапивница поражает 0,5–2% населения; в некоторых сериалах две трети составляют женщины. Однако чаще встречается хроническая индуцируемая крапивница. Различают генетические и аутоиммунные ассоциации.
Каковы клинические признаки крапивницы?
Уртикарные волдыри могут быть от нескольких миллиметров до нескольких сантиметров в диаметре, белого или красного цвета, с красным бликом или без него. Каждая волдырь может длиться от нескольких минут до нескольких часов и может менять форму. Рубцы могут быть круглыми или образовывать кольца, узор в виде карты или гигантские пятна.
Крапивница может поражать любой участок тела и имеет тенденцию к широкому распространению.
Ангионевротический отек чаще локализован.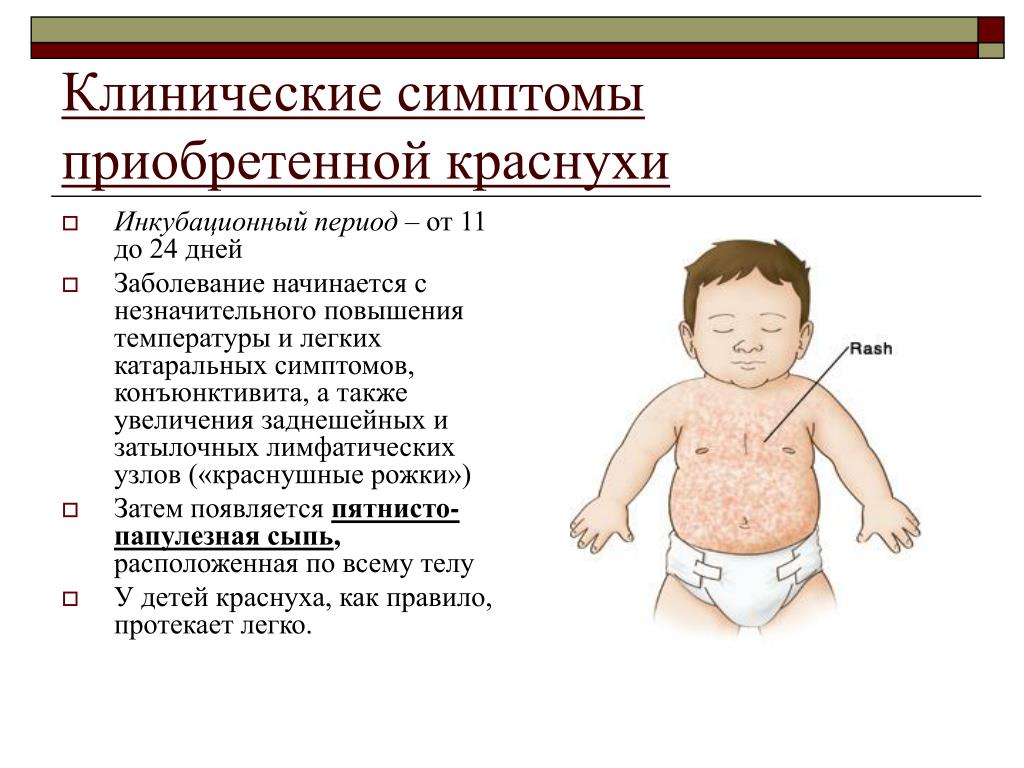 Он обычно поражает лицо (особенно веки и периоральные области), руки, ноги и гениталии. Он может поражать язык, язычок, мягкое небо или гортань.
Он обычно поражает лицо (особенно веки и периоральные области), руки, ноги и гениталии. Он может поражать язык, язычок, мягкое небо или гортань.
Сывороточная болезнь, вызванная переливанием крови, и реакции, подобные сывороточной болезни, вызванные приемом некоторых лекарств, вызывают острую крапивницу, оставляющую синяки, лихорадку, увеличение лимфатических узлов, боль и отек суставов.
При хронической индуцируемой крапивнице волдыри появляются примерно через 5 минут после раздражителя и сохраняются от нескольких минут до одного часа. Характерно, что рубцов:
- Линейный в дермографизме
- Tiny при холинергической крапивнице
- Контактные участки при контактной крапивнице
- Диффузная холодовая крапивница — если поражены большие участки кожи, это может привести к обмороку (потенциально опасно при плавании в холодной воде).
Узелки более стойкие при хронической спонтанной крапивнице, но каждое отдельное поражение проходит в течение 24 часов.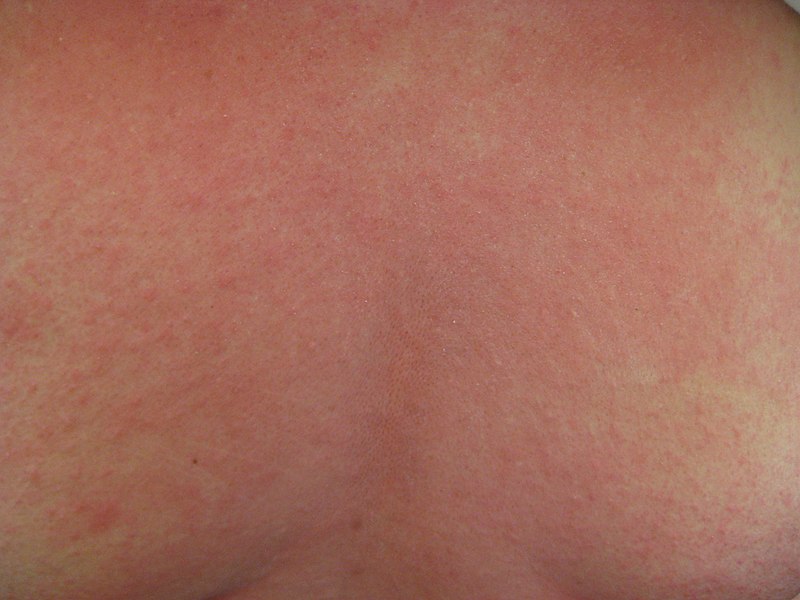 Они могут возникать в определенное время суток.
Они могут возникать в определенное время суток.
Оценка степени тяжести крапивницы
Визуальные аналоговые весы можно использовать для записи и сравнения степени зуда.
Активность хронической спонтанной крапивницы можно оценить по шкале UAS7. Ежедневные показатели зуда и зуда суммируются в течение семи дней; максимальный балл 42.
| Оценка | Weals/24 часа | Зуд |
|---|---|---|
| 0 | Нет | Нет |
| 1 | <20 | Мягкий |
| 2 | 20–50 | Умеренный |
| 3 | >50 | Интенсивный |
Также необходимо оценить эмоциональное воздействие крапивницы и ее влияние на качество жизни. Дерматологический индекс качества жизни (DLQI) и CU-Q2oL, специальный опросник для хронической крапивницы, были утверждены для хронической крапивницы, при которой нарушение сна является особой проблемой.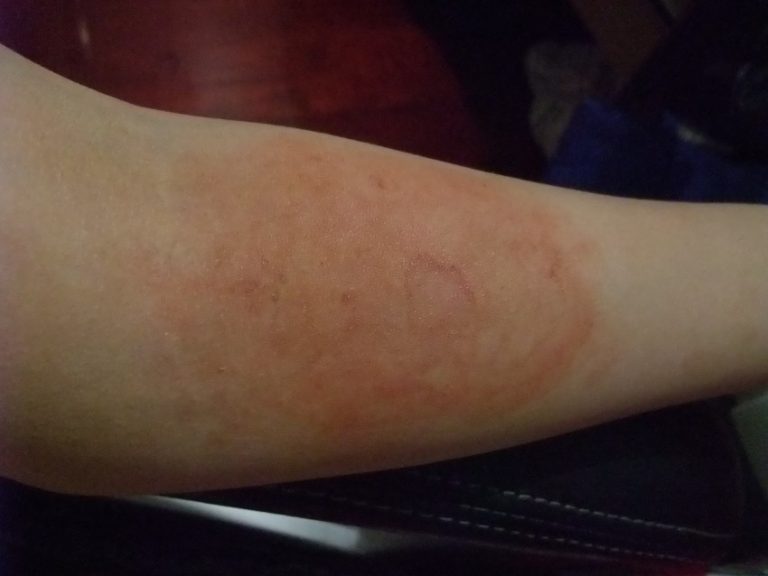
Что вызывает крапивницу?
Рубцы возникают в результате высвобождения химических медиаторов тучными клетками тканей и циркулирующими базофилами. Эти химические медиаторы включают гистамин, фактор активации тромбоцитов и цитокины. Медиаторы активируют чувствительные нервы и вызывают расширение кровеносных сосудов и утечку жидкости в окружающие ткани. Высвобождение брадикинина вызывает ангионевротический отек.
Для объяснения крапивницы было предложено несколько гипотез. Задействованы иммунная система, системы арахидоновой кислоты и системы свертывания крови, а также исследуются генетические мутации.
Острая крапивница
Острая крапивница может быть вызвана следующими факторами, но причина не всегда идентифицируется.
- Острая вирусная инфекция — инфекция верхних дыхательных путей, вирусный гепатит, инфекционный мононуклеоз, микоплазма
- Острая бактериальная инфекция — зубной абсцесс, синусит
- Пищевая аллергия (опосредованная IgE) — обычно молоко, яйца, арахис, моллюски
- Лекарственная аллергия (лекарственная крапивница, опосредованная IgE) — часто антибиотик
- Медикаментозная крапивница из-за псевдоаллергии — аспирин, неселективные нестероидные противовоспалительные препараты, опиаты, рентгеноконтрастные среды; они вызывают крапивницу без иммунной активации
- Вакцинация
- Укусы пчел или ос
- Распространенная реакция после локализованной контактной крапивницы — например, латекс
Тяжелая аллергическая крапивница может привести к анафилактическому шоку (бронхоспазм, коллапс).
Иммунные комплексы вследствие переливания крови вызывают сывороточную болезнь, а некоторые лекарства вызывают реакции, подобные сывороточной болезни.
Одиночный эпизод или повторяющиеся эпизоды ангионевротического отека без крапивницы могут быть связаны с приемом ингибиторов ангиотензинпревращающего фермента (АПФ) [см. ангионевротический отек, индуцированный ингибиторами АПФ].
Хроническая крапивница
Хроническая спонтанная крапивница в основном бывает идиопатической (причина неизвестна). Вероятна аутоиммунная причина. Около половины исследованных пациентов несут функциональные аутоантитела IgG к иммуноглобулину IgE или высокоаффинному рецептору FcεRIα.
Хроническая спонтанная крапивница также связана с:
- Хроническая основная инфекция, такая как Helicobacter pylori (кишечные паразиты)
- Хронические аутоиммунные заболевания, такие как системная красная волчанка, заболевания щитовидной железы, целиакия, витилиго и другие.

Узелки при хронической спонтанной крапивнице могут усугубляться:
- Теплом
- Вирусная инфекция
- Плотная одежда
- Лекарственная псевдоаллергия — аспирин, нестероидные противовоспалительные препараты, опиаты
- Пищевая псевдоаллергия — салицилаты, азокрасители, пищевые красители, такие как тартразин (102), бензоатные консерванты (210-220) и другие пищевые добавки.
Индуцируемая крапивница является реакцией на физический раздражитель.
| Тип индуцируемой крапивницы | Примеры стимулов, вызывающих шелушение |
|---|---|
| Дермографизм |
|
| Холодовая крапивница |
|
| Холинергическая крапивница |
|
| Контактная крапивница |
|
| Отсроченная крапивница от давления |
|
| Солнечная крапивница |
|
| Тепловая крапивница |
|
| Вибрационная крапивница |
|
| Аквагенная крапивница |
|
Рецидивирующий ангионевротический отек без крапивницы может быть связан с наследственным или приобретенным дефицитом С1-эстеразы комплемента.
Как диагностируется крапивница?
Крапивница диагностируется у людей с наличием в анамнезе волдырей, которые длятся менее 24 часов с ангионевротическим отеком или без него. Лекарства и семейный анамнез должны быть выявлены. Необходимо провести тщательное физическое обследование.
Кожные прик-тесты и радиоаллергосорбентные тесты (РАСТ) или флюороиммуноанализ CAP могут потребоваться, если при острой крапивнице подозревается лекарственная, латексная или пищевая аллергия.
При хронической спонтанной крапивнице не существует рутинных диагностических тестов, кроме анализа крови и определения С-реактивного белка (ОАК, СРБ), но при подозрении на основное заболевание могут быть проведены исследования.
Кожный тест с аутологичной сывороткой иногда проводят при хронической спонтанной крапивнице, но его ценность неясна. Положительно, если инъекция сыворотки пациента под кожу вызывает красную волдырь.
Индуцируемую крапивницу часто подтверждают, вызывая реакцию, например, царапая кожу при дермографизме или прикладывая кубик льда при подозрении на холодовую крапивницу.
У пациентов с крапивницей с лихорадкой, болью в суставах или костях и недомоганием следует проводить исследования на системное заболевание или аутовоспалительное заболевание. Пациентов с ангионевротическим отеком без волдырей следует спросить, принимают ли они ингибиторы АПФ, и проверить на комплемент С4; Уровни C1-INH, функция и антитела; и C1q.
Биопсия крапивницы может быть неспецифической. Патология показывает отек в дерме и расширенные кровеносные сосуды с переменным смешанным воспалительным инфильтратом. Повреждение стенки сосуда указывает на уртикарный васкулит.
Чем лечить крапивницу?
Основное лечение всех форм крапивницы у взрослых и детей заключается в применении пероральных h2-антигистаминных препаратов второго поколения, таких как цетиризин или лоратидин. Если стандартная доза (например, 10 мг цетиризина) неэффективна, дозу можно увеличить в четыре раза (например, 40 мг цетиризина в день). Их прекращают, когда острая крапивница стихает. Добавление второго антигистаминного препарата считается бесполезным.
Добавление второго антигистаминного препарата считается бесполезным.
Терфенадин и астемизол не следует использовать, так как они кардиотоксичны в сочетании с кетоконазолом или эритромицином. Они больше не доступны в Новой Зеландии.
Хотя во время беременности и кормления грудью системного лечения лучше избегать, сообщений о том, что антигистаминные препараты второго поколения вызывают врожденные дефекты, не поступало. Если требуется лечение, в настоящее время предпочтительны лоратадин и цетиризин.
Обычные антигистаминные препараты первого поколения, такие как прометазин или хлорфенирамин, больше не рекомендуются при крапивнице.
Избегание триггерных факторов
Выявленные триггеры должны быть устранены, если это возможно (например, лекарственная или пищевая аллергия). Избегание соответствующих аллергенов типа 1 (IgE-опосредованных) устраняет крапивницу в течение 48 часов.
- Лечение выявленных хронических инфекций, таких как H.
 pylori .
pylori . - Избегайте аспирина, опиатов и нестероидных противовоспалительных препаратов (парацетамол, как правило, безопасен).
- Сведите к минимуму количество псевдоаллергенов в пище на испытательный период не менее трех недель.
- Избегайте известных аллергенов, которые были подтверждены положительными специфическим IgE/кожными прик-тестами, если они имеют клиническое значение для крапивницы.
- Охладите пораженный участок с помощью вентилятора, холодной фланели, пакета со льдом или успокаивающего увлажняющего лосьона.
Физические триггеры индуцируемой крапивницы должны быть сведены к минимуму; см. примеры ниже. Однако симптомы часто сохраняются.
- Симптоматический дермографизм: уменьшить трение, например, избегать тесной одежды.
- Холодовая крапивница: тепло одевайтесь в холодную или ветреную погоду и избегайте купания в холодной воде.
- Отсроченная крапивница от давления: расширьте контактную поверхность, например, тяжелого мешка.

- Солнечная крапивница: одевайтесь и применяйте солнцезащитные средства широкого спектра действия.
Некоторым пациентам с индуцируемой крапивницей помогает ежедневная индукция симптомов для индукции толерантности. Фототерапия может облегчить зуд симптоматического дермографизма.
Лечение острой рефрактерной крапивницы
Если неседативные антигистаминные препараты неэффективны, при тяжелой острой крапивнице может быть оправдан 4–5-дневный курс перорального преднизона (преднизолона).
Внутримышечная инъекция адреналина (эпинефрина) предназначена для лечения опасной для жизни анафилаксии или отека горла.
Лечение хронической рефрактерной крапивницы
Пациентов с хронической крапивницей, которые не реагируют на максимальные дозы пероральных антигистаминных препаратов второго поколения, принимаемые в течение четырех недель, следует направить к дерматологу, иммунологу или врачу-аллергологу.
Имеются убедительные доказательства в пользу лечения омализумабом или циклоспорином, каждый из которых дает 65%-й уровень ответа у пациентов с резистентностью к антигистаминным препаратам.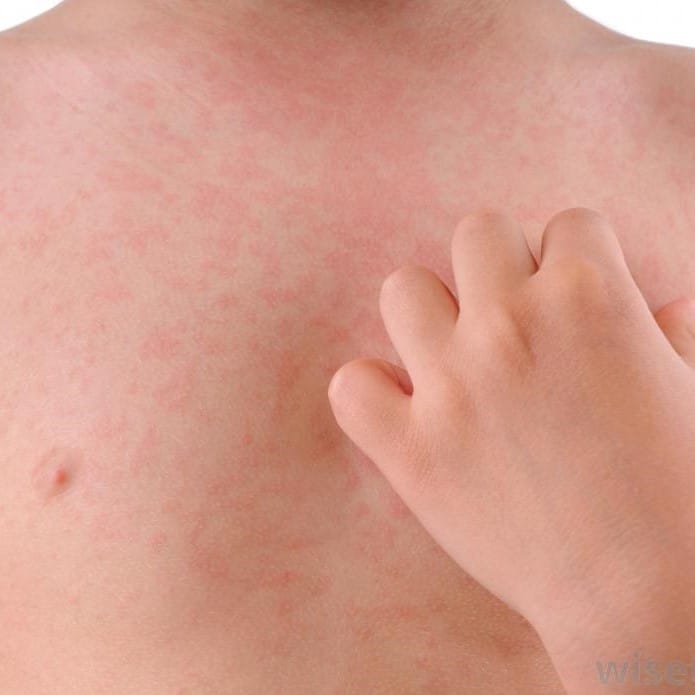
Длительное применение системных кортикостероидов не рекомендуется, так как для уменьшения симптомов крапивницы требуются высокие дозы, и они имеют неизбежные побочные эффекты, которые могут быть серьезными.
Эффективность лечения можно объективно контролировать с помощью контрольного теста на крапивницу. Пациентов просят оценить физические симптомы крапивницы, которые они испытывали в течение предыдущих четырех недель, качество жизни, на которое повлияла крапивница, как часто лечение было недостаточным для контроля симптомов и общий контроль над крапивницей.
Какова дифференциальная диагностика крапивницы?
- Отравление скумброидной рыбой
- Папулезная крапивница
- Мастоцитоз
- Уртикарный васкулит
- Аутовоспалительные синдромы
Каковы перспективы хронической крапивницы?
Острая крапивница проходит в течение нескольких часов или дней, но часто рецидивирует. Хотя хроническая крапивница проходит в большинстве случаев, у 15% продолжают появляться волдыри, по крайней мере, два раза в неделю через два года.


 Таким людям не желательны частые водные процедуры, а мыться нужно с применением специальных смягчающих и увлажняющих средств, не пользоваться мочалкой. После мытья воду с поверхности кожи лучше убирать промакивающими движениями, а не привычным вытиранием.
Таким людям не желательны частые водные процедуры, а мыться нужно с применением специальных смягчающих и увлажняющих средств, не пользоваться мочалкой. После мытья воду с поверхности кожи лучше убирать промакивающими движениями, а не привычным вытиранием.


 Всего таких стран уже 15
Всего таких стран уже 15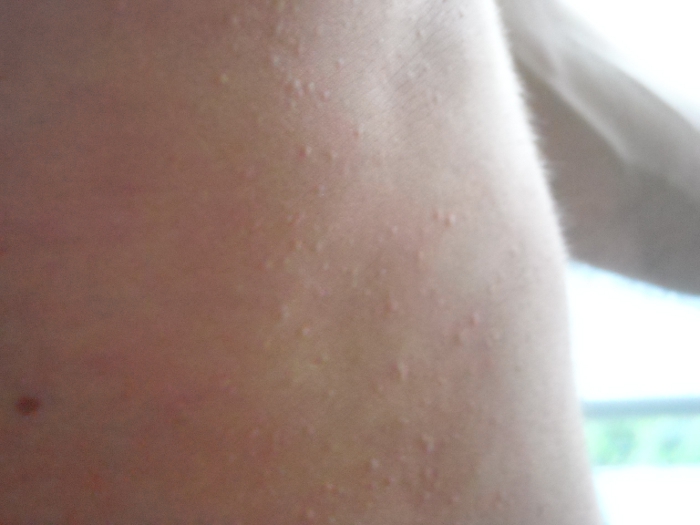
 pylori .
pylori .