Сдать анализ на гликированный гемоглобин
Метод определения Колориметрический.
Исследуемый материал Цельная кровь (с ЭДТА)
Доступен выезд на дом
Онлайн-регистрация
Синонимы: Анализ крови на гликированный гемоглобин. Glycohemoglobin; HbA1c; Hemoglobin A1c; A1c; HgbA1c; Hb1c.
Краткая характеристика определяемого вещества Гликированный гемоглобин
Образуется в результате медленного неферментативного присоединения глюкозы к гемоглобину А, содержащемуся в эритроцитах. Гликированный (употребляется также термин «гликозилированный») гемоглобин присутствует в крови и у здоровых людей. Скорость этого неферментативного присоединения глюкозы и количество образующегося гликированного гемоглобина зависят от среднего уровня глюкозы в крови на протяжении срока жизни эритроцитов. В результате реакции образуется несколько форм гликированных гемоглобинов: НbA1a, HbA1b, HbA1c. Последняя форма количественно преобладает и более тесно коррелирует со степенью выраженности сахарного диабета. Гликированный гемоглобин отражает гипергликемию, имевшую место на протяжении всего периода жизни эритроцитов (до 120 суток). Эритроциты, циркулирующие в крови, имеют разный возраст. Обычно ориентируются на усредненный срок – 60 суток. Уровень гликированного гемоглобина является показателем компенсации углеводного обмена на протяжении этого периода времени, используется для оценки эффективности диеты и лечения. Нормализация уровня гликированного гемоглобина в крови происходит на 4-6 неделе после достижения нормального уровня глюкозы.
В результате реакции образуется несколько форм гликированных гемоглобинов: НbA1a, HbA1b, HbA1c. Последняя форма количественно преобладает и более тесно коррелирует со степенью выраженности сахарного диабета. Гликированный гемоглобин отражает гипергликемию, имевшую место на протяжении всего периода жизни эритроцитов (до 120 суток). Эритроциты, циркулирующие в крови, имеют разный возраст. Обычно ориентируются на усредненный срок – 60 суток. Уровень гликированного гемоглобина является показателем компенсации углеводного обмена на протяжении этого периода времени, используется для оценки эффективности диеты и лечения. Нормализация уровня гликированного гемоглобина в крови происходит на 4-6 неделе после достижения нормального уровня глюкозы.
У больных сахарным диабетом уровень HbA1cможет быть повышен в 2-3 раза. В соответствии с рекомендациями Всемирной организации здравоохранения (ВОЗ), этот тест признан оптимальным и необходимым для контроля сахарного диабета.
От чего зависит результат исследования на Гликированный гемоглобин
Гликированный гемоглобин используется как показатель риска развития осложнений диабета. Клинические исследования показывают, что рост доли гликированного гемоглобина (измеренного сертифицированными методами) на 1% связан с увеличением уровня глюкозы плазмы крови примерно на 2 ммоль/л. Нормализация уровня гликированного гемоглобина в крови происходит на 4-6 неделе после достижения нормального уровня глюкозы. Больным сахарным диабетом рекомендуется проводить исследование уровня гликированного гемоглобина дважды в год, если терапия стабильна и целевые значения достигнуты, но не менее одного раза в квартал, если терапия меняется или целевые значения HbA1с не достигнуты. Обычные целевые значения HbA1c для взрослых при проведении терапии сахарного диабета – уровень ниже или около 7,0%. Выбор врачом индивидуальных целевых значений HbA1c может зависеть от возраста пациента, сопутствующих заболеваний, наличия осложнений, риска тяжелой гипогликемии, ожидаемой продолжительности жизни.
Клинические исследования показывают, что рост доли гликированного гемоглобина (измеренного сертифицированными методами) на 1% связан с увеличением уровня глюкозы плазмы крови примерно на 2 ммоль/л. Нормализация уровня гликированного гемоглобина в крови происходит на 4-6 неделе после достижения нормального уровня глюкозы. Больным сахарным диабетом рекомендуется проводить исследование уровня гликированного гемоглобина дважды в год, если терапия стабильна и целевые значения достигнуты, но не менее одного раза в квартал, если терапия меняется или целевые значения HbA1с не достигнуты. Обычные целевые значения HbA1c для взрослых при проведении терапии сахарного диабета – уровень ниже или около 7,0%. Выбор врачом индивидуальных целевых значений HbA1c может зависеть от возраста пациента, сопутствующих заболеваний, наличия осложнений, риска тяжелой гипогликемии, ожидаемой продолжительности жизни.
В 2011 г. ВОЗ одобрила возможность использования HbA1c для диагностики сахарного диабета. Исследование должно быть выполнено с использованием метода определения HbA1c, сертифицированного в соответствии с National Glycohemoglobin Standardization Program (NGSP) или International Federation of Clinical Chemists (IFCC) и стандартизованного в соответствии с данными Diabetes Control and Complications Trial (DCCT).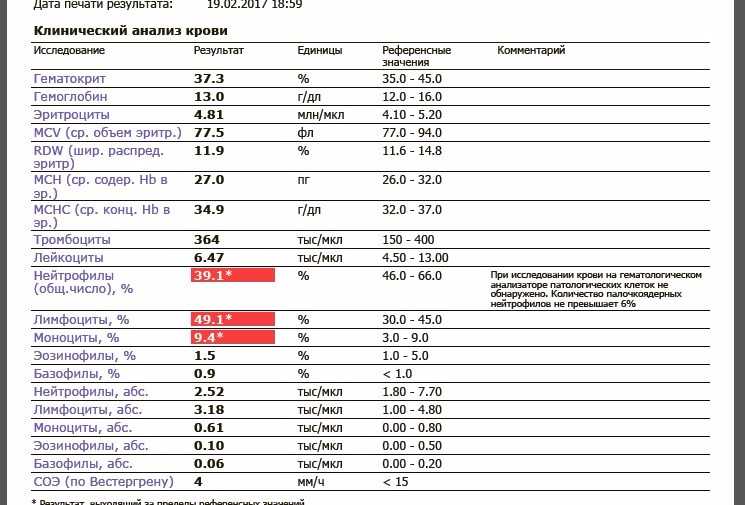 В качестве диагностического критерия сахарного диабета выбран уровень HbA1c ≥ 6,5 % (48 ммоль/моль). Нормальным считается уровень HbA1c до 6,0 % (42 ммоль/моль). В случае отсутствия симптомов острой метаболической декомпенсации диагноз должен быть поставлен на основании двух цифр, находящихся в диабетическом диапазоне, например, дважды определенный HbA1c или однократное определение HbA1c плюс однократное определение уровня глюкозы.
В качестве диагностического критерия сахарного диабета выбран уровень HbA1c ≥ 6,5 % (48 ммоль/моль). Нормальным считается уровень HbA1c до 6,0 % (42 ммоль/моль). В случае отсутствия симптомов острой метаболической декомпенсации диагноз должен быть поставлен на основании двух цифр, находящихся в диабетическом диапазоне, например, дважды определенный HbA1c или однократное определение HbA1c плюс однократное определение уровня глюкозы.
Результаты исследования уровня гликированного гемоглобина могут быть ложно изменены при любых состояниях, влияющих на средний срок жизни эритроцитов крови. Кровотечения или гемолиз вызывают ложное снижение результата; гемотрансфузии, естественно, искажают результат; при железодефицитной анемии наблюдается ложное повышение результата определения гликированного гемоглобина. Интерпретация результатов может быть затруднена присутствием вариантных форм гемоглобина (в том числе, наличием гемоглобина А2 при бета-талассемии, фетального гемоглобина у детей до шести месяцев).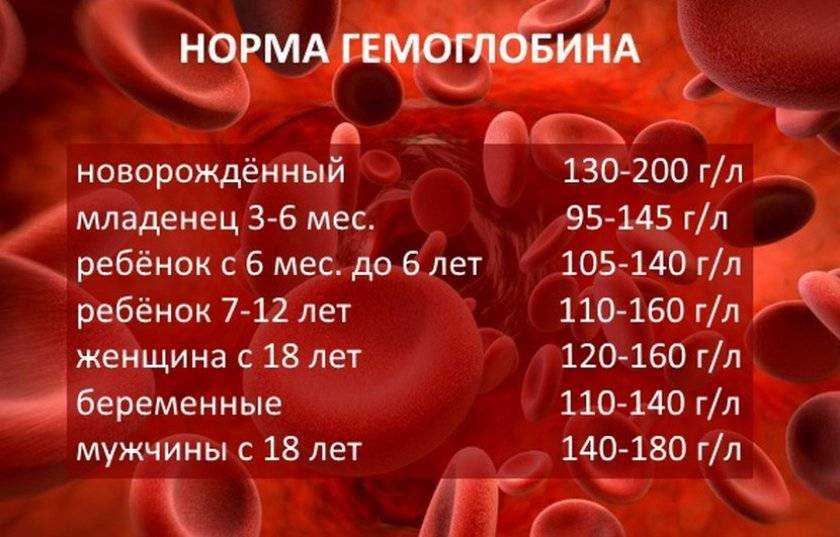
С какой целью определяют Гликированный гемоглобин
Оценку содержания гликированного гемолобина в цельной крови используют для долгосрочного контроля уровня глюкозы в крови, при диагностике сахарного диабета, выявлении риска развития диабета.
Продукты для повышения гемоглобина при беременности
Дарья Тихонова Практикующий акушер-гинеколог и репродуктолог, врач УЗД
1 Время прочтения
Женское здоровье
Оглавление
- Нормы гемоглобина и последствия дефицита железа при беременности
- В каких продуктах содержится гемоглобин для беременных?
- Другие способы профилактики и лечения анемии у беременных
Во время беременности объем крови женщины увеличивается, что влечет за собой неминуемое снижение концентрации гемоглобина. Сам по себе этот процесс не считается патологией, пока показатель гемоглобина вписывается в нормы для беременных. Так, в первом триместре нормальным будет результат от 116 до 139 г/л, во втором – 97-148 г/л, а в третьем триместре границы расширяются до 95-150 г/л.
Если женщина с диагностированной анемией не принимает минеральные добавки и не употребляет в пищу продукты для поднятия гемоглобина, беременность будет сопровождаться такими неприятными состояниями как усталость, головные боли, шум в ушах, головокружение, одышка, покалывание конечностей.
Для плода последствиями анемии у матери могут стать психические и нервные нарушения. Кроме того, со снижением уровня гемоглобина повышается вероятность выкидыша на любых сроках беременности.
В каких продуктах содержится гемоглобин для беременных?
Продукты, богатые гемоглобином, для беременных особенно необходимы, поэтому стоит задуматься о включении их в свой рацион. В первую очередь это пища животного происхождения: яйца, печень, субпродукты, моллюски, красное мясо. Также зачастую в качестве продуктов для повышения концентрации гемоглобина в крови беременных используются зерновые (пшеница, кукуруза, рожь, гречка). Их можно употреблять в виде каши, отрубей, хлебцов и других формах подачи.
К продуктам, повышающим гемоглобин у беременных, относят некоторые овощи и фрукты. Среди овощей особенно выделяют свеклу, тыкву, помидоры. При щадящей обработке источником железа могут выступать лук и картофель. Из фруктов наиболее популярным продуктом для получения гемоглобина у беременных является гранат. Этот фрукт признан очень мощным источником железа. Помимо гранатов для повышения гемоглобина беременным рекомендуется есть яблоки, персики, киви, инжир, сливы.
В небольших количествах при железодефицитной анемии рекомендуется употреблять в пищу свежую и сушеную зелень, а также красные ягоды: малину, клюкву, ежевику, черную смородину, ежевику.
Помимо продуктов питания для беременных для повышения гемоглобина важна не только еда, но и напитки. Так, для профилактики и лечения анемии женщины употребляют соки из красных овощей и фруктов, например, свеклы, моркови, граната и других вышеперечисленных продуктов.
Более подробную консультацию по вопросам питания можно получить у диетолога онлайн-курса momslab. com.
com.
Другие способы профилактики и лечения анемии у беременных
Помимо питания на состав крови влияет еще ряд факторов, учитывая которые, можно избежать возникновения анемии при беременности:
- Диагностика и лечение заболеваний на этапе планирования беременности. Так, многие гинекологические заболевания, а также пиелонефрит, язва желудка, гепатит и еще ряд патологий влекут за собой риск развития анемии.
- Контроль за содержанием гемоглобина в крови. Выявленная вовремя тенденция к понижению данного показателя поможет вовремя скорректировать образ жизни и избежать проявлений анемии.
- Прием железосодержащих препаратов. Обычно назначается врачом со второго триместра беременности. Курс приема препаратов может составлять до года.
Программы
тренировок и питания
для женщин
Программы тренировок и питания в Вашем смартфоне!
Скачай приложение и получи 7 дней бесплатного использования
Низкое кровяное давление во время беременности: что вы должны знать
Низкое артериальное давление во время беременности: что вы должны знать- состояния здоровья
- .
 Показаны
Показаны- Рак молочной железы
- IBD
- Мигрени
- Рассеянный склероз (MS)
- Ревматоидный аритрит.
- Диабет 2 типа
- Статьи
- Кислотный рефлюкс
- СДВГ
- Аллергии
- Болезнь Альцгеймера и деменция
- Bipolar Disorder
- Cancer
- Crohn’s Disease
- Chronic Pain
- Cold & Flu
- COPD
- Depression
- Fibromyalgia
- Heart Disease
- High Cholesterol
- HIV
- Hypertension
- IPF
- Osteoarthritis
- Псориаз
- Кожные заболевания и уход за ними
- ЗППП
- .
- Откройте для себя
- Темы о здоровье
- Nutrition
- Fitness
- Skin Care
- Sexual Health
- Women’s Health
- Mental Well-Being
- Sleep
- Product Reviews
- Vitamins & Supplements
- Sleep
- Mental Health
- Nutrition
- At Домашнее тестирование
- CBD
- Мужское здоровье
- Оригинальная серия
- Fresh Food Fast
- Дневники диагностики
- You’re Not Alone
- Настоящее напряжение
- Видео серии
- Молодежь в фокусе
- Здоровый урожай
- No More Silence
- Future of Health
- Темы о здоровье
- План
- .
 Move Your Body
Move Your Body - Здоровье кишечника
- Mood Foods
- Выровняйте позвоночник
- .
- Find Care
- Первичная помощь
- Психическое здоровье
- Акушер-гинеколог
- Дерматологи
- Неврологи
- Кардиологи
- Ортопеды
- Тесты на образ жизни
- У меня депрессия
- Контроль веса
- Викторина для подростков
- Вы трудоголик?
- Как хорошо ты спишь?
- Инструменты и ресурсы
- Новости здравоохранения
- Найдите диету
- Найдите полезные закуски
- Лекарства от А до Я
- Здоровье от А до Я
- Breast Cancer
- Inflammatory Bowel Disease
- Psoriatic Arthritis
- Migraine
- Multiple Sclerosis
- Psoriasis
Medically reviewed by Debra Rose Wilson, Ph. D. , MSN, RN, IBCLC, AHN-BC, CHT — Джули Маркс, 16 июня 2019 г.
D. , MSN, RN, IBCLC, AHN-BC, CHT — Джули Маркс, 16 июня 2019 г.
Обзор
Низкое кровяное давление во время беременности — обычное явление. В большинстве случаев это состояние не вызывает серьезных проблем, и после родов артериальное давление вернется к уровню до беременности. Однако в некоторых случаях очень низкое кровяное давление может быть опасным для мамы и ребенка.
Влияние беременности на кровяное давление
Если вы беременны, ваш врач или медсестра, скорее всего, будут проверять ваше кровяное давление при каждом дородовом посещении.
Артериальное давление — это сила вашей крови, когда она давит на стенки артерий, пока ваше сердце работает. Он может повышаться или понижаться в определенное время дня и может меняться, если вы взволнованы или нервничаете.
Измерение артериального давления дает важную информацию о здоровье вас и вашего ребенка. Это также может быть способом для вашего врача определить, есть ли у вас другое состояние, которое необходимо проверить, например, преэклампсия.
Изменения, происходящие в организме во время беременности, могут повлиять на артериальное давление. При вынашивании ребенка ваша кровеносная система быстро расширяется, что может привести к падению артериального давления.
Артериальное давление обычно снижается в первые 24 недели беременности.
Другие факторы, которые могут способствовать низкому кровяному давлению, включают:
- обезвоживание
- анемию
- внутреннее кровотечение
- длительный постельный режим
- некоторые лекарства
- заболевания сердца
- эндокринные заболевания
- заболевания почек
- инфекции
- дефицит питательных веществ
- аллергические реакции
Что считается низким?
Текущие рекомендации определяют нормальное значение артериального давления как систолическое менее 120 мм рт. ст. (верхнее число) выше диастолического 80 мм рт. ст. (нижнее число).
Врачи обычно определяют, что у вас низкое кровяное давление, если ваши показания ниже 90/60 мм рт. ст.
ст.
Некоторые люди всю жизнь страдают низким кровяным давлением и не имеют никаких признаков этого.
Опасности низкого кровяного давления во время беременности
Как правило, низкое кровяное давление во время беременности не является поводом для беспокойства, если только вы не испытываете симптомов. Большие капли могут быть признаком серьезной или даже опасной для жизни проблемы.
Крайне низкое кровяное давление может привести к падению, повреждению органов или шоку.
Низкое кровяное давление также может быть признаком внематочной беременности, которая возникает, когда оплодотворенная яйцеклетка имплантируется вне матки женщины.
Влияет ли артериальное давление на ребенка?
Было проведено большое количество исследований того, как высокое кровяное давление во время беременности влияет на детей, но данные о влиянии низкого кровяного давления ограничены.
Некоторые исследования показали, что низкое кровяное давление во время беременности может привести к таким проблемам, как мертворождение и низкая масса тела при рождении.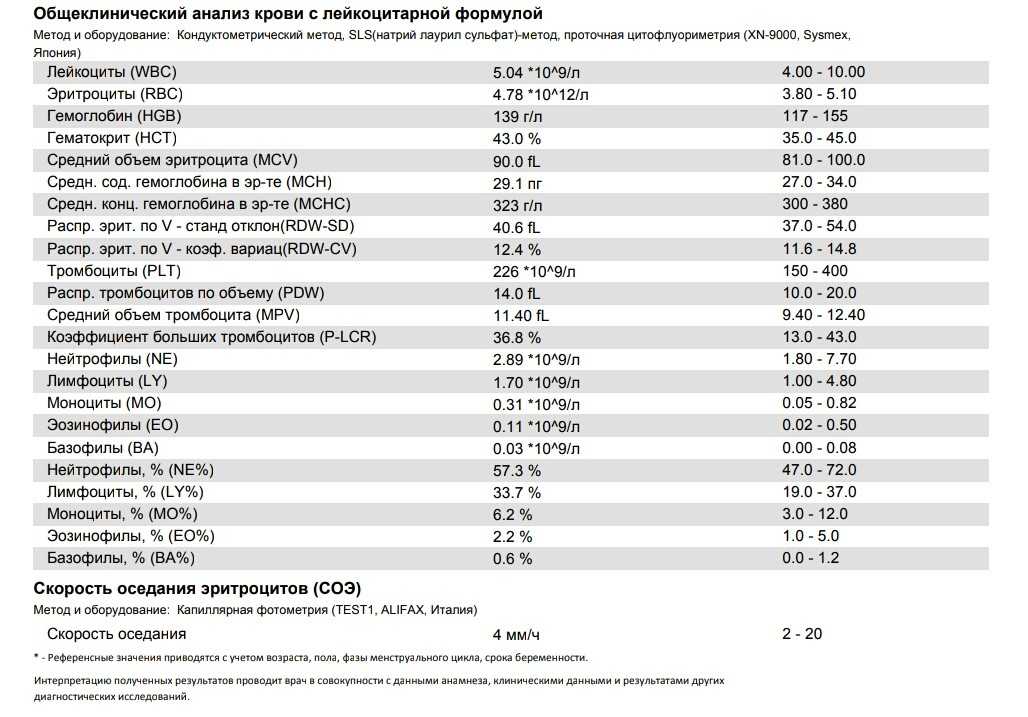 Однако другие исследования показали, что в таких исходах виноваты дополнительные факторы риска.
Однако другие исследования показали, что в таких исходах виноваты дополнительные факторы риска.
Необходимы дополнительные исследования, чтобы понять влияние низкого пренатального артериального давления на здоровье ребенка.
Симптомы низкого кровяного давления
. необычная жаждаПозвоните своему лечащему врачу, если у вас появятся какие-либо симптомы низкого кровяного давления во время беременности.
Диагностика
Низкое кровяное давление диагностируется с помощью простого теста.
Ваш врач или медсестра наденет на вашу руку надувную манжету и с помощью манометра рассчитает ваше артериальное давление.
Этот тест можно провести в кабинете врача, но вы также можете купить собственное устройство и измерить артериальное давление дома.
Если у вас низкое кровяное давление на протяжении всей беременности, ваш врач может назначить дополнительные анализы, чтобы исключить другие состояния.
Лечение
Как правило, лечение низкого артериального давления во время беременности не требуется.
Врачи обычно не рекомендуют лекарства беременным женщинам, если симптомы не являются серьезными или вероятны осложнения.
Ваше кровяное давление, вероятно, начнет повышаться само по себе в течение третьего триместра.
Самопомощь при низком кровяном давлении во время беременности
Если вы испытываете симптомы низкого кровяного давления, такие как головокружение, вы можете попробовать следующее:
- Не вставайте быстро, когда вы сидите или лежите.
- Не стойте подолгу.
- Ешьте небольшими порциями в течение дня.
- Не принимайте очень горячую ванну или душ.
- Пейте больше воды.
- Носите свободную одежду.
Также рекомендуется соблюдать здоровую диету и принимать добавки для беременных во время беременности, чтобы предотвратить симптомы низкого кровяного давления.
Послеродовое артериальное давление
Ваше артериальное давление должно вернуться к уровню до беременности после родов.
Медицинские работники часто проверяют ваше артериальное давление в течение нескольких часов и дней после родов. Кроме того, ваш врач, вероятно, будет проверять ваше кровяное давление во время визитов в послеродовой кабинет.
Перспективы
Низкое артериальное давление во время беременности — это нормально. Состояние обычно не вызывает беспокойства, если у вас нет симптомов.
Если вы испытываете неприятные симптомы низкого кровяного давления, сообщите об этом своему врачу.
Чтобы получить дополнительные рекомендации по беременности и еженедельные советы, адаптированные к дате родов, подпишитесь на нашу рассылку «Я ожидаю».
Последнее медицинское рассмотрение 17 июня 2019 г. медицинские ассоциации. Мы избегаем использования третичных ссылок. Вы можете узнать больше о том, как мы обеспечиваем точность и актуальность нашего контента, прочитав нашу редакционную политику.
- Чен А. и др. (2007). Увеличивает ли низкое кровяное давление матери во время беременности риск перинатальной смерти?
ncbi.nlm.nih.gov/pmc/articles/PMC2225167/ - Гипотензия. (н.д.).
nhlbi.nih.gov/health/health-topics/topics/hyp - Низкое артериальное давление — когда артериальное давление слишком низкое. (2016).
сердце.0406 - Персонал клиники Мэйо. (2018). Высокое кровяное давление (гипертония).
mayoclinic.org/diseases-conditions/high-blood-pressure/diagnosis-treatment/drc-20373417 - Персонал клиники Мэйо. (2018). Низкое кровяное давление (гипотония).
mayoclinic.org/diseases-conditions/low-blood-pressure/symptoms-causes/syc-20355465 - Steer P, et al. (2004). Артериальное давление матери во время беременности, масса тела при рождении и перинатальная смертность при первых родах: проспективное исследование. DOI:
10.1136/bmj. 38258.566262.7C
38258.566262.7C - Понимание показаний артериального давления. (2017).
heart.org/en/health-topics/high-blood-pressure/understanding-blood-pressure-readings - Warland J, et al. (2008). Артериальное давление матери при беременности и мертворождении: исследование случай-контроль мертворождения в третьем триместре. DOI:
10.1055/s-2008-1075031 - Zhang J, et al. (2001). Низкое артериальное давление во время беременности и неблагоприятные перинатальные исходы: акушерский парадокс. DOI:
10.1093/aje/153.7.642
Наши специалисты постоянно следят за состоянием здоровья и благополучия, и мы обновляем наши статьи по мере поступления новой информации.
Текущая версия
17 июня 2019 г.
Написано
Джули Маркс
Под редакцией
Ruby Thompson
Медицинский вид.
Поделиться этой статьей
Медицинский обзор Дебры Роуз Уилсон, доктора философии, MSN, RN, IBCLC, AHN-BC, CHT — Джули Маркс, 16 июня 2019 г.
статьи по теме
Аномальное кровяное давление во время беременности
Что вызывает головокружение при беременности?
Почему мое кровяное давление колеблется?
Что вызывает у вас головные боли и головокружение во время беременности?
Что следует знать об употреблении куркумы во время беременности
Читать дальше
Аномальное кровяное давление во время беременности
Медицинское заключение Джудит Марчин, доктора медицины.
Узнайте, как беременность влияет на артериальное давление и что вы можете сделать, чтобы предотвратить аномальные уровни артериального давления во время беременности.
ПОДРОБНЕЕ
Что вызывает головокружение при беременности?
Медицинское заключение Valinda Riggins Nwadike, MD, MPH
Головокружение является распространенным симптомом беременности и может возникать по разным причинам.
 Вы всегда должны обсудить этот симптом со своим врачом или…
Вы всегда должны обсудить этот симптом со своим врачом или…ПОДРОБНЕЕ
Почему мое кровяное давление колеблется?
Медицинское заключение Деборы Уэзерспун, доктора философии, MSN
Узнайте, когда колебание артериального давления является нормальным, а когда оно может указывать на основное заболевание.
ПОДРОБНЕЕ
Что вызывает головную боль и головокружение во время беременности?
Медицинское заключение Джоан К. Линген, MD
Головная боль время от времени в течение первых нескольких месяцев беременности является обычным явлением и обычно вызвана изменением уровня гормонов и…
ПОДРОБНЕЕ
Что нужно знать об употреблении куркумы во время беременности
Употребление куркумы во время беременности является предметом споров.

ПОДРОБНЕЕ
Рецепт для беременных: Herby Gruyère Frittata со спаржей и сладким картофелем
Медицинский обзор Кэти В. Уорвик, доктор медицинских наук, CDE
Так просто и вкусно. Эта фриттата богата белком и необходимыми питательными веществами, необходимыми вашему организму для поддержания растущего ребенка. Бонус: вы можете…
ПОДРОБНЕЕ
Лучшие кремы от растяжек и масла для живота для беременных в 2023 году
Растяжки легче предотвратить, чем стереть. Если вы ищете профилактическое средство, мы собрали несколько лучших кремов от растяжек для беременных.
ПОДРОБНЕЕ
Почему у близнецов разные отпечатки пальцев
Медицинское заключение Аланы Биггерс, доктора медицины, магистра здравоохранения
Однояйцевые близнецы во многом одинаковы, но включает ли это наличие одинаковых отпечатков пальцев? Там противоречивая информация, поэтому мы смотрим…
ПОДРОБНЕЕ
Медицинское заключение Мередит Уоллис, MS, APRN, CNM, IBCLC
В чем разница между доулой и акушеркой? Мне нужно выбирать? Читайте дальше, чтобы узнать больше о сходствах и различиях.

ПОДРОБНЕЕ
Ваш путеводитель по безопасному для беременных уходу за кожей
Когда вы беременны, безопасный для беременных уход за кожей может помочь сохранить здоровье вам и вашему ребенку. Мы расскажем вам, чего следует избегать — и кое-что полезного…
ПОДРОБНЕЕ
Оценка влияния железодефицитной анемии во время беременности на госпитализацию и использование больничных ресурсов в женской и детской больнице Латифа, Дубай, ОАЭ — полный текст — медицинский журнал Дубая, 2021 г., том. 4, No. 3
Введение: Железодефицитная анемия (ЖДА) эндемична среди беременных женщин во всем мире. Липосомальный препарат железа является новой терапией для лечения ЖДА у беременных. В международной литературе отсутствуют исследования эффективности затрат и сравнения между различными новыми препаратами железа, такими как липосомальные и внутривенные (IV) добавки железа. Объектив: Целью данного исследования было оценить соотношение затрат и результатов ЖДА во время беременности в женской и детской больнице Латифа, Дубай, ОАЭ. Дизайн: Исследование было квазиэкспериментальным. Настройки: Настройки включают в себя настройки больниц третичного уровня, связанных с академическим центром в ОАЭ. Пациенты и методы: Всего в исследование было включено 226 беременных женщин, которые контролировались по возрасту, ИМТ, исходному уровню гемоглобина (Hb), тяжести анемии и уровням ферритина. 116 пациентов получали перорально липосомальный пирофосфат железа и 110 пациентов получали внутривенно комплекс сахарата железа в течение 4 недель. Общий эффект затрат и исходы для матери и плода сравнивались в 2 группах. Измеренные основные исходы: В основных исходах оценивалась экономическая эффективность липосомальной и внутривенной терапии препаратами железа, и эти 2 вида лечения сравнивались с точки зрения исходов для матери и плода.
Объектив: Целью данного исследования было оценить соотношение затрат и результатов ЖДА во время беременности в женской и детской больнице Латифа, Дубай, ОАЭ. Дизайн: Исследование было квазиэкспериментальным. Настройки: Настройки включают в себя настройки больниц третичного уровня, связанных с академическим центром в ОАЭ. Пациенты и методы: Всего в исследование было включено 226 беременных женщин, которые контролировались по возрасту, ИМТ, исходному уровню гемоглобина (Hb), тяжести анемии и уровням ферритина. 116 пациентов получали перорально липосомальный пирофосфат железа и 110 пациентов получали внутривенно комплекс сахарата железа в течение 4 недель. Общий эффект затрат и исходы для матери и плода сравнивались в 2 группах. Измеренные основные исходы: В основных исходах оценивалась экономическая эффективность липосомальной и внутривенной терапии препаратами железа, и эти 2 вида лечения сравнивались с точки зрения исходов для матери и плода.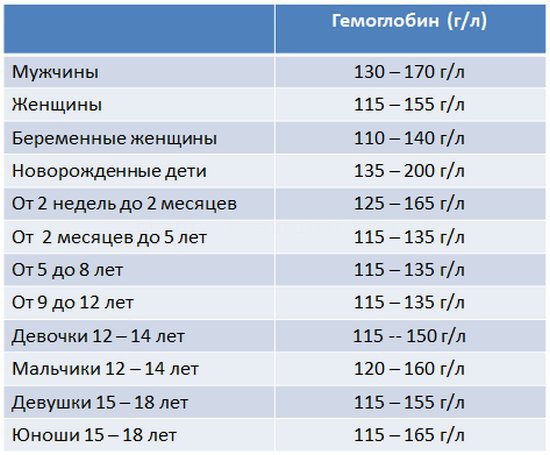 Результат: Субъекты были сопоставимы по возрасту и индексу массы тела и показали, что у пациентов в группе внутривенного введения было больше симптомов, чем в группе перорального введения (18,1 против 31,9% p значение <0,01). Статистически значимой разницы между женщинами разных национальностей, проживающими в ОАЭ, не было ( p значение 0,079). В группе перорального введения 98 (84,4%) пациентов и в группе в/в 99 (90%) пациентов достигли желаемого уровня гемоглобина через 1 месяц лечения (значение p = 0,878). Более того, побочные эффекты также были сопоставимы в обеих группах (1,72 против 1,82% p значение = 0,56). Дополнительный коэффициент «затраты-эффект» для внутривенного введения железа составил 108 633 долл. США/увеличение до желаемого уровня гемоглобина. Заключение: Липосомальные препараты железа могут быть рентабельными и иметь меньше побочных эффектов, чем внутривенное введение железа. С точки зрения исхода параметры матери и плода сопоставимы в липосомальной и внутривенной группах.
Результат: Субъекты были сопоставимы по возрасту и индексу массы тела и показали, что у пациентов в группе внутривенного введения было больше симптомов, чем в группе перорального введения (18,1 против 31,9% p значение <0,01). Статистически значимой разницы между женщинами разных национальностей, проживающими в ОАЭ, не было ( p значение 0,079). В группе перорального введения 98 (84,4%) пациентов и в группе в/в 99 (90%) пациентов достигли желаемого уровня гемоглобина через 1 месяц лечения (значение p = 0,878). Более того, побочные эффекты также были сопоставимы в обеих группах (1,72 против 1,82% p значение = 0,56). Дополнительный коэффициент «затраты-эффект» для внутривенного введения железа составил 108 633 долл. США/увеличение до желаемого уровня гемоглобина. Заключение: Липосомальные препараты железа могут быть рентабельными и иметь меньше побочных эффектов, чем внутривенное введение железа. С точки зрения исхода параметры матери и плода сопоставимы в липосомальной и внутривенной группах.
Введение
Железодефицитная анемия (ЖДА) является наиболее распространенным во всем мире заболеванием, вызванным дефицитом питательных веществ во время беременности. Это эндемично в развивающихся странах, где примерно 50% женщин имеют дефицит железа в детородном возрасте, что может быть вызвано многими причинами, такими как дефицит питания, заражение глистами, малярия и талассемия [1]. В то время как в западном мире это заболевание встречается реже: 24% женщин страдают анемией во время беременности, а в ОАЭ его распространенность составляет 28% [2]. Резкая разница может быть связана с лучшим наблюдением и диетой. Существует много споров относительно предельного уровня гемоглобина (Hb), чтобы объявить человека анемичным, особенно во время беременности. Всемирная организация здравоохранения считает беременных женщин анемичными с гемоглобином <11 г/дл в первом триместре или <10,5 г/дл во втором триместре или <10 г/дл в третьем триместре [3]. Далее он классифицируется как легкий (Hb 10–10,9). г/дл), среднетяжелое (Hb 7–9,9 г/дл), тяжелое (Hb 4–6,9 г/дл) и очень тяжелое (Hb <4 г/дл) заболевание [4].
г/дл), среднетяжелое (Hb 7–9,9 г/дл), тяжелое (Hb 4–6,9 г/дл) и очень тяжелое (Hb <4 г/дл) заболевание [4].
Беременность — это состояние с высоким уровнем метаболизма, при котором организму требуются дополнительные питательные вещества, витамины и элементарное железо. Подсчитано, что во время беременности и лактации мать теряет 1000 мг железа [3]. Поскольку у большинства азиатских женщин детородного возраста беременность начинается с истощением запасов железа, исход проявляется в виде анемии, которая может иметь неблагоприятные последствия как для матери, так и для ребенка [5]. Материнская анемия связана с высоким риском аборта, инфекции, послеродового кровотечения, депрессии и даже смерти [3, 6]. Аналогичным образом, у матерей с низким уровнем гемоглобина выше вероятность преждевременных родов, низкой массы тела при рождении и перинатальной смерти [7]. Показано, что дети, рожденные от матерей с анемией, имеют плохие когнитивные функции и умственные нарушения [8].
Дородовое ведение ЖДА имеет решающее значение и включает 3 основных этапа. Это включает диетическую модификацию богатых железом питательных веществ, терапию добавками железа и общую осведомленность [2]. Пероральный прием железа является предпочтительным методом восполнения резервов из-за низкой стоимости и безопасности. Однако показано, что они связаны с побочными эффектами и медленным повышением уровня Hb. Однако было показано, что новый липосомальный препарат, содержащий пирофосфат железа, смягчает побочные эффекты, одновременно увеличивая абсорбцию железа [9].]. Внутривенное (IV) железо вводят в тех случаях, когда пероральные препараты не переносятся, а сахароза железа считается самой безопасной и надежной. Как пероральные, так и внутривенные добавки железа могут снизить риск перинатальных переливаний крови [10]. Недостаточно сравнения между новыми липосомальными добавками железа и внутривенными препаратами железа [9, 11]. Цель этого исследования состояла в том, чтобы оценить эффективность различных методов заместительной терапии железом во время беременности в мультикультурном и многонациональном обществе с точки зрения стоимости и использования ресурсов.
Это включает диетическую модификацию богатых железом питательных веществ, терапию добавками железа и общую осведомленность [2]. Пероральный прием железа является предпочтительным методом восполнения резервов из-за низкой стоимости и безопасности. Однако показано, что они связаны с побочными эффектами и медленным повышением уровня Hb. Однако было показано, что новый липосомальный препарат, содержащий пирофосфат железа, смягчает побочные эффекты, одновременно увеличивая абсорбцию железа [9].]. Внутривенное (IV) железо вводят в тех случаях, когда пероральные препараты не переносятся, а сахароза железа считается самой безопасной и надежной. Как пероральные, так и внутривенные добавки железа могут снизить риск перинатальных переливаний крови [10]. Недостаточно сравнения между новыми липосомальными добавками железа и внутривенными препаратами железа [9, 11]. Цель этого исследования состояла в том, чтобы оценить эффективность различных методов заместительной терапии железом во время беременности в мультикультурном и многонациональном обществе с точки зрения стоимости и использования ресурсов. Вторичной целью была оценка общего исхода для матери и плода при использовании терапии железом.
Вторичной целью была оценка общего исхода для матери и плода при использовании терапии железом.
Материалы и методы
Проспективное обсервационное исследование, проведенное в больнице Латифа Управления здравоохранения Дубая (Дубай, ОАЭ). Было получено предварительное одобрение Комитета по этике, и все вмешательства проводились в соответствии с установленными правилами. Во всех случаях было получено информированное письменное согласие. Всего в исследование было включено 226 беременных женщин. Выборка производилась последовательным неслучайным образом. Все зарегистрированные и незарегистрированные беременные пациентки в возрасте от 18 до 46 лет с диагнозом анемия легкой и средней степени тяжести, родившиеся в период с 1 января 2016 г. по 31 декабря 2016 г., с гемоглобином <11,0 г/дл в первом триместре или <10,5 г/дл. во втором триместре или <10 г/дл в третьем триместре и ферритин <30 мкг/л. Исключались пациенты, ранее принимавшие препараты железа, имеющие гемоглобинопатии как признак талассемии, тяжелую анемию или анемию по другим причинам, тяжелые аллергические реакции на железо, астму и злокачественные новообразования в анамнезе. Кроме того, были исключены пациенты с активной инфекцией, почечной или печеночной дисфункцией.
Кроме того, были исключены пациенты с активной инфекцией, почечной или печеночной дисфункцией.
Все пациентки, обратившиеся в акушерскую ОРД больницы Латифа, Дубай, прошли скрининг на анемию по уровню гемоглобина. В случае обнаружения анемии пациентов подробно консультировали по поводу заболевания, получали письменное согласие и затем проводили дополнительные анализы, а именно определение ферритина сыворотки и электрофорез гемоглобина. Пациенты были распределены по группам в последовательном порядке на основе их личных предпочтений после того, как они были проинформированы как о препаратах, так и о схеме приема. Пероральная группа должна была принимать таблетки липосомального железа два раза в день (элементарное железо 30 мг) в течение 4 недель. IV группе давали комплекс гидроксид-сахарата железа (III), а дозу оценивали по формуле: масса тела в кг × (желаемый Hb — Hb пациента) × 0,24 + 500 мг. Нужную дозу округляли до ближайшего кратного 100. Затем ее вводили в виде инфузии через периферическую канюлю с максимальной дозой 200 мг в любое время, разведенной в 200 мл 0,9% NaCl, который вводили в течение 30 мин. Всего было введено 6–8 доз в течение 4 недель (два раза в неделю). Первую дозу вводили как стационарно, так и амбулаторно. При приеме были соблюдены все меры предосторожности в отношении возможных аллергических реакций и желудочно-кишечных расстройств. Пациенты находились под пристальным наблюдением в течение 12 часов на предмет гиперчувствительности, а затем им давали отдых в периферийном медицинском центре.
Всего было введено 6–8 доз в течение 4 недель (два раза в неделю). Первую дозу вводили как стационарно, так и амбулаторно. При приеме были соблюдены все меры предосторожности в отношении возможных аллергических реакций и желудочно-кишечных расстройств. Пациенты находились под пристальным наблюдением в течение 12 часов на предмет гиперчувствительности, а затем им давали отдых в периферийном медицинском центре.
Демографические данные, собранные в листе данных, включают возраст, национальность, индекс массы тела, гестационный возраст на момент постановки диагноза, гемоглобин матери на момент постановки диагноза, тяжесть анемии на основе классификации ВОЗ, паритет и образование пациентов. Измеряемым первичным исходом для матери был Hb через 4 недели, развитие преэклампсии, преждевременные роды, способ родоразрешения, послеродовое кровотечение, инфекция, дни госпитализации и переливания крови. Первичными исходами для плода были масса тела при рождении, оценка по шкале Апгар при родах, госпитализация в отделение интенсивной терапии и мертворождение. Данные были проанализированы с использованием Статистического пакета для социальных наук версии 21. Среднее значение и стандартное отклонение были рассчитаны для возраста, Hb, ИМТ и уровней ферритина в сыворотке. Эти количественные переменные сравнивались независимыми т тест. Качественные переменные были репрезентативными в виде процентов. Критерий χ 2 применяли для расчета значения p , принимая значение <0,05 как значимое. Логистические и полиномиальные регрессионные модели использовались для установления любой связи. Для определения отношения «затраты-эффект» был рассчитан дополнительный коэффициент «затраты-эффект» (ICER) по формуле (общая стоимость 90 661 IV 90 662 − общая стоимость 90 661 перорального приема 90 662 )/(доля случаев, достигающих желаемого Hb IV − доля случаев, достигающих желаемого Hb Oral ).
Данные были проанализированы с использованием Статистического пакета для социальных наук версии 21. Среднее значение и стандартное отклонение были рассчитаны для возраста, Hb, ИМТ и уровней ферритина в сыворотке. Эти количественные переменные сравнивались независимыми т тест. Качественные переменные были репрезентативными в виде процентов. Критерий χ 2 применяли для расчета значения p , принимая значение <0,05 как значимое. Логистические и полиномиальные регрессионные модели использовались для установления любой связи. Для определения отношения «затраты-эффект» был рассчитан дополнительный коэффициент «затраты-эффект» (ICER) по формуле (общая стоимость 90 661 IV 90 662 − общая стоимость 90 661 перорального приема 90 662 )/(доля случаев, достигающих желаемого Hb IV − доля случаев, достигающих желаемого Hb Oral ).
Результаты
Всего в исследовании приняли участие 226 женщин. В зависимости от проводимого лечения больные были разделены на 2 группы. В группе, принимавшей перорально липосомальное железо, было 116 (51,33%) пациентов, а в группе, принимавшей препараты железа внутривенно, — 110 (48,67%) пациентов. Поскольку Дубай является мультикультурным и многоэтническим обществом, у нас были представлены почти все этнические группы. На рис. 1 показано общее распределение разных национальностей и степень тяжести анемии у них. Статистических различий между расами по наличию ЖДА не наблюдалось ( p Значение = 0,08). Демографические характеристики обеих групп показаны в таблице 1. Средний (SD) возраст и ИМТ всех участников составили 31,9 ± 5,8 года и 29,8 ± 5,3 года соответственно. Исходные характеристики матерей в группах перорального и внутривенного введения показаны в таблице 1. Пациенты в группе внутривенного введения были более симптоматичными, чем пациенты в группе перорального введения (значение p = 0,008).
В группе, принимавшей перорально липосомальное железо, было 116 (51,33%) пациентов, а в группе, принимавшей препараты железа внутривенно, — 110 (48,67%) пациентов. Поскольку Дубай является мультикультурным и многоэтническим обществом, у нас были представлены почти все этнические группы. На рис. 1 показано общее распределение разных национальностей и степень тяжести анемии у них. Статистических различий между расами по наличию ЖДА не наблюдалось ( p Значение = 0,08). Демографические характеристики обеих групп показаны в таблице 1. Средний (SD) возраст и ИМТ всех участников составили 31,9 ± 5,8 года и 29,8 ± 5,3 года соответственно. Исходные характеристики матерей в группах перорального и внутривенного введения показаны в таблице 1. Пациенты в группе внутривенного введения были более симптоматичными, чем пациенты в группе перорального введения (значение p = 0,008).
Таблица 1.
Характеристики матерей оральной и внутривенной групп ( n = 226)
Рис.
 1.
1.Распространение анемии у разных национальностей.
После 4 недель лечения группы тщательно наблюдали во время беременности, в перинатальный период и в течение 1 недели послеродового периода. В пероральной группе 2 (1,72%) пациента сообщили о побочных эффектах терапии, в основном о легких желудочно-кишечных расстройствах, но они могли переносить лечение. В группе IV у 2 (1,8%) больных после инъекции возникло сердцебиение. Не было статистически значимой разницы между 2 группами ( p Значение = 0,56). Исходы для матери и плода в обеих группах показаны в таблице 2. Девяносто восемь (84,4%) пациенток в группе перорального введения и 99 (90%) пациенток в группе внутривенного введения достигли желаемого уровня гемоглобина через 1 месяц лечения ( p значение = 0,878). С точки зрения анализа «затраты-эффект», показанного в таблице 3, внутривенное лечение имеет дополнительные затраты в размере 6 083 долларов США за случай, а ICER составляет 108 625 долларов США за повышение уровня гемоглобина.
Таблица 2.
Исходы для матери и плода при пероральном и внутривенном введении ( n = 226)
Таблица 3.
Анализ затрат и результатов между пероральной и внутривенной группами ( n = 226)
Обсуждение
с точки зрения экономической эффективности и исходов для матери и плода среди беременных женщин. ЖДА широко распространена среди беременных женщин, и были разработаны различные стратегии для уменьшения этой проблемы [12]. Также было отмечено, что пациенты с симптомами предпочитали внутривенное лечение пероральной терапии (18,1 против 31,9).% p значение <0,01). Стоит отметить, что статистически значимой разницы между женщинами разных национальностей, проживающих в ОАЭ, не было ( p значение 0,079). Анемия легкой и средней степени тяжести часто хорошо переносится во время беременности и диагностируется при первом дородовом посещении. Большинство из нашей целевой группы имели свои первые дородовые визиты во время второго и третьего триместра беременности.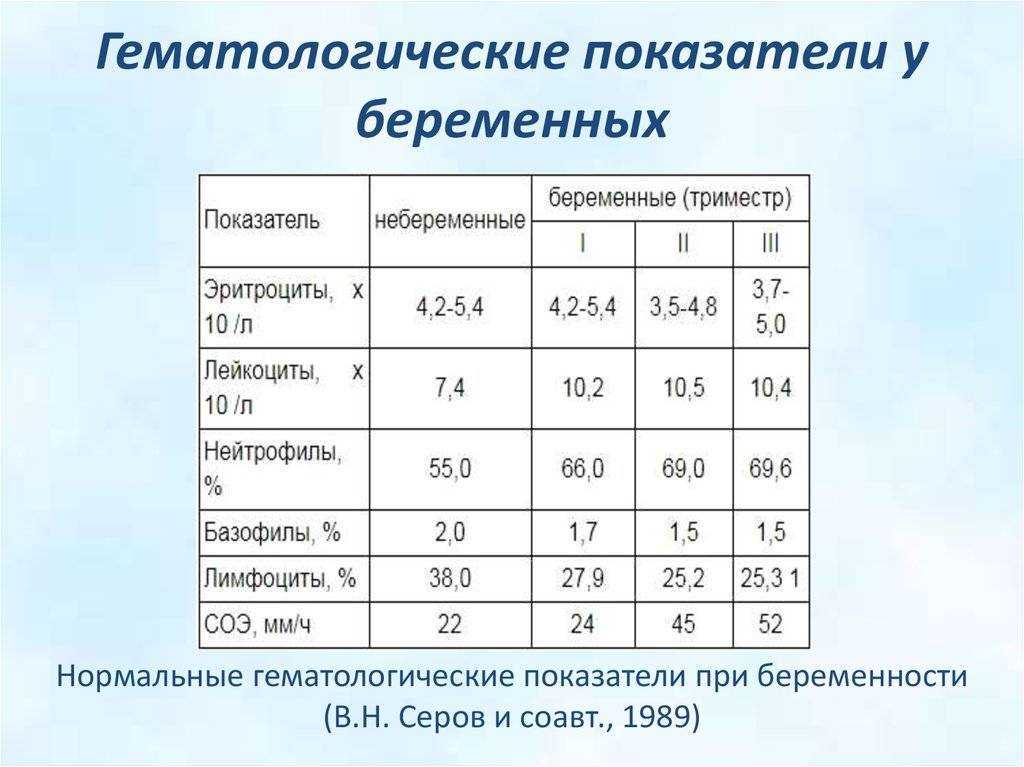 Тяжесть анемии, исходный уровень Hb и ферритин были сопоставимы в обеих группах.
Тяжесть анемии, исходный уровень Hb и ферритин были сопоставимы в обеих группах.
Недостаточно опубликованной литературы по сравнению липосомального железа и препаратов для внутривенного введения. Наше исследование продемонстрировало, что пероральное липосомальное железо, содержащее микронизированный пирофосфат железа в липосомальной микрокапсуле, имеет эффективность, сравнимую с внутривенным введением комплекса сахарата железа после 4 недель лечения, при этом 84,4% пациентов достигают желаемого уровня гемоглобина за указанное время. Более того, побочные эффекты также были сопоставимы в обеих группах (1,72 против 1,82% p значение = 0,56). Липидный бислой предотвращает взаимодействие между частицами железа и слизистой оболочкой кишечника, а также пищеварительными ферментами [13]. Следовательно, они переносятся лучше, чем обычные препараты железа. Кроме того, липосомальное железо имеет лучшую биодоступность, чем обычные схемы приема железа. Он также не требует переноса белка в кишечнике для транспорта [14]. Ни один из пациентов пероральной группы не был исключен из-за побочных эффектов добавок железа. Аналогичным образом, исследование вкусовых качеств препаратов железа показало, что липосомальное железо имело значительную визуальную аналоговую оценку по сравнению с другими пероральными добавками железа (7,6 против 2,9). p значение <0,01) [15], тогда как исследование Fouelifack et al. [16] показали, что только 16,4% беременных полностью соблюдали режим приема обычного сульфата железа, а основной причиной несоблюдения режима лечения были желудочно-кишечные побочные эффекты в 20% случаев. Паризи и др. [17] показали, что липосомальное пероральное железо, содержащее элементарное железо 28 мг, достигло наибольшего увеличения среднего уровня гемоглобина по сравнению с другими группами.
Ни один из пациентов пероральной группы не был исключен из-за побочных эффектов добавок железа. Аналогичным образом, исследование вкусовых качеств препаратов железа показало, что липосомальное железо имело значительную визуальную аналоговую оценку по сравнению с другими пероральными добавками железа (7,6 против 2,9). p значение <0,01) [15], тогда как исследование Fouelifack et al. [16] показали, что только 16,4% беременных полностью соблюдали режим приема обычного сульфата железа, а основной причиной несоблюдения режима лечения были желудочно-кишечные побочные эффекты в 20% случаев. Паризи и др. [17] показали, что липосомальное пероральное железо, содержащее элементарное железо 28 мг, достигло наибольшего увеличения среднего уровня гемоглобина по сравнению с другими группами.
Было отмечено, что исходы для матери и плода были сопоставимы в обеих группах. В группе перорального приема железа было меньше случаев преждевременных родов (8,6 против 17,3% 9).0600 p значение = 0,056), экстренное кесарево сечение (19,8 против 29,1% p значение = 0,137), низкая масса тела при рождении (10,3 против 14,5% p значение = 0,340) и госпитализация в отделение интенсивной терапии (4,3 против 0,340). 7,2% p значение = 0,34), но результаты были статистически незначимыми. Паризи и др. [18] показали, что новорожденные, рожденные от матерей, принимавших перорально липосомальное железо, имели большую среднюю массу тела при рождении, чем другие (3479 ± 587 против 3092 ± 469 г, p < 0,05). Точный механизм увеличения массы тела у новорожденных в группе перорального приема неизвестен, но это может быть связано с лучшей доступностью железа для кроветворения плода.
7,2% p значение = 0,34), но результаты были статистически незначимыми. Паризи и др. [18] показали, что новорожденные, рожденные от матерей, принимавших перорально липосомальное железо, имели большую среднюю массу тела при рождении, чем другие (3479 ± 587 против 3092 ± 469 г, p < 0,05). Точный механизм увеличения массы тела у новорожденных в группе перорального приема неизвестен, но это может быть связано с лучшей доступностью железа для кроветворения плода.
Подсчитано, что около 20% пациентов с анемией легкой и средней степени тяжести нуждаются в переливании крови во время родов и после них [19]. Общее количество пациентов, которым была перелита кровь в нашем исследовании, составило 3%. Таким образом, пероральные и внутривенные добавки могут предотвратить потребность в переливании крови, тем самым обеспечивая общую экономическую выгоду.
Липосомальное железо экономически выгодно по сравнению с внутривенным введением железа. ICER для внутривенного введения железа составил 108 633 долл. США за повышение до желаемого уровня гемоглобина. Это означает, что по сравнению с пероральным приемом железа для желаемого повышения уровня гемоглобина необходимо затратить дополнительные затраты в размере 108 633 долл. США. Недостаточно данных, сравнивающих пероральное и внутривенное введение железа во время беременности. Это много, как в США, а порог для ICER составляет 75–100 000 долларов США [20].
США за повышение до желаемого уровня гемоглобина. Это означает, что по сравнению с пероральным приемом железа для желаемого повышения уровня гемоглобина необходимо затратить дополнительные затраты в размере 108 633 долл. США. Недостаточно данных, сравнивающих пероральное и внутривенное введение железа во время беременности. Это много, как в США, а порог для ICER составляет 75–100 000 долларов США [20].
В нашем исследовании есть несколько ограничений. Хотя исследование охватило почти все национальности, оно проводилось в одном центре. Хотя обе группы были сопоставимы по возрасту, ИМТ, гемоглобину и сывороточному ферритину, все же были отклонения. Авторы рекомендуют мультицентровое рандомизированное контрольное исследование для оценки общей эффективности липосомальных препаратов железа.
Заключение
Липосомальные препараты железа могут быть экономически эффективными с точки зрения повышения уровня гемоглобина через 4 недели и иметь меньше побочных эффектов, чем внутривенное введение железа. Количество необходимых трансфузий также было сопоставимо с группой IV. С точки зрения исхода параметры матери и плода сопоставимы в липосомальной и внутривенной группах.
Количество необходимых трансфузий также было сопоставимо с группой IV. С точки зрения исхода параметры матери и плода сопоставимы в липосомальной и внутривенной группах.
Благодарность
Авторы выражают огромную благодарность отделению патологии за предоставление всех лабораторных исследований.
Заявление об этике
Все проведенные процедуры соответствовали этическим стандартам Ответственного комитета и Хельсинкской декларации 1975 г., пересмотренной в 2000 г. От всех пациентов было получено информированное согласие на включение в исследование. Субъекты (или их родители или опекуны) дали письменное информированное согласие, и протокол исследования был одобрен Дубайским комитетом по этике научных исследований (DSREC) Управления здравоохранения Дубая, DSREC-08/2018_04 от 8 сентября 2018 г.
Заявление о конфликте интересов
У авторов нет конфликтов интересов, о которых следует сообщать.
Источники финансирования
Внешнее финансирование исследования не предоставлялось.
Вклад авторов
N.A. задумал и разработал исследование. С.Ф., К.Х. и Т.Е. занимался анализом данных и написанием рукописи. Н.А.С. руководил всем изучением и редактированием рукописи. А.Ф., А.К., С.Н., Л.П. и В.А. занимались сбором данных и компиляцией международных исследований.
Эта статья находится под лицензией Creative Commons Attribution-NonCommercial 4.0 International License (CC BY-NC). Использование и распространение в коммерческих целях требует письменного разрешения. Дозировка препарата: авторы и издатель приложили все усилия, чтобы гарантировать, что выбор препарата и дозировка, указанные в этом тексте, соответствуют текущим рекомендациям и практике на момент публикации. Тем не менее, в связи с продолжающимися исследованиями, изменениями в правительственных постановлениях и постоянным потоком информации, касающейся лекарственной терапии и реакций на лекарства, читателю настоятельно рекомендуется проверять вкладыш в упаковке для каждого лекарства на предмет любых изменений в показаниях и дозировке, а также для дополнительных предупреждений.

 Показаны
Показаны Move Your Body
Move Your Body 38258.566262.7C
38258.566262.7C  Вы всегда должны обсудить этот симптом со своим врачом или…
Вы всегда должны обсудить этот симптом со своим врачом или…
