Железо во время беременности: норма, дефицит, препараты.
Пройди онлайн тестУзнай, какой уровень является нормой
Одним из важнейших участников, поддерживающих нормальное состояние организма беременной, является
железо. Недостаток или избыток данного микроэлемента сигнализирует о проблеме в работе организма
будущей матери, что может негативно повлиять на исход ее беременности. В период вынашивания ребенка
потребность в железе возрастает, так как оно требуется для роста плаценты и формирования здорового
плода, поэтому часто количество железа в организме будущей матери находится на грани нормы и может
приводить к последующему развитию железодефицитной анемии. Для исключения вероятности возникновения
жезодефицитных состояний рекомендуется контролировать его уровень в организме как при планировании
беременности, так и непосредственно в период беременности.
Гемоглобин и пределы его нормальных значений
Анемия – это уменьшение содержания гемоглобина и/или снижение количества эритроцитов в крови, приводящее к снижению снабжения тканей кислородом. Нарушение нормального поступления кислорода к тканям организма опасно как для будущей мамы, так и для формирующегося плода. Основным признаком появления анемии является пониженный уровень гемоглобина — белка, содержащего железо и отвечающего за транспортировку кислорода к тканям. Именно этот белок придает крови красный цвет.
Схема транспортировки кислорода и углекислого газа
- Кислород связвается с гемоглобином
- Гемоглобин переносит кислород из легких во все ткани организма
- Эритроциты переносят углекислый газ обратно в легкие
Латентный дефицит железа
В течение всего процесса беременности отмечаются разные нормальные уровни гемоглобина, что связано с
разной потребностью организма в железе в зависимости от триместра.
Нормальное состояние
I триместр
110 — 160 г/л
Нормальное состояние
II триместр
105 — 140 г/л
Нормальное состояние
III триместр
110 — 140 г/л
Нижней границей нормального уровня гемоглобина у беременных женщин, как правило, считается 110 г/л, значение от 90 до 110г/л – анемия 1 степени, от 70 до 90 г/л – анемия 2 степени и меньше 70 г/л – анемия 3 степени.
Чем опасен дефицит железа у беременных
В России железодефицитная анемия регистрируется у 39-44% беременных
женщин12.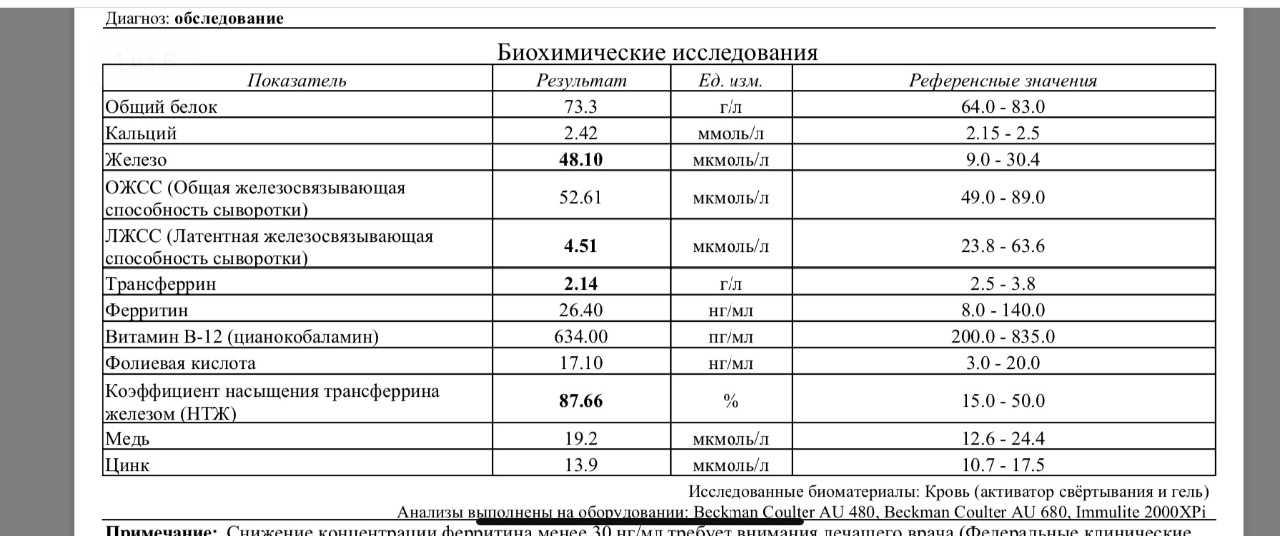 Эти данные согласуются и с общей мировой статистикой, по данным Всемирной
организации здравоохранения
Эти данные согласуются и с общей мировой статистикой, по данным Всемирной
организации здравоохранения
(ВОЗ)17.
Железо необходимо для образования различных клеток крови плода и дальнейшего роста плаценты.
Особенно важно то, что при формировании тканей у будущего ребенка происходит поэтапное
поглощение железа, в зависимости от задач
Особенно важно то, что при формировании тканей у будущего ребенка происходит поэтапное поглощение железа, в зависимости от задач1.
Некоторые исследования подтверждают взаимосвязь
железодефицита у беременных с:
- повышенным риском заболеваемости и смертности у младенцев14
- развитием послеродового сепсиса15
- возникновением у ребенка патологии почек16
- нарушениями нервно-психического развития детей16
- повышается летальный риск при родоразрешении у рожениц13
- повышается риск развития синдрома задержки роста будущего ребенка2
Кроме того, анемия нередко приводит к рождению недоношенных детей и зачастую является
причиной послеродовой депрессии у женщин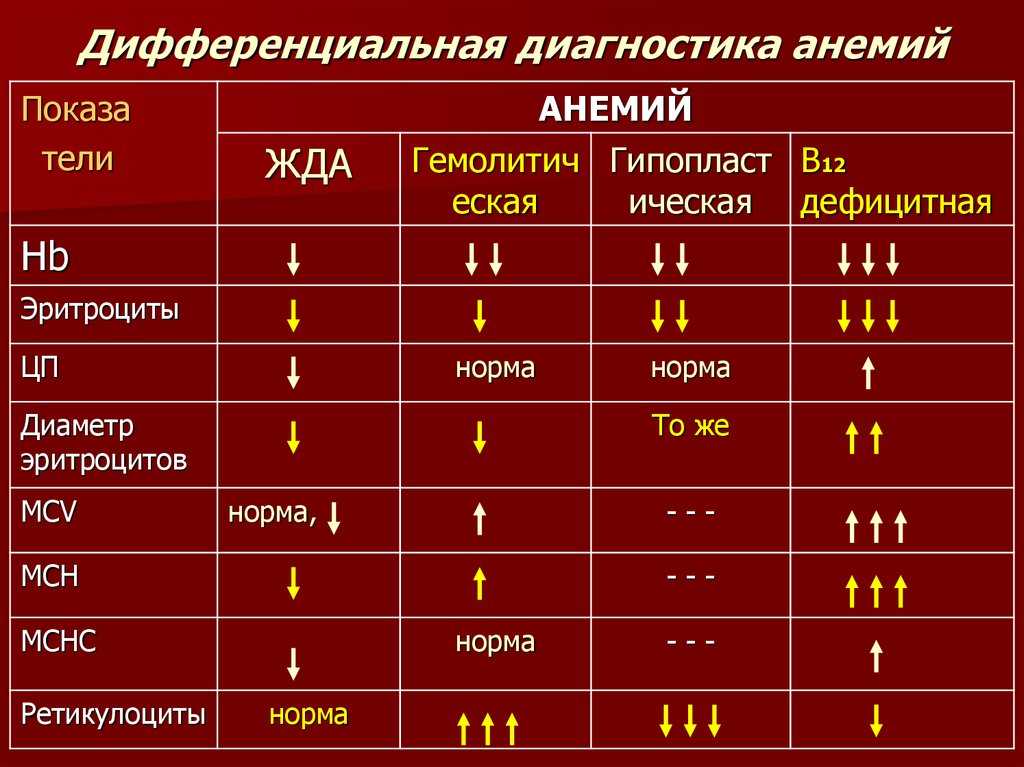
Причины возникновения дефицита железа
Причины дефицита железа у беременной женщины достаточно многочисленны
Наиболее распространенные из них:
- Гинекологические проблемы, имеющиеся у женщины до наступления беременности (миома матки, эндометриоз, обильные маточные кровотечения, урогенитальные инфекции)
- Повторная беременность после непродолжительного интервала между предыдущей беременностью и родами
- Наличие хронических заболеваний, например, печени, почек, сахарный диабет и прочие
- Высокий уровень эстрогенов (особые гормоны)
- Сильный токсикоз
- Недостаточное содержание железа в рационе питания
Как беременная женщина может заподозрить дефицит железа по симптомам?
Обычно беременные женщины при наличии железодефицитной анемии имеют такие жалобы, как:
Спонтанные головные боли
Усиленное сердцебиение
Эпизоды шума в ушах
Бледность кожи
Сухость кожи
Нарушение вкуса привычных продуктов из рациона питания
Трещины в уголках рта, часто называемые как «заеды» (ангулярный стоматит)
Спонтанное выпадение волос
Пройди онлайн диагностику дефицита железа
Пройди онлайн тестДиагностика уровня железа
Наиболее часто используемый диагностический алгоритм включает следующие этапы:
I этап – сбор анамнеза, оценка жалоб
При первичном приеме беременной женщины врач-гинеколог производит оценку внешнего вида
пациентки, осуществляет сбор сведений о перенесенных и хронических заболеваниях (включая
заболевания членов семьи), предыдущих беременностях (если таковы имелись), приеме
лекарственных препаратов. Так врач сможет оценить возможные факторы риска и назначить
посещение смежных специалистов например, эндокринолога, кардиолога).
Так врач сможет оценить возможные факторы риска и назначить
посещение смежных специалистов например, эндокринолога, кардиолога).
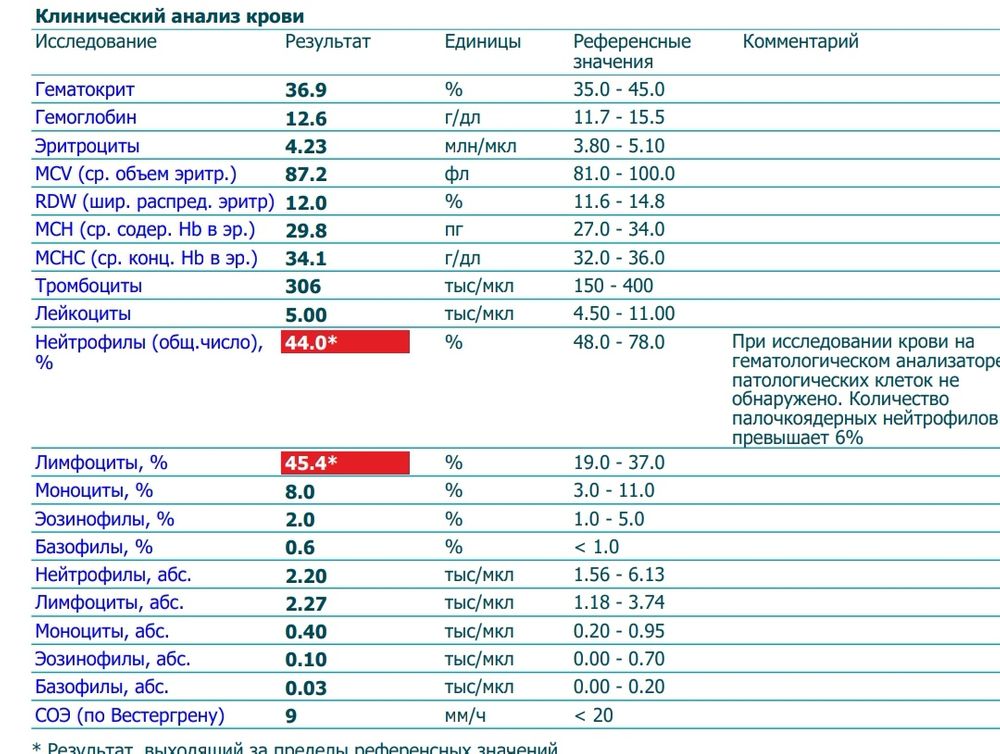
II этап – сдача общего анализа крови
Результат исследования будет включать следующие показатели, характеризующие железодефицитную анемию у пациентки:19
- Гемоглобин (Hb) <110 г/л
- Гематокрит (Hct) <35%
- Среднее содержание гемоглобина в эритроцитах (МСН) <27 пг
- Средняя концентрации гемоглобина в эритроцитах (МСНС) <30 г/дл
- Средний объем эритроцитов (МСV) <80 фл
III этап – при наличии отклонений на первых двух уровнях диагностики следует провести более глубокую оценку дефицита железа
20Всем пациенткам с подозрением на железодефицитную анемию (ЖДА) рекомендуется сдать анализы на сывороточные показатели обмена железа:
- уровень ферритина сыворотки
- уровень железа сыворотки крови
- коэффициент насыщения трансферрина железом
- железосвязывающую способность сыворотки
- уровень трансферрина сыворотки крови
Все вышеперечисленные исследования входят список бесплатных анализов обязательного
медицинского страхования (ОМС) и должны назначаться лечащим врачом.
Гепсидин
Существуют отдельные белки, обеспечивающие всасывание, транспортировку и хранение железа. Таким белком является – «гепсидин». Когда запасы железа снижаются и становятся менее доступными, уровень гепсидина снижается8. Однако если уровень гепсидина повышается – это является признаком воспалительного процесса в организме. Так как организм в случае воспаления мобилизует силы на борьбу с причиной воспаления, то отвлекается от процесса «обработки» поступаемого железа и формирования его запасов11.
Интересно, что организм беременной заранее подготавливается к большему расходу
железа в этот период. Поэтому активируются различные механизмы для увеличения всасывания
железа. Ввиду этого иногда гепсидин может быть снижен и при нормальных уровнях
железа6.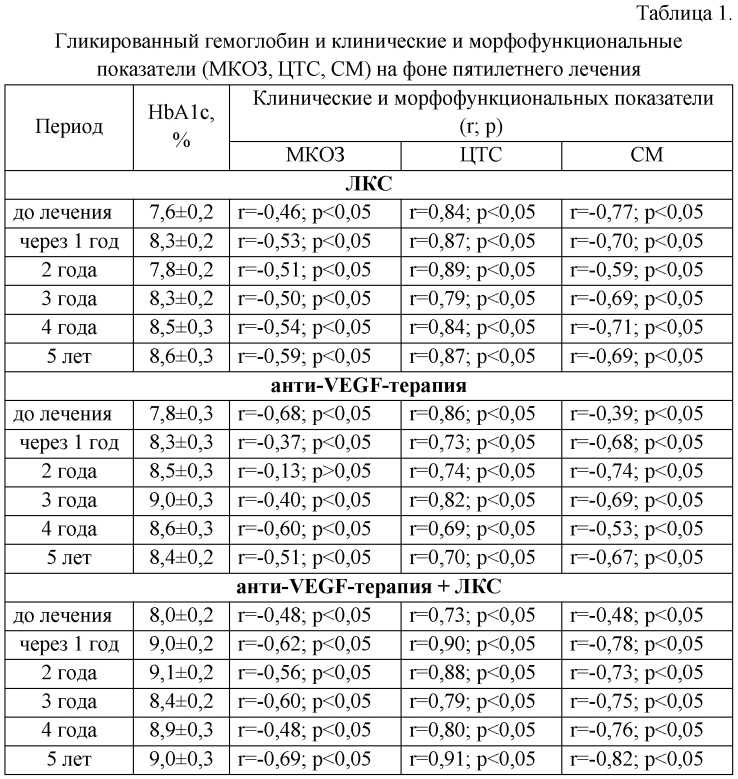
Основные показатели статуса железа
8 (адаптировано Taylor C.L., Brannon P.M., 2017)10
| Показатель | Диагностика | Преимущества | Ограничения |
|---|---|---|---|
| Гемоглобин (Hb) | Анемия | Доступный скрининг (входит в ОМС) |
Имеет низкую специфичность и чувствительность. Гемодилюция беременных (неравномерное увеличением объёма циркулирующей плазмы крови и количества эритроцитов) существенно влияет на показатель. На показатель влияет ряд факторов, например воспаление, ожирение |
| Ферритин сыворотки (SF) |
Анемия | Резерв железа | На показатель влияет воспаление |
| Растворимый рецептор к трансферрину (sTfR) |
Неадекватная тканевая доступность. Железодефицитный эритропоэз (разновидность
процессов кроветворения) Железодефицитный эритропоэз (разновидность
процессов кроветворения)
|
Меньше зависит от воспаления | Менее доступен, нет стандартных референсных значений (на этапе разработки) |
| Соотношение sTfR/ферритин | Общий запас железа в организме | Отражает полный статус железа в организме | Требуется два измерения. Меньше зависит от воспаления |
| Коэффициент насыщения трансферрина | Железодефицитный эритропоэз (разновидность процессов кроветворения) | Доступный скрининг (входит в ОМС) |
Варьируется в течение суток и после приема пищи (необходимо сдавать утром натощак, после 8-14 часов ночного периода голодания) |
| Гепсидин | Определяет потребность в железе и его расход | Относительно чувствительный | Экспериментальный, на этапе разработки |
Диагностические критерии железодефицитных состояний у беременных
8
| Показатель | Железодефицитная анемия (ЖДА) легкой степени | |
|---|---|---|
| ЖДА у беременных без хронического воспаления | ЖДА у беременных с хроническим воспалением | |
| Изменение эритроцитарных индексов: МСV 14,5% | Есть | Есть или нет |
| Гемоглобин (НЬ) | 90-110 | 90-110 |
| Эритроциты (RBС) | 3,3-3,7 | 3,3-3,7 |
| Гематокрит (объем эритроцитов в крови), % | 30,5-35 | 30,5-35 |
| Ферритин сыворотки | ≤30 | >30 |
| Коэффициент насыщения трансферрина железом | <16 | 1-я стадия ≥ 16, 2-я стадия <16 |
| Железо сыворотки мкмоль/л | <12,5 | 1-я стадия ≥ 13, 2-я стадия <12,5 |
Восполнение недостатка железа у беременных
Для лечения железодефицитной анемии и ее профилактики, как правило, используют
препараты на основе различных форм (солей) железа (сульфата, фумарата, глюконата). Они имеют хорошую
биодоступность и являются средствами терапии первой линии.
Они имеют хорошую
биодоступность и являются средствами терапии первой линии.
Однако форма сульфата железа обладает рядом преимуществ
перед другими формами солей железа
(II):8
- плохо растворим в воде, но при этом хорошо растворяется, например, в желудочном соке, поэтому сразу после растворения в желудке обладает высокой биодоступностью (большое количество железа всасывается в организм).
- не склонен связываться с различными другими веществами в организме, поэтому данная форма «не задерживается» в верхних отделах желудочно-кишечного тракта и не обладает характерным «железным» вкусом.
- отмечается более равномерное всасывание препарата, что позволяет лучше поддерживать процесс
его «обработки» организмом.
 Это в свою очередь может повышать безопасность препаратов,
содержащих такую форму железа.
Это в свою очередь может повышать безопасность препаратов,
содержащих такую форму железа.
- по результатам нескольких исследований отмечается высокий уровень эффективности и профиля безопасности сульфата железа (II) при лечении железодефицитной анемии, в том числе и при необходимости ее профилактики9.
- важно отметить, что возможно сочетание сульфата железа (II) с аскорбиновой кислотой, что улучшает всасывание самого железа и усиливает восстановление гемоглобина.
Дозировки препаратов железа должен определять только врач,
исходя из данных анализов крови.
Чем опасен избыток железа у беременных
Избыток железа у беременных встречается не так часто, как его дефицит. Превышение
нормального уровня содержания железа чревато появлением расстройств желудочно — кишечного тракта,
гестационного сахарного диабета, формированием заболеваний нервной системы3-6.
Превышение
нормального уровня содержания железа чревато появлением расстройств желудочно — кишечного тракта,
гестационного сахарного диабета, формированием заболеваний нервной системы3-6.
Согласно зарубежным исследованиям, высокий уровень гемоглобина и ферритина сыворотки крови (SF) беременной женщины при избыточном употреблении железа связан со следующими осложнениями беременности:
- Гипертензивными нарушениями (например, повышение артериального давления)
- Гестационным сахарным диабетом
- Задержкой роста плода5,6
При возникновении такой проблемы необходимо посетить гематолога (специалист в области
нарушений крови). Только специалист сможет назвать точную причину избытка железа, дать необходимые
рекомендации (например, потреблять остаточное количество жидкости, скорректировать диету), назначить
специальные препараты (при наличии заболеваний).
#ТЫНЕЖЕЛЕЗНАЯ
Авторы статьи
Ших Евгения Валерьевна
директор Института профессионального образования, доктор медицинских наук, профессор, заведующая кафедрой клинической фармакологии и пропедевтики внутренних болезней ГБОУ ВПО Первый МГМУ имени И.М. Сеченова Минздрава России.
Балалаева Мария Александровна
врач-клинический фармаколог, кандидат медицинских наук, доцент кафедры клинической фармакологии и пропедевтики внутренних болезней ПМГМУ им. И.М. Сеченова, заведующая централизованным отделением клинической фармакологии ФГБНУ РНЦХ им. акад. Б.В. Петровского.
Узнай больше о дефиците железа
Список литературы
- Georgieff M.K. Iron assessment to protect the developing brain. Am J Clin Nutr. 2017;106(Suppl 6):1588S-1593S. doi: 10.3945/ajcn.117.155846.
- Haider B.
 A., Olofin I., Wang M., Spiegelman D., Ezzati M., Fawzi W.W. Anaemia, prenatal iron
use, and risk of adverse pregnancy outcomes: systematic review and metaanalysis. BMJ. 2013; 346:
f3443. doi: 10.1136/bmj. f3443.
A., Olofin I., Wang M., Spiegelman D., Ezzati M., Fawzi W.W. Anaemia, prenatal iron
use, and risk of adverse pregnancy outcomes: systematic review and metaanalysis. BMJ. 2013; 346:
f3443. doi: 10.1136/bmj. f3443.
- Brannon P.M., Taylor C.L. Iron supplementation during pregnancy and infancy: Uncertainties and implications for research and policy. Nutrients. 2017;9(12):1327. doi: 10.3390/nu9121327.
- Dewey K.G., Oaks B.M. U-shaped curve for risk associated with maternal hemoglobin, iron status, or iron supplementation. Am J Clin Nutr. 2017;106(Suppl 6):1694S-1702S. doi: 10.3945/ajcn.117.156075.
- Zhang C., Rawal S. Dietary iron intake, iron status and gestational diabetes.
 Am J Clin Nutr.
2017;106(Suppl 6):1672S-1680S. doi: 10.3945/ajcn.117.156034.
Am J Clin Nutr.
2017;106(Suppl 6):1672S-1680S. doi: 10.3945/ajcn.117.156034.
- Fisher A.L., Nemeth E. Iron homeostasis during pregnancy. Iron homeostasis during pregnancy. Am J Clin Nutr. 2017;106(Suppl 6):1567S-1574S. doi: 10.3945/ajcn.117.155812.
- Hajianfar H., Abbasi K., Azadbakht L., Esmaeilzadeh A., Mollaghasemi N., Arab A. The Association between Maternal Dietary Iron Intake during the First Trimester of Pregnancy with Pregnancy Outcomes and Pregnancy-Related Complications. Clin Nutr Res. 2020; 9(1):52-62. doi: 10.7762/cnr. 2020.9.1.52.
- Бахарева И.В. Применение препаратов железа у беременных: версии и контрверсии. Медицинский
совет.
 2020;(13):65-74. doi: 10.21518/2079-701X-2020-13-65-74.
2020;(13):65-74. doi: 10.21518/2079-701X-2020-13-65-74.
- Бахарева И.В. Профилактика и лечение дефицита железа при беременности. RMZH. Mat i ditya = Russian Journal of Woman and Child Health. 2019;2(3):219-224. (In Russ.) Available at: https://www.rmj.ru/articles/ ginekologiya/Profilaktika_i_lechenie_ghelezodeficitnyh_sostoyaniy_u_bere-mennyh.
- Taylor C.L., Brannon P.M. Introduction to workshop on iron screening and supplementation in iron-replete pregnant women and young children. Am J Clin Nutr. 2017;106(Suppl 6):1547-1554S. doi: 10.3945/ajcn.117.155747.
- Ross A.C. Impact of chronic and acute inflammation on extra- and intracellular iron
homeostasis.
 Am J Clin Nutr. 2017;106(Suppl 6):1581S-1587S. doi:10.3945/ajcn.117.155838.
Am J Clin Nutr. 2017;106(Suppl 6):1581S-1587S. doi:10.3945/ajcn.117.155838.
- Кодорова Е. Д. Железодефицитная анемия при беременности // Студенческий вестник. 2019 №29—2 (79).
- Daru J, Zamora J, Fernández-Félix BM, Vogel J, Oladapo OT, Morisaki N, TunçalpÖ, Torloni MR, Mittal S, Jayaratne K, Lumbiganon P, Togoobaatar G, Thangaratinam S, Khan KS. Risk of maternal mortality in women with severe anaemia during pregnancy and post partum: a multilevel analysis. Lancet Glob Health. 2018;6(5):e548.
- Anemia during pregnancy. Merck Manual Professional Version.
https://www.merckmanuals.com/home/women-s-health-issues/pregnancy-
complicated-by-disease/anemia-during-pregnancy.
 Accessed Jan. 12, 2022
Accessed Jan. 12, 2022
- Везенмиллер Д. В., Омертаева Д. Е., Айтишева Л. Б., Понамарева О. А. Анемия при беременности: распространенность, диагностика, способы коррекции // Медицина и экология. 2018 №2 (87). С. 6—25
- Т. В. Брагина, Ю. А. Петров // Особенности течения беременности, состояния плода и новорожденного у матерей с железодефицитной анемие // ШЧ Акушерство Гинекология УДК 618.3-06
- https://www.who.int/ru/health-topics/anaemia#tab=tab_1
- Vitale SG, Laganà AS, Muscatello MR, La Rosa VL, Currò V, Pandolfo G, et al.
Psychopharmacotherapy in pregnancy and breastfeeding. Obstet Gynecol Surv 2016
Dec;71(12):721-733.
 10.1097/OGX.0000000000000369
10.1097/OGX.0000000000000369
- Резолюция совета экспертов по железодефицитной анемии у женщины // Акушерство и гинекология: новости, мнения, обучение. 2020 Т. 8, № 4 С. 28–36. DOI: 10.24411/2303-9698-2020-14004
- Bermejo F, García-López S. A guide to diagnosis of iron deficiency and iron deficiency anemia in digestive diseases. World J Gastroenterol 2009;15:4638.
- Клинические рекомендации Железодефицитная анемия // Национальное гематологическое общество // Национальное общество детских гематологов и онкологов, 2021 г.
Показать весь список литератуы Скрыть весь список литератуы
Информация, содержащаяся на сайте, не заменяет консультацию врача
Имеются противопоказания. Проконсультируйтесь со специалистом
Проконсультируйтесь со специалистом
Гликозилированный гемоглобин — норма, анализ, таблица, определение уровня гликозилированного гемоглобина (HbA1c)
Опубликовано: 16.04.2012 Обновлено: 12.10.2022 Просмотров: 286111
Очень важно при ведении больных сахарным диабетом добиться оптимального содержания глюкозы в крови. Контроль уровня глюкозы в крови больной может проводить самостоятельно (портативными глюкометрами) или в лаборатории.
Результат единичного определения глюкозы в крови показывает концентрацию глюкозы на момент взятия, поэтому сделать какие-либо предположения о состоянии углеводного обмена больного между измерениями не представляется возможным. Оценить углеводный обмен у больного за длительный период времени можно, только измеряя концентрацию гликозилированного гемоглобина в крови, согласно рекомендациям Комитета по контролю за диабетом и его клиническими осложнениями (DCCT).
По данным исследований, проводимых DCCT, было показано, что риск развития и прогрессирования отдаленных осложнений диабета 1 типа тесно связан со степенью эффективности контроля уровня гликемии, выраженного в содержании гликозилированного гемоглобина в крови [10]. Специалистами из Великобритании было показано, что снижение содержания глюкозы в крови пациента, оцененное по концентрацииHbA1с, уменьшает частоту микроангиопатий при сахарном диабете 2 типа [4].
Характеристика показателя
Гликозилированный гемоглобин (употребляется также термин «гликированный гемоглобин») образуется в результате неферментативного присоединения глюкозы к N-концевым участкам β-цепей глобина гемоглобина А1и обозначается как HbA1c. Концентрация HbA1c прямо пропорциональна средней концентрации глюкозы в крови. У здоровых концентрация HbA1c в крови от 4,80 до 5,90%, у больных сахарным диабетом его уровень в 2-3 раза выше (в зависимости от степени гипергликемии).
Образовавшийся HbA1 cаккумулируется внутри эритроцитов и сохраняется в течение всего срока жизни эритроцита. Полупериод циркуляции эритроцита в кровяном русле составляет 60 суток, таким образом, концентрация HbA1c отражает уровень гликемии пациента за 60-90 дней до исследования [2, 3].
Огромное число исследований с использованием традиционных методов измерения содержания глюкозы подтвердило взаимосвязь HbA1c и уровня гликемии пациента [12-14]. Результаты исследований, проведенных DCCT в 90-х годах, послужили основанием для подтверждения гипотезы о том, что уровень HbA1c отражает уровень глюкозы в крови и является эффективным критерием при мониторинге больных сахарным диабетом.
Стандартизация методов исследования гликозилированного гемоглобина
В начале 90-х годов не существовало межлабораторной стандартизации методов измерения гликозилированного гемоглобина, что снижало клиническую эффективность использования данного теста [15-17]. В связи с этим Американская Ассоциация клинической химии в 1993 году сформировала подкомитет по стандартизации методов измерения гликозилированного гемоглобина. В результате его работы была разработана Национальная программа по стандартизации исследований гликозилированного гемоглобина (NGSP). Производителей тест-систем для измерения гликозилированного гемоглобина обязали проходить строжайшую проверку на соответствие результатов с данными, полученными референсными методами DCCT. В случае положительного результата проверки производителю выдается «сертификат соответствия DCCT». Американская Диабетическая Ассоциация рекомендует всем лабораториям пользоваться только тестами, сертифицированными NGSP [7].
В связи с этим Американская Ассоциация клинической химии в 1993 году сформировала подкомитет по стандартизации методов измерения гликозилированного гемоглобина. В результате его работы была разработана Национальная программа по стандартизации исследований гликозилированного гемоглобина (NGSP). Производителей тест-систем для измерения гликозилированного гемоглобина обязали проходить строжайшую проверку на соответствие результатов с данными, полученными референсными методами DCCT. В случае положительного результата проверки производителю выдается «сертификат соответствия DCCT». Американская Диабетическая Ассоциация рекомендует всем лабораториям пользоваться только тестами, сертифицированными NGSP [7].
Методов исследования гликозилированного гемоглобина в настоящее время существует много:
- жидкостная хроматография;
- аффинная хроматография;
- электрофорез;
- колоночные методики;
- иммунологические методики.

При выборе лабораторией анализатора для исследования гликозилированного гемоглобина преимущество должно отдаваться анализаторам на основе референсного метода DCCT, каким является жидкостная хроматография. Использование стандартизированных методов исследования дает лаборатории возможность получать результаты, которые можно сравнивать с данными, полученными с помощью референсных методов и опубликованными DCCT. Такое сравнение максимально повышает достоверность результатов исследований.
Чрезвычайно важно, чтобы лечащий врач использовал в своей работе результаты исследований, полученные только в тех лабораториях, которые проводят исследование гликозилированного гемоглобина методами сертифицированными NGSP.
Исследование концентрации HbA1c в лабораториях Ассоциации «Ситилаб»
Концентрация гликозилированного гемоглобина (HbA1c) в лабораториях Ассоциации «Ситилаб» определяется референсным методом (DCCT) высокоэффективной жидкостной хроматографии (ВЭЖК), (метод сертифицирован NGSP), на анализаторах D 10 фирмы «Bio-Rad», которая является мировым лидером в производстве анализаторов гликозилированного гемоглобина. Это исследование 23-10-002 — Гликозилированный гемоглобин.
Это исследование 23-10-002 — Гликозилированный гемоглобин.
Оценка среднего содержания глюкозы в крови
Исследовательская группа при DCCT продемонстрировала клиническую значимость показателя HbA1c, как оценку средней концентрации глюкозы в крови (за 60-90 дней). В этих исследованиях у пациентов раз в 3 месяца регистрировали дневной профиль содержания глюкозы (по семи измерениям ежедневно). Полученный профиль сопоставляли с уровнемHbA1c. В течение 9 лет было проведено более 36 000 исследований. Эмпирически была получена линейная зависимость среднего содержания глюкозы и уровня HbA1c:
Средняя концентрация глюкозы (мг/100 мл)=30,9 х (HbA1c)-60,6, где:
HbA1c — концентрация гликозилированного гемоглобина.
Проще говоря, изменение HbA1c на 1% соответствует изменению среднего содержания глюкозы на 30 мг/100 мл (1,7 ммоль/л).
Примечание: Указанная взаимосвязь была получена при исследовании концентрации глюкозы в капиллярной крови.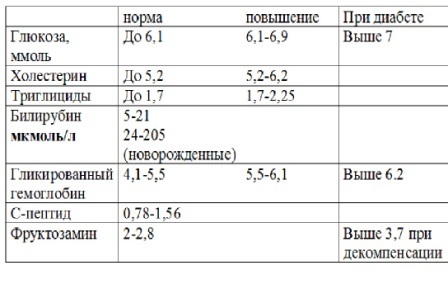 Концентрация глюкозы в сыворотке крови приблизительно на 15% выше.
Концентрация глюкозы в сыворотке крови приблизительно на 15% выше.
Для интерпретации результатов исследований HbA1c может быть использована диаграмма (рис. 1) [11].
Рис. 1. Диаграмма контроля углеводного обмена у больных сахарным диабетом
Примечание: Концентрация глюкозы указана в ммоль/л, в скобках в мг/100 мл, 1 — Высокий риск развития отдаленных осложнений, таких как ретинопатия, нефропатия и нейропатия. 2 — Повышенный риск возникновения гипогликемических реакций для пациентов с диабетом 1 или 2 типа при приеме инсулина или пероральных сахароснижающих препаратов.
Для пересчета концентрации глюкозы в мг/100 мл в единицы СИ (ммоль/л) используется следующая формула:
Глюкоза (мг/100 мл) х 0,0555 = Глюкоза (ммоль/л)
Рекомендуемая частота проведения исследования
Американская Диабетическая Ассоциация рекомендует для пациентов, чья терапия была успешной (стабильный уровень углеводного обмена), проводить исследование HbA1c не реже 2-х раз в год, тогда как в случае изменения диеты или лечения следует увеличить частоту обследования до 4-х раз в год [7]. В Российской Федерации, согласно Целевой Федеральной программе «Сахарный диабет», исследование HbA1c должно проводиться 4 раза в год при любом типе диабета [1].
В Российской Федерации, согласно Целевой Федеральной программе «Сахарный диабет», исследование HbA1c должно проводиться 4 раза в год при любом типе диабета [1].
Согласно рекомендациям Американской Диабетической Ассоциации, женщины, больные сахарным диабетом, в период предшествующий беременности, нуждаются в специальном режиме мониторинга. Рекомендуется снизить уровень HbA1c для создания в организме будущей матери оптимальных условий для зачатия и развития плода. В начале HbA1cнеобходимо исследовать ежемесячно. Когда при соответствующей терапии углеводный обмен стабилизируется, исследование HbA1c необходимо проводить с интервалом 6-8 недель до момента зачатия [5, 6].
Современные исследования показали, что многие пациенты не соблюдают рекомендованный интервал между исследованиями [8], однако эксперты пришли к общему мнению, что регулярные исследования содержания HbA1c существенно снижают риск развития осложнений у больных сахарным диабетом.
Интерпретация результатов исследования
Задачей сахароснижающей терапии при сахарном диабете является нормализация уровня глюкозы в крови. Исследования в рамках DCCT показали, что интенсивное лечение предохраняет пациента от развития отдаленных осложнений, таких как ретинопатия, нефропатия и нейропатия, или значительно отодвигает срок их клинического проявления. Если пациенты строго придерживаются режима, направленного на нормализацию углеводного обмена, частота возникновения ретинопатии снижается на 75%, нефропатии — на 35-36%, на 60% уменьшается риск полинейропатий [10].
Исследования в рамках DCCT показали, что интенсивное лечение предохраняет пациента от развития отдаленных осложнений, таких как ретинопатия, нефропатия и нейропатия, или значительно отодвигает срок их клинического проявления. Если пациенты строго придерживаются режима, направленного на нормализацию углеводного обмена, частота возникновения ретинопатии снижается на 75%, нефропатии — на 35-36%, на 60% уменьшается риск полинейропатий [10].
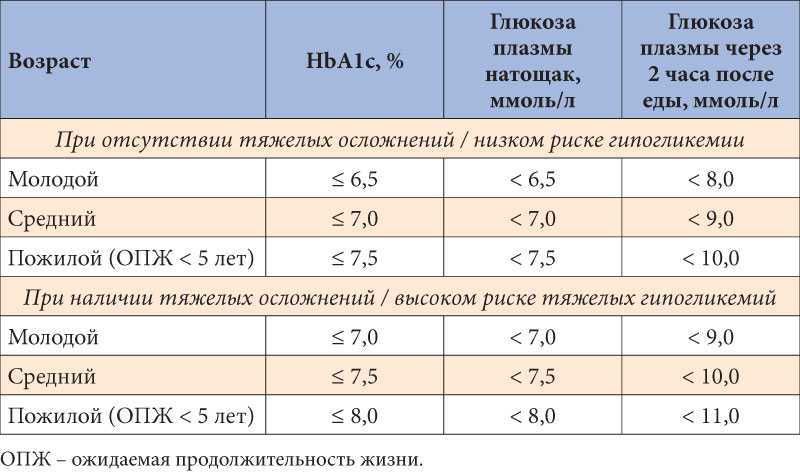
Ниже представлены терапевтические цели при лечении сахарного диабета по данным Целевой Федеральной программы «Сахарный диабет».
Таблица 1.
Терапевтические цели при лечении сахарного диабета 1 типа [1, 18]
|
Наименование исследования |
Референсные значения |
Адекватный уровень |
Неадекватный уровень |
|
|
Самоконтроль глюкозы крови, ммоль/л (мг%) |
натощак |
4,0 — 5,0 (70 — 90) |
5,1 — 6,5 (91 — 117) |
>6,5 (>117) |
|
через 2 часа после еды |
4,0 — 7,5 (70 — 135) |
7,6 — 9,0 (136 — 162) |
>9,0 (>162) |
|
|
перед сном |
4,0 — 5,0 (70 — 90) |
6,0 — 7,5 (110 — 135) |
>7,5 (>135) |
|
|
HbA1c |
<6 |
6,1 — 7,5 |
> 7,5 |
|
Таблица 2.
Терапевтические цели при лечении сахарного диабета 2 типа [1, 19]
|
Наименование исследования |
Низкий риск ангиопатий |
Риск макроангиопатий |
Риск микроангиопатий |
|
|
Самоконтроль глюкозы крови, ммоль/л (мг%) |
натощак |
<5,5 (<100) |
>5,5 (>100) |
>6,0 (>110) |
|
через 2 часа после еды |
<7,5 (<135) |
>7,5 (>135) |
>9,0 (>160) |
|
|
HbA1c |
<6,5 |
>6,5 |
>7,5 |
|
Примечание: В скобках указаны значения глюкозы в мг/100 мл.
Федеральной целевой программой «Сахарный диабет» [1], были приняты значения, рекомендованные Европейской Рекомендательной Комиссией по Диабету [18, 19].
При оценке результатов лечения у пациентов с сопутствующими заболеваниями, лиц младшего возраста, пожилых людей, беременных женщин и больных с необычной картиной течения сахарного диабета необходимо применять другие критерии стабилизации углеводного обмена.
При неадекватном уровне углеводного обмена у пациента необходимы дополнительные меры, которые зависят от клинической картины заболевания пациента, такие меры могут включать в себя:
- расширенное обучение пациентов самоконтролю уровня глюкозы;
- организацию групп взаимоподдержки пациентов;
- регулярное обследование у эндокринолога;
- изменения в медикаментозной терапии;
- более частое исследование концентрации глюкозы и HbA1c.
Выводы
- Исследование HbA1c позволяет оценить уровень гликемии у больного сахарным диабетом за 60-90 дней предшествующих исследованию.

- Данное исследование дает возможность проводить мониторинг течения заболевания и контролировать адекватность проводимого лечения.
- Исследование HbA1c необходимо проводить для оценки риска развития осложнений у больного сахарным диабетом.
Используемая литература
- Дедов И.И., Шестакова М.В., Максимова М.А. Федеральная целевая программа «Сахарный диабет». // Москва, 2002, 84 С.
- Питерс — Хармел Э., Матур Р. Сахарный диабет. Диагностика и лечение. // Практика, 2008.
- Попова Ю.С. Сахарный диабет. // Крылов, 2008.
- ADA. Implications of the United Kingdom Prospective Diabetes Study (Position Statement). // Diabetes Care 1999, (SI), 27-31.
- ADA. Standards of Medical Care for Patients With Diabetes Mellitus (Position Statement). // Diabetes Care 1999, (SI), 32-41.
- ADA. Preconception Care of Women With Diabetes (Position Statement). // Diabetes Care 1999, (SI), 62-63.

- ADA. Tests of Glycemia in Diabetes (Position Statement). // Diabetes Care 1999, (SI), 77-79.
- Auxter S. Another Study Shows Laboratory Tests are Underutilized. // Clin Lab News 1998, 24(9): 24-5.
- Bodor G., Little R., Garrett N. et al. Standardization of Glycohemoglobin Determinations in the Clinical Laboratory: Three Years Experience. // Clin Chem 1992; 38: 2414-18.
- DCCT Research Group. The Effect of Intensive Treatment of Diabetes on the Development and Progression of Long — Term Complications in Insulin — Dependent Diabetes Mellitus. // Engl J Med 1993; 329: 977-86.
- Goldstein D.E., Little R.R. Bringing Order to Chaos: Standardizing the Hemoglobin A1c Assay. // Contemp Int Med 1997; 9(5): 27-32/
- Gonen B.A., Rubinstein A.H., Rochman H. et al. Hemoglobin A1: An Indicator of the Metabolic Control of Diabetic Patients. // The Lancet 1977, Oct 8; 2(804): 734-7.
- Koenig R.J., Peterson C.M.
 , Kilo C. et al. Hemoglobin A1c as an Indicator of the Degree of Glucose Intolerance in Diabetes. // Diabetes 1976, 25(3): 230-2.
, Kilo C. et al. Hemoglobin A1c as an Indicator of the Degree of Glucose Intolerance in Diabetes. // Diabetes 1976, 25(3): 230-2. - Koenig R.J., Peterson C.M., Jones R.L. et al. Correlation of Glucose Regulation and Hemoglobin A1c in Diabetes Mellitus. // Engl J Med 1976, 295(8): 417-20.
- Little R.R., England J.D., Wiedmeyer H.M. et al. Interlaboratory Standardization of Glycated Hemoglobin Determinations. // Clin Chem 1986; 32: 358-60.
- Little R.R., England J.D., Wiedmeyer H.M. et al. Interlaboratory Comparison of Glycated Hemoglobin Results: College of American Pathologists (CAP) Survey Data. // Clin Chem 1991; 37: 1725-29.
- Little R.R., England J.D., Wiedmeyer H.M. et al. Interlaboratory Standardization of Measurements of Glycohemoglobin. // Clin Chem 1992; 38: 2472-78.
- European Diabetes Policy Group. Guidelines for a desktop guide to Type 1 (insulindependent) Diabetes Mellitus. — International Diabetes Federation European Region.
 — 1998.
— 1998. - European Diabetes Policy Group. Guidelines for a desktop guide to Type 2 Diabetes Mellitus. — International Diabetes Federation European Region. — 1998 — 1999.
Железодефицитная анемия у женщин | Iron Corner
Введение Анемия является чрезвычайно распространенным заболеванием как в развитых, так и в неразвитых странах. По данным Всемирной организации здравоохранения (ВОЗ) Информационной системы по витаминному и минеральному питанию за 1993-2005 гг. 1 , глобальная распространенность анемии оценивается в 24,8%, затрагивая 1,62 миллиарда человек. Из числа пострадавших 41,8% приходится на беременных женщин и 30,2% на небеременных женщин. Это соответствует 677 миллионам беременных женщин и 489миллионов небеременных женщин во всем мире. 1 В недавнем исследовании Фонда Билла и Мелиссы Гейтс восьми причин хронических заболеваний, поражающих более 10% населения мира, железодефицитная анемия (ЖДА) затрагивает наибольшее количество людей — 2,36 миллиарда человек во всем мире. 2 ЖДА поражает младенцев, детей, подростков и женщин как молодого, так и пожилого возраста. Во время беременности последствия анемии являются независимым фактором риска заболеваемости и смертности как матери, так и плода. 3
2 ЖДА поражает младенцев, детей, подростков и женщин как молодого, так и пожилого возраста. Во время беременности последствия анемии являются независимым фактором риска заболеваемости и смертности как матери, так и плода. 3
- Дефицит питания : Недостаточное количество железа в пище
- Кровотечение : Это наиболее частая причина дефицита железа у женщин из-за обильных менструаций или в постменопаузе из желудочно-кишечного тракта.
- Нарушение всасывания: Воспалительные заболевания кишечника, желудочное шунтирование, глютеновая болезнь, ингибиторы протонной помпы, вызывающие пониженную кислотность желудочного сока и аутоиммунный гастрит.
- Беременность : Беременность приводит к увеличению потребности в железе и часто встречается, особенно у женщин с многоплодной беременностью и/или пограничным статусом железа до беременности.

- Легкая утомляемость, отсутствие выносливости, снижение толерантности к физической нагрузке
- Сердцебиение
- Одышка
- Головные боли
- Непереносимость холода
- Изменения настроения или депрессия
- Алопеция и изменения ногтей, глоссит
- Синдром беспокойных ног
- Нарушения приема пищи, такие как пагофагия, форма пика, вызывающая патологическую тягу к льду. Такие расстройства пищевого поведения часто неправильно распознаются, что приводит к упущенным возможностям раннего выявления анемии.
У некоторых людей с уменьшенными или отсутствующими запасами железа, у которых еще не развилась анемия, могут быть такие симптомы, как утомляемость или сниженная толерантность к физическим нагрузкам. Лечение, вероятно, улучшит симптомы, а отсутствие лечения, вероятно, в конечном итоге приведет к анемии. Польза от лечения была замечена в нескольких небольших испытаниях и обсервационных исследованиях. 4,5
Польза от лечения была замечена в нескольких небольших испытаниях и обсервационных исследованиях. 4,5
Последствия анемии разнообразны независимо от пола и возраста; некоторые из неблагоприятных исходов: 3
- Снижение когнитивной функции
- Снижение концентрации и внимания
- Увеличение частоты преждевременных родов
- Задержка внутриутробного развития
- Внутриутробная гибель плода
- Повышенный риск инфицирования матери и плода
- Нарушение взаимодействия матери и ребенка в послеродовом периоде
- Задержка роста и развития
Более тревожным является недавний отчет Congdon et al , 6 , в котором изучались лонгитюдные результаты долгосрочных эффектов дефицита железа при рождении на нейронные корреляты распознавания, памяти и познания у детей и был сделан вывод, что не только у новорожденных с дефицитом железа наблюдается задержка роста и развития, но статистически значимое увеличение числа когнитивных и поведенческих нарушений в течение десяти лет после восполнения запасов железа. 6
6
Анемия во время беременности является глобальной проблемой здравоохранения. Хотя некоторая степень дилюционной анемии является частью нормальной физиологии беременности, эти изменения приводят к легкой анемии (гемоглобин от 10 до 11 г/дл). Железодефицитная анемия может иметь серьезные неблагоприятные последствия для здоровья матери и ребенка. Таким образом, очень важно отличать железодефицитную анемию от физиологической анемии, а также выявлять дефицит питательных веществ, таких как витамин B12 и фолиевая кислота.
Во время беременности физиологические изменения, такие как гемодилюция, приводят к увеличению объема плазмы, которое, по оценкам, составляет примерно 40-50% до 30 -й -й недели беременности. Кроме того, наблюдается увеличение массы эритроцитов на 20-30%. Это снижение измеренного гемоглобина осложняется дефицитом железа в период, когда наблюдается повышенный материнский и фетальный эритропоэз.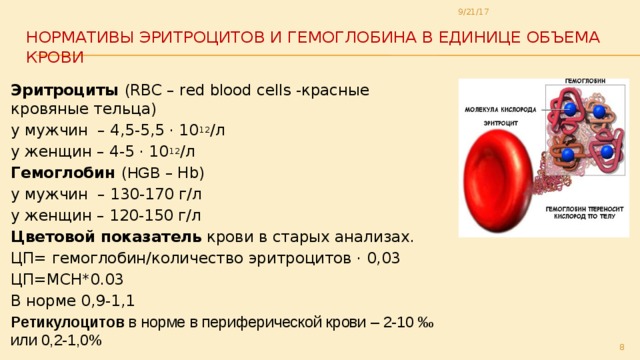 Предпочтительная передача материнского железа плоду для удовлетворения потребностей в синтезе эритроцитов приводит к дальнейшему истощению запасов железа. При родах кровопотеря от 250 мл до более 1000 мл еще более усугубляет дефицитное состояние. При кровопотере 250 мл общее количество железа, необходимое для средней беременности, составляет 1000 мг. Это увеличивается примерно до 1375 мг при кровопотере 1000 мл при родах. Если учесть, что 30-40% женщин имеют истощенные запасы железа в начале беременности, становится очевидной абсолютная потребность в добавках железа во время беременности.
Предпочтительная передача материнского железа плоду для удовлетворения потребностей в синтезе эритроцитов приводит к дальнейшему истощению запасов железа. При родах кровопотеря от 250 мл до более 1000 мл еще более усугубляет дефицитное состояние. При кровопотере 250 мл общее количество железа, необходимое для средней беременности, составляет 1000 мг. Это увеличивается примерно до 1375 мг при кровопотере 1000 мл при родах. Если учесть, что 30-40% женщин имеют истощенные запасы железа в начале беременности, становится очевидной абсолютная потребность в добавках железа во время беременности.
Уровень гемоглобина менее 10 г/дл считается клинически значимой послеродовой анемией. 7 Это сочетание анемии с кровопотерей и существовавшей ранее железодефицитной анемии. Надир послеродового гемоглобина обычно достигается примерно через 48 часов после родов. Сывороточный ферритин нельзя использовать для оценки запасов железа, поскольку его уровень может быть «ложнонормальным» или «ложно повышенным» в течение первых нескольких недель после родов.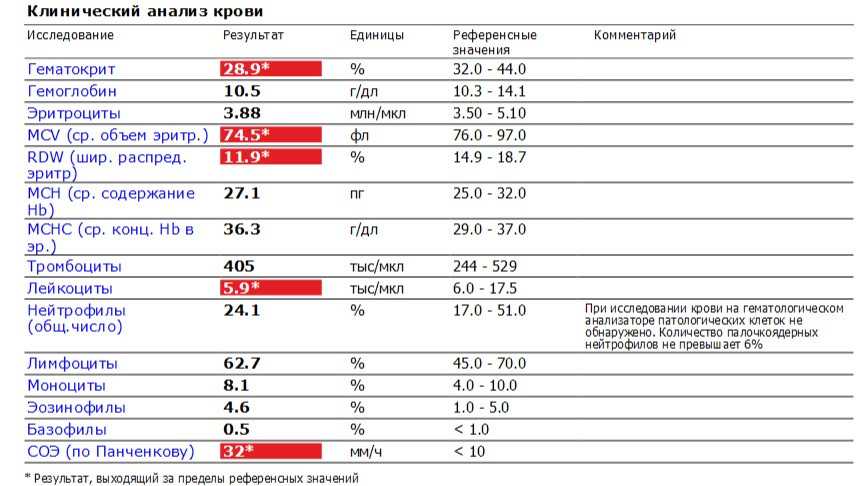 Точное определение остаточного запаса железа можно провести примерно через 6 недель или более после родов, но в этом нет необходимости при наличии выраженной анемии, поскольку можно предположить дефицит железа. 6 Сопутствующие сопутствующие заболевания, такие как многоплодие, ожирение, анемия во время беременности и возраст < 20 лет, , могут задержать выздоровление. 8,9 Социально-экономические факторы, особенно недоедание, имеют сложное взаимодействие в развитии послеродовой анемии, что подтверждается данными исследования Специальной программы дополнительного питания для женщин, младенцев и детей. Из почти 60 000 участников 27% в целом, 40% латиноамериканцев и 48% афроамериканцев страдали анемией в период с 4 по 26 неделю после родов, несмотря на нормальный уровень гемоглобина во время беременности. 8
Точное определение остаточного запаса железа можно провести примерно через 6 недель или более после родов, но в этом нет необходимости при наличии выраженной анемии, поскольку можно предположить дефицит железа. 6 Сопутствующие сопутствующие заболевания, такие как многоплодие, ожирение, анемия во время беременности и возраст < 20 лет, , могут задержать выздоровление. 8,9 Социально-экономические факторы, особенно недоедание, имеют сложное взаимодействие в развитии послеродовой анемии, что подтверждается данными исследования Специальной программы дополнительного питания для женщин, младенцев и детей. Из почти 60 000 участников 27% в целом, 40% латиноамериканцев и 48% афроамериканцев страдали анемией в период с 4 по 26 неделю после родов, несмотря на нормальный уровень гемоглобина во время беременности. 8
У женщин в пременопаузе, когда менструальная кровопотеря превышает 80 мл за цикл или длится более 7 дней, со временем развивается дефицит железа. Женщина может не распознать аномальное кровотечение, поэтому следует задать следующие полезные вопросы:
Женщина может не распознать аномальное кровотечение, поэтому следует задать следующие полезные вопросы:
- Как часто вы меняете прокладку или тампон?
- Ваше кровотечение длится более 7 дней?
- Кровь течет через одежду?
- Вам приходится оставаться дома, не ходить в школу или на работу?
Независимо от этиологии распознавание анемии и незамедлительные попытки выявить и устранить проблему являются ключом к устранению симптомов, связанных с дефицитом железа и снижением гемоглобина, и исключают потенциально опасные причины, особенно у женщин в постменопаузе, такие как как невыявленное злокачественное новообразование. Добавки железа следует подбирать индивидуально, уделяя особое внимание корректировке уровня гемоглобина до нормального уровня и пополнению запасов железа.
Пероральное железо Пероральное железо в настоящее время является стандартом первой линии при легкой анемии до 9,5 г/дл или около того, однако 70% тех, кому его прописывают, сообщают о значительных желудочно-кишечных расстройствах, заметно ограничивающих приверженность лечению.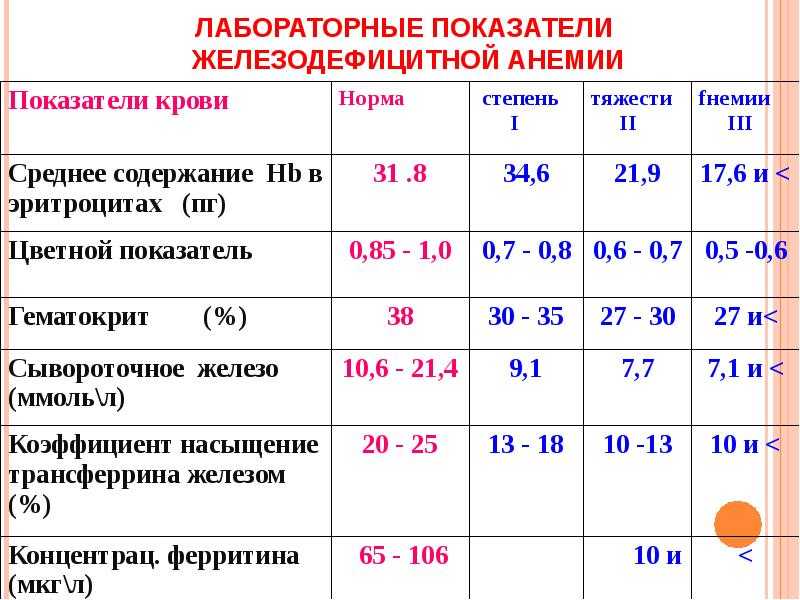 В таких случаях и при наличии более тяжелой анемии или когда требуется быстрая коррекция, предпочтительным является внутривенное введение железа. Полную заместительную дозу теперь можно ввести за 15–60 минут. На сегодняшний день о серьезных побочных эффектах у беременных не сообщалось. Беременным пациенткам, которые не переносят пероральную терапию железом или не реагируют на нее, следует вводить железо внутривенно для быстрого удовлетворения потребностей организма без тяжелых желудочно-кишечных токсических эффектов, таких как тошнота, рвота, коликообразная боль в животе, диарея и запор.
В таких случаях и при наличии более тяжелой анемии или когда требуется быстрая коррекция, предпочтительным является внутривенное введение железа. Полную заместительную дозу теперь можно ввести за 15–60 минут. На сегодняшний день о серьезных побочных эффектах у беременных не сообщалось. Беременным пациенткам, которые не переносят пероральную терапию железом или не реагируют на нее, следует вводить железо внутривенно для быстрого удовлетворения потребностей организма без тяжелых желудочно-кишечных токсических эффектов, таких как тошнота, рвота, коликообразная боль в животе, диарея и запор.
В настоящее время в США одобрено пять препаратов железа для внутривенного введения. Низкомолекулярный декстран железа, глюконат железа натрия, сахароза железа, ферумокситол и карбоксимальтоза железа при введении в соответствии с рекомендациями являются безопасными и эффективными. В настоящее время нет данных о применении ферумокситола у беременных.
Breymann et al в исследовании 1 грамма сахарозы железа, вводимого в пять приемов более чем 500 женщинам гестационного возраста 16 недель и старше с диагнозом ЖДА, пришли к выводу, что этот препарат безопасен и эффективен для использования в беременности и послеродового периода, что подтверждает существующие опубликованные данные. 10
Ayub et al исследовали 100 женщин с гестационным возрастом более 12 недель с подтвержденным диагнозом ЖДА и пришли к выводу, что полная заместительная доза низкомолекулярного декстрана железа за один раз является эффективным и безопасным методом. . 11
Это подтверждается в недавней публикации Auerbach et al , в которой оценивалась безопасность и эффективность быстрого введения 1 грамма низкомолекулярного декстрана железа в течение 1 часа. В этом исследовании 164 инфузии у 157 беременных женщин (второй и третий триместр) наблюдали только четыре побочных реакции, которые разрешились без вмешательства. Эти результаты согласовывались с оставшейся исследуемой популяцией. 12
Эти результаты согласовывались с оставшейся исследуемой популяцией. 12
Все доступные в настоящее время препараты железа для внутривенного введения, вероятно, сопоставимы по безопасности и эффективности, хотя они различаются количеством несвязанного железа, протоколами введения и кинетикой выведения. При выборе препарата следует учитывать стоимость и удобство для пациента в отношении их введения. Имеются ограниченные данные об их применении во время беременности, независимо от того, какая лекарственная форма выбрана.
Ревейс et al в обзоре Кокрановской базы данных по лечению ЖДА во время беременности пришли к выводу, что внутривенное введение железа лучше, чем пероральное, в достижении улучшения уровня гемоглобина. Тем не менее были отмечены необоснованные опасения по поводу возможных побочных эффектов, таких как тромбоз и аллергические реакции. 13 Однако эти опасения не подтверждаются опубликованными данными за последние 5-7 лет.
Ссылки- McLean E, Cogswell M, Egli I, Wojdyla D, de Benoist B.
 Распространенность анемии в мире, Информационная система ВОЗ по витаминам и минералам, 1993-2005. Нутр общественного здравоохранения . 2009 апр; 12 (4): 444-54. дои: 10.1017/S1368980008002401. Epub 2008, 23 мая. PubMed PMID: 18498676.
Распространенность анемии в мире, Информационная система ВОЗ по витаминам и минералам, 1993-2005. Нутр общественного здравоохранения . 2009 апр; 12 (4): 444-54. дои: 10.1017/S1368980008002401. Epub 2008, 23 мая. PubMed PMID: 18498676. - Соавторы по заболеваемости и распространенности болезней и травм, ГББ, 2015 г. Глобальная, региональная и национальная заболеваемость, распространенность и годы жизни с инвалидностью по 310 заболеваниям и травмам, 1990–2015 гг.: систематический анализ для исследования глобального бремени болезней, 2015 г. Lancet . 2016 8 октября; 388 (10053): 1545-1602.
- Оценка, профилактика и контроль железодефицитной анемии: руководство для руководителей программ WHO/NHD/01.3, Детский фонд Организации Объединенных Наций, Университет Организации Объединенных Наций, Всемирная организация здравоохранения.
- Паттерсон А.Дж., Браун В.Дж., Робертс, округ Колумбия. Диетическое и пищевое лечение дефицита железа приводит к улучшению общего состояния здоровья и снижению утомляемости австралийских женщин детородного возраста.
 J Am Coll Nutr 2001; 20:337.
J Am Coll Nutr 2001; 20:337. - Vaucher P, Druais PL, Waldvogel S, Favrat B. Влияние добавок железа на усталость у неанемичных менструирующих женщин с низким уровнем ферритина: рандомизированное контролируемое исследование. CMAJ . 2012;184(11):1247-1254. doi:10.1503/cmaj.110950
- Конгдон Э.Л., Вестерлунд А., Алгарин К.Р., Пейрано П.Д., Грегас М., Лозофф Б., Нельсон К.А. Дефицит железа в младенчестве связан с измененными нейронными коррелятами памяти узнавания в 10 лет. J Педиатр . 2012 июнь; 160 (6): 1027-33. doi: 10.1016/j.jpeds.2011.12.011. Epub 2012, 11 января. PubMed PMID: 22244466; Центральный PMCID в PubMed: PMC3360801
- Брейманн С и др. . Диагностика и лечение железодефицитной анемии беременных и в послеродовом периоде. Arch Gynecol Obstet DOI 10.1007/s00404-017-4526-2. Сентябрь 2017.
- Фридман А.Дж., Чен З., Форд П., Джонсон К.А., Лопес А.М., Шандер А., Уотерс Дж.Х., ван Вик Д. Железодефицитная анемия у женщин на протяжении всей жизни.
 J Женское здоровье (Larchmt). 2012 дек; 21 (12): 1282-9. doi: 10.1089/jwh.2012.3713. PubMed PMID: 23210492.
J Женское здоровье (Larchmt). 2012 дек; 21 (12): 1282-9. doi: 10.1089/jwh.2012.3713. PubMed PMID: 23210492. - Боднар Л.М., Скэнлон К.С., Фридман Д.С., Сига-Риз А.М., Когсуэлл М.Э. Высокая распространенность послеродовой анемии среди женщин с низким доходом в США. Am J Obstet Gynecol . 2001 август; 185(2):438-43. PubMed PMID: 11518906.
- Брейманн Кристиан. Применение железосахарозного комплекса при анемии беременных и в послеродовом периоде. Семин Гематол 43(приложение 6):S28-S31 © 2006 Elsevier Inc.
- Аюб Р., Тарик Н., Адил М.М., Икбал М., Джунаид А., Джаферри Т. Эффективность и безопасность инфузии общей дозы низкомолекулярного декстрана железа при лечении железодефицитной анемии во время беременности. J Coll Physicians Surg Pak . 2008 июль; 18 (7): 424-7. doi: 07.2008/JCPSP.424427. PubMed PMID: 18760066.
- Ауэрбах М., Паппадакис Дж. А., Бахрейн Х., Ауэрбах С. А., Баллард Х., Даль Н. В. Безопасность и эффективность быстрого введения (один час) одного грамма низкомолекулярного декстрана железа (INFeD) для лечения железодефицитной анемии.
 Am J Гематол . 2011 Октябрь; 86 (10): 860-2. дои: 10.1002/ajh.22153. Epub 2011, 29 августа. PubMed PMID: 21922526.
Am J Гематол . 2011 Октябрь; 86 (10): 860-2. дои: 10.1002/ajh.22153. Epub 2011, 29 августа. PubMed PMID: 21922526. - Reveiz L, Gyte GM, Cuervo LG, Casasbuenas A. Лечение железодефицитной анемии у беременных. Cochrane Database Syst 2011 5 октября ;( 10):CD003094. doi: 10.1002/14651858.CD003094.pub3. Обзор. PubMed PMID: 21975735.
Как низкий уровень гемоглобина может повлиять на вашу беременность?
Перейти к содержимому- Посмотреть увеличенное изображение
Гемоглобин — это белок эритроцитов, который переносит кислород в организме. Когда у человека низкий уровень гемоглобина, это также означает, что у него низкий уровень кислорода в организме. Обычно, когда это происходит, ставится диагноз анемия. Анемия означает, что у вас недостаточно здоровых эритроцитов, и вы должны начать принимать меры для облегчения своего состояния.
В целом распространены некоторые виды анемии, и они лечатся простым способом. Тем не менее, когда у вас анемия во время беременности, это выводит эту конкретную проблему на другой уровень. Ваш ребенок может быть в опасности из-за низкого количества кислорода, получаемого ежедневно, и впоследствии страдать от различных последствий.
Тем не менее, когда у вас анемия во время беременности, это выводит эту конкретную проблему на другой уровень. Ваш ребенок может быть в опасности из-за низкого количества кислорода, получаемого ежедневно, и впоследствии страдать от различных последствий.
Ведение беременности с высокой степенью риска имеет первостепенное значение, когда речь идет о любых нарушениях во время беременности, и в женской консультации Bradenton вы можете найти все возможные виды услуг, чтобы сделать вашу беременность максимально приятной и сделать вас как будущую мать и вашего ребенка настолько здоровыми, насколько это возможно.
Кто может страдать от анемии во время беременности?Некоторые женщины подвержены большему риску анемии во время беременности, чем другие. Сюда входят:
- Лица, страдающие глютеновой болезнью или болезнью Крона
- Лица, в рацион которых не входят мясо или молочные продукты (вегетарианцы, веганы)
- Лица, у которых было две беременности подряд
- Лица, ожидающие рождения двойни, тройни и т.
 д.
д. - Лица, у которых частая рвота из-за утреннего недомогания
- Лица, у которых было сильное кровотечение во время менструации
- Лица, которые не принимают достаточное количество железа и других пищевых добавок во время беременности
- Лица, страдавшие этим заболеванием до беременности
- Подростки и беременные
Как уже упоминалось, существует несколько типов анемии, от которых человек может страдать, но во время беременности наиболее распространены следующие типы:
- Железодефицитная анемия
- Анемия, связанная с беременностью
- Фолиево-дефицитная анемия
- Анемия, вызванная дефицитом витамина B12
- Анемия вследствие кровопотери во время и после родов
Железодефицитная анемия возникает из-за того, что ваш ребенок использует ваши эритроциты для развития, а в организме недостаточно железа для производства новых количеств гемоглобина. Уровень гемоглобина во время беременности — отличный показатель, показывающий, достаточно ли в вашем организме кислорода и добавок для правильного функционирования. Низкий уровень железа при беременности может вызвать серьезные осложнения, если его вовремя не вылечить.
Уровень гемоглобина во время беременности — отличный показатель, показывающий, достаточно ли в вашем организме кислорода и добавок для правильного функционирования. Низкий уровень железа при беременности может вызвать серьезные осложнения, если его вовремя не вылечить.
Анемия, связанная с беременностью, тесно связана с объемом крови в организме, который увеличивается во время беременности, поэтому для производства большего количества эритроцитов требуется больше витаминов и железа. На самом деле вполне нормально иметь легкую анемию во время беременности, но ее уровень необходимо часто контролировать. Это также напрямую связано с низким содержанием железа во время беременности, поэтому важно помнить об уровне гемоглобина во время беременности.
Дефицит фолиевой кислоты во время беременности связан с количеством фолиевой кислоты в организме. Фолат на самом деле является витамином B, который помогает железу стимулировать рост клеток. Опять же, если уровень фолиевой кислоты в организме недостаточно высок, это может вызвать дефицит железа и низкий гемоглобин во время беременности. Иногда женщины не получают достаточного количества фолиевой кислоты с пищей, поэтому им приходится принимать добавки фолиевой кислоты.
Иногда женщины не получают достаточного количества фолиевой кислоты с пищей, поэтому им приходится принимать добавки фолиевой кислоты.
Наконец, дефицит витамина B12, как следует из самого названия, представляет собой низкий уровень витамина B12 в организме во время беременности. Этот витамин помогает создавать эритроциты и белок, поэтому крайне важно иметь здоровый уровень этого конкретного витамина в организме в целом, но особенно во время беременности. Его можно найти в мясе и молочных продуктах, поэтому людям, которые являются, например, строгими веганами, рекомендуется делать инъекции B12 и добавки.
Симптомы анемии при беременностиНекоторые симптомы помогут вам понять, что у вас низкий уровень гемоглобина и что вам необходимо обратиться к врачу. Наиболее распространенными симптомами анемии при беременности являются:
- Бледность (губы, кожа, ногти, ладони)
- Усталость
- Чувство слабости
- Головокружение
- Головокружение или ощущение вращения
- Короткое дыхание
- Тахикардия или учащенное сердцебиение
- Отсутствие внимания и концентрации
Эти симптомы похожи на симптомы многих других состояний, поэтому обязательно проконсультируйтесь с выбранным врачом, если вы испытываете эти признаки во время беременности.
Простой анализ крови поможет вашему врачу диагностировать анемию, а другие анализы, такие как гемоглобин или тест на гематокрит, помогут медицинскому работнику измерить количество гемоглобина и процентное содержание эритроцитов в организме. Также измерение уровня железа помогает определить разные виды анемии. Если все эти параметры в норме в начале беременности, вам может быть рекомендовано перепроверить их на более поздних сроках.
Последствия беременности с низким гемоглобиномЕсли анемия во время беременности тяжелая и вы не лечите ее, возможны следующие исходы:
- Вы можете родить ребенка с низкой массой тела при рождении. младенец
- Ваш ребенок может родиться намного раньше
- Если вы потеряли много крови во время родов, вам может потребоваться переливание крови
- Вы можете испытать послеродовую депрессию
- Восстановление после родов может быть медленнее
- У вашего ребенка могут быть препятствия и задержки в дальнейшем развитии
- У вашего ребенка также может быть анемия
- У вашего ребенка могут развиться врожденные дефекты позвоночника или головного мозга, вызванные низким уровнем фолиевой кислоты
Обязательно регулярно проверяйте уровень эритроцитов и гемоглобина, чтобы избежать подобных осложнений на любой стадии беременности или родов.
Как правило, предотвратить анемию во время беременности несложно. Вот некоторые возможные шаги, которые вы можете предпринять:
- Сбалансированное питание
- Добавьте больше продуктов с высоким содержанием железа (красное мясо, птица, рыба, шпинат, брокколи, бобы, чечевица, тофу, орехи, яйца и т. п.)
- Добавьте продукты с высоким содержанием витамина С, чтобы помочь организму усваивать железо (цитрусовые, киви, помидоры, болгарский перец и т. д.)
- Добавьте продукты с высоким содержанием фолиевой кислоты (листовые зеленые овощи, сушеные бобы, хлеб и хлопья с фолиевой кислотой, цитрусовые)
- Принимайте витамины для беременных, прописанные врачом (особенно если вы питаетесь вегетарианцами или веганами)
Если ваша тактика профилактики не сработала и у вас диагностирована анемия при беременности, вот несколько способов лечения вашего состояния в зависимости от причины и тяжести диагноза:
- Начать прием железа, фолиевой кислоты (фолиевой кислоты), и добавки B12 с витаминами для беременных.


 Это в свою очередь может повышать безопасность препаратов,
содержащих такую форму железа.
Это в свою очередь может повышать безопасность препаратов,
содержащих такую форму железа.
 A., Olofin I., Wang M., Spiegelman D., Ezzati M., Fawzi W.W. Anaemia, prenatal iron
use, and risk of adverse pregnancy outcomes: systematic review and metaanalysis. BMJ. 2013; 346:
f3443. doi: 10.1136/bmj. f3443.
A., Olofin I., Wang M., Spiegelman D., Ezzati M., Fawzi W.W. Anaemia, prenatal iron
use, and risk of adverse pregnancy outcomes: systematic review and metaanalysis. BMJ. 2013; 346:
f3443. doi: 10.1136/bmj. f3443.
 Am J Clin Nutr.
2017;106(Suppl 6):1672S-1680S. doi: 10.3945/ajcn.117.156034.
Am J Clin Nutr.
2017;106(Suppl 6):1672S-1680S. doi: 10.3945/ajcn.117.156034.
 2020;(13):65-74. doi: 10.21518/2079-701X-2020-13-65-74.
2020;(13):65-74. doi: 10.21518/2079-701X-2020-13-65-74.
 Am J Clin Nutr. 2017;106(Suppl 6):1581S-1587S. doi:10.3945/ajcn.117.155838.
Am J Clin Nutr. 2017;106(Suppl 6):1581S-1587S. doi:10.3945/ajcn.117.155838.
 Accessed Jan. 12, 2022
Accessed Jan. 12, 2022
 10.1097/OGX.0000000000000369
10.1097/OGX.0000000000000369

 , Kilo C. et al. Hemoglobin A1c as an Indicator of the Degree of Glucose Intolerance in Diabetes. // Diabetes 1976, 25(3): 230-2.
, Kilo C. et al. Hemoglobin A1c as an Indicator of the Degree of Glucose Intolerance in Diabetes. // Diabetes 1976, 25(3): 230-2. — 1998.
— 1998.