Дифференциальная диагностика геморрагических диатезов у детей
Признак | Геморрагический васкулит | Идиопатическая тромбоцитопеническая пурпура | Гемофилия |
Генеал. анамнез | Не имеет значения | Рецессивная передача (истинная ИТП) | Рецессивный, сцепленный с Х-хромосомой ген |
Аллергоанамнез | Отягощен (индивид. и наследственный) | Не имеет значения | Не имеет значения |
Наличие очагов хр. инфекции | Характерно | Не имеет значения | Не имеет значения |
Школьный | До 5 лет | Ранний (до 3 лет) | |
Пол | Не имеет значения | Чаще девочки | Мальчики. |
Провоцир. ф-ор | Аллерген (чаще лек.), инф-ции | Инф-ции | Травмы |
Геморрагический синдром
Сыпь | Папулезная, уртикарная, мелкая, средняя, в тяж. случаях крупная | Полиморфная: петехии, экхимозы, мелкие, средние | Гематомы, крупные |
Симметр – сть | Симметрично | Несимметрично | Нет |
Локал – ция | Разгиб. пов-сти рук, ягодицы, обл-и голеностопн. суставов | Чаще передн. пов-сти конечн-ей | В месте травмы |
Время
появл. | Одновременное | Разновременное | На месте травмы |
Кровотечения
Кровоточ-сть слиз-ых | Не характерна | Характерна | Не характерна |
Полостные | Не характерны | Не характерны | Характерны |
После удаления зуба | Не характерно | Сразу после вмешат-ва и длит-но | Отсроченное |
Другие синдромы | Суставной (кратковрем. боль, припухлость, летучесть, проходит бесследно) | В остр. периоде может быть л/у | Гемартрозы (резкая боль, сус-ов, в размере, кожа над ним горячая, в дальнейшем может быть деформ-ция суст-а) |
Почечный
(с разв. | Почечный (без разв. нефрита) | Почечн. кровотеч. | |
Абдоминальный (в рез-те кровоизл. в брыжейку, ст-ку киш-ка) | Абдоминальный (в рез-те забрюш. гематом) | ||
Симптом жгута | “-” | “+” | “-” |
Лабораторные данные
Тромбоциты | N | кол-во, могут быть морфол. измененные | N |
Время свертывания по Ли-Уайту | N | ||
Ретракция кров. сгустка | N | N | |
Адгезивная ф-ция тромбоцитов | N | N | |
Другие методы | Протеинограмма
(содерж. | Иммунограмма ( содерж. Ig G). Обнаруж. антитромбоцитарных АНТ | Коррекционные пробы и тесты смешивания для опред. вида гемофилии |
Лейкозы
Клиника остр. лейкоза
5 периодов: предлейкозный, остр., ремиссии, рецидив и терминальный.
Предлейкозный – не диагн-ся. Могут быть подъемы t0, аппетита, нарастающ. слабость, вялость. В ряде случаев в периф. крови могут выявл. анемия, гранулоцитопения, тромбоцитопения. Однако чаще изм-я выявл. только в костно-мозг. пунктате.
Острый – бурное начало и полиморфизм клин. симп-ов. Наиб. ранними явл-ся симп-мы общ. интокс-ции и боли в костях, особенно в бедренных и большеберцовых.
Кожные
покровы бледные, характ-н геморр.С.
(кровоизлияния – от петехий до экхимозов),
кровотеч-я из слиз.об-чек, характ-но
периф-их л/у, особенно шейных, п/мышечных,
паховых. Редкие проявления остр. лейкоза
– изм. кожи и п/ж клет-ки в виде лейкемоидов,
некротич. пораж. кожи и слизистых рта.
При остр. лейкозе возможно вовлечение
в пр-сс легких, ЦНС, пол. органов и глаз,
но это характ-но > для рецидивов заб-ния,
если же эти симп-мы появл. в нач. периоде
– то это плохой прогностич. признак.
Изм-ния в легких протекают под «маской»
бронхита, пневмонии, плеврита. Рентген-ски
выявл-ся диффузн. изм-я в интерстиции
легких в виде затемнений.
Редкие проявления остр. лейкоза
– изм. кожи и п/ж клет-ки в виде лейкемоидов,
некротич. пораж. кожи и слизистых рта.
При остр. лейкозе возможно вовлечение
в пр-сс легких, ЦНС, пол. органов и глаз,
но это характ-но > для рецидивов заб-ния,
если же эти симп-мы появл. в нач. периоде
– то это плохой прогностич. признак.
Изм-ния в легких протекают под «маской»
бронхита, пневмонии, плеврита. Рентген-ски
выявл-ся диффузн. изм-я в интерстиции
легких в виде затемнений.
Поражение ЦНС (нейролейкоз) характ-ся лейкозным “менингитом”, “менингоэнцефалитом”, или “энцефалитом”. Общими для всех форм явл-ся общемозг. и менинг. симп-мы, клонико-тонические судороги. Характ-но пораж. ЧМН. Лейкозн. пораж. гипотал-ской обл-ти протекает в виде диэнцефального С. (жажда, полиурия, ожирение, гипертермия). Вовлечение в лейк-ый пр-сс пол.органов опред-ся пальпаторно по и уплотнению яичек и семенных канатиков у мальчиков и яичников у девочек.
Синдромы: интокс-ый,
анеми-ий, костно-суст., пролиф-ный
(гиперпластич-ий), геморр-ий (миелобластн.
При лимфоидных вариантах заб-ния пролиф-ция лейк. к-к имеет место не только в костном мозге, но и вне его, прояляясь периф. л/у, печени и селезенки.
При остр. миел. лейкозах пролиф-ция лейк. к-к только в костном мозге, > выражен С. костно-мозговой недост-стис налич. бластн. инфильтрации, анемии, гранулоцитопении с инф. осложнением.
Удетей 1-го года жизни признаки отср. лейкоза могут нач-ся с t0 , резкого аппетита(анорексии), нарастающей бледности, дисп.явлений. Остр. лейкоз у детей до 1-го года протекает тяжело с налич. экстрамедуллярных локализаций пр-сса, независимо от варианта заб-ния.
Варианты течения обострения (рецидива) остр. лейкоза у детей отлич-ся многообразием, это могут быть случаи аналогичные /I/ острому периоду, но могут быть первые изм-ния только в костно-мозговом пунктате,без клиники.
Ремиссии. Различают клинич. ремиссию – исчезают клин. проявл-я, но сохр-ся изм-ия в гемограмме и в миелограмме.
 Гемат-ская
ремиссия: кол-во НВ не ниже 100 г/л,
тромбоцитов – не ниже 150,0 х 109 /л, лейкоцитов – не ниже 3,0 х 109 /л, исчезают бластные к-ки, нормализ-ся
СОЭ. Костно-мозговая ремиссия: кол-во
бластн. к-к – 5-7% (и всегда клинич-я и
гемат-я ремиссия).
Гемат-ская
ремиссия: кол-во НВ не ниже 100 г/л,
тромбоцитов – не ниже 150,0 х 109 /л, лейкоцитов – не ниже 3,0 х 109 /л, исчезают бластные к-ки, нормализ-ся
СОЭ. Костно-мозговая ремиссия: кол-во
бластн. к-к – 5-7% (и всегда клинич-я и
гемат-я ремиссия).Рецидив – в отличие от начального периода остр. лейкоза при N-ом костно-мозговом пунктате может нач-ся с появл-я экстрамедуллярных очагов лейкозн. инфильтрации: в ЦНС, легких, глазах, пол.органах.
Терминальный характ-ся не столько органич-ми измен-ми, сколько выраженным угнетением N-го кроветворения: гранулоцитопения со вторичными инф-ми осложнениями, тромбоцитопения с возм-ю спонтанных кровотечений и одновременно в возрастающей прогрессии кол-во бластных к-к.
Диагностика: основным является значит-ое бластных
к-к в костно-мозговом пунктате и их
появл-е в периф-ой крови. В гемограмме:
НВ, Э-ов, тромбоцитов.
Абсолютным показателем явл-ся появл-е бластных к-к. Однако могут быть случаи с отсутствием их в периф. крови.
Страница не найдена
Размер:
AAA
Цвет: C C C
Изображения Вкл. Выкл.
Обычная версия сайта
RUENBY
Гомельский государственный
медицинский университет
- Университет
- Университет
- История
- Руководство
- Устав и Символика
- Воспитательная деятельность
- Организация образовательного процесса
- Международное сотрудничество
- Система менеджмента качества
- Советы
- Факультеты
- Кафедры
- Подразделения
- Первичная профсоюзная организация работников
- Издания университета
- Гордость университета
- Выпускник-2021
- Первичная организация «Белорусский союз женщин»
- Одно окно
- ГомГМУ в международных рейтингах
- Структура университета
- Абитуриентам
- Приёмная комиссия
- Университетская олимпиада по биологии
- Целевая подготовка
- Заключение, расторжение «целевого» договора
- Льготы для молодых специалистов
- Архив проходных баллов
- Карта и маршрут проезда
- Порядок приёма на 2023 год
- Специальности
- Контрольные цифры приёма в 2022 году
- Стоимость обучения
- Информация о ходе приёма документов
- Приём документов и время работы приёмной комиссии
- Порядок приёма граждан РФ, Кыргызстана, Таджикистана, Казахстана
- Горячая линия по вопросам вступительной кампании
- Студентам
- Первокурснику
- Расписание занятий
- Расписание экзаменов
- Информация для студентов
- Студенческий клуб
- Спортивный клуб
- Общежитие
- Нормативные документы
- Практика
- Стоимость обучения
- Безопасность жизнедеятельности
- БРСМ
- Профком студентов
- Учебный центр практической подготовки и симуляционного обучения
- Многофункциональная карточка студента
- Анкетирование студентов
- Выпускникам
- Интернатура и клиническая ординатура
- Докторантура
- Аспирантура
- Магистратура
- Распределение
- Врачам и специалистам
- Профессорский консультативный центр
- Факультет повышения квалификации и переподготовки
- Иностранным гражданам
- Факультет иностранных студентов
- Стоимость обучения
- Регистрация и визы
- Полезная информация
- Правила приёма
- Информация о возможностях и условиях приема в 2022 году
- Официальные представители ГомГМУ по набору студентов
- Страхование иностранных граждан
- Приём на Подготовительное отделение иностранных граждан
- Прием иностранных граждан для обучения на английском языке / Training of foreign students in English
- Повышение квалификации и переподготовка для иностранных граждан
- Научная деятельность
- Направления научной деятельности
- Научно-педагогические школы
- Инновационные технологии в ГомГМУ
- Научно-исследовательская часть
- Научно-исследовательская лаборатория
- Конкурсы, гранты, стипендии
- Научные мероприятия
- Работа комитета по этике
- В помощь исследователю
- Совет молодых ученых
- Студенчеcкое научное общество
- Диссертационный совет
- Патенты
- Инструкции на метод
- «Горизонт Европа»
- Госпрограмма (ЧАЭС)
- Главная
Диагностический подход к пациентам с подозрением на васкулит
1. Роан Д.В., Григер Д.Р. Подход к диагностике и начальному лечению системного васкулита. Am Fam Врач 1999601421–1430. [PubMed] [Google Scholar]
Роан Д.В., Григер Д.Р. Подход к диагностике и начальному лечению системного васкулита. Am Fam Врач 1999601421–1430. [PubMed] [Google Scholar]
2. Suresh E, Beadles W, Welsby P. et al Острый панкреатит с образованием псевдокисты у пациента с узелковым полиартериитом. Дж. Ревматол 200532386–388. [PubMed] [Google Scholar]
3. Harada T, Uzu T, Namba T. et al ANCA-отрицательный малоиммунный серповидный гломерулонефрит, осложненный рецидивирующим массивным желудочно-кишечным кровотечением. Клин Эксперт Нефрол 20059174–178. [PubMed] [Google Scholar]
4. Стривенс Р.Л., Бейтман А., Арден Н.К. и др. Перфорация кишечника и тощекишечное кровотечение из-за гранулематоза Вегенера. Clin Exp Rheumatol 200523124 [PubMed] [Google Scholar]
5. Юлиано Л., Гурго А., Гуальди Г. и др. Последующее начало инфаркта печени, селезенки и почки при узелковом полиартериите. Am J Gastroenterol 2000951837–1838. [PubMed] [Google Scholar]
6. Галлахер Х., Кван Дж. Т., Джейн Д. Р. Легочно-почечный синдром: 4-летний одноцентровый опыт. ам дж почки дис 20023942–47. [PubMed] [Google Scholar]
Галлахер Х., Кван Дж. Т., Джейн Д. Р. Легочно-почечный синдром: 4-летний одноцентровый опыт. ам дж почки дис 20023942–47. [PubMed] [Google Scholar]
7. Сак К. Э. Трудности дифференциации васкулита от его имитаторов. Клив Клин J Med 199865550–552. [PubMed] [Google Scholar]
8. Грау Р. Псевдоваскулит: механизмы повреждения сосудов и клинический спектр. Curr Rheumatol Rep 2002483–89. [PubMed] [Google Scholar]
9. Ли Дж. Т. Стимуляторы васкулита и аналоги васкулита. Карр Опин Ревматол 1992447–55. [PubMed] [Google Scholar]
10. Делево И., Андре М., Коломбье М. и др. Может ли измерение уровня прокальцитонина помочь в дифференциальной диагностике бактериальной инфекции и других видов воспалительных процессов? Энн Реум Дис 200362337–340. [Бесплатная статья PMC] [PubMed] [Google Scholar]
11. Ронталь М., Гонсалес Р. Г., Смит Р. Н. и др. История болезни Массачусетской больницы общего профиля. Еженедельные клинико-патологические упражнения. Дело 21–2003. 72-летний мужчина с повторными инсультами в заднем отделе кровообращения. N Engl J Med 2003349170–180. [PubMed] [Академия Google]
Дело 21–2003. 72-летний мужчина с повторными инсультами в заднем отделе кровообращения. N Engl J Med 2003349170–180. [PubMed] [Академия Google]
12. Mayer S A, Aledort L M. Тромботическая микроангиопатия: дифференциальный диагноз, патофизиология и терапевтические стратегии. Гора Синай J Med 200572166–175. [PubMed] [Google Scholar]
13. Boussen K, Moalla M, Blondeau P. et al Эмболизация миксомы сердца, маскирующейся под узелковый полиартериит. Дж. Ревматол 199118283–285. [PubMed] [Google Scholar]
14. Рейнен К. Медицинский прогресс: миксомы сердца. N Engl J Med 19953331610–1617. [PubMed] [Академия Google]
15. Каппиелло Р.А., Эспиноза Л.Р., Адельман Х. и др. Холестериновая эмболия: синдром псевдоваскулита. Семин Артрит Реум 198918240–246. [PubMed] [Google Scholar]
16. Siegert CEH, Macfarlane JD, Hollander AMJ. et al Системная фибромышечная дисплазия, маскирующаяся под узелковый полиартериит. Трансплантация нефролового циферблата 1996111356–1358. [PubMed] [Google Scholar]
[PubMed] [Google Scholar]
17. Rao J K, Allen N B. Первичный системный амилоидоз, маскирующийся под гигантоклеточный артериит. Артрит Реум 199336422–425. [PubMed] [Google Scholar]
18. Adelman HM, Wallach PM, Gutierrez F. et al Цинга, напоминающая кожный васкулит. Кутис 199454111–114. [PubMed] [Google Scholar]
19. Маги Р. Возвращение к огню Святого Антония: сосудистые проблемы, связанные с лекарствами от мигрени. Med J Aust 1991154145–149. [PubMed] [Google Scholar]
20. Лукмани Р.А., Патаре С.К., Квок-Фай Т.Л. Как диагностировать и лечить вторичные формы васкулита? Best Pract Res Clin Rheumatol 200519321–336. [PubMed] [Google Scholar]
21. Naides S J. Известные причины васкулита у человека. Cleve Clin J Med 200269 (дополнение) 15–23. [PubMed] [Google Scholar]
22. Трепо С.Г., Тиволет Дж., Принц А.М. Австралийский антиген и узелковый полиартериит. Ам Дж. Дис Чайлд 1972123390–392. [PubMed] [Google Scholar]
23. Sansonno D, Dammacco F. Вирус гепатита С, криоглобулинемия и васкулит: отношения иммунных комплексов. Ланцет Infect Dis 20055227–236. [PubMed] [Академия Google]
Вирус гепатита С, криоглобулинемия и васкулит: отношения иммунных комплексов. Ланцет Infect Dis 20055227–236. [PubMed] [Академия Google]
24. Четти Р. Васкулиты, ассоциированные с ВИЧ-инфекцией. Дж. Клин Патол 200154275–278. [Статья бесплатно PMC] [PubMed] [Google Scholar]
25. Choi HK, Lamprecht P, Niles J L. et al Подострый бактериальный эндокардит с положительными цитоплазматическими антинейтрофильными цитоплазматическими антителами и антителами к протеиназе 3. Ревматоидный артрит 200043226–231. [PubMed] [Google Scholar]
26. Guillevin L, Mahr A, Callard P. et al Узелковый полиартериит, ассоциированный с вирусом гепатита B: клинические характеристики, исход и влияние лечения у 115 пациентов. Медицина (Балтимор) 200584313–322. [PubMed] [Академия Google]
27. Cuellar M L. Лекарственный васкулит. Curr Rheumatol Rep 2002455–59. [PubMed] [Google Scholar]
28. Choi HK, Merkel PA, Walker AM. et al Лекарственно-ассоциированный антинейтрофильный цитоплазматический антитело-положительный васкулит: распространенность среди пациентов с высокими титрами антимиелопероксидазных антител. Ревматический артрит 200043405–413. [PubMed] [Google Scholar]
Ревматический артрит 200043405–413. [PubMed] [Google Scholar]
29. Bonaci-Nikolic B, Nikolic MM, Andrejevic S. et al Аутоиммунные заболевания, связанные с антинейтрофильными цитоплазматическими антителами (ANCA), вызванные антитиреоидными препаратами: сравнение с идиопатическими ANCA-васкулитами. Артрит Res Ther 20057R1072–R1081. [Бесплатная статья PMC] [PubMed] [Google Scholar]
30. Gross WL, Trabandt A, Reinhold-Keller E. Диагностика и оценка васкулита. Ревматология (Оксфорд) 200039245–252. [PubMed] [Google Scholar]
31. Jennette J C, Falk R J. Васкулит мелких сосудов. N Engl J Med 19973371512–1523. [PubMed] [Google Scholar]
32. Hoffman GS, Kerr GS, Leavitt R Y. et al Гранулематоз Вегенера: анализ 158 пациентов. Энн Интерн Мед 1992116488–498. [PubMed] [Google Scholar]
33. Israel H L. Терапия сульфаметоксазолом-триметопримом гранулематоза Вегенера. Арх стажер Мед 19881482293–2295. [PubMed] [Google Scholar]
34. Кальво-Ромеро Дж. М. Гигантоклеточный артериит. Postgrad Med J 200379511–515. [Бесплатная статья PMC] [PubMed] [Google Scholar]
М. Гигантоклеточный артериит. Postgrad Med J 200379511–515. [Бесплатная статья PMC] [PubMed] [Google Scholar]
35. Gonzalez-Gay MA, Blanco R, Rodriguez-Valverde V. et al Постоянная потеря зрения и нарушения мозгового кровообращения при гигантоклеточном артериите: предикторы и реакция на лечение. Ревматический артрит 1998411497–1504. [PubMed] [Google Scholar]
36. О С. Дж. Диагностическая полезность и ограничения биопсии икроножного нерва. Йонсей Мед J 1990311–26. [PubMed] [Google Scholar]
37. Travis WD, Hoffman GS, Leavitt R Y. et al Хирургическая патология легких при гранулематозе Вегенера. Обзор 87 открытых биопсий легких у 67 пациентов. Ам Дж. Сург Патол, 199115315–333. [PubMed] [Google Scholar]
38. Девани Ко, Трэвис В.Д., Хоффман Г. и др. Интерпретация биопсии головы и шеи при гранулематозе Вегенера. Патологическое исследование 126 биопсий у 70 пациентов. Ам Дж. Сург Патол, 19
55–564. [PubMed] [Академия Google] 39. Seo P, Stone J H. Васкулит крупных сосудов. Ревматический артрит 200451128–139. [PubMed] [Google Scholar]
Seo P, Stone J H. Васкулит крупных сосудов. Ревматический артрит 200451128–139. [PubMed] [Google Scholar]
40. Ozcakar Z B, Yalcinkaya F, Fitoz S. et al Узелковый полиартериит: успешная диагностическая визуализация с использованием импульсной и цветной допплерографии и компьютерной томографической ангиографии. Eur J Pediatr 2006165120–123. [PubMed] [Google Scholar]
41. Stanson A W, Friese J L, Johnson C M. et al Узелковый полиартериит: спектр ангиографических данных. Рентгенография 200121151–159. [PubMed] [Google Scholar]
42. Narvaez J, Narvaez JA, Nolla J M. et al Гигантоклеточный артериит и ревматическая полимиалгия: полезность исследований магнитно-резонансной томографии сосудов в диагностике аортита. Ревматология (Оксфорд) 200544479–483. [PubMed] [Google Scholar]
43. Schmidt WA, Gromnica-Ihle E. Каков наилучший подход к диагностике васкулита крупных сосудов? Best Pract Res Clin Rheumatol 200519223–242. [PubMed] [Google Scholar]
44. Бланко Р., Мартинес-Табоада В.М., Родригес-Вальверде В. et al Пурпура Шенлейна-Геноха у взрослых и детей: два разных проявления одного и того же синдрома. Ревматический артрит 199740859–864. [PubMed] [Google Scholar]
Бланко Р., Мартинес-Табоада В.М., Родригес-Вальверде В. et al Пурпура Шенлейна-Геноха у взрослых и детей: два разных проявления одного и того же синдрома. Ревматический артрит 199740859–864. [PubMed] [Google Scholar]
45. Rihova Z, Jancova E, Merta M. et al Долгосрочные результаты лечения пациентов с васкулитом, ассоциированным с антинейтрофильными цитоплазматическими аутоантителами, с поражением почек. Почечный пресс Res 200528144–152. [PubMed] [Google Scholar]
46. Дженнет Дж. К., Фальк Р. Дж. Действительно ли важны системы категоризации васкулита? Curr Rheumatol Rep 20002430–438. [PubMed] [Академия Google]
47. Jennette J C, Falk R J, Andrassy K. et al Номенклатура системных васкулитов. Предложение международной консенсусной конференции. Ревматический артрит 199437187–192. [PubMed] [Google Scholar]
48. Ройл Дж., Бургнер Д., Кертис Н. Диагностика и лечение болезни Кавасаки. J Paediatr Child Health 20054187–93. [PubMed] [Google Scholar]
49. Seo P, Stone J H. Васкулиты, связанные с антинейтрофильными цитоплазматическими антителами. Am J Med 200411739–50. [PubMed] [Академия Google]
Seo P, Stone J H. Васкулиты, связанные с антинейтрофильными цитоплазматическими антителами. Am J Med 200411739–50. [PubMed] [Академия Google]
50. Stone J H, Talor M, Stebbing J. et al Характеристики тестов иммунофлуоресценции и ELISA у 856 последовательных пациентов с возможными ANCA-ассоциированными состояниями. Уход за артритом Res 200013424–434. [PubMed] [Google Scholar]
51. Rao J K, Weinberger M, Oddone E Z. et al Роль тестирования антинейтрофильных цитоплазматических антител (c-ANCA) в диагностике гранулематоза Вегенера. Обзор литературы и метаанализ. Энн Интерн Мед 1995123925–932. [PubMed] [Google Scholar]
52. Choi HK, Liu S, Merkel PA. et al Диагностическая эффективность тестов на антинейтрофильные цитоплазматические антитела при идиопатических васкулитах: метаанализ с акцентом на антитела к миелопероксидазе. Дж. Ревматол 2001281584–1590. [PubMed] [Google Scholar]
53. McLaren J S, Stimson R H, McRorie E R. et al Диагностическая ценность тестирования антинейтрофильных цитоплазматических антител в рутинных клинических условиях.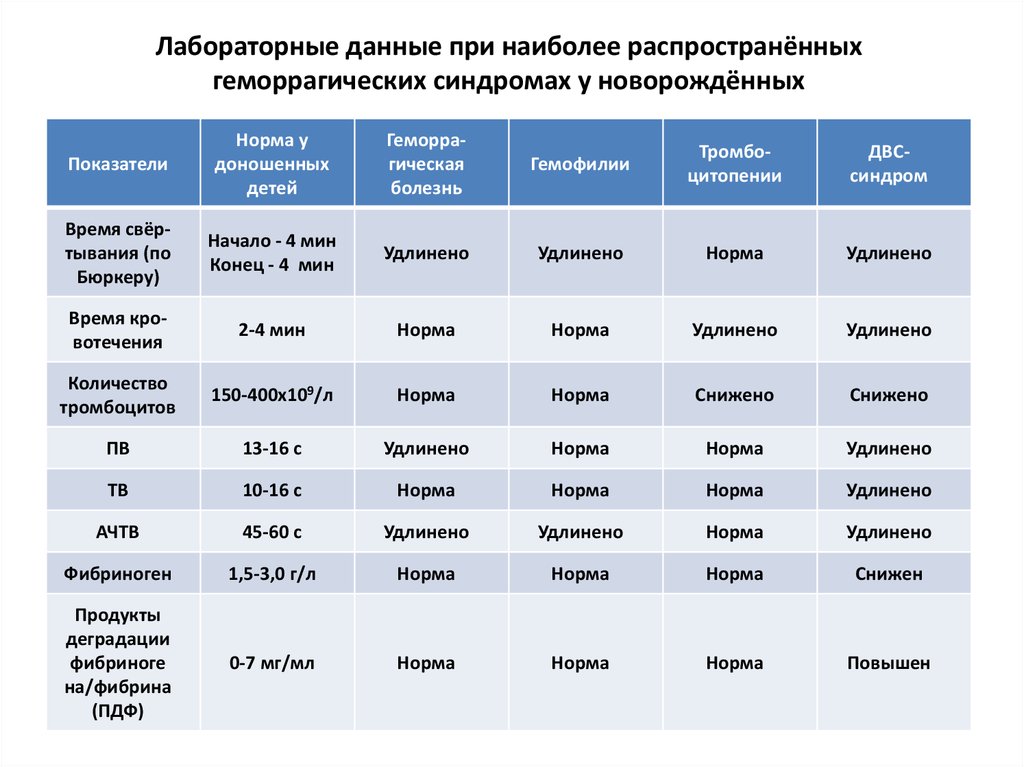 QJM 200194615–621. [PubMed] [Академия Google]
QJM 200194615–621. [PubMed] [Академия Google]
Типы васкулита : Центр васкулитов Джона Хопкинса
Домашняя страница / Типы васкулита
Существует около 20 различных заболеваний, классифицируемых как «васкулиты». « Ангиит » и « Артериит » являются синонимами васкулита, что буквально означает «воспаление в кровеносных сосудах» или «воспаление в артериях». Поскольку существует так много типов васкулита, эту группу иногда называют во множественном числе: vasculitides (произносится как «vas que lit’ i deez»).
К этой категории относится множество различных заболеваний. Хотя эти заболевания в чем-то похожи, они часто различаются по пораженным органам, используемым для их лечения лекарствам и другим характеристикам.
Болезнь Бехчета
Характеризуется триадой: язвами во рту, язвами на половых органах и воспалением глаз. Однако могут поражаться и другие системы органов.
Болезнь Бюргера (Облитерирующий тромбангиит)
В основном поражает курильщиков, приводя к уменьшению притока крови к рукам и ногам./ukr/9/2.jpg)
Эозинофильный гранулематоз с полиангиитом (EGPA, ранее известный как Churg Strauss)
Связанный с астмой, назальными полипами, синуситом, повышенным числом эозинофилов и васкулитом. EGPA имеет тенденцию поражать легкие, периферические нервы, кожу, почки и сердце.
Криоглобулинемия
Характеризуется рецидивирующей пурпурой (красные точки) на нижних конечностях и может быть связан с инфекциями вируса гепатита С или парапротеинемиями.
Гигантоклеточный артериит
Это заболевание ранее называлось «височный артериит» и является наиболее распространенным типом васкулита у взрослых в Северной Америке. Это васкулит крупных сосудов, поражающий людей старше 50 лет (хотя большинству больных от 70 до 80 лет). Он может характеризоваться лихорадкой, головной болью и болью в челюсти/коже головы.
Пурпура Шенлейна-Геноха
Это заболевание часто следует за инфекциями верхних дыхательных путей и часто, но не обязательно, самокупируется.

 Девочки при б-ом отце и гетерозиготн.
матери, при С. Клайнфельтера у ребенка
и б-ом отце
Девочки при б-ом отце и гетерозиготн.
матери, при С. Клайнфельтера у ребенка
и б-ом отце
 в тяж. случ-х)
в тяж. случ-х) альфа-2,
гаммаглобулинов). Иммунограмма (
содерж. ЦИК)
альфа-2,
гаммаглобулинов). Иммунограмма (
содерж. ЦИК) Гемат-ская
ремиссия: кол-во НВ не ниже 100 г/л,
тромбоцитов – не ниже 150,0 х 109 /л, лейкоцитов – не ниже 3,0 х 109 /л, исчезают бластные к-ки, нормализ-ся
СОЭ. Костно-мозговая ремиссия: кол-во
бластн. к-к – 5-7% (и всегда клинич-я и
гемат-я ремиссия).
Гемат-ская
ремиссия: кол-во НВ не ниже 100 г/л,
тромбоцитов – не ниже 150,0 х 109 /л, лейкоцитов – не ниже 3,0 х 109 /л, исчезают бластные к-ки, нормализ-ся
СОЭ. Костно-мозговая ремиссия: кол-во
бластн. к-к – 5-7% (и всегда клинич-я и
гемат-я ремиссия).