ХФПН при беременности: что это такое?
Что это — ХФПН при беременности? Данный недуг диагностируется у каждой третьей женщины, ожидающей ребенка, которая входит в группу риска. Под этой аббревиатурой скрывается медицинский термин, который звучит как «хроническая фетоплацентарная недостаточность». Патология является результатом сложной реакции плода и плаценты на различные состояния материнского организма. Наблюдаются при этом нарушения транспортной, метаболической, трофической и эндокринной функций плаценты, что негативно сказывается на состоянии здоровья плода и новорожденного.
Факторы риска
Диагноз ХФПН при беременности может быть обусловлен различными факторами, которые гинекологи разделяют на несколько групп: социально-бытовые, особенности акушерско-гинекологического анамнеза, особенности течения конкретной беременности, особенности соматического анамнеза. К социально-бытовым причинам плацентарной недостаточности относятся возраст до семнадцати лет или после 35, работа на вредном производстве, тяжелый физический труд, алкоголизм и курение, психоэмоциональное напряжение.

Нередко факторами риска развития недостаточности являются хронические инфекции, эндокринные патологии матери или экстрагенитальные заболевания (болезни внутренних органов, которые не связаны с нарушениями репродуктивной функции напрямую). Чаще всего во время беременности обостряются пороки сердца, ревматизм, гипертония и гипотония, варикозное расширение вен, анемия, холецистит, сахарный диабет.
К часто являющимся причинам ХФПН относят нарушения менструальной функции, перенесенные ранее гинекологические операции, самопроизвольные или искусственные аборты, мертворождения, рецидивирующие гинекологические заболевания, фибромиома, эндометриоз, рождение маловесных детей, бесплодие. К группе риска относят первородящих старше 35 лет с миомой матки. При том же заболевании, но в возрасте до 30 лет риск развития ХФПН значительно уменьшается.
Осложнениями ХФПН, которые характерны для конкретной беременности, являются гестозы, угроза прерывания, перенашивание, многоплодие, анемия, обострение хронических заболеваний. Степень и характер патологических состояний при подобном диагнозе во многом зависит от срока беременности, состояния механизмов в системе «мать — плацента — плод», а также от длительности воздействия негативных факторов.

Классификация
Беременность на фоне ХФПН — что это? Недуг характеризуется функциональными нарушениями в плаценте, прогрессирование которых может привести к задержке развития, гипоксии или даже внутриутробной гибели плода. Осложнение диагностируется у половины беременных женщин, для которых характерно невынашивание. В трети случаев ХФПН возникает как осложнение гестоза, а после перенесенной на ранних сроках инфекции проявляется в большем случае наблюдений (около 60 %).
Первичная и вторичная
По времени возникновения и механизму различают первичную и вторичную недостаточность функций плаценты. Первичная ХФПН возникает на сроке до шестнадцати недель. Это связано с различного рода нарушениями имплантации и плацентации. Вторичная недостаточность развивается после шестнадцати недель под влиянием внешних факторов, которые негативным образом воздействуют на плод или мать при уже сформированной плаценте.
Острая и хроническая
По клиническому течению ФПН различается на острую и хроническую. Острая чаще возникает на фоне отслойки плаценты. Диагностируется преимущественно в родах, но нельзя исключать возникновения острой недостаточности плаценты на любом сроке. Хроническая недостаточность может диагностироваться на любом сроке беременности. Разделяется на компенсированную, декомпенсированную (дополнительно выделяют степени) и субкомпенсированную.

Компенсированная форма ХФПН при беременности — что это и к чему приводит? Это патология, при которой обменные процессы в плаценте нарушаются, а кровообращение остается в норме. При этом за счет возможностей материнского организма плод не испытывает дискомфорта, так что последствия такой формы ХФПН минимальны. Однако необходимо наблюдение, потому что такая форма патологии при отсутствии терапии переходит в более серьезные.
Субкомпенсированная форма недостаточности — это состояние, при котором ресурсы материнского организма начинают истощаться. Такое случается, если не устранить причины возникновения компенсированной формы ХФПН. Декомпенсированной формой называют прогрессирование патологии с нарушением кровообращения в системе «мать — плацента — плод».
С помощью допплерометрии можно определить степень декомпенсированной формы недостаточности плаценты. ХФПН 1а при беременности характеризуется нарушением кровообращения только в маточно-плацентарном кровотоке. При форме 1б нарушения возникают только в плодово-плацентарном кровотоке. На второй степени определяются нарушения на двух уровнях, но не являются критическими. Третья степень ХФПН — критический уровень нарушений, который ставит жизнь плода под угрозу.

Симптомы
Серьезный диагноз — ХФПН при беременности. Что это за патология и по каким симптомам можно заподозрить патологию? Нарушения в механизме «мать — плацента — плод», которые в самом тяжелом случае могут привести к задержке развития или внутриутробной гибели плода, могут возникать вследствие бактериальных или вирусных инфекций, перенесенных в первом триместре, эндокринных патологий или генетических нарушений. Поэтому особенно внимательным должно быть ведение пациенток, которые входят в группу риска по этим факторам.
Что это — ХФПН с компенсацией при беременности? Об этом опасном состоянии нужно знать всем будущим мамам, чтобы самостоятельно уметь определить тревожные симптомы и обратиться к врачу. Недуг практически никак себя не проявляет. У женщины удовлетворительное самочувствие, а нарушения можно определить только в ходе дополнительных исследований (УЗИ или допплерометрии).
Тревожные симптомы начинают появляться только при декомпенсированной форме плацентарной недостаточности. Сначала отмечаются признаки, характерные для различных заболеваний, на фоне которых обычно развивается ХФПН, а именно отеки при гестозе или головная боль при гипертензии. Параллельно с этим уменьшается частота и интенсивность движение плода.

В случае внутриутробной задержки развития врач может отметить несоответствие высоты дна матки сроку беременности. Это косвенный признак, но и на него следует обратить внимание. Опасным симптомом является появление кровянистых выделений из влагалища на любом сроке вынашивания. Это указывает на преждевременную отслойку плаценты, которая может привести к гипоксии плода. При появлении кровянистых выделений женщина должна немедленно обратиться за медицинской помощью.
Диагностика
Врачам нужно уделять большее внимание женщинам, входящим в группу риска по развитию ХФПН при беременности. Что это за состояние, было описано выше. Так, при каждом осмотре гинеколог должен обращать внимание на прибавку в весе, определять высоту дна матки и окружность живота. Сигналом для проведения дополнительных исследований являются уменьшение количества шевелений плода, глухость тонов сердцебиения, несоответствие ВДМ сроку беременности.
Определить патологию можно при помощи УЗИ, допплерометрии или кардиотокографии. Ультразвуковая диагностика позволяет оценить состояние плаценты и плода, измерить количество околоплодных вод. По результатам допплерометрии определяется степень и уровень нарушений в системе «мать — плацента — плод». Также эта диагностическая процедура позволяет подобрать оптимальную терапию. Косвенно судить о состоянии плода можно по сердечной деятельности, которая определяется в ходе кардиотокографии.

Лечение
ХФПН при беременности может лечиться амбулаторно при условии постоянного наблюдения и частых визитов в женскую консультацию, но только в том случае, если патология протекает в компенсированной форме. В остальных случаях необходимо наблюдение в стационаре. Все существующие на сегодняшний момент способы лечения не позволяют в полной мере восстановить строение и функции плаценты, а только способствуют стабилизации процесса и предотвращают дальнейшее прогрессирование патологии.
Препараты
ХФПН лечится с помощью препаратов, улучшающих кровообращение в сосудах, активизирующих обменные процессы в тканях плода. Нередко патология сопровождается повышенным тонусом матки, при чем назначаются «Но-шпа», сульфат магния, «Гинипрал». Все терапевтические мероприятия проводятся в течение не менее двух недель. Контролировать состояние женщины и плода можно с помощью КТГ, ультразвуковой диагностики или допплерометрии.
Роды при ХФПН
Если состояние плода удовлетворительное, то даже с таким диагнозом женщина может родить естественным путем. В противном случае ХФПН является показанием для кесарева сечения. КС проводится при угрозе прерывания беременности или ранней отслойке плаценты на поздних сроках (когда плод уже жизнеспособен), при длительной гипоксии плода, зафиксированной в родах. Может быть назначено как плановое, так и экстренное КС. Все зависит от конкретного случая.

Риски и последствия
Последствия ХФПН при беременности для ребенка могут быть очень серьезными, но риски зависят от типа и стадии патологии. Плацентарная недостаточность может привести к самопроизвольному прерыванию, задержке роста и развития плода, гипоксии. Также возрастает риск внутриутробной гибели плода. Последствия ХФПН при беременности серьезные, но этот диагноз еще не означает, что ребенок родится с задержкой развития или раньше срока. При раннем выявлении патологии и адекватном лечении прогноз для матери и плода благоприятный.
Профилактика
Итак, было определено, что это — ХФПН при беременности. Основной профилактической мерой является соблюдение здорового образа жизни как на этапе планирования, так и во время беременности, отказ от вредных привычек, полноценное питание, прием витаминов. При планировании необходимо пройти обследование у гинеколога, пролечить хронические заболевания и половые инфекции. Во время беременности следует не игнорировать визиты в женскую консультацию и рекомендованные диагностические процедуры, а именно анализы крови и мочи, УЗИ и так далее.
fb.ru
О самых маленьких. ФПН, ЗВУР, гипотрофия плода
…Наступаетъ срокъ родинъ,
Сына Богъ имъ далъ в аршинъ…
«Сказка о царѣ Салтанѣ»
— Так выразился Александр Сергеевич Пушкин, желая подчеркнуть идиллически-благополучный исход родов царицы. И хотя рост новорожденного царевича выглядит явно преувеличенным (аршин – это примерно 71 см), однако эти поэтические строки весьма показательны в том смысле, что достаточные рост и вес новорожденного являются общеизвестными признаками его физического благополучия.
Рост и вес младенца, рождённого на доношенном сроке беременности, чаще всего находится в пределах 3000 — 4000 г. Однако же многие дети рождаются с меньшей массой тела. Чем это плохо и каковы причины этого явления?
Что такое ФПН (ХФПН) и ЗВУР?
Питание и дыхание плода обеспечивается временным (“провизорным”) органом – плацентой, которая снабжает плод необходимыми для жизни веществами, получая их из циркулирующей крови матери. Состояние, при котором плацента не справляется в достаточной мере со своими обязанностями, называется
Причины ФПН многообразны. К ним относятся: поздний гестоз (нефропатия), длительно повышенный тонус матки при угрозе преждевременных родов, аномалии развития матки и ее сосудистой сети, аномалии развития плаценты и пуповины (например, излишне короткая пуповина), общие заболевания матери (пороки сердца гипертоническая болезнь), общие инфекции (от краснухи до гриппа), резус-конфликт. Факторами, предрасполагающими к развитию ФПН, справедливо считаются вредные привычки – табакокурение, пристрастие к спиртному и любым наркотикам. Весьма часто задержке развития подвержен один или оба плода при двойне.
Больной или просто маленький?
Конечно, не всегда ребёнок рождается маленьким вследствие ФПН. Существует понятие “конституционально-маловесный плод”. Логично, когда у родителей невысокого роста рождается небольшой ребёнок. В этом случае ребёнок рождается с малой массой тела, но абсолютно здоровый, не испытывающий дополнительных затруднений в периоде адаптации к внеутробной жизни, как дети, подверженные истинной ЗВУР. Гипотрофичные дети отличаются от маловесных недостаточным функционированием органов, незрелостью ферментных систем. Важно понимать, что ЗВУР – не просто дефицит массы тела, а важный симптом далеко зашедшей ФПН и одна из крайних форм нарушения его жизнедеятельности. И самое главное – декомпенсированная ФПН является наиболее частой причиной внутриутробной гибели плода.
Диагностика ФПН
Наиболее простой метод контроля за ростом плода – измерение высоты дна матки над лоном и сравнение результатов с нормативами для данного срока. Задачу ранней диагностики ФПН призвано решать и определение содержания плацентарных гормонов в крови матери – плацентарного лактогена, щелочной фосфатазы и некоторых других. Очевидно, что здоровая плацента продуцирует гормоны в достаточном количестве, а поражённая патологическим процессом – наоборот.
Наиболее точный метод диагностики задержки внутриутробного развития – ультразвуковое исследование (УЗИ). Именно для своевременного выявления задержки развития плода и существует “третье плановое УЗИ” в сроке 32-34 недели. С помощью УЗИ можно точно установить не только несоответствие массы плода нормальной для данного срока беременности, но и узнать, насколько развитие плода пропорционально и гармонично, как функционируют внутренние органы плода, имеют ли нормальную структуру плацента и пуповина. При помощи разновидности УЗИ – доплерометрического исследования можно получить информацию о скорости и направлении движения крови по сосудам пуповины и крупным артериям внутриутробного плода. Важную роль в диагностике ФПН играет и
Лечить или кормить?
Выявленную при помощи УЗИ задержку развития плода необходимо лечить. Цель лечения в этом случае – не “откормить ребёнка”, а нормализовать метаболические и обменные процессы и поддержать жизненные функции внутриутробного плода.
Для лечения хронической ФПН и гипотрофии плода применяется большой арсенал медикаментов. Лечение должно быть индивидуальным, с учётом причины, вызвавшей ФПН в данном конкретном случае. Необходима активная терапия основного заболевания (сердечно-сосудистого, инфекционного или иного). Успех лечения во многом зависит от того, насколько своевременно оно начато.
В терапии ФПН широко используют токолитические (т.е. расслабляющие матку) и сосудорасширяющие средства. Их применение позволяет расширить мелкие сосуды и увеличить объём маточно-плацентарного кровотока. Подобную цель преследует и назначение инфузионной терапии – внутривенное капельное введение растворов-кровезаменителей, уменьшающих вязкость крови и облегчающих её прохождение по капиллярам. Большое значение в лечении плацентарной недостаточности также имеет применение витаминов (особенно витамина С и Е) и аминокислот, что позволяет нормализовать состав циркулирующей крови и обогатить её веществами, необходимыми для строительства органов и тканей плода, а также синтеза его ферментов и гормонов.
В настоящее время для лечения задержки внутриутробного развития плода применяется и множество немедикаментозных средств, таких, как медицинский озон, гипербарическая оксигенация (лечебная процедура – дыхание обогащённым воздухом в условиях повышенного барометрического давления), ультрафиолетовое облучение околопочечной области и некоторые другие. Весьма желательно соблюдение режима, который в англоязычных странах называют “bed rest” – днём необходимо проводить в постели в положении на боку не менее 6 часов. Ну и исконно российский “тихий час” – дневной сон в послеобеденное время – ещё никто не отменял.
Для будущих мам, вынашивающих маленького ребёнка, очень важно полноценное питание, богатое витаминами и животными белками, а также режим с ограничением физической активности. Хотя переедать не стоит, помня о том, что излишества в рационе совсем не приводят к пропорциональному увеличению количества питательных веществ, отбираемых плацентой для плода. Историческим фактом является то, что даже во время блокады у ленинградских женщин рождались в основном полновесные дети.
Эффект от проведения лечебных мероприятий необходимо постоянно контролировать при помощи УЗИ и КТГ, которые обычно назначаются с интервалом в 2 недели (КТГ при необходимости и чаще). Лечение ЗВУР почти всегда даёт хорошие результаты, хотя лишь в 10-20% наблюдений вес плода удаётся довести до нормы. В большинстве случаев удаётся наблюдать адекватный рост плода (“за две недели — на две недели”), что считается вполне удовлетворительным результатом лечения. В редких случаях, когда старания врачей оказываются тщетными, на УЗИ регистрируется отсутствие роста, присоединение
Профилактика ФПН
Думать о благополучии будущего ребёнка необходимо ещё до беременности. Нужно помнить о том, что аборты, травмируя матку, могут привести впоследствии к нарушениям маточно-плацентарного кровообращения. Во время беременности лучше решительно отказаться от курения и употребления спиртных напитков, контакта с токсическими веществами и источниками излучения, по крайней мере, на ранних сроках беременности, когда формируется плацента. Необходимо своевременно (а лучше – заблаговременно) пролечить инфекционные заболевания и санировать возможные очаги инфекции, такие как кариозные зубы или хронический тонзиллит. Всем будущим мамам без исключения рекомендуется принимать поливитаминные препараты для беременных.
Иногда беременным группы высокого риска (слишком молодым, слишком взрослым, страдающим хроническими заболеваниями, рожавшим в прошлом маловесных детей) рекомендуют курсы медикаментозной профилактики ФПН в сроках до 12 нед., 20-23 нед. и 30-32 нед., в состав которых входят сосудорасширяющие средства и витамины.
Отдалённые последствия
Как правило, дети, перенесшие ЗВУР во внутриутробной жизни, требуют более тщательного ухода после рождения. В росте и весе такие дети обычно догоняют сверстников к полутора-двум годам, хотя за счет сниженных показателей иммунитета болеют чаще остальных детей. Кроме того, у таких детей иногда бывают проблемы с концентрацией внимания и усидчивостью. Однако полноценная медицинская реабилитация помогает маленьким детям преодолеть все трудности и во взрослой жизни иметь полноценное здоровье. Из античных примеров можно вспомнить греческого бога-кузнеца Гефеста, который за малый вес и невзрачную внешность был сброшен своей матерью Герой с Олимпа в море, но был спасён и выхожен морскими богинями и стал отменным силачом. Не потерялись в этой жизни и отечественные мифические герои – Мальчик с пальчик и Крошечка-Хаврошечка.
С недостаточным весом родились Виктор Гюго, Рене Декарт, Эммануил Кант, Роберт Гук, Александр Суворов, Исаак Ньютон, и это нисколько не помешало им стать крупнейшими деятелями своей эпохи. Наполеон Бонапарт, по преданию, родился с массой тела менее килограмма и родители несколько недель держали его в пивной кружке, наполненной ватой – и взрастили таким образом будущего императора. Хотя по размерам пивных кружек в доме великого корсиканца можно предположить и причину столь выраженной гипотрофии. Как говорится, сказка – ложь, да в ней намёк 🙂
www.sochi.md
причины, диагностика, методы лечения, отзывы
Беременность — это уникальный процесс, тщательно спланированный природой. Его результатом является маленькая копия мамы и папы. Течение беременности зависит от многих факторов. Иногда негативное их воздействие приводит к развитию фетоплацентарной недостаточности (ФПН). Это состояние требует медицинской помощи. В противном случае оно может привести к печальным последствиям.
О плаценте
Плацента представляет собой «временный» орган. Он появляется только в период беременности, но выполняет ряд важных функций:
- Доставляет плоду кислород и выводит углекислый газ.
- Транспортирует необходимые для полноценной жизнедеятельности в утробе питательные вещества.
- Осуществляет синтез гормонов для сохранения беременности (ХГЧ, прогестерон, эстрогены).
- Защищает ребенка от воздействия вредных веществ, попавших в организм матери.
Вместе с этим у плаценты есть уникальное свойство пропускать никотин, лекарственные препараты и алкоголь.
ФПН при беременности — что это?
И причины, и симптомы фетоплацентарной недостаточности целесообразно рассматривать после изучения особенностей данного состояния. Под патологией принято понимать целый симптомокомплекс, появление которого связано с морфологическими и функциональными изменениями в плаценте. Речь идет о нарушениях в строении и работе этого «временного» органа.
ФПН — это расстройство кровотока в системе мать-плацента-плод. Прогрессирование патологии влечет за собой задержку в развитии плода. Отсутствие лечения и осложненное течение беременности могут привести к внутриутробной гипоксии и гибели плода.
Основные причины и факторы риска
ФПН при беременности встречается довольно часто. Врачи объясняют данную тенденцию большим количеством причин, вызывающих патологию:
- Хронические заболевания (диабет, нарушения в работе щитовидки, пороки сердца, гипертония, патологии легких и почек).
- Анемия и проблемы со свертываемостью крови.
- Обострение инфекционных процессов в организме женщины.
- Патологии репродуктивной системы (нарушение менструального цикла, миома матки, эндометриоз).
- Осложненное течение беременности (гестоз, предлежание плаценты, резус-конфликтная беременность).
Риск развития фетоплацентарной недостаточности увеличивается, если женщина употребляет алкоголь или наркотики, курит. Большое число абортов в анамнезе также может спровоцировать данное нарушение.

Классификация патологии
Фетоплацентарную недостаточность принято классифицировать по нескольким признакам.
Например, в зависимости от момента и механизма возникновения, патология может быть первичной или вторичной. В первом случае ФПН развивается до 16-й недели гестации. Нарушение является следствием неправильного процесса имплантации. Вторичная патология возникает при уже сформированной плаценте под действием негативных факторов извне.
С учетом клинического течения фетоплацентарная недостаточность может быть острой или хронической. Последний вариант подразделяется на компенсированный, когда имеются нарушения метаболизма в плаценте, и декомпенсированный с прогрессированием патологического процесса в системе плод-плацента-мать.

Клиническая картина
Проявления фетоплацентарной недостаточности зависят от ее формы. Компенсированная хр. ФПН при беременности не сопровождается выраженной клинической картиной. Женщина хорошо себя чувствует. О диагнозе она узнает только после результатов ультразвукового обследования.
Декомпенсированная форма ФПН острого или хронического течения проявляется в виде признаков, свидетельствующих о внутриутробной гипоксии плода. Сначала женщина отмечает беспорядочные шевеления ребенка, а доктор отмечает учащение его сердцебиения. При отсутствии лечения активность плода падает, присоединяется брадикардия.
В норме после 28-й недели беременности будущая мама должна ощущать не менее 10 движений малыша в сутки.
Другим проявлением декомпенсированной ФПН при беременности хронического течения является замедление роста живота женщины, задержка в развитии плода. Самостоятельно распознать подобные изменения не представляется возможным. Только врач при очередном плановом осмотре может выявить нарушения.
Наиболее опасным признаком ФПН выступает появление кровянистых выделений из влагалища. В таком случае нужно незамедлительно вызвать бригаду медицинских работников. Такой симптом свидетельствует о преждевременной отслойке плаценты.
Методы диагностики
ФПН при беременности может произойти по различным причинам. Поэтому диагностика этой патологии должна представлять комплексное обследование.
Начинается оно с изучения анамнеза пациентки для выявления основного фактора, способствовавшего возникновению проблемы. Врачу важно знать о пагубных привычках, месте работы, наличии гинекологических и иных заболеваний. Женщина при ФПН может жаловаться на кровянистые выделения, боли в нижней зоне живота, чрезмерную активность плода или ее отсутствие.
На следующем этапе доктор проводит осмотр на гинекологическом кресле. Также под контроль берется вес беременной и окружность ее живота. Благодаря полученным данным уже на этом этапе можно предположить высокий риск ФПН при беременности. Что это за патология, какие для нее разработаны методы лечения — на эти вопросы должен ответить гинеколог в ходе консультации.
Еще одним информативным методом диагностики выступает ультразвуковое исследование. С его помощью можно оценить фетометрические показания ребенка (размер головы, туловища и конечностей), сравнить их с нормативными значениями. Также УЗИ показывает толщину плаценты и степень ее зрелости.
При подозрении на ФПН дополнительно может потребоваться кардиотокография и фонокардиография. Эти исследования позволяют оценить сердечную деятельность плода. Брадикардия, аритмия или тахикардия — данные нарушения свидетельствуют о гипоксии. Кроме того, беременным назначается допплерография. С его помощью врач оценивает циркуляцию крови в сосудах матки, плодовой части плаценты и пуповины.
Особенности терапии
Не существует универсальной схемы лечения ФПН при беременности. Терапия подбирается с учетом первопричины нарушения. Основная ее цель — устранить этиологический фактор.
При компенсированной форме патологии лечение проводится амбулаторно. В остальных случаях беременной показана госпитализация с проведением соответствующей терапии. Она подразумевает под собой применение следующих препаратов:
- «Актовегин», «Токоферол» для нормализации кровотока в системе плацента-плод.
- Антиагреганты («Курантил») и антикоагулянты («Клексан») для улучшения реологических характеристик крови. Данные препараты разжижают кровь и предупреждают развитие патологических образований в плаценте.
- Блокаторы кальциевых каналов («Коринфар») с целью снижения тонуса матки.
- Гормональные медикаменты («Утрожестан») и витаминные комплексы помогают нормализовать метаболизм в плаценте. При выявлении анемии назначают препараты железа.
Лечение в условиях стационара продолжается не менее 4-х недель с последующим амбулаторным наблюдением. Весь курс терапии составляет около 8 недель. Ее эффективность оценивается посредством КТГ, УЗИ и допплерографии.
Некоторые женщины предпочитают самостоятельно лечить ФПН при беременности, прибегая к помощи рецептов нетрадиционной медицины. Однако подобный подход недопустим. Терапия с применением рецептов народных лекарей может навредить плоду, спровоцировав развитие осложнений. Лечение фетоплаценарной недостаточности должен назначать квалифицированный специалист.

Возможные последствия
ФПН при беременности, как правило, приводит к следующим осложнениям:
- отслойка плаценты;
- перенашивание беременности.
При отсутствии медикаментозной помощи негативные последствия могут ожидать и ребенка. К их числу следует отнести задержку развития, дыхательные патологии, расстройство неврологического статуса. На ранних сроках особенно высок риск внутриутробной смерти плода.
Способы родоразрешения
Естественный вариант родоразрешения возможен только при наличии благоприятной акушерской картины, зрелой шейки матки и компенсированной форме ФПН. При этом сам процесс рекомендуется вести с применением эпидуральной анестезии. В случае слабой родовой деятельности стимуляцию осуществляют простагландинами. На втором этапе используют акушерские щипцы или вакуум-экстракцию плода.
Досрочное родоразрешение проводится при отсутствии положительной динамики по результатам УЗИ после 10 дней терапии. Если шейка матки незрелая, врач подтвердил задержку плода, имеется отягощенный акушерский анамнез, рекомендуется кесарево сечение.

Отзывы женщин
Согласно отзывам, ФПН при беременности диагностируется достаточно часто. Однако прогнозы при таком диагнозе могут быть положительными, если женщина не игнорирует предписания врача. Применение лекарственных препаратов и постоянный контроль со стороны гинеколога позволяет успешно выносить ребенка. Более того, многим женщинам даже удается родить естественным путем.
Чаще всего патология выявляется во 2-3-м триместре, когда основные системы органов плода уже сформированы. На ранних сроках основной причиной нарушения считается употребление медикаментов и спиртного, курение. Многие женщины еще не догадываются о своем интересном положении, поэтому предпочитают вести привычный образ жизни. Однако воздействие негативных факторов часто заканчивается плачевно и приводит к внутриутробной гибели плода.
На более поздних сроках, по словам врачей, ФПН 1 степени при беременности меньше угрожает плоду, нежели третья степень нарушения. В последнем случае уровень расстройств в плодово-плацентарном круге достигает критических границ.
Рекомендации по профилактике
Профилактика ФПН при беременности сводится к ее планированию. Еще до наступления зачатия семейной паре рекомендуется пройти необходимые обследования для выявления факторов риска. При обнаружении проблем со здоровьем оба родителя должны пройти курс лечения, а только после этого приступать к планированию.

Обязательно нужно исключить влияние негативных факторов: курение, употребление спиртного, прием некоторых медикаментов. До наступления беременности необходимо вылечить хронические недуги, а во время нее оберегать себя от инфекций. Важно всегда соблюдать режим труда и отдыха, сбалансированно питаться.
fb.ru
Скажите, что значит группа риска по ФПН? Срок беременности 35 недель. Сегодня на УЗИ сказали, но не объяснили что не так
это значит, что есть вероятность фето-плацентарной недостаточности. УЗИ не компетентно ставить такие диагнозы, а может лишь предположить. Поэтому Вам надо сделать Допплер (исследование кровотока в плаценте) А повлиять так-если есть недостаточность-уменьшается кровоток-меньше кислорода и питательных веществ поступает малышу, а выведение ненужных веществ, наоборот, замедляется. Но, еще раз напоминаю, ФПН ставится только по результатам Допплерометрии
фето-плацентарная недостаточность (нарушение функций плаценты)
фито-плацентарная недостаточность-это когда малыш плохо снабжается кислородом. мне этот диагноз ставили с самого начала бер-ти, хронический фпн. моя врач сказала, чтобы я поменьше читала протоколы узи.))) ) доча моя родилась здоровой и красивой
<a rel=»nofollow» href=»http://puzyaka.ru/articles/archives/1000″ target=»_blank» >факторы риска фпн</a>
Фетоплацентарная недостаточность (ФПН) Фетоплацентарная недостаточность — это синдром, обусловленный морфофункциональными изменениями в плаценте и представляющий собой результат сложной реакции плода и плаценты на различные патологические состояния материнского организма. При этом наблюдается комплекс нарушений транспортной, трофической, эндокринной и метаболической функций плаценты, лежащих в основе патологических состояний плода и новорожденного. Факторами риска по развитию ФПН являются: 1) социально-бытовые факторы: возраст до 17 и после 35 лет, беременность вне брака, профессиональные вредности, курение, алкоголизм, тяжелый физический труд, психоэмоциональное напряжение; 2) особенности соматического анамнеза: хронические инфекции, экстрагенитальные заболевания, эндокринная патология; 3) особенности акушерско-гинекологического анамнеза: нарушения менструальной функции, бесплодие, гинекологические заболевания, операции на половых органах, выкидыши, мертворождения, рождение маловесных детей, эндометриоз, фибромиома, часто рецидивирующие генитальные инфекции; 4) особенности течения данной беременности: гестозы первой половины беременности, угроза прерывания беременности, поздний гестоз, анемия, многоплодие, обострение хронических и острые инфекционные заболевания во время беременности, перенашивание беременности. Степень и характер влияния заболеваний и патологических состояний организма беременной на плод зависят от сочетания ряда факторов: 1) срока беременности; 2) длительности воздействия патологических факторов; 3) состояния компенсаторно-приспособительных механизмов в системе “мать — плацента — плод”. Классификация ФПН 1. В зависимости от того, в каких структурных единицах возникают патологические процессы: 1) гемодинамическая ФПН — нарушения в сосудах маточно-плацентарного и плодово-плацентарного бассейнов; 2) плацентарно-мембранная ФПН — снижение способности плацентарной мембраны к транспорту метаболитов; 3) клеточно-паренхиматозная ФПН — нарушение клеточной активности трофобласта и плаценты.
touch.otvet.mail.ru
Плацентарная недостаточность при беременности: причины, профилактика
Акушерская патология составляет важную проблему, не теряющую актуальности даже несмотря на развитие современной медицины. А к серьезным состояниям, наблюдающимся при беременности, относят те, которые ассоциированы с риском для плода. И во многих случаях речь идет о фетоплацентарной недостаточности (ФПН). Что это такое, почему развивается, как диагностируется и лечится – вот основные вопросы, волнующие будущих мам.
Общие сведения
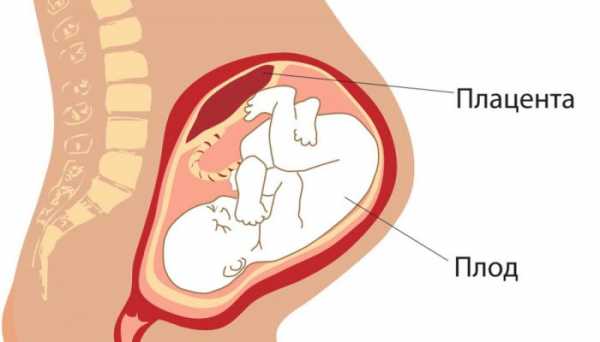
Плацента – это орган, жизненно необходимый для плода, который начинает формироваться с 5 недели гестации, а полностью дозревает ко второму триместру. Через нее ребенок получает кровь с кислородом и питательными веществами, отдавая назад продукты метаболизма. Сплетения мелких сосудов являются дополнительным барьером, защищающим плод от чужеродных агентов. Плацента выполняет и эндокринную роль. От нее зависит нормальное протекание беременности, поскольку в тканях синтезируются важные гормоны: хорионический гонадотропин, прогестерон, эстиол, лактоген. Следовательно, недостаточность этого органа накладывает отпечаток на все его функции: транспортную, трофическую, эндокринную и метаболическую.
Основная часть плаценты представлена ворсинами хориона, объединенные в дольки или котиледоны. К каждому такому образованию подходит свой сосуд из стенки матки. Концевые ворсины погружены в децидуальную оболочку и как будто плавают в материнской крови. В это пространство открываются до 200 спиральных артерий, которые и поддерживают маточно-плацентарный кровоток. Рядом идут вены, через которые уходит углекислый газ и продукты метаболизма плода. Наиболее интенсивен кровоток в межворсинчатом пространстве в конце беременности – его скорость составляет до 700 мл в минуту.
Причины и механизмы
Плацентарная недостаточность – это понятие многофакторное. Существует широкий список явлений, способных стать причиной патологии. Прежде всего речь идет о неблагоприятном влиянии эндогенных (внутренних) состояний – со стороны женского организма в целом и матки в частности. Но есть и причины, связанные с плодом или самой плацентой, а также внешние факторы, воздействующие на организм беременной.
Исходя из причин, в акушерстве принято различать плацентарную недостаточность первичного и вторичного характера. Если нарушается функция плаценты еще на раннем сроке беременности, то источником нарушений могут стать:
- Генетическая патология плода (трисомия, делеция).
- Инфекции, перенесенные матерью в первом триместре (вирусные и бактериальные).
- Лютеиновая недостаточность (гипофункция желтого тела в яичнике).
- Недостаточная протеолитическая активность ворсин хориона.
- Структурные изменения в матке и эндометрии (аномалии, рубцы, спайки, воспаление, опухоли).
Эти факторы приводят к отклонениям в прикреплении, формировании и созревании плацентарного комплекса. Наблюдаются морфологические отклонения, дефекты васкуляризации и дифференцировки ворсин. Они развиваются первично, т. е. орган получает ухудшение работы изначально. Если же указанные процессы не были нарушены, а неблагоприятные факторы воздействовали позднее, то развивается другой вариант патологии. Вторичная недостаточность формируется при содействии причин, всецело связанных с материнским организмом. К ним относят многочисленные акушерские и экстрагенитальные состояния. Первые затрагивают текущую беременность или предыдущие периоды:
- Низкое прикрепление и предлежание плаценты.
- Многоводие.
- Поздние токсикозы (гестозы).
- Угрожающий аборт.
- Резус-конфликт.
- Кровотечения.
- Антифосфолипидный синдром.
- Выкидыши в прошлом.
- Рождение детей с низкой массой.
- Менструальная дисфункция.
- Бесплодие в анамнезе.
Уже сформированная плацента нарушает свою работу под влиянием различных заболеваний беременной. К значимой в этом плане экстрагенитальной патологии относят болезни почек, сердечно-сосудистой системы, легких, сахарный диабет, анемию и тромботические состояния. А внешними факторами считаются курение, употребление алкоголя и наркотиков, плохое питание, интенсивная физическая нагрузка, вредные условия труда, радиационное облучение, прием некоторых лекарств.
Деление на первичную и вторичную плацентарную патологию достаточно условно. Бывает так, что нарушения, возникшие на ранних сроках, оказываются нераспознанными. А дополняясь другими во втором периоде беременности, приводят к явной плацентарной дисфункции. Поэтому чаще всего речь идет о смешанном происхождении расстройств. Все указанные факторы провоцируют нарушения оксигенации или скорости кровотока в межворсинчатом пространстве, страдают газообмен, биохимические и трофические процессы, что в конечном итоге отражается на функциональном состоянии плода – возникает гипоксия и замедляется внутриутробное развитие.
Причины плацентарной недостаточности при беременности очень разнообразны. Они включают акушерскую, гинекологическую, экстрагенитальную патологию и внешние факторы.
Классификация

У рассматриваемой патологии есть определенные разновидности и типы. Классификационными критериями служат сроки развития, характер течения, степень выраженности плацентарной дисфункции. Как уже было указано выше, на ранних этапах гестации (до 16 недель беременности) формируется первичная недостаточность, а позже – вторичная. Исходя из прогрессирования нарушений, она бывает:
- Острой – развивается внезапно (чаще всего при отслойке плаценты или в родах).
- Хронической – появляется в результате продолжительных гемодинамических расстройств.
Если кровоток в системе мать-плацента-плод достаточен, а нарушаются лишь биохимические процессы, то говорят о компенсированной недостаточности. А более глубокие и выраженные расстройства со снижением гемодинамики являются свидетельством декомпенсации.
Клиническая картина
Выявление ФПН при беременности представляется исключительно важным аспектом диагностики в акушерстве. Сложность патологии заключается в том, что женщина самостоятельно никак не почувствует нарушения. Единственное, что она может заметить – это изменение двигательной активности плода из-за дистресс-синдрома (гипоксии) или уменьшение размеров живота по сравнению с предыдущими измерениями (вследствие задержки роста). Но более точно диагностировать плацентарную недостаточность может лишь врач.
Клиническое обследование включает аускультацию – метод, позволяющий оценить состояние плода по частоте, звучности сердцебиения и наличию патологических шумов.
ли выявленные при этом показатели не вписываются в границы от 120 до 160 ударов в минуту, то можно говорить о дистресс-синдроме плода. Кроме того, врач измеряет высоту стояния дна матки и окружность живота, судя по которым может рассчитать примерный вес плода. Если он меньше, чем средние значения по центильным таблицам, то есть все основания полагать о задержке внутриутробного развития.
Неблагоприятные последствия плацентарной недостаточности не ограничиваются указанными состояниями. В результате плод может родиться недоношенным, получить поражение нервной системы или другие заболевания, например, пневмонию и желтуху. Но могут быть и более серьезные ситуации, оканчивающиеся внутриутробной гибелью ребенка.
Дополнительная диагностика
Ключевую роль в диагностике ФПН играют дополнительные методы. Они позволяют оценить характер кровотока, структуру, размеры и положение плаценты, биометрические и функциональные показатели состояния плода, обменно-метаболические процессы, состав околоплодных вод. Необходимо комплексное обследование беременной для уточнения патологии, поэтому врач назначает такие исследования:
- Общий анализ крови (эритроциты, тромбоциты, гемоглобин, цветной показатель).
- Биохимический анализ крови: гормональный спектр (хорионический гонадотропин, прогестерон, эстриол, лактоген, кортизол), альфа-фетопротеин, трофобластический p-гликопротеин и бета-глобулин, плацентоспецифический альфа-макроглобулин, коагулограмма, трансаминазы, оксигенация.
- Кардиотокография.
- Функциональные пробы (нестрессовый тест).
- Оценка биофизического профиля плода.
- УЗИ (фетометрия, плацентография, актография, эхокардиография).
- Допплерография сосудов.
- Амниоскопия.
- Амнио- и кордоцентез.
Наилучшие результаты показывает сочетание лабораторных и инструментальных средств. Но инвазивные манипуляции, например, амнио- или кордоцентез, показаны не всем женщинам, а в особо тяжелых для диагностики случаях, требующих качественного дифференцирования.
Диагностировать плацентарную недостаточность можно благодаря лабораторно-инструментальным методам, регистрирующим структурно-функциональные нарушения и их последствия для плода.
Лечебная коррекция

Основными целями терапевтических мероприятий считается улучшение и нормализация маточно-плацентарно-плодового кровотока, предотвращение гипоксических нарушений и задержки внутриутробного развития, оценка сроков и способов дальнейшего родоразрешения. Лечение проводится консервативно с помощью медикаментов. Наиболее распространены схемы с применением следующих лекарств:
- Спазмолитики (Но-шпа).
- Токолитики (Партусистен).
- Антиагреганты (Курантил).
- Сосудистые (Актовегин).
- Седативные (Персен).
- Витамины и антиоксиданты.
Необходимо также проводить коррекцию сопутствующей акушерской и экстрагенитальной патологии, которая инициирует и поддерживает плацентарную недостаточность. В процессе лечения важно динамически контролировать состояние плода. Если же показатели кардиотокограммы или биофизического профиля оцениваются как патологические, то женщине необходима госпитализация.
Роды через естественные пути возможны в тех случаях, когда нет дистресс-синдрома плода. Экстренное кесарево сечение проводят, если регистрируются критические изменения в пуповинном артериальном кровотоке, наблюдается острая гипоксия, а шейка матки еще незрелая.
Превентивные меры
Большое значение при беременности имеет профилактика плацентарной недостаточности. Чтобы не допустить этой патологии, женщине следует придерживаться простых рекомендаций:
- Заранее планировать беременность.
- Своевременно стать на учет в женской консультации (до 12 недель).
- Регулярно проходить осмотры акушера-гинеколога.
- Полноценно питаться и отдыхать.
- Отказаться от вредных привычек.
- Избегать стрессовых ситуаций и физического перенапряжения.
- Выполнять гимнастику для беременных.
Если будет нужно, врач посоветует женщине принимать витаминно-минеральные комплексы. В сочетании с изменением образа жизни и бережным отношением к собственному здоровью это окажет очень хороший эффект, обеспечив нормальное течение беременности и оградив от плацентарной недостаточности.
flovit.ru
