ХГЧ — что это? Показатели ХГЧ во время беременности, норма и отклонения
ХГЧ представляет собой гормон белковой структуры, который продуцируется оболочками эмбриона. АФП и ХГЧ продуцируются на протяжении всего периода беременности. Уровень ХГЧ отражает характер течения беременности, поскольку этот гормон поддерживает ее нормальное развитие. За счет него в организме женщины тормозятся все процессы, связанные с менструальным циклом. Также на фоне данного гормона повышается выработка других гормонов, которые используются для сохранения беременности. Рост ХГЧ в крови или моче свидетельствует о том, что у женщины развивается беременность. При ЭКО также оценивают уровень ХГЧ в ДПП по определенной схеме. Определение уровня ХГЧ после ЭКО проводится в клинике «Центр ЭКО» города Калининграда.
Структура ХГЧ
Хорионический гормон человека включает в себя две структурные составляющие – альфа и бета субъединицы. По строению альфа субъединица ХГЧ похожа на другие гормоны человеческого организма.
- допустимый уровень ХГЧ у мужчин и женщин при отсутствии беременности – 6 и менее;
- возможный уровень ХГЧ у женщин, которые находятся в периоде менопаузы – 10 и ниже.
Показатели ХГЧ во время беременности
При отсутствии беременности отмечается отрицательный ХГЧ, который позволяет исключить данное состояние. Нормальное течение беременности сопровождается ростом данного гормона. В каждом индивидуальном случае сроки ХГЧ могут быть различными. Обычно положительные результаты отмечаются, начиная с 9-14 дня после того, как произошло зачатие. Как правило, уровень гормона начинает интенсивно расти с 3 недели беременности. В этот период он увеличивается в 2 раза каждые несколько дней. Поэтому для оценки течения беременности врачи оценивают концентрацию ХГЧ по дням. В дальнейшем его интенсивный рост отмечается до 12-13 недели. В период с 13 по 22 неделю уровень ХГЧ может немного уменьшаться. С 22 недели до наступления родов показатели гормона в крови и моче начинают вновь повышать. Однако, скорость повышения концентрации данного гормона в этот период ниже, чем в начале беременности.
Как правило, уровень гормона начинает интенсивно расти с 3 недели беременности. В этот период он увеличивается в 2 раза каждые несколько дней. Поэтому для оценки течения беременности врачи оценивают концентрацию ХГЧ по дням. В дальнейшем его интенсивный рост отмечается до 12-13 недели. В период с 13 по 22 неделю уровень ХГЧ может немного уменьшаться. С 22 недели до наступления родов показатели гормона в крови и моче начинают вновь повышать. Однако, скорость повышения концентрации данного гормона в этот период ниже, чем в начале беременности.
По тому, насколько быстрым выявляется рост ХГЧ в крови, врачи определяют нормальность развития и течения беременности. ХГЧ при внематочной или замершей беременности существенно ниже, чем при нормальном течении беременности. Чрезмерно высокий уровень гормона также свидетельствует о какой-либо патологии. Например, концентрация ХГЧ 14 мЕд/мл и выше может свидетельствовать о наличии таких патологических состояний:
- хорионаденома или пузырный занос;
- хромосомные аномалии плода, одной из которых является болезнь Дауна;
- многоплодие при беременности.

ХГЧ норма во время беременности
На сегодняшний день отсутствуют четкие ХГЧ нормы в крови, они варьируются в зависимости от особенностей организма беременной женщины. В связи с этим, у разных беременных уровень этого гормона может несколько отличаться. Поэтому, чтобы провести его расшифровку, одиночного исследования бывает недостаточно. Рекомендуется оценить динамику концентрации данного гормонапо неделям, что позволит оценить характер течения беременности.
На протяжении первого триместра беременности ХГЧ обеспечивает контроль над выработкой гормонов в яичниках. Эти гормоны, такие как эстрадиол, эстриол и прогестерон, в свою очередь, обеспечивают нормальное течение беременности. Наиболее высокие показатели ХГЧ отмечаются в период с 8-й по 9-ю неделю развития плода. Ближе к окончанию первого триместра все необходимые для развития плода гормоны начинают продуцироваться плацентой. Это приводит к уменьшению уровня ХГЧ. Данная концентрация остается стабильной на протяжении всего второго триместра. Для оценки характера течения беременности используется ХГЧ таблица, которая позволяет оценить соответствие уровня гормона сроку беременности.
Для оценки характера течения беременности используется ХГЧ таблица, которая позволяет оценить соответствие уровня гормона сроку беременности.
Ранняя диагностика при помощи ХГЧ
На основе определения ХГЧ МОМ основан метод ранней диагностики беременности. Рост уровня горомна в данном случае начинается уже на 8-10-е сутки с момента оплодотворения. Хорионический гонадотропин человека выделяется с мочой женщины в неизмененном виде. Это объясняет эффективность тест полоски для определения беременности путем определения показателей гормона в моче. Врачи рекомендуют проводить анализ не ранее, чем через 2 недели с момента предполагаемого оплодотворения. Также анализ крови на данный гормон может быть информативным при небольшой задержке месячных более чем на 3 дня. Для определения гормона рекомендуется использовать утреннюю мочу. Это связано с тем, что концентрация ХГЧ наиболее высокая в утренней моче. Впрочем, если срок задержки месячных превышает неделю, то тогда для анализа подойдет любая порция мочи, а не только утренняя.
Подготовка к проведению анализа на уровень ХГЧ
Перед сдачей этого анализа не требуется никакой особенной подготовки. Перед тем, как провести исследование, женщина должна информировать врача о том, какие лекарственные средства она принимает. Это связано с тем, что некоторые медикаменты могут влиять на результаты анализа.
Возможные ошибки при определении беременности при помощи показателей ХГЧ
Несмотря на свою высокую точность, анализ на определение уровня ХГЧ может иногда быть ошибочным. Результаты анализа редко могут быть ложноположительными и ложноотрицательными.
Ложноположительный результат
Ложноположительный результат определяется в том случае, если в крови небеременной женщины уровень гормона превышает норму.
- тест некорректно реагирует на определенные вещества, похожие по структуре на ХГЧ, которые находятся в крови женщины;
- повышенная продукция этого гормона гипофизом;
- применение препаратов для лечения бесплодия, в состав которых входит ХГЧ;
- наличие опухолевых образований, которые продуцируют ХГЧ.
При подозрении на ложноположительный результат необходимо провести дополнительные исследования. В частности, проводится УЗИ, позволяющее уточнить наличие беременности. Если по данным этого исследования беременность не определяется, врач назначает женщине такие диагностические мероприятия, как определение концентрации ХГЧ в моче, пробное лечение оральными противозачаточными средствами, компьютерная томография области малого таза. Эти исследования позволят точно выяснить причину ложноположительного результата анализа на беременность.
Ложноотрицательный результат
В ряде случаев результат анализа на определение уровня хорионического гормона может быть ложноотрицательным.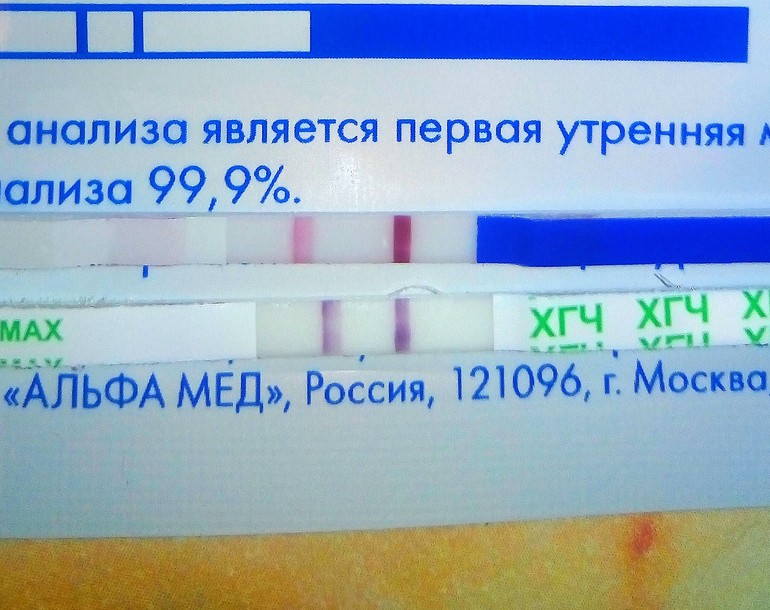 То есть, определяется пониженное содержание данного гормона в крови беременной женщины. Например, на фоне беременности может отмечаться уровень 0 или 1. Ложноотрицательный анализ отмечается в основном в том случае, если анализ был проведен раньше положенного срока. Чтобы не допускать ложноотрицательного результата, рекомендуется проводить исследования не ранее, чем через две недели с момента оплодотворения. Если у врача появилось подозрение на ложноотрицательный результат, он посоветует повторить анализ через несколько суток или даже через неделю. В сложных случаях рекомендуется проведение УЗИ органов малого таза, которое позволит инструментально подтвердить или опровергнуть беременность.
То есть, определяется пониженное содержание данного гормона в крови беременной женщины. Например, на фоне беременности может отмечаться уровень 0 или 1. Ложноотрицательный анализ отмечается в основном в том случае, если анализ был проведен раньше положенного срока. Чтобы не допускать ложноотрицательного результата, рекомендуется проводить исследования не ранее, чем через две недели с момента оплодотворения. Если у врача появилось подозрение на ложноотрицательный результат, он посоветует повторить анализ через несколько суток или даже через неделю. В сложных случаях рекомендуется проведение УЗИ органов малого таза, которое позволит инструментально подтвердить или опровергнуть беременность.
Специалисты рекомендуют проведение анализа ХГЧ после проведения аборта и выскабливания по медицинским показаниям. При неполном удалении плодного яйца уровень данного гормона будет более высоким, чем его норма для этого периода беременности. Чтобы исключить возможность ложноположительного результата, анализ следует проводить через несколько суток после оперативного вмешательства.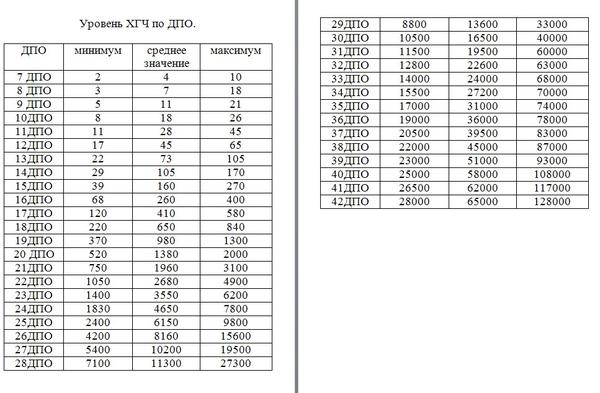
Запишитесь на прием по телефону
+7 (4012) 92-06-76
или
воспользуйтесь формой записи:Как сдавать анализ ХГЧ при ЭКО?
Хорионический гонадотропин – это гликопротеин, продуцирующийся ворсинами хориона после успешной имплантации в эндометрий. Гормон представлен двумя субъединицами: альфа и бета. Альфа-элемент ХГЧ и других гормонов гипофиза одинаковый, но бета-ХГЧ – это уникальный фрагмент гормона, который помогает не только определить его наличие в крови, но и выявить значение показателя его концентрации.
Это гормон, помогающий подтвердить факт наступления беременности. Уровень ХГЧ подвержен значительным колебаниям на протяжении всего первого триместра, что обусловлено созреванием плаценты, активным развитием ребенка и преобразованиями в организме матери. В первые недели беременности гормон оказывает сильное влияние на состояние женщины, формирование плода, к тому же он обеспечивает функциональную активность желтого тела, которое продуцирует прогестерон, необходимый для вынашивания плода.
Строгих норм для хорионического гонадотропина не существует, уровень его находится в широких пределах, к тому же значения показателя ХГЧ подвержены значительным колебаниям. Максимальная концентрация регистрируется на 10-11 неделе беременности, после этого отмечают снижение уровня и его стабилизацию. Новый скачок концентрации наблюдается за 2 недели до родов.
Показатель, а точнее характер роста ХГЧ может многое сказать о течении беременности и развитии плода, так как отклонения часто свидетельствуют о патологии. Но стоит отметить, что понижение или повышения уровня не всегда является прямым признаком патологического состояния, он лишь указывает на увеличение риска его появления, поэтому подтвердить опасения можно только при помощи дополнительных диагностических тестов.
Анализ на ХГЧ: как подготовиться и когда сдавать
Гормон можно выявить в моче или крови беременной женщины. Экспресс-тесты направлены на определение гормона в моче. Такой тест доступен, удобен в применении, к тому же его можно выполнить в домашних условиях самостоятельно, а результат получить через несколько минут.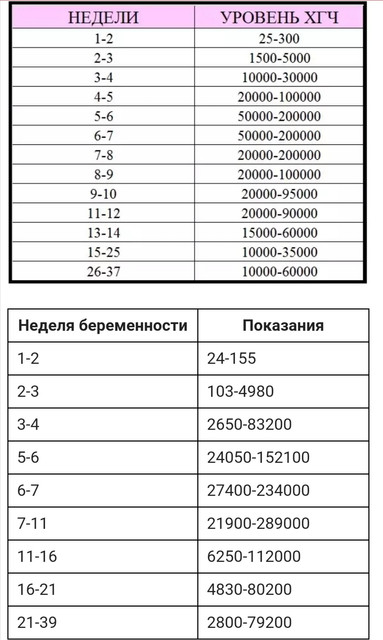 Его основной недостаток – невозможность определения уровня, а также динамики роста ХГЧ. А эти показатели играют большую роль при составлении программы ведения беременности, поэтому такие тесты используются только для подтверждения факта ее наступления. Тесты на ХГЧ могут обладать разной чувствительностью, большинство можно выполнять после первого дня задержки менструации. Но лучше всего выполнять тест через 10-14 суток после предполагаемого зачатия. Если результат отрицательный, то желательно провести его повторно или же сразу сдать кровь на ХГЧ.
Его основной недостаток – невозможность определения уровня, а также динамики роста ХГЧ. А эти показатели играют большую роль при составлении программы ведения беременности, поэтому такие тесты используются только для подтверждения факта ее наступления. Тесты на ХГЧ могут обладать разной чувствительностью, большинство можно выполнять после первого дня задержки менструации. Но лучше всего выполнять тест через 10-14 суток после предполагаемого зачатия. Если результат отрицательный, то желательно провести его повторно или же сразу сдать кровь на ХГЧ.
Анализ крови на ХГЧ отличается высокой информативностью. Конечно, выполнить его в домашних условиях невозможно, к тому же результаты анализа требуют времени, но этому исследованию отдают предпочтение все гинекологи. Сдавать кровь можно уже на 5-6 сутки после успешного оплодотворения, так как уровень хорионического гонадотропина в крови намного выше концентрации гормона в моче. Но специалисты все равно не рекомендуют проводить анализ раньше 12-14 суток после оплодотворения, чтобы получить точные и достоверные результаты.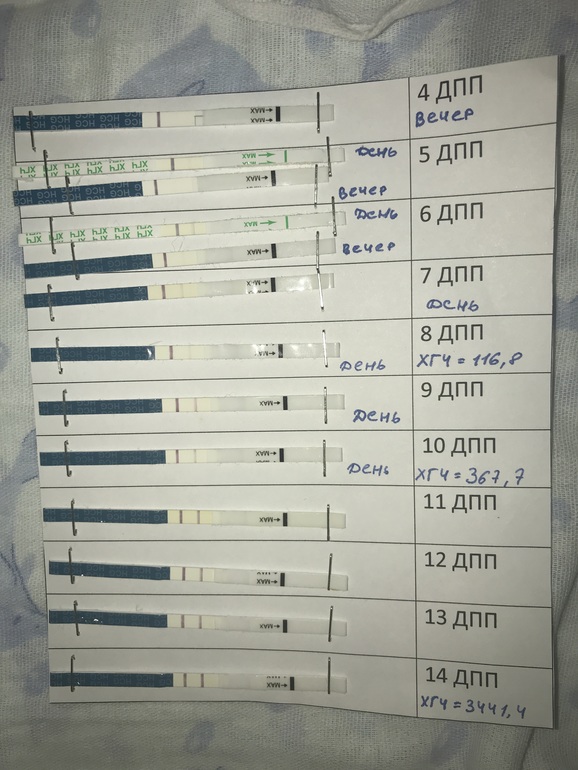
Когда сдавать кровь и сколько раз – решает лечащий врач, основываясь на состоянии беременной, а также других лабораторных данных. Как правило, обследование выполняется не менее 2 раз, так как только в этом случае можно оценить динамику роста гормона. Первый анализ сдается для подтверждения беременности, второй чаще всего на 14-18 неделе б для оценки развития плода. Тест на ХГЧ после ЭКО выполняется чаще, иногда анализы сдаются с промежутком всего лишь несколько дней.
Нормы ХГЧ по неделям:
- в 3 недели достигает уровня 25-170 мМЕ/мл;
- в 4 – 27-350 мМЕ/мл;
- в 5 – 150-32500 мМЕ/мл – интенсивное увеличение показателя;
- в 6 – 1150 -84500 мМЕ/мл;
- в 7 – 25600 -234000 мМЕ/мл;
- в 9 – 27500-30400 – максимальный уровень за весь срок беременности;
- в 10 -21400-296000 мМЕ/мл;
- в 11 – 21100-296000 мМЕ/мл;
- в 12-13 – 20700 – 295000 мМЕ/мл – в этот период сокращается синтез гормона, а также снижается риск возникновения замершей беременности, постепенно исчезают симптомы токсикоза;
- в 14-16 – 6500-295000 мМЕ/мл;
- в 17 – 18 – 4750-100700 мМЕ/мл;
- в 19-36 – 4700 -85000 мМЕ/мл – уровень ХГЧ стабилизируется и не подвержен скачкообразным изменениям.

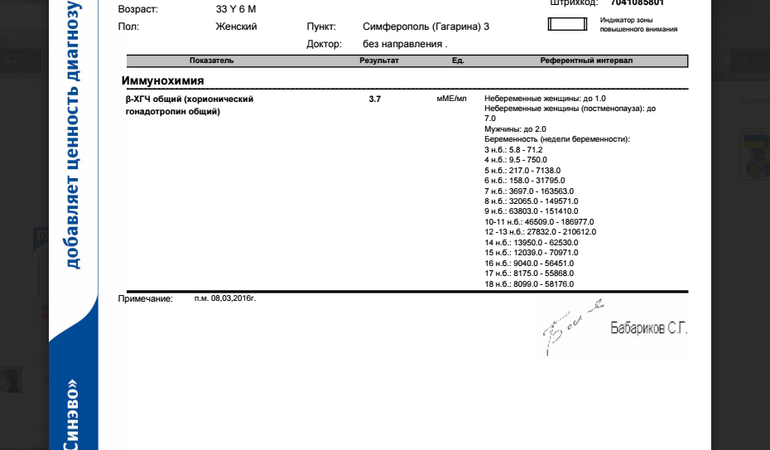
Расшифровку результатов лучше доверить профессионалу, ведь только специалист может адекватно оценить данные анализа и составить дальнейший план ведения беременности. Отрицательный результат ХГЧ – 5 мМЕ/мл, сомнительный – до 25 мМЕ/мл, положительный – выше 25 м МЕ/мл.
Расшифровывая данные исследования, проводят оценку степени повышения уровня гормона. Если рост превышает 20% от нормы, то это сомнительный признак патологии, который требует повторной сдачи анализа. Если опасения не подтвердились, то результат относят к индивидуальным особенностям пациентки. Но если отклонения превышают 50%, то выявляется высокий риск развития патологии беременности. Чтобы правильно оценить результаты исследования, можно воспользоваться калькулятором ХГЧ.
ХГЧ после ЭКО — клиника Эмбрио
ХГЧ (хорионический гонадотропин человека) – особый гормон, являющийся важным показателем развития беременности. Хорионический гонадотропин вырабатывают клетки ворсинчатой оболочки эмбриона (хориона) сразу после его имплантации в эндометрий. В первом триместре беременности ХГЧ подобно лютеинизируюшему гормону обеспечивает синтез жёлтым телом яичника прогестерона и эстрогена, которые необходимы для поддержания беременности.
В первом триместре беременности ХГЧ подобно лютеинизируюшему гормону обеспечивает синтез жёлтым телом яичника прогестерона и эстрогена, которые необходимы для поддержания беременности.
Оценка уровня хорионического гонадотропина в крови является наиболее достоверным методом определения беременности на ранних сроках. После проведения переноса эмбрионов в программе экстракорпорального оплодотворения (ЭКО) рекомендуется определять уровень ХГЧ в крови на 12-14-ый день.
В лабораторной практике исследуется бета единица хорионического гонадотропина. В норме показатели гормона в период между 2 и 5 неделями увеличиваются, как правило, в 1,5 – 2 раза каждые 2 дня и достигают максимального значения к началу второго триместра.
В зависимости от срока беременности содержание ХГЧ в крови, измеряемое в мМЕ/мл, примерно следующее:
- 2 недели – от 60 до 200;
- 4-5 недель – от 9000 до 28000;
- 6-7 недель – от 45000 до 190000;
- 8-11 недель – от 65000 до 250000;
 Но ХГЧ все еще нужен для роста плода, его питания и правильного развития половых желез, поэтому он количественно уменьшается, но не перестаёт вырабатываться до самых родов.
Но ХГЧ все еще нужен для роста плода, его питания и правильного развития половых желез, поэтому он количественно уменьшается, но не перестаёт вырабатываться до самых родов.После переноса эмбрионов важно наблюдать так же за динамикой ХГЧ. Врач может назначить повторный анализ через несколько дней. Его уровень важен как для подтверждения факта прогрессирования беременности, так и для определения рисков для эмбриона и матери (низкий прирост уровня ХГЧ может свидетельствовать о неразвивающейся или внематочной беременности). Иногда ХГЧ после ЭКО сначала растёт, а затем падает. Это свидетельствует о наступлении так называемой биохимической беременности.
Желательно проводить повторное исследование в той же лаборатории. Данные, полученные в различных лабораториях, могут отличаться — они зависят от оборудования, методик и реактивов, используемых в конкретном учреждении. Анализ рекомендуется сдавать утром натощак (воду не газированную пить можно), допустимо сдавать и днём через 5-6 часов после приема пищи.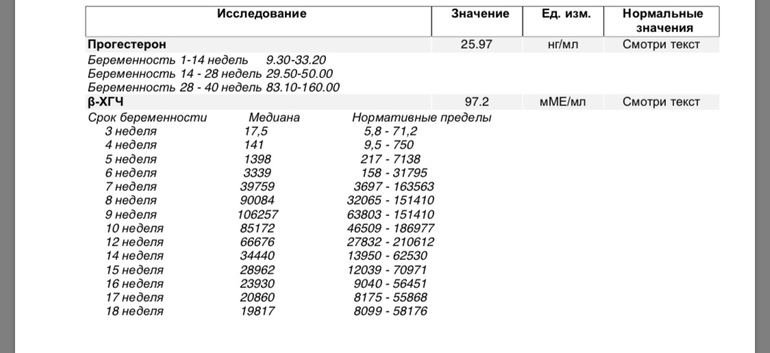 Так как существующие таблицы показателей ХГЧ по неделям являются усредненными, правильно интерпретировать результат может только специалист.
Так как существующие таблицы показателей ХГЧ по неделям являются усредненными, правильно интерпретировать результат может только специалист.
Распространенный экспресс-тест на беременность, которым может воспользоваться каждая женщина в домашних условиях, основан на определении хорионического гонадотропина в моче. Но необходимый для диагностирования беременности уровень данного гормона в моче достигается на несколько дней позже, чем его уровень в крови. Женщинам после ЭКО не рекомендуется делать экспресс-тесты до обозначенного врачом срока, так как они могут оказаться как ложноположительными, так и ложноотрицательными. Например, спустя несколько дней после переноса эмбриона тест может реагировать на «следы» триггера овуляции, действующим веществом которого является хорионический гонадотропин.
Для окончательного подтверждения беременности необходимо проведение ультразвукового исследования не ранее, чем на 21-ый день после переноса эмбрионов.
ХГЧ — что это?
Важно знать допустимый уровень ХГЧ при беременности и своевременно определить внематочное расположение эмбриона или замершую беременность. Надо отметить, что показатели ХГЧ в определенные периоды беременности изменяются, для каждого срока существуют свои нормы.
Надо отметить, что показатели ХГЧ в определенные периоды беременности изменяются, для каждого срока существуют свои нормы.
Хорионический гонадотропин очень важен. В первом триместре беременности он необходим для образования гормонов, которые поддерживают беременность. Это эстрогены и прогестерон. В дальнейшем, при правильном течении беременности, эти гормоны вырабатывает плацента.
Уровень ХГЧ во время внематочной беременности отличается от содержания в крови ХГЧ при протекании нормальной беременности. По нему можно судить, что беременность развивается в фаллопиевой трубе. При внематочной беременности уровень ХГЧ увеличивается, как и при беременности, протекающей в матке, но не так стремительно. При нормальной беременности показатели ХГЧ увеличиваются на 65% каждые два дня, а свободный ХГЧ при внематочной беременности растет дважды в неделю. При отсутствии беременности в здоровом женском организме ХГЧ 0.
При экстракорпоральном оплодотворении важно следить за показателями ХГЧ. ДПП – день переноса эмбриона. При успешном оплодотворении после ДПП уровень ХГЧ растет, что говорит о наступлении беременности.
ДПП – день переноса эмбриона. При успешном оплодотворении после ДПП уровень ХГЧ растет, что говорит о наступлении беременности.
Когда у женщины не происходит овуляция, а желание родить ребенка велико, возможна искусственная стимуляция выхода яйцеклетки из яичника. Далее назначается первая диагностика УЗИ. Наблюдение по УЗИ проводится неоднократно. Процедура необходима для отслеживания роста фолликулов до размеров 20-25 мм. По достижению нужных размеров назначается укол ХГЧ. После укола ХГЧ возможность наступления беременности возрастает в несколько раз. При беременности укол ХГЧ необходим, если уровень гормона в крови резко снизился. После укола ХГЧ вероятность сохранить беременность и выносить здорового малыша увеличивается.
О чем говорит повышенный ХГЧ
• Многоплодная беременность
• Ранний токсикоз
• Сахарный диабет
• Синдром Дауна
• Перенашивание беременности
О чем говорит низкий ХГЧ
• Прекращение развития плода
• Внематочная беременность
• Неправильно установленный срок беременности
Для более точной оценки протекания беременности необходимо контролировать уровень ХГЧ по неделям. Параметры содержания ХГЧ по дням и неделям беременности изменяются в определенные сроки. ХГЧ в один и тот же период беременности у разных женщин отличается. Поэтому для оценки процесса созревания плода важна динамика изменения содержания гормона.
Параметры содержания ХГЧ по дням и неделям беременности изменяются в определенные сроки. ХГЧ в один и тот же период беременности у разных женщин отличается. Поэтому для оценки процесса созревания плода важна динамика изменения содержания гормона.
ХГЧ 1 недели беременности значительно не отличается от других дней и находится в рамках нормы 5мЕд/мл
ХГЧ 2 недели беременности существенно не повышается, и обнаруживается только благодаря очень чувствительному тесту.
Уровень ХГЧ 3 недели невысокий, но количество его будет увеличиваться с каждым днем.
ХГЧ 5 недели беременности – это время активного нарастания гормона.
ХГЧ 6 недели беременности в норме составляет 50 000 – 200 000 мЕд. Тест достоверно покажет беременность.
ХГЧ 10 недели достигает максимальных показателей, далее свободный ХГЧ стабилизируется, и уже ХГЧ 12 недели снижается.
ХГЧ 14 недели беременности заметно снижается и в норме составляет 20 000 – 60 000 мЕД.
Для того, чтобы плод правильно развивался, назначают исследование крови на АФП и ХГЧ. МОМ – это величина, которая показывает, насколько результат анализа отличается от средней цифры для нужного срока беременности. Показатель АФП является информативным для выявления хромосомных заболеваний, которые указывают на дефекты развития внутренних органов плода и замедленного умственного развития.
МОМ – это величина, которая показывает, насколько результат анализа отличается от средней цифры для нужного срока беременности. Показатель АФП является информативным для выявления хромосомных заболеваний, которые указывают на дефекты развития внутренних органов плода и замедленного умственного развития.
Где сдать ХГЧ? Для анализа инвитро ХГЧ следует сдать кровь в лабораторных условиях, где достоверно определят концентрацию гормона. В диагностике решающее значение имеет лабораторный анализ b ХГЧ. Норма содержания гормона на определенном сроке видна по таблице ХГЧ. Таблица помогает сориентироваться в анализах, и при малейших отклонениях вовремя обратиться за врачебной помощью.
Многие женщины преждевременно впадают в панику при получении анализов ХГЧ. Расшифровка врачом результатов всегда успокаивает женщин, поэтому не стоит заранее расстраиваться. Необходимо лишь обратиться за консультацией к специалисту-генетику. Только врач подробно объяснит суть проблемы и назначит правильное лечение.
Где сдать ХГЧ и куда лучше обратиться за врачебной помощью? «Центр ЭКО» Владимир предоставляет большой спектр медицинских услуг. Записывайтесь к нам на консультацию в любое удобное для вас время. Ждем вас!
Пренатальный скрининг пороков развития
Скрининг во время беременности – это комплексное обследование беременных женщин, направленное на выявление патологии развития плода в декретируемые сроки.
Обследование проводится согласно распоряжению Комитета по здравоохранению от 23.06.2014 N 231-р «О МЕРАХ ПО СНИЖЕНИЮ НАСЛЕДСТВЕННЫХ И ВРОЖДЕННЫХ ЗАБОЛЕВАНИЙ У ДЕТЕЙ В САНКТ-ПЕТЕРБУРГЕ» в сроки беременности, манифестируемые по определенной патологии:
- в 11-14 недель беременности (1й скрининг плода)
- в 19-22 недели беременности (2й скрининг плода)
- в 29-33 недели беременности (3й скрининг плода)
1й скрининг плода (11-14 нед. беременности) – состоит из ультразвукового и биохимического исследований.
Биохимический этап невозможен без предварительного ультразвукового, так как расчет рисков наличия хромосомных заболеваний плода проводится на основе данных, полученных при ультразвуковом исследовании данного плода.
Ультразвуковой скрининг возможен без биохимического, но на основе только ультразвукового исследования нельзя сделать окончательного заключения о полном благополучии плода на данном периоде развития.
ЦЕЛИ 1го СКРИНИНГА:
1. выявление или исключение у плода болезни Дауна, синдрома Патау и синдрома Эдвардса.
Это сложные хромосомные заболевания плода, влекущие за собой наличие не только физических нарушений, но и тяжелых изменений в области центральной нервной системы ребенка после рождения
2. обнаружение или исключение других пороков физического развития плода, не всегда совместимых с жизнью.
В процессе биохимического скрининга исследуются:
I. b-ХГЧ – хорионический гонадотропин человека.
Он вырабатывается клетками хориона с первых часов беременности и определяется в крови беременной женщины на 8й день после оплодотворения. В течении всей беременности уровень b-ХГЧ постепенно растет, более активно в ранние сроки беременности.
Определение уровня данного гормона выполняют не только с целью диагностики пороков развития плода, но и с целью диагностики угрозы прерывания беременности, контроля эффективности лечения угрозы прерывания беременности.
Повышение уровня b-ХГЧ в 11-14 нед. беременности отмечается при:
- многоплодной беременности,
- подозрении на наличие синдрома Дауна у плода,
- развитии у беременной гестационного сахарного диабета, токсикоза первой половины беременности.
Снижение уровня b- ХГЧ в 11-14 нед. беременности отмечается при:
- подозрении на наличие синдрома Эдвардса у плода,
- недостаточной работе хориона (предшественника плаценты),
- угрозе прерывания беременности.
II. РРАР-А — ассоциированный с беременностью плазменный белок А.
В крови матери он синтезируется клетками трофобласта (предшественника плаценты) и определяется только во время беременности.
Его уровень имеет значение только с 11 по 14 нед. беременности. После 14 недели беременности уровень РРАР-А белка остается в норме даже при наличии хромосомной патологии плода.
На уровень данного белка в крови матери влияет наличие аутоиммунного заболевания у беременной: аутоиммунный тиреоидит, ревматизм, нейродермит, склеродермия, красная волчанка и др.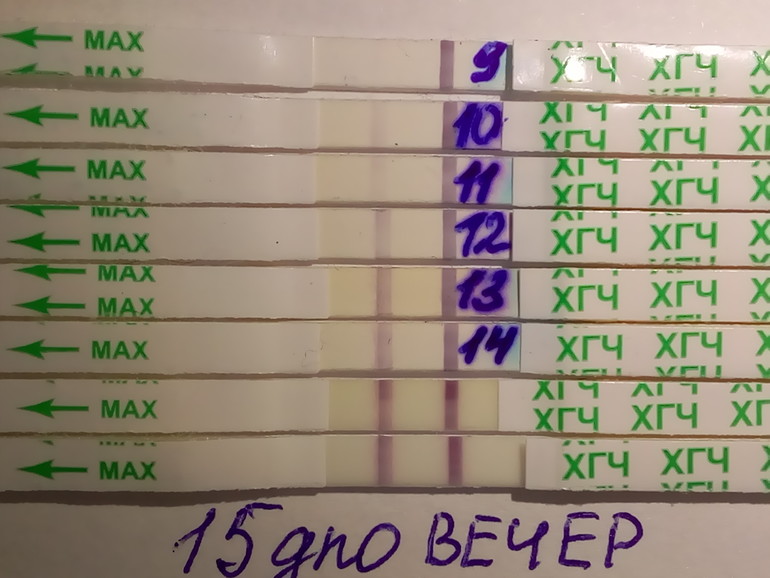 Поэтому необходимо предупредить врача о наличии данного заболевания у вас, если таковое имеется.
Поэтому необходимо предупредить врача о наличии данного заболевания у вас, если таковое имеется.
Повышение уровня РРАР-А белка в 11-14 нед. беременности отмечается при:
- многоплодной беременности,
- крупном плоде,
- утолщении плаценты,
- низком прикреплении плаценты,
- преэклампсии.
Снижение уровня РРАР-А бе
лка в 11-14 нед. беременности отмечается при:
- наличии у плода синдрома Дауна, синдрома Патау, синдрома Эдвардса, синдрома Корнели или синдрома Ланге,
- нарушении функции плаценты,
- недостаточном питании плода,
- угрозе прерывания беременности.
В процессе ультразвукового исследования выполняется:
- измерение расстояния от темени плода до копчика – по данному размеру судят о «гестационном» возрасте плода;
- измерение кожной складки в области шеи плода – один из основных параметров, изменение которого свидетельствует о наличии болезни или синдрома Дауна;
- визуализация и измерение носовой кости плода – ее отсутствие или затрудненная визуализация также свидетельствует о возможном наличии болезни или синдрома Дауна;
- оценка правильности профиля плода – изменен при наличии любого из выше перечисленных синдромов;
- осмотр носогубного треугольника плода – исключение расщелины мягкого и твердого неба плода;
- оценка строения позвоночника, верхних и нижних конечностей, наличия мочевого пузыря, целостности передней брюшной стенки плода и особенно осматривается место прикрепления пуповины к животику плода, прикрепления пуповины к хориону (первичной плаценте), структуры хориона.

Также оцениваются многие другие параметры, которые позволяют сделать заключение о благополучии Вашего ребеночка.
ЭТО ВАЖНО!!!
Получив результаты биохимического скрининга, не стоит самостоятельно пытаться расшифровать их и делать выводы!
Расчет рисков наличия хромосомной патологии плода проводится специалистом с учетом всех данных скрининга, а не только показателей уровня РРАР-А белка и b-ХГЧ в крови. При расчете используются данные ультразвукового исследования, данные анамнеза.
Не делайте поспешных ошибочных выводов!
Изменение уровня данных показателей в крови – не повод к прерыванию беременности. Это повод к дальнейшему обследованию: повторный осмотр, амниоцентез, биопсия ворсин хориона.
И только, если на всех этапах будут соответствующие изменения, только тогда можно сделать первые выводы о наличии той или иной патологии плода.
В сети клиник семейной медицины «Медиус» вы можете пройти 1й скрининг плода в полном объеме и получить на руки заключение квалифицированного специалиста.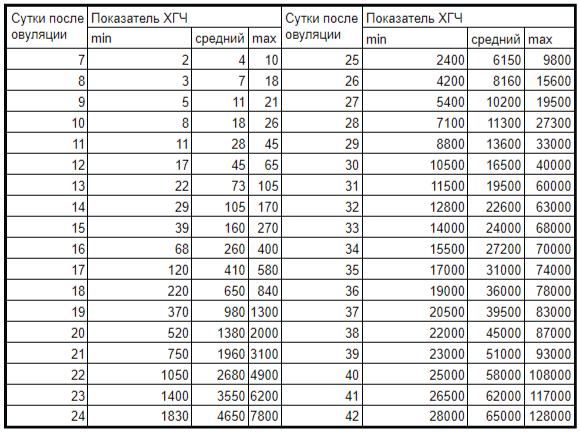
Записаться на скрининг можно на сайте или позвонив по телефону +7 (812) 777-34-03.
Современные методы гормональной стимулирующей терапии нарушений сперматогенеза у мужчин | Кравцова
Аннотация
Распространённость мужского бесплодия в настоящее время в различных регионах мира прогрессивно увеличивается, при этом нижняя граница нормы содержания сперматозоидов по рекомендациям ВОЗ снизилась с 40 до 20 млн/мл [1,2]. Среди Европейских стран наибольшая распространенность бесплодия отмечена в Великобритании, а наименьшая в Финляндии [3 6]. В Германии примерная распространенность бесплодия превышает 15% всех пар репродуктивного возраста [7,8]. При этом мужское бесплодие обнаруживается у половины бесплодных пар, т.е. примерно 7% всех мужчин на протяжении жизни сталкиваются с проблемами нарушенной фертильности [9]. Следовательно, частота встречаемости нарушений репродуктивной функции у женщин и мужчин приблизительно одинакова [10]. Данные, полученные за последние 20 лет, показывают, что приблизительно в 30% случаев возникновения проблем с зачатием играет роль только мужской фактор, и примерно в 20% нарушения обнаруживаются как у мужа, такиу жены [11].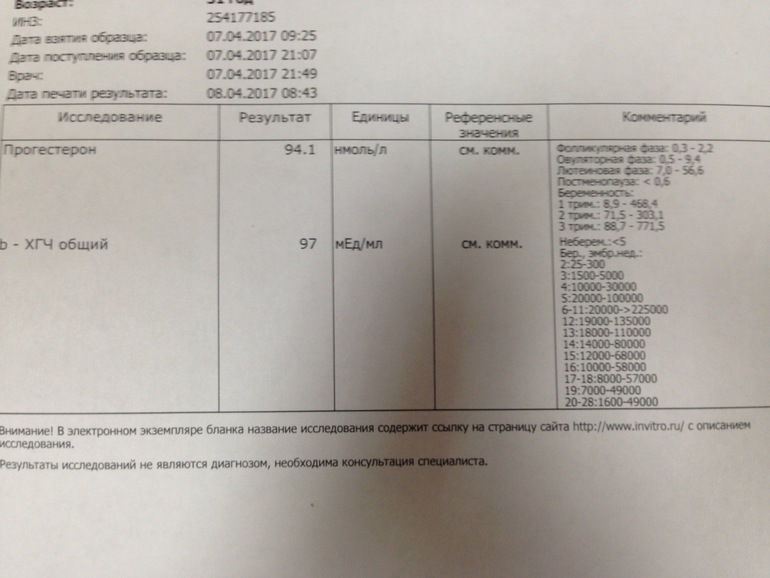 Таким образом, мужской фактор, хотя бы частично, по данным разных авторов, играет роль в30 50% случаев бесплодия [10 12].В Российской Федерации на долю мужского бесплодия отводится от 15 до 30% случаев, а частота бесплодных браков, по данным неполных эпидемиологических исследований, колеблется от 10 до 19% [9,13,14]. При этом в большинстве случаев мужское бесплодие связано со снижением количества и качества сперматозоидов, но у 25 40% мужчин с бесплодием ставится диагноз идиопатического мужского бесплодия, когда причину установить не удается [15,16].
Таким образом, мужской фактор, хотя бы частично, по данным разных авторов, играет роль в30 50% случаев бесплодия [10 12].В Российской Федерации на долю мужского бесплодия отводится от 15 до 30% случаев, а частота бесплодных браков, по данным неполных эпидемиологических исследований, колеблется от 10 до 19% [9,13,14]. При этом в большинстве случаев мужское бесплодие связано со снижением количества и качества сперматозоидов, но у 25 40% мужчин с бесплодием ставится диагноз идиопатического мужского бесплодия, когда причину установить не удается [15,16].
В основе патогенеза бесплодия у большинства пациентов лежит снижение сперматогенеза, что часто сопровождается олигоспермией и азооспермией [15]. У пациентов с тяжелой олигоспермией и азооспермией в настоящее время широко используются различные вспомогательные репродуктивные технологии, например интрацитоплазматическая инъекция сперматозоида (ИКСИ) [17]. Однако для успешного проведения оплодотворения необходимо наличие зрелого сперматозоида в эякуляте или яичке. Поэтому еще в начале 90–х годов П.Г. Морозовым было высказано предложение о целесообразности проведения гормональной стимуляции сперматогенеза в процессе подготовки супружеских пар в программах вспомогательной репродукции [18]. В настоящий момент из препаратов для гормональной стимулирующей терапии используются антиэстрогены и гонадотропины хорионический гонадотропин и рекомбинантные препараты лютеинизирующего гормона (ЛГ) и фолликулостимулирующего гормона (ФСГ) [15]. Кломифен, тамоксифен или гонадотропины могут быть эффективны, только когда уровни ФСГ и ЛГ низкие или находятся в пределах нормы [19]. Поскольку такие состояния в сочетании с олигоспермией широко распространены, на практике использовались различные методы гормональной стимуляции в попытке улучшить показатели спермограммы и повысить фертильность [20]. Одним из таких методов лечения является применение антиэстрогенов, так как антиэстрогены встраиваются в отрицательную обратную связь половых стероидов на уровне гипоталамуса и гипофиза и повышают секрецию ФСГ и ЛГ [21]. В свою очередь ФСГ и ЛГ стимулируют сперматогенез с возможным улучшением фертильности. Так, А. Hussein и соавт. (2005 г.) доказали эффективность применения кломифена цитрата при подготовке пациентов к процедуре ИКСИ: 42 пациентам в возрасте от 25 до 39 лет с задержкой созревания сперматозоидов (42,9%) и сниженным сперматогенезом (57,1%), по данным биопсии яичка, был назначен кломифен цитрат 50 мг в день, с последующим титрованием доз в зависимости от уровня тестостерона. После терапии кломифеном от 3 до 9 мес у 64,3% пациентов концентрация сперматозоидов увеличилась от 1 до 16 млн/мл, средняя величина составила 3,8 млн/мл. Достаточное количество сперматозоидов для проведения ИКСИ появилось у всех пациентов. К тому же назначение кломифена цитрата вызвало статистически значимое повышение количества более успешных случаев получения сперматозоидов путем их экстракции из яичка [22]. S. Patankar и соавт. (2000 г.) исследовали влияние кломифена цитрата на повышение концентрации сперматозоидов у мужчин с выраженной (группа 1) и умеренной (группа 2) олигоспермией. Кломифен назначали в дозе 25 мг/день в течение 25 дней с 5–дневным перерывом циклами по 3 мес. В группе 1 средняя концентрация сперматозоидов увеличилась с 3,84 +/0,32 до 8,2 +/1,58 (p < 0,05), в группе 2 от 13,05 +/0,48 до 24,55 +/1,73 (p < 0,001). Средние значения подвижности сперматозоидов увеличились от 1,74 +/0,25 до 3,92 +/0,83 (p < 0,05) в группе 1 от 8,27 +/0,40 до 10,05 +/0,56 (p < 0,01) и в группе 2. Таким образом, терапия кломифеном увеличивала как количество, так и подвижность сперматозоидов [23]. М. Hammami (1996 г.) в своем исследовании также изучал влияние терапии кломифеном цитратом на количество сперматозоидов у мужчин с частичной утратой фертильности при идиопатической олигозооспермии. Так, 17 пациентов с идиопатической олигозооспермией (средняя концентрация сперматозоидов 7,3 +/1,2 * 10(6) /мл, среднее значение ФСГ 5 +/0,5 МЕ/л) были включены в исследование. Оценку параметров спермы 9 ВЕСТНИК Репродуктивного Здоровья •• Декабрь •• 2010 проводили в среднем через 7,2 +/0,6 мес терапии кломифеном. Терапия кломифена цитратом привела к значительному повышению общего числа сперматозоидов (среднее процентное изменение 261 +/117, p = 0,02) и их подвижности (370 +/216, p = 0,03) [24]. Следует отметить, что, по данным литературы, среди мужчин с бесплодием при гипогонадотропном гипогонадизме и олиго азооспермии лучше всего отвечают на терапию кломифена цитратом пациенты с идиопатической формой гипогонадотропного гипогонадизма [25]. Исходя из того, что концентрация подвижных сперматозоидов коррелирует с концентрацией фруктозы в секрете семенных пузырьков, G. Gonzales (2001 г.) провел исследование, в котором 42 пациента с астеноспермией и бесплодием получали кломифен в дозе 100 мг в день в течение 5 дней. Подвижность сперматозоидов улучшалась после лечения кломифеном, если увеличивалась концентрация фруктозы семенной жидкости. У мужчин, у которых функция семенных пузырьков улучшилась, выраженность астеноспермии уменьшилась от 50,0 до 28,6% (p < 0,002), тогда как у пациентов, не ответивших на лечение кломифеном, астенозооспермия не уменьшилась [26]. С другой стороны, в литературе описаны исследования, в которых продемонстрировано отсутствие позитивного влияния кломифена на сперматогенез. Так, К. Matsumiya и соавт. (1998 г.) проводили исследование по сравнению эффективности и безопасности терапии кломифеном и аналогом гонадотропин-рилизинггормона (ГнРГ) у мужчин с идиопатической нормогонадотропной олигоастенозооспермией (ИНОА). Из них 36 пациентов получали аналог ГнРГ (15 мг бусерелина ацетата 1 раз в день интраназально) и 23 пациента получали кломифена цитрат 50 мг в день перорально. Отмечено повышение среднего показателя концентрации сперматозоидов от 13,7 * 10(6)/мл до 22,1 * 10(6)/мл (p < 0,01) и увеличения их подвижности от 35,9 до 43,9% (p < 0,05) в группе, получавшей ГнРГ-аналог, тогда как в группе, получавшей кломифен цитрат, не получено значительных изменений этих показателей [27]. W. Krause и соавт. (1992 г.) изучали применение другого антиэстрогена тамоксифена при идиопатической олигоспермии. Были включены в исследование 76 мужчин, имевших концентрацию сперматозоидов в сперме 2 20 * 10(6)/мл, подвижность сперматозоидов 20 50% и количество патологических форм между 50 80%. Из них 39 пациентов получали тамоксифен в дозе 30 мг в день и 37 пациентов плацебо. Концентрация сперматозоидов в процессе лечения увеличилась от 9,3 +/11,7 до 11,4 +/13,7 * 10(6) в группе тамоксифена, и от 9,1 +/7,1 до 9,3 +/8,8 * 10(6) в группе плацебо. Однако эти различия не были статистически значимыми, процент подвижных сперматозоидов и патологических форм не различался в обеих группах [28]. D. Adamopoulos и соавт. (1997 г.) изучали влияние терапии тестостерона ундеканоатом в комбинации с тамоксифена цитратом и каждого по отдельности на параметры спермы при идиопатической олигоспермии. В исследование были включены 80 пациентов. Пациентов рандомизировали в группу плацебо, группу получающих тестостерон ундеканоат 40 мг 3 раза в день, группу получающих тамоксифен цитрат 10 мг 2 раза в день и группу комбинированной терапии. В группе комбинированной терапии получено улучшение общего числа 10 сперматозоидов и их подвижности через 3 и 6 мес. В сравнении с другими группами, получавшими терапию, обнаружено значительное увеличение объема подвижных сперматозоидов и их функциональных форм [29]. В другом исследовании D. Adamopoulos и соавт. (2003 г.) также изучали эффективность комбинированной терапии тамоксифена цитратом и тестостерона ундеканоатом у мужчин с олигоспермией. В исследование были включены 212 мужчин с идиопатической олигозооспермией и 82 с нормозооспермией. Пациенты с олигоспермией были разделены на 2 группы, группа 1 (n =106) получала тамоксифен 20 мг/день в сочетании с тестостероном ундеканоатом 120 мг/день, группа 2 (n =106) плацебо в течение 6 мес. В группе, мужчин, получающих активное лечение, были зафиксированы: увеличение концентрации (исходно 9,4 54,0 * 10(6) /мл, и 28,2 119,6 * 10(6) /мл через 6 мес), увеличение подвижности (29,7% +/12,0% исходно и 41,6% +/13,1% через 6 мес) и числа сперматозоидов с нормальной морфологией (41,2% +/14,0% исходно и 56,6% +/11,5% через 6 мес). В группе плацебо и у пациентов с нормозооспермией не отмечено значимых изменений. Спонтанная беременность наступила в 33,9% случаев в группе, мужчин, получающих активное лечение, по сравнению с 10,3% в группе плацебо. Таким образом, комбинированная терапия тамоксифеном и тестостероном у пациентов с идиопатической олигоспермией улучшала показатели спермы и увеличивала количество случаев спонтанной беременности [30,31]. Отечественные ученые С.Е. Василевская и А.В. Куренков (1999 г.) также проводили оценку терапии тестостерона ундеканоатом и тамоксифена цитратом мужчин в бесплодных парах. В исследование был включен 21 мужчина в возрасте от 25 до 42 лет с нормальным физическим развитием и с нормальным содержанием гормонов в крови. Пациентам был назначен курс лечения тамоксифена цитратом (20 мг в сутки, 30 дней) в сочетании с тестостерона ундеканоатом (120 мг в сутки, 90 дней). Значимых различий концентрации сперматозоидов и процента активно подвижных форм до и после лечения не наблюдали, но увеличение процента морфологически нормальных форм сперматозоидов являлось статистически значимым (р<0,05). После лечения жены у 2 пациентов забеременели. У 1 мужчины после лечения появилась устойчивая азооспермия. По медицинским показаниям 9 супружеским парам были рекомендовано процедура экстракорпорального оплодотворения (ЭКО) [32]. I. Kotoulas и соавт. (1994 г.) также изучали эффективность монотерапии тамоксифеном нарушений сперматогенеза. В их исследовании мужчинам с бесплодием был назначен тамоксифен 10 мг дважды в день в течение 3 мес группа А (n=122) и плацебо терапия группа В (n=117). Через 3 мес после окончания лечения оценивали концентрацию, подвижность, жизнеспособность и морфологию сперматозоидов. Средние показатели количества сперматозоидов значительно улучшились в группе А от исходного уровня, что было особенно заметно у мужчин с выраженной олигоспермией, а также в сравнении с группой В. Количество мертвых сперматозоидов после терапии тамоксифеном значительно уменьшилось в группе А, также было установлено значительное снижение этого показателя по сравнению с группой В. Однако не было выявлено влияния тамоксиВЕСТНИК Репродуктивного Здоровья •• Декабрь •• 2010 Обзор литературы фена на улучшение подвижности и морфологии сперматозоидов [33]. Т. Kadioglu и соавт. (1999 г.) изучали эффективность тамоксифена при мужском бесплодии у пациентов с нормогонадотропной и гипергонадотропной олигоспермией, а также идиопатической олигоспермией (136 пациентов) или после оперативного лечения варикоцеле (84 пациента). Всем пациентам был назначен тамоксифен цитрат 10 мг 2 раза в день. Уровни ФСГ, ЛГ и тестостерона увеличились во всех группах, получающих тамоксифена цитрат. У нормогонадотропных пациентов отмечено значительное повышение числа сперматозоидов и их концентрация, тогда как незначительное повышение у гипергонадотропных пациентов было статистически незначимым. Исследователи пришли к выводу, что применение тамоксифена является экономической и практической альтернативой у пациентов с нормогонадотропной олигоспермией до применения вспомогательных репродуктивных технологий [34]. D. Farmakiotis и соавт. (2007 г.) изучали влияние еще одного препарата из группы антиэстрогенов торемифена на показатели сперматогенеза при идиопатической олигозооспермии. У 100 пациентов с утратой фертильности и олигозооспермией применяли торемифен 60 мг в сутки в течение 3 мес. Назначение торемифена привело к увеличению оцениваемых показателей спермограммы у всех пациентов. В 22% случаев беременность наступила в течение 2 мес после окончания лечения. В конце 3-го месяца уровень сывороточного ФСГ был значительно выше у пациентов (78%), у которых партнерши не достигли беременности, при этом общее количество сперматозоидов и количество нормальных морфологических форм было значительно ниже у этих пациентов по сравнению с теми, у которых партнерши забеременели [35]. Таким образом, авторы сделали вывод об эффективности торемифена в терапии олигозооспермии. Следует отметить, что за рубежом проводились неоднократные рандомизированные исследования по применению антиэстрогенов в течение 3 мес и более в сравнении или без сравнения с плацебо-терапией у мужчин с олигои/или астеноспермией, в бесплодных парах с мужским фактором бесплодия, не продемонстрировавшие положительного влияния терапии на количество беременностей [36]. Всего оценено 10 исследований по применению кломифена или тамоксифена, в которые были включены 738 мужчин [36]. В 5 из этих исследований не было специфических методов отбора. Установлено, что антиэстрогены оказывают положительный эффект на эндокринные показатели, в частности на уровень тестостерона, ЛГ и ФСГ, а также показатели сперматогенеза. Однако не было разницы в количестве беременностей между группами, получавшими антиэстрогены, и контрольных группах (относительный риск 1,26, 95% доверительный интервал (ДИ) 0,99 1,56). Количество беременностей в этих 5 исследованиях составило 15,4% в сравнении с 12,5% в контрольной группе [36]. Наряду с изучением эффективности антиэстрогенов в терапии мужского бесплодия проведены исследования, направленные на изучение эффекта терапии гонадотропинами. Так, исследовали влияния рекомбинантного человеческого ФСГ на параметры спермы и количество спонтанных беременностей в парах с мужским фактором бесплодия [37]. Пациентам с идиопатической олигоспермией был назначен рекомбинантный ФСГ 100 МЕ через день в течение 3 мес. В группе пациентов, хорошо ответивших на лечение (48,4%), отмечена значительное повышение числа сперматозоидов. В течение 3 мес после отмены ФСГ в группе хорошо реагирующих пациентов отмечено увеличение количества спонтанных беременностей (16,7%) по сравнению с группами, не отвечающими на лечение (3,1%) и не получавших ФСГ (4,0%) [37]. В. Baccetti и соавт. (2004 г.) оценивали влияние терапии ФСГ на качество сперматозоидов, а также исследовали их структуру и функцию у бесплодных мужчин. Из 81 пациента, включенного в исследование, 15 получали плацебо, у 19 терапия оказалась неэффективной. У остальных 47 пациентов было достигнуто улучшение изучаемых параметров, при этом 9 достигли улучшения показателей спермы, приближенного к порогу фертильности [38]. В другом исследовании установлено положительное влияние терапии ФСГ на структуру и функцию сперматозоидов (увеличивалось количество сперматозоидов с нормальной морфологией) в дозе 150 МЕ в течение 12 нед [39]. J. Ashkenazi. и соавт. (1999 г.) изучали роль ФСГ в терапии бесплодия у мужчин при подготовке к ИКСИ [40]: 79 пациентов основной и 39 пациентов контрольной группы получали терапию ФСГ в дозе 75 МЕ в сутки в течение 50 дней и более. Количество успешных процедур оплодотворения и беременностей было больше в основной группе (68,0 и 35,9% соответственно), по сравнению с контрольной (59,0 и 17,9% соответственно) однако статистически значимой разницы не достигнуто. В основной группе число успешных случаев имлантации было значимо выше: 15,5% против 6,5% в контрольной. Таким образом, терапия ФСГ у бесплодных мужчин перед ИКСИ значительно увеличивала вероятность имплантации эмбриона и количество беременностей [40,41]. В другом исследовании также был установлен положительный эффект применения рекомбинантного ФСГ в дозе 150 МЕ в течение 3 мес при подготовке к ИКСИ, который проявлялся в виде улучшения тестикулярного объема и параметров спермы [42]. Кроме того, было отмечено, что длительное применение очищенного ФСГ 150 МЕ 3 раза в неделю в течение 6 мес при идиопатической олигоспермии с нормальными уровнями сывороточных гормонов увеличивает концентрацию сперматозоидов и их подвижность [43]. Наряду с препаратами ФСГ изучали влияние на сперматогенез и других гонадотропинов. Так, М. Depenbusch и соавт. (2002 г.) исследовали эффективность монотерапии хорионическим гонадотропином человека (ХГЧ) для стимуляции и поддержания сперматогенеза у пациентов с гипогонадотропным гипогонадизмом. У 13 пациентов вначале для индукции сперматогенеза были назначены ХГЧ/ХМГ (n=12) и ГнРГ (n=1). После достижения индукции сперматогенеза пациенты получали только ХГЧ для поддержания сперматогенеза и вторичных половых признаков. После успешной индукции сперматогенеза монотерапию ХГЧ проводили от 3 до 24 мес. Через 12 мес концентрации сперматозоидов снизились, однако оставались в пределах нормы у всех пациентов, кроме 1 пациента с азооспермией. Тестикулярный объем снизился незначительно и составил 87% от объе11 ВЕСТНИК Репродуктивного Здоровья •• Декабрь •• 2010 ма, достигнутого терапией ХГЧ/ХМГ. Во время монотерапи ХГЧ уровни ЛГ и ФСГ были подавлены и оставались в пределах, заданных исследованием. Таким образом, авторами сделан вывод о том, что однажды индуцированный сперматогенез у пациентов с вторичным гипогонадизмом может поддерживаться монотерапией ХГЧ на качественном уровне у большинства пациентов в течение длительного периода [44,45]. Н. Fuse и соавт. (1996 г.) также изучали применение гонадотропинов для индукции сперматогенеза у мужчин с гипогонадотропным гипогонадизмом. У 16 пациентов применяли заместительную гормональную терапии гонадотропинами. Из них 2 пациента получали только ХГЧ и достигли улучшения сперматогенеза через2и 12 мес после начала лечения, 3 пациента, получавшие комбинированную терапию гонадотропинами, достигли улучшения сперматогенеза через 6 28 мес. Пациенты, которые имели объем яичек 4 мл и более, достигли высокой концентрации сперматозоидов и оплодотворили своих партнерш, хотя не было установлено связи между тестикулярным объемом до лечения и появлением сперматогенеза [46]. Е. Vicari и соавт. (1992 г.) изучали эффекты длительной терапии ХГЧ (14 120 мес) у 17 пациентов с изолированным гипогонадотропным гипогонадизмом на тестикулярный объем, уровень тестостерона в плазме и концентрацию сперматозоидов. В среднем объем яичек увеличился от 3,8 +/0,2 до 14,9 +/1,1 мл после 22,2 +/2,3 мес терапии ХГЧ. Кроме того, для оценки тестикулярного объема пациенты были разделены на 2 группы в зависимости от исходного объема яичек: меньше 4 мл (1-я группа) и больше 4 мл (2-я группа). Уровни тестостерона на протяжении всей терапии были в пределах возрастной нормы и значительно не различались в обеих группах. У 13 пациентов (70%) было достигнуто улучшение сперматогенеза во время монотерапии ХГЧ, у 5 (60%) из 9 1-й группыиу8 (90%) из 9 2-й. К тому же пациенты 2-й группы имели лучшие показатели сперматогенеза, чем 1-й. Концентрация сперматозоидов положительно коррелировала с достигнутым объемом яичек и не зависела от возраста, продолжительности лечения и первоначального тестикулярного объема. Дополнительное назначение менопаузального гонадотропина у 9 пациентам привело к увеличению у них объема яичек, однако средний объем яичек не отличался от среднего объема при окончании монотерапии ХГЧ, а также у этих пациентов не было выявлено различий в концентрации сперматозоидов по сравнению с таковой на фоне терапии ХГЧ. Только 1 пациент достиг улучшения сперматогенеза после назначения менопаузального гонадотропина. Среди пациентов с улучшением сперматогенеза при попытке зачатия 7 из 10 достигли успеха, 2 из них были из 1-й группы. Это исследование продемонстрировало эффективность монотерапии ХГЧ для индукции сперматогенеза у пациентов с изолированным гипогонадотропным гипогонадизмом независимо от первоначального тестикулярного объема. Тем не менее, определенному числу пациентов показано назначение менопаузального гонадотропина для увеличения тестикулярного объема, продукции спермы и достижения фертильности [47]. G. Beretta и соавт. (2005 г.) в своем исследовании использовали менопаузальный гонадотропин для стимуляции сперматогенеза при идиопатической олигоас12 тенотератоспермии. У 18 пациентов с олигоастенотератоспермией и объемом яичек 12-15 мл проводили терапию менопаузальным гонадотропином (75 МЕ ФСГ и 75 МЕ ЛГ) 3 раза в неделю в течение 90 дней, по окончании терапии оценивали параметры спермы и объем яичек в сравнении с контрольной группой из 13 мужчин, ожидающих ИКСИ и не получающих какой-либо медикаментозной терапии. В результате лечения получено статистически значимое увеличение концентрации сперматозоидов (p = 0,016) и уменьшение их атипичных форм (p = 0,040). Также были получены данные, что терапия менопаузальным гонадотропином положительно влияет на качество эмбрионов, полученных в ходе последующих ИКСИ [48]. Р. Liu и соавт (2008 г.) определяли предикторы успешной индукции сперматогенеза и восстановления фертильности у пациентов с гипогонадизмом и бесплодием в ответ на лечение гонадотропинами: у 75 мужчин, 72 из которых желали достигнуть фертильности, применяли различные препараты гонадотропинов по 16 курсов с 1981 по 2008 г. Оценку показателей спермы проводили каждые 3 мес. Стали отцами 39 мужчин. Среднее время достижения появления первых сперматозоидов было 7,1 (95% ДИ6,3 10,1) мес, а время достижения зачатия 28,2 (95% ДИ21,6 38,5) мес. Средний показатель концентрации сперматозоидов для достижения спонтанной беременности составлял 8,0 (95% ДИ0,2 59,5) млн/мл. При этом больший объем яичек до лечения гонадотропинами являлся независимым предиктором более быстрого ответа на терапию [49]. Другие исследователи также изучали возможность комбинированной терапии мужского бесплодия препаратами гонадотропинов. Так, 100 пациентов с идиопатическим и приобретенным гипогонадотропным гипогонадизмом получали терапию ХГЧ в течение 3 6 мес, а затем комбинированную терапию ХГЧ и ФСГ 150 МЕ трижды в неделю в течение 18 мес. У 81 мужчины после терапии ХГЧ сохранялась азооспермия, однако были достигнуты нормальные уровни тестостерона. А после комбинированной терапии у 68 (84%) из них в эякуляте появились сперматозоиды и у 56 (69,1%) пациентов была достигнута концентрация сперматозоидов 1,5 и более * 10(6)/мл. Больший исходный объем яичек, низкий индекс массы тела и достижение половой зрелости были предикторами хорошего ответа на терапию. Таким образом, терапия рекомбинантным человеческим ФСГ в сочетание с ХГЧ являлась эффективной для восстановления фертильности у большинства мужчин с гипогонадотропным гипогонадизмом [50]. М. Bakircioglu и соавт (2007 г.) в своем исследовании использовали комбинированную терапию гонадотропинами для стимуляции сперматогенеза перед ИКСИ. У 25 пациентов с азооспермией был установлен диагноз гипогонадотропный гипогонадизм. Все пациенты получали ХГЧ в течение 1 мес, в сочетании с рекомбинантным ФСГ в последующие месяцы терапии. Уровень общего тестостерона и объем яичек значимо увеличились после терапии гонадотропинами (р < 0,001). Сперматозоиды стали определяться в эякуляте в среднем через 10 мес. Спонтанная беременность наступила у 4 пар. У 18 пар проведено 22 процедуры ИКСИ с использованием сперматозоидов из эякулята или яичка, в результате было получено 12 (54,5%) беременностей. Данные результаты, по мнению авторов, свидетельствуВЕСТНИК Репродуктивного Здоровья •• Декабрь •• 2010 Обзор литературы ют об успешном лечении бесплодия при гипогонадотропном гипогонадизме комбинированной терапией гонадотропинами в сочетании с ИКСИ [51]. Подобная эффективность комбинированной терапии была продемонстрирована и в других исследованиях [52,53]. Так, применение монотерапии ХГЧ в течение 16 нед у 61% пациентов с гипогонадотропным гипогонадизмом приводило к нормализации уровня тестостерона в крови, однако у пациентов оставалась азооспермия. После добавления рекомбинантного ФСГ в дозе 225 МЕ 2 раза в неделю и 150 МЕ 3 раза в неделю индукция сперматогенеза была достигнута в 47% случаев, в среднем через 5,5 мес терапии [53]. Э.М. Китаев и соавт. (1999 г.) в своем исследовании проводили краткосрочную гормональную стимуляцию сперматогенеза у 19 мужчин в возрасте 36,3±0,8 года. Гормональная стимуляция сперматогенеза состояла из 2 инъекций препарата, содержащего по 150 МЕ ФСГ и 150 МЕ ЛГ и назначаемого на 5 и 10-й дни менструального цикла партнерши, находящейся на стимуляции суперовуляции, либо из 2 инъекций препарата с интервалом 5 дней. На фоне терапии достоверное улучшение показателей сперматогенеза было достигнуто у 73,6% мужчин [54]. В итоге в 2007 г. был проведен анализ 4 рандомизированных контролируемых исследований по эффективности применения гонадотропинов при идиопатическом мужском бесплодии. В анализ были включены 278 пациентов. По сравнению с плацебо или отсутствием лечения на фоне терапии гонадотропинами было продемонстрировано более высокое количество беременностей (относительный риск (ОР) 4,17, 95% ДИ1,30 7,09). Но, по мнению авторов, количество проведенных исследований является недостаточным для формирования окончательных выводов [55]. Таким образом, приведённые в литературе сведения отечественных и зарубежных исследователей по применению методов гормональной стимулирующей терапии нарушений сперматогенеза свидетельствуют о значительном прогрессе в изучении данной проблемы. Однако в литературе отсутствуют детальные данные об эффективности стимулирующей терапии в различных группах пациентов с патоспермией и бесплодием, что требует дальнейшего изучения. Литература
Поэтому еще в начале 90–х годов П.Г. Морозовым было высказано предложение о целесообразности проведения гормональной стимуляции сперматогенеза в процессе подготовки супружеских пар в программах вспомогательной репродукции [18]. В настоящий момент из препаратов для гормональной стимулирующей терапии используются антиэстрогены и гонадотропины хорионический гонадотропин и рекомбинантные препараты лютеинизирующего гормона (ЛГ) и фолликулостимулирующего гормона (ФСГ) [15]. Кломифен, тамоксифен или гонадотропины могут быть эффективны, только когда уровни ФСГ и ЛГ низкие или находятся в пределах нормы [19]. Поскольку такие состояния в сочетании с олигоспермией широко распространены, на практике использовались различные методы гормональной стимуляции в попытке улучшить показатели спермограммы и повысить фертильность [20]. Одним из таких методов лечения является применение антиэстрогенов, так как антиэстрогены встраиваются в отрицательную обратную связь половых стероидов на уровне гипоталамуса и гипофиза и повышают секрецию ФСГ и ЛГ [21]. В свою очередь ФСГ и ЛГ стимулируют сперматогенез с возможным улучшением фертильности. Так, А. Hussein и соавт. (2005 г.) доказали эффективность применения кломифена цитрата при подготовке пациентов к процедуре ИКСИ: 42 пациентам в возрасте от 25 до 39 лет с задержкой созревания сперматозоидов (42,9%) и сниженным сперматогенезом (57,1%), по данным биопсии яичка, был назначен кломифен цитрат 50 мг в день, с последующим титрованием доз в зависимости от уровня тестостерона. После терапии кломифеном от 3 до 9 мес у 64,3% пациентов концентрация сперматозоидов увеличилась от 1 до 16 млн/мл, средняя величина составила 3,8 млн/мл. Достаточное количество сперматозоидов для проведения ИКСИ появилось у всех пациентов. К тому же назначение кломифена цитрата вызвало статистически значимое повышение количества более успешных случаев получения сперматозоидов путем их экстракции из яичка [22]. S. Patankar и соавт. (2000 г.) исследовали влияние кломифена цитрата на повышение концентрации сперматозоидов у мужчин с выраженной (группа 1) и умеренной (группа 2) олигоспермией. Кломифен назначали в дозе 25 мг/день в течение 25 дней с 5–дневным перерывом циклами по 3 мес. В группе 1 средняя концентрация сперматозоидов увеличилась с 3,84 +/0,32 до 8,2 +/1,58 (p < 0,05), в группе 2 от 13,05 +/0,48 до 24,55 +/1,73 (p < 0,001). Средние значения подвижности сперматозоидов увеличились от 1,74 +/0,25 до 3,92 +/0,83 (p < 0,05) в группе 1 от 8,27 +/0,40 до 10,05 +/0,56 (p < 0,01) и в группе 2. Таким образом, терапия кломифеном увеличивала как количество, так и подвижность сперматозоидов [23]. М. Hammami (1996 г.) в своем исследовании также изучал влияние терапии кломифеном цитратом на количество сперматозоидов у мужчин с частичной утратой фертильности при идиопатической олигозооспермии. Так, 17 пациентов с идиопатической олигозооспермией (средняя концентрация сперматозоидов 7,3 +/1,2 * 10(6) /мл, среднее значение ФСГ 5 +/0,5 МЕ/л) были включены в исследование. Оценку параметров спермы 9 ВЕСТНИК Репродуктивного Здоровья •• Декабрь •• 2010 проводили в среднем через 7,2 +/0,6 мес терапии кломифеном. Терапия кломифена цитратом привела к значительному повышению общего числа сперматозоидов (среднее процентное изменение 261 +/117, p = 0,02) и их подвижности (370 +/216, p = 0,03) [24]. Следует отметить, что, по данным литературы, среди мужчин с бесплодием при гипогонадотропном гипогонадизме и олиго азооспермии лучше всего отвечают на терапию кломифена цитратом пациенты с идиопатической формой гипогонадотропного гипогонадизма [25]. Исходя из того, что концентрация подвижных сперматозоидов коррелирует с концентрацией фруктозы в секрете семенных пузырьков, G. Gonzales (2001 г.) провел исследование, в котором 42 пациента с астеноспермией и бесплодием получали кломифен в дозе 100 мг в день в течение 5 дней. Подвижность сперматозоидов улучшалась после лечения кломифеном, если увеличивалась концентрация фруктозы семенной жидкости. У мужчин, у которых функция семенных пузырьков улучшилась, выраженность астеноспермии уменьшилась от 50,0 до 28,6% (p < 0,002), тогда как у пациентов, не ответивших на лечение кломифеном, астенозооспермия не уменьшилась [26]. С другой стороны, в литературе описаны исследования, в которых продемонстрировано отсутствие позитивного влияния кломифена на сперматогенез. Так, К. Matsumiya и соавт. (1998 г.) проводили исследование по сравнению эффективности и безопасности терапии кломифеном и аналогом гонадотропин-рилизинггормона (ГнРГ) у мужчин с идиопатической нормогонадотропной олигоастенозооспермией (ИНОА). Из них 36 пациентов получали аналог ГнРГ (15 мг бусерелина ацетата 1 раз в день интраназально) и 23 пациента получали кломифена цитрат 50 мг в день перорально. Отмечено повышение среднего показателя концентрации сперматозоидов от 13,7 * 10(6)/мл до 22,1 * 10(6)/мл (p < 0,01) и увеличения их подвижности от 35,9 до 43,9% (p < 0,05) в группе, получавшей ГнРГ-аналог, тогда как в группе, получавшей кломифен цитрат, не получено значительных изменений этих показателей [27]. W. Krause и соавт. (1992 г.) изучали применение другого антиэстрогена тамоксифена при идиопатической олигоспермии. Были включены в исследование 76 мужчин, имевших концентрацию сперматозоидов в сперме 2 20 * 10(6)/мл, подвижность сперматозоидов 20 50% и количество патологических форм между 50 80%. Из них 39 пациентов получали тамоксифен в дозе 30 мг в день и 37 пациентов плацебо. Концентрация сперматозоидов в процессе лечения увеличилась от 9,3 +/11,7 до 11,4 +/13,7 * 10(6) в группе тамоксифена, и от 9,1 +/7,1 до 9,3 +/8,8 * 10(6) в группе плацебо. Однако эти различия не были статистически значимыми, процент подвижных сперматозоидов и патологических форм не различался в обеих группах [28]. D. Adamopoulos и соавт. (1997 г.) изучали влияние терапии тестостерона ундеканоатом в комбинации с тамоксифена цитратом и каждого по отдельности на параметры спермы при идиопатической олигоспермии. В исследование были включены 80 пациентов. Пациентов рандомизировали в группу плацебо, группу получающих тестостерон ундеканоат 40 мг 3 раза в день, группу получающих тамоксифен цитрат 10 мг 2 раза в день и группу комбинированной терапии. В группе комбинированной терапии получено улучшение общего числа 10 сперматозоидов и их подвижности через 3 и 6 мес. В сравнении с другими группами, получавшими терапию, обнаружено значительное увеличение объема подвижных сперматозоидов и их функциональных форм [29]. В другом исследовании D. Adamopoulos и соавт. (2003 г.) также изучали эффективность комбинированной терапии тамоксифена цитратом и тестостерона ундеканоатом у мужчин с олигоспермией. В исследование были включены 212 мужчин с идиопатической олигозооспермией и 82 с нормозооспермией. Пациенты с олигоспермией были разделены на 2 группы, группа 1 (n =106) получала тамоксифен 20 мг/день в сочетании с тестостероном ундеканоатом 120 мг/день, группа 2 (n =106) плацебо в течение 6 мес. В группе, мужчин, получающих активное лечение, были зафиксированы: увеличение концентрации (исходно 9,4 54,0 * 10(6) /мл, и 28,2 119,6 * 10(6) /мл через 6 мес), увеличение подвижности (29,7% +/12,0% исходно и 41,6% +/13,1% через 6 мес) и числа сперматозоидов с нормальной морфологией (41,2% +/14,0% исходно и 56,6% +/11,5% через 6 мес). В группе плацебо и у пациентов с нормозооспермией не отмечено значимых изменений. Спонтанная беременность наступила в 33,9% случаев в группе, мужчин, получающих активное лечение, по сравнению с 10,3% в группе плацебо. Таким образом, комбинированная терапия тамоксифеном и тестостероном у пациентов с идиопатической олигоспермией улучшала показатели спермы и увеличивала количество случаев спонтанной беременности [30,31]. Отечественные ученые С.Е. Василевская и А.В. Куренков (1999 г.) также проводили оценку терапии тестостерона ундеканоатом и тамоксифена цитратом мужчин в бесплодных парах. В исследование был включен 21 мужчина в возрасте от 25 до 42 лет с нормальным физическим развитием и с нормальным содержанием гормонов в крови. Пациентам был назначен курс лечения тамоксифена цитратом (20 мг в сутки, 30 дней) в сочетании с тестостерона ундеканоатом (120 мг в сутки, 90 дней). Значимых различий концентрации сперматозоидов и процента активно подвижных форм до и после лечения не наблюдали, но увеличение процента морфологически нормальных форм сперматозоидов являлось статистически значимым (р<0,05). После лечения жены у 2 пациентов забеременели. У 1 мужчины после лечения появилась устойчивая азооспермия. По медицинским показаниям 9 супружеским парам были рекомендовано процедура экстракорпорального оплодотворения (ЭКО) [32]. I. Kotoulas и соавт. (1994 г.) также изучали эффективность монотерапии тамоксифеном нарушений сперматогенеза. В их исследовании мужчинам с бесплодием был назначен тамоксифен 10 мг дважды в день в течение 3 мес группа А (n=122) и плацебо терапия группа В (n=117). Через 3 мес после окончания лечения оценивали концентрацию, подвижность, жизнеспособность и морфологию сперматозоидов. Средние показатели количества сперматозоидов значительно улучшились в группе А от исходного уровня, что было особенно заметно у мужчин с выраженной олигоспермией, а также в сравнении с группой В. Количество мертвых сперматозоидов после терапии тамоксифеном значительно уменьшилось в группе А, также было установлено значительное снижение этого показателя по сравнению с группой В. Однако не было выявлено влияния тамоксиВЕСТНИК Репродуктивного Здоровья •• Декабрь •• 2010 Обзор литературы фена на улучшение подвижности и морфологии сперматозоидов [33]. Т. Kadioglu и соавт. (1999 г.) изучали эффективность тамоксифена при мужском бесплодии у пациентов с нормогонадотропной и гипергонадотропной олигоспермией, а также идиопатической олигоспермией (136 пациентов) или после оперативного лечения варикоцеле (84 пациента). Всем пациентам был назначен тамоксифен цитрат 10 мг 2 раза в день. Уровни ФСГ, ЛГ и тестостерона увеличились во всех группах, получающих тамоксифена цитрат. У нормогонадотропных пациентов отмечено значительное повышение числа сперматозоидов и их концентрация, тогда как незначительное повышение у гипергонадотропных пациентов было статистически незначимым. Исследователи пришли к выводу, что применение тамоксифена является экономической и практической альтернативой у пациентов с нормогонадотропной олигоспермией до применения вспомогательных репродуктивных технологий [34]. D. Farmakiotis и соавт. (2007 г.) изучали влияние еще одного препарата из группы антиэстрогенов торемифена на показатели сперматогенеза при идиопатической олигозооспермии. У 100 пациентов с утратой фертильности и олигозооспермией применяли торемифен 60 мг в сутки в течение 3 мес. Назначение торемифена привело к увеличению оцениваемых показателей спермограммы у всех пациентов. В 22% случаев беременность наступила в течение 2 мес после окончания лечения. В конце 3-го месяца уровень сывороточного ФСГ был значительно выше у пациентов (78%), у которых партнерши не достигли беременности, при этом общее количество сперматозоидов и количество нормальных морфологических форм было значительно ниже у этих пациентов по сравнению с теми, у которых партнерши забеременели [35]. Таким образом, авторы сделали вывод об эффективности торемифена в терапии олигозооспермии. Следует отметить, что за рубежом проводились неоднократные рандомизированные исследования по применению антиэстрогенов в течение 3 мес и более в сравнении или без сравнения с плацебо-терапией у мужчин с олигои/или астеноспермией, в бесплодных парах с мужским фактором бесплодия, не продемонстрировавшие положительного влияния терапии на количество беременностей [36]. Всего оценено 10 исследований по применению кломифена или тамоксифена, в которые были включены 738 мужчин [36]. В 5 из этих исследований не было специфических методов отбора. Установлено, что антиэстрогены оказывают положительный эффект на эндокринные показатели, в частности на уровень тестостерона, ЛГ и ФСГ, а также показатели сперматогенеза. Однако не было разницы в количестве беременностей между группами, получавшими антиэстрогены, и контрольных группах (относительный риск 1,26, 95% доверительный интервал (ДИ) 0,99 1,56). Количество беременностей в этих 5 исследованиях составило 15,4% в сравнении с 12,5% в контрольной группе [36]. Наряду с изучением эффективности антиэстрогенов в терапии мужского бесплодия проведены исследования, направленные на изучение эффекта терапии гонадотропинами. Так, исследовали влияния рекомбинантного человеческого ФСГ на параметры спермы и количество спонтанных беременностей в парах с мужским фактором бесплодия [37]. Пациентам с идиопатической олигоспермией был назначен рекомбинантный ФСГ 100 МЕ через день в течение 3 мес. В группе пациентов, хорошо ответивших на лечение (48,4%), отмечена значительное повышение числа сперматозоидов. В течение 3 мес после отмены ФСГ в группе хорошо реагирующих пациентов отмечено увеличение количества спонтанных беременностей (16,7%) по сравнению с группами, не отвечающими на лечение (3,1%) и не получавших ФСГ (4,0%) [37]. В. Baccetti и соавт. (2004 г.) оценивали влияние терапии ФСГ на качество сперматозоидов, а также исследовали их структуру и функцию у бесплодных мужчин. Из 81 пациента, включенного в исследование, 15 получали плацебо, у 19 терапия оказалась неэффективной. У остальных 47 пациентов было достигнуто улучшение изучаемых параметров, при этом 9 достигли улучшения показателей спермы, приближенного к порогу фертильности [38]. В другом исследовании установлено положительное влияние терапии ФСГ на структуру и функцию сперматозоидов (увеличивалось количество сперматозоидов с нормальной морфологией) в дозе 150 МЕ в течение 12 нед [39]. J. Ashkenazi. и соавт. (1999 г.) изучали роль ФСГ в терапии бесплодия у мужчин при подготовке к ИКСИ [40]: 79 пациентов основной и 39 пациентов контрольной группы получали терапию ФСГ в дозе 75 МЕ в сутки в течение 50 дней и более. Количество успешных процедур оплодотворения и беременностей было больше в основной группе (68,0 и 35,9% соответственно), по сравнению с контрольной (59,0 и 17,9% соответственно) однако статистически значимой разницы не достигнуто. В основной группе число успешных случаев имлантации было значимо выше: 15,5% против 6,5% в контрольной. Таким образом, терапия ФСГ у бесплодных мужчин перед ИКСИ значительно увеличивала вероятность имплантации эмбриона и количество беременностей [40,41]. В другом исследовании также был установлен положительный эффект применения рекомбинантного ФСГ в дозе 150 МЕ в течение 3 мес при подготовке к ИКСИ, который проявлялся в виде улучшения тестикулярного объема и параметров спермы [42]. Кроме того, было отмечено, что длительное применение очищенного ФСГ 150 МЕ 3 раза в неделю в течение 6 мес при идиопатической олигоспермии с нормальными уровнями сывороточных гормонов увеличивает концентрацию сперматозоидов и их подвижность [43]. Наряду с препаратами ФСГ изучали влияние на сперматогенез и других гонадотропинов. Так, М. Depenbusch и соавт. (2002 г.) исследовали эффективность монотерапии хорионическим гонадотропином человека (ХГЧ) для стимуляции и поддержания сперматогенеза у пациентов с гипогонадотропным гипогонадизмом. У 13 пациентов вначале для индукции сперматогенеза были назначены ХГЧ/ХМГ (n=12) и ГнРГ (n=1). После достижения индукции сперматогенеза пациенты получали только ХГЧ для поддержания сперматогенеза и вторичных половых признаков. После успешной индукции сперматогенеза монотерапию ХГЧ проводили от 3 до 24 мес. Через 12 мес концентрации сперматозоидов снизились, однако оставались в пределах нормы у всех пациентов, кроме 1 пациента с азооспермией. Тестикулярный объем снизился незначительно и составил 87% от объе11 ВЕСТНИК Репродуктивного Здоровья •• Декабрь •• 2010 ма, достигнутого терапией ХГЧ/ХМГ. Во время монотерапи ХГЧ уровни ЛГ и ФСГ были подавлены и оставались в пределах, заданных исследованием. Таким образом, авторами сделан вывод о том, что однажды индуцированный сперматогенез у пациентов с вторичным гипогонадизмом может поддерживаться монотерапией ХГЧ на качественном уровне у большинства пациентов в течение длительного периода [44,45]. Н. Fuse и соавт. (1996 г.) также изучали применение гонадотропинов для индукции сперматогенеза у мужчин с гипогонадотропным гипогонадизмом. У 16 пациентов применяли заместительную гормональную терапии гонадотропинами. Из них 2 пациента получали только ХГЧ и достигли улучшения сперматогенеза через2и 12 мес после начала лечения, 3 пациента, получавшие комбинированную терапию гонадотропинами, достигли улучшения сперматогенеза через 6 28 мес. Пациенты, которые имели объем яичек 4 мл и более, достигли высокой концентрации сперматозоидов и оплодотворили своих партнерш, хотя не было установлено связи между тестикулярным объемом до лечения и появлением сперматогенеза [46]. Е. Vicari и соавт. (1992 г.) изучали эффекты длительной терапии ХГЧ (14 120 мес) у 17 пациентов с изолированным гипогонадотропным гипогонадизмом на тестикулярный объем, уровень тестостерона в плазме и концентрацию сперматозоидов. В среднем объем яичек увеличился от 3,8 +/0,2 до 14,9 +/1,1 мл после 22,2 +/2,3 мес терапии ХГЧ. Кроме того, для оценки тестикулярного объема пациенты были разделены на 2 группы в зависимости от исходного объема яичек: меньше 4 мл (1-я группа) и больше 4 мл (2-я группа). Уровни тестостерона на протяжении всей терапии были в пределах возрастной нормы и значительно не различались в обеих группах. У 13 пациентов (70%) было достигнуто улучшение сперматогенеза во время монотерапии ХГЧ, у 5 (60%) из 9 1-й группыиу8 (90%) из 9 2-й. К тому же пациенты 2-й группы имели лучшие показатели сперматогенеза, чем 1-й. Концентрация сперматозоидов положительно коррелировала с достигнутым объемом яичек и не зависела от возраста, продолжительности лечения и первоначального тестикулярного объема. Дополнительное назначение менопаузального гонадотропина у 9 пациентам привело к увеличению у них объема яичек, однако средний объем яичек не отличался от среднего объема при окончании монотерапии ХГЧ, а также у этих пациентов не было выявлено различий в концентрации сперматозоидов по сравнению с таковой на фоне терапии ХГЧ. Только 1 пациент достиг улучшения сперматогенеза после назначения менопаузального гонадотропина. Среди пациентов с улучшением сперматогенеза при попытке зачатия 7 из 10 достигли успеха, 2 из них были из 1-й группы. Это исследование продемонстрировало эффективность монотерапии ХГЧ для индукции сперматогенеза у пациентов с изолированным гипогонадотропным гипогонадизмом независимо от первоначального тестикулярного объема. Тем не менее, определенному числу пациентов показано назначение менопаузального гонадотропина для увеличения тестикулярного объема, продукции спермы и достижения фертильности [47]. G. Beretta и соавт. (2005 г.) в своем исследовании использовали менопаузальный гонадотропин для стимуляции сперматогенеза при идиопатической олигоас12 тенотератоспермии. У 18 пациентов с олигоастенотератоспермией и объемом яичек 12-15 мл проводили терапию менопаузальным гонадотропином (75 МЕ ФСГ и 75 МЕ ЛГ) 3 раза в неделю в течение 90 дней, по окончании терапии оценивали параметры спермы и объем яичек в сравнении с контрольной группой из 13 мужчин, ожидающих ИКСИ и не получающих какой-либо медикаментозной терапии. В результате лечения получено статистически значимое увеличение концентрации сперматозоидов (p = 0,016) и уменьшение их атипичных форм (p = 0,040). Также были получены данные, что терапия менопаузальным гонадотропином положительно влияет на качество эмбрионов, полученных в ходе последующих ИКСИ [48]. Р. Liu и соавт (2008 г.) определяли предикторы успешной индукции сперматогенеза и восстановления фертильности у пациентов с гипогонадизмом и бесплодием в ответ на лечение гонадотропинами: у 75 мужчин, 72 из которых желали достигнуть фертильности, применяли различные препараты гонадотропинов по 16 курсов с 1981 по 2008 г. Оценку показателей спермы проводили каждые 3 мес. Стали отцами 39 мужчин. Среднее время достижения появления первых сперматозоидов было 7,1 (95% ДИ6,3 10,1) мес, а время достижения зачатия 28,2 (95% ДИ21,6 38,5) мес. Средний показатель концентрации сперматозоидов для достижения спонтанной беременности составлял 8,0 (95% ДИ0,2 59,5) млн/мл. При этом больший объем яичек до лечения гонадотропинами являлся независимым предиктором более быстрого ответа на терапию [49]. Другие исследователи также изучали возможность комбинированной терапии мужского бесплодия препаратами гонадотропинов. Так, 100 пациентов с идиопатическим и приобретенным гипогонадотропным гипогонадизмом получали терапию ХГЧ в течение 3 6 мес, а затем комбинированную терапию ХГЧ и ФСГ 150 МЕ трижды в неделю в течение 18 мес. У 81 мужчины после терапии ХГЧ сохранялась азооспермия, однако были достигнуты нормальные уровни тестостерона. А после комбинированной терапии у 68 (84%) из них в эякуляте появились сперматозоиды и у 56 (69,1%) пациентов была достигнута концентрация сперматозоидов 1,5 и более * 10(6)/мл. Больший исходный объем яичек, низкий индекс массы тела и достижение половой зрелости были предикторами хорошего ответа на терапию. Таким образом, терапия рекомбинантным человеческим ФСГ в сочетание с ХГЧ являлась эффективной для восстановления фертильности у большинства мужчин с гипогонадотропным гипогонадизмом [50]. М. Bakircioglu и соавт (2007 г.) в своем исследовании использовали комбинированную терапию гонадотропинами для стимуляции сперматогенеза перед ИКСИ. У 25 пациентов с азооспермией был установлен диагноз гипогонадотропный гипогонадизм. Все пациенты получали ХГЧ в течение 1 мес, в сочетании с рекомбинантным ФСГ в последующие месяцы терапии. Уровень общего тестостерона и объем яичек значимо увеличились после терапии гонадотропинами (р < 0,001). Сперматозоиды стали определяться в эякуляте в среднем через 10 мес. Спонтанная беременность наступила у 4 пар. У 18 пар проведено 22 процедуры ИКСИ с использованием сперматозоидов из эякулята или яичка, в результате было получено 12 (54,5%) беременностей. Данные результаты, по мнению авторов, свидетельствуВЕСТНИК Репродуктивного Здоровья •• Декабрь •• 2010 Обзор литературы ют об успешном лечении бесплодия при гипогонадотропном гипогонадизме комбинированной терапией гонадотропинами в сочетании с ИКСИ [51]. Подобная эффективность комбинированной терапии была продемонстрирована и в других исследованиях [52,53]. Так, применение монотерапии ХГЧ в течение 16 нед у 61% пациентов с гипогонадотропным гипогонадизмом приводило к нормализации уровня тестостерона в крови, однако у пациентов оставалась азооспермия. После добавления рекомбинантного ФСГ в дозе 225 МЕ 2 раза в неделю и 150 МЕ 3 раза в неделю индукция сперматогенеза была достигнута в 47% случаев, в среднем через 5,5 мес терапии [53]. Э.М. Китаев и соавт. (1999 г.) в своем исследовании проводили краткосрочную гормональную стимуляцию сперматогенеза у 19 мужчин в возрасте 36,3±0,8 года. Гормональная стимуляция сперматогенеза состояла из 2 инъекций препарата, содержащего по 150 МЕ ФСГ и 150 МЕ ЛГ и назначаемого на 5 и 10-й дни менструального цикла партнерши, находящейся на стимуляции суперовуляции, либо из 2 инъекций препарата с интервалом 5 дней. На фоне терапии достоверное улучшение показателей сперматогенеза было достигнуто у 73,6% мужчин [54]. В итоге в 2007 г. был проведен анализ 4 рандомизированных контролируемых исследований по эффективности применения гонадотропинов при идиопатическом мужском бесплодии. В анализ были включены 278 пациентов. По сравнению с плацебо или отсутствием лечения на фоне терапии гонадотропинами было продемонстрировано более высокое количество беременностей (относительный риск (ОР) 4,17, 95% ДИ1,30 7,09). Но, по мнению авторов, количество проведенных исследований является недостаточным для формирования окончательных выводов [55]. Таким образом, приведённые в литературе сведения отечественных и зарубежных исследователей по применению методов гормональной стимулирующей терапии нарушений сперматогенеза свидетельствуют о значительном прогрессе в изучении данной проблемы. Однако в литературе отсутствуют детальные данные об эффективности стимулирующей терапии в различных группах пациентов с патоспермией и бесплодием, что требует дальнейшего изучения. Литература
1. Всемирная организация здравоохранения (ВОЗ). Руководство по лабораторному исследованию спермы человека и взаимодействию спермы с цервикальной слизью. Тбилиси, 1988.
2. Гоголевский П.А. ИКСИ: существует ли риск возрастания частоты врожденных пороков развития? Пробл. репрод. 1998; 6: 9–13.
3. Ginsburg J, Okolo S, Prelevic G, Hardman P. Residence in the London area and sperm density. Lancet.1994;343: 230.
4. Irvine S, Cawood E, Richardson D et al. Evidence of deteriorating semen quality in the United Kingdom: birth cohort study in Scotland over 11 years. Brit Med J. 1996; 312: 467-70.
5. Jensen T K, Giwermann A, Carlsen E et al. Semen quality among mem-bers of organic food associations in Zealand, Denmark. Lancet.1996;.347:1844.
6. Vierula M, Niemi M, Keiski A, Saaranen M. Saarikoski S., Suominen J. High and unchanged sperm counts of Finnish men. Int J Androl.1996; 19:11-7.
7. Bruckert E. How frequent is unintentional childlessness in Germany? Androl. 1991; 23: 245-50.
8. Juul S, Karmaus W,Olsen J. and The Europen Infertility and Subfecundety Study Group. Regional differences in waiting time to pregnancy: pregnancy-based surveys from Denmark, France, Germany, Italy and Sweden. Hum Reprod.1999; 14:1250-4.
9. Тер-Аванесов Г.В. Андрологические аспекты бесплодного брака. Диc. докт. мед. наук. М., 2002.
10. Кулаков В.И., Назаренко Т.А., Тер-Аванесов Г.В. Бесплодный брак: достижения, проблемы, перспективы. Тезисы конференции «Мужское здоровье», 2003 (Web-репринт).
11. Morell V. Basic infertility assessment. Prim Care. 1997; 24:195.
12. Тер-Аванесов Г.В. Андрологические аспекты бесплодного брака. Бол. органов репродукт. системы. 2004;3 (Web-репринт).
13. Селезнева И.Ю. Бесплодный брак. Эпидемиологическое исследование. Диc. канд. мед. наук. М., 1999: 3349.
14. Филиппов О.С. Бесплодный брак в Западной Сибири. Диc. докт. мед. наук. М., 1999: 27–48.
15. Андрология. Мужское здоровье и дисфункция репродуктивной системы. Под ред. Э Нишлага, Г.М. Бере. М.,2005.
16. Артифексов С. Б. Андрологические аспекты бесплодного брака. Урол. и нефрол. 1996; 4:39.
17. Palermo G, Joris H, Devroey P et al. Pregnancies after intracytoplasmic injection of single spermatozoon into an oocyte. Lancet. 1993; 240:17.
18. Морозов П.Г. Новые перспективы клинического применения гонадотропинов в андрологии. Androl. reproductol. sexol. 1993; 2 (3): 29-33.
19. CheckJH Treatment of male infertility. Clin Exp Obstet Gynecol. 2007; 34(4): 201-6.
20. Sokol R Z. Medical and endocrine therapy of male factor infertility. Infertil Reprod Med Clin North Am. 1992; 3:389.
21. Ioannidou-Kadis S, Wright PJ, Neely RD, Quinton R. Complete reversal of adult-onset isolated hypogonadotropic hypogonadism with clomiphene citrate. Fertil Steril 2006; 86(5):1513.e5-9.
22. Hussein A, Ozgok Y, Ross L, Niederberger C. Clomiphene Administration for Cases of Nonobstructive Azoospermia: A Multicenter Study. J Androl 2005; 26(6): 787-91.
Скрининговый тест первого триместра на определение толщины воротникового пространства на синдром Дауна.
В каждом медицинском учреждении принято исходить из минимальной доли вероятности развития хромосомных нарушений. Кто-то считает, что она составляет 1:150 человек, а кто-то – 1:250. Если степень риска в каком-то конкретном случае будет меньше, результат скринингового теста считается отрицательным. Тесты помогают определить ситуации, которые сопровождаются высокой вероятностью развития хромосомных отклонений, и одновременно выявляют те беременности, для которых такой угрозы нет. В этом случае результаты тестов называются ложноположительными.
Между 11 и 14 неделей беременности проводится ультразвуковое исследование для определения толщины воротникового пространства. Врач УЗ-диагностики измеряет с помощью аппарата подкожную жидкость на задней поверхности шеи ребенка. Этот тест проводится, чтобы определить степень риска наличия у плода синдрома Дауна.
В распоряжении специалистов есть также и исследование крови, которое можно провести как в сочетании с исследованием толщины воротникового пространства (двойной тест), так и у женщины, которая ждет ребенка с синдромом Дауна, уровень ХГЧ и РАРР-А отличается от нормы. Эти тесты точны сами по себе, но их результативность увеличивается, если они проводятся одновременно. Тест на определение толщины воротникового пространства выявляет от 75% до 82% случаев рождения ребенка с синдромом Дауна, а анализ крови – 60-70%. Если проводить два теста одновременно, вероятность обнаружения порока развития составит от 90% до 93%. Доля ложноположительного результата составит при этом 3-5%. В любом случае, точность двойного теста зависит от многих факторов, например, от квалификации врача УЗ-диагностики и работы аппарата. На результат влияет еще и временной перерыв при проведении обеих процедур.
На сроке 16-18 недель делается тест, основанный на анализе крови. Он определяет уровень некоторых показателей крови: бета-ХГЧ (хорионический гонадотропин человека), эстриол, АФП (альфа-фетопротеин), ингибин А.
Если женщина носит ребенка с синдромом Дауна, уровень бета-ХГЧ и ингибина А в крови будет выше нормы, а эстриола и АФП — ниже.
Существует несколько видов таких тестов. Двойной тест выявляет уровень содержания бета-ХГЧ и эстриола, тройной тест определяет содержание бета-ХГЧ, эстриола и АФП, четверной тест – бета-ХГЧ, АФП, эстриола и ингибина А.
Однако, точность этих исследований будет ниже, чем у тестов, которые проводятся в первом триместре. Двойной тест выявляет 59% случаев, а четверной – 76% случаев развития у плода синдрома Дауна. Для женщин старшего возраста точность анализа крови будет выше. При определении высокой степени риска рождения ребенка с отклонениями женщине предлагают провести амниоцентез для более точной диагностики.
Интегрированный анализ сочетает результаты анализа крови на количество содержания протеина PAPP-A (ассоциированного с беременностью плазменного белка А) и бета-ХГЧ на сроке 11-14 недель, и анализа на АФП, эстриол и ингибин А на сроке 16-18 недель. Этот объединенный тест учитывает результаты исследований, которые проводятся на сроке 11-14 недель (исследование для определения воротникового пространства и анализ крови на бета-ХГЧ и белка PAPP-A) и результаты анализа крови на АФП, эстриол и ингибин А на сроке 16-18 недель. Точность такого теста в случае с диагностикой синдрома Дауна составляет 94%, и 5% приходится на ложноположительный результат. К сожалению, эти высокоэффективные тесты доступны не во всех учреждениях. Они учитывают целый ряд показателей, но результаты будут известны только во втором триместре беременности.
У беременных женщин есть право на ультразвуковые исследования и скрининговый тест на синдром Дауна. Будет ли возможность сделать их, зависит от ситуации в конкретном учреждении. Скрининговый тест первого триместра на определение толщины воротникового пространства доступен не во всех больницах. Скорее всего, женщине предложат пройти только ультразвуковое исследование – тест на пороки развития на сроке 18-20 недель. Самым надежным является интегрированный тест. В некоторых клиниках есть возможность сделать только скрининговый тест второго триместра, в других — только двойной тест, точность которого невелика. Некоторые учреждения предлагают лишь тройной тест. А если женщине уже исполнилось 35 лет, ей могут сразу предложить провести амниоцентез.
Диагностический тест – комплекс исследований, а именно, биопсия хориона и амниоцентез, которые позволяют точно установить наличие у ребенка какого-либо из хромосомных отклонений. Однако, эти методы чреваты риском прерывания беременности, пусть и минимальным.
Диагностические тесты на ранних сроках беременности, например, биопсия ворсин хориона или амниоцентез, дают более подробную информацию. Их целесообразно проводить вскоре после скринингового теста.
Расчетная концепция | Американская ассоциация беременности
«Когда именно я забеременела» — это сложный вопрос именно потому, что для расчета зачатия используется первый день вашей последней менструации или дата ультразвукового исследования.
Воспользуйтесь нашим калькулятором беременности, чтобы рассчитать эти даты за вас.Расчет гестационного возраста
Последняя менструация
Если у матери регулярные месячные и ей известен первый день последней менструации, по этой дате можно рассчитать срок беременности.Гестационный возраст рассчитывается с первого дня последней менструации матери, а не с даты зачатия.
УЗИ
Обмер ребенка можно измерить уже через 5 или 6 недель после последней менструации матери . Измерение состояния ребенка с помощью ультразвука наиболее точно на ранних сроках беременности. На более поздних сроках беременности он становится менее точным. Лучшее время для определения срока беременности с помощью УЗИ — между 8 и 18 неделями беременности.Самый точный способ определить гестационный возраст — использовать первый день последней менструации женщины и подтвердить этот гестационный срок с помощью результатов ультразвукового исследования.
Расчет даты зачатия
При типичной беременности
У женщин с регулярными менструациями зачатие обычно происходит примерно через 11–21 день после первого дня последней менструации . Большинство женщин не знают точную дату зачатия, потому что бывает сложно определить, когда именно происходит овуляция.Таким образом, дата их зачатия — это всего лишь оценка, основанная на первом дне их последней менструации.
Особые случаи
Женщины, которые проходят специальные процедуры, такие как искусственное оплодотворение или экстракорпоральное оплодотворение, обычно знают точную дату зачатия.
Расчет срока платежа:
Расчетный срок
Исходя из последней менструации, предполагаемый срок родов составляет 40 недель с первого дня менструации. Это всего лишь оценка, так как только около 5% младенцев рождаются в предполагаемую дату родов .
Трудности определения гестационного возраста
Последняя менструация
Для женщин с нерегулярными менструациями или женщин, которые не могут вспомнить первый день своей последней менструации, может быть сложно определить гестационный возраст с помощью этого метода. В этих случаях часто требуется ультразвуковое исследование для определения срока беременности.
Рост ребенка
В некоторых случаях трудно определить срок беременности, потому что ребенок необычно большой или маленький.Кроме того, в некоторых случаях размер матки на ранних сроках беременности или высота матки на более поздних сроках беременности не соответствуют первому дню последней менструации. В этих случаях также сложно определить точный срок беременности.
Хотите узнать больше?Время удвоения ХГЧ на ранних сроках беременности
Когда ваш врач говорит о ХГЧ, он имеет в виду гормон хорионический гонадотропин человека, который плацента вырабатывает во время беременности.Вот почему его часто называют «гормоном беременности». Тесты на беременность обнаруживают ХГЧ в моче или крови. Только количественные тесты крови на беременность могут определить количество гормона ХГЧ в организме, в то время как тесты мочи (которые также называются качественными) просто показывают положительный или отрицательный результат на наличие гормона.
На ранних сроках беременности уровень ХГЧ в крови беременной быстро повышается, удваиваясь каждые два-три дня. Мониторинг уровня ХГЧ — один из способов, которым врачи могут собрать информацию о беременности.
Тестирование уровней ХГЧ
Анализ крови может впервые обнаружить ХГЧ примерно через 11 дней после зачатия. Анализ мочи, те палочки для теста на беременность, которые вы покупаете в аптеке, может определить ХГЧ примерно через 12–14 дней после зачатия. Обратите внимание, что не все врачи используют анализы крови для определения уровня ХГЧ, особенно если нет никаких симптомов, вызывающих беспокойство. Некоторые врачи будут использовать трансвагинальное УЗИ для подтверждения беременности, а не анализы крови.
Как отмечалось выше, два распространенных типа тестов ХГЧ — это качественный тест, который определяет наличие гормона в вашей моче или крови, и количественный тест, также называемый бета-тестом ХГЧ, который измеряет количество в вашей моче или крови. твоя кровь.Если используется качественный анализ крови, ХГЧ измеряется в милли-международных единицах на миллилитр. Уровень ХГЧ выше 5 мМЕ / мл является положительным индикатором беременности (некоторые тесты могут определять более 6 млU / мл, другие требуют более 20 млU / мл).
Множественные бета-тесты ХГЧ можно использовать для отслеживания уровня ХГЧ с течением времени. Единичное качественное значение теста на ХГЧ не дает много информации, поэтому эти тесты необходимо повторять, чтобы увидеть, повышаются ли уровни ХГЧ и как быстро. Кроме того, существует очень широкий диапазон нормальных уровней ХГЧ, которые абсолютно здоровы.Ключевым моментом является скорость, с которой гормон увеличивается в крови, а не то, с какой скоростью вы начинаете.
Типичное время удвоения ХГЧ
При типичной беременности уровень ХГЧ удваивается каждые 48-72 часа. Этот период увеличивается примерно до 96 часов по мере вашего продвижения. Уровень этого гормона достигает пика в течение первых 8-11 недель беременности, а затем снижается и стабилизируется.
Медленно увеличивающееся время удвоения ХГЧ может быть признаком выкидыша или симптомом внематочной беременности, но это не всегда так.Принцип двух-трехдневного удвоения сохраняется в 85% нормальных беременностей. Таким образом, это означает, что около 15% жизнеспособных беременностей могут иметь более медленное удвоение ХГЧ.
Также имеет значение высокий уровень ХГЧ. Высокие уровни могут указывать на:
- Неправильная дата зачатия
- Молярная беременность
- Многоплодная беременность (двойня и более)
Общие диапазоны уровней ХГЧ
Как отмечалось выше, нормальные диапазоны могут варьироваться — ключевым является то, как ваш уровень изменяется с течением времени, что требует двух или более последовательных тестов.Ожидаемые уровни ХГЧ в первом триместре следующие:
- Уровень ниже 5,0 мМЕ / мл считается отрицательным тестом на беременность.
- 3 недели: от 5 до 72 мМЕ / мл
- 4 недели: от 10 до 708 мМЕ / мл
- 5 недель: от 217 до 8245 мМЕ / мл
- 6 недель: 152-32 177 мМЕ / мл
- 7 недель: от 4059 до 153767 мМЕ / мл
- 8 недель: 31366 до 149 094 мМЕ / мл
- 9 недель: 59 109 — 135 901 мМЕ / мл
- 10 недель: от 44186 до 170409 мМЕ / мл
- 12 недель: от 27107 до 201165 мМЕ / мл
- 14 недель: от 24 302 до 93 646 мМЕ / мл
- 16 недель: от 8904 до 55332 мМЕ / мл
Зачем проверять время удвоения ХГЧ?
Удвоение времени для ХГЧ — хороший способ проверить, нормально ли протекает беременность примерно в течение шести или семи недель после последней менструации.Однако при беременности с низким риском, как отмечалось выше, проверка времени удвоения ХГЧ обычно не показана. Чаще это используется, когда есть проблемы с беременностью (например, предыдущие выкидыши).
После 5-6 недель беременности УЗИ становится лучшим инструментом для получения информации о том, как развивается беременность, и оно намного точнее, чем показатели ХГЧ. Знайте, что женщины с низким показателем могут иметь нормальную беременность и иметь здоровых детей. Кроме того, уровень ХГЧ не является точным способом датировать беременность (то есть, чтобы определить зачатие и, исходя из этого, приблизительную дату родов).
Обратите внимание, что уровни ХГЧ и время удвоения — не единственные показатели, которые врачи используют для диагностики выкидыша. Они также будут следить за любыми признаками и симптомами, которые могут у вас возникнуть, такими как вагинальное кровотечение, боль в спине и / или спазмы в животе, при оценке жизнеспособности.
Слово от Verywell
Обнаружение, что ваш уровень ХГЧ нетипичен, может быть очень стрессовым и неприятным. Тем не менее, знайте, что более медленное (или быстрое) удвоение ХГЧ не всегда указывает на выкидыш.Однако, как ни душераздирающе слышать, иногда это случается. Хотя ждать очень сложно, обычно лучше всего продолжить тестирование. Если ваша беременность закончилась выкидышем, успокойтесь, что выкидыш на раннем сроке не является вашей ошибкой и является очень распространенным явлением и обычно не указывает на проблему с вашей фертильностью.
Ранняя беременность Уровни ХГЧ и ультразвуковые снимки
Когда наступает беременность, зависит от того, как определяется понятие «беременность».
Фон
Начинается ли это, когда сперма впервые проникает в яйцеклетку? Начинается ли это, когда мужские и женские пронуклеусы (см. Рисунок ниже), содержащие хромосомный материал, сближаются и деконденсируются во вновь оплодотворенной яйцеклетке?
Эмбрион зиготы человека через несколько часов после оплодотворения
2 кольцевые структуры (пронуклеусы) в центре содержат материнскую и отцовскую ДНК
Сперма и яйцеклетка были соединены 16 часов назад
- Начинается ли беременность, когда мужская и женская хромосомы соединяются друг с другом, а оплодотворенная яйцеклетка впоследствии делится на двухклеточный эмбрион?
- Начинается ли имплантация эмбриона примерно через 6-8 дней после овуляции?
- Или это начинается, когда женщина признает, что беременна после пропущенного менструального цикла и положительного результата теста на беременность?
Уровни ХГЧ при беременности
ХГЧ, или хорионический гонадотропин человека, представляет собой гормон, вырабатываемый беременностью, который может быть обнаружен в крови или моче матери даже до задержки менструации.Этот гормон — это то, что мы ищем с помощью «теста на беременность».
ХГЧ впервые обнаруживается в крови уже через 7-8 дней после овуляции с помощью очень чувствительных анализов ХГЧ (исследовательских тестов). В реальной жизни анализы крови на беременность будут положительными (> 2 мМЕ / мл) через 10-11 дней после инъекции ХГЧ или выброса ЛГ.
Как правило, на ранних сроках беременности уровень ХГЧ будет удваиваться каждые 2-3 дня.
В 85% нормальных беременностей уровень ХГЧ удваивается каждые 72 часа.
УровеньХГЧ достигает пика примерно на 8-10 неделе беременности, а затем снижается, оставаясь на более низком уровне до конца беременности.
Существует большой разброс «нормального» уровня ХГЧ для любого периода беременности.
Беременности с выкидышем и внематочной (трубной) беременностью, как правило, имеют более низкие уровни (в конечном итоге), но часто изначально имеют нормальные уровни.
Узнать о беременности после внематочной беременности
В некоторых случаях нормальная беременность будет иметь довольно низкий уровень ХГЧ и родить идеальных детей. Следует проявлять осторожность, делая слишком много «чисел» ХГЧ. Результаты УЗИ после 5-6 недель беременности гораздо более предсказывают исход беременности, чем уровни ХГЧ.
У женщин, которым в рамках лечения бесплодия была сделана инъекция ХГЧ, гормон выводится из организма в течение 5-14 дней, в зависимости от дозы и конкретной женщины. Это может вызвать проблемы с интерпретацией тестов на беременность, сделанных ранее, чем через 14 дней после инъекции ХГЧ.
Уровни ХГЧ при нормальной одноплодной беременности (и близнецами ниже)
Уровни указаны для различных дней после овуляторной инъекции ХГЧ или выброса ЛГ.
Был использован первый (такой же, как третий) международный эталонный препарат
«Высокий» — самый высокий в этой группе беременностей
«Низкий» — самый низкий в этой группе беременных. беременностей
«#» — это количество тестов, проведенных за этот день в этой группе беременностей
Приведенные ниже значения относятся к группе из 53 нормальных одноплодных беременностей.Поскольку это очень небольшая группа пациентов и поскольку лабораторные анализы различаются, важно не полагаться на эти значения, чтобы определить, является ли ваша беременность жизнеспособной, одиночной, двойней и т. Д.
- Проконсультируйтесь с врачом о своем уровне.
| День после ХГЧ или ЛГ | Среднее значение мМЕ / мл | Высокая мМЕ / мл | Низкое мМЕ / мл | # |
| 14 | 48 | 119 | 17 | 12 |
| 15 | 59 | 147 | 17 | 18 |
| 16 | 95 | 223 | 33 | 23 |
| 17 | 132 | 429 | 17 | 21 |
| 18 | 292 | 758 | 70 | 19 |
| 19 | 303 | 514 | 111 | 23 |
| 20 | 522 | 1690 | 135 | 13 |
| 21 | 1061 | 4130 | 324 | 12 |
| 22 | 1287 | 3279 | 185 | 22 |
| 23 | 2034 | 4660 | 506 | 13 |
| 24 | 2637 | 10000 | 540 | 16 |
Информация в таблице выше является частью исследования, проведенного Dr.Sherbahn, который сравнивал уровни ХГЧ при одноплодной, близнецовой и гетеротопической (комбинированной внутриутробной и внематочной) беременности.
УЗИ на ранних сроках беременности:
Трансвагинальное УЗИ при нормальной беременности на 5,5 неделе беременности
Виден гестационный мешок (черная область) с желточным мешком внутри. Показана идентичная (монозиготная) беременность двойней на той же стадии, а также ранняя беременность двойней, показывающая неидентичных (разнояйцевых) близнецов.
уровней ХГЧ | healthdirect
начало содержанияЧтение за 3 минуты
Хорионический гонадотропин человека (ХГЧ) — гормон, обычно вырабатываемый плацентой.Если вы беременны, вы можете обнаружить его в моче. Анализы крови, измеряющие уровень ХГЧ, также можно использовать для проверки того, насколько хорошо протекает ваша беременность.
Подтверждение беременности
После зачатия (когда сперма оплодотворяет яйцеклетку) развивающаяся плацента начинает производить и выделять ХГЧ.
Требуется около 2 недель, чтобы уровень ХГЧ был достаточно высоким, чтобы его можно было определить в моче с помощью домашнего теста на беременность.
Положительный результат домашнего теста — почти , безусловно, правильный, но отрицательный результат менее надежен.
Если вы сделали тест на беременность в первый день после задержки менструации, и он отрицательный, подождите около недели. Если вы все еще думаете, что беременны, сделайте анализ еще раз или обратитесь к врачу.
Уровень ХГЧ в крови по неделям
Если вашему врачу нужна дополнительная информация об уровне ХГЧ, он может назначить анализ крови. Низкий уровень ХГЧ может быть обнаружен в вашей крови примерно через 8-11 дней после зачатия. Уровень ХГЧ наиболее высок к концу первого триместра, а затем постепенно снижается на протяжении всего срока беременности.
Средний уровень ХГЧ в крови беременной женщины:
- 3 недели: 6 — 70 МЕ / л
- 4 недели: 10-750 МЕ / л
- 5 недель: 200 — 7100 МЕ / л
- 6 недель: 160 — 3200 МЕ / л
- 7 недель: 3700 — 160000 МЕ / л
- 8 недель: 32000 — 150000 МЕ / л
- 9 недель: 64000 — 150000 МЕ / л
- 10 недель: 47000 — 1
МЕ / л
- 12 недель: 28000 — 210000 МЕ / л
- 14 недель: 14000 — 63000 МЕ / л
- 15 недель: 12000 — 71000 МЕ / л
- 16 недель: 9000 — 56000 МЕ / л
- 16 — 29 недель (второй триместр): 1,400 — 53,000 IUL
- 29 — 41 неделя (третий триместр): 940 — 60 000 МЕ / л
Количество ХГЧ в крови может дать некоторую информацию о вашей беременности и здоровье вашего ребенка.
- Уровни выше ожидаемых: у вас может быть многоплодная беременность (например, двойня и тройня) или аномальный рост матки
- Ваш уровень ХГЧ падает: возможно, у вас невынашивание беременности (выкидыш) или риск выкидыша
- Уровни, которые повышаются медленнее, чем ожидалось: у вас может быть внематочная беременность — при имплантации оплодотворенной яйцеклетки в фаллопиеву трубу
Уровни ХГЧ и многоплодие
Один из способов диагностировать многоплодную беременность — это уровень ХГЧ.Высокий уровень может указывать на то, что вы вынашиваете нескольких детей, но он также может быть вызван другими факторами. Вам понадобится УЗИ, чтобы подтвердить, что это близнецы или более.
уровней ХГЧ в крови не дают диагноза чего-либо. Они могут только предположить, что есть проблемы, над которыми стоит задуматься.
Если у вас есть какие-либо опасения по поводу уровня ХГЧ или вы хотите узнать больше, поговорите со своим врачом или специалистом по охране здоровья матери. Вы также можете позвонить в службу беременности, родов и ребенка, чтобы поговорить с медсестрой по охране здоровья матери и ребенка по телефону 1800 882 436.
Узнайте больше о разработке и обеспечении качества контента healthdirect.
Последний раз рассмотрено: декабрь 2020 г.
Что такое хороший первый уровень ХГЧ после переноса эмбриона?
Вы посетили репродуктолога, начали ЭКО и перенесли первый эмбрион. Вы долго ждали хороших новостей.
И, наконец, вы поняли! Результаты вашего теста на беременность, который измеряет уровень ХГЧ, положительны.Поздравляю!
Однако не успеете отпраздновать это событие, как начинаете задумываться: « У меня хороший уровень ХГЧ? «Будет ли беременность протекать нормально? Вот что мы можем рассказать вам о том, как уровни ХГЧ связаны с успешной беременностью.
Что такое ХГЧ?
Сначала некоторые основы. Хорионический гонадотропин человека (ХГЧ) — это гормон, который выделяется человеческим эмбрионом после зачатия. Он используется для диагностики беременности, и результат более 5 мМЕ / мл обычно считается положительным.Уровень ХГЧ должен повышаться соответствующим образом (он удваивается каждые 3 дня или около того на ранних сроках беременности), пока не достигнет примерно 1500 мМЕ / мл. В этот момент следует визуализировать беременность в полости матки с помощью трансвагинального ультразвукового исследования.
УровеньХГЧ выше при многоплодной беременности, чем при одноплодной беременности. У пациентов с биохимической беременностью, выкидышем или трубной беременностью уровни не повышаются должным образом. Поэтому важно, чтобы вы продолжали посещать врача для последующего наблюдения и продолжали прием лекарств до тех пор, пока врач не даст вам указание не делать этого.
Каким должен быть мой уровень ХГЧ?
Итак, каков первый уровень ХГЧ после переноса эмбриона? Именно на этот вопрос обратилась группа из Финляндии (Poikkeus P. и др., ХГЧ в сыворотке через 12 дней после переноса эмбриона для прогнозирования исхода беременности. Hum Reprod 2002; 17: 1901-05). Они проанализировали в общей сложности 774 переноса эмбрионов с 1994 по 1999 годы. Перенос эмбрионов был проведен через 2 дня после извлечения, а первый тест на беременность был назначен через 12 дней (14 дней после извлечения). Вот что они нашли:
Средняя концентрация ХГЧ составила 126 мМЕ / мл при жизнеспособных беременностях и 31 мМЕ / мл при нежизнеспособных беременностях ( в четыре раза выше ; P <0.0001). Средний уровень ХГЧ при беременности двойней был почти вдвое выше, чем при одноплодной беременности (201 мМЕ / мл против 115 мМЕ / мл). С помощью подробного статистического анализа (кривая ROC) они пришли к выводу, что при уровне ХГЧ 76 мМЕ / мл является подходящей точкой отсечения для прогнозирования жизнеспособной беременности с 80% чувствительностью и 82% специфичностью. Прогнозирующая ценность положительного результата для жизнеспособной беременности на этом уровне составила 87%, а прогностическая ценность отрицательного результата — 74%. Все биохимические беременности были обнаружены при уровне ХГЧ <100 мМЕ / мл.
Что делать, если мой уровень ХГЧ не превышает 100?
Важно НЕ понимать эти числа буквально. Есть много переменных, которые могут повлиять на значения ХГЧ, включая используемый анализ. Эти числа специфичны для анализа, который использовали исследователи (твердофазный двухцентровый флуроиммунометрический анализ, калиброванный по Третьему международному стандарту ХГЧ ВОЗ для иммуноанализа). Также имеет значение день переноса эмбриона. Уровни ХГЧ на 3-й день различаются по сравнению с5 день трансферы.
Чтобы обратиться к сертифицированному специалисту по лечению бесплодия, который поможет вам понять все результаты ваших анализов, запишитесь на прием в одну из четырех клиник репродуктивного здоровья InVia Fertility в Чикаго.
Ранний бета-тест ХГЧ действительно предсказывает ваш риск выкидыша — Expecting Science
Тот первый проблеск двух розовых линий — не так ли? — и ваше сердце начинает биться от волнения. Ты беременна!
Но после нескольких мгновений празднования вы спускаетесь обратно на землю.Хорошо, вы беременны, но как долго? Придержится ли эта беременность?
Вы вошли в новую, более обнадеживающую неопределенность, чем столь оплакиваемые двухнедельные ожидания. Но это все равно не пикник.
Все мы знаем, что выкидыш — очень распространенное явление, особенно на ранних сроках беременности. И для большинства женщин хорошая информация о жизнеспособности не приходит до первого ультразвукового исследования, которое обычно проводится на 8-10 неделе.
Лечение бесплодия доставляет меньше удовольствия, чем похмелье. Но у них есть одна серебряная подкладка: после беременности вы получаете информацию о своих шансах на здоровую беременность гораздо раньше, из ваших «бета-тестов» — анализов крови на уровень бета-ХГЧ (хорионического гонадотропина человека).
Что такое ХГЧ (хорионический гонадотропин человека)?
Эмбрионы вырабатывают ХГЧ после имплантации. Затем этот ХГЧ попадает в кровоток мамы, чтобы поддерживать слизистую оболочку матки и поддерживать высокий уровень прогестерона, позволяя беременности прогрессировать.
В течение первого триместра уровень ХГЧ в крови быстро повышается. Обычно они удваиваются каждые 48 часов, пока не достигнут пика примерно через 20 недель. После этого пика они начинают медленное снижение.
Прогнозирование продолжающейся беременности с помощью ХГЧ
Уровень ХГЧ в крови предсказывает ваши шансы на продолжение беременности — которую исследователи обычно определяют как беременность, которая длится в течение первых 8–12 недель.
В таблице ниже обобщены результаты нескольких исследований на основе ЭКО, в которых отслеживались исходы беременности по уровням ХГЧ.
Примечание. Приведенные ниже цифры относятся только к одноплодной беременности. При беременности двойней обычно уровень ХГЧ намного выше, поэтому эти пороговые значения могут не применяться.
При сравнении результатов тестирования обратите особое внимание на дату после извлечения или после передачи, указанную в столбце «День тестирования». Некоторые исследования сообщают по дням извлечения яиц (после извлечения).Другие сообщают через день после переноса бластоцисты или эмбриона (после переноса). Уровень ХГЧ быстро повышается на ранних сроках беременности, поэтому то, является ли конкретный бета положительным или отрицательным признаком, зависит от того, когда именно был измерен ХГЧ.
Порог вероятной жизнеспособности ХГЧ повышается с каждым днем. Как сообщила одна исследовательская группа, изучавшая уровни ХГЧ в разные дни после извлечения, «образцы ХГЧ … были взяты на 14, 15 или 16 день после извлечения ооцитов у 204 пациентов, перенесших ЭКО или ИКСИ, были проанализированы … оптимальные пороговые уровни для различения жизнеспособных. и нежизнеспособные беременности… были обнаружены при 76, 142 и 223 МЕ / л на 14, 15 и 16 день соответственно »
Интерпретация ваших бета-версий
Если ваши бета-версии больше чисел, перечисленных в таблице выше, поздравляем! Вероятность продолжения беременности в первом триместре очень высока.
Обратите внимание, однако, что ХГЧ не так хорош в качестве индикатора живорождения, как для предотвращения выкидыша в первом триместре — так что вы еще не полностью избавились от беспокойства. Ваше первое УЗИ предоставит более точную информацию, чем ваша бета-версия, о ваших шансах на живорождение.
Что делать, если ваш ХГЧ ниже значений в таблице выше? Не паникуйте. Во всех этих исследованиях около 40-60% беременностей со значениями ниже установленных пороговых значений продолжались. Другими словами, ХГЧ лучше предсказывал хороший результат, чем плохой.Поскольку уровни ХГЧ сильно различаются от беременности к беременности, строгого ограничения для определения жизнеспособности не существует.
Уровни ХГЧ в первом триместре
Нормальный уровень ХГЧ на ранних сроках беременности колеблется в широких пределах.
Ниже приведены диапазоны бета-ХГЧ по неделям после последнего менструального цикла (LMP) по данным Американской ассоциации беременных.
- 3 недели LMP: 5-50 мМЕ / мл
- 4 недели LMP: 5-426 мМЕ / мл
- 5 недель LMP: 18 — 7340 мМЕ / мл
- 6 недель LMP: 1080 — 56 500 мМЕ / мл
- 7-8 недель LMP: 7, 650-229 000 мМЕ / мл
- 9 — 12 недель LMP: 25 700 — 288 000 мМЕ / мл
- 13 — 16 недель LMP: 13 300 — 254 000 мМЕ / мл
- 17–24 недели LMP: 4060–165400 мМЕ / мл
- 25-40 недель LMP: 3,640-117,000 мМЕ / мл
Последовательные измерения ХГЧ
Тем не менее, что часто указывает на надвигающийся выкидыш, так это уровни ХГЧ, которые не удваиваются каждые 48 часов или падают с течением времени.Это почти всегда указывает на неудачную беременность. Это также может указывать на внематочную беременность — беременность, имплантированную не в матку, а где-то еще.
И последнее предостережение: во всех вышеперечисленных исследованиях участвовали женщины, перенесшие ЭКО. Мы не можем сказать, относятся ли эти числа к женщинам, перенесшим IUI, или к женщинам, забеременевшим естественным путем.
Особый случай: перенос замороженных эмбрионов
Некоторые, но не все исследования показывают, что уровни ХГЧ ниже и менее позволяют прогнозировать выкидыш после переноса замороженных (в отличие от свежих) эмбрионов.
Согласно исследованию Сюэ 2014 года, почти в 100% беременностей, которые длились более 12 недель, уровень ХГЧ на 12-й день составлял около 50 МЕ / л, как показано в таблице ниже. Но у многих выкидышей уровень ХГЧ также превышал этот порог; 50 МЕ / л не помогли отличить текущую беременность от выкидыша.
Более высокий порог 135–147 МЕ / л показал лучшие результаты. Почти 94% беременностей с уровнем ХГЧ выше этого порога продолжались.
У вас была бета-версия? Что это было и как протекала ваша беременность?
(Если вам делали УЗИ в первом триместре, вы можете прочитать мой пост о риске выкидыша по неделям, по частоте сердечных сокращений плода и по другим факторам риска, таким как ваш возраст.)
Список литературы
Porat S, E. al. Ранний сывороточный бета-хорионический гонадотропин человека при беременности после экстракорпорального оплодотворения: вклад переменных лечения и прогнозирование долгосрочного исхода беременности. https://www.ncbi.nlm.nih.gov/pubmed/17307176
Kim, J.H. et al. Сывороточные биомаркеры для прогнозирования исхода беременности у женщин, перенесших ЭКО: хорионический гонадотропин человека, прогестерон и уровень ингибина А через 11 дней после ЭКО. Clin. Exp. Репрод.Med. 39, 28 (2012).
Kim, Y.J. et al. Прогностическое значение уровня прогестерона в сыворотке крови в день проверки β-ХГЧ у женщин с предыдущими повторными выкидышами после экстракорпорального оплодотворения. PLoS One 12, (2017).
Kumbak B, E. al. Измерения эстрадиола и бета-ХГЧ в сыворотке крови после переноса эмбрионов на 3 или 5 день при интерпретации исхода беременности. https://www.ncbi.nlm.nih.gov/pubmed/17007661
Papageorgiou TC, E. al. Уровни хорионического гонадотропина человека после переноса бластоцисты в высокой степени позволяют прогнозировать исход беременности.https://www.ncbi.nlm.nih.gov/pubmed/11704121
Xue Y, E. al. Влияние витрификации по сравнению с медленным замораживанием эмбрионов человека на третий день на уровни β-ХГЧ. https://www.ncbi.nlm.nih.gov/pubmed/24880883
Ochsenkühn R, E. al. Прогностическая ценность ранних уровней бета-ХГЧ в сыворотке после переноса единичной бластоцисты. https://www.ncbi.nlm.nih.gov/pubmed/19878087
Lambers MJ, E. al. Оптимизация пороговых значений ХГЧ: одного определения на 14 или 15 день достаточно для надежного прогноза исхода беременности.https://www.ncbi.nlm.nih.gov/pubmed/16466846
Sung N, Kwak-Kim J, Koo HS, Yang KM. Уровни ХГЧ-β в сыворотке крови на 12 и 14 сутки после овуляции при последовательном применении кратного изменения ХГЧ-β значительно повысили предсказуемость исхода беременности после цикла ЭКО-ЭТ. Журнал вспомогательной репродукции и генетики . 2016; 33 (9): 1185-1194. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5010803/
Нравится:
Нравится Загрузка …
Автор: Эми Кифер
Как бывший ученый-исследователь и гордая мама трех маленьких манчкинов, я люблю копаться в исследованиях по всем вопросам, связанным с младенцами, и делиться ими с моими читателями.Просмотреть все сообщения Эми Кифер
исходов беременности у пациенток с низким уровнем β-ХГЧ в сыворотке через 14 дней после переноса свежих эмбрионов
Предпосылки: хотя предыдущие исследования успешно проиллюстрировали различные исходы беременности по разным уровням β-ХГЧ в сыворотке после переноса эмбрионов, прогноз исходов беременности остается неясным, если уровень β-ХГЧ в сыворотке чрезвычайно низок (например, <100 мМЕ / мл через 14 дней после переноса эмбриона). Таким образом, цель нашего исследования - изучить исходы беременности у пациенток с низким уровнем β-ХГЧ в сыворотке крови через 14 дней после переноса эмбриона на третий день.
Методы. Ретроспективное исследование было выполнено с участием 723 пациентов с уровнем β-ХГЧ в сыворотке крови от 5 до 100 мМЕ / мл через 14 дней после переноса свежих эмбрионов на третий день. Исходы беременности (продолжающаяся беременность, ранний выкидыш, биохимическое прерывание беременности и внематочная беременность) анализировались в зависимости от возраста пациенток. Кривые рабочей характеристики приемника (ROC) были построены, чтобы указать порог для прогнозирования клинической беременности и продолжающейся беременности. Чувствительность и специфичность также рассчитывались по кривым ROC.
Результаты: Из 723 пациенток с уровнем β-ХГЧ в сыворотке крови <100 мМЕ / мл через 14 дней после переноса эмбриона на третий день у 85,6% (619) была биохимическая беременность, и только у 14,4% (104) была клиническая беременность (в том числе 4,7%). при продолжающейся беременности, 3,7% при внематочной беременности и 5,9% при раннем выкидышах). Частота продолжающейся беременности была значительно ниже в группе ≥ 38 лет по сравнению с группой <38 лет (1,3% против 5,6%, P = 0,029). Уровень β-ХГЧ в сыворотке для прогнозирования клинической беременности составил 44,7 мМЕ / мл (чувствительность 91.3%; специфичность 82,1%; площадь под кривой ROC (AUROC), 0,908). При продолжающейся беременности уровень β-ХГЧ в сыворотке составил 53,7 мМЕ / мл (чувствительность 94,1%; специфичность 81,4%; AUROC 0,902).
Выводы: Первоначально низкий уровень β-ХГЧ в сыворотке через 14 дней после переноса эмбриона на третий день указывал на плохой прогноз с минимальной вероятностью продолжающейся беременности. Ключевые слова: вспомогательные репродуктивные технологии; хорионический гонадотропин человека; беременность; живорождение; перенос эмбрионов