инкубационный период, симптомы, терапия, последствия
Современная медицина не стоит на месте, но и различные инфекционные заболевания также со временем прогрессируют. Помимо привычных для нас вирусов, международные туристы часто привозят незнакомые ранее заболевания. Одним из последних пошатнувших спокойствие многих мам стал завезенный из Турции вирус Коксаки, последствия которого могут быть очень серьезными. Данное заболевание следует устранять только с помощью специалистов и не затягивать с приемом к врачу. Дело в том, что вирус Коксаки, инкубационный период которого может быть разным, способен спровоцировать развитие менингита, параличей или серьезных осложнений в работе сердца.
Определение
Сколько длится инкубационный период вируса Коксаки, зависит от состояния здоровья пациента, его возраста и разновидности самой инфекции. Дело в том, что Коксаки насчитывает целую группу патогенных микроорганизмов из 30 различных видов. Все эти энтеровирусы локализуются в пищеварительной системе и помимо активного влияния на нее провоцируют в организме воспаления других жизненно важных органов. Вирус Коксаки, инкубационный период у взрослых занимает аналогичное детям время, но появляется намного реже. Группой риска считаются дети в возрасте около пяти лет, старшие уже реже. Связано это со способами распространения инфекции среди людей.
Вирус Коксаки, инкубационный период у взрослых занимает аналогичное детям время, но появляется намного реже. Группой риска считаются дети в возрасте около пяти лет, старшие уже реже. Связано это со способами распространения инфекции среди людей.
Распространение вируса
Перед тем, как проявляется вирус Коксаки во всей силе, он попадает в организм за несколько дней. Заразен ли вирус Коксаки в инкубационном периоде? Несомненно. Уже в это время ребенок может становиться вялым и раздражительным, но при этом любых явных признаков заражения видно не будет.
Как передается вирус Коксаки? Получить инфекцию малышам намного проще, поскольку распространяется она чаще всего воздушно-капельным путем. А поскольку дети имеют еще не сильно окрепший иммунитет, то и заразиться могут, просто проходя по улице.
Кроме этого, группу риска детей младшего возраста определяет и еще один способ заражения – через грязные руки. Именно малыши очень часто тянут в рот неизвестные предметы, желая попробовать мир на вкус. Любое игнорирование правил личной гигиены способствует повышению риска алиментарного заражения вирусом.
Любое игнорирование правил личной гигиены способствует повышению риска алиментарного заражения вирусом.
Скрытый период
Перед тем, как проявляется вирус Коксаки, в организме больного он уже живет от двух до десяти дней. Инкубационный период вируса Коксаки у детей определяется в зависимости от возраста малыша и ослабленности его иммунитета. Заметить заболевание на данном этапе практически невозможно. Малыш может сильнее уставать и больше капризничать, но мамы часто списывают такое поведение на испорченное настроение или недосып, а не проявление серьезной инфекции. Как только заболевание переходит в активную фазу, симптоматика инфекции проявляется очень выражено.
Как начинается вирус Коксаки у детей? Независимо от его классификации, инфекция сначала атакует желудочно-кишечный тракт, в котором и распространяется, а после этого все симптомы комплексно указывают на проявление гриппа или тонзиллита. Очень важно не заниматься самолечением, а обратиться за помощью к специалисту, который сможет точно определить класс вируса и назначить необходимое лечение.
Классификация инфекции
Вирус Коксаки, инкубационный период которого может меняться и от собственной принадлежности к определенному классу, довольно-таки опасное заболевание. Каждый класс имеет приблизительно одинаковое количество вирусов, которые обобщены под одним названием. Условно заболевание патогенные микроорганизмы делят на классы А и В. Первый встречается наиболее часто и относительно безопаснее протекает. Инфекции такого класса способны спровоцировать в организме острый менингит с возможными последствиями на носоглотку, нос и гортань. Заболевание сложное, но второй класс несет в себе еще большую опасность.
Вирус Коксаки, последствия группы В включат в себя:
- параличи;
- дистрофию мозга;
- нарушение работы сердца и сосудов;
- ослабление миокарда.
Симптоматика
Как протекает вирус Коксаки? Это нельзя сказать однозначно. Дело в том, что ему свойственен определенный набор симптомов, которые могут проявляться у пациентов комплексно или поодиночке. Однозначно следует выделить повышение температуры тела, которая очень тяжело сбивается и может достигать отметки в 40 градусов. Параллельно с ней проявляются головные боли, ломота в теле и лихорадки, но малыши редко могут выразить эти чувства правильными словами.
Однозначно следует выделить повышение температуры тела, которая очень тяжело сбивается и может достигать отметки в 40 градусов. Параллельно с ней проявляются головные боли, ломота в теле и лихорадки, но малыши редко могут выразить эти чувства правильными словами.
Интересно, что вирус чаще всего проявляется атипично, то есть угадать, что именно станет признаком заболевания у конкретного ребенка невозможно. Поставить точный диагноз в таких случаях можно только по результатам анализов, а значит, при первых же признаках инфекции необходимо незамедлительно обращаться к специалисту.
Несмотря на то, что вирус локализуется в кишечнике, его явного расстройства у ребенка может и не наблюдаться. Частое нехарактерное течение болезни сопровождается у разных детей нефритом, симптомами респираторных заболеваний, конъюнктивитом, панкреатитом, гепатитом и другими воспалениями внутренних органов.
В числе же типичных симптомов вируса следует выделить:
- асептический менингит;
- синдром «нога-рука-рот»;
- герпетическая ангина;
- энтеровирусная экзантема.

Опасность для взрослых
У вируса Коксаки инкубационный период у взрослых также занимает несколько дней, но болезнь в целом наблюдается очень редко. Проявляется же инфекция у взрослых пациентов в основном кишечными расстройствами. Характерными можно считать тошноту, рвоту, диарею, которые дополнительно подкрепляются уже имеющимися хроническими болезнями.
Особое внимание следует уделять проявлению:
- лихорадки;
- воспаления глотки и носоглотки;
- геморрагической сыпи;
- потери трудоспособности;
- повышению температуры.
Опасность для детей
Вирус Коксаки, инкубационный период на это не влияет, очень опасен для детей младшего возраста. В младенчестве заражения инфекцией способствует развитию анорексии и одышки, вызванные затяжной диареей и рвотой на фоне общей слабости организма. Спрогнозировать время избавления от патогенных организмов и дальнейшие последствия очень трудно. В данном случае результат может дать только своевременное диагностирование и правильное лечение.
У детей дошкольного и младшего школьного возраста инфекция проявляется в форме тонзиллита. Определить ее точно на первый взгляд невозможно, врачи редко сталкивающиеся с данным заболеванием, просто диагностируют у ребенка острое воспаление в горле.
Инфекция сопровождается:
- сильным повышением температуры;
- язвочками на слизистой и гортани;
- увеличением лимфоузлов;
- потерей аппетита;
- болями в горле;
- кожными сыпями.
Интересно, что характерная отличительная черта обычной ангины – кожные высыпания – могут проявляться не сразу, а уже после того как ребенка осмотрел доктор и поставил неверный диагноз. В таких случаях очень важно повторно обратиться за помощью для уточнения заболевания и его лечения.
Течение инфекции
Инкубационный период вируса Коксаки у детей не дает точного определения, как именно будет протекать заболевание у конкретного ребенка. В зависимости от того, в каком внутреннем органе локализуется очаг инфекции, течение вируса может быть разной степени тяжести.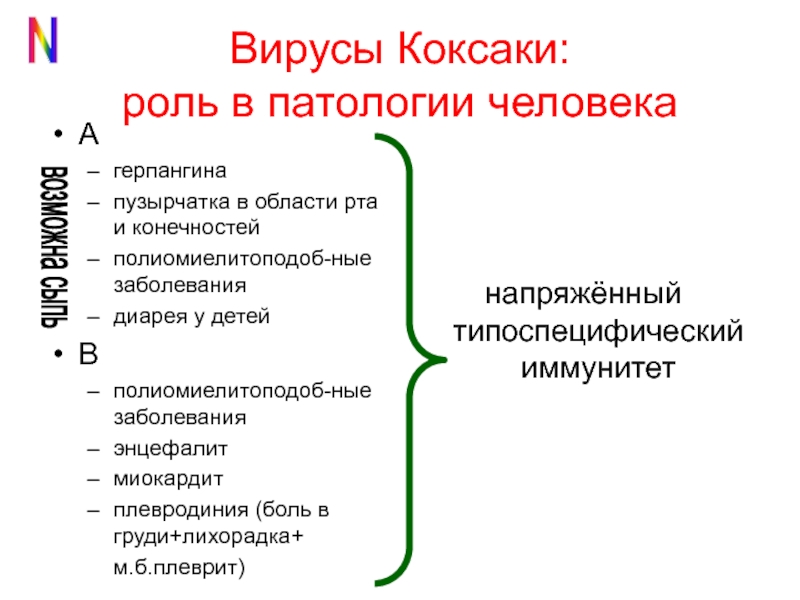 Наиболее легкой формой считается гриппоподобная. Практически все ее симптомы указывают на острую ОРВИ, грипп или тяжелую простуду. Вдобавок к этому на теле малыша появляется характерная сыпь. Проявляться она может в любой части тела и даже в волосистой части головы. Перенести такую форму считается наиболее легким вариантом заболевания, поскольку никаких серьезных осложнений она не вызывает.
Наиболее легкой формой считается гриппоподобная. Практически все ее симптомы указывают на острую ОРВИ, грипп или тяжелую простуду. Вдобавок к этому на теле малыша появляется характерная сыпь. Проявляться она может в любой части тела и даже в волосистой части головы. Перенести такую форму считается наиболее легким вариантом заболевания, поскольку никаких серьезных осложнений она не вызывает.
Средней по степени тяжести следует выделить герпетическую ангину, которая проявляется всеми характерными для данного заболевания симптомами.
Острыми формами обладает полиомиелитоподобная инфекция. Она наблюдается как прогрессирующие тяжелые параличи.
Также осложнениями обладает и кишечная форма. Она сопровождается ярко выраженными расстройствами, параллельно с которыми на коже образуются характерные пузырьки. Внешне они немного напоминают ветрянку и также вызывают зуд. Со временем на их месте образуются корки.
Отдаленные последствия
У большей части пациентов с диагнозом вируса после перенесения заболевания наблюдается ухудшение состояния ногтей. Проявляется оно в их расслаивании, изменении цвета или формы. Поражаться могут сразу все ногтевые пластины или только некоторые, но с отрастанием новых проблема полностью уходит. Вирус Коксаки инкубационный период после активного проявления инфекции до явного нарушения ногтей составляет от двух до восьми недель. Большинство ученых связывают это с обычным снижением иммунитета после болезни и нехваткой микроэлементов, явных признаков того, что на ухудшение ногтей влияет непосредственно вирус нет, при этом связь наблюдается.
Проявляется оно в их расслаивании, изменении цвета или формы. Поражаться могут сразу все ногтевые пластины или только некоторые, но с отрастанием новых проблема полностью уходит. Вирус Коксаки инкубационный период после активного проявления инфекции до явного нарушения ногтей составляет от двух до восьми недель. Большинство ученых связывают это с обычным снижением иммунитета после болезни и нехваткой микроэлементов, явных признаков того, что на ухудшение ногтей влияет непосредственно вирус нет, при этом связь наблюдается.
Диагностирование инфекции
Чтобы специалист смог с точностью поставить диагноз, ему недостаточно внешнего осмотра пациента. Классический анамнез наблюдается при сдаче анализов биологических жидкостей организма. Чаще всего, это кровь, моча, но по рекомендации специалиста, дополнительно может потребоваться мокрота, слезные выделения и так далее.
Характерным проявлением в организме вируса является повышение в несколько раз титра антител. Также проводятся тесты на связывание гемагглютинации и комплемента.
Только после точного диагностирования врач должен назначить лечение, согласно имеющимся симптомам.
Процедура лечения
Лечение вируса Коксаки в инкубационный период строго запрещено осуществлять антибиотиками. Дело в том, что антибактериальные средства действуют неэффективно на данную группу инфекций и могут назначаться только для предотвращений появления серьезных осложнений. Само же лечение осуществляется симптоматически медикаментами разных фармакологических групп.
Для устранения воспалений в горле пациентам назначаются наружные антисептические средства. В зависимости от предпочтений мамы и наличия аллергических реакций на определенные медикаменты, может назначаться раствор фурацилина, мирамистина или другие спреи.
Высокую температуру обязательно нужно сбивать. Для детей применяют различные медикаменты на основе ибупрофена и парацетамола, чередуя их при необходимости. Для совсем маленьких используются сиропы или свечи, а для детей постарше можно принимать таблетки.
При поражении организма вирусом обязательно необходимо простимулировать его иммунную систему для естественного отпора заболеванию. Для этого детям назначаются иммуномодулирующие препараты типа «Виферона», «Анаферона» или «Циклоферона».
Наличие кожных высыпаний следует устранять антигистаминными местными препаратами, поскольку такие пузырьки вызывают сильнейший зуд и раздражение. В качестве дополнения к медикаментам можно использовать отвары успокаивающих трав для ополаскивания раздраженной кожи малыша.
Серьезные кишечные расстройства необходимо купировать как можно быстрее, чтобы не спровоцировать обезвоживание организма. Специалисты часто назначают для этого сорбенты различной медикаментозной формы выпуска, но при сильнейших симптомах интоксикации принимать только их недостаточно. В таких ситуациях ребенку требуется экстренная помощь, которую может оказать препарат «Регидрон». Он выпускается в форме порошка для приготовления питьевого раствора. Прием данного средства нормализует водно-солевой обмен в организме, но на вкус раствор для детей неприятен. Именно поэтому мамам следует строго контролировать процесс приема лекарственных средств. Преимуществом данного препарата является его доступная цена, в сравнении с эффективностью, и легкость в приготовлении.
Именно поэтому мамам следует строго контролировать процесс приема лекарственных средств. Преимуществом данного препарата является его доступная цена, в сравнении с эффективностью, и легкость в приготовлении.
Уже после заболевания микрофлора кишечника всегда нуждается в восстановлении, которое можно ускорить проверенным временем препаратом Линекс. Данное средство подходит для детей младшего возраста и эффективно восполняет полезные бактерии в организме. Плюс к этому порошок из капсул имеет приятный вкус, быстро действует и основан только на натуральных компонентах. Курс восстановления обычно составляет около недели.
При последствиях после заболевания в виде порчи ногтевых пластин, необходимо пропить курс минеральных и витаминных комплексов, чтобы обогатить организм недостающими элементами. Также местно следует применять регенерирующие мази, способствующие быстрейшему заживлению.
Опасные последствия
Многие интересуются, как передается вирус Коксаки, но не все знают о его опасности при игнорировании проблемы. Так почему же следует незамедлительно обращаться за помощью специалистов? Энтеровирус типа Коксаки под наблюдением врачей и при правильном лечении может пройти бесследно, особенно, если протекал в легкой форме.
Так почему же следует незамедлительно обращаться за помощью специалистов? Энтеровирус типа Коксаки под наблюдением врачей и при правильном лечении может пройти бесследно, особенно, если протекал в легкой форме.
В случае же серьезного течения болезни в организме могут проявиться такие осложнения, как:
- энцефалит;
- менингит;
- паралич;
- диабет;
- сердечная недостаточность.
Профилактические меры
Как защититься от вируса Коксаки? Специальных профильных мероприятий для этого просто нет. Необходимо, в первую очередь, соблюдать все правила личной гигиены, тщательно мыть овощи и фрукты перед едой. Помимо этого, следует в период эпидемии избегать людных мест, поскольку заболевание переносится по воздуху. Кроме этого, следует тщательно следить за здоровьем малыша, стараться укрепить его иммунитет еще до заболевания, а при первых же признаках обращаться за медицинской помощью.
Успокаивающей для родителей информацией является то, что переболев вирусом однажды, малыш получает пожизненный иммунитет к данной инфекции и больше с ней уже не столкнется.
Но как бы там ни было, чтобы не заразиться каким-либо вирусом, необходимо постоянно следить за своим здоровьем. А именно вести здоровый образ жизни, придерживаться правильного питания, а также регулярно ходить на прием к квалифицированным специалистам. И тогда вы и ваши дети будут здоровы.
Энтеровирусные инфекции очень коварны | Луганська обласна військово-цивільна адміністрація
Энтеровирусные инфекции – большая группа острых инфекционных заболеваний, характеризующихся лихорадкой и полиморфизмом клинических симптомов, обусловленных поражением ЦНС, сердечно-сосудистой системы, ЖКТ, мышечной системы, легких, печени, почек и др. органов.
Возбудителями заболевания являются энтеровирусы Коксаки А, В и ЭКХО, которые длительно сохраняются во внешней среде и пищевых продуктах, чувствительны к нагреванию свыше 56°С, хлорсодержащим дезинфицирующим растворам, ультрафиолетовому облучению.
Источник инфекции – больной человек или вирусоноситель.
Механизмы передачи инфекции – фекально-оральный, воздушно-капельный, трансплацентарный.
Восприимчивость к энтеровирусным инфекциям всеобщая, но чаще болеют дети в возрасте от 3 до 10 лет. Инфекция высококонтагиозная, сезонность – весенне-летне-осенняя. Иммунитет нестойкий, типоспецифический.
Входные ворота инфекции – слизистые оболочки верхних дыхательных путей или пищеварительного тракта, где вирус размножается, накапливается и вызывает местную воспалительную реакцию, что проявляется симптомами герпетической ангины, ОРЗ, фарингита или кишечной дисфункцией.
Инкубационный период длится от 2-х до 7 дней. Начало заболевания острое, внезапное, бурное, температура быстро повышается до 39°-40° С, нередко с ознобом. Больных беспокоят сильная головная боль, головокружение, расстройство сна. Характерен внешний вид больного – яркие щеки и губы, гиперемия конъюнктив, инъекция сосудов склер, бледный носогубный треугольник.
Выделяют несколько клинических форм энтеровирусной инфекции, которые могут быть либо единственным проявлением болезни либо комбинироваться с другими формами.
1. Герпетическая ангина. В первые сутки заболевания появляются красные папулы, которые располагаются на умеренно гиперемированной слизистой небных дужек, язычка, мягком и твердом нёбе, быстро превращаются в везикулы размером 1-2 мм, числом от 3-5 до 15-18, не сливающиеся между собой. Через 1-2 дня пузырьки вскрываются с образованием эрозий либо бесследно рассасываются к 3-6 дню болезни. Боль при глотании отсутствует или незначительная, иногда появляется слюнотечение. Увеличение шейных и подчелюстных лимфоузлов небольшое, но пальпация их болезненна.
2. Эпидемическая миалгия (болезнь Борнхольма, «чертова пляска», плевродиния) характеризуется острыми болями с локализацией в мышцах передней брюшной стенки живота, нижней части грудной клетки, спине, конечностях. Боли носят приступообразный характер продолжительностью от 30-40 секунд до 15-20 минут, повторяются на протяжении нескольких дней, могут носить рецидивирующий характер, но уже с меньшей интенсивностью и продолжительностью.
Боли носят приступообразный характер продолжительностью от 30-40 секунд до 15-20 минут, повторяются на протяжении нескольких дней, могут носить рецидивирующий характер, но уже с меньшей интенсивностью и продолжительностью.
Менингеальный синдром сохраняется от 2-3 дней до 7-10 дней, санация ликвора происходит на 2-3-й неделе. Возможны остаточные явления в виде астенического и гипертензионного синдромов.
Из других неврологических симптомов при менингите энтеровирусной этиологии могут быть расстройства сознания, повышение сухожильных рефлексов, отсутствие брюшных рефлексов, нистагм, клонус стоп, кратковременные глазодвигательные расcтройства.
4. Паралитические формы энтеровирусной инфекции отличаются полиморфизмом: могут развиться спинальная, бульбоспинальная, понтинная, полирадикулоневрическая формы. Чаще других встречается спинальная форма, которая характеризуется развитием острых вялых параличей одной или обеих ног, реже – рук с выраженным болевым синдромом мышечного характера.
5. Энтеровирусная лихорадка (малая болезнь, 3-х дневная лихорадка) — это наиболее частая форма энтеровирусной инфекции, но трудно диагностируемая при спорадической заболеваемости. Характеризуется кратковременной лихорадкой без выраженных симптомов локальных поражений. Протекает с умереными общеинфекционными симптомами, самочувствие нарушено мало, токсикоза нет, температура сохраняется 2-4 дня. Клинически может быть диагностирована при наличии вспышки в коллективе, когда встречаются и другие формы энтеровирусной инфекции.
6. Энтеровирусная экзантема («бостонская лихорадка») характеризуется появлением с 1-2 дня болезни на лице, туловище, конечностях высыпаний розового цвета, пятнисто- или пятнисто-папулезного характера, иногда могут быть геморрагические элементы. Сыпь держится 1-2 дня, реже – дольше и исчезает бесследно.
7. Кишечная (гастроэнтеритическая) форма.
8. Респираторная (катаральная) форма проявляется слабо выраженными катаральными явлениями в виде заложенности носа, ринита, сухого редкого кашля. При осмотре выявляется гиперемия слизистой ротоглотки, мягкого нёба и задней стенки глотки. Могут отмечаться легкие диспепсические расстройства. Выздоровление наступает через 1-1,5 недели.
9. Миокардит, энцефаломиокардит новорожденных, гепатит, поражение почек, глаз (увеит) – эти формы энтеровирусной инфекции у детей встречаются редко. Клиническая диагностика их возможна только при наличии манифестных форм энтеровирусной инфекции или эпидемических вспышек заболевания.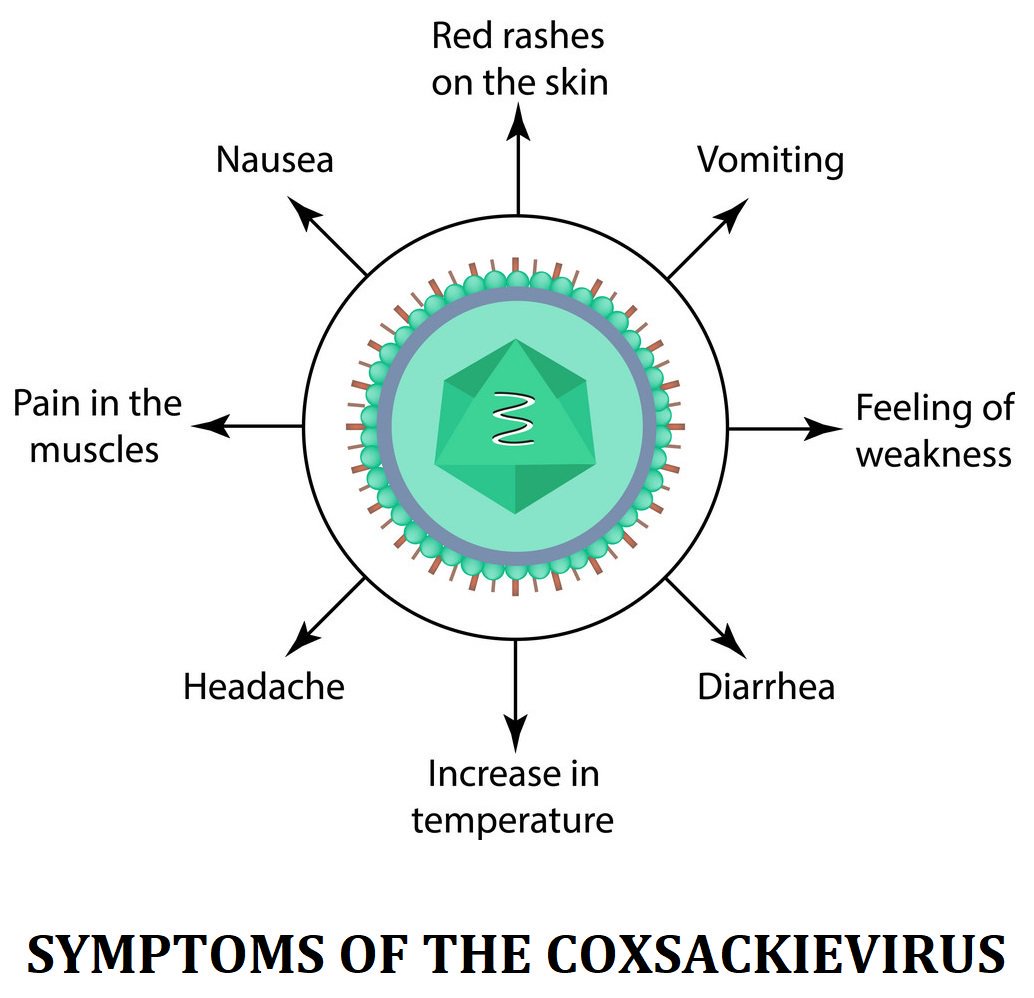 Чаще они диагностируются при проведении вирусологических и серологических исследований.
Чаще они диагностируются при проведении вирусологических и серологических исследований.
Профилактические мероприятия
1.Изоляция больных.
2.Избегать больших скоплений людей (торговые центры, рынки, общественный транспорт).
4.Тщательное мытье или ошпаривание овощей и фруктов перед употреблением.
5.Не употреблять водопроводную воду без ее кипячения.
6.Частое проветривание помещения и влажная уборка с добавлением моющих средств.
7.Не купаться в водоемах со стоячей водой.
8.Специфическая профилактика (вакцина) не разработана.
При первых признаках заболевания необходимо немедленно обращаться за медицинской помощью, не заниматься самолечением!
Главный врач ЛОЦЗ Очеретная Оксана Николаевна
вирусы Коксаки неожиданно проявили себя в ноябре – Учительская газета
 Например, случаи гриппа были зафиксированы еще в августе, а вирусы Коксаки неожиданно проявили себя в ноябре. Фото: pexels.com
Например, случаи гриппа были зафиксированы еще в августе, а вирусы Коксаки неожиданно проявили себя в ноябре. Фото: pexels.comУчёные подчёркивают, что дети, посещающие детские организованные коллективы, и груднички входят в группы риска. Роспотребнадзор призывает родителей быть бдительными и изучить симптоматику данного инфекционного заболевания.
Что такое вирусы Коксаки?
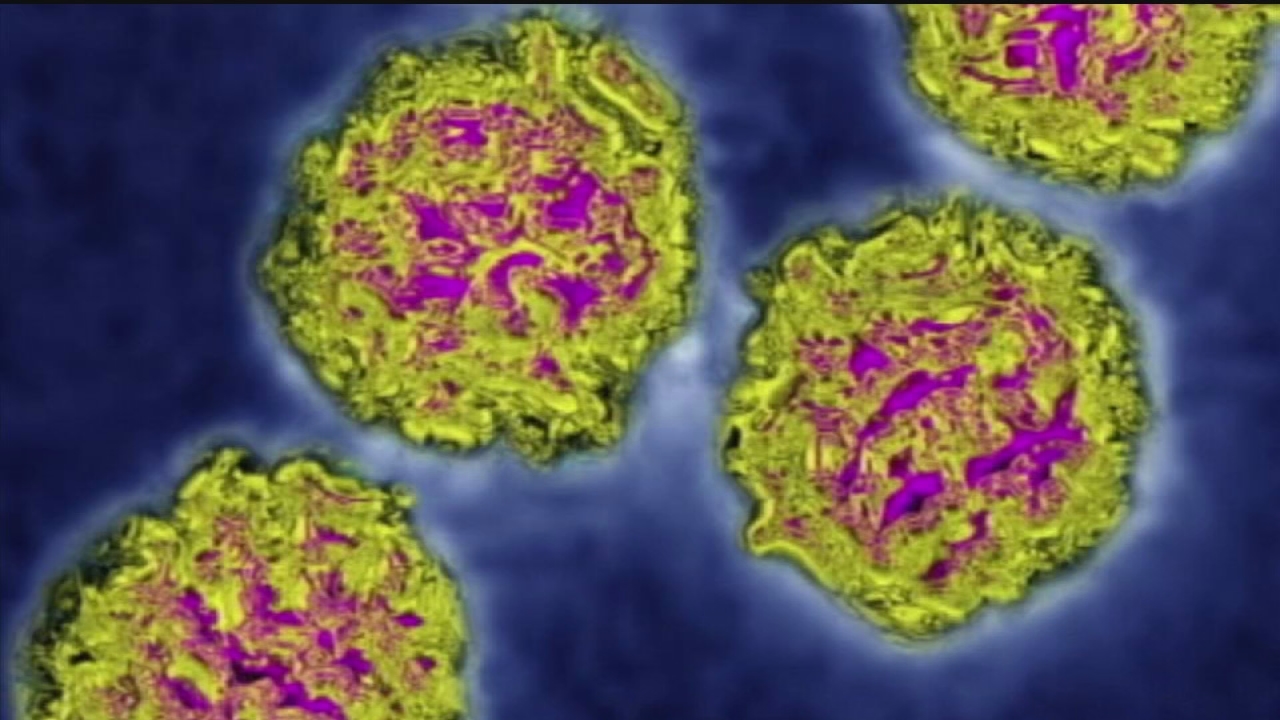
Вирус Коксаки, получивший своё название по имени небольшого городка Коксаки в штате Нью-Йорк (США), впервые был обнаружен в середине прошлого столетия и описан американским учёным Гилбертом Даллдорфом. Двадцать девять серотипов РНК-содержащих энтеровирусов (относящихся к типам A, B, C), известных под кратким наименованием «вирусы Коксаки», становятся одной из основных причин возникновения асептического менингита. Вирусы быстро распространяются в желудочно-кишечном тракте, а инфекции, вызванные ими, часто демонстрируют слабовыраженную симптоматику полиомиелита (частая рвота, диарея, появление сыпи на руках, ногах, лице и грудной клетке).
Инкубационный период длится несколько дней.
Пути заражения
Заболевание передаётся исключительно от человека-носителя через пищу, напитки и бытовые предметы. Кроме того, возможна передача вирусов воздушно-капельным способом, так как вирус выделяется из верхних дыхательных путей. Роспотребнадзор акцентирует внимание родителей на том, что, хотя наиболее активное выделение вируса происходит в первые дни заболевания, человек может оставаться его носителем на протяжении пяти месяцев и представлять непосредственную угрозу для окружающих на протяжении всего этого срока.
Возбудитель инфекции является очень жизнестойким: в воде и на поверхности он может сохранять свои свойства до двух месяцев, а в замороженном состоянии — до нескольких лет.
Когда стоит обратиться к врачу?
Врачи отмечают, что симптоматика данного заболевания имеет ряд схожих черт с другими инфекционными заболеваниями, поэтому при наличии одного или нескольких перечисленных ниже симптомов, следует безотлагательно обратиться к специалистам:
- диарея
- рвота
- сыпь на лице, груди, ногах и руках
- затруднённое дыхание
- судороги
- жалобы на боль в груди или животе
- сонливость
- сильная головная боль, сопровождающаяся спутанностью сознания и рвотой
- ригидность затылочных мышц (сложно наклонить голову вперёд)
- покраснение глаз.

Какие осложнения могут возникнуть?
Роспотребнадзор обращает внимание родителей на то, что в связи с вирусами Коксаки может возникнуть ряд осложнений, требующих незамедлительной госпитализации. К их числу относятся:
- вирусный менингит
- энцефалит
- миокардит.
Все три заболевания крайне опасны и без серьезного лечения могут привести к смертельному исходу.
Кроме того, в ведомстве отмечают, что вирусы Коксаки, поразившие организм беременной женщины, могут вызвать врожденные пороки развития сердечно-сосудистой, мочеполовой, нервной и пищеварительной систем у плода.
Можно ли предотвратить заболевание?
На сегодняшний день никакой специфической вакцины не разработано, однако мы можем проявить бдительность и предупредить случаи заболевания путём соблюдения нескольких несложных правил. Продукты нужно покупать исключительно в проверенных сертифицированных магазинах, фрукты и овощи тщательно промывать перед употреблением, а по возможности — термически обрабатывать. Кроме того, нужно обязательно регулярно мыть руки с мылом и постараться не контактировать с заражёнными людьми.
Кроме того, нужно обязательно регулярно мыть руки с мылом и постараться не контактировать с заражёнными людьми.
При возникновении одного или нескольких симптомов следует незамедлительно обратиться к врачу!
Оценка инкубационного периода ящура у детей разных возрастных групп Общественное здравоохранение, Ли Ка Шинг, Медицинский факультет, Гонконгский университет, Специальный административный район Гонконг, Китай
Цици Чжан
Сотрудничающий центр ВОЗ по эпидемиологии и борьбе с инфекционными заболеваниями, Школа общественного здравоохранения, Ли Ка Шинг, Медицинский факультет , Университет Гонконга, Специальный административный район Гонконг, Китай
Бенджамин Дж.Cowling
Сотрудничающий центр ВОЗ по эпидемиологии и борьбе с инфекционными заболеваниями, Школа общественного здравоохранения, Медицинский факультет Ли Ка Шинг, Университет Гонконга, Специальный административный район Гонконг, Китай
Eric HY Lau
Сотрудничающий центр ВОЗ по инфекционным заболеваниям Эпидемиология и контроль заболеваний, Школа общественного здравоохранения, Ли Ка Шинг, Медицинский факультет, Университет Гонконга, Специальный административный район Гонконг, Китай
Сотрудничающий центр ВОЗ по эпидемиологии и борьбе с инфекционными заболеваниями, Школа общественного здравоохранения, Ли Ка Шинг Медицинский факультет Университета Гонконга, Специальный административный район Гонконг, Китай
Автор, ответственный за переписку.
Поступила в редакцию 6 июня 2017 г .; Принято 10 ноября 2017 г.
Открытый доступ Эта статья находится под лицензией Creative Commons Attribution 4.0 International License, которая разрешает использование, совместное использование, адаптацию, распространение и воспроизведение на любом носителе или в любом формате при условии, что вы укажете автора(ов) оригинала и источник, предоставьте ссылку на лицензию Creative Commons и укажите, были ли внесены изменения. Изображения или другие сторонние материалы в этой статье включены в лицензию Creative Commons для статьи, если иное не указано в кредитной строке материала.Если материал не включен в лицензию Creative Commons статьи, а ваше предполагаемое использование не разрешено законом или выходит за рамки разрешенного использования, вам необходимо получить разрешение непосредственно от правообладателя. Чтобы просмотреть копию этой лицензии, посетите http://creativecommons.org/licenses/by/4.0/.Эта статья цитировалась в других статьях PMC.
Abstract
Болезнь рук, ящура (HFMD) — это детское заболевание, часто вызывающее крупные вспышки в Азии и иногда в Европе и США.Инкубационный период HFMD обычно описывается как около 3–7 дней, но эмпирических данных нет. В этом исследовании мы оценили инкубационный период HFMD после школьных вспышек в Гонконге, используя информацию о появлении симптомов и датах отсутствия по болезни у учащихся с диагнозом HFMD. Всего для анализа было отобрано 99 случаев HFMD из 12 школ. Мы подогнали параметрические модели с учетом интервальной цензуры. На основе наиболее подходящих распределений оценочные средние инкубационные периоды составили 4.4 (95% ДИ 3,8–5,1) дней, 4,7 (95% ДИ 4,5–5,1) дней и 5,7 (95% ДИ 4,6–7,0) дней для детей в детских садах, начальных и средних школах соответственно. Исходя из подобранного распределения, предполагаемые инкубационные периоды могут быть длиннее 10 дней для 8,8% и 23,2% случаев HFMD в детских садах и средних школах соответственно. Наши результаты показывают, что инкубационный период HFMD для учащихся средних школ может быть длиннее, чем обычно описываемые диапазоны. Для борьбы со вспышками может потребоваться длительный период усиленной личной гигиены и дезинфекции окружающей среды.
Для борьбы со вспышками может потребоваться длительный период усиленной личной гигиены и дезинфекции окружающей среды.
Введение
Болезнь рук, ящур — детская болезнь, вызываемая различными вирусами, принадлежащими к роду энтеровирусов, включая вирусы Коксаки, эховирусы и энтеровирусы 2 . Крупные вспышки HFMD часто происходили в Азии 3 и иногда в Европе 4 и США 5 в основном у детей в возрасте до 5 лет 6 9.Иногда могут возникать тяжелые осложнения при неврологических, сердечно-сосудистых или респираторных заболеваниях 7 . HFMD ежегодно вызывает в среднем 500–900 смертей в Китае 3 . Инкубационный период, определяемый как время от заражения до появления симптомов, является одним из важных параметров контроля и профилактики заболеваний 8 .
Инкубационный период HFMD обычно составляет около 3–7 дней 9 . Однако недавний и более ранний систематические обзоры выявили отсутствие эмпирических данных об инкубационном периоде HFMD 10 , 11 . Например, в одном исследовании сообщается, что инкубационный период HFMD «обычно составляет 3-4 дня, но может достигать 10 дней и более» 12 , в то время как в другом исследовании инкубационный период описывался как «начиная от от 5 до 7 дней 13 . Однако доказательств, подтверждающих эти диапазоны инкубационного периода, предоставлено не было, и по этим описаниям трудно определить долю пациентов с HFMD с инкубационными периодами, попадающими в эти диапазоны.Кроме того, инкубационный период может варьироваться в зависимости от возраста 14 , но это не исследовалось для HFMD.
Однако недавний и более ранний систематические обзоры выявили отсутствие эмпирических данных об инкубационном периоде HFMD 10 , 11 . Например, в одном исследовании сообщается, что инкубационный период HFMD «обычно составляет 3-4 дня, но может достигать 10 дней и более» 12 , в то время как в другом исследовании инкубационный период описывался как «начиная от от 5 до 7 дней 13 . Однако доказательств, подтверждающих эти диапазоны инкубационного периода, предоставлено не было, и по этим описаниям трудно определить долю пациентов с HFMD с инкубационными периодами, попадающими в эти диапазоны.Кроме того, инкубационный период может варьироваться в зависимости от возраста 14 , но это не исследовалось для HFMD.
В 2015–2016 гг. в средних школах Гонконга произошли неожиданные вспышки HFMD. Это обеспечивает данные из более широкого возрастного диапазона случаев HFMD. В нашем исследовании мы оценили инкубационный период HFMD у детей разных возрастных групп от школьных вспышек в Гонконге.
Результаты
Мы набрали в общей сложности 1458 участников из 97 классов в 35 школах (24 детских сада, 3 начальных и 8 средних школ), включая 309 пациентов с клинически диагностированным HFMD.После выбора классов с ≥2 случаями для дальнейшего анализа было выявлено в общей сложности 65 классов с 286 случаями HFMD. Далее мы удалили 147 случаев с отсутствующими датами начала или отсутствия и последующие случаи в том же классе и 40 изолированных случаев. Всего для анализа было доступно 99 случаев HFMD из 12 школ (4 детских сада, 1 начальная и 7 средних школ). Мы выявили 1 случай с предшествующим бытовым заражением и считали, что он не инфицирован в классе, но может заразить других одноклассников.
В таблице показаны основные характеристики случаев HFMD в нашем исследовании. Среди 99 случаев HFMD 64,5% составляют мужчины. Средний возраст составил 12,1 года (стандартное отклонение 4,7 года). Среднее время от появления симптомов до отсутствия больного составляло 2 дня (межквартильный размах (IQR) 0–2 дня), а среднее число случаев HFMD на класс составляло 2 (IQR 2–4 случая). Среднее количество дней от даты начала первого до последнего случая в каждом классе составляло 7,5 (межквартильный интервал 5–14 дней). В среднем было 1,3 инфицированных (диапазон: 1–5), связанных с появлением каждого симптома, чтобы определить период воздействия.
Среднее количество дней от даты начала первого до последнего случая в каждом классе составляло 7,5 (межквартильный интервал 5–14 дней). В среднем было 1,3 инфицированных (диапазон: 1–5), связанных с появлением каждого симптома, чтобы определить период воздействия.
Таблица 1
Характеристики 99 диагностированных случаев заболевания рук, ящура в результате школьных вспышек в Гонконге, 2015–2016 гг.
| Характеристики | N = 99 | (%) | |
|---|---|---|---|
| 64 | 64,6% | ||
| Средний возраст, лет (SD) | 12.1 | 4,7 | |
| Тип школы | |||
| Детский сад | 17 | 17. 2% 2% | |
| 9.1% | 9.1% | ||
| Средняя школа | 73 | 73,7% | |
| Среднее время от симптома наступление на больное отсутствие, дни (IQR) | 2 | 0–2 | |
На основании дат появления симптомов и дат отсутствия болезни в случаях HFMD, включенных для анализа, мы подогнали логарифмически нормальное, гамма-распределение и распределение Вейбулла к наблюдаемым диапазонам инкубационных периодов (таблица).Гамма была наиболее подходящей моделью с самым низким AIC для средних и всех школ, а логарифмически-нормальное распределение было наиболее подходящим распределением для детских садов и начальных школ. Другие распределения также хорошо соответствовали различиям AIC <3 по сравнению с наиболее подходящим распределением. Большинство распределений удовлетворительно соответствуют наблюдаемым данным, за исключением начальной школы, где у нас был небольшой размер выборки (см. Дополнительный рисунок S2 ). Предполагаемый средний инкубационный период для всех детей из гамма-распределения составлял 5 лет.4 (95% ДИ 4,4–6,5) дней с расчетными 5% и 95% процентилями 1,0 и 16,0 дней соответственно (рис. ). Инкубационный период у учащихся детских садов был самым коротким со средним значением 4,4 (95% ДИ 3,8–5,1), а у учащихся средних школ был самым продолжительным со средним значением 5,7 (95% ДИ 4,6–7,0). Однако различия не были статистически значимыми (тесты начальной загрузки, все значения p>0,07).
Большинство распределений удовлетворительно соответствуют наблюдаемым данным, за исключением начальной школы, где у нас был небольшой размер выборки (см. Дополнительный рисунок S2 ). Предполагаемый средний инкубационный период для всех детей из гамма-распределения составлял 5 лет.4 (95% ДИ 4,4–6,5) дней с расчетными 5% и 95% процентилями 1,0 и 16,0 дней соответственно (рис. ). Инкубационный период у учащихся детских садов был самым коротким со средним значением 4,4 (95% ДИ 3,8–5,1), а у учащихся средних школ был самым продолжительным со средним значением 5,7 (95% ДИ 4,6–7,0). Однако различия не были статистически значимыми (тесты начальной загрузки, все значения p>0,07).
Таблица 2
Расчетный инкубационный период для HFMD в разных возрастных группах.
| Тип школы (возрастной ассортимент) | Median (95% CI) / AIC | |||||
|---|---|---|---|---|---|---|
| Weibull | Gamma | Log-Normal | ||||
5 . 5 (4.5-6.7) 5 (4.5-6.7) | 5.4 (4.4-6.5) | 4,9 (4.0-5.9) | ||||
| 243.9 | 242.4 | 242.4 | 242.59 | |||
| Детский сад (2-5 лет) | 4.6 (3.9- 5.5) | 4.7 (4.0-5.5) | 4.4 (3.8-5.1) | |||
| 31.1 | 29.9 | 29.99 | ||||
| Начальная школа (6-12 лет) | 4.7 (4.4-5.1) | 4,8 (4,4–5,1) | 4,7 (4,5–5,1) | |||
| 23,9 | 23.2 | 2 | 23. 0 0 | |||
| Средняя школа (12-18 лет) | 5.9 (4.8-7.2) | 5.7 (4.6-7.0) | 5.1 (4.2-6.3) | |||
| 192.1 | 191.7 | 193.6 | ||||
Наиболее подходящие распределения для инкубационного периода HFMD. Оценка была основана на 17, 9 и 73 отобранных случаях HFMD в результате вспышек в детских садах, начальных и средних школах соответственно в Гонконге, 2015–2016 гг. Наиболее подходящими распределениями были логнормальные распределения для детских садов и начальных школ и гамма-распределения для средних школ.
В качестве анализа чувствительности мы включили первый и не более трех последующих случаев в каждом классе, из которых для анализа были включены 42 случая HFMD. Предполагаемый средний инкубационный период для всех детей тогда составлял 5,7 (95% ДИ: 4,7–6,8) дней с 5% и 95% процентилями 1,3 и 15,2 дня соответственно. Для анализа чувствительности, который ограничивался вспышками одного класса в каждом классе, в анализ были включены 34 случая HFMD. Расчетный инкубационный период составил 4,8 (95% ДИ 3.8–5,8) дней, с 5% и 95% процентилями 0,9 и 14,0 дней соответственно.
Для анализа чувствительности, который ограничивался вспышками одного класса в каждом классе, в анализ были включены 34 случая HFMD. Расчетный инкубационный период составил 4,8 (95% ДИ 3.8–5,8) дней, с 5% и 95% процентилями 0,9 и 14,0 дней соответственно.
Обсуждение
Мы оценили средний инкубационный период HFMD в 4,4 дня (95% ДИ 3,8–5,1) для учащихся детских садов в возрасте около 2–5 лет, что согласуется с диапазоном около 3–7 дней, который обычно указывается в различных медицинских учреждениях. агентства 10 . Предполагаемый средний инкубационный период HFMD составлял 5,7 (95% ДИ 4,6–7,0) для учащихся средних школ в возрасте около 12–18 лет и, по-видимому, был дольше, хотя разница не достигла статистической значимости при небольшом размере выборки в исследовании.Расчетные инкубационные периоды могут быть длиннее 10 дней для 8,8% и 23,2% учащихся детских садов и средних школ соответственно, исходя из подобранного распределения. Предполагаемый инкубационный период для детей младшего школьного возраста (n = 9) имел относительно низкую вариабельность по сравнению с другими группами, вероятно, потому, что данные были получены из одной школы и, следовательно, вероятно, были вызваны одним возбудителем. Напротив, относительно высокая вариабельность предполагаемого инкубационного периода у учащихся средних школ (n = 73) может быть объяснена более высокой гетерогенностью иммунных ответов хозяина из-за более раннего воздействия различных патогенов.
Напротив, относительно высокая вариабельность предполагаемого инкубационного периода у учащихся средних школ (n = 73) может быть объяснена более высокой гетерогенностью иммунных ответов хозяина из-за более раннего воздействия различных патогенов.
Насколько нам известно, это первое исследование по оценке распределения инкубационного периода HFMD для разных возрастных групп на основе эмпирических данных. В то время как время заражения обычно было ненаблюдаемым, относительно короткий период между началом болезни и отсутствием болезни в школе помог уменьшить неопределенность в периоде воздействия. Предполагаемый инкубационный период не чувствителен к неопределенности из-за ненаблюдаемой цепочки передачи во время вспышек, которые могут включать несколько поколений.Наш вывод может иметь значение для вмешательства или лечения вспышек в школьных условиях, таких как определение основанного на фактических данных периода наблюдения за вспышками HFMD и поддержание более длительного периода усиленной практики личной гигиены и дезинфекции окружающей среды 11 .
В нашем исследовании есть некоторые оговорки. Возможна систематическая ошибка припоминания дат появления симптомов и отсутствия болезни. В анкету были включены отдельные вопросы о датах появления основных симптомов HFMD, а также о датах начала и окончания отсутствия по болезни.Когда участников просили сообщить последовательность событий, связанных с эпизодом HFMD, ответы, как правило, были более связными. Мы не могли исключить потенциальные инфекции от сообщества. Однако в нашем исследовании мы наблюдали ограниченную передачу от домохозяйства, и вероятность передачи от сообщества должна быть еще меньше в течение ограниченного периода школьных вспышек. Наконец, мы не собирали образцы для лабораторных испытаний, и поэтому нам не хватало информации о штамме вируса, вызывающем заболевание, а также, возможно, неправильно классифицировали случаи HFMD из-за различий в симптомах.В течение периода исследования основным штаммом, циркулирующим в сообществе, был вирус Коксаки А6, с которым было связано 58% вспышек, за которым следовал энтеровирус 71 15 . Необходимы дальнейшие исследования для оценки потенциальной гетерогенности инкубационного периода для различных штаммов вируса. За исключением вакцинации против энтеровируса 71, другие профилактические меры общественного здравоохранения против HFMD обычно не учитывают различия в серотипах. Наши результаты могут улучшить доказательную базу для контроля HFMD.
Необходимы дальнейшие исследования для оценки потенциальной гетерогенности инкубационного периода для различных штаммов вируса. За исключением вакцинации против энтеровируса 71, другие профилактические меры общественного здравоохранения против HFMD обычно не учитывают различия в серотипах. Наши результаты могут улучшить доказательную базу для контроля HFMD.
Материалы и методы.
Источники данных. Мы набрали всех учеников из классов, которые сообщили о случаях HFMD. Для настоящего анализа инкубационных периодов были отобраны классы с ≥2 случаями HFMD.
Мы разослали анкеты родителям или законным опекунам учащихся, принявших участие в опросе, для сбора демографической и эпидемиологической информации.Мы также собрали ключевую информацию, связанную с передачей болезни и прогрессированием HFMD, такую как даты появления симптомов (особенно лихорадки, язвы в полости рта и сыпи), даты отсутствия по болезни и потенциальную эпидемиологическую связь с другими случаями HFMD в домашнем хозяйстве. Поощрения были предусмотрены для случаев HFMD, которые предоставили более подробную информацию. Мы также собрали записи о посещаемости в школах, стратифицированные по случаям HFMD и случаям отсутствия, чтобы оценить полноту данных.
Поощрения были предусмотрены для случаев HFMD, которые предоставили более подробную информацию. Мы также собрали записи о посещаемости в школах, стратифицированные по случаям HFMD и случаям отсутствия, чтобы оценить полноту данных.
Одобрение этики
Письменное информированное согласие было предоставлено всеми участвующими школами.Для студентов было получено доверенное письменное согласие от родителей или законных опекунов. Протокол исследования был одобрен Институциональным наблюдательным советом Университета Гонконга/управления больниц Западного кластера Гонконга и проводился в соответствии с применимыми рекомендациями.
. Статистический анализ. Точное время заражения не наблюдалось, но окна воздействия были определены от появления симптомов до дня перед отсутствием болезни, предполагая, что случаи HFMD были заразны только после появления симптомов
17 .Все потенциальные инфекционные агенты одного и того же класса были включены для построения окон экспозиции, предполагая ограниченную передачу между разными классами.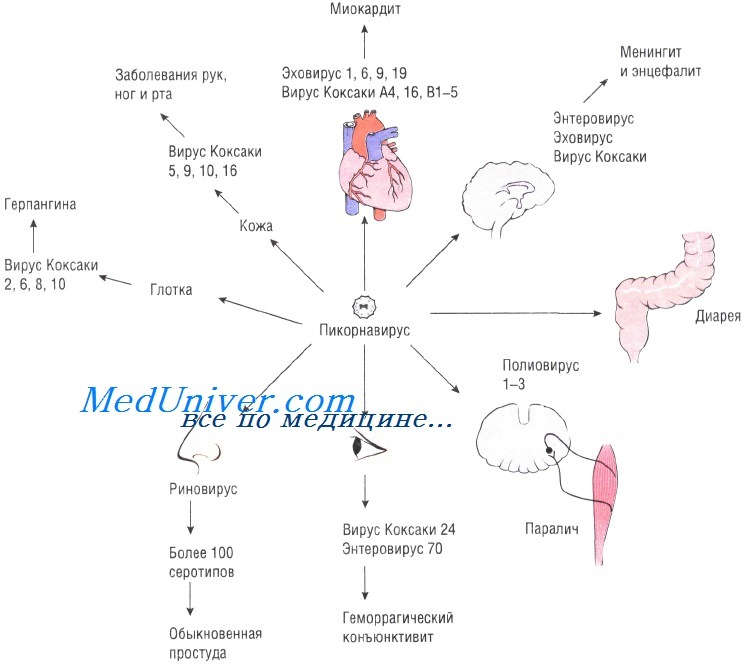 Случаи с отсутствующей датой начала или отсутствия заболевания, а также последующие случаи в том же классе были исключены из анализа. Другими словами, в анализ были включены только передачи с полным соблюдением окон экспозиции. Предполагалось, что учащиеся с более ранними случаями HFMD в своих домохозяйствах были инфицированы за пределами школы и были включены в анализ только для контакта с последующими случаями.Мы также учитывали выходные и школьные каникулы, когда в школах не было облучения. Мы использовали максимальную вероятность, чтобы подобрать гамма, распределение Вейбулла и логарифмически нормальное распределение к потенциальным инкубационным интервалам, и выбрали лучшие модели, используя информационный критерий Акаике (AIC). Мы оценили средний инкубационный период для детей в детских садах (в возрасте около 2-5 лет), начальной (в возрасте около 6-11 лет) и средней школе (в возрасте около 12-18 лет) соответственно и вычислили соответствующий 95% доверительный интервал (ДИ ) методом параметрической начальной загрузки с использованием 1000 повторов.
Случаи с отсутствующей датой начала или отсутствия заболевания, а также последующие случаи в том же классе были исключены из анализа. Другими словами, в анализ были включены только передачи с полным соблюдением окон экспозиции. Предполагалось, что учащиеся с более ранними случаями HFMD в своих домохозяйствах были инфицированы за пределами школы и были включены в анализ только для контакта с последующими случаями.Мы также учитывали выходные и школьные каникулы, когда в школах не было облучения. Мы использовали максимальную вероятность, чтобы подобрать гамма, распределение Вейбулла и логарифмически нормальное распределение к потенциальным инкубационным интервалам, и выбрали лучшие модели, используя информационный критерий Акаике (AIC). Мы оценили средний инкубационный период для детей в детских садах (в возрасте около 2-5 лет), начальной (в возрасте около 6-11 лет) и средней школе (в возрасте около 12-18 лет) соответственно и вычислили соответствующий 95% доверительный интервал (ДИ ) методом параметрической начальной загрузки с использованием 1000 повторов. Затем из подобранного распределения 16 был рассчитан 95%-й процентиль инкубационного периода. Более подробная информация о статистическом анализе описана в дополнительной информации.
Затем из подобранного распределения 16 был рассчитан 95%-й процентиль инкубационного периода. Более подробная информация о статистическом анализе описана в дополнительной информации.Анализ чувствительности
Чтобы изучить потенциальное влияние использования данных о вспышках для оценки распределения инкубационного периода, мы проанализировали подгруппу случаев, которая консервативно включала первичные случаи и не более трех последующих случаев HFMD в каждом классе.Учитывая репродуктивное число 2,5–5,5 для передачи HFMD в Гонконге 18 , это должно включать большинство случаев первого поколения. Чтобы оценить чувствительность результата к предположению об ограниченной межклассовой передаче, мы определили школьные классы с зарегистрированными случаями HFMD только в одном классе и оценили распределение инкубационного периода в этом подмножестве. Все анализы проводились с помощью R версии 3.3.2. (R Foundation for Statistical Computing, Вена, Австрия).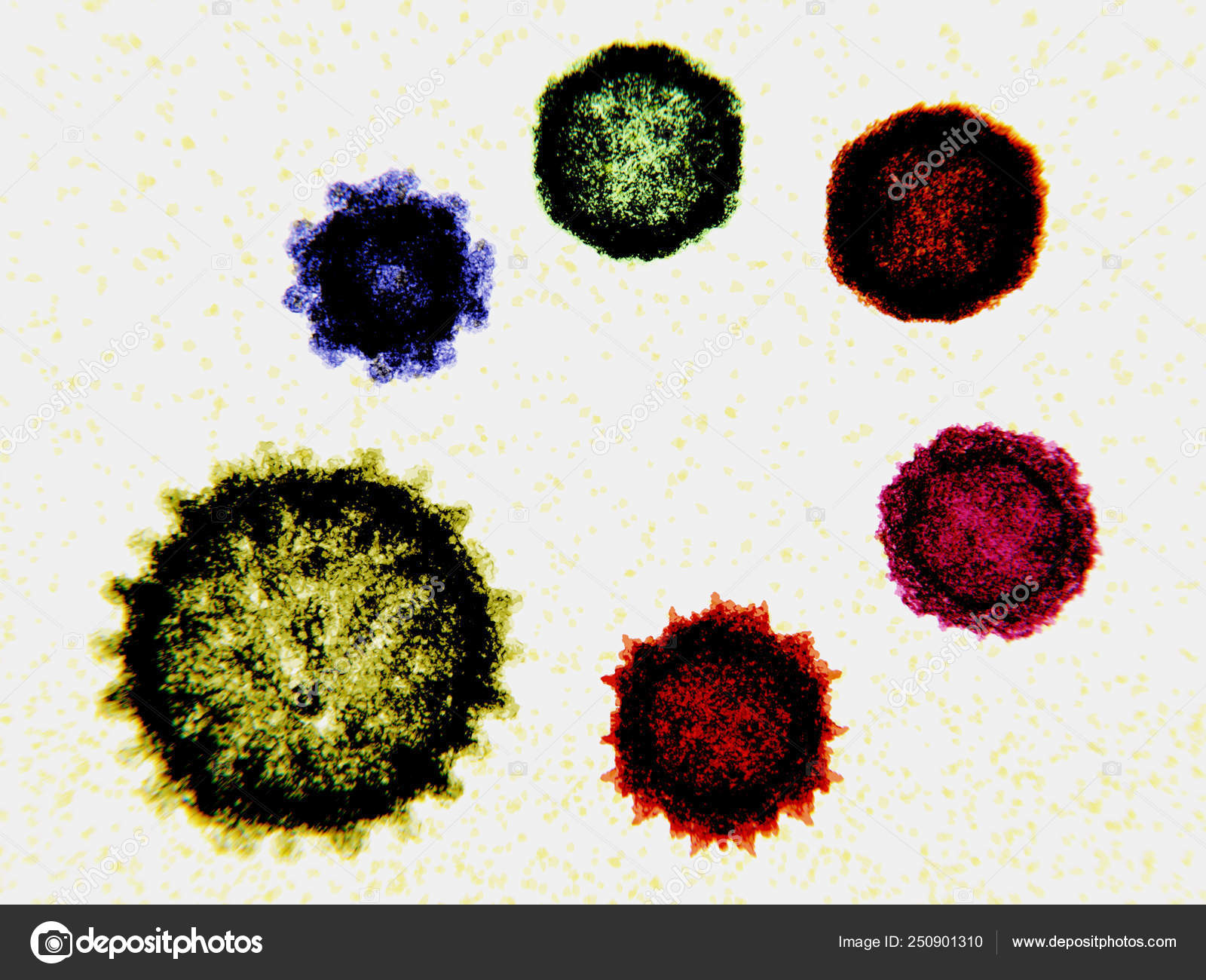
Дополнительные электронные материалы
Благодарности
Мы благодарим всех участвующих учащихся, родителей, детские сады и школы. Мы также благодарим Венди Чиу за координацию набора в школу. Этот проект был поддержан Программой ранней карьеры Совета по исследовательским грантам Специального административного района Гонконг (грант № 27100814) и Гарвардским центром динамики инфекционных заболеваний Национального института общих медицинских наук (грант №U54 GM088558). Содержание является исключительной ответственностью авторов и не обязательно отражает официальную точку зрения Национального института общих медицинских наук или Национального института здоровья.
Авторские вклады
З.Ю. участвовал в разработке дизайна исследования, провел анализ и написал рукопись. Q.Z. собрал и критически рассмотрел рукопись. Би Джей Си участвовал в разработке исследования, анализе и критически рецензировал рукопись. Э.Г.И.Л. участвовал в разработке исследования, анализе, интерпретации данных, написании и критическом обзоре рукописи. Все авторы внесли свой вклад в интерпретацию данных, составление статьи и окончательное утверждение версии для публикации.
Все авторы внесли свой вклад в интерпретацию данных, составление статьи и окончательное утверждение версии для публикации.
Примечания
Конкурирующие интересы
B.J.C. получает финансирование исследований от MedImmune Inc. и Sanofi Pasteur и консультирует Crucell N.V. Авторы не сообщают о других потенциальных конфликтах интересов.
Сноски
Электронный дополнительный материал
Дополнительная информация прилагается к этому документу на 10.1038/s41598-017-16705-7.
Примечание издателя: Springer Nature остается нейтральной в отношении юрисдикционных претензий в опубликованных картах и институциональной принадлежности.
Ссылки
1. Pallansch, MA, Oberste, MS & Whitton, JL In Fields virology (eds David, M. Knipe & Peter, M. Howley) 490–530 (Wolters Kluwer/Lippincott Williams & Wilkins Health, 2013).
2. Chang LY, et al. Клинические особенности и факторы риска отека легких после энтеровируса-71, связанного с болезнью рук, ящура и рта. Ланцет. 1999; 354: 1682–1686. doi: 10.1016/S0140-6736(99)04434-7. [PubMed] [CrossRef] [Google Scholar]3. Син В. и др. Болезни рук, ящура и рта в Китае, 2008–2012 годы: эпидемиологическое исследование. Ланцет Инфекционные заболевания. 2014; 14:308–318. doi: 10.1016/S1473-3099(13)70342-6. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]4. Хассель С. и др. Схемы передачи энтеровируса человека 71 в европейские страны, из них и между ними, с 2003 по 2013 год. Евронадзор. 2015;20:2–12. дои: 10.2807/1560-7917.ЕС.2015.20.34.30005. [PubMed] [CrossRef] [Google Scholar]5. Центры по контролю и профилактике заболеваний. Заметки с мест: тяжелое заболевание рук, ящура и рта, связанное с вирусом Коксаки A6 — Алабама, Коннектикут, Калифорния и Невада, ноябрь 2011 г. — февраль 2012 г. MMWR Morb Mortal Wkly Rep. 2012; 61:213 –214. [PubMed] [Google Scholar]6. Ву Дж.Т. и др. Плановая детская вакцинация против энтеровируса 71 в Китае: анализ эффективности затрат. Плос Мед. 2016;13:e1001975. doi: 10.
Ланцет. 1999; 354: 1682–1686. doi: 10.1016/S0140-6736(99)04434-7. [PubMed] [CrossRef] [Google Scholar]3. Син В. и др. Болезни рук, ящура и рта в Китае, 2008–2012 годы: эпидемиологическое исследование. Ланцет Инфекционные заболевания. 2014; 14:308–318. doi: 10.1016/S1473-3099(13)70342-6. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]4. Хассель С. и др. Схемы передачи энтеровируса человека 71 в европейские страны, из них и между ними, с 2003 по 2013 год. Евронадзор. 2015;20:2–12. дои: 10.2807/1560-7917.ЕС.2015.20.34.30005. [PubMed] [CrossRef] [Google Scholar]5. Центры по контролю и профилактике заболеваний. Заметки с мест: тяжелое заболевание рук, ящура и рта, связанное с вирусом Коксаки A6 — Алабама, Коннектикут, Калифорния и Невада, ноябрь 2011 г. — февраль 2012 г. MMWR Morb Mortal Wkly Rep. 2012; 61:213 –214. [PubMed] [Google Scholar]6. Ву Дж.Т. и др. Плановая детская вакцинация против энтеровируса 71 в Китае: анализ эффективности затрат. Плос Мед. 2016;13:e1001975. doi: 10. 1371/journal.pmed.1001975. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]8. Прекрасный ПЕМ. Интервал между последовательными случаями инфекционного заболевания. Am J Эпидемиол. 2003; 158:1039–1047. doi: 10.1093/aje/kwg251. [PubMed] [CrossRef] [Google Scholar] 10. Ко В.М. и др. Эпидемиология заболеваний рук, ящура и рта в Азии: систематический обзор и анализ. Pediatr Infect Dis J. 2016; 35:e285–300. doi: 10.1097/INF.0000000000001242. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]11. Ричардсон М., Эллиман Д., Магуайр Х., Симпсон Дж., Николл А.Доказательная база инкубационных периодов, периодов контагиозности и политик исключения для борьбы с инфекционными заболеваниями в школах и дошкольных учреждениях. Pediatr Infect Dis J. 2001; 20:380–391. doi: 10.1097/00006454-200104000-00004. [PubMed] [CrossRef] [Google Scholar] 12. Чан ЛИ. Энтеровирус 71 на Тайване. Педиатр Неонатол. 2008; 49: 103–112. doi: 10.1016/S1875-9572(08)60023-6. [PubMed] [CrossRef] [Google Scholar] 13.
1371/journal.pmed.1001975. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]8. Прекрасный ПЕМ. Интервал между последовательными случаями инфекционного заболевания. Am J Эпидемиол. 2003; 158:1039–1047. doi: 10.1093/aje/kwg251. [PubMed] [CrossRef] [Google Scholar] 10. Ко В.М. и др. Эпидемиология заболеваний рук, ящура и рта в Азии: систематический обзор и анализ. Pediatr Infect Dis J. 2016; 35:e285–300. doi: 10.1097/INF.0000000000001242. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]11. Ричардсон М., Эллиман Д., Магуайр Х., Симпсон Дж., Николл А.Доказательная база инкубационных периодов, периодов контагиозности и политик исключения для борьбы с инфекционными заболеваниями в школах и дошкольных учреждениях. Pediatr Infect Dis J. 2001; 20:380–391. doi: 10.1097/00006454-200104000-00004. [PubMed] [CrossRef] [Google Scholar] 12. Чан ЛИ. Энтеровирус 71 на Тайване. Педиатр Неонатол. 2008; 49: 103–112. doi: 10.1016/S1875-9572(08)60023-6. [PubMed] [CrossRef] [Google Scholar] 13. Qiaoyun F, Xiongfei J, Lihuan L, Angao X. Эпидемиология и этиологические характеристики заболеваний рук, ящура в городе Хуэйчжоу в период с 2008 по 2011 год.Арх Вирол. 2013; 158: 895–899. doi: 10.1007/s00705-012-1566-6. [PubMed] [CrossRef] [Google Scholar] 14. Virlogeux, V. и др. . Связь между тяжестью инфекций, вызванных вирусом гриппа A(H7N9), и продолжительностью инкубационного периода. Plos One 11 (2016). [Бесплатная статья PMC] [PubMed] 16. Коулинг Б.Дж. и др. Альтернативные методы оценки инкубационного распределения — Примеры тяжелого острого респираторного синдрома. Эпидемиология. 2007; 18: 253–259. дои: 10.1097/01.ede.0000254660.07942.fb. [PubMed] [CrossRef] [Google Scholar]
Qiaoyun F, Xiongfei J, Lihuan L, Angao X. Эпидемиология и этиологические характеристики заболеваний рук, ящура в городе Хуэйчжоу в период с 2008 по 2011 год.Арх Вирол. 2013; 158: 895–899. doi: 10.1007/s00705-012-1566-6. [PubMed] [CrossRef] [Google Scholar] 14. Virlogeux, V. и др. . Связь между тяжестью инфекций, вызванных вирусом гриппа A(H7N9), и продолжительностью инкубационного периода. Plos One 11 (2016). [Бесплатная статья PMC] [PubMed] 16. Коулинг Б.Дж. и др. Альтернативные методы оценки инкубационного распределения — Примеры тяжелого острого респираторного синдрома. Эпидемиология. 2007; 18: 253–259. дои: 10.1097/01.ede.0000254660.07942.fb. [PubMed] [CrossRef] [Google Scholar]17. Heymann, D.L. Руководство по борьбе с инфекционными заболеваниями . (Американская ассоциация общественного здравоохранения, 2014 г.).
18. Ma E, et al. Оценка основного репродукционного числа энтеровируса 71 и вируса Коксаки А16 при вспышках ящура и кистей рук. Pediatr Infect Dis J. 2011; 30: 675–679. doi: 10.1097/INF.0b013e3182116e95. [PubMed] [CrossRef] [Google Scholar]
Pediatr Infect Dis J. 2011; 30: 675–679. doi: 10.1097/INF.0b013e3182116e95. [PubMed] [CrossRef] [Google Scholar]Болезни рук, ящура
Что такое болезнь рук, ящура?
Болезнь рук, ящура (HFMD) представляет собой легкую вирусную инфекцию, вызываемую различными вирусами человека, например, Коксаки А, энтеровирусом и эховирусом.
HFMD — это не то же самое, что ящур крупного рогатого скота.
Как можно заразиться ящуром?
HFMD распространяется при прикосновении человека к слизистой, слюне или фекалиям (фекалиям) инфицированного человека.
Все восприимчивы к инфекции, но у многих взрослых в детстве вырабатывается иммунитет к этой инфекции.
Признаки и симптомы
Инкубационный период обычно составляет от 3 до 5 дней.Инфекционный период сохраняется, пока в пузырьках есть жидкость. Фекалии также остаются заразными в течение нескольких недель после начала заболевания.
HFMD обычно начинается с легкой лихорадки и насморка.
За этим следует боль в горле и появление пузырчатой сыпи во рту, на руках и ногах, которые постепенно изъязвляются.
У младенцев вокруг подгузника иногда появляются язвы, но это случается реже.
Как я узнаю, что у меня болезнь рук, ящура?
Обратитесь к врачу, если вы считаете, что у вас заболевание рук, пищи и рта.
Лечение кистей, ящура
Для этой инфекции не требуется специального лечения. Однако может потребоваться лечение для облегчения таких симптомов, как волдыри во рту.
Осложнения
Осложнения возникают редко, но иногда эта инфекция может вызывать вирусный менингит. Это состояние может вызвать лихорадку, головную боль, ригидность затылочных мышц или боль в спине, и пострадавшим может потребоваться госпитализация.
Пока у вас инфекция
- Дети должны быть исключены из детских садов, школ или других коллективных учреждений до тех пор, пока волдыри не высохнут.
Как можно предотвратить попадание рук, ног и рта?
В настоящее время вакцины против этой инфекции не существует.
Вы можете снизить риск развития HFMD, следуя этому совету:
- Мойте руки водой с мылом перед приготовлением пищи, после смены подгузников и после посещения туалета.
- После смены подгузников очистите поверхности пеленальных ковриков и вытрите насухо. Протрите общую зону переодевания бытовым чистящим средством на основе отбеливателя в соответствии с инструкциями производителя.
Где получить помощь
Вспомнить
- HFMD передается при контакте со слизистой или слюной инфицированного человека.
- Осложнения возникают редко, но эта инфекция может вызывать вирусный менингит.
- HFMD можно предотвратить путем тщательной гигиены рук.

Благодарности
Общественное здравоохранение
Эта публикация предназначена только для образовательных и информационных целей.Это не замена профессиональной медицинской помощи. Информация о терапии, услуге, продукте или методе лечения не означает одобрения и не предназначена для замены рекомендаций вашего лечащего врача. Читатели должны иметь в виду, что со временем актуальность и полнота информации могут измениться. Все пользователи должны обратиться за советом к квалифицированному медицинскому работнику для постановки диагноза и получения ответов на свои медицинские вопросы.
Вирусы Коксаки — Лаборатория Microchem
| Вирус | Коксакивирус А, Коксакивирус В |
| Структура | Без оболочки |
| Семья | Пикорнавирусы |
| Хост(ы) | Люди |
| Заболевание(я), вызванное(ые) | В зависимости от инфекции группы А или В |
| Симптомы | Лихорадка, сыпь, головная боль |
| Возможные осложнения | Группа А: Асептический менингит, энцефалит, паралич, кистевидный, ящурный энцефалит Группа B: Асептический менингит, энцефалит, паралич, миокардит, пневмония |
| Режим передачи | Фекально-оральный: личный контакт; водорастворимый; загрязненные фомиты |
| Очаги внебольничных вспышек | Детские сады, рестораны |
Значение вирусов Коксаки А и В
Вирусы Коксаки, наряду с полиовирусами, эховирусами и энтеровирусами человека, относятся к роду Enterovirus . Первоначально они были выделены в 1948 году от пациентов, страдающих параличом во время эпидемии полиовируса в Коксаки, штат Нью-Йорк, и впоследствии разделены на группы А и В в соответствии с симптомами, наблюдаемыми у экспериментально инфицированных мышей.
Первоначально они были выделены в 1948 году от пациентов, страдающих параличом во время эпидемии полиовируса в Коксаки, штат Нью-Йорк, и впоследствии разделены на группы А и В в соответствии с симптомами, наблюдаемыми у экспериментально инфицированных мышей.
Как и другие энтеровирусы, вирусы Коксаки передаются фекально-оральным путем. Инфекция начинается в желудочно-кишечном тракте с возможным распространением жизнеспособных вирусов в другие части тела, что приводит к острым сердечно-сосудистым и неврологическим расстройствам.Болезнь рук, ящура и рта (HFMD) является одним из наиболее известных заболеваний, вызываемых вирусом Коксаки, и относится к подтипу A16, хотя энтеровирус человека 71 также был причастен к вспышкам. Инкубационный период инфекций, вызванных вирусом Коксаки, обычно составляет от 2 до 6 дней с симптомами, варьирующими от легкой лихорадки, сопровождаемой сыпью, до острого асептического менингита, паралича и/или миокардита. Подобно многим инфекционным фекально-оральным вирусам, вирусы Коксаки передаются в местах, где личный контакт является оптимальным, включая школы, детские сады и дома. Они также являются наиболее распространенными неполиомиелитными энтеровирусами, выделяемыми из загрязненных грунтовых, поверхностных и питьевых вод (3).
Они также являются наиболее распространенными неполиомиелитными энтеровирусами, выделяемыми из загрязненных грунтовых, поверхностных и питьевых вод (3).
Важность дезинфекции: выживание вирусов Коксаки на поверхностях и возможность передачи через фомиты
Вирусы Коксаки не имеют оболочки по структуре и поэтому более устойчивы к факторам окружающей среды, таким как высыхание и изменения температуры/влажности, по сравнению с оболочечными вирусами (например, вирусы гриппа). Вирусы Коксаки могут оставаться жизнеспособными на твердых непористых поверхностях в течение более двух недель в условиях высокой и низкой температуры и влажности (2).Способность вирусов Коксаки сохранять инфекционность на фомитах в течение длительных периодов времени в сочетании с обилием исследований, демонстрирующих перенос вируса с предметов на руки и обратно (1), указывает на важность прерывания такого потенциального пути передачи с помощью химических средств для дезинфекции поверхностей. . Всестороннее исследование с использованием набора безоболочечных и оболочечных вирусов показало, что только четыре из 16 дезинфицирующих средств эффективно инактивировали вирус Коксаки B3 после 1-минутного контакта, включая гипохлорит натрия (концентрация свободного хлора 5000 частей на миллион) и 2% глутаральдегида (4). .
.
Каталожные номера
- Бун, С.А. и С.П. Герба. 2007. Значение фомитов в распространении респираторных и кишечных вирусных заболеваний. Прикладная и экологическая микробиология. 73(6): 1687-1696.
- Мал, М. и К. Сэдлер. 1975. Выживание вируса на неодушевленных поверхностях. Канадский журнал микробиологии. 21: 819-823. 3.
- Мена, К. и др. 2003. Оценка риска заражения вирусом Коксаки, передающимся через воду. Журнал Американской ассоциации водопроводных сооружений. 95(7). 4.
- Саттар, С.и другие. 1989. Химическая дезинфекция непористых неживых поверхностей, экспериментально зараженных четырьмя патогенными вирусами человека. Эпидемиология и инфекции. 102: 493-505.
Ящур и ротовая болезнь | Michigan Medicine
Обзор темы
Что такое ящур?
Ящур — это заболевание, вызывающее язвы или волдыри во рту или на нем, а также на руках, ногах, а иногда и на ягодицах и ногах. Они могут быть болезненными.Болезнь обычно не длится более недели или около того.
Ящур часто встречается у детей, но может встречаться и у взрослых. Это может произойти в любое время года, но чаще всего летом и осенью.
Это , а не , то же самое, что ящур (иногда называемый копытно-ротовой болезнью) или коровье бешенство. Эти заболевания почти всегда возникают у животных.
Что вызывает ящур?
Ящур кистей рук вызывается вирусом, называемым энтеровирусом.
Вирус легко распространяется при кашле и чихании. Он также может распространяться при контакте с инфицированным стулом или жидкостью из волдырей. Это может произойти при смене подгузников или при прикосновении к предмету, к которому прикасался ребенок с волдырями или язвами. Часто болезнь проявляется внутри сообщества.
Обычно симптомы ящура появляются через 3-6 дней после контакта с вирусом. Это называется инкубационный период.
Каковы симптомы?
Сначала ваш ребенок может чувствовать усталость, болеть горло или иметь лихорадку от 101°F (38°C) до 103°F (39°C). Затем через день или два могут появиться язвы или волдыри во рту или на нем, а также на руках, ногах и иногда на ягодицах. В некоторых случаях кожная сыпь может появиться до появления волдырей. Волдыри могут вскрыться и покрыться коркой.
Затем через день или два могут появиться язвы или волдыри во рту или на нем, а также на руках, ногах и иногда на ягодицах. В некоторых случаях кожная сыпь может появиться до появления волдырей. Волдыри могут вскрыться и покрыться коркой.
Язвы и волдыри обычно проходят примерно через неделю.
В некоторых случаях симптомы отсутствуют или очень легкие. Родители могут заразиться от детей и даже не подозревать об этом.
Как диагностируется ящур?
Врач может определить, есть ли у вашего ребенка ящур, по описанным вами симптомам и осмотру язвочек и волдырей.Тесты обычно не нужны.
Как лечится?
Ящур обычно не требует лечения. Вы можете использовать уход на дому, чтобы облегчить симптомы вашего ребенка.
- Предлагайте ребенку много прохладной жидкости, чтобы облегчить боль в горле. Холодные продукты, такие как ароматизированное мороженое и мороженое, также могут помочь.
- Не давайте ребенку кислую или острую пищу и напитки, такие как сальса или апельсиновый сок.
 Эти продукты могут сделать язвы во рту более болезненными.
Эти продукты могут сделать язвы во рту более болезненными.
При болях и лихорадке спросите у врача, можно ли дать ребенку ацетаминофен (например, Тайленол) или ибупрофен (например, Адвил). Дайте , а не ребенку аспирин. Это было связано с синдромом Рея, серьезным заболеванием. Будьте осторожны с лекарствами. Прочтите и следуйте всем инструкциям на этикетке.
Наиболее вероятно распространение болезни у детей в течение первой недели болезни. Но вирус может оставаться в стуле в течение нескольких месяцев и может передаваться другим людям.Чтобы помочь предотвратить распространение болезни:
- Если ваш ребенок ходит в детский сад или школу, поговорите с персоналом о том, когда ваш ребенок может вернуться.
- Часто мойте руки. Особенно важно мыть руки после прикосновения к волдырю или смены подгузника инфицированному ребенку.
- Научите всех членов семьи часто мыть руки. Особенно важно мыть руки после смены подгузника инфицированному ребенку.

- Не позволяйте ребенку делиться игрушками или целовать его, пока он или она инфицированы.
Как насчет беременных женщин и ящура?
Поскольку так мало взрослых, включая беременных женщин, заболевают ящуром, трудно предсказать риск для будущего ребенка. Исходя из опыта, врачи говорят, что очень маловероятно, что нерожденному ребенку будет причинен вред, если беременная женщина заболеет ящуром или находится рядом с больным. Наиболее вероятное время, когда нерожденному ребенку может быть причинен вред, приходится на первый триместр. Но и тогда риск невелик.
Каков инкубационный период ящура рук и рта (HFMD)?
Автор
Роберт А. Шварц, доктор медицинских наук, магистр здравоохранения Профессор и глава дерматологии, профессор патологии, профессор педиатрии, профессор медицины, Медицинская школа Рутгерса, Нью-Джерси
Роберт А. Шварц, доктор медицинских наук, магистр здравоохранения, является членом следующих медицинских обществ. : Alpha Omega Alpha, Американская академия дерматологии, Нью-Йоркская медицинская академия, Королевский медицинский колледж в Эдинбурге, Sigma Xi, Общество чести научных исследований
: Alpha Omega Alpha, Американская академия дерматологии, Нью-Йоркская медицинская академия, Королевский медицинский колледж в Эдинбурге, Sigma Xi, Общество чести научных исследований
Раскрытие информации: не раскрывается.
Соавтор (ы)
Раджендра Капила, доктор медицины, MBBS Профессор медицинского факультета, Медицинская школа Рутгерса, Нью-Джерси
Раджендра Капила, доктор медицины, MBBS является членом следующих медицинских обществ: Американский колледж врачей, Американская медицинская ассоциация, Общество инфекционистов America, Infectious Diseases Society of New Jersey
Раскрытие информации: Нечего раскрывать.
Редакционная коллегия специалистов
Франсиско Талавера, PharmD, PhD Адъюнкт-профессор Фармацевтического колледжа Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: Получал зарплату от Medscape за трудоустройство.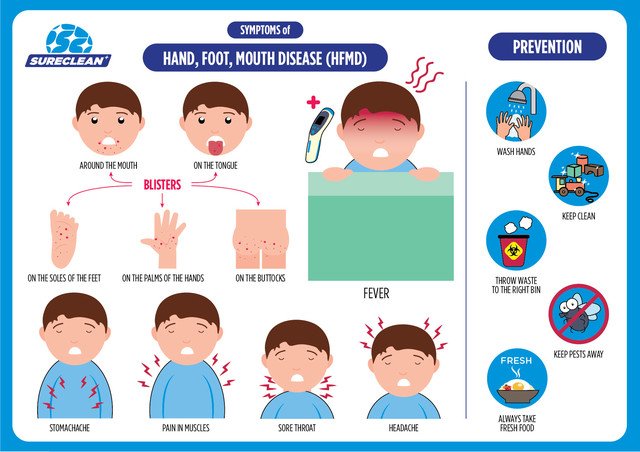 для: Медскейп.
для: Медскейп.
Томас М. Керкеринг, доктор медицины Глава отдела инфекционных заболеваний Медицинской школы Карилион Технологического института Вирджинии
Томас М. Керкеринг, доктор медицины, является членом следующих медицинских обществ: Alpha Omega Alpha, Американский колледж врачей, Американская ассоциация общественного здравоохранения, Американский Общество микробиологии, Американское общество тропической медицины и гигиены, Американское общество инфекционных заболеваний, Медицинское общество Вирджинии, Медицинское общество дикой природы
Раскрытие информации: Нечего раскрывать.
Главный редактор
Michael Stuart Bronze, MD David Ross Boyd Профессор и заведующий кафедрой медицины, Stewart G Wolf Endowed заведующий кафедрой внутренних болезней медицинского факультета Центра медицинских наук Университета Оклахомы; магистр Американского колледжа врачей; член Американского общества инфекционистов; Член Королевского колледжа врачей, Лондон,
Майкл Стюарт Бронз, доктор медицинских наук, является членом следующих медицинских обществ: Альфа-Омега-Альфа, Американский колледж врачей, Американская медицинская ассоциация, Ассоциация профессоров медицины, Американское общество инфекционистов, Медицинская ассоциация штата Оклахома, Южное общество клинических исследований
Раскрытие информации: Нечего раскрывать.
Дополнительные участники
Гэри Л. Горби, MD , доцент, кафедры внутренней медицины и медицинской микробиологии и иммунологии, отделение инфекционных заболеваний, Медицинский факультет Крейтонского университета; адъюнкт-профессор медицины Медицинского центра Университета Небраски; Заместитель председателя Медицинского центра по делам ветеранов Омахи
Гэри Л. Горби, доктор медицинских наук, является членом следующих медицинских обществ: Alpha Omega Alpha, Американская медицинская ассоциация, Американское общество микробиологии, Американское общество инфекционистов, Нью-Йоркская академия наук
Раскрытие информации: Нечего раскрывать.
Стивен Дж. Нерви, доктор медицины штатный врач, отделение дерматологии, Университет медицины и стоматологии Нью-Джерси, Медицинская школа Нью-Джерси
Стивен Дж. Нерви, доктор медицины, является членом следующих медицинских обществ: Alpha Omega Alpha, American Academy дерматологии, Американская медицинская ассоциация, Sigma Xi, Общество чести научных исследований
Раскрытие информации: Нечего раскрывать.
Благодарности
Дайан Х. Джонсон, доктор медицинских наук Помощник директора, доцент, кафедра внутренних болезней, отделение инфекционных болезней, госпиталь Уинтропского университета, Государственный университет Нью-Йорка, Медицинская школа Стоуни-Брук
Диана Х. Джонсон, доктор медицинских наук, является членом следующих медицинских обществ: Американского колледжа врачей, Американской медицинской ассоциации, Американской ассоциации женщин-врачей, Американского общества микробиологии и Американского общества инфекционных заболеваний
.Раскрытие информации: Нечего раскрывать.
Вирус Коксаки A16 – обзор
Энтеровирус A71 Инфекции
EV-A71 тесно связан с CV-A16, и оба вируса вызывают скелетный миозит у мышей-сосунков и миелит с параличом у яванских макаков. 337,338 Геномный анализ штаммов со всего мира выявил существование трех линий, геногрупп от А до С, с несколькими генотипами в геногруппах В и С. 339 Вирусы линии B преобладают в Сингапуре и Малайзии, тогда как вирусы линии C преобладают в Восточной Азии. 58
339 Вирусы линии B преобладают в Сингапуре и Малайзии, тогда как вирусы линии C преобладают в Восточной Азии. 58
EV-A71 был впервые выделен в Калифорнии в 1969 г. от детей раннего возраста с энцефалитом и асептическим менингитом 340 341 , и с тех пор было установлено, что он вызывает инфекцию во всем мире, включая крупные вспышки HFMD, которые иногда ассоциировались с асептическим менингитом и серьезные осложнения со стороны ЦНС у детей раннего возраста. 54,56,58,341-346 Крупнейшая зарегистрированная вспышка EV-A71 HFMD произошла на Тайване в 1998 г., где было инфицировано около 1,5 миллиона человек. 56 Во время этой эпидемии 405 детей были госпитализированы из-за неврологических осложнений, 78 из которых умерли. Младенцы и дети раннего возраста, у которых развивается ромбэнцефалит, имеют высокую смертность, связанную с быстрым сердечно-сосудистым коллапсом и отеком легких. 54-56
EV-A71 также является уникальным среди неполиомиелитных энтеровирусов как причина эпидемий ОВП, при которых локальные вспышки охватывают небольшое количество пациентов в течение нескольких лет, 340,341 а региональные эпидемии охватывают от сотен до тысяч человек в течение одного сезона. 54,343 Другие, менее распространенные проявления, связанные с инфекцией EV-A71, включают генерализованную макулопапулезную сыпь, 341 интерстициальную пневмонию, 56 и миокардит. 56 EV-A71 можно выделить из везикулярной жидкости, фекалий, ротоглоточных выделений, мочи и ЦСЖ. Первичная изоляция наиболее успешна в культуре клеток почки африканской зеленой мартышки, хотя для развития цитопатического эффекта может потребоваться от 5 до 8 дней. Показатели выделения самые высокие из везикулярных мазков и самые низкие из ЦСЖ. 344 Обнаружение с помощью МАНК облегчает и ускоряет идентификацию вируса. 347 Однако обнаружение EV-A71 в спинномозговой жидкости с помощью МАНК также является низким. 348
54,343 Другие, менее распространенные проявления, связанные с инфекцией EV-A71, включают генерализованную макулопапулезную сыпь, 341 интерстициальную пневмонию, 56 и миокардит. 56 EV-A71 можно выделить из везикулярной жидкости, фекалий, ротоглоточных выделений, мочи и ЦСЖ. Первичная изоляция наиболее успешна в культуре клеток почки африканской зеленой мартышки, хотя для развития цитопатического эффекта может потребоваться от 5 до 8 дней. Показатели выделения самые высокие из везикулярных мазков и самые низкие из ЦСЖ. 344 Обнаружение с помощью МАНК облегчает и ускоряет идентификацию вируса. 347 Однако обнаружение EV-A71 в спинномозговой жидкости с помощью МАНК также является низким. 348
Лечение инфекции EV-A71 симптоматическое и поддерживающее. Крупномасштабные эпидемии, происходящие на Дальнем Востоке, привели к разработке вакцины EV-A71, которая недавно прошла успешное испытание III фазы с эффективностью более или равной 90% против EV-A71-ассоциированного HFMD. 349-351 Остается определить, будет ли вакцина обеспечивать перекрестную защиту от других генотипов C или штаммов из геногрупп A и B.
349-351 Остается определить, будет ли вакцина обеспечивать перекрестную защиту от других генотипов C или штаммов из геногрупп A и B.
Болезнь кистей рук, рта и ящура Состояние, лечение и фотографии для родителей — Обзор
51665 33 Информация для Ребенок подпись идет сюда…Изображения ящура
Обзор
Ящур кистей рук — это внезапно появляющееся (острое), самокупирующееся вирусное заболевание, вызываемое вирусами группы энтеровирусов, в частности вирусом Коксаки А16.Период развития (инкубационный) от заражения до появления симптомов короткий, от 3–6 дней. Заболевание очень заразно и часто передается от ребенка к ребенку, а затем от ребенка к взрослому. Распространение заболевания происходит путем прямого контакта с носовыми и/или оральными выделениями и контакта с калом. Массовые (эпидемические) вспышки обычно происходят с июня по октябрь.
Осложнения ящура возникают редко, но они могут включать пневмонию, воспаление сердца или головного мозга или выкидыш у инфицированных беременных женщин.
Ящур не связан с ящуром, наблюдаемым у животных.
Кто в опасности?
Ящур чаще всего возникает у младенцев и детей в возрасте до 10 лет, но им также могут заболеть подростки и взрослые. После заражения ребенка он или она может быть невосприимчив к повторному заражению тем же вирусом, который вызвал первое заражение, но заражение родственными вирусами все еще может происходить.
Признаки и симптомы
Ладонно-япная болезнь начинается с лихорадки до 101 градуса по Фаренгейту, боли в горле, во рту, кашля, головной боли, утомляемости, потери аппетита и, иногда, болей в суставах.Через 1–2 дня появляется сыпь.
Небольшие красные участки слизистой оболочки рта, языка, десен или горла превращаются в волдыри и быстро формируют язвы с потерей тканей (изъязвления). Поражения формируют неглубокое, желто-серое основание и красную окружающую область. Поражения на руках и ногах (конечностях) начинаются с красных плоских пятен, которые образуют овальные или футбольные волдыри, окруженные красной окраской. Поражения рук и ног распространены на боковых и тыльных сторонах пальцев рук и ног. Также могут поражаться ладони и подошвы.
Поражения рук и ног распространены на боковых и тыльных сторонах пальцев рук и ног. Также могут поражаться ладони и подошвы.
Поражения кожи, связанные с ящуром, могут быть болезненными.
Примерно через неделю сыпь исчезнет, и вашему ребенку станет лучше.
Руководство по уходу за собой
Ящур — это самокупирующаяся вирусная инфекция, поэтому ее нужно лечить только при неприятных симптомах. Чтобы уменьшить распространение вируса, не вскрывайте волдыри. Вирус может присутствовать в стуле человека в течение 1 месяца. Будьте осторожны, чтобы не передать инфекцию другим людям, соблюдая правила гигиены.Часто мойте руки себе и ребенку, особенно после посещения туалета или смены подгузников, а также перед едой.
Хотя у большинства беременных женщин, заразившихся ящуром, симптомы отсутствуют или заболевание протекает в легкой форме, женщина, инфицированная незадолго до родов, может передать инфекцию своему ребенку, который может серьезно заболеть. Поэтому любой инфицированный ребенок должен избегать контактов с беременными женщинами, особенно на поздних сроках беременности.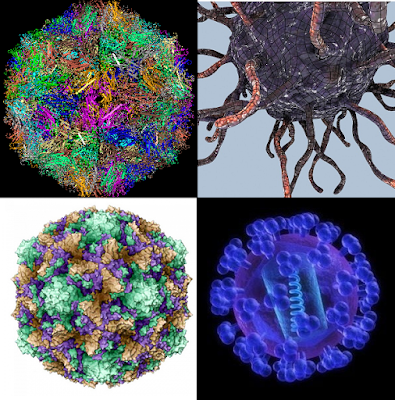
Вы можете не пускать своего ребенка в школу или детский сад, но не ясно, что это предотвратит заражение других, поскольку болезнь, вероятно, заразила других до того, как были замечены симптомы.
Ацетаминофен (тайленол) или ибупрофен можно использовать при лихорадке и боли. (Не давайте аспирин детям в возрасте 18 лет и младше.)
Убедитесь, что ваш ребенок пьет много жидкости, чтобы избежать обезвоживания. Ребенок может лучше переносить холодные молочные продукты, чем фруктовые соки.
Когда обращаться за медицинской помощью
Обратитесь к врачу вашего ребенка, если лихорадка присутствует и не снижается до нормы с помощью лекарств, или если у вашего ребенка сильная головная боль, ригидность затылочных мышц, раздражительность, снижение сознания (вялость) или если он или она выглядит очень больным.
Лечение, которое может назначить ваш врач
Анализы крови и процедуры для выявления причины инфекции (культуры) обычно не проводятся. Если врач обеспокоен тем, что ребенок может быть инфицирован бактерией Streptococcus (стрептококковая инфекция), может быть сделан посев из горла.




 Эти продукты могут сделать язвы во рту более болезненными.
Эти продукты могут сделать язвы во рту более болезненными.