причины, возбудитель, как передается, симптомы, признаки, диагностика, лечение, профилактика
Причины
Симптомы
Осложнения
Диагностика
Лечение
Профилактика
Корь – это вирусное заболевание, которое вызывается вирусом кори.
Заболевание может закончиться летальным исходом, особенно у маленьких детей. ВОЗ совместно с другими странами разработала стратегию по профилактике возникновения и контролю кори.
Причины кори
Возбудитель кори – вирус из семейства парамиксовирусов, содержит РНК. Он неустойчивый, погибает при воздействии солнечных лучей, высушивании, кипячении, воздействии дезрастворов. Может сохраняться долгое время на холоде. Заболевание высоко вирулентное, заражаются 9 человек из 10 контактных.
Как передается корь? Основной путь передачи инфекции – воздушно-капельный, в составе капель слизи из ротоглотки, носа, конъюнктивы. Также передается от матери к ребенку трансплацентарно. Заразиться можно только от заболевшего человека с конца инкубационного периода по 4-й день высыпаний. Способность заражать окружающих длится в среднем 1–1,5 недели. С пятого дня человек не заразен.
Заразиться можно только от заболевшего человека с конца инкубационного периода по 4-й день высыпаний. Способность заражать окружающих длится в среднем 1–1,5 недели. С пятого дня человек не заразен.
Болеют корью не только малыши, но и взрослые. Наиболее восприимчивым контингентом являются дети дошкольного возраста. Дети грудного возраста (преимущественно до 3 месяцев) корью не болеют. Это связано с наличием пассивного иммунитета, который передается матерью ребенку внутриутробно и при кормлении грудью. По окончании болезни формируется специфический иммунитет на всю оставшуюся жизнь. Редко возникают повторные случаи заболевания корью.
Симптомы кори
Отмечается определенная периодичность болезни.
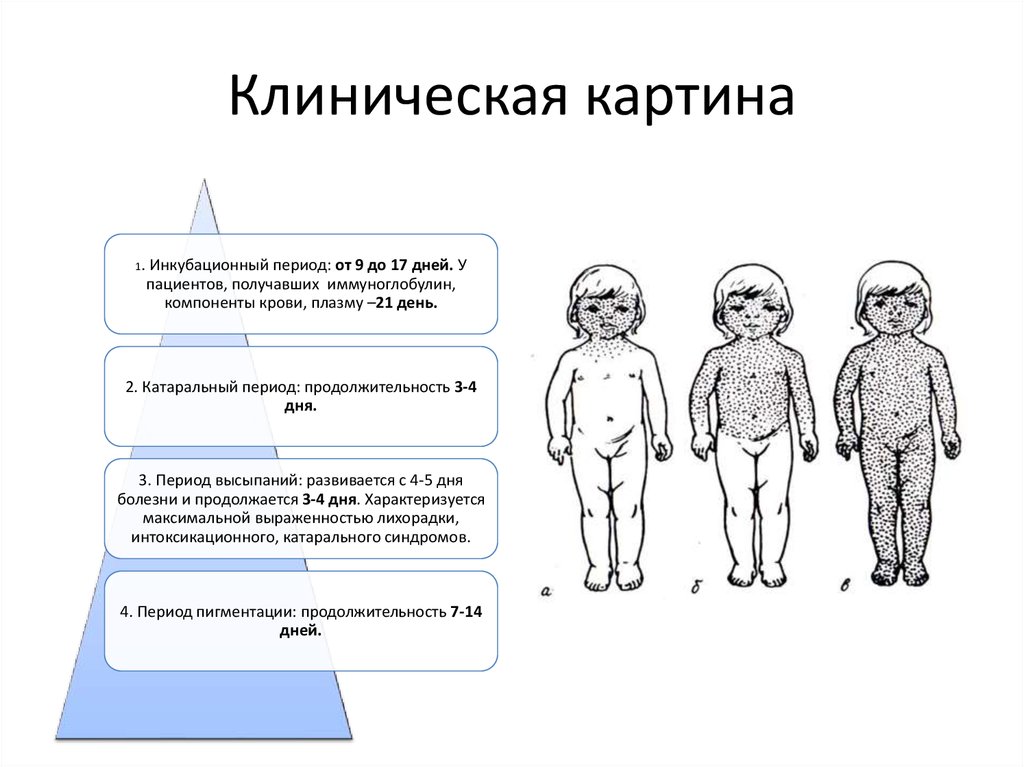
Длительность инкубационного периода – 9–17 дней. Симптомы болезни отсутствуют, но вирус поражает эпителий гортани, глотки, бронхов, кишечника, рта, проникает в лимфатическую систему и там активно размножается. В течение 3 дней от момента заражения уровень вирусемии незначительный.
Катаральный период длится три-четыре дня и проявляется симптомами интоксикации, конъюнктивита, катаральными проявлениями. Пациенты могут отмечать:
- повышение температуры тела до 40°С;
- слабость, общее недомогание;
- сухой лающий кашель;
- осиплость голоса;
- нарушение носового дыхания, слизисто-гнойные выделения из носовых ходов;
- покраснение конъюнктивы глаз, боязнь яркого света, отечность век;
- гиперемию слизистой горла;
- появление специфических пятен во рту.
Пятна Филатова-Коплика – бело-серые мелкие точки в области малых моляров, с красным венчиком, размером до 2 мм, не склонны к сливанию.
Отмечается энантема – появление красных пятен на мягком и твердом небе, которые в дальнейшем соединяются и исчезают на фоне гиперемии и отечности зева.
Длительность периода высыпаний – 3–4 дня. Сыпь появляется на 3–4-й день болезни. Отмечается этапность ее появления, начиная со спинки носа, потом охватывая все лицо и шею, далее распространяясь на грудь, живот, спину, потом на руки и ноги. Элементы сыпи красноватые, склонны увеличиваться в размерах и сливаться друг с другом.
Длительность периода пигментации – до 2-х недель. На 4-й день заболевания отмечаются регресс сыпи, ее потемнение, шелушение кожи. Последовательность обратного развития элементов сыпи такая же, как и ее появление. При этом отмечается уменьшение симптомов интоксикации, поражения верхних дыхательных путей, глаз, кишечника.
Возможно развитие атипичных форм болезни:
- Стертой. Характеризуется слабовыраженными катаральными признаками, симптомами интоксикации.
-
Митигированной.
 Отмечается при введении иммуноглобулина. Сокращаются все периоды болезни, кроме инкубационного. Он удлиняется до 3-х недель.
Отмечается при введении иммуноглобулина. Сокращаются все периоды болезни, кроме инкубационного. Он удлиняется до 3-х недель. - Абортивной. Клиника угасает за пару дней. Элементы сыпи могут локализоваться только в области лица и туловища.
- Бессимптомной. Без клинических проявлений, но с подтвержденными лабораторными признаками кори.
Вирус способен как минимум в течение месяца вызывать иммуносупрессию, что способствует развитию инфекционных осложнений.
Выделяют три степени тяжести болезни: легкая, средняя и тяжелая. Учитывая это, врачом определяется дальнейшая тактика лечения пациента.
Осложнения кори
Осложнения связаны с присоединением инфекции и развитием острого инфекционного процесса:
- в верхних и нижних дыхательных путях;
- в ротовой полости;
- в центральной нервной системе;
- в среднем ухе;
- в органах мочевыделительной системы;
-
на кожных покровах.

Более подвержены развитию осложнений лица, не получившие прививку от кори. Своевременное выявление и лечение первых признаков присоединения бактериальной инфекции благоприятно влияют на исход болезни.
Диагностика кори
Диагностические мероприятия направлены на выявление возбудителя болезни, выявление контактных лиц, исключение осложнений, проведение дифференциальной диагностики с другими болезнями.
На приеме врач выслушивает жалобы пациента, выясняет анамнез болезни. При этом уточняется, был ли контакт с больным корью или другими больными, у которых отмечается сыпь. Выясняется, вводились ли планово или экстренно вакцина от кори, иммуноглобулин (контактным лицам).
При физикальном осмотре проводят оценку функционального состояния всех органов и систем. Фиксируются повышенная температура тела, энантема, экзантема, катаральные явлений, проводится оценка сознания.
Назначаются лабораторные исследования:
- общеклиническое исследование крови с определением лейкоцитарной формулы, гемоглобина, СОЭ;
-
общеклиническое исследование мочи.

Если пациент не контактировал с больным корью человеком, обязательным является выявление возбудителя кори. Проводится ПЦР-исследование биоматериала (смывов с носоглотки, крови, мочи, ликвора). Для получения достоверных результатов анализа необходимо соблюдать следующие условия:
- биоматериал хранится при температуре 2–8°С;
- исследуется в течение 48 часов после забора;
- забор материала производится до 5–7-го дня от начала заболевания.
Метод ИФА помогает выявить специфические антитела, нарастание титра антител с течением времени. Иммуноглобулины класса М указывают на наличие острого заболевания. Иммуноглобулины класса G – маркеры поствакцинального иммунитета. Увеличение их количества в 4 раза свидетельствует о наличии острого периода кори.
Врачом могут назначаться также:
- рентгенограмма легких, околоносовых синусов;
- ЭКГ, ЭхоКГ;
- электроэнцефалограмма;
- нейросонография;
- МРТ, КТ головного мозга;
- коагулограмма;
- анализ крови на электролиты;
- УЗИ органов брюшной полости;
-
биохимический анализ крови.

План обследования составляется врачом индивидуально.
Лечение кори
Направлено на эрадикацию возбудителя из организма, уменьшение симптомов болезни, профилактику осложнений кори.
Больной изолируется на период заразности. Рекомендовано соблюдение постельного режима при выраженных симптомах интоксикации. В пищу лучше употреблять легкоусвояемые продукты малыми порциями. Обильное питье способствует выведению токсинов из организма, восстановлению водных потерь на фоне учащенного дыхания, гипертермии, диареи.
Фармакотерапия предусматривает применение таких лекарств, как:
- НПВС, обезболивающие;
- отхаркивающие, муколитики, бронходилататоры;
- глюкокортикоидные препараты;
- дезинтоксикационные средства, кровезаменители, растворы электролитов;
- сорбенты, ферментные препараты, спазмолитики;
- пробиотики, противорвотные препараты;
- местные антисептические средства для полоскания и орошения ротовой полости, зева, обработки элементов сыпи;
- антибиотики;
- интерферон, иммуноглобулин человеческий;
- антигистаминные средства;
- мочегонные средства;
-
поливитамины.

Проводится сопутствующее лечение иммунодефицитных состояний.
Дозировка, схема приема лекарств зависит от возраста пациента, степени клинических проявлений, периода болезни.
Профилактика кори
Профилактика может быть первичной – вакцинация против вируса кори. Может входить в состав комплексной прививки (корь, краснуха, эпидпаротит). Проводится всем детям.
Вторичная профилактика включает в себя введение специфического иммуноглобулина контактным лицам в течение 3-х дней от контакта с больным, соблюдение карантинных мер, противоэпидемические мероприятия в очаге инфекции.
Автор статьи:
Иванова Наталья Владимировна
терапевт
отзывы оставить отзыв
Клиника
м. Сухаревская
Услуги
- Название
- Прием (осмотр, консультация) врача-инфекциониста первичный2100
- Прием (осмотр, консультация) врача-инфекциониста повторный1650
- Прием (осмотр, консультация) врача-терапевта первичный2100
- Прием (осмотр, консультация) врача-терапевта повторный1650
Статьи о здоровье
Все статьиАллергологГастроэнтерологГематологГинекологДерматологИммунологИнфекционистКардиологЛОР врач (отоларинголог)МаммологНеврологНефрологОнкологОфтальмологПроктологПсихотерапевтПульмонологРевматологТравматологТрихологУрологФлебологХирургЭндокринологДругие специалисты
Специализация врачаАллергологАндрологАнестезиологВызов врача на домГастроэнтерологГематологГинекологГрудное вскармливаниеДерматологДетский аллергологДетский гастроэнтерологДетский гинекологДетский дерматологДетский инфекционистДетский кардиологДетский ЛОРДетский мануальный терапевтДетский массажДетский неврологДетский нефрологДетский онкологДетский остеопатДетский офтальмологДетский психиатрДетский травматологДетский урологДетский хирургДетский эндокринологДиетологИммунологИнфекционистКабинет головной болиКардиологКосметологЛОР врач (отоларинголог)МаммологМануальный терапевтМассажНаркологНеврологНефрологОнкологОперационный блокОстеопатОтделение педиатрии м. ПолянкаОфтальмологОфтальмохирургПедиатрПланирование беременностиПодологПроктологПсихотерапевтПульмонологРевматологРепродуктологРефлексотерапевтСомнологСтоматологТелемедицина в «Поликлинике.ру»ТерапевтТравматологТрихологУрологФизиотерапевтФлебологХирургЭндокринологЭстетическая гинекологияКлиникам. Смоленскаям. Таганскаям. Улица 1905 годам. Красные Воротам. АвтозаводскаяАптекам. Полянкам. Сухаревскаям. ул. Академика Янгелям. Фрунзенскаяг. Зеленоград
ПолянкаОфтальмологОфтальмохирургПедиатрПланирование беременностиПодологПроктологПсихотерапевтПульмонологРевматологРепродуктологРефлексотерапевтСомнологСтоматологТелемедицина в «Поликлинике.ру»ТерапевтТравматологТрихологУрологФизиотерапевтФлебологХирургЭндокринологЭстетическая гинекологияКлиникам. Смоленскаям. Таганскаям. Улица 1905 годам. Красные Воротам. АвтозаводскаяАптекам. Полянкам. Сухаревскаям. ул. Академика Янгелям. Фрунзенскаяг. Зеленоград
Василевская Дарья Михайловна
инфекционист
отзывы Записаться на прием
Клиника
м. Фрунзенская
Передеренко Марина Сергеевна
детский инфекционист
отзывы Записаться на прием
Клиника
м. Полянка
Скидан Светлана Валентиновна
инфекционист
отзывы Записаться на прием
Клиника
м. Полянка
Полянка
Корь. Пути передачи, клиника, профилактика
Корь — это острое, инфекционное заболевание, вызываемое вирусом, характеризующееся лихорадкой, общей интоксикацией, макулопапулезной сыпью, поражением конъюнктив и верхних отделов респираторного тракта.
По данным Всемирной организации здравоохранения, ежегодно в мире отмечается более 40 млн. случаев кори.
Источник инфекции – только больной человек, период заразительности которого может составлять 11 (максимально 16) дней:
Кроме человека, других резервуаров вируса кори в природе не описано.
Путь ее передачи — воздушно-капельный. Капельки слизи и экссудата, выделяющиеся при кашле, чихании, крике, плаче, разговоре и содержащие вирус кори, от больного по воздуху попадают на слизистые оболочки носоглотки и верхних дыхательных путей восприимчивых людей. В отличие от возбудителей коклюша, туберкулеза и других заболеваний вирус кори с потоками воздуха может распространяться на значительные расстояния от больного. Поэтому заражение возможно как при тесном общении, так и при нахождении в соседних с больным помещениях. Вследствие низкой устойчивости вируса во внешней среде заражений корью через загрязненные предметы практически не бывает. Лица, не болевшие корью и не привитые против нее, остаются высоко восприимчивыми к кори в течение всей жизни и могут заболеть в любом возрасте.
Поэтому заражение возможно как при тесном общении, так и при нахождении в соседних с больным помещениях. Вследствие низкой устойчивости вируса во внешней среде заражений корью через загрязненные предметы практически не бывает. Лица, не болевшие корью и не привитые против нее, остаются высоко восприимчивыми к кори в течение всей жизни и могут заболеть в любом возрасте.
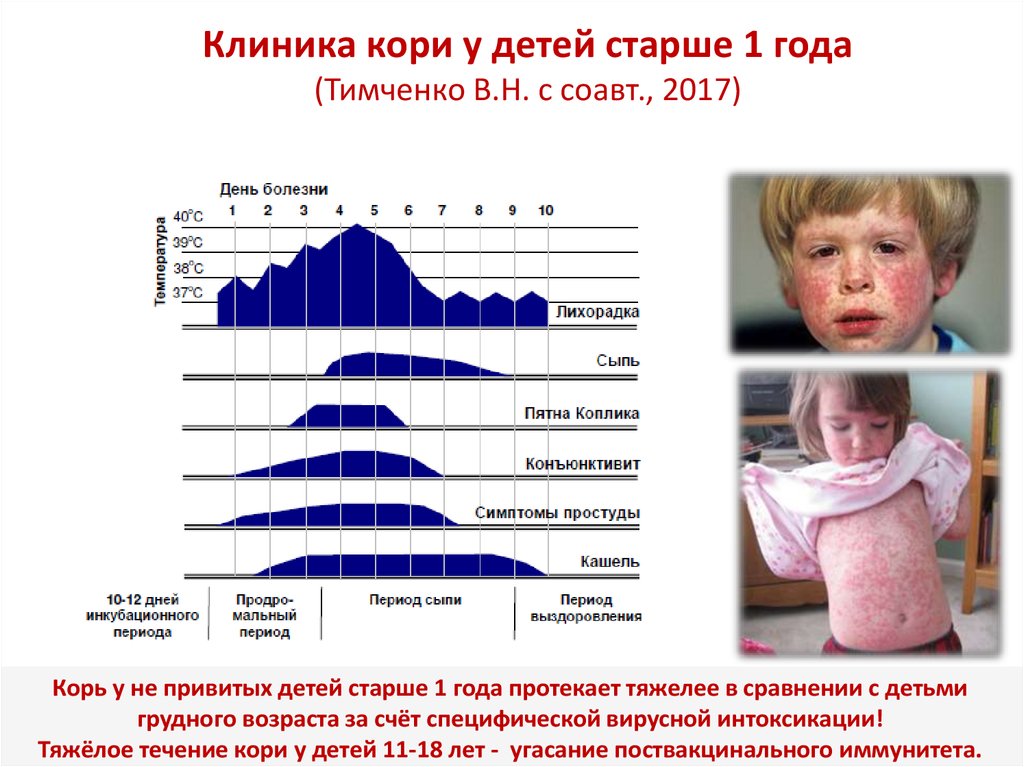
Инкубационный период длится 8–21 день (средний 10 дней).
Начальный, или продромальный период (3-4 дня) характеризуется повышением температуры тела до 38–39°С, разбитостью, общим недомоганием, понижением аппетита. Усиливается насморк, появляется грубый “лающий” кашель, резко выражена гиперемия конъюнктив. Появляется коревая энантема в виде мелких красных пятен, расположенных на слизистой оболочке мягкого и твердого неба.
Коревая сыпь характеризуется этапностью высыпания:
- в 1-й день элементы сыпи появляются на лице, шее;
- на 2-й день — на туловище, руках и бедрах;
- на 3-й день сыпь захватывает голени и стопы, а на лице начинает бледнеть.

Наиболее густо элементы сыпи расположены на лице, шее и верхней части туловища.
Высыпания состоят из небольших папул (около 2 мм), окружены неправильной формы пятном, диаметр пятна, как правило, более 10 мм.
Элементы сыпи склонны к слиянию, образуя сложные фигуры с фестончатыми краями. Однако даже при самой густой сыпи можно обнаружить участки совершенно нормальной кожи. Через 3–4 дня элементы сыпи бледнеют, на их месте остаются буроватые пятна — пигментация, особенно выраженная и длительная при наличии геморрагических превращений сыпи. На месте сыпи в дальнейшем наблюдается отрубевидное шелушение (на лице и туловище).
Характерен выраженный конъюнктивит, иногда с гнойным отделяемым, склеивающим ресницы по утрам.
У некоторых больных отмечаются боли в животе, жидкий стул.
Профилактика.
Самое эффективное средство защиты от кори — прививки, которые проводят детям в возрасте 1 года и 6-7 лет (перед поступлением в школу). Противокоревая вакцина обеспечивает длительный иммунитет.
Противокоревая вакцина обеспечивает длительный иммунитет.
Врач-эпидемиолог УЗ «6-я ГКБ» Татьяна Егоровна Липницкая
Информационный бюллетень о кори
Информационный бюллетень
Корь – острое высококонтагиозное вирусное заболевание, способное вызывать эпидемии. Заразность у восприимчивых людей близка к 100%, а в довакцинальную эпоху корь поражала почти каждого человека в детстве. Иммунизация значительно снизила заболеваемость корью в Европе, но, несмотря на общий высокий охват иммунизацией, корь продолжает вызывать частые вспышки. Во всем мире корь остается ведущей причиной детской смертности, и, по оценкам, 160 000 детей ежегодно умирают от осложнений заболевания.
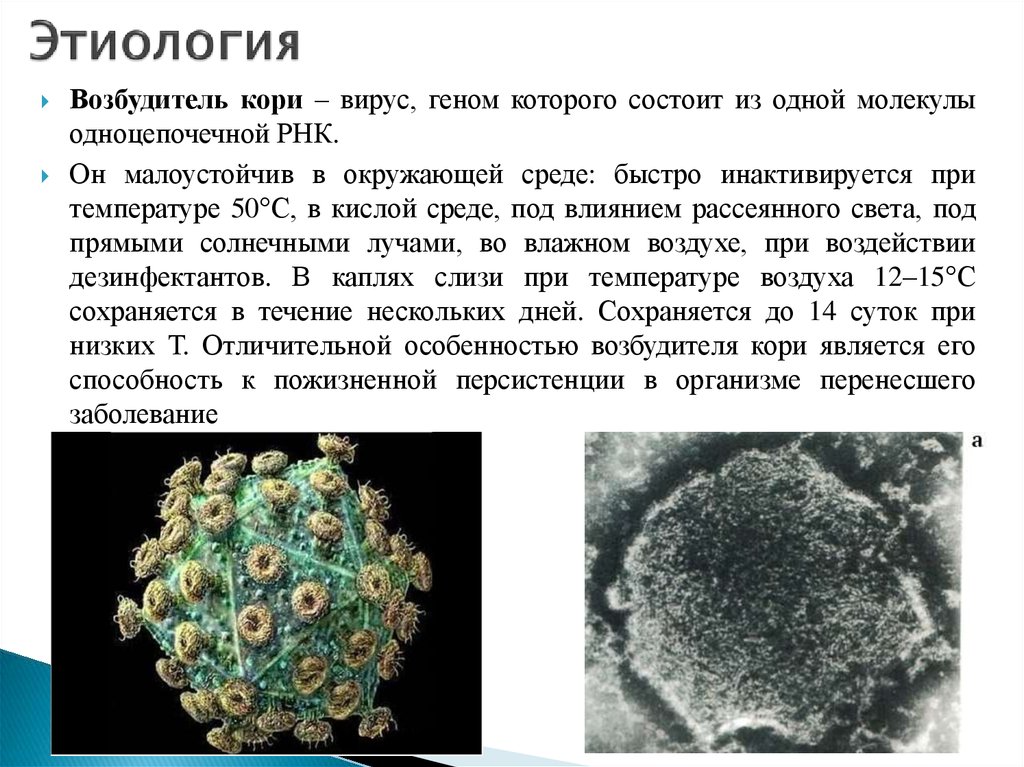
Возбудитель- Вирус кори представляет собой одноцепочечный РНК-содержащий вирус рода Morbillivirus и семейства Paramyxoviridae .
- Вирус связан с несколькими вирусами, поражающими животных, включая вирус Canine Distemper .
 Приматы могут быть инфицированы in vitro, но люди являются единственным резервуаром вируса кори, который теоретически можно искоренить в мире.
Приматы могут быть инфицированы in vitro, но люди являются единственным резервуаром вируса кори, который теоретически можно искоренить в мире. - Был секвенирован весь геном вируса кори, что позволило идентифицировать отдельные линии диких вирусов с разным географическим распространением. Это позволяет подтвердить или предположить источник вспышки.
- Иммунитет, индуцированный вакциной, защищает от всех штаммов вируса. Корь считается монотипным вирусом, несмотря на генетические вариации.
- Продромальный период начинается после 10–12-дневного инкубационного периода и характеризуется лихорадкой, конъюнктивитом, насморком, кашлем и бронхиолитом. Почти у всех инфицированных восприимчивых лиц развивается клиническая форма заболевания.
- Пятна Коплика, энантема, считающаяся патогномоничной для кори, появляются на слизистой оболочке щек за 1–2 дня до появления сыпи.
- Коревая сыпь, эритематозная пятнисто-папулезная экзантема, развивается через 2–4 дня после начала лихорадки и распространяется с головы на тело в течение следующих 3–4 дней.

- Сыпь, которая бледнеет при надавливании в начале течения, исчезает в порядке появления в течение следующих 3–4 дней и приобретает небелеющий вид.
- Смертность от кори преимущественно обусловлена осложняющими бактериальными инфекциями.
- Вероятно развитие осложнений, если лихорадка не снижается в течение 1–2 дней после появления сыпи.
- Наиболее частыми осложнениями кори являются: средний отит (7–9%), пневмония (1–6%), диарея (8%), постинфекционный энцефалит (1 на 1000–2000 случаев) и подострый склерозирующий панэнцефалит ( SSPE), который поражает 1 случай на 100 000.
- Летальный исход составляет 1–3 случая на 1000 случаев и самый высокий среди детей младше пяти лет и среди лиц с ослабленным иммунитетом. Пневмония является причиной шести из десяти смертей, связанных с корью.
- Подострый склерозирующий панэнцефалит (ПСПЭ) — редкое (1 на 100 000 случаев) и фатальное дегенеративное заболевание центральной нервной системы, вызванное персистирующей инфекцией мутантным вирусом кори.
 Заболевание начинается через несколько лет после эпизода кори (в среднем через семь лет), и у большинства заболевших детей корь была в возрасте до двух лет.
Заболевание начинается через несколько лет после эпизода кори (в среднем через семь лет), и у большинства заболевших детей корь была в возрасте до двух лет. - Младенцы с рождения защищены от кори материнскими антителами, если мать невосприимчива к кори. Этот пассивный иммунитет постепенно исчезает в течение второй половины первого года жизни. У младенцев с частичным пассивным иммунитетом могут развиться более легкие и короткие эпизоды кори, которые по-прежнему дают стойкий иммунитет.
- Определение случая кори в ЕС для целей эпидемиологического надзора можно просмотреть здесь.
- В довакцинальную эпоху корь была эндемичной в Европе, и большинство людей заражались ею в детстве. Регулярные вспышки происходили с интервалом в 2–5 лет в большинстве групп населения, и немногие люди оставались восприимчивыми после 20-летнего возраста.
- Иммунизация против кори началась в 1960-х годах и резко изменила эпидемиологию заболевания.
 Корь больше не является эндемичным заболеванием в большинстве европейских стран, но вспышки, вызванные завозными индексными случаями, остаются обычным явлением в странах, где подгруппы населения имеют низкий уровень иммунитета.
Корь больше не является эндемичным заболеванием в большинстве европейских стран, но вспышки, вызванные завозными индексными случаями, остаются обычным явлением в странах, где подгруппы населения имеют низкий уровень иммунитета. - Ежегодное число подтвержденных случаев кори в Европе исчисляется тысячами с 2001 г., и в нескольких странах, включая Австрию, Болгарию, Францию, Германию, Италию, Швейцарию и Великобританию, в последние годы произошли вспышки.
- Большинство вспышек кори в Европе являются результатом завоза кори из другой европейской страны.
- Плановая иммунизация против кори в детском возрасте приводит к увеличению интервалов между эпидемиями, во время которых происходит формирование группы восприимчивых лиц. Это приводит к сдвигу в сторону детей старшего возраста и молодых людей в возрастном распределении случаев во время эпидемий.
- Люди являются единственным естественным хозяином вируса, и корь соответствует следующим критериям болезни, которую можно ликвидировать:
- Нет животных или экологических резервуаров.

- Доступны точные диагностические тесты.
- Вакцина против кори высокоэффективна и безопасна.
- Была продемонстрирована передача кори на больших географических территориях.
- Глобальная ликвидация кори произойдет, когда в каждой стране будет прервана последняя цепочка передачи вируса кори.
- Данные о заболеваемости корью в Европе можно найти на веб-сайте EUVAC.
- Ежегодные обновления заболеваемости корью приводятся в Ежегодном эпидемиологическом отчете ECDC об инфекционных заболеваниях в Европе. Отчет за 2010 год доступен здесь.
- Корь чрезвычайно заразна, и, по оценкам, 90% неиммунных людей, подвергшихся контакту с инфицированным человеком, заразятся этой болезнью. Математические модели оценивают основное репродуктивное число в 12–18; это среднее число вторичных инфекций, которые возникают после однократного попадания в восприимчивую популяцию.
- Вирус передается от человека к человеку воздушно-капельным путем, образующимся при кашле и чихании больных.
 Вируссодержащие капли могут оставаться в воздухе в течение нескольких часов, а вирус остается заразным на зараженных поверхностях до двух часов.
Вируссодержащие капли могут оставаться в воздухе в течение нескольких часов, а вирус остается заразным на зараженных поверхностях до двух часов. - Инфицированные люди считаются заразными примерно за пять дней до появления сыпи и до четырех дней после нее. Корь максимально заразна в продромальный период, который длится 2–4 дня и характеризуется интенсивным кашлем.
- Инвазия происходит через респираторный эпителий и через 2-3 дня после воздействия возникает первичная виремия с репликацией в месте заражения, а также в отдаленной ретикулоэндотелиальной ткани.
- На 5–7-е сутки отмечается интенсивная вторичная виремия продолжительностью 4–7 дней с репликацией в коже, конъюнктивах, дыхательных путях и внутренних органах.
- К лицам с повышенным риском заболевания корью относятся младенцы, слишком маленькие для иммунизации, люди, у которых вакцина не смогла вызвать иммунитет (первичная неудача вакцины), и лица, которые по медицинским, религиозным или другим причинам не были иммунизированы.

- Иммунизация – единственная эффективная мера профилактики кори.
- Живая аттенуированная вакцина против кори вызывает иммунный ответ, сходный с естественным приобретенным иммунитетом, и может усиливаться при заражении диким или вакцинным вирусом.
- Вакцина против кори эффективна не менее чем на 95%, а уровень сероконверсии близок к 100%. Первичная неэффективность первой дозы вакцины в возрасте 12 месяцев и старше происходит у 5% людей, но 95% неудач первой дозы будут сероконверсией от второй дозы.
- Материнские антитела являются наиболее распространенной причиной неудачи первичной вакцинации. Возраст первой иммунизации коревой вакциной должен уравновешивать вероятность сероконверсии с риском заражения. Вот почему в странах, эндемичных по кори, первую дозу вакцины, содержащей коревой компонент (ВСК), вводят уже в возрасте девяти месяцев, часто дополняя ее еще одной дозой в течение второго года жизни.

- Опыт и моделирование показывают, что две дозы вакцины против кори необходимы для прерывания местной передачи и достижения коллективного иммунитета. Однократная доза на втором году жизни вызывает иммунитет примерно через 9 лет.5% иммунизированных людей. Это означает, что для достижения желаемого уровня иммунитета в 95% потребуется 100% поглощение. Однако около 95% тех, кто не реагирует на первую дозу, вырабатывают иммунитет от второй дозы и, следовательно, получают пользу от второй дозы.
- Все европейские программы иммунизации в настоящее время продвигают двухдозовый график иммунизации против кори, при котором первая доза вводится в течение второго года жизни, а вторая доза – в более старшем возрасте, который различается в зависимости от страны.
- Вакцина против кори чаще всего вводится как часть комбинации живых аттенуированных вакцин, включающих вакцины против кори, эпидемического паротита, краснухи или кори, эпидемического паротита, краснухи и ветряной оспы (MMR или MMRV).

- Было показано, что комбинированные вакцины вызывают такой же иммунный ответ, как и отдельные вакцины. Вакцинация лиц, у которых уже имеется иммунитет к одному или нескольким антигенам комбинированной вакцины либо в результате предыдущей иммунизации, либо в результате естественной инфекции, не связана с каким-либо повышенным риском побочных эффектов.
- Что касается постконтактной профилактики, введение ВСК является вмешательством выбора в течение 72 часов после контакта, поскольку инкубационный период для вакцинного вируса короче, чем для дикого вируса.
- График иммунизации против кори, содержащей вакцины (MMR или MMRV), в европейских странах можно найти на веб-сайте Сети Европейского сообщества по инфекционным заболеваниям, предупреждаемым с помощью вакцин (EUVAC).
- Корь следует подозревать у всех, у кого наблюдается острая эритематозная сыпь и лихорадка, которым предшествуют кашель, насморк, конъюнктивит и фотофобия.

- Корь трудно отличить от других причин лихорадочных заболеваний с сыпью, а инфекции краснухой, парвовирусом B19, вирусом герпеса человека типа 6 (HHV-6) и лихорадкой денге можно легко принять за корь.
- Диагноз основывается на лабораторных исследованиях. Все случаи с подозрением на корь должны быть либо подтверждены лабораторно, либо эпидемиологически связаны с подтвержденным случаем.
- Специфической противовирусной терапии кори не существует, и в большинстве случаев заболевание выздоравливает при поддерживающем лечении, включающем гидратацию и жаропонижающие препараты.
- Бактериальные суперинфекции распространены и требуют лечения антибиотиками, но профилактическое лечение не показано. Сохранение лихорадки более чем через два дня после появления сыпи является признаком осложнений.
- Меры предосторожности при передаче воздушно-капельным путем показаны госпитализированным пациентам в течение четырех дней после появления сыпи.
- Лечение подвергшихся воздействию людей должно включать иммунизацию ВСК, так как в некоторых случаях она обеспечивает защиту, если ее провести в течение 72 часов после воздействия.

- Обо всех случаях подозрения на корь следует сообщать в соответствующий национальный орган здравоохранения, не дожидаясь результатов диагностических тестов.
- Активный эпиднадзор за корью является важным компонентом стратегии элиминации кори в Европе, и Европейское региональное бюро ВОЗ опубликовало Руководство по эпиднадзору за корью, краснухой и синдромом врожденной краснухи в Европейском регионе ВОЗ, которое можно загрузить здесь.
Примечание. Информация, содержащаяся в этом информационном бюллетене, предназначена для общего ознакомления и не должна использоваться в качестве замены индивидуального опыта и суждений медицинских работников.
Библиография Демичели В., Джефферсон Т., Риветти А., Прайс Д. Вакцины против кори, эпидемического паротита и краснухи у детей. Кокрановская база данных систематических обзоров (онлайн). 2005(4):CD004407
Hilleman MR. Текущий обзор патогенеза и профилактики кори с акцентом на практические последствия. вакцина. 2001 12 декабря; 20 (5-6): 651-65.
вакцина. 2001 12 декабря; 20 (5-6): 651-65.
Плоткин С, Оренштейн В.А. Корь. Вакцина. 5-е изд. Компания WB Saunders; 2008.
- Управление делом
- Эпидемиология
- Корь
- Профилактика и контроль
- Передача болезни
Корь: что вам следует знать
Истории о кори заполонили наше общественное и частное пространство, доминируя в средствах массовой информации и социальных сетях и вызывая оживленные дискуссии.
В море информации из различных источников — одних из них надежных, других менее — многие родители ищут лучшее понимание болезни и прививок.
Эксперты по инфекционным заболеваниям Университета Джона Хопкинса Аарон Милстоун, доктор медицины, магистр здравоохранения, и Лиза Марагакис, доктор медицинских наук, магистр здравоохранения, ответят на некоторые распространенные вопросы.
Почему мы наблюдаем рост заболеваемости корью?
Число детей, не получающих прививки от кори, увеличилось, что делает население США более восприимчивым к инфекции.
Кто подвергается наибольшему риску?
Невакцинированные дети подвержены риску заражения корью, как и другие люди, которые не могут получить вакцину или имеют ослабленную иммунную систему.
Если большинство людей иммунизировано, как возникают вспышки?
Корь — высококонтагиозная вирусная инфекция — одна из самых контагиозных из всех известных инфекций. Девять из 10 непривитых детей, контактировавших с инфицированным человеком, заразятся вирусом. Вирус может сохраняться в воздухе около двух часов после того, как больной корью вышел из комнаты. Он может заразить тех, кто входит в комнату, если они не привиты.
Люди, путешествующие в районы с известными случаями кори, подвергаются риску заражения. Люди, которые выезжают за пределы страны в районы, где распространена корь, привозят ее в США. Получение вакцины против кори — лучший способ защитить себя. В Соединенных Штатах вакцину не делают детям в возрасте до 1 года, потому что они слишком малы для иммунизации.
Получение вакцины против кори — лучший способ защитить себя. В Соединенных Штатах вакцину не делают детям в возрасте до 1 года, потому что они слишком малы для иммунизации.
Вакцины также не назначаются лицам с недостаточностью иммунной системы. Эти люди подвержены заражению корью в случае контакта с ней. Все большее число людей в Соединенных Штатах отказываются от вакцинации против кори из-за личных предпочтений. Большинство людей, заболевших корью в США, не привиты. При контакте одного-двух инфицированных с популяцией, в которую входят непривитые люди, вирус может распространяться довольно быстро.
Не является ли корь одной из тех болезней, которыми все болели в детстве? Моя бабушка говорит, что когда она была ребенком, у нее и у всех ее братьев и сестер это было, и с ними все в порядке.
В лучшем случае корь — очень неприятная болезнь. В худшем случае это может привести к летальному исходу. Чаще всего инфекция вызывает высокую температуру, кашель, конъюнктивит (покраснение, слезящиеся глаза), насморк и сыпь, которая начинается на лице и со временем покрывает все тело.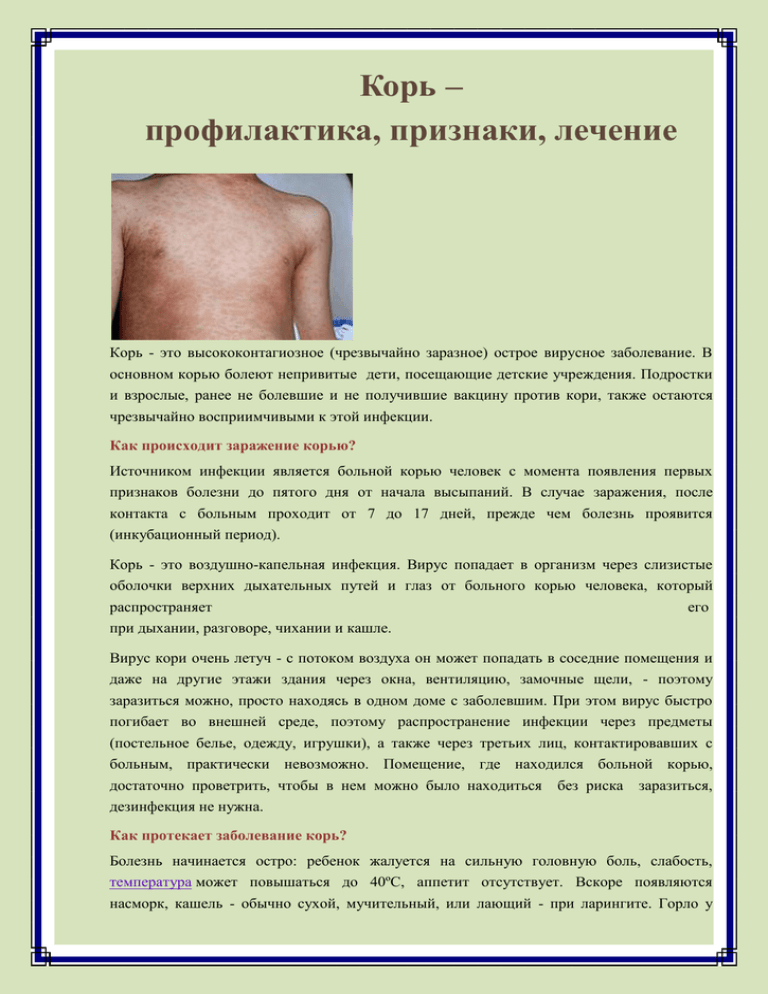 Болезнь длится около недели, если нет осложнений.
Болезнь длится около недели, если нет осложнений.
При возникновении осложнений они могут включать ушные инфекции, пневмонию и энцефалит или воспаление головного мозга, которые могут привести к необратимому неврологическому повреждению и даже к смерти. В среднем корь убивает от одного до трех из каждых 1000 инфицированных детей.
Что делать, если мы контактируем с больным корью? Если мой ребенок был привит, есть ли повод для беспокойства?
Вакцина против кори обеспечивает длительную защиту у 95 процентов детей, получивших одну дозу, и у 99 процентов тех, кто получает вторую дозу. У иммунизированного ребенка редко развивается инфекция после контакта с больным.
Как насчет моего ребенка, который выполнил только часть графика прививок?
Даже одна доза вакцины очень эффективна для предотвращения инфекции. При обычных обстоятельствах рекомендуется делать прививку от кори в возрасте от 12 до 15 месяцев и повторно в возрасте от 4 до 6 лет. Однако, если контакт с корью вероятен, либо из-за запланированной поездки в район, где корь встречается чаще, либо из-за возможного воздействия во время вспышки вторая доза может быть введена уже через месяц после первой, что приведет к 99-процентная защита.
Кроме того, когда воздействие более вероятно, младенцы в возрасте от 6 до 12 месяцев могут быть иммунизированы. Поскольку в этом возрасте вакцина менее эффективна, ребенку, получившему вакцину против кори в возрасте до 1 года, позже следует сделать еще две дозы по обычному графику.
Я читал, что вакцины могут вызывать нежелательные побочные эффекты. Должен ли я беспокоиться?
Вакцина против кори чрезвычайно безопасна. У некоторых детей — примерно у 10 процентов — через 6–12 дней после вакцинации развивается лихорадка, а у еще меньшего процента появляется сыпь, которая может длиться от нескольких часов до дня или двух. В крайне редких случаях лихорадка может спровоцировать судороги у детей, предрасположенных к судорогам, вызванным лихорадкой. Научные исследования однозначно показали, что вакцина против кори НЕ вызывает аутизм или другие необратимые неврологические проблемы или проблемы с развитием.
Может ли коревая вакцина вызвать полномасштабную инфекцию?
Вакцина содержит живую, но ослабленную форму вируса кори, которая предназначена для создания иммунитета, не вызывая полномасштабного заболевания.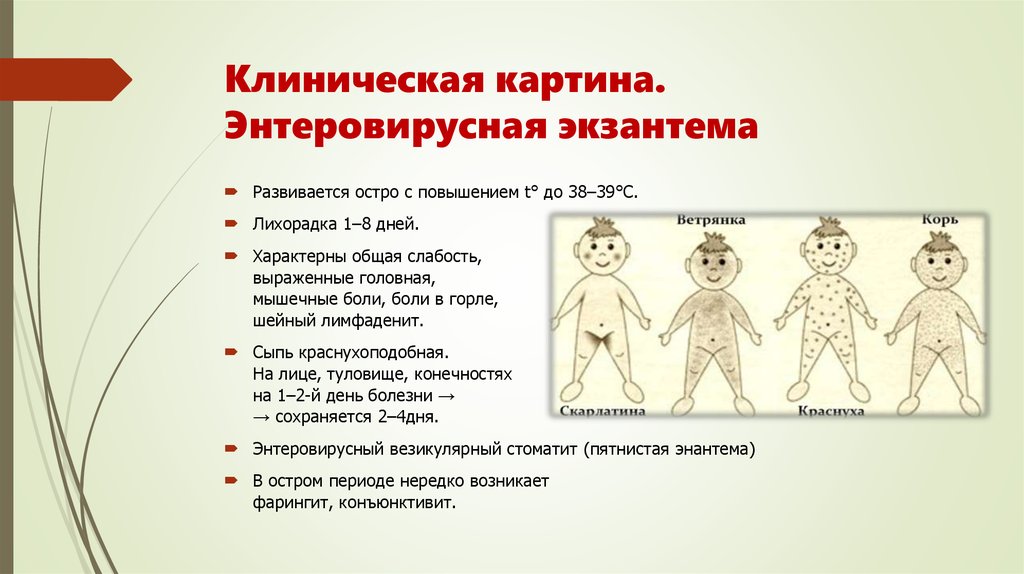

 Отмечается при введении иммуноглобулина. Сокращаются все периоды болезни, кроме инкубационного. Он удлиняется до 3-х недель.
Отмечается при введении иммуноглобулина. Сокращаются все периоды болезни, кроме инкубационного. Он удлиняется до 3-х недель.


 Приматы могут быть инфицированы in vitro, но люди являются единственным резервуаром вируса кори, который теоретически можно искоренить в мире.
Приматы могут быть инфицированы in vitro, но люди являются единственным резервуаром вируса кори, который теоретически можно искоренить в мире.
 Заболевание начинается через несколько лет после эпизода кори (в среднем через семь лет), и у большинства заболевших детей корь была в возрасте до двух лет.
Заболевание начинается через несколько лет после эпизода кори (в среднем через семь лет), и у большинства заболевших детей корь была в возрасте до двух лет. Корь больше не является эндемичным заболеванием в большинстве европейских стран, но вспышки, вызванные завозными индексными случаями, остаются обычным явлением в странах, где подгруппы населения имеют низкий уровень иммунитета.
Корь больше не является эндемичным заболеванием в большинстве европейских стран, но вспышки, вызванные завозными индексными случаями, остаются обычным явлением в странах, где подгруппы населения имеют низкий уровень иммунитета.
 Вируссодержащие капли могут оставаться в воздухе в течение нескольких часов, а вирус остается заразным на зараженных поверхностях до двух часов.
Вируссодержащие капли могут оставаться в воздухе в течение нескольких часов, а вирус остается заразным на зараженных поверхностях до двух часов.