Ингаляции при кашле для взрослых и детей
Дата публикации: 15.06.2022 г.
Обновлено: 15.06.2022 г.
Содержание:
Показания к ингаляциям
Преимущества ингаляций
Когда ингаляции противопоказаны
Виды ингаляций
Как проводить ингаляции
Народные методы
Альтернативные ингаляции с использованием препарата Бронхипрет®
Ингаляции при кашле — это метод лечения, при котором лекарственные вещества доставляются непосредственно в дыхательные пути. При ингаляции человек вдыхает пары и мелкие частицы активных компонентов лекарств, они попадают в бронхи и легкие.
Для проведения этой процедуры используются разные приспособления. Самым популярным из них является небулайзер — устройство, в котором благодаря компрессорному или ультразвуковому механизму образуется облако из мелких частиц лекарственного средства.
В результате лекарство становится легко вдыхать, частицы за счет небольшого размера проще проникают в бронхи и легкие.
Ингаляции могут быть показаны в следующих случаях:
ОРВИ, сопровождающиеся кашлем;
ларингиты, трахеиты, бронхиты;
заболевания, протекающие с сужением просвета бронхов;
бронхиальная астма;
пневмония;
бронхоэктатическая болезнь;
муковисцидоз.
Все перечисленные заболевания могут сопровождаться кашлем, и ингаляции назначаются как составляющая комплексного лечения. Исключение составляют, пожалуй, только неврогенные виды кашля, когда кашлевой рефлекс возникает не как механизм очищения дыхательных путей, а в связи с раздражением кашлевого центра в головном мозге.
В последнем случае применяются препараты для подавления рефлекса, а не те, что облегчают выведение мокроты и снимают спазм бронхов.
Ингаляции при сильном кашле помогут снять воспаление, воздействуя непосредственно на очаг, а также устранить застой густой слизи, разжижить мокроту и облегчить ее выведение. В целом этот метод имеет несколько преимуществ:
увлажняются и оздоравливаются слизистые оболочки дыхательных путей;
усиливается выведение мокроты;
ускоряется процесс выздоровления;
в короткие сроки активные вещества доставляются к очагу воспаления.
Этот метод предусматривает применение тех же лекарственных средств, что врач назначает для приема внутрь. Разница состоит только в форме — для ингаляций используют растворы, обычно в сочетании с физраствором.
Есть ряд заболеваний и состояний, при которых врач не назначит проведение ингаляций:
примеси крови в откашливаемой мокроте;
аритмия;
аллергические реакции на компоненты растворов для ингаляции;
склонность к носовым кровотечениям;
тяжелые заболевания сердечно-сосудистой или дыхательной системы;
гипертоническая болезнь III стадии и др.

При повышенной температуре тела вопрос о проведении ингаляций решается с врачом индивидуально.
Взрослым ингаляции от кашля проводятся с применением трех групп препаратов:
муколитики — вещества, которые разжижают мокроту и способствуют ее выведению из дыхательных путей;
противовоспалительные — препараты, борющиеся с воспалительным процессом: могут использоваться в том числе гормональные и антибактериальные средства;
бронхолитики — лекарственные средства, которые способствуют расширению просвета бронхов, что также облегчает выведение мокроты.
Основой для препаратов может выступать физиологический раствор или чистая вода, призванные увлажнить слизистую оболочку, смягчить дыхание и облегчить симптомы.
Иногда врачи рекомендуют делать ингаляции только с физраствором, без лекарственных препаратов, что необходимо для увлажнения слизистых в сравнительно простых случаях, то есть при отсутствии осложнений и тяжелых воспалительных процессов.
При проведении ингаляций важно соблюдать несколько правил:
Процедуру лучше проводить сидя.
Каждый раз важно готовить свежий препарат.
Для приготовления раствора следует использовать только дистиллированную воду или стерильный физраствор.
Во время ингаляции важно дышать ртом, вдыхая глубоко и медленно.
Лучше выбрать время не ранее чем через час после и не ранее чем через полчаса до приема пищи.
Важно заручиться рекомендациями специалиста и использовать препараты в предписанной последовательности.
Для проведения ингаляции необходимо вымыть руки с мылом. Затем следует соединить части прибора по инструкции. В стаканчик небулайзера вливается необходимое количество лекарственного препарата и физраствора. Для заправки прибора важно применять только стерильные иглы и шприцы. Когда закончите приготовления, можно надеть маску и включить небулайзер.
Ингаляция занимает около 10 минут, в среднем столько требуется для расходования лекарства до конца. По завершении лечебной процедуры нужно разобрать небулайзер, промыть его части под теплой проточной водой без ершиков и моющих средств.
По завершении лечебной процедуры нужно разобрать небулайзер, промыть его части под теплой проточной водой без ершиков и моющих средств.
Важно также стерилизовать прибор раз в неделю, для чего можно использовать метод кипячения, если этот способ разрешен инструкцией, или специальные дезинфицирующие средства.
Важно выяснить у врача, чем делать ингаляции при кашле взрослому. Медицинской помощи многие предпочитают домашние средства борьбы с кашлем. Популярный народный метод — паровые ингаляции без использования специальных приспособлений: они предполагают вдыхание горячего пара, насыщенного лечебными веществами.
Важно помнить, что детям ингаляции с кипящей водой противопоказаны! И у взрослых людей они могут вызвать ожог слизистых оболочек дыхательных путей.
При отсутствии небулайзера возможно проведение тепловлажных ингаляций по согласованию с врачом. Растворы могут состоять из соды и воды, обычной воды с добавлением минеральной, лекарственных средств, целебных трав.
Некоторые используют для вдыхания эфирные масла, распаренную хвою кедра или сосны, листья березы или липы и пр. Важно: такие компоненты категорически запрещены тем, у кого есть реакции непереносимости и кто в группе риска по аллергии. Кроме того, есть более безопасный способ лечения травами — применение специальных очищенных лекарственных средств с доказанной эффективностью.
Растительный лекарственный препарат Бронхипрет® — альтернатива ингаляциям при влажном кашле взрослым и детям. Он оказывает эффект ингаляции в легких за счет высокого содержания тимола — активного компонента эфирных масел тимьяна, который выводится через дыхательные пути.
Препарат содержит экстракт тимьяна, листьев плюща и корня первоцвета, за счет чего способствует уменьшению интенсивности и болезненности кашля, оказывает противовоспалительное действие, обеспечивает более легкое выведение мокроты. Бронхипрет® выпускается в форме таблеток и сиропа, который разрешен детям уже с 1 года.
Лечим простуду (ингаляции, прогревания, полоскания)
Томаева Елена Константиновна
Оториноларинголог
У природы нет плохой погоды….НО, в осенне-зимний период когда взрослые и дети более подвержены переохлаждениям, стрессам — значительно вырастает число заболеваний верхних дыхательных путей. Заниматься самолечением нецелесообразно. Опытный педиатр, терапевт назначит лечение, исходя из вашего состояния, выраженности воспалительного процесса. Помимо медикаментозной терапии, значительно быстрее избавиться от болезни помогают полоскание горла, промывание носа, ингаляции, прогревание.
Чем хороша ингаляция?
Возможность непосредственного воздействия лекарственного вещества на слизистую оболочку дыхательных путей при их заболевании имеет особые преимущества.
Во-первых, это местная терапия. Если основные нарушения в организме сконцентрированы в дыхательных путях, то и лечить их лучше, назначая вдыхание лекарственных веществ в различные отделы дыхательной системы.
Во-вторых, для ингаляции используются вещества в виде паров или аэрозолей. Лекарство, распыленное на мельчайшие частицы, обладает большей контактной поверхностью, соприкасается с наибольшей площадью слизистых оболочек дыхательных путей, быстро всасывается в кровь и, соответственно, действует быстрее…
В-третьих, многие ингаляционные растворы и смеси улучшают, так называемый, «муко-цилиарный клиренс». Дыхательные пути устланы специфическими ворсинками, которые постоянно совершают однонаправленные движения (изнутри наружу). С их помощью, как по эскалатору, движутся различные грязевые частицы, микробы и другие чужеродные агенты, которые необходимо удалить из организма. Таким образом, ингаляции облегчают удаление из дыхательных путей слизи и мокроты.
Теперь о противопоказаниях. К сожалению, даже такой безобидный способ лечения без них не обходится. Ингаляции противопоказаны при повышении температуры свыше 37,5 градусов С; при носовых кровотечениях или склонности к ним; при заболеваниях легких и сердца с явлениями выраженной сердечно-сосудистой или дыхательной недостаточности.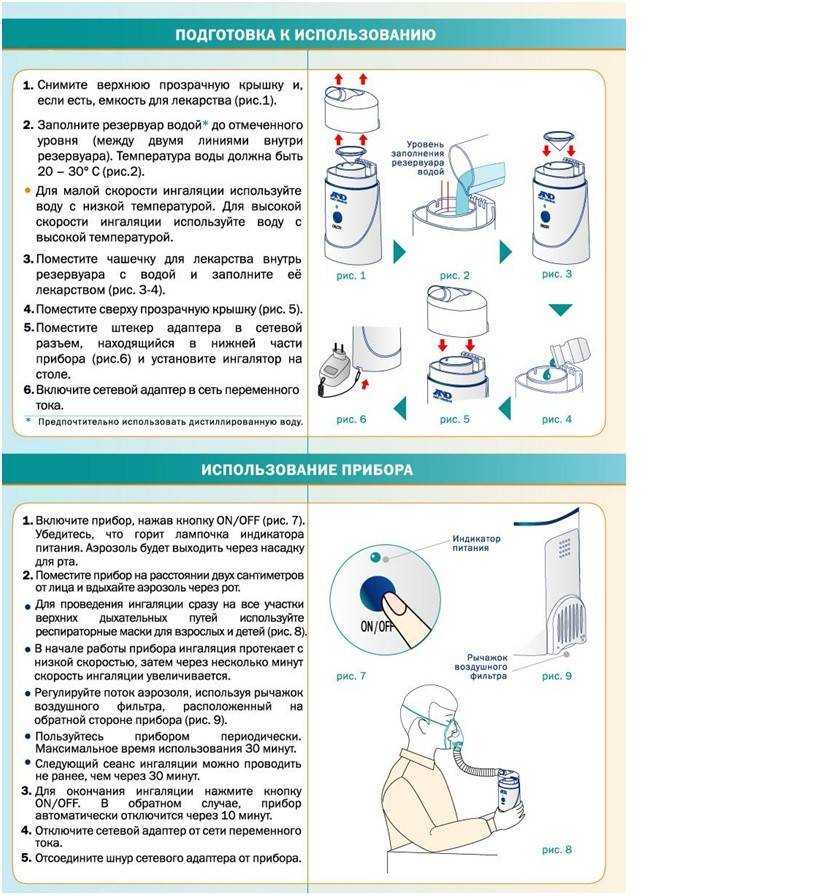 В каждом конкретном случае ингаляции должен назначать врач.
В каждом конкретном случае ингаляции должен назначать врач.
Лучшего эффекта можно добиться, используя специальные ингаляторы, продающиеся в магазинах и аптеках. Ультразвуковые и компрессорные, преобразующие жидкость в пар, так называемые небулайзеры, позволяют проникать лекарственному веществу глубоко в мельчайшие бронхи. Они предназначены для лечения не столько верхних, сколько нижних дыхательных путей.
Электроаэрозольные ингаляторы не только подогревают влагу, но и отрицательно заряжают частицы, что также повышает лечебный эффект. Существуют ингаляторы, предназначенные для совсем маленьких детей. Они имеют специальную маску, позволяющую принимать процедуру не только сидя, но и лежа. Длительность процедуры 5-10 минут.
Паровые ингаляции
Взрослым людям при некоторых острых и хронических заболеваниях верхних дыхательных путей по рекомендации врача в домашних условиях можно проводить паровые ингаляции. Их целебный эффект заключаются в лечении теплым паром, насыщенным легкоиспаряющимися лекарственными веществами.
Детям ингаляции с кипящей водой ПРОТИВОПОКАЗАНЫ. К сожалению, врачам приходится сталкиваться с последствиями таких «лечебных процедур», приводящих к ожогам верхних дыхательных путей. Для ребят постарше подойдут тепловлажные (30-40 градусов С), а для малышей до года — влажные (до 30 градусов С) ингаляции. Для этого воду необходимой температуры заливают в чайник с узким горлышком. Из простого картона делается воронка — чем младше ребенок, тем она длиннее — и надевается на носик чайника. Прежде, чем начинать ингаляцию ребенку, необходимо проверить температуру пара на себе. Если нет возможности постоянно подогревать воду, то, по мере ее остывания, в емкость доливают кипяток, добавляют соответствующее количество лекарства, перемешивают и снова, проверив температуру, проводят ингаляцию. Продолжительность таких ингаляций 1-3 мин., делают их 1-2 раза в день.
Растворы, применяемые для ингаляции, могут состоять из двух компонентов (питьевая сода и вода), а могут быть более сложными (различные медикаменты, лекарственные травы, минеральная вода). Существуют специальные смеси, приготовленные промышленным способом, предназначенные только для ингаляторов. В каждом случае необходимо учитывать индивидуальную переносимость того или иного препарата, и при плохом самочувствии после ингаляции до консультации врача этим лекарством не пользоваться.
Существуют специальные смеси, приготовленные промышленным способом, предназначенные только для ингаляторов. В каждом случае необходимо учитывать индивидуальную переносимость того или иного препарата, и при плохом самочувствии после ингаляции до консультации врача этим лекарством не пользоваться.
Специально для тех родителей, кто хочет использовать природные средства в лечении и профилактике заболеваний органов дыхания у детей, опишем ингаляции травами и другими «народными средствами». НО: если у ребенка имеются родственники с признаками любой аллергии, особенно на пыльцу, то в подавляющем большинстве случаев это является противопоказанием для использования трав, ароматических масел, меда и т. д.
Чтобы лучше отходила мокрота, применяют — содовые ингаляции (на 1 литр воды 4 чайные ложки соды) или вдыхают пар подогретой минеральной воды. При воспалении небных миндалин хорошо действуют ингаляции водного раствора с соком лука, чеснока. Для его приготовления необходимо получить кашицу лука или чеснока с помощью приспособления для раздавливания чеснока. Полученную кашицу процедить через марлю. Сок лука или чеснока разбавить водой в пропорции 1:10 (1 часть сока, 10 частей воды).
Полученную кашицу процедить через марлю. Сок лука или чеснока разбавить водой в пропорции 1:10 (1 часть сока, 10 частей воды).
Особенно полезны ингаляции с ароматами распаренных растений (свежеизмельченной хвои сосны, пихты, кедра, можжевельника, высушенных листьев эвкалипта, дуба, березы, цветков липы, ромашки, мяты, лаванды, полыни, шалфея, листьями черной смородины. Испарения этих растений обладают обеззараживающим, противовоспалительным и ранозаживляющим действием. Наибольший эффект дает использование сбора из нескольких растений. При приготовлении отвара используют следующую пропорцию: на 250 мл воды 1 столовая ложка растительного сырья. Удобно делать ингаляцию при помощи чайника или кофейника, в который вставляют воронку из плотного картона. Сбор предварительно заваривают в кастрюле. Длительность ингаляции обычно составляет 10 — 15 мин. Курс — от 5 до 15 процедур (в зависимости от самочувствия).
При инфекции верхних дыхательных путей можно заваривать траву чабреца, душицы, лаванды, мать-и-мачехи, шалфея, ромашки. Хороший эффект при этих заболеваниях оказывает также вдыхание паров сваренного в «мундире» картофеля или картофельной кожуры и шелухи овса. Для удобства проведения ингаляции картофель, кожуру или шелуху овса можно сварить в чайнике, проводить процедуру как, было описано выше. Длительность ингаляций также составляет 5 — 15 минут. Фитонциды (вещества, обладающие обеззараживающими свойствами), содержащиеся в этих растениях, усиливают иммунологические реакции организма и восстановительные процессы в тканях.
Хороший эффект при этих заболеваниях оказывает также вдыхание паров сваренного в «мундире» картофеля или картофельной кожуры и шелухи овса. Для удобства проведения ингаляции картофель, кожуру или шелуху овса можно сварить в чайнике, проводить процедуру как, было описано выше. Длительность ингаляций также составляет 5 — 15 минут. Фитонциды (вещества, обладающие обеззараживающими свойствами), содержащиеся в этих растениях, усиливают иммунологические реакции организма и восстановительные процессы в тканях.
К этому «картофельному ингалятору» можно добавить 10-20 капель анисового, укропного, камфарного или эвкалиптового масла на 1 литр воды. Но помните, что увлекаться большими дозами эфирных масел не следует, поскольку при передозировке они начинают оказывать противоположное действие и сушат слизистые оболочки, вызывая чувства царапанья и першения в горле.
Также полезно вдыхание летучих выделений свежеприготовленной кашицы из лука и чеснока (особенно активно они выделяются в первые 10-15 мин, затем поток их быстро истощается). Фитонциды лука и чеснока убивают практически все виды болезнетворных микробов.
Фитонциды лука и чеснока убивают практически все виды болезнетворных микробов.
Прогревания
Прогревания, в виде компресса, чаще используются при отитах, фарингитах. Важным условием является нормальная температура тела. Если для лечения острого среднего катарального отита врач назначил полуспиртовой или водочный компрессы (при гноетечении из уха эти процедуры противопоказаны), то делать их нужно следующим образом.
Требуется взять четырехслойную марлевую салфетку, размер которой должен выходить за пределы ушной раковины на 1,5-2 см, посередине сделать прорезь для уха. Салфетку нужно смочить в спиртовом растворе или водке, отжать, наложить на область уха (ушную раковину поместить в прорезь). Сверху наложить компрессную (вощеную) бумагу, размером несколько больше марли, и накрыть куском ваты размером, превышающим размер бумаги. Все это можно закрепить платком, повязанным на голову ребенка.
Компресс следует держать, пока он оказывает тепловое воздействие-30-40 минут.
При фарингите компресс накладывается на переднюю поверхность шеи.По окончании процедуры рекомендуется одеть шарфик, а на голову-косынку.
Промывание носа, полоскания
При промывании носа с поверхности слизистой устраняется патологический секрет вместе с микроорганизмами, аллергенами, пылью; уменьшается отек, воспаление слизистой; исправляется работа клеток мерцательного эпителия, увеличивается движение слизи, что увеличивает защитные свойства слизистой полости носа. Можно использовать готовые растворы, которые имеются в продаже (АкваЛор, Маример, Физиомер) или использовать теплую (36-37С) минеральную воду без газа. Предварительно необходимо тщательно снять отек слизистой с помощью сосудо-суживающих средств (Називин, Тизин, Отривин…)
При фарингитах, ангинах дополнительно помогает полоскание горла раствором фурацилина, календулы..Это способствует устранению патогенной слизи с микроорганизмами, патогенных налетов. Раствор должен быть теплым, полоскать 4-5 раз в день,по 2-3 минуты.
Еще раз напомню, чтобы не навредить и получить максимальный лечебный эффект, делать все эти процедуры нужно по назначению врача.
Как пользоваться небулайзером
Медицинский обзор на сайте Drugs.com. Последнее обновление: 6 февраля 2023 г.
- Примечания по уходу
- Последующий уход
- Амбулаторный
- Разрядка
- Испанский
Что такое небулайзер?
Небулайзер — это устройство, которое превращает жидкие лекарства в аэрозоль. Когда вы дышите, лекарственный туман попадает в ваши легкие. Небулайзер обычно подключается к аппарату, который проталкивает воздух через небулайзер. Воздух помогает превратить лекарство в туман. Когда используется небулайзер, это называется лечением дыхания или лечением небулайзером.
| |
Зачем мне нужны дыхательные процедуры?
 Они могут быть вызваны любой из следующих причин:
Они могут быть вызваны любой из следующих причин:- Хронические респираторные заболевания, такие как астма и хроническая обструктивная болезнь легких (ХОБЛ)
- Легочные инфекции, такие как пневмония
- Тяжелые аллергические реакции
Как пользоваться небулайзером?
Перед использованием прочтите и следуйте инструкциям, прилагаемым к небулайзеру. Ниже представлена общая информация:
- Вымойте руки водой с мылом перед подготовкой небулайзера к использованию. Это помогает предотвратить попадание микробов в легкие.
- Подготовьте машину. Поставьте машину на твердую поверхность. Проверьте, чист ли воздушный фильтр. Если он грязный, промойте его холодной водой и дайте высохнуть на воздухе. Подключите машину.
- Приготовьте лекарство. Если ваше лекарство предварительно смешано, откройте его и поместите в контейнер с лекарством небулайзера.
 Если вам нужно смешать лекарства, поместите правильное количество в контейнер с помощью пипетки или шприца.
Если вам нужно смешать лекарства, поместите правильное количество в контейнер с помощью пипетки или шприца. - При необходимости добавьте физиологический раствор. Возможно, вам потребуется добавить физиологический раствор (соленую воду) в контейнер с лекарством. Купите в аптеке стерильный физиологический раствор. Не используйте самодельный физиологический раствор в небулайзере.
- Подсоедините контейнер. Подсоедините контейнер с лекарством к машине с помощью трубки. Подсоедините маску или мундштук к верхней части контейнера.
- Поместите мундштук между губами. Плотно сомкните губы вокруг него. Если вы используете маску, наденьте ее на рот и нос. Убедитесь, что маска плотно прилегает к лицу.
- Включите машину. Держите контейнер с лекарством в вертикальном положении. Вдыхайте и выдыхайте медленно и глубоко через рот, пока туман не исчезнет. Лечение закончено, когда все лекарство закончилось или туман больше не выходит.
 Вся процедура может занять до 20 минут. Аппарат также может издавать шипящие звуки во время обработки.
Вся процедура может занять до 20 минут. Аппарат также может издавать шипящие звуки во время обработки. - Прополощите рот водой или физиологическим раствором после каждой процедуры. Не глотайте воду или физиологический раствор. Если вы используете маску, мойте лицо после каждой процедуры.
Как ухаживать за небулайзером?
- Очищайте небулайзер после каждого использования. Разделите все детали перед очисткой. Не мойте детали в раковине. Используйте специальную чистую миску. Вымойте контейнер и мундштук или маску теплой водой с мылом для посуды. Стряхните лишнюю воду и дайте деталям высохнуть на воздухе. Убедитесь, что все детали полностью высохли, прежде чем убрать их на хранение.
- Продезинфицируйте небулайзер в соответствии с указаниями. Следуйте инструкциям по дезинфекции, прилагаемым к небулайзеру.
Позвоните по местному номеру службы экстренной помощи (911 в США) или попросите кого-нибудь позвонить, если:
- Вы чувствуете, как напрягаются мышцы вокруг дыхательных путей.

- Ваше дыхание ухудшается после лечения.
- После лечения вы внезапно чувствуете стеснение в груди.
Когда следует обратиться за неотложной помощью?
- Вы кашляете кровью.
- После лечения у вас появилась сыпь или крапивница.
- У вас учащенное сердцебиение и головокружение.
Когда мне следует позвонить своему врачу?
- Ваши руки, руки или ноги трясутся после лечения.
- У вас высокая температура и боль во рту или горле.
- Ваши симптомы не улучшаются даже при лечении.
- У вас есть вопросы или опасения по поводу вашего состояния или ухода.
Соглашение об уходе
Вы имеете право помочь спланировать свое лечение. Узнайте о состоянии вашего здоровья и способах его лечения. Обсудите варианты лечения с поставщиками медицинских услуг, чтобы решить, какую помощь вы хотите получить. Вы всегда имеете право отказаться от лечения. Вышеуказанная информация является только учебным пособием. Он не предназначен в качестве медицинского совета для отдельных состояний или методов лечения. Поговорите со своим врачом, медсестрой или фармацевтом, прежде чем следовать какой-либо медицинской схеме, чтобы убедиться, что она безопасна и эффективна для вас.
Вышеуказанная информация является только учебным пособием. Он не предназначен в качестве медицинского совета для отдельных состояний или методов лечения. Поговорите со своим врачом, медсестрой или фармацевтом, прежде чем следовать какой-либо медицинской схеме, чтобы убедиться, что она безопасна и эффективна для вас.
© Copyright Merative 2022 Информация предназначена только для использования Конечным пользователем и не может продаваться, распространяться или иным образом использоваться в коммерческих целях.
Дополнительная информация
Всегда консультируйтесь со своим поставщиком медицинских услуг, чтобы убедиться, что информация, отображаемая на этой странице, применима к вашим личным обстоятельствам.
Заявление об ограничении ответственности по медицинским показаниям
Распыляемый гипертонический раствор для лечения бронхиолита
ГОЛАМРЕЗА РООДСАРИ, доктор медицины, и ШАХРИАР ЗЕХТАБЧИ, доктор медицины
Am Семейный врач. 2018;98(1):23-24
2018;98(1):23-24
Раскрытие информации об авторе: Нет соответствующих финансовых связей.
| Польза | Вред |
|---|---|
| 1 из 5 избежал госпитализации | Нет |
Население исследования: детей в возрасте до 24 месяцев с бронхиолитом (3209 участников в 24 исследованиях). В большинстве исследований исключались пациенты, которым требовалась искусственная вентиляция легких, интенсивная терапия, или пациенты с насыщением кислородом менее 85% на комнатном воздухе.
Конечные точки эффективности: Продолжительность пребывания в больнице, частота госпитализаций
Конечные точки вреда: Тахикардия, гипертония, бледность, тремор, тошнота, рвота, диарея и острая задержка мочи причина. Отек дыхательных путей и закупорка их слизью считаются патологическими процессами, вызывающими заболеваемость при вирусном бронхиолите. Поддерживающее лечение является стандартом лечения. Кроме того, ингаляция гипертонического раствора может быть полезна для облегчения симптомов.
Отек дыхательных путей и закупорка их слизью считаются патологическими процессами, вызывающими заболеваемость при вирусном бронхиолите. Поддерживающее лечение является стандартом лечения. Кроме того, ингаляция гипертонического раствора может быть полезна для облегчения симптомов.
Систематический обзор включал двойные слепые рандомизированные контролируемые клинические испытания, в которых оценивали эффект распыления гипертонического (3% или выше) физиологического раствора отдельно или в сочетании с бронхолитиками у детей с острым бронхиолитом по сравнению с распылением нормального (0,9%) физиологического раствора. 1 Распыление гипертонического раствора привело к статистически значимому сокращению продолжительности пребывания в больнице (средняя разница: -0,45 дня; 95% доверительный интервал [ДИ], -0,82 до -0,08). Распыляемый гипертонический раствор также снижал риск госпитализации на 20% по сравнению с 0,9%.% физиологического раствора (относительный риск [ОР] = 0,80; 95% ДИ, от 0,67 до 0,96). Значимых нежелательных явлений, связанных с ингаляцией гипертонического раствора, не было.
Значимых нежелательных явлений, связанных с ингаляцией гипертонического раствора, не было.
Ведущий автор этого систематического обзора опубликовал Кокрановский обзор по той же теме в 2013 г. и нет существенной разницы в частоте госпитализаций. 2 Мы решили написать наше резюме на основе мета-анализа 2015 года, поскольку он является более свежим и включает несколько недавних испытаний и примерно на 2000 пациентов больше, чем Кокрановский обзор 2013 года.
В метаанализе 2014 г. сообщалось об уменьшении продолжительности пребывания в стационаре примерно на один день (разница средневзвешенных значений = -0,96; 95% ДИ, от -1,38 до -0,54) у пациентов, получавших небулайзерный гипертонический раствор по сравнению с обычным физиологическим раствором. 3 Этот метаанализ также показал значительное снижение частоты госпитализаций (ОР = 0,59; 95% ДИ, 0,37–0,93) после введения гипертонического раствора через небулайзер.
Рандомизированное контролируемое исследование 2017 года, в котором приняли участие 777 пациентов с бронхиолитом, не выявило существенных различий в частоте госпитализаций или продолжительности пребывания в больнице между группами (распыляемый гипертонический раствор и небулайзерный физиологический раствор). 4
4
В исследованиях, о которых сообщалось в систематических обзорах, не наблюдалось значительных нежелательных явлений, связанных с ингаляцией гипертонического раствора. Ни один пациент не выбыл из исследования из-за нежелательных явлений или клинического ухудшения.
Предостережения: Результаты трех крупных мета-анализов рандомизированных двойных слепых клинических испытаний свидетельствуют о высоком качестве доказательств и показывают некоторые преимущества использования небулайзерного гипертонического раствора по сравнению с обычным физиологическим раствором у детей с бронхиолитом. 1–3 Однако наиболее серьезная проблема, возникающая при анализе данных, заключается в том, что в большинстве исследований, опубликованных после 2013 г., включая два крупных многоцентровых европейских исследования, сообщалось об отрицательных результатах. 4–8 Неоднородность исследований и наличие модификаторов эффекта могут быть причиной такого несоответствия.
Авторы обзора 2015 года предлагают объяснение этого расхождения между испытаниями. 1 Анализ подгруппы, проведенный этими авторами, показал, что испытания, в которых было доступно вирусологическое тестирование, показали значительно больший размер эффекта распыленного гипертонического раствора (измеряемый по сокращению продолжительности пребывания в больнице и частоты госпитализаций), чем испытания без такого тестирования. Таким образом, точность диагностики бронхиолита может повлиять на результаты лечения.
Единственным последовательным результатом всех испытаний является отсутствие каких-либо серьезных нежелательных явлений, связанных с использованием гипертонического раствора. Учитывая распространенность бронхиолита и финансовые и эмоциональные затраты на госпитализацию, возможное снижение частоты госпитализаций и пребывания в стационаре с минимальными неблагоприятными событиями дает достаточно доказательств, чтобы рекомендовать это лечение острого бронхиолита.
В большинстве исследований не учитывались пациенты, которым требовалась искусственная вентиляция легких или интенсивная терапия, а также пациенты с насыщением кислородом менее 85% на комнатном воздухе. Таким образом, результаты этого обзора могут быть неприменимы к младенцам с более тяжелым бронхиолитом.
Несмотря на сообщения о преимуществах, связанных с использованием гипертонического раствора при бронхиолите, мы выбрали желтую рекомендацию, поскольку более поздние испытания и систематические обзоры показали либо гораздо меньший размер эффекта, либо отсутствие пользы вообще по сравнению с более ранними испытаниями.
Copyright 2018 The NNT Group (theNNT.com). Используется с разрешения.
Эту серию координируют Дин А. Зеехузен, доктор медицины, магистр здравоохранения, AFP , помощник медицинского редактора, и Даниэль Рунде, доктор медицины, из NNT Group.
Этот обзор доступен в группе NNT по адресу http://www.thennt.com/nnt/nebulized-hypertonic-saline-bronchiolitis/.


 Если вам нужно смешать лекарства, поместите правильное количество в контейнер с помощью пипетки или шприца.
Если вам нужно смешать лекарства, поместите правильное количество в контейнер с помощью пипетки или шприца. Вся процедура может занять до 20 минут. Аппарат также может издавать шипящие звуки во время обработки.
Вся процедура может занять до 20 минут. Аппарат также может издавать шипящие звуки во время обработки.