Может ли наложение серкляжного шва предотвратить преждевременные роды при одноплодной беременности?
В чем суть проблемы?
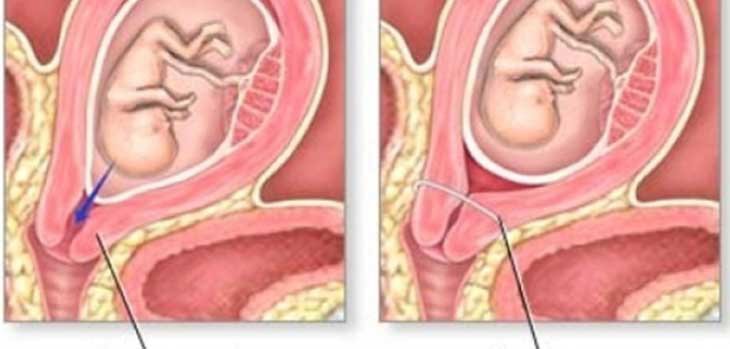
Цервикальный серкляж — это хирургическая процедура, предусматривающая наложение швов на шейку матки во время беременности. Целью этой процедуры является поддержание шейки матки в закрытом состоянии и снижение риска преждевременных родов.
Почему это важно?
При нормальной беременности шейка матки остается плотно закрытой до конца периода вынашивания плода и начинает укорачиваться и постепенно смягчаться только в процессе подготовки организма матери к родам. Однако в некоторых случаях укорачивание и расширение шейки матки происходит слишком рано, результатом чего может стать выкидыш на позднем сроке или преждевременные роды. Цервикальный серкляж может снизить вероятность выкидыша на поздних сроках или преждевременных родов.
Какие доказательства мы обнаружили?
Мы провели поиск доказательств на 30 июня 2016 года.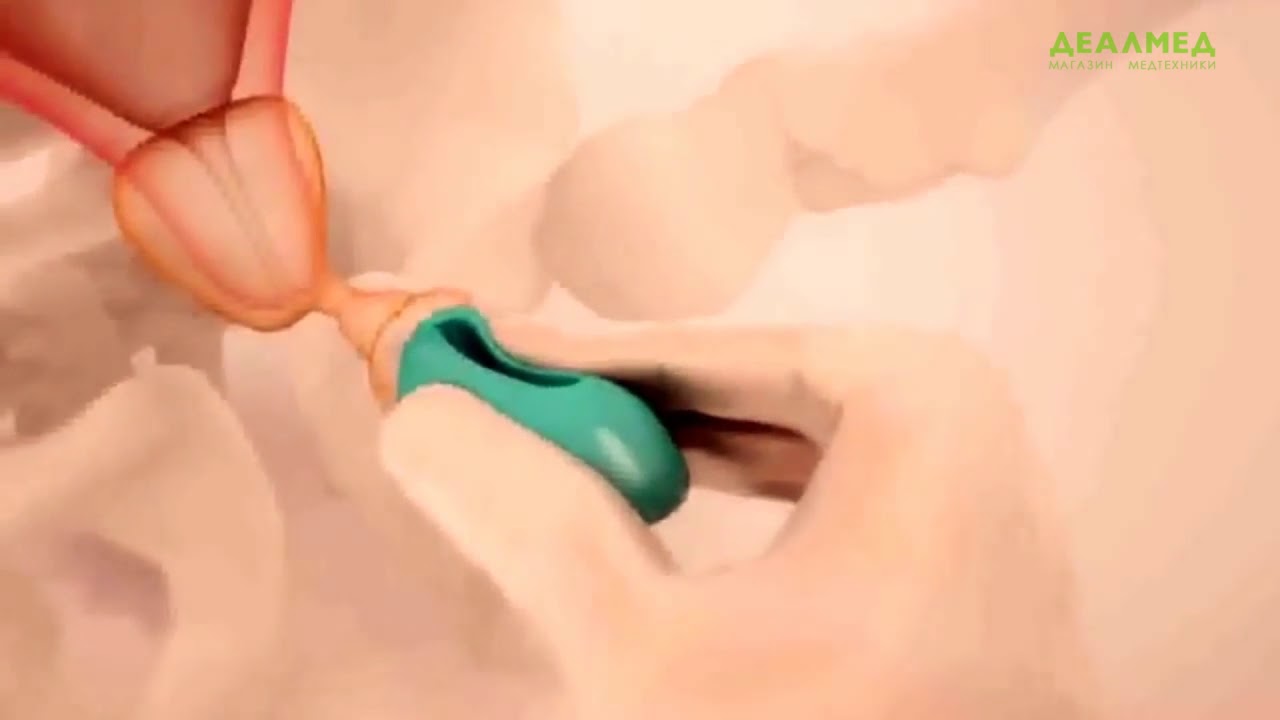 Этот обзор включает 15 исследований, в которых приняли участие 3490 женщин (3 исследования с участием 152 женщин были добавлены в этом обновлении обзора).
Этот обзор включает 15 исследований, в которых приняли участие 3490 женщин (3 исследования с участием 152 женщин были добавлены в этом обновлении обзора).
У женщин, прошедших процедуру цервикального серкляжа, была меньшая вероятность преждевременных родов. Кроме того, у детей, матерям которых был наложен серкляжный шов во время беременности, была меньшая вероятность смерти в течение первой недели жизни. Неизвестно, может ли цервикальный серкляж предотвратить мертворождение или способствовать рождению более здорового ребенка.
Что это значит?
Цервикальный серкляж помогает беременным женщинам с высоким риском предотвратить преждевременные роды, в сравнении с отсутствием применения серкляжных швов. Наложение швов на шейку матки также может способствовать увеличению шансов ребенка на выживание. Мы обнаружили слишком мало клинических испытаний, чтобы понять, является ли цервикальный серкляж более эффективным методом предотвращения преждевременных родов, чем другие виды лечения, такие как прогестерон (гормональное средство, используемое для профилактики преждевременных родов).
Акушерский пессарий
Время ожидания малыша омрачается многими факторами. Токсикоз на раннем и, иногда, позднем сроке, ломота в ногах и спине, бессонница, изменение восприятия вкусов и запахов – организм каждой женщины индивидуально реагирует на новое состояние, и «порхающих» будущих мамочек чаще можно видеть по телевизору, чем в реальной жизни.
Иногда беременность сопровождается и более серьезными проблемами – угрозой прерывания беременности. Раньше женщине предлагали лечь в стационар, где ей приходилось постоянно находиться в горизонтальном положении, что снижало двигательную активность и негативно сказывалось на развитии плода. Изобретение акушерского силиконового пессария позволяет будущей мамочке жить в обычном режиме и не лежать целый триместр в больнице.
СОДЕРЖАНИЕ:
• ЧТО СОБОЙ ПРЕДСТАВЛЯЕТ АКУШЕРСКИЙ СИЛИКОНОВЫЙ ПЕССАРИЙ
• ВИДЫ АКУШЕРСКИХ ПЕССАРИЕВ
• ПРОЦЕДУРА ПОСТАНОВКИ
• УХОД ЗА ПЕССАРИЕМ И ЕГО УДАЛЕНИЕ
ЧТО СОБОЙ ПРЕДСТАВЛЯЕТ АКУШЕРСКИЙ СИЛИКОНОВЫЙ ПЕССАРИЙ
Разгружающий силиконовый пессарий при беременности – это специальное устройство, предназначенное для снижения давления на шейку матки, мочевой пузырь и нижний отдел прямой кишки плодохранилищем – беременной маткой.
Представлен маточный пессарий 13 размерами, которые отличаются внешним диаметром, высотой искривления и внутренним диаметром. Как можно видеть, критериев для выбора достаточно. Чем серьезнее нарушения, тем более высокие модели назначаются с увеличенной высотой искривления.
 Силикон является идеальным материалом для изготовления устройства – этот искусственный материал мягкий и упругий, не вызывает повреждения мягких тканей, за ним легко ухаживать – обмывать, он гипоаллергенный.
Силикон является идеальным материалом для изготовления устройства – этот искусственный материал мягкий и упругий, не вызывает повреждения мягких тканей, за ним легко ухаживать – обмывать, он гипоаллергенный.• при многоплодной беременности;
• при истмико-цервикальной недостаточности;
• если шейка матки укорочена, размягчилась раньше положенного срока, маточный зев начал раскрываться или уже раскрыт – так бывает при повторных родах;
• когда головка плода, внедрившаяся сегментом в малый таз, оказывает повышенное давление на шейку матки и мочевой пузырь.
Пессарий маточный силиконовый применяется не только при беременности, когда женщине грозят преждевременные роды. Он также устанавливается в лечебных целях, если диагностируется опущение передней стенки влагалища, что провоцирует недержание мочи и значительно ухудшает женщинам качество жизни. Ставят его и при опущении или угрозе выпадения матки, когда нет возможности провести оперативное лечение.

ВИДЫ АКУШЕРСКИХ ПЕССАРИЕВ
Существует несколько типов маточных силиконовых колец:
1. «Dount». Внешне он похож на пончик, в вагине устанавливается плотно, со своего места сдвигается очень редко, но задерживает секрецию матки;
2. «Ring». Представляет собой кольцо с несколькими отверстиями, хорошо пропускает выделения, но повышен риск сдвига с предназначенного места;
4. «Cube». Плюс – хорошо закрепляется, дискомфорта не вызывает, но пропускная способность понижена;
5. Чашечно-уретральный пессарий устанавливается при опущении шейки матки, вызывающей недержание мочи;
6. В случаях недержания мочи после стрессовой ситуации при небольших патологических изменениях в половых органах может устанавливаться кольцевой устройство со стальной пружиной внутри.
ПРОЦЕДУРА ПОСТАНОВКИ
Процедура постановки простая, не требует местного, а уж тем более общего, обезболивания, занимает несколько минут.
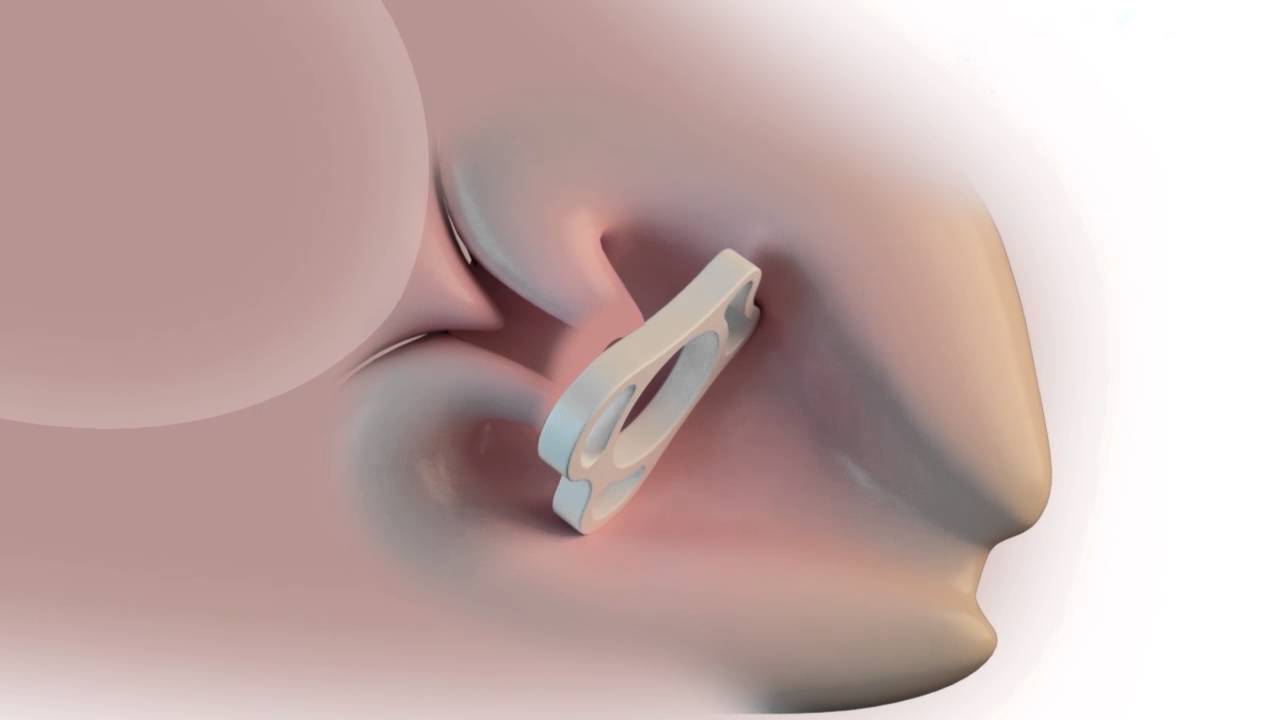
Перед тем как приступить к установке пессария, женщине необходимо избавиться от всех гинекологических заболеваний и нормализовать состояние флоры.
Женщина ложится на гинекологическое кресло в обычную позу, никаких дополнительных гинекологических приспособлений не требуется. Уже подобранное по размеру колечко обрабатывается глицерином или – если это нужно – клотримазолом – вводится во влагалище и закрепляется на шейке матки.
Когда устройство подобрано по размеру, женщина его в себе не ощущает, и чувствует себя комфортно – давление матки на шейку и мочевой пузырь исчезает, что позволяет свободно двигаться и совершать естественные оправления. Если при беременности тонус матки повышен, то перед введением пессария за 30-40 минут делают инъекцию спазмолитика, который снимает мышечное напряжение.
• кровянистые выделения из половых путей;
• последние 2-3 недели беременности;
• онкологические заболевания половых органов;
• венерические и бактериальные инфекции «местного» действия.

УХОД ЗА ПЕССАРИЕМ И ЕГО УДАЛЕНИЕ
После установки силиконового пессария необходим половой покой и отказ от значительных физических нагрузок – больше никаких ограничений не требуется.
Если начинает чувствоваться дискомфорт, то можно сделать вывод, что устройство сдвинулось с предназначенного ему места и тогда требуется срочно посетить врача, чтобы вернуть его в нужное положение. Самостоятельно это сделать невозможно. Смещение пессария можно не ощущать физически, и понять, что акушерское приспособление сдвинулось, возможно по повышению количества выделений.
Снимают пессарий при беременности на 38 неделе в условиях женской консультации или в стационаре по усмотрению врача. У тех женщин, кому пессарий ставится при гинекологических патологиях, болезненные ощущения исчезают в течение часа.
Последствия удаления матки. Выпадение и опущение влагалища: причины, симптомы, лечение, операция.
Выпадение влагалища – это состояние, характеризующееся смещением одной или нескольких стенок влагалища относительно своего естественного положения. Формально выпадение стенок влагалища свойственно любому опущению, вместе с тем этот термин чаще применяется при описании пролапса, развивающегося после удаления матки. В тоже время часто используется термин неполное выпадение стенок влагалища, который характеризует начальные степени выпадения матки и влагалища.
Формально выпадение стенок влагалища свойственно любому опущению, вместе с тем этот термин чаще применяется при описании пролапса, развивающегося после удаления матки. В тоже время часто используется термин неполное выпадение стенок влагалища, который характеризует начальные степени выпадения матки и влагалища.
Симптомы
Симптомы выпадения влагалища в зависимости от задействованного органа можно разделить на следующие группы:
- Связанные с опущением мочевого пузыря (выпадение передней стенки влагалища): затрудненное мочеиспускание, мочеиспускание малыми порциями, необходимость вправлять выпадение для полного опорожнения мочевого пузыря, чувство неполного опорожнения мочевого пузыря, учащенное мочеиспускание, потерю мочи при напряжении и на фоне резких позывов в туалет
- Связанные с опущением прямой кишки (выпадение задней стенки влагалища): затрудненная дефекация, чувство неполного опорожнения прямой кишки, дефекация порциями, необходимость вправлять опущение или опорожнять пальцем кишку для полного ее опустошения
Кроме того для выпадения любой из стенок влагалища характерно чувство инородного тела во влагалище, выделения из влагалища, сухость опустившейся наружу слизистой влагалища, травматизация выпадающих стенок влагалища с возможным формированием язв, дискомфорт при половом контакте, а также тянущие боли внизу живота
Задайте вопрос анонимно врачу, через форму обратной связи, мы постараемся Вам помочь.
|
Задать вопрос |
Причины
Природа выпадения стенок влагалища многофакторный и длительный процесс. Основной причиной заболевания являются роды, во время которых повреждается поддерживающий аппарат тазового дна. Этот фактор становится критически важным в случае затяжных родов, крупного плода, родоразрешения с использованием акушерских щипцов или вакуум экстрактора.
Конечно, это только пусковой механизм, так как чаще всего имеется предрасполагающий фактор – наследственная слабость соединительной ткани. Другой механизм развития заболевания заключается в хронически высоком внутрибрюшном давлении, которое значительно увеличивает нагрузку на связочный аппарат тазового дна. Основными виновниками данного состояния являются тяжелый физический труд, хронические заболевания легких, сопровождающиеся сильным кашлем, и хронические запоры.
Основными виновниками данного состояния являются тяжелый физический труд, хронические заболевания легких, сопровождающиеся сильным кашлем, и хронические запоры.
Еще одной причиной, которая приводит к выпадению стенок влагалища, является операции по удалению матки. Дело в том, что чаще всего эти вмешательства выполняются в качестве метода лечения опущения матки и стенок влагалища. К сожалению, в этой ситуации это нередко приводит к еще большему повреждению поддерживающего аппарата тазового дна и рецидиву заболевания, доходящему до 50%. Формируется так называемое выпадение культи влагалища или постгистерэктомический пролапс, при котором стенки влагалища частично и полностью выворачиваются наружу.
| Большая часть пациенток получает помощь бесплатно (без скрытых доплат за «сеточки» и пр.) в рамках обязательного медицинского страхования (по полису ОМС). |
Заявка на лечение по ОМС |
Диагностика
Диагностика выпадения стенок влагалища состоит в выполнении стандартного гинекологического осмотра, на котором определяется задействованный в патологическом процессе отдел влагалища и степень опущения. Всего выделяют 4 степени выпадения стенок влагалища:
Всего выделяют 4 степени выпадения стенок влагалища:
- 1 степень – Характеризует состояние, когда стенки влагалища сместились со своего естественного положения, но еще не доходят до входа во влагалище на 2см и более
- 2 степень – При этой стадии выпадения стенки влагалища находятся на уровне входа во влагалище.
- 3 степень – В этом случае отмечается выпадение стенок влагалища за пределы половой щели, но не более чем на 2/3 своей длины
- 4 степень – Полное выпадение стенок влагалища
При первых двух степенях пациентка может не чувствовать выпадения и оно часто протекает бессимптомно и требует лишь наблюдения. 3-4 степень опущения это запущенная стадия заболевания, при котором необходимо лечение.
Лечение
Лечение выпадения стенок влагалища выполняется только в случае значительного снижения качества жизни больных и нарушения функции внутренних органов. Принципиально все виды помощи можно разделить на консервативные и оперативные.
Принципиально все виды помощи можно разделить на консервативные и оперативные.
К первому типу относятся тренировки мышц тазового дна и пессарии. Упражнения при выпадении стенок влагалища малоэффективны, так как чаще всего имеется повреждение связочного аппарата тазового дна, который тренировками не восстановить. Это особенно актуально при постгистерэктомическом пролапсе. Пессарии представляют собой устройства, которые как распорка не дают выпасть опустившимся стенкам влагалища наружу. Данный метод можно рассматривать, как временную меру, когда по каким-либо причинам оперативное лечение провести невозможно. Более того использование пессариев сопровождается дискомфортом во влагалища, ведет к хроническому воспалению и выделениям, что требует регулярного посещения гинеколога.
youtube.com/embed/xcVEsa33WjQ» title=»YouTube video player» frameborder=»0″ allow=»accelerometer; autoplay; clipboard-write; encrypted-media; gyroscope; picture-in-picture» allowfullscreen=»»/>
Единственно действенным методом лечения является хирургический. Вместе с тем и наиболее сложным, так как выполнение операций после удаления матки сопряжено с высоким риском осложнений и рецидивов. Вмешательства при выпадении стенок влагалища могут проводиться как через брюшную полость, так и через влагалище. Первый вариант кроме дорогостоящего оборудования и стоимости лечения сопряжен с большой длительностью операции, требующей хорошего состояния здоровья пациентки. Так же ему свойственны специфические осложнения: риск повреждения органов брюшной полости и мочеточников и послеоперационные проблемы с дефекацией. Более популярным является трансвагинальный тип реконструкции, который имеет меньшую длительность операций, а значит легче переносится больными.
Практически полностью исключается повреждение органов брюшной полости. Более того он позволяет одномоментно выполнить реконструкцию обеих стенок влагалища и промежности. При этом риск развития осложнения связанных с использованием синтетических протезов, как у абдоминальных операций, так и у трансвагинальных одинаковый и напрямую зависит от опыта хирурга. Наибольшую популярность сейчас приобретают гибридные операции, которые совмещают в себе преимущества использования синтетических материалов и собственных тканей пациентки.
Более того он позволяет одномоментно выполнить реконструкцию обеих стенок влагалища и промежности. При этом риск развития осложнения связанных с использованием синтетических протезов, как у абдоминальных операций, так и у трансвагинальных одинаковый и напрямую зависит от опыта хирурга. Наибольшую популярность сейчас приобретают гибридные операции, которые совмещают в себе преимущества использования синтетических материалов и собственных тканей пациентки.
диагностика и лечение в СПб, цена -записаться к гинекологу
Известно множество причин, которые приводят к самопроизвольным выкидышам. Одна из них — истмико-цервикальная недостаточность (ИЦН), то есть состояние, когда перешеек (по-латыни «истмус») и шейка («цервекс») матки не справляется с возрастающей нагрузкой (растущий плод, околоплодные воды) и начинает преждевременно раскрываться.
Для того чтобы понять, как развивается это состояние, необходимо знать строение матки. Матка состоит из тела (где во время беременности развивается плод) и шейки, которая, вместе с перешейком, формирует в родах одну из составляющих родовых путей. Шейка матки имеет форму цилиндра или усеченного конуса длиной около 4 см. Со стороны тела матки она ограничена внутренним зевом, во влагалище открывается наружным зевом. Шейка матки состоит из соединительной и мышечной ткани, причем мышечной ткани в ней всего около 30%, и она в основном концентрируется в области внутреннего зева, формируя сфинктер, или жом, — мышечное кольцо, которое должно удерживать плодное яйцо в полости матки.
Матка состоит из тела (где во время беременности развивается плод) и шейки, которая, вместе с перешейком, формирует в родах одну из составляющих родовых путей. Шейка матки имеет форму цилиндра или усеченного конуса длиной около 4 см. Со стороны тела матки она ограничена внутренним зевом, во влагалище открывается наружным зевом. Шейка матки состоит из соединительной и мышечной ткани, причем мышечной ткани в ней всего около 30%, и она в основном концентрируется в области внутреннего зева, формируя сфинктер, или жом, — мышечное кольцо, которое должно удерживать плодное яйцо в полости матки.
При каком-либо повреждении этого мышечного кольца шейка матки перестает выполнять свою функцию. Это состояние и называется истмико-цервикальной недостаточностью (ИЦН).
Виды истмико-цервикальной недостаточности:
Травматическая ИЦН
Считается, что во время различных внутриматочных вмешательств, связанных с предшествующим расширением шейки матки, может повреждаться целостность мышечного кольца шейки. Напомним, что на месте повреждения любого органа формируется рубец, состоящий из соединительной ткани и не способный к сокращению и растяжению. То же самое происходит и с шейкой матки.
Напомним, что на месте повреждения любого органа формируется рубец, состоящий из соединительной ткани и не способный к сокращению и растяжению. То же самое происходит и с шейкой матки.
Под вмешательствами мы понимаем такие манипуляции, как, например, диагностические выскабливания и др. Кроме того, формирование соединительной ткани на месте мышечной возможно после достаточно глубоких разрывов шейки матки во время предшествующих родов.
Функциональная ИЦН
ИЦН формируется на сроке 11-27 недель беременности, но чаще — в 16-27 недель. Именно в этот период внутриутробного развития у плода начинают функционировать надпочечники — эндокринный орган, выделяющий среди прочих гормонов и андрогены (мужские половые гормоны), которые играют не последнюю роль в развитии данной патологии. Если это дополнительное количество мужских половых гормонов «падает на почву» уже имеющегося у беременной женщины даже незначительно повышенного собственного уровня андрогенов (или у женщины имеется повышенная чувствительность к ним), то под их действием шейка матки размягчается, укорачивается и раскрывается.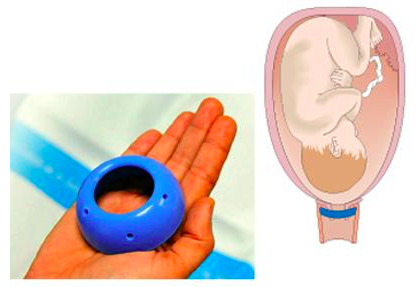 При этом тонус матки может быть нормальным, и женщина, если она не посещает регулярно врача, может не знать о формировании ИЦН.
При этом тонус матки может быть нормальным, и женщина, если она не посещает регулярно врача, может не знать о формировании ИЦН.
Известно, что влагалище заселено множеством бактерий — их количество значительно увеличивается при кольпитах (воспалениях влагалища). Это обстоятельство имеет большое значение при уже сформировавшейся истмико-цервикальной недостаточности. Когда шейка матки укорачивается и приоткрывается, нижний полюс плодного яйца инфицируется, плодные оболочки теряют свою прочность — и происходит излитие околоплодных вод. Выкидыш при ИЦН, как правило, безболезнен и начинается с отхождения вод.
Диагностика ИЦН
Вовремя распознать ИЦН можно только в том случае, если при регулярных визитах в женскую консультацию врач осматривает женщину на кресле. К сожалению, в действительности в женских консультациях влагалищное исследование обычно производят только при постановке на учет, а затем ограничиваются измерением давления, окружности живота и высоты стояния дна матки, взвешиванием.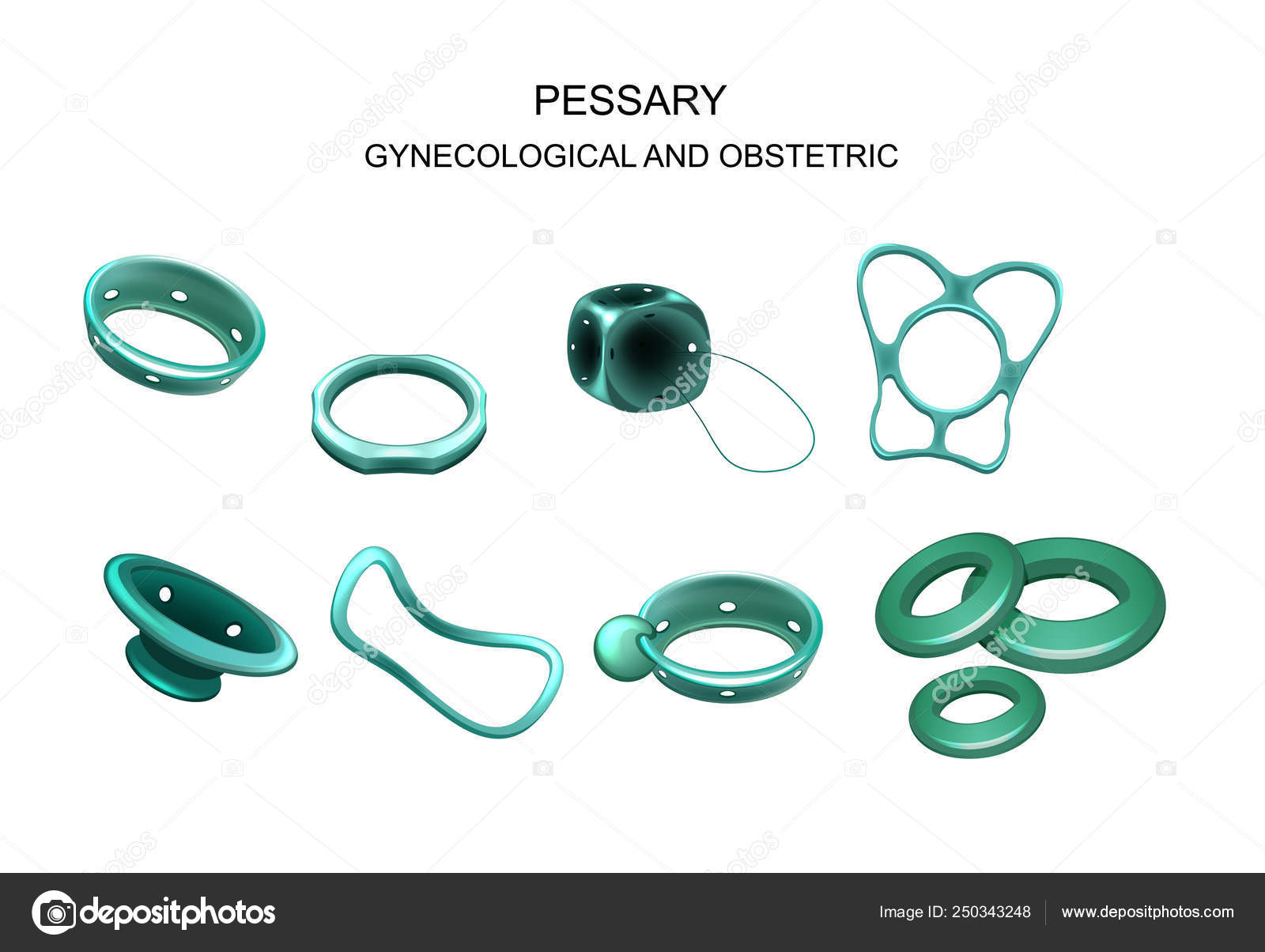
Конечно, если ранее у женщины уже наблюдалась ИЦН, скорее всего, ведущий беременность врач не станет пренебрегать регулярным влагалищным исследованием. А после родов этот диагноз можно подтвердить с помощью специального метода исследования — гистеросальпингографии, то есть снимка матки и маточных труб с использованием рентгеноконтрастного вещества.
Кроме того, если предыдущая беременность закончилась выкидышем, который произошел во II триместре и начинался с излития околоплодных вод — а тем более, если этот выкидыш был не первым, — следует непременно сразу сообщить об этом врачу: он может заподозрить наличие ИЦН и с самого начала беременности проводить соответствующие исследования. Но даже при отсутствии подобных обстоятельств можно посоветовать беременной женщине попросить своего врача произвести осмотр на кресле и таким образом проверить, все ли в порядке с шейкой матки.
Состояние шейки матки можно оценить также с помощью УЗИ — при исследовании влагалищным датчиком измеряют длину шейки матки и состояние внутреннего зева. Длина шейки матки менее 2 см и диаметр внутреннего зева более 1 см считаются ультразвуковыми признаками ИЦН.
Длина шейки матки менее 2 см и диаметр внутреннего зева более 1 см считаются ультразвуковыми признаками ИЦН.
Лечение истмико-цервикальной недостаточности
При эндокринных нарушениях, особенно при избытке андрогенов, врач может назначить специальные препараты для корректировки гормонального уровня. Через 1-2 недели врач оценивает состояние шейки матки — если оно стабилизировалось, нет тенденции к дальнейшему открытию, то далее необходимы просто регулярные осмотры шейки матки. Если нет эффекта от назначенных препаратов или же если истмико-цервикальная недостаточность имеет травматическую природу, то необходима хирургическая коррекция ИЦН.
После операции в течение 1-3 дней необходимо санировать влагалище, то есть обрабатывать его и область наложения швов растворами антисептиков (фурациллина, хлоргексидина). В дальнейшем пациенткам со швами на шейке матки необходимо регулярно — 1 раз в две недели — приходить на осмотр к гинекологу. Швы снимают в 37 недель беременности, причем эта манипуляция может быть произведена и амбулаторно, в женской консультации.
Швы снимают в 37 недель беременности, причем эта манипуляция может быть произведена и амбулаторно, в женской консультации.
Как и после любой другой операции, после хирургической коррекции ИЦН возможны осложнения и побочные эффекты. В небольшом проценте случаев происходит «прорезывание» швов — особенно когда матка очень часто напрягается, поэтому большинству женщин со швами на шейке матки назначают токолитики — препараты, снижающие тонус матки. На нитках может скапливаться значительное количество микробов, что провоцирует развитие или обострение воспаления влагалища. Поэтому всем пациенткам со швами на шейке матки необходимо периодически сдавать мазки из влагалища на флору и санировать влагалище.
Кольцо для контроля рождаемости (для подростков)
Что такое кольцо для контроля рождаемости?
Противозачаточное кольцо — это гибкое круглое приспособление, которое входит во влагалище. Он медленно высвобождает гормоны через стенку влагалища в кровоток. Эти гормоны помогают предотвратить беременность.
Он медленно высвобождает гормоны через стенку влагалища в кровоток. Эти гормоны помогают предотвратить беременность.
Как работает кольцо для контроля рождаемости?
Комбинация гормонов прогестина и эстрогена в противозачаточном кольце предотвращает
овуляция (выброс яйцеклетки из яичников во время месячного цикла женщины).Если яйцеклетка не выходит, женщина не может забеременеть, потому что нет яйцеклетки, которую могла бы оплодотворить мужская сперма. гормоны в кольце также сгущают цервикальную слизь (вырабатываемую клетками шейки матки). Это затрудняет попадание сперматозоидов в матку и достижение любых яйцеклеток, которые могли быть выпущены. Гормоны, содержащиеся в кольце, также могут иногда влиять на слизистую оболочку матки, поэтому яйцеклетке будет трудно прикрепиться к стенке матки.Как и противозачаточные таблетки или пластырь, вагинальное кольцо основано на месячном менструальном цикле:
- Девушка вводит кольцо во влагалище в первый день менструации или до 5 дня.
 Надеть кольцо — все равно что надеть тампон.
Надеть кольцо — все равно что надеть тампон. - Кольцо остается во влагалище 3 недели подряд.
- Когда кольцо было на месте 3 недели, девушка достает его. Она делает это в тот же день недели, когда было вставлено кольцо. Поэтому, если она надевает кольцо в четверг первой недели, она вынимает его в четверг третьей недели примерно в то же время дня.
- Через несколько дней у девочки должны начаться месячные.
- Ровно через неделю после извлечения старого кольца девушка вставляет новое.Новое кольцо следует ввести в тот же день недели, даже если у девочки все еще есть месячные.
Гормонам кольца нужно время, чтобы они начали действовать. Поэтому, когда девочка начинает пользоваться кольцом, пары должны использовать другой вид контроля над рождаемостью (например, презерватив) в течение 7 дней. Даже после того, как кольцо начинает работать само по себе, использование презервативов помогает защитить от заболеваний, передающихся половым путем (ЗППП).
Неважно, где находится кольцо во влагалище, главное, чтобы оно было комфортным.Если вам неудобно, его можно отодвинуть назад или вынуть и вставить снова. Большинство девушек не чувствуют кольцо после того, как оно надето.
Мышцы влагалища удерживают кольцо на месте, поэтому маловероятно, что оно выпадет. Если это так, его можно промыть под прохладной водой (не горячей) и снова вставить в течение 3 часов. Если без кольца во влагалище проходит более 3 часов, есть шанс, что девушка может забеременеть, если займется сексом. Пара должна использовать презерватив или другой вид противозачаточных средств до тех пор, пока кольцо не останется на месте в течение 7 дней.
Если девочка не носит кольцо более 3 часов в течение третьей недели, ей следует обратиться за советом к своему врачу. Врач может посоветовать поставить новое кольцо или не заменять его, чтобы у нее раньше начались месячные. В любом случае, ей следует использовать другой вид контроля над рождаемостью, чтобы избежать беременности.
стр. 3
Насколько хорошо работает противозачаточное кольцо?
Кольцо — эффективный способ контроля рождаемости. В течение года около 9 из 100 типичных пар, использующих кольцо для предотвращения беременности, забеременеют случайно.Конечно, девушка должна правильно пользоваться кольцом. Если кольцо не надеть вовремя или вынуть его слишком рано, оно станет менее эффективным.
В целом, эффективность каждого метода контроля рождаемости зависит от многих факторов. Сюда входит, есть ли у девочки какие-либо заболевания или она принимает какое-либо лекарство, которое может повлиять на его использование.
Помогает ли противозачаточное кольцо предотвратить ЗППП?
Нет. Вагинальное кольцо не защищает от ЗППП. Пары, занимающиеся сексом, должны всегда использовать презервативы вместе с кольцом для защиты от ЗППП.
Есть ли побочные эффекты от кольца контроля рождаемости?
У большинства молодых женщин, использующих кольцо, нет побочных эффектов.
Если побочные эффекты все же возникают, они могут включать:
- нерегулярные периоды
- тошнота, головные боли, головокружение и болезненность груди
- изменения настроения
Другие возможные побочные эффекты включают:
- раздражение или инфекции влагалища
- выделения из влагалища
- Проблемы с контактными линзами, такие как изменение зрения или невозможность носить линзы
Многие из этих побочных эффектов легкие и проходят через 2 или 3 месяца.
Противозачаточное кольцо увеличивает риск тромбов . Сгустки крови могут привести к серьезным проблемам с легкими, сердцем и мозгом. Курение сигарет при использовании противозачаточного кольца может увеличить риск образования тромбов. если вы используете противозачаточное кольцо или другой вид гормонального противозачаточного средства, не курите.
стр. 4
Кто может использовать кольцо для контроля рождаемости?
Вагинальное кольцо может быть хорошим выбором для девушек, которым сложно не забывать принимать таблетки каждый день или у которых есть проблемы с глотанием таблеток. Девушка должна чувствовать себя комфортно, вводя устройство во влагалище.
Девушка должна чувствовать себя комфортно, вводя устройство во влагалище.
Не все девушки могут или должны использовать вагинальное кольцо. Некоторые заболевания (например, высокое кровяное давление и некоторые виды рака) могут сделать использование кольца менее эффективным или более рискованным.
Девочки, у которых было необъяснимое вагинальное кровотечение (кровотечение не во время менструации) или которые могли быть беременны, должны прекратить использовать кольцо, поговорить с врачом и тем временем использовать другую форму контроля над рождаемостью.
Где я могу получить кольцо для контроля рождаемости?
Врач или
практикующая медсестра должна прописать кольцо для контроля рождаемости и, вероятно, задаст вопросы о вашем здоровье и семье медицинская история. Он или она также может пройти полный медицинский осмотр, включая измерение артериального давления и тазовый осмотр. Если кольцо прописано, врач даст вам инструкции, как его использовать.
Возможно, вам придется снова обратиться к врачу через несколько месяцев после использования кольца, чтобы измерить артериальное давление и убедиться в отсутствии проблем.После этого врач может порекомендовать плановые осмотры один или два раза в год или по мере необходимости.
Сколько стоит кольцо для контроля рождаемости?
Кольцо обычно стоит от 30 до 200 долларов в месяц. Некоторые клиники здоровья и планирования семьи (например, Planned Parenthood) могут продавать их по более низкой цене. Кроме того, многие планы медицинского страхования покрывают вагинальное кольцо и посещения врача.
Когда мне звонить врачу?
Если вы используете противозачаточное кольцо, позвоните врачу, если вы:
- может быть беременна
- изменение запаха или цвета выделений из влагалища
- У вас необъяснимая температура или озноб
- Есть боль в животе или тазу
- Есть боль во время секса
- Обильное или продолжительное вагинальное кровотечение
- пожелтение кожи или глаз
- сильные головные боли
- имеют признаки сгустка крови, такие как боль в нижней части ноги, боль в груди, затрудненное дыхание, слабость, покалывание, проблемы с речью или проблемы со зрением
О кольце для контроля рождаемости (для родителей)
Что такое кольцо для контроля рождаемости?
Противозачаточное кольцо — мягкое гибкое кольцо. Гормоны в кольце помогают предотвратить беременность. Он вводится во влагалище, где через стенку влагалища он медленно выделяет гормоны в кровоток.
Гормоны в кольце помогают предотвратить беременность. Он вводится во влагалище, где через стенку влагалища он медленно выделяет гормоны в кровоток.
Как работает кольцо для контроля рождаемости?
Комбинация гормонов прогестина и эстрогена в противозачаточном кольце предотвращает
овуляция (выброс яйцеклетки из яичников во время месячного цикла женщины). Если яйцеклетка не выходит, женщина не может забеременеть, потому что нет яйцеклетки, которую могла бы оплодотворить мужская сперма.Гормоны в кольце также сгущают цервикальную слизь (вырабатываемую клетками шейки матки). Это затрудняет попадание сперматозоидов в матку и достижение любых яйцеклеток, которые могли быть выпущены. Гормоны, содержащиеся в кольце, также могут иногда влиять на слизистую оболочку матки, поэтому яйцеклетке будет трудно прикрепиться к стенке матки.
Как и противозачаточные таблетки или пластырь, женщина использует противозачаточное кольцо в зависимости от своего месячного менструального цикла. Она вводит его во влагалище (аналогично введению тампона) в первый день менструального цикла или до 5 дня менструального цикла, где он остается на месте в течение 3 недель подряд.
Она вводит его во влагалище (аналогично введению тампона) в первый день менструального цикла или до 5 дня менструального цикла, где он остается на месте в течение 3 недель подряд.
В конце третьей недели, в тот же день недели, он был вставлен, и примерно в то же время дня она удаляет его. Через несколько дней у нее должен начаться менструальный цикл. В конце четвертой недели, в тот же день недели, было вставлено последнее кольцо, она вставляет новое кольцо, и процесс начинается снова. В этот же день следует надеть новое кольцо, даже если у девочки все еще есть месячные.
Поскольку гормоны, содержащиеся в кольце, действуют не сразу, следует использовать другую форму контроля рождаемости (например, презерватив) в течение 7 дней, когда девочка впервые начинает пользоваться кольцом.Через 7 дней кольцо можно использовать отдельно, чтобы предотвратить беременность. Но продолжение использования презервативов защитит от заболеваний, передающихся половым путем (ЗППП).
Точное положение кольца во влагалище не имеет решающего значения, если оно комфортно. Если это неудобно, его можно отодвинуть назад или удалить и снова вставить. Большинство женщин не чувствуют кольцо после того, как оно надето.
Если это неудобно, его можно отодвинуть назад или удалить и снова вставить. Большинство женщин не чувствуют кольцо после того, как оно надето.
Кольцо удерживается мышцами влагалища, поэтому маловероятно, что оно выпадет.Если это так, его можно промыть прохладной водой (не горячей) и снова вставить в течение 3 часов. Если без кольца во влагалище проходит более 3 часов, существует риск беременности, и следует использовать дополнительную форму контроля над рождаемостью, пока кольцо не будет на месте в течение 7 дней.
Если женщина не носит кольцо более 3 часов в течение третьей недели его ношения, ей следует обратиться к врачу за советом. Врач может посоветовать поставить новое кольцо или не заменять его, чтобы менструация началась раньше.В любом случае следует использовать дополнительную форму контроля над рождаемостью.
стр. 3
Насколько хорошо работает противозачаточное кольцо?
По эффективности вагинальное противозачаточное кольцо похоже на другие гормональные методы контрацепции, такие как пластырь или таблетки. В течение года около 9 из 100 типичных пар, использующих кольцо для предотвращения беременности, забеременеют случайно. Конечно, женщина должна правильно пользоваться кольцом. Отсрочка или пропуск ежемесячного введения кольца или слишком раннее извлечение кольца снижает его эффективность.
В течение года около 9 из 100 типичных пар, использующих кольцо для предотвращения беременности, забеременеют случайно. Конечно, женщина должна правильно пользоваться кольцом. Отсрочка или пропуск ежемесячного введения кольца или слишком раннее извлечение кольца снижает его эффективность.
В целом, эффективность каждого метода контроля рождаемости зависит от многих факторов. К ним относятся, есть ли у женщины какие-либо проблемы со здоровьем или принимает ли какое-либо лекарство, которое может повлиять на его использование.
Хотя использование кольца означает, что вам не нужно помнить о ежедневном приеме таблеток или замене пластыря, его все равно необходимо снимать и заменять вовремя. В противном случае он теряет свою эффективность.
Помогает ли противозачаточное кольцо предотвратить ЗППП?
Нет. Вагинальное кольцо не защищает от ЗППП.Пары, занимающиеся сексом, должны всегда использовать презервативы вместе с вагинальным кольцом для защиты от ЗППП.
Есть ли проблемы с кольцом для контроля рождаемости?
Вагинальное кольцо — безопасный и эффективный метод контроля над рождаемостью. У большинства молодых женщин, использующих кольцо, нет побочных эффектов.
У большинства молодых женщин, использующих кольцо, нет побочных эффектов.
Если и возникают побочные эффекты, они аналогичны эффектам противозачаточных таблеток. Сюда могут входить:
- Нерегулярные менструальные кровотечения
- тошнота, головные боли, головокружение и болезненность груди
- изменения настроения
Другие возможные побочные эффекты, включая:
- раздражение или инфекции влагалища
- выделения из влагалища
- Проблемы с использованием контактных линз, такие как изменение зрения или невозможность носить линзы
Многие из этих побочных эффектов легкие и проходят через 2–3 месяца.
Противозачаточное кольцо увеличивает риск тромбов . Сгустки крови могут привести к серьезным проблемам с легкими, сердцем и мозгом. Курение сигарет при использовании противозачаточного кольца может увеличить риск образования тромбов у девочки. Таким образом, молодые женщины, использующие этот вид контроля над рождаемостью, не должны курить.
стр. 4
Кому подходит кольцо для контроля рождаемости?
Вагинальное кольцо может быть хорошим выбором для молодых женщин, которым сложно не забывать принимать таблетки каждый день или у которых есть проблемы с глотанием таблеток.Они должны чувствовать себя комфортно, вводя устройство во влагалище.
Не все женщины могут или должны использовать вагинальное кольцо. Некоторые медицинские условия могут сделать использование кольца менее эффективным или более рискованным (например, высокое кровяное давление и некоторые виды рака). Тем, у кого было необъяснимое вагинальное кровотечение (кровотечение не во время менструации) или кто мог быть беременным, следует поговорить со своим врачом, прекратить использовать кольцо и тем временем использовать другую форму контроля над рождаемостью.
Где можно купить кольцо для контроля рождаемости?
Врач или
Практикующая медсестра должна прописать кольцо для контроля рождаемости и, вероятно, задаст вопросы о здоровье девочки и ее семье медицинская история.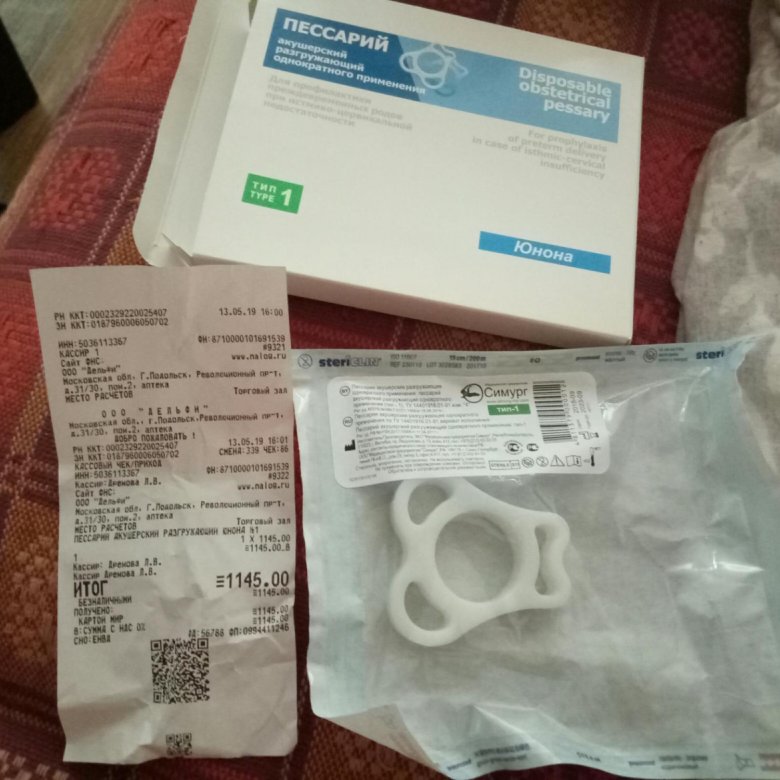 Он или она также может пройти полный медицинский осмотр, включая измерение артериального давления и тазовый осмотр. Если кольцо прописано, врач также предоставит инструкции по его использованию.
Он или она также может пройти полный медицинский осмотр, включая измерение артериального давления и тазовый осмотр. Если кольцо прописано, врач также предоставит инструкции по его использованию.Молодой женщине, возможно, придется вернуться к врачу через несколько месяцев после использования кольца, чтобы измерить кровяное давление и убедиться в отсутствии проблем.После этого врач может порекомендовать плановые осмотры один или два раза в год или по мере необходимости.
Сколько стоит кольцо для контроля рождаемости?
Кольцо обычно стоит от 30 до 200 долларов в месяц, хотя в клиниках здоровья и планирования семьи (таких как Planned Parenthood) они могут продаваться дешевле. Кроме того, многие планы медицинского страхования покрывают вагинальное кольцо и посещения врача.
Когда мне звонить врачу?
Лицо, использующее противозачаточное кольцо, должно позвонить врачу, если он:
- может быть беременна
- имеет изменение запаха или цвета выделений из влагалища
- лихорадка или озноб необъяснимой причины
- болит живот или таз
- болит во время секса
- имеет сильное или продолжительное вагинальное кровотечение
- пожелтение кожи или глаз
- страдает сильной головной болью
- имеет признаки сгустка крови, такие как боль в нижней части ноги, боль в груди, затрудненное дыхание, слабость, покалывание, проблемы с речью или проблемы со зрением
ВМС противозачаточные | Информация о ВМС Мирена и Парагард
Что такое ВМС? Узнайте об эффективности ВМС | Видео о планируемом отцовствеЧто такое ВМС?
ВМС — это крошечное устройство, которое вводят в матку для предотвращения беременности. Это долгосрочный, обратимый и один из самых эффективных методов контроля над рождаемостью.
Это долгосрочный, обратимый и один из самых эффективных методов контроля над рождаемостью.
Что означает ВМС?
ВМС означает внутриматочное устройство (в основном: устройство внутри матки). Это небольшой кусок гибкого пластика в форме буквы T. Иногда его называют IUC — внутриматочная контрацепция.
Какие типы ВМС?
Существует 5 различных марок ВМС, одобренных FDA для использования в США: Paragard, Mirena, Kyleena, Liletta и Skyla.
Эти ВМС делятся на 2 типа: медные ВМС (Paragard) и гормональные ВМС (Mirena, Kyleena, Liletta и Skyla).
Как работают ВМС?
И медные ВМС, и гормональные ВМС предотвращают беременность, изменяя способ движения сперматозоидов, чтобы они не могли добраться до яйцеклетки. Если сперма не может превратиться в яйцеклетку, беременности не может быть.
ВМС Paragard использует медь для предотвращения беременности. Сперматозоиды не любят медь, поэтому ВМС Paragard делает практически невозможным попадание сперматозоидов в яйцеклетку.
Гормоны в ВМС Mirena, Kyleena, Liletta и Skyla предотвращают беременность двумя способами: 1) они сгущают слизь, живущую на шейке матки, которая блокирует и задерживает сперматозоиды, и 2) гормоны также иногда препятствуют выходу яйцеклеток. ваши яичники (так называемая овуляция), что означает, что у сперматозоидов нет яйцеклетки, которую можно оплодотворить. Ни яйца, ни беременности.
Одна из замечательных особенностей ВМС заключается в том, что они служат годами, но не навсегда. Если вы решите забеременеть или просто больше не хотите иметь ВМС, медсестра или врач могут быстро и легко ее вынуть.Вы можете забеременеть сразу после удаления ВМС.
Можно ли использовать ВМС в качестве экстренной контрацепции?
Да! ВМС Парагард, Мирена и Лилетта превосходно работают в качестве средства экстренной контрацепции. Если вы введете одну из этих ВМС в течение 120 часов (5 дней) после незащищенного секса, она будет эффективна более чем на 99%. На самом деле это наиболее эффективный способ предотвратить беременность после секса.
Еще одна замечательная особенность использования ВМС в качестве экстренной контрацепции: вы можете сохранить ее и иметь действительно эффективные противозачаточные средства, которые можно использовать до 7–12 лет (в зависимости от того, какой вид у вас есть).Другой вид экстренной контрацепции — это таблетка после приема пищи. Вы можете принимать его до 5 дней после незащищенного секса, чтобы снизить риск беременности.
Была ли эта страница полезной?Помогите нам стать лучше — чем эта информация может быть полезнее?
Как эта информация вам помогла?
Ты лучший! Спасибо за ваш отзыв.
Спасибо за ваш отзыв.
Миома матки и гистерэктомия Информация | Гора Синай
Гистерэктомия — это хирургическое удаление матки. Яичники также могут быть удалены, хотя это не обязательно для лечения миомы. Гистерэктомия — это постоянное решение при миоме, и ее можно использовать, если другие методы лечения не помогли или не подходят.
Яичники также могут быть удалены, хотя это не обязательно для лечения миомы. Гистерэктомия — это постоянное решение при миоме, и ее можно использовать, если другие методы лечения не помогли или не подходят.
Женщина не может забеременеть после гистерэктомии.Если яичники удаляются вместе с маткой, гистерэктомия вызывает немедленную менопаузу.
Типы гистерэктомии
После того, как принято решение о гистерэктомии, пациентка должна обсудить со своим врачом, что будет удалено. Обычные варианты:
- Полная гистерэктомия (удаление матки и шейки матки).
- Промежуточный итог, также называемый супрацервикальной гистерэктомией (удаление матки с сохранением шейки матки).
- Овариэктомия (удаление яичника).Двусторонняя овариэктомия — это удаление обоих яичников. Двусторонняя сальпингоофорэктомия — удаление маточных труб и яичников). Эти процедуры могут выполняться при полной или супрацервикальной гистерэктомии.
Типы процедур гистерэктомии
Процедуры гистерэктомии включают в себя:
- Абдоминальная гистерэктомия
- Вагинальная гистерэктомия
- Лапароскопическая вагинальная гистерэктомия (лапароскопическая ассистированная вагинальная гистерэктомия (LAVH) 900 -16
- Полная лапароскопическая гистерэктомия 9
- Абдоминальная гистерэктомия Полная Гистерэктомия
- В течение 1-2 дней после операции вам дадут лекарства от тошноты и обезболивающие для снятия боли в месте разреза.

- Как только врач порекомендует это, обычно в течение дня после операции, вам следует встать и пройтись, чтобы предотвратить пневмонию, снизить риск образования тромбов и ускорить выздоровление.
- Ходьба и медленные упражнения на глубокое дыхание могут помочь облегчить боли, связанные с газами, которые могут вызывать сильный дискомфорт в первые несколько дней.
- Кашель может вызывать боль, которая может быть уменьшена, если поднести подушку к хирургической ране живота или скрестить ноги после вагинальной операции.
- Не поднимайте тяжелые предметы, не принимайте душ или ванну, не поднимайтесь по лестнице и не садитесь за руль в течение нескольких недель после операции.
- Обсудите со своим хирургом, когда вы сможете заняться сексом после процедуры.Влагалищный разрез — самая слабая часть операции, и перед обследованием его необходимо полностью зажить.
Полная абдоминальная гистерэктомия (ТАГ) была традиционной процедурой.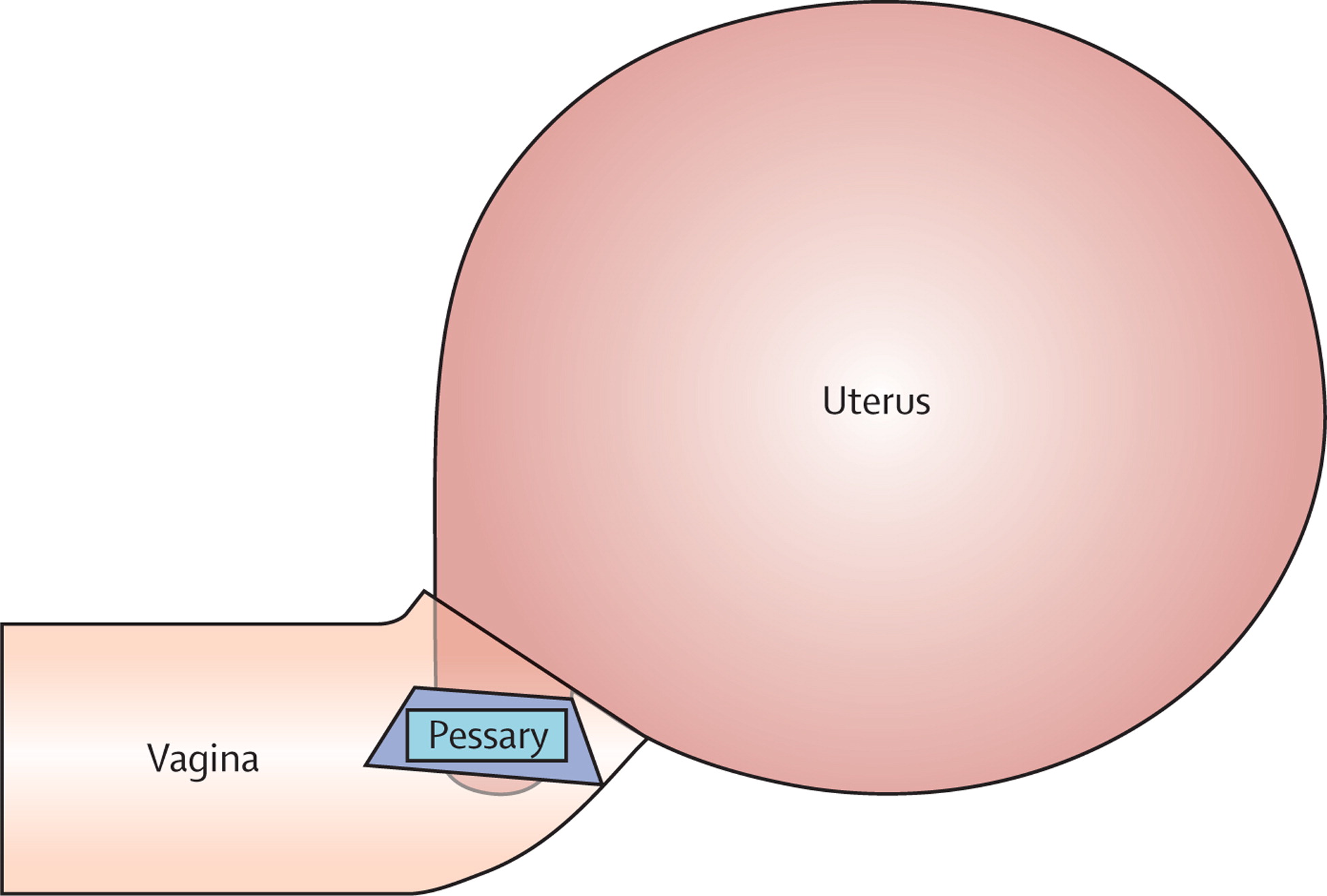 Это инвазивная процедура, которая лучше всего подходит для женщин с большими миомами, когда также необходимо удалить яичники, или когда присутствует рак или заболевание органов малого таза.
Это инвазивная процедура, которая лучше всего подходит для женщин с большими миомами, когда также необходимо удалить яичники, или когда присутствует рак или заболевание органов малого таза.
Хирург делает надрез от 5 до 7 дюймов в нижней части живота. Срез может быть либо вертикальным, либо горизонтальным, поперек живота, чуть выше лобковых волос (разрез «бикини»). Разрез бикини заживает быстрее и менее заметен, чем вертикальный разрез, который используется в более сложных случаях или при очень больших миомах.Пациенту, возможно, придется оставаться в больнице в течение 3-4 дней, а восстановление дома занимает от 4 до 6 недель.
Вагинальная гистерэктомия
Американский колледж акушеров и гинекологов (ACOG) по возможности рекомендует вагинальную гистерэктомию в качестве первого выбора. Вагинальная гистерэктомия требует только влагалищного разреза, через который удаляется матка. Разрез влагалища зашивают швами.
LAVH и тотальная лапароскопическая гистерэктомия
Новые малоинвазивные процедуры стали предпочтительными методами гистерэктомии. ACOG рекомендует лапароскопическую гистерэктомию как второй вариант для малоинвазивных процедур. При лапароскопической гистерэктомии используется лапароскоп, который помогает направлять и выполнять операцию, а также позволяет легко удалить яичники одновременно. Лапароскоп представляет собой тонкую гибкую трубку, через которую вводятся крошечная видеокамера и хирургические инструменты.
ACOG рекомендует лапароскопическую гистерэктомию как второй вариант для малоинвазивных процедур. При лапароскопической гистерэктомии используется лапароскоп, который помогает направлять и выполнять операцию, а также позволяет легко удалить яичники одновременно. Лапароскоп представляет собой тонкую гибкую трубку, через которую вводятся крошечная видеокамера и хирургические инструменты.
Вариант вагинального доступа называется лапароскопической вагинальной гистерэктомией (LAVH). Он использует несколько небольших разрезов на брюшной полости, через которые хирург перерезает прикрепления к матке и, при необходимости, яичникам.При LAVH часть процедуры выполняется вагинально, как и при стандартном вагинальном доступе. При тотальной лапароскопической гистерэктомии вся процедура выполняется с помощью лапароскопии, при этом матка либо удаляется через влагалище, либо помещается в пластиковый пакет и разбивается на небольшие части, чтобы ее можно было удалить через небольшие лапароскопические разрезы. FDA не рекомендует использовать лапароскопическую силовую морцелляцию с гистерэктомией (см. Ниже в разделе «Осложнения»).
FDA не рекомендует использовать лапароскопическую силовую морцелляцию с гистерэктомией (см. Ниже в разделе «Осложнения»).
Вагинальная гистерэктомия, LAVH, тотальная лапароскопическая гистерэктомия и роботизированная лапароскопическая гистерэктомия могут иметь меньше осложнений, более короткое время пребывания в больнице и более быстрое восстановление чем абдоминальная гистерэктомия.
Роботизированная гистерэктомия
Роботизированная гистерэктомия — это разновидность лапароскопической гистерэктомии, но хирургические инструменты прикрепляются к роботу. Хирург использует компьютерную консоль в операционной, чтобы управлять движениями робота.
Американский колледж акушеров и гинекологов (ACOG) сообщает, что роботизированная гистерэктомия лучше всего подходит для сложных гистерэктомий. Прежде чем выбрать роботизированную гистерэктомию, важно найти хирурга, имеющего обширную подготовку и опыт работы с этой техникой.
Осложнения
Незначительные осложнения после гистерэктомии очень распространены. У многих женщин развиваются незначительные инфекции мочевыводящих путей, которые поддаются лечению. После операции обычно наблюдаются легкая боль и легкое вагинальное кровотечение. Более серьезные осложнения возникают нечасто, но могут включать инфекцию, образование тромбов или повреждение соседних органов.
У многих женщин развиваются незначительные инфекции мочевыводящих путей, которые поддаются лечению. После операции обычно наблюдаются легкая боль и легкое вагинальное кровотечение. Более серьезные осложнения возникают нечасто, но могут включать инфекцию, образование тромбов или повреждение соседних органов.
Power Morcellation
Лапароскопическая Power Morcellation — это процедура, которая иногда используется во время лапароскопической гистерэктомии или миомэктомии.Power morcellator — это быстро вращающееся режущее устройство, которое разбивает матку на более мелкие фрагменты, которые можно удалить через небольшие надрезы в брюшной полости. Он может проталкивать многие из этих маленьких кусочков матки по брюшной полости.
В 2014 году FDA не одобряло использование лапароскопической механической морцелляции из-за доказательств того, что эта процедура может распространять рак через таз и брюшную полость у женщин с невыявленной саркомой матки, разновидностью рака матки. Этот тип рака встречается у 1 из 350 женщин, перенесших гистерэктомию или миомэктомию по поводу миомы матки.Предупреждение о черном ящике требовалось на всех этикетках продуктов, и с тех пор некоторые из этих устройств были сняты с продажи. Имея еще больше доказательств риска распространения рака, в 2017 году FDA подтвердило свое решение 2014 года.
Этот тип рака встречается у 1 из 350 женщин, перенесших гистерэктомию или миомэктомию по поводу миомы матки.Предупреждение о черном ящике требовалось на всех этикетках продуктов, и с тех пор некоторые из этих устройств были сняты с продажи. Имея еще больше доказательств риска распространения рака, в 2017 году FDA подтвердило свое решение 2014 года.
Морцелляторы мощности никогда не следует применять женщинам в пери- или постменопаузе, а также женщинам с подозрением на рак матки. Более молодые женщины, которые рассматривают возможность операции по удалению миомы с использованием механической трансформации, должны обсудить со своими врачами все возможные риски.
Послеоперационный уход
Попросите члена семьи или друга помочь в первые несколько дней дома. Ниже приведены некоторые меры предосторожности и советы по послеоперационному уходу:
Женщинам, перенесшим абдоминальную гистерэктомию, следует обсудить со своими врачами, когда можно начинать программы упражнений, более интенсивные, чем ходьба. Мышцы живота важны для поддержки верхней части тела, и восстановление силы может занять много времени. Даже после заживления раны у пациента в течение некоторого времени может сохраняться чувство общей слабости. Некоторые женщины не чувствуют себя полностью здоровыми в течение года, в то время как другие могут выздороветь всего за несколько недель.
Мышцы живота важны для поддержки верхней части тела, и восстановление силы может занять много времени. Даже после заживления раны у пациента в течение некоторого времени может сохраняться чувство общей слабости. Некоторые женщины не чувствуют себя полностью здоровыми в течение года, в то время как другие могут выздороветь всего за несколько недель.
Если женщине удалили шейку матки, ей больше не нужны ежегодные мазки Папаниколау, кроме случаев, когда у нее в анамнезе были отклонения от нормы при тестировании Папаниколау или рак был обнаружен во время операции. Тем не менее, женщины, перенесшие любой тип гистерэктомии, должны продолжать проходить плановые обследования тазовых органов и груди, а также делать маммограммы.
Преждевременная менопауза после гистерэктомии
Хирургическое удаление яичников вызывает немедленную менопаузу. Если яичники не удаляются, они обычно продолжают секретировать гормоны до естественного возраста менопаузы (средний возраст от 51 до 52 лет), даже после удаления матки.
Поскольку при гистерэктомии удаляется матка, у женщины больше не будет менструального цикла, даже если у нее еще не наступила менопауза. Исследования показывают, что у женщин, перенесших гистерэктомию, менопауза наступает в среднем на 1–3 года раньше, чем это могло бы произойти естественным образом.
Ваш врач может порекомендовать вам пройти гормональную терапию (ГТ) после гистерэктомии. Женщинам, перенесшим гистерэктомию, назначают терапию только эстрогеном (ЭТ), которую можно вводить в виде таблеток или пластыря, высвобождающего гормон в кровоток.Его также можно назначать местно для лечения определенных симптомов, таких как сухость влагалища (см. Ниже). Приливы жара и сухость влагалища — самые частые симптомы менопаузы. После хирургической менопаузы приливы часто бывают более серьезными, чем при естественной менопаузе.
Сексуальность после гистерэктомии
Половой акт может возобновиться через 6–12 недель после операции. Влияние гистерэктомии на сексуальность варьируется среди женщин. Большинство исследований не показывают отрицательного влияния на сексуальность после гистерэктомии.Небольшой процент женщин замечает негативное влияние на их половое влечение или реакцию. Другие женщины сообщают об увеличении сексуального влечения и удовольствия, потому что они свободны от проблем, вызвавших гистерэктомию.
Большинство исследований не показывают отрицательного влияния на сексуальность после гистерэктомии.Небольшой процент женщин замечает негативное влияние на их половое влечение или реакцию. Другие женщины сообщают об увеличении сексуального влечения и удовольствия, потому что они свободны от проблем, вызвавших гистерэктомию.
Вагинальный лубрикант может помочь уменьшить сухость влагалища. Увлажняющие средства для влагалища доступны без рецепта и могут оказаться эффективными. Сухость может быть более серьезной проблемой из-за потери цервикальной слизи. В исследованиях, проведенных на этом предмете, лечение вагинальными эстрогенами в низких дозах, вводимых непосредственно во влагалище, является наиболее эффективным средством лечения сухости влагалища.Его должен будет прописать врач. Вагинальный эстроген для местного применения выпускается в виде крема, таблеток или колец, которые вводятся во влагалище.
NuvaRing: 14 вещей, которые следует знать перед использованием вагинального кольца
Вагинальное кольцо похоже на противозачаточное средство. Разговоры о контрацепции часто вращаются вокруг таблеток или внутриматочных спиралей. Но вагинальное кольцо (продается под названием NuvaRing) может многое предложить, в зависимости от того, что вы ищете.Вот 14 вещей, которые вам следует знать об этом.
Разговоры о контрацепции часто вращаются вокруг таблеток или внутриматочных спиралей. Но вагинальное кольцо (продается под названием NuvaRing) может многое предложить, в зависимости от того, что вы ищете.Вот 14 вещей, которые вам следует знать об этом.
1. НоваРинг — это гибкая пластиковая петля, которая входит во влагалище и выделяет гормоны, чтобы предотвратить нежелательную беременность.
НоваРинг использует эстроген и прогестин, чтобы ваша матка оставалась пустой. «У людей есть загадочные мысли об этом, но на самом деле это похоже на прием комбинированных гормональных противозачаточных таблеток в другой форме», — говорит SELF Мэри Джейн Минкин, доктор медицины, клинический профессор акушерства, гинекологии и репродуктивных наук в Йельской медицинской школе.
Эстроген подавляет овуляцию, поэтому ваши яичники не выделяют яйцеклетки для оплодотворения сперматозоидов, а прогестин сгущает цервикальную слизь, затрудняя перемещение сперматозоидов, поясняет клиника Майо.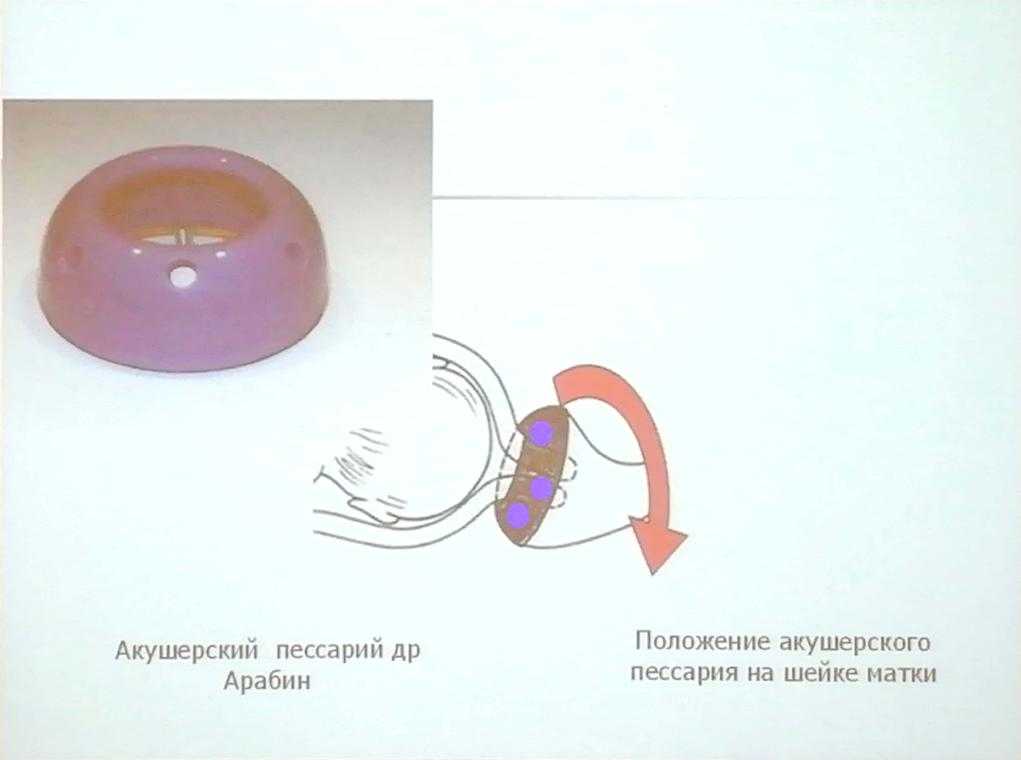 Прогестин также истончает слизистую оболочку матки, поэтому, если яйцеклетка действительно оплодотворяется, она не сможет получать питательные вещества, необходимые для роста.
Прогестин также истончает слизистую оболочку матки, поэтому, если яйцеклетка действительно оплодотворяется, она не сможет получать питательные вещества, необходимые для роста.
Проведенные исследования показывают, что при идеальном использовании коэффициент отказов NuvaRing составляет 0,3 процента. Это означает, что менее одной женщины из 100 забеременеют в первый год использования НоваРинга, если они будут точно следовать его инструкциям.При обычном использовании (так что, возможно, вы забыли вставлять и снимать кольцо именно так, как следует), это число возрастает до девяти женщин из 100, которые забеременели в первый год использования НоваРинг. Как бы то ни было, по оценкам исследований, противозачаточные таблетки имеют такой же процент неудач.
Еще одна вещь, о которой следует помнить: NuvaRing не защищает от инфекций, передаваемых половым путем, поэтому, если вы подвержены риску заражения, вам следует использовать барьерные методы, такие как презервативы и зубные прокладки во время секса.
2. Если у вас очень тяжелые или болезненные месячные, НоваРинг может помочь.
Поблагодарите прогестин НоваРинг за это. Доктор Минкин говорит, что, поскольку прогестин снижает уровень образования слизистой оболочки матки, кровоток во время менструации может быть более легким. Кроме того, простагландины — гормоноподобные химические вещества, вызывающие адские спазмы, связанные с менструацией, — поступают из слизистой оболочки матки, — объясняет она. Меньшее количество слизистой оболочки матки может привести к меньшему количеству простагландинов, вызывающих боль, так что это действительно беспроигрышный вариант.
3. Универсальный (вагины).
Кольцо само по себе гибкое, поэтому его можно сгибать и растягивать, чтобы поместиться во влагалище, — рассказывает SELF Ракель Дардик, доктор медицины, гинеколог из NYU Langone Health. «Конечно, если у вас только что родились через естественные родовые пути с очень большим ребенком, это может не сработать для вас сразу после этого», — говорит доктор Минкин. Но в целом НоваРинг подходит большинству людей с вагинами. «Я никогда не видел, чтобы это у кого-то не работало», — говорит доктор Минкин.
Но в целом НоваРинг подходит большинству людей с вагинами. «Я никогда не видел, чтобы это у кого-то не работало», — говорит доктор Минкин.
4. Чтобы использовать кольцо, вы вставляете его в определенное время и снимаете в то же время дня через три недели.Некоторым людям легче справиться с этим, чем с таблетками.
В течение недели без кольца у вас будет «период», который на самом деле является просто кровотечением отмены из-за нехватки дополнительных гормонов. После того, как выходной день закончился, вам следует вставить новое кольцо в тот же день и в то же время, что и раньше, даже если менструация еще не прекратилась.
Влагалищные исследования при родах | AIMS
Что такое вагинальные исследования?
Во время родов обычной политикой NHS является проведение вагинальных обследований (ВЭ), но важно знать, что они не являются обязательными.При ВЭ акушерка или врач вводят пальцы во влагалище, чтобы нащупать шейку матки и оценить, насколько она расширена. Оценка является произвольной и может значительно варьироваться в зависимости от экзамена и между практикующими специалистами. ВЭ часто проводят, когда роженица лежит на спине, но можно выполнять ВЭ в любом положении, что может быть предпочтительнее, поскольку лежать во время схваток даже на короткое время может быть очень неудобно. Важно знать, что, хотя ВИ предлагается почти каждой женщине и часто рассматривается как неотъемлемая часть родов, на самом деле существует множество доказательств в поддержку женщин, рассматривающих их вообще — это будет обсуждаться ниже.
Оценка является произвольной и может значительно варьироваться в зависимости от экзамена и между практикующими специалистами. ВЭ часто проводят, когда роженица лежит на спине, но можно выполнять ВЭ в любом положении, что может быть предпочтительнее, поскольку лежать во время схваток даже на короткое время может быть очень неудобно. Важно знать, что, хотя ВИ предлагается почти каждой женщине и часто рассматривается как неотъемлемая часть родов, на самом деле существует множество доказательств в поддержку женщин, рассматривающих их вообще — это будет обсуждаться ниже.
Как они себя чувствуют?
У каждой женщины свое. Некоторые женщины не обращают на них внимания, другие считают их неудобными, а иногда и очень болезненными. Некоторым женщинам вводить пальцы во влагалище может быть очень неприятно, особенно если они ранее подвергались сексуальному насилию.
Почему они предлагаются?
Акушерка или врач проверяют, на сколько сантиметров раскрыта женщина, а также проверяют, истончается ли ее шейка матки, что является необходимой частью развития родов.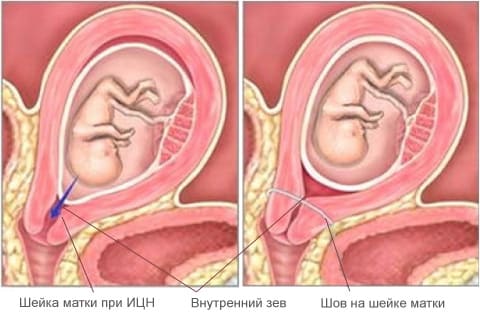 Иногда делается ВЭ, чтобы попытаться определить положение ребенка, ощущая «предлежащую часть» ребенка, то есть ту часть, которая давит на шейку матки. Иногда ВИ проводятся как часть проверки, чтобы увидеть, оторвались ли воды у женщины, когда они считают, что это произошло. Очень важно знать, что в этом случае ВЭ может полностью снизиться, потому что, если у вас отошли воды, ВЭ могут быть причиной инфекции, которая может повлиять на вас и / или вашего ребенка.Кроме того, ВЭ может вызвать разрушение вод, и в некоторых случаях акушерки и врачи намеренно или случайно использовали обследование ВЭ, чтобы вскрыть воду, несмотря на то, что женщина решила не делать этого.
Иногда делается ВЭ, чтобы попытаться определить положение ребенка, ощущая «предлежащую часть» ребенка, то есть ту часть, которая давит на шейку матки. Иногда ВИ проводятся как часть проверки, чтобы увидеть, оторвались ли воды у женщины, когда они считают, что это произошло. Очень важно знать, что в этом случае ВЭ может полностью снизиться, потому что, если у вас отошли воды, ВЭ могут быть причиной инфекции, которая может повлиять на вас и / или вашего ребенка.Кроме того, ВЭ может вызвать разрушение вод, и в некоторых случаях акушерки и врачи намеренно или случайно использовали обследование ВЭ, чтобы вскрыть воду, несмотря на то, что женщина решила не делать этого.
Когда они предлагаются?
Часто женщину просят сделать ВЭ, чтобы «попасть» в больницу или родильный дом, или когда акушерка приезжает на домашние роды. Затем они обычно предлагаются примерно каждые 4 часа во время родов. Иногда предлагается ВЭ, чтобы проверить, насколько расширена женщина, перед тем, как использовать бассейн для родов или получить обезболивающее. В этом нет необходимости, и это не должно использоваться как условие для использования бассейна. Очень редко ВИ предлагается во время дородовой помощи, до начала родов, хотя это не является нормальной практикой в Великобритании.
В этом нет необходимости, и это не должно использоваться как условие для использования бассейна. Очень редко ВИ предлагается во время дородовой помощи, до начала родов, хотя это не является нормальной практикой в Великобритании.
Обязательно ли женщинам проходить вагинальные обследования?
Очень важно знать, что никто не может сунуть пальцы в ваше влагалище без вашего согласия — никогда. Заявление женщине о том, что ей необходимо пройти ВЭ, прежде чем ей будет предоставлен доступ к любой помощи (например, доступ к акушерскому отделению, пользование бассейном, доступ к обезболивающему), не дает ей возможности скажите «нет», если она хочет этого ухода, и поэтому она не дает осознанного согласия.
Когда акушерка впервые приезжает в дом роженицы или женщина прибывает в родильный дом или больницу, предложение ВЭ является нормальным явлением. Общее мнение состоит в том, что полезно знать, насколько расширена шейка матки у женщины, чтобы определить, находится ли она в «активной фазе родов».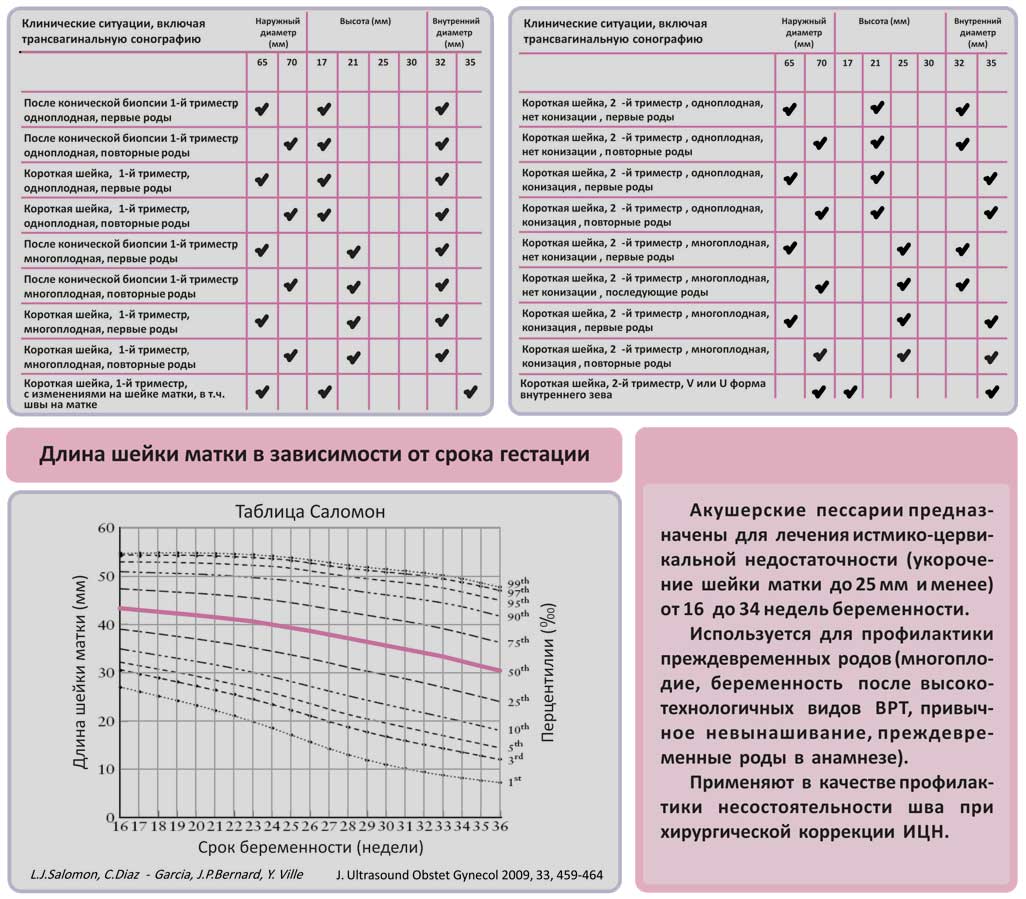 Однако это имеет очень ограниченную ценность, если таковая имеется, потому что шейка матки одной женщины может быть расширена на 3 см за 3 недели до родов, а шейка другой женщины может расшириться с 1 см до 10 см в течение 2 часов. Рост 5 см не означает, что у женщины на полпути роды.Знание того, что делает шейка матки сейчас, не говорит нам о том, что она будет делать в будущем. В то время как некоторым женщинам полезно знать, где они находятся, другие считают это бесполезным, особенно если они менее расширены, чем они ожидали (хотя это тоже ничего не значит!). Поэтому вам важно решить для себя, насколько полезно будет вам знать эту информацию. Если вас беспокоит, что ответ будет разочаровывающим, тогда вы можете решить либо не иметь VE, либо иметь VE, и вам не скажут ответ.
Однако это имеет очень ограниченную ценность, если таковая имеется, потому что шейка матки одной женщины может быть расширена на 3 см за 3 недели до родов, а шейка другой женщины может расшириться с 1 см до 10 см в течение 2 часов. Рост 5 см не означает, что у женщины на полпути роды.Знание того, что делает шейка матки сейчас, не говорит нам о том, что она будет делать в будущем. В то время как некоторым женщинам полезно знать, где они находятся, другие считают это бесполезным, особенно если они менее расширены, чем они ожидали (хотя это тоже ничего не значит!). Поэтому вам важно решить для себя, насколько полезно будет вам знать эту информацию. Если вас беспокоит, что ответ будет разочаровывающим, тогда вы можете решить либо не иметь VE, либо иметь VE, и вам не скажут ответ.
Если есть подозрение, что ребенок находится в положении, которое может затруднить его роды, то иногда внутреннее обследование, чтобы почувствовать ту часть ребенка, которая находится у шейки матки, может помочь лучше определить, что ребенок делает. Если акушерка или врач желают проверить положение вашего ребенка изнутри, это отличается от проверки раскрытия шейки матки, и вам следует четко объяснить это. Тем не менее, решать, разрешать ли это обследование, остается за вами.
Если акушерка или врач желают проверить положение вашего ребенка изнутри, это отличается от проверки раскрытия шейки матки, и вам следует четко объяснить это. Тем не менее, решать, разрешать ли это обследование, остается за вами.
Каковы риски
Наиболее частая проблема, вызываемая ВЭ, — это боль и дискомфорт, а для некоторых — смущение. Однако они также могут быть источником инфекции — и по этой причине женщинам, у которых отошли воды, часто советуют полностью избегать ВЭ. Иногда вода у женщины может быть нарушена по ошибке во время ВЭ. Для некоторых женщин действие, когда кто-то засовывает пальцы во влагалище, может быть очень неприятным. Любая форма боли или дискомфорта во время родов может отрицательно сказаться на родах, поскольку при этом может высвобождаться гормон адреналин, который ингибирует ключевой гормон труда — окситоцин.У некоторых женщин это может замедлить роды, а иногда и прекратить их на время. Кроме того, сообщение о том, что вы «не прогрессируете» или не так быстро, как ожидалось, может привести к тому, что женщины будут чувствовать себя разочарованными и расстроенными, однако с учетом того, что расширение шейки матки в этот момент не дает информации о продолжительности родов. в конце концов, это могло быть бессмысленным разочарованием. Измерение дилатации даже не обязательно является точным, и оценка может отличаться от лица, ухаживающего за пациентом, к человеку.
в конце концов, это могло быть бессмысленным разочарованием. Измерение дилатации даже не обязательно является точным, и оценка может отличаться от лица, ухаживающего за пациентом, к человеку.
Какие есть альтернативы
Хотя можно утверждать, что знание о расширении шейки матки каким-либо методом имеет ограниченную ценность из-за того, что она не открывается с линейной скоростью, иногда может быть полезно иметь представление о прогрессе. Для женщин, решивших отказаться от предложения ВИ, есть ряд других способов оценить, как продвигаются роды.
1) Смотри и слушай! Хотя каждая женщина работает по-своему, как правило, по ее поведению можно судить о том, как протекают ее роды.Хотя это может быть труднее, когда акушерка может ухаживать за несколькими женщинами, огромный объем информации можно собрать, просто слушая и наблюдая.
2) Пурпурная линия — у некоторых женщин (не у всех) можно увидеть пурпурную линию, начинающуюся от ануса и развивающуюся между ее ягодицами.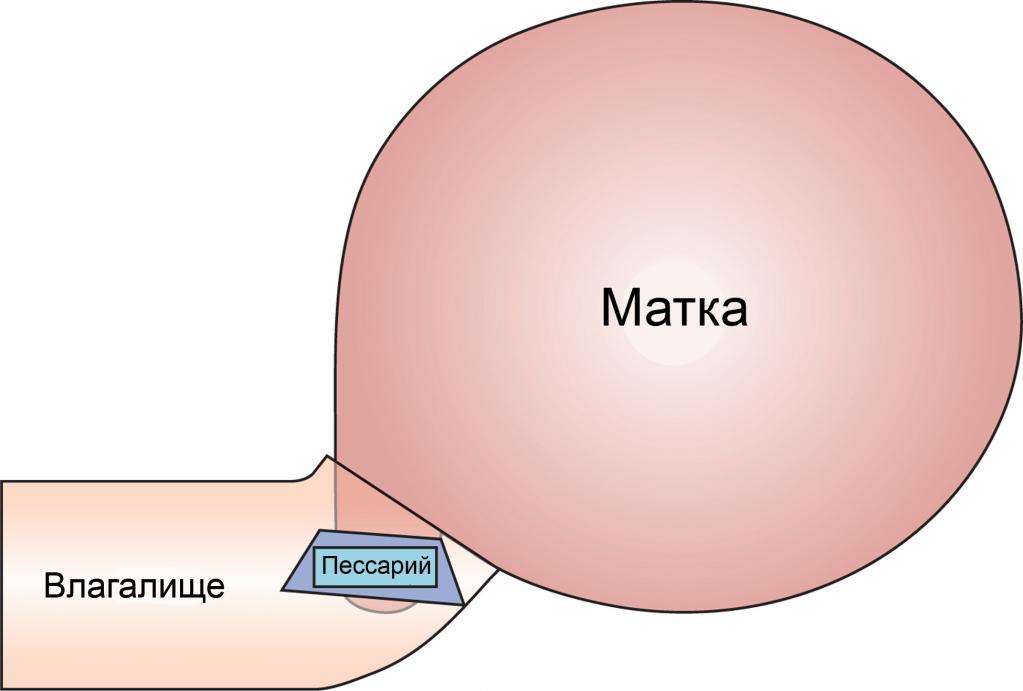 Эта линия имеет тенденцию приблизительно отражать расширение шейки матки, при этом примерно 1 см линии не соответствует примерно 1 см раскрытия шейки матки. Это не всегда так — у некоторых женщин есть линия, и она не связана с расширением, но в некоторых случаях это может быть полезным показателем.
Эта линия имеет тенденцию приблизительно отражать расширение шейки матки, при этом примерно 1 см линии не соответствует примерно 1 см раскрытия шейки матки. Это не всегда так — у некоторых женщин есть линия, и она не связана с расширением, но в некоторых случаях это может быть полезным показателем.
3) Горячие ноги — по мере того, как женщина прогрессирует в родах, дополнительная кровь, необходимая матке для выполнения своей тяжелой работы, отводит кровь от конечностей женщины. Это может привести к постепенному похолоданию ее ног, от ступни до колена. Когда более холодная часть находится в середине икры, это примерно равно 5 см в расширении. Это работает реже для женщин, которым была сделана эпидуральная анестезия или какое-либо другое обезболивающее, и, если она была в бассейне или теплой ванне, потребуется около 20 минут или около того, чтобы почувствовать эффект.
Дополнительная литература о вагинальных исследованиях
Из журнала AIMS: http://aims.org.uk/Journal/Vol22No1/VEsDiagnostic. htm
htm
http://midwifethinking.com/2011/09/14/the-assessment-of-progress/
https://midwifethinking.com/2015/05/02/vaginal-examinations-a-symptom-of-a-cervix-centric-birth-culture/
https://www.rcm.org.uk/sites/default/files/Assessing%20Progress%20in%20Labour.pdf
Ссылки Purple Line
http: // www.ncbi.nlm.nih.gov/pmc/articles/PMC2954951
Автор: Эмма Эшворт
Рецензент: Беверли Бич
Дата отзыва: 11.11.2016
Необходима следующая проверка: 11.11.2019
AIMS поддерживает всех пользователей услуг по беременности и родам для навигации по системе в том виде, в котором она существует, и проводит кампании для система, которая действительно отвечает потребностям всех. AIMS не дает медицинских советов, но вместо этого мы фокусируемся на том, чтобы помочь женщинам найти информацию, которая им нужна для принятия осознанных решений о том, что для них правильно, и поддерживаем их, чтобы их решения уважали их поставщики медицинских услуг. Волонтеры горячей линии AIMS будут рады предоставить дополнительную информацию и поддержку. Пожалуйста, напишите по адресу [email protected] или позвоните по телефону 0300 365 0663.
Волонтеры горячей линии AIMS будут рады предоставить дополнительную информацию и поддержку. Пожалуйста, напишите по адресу [email protected] или позвоните по телефону 0300 365 0663.
7 фактов, которые следует знать любому, кто принимает противозачаточные средства
1) Противозачаточные таблетки предотвращают беременность с помощью двух различных механизмов
Все противозачаточные таблетки содержат гормоны для предотвращения беременности. Некоторые содержат гормон под названием прогестин. Другие содержат два гормона, прогестин и эстроген. Все они работают, выполняя две функции: они предотвращают овуляцию у женщин и вызывают сгущение цервикальной слизи, что затрудняет проникновение сперматозоидов и контакт с яйцеклеткой во время овуляции.
В некотором смысле противозачаточные средства имитируют реакцию организма на беременность. «Есть доля правды в идее о том, что противозачаточные таблетки заставляют ваше тело думать, что вы беременны», — сказала доктор Ванесса Каллинз, вице-президент по внешним медицинским вопросам компании Planned Parenthood. «Когда вы беременны, у вас нет овуляции, и цервикальная слизь сгущается, чтобы что-либо не могло легко попасть в вашу матку».
«Когда вы беременны, у вас нет овуляции, и цервикальная слизь сгущается, чтобы что-либо не могло легко попасть в вашу матку».
2) Многие женщины неправильно принимают противозачаточные средства
Если женщины следуют точным инструкциям по приему противозачаточных таблеток — каждый день в одно и то же время — они предотвращают беременность в 99 процентах всех случаев.Но многие этого не делают. В реальной жизни противозачаточные таблетки неэффективны в 9% случаев. Это означает, что девять из 100 женщин, использующих противозачаточные таблетки в качестве единственного средства контрацепции, беременеют в любой конкретный год.
«На самом деле трудно [принимать таблетку в одно и то же время каждый день], когда вы живете занятой жизнью», — говорит Каллинз. «Если вы принимаете эти таблетки каждый день, шанс забеременеть составляет 1 процент. Но обычно этот шанс намного выше, потому что люди пропускают таблетки.Это верно не только для противозачаточных таблеток. Это верно с любыми лекарствами, отпускаемыми по рецепту «.
Противозачаточные таблетки имеют более высокий процент отказов, чем другие противозачаточные средства, такие как внутриматочные средства (ВМС) или противозачаточные кольца.
Главное отличие: таблетки нужно принимать каждый день, что оставляет больше места для человеческой ошибки.
3) Существует трехчасовое окно для приема противозачаточных таблеток «вовремя»
Я спросил Каллинза, есть ли место для маневра с точки зрения эффективности контроля над рождаемостью.Например, если пользователь противозачаточных средств обычно принимает таблетку в 9 часов утра, но однажды утром ждет 11 часов утра, подвергается ли она большему риску беременности?
Ответ — нет. Каллинз сказал, что для тех, кто принимает таблетки, содержащие только прогестин, «вовремя» означает прием таблетки в течение одного и того же трехчасового окна ежедневно. Трехчасовой разницы недостаточно, чтобы снизить эффективность таблетки. «Это приемлемо», — сказала она.
Для комбинированных таблеток прогестин-эстроген пространство еще шире. Женщины, которые пропустили один день приема таблеток, могут принять две таблетки на следующий день, не снижая эффективности своих противозачаточных средств.На этой диаграмме с данными из Planned Parenthood показаны рекомендации организации относительно того, как поступить с пропущенной комбинированной таблеткой.
«Две или три пропущенных таблетки — это когда вам нужно начать беспокоиться, и как только вы дойдете до трех пропущенных таблеток, вам нужно подумать об экстренной контрацепции и использовать резервные противозачаточные средства, пока она не закончит первую неделю приема новых таблеток. пакет, который начинается после кровотечения из экстренной контрацепции », — сказал Каллинз.
4) Отсутствие периода на таблетке не означает, что что-то не так
Отсутствие менструации во время приема таблеток не указывает на какие-либо отклонения от нормы, сказал Каллинз, если вы принимали таблетку последовательно и правильно каждый день.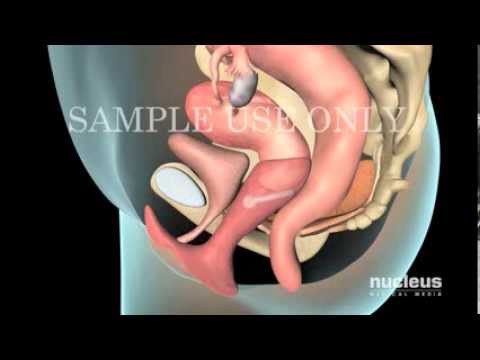
«Отсутствие месячных во время приема таблеток не опасно», — говорит она. «Что происходит, со временем слизистая оболочка матки может стать очень тонкой, если вы будете регулярно принимать таблетки. Все это означает, что если вы остановите кровотечение на таблетке, слизистая оболочка станет настолько тонкой, что вам не из чего будет кровоточить. .«
Это не навсегда: когда женщина перестает принимать противозачаточные таблетки, яичники начинают вырабатывать больше эстрогена, слизистая оболочка матки становится толще, и у женщины снова начинается кровотечение.
Однако пропущенные месячные после неправильного приема таблеток могут указывать на беременность. В такой ситуации стоит пройти тест на беременность.
5) Мы не знаем, снижает ли эффективность большинства антибиотиков противозачаточные средства
Есть два антибиотика, которые, как обнаружили исследователи, делают противозачаточные таблетки менее эффективными: гризеофульвин, противогрибковое средство, используемое для лечения микозов и стригущего лишая, и рифампицин, который обычно используется для лечения туберкулеза.
Причина этого в том, что эти препараты ускоряют метаболизм в печени, что заставляет печень быстрее метаболизировать гормоны противозачаточных средств. В результате гормоны быстрее покидают кровоток и не могут адекватно воздействовать на яичники, чтобы предотвратить овуляцию, или на шейку матки, чтобы предотвратить сгущение цервикальной слизи.
Многие антибиотики, а не только два перечисленных выше, содержат предупреждения о том, что они сделают противозачаточные средства неэффективными, и предлагают использовать резервный метод контрацепции.Хотя резервный метод никогда не является плохой идеей, на самом деле существует мало доказательств того, что эти другие препараты делают контроль над рождаемостью менее эффективным. «Неопределенность сохраняется в отношении других антибиотиков широкого спектра действия», — написали исследователи из журнала « Contraception » в обзорной статье о взаимодействии между противозачаточными средствами и антибиотиками. Они утверждают, что в свете этой неопределенности для женщин вполне уместно использовать резервный метод, но не отказываться от своих антибиотиков из-за опасений по поводу взаимодействия.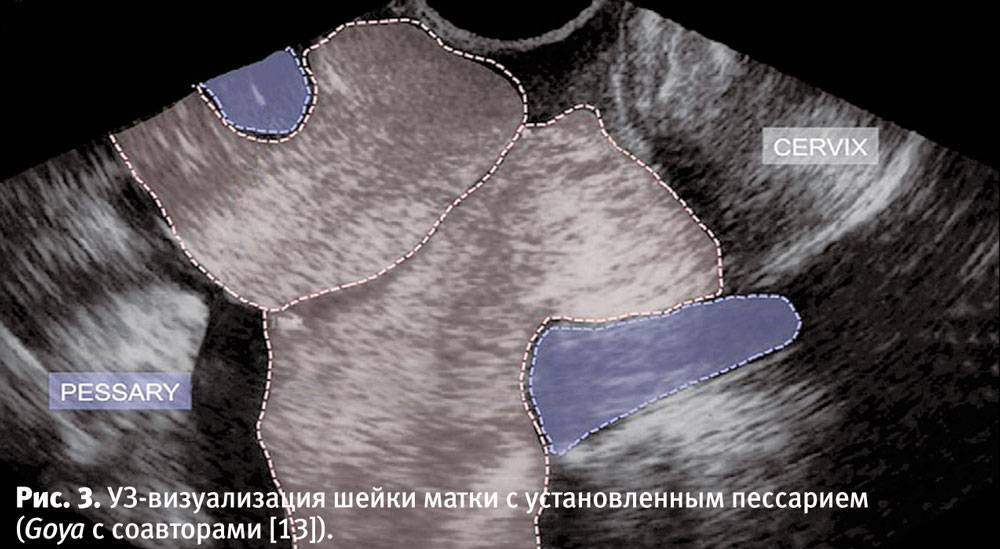
6) Те «сахарные пилюли» в конце противозачаточной упаковки? В них есть активные ингредиенты.
Во многих упаковках противозачаточных средств содержится четыре недели таблеток: три недели таблеток, предотвращающих беременность, и одна неделя таблеток, которые не действуют.
По словам Каллинза, женщины могут спокойно пропустить последнюю неделю приема таблеток и при этом предотвратить беременность. Но это не значит, что таблетки прошлой недели — просто сахарные пилюли. Оказывается, в некоторых из них действительно есть активные ингредиенты, которые улучшают действие таблеток или улучшают здоровье женщин.
«Некоторые из таблеток могут содержать низкие дозы эстрогена в течение трех-четырех дней, чтобы предотвратить прорывное кровотечение [кровотечение в середине цикла]», — сказала она. «Другие иногда содержат железо, фолиевую кислоту или другие витамины. И самая сложная часть пропуска таблеток состоит в том, что вы должны точно помнить, когда начинать снова».
7) Даже при Obamacare не все, у кого есть страховка, получают бесплатный контроль над рождаемостью
Число женщин, получающих бесплатные противозачаточные таблетки, увеличилось в четыре раза при Obamacare, как показывают недавние исследования.Две трети женщин, опрошенных в недавнем исследовании Института Гутмахера, сообщили, что не платят за свои противозачаточные средства ноль долларов.
Но при этом остается одна треть женщин, платящих что-то за противозачаточные средства, даже после того, как Obamacare потребовала, чтобы это было бесплатно.
Треть женщин, которые все еще платят за свои противозачаточные средства, скорее всего, имеют устаревшие планы медицинского страхования. Это планы, которые существовали до Obamacare, которые не должны соответствовать мандату противозачаточных средств (или большинству других требований Obamacare, если на то пошло).
Устаревшие планы, однако, исчезают. Когда компания существенно меняет свою страховку (например, отказывается от льготы или меняет размер оплаты зачисленных участников), она теряет статус «дедушки».

 Надеть кольцо — все равно что надеть тампон.
Надеть кольцо — все равно что надеть тампон.