Гормональные препараты Лаборатории Безен Интернасиональ Утрожестан — «Утрожестан при беременности. Из-за неправильной дозировки жизнь моего ребенка была под угрозой!»
Кто меня читает, много раз слышали, что долгое время врачи мне ставили бесплодие и когда чудо все-таки произошло, я на крыльях летела в женскую консультацию, чтобы убедится, что это не сон.
Практически сразу врач мне назначила свечи утрожестан, их можно использовать как свечи, либо пить (утрожестан не только ставят во влагалище, но и пьют, все это указано в инструкции к препарату).
Про дозировку писать не буду, чтобы это не являлось для кого-то инструкцией к необдуманным действиям.
Свечи я начала ставить где-то с 6-ой недели, через несколько дней у меня появились бежевые выделения и врач мне увеличила дозировку. Но к сожалению моя врач ушла в отпуск и я попала на прием к другому гинекологу, которая посмотрев, что у меня отличные анализы и хорошее УЗИ, снизила дозировку утрожестана в два раза и теперь я понимаю, что это было большой ошибкой.
Буквально через 12 дней, на 10 неделе я попала в больницу с кровотечением, отслойкой и жутким тонусом матки!
Мне сразу вкололи 3 укола (кровоостанавливающее, папаверин и прогестерон).
На осмотре врач мне дала понять, что шансы сохранить ребенка не большие.
Не буду описывать тот ужас, который я пережила, кто долго ждал ребенка, меня поймет.
В больнице я пробыла 10 дней, мне ставили капельницы, кололи уколы, кровотечение остановили и сняли тонус. Перед выпиской мне сделали УЗИ, результаты были отличные.
Довольная я вышла на работу, но буквально через 3 дня я с кровотечением и тонусом опять загремела в больницу.
Второй раз обошлось одним кровоостанавливающим уколом, но опять капельницы, больше лежать и отдыхать. В этот раз меня наблюдала уже заведующая отделением, которая проанализировав лечение, наконец-таки  Принимала 3 раза в день утром и вечером в виде свечей, днем пила, как таблетку.
Принимала 3 раза в день утром и вечером в виде свечей, днем пила, как таблетку.
Если бы мне не стали резко снижать дозировку, а оставили прежнюю, то не пришлось бы ложиться два раза на сохранение и переживать за жизнь ребенка.
Когда из отпуска вернулась моя врач, она ужаснулась, чего я натерпелась, так как сама за меня переживала всю беременность.
Окончательно снижать дозировку утрожестана мы начали с 20 недели, по определенной схеме, я нервничала, как в этот раз все пройдет, но отмена прошла спокойно.
Уже и не перечислить, сколько упаковок утрожестана я использовала по 100мг и по 200мг, но этот препарат действительно помогает сохранить беременность, особенно в то время, когда естественный прогестерон еще слишком мал.
Девочки, если вам назначили утрожестан во время беременности, то его нельзя резко отменять или сильно снижать дозировку, это делается постепенно К сожалению, мне попалась непрофессиональный врач, из-за которой мне пришлось все это пережить. Слава Богу все обошлось и ребенка я выносила!
К сожалению, мне попалась непрофессиональный врач, из-за которой мне пришлось все это пережить. Слава Богу все обошлось и ребенка я выносила!
Будьте здоровы и берегите своих малышей!
Читайте также:
Если вы Планируете беременность, вы Беременны или недавно стали Мамой, этот Сайт для Вас!
Транексам при кровотечении на ранних сроках беременности.
.
Экстракорпоральное оплодотворение
ЭКО (экстракорпоральное оплодотворение)- вспомогательная репродуктивная технология, которая применяется, когда зачатие естественным путем невозможно. Этот метод относительно несложный, его теория разработана до мельчайших мелочей, а применение его дает весьма высокие результаты. Во всем мире ЭКО является основным способом лечения бесплодия. Он эффективен при любых его формах. Кроме того, ЭКО — зачастую единственный выход для семей, в которых болен мужчина. Успех данной процедуры составляет примерно 30-35%.
Успех данной процедуры составляет примерно 30-35%.
Cуть этого метода преодоления бесплодия заключается в том, что процесс оплодотворения происходит вне тела матери. Сначала женщину подготавливают специальными препаратами для получения зрелых женских половых клеток (стимуляция овуляции). Затем под ультразвуковым контролем их извлекают (пунктируют) из яичников , после чего в лабораторных условиях соединяют яйцеклетки со сперматозоидами в «пробирке»(оплодотворение). В результате этого получают эмбрионы, которые выращивают в особой среде и в по последующем переносят (подсаживают) в матку женщины. Завершающим этапом, при условии благоприятного исхода, является наступление долгожданной беременности. Учитывая тот факт, что в попытке ЭКО принимают участие несколько яйцеклеток, часты случаи, когда беременность оказывается многоплодной, то есть зачинается двойня или тройня.
А теперь более подробно о том, как происходит ЭКО поэтапно.
Экстракорпоральное оплодотворение состоит из:
- индукции суперовуляции (стимуляция яичников), включающей мониторинг фолликулогенеза и развития эндометрия.

- пункции фолликулов яичников.
- оплодотворения ооцитов и культивирования эмбрионов in vitro (в пробирке).
- переноса эмбрионов в полость матки.
- поддержки лютеиновой фазы стимулированного менструального цикла.
- диагностики беременности ранних сроков.
Первым этапом экстракорпорального оплодотворения является
Цель этой процедуры – увеличение шансов на наступление беременности. Для этого женщине назначают гормональные препараты, которые вызывают в ее яичниках одновременное созревание нескольких фолликулов. В каждом из фолликулов созревает одна яйцеклетка, которые забирают во время пункции. После их оплодотворения получают несколько эмбрионов. Чем больше было получено эмбрионов — тем больше шансов на успешное развитие беременности после их переноса в матку пациентки.
Все препараты назначаются согласно разработанным лечебным схемам или «протоколам стимуляции суперовуляции”.
Препараты действуют на яичники и стимулируют созревание фолликулов. Доза вводимого препарата для стимуляции роста фолликулов подбирается индивидуально, с учетом возраста женщины, ее веса и исходного состояния яичников (их функционального резерва) и зависит от реакции яичников на проводимое лечение ЭКО. Эту реакцию оценивают периодически по уровню половых гормонов в сыворотке крови (эстрадиола) и ультразвуковой картине (число и размеры фолликулов в каждом из яичников, а также толщина эндометрия).
Первый УЗ мониторинг обычно проводится на 5-й или 6-й день стимуляции для оценки ответа яичников (динамики роста фолликулов) и толщины эндометрия с целью подбора наиболее оптимальной дозы препарата и определения даты следующего визита. До начала активного роста фолликулов (до достижения ими размеров от 10 мм и выше) УЗИ проводится 1 раз в 4-5 дней, затем яичники осматриваются чаще — 1 раз в 2-3 дня. Анализы крови на эстрадиол берут либо с той же частотой, либо несколько реже (зависит от конкретной ситуации).
Анализы крови на эстрадиол берут либо с той же частотой, либо несколько реже (зависит от конкретной ситуации).
В зависимости от динамики роста фолликулов и гормонального фона лечащий врач определяет периодичность явки на мониторинг индивидуально для каждой пациентки и подбирает точную дозу препаратов.
На каждом мониторинге врач определяет количество фолликулов в каждом яичнике, измеряет диаметр каждого фолликула, оценивает толщину слизистой оболочки матки.
Наконец, когда Ваш врач решит, что Вы уже готовы для пункции фолликулов (точнее, фолликулы достаточно созрели для пункции с целью забора ооцитов), Вам будет назначена инъекция ХГЧ. Как правило, этот препарат назначается за 35 — 36 часов до самой пункции для окончательного созревания яйцеклеток. Если пункцию не проводить, овуляция возникает спустя 42 — 48 часов после времени инъекции.
Главными и обязательными условиями для назначения ХГЧ являются определенная степень фолликулярного развития по УЗИ (не менее 3-х зрелых фолликулов).
Второй этап — пункция фолликулов.
Цель второго этапа — получение яйцеклеток из фолликулов стимулированных яичников путем их прокола полой иглой (пункция). Это вмешательство проводится под ультразвуковым контролем, в стерильных условиях (операционная) и под внутривенным наркозом.
Время проведения пункции намечается врачом заранее и по стандартной схеме: спустя 35-36 часов после введения ХГЧ. Вся процедура пункции фолликулов длится, в среднем, 15 -20 минут.
Подготовка перед пункцией фолликулов:
Для того, чтобы избежать рвоты во время и после проведения наркоза необходимо вечером, накануне пункции воздержаться от приема пищи после 18-00 и от приема любых жидкостей после 24-00.
Ко времени завершения пункции муж должен сдать сперму для ее последующего анализа, специальной обработки и оплодотворения полученных яйцеклеток.
Затем пациентке измеряется температура тела, артериальное давление, выясняется общее самочувствие, предлагается полностью опорожнить мочевой пузырь. Ее провожают в операционную, где подготавливают к проведению пункции: помогают лечь в гинекологическое кресло, проводят обработку наружных половых органов.
Ее провожают в операционную, где подготавливают к проведению пункции: помогают лечь в гинекологическое кресло, проводят обработку наружных половых органов.
В операционную приглашается врач-анестезиолог и лечащий врач. После введения лекарственных препаратов для наркоза (то есть когда Вы уснете) проводится сама процедура.
После пункции Вы находитесь под наблюдением медицинского персонала госпиталя в течение 1,5-2 часов. После того, как анестезиолог удостоверится в удовлетворительном Вашем состоянии и хорошем самочувствии, Вам будет разрешено встать. Медицинская сестра провожает Вас вместе с мужем к лечащему врачу.
Памятка для пациенток после пункции фолликулов
Врач сообщает Вам о результатах пункции, делает новые назначения, назначает дату и время переноса эмбрионов. После пункции Вы можете есть и пить, как сочтете нужным, по самочувствию.
После процедуры Вы можете испытывать некоторую болезненность в области малого таза, чувство усталости или даже сонливость (последнее связано с использованием наркоза). Также возможны незначительные кровянистые выделения из половых путей после пункции, связанные с проколом стенки влагалища во время пункции. Как правило, они скудные и по цвету варьируют от красного до темно-коричневого.
Также возможны незначительные кровянистые выделения из половых путей после пункции, связанные с проколом стенки влагалища во время пункции. Как правило, они скудные и по цвету варьируют от красного до темно-коричневого.
Обязательно нужно сообщить вашему врачу, если после пункции у Вас возникли следующие симптомы: температура выше 37OС; обильные кровянистые выделения из половых путей; сильные болевые ощущения в области малого таза; тошнота, рвота, затруднения или неприятные ощущения при мочеиспускании, нарушение стула; необычная боль в спине; увеличение живота в объеме.
На месте пунктированных фолликулов образуются желтые тела. В норме на месте «лопнувшего» во время овуляции зрелого фолликула у женщины репродуктивного возраста также образуется желтое тело, главной функцией которого является выработка гормона прогестерона, который «готовит» слизистую оболочку матки к прикреплению эмбриона. Однако в циклах ЭКО для стимуляции овуляции используются препараты , которые снижают функцию желтого тела. Более того, уровни гормона эстрадиола в стимулированных циклах непропорционально повышены по сравнению с прогестероном. Поэтому необходима медикаментозная поддержка функции желтого тела и нормализация соотношения эстрогенов и прогестерона, начиная со дня пункции фолликулов. Это улучшает состояние слизистой оболочки матки — эндометрия и повышает, тем самым, шансы на успешную имплантацию (прикрепление) эмбрионов.
Более того, уровни гормона эстрадиола в стимулированных циклах непропорционально повышены по сравнению с прогестероном. Поэтому необходима медикаментозная поддержка функции желтого тела и нормализация соотношения эстрогенов и прогестерона, начиная со дня пункции фолликулов. Это улучшает состояние слизистой оболочки матки — эндометрия и повышает, тем самым, шансы на успешную имплантацию (прикрепление) эмбрионов.
В большинстве случаев назначается натуральный гормон прогестерон в виде фармацевтического препарата «Утрожестан» или синтетический прогестерон «Дюфастон».
«Утрожестан» выпускается в виде капсул для приема внутрь (через рот) или во влагалище. Предпочтительнее влагалищный способ введения препарата, поскольку в этом случае он сразу поступает к матке, минуя системный (общий) кровоток. «Дюфастон» выпускается в таблетированной форме и принимается только внутрь.
В ряде случаев после пункции фолликулов вплоть до дня проведения теста на беременность назначаются такие лекарственные препараты содержащие другой женский гормон эстрадиол, который также принимает участие в подготовке слизистой оболочки матки к имплантации.
Выбор вида и дозировки лекарственного препарата осуществляется строго индивидуально.
3 и 4 этапы
А теперь более подробно о том, как происходит ЭКО поэтапно.
Экстракорпоральное оплодотворение состоит из:
- индукции суперовуляции (стимуляция яичников), включающей мониторинг фолликулогенеза и развития эндометрия.
- пункции фолликулов яичников.
- оплодотворения ооцитов и культивирования эмбрионов in vitro (в пробирке).
- переноса эмбрионов в полость матки.
- поддержки лютеиновой фазы стимулированного менструального цикла.
- диагностики беременности ранних сроков.
Третий этап — оплодотворение яйцеклеток и культивирование эмбрионов
После пункции фолликулярной жидкости к работе приступает врач-эмбриолог. Он проводит «поиск» яйцеклеток, которые затем помещаются в инкубатор. Оплодотворение проводится сконцентрированной спермой через 4-6 часов после получения яйцеклеток. Для обычного оплодотворения используется приблизительно 50 тысяч сперматозоидов на каждую яйцеклетку. Если параметры спермы не удовлетворяют требованиям стандартного ЭКО или предыдущие попытки ЭКО были неудачными, обсуждается вопрос о дальнейшей тактике лечения (возможно ИКСИ или ЭКО с использованием спермы донора). Методика ИКСИ применяется для оплодотворения зрелых яйцеклеток в случае аномалий сперматозоидов у супруга («ИКСИ»).
Для обычного оплодотворения используется приблизительно 50 тысяч сперматозоидов на каждую яйцеклетку. Если параметры спермы не удовлетворяют требованиям стандартного ЭКО или предыдущие попытки ЭКО были неудачными, обсуждается вопрос о дальнейшей тактике лечения (возможно ИКСИ или ЭКО с использованием спермы донора). Методика ИКСИ применяется для оплодотворения зрелых яйцеклеток в случае аномалий сперматозоидов у супруга («ИКСИ»).
Если трудно получить сперму в день пункции или нет сперматозоидов в эякуляте, предусмотрено проведение специальной процедуры – биопсии яичка.
День пункции считается нулевым днем культивирования эмбрионов; первым днем культивирования считается следующий после пункции день. Именно в этот день у большинства яйцеклеток появляются первые признаки оплодотворения. Они уже заметны через 16 — 18 часов после соединения яйцеклеток со сперматозоидами (инсеминации). Повторная оценка оплодотворения проводится через 24-26 часов после инсеминации. Контроль оплодотворения проводится эмбриологом при просмотре чашек с культивируемыми клетками под микроскопом.
Одной из причин неудач при ЭКО является отсутствие оплодотворения яйцеклеток. Часто причину этого установить не представляется возможным, несмотря на широкие познания ученых в этой области. От этого никто не застрахован, и такой исход часто трудно предсказать, но о нем необходимо помнить. Если у Вашей пары не произошло оплодотворения яйцеклеток при стандартной методике ЭКО Вам и Вашему мужу необходимо посетить врача для решения вопроса о дальнейшей тактике ведения Вашей пары. Возможные варианты: повторная сдача спермы и проведение процедуры ИКСИ или проведение ИКСИ с уже полученной в день пункции спермой (если она хорошего качества). Целесообразно с самого начала, еще до проведения пункции, обговорить возможность перехода к ИКСИ в случае неудачи стандартной процедуры ЭКО.
Стадии развития эмбрионов
Оплодотворенная яйцеклетка называется зиготой – это одноклеточный эмбрион, содержащий уже двойной набор хромосом, то есть от отцовского и материнского организма. Однако наличие зигот еще не достаточно для решения вопроса о возможности переноса эмбрионов в полость матки. Сначала необходимо удостовериться в нормальном дроблении и развитии эмбрионов. Об этом можно судить только исходя из количества и качества делящихся клеток эмбриона и не ранее, чем через сутки после оплодотворения, когда появляются первые признаки дробления. Наиболее четко они проявляются только на второй день культивирования. Каждый день эмбриологом проводится оценка эмбрионов с фиксацией всех параметров: количество и качество клеток эмбриона (бластомеров), скорость дробления, наличие отклонений и т.д.
Однако наличие зигот еще не достаточно для решения вопроса о возможности переноса эмбрионов в полость матки. Сначала необходимо удостовериться в нормальном дроблении и развитии эмбрионов. Об этом можно судить только исходя из количества и качества делящихся клеток эмбриона и не ранее, чем через сутки после оплодотворения, когда появляются первые признаки дробления. Наиболее четко они проявляются только на второй день культивирования. Каждый день эмбриологом проводится оценка эмбрионов с фиксацией всех параметров: количество и качество клеток эмбриона (бластомеров), скорость дробления, наличие отклонений и т.д.
Переносу подлежат только эмбрионы хорошего качества. Перенос эмбрионов проводится на 2-й — 5-й день культивирования — в зависимости от темпов их развития и качества эмбрионов.
До недавнего времени, эмбрионы культивировались в течение трех дней и затем переносились в матку и/или замораживались. В настоящее время широко распространено так называемое продленное культивирование эмбрионов в течение пяти или шести дней, пока они не достигают стадии бластоцисты. Бластоцисты имеют большую частоту успешной имплантации, позволяя переносить меньшее количество эмбрионов и снижать риск многоплодной беременности при увеличении частоты наступления беременности.
Бластоцисты имеют большую частоту успешной имплантации, позволяя переносить меньшее количество эмбрионов и снижать риск многоплодной беременности при увеличении частоты наступления беременности.
Четвертый этап — перенос эмбрионов
Как было сказано выше, перенос эмбрионов проводится на 2-й — 5-й день культивирования в зависимости от стадии их развития. В день переноса эмбрионов Вам необходимо прийти заранее, за 30 минут до назначенного времени. Присутствие мужа возможно, но не обязательно. В день переноса мы разрешаем пациенткам легкий завтрак, но следует ограничить прием жидкости. Это уменьшит дискомфорт, связанный с наполненным мочевым пузырем.
Непосредственно перед переносом эмбрионов врач, эмбриолог и супружеская пара решают вопрос о количестве переносимых эмбрионов. Эмбриолог демонстрирует на фотографии отобранные для переноса эмбрионы, отвечает на интересующие супружескую пару вопросы.
После получения информации о готовности врача к проведению процедуры переноса эмбрионов эмбриолог осуществляет набор эмбрионов в катетер для переноса, представляющий собой тонкую пластиковую трубочку с присоединенным шприцом, и передает его врачу, проводящему перенос.
Процедура переноса эмбрионов проста в техническом плане. Пациентка ложится на гинекологическое кресло. Врач обнажает в зеркалах шейку матки, после чего вводит катетер через канал шейки в полость матки. В катетере находятся эмбрионы, которые попадают в полость матки. Затем врач передает катетер эмбриологу, который исследует под микроскопом его содержимое на предмет оставшихся в катетере эмбрионов.
Перенос эмбрионов обычно не занимает много времени (5-10 минут). Процедура безболезненная, хотя иногда пациентка может испытывать легкий дискомфорт.
В том случае, если после проведения переноса эмбрионов, у супружеской пары остаются «лишние» эмбрионы хорошего качества, паре предлагается их заморозить для дальнейшего хранения и последующего переноса после размораживания в случае отсутствия беременности после данной попытки ЭКО («Криоконсервация эмбрионов»).
После переноса эмбрионов Вы находитесь в горизонтальном положении в течение 40 — 45 минут, после чего одеваетесь и приглашаетесь к Вашему лечащему врачу для обсуждения дальнейших особенностей лечения и образа жизни.
Как вести себя после переноса эмбрионов?
Ваш лечащий врачом дает подробную выписка о проведенном лечении методом ЭКО. В выписке указываются: рекомендации по образу жизни, сроки проведения теста на беременность и ультразвукового исследования, дозировки и длительность приема лекарственных препаратов. Кроме того, при необходимости (работающим пациенткам) выдается лист нетрудоспособности (больничный лист).
После переноса эмбрионов доза препаратов прогестерона («Утрожестан» или «Дюфастон»), как правило, увеличивается в два раза, и их прием может продолжаться вплоть до 12-14 недель беременности, когда формируется плацента (детское место) и выделяет «свой» прогестерон в достаточной концентрации.
Сразу после проведения переноса эмбрионов рекомендуется прилечь и постараться расслабиться. С момента переноса вплоть до проведения теста на беременность Вы можете безбоязненно вернуться к большинству Ваших повседневных дел и обязанностей с исключением чрезмерной физической нагрузки.
Нужно придерживаться следующих рекомендаций:
- Не поднимать тяжести, не заниматься никакими видами спорта.
- Не принимать ванную в первые сутки после переноса.
- Не пользоваться тампонами.
- Не жить половой жизнью вплоть до получения первого теста на беременность.
Диагностика беременности по содержанию бета-ХГ в крови или в моче осуществляется через 12 — 14 дней от момента переноса эмбрионов. Ультразвуковая диагностика беременности может уверенно проводиться с 21 дня после переноса эмбрионов.
Прогестероновые добавки и предотвращение преждевременных родов
1. Заявление о Makena [пресс-релиз] Silver Spring, MD: Министерство здравоохранения и социальных служб США, Управление по санитарному надзору за качеством пищевых продуктов и медикаментов; 2011. 30 марта [По состоянию на 9 мая 2011 г.]. http://www.fda.gov/NewsEvents/Newsroom/PressAnnouncements/ucm249025.htm. [Google Scholar]
2. Mathews TJ, Miniño AM, Osterman MJ, et al. Ежегодная сводка статистики естественного движения населения: 2008. Педиатрия. 2011; 127:146–157. [PubMed] [Академия Google]
Ежегодная сводка статистики естественного движения населения: 2008. Педиатрия. 2011; 127:146–157. [PubMed] [Академия Google]
3. Bastek JA, Adamczak JE, Hoffman S, et al. Тенденции недоношенности: что изменения в городском учреждении говорят о влиянии 17-альфа-гидроксипрогестерона капроата на здоровье населения? [опубликовано в Интернете до печати 12 апреля 2011 г.] Здоровье матери и ребенка J. doi: 10.1007/s10995-011-0783-z. [PubMed]
4. Lockwood CJ, Kuczynski E. Стратификация риска и патологические механизмы при преждевременных родах. Педиатр Перинат Эпидемиол. 2001; 15 (приложение S2): 78–89. [PubMed] [Академия Google]
5. Анант CV, Vintzileos AM. Эпидемиология преждевременных родов и ее клинических подтипов. J Matern Fetal Neonatal Med. 2006; 19: 773–782. [PubMed] [Google Scholar]
6. Creasy RK, Gummer BA, Liggins GC. Система прогнозирования спонтанных преждевременных родов. Акушерство Гинекол. 1980; 55: 692–695. [PubMed] [Google Scholar]
7. Mercer BM, Goldenberg RL, Das A, et al. Исследование по прогнозированию преждевременных родов: система оценки клинического риска. Am J Obstet Gynecol. 1996; 174: 1885–1893. обсуждение 1893–1895. [PubMed] [Google Scholar]
Mercer BM, Goldenberg RL, Das A, et al. Исследование по прогнозированию преждевременных родов: система оценки клинического риска. Am J Obstet Gynecol. 1996; 174: 1885–1893. обсуждение 1893–1895. [PubMed] [Google Scholar]
8. Iams JD, Goldenberg RL, Meis PJ, et al. Длина шейки матки и риск самопроизвольных преждевременных родов. Сеть отделений медицины матери и плода Национального института здоровья ребенка и человеческого развития. N Engl J Med. 1996; 334: 567–572. [PubMed] [Google Scholar]
9. Heath VC, Southall TR, Souka AP, et al. Длина шейки матки в 23 недели беременности: прогноз самопроизвольных преждевременных родов. УЗИ Акушерство Гинекол. 1998; 12: 312–317. [PubMed] [Академия Google]
10. Lockwood CJ, Senyei AE, Dische MR, et al. Фетальный фибронектин в цервикальном и вагинальном секрете как предиктор преждевременных родов. N Engl J Med. 1991; 325: 669–674. [PubMed] [Google Scholar]
11. Goldenberg RL, Mercer BM, Meis PJ, et al. Исследование прогнозирования преждевременных родов: тестирование фибронектина плода и спонтанные преждевременные роды. Сеть отделений медицины матери и плода NICHD. Акушерство Гинекол. 1996; 87: 643–648. [PubMed] [Google Scholar]
Сеть отделений медицины матери и плода NICHD. Акушерство Гинекол. 1996; 87: 643–648. [PubMed] [Google Scholar]
12. Iams JD, Casal D, McGregor JA, et al. Фетальный фибронектин повышает точность диагностики преждевременных родов. Am J Obstet Gynecol. 1995;173:141–145. [PubMed] [Google Scholar]
13. Goldenberg RL, Cliver SP, Bronstein J, et al. Постельный режим при беременности. Акушерство Гинекол. 1994; 84: 131–136. [PubMed] [Google Scholar]
14. Совместная группа по предотвращению преждевременных родов, авторы. Многоцентровое рандомизированное контролируемое исследование программы профилактики преждевременных родов. Am J Obstet Gynecol. 1993; 169: 352–366. [PubMed] [Google Scholar]
15. Гольденберг Р.Л., Хаут Дж.К., Эндрюс В.В. Внутриутробная инфекция и преждевременные роды. N Engl J Med. 2000;342:1500–1507. [PubMed] [Академия Google]
16. Michalowicz BS, Hodges JS, DiAngelis AJ, et al. Исследование ОПТ. Лечение заболеваний пародонта и риска преждевременных родов. N Engl J Med. 2006; 355:1885–1894. [PubMed] [Google Scholar]
N Engl J Med. 2006; 355:1885–1894. [PubMed] [Google Scholar]
17. Hauth JC, Goldenberg RL, Andrews WW, et al. Снижение частоты преждевременных родов при применении метронидазола и эритромицина у женщин с бактериальным вагинозом. N Engl J Med. 1995; 333:1732–1736. [PubMed] [Google Scholar]
18. Bukowski R, Malone FD, Porter FT, et al. Прием фолиевой кислоты перед зачатием и риск спонтанных преждевременных родов: когортное исследование. ПЛОС Мед. 2009 г.;6:e1000061. [Бесплатная статья PMC] [PubMed] [Google Scholar]
19. Norwitz ER, Robinson JN, Challis JRG. Контроль труда. N Engl J Med. 1999; 341: 660–666. [PubMed] [Google Scholar]
20. Challis JRG, Matthews SG, Gibb W, Lye SJ. Эндокринная и паракринная регуляция родов у доношенных и недоношенных. Endocr Rev. 2000; 21: 514–550. [PubMed] [Google Scholar]
21. Norwitz ER, Lye SJ. Биология родов. В: Creasy RK, Resnick R, Iams JD, editors. Кризи и Резник «Медицина матери и плода». 6-е изд. Филадельфия: Эльзевир; 2009 г. . стр. 69–85. [Google Scholar]
. стр. 69–85. [Google Scholar]
22. Чапо А.И., Пулккинен М. Незаменимость желтого тела человека в поддержании беременности на ранних сроках. Показания к лютеэктомии. Акушерство Gynecol Surv. 1978; 33: 69–81. [PubMed] [Google Scholar]
23. Peyron R, Aubény E, Targosz V, et al. Раннее прерывание беременности мифепристоном (RU 486) и перорально активным простагландином мизопростолом. N Engl J Med. 1993; 328:1509–1513. [PubMed] [Google Scholar]
24. Condon JC, Jeyasuria P, Faust JM, et al. Снижение уровня коактиваторов рецепторов прогестерона в беременной матке в срок может противодействовать функции рецепторов прогестерона и способствовать инициации родов. Proc Natl Acad Sci U S A. 2003; 100:9518–9523. [Бесплатная статья PMC] [PubMed] [Google Scholar]
25. Oh SY, Kim CJ, Park I и др. Соотношение изоформ рецепторов прогестерона (A/B) в оболочках плода человека увеличивается во время срочных родов. Am J Obstet Gynecol. 2005; 193:1156–1160. [PubMed] [Google Scholar]
26. Renthal NE, Chen CC, Williams KC, et al. Семейство миР-200 и мишени, ZEB1 и ZEB2, модулируют покой и сократимость матки во время беременности и родов. Proc Natl Acad Sci U S A. 2010;107:20828–20833. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Renthal NE, Chen CC, Williams KC, et al. Семейство миР-200 и мишени, ZEB1 и ZEB2, модулируют покой и сократимость матки во время беременности и родов. Proc Natl Acad Sci U S A. 2010;107:20828–20833. [Бесплатная статья PMC] [PubMed] [Google Scholar]
27. Мезиано С., Ван С., Норвиц Э.Р. Рецепторы прогестерона в матке беременных женщин: являются ли они ключом к определению времени родов? Репрод науч. 2011;18:6–19. [PubMed] [Google Scholar]
28. Johnson JW, Austin KL, Jones GS, et al. Эффективность 17альфа-гидроксипрогестерона капроата в предотвращении преждевременных родов. N Engl J Med. 1975; 293: 675–680. [PubMed] [Google Scholar]
29. Йемени М., Боренштейн Р., Дризен Э. и соавт. Профилактика преждевременных родов с помощью 17-альфа-гидроксипрогестерона капроата. Am J Obstet Gynecol. 1985;151:574–577. [PubMed] [Google Scholar]
30. Hartikainen-Sorri AL, Kauppila A, Tuimala R. Неэффективность 17-альфа-гидроксипрогестерона капроата в предотвращении преждевременных родов при беременности двойней. Акушерство Гинекол. 1980; 56: 692–695. [PubMed] [Google Scholar]
Акушерство Гинекол. 1980; 56: 692–695. [PubMed] [Google Scholar]
31. Hauth JC, Gilstrap LC, 3rd, Brekken AL, Hauth JM. Влияние 17-альфа-гидроксипрогестерона капроата на исход беременности у военнослужащих действительной службы. Am J Obstet Gynecol. 1983; 146: 187–190. [PubMed] [Академия Google]
32. Кейрс М.Дж. Применение прогестагенов во время беременности может предотвратить преждевременные роды. Br J Obstet Gynaecol. 1990; 97: 149–154. [PubMed] [Google Scholar]
33. da Fonseca EB, Bittar RE, Carvalho MH, Zugaib M. Профилактическое введение прогестерона вагинальными суппозиториями для снижения частоты спонтанных преждевременных родов у женщин с повышенным риском: рандомизированное плацебо-контролируемое двойное слепое исследование. Am J Obstet Gynecol. 2003; 188:419–424. [PubMed] [Академия Google]
34. Meis PJ, Klebanoff M, Thom E, et al. Сеть отделений медицины матери и плода Национального института здоровья ребенка и человеческого развития. Профилактика повторных преждевременных родов с помощью 17-альфа-гидроксипрогестерона капроата. N Engl J Med. 2003; 348: 2379–2385. [PubMed] [Google Scholar]
N Engl J Med. 2003; 348: 2379–2385. [PubMed] [Google Scholar]
35. O’Brien JM, Adair CD, Lewis DF, et al. Вагинальный гель с прогестероном для снижения частоты повторных преждевременных родов: первичные результаты рандомизированного двойного слепого плацебо-контролируемого исследования. УЗИ Акушерство Гинекол. 2007; 30: 687–69.6. [PubMed] [Google Scholar]
36. Kuon RJ, Shi SQ, Maul H, et al. Фармакологическое действие прогестинов по ингибированию созревания шейки матки и предотвращению родов зависит от их свойств, пути введения и носителя. Am J Obstet Gynecol. 2010;202:455.e1–455.e9. [Бесплатная статья PMC] [PubMed] [Google Scholar]
37. O’Sullivan MD, Hehir MP, O’Brien YM, Morrison JJ. 17-альфа-гидроксипрогестерона капроатное средство, касторовое масло, усиливает сократительный эффект окситоцина в миометрии человека при беременности. Am J Obstet Gynecol. 2010;202:453.e1–453.e4. [PubMed] [Академия Google]
38. Санчес-Рамос Л., Кауниц А.М., Делке И. Прогестагены для предотвращения преждевременных родов: метаанализ рандомизированных контролируемых исследований. Акушерство Гинекол. 2005; 105: 273–279. [PubMed] [Google Scholar]
Акушерство Гинекол. 2005; 105: 273–279. [PubMed] [Google Scholar]
39. Маккензи Р., Уокер М., Армсон А., Ханна М.Е. Прогестерон для предотвращения преждевременных родов у женщин с повышенным риском: систематический обзор и метаанализ рандомизированных контролируемых исследований. Am J Obstet Gynecol. 2006; 194:1234–1242. [PubMed] [Google Scholar]
40. Dodd JM, Flenady VJ, Cincotta R, Crowther CA. Прогестерон для предотвращения преждевременных родов: систематический обзор. Акушерство Гинекол. 2008; 112:127–134. [PubMed] [Академия Google]
41. Rode L, Langhoff-Roos J, Andersson C, et al. Систематический обзор прогестерона для профилактики преждевременных родов при одноплодной беременности. Acta Obstet Gynecol Scand. 2009; 88: 1180–1189. [PubMed] [Google Scholar]
42. Fonseca EB, Celik E, Parra M, et al. Группа скрининга второго триместра Фонда медицины плода. Прогестерон и риск преждевременных родов у женщин с короткой шейкой матки. N Engl J Med. 2007; 357: 462–469. [PubMed] [Google Scholar]
[PubMed] [Google Scholar]
43. DeFranco EA, O’Brien JM, Adair CD, et al. Вагинальный прогестерон связан со снижением риска ранних преждевременных родов и улучшением неонатальных исходов у женщин с короткой шейкой матки: вторичный анализ рандомизированного двойного слепого плацебо-контролируемого исследования. УЗИ Акушерство Гинекол. 2007;30:697–705. [PubMed] [Google Scholar]
44. Hassan SS, Romero R, Vidyadhari D, et al. для исследования БЕРЕМЕННЫХ, авторы. Вагинальный прогестерон снижает частоту преждевременных родов у женщин с сонографически короткой шейкой матки: многоцентровое рандомизированное двойное слепое плацебо-контролируемое исследование. УЗИ Акушерство Гинекол. 2011; 38:18–31. [Бесплатная статья PMC] [PubMed] [Google Scholar]
45. Facchinetti F, Paganelli S, Comitini G, et al. Изменения длины шейки матки при преждевременном созревании шейки матки: эффекты 17-альфа-гидроксипрогестерона капроата. Am J Obstet Gynecol. 2007;196:453.e1–453.e4. обсуждение 421. [PubMed] [Google Scholar]
[PubMed] [Google Scholar]
46. Durnwald CP, Lynch CD, Walker H, Iams JD. Влияние лечения 17-альфа-гидроксипрогестерона капроатом на изменение длины шейки матки с течением времени. Am J Obstet Gynecol. 2009;201:410.e1–410.e5. [Бесплатная статья PMC] [PubMed] [Google Scholar]
47. Meis PJ. Общество медицины матери и плода. 17-гидроксипрогестерон для профилактики преждевременных родов. Акушерство Гинекол. 2005; 105:1128–1135. [PubMed] [Академия Google]
48. Briery CM, Veillon EW, Klauser CK, et al. Женщинам с преждевременным преждевременным разрывом плодных оболочек не помогает еженедельное введение прогестерона. Am J Obstet Gynecol. 2011;204:54.e1–54.e5. [PubMed] [Google Scholar]
49. Keeler SM, Kiefer D, Rochon M, et al. Рандомизированное исследование серкляжа по сравнению с 17-альфа-гидроксипрогестерона капроатом для лечения короткой шейки матки. J Перинат Мед. 2009; 37: 473–479. [PubMed] [Google Scholar]
50. Борна С., Сахаби Н. Прогестерон для поддерживающей токолитической терапии после угрожающих преждевременных родов: рандомизированное контролируемое исследование. Aust N Z J Obstet Gynaecol. 2008; 48:58–63. [PubMed] [Академия Google]
Aust N Z J Obstet Gynaecol. 2008; 48:58–63. [PubMed] [Академия Google]
51. Rouse DJ, Caritis SN, Peaceman AM, et al. Сеть отделений медицины матери и плода Национального института здоровья ребенка и человеческого развития. Испытание 17-альфа-гидроксипрогестерона капроата для предотвращения преждевременных родов у близнецов. N Engl J Med. 2007; 357: 454–461. [PubMed] [Google Scholar]
52. Durnwald CP, Momirova V, Rouse DJ, et al. Юнис Кеннеди Шрайвер Сеть отделений медицины матери и плода Национального института детского здоровья и человеческого развития. Длина шейки матки во втором триместре и риск преждевременных родов у женщин с беременностью двойней, получавших 17-альфа-гидроксипрогестерона капроат. J Matern Fetal Neonatal Med. 2010; 23:1360–1364. [Бесплатная статья PMC] [PubMed] [Google Scholar]
53. Norman JE, Mackenzie F, Owen P, et al. Прогестерон для предотвращения преждевременных родов при беременности двойней (STOPPIT): рандомизированное двойное слепое плацебо-контролируемое исследование и метаанализ. Ланцет. 2009;373:2034–2040. [PubMed] [Google Scholar]
Ланцет. 2009;373:2034–2040. [PubMed] [Google Scholar]
54. Combs CA, Garite T, Maurel K, et al. Сеть совместных исследований акушеров. 17-гидроксипрогестерона капроат при беременности двойней: двойное слепое рандомизированное клиническое исследование. Am J Obstet Gynecol. 2011;204:221.e1–221.e8. [PubMed] [Академия Google]
55. Caritis SN, Rouse DJ, Peaceman AM, et al. Юнис Кеннеди Шрайвер, Национальный институт детского здоровья и развития человека (NICHD), Сеть отделений медицины матери и плода (MFMU). Профилактика преждевременных родов у тройни с помощью 17-альфа-гидроксипрогестерона капроата: рандомизированное контролируемое исследование. Акушерство Гинекол. 2009; 113: 285–292. [Бесплатная статья PMC] [PubMed] [Google Scholar]
56. Combs CA, Garite T, Maurel K, et al. Сеть совместных исследований акушеров. Неспособность 17-гидроксипрогестерона снизить неонатальную заболеваемость или продлить тройную беременность: двойное слепое рандомизированное клиническое исследование. Am J Obstet Gynecol. 2010;203:248.e1–248.e9. [PubMed] [Google Scholar]
Am J Obstet Gynecol. 2010;203:248.e1–248.e9. [PubMed] [Google Scholar]
57. Lei K, Chen L, Cryar BJ, et al. Растяжение матки и действие прогестерона. J Clin Endocrinol Metab. 2011; 96: E1013–E1024. [PubMed] [Google Scholar]
58. Комитет по публикациям Общества медицины матери и плода, авторы. Мнение комитета ACOG № 419, октябрь 2008 г. (заменяет № 291, ноябрь 2003 г.). Использование прогестерона для предотвращения преждевременных родов. Акушерство Гинекол. 2008; 112: 963–965. [PubMed] [Google Scholar]
59. Spong CY, Meis PJ, Thom EA, et al. Сеть отделений медицины матери и плода Национального института здоровья ребенка и человеческого развития. Прогестерон для предотвращения повторных преждевременных родов: влияние гестационного возраста на предыдущие роды. Am J Obstet Gynecol. 2005;193:1127–1131. [PubMed] [Google Scholar]
60. How HY, Barton JR, Istwan NB, et al. Профилактика 17-альфа-гидроксипрогестерона капроатом для предотвращения повторных преждевременных родов: имеет ли значение гестационный возраст на момент начала лечения? Am J Obstet Gynecol. 2007;197:260.e1–260.e4. [PubMed] [Google Scholar]
2007;197:260.e1–260.e4. [PubMed] [Google Scholar]
61. Rebarber A, Ferrara LA, Hanley ML, et al. Увеличение рецидивов преждевременных родов при раннем прекращении приема 17-альфа-гидроксипрогестерона капроата. Am J Obstet Gynecol. 2007;196:224.e1–224.e4. [PubMed] [Google Scholar]
62. Менар М.К., Ньюман Р.Б., Кинан А., Эбелинг М. Прогностическое значение предшествующих преждевременных родов близнецов при последующей одноплодной беременности. Am J Obstet Gynecol. 1996; 174:1429–1432. [PubMed] [Google Scholar]
63. Петрини Дж. Р., Каллаган В. М., Клебанофф М. и соавт. Расчетное влияние 17-альфа-гидроксипрогестерона капроата на преждевременные роды в США. Акушерство Гинекол. 2005; 105: 267–272. [PubMed] [Google Scholar]
64. Norman JE, Yuan M, Anderson L, et al. Влияние длительного введения прогестерона in vivo во время беременности на экспрессию генов миометрия, активацию лейкоцитов периферической крови и уровни циркулирующих стероидных гормонов. Репрод науч. 2011;18:435–446. [PubMed] [Академия Google]
2011;18:435–446. [PubMed] [Академия Google]
65. Тульчинский Д., Хобель С.Дж., Йегер Э., Маршалл Дж.Р. Эстрон, эстрадиол, эстриол, прогестерон и 17-гидроксипрогестерон в плазме при беременности человека. I. Нормальная беременность. Am J Obstet Gynecol. 1972; 112:1095–1100. [PubMed] [Google Scholar]
66. Браун А.Г., Лейте Р.С., Штраус Дж.Ф., 3-й Механизм, лежащий в основе «функционального» изъятия прогестерона при родах. Энн Н.Ю. Академия наук. 2004; 1034: 36–49. [PubMed] [Google Scholar]
67. Сфакианаки А.К., Норвиц Э.Р. Механизмы действия прогестерона при торможении недоношенности. J Matern Fetal Neonatal Med. 2006;19: 763–772. [PubMed] [Google Scholar]
68. Zakar T, Hertelendy F. Отказ от прогестерона: ключ к родам. Am J Obstet Gynecol. 2007; 196: 289–296. [PubMed] [Google Scholar]
69. Mesiano S, Chan EC, Fitter JT, et al. Отмена прогестерона и активация эстрогена во время родов у человека координируются экспрессией прогестеронового рецептора А в миометрии. J Clin Endocrinol Metab. 2002; 87: 2924–2930. [PubMed] [Google Scholar]
J Clin Endocrinol Metab. 2002; 87: 2924–2930. [PubMed] [Google Scholar]
70. Grazzini E, Guillon G, Mouillac B, Zingg HH. Ингибирование функции окситоциновых рецепторов путем прямого связывания прогестерона. Природа. 1998;392:509–512. [PubMed] [Google Scholar]
71. Foglia LM, Ippolito DL, Stallings JD, et al. Внутримышечное введение 17α-гидроксипрогестерона капроата ослабляет иммунореактивность мононуклеарных клеток периферической крови матери. Am J Obstet Gynecol. 2010;203:561.e1–561.e5. [PubMed] [Google Scholar]
72. Karalis K, Goodwin G, Majzoub JA. Кортизоловая блокада прогестерона: возможный молекулярный механизм, участвующий в инициации родов у человека. Нат Мед. 1996; 2: 556–560. [PubMed] [Академия Google]
73. Jeschke U, Mylonas I, Richter DU, et al. Регуляция продукции прогестерона в терминальных трофобластах человека in vitro с помощью КРГ, АКТГ и кортизола (преднизолона) Arch Gynecol Obstet. 2005; 272:7–12. [PubMed] [Google Scholar]
74. Norwitz ER, Wilson T. Секреторный компонент: потенциальный регулятор продукции эндометриально-децидуального простагландина на ранних сроках беременности человека. Am J Obstet Gynecol. 2000; 183:108–117. [PubMed] [Google Scholar]
Norwitz ER, Wilson T. Секреторный компонент: потенциальный регулятор продукции эндометриально-децидуального простагландина на ранних сроках беременности человека. Am J Obstet Gynecol. 2000; 183:108–117. [PubMed] [Google Scholar]
75. Luo G, Abrahams VM, Tadesse S, et al. Прогестерон ингибирует базальный и TNF-альфа-индуцированный апоптоз в плодных оболочках: новый механизм, объясняющий опосредованное прогестероном предотвращение преждевременных родов. Репрод науч. 2010; 17: 532–539. [PubMed] [Google Scholar]
76. Silver RM, Cunningham FG. Двойка экс Макена? Акушерство Гинекол. 2011; 117:1263–1265. [PubMed] [Google Scholar]
77. Леви Т., Гуревич С., Бар-Хава И. и соавт. Фармакокинетика прогестерона, вводимого в форме вагинальных таблеток. Хум Репрод. 1999; 14: 606–610. [PubMed] [Google Scholar]
78. Торнтон Дж.Г. Прогестерон и преждевременные роды — до сих пор нет точных ответов. N Engl J Med. 2007; 357: 499–501. [PubMed] [Академия Google]
79. Гловер М. М., Маккенна Д.С., Даунинг С.М. и др. Рандомизированное исследование микронизированного прогестерона для профилактики повторных преждевременных родов. Ам Дж. Перинатол. 2011; 28: 377–381. [PubMed] [Google Scholar]
М., Маккенна Д.С., Даунинг С.М. и др. Рандомизированное исследование микронизированного прогестерона для профилактики повторных преждевременных родов. Ам Дж. Перинатол. 2011; 28: 377–381. [PubMed] [Google Scholar]
80. Caritis SN, Sharma S, Venkataramanan R, et al. Юнис Кеннеди Шрайвер Сеть отделений медицины матери и плода Национального института детского здоровья и человеческого развития. Фармакокинетика 17-гидроксипрогестерона капроата при многоплодной беременности. Am J Obstet Gynecol. 2011;205:40.e1–40.e8. [Бесплатная статья PMC] [PubMed] [Google Scholar]
81. Hemauer SJ, Yan R, Patrikeeva SL, et al. Трансплацентарный перенос и метаболизм 17-альфа-гидроксипрогестерона капроата. Am J Obstet Gynecol. 2008;199:169.e1–169.e5. [Бесплатная статья PMC] [PubMed] [Google Scholar]
82. Schardein JL. Врожденные аномалии и гормоны во время беременности: клинический обзор. Тератология. 1980; 22: 251–270. [PubMed] [Google Scholar]
83. Resseguie LJ, Hick JF, Bruen JA, et al. Врожденные пороки развития у потомства, подвергшегося внутриутробному воздействию прогестинов, округ Олмстед, Миннесота, 19 лет.36–1974. Фертил Стерил. 1985; 43: 514–519. [PubMed] [Google Scholar]
Врожденные пороки развития у потомства, подвергшегося внутриутробному воздействию прогестинов, округ Олмстед, Миннесота, 19 лет.36–1974. Фертил Стерил. 1985; 43: 514–519. [PubMed] [Google Scholar]
84. Raman-Wilms L, Tseng AL, Wighardt S, et al. Влияние половых гормонов на гениталии плода в первом триместре: метаанализ. Акушерство Гинекол. 1995; 85: 141–149. [PubMed] [Google Scholar]
85. Berghella V, Figueroa D, Szychowski JM, et al. 17-альфа-гидроксипрогестерона капроат для профилактики преждевременных родов у женщин с преждевременными родами в анамнезе и короткой длиной шейки матки. Am J Obstet Gynecol. 2010;202:351.e1–351.e6. [Бесплатная статья PMC] [PubMed] [Google Scholar]
86. Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США, Центр оценки и исследований лекарственных средств, авторы. Краткий протокол Консультативного комитета по препаратам для репродуктивного здоровья. 2006. 29 августа [По состоянию на 30 июня 2011 г.]. http://www. fda.gov/ohrms/dockets/ac/06/minutes/2006-4227M1.pdf.
fda.gov/ohrms/dockets/ac/06/minutes/2006-4227M1.pdf.
87. Сильвер Р.И., Родригес Р., Чанг Т.С., Гирхарт Дж.П. Экстракорпоральное оплодотворение связано с повышенным риском гипоспадии. Дж Урол. 1999; 161:1954–1957. [PubMed] [Google Scholar]
88. Carmichael SL, Shaw GM, Laurent C, et al. Потребление прогестина матерью и риск гипоспадии. Arch Pediatr Adolesc Med. 2005;159: 957–962. [PubMed] [Google Scholar]
89. Odibo AO, Stamilio DM, Macones GA, Polsky D. 17-альфа-гидроксипрогестерона капроат для предотвращения преждевременных родов: анализ экономической эффективности. Акушерство Гинекол. 2006; 108: 492–499. [PubMed] [Google Scholar]
90. Байлит Ю.Л., Вотруба М.Е. Экономия медицинских расходов, связанная с 17-альфа-гидроксипрогестерона капроатом. Am J Obstet Gynecol. 2007;196:219.e1–219.e7. [PubMed] [Google Scholar]
91. Cahill AG, Odibo AO, Caughey AB, et al. Универсальный скрининг длины шейки матки и лечение вагинальным прогестероном для предотвращения преждевременных родов: решение и экономический анализ. Am J Obstet Gynecol. 2010;202:548.e1–548.e8. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Am J Obstet Gynecol. 2010;202:548.e1–548.e8. [Бесплатная статья PMC] [PubMed] [Google Scholar]
92. Werner EF, Han CS, Pettker CM, et al. Универсальный скрининг длины шейки матки для предотвращения преждевременных родов: анализ эффективности затрат. УЗИ Акушерство Гинекол. 2011; 38:32–37. [PubMed] [Google Scholar]
Добавки прогестерона на ранних сроках беременности
д-р Брайан Р. Каплан | 16 июля 2020 г.
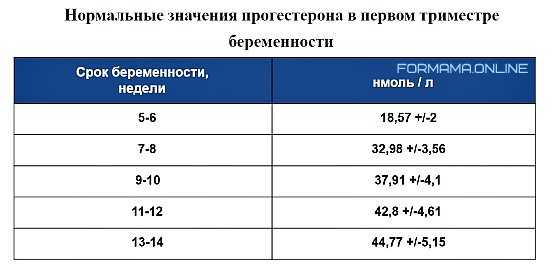
Исследования, проведенные более тридцати лет назад, ясно указывают на важность прогестерона на ранних сроках беременности.
До 7-й недели беременности прогестерон в основном образуется из желтого тела, тогда как после 9 недель прогестерон почти полностью поступает из трофобластов, что приводит к хорошо известному лютео-плацентарному сдвигу во время беременности.
Единичные и даже серийные измерения прогестерона в сыворотке имеют ограниченную клиническую ценность из-за его пульсирующей секреции. Было показано, что ткань эндометрия для гистологической оценки дает сильно различающиеся результаты, поэтому добавки прогестерона в основном эмпирические и широко назначаются во многих клинических ситуациях, когда прогестерон может не присутствовать в оптимальном количестве.
Было показано, что ткань эндометрия для гистологической оценки дает сильно различающиеся результаты, поэтому добавки прогестерона в основном эмпирические и широко назначаются во многих клинических ситуациях, когда прогестерон может не присутствовать в оптимальном количестве.
Пути введения прогестерона включают пероральные, вагинальные и внутримышечные инъекции. Пероральный микронизированный прогестерон удобен для пациента, и его можно рассматривать в качестве добавки у тех пациентов, которые выделяют эндогенный прогестерон, например, у пациентов с естественным циклом или индукцией овуляции с помощью цитрата кломифена или гонадотропинов.
Для пациентов, подвергающихся вспомогательной репродукции, добавление прогестерона имеет важное значение, поскольку агонист или антагонист ГнРГ, используемый для предотвращения преждевременного выброса ЛГ, часто приводит к ухудшению лютеиновой функции из-за подавления секреции ЛГ гипофизом.
Хотя внутримышечное введение прогестерона в масле вызывает высокие уровни прогестерона в сыворотке, вагинальное введение приводит к очень высокой локальной концентрации прогестерона в ткани эндометрия. Недавний Кокрановский систематический обзор клинических испытаний пришел к выводу, что при циклах ЭКО аналогичная частота наступления беременности наблюдалась при внутримышечном или вагинальном способах введения прогестерона.
Недавний Кокрановский систематический обзор клинических испытаний пришел к выводу, что при циклах ЭКО аналогичная частота наступления беременности наблюдалась при внутримышечном или вагинальном способах введения прогестерона.
Типичные дозы добавок прогестерона включают пероральные микронизированные 200 мг (Prometrium) один или два раза в день. Доступные вагинальные добавки с прогестероном включают составные суппозитории с прогестероном 200 мг один или два раза в день, прогестероновый вагинальный гель 9% (кринон или прочиев) один раз в день или в виде вагинального вкладыша с аппликатором по 100 мг два или три раза в день (эндометрин).
Доза прогестерона, вводимого внутримышечно в виде масла, составляет 50 мг в день. Врачи расходятся во мнениях относительно оптимальной продолжительности приема прогестерона во время беременности. В нашей практике мы прекращаем прием прогестерона между 9 и 12 неделями беременности.
Имеющиеся данные свидетельствуют о том, что наиболее распространенные формы добавок прогестерона безопасны на ранних сроках беременности.