Реанимация отделения больницы №2 Отделение анастезиологии и реанимации
Размер шрифта
- A
- A
- A
Цвет сайта
- Ц
- Ц
- Ц
Показать изображения
- Да
- Нет
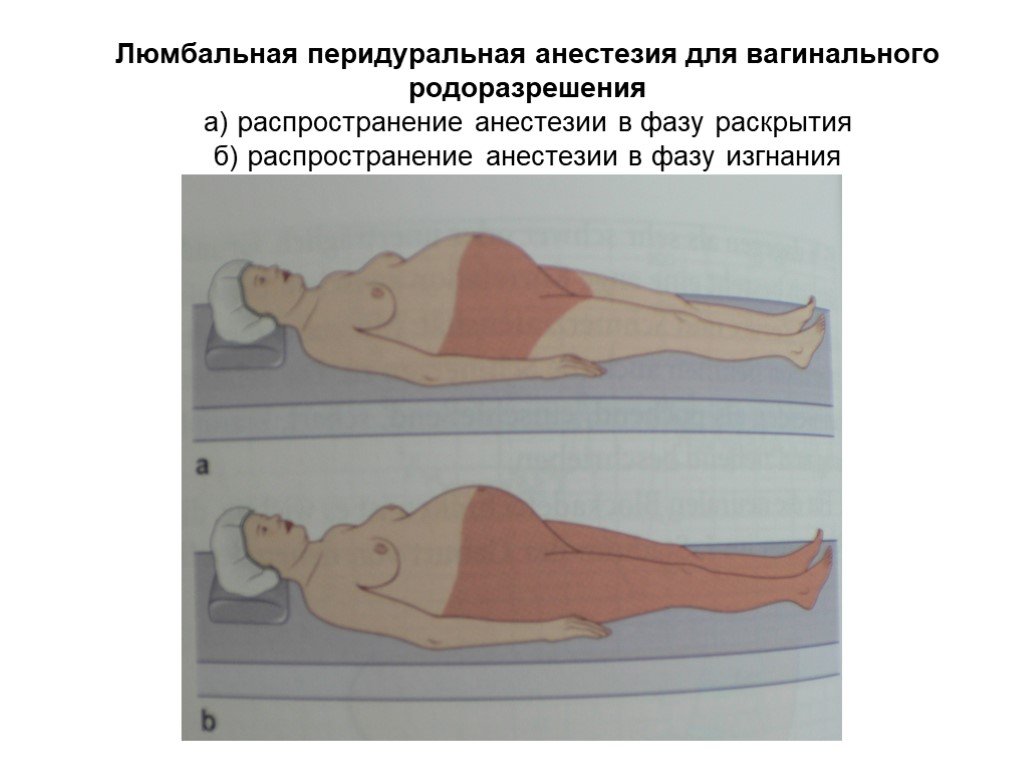
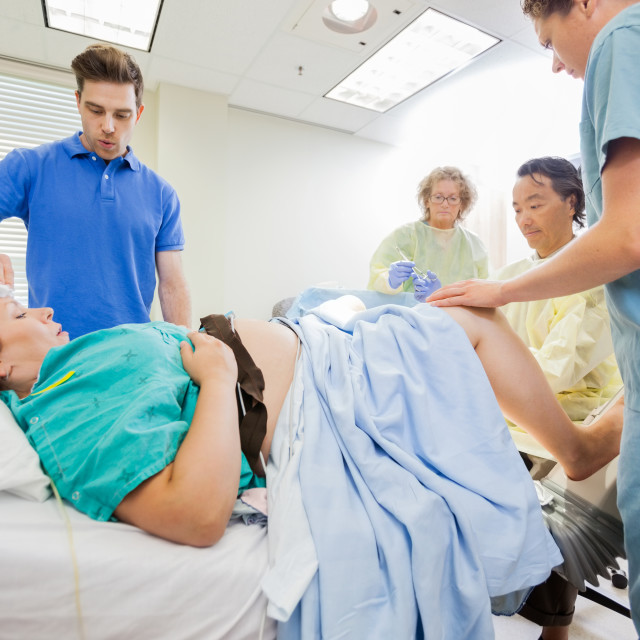
— Эпидуральная аналгезия при физиологических родах: выполняется как по желанию женщины, так и по медицинским показаниям. Суть метода заключается во введении местного анестетика, врачом анестезиологом, через тонкий катетер (трубочку) установленный в эпидуральном пространстве. Выполняется квалифицированными врачами анестезиологами-реаниматологами с использованием одноразовых наборов для эпидуральной аналгезии и импортных анестетиков. В результате действия анестетика на нервные корешки можно достигнуть различной степени обезболивания схваток, обезболивание продолжается до момента родов, что позволяет рожать в комфортных условиях. В течении всего процесса обезболивания проводится непрерывный мониторинг состояния матери и плода. Так как анестетик практически не поступает в кровоток влияние на плод отсутствует. В случае возникновения необходимости родоразрешения путем операции кесарево сечение ее чаще всего возможно провести применив более мощный анестетик через установленный эпидуральный катетер.
Выполняется квалифицированными врачами анестезиологами-реаниматологами с использованием одноразовых наборов для эпидуральной аналгезии и импортных анестетиков. В результате действия анестетика на нервные корешки можно достигнуть различной степени обезболивания схваток, обезболивание продолжается до момента родов, что позволяет рожать в комфортных условиях. В течении всего процесса обезболивания проводится непрерывный мониторинг состояния матери и плода. Так как анестетик практически не поступает в кровоток влияние на плод отсутствует. В случае возникновения необходимости родоразрешения путем операции кесарево сечение ее чаще всего возможно провести применив более мощный анестетик через установленный эпидуральный катетер.
— Спинальная анестезия
 Позволяет добиться качественного обезболивания при минимальном воздействии на организм женщины (самостоятельное дыхание, сохраненное сознание, стабильное артериальное давление) и практически полном отсутствии влияния анестезии на плод. При нежелании пациентки во время операции находиться в сознании, возможно проведение седации (медикаментозный сон). Выполняется квалифицированными врачами анестезиологами-реаниматологами с использованием одноразовых супертонких игл для спинальной анестезии и импортных анестетиков. В течении всей операции и в послеоперационном периоде проводится непрерывный мониторинг состояния пациентки.
Позволяет добиться качественного обезболивания при минимальном воздействии на организм женщины (самостоятельное дыхание, сохраненное сознание, стабильное артериальное давление) и практически полном отсутствии влияния анестезии на плод. При нежелании пациентки во время операции находиться в сознании, возможно проведение седации (медикаментозный сон). Выполняется квалифицированными врачами анестезиологами-реаниматологами с использованием одноразовых супертонких игл для спинальной анестезии и импортных анестетиков. В течении всей операции и в послеоперационном периоде проводится непрерывный мониторинг состояния пациентки.— Эндотрахеальный наркоз: один из методов обезболивания операции кесарево сечение (при противопоказаниях к спинальной и эпидуральной анестезии), а также при гинекологических операциях (в том числе лапароскопических). Суть метода заключается во введении препаратов для наркоза внутривенно и ингаляционно, что позволяет достичь качественного обезболивания на протяжении всей операции, при этом пациентка находится в состоянии медикаментозного сна, дыхание поддерживается путем искусственной вентиляции легких при помощи наркозно-дыхательного аппарата.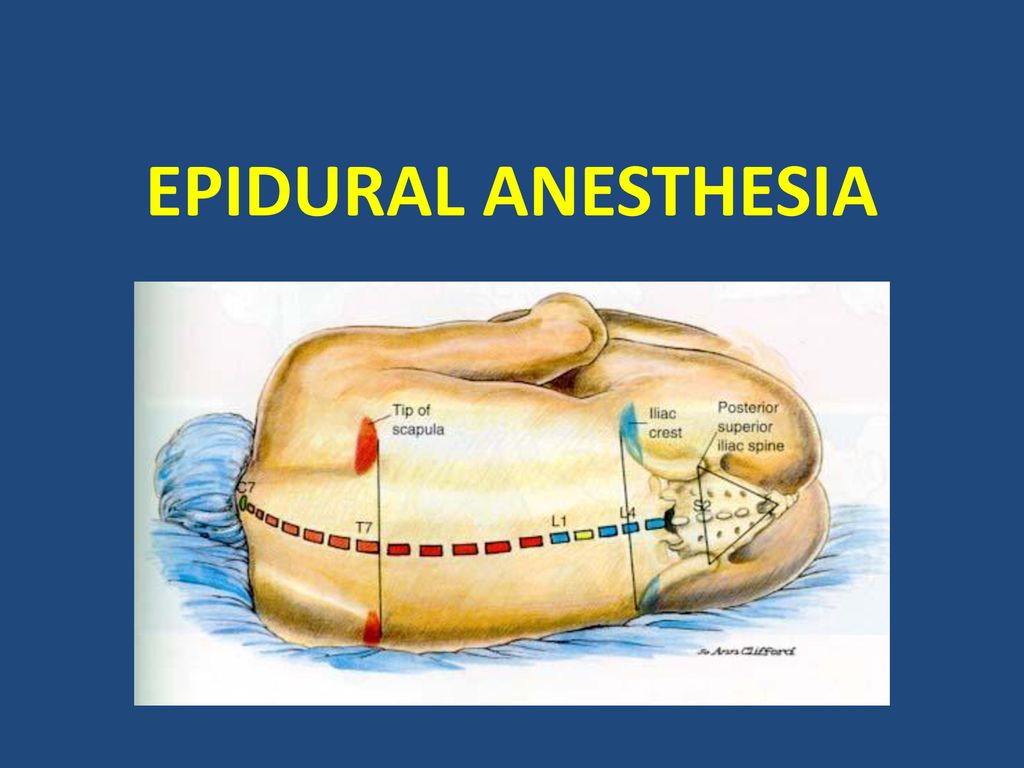
— Общее внутривенное обезболивание импортными лекарственными препаратами при малых гинекологических операциях: большой спектр гинекологических операций возможно выполнить при помощи внутривенной анестезии с сохранением самостоятельного дыхания, это такие операции как гистероскопии, диагностические выскабливания стенок полости матки, процедура забора яйцеклетки перед выполнением ЭКО и другие. Суть метода заключается во внутривенном введении анестетиков, что позволяет добиться качественного обезболивания при сохраненном самостоятельном дыхании, при этом пациентка находится в состоянии медикаментозного сна. Выполняется квалифицированными врачами анестезиологами-реаниматологами с использованием импортных анестетиков, а также одноразовых расходных материалов.
все «за» и «против» / «Жду малыша»
Олеся Бутузова
Любая беременная ждёт родов — долгожданного момента встречи со своим малышом. Однако многие при этом испытывают и противоречивое чувство — страх. Как правило, большинство женщин, наслушавшихся рассказов «бывалых» подруг, боятся боли. Именно поэтому современная беременная задумывается не только об имени для будущей крохи, но также и о…обезболивании. Самым распространённым и, пожалуй, излюбленным способом обезболивания во время родов в настоящее время является эпидуральная анестезия.
Суть данной методики устранения боли заключается в введении местного анестетика под твёрдую оболочку спинного мозга, туда, где проходят корешки спинномозговых нервов. «Оглушив» их, можно избавить беременную от болевых ощущений.
Чем хороша эпидуральная анестезия?
Эпидуральная анестезия не зря так популярна как среди акушеров-гинекологов, так и среди рожениц. Она устраняет боль и даёт женщине возможность передохнуть. При небольшом введении препарата роженица может самостоятельно передвигаться, не испытывая при этом дискомфорта. Во время операции кесарево сечение мама находится в сознании и не пропускает чудесного момента первой встречи с малышом.
Она устраняет боль и даёт женщине возможность передохнуть. При небольшом введении препарата роженица может самостоятельно передвигаться, не испытывая при этом дискомфорта. Во время операции кесарево сечение мама находится в сознании и не пропускает чудесного момента первой встречи с малышом.
Как правило, введение препарата осуществляется дозированно, поступает он прямо по назначению — к нервным корешкам, поэтому и дозировки минимальны. Всё это позволяет печени быстро очищать кровь и утилизировать остатки, не пропуская лекарство к малышу. Таким образом, эпидуральная анестезия практически безопасна для малыша.
Только обезболить?
Изначально целью эпидуральной анестезии было не облегчить мамочкам процесс родов, а купировать определённые угрожающие состояния.
- Таким образом, эпидуральная анестезия оказывает целый ряд полезных эффектов:
- Облегчает болевые ощущения в родах и даёт женщине возможность отдохнуть и поднабраться сил для важного периода потуг.

- Снижает повышенное артериальное давление, гипервентиляцию лёгких и уровень адреналина, что действует на организм успокаивающе. Эпидуральная анестезия облегчает раскрытие шейки матки и снижает травматизм при преждевременных родах, координирует схватки и работу мышц матки.
- Ну и, самое главное, такое обезболивание гораздо безопаснее использования внутривенных препаратов.
Как проводится процедура?
Чтобы произвести прокол, доктор сначала должен правильно расположить беременную (что бывает непросто при болезненных схватках). Роженице рекомендуется сесть на стул, лицом к спинке или лечь на бок, свернувшись калачиком.
Место прокола тщательно обрабатывается растворами антисептиков, дабы свести к минимуму риск инфицирования.
Кожа и подкожно-жировая клетчатка обкалываются местным анестетиком, чтобы обезболить введение иглы под твёрдую оболочку спинного мозга.
Специальной иглой доктор проникает в эпидуральное пространство и проводит по ней катетер, через который осуществляется доставка лекарственного препарата.
Медицинские показания для эпидуральной анестезии:
- Операция кесарево сечение.
- Болезни сердца, в том числе и пороки, — уменьшается нагрузка на сердце.
- Болезни почек.
- Сахарный диабет.
- Повышенное артериальное давление. Эпидуральная анестезия способствует его снижению.
- Недоношенная беременность. Эпидуральная анестезия способствует расслаблению мышц тазового дна и уменьшению сопротивления, оказываемого головке малыша. Ребёнок выходит плавно и мягко.
- Дискоординация родовой деятельности — состояние, при котором схватки становятся нерегулярными, частыми, болезненными и непродуктивными. Они изматывают женщину, но не способствуют рождению ребёнка. Эпидуральная анестезия приводит в порядок тонус матки и мышечные сокращения, координируя тем самым родовую деятельность.
Но эпидуральная анестезия подходит не всем. Существует целый перечень противопоказаний к проведению подобного обезболивания.
Существует целый перечень противопоказаний к проведению подобного обезболивания.
Наш эксперт
Алла Мисютина, врач отдела «Медицинские офисы ИНВИТРО»
Если роды протекают нормально, природа сама делает своё дело — любое вмешательство может стать лишним, в данной ситуации от анестезии вообще можно отказаться. Однако эпидуральная анестезия — одно из предпочтительных методов анестезии в акушерстве. Начало действия данного обезболивания постепенное и медленное. Обезболивание обычно развивается через 10-20 минут после эпидурального введения и может быть продолжено до конца родов, так как дополнительные дозы препаратов могут быть введены через эпидуральный катетер. После родов катетер извлекается и спустя несколько часов все ощущения возвращаются к норме. Анестезия предполагает полную блокировку ощущений и движений, используется чаще при проведении кесарева сечения.
Иногда при родах проводят эпидуральную аналгезию, с помощью которой снимаются только болезненные ощущения.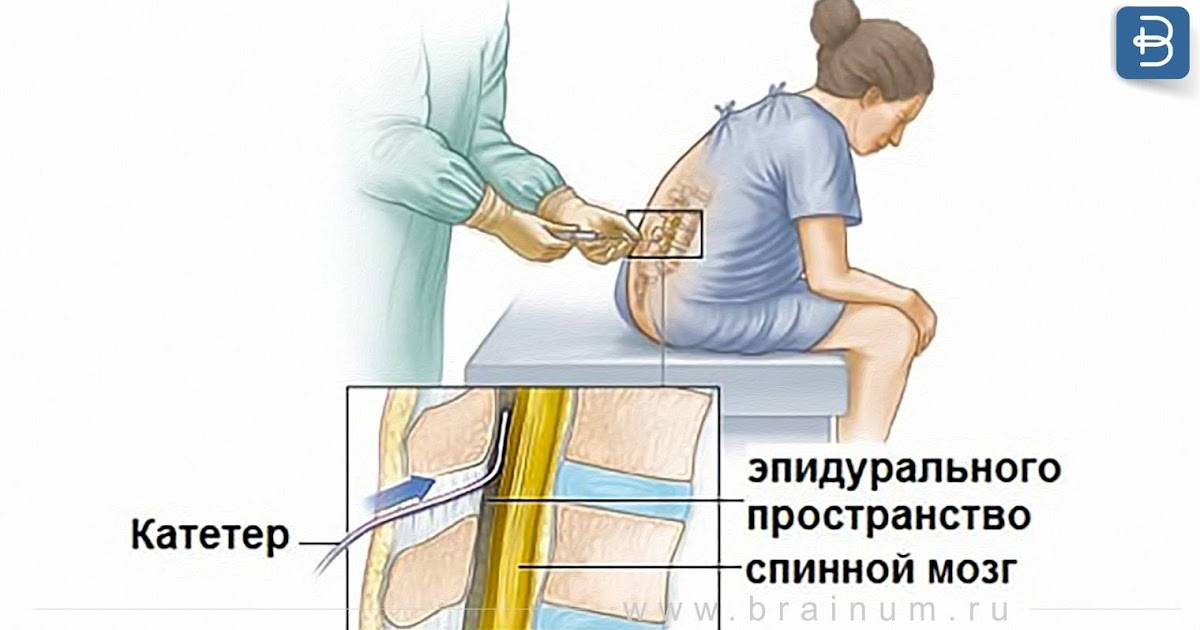 Тогда нервы, отвечающие за моторные функции, остаются частично в рабочем состоянии, и при желании женщина может двигаться — переворачиваться, садиться, стоять. Схватки становятся безболезненными и ощущаются роженицей лишь как давление внизу, на прямую кишку. При грамотном подходе врачей — гинекологов и анестезиологов — риск минимален. Акушеры-гинекологи широко пропагандируют данный вид обезболивания, и многие женщины легко соглашаются на его применение.
Тогда нервы, отвечающие за моторные функции, остаются частично в рабочем состоянии, и при желании женщина может двигаться — переворачиваться, садиться, стоять. Схватки становятся безболезненными и ощущаются роженицей лишь как давление внизу, на прямую кишку. При грамотном подходе врачей — гинекологов и анестезиологов — риск минимален. Акушеры-гинекологи широко пропагандируют данный вид обезболивания, и многие женщины легко соглашаются на его применение.
О побочных эффектах
Но, как и любая другая полезная медицинская манипуляция, эпидуральная анестезия не лишена побочных эффектов.
Самым распространённым является снижение артериального давления. Это чревато нарушением плацентарного кровотока и гипоксией, то есть кислородным голоданием у малыша.
Второй серьёзной реакцией может быть аллергическая. Для профилактики анафилактического шока в начале процедуры проводят пробное введение препарата. Если роженица почувствовала боль, жжение или зуд в области прокола, то врачи «прикрывают» анестезию противоаллергическими средствами.
При прокалывании возможно попадание лекарства в спинномозговой канал, что чревато затруднением дыхания и падением артериального давления. Также возможно травмирование корешков спинномозговых нервов и болевые ощущения в конечностях. При введении препарата под твёрдую оболочку спинного мозга существует риск попадания в эпидуральные вены. В таких случаях развиваются тяжёлые осложнения — резкое падение артериального давления, нарушение сердечного ритма и головокружение. Часто подобная ситуация сопровождается онемением языка.
Проникновение бактерий в месте прокола может привести к менингиту.
При повреждении твёрдой мозговой оболочки и, как следствие, попадании в эпидуральное пространство спинномозговой жидкости может возникать головная боль. Она появляется через несколько дней после родов и может длиться до полутора месяцев.
Что касается побочных эффектов со стороны ребёнка, то это может быть угнетение дыхания, нарушение моторики, затруднение сосания.
Однако хочется заметить, что по статистике, все эти осложнения встречаются нечасто.
Таким образом, эпидуральная анестезия — эффективный способ обезболивания в родах, помогающий маме набраться сил перед встречей с крохой. А также лечебная процедура, устраняющая ряд осложнений во время родов. Хотя применять ли эпидуральную анестезию, если к ней нет показаний, решать, конечно же, вам.
Перечень противопоказаний к проведению эпидуральной анестезии:
- Высокое внутричерепное давление.
- Низкое артериальное давление (ниже 100 мм рт.ст.).
- Искривления позвоночника.
- Бессознательное состояние роженицы.
- Сепсис.
- Кровотечение или нарушение свёртываемости крови.
- Серьёзные неврологические или психические заболевания роженицы.
- Аллергия на медикаменты, применяемые для эпидуральной анестезии.
Падение стопы после спинальной анестезии при кесаревом сечении: клинический случай
1 Мешхедский университет медицинских наук, Мешхед, Иран; 2 Исследовательский центр болезней легких, Мешхедский университет медицинских наук, Мешхед, Иран
Цель: Спинальная анестезия является предпочтительным методом анестезии при кесаревом сечении. Неврологические осложнения после спинальной анестезии очень редки и часто преходящи.
Неврологические осложнения после спинальной анестезии очень редки и часто преходящи.
История болезни: В данном случае 37-летняя женщина была признана подходящей для кесарева сечения из-за дистресса плода. Ей была проведена спинальная анестезия с помощью спинальной иглы 25-го калибра с заостренным концом. В положении сидя после свободного оттока спинномозговой жидкости вводили 3 мл 0,5% бупивакаина. Кесарево сечение прошло без осложнений, без серьезных и значимых гемодинамических изменений. После выздоровления больной жаловался на покалывание и скованность в левой ноге, сопровождающиеся двигательными нарушениями и свисанием стопы. Магнитно-резонансная томография поясничного отдела в норме. После приема 500 мг метилпреднизолона внутривенно ежедневно в течение 72 часов выписана из стационара без особых проблем.
Заключение: Отвисание стопы — это неврологическое расстройство, которое возникает после естественных родов и спинальной анестезии из-за прямой травмы иглой или интоксикации местным анестетиком. Это осложнение носит преходящий характер и обычно проходит в течение нескольких дней. У нашей пациентки после родов и выхода из наркоза возникло неврологическое осложнение, которое лечили кортикостероидами и противовоспалительными препаратами без особых побочных эффектов.
Это осложнение носит преходящий характер и обычно проходит в течение нескольких дней. У нашей пациентки после родов и выхода из наркоза возникло неврологическое осложнение, которое лечили кортикостероидами и противовоспалительными препаратами без особых побочных эффектов.
Введение
Неврологические осложнения после регионарной анестезии встречаются редко. Распространенность этих осложнений оценивается в 0-36 на 10 000 случаев эпидуральной анестезии и около 35 на 10 000 случаев спинальной анестезии. 1,2 Эти осложнения возникают у 20% родильниц, при этом только 0,2% являются клинически значимыми. 3 Как правило, после кесарева сечения сообщается о нескольких неврологических осложнениях. 4 Субарахноидальная блокада — распространенный и безопасный метод введения анестетика. В двухлетнем исследовании, проведенном Scott и Tunstall, неврологические расстройства были зарегистрированы в восьми из 14 856 родов со спинальной анестезией (0,054%), все из которых были преходящими. 5 Кроме того, в одном исследовании сообщалось о неврологических расстройствах в 24 случаях с распространенностью 0,06% после спинальной анестезии и 0,02% после эпидуральной анестезии. 6
5 Кроме того, в одном исследовании сообщалось о неврологических расстройствах в 24 случаях с распространенностью 0,06% после спинальной анестезии и 0,02% после эпидуральной анестезии. 6
Отвисание стопы возникает в результате травмы пояснично-крестцового ствола и повреждения общего малоберцового нерва. Симптомы этого неврологического расстройства, часто возникающего у низкорослых матерей с макросомией плода, включают односторонние двигательные расстройства голеностопных суставов с нарушением чувствительности или парестезиями; однако этот тип осложнений после кесарева сечения встречается редко. 7 Здесь мы представляем случай отвисания стопы после спинальной анестезии при кесаревом сечении. Мы получили письменное информированное согласие пациентки на публикацию подробностей ее случая и в соответствии со спецификациями журнала.
История болезни
37-летняя женщина (G1P0AB0L0) ростом 181 см и весом 88 кг поступила в нашу клинику по поводу кесарева сечения в связи с дистрессом плода. До кесарева сечения у нее не было сердечно-легочных, нервных или сенсомоторных проблем. При донаркозном обследовании получены следующие результаты: температура тела 36,5°С, 17 вдохов/мин, 78 уд/мин, артериальное давление 120/80 мм рт.ст. Более того, предоперационные результаты рутинной коагуляции были нормальными (международное нормализованное отношение = 1).
До кесарева сечения у нее не было сердечно-легочных, нервных или сенсомоторных проблем. При донаркозном обследовании получены следующие результаты: температура тела 36,5°С, 17 вдохов/мин, 78 уд/мин, артериальное давление 120/80 мм рт.ст. Более того, предоперационные результаты рутинной коагуляции были нормальными (международное нормализованное отношение = 1).
При УЗИ плода сообщалось о головном предлежании и нормальной передней плаценте (степень II) (индекс амниотической жидкости 105 мм; расчетный вес плода 3150 г). Спинномозговая анестезия проводилась с согласия матери. Первоначально ее контролировали с точки зрения электрокардиографии, насыщения кислородом периферических капилляров и неинвазивного артериального давления. Затем вводили 500 мл 0,9% физиологического раствора. Спинальную анестезию индуцировали в положении сидя с помощью спинальной иглы 25 калибра с карандашным острием. Иглу вводили в пространство L3–L4 и после отведения ликвора вводили 3 мл 0,5% бупивакаина. После удаления иглы ее положение было немедленно изменено на лежачее.
Спинальная анестезия была вызвана без каких-либо инцидентов, боли или парестезии во время введения иглы или инъекции местного анестетика. Через 5 минут и при достижении верхнего сенсорного уровня Т4 было выполнено кесарево сечение без каких-либо значительных изменений артериального давления в течение ~40 минут. Во время операции мы снова влили 1500 мл 0,9% физиологического раствора с кровоизлиянием 700 мл. У больного не было выраженной гипотензии, и мы не вводили вазопрессор. Через 90 минут проводилась блокада нерва на уровне Т10, а через 2,5 часа у пациентки отсутствовала анестезия стопы, она могла двигаться и сгибать колени.
После кесарева сечения и выхода из спинномозговой анестезии у пациентки появились покалывания и парестезии в левой нижней конечности. При осмотре тыльное сгибание справа было нормальным, тогда как тыльное сгибание слева было снижено до уровня II/V. Правое подошвенное сгибание было нормальным, тогда как левое подошвенное сгибание было снижено до II/V. Пациентка жаловалась на отвисание стопы, неподвижность левого голеностопного сустава, снижение силы мышц голени (II/V). Помимо отвисания левой стопы, других сенсорных и двигательных симптомов в верхней части левой ноги не было. Сенсорные и моторные исследования правой ноги были в норме. Сообщается, что результаты магнитно-резонансной томографии (МРТ) поясничного отдела позвоночника в норме. Электромиография (ЭМГ) показала снижение скорости проведения, помимо увеличения латентности и частоты в поясничной области.
Пациентка жаловалась на отвисание стопы, неподвижность левого голеностопного сустава, снижение силы мышц голени (II/V). Помимо отвисания левой стопы, других сенсорных и двигательных симптомов в верхней части левой ноги не было. Сенсорные и моторные исследования правой ноги были в норме. Сообщается, что результаты магнитно-резонансной томографии (МРТ) поясничного отдела позвоночника в норме. Электромиография (ЭМГ) показала снижение скорости проведения, помимо увеличения латентности и частоты в поясничной области.
500 мг метилпреднизолона внутривенно назначали ежедневно в течение 3 дней и постепенно снижали дозу в течение следующих дней. Отвисание стопы пациента разрешилось примерно через 72 часа. Других проблем не было, выписана через 3 дня после кесарева сечения. Через 1 неделю она не направила в клинику никаких сопутствующих симптомов, а неврологическое обследование было нормальным.
Обсуждение
Спинномозговая анестезия обычно используется при кесаревом сечении. Наиболее распространенные побочные эффекты этого метода включают гемодинамические изменения, тошноту и рвоту, боль в спине и головную боль. Неврологические осложнения после спинальной анестезии редки и преходящи, их распространенность составляет около 3,5%. 1 До сих пор сообщалось о редких случаях необратимых неврологических осложнений. Наиболее распространенными причинами этих осложнений являются прямая травма иглой и нейротоксичность, вызванная местными анестетиками.
Наиболее распространенные побочные эффекты этого метода включают гемодинамические изменения, тошноту и рвоту, боль в спине и головную боль. Неврологические осложнения после спинальной анестезии редки и преходящи, их распространенность составляет около 3,5%. 1 До сих пор сообщалось о редких случаях необратимых неврологических осложнений. Наиболее распространенными причинами этих осложнений являются прямая травма иглой и нейротоксичность, вызванная местными анестетиками.
В одном исследовании у 24 из 71 053 пациентов с нейроаксиальными блокадами были неврологические осложнения. 6 Парестезия из-за введения иглы или инъекции, а также повторные попытки были основными причинами повреждения пояснично-крестцового нерва. 8,9 Кроме того, в другом исследовании две трети пациентов с неврологическими осложнениями испытывали боль во время введения иглы или инъекции местного анестетика. Было показано, что размер иглы, доза анестетика и тип местного анестетика эффективны в развитии неврологических осложнений. Более того, существуют вариации естественного анатомического статуса позвоночного столба. Поэтому при его расположении ниже в спинном мозге чаще возникают неврологические осложнения.
Более того, существуют вариации естественного анатомического статуса позвоночного столба. Поэтому при его расположении ниже в спинном мозге чаще возникают неврологические осложнения.
Отвисание стопы обычно связано с поражением общего малоберцового нерва, радикулопатией, относительным поражением седалищного нерва, поражением пояснично-крестцового отдела или синдромом конского хвоста. 10 Другие причины включают эпидуральную гематому, эпидуральный абсцесс, менингит и синдром передней спинномозговой артерии. В долгосрочном ретроспективном исследовании 17 из более чем 10 000 пациентов со спинальной блокадой имели стойкие неврологические осложнения на срок до 1 года. 11 Неврологический паралич в родах после регионарной анестезии встречается в три-четыре раза чаще. Эта послеродовая травма возникает из-за давления между головкой плода и крестцовым стволом, что является результатом неправильного положения литотомии.
Неврологические осложнения после спинальной анестезии связаны с прямой травмой иглой или катетером, а также с прямой интраневральной инъекцией местного анестетика. Эти осложнения могут развиваться как радикулопатия одного нервного корешка и часто носят транзиторный характер. 1,12 В одном исследовании распространенность неврологических осложнений составляла почти 1 случай на 1000. 1 Кроме того, в истории болезни неврологическое осложнение наблюдалось при операции по замене коленного сустава после комбинированной спинальной и эпидуральной анестезии. Боль и парестезии были связаны с введением иглы, а не с инъекцией препарата. 13
Эти осложнения могут развиваться как радикулопатия одного нервного корешка и часто носят транзиторный характер. 1,12 В одном исследовании распространенность неврологических осложнений составляла почти 1 случай на 1000. 1 Кроме того, в истории болезни неврологическое осложнение наблюдалось при операции по замене коленного сустава после комбинированной спинальной и эпидуральной анестезии. Боль и парестезии были связаны с введением иглы, а не с инъекцией препарата. 13
Дифференциальную диагностику отвисания стопы следует проводить для выявления осложнений со стороны центральной и периферической нервной системы путем проведения неврологических и ЭМГ-оценок, а также МРТ-исследований для исследования объемных образований. К факторам, вызывающим ишемию спинного мозга и тромбоз спинномозговых артерий, влекущих неврологические осложнения, относятся интенсивные и длительные гемодинамические изменения. В данном случае специфических гемодинамических изменений во время операции или спинальной блокады не наблюдалось. В некоторых исследованиях причиной седалищной невропатии было длительное положение на боку. 14,15 Но в нашем отчете операция длилась менее получаса, и пациент долго не находился в положении на боку.
В некоторых исследованиях причиной седалищной невропатии было длительное положение на боку. 14,15 Но в нашем отчете операция длилась менее получаса, и пациент долго не находился в положении на боку.
Начало, скорость выздоровления и выраженность неврологических симптомов различаются у разных пациентов. В исследовании Auroy et al., включавшем 103 000 пациентов со спинальной блокадой, все неврологические проблемы возникли в течение 48 часов, а восстановление заняло от 2 дней до 3 месяцев. 6 В нашем случае осложнение возникло сразу после выхода из спинномозговой анестезии и пациент выздоровел через 72 часа.
В заключение мы описали случай пациента, у которого после спинальной анестезии возникло одностороннее свисание стопы. Это неврологическое осложнение возникло после операции кесарева сечения и лечилось кортикостероидами и противовоспалительными препаратами без особых побочных эффектов.
Раскрытие информации
Авторы сообщают об отсутствии конфликта интересов в этой работе.
Ссылки
1. | Brooks H, May A. Неврологические осложнения после регионарной анестезии в акушерстве. BJA CEPD, ред. . 2003;3(4):111–114. | |
2. | Moen V, Irestedt L. Неврологические осложнения после центральных нейроаксиальных блокад в акушерстве. Curr Opin Anaesthesiol . 2008;21(3):275–280. | |
3. | Dar AQ, Robinson AP, Lyons G. Послеродовые неврологические симптомы после регионарной блокады: проспективное исследование с контролем случаев. Int J Obstet Anesth . 2002;11(2):85–90. | |
4. | Рорариус М., Суоминен П., Хаанпаа М. и др. Неврологические осложнения после кесарева сечения. | |
5. | Скотт Д.Б., Танстолл, Мэн. Серьезные осложнения, связанные с эпидуральной/спинальной блокадой в акушерстве: двухлетнее проспективное исследование. Int J Obstet Anesth . 1995;4(3):133–139.. | |
6. | Auroy Y, Narchi P, Messiah A, Litt L, Rouvier B, Samii K. Серьезные осложнения, связанные с регионарной анестезией: результаты проспективного исследования во Франции. Анестезиология . 1997;87(3):479–486. | |
7. | O’Neal MA, Chang LY, Salajegheh MK. Послеродовые повреждения спинного мозга, корешков, сплетений и периферических нервов нижних конечностей: практический подход. Анест Анальг . 2015;120(1):141–148. | |
8. | Фачсенда К.А., Финукейн Б.Т. Частота и профилактика осложнений регионарной анестезии. Безопасность лекарств . 2001;24(6):413–442. | |
9. | Горлокер ТТ. Осложнения спинальной и эпидуральной анестезии. Anesthesiol Clin Северная Америка . 2000;18(2):461–485. | |
10. | Reynolds F. Повреждение мозгового конуса после спинальной анестезии. Анестезия . 2001;56(3):238–247. | |
11. | Dripps RD, Vandam LD. Долгосрочное наблюдение за пациентами, получившими 10 098 спинномозговых анестетиков: неспособность обнаружить серьезные неврологические последствия. | |
12. | Nirmala B, Kumari G. Отвисание стопы после спинномозговой анестезии: редкое осложнение. Индиан Джей Анест . 2011;55(1):78–79. | |
13. | Узунлар Х., Думан Э., Эроглу А., Топку Б., Эрджиес Н. Случай «свисающей стопы» после комбинированной спинальной эпидуральной анестезии. Int J Анестезиол . 2003;8(1):11340. | |
14. | Рой С., Левин А.Б., Хербисон Г.Дж., Джейкобс С.Р. Интраоперационное позиционирование во время кесарева сечения как причина седалищной невропатии. Акушерство Гинекол . 2002;99(4):652–653. | |
15. | Постачи А. |
ЗА и ПРОТИВ: Использование эпидуральной анестезии для родов при кесаревом сечении — ЗА: Доза эпидуральной анестезии для хирургической анестезии
Связанная статья:
CON: вытащите эпидуральный катетер и выполните спинальную анестезию
Родильницам, нуждающимся в интранатальном кесаревом сечении (CD), может быть предоставлен постоянный эпидуральный катетер специалистам по анестезии в отделе родов и родоразрешения (L&D). Дозирование эпидуральной анестезии при родах для достижения хирургической анестезии следует рассматривать как подход первой линии. Эффективная хирургическая анестезия и послеоперационная анальгезия могут быть достигнуты с использованием эпидурального катетера in situ , при этом следует учитывать, что может иметь место неполный или односторонний уровень анестезии. 1
1
Использование постоянного эпидурального катетера позволяет быстро, но контролируемо титровать анестетики для достижения хирургической анестезии. Например, введение местных анестетиков (например, 2% лидокаина с адреналином и бикарбонатом натрия или 3% 2-хлорпрокаина) в сочетании с липофильными опиоидами (например, фентанилом, гидроморфоном) обычно обеспечивает быстрое начало хирургической анестезии. 2 В клинических условиях, когда необходимо избегать резкой симпатической блокады (например, снижение объема, ограниченный сердечный резерв), постепенное титрование анестезии с использованием эпидурального катетера является ключевым преимуществом по сравнению с одной спинальной анестезией.
В случае, если CD превышает продолжительность первоначальной эпидуральной нагрузочной дозы, уровень анестезии может быть сохранен или продлен с использованием дополнительного местного анестетика, вводимого через эпидуральный катетер. Примеры могут включать БК, когда время хирургического вмешательства увеличивается из-за спаек, патологического ожирения или патологии плаценты. 3 При непредвиденных осложнениях, таких как послеродовое кровотечение, требующее возвращения в операционную для повторного исследования или гистерэктомии, сохранение эпидурального катетера позволяет повторно дозировать эпидуральную анестезию, что потенциально исключает общую анестезию и присущие ей риски. 4 Дополнительным преимуществом сохранения эпидуральной анестезии в послеоперационном периоде является возможность обеспечения соответствующей анальгезии с контролируемой пациентом эпидуральной анальгезией с использованием разбавленного раствора местного анестетика и опиоида.
3 При непредвиденных осложнениях, таких как послеродовое кровотечение, требующее возвращения в операционную для повторного исследования или гистерэктомии, сохранение эпидурального катетера позволяет повторно дозировать эпидуральную анестезию, что потенциально исключает общую анестезию и присущие ей риски. 4 Дополнительным преимуществом сохранения эпидуральной анестезии в послеоперационном периоде является возможность обеспечения соответствующей анальгезии с контролируемой пациентом эпидуральной анальгезией с использованием разбавленного раствора местного анестетика и опиоида.
Известная проблема, связанная с использованием постоянного эпидурального катетера при БК, заключается в невозможности достижения адекватной анестезии. 5 Однако меры, принимаемые во время эпидуральной анестезии, могут максимизировать успешный переход от эпидуральной анестезии родов к хирургической анестезии. Например, использование комбинированной спинальной эпидуральной анестезии и/или эпидуральной пункции твердой мозговой оболочки может повысить надежность введения эпидурального катетера и повысить эффективность лекарств, вводимых через эпидуральную анестезию. 6
6
Эффективное ведение эпидуральной анестезии родов зависит от эффективной коммуникации и координации помощи между анестезиологами и акушерами в L&D. Поскольку эпидуральный катетер в родах остается в течение длительных периодов времени без постоянного присутствия анестезиолога, важно, чтобы внимание специалистов по анестезии было незамедлительно доведено до сведения о неадекватной анальгезии, чтобы были предприняты необходимые вмешательства (катетер болюс, регулировка или замена). 7,8 Обеспечение функционального эпидурального катетера во время родов может снизить потребность в повторной нейроаксиальной блокаде или переходе на общую анестезию, особенно в условиях нехватки времени для срочной КК.
Наконец, введение спинальной анестезии для интранатальной БК после инфузии через эпидуральный катетер сопряжено с риском высокой или тотальной спинальной анестезии, учитывая неопределенное количество введенных препаратов в нейроаксиальном пространстве. 1 Кроме того, переход на общую анестезию вместо введения постоянного эпидурального катетера создает дополнительные риски, связанные с инструментальной обработкой дыхательных путей матери и увеличением воздействия анестетиков на мать и новорожденного.
Когда у роженицы, получающей эпидуральную анальгезию, возникает БК, специалисты по анестезии должны использовать эпидуральный катетер для хирургической анестезии, а не отказываться от использования эпидуральной анестезии и переходить к спинальной или общей анестезии. Подходы, способствующие эффективному использованию эпидуральной анестезии, такой как комбинированная спинальная эпидуральная анестезия или эпидуральная пункция твердой мозговой оболочки, описаны выше. При клиническом применении в качестве подхода первой линии можно предотвратить дополнительный риск проведения спинальной или общей анестезии при БК или дополнительных послеродовых процедур, таких как перевязка маточных труб.
Д-р Блок является директором отделения акушерской анестезиологии и директором программы резидентуры в отделении анестезиологии Медицинского центра Университета Хакенсак, Хакенсак, штат Нью-Джерси.
У автора нет конфликта интересов, о котором следует сообщать.
Ссылки
- Carvalho B. Неудачная эпидуральная анестезия при кесаревом сечении из-за отсутствия прогресса в родах: аргумент против однократной спинальной анестезии. Int J Obstet Anesth . 2012 г.; 21: 357–359.
- Aiono-Le Tagaloa L, Butwick AJ, Carvalho B. Обзор периоперационной и послеоперационной анестезии при кесаревом сечении. Anesthesiol Res Pract . 2009 г.; 2009: 510642.
- Hillyard SG, Bate TE, Corcoran TB, et al. Расширение эпидуральной анальгезии при экстренном кесаревом сечении: метаанализ. Бр Дж Анест . 2011; 107: 668–678.
- Butwick AJ, Carvalho B, Danial C, Riley E. Ретроспективный анализ анестезиологических вмешательств у пациентов с ожирением, перенесших плановое кесарево сечение. Дж Клин Анест . 2010 г.; 22: 519–526.
- Хокинс Дж.Л., Чанг Дж., Палмер С.К. и др. Материнская смертность, связанная с анестезией, в США: 1979–2002 гг. Акушерство Гинекол . 2011 г.


 Acta Anaesthesiol Scand . 2001;45(1):34–41.
Acta Anaesthesiol Scand . 2001;45(1):34–41.
 J Am Med Assoc . 1954; 156 (16): 1486–1491.
J Am Med Assoc . 1954; 156 (16): 1486–1491. , Карабейоглу И., Эрдоган Г., Туран О., Дикмен Б. Случай седалищной нейропатии после кесарева сечения под спинальной анестезией. Int J Obstet Anesth . 2006;15(4):317–319.
, Карабейоглу И., Эрдоган Г., Туран О., Дикмен Б. Случай седалищной нейропатии после кесарева сечения под спинальной анестезией. Int J Obstet Anesth . 2006;15(4):317–319.