ВОЗ: все больше женщин рожают с помощью кесарева сечения при отсутствии медицинских показаний
В ВОЗ напоминают, что кесарево сечение спасает жизни, однако эта хирургическая операция, как и всякая другая, сопряжена с риском для здоровья матери и ребенка, а в случае отсутствия медицинских показаний для ее проведения такой риск становится необоснованным.
«Кесарево сечение играет критическую роль в ситуациях, когда вагинальные естественные роды грозят осложнениями, – объясняет доктор Ян Эскью, директор департамента ВОЗ по сексуальному и репродуктивному здоровью. – Но эти операции далеко не всегда проводят по медицинским показаниям, а необоснованное хирургическое вмешательство может причинить вред женщине и младенцу».
Далеко не везде женщины имеют равный доступ к операции кесарева сечения – в наименее развитых странах мира только 8 процентов младенцев появляются на свет таким образом, а в государствах Африки ниже Сахары – всего пять процентов.
А вот в Латинской Америке к кесареву сечению прибегают в 43 процентах случаев.
Общемировая тенденция вызывает у экспертов ВОЗ беспокойство: за последние тридцать лет кесарево сечение стали проводить намного чаще – с 7 процентов в 1990 году, до 21 процента в 2020-ом.
Чем обусловлена эта статистика? В каждой стране свои причины: это и финансирование здравоохранения, и культурные нормы, и доля недоношенных младенцев. Поэтому авторы доклада не ставят общие для всех цели, а подчеркивают необходимость ориентироваться на обстоятельства, уникальные для каждого случая, и действовать в интересах женщины и ребенка.
«Очень важно, чтобы каждая женщина могла обсудить с врачом ситуацию, получить исчерпывающую информацию и принять участие в решении относительно будущих родов», – отмечает представительница ВОЗ доктор Ана Пилар Бетран. Она также напоминает, что очень важно оказывать женщине психологическую поддержку в течение беременности, родов и послеродового периода.
Кесарево сечение без показаний: мнение эксперта
Некоторые будущие мамы задаются вопросом, как организовать кесарево сечение, если для этого нет медицинских показаний. И часто добиваются своего различными способами! Мы пригласили эксперта, который помог разобраться в причинах и последствиях этого явления и расставил все точки над и.
Автор: перинатальный и семейный психолог, директор Школы родителей Сочи Екатерина Христюк.
Среди моих клиенток, на своих семинарах, в интернете, в соцсетях я все чаще слышу вопросы на тему «добровольного» КС и нежелания рожать самостоятельно. Какие самые частые мотивы:
«А зачем проходить через эту боль, если можно легко и под наркозом?»,
«К чему все эти возможные разрезы, разрывы, обострение геморроя?»
«Уснула, проснулась — и я мама!»
«Современная медицина дает такую возможность, зачем мне отказываться?»
«Не хочу себе ТАМ все растянуть»
«Я не переживу эту боль!»
Но так ли все легко на самом деле? Внимание, здесь пойдет речь про роды путем кесарева сечения НЕ по показаниям, а лишь по желанию будущей мамы!
Прежде всего, учитывайте, что последствия есть у любой операции (а КС – это полостная операция).
Возможные последствия для матери
Физические: тяжелое отхождение от наркоза, послеоперационные боли, использование сильных обезболивающих препаратов и антибиотиков. Ходить заставят на следующий день, так как это профилактика возникновения спаек после операции. Физическая нагрузка запрещена, поэтому ребенка приносят только покормить (через сутки после операции).
Последствия могут быть не только на уровне тела. В случае «добровольного» КС страдает эмоциональное состояние женщины, ее материнский инстинкт. Такие женщины часто испытывают чувство незавершенности процесса.
Стоит помнить, что кесарево сечение отражается и на состоянии ребенка….
Давайте разберем
возможные последствия «КС по желанию» для малыша
Сосуды. Появление младенца путем КС на свет происходит гораздо быстрее, чем естественные роды, соответственно, иммунная, дыхательная и другие системы организма запускаются у ребенка с опозданием.
Появление младенца путем КС на свет происходит гораздо быстрее, чем естественные роды, соответственно, иммунная, дыхательная и другие системы организма запускаются у ребенка с опозданием.
Ребенок, который прошел родовые пути самостоятельно, адаптируется к изменениям среды постепенно, он потихоньку приспосабливается к перепаду атмосферного давления. Это явление схоже с аквалангистом, который постепенно поднимается с глубины. У малыша, рождающегося путем операции КС, просто нет времени на адаптацию. В будущем это может отразиться на внутричерепном давлении ребенка. По данным клинических исследований, подростки, которые появились путем КС, часто страдают от ВСД, связанной с изменениями артериального давления.
Дыхание.
У младенца может не хватить времени на подготовку или сил, чтобы сделать первый самостоятельный вдох, и тогда его подключат к кислороду. Есть исследования, подтверждающие, что риск заболеть астмой у «кесарят» повышается на 20%.
Иммунитет. Малыш, которые появился на свет с помощью операции, не получает сразу необходимые гормоны от мамы (они вырабатываются при схватках), и у него может быть предрасположенность к респираторным нарушениям, инфекциям. Институт общественного здоровья в Осло обследовал почти три тысячи малышей и выяснил, что дети, рожденные путем кесарева, чаще в 7 раз имеют аллергии на пищевые продукты.
Нервная система. Неврологические проблемы проявляются у «кесарят» в 2-3 раза чаще. Это связано со сниженной выработкой кортизола и гормонов щитовидной железы. Также часто отмечается тонус мышц и замедление психомоторного развития.
Проблемы с ГВ.
Поскольку в первые часы и даже дни малыши не имеют тесного контакта с мамой, таким малышам приходится есть из бутылочки адаптированную смесь. Лактация запускается с запозданием, и зачастую приходится прикладывать большие усилия для ее становления.
Еще раз повторюсь, все описанное выше касается в большей степени КС без показаний. И если врач сказал, что нужно будет сделать кесарево сечение, то значит, все эти последствия гораздо менее опасны, чем те осложнения, которые вы и малыш могут получить во время естественных родов.
Если у вас есть страхи, связанные с беременностью и родами, то прежде чем принимать решение об операции, посоветуйтесь с перинатальным психологом и доктором, пройдите хорошие курсы подготовки к родам. По моему опыту, в рамках нескольких консультаций удается снизить тревожность женщины и она принимает решение в пользу естественного рождения.
На мой взгляд, плюсов кесарева сечения без показаний НЕ СУЩЕСТВУЕТ. К этому мнению склоняются подавляющее большинство специалистов перинатальной сферы.
Все так называемые плюсы КС без показаний являются надуманными. Помимо страхов мам, перечисленных в начале статьи, есть и другие факторы, внешние.
И для заметки укажем основные показания К ПЛАНОВОМУ КЕСАРЕВУ СЕЧЕНИЮ :
Многократное обвитие пуповиной.
Предлежание плаценты — плацента располагается над шейкой матки и перекрывает путь выхода для ребенка.
Клинический узкий таз — состояние, при котором размер таза женщины не соответствует размеру плода.
Заболевания, не связанные с беременностью, но несущие угрозу для будущей мамы.
Хроническая гипоксия плода, гипотрофия плода, не поддающаяся медикаментозной терапии.
Поперечное и
некоторые
виды тазового предлежания.
Материалы по теме:
Приданое для малыша: список покупок для новорожденного
Домашние роды: опыт сочинской мамы и мнения экспертов
Сочинский роддом. Особенности
Какая музыка нравится еще не родившимся детям
Страх перед родами: как с ним справиться?
Питание беременной по неделям
На форуме обсуждают:
Сочинский роддом: отзывы, врачи, особенности
Суеверия о беременности
Вещи для роддома
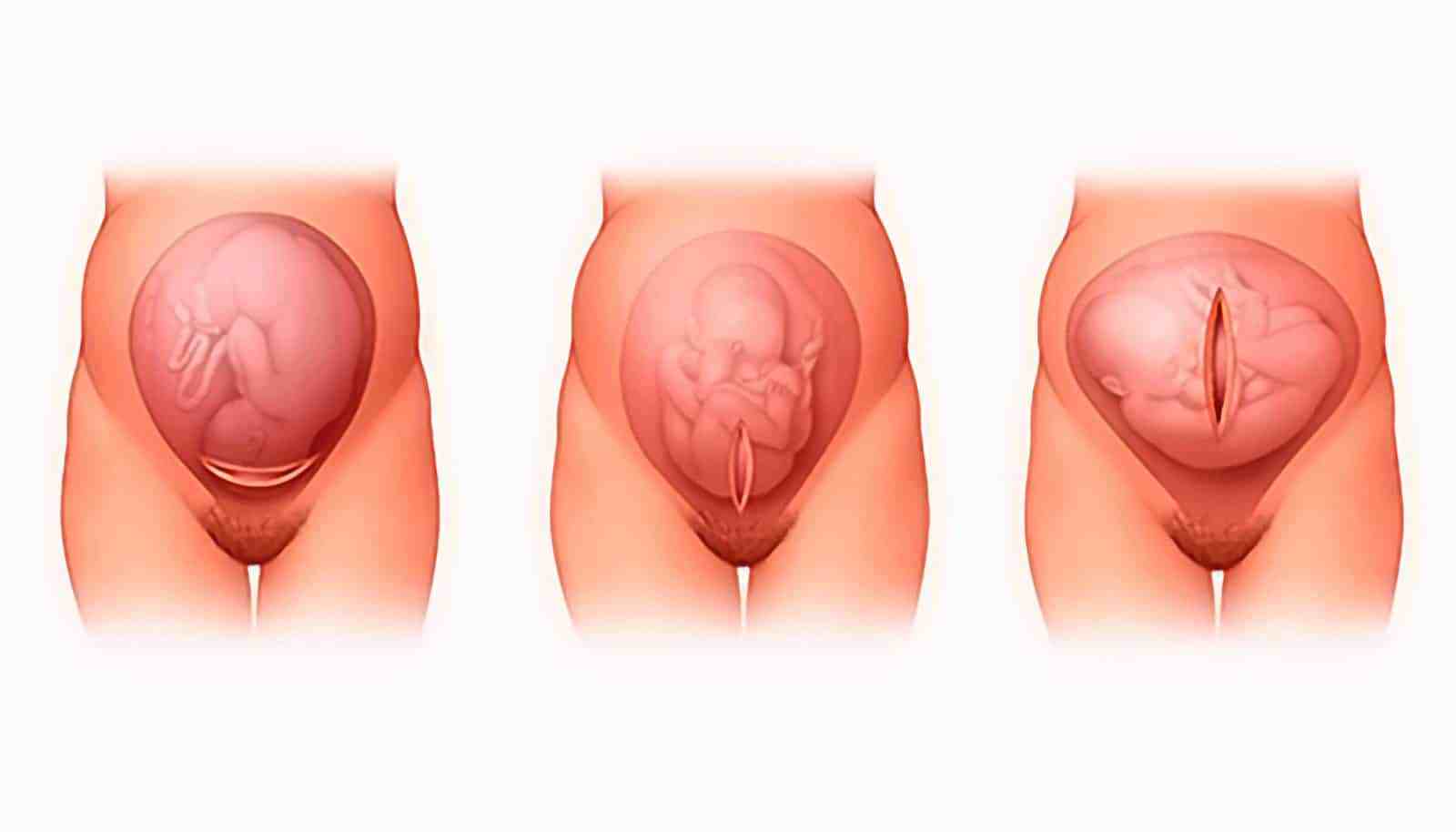
По миру шагает кесарево сечение. В чем опасность?
Тариф медицинской реформы для перинатальных центров (8136 гривен) не покрывает все их расходы и не учитывает стоимость родов с осложнениями. Об этом на брифинге 15 мая заявил министр здравоохранения Максим Степанов. Он отметил, что любой тариф должен иметь корректирующие коэффициенты в зависимости от сложности медицинского вмешательства или расположения больницы. Попробуем разобраться в ситуации, рассмотрев мировой опыт подобного дифференцирования тарифов на акушерскую помощь.
Об этом на брифинге 15 мая заявил министр здравоохранения Максим Степанов. Он отметил, что любой тариф должен иметь корректирующие коэффициенты в зависимости от сложности медицинского вмешательства или расположения больницы. Попробуем разобраться в ситуации, рассмотрев мировой опыт подобного дифференцирования тарифов на акушерскую помощь.
Одними из самых дорогих в плане лечения заболеваний в акушерстве являются сепсис и кровотечения, связанные с родами. Такие состояния действительно нуждаются в лечении дорогими лекарствами. Но в Украине в 2019 году из 291 584 родов случаев сепсиса зафиксировано 15 (0,0051% от общего количества), кровотечений — 5416 или 1,9% от общего количества родов. Беспокойство вызывает растущая мировая тенденция к проведению кесарева сечения, даже без клинических показаний – в том числе, через дифференцирование тарифов на акушерскую помощь.
В Украине и мире растет доля кесаревых сечений без клинических показаний.
Доля кесаревых сечений в Украине выросла с 16% в 2009 году до 24% в 2019 году. Если мы действительно хотим положительно повлиять на здоровье будущих матерей и детей, то нужно инвестировать в профилактику осложнений, которые возникают во время беременности и родов, а не стимулировать ненужные хирургические вмешательства в естественное событие жизни женщин.
Если мы действительно хотим положительно повлиять на здоровье будущих матерей и детей, то нужно инвестировать в профилактику осложнений, которые возникают во время беременности и родов, а не стимулировать ненужные хирургические вмешательства в естественное событие жизни женщин.
В мире количество родов с помощью кесарева сечения (КС) при отсутствии клинических показаний с 90-х годов выросло более чем в три раза — с 6% до 21%. Об этом сообщает Международная федерация акушеров и гинекологов. По данным ВОЗ, количество родов с помощью кесарева сечения в северной Европе в 2010-2015 годах было на уровне 20%, тогда как в нескольких странах Юго-Восточной Европы оно выросло до 50% и более. Среди причин роста в ВОЗ называют страх боли, удобство такого подхода для медицинских работников (ведь кесарево сечение можно планировать и завершить быстро, получив за него больше), а также незнание матерей о последствиях для здоровья после «кесарева».
А они такие:
- госпитализация в отделения интенсивной терапии новорожденных;
- возникновение неонатальной депрессии, обусловленной действием общей анестезии;
- возникновения дыхательной недостаточности даже у доношенных детей;
- проблемы с грудным вскармливанием;
- возникновения в более старшем возрасте астмы, ожирения и других кардиометаболических заболеваний;
- нарушение дозревания иммунной системы, что способствует повышенному риску развития аутоиммунных заболеваний.

Влияние КС на здоровье матери и ребенка: данные исследований
Несколько популяционных исследований показали обратную связь между частотой кесарева сечения (КС) и материнской и детской смертностью в странах с низким уровнем дохода [1]. В 2015 году ВОЗ опубликовала заявление, в котором отметила, что национальный уровень частоты КС на уровне до 19% ассоциируется с более низкой материнской и неонатальной смертностью [2]. В то же время доля КС выше определенного уровня не обнаружила дополнительной пользы для матери или ребенка, а некоторые исследования показали, что значительная часть КС в общем количестве родов может быть связана с негативными последствиями для здоровья матери и ребенка. [3, 4].
В общенациональном проспективном исследовании (Нидерланды) показано, что плановое или ургентное кесарево сечение ассоциируется с пятикратным (RR 5,2, 95% ДИ 4,8-5,6) увеличением риска возникновения случаев тяжелых материнских заболеваний [5]. Подобные связи выявлены в популяционных исследованиях других стран.
Теперь о качестве медицинской помощи, о которой так много говорят в последние недели. Частота КС является общепризнанным показателем, который свидетельствует о качестве именно перинатальной помощи. В контексте заботе о здоровье матери существуют две экстремальные ситуации при оказании медицинской помощи: слишком мало, слишком поздно (too little, too late) и слишком много, слишком рано (too much, too soon). Именно к последней ситуации относится чрезмерная медикализация и чрезмерная инструментализация перинатальной помощи [6].
Частота применения кесарева сечения — это глобальный показатель материнского здоровья в разных странах мира. Он является очень разным — слишком малым в странах с низким валовым внутренним продуктом и слишком высоким в странах с умеренным и высоким ВВП.
Однако, по данным ученых, величина национального показателя не отражает реальную ситуацию с частотой применения КС. Даже в пределах одной страны после стратификации вида страхования [7, 8], финансирования (государственное или частное) [8-10], на социально-финансовый статус пациента [11-13], эти показатели могут весьма существенно отличаться, что свидетельствует о наличие финансового мотивационного компонента в увеличении частоты применения КС.
Организаторов здравоохранения, специалистов по качеству и безопасности медицинской помощи волнует количество КС, которые проводятся при отсутствии медицинских показаний у женщины. В 2008 году в странах с высоким и умеренным валовым доходом было проведено 3,5-5,7 миллионов ненужных кесаревых сечений [14].
В итальянском исследовании P. Di Giovanni (2018) сказано, что в 66,1% медицинских эпизодов при выписке был зафиксирован основной диагноз: КС без показаний [15].
Причины «беспричинных» кесаревых
Ученые отмечают, что существуют четкие немедицинские причины увеличения КС: организационные (отсутствие стандартизированных протоколов или их несоблюдение), экономические (большая стоимость услуги), логистические и культуральные.
Соответственно и последствия после необоснованных КС могут быть финансовыми и медицинскими. Кесарево сечение без медицинских показаний увеличивает финансовую нагрузку как на отдельную семью, так и на систему здравоохранения, тем самым создавая определенные препятствия для универсального охвата медицинской помощью всех граждан страны [14].
По данным ВОЗ, основанные на многочисленных исследованиях проведенных в различных странах мира, чрезмерное использование кесарева сечения при отсутствии медицинских показаний (ситуация «слишком много и слишком рано») связано с увеличением уровня неблагоприятных последствий для матерей и новорожденных [3].
Именно поэтому все вышеназванные факторы, во время пилотного проекта по трансформации системы здравоохранения в Полтавской области любые роды (простые, осложненные и с кесаревым сечением) оплачивались по единому тарифу. Тариф этот составлял 5114 грн. для городских и районных больниц, 6648 грн. для областных. Тариф НСЗУ на роды в 2020 году — 8136 грн. И этот тариф — усредненный. Он выше, чем роды нормальные (то есть дешевые), и ниже, чем роды сложные (то есть дорогие).
Кстати, тариф на неонатальную помощь в Украине (то есть уход за младенцами) — самый высокий в программе медицинских гарантий на 2020 год и составляет от 26 088 грн до 98 534 грн. Из 121 учреждения, оказывающих помощь в сложных неонатальных случаях, 103 по контрактам с НСЗУ в 2020 году получили почти на 3 млрд грн больше, чем в 2019 году с субвенции.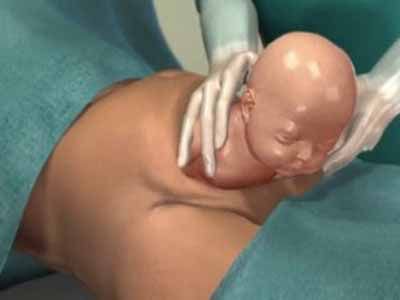 В одном учреждении это от 1 до 121 млн больше. Роды и лечение младенцев — это две бюджетоформирующие услуги для перинатальных центров.
В одном учреждении это от 1 до 121 млн больше. Роды и лечение младенцев — это две бюджетоформирующие услуги для перинатальных центров.
Вывод
Итак, изучив исследования перинатальной ситуации в других странах, мы не нашли ни одного случая, когда бы дифференциация тарифов на роды привела к положительному влиянию на здоровье матери и ребенка. Государство получает то, за что платит. Будем платить за кесаревы сечения — получим рост числа кесаревых сечений и риски для матери и ребенка.
Тысяча и одно показание для кесарева сечения. Часть 2
Многим женщинам, чьи малыши вот-вот появятся на свет, предложат кесарево сечение. Если мы возьмемся анализировать все возможные ситуации, информация займет тома. Есть несколько способов классификации причин для рождения «верхним путем». Мы постараемся разделить абсолютные и относительные показания к операции.
Относительные показания
Случаи, когда возникают абсолютные показания к кесареву сечению, крайне редки. Более частые относительные показания в значительной степени зависят от столь разнообразных факторов, как личные качества, возраст и профессиональный опыт акушерки и врача; страна, где рождается ребенок, существующие в данной клинике протоколы и принятые нормы; характер, образ жизни, семейное окружение и круг друзей будущей мамы; последние исследования, опубликованные в авторитетных медицинских журналах и освещенные в средствах массовой информации, данные, полученных с популярных веб-сайтов и т.д. Вот почему частота кесарева сечения так сильно варьирует от акушера к акушеру, от клинике к клинике и от страны к стране.
Более частые относительные показания в значительной степени зависят от столь разнообразных факторов, как личные качества, возраст и профессиональный опыт акушерки и врача; страна, где рождается ребенок, существующие в данной клинике протоколы и принятые нормы; характер, образ жизни, семейное окружение и круг друзей будущей мамы; последние исследования, опубликованные в авторитетных медицинских журналах и освещенные в средствах массовой информации, данные, полученных с популярных веб-сайтов и т.д. Вот почему частота кесарева сечения так сильно варьирует от акушера к акушеру, от клинике к клинике и от страны к стране.
Наличие рубца на матке (обычно после предшествующего кесарева сечения) — пример относительного и подлежащего обсуждению показания: частота оперативного родоразрешения по этой причине возрастала и снижалась в различные периоды истории деторождения. Сегодня всеобщее внимание привлечено к опасности мертворождения по необъяснимой причине, хотя его абсолютный риск очень мал. Наличие кесарева сечения в анамнезе — настолько частая ситуация и настолько актуальная проблема, что мы рассмотрим ее отдельно.
Наличие кесарева сечения в анамнезе — настолько частая ситуация и настолько актуальная проблема, что мы рассмотрим ее отдельно.
- «Отсутствие прогресса в течении родов». часто указывается в качестве причины первого кесарева сечения. В большинстве случаев отсутствие прогресса в родах связано с широко распространенным в наше время непониманием физиологии родов. Потребуются десятилетия для того, чтобы вновь уяснить, что человек относится к млекопитающим, а их ключевая потребность в родах — покой и уединение (privacy). Потребуются десятилетия, чтобы понять, что акушерка — прежде всего, фигура, подобная матери, то есть человек, рядом с которым чувствуешь себя в безопасности, который не разглядывает нас и не критикует. В нынешних условиях было бы опасно сделать приоритетом снижение частоты кесаревых сечений. Немедленным следствием этого станет рост числа опасных вмешательств в родах через естественные пути и увеличение количества новорожденных, нуждающихся в помощи педиатров. А пока мы должны признать, что в век индустриализации деторождения большинство кесаревых сечений вполне оправданно, и отсутствие прогресса в родах — наиболее частое показание к операции.

- Несоответствие размеров таза и головки плода. означает попросту, что головка ребенка слишком велика для того, чтобы пройти через кости малого таза. Это расплывчатое понятие, потому что соответствие размеров головки ребенка и таза матери зависит в значительной степени от точного положения головки и от того, как она «сконфигурирует» в процессе родов. В том случае, когда в родах принимается решение произвести кесарево сечение, бывает трудно отличить несоответствие размеров таза и головки плода от «отсутствия прогресса в родах»: в одних и тех же обстоятельствах женщине могут произвольно назвать в качестве причины или первое, или второе.
- Страдание (дистресс) плода. Также является неопределенным понятием, поскольку разные специалисты используют разные критерии для диагностики этого состояния. Страдание плода часто возникает при отсутствии прогресса в родах. В результате бывает трудно разделить эти два показания к кесареву сечению. В настоящее время родовозбуждение является одним из главных факторов риска того комплекса осложнений, который впоследствии будет записан в истории родов как слабость родовой деятельности, несоответствие размеров головки плода и таза матери или дистресс плода.

Миомы матки и кисты яичников не являются абсолютными показаниями, за исключением тех случаев, когда они очень крупных размеров или низко расположены, что препятствует прохождению ребенка через родовой канал.
Разрыв анального сфинктера в анамнезе также является относительным показанием к кесареву сечению. По данным американского исследования, кесарево сечение предотвращает недержание кала лишь у одной женщины из двух, имевших ранее разрыв сфинктера во время родов. Ягодичное (тазовое) предлежание — типичный пример того, как единственная статья, опубликованная в медицинской литературе, может в одночасье перевернуть весь мир. Можно без преувеличения утверждать, что поворотным моментом в истории родов в ягодичном предлежании стал день 21 октября 2000 года. В этот день в Ланцете, одном из самых уважаемых в мире медицинских журналов, были опубликованы результаты крупного исследования, проводившегося в 121 клинике 26 стран. Оно имеет большую научную ценность, так как было рандомизированным: ученые случайным образом разделили беременных на две группы и смогли сравнить исход планового кесарева сечения и естественных родов.
Изучались только чисто ягодичное и смешанное ягодичное предлежание. Чисто ягодичное предлежание — такое положение плода в матке, при котором ножки ребенка согнуты в тазобедренных и разогнуты в коленных суставах, то есть ножки вытянуты вдоль туловища. При смешанном ягодичном предлежании ножки ребенка согнуты и в коленях, и в тазобедренных суставах, но находятся выше ягодиц, то есть малыш как бы сидит по-турецки. Случаи ножного предлежания, когда одна или две ножки располагаются ниже ягодиц, были исключены из исследования. Вот какой вывод делают авторы: «Для доношенного ребенка в ягодичном предлежании плановое кесарево сечение имело более благоприятный исход, чем плановые вагинальные роды; тяжелые осложнения у матерей встречались с одинаковой частотой в обеих группах».
С того дня стало трудно найти врача-акушера, который взял бы на себя ответственность вести роды в тазовом предлежании через естественные родовые пути. Общепринятой тактикой является попытка поворота ребенка за 3-4 недели до предполагаемых родов. Если это не удается, рекомендуется плановое кесарево сечение.
Если это не удается, рекомендуется плановое кесарево сечение.
С учетом общераспространенного непонимания физиологии родов, придется признать, что сегодня в большинстве случаев лучше пойти на роды кесаревым сечением, чем пытаться родить самостоятельно в окружении напуганных врачей. Так будет до тех пор, пока мы не осознаем ключевые потребности рожающей женщины, в частности, потребность в покое и уединении (privacy). Есть женщины, которые принципиально не против кесарева сечения, но, интуитивно или разумом чувствуют, что дождаться начала родов было бы лучше для ребенка. Эту точку зрения разделяют многие педиатры, которые подчеркивают, что риск дыхательных расстройств у ребенка ниже после «кесарева сечения в родах». Мы должны иметь в виду, что одним из декларируемых преимуществ родов в больнице является возможность выполнения операции в любое время, днем и ночью. Часто утверждают, что экстренное кесарево сечение связано с более высоким риском осложнений со стороны матери по сравнению с плановой операцией. Но не следует путать «кесарево сечение в родах» с экстренным кесаревым сечением.
Но не следует путать «кесарево сечение в родах» с экстренным кесаревым сечением.
Сегодня мы должны также подумать о тех женщинах, которые, несмотря на все трудности, стремятся избежать кесарева сечения и родить естественным путем. Вот несколько простых полезных правил, которые я постепенно вывел из собственного опыта около 300 вагинальных родов в тазовом предлежании (включая два случая домашних родов):
- Наилучшее место и окружение — то, где нет никого, кроме опытной акушерки — по-матерински заботливой и молчаливой, которая старается не привлекать внимания и не боится принимать роды в тазовом предлежании.
- Первый период родов является диагностическим. Если он проходит легко и без проблем — возможны роды через естественные пути. Но если первый период родов долгий и трудный, следует, не мешкая, выполнить кесарево сечение до наступления того момента, когда уже не будет пути назад.
- Поскольку первый период родов — диагностический, очень важно не пытаться искусственным образом облегчить его ни с помощью лекарств, ни с помощью погружения в воду.

- После достижения «точки невозвращения» ключевыми словами становятся покой и уединение (privacy). Здесь самое главное — сделать роды максимально легкими и быстрыми. Даже выслушивание сердцебиения может стать вредным, отвлекающим действием. Основной целью должно стать создание условий для мощного рефлекса изгнания плода.
- В случаях чисто ягодичного предлежания можно действовать смелее, чем при других видах тазового предлежания.
Эта тактика ведения родов в тазовом предлежании позволяет существенно снизить общую частоту кесарева сечения, поскольку тазовое предлежание при доношенной беременности встречается в 3% случаев. Сейчас все больше и больше кесаревых сечений делают в случае двойни. Одной из причин является то, что в 40% случаев в тазовом предлежании находится один ребенок из двойни, а в 8% случаев — оба. Еще чаще кесарево сечение назначают в тех случаях, когда один из детей намного крупнее другого: эта ситуация представляется потенциально опасной для ребенка с меньшим весом, особенно если дети одного пола. Идея планового кесарева сечения в случае двойни может обескуражить тех, кто больше всего озабочен опасностью рождения недоношенного ребенка. Также изредка возникают ситуации, когда второму ребенку приходится помочь появиться на свет с помощью кесарева сечения уже после того, как первый родился естественным путем. Рождение второго ребенка из двойни часто представляется более рискованным, чем первого. Одна из причин — нездоровая суматоха, всякий раз возникающая в родовом зале сразу после рождения первого ребенка, в то самое время, когда так важно поддерживать атмосферу благоговения, по крайней мере, до тех пор, пока не родятся второй ребенок и плацента. Это еще одна современная тенденция, связанная с общераспространенным непониманием роли покоя и уединения (privacy).
Идея планового кесарева сечения в случае двойни может обескуражить тех, кто больше всего озабочен опасностью рождения недоношенного ребенка. Также изредка возникают ситуации, когда второму ребенку приходится помочь появиться на свет с помощью кесарева сечения уже после того, как первый родился естественным путем. Рождение второго ребенка из двойни часто представляется более рискованным, чем первого. Одна из причин — нездоровая суматоха, всякий раз возникающая в родовом зале сразу после рождения первого ребенка, в то самое время, когда так важно поддерживать атмосферу благоговения, по крайней мере, до тех пор, пока не родятся второй ребенок и плацента. Это еще одна современная тенденция, связанная с общераспространенным непониманием роли покоя и уединения (privacy).
В настоящее время тройни почти всегда рождаются путем кесарева сечения, хотя эта практика время от времени подвергается сомнению. Описаны случаи самостоятельных родов тройней… в том числе дома после предыдущего кесарева сечения!
Также наблюдается тенденция к увеличению частоты кесарева сечения среди ВИЧ-инфицированных женщин. Ставится задача снизить риск передачи вируса от матери к ребенку. Это показание является еще одним примером того, как в одночасье в наш век доказательной медицины может измениться рутинная практика. С 1994 по 1998 годы в США ВИЧ-инфицированным женщинам кесарево сечение делалось примерно в 20% случаев. В 1998 г было опубликовано исследование, в котором было показано, что риск инфицирования ребенка существенно снижается, если избегать вагинальных родов. После этого, в период с 1998 по 2000 г частота кесарева сечения в данной ситуации выросла до 50%. Вероятно, она будет увеличиваться и далее с приходом новой техники, предохраняющей ребенка от любого контакта с материнской кровью.
Ставится задача снизить риск передачи вируса от матери к ребенку. Это показание является еще одним примером того, как в одночасье в наш век доказательной медицины может измениться рутинная практика. С 1994 по 1998 годы в США ВИЧ-инфицированным женщинам кесарево сечение делалось примерно в 20% случаев. В 1998 г было опубликовано исследование, в котором было показано, что риск инфицирования ребенка существенно снижается, если избегать вагинальных родов. После этого, в период с 1998 по 2000 г частота кесарева сечения в данной ситуации выросла до 50%. Вероятно, она будет увеличиваться и далее с приходом новой техники, предохраняющей ребенка от любого контакта с материнской кровью.
Вирус герпеса также может передаваться ребенку при родах через естественные пути. Чаще всего герпетическая инфекция носит рецидивирующий характер. Это означает, что у женщины уже были обострения до беременности. В этом случае риска заражения почти нет, так как у матери успели образоваться антитела, проникающие через плаценту (IgG), которые способны защитить ребенка.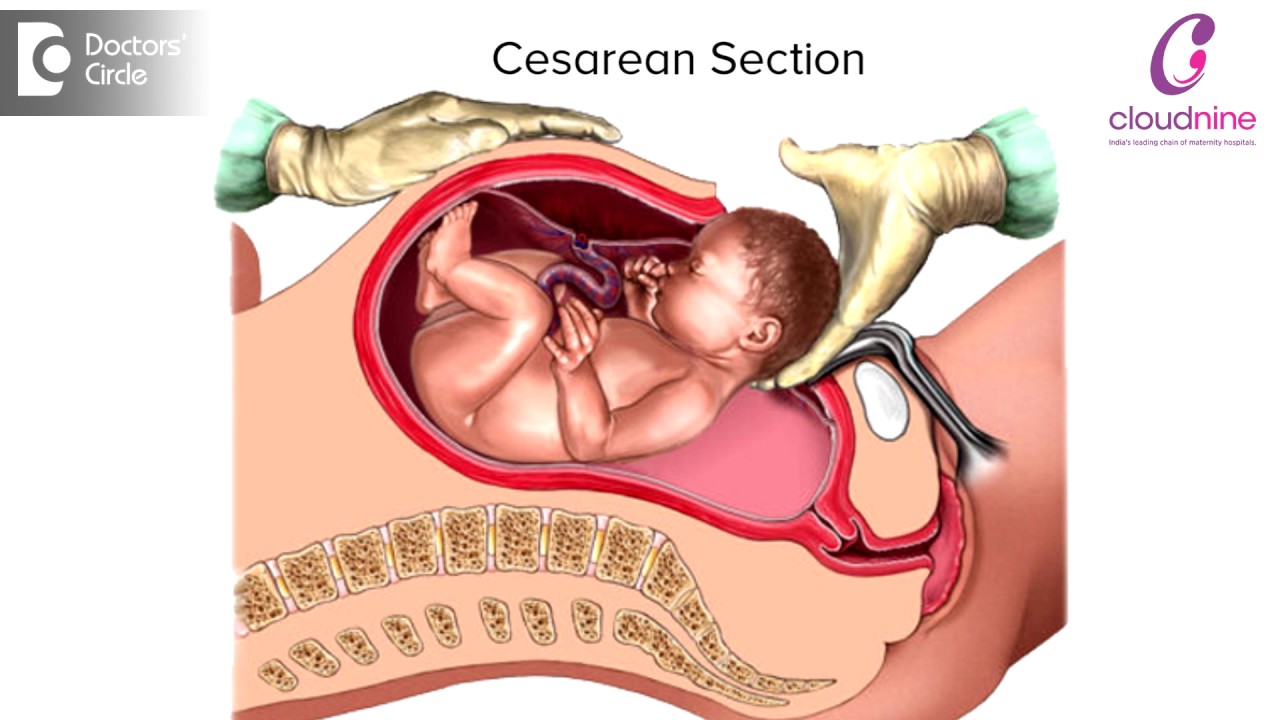 Риск более существенен в тех редких случаях, когда первичное заражение матери произошло в период беременности, когда у нее успевают образоваться только антитела класса IgM, которые не проходят через плаценту. В этом случае кесарево сечение позволяет уменьшить риск передачи вируса.
Риск более существенен в тех редких случаях, когда первичное заражение матери произошло в период беременности, когда у нее успевают образоваться только антитела класса IgM, которые не проходят через плаценту. В этом случае кесарево сечение позволяет уменьшить риск передачи вируса.
А как насчет ослабленных детей, особенно недоношенных, и тех, кого называют «маловесными», «не соответствующими сроку гестации»? Опубликовано столько противоречивых данных, что любой доктор всегда сможет найти статью в поддержку своей точки зрения. А как насчет «особенных детей», появившихся на свет в результате длительного лечения бесплодия с применением новейших методов искусственного оплодотворения? А как насчет других «особенных» детей, родившихся вскоре после необъяснимой внутриутробной гибели плода в предыдущую беременность?
В будущем, если мы не вернемся к осознанию ключевых потребностей женщины в родах, пожалуй, будет проще и быстрее рассмотреть оставшиеся основания решаться на естественные роды, чем пытаться анализировать тысячу и одно возможное показание для кесарева сечения.
Мишель Оден
«Кесарево сечение», глава 13
Платное кесарево сечение в ЕМС
Для опытного акушера-гинеколога кесарево сечение – это рядовая операция, которая в случае отсутствия осложнений занимает не более 20-35 минут. Ребёнок и послед извлекаются через разрез в передней брюшной стенке матери. Операция чаще всего проводится под регионарной (эпидуральной или спинальной) анестезией, если нет противопоказаний к её применению, в самых редких случаях – под общим наркозом.Причины проведения кесарева сечения
Различают плановое и экстренное кесарево сечение. Бывает, что уже на этапе ведения беременности становится понятно, что физиологические роды могут по какой-то причине угрожать жизни и здоровью женщины и будущего малыша. Это такие показания, как:
- наличие двух и более рубцов на матке;
- предлежание плаценты;
- тяжелый гестоз – эклампсия;
- заболевания, не связанные с беременностью (осложнения со стороны почек, сердечно-сосудистой системы, отслойка сетчатки глаза).

В этом случае врач, который ведет беременность, рекомендует оперативное родоразрешение, и тогда на момент родов женщина уже готова морально к такому сценарию.
Случается, что на этапе ведения беременности ничто не указывает на необходимость проведения кесарева сечения. Однако когда родовая деятельность начнется, может потребоваться экстренная операция. Это бывает, например, в следующих случаях:
- клинически узкий таз и крупный плод;
- малыш в тазовом предлежании, а родовая деятельность слабая и не налаживается;
- околоплодные воды излились раньше времени, а шейка матки к родам не готова;
- при острой гипоксии плода (нехватке кислорода).
Подготовка к кесареву сечению
Перед проведением операции кесарева сечения в клинике женщине необходимо провести некоторые мероприятия:
- сдать назначенные врачом анализы в установленные сроки;
- за сутки до операции пройти осмотр анестезиолога для выбора наиболее адекватного метода обезболивания;
- КТГ и УЗИ плода;
- гигиенические мероприятия – вечером и утром накануне операции;
- последний прием пищи за 12 часов, а жидкости за 8 часов до операции.

В день операции:
- пациентка поступает в родильный дом, ей проводятся дополнительные гигиенические мероприятия, если в них есть необходимость;
- пациентку переодевают в стерильное белье, надевают компрессионные чулки;
- переводят в операционный блок.
Как проходит кесарево сечение
- Женщине устанавливается периферический катетер в вену, а также мочевой катетер.
- Анестезиолог ещё раз осматривает пациентку, проводит анестезию по выбранному методу.
- Примерно на уровне груди перед женщиной ставят ширму, чтобы она не видела разрез.
- После начала действия анестезии и соответствующей обработки хирурги начинают операцию.
- Сразу после рождения ребенка прикладывают к груди.
- По окончании операции пациентку переводят в палату интенсивной терапии, где наблюдают ее несколько часов. В палате она также может находиться с ребенком.

Преимущества проведения кесарева сечения в EMC
- Акушеры-гинекологи родильного дома ЕМС в Москве владеют всеми современными методиками проведения операции кесарева сечения. В тот же день после операции пациентка уже в состоянии встать с постели, на следующий день она уже абсолютно самостоятельна, а через 48 часов после операции она может выписаться из роддома.
- Стаж работы акушеров-гинекологов роддома EMC от 15 до 40 лет. Даже при заключении контракта на роды с дежурной бригадой будущие мамы могут быть уверены, что окажутся в руках профессионалов высокого уровня.
- При желании роженицы возможно «партнерское кесарево сечение», когда во время операции рядом может находиться кто-то из близких. Кроме того, рядом с операционной предусмотрена комфортная комната ожидания на тот случай, если близкие не хотят присутствовать на самой операции, но хотят поздравить маму и увидеть малыша сразу после рождения, перерезать пуповину.

- После операции ребёнка, так же как и после естественных родов, прикладывают к груди, а пуповину перерезают только после окончания её пульсации, если нет показаний для проведения экстренных реанимационных мероприятий.
- Если женщина задерживается в палате интенсивной терапии, ей обязательно приносят ребёнка для кормления. Это очень важно для правильного становления лактации.
- В роддоме Европейского медицинского центра нет понятия «Платное кесарево сечение» как такового. Стоимость контракта не зависит от способа родоразрешения. Поэтому даже если потребуется экстренная операция, цена увеличена не будет.
- Нашим роженицам не нужно заботиться о заблаговременном подборе и приобретении компрессионного трикотажа, как и всего остального, что может потребоваться в роддоме. Мы всё выдаём на месте. Единственное, что обязательно привезти с собой в роддом – это паспорт.
Кесарево сечение: только по необходимости | Блог
Большинство беременных хотят естественных родов, но есть будущие мамы, которые настолько боятся боли, что считают предпочтительным кесарево сечение.
Можно ли делать эту операцию «по желанию»?
Действительно, был период буквально «моды» на кесарево сечение, причем тенденция такая наблюдалась во многих развитых странах мира: женщины предпочитали рождение через кесаревы сечения из-за страха перед болезненностью естественных родов.
Однако, как и любая операция, кесарево сечение связано с определенными рисками, после него требуется период восстановления, так что без показаний со стороны мамы или ребенка врачи делать кесарево не рекомендуют.
Плановое кесарево сечение проводят при:
- Многоплодной беременности;
- Предлежании или отслойке плаценты;
- Узком тазе беременной;
- Несостоятельном рубце на матке после предыдущего кесарева сечения или других операций;
- Деформированных костях таза, опухолях, пороках развития матки или влагалища;
- Большой массе плода, поперечном положении плода;
- Тяжелых формах гестоза, сердечнососудистых заболеваниях, онкологических новообразованиях любой локализации;
- Риске отслойки и разрыва сетчатки во время потуг.

Показания для экстренного кесарева сечения:
- Отсутствие родовой деятельности после преждевременного отхождения околоплодных вод и отсутствие реакции на ее стимулирование, слабость родовой деятельности;
- Кислородное голодание (гипоксия) плода;
- Отслойка плаценты и другие причины.
Часто кесарево сечение проводится по совокупности нескольких показаний. Тот факт, что беременность наступила в результате ЭКО, сам по себе не является показанием для кесарева сечения!
Все случаи, предусматривающие плановое и экстренное кесарево сечение, предусмотрены в Приказе Министерства здравоохранения Украины №997 от 27.12.2011 «Клинический протокол акушерской помощи «Кесарево сечение».
Как обезболивают кесарево сечение?
Эту операцию по современным стандартам проводят под эпидуральной анестезией. Женщина находится в сознании, ребенка после извлечения из полости матки отдают папе или другому близкому человеку, который может присутствовать при рождении ребенка с помощью кесарева сечения (если, конечно, нет необходимости в реанимационных мероприятиях для новорожденного).
Обычно сутки после операции молодая мама находится в послеоперационном отделении, а далее — в послеродовой палате вместе со своим новорожденным малышом.
Несколько дней получает обезболивающие препараты, а также антибактериальную терапию. Однако это не является противопоказанием для кормления грудью – прикладывать к груди ребенка рекомендуется как можно скорее после операции кесарева сечения, обычно на вторые сутки после нее.
Как уже было сказано, кесарево сечение связано с рисками для матери и новорожденного. Для матери это риск повторных хирургических вмешательств, вероятность планового кесарева сечения при следующих родах, а также такие редкие осложнения, как повреждение мочевого пузыря, повреждение мочеточника и некоторые другие.
Непосредственно после операции женщина, вполне естественно, жалуется на боль, у 9% молодых мам наблюдаются боли в области раны в течение нескольких месяцев после операции, есть более высокий риск кровопотери и инфицирования. Для малышей, родившихся с помощью кесарева сечения, наиболее частые осложнения – расстройства дыхания (3,5%) и повреждения кожи (2%).
В среднем в украинских роддомах 12-27% родов проводятся с помощью кесарева сечения. Все они делаются по абсолютным или относительным показаниям. Если женщине в какой-то момент кажется, что кесарево сечение – это способ избежать боли во время родов, врачи предлагают более безопасное решение: обезболивание естественных родов.
«Каждый ребенок на вес золота». Главврач самого большого роддома Москвы — о современных принципах акушерства
Крупнейший московский роддом при городской клинической больнице (ГКБ) № 29 имени Н.Э. Баумана поставил новый рекорд. В 2020 году здесь родилось 11 тысяч детей. Здесь есть все для помощи малышам, родившимся с патологиями или раньше срока, и их мамам, если у них возникают проблемы со здоровьем.
Один из самых молодых роддомов находится в Лефортове. Он входит в состав больницы с полуторавековой историей, которая и сегодня находится в списке ведущих московских клиник. Благодаря близкому соседству роддом может оперативно привлекать лучших врачей в самых сложных ситуациях. О том, как работает самый большой роддом столицы, мы поговорили с Ларисой Есиповой, заместителем главного врача по акушерству и гинекологии больницы № 29 имени Н.Э. Баумана, на базе которой работает акушерский стационар.
О том, как работает самый большой роддом столицы, мы поговорили с Ларисой Есиповой, заместителем главного врача по акушерству и гинекологии больницы № 29 имени Н.Э. Баумана, на базе которой работает акушерский стационар.
— Как удалось организовать работу крупнейшего роддома столицы?
— Мы принимаем самое большое количество родов не только в Москве, но и в России и во всей Европе. За последние несколько лет нам удалось воплотить много идей и сделать родильный дом таким красивым. И это самый молодой роддом в Москве — ему 26 лет.
Я работаю здесь восьмой год, и за это время больница стала очень перспективной. Очень большое внимание в масштабах всей больницы уделяется роддому, чтобы иметь возможность оказывать роженицам многопрофильную медицинскую помощь, в клинике открывались новые отделения: кардиологическое, неврологическое, отделение гнойной хирургии, два хирургических, урологическое. Наши ангиохирурги начали делать уникальные операции, чтобы останавливать опасные кровотечения у рожениц.
Наши ангиохирурги начали делать уникальные операции, чтобы останавливать опасные кровотечения у рожениц.
— Каково это — управлять огромным медицинским учреждением?
— Если научился управлять маленьким коллективом, количество людей не имеет особого значения. Бывают нюансы — у всех сотрудников свои характеры, своя жизнь, но мы решаем проблемы сообща. В моем понимании, у руководителя должно быть три года: если за это время нет прогресса, надо сделать выводы и уступить место. В нашем родильном доме пока только прогресс. Не потому что я такой хороший руководитель, а потому что так подобран коллектив.
Чуть-чуть впереди планеты— Как вы пришли в медицину и как выбирали свою специализацию?
— Я выросла в Брянске, всегда была круглой отличницей, председателем совета дружины, секретарем комсомольской организации. Однажды в нашей школе раздавали путевки в Артек, и мне не досталось. Я закусила удила и решила уйти — хотела учиться в московском техникуме, но без прописки меня не взяли. Тогда я поехала в город Новозыбков и поступила там в медучилище (в детстве мне нравилось ухаживать за дедушкой, и я подумала, почему бы и нет).
Тогда я поехала в город Новозыбков и поступила там в медучилище (в детстве мне нравилось ухаживать за дедушкой, и я подумала, почему бы и нет).
Мое отношение к медицине сформировалось там. Уход за больными, поведение медика, основы санэпидрежима — этому уделялось много внимания. А после я поступила во Второй мединститут (Российский национальный исследовательский медицинский университет имени Н.И. Пирогова. — Прим. редакции) и все годы учебы работала медсестрой.
Специализацию выбирала, особо не задумываясь, — я решила работать в родильном доме. В то время в акушерство шли самые сильные медики. Я считаю, что именно тогда сформировался костяк врачей, которые сегодня определяют московское акушерство.
— Насколько изменился подход к ведению беременности и родам с того времени?
— Изменился кардинально. Я прошла все отделения: женскую консультацию, гинекологию, работаю в родильном доме. Когда я начинала, врач был богом, что он ни скажет — догма. Сейчас нет. Мы меняемся вместе с нашими пациентами. За годы работы я научилась слушать их, понимать, чего они хотят. Надо быть чуть-чуть впереди планеты всей, от этого качество работы только улучшается.
Сейчас нет. Мы меняемся вместе с нашими пациентами. За годы работы я научилась слушать их, понимать, чего они хотят. Надо быть чуть-чуть впереди планеты всей, от этого качество работы только улучшается.
Приоритеты в акушерстве сегодня другие: не родить во что бы то ни стало, потому что будет еще десяток, ребенок сейчас на вес золота — его надо родить качественно. Мы можем проводить качественные обследования. Когда я пришла в медицину, ультразвук был еще казуистикой. К тому же у врачей более прогрессивные планы ведения беременности: в 12–13 недель пациентка уже знает, есть ли проблемы с малышом.
Раньше, например, считалось, что любой отход от нормы, например перенашивание беременности больше 40 недель, — это повод вмешаться. Нашему коллективу хватило разума и знаний понять, что лучшие роды те, которые проходят сами.
— А как изменились пациенты?
— Они стали более требовательны к нам. У пациентов бывает иногда несколько потребительское отношение к медицине, и доводы врача для них не очень убедительны. Сегодня медику нужно быть в контакте с пациенткой, они оба должны быть в этом заинтересованы.
Сегодня медику нужно быть в контакте с пациенткой, они оба должны быть в этом заинтересованы.
Бывает, пациентки после кесарева с двумя, тремя и больше рубцами хотят родить самостоятельно. Это чревато как для них самих, так и для ребенка и врача. А бывает наоборот, что хотят кесарево сечение без показаний: женщины собирают вещи и грозят уйти прямо из родильного зала. И надо найти нужные слова, переубедить бывает очень сложно. Я считаю, что для врача каждая пациентка должна быть единственной — то, что за дверью еще 10 таких же, ее в тот момент не интересует.
Но в основном к нам приходят женщины, настроенные на правильные, хорошие роды. Они понимают, что здесь им помогут. Даже тем, у кого по несколько рубцов, мы готовы дать шанс начать рожать — это важно и для них, и для ребенка. К тому же в родах запускаются важные естественные процессы, во время планового кесарева их не включить. А если возникает необходимость, мы готовы вмешаться.
Женщины сегодня хотят, чтобы у них был отдельный бокс, чтобы с ними рядом был партнер: муж, друг, мама. Мы только за. Роддом выполняет медицинскую функцию, а успокоить должен близкий человек. И врачам тоже проще в партнерских родах.
Мы только за. Роддом выполняет медицинскую функцию, а успокоить должен близкий человек. И врачам тоже проще в партнерских родах.
— Что такое мягкие роды? Правда ли они бывают такими или это метафора?
— Каждая женщина должна понимать, что природа дала ей счастье стать матерью. Другое дело, как это воспринимать, если тебя все время прессуют — мама, врач, подружки. Говорят, что это больно и страшно. Тогда женщины приходят к нам с абсолютно неверным понятием о нормальных родах. Помочь им могут собственные матери: рассказать, успокоить и настроить. Так и я говорила с дочерью, когда она была беременна. При весе 50 килограммов она родила ребенка весом более четырех килограммов без всяких обезболивающих и сегодня говорит, что рожать классно.
Важно воспринимать процесс так: слава богу, роды начались, скоро я встречу ребенка, радоваться каждой схватке — если они есть, все идет как нужно. Когда пациентка в гармонии сама с собой и прислушивается к нам, все будет хорошо. В боксах есть ванны и душ, можно посидеть, постоять, воспользоваться мячом, прилечь. Сам процесс родов мы тоже стараемся проводить физиологично — в положениях, которые удобны женщине. У нас есть разные акушерские приемы, облегчающие процесс. Каждый день в нашем роддоме появляется на свет целый школьный класс — больше 30 детей. И в каждых родах мы используем мягкий подход.
В боксах есть ванны и душ, можно посидеть, постоять, воспользоваться мячом, прилечь. Сам процесс родов мы тоже стараемся проводить физиологично — в положениях, которые удобны женщине. У нас есть разные акушерские приемы, облегчающие процесс. Каждый день в нашем роддоме появляется на свет целый школьный класс — больше 30 детей. И в каждых родах мы используем мягкий подход.
— К вам в роддом может попасть любая роженица или нужны показания?
— Любая. Недавно у нас была непростая ситуация: сложная пациентка из Твери хотела рожать самостоятельно и в случае отказа готова была делать это дома. Мы ее приняли, и она родила сама. Из других городов едут пациентки с врастанием плаценты — мы помогаем им. Бывает, что сразу после кесарева сечения наши хирурги делают операцию по удалению грыжи. Кроме того, мы проводим совместные операции с урологами.
— Что такое больница, доброжелательная к ребенку?
— ВОЗ и ЮНИСЕФ присваивают такой статус больницам, которые выполняют 10 принципов грудного вскармливания. У нас ребенок круглосуточно находится с мамой, после рождения его сразу выкладывают на грудь — соблюдается правило золотого часа. Он получает нужную микрофлору, согревается, чувствует комфортную температуру, слушает биение маминого сердца. Ему не устраивают стресс, не заставляют кричать, как было принято раньше.
У нас ребенок круглосуточно находится с мамой, после рождения его сразу выкладывают на грудь — соблюдается правило золотого часа. Он получает нужную микрофлору, согревается, чувствует комфортную температуру, слушает биение маминого сердца. Ему не устраивают стресс, не заставляют кричать, как было принято раньше.
Когда перестает пульсировать пуповина, ее может обрезать сама мама или ее партнер. Мы просто наблюдатели, которые могут вовремя оказать помощь или скорректировать ситуацию. И только после золотого часа ребенка взвешивают и осматривают. А потом они с мамой едут в палату и больше не расстаются. Если все проходит хорошо, женщина забывает, что она только что рожала, что ей было больно. Она спрашивает: когда еще можно приходить? И это лучший вопрос для акушера-гинеколога.
Через два дня мама с ребенком едут домой. За это время можно сделать прививки, провести исследования, проконсультироваться со специалистом по грудному вскармливанию. Конечно, женщины иногда жалуются, что не спят эти двое суток. Наступает другой период в их жизни: им должна помочь семья.
Наступает другой период в их жизни: им должна помочь семья.
— Что изменилось в вашей работе в пандемию?
— Почти ничего. Первую волну мы немного опередили, никто из наших сотрудников не заболел. За несколько месяцев до пандемии я побывала в Ухани. Мы смотрели, как организована работа в роддоме, который еще больше нашего. Мне многие вещи там понравились. Там с каждой женщиной после родов три дня в больнице постоянно находятся мама или тетя — они помогают во всем. А когда их выписывают домой, приходят помогать сотрудники специальной службы. В Китае очень бережно относятся к женщинам, которые родили ребенка.
Увидев, как там все устроено, я была уверена, что за эту страну не нужно волноваться — они победят любой вирус. Когда пандемия пришла к нам, мы сразу усилили меры безопасности: меняли маски, работал фильтр, измеряли температуру, с малейшим насморком не допускали до работы, брали анализы.
— Что вы посоветуете женщинам, которые планируют беременность, дожидаться конца пандемии?
— Детей рожали в разные времена: и в годы революции, и в войну, и во время эпидемий. Жизнь продолжается. Я думаю, что мы справимся, и считаю, что беременность откладывать не нужно.
Жизнь продолжается. Я думаю, что мы справимся, и считаю, что беременность откладывать не нужно.
Источник: mos.ru
Фото: Пресс-служба роддома больницы No29 имени Н.Э. Баумана
Кесарево сечение без медицинских показаний связано с повышенным риском неблагоприятных краткосрочных исходов для матери: Глобальное исследование ВОЗ по материнскому и перинатальному здоровью за 2004–2008 годы | BMC Medicine
Дизайн исследования
Методологические детали глобального исследования были опубликованы в другом месте [14]. Вкратце, это многострановое исследование на базе медицинских учреждений, в ходе которого собирались данные для всех рожениц в случайно выбранных медицинских учреждениях из случайно выбранных стран. Для получения выборки из стран и учреждений здравоохранения по всему миру использовался план стратифицированной многоступенчатой кластерной выборки.Страны в регионах ВОЗ были дополнительно сгруппированы по показателям смертности взрослых и детей в возрасте до пяти лет. Из каждого из этих субрегионов было выбрано четыре страны с вероятностью, пропорциональной размеру населения. Всего было отобрано 54 страны, но из-за финансовых и практических ограничений исследование было проведено в отобранных странах на трех континентах: Африке, Северной и Южной Америке и Азии. По тем же причинам были исключены развитые страны (если они не вызвались участвовать за счет собственных средств, например Япония).Некоторые другие страны (например, Корейская Народно-Демократическая Республика, Эфиопия, Гаити, Индонезия) не смогли участвовать из-за отказа страны, проблем безопасности или по другим причинам. Всего в исследовании приняли участие 24 страны. В каждой стране два региона или провинции, помимо столицы, были выбраны случайным образом с вероятностью выбора, пропорциональной их размеру. После того, как провинция была выбрана, мы провели перепись всех учреждений в провинции, в которых рождается более 1000 человек в год, и тех, которые, как сообщается, могут выполнять кесарево сечение.
Из каждого из этих субрегионов было выбрано четыре страны с вероятностью, пропорциональной размеру населения. Всего было отобрано 54 страны, но из-за финансовых и практических ограничений исследование было проведено в отобранных странах на трех континентах: Африке, Северной и Южной Америке и Азии. По тем же причинам были исключены развитые страны (если они не вызвались участвовать за счет собственных средств, например Япония).Некоторые другие страны (например, Корейская Народно-Демократическая Республика, Эфиопия, Гаити, Индонезия) не смогли участвовать из-за отказа страны, проблем безопасности или по другим причинам. Всего в исследовании приняли участие 24 страны. В каждой стране два региона или провинции, помимо столицы, были выбраны случайным образом с вероятностью выбора, пропорциональной их размеру. После того, как провинция была выбрана, мы провели перепись всех учреждений в провинции, в которых рождается более 1000 человек в год, и тех, которые, как сообщается, могут выполнять кесарево сечение. Если было более семи учреждений, семь выбирались случайным образом с вероятностью выбора, пропорциональной количеству рождений в год. Если было меньше семи учреждений, отбирались все. В каждом из выбранных учреждений мы изучили всех женщин, допущенных к родам в течение трех месяцев в учреждениях с ожидаемыми родами 6000 или меньше в год и в течение двух месяцев с ожидаемыми родами более 6000 в год.
Если было более семи учреждений, семь выбирались случайным образом с вероятностью выбора, пропорциональной количеству рождений в год. Если было меньше семи учреждений, отбирались все. В каждом из выбранных учреждений мы изучили всех женщин, допущенных к родам в течение трех месяцев в учреждениях с ожидаемыми родами 6000 или меньше в год и в течение двух месяцев с ожидаемыми родами более 6000 в год.
Сбор данных проводился в 2004 и 2005 годах в Африке и Америке и в 2007 и 2008 годах в Азии.Мы получили письменное разрешение всех министерств здравоохранения стран-участниц и директоров выбранных учреждений. Мы получили данные для всех людей из медицинских карт, и участники не были идентифицированы. Комитет по этике ВОЗ и каждой страны независимо одобрил протокол.
Сбор данных
Данные были собраны для организаций и для частных лиц. Для учреждений координатор больницы заполнил форму после консультации с директором или заведующим акушерства.Данные включали характеристики материнской и перинатальной помощи, в том числе наличие лабораторных тестов; ресурсы анестезиологии; услуги по уходу за новорожденным, родам и уходу за ним; а также наличие или отсутствие основных служб неотложной медицинской и акушерской помощи, отделений интенсивной терапии (ОИТ), а также человеческих и учебных ресурсов.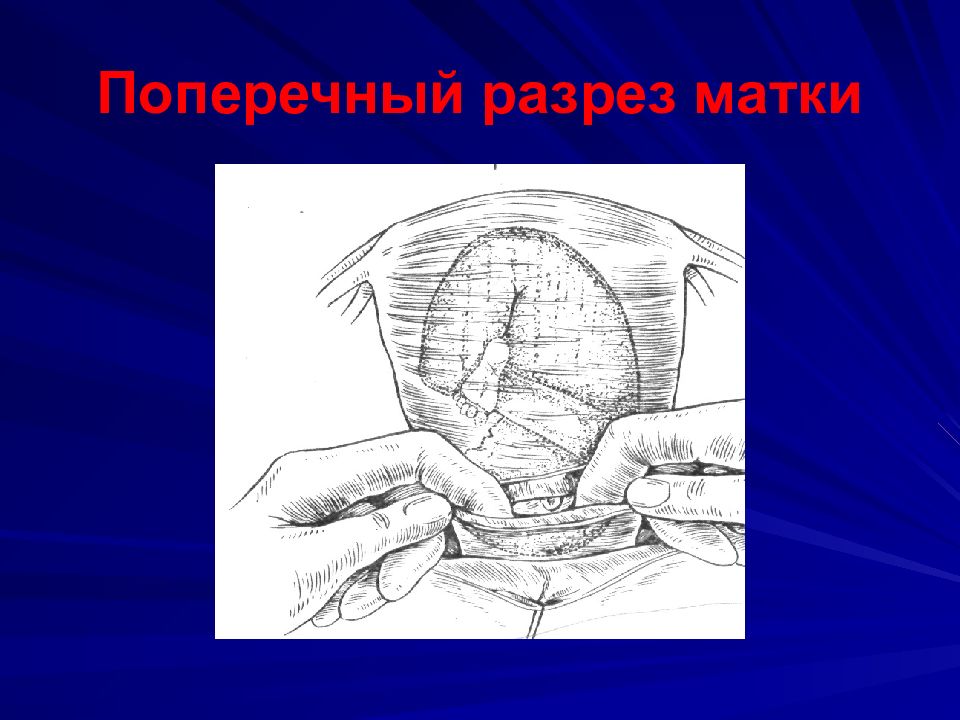 Для отдельных лиц данные были получены из медицинских карт женщин для заполнения двухстраничной формы. Индивидуальные данные включали демографические характеристики, материнский риск, текущую беременность, способ родоразрешения и исходы (материнские и перинатальные) до выписки из больницы.Были включены все женщины, родившие в учреждении в течение периода исследования. Обученный персонал проверял медицинские карты всех женщин и их младенцев перед выпиской из больницы и ежедневно вносил данные в свои формы для индивидуального сбора данных. Координатор больницы контролировал сбор данных, разрешая или уточняя нечеткие медицинские записи до того, как формы были отправлены для ввода данных. Перед выпиской обслуживающий персонал обновил неполные записи. Критерии извлечения данных были определены в руководствах по эксплуатации, которые были доступны для обучения персонала и мониторинга качества данных, сводя к минимуму потребность в суждениях и интерпретации.Пособие содержит определения всех используемых терминов и синонимов медицинских и акушерских терминов, а также описывает вопросы и соответствующие ответы.
Для отдельных лиц данные были получены из медицинских карт женщин для заполнения двухстраничной формы. Индивидуальные данные включали демографические характеристики, материнский риск, текущую беременность, способ родоразрешения и исходы (материнские и перинатальные) до выписки из больницы.Были включены все женщины, родившие в учреждении в течение периода исследования. Обученный персонал проверял медицинские карты всех женщин и их младенцев перед выпиской из больницы и ежедневно вносил данные в свои формы для индивидуального сбора данных. Координатор больницы контролировал сбор данных, разрешая или уточняя нечеткие медицинские записи до того, как формы были отправлены для ввода данных. Перед выпиской обслуживающий персонал обновил неполные записи. Критерии извлечения данных были определены в руководствах по эксплуатации, которые были доступны для обучения персонала и мониторинга качества данных, сводя к минимуму потребность в суждениях и интерпретации.Пособие содержит определения всех используемых терминов и синонимов медицинских и акушерских терминов, а также описывает вопросы и соответствующие ответы. Вскоре после сбора данные вводились на уровне страны, провинции или учреждения в веб-систему (MedSciNet AB, Стокгольм, Швеция).
Вскоре после сбора данные вводились на уровне страны, провинции или учреждения в веб-систему (MedSciNet AB, Стокгольм, Швеция).
Статистический анализ
В этом трехконтинентальном анализе континентальные базы данных были объединены в глобальную базу данных. Затем частота использовалась для описания способов родоразрешения для каждой страны и характеристик учреждения, а также характеристик матери и ребенка для способа родоразрешения каждой группы (включая кесарево сечение без медицинских показаний).Основным исходом был тяжелый исход для матери, определяемый как возникновение любого из следующих состояний: смерть, поступление в отделение интенсивной терапии, переливание крови или гистерэктомия в течение семи дней после рождения. Рассматриваемые тяжелые перинатальные исходы включали смерть плода, неонатальную смертность до выписки из больницы, ограниченную первой неделей жизни, и пребывание более или равного семи дням в отделении интенсивной терапии новорожденных. Однофакторный анализ с последующими обобщенными линейными и латентными смешанными моделями (GLLAMM) для многоуровневого анализа был проведен для изучения связи между способом родов в каждой группе и тяжелым материнским и перинатальным исходом с использованием процедуры GLIMMIX в SAS (версия 9. 1 SAS Institute Inc., SAS Campus Drive, Кэри, Северная Каролина, США). Эта процедура была предназначена для учета эффектов кластеризации внутри объектов, и анализ был скорректирован с учетом возможных смешивающих факторов и модификаторов воздействия, включая индивидуальные и институциональные характеристики. Среди институциональных характеристик был использован индекс сложности больницы для оценки возможностей больницы с точки зрения предоставления основных медицинских услуг, неотложной акушерской помощи и человеческих ресурсов. Этот индекс сложности больницы использовался в предыдущем анализе Global Survey и подробно описан в другом месте [14].Риски материнских и перинатальных исходов, связанные с методами родоразрешения (включая кесарево сечение без медицинских показаний), были представлены скорректированными отношениями нечетности (Скорректированное ОШ) с соответствующими 95% доверительными интервалами (95% ДИ). Неоднородность между странами исследовалась с помощью простой региональной стратификации и корректировки лесных участков на основе стран.
1 SAS Institute Inc., SAS Campus Drive, Кэри, Северная Каролина, США). Эта процедура была предназначена для учета эффектов кластеризации внутри объектов, и анализ был скорректирован с учетом возможных смешивающих факторов и модификаторов воздействия, включая индивидуальные и институциональные характеристики. Среди институциональных характеристик был использован индекс сложности больницы для оценки возможностей больницы с точки зрения предоставления основных медицинских услуг, неотложной акушерской помощи и человеческих ресурсов. Этот индекс сложности больницы использовался в предыдущем анализе Global Survey и подробно описан в другом месте [14].Риски материнских и перинатальных исходов, связанные с методами родоразрешения (включая кесарево сечение без медицинских показаний), были представлены скорректированными отношениями нечетности (Скорректированное ОШ) с соответствующими 95% доверительными интервалами (95% ДИ). Неоднородность между странами исследовалась с помощью простой региональной стратификации и корректировки лесных участков на основе стран. Были проведены анализы в двух подгруппах: в один были исключены все женщины с заболеваниями, осложнениями, многоплодными беременностями, тазовыми предлежаниями и ранее проведенным кесаревым сечением, а в другой — новорожденных с тазовым предлежанием.
Были проведены анализы в двух подгруппах: в один были исключены все женщины с заболеваниями, осложнениями, многоплодными беременностями, тазовыми предлежаниями и ранее проведенным кесаревым сечением, а в другой — новорожденных с тазовым предлежанием.
Кесарево сечение без медицинских показаний связано с повышенным риском неблагоприятных краткосрочных исходов для матери: Глобальное исследование ВОЗ по материнскому и перинатальному здоровью 2004-2008 гг.
Задний план: Во всем мире ведутся дискуссии о целесообразности кесарева сечения без медицинских показаний. В этом анализе мы стремимся к дальнейшему исследованию взаимосвязи между кесаревым сечением без медицинских показаний и тяжелыми материнскими исходами.
Методы: Это многострановое обследование на базе медицинских учреждений, в котором использовался план стратифицированной многоступенчатой кластерной выборки для получения выборки стран и медицинских учреждений во всем мире. В исследовании приняли участие 24 страны и 373 медицинских учреждения. Сбор данных происходил в 2004 и 2005 годах в Африке и Америке и в 2007 и 2008 годах в Азии. Все женщины, родившие в учреждении в течение периода исследования, были включены в исследование, и их медицинские карты были просмотрены перед выпиской из больницы.Однофакторный и многоуровневый анализ проводился для изучения связи между способом родоразрешения в каждой группе и тяжелым материнским и перинатальным исходом.
В исследовании приняли участие 24 страны и 373 медицинских учреждения. Сбор данных происходил в 2004 и 2005 годах в Африке и Америке и в 2007 и 2008 годах в Азии. Все женщины, родившие в учреждении в течение периода исследования, были включены в исследование, и их медицинские карты были просмотрены перед выпиской из больницы.Однофакторный и многоуровневый анализ проводился для изучения связи между способом родоразрешения в каждой группе и тяжелым материнским и перинатальным исходом.
Результаты: Всего было проанализировано 286 565 доставок. Общая частота кесарева сечения составила 25,7%, и в общей сложности 1,0% всех родов были кесаревыми сечениями без медицинских показаний, либо по просьбе матери, либо при отсутствии других зарегистрированных показаний.По сравнению со спонтанными вагинальными родами, все другие способы родоразрешения связаны с повышенным риском смерти, госпитализации в ОИТ, переливания крови и гистерэктомии, включая дородовое кесарево сечение без медицинских показаний (Скорректированное отношение шансов (Скорректированное ОШ), 5,93, 95% Доверительный интервал (95% ДИ), от 3,88 до 9,05) и кесарево сечение во время родов без медицинских показаний (СОО, 14,29, 95% ДИ, от 10,91 до 18,72). Кроме того, эта ассоциация сильнее в Африке по сравнению с Азией и Латинской Америкой.
Кроме того, эта ассоциация сильнее в Африке по сравнению с Азией и Латинской Америкой.
Выводы: Кесарево сечение было связано с внутренним риском увеличения тяжелых исходов у матери. Мы пришли к выводу, что кесарево сечение следует проводить, когда ожидается явная выгода, выгода, которая может компенсировать более высокие затраты и дополнительные риски, связанные с этой операцией.
Кесарево сечение без медицинских показаний и рисков детского аллергического расстройства, ослабленное грудным вскармливанием
Вонг, Г. В., Леунг, Т. Ф. и Ко, Ф. В. Изменение распространенности аллергических заболеваний в Азиатско-Тихоокеанском регионе. Allergy Asthma Immunol Res 5 , 251–257 (2013).
Артикул PubMed PubMed Central Google Scholar

Багер П., Вольфарт Дж. И Вестергаард Т. Кесарево сечение и риск атопии и аллергических заболеваний: метаанализы. Clin Exp Allergy 38 , 634–42 (2008).
CAS Статья PubMed Google Scholar
Таваньянам, С., Флеминг, Дж., Бромли, А., Шилдс, М. Д. и Кардуэлл, К. Р. Метаанализ связи между кесаревым сечением и детской астмой. Clin Exp Allergy 38 , 629–633 (2008).
CAS Статья PubMed Google Scholar
Li, Y. и др. . Факторы пре- и постнатального риска аллергического ринита у детей школьного возраста в Китае. PLoS One 10 , e0114022 (2015).
Артикул PubMed PubMed Central Google Scholar
Turner, S. W. et al. . Связь между размером плода, материнским альфа-токоферолом и детской астмой. Грудь 65 , 391–397 (2010).
Грудь 65 , 391–397 (2010).
Артикул PubMed Google Scholar
Теднер, С. Г., Эртквист, А. К. и Альмквист, К. Рост плода и риск детской астмы и аллергических заболеваний. Clin Exp Allergy 42 , 1430–1447 (2012).
CAS Статья PubMed PubMed Central Google Scholar
Болл, Т. М. и др. .Братья и сестры, посещение детского сада и риск астмы и одышки в детстве. N Английский J Med 343 , 538–543 (2000).
CAS Статья PubMed Google Scholar
Strachan, D. P. et al. . Братья и сестры, астма, риноконъюнктивит и экзема: мировая перспектива из Международного исследования астмы и аллергии в детстве. Clin Exp Allergy 45 , 126–136 (2015).
CAS Статья PubMed Google Scholar
Collin, S. M. et al. . Владение домашним животным связано с повышенным риском неатопической астмы и снижением риска атопии в детстве: результаты исследования когорты новорожденных в Великобритании. Clin Exp Allergy 45 , 200–210 (2015).
CAS Статья PubMed PubMed Central Google Scholar
Feng, X. L., Xu, L., Guo, Y. & Ronsmans, C. Факторы, влияющие на рост числа случаев кесарева сечения в Китае в период с 1988 по 2008 г. Bull World Health Organ 90 , 30–39, 39А (2012).
Zhang, J. et al. . Кесарево сечение по запросу матери на юго-востоке Китая. Акушерский гинекол 111 , 1077–1082 (2008).
Артикул PubMed Google Scholar

Фуллер, В. А. Статистика выборки. Серии Wiley в методологии опроса. John Wiley & Sons, Inc., Нью-Джерси. 455–456 (2009).
Робинс, Дж. М., Ротницкий, А. и Чжао, Л. П. Оценка коэффициентов регрессии, когда некоторые регрессоры не всегда наблюдаются. J Am Stat Assoc 89 , 846–866 (1994).
MathSciNet Статья МАТЕМАТИКА Google Scholar
Блэк, М., Бхаттачарья, С., Филип, С., Норман, Дж. Э. и МакЛернон, Д. Дж. Запланированное кесарево сечение в срок и неблагоприятные исходы для здоровья детей. JAMA 314 , 2271–2279 (2015).
CAS Статья PubMed PubMed Central Google Scholar
Leung, J. Y., Li, A.M., Leung, G.M. и Schooling, C.M. Способ доставки и госпитализации в детском возрасте по поводу астмы и других расстройств, связанных с хрипом. Clin Exp Allergy 45 , 1109–1117 (2015).
Clin Exp Allergy 45 , 1109–1117 (2015).
CAS Статья PubMed Google Scholar
Каплан, Дж. Л., Ши, Х. Н. и Уокер, В. А. Роль микробов в иммунологическом программировании развития. Педиатр Res 69 , 465–472 (2011).
Артикул PubMed Google Scholar
Домингес-Белло, М. Г. и др. . Частичное восстановление микробиоты младенцев, рожденных после кесарева сечения, посредством вагинального микробного переноса. Nat Med 22 , 250–253 (2016).
CAS Статья PubMed PubMed Central Google Scholar
Мунблит, Д. и Верхасселт, В. Профилактика аллергии путем грудного вскармливания: возможные механизмы и данные когорт людей. Curr Opin Allergy Clin Immunol 16 (5), 427–433 (2016).
CAS Статья PubMed Google Scholar
Альмквист, К., Кнаттингиус, С., Лихтенштейн, П. и Лундхольм, К. Влияние родовспоможения на астму и аллергические заболевания у детей — исследование братьев и сестер. Clin Exp Allergy 42 , 1369–1376 (2012).
CAS Статья PubMed PubMed Central Google Scholar
Бао, Л. Соотношение только детей и возрастной модели структуры ухода за детьми. Исследование молодежи Китая 4 , 42–47 (2007).
Google Scholar
Sou, S. C., Chen, W. J., Hsieh, W. S. и Jeng, S. F. Тяжелые акушерские осложнения и особенности родов при преждевременных или доношенных родах были точно отмечены матерями. J Clin Epidemiol 59 , 429–435 (2006).
Артикул PubMed Google Scholar
Deng, W. et al. . Кесарево сечение в Шанхае: предпочтения женщин или медицинского работника? BMC Беременность и роды 14 , 285 (2014).
Артикул PubMed PubMed Central Google Scholar
Национальная кооперативная группа по детской астме; Институт гигиены окружающей среды и безопасности сопутствующих товаров, Китайский центр по контролю и профилактике заболеваний; Китайский центр по контролю и профилактике заболеваний.Третье общенациональное исследование детской астмы в городских районах Китая. Чжунхуа Эр Ке За Чжи 51 , 729–735 (2013).
Группа респираторных заболеваний, педиатрический комитет Шанхайской медицинской ассоциации. Эпидемиологическое обследование астмы у детей в возрасте 0–14 лет в семи районах Шанхая.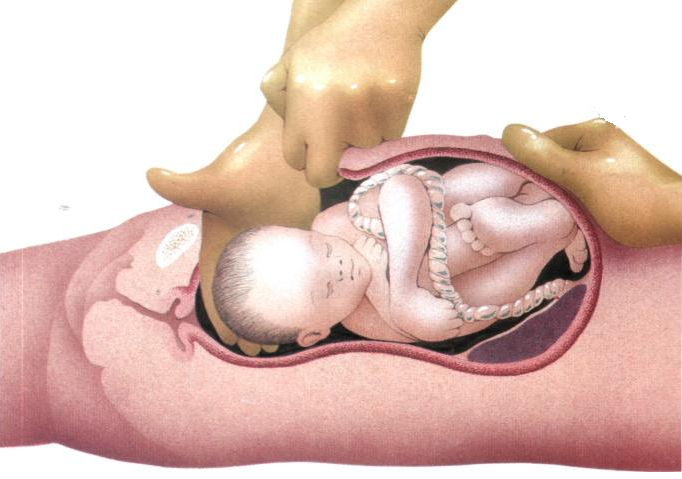 Чжунхуа Эр Ке За Чжи 52 , 17–22 (2014).
Чжунхуа Эр Ке За Чжи 52 , 17–22 (2014).
Li, F. и др. . Распространенность и факторы риска детских аллергических заболеваний в восьми мегаполисах Китая: многоцентровое исследование. BMC Общественное здравоохранение 11 , 437 (2011).
CAS Статья PubMed PubMed Central Google Scholar
Ню, К., Ву, Дж., Чжуан, З., Лу, Г. и Тан, К. Распространенность респираторных симптомов и заболеваний среди детей и подростков в городском Шанхае. Китайский журнал школьного здравоохранения 31 , 708–710 (2010).
Google Scholar
млн лет назад Дж. К. и др. . Сводный индекс практики кормления младенцев и детей связан с ростом ребенка в городском Шанхае. BMC Общественное здравоохранение 12 , 568 (2012).
Артикул PubMed PubMed Central Google Scholar
Данансурия, М. Н., Раджапакса, Л. К. и Вирасингхе, А. Генетические, семейные и экологические корреляты астмы среди раннего подросткового возраста в Шри-Ланке: исследование случай-контроль. Мировой орган аллергии J 8 , 19 (2015).
Артикул PubMed PubMed Central Google Scholar
Хуанг Р. Единственные дети Китая: количество, структура и риски. Журнал Нанкинского колледжа по управлению программами в области народонаселения 25 (1), 5–10 (2009).
Google Scholar
Не, Ю. и Вайман, Р. Дж. Политика одного ребенка в Шанхае: принятие и интернализация. Обзор народонаселения и развития 31 (2), 313–336 (2005).
Артикул Google Scholar
Хуанг, К., Ху, Ю., Лю, В., Цзоу, З. Дж. И Ян, С. Содержание домашних животных и его влияние на астму и аллергию у детей дошкольного возраста в Шанхае, Китай. Китайский научный бюллетень 34 , 4203–4210 (2013).
Артикул Google Scholar
Национальная кооперативная группа по детской астме; Институт гигиены окружающей среды и безопасности сопутствующих товаров, Китайский центр по контролю и профилактике заболеваний; Китайский центр по контролю и профилактике заболеваний. Третье общенациональное исследование детской астмы в городских районах Китая. Чжунхуа Эр Ке За Чжи 51 , 729–735 (2013).
Медицинские причины кесарева сечения
Что такое кесарево сечение?
Кесарево сечение (сокращение от кесарева сечения) — это операция, при которой ваш ребенок рождается через разрез, который врач делает на животе и в матке. Для некоторых женщин и младенцев кесарево сечение безопаснее, чем вагинальные роды. Если у вас есть заболевания, влияющие на вашу беременность, вам может потребоваться кесарево сечение, чтобы защитить здоровье вашего ребенка.
Для некоторых женщин и младенцев кесарево сечение безопаснее, чем вагинальные роды. Если у вас есть заболевания, влияющие на вашу беременность, вам может потребоваться кесарево сечение, чтобы защитить здоровье вашего ребенка.
Может быть запланировано кесарево сечение (также называемое запланированным). Это означает, что вы и ваш лечащий врач решаете, когда назначать кесарево сечение, в зависимости от вашего состояния здоровья и состояния вашего ребенка.Или кесарево сечение может быть неотложным. Экстренное кесарево сечение необходимо сделать немедленно, потому что ваше здоровье или здоровье вашего ребенка находится в опасности.
Если есть медицинские причины для назначения кесарева сечения, поговорите со своим врачом о том, чтобы подождать не менее 39 недель беременности. Это дает вашему ребенку время, необходимое ему для роста и развития до рождения. Кесарево сечение следует назначать только по медицинским показаниям.
Каковы медицинские причины кесарева сечения?
Вам может потребоваться кесарево сечение из-за осложнений, которые делают вагинальные роды небезопасными для вас или вашего ребенка. Например:
Например:
Осложнения при беременности
- Вы перенесли кесарево сечение в прошлом или перенесли другие операции на матке (матке). Чем больше у вас кесарева сечения, тем выше риск осложнений при беременности. Некоторые женщины могут безопасно родить через естественные родовые пути после кесарева сечения. Это называется VBAC. Если вам в прошлом делали кесарево сечение, поговорите со своим врачом, чтобы узнать, возможно ли VBAC при следующей беременности.
- Имеются проблемы с плацентой, такие как предлежание плаценты, которые могут вызвать опасное кровотечение во время родов через естественные родовые пути.Плацента прорастает в матке и снабжает ребенка пищей и кислородом через пуповину.
- У вас инфекция, например ВИЧ или генитальный герпес. Вы можете передать эти инфекции своему ребенку во время вагинальных родов. Таким образом, кесарево сечение безопаснее для вашего ребенка.
- У вас есть заболевание, которое может сделать вагинальные роды рискованными, например диабет или высокое кровяное давление.
 Диабет — это когда в крови слишком много сахара. Это может повредить органы вашего тела, такие как кровеносные сосуды и нервы.Высокое кровяное давление — это когда сила притока крови к стенкам кровеносных сосудов слишком высока. Это может перегрузить ваше сердце и вызвать проблемы во время беременности.
Диабет — это когда в крови слишком много сахара. Это может повредить органы вашего тела, такие как кровеносные сосуды и нервы.Высокое кровяное давление — это когда сила притока крови к стенкам кровеносных сосудов слишком высока. Это может перегрузить ваше сердце и вызвать проблемы во время беременности. - У вас есть двойня (двойня, тройня или больше).
Осложнения, влияющие на вашего ребенка, роды и роды
- Твой труд не продвигается. Это означает, что он слишком медленный или останавливается.
- Ваш ребенок очень большой.
- Ваш ребенок рожает не в положении головы вниз.Если ваш ребенок находится в тазовом предлежании, это означает, что его ягодицы или ступни обращены вниз. Поперечное положение — это когда плечо ребенка обращено вниз. Некоторых младенцев можно повернуть еще в утробе матери, чтобы они переместились в положение вниз головой. Но кесарево сечение может быть безопаснее для вашего ребенка.
- Пуповина защемлена или у вас выпадение пуповины.
 Это когда пуповина входит во влагалище раньше ребенка.
Это когда пуповина входит во влагалище раньше ребенка. - Ваш ребенок в беде. Это означает, что он не получает достаточно кислорода или его сердцебиение может быть нерегулярным.
- У вашего ребенка определенные врожденные дефекты, например тяжелая гидроцефалия. Это когда в мозгу вашего ребенка накапливается жидкость. Из-за этого голова ребенка может стать очень большой. Врожденные дефекты — это состояния здоровья, которые присутствуют при рождении. Они изменяют форму или функцию одной или нескольких частей тела. Врожденные дефекты могут вызывать проблемы с общим здоровьем, развитием или работой организма.
Каковы риски назначения кесарева сечения по немедицинским причинам?
Планирование кесарева сечения может вызвать проблемы для вас и вашего ребенка, потому что ваш срок может быть не совсем правильным.Иногда бывает трудно точно определить, когда вы забеременели. Если вы назначили кесарево сечение, а срок родов истекает на неделю или две, ваш ребенок может родиться слишком рано. Младенцы, родившиеся раньше срока (называемые недоношенными), могут иметь больше проблем со здоровьем при рождении и в более позднем возрасте, чем дети, родившиеся вовремя. Вот почему важно дождаться планового кесарева сечения как минимум до 39 недель.
Младенцы, родившиеся раньше срока (называемые недоношенными), могут иметь больше проблем со здоровьем при рождении и в более позднем возрасте, чем дети, родившиеся вовремя. Вот почему важно дождаться планового кесарева сечения как минимум до 39 недель.
Если у вас здоровая беременность, лучше всего позволить родам начаться самостоятельно. Если ваш поставщик услуг говорит с вами о графике кесарева сечения, спросите, можете ли вы подождать, по крайней мере, до 39 недель, прежде чем родить ребенка.Это дает легким и мозгу вашего ребенка все время, необходимое для полного роста и развития до того, как он родится.
Если есть проблемы с беременностью или здоровьем ребенка, возможно, вам потребуется родить ребенка раньше, чем через 39 недель. В этих случаях ваш врач может порекомендовать ранние роды, потому что преимущества перевешивают риски. Кесарево сечение до 39 недель беременности рекомендуется только в том случае, если есть проблемы со здоровьем, которые влияют на вас и вашего ребенка.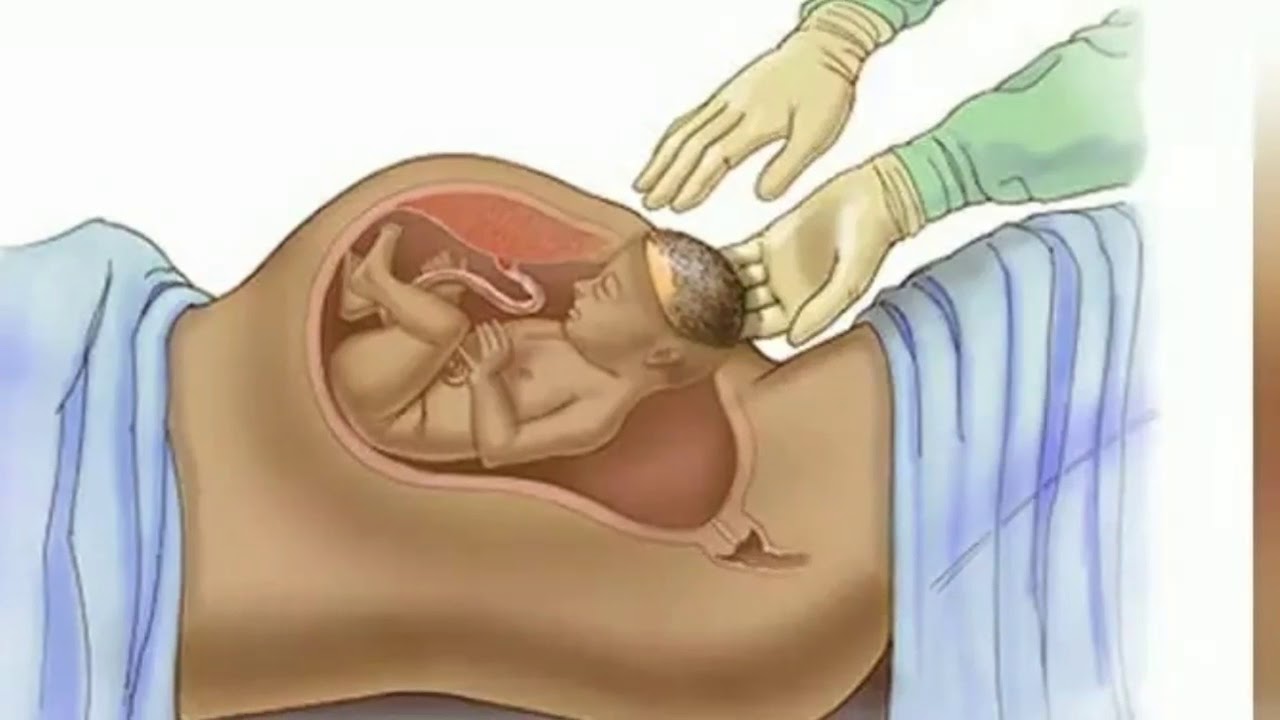
Если ваш провайдер рекомендует назначить кесарево сечение, задайте следующие вопросы:
- Зачем мне кесарево сечение?
- Есть ли проблема с моим здоровьем или со здоровьем моего ребенка, из-за которого мне необходимо родить до 39 недель? Могу ли я подождать, чтобы родить ребенка ближе к 39 неделе?
- Какие проблемы может вызвать кесарево сечение у меня и моего ребенка?
- Каким будет мое выздоровление?
- Могу ли я иметь вагинальные роды при будущей беременности?
Последняя проверка: октябрь 2018 г.
См. Также: 39 недель инфографики
Кесарево сечение — Показания — Классификация
A C Кесарево сечение — это доставка ребенка через хирургический разрез в брюшной полости и матке.
В западных странах частота кесарева сечения резко возросла за последнее десятилетие. Причина этого многофакторная, но отчасти связана с увеличением числа судебно-медицинских дел на (), наряду с более широким доступом к здравоохранению, необходимому оборудованию и экспертным знаниям.
В этой статье мы рассмотрим классификацию кесарева сечения, его показания и схему оперативного вмешательства.
Классификация
Кесарево сечение можно классифицировать как « факультативный » (плановый) или « экстренный ».
Неотложная помощь Кесарево сечение можно разделить на три категории в зависимости от их срочности. Это необходимо для обеспечения своевременных родов в соответствии с потребностями их самих или их матери.
Королевский колледж акушеров и гинекологов (RCOG) рекомендует, чтобы при вызове отделения категории 1 ребенок родился в течение 30 минут (хотя некоторые отделения ожидают 20 минут). Для разделов Категории 2 не существует общепринятого времени, но обычные стандарты аудита составляют от 60 до 75 минут.
Экстренное кесарево сечение чаще всего применяется в случае неспособности к развитию родов или подозреваемого / подтвержденного компромисса плода.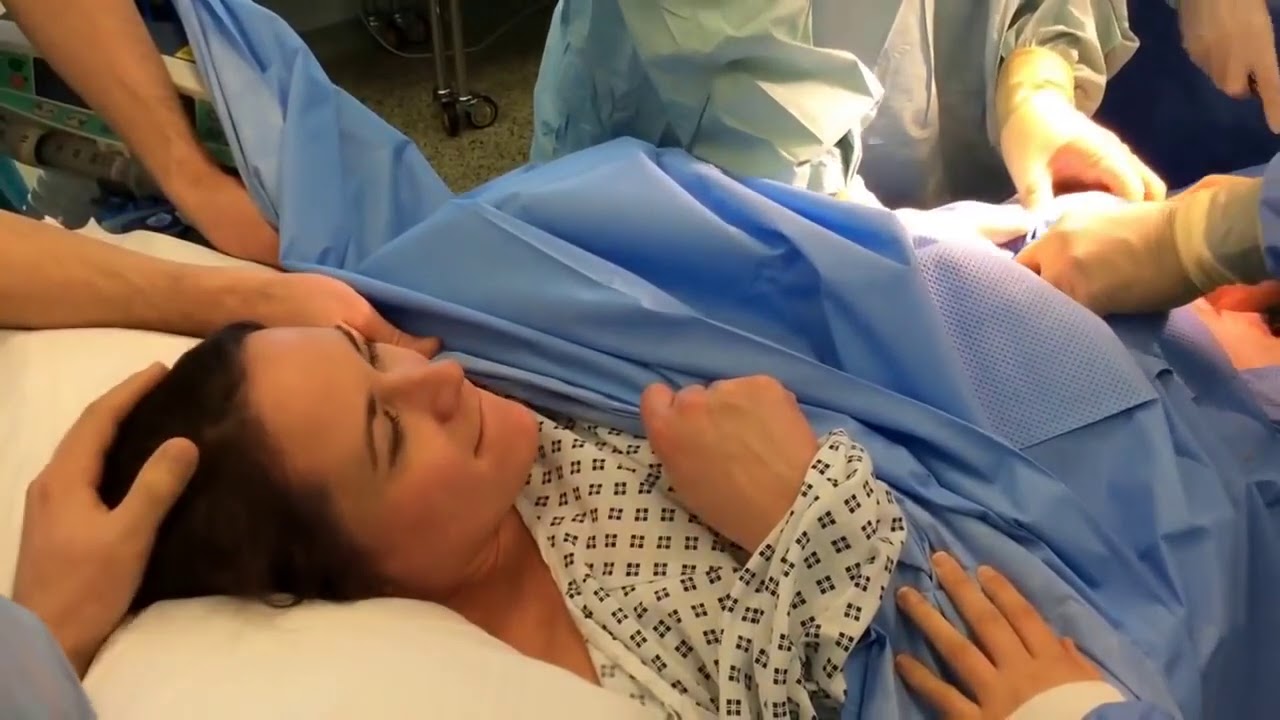
| Категория | Описание |
| 1 | Непосредственная угроза жизни женщины или плода |
| 2 | Компромисс со стороны матери или плода, не представляющий непосредственной угрозы для жизни |
| 3 | Нет компромиссов со стороны матери или плода, но необходимы ранние роды |
| 4 | Факультативный — доставка в соответствии с требованиями женщины или персонала |
Показания
Плановое или плановое кесарево сечение «» выполняется по разным показаниям.Ниже приведены наиболее распространенные, но это не исчерпывающий список:
- Тазовое предлежание (в срок) — запланированное кесарево сечение при тазовом предлежании в срок значительно увеличилось со времени «срочного исследования тазового предлежания» [Lancet, 2000].
- Другие неправильные представления — например, неустойчивая ложь (предлежание, которое колеблется от косого, головного, поперечного и т.
 д.), поперечная ложь или косая ложь.
д.), поперечная ложь или косая ложь. - Twin p regnancy — когда первый близнец не является головным предлежанием.
- Состояние здоровья матери (например, кардиомиопатия) — роды могут быть опасны для матери.
- Нарушение плода (например, ограничение роста на ранней стадии и / или аномальные допплеры плода) — предполагается, что плод не справится с родами.
- Трансмиссивное заболевание (например, плохо контролируемый ВИЧ).
- Первичный генитальный герпес (вирус простого герпеса) в третьем триместре — так как не было времени для выработки и передачи материнских антител к ВПГ, чтобы проникнуть через плаценту и защитить ребенка.
- Placenta praevia — «Низкорасположенная плацента», где плацента покрывает или достигает внутреннего зева шейки матки.
- Сахарный диабет у матери у ребенка с предполагаемой массой плода> 4,5 кг.

- Большая предшествующая дистоция плеча .
- Предыдущее 3 rd /4 th разрыв промежности , если у пациента имеются симптомы — после обсуждения с пациентом и соответствующей оценки.
- Запрос матери — охватывает множество причин от предыдущих травматических родов до «материнского выбора». Это решение принимается после мультидисциплинарного подхода, включая консультацию акушерки-специалиста.
Элективное кесарево сечение обычно планируют после 39 недель беременности, чтобы уменьшить респираторный дистресс у новорожденных, известный как временное тахипноэ у новорожденных.
Тем, у кого необходимо ускорить роды до 39 недель беременности, следует рассмотреть возможность введения кортикостероидов матери.Это стимулирует выработку сурфактанта в легких плода.
Театральная процедура
Предоперационная
Перед кесаревым сечением необходимо выполнить ряд основных шагов:
- Необходимо провести полный анализ крови (FBC) и «Группировать и сохранить» (G&S).
- Средняя кровопотеря при кесаревом сечении составляет примерно 500–1000 мл, в зависимости от многих факторов, особенно от срочности операции.
- Антагонист h3-рецептора должен быть назначен — например, Ранитидин +/- метоклопрамид (противорвотное средство, ускоряющее опорожнение желудка).
- Беременные женщины, лежащие на плоской подошве для кесарева сечения, подвержены риску развития синдрома Мендельсона (аспирация желудочного содержимого в легкие), приводящего к химическому пневмониту. Это происходит из-за давления беременной матки на содержимое желудка.

- Беременные женщины, лежащие на плоской подошве для кесарева сечения, подвержены риску развития синдрома Мендельсона (аспирация желудочного содержимого в легкие), приводящего к химическому пневмониту. Это происходит из-за давления беременной матки на содержимое желудка.
- Оценка риска венозной тромбоэмболии (ВТЭ) должна быть рассчитана для каждой женщины.
- Антитромбоэмболические чулки +/- низкомолекулярный гепарин следует назначать при необходимости.
Анестезия
Большинство операций кесарева сечения выполняется под регионарной анестезией — обычно это эпидуральная или спинномозговая анестезия.
Иногда требуется общий наркоз . Это может быть из-за противопоказаний матери к регионарной анестезии, неспособности региональной анестезии достичь требуемого блока или, что более часто, из-за опасений по поводу благополучия плода и необходимости как можно скорее ускорить роды (часто в случае сечений Категории 1). .
Рис. 2. Эпидуральная анестезия часто используется при плановом кесаревом сечении. [/ caption]Оперативное дело
Женщина располагается с наклоном влево на 15 ° — для снижения риска гипотонии в положении лежа на спине из-за аортокавальной компрессии.
Постоянный катетер Фолея вставляется, когда анестетик готов, чтобы опорожнить мочевой пузырь и снизить риск повреждения мочевого пузыря во время процедуры.
Затем кожа обрабатывается с использованием антисептического раствора и вводится антибиотиков непосредственно перед разрезом «нож по коже».
Есть несколько способов выполнить кесарево сечение, но ниже приводится стандартная техника:
- Кожный разрез обычно выполняется либо с помощью Pfannenstiel, либо Joel-Cohen — это оба поперечных разреза кожи нижней части живота.
- Острое или тупое вскрытие брюшной полости производится в несколько слоев:
- Кожа,
- Фасция Кампера (поверхностный жировой слой подкожной клетчатки)
- Фасция Скарпы (глубокий перепончатый слой подкожной клетчатки)
- Влагалище прямой мышцы живота (передние и задние листья латерально, сливаются медиально)
- Прямая мышца,
- Брюшина брюшная (париетальная)
- показывает беременную матку.

- Висцеральная брюшина , покрывающая нижний сегмент матки, затем надрезается и толкается вниз, чтобы отразить мочевой пузырь, который втягивается ретрактором Дуайена.
- Разрез матки производят на нижнем сегменте матки ниже линии отражения брюшины. Это поперечный криволинейный разрез, расширенный цифровым способом. Затем ребенок рождается в головном / тазовом предлежании с давлением на дно матки со стороны ассистента.
- Разрез Де Ли (нижний вертикальный) может потребоваться, если нижний разрез матки сформирован плохо (редко).
- Окситоцин 5iu вводится внутривенно анестезиологом для помощи в доставке плаценты путем контролируемого тракции хирурга за пуповину.
- Полость матки опорожняется, затем закрывается двумя слоями. Затем закрывается оболочка прямой мышцы живота, а затем кожа (либо непрерывными / узловыми швами, либо скобами).
Послеоперационный
После кесарева сечения наблюдений, заносятся в оценочную таблицу раннего предупреждения, и отслеживаются лохии (на каждую вагинальную кровопотерю после родов).
Ранняя мобилизация , прием пищи и питья и удаление катетера рекомендуется для ускорения выздоровления.
[старт-клиника]
Вагинальные роды после кесарева сечения (VBAC)
У женщин, перенесших одно кесарево сечение, при любых последующих беременностях следует проконсультироваться о рисках вагинальных родов:
- Планируемый VBAC связан с одним из 200 (0,5%) риском разрыва маточного рубца.
- Риск перинатальной смерти низок и сопоставим с риском роженицы первого ребенка.
- Существует небольшой повышенный риск образования предлежания плаценты +/- приращение при будущих беременностях и спаек таза.
- Показатель успешности плановой VBAC составляет 72–75%, однако он достигает 85–90% у женщин, которые ранее перенесли роды через естественные родовые пути.
- Все женщины, которым проводится VBAC, должны иметь постоянный электронный мониторинг плода во время родов, поскольку изменение частоты сердечных сокращений плода может быть первым признаком надвигающегося разрыва рубца.

- Риск разрыва рубца выше при родах, усиленных или вызванных простагландинами или окситоцином.
[окончание клинической]
Осложнения
Первичное кесарево сечение снижает риск травм и боли в промежности, недержания мочи и анального канала, маточно-влагалищного выпадения, поздних мертворождений и ранних неонатальных инфекций (по сравнению с вагинальными родами).
Однако это связано с немедленными, промежуточными и поздними осложнениями, которые перечислены ниже:
| Стадия | Осложнения |
| Немедленно |
|
| Промежуточный |
|
| Поздно |
|
Кесарево сечение.
 Когда нужно кесарево сечение?
Когда нужно кесарево сечение?Частота кесарева сечения неуклонно растет из-за большего количества сечений при дистрессе плода, диагностированного с помощью кардиотокографического (КТГ) мониторинга во время родов, и их растущего использования при тазовом предлежании и многоплодной беременности. Однако наибольший вклад в нынешнюю высокую частоту кесарева сечения вносит плановое повторное кесарево сечение (ERCS). Нижеследующее основано на последнем руководстве [1] Национального института здравоохранения и качества ухода (NICE).
Показания
Возможные показания включают:
- Неправильное предлежание — например, ягодичный предлежание, поперечное лежание.
- Патологически приросшая плацента, если плацента расположена низко и женщине ранее было выполнено кесарево сечение. Первоначальным диагностическим тестом для этого должно быть цветное допплеровское ультразвуковое исследование на сроке от 32 до 34 недель с предложением МРТ (с обсуждением последствий), если сканирование предполагает патологически прикрепленную плаценту [1] .

- Многоплодная беременность.
- Гипертоническая болезнь тяжелой степени при беременности.
- Состояние плода: дистресс, изоиммунизация, очень низкая масса тела при рождении.
- Неудачное индукция родов.
- Повторите кесарево сечение: см. Ниже.
- Киста или миома таза.
- Инфекция матери (например, герпес, ВИЧ), но см. «Передача инфекций от матери ребенку» ниже.
Запрос матери на кесарево сечение сам по себе не является показанием, и причины такого запроса следует изучить, обсудить и записать.Если запрос вызван беспокойством по поводу родов, следует предложить направление к специалисту в области здравоохранения, имеющему опыт оказания перинатальной поддержки в области психического здоровья, чтобы помочь ей справиться с ее тревогой и поддержать ее.
Если вагинальные роды по-прежнему неприемлемы, женщинам, запрашивающим их, следует предложить плановое кесарево сечение — в том числе направление ее к акушеру, желающему произвести кесарево сечение, если ее нынешняя медицинская бригада не желает это предлагать [1] .
Индивидуальный врач имеет право отклонить запрос на кесарево сечение при отсутствии очевидной причины. Однако решение женщины следует уважать, и ей следует предложить направление для получения второго мнения.
Классификация
Кесарево сечение классифицируется по степени срочности, продиктованной показанием, на следующие категории [2] :
- Непосредственная угроза жизни женщины или плода:
- «Отделение неотложной помощи» .
- Выполняется максимально быстро.
- Время доставки обычно составляет 30 минут. Это не критично для влияния на исход ребенка, но было признанным стандартом аудита для реагирования на чрезвычайные ситуации в службах родовспоможения.
- Возможные показания:
- Время принятия решения о доставке обычно находится в пределах 75 минут.
- Возможные показания:
- Сбой в прогрессе.
- Поперечная ложь в родах.
- Время зависит от показаний.
- Обычно не раньше 39 недель.
Прижизненное кесарево сечение
[3]- Должно выполняться после коллапса, если через четыре минуты сердечного выброса нет.
- Выполняется в первую очередь в интересах материнского выживания; подтверждение благополучия плода тратит время.
- Сделано на месте — мама в театр не переезжает.
- Анестезия не требуется.
- Скальпель — единственное необходимое оборудование.
Метод
- Идеально выполняется при спинальной или эпидуральной блокаде. Это снижает риски и обеспечивает немедленный контакт между ребенком и матерью.
- Имеются данные о том, что профилактическое применение антибиотиков приводит к меньшему количеству раневых инфекций при невыборном и плановом кесаревом сечении [4] .Их следует регулярно предлагать перед разрезом кожи. Женщины должны быть проинформированы о следующем:
- Эндометрит, инфекции мочевыводящих путей и раны встречаются примерно у 8% женщин, перенесших кесарево сечение.
- Использование профилактических антибиотиков перед кожным разрезом снижает риск материнской инфекции больше, чем профилактические антибиотики, назначаемые после кожного разреза, и отсутствие известного воздействия на ребенка [1] .
- Классическое кесарево сечение (вертикальный разрез) в настоящее время используется редко, за исключением:
- Очень недоношенный плод с плохо сформированным нижним сегментом.
- Поперечно лежащий плод с разрывом плодных оболочек и вытекающей жидкостью.
- Использование нижнего сегмента невозможно из-за структурной аномалии.
- Стяжное кольцо имеется.
- Некоторые миомы.
- Некоторые случаи предлежания передней плаценты с аномально сосудистыми нарушениями нижнего сегмента.
- Прижизненное кесарево сечение.
- В настоящее время почти всегда используется разрез нижнего сегмента матки, поскольку разрыв матки гораздо реже встречается при последующих беременностях и позволяет лучше заживать, снижает инфекцию и снижает частоту послеоперационных осложнений. разрез (прямой кожный разрез на 3 см выше лонного сочленения; последующие слои ткани вскрывают тупо и, при необходимости, расширяют ножницами, а не ножом), потому что это связано с более коротким временем операции и снижением послеоперационной лихорадочной заболеваемости.
- Использование отдельных хирургических ножей для надрезания кожи и более глубоких тканей не рекомендуется, поскольку это не уменьшает инфицирование раны.
- При наличии хорошо сформированного нижнего сегмента матки следует использовать разрез матки тупым, а не резким образом, поскольку это снижает кровопотерю, частоту послеродовых кровотечений и необходимость переливания крови.
- Окситоцин 5 МЕ медленными внутривенными инъекциями следует использовать для стимулирования сокращения матки и уменьшения кровопотери.
- Плаценту следует удалять с помощью контролируемого тракции за пуповину, так как это снижает риск эндометрита.
- Разрез матки закрыть в два слоя.
- Нельзя ушивать висцеральную или париетальную брюшину.
Эпидемиология
На кесарево сечение приходится 25% всех родов в Англии, с аналогичным показателем во всей Великобритании [6] .Существуют значительные региональные различия и связь между кесаревым сечением и местными депривациями и индивидуальным социальным классом [7] .
Факторы, влияющие на частоту кесарева сечения
Факторы, влияющие на вероятность кесарева сечения во время родов, включают:
- Место рождения: плановые роды на дому или в акушерском отделении снижают вероятность кесарева сечения.
- Постоянная поддержка во время родов снижает вероятность кесарева сечения.
- Индукция родов более 41 недели у женщин с неосложненной беременностью, поскольку это снижает риск перинатальной смертности и вероятность кесарева сечения.
- Партограмма с четырехчасовой линией действия, используемая для отслеживания прогресса родов у женщин со спонтанными родами с неосложненной одноплодной беременностью в срок, снижает вероятность кесарева сечения.
- Консультанты-акушеры должны участвовать в принятии решения о кесаревом сечении, потому что это снижает вероятность кесарева сечения.
- Электронный мониторинг плода связан с повышенной вероятностью кесарева сечения [8] . Когда предполагается кесарево сечение из-за ненормального сердечного ритма плода, в случаях подозрения на ацидоз плода следует предложить забор крови плода, если это технически возможно и нет противопоказаний.
- Не было доказано, что активное ведение родов и ранняя амниотомия влияют на вероятность отказа от кесарева сечения и не должны проводиться в плановом порядке.
Нет влияния на вероятность кесарева сечения с ходьбой во время родов, не лежа на спине во время второго периода родов, погружением в воду во время родов, эпидуральной анальгезией во время родов или использованием листьев малины.
Влияние на вероятность кесарева сечения дополнительных методов лечения, используемых во время родов (таких как иглоукалывание, ароматерапия, гипноз, травяные продукты, пищевые добавки, гомеопатические лекарства и китайские лекарства), не было должным образом оценено и является неопределенным [1] .
Плановое кесарево сечение
Риск респираторных заболеваний повышается у детей, рожденных путем кесарева сечения до родов, но этот риск значительно снижается через 39 недель. Таким образом, плановое кесарево сечение не следует проводить раньше 39 недель.
Тазовое предлежание
Женщинам с неосложненной одноплодной беременностью на сроке 36 недель беременности следует предложить наружный головной вариант. Исключение составляют роженицы и женщины с рубцом на матке или аномалией, поражением плода, разрывом плодных оболочек, вагинальным кровотечением или другими заболеваниями.Если наружный головной вариант противопоказан или оказался безуспешным, следует предложить кесарево сечение, поскольку оно снижает перинатальную смертность и неонатальную заболеваемость.
В случае планового кесарева сечения при неосложненной одноплодной беременности при тазовом предлежании следует провести УЗИ как можно позже до родов, чтобы убедиться, что ребенок все еще находится в тазовом предлежании [1] .
Многоплодная беременность
Если первый близнец головной, перинатальная заболеваемость и смертность второго близнеца увеличиваются.Однако влияние запланированного кесарева сечения на улучшение исхода для второго близнеца остается неопределенным, и поэтому кесарево сечение не следует предлагать в плановом порядке. Если первый близнец не является головным, влияние кесарева сечения на улучшение результата остается неопределенным; однако в настоящее время практикуется плановое кесарево сечение. Плановое кесарево сечение при неосложненной беременности двойней не следует проводить раньше 38 недели, поскольку это увеличивает риск респираторных заболеваний у этих детей.
Преждевременные роды
Связаны с более высокой неонатальной заболеваемостью и смертностью. Однако влияние запланированного кесарева сечения на улучшение этих исходов остается неопределенным, и поэтому кесарево сечение не следует предлагать в плановом порядке.
Маленькие для гестационного возраста
Риск неонатальной заболеваемости и смертности выше у маленьких для гестационного возраста детей. Однако влияние запланированного кесарева сечения на улучшение этих исходов остается неопределенным, и поэтому кесарево сечение не следует предлагать в плановом порядке.
Предлежание плаценты
- Риск предлежания плаценты увеличивается после предыдущего кесарева сечения.
- При частичном или полном закрытии внутреннего зева шейки матки (большое предлежание плаценты) родоразрешение должно осуществляться путем кесарева сечения.
- Риск патологического прилегания плаценты (приросшая плацента) высок у женщин, перенесших ранее кесарево сечение, и его следует подозревать, если плацента находится под предыдущим рубцом после кесарева сечения: если на 32 неделе беременности имеется низко расположенная плацента женщинам, перенесшим кесарево сечение, следует предложить ультразвуковое исследование с цветным потоком или 3-мерное ультразвуковое допплеровское исследование:
- Если допплеровское сканирование неоднозначно, МРТ может помочь диагностировать врастание плаценты; однако окончательный диагноз может быть поставлен только во время операции.
- Если есть подозрение на приращение плаценты, необходимо следовать рекомендованному «пакету услуг» [3] . См. Отдельную статью о Placenta Praevia.
Цефалопастическая диспропорция
Пельвиметрия не используется для прогнозирования отсутствия прогресса в родах и не должна использоваться при принятии решения о способе родов. Размер обуви, рост матери и оценка размера плода (ультразвуковое исследование или клиническое обследование) не позволяют точно предсказать цефалопропорциональность и не должны использоваться.
Риски против пользы
Плановое кесарево сечение может снизить риск:
- Боль в промежности и животе во время родов и через три дня после родов.
- Травма влагалища.
- Раннее послеродовое кровотечение.
- Акушерский шок.
Плановое кесарево сечение может увеличить риск:
- Поступление ребенка в отделение интенсивной терапии новорожденных.
- Для матери — более длительное пребывание в больнице, гистерэктомия (необходима для остановки послеродового кровотечения) и остановка сердца.
Передача материнских инфекций от матери к ребенку
ВИЧ-инфицированные женщины [9]
Риск передачи ВИЧ от матери ребенку одинаков для кесарева сечения и вагинальных родов, если женщина рожает. на высокоактивной антиретровирусной терапии с вирусной нагрузкой менее 400 копий на мл, или женщина получает любую антиретровирусную терапию с вирусной нагрузкой менее 50 копий на мл [1] . Вирусная нагрузка измеряется на 36 неделе.Не рекомендуется проводить кесарево сечение, чтобы снизить риск передачи инфекции в этих обстоятельствах.
Гепатит B
Передача гепатита B от матери ребенку составляет около 90%, но может быть снижена на 90%, если ребенок получит вакцинацию, обычно в сочетании с иммуноглобулином, при рождении. Нет никаких доказательств того, что плановое кесарево сечение снижает вертикальную передачу вируса гепатита B, и оно не показано только на этом основании [1] .
Гепатит C
В настоящее время нет известного способа снижения вертикальной передачи гепатита C, который составляет около 5% (до 40%, если женщина также ВИЧ-инфицирована).Женщинам с гепатитом С не следует предлагать плановое кесарево сечение только по этой причине. Однако женщинам с сочетанной инфекцией гепатита С и ВИЧ рекомендуется кесарево сечение на сроке 38 недель, чтобы уменьшить передачу вируса гепатита С и ВИЧ от матери ребенку [1] .
Инфекция, вызванная вирусом простого генитального герпеса (ВПГ) [10]
- Первичный генитальный ВПГ, возникший во время родов или в течение шести недель до установленного срока, является показанием для кесарева сечения, чтобы снизить риск неонатальной инфекции ВПГ, которая, по другим оценкам, составляет 41%.
- Рецидив генитального ВПГ во время родов связан с низким риском неонатального ВПГ (0–3% для вагинальных родов). Кесарево сечение может рассматриваться по другим причинам, в том числе в контексте исследования, но его не следует обычно предлагать в этой ситуации [1] .
Вагинальные роды после кесарева сечения
- В Великобритании частота вагинальных родов после кесарева сечения (VBAC) снизилась с 45,9% в 1988 году до 36% в период с 2001 по 2011 год из-за опасений по поводу материнской безопасности [11] .
- Появились последующие доказательства относительной безопасности VBAC, но показатели не восстановились.
- В общенациональной когорте женщин более половины из тех, кому ранее было выполнено кесарево сечение, сделали попытку VBAC, и почти две трети успешно достигли родов через естественные родовые пути [12] . [11] .На непредубежденных женщин сильнее влияет письменная информация и индивидуальные советы экспертов. Это подтверждает важность рассмотрения идей, проблем и ожиданий женщины, а также предоставления информации, и, поскольку предпочтения VBAC или ERCS в первом триместре сохраняются более чем у 70% женщин, это следует делать как можно раньше, начиная с время первого кесарева сечения.
Повторное кесарево сечение
[1]Женщин, перенесших до четырех кесарева сечения включительно, следует информировать о том, что риск лихорадки, травм мочевого пузыря и хирургических травм не зависит от запланированного способа родов.Риск разрыва матки, хотя и выше при плановых вагинальных родах, встречается редко. Таким образом, при принятии решения о способе родов после предыдущего кесарева сечения необходимо учитывать:
- Материнские предпочтения и приоритеты.
- Риск разрыва матки: редкое осложнение. В одном систематическом обзоре был обнаружен дополнительный риск 2,7 симптоматических разрывов на 1000 человек при сравнении испытания родов с ERCS [13] . В ходе конфиденциального расследования случаев материнской смертности в Великобритании и Ирландии в 2009–2012 годах четыре женщины умерли из-за разрыва матки; ни у кого ранее не было кесарева сечения.
- Риск перинатальной смертности и заболеваемости: риск смерти младенца во время родов невелик для женщин, у которых запланированы роды через естественные родовые пути (около 10 на 10 000), но выше, чем при запланированном повторном кесаревом сечении (около 1 на 10 000). Влияние запланированных вагинальных родов или запланированного повторного кесарева сечения на церебральный паралич остается неопределенным.
Женщинам, перенесшим ранее кесарево сечение, следует предложить электронный мониторинг плода во время родов и уход во время родов в отделении, где есть немедленный доступ к услугам кесарева сечения и переливания крови на месте.
Женщинам, перенесшим ранее кесарево сечение, может быть предложено индукция родов, но женщины и медицинские работники должны знать, что вероятность разрыва матки в этих обстоятельствах увеличивается до: простагландиновые агенты.
Женщины, перенесшие пять или более кесарева сечения, имеют более высокую материнскую заболеваемость, в основном из-за предлежания и приращения плаценты.У них также выше частота преждевременных родов, скорее всего, из-за дородового кровотечения [14] .
Ведение
Перед кесаревым сечением выполните полный анализ крови для выявления анемии, скрининг на антитела и определение группы крови с сохранением сыворотки. Не выполняйте в обычном порядке перекрестное сопоставление крови, скрининг свертывания или предоперационное ультразвуковое исследование для определения местоположения плаценты [1] .
- Диета с низким содержанием остатков во время родов (тосты, крекеры, нежирный сыр) приводит к увеличению объема желудка, но влияние на риск аспирации, если требуется анестезия, неясно.
- Изотонические напитки во время родов предотвращают кетоз без сопутствующего увеличения объема желудка.
- Время будет зависеть от причины кесарева сечения (см. «Классификация» выше).
- Интраоперационное спасение клеток крови:
- Кровь, пролитая во время операции, собирается, фильтруется и промывается для получения аутологичных красных кровяных телец для переливания пациенту.
- Интраоперационное спасение клеток крови — эффективный метод замещения крови, но при его использовании в акушерской практике возникают теоретические проблемы безопасности.
- Эту процедуру должны выполнять только многопрофильные бригады, у которых есть регулярный опыт интраоперационного спасения клеток крови.
- Женщинам, которым потребовалось экстренное кесарево сечение, необходимо объяснить причины до выписки из больницы. Следует также предоставить печатную информацию о возможностях родов при будущих беременностях.
Управление после родов
Предложите и облегчите ранний контакт кожа к коже между женщиной и ее ребенком.
Предложите женщинам, перенесшим кесарево сечение и желающим кормить грудью, помощь, чтобы помочь им начать грудное вскармливание как можно скорее после рождения ребенка.
Обезболивание после кесарева сечения
[1]Варианты обезболивания после кесарева сечения следует обсудить с матерью. Им следует сообщить, что:
- Боль после кесарева сечения можно контролировать с помощью пероральных или инъекционных препаратов.
- Их выбор обезболивающих после кесарева сечения будет зависеть от тяжести боли и от того, проводилась ли у них спинальная / эпидуральная или общая анестезия.
- Если они хотят кормить грудью, они обычно могут делать это и ухаживать за своим ребенком, принимая обезболивающие.
Обезболивание сразу после родов:
- Женщинам следует предложить диаморфин (от 0,3 до 0,4 мг интратекально) для обезболивания, чтобы снизить потребность в дополнительной анальгезии после кесарева сечения. Эпидуральный диаморфин (от 2,5 до 5 мг) является подходящей альтернативой, когда не вводился интратекальный диаморфин. По состоянию на март 2021 года это использование диаморфина не по назначению.
- Женщинам, перенесшим спинальную или эпидуральную анестезию, следует предложить пероральный сульфат морфина (или, если они не могут принимать пероральные препараты, внутривенный, внутримышечный или подкожный морфин).
- Внутривенное обезболивание, контролируемое пациентом (PCA), с использованием морфина следует рассмотреть у женщин, которым был проведен общий наркоз при кесаревом сечении.
Кратковременная послеродовая анальгезия:
- Парацетамол и (если нет противопоказаний) нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен, должны использоваться в комбинации после кесарева сечения, чтобы снизить потребность в опиоидах. и позволить им уйти и остановить как можно раньше.
- Если парацетамола недостаточно или НПВП нельзя принимать, рассмотрите возможность добавления дигидрокодеина к парацетамолу или перехода на кодидрамол. Парацетамол, НПВП, дигидрокодеин или кодидрамол следует назначать регулярно, а не по мере необходимости.
- Однако кодеин или ко-кодамол не следует предлагать кормящим женщинам из-за риска серьезной седации новорожденных и угнетения дыхания.
- Если женщина испытывает сильную боль и другого обезболивающего недостаточно, рассмотрите другие причины боли и сообщите женщине, что, хотя доступно более сильное обезболивание, оно может усилить седативный эффект и угнетение дыхания у новорожденного.
- Для кормящих женщин используйте опиоидные анальгетики (например, морфин, дигидрокодеин, трамадол или оксикодон) в самой низкой эффективной дозе и в течение кратчайшего времени, но не более трех дней без тщательного наблюдения.
- Если используются опиоиды, могут потребоваться слабительные и противорвотные средства.
Обезболивание после выписки:
- Если после кесарева сечения женщину выписывают домой на опиоидах, посоветуйте ей обратиться к своему лечащему врачу, если она беспокоится о своем ребенке (например, сонливость, затрудненное дыхание, запор или трудности с кормлением).
- Следует сообщить женщинам, что некоторые лекарства, отпускаемые без рецепта, содержат кодеин, и их нельзя принимать во время грудного вскармливания, поскольку это может привести к серьезной седации новорожденных и угнетению дыхания.
- Может потребоваться применение слабительных и противорвотных средств, пока женщина принимает опиоиды.
Осложнения
- Аспирация легких.
- Легочная эмболия.
- Послеродовое кровотечение.
- Инфекция: избыточный вес и ожирение являются значительными факторами риска инфицирования после кесарева сечения [15] .
- Более длительное пребывание в больнице может привести к трудностям в установлении связи и трудностей с адаптацией для матери и остальных членов семьи.
Прогноз
Трудно сбалансировать риски для матери и плода между кесаревым сечением и вагинальными родами; При экстренном сценарии дифференцировать последствия кесарева сечения от показаний к операции практически невозможно. В ходе конфиденциального расследования случаев материнской смертности в Великобритании и Ирландии за 2009–2012 гг. Не было зарегистрировано случаев смерти после кесарева сечения, выполненного по просьбе матери.У умерших женщин были серьезные дородовые или родовые осложнения или заболевания, которые потребовали кесарева сечения, чтобы попытаться спасти жизнь их или их ребенка [3] .
Кесарево сечение — NHS
Кесарево сечение или кесарево сечение — это операция по доставке ребенка через разрез, сделанный в животе и матке.
Разрез обычно делается поперек живота, чуть ниже линии бикини.
Кесарево сечение — серьезная операция, сопряженная с рядом рисков, поэтому обычно ее делают только в том случае, если это самый безопасный вариант для вас и вашего ребенка.
Примерно каждой четвертой беременной женщине в Великобритании производится кесарево сечение.
Почему делают кесарево сечение
Кесарево сечение может быть рекомендовано в качестве плановой (плановой) процедуры или выполнено в экстренных случаях, если считается, что вагинальные роды слишком опасны.
Плановое кесарево сечение обычно делают с 39 недели беременности.
Кесарево сечение может быть выполнено, потому что:
- ваш ребенок находится в тазовом предлежании (ноги впереди), и ваш врач или акушерка не смогли повернуть его, слегка надавив на ваш живот, или вы бы предпочли, чтобы они не пробовали это.
- у вас нижняя плацента (placenta praevia)
- у вас высокое кровяное давление, связанное с беременностью (преэклампсия)
- У вас есть определенные инфекции, такие как первая генитальная герпетическая инфекция на поздних сроках беременности или нелеченый ВИЧ
- Ваш ребенок не получает достаточно кислорода и питательных веществ — иногда это может означать, что его необходимо немедленно родить
- Ваши роды не прогрессируют или наблюдается сильное вагинальное кровотечение
Если есть время спланировать процедуру, ваша акушерка или врач обсудят преимущества и риски кесарева сечения по сравнению с вагинальными родами.
Запрос на кесарево сечение
Некоторые женщины предпочитают делать кесарево сечение по немедицинским причинам.
Если вы попросите свою акушерку или врача сделать кесарево сечение при отсутствии медицинских причин, они объяснят вам и вашему ребенку общие преимущества и риски кесарева сечения по сравнению с вагинальными родами.
Если вы беспокоитесь о родах, вам следует предложить возможность обсудить свое беспокойство с медицинским работником, который может предложить поддержку во время вашей беременности и родов.
Если после обсуждения всех рисков и получения информации обо всех предлагаемых услугах вы все еще чувствуете, что вагинальные роды не подходят, вам следует предложить плановое кесарево сечение. Если ваш врач не желает выполнять операцию, он должен направить вас к врачу, который сделает это.
Что происходит во время кесарева сечения
Большинство кесарева сечения проводится под спинальной или эпидуральной анестезией.
Это означает, что вы проснетесь, но нижняя часть вашего тела онемела, поэтому вы не почувствуете боли.
Во время процедуры:
- Экран размещен поперек вашего тела, поэтому вы не можете видеть, что происходит — врачи и медсестры сообщат вам, что происходит
- обычно делается разрез длиной от 10 до 20 см в нижней части живота и матки, чтобы ребенок мог родиться.
- во время процедуры вы можете почувствовать тянущее усилие
- вы и ваш биологический партнер сможете видеть и держать ребенка на руках сразу после родов, если они здоровы — ребенок, рожденный в результате экстренного кесарева сечения из-за дистресса плода, может быть доставлен прямо к педиатру для реанимации.
Вся операция обычно занимает от 40 до 50 минут.
Иногда можно использовать общий наркоз (во время сна), особенно если ребенка нужно рожать быстрее.
Узнайте больше о том, как проводится кесарево сечение
Восстановление после кесарева сечения
Восстановление после кесарева сечения обычно занимает больше времени, чем восстановление после естественных родов.
Среднее время пребывания в больнице после кесарева сечения составляет около 3-4 дней, по сравнению со средним сроком пребывания в больнице 1-2 дня при естественных родах.
Первые несколько дней вы можете испытывать дискомфорт в животе. Чтобы с этим справиться, вам предложат обезболивающие.
Когда вы пойдете домой, вам нужно сначала расслабиться. Возможно, вам придется избегать некоторых видов деятельности, например вождения, до тех пор, пока вы не пройдете послеродовой осмотр у врача через 6 недель.
Рана на животе со временем превратится в шрам. Сначала это может быть очевидным, но со временем со временем он исчезнет и часто будет скрываться в ваших лобковых волосах.
Узнайте больше о восстановлении после кесарева сечения
Риски кесарева сечения
Как правило, кесарево сечение является очень безопасной процедурой, но, как и любой другой вид хирургического вмешательства, оно сопряжено с определенным риском.
Важно знать о возможных осложнениях, особенно если вы планируете сделать кесарево сечение по немедицинским причинам.
Возможные осложнения включают:
- Инфекция раны или слизистой оболочки матки
- тромбов
- обильное кровотечение
- Повреждение близлежащих участков, например мочевого пузыря или трубок, соединяющих почки и мочевой пузырь
- временное затруднение дыхания у ребенка
- случайно порезал ребенка при вскрытии матки
Узнайте больше о рисках кесарева сечения
Будущие беременности после кесарева сечения
Если вы родили ребенка путем кесарева сечения, это не обязательно означает, что любые дети, которых вы родите в будущем, также должны будут родиться таким образом.
Большинство женщин, перенесших кесарево сечение, могут безопасно родить следующего ребенка через естественные родовые пути, известные как вагинальные роды после кесарева сечения (VBAC).
Но вам может потребоваться дополнительный контроль во время родов, чтобы убедиться, что все идет хорошо.
Некоторым женщинам могут посоветовать сделать еще одно кесарево сечение, если они родят еще одного ребенка.
Это зависит от того, является ли кесарево сечение самым безопасным вариантом для них и их ребенка.
Для получения дополнительной информации Королевский колледж акушеров и гинекологов имеет брошюру о вариантах родов после предыдущего кесарева сечения (PDF, 357kb).
Последняя проверка страницы: 27 июня 2019 г.
Срок следующего рассмотрения: 27 июня 2022 г.






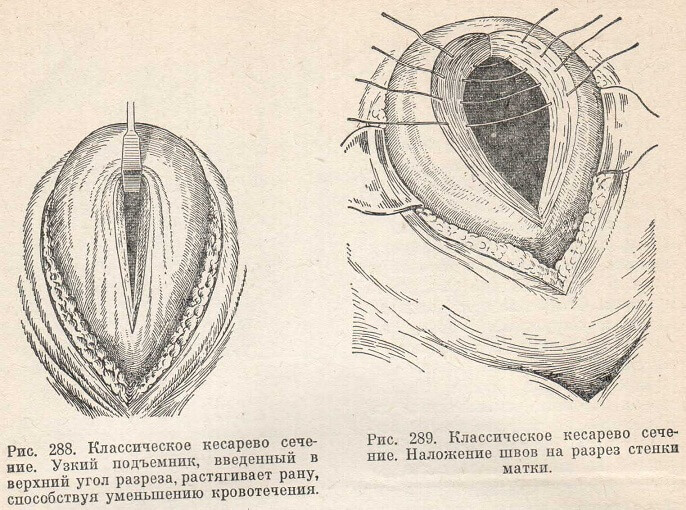
:max_bytes(150000):strip_icc():format(webp)/149321163-56a76f4c5f9b58b7d0ea7911.jpg)

 Диабет — это когда в крови слишком много сахара. Это может повредить органы вашего тела, такие как кровеносные сосуды и нервы.Высокое кровяное давление — это когда сила притока крови к стенкам кровеносных сосудов слишком высока. Это может перегрузить ваше сердце и вызвать проблемы во время беременности.
Диабет — это когда в крови слишком много сахара. Это может повредить органы вашего тела, такие как кровеносные сосуды и нервы.Высокое кровяное давление — это когда сила притока крови к стенкам кровеносных сосудов слишком высока. Это может перегрузить ваше сердце и вызвать проблемы во время беременности. Это когда пуповина входит во влагалище раньше ребенка.
Это когда пуповина входит во влагалище раньше ребенка. д.), поперечная ложь или косая ложь.
д.), поперечная ложь или косая ложь.