Энтеровирусы, определение РНК в кале (Enterovirus, RNA, Fecal)
Метод определения ПЦР в реальном времени (RT-PCR).
Исследуемый материал Кал
Тест используют в целях лабораторного подтверждения энтеровирусной инфекции (выявляется общая для различных видов и серотипов энтеровирусов нуклеотидная последовательность).
Энтеровирусы – род РНК-содержащих вирусов, который относится к семейству пикорнавирусов (Picornaviridae). Энтеровирусной инфекции подвержены лица всех возрастов, но наиболее восприимчивы к ней дети. Эта инфекция часто может оставаться нераспознанной, поскольку в большинстве случаев протекает бессимптомно (у 85% инфицированных лиц) либо в легкой или среднетяжелой форме, напоминающей обычную простуду (в 12-14% случаев). Тяжелое течение заболевания (спектр клинических форм см. ниже) отмечают у 1-3% инфицированных. Потребность в лабораторном подтверждении энтеровирусной инфекции для отличия от других видов патологии возникает при тяжелых формах заболевания (в том числе менингитах, энцефалитах) или при эпидемических вспышках инфекции.
Среди энтеровирусов выделяют различные виды и серотипы. Заболеваемость, связанная с полиомиелитными энтеровирусами (полиовирусами), во многих странах, включая Россию, практически ликвидирована благодаря эффективной вакцинации. Среди неполиомиелитных энтеровирусов потенциальную опасность для человека представляют 70 серотипов.
| Вид | Число серотипов | Серотипы |
| A | 16 | Коксаки A2–8, 10, 12, 14, 16 Энтеровирусы 71, 76, 89–91 |
| B | 41 | Коксаки A9, Коксаки B1–6 ЕСНО 1–7, 9, 11–21, 24–27, 29–33 Энтеровирусы 69, 73–75, 77, 78 |
| C | 11 | Коксаки A1, 11, 13, 15, 17–22, 24 |
| D | 2 | Энтеровирусы 68 и 70 |
Пик заболеваемости, связанной с энтеровирусами, приходится на лето и осень. Основной механизм передачи – фекально-оральный (включает пищевой, водный и бытовой (через предметы обихода) пути), возможен воздушно-капельный путь передачи инфекции. Относительная роль каждого из путей передачи может варьировать в зависимости от разновидности энтеровирусов, сроков после начала болезни, жизненных условий. Возможна вертикальная (трансплацентарная) передача инфекции от матери к плоду во время беременности.
Относительная роль каждого из путей передачи может варьировать в зависимости от разновидности энтеровирусов, сроков после начала болезни, жизненных условий. Возможна вертикальная (трансплацентарная) передача инфекции от матери к плоду во время беременности.
Размножение вирусов начинается в эпителии желудочно-кишечного тракта. Из желудочно-кишечного тракта вирусные частицы попадают в кровоток и поражают внутренние органы, где проходит вторая волна размножения вируса. Энтеровирусы можно обнаружить в секретах дыхательных путей и фекалиях инфицированных лиц, иногда – в крови и спинномозговой жидкости.
Особенностью энтеровирусной инфекции является то, что различные клинические формы заболевания могут быть обусловлены представителями одного серотипа, а сходные клинические проявления могут вызывать разные серотипы вирусов. Лишь для некоторых серотипов энтеровирусов характерен определенный комплекс симптомов, который не наблюдается при инфицировании другими разновидностями. Многие из возможных клинических проявлений не являются специфичными для энтеровирусной инфекции и встречаются при других инфекционных заболеваниях.
Заболевания, вызываемые энтеровирусами, можно разделить на две группы:
- Менее опасные формы заболевания: трехдневная лихорадка с сыпью или без, герпангина, плевродиния, везикулярный фарингит, конъюнктивит, увеит, гастроэнтерит.
- Потенциально тяжелые формы заболевания: менингит, энцефалит, острый паралич, септикоподобные состояния у новорожденных, миокардит, перикардит, гепатит, хронические инфекции у лиц с иммунодефицитами.
Основные методы лабораторной диагностики энтеровирусной инфекции – выделение энтеровирусов в культуре клеток и обнаружение РНК энтеровирусов методом ПЦР. По сравнению с методом выделения и идентификации вируса с применением культуры клеток, ПЦР-исследование обладает большей чувствительностью и требует меньших временных затрат.
Присутствие энтеровирусов в фекалиях не является специфичным только для периода острых клинических проявлений, вирусная РНК в пробах кала может обнаруживаться до одного месяца и более от начала инфицирования.
Аналитическая чувствительность (фекалии) – 1х104 ГЭ/мл.
Пензенские дети привозят из Турции вирус Коксаки вместо загара
Как обезопасить себя от экзотических болезней на отдыхе
Пензяки довольно часто отправляются в отпуск за рубеж. Но порой вместо приятных впечатлений привозят… экзотические болезни.
Супруги Кривошеевы (фамилия изменена) вместе с пятилетним сыном в середине июля ездили отдыхать в Турцию. Через пару дней после прибытия в Кемер у маленького Глеба резко поднялась температура, покраснело горло, появилась сыпь. Все это сопровождалось расстройством желудка. Отдых превратился в борьбу с инфекцией. Сразу после возвращения в Пензу мальчика госпитализировали. Диагноз — вирус Коксаки.
Отдых превратился в борьбу с инфекцией. Сразу после возвращения в Пензу мальчика госпитализировали. Диагноз — вирус Коксаки.
В другой пензенской семье ребенок подхватил этот вирус после визита к друзьям, которые недавно вернулись из той же Турции.
Судя по обсуждению этой темы в соцсетях и на форумах, вирус Коксаки на курортах Турции в этом году стал настоящим бичом для россиян, которые, отчаявшись дождаться солнечных деньков на родине, поехали греться за границу.
Выбирайте с умом
Желание провести отпуск так, чтобы надолго его запомнить, вполне понятно, но пензенские врачи напоминают, что место для отдыха надо выбирать, ориентируясь не только на «звездность» отеля и близость его к морю.
— Прежде чем ехать в другую страну, надо узнать, какие заболевания там распространены, — говорит заведующая приемным отделением Пензенского областного клинического центра специальных видов медицинской помощи, врач-инфекционист Ольга Чулкова. — Не поленитесь поинтересоваться эпидемиологической обстановкой в выбранном регионе и принять меры для того, чтобы отдых ничто не омрачало.
По-хорошему, предупредить о санитарной ситуации должен туроператор, но, учитывая, что многие сейчас стали ездить отдыхать без посредников, соответствующую информацию надо поискать и самому.
Ведь кто предупрежден — тот вооружен.
Без прививки не пустят
Есть страны, перед поездкой в которые надо сделать ряд прививок. Например, собираясь в Тунис, узнайте, не просрочена ли у вас прививка от бешенства (делается раз в 10 лет), а также от столбняка и полиомиелита.
При выезде в Израиль, Саудовскую Аравию рекомендуют привиться от разных видов менингококковой инфекции. Не лишним будет защититься и от гепатита А.
В 19 стран Азии и Южной Америки вы не получите визу, пока не пройдете вакцинацию от желтой лихорадки. Кстати, вылечиться от нее нельзя (можно только снимать симптомы), а смертность составляет 10–20 процентов. А привитые люди получают пожизненный иммунитет.
Кстати, в нашей области прививки от желтой лихорадки пока не делают, надо ехать в крупные города.
Чтобы комар носа не подточил
Зимой этого года фотограф Денис Н. ездил на Гоа делать свадебную фотосессию клиентам и был укушен малярийным комаром. Вернувшись в Пензу, он сразу обратился к участковому инфекционисту. Обследование показало, что он здоров, но каждый подобный случай становится стрессовой ситуацией и для медиков, и для пациентов.
Перед поездкой в страны, где есть риск заразиться малярией (Таиланд, Индия, Вьетнам, Филиппины, Малайзия, Кения, Бразилия и др.), врачи рекомендуют принимать специальные препараты за 10 дней до выезда, в течение всего периода пребывания и 4–6 недель после возвращения. А также во время отдыха пользоваться репеллентами, противомоскитными сетками, по вечерам носить закрытую одежду и не отклоняться от туристических маршрутов.
Тошнит от отдыха
Часто из-за границы привозят кишечные, энтеро- и ротовирусные инфекции. Более сложными являются случаи заражения брюшным тифом, гепатитом А.
Чтобы обезопасить себя, надо соблюдать простые правила.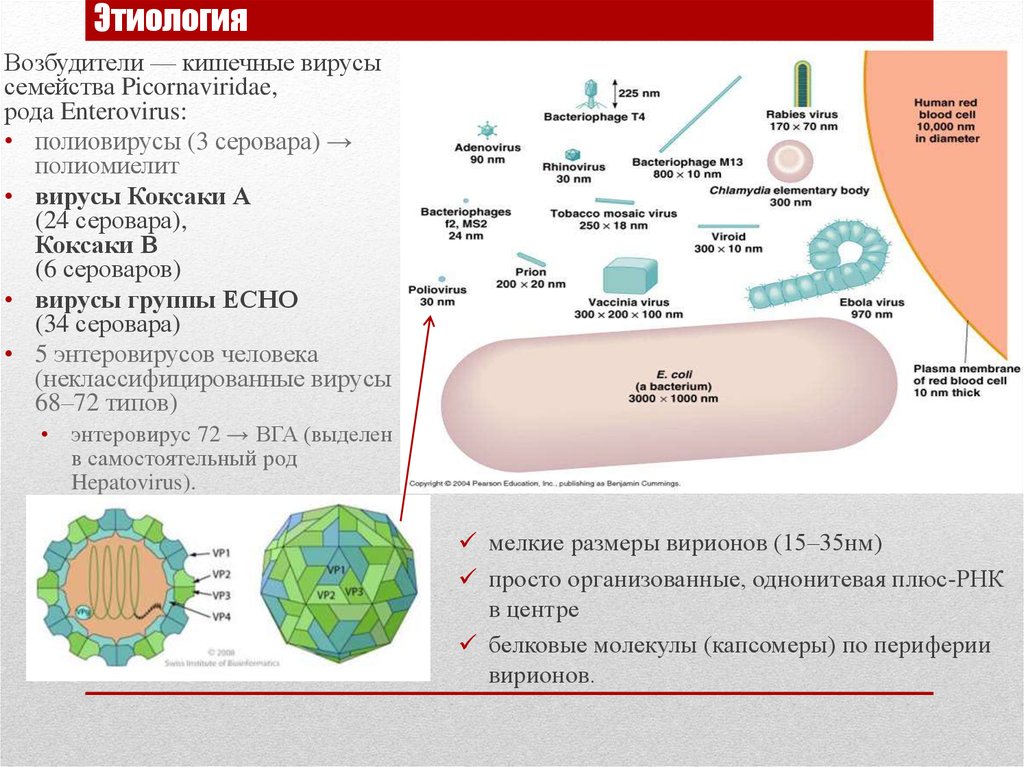
— За границей старайтесь пить только бутилированную воду, — советует Ольга Михайловна, — почаще мойте руки, тщательно промывайте, а лучше ошпаривайте фрукты и овощи. Не пробуйте еду на базарах и рынках, не купайтесь в сомнительных водоемах. Следите за питанием — кишечные инфекции, например, можно подхватить, если есть недожаренные мясо и рыбу.
Кроме инфекционных болезней, есть еще и паразитарные инфекции, которые могут попасть в организм через кожные покровы. Поэтому старайтесь (особенно это важно в тропических странах) не ходить босиком (паразиты могут проникнуть в организм через трещины в ступнях) и не загорать без подстилки.
Следи за собой
Также врачи напоминают, что в зоне риска за границей в первую очередь оказываются непривитые люди (особенно те, кто принципиально отказывается от любой вакцинации). Они могут подхватить на отдыхе болезни, которые в России практически не встречаются именно потому, что большая часть общества от них привита: корь, краснуха, дифтерия и др.
Отдых прошел гладко? Все равно после возвращения домой надо понаблюдать за собой. У болезней различный инкубационный период: у кишечных инфекций он составляет 3–5 дней, у желтой лихорадки — до 21, у гепатита А — 35, а вирус малярии до 3 лет может быть в спящем режиме.
А что в России?
Наталья Боброва, врач-инфекционист Пензенской городской поликлиники:
— После отпуска в России тоже могут возникнуть проблемы. Помню случай: в Краснодарском крае человека укусил комар. На месте укуса у него образовалась папула, похожая на опухоль. Больной обратился в областной онкологический диспансер, и там из этого уплотнения извлекли тонкого длинного червяка — паразитарный комар отложил в ранку личинки.
На Дальнем Востоке, в Зауралье человека может укусить энцефалитный клещ.
Нелишним будет напомнить и о том, чем чреваты могут быть страстные курортные романы. Забывшие о предохранении люди порой в Пензе узнают, что подхватили инфекции, передающиеся половым путем,
в том числе и ВИЧ.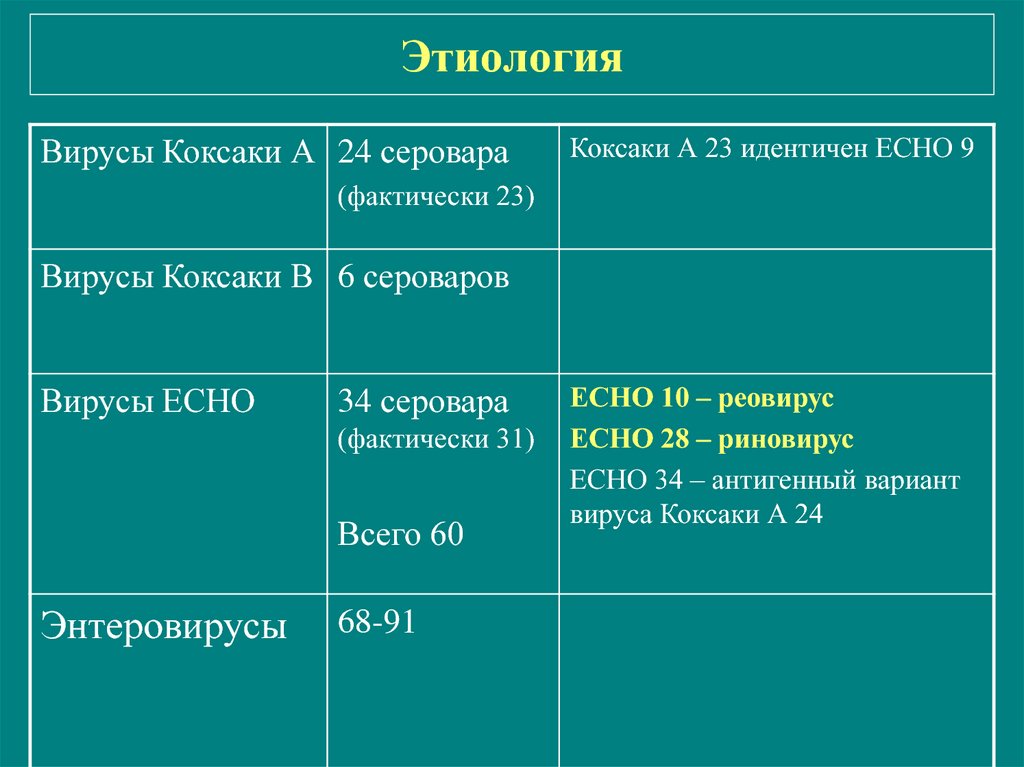
Справка «ПП»
Вирус Коксаки относится к детским инфекциям. Чаще всего проявляется резким ухудшением самочувствия, сыпью, нарушением работы кишечника, общей интоксикацией, головной болью. В целом хорошо поддается лечению, но бывают случаи развития вялых параличей, поражения оболочек головного мозга. Передается воздушно-капельным путем или с пищей.
Читайте также:
Двух братьев из Москвы в бессоновском лесу искали 40 полицейских
Автор: Елена СВЕРДЛОВА
Нашли ошибку — выделите текст с ошибкой и нажмите CTRL+ENTER
Доктор Джефф Херш: о болезнях рук, ящура и рта Д-р Джефф Херш Больше контента сейчас
10 сентября 2015 г. 00:00
В: У моего 3-летнего товарища по играм только что диагностировали болезнь рук, ящура. Это заразно?
A: Болезнь рук, ящура (HFMD) возникает в результате заражения энтеровирусом (вирусом, который может жить в пищеварительном тракте), чаще всего вирусом Коксаки. К энтеровирусам относятся полиовирусы и неполиовирусы (Коксаки, гепатита А и др. ).
).
Энтеровирусы заразны. Они передаются фекально-оральным путем из-за плохой гигиены вирус с чьего-либо стула передается на предмет или на руки, а затем передается новому пациенту, который проглатывает вирус, вдыхая инфекционные респираторные выделения инфицированного человека при чихании или кашле или от контакта с жидкостью из кожных волдырей при приеме внутрь или, что менее вероятно, при вдыхании. После заражения вирус инкубирует в течение нескольких дней, поскольку он размножается в дыхательных путях или тонком кишечнике в зависимости от пути передачи.
Ежегодно в США происходит более 10 миллионов инфекций, вызванных энтеровирусами, возможно, до 50 миллионов, и до четверти из них связаны с вирусом Коксаки. До 80 процентов взрослых имеют антитела по крайней мере к одному типу энтеровируса, подвергшегося воздействию в прошлом. Вирус Коксаки чаще всего встречается у детей в возрасте 5 лет и младше, хотя им также заражаются дети старшего возраста и взрослые. Около 90 процентов инфекций, вызванных вирусом Коксаки, либо не вызывают никаких симптомов, либо вызывают только неспецифические гриппоподобные симптомы, такие как лихорадка, недомогание, ломота в теле и/или боль в горле. Однако в остальных 10% случаев другие состояния возникают в результате заражения вирусом Коксаки.
Однако в остальных 10% случаев другие состояния возникают в результате заражения вирусом Коксаки.
Группа B Вирусы Коксаки могут поражать сердце, мышцы, плевру (мешок вокруг легких), поджелудочную железу и/или печень, вызывая миокардит (воспаление сердца), перикардит (воспаление мешка вокруг сердца), плевродинию (боль в груди или животе от воспаления там мышц) или гепатит (воспаление печени).
Вирусы Коксаки группы А обычно поражают кожу и/или слизистые оболочки. Они могут вызывать герпетическую ангину (с симптомами лихорадки и сыпи/язв в горле), геморрагический конъюнктивит (воспаление конъюнктивы, прозрачной оболочки, покрывающей глаз) или HFMD.
Болезнь рук, ящур не следует путать с болезнью копыт и рта, которая поражает животных с раздвоенными копытами, таких как коровы, овцы и свиньи, и является совершенно другой инфекцией, не поражающей людей.
Заболевание начинается с лихорадки и гриппоподобных симптомов. В течение нескольких дней красные пятна во рту превращаются в язвы, обычно на деснах, внутренней стороне щек и/или языке, а также незудящая красная сыпь, которая может быть плоской или возвышаться на руках/ладонях и /или стопы/подошвы. Не у всех с HFMD есть все симптомы. Симптомы обычно длятся несколько дней и проходят сами по себе.
Не у всех с HFMD есть все симптомы. Симптомы обычно длятся несколько дней и проходят сами по себе.
Диагноз HFMD ставится на основании анамнеза и физического осмотра; обычно дальнейшее тестирование не требуется. Лечение направлено на минимизацию симптомов с помощью таких препаратов, как ацетаминофен от лихорадки, и введение жидкости для предотвращения обезвоживания, поскольку боль во рту может уменьшить пероральное потребление.
В редких случаях вирус Коксаки может вызывать тяжелые заболевания, в том числе уже отмеченные выше. Кроме того, менингит (воспаление оболочек вокруг головного и спинного мозга) и энцефалит (воспаление головного мозга) могут осложнить инфекцию Коксаки. Эти более тяжелые инфекции можно лечить в больнице с поддерживающей терапией (специфических лекарств для лечения инфекций Коксаки не существует), хотя есть некоторые сообщения о том, что миокардит (и, возможно, другие тяжелые случаи) может помочь внутривенная терапия иммуноглобулином. Верификацию диагноза более тяжелых инфекций обычно проводят путем лабораторного анализа (выделение вируса в клеточных культурах или специализированный генетический тест, называемый ПЦР) жидкостей пациента (таких как мазок из горла, образец кала или жидкость из волдырей). .
.
Вакцины для предотвращения заражения вирусом Коксаки не существует. Поскольку эта инфекция чаще всего встречается у детей, важно не допускать инфицированных детей в детский сад или школу, поскольку они могут быть заразными в течение нескольких недель после исчезновения симптомов. Поощряйте тщательное мытье рук и дезинфекцию поверхностей, к которым часто прикасаются. Хотя заражение серотипом вируса Коксаки дает пожизненный иммунитет, это иммунитет только к этому конкретному серотипу; поэтому все же возможно заразиться от других серотипов.
С Джеффом Хершем, доктором философии, доктором медицины, можно связаться по адресу [email protected].
Д-р Джефф Херш: О болезни рук, ящура
Клинические эффекты таншинона ⅡA сульфоната натрия в сочетании с триметазидином и левокарнитином при лечении AVMC и его влияние на сывороточный TNF-α, IL-18 и IL-35
- Авторы:
- Пэнлян Сюй
- Лэй Цзи
- Шуан Тянь
- Фумэй Ли
Посмотреть филиалы
- Опубликовано в Интернете: 31 августа 2018 г.
 https://doi.org/10.3892/etm.2018.6671
https://doi.org/10.3892/etm.2018.6671 - Страницы: 4070-4074
Авторское право: © Сюй и другие. Это статья в открытом доступе, распространяемая под условия Креатива Лицензия Commons Attribution.
Показатели: Всего Просмотров: 0 (Публикации Spandidos: | Статистика ЧВК: )
Показатели: Всего загрузок PDF: 0 (Публикации Spandidos: | Статистика PMC: )
Процитировано (Перекрестная ссылка): 0 цитат Загрузка статей…
Реферат
Были исследованы клинические эффекты таншинона ⅡA сульфоната натрия в сочетании с триметазидином и левокарнитином при лечении острого вирусного миокардита (АВМК). Восемьдесят шесть пациентов с АВМК, находившихся на лечении в Народной больнице города Дунъин с августа 2016 г. по июль 2017 г., были отобраны и случайным образом разделены на контрольную группу (n=43) и группу наблюдения (n=43). Пациентов в контрольной группе лечили таншинон ⅡA сульфонатом натрия, а в группе наблюдения — триметазидином и левокарнитином. Лечебный эффект и улучшение клинических симптомов сравнивали между двумя группами пациентов, и для определения уровней белка сердечного типа, связывающего жирные кислоты (H-FABP), креатинкиназы, использовался иммуноферментный анализ (ИФА). MB (CK-MB) и сердечный тропонин I (cTnI) у пациентов после лечения. Кроме того, с помощью ИФА были выявлены изменения уровней сывороточного фактора некроза опухоли-α (ФНО-α), интерлейкина (ИЛ)-18 и ИЛ-35. Суммарная эффективность лечения в группе наблюдения была достоверно выше, чем в контрольной группе (p
Лечебный эффект и улучшение клинических симптомов сравнивали между двумя группами пациентов, и для определения уровней белка сердечного типа, связывающего жирные кислоты (H-FABP), креатинкиназы, использовался иммуноферментный анализ (ИФА). MB (CK-MB) и сердечный тропонин I (cTnI) у пациентов после лечения. Кроме того, с помощью ИФА были выявлены изменения уровней сывороточного фактора некроза опухоли-α (ФНО-α), интерлейкина (ИЛ)-18 и ИЛ-35. Суммарная эффективность лечения в группе наблюдения была достоверно выше, чем в контрольной группе (p
Просмотреть рисунки
Просмотреть ссылки
Статьи по теме
Скопировать и вставить отформатированную цитату
x
Стиль публикаций Spandidos
в сочетании с триметазидином и левокарнитином при лечении AVMC и его влияние на сывороточный TNF-α, IL-18 и IL-35. Exp Ther Med 16: 4070-4074, 2018
APA
Сюй П., Цзи Л., Тиан С.

 https://doi.org/10.3892/etm.2018.6671
https://doi.org/10.3892/etm.2018.6671