Корь
Корь — антропонозное вирусное заболевание, которое сопровождается высокой температурой, кашлем, насморком, конъюнктивитом, поражением слизистых оболочек ротовой полости и специфической кожной сыпью. Возбудителем инфекции является вирус кори, имеющий высокий уровень контагиозности (заразности).
Болезнь может иметь серьезные осложнения, особенно у младенцев и пожилых людей, такие как коревой энцефалит, потеря зрения и слуха, стеноз гортани, пневмония, гепатит. Последнее время ежегодно от кори умирает свыше 100 тысяч человек, большинство из них – дети до 5 лет. Защититься от заболевания можно с помощью вакцинации.
Причины возникновения
Корь вызывает очень заразный РНК-содержащий вирус морбилливирус (Morbillivirus), который встречается только у людей. Поэтому заражение всегда происходит от больного человека.
Инфекция распространяется следующими путями:
- воздушно-капельным – при разговоре, кашле, чихании;
- трансплацентарным и вертикальным — от матерей детям при беременности, родах или кормлении грудью.

Инкубационный период после заражения составляет 6-21 день. Больной заразен примерно за 4 дня до появления сыпи и еще 4 дня после начала высыпаний. Риск заражения наиболее высок непосредственно перед появлением сыпи.
Корь высококонтагиозное заболевание. Контагиозность составляет до 90%. Заражаются практически все, кто имел контакт с больным человеком. И почти все зараженные заболевают. Но если человек привит или переболел ранее, у него вырабатывается стойкий иммунитет, и он не заболеет повторно.
Клинические симптомы
Инфекция начинает себя проявлять через 7-14 дней после заражения и протекает в несколько этапов. На каждой стадии признаки заболевания отличаются. Но можно выделить основные наиболее распространенные симптомы кори:
- высокая температура;
- слабость;
- лающий кашель;
- насморк;
- конъюнктивит;
- болезненная чувствительность глаз к свету;
- высыпания в виде белых точек во рту;
- сыпь на коже, которая начинается на лице и затем распространяется вниз по телу.

Высыпания имеют пятнисто-папулезный характер, диаметр папул составляет от 10 мм. Сыпь крупнопятнистая, местами сливается в сплошное пятно с фестончатыми краями. В некоторых случаях могут отмечаться кровоизлияния (петехии). Как выглядит сыпь при кори, показано на фото.
Диагностика
Диагноз обычно ставится врачом на основании симптомов. Для подтверждения болезни могут быть назначены лабораторные анализы на обнаружение РНК вируса и присутствие антител:
- серологические тесты – проверка крови на наличие антител к вирусу кори;
- ПЦР-анализ – обнаружение вируса в мазках из носоглотки.
Если у больного есть осложнения со стороны дыхательных путей, тогда по показаниям назначается рентген органов грудной клетки, ЭКГ, коагулограмма. Если есть изменения со стороны нервной системы, то проводится люмбальная пункция.
Также по показаниям проводятся консультации отоларинголога, офтальмолога, невропатолога и кардиолога. В зависимости от того, какая клиническая картина, и какие осложнения возникли у больного.
Стадии развития и течение заболевания
Корь имеет трехфазное течение. Типичная кожная сыпь появляется только во второй фазе заболевания. Рассмотрим, как проявляется инфекция на каждой из стадий.
- Катаральный период. Начальная стадия у детей в первые 3-5 дней напоминает простуду – высокая температура, покраснение глаз (конъюнктивит), кашель и насморк. Также на этом этапе может отмечаться болезненная чувствительность глаз к свету. Начальная стадия у взрослых кроме простудных симптомов, характеризуется слабостью, головной болью, нарушениями сна. Первым признаком коревой инфекции являются пятна Бельского-Филатова-Коплика. Это мелкие высыпания белого цвета на слизистой оболочке ротовой полости, похожие на известковый налет, которые исчезают через 2-3 дня.
- Стадия формирования высыпаний. Спустя 3-7 дней после первых симптомов развиваются типичные розовато-коричневато-красные высыпания на коже. Сыпь обычно начинается на лице, за ушами, далее распространяется по всему телу.
 Высыпания при кори продолжаются в течение 4-7 дней и сопровождаются высокой температурой до 40 °C.
Высыпания при кори продолжаются в течение 4-7 дней и сопровождаются высокой температурой до 40 °C. - Стадия реконвалесценции. При постепенном спаде температуры на 5-7 день болезни классическое течение коревой инфекции подходит к концу. Происходит процесс заживления, исчезают красно-коричневые кожные высыпания, а на коже образуются мелкие отрубевидные чешуйки. После того, как человек переболел корью, у него вырабатывается иммунитет к этому заболеванию на всю жизнь.
К какому врачу обращаться
При подозрении на корь необходимо срочно обратиться за медицинской помощью, но не посещать поликлинику, а вызвать семейного врача, педиатра или терапевта на дом.
Как лечить
Быстрого лечения и лекарств от вируса кори не существует. Поэтому терапия в основном направлена на облегчение симптомов. В острой стадии больные должны оставаться в постели, показан покой и обильное питье.
Как лечится коревая инфекция? В зависимости от симптомов применяются следующие препараты, которые помогут пациенту почувствовать себя лучше:
- жаропонижающие обезболивающие средства «Парацетамол», «Ибупрофен» – при болях или высокой температуре;
- витамин А, «Ретинол» – для предотвращения поражения глаз;
- отхаркивающие препараты, муколитики – при сильном кашле;
- раствор со средством «Деласкин» – для уменьшения кожного зуда;
- антибактериальные капли «Левомицетин», «Альбуцид» – при конъюнктивите.

Бактериальные осложнения, такие как ушные инфекции или пневмония, лечат антибиотиками «Амоксициллин», «Азитромицин», «Цефазолин». В тяжелых случаях используются кортикостероиды «Преднизолон» и препараты интерферона «Интерферон альфа-2b».
Если у больного возникли судороги, назначается дегидратационная терапия препаратами «Маннитол», «Фуросемид», а также противосудорожные средства «Фенобарбитал». Если возник отек головного мозга, обязательно проводится оксигенотерапия.
Домашние средства
Некоторые домашние средства помогут облегчить симптомы, вызывающие раздражение. Для промывания глаз при заболевании можно применять содовый раствор или крепкий чай. Рот можно полоскать чаем, содо-солевым раствором, настоем ромашки или использовать для приготовления раствора «Хлоргексидин», «Фурациллин».
Осложнения
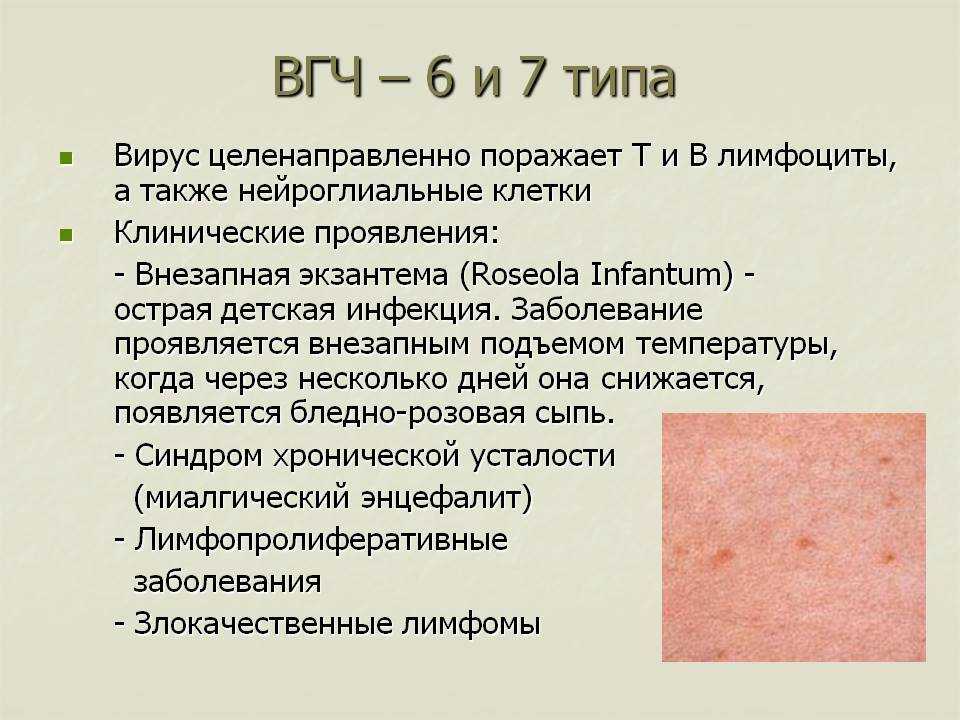
После болезни могут возникнуть серьезные последствия, связанные с работой ЦНС, дыхательной системой и пищеварительным трактом: энцефалит, менингит, потеря зрения и слуха, гепатит, бронхит, пневмония, отит, диарея.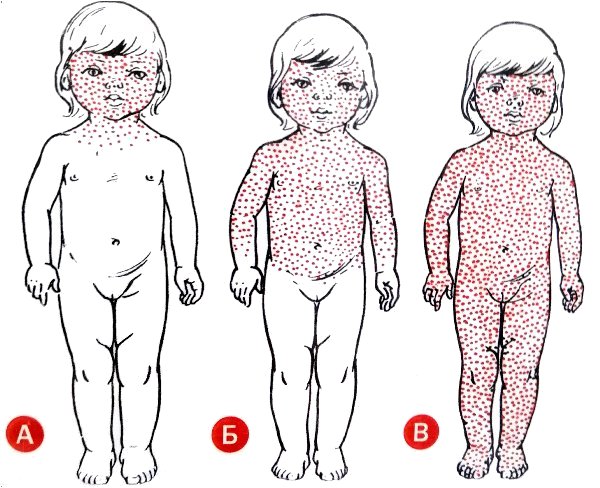
Острый коревой энцефалит встречается у 1 из 1000 заболевших корью. От 10% до 20% пострадавших от него умирают. В 20-30% случаев возникают необратимые серьезные последствия, такие как умственная отсталость или паралич.
Подострый склерозирующий панэнцефалит возникает через 6-8 лет после заражения корью. Заболевание начинается с психологических и интеллектуальных изменений и заканчивается потерей всех функций мозга. Это позднее осложнение поражает 4-11 пациентов из 100 000 заболевших корью. Маленькие дети подвергаются значительно более высокому риску: 20-60 пациентов на 100 000 больных.
Особенные ситуации
Дети
Зараженного ребенка необходимо изолировать от других детей, ему показан постельный режим и абсолютный покой. При высокой температуре назначаются жаропонижающие препараты «Ибупрофен», «Парацетамол». Чтобы не допустить обезвоживания организма, необходимо обязательно соблюдать питьевой режим. Так как у ребенка появляется болезненная чувствительность к свету, то окна следует занавесить шторами, а вечером пользоваться ночником. Кроме применения лекарств для устранения симптомов, необходимо проветривать комнату и проводить влажную уборку дважды в день.
Кроме применения лекарств для устранения симптомов, необходимо проветривать комнату и проводить влажную уборку дважды в день.
Лечение в стационаре при кори показано редко, только тогда, когда болезнь сопровождается тяжелым течением. Если у детей были осложнения со стороны нервной системы, сердца, почек, глаз, то после выздоровления они подлежат диспансерному наблюдению у соответствующих специалистов.
Беременные и кормящие
Корь особенно тяжело переносится беременными женщинами, потому что иммунная система в этот период работает не так эффективно. Заболевание часто вызывает осложнения при беременности у матерей и их детей. Риск случаев заражения ребенка во время родов составляет 25%. Также существует большая вероятность выкидышей и мертворождения.
Если у беременной или кормящей женщины отсутствует иммунитет от кори, ей рекомендуется ввести внутривенно иммуноглобулины IgG на протяжении 2-6 дней после инфицирования. Антитела помогут обезвредить вирус и защитить ее от развития заболевания.
Если инфицирование произошло за 10 дней до родов, то рожденному ребенку рекомендуется ввести иммуноглобулины (внутримышечно) на протяжении первых 5 дней жизни. Также, профилактическая доза иммуноглобулинов желательна для детей до 1 года в случае инфицирования корью их матерей.
Пожилые люди
Лечение кори у взрослых и пожилых людей является симптоматическим. Оно предполагает предупреждение развития осложнений и облегчение состояния больного. Врач ориентируется на симптомы и определяет меры по их устранению. Все препараты назначаются с учетом возрастных изменений и существующих хронических заболеваний.
Распространение
Корь распространена по всему миру. В некоторых странах Африки и Азии она попадает в десятку наиболее распространенных инфекционных заболеваний. Многие случаи в период эпидемий заканчиваются смертельным исходом из-за низкого уровня оказания медицинской помощи.
В 2017 году количество заболевших корью резко возросло по всему миру. Вследствие недостаточной вакцинации вспышки отмечались во всех странах. В 2017 году ВОЗ обнаружила 6,7 миллиона заражений и 110 тысяч смертей, связанных с корью. В 2018 году в мире от кори погибло около 140 тысяч человек.
В 2017 году ВОЗ обнаружила 6,7 миллиона заражений и 110 тысяч смертей, связанных с корью. В 2018 году в мире от кори погибло около 140 тысяч человек.
Профилактика
Лучший способ, как не заболеть и предотвратить коревую инфекцию – это вакцинация. Для этого делается прививка от кори, краснухи и паротита комбинированной вакциной.
Больные с ослабленным иммунитетом, беременные женщины и дети в возрасте до 6 месяцев подвержены повышенному риску заболеть корью с осложнениями. Для профилактики этим категориям может быть назначено введение иммуноглобулина IgG в течение 2-6 дней после заражения, что защитит их от заболевания.
Дети, которые контактировали с больным корью и не получали иммуноглобулин, изолируются с 7 по 18 день. Если они получили иммуноглобулин, то должны быть изолированы с 7 по 21 день с момента контакта. Больного изолируют на 5 дней от начала высыпаний. Если развилось осложнение в виде пневмонии, тогда больного необходимо изолировать на 10 дней.
Вакцинация
Для защиты от кори, эпидемического паротита и краснухи используются комбинированные вакцины КПК «Приорикс» (Priorix) и «М-М-Р II» (M-M-R II).
Детям вакцину КПК вводят двумя дозами. Делают первую прививку в возрасте 1 года, а вторую — в 6 лет. После второй дозы сохраняется гарантированная длительная защита на 20-25 лет, а иногда и до конца жизни.
Когда вакцина от кори попадает в организм, клетки иммунной системы распознают проникновение возбудителя. Но поскольку это сильно модифицированный, слабый патоген, иммунная система может с ним справиться. Таким образом, иммунные клетки человеческого организма учатся распознавать вирус и защищаться от него.
После прививки против кори может возникнуть реакция вокруг места укола, которая проявляется покраснением, отечностью и болезненностью. Общие симптомы, такие как повышение температуры, головные боли и ломота в теле, также возможны, но они проходят через несколько дней. Так называемая прививочная корь встречается примерно у 5-15% привитых. Она протекает легко и не опасна для окружающих.
Основные положения
- Корь – острая вирусная инфекция с высокой контагиозностью, передающаяся воздушно-капельным путем от больного человека к здоровому.

- Основным симптомом заболевания является типичная кожная сыпь, которая состоит из папул и крупных пятен, склонных к слиянию.
- Возможны опасные осложнения болезни, включая энцефалит, который может привести к летальному исходу или необратимому повреждению головного мозга.
- В последнее время корь является причиной более 100 тысяч случаев смерти в мире ежегодно, в основном это дети в возрасте до 5 лет.
- Лекарства от коревого вируса не существует. Остановить распространение болезни поможет своевременная вакцинация.
Источники
https://www.nhs.uk/conditions/measles/
https://www.who.int/ru/news-room/fact-sheets/detail/measles
https://moz.gov.ua/article/immunization/vidpovidi-na-poshireni-pitannja-pro-vakcinaciju-proti-koru
https://uk.wikipedia.org/wiki/%D0%9A%D1%96%D1%80#%D0%A1%D0%BF%D0%B0%D0%BB%D0%B0%D1%85%D0%B8_%D0%BA%D0%BE%D1%80%D1%83
Корь:Причины заболевания,Инкубационный период кори,Симптомы кори в детском возрасте
Причины заболевания
Инкубационный период кори
Как проявляется и чем она опасна
Симптомы кори в детском возрасте
Признаки кори у взрослых
Как передается корь
Диагностические мероприятия
Лечение кори у детей и взрослых
Причины заболевания
Коварность кори состоит в практически 100% поражении, а переносится она воздушно-капельным путем: стоит попасть в одно помещение с зараженным человеком, и скорее всего, вас постигнет та же участь.
Инкубационный период кори
Коревой парамиксовирус поражает организм через слизистые оболочки органов зрения и дыхательных путей. За три дня он успевает добраться до кровеносной системы, совершить путешествие по лимфатическим узлам и осесть в селезенке, где наступает период активного размножения. Этот период и считается инкубационным периодом, который длится от 7 до 17 дней. После вирус начинает распространяться по всему организму и одновременно поражает несколько систем: желудочно-кишечный тракт, дыхательную, нервную системы, особенно ярко проявляясь на коже.
Как проявляется и чем она опасна
Корь проявляется у людей разного возраста со специфическими отличиями, так как зависит от скорости физиологических процессов, развития организма в целом, сформированности иммунитета. Корь относится к тем болезням, которые детьми переносятся легче и с меньшими последствиями, нежели взрослыми
Симптомы кори в детском возрасте
В зависимости от периода заболевания, корь у детей проявляет себя по-разному и переносится с разной сложностью. Первые признаки кори можно перепутать с простудой и опасное заболевание можно только сдав кровь на анализ. В течение нескольких дней у зараженного ребенка значительно повышается температура, возникают другие симптомы.
Первые признаки кори можно перепутать с простудой и опасное заболевание можно только сдав кровь на анализ. В течение нескольких дней у зараженного ребенка значительно повышается температура, возникают другие симптомы.
Симптомы работы коревого парамиковируса в организме следующие:
- Начинается как насморк, отекают дыхательные пути. В первые 3-5 дней корь проявляет себя как насморк, вирус поражает капилляры носовой полости, что вызывает активизацию слизистой и выработку защитного белка. Если вовремя не обратится за медицинской помощью и не начать лечение, можно усугубить ситуацию до стадии ларингоспазма.
- Далее воспалительный процесс переходит на голосовые связки, что вызывает такие симптомы как хриплость и ломкость голоса, неприятный «лающий» кашель, возможна временная потеря голоса.
- Повышается температура — иммунная система реагирует на возбудитель и включается защитная функция организма.
- Инфекция активно действует на слизистой глаз, вызывая светобоязнь (как реакцию на воспалительный процесс) и/или конъюнктивит (действие болезнетворных бактерий).

- Когда корь начинает поражать лимфатическую систему, происходит процесс застаивания крови и лимфы в сосудах головы, сопровождающиеся сильной отечностью.
- Коревые энантемы появляются на 2-4 день развития болезни и поражают слизистую мягкого неба.
- Через 3-5 дней на слизистой оболочке щек и около жевательных зубов образовываются маленькие белые пятна с покраснением по контуру — признак омертвления участков слизистой оболочки в местах, где активно действует вирус кори.
- Когда поражается слизистая оболочка кишечника, возникают такие симптомы как отсутствие аппетита, боль в животе, учащенный стул, тошнота вплоть до рвоты.
Общему состоянию ребенка характерна повышенная раздражительность, капризность, гиперреакция на любые слова и действия — так корь проявляет себя, доходя до головного мозга.
Начальная стадия может проходить практически бессимптомно, но на третьи-четвертые сутки после заражения корь начинает проявляться визуально. Сперва сыпь (пятнисто-папулезная экзантема) появляется на лице, но вскоре переходит на все тело и конечности. Высыпания окружены красными пятнами, которые разрастаются в размерах и сливаются между собой (из-за этого корь часто путают с краснухой). В это время у больных наблюдается сильная головная боль, активное повышение температуры, усиление воспаления носоглотки. Спустя 4-5 дней экзантема начинает менять окрас, бледнеть и уменьшаться в размерах, а за этим следует и улучшение состояния больного.
Высыпания окружены красными пятнами, которые разрастаются в размерах и сливаются между собой (из-за этого корь часто путают с краснухой). В это время у больных наблюдается сильная головная боль, активное повышение температуры, усиление воспаления носоглотки. Спустя 4-5 дней экзантема начинает менять окрас, бледнеть и уменьшаться в размерах, а за этим следует и улучшение состояния больного.
При отсутствии осложнений, правильном режиме и лечении зараженного ребенка, организм начинает выработку противокоревых антител: экзантема будет менять цвет к светло-коричневому, через пару дней кожа начнет шелушится и избавляться от отмертвевшого эпителия. Постепенно стабилизируется температура, улучшается общее состояние и вскоре ребенок идет на поправку.
Признаки кори у взрослых
У взрослых паротогенез кори не слишком отличается, но инфекция может развиваться быстрее, симптомы более ярко выражены и осложнения случаются гораздо чаще. Наблюдаются ярко-выраженные нарушения работы сердца (тахикардия от 100 ударов/минуту), значительное снижение артериального давления, внутренние кровотечения во время возникновения сыпи.
Атипичные формы кори
Выше перечислены симптомы стандартного клинического развития заболевания, но существуют также атипичные формы кори:
- Если в инкубационном периоде пациент проходит профилактические процедуры и ему вводят иммуноглобулин либо переливают кровь или плазму от вакцинированного донора, корь будет проходить в митигированной форме. Инкубационный период заболевания может продлиться до трех недель, симптоматика будет более смазанной, а активный период болезни пройдет быстро и без осложнений.
- В абортивной форме после первичных симптомов болезнь обрывается (на 2-3 день), а высыпания присутствуют преимущественно на лице и частично на туловище.
- Наиболее коварная корь — бессимптомная, поскольку определить заболевание можно только в лаборатории, по анализу крови на иммуноглобулины.
- Заболеть корью может и человек, который получил защиту от парамиковируса в виде противокоревой вакцины. В таком случае корь будет проходить в стертой форме — без выраженных симптомов.

- Изредка у взрослых встречается корь с аггравированными симптомами: ей характерны геморрагический синдром и ярко-выраженная интоксикация организма.
Как передается корь
Возбудитель кори — один из парамиксовирусов, который попадает во внешнюю среду с микрочастицами слюны во время кашля, чихания или разговора. Не является стойким вирусом и разрушается под ультрафиолетом, низкими температурами, но известны случаи его распространения вентиляционными путями. Источником вируса становится зараженный человек в период завершающих двух дней инкубационного периода по четвертый день активного протекания болезни (с момента появления высыпаний).
Наиболее вероятно заразиться корью — с начала октября до конца апреля, в многолюдных местах; часто — в дошкольных заведениях, так как именно дети младше 10 лет находятся в группе повышенного риска.
Благодаря введению плановой вакцинации, за последнее десятилетие значительно уменьшилось количество пострадавших от вируса детей, но достаточно много взрослых все еще не имеют иммунитета к парамиксовирусам. Из-за этого наблюдается значительное количество больных старшего возраста, а также увеличение количества случаев инфицирования плода внутриутробно от зараженной матери. Во избежание таких ситуаций, прививку от парамиксовирусов сделали строго необходимой для женщин без специфического иммунитета, планирующих беременность.
Из-за этого наблюдается значительное количество больных старшего возраста, а также увеличение количества случаев инфицирования плода внутриутробно от зараженной матери. Во избежание таких ситуаций, прививку от парамиксовирусов сделали строго необходимой для женщин без специфического иммунитета, планирующих беременность.
Диагностические мероприятия
Чаще всего установить правильный диагноз можно визуально, по характерной симптоматике кори. В начале заболевания, либо если оно проходит в легкой или нетипичной форме, а также при активности другой инфекции, необходимо лабораторное исследование. Симптомы кори у детей до года часто путают с краснухой или скарлатиной, что мешает вовремя начать правильное лечение.
Лечение кори у детей и взрослых
Для борьбы с парамиковирусом не существует специальной схемы лечения. Борьба с болезнью заключается в облегчении ярких симптомах, всяческой помощи ослабленному организму и предотвращении возможных осложнений.
Больному необходимо обеспечить спокойный (в идеале, постельный) режим на 7-10 дней с момента появления очевидных симптомов, придерживаться легкой диеты, исключая из рациона всю жирную, жареную, острую пищу, которая негативно повлияет на и без того раздраженный ЖКТ. Из-за повышенной температуры и учащенного стула, важно придерживаться усиленного питьевого режима больного. При назначении врачей в рацион стоит добавить витамины, особенно витамин А, при нехватке которого перенести корь гораздо сложнее.
Из-за повышенной температуры и учащенного стула, важно придерживаться усиленного питьевого режима больного. При назначении врачей в рацион стоит добавить витамины, особенно витамин А, при нехватке которого перенести корь гораздо сложнее.
В Украине большая часть больных корью предпочитает пережить процесс болезни в домашних условиях с приездами семейного врача и при надлежащем уходе такая практика имеет место быть. Если же парамиковирус оставил после себя осложнения в виде менингита, пневмонии или других, требующих профессионального наблюдения и лечения заболеваний, — больному необходима госпитализация.
Лечение кори медикаментами
Действие медикаментов в лечении кори направлено на облегчение симптомов, а лекарства ни в коем случае нельзя выбирать без консультации педиатра. Активно используют препараты для понижения температуры (особенно для детей), средства от кашля, ринита и ларингита. Если у больного корью ярко выраженная аллергическая реакция и отечность, можно принимать антигистаминные (противоаллергенные) препараты.
Профилактика кори
Корь — это малоприятное, но при идеальных обстоятельствах не опасное заболевание. Куда больше проблем возникает из-за осложнений после перенесения или неправильного лечения парамиковируса: энцефалит, обструктивный бронхит, пневмония, ларингостеноз, менингит и другие болезни. Опасность заключается в том, что подобные осложнения могут привести к непоправимым отклонениям в функционировании организма и даже летальному исходу.
Чтобы предотвратить заражение корью или обеспечить легкое течение заболевания, маленькие дети должны проходить вакцинацию. Впрочем, вакцина от кори действует не всю жизнь и при необходимости, в зрелом возрасте можно пройти ревакцинацию.
Согласно обновленному календарю прививок, вакцину от кори, паротита и краснухи все дети обязаны получить в возрасте 12 месяцев, а затем, повторно, в 6 лет. Не стоит спешить и делать прививку до года: на этом этапе жизни риски заразиться корью у малыша меньше, чем риски потерпеть от проведения вакцинации. Опасность потерпеть от кори у грудничка есть в том случае, если заболевание перенесла мама во время беременности или заболел кто-то из родных. К тому же, новорожденным предписаны вакцины от более опасных заболеваний (гепатит В, туберкулез, полиомиелит) и сбивать график прививок не нужно.
Опасность потерпеть от кори у грудничка есть в том случае, если заболевание перенесла мама во время беременности или заболел кто-то из родных. К тому же, новорожденным предписаны вакцины от более опасных заболеваний (гепатит В, туберкулез, полиомиелит) и сбивать график прививок не нужно.
Используют вакцину и для профилактики в случаях контактов с больным корью человеком или нахождения в зараженном помещении. Для этих целей используют «живую» моновакцину от кори.
Вирус кори (краснуха): симптомы, причины, лечение
Автор: WebMD Редакторы
Что такое корь?
Корь — это инфекция, которую вы получаете от вируса. Вирус кори живет в слизи носа и горла. Он распространяется по воздуху и при непосредственном контакте с тем, у кого он есть. Вирус может оставаться активным на поверхностях и в воздухе до 2 часов.
Это очень заразно. Если вы не были привиты и находитесь в комнате с больным корью, у вас 90% шанс получить.
Отчасти корь так опасна тем, что вы можете быть заразными за 4 дня до того, как у вас появится отчетливая сыпь. Таким образом, вы можете легко распространять вирус, не зная, что он у вас есть. Вы будете оставаться заразными в течение 4 дней после исчезновения сыпи.
Таким образом, вы можете легко распространять вирус, не зная, что он у вас есть. Вы будете оставаться заразными в течение 4 дней после исчезновения сыпи.
Симптомы кори
Корь обычно протекает поэтапно в течение примерно 2-3 недель. Первые 10-14 дней после контакта с вирусом у вас не будет никаких признаков. Это инкубационный период.
Высокая температура обычно является первым признаком инфекции после окончания инкубационного периода. Лихорадка продлится от 4 до 7 дней. В течение этого времени у вас могут появиться следующие симптомы:
После этих симптомов появляется красная неровная сыпь. Обычно он начинается у линии роста волос и распространяется на шею, туловище, конечности, ступни и руки. По мере распространения ваша лихорадка может подняться до 105 F или выше. Наконец, сыпь начинает исчезать с верхней части тела вниз, начиная с лица.
Вы заразны для других людей в течение 8 дней: 4 дня до и после появления сыпи.
Причины и факторы риска кори
Корь распространяется быстро и легко. Вы можете получить его, находясь рядом с тем, у кого он есть. Он проходит через кашель и чихание. Вы также получите его, если соприкоснетесь с любой другой жидкостью из носа или рта от кого-то, у кого он есть.
Вирус может оставаться на поверхностях до 2 часов. Вы можете поднять его, коснувшись поверхности, а затем потирая нос или глаза или касаясь рта.
Ваш риск заболеть корью повышается, если вы:
не привиты, особенно если вы молоды или беременны
выезжали за пределы страны непривитые
Низкий уровень витамина А
Иммунодефицит вследствие другого заболевания или лечения
Диагностика кори
Чтобы выяснить, есть ли у вас корь, сначала внимательно осмотрите своего врача. Они также будут искать маленькие белые пятна Коплика во рту. Иногда, чтобы подтвердить это, они могут также сделать анализ крови.
Они также будут искать маленькие белые пятна Коплика во рту. Иногда, чтобы подтвердить это, они могут также сделать анализ крови.
Лечение кори и домашние средства
Если вы заразитесь вирусом кори, лекарство его не вылечит (большинство лекарств не убивают вирусы). Лучший способ ускорить выздоровление и предотвратить осложнения — пить много жидкости и много отдыхать.
Специального лечения кори не существует, но есть вещи, которые вы можете предпринять, если думаете, что заразились корью.
Постконтактная вакцинация. Если вы никогда не делали прививку от кори, вы можете сделать ее в течение 72 часов после контакта с вирусом. Вакцина может снизить ваши шансы получить ее и может облегчить ваши симптомы, если вы это сделаете.
Иммунный сывороточный глобулин. Эта инъекция протеина может укрепить вашу иммунную систему, если вы беременны, очень молоды или страдаете заболеванием, которое ослабляет ее.
 Вы должны получить его в течение 6 дней после контакта с вирусом. Инъекция может либо предотвратить корь, либо предотвратить тяжелые симптомы кори.
Вы должны получить его в течение 6 дней после контакта с вирусом. Инъекция может либо предотвратить корь, либо предотвратить тяжелые симптомы кори.
Если корь вызывает бактериальную инфекцию, такую как ушная инфекция или пневмония, врач может назначить антибиотик для ее лечения.
Дома вы можете облегчить симптомы кори с помощью:
Жаропонижающих НПВП, таких как ацетаминофен, ибупрофен или напроксен. Не давайте детям аспирин
Витамин А. Дети с низким уровнем витамина А подвержены более высокому риску заболевания корью. Его повышение может сделать симптомы кори менее серьезными.
Отдых
Большое количество жидкости для увлажнения после лихорадки и пота
Увлажнитель воздуха для облегчения дыхания
Приглушенный свет или солнцезащитные очки для облегчения боли в глазах, вызванной ярким светом
Осложнения кори
В США примерно каждый четвертый заболевший корью попадает в больницу. Дети в возрасте до 5 лет и взрослые старше 20 лет, как правило, имеют самые серьезные проблемы. К ним могут относиться:
Дети в возрасте до 5 лет и взрослые старше 20 лет, как правило, имеют самые серьезные проблемы. К ним могут относиться:
Ушные инфекции. Это очень распространенное осложнение, вызванное бактериями. Иногда эти ушные инфекции вызывают необратимую потерю слуха.
Бронхит, ларингит или круп. Часто вирус кори вызывает воспаление голосовых связок или бронхов, дыхательных путей в легкие.
Диарея. Менее 1 из каждых 10 человек, заболевших корью, заболевают диареей.
Пневмония. Вы можете получить серьезную инфекцию легких.
Энцефалит, инфекция головного мозга, которая может вызвать глухоту и повреждение головного мозга. Около 1 из 1000 заболевших корью заболевает. Вы можете получить его сразу или через несколько месяцев после заражения.

Проблемы с беременностью, такие как низкий вес при рождении, преждевременные роды или даже смерть матери
Подострый склерозирующий панэнцефалит (ПСПЭ) — очень редкое осложнение, которое у некоторых людей возникает через 7–10 лет после перенесенной кори. SSPE влияет на вашу центральную нервную систему и приводит к летальному исходу.
Профилактика кори
Если вы заболеете корью, вы будете болеть пару недель. К счастью, это можно предотвратить.
Иммунизация — безусловно лучший способ предотвратить распространение кори. Благодаря вакцине против кори, эпидемического паротита и краснухи (MMR) вирус практически уничтожен в Соединенных Штатах. Это не означает, что корью больше никто не болеет; это просто не постоянно рядом. Если вы живете в США и получаете его, обычно это потому, что кто-то привез его из другой страны.
Вакцина MMR эффективна на 97% после введения двух доз. Врачи рекомендуют детям получать первую дозу в возрасте от 12 до 15 месяцев, а вторую — в возрасте от 4 до 6 лет.
Врачи рекомендуют детям получать первую дозу в возрасте от 12 до 15 месяцев, а вторую — в возрасте от 4 до 6 лет.
Вакцина безопасна для большинства людей. Но беременные женщины, люди с ослабленной иммунной системой (из-за таких заболеваний, как лейкемия и туберкулез) и люди с определенными аллергиями не могут получить вакцину. В результате вероятность того, что они заразятся вирусом, выше, если они подвергнутся его воздействию.
Побочные эффекты от прививки MMR встречаются нечасто, но у вас могут быть:
Болезненное, красное или опухшее место в месте прививки
Лихорадка
Легкая временная сыпь
- 1
боль или скованность в суставах
Очень редко прививка MMR может вызвать высокую температуру или судороги.
Вакцина MMR не вызывает аутизм. Исследователи провели много исследований прививки MMR и аутизма. Ни один из них не показывает никакой связи между ними.
Исследователи провели много исследований прививки MMR и аутизма. Ни один из них не показывает никакой связи между ними.
Некоторым людям не следует делать прививку MMR. Возможно, вам придется пропустить его, если у вас есть:
Аллергия на любой из ингредиентов
Состояние, ослабляющее вашу иммунную систему
Семейная история проблем с иммунной системой
Туберкулез
Была ли еще одна вакцина за последние 4 недели
Любое заболевание, из-за которого вы чувствуете себя подавленным
у вас легко появляются синяки или кровотечения
Возможно, вам придется отложить введение вакцины MMR, если вы беременны, подозреваете, что беременны, или если вам недавно сделали переливание крови.
Если вы не можете сделать прививку MMR, важно принять меры безопасности для предотвращения заражения. Обязательно:
Хорошо и часто мойте руки с мылом.
Перевяжите любые порезы или поврежденную кожу.
Держите руки подальше от лица.
Не делитесь посудой, салфетками или салфетками с другими людьми.
Корь — StatPearls — Книжная полка NCBI
Непрерывное обучение
Корь, также известная как краснуха, является предотвратимым, высококонтагиозным, острым лихорадочным вирусным заболеванием. Он остается важной причиной глобальной смертности и заболеваемости, особенно в регионах Африки и Юго-Восточной Азии. Ежегодно на его долю приходится около 100 000 смертей, несмотря на наличие эффективной вакцины. Должностные лица общественного здравоохранения объявили об элиминации кори в США в 2000 г. , отметив отсутствие непрерывной передачи заболевания в течение одного года, и в регионе Америки в 2016 г. Однако вспышки продолжают происходить в результате завоза болезни и передачи среди непривитых групп детей. в обществе. По данным Центра контроля заболеваний (CDC), в 2018 году было зарегистрировано 372 случая заболевания, а до мая 2019 года — 764 случая.. В этом упражнении представлен обзор профилактики, передачи и диагностики кори, а также подчеркивается роль межпрофессиональной команды в оказании помощи своим пациентам в профилактике этого заболевания.
, отметив отсутствие непрерывной передачи заболевания в течение одного года, и в регионе Америки в 2016 г. Однако вспышки продолжают происходить в результате завоза болезни и передачи среди непривитых групп детей. в обществе. По данным Центра контроля заболеваний (CDC), в 2018 году было зарегистрировано 372 случая заболевания, а до мая 2019 года — 764 случая.. В этом упражнении представлен обзор профилактики, передачи и диагностики кори, а также подчеркивается роль межпрофессиональной команды в оказании помощи своим пациентам в профилактике этого заболевания.
Цели:
Опишите патофизиологию кори.
Опишите эпидемиологию кори.
Кратко опишите роль вакцинации в профилактике кори.
Опишите важность взаимодействия между межпрофессиональными бригадами по уходу и пациентами для повышения показателей вакцинации и, таким образом, ограничения заболеваемости и смертности, связанных с корью.
Получите доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Корь, также известная как краснуха, является предотвратимым, высококонтагиозным, острым лихорадочным вирусным заболеванием. Он остается важной причиной глобальной смертности и заболеваемости, особенно в регионах Африки и Юго-Восточной Азии.[1][2] Ежегодно на его долю приходится около 100 000 смертей, несмотря на наличие эффективной вакцины. Должностные лица общественного здравоохранения объявили об элиминации кори в США в 2000 году, отметив отсутствие непрерывной передачи заболевания в течение одного года, и в регионе Америки в 2016 году. Однако вспышки продолжают происходить в результате завоза болезни и передачи среди невакцинированных групп детей. в обществе. Корь является регистрируемым заболеванием в большинстве стран, включая США.[3]
Этиология
Возбудитель — вирус кори, член семейства Paramyxoviridae и рода Morbillivirus . Это оболочечный, одноцепочечный, несегментированный РНК-вирус с отрицательным смыслом. Геном кодирует шесть структурных белков и два неструктурных белка, V и C. Структурными белками являются нуклеопротеин, фосфопротеин, матрикс, слияние, гемагглютинин (HA) и большой белок. Белок HA отвечает за прикрепление вируса к клетке-хозяину.
Структурными белками являются нуклеопротеин, фосфопротеин, матрикс, слияние, гемагглютинин (HA) и большой белок. Белок HA отвечает за прикрепление вируса к клетке-хозяину.
Эпидемиология
Эпидемиология кори варьирует по всему миру и связана с уровнями иммунизации, достигнутыми в конкретном регионе. До внедрения широкомасштабных программ вакцинации от кори, по оценкам, погибло 2,6 миллиона человек. Несмотря на вакцинацию в нынешнюю эпоху, Всемирная организация здравоохранения (ВОЗ) сообщила, что в 2015 году от кори произошло около 134 200 смертей (15 смертей в час). По данным CDC, в 2018 году было зарегистрировано 372 случая, а до мая 2019 года — 764 случая.. Корь является регистрируемым заболеванием в большинстве стран, включая Соединенные Штаты.
Вирус кори не имеет животного резервуара и встречается только у людей. Вирус очень заразен: каждый случай может вызвать от 14 до 18 вторичных случаев среди восприимчивых групп населения. Корь передается от человека к человеку воздушно-капельным путем, мелкодисперсными аэрозолями и при тесном контакте. Инкубационный период составляет от 10 до 14 дней, хотя сообщалось о более длительных периодах. Невакцинированные маленькие дети и беременные женщины подвергаются высокому риску заражения корью, а корью чаще всего болеют маленькие дети. Совсем недавно произошел сдвиг в сторону детей старшего возраста и подростков из-за увеличения уровня охвата иммунизацией и изменений в уровнях популяционного иммунитета в разном возрасте. Маленькие дети, рожденные от матерей с приобретенным иммунитетом, защищены от кори за счет пассивного переноса антител, но по мере того, как эти антитела ослабевают, они становятся восприимчивыми. Заразность случая максимальна за четыре дня до и четыре дня после появления сыпи, что совпадает с пиковыми уровнями виремии и признаками кашля, конъюнктивита и насморка.[5][6][7][8]
Инкубационный период составляет от 10 до 14 дней, хотя сообщалось о более длительных периодах. Невакцинированные маленькие дети и беременные женщины подвергаются высокому риску заражения корью, а корью чаще всего болеют маленькие дети. Совсем недавно произошел сдвиг в сторону детей старшего возраста и подростков из-за увеличения уровня охвата иммунизацией и изменений в уровнях популяционного иммунитета в разном возрасте. Маленькие дети, рожденные от матерей с приобретенным иммунитетом, защищены от кори за счет пассивного переноса антител, но по мере того, как эти антитела ослабевают, они становятся восприимчивыми. Заразность случая максимальна за четыре дня до и четыре дня после появления сыпи, что совпадает с пиковыми уровнями виремии и признаками кашля, конъюнктивита и насморка.[5][6][7][8]
Патофизиология
Вдыхаемый вирус из экспонированных капель первоначально инфицирует лимфоциты дыхательных путей, дендритные клетки и альвеолярные макрофаги. Затем он распространяется на соседнюю лимфоидную ткань и распространяется по всему кровотоку, что приводит к виремии и распространению на отдаленные органы. Вирус, находящийся в дендритных клетках и лимфоцитах, переносится на эпителиальные клетки дыхательных путей, которые отделяются и выбрасываются в виде капель при кашле и чихании, заражая других и поддерживая цикл. Начальное воспаление приводит к симптомам насморка, конъюнктивита и кашля. Появление лихорадки совпадает с развитием виремии. Кожная сыпь возникает после диссеминации и обусловлена периваскулярными и лимфоцитарными инфильтратами.
Вирус, находящийся в дендритных клетках и лимфоцитах, переносится на эпителиальные клетки дыхательных путей, которые отделяются и выбрасываются в виде капель при кашле и чихании, заражая других и поддерживая цикл. Начальное воспаление приводит к симптомам насморка, конъюнктивита и кашля. Появление лихорадки совпадает с развитием виремии. Кожная сыпь возникает после диссеминации и обусловлена периваскулярными и лимфоцитарными инфильтратами.
Во время продромальной фазы вирус кори угнетает иммунитет хозяина, подавляя выработку интерферона через свои неструктурные белки, V и C. Усиливающаяся репликация вируса затем вызывает как гуморальные, так и клеточные иммунологические реакции. Первоначальный гуморальный ответ заключается в выработке антител IgM, которые обнаруживаются через 3–4 дня после появления сыпи и могут сохраняться в течение 6–8 недель. Впоследствии вырабатываются антитела IgG, прежде всего против вирусного нуклеопротеина. Клеточный иммунный ответ необходим для выздоровления, о чем свидетельствуют повышенные уровни Th2-зависимого гамма-интерферона в плазме во время острой фазы и последующее повышение уровней Th3-зависимого интерлейкина 4, интерлейкина 10 и интерлейкина 13 [9]. ]
]
Биопсия лимфатического узла покажет характерные гигантские клетки Вартина-Финкельдея (слившиеся лимфоциты) на фоне паракортикальной гиперплазии. [10]
Известно, что вирус кори вызывает иммуносупрессию, которая может длиться от нескольких недель до месяцев и даже лет. Это вызывает повышенную восприимчивость к вторичным бактериальным и другим инфекциям. Хотя механизмы, вызывающие это явление, неясны, предполагается, что коревая инфекция вызывает пролиферацию специфических для кори лимфоцитов, которые заменяют ранее установленные клетки памяти, вызывая «иммунную амнезию». Это приводит к повышенной восприимчивости хозяина к вторичным инфекциям, что приводит к большей части заболеваемости и смертности, связанных с корью. Нейтрализующие антитела IgG против гемагглютинина отвечают за пожизненный иммунитет, поскольку они блокируют рецепторы клетки-хозяина от связывания с вирусом.
Анамнез и медицинский осмотр
Согласно определению ВОЗ, клинический случай кори — это «любой человек с лихорадкой, генерализованной пятнисто-папулезной сыпью, кашлем, насморком или конъюнктивитом». Корь — это острая лихорадочная экзантема, характеризующаяся тремя «С»: кашлем, насморком и конъюнктивитом. Пятна Коплика, небольшие белые папулы на слизистой оболочке щек, патогномоничны для кори и появляются за день или два до высыпания, хотя их не всегда видно. Сыпь предшествует началу лихорадки, сначала появляется на лице и распространяется каудально, становясь генерализованной. Неосложненная корь обычно проходит через неделю после появления сыпи.[11]
Корь — это острая лихорадочная экзантема, характеризующаяся тремя «С»: кашлем, насморком и конъюнктивитом. Пятна Коплика, небольшие белые папулы на слизистой оболочке щек, патогномоничны для кори и появляются за день или два до высыпания, хотя их не всегда видно. Сыпь предшествует началу лихорадки, сначала появляется на лице и распространяется каудально, становясь генерализованной. Неосложненная корь обычно проходит через неделю после появления сыпи.[11]
Оценка
Диагноз кори зависит от высокого клинического подозрения, особенно при обследовании детей с лихорадкой и макуло-папулезной сыпью. Полный анализ крови может показать лейкопению, особенно лимфопению и тромбоцитопению. Электролитные нарушения могут быть обнаружены у детей с плохим питанием или диареей. Выявление специфических IgM-антител к вирусу кори в сыворотке или плазме подтверждает диагноз, хотя может быть ложноотрицательным в 25% случаев при раннем проведении (менее 3 дней после появления сыпи). Эти антитела обычно достигают пика в течение 1 до 3 недель после появления сыпи и становятся незаметными через 4-8 недель. Золотым стандартом является анализ нейтрализации уменьшения зубного налета, который имеет самую высокую чувствительность. Вирус кори можно выделить из носоглоточного секрета, но это трудоемко и нецелесообразно.[12]
Золотым стандартом является анализ нейтрализации уменьшения зубного налета, который имеет самую высокую чувствительность. Вирус кори можно выделить из носоглоточного секрета, но это трудоемко и нецелесообразно.[12]
В современной клинической практике чаще всего проводится обнаружение вирусной рибонуклеиновой кислоты с помощью полимеразной цепной реакции в образцах зева, носа, носоглотки и мочи с чувствительностью, приближающейся к 100%.
Лечение/управление
Специфической противовирусной терапии кори не существует; лечение преимущественно поддерживающее. Борьба с лихорадкой, профилактика и коррекция обезвоживания, а также меры инфекционного контроля, включая соответствующую изоляцию, составляют основу терапии.[13]
ВОЗ рекомендует введение суточных доз витамина А в течение 2 дней и более для детей с истощением. Осложнения кори следует выявлять на ранней стадии и начинать соответствующую терапию.[14]
Differential Diagnosis
Drug infections
Kawasaki disease
Meningitis
Pediatric rubella
Детский сепсис
Скарлатина
Прогноз
Хотя многие выздоравливают от кори без осложнений, существует риск плохого прогноза. Наиболее распространенные осложнения, связанные с заражением корью, включают средний отит и диарею. Отит может привести к потере слуха. Те, у кого больше шансов получить серьезные осложнения, включают младенцев и детей в возрасте до пяти лет, взрослых старше двадцати лет, беременных женщин и людей с ослабленным иммунитетом. Энцефалит может возникнуть у 1 из каждых 1000 инфицированных детей, и 1-2 из всех инфицированных детей умрут от неврологических или респираторных осложнений от кори.
Наиболее распространенные осложнения, связанные с заражением корью, включают средний отит и диарею. Отит может привести к потере слуха. Те, у кого больше шансов получить серьезные осложнения, включают младенцев и детей в возрасте до пяти лет, взрослых старше двадцати лет, беременных женщин и людей с ослабленным иммунитетом. Энцефалит может возникнуть у 1 из каждых 1000 инфицированных детей, и 1-2 из всех инфицированных детей умрут от неврологических или респираторных осложнений от кори.
Осложнения
Осложнения кори чаще всего возникают у младенцев раннего возраста, беременных женщин и детей с ослабленным питанием или ослабленным иммунитетом. Наиболее частым осложнением является пневмония, которая может быть вызвана самим вирусом кори (гигантоклеточная пневмония Гехта) или вторичной бактериальной инфекцией. Другие осложнения включают круп, средний отит и диарею из-за вторичных инфекций. Беременные женщины, больные корью, подвергаются повышенному риску материнской смертности, самопроизвольного аборта, внутриутробной гибели плода и рождения детей с низкой массой тела при рождении. Коревой кератоконъюнктивит возникает в основном у детей с дефицитом витамина А и может привести к слепоте. Осложнения со стороны центральной нервной системы включают острый диссеминированный энцефаломиелит (ОРЭМ), коревой энцефалит с включениями (MIBE) и подострый склерозирующий панэнцефалит (ПСПЭ) [15]. ОРЭМ — это аутоиммунное демиелинизирующее заболевание, которое развивается в течение нескольких дней или недель.[16] Считается, что MIBE представляет собой прогрессирующую инфекцию головного мозга у пациентов с нарушением клеточного иммунитета, возникающую в течение нескольких месяцев после первоначальной инфекции. SSPE — это прогрессирующее неврологическое заболевание, которое проявляется через 5–10 лет после острого заболевания и, как считается, вызвано аномальной реакцией хозяина на продукцию мутировавших вирионов.[17] Это происходит в основном среди детей, заболевших корью в возрасте до 2 лет, и проявляется судорогами и прогрессирующей потерей когнитивных и двигательных функций.
Коревой кератоконъюнктивит возникает в основном у детей с дефицитом витамина А и может привести к слепоте. Осложнения со стороны центральной нервной системы включают острый диссеминированный энцефаломиелит (ОРЭМ), коревой энцефалит с включениями (MIBE) и подострый склерозирующий панэнцефалит (ПСПЭ) [15]. ОРЭМ — это аутоиммунное демиелинизирующее заболевание, которое развивается в течение нескольких дней или недель.[16] Считается, что MIBE представляет собой прогрессирующую инфекцию головного мозга у пациентов с нарушением клеточного иммунитета, возникающую в течение нескольких месяцев после первоначальной инфекции. SSPE — это прогрессирующее неврологическое заболевание, которое проявляется через 5–10 лет после острого заболевания и, как считается, вызвано аномальной реакцией хозяина на продукцию мутировавших вирионов.[17] Это происходит в основном среди детей, заболевших корью в возрасте до 2 лет, и проявляется судорогами и прогрессирующей потерей когнитивных и двигательных функций.
Pearls and Other Issues
Корь является предотвратимым заболеванием благодаря наличию безопасной, недорогой и эффективной вакцины. Вакцина представляет собой живой аттенуированный штамм кори, который используется либо в виде отдельного компонента, либо в виде комбинированной вакцины (MMR, MMR-V). ВОЗ рекомендует две дозы вакцинации против кори в возрасте от 9 до 12 месяцев и от 15 до 18 месяцев в странах, где заболеваемость и смертность в первый год жизни все еще высоки. В США и других развитых странах первую вакцину вводят в возрасте от 12 до 15 месяцев, а вторую — в возрасте от 4 до 5 лет. Глобальный план действий ВОЗ в отношении вакцин нацелен на элиминацию кори и краснухи в пяти регионах ВОЗ к 2020 году. Для элиминации кори уровень вакцинации населения должен быть в 9Диапазон от 3% до 95%.
Вакцина представляет собой живой аттенуированный штамм кори, который используется либо в виде отдельного компонента, либо в виде комбинированной вакцины (MMR, MMR-V). ВОЗ рекомендует две дозы вакцинации против кори в возрасте от 9 до 12 месяцев и от 15 до 18 месяцев в странах, где заболеваемость и смертность в первый год жизни все еще высоки. В США и других развитых странах первую вакцину вводят в возрасте от 12 до 15 месяцев, а вторую — в возрасте от 4 до 5 лет. Глобальный план действий ВОЗ в отношении вакцин нацелен на элиминацию кори и краснухи в пяти регионах ВОЗ к 2020 году. Для элиминации кори уровень вакцинации населения должен быть в 9Диапазон от 3% до 95%.
Широко дискредитированная и отозванная в журнале Lancet статья в 1998 г. создала значительную дезинформацию, предполагая связь между вакциной MMR и аутизмом, что привело к снижению показателей иммунизации, особенно в Соединенном Королевстве и Соединенных Штатах. Многие последующие исследования развенчали этот миф.
Повышение эффективности медицинских работников
Корь является предотвратимой инфекцией, поэтому все медицинские работники, включая медсестер и фармацевтов, должны информировать пациентов о важности вакцинации. Пациентов следует информировать о том, что побочные эффекты прививки от кори редки и незначительны; без вакцинации высок риск передачи инфекции другим людям и возникновения серьезных неврологических осложнений.
Пациентов следует информировать о том, что побочные эффекты прививки от кори редки и незначительны; без вакцинации высок риск передачи инфекции другим людям и возникновения серьезных неврологических осложнений.
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Рисунок
Корь. Предоставлено DermNetNZ
Рисунок
У этого пациента на третий день перед эрупцией появились «пятна Коплика», свидетельствующие о начале заболевания корью. В продромальной или начальной стадиях одним из признаков начала заболевания корью является высыпание «пятен Коплика» (подробнее…)
Рисунок
Экзантема субитум (означает внезапная сыпь), также называемая детской розеолой (или розовой сыпью у младенцев), шестая болезнь (как шестая детская болезнь, вызывающая сыпь) и (что сбивает с толку) детская корь или трехдневная лихорадка , обычно доброкачественное заболевание детей (подробнее. ..)
..)
Рисунок
У этого ребенка классическая сыпь на 4-й день при кори. Предоставлено Центрами по контролю и профилактике заболеваний (общественное достояние)
Рисунок
Патология, Трансмиссионная электронная микрофотография, (ТЕА), вирион парамиксовируса, вирусные нуклеокапсиды, корь, эпидемический паротит, краснуха, вакцина. Предоставлено доктором Фредом Мерфи, Центры по контролю и профилактике заболеваний
Каталожные номера
- 1.
Moss WJ. Корь. Ланцет. 2017 Декабрь 02;390(10111):2490-2502. [PubMed: 28673424]
- 2.
Бестер JC. Корь и вакцинация против кори: обзор. JAMA Педиатр. 2016 01 декабря; 170(12):1209-1215. [PubMed: 27695849]
- 3.
Гудсон Дж.Л., Сьюард Дж.Ф. Корь через 50 лет после вакцинации против кори. Заразить Dis Clin North Am. 2015 дек; 29(4):725-43. [PubMed: 26610423]
- 4.
Лаксоно Б.М., де Врис Р.Д., Маккуэйд С., Дюпрекс В.
 П., де Сварт Р.Л. Инвазия и патогенез вируса кори. Вирусы. 28 июля 2016 г.; 8(8) [бесплатная статья PMC: PMC4997572] [PubMed: 27483301]
П., де Сварт Р.Л. Инвазия и патогенез вируса кори. Вирусы. 28 июля 2016 г.; 8(8) [бесплатная статья PMC: PMC4997572] [PubMed: 27483301]- 5.
Coughlin MM, Beck AS, Bankamp B, Rota PA. Взгляд на глобальную эпидемиологию и борьбу с корью и роль новых стратегий вакцинации. Вирусы. 2017 Jan 19;9(1) [бесплатная статья PMC: PMC5294980] [PubMed: 28106841]
- 6.
Сантибанез С., Хюбшен Дж.М., Бен Маму М.С., Мускат М., Браун К.Е., Майерс Р., Доносо Мантке О., Зейххардт Х., Брокманн Д., Шульга С.В., Мюллер С.П., О’Коннор П.М., Малдерс М.Н., Манкерц А. Молекулярное наблюдение кори и краснухи в Европейском регионе ВОЗ: новые задачи на этапе элиминации. Клин Микробиол Инфект. 2017 авг; 23 (8): 516-523. [PubMed: 28712666]
- 7.
Furuse Y, Oshitani H. Глобальная динамика передачи кори в эпоху ликвидации кори. Вирусы. 2017 16 апреля; 9(4) [Бесплатная статья PMC: PMC5408688] [PubMed: 28420160]
- 8.
Colavita F, Biava M, Castilletti C, Quartu S, Vairo F, Caglioti C, Agrati C, Lalle E, Bordi L, Ланини С.
 , Гуанти М.Д., Миччио Р., Ипполито Г., Капобьянки М.Р., Ди Каро А., Лаззаро Спалланцани Институт исследований и здравоохранения Сьерра-Леоне, группа по изучению болезни, вызванной вирусом Эбола. Случаи кори во время вспышки лихорадки Эбола, Западная Африка, 2013–2106 гг. Эмердж Инфекция Дис. 2017 июнь;23(6):1035-1037. [Бесплатная статья PMC: PMC5443435] [PubMed: 28518027]
, Гуанти М.Д., Миччио Р., Ипполито Г., Капобьянки М.Р., Ди Каро А., Лаззаро Спалланцани Институт исследований и здравоохранения Сьерра-Леоне, группа по изучению болезни, вызванной вирусом Эбола. Случаи кори во время вспышки лихорадки Эбола, Западная Африка, 2013–2106 гг. Эмердж Инфекция Дис. 2017 июнь;23(6):1035-1037. [Бесплатная статья PMC: PMC5443435] [PubMed: 28518027]- 9.
Bentley J, Rouse J, Pinfield J. Корь: патология, лечение и вопросы общественного здравоохранения. Стенд Нурс. 2014 27 мая; 28(38):51-8. [PubMed: 24844521]
- 10.
JANIGAN DT. Гигантоклеточная пневмония и корь: аналитический обзор. Can Med Assoc J. 1961 Sep 23;85(13):741-9. [Бесплатная статья PMC: PMC1848330] [PubMed: 13789403]
- 11.
Cockbain BC, Bharucha T, Irish D, Jacobs M. Корь у детей старшего возраста и взрослых. БМЖ. 2017 16 февраля; 356: j426. [В паблике: 28209781]
- 12.
Hübschen JM, Bork SM, Brown KE, Mankertz A, Santibanez S, Ben Mamou M, Mulders MN, Muller CP.
 Проблемы лабораторной диагностики кори и краснухи в эпоху элиминации. Клин Микробиол Инфект. 2017 авг; 23 (8): 511-515. [PubMed: 28412379]
Проблемы лабораторной диагностики кори и краснухи в эпоху элиминации. Клин Микробиол Инфект. 2017 авг; 23 (8): 511-515. [PubMed: 28412379]- 13.
Хан Л. Корь у детей. Педиатр Энн. 01 сентября 2018 г .; 47 (9): e340-e344. [PubMed: 30208191]
- 14.
Белло С., Меремикву М.М., Эджемот-Нвадиаро Р.И., Одуволе О. Обычный прием витамина А для профилактики слепоты из-за коревой инфекции у детей. Cochrane Database Syst Rev. 2016 31 августа; 2016(8):CD007719. [Бесплатная статья PMC: PMC8483617] [PubMed: 27580345]
- 15.
Фишер Д.Л., Дефрес С., Соломон Т. Коревой энцефалит. QJM. 2015 март; 108(3):177-82. [PubMed: 24865261]
- 16.
Чоудхари Дж., Ашраф С.М., Хаджурия К. Корь с острым диссеминированным энцефаломиелитом (ОРЭМ). Индийский педиатр. 2009 Январь; 46 (1): 72-4. [PubMed: 19179725]
- 17.
Baldolli A, Dargère S, Cardineau E, Vabret A, Dina J, de La Blanchardière A, Verdon R.



 Высыпания при кори продолжаются в течение 4-7 дней и сопровождаются высокой температурой до 40 °C.
Высыпания при кори продолжаются в течение 4-7 дней и сопровождаются высокой температурой до 40 °C.