Контагиозный моллюск: фото, симптомы, лечение
3 мая 2021 Ликбез Здоровье
Эта инфекция на редкость заразна.
Что такое контагиозный моллюск
Контагиозный моллюск — это вирусная инфекция, при которой на коже образуются крупные плотные узелки, заметно возвышающиеся над поверхностью. Её вызывает один из вирусов оспы.
Посмотреть, как выглядит контагиозный моллюск
Закрыть
Эти округлые новообразования могут быть разных размеров, от булавочной головки до ластика на карандаше, и способны поражать любой участок тела, за исключением разве что подошв и ладоней. Высыпания считаются относительно безопасными и чаще всего исчезают сами собой через 6–12 месяцев после появления.
Откуда берётся контагиозный моллюск
Определение «контагиозный» означает, что заболевание передаётся при контакте кожи с заражённой поверхностью.
Никаких живых моллюсков внутри новообразований нет. Такое название инфекция получила потому, что содержимое узелков под микроскопом похоже на ракушки.
Контакт может произойти, когда вы пожимаете руку инфицированному человеку или, например, стоите очень близко друг к другу, соприкасаясь открытыми участками кожи. Контагиозный моллюск передаётся и половым путём: в этом случае новообразования появляются на пенисе, половых губах, нижней части живота и внутренней стороне бёдер.
Однако чаще всего инфекция распространяется через полотенца, постельное бельё, одежду, обувь, банные губки, игрушки. Есть версия, что вирусом можно заразиться в бассейне или при посещении сауны, бани, других влажных помещений совместного пользования. Но она пока не нашла убедительных подтверждений.
Как распознать контагиозный моллюск
Основной симптом контагиозного моллюска — выпуклые образования на коже. Они:
- маленькие — не более 6 мм в диаметре;
- имеют телесный цвет;
- как правило, имеют небольшое углубление вверху по центру;
- иногда воспаляются и краснеют;
- могут чесаться;
- при расчёсывании или случайном трении легко удаляются.
 Из‑за этого вирус может поразить и другие участки кожи.
Из‑за этого вирус может поразить и другие участки кожи.
При распространении инфекции кожа может воспалиться и зудеть. Если высыпания появились на веках, иногда возникает конъюнктивит.
Что делать при подозрении на контагиозный моллюск
Если заметили необычные новообразования на коже, обязательно обратитесь к врачу — терапевту или сразу дерматологу. Дело в том, что узелковой сыпью проявляют себя самые различные заболевания, в том числе такие серьёзные, как сифилис или рак. Поэтому самостоятельно ставить себе диагноз и рассчитывать на то, через полгода всё само пройдёт, попросту опасно.
Что касается врача, то опытный специалист узнает контагиозный моллюск с первого взгляда. Лишь иногда может понадобиться соскоб с заражённой области кожи.
Как лечить контагиозный моллюск
Как правило, узелки удаляют. Это связано не только с эстетикой. Контагиозный моллюск очень заразен, а значит, человек с такой инфекцией кожи опасен для окружающих.
Чтобы избавиться от новообразований, врач использует один из следующих методов:
- соскабливание.
 В этом случае наросты удаляются с кожи с помощью похожего на металлическую ложку инструмента — кюретки;
В этом случае наросты удаляются с кожи с помощью похожего на металлическую ложку инструмента — кюретки; - криотерапию. Узелки замораживают с помощью жидкого азота, а затем они отваливаются сами собой;
- лазерную терапию. Высыпания убирают с помощью лазера;
- нанесение специальных мазей.
Некоторые из методов могут быть болезненными, поэтому понадобится местная анестезия, чтобы уменьшить дискомфорт.
После того, как контагиозный моллюск удалят, человек перестаёт быть заразным.
Читайте также 💊🦠🧑⚕️
- Корь: почему её так боятся и не лучше ли переболеть
- Что такое стрептодермия и как от неё избавиться
- Откуда берётся сыпь на теле и что с этим делать
- Почему появляется сыпь у ребёнка и что с ней делать
- Ветрянка у детей и взрослых: как не заболеть и как лечиться
Моллюски на теле человека / Лазерный Доктор Москва
Контагиозный моллюск относится к доброкачественным новообразованиям. Тем не менее его рекомендуется устранять как можно скорее. В нашей новой статье мы расскажем, как выглядит контагиозный моллюск, из-за чего он появляется на коже, какие процедуры для его устранения существуют. А лазерное удаление как один из самых эффективных на сегодня методов мы рассмотрим подробнее: нужно ли к нему готовиться, как оно проходит, сколько длится сеанс, как после его проведения ухаживать за кожными покровами.
Тем не менее его рекомендуется устранять как можно скорее. В нашей новой статье мы расскажем, как выглядит контагиозный моллюск, из-за чего он появляется на коже, какие процедуры для его устранения существуют. А лазерное удаление как один из самых эффективных на сегодня методов мы рассмотрим подробнее: нужно ли к нему готовиться, как оно проходит, сколько длится сеанс, как после его проведения ухаживать за кожными покровами.
Моллюски на коже
Контагиозный моллюск — это вирусное заболевание, которое поражает кожные покровы или слизистые человека. Моллюск на коже выглядит как небольшой округлый розовый узелок с углублением в центре. Иногда из узелка может выделяться белая творожистая масса. Но выдавливать его ни в коем случае нельзя: это чревато риском самозаражения. Как правило, диаметр моллюска не превышает десяти миллиметров. Если же у новообразования размеры составляют от 10 до 15 миллиметров, то его относят к гигантским моллюскам.
Проявляются моллюски на коже высыпаниями, не сливающимися друг с другом.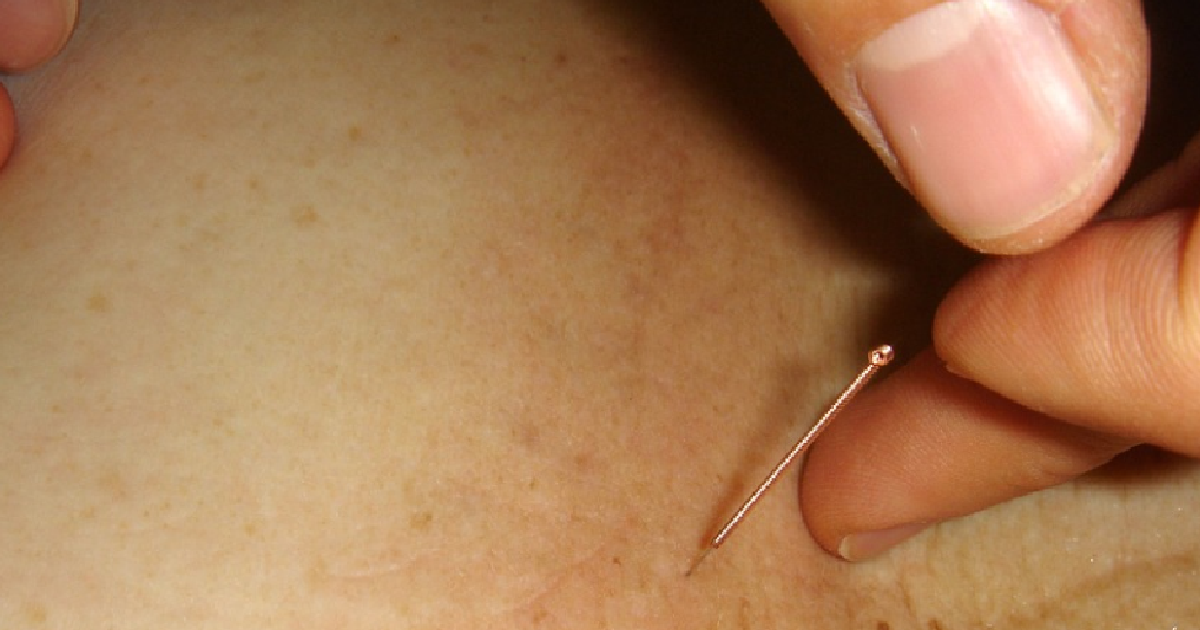 В большинстве образуется от десяти до пятидесяти папул, немного реже их меньше десяти, и самый редкий случай — когда новообразований больше пятидесяти. Ни зуд, ни боль не вызывают. Могут локализоваться в одном месте или распределиться на большой площади. В ряде случаев новообразования могут проходить самостоятельно примерно через 6-24 месяца. Тем не менее специалисты рекомендуют избавляться от данного вида новообразований в кабинете врача, не допуская самолечения.
В большинстве образуется от десяти до пятидесяти папул, немного реже их меньше десяти, и самый редкий случай — когда новообразований больше пятидесяти. Ни зуд, ни боль не вызывают. Могут локализоваться в одном месте или распределиться на большой площади. В ряде случаев новообразования могут проходить самостоятельно примерно через 6-24 месяца. Тем не менее специалисты рекомендуют избавляться от данного вида новообразований в кабинете врача, не допуская самолечения.
Чаще всего образуются моллюски на теле: на руках, ногах, немного реже — на шее или голове, ягодицах и в области гениталий.
Причины образования моллюска
Появление новообразования вызывает вирус оспенной группы. Заразиться могут люди любого возраста и пола. Особенно сильно заражению подвержены дети, пациенты с ослабленным иммунитетом, атопическим дерматитом в диагнозе. Кроме того, в группу риска входят также люди, ведущие неразборчивую половую жизнь: несмотря на то, что заболевание не является венерологическим, оно, тем не менее, относится к болезням, передающимся половым путём.
Пути передачи инфекции:
-
Бытовой. Вирус может легко передаваться через прикосновения или использование одного предмета обихода. Например, полотенце или сиденье унитаза. Контагиозный моллюск на руках может быть передан даже через рукопожатия.
-
Передача во время родов от матери к ребёнку. Встречается относительно редко.
-
При проведении манипуляций с кожей инструментом, который не был обработан или стерилизован должным образом. Например, во время сеанса нанесения татуировки.
-
Половым. Контагиозный моллюск на теле в этом случае появляется в области половых органов, нижней части живота, на бёдрах, включая внутреннюю часть.
Контагиозный моллюск: диагностика
При появлении симптомов моллюска следует записаться на первичный приём к врачу для подтверждения диагноза.
Лечение моллюсков на теле человека
Несмотря на то, что данное новообразование относится к доброкачественным, которое к тому же может пройти самостоятельно, специалисты рекомендуют всё же не откладывать его лечение. Во-первых, моллюск можно случайно зацепить и повредить. Это чревато кровотечением и риском попадания инфекции. Во-вторых, как уже говорилось, заболевание заразно: оно легко передаётся от человека к человеку и от предмета к человеку. В-третьих, контагиозные моллюски на теле человека являются косметическим дефектом, который может стать причиной неуверенности в себе.
Кроме того, известны осложнения данного заболевания:
-
Образование рубцов на месте заживших папул.
-
Если заболевание поразило веки или близкую к глазам область кожи, то возможно развитие конъюнктивита.
Бактериальные осложнения.
Сегодня лечение контагиозного моллюска у взрослых и детей проводится следующими процедурами:
-
Механическое удаление. Для проведения процедуры специалист использует специальные иглы, кюретки, пинцеты и т.д. Проводится, данная процедура, как правило, при наличии контагиозного моллюска на стопе или на других закрытых частях тела и при их небольшом количестве. На лице механическое удаление не проводится из-за высокой вероятности образования шрама. Так как сеансы довольно болезненны, специалисты используют обезболивающие средства.
-
Электрокоагуляция.

-
Радиоволны. Для устранения контагиозного моллюска в дерматологии иногда прибегают к высокочастотным радиоволнам. Они направленно воздействуют на ткани моллюска, буквально выпаривая их клетки. Процедура обладает высокой точностью, но, к сожалению, в настоящее время доступна не всем из-за своей цены.
-
Криодеструкция. Суть сеанса криодеструкции заключается в прижигании на коже моллюска. Но при этом используется не нагревание, а наоборот очень низкие температуры, поэтому процедура проводится с использованием жидкого азота.
 Он практически мгновенно замораживает клетки моллюска, после чего они отмирают и отторгаются. Ранка после моллюска «закрывается» коркой, которая отслаивается через 10-14 дней, оставляя после себя чистую и здоровую кожу. Минусом процедуры является высокий риск образования рубца.
Он практически мгновенно замораживает клетки моллюска, после чего они отмирают и отторгаются. Ранка после моллюска «закрывается» коркой, которая отслаивается через 10-14 дней, оставляя после себя чистую и здоровую кожу. Минусом процедуры является высокий риск образования рубца.
-
Лазерное удаление. Сегодня многие специалисты считают, что именно лазерная обработка является одним из самых эффективных и безопасных методов борьбы с контагиозным моллюском. Лучи лазера буквально испаряют ткани новообразования. Преимуществами лазера является то, что он воздействует только на ткани новообразования, не повреждая здоровую кожу. Кроме того, во время сеанса запаиваются сосуды и дезинфицируется кожа.
Контагиозный моллюск: лазерное удаление
 После консультации осмотрит папулы, проведёт опрос и осмотр, чтобы проверить наличие у вас противопоказаний к лазерному удалению. Их немного: острые болезни, обострение хронических заболеваний и выход из ремиссии, поражения центральной нервной системы с повышенной возбудимостью, болезни, которые сопровождаются кровотечениями. Если специалист не выявит у вас противопоказания, то сеанс лазерного лечения можно будет провести сразу после первичного приёма.
После консультации осмотрит папулы, проведёт опрос и осмотр, чтобы проверить наличие у вас противопоказаний к лазерному удалению. Их немного: острые болезни, обострение хронических заболеваний и выход из ремиссии, поражения центральной нервной системы с повышенной возбудимостью, болезни, которые сопровождаются кровотечениями. Если специалист не выявит у вас противопоказания, то сеанс лазерного лечения можно будет провести сразу после первичного приёма.
Проведение процедуры лазерного удаления контагиозного моллюска
Чтобы сделать процедуру максимально комфортной, врач нанесёт на область с папулами аппликационный анестетик. После этого врач приступит к удалению моллюсков по очереди. В зависимости от количества моллюсков на коже, сеанс может длиться от нескольких минут до получаса, а иногда и больше. Когда процедура закончится, вы получите рекомендации на время послепроцедурного периода.
Контагиозный моллюск: восстановительный период после лазерного удаления
Длительность восстановительного периода составляется около 1-2 недель.
Всем пациентам в течение двух недель после лазерного удаления новообразований нужно придерживаться следующих рекомендаций врача:
-
Не посещать баню или сауну.
-
Обрабатывать кожу рекомендованными средствами несколько раз в день.
-
Не загорать.
-
Также могут быть даны и индивидуальные рекомендации, которые тоже нужно соблюдать.
Липкая кожа: причины, картины и лечение
Липкая кожа обычно относится к коже, которая становится влажной от потоотделения, и обычно не указывает на основную медицинскую проблему. Однако чрезмерное потоотделение или без видимой причины может быть признаком другого состояния здоровья.
Когда телу слишком жарко, оно потеет и использует выделяемую влагу для охлаждения тела. Некоторые люди также потеют, когда нервничают. И то, и другое — совершенно естественные явления.
Некоторые люди также потеют, когда нервничают. И то, и другое — совершенно естественные явления.
Однако, если у человека часто бывает липкая кожа, он может обратиться к врачу для постановки правильного диагноза.
Поделиться на PinterestЧрезмерная потливость характерна для гипергидроза.Наиболее вероятная причина, по которой у человека липкая кожа, заключается в том, что ему слишком жарко.
Потоотделение является частью сложной системы терморегуляции тела.
Кожа хранит большую часть воды тела, и когда тепло активирует потовые железы, часть этой влаги выходит на поверхность.
Эта влага охлаждает тело, но может сделать кожу влажной.
Иногда этот механизм работает неправильно, и человек может быть потным или иметь липкую кожу, когда ему не жарко.
Медицинские состояния, которые могут вызывать чрезмерное потоотделение и липкую кожу, включают:
Гипергидроз
Гипергидроз относится к чрезмерному потоотделению, которое возникает, даже когда тело не нуждается в охлаждении.
Многие люди с гипергидрозом потеют только с одной или двух частей тела, таких как ладони, ступни, подмышки или макушка. Эти области могут сочиться потом, в то время как остальная часть тела остается сухой.
Гипергидроз может повлиять на повседневную деятельность и снизить качество жизни человека. Кожа в пораженных участках может стать мягкой и белой и даже может шелушиться. Это также может привести к инфекциям, таким как микоз стопы и зуд спортсмена.
Врачи часто могут диагностировать гипергидроз у человека в детстве или в подростковом возрасте.
Приливы жара
У некоторых людей могут возникать периоды потливости во время перименопаузы и менопаузы. Это потоотделение обычно происходит во время приливов или ночью.
Колебания уровней эстрогена и других гормонов обычно вызывают приливы и ночные поты.
Лихорадка
Болезнь или инфекция могут привести к лихорадке, если температура тела человека поднимется до 100,4°F (38°C). Лихорадка часто вызывает потливость.
Лихорадка является частью естественного иммунного ответа организма и не обязательно должна вызывать тревогу.
По мере того как организм борется с инфекцией, лихорадка обычно снижается. Если лихорадка держится более 48 часов, человек должен обратиться к врачу.
Гиперактивная щитовидная железа
Гиперактивная щитовидная железа или гипертиреоз может вызывать чрезмерное потоотделение. Это связано с тем, что это состояние увеличивает метаболизм человека, заставляя его чувствовать тепло.
Другие симптомы гипертиреоза включают:
- Возбудимость и гиперактивность
- Проблемы со сном
- Тепловая чувствительность
- зуд
- Чрезмерная жажда
- Diarhea
Heart Attate
. Сердечные приступы требуют немедленной медицинской помощи.
Другими важными предупреждающими знаками, на которые следует обратить внимание, являются:
- боль или дискомфорт в груди
- боль или дискомфорт в руках, спине, шее, челюсти или верхней части живота
- одышка
- тошнота
- головокружение
Поделиться на PinterestИнъекции ботокса могут лечить чрезмерное потоотделение.
Если потливость или нервозность вызывают липкость кожи, никакого лечения не требуется.
Если врач диагностирует у человека гипергидроз, он может порекомендовать ионофорез.
Ионофорез, широко известный как машина без пота, действует путем временного отключения потовых желез. Ионофорез является одним из вариантов для людей с гипергидрозом рук или ног.
Инъекции ботокса — еще один метод лечения. Некоторые лекарства, отпускаемые по рецепту, также могут обеспечить кратковременное облегчение гипергидроза.
Женщины, испытывающие приливы, могут решить начать заместительную гормональную терапию или другое лечение. Лучше всего поговорить с врачом о возможных побочных эффектах, прежде чем начинать какое-либо лечение.
Лихорадка проходит сама по себе, когда организм борется с инфекцией. Человек также может принимать ацетаминофен или ибупрофен, чтобы облегчить неприятные симптомы.
Врачи могут порекомендовать различные методы лечения гипертиреоза, включая лекарства и изменение образа жизни для облегчения симптомов.
Антиперспиранты могут уменьшить потоотделение, и человек может использовать их на любой части тела, включая руки и ноги. Нанесение антиперспиранта на сухую кожу перед сном может помочь при ночном потоотделении.
Люди, у которых потливые ноги, могут следовать советам по уходу за собой, чтобы избежать неприятного запаха и кожных инфекций, таких как микоз. Эти советы включают в себя:
- по возможности ношение сандалий
- ношение обуви из натуральных материалов, а не пластмассы
- отказ от ношения одной и той же обуви 2 дня подряд, чтобы дать ей полностью высохнуть
- ежедневная смена носков и чаще, если они промокнут
Если потливость вызывает липкость кожи, это обычно не вызывает беспокойства и не требует медицинской помощи.
Однако, если человек чрезмерно потеет без видимой причины, это может быть основной причиной.
Кому-то, у кого липкая кожа наряду с другими признаками сердечного приступа, требуется немедленная неотложная медицинская помощь, и ему следует позвонить по телефону 911 или по местному номеру службы экстренной помощи.

Если у кого-то наблюдаются симптомы основных заболеваний, таких как гипергидроз или гипертиреоз, ему следует обратиться к врачу для постановки правильного диагноза.
Люди, которые испытывают приливы во время перименопаузы, которые мешают повседневной жизни, могут поговорить с врачом о разработке индивидуального плана лечения.
Если у человека жар, ему следует обратиться за медицинской помощью, особенно если лихорадку сопровождают обезвоживание, головокружение, слабость или спутанность сознания.
22 Распространенные кожные высыпания, изображения, причины и лечение
Сыпь — это любой участок раздраженной или опухшей кожи на теле. Сыпь часто сопровождается зудом и болезненностью и может проявляться по-разному на разных тонах кожи. Хотя их часто называют красными, на более темных тонах кожи они могут быть фиолетовыми, серыми или белыми.
Существует много различных причин сыпи. Вот список из 22 возможных причин с картинками.
Внимание: впереди графические изображения.

Укусы блох
Поделиться на PinterestУкусы блох на голени вызывают красные шишки и струпья. Анджела Хэмптон Библиотека изображений / Alamy Stock Photo
- Обычно располагаются скоплениями на голенях и ступнях
- Зуд, маленькие красные шишки на более светлых тонах кожи и более сливовый цвет на более темных тонах кожи
- симптомы начинаются сразу после быть укушенным
Прочитайте полную статью о блошиных укусах.
Пятая болезнь
Поделиться на PinterestПятая болезнь — это вирусное заболевание, вызываемое парвовирусом, который может вызывать сыпь в виде «пощечины». Kardelen Yang?n Via Wikipedia
- симптомы включают головную боль, утомляемость, небольшую лихорадку, боль в горле, насморк, диарею и тошноту
- дети чаще, чем взрослые, испытывают сыпь
- круглая, ярко-красная сыпь на щеках , но может быть менее заметной на более темных тонах кожи
- обычно после сыпи на лице, кружевная сыпь может появиться на руках, ногах и верхней части тела и может быть более заметной после горячего душа или ванны
Прочитайте статью о пятой болезни полностью.

Розацеа
Поделиться на PinterestWeinkle, A.P., Doktor, V., & Emer, J. (2015). Обновленная информация о лечении розацеа. Клиническая, косметическая и исследовательская дерматология, 8, 159–177. https://doi.org/10.2147/CCID.S58940
- хроническое (длительное) заболевание кожи, которое проходит через циклы угасания и рецидива
- рецидивы могут быть вызваны острой пищей, алкогольными напитками, солнечным светом, стрессом и кишечные бактерии Helicobacter pylori
- четыре подтипа розацеа включают широкий спектр симптомов
- общие симптомы включают покраснение лица, выступающие красные бугорки, покраснение лица, сухость кожи и повышенную чувствительность кожи
- при более темных тонах кожи, коричневой или желтовато-коричневой могут появиться бугорки, а сыпь может иметь темную окраску
Прочитайте статью о розацеа полностью.
Импетиго
Поделиться на Pinterest На этом изображении также изображено импетиго на темной коже.
 Фотография предоставлена Груком Да Огером/Викимедиа
Фотография предоставлена Груком Да Огером/Викимедиа- наиболее часто встречается у детей в возрасте от 2 до 5 лет, но может возникнуть в любом возрасте
- часто локализуется в области вокруг рта, подбородка и носа
- раздражающая сыпь и заполненные жидкостью волдыри, которые легко лопаются и образуют мед цветная корка
- также может казаться коричневой, пурпурной или серой на более темных тонах кожи
Прочитайте статью об импетиго полностью.
Стригущий лишай
Поделиться на PinterestСтригущий лишай на лице у ребенка. BSIP SA / Alamy Stock Photo
- зудящие, круглые шелушащиеся пятна с приподнятыми краями
- на светлой коже пятна могут быть розовыми или красными
- на более темной коже пятна могут быть серыми или коричневыми
- кожа в середине кольца выглядит чище , и края кольца могут расходиться наружу
Прочитать статью о стригущем лишае полностью.
Контактный дерматит
Поделиться на PinterestКонтактный дерматит руки.
 vvoe/Shutterstock
vvoe/Shutterstock- появляется через несколько часов или дней после контакта с аллергеном
- имеет видимые границы и обычно появляется там, где ваша кожа соприкасалась с раздражающим веществом
- на светлой коже может казаться красной
- на более темной коже может быть менее заметной
- могут быть мокнущие, сочащиеся или покрывающиеся волдырями
- обычно зудящие, чешуйчатые или грубые
Прочитайте статью о контактном дерматите полностью.
Аллергическая экзема
Поделиться на PinterestДмитрий СИМАКОВ/Getty Images
- может напоминать ожог
- часто встречается на кистях и предплечьях
- кожа зудит, чешуйчатая или сухая
- могут иметь мокнущие волдыри, сочащиеся или покрывающиеся коркой
- на светлой коже может казаться красной
- на более темных тонах кожи он может вызвать появление более темных коричневых, фиолетовых или серых пятен
Прочтите полную статью об аллергической экземе.

Заболевание рук, ящур
Поделиться на PinterestЯщур MidgleyDJ на en.wikipedia, CC BY-SA 3.0, через Wikimedia Commons
- обычно поражает детей в возрасте до 5 лет. может быть телесного или серовато-коричневого цвета
- пятна могут также появляться на ягодицах или в области гениталий
Прочитать статью полностью о заболеваниях рук, ящуров и рта.
Сыпь от подгузников
Поделиться на Pinterest
- на участках, контактирующих с подгузником
- кожа выглядит красной, влажной и немного светлее или темнее, чем обычный цвет кожи
- может быть теплой на ощупь
Прочитайте статью о пеленочном дерматите полностью.
Экзема
Поделиться на PinterestBenislav/Shuttertstock
- сухая, грубая, шелушащаяся, воспаленная и раздраженная кожа
- пораженные участки могут быть красными и зудящими0052
- на более темных тонах кожи она может проявляться в виде темно-коричневых или серых пятен
Прочитайте статью об экземе полностью.

Псориаз
Поделиться на PinterestПсориаз — это воспалительное заболевание кожи, при котором на коже появляются сухие шелушащиеся бляшки. Это опосредовано иммунной системой, и генетика, вероятно, также играет роль. Vitek2808/Shutterstock
- чешуйчатые, серебристые, резко очерченные участки кожи
- на более темных тонах кожи они могут выглядеть темнее окружающей кожи или могут казаться фиолетовыми
- обычно локализуется на волосистой части головы, локтях, коленях и нижней части спины
- может быть зудящим или бессимптомным
Прочитайте статью о псориазе полностью.
Ветряная оспа
Поделиться на PinterestРебенок с ветряной оспой Grook da oger, CC BY-SA 4.0, via Wikimedia Commons тон кожи, он может быть красным, таким же, как естественный тон кожи, или немного темнее; струпья могут казаться серыми
- сыпь сопровождается лихорадкой, болями в теле, болью в горле и потерей аппетита
- остается заразной до тех пор, пока все волдыри не покроются коркой
Прочитайте статью о ветряной оспе полностью. системная красная волчанка (СКВ) симптомы, которые варьируются от сыпи до язвы
системная красная волчанка (СКВ) симптомы, которые варьируются от сыпи до язвы
Прочтите статью о системной красной волчанке (СКВ) полностью.
Поделиться на Pinterestchatuphot/Shutterstock
- болезненная сыпь, которая может вызывать жжение, покалывание или зуд даже при отсутствии волдырей
- скопления наполненных жидкостью волдырей, которые легко лопаются и выделяют сочащуюся жидкость
- сыпь в виде полос, которая чаще всего появляется на туловище, но может возникать и на других частях тела, включая лицо
- может сопровождаться при низкой температуре, ознобе, головной боли или утомлении
Прочитайте статью об опоясывающем лишае полностью.
Целлюлит
Поделиться на PinterestЦеллюлит голеней. TisforThan/Shutterstock
Это состояние требует неотложной медицинской помощи. Требуется неотложная помощь.
- вызывается бактериями или грибками, проникающими через трещины или порезы на коже
- имеет тенденцию быть красной или розовой
- может казаться менее заметным на более темных тонах кожи, а также может выглядеть коричневым, серым или фиолетовым
- болезненным , опухшая кожа с выделениями или без них, которая быстро распространяется
- горячая и нежная на ощупь
- может быть признаком серьезной инфекции, требующей медицинской помощи
Прочитайте статью о целлюлите полностью.
Лекарственная аллергия
Поделиться на Pinterest
Это состояние требует неотложной медицинской помощи. Требуется неотложная помощь.
- зуд от легкого до сильного, красная сыпь может появиться через несколько дней или недель после приема лекарства
- тяжелая лекарственная аллергия может быть опасной для жизни, ее симптомы включают сыпь, волдыри, крапивницу, учащенное сердцебиение, отек, зуд и затрудненное дыхание
- другие симптомы включают лихорадку, расстройство желудка и крошечные пурпурные или красные точки на коже
Прочитайте полную статью об аллергии на лекарства.
Чесотка
Поделиться на PinterestЧуда — это кожное зудящее заражение клещами. Общественное достояние, через Wikimedia Commons
- симптомы могут проявиться через 2-5 недель
- очень зудящая сыпь с небольшими бугорками, которые могут быть чешуйчатыми
- выпуклые, белые или телесные линии
Прочитать статью о чесотке полностью .
Корь
Поделиться на PinterestКорь на туловище ребенка phichet chaiyabin/Shutterstock
- симптомы включают лихорадку, боль в горле, покраснение слезящихся глаз, потерю аппетита, кашель и насморк
- в зависимости от тона кожи сыпь может быть красной, телесного цвета или темнее естественного цвета кожи
- сыпь распространяется с лица вниз по телу через 3-5 дней после появления первых симптомов
- во рту могут появиться крошечные белые пятна с синевато-белыми центрами на красном фоне
Прочитать статью о кори полностью.
Укус клеща
Поделиться на PinterestAitor Diago/Getty Images
- безболезненно и вызывает лишь незначительные признаки и симптомы, такие как изменение цвета кожи, отек или язвы на коже
- сыпь, ощущение жжения или волдыри
- затрудненное дыхание , что требует немедленной медицинской помощи
- клещ часто остается прикрепленным к коже в течение длительного времени
- укусы редко появляются группами
- могут выглядеть как мишень, круглые, расширяющиеся — у 70-80 процентов людей с болезнью Лайма будет эта сыпь
Прочитайте полную статью об укусах клещей.
Себорейная экзема
Поделиться на PinterestZay Nyi Nyi/Shutterstock
- желтые или белые шелушащиеся пятна, которые отслаиваются
- пораженные участки могут быть красными, хотя они могут казаться бледными на более темных тонах кожи, зудящими, жирными, желтоватыми белые пятна
- возможно выпадение волос в области высыпаний
Прочитайте статью о себорейной экземе полностью.
Скарлатина
Поделиться на PinterestРебенок с сыпью от скарлатины и румяными щеками badobadop, CC BY-SA 3.0, через Wikimedia Commons
- возникает одновременно с инфекцией ангины или сразу после нее
- сыпь состоит из крошечных бугорков, которые делают ее ощущение «наждачной бумаги»
- ярко-красный язык
- у людей со светлым оттенком кожи может быть ярко-красная сыпь по всему телу (но не на ладонях рук и подошвах ног)
- у людей с более темным оттенком кожи , может быть труднее увидеть сыпь, но их кожа будет иметь текстуру, похожую на наждачную бумагу
Прочитайте статью о скарлатине полностью.
Болезнь Кавасаки
Поделиться на Pinterest
Это состояние требует неотложной медицинской помощи. Требуется неотложная помощь.
- обычно поражает детей в возрасте до 5 лет. оттенки кожи
- может вызвать серьезные проблемы с сердцем
Прочтите статью о болезни Кавасаки полностью.
Контактный дерматит
Контактный дерматит является одной из наиболее распространенных причин сыпи. Этот тип сыпи возникает при непосредственном контакте кожи с инородным веществом, которое вызывает побочную реакцию, приводящую к появлению сыпи. Возникающая сыпь может быть зудящей, красной или воспаленной.
Возможные причины контактного дерматита включают:
- косметические средства
- мыло
- стиральный порошок
- красители для одежды
- химикаты в каучуке, резине или латексе
- ядовитые растения, такие как ядовитый дуб, ядовитый плющ или ядовитый сумах
Лекарства
. Они могут образоваться в результате:
Они могут образоваться в результате:- аллергической реакции на лекарство
- побочного действия лекарства
- фотосенсибилизации от лекарства
других причин
Другие возможные причины сыпи включают следующее:
- Иногда сыпь может появиться в области укуса насекомого, например, при укусе блохи. Укусы клещей вызывают особую тревогу, потому что они могут передавать болезни.
- Атопический дерматит, наиболее распространенная форма экземы, представляет собой сыпь, которая чаще встречается у людей, страдающих астмой или аллергией. Сыпь часто бывает красноватой, хотя у людей с более темным оттенком кожи она может быть цвета кожи или темнее. Он может быть зудящим с чешуйчатой текстурой.
- Псориаз — это распространенное кожное заболевание, которое может вызывать чешуйчатую, зудящую, красную или лиловую сыпь на коже головы, локтях и суставах.
- Себорейная экзема — это тип экземы, который чаще всего поражает кожу головы и вызывает покраснение, шелушение и перхоть.
 Это также может произойти на ушах, бровях или носу. Когда у младенцев это есть, это известно как колыбельная кепка.
Это также может произойти на ушах, бровях или носу. Когда у младенцев это есть, это известно как колыбельная кепка. - Системная красная волчанка — это аутоиммунное заболевание, которое может вызвать сыпь на щеках и носу. Эта сыпь известна как «бабочка» или скуловая сыпь.
- Розацеа — это хроническое кожное заболевание неизвестной этиологии. Существует несколько видов розацеа, но для всех характерны покраснение и сыпь на лице.
- Стригущий лишай — это грибковая инфекция, вызывающая характерную кольцевидную сыпь. Тот же самый грибок, который вызывает стригущий лишай на теле и коже головы, также вызывает зуд спортсменов и эпидермофитию стоп.
- Сыпь от подгузника является распространенным раздражением кожи у младенцев и детей ясельного возраста. Это может быть связано с длительным воздействием мокрого подгузника.
- Чесотка — это заражение крошечными клещами, которые живут на коже и внедряются в нее. Вызывает бугристую, зудящую сыпь.
- Целлюлит — это бактериальная инфекция кожи.
 Обычно это выглядит как красная опухшая область, болезненная и нежная на ощупь. Если не лечить, инфекция, вызывающая целлюлит, может распространиться и стать опасной для жизни.
Обычно это выглядит как красная опухшая область, болезненная и нежная на ощупь. Если не лечить, инфекция, вызывающая целлюлит, может распространиться и стать опасной для жизни.
Причины сыпи у детей
Дети особенно подвержены сыпи, которая развивается в результате болезней:
- Ветряная оспа вызывается вирусом, а сыпь характеризуется небольшими зудящими бугорками и волдырями, которые образуются по всему телу.
- Корь — это вирусная респираторная инфекция, вызывающая широко распространенную сыпь, состоящую из зудящих красных бугорков.
- Скарлатина – это инфекция, вызываемая бактериями группы A Streptococcus , которые вырабатывают токсин, вызывающий ярко-красную сыпь или сыпь цвета кожи, напоминающую наждачную бумагу.
- Болезнь рук, ящуров и рта — это вирусная инфекция, которая может вызывать красные пятна во рту и сыпь на руках и ногах.
- Пятая болезнь — это вирусная инфекция, вызывающая красную плоскую сыпь на туловище, руках и ногах.

- Болезнь Кавасаки — редкое, но серьезное заболевание, которое вызывает сыпь и лихорадку на ранних стадиях и может привести к осложнениям на сердце.
- Импетиго — это заразная бактериальная инфекция, вызывающая зудящую корковую сыпь и желтые, наполненные жидкостью язвы на пораженных участках, таких как лицо, шея или руки.
Вы можете вылечить большинство контактных высыпаний, но это зависит от причины. Следуйте этим рекомендациям, чтобы облегчить дискомфорт и ускорить процесс заживления:
- Используйте мягкие, нежные моющие средства вместо ароматизированного кускового мыла.
- Для мытья кожи и волос используйте теплую воду вместо горячей.
- Промокните сыпь насухо, вместо того, чтобы растирать ее.
- Дайте сыпи дышать. По возможности не закрывайте его одеждой.
- Прекратите пользоваться новой косметикой или лосьонами, которые могли вызвать сыпь.
- Нанесите увлажняющий лосьон без запаха на участки, пораженные экземой.

- Не расчесывайте сыпь, так как это может усугубить ее и привести к инфекции.
- Нанесите крем с гидрокортизоном, отпускаемый без рецепта, на пораженный участок, если сыпь сильно зудит и вызывает дискомфорт. Лосьон с каламином также может помочь облегчить сыпь от ветряной оспы, ядовитого плюща или ядовитого дуба.
- Примите ванну с овсянкой. Это может успокоить зуд, связанный с сыпью от экземы или псориаза. Вот как сделать овсяную ванну.
- Регулярно мойте волосы и кожу головы шампунем от перхоти, если у вас есть перхоть и сыпь. Лечебный шампунь от перхоти обычно продается в аптеках, но ваш врач может назначить более сильные шампуни, если они вам нужны.
Лекарства, отпускаемые без рецепта (OTC)
Поговорите с врачом, который может порекомендовать безрецептурные лекарства, такие как ибупрофен или ацетаминофен, для облегчения легкой боли, связанной с сыпью.
Избегайте длительного приема этих лекарств, поскольку они могут иметь побочные эффекты. Спросите у медицинского работника, как долго вам безопасно их принимать. Возможно, вы не сможете принимать их, если у вас есть заболевания печени или почек или язва желудка в анамнезе.
Спросите у медицинского работника, как долго вам безопасно их принимать. Возможно, вы не сможете принимать их, если у вас есть заболевания печени или почек или язва желудка в анамнезе.
Позвоните медицинскому работнику, если сыпь не проходит домашними средствами. Вам также следует связаться с ними, если вы испытываете другие симптомы в дополнение к сыпи и подозреваете, что у вас есть заболевание.
Если у вас еще нет врача, вы можете воспользоваться инструментом Healthline FindCare, чтобы найти специалиста рядом с вами.
Немедленно обратитесь в больницу, если вы испытываете сыпь вместе с любым из следующих симптомов:
- усиливающаяся боль или изменение цвета в области сыпи
- стеснение или зуд в горле
- затрудненное дыхание
- отек лица или конечности
- лихорадка 100,4°F (38°C) или выше
- спутанность сознания
- головокружение
- сильная боль в голове или шее
- повторная рвота или диарея
Обратитесь к врачу, если у вас есть сыпь, а также другие системные симптомы, включая:
- боль в суставах
- боль в горле
- 2 красный цвет полоски или болезненные участки рядом с сыпью
- недавний укус клеща или животного
Ваш лечащий врач проведет медицинский осмотр и осмотрит вашу сыпь. Ожидайте ответов на вопросы о вашем:
Ожидайте ответов на вопросы о вашем:
- сыпь
- история болезни
- диета
- недавнее использование продуктов или лекарств
- гигиена
Ваш лечащий врач может также: count
Ваш лечащий врач может также прописать лекарство или лечебный лосьон для облегчения сыпи. Большинство людей могут эффективно лечить сыпь с помощью медицинских процедур и домашнего ухода.
Следуйте этим советам, если у вас есть сыпь:
- Используйте домашние средства, чтобы успокоить легкие контактные высыпания.
- Определите потенциальные триггеры сыпи и избегайте их, насколько это возможно.
- Позвоните медицинскому работнику, если сыпь не исчезает при домашнем лечении. Вам также следует связаться с ними, если вы испытываете другие симптомы в дополнение к сыпи и подозреваете, что у вас есть заболевание.



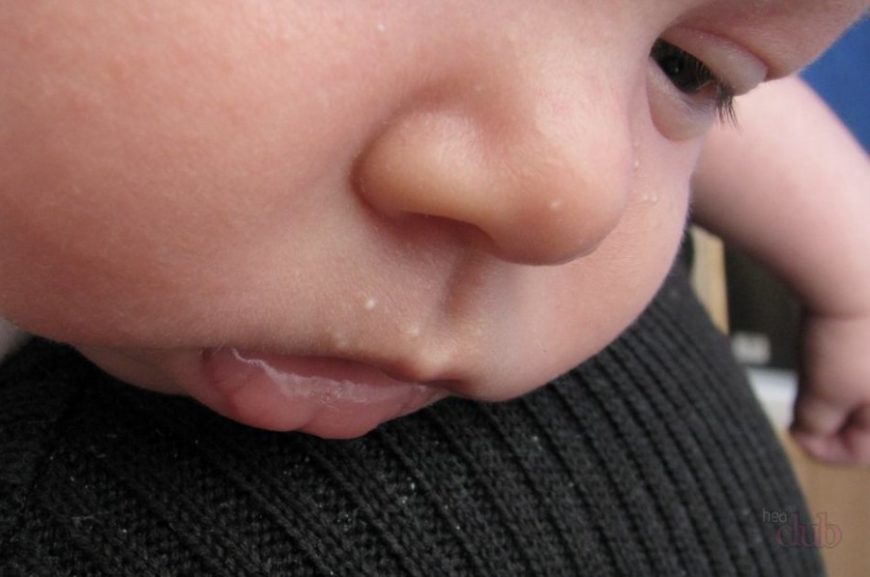 Из‑за этого вирус может поразить и другие участки кожи.
Из‑за этого вирус может поразить и другие участки кожи. В этом случае наросты удаляются с кожи с помощью похожего на металлическую ложку инструмента — кюретки;
В этом случае наросты удаляются с кожи с помощью похожего на металлическую ложку инструмента — кюретки;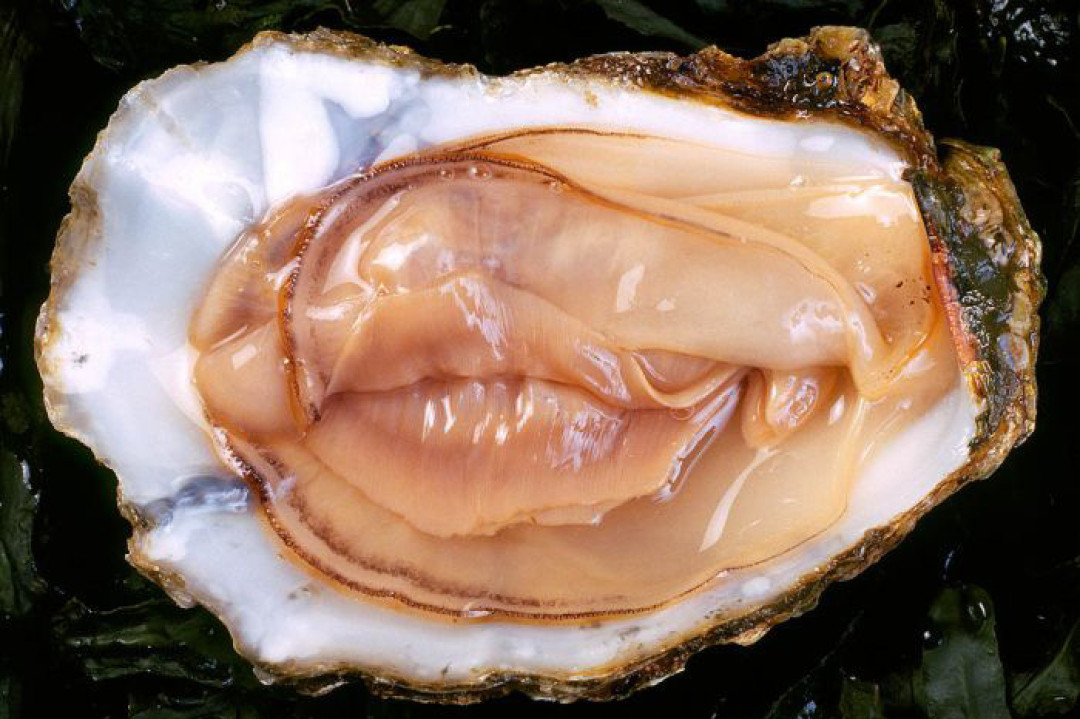
 Он практически мгновенно замораживает клетки моллюска, после чего они отмирают и отторгаются. Ранка после моллюска «закрывается» коркой, которая отслаивается через 10-14 дней, оставляя после себя чистую и здоровую кожу. Минусом процедуры является высокий риск образования рубца.
Он практически мгновенно замораживает клетки моллюска, после чего они отмирают и отторгаются. Ранка после моллюска «закрывается» коркой, которая отслаивается через 10-14 дней, оставляя после себя чистую и здоровую кожу. Минусом процедуры является высокий риск образования рубца.



 Фотография предоставлена Груком Да Огером/Викимедиа
Фотография предоставлена Груком Да Огером/Викимедиа vvoe/Shutterstock
vvoe/Shutterstock
 Это также может произойти на ушах, бровях или носу. Когда у младенцев это есть, это известно как колыбельная кепка.
Это также может произойти на ушах, бровях или носу. Когда у младенцев это есть, это известно как колыбельная кепка. Обычно это выглядит как красная опухшая область, болезненная и нежная на ощупь. Если не лечить, инфекция, вызывающая целлюлит, может распространиться и стать опасной для жизни.
Обычно это выглядит как красная опухшая область, болезненная и нежная на ощупь. Если не лечить, инфекция, вызывающая целлюлит, может распространиться и стать опасной для жизни.

