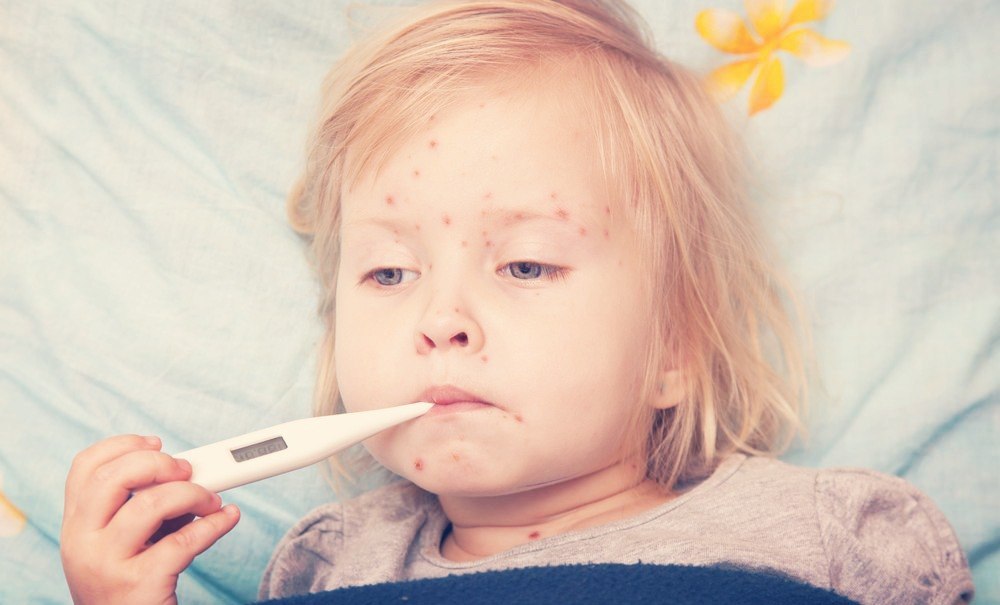
причины, виды, симптомы, признаки, диагностика (анализы), первая помощь, лечение (препараты, диета) у детей и взрослых
Опубликовано: 03.11.2021 10:00:00 Обновлено: 03.11.2021 Просмотров: 82773
Крапивница – аллергическое заболевание, причины которого у детей и взрослых могут быть самыми разными. Основной симптом болезни – появление на коже высыпаний в виде волдырей, которые сильно зудят и напоминают ожог крапивой.
По данным статистики, 25% всего населения планеты хотя бы раз в жизни сталкивалось с этой патологией, в основном, это дети, женщины в возрасте до 40 лет. При постоянном контакте с аллергеном заболевание переходит в хроническое, а в половине всех случаев сопровождается отеком Квинке.
Причины развития крапивницы
Крапивница никогда не развивается сама по себе, для этого обязательно есть причина. В некоторых случаях выявить ее не составляет труда, но иногда сделать это оказывается затруднительно.
В некоторых случаях выявить ее не составляет труда, но иногда сделать это оказывается затруднительно.Также к провоцирующим факторам можно отнести:
- укусы насекомых;
- присутствие в организме паразитов;
- пыльцу растений;
- плесень;
- химические вещества, в том числе из разряда домашней химии;
- латекс;
- ультрафиолетовое излучение;
- вибрацию.

Симптомы крапивницы
Основное проявление – появление на коже пятен красного или розового цвета, самой разной формы, и волдырей, размер которых может достигать нескольких сантиметров. Может появиться небольшой отек, который постепенно исчезает на протяжении суток, редко двух.Если отечность затрагивает более глубокие слои кожи или слизистые, может получиться отек Квинке – опасное для жизни состояние, требующее немедленного медицинского вмешательства.
Сыпь при аллергической крапивнице всегда сопровождается нестерпимым зудом, а некоторые пациенты описывают его как невыносимое жжение. Яростное расчесывание таких участков может привести к инфицированию эпидермиса с дальнейшим осложнением в виде гнойничков и ран.
К второстепенным проявлениям крапивницы можно отнести:
- головную боль;
- повышенную температуру;
- расстройство сна;
- беспокойство;
- нарушение аппетита.

Острая крапивница диагностируется чаще всего. Волдыри и отечность кожи при этой форме появляются совершенно внезапно, порой на фоне прекрасного самочувствия человека. Чаще всего вызывается какими-то внешними причинами, продуктами питания. Бывает и после использования лекарств, особенно при самолечении. Симптомы проходят самостоятельно в срок от нескольких дней до нескольких недель.
Хроническая крапивница – состояние, при котором симптомы продолжают сохраняться на протяжении более чем 6 недель от момента первых высыпаний на коже. Для этого варианта характерно волнообразное течение, когда периоды полного отсутствия симптомов (выздоровление) резко сменяются обострениями с появлением новой порции пятен и волдырей. Это сопровождается невыносимым зудом и быстрым развитием отека Квинке. Появившиеся элементы сыпи могут сливаться друг с другом, охватывая все новые и новые участки кожи.
Иногда периоды полного благополучия без симптомов могут протекать длительно – до 10 лет.
Детская крапивница – это аллергическое заболевание кожи, которое чаще всего развивается на фоне уже имеющегося экссудативного диатеза и появляется из-за продуктов питания, введенных в качестве прикорма.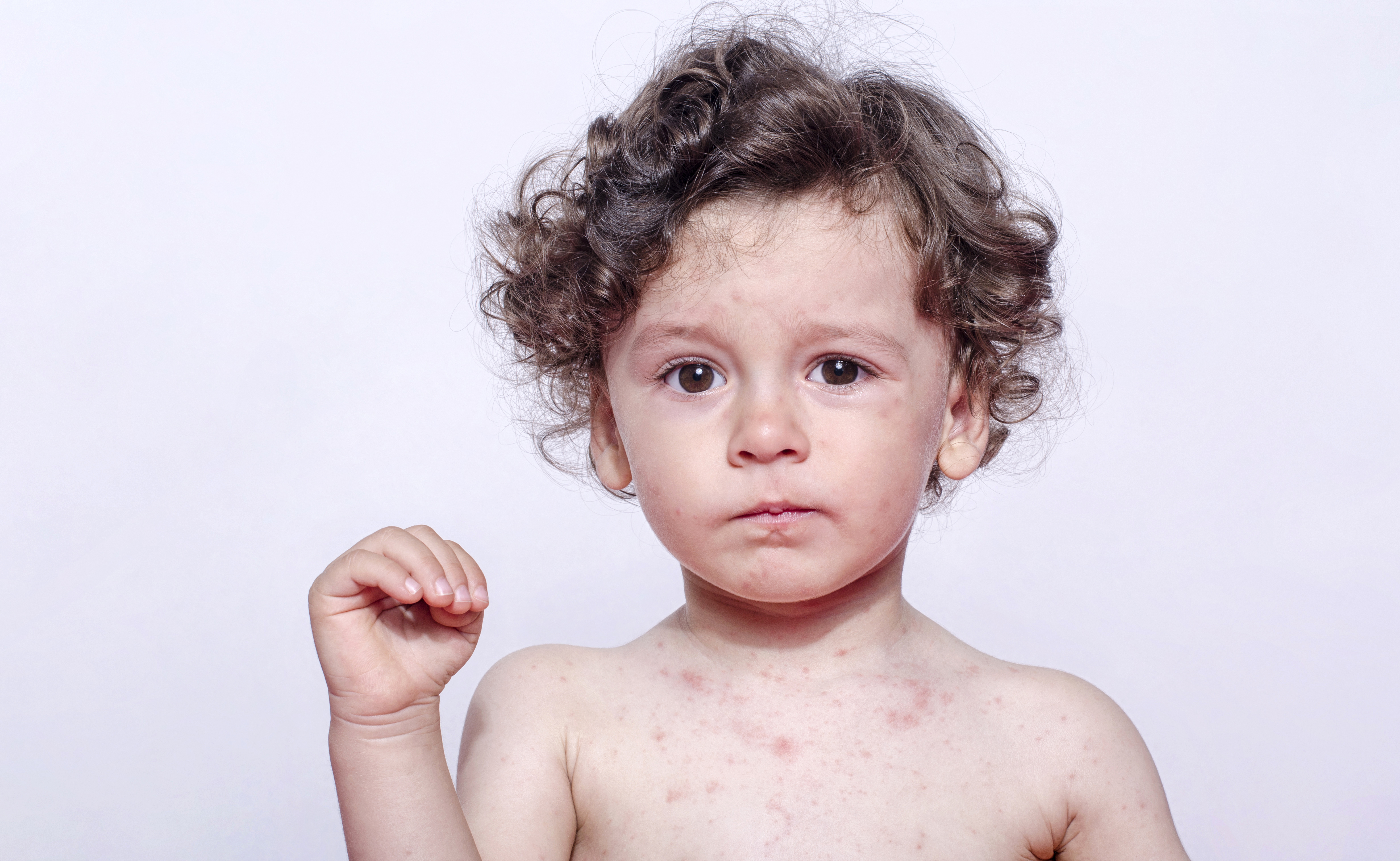
Замечено, что этот вид аллергии в основном развивается у малышей, которые находятся на искусственном вскармливании или питаются продуктами, не соответствующими их возрасту.
Осложнения крапивницы
Важно знать, как выглядит крапивница, и уметь правильно оказывать первую помощь. Это поможет предупредить развитие тяжелых осложнений, которые могут привести к летальному исходу.Часто крапивница сопровождается отеком Квинке, который еще называют ангионевротическим. Особенно опасно его развитие в области гортани, так как он может сдавить трахею и нарушить дыхание.
Еще одно серьезное осложнение – анафилактический шок. Это опасная для жизни аллергическая реакция немедленного типа, которая возникает при повышенной чувствительности организма человека к тому или иному аллергену. Обычно развивается при повторном контакте с аллергеном и требует немедленной медицинской помощи.
Диагностика крапивницы
Перед началом лечения важно понять, на что именно у человека такая сильная аллергическая реакция. Только удалив из привычной жизни этот провоцирующий фактор, можно не бояться, что симптомы крапивницы появятся снова, а такое возможно даже после проведенной правильной терапии.
Только удалив из привычной жизни этот провоцирующий фактор, можно не бояться, что симптомы крапивницы появятся снова, а такое возможно даже после проведенной правильной терапии.Чаще всего данный вид аллергии появляется на продукты питания. Установить, от чего именно появились высыпания, можно по анализу крови: выявляется уровень антител IgE к смеси пищевых аллергенов. В первую очередь нужно диагностировать наличие аллергической реакции на:
Для выявления точного вида аллергена проводятся аллергопробы на определенные продукты питания. Часто бывает, что высыпания появляются из-за используемых в кулинарии приправ и трав: паприки, тмина, гвоздики, базилика, имбиря, эстрагона, тимьяна, майорана, укропа, лаврового листа, черного перца, ванили.
Аллергенными могут оказаться и некоторые породы рыб: треска, палтус, скумбрия, а также мясо кальмаров.
Все тесты проводятся только специалистом-лаборантом. Нельзя самостоятельно определять наличие аллергии в виде крапивницы на тот или иной продукт питания или вещество. Это может оказаться опасно для жизни, так как возможно развитие не только отека Квинке, но и анафилактического шока.
Первая помощь при крапивнице
Важно, чтобы в домашней аптечке всегда лежали препараты от аллергии, так как крапивница у взрослых, да и у ребенка тоже, может появиться в любой момент. Препараты от аллергии могут быть в форме капель или таблеток. Современные средства не вызывают сонливости и у них практически нет побочных эффектов.
Важно принять лекарство при первых же симптомах, не дожидаясь ухудшения общего состояния. Если через 20 минут от момента приема не произошло улучшений, следует вызвать «Скорую помощь».
Лечение крапивницы
Единственный способ избавиться от заболевания – не допускать контакта с аллергеном, который предварительно выявляется лабораторными тестами. Если же тестирование не выявило провоцирующий фактор, а крапивница имеет эпизодический характер, то прием антигистаминных препаратов быстро устранит симптомы.Из меню на время лечения следует исключить цитрусовые, орехи, рыбу и все морепродукты, шоколадные изделия, копчености, кофе, яйца, мед, покупную сдобу.
Лечение проводится врачом-дерматологом и аллергологом-иммунологом. Для местного нанесения эффективными будут мази от крапивницы, которые не только снимают зуд, но и устраняют отек, покраснение и чувство жжение на коже. Одним из самых эффективных считается гель Диметинден, который надо наносить тонким слоем на пораженный участок кожи до 4-х раз в сутки.
В виде таблеток назначается курс антигистаминных препаратов. Также врач может назначить от крапивницы препараты глюконата кальция или кальция хлорида. Они помогают уменьшить проявления аллергии, однако вводить их следует только под контролем врача в процедурном кабинете.
Если антигистаминные препараты не дают желаемого эффекта быстро, а также при тяжелых формах крапивницы, используются кортикостероиды, которые можно наносить на кожу или принимать в форме таблеток или инъекций.
За какое время можно вылечить крапивницу
В течение 4-6 недель острая крапивница проходит практически у всех пациентов с этим диагнозом. Однако иногда острая форма может перейти в хроническую, и тогда заболевание становится неизлечимым, с периодами обострения и полной ремиссии с отсутствием симптомов, которые чередуются между собой.
Однако иногда острая форма может перейти в хроническую, и тогда заболевание становится неизлечимым, с периодами обострения и полной ремиссии с отсутствием симптомов, которые чередуются между собой.Чтобы справиться с этой аллергической реакцией как можно быстрее, рекомендуется:
- Немедленно обратиться к врачу в поликлинике или же вызвать «Скорую помощь».
- На протяжении нескольких месяцев соблюдать гипоаллергенную диету.
- Выполнять все назначения и рекомендации врача касательно лечения. Не прекращать принимать лекарства от аллергии при первых признаках улучшения состояния, а пройти полный курс.
- Обязательно иметь в домашней аптечке современные антигистаминные препараты, рекомендованные аллергологом.
Автор:
Пугонина Татьяна Алексеевна, Терапевт
Лечение крапивницы в Перми | Медицинский центр MEDICAL ON GROUP
Крапивница – аллергическая реакция организма на внешний или внутренний раздражитель.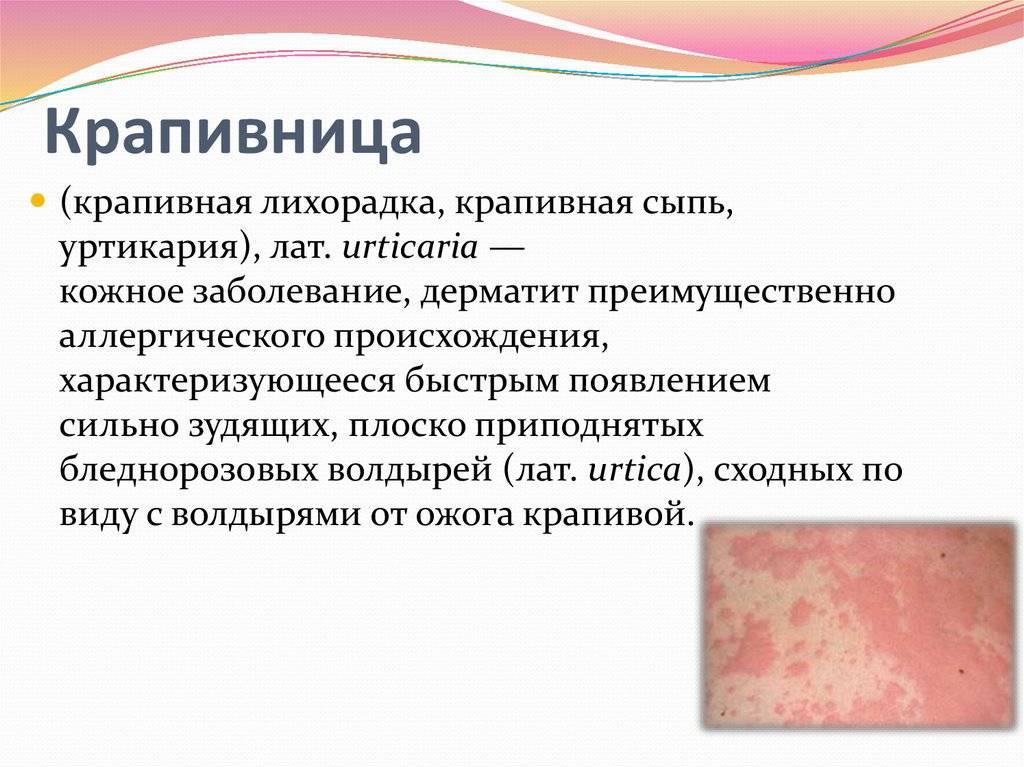 Согласно медицинской статистике, с данной проблемой хотя бы раз в жизни сталкивается каждый 4-й человек. Она проявляется покраснением и образованием пузырьков на слизистых оболочках и поверхности кожи. При постоянном воздействии аллергена на организм заболевание становится хроническим.
Согласно медицинской статистике, с данной проблемой хотя бы раз в жизни сталкивается каждый 4-й человек. Она проявляется покраснением и образованием пузырьков на слизистых оболочках и поверхности кожи. При постоянном воздействии аллергена на организм заболевание становится хроническим.
Причины патологического процесса
При крапивнице в кровь выбрасывается большое количество гистамина. Это вещество увеличивает проницаемость стенок капилляров, поэтому их содержимое начинает проникать в дерму, в результате чего образуются волдыри. Основные провоцирующие факторы:
-
прием некоторых медикаментов (антибиотиков, НПВС)
-
реакция на продукты питания (апельсины, шоколад, орехи, клубнику, морепродукты, рыбу, яйца, молочные изделия и т.д.)
-
частый контакт с бытовой химией и использование латексных перчаток
-
эндокринные заболевания (гипо-, гипертиреоз и др.
 )
)
-
укусы насекомых (в основном – ос, пчел, шершней, реже – комаров)
-
инфицирование стафилококками, стрептококками
-
кожные поражения грибковой этиологии
-
частые тонзиллиты, синуситы, фарингиты
-
тяжелые стрессовые состояния
-
сывороточная болезнь
-
паразитарные инвазии
Риск развития болезни существенно увеличивается, если склонность к аллергиям сопровождается такими болезнями, как хронический ринит, бронхиальная астма, инфекционные заболевания верхних или нижних дыхательных путей, расстройства работы органов ЖКТ, опухолевые процессы. Среди частых причин также отмечаются переохлаждение организма, длительное нахождение под прямыми солнечными лучами и резкое изменение климата.
Виды заболевания
В зависимости от особенностей течения различают хроническую и острую форму. Последняя, как правило, наблюдается у дошкольников и подростков. Воспаление у ребенка продолжается до 1,5 месяца. Заболевание в хронической форме диагностируется у взрослых 20-40 лет и характеризуется длительным течением (от 1,5 месяца). Высыпания имеют вид пятен и волдырей диаметром около 1 см и более. Общее состояние кожи (размер, количество дефектов) зависит от срока ремиссии и тяжести обострений.
В соответствии с этиологией различается крапивница:
-
аллергическая (контактная)
-
лекарственная (на медикаментозные препараты)
-
идиопатическая (невыясненного происхождения)
-
уртикарный васкулит (воспаление кожных капилляров и стенок мелких сосудов)
-
физическая (солнечная, дермографическая, холодовая, холинергическая, аквагенная, вибрационная, вызванная чрезмерными физическими нагрузками или давлением)
Сложнее всего терапии поддаются острые формы заболевания, спровоцированные реакцией на медикаменты, продукты питания, инфекционные поражения и укусы насекомых.
В чем опасность патологии?
Тяжелыми последствиями болезни являются аллергические реакции, сопровождающиеся отеком языка и слизистой горла, анафилактическим шоком и нарушением дыхательной функции. В таких случаях необходима профессиональная медицинская помощь, иначе возможен летальный исход. У трети пациентов заболевание переходит в хроническую форму с периодическими рецидивами. У некоторых больных развиваются депрессивные состояния и психические расстройства.
Полезно знать об АЛЛЕРГИИ НА ЖИВОТНЫХ (dyreallergi)
АЛЛЕРГИЯ НА ЖИВОТНЫХ (dyreallergi)
Полезная информация об аллергии на животных – Информационный лист Норвежского союза астматиков и аллергиков
Большинство покрытых шерстью животных, то есть наиболее распространённыx домашниx животныx, могут стать причиной аллергической реакции. Аллергию могут вызвать не только шерсть и перхоть, но и аллергены (протеины), вырабатываемые сальными и слюнными железами, а также моча. Речь идет о микрочастицах, переносимых воздушным путем, и смешивающихся с остальной пылью в воздухе. При вдыхании данного воздуха могут возникнуть аллергические реакции. Пыль от лошади, собаки и кошки содержит 10-20 различных аллергенов.
Речь идет о микрочастицах, переносимых воздушным путем, и смешивающихся с остальной пылью в воздухе. При вдыхании данного воздуха могут возникнуть аллергические реакции. Пыль от лошади, собаки и кошки содержит 10-20 различных аллергенов.
Кто страдает аллергией на животных?
Чаще всего аллергия на животных развивается в детстве. Этот вид аллергии распространён у астматиков и часто сопровождается аллергией на клещей. Если ребёнок, до достижения возраста 12-14 лет, не имел аллергических симптомов, то вероятность развития аллергии на животных снижается. Аллергия, однако, может развиться и у взрослых.
Предсказать на каких животных у человека может развиться аллергическая реакция сложно. Развитие аллергии начинается с контакта с определённым аллергеном, и до появления симптомов может пройти много времени.
На каких животных может развиться аллергия?
Как указано выше, подавляющее большинство домашних животных, включая мини-свинок, бесшерстных мышей, шиншилл и короткошерстных китайских пуделей, могут вызывать аллергию. Такие насекомые, как домовые клещи, личинки комара и тараканы, также способны стать причиной аллергии.
Такие насекомые, как домовые клещи, личинки комара и тараканы, также способны стать причиной аллергии.
Лошадь и кошка являются распространителями наиболее сильных аллергенов. Из-за своей величины лошадь распространяет больше аллергенов, чем маленькие животные, а кошки разносят аллергены на большем пространстве благодаря своей подвижности. Собаки живут наиболее близко к человеку и поэтому являются источником самой распространенной формы аллергии на животных. Все без исключения породы собак, независимо от размера и количества шерсти, вырабатывают аллергены, но в разном количестве и разного типа.
Единственными домашними живыми существами, не вызывающими аллергии, являются аквариумные рыбки (некоторые, однако, могут реагировать на корм для рыб) и рептилии, например, черепахи. Ввоз рептилий в Норвегию зашрещён, но Инспекция по контролю за продуктами питания может дать разрешение на импорт отдельных видов черепах, если такая необходимость вызвана наличием аллергии.
Диагностика
Установить аллергию на животных можно по анализу крови или пробе Пирке. При наличии аллергии к определенному виду животных, анализ будет положительным. Существует также вероятность того, что у человека, позитивно отреагировавшего на тест не будет симптомов аллергии.
При наличии аллергии к определенному виду животных, анализ будет положительным. Существует также вероятность того, что у человека, позитивно отреагировавшего на тест не будет симптомов аллергии.
Путём анализов невозможно заранее предсказать у ребенка возможную аллергию на какое-то конкретное животное . Отрицательный результат пробы Пирке не может являтся основанием для предсказания будущих реакций организма.
Симптомы и лечение
Обычными симптомами являются насморк и заложенность носа, слезоточение и резь в глазах, а также астма. У некоторых может возникать экзема или крапивница. Опыт показывает, что особый риск острого приступа астмы связан с воздействием кошачьих аллергенов.
Удаление животного-носителя аллергена из окружения аллергика является важнейшим и наиболее эффективным методом борьбы с аллергией. Предупреждение аллергии путем применения таких медикаментов, как кортизоносодержащие аэрозоли для носа и/или антигистамины в виде таблеток, ингаляторных аэрозолей, носовых аэрозолей или глазных капель, не является оптимальным решением, но может быть необходимым в случае неизбежного контакта с животным-носителем аллергена.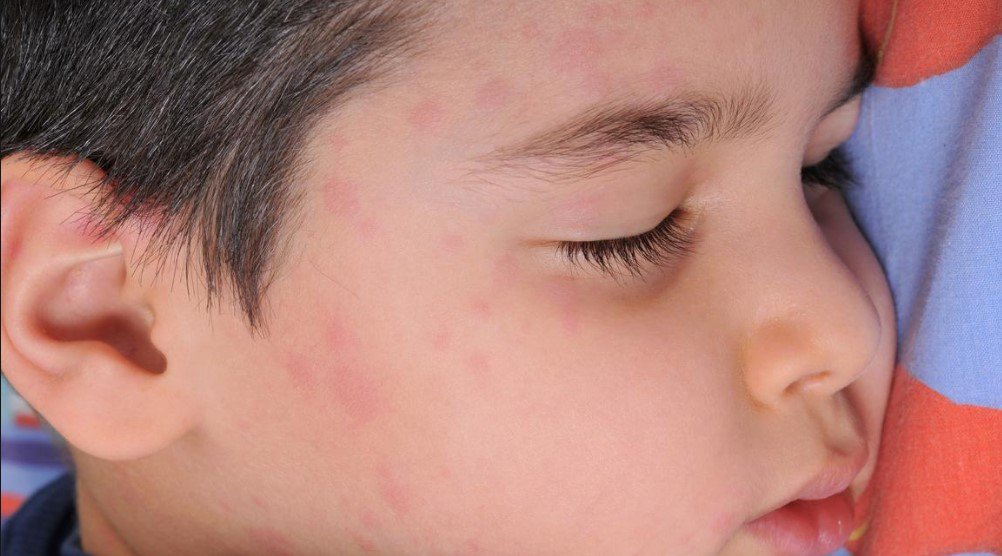
Иммунотерапия илитак называемая противоаллергическая вакцинация, при которой собачий или кошачий аллерген инъецируется под кожу, со временем может дать положительный эффект. Это метод, однако, подразумевает удаление животного-носителя аллергена из окружения аллергетика.
Профилактика/защита
В данном вопросе следует различать между так называемов вторичной и первичной профилактикой.
Вторичная профилактика: при проявлении симптомов аллергии на шерсть животных, первым советом по профилактике является отказ от приобретения домашних животных. Полностью избежать животных аллергенов, однако, очень сложно, так как шерсть животных садится на одежду людей, и, таким образом, может находиться в школах, детских садах и в общественном транспорте.
Если кто-то из детей страдает аллергией на животных, то персоналу детских садов и учителям следует обратиться к остальным родителям с просьбой о том, чтобы их дети приходили в одежде, которая не была в контакте с домашними животными. Важно также оставлять уличную одежду в прихожей, а не заносить её в класс. Следует ввести полный запрет на содержание кошек и собак в детских садах и школах.
Важно также оставлять уличную одежду в прихожей, а не заносить её в класс. Следует ввести полный запрет на содержание кошек и собак в детских садах и школах.
В настоящее время предлагается обработка животных, особенно кошек, различными моющими средствами (PetalCleanse) в качестве способа борьбы с аллергией. Количество аллергенов в шерсти кошки уменьшается также при обычном купании, но это не рекомендуется в качестве способа борьбы с аллергией. В лучшем случае, моющие средства могут дать временный эффект и их применение актуально лишь при слабых формах аллергии на животных. Даже моя кошку, невозможно избавиться от кошачьих аллергенов в домашней пыли. Кроме того, частое мытьё животного может граничить с издевательством над ним.
Первичная профилактика: На сегодняшний день отсутствуют основания рекомендовать не заводить собаку или кота с целью профилактики астмы или аллергии даже в тех случаях, если аллергиков в семье нет. Исследование, основанное на анализе 20 000 европейских детей в процессе их развития от рождения до младшего школьного возраста показало, что наличие домашних животных не приводит как к повышению, так и снижению риска развития астмы и аллергии. Недавно опубликованные результаты проведённого в Дании исследования наоборот показывают, что наличие домашних животных на ферме или дома действует как защита от развития аллергии у детей. Именно поэтому больше не считается правильным советовать семьям с детьми не заводить домашних животных.
Недавно опубликованные результаты проведённого в Дании исследования наоборот показывают, что наличие домашних животных на ферме или дома действует как защита от развития аллергии у детей. Именно поэтому больше не считается правильным советовать семьям с детьми не заводить домашних животных.
Наличие домашних животных приносит много радости во многие семьи. Проведение анализов крови и реакционных тестов до того, как семья заведёт животное, не имеет особой ценности для вывода будет ли у ребёнка развиваться аллергия, или нет. Решение о том, стоит ли заводить животное в семье аллергиков, или нет, должно приниматься непосредственно взрослыми членами семьи. Избавиться от домашнего животного, к которому человек уже привязался, и от которого у человека возникла аллергическая реакция, может быть весьма непросто. Именно поэтому родители должны сделать вывод, готовы ли они взять на себя такой риск, в том случае если у ребёнка будет развиваться аллергия на животных. При необходимости можно связаться с обществом по перепоселению животных.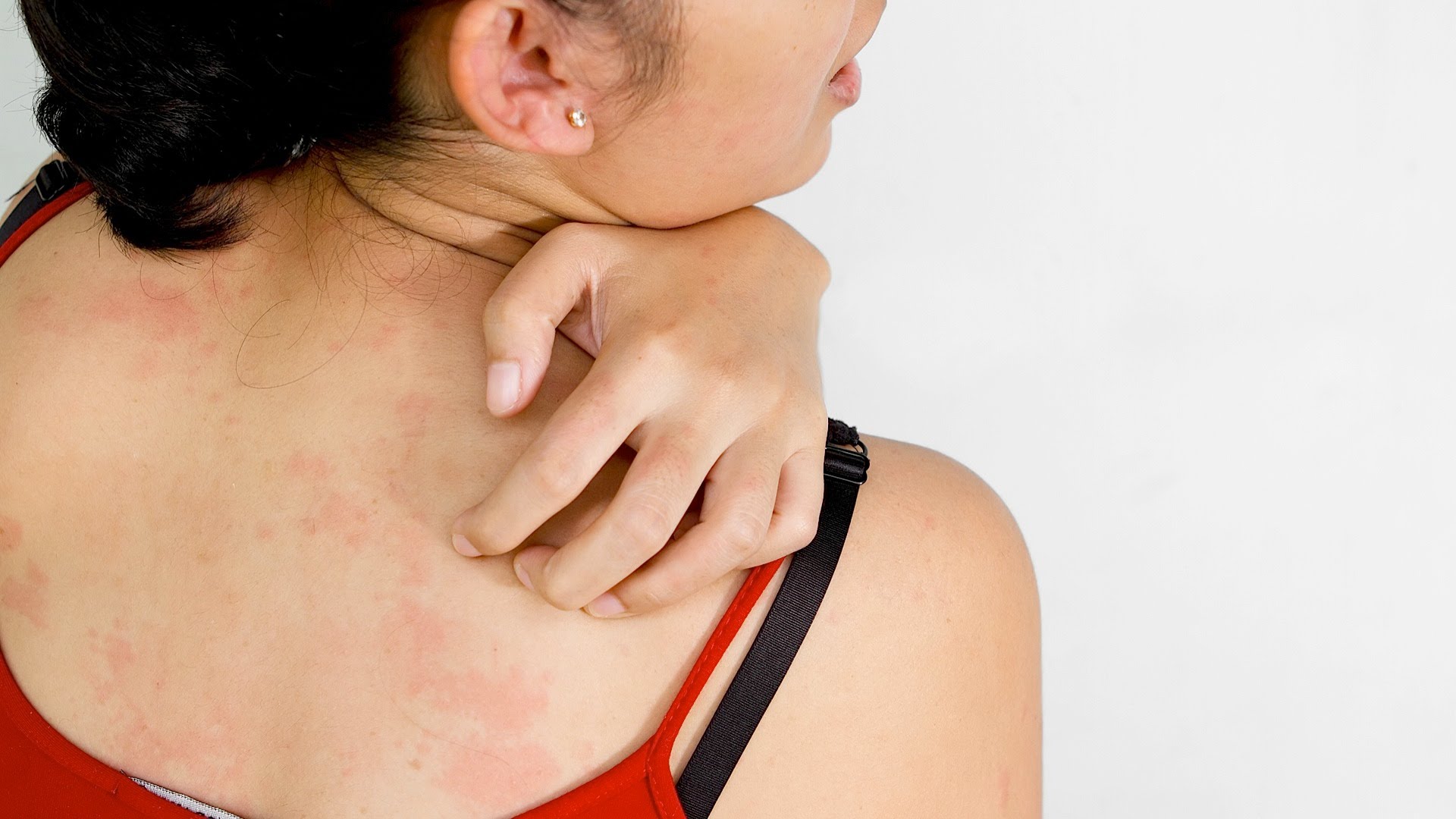
Могут ли животные защитить от астмы и аллергии?
Результаты последних исследований, как указано выше, дают основания предполагать, что контакт с домашними животными в ранней стадии жизни, до 18-месячного возраста, может защитить от развития астмы и аллергии. Частично это объясняется тем, что у человека развивается переносимость аллергенов животных, а также тем, что, имеющиеся на животном различные виды бактерий, помогают укреплению иммунной системы. Необходимо продолжать исследования в этом направлении, однако полученные на сегодняшний день результаты показывают, что контакт с животными может иметь защитный эффект. Тем не менее, это является достаточно сложной темой, в которой нелегко давать однозначные советы. На сегодняшний день ещё не совсем верно рекомендовать приобретение домашних животных в целях профилактики аллергии, однако также не верно рекомендовать не приобретать животных.
Факты об аллергии на животных разработаны совместно с врачебный советом Норвежского союза астматиков и аллергиков.
Потница у детей: причины и лечение
Появление потницы у детей — сыпи на лице и теле — может озадачить родителей и заставить их беспокоиться. Потница бывает и у взрослых, но особенно ей подвержены младенцы и тоддлеры. Из этой статьи вы узнаете о том, почему появляется потница у детей, как ее лечить и в какой ситуации необходимо обратиться к педиатру.
Что такое потница у новорожденных и маленьких детей
Потница — это сыпь, которая возникает в результате закупорки протоков потовых желез и в большинстве случаев связана с перегревом организма. Потница у детей представляет собой мелкие красные высыпания или мелкие прыщики, заполненные жидкостью. Провоцирующим фактором для появления потницы может быть высокая влажность и температура воздуха.
Причины потницы у детей
Причины появления потницы и провоцирующие факторы:
Незрелость протоков потовых желез.
 У новорожденных протоки потовых желез остаются незрелыми и не могут функционировать в полном объеме. Если малыш родился раньше срока и находится в инкубаторе в отделении интенсивной терапии новорожденных, у него жар или просто он слишком тепло одет, то риск развития потницы повышается.
У новорожденных протоки потовых желез остаются незрелыми и не могут функционировать в полном объеме. Если малыш родился раньше срока и находится в инкубаторе в отделении интенсивной терапии новорожденных, у него жар или просто он слишком тепло одет, то риск развития потницы повышается.Жаркая погода. Потница у детей чаще появляется в жарком и влажном климате.
Физическая активность. Активное потоотделение во время физической активности может спровоцировать появление потницы.
Укутывание. Если малыш слишком тепло одет или спит под слишком теплым одеялом, у него может появиться потница.
Как выглядит потница у ребенка
Потница у детей проявляется в виде маленьких прыщиков. Чаще всего они возникают на участках кожи, которые больше всего потеют, или в местах, где одежда создает трение: складках шеи, на верхней части груди, руках, ногах и в области подгузника.
Есть несколько типов потницы:
Кристаллическая потница. Самая легкая форма, поражающая верхний слой кожи. Высыпания представляют собой прозрачные пузырьки, наполненные жидкостью. Они достаточно легко лопаются, могут сливаться с соседними пузырьками.
Красная потница. Кроме пузырьков эта потница сопровождается выраженным покраснением, зудом и даже болевыми ощущениями.
Пустулезная потница (или инфицированная). Развивается на месте поражения красной потницей из-за присоединения бактериальной инфекции. Такая потница выглядит как множество пузырьков с гнойным содержимым внутри.
Глубокая потница. Реже встречающийся тип потницы. Глубокую потницу также называют папулезной из-за образования папул — узелков, которые формируются не на поверхности кожи, а в ее более глубоких слоях.
Как лечить потницу у детей
Потница у новорожденных и маленьких детей не считается серьезным заболеванием и обычно проходит сама по себе без специального лечения. Но вот что вы можете сделать, чтобы малышу было комфортнее:
Но вот что вы можете сделать, чтобы малышу было комфортнее:
Приложите прохладный компресс на пораженный участок.
Сполосните малыша под прохладным душем или искупайте его, но не вытирайте полотенцем, а дайте коже высохнуть на воздухе.
Настройте кондиционер или вентилятор так, чтобы несильный поток воздуха был направлен на кожу малыша.
Мази лучше не использовать, так как они могут еще сильнее заблокировать потовые протоки. Если потница не проходит, проконсультируйтесь с педиатром.
Какие есть способы профилактики
Вот что вы можете сделать, чтобы предотвратить появление потницы у новорожденного или малыша постарше:
В жаркую погоду одевайте малыша в мягкую легкую одежду из хлопка. В холодное время года старайтесь не надевать на ребенка больше слоев одежды, чем вы носите сами.
Избегайте тесной одежды, которая может вызвать трение и раздражать нежную кожу малыша.

Если на улице жарко, прячьтесь с ребенком в тени. Если жарко в помещении, для охлаждения воздуха используйте вентилятор или кондиционер.
Комната, где спит малыш, должна быть хорошо проветренной, а воздух — прохладным.
Когда стоит обратиться к врачу
Потница у детей обычно проходит сама за несколько дней при исключении перегрева. Но если сыпь не проходит или появились признаки инфекции, обратитесь к врачу. Признаки инфекции:
боль и отек в области сыпи
гной в пузырьках
увеличение лимфатических узлов
высокая температура или озноб
Переживать, если вы заметили у малыша потницу, естественно. Но хорошая новость в том, что, скорее всего, потница пройдет сама по себе за несколько дней. Полностью исключить появление потницы у детей невозможно, но можно соблюдать рекомендации, чтобы не дать малышу перегреваться — особенно в теплое время года.
Как была написана эта статья
Информация, представленная в этой статье, основана на рекомендациях специалистов, опубликованных достоверными (медицинскими и государственными) источниками, такими как Американская ассоциация педиатрии и Американский колледж акушеров и гинекологов. Полный список ссылок на источники, использованные для написания этой статьи, вы найдете в конце статьи. Информация на данной странице не заменяет профессиональной медицинской консультации. Всегда обращайтесь к врачу для постановки диагноза и назначения лечения.
Солнечная крапивница и другие фотодерматозы
Авторы: Д.Ш. Мачарадзе, д.м.н., профессор, РУДН, Москва, Н.Н. Цинцадзе, Государственный университет им. Шота Руставели, г. Батуми
Аллергологи-иммунологи считают солнечную крапивницу одним из видов физической крапивницы. Точные патогенетические механизмы развития солнечной крапивницы не ясны, хотя физическими триггерами могут выступать аутоиммунные изменения. В статье рассмотрены подходы к диагностике, лечению и профилактике данного заболевания.
В статье рассмотрены подходы к диагностике, лечению и профилактике данного заболевания.В международных руководствах по крапивницам термин «солнечная крапивница» упоминается меньше всего в отличие от Российского национального согласительного документа «Крапивница и ангиоотек», в котором отдельно сказано о ее разновидностях и причинах [1–3]. Солнечная крапивница относится к одной из групп фотодерматитов (фотодерматозов) – так называемому иммунологически опосредованному фотодерматозу (прежнее название «идиопатический фотодерматоз»), а аллергологи-иммунологи считают ее одним из видов физической крапивницы (табл. 1, 2) [2, 4].
Заболевание главным образом связано с воздействием ультрафиолетовых лучей А (УФA) (диапазон 320–400 нм) и видимыми световыми лучами (диапазон 400–800 нм).
Точные патогенетические механизмы развития солнечной крапивницы не ясны, хотя физическими триггерами могут выступать аутоиммунные изменения.
 Заболевание главным образом связано с воздействием ультрафиолетовых лучей А (УФA) (диапазон 320–400 нм) и видимыми световыми лучами (диапазон 400–800 нм).
Заболевание главным образом связано с воздействием ультрафиолетовых лучей А (УФA) (диапазон 320–400 нм) и видимыми световыми лучами (диапазон 400–800 нм).В последнее время различают 2 типа солнечной крапивницы в зависимости от спектра ультрафиолетовых лучей:
— I тип определяют у пациентов, у которых в сыворотке крови, плазме или тканевой жидкости находят соединения, которые становятся фотоаллергенами. Считается, что после взаимодействия этих предшественников с УФ-лучами и привязки к рецепторам IgE происходит дегрануляция тучных клеток с последующим высвобождением воспалительных медиаторов;
— II тип также является IgE-опосредованным процессом, однако такие соединения (предшественники) находят как у здоровых лиц, так и пациентов с солнечной крапивницей. Можно предположить, что только больные с солнечной крапивницей имеют циркулирующие IgE-аутоантитела, распознающие облученных предшественников.
Солнечная крапивница представляет собой редкую форму хронической крапивницы и фотодерматозов. Так, в Шотландии распространенность солнечной крапивницы составила 3,1 человека на 100 000 населения; в Сингапуре за 10 лет в крупном дерматологическом центре такой диагноз был поставлен лишь 19 больным, в основном мужчинам китайской расы; в США афроамериканцы страдают солнечной крапивницей в 4 раза реже, чем белые американцы (2,2 и 8% соответственно) [5–7].
Так, в Шотландии распространенность солнечной крапивницы составила 3,1 человека на 100 000 населения; в Сингапуре за 10 лет в крупном дерматологическом центре такой диагноз был поставлен лишь 19 больным, в основном мужчинам китайской расы; в США афроамериканцы страдают солнечной крапивницей в 4 раза реже, чем белые американцы (2,2 и 8% соответственно) [5–7].
Иммуногистохимические изменения кожи при солнечной крапивнице в основном совпадают с морфологией классической уртикарии.
Физическим триггером при солнечной крапивнице является воздействие солнца. Кожа аномально реагирует на солнечный свет или ультрафиолетовые лучи. Как правило, сразу после воздействия солнечного или искусственного освещения на коже появляются высыпания уртикарного типа, отмечаются зуд и болезненность. Иммуногистохимические изменения кожи при солнечной крапивнице в основном совпадают с морфологией классической уртикарии.
Прием внутрь или наружное применение фототоксичных веществ, понижающих устойчивость клеток к неблагоприятному воздействию света, способствуют развитию солнечной крапивницы. Самой распространенной причиной фотодерматозов является непрямое воздействие солнца в совокупности с различными экзогенными агентами (системными и топическими лекарственными препаратами), что может вызвать фототоксические и фотоаллергические реакции. Известно, что топические препараты (галогенированные салициламиды, бензокаин, входящий в состав мыла и других бытовых продуктов, лосьоны и т.п.) являются наиболее частой причиной фотоаллергических реакций.
Самой распространенной причиной фотодерматозов является непрямое воздействие солнца в совокупности с различными экзогенными агентами (системными и топическими лекарственными препаратами), что может вызвать фототоксические и фотоаллергические реакции. Известно, что топические препараты (галогенированные салициламиды, бензокаин, входящий в состав мыла и других бытовых продуктов, лосьоны и т.п.) являются наиболее частой причиной фотоаллергических реакций.
Причиной возникновения фотодерматоза также может стать попадание на кожу сока некоторых растений, содержащих фуранокумарины (фурокумарины) — фотосенсибилизирующие соединения (вещества, повышающие чувствительность кожи к свету). Так, в европейской части России встречаются дудник лекарственный, дудник лесной и несколько видов борщевика.
При ежедневном использовании в течение длительного времени фототоксичными могут стать духи, дезодоранты, лаки и кремы для укладок волос, искусственные подсластители, продукты переработки нефти, татуировки и др.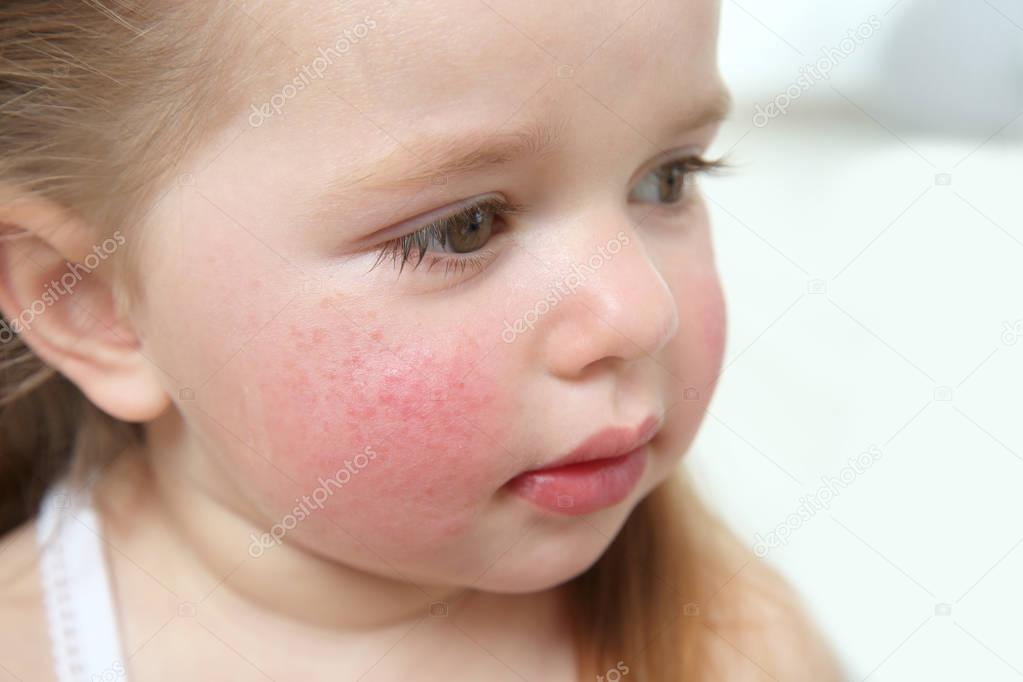
Причиной развития светочувствительных дерматитов могут быть некоторые фрукты и овощи (сельдерей, петрушка, инжир, лайм и др.), а также растения, содержащие фурокумарины (смоковница, сельдерей, луговые травы, фенхель, шиповник, клевер, кожура лимона и др. цитрусовых). Реакцию светочувствительности также могут спровоцировать некоторые эфирные масла, полученные методом холодного прессования (бергамотовое, апельсиновое), и сок некоторых растений (борщевик, петрушка).
Использование продуктов, содержащих фотореактивные агенты, может усугубить существующие заболевания кожи (экзема, герпес и т.д.) или спровоцировать/усугубить аутоиммунные (волчанка, ревматоидный артрит).
Таким образом, реакция светочувствительности зависит от:
— количества и места нанесенного на кожу лекарства или химического вещества;
— спектра и пенетрации активного излучения;
— толщины рогового слоя;
— степени пигментации меланина;
— иммунологического статуса пострадавшего лица.
Идиопатическая солнечная крапивница, как правило, имеет хроническое течение. Среднее время экспозиции солнечного света для формирования волдыря составляет в основном 20 мин. Чаще всего причиной возникновения волдырей являются видимый свет и/или УФА-лучи, а также естественный солнечный свет. Как правило, пациенты подвергаются инсоляции через тонкую одежду, стекло. Однако больные не всегда могут четко связать высыпание с влиянием солнечного света в связи с запаздыванием развития симптомов. Если поражение кожи локализуется на фотоосвещаемых участках (даже без указаний больного на четкую связь с воздействием солнца), дерматологам и аллергологам-иммунологам следует заподозрить фотодерматоз.
Как правило, острое начало кожных симптомов (в течение нескольких минут/часов) характерно для солнечной крапивницы, фототоксических медикаментозных реакций, эритропоэтической протопорфирии, острой кожной красной волчанки. Такие фотодерматозы, как полиморфные солнечные высыпания, поздняя кожная порфирия, подострая кожная красная волчанка, дискоидная красная волчанка, оспа световая, пеллагра, фиксированная световая реакция, актинический ретикулоид, развиваются менее остро, но могут протекать упорно.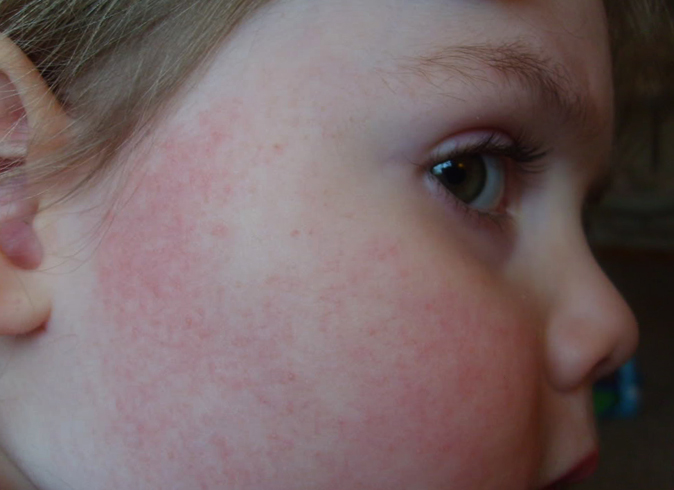
При солнечной крапивнице волдыри появляются через минуту после воздействия солнечных лучей. Больных также может беспокоить зуд и эритема кожи. Следует отметить, что эти симптомы могут отмечаться не только в местах воздействия солнца (лицо, шея, руки), но и затрагивать неэкспонированные области (особенно если пациент носил тонкую одежду). Иногда в процесс вовлекается слизистая оболочка полости рта и языка, появляется припухлость губ.
Ключом для постановки диагноза служит исчезновение сыпи после прекращения воздействия солнца.
Недавно были описаны случаи интенсивного ангиоотека в области экспозиции солнечных лучей – лица и конечностей. При помощи лабораторных и фототестов у больных были исключены наследственные и приобретенные ангиоотеки, также характеризующиеся повышенной светочувствительностью [8].
Еще одна разновидность солнечной крапивницы – фиксированная световая крапивница – встречается крайне редко. Данное заболевание характеризуются уртикарными высыпаниями, появляющимися в ограниченной области кожи исключительно в одном и том же месте через несколько минут после экспозиции солнечного света или других источников излучения. Болезнь связывают с местным или системным применением лекарств; изменения кожи сохраняются длительное время после их отмены. У больных отмечается повышенная чувствительность к широкому спектру светового излучения вплоть до видимого диапазона, что делает их нетрудоспособными. Недавно были описаны случаи появления фиксированной световой крапивницы через 6 часов после воздействия ультрафиолетового света. Точные патогенетические механизмы развития болезни неизвестны, но отек в области поврежденного участка кожи указывает на роль, которую играют в этом процессе тучные клетки [9].
Болезнь связывают с местным или системным применением лекарств; изменения кожи сохраняются длительное время после их отмены. У больных отмечается повышенная чувствительность к широкому спектру светового излучения вплоть до видимого диапазона, что делает их нетрудоспособными. Недавно были описаны случаи появления фиксированной световой крапивницы через 6 часов после воздействия ультрафиолетового света. Точные патогенетические механизмы развития болезни неизвестны, но отек в области поврежденного участка кожи указывает на роль, которую играют в этом процессе тучные клетки [9].
Реакции повышенной чувствительности на свет также могут наблюдаться у людей, принимающих тетрациклины, фенотиазины, фуросемид и нестероидные противовоспалительные лекарственные вещества (НПВП) (табл. 3). Некоторые лекарства могут индуцировать развитие фотодерматоза по типу дисхромии, псевдопорфирии, фотоонихолизиса. Так как коже под ногтем не хватает меланина, фототоксическая реакция на тетрациклин может проявиться в виде феномена фотоонихолизиса, который иногда является единственной манифестацией реакции светочувствительности.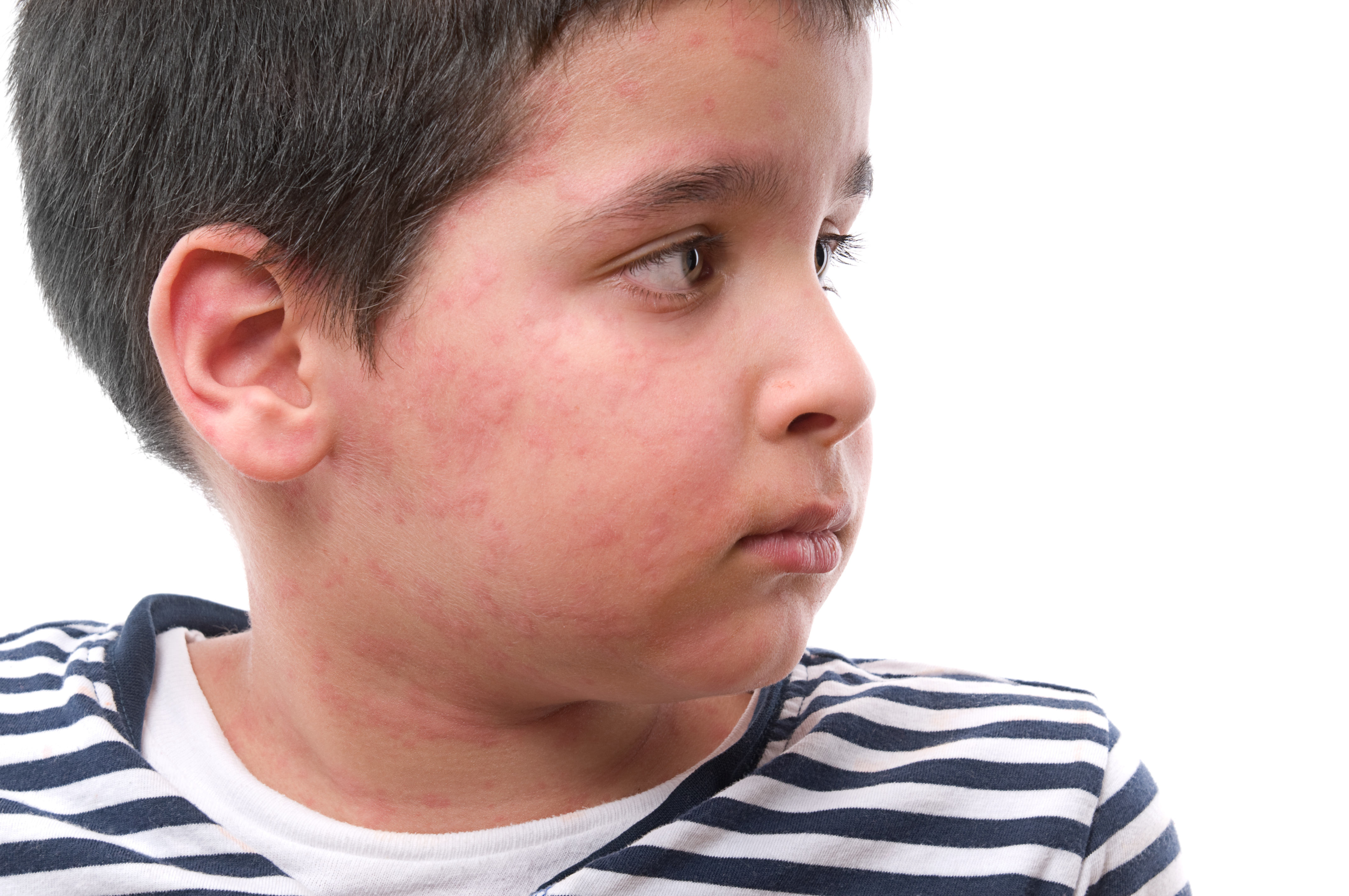
Солнечную крапивницу следует дифференцировать с другими фотодерматозами: эритропоэтической протопорфирией (особенно у детей) и полиморфными световыми высыпаниями (табл. 1).
Фотоаллергические реакции могут быть профессионального характера и отмечаться у фермеров, садоводов и др. Обычно они возникают после контакта с пестицидами тиокарбамидной группы, ветеринарными препаратами.
Светочувствительные реакции иногда наблюдаются у больных с синдромом Чардж – Стросса. При впервые беспричинно возникшем фотодерматозе следует исключить у пациента инфицирование ВИЧ.
Под воздействием солнечных лучей могут начинаться или обостряться некоторые кожные заболевания, Herpes simplex labialis, многоформная эритема, кольцевидная гранулема, диссеминированный поверхностный актинический порокератоз, эритематозный пемфигус. В дифференциальную диагностику светочувствительных высыпаний необходимо включать и системную красную волчанку.
Из-за риска развития тяжелых форм заболевания и с целью уточнения диагноза во всех случаях солнечной крапивницы больному следует назначить правильные и чувствительные лабораторные исследования. Важное значение имеет положительный анамнез болезни пациента.
Важное значение имеет положительный анамнез болезни пациента.
Анамнез. При подозрении на фоточувствительность необходимо выяснить у пациента:
1. Как быстро появляются высыпания на коже после солнечного воздействия? Одни поражения (например, солнечная крапивница) развиваются через несколько минут после воздействия солнечных лучей, другие (например, хроническая кожная красная волчанка) — спустя несколько недель.
2. Были ли подобные высыпания на воздействие солнечных лучей раньше? Некоторые реакции кожи (например, полиморфные солнечные реакции) рецидивируют или протекают сезонно, в то время как другие (например, фоточувствительные медикаментозные реакции) появляются однократно.
3. Наблюдались ли подобные реакции у родственников? Некоторые фоточувствительные реакции являются наследственными (эритропоэтическая протопорфирия) или встречаются более часто в определенных расовых группах (например, полиморфная солнечная реакция у североамериканских индейцев).
4. Обрабатывали ли чем-нибудь кожу? Многочисленные средства (мыла, парфюмерия) могут вызвать фотоаллергический контактный дерматит.
5. Какие медикаменты принимали внутрь? Многие препараты становятся причиной фоточувствительных реакций.
6. Имеются ли другие симптомы поражения кожи? Зуд — типичная жалоба при определенных дерматозах (фотоаллергический контактный дерматит). Ряд других заболеваний (эритропоэтическая протопорфирия) характеризуется болезненностью или чувством жжения.
7. Есть симптомы поражения других органов, кроме кожи? При некоторых фоточувствительных дерматозах поражается только кожа, при других (например, системная красная волчанка) — внутренние органы.
Фототестирование – важный инструмент диагностики солнечной крапивницы и других фотодерматитов.
Фототестирование – важный инструмент диагностики солнечной крапивницы и других фотодерматитов. Метод основан на облучении участка кожи УФА-лучами и определении так называемой минимальной дозы эритемы через 24 ч. При этом пациент продолжает получать подозреваемый лекарственный препарат: у светочувствительных лиц эта доза намного ниже, чем у здоровых с тем же типом кожи. После того как препарат экскретируется и выводится из кожи, повторный фототест показывает увеличение этого показателя.
При этом пациент продолжает получать подозреваемый лекарственный препарат: у светочувствительных лиц эта доза намного ниже, чем у здоровых с тем же типом кожи. После того как препарат экскретируется и выводится из кожи, повторный фототест показывает увеличение этого показателя.
Для точного определения спектра и степени светочувствительности необходима фотодиагностическая процедура. За рубежом с этой целью используют фотопэтч-тесты, в т.ч. с применением подозреваемого продукта. Для этого на клинически здоровую кожу наносят подозреваемое фотоаллерген-содержащее соединение, проводят облучение кожи УФА-лучами в дозе 5–10 J/см2 и через 48 ч отмечают реакцию. Пэтч-тесты проводят на здоровых участках кожи в параллелях.
У пациентов с фиксированной световой реакцией фототестирование проводят на первоначально пострадавших участках кожи, как правило, в период улучшения кожных проявлений (через 2 недели), чтобы избежать ложноотрицательных результатов.
Несомненно, самым предпочтительным подходом к терапии солнечной крапивницы и других фотодерматозов является прекращение (по возможности), сведение к минимуму или устранение ситуаций, при которых экспозиция солнечных/ультрафиолетовых лучей приводит к развитию аномальной реакции на свет.
Лечение фототоксических реакций аналогично лечению нетяжелых ожогов кожи. Полезный эффект дают наружные препараты, улучшающие регенерацию тканей, в частности Д-Пантенол, нормализующий клеточный метаболизм, увеличивающий прочность коллагеновых волокон, оказывающий слабое противовоспалительное действие, питающий и смягчающий кожу. Декспантенол – производное пантотеновой кислоты, водорастворимого витамина группы В, необходимого в качестве составной части кофермента А для углеводного, белкового и жирового обмена. Он играет важную роль в процессах ацетилирования при глюконеогенезе, высвобождении энергии из углеводов, синтезе и расщеплении жирных кислот, синтезе стеринов и стероидных гормонов, ацетилхолина. Низкая молекулярная масса и гидрофильность декспантенола позволяют активным веществам проникать во все слои кожи, где препарат быстро абсорбируется и превращается в пантотеновую кислоту, связывается с белками плазмы (главным образом с β-глобулином и альбумином). Пантотеновая кислота необходима для поддержания нормальной функции эпителия. При повреждении кожных покровов или ткани отмечается повышение потребности в ней. В этом случае локальный дефицит пантотеновой кислоты можно восполнить местным применением мази Д-Пантенол.
При повреждении кожных покровов или ткани отмечается повышение потребности в ней. В этом случае локальный дефицит пантотеновой кислоты можно восполнить местным применением мази Д-Пантенол.
Смягчающие кожу лечебные средства — эмоллиенты могут помочь восстановить нарушенную целостность кожных покровов, вызванную механическими, химическими, температурными факторами (ожоги различного происхождения, в т.ч. солнечные, раны, выраженная сухость кожи и др.), и уменьшить дискомфорт (Мустела стелатопия – детям от 0 до 15 лет; Урьяж, Топикрем, А-Дерма и др. — в возрасте от 0 и старше).
В более тяжелых случаях (везикулы, трещины кожи) больным назначают мази с антибиотиком. Для лечения фотоаллергических реакций показано назначение пациентам антигистаминных препаратов и топических кортикостероидов (Кутивейт, Адвантан, Бетновейт и т.п.), которые могут значительно уменьшить воспаление кожи и симптомы зуда. Одним из безопасных топических кортикостероидов на сегодняшний день признан Кутивейт, содержащий флутиказона пропионат и выпускаемый в форме мази и крема.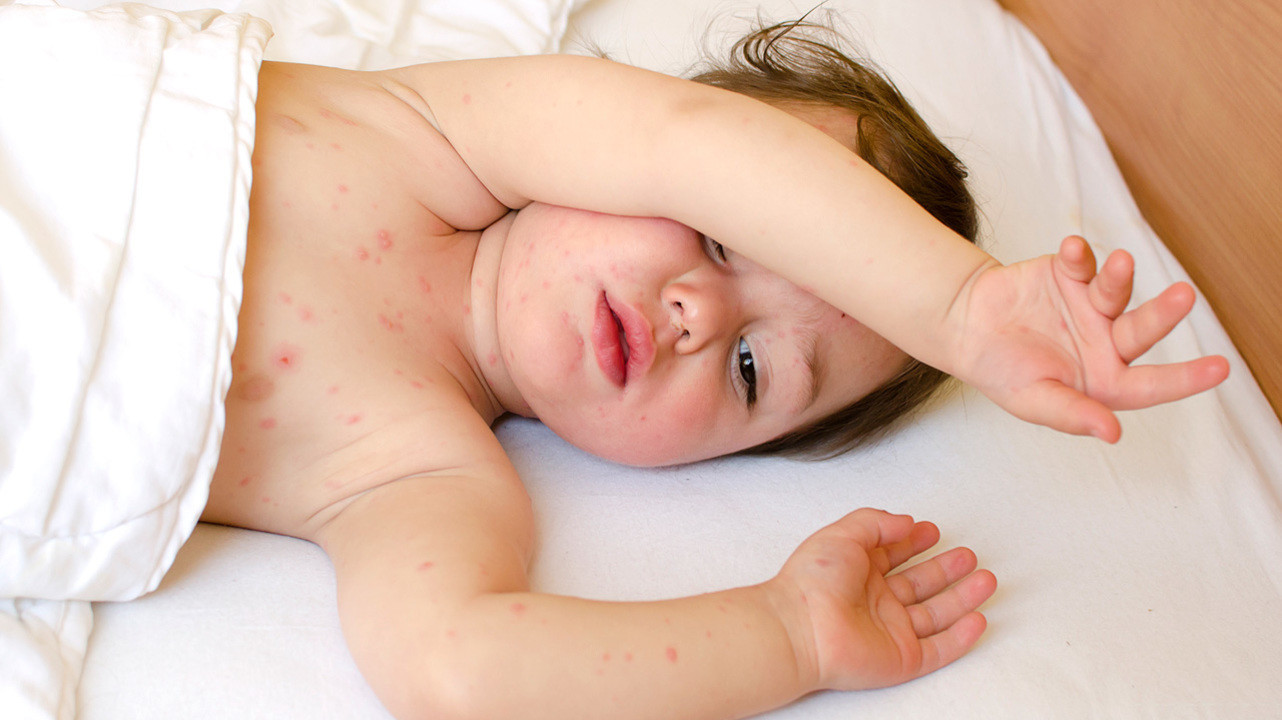 Детям со светочувствительными реакциями кожи предпочтительно назначить крем Кутивейт, который наносят тонким слоем на пораженное место 2 раза в день. Препарат разрешен к применению у детей в возрасте старше 1 года.
Детям со светочувствительными реакциями кожи предпочтительно назначить крем Кутивейт, который наносят тонким слоем на пораженное место 2 раза в день. Препарат разрешен к применению у детей в возрасте старше 1 года.
В связи с тем, что в ряде случаев лечение идиопатической солнечной крапивницы является трудной задачей, врач должен рассматривать другие варианты лечения (плазмаферез, циклоспорин).
Литература
1. Diagnosis and Management of Urticaria: A Practice Parameter. (part 1: Acute Urticaria) (part 2: Chronic Urticaria). Ann Allergy 2000; 85:S. 521–544.
2. Magerl М., E. Borzova A. Gimnez-Arnau et al. The definition and diagnostic testing of physical and cholinergic urticarias – EAACI/GA2LEN/EDF/UNEV consensus panel recommendations. Allergy 2009: 64: 1715–1721.
3. Российский национальный согласительный документ «Крапивница и ангиоотек». М., 2007.
4. Gambichler T., Al-Muhammadi R., Boms S. Immunologically mediated photodermatoses: diagnosis and treatment. Am J Clin Dermatol. 2009;10:169–80.
Immunologically mediated photodermatoses: diagnosis and treatment. Am J Clin Dermatol. 2009;10:169–80.
5. Beattie P., Dawe R., Ibbotson S., Ferguson J. Characteristics and prognosis of idiopathic solar urticaria: a cohort of 87 cases. Arch Dermatol. 2003;139:1149–54.
6. Chong W., Khoo S. Solar urticaria in Singapore: an uncommon photodermatosis seen in a tertiary dermatology center over a 10-year period. Photodermatol Photoimmunol Photomed. 2004;20:101–4.
7. Kerr H., Lim H. Photodermatoses in African Americans: a retrospective analysis of 135 patients over a 7-year period. Am Acad Dermatol. 2007;57:638–43.
8. Rose R., Bhushan M., King C., Rhodes L. Solar angioedema: an uncommonly recognized condition? Photodermatol Photoimmunol Photomed. 2005;21:226–8.
9. Wessendorf U., Hanneken S., Haust M., Neumann N. Fixed solar urticaria with delayed onset. J Am Acad Dermatol. 2009;60:695–7.
Крапивница у ребенка — симптомы, лечение, первая помощь, Комаровский
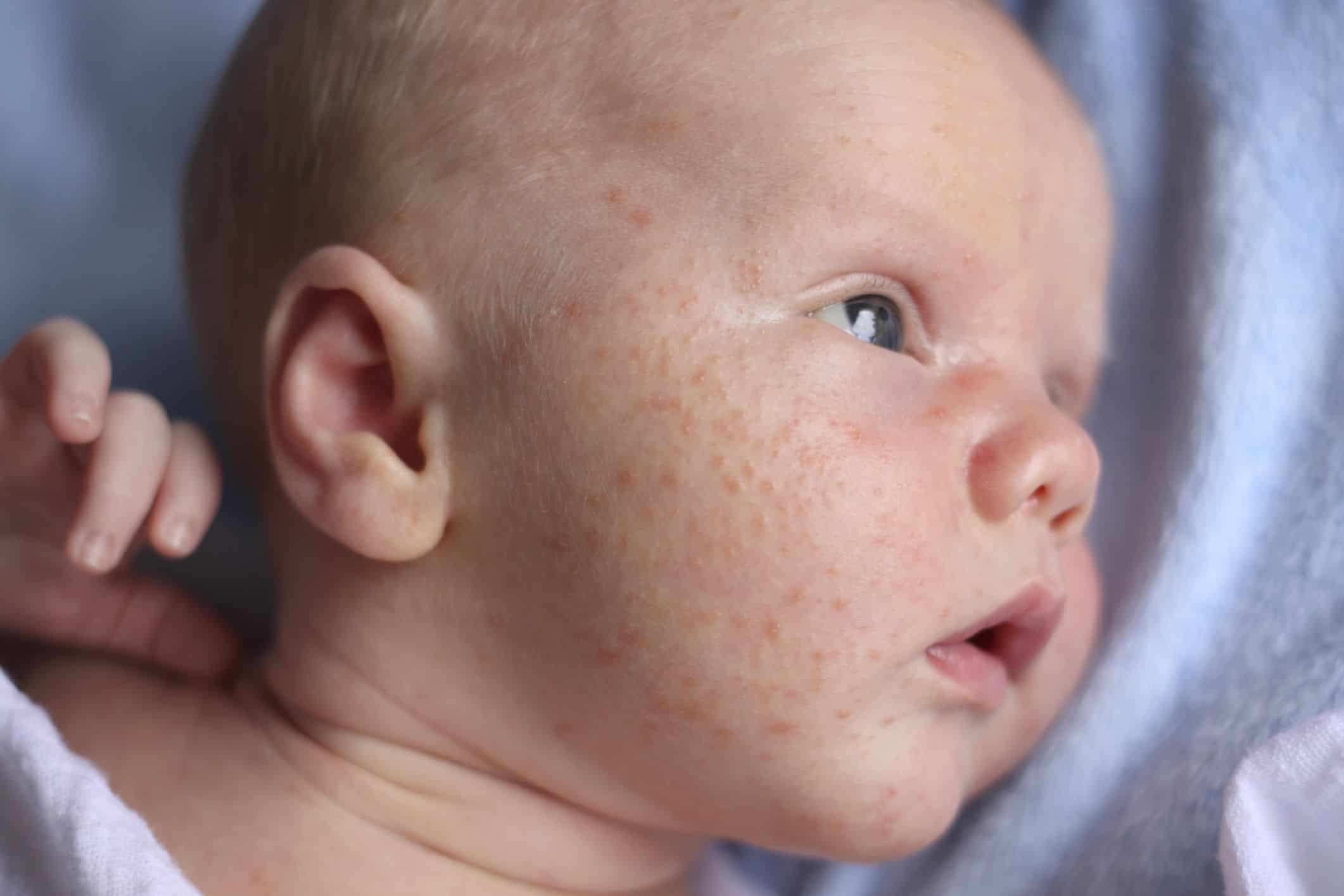
Любое заболевание у ребенка вызывает беспокойство, порой граничащее с паникой, у его родителей. Но есть болезни, через которые проходят многие крохи, и они при своевременном обнаружении и лечении никакой угрозы жизни малыша не несут. Таким недугом является и крапивница у ребенка, которая обладает выраженными симптомами, по которым ее можно быстро распознать, и есть методы лечения, позволяющие от нее полностью избавиться.
Но есть болезни, через которые проходят многие крохи, и они при своевременном обнаружении и лечении никакой угрозы жизни малыша не несут. Таким недугом является и крапивница у ребенка, которая обладает выраженными симптомами, по которым ее можно быстро распознать, и есть методы лечения, позволяющие от нее полностью избавиться.
Крапивница: что это за болезнь?Внимание! Несмотря на то что статья проверена врачом, она подготовлена исключительно в ознакомительных целях, чтобы родители правильно могли реагировать на любые симптомы у ребенка. При первых же симптомах крапивницы, немедленно обращайтесь к врачу!
Название заболевание получило из-за своих внешних проявлений – основные его признаки похожи на ожог всем известной крапивой. В медицине оно известно как уртикария. При нем на коже появляются характерные образования, которые похожи на сыпь, но они могут приобретать и форму волдырей – папул, заполненных жидкостью. Они могут иметь разную форму, очертания, локализацию. Время, в течение которого они сохраняются на теле, может быть разным – как несколько часов, так и несколько дней.
Они могут иметь разную форму, очертания, локализацию. Время, в течение которого они сохраняются на теле, может быть разным – как несколько часов, так и несколько дней.
Одной из особенностей болезни является то, что высыпания чешутся. Малыш не в силах устоять перед тем, чтобы перетерпеть зуд, а, чтобы его унять, он расчесывает эти образования. В этом и кроется риск возможных последствий. В раны может попасть инфекция, что повлечет за собой другие кожные проблемы – например, дерматит, нагноения и т. д. Еще одно опасное возможное последствие – отек Квинке.
Поэтому, несмотря на кажущуюся безобидность этого заболевания, его важно вовремя распознать и пролечить. Кроме того, оно может быть сопутствующим наряду с другими болезнями, протекающими в организме малыша.
Тем не менее, очень важно выяснить, что именно спровоцировало сыпь, носит она аллергический характер, является следствием вирусной инфекции, эмоциональной перегрузки или физического воздействия – холода, солнечных лучей, воды и т.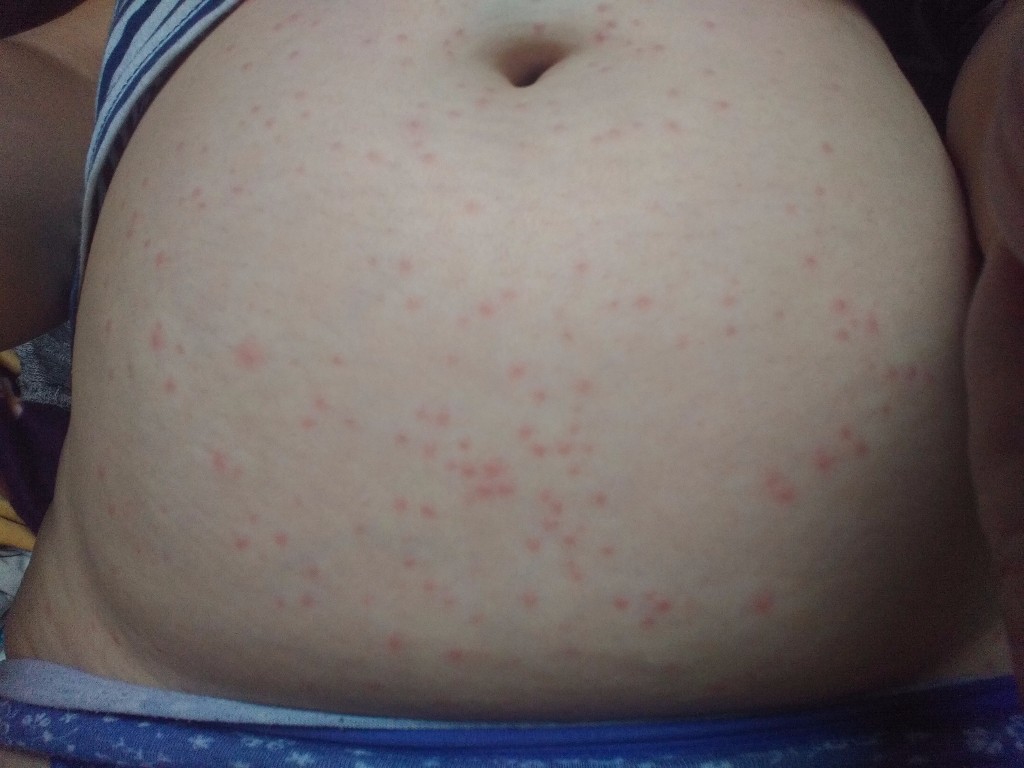 д.
д.
У детей крапивница чаще всего носит реактивный характер – то есть, является немедленной реакцией организма на некий внешний раздражитель. Причин, как уже понятно, может быть множество, однако педиатры утверждают, что именно в детском возрасте чаще всего это реакция на некоторые пищевые продукты и лекарственные препараты.
Симптомы крапивницы
Основной признак заболевания – сыпь, а ее выраженность, локализация могут меняться.
В остальном есть ряд признаков крапивницы у детей, по которым ее можно распознать:
- Высыпания, немного выступающие над уровнем кожи, имеющие красный либо розовый окрас. Если на них надавить, растянуть, цвет этих образований становится более выраженным. То же самое происходит, когда волдыри с течением болезни сливаются;
- Образование сыпи, которая со временем может исчезать либо, наоборот, сливаться в единые очаги, являющиеся бесформенными. Происходит это, как правило, хаотично, при этом они могут образовываться на других участках тела;
- Сильный зуд – еще один признак крапивницы у детей;
- Не исключено повышение температуры тела – от субфебрильного значения до высоких показателей;
- Сопровождаться болезнь может общей слабостью, плохим самочувствием, болевыми ощущениями в суставах и даже головной болью;
- С течением недуга ухудшаться может и самочувствие ребенка, и к перечисленным симптомам присоединяется нарушение стула, тошнота с рвотой, затруднение глотания, дыхания;
- В еще более тяжелых случаях есть риск развития отека Квинке.

Что касается областей, на которых появляются высыпания, то это может быть любой участок тела и даже слизистые оболочки. Но чаще проявления болезни появляются на коже верхней половины туловища, рук.
Причины крапивницы у детей
Данное заболевание представляет собой, как правило, аллергическую реакцию, а проявиться она способна в силу воздействия таких факторов:
- Пища. В список следует включить многие продукты – цитрусовые фрукты, ягоды и фрукты красного цвета, яйца, орехи, молоко, морепродукты, помидоры, шоколад, индейка, курица, перепел, специи, приправы, пищевые добавки – загустители, красители, усилители вкуса, ароматизаторы, консерванты и другие примеси химического происхождения;
- Медикаменты. Прежде всего аллергенами выступают обезболивающие средства нестероидного состава, а также антибиотики. Но и другие препараты способны провоцировать аллергическую реакцию, поэтому, если ребенок получал какую-либо медикаментозную терапию, необходимо проанализировать, какие лекарства он принимал;
- Аллергены бытового происхождения.
 К ним относится дым сигарет, пыль, пыльца растений, моющие, косметические средства, краска, лаки, шерсть животных;
К ним относится дым сигарет, пыль, пыльца растений, моющие, косметические средства, краска, лаки, шерсть животных; - Донорская кровь либо средства с ней в основе. Они могли не подойти ребенку, если имело место переливание этой биологической жидкости, спровоцировав такую реакцию организма;
- Прививки;
- Укусы насекомых, заражение паразитами;
- Инфекционные заболевания;
- Воздействие высокими либо низкими температурами – перегрев на солнце либо переохлаждение.
Нельзя исключать и возможность влияния психо-эмоционального фактора. Если ребенок пережил стресс, нервное потрясение, есть риск, что это отразится на физическом здоровье.
Как помочь ребенку при крапивнице
- Прежде всего, необходимо исключить все продукты, которые могут способствовать высвобождению гистамина, даже если причиной крапивницы стали не они. К таким продуктам относятся: ягоды (особенно клубника), цитрусовые, экзотические фрукты, морепродукты, шоколад, яичный белок, орехи, некоторые бобовые (соя, арахис) и другие.

- Если причина крапивницы укус насекомого, необходимо приложить лед или просто что-то холодное к месту укуса, постараться удалить жало или яд, который попал в детское тельце.
- Если площадь высыпания большая, поможет облегчить состояние прохладная ванна (но ни в коем случае не горячая). В воду можно добавить отвары травок, которые обладают антисептическими свойствами – аптечная ромашка, шалфей, череда, календула. Такой метод не подходит, если крапивница носит аквагенный характер.
- Хорошо помогает уменьшить зуд обычная пищевая сода. Сделайте кашицу, добавив в соду немного воды, и нанесите на пораженные участки кожи. Когда кашица высохнет, смойте ее теплой водой.
- Если ребенок склонен к кожным проявлениям, в доме должны быть антигистаминные препараты и мази, рекомендованные доктором, для того, чтобы можно было принимать меры немедленно.
- Важно не допустить развития отека Квинке – это опасное для жизни состояние, когда нарушения затрагивают не только поверхностные слои кожи, но и более глубокие, а так же слизистые оболочки глазного века, ротовой полости, губ и глотки.
 В случае подозрения на отек Квинке нужно немедленно вызывать скорую помощь, первым долом медики сделают инъекцию адреналина и введут антигистаминный препарат. Так же они помогут, если вдруг произойдет остановка дыхания.
В случае подозрения на отек Квинке нужно немедленно вызывать скорую помощь, первым долом медики сделают инъекцию адреналина и введут антигистаминный препарат. Так же они помогут, если вдруг произойдет остановка дыхания. - Если крапивница носит аллергический характер, приостановить ее распространение (выработку гистамина) должны антигистамины, однако, не стоит назначать лекарство ребенку самостоятельно, поскольку выбор их сейчас достаточно велик и не все подходят детям.
- Определитесь вместе с врачом, какое наружное средство подходит вашему малышу, с учетом его возраста и площади поражения крапивницей. Сейчас существует немало мазей, гелей и кремов с антигистаминном, в том числе, гормональных, которые достаточно эффективны при правильном подборе.
При данном заболевании важно обезопасить ребенка от расчесывания волдырей. Помочь в этом может обычная пищевая сода, из которой делается кашица посредством разбавления ее водой. Полученная смесь наносится на кожные высыпания, а по ее высыханию смывается с применением прохладной воды.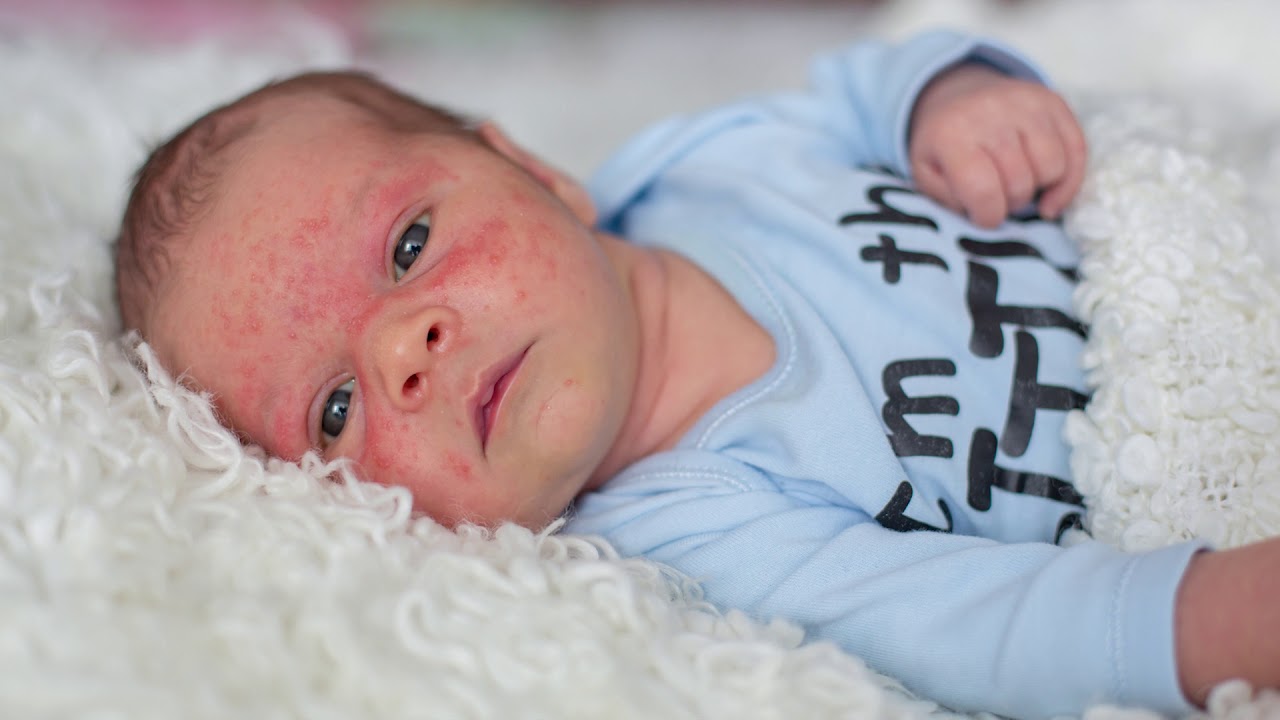
Чтобы устранить аллергическую реакцию, следует применять антигистаминные средства, к которым относятся «Супрастин», «Эриус», «Аллергодил». Все эти медикаменты можно использовать для лечения детей.
Еще одно популярное антигистаминное средство, которое применяется непосредственно при крапивнице – «Дезлоратадин», который является эффективным в устранении аллергической симптоматики, а также проявлений других признаков заболевания. Но нужно учесть, что использовать его можно только взрослым и детям возрастом от 12 лет.
Если у ребенка появилась крапивница, паниковать не нужно. Недуг излечим, не опасен для жизни, но важно его не запускать, чтобы не проявилось такое опасное последствие как отек Квинке. Желательно обратиться к врачу для того, чтобы совместно с ним как можно быстрее избавиться от него.
Как жить, если ребенок склонен к уртикарии
Безусловно, необходимо приложить максимум усилий, чтобы выяснить причину возникновения крапивницы, особенно, если она повторяется. Для этого проводят лабораторные исследования крови и мочи малыша, а так же делают специальные аллергопробы, надеясь определить провокатора реакции. К сожалению, далеко не всегда результат оказывается положительным и виновника крапивницы вычисляют.
Для этого проводят лабораторные исследования крови и мочи малыша, а так же делают специальные аллергопробы, надеясь определить провокатора реакции. К сожалению, далеко не всегда результат оказывается положительным и виновника крапивницы вычисляют.
Ведите дневник питания ребенка. Постарайтесь исключить из детского рациона большинство опасных с точки зрения аллергии продуктов: цитрусовые, морепродукты, яичный белок, все готовые продукты и напитки, которые содержат синтетические красители и прочие добавки. Аллергия может быть и на казеин (молочный белок), а так же на глютен (белок злаковых). Постепенно возвращая продукты в детское меню, следите за реакцией организма.
Если крапивница является не следствием серьезных заболеваний (а это проверяется лабораторными методами), то, как правило, внимательные родители могут вычислить причину с большей вероятностью, чем врач, постоянно наблюдая за ребенком.
Маленький ребенок вполне может перерасти свои аллергические реакции, но если причина известна, стоит сделать для малыша специальный браслет, или, как минимум, вложить в карманчик записку, с указанием, что для него опасно.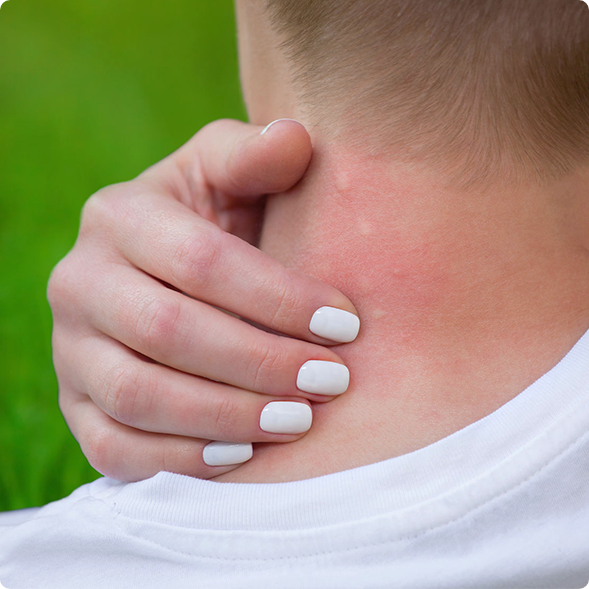
ЧИТАЙТЕ ТАКЖЕ:
Аллергический ринит у ребенка: симптомы и лечение
Топ-9 продуктов, вызывающих аллергию
Мнение редакции может не совпадать с мнением автора статьи.
Использование фото: П.4 ст.21 ЗУ «Об авторских и смежных правах — «Воспроизведение с целью освещения текущих событий средствами фотографии или кинематографии, публичное сообщение или сообщение произведений, увиденных или услышанных во время таких событий, в объеме, оправданном информационной целью.»
Информация о здоровье детей: Ульи
Крапивница слегка возвышается, красные пятна на коже называются волдырями (или рубцами). Они возникают группами на любой части тела и могут выглядеть как укусы комаров. Они часто зудят, но иногда и жалят. Медицинское название крапивницы — крапивница ( er-tuh-care-ia ).
Медицинское название крапивницы — крапивница ( er-tuh-care-ia ).
Крапивница может быть признаком аллергической реакции на такие вещи, как еда или укус насекомого. Крапивница очень распространена — у каждого пятого человека хоть раз в жизни была крапивница.Часто крапивница возникает у детей, когда нет идентифицируемой причины, это называется идиопатической крапивницей.
Лечение включает в себя прием лекарств и избежание известных триггеров. Триггеры могут быть разными для каждого ребенка, и обычно триггер не может быть идентифицирован.
Признаки и симптомы крапивницы
Если у вашего ребенка крапивница, у него могут появиться круглые волдыри, похожие на укусы комаров. Волдыри красные снаружи и могут быть белыми в середине.
- Крапивница обычно сильно зудит, но может и жалить.
- Один волдырь часто длится несколько часов, прежде чем бесследно исчезнуть.
- Волдыри появляются группами или группами. Новые партии могут развиваться по мере исчезновения старых участков.

- Часто волдыри сливаются, образуя более крупные опухоли. Площадь пораженной кожи может варьироваться по размеру от совсем маленькой до большой, как обеденная тарелка.
- В зависимости от триггера крапивница обычно проходит в течение нескольких часов. Когда нет идентифицируемой причины (идиопатическая крапивница), крапивница обычно проходит в течение нескольких дней, но может длиться несколько недель.
Крапивница может выглядеть или ощущаться неприятно, но обычно она безвредна.
Анафилаксия
Иногда у детей возникает более серьезная аллергическая реакция, известная как анафилаксия. Симптомы анафилаксии включают:
- затрудненное дыхание и/или шумное дыхание
- хрипы или постоянный кашель
- отек языка
- отек и/или стеснение в горле
- затруднение речи или хриплый голос
- потеря сознания и/или коллапс
- становятся бледными и вялыми (младенцы / маленькие дети).
Немедленно вызовите скорую помощь, если у вашего ребенка появились симптомы анафилаксии.
Если у вашего ребенка в прошлом были анафилактические реакции, вам может быть рекомендовано всегда иметь при себе автоинъектор адреналина (например, EpiPen). Ваш ребенок также может носить кулон или браслет с медицинским предупреждением, чтобы другие люди знали, что может вызвать у них аллергию. реакция. Обсудите это со своим лечащим врачом.
Только крапивница без других признаков, описанных выше, не является анафилаксией.
Что вызывает крапивницу?
Крапивница — это кожная сыпь, которая может быть вызвана аллергической реакцией, когда иммунная система реагирует на вещество, такое как пища или яд насекомого. Сыпь в этом случае обычно длится несколько часов после устранения триггера. Крапивница обычно может возникать без какого-либо триггера и может быть реакцией иммунной системы на вирусное заболевание/простуду. Эти ульи обычно приходят и уходят в течение нескольких дней или недель. Крапивница возникает, когда высвобождается химическое вещество под названием гистамин.
Если крапивница присутствует в течение нескольких дней без очевидной причины, тесты на аллергию не нужны, в этих случаях, как правило, нет внешнего триггера, и крапивница со временем постепенно проходит. Иногда эти случаи могут также сопровождаться отеком губ/глаз.
Если крапивница появляется вскоре после укуса определенной пищи, лекарства или насекомого и исчезает в течение нескольких часов после прекращения дальнейшего воздействия этого триггера, то может быть показан тест на аллергию.
Уход на дому
В большинстве случаев единственным симптомом крапивницы можно безопасно управлять дома, без необходимости обращаться к врачу.Фармацевт может дать вам какой-нибудь антигистаминный препарат, не вызывающий сонливости, для облегчения симптомов во время приступа. Их безопасно использовать с шестимесячного возраста, и при необходимости их можно использовать один или два раза в день. Лучшее лечение крапивницы — это устранение причины или триггера, однако это не так. всегда возможно.
всегда возможно.
Вы можете помочь в лечении крапивницы у вашего ребенка:
- избегание известных провоцирующих факторов у вашего ребенка
- избегание вещей, которые усугубляют сыпь, таких как солнечные лучи, жара и горячий душ помочь уменьшить зуд и жжение
- с помощью антигистаминных препаратов, не вызывающих сонливости (Цетиризин, Лоратадин).
Когда обратиться к врачу
Если у вашего ребенка крапивница сохраняется более шести недель, отведите его к врачу общей практики.
Лечение тяжелой или частой крапивницы может включать:
- проверка того, что сыпь не вызвана основным заболеванием
- лекарства, такие как кортикостероиды, которые могут снизить реакцию иммунной системы на триггеры принимать перед сном.
Если в какое-либо время крапивница сопровождается другими симптомами (высокая температура, синяки, багровое изменение цвета кожи или боли в суставах), ребенка следует показать врачу./GettyImages-170889279-58aa81885f9b58a3c9111bb2.jpg)
Если у вашего ребенка есть признаки анафилаксии, вызовите скорую помощь.
Ключевые моменты, которые следует помнить
- Крапивница очень распространена и обычно безвредна.
- Крапивница представляет собой кожную сыпь, состоящую из красных приподнятых волдырей, которые обычно сильно зудят.
- Этот тип кожной сыпи может быть аллергической реакцией, что означает, что иммунная система реагирует на вещество, как если бы оно было токсичным, но она также может не иметь известных триггеров и является реакцией иммунной системы на вирусное заболевание.
- Варианты лечения включают отказ от известных триггеров и лекарств, таких как антигистаминные препараты, которые можно использовать ежедневно, и редко кортикостероиды.
- Вызовите скорую помощь, если у вашего ребенка есть симптомы анафилаксии.
Для получения дополнительной информации
Общие вопросы, которые задают нашим врачам
Насколько эффективны антигистаминные препараты?
Антигистаминные препараты не лечат существующую крапивницу, но предотвращают ее ухудшение и предотвращают появление новой крапивницы.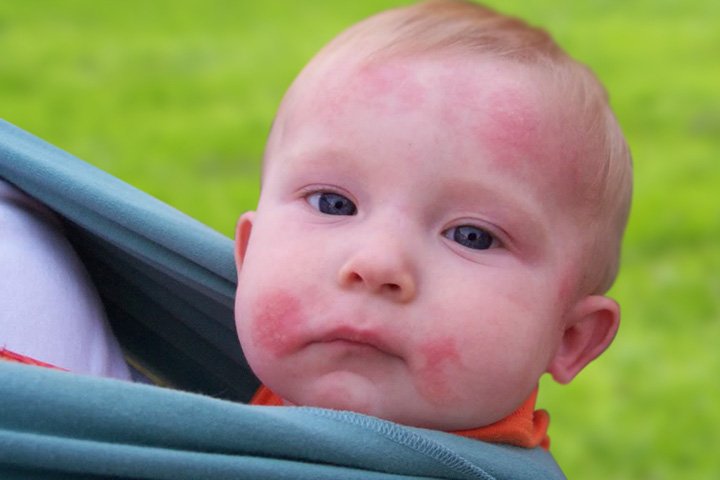 Если ваш ребенок подвергся воздействию известного триггера, лучше дать ему антигистаминные препараты как можно скорее.
Если ваш ребенок подвергся воздействию известного триггера, лучше дать ему антигистаминные препараты как можно скорее.
Есть ли кремы, которые я могу нанести на крапивницу моего ребенка, чтобы остановить они чешутся?
Поговорите со своим фармацевтом о кремах и лосьонах, которые могут уменьшить интенсивность зуда. Наиболее эффективные кремы будут включать антигистаминные препараты.
Должен ли я вести своего ребенка к аллергологу, чтобы найти из-за его крапивницы?
Если вы не можете определить триггер, полезно вести дневник питания и активности.Аллерголог также может провести дополнительное тестирование, чтобы определить наиболее вероятные триггеры крапивницы у вашего ребенка.
Разработан отделениями общей медицины и дерматологии Королевской детской больницы. Мы признательны за вклад потребителей RCH и опекунов.
Рассмотрено в октябре 2021 г.
Kids Health Info поддерживается Фондом Королевской детской больницы. Чтобы сделать пожертвование, посетите www.rchfoundation.org.au.
Крапивница (крапивница) (для родителей) — Nemours KidsHealth
Что такое крапивница?
Крапивница представляет собой красные выпуклые бугорки или рубцы на коже. Ульи (или
urticaria) — это обычная кожная реакция на что-то вроде аллергена (вещества, вызывающего аллергию).Пятна могут появиться в любом месте на теле и могут выглядеть как крошечные точки, пятна или большие соединенные бугорки.
Отдельные ульи могут длиться от нескольких часов до недели (иногда дольше), и новые могут заменить те, которые исчезают.Крапивница, которая остается в течение 6 недель или менее, называется
. острая крапивница; те, которые продолжаются дольше 6 недель, хроническая крапивница.Что вызывает крапивницу?
Аллергическая реакция может вызвать крапивницу, как и:
- экстремальные температуры
- стресс
- инфекций
- некоторые болезни
В некоторых случаях у человека возникает крапивница и ангионевротический отек — состояние, вызывающее отек вокруг глаз, губ, рук, ног или горла. Очень редко крапивница и ангионевротический отек связаны с аллергической реакцией, поражающей все тело, или с анафилактическим шоком.
Очень редко крапивница и ангионевротический отек связаны с аллергической реакцией, поражающей все тело, или с анафилактическим шоком.
Красные пятна крапивницы возникают, когда тучные клетки в кровотоке выделяют химическое вещество гистамин, из-за которого крошечные кровеносные сосуды под кожей протекают. Жидкость скапливается в коже, образуя пятна и большие рубцы. Это может произойти по ряду причин. Но во многих случаях причину так и не находят.
Чаще всего крапивница связана с аллергической реакцией, которая может привести к высыпаниям на коже в течение нескольких минут. Общие аллергии включают:
Иногда крапивница не имеет ничего общего с аллергией.Другие причины включают в себя:
- инфекции, включая вирусы
- упражнение
- беспокойство или стресс
- пребывание на солнце
- воздействие холода, например холодной воды или снега
- контакт с химическими веществами
- расчесы (дерматография)
- давление на кожу, например, при длительном сидении или ношении тяжелого рюкзака на плече
Крапивница, вызванная физическими причинами (такими как давление, холод или воздействие солнца), называется физической крапивницей.
Может быть трудно понять, что вызывает хроническую крапивницу, хотя иногда ее связывают с заболеванием иммунной системы, например с волчанкой. В других случаях вспышку могут вызвать лекарства, продукты питания, насекомые или инфекция. Однако часто врачи не знают, что вызывает хроническую крапивницу.
Каковы признаки и симптомы крапивницы?
Характерные красные выпуклые рубцы являются основным признаком крапивницы. Ранты могут:
- со светлой серединкой
- появляются в кластерах
- изменить форму и местоположение за считанные часы
- быть маленьким или большим, как обеденная тарелка
- зуд, покалывание или жжение
У кого-то, у кого также есть ангионевротический отек, может быть отечность, пятнистое покраснение, припухлость или большие бугорки вокруг глаз, губ, рук, ног, половых органов или горла.Другие симптомы могут включать тошноту, рвоту или боль в животе.
В редких случаях у человека с крапивницей и ангионевротическим отеком может также развиться анафилактический шок.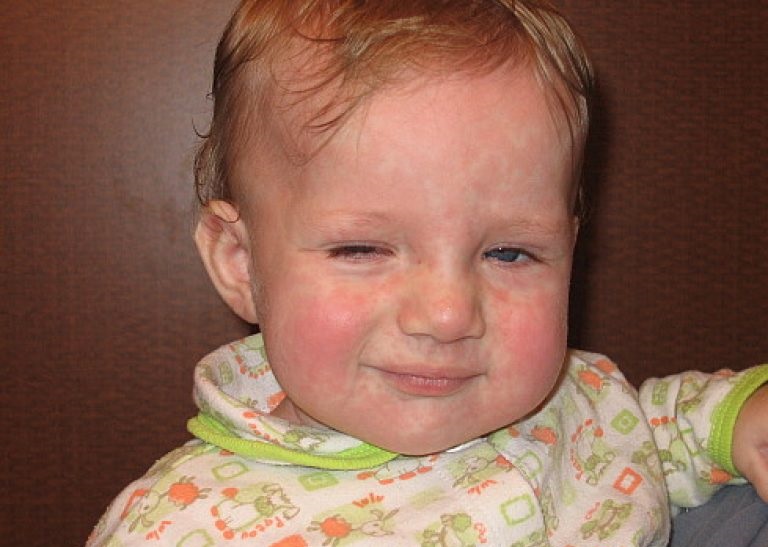 Признаки анафилактического шока включают затрудненное дыхание, падение артериального давления, головокружение или потерю сознания (обморок).
Признаки анафилактического шока включают затрудненное дыхание, падение артериального давления, головокружение или потерю сознания (обморок).
Как диагностируется крапивница?
В большинстве случаев врач может диагностировать крапивницу, просто взглянув на кожу. Чтобы найти причину, вам могут задать вопросы о
вашего ребенка. история болезни, недавние болезни, лекарства, воздействие аллергенов и ежедневных стрессоров.Если у вашего ребенка хроническая крапивница, врач может попросить вас вести ежедневный учет активности, например, что ваш ребенок ест и пьет, и где крапивница обычно проявляется на теле. Диагностические тесты, такие как анализы крови, тесты на аллергию и тесты для исключения состояний, которые могут вызвать крапивницу, таких как заболевания щитовидной железы или гепатит, могут быть проведены, чтобы найти точную причину крапивницы.
Чтобы проверить наличие физической крапивницы, врач может приложить лед к коже вашего ребенка, чтобы посмотреть, как он реагирует на холод, или положить мешок с песком или другой тяжелый предмет на бедра, чтобы увидеть, не вызовет ли давление крапивницу.
Как лечат крапивницу?
Во многих случаях легкая крапивница не требует лечения и проходит сама по себе. Если обнаружен определенный триггер, его предотвращение является частью лечения. Если крапивница вызывает зуд, врач может порекомендовать антигистаминный препарат, чтобы заблокировать выброс гистамина в кровоток и предотвратить высыпания.
При хронической крапивнице врач может предложить неседативное (не вызывающее сонливость) лекарство или безрецептурный антигистаминный препарат, который следует принимать каждый день.Однако не все реагируют на одни и те же лекарства, поэтому важно работать с врачом, чтобы подобрать правильный препарат для вашего ребенка.
Если антигистаминный препарат, не вызывающий сонливости, не действует, врач может предложить более сильный антигистаминный препарат, другое лекарство или комбинацию лекарств. В редких случаях врач может назначить стероидные таблетки или жидкость для лечения хронической крапивницы. Обычно это делается в течение короткого периода (от 5 дней до 2 недель), чтобы предотвратить вредные побочные эффекты стероидов.
В случае чрезвычайной ситуации
Анафилактический шок и тяжелые приступы крапивницы или ангионевротического отека встречаются редко.Но когда они случаются, они нуждаются в немедленной медицинской помощи.
Дети с сильной аллергией должны иметь при себе инъекцию адреналина. Врач научит вас и вашего ребенка, как безопасно делать инъекцию, если у вашего ребенка есть риск тяжелой аллергической реакции.
Что нужно знать родителям о крапивнице у детей| OSF HealthCare
У детей нередко возникает крапивница, которая характеризуется приподнятой плоской розовой сыпью, называемой волдырями или крапивницей.
Майкл Эндрис, доктор медицинских наук, педиатр из Медицинской группы OSF – Педиатрия в Блумингтоне, недавно встретился с нами, чтобы обсудить крапивницу у детей
В. Что такое крапивница?
A. Сыпь обычно представляет собой круглые или овальные приподнятые красные бугорки, часто с бледным центром. Они варьируются от мелких (менее 1 см) до довольно крупных. Они сильно зудят, часто усиливаются ночью и несколько преходящи. Они могут появиться в течение часа или двух, а затем исчезнуть в течение 24 часов. Сыпь может появляться в одиночку, в группе или на большей части тела.Любой человек может заболеть крапивницей. Но дети с аллергией подвергаются большему риску.
Они сильно зудят, часто усиливаются ночью и несколько преходящи. Они могут появиться в течение часа или двух, а затем исчезнуть в течение 24 часов. Сыпь может появляться в одиночку, в группе или на большей части тела.Любой человек может заболеть крапивницей. Но дети с аллергией подвергаются большему риску.
В. Что вызывает крапивницу у ребенка?
A. Наиболее часто выявляемым триггером крапивницы у детей являются вирусные инфекции. Другие триггеры могут включать аллергические реакции на продукты питания, лекарства или укусы и укусы насекомых.
В. Какие дети подвержены риску развития крапивницы?
A. Пациенты с аллергией или анафилаксией в анамнезе (тяжелая и иногда опасная для жизни реакция на аллерген) подвержены риску развития крапивницы.Существует риск возникновения крапивницы каждый раз, когда начинают принимать новое лекарство (даже лекарства, отпускаемые без рецепта), сообщается об укусе или укусе насекомого или вводятся новые продукты.
В.
 Каковы симптомы крапивницы?
Каковы симптомы крапивницы?A. Крапивница может проявляться в виде сильно зудящей сыпи. Однако за крапивницу можно принять ряд других состояний.
В. Как долго длится вирусная крапивница у детей?
A. Крапивница, вызванная вирусной инфекцией, обычно протекает остро и длится от четырех до 24 часов.Из-за временного характера сыпи может быть полезно сфотографировать ее, чтобы показать врачу.
В. Когда следует беспокоиться о крапивнице у своего ребенка?
A. Если крапивница присутствует в дополнение к другим симптомам, таким как отек языка или рта, затрудненное дыхание, рвота или боль в животе, обморок или другие жалобы, важно немедленно обратиться к врачу.
В. Как лечат крапивницу у ребенка?
A. Крапивницу лечат антигистаминными препаратами, такими как цетиризин или лоратадин.Лучшее лечение для вашего ребенка — держаться подальше от известных триггеров. Если крапивница была вызвана лекарством, ваш ребенок должен строго держаться подальше от этого лекарства.
В. Когда родитель должен немедленно обратиться за медицинской помощью?
A. У детей могут быть опасные для жизни аллергические реакции. Если у ребенка возникают проблемы с дыханием или свистящее дыхание, внезапно появляется хриплый голос или кашель, возникают проблемы с глотанием или внезапно начинается слюнотечение или невнятная речь, вам следует немедленно обратиться к врачу.
Экзема, сыпь, крапивница и отек
Аллергия вызывает у детей не только чихание и хрипы. Они также могут появиться на коже вашего ребенка. Реакция может прийти в одной из нескольких форм.
Экзема
Не менее 10% детей во всем мире страдают экземой. Это особенно распространено, если у вашего ребенка астма, пищевая аллергия или сенная лихорадка, или если какое-либо из этих заболеваний встречается в семье.
Врачи не совсем уверены, что вызывает это состояние кожи. У младенцев это проявляется в виде сыпи на лице или голове.Позже он может распространиться на руки и туловище. Кожа часто бывает сухой, зудящей и легко раздражается. Симптомы могут включать:
Кожа часто бывает сухой, зудящей и легко раздражается. Симптомы могут включать:
- Красная сыпь
- Расчесы, которые повреждают кожу и вызывают усиление зуда
- Сухая кожа
- Толстые кожистые пятна, которые со временем появляются в результате расчесывания и трения; общие области включают щеки, складки рук или ног, заднюю часть шеи, спину, грудь или живот.
- Повторяющиеся кожные инфекции, которые могут быть вызваны расчесыванием
Следующие вещи могут вызывать усиление зуда: молоко, пшеница, соя и морепродукты, но только иногда
Аллергическая сыпь
Когда у вашего ребенка появляется сыпь после прикосновения к предмету, к которому он чувствителен, это называется аллергическим контактным дерматитом.Симптомы могут включать:
- Сильный зуд
- Покраснение кожи или сыпь
- Толстые, чешуйчатые, кожистые пятна на коже, которые развиваются со временем
Вещи, которые могут вызвать эти реакции, включают: некоторые серьги, кнопки и пуговицы
Крапивница и отек
Крапивница — это зудящие красные бугорки или пятна на коже. Они могут длиться от нескольких минут до нескольких часов и могут появляться и исчезать в течение нескольких дней. Триггеры включают:
Они могут длиться от нескольких минут до нескольких часов и могут появляться и исчезать в течение нескольких дней. Триггеры включают:
Иногда крапивница может появляться без известного триггера.
Если они есть у вашего ребенка, у него также может появиться другой вид отека, который называется ангионевротический отек. Он проявляется на мягкой коже, например, вокруг рта, глаз и гениталий. Обычно он не появляется сам по себе без крапивницы. Крапивница не опасна, но если у вашего ребенка проблемы с дыханием или у него опух язык или горло, немедленно обратитесь за неотложной медицинской помощью.
Найди сыпь
01 августа 2006 г.
4 мин чтения
ДОБАВИТЬ ТЕМУ В СООБЩЕНИЯ ПО ЭЛЕКТРОННОЙ ПОЧТЕ
Получать электронные письма, когда новые статьи публикуются на
Пожалуйста, укажите свой адрес электронной почты, чтобы получать электронные письма, когда новые статьи публикуются на . Подписаться Нам не удалось обработать ваш запрос. Пожалуйста, повторите попытку позже. Если у вас по-прежнему возникает эта проблема, свяжитесь с нами по адресу [email protected].
Подписаться Нам не удалось обработать ваш запрос. Пожалуйста, повторите попытку позже. Если у вас по-прежнему возникает эта проблема, свяжитесь с нами по адресу [email protected]. Назад к Хелио
Этот ребенок обратился к врачу с рецидивирующими зудящими красными отечными папулами с пузырьками в центре. Обратите внимание, что поражения носят линейный характер, с картиной «завтрак, обед, ужин».Ребенок живет в пригороде на северо-востоке США и лечился 1% раствором гидрокортизона для местного применения. Какой у вас диагноз?
Ответ
У этого ребенка была папулезная крапивница.
Педиатрическим пациентам часто ставят неправильный диагноз или направляют на обширные и дорогостоящие тесты, когда дело доходит до диагностики этих реакций гиперчувствительности на укусы насекомых. Тем не менее, новый набор руководств может помочь в клинической диагностике и потенциально сократить ненужные процедуры тестирования и лечения.
Изображение папулезной крапивницы в результате укуса насекомого. Линейная организация этих поражений известна как «завтрак, обед и ужин», типичная для реакций гиперчувствительности к блохам.
SCRATCH, сокращение от «симметрия», «скопление», «ровер», «возраст», «цель/время», «замешательство», «домохозяйство», представляет собой руководство по симптомам и особенностям, которые могут помочь педиатрам распознать источник сыпи. Согласно исследованию, опубликованному в онлайн-издании Pediatrics , реакции гиперчувствительности, вызванные укусами насекомых, являются причиной значительного числа обращений в детскую дерматологическую клинику Детского центра Джонса Хопкинса.Эти высыпания имитируют симптомы различных состояний, начиная от грибковых инфекций, чесотки, аллергии, дерматита и контактов с окружающей средой и заканчивая ВИЧ-ассоциированным дерматозом. Реакция на укус часто бывает отсроченной, что затрудняет отслеживание воздействия.
Диагносты Ракель Эрнандес, доктор медицинских наук, первый год научный сотрудник общей педиатрии в Детском центре и один из исследователей и коллега Бернард Коэн, доктор медицинских наук, руководитель отдела дерматологии в Детском центре, разработала SCRATCH, исследуя пациента записи о визитах в дерматологическую клинику. Они обнаружили, что 5% визитов в дерматологическую клинику за четырехнедельный период были связаны с папулезной крапивницей или реакцией на укусы насекомых. Отчеты о случаях также показали, что большинство из этих детей прошли обширные лабораторные анализы и биопсию кожи, прежде чем их направили в клинику. Чесотка была наиболее распространенным ошибочным диагнозом, и многие дети неоднократно лечились от чесотки.
Они обнаружили, что 5% визитов в дерматологическую клинику за четырехнедельный период были связаны с папулезной крапивницей или реакцией на укусы насекомых. Отчеты о случаях также показали, что большинство из этих детей прошли обширные лабораторные анализы и биопсию кожи, прежде чем их направили в клинику. Чесотка была наиболее распространенным ошибочным диагнозом, и многие дети неоднократно лечились от чесотки.
Изучив отчеты о четырех педиатрических случаях с декабря 2003 г. по январь 2004 г., Hernandez и Cohen обнаружили, что гиперчувствительность, вызванная укусами насекомых, часто не учитывается при дифференциальной диагностике зудящих педиатрических высыпаний.Кроме того, согласно исследованию, терминология реакций на укусы насекомых может сбивать с толку.
«Мы обнаружили, что выявление гиперчувствительности, вызванной укусами насекомых, у детей затруднено из-за изменчивости симптомов», — написали Эрнандес и Коэн в своем исследовании. «Мы предложили принципы SCRATCH, чтобы помочь практикующему врачу поставить диагноз».
Изображение папулезной крапивницы, возникающей в результате укуса насекомого. У ребенка развились повторяющиеся эпизоды множественных зудящих папул с волдырями в центре, которые заживали с гиперпигментацией.Поражения были наиболее заметны на открытых участках кожи, особенно на ногах.
Использовать инструмент просто. Если сыпь соответствует критериям SCRATCH, скорее всего, она вызвана бактериями.
- Симметрия. Высыпания обычно симметричны и появляются на открытых частях тела, таких как лицо, шея, руки и ноги. У маленьких детей может быть сыпь на коже головы. Области подгузников, ладони и подошвы не поражаются, туловище поражается редко. Напротив, чесотка вызывает сыпь на ладонях, подошвах и между пальцами ног.Тщательный осмотр может выявить укусы вдоль линии носка и линии талии или в других местах давления на одежду.
- Скопления. Поражения обычно появляются в виде линейных или треугольных скоплений, описываемых как «скопления еды». Они типичны для укусов клопов, но появляются и при укусах блох.
 Сначала они появляются в виде зудящих, красных отечных, затвердевших уртикарных пустул, в центре которых в течение одного-трех дней образуются пузырьки.
Сначала они появляются в виде зудящих, красных отечных, затвердевших уртикарных пустул, в центре которых в течение одного-трех дней образуются пузырьки. - Ровер не требуется. Наличие домашних животных в доме не является критерием для постановки диагноза, поскольку укус может произойти вне дома или в местах, где в анамнезе не было домашних животных.Согласно исследованию, воздействие комаров и клопов является другим важным компонентом, который следует учитывать при сборе анамнеза пациента.
- В зависимости от возраста. Заболевание чаще всего встречается у детей в возрасте от 2 до 10 лет. У большинства детей к 10 годам развивается полный иммунитет, и у них больше нет рецидивирующих высыпаний.
- Целевые поражения и время – Целевые поражения типичны для гиперчувствительности к укусам насекомых. Время указывает на хронический/рецидивирующий характер высыпаний. У многих пациентов могут быть отсроченные реакции, и обострения могут не возникать в течение нескольких месяцев или лет после первоначального воздействия.

- Замешательство. Родители часто выражают замешательство и недоверие при мысли о том, что в их доме могут быть блохи или клопы.
- Домохозяйство с одним затронутым членом семьи – В отличие от состояний, которые имеют схожие симптомы, такие как чесотка и атопический дерматит, сыпь от укусов насекомых часто появляется у одного члена семьи. Поскольку это состояние вызвано повышенной чувствительностью, некоторые люди будут реагировать, а другие нет.
«Здравый смысл может подсказать нам, что блохи и комары поражают других членов семьи, но мы должны помнить, что эта сыпь развивается у детей с повышенной чувствительностью, которой нет у других», — заявил Эрнандес в пресс-релизе.
Три «П» терапии
«Лечение IBIH [гиперчувствительности, вызванной укусами насекомых], как правило, разочаровывает как семьи, так и практикующих врачей», — написали Коэн и Эрнандес в исследовании. «К счастью, однако, это состояние редко бывает серьезным и всегда улучшается со временем».
Профилактика включает ношение защитной одежды на открытом воздухе и использование репеллентов от насекомых.Владельцы домашних животных должны принимать меры по борьбе с блохами, такие как ошейники от блох, лекарства, частое купание домашних животных и стирка постельных принадлежностей в горячей воде. Согласно исследованию, если источником являются постельные клопы, семьи должны рассмотреть возможность профессионального применения пестицидов для удаления аллергенов.
Они предположили, что для контроля зуда при отдельных поражениях могут помочь местные стероиды высокой эффективности. Антигистаминные препараты могут оказывать некоторое системное облегчение, однако мало доказательств, подтверждающих широкое использование этих препаратов у детей с рецидивирующими и хроническими поражениями.
Педиатры также должны посоветовать родителям проявить терпение. Врачи должны сообщить им о возможном рецидивирующем характере гиперчувствительности, вызванной укусами насекомых, и заверить их в возможном развитии толерантности к симптомам и исчезновении симптомов.
Эти три инструмента управления терапией «следует обсудить с пациентами и родителями, чтобы предотвратить ненужные лабораторные исследования и многократные консультации», — посоветовали они.
«Ранняя диагностика позволяет надлежащим образом консультировать пациентов и членов их семей, что позволяет избежать использования дорогостоящих, ненужных лабораторных исследований и избежать болезненных процедур», — написали они.
Для получения дополнительной информации:
- Эрнандес Р.Г., Коэн Б.А. Гиперчувствительность, вызванная укусами насекомых, и принципы SCRATCH: новый подход к папулезной крапивнице. Педиатрия . 2006; 118: e183-e190.
Найди сыпь — это ежемесячное тематическое исследование, опубликованное в Инфекционные заболевания у детей , предназначенное для проверки ваших навыков в области детской дерматологии.
ДОБАВИТЬ ТЕМУ В СООБЩЕНИЯ ПО ЭЛЕКТРОННОЙ ПОЧТЕ
Получать электронные письма, когда новые статьи публикуются на
Пожалуйста, укажите свой адрес электронной почты, чтобы получать электронные письма, когда новые статьи публикуются на . Подписаться Нам не удалось обработать ваш запрос. Пожалуйста, повторите попытку позже. Если у вас по-прежнему возникает эта проблема, свяжитесь с нами по адресу [email protected].
Подписаться Нам не удалось обработать ваш запрос. Пожалуйста, повторите попытку позже. Если у вас по-прежнему возникает эта проблема, свяжитесь с нами по адресу [email protected]. Назад к Хелио
О пятой болезни | ЦКЗ
Пятая болезнь — легкая сыпь, вызванная парвовирусом B19. Это чаще встречается у детей, чем у взрослых. Человек обычно заболевает пятой болезнью в течение 14 дней после заражения парвовирусом В19.Это заболевание, также называемое инфекционной эритемой, получило свое название потому, что оно занимало пятое место в списке исторических классификаций распространенных кожных высыпаний у детей.
Признаки и симптомы
Симптомы пятой болезни обычно легкие и могут включать
- лихорадка
- насморк
- головная боль
- сыпь
У вас может появиться сыпь на лице и теле
У вас может появиться красная сыпь на лице, называемая сыпью от пощечины. Эта сыпь является наиболее узнаваемым признаком пятой болезни. Это чаще встречается у детей, чем у взрослых.
Эта сыпь является наиболее узнаваемым признаком пятой болезни. Это чаще встречается у детей, чем у взрослых.
У некоторых людей через несколько дней может появиться вторая сыпь на груди, спине, ягодицах или руках и ногах. Сыпь может быть зудящей, особенно на подошвах ног. Он может различаться по интенсивности и обычно проходит через 7–10 дней, но может возникать и исчезать в течение нескольких недель. Когда он начнет исчезать, он может выглядеть кружевным.
У вас также могут быть болезненные или опухшие суставы
У людей с пятой болезнью также могут появиться боль и отек суставов.Это называется синдромом полиартропатии. Чаще встречается у взрослых, особенно у женщин. У некоторых взрослых с пятой болезнью могут быть только болезненные суставы, обычно в руках, ногах или коленях, и никаких других симптомов. Боль в суставах обычно длится от 1 до 3 недель, но может длиться месяцами и дольше. Обычно это проходит без каких-либо долгосрочных проблем.
В начало страницы
Осложнения
Пятая болезнь обычно протекает в легкой форме у детей и взрослых, которые в остальном здоровы.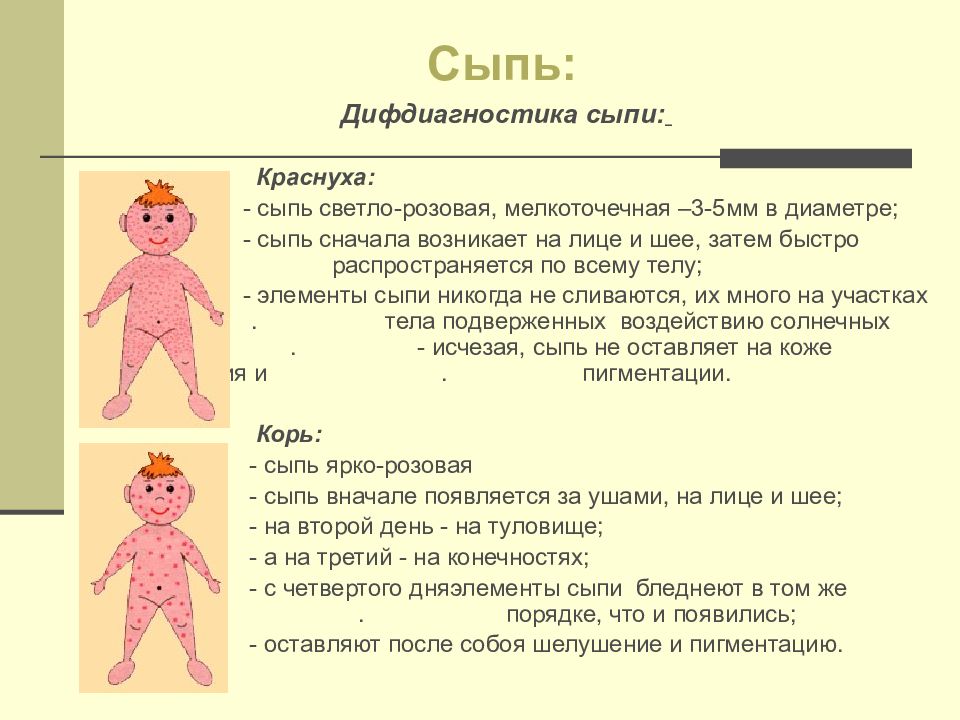 Но у некоторых людей инфекция парвовирусом B19 может вызвать серьезные осложнения для здоровья, такие как хроническая анемия, требующая лечения.
Но у некоторых людей инфекция парвовирусом B19 может вызвать серьезные осложнения для здоровья, такие как хроническая анемия, требующая лечения.
У вас может быть риск серьезных осложнений от пятой болезни, если у вас ослабленная иммунная система, вызванная лейкемией, раком, трансплантацией органов или ВИЧ-инфекцией.
Трансмиссия
Парвовирус B19, вызывающий пятое заболевание, распространяется через дыхательные выделения, такие как слюна, мокрота или носовая слизь, когда инфицированный человек кашляет или чихает. Вы наиболее заразны, когда кажется, что у вас «просто лихорадка и/или простуда», и до того, как у вас появится сыпь или боль в суставах и опухоль.После того, как у вас появится сыпь, вы вряд ли станете заразным, поэтому обычно вам или вашему ребенку безопасно вернуться на работу или в школу.
Люди с пятой болезнью, у которых ослаблена иммунная система, могут быть заразными в течение более длительного периода времени.
Парвовирус B19 также может распространяться через кровь или продукты крови. Беременная женщина, инфицированная парвовирусом В19, может передать вирус своему ребенку.
Беременная женщина, инфицированная парвовирусом В19, может передать вирус своему ребенку.
После выздоровления от пятой болезни у вас вырабатывается иммунитет, который обычно защищает вас от заражения парвовирусом B19 в будущем.
Диагностика
Медицинские работники часто могут диагностировать пятое заболевание, просто увидев сыпь в виде «пощечины» на лице пациента. Они также могут сделать анализ крови, чтобы определить, восприимчивы ли вы к парвовирусной инфекции B19 или, возможно, невосприимчивы к ней, или если вы недавно были инфицированы. Это не обычный тест, но его можно проводить в особых случаях. Анализ крови может быть особенно полезен для беременных женщин, которые могли подвергнуться воздействию парвовируса B19 и подозреваются на пятое заболевание.Любая беременная женщина, которая могла подвергнуться воздействию парвовируса B19, должна как можно скорее связаться со своим акушером или поставщиком медицинских услуг.
В начало страницы
Профилактика и лечение
Профилактика
Не существует вакцины или лекарства, которые могли бы предотвратить заражение парвовирусом B19. Вы можете уменьшить свой шанс заразиться или заразить других на
Вы можете уменьшить свой шанс заразиться или заразить других на
- частое мытье рук, не менее 20 секунд, водой с мылом
- прикрывать рот и нос при кашле или чихании
- не прикасаться к глазам, носу или рту
- избегать тесного контакта с больными людьми
- оставайтесь дома, когда вы больны
Если у вас появилась сыпь, вы, вероятно, не заразны.Таким образом, обычно безопасно для вас вернуться на работу или для вашего ребенка вернуться в школу или детский сад.
Беременные медицинские работники должны знать о потенциальных рисках для своего ребенка и обсудить это со своим врачом.
Все медицинские работники и пациенты должны соблюдать строгие правила инфекционного контроля, чтобы предотвратить распространение парвовируса B19. Для получения информации о мытье рук см. CDC’s Clean Hands Save Lives!
Лечение
Пятая болезнь обычно протекает легко и проходит сама по себе.Дети и взрослые, которые в остальном здоровы, обычно полностью выздоравливают. Лечение обычно включает облегчение симптомов, таких как лихорадка, зуд, боль в суставах и отек.
Лечение обычно включает облегчение симптомов, таких как лихорадка, зуд, боль в суставах и отек.
Людям с осложнениями пятой болезни следует обратиться к врачу за медицинской помощью.
В начало страницы
Острая крапивница: предыстория, патофизиология, этиология
Frigas E, Park MA. Острая крапивница и ангионевротический отек: вопросы диагностики и лечения. Am J Clin Dermatol . 2009. 10(4):239-50. [Медлайн].
Хид М., Фрэнсис Д.М., Граттан К.Э., Хакими Дж., Кочан Д.П., Гривз М.В. Аутоантитела против высокоаффинного рецептора IgE как причина высвобождения гистамина при хронической крапивнице. N Английский J Med . 1993 3 июня. 328(22):1599-604. [Медлайн].
Zuberbier T, Maurer M. Крапивница: современные взгляды на этиологию, диагностику и лечение. Акта Дерм Венереол . 2007. 87(3):196-205. [Медлайн].
2007. 87(3):196-205. [Медлайн].
Каплан А.П., Джозеф К., Майкут Р.Я., Геба Г.П., Зельдин Р.К. Лечение хронической аутоиммунной крапивницы омализумабом. J Allergy Clin Immunol . 2008 Сентябрь 122 (3): 569-73. [Медлайн].
Criado PR, Criado RF, Takakura CF, Pagliari C, de Carvalho JF, Sotto MN и др. Ультраструктура сосудистой проницаемости при крапивнице. ISR Med Assoc J . 2013 15 апреля (4): 173-7. [Медлайн].
Виола М., Куаратино Д., Гаэта Ф., Руми Г., Карузо С., Романо А.Перекрестные реакции на нестероидные противовоспалительные препараты. Curr Pharm Des . 2008. 14(27):2826-32. [Медлайн].
Kalogeromitros D, Kempuraj D, Katsarou-Katsari A, Gregoriou S, Makris M, Boucher W, et al. Теофиллин в качестве «дополнительной» терапии у пациентов с отсроченной крапивницей от давления: проспективное исследование с самоконтролем. Int J Immunopathol Pharmacol . 2005 июль-сен. 18(3):595-602. [Медлайн].
Int J Immunopathol Pharmacol . 2005 июль-сен. 18(3):595-602. [Медлайн].
[Руководство] Magerl M, Borzova E, Giménez-Arnau A, Grattan CE, Lawlor F, Mathelier-Fusade P, et al.Определение и диагностическое тестирование физической и холинергической крапивницы – рекомендации консенсусной группы EAACI/GA2LEN/EDF/UNEV. Аллергия . 2009 Декабрь 64 (12): 1715-21. [Медлайн].
Тонг Л.Дж., Балакришнан Г., Кочан Д.П., Кинет Д.П., Каплан А.П. Оценка аутоиммунитета у больных хронической крапивницей. J Allergy Clin Immunol . 1997 г., апрель 99(4):461-5. [Медлайн].
Кардинале Ф., Манджини Ф., Берарди М., Стерпета Лоффредо М., Чинеллато И., Деллино А. и др.[Непереносимость пищевых добавок: обновление]. Минерва Педиатр . 2008 г., декабрь 60 (6): 1401-9. [Медлайн].
Шуллер, Германия. Острая крапивница у детей: причины и агрессивный подход к диагностике. Постград Мед . 1982 авг. 72(2):179-85. [Медлайн].
Веди Б., Раап У., Вечорек Д., Капп А.Крапивница и инфекции. Аллергия Астма Клин Иммунол . 1 декабря 2009 г. 5 (1): 10. [Медлайн]. [Полный текст].
Каплан А.П. Чему меня научили первые 10 000 пациентов с хронической крапивницей: личное путешествие. J Allergy Clin Immunol . 2009 март 123(3):713-7. [Медлайн].
Валсекки Р., Пигатто П. Хроническая крапивница и Helicobacter pylori. Акта Дерм Венереол . 1998 ноябрь 78(6):440-2. [Медлайн].
[Медлайн].
Озкая-Баязит Э., Демир К., Озгюроглу Э., Каймакоглу С., Озармаган Г.Эрадикация Helicobacter pylori у больных хронической крапивницей. Арка Дерматол . 1998, сен. 134(9):1165-6. [Медлайн].
Di Campli C, Gasbarrini A, Nucera E, Franceschi F, Ojetti V, Sanz Torre E, et al. Благотворное влияние эрадикации Helicobacter pylori на идиопатическую хроническую крапивницу. Научные раскопки . 1998 июнь 43 (6): 1226-9. [Медлайн].
Шнайдер Б., Хелблинг А., Пихлер В.Дж. Хроническая идиопатическая крапивница: естественное течение и связь с инфекцией Helicobacter pylori. Int Arch Allergy Immunol . 1999 май. 119(1):60-3. [Медлайн].
Лезнофф А., Джоссе Р.Г., Денбург Дж., Долович Дж. Ассоциация хронической крапивницы и ангионевротического отека с аутоиммунитетом щитовидной железы. Арка Дерматол . 1983 г., август 119(8):636-40. [Медлайн].
Арка Дерматол . 1983 г., август 119(8):636-40. [Медлайн].
Роуз РФ, Бхушан М., Кинг К.М., Родос Л.Е. Солнечный ангионевротический отек: редко распознаваемое состояние? Фотодерматол Фотоиммунол Фотомед . 2005 21 октября (5): 226-8. [Медлайн].
Ботто Северная Каролина, Варшава EM. Солнечная крапивница. J Am Acad Дерматол . 2008 г., декабрь 59(6):909-20; викторина 921-2. [Медлайн].
Каплан А.П. Крапивница ангионевротический отек. Adkinson NFY Jr, Busse WW, Bochner BS, Holgate ST, Simons FER, eds. Аллергия: принципы и практика . Филадельфия, Пенсильвания: Мосби; 2003. 1537-58.
Сакесен С., Секерел Б.Е., Орхан Ф., Коджабас С.Н., Тунсер А., Адалиоглу Г. Этиология различных форм крапивницы у детей. Педиатр Дерматол . 2004 март-апрель. 21(2):102-8. [Медлайн].
2004 март-апрель. 21(2):102-8. [Медлайн].
Каплан А.П. Хроническая крапивница и ангионевротический отек. N Английский J Med . 2002. Том. 346:175-9.
Бельтрани В.С. Крапивница и ангионевротический отек. Дерматол Клин . 1996 г., 14 января (1): 171–198. [Медлайн].
Сотер Н.А. Острая и хроническая крапивница и ангионевротический отек. J Am Acad Дерматол . 1991 г., 25 июля (1 часть 2): 146–54. [Медлайн].
Varadarajulu S. Крапивница и ангионевротический отек. Контроль острых эпизодов, совладание с хроническими случаями. Постград Мед . 2005 май. 117(5):25-31. [Медлайн].
О’Доннелл Б.Ф., Лоулор Ф., Симпсон Дж., Морган М., Гривз М.В. Влияние хронической крапивницы на качество жизни. Бр Дж Дерматол . 1997 фев. 136(2):197-201. [Медлайн].
Бр Дж Дерматол . 1997 фев. 136(2):197-201. [Медлайн].
Зубербир Т., Иффлендер Дж., Земмлер С., Хенц Б.М. Острая крапивница: клинические аспекты и терапевтическая реакция. Акта Дерм Венереол . 1996 г., июль 76 (4): 295-7. [Медлайн].
Дэвис, доктор медицинских наук, Брюэр, доктор медицинских наук. Уртикарный васкулит и синдром гипокомплементарного уртикарного васкулита. Immunol Allergy Clin North Am . 2004 май. 24(2):183-213, vi. [Медлайн].
Каплан А.П. Крапивница и ангионевротический отек. Миддлтон Э., Рид К.Э., Эллис Э.Ф. и др., ред. Аллергия: принципы и практика . Сент-Луис, Миссури: Ежегодник Мосби; 1998. 1104-18.
Шейла М.А., Стивен К.Д.Крапивница. Prim Care Clin Office Pract . 2008. Том. 35:141-57.
35:141-57.
Чарльзворт EN. Крапивница и ангионевротический отек: клинический спектр. Ann Allergy Asthma Immunol Jun . 1996. 76(6):484-95.
Гривз М. Хроническая крапивница. J Allergy Clin Immunol . 2000 Апрель 105 (4): 664-72. [Медлайн].
Hirschmann JV, Lawlor F, English JS, Louback JB, Winkelmann RK, Greaves MW. Холинергическая крапивница.Клиническое и гистологическое исследование. Арка Дерматол . 1987 г., апрель 123(4):462-7. [Медлайн].
Wong RC, Fairley JA, Ellis CN. Дермографизм: обзор. J Am Acad Дерматол . 1984 г., 11 октября (4 ч. 1): 643–52. [Медлайн].
Белани Х., Генслер Л., Баджпай У., Мейнхардт Э., Граф Дж., Пинкус Л. и др. Нейтрофильная крапивница с системным воспалением: серия случаев. ДЖАМА Дерматол . 2013 1 апреля. 149 (4): 453-8. [Медлайн].
ДЖАМА Дерматол . 2013 1 апреля. 149 (4): 453-8. [Медлайн].
Шопке Н., Думулакис Г., Маурер М.Диагностика крапивницы. Индийский дерматол J . 2013 май. 58(3):211-8. [Медлайн]. [Полный текст].
Dibbern DA Jr Крапивница: избранные основные моменты и последние достижения. Med Clin North Am . 2006 г., 90 января (1): 187–209. [Медлайн].
Дибберн Д.А. младший, Дрескин, Южная Каролина. Крапивница и ангионевротический отек: обзор. Immunol Allergy Clin North Am . 2004 май. 24(2):141-62, т. [Medline].
[Руководство] Американская академия аллергии, астмы и иммунологии.Рекомендации по консультациям и направлениям с указанием показаний: чем может помочь аллерголог-иммунолог. J Allergy Clin Immunol . 2006 г. , февраль 117 (консультация по 2-му дополнению): S495-523. [Медлайн].
, февраль 117 (консультация по 2-му дополнению): S495-523. [Медлайн].
Бельтрани В.С. Крапивница: переоценка. Аллергия Астма Proc . 2004 май-июнь. 25(3):143-9. [Медлайн].
Mortureux P, Léauté-Labrèze C, Legrain-Lifermann V, Lamireau T, Sarlangue J, Taïeb A. Острая крапивница в младенчестве и раннем детстве: проспективное исследование. Арка Дерматол . 1998 март 134(3):319-23. [Медлайн].
Ирини Б., Селес Г., Гимеси Э., Тумпек Дж., Эреди Э., Димитриос Г. и др. Клинико-лабораторные исследования в подгруппах хронической крапивницы. Int Arch Allergy Immunol . 2007. 144(3):217-25. [Медлайн].
[Руководство] Зубербир Т., Асеро Р., Биндслев-Йенсен С., Уолтер Каноника Г., Черч М.К., Хименес-Арнау А. и др. Руководство EAACI/GA(2)LEN/EDF/WAO: определение, классификация и диагностика крапивницы. Аллергия . 2009 Октябрь 64 (10): 1417-26. [Медлайн]. [Полный текст].
Аллергия . 2009 Октябрь 64 (10): 1417-26. [Медлайн]. [Полный текст].
Браун Н.А., Картер Д.Д. Уртикарный васкулит. Curr Rheumatol Rep . 2007 г. 9 августа (4): 312-9. [Медлайн].
Хаас Н., Топпе Э., Хенц Б.М. Микроскопическая морфология различных видов крапивницы. Арка Дерматол . 1998 янв. 134(1):41-6. [Медлайн].
[Руководство] Зубербир Т., Асеро Р., Биндслев-Йенсен С., Уолтер Каноника Г., Черч М.К., Хименес-Арнау А.М. и др.Рекомендации EAACI/GA(2)LEN/EDF/WAO: лечение крапивницы. Аллергия . 2009 Октябрь 64 (10): 1427-43. [Медлайн]. [Полный текст].
[Руководство] Зубербир Т. Краткое изложение новых международных рекомендаций EAACI/GA2LEN/EDF/WAO по крапивнице. World Allergy Organ J . 2012 г., 5 января, Приложение 1:S1-5. [Медлайн].
[Медлайн].
Slater JW, Zechnich AD, Haxby DG. Антигистаминные препараты второго поколения: сравнительный обзор. Наркотики . 1999 янв.57(1):31-47. [Медлайн].
Бренеман Д.Л. Цетиризин по сравнению с гидроксизином и плацебо при хронической идиопатической крапивнице. Энн Фармакотер . 1996 30 октября (10): 1075-9. [Медлайн].
Блихен С.С., Томас С.Е., Гривз М.В., Ньютон Дж., Кеннеди К.Т., Хиндли Ф. и др. Циметидин и хлорфенирамин в лечении хронической идиопатической крапивницы: многоцентровое рандомизированное двойное слепое исследование. Бр Дж Дерматол . 1987 г., июль 117 (1): 81-8.[Медлайн].
Лин Р.Ю., Карри А., Песола Г.Р., Найт Р.Дж., Ли Х.С., Бакальчук Л. и др. Улучшение исходов у пациентов с острыми аллергическими синдромами при лечении комбинированными антагонистами h2 и h3.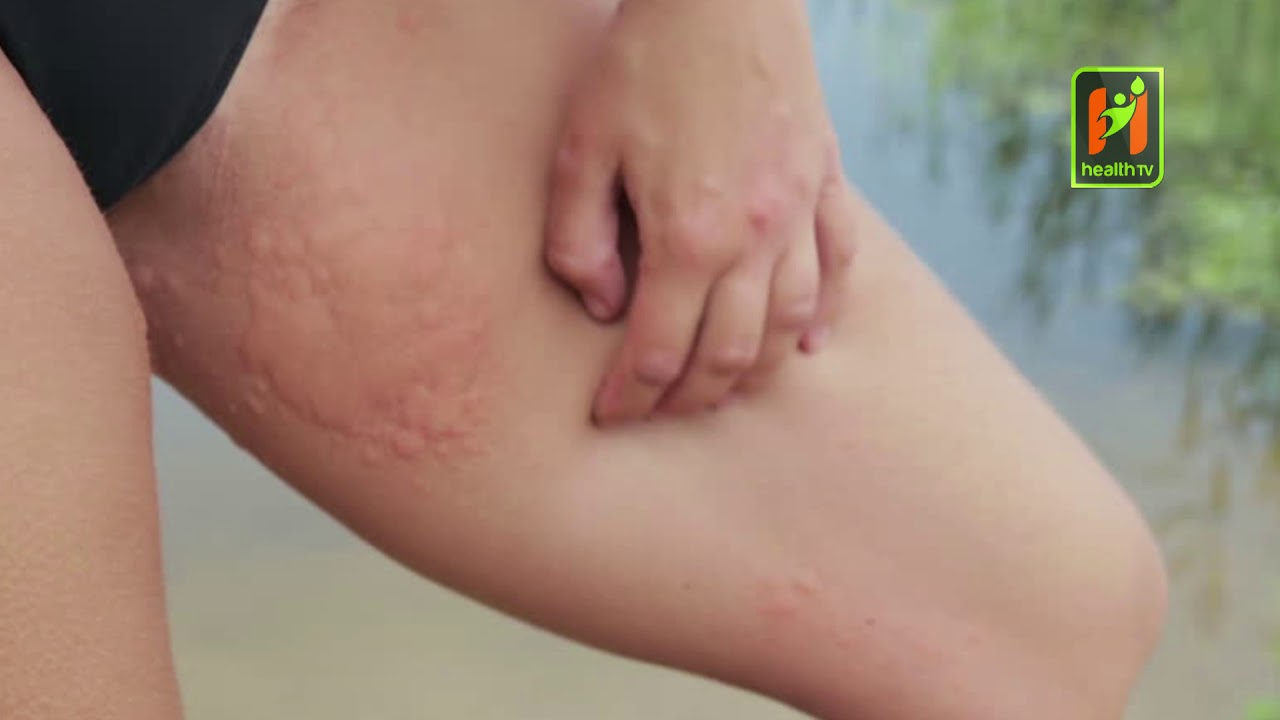 Энн Эмерг Мед . 2000 ноябрь 36 (5): 462-8. [Медлайн].
Энн Эмерг Мед . 2000 ноябрь 36 (5): 462-8. [Медлайн].
Поллак К.В. младший, Романо Т.Дж. Амбулаторное лечение острой крапивницы: роль преднизолона. Энн Эмерг Мед . 1995 26 ноября (5): 547-51. [Медлайн].
Блюстейн Х.М., Гувер Т.А., Банерджи А.С., Камарго К.А. мл., Решеф А., Херску П.Ангионевротический отек, вызванный ингибитором ангиотензинпревращающего фермента, в отделении неотложной помощи районной больницы. Энн Аллергия Астма Иммунол . 2009 г., декабрь 103 (6): 502-7. [Медлайн].
Grattan CE, O’Donnell BF, Francis DM, Niimi N, Barlow RJ, Seed PT, et al. Рандомизированное двойное слепое исследование циклоспорина при хронической «идиопатической» крапивнице. Бр Дж Дерматол . 2000 авг. 143(2):365-72. [Медлайн].
О’Доннелл Б.Ф., Барр Р.М., Блэк А.К., Фрэнсис Д.М., Кермани Ф., Ниими Н. и др. Внутривенный иммуноглобулин при аутоиммунной хронической крапивнице. Бр Дж Дерматол . 1998 г., янв. 138(1):101-6. [Медлайн].
Граттан К.Э., Фрэнсис Д.М., Слейтер Н.Г., Барлоу Р.Дж., Гривз М.В. Плазмаферез при тяжелой, непрекращающейся хронической крапивнице. Ланцет . 1992, 2 мая. 339(8801):1078-80. [Медлайн].
Верни Р., Шварц Т., Гшнайт Ф. Лечение колхицином уртикарного васкулита. Дерматологический . 1986. 172(1):36-40. [Медлайн].
Ruzicka T, Goerz G. Системная красная волчанка и васкулитная крапивница. Влияние уровня дапсона и комплемента. Дерматологический . 1981. 162(3):203-5. [Медлайн].
Неттис Э., Дамбра П., Д’Оронцио Л., Лориа М.П., Ферраннини А., Турси А.Сравнение монтелукаста и фексофенадина при хронической идиопатической крапивнице. Арка Дерматол . 2001 янв. 137(1):99-100. [Медлайн].
Асеро Р., Тедески А., Лорини М. Антагонисты лейкотриеновых рецепторов при хронической крапивнице. Аллергия . 2001 май. 56(5):456-7. [Медлайн].
Гобер Л.М., Стерба П.М., Экман Дж.А., Сайни С.С. Эффект анти-IgE (омализумаб) у пациентов с хронической идиопатической крапивницей (ХИК). J Allergy Clin Immunol .2008. 121 (2 супп 1): S147. [Полный текст].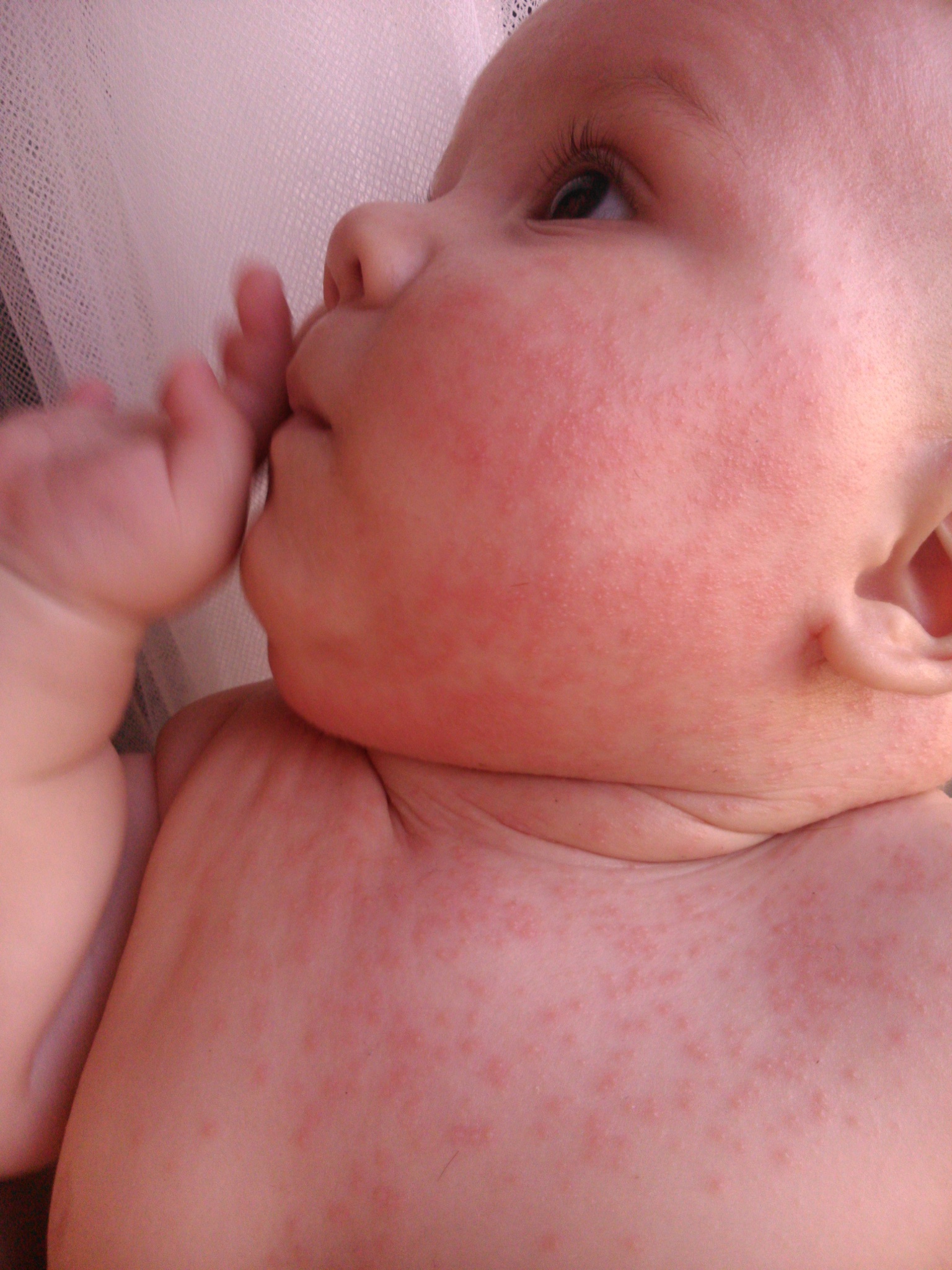
Вонг Дж.Т., Надь К.С., Кринцман С.Дж., Маклин Дж.А., Блох К.Дж. Быстрая пероральная десенсибилизация для пациентов с аспириновой крапивницей-ангионевротическим отеком. J Allergy Clin Immunol . 2000 май. 105(5):997-1001. [Медлайн].
Граттан СЕ. Чувствительность к аспирину и крапивница. Clin Exp Дерматол . 2003 г. 28 марта (2): 123-7. [Медлайн].
Диас Хара М., Перес Монтеро А., Грасиа Бара М.Т., Кабреризо С., Сапатеро Л., Мартинес Молеро М.И.Аллергические реакции на ибупрофен у детей. Педиатр Дерматол . 2001 январь-февраль. 18(1):66-7. [Медлайн].
Лэнси Р.А., Шефер О.П., Маккормик М.Дж. Аортокоронарное шунтирование и замена аортального клапана с холодовой кардиоплегией у пациента с холодовой крапивницей. Энн Аллергия Астма Иммунол . 2004 фев. 92(2):273-5. [Медлайн].
2004 фев. 92(2):273-5. [Медлайн].
Simonart T, Askenasi R, Lheureux P. Особенности крапивницы в отделении неотложной помощи. Eur J Emerg Med . 1994 июнь 1 (2): 80-2. [Медлайн].
Саймонс ИП. Анафилаксия. J Allergy Clin Immunol . 2010, февраль 125 (2 Дополнение 2): S161-81. [Медлайн].
Наджиб У., Шейх Дж. Обновленная информация об острой и хронической крапивнице для врача первичной медико-санитарной помощи. Постград Мед . 2009 янв. 121(1):141-51. [Медлайн].
Пунавалла Т., Келли Б. Крапивница: обзор. Am J Clin Dermatol .2009. 10(1):9-21. [Медлайн].
Саймонс ИП. h2-антигистаминные препараты: более актуальны, чем когда-либо, при лечении аллергических заболеваний. J Allergy Clin Immunol . 2003 г., октябрь 112 (4 Дополнение): S42-52. [Медлайн].
J Allergy Clin Immunol . 2003 г., октябрь 112 (4 Дополнение): S42-52. [Медлайн].
Bains SN, Hsieh FH. Современные подходы к диагностике и лечению системного мастоцитоза. Энн Аллергия Астма Иммунол . 2010 янв. 104(1):1-10; викторина 10-2, 41. [Medline].
Бэк Й.С., Чон Дж., Ким Дж.Х., О Ч.Х.Тяжесть острой и хронической крапивницы коррелирует с уровнем D-димера, но не с С-реактивным белком или общим IgE. Clin Exp Дерматол . 2014 39 октября (7): 795-800. [Медлайн].
Зубербир Т. и др. Европейская академия аллергии и клинической иммунологии, Глобальная европейская сеть по аллергии и астме, Европейский дерматологический форум, Всемирная организация по аллергии. Руководство EAACI/GA(2) LEN/EDF/WAO по определению, классификации, диагностике и лечению крапивницы: редакция и обновление 2013 г.

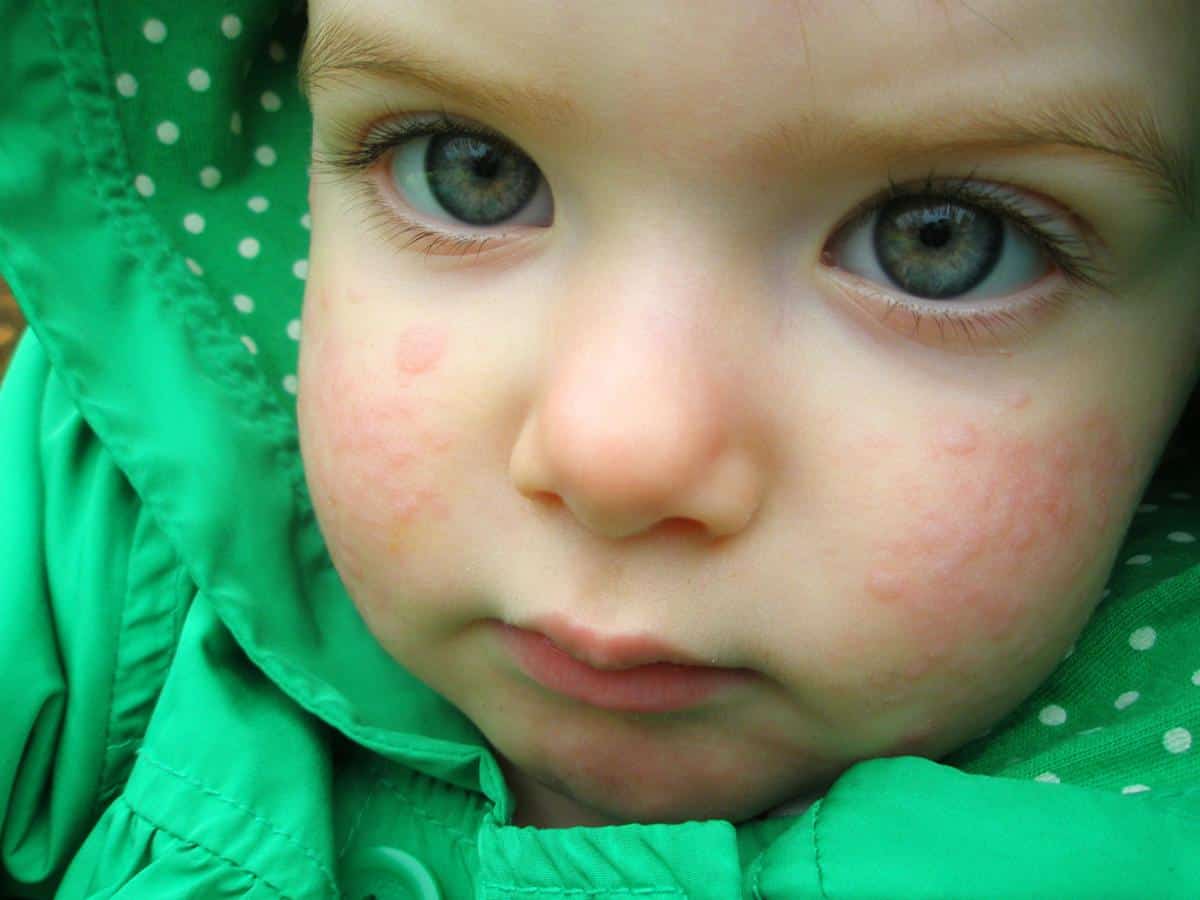 )
)
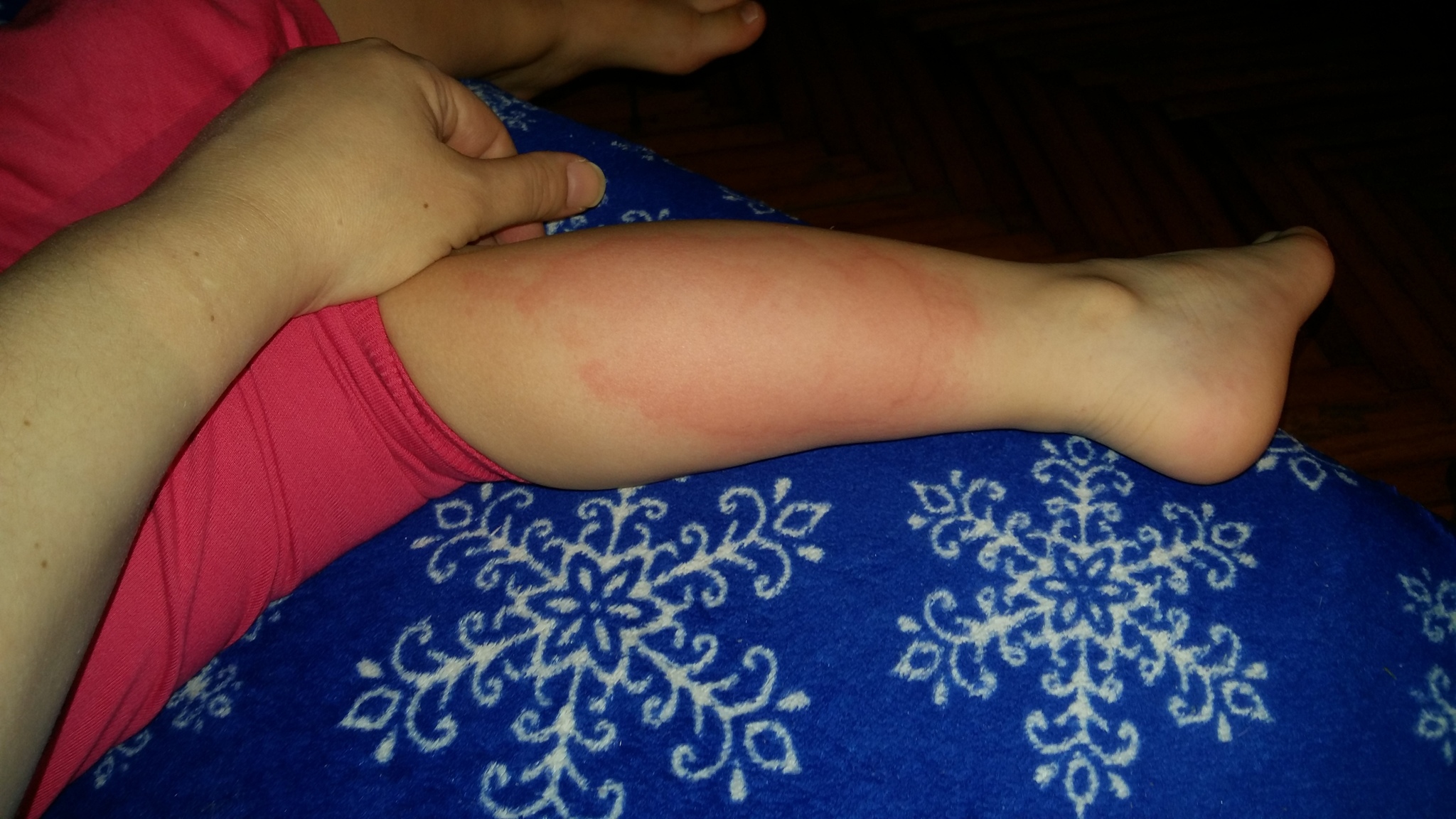 У новорожденных протоки потовых желез остаются незрелыми и не могут функционировать в полном объеме. Если малыш родился раньше срока и находится в инкубаторе в отделении интенсивной терапии новорожденных, у него жар или просто он слишком тепло одет, то риск развития потницы повышается.
У новорожденных протоки потовых желез остаются незрелыми и не могут функционировать в полном объеме. Если малыш родился раньше срока и находится в инкубаторе в отделении интенсивной терапии новорожденных, у него жар или просто он слишком тепло одет, то риск развития потницы повышается.

 К ним относится дым сигарет, пыль, пыльца растений, моющие, косметические средства, краска, лаки, шерсть животных;
К ним относится дым сигарет, пыль, пыльца растений, моющие, косметические средства, краска, лаки, шерсть животных;
 В случае подозрения на отек Квинке нужно немедленно вызывать скорую помощь, первым долом медики сделают инъекцию адреналина и введут антигистаминный препарат. Так же они помогут, если вдруг произойдет остановка дыхания.
В случае подозрения на отек Квинке нужно немедленно вызывать скорую помощь, первым долом медики сделают инъекцию адреналина и введут антигистаминный препарат. Так же они помогут, если вдруг произойдет остановка дыхания.
 Сначала они появляются в виде зудящих, красных отечных, затвердевших уртикарных пустул, в центре которых в течение одного-трех дней образуются пузырьки.
Сначала они появляются в виде зудящих, красных отечных, затвердевших уртикарных пустул, в центре которых в течение одного-трех дней образуются пузырьки.