Нейродермит (атопический дерматит). Как его лечить?
Нейродермит
Является рецидивирующим заболеванием, которое проявляетс двумя основными симптомами: воспалением и зудом кожи.Это хроническое заболевание, которое может проявится в детстве и сопровождать вас на протяжении всей жизни. Людям с нейродермитом живется очень не просто из-за частого проявления симптомов. При борьбе с этой болезнью, главная задача — максимально продлить периоды спокойствия кожи.
Точные причины заболевания не установлено, но принято считать что оно обусловлено генетическими факторами, и особенностями кожных покровов. Существуют факторы, которые чаще всего провоцируют проявление или обострение нейродермита (о них мы расскажем в нашей статье).
В наши дни термин «нейродермит» является заменой термина — атопический дерматит. Проводимые исследования доказали, что толчком к развитию болезни является стресс или вирусная инфекция (у взрослых). Подавляющее большинство больных узнали о своем диагнозе при проявлении симптомов в детстве (до 7 лет).
Симптомы
Нейродермит имеет ярко-выраженные симптомы, а именно: сильный зуд, шелушение кожи, покраснение (на локтевых и коленных сгибах и кожных складках на шее). Кроме того, на лице могут образовываться гнойные образования и сыпь. Иногда болезнь сочетается с другими болезнями, такими как астма, аллергический ринит, поллионоз.
Факторы влияющие на обострение нейродермита:
- • Постоянный контакт с возможными аллергенами: пылью, шерстью животных, пыльцой растений, пищевыми аллергенами;
- • Стрессы, сильные эмоциональные потрясения;
- • Сбои в работе гормональной системы;
- • Проблемы ЖКТ;
- • Неправильное использование медицинских препаратов;
- • Несоблюдение правил гигиены.
* Атопический дерматит связан с наследственностью, поэтому если у одного или обоих родителей присутствует данное заболевание, с большой долей вероятности оно передастся будущему ребенку.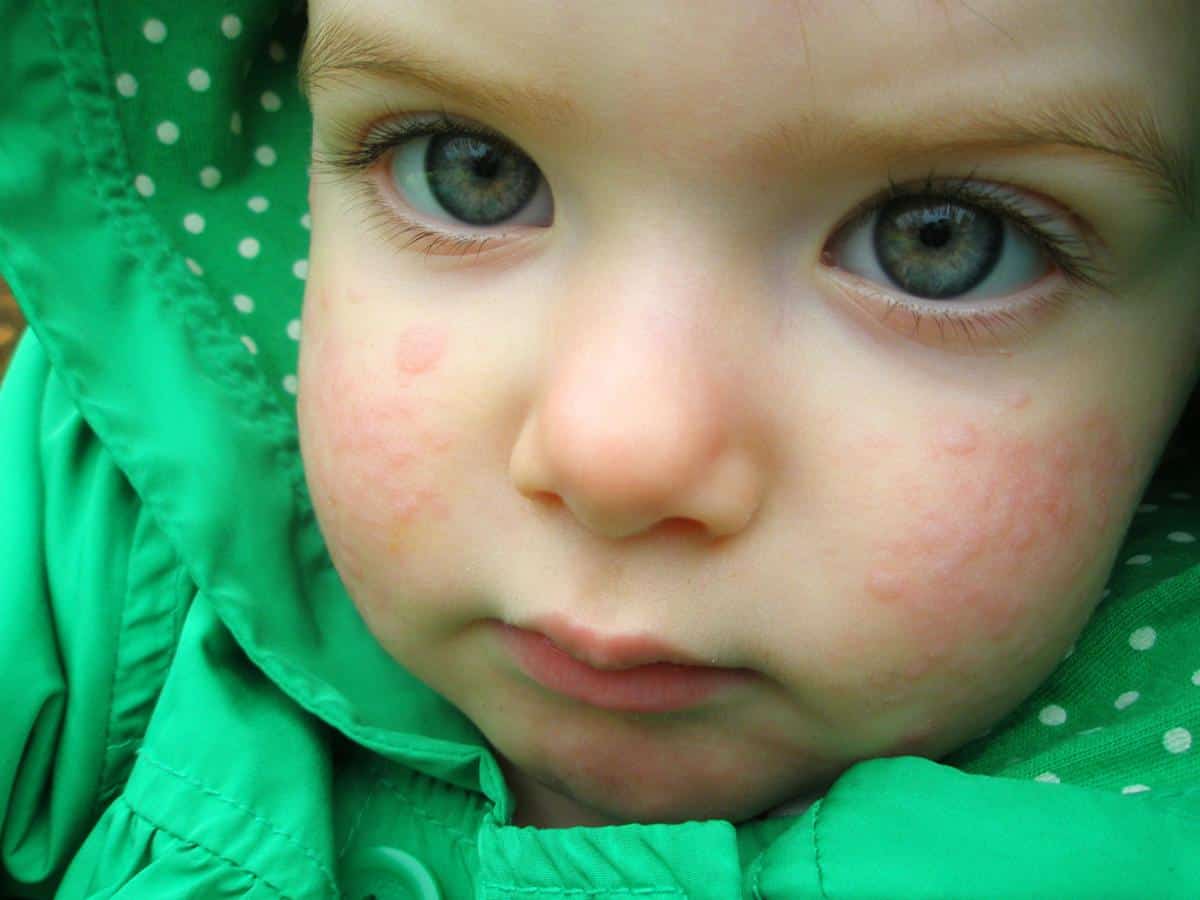
Проявления болезни на различных стадиях.
Обычно самые первые проявления нейродермита заметны в первые месяцы жизни. Они проявляются в виде шелушащихся покраснений кожи на лице (вокруг глаз, за ушами, в области бровей, на щеках). По мере взросления ребенка, локация покраснений может меняться (слизистая глаз, носа, половых органов. Обострения чаще всего происходят в осенне-зимний период, а летом состояние улучшается. Самым заметным симптомом является сильный зуд! Он носит патологический характер. При чесании образуются микро-раны через которые может попасть инфекция. Именно поэтому следует бороться с симптомами нейродермита.
Иногда (во время ремиссии) симптомы облегчаются или пропадают совсем. Этот период может длиться от нескольких недель до нескольких лет. Если симптомы нейродермита не беспокоят вас более 7 лет, значит можно говорить о вашем выздоровлении. Однако, так как болезнь до конца не изучена — нет четкого понимания, ушла ли болезнь навсегда. Существует вероятность ее возвращения.
Диагностика нейродермита.
При проявлении симптомов следует обращаться к дерматологу для постановки диагноза. При наличии хотя бы 3-ех из перечисленных факторов, врач заподозрит нейродермит:
- • Зуд кожи;
- • Видимость кожных поражений;
- • Наследственный фактор;
- • Наличие рецидивов;
- • Обострения при аллергии или сильном стрессе;
- • Частые инфекции кожных покровов;
- • Темные круги вокруг глаз;
- • Обострения в осенне-зимний период;
- • Сухость кожи;
- • Появление дополнительных складах на нижних веках.
* После изучения факторов диагноз подтверждают или опровергают лабораторными исследованиями. Назначается общий и биохимический анализ крови, мочи и кала, а также аллергопробы.
Профилактика и лечение нейродермита.
Терапия заболевания предполагает две цели — устранить имеющиеся нарушения организма,и уменьшить продолжительность и частоту рецидивов заболевания. В данном случае уместно комплексное лечение,а именно — сочетание улучшения условий больного и прием антигистаминных и гормональных препаратов.
В данном случае уместно комплексное лечение,а именно — сочетание улучшения условий больного и прием антигистаминных и гормональных препаратов.
Для начала, необходимо исключить контакт больного с потенциальными аллергенами. Рекомендуется строгая диета, которая исключает все острое, цитрусосодержащее, шоколад, яйца, молока и какао. В помещении должна часто проводится влажная уборка, а также отсутствовать ковры, перьевые подушки, домашние животные.
Медикаментозная терапия должна начинаться с приема антигистаминных средств (II-ого и III-его поколения). Список препаратов должен быть написан вашим лечащим врачом, исходя из индивидуального протекания вашей болезни. В особо тяжелых случаях (при присоединении дополнительной инфекции через поврежденные участки кожи), могут быть назначены системные антибиотики широкого спектра действия.
Физиотерапия может применяться при лечении хронического нейродермита. На пораженные участки воздействуют ультразвуком, ультрафиолетом, током, магнитом, озоном, кислородом, а также комбинацией химического и физического воздействия. Методы могут иметь противопоказания, поэтому необходимо обсуждать данный метод лечения со своим лечащим врачом.
Методы могут иметь противопоказания, поэтому необходимо обсуждать данный метод лечения со своим лечащим врачом.
Местное лечение подразумевает использование средств, которые можно нанести прямо на пораженный участок (гели, мази). Эта группа лекарств приносит наиболее выраженный эффект снятия симптомов атопического дерматита. Делятся эти средства на две группы: гормональные и негормональные. Выбор в пользу тех или иных средств, должен быть одобрен вашим лечащим врачом.
Вывод.
Нейродермит (или атопический дерматит) — является хроническим заболеванием, которое может способствовать попаданию других инфекций в организм. Для диагностики заболевания,облегчения симптомов и лечения — необходимо консультация опытного врача-дерматолога. В нашей многопрофильной клинике Sante Clinic работают опытные врачи, которые помогут вам точно установить диагноз и подобрать правильное лечение. Без очередей и не комфортных условий приема! Ждем вас в Sante Clinic!
Сальмонелла (небрюшнотифозная)
Обзор
Бремя болезней пищевого происхождения весьма значительно: каждый год заболевает почти каждый десятый человек, что приводит к потере 33 миллионов лет здоровой жизни. Болезни пищевого происхождения могут быть тяжелыми, особенно у детей раннего возраста. Диарейные болезни — наиболее распространенные заболевания, вызванные нездоровой пищей. Ими ежегодно заболевает 550 миллионов человек, в том числе 220 миллионов детей младше 5 лет. Salmonella является одной из четырех основных причин диарейных болезней во всем мире.
Болезни пищевого происхождения могут быть тяжелыми, особенно у детей раннего возраста. Диарейные болезни — наиболее распространенные заболевания, вызванные нездоровой пищей. Ими ежегодно заболевает 550 миллионов человек, в том числе 220 миллионов детей младше 5 лет. Salmonella является одной из четырех основных причин диарейных болезней во всем мире.
Salmonella
Хотя вызывать заболевание людей могут все серотипы, некоторые из них являются специфичными по хозяину и могут жить лишь в одном или нескольких видах животных: так, например, серотип Dublin Salmonella enterica живет в крупном рогатом скоте, а серотип Choleraesuis  Когда эти конкретные серотипы вызывают болезнь у человека, такая болезнь часто бывает инвазивной и может представлять угрозу для жизни.
Когда эти конкретные серотипы вызывают болезнь у человека, такая болезнь часто бывает инвазивной и может представлять угрозу для жизни.
Однако большинство серотипов присутствует в широком ряде носителей. Такие серотипы обычно вызывают гастроэнтерит, который часто протекает без осложнений и не требует лечения, но может протекать в тяжелой форме у детей, пожилых людей и пациентов с ослабленным иммунитетом. К этой группе относятся серотип Enteritidis Salmonella enterica и серотип Typhimurium Salmonella enterica два наиболее важных серотипа Salmonella передаваемых от животных человеку в большинстве регионов мира.
Болезнь
Сальмонеллез — это болезнь, вызываемая бактерией Salmonella. Для нее обычно характерны резкое повышение температуры, боль в области живота, диарея, тошнота и иногда рвота.
Симптомы болезни появляются через 6-72 часа (обычно через 12-36 часов) после поглощения Salmonella, и болезнь длится от 2 до 7 дней.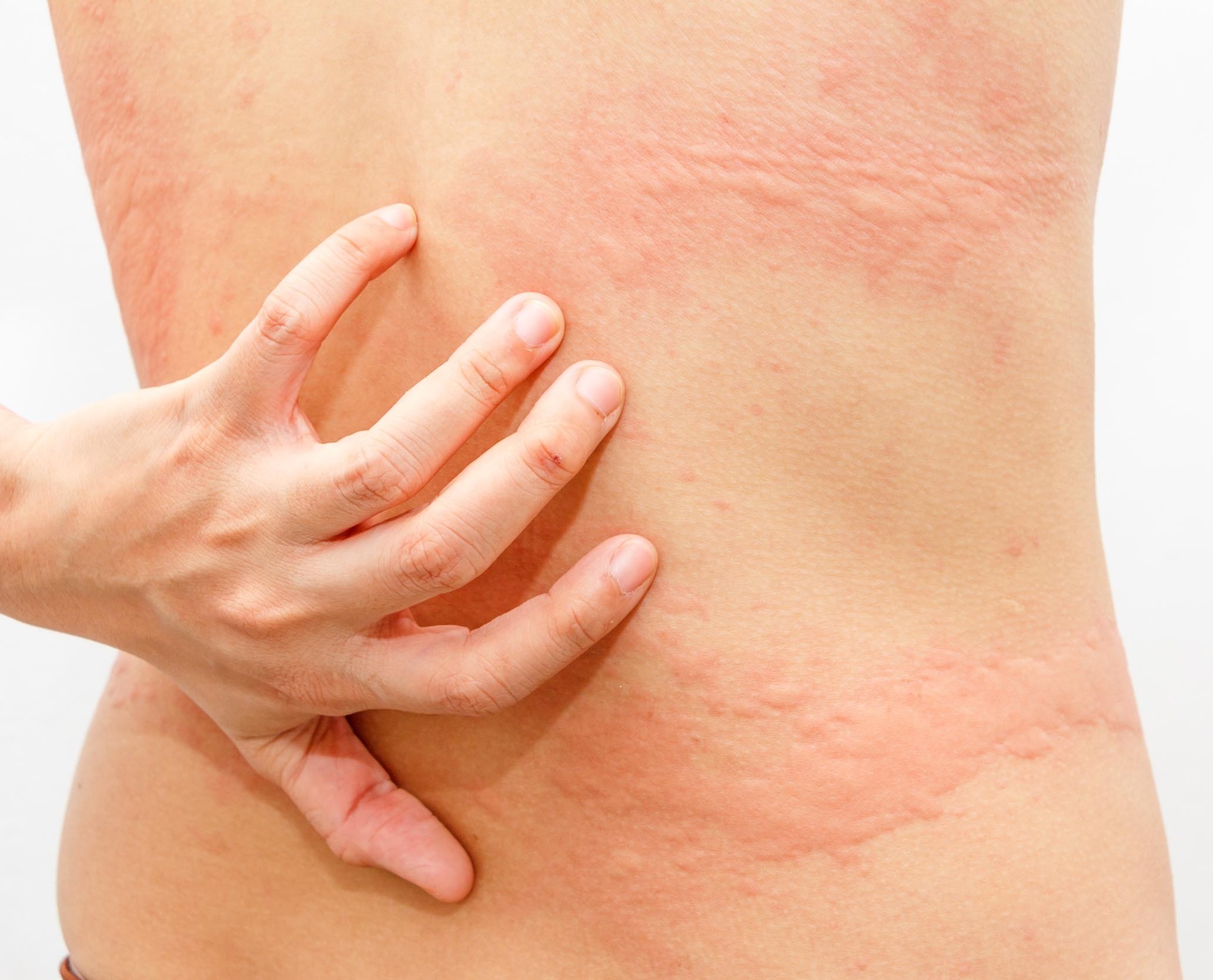
Симптомы сальмонеллеза протекают относительно легко, и в большинстве случаев пациенты выздоравливают без специального лечения. Однако в некоторых случаях, особенно у детей и пожилых пациентов, связанное с болезнью обезвоживание может становиться тяжелым и представлять угрозу для жизни.
Хотя крупные вспышки Salmonella обычно привлекают внимание СМИ, от 60 до 80% всех случаев заболевания сальмонеллезом не регистрируется в рамках известных вспышек болезни. Такие случаи заболевания классифицируются как спорадические или же вообще не диагностируются в этом качестве.
Источники и передача инфекции
- Бактерия Salmonella широко распространена среди домашних и диких животных, преимущественно среди животных, используемых в пищу, таких как домашняя птица, свиньи и крупный рогатый скот; а также среди домашних животных, включая кошек, собак, птиц и рептилий, таких как черепахи.
- Salmonella может проходить через всю пищевую цепь — от корма для животных, первичного производства и до дома или предприятий общественного питания.

- Люди заражаются сальмонеллезом, как правило, в результате потребления зараженных пищевых продуктов животного происхождения (в основном яиц, мяса, домашней птицы и молока), хотя к передаче инфекции могут быть причастны и другие пищевые продукты, включая зеленые овощи, загрязненные навозом.
- Может иметь место и передача инфекции от человека человеку фекально-оральным путем.
- Случаи заболевания людей происходят также при контактах с инфицированными животными, включая домашних животных. У инфицированных животных признаки болезни часто не проявляются.
Лечение
В тяжелых случаях заболевания лечение заключается в восполнении электролитов (для обеспечения поступления в организм электролитов, таких как ионы натрия, калия и хлора, выведенных с рвотой и диареей) и регидратации.
При легких случаях заболевания или заболевании средней тяжести у здоровых людей обычная терапия противомикробными препаратами не рекомендуется. Это связано с тем, что противомикробные препараты могут не уничтожить бактерию полностью и способствовать селекции устойчивых штаммов, что может впоследствии привести к тому, что лекарство станет неэффективным.:max_bytes(150000):strip_icc()/close-up-examination-by-doctor--allergic-rash--1212945208-02706b73e6ab4198bf3c7672040a3aab.jpg) .
.
Однако такие группы риска, как дети грудного возраста, пожилые люди и пациенты с ослабленным иммунитетом, могут нуждаться в лечении противомикробными препаратами. Противомикробные препараты обычно назначаются и в случаях, когда инфекция распространяется из кишечника на другие части организма.
В связи с глобальным усилением устойчивости к противомикробным препаратам необходимо регулярно пересматривать руководящие принципы лечения, принимая во внимание модель устойчивости бактерии с учетом данных местной системы эпиднадзора
Методы профилактики
Для профилактики требуются контрольные меры во всех звеньях пищевой цепи — от сельскохозяйственного производства до обработки, производства и приготовления пищевых продуктов как в коммерческих организациях, так и в домашних условиях.
Профилактические меры для защиты от Salmonella в домашних условиях схожи с мерами, принимаемыми для защиты от других бактериальных болезней пищевого происхождения (см.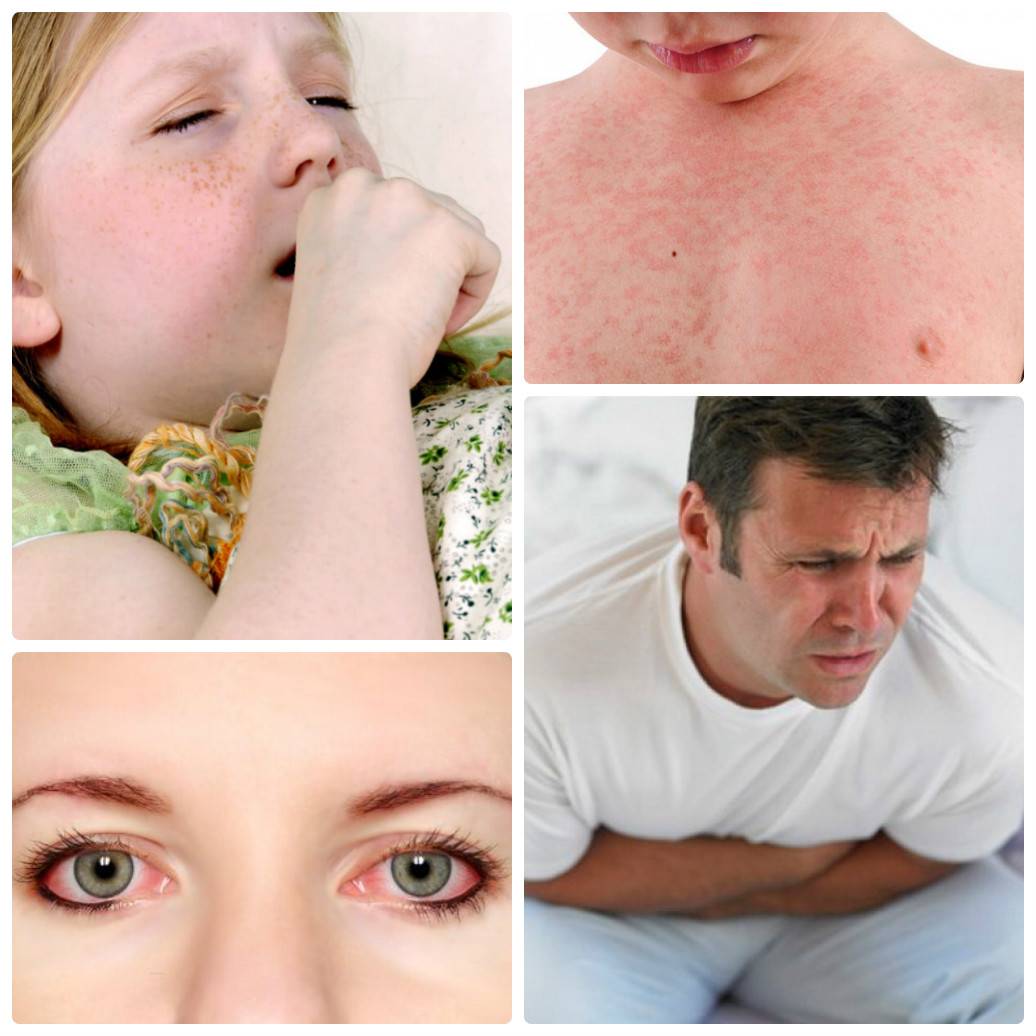 приведенные ниже «Рекомендации для лиц, занимающихся обработкой и приготовлением пищевых продуктов»).
приведенные ниже «Рекомендации для лиц, занимающихся обработкой и приготовлением пищевых продуктов»).
Контакты между детьми грудного или раннего возраста и домашними животными (кошками, собаками, черепахами и т. п.), которые могут быть носителями Salmonella, должны происходить под тщательным наблюдением.
Национальные и региональные системы эпиднадзора за болезнями пищевого происхождения являются важными средствами для изучения и отслеживании ситуации с таким болезнями, а также для выявления сальмонеллеза и других кишечных инфекций на ранних стадиях и принятия ответных мер, что позволяет предотвращать дальнейшее распространение таких болезней.
Рекомендации для населения и лиц, совершающих поездки
Обеспечить безопасность во время поездок помогут следующие рекомендации:
- Обеспечить, чтобы пищевые продукты прошли надлежащую тепловую обработку и были все еще горячими при их подаче.
- Избегать употребления сырого молока и продуктов, приготовленных из сырого молока.
 Пить только пастеризованное или кипяченое молоко.
Пить только пастеризованное или кипяченое молоко. - Избегать употребления льда, если только он не был изготовлен из безопасной воды.
- При наличии сомнения в безопасности воды, прокипятить ее или, если это невозможно, продезинфицировать ее с помощью какого-либо надежного дезинфицирующего вещества медленного действия (обычно такие вещества можно приобрести в аптеках).
- Тщательно мыть руки и часто использовать мыло, особенно после контактов с домашними или сельскохозяйственными животными, а также после посещения туалета.
- Тщательно мыть фрукты и овощи, особенно при их потреблении в сыром виде. По возможности снимать кожуру с овощей и фруктов.
Рекомендации для лиц, занимающихся обработкой и приготовлением пищевых продуктов
ВОЗ сформулировала следующие рекомендации для лиц, занимающихся обработкой и приготовлением пищевых продуктов:
- Лицам, занимающимся обработкой и приготовлением пищевых продуктов как профессионально, так и в домашних условиях, следует проявлять бдительность при приготовлении пищи и соблюдать касающиеся приготовления пищи правила гигиены.

- Лица, профессионально занимающиеся обработкой и приготовлением пищевых продуктов, у которых наблюдается повышенная температура, диарея, рвота или заметные инфицированные повреждения кожи, должны незамедлительно сообщить об этом своему работодателю.
- Брошюра ВОЗ «Пять важнейших принципов безопасного питания» служит основой образовательных программ для подготовки лиц, занимающихся обработкой и приготовлением пищевых продуктов, и для просвещения потребителей. Эти принципы особенно важны для предотвращения пищевых отравлений. Указанные пять принципов заключаются в следующем:
Рекомендации для производителей фруктов, овощей и рыбы
Брошюры ВОЗ «Пять важнейших принципов выращивания более безопасных фруктов и овощей: укрепление здоровья посредством уменьшения микробного заражения» и «Пять важнейших принципов повышения безопасности продукции аквакультуры в целях охраны здоровья населения» знакомят сельскохозяйственных рабочих, в том числе мелких фермеров, выращивающих свежие фрукты, овощи и рыбу для себя, своих семей и для продажи на местных рынках, с ключевыми практическими методами для предотвращения заражения микробами.
Пять важнейших принципов выращивания более безопасных фруктов и овощей заключаются в следующем:
- Соблюдайте надлежащую личную гигиену.
- Защищайте поля от загрязнения фекалиями животных.
- Используйте обработанные фекалии.
- Оценивайте риски, которые представляют ирригационные воды, и управляйте такими рисками.
- Содержите собранный урожай и оборудование для его хранения в чистоте и сухости.
«Пять важнейших принципов повышения безопасности продукции аквакультуры в целях охраны здоровья населения»
- Соблюдайте надлежащую личную гигиену.
- Содержите пруд в чистоте.
- Следите за качеством воды.
- Следите за здоровьем рыбы.
- Используйте чистое оборудование и контейнеры для сбора рыбы.
Деятельность ВОЗ
В сотрудничестве с другими заинтересованными сторонами ВОЗ решительно отстаивает важную роль безопасности пищевых продуктов как одной из ключевых составляющих обеспечения доступа к безопасной и питательной диете. ВОЗ разрабатывает меры политики и рекомендации, охватывающие всю пищевую цепь от производства до потребления, опираясь при этом на разные виды экспертных знаний и опыта в самых разных областях.
ВОЗ разрабатывает меры политики и рекомендации, охватывающие всю пищевую цепь от производства до потребления, опираясь при этом на разные виды экспертных знаний и опыта в самых разных областях.
ВОЗ работает над укреплением систем обеспечения безопасности пищевых продуктов во все более глобализованном мире. Установление международных стандартов безопасности пищевых продуктов, повышение качества эпидназдора за болезнями, просвещение потребителей и подготовка лиц, занимающихся обработкой и приготовлением пищевых продуктов, в области безопасного обращения с пищевыми продуктами входят в число важнейших способов предотвращения болезней пищевого происхождения.
ВОЗ укрепляет потенциал национальных и региональных лабораторий в области эпиднадзора за патогенами пищевого происхождения, такими как Campylobacter и Salmonella.
Кроме того, ВОЗ способствует комплексному эпиднадзору за устойчивостью патогенов, присутствующих в пищевой цепи, к противомикробным препаратам, собирая образцы у людей, животных и образцы пищевых продуктов и анализируя данные, полученные в разных секторах.
ВОЗ совместно с ФАО оказывает помощь государствам-членам, координируя международные усилия по раннему выявлению вспышек болезней пищевого происхождения и соответствующим ответным мерам через сеть национальных органов в государствах-членах.
Кроме того, ВОЗ осуществляет научную оценку, которая используется в качестве основы для разрабатываемых Комиссией ФАО/ВОЗ по Кодекс алиментариус международных стандартов, принципов и рекомендаций в отношении пищевых продуктов для профилактики болезней пищевого происхождения.
Как справиться с аллергией в домашних условиях
Как справиться с аллергией в домашних условиях
Нам кажется, что пик аллергии уже прошел, в реальности же природа продолжает цвести и как следствие аллергия нас не «отпускает». В этот период природа играет с нами злую шутку, но она же и помогает, ведь наряду с аптечными лекарствами неприятные симптомы можно облегчить с помощью натуральных средств. Они не имеют побочных эффектов и найдутся в каждом доме.
Кожный зуд и дерматит
Если чешется тело, примите холодный душ: он сужает кровеносные сосуды и через кожу начинает выделяться меньше веществ, вызывающих раздражение. Принесут облегчение ванны с успокаивающими и заживляющими травами: ромашкой, чистотелом, чередой, душицей, крапивой. После душа нанесите на пораженные участки кожи алоэ вера (свежий сок, гель или крем) или оливковое масло.
Насморк и ринит
Если вы чихаете, заложен и чешется нос, то первая помощь — полоскание носоглотки. Для этого можно использовать спрей с морской водой или приготовить жидкость дома. Поставить на огонь 1 литр чистой воды. Когда закипит, добавить 1 чайную ложку крупной морской соли и оставить на огне на 3 минуты; затем остудить и перелить в стеклянную бутылку. Наклоните голову вбок над ванной и с помощью специального чайничка («нети») или большого шприца (без иглы) вливайте раствор в одну ноздрю и выводите наружу через вторую. Повторите процедуру наоборот.
Конъюнктивит
Если чешутся и слезятся глаза, поможет холодный компресс из смоченного ледяной водой полотенца или полежавших в морозильнике металлических столовых ложек. Приготовьте противовоспалительный и обеззараживающий раствор: в 0,5 л воды добавьте 3 капли эфирного масла ромашки. Намочите ватные диски и приложите к векам на 10 минут. Также можно протереть глаза соком алоэ. Выходя на улицу, не забудьте взять глазные капли «слеза натуральная».
Внимание: натуральные средства не помогут вылечить аллергию! Обратитесь за консультацией к врачу-аллергологу.
причины, симптомы, лечение, первая помощь при отеке Квинке
Что такое отек Квинке?
Ангионевротический отек — чрезмерная реакция организма в ответ на действие аллергена. В отличие от крапивницы, когда реакция проявляется на коже в виде сыпи, при отёке Квинке больше выражен сосудистый компонент, и локальный отёк распространяется на области с рыхлой подкожно-жировой клетчаткой — шея, нижняя часть лица, веки. Реже наблюдается отёк кистей, стоп, половых и внутренних органов.
Реже наблюдается отёк кистей, стоп, половых и внутренних органов.
Примерно каждый десятый в жизни хотя бы раз перенёс это состояние, но больше подвержены этому заболеванию женщины молодого и среднего возраста. Спровоцировать аллергический отёк может химический агент, лекарства, продукты питания, контакт с растениями, укус насекомого.
Симптомы отека Квинке
Проявляется в увеличении отдельной части лица или тела, сглаживании контуров без особых изменений кожных покровов. Отёк плотный, не продавливается нажатием на него. Ощущается как «напряжение» в ткани, боль, зуд внутри. Отёк в области рта, шеи может распространиться вглубь на гортань и вызвать удушье, что происходит в каждом третьем случае. Наблюдается охриплость голоса, кашель, затрудненное дыхание вплоть до остановки. Это может стоить жизни, если вовремя не оказать медицинскую помощь.
Что делать до приезда врача?
- Вызвать скорую помощь или самостоятельно направиться в больницу;
- Постараться успокоить больного,
- Устранить вызвавший приступ аллерген,
- Обеспечить доступ свежего воздуха больному: расстегнуть ворот рубашки, открыть окно и др.
 ,
,
Лечение отёка Квинке
Обычно показана госпитализация в ЛОР, аллергологическое или терапевтическое отделение. В угрожающей ситуации может быть проведены, реанимационные мероприятия. Антигистаминные средства назначают в виде инъекций, так как возможный отек внутренних органов уменьшает всасывание в желудочно-кишечном тракте.
Вводят препараты для суживания периферических сосудов (эфедрин, кофеин), аскорбиновую кислоту, витамины группы B, препараты кальция.
Перенёсшим отёк Квинке показана гипоаллергенная диета, исключающая шоколад, яйца, рыбу, цитрусовые, пшеницу, молоко и некоторые другие продукты. Восстановление длится в зависимости от тяжести перенесённого приступа до нескольких недель. Для профилактики необходимо выявить провоцирующий агент, постараться избегать его. Также иметь в аптечке антигистаминные средства, сорбенты.
Отек Квинке — сильное проявление аллергической реакции, которое требует незамедлительной помощи специалистов. При несвоевременном обращении может привести к летальному исходу, так как аллерген подобен яду для организма, который так сильно реагирует на определенные продукты питания, укус насекомого или медикамент.
При несвоевременном обращении может привести к летальному исходу, так как аллерген подобен яду для организма, который так сильно реагирует на определенные продукты питания, укус насекомого или медикамент.
Блохи домашних животных на людях
Могут ли блохи кошек и собак жить на людях?
Короткий ответ: блохи могут кусать людей, но они не станут жить у вас на теле. Блохи предпочитают вашего питомца в качестве хозяина и источника крови.
У кошек и собак наиболее распространены два вида блох:
- Ctenocephalides felis — научное название кошачьих блох и
- Ctenocephalides canis — научное название собачьих блох.
Несмотря на их названия, самая распространенная блоха, найденная у собак и кошек – это кошачья блоха. Это связано с тем, что блохи обычно непривередливы в выборе хозяина, а это означает, что даже если они предпочтитают кошек или собак, оба вида не откажутся ни от кошек, ни от собак, а иногда и от людей!
Хорошая новость для владельцев домашних животных заключается в том, что, хотя они и могут кусать людей, они не могут на них жить. Научные исследования показывают, что наши относительно безволосые тела не являются достаточно хорошим укрытием, блохам трудно к ним прикрепиться, к тому же кожа человека не дает количество тепла достаточное для долгосрочного выживания.
Научные исследования показывают, что наши относительно безволосые тела не являются достаточно хорошим укрытием, блохам трудно к ним прикрепиться, к тому же кожа человека не дает количество тепла достаточное для долгосрочного выживания.
Темная, влажная среда из меха – идеальное место для жизни блох. Поэтому они не могут плодиться на людях, для этого им нужна собака, кошка или другое животное. Если вы являетесь единственным источником пищи, они не смогут размножаться.
Обратите внимание, что блохи могут оставаться на вашей коже и одежде, но лишь на короткое время, используя вас как «перевозчика» в ожидании более подходящего хозяина, например кошки или собаки. Они также могут поселяться в вашем доме, откладывая яйца на вашем питомце, которые потом распространяются по окружающим поверхностям: мебели и коврам. Яйца находятся в состоянии покоя, затем из них формируются личинки, куколки, а потом и взрослые блохи.
Существуют ли человеческие блохи?
Да, но не беспокойтесь. Существует около 2000 видов блох, и, к счастью, только один из них человеческая блоха, Pulex irritans.
Существует около 2000 видов блох, и, к счастью, только один из них человеческая блоха, Pulex irritans.
Как узнать, что вас укусила блоха?
Чтобы понять, является ли то зудящее красное пятно, которое вы обнаружили на своей коже, просто пятном, укусом насекомого или чем-то более зловещим, вот несколько способов отличить укус блохи от прочих:
- Вы обнаружили на коже небольшую корочку или ранку со светло-красным «ореолом»
- Вокруг центрального красного пятна присутствуют очень маленькие красные отметины
- Группы красных следов укусов, которые распухают так же, как укусы комаров
- Укусы расположены преимущественно на лодыжках и ногах
Другие признаки наличия блох в доме включают в себя:
- Вы нашли черные пятнышки, которые похожи на молотый перец. Это фекалии блох
- Ваши питомцы чешутся больше обычного, и вы подозреваете, что у них есть блохи
Почему мы страдаем от аллергии: новое объяснение
- Карл Зиммер
- BBC Future
Автор фото, SPL
Аллергические реакции на все — от пыльцы растений до арахиса — отравляют жизнь миллионов людей. Но почему же наш организм так болезненно реагирует на такие, казалось бы, безобидные раздражители? В этом попытался разобраться корреспондент BBC Future.
Но почему же наш организм так болезненно реагирует на такие, казалось бы, безобидные раздражители? В этом попытался разобраться корреспондент BBC Future.
В моем случае это были шершни.
Как-то летним днем, когда мне было 12 лет, я оказался на заросшем высокой травой поле недалеко от дома одного из моих друзей и пнул ногой гнездо шершней размером с футбольный мяч. Эскадрилья разъяренных насекомых впилась в мою ногу. Их жала вонзались в меня, как раскаленные иглы. Я попытался смахнуть шершней с себя и бросился бежать, но спустя считанные минуты я ощутил, что с мной происходит что-то не то. Вокруг укусов образовалось целое созвездие розовых точек. Они начали распухать, сыпь поползла выше по ногам. У меня началась аллергическая реакция.
Мама друга дала мне какой-то антигистаминный препарат и погрузила меня в свой фургон. Пока мы ехали больницу графства, мне становилось все страшнее. Я очень смутно представлял себе, какие ужасы творятся, когда аллергия срывается с цепи. Я вообразил себе, как сыпь доползает до моего горла и запечатывает его.
Я вообразил себе, как сыпь доползает до моего горла и запечатывает его.
Но я выжил и теперь могу рассказать эту историю. В больнице сыпь постепенно спала, но остался постоянный страх перед шершнями. Тест на аллергические реакции показал, что я восприимчив к насекомым. Причем не к медоносным пчелам или различным осам, а именно к конкретной разновидности шершней, которые меня жалили. Доктор из приемного покоя отделения скорой помощи предупредила, что в следующий раз, когда я наткнусь на их гнездо, мне может повезти меньше. Она дала мне инжектор EpiPen и сказала, что я должен тут же всадить иглу инжектора себе в бедро, если меня снова ужалит шершень. Содержащийся в инъекции противоаллергический препарат эпинефрин понизит давление крови, освободит дыхательные пути и, возможно, спасет мне жизнь.
В общем, мне повезло. С того дня прошло 35 лет, и за все это время я ни разу не натыкался на гнездо шершней.
Такая разная аллергия
У каждого человека, страдающего от аллергии, есть своя история ее возникновения. Это рассказ о том, как он обнаружил, что его иммунная система идет вразнос, когда некая произвольная, но вполне конкретная молекула попадает в организм. Таких историй – сотни миллионов. В одних только Соединенных Штатах насчитывается 18 млн человек, страдающих от сенной лихорадки. Пищевая аллергия наблюдается у миллионов американских детей. Различные виды аллергии все сильнее распространяются во многих других странах. Далеко не полный список аллергенов включает латекс, золото, пыльцу растений (пыльца амброзии, плевела и амаранта особенно опасны), пенициллин, яд насекомых, арахис, папайя, ожоги от щупалец медуз, духи, яйца, фекалии домашних пылевых клещей, орехи пекан, семгу, говядину и никель.
Это рассказ о том, как он обнаружил, что его иммунная система идет вразнос, когда некая произвольная, но вполне конкретная молекула попадает в организм. Таких историй – сотни миллионов. В одних только Соединенных Штатах насчитывается 18 млн человек, страдающих от сенной лихорадки. Пищевая аллергия наблюдается у миллионов американских детей. Различные виды аллергии все сильнее распространяются во многих других странах. Далеко не полный список аллергенов включает латекс, золото, пыльцу растений (пыльца амброзии, плевела и амаранта особенно опасны), пенициллин, яд насекомых, арахис, папайя, ожоги от щупалец медуз, духи, яйца, фекалии домашних пылевых клещей, орехи пекан, семгу, говядину и никель.
Автор фото, Thinkstock
Подпись к фото,Аллергия на насекомых может принимать самые страшные формы
Как только эти вещества вызывают аллергию, она может проявляться в целой гамме симптомов – от раздражающих до смертельных. Появляется сыпь, распухают губы. Сенная лихорадка сопровождается насморком и воспалением глаз. Аллергия на еду может проявляться в рвоте и поносе. У несчастного меньшинства различные виды аллергии могут почти мгновенно вызывать потенциально смертельную реакцию всего организма, известную как анафилактический шок.
Аллергия на еду может проявляться в рвоте и поносе. У несчастного меньшинства различные виды аллергии могут почти мгновенно вызывать потенциально смертельную реакцию всего организма, известную как анафилактический шок.
Совокупное бремя всех этих напастей колоссально, тогда как набор средств лечения ограничен. EpiPen (известен и в России как ЭпиПен – Ред.) способен спасти жизнь, однако имеющиеся в распоряжении врачей средства длительного лечения предлагают неоднозначные результаты людям, измученным аллергией на плесень или ежегодное появление пыльцы растений. Антигистаминные препараты зачастую облегчают симптомы аллергии у страдальца, но эти лекарства вызывают сонливость.
В нашем распоряжении могло бы оказаться более эффективное средство лечения, если бы ученые сумели понять природу аллергии. Однако хитросплетение различных причин, вызывающих аллергические реакции, таково, что может свести с ума. Возбуждаются клетки, высвобождаются химические вещества, передаются сигналы. Ученым пока удалось лишь частично описать этот процесс. Но за всей этой биохимической паутиной скрывается еще более интригующая загадка: почему вообще у нас возникают аллергии?
Ученым пока удалось лишь частично описать этот процесс. Но за всей этой биохимической паутиной скрывается еще более интригующая загадка: почему вообще у нас возникают аллергии?
Защита дает осечку
«Это именно та проблема, которую я люблю,- сказал мне недавно Руслан Меджитов.– Она очень велика, она фундаментальна и абсолютно неизучена».
Меджитов и я неспешно прохаживались по его лаборатории, которая располагается на верхнем этаже Центра медицинских исследований и образования имени Уильяма Анлияна в Йельской школе медицины. Члены его команды, состоящей из постдокторантов и студентов выпускных курсов, едва протискиваются между достигающими размеров человека емкостями с кислородом и инкубаторами, наполненными иммунными клетками. «Здесь у нас беспорядок, но это продуктивный беспорядок», — говорит он, пожимая плечами. У Меджитова лицо боксера – массивное, круглое, с широким плоским носом. Однако речь его отличается изяществом выражений.
Автор фото, Thinkstock
Подпись к фото,У каждого свои симптомы аллергии
Действительно, беспорядок, царящий в лаборатории Меджитова, исключительно продуктивен. За последние 20 лет он совершил немало фундаментальных открытий в области иммунологии и получил целый ряд самых престижных премий. В прошлом он стал первым лауреатом только что учрежденной Премии имени Эльзе Кренер Фрезениус в размере 4 млн евро (из которых 3,5 млн идут на научные исследования, а полмиллиона – лично ученому). Хотя Мелжитов не получил Нобелевскую премию по медицине, многие из его коллег-ученых считают, что он более чем достоин этой награды. В 2011 году 26 ведущих иммунологов опубликовали в журнале Nature письмо с протестом против того, что Нобелевский комитет не выбрал его.
Сейчас внимание Меджитова сосредоточено на вопросе, ответ на который может совершить еще один переворот в иммунологии: почему мы подвержены аллергии? Твердого ответа нет ни у кого. Однако теория, которая сейчас считается ведущей, утверждает, что аллергии – это своего рода осечки при срабатывании защиты организма от червей-паразитов.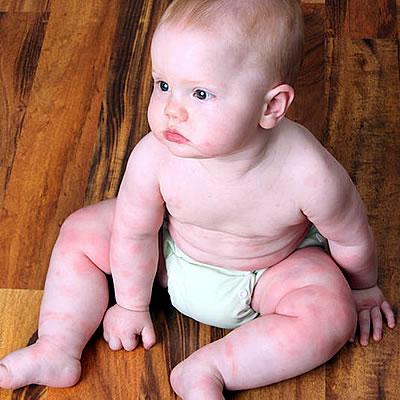 В индустриальном мире, где такие инфекции стали редкостью, система непропорционально срабатывает на совершенно безобидные объекты, что заставляет нас страдать в процессе такой защитной реакции.
В индустриальном мире, где такие инфекции стали редкостью, система непропорционально срабатывает на совершенно безобидные объекты, что заставляет нас страдать в процессе такой защитной реакции.
По мнению Меджитова, это неверно. Аллергии – это не просто биологические ошибки. На самом деле, они – действенный способ защиты против вредных химических веществ. Эти средства защиты служили нашим предкам десятки миллионов лет и продолжают служить нам поныне. Меджитов признает, что эта теория противоречива. Но вместе с тем он уверен, что история докажет его правоту. «Я думаю, что ситуация поменяется на 180 градусов по сравнению с тем этапом, когда сама идея вызывает ожесточенное сопротивление, — сказал он мне. – Настанет момент, когда все будут говорить: «Ну, да, это же очевидно. Конечно, все происходит именно так».
Иммунные реакции
Врачи древнего мира знали об аллергиях. Три тысячи лет назад китайские доктора описывали «растительную лихорадку», вызывавшую течь из носов осенью.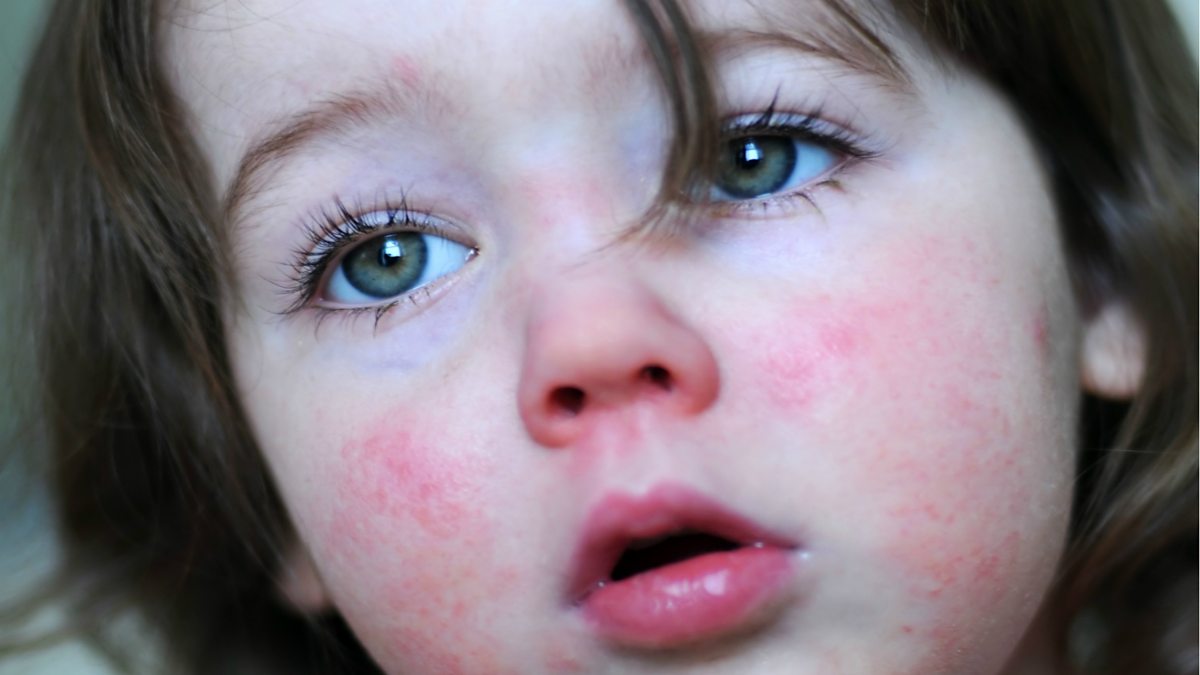 Есть свидетельство, что египетский фараон Менес, основатель Первой династии, умер от укуса осы в 2641 году до Рождества Христова, хотя по другой версии его убил во время охоты гиппопотам. Спустя две с половиной тысячи лет римский философ Лукреций писал: «Что для одного еда, то для другого – яд».
Есть свидетельство, что египетский фараон Менес, основатель Первой династии, умер от укуса осы в 2641 году до Рождества Христова, хотя по другой версии его убил во время охоты гиппопотам. Спустя две с половиной тысячи лет римский философ Лукреций писал: «Что для одного еда, то для другого – яд».
Автор фото, Thinkstock
Подпись к фото,Иногда аллергия с возрастом проходит
Но только чуть более века назад ученые поняли, что все эти многообразные симптомы – это разные головы одной и той же гидры. К тому времени исследователи уже установили, что причиной многих болезней служат бактерии и другие патогены, а мы отражаем нападения этих врагов с помощью нашей иммунной системы – армии клеток, способной выпускать смертельные химические вещества, точно поражающие антитела. Далее они выяснили, что иммунная система может причинять и вред.
В начале 1900-х гг. французские ученые Шарль Рише и Поль Портье изучали воздействие токсинов на организм. Они вводили малые дозы яда морской анемоны собакам, а спустя неделю, если собака выживала, вводили ей еще меньшую дозу. В течение нескольких минут у собаки наступал шок, и она погибала. Вместо того чтобы защищать животное от вреда, иммунная система делала его еще более восприимчивым к токсину. (За открытие этого явления, которому он дал название анафилаксия, Рише в 1913 году получил Нобелевскую премию – Ред.)
В течение нескольких минут у собаки наступал шок, и она погибала. Вместо того чтобы защищать животное от вреда, иммунная система делала его еще более восприимчивым к токсину. (За открытие этого явления, которому он дал название анафилаксия, Рише в 1913 году получил Нобелевскую премию – Ред.)
Другие ученые установили, что некоторые медицинские препараты вызывают сыпь и иные симптомы. Чувствительность увеличивается по мере воздействия в противоположность защите от инфекционных заболеваний, которую дают антитела. Австрийский врач-педиатр и диагност туберкулеза Клеменс фон Пирке задумался над тем, как вещества, проникающие в организм, способны менять характер его реакции. Чтобы описать этот процесс, он ввел в 1906 году термин «аллергия», составленный из греческих слов ἄλλος (другой) и ἔργον (работа, воздействие).
В последующие десятилетия ученые открыли, что молекулярные стадии таких реакций поразительно похожи. Процесс начинается тогда, когда аллерген попадает на одну из поверхностей тела – кожу, глаз, носоглотку, рот, дыхательные пути, кишечник. Эти поверхности изобилуют иммунными клетками, выполняющими функции пограничной стражи. Когда стражник сталкивается с аллергеном, он поглощает и уничтожает нарушителя, а затем украшает внешнюю поверхность фрагментами этого вещества. Затем клетка находит некую лимфатическую ткань. Там она передает фрагменты другой иммунной клетке, которая производит антитела, имеющие форму вилки, известные как иммуноглобулин E или IgE.
Эти поверхности изобилуют иммунными клетками, выполняющими функции пограничной стражи. Когда стражник сталкивается с аллергеном, он поглощает и уничтожает нарушителя, а затем украшает внешнюю поверхность фрагментами этого вещества. Затем клетка находит некую лимфатическую ткань. Там она передает фрагменты другой иммунной клетке, которая производит антитела, имеющие форму вилки, известные как иммуноглобулин E или IgE.
Странная избирательность
Эти антитела активируют ответную реакцию, когда они снова встречают аллерген. Реакция начинается тогда, когда антитело активирует компонент иммунной системы, известный как мастоцит или тучная клетка, которая взрывается и выбрасывает целый рой химических веществ. Некоторые из этих химикатов цепляются к нервным окончаниям и вызывают зуд и кашель. Иногда появляется слизь. Мышцы гортани сжимаются, и становится трудно дышать.
Автор фото, Thinkstock
Подпись к фото,Люди по-разному спасаются от аллергии — кто-то пробует носить маску.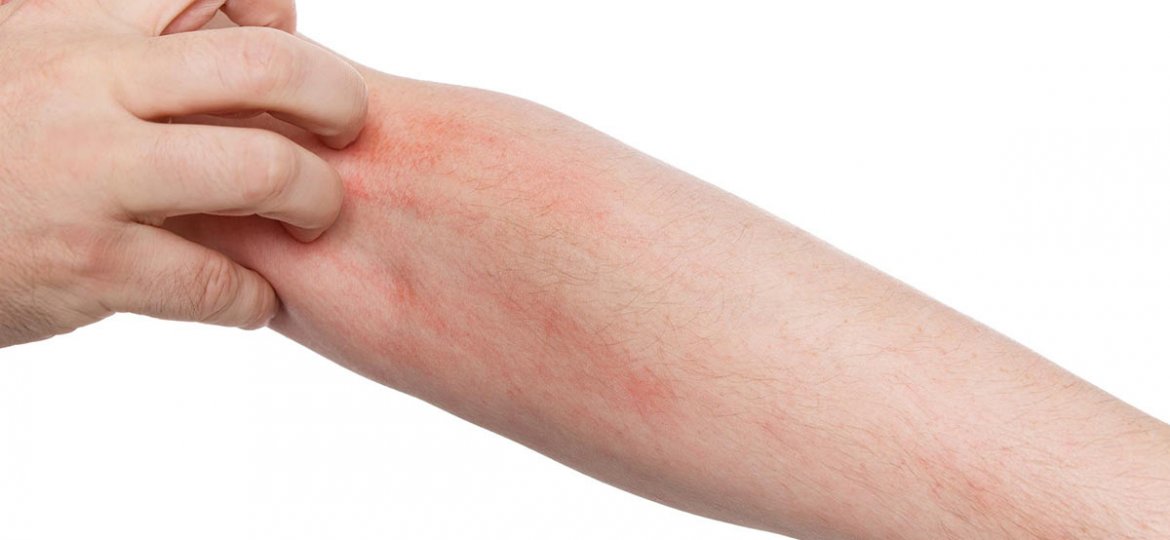 ..
..
Эта картина, воссозданная в лабораториях на протяжении истекшего столетия, раскрывает часть тайны аллергии, обозначенную вопросом «как?». Без ответа остается вопрос «почему?» Это удивительно, потому что на данный вопрос есть вполне ясный ответ, который по большей части дает иммунная система. Наши предки постоянно подвергались атакам патогенов. Естественный отбор отдавал предпочтение тем мутациям, которые помогали им отражать эти атаки; и эти мутации накапливались, чтобы в итоге создать ту изощренную систему защиты, которой мы обладаем сегодня.
Труднее было понять, как естественный отбор мог привести к возникновению аллергий. Мощный иммунный ответ на безобидные вещи вряд ли мог способствовать выживанию наших предков. Кроме того, аллергии отличаются странной избирательностью. Лишь некоторые люди подвержены аллергии, и только некоторые вещества являются аллергенами. У некоторых людей аллергия начинает проявляться далеко не в юном возрасте, порой исчезает аллергия, от которой они страдали в детстве.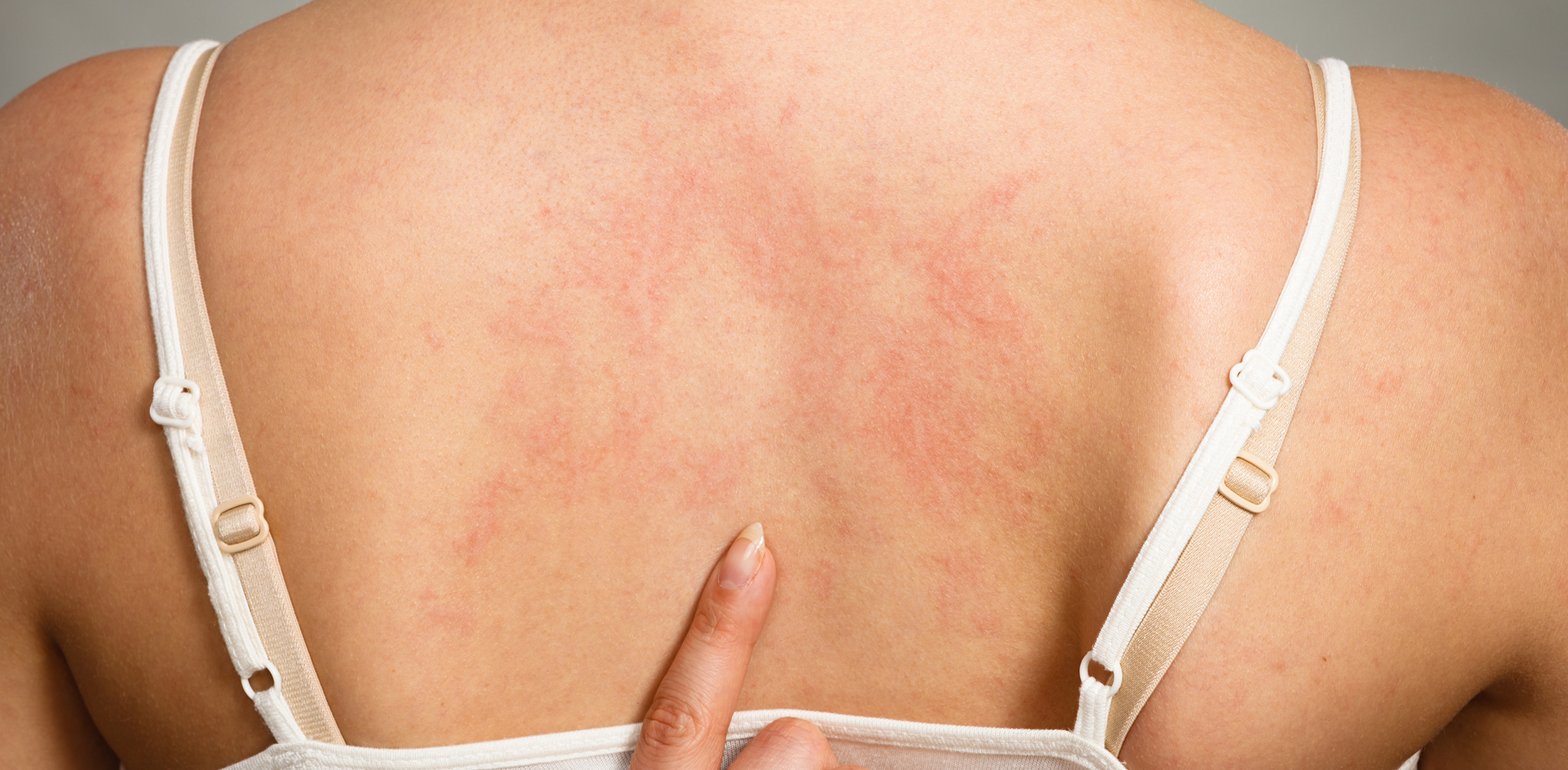 А еще в течение десятилетий никто не мог понять, что такое иммуноглобулин IgE и каковы его свойства. Он не проявлял способности останавливать какие-либо вирусы или бактерии. Дело выглядело так, словно наш организм вырабатывает какой-то особый вид антител — просто для того, чтобы испортить нам жизнь.
А еще в течение десятилетий никто не мог понять, что такое иммуноглобулин IgE и каковы его свойства. Он не проявлял способности останавливать какие-либо вирусы или бактерии. Дело выглядело так, словно наш организм вырабатывает какой-то особый вид антител — просто для того, чтобы испортить нам жизнь.
Одна из первых подсказок появилась в 1964 году. Паразитолог Бриджит Огилви исследовала, как иммунная система противостоит паразитическим круглым червям — нематодам. Она обнаружила, что крысы, инфицированные этими паразитами, вырабатывают большие объемы вещества, которое позже получало название IgE. Дальнейшие исследования показали, что эти антитела дают иммунной системе сигнал начать сокрушительную контратаку против глистов.
Протеиновое звено
Черви-паразиты представляют серьезную угрозу не только для крыс, но и для людей. Глисты анкилостомы поражают, в частности, кишечник и высасывают кровь. Печеночные двуустки могут разрушить ткани печени и вызвать рак. Ленточные черви могут проникать в мозг и образовывать в нем кисты. Более 20% людей на Земле являются носителями глистных инвазий, большинство из них живет в странах с низкими доходами. До появления современных систем здравоохранения и контроля безопасности продуктов питания наши предки на протяжении всей своей жизни были вынуждены вести борьбу с глистами, а также клещами и другими паразитами.
Ленточные черви могут проникать в мозг и образовывать в нем кисты. Более 20% людей на Земле являются носителями глистных инвазий, большинство из них живет в странах с низкими доходами. До появления современных систем здравоохранения и контроля безопасности продуктов питания наши предки на протяжении всей своей жизни были вынуждены вести борьбу с глистами, а также клещами и другими паразитами.
Автор фото, Thinkstock
Подпись к фото,Аллергия на домашних животных довольно распространена
В 1980-е гг. несколько ученых настойчиво доказывали взаимосвязь между паразитами и аллергиями. Вероятно, у наших предков в процессе эволюции развилась способность распознавать белки (протеины) на поверхности червей и реагировать выработкой антител IgE. Антитела «воспламеняют» клетки иммунной системы на коже и в кишечнике, чтобы как можно скорее пресечь попытку паразита проникнуть в организм. «В нашем распоряжении есть примерно час времени, чтобы решительно отреагировать и понизить шансы паразитов на выживание», — говорит профессор Дэвид Данн, паразитолог и иммунолог и Кембриджского университета.
Согласно паразитарной теории, белки глистов имеют ту же форму, что и другие молекулы, с которыми мы постоянно сталкиваемся в жизни. Если мы встречаем такие молекулы, мы переходим к бессмысленной обороне. «Аллергия – это ничто иное как злополучный побочный эффект защиты от червей-паразитов», — говорит Данн.
Когда Меджитов только начинал изучать иммунологию, ему преподавали паразитарное учение о происхождении аллергии. Однако 10 лет назад у него начали возникать сомнения на этот счет. «Я видел, что это ничего не объясняет», — говорит он. Поэтому Меджитов задумался над своей собственной теорией на этот счет.
Размышления составляют немалую часть научной работы Меджитова. Это наследие, доставшееся ему от лет учебы в Советском Союзе в 1980-1990-е гг., когда в университетах страны было мало оборудования и еще меньше заинтересованности в подготовке хороших ученых. Студенческие годы Меджитова прошли в Ташкентском государственном университете в Узбекистане.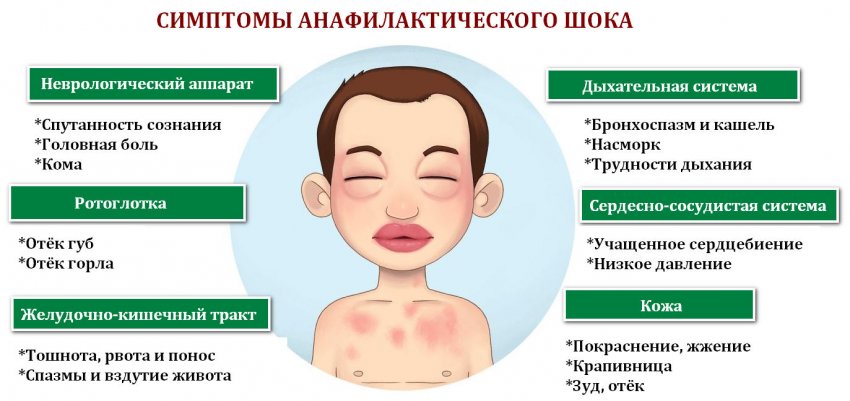 Каждую осень профессора (по разнарядке коммунистических партийных органов – Ред.) отправляли студентов в поле на помощь колхозникам в уборке урожая хлопка. Работали ежедневно от рассвета до заката. «Это было ужасно, — говорит Меджитов. – Если ты не работал, тебя исключали из университета». Он вспоминает, как тайком брал с собой в поле учебники по биохимии, за что и подвергся взысканию.
Каждую осень профессора (по разнарядке коммунистических партийных органов – Ред.) отправляли студентов в поле на помощь колхозникам в уборке урожая хлопка. Работали ежедневно от рассвета до заката. «Это было ужасно, — говорит Меджитов. – Если ты не работал, тебя исключали из университета». Он вспоминает, как тайком брал с собой в поле учебники по биохимии, за что и подвергся взысканию.
Автор фото, Thinkstock
Подпись к фото,Цветение растений, пыльца — мощнейшие аллергены
В аспирантуре было не лучше. Он приехал на учебу в Московский государственный университет сразу после краха советского режима. Университет оказался банкротом, у Меджитова не было оборудования, необходимого для проведения экспериментов. «Практически все свое время я читал и думал», — сказал мне Меджитов.
Главным образом он думал о том, как наш организм воспринимает внешний мир. Мы распознаем «паттерны» фотонов с помощью глаз, а «паттерны» вибраций воздуха – ушами.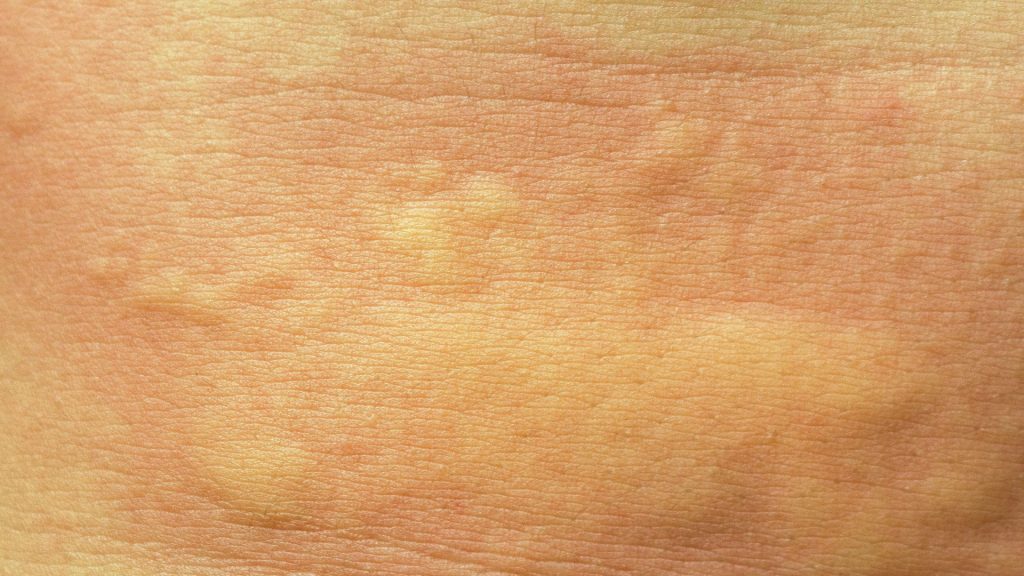 По мнению Меджитова, иммунная система – одна из систем распознания «паттернов»: она засекает молекулярные подписи вместо света и звуков.
По мнению Меджитова, иммунная система – одна из систем распознания «паттернов»: она засекает молекулярные подписи вместо света и звуков.
В поисках научных статей по своей дисциплине Меджитов наткнулся на реферат эссе, написанного в 1989 году Чарльзом Дженуэем, иммунологом из Йельского университета, и озаглавленного «Приближение к асимптоте? Эволюция и революция в иммунологии». (Асимптота – в математике прямая линия, к которой бесконечно приближается кривая. – Ред.)
Меджитов был заинтригован и потратил свою стипендию за несколько месяцев, чтобы купить репринт этой работы. Его ожидания оказались полностью оправданными, поскольку эта работа открыла ему учение Дженуэя о «врожденном иммунитете», а этому учению было суждено изменить его жизнь.
Новый датчик
В то время Дженуэй утверждал, что антитела обладают одним существенным недостатком: иммунной системе требуется несколько дней, чтобы выработать эффективное антитело для противодействия новой инвазии. Он предположил, что у иммунной системы может быть еще одна линия обороны, которая обеспечивает более оперативную защиту. Возможно, она использует систему распознания «паттернов», позволяющую быстро засекать бактерии и вирусы и немедленно запускать ответную реакцию.
Он предположил, что у иммунной системы может быть еще одна линия обороны, которая обеспечивает более оперативную защиту. Возможно, она использует систему распознания «паттернов», позволяющую быстро засекать бактерии и вирусы и немедленно запускать ответную реакцию.
Меджитов рассуждал примерно так же, поэтому он немедленно написал Дженуэю. Дженуэй ответил, и между ними завязалась переписка, которая, в итоге, привела Меджитова в Нью-Хейвен, штат Коннектикут. В 1994 году он стал исследователем-постдокторантом в лаборатории Дженуэя. Чарльз Дженуэй умер в 2003 году.
Автор фото, Thinkstock
Подпись к фото,Люди отказываются от многих продуктов, лишь бы не страдать от аллергии
Меджитов до сих пор диву дается, как это Дженуэй согласился с ним работать. «Я думаю, что единственная причина, почему он меня взял в свою лабораторию, заключается в том, что никто больше не хотел заниматься этой идеей», — вспоминает он.
Ощущая поддержку со стороны коллег Дженуэя, Дерека Сант’Анджело и других сотрудников лаборатории, Меджитов учился очень быстро. Вскоре он и Дженуэй обнаружили новый класс сенсоров на поверхности определенного вида иммунных клеток. Столкнувшись с вторжением в организм чужеродного тела, такой датчик прикрепляется к чужаку и включает систему химической тревоги, которая отправляет другие иммунные клетки на поиск патогенов, чтобы обнаружить их и уничтожить. Это быстрый и точный способ обнаружения и устранения чужеродных бактерий.
Вскоре он и Дженуэй обнаружили новый класс сенсоров на поверхности определенного вида иммунных клеток. Столкнувшись с вторжением в организм чужеродного тела, такой датчик прикрепляется к чужаку и включает систему химической тревоги, которая отправляет другие иммунные клетки на поиск патогенов, чтобы обнаружить их и уничтожить. Это быстрый и точный способ обнаружения и устранения чужеродных бактерий.
Открытие Меджитовым и Дженуэем этих датчиков, ныне известных как толл-подобные рецепторы (TLR-4) у млекопитающих, выявило новое измерение, присущее нашей иммунной защите, и было признано фундаментальным принципом иммунологии.
Меджитов продолжал размышлять и после того, как они с Дженуэем открыли толл-подобные рецепторы. Если иммунная система обладает специальными сенсорами для бактерий и других инородных тел, возможно, у нее есть не открытые еще датчики для обнаружения других врагов. Именно тогда он задумался о паразитических червях, иммуноглобулинах E (IgE) и аллергиях.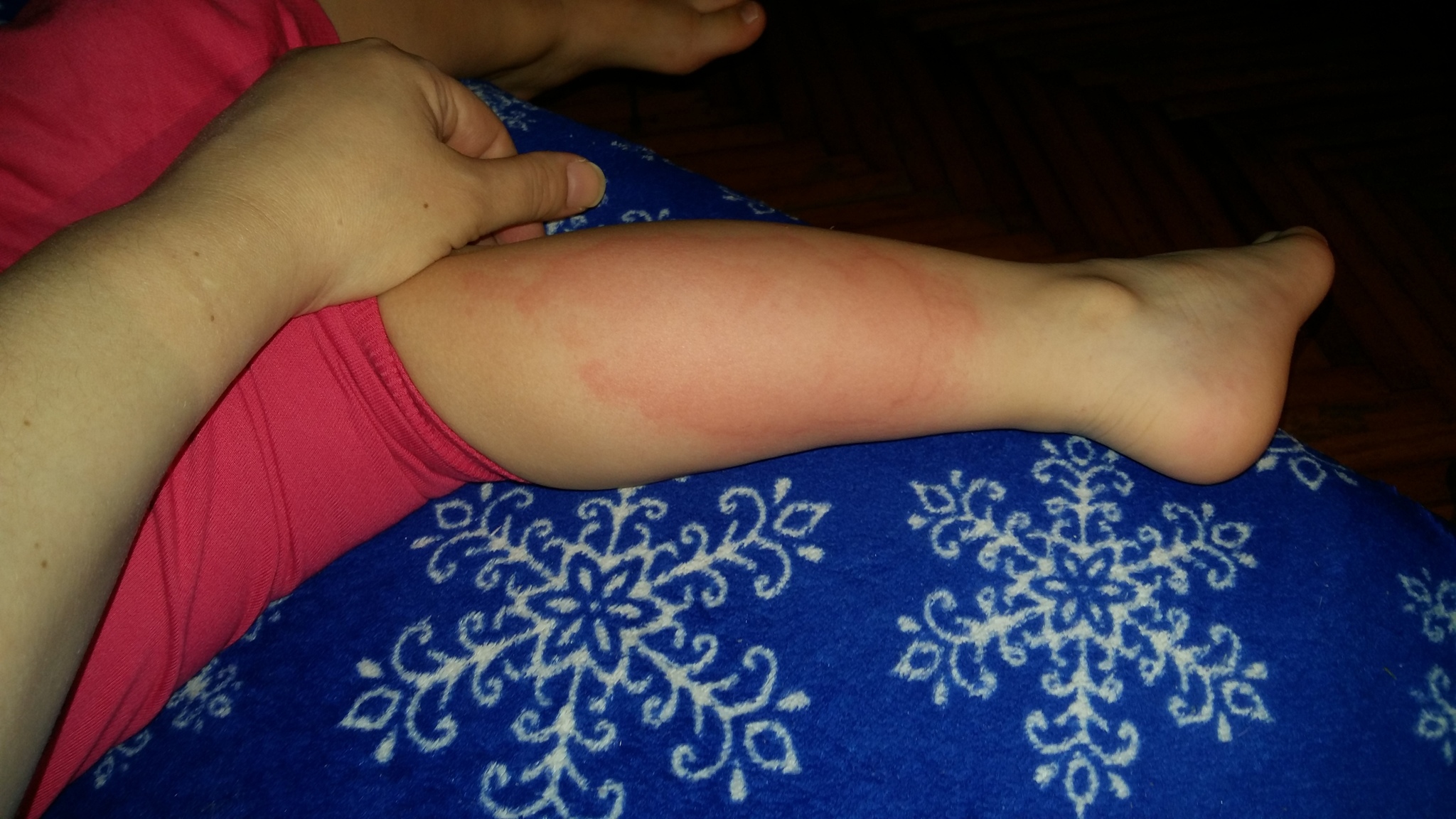 Но поначалу, когда он думал об этом, картина не складывалась.
Но поначалу, когда он думал об этом, картина не складывалась.
Верно то, что когда иммунная система обнаруживает червей-паразитов, она вырабатывает IgE. Однако IgE не играет такой уж существенной роли в борьбе с инородными организмами. Так, например, ученые с помощью генной инженерии вывели мышей, не способных производить IgE, и обнаружили, что такие животные по-прежнему были способны защищаться от червей-паразитов. Меджитов скептически относился к идее, что аллергены имитируют белки-паразиты. У множества аллергенов, таких как никель или пенициллин, нет возможных аналогов в молекулярном строении паразита.
Чем больше Меджитов думал об аллергенах, тем менее важной представлялась ему их структура. Возможно, аллергены связаны друг с другом не формой, а тем, что они делают.
Борцы с токсинами
Мы знаем, что аллергены часто наносят физический ущерб. Они вскрывают клетки, раздражают мембраны, разрушают белки. Может быть, думал Меджитов, аллергены приносят такой серьезный вред, что нам нужна защита от них. «Если задуматься обо всех основных симптомах аллергических реакций – насморк, слезы, чихание, кашель, зуд, рвота, диарея, — у них у всех есть нечто общее, — говорит Меджитов. – Все они имеют отношение к изгнанию чего-либо». Внезапно тайна аллергии начала представляться по-иному. Аллергии не являются признаком возникновения неполадок в организме. Они представляют собой стратегию организма, направленную на избавление от аллергенов.
«Если задуматься обо всех основных симптомах аллергических реакций – насморк, слезы, чихание, кашель, зуд, рвота, диарея, — у них у всех есть нечто общее, — говорит Меджитов. – Все они имеют отношение к изгнанию чего-либо». Внезапно тайна аллергии начала представляться по-иному. Аллергии не являются признаком возникновения неполадок в организме. Они представляют собой стратегию организма, направленную на избавление от аллергенов.
Автор фото, Thinkstock
Подпись к фото,Определить точно, на что аллергия, как правило, трудно — не помогают и специальные тесты
Изучая такую возможность, Меджитов выяснил, что идея уже всплывала на поверхность время от времени, но затем вновь оказывалась погребена. Например, в 1991 году эволюционный биолог Марджи Профет высказывала предположение, что аллергии борются с токсинами. Иммунологи отвергли эту идею, видимо, на том основании, что Профет была для них чужаком. Меджитов счел эволюционную теорию токсинов, предложенную Профет, весьма полезной. «Она словно развязала нам руки», — сказал ученый.
«Она словно развязала нам руки», — сказал ученый.
В соавторстве с двумя своими учениками, Ноем Палмом и Рэйчел Розенстайн, Меджитов опубликовал статью с изложением своей теории в журнале Nature в 2012 году. Затем он стал проверять ее опытным путем. Сначала он проверил наличие связи между ущербом и аллергиями. Он и его коллеги делали мышам инъекции, содержащие PLA2, аллергический фермент фосфолипаза А2, который находится в пчелином яде и разрушает мембраны клеток.
Как и предсказывал Меджитов, иммунная система животных не реагировала собственно на PLA2 как таковой. Только тогда, когда фермент PLA2 вскрывал мембранные оболочки клеток, иммунная система вырабатывала антитела IgE.
Другое предсказание, содержавшееся в теории Меджитова, гласило, что эти антитела будут защищать мышей вместо того, чтобы стать для них причиной болезни. Чтобы проверить эту гипотезу, Меджитов и его коллеги вслед за первой инъекцией PLA2 ввели мышам вторую, более сильную дозу препарата. Если бы животные не подверглись ранее воздействию PLA2, температура тела у них должна была резко подскочить, что могло бы даже привести к гибели подопытных. Однако мыши, подвергшиеся воздействию, отреагировали на это аллергической реакцией, которая, по не ясным пока причинам, ослабила действие PLA2.
Если бы животные не подверглись ранее воздействию PLA2, температура тела у них должна была резко подскочить, что могло бы даже привести к гибели подопытных. Однако мыши, подвергшиеся воздействию, отреагировали на это аллергической реакцией, которая, по не ясным пока причинам, ослабила действие PLA2.
Клеточный щит
Меджитов не знал, что на другом краю США еще один ученый проводил эксперимент, результаты которого могли еще основательнее подкрепить его теорию. Стивен Галли, заведующий кафедрой патологии в Медицинской школе Стэнфордского университета, в течение многих лет изучал тучные клетки, загадочные иммунные клетки, способные убивать людей во время аллергических реакций. У него возникло подозрение, что на самом деле тучные клетки должны оказывать помощь организму. Так, в 2006 году Галли и его коллеги выяснили, что тучные клетки уничтожают токсины, содержащиеся в яде гадюки. Это открытие навело Галли на ту же мысль, к которой склонялся и Меджитов: а не могут ли аллергии выполнять защитную функцию.
Автор фото, SPL
Подпись к фото,Те самые тучные клетки, основные агенты аллергических реакций
Что получить ответ на этот вопрос, Галли и его коллеги вводили мышам инъекции, содержащие от одной до двух доз яда, соответствующих одному укусу пчелы, вызывая тем самым аллергические реакции у животных. Затем они вводили подопытным потенциально смертельные дозы, чтобы понаблюдать, повысит ли ответная реакция шансы мышей на выживание. Так и произошло. Более того, когда Галли его команда ввели антитела IgE мышам, которые раньше не подвергались воздействию яда, эти животные также оказались защищенными от потенциально опасной дозы.
Меджитов был в восторге, когда обнаружил работу Галли в том же номере журнала Immunity («Иммунитет»), в котором была опубликована его собственная статья. «Приятно было узнать, что кто-то пришел к тем же результатам, используя совершенно другую модель. Это обнадеживало», — сказал мне Меджитов.
И все же после всех экспериментов многие вопросы оставались без ответов.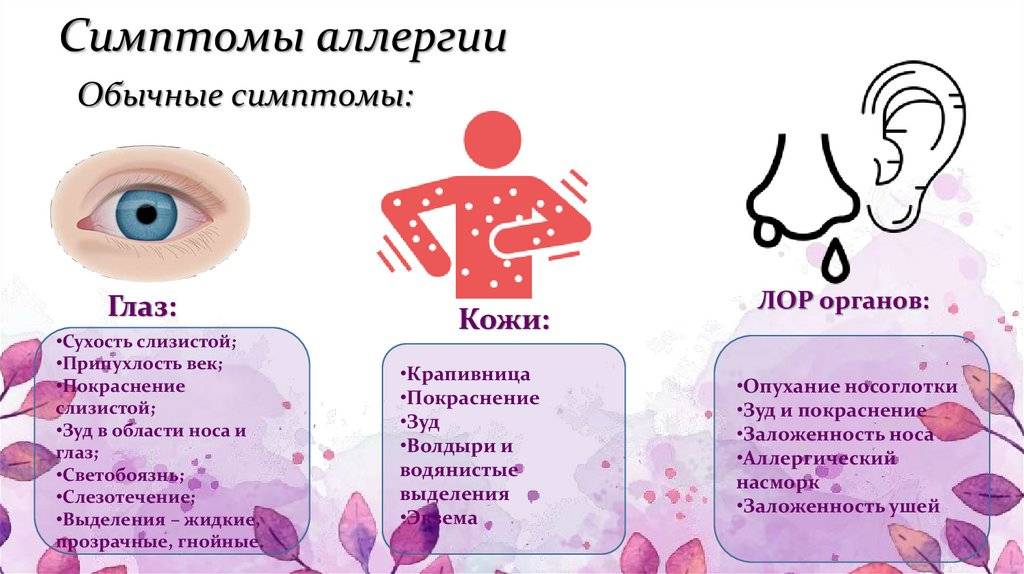 Каким именно образом вред, наносимый организму пчелиным ядом, ведет к выделению IgE? И как IgE защищает мышей? Именно на эти вопросы ищет сейчас ответы команда Меджитова. Он продемонстрировал мне некоторые эксперименты, когда я снова побывал у него в марте. Мы с трудом протиснулись мимо новой морозильной камеры, перегораживающей коридор, чтобы проникнуть в комнату, где его сотрудница Джейми Каллен проводит большую часть своего времени. Она поместила под микроскоп емкость с розовым сиропом и пригласила меня взглянуть. Я увидел целое сонмище тел, имевших форму дыни.
Каким именно образом вред, наносимый организму пчелиным ядом, ведет к выделению IgE? И как IgE защищает мышей? Именно на эти вопросы ищет сейчас ответы команда Меджитова. Он продемонстрировал мне некоторые эксперименты, когда я снова побывал у него в марте. Мы с трудом протиснулись мимо новой морозильной камеры, перегораживающей коридор, чтобы проникнуть в комнату, где его сотрудница Джейми Каллен проводит большую часть своего времени. Она поместила под микроскоп емкость с розовым сиропом и пригласила меня взглянуть. Я увидел целое сонмище тел, имевших форму дыни.
«Это именно те клетки, которые и создают все проблемы», — сказал Меджитов. Я смотрел на тучные клетки, основные агенты аллергических реакций. Каллен занимается изучением того, как антитела IgE вступают в столкновение с тучными клетками, побуждая их становиться восприимчивыми, а в некоторых случаях и сверхвосприимчивыми к аллергенам.
Сигнал тревоги для организма
Как предсказывает Меджитов, такие эксперименты покажут, что обнаружение аллергенов действует так же, как домашняя система охранной сигнализации: «Вы можете засечь грабителя не потому, что узнали его в лицо, а по разбитому окну», — объясняет он. Вред, причиненный аллергеном, возбуждает иммунную систему, которая собирает молекулы, находящиеся поблизости, и создает к ним антитела. Таким образом, преступник установлен и его можно будет скрутить, как только он попробует проникнуть в дом в следующий раз.
Вред, причиненный аллергеном, возбуждает иммунную систему, которая собирает молекулы, находящиеся поблизости, и создает к ним антитела. Таким образом, преступник установлен и его можно будет скрутить, как только он попробует проникнуть в дом в следующий раз.
Аллергии становятся более понятными с точки зрения эволюции, если рассматривать их как своего рода домашнюю систему охранной сигнализации. Токсичные химические вещества, те же яды растений и животных, издавна угрожают здоровью человека. Аллергии обеспечивали защиту нашим предкам, вымывая эти вещества из организма. А тот дискомфорт, который наши предки испытывали, подвергаясь воздействию этих аллергенов, мог заставить их перебираться в более безопасные уголки среды их обитания.
В лаборатории Джейми Каллен стоит пластиковый ящик, в котором обитает пара мышей. В подвале здания хранятся дюжины других подобных ящиков. Некоторые из мышей – самые обыкновенные, другие – нет. Ученые из команды Меджитова с помощью методов генной инженерии лишили животных возможности производить IgE.
Меджитов и Каллен будут вести наблюдения за этими избавленными от аллергии мышами в течение следующей пары лет. Животные могут быть избавлены от страданий, связанных с сенной лихорадкой, вызванной пыльцой амброзии, которая неизбежно попадет в их ящики с потоками воздуха. Но, как предсказывает Меджитов, им придется хуже. Неспособные противостоять пыльце растений и другим аллергенам, они позволят токсичным молекулам беспрепятственно проникнуть в свой организм, где будет нанесен вред органам и тканям.
«Этого еще никто никогда не делал, поэтому мы не знаем, какими окажутся последствия», — говорит Меджитов. Но если его теория верна, эксперимент продемонстрирует, что аллергии оснащают нас невидимым щитом.
Как повезет…
Даже если эксперимент пройдет так, как ожидается, Меджитов не уверен, что его гипотезы по поводу аллергий так же быстро заслужат признание, как идеи, относящиеся к толл-подобным рецепторам. Представление о вреде аллергий слишком прочно укоренилась в умах врачей.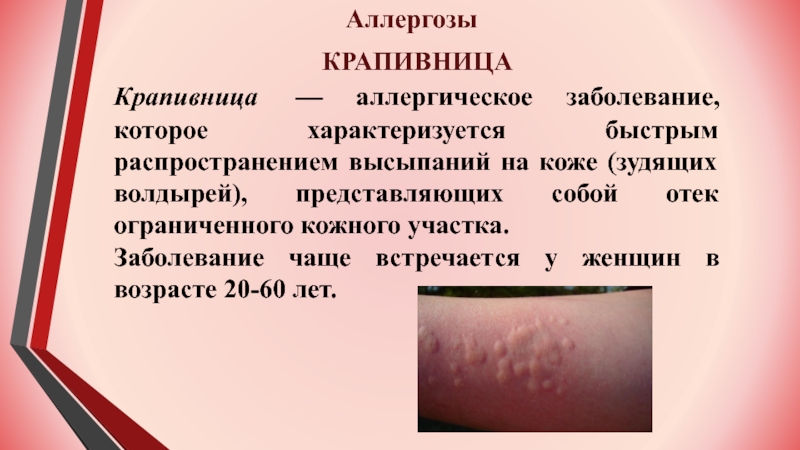 «Приходится считаться с инерцией мышления», — говорит он.
«Приходится считаться с инерцией мышления», — говорит он.
Однако понимание целей, которым служат аллергии, может привести к кардинальным изменениям в подходах к их лечению. «Один из выводов из наших взглядов состоит в том, что любая попытка полностью блокировать аллергическую защиту – это плохая идея», — говорит Меджитов. Вместо этого аллергологам следовало бы выяснить, почему у меньшинства людей защитные реакции приводят к сверхчувствительности. «Это так же, как с болью, — продолжает Меджитов. – Нормальная боль – это благо. Избыточная боль – беда».
Пока же Меджитов был бы доволен, если бы удалось убедить людей не относиться к аллергиям, как к болезни, несмотря на все страдания, которые они причиняют. «Вы чихаете, чтобы защитить себя. А то, что вам не нравится чихать, это уж простое невезение, — говорит он, слегка пожимая плечами. – Эволюции нет дела до ваших чувств».
Эхинококкоз: симптомы, диагностика, лечение
При этом паразитарном заболевании может поражаться практически любой орган, но чаще это печень и лёгкие. Несмотря на сравнительно низкий процент встречаемости (у 1-4 людей на 100 тысяч населения) данная патология несёт угрозу жизни. Что такое эхинококкоз, как им можно заразиться и как от него избавиться — ответы на эти и другие вопросы вы узнаете из нашей статьи.
Несмотря на сравнительно низкий процент встречаемости (у 1-4 людей на 100 тысяч населения) данная патология несёт угрозу жизни. Что такое эхинококкоз, как им можно заразиться и как от него избавиться — ответы на эти и другие вопросы вы узнаете из нашей статьи.
Эхинококкоз вызывает ленточный червь из рода Echinococcus, который проникает в организм человека и паразитирует в нём в стадии личинки. О древности заболевания можно судить по трудам Гиппократа, где упоминается «печень, наполненная водой».
Эхинококк имеет сложный цикл развития от яйца до взрослого паразита, протекающий в разных организмах — хозяевах. Некоторые травоядные (например, крупный и мелкий рогатый скот) и всеядные (грызуны) животные выступают промежуточными хозяевами паразита. Они поглощают яйца паразита вместе с загрязненной пищей и водой, и в их внутренних органах проходит личиночная стадия его развития.
При поедании останков или потрохов рогатого скота кошками, собаками и другими плотоядными личинка паразита попадает в их кишечник, где и превращается в половозрелого червя. Эти животные и являются окончательными хозяевами паразита, а также источником выделения яиц гельминта в окружающую среду.
Эти животные и являются окончательными хозяевами паразита, а также источником выделения яиц гельминта в окружающую среду.
Человек — случайный промежуточный хозяин, он не является источником дальнейшего заражения. Яйца паразитов обычно проникают в организм человека во время приёма пищи и воды, либо во время контакта с домашними животными или почвой.
В пищеварительном тракте происходит растворение оболочек яиц гельминтов, а выползшие наружу личинки попадают в венозный кровоток, распространяясь вместе с кровью по всем органам. В результате заражения более чем в 70% случаев развивается эхинококкоз печени, в 15% — эхинококкоз лёгких, в остальных случаях поражаются другие органы.
Разработано несколько классификаций эхинококкоза. Наиболее распространена среди специалистов классификация А.В. Мельникова, в основе которой выделение стадий развития патологического процесса:
- латентная;
- стадия прогрессирующего роста паразита;
- стадия осложнений.

Как проявляется эхинококкоз?
Симптомы заболевания связаны со стадией патологии и локализацией эхинококковой кисты. Латентный период может длиться несколько лет, без видимых симптомов. Когда процесс переходит в стадию прогрессирующего роста, больные испытывают боль в месте расположения кисты, общую слабость, могут предъявлять жалобы на крапивницу и кожный зуд. Патологический процесс может осложниться разрывом кисты, и, как следствие, развитием перитонита (воспаления брюшины) или плеврита (воспаления плевры).
Пациенты с эхинококкозом печени обычно жалуются на тошноту, отсутствие аппетита, жидкий стул, боль в правом подреберье. При пальпации в области проекции печени врач может обнаружить уплотнение округлой формы. Если киста увеличилась настолько, что сдавливает желчевыводящие протоки, развивается механическая желтуха. Деформация воротной вены разрастающейся кистой может привести к портальной гипертензии (повышению давления крови в системе воротной вены) и скоплению в брюшной полости выпотной жидкости (невоспалительного характера). При присоединении вторичной инфекции высока вероятность развития осложнения — абсцесса печени.
При присоединении вторичной инфекции высока вероятность развития осложнения — абсцесса печени.
Лихорадка, боль в груди, кашель, кровохарканье могут свидетельствовать об эхинококкозе лёгких. Из осложнений описаны абсцесс лёгкого, а при разрыве эхинококковой кисты — анафилактический шок, остановка сердца.
Как распознать эхинококкоз
Залогом успешной диагностики эхинококкоза является тщательно собранный эпидемиологический анамнез, а также проведение определённых лабораторных исследований крови для обнаружения специфических антител (иммунофлюоресцентный анализ, реакция непрямой иммунофлюоресценции, реакция непрямой гемагглютинации). Для обнаружения эхинококковых кист в печени информативны такие диагностические методы, как МРТ и УЗ-исследование печени и желчных протоков и др. Рентгенография и компьютерная томография грудной клетки, бронхоскопия будут полезны для обнаружения эхинококкоза лёгких.
Лечение эхинококкоза
Вылечить заболевание можно лишь оперативным (хирургическим) путём.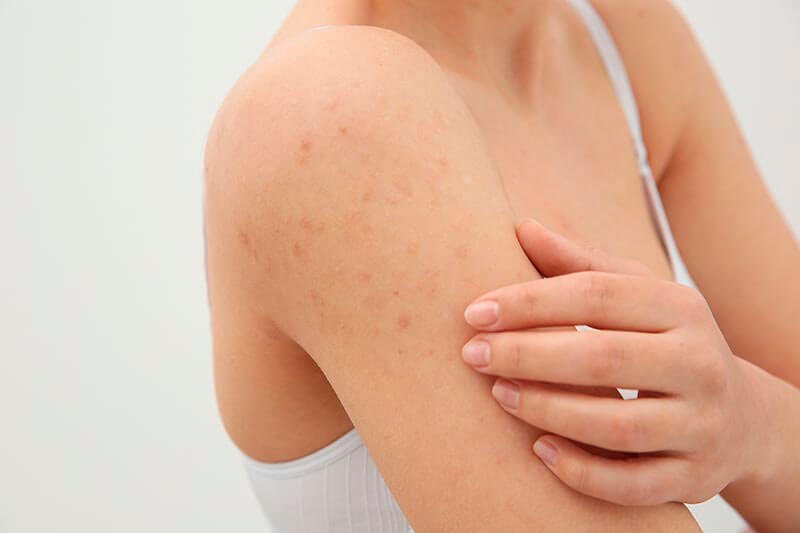 Радикальность вмешательства зависит от величины и расположения кисты. Одним из вариантов хирургического вмешательства является выскабливание кисты без повреждения её оболочки. Если провести операцию таким способом невозможно, прибегают к удалению части органа (печени, лёгкого) вместе с кистой.
Радикальность вмешательства зависит от величины и расположения кисты. Одним из вариантов хирургического вмешательства является выскабливание кисты без повреждения её оболочки. Если провести операцию таким способом невозможно, прибегают к удалению части органа (печени, лёгкого) вместе с кистой.
На протяжении всего лечения используют противопаразитарные препараты.
Так как основным способом попадания гельминтов в организм является употребление в пищу обсеменённой яйцами паразита воды и продуктов питания, а также несоблюдение личной гигиены, очень важно мыть руки с мылом после работы с землёй, контактов с животными, посещения уборной и перед приёмом пищи.
Соблюдайте правила гигиены! Не подвергайте риску себя и своих близких!
Ульи (крапивница) Состояние, лечение и фотографии для родителей — Обзор
52471 33 Информация для РебенокВзрослыйМладенецПодросток подпись идет сюда…Изображения крапивницы (крапивницы)
Обзор
Крапивница (крапивница), также известная как рубцы, представляет собой распространенное кожное заболевание с зудящими бугорками от розового до красного цвета, которые появляются и исчезают на любом участке тела.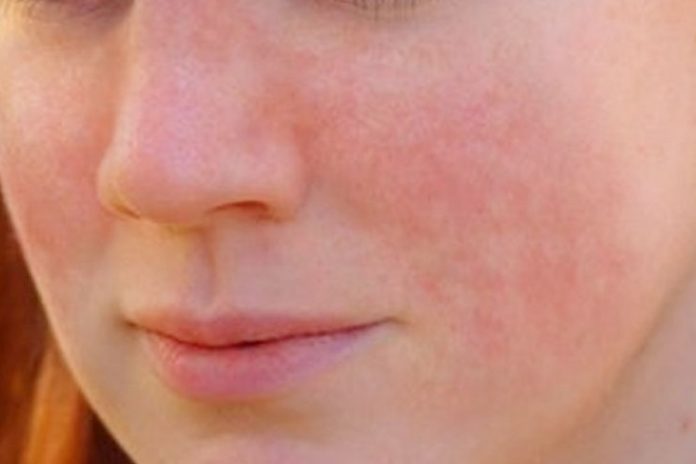 Индивидуальное поражение крапивницей обычно длится несколько часов, прежде чем исчезнуть, и новые крапивницы могут появляться по мере исчезновения старых участков.
Индивидуальное поражение крапивницей обычно длится несколько часов, прежде чем исчезнуть, и новые крапивницы могут появляться по мере исчезновения старых участков.
Врачи произвольно делят крапивницу на острую (новые или периодические эпизоды, длящиеся менее 6 недель) и хронические (периодические эпизоды, длящиеся более 6 недель). Хотя у многих людей наблюдается единичный эпизод острой крапивницы, который проходит в течение нескольких дней или недель, у некоторых людей может быть хроническая крапивница, периодические (повторяющиеся) приступы крапивницы, которые возникают в течение нескольких лет.
Крапивница может быть вызвана многими факторами, в том числе:
- Лекарствами, особенно аспирином (аспирин ЗАПРЕЩАЕТСЯ применять детям в возрасте 18 лет и младше), ибупрофеном, напроксеном, наркотическими болеутоляющими средствами или антибиотиками
- Вирусными, бактериальными инфекциями или грибки
- Экологические аллергии, такие как укусы насекомых, пыльца, плесень или шерсть животных
- Физические воздействия, такие как тепло, холод, вода, солнечный свет или давление
- Заболевания, такие как заболевания желез, болезни крови или рак
- Пищевая аллергия, такая как клубника, яйца, орехи или моллюски
- Стресс
В 90% вспышек крапивницы триггер так и не обнаруживается, несмотря на тщательное тестирование; эти случаи называются идиопатической крапивницей. Примерно в 50% вспышек идиопатической крапивницы крапивница, скорее всего, вызвана реакцией собственной иммунной системы человека (аутоиммунная реакция).
Примерно в 50% вспышек идиопатической крапивницы крапивница, скорее всего, вызвана реакцией собственной иммунной системы человека (аутоиммунная реакция).
Кто в опасности?
Крапивница появляется у людей всех возрастов, всех рас и обоих полов.
Острая крапивница чаще всего встречается у детей и молодых людей, а хроническая крапивница чаще встречается у женщин, особенно у женщин среднего возраста.
Крапивница очень распространена; по оценкам, до 20% населения могут заболеть крапивницей в какой-то момент своей жизни.
Признаки и симптомы
Наиболее распространенные места для ульев включают:
- Туловище
- Плечи или бедра
Однако крапивница может поражать любую поверхность кожи.
Отдельные очаги крапивницы выглядят как отчетливые (четко очерченные), розово-красные вздутия размером от 2 мм до более 30 см. Некоторые поражения могут иметь более светлый центр. Ульи обычно появляются группами или пачками.
Отдельные очаги крапивницы исчезают в течение 24 часов, хотя отдельный эпизод может длиться намного дольше.
Дермографизм — это разновидность крапивницы, которая появляется в течение нескольких минут после расчесывания кожи. Сыпь обычно имеет прямолинейный (линейный) рисунок.
При крапивнице иногда может возникать отек глаз, рта, рук, ног или гениталий. Этот отек, называемый ангионевротическим отеком, обычно проходит в течение 24 часов.
Крапивница обычно представляет собой зудящую сыпь, которая также может вызывать жжение или жжение.
Руководство по уходу за собой
Если у вашего ребенка легкая крапивница, он может быть у вас:
- Принимайте прохладный душ
- Прикладывайте прохладные компрессы
- Носите свободную одежду
- Избегайте физических нагрузок
- Используйте безрецептурные антигистаминные препараты, такие как дифенгидрамин или лоратадин крапивницы вашего ребенка.
Когда обращаться за медицинской помощью
Если крапивница вашего ребенка затрудняет дыхание или глотание, или если ваш ребенок чувствует головокружение, позвоните по номеру 911.
 появляются более чем на несколько дней.
появляются более чем на несколько дней.Перед визитом к врачу постарайтесь определить, что может вызывать крапивницу у вашего ребенка, и улучшается или ухудшается состояние при воздействии тепла, холода, давления или вибрации.Составьте список всех лекарств (рецептурных или безрецептурных), добавок или растительных лекарственных средств, которые ваш ребенок мог недавно принимать. Кроме того, вспомните о любых недавних заболеваниях, которые могли быть у вашего ребенка, поскольку некоторые болезни (или их лечение) могут вызывать крапивницу.
Лечение, которое может назначить ваш врач
После подтверждения того, что у вашего ребенка крапивница, врач будет работать с вами и вашим ребенком, чтобы выяснить возможную причину. Врач соберет подробную историю болезни и может сделать анализы крови, анализы мочи или рентген.
Очевидно, что наилучшее лечение крапивницы состоит в том, чтобы обнаружить все триггеры и предотвратить их воздействие на вашего ребенка. Тем не менее, большинство людей с крапивницей не знают причину, и им требуются лекарства, чтобы избавиться от крапивницы.

Наиболее распространенные лекарства от крапивницы включают:
- Снотворные (седативные) антигистаминные препараты 1-го типа, такие как дифенгидрамин, гидроксизин или цетиризин
- Не вызывающие сон (неседативные) антигистаминные препараты 1-го типа, такие как лоратадин , фексофенадин или дезлоратадин
- Антигистаминные препараты типа 2, такие как анитидин, циметидин или фамотидин
- Доксепин
- Монтелукаст, зафирлукаст или зилеутон
В редких случаях врач может назначить короткий курс пероральных кортикостероидов.
Доверенные ссылки
MedlinePlus: Клиническая информация по крапивнице и дифференциальная диагностика крапивницы (крапивницы)Ссылки
Болонья, Жан Л., изд. Дерматология , стр. 287-302. Нью-Йорк: Мосби, 2003.
Фридберг, Ирвин М., изд. Дерматология Фитцпатрика в общей медицине . 6 -й изд. стр. 547, 1129, 1137. Нью-Йорк: McGraw-Hill, 2003.
.
ЛЕЧЕНИЕ СЛОЖНОЙ КРАПИВНИЦЫ
Abstract
Хроническая крапивница, серьезная проблема со здоровьем, причиняющая боль пациенту, часто вызывает дилемму у врачей, занимающихся ее этиологией, исследованиями и лечением.Клинический подход в таких случаях должен включать, помимо анамнеза и физического осмотра, лабораторные исследования, такие как обычный анализ крови, профиль щитовидной железы и т. д., а иногда и специальные тесты, такие как кожный тест аутологичной сыворотки. Лечение включает в себя успокоение, предотвращение провоцирующих факторов, лечение основного заболевания и немедикаментозный подход наряду с фармакотерапией. Медикаментозная терапия первой линии включает неседативные и седативные антигистаминные препараты, второй линии доксепин, нифедипин, ингибиторы лейкотриенов, сульфасалазин и др.И третья линия циклоспорин, Dapsone, Colchicin и т. Д.
Хронические идиопатические urticaria , Сложная urticaria , Urticaria
Введение ВведениеОбычная хроническая уравническая уравнение соответствующим образом называется «Золушка», капризное течение и деморализующую реакцию на лечение.
 Не существует гарантированных средств контроля атак. Может быть трудно определить подходящее лекарство, поскольку состояние носит прерывистый характер, а вспышки также обычно проходят без какого-либо лечения.
Не существует гарантированных средств контроля атак. Может быть трудно определить подходящее лекарство, поскольку состояние носит прерывистый характер, а вспышки также обычно проходят без какого-либо лечения.Существует несколько узнаваемых клинических моделей крапивницы. Характеризуется быстротой его колебаний. Крапивница становится хронической, когда волдыри колеблются ежедневно или почти ежедневно в течение шести недель и более. Это может происходить постоянно в течение длительного времени или ежедневно в течение нескольких дней, а затем не в течение недели или двух, а только для того, чтобы снова появиться. Когда непрерывная уртикарная активность перемежается перерывами в несколько недель или месяцев или, другими словами, если эпизоды имеют меньшую продолжительность, чем бессимптомный период, ее лучше назвать эпизодической или рецидивирующей.Распознавание этого паттерна может помочь в определении внешнего триггерного фактора.
Хроническая крапивница остается серьезной проблемой с точки зрения этиологии, исследования и лечения.
 Это может вызвать значительные страдания и может длиться годами, но часто может быть облегчено соответствующим лечением. В оставшейся части этой статьи будет рассмотрено лечение хронической крапивницы, за исключением аутоиммунной крапивницы, контактной крапивницы и отсроченной крапивницы от давления, поскольку эти темы обсуждаются в другом месте.
Это может вызвать значительные страдания и может длиться годами, но часто может быть облегчено соответствующим лечением. В оставшейся части этой статьи будет рассмотрено лечение хронической крапивницы, за исключением аутоиммунной крапивницы, контактной крапивницы и отсроченной крапивницы от давления, поскольку эти темы обсуждаются в другом месте.Исследования
Мы до сих пор не знаем этиологию большинства пациентов с крапивницей. Установить причину хронической крапивницы сложно, а порой почти невозможно. В 2000 г. был опубликован «Практический параметр» диагностики и лечения хронической крапивницы, в котором подчеркиваются состояния, которые необходимо учитывать при дифференциальной диагностике.[1] Наиболее важной частью исследования крапивницы является подробный и всесторонний сбор анамнеза и тщательный медицинский осмотр.Сам анамнез можно рассматривать как наиболее ценный диагностический инструмент для выявления причины хронической крапивницы.[2] Он должен включать информацию о длительности заболевания, частоте приступов, длительности и распределении отдельных поражений, пищевых продуктах и пищевых добавках, роде занятий и досуге, предшествующем лечении, известных побочных реакциях, справке о потенциальном источнике инфекции, сопутствующих заболеваниях, например, лихорадка, боль в суставах и т.
 д., атопия в прошлом и в семейном анамнезе, заболевания щитовидной железы и другие аутоиммунные заболевания, а также оценка влияния заболевания на качество жизни пациента.Всегда следует проводить полное физикальное обследование с целью выявления морфологии и продолжительности волдырей, кровоподтеков, ретикулярного ливедо и признаков системного заболевания [3].
д., атопия в прошлом и в семейном анамнезе, заболевания щитовидной железы и другие аутоиммунные заболевания, а также оценка влияния заболевания на качество жизни пациента.Всегда следует проводить полное физикальное обследование с целью выявления морфологии и продолжительности волдырей, кровоподтеков, ретикулярного ливедо и признаков системного заболевания [3].Рутинный лабораторный скрининг не вносит существенного вклада в диагностику и этиологию хронической крапивницы.[4] Было показано, что обширные исследования не часто требуются, а также неэффективны с точки зрения затрат. При исследовании хронической крапивницы следует руководствоваться клинической картиной. Большинству пациентов с хронической крапивницей, чувствительной к антигистаминным препаратам, не требуется проведения множества обширных исследований.В плановом порядке следует проводить только общий анализ крови и дифференциальный подсчет лейкоцитов и скорость оседания эритроцитов (СОЭ). Эозинофилия требует поиска паразитарного заболевания, а повышенная СОЭ указывает на возможное системное заболевание (может быть повышена при уртикарном васкулите и определенно повышена при системной красной волчанке).
 Следует учитывать наличие аутоантител к щитовидной железе и проводить тесты функции щитовидной железы у всех пациентов с хронической крапивницей, не отвечающих на антигистаминные препараты, особенно у женщин и пациентов с семейным анамнезом заболеваний щитовидной железы или других аутоиммунных заболеваний.[5]
Следует учитывать наличие аутоантител к щитовидной железе и проводить тесты функции щитовидной железы у всех пациентов с хронической крапивницей, не отвечающих на антигистаминные препараты, особенно у женщин и пациентов с семейным анамнезом заболеваний щитовидной железы или других аутоиммунных заболеваний.[5]Кожный тест с аутологичной сывороткой (АССТ) следует проводить всем пациентам, не отвечающим на антигистаминные препараты. ASST имеет чувствительность 70% и специфичность 80%. Положительный тест предполагает, но не диагностирует аутоиммунную основу хронической крапивницы пациентов.[6] Биопсия кожи не является необходимой для рутинного лечения клинически типичной крапивницы, которая отвечает на антигистаминные препараты, но ее следует выполнять всем пациентам с поражениями, длящимися более 24 часов, для подтверждения диагноза уртикарного васкулита.
Терапевтические методы
Хроническая идиопатическая крапивница — частая проблема, когда ответ на лечение часто разочаровывает.
 Лечение пациентов с хронической идиопатической крапивницей включает в себя уменьшение симптомов с помощью наименее инвазивной терапии и тщательный баланс между риском и пользой. Целью терапии является уменьшение симптомов до тех пор, пока не произойдет спонтанное разрешение. Ведение пациента с хронической идиопатической крапивницей может быть как разочаровывающим, так и полезным. Первоначальное лечение хронической крапивницы должно осуществляться в соответствии с результатами полной клинической оценки.Следует применять пошаговый подход.
Лечение пациентов с хронической идиопатической крапивницей включает в себя уменьшение симптомов с помощью наименее инвазивной терапии и тщательный баланс между риском и пользой. Целью терапии является уменьшение симптомов до тех пор, пока не произойдет спонтанное разрешение. Ведение пациента с хронической идиопатической крапивницей может быть как разочаровывающим, так и полезным. Первоначальное лечение хронической крапивницы должно осуществляться в соответствии с результатами полной клинической оценки.Следует применять пошаговый подход.Доступно множество фармакологических и немедикаментозных вмешательств, но ни одно из них не является общепринятым. По этой причине режим лечения должен подбираться индивидуально для каждого пациента. Ключевыми характеристиками всех режимов должны быть устранение любой идентифицируемой причины, избежание отягчающих обстоятельств, советы, разъяснения, информация и заверения.
Консультации и информация
Лечение хронической крапивницы представляет собой проблему как для врачей, так и для пациентов.
 Советы по общим мерам и информация могут быть полезны большинству пациентов с хронической крапивницей. Успокоение является еще одним важным аспектом терапии, так как появление уртикарной сыпи часто более пугает, чем оправдывает в целом благоприятный прогноз. Кроме того, некоторые пациенты становятся совершенно обезумевшими из-за собственной неспособности понять, что вызывает их крапивницу, а многих еще больше обескураживает очевидная неспособность врача определить конкретную причину.
Советы по общим мерам и информация могут быть полезны большинству пациентов с хронической крапивницей. Успокоение является еще одним важным аспектом терапии, так как появление уртикарной сыпи часто более пугает, чем оправдывает в целом благоприятный прогноз. Кроме того, некоторые пациенты становятся совершенно обезумевшими из-за собственной неспособности понять, что вызывает их крапивницу, а многих еще больше обескураживает очевидная неспособность врача определить конкретную причину.Пациенты должны быть проинформированы о том, что: (1) хотя диагноз ясен, в большинстве случаев причину установить невозможно; (2) состояние не является заразным, серьезным или признаком рака; (3) если это не связано с основным системным заболеванием, состояние в конечном итоге пройдет.Четкое объяснение того, что хроническая обыкновенная крапивница не является аллергической проблемой, часто является полезным моментом для решения, и невыполнение этого часто приводит к неудовлетворенности тем фактом, что тесты на аллергию не предлагаются немедленно.

Избегание отягчающих факторов
Большинство планов лечения крапивницы включают в себя осознание собственных триггеров, но это может быть сложно или невозможно. Очевидно, что предпочтительной формой лечения является избегание возбудителя в исключительных случаях, когда его можно идентифицировать и избежать.В дополнение к избеганию возможного причинного фактора, пациентам с хронической крапивницей следует надлежащим образом рекомендовать избегать, насколько это возможно, общих потенцирующих факторов, таких как чрезмерное употребление алкоголя, чрезмерная усталость, эмоциональный стресс, перегретая окружающая среда, аспирин и другие нестероидные средства. противовоспалительные препараты (НПВП).
Обычно рекомендуется избегать приема аспирина и других НПВП, поскольку эти препараты усугубляют хроническую крапивницу у 30% пациентов [7–8]. Можно продолжать регулярно принимать низкие дозы аспирина из-за его антитромботических свойств.Следует избегать применения ингибиторов ангиотензинпревращающего фермента при хронической крапивнице, поскольку ангионевротический отек и, реже, крапивница являются общепризнанными побочными эффектами [9].

Избегание диетических псевдоаллергенов, включая пищевые добавки (азокрасители, бензоатные консерванты), натуральные салицилаты (особенно присутствующие во фруктах, пиве и вине) и неизвестные ароматические вещества в помидорах, травах и белом вине не были признаны полезными при лечении хроническая крапивница.[10–11] Строгая диета с низким содержанием псевдоаллергенов в течение 3 недель вначале может быть полезна для некоторых пациентов с легкой хронической крапивницей, но существует общее мнение, что диетические меры не имеют значения при большинстве форм хронической крапивницы, если только это не доказано клиническими исследованиями. двойное слепое плацебо-контролируемое испытание.
Лечение основного заболевания
Хроническая крапивница может быть проявлением основного заболевания, и в этих случаях может быть оправдано лечение основного заболевания. Лучшим примером системного состояния, которое обычно связано с хронической крапивницей, является аутоиммунное заболевание щитовидной железы, то есть тиреоидит Хашимото.
 Сообщалось, что лечение тироксином облегчает крапивницу.[12] В нескольких сообщениях предполагается, что Helicobacter pylori могут быть связаны с хронической крапивницей у некоторых пациентов, а эрадикация H.pylori связана с ремиссией хронической крапивницы. Использование назальных фильтров при лечении хронической крапивницы иногда оказывается полезным.[16] В нескольких отчетах о клинических случаях описано разрешение стойкой хронической крапивницы после лечения абсцессов зубов.[17]
Сообщалось, что лечение тироксином облегчает крапивницу.[12] В нескольких сообщениях предполагается, что Helicobacter pylori могут быть связаны с хронической крапивницей у некоторых пациентов, а эрадикация H.pylori связана с ремиссией хронической крапивницы. Использование назальных фильтров при лечении хронической крапивницы иногда оказывается полезным.[16] В нескольких отчетах о клинических случаях описано разрешение стойкой хронической крапивницы после лечения абсцессов зубов.[17]Нефармакологические подходы
Подобно многим другим терапевтически сложным заболеваниям, хроническая идиопатическая крапивница стала свидетелем множества причудливых методов лечения, включая аюрведические и гомеопатические препараты, а также натуропатию.
Частые прохладные души и применение успокаивающих лосьонов могут быть назначены в качестве охлаждающих средств при появлении волдырей и сильном зуде.[18] К ним относятся 0,5-1% ментол или каламин в водном креме/лосьоне и 10% лосьон с кротамитоном.
 Применение антигистаминных кремов оказалось неэффективным. Согласно нескольким исследованиям, использование местных стероидов может помочь уменьшить реакцию на волдыри.[19] Фототерапия ультрафиолетовым светом или фотохимиотерапия (ПУВА) использовалась для лечения хронической крапивницы, но опубликованные результаты неубедительны.[20–21] Дополнительное психологическое лечение пациентов, страдающих хронической идиопатической крапивницей, кажется необходимым из-за высокой распространенности психологических симптомов. Релаксация под гипнозом привела к уменьшению зуда, но не к уменьшению количества крапивницы.[22]
Применение антигистаминных кремов оказалось неэффективным. Согласно нескольким исследованиям, использование местных стероидов может помочь уменьшить реакцию на волдыри.[19] Фототерапия ультрафиолетовым светом или фотохимиотерапия (ПУВА) использовалась для лечения хронической крапивницы, но опубликованные результаты неубедительны.[20–21] Дополнительное психологическое лечение пациентов, страдающих хронической идиопатической крапивницей, кажется необходимым из-за высокой распространенности психологических симптомов. Релаксация под гипнозом привела к уменьшению зуда, но не к уменьшению количества крапивницы.[22]Фармакотерапия
Практический подход к лечению хронической идиопатической крапивницы основывается на тяжести заболевания и предыдущей реакции пациента на терапию. Основой этой терапии является использование антигистаминных препаратов, которые считаются препаратами первой линии для лечения хронической идиопатической крапивницы.Препараты второго ряда включают системные кортикостероиды, антагонисты лейкотриенов, стабилизаторы тучных клеток, доксепин, тироксин, нифедипин, тербуталин, сульфасалазин и т.
 д. [23–24]
д. [23–24]Антигистаминная терапия первого ряда
Гистамин является основным медиатором крапивницы и антигистаминные препараты достаточно эффективны для лечения пациентов с хронической крапивницей. Различные исследования роли антигистаминных препаратов при хронической крапивнице показали эффективность от 44 до 90% [12]. Чтобы получить стабильные результаты, антигистаминные препараты следует принимать ежедневно, а не по мере необходимости, причем частота зависит от периода их полураспада.Другими словами, их не следует принимать только тогда, когда у пациента есть симптомы. Антигистаминные препараты можно разделить на:
Классические (седативные) антигистаминные препараты H-1 — хлорфенирамин, гидроксизин, дифенгидрамин.
Второе/новое поколение (неседативные) H-1-антигистаминные препараты — лоратадин, цетиризин, терфенадин, мизоластин.
Производные антигистаминных препаратов H-1 второго поколения — дезлоратадин, левоцетиризин, фексофенадин.

Антигистаминные препараты H-2 — циметидин, ранитидин.
Антигистаминные препараты H-1 нового поколения с меньшим седативным и антихолинергическим эффектами предпочтительнее, чем антигистаминные препараты предыдущего поколения H-1, в качестве начального выбора терапии. Комбинирование препаратов из разных групп и негистаминных препаратов может привести к лучшему контролю над крапивницей. Лечение следует начинать с неседативного антигистаминного препарата в разрешенной дозировке, принимаемого в одно и то же время каждый день. Некоторые работники предпочитают комбинировать новый антигистаминный препарат с классическим седативным антигистаминным препаратом на ночь, а также с антигистаминным препаратом H-2.Добавление Н-2-антигистаминного препарата иногда может обеспечить лучший контроль над крапивницей, чем монотерапия Н-1-антигистаминным средством. Хотя на практике это может быть более полезным при диспепсии, которая может сопровождать тяжелую крапивницу.
 H-2-антигистаминные препараты сами по себе не влияют на зуд, вызванный гистамином, поэтому их нельзя использовать отдельно [3]. Стало обычной практикой удваивать или даже утраивать дозу неседативных антигистаминных препаратов для пациентов, которые плохо реагируют, на том основании, что их дополнительные противоаллергические и противовоспалительные свойства могут быть клинически полезными в этих более высоких дозах.[25]
H-2-антигистаминные препараты сами по себе не влияют на зуд, вызванный гистамином, поэтому их нельзя использовать отдельно [3]. Стало обычной практикой удваивать или даже утраивать дозу неседативных антигистаминных препаратов для пациентов, которые плохо реагируют, на том основании, что их дополнительные противоаллергические и противовоспалительные свойства могут быть клинически полезными в этих более высоких дозах.[25]Лучше всего избегать приема всех антигистаминных препаратов во время беременности, особенно в первом триместре, хотя ни один из них не показал тератогенного действия на человека. Гидроксизин является единственным антигистаминным препаратом, который специально противопоказан на ранних сроках беременности. Хлорфенирамин часто назначают беременным женщинам, когда необходимы антигистаминные препараты, поскольку он имеет долгую историю безопасности. Ни один из лицензированных в настоящее время антигистаминных препаратов не противопоказан детям в возрасте 12 лет и старше.
 Классические антигистаминные препараты короткого действия до сих пор используются в первичной терапии крапивницы у детей в возрасте от 1 года до 6 лет.[26–27]
Классические антигистаминные препараты короткого действия до сих пор используются в первичной терапии крапивницы у детей в возрасте от 1 года до 6 лет.[26–27]Цетиризина и левоцетиризина следует избегать при тяжелой почечной недостаточности (клиренс креатинина <10 мл/мин), тогда как лоратадин и дезлоратадин следует использовать с осторожностью. Мизоластин противопоказан при значительной печеночной недостаточности. Клинически значимые лекарственные взаимодействия случаются нечасто, но одновременное применение мизоластина с системным эритромицином и кетоконазолом противопоказано из-за возможного возникновения сердечной аритмии, как при применении терфенадина и астемизола.Также рекомендуется соблюдать осторожность при использовании других ингибиторов или субстратов цитохрома P450 3A4 печени, включая циметидин, циклоспорин и нифедипин, каждый из которых может применяться при крапивнице в особых ситуациях.[3]
Терапия второго ряда
Шестьдесят процентов пациентов с хронической крапивницей хорошо или достаточно хорошо реагируют на антигистаминные препараты, но 40% не получают облегчения или незначительного облегчения.
 Есть много возможных препаратов второго ряда, которые следует рассмотреть, когда крапивница не отвечает на антигистаминные препараты.Помощь этим пациентам является сложной задачей, и на нее в значительной степени влияет полная клиническая оценка, опыт и глубокое знание литературы клинициста. Детям редко требуются препараты второго ряда, за исключением периодического использования системных кортикостероидов при очень тяжелых острых обострениях хронической крапивницы. Препараты второго ряда следует использовать с большой осторожностью во время беременности.[3]
Есть много возможных препаратов второго ряда, которые следует рассмотреть, когда крапивница не отвечает на антигистаминные препараты.Помощь этим пациентам является сложной задачей, и на нее в значительной степени влияет полная клиническая оценка, опыт и глубокое знание литературы клинициста. Детям редко требуются препараты второго ряда, за исключением периодического использования системных кортикостероидов при очень тяжелых острых обострениях хронической крапивницы. Препараты второго ряда следует использовать с большой осторожностью во время беременности.[3]Доксепин является трициклическим антидепрессантом с очень сильными антигистаминными свойствами H-1 и H-2.Доксепин более эффективен, чем дифенгидрамин, в дозе 10 мг три раза в день. Доксепин не следует назначать после недавно перенесенного инфаркта миокарда или пациентам с тяжелым заболеванием печени. Лучше всего начинать с низкой дозы 10 мг в сутки на ночь, которую можно увеличить до 20 или 30 мг в сутки [28–29]. также противозудная активность.
 [30]
[30]β-агонисты, такие как тербуталин и эпинефрин, также комбинировались с H-1-антигистаминными препаратами у небольшого числа пациентов [31], хотя в недавней литературе нет упоминаний об их использовании при хронической крапивнице.
Нифедипин — блокатор кальциевых каналов, который также обладает свойствами стабилизации тучных клеток. Нифедипин следует начинать с дозы 5 мг три раза в день, затем ее можно увеличить до 20 мг три раза в день [32].
Использование преднизолона при лечении крапивницы является спорным вопросом. Он эффективен почти при всех проявлениях хронической крапивницы, но часто его необходимо использовать в высоких дозах для достижения хорошего контроля над крапивницей. Короткий курс системных стероидов (30-40 мг преднизолона/день) может быть назначен в резистентных случаях хронической крапивницы, не отвечающих на антигистаминные препараты.Пациенты должны понимать, что, хотя системные стероиды могут быть единственным методом лечения, который полностью устраняет их поражения, их длительное использование неприемлемо из-за их известных побочных эффектов, таких как сахарный диабет, гипертония, остеопороз и желудочно-кишечные кровотечения.
 [33-34]
[33-34]Антагонисты лейкотриеновых рецепторов зафирлукаст и монтелукаст оказывают положительный эффект при лечении нескольких случаев хронической крапивницы. Суточная доза монтелукаста составляет 10 мг 1 раз в сутки перед сном, а зафирлукаста — 20 мг 2 раза в сутки.Тем не менее, большинство исследований не подтверждают их роль в лечении хронической крапивницы [35–37]. Было обнаружено, что зилеутон, ингибитор 5-липооксигеназы, подавляющий выработку лейкотриенов, эффективен при лечении хронической крапивницы.
Сообщалось о применении сульфасалазина для лечения стероидозависимой хронической крапивницы, обычной крапивницы. Обычная начальная доза составляет 1 г два раза в день, а максимальная регулярная доза составляет 4 г в день.[38]
Сообщалось, что добавки с тироксином подавляют хроническую обычную крапивницу у биохимически эутиреоидных пациентов с антитиреоидными аутоантителами.Дозировка тироксина, использованного в исследованиях, варьировала от 50 мг до 250 мг в день.
 Функциональные тесты щитовидной железы должны быть выполнены до начала лечения и повторно проверены через четыре-шесть недель терапии.
Функциональные тесты щитовидной железы должны быть выполнены до начала лечения и повторно проверены через четыре-шесть недель терапии.Рофекоксиб, новый ингибитор циклооксигеназы-2 (ЦОГ-2), показал себя многообещающим в лечении пациентов с рефрактерной хронической идиопатической крапивницей.[39]
Терапия третьей линии
Терапия третьей линии обычно включает использование иммуномодулирующих препаратов для лечения рефрактерной хронической крапивницы.[33] Эти препараты включают циклоспорин, циклофосфамид, метотрексат, микофенолата мофетил, пероральный такролимус, внутривенный иммуноглобулин (IVIg), дапсон, колхицин, плазмаферез, гидроксихлорохин, варфарин, омализумаб и так далее.
Было показано, что циклоспорин эффективен при тяжелой неремитирующей крапивнице, которая плохо отвечает на стандартное лечение антигистаминными препаратами. Циклоспорин в дозе 3-5 мг/кг/день помогает примерно двум третям пациентов с хронической крапивницей, которые не реагируют на антигистаминные препараты.
 [40]
[40]Было обнаружено, что высокие дозы внутривенного иммуноглобулина (IVIg) и плазмаферез связаны с некоторыми очевидными преимуществами при лечении хронической крапивницы. и низкие дозы метотрексата, обладающие иммуномодулирующими свойствами, эффективны при лечении хронической крапивницы. [24,33,43–45]
крапивница после приема микофенолата мофетила в течение 12 недель.[46]
Несколько исследований показали, что варфарин оказывает благотворное влияние на некоторых пациентов с хронической крапивницей.[47]
Недавно сообщалось, что омализумаб, гуманизированное моноклональное антитело, оказался эффективным у трех пациентов с хронической крапивницей.[48]
В недавнем плацебо-контролируемом исследовании аутогемотерапия показала положительную роль у пациентов с хронической крапивницей с положительным результатом ASST.[49] Терапия аутологичной сывороткой (AST), модифицированная форма аутологичной терапии цельной кровью, также оказалась достаточно эффективной при хронической крапивнице.
 [50]
[50]Мультисистемный воспалительный синдром у детей (MIS-C)
Что вызывает MIS-C у детей?
Причина MIS-C еще полностью не изучена — этот вопрос активно исследуется здесь, в Бостонской детской больнице, и в других местах.
Некоторые исследователи подозревают, что MIS-C вызван отсроченным иммунным ответом на коронавирус, который каким-то образом переходит в перегрузку, вызывая воспаление, повреждающее органы. Также возможно, что болезнь вызывают антитела детей к вирусу или некоторые из их иммунных клеток.Поскольку только у небольшого числа детей развивается MIS-C, возможно, что существуют генетические факторы, которые делают некоторых детей восприимчивыми.
Важно помнить, что в целом дети переносят COVID-19 очень хорошо по сравнению со взрослыми. По-видимому, лишь у небольшого числа детей развиваются признаки и симптомы MIS-C, и большинство из них быстро выздоравливают.
Как диагностируется MIS-C?
В настоящее время MIS-C диагностируется на основании симптомов (стойкая лихорадка и дисфункция одного или нескольких органов, таких как сердце или желудочно-кишечный тракт), а также лабораторных тестов для поиска признаков воспаления в организме.

У детей также должен быть положительный тест на COVID-19. Также проводится тестирование, чтобы исключить другие возможные причины симптомов, например другие инфекции.
После того, как диагноз MIS-C будет поставлен, дети должны будут проходить лабораторные тесты для оценки воспаления, свертывания крови, функции печени, сердца и других аспектов болезни. У детей также должны быть эхокардиограммы для оценки их сердца и коронарных артерий, а некоторым детям с проблемами сердца могут также потребоваться дополнительные исследования, такие как МРТ сердца, холтеровское мониторирование или тестирование с физической нагрузкой.
Как лечится MIS-C?
Дети с диагнозом MIS-C нуждаются в тщательном наблюдении. Всех необходимо госпитализировать, некоторым может потребоваться реанимация. Детские специалисты в области ревматологии, интенсивной терапии и кардиологии могут предвидеть и лечить различные аспекты болезни.
Лечение включает внутривенный иммуноглобулин (используется для лечения болезни Кавасаки) и противовоспалительные препараты (кортикостероиды и препараты, блокирующие ИЛ-1 или ИЛ-6).
 Другие методы лечения могут быть использованы в зависимости от результатов лабораторных исследований.Детей также лечат низкими дозами аспирина, чтобы снизить риск образования тромбов.
Другие методы лечения могут быть использованы в зависимости от результатов лабораторных исследований.Детей также лечат низкими дозами аспирина, чтобы снизить риск образования тромбов.Дети должны находиться под наблюдением после выписки из стационара, с повторными эхокардиограммами для контроля их сердца и коронарных артерий, даже если у них не было серьезных проблем в стационаре. Дети, которые полностью выздоровели в шесть месяцев, больше не нуждаются в тщательном наблюдении.
Должны ли дети, перенесшие MIS-C, получать вакцину против COVID-19?
Этот вопрос активно изучается.Пока мы ждем ответов, мы рекомендуем поговорить с вашими поставщиками медицинских услуг, чтобы решить, следует ли и когда вакцинировать вашего ребенка, в соответствии с рекомендациями Центров США по контролю и профилактике заболеваний (CDC). Последнее руководство CDC можно найти на его веб-сайте.
ульев (mate karawa) | Навигатор здоровья NZ
Крапивница (mate karawa) — это зудящая сыпь, которая может появиться на любом участке тела.
 Эту сыпь иногда называют волдырями или волдырями. Он приходит и уходит и может длиться от часов или дней (острый) до месяцев (хронический).
Эту сыпь иногда называют волдырями или волдырями. Он приходит и уходит и может длиться от часов или дней (острый) до месяцев (хронический).Ключевые точки
- Крапивница является распространенным явлением, при этом 1 из 5 человек заболевает ею на каком-то этапе своей жизни.
- Сыпь может быть вызвана многими причинами, и причину можно определить только примерно в половине случаев.
- Лечение включает отказ от известных триггеров и прием антигистаминных препаратов.
- Ангионевротический отек похож на крапивницу, но припухлость находится под кожей.
Крапивница обычно проходит в течение суток и не причиняет вреда.Однако иногда они могут быть признаком серьезной аллергической реакции, лекарственной реакции или даже опасной для жизни анафилаксии.
Немедленно обратитесь за медицинской помощью по номеру 111 в Новой Зеландии, если у вас есть:
- сыпь в течение 20 минут после еды или приема нового лекарства, ИЛИ
- отек губ, рта или дыхательных путей, затрудняющий дыхание.

Что вызывает крапивницу?
Крапивница образуется, когда ваша иммунная система выделяет химическое вещество под названием гистамин.Высвобождение гистамина может быть вызвано многими причинами, и причина этого не всегда ясна.
- Вирусная инфекция является наиболее частой причиной крапивницы у детей, особенно если она длится более 24 часов.
- Прямой контакт с растениями или животными может вызвать крапивницу только на одном участке тела.
- Аллергические реакции на продукты питания, лекарства или укусы насекомых могут проявляться в виде крапивницы. Обычно они возникают в течение 1–2 часов после воздействия и исчезают в большинстве случаев в течение 6–8 часов.
- Крапивница может быть вызвана физическими триггерами, включая холод (например, холодный воздух, вода или лед), тепло, солнечный свет (солнечный), вибрацию, трение или царапание кожи (дерматографизм) и замедленное давление (например, после ношения тяжелых сумок).
 .
. - В редких случаях крапивница может быть вызвана физическими упражнениями, потливостью, алкоголем, острой пищей или кофе.
- Стресс редко вызывает крапивницу, но может ухудшить симптомы.
Определить причину крапивницы сложно. Вероятно, они вызваны аллергической реакцией, если есть определенные закономерности их появления, например:
.- всегда в течение 2 часов после еды Примерно в то же время появляются
- другие симптомы, такие как боль в животе, рвота, затрудненное дыхание или головокружение.
Постоянная крапивница, длящаяся несколько дней, почти никогда не связана с аллергией, за исключением некоторых случаев аллергии на лекарства.
Серьезная аллергическая реакция
Иногда крапивница может быть признаком серьезной, опасной для жизни аллергической реакции, требующей немедленного медицинского вмешательства. Если крапивница сопровождается отеком языка или горла, затрудненным дыханием или низким кровяным давлением, следует заподозрить анафилактический шок.
 Вам потребуется срочное введение адреналина (Эпипен®) и медицинское обследование.
Вам потребуется срочное введение адреналина (Эпипен®) и медицинское обследование.Какие бывают типы ульев?
Существует 2 основных типа ульев:
- Острая крапивница (крапивница) – длится менее 6 недель. Часто это проходит в течение нескольких часов или дней.
- Хроническая крапивница (крапивница) — это когда крапивница возникает чаще всего в течение более 6 недель.
Эта страница посвящена острым случаям крапивницы. Почитайте о хронической крапивнице.
Каковы симптомы крапивницы?
Ключевыми симптомами крапивницы являются волдыри (возвышающиеся, зудящие припухлости), которые:
- имеют круглую форму или кольца, рисунок в виде карты или гигантские пятна
- может менять форму
- имеют диаметр несколько миллиметров или несколько сантиметров
- белого или красного цвета
- с красным факелом или без него
- может длиться несколько минут или несколько часов
- может повлиять на любую часть вашего тела
- может быть широко распространен на вашей коже.

Как диагностируется острая крапивница?
В большинстве случаев острой крапивницы вам не нужно обращаться к врачу.
- Если вы заметили, что триггер вызывает у вас крапивницу, постарайтесь избежать его.
- Избегайте всего, что может усугубить крапивницу, например тепла, тесной одежды и алкоголя.
- Большинству людей с острой крапивницей не нужны тесты, если только они не продолжаются в течение длительного времени или у вас примерно в то же время появляются необычные симптомы.
- Если предполагаемой причиной является аллергия, могут быть сделаны анализы кожи или крови.
Как лечат крапивницу?
Прохладная ткань для ванны или душаЕсли реакция легкая, могут быть достаточно простые меры, такие как прохладная ванна или душ.
Антигистаминные препаратыПоскольку кожная реакция вызвана высвобождением гистамина, большинству людей помогает прием антигистаминных препаратов, таких как лоратадин или цетиризин, для облегчения зуда.
 Их можно купить в аптеке или прописать врачом или практикующей медсестрой.
Их можно купить в аптеке или прописать врачом или практикующей медсестрой.Обратите внимание, что эти лекарства могут вызывать сонливость, поэтому будьте осторожны при управлении автомобилем или работе с механизмами.
Избегайте причин/триггеровЕсли причиной является определенный продукт питания, пищевая добавка, моллюски, косметика или что-то еще, отказ от этих продуктов или веществ снизит риск повторного появления крапивницы.
Также избегайте всего, что может усугубить крапивницу, например чрезмерного тепла, острой пищи или алкоголя.
Следует избегать приема аспирина и других НПВП, поскольку они часто ухудшают симптомы.
Тяжелые случаиЕсли сыпь широко распространена или у вас есть отек рта или дыхательных путей, срочно обратитесь за медицинской помощью. Вам может понадобиться адреналин, стероидные препараты и госпитализация для выявления причины и предотвращения опасных для жизни реакций.

Диета
Специальные диеты обычно бесполезны при лечении крапивницы.
Узнать больше
Изображения крапивницы и ангионевротического отека DermNet NZ
Аллергия и крапивница (крапивница и ангионевротический отек) WebMDСсылки
- Крапивница (крапивница) Австралазийское общество клинической иммунологии и аллергии (ASCIA), 2019 г.
- Острая крапивница DermNet NZ
- Диагностика крапивницы NHS, Великобритания
Отзыв от
Д-р Шарон Лейтч — врач общей практики и стажёр по клиническим исследованиям в Департаменте общей практики и сельского здравоохранения Университета Отаго.Область ее исследований — безопасность пациентов при оказании первичной медико-санитарной помощи и безопасное использование лекарственных средств. Вернуться к началу
Кредиты: Редакция Health Navigator. Отзыв: д-р Шэрон Лейтч Последнее рассмотрение: 22 февраля 2020 г.
Что такое хроническая крапивница?
- Хроническая крапивница (крапивница) возникает, когда крапивница возникает большую часть дней в течение более 6 недель.Они менее распространены, чем острая крапивница, им страдает примерно 1 из 1000 человек.
- Они чаще встречаются у женщин, чем у мужчин (две трети пациентов с этим заболеванием составляют женщины).
- Симптомы такие же, как при острой крапивнице, но длятся дольше.
- Хотя в большинстве случаев хроническая крапивница исчезает, у некоторых людей симптомы сохраняются более длительное время.
- Лечение включает отказ от любых известных триггеров и прием антигистаминных препаратов.
Какие существуют типы хронической крапивницы?
Хроническая крапивница может быть спонтанной или индуцируемой (физической).Вы можете иметь оба типа одновременно.
Спонтанная хроническая крапивница — это диагноз, когда триггер крапивницы неизвестен.

Индуцируемая или физическая хроническая крапивница является реакцией на известный внешний фактор. Это включает крапивницу, вызванную следующим:
- поглаживание кожи (дермографизм) – это наиболее распространенный тип индуцируемой/физической крапивницы
- воздействие холода, холодной воды и холодных предметов (холодовая крапивница)
- потливость (холинергическая крапивница)
- прямой контакт с такими веществами, как крапива двудомная, пищевые продукты, консерванты, ароматизаторы, продукты растительного и животного происхождения, металлы и резиновый латекс (контактная крапивница) – отличается от дерматита, который развивается через несколько часов или дней
- давление на кожу – это может быть немедленная или отсроченная реакция (давление/отложенная крапивница от давления)
- воздействие солнечного света или искусственного ультрафиолетового (УФ) света (солнечная крапивница)
- прямой контакт тепла с кожей (тепловая крапивница)
- подвергание кожи вибрации, повторяющимся растяжениям или трению (вибрационная крапивница)
- контакт с водой (аквагенная крапивница).

Некоторые из этих типов довольно редки.
Что вызывает хроническую или рецидивирующую крапивницу?
В то время как внешние факторы могут быть идентифицированы как триггеры для индуцируемой/физической крапивницы, причина хронической спонтанной крапивницы часто неизвестна, но, вероятно, это аутоиммунная реакция (когда ваша иммунная система ошибочно атакует ваши собственные клетки, как если бы они были клетками из зародыш).
Хроническая спонтанная крапивница также связана с:
Как диагностируется хроническая крапивница?
Диагноз хронической крапивницы ставится, если у вас есть длительная история (более 6 недель) ежедневной или регулярной крапивницы.Ваш врач соберет семейный анамнез и проведет медицинский осмотр.
Индуцибельную крапивницу часто подтверждают, вызывая реакцию, например, царапая кожу при дермографизме или прикладывая кубик льда при подозрении на холодовую крапивницу.
Ваш врач может попросить вас сдать анализы крови, чтобы исключить сопутствующие заболевания.

Как лечат хроническую крапивницу?
Большинство людей с хронической крапивницей справляются с соответствующими дозами антигистаминных препаратов, не вызывающих сонливости, таких как цетиризин и лоратадин.Дозы при хронической крапивнице обычно выше, чем обычно рекомендуемые дозы. Хотя эти лекарства называются «неседативными», они все же могут вызывать сонливость, особенно в более высоких дозах, поэтому будьте осторожны при управлении автомобилем или работе с механизмами.
Если причиной является определенный продукт питания, пищевая добавка, моллюски, косметика или что-то еще, отказ от этих продуктов или веществ снизит риск повторного появления крапивницы. Также избегайте всего, что может усугубить крапивницу, например чрезмерного тепла, острой пищи или алкоголя.
Стероидные или антигистаминные кремы бесполезны и могут вызвать изменения или раздражение кожи.
Людей с тяжелыми симптомами, ухудшающими качество жизни, можно направить к специалисту по клинической иммунологии/аллергологии или дерматологу для оценки и рассмотрения вопроса о дополнительных лекарствах.

Каковы перспективы хронической крапивницы?
Хотя хроническая крапивница в большинстве случаев проходит, у 15% людей симптомы сохраняются по крайней мере два раза в неделю через 2 года.
Узнать больше
Хроническая крапивница NHS, UK
Изображения крапивницы и ангионевротического отека DermNet NZКаталожные номера
- Крапивница (крапивница) Австралазийское общество клинической иммунологии и аллергии (ASCIA), 2019 г.
Информация для медицинских работников об ульях
Содержимое этой страницы будет наиболее полезным для клиницистов, таких как медсестры, врачи, фармацевты, специалисты и другие медицинские работники.
Эта информация взята из Крапивницы – обзор DermNet, Новая Зеландия, 2015
Клинические признаки крапивницы
Уртикарные волдыри могут быть от нескольких миллиметров до нескольких сантиметров в диаметре, окрашены в белый или красный цвет, с красным пятном или без него.
 Каждая волдырь может длиться от нескольких минут до нескольких часов и может менять форму. Рубцы могут быть круглыми или образовывать кольца, узор в виде карты или гигантские пятна.
Каждая волдырь может длиться от нескольких минут до нескольких часов и может менять форму. Рубцы могут быть круглыми или образовывать кольца, узор в виде карты или гигантские пятна.Крапивница может поражать любой участок тела и имеет тенденцию к широкому распространению.
Ангионевротический отек чаще локализован. Он обычно поражает лицо (особенно веки и периоральные области), руки, ноги и гениталии. Он может поражать язык, язычок, мягкое небо или гортань.
Сывороточная болезнь, вызванная переливанием крови, и реакции, подобные сывороточной болезни, вызванные приемом некоторых лекарств, вызывают острую крапивницу, оставляющую синяки, лихорадку, увеличение лимфатических узлов, боль в суставах и припухлость.
При хронической индуцируемой крапивнице волдыри появляются примерно через 5 минут после раздражителя и сохраняются от нескольких минут до одного часа.
Характерно, что швы:
- Линейный при симптоматическом дермографизме
- Tiny при холинергической крапивнице
- Контактные участки при контактной крапивнице
- Диффузная холодовая крапивница — если поражены большие участки кожи, это может привести к обмороку (потенциально опасно при плавании в холодной воде).

Узелки более стойкие при хронической спонтанной крапивнице, но каждый из них исчез или изменил форму в течение 24 часов.Они могут возникать в определенное время суток.
Клинический путь
Эта информация взята из Auckland HealthPathways Urticaria, по состоянию на декабрь 2019 г.
История болезни
- Установить начало и частоту.
- Определите, является ли заболевание острым (< 6 недель) или хроническим (≥ 6 недель).
- Спросите об очевидных триггерах.
- Идентифицируемый триггер чаще встречается при острой крапивнице.
- Триггер с большей вероятностью будет иметь значение, если симптомы появятся в течение 30–60 минут после воздействия и исчезнут при устранении предполагаемого триггера.
Рассмотрим:
- Отягчающие факторы, например, жара, холод, тесная одежда, НПВП, алкоголь, стресс.
- Любые признаки, указывающие на уртикарный васкулит (УФ) – одиночное уртикарное поражение, которое длится более 24 часов и может оставлять кровоподтеки или рубцы.

Экспертиза:
- Проверьте наличие признаков и симптомов тяжелой или опасной для жизни аллергической реакции.
- Хорошо очерченные зудящие волдыри с бледностью в центре и окружающими вспышками, которые проходят в течение 24–48 часов, не оставляя следов на коже.
- Исключите другие причины зудящей сыпи.
Расследования:
- Рутинные диагностические мероприятия при крапивнице не рекомендуются.
- Не запрашивайте «рутинные тесты на аллергию» или «панели аллергии» — тестируйте только в том случае, если история болезни убедительно указывает на конкретный триггер.
Менеджмент
Неседативные антигистаминные препараты являются терапией первой линии как при острой, так и при хронической крапивнице. Для контроля симптомов часто требуются высокие дозы.Неэффективность лечения чаще всего связана с неадекватными дозами, принимаемыми нерегулярно или в течение слишком короткого периода времени.

Другие клинические ресурсы
- Диагностика и лечение крапивницы Журнал передовой практики, Новая Зеландия, 2012 г.
- Острая крапивница DermNet, Новая Зеландия, 2015 г.
- Хроническая крапивница DermNet, Новая Зеландия, 2015 г.
- Хроническая индуцируемая крапивница DermNet, Новая Зеландия, 2018 г.
- Когда аллергия на антибиотик действительно является аллергией? BPAC, Новая Зеландия, 2015
Regional HealthPathways NZ
Доступ к следующим региональным маршрутам локализован для каждого региона и доступен только поставщикам медицинских услуг. Если вы не знаете данные для входа в систему, свяжитесь с вашим DHB или PHO для получения дополнительной информации:
ульев | РемедиКоннект
Это ваш симптом?
- Крапивница, зудящая сыпь, состоящая из приподнятых розовых бугорков с бледным центром, которая появляется и исчезает
Некоторые основы.
 ..
..- Крапивница — это распространенная кожная аллергическая реакция. Это может быть вызвано чем-то, что человек съел, прикоснулся или находился рядом.
- Крапивница не может передаваться другим людям.Обычно они проходят сами по себе.
- Крапивница часто появляется и исчезает от нескольких дней до недели. Иногда они могут вернуться через несколько недель или месяцев.
- У некоторых людей хроническая крапивница. Это означает, что их ульи приходят и уходят годами.
Симптомы
- Зудящие опухшие пятна или бугорки, которые появляются внезапно
- Пятна меняют форму и местонахождение
- Любое одно пятно часто держится всего несколько часов, а затем исчезает
- Размер пятен варьируется от ½ дюйма (12 мм) ) до нескольких дюймов (1–8 см) в поперечнике
- У людей со светлым оттенком кожи крапивница имеет розовый или красный цвет и бледную среднюю область (рубцы)
Причины
Локализованная крапивница: локализованная крапивница возникают только на одном участке тела.
 Этот тип крапивницы может быть вызван прикосновением к растениям, пыльце, слюне домашних животных, пище или химическим веществам. Некоторые люди получают крапивницу от сильного поглаживания кожи. Локализованная крапивница не вызывается инфекцией, проглатыванием пищи или лекарств. Чаще всего они проходят менее чем за 4 часа.
Этот тип крапивницы может быть вызван прикосновением к растениям, пыльце, слюне домашних животных, пище или химическим веществам. Некоторые люди получают крапивницу от сильного поглаживания кожи. Локализованная крапивница не вызывается инфекцией, проглатыванием пищи или лекарств. Чаще всего они проходят менее чем за 4 часа.Распространенная крапивница: широко распространенная крапивница — это крапивница, поражающая более чем одну часть тела одновременно. Часто это аллергическая реакция на что-то. Это может быть вызвано такими вещами, как пища, лекарства или укус насекомого.Иногда люди получают широко распространенную крапивницу после вирусной инфекции. Стресс может иногда вызывать крапивницу или усугублять ее. Часто причину крапивницы так и не находят.
Типы аллергических реакций
Крапивница может возникать при различных типах аллергических реакций. Иногда крапивница может быть первым признаком тяжелой аллергической реакции.
- Локализованная крапивница: это крапивница, которая возникает только на одной части тела.

- Распространенная крапивница: это крапивница, поражающая 2 или более частей тела.
- Тяжелая аллергическая реакция: помимо крапивницы будут и другие симптомы. К ним относятся обморок, опухший язык, одышка или боль в животе. Это неотложная медицинская помощь.
- Анафилаксия: это термин для обозначения очень серьезной аллергической реакции. От такого типа аллергической реакции человек может умереть. Это происходит очень быстро, обычно в течение нескольких минут после воздействия. Симптомы включают одышку, свистящее дыхание и сильную слабость. Горло может опухнуть, блокируя нормальное дыхание.Это неотложная медицинская помощь, и следует немедленно вызвать скорую помощь.
Когда вызывать ульи
Позвоните 911 Сейчас
- Проблемы с пробуждением или растерянность
- Проблемы с дыханием или свистящее дыхание
- Очень слабый (не может стоять)
- Внезапно начинается отек языка или горла
- Внезапно начинается хриплый голос или кашель Опасная для жизни реакция в прошлом на тот же предмет (еда, укус/укус насекомого, химическое вещество) и менее чем через 2 часа после воздействия
- Вы считаете, что у вас опасная для жизни экстренная ситуация
Позвоните врачу или обратитесь за медицинской помощью сейчас
- Боль в животе, припухлость суставов или лихорадка
- Вы чувствуете слабость или сильное недомогание
- Вы считаете, что вам нужно показаться, и проблема срочная
Обратитесь к врачу в течение 24 часов
- Крапивница мешает вам работать или ходить в школу после приема антигистаминных препаратов в течение 24 часов
- Крапивница ухудшается и вы принимаете прописанные стероиды в течение 24 часов
- Вы думаете, что вам нужно показаться, но проблема не является срочным
Обратитесь к врачу в рабочее время
- Крапивница длится более 1 недели
- У вас была крапивница 3 или более раз за последний год без известной причины
- У вас есть другие вопросы или проблемы
Уход за собой на дому
- ульев без других проблем
уход совет
ульи из продуктов питания
- Что вы должны знать:
- еда может вызвать ульи, в основном возле рот.

- Иногда они могут означать, что у вас легкая пищевая аллергия. Некоторые люди могут получить их от некоторых обычных продуктов, таких как клубника.
- Крапивница от пищевых продуктов чаще всего проходит в течение 6 часов.
- Вот несколько советов по уходу, которые должны помочь.
- еда может вызвать ульи, в основном возле рот.
- Антигистаминное лекарство от крапивницы от пищевой аллергии:
- Вы можете принимать одно из следующих лекарств от крапивницы и зуда: дифенгидрамин (Бенадрил), фексофенадин (Аллегра), цетиризин (Зиртек, Реактин) или лоратадин (Кларитин). , Алаверт).
- Это лекарства, отпускаемые без рецепта. Вы можете купить их в аптеке.
- Используйте наименьшее количество препарата, который уменьшит крапивницу и зуд.
- Дифенгидрамин (Бенадрил) может вызывать сонливость. Лоратадин, фексофенадин и цетиризин не вызывают сонливости. Они также длительного действия, поэтому они длятся 24 часа.
- Прочтите инструкции и предупреждения на листке-вкладыше всех лекарств, которые вы принимаете.

- Предупреждение — Антигистаминные препараты:
- Не пейте, не садитесь за руль и не пользуйтесь опасными механизмами во время их приема.
- Внимание! Антигистаминные препараты могут вызывать сонливость.
- Предупреждение: не принимайте антигистаминные препараты, если у вас проблемы с предстательной железой.
- Прочтите инструкции и предупреждения на листке-вкладыше для всех лекарств, которые вы принимаете.
Профилактика : Избегайте любых продуктов, которые, по вашему мнению, вызывают крапивницу.
- 1 Вызов вашего доктора I F : F :
- Тяжелые ульи или зуд длится более 24 часов после принятия антигистамина
- Вы думаете, что вам нужно увидеть
- Вы становитесь хуже
- Что вы должны знать:
Локализованные ульи
- Что вам следует знать:
- Крапивница — это распространенная кожная аллергическая реакция.

- Локализованная крапивница возникает только на одном участке тела. Этот тип крапивницы может быть вызван прикосновением к чему-то, на что у вас аллергия. Это может быть аллергия на растения, пыльцу, слюну домашних животных, продукты питания или химические вещества.
- Крапивница не может передаваться другим людям. Обычно они проходят сами по себе.
- Вы можете лечить крапивницу дома.
- Вот несколько советов по уходу, которые должны помочь.
- Крапивница — это распространенная кожная аллергическая реакция.
- Лечение локализованной крапивницы:
- Смойте аллергены с кожи водой с мылом.
- Если у вас зудит кожа, помассируйте ее холодной мочалкой или льдом.
- Крапивница чаще всего проходит через несколько часов. Скорее всего, вам не нужно будет принимать антигистаминные препараты.
- Гидрокортизоновый крем от зуда:
- Гидрокортизон можно использовать при сильном зуде.
- Наносите 1% крем гидрокортизона на зудящие участки 3 раза в день.
 Используйте его в течение пары дней, пока не почувствуете себя лучше. Это поможет уменьшить зуд.
Используйте его в течение пары дней, пока не почувствуете себя лучше. Это поможет уменьшить зуд. - Можно купить в аптеке.
- Некоторые любят хранить сливки в холодильнике. Еще лучше, если крем использовать в холодном виде.
- Предупреждение: не используйте гидрокортизоновый крем более 1 недели без консультации с врачом.
- Прочтите инструкции и предупреждения на листке-вкладыше всех лекарств, которые вы принимаете.
Профилактика: Старайтесь избегать того, что, по вашему мнению, вызвало крапивницу.
- Позвоните своему врачу, если:
- Сильная крапивница или зуд продолжаются более 24 часов после приема антигистаминных препаратов
- Сыпь длится более 1 недели
Распространенная крапивница
- Что следует знать:
- Крапивница — это распространенная кожная аллергическая реакция.
- Распространенная крапивница возникает более чем на одной части тела одновременно.
 Часто это аллергическая реакция на что-то, чему вы подверглись. Это может быть вызвано такими вещами, как пища, лекарства или укус насекомого. Иногда люди получают широко распространенную крапивницу после вирусной инфекции. Стресс может иногда вызывать крапивницу или усугублять ее. Часто причину крапивницы так и не находят.
Часто это аллергическая реакция на что-то, чему вы подверглись. Это может быть вызвано такими вещами, как пища, лекарства или укус насекомого. Иногда люди получают широко распространенную крапивницу после вирусной инфекции. Стресс может иногда вызывать крапивницу или усугублять ее. Часто причину крапивницы так и не находят. - Крапивница не может передаваться другим людям. Обычно они проходят сами по себе.
- Наиболее распространенную крапивницу можно лечить дома.
- Вот несколько советов по уходу, которые должны помочь.
- Лечение распространенной крапивницы:
- Удалите аллергены, приняв ванну или душ. Это важно, если крапивница была от пыльцы или от животного. Вы также должны переодеться.
- Примите прохладную ванну в течение 10 минут, чтобы уменьшить зуд. Потрите очень зудящую кожу кубиком льда в течение 10 минут.
- Крапивница может появляться и исчезать в течение 3-4 дней. Тогда они уйдут.
- Антигистаминное лекарство от широко распространенной крапивницы и зуда:
- Вы можете принимать одно из следующих лекарств от крапивницы и зуда: дифенгидрамин (Бенадрил), цетиризин (Зиртек), фексофенадин (Аллегра) или лоратадин (Кларитин, Алаверт).
 ).
). - Это лекарства, отпускаемые без рецепта. Вы можете купить их в аптеке.
- Используйте наименьшее количество препарата, который уменьшит крапивницу и зуд.
- Дифенгидрамин (Бенадрил) может вызывать сонливость. Лоратадин, фексофенадин и цетиризин не вызывают сонливости. Они также длительного действия, поэтому они длятся 24 часа.
- Прочтите инструкции и предупреждения на листке-вкладыше всех лекарств, которые вы принимаете.
- Вы можете принимать одно из следующих лекарств от крапивницы и зуда: дифенгидрамин (Бенадрил), цетиризин (Зиртек), фексофенадин (Аллегра) или лоратадин (Кларитин, Алаверт).
- Предупреждение — Антигистаминные препараты:
- Не пейте, не садитесь за руль и не пользуйтесь опасными механизмами во время их приема.
- Внимание! Антигистаминные препараты могут вызывать сонливость.
- Предупреждение: не принимайте антигистаминные препараты, если у вас проблемы с предстательной железой.
- Прочтите инструкции и предупреждения на листке-вкладыше для всех лекарств, которые вы принимаете.
- Как распространяется:
- Крапивница не заразна.
 Вы не можете распространять крапивницу на других людей.
Вы не можете распространять крапивницу на других людей. - Вы можете вернуться на работу или в школу, если крапивница не мешает нормальной деятельности.
- Крапивница не заразна.
Профилактика: Если вы обнаружите вещество, вызывающее крапивницу, постарайтесь избегать этого вещества в будущем.
- Позвоните своему врачу, если:
- Тяжелые зубы длится более 24 часов, когда принимая антигистамин
- ульев Последнее более 1 недели
- Вы думаете, что вам нужно увидеть
- Вы становитесь хуже
И помните, обратитесь к врачу, если у вас появится какой-либо из симптомов «Позвоните своему врачу».
Отказ от ответственности: эта медицинская информация предназначена только для образовательных целей. Вы, читатель, берете на себя полную ответственность за то, как вы решите его использовать.
| Последнее рассмотрение: | 07. 02.2022 1:00:32 02.2022 1:00:32 |
| Последнее обновление: | 13.01.2022 1:00:46 |
Copyright 2022 Amazon.com, Inc. или ее дочерние компании. | |
Крапивница: фотографии, симптомы, лечение и причины
Крапивница представляет собой зудящие розовые пятна, которые могут появиться на коже в любом месте.Ульи различаются по размеру, и иногда они сливаются, покрывая большие участки кожи. Отдельные крапивницы обычно проходят менее чем за 24 часа, но могут появиться новые. Таким образом, по данным Американской академии дерматологии (AAD), вы можете бороться с крапивницей до шести недель.
«Они обычно появляются внезапно и сильно чешутся. Люди несчастны с ними. Они могут длиться всего несколько часов, а затем исчезают. Или они могут вернуться позже в другом месте», — сказал доктор.Мелисса Пилианг, дерматолог Кливлендской клиники и член Американской академии дерматологии.
«Для большинства людей, у которых есть крапивница, эпизод закончится, и их кожа станет лучше в течение нескольких дней. Если это не так, вам следует обратиться к дерматологу», — сказала она.
Если это не так, вам следует обратиться к дерматологу», — сказала она.
Крапивница — обычное дело, и ею может заболеть каждый. По данным Американского остеопатического колледжа дерматологии (AOCD), от 20 до 30 процентов людей хотя бы раз в жизни заболевают крапивницей.
Симптомы крапивницы
Как выглядит крапивница? Симптомы крапивницы включают слегка опухшие, приподнятые розовые или красные участки на коже.Вы можете видеть крапивницу поодиночке или в группе, или соединенные вместе, чтобы покрыть большую часть вашей кожи. Они не пузырятся.
Связанные
«Сыпь — это то, что по определению преходяще. Поражения появляются и исчезают в течение 24 часов. Если у вас что-то висит дольше, это не улей», — сказала доктор Дженни Мурасе, адъюнкт-профессор дерматологии Калифорнийского университета в Сан-Франциско и член Американской академии дерматологии.
Редко, но возможно, что ваша крапивница может вызвать отек губ или языка или зуд во рту или горле. Если вы заметили эти симптомы, обратитесь в отделение неотложной помощи, сказал Пилианг. Вам потребуется медицинская помощь, чтобы убедиться, что ваши дыхательные пути не закрываются опухолью.
Если вы заметили эти симптомы, обратитесь в отделение неотложной помощи, сказал Пилианг. Вам потребуется медицинская помощь, чтобы убедиться, что ваши дыхательные пути не закрываются опухолью.
Причины крапивницы
Скорее всего, вы никогда не узнаете, что вызывает вашу крапивницу. AOCD сообщает, что у 95 процентов людей с хронической крапивницей нет установленной причины.
Однако стоит посетить дерматолога для оценки, потому что вы можете быть в тех 5 процентах людей, которые могут определить причины крапивницы.
заметите крапивницу сразу после того, как вы подверглись воздействию триггера.Но ваша реакция также может начаться через два часа, согласно AAD.
Диагностика крапивницы
Чтобы диагностировать крапивницу, дерматолог осмотрит вашу кожу и задаст вопросы о ваших симптомах и возможных причинах. Если у вас появляются повторяющиеся случаи крапивницы, вы можете вести дневник симптомов, чтобы поделиться им со своим врачом. Отслеживание ваших симптомов и возможных триггеров может помочь определить причину вашей крапивницы.
Ваш дерматолог может также порекомендовать тесты на аллергию, анализ крови или биопсию кожи в соответствии с AAD.
Лечение крапивницы
Согласно AOCD, антигистаминные препараты являются основным средством лечения крапивницы. Но есть несколько ключевых факторов, которые следует учитывать.
AOCD говорит, что важно:
- Найти достаточно сильный антигистаминный препарат
- Использовать правильную дозировку
- Продолжать прием антигистаминного препарата достаточно долго, чтобы предотвратить будущие вспышки
« принимайте антигистаминные препараты в течение нескольких дней, а затем они прекращаются, и все начинается снова», — сказал Мурасе. «То, что вы хотите сделать, это остановить цикл — принять достаточно антигистаминного препарата, чтобы он успокоился».
«То, что вы хотите сделать, это остановить цикл — принять достаточно антигистаминного препарата, чтобы он успокоился».
Если антигистаминные препараты не дают хороших результатов, врач может порекомендовать стероиды или другие лекарства.
Вы можете облегчить зуд от крапивницы с помощью пакета со льдом. «Простуда и зуд проходят по одним и тем же нервным путям — вы не можете чувствовать и то, и другое одновременно», — сказал Пилианг. «Поэтому, если крапивница сильно чешется, может помочь прикладывание к ней пакета со льдом».
Стефани Турротт — писательница, которая освещает вопросы психического здоровья, личностного роста, хорошего самочувствия, семьи, еды и личных финансов, а также занимается практически любой другой темой, которая привлекает ее внимание.Когда она не пишет, поищите ее, выгуливающую собаку или катающуюся на велосипеде в долине Лихай в Пенсильвании.
26 Изображения крапивницы (крапивницы) на коже
Одним из лучших способов узнать, есть ли у вас крапивница (помимо посещения врача, конечно), может быть сравнение ваших симптомов с другими. Вот фотографии крапивницы на коже, которые помогут вам в этом. Крапивница — это еще одно название крапивницы, которая может появиться на любом участке тела. Люди всех возрастов могут заболеть крапивницей, включая младенцев и маленьких детей.
Вот фотографии крапивницы на коже, которые помогут вам в этом. Крапивница — это еще одно название крапивницы, которая может появиться на любом участке тела. Люди всех возрастов могут заболеть крапивницей, включая младенцев и маленьких детей.
Способность распознавать, как выглядит крапивница, поможет вам поставить диагноз и предотвратить будущие высыпания у вас или у вашего близкого человека. Как говорится, «картинка стоит тысячи слов». Давайте начнем с наших 26 фотографий крапивницы на коже!
«Как сотрудник Amazon, я зарабатываю на соответствующих покупках».
Этот контент был создан только в информационных целях. Содержимое не предназначено для замены профессиональной медицинской консультации, диагностики или лечения.Всегда обращайтесь за советом к своему врачу или другим квалифицированным поставщикам медицинских услуг по любым вопросам, которые могут у вас возникнуть в отношении любого медицинского состояния или беспокойства.
1. Крапивница
Крапивница Эта рука воспалена с небольшими бугорками или рубцами крапивницы. Хотя это визуализированное изображение, я нашел его полезным для визуального представления крапивницы.
«Файл:Urticaria.png»a> от BruceBlaus> лицензирован CC BY-SA 4.0
2. Рука ульяВы можете видеть, что рука этого человека воспалена с множественными рубцами, вызванными крапивницей.
«hiving_arm» авторства diana_rajchel лицензирован в соответствии с CC BY-SA 2.0
3. Пузырчатая крапивница на левой рукеРука этого человека покрыта пятнами, вызванными ее крапивницей.
«Левая рука — день 1» от woofiegrrl, лицензия CC BY-ND 2.0
4. Крапивница после депиляции на ногеэтому человеку сделали восковую эпиляцию ног.
«Ульи после вощения» от woofiegrrl лицензированы согласно CC BY-ND 2. 0
0
Сыпь обычно вызывает неровные узоры и может перемещаться на разные участки кожи.
«Правая нога» от woofiegrrl под лицензией CC BY-ND 2.0
6. Левая нога, приподнятые ранты от ульевЕще одно изображение ульев от того же пользователя под номером 5. На этой фотографии показаны дополнительные детали ее рантов. .
«Внутренняя левая нога» от woofiegrrl находится под лицензией CC BY-ND 2.0
7.«Ой» Рубцы ульяЯ не знаю, как они поцарапали руку, чтобы образовались эти рубцы, возможно, дерматографизм, который мы определим далее в списке.
Фотография «Ой, моя нога» от фотографа Pandora имеет лицензию CC BY-ND 2.0
8. Отек над коленями Отек распространяется на колени и часть голеней.
«File:Have Urticaria 2.jpg», автор john, имеет лицензию CC BY-SA 3.0
9. Обильные волдыри от крапивницыВы заметите большие волдыри на бедре этого человека; поднятая опухоль очень красная и пятнистая.
Мне интересно, что вызвало такую реакцию.
«File:Have Urticaria 3.jpg», автор john, имеет лицензию CC BY-SA 3.0
10. Воздействие холода может вызвать крапивницуВоздействие холода может вызвать крапивницу, как показано на этой рука.
Эти крапивницы развились в результате воздействия холодной среды.
«Файл: Холодовая крапивница IMG 3733.jpg» от SecretName101, лицензирован CC BY-SA 4.0
11. Крапивница, подверженная воздействию холода.«Файл:Холодная крапивница IMG 3731.jpg» авторства SecretName101, лицензия CC BY-SA 4.0
руку от холодового воздействия человека. «Файл:Холодная крапивница IMG 3729. jpg» от SecretName101 под лицензией CC BY-SA 4.0
jpg» от SecretName101 под лицензией CC BY-SA 4.0
Нижняя сторона запястья показывает нам крапивницу в мельчайших деталях.
Как вы можете видеть отдельные крапивницы, а также припухлость и покраснение в этой области.
«Файл:Холодная крапивница IMG 3728.jpg» от SecretName101 под лицензией CC BY-SA 4.0
14. Хроническая крапивницаи область груди.
«File:Urticaria Cronica.jpg» от Natfernanda распространяется под лицензией CC BY-SA 3.0
15. Зудящая эритема (покраснение кожи)Хотя это и не называется «крапивница», основная причина покраснения кожи (зудящая эритема) может быть крапивница; поскольку это просто медицинский термин для описания покраснения кожи.16. Круглые красные пятна на руке патчи.
«Файл: Зудящая эритема 2. jpg» Альборза Фаллаха, лицензия CC BY-SA 3.0
jpg» Альборза Фаллаха, лицензия CC BY-SA 3.0
желудок и ребра этого человека.
«Файл: Хроническая спонтанная крапивница. Это подтверждает, что крапивница действительно может появиться где угодно на вашем теле.
«Файл: Крапивница на ногах 2.JPG» от Verysmalkisses, лицензия CC BY-SA 3.0
19. Крапивница на ногах, продолжение пальцы (мизинцы).«Файл: Крапивница на стопах.JPG» от Verysmalkisses, лицензия CC BY-SA 3.0
20. Левая стопа крупным планом.«Файл: Крапивница на ногах 4.JPG» от Verysmalkisses, лицензия CC BY-SA 3.0
21. «Физическая крапивница»На этом изображении видны длинные царапины крапивницы на коже, спускающиеся вниз по предплечью. .
«Файл: Физическая крапивница. jpg» от JAguayo18 под лицензией CC BY-SA 4.0
jpg» от JAguayo18 под лицензией CC BY-SA 4.0
При этом состоянии дермографии развивается крапивница, когда кожа царапается.
Клиника Кливленда определяет это состояние следующим образом: «Дерматографизм — это распространенное доброкачественное заболевание кожи. У людей с этим заболеванием появляются рубцы или локализованная крапивница, когда они царапают кожу. Это также может произойти, когда кожа подвергается давлению или трению».
Это состояние также называется кожным письмом, дермографией или «дерматографической крапивницей».
«Fisical Urticaria- Dermatographism.jpg» от JAguayo18, лицензия CC BY-SA 4.0
23. Крапивница, покрывающая предплечье и ладоньопределенной формы или местоположения. «Крапивница» от andy_carter лицензирована в соответствии с CC BY 2.0
24. Хроническая идиопатическая крапивница
Хроническая идиопатическая крапивница Хроническая идиопатическая крапивница (ХИУ) означает, что причина неизвестна/является спонтанной.
«Файл: Идиопатическая крапивница (1).jpg» irvin calicut, лицензия CC BY-SA 3.0
25. Большие волдыри, вызванные крапивницейНа нижней стороне этого предплечья также видны очень большие выпуклые волдыри как меньшие ульи в окрестностях.
Крапивница на предплечье, представленная анонимным пользователем
26. Крапивница на левой рукеЭти крапивницы различаются по размеру и форме чуть ниже запястья и вызваны воздействием травы.
© Allergypreventions.com
Заключительные мысли
Надеюсь, теперь вы лучше понимаете, как выглядят кожные высыпания и как они могут возникнуть на любом участке тела.
Затем обязательно ознакомьтесь с 11 основными причинами крапивницы на коже, чтобы узнать больше о крапивнице, или с самыми популярными средствами для лечения крапивницы на Amazon, чтобы найти лучшие продукты для лечения крапивницы.


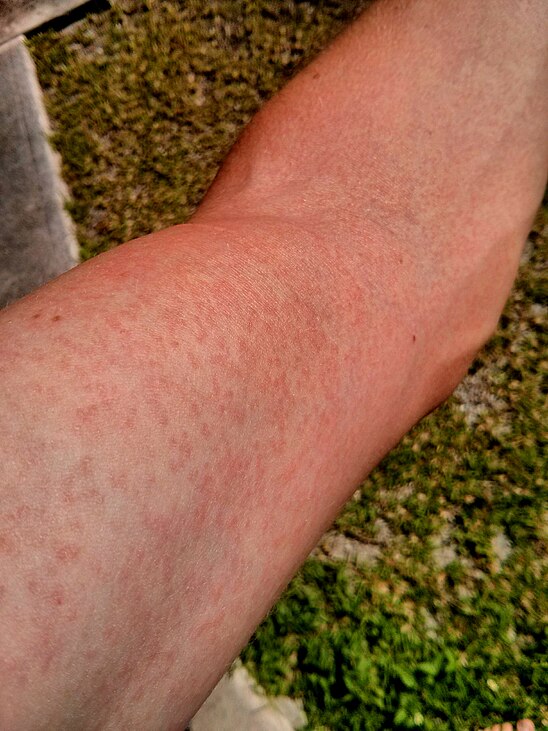 Пить только пастеризованное или кипяченое молоко.
Пить только пастеризованное или кипяченое молоко.
 ,
,

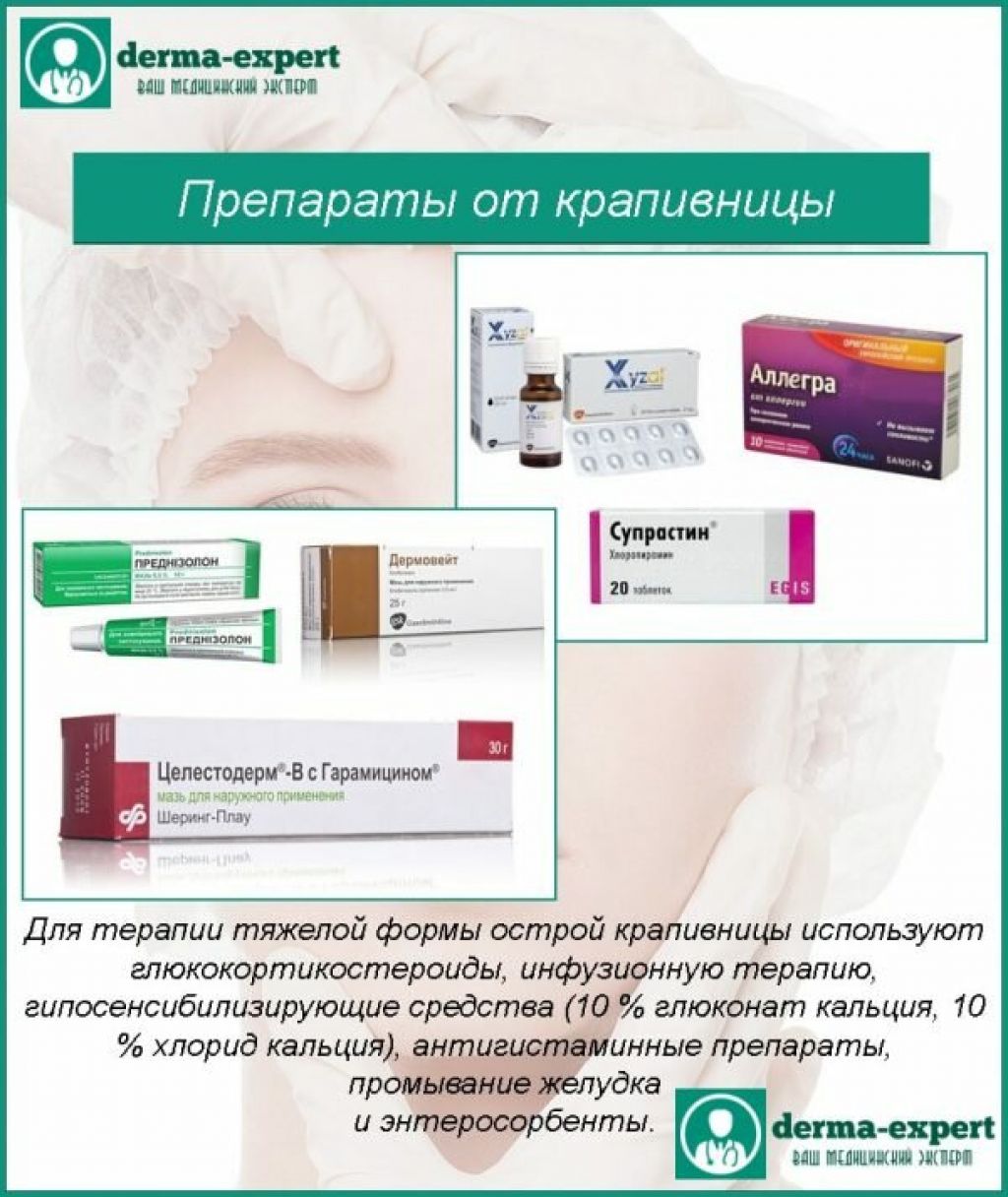
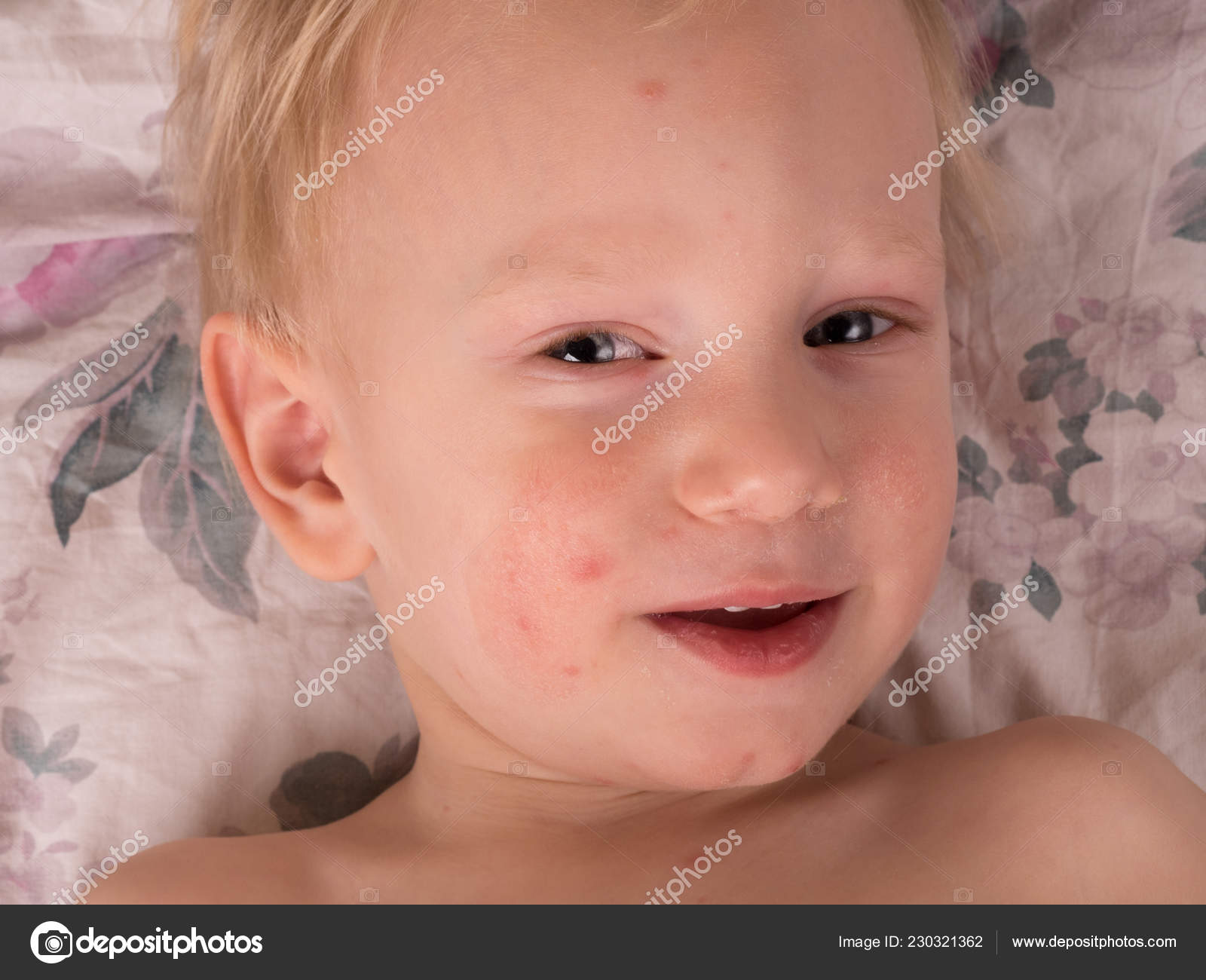 Не существует гарантированных средств контроля атак. Может быть трудно определить подходящее лекарство, поскольку состояние носит прерывистый характер, а вспышки также обычно проходят без какого-либо лечения.
Не существует гарантированных средств контроля атак. Может быть трудно определить подходящее лекарство, поскольку состояние носит прерывистый характер, а вспышки также обычно проходят без какого-либо лечения. Это может вызвать значительные страдания и может длиться годами, но часто может быть облегчено соответствующим лечением. В оставшейся части этой статьи будет рассмотрено лечение хронической крапивницы, за исключением аутоиммунной крапивницы, контактной крапивницы и отсроченной крапивницы от давления, поскольку эти темы обсуждаются в другом месте.
Это может вызвать значительные страдания и может длиться годами, но часто может быть облегчено соответствующим лечением. В оставшейся части этой статьи будет рассмотрено лечение хронической крапивницы, за исключением аутоиммунной крапивницы, контактной крапивницы и отсроченной крапивницы от давления, поскольку эти темы обсуждаются в другом месте.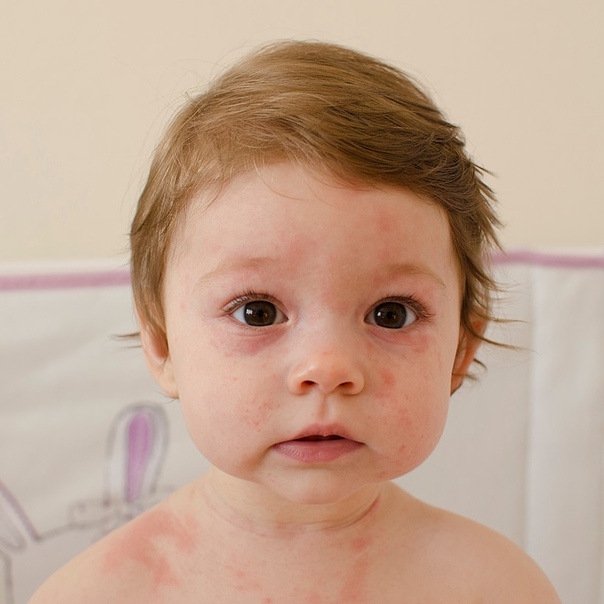 д., атопия в прошлом и в семейном анамнезе, заболевания щитовидной железы и другие аутоиммунные заболевания, а также оценка влияния заболевания на качество жизни пациента.Всегда следует проводить полное физикальное обследование с целью выявления морфологии и продолжительности волдырей, кровоподтеков, ретикулярного ливедо и признаков системного заболевания [3].
д., атопия в прошлом и в семейном анамнезе, заболевания щитовидной железы и другие аутоиммунные заболевания, а также оценка влияния заболевания на качество жизни пациента.Всегда следует проводить полное физикальное обследование с целью выявления морфологии и продолжительности волдырей, кровоподтеков, ретикулярного ливедо и признаков системного заболевания [3]. Следует учитывать наличие аутоантител к щитовидной железе и проводить тесты функции щитовидной железы у всех пациентов с хронической крапивницей, не отвечающих на антигистаминные препараты, особенно у женщин и пациентов с семейным анамнезом заболеваний щитовидной железы или других аутоиммунных заболеваний.[5]
Следует учитывать наличие аутоантител к щитовидной железе и проводить тесты функции щитовидной железы у всех пациентов с хронической крапивницей, не отвечающих на антигистаминные препараты, особенно у женщин и пациентов с семейным анамнезом заболеваний щитовидной железы или других аутоиммунных заболеваний.[5] Лечение пациентов с хронической идиопатической крапивницей включает в себя уменьшение симптомов с помощью наименее инвазивной терапии и тщательный баланс между риском и пользой. Целью терапии является уменьшение симптомов до тех пор, пока не произойдет спонтанное разрешение. Ведение пациента с хронической идиопатической крапивницей может быть как разочаровывающим, так и полезным. Первоначальное лечение хронической крапивницы должно осуществляться в соответствии с результатами полной клинической оценки.Следует применять пошаговый подход.
Лечение пациентов с хронической идиопатической крапивницей включает в себя уменьшение симптомов с помощью наименее инвазивной терапии и тщательный баланс между риском и пользой. Целью терапии является уменьшение симптомов до тех пор, пока не произойдет спонтанное разрешение. Ведение пациента с хронической идиопатической крапивницей может быть как разочаровывающим, так и полезным. Первоначальное лечение хронической крапивницы должно осуществляться в соответствии с результатами полной клинической оценки.Следует применять пошаговый подход. Советы по общим мерам и информация могут быть полезны большинству пациентов с хронической крапивницей. Успокоение является еще одним важным аспектом терапии, так как появление уртикарной сыпи часто более пугает, чем оправдывает в целом благоприятный прогноз. Кроме того, некоторые пациенты становятся совершенно обезумевшими из-за собственной неспособности понять, что вызывает их крапивницу, а многих еще больше обескураживает очевидная неспособность врача определить конкретную причину.
Советы по общим мерам и информация могут быть полезны большинству пациентов с хронической крапивницей. Успокоение является еще одним важным аспектом терапии, так как появление уртикарной сыпи часто более пугает, чем оправдывает в целом благоприятный прогноз. Кроме того, некоторые пациенты становятся совершенно обезумевшими из-за собственной неспособности понять, что вызывает их крапивницу, а многих еще больше обескураживает очевидная неспособность врача определить конкретную причину.
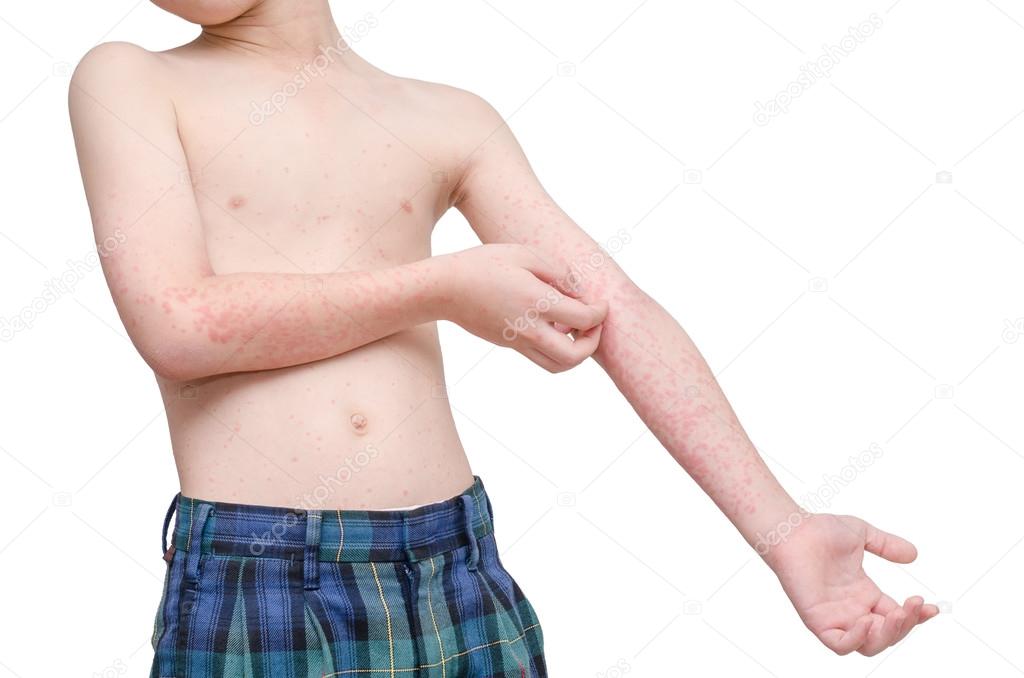
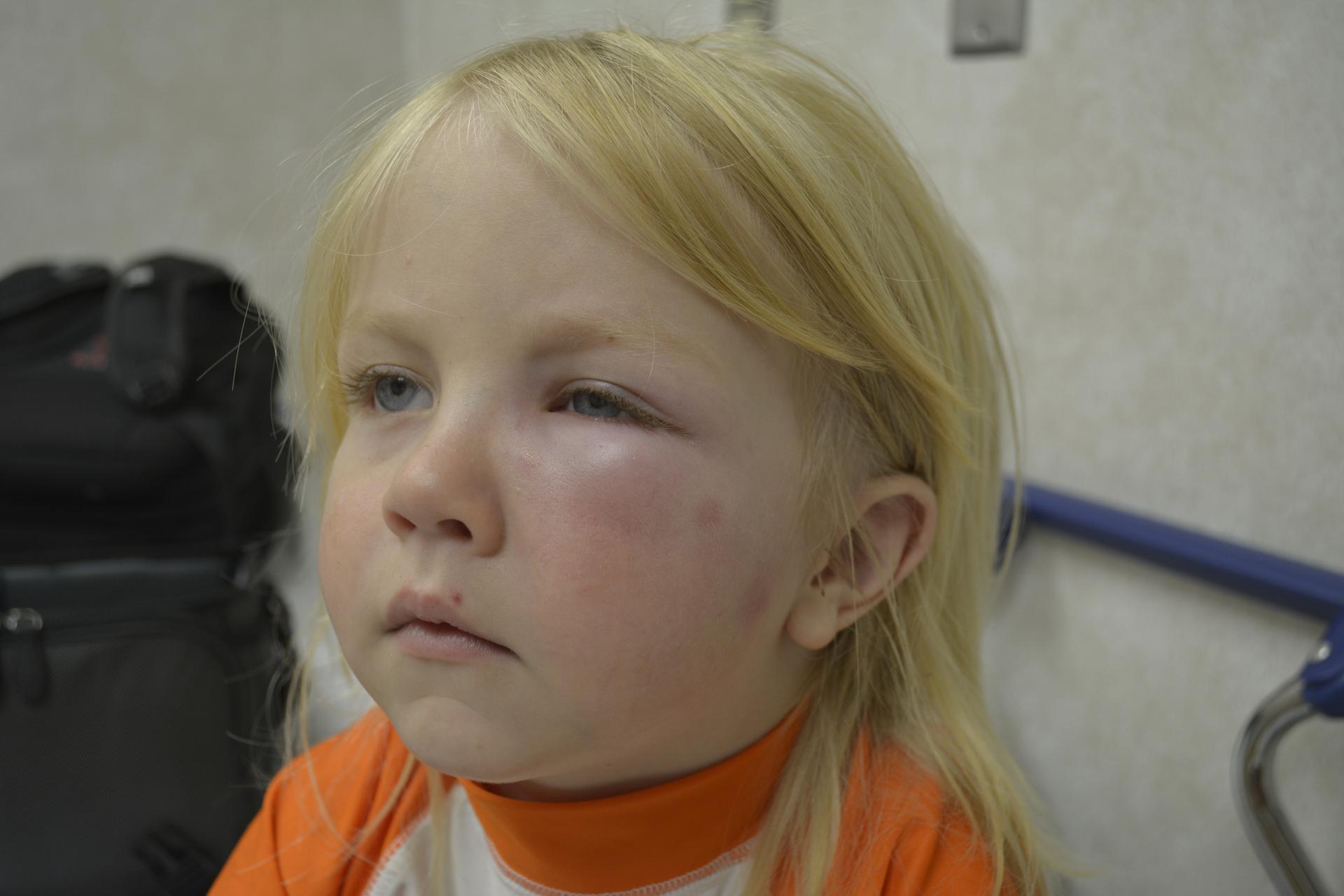 Сообщалось, что лечение тироксином облегчает крапивницу.[12] В нескольких сообщениях предполагается, что Helicobacter pylori могут быть связаны с хронической крапивницей у некоторых пациентов, а эрадикация H.pylori связана с ремиссией хронической крапивницы. Использование назальных фильтров при лечении хронической крапивницы иногда оказывается полезным.[16] В нескольких отчетах о клинических случаях описано разрешение стойкой хронической крапивницы после лечения абсцессов зубов.[17]
Сообщалось, что лечение тироксином облегчает крапивницу.[12] В нескольких сообщениях предполагается, что Helicobacter pylori могут быть связаны с хронической крапивницей у некоторых пациентов, а эрадикация H.pylori связана с ремиссией хронической крапивницы. Использование назальных фильтров при лечении хронической крапивницы иногда оказывается полезным.[16] В нескольких отчетах о клинических случаях описано разрешение стойкой хронической крапивницы после лечения абсцессов зубов.[17]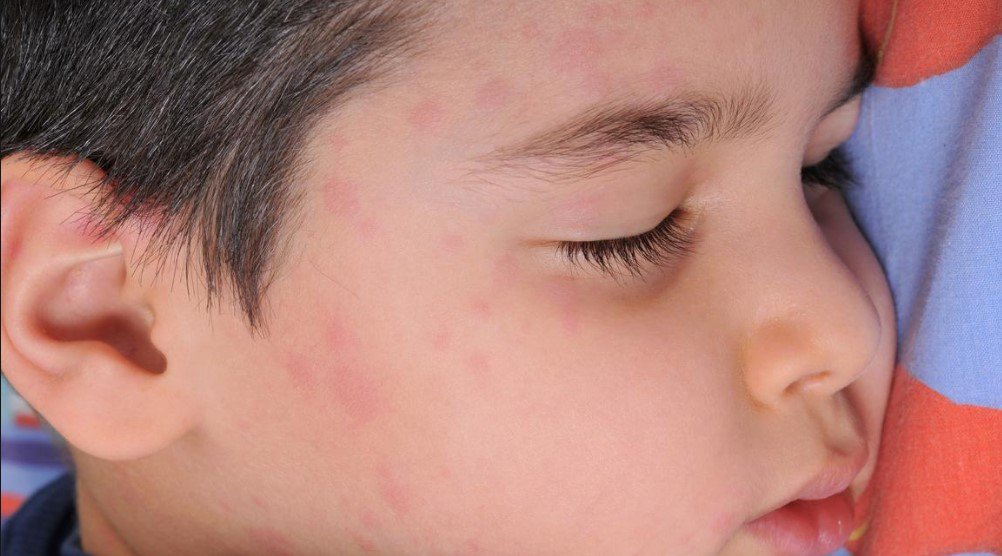 Применение антигистаминных кремов оказалось неэффективным. Согласно нескольким исследованиям, использование местных стероидов может помочь уменьшить реакцию на волдыри.[19] Фототерапия ультрафиолетовым светом или фотохимиотерапия (ПУВА) использовалась для лечения хронической крапивницы, но опубликованные результаты неубедительны.[20–21] Дополнительное психологическое лечение пациентов, страдающих хронической идиопатической крапивницей, кажется необходимым из-за высокой распространенности психологических симптомов. Релаксация под гипнозом привела к уменьшению зуда, но не к уменьшению количества крапивницы.[22]
Применение антигистаминных кремов оказалось неэффективным. Согласно нескольким исследованиям, использование местных стероидов может помочь уменьшить реакцию на волдыри.[19] Фототерапия ультрафиолетовым светом или фотохимиотерапия (ПУВА) использовалась для лечения хронической крапивницы, но опубликованные результаты неубедительны.[20–21] Дополнительное психологическое лечение пациентов, страдающих хронической идиопатической крапивницей, кажется необходимым из-за высокой распространенности психологических симптомов. Релаксация под гипнозом привела к уменьшению зуда, но не к уменьшению количества крапивницы.[22]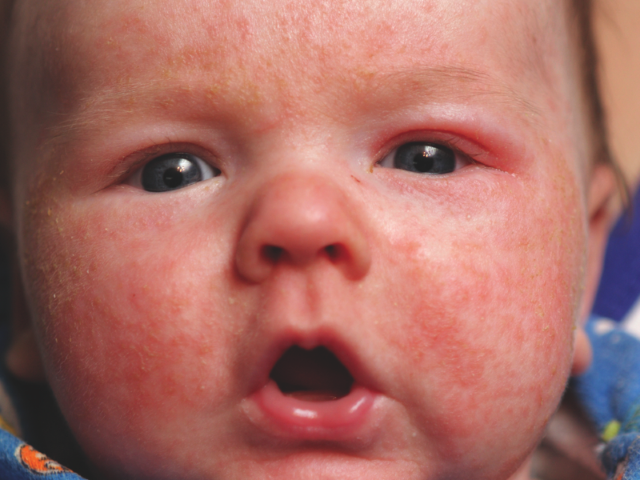 д. [23–24]
д. [23–24]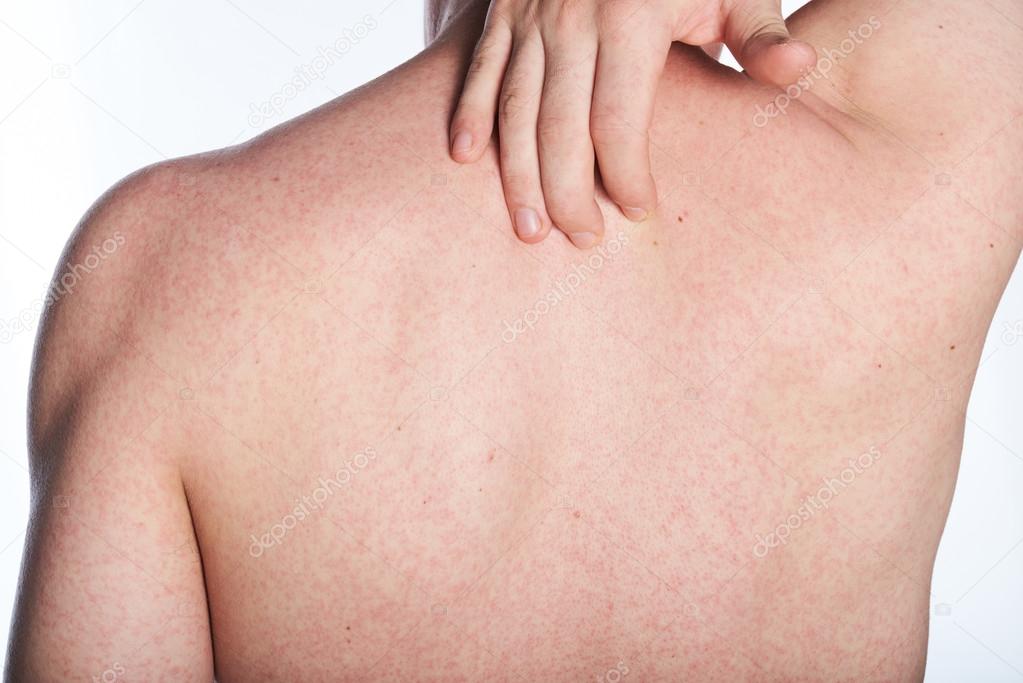
 H-2-антигистаминные препараты сами по себе не влияют на зуд, вызванный гистамином, поэтому их нельзя использовать отдельно [3]. Стало обычной практикой удваивать или даже утраивать дозу неседативных антигистаминных препаратов для пациентов, которые плохо реагируют, на том основании, что их дополнительные противоаллергические и противовоспалительные свойства могут быть клинически полезными в этих более высоких дозах.[25]
H-2-антигистаминные препараты сами по себе не влияют на зуд, вызванный гистамином, поэтому их нельзя использовать отдельно [3]. Стало обычной практикой удваивать или даже утраивать дозу неседативных антигистаминных препаратов для пациентов, которые плохо реагируют, на том основании, что их дополнительные противоаллергические и противовоспалительные свойства могут быть клинически полезными в этих более высоких дозах.[25] Классические антигистаминные препараты короткого действия до сих пор используются в первичной терапии крапивницы у детей в возрасте от 1 года до 6 лет.[26–27]
Классические антигистаминные препараты короткого действия до сих пор используются в первичной терапии крапивницы у детей в возрасте от 1 года до 6 лет.[26–27] Есть много возможных препаратов второго ряда, которые следует рассмотреть, когда крапивница не отвечает на антигистаминные препараты.Помощь этим пациентам является сложной задачей, и на нее в значительной степени влияет полная клиническая оценка, опыт и глубокое знание литературы клинициста. Детям редко требуются препараты второго ряда, за исключением периодического использования системных кортикостероидов при очень тяжелых острых обострениях хронической крапивницы. Препараты второго ряда следует использовать с большой осторожностью во время беременности.[3]
Есть много возможных препаратов второго ряда, которые следует рассмотреть, когда крапивница не отвечает на антигистаминные препараты.Помощь этим пациентам является сложной задачей, и на нее в значительной степени влияет полная клиническая оценка, опыт и глубокое знание литературы клинициста. Детям редко требуются препараты второго ряда, за исключением периодического использования системных кортикостероидов при очень тяжелых острых обострениях хронической крапивницы. Препараты второго ряда следует использовать с большой осторожностью во время беременности.[3] [30]
[30]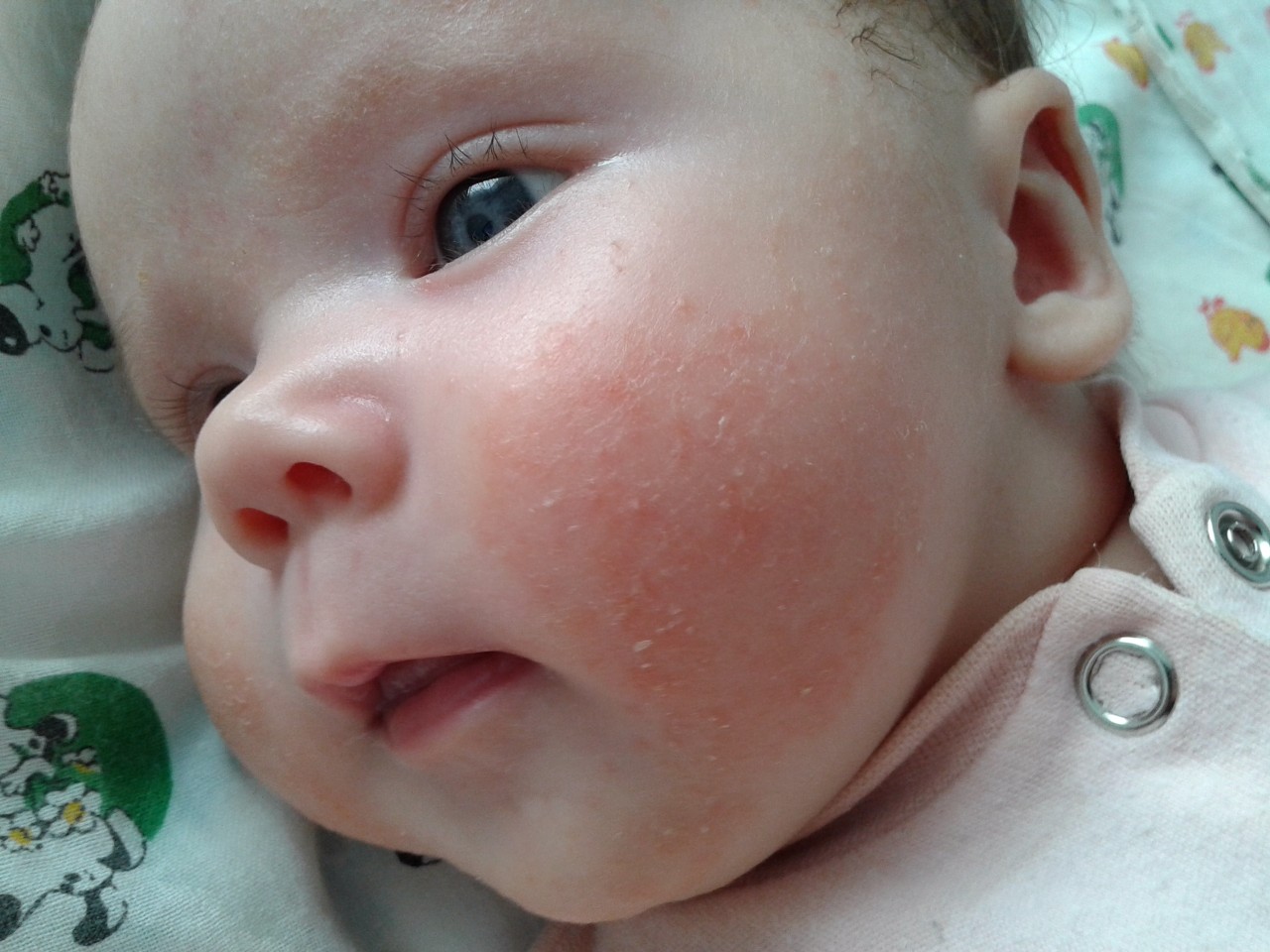 [33-34]
[33-34] Функциональные тесты щитовидной железы должны быть выполнены до начала лечения и повторно проверены через четыре-шесть недель терапии.
Функциональные тесты щитовидной железы должны быть выполнены до начала лечения и повторно проверены через четыре-шесть недель терапии. [40]
[40]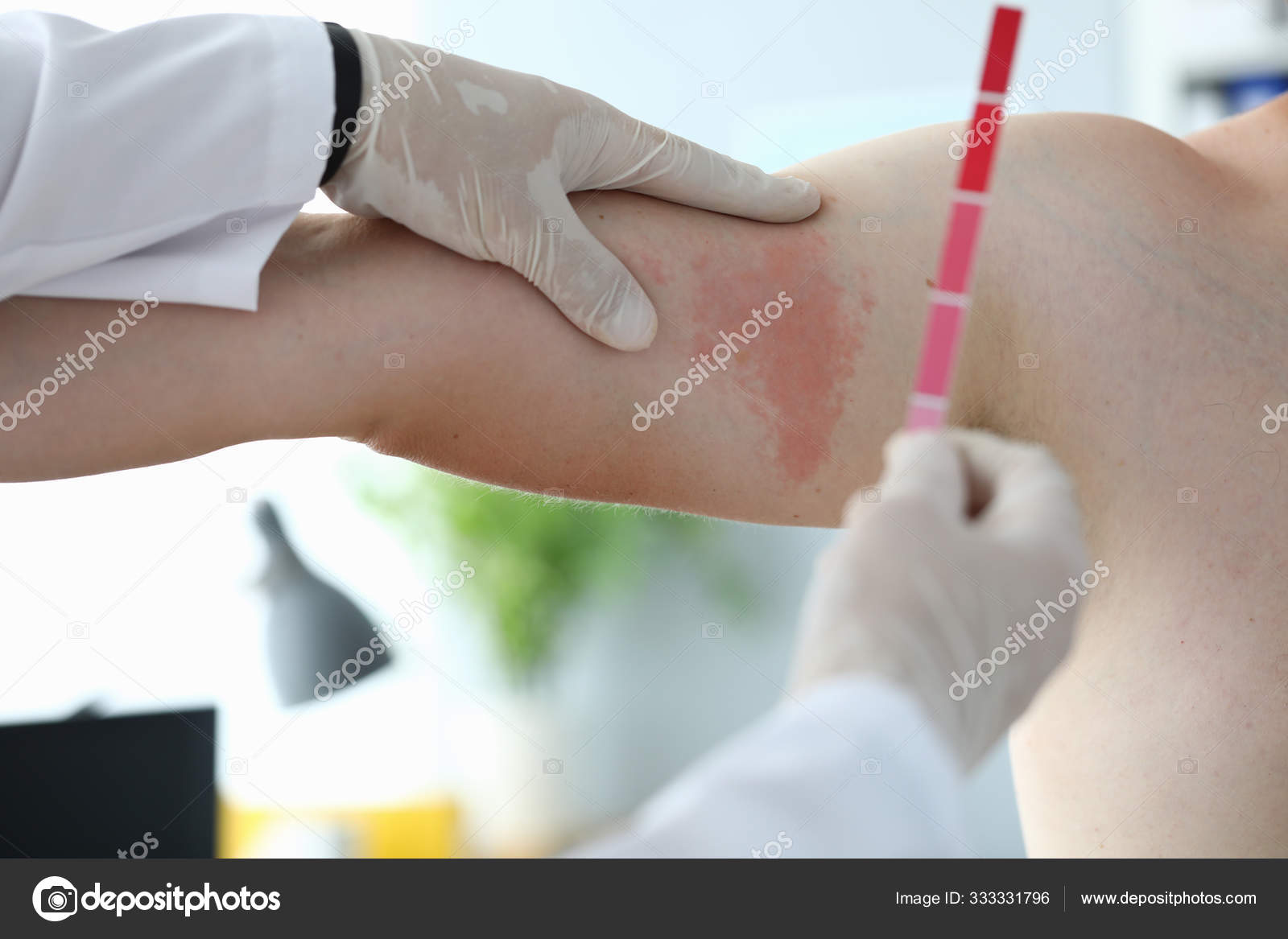 [50]
[50]
 Другие методы лечения могут быть использованы в зависимости от результатов лабораторных исследований.Детей также лечат низкими дозами аспирина, чтобы снизить риск образования тромбов.
Другие методы лечения могут быть использованы в зависимости от результатов лабораторных исследований.Детей также лечат низкими дозами аспирина, чтобы снизить риск образования тромбов. Эту сыпь иногда называют волдырями или волдырями. Он приходит и уходит и может длиться от часов или дней (острый) до месяцев (хронический).
Эту сыпь иногда называют волдырями или волдырями. Он приходит и уходит и может длиться от часов или дней (острый) до месяцев (хронический).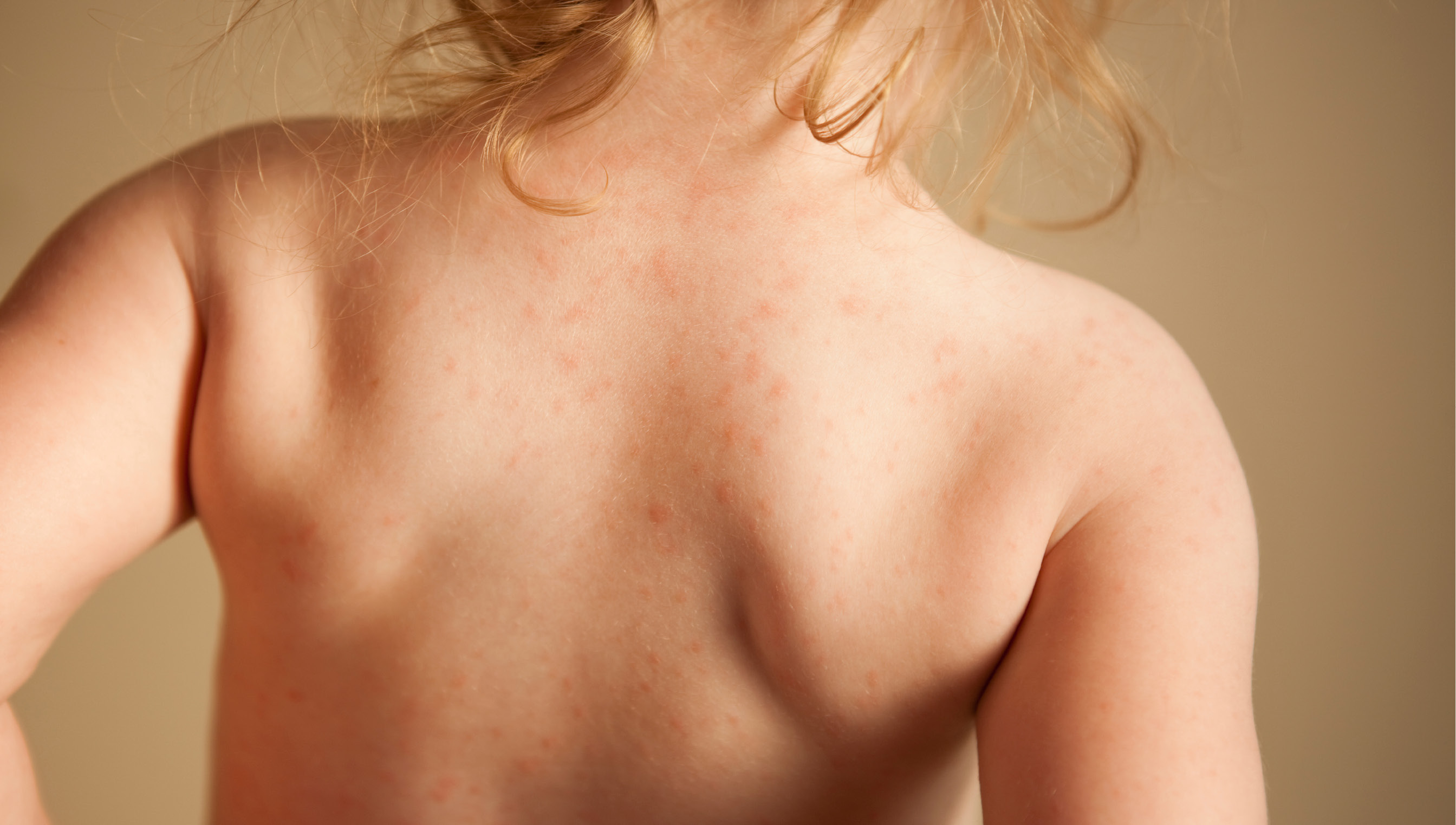
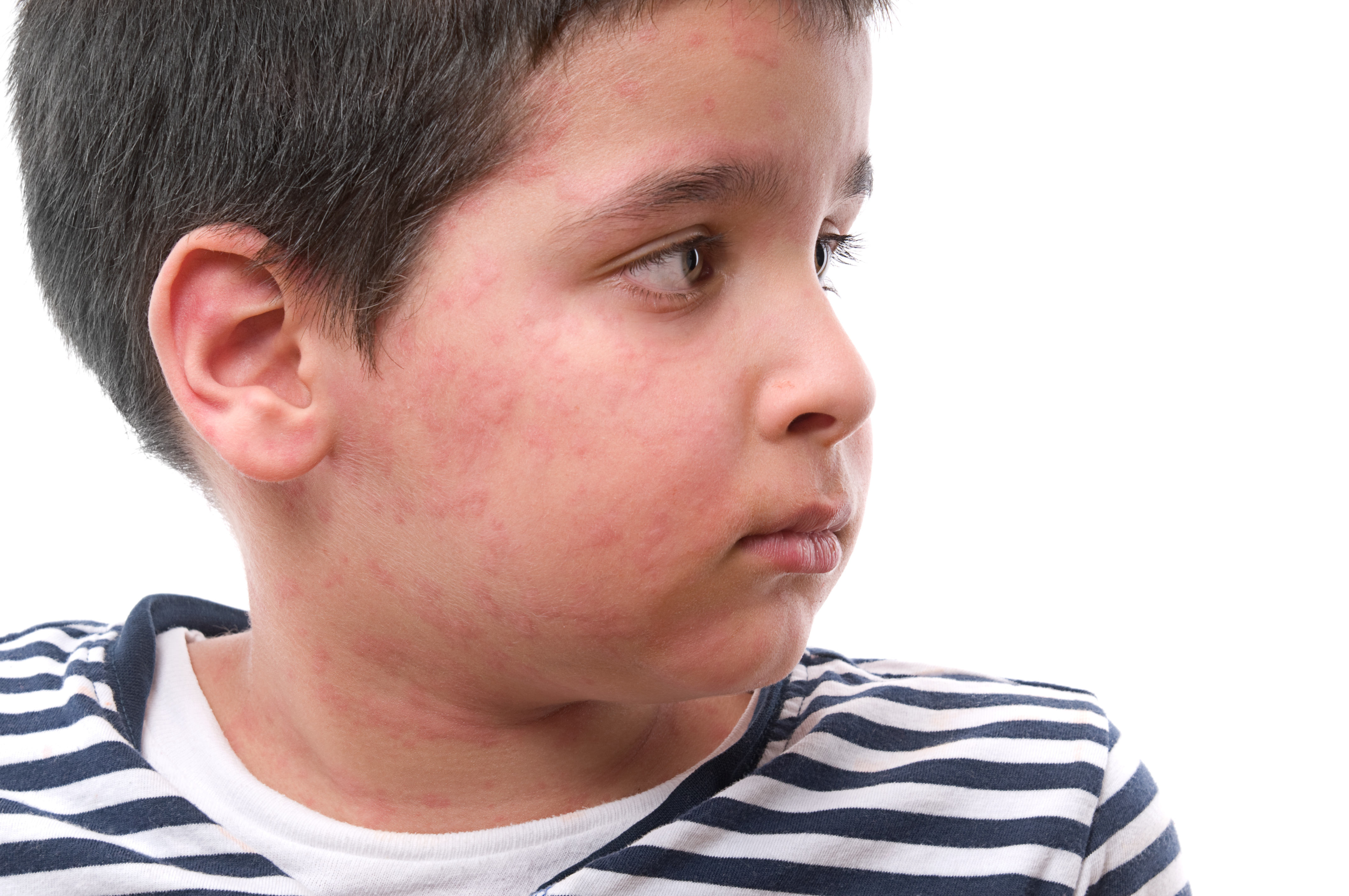 .
. Вам потребуется срочное введение адреналина (Эпипен®) и медицинское обследование.
Вам потребуется срочное введение адреналина (Эпипен®) и медицинское обследование.
 Их можно купить в аптеке или прописать врачом или практикующей медсестрой.
Их можно купить в аптеке или прописать врачом или практикующей медсестрой.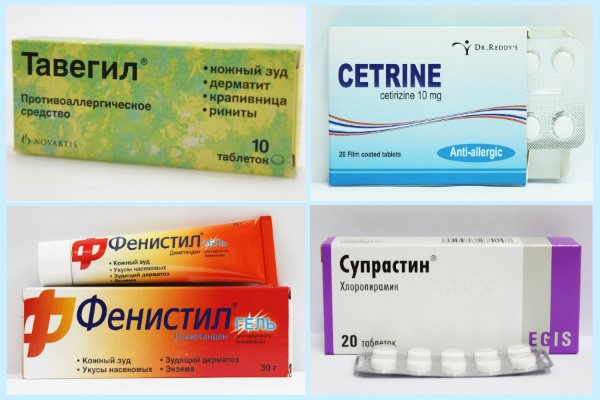




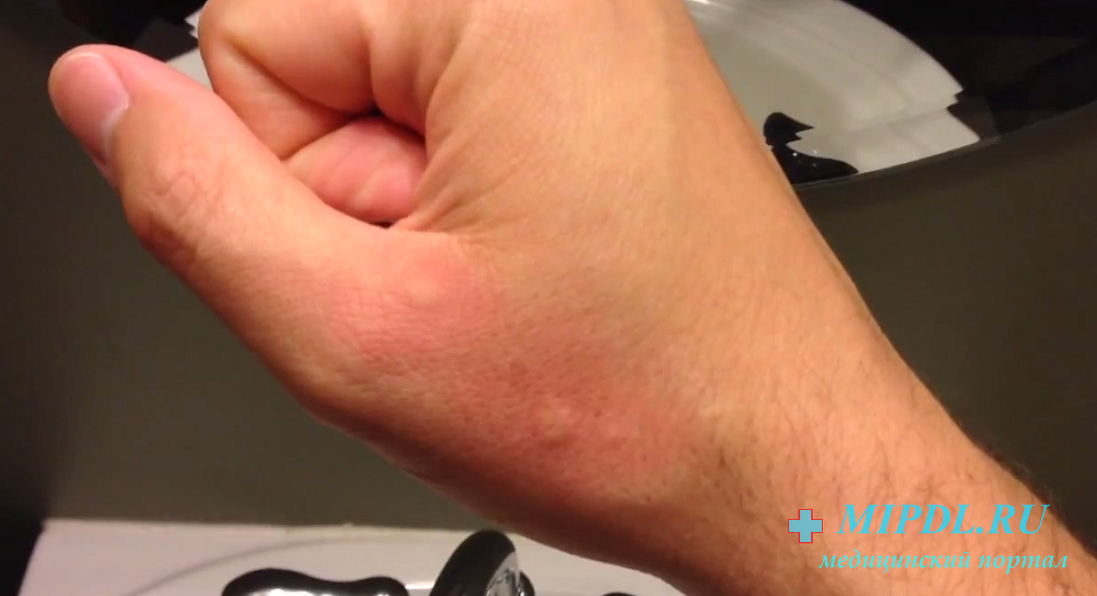
 Каждая волдырь может длиться от нескольких минут до нескольких часов и может менять форму. Рубцы могут быть круглыми или образовывать кольца, узор в виде карты или гигантские пятна.
Каждая волдырь может длиться от нескольких минут до нескольких часов и может менять форму. Рубцы могут быть круглыми или образовывать кольца, узор в виде карты или гигантские пятна.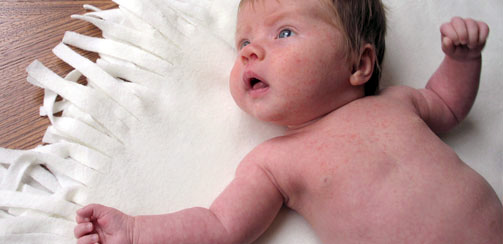
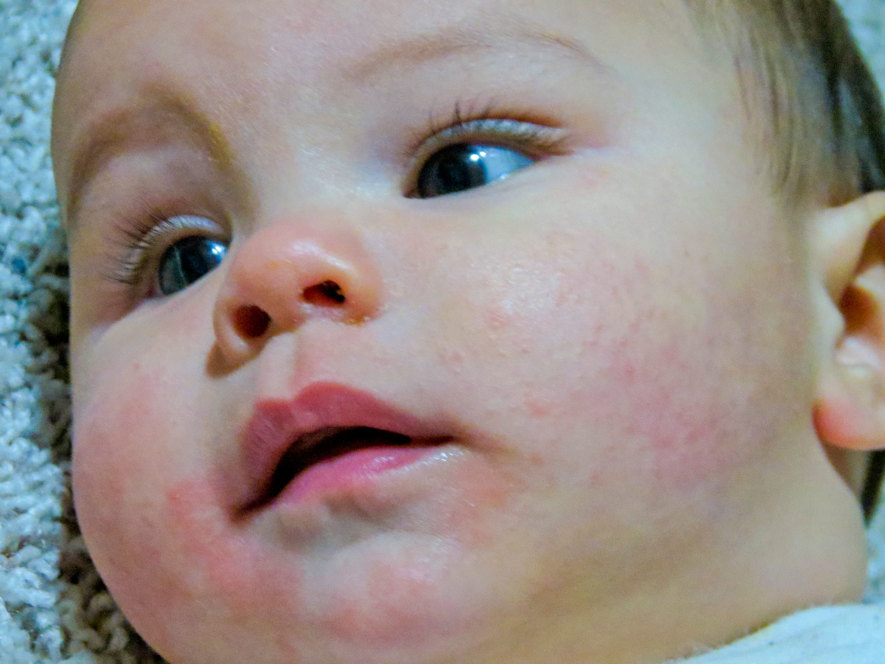
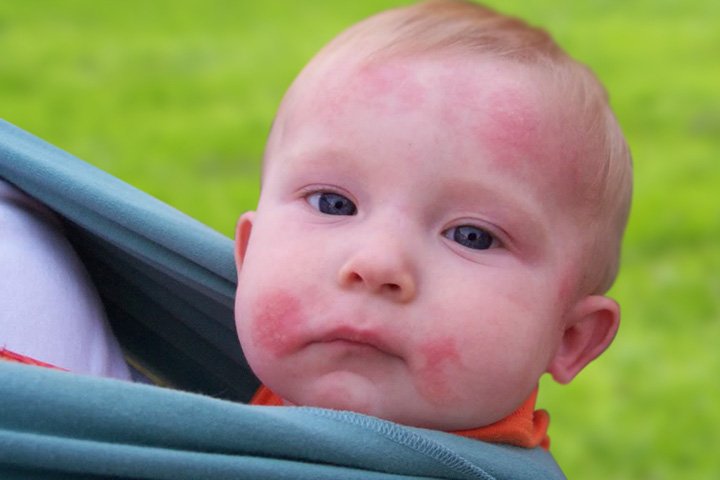
 ..
.. Этот тип крапивницы может быть вызван прикосновением к растениям, пыльце, слюне домашних животных, пище или химическим веществам. Некоторые люди получают крапивницу от сильного поглаживания кожи. Локализованная крапивница не вызывается инфекцией, проглатыванием пищи или лекарств. Чаще всего они проходят менее чем за 4 часа.
Этот тип крапивницы может быть вызван прикосновением к растениям, пыльце, слюне домашних животных, пище или химическим веществам. Некоторые люди получают крапивницу от сильного поглаживания кожи. Локализованная крапивница не вызывается инфекцией, проглатыванием пищи или лекарств. Чаще всего они проходят менее чем за 4 часа.



 Используйте его в течение пары дней, пока не почувствуете себя лучше. Это поможет уменьшить зуд.
Используйте его в течение пары дней, пока не почувствуете себя лучше. Это поможет уменьшить зуд. Часто это аллергическая реакция на что-то, чему вы подверглись. Это может быть вызвано такими вещами, как пища, лекарства или укус насекомого. Иногда люди получают широко распространенную крапивницу после вирусной инфекции. Стресс может иногда вызывать крапивницу или усугублять ее. Часто причину крапивницы так и не находят.
Часто это аллергическая реакция на что-то, чему вы подверглись. Это может быть вызвано такими вещами, как пища, лекарства или укус насекомого. Иногда люди получают широко распространенную крапивницу после вирусной инфекции. Стресс может иногда вызывать крапивницу или усугублять ее. Часто причину крапивницы так и не находят. ).
). Вы не можете распространять крапивницу на других людей.
Вы не можете распространять крапивницу на других людей.