Пренатальный скрининг 2 триместра — сроки проведения, нормы, расшифровка, цены
Главная
/ Беременность
/ Ведение
/ Пренатальный скрининг
/ Пренатальный скрининг II триместра
Пренатальный скрининг — комплекс исследований, который направлен на получение максимально полной информации о здоровье ребенка еще до его рождения
все услуги
Показания к применению
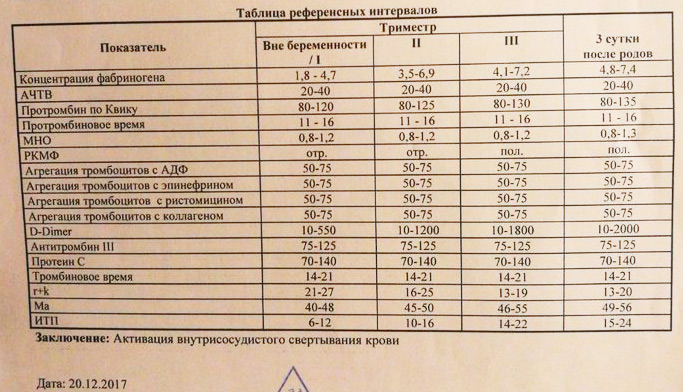
Исследование крови не является обязательной составляющей второго перинатального скрининга.
возраст 35+ у будущих родителей или одного из них – после 35 лет снижается качество половых клеток, растет вероятность генетических мутаций и врожденных отклонений у плода;
выкидыши и замершая беременность в анамнезе;
случаи рождения детей с генетическими отклонениями или синдромом Дауна в роду у кого-то из супругов.
Подобнее об услуге
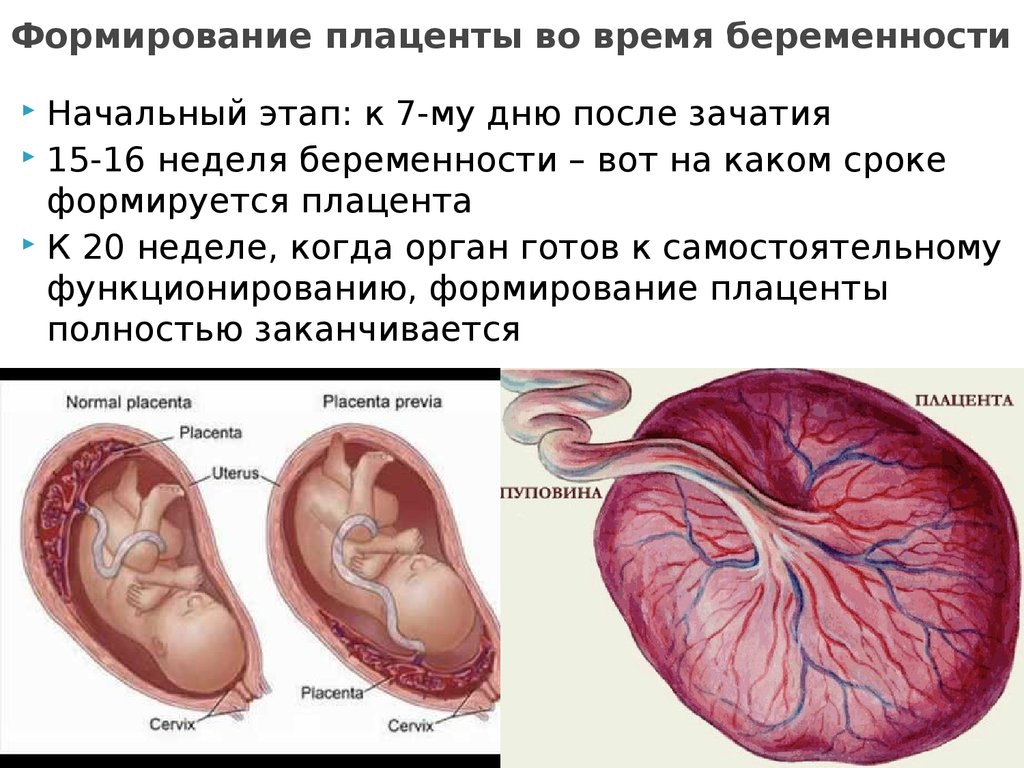
Скрининг при беременности или пренатальный скрининг – комплекс исследований, который направлен на получение максимально полной информации о здоровье ребенка еще до его рождения. Он определяет важные физические характеристики плода и позволяет выявить целый ряд врожденных патологий. Проводится в 1 и 2 триместре беременности.
Скрининг 2 триместра включает в себя УЗ-исследование, которое в некоторых случаях рекомендовано дополнить биохимическим исследованием крови.
О первом пренатальном скрининге читайте здесь
Где сделать скрининг 2 триместра в Москве?
Если вы хотите сделать исследование в клинике с хорошей репутацией, ждем в «Линии жизни»! В нашем центре репродукции будущие мамочки обследуются в спокойной, комфортной обстановке у ведущих московских специалистов.
- Нашим пациенткам доступны 3D и 4D УЗИ. Исследование проводит УЗ-диагност с большим опытом ультразвукового скрининга беременности
- Биохимический анализ крови делается в собственной лаборатории центра, оснащенной по международным стандартам. Расшифровкой результатов занимается врач-генетик
- Будущие мамы могут получить консультацию генетика и акушера-гинеколога, пройти в «Линии жизни» дополнительные исследования и наблюдаться всю беременность
УЗИ скрининг 2 триместра
Во втором триместре в нашей клинике можно пройти трехмерный или четырехмерный ультразвуковой скрининг.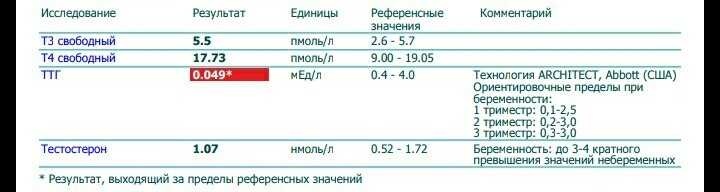 3D и 4D УЗИ – относительно новые процедуры, которые по ряду параметров превосходят обычный двухмерный скрининг.
3D и 4D УЗИ – относительно новые процедуры, которые по ряду параметров превосходят обычный двухмерный скрининг.
На какой неделе проводится скрининг 2 триместра?
Второй скрининг беременности нужно сделать на сроке 16-20 недель. Оба этапа – ультразвуковое исследование и анализ крови – могут быть пройдены в один день.
На 16-20 неделе беременности плод уже достаточно большой. Это позволяет разглядеть лицо малыша, увидеть, насколько пропорционально развиваются конечности, определить, правильно ли формируются внутренние органы. 4D УЗИ показывает подвижность плода и определяет пол малыша.
Вот основные характеристики, которые анализируются на УЗИ скрининге 16-20 недели:
- Бипариетальный размер головы (БПР).
- Длина бедренной и плечевых костей (ДБК и ДПК соответственно).
- Окружность головы (ОГ).
- Объем околоплодных вод (индекс анатомической жидкости, ИАЖ). Если этот параметр заметно ниже нормы, возможны проблемы с состоянием костей и развитием нервной системы.

- Место прикрепление пуповины. Отклонения от нормы по этому параметру говорят о рисках гипоксии плода, нарушений в функционировании сердечно-сосудистой системы, других нарушений. Но по-настоящему тревожным сигналом это становится только при наличии отклонений в других анализах.
- Длина шейки матки у мамы. Слишком короткая шейка матки на сроке 16-20 недель повышает риск выкидыша.
При УЗИ-диагностике принимается во внимание то, как визуализируется плод. Плохая визуализация может говорить об отеке и гипертонусе матки. Но с другой стороны, к ней иногда приводят лишний вес женщины и особенности положения малыша в животе мамы.
Будущим мамам не стоит заниматься самостоятельная расшифровкой УЗИ-скрининга 2 триместра. Это задача профессионалов, никакие таблицы с нормами из интернета не помогут адекватно интерпретировать результаты. Кроме того, выводы делаются на основе всего комплекса показателей. И еще один важный момент — результаты не дают однозначного ответа о заболевании или аномалии у малыша, они говорят лишь о наличии рисков.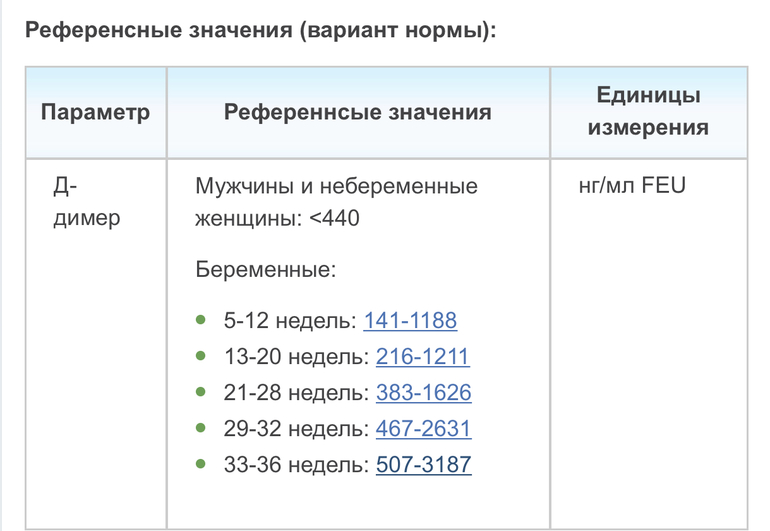
Сделать окончательные выводы позволяют дополнительные исследования. При этом они необязательно должны быть инвазивными. В нашем центре доступен
Биохимический скрининг 2 триместра
Исследование крови не является обязательной составляющей второго перинатального скрининга. Повторно сдать кровь будущей маме рекомендуется в том случае, если результаты скрининга 1 триместра показали риск отклонений. Есть и другие ситуации, когда беременной женщине показано биохимическое исследование крови на 16-20 неделе:
- возраст 35+ у будущих родителей или одного из них – после 35 лет снижается качество половых клеток, растет вероятность генетических мутаций и врожденных отклонений у плода;
- выкидыши и замершая беременность в анамнезе;
- случаи рождения детей с генетическими отклонениями или синдромом Дауна в роду у кого-то из супругов;
В рамках исследования крови анализируются те же показатели, что и в первом триместре.
- Хронический гонадотропин человека (ХГЧ, часто называют гормоном беременности). Уровень выше нормы может быть при синдроме Дауна, пузырном заносе. Слишком низкая концентрация говорит о риске выкидыша и синдрома Эдвардса.
- Альфа-фетопротеин (АФП). К очень низкому уровню этого вырабатываемого ЖКТ плода белка могут привести синдромы Дауна и Эдвардса, гибель плода. Он также свидетельствует о повышенном риске выкидыша. Возможные причины повышенной концентрации – аномалии нервной трубки, синдром Меккеля, атрезия пищевода у плода. С другой стороны, к ней приводят инфекционные заболевания, которые будущая мама перенесла после зачатия.
- Свободный эстриол. Понижение уровня этого стероидного женского гормона говорит о вероятности гидроцефалии у плода, отсутствия головного мозга, синдромах Эдвардса, Дауна, Патау, других нарушениях.
Подготовка ко второму скринингу беременности
УЗ-исследование не требует какой-то особенной подготовки. Но если сразу после него будущая мама собирается сдать кровь, то и ультразвук надо проводить на пустой желудок.
Не стоит бояться пренатального скрининга. Скорее всего, он покажет, что с малышом все хорошо. Если же отклонения будут выявлены, это позволит своевременно принять необходимые меры – например, сохранить беременность или должным образом подготовиться к борьбе за здоровье малыша.
Записаться на обследование можно по телефону, через форму на сайте или онлайн-чат.
все сотрудники
Помогут стать мамой и папой
Ежова Светлана Анатольевна
кандидат медицинских наук
врач-акушер-гинеколог, врач ультразвуковой диагностики
Кириллова Маргарита Александровна
все сотрудники
Записаться на прием
Имя *
Телефон *
Сообщение
Нажимая на кнопку, Вы даете согласие на обработку своих персональных данных. Данный сайт защищен reCaptcha, к которой применяются Политика конфиденциальности и Условия обслуживания Google.
Данный сайт защищен reCaptcha, к которой применяются Политика конфиденциальности и Условия обслуживания Google.
Беременнось и кровотечение на ранних и поздних сроках
Получить результаты анализов
- Главная
- Как распознать болезнь
- Беременность и роды
- Кровотечение при беременности
Подробнее о враче
Кровотечение при беременности на ранних и поздних сроках
Кровотечение на различных сроках беременности является патологическим симптомом. Его появление требует проведения дополнительных методов исследования, направленных на уточнение причины и подбор терапии.
Причины кровотечения при беременности
Единственной физиологической причиной кровотечения на ранних сроках может быть проявление имплантации плодного яйца в полость матки. Патологические причины будут зависеть от срока беременности.
Патологические причины будут зависеть от срока беременности.
На ранних сроках кровотечение может быть вызвано:
- Полной или частичной отслойкой плодного яйца.
- Предлежанием плаценты.
- Гибелью плода.
- Патологией гемостаза или резус—конфликтом.
Во втором триместре кровотечение встречается редко. В качестве причин могут выступать:
- Предлежание плаценты.
- Самопроизвольная гибель плода.
- Истмико—цервикальная недостаточность.
В третьем триместре кровотечение возникает в результате:
- Преждевременной отслойки нормально расположенной плаценты.
- Предложения плаценты.
Диагностика
Для уточнения причины кровотечения во время беременности необходимо выяснить жалобы пациентки, условия их появления, а также возможные провоцирующие факторы. Врач оценивает характер менструальной и репродуктивной функции.
Врач оценивает характер менструальной и репродуктивной функции.
После влагалищного осмотра назначаются дополнительные методы исследования, которые включают:
- Исследование гормонального профиля с определением уровня хорионического гонадотропина человека, а также прогестерона. Несоответствие уровня в—ХГЧ сроку может свидетельствовать о гибели плода или внематочной беременности.
- Анализ крови на резус—фактор, а также определение антител. При отрицательном резусе матери возможно развитие угрозы из-за нарастающих антител против организма плода.
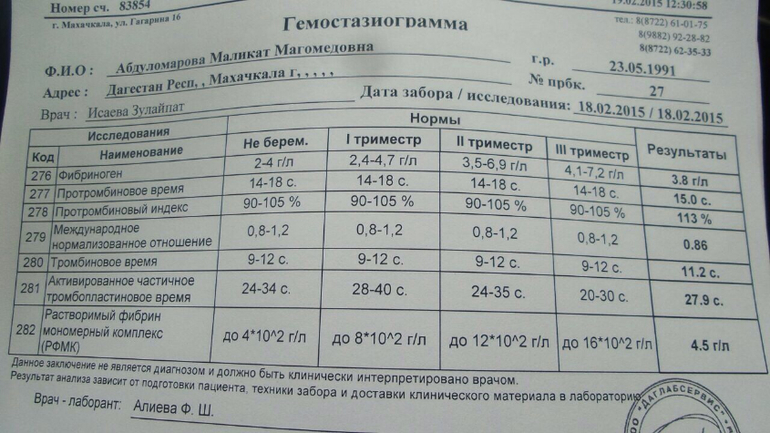
- Коагулограмму. Оценка свертывающей системы проводится с целью исключения патологий гемостаза.
- Ультразвуковое исследование. Неинвазивный метод применяется для визуализации плаценты, плода, а также определения кровотока между матерью и плодом. С помощью УЗИ удается поставить точный срок, а также исключить задержку развития плода или пороки, подсчитать частоту сокращений сердца.

- Кардиотокографию. Неинвазивное исследование назначается для оценки жизнедеятельности плода с помощью регистрации частоты сердечных сокращений.
Лечение
Если заболевание вызвано гибелью плода, выполняют выскабливание полости матки или индуцирование родового процесса.
При частичной отслойке плодных оболочек назначается гемостатическое и гормональное лечение.
Истмико—цервикальная недостаточность предусматривает оперативное вмешательство с наложением швов на шейку матки, а также гормональное лечение с применением препаратов группы прогестерона.
Преждевременная отслойка нормально расположенной плаценты, а также разрыв матки является показанием для экстренного оперативного родоразрешения.
При назначении сохраняющей терапии необходимо соблюдать рекомендации, касаемые образа жизни. Женщине необходимо соблюдать постельный режим с исключением тяжелой физической нагрузки и поднятием тяжестей.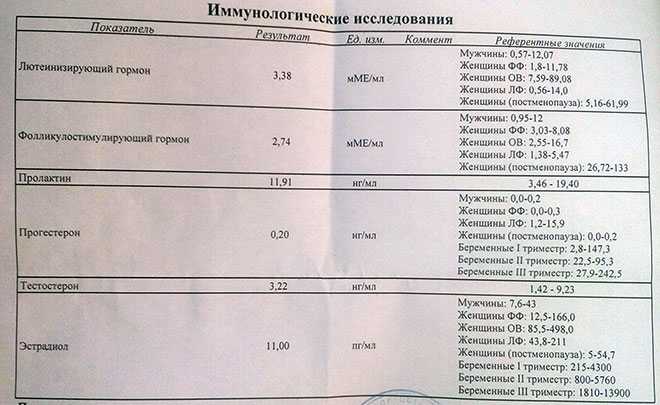 Ограничивается половая жизнь и принятие ванны.
Ограничивается половая жизнь и принятие ванны.
Раннее проведение диагностики с уточнением причины кровотечения позволяет избежать осложнений.
Второй триместр беременности: боль, кровотечение и выделения
Боль, кровотечение и выделения
Небольшая боль или дискомфорт являются нормальным явлением во втором триместре беременности. Пятна и очень небольшое количество крови также могут быть безвредными. Однако существуют определенные виды боли, кровотечения и выделений из влагалища, которые нельзя игнорировать.
Узнайте, как отличить нормальные проблемы во время беременности от серьезных медицинских проблем.
Неотложные медицинские симптомы во втором триместре
Во время беременности возникает ряд ситуаций, требующих медицинской помощи. Если вы испытываете симптомы, указанные ниже, не стесняйтесь звонить своему врачу или вызывать неотложную помощь.
Когда обращаться за неотложной медицинской помощью
Всегда обращайтесь за неотложной помощью, если вы испытываете симптомы выкидыша. Симптомы выкидыша включают:
Симптомы выкидыша включают:
- достаточное вагинальное кровотечение, чтобы пропитать более одной менструальной прокладки
- сильная боль в животе или области таза
- сгустки или скопления ткани (обычно серого или розового цвета), выделенные из влагалища
При выделении сгустков или скоплений из влагалища постарайтесь сохранить ткань в банке или пластиковом пакете, чтобы передать врачу на анализ . Затем они могут определить причину проблемы.
Выкидыш бывает трех видов.
Если угроза выкидыша , имело место кровотечение до 20 недель беременности без раскрытия шейки матки и изгнания какой-либо части плода.
Если выкидыш был завершен , произошло полное изгнание частей плода из вашего тела.
Если произошел выкидыш неполный , имело место частичное изгнание частей плода до 20 недель. В случае неполных выкидышей следующим шагом может быть позволить оставшимся продуктам беременности выйти естественным путем или выполнить дилатацию и выскабливание.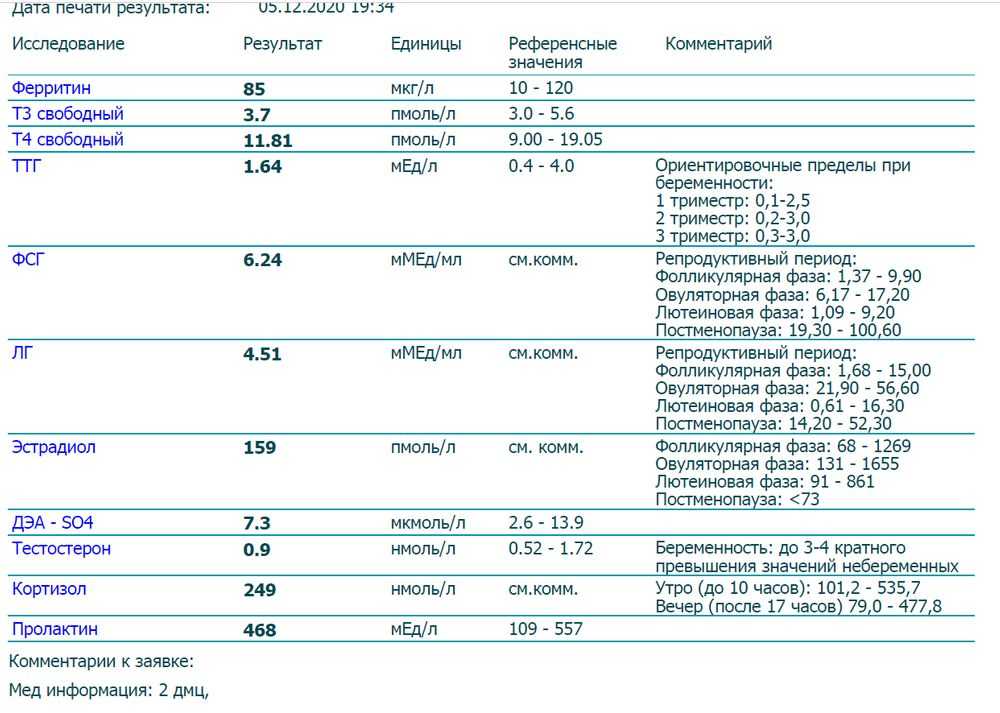
Примечание: Если у вас уже был выкидыш и вы заметили кровотечение или спазмы, вам следует обратиться за неотложной медицинской помощью.
Всегда обращайтесь за неотложной помощью, если вы испытываете симптомы внематочной беременности (беременность вне матки). Симптомы внематочной беременности включают:
- судороги и коликообразные (спазматические) боли с сопутствующей болезненностью
- боль, которая начинается с одной стороны и распространяется по всему животу
- боль, усиливающаяся при опорожнении кишечника или кашле кровянистые выделения коричневого цвета, постоянные или периодические, предшествующие боли на 9-й неделе0022
- один из вышеперечисленных симптомов в сочетании с тошнотой и рвотой, болью в плече, слабостью или головокружением или ректальным давлением
- учащенный и слабый пульс, потливость, обморок и резкая боль маточная труба и разрыв трубы, вызывающий септический шок)
Когда звонить врачу
Неотложная помощь не всегда необходима. Тем не менее, некоторые признаки требуют оценки врача. Всегда обращайтесь к врачу за советом, если вы испытываете признаки выкидыша . К ранним признакам выкидыша относятся:
Тем не менее, некоторые признаки требуют оценки врача. Всегда обращайтесь к врачу за советом, если вы испытываете признаки выкидыша . К ранним признакам выкидыша относятся:
- судороги и боль в центре живота с вагинальным кровотечением
- сильная боль или боль, длящаяся более суток (даже без кровотечения)
- кровотечение, такое же сильное, как менструация
- кровянистые выделения или пятна, которые сохраняются в течение трех дней или дольше
боль
Хотя у вас может не возникнуть неотложной ситуации, во время беременности, вероятно, будут моменты, когда вы чувствуете себя некомфортно или испытываете боль. Многие женщины испытывают боль во втором триместре, даже если с медицинской точки зрения все в порядке.
Боль в животе, спине, головные боли, судороги в ногах и руках не всегда сигнализируют о проблеме. Умение выявлять и облегчать эти нормальные неудобства поможет вам на протяжении всей беременности.
Боль в животе
Боль в животе может быть либо нормальным симптомом беременности, либо признаком чего-то серьезного, например преждевременных родов или внематочной беременности. Важно сообщить своему врачу, когда вы чувствуете какую-либо боль в животе, из-за возможности серьезного осложнения.
Важно сообщить своему врачу, когда вы чувствуете какую-либо боль в животе, из-за возможности серьезного осложнения.
Когда вы чувствуете боль в животе во втором триместре, это обычно связано с напряжением связок и мышц таза. Они растягиваются, когда матка расширяется, чтобы удерживать растущего ребенка.
Если двигаться быстро, можно «потянуть» связку или мышцу. Это может быть похоже на болезненную боль в области таза или судороги в боку, которые могут длиться несколько минут. Такая боль не опасна ни для вас, ни для вашего ребенка.
Иногда боль в животе связана с прошлыми беременностями или операциями. Если вы перенесли операцию по поводу бесплодия или другие виды абдоминальной хирургии, вы можете испытывать боль из-за натяжения остатков рубцовой ткани (спайки).
Беременные женщины также могут иметь те же типы абдоминальных инфекций, что и другие женщины. Инфекции, которые могут вызывать боль в животе, включают:
- холецистит (воспаление желчного пузыря)
- аппендицит (воспаление аппендикса)
- гепатит (воспаление печени)
- пиелонефрит (инфекция почек)
- пневмония (инфекция легких) труднее диагностировать во время беременности, потому что локализация боли, характерная для каждого из них, была смещена.
 Это происходит, когда растущая матка отталкивает близлежащие органы со своего пути.
Это происходит, когда растущая матка отталкивает близлежащие органы со своего пути.Если вы испытываете сильную боль, которая не ощущается как в матке, покажите или сообщите своему врачу, где именно локализуется боль. Если у вас есть одна из вышеперечисленных инфекций, вам могут потребоваться антибиотики или хирургическое вмешательство, чтобы решить эту проблему.
Предупреждение: Если вы испытываете регулярные или болезненные сокращения в области таза или живота, немедленно обратитесь к врачу. Это может быть признаком преждевременных родов .
Боль в спине
Боль в спине очень распространена во время беременности. Гормоны беременности заставляют суставы таза становиться мягкими и расслабленными в процессе подготовки к родам. По мере увеличения матки во втором триместре ваш центр тяжести меняется.
Вы начинаете держать себя по-другому, чтобы приспособиться к весу. Кроме того, ваши мышцы живота могут разъединиться, когда матка давит на них, ослабляя брюшную стенку.
 Все эти факторы могут способствовать боли в спине, растяжению и дискомфорту.
Все эти факторы могут способствовать боли в спине, растяжению и дискомфорту.Вот как можно уменьшить боль в спине:
- Соблюдайте правильную осанку, когда стоите (плечи отведены назад, таз внутрь) и сидите (слегка приподнимаете ступни и стараетесь не скрещивать ноги).
- Время от времени вставайте, когда долго сидите.
- Поднимайте тяжелые предметы, сгибая колени, а не талию.
- Старайтесь не браться за предметы над головой.
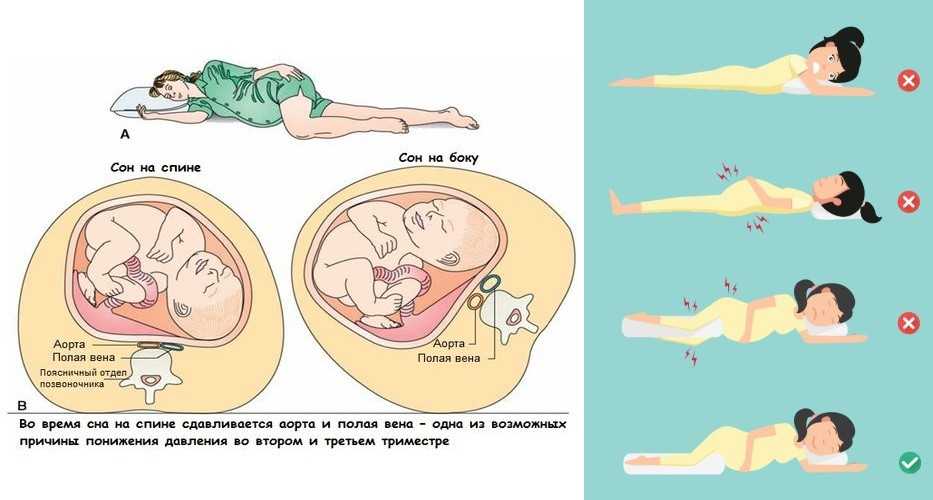
- Спите на левом боку, согнув бедра и колени, и положите между ног подушку, чтобы уменьшить давление на спину.
- Укрепите мышцы живота. Одним из ключей к сильной спине является сильный живот.
- Поговорите со своим врачом. Возможно, вам придется использовать корсет для спины или какую-либо другую форму поддержки, чтобы уменьшить давление на спину.
Предупреждение: Если вы испытываете боль в пояснице, сопровождающуюся болезненным мочеиспусканием, у вас может быть инфекция мочевого пузыря или почек .
 Слабая, тупая, постоянная боль в спине может быть признаком преждевременных родов. Сильная боль в спине в сочетании с вагинальным кровотечением или выделениями также может указывать на серьезную проблему. Немедленно позвоните своему врачу, если вы испытываете какие-либо из этих симптомов.
Слабая, тупая, постоянная боль в спине может быть признаком преждевременных родов. Сильная боль в спине в сочетании с вагинальным кровотечением или выделениями также может указывать на серьезную проблему. Немедленно позвоните своему врачу, если вы испытываете какие-либо из этих симптомов. Головные боли
Многие женщины во время беременности испытывают частые головные боли. Вы все еще можете испытывать головные боли, которые начались в первом триместре, или они могут начаться только сейчас.
Во всем виноваты гормональные изменения, напряжение, усталость, голод и стресс. Постарайтесь расслабиться, отдыхайте и регулярно питайтесь. Вы также можете попытаться облегчить головную боль следующими способами:
- Если у вас головная боль при носовых пазухах, прикладывайте теплые компрессы к болям в области околоносовых пазух головы. К ним относятся обе стороны носа, середина лба и виски.
- Если головная боль вызвана напряжением, попробуйте прикладывать холодные компрессы к болям в задней части шеи.

- Научитесь расслабляющим упражнениям, например, закройте глаза и представьте себя в спокойном месте. Снижение стресса является ключевым компонентом здоровой беременности. Подумайте о том, чтобы позвонить консультанту или терапевту, если это необходимо.
Поговорите с врачом, прежде чем начать использовать обезболивающие. Это важно, даже если до беременности вы принимали безрецептурные обезболивающие.
Обычные лекарства от головной боли включают ибупрофен (Motrin), аспирин (Bufferin), ацетаминофен (Tylenol) и напроксен натрия (Aleve).
Ацетаминофен, вероятно, является самым безопасным вариантом во время беременности, но не принимайте таблетки во время беременности, если ваш врач специально не сказал вам об этом.
Предупреждение: Позвоните своему врачу, если головная боль особенно сильная или длится более нескольких часов. Также отметьте, сопровождается ли головная боль лихорадкой, отеком лица и рук, головокружением, тошнотой или изменениями зрения.
 Эти могут быть признаками преэклампсии или другого серьезного осложнения.
Эти могут быть признаками преэклампсии или другого серьезного осложнения. Судороги ног
Хотя никто точно не знает, что их вызывает, судороги ног распространены во втором и третьем триместре. Возможные причины могут заключаться в том, что вы не потребляете достаточно кальция, слишком много фосфора в своем рационе или устали.
Возможно, матка давит на нервы, идущие к ногам. Независимо от причины, вы можете проснуться среди ночи с неприятными судорогами.
Вы можете избежать судорог или избавиться от них, если:
- тренируете икры
- избегаете обезвоживания
- попеременно сидите и стоите
- носите поддерживающую повязку
- носите удобную поддерживающую обувь и сгибаете лодыжки
- 2 900 выпрямление колена, чтобы остановить судороги
- массаж или наложение теплого компресса на ногу, которую сводит судорога
- разговор с врачом о снижении количества фосфора в вашем рационе путем сокращения таких продуктов, как молоко или мясо
- убедитесь, что вы получаете достаточное количество кальция (употребляя обогащенные злаки или шпинат) и магния (употребляя бобы или полусладкий шоколад)
Предупреждение: Сообщите своему врачу, если спазмы ощущаются особенно болезненно, но не проходят , вызвать отек, ощущение тепла на ощупь или изменить цвет кожи на ноге (на белый, красный или синий).
 У вас может быть тромб в вене ноги, который необходимо лечить. Это известно как тромбоз глубоких вен, и без лечения он может быть смертельным. Немедленно обратитесь к врачу.
У вас может быть тромб в вене ноги, который необходимо лечить. Это известно как тромбоз глубоких вен, и без лечения он может быть смертельным. Немедленно обратитесь к врачу. Боль и онемение в руке
Онемение и боль в большом, указательном, среднем и половине безымянного пальцев может быть признаком синдрома запястного канала.
Обычно это состояние диагностируется у людей, которые регулярно выполняют повторяющиеся действия, такие как набор текста или игра на фортепиано, но оно также часто встречается у беременных женщин.
Во время беременности туннель, окружающий нервы этих пальцев, может опухать, вызывая покалывание, онемение и боль. Вечером, после того как ваша рука весь день болталась на боку, ваши симптомы могут ухудшиться из-за гравитации.
Встряхивание руки при появлении симптомов запястного канала может помочь. Кроме того, вы можете поговорить со своим врачом о шинировании запястья или приеме витамина B-6.
Онемение и покалывание в руке также могут быть вызваны плохой осанкой.
 Если ваши плечи опущены, а голова наклонена вперед, вы оказываете давление на нервы под мышками, вызывая покалывание.
Если ваши плечи опущены, а голова наклонена вперед, вы оказываете давление на нервы под мышками, вызывая покалывание.Потренируйтесь стоять прямо с прямой головой и позвоночником. Поддерживающий бюстгальтер и правильный постельный режим также важны.
Кровотечение
Кровотечение может быть пугающим симптомом во время беременности. В некоторых случаях кровотечение может быть безвредным. Это может произойти, когда гормоны беременности заставят вас развить более чувствительные, расширенные кровеносные сосуды.
В других случаях кровотечение может указывать на серьезные проблемы с беременностью. Если у вас появилось кровотечение, обратитесь к врачу за консультацией.
Вагинальное кровотечение
Легкое кровотечение или кровянистые выделения (которые могут быть коричневыми, розовыми или красными) во втором и третьем триместре обычно не вызывают беспокойства. Обычно это происходит в результате вмешательства в шейку матки во время секса или вагинального исследования.

Розовая слизь или коричневатые выделения могут наблюдаться во втором триместре. Это вызвано тем, что небольшое количество крови покидает ваше тело с нормальными выделениями.
Вагинальное кровотечение, похожее на менструацию, может быть тревожным признаком, требующим немедленной медицинской помощи. Сгустки крови или скопления тканей в крови могут быть симптомами выкидыша.
По этой причине вам никогда не следует судить о том, что является нормальным, а что ненормальным кровотечением. Вместо этого позвоните своему врачу.
Если кровотечение сильное или сопровождается болью, немедленно обратитесь к врачу. Если это пятнисто, вы можете позвонить где-нибудь в тот же день. Серьезное кровотечение чаще всего вызвано предлежанием плаценты, преждевременными родами или поздним выкидышем.
Ректальное кровотечение и геморрой
Ректальное кровотечение не вызывает такого беспокойства, как вагинальное кровотечение, и обычно является признаком либо геморроя, либо анальной трещины.
 Ректальное кровотечение также может быть признаком чего-то более серьезного. Вам следует поговорить с врачом, если вы испытываете этот симптом.
Ректальное кровотечение также может быть признаком чего-то более серьезного. Вам следует поговорить с врачом, если вы испытываете этот симптом.Ректальное кровотечение может означать, что у вас геморрой , наружный или, реже, внутренний. Геморрой встречается у половины всех беременных женщин. Они представляют собой варикозное расширение вен прямой кишки и могут вызывать боль, зуд и кровотечение, часто усугубляемые запорами.
Геморрой вызывается действием прогестерона на стенки ректальных вен, вызывая их расслабление и расширение. По мере продвижения беременности матка давит на эти вены, кровоток замедляется, и вены расширяются еще больше.
Сдавливание и запоры могут усугубить геморрой. Смех, кашель, напряжение и посещение туалета могут вызвать кровотечение из геморроидальных узлов.
Если ректальное кровотечение не вызвано геморроем, оно может быть вызвано анальной трещиной — трещиной на коже, выстилающей анальный канал. Анальные трещины обычно возникают из-за запоров.
 Трещины очень болезненны, особенно во время дефекации.
Трещины очень болезненны, особенно во время дефекации.Геморрой и анальные трещины могут привести к появлению на нижнем белье или туалетной бумаге коричневых, розовых или красных пятен крови. Если кровотечение сильное или непрерывное, обратитесь к врачу за консультацией.
Если у вас диагностирован геморрой или анальная трещина, вам следует сделать следующее:
- Старайтесь избегать запоров, употребляя достаточное количество жидкости и придерживаясь диеты с высоким содержанием клетчатки.
- Постарайтесь уменьшить давление на вены прямой кишки, спя на боку, не стоя и не сидя в течение длительного времени, а также не занимая слишком много времени и не напрягаясь при походе в туалет.
- Принимать теплые сидячие ванны до двух раз в день. Сидячие ванны — это емкости, которые помещаются на ваш унитаз и наполнены теплой водой, в которой вы можете погружать свой анус.
- Успокоить геморроидальные узлы пакетами со льдом или гамамелисом и использовать местные лекарства только в том случае, если их прописал врач.
 Ваш врач может также назначить размягчители стула или слабительное.
Ваш врач может также назначить размягчители стула или слабительное. - Соблюдайте правила гигиены, тщательно вытирайтесь после дефекации (спереди назад) и следите за чистотой.
- Используйте только белую туалетную бумагу без запаха.
- Выполняйте упражнения Кегеля для улучшения кровообращения в этой области.
Предупреждение: Массивное ректальное кровотечение может быть серьезной проблемой. Это может быть вызвано внематочной беременностью или серьезными внутренними проблемами. Немедленно обратитесь за медицинской помощью, если у вас сильное кровотечение из заднего прохода.
Носовые кровотечения и заложенность носа
Считается, что, как и многие жалобы беременных, заложенность носа и носовые кровотечения в значительной степени связаны с эстрогеном и прогестероном. Эти гормоны вызывают усиление кровотока и отек кровеносных сосудов в слизистых оболочках.
Особенно в холодную и сухую погоду это может означать, что вы чувствуете себя более перегруженным, чем обычно.
 Вы также можете испытывать носовые кровотечения чаще, чем до беременности.
Вы также можете испытывать носовые кровотечения чаще, чем до беременности.Вы можете попробовать следующее, чтобы облегчить симптомы со стороны носа:
- Используйте увлажнитель воздуха, чтобы справиться с сухостью, которая может усугубить симптомы.
- Аккуратно высморкайтесь, закрыв одну ноздрю и одновременно высморкавшись через другую.
- Обуздайте кровотечение из носа, наклонившись вперед и слегка надавив на нос. Попробуйте сжать его большим и указательным пальцами в течение пяти минут. При необходимости повторите.
- Позвоните своему врачу, если кровотечение не останавливается, сильное или частое.
- Обратитесь за неотложной медицинской помощью, если заложенность носа затрудняет дыхание.
Те же изменения в гормонах и кровеносных сосудах, которые вызывают кровотечение из носа, могут вызвать чувствительность десен. Если вы испытываете кровотечение при чистке зубов или чистке зубов, попробуйте использовать более мягкую зубную щетку.

Посетите стоматолога, если у вас сильное кровотечение или сильная боль при чистке зубов или чистке зубов. Серьезные проблемы с зубами могут быть признаком других проблем со здоровьем, которые могут осложнить беременность.
Выделения
Во втором триместре у многих женщин наблюдаются различные типы выделений. Обратите внимание на цвет, запах, количество и частоту выделений из влагалища или ануса. Некоторые типы выделений могут указывать на инфекцию, которая требует медицинской помощи или лечения.
Выделения из влагалища
По мере развития беременности вы можете заметить усиление выделений из влагалища. Обычно он похож на яичный белок, имеет молочный цвет и немного пахнет. Это может напомнить вам предменструальные выделения, только немного более обильные и более частые.
Эти выделения совершенно нормальны и являются еще одним изменением, через которое проходит ваше тело в ответ на гормоны беременности и усиление притока крови к этой области.
 Вы можете носить ежедневные прокладки или менять нижнее белье чаще, чем обычно, если вас беспокоят выделения.
Вы можете носить ежедневные прокладки или менять нижнее белье чаще, чем обычно, если вас беспокоят выделения.Хотя описанные выше выделения являются нормальными, некоторые типы выделений могут указывать на инфекцию.
Вульвовагинальный кандидоз или дрожжевая инфекция очень часто встречается во время беременности. Признаки включают густые творожистые выделения, сопровождающиеся зудом, покраснением и жжением, а также болезненные ощущения при половом акте и мочеиспускании.
Инфекции, передающиеся половым путем ( ИППП ) также могут возникать во время беременности, и поскольку многие из них могут поражать плод, важно их лечить.
Возможно, у вас есть заболевание, требующее лечения, если верно любое из следующих условий:
- Выделения выглядят как гной.
- Выделения желтого, зеленого цвета или с неприятным запахом.
- Вы чувствуете жжение при мочеиспускании.

- Ваши половые губы красные, опухшие или зудящие.
В отличие от признаков инфекции, прозрачные или розоватые водянистые выделения могут быть признаком преждевременного разрыва амниотического мешка.
Разрыв мешка может вызвать струйку водянистых выделений или выделение большого количества водянистой жидкости из влагалища. Это широко известно как отхождение вод до начала родов.
Предупреждение: Если во втором триместре вы испытываете непрерывную струйку или прилив водянистых выделений, немедленно обратитесь к врачу. Это может быть признаком преждевременных родов или разрыва амниотического мешка.
Выделения из прямой кишки
Помимо кровотечения из прямой кишки у некоторых женщин во время беременности могут наблюдаться выделения из заднего прохода. Выделения из прямой кишки могут быть вызваны ИППП, проблемами кишечника и желудочно-кишечного тракта или телесными повреждениями прямой кишки. Если вы испытываете выделения из прямой кишки, обратитесь к врачу.

Гонорея, хламидиоз и другие инфекции, которые могут передаваться половым путем, могут вызывать инфекцию заднего прохода. Эти инфекции могут вызывать повреждения или язвы, которые кровоточат. Кроме того, они могут привести к выделениям с неприятным запахом, зеленым или желтым и густым.
Может быть больно вытираться или ходить в туалет. Если у вас есть эти симптомы, обсудите их с врачом. Если их не лечить, они могут вызвать серьезные проблемы у ребенка. Большинство ИППП можно лечить антибиотиками.
У некоторых беременных женщин могут возникать выделения из заднего прохода из-за проблем с кишечником или желудочно-кишечных расстройств. Это может привести к слизистым или водянистым выделениям из заднего прохода.
Некоторые желудочно-кишечные расстройства или пищевые отравления также могут вызывать частую диарею или фекалии необычного цвета или текстуры. Расскажите своему врачу о любых необычных характеристиках вашего стула. Некоторые состояния требуют немедленного лечения.

Наконец, если у вас есть инфицированный геморрой или анальная трещина, вы можете заметить необычные выделения из прямой кишки. Инфицированные раны могут вызывать коричневые, желтые, зеленые или белые выделения.
Такая рана может иметь или не иметь неприятный запах. Инфицированные язвы часто очень болезненны и требуют медицинской помощи. Обратитесь к врачу за лечением, если вы испытываете анальные выделения такого характера.
Выделения из сосков
Во втором триместре беременности у многих женщин наблюдаются выделения из одного или обоих сосков. Болезненность молочных желез и изменение цвета сосков также распространены во время беременности.
Выделения чаще всего наблюдаются у ранее рожавших женщин. Выделения из сосков часто прозрачные, молочного или желтоватого цвета.
Выделения из сосков обычно не являются признаком проблемы, за исключением следующих симптомов:
- Сосок изменяется в размере или становится втянутым.
- Сосок сухой, потрескавшийся или болезненный.

- На соске появилась сыпь или новые бугорки.
- Выделения зловонные, кровянистые, зеленые или коричневые.
Если вы не уверены, нормальны ли выделения из сосков, позвоните врачу, чтобы обсудить симптомы.
Насколько нормальными являются боль, кровотечение и выделения?
Небольшая боль и небольшое количество кровянистых выделений являются нормальными явлениями во втором триместре. Однако важно знать, когда обращаться к врачу.
Для многих второй триместр беременности знаменуется моментом затишья. Интенсивные симптомы первого триместра часто исчезают, а истощение, мышечная боль и тревога перед родами, характерные для третьего триместра, могут не проявляться.
Небольшие кровотечения во втором триместре являются типичными и могут не свидетельствовать о проблеме, хотя важно провериться, если что-то не так. В этой статье мы рассмотрим возможные причины и когда обратиться к врачу.
Кровотечение часто встречается в первом триместре беременности, от 15 до 25 процентов беременных женщин.

Кровотечение во втором триместре встречается реже, при этом сильное кровотечение является более серьезным признаком, чем легкое кровотечение. Причины могут варьироваться от легкого воспаления до проблем с плацентой или шейкой матки.
Кровотечение обычно не означает, что у женщины начались схватки или выкидыш.
Женщинам с легкими кровотечениями, кровянистыми выделениями или необычными выделениями следует обратиться к своим лечащим врачам. Когда кровотечение сильное или болезненное, требуется неотложная медицинская помощь.
Возможные причины кровотечения во втором триместре включают:
Незначительное раздражение шейки матки
Легкие кровянистые выделения обычно не означают серьезной проблемы с беременностью, особенно если кровянистые выделения проходят сами по себе в течение дня или два.
Во время беременности кровеносные сосуды шейки матки могут воспаляться, особенно когда на них давит вес матки. У некоторых женщин может наблюдаться легкое кровотечение после гинекологического осмотра или секса.

Опухоли шейки матки
Полипы шейки матки — это доброкачественные или незлокачественные образования на шейке матки. Они распространены и редко вызывают какие-либо проблемы.
Во время беременности полипы шейки матки могут набухать или раздражаться, вызывая кровотечение. Врач часто может провести быстрый осмотр, чтобы определить, является ли рост шейки матки причиной кровотечения у человека
Плацента выдает
Плацента — это орган, который питает и защищает развивающегося ребенка. Проблемы с этим органом являются основной причиной кровотечения во время родов.
Любой, кто подозревает проблемы с плацентой, должен немедленно обратиться за медицинской помощью, так как проблемы с плацентой могут травмировать ребенка и вызвать опасное кровотечение у беременной женщины.
Некоторые проблемы с плацентой, которые могут вызвать кровотечение во втором триместре, включают:
- Предлежание плаценты: Это когда плацента находится очень низко в матке.
 Она может полностью или частично покрывать шейку матки, вызывая кровотечение на протяжении всей беременности. В тяжелых случаях врачи могут порекомендовать дополнительное наблюдение или кесарево сечение.
Она может полностью или частично покрывать шейку матки, вызывая кровотечение на протяжении всей беременности. В тяжелых случаях врачи могут порекомендовать дополнительное наблюдение или кесарево сечение. - Placenta accreta: Placenta accreta вызывает врастание плаценты в матку намного глубже, чем обычно. Однако вероятность кровотечения в третьем триместре выше, чем во втором. Во время родов кровотечение может стать опасным для жизни, поэтому медицинские работники будут тщательно наблюдать за беременностью, часто в условиях оказания неотложной медицинской помощи, что может иметь решающее значение для безопасности матери.
- Отслойка плаценты: Иногда плацента слишком рано отделяется от матки. Это может вызвать кровотечение, боль в спине и сильные спазмы желудка. Ранняя диагностика может предотвратить тяжелые осложнения для женщины и ребенка.
Преждевременные роды
Кровотечение может быть ранним признаком родов.
 Некоторые женщины также могут заметить необычные выделения, называемые слизистой пробкой. Слизистая пробка выглядит как сочетание выделений из влагалища, слизи и крови.
Некоторые женщины также могут заметить необычные выделения, называемые слизистой пробкой. Слизистая пробка выглядит как сочетание выделений из влагалища, слизи и крови.Когда роды начинаются до 37 недель, более вероятно, что ребенку придется оставаться в отделении интенсивной терапии, а также могут возникнуть другие проблемы. Во втором триместре преждевременные роды угрожают жизни ребенка.
Кровотечение может быть фактором риска преждевременных родов. Женщины, у которых в анамнезе были кровотечения во втором триместре, могут поговорить со своими врачами о том, подвержены ли они риску преждевременных родов и как лучше всего минимизировать этот риск.
Предлежание сосудов
Предлежание сосудов — это проблема с кровеносными сосудами у ребенка. Это приводит к тому, что некоторые кровеносные сосуды ребенка проходят параллельно шейке матки, оставаясь незащищенными пуповиной или плацентой. Эти кровеносные сосуды могут вызывать необычное кровотечение, особенно на поздних сроках беременности или во время преждевременных родов.

При разрыве оболочек эти сосуды также могут лопнуть. Женщинам с предлежанием сосудов обычно делают кесарево сечение. Женщина с преждевременными родами или кровотечением в анамнезе, у которой есть схватки или другая сильная боль, должна обратиться в отделение неотложной помощи.
Разрыв матки
Разрыв матки происходит при разрыве матки. Это может представлять опасность для матери и ребенка, вызывая сильное кровотечение и лишая ребенка кислорода. Это также может вызвать роды.
Женщина с кровотечением, болью, лихорадкой или недавно перенесшая травму желудка или матки может иметь разрыв матки и должна обратиться в отделение неотложной помощи.
Гестационная трофобластическая болезнь
Гестационная трофобластическая болезнь (ГТЗ) представляет собой группу редких заболеваний, вызывающих рост аномальных клеток в матке во время и после беременности. Эти клетки могут образовывать опухоли и массы. Иногда эти массы превращаются в раковые, хотя большинство форм GTD доброкачественные.

У женщин с ГТД может быть кровотечение и необычно большая матка.
Лечение зависит от типа ГТД, величины роста и других факторов. Хирургу может потребоваться удалить массу во время или после беременности.
Не все кровотечения во втором триместре требуют неотложной помощи. Во многих случаях женщина и ребенок в порядке.
Тем не менее, важно соблюдать осторожность. Своевременное вмешательство в экстренных случаях может спасти жизнь как женщине, так и ребенку. Любой, кто не уверен, должен обратиться в отделение неотложной помощи.
Некоторые симптомы, требующие неотложной помощи, включают:
- кровотечение после травмы, такой как автомобильная авария или падение
- внезапное сильное кровотечение
- кровотечение, которое становится все более тяжелым
- кровотечение, которое включает сгустки крови
- кровотечение, сопровождающееся болью или схватками
- головокружение или слабость наряду с кровотечением
- кровотечение у женщины с приращением плаценты, предлежанием плаценты или преждевременными родами в анамнезе
Сообщайте врачу о любых эпизодах кровотечения, чтобы обеспечить своевременную и точную диагностику.



 Это происходит, когда растущая матка отталкивает близлежащие органы со своего пути.
Это происходит, когда растущая матка отталкивает близлежащие органы со своего пути. Все эти факторы могут способствовать боли в спине, растяжению и дискомфорту.
Все эти факторы могут способствовать боли в спине, растяжению и дискомфорту.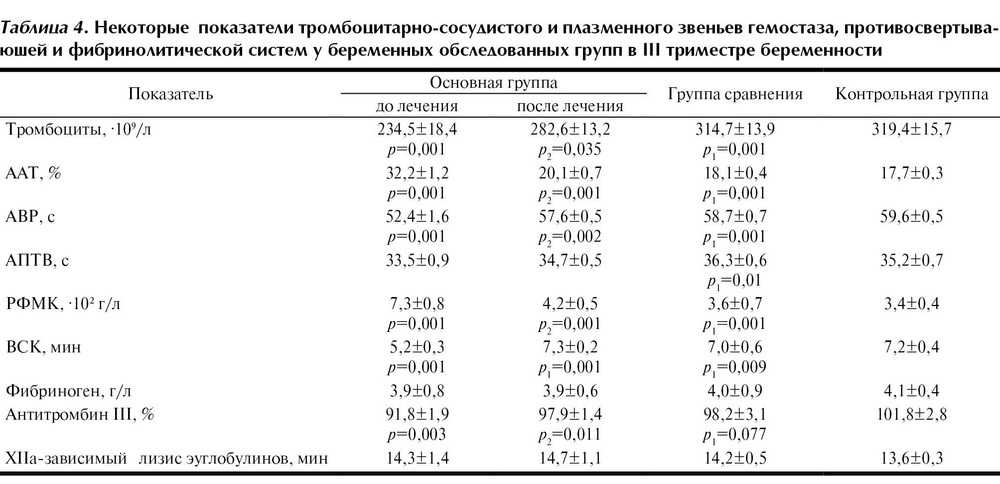 Слабая, тупая, постоянная боль в спине может быть признаком преждевременных родов. Сильная боль в спине в сочетании с вагинальным кровотечением или выделениями также может указывать на серьезную проблему. Немедленно позвоните своему врачу, если вы испытываете какие-либо из этих симптомов.
Слабая, тупая, постоянная боль в спине может быть признаком преждевременных родов. Сильная боль в спине в сочетании с вагинальным кровотечением или выделениями также может указывать на серьезную проблему. Немедленно позвоните своему врачу, если вы испытываете какие-либо из этих симптомов. 
 Эти могут быть признаками преэклампсии или другого серьезного осложнения.
Эти могут быть признаками преэклампсии или другого серьезного осложнения.  У вас может быть тромб в вене ноги, который необходимо лечить. Это известно как тромбоз глубоких вен, и без лечения он может быть смертельным. Немедленно обратитесь к врачу.
У вас может быть тромб в вене ноги, который необходимо лечить. Это известно как тромбоз глубоких вен, и без лечения он может быть смертельным. Немедленно обратитесь к врачу.  Если ваши плечи опущены, а голова наклонена вперед, вы оказываете давление на нервы под мышками, вызывая покалывание.
Если ваши плечи опущены, а голова наклонена вперед, вы оказываете давление на нервы под мышками, вызывая покалывание.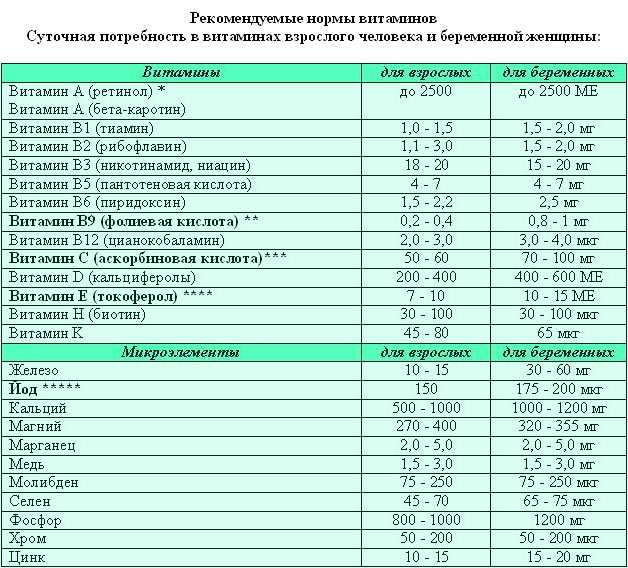
 Ректальное кровотечение также может быть признаком чего-то более серьезного. Вам следует поговорить с врачом, если вы испытываете этот симптом.
Ректальное кровотечение также может быть признаком чего-то более серьезного. Вам следует поговорить с врачом, если вы испытываете этот симптом. Трещины очень болезненны, особенно во время дефекации.
Трещины очень болезненны, особенно во время дефекации.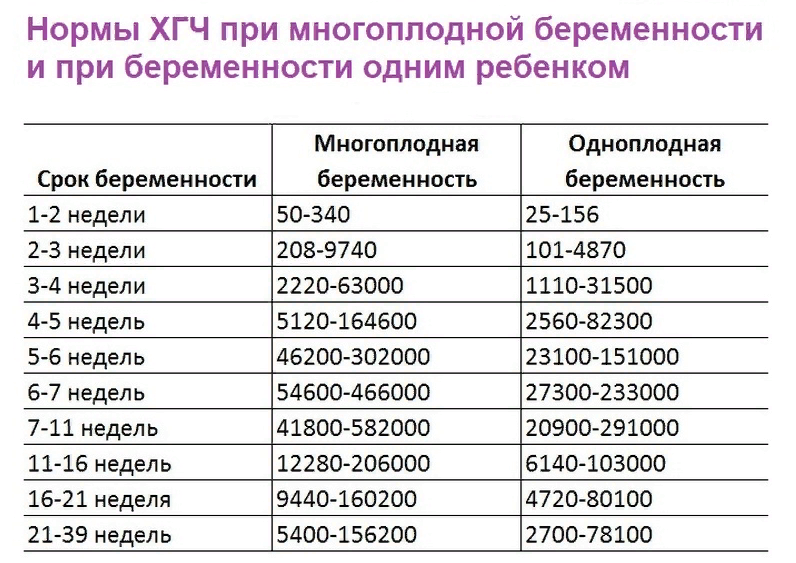 Ваш врач может также назначить размягчители стула или слабительное.
Ваш врач может также назначить размягчители стула или слабительное.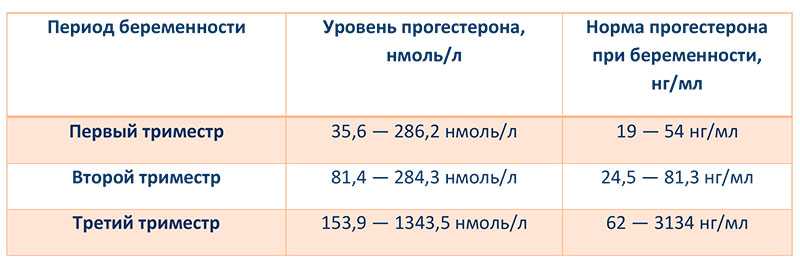 Вы также можете испытывать носовые кровотечения чаще, чем до беременности.
Вы также можете испытывать носовые кровотечения чаще, чем до беременности./61/1.png)
 Вы можете носить ежедневные прокладки или менять нижнее белье чаще, чем обычно, если вас беспокоят выделения.
Вы можете носить ежедневные прокладки или менять нижнее белье чаще, чем обычно, если вас беспокоят выделения.




 Она может полностью или частично покрывать шейку матки, вызывая кровотечение на протяжении всей беременности. В тяжелых случаях врачи могут порекомендовать дополнительное наблюдение или кесарево сечение.
Она может полностью или частично покрывать шейку матки, вызывая кровотечение на протяжении всей беременности. В тяжелых случаях врачи могут порекомендовать дополнительное наблюдение или кесарево сечение. Некоторые женщины также могут заметить необычные выделения, называемые слизистой пробкой. Слизистая пробка выглядит как сочетание выделений из влагалища, слизи и крови.
Некоторые женщины также могут заметить необычные выделения, называемые слизистой пробкой. Слизистая пробка выглядит как сочетание выделений из влагалища, слизи и крови.