КТГ плода — норма. КТГ плода
Абсолютно каждая женщина во время беременности переживает о том, как развивается её ребёнок, всё ли у него в порядке. Сегодня существуют методы, позволяющие достаточно достоверно оценить состояние плода. Одним из таких методов является кардиотокография (КТГ), выявляющая взаимосвязь между шевелениями плода и частотой сердечных сокращений. Из данной статьи вы узнаете, что такое КТГ, по каким характеристикам её оценивают, какие показатели для КТГ плода — норма, и что влияет на результаты исследования.
Что такое КТГ
Кардиотокография основана на регистрации частоты сердцебиения плода и её изменений в зависимости от влияния внешних раздражителей или активности плода.
Диагностику осуществляют с помощью двух ультразвуковых датчиков, один из которых укрепляют на животе беременной женщины, предварительно определив область хорошей слышимости сердцебиения ребёнка. Он предназначен для регистрации сердечной деятельности плода. Датчик воспринимает отражаемый от сердца ребёнка ультразвуковой сигнал, который далее преобразуется электронной системой в мгновенную частоту сердечных сокращений. Второй датчик закрепляют на животе в области дна матки. Он регистрирует сокращения матки. Для улучшения прохождения ультразвуковых волн датчики обрабатываются специальным гелем. Также современные приборы оснащены пультом, нажимая на кнопку которого, беременная женщина может отмечать движения плода.
Второй датчик закрепляют на животе в области дна матки. Он регистрирует сокращения матки. Для улучшения прохождения ультразвуковых волн датчики обрабатываются специальным гелем. Также современные приборы оснащены пультом, нажимая на кнопку которого, беременная женщина может отмечать движения плода.
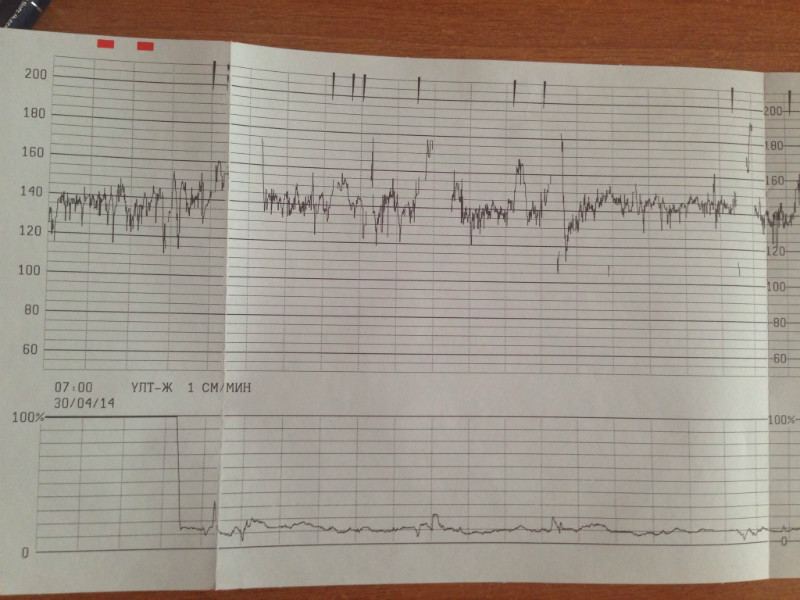
Результаты отображаются прибором на бумажной ленте в виде графика. Там же отображаются сокращения матки и шевеления плода. По полученным данным можно судить, прежде всего, о состоянии нервной системы малыша, о его защитно-приспособительных реакциях. Если показатели КТГ плода – норма, значит, малыш чувствует себя комфортно, и его развитие идёт согласно срокам.
Для чего необходима КТГ
Осмотр беременной женщины в кабинете акушера-гинеколога включает в себя и прослушивание сердцебиения ребёнка при помощи стетоскопа. Отклонение от нормы частоты сердечных сокращений (ЧСС) в большую или меньшую сторону говорит о том, что ребёнок испытывает дискомфорт. В этом случае доктор отправляет будущую маму на более тщательное исследование работы сердечно-сосудистой системы плода – КТГ.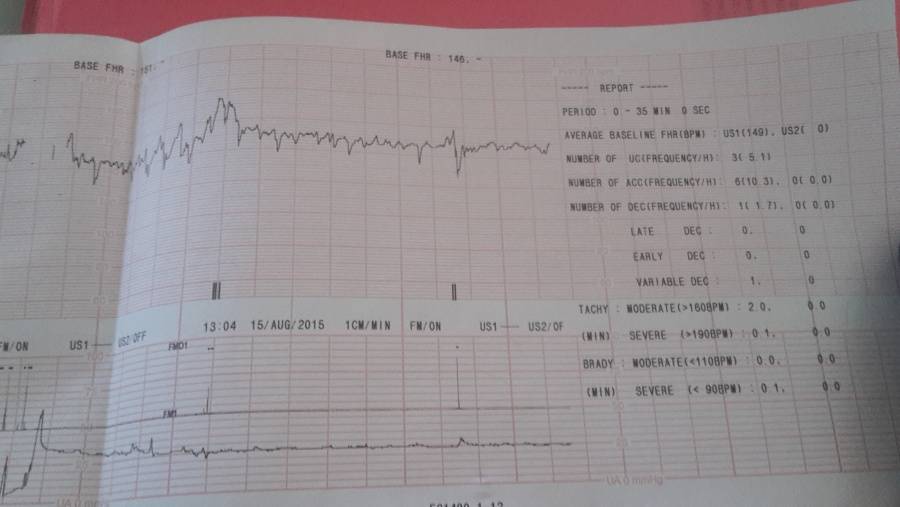
Существует чёткая зависимость между самочувствием беременной и состоянием плода. Так, если беременность протекала спокойно, без внутриутробной инфекции, угрозы прерывания, гестоза, то результаты КТГ, скорее всего, будут в норме. Если же при хорошем самочувствии беременной наблюдаются подозрительные результаты КТГ, то необходимо повторно провести обследование через неделю.
Если у беременной женщины обнаружены серьёзные изменения в состоянии здоровья, то необходимо как можно чаще проводить КТГ для того, чтобы вовремя предупредить возникновение патологий в развитии плода и принять необходимые меры.
Особенности проведения исследования
Назначают КТГ обычно после 32 недели беременности, так как только к этому сроку происходит созревание нервно-мышечных импульсов, и метод становится наиболее информативным.
Например, для КТГ плода норма 33 недели – присутствие на графике более двух акцелераций. К этому сроку они вызваны ответом нервной системы на движения плода или на внешние факторы. На более ранних сроках акцелерации могут быть связаны с условиями внутриутробного существования плода, поэтому исследование может привести к ложным результатам.
На более ранних сроках акцелерации могут быть связаны с условиями внутриутробного существования плода, поэтому исследование может привести к ложным результатам.
Также к этому сроку у плода устанавливается цикл активности и покоя, что имеет большое значение для данного исследования. При проведении КТГ в период покоя плода результаты всегда будут положительными, даже если на самом деле имеется высокая степень гипоксии. Именно поэтому исследование должно проводиться не менее 40 минут. За это время у плода обязательно усилится двигательная активность, что позволит зарегистрировать изменение ЧСС во время его движения.
Очень важно, чтобы женщина чувствовала себя спокойно и комфортно во время исследования. Неудобное положение или яркие эмоции могут вызвать более активное движение плода, что приведёт к ложным результатам. Обычно во время процедуры женщина сидит в удобном кресле либо лежит на кушетке на боку.
Для того чтобы понять, как расшифровать КТГ плода, подробно разберём, по каким параметрам её оценивают.
Базальная частота сердечных сокращений
Базальная ЧСС – это средняя частота сердцебиений плода, рассчитанная за 10–20 минут. Определяют её при отсутствии движения плода между сокращениями матки без внешних раздражителей, без учёта акцелераций и децелераций. При проведении КТГ плода норма БЧСС составляет 110–160 ударов в минуту. Тахикардия, то есть превышение нормы базальной частоты сердцебиения, может наблюдаться при гипоксии плода, анемии, пороках развития и недостаточности функции сердца плода, а также при лихорадочном состоянии беременной, наличии у неё внутриутробной инфекции, повышении функции щитовидной железы. Приём препаратов, оказывающих кардиостимулирующий эффект, может привести к повышению сердцебиения плода.
Понижение базального уровня ниже нормы (брадикардия) может быть обусловлено гипоксией, пороками сердца плода, а также пониженным артериальным давлением матери, гипоксемией, длительным сдавливанием пуповины, наличием у беременной женщины цитомегаловирусной инфекции.
Вариабельность сердечного ритма
Этот параметр характеризуется наличием мгновенных осцилляций – отклонений ЧСС от базального уровня. При анализе КТГ обычно изучают амплитуду мгновенных осцилляций, по характеру которых выделяют низкие осцилляции (отклонение составляет менее трёх уд/мин), средние (3–6 уд/мин), высокие (амплитуда более 6 уд/мин).
Для КТГ плода норма 36 недель – высокие осцилляции, свидетельствующие о хорошем самочувствии плода. Наличие же низких осцилляций говорит о патологиях в его развитии.
Особое внимание при анализе кардиотокограмм уделяется медленным осцилляциям. В зависимости от их амплитуды различают монотонный тип, для которого характерна низкая амплитуда осцилляций (от 0 до 5 уд/мин), переходный тип с амплитудой от 6 до 10 уд/мин, волнообразный (от 11 до 25 уд/мин) и скачущий тип (амплитуда выше 25 уд/мин). Повышение амплитуды осцилляций может быть связано с умеренной гипоксией плода, а также с влиянием внешних раздражителей, стимулирующих его нервную систему. Уменьшение амплитуды осцилляций может быть вызвано сильной гипоксией, которая приводит к угнетению функции нервной системы плода, применением наркотических препаратов, транквилизаторов.
Уменьшение амплитуды осцилляций может быть вызвано сильной гипоксией, которая приводит к угнетению функции нервной системы плода, применением наркотических препаратов, транквилизаторов.
Акцелерации
Акцелерацией называется временное учащение сердцебиения как минимум на 15 уд/мин по сравнению с базальным уровнем и длительностью более 15 секунд. На кардиотокограмме они выглядят, как высокие зубчики. Акцелерации являются ответом на внешние раздражители, сокращения матки, на движения ребёнка. Их наличие на КТГ плода – норма.
Децелерации
Децелерацией называется урежение частоты сердцебиения плода минимум на 15 уд/мин длительностью более 15 секунд. На графике представлены как существенные впадины. Различают ранние, поздние и вариабельные децелерации. Кроме того, их классифицируют по амплитуде как лёгкие с урежением сердцебиения до 30 уд/мин, умеренные – 30 — 45 уд/мин, и тяжёлые – от 45 уд/мин. Урежение ЧСС может возникать вследствие нарушения плацентарного кровотока, гипоксии миокарда, сдавливания пуповины.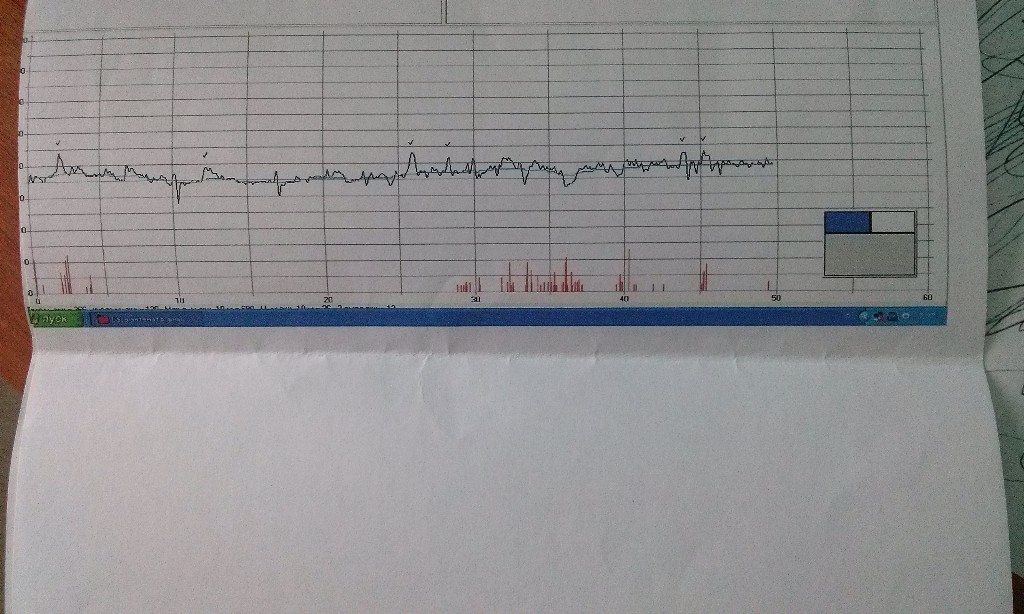
КТГ плода. Норма показателей
Для оценки состояния плода Всемирная организация здравоохранения разработала рекомендации, в которых указываются минимально и максимально допустимые значения по каждому из параметров. Согласно этим рекомендациям, КТГ плода (норма для 33 недели) должна иметь следующие значения:
- Базальный уровень сердцебиения: 110–160 уд/мин.
- Вариабельность сердечного ритма в пределах 5–25 уд/мин.
- Две и более акселерации в течение 10 минут.
- Отсутствие глубоких децелераций.
Стоит отметить, что для КТГ плода норма 35 недель и больше такая же, как и в 33 недели.
Оценка состояния плода по баллам
Расшифровывают результаты КТГ по 10-бальной системе, оценивая каждый критерий от 0 до 2 баллов. Для КТГ плода норма 36 недель, как и в течение всего третьего триместра, составляет 9–10 баллов, если суммарное количество баллов от 6 до 8, это говорит о кислородном голодании (гипоксии) без экстренных угроз, необходимо повторить процедуру КТГ через неделю; если 5 баллов и менее – значит, ребёнок испытывает сильнейшее кислородное голодание, которое может привести к серьёзным неврологическим проблемам, необходимо экстренное принятие мер.
Нужно помнить о том, что даже если КТГ плода 8 баллов или чуть ниже, не нужно раньше времени пугаться. В данном виде исследования, также как и во многих других, существуют факторы, влияющие на информативность показаний. Результаты сильно зависят, например, от того, спит ребёнок или бодрствует. Опытные доктора при расшифровке кардиотокограмм учитывают и такие факторы, как погодные условия, настроение беременной, уровень глюкозы в крови женщины. Если данные КТГ не соответствуют норме, то доктор назначит дополнительное обследование. Обычно кардиотокографию проводят два раза в третьем триместре беременности, но в некоторых случаях и больше, например, при многоплодной беременности, повышенном артериальном давлении, наличии инфекций, при сахарном диабете, неудовлетворительных результатах ультразвукового исследования, кровотечениях, преждевременных схватках.
Возможные ошибки интерпретации данных КТГ
- Ребёнок в утробе матери находится в постоянном движении. Иногда он может прижать головкой пуповину, из-за чего на короткий срок нарушается кровоток в сосудах пуповины, что отражается на результатах КТГ.
 В этом случае кардиотокограмма будет иметь патологический характер при хорошем состоянии плода.
В этом случае кардиотокограмма будет иметь патологический характер при хорошем состоянии плода. - Иногда во время кислородного голодания у плода включаются защитные реакции: происходит снижение потребляемости кислорода тканями и повышение устойчивости к гипоксии. В таких случаях ребёнок страдает, но на КТГ это не отражается.
- При развитии патологии может снижаться способность тканей воспринимать кислород при нормальном его содержании в крови, из-за чего у плода не происходит никакой реакции, и КТГ будет в норме, хотя он и страдает из-за недостатка кислорода.
Учитывая всё вышесказанное, нужно понимать, что КТГ плода при беременности является очень важным методом диагностики, но для получения полной картины происходящего данные КТГ необходимо сопоставлять с данными других исследований. На сегодняшний день широко применяются ультразвуковая диагностика и допплерометрия.
Где можно сделать КТГ плода
КТГ делают бесплатно во всех женских консультациях. Можно провести исследование и в частных медицинских центрах, но уже на платной основе.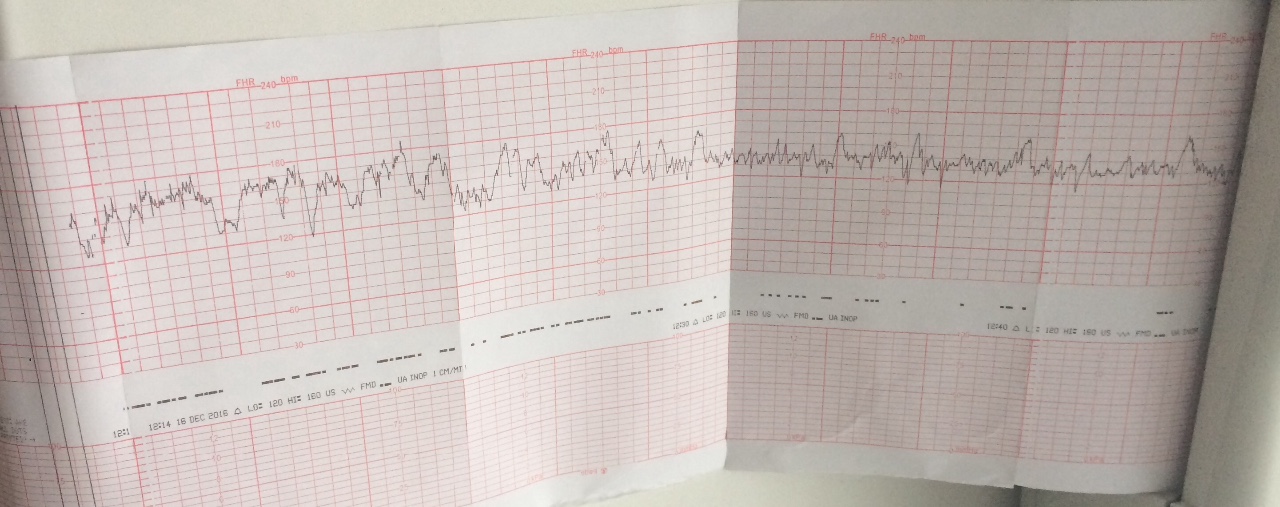
В роддомах также проводят кардиотокографию в процессе родов. Это помогает оценить самочувствие ребёнка в родах и сокращения матки, проверить эффективность проводимого лечения и тактику родов.
Некоторые будущие мамы боятся проводить разного рода исследования во время беременности, считая, что они могут нанести ущерб здоровью будущего малыша. Кардиотокография абсолютно безопасна, и делать её можно столько раз, сколько это необходимо, без риска для здоровья. Кроме того, она безболезненна, не вызывает никаких неприятных ощущений.
Желаем вам лёгкой беременности и отличного самочувствия!
Кардиотокография (КТГ) — это метод функциональной оценки состояния плода во время беременности и в родах на основании регистрации частоты его сердцебиений и их изменений в зависимости от сокращений матки, действия внешних раздражителей или активности самого плода. КТГ в настоящее время является неотъемлемой частью комплексной оценки состояния плода наряду с ультразвуковым исследованием и допплерометрией. Такое наблюдение за сердечной деятельностью плода значительно расширяет возможности диагностики, как во время беременности, так и в родах, и позволяет эффективно решать вопросы рациональной тактики их ведения.
Такое наблюдение за сердечной деятельностью плода значительно расширяет возможности диагностики, как во время беременности, так и в родах, и позволяет эффективно решать вопросы рациональной тактики их ведения.
Многоканальная наружная гистерография (НГГ) позволяет получать информацию о сократительной деятельности матки в разных ее отделах, как в норме, так и при патологии. Метод простой, неинвазивный и дает возможность судить о месте и начале возникновения волны сокращения, направлении и скорости ее распространения, координированности сокращений различных отделов матки, позволяет регистрировать длительность, величину, характер схваток и интервал между ними.
В настоящее время кардиотокография является ведущим методом оценки состояния плода во время беременности.
Большинство медиков подчеркивают, что именно в III триместре беременности (срок с 32 недель и более) достигает зрелости миокардинальный рефлекс и другие проявления жизнедеятельности плода, оказывающие влияние на характер его сердечной деятельности, в частности становление цикла активности и покоя плода, и проведение кардиотокографии плода наиболее эффективно.
Ведущим для оценки состояния плода при использовании КТГ является активный период плода, поскольку изменения сердечной деятельности в период покоя могут быть аналогичны тем, которые наблюдаются при нарушении его состояния.
В настоящее время физиологическое состояние плода условно делят на 4-е цикла (фазы). Взаимосвязь фаз состояния здорового плода и характера КТГ представлена в таблице 5.1.
Таблица 5.1.
|
|
Биофизическая характеристика фаз |
|||
|
Нестрессовый тест |
Движения глаз |
Движения тела |
Длительность, % |
|
|
С1F |
нереактивный |
нет |
единичные |
25% — 20–22мин — 45 мин |
|
С2F |
реактивный |
есть |
периодические |
55% — 40 – 45 мин — 90 мин |
|
С2F «переходное состояние» |
нереактивный |
есть |
нет |
10% 8 – 10 мин |
|
С3F |
реактивный с нестабильным ритмом, высокими продолжительными акцелерациями или тахикардией |
есть |
активные |
10%, |
Фаза С1F
В фазе «глубокого сна» определяется стабильный низкоамплитудный сердечный ритм с редкими акцелерациями.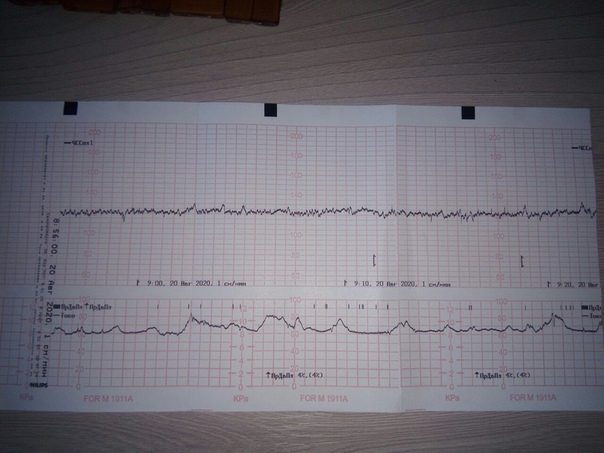 Амплитуда осцилляций обычно не превышает 6 уд/мин, средняя частота акцелераций составляет 3 акцелерации в час, т.е. на 20-и минутных сеансах акцелераций может не быть совсем, и в этих случаях нестрессовый тест даст ареактивный результат.
Амплитуда осцилляций обычно не превышает 6 уд/мин, средняя частота акцелераций составляет 3 акцелерации в час, т.е. на 20-и минутных сеансах акцелераций может не быть совсем, и в этих случаях нестрессовый тест даст ареактивный результат.
Так как ареактивный нестрессовый тест в половине случаев встречается при гипоксии и ацидозе плода, то в таких случаях существует опасность ложного диагноза, в т.ч. и пропуска патологии.
Проблема дифференциальной диагностики удовлетворительного и неудовлетворительного состояния плода может быть решена путем увеличения продолжительности сеанса. Если при увеличении времени обследования не происходит смены реактивности, то можно предполагать наличие у плода дистресса.
Фаза С2F
Во время фазы «поверхностного сна» отмечаются высокая амплитуда осцилляций с частыми акцелерациями, реактивный нестрессовый тест. Средняя частота акцелераций составляет 20 – 22 акцелерации в час или 3 за 10 мин на фоне достаточной вариабельности сердечного ритма.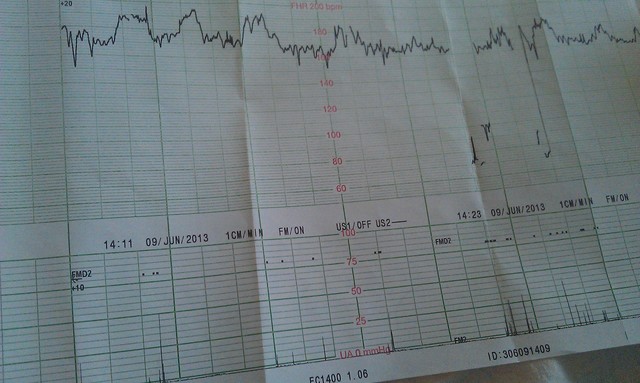
Фаза С3F
В этой фазе движения тела отсутствуют. Акцелераций нет. Нестрессовый тест ареактивный.Амплитуда осцилляций высокая. КТГ не информативная.
Фаза С4F
Для фазы «бодрствование» характерны продолжительные движения тела. В этой фазе наблюдается нестабильность базального ритма с высокими длительными акцелерациями или тахикардией. Нестрессовый тест реактивный.
Таким образом, в антенатальном периоде характер сердечного ритма, внешний вид кардиотахограммы и её численные параметры зависят от фазы физиологического состояния плода. Более того, нормативные значения КТГ и диагностическая значимость нестрессового теста актуальна только для фазы C2F, то есть фазы «поверхностного сна». Для всех остальных фаз имеющиеся кардиотокографические критерии благополучия плода «адекватно не работают». А для фазы «глубокого» сна характерны низкоосцилляторный вариант кардиотахограммы, вплоть до линейного.
Средняя длительность периода «глубокого сна» плода равняется приблизительно 20 минутам, максимальная – 40 — 45. Следовательно, если момент начала исследования совпал с минутой засыпания здорового плода, но любителя поспать, то нереактивный стрессовый тест может наблюдаться на протяжении 40 – 45 минут. По истечении этого времени вариабельность ритма и/или реактивность теста должны восстановиться. Последующие 20 минут вполне достаточно для установления реактивности теста, даже если фаза C1F сменится фазой C3F (длительность до 10 минут), также не предполагающей наличие акцелераций.
Поэтому если в течение 60 минут нестрессовый тест остается ареактивным (низкая вариабельность, отсутствие акцелераций), то это, вероятно, связано с нарушением адаптация плода, и его состояние вызывает тревогу.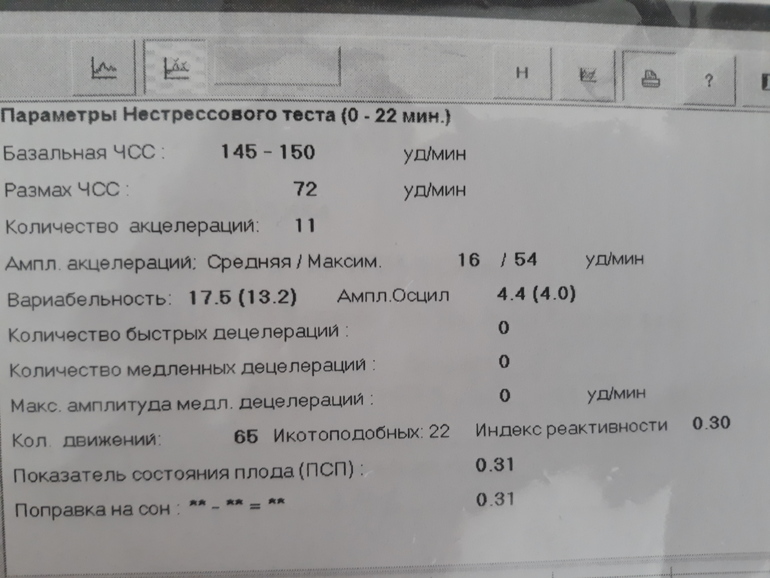
При анализе КТГ оценивается ряд основных ее параметров: — базальная частота сердечных сокращений плода (БЧСС), вариабельность ЧСС (амплитуда и частота осцилляций), наличие, частота и тип временных изменений ЧСС в виде ускорения (акцелерация) или замедления (децелерация) сердечного ритма, количество шевелений плода, количество сокращений матки за время сеанса и ряд других показателей.
БЧСС определяют как среднее значение ЧСС плода в промежутках между акцелерациями и децелерациями. БЧСС подвержена постоянным небольшим изменениям, что обусловлено реактивностью автономной системы сердца плода. В мониторе производится расчет среднего значения БЧСС за сеанс, а также крайние отклонения от нее. При этом кривая БЧСС выводится на графике ЧСС после сеанса. В таблице 5.2 приведена шкала диагностики плода в зависимости от БЧСС.
Существенную роль при анализе состояния плода играют показатели вариабельности сердечных сокращений плода относительно базального ритма. О вариабельности ЧСС судят по отклонению от БЧСС.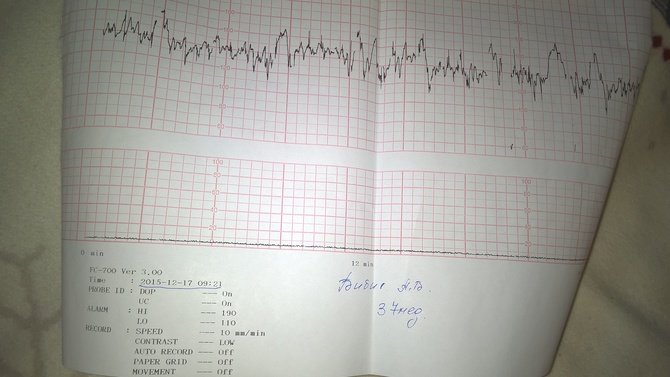
Таблица 5.2. Диагностика состояния плода по диапазону значений БЧСС
|
Диапазон БЧСС, уд/мин |
Состояние |
Примечание |
|
120…160 |
Нормокардия |
|
|
161…180 |
Умеренная тахикардия |
В приборе звучит сигнал тревоги при значении БЧСС более 170 уд/мин |
|
> 180 |
Тяжелая тахикардия |
|
|
100…119 |
Умеренная брадикардия |
В приборе звучит сигнал тревоги при значении БЧСС менее 110 уд/мин |
|
< 100 |
Тяжелая брадикардия |
Классификация вариабельности сердечного ритма плода:
- по амплитуде:
- «немой» тип – менее 3 ударов/мин;
- низкоундулирующий тип – от 3 до 5 ударов/мин;
- ундулирующий тип – от 6 до 25 ударов/мин;
- сальтаторный тип – более 25 ударов/мин;
- по частоте осцилляций:
- низкая – менее 3 осцилляций вмин;
- умеренная – от 3 до 6 в мин;
- высокая – более 6 в мин.

Акцелерация – транзиторное ускорение (учащение) ЧСС плода на 15 уд/мин и более по сравнению с базальным ритмом и продолжительностью более 15 сек. Увеличения ЧСС плода, имеющие параметры ниже указанных, трактуются как медленные осцилляции и относятся к показателю вариабельности. Акцелерации возникают в ответ на двигательную активность плода (спорадические) и маточные сокращения (периодические). При неосложненном течении беременности акцелерации регистрируются с частотой от 4 и более за 30 мин, их продолжительность составляет от 20 до 60 с и более, амплитуда 15 уд/мин и более, волна акцелерации обычно зубчатая. По форме акцелерации могут быть разнообразными (вариабельными) или похожими друг на друга (униформными). Появление на КТГ вариабельных спорадических акцелераций является наиболее достоверным признаком удовлетворительного состояния плода и с высокой вероятностью свидетельствует об отсутствии тяжелого ацидоза и гипоксического состояния плода.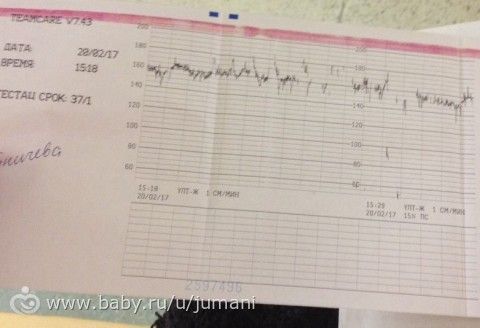 В то же время регистрация униформных периодических акцелераций, как бы повторяющие по форме маточные сокращения, свидетельствует об умеренной гипоксии плода, особенно в сочетании с тахикардией.
В то же время регистрация униформных периодических акцелераций, как бы повторяющие по форме маточные сокращения, свидетельствует об умеренной гипоксии плода, особенно в сочетании с тахикардией.
Помимо осцилляций и акцелераций при анализе КТГ обращают внимание на децелерации (замедления ЧСС). Под децелерациями понимают эпизоды замедления ЧСС на 15 уд/мин и более и продолжительностью 15 сек и более. Децелерации обычно возникают в ответ на сокращения матки или движения плода.
В антенатальный период рассчитываются оценки по Фишеру и/или Кребсу в соответствии с общепринятой оценкой параметров сердечной деятельности плода в антенатальный период, представленных в таблице 5.3 и таблице 5.4 [2].
Критерии оценки состояния плода по Фишеру:
- от 8 до 10 баллов – отсутствие гипоксии у плода;
- от 5 до 7 баллов – начальные признаки гипоксии;
- 4 балла и менее – выраженные признаки гипоксии.
Критерии оценки состояния плода по Кребсу:
- от 9 до 12 баллов – состояние плода удовлетворительное;
- от 6 до 8 баллов – гипоксия плода, угрозы гибели в ближайшие сутки нет;
- 5 баллов и менее – выраженная гипоксия плода, угроза внутриутробной гибели.

Таблица 5.3 – Шкала оценки КТГ по Fischer и соавторы (1976г.)
|
Основные характеристики |
Параметры ЧСС |
Баллы |
||
|
0 |
1 |
2 |
||
|
Базальная ЧСС плода |
ЧСС плода, |
Менее 100 или более 180 |
100..119 или 161..180 или тахикардия) |
От 120 до 160 |
|
Вариабельность (изменчивость) |
Амплитуда осцилляций, уд/мин |
Менее 5 |
От 5 до 9 или более 25 |
От 10 до 25 |
|
Частота осцилляций, осц/мин |
Менее 3 |
От 3 до 6 |
Более 6 |
|
|
Временные |
Учащения ЧСС плода (тахикардии или акцелерации) |
Отсутствие |
От 1 до 4 |
5 и более |
|
Урежения ЧСС плода (брадикардии или децелерации). |
Поздние Длительные вариабельные |
Ранние |
Отсутствуют или спонтанные |
|
Таблица 5.4 – Шкала оценки КТГ по Krebs и соавторы (1978г.)
|
Основные характеристики |
Параметры ЧСС |
Баллы |
||
|
0 |
1 |
2 |
||
|
Базальная ЧСС плода |
ЧСС плода, |
Менее 100 или более 180 |
100. |
От 120 до 160 |
|
Вариабельность (изменчивость) |
Амплитуда осцилляций, уд/мин |
Менее 5 |
От 5 до 9 или Более 25 |
От 10 до 25 |
|
Частота осцилляций, осц/мин |
Менее 3 |
От 3 до 6 |
Более 6 |
|
|
Временные |
Учащения ЧСС плода |
Отсутствие |
От 1 до 4 |
5 и более |
|
Урежения ЧСС плода (брадикардии или децелерации). |
Поздние Длительные вариабельные |
Ранние |
Отсутствуют или спонтанные |
|
|
Шевеление плода за 30 минут |
– |
Нет |
От 1 до 4 |
5 и более |
В настоящее время принято считать, что наиболее важными характеристиками сердечной деятельности плода (СДП) является вариабельность сердечного ритма, так как акцелерации сравнительно редки, а децелерации далеко не всегда свидетельствуют о «страдании» плода.
Если базальный ритм, амплитуда и частота осцилляций оценены в 5 или 6 баллов, при этом отсутствуют акцелерации (0 баллов) и были 1 или 2 децелерации (1 или 0 баллов), состояние плода следует считать удовлетворительным, или продолжить сеанс до появления акцелераций.
При физиологическом течении беременности для скрининга состояния плода обычно достаточно при КТГ учитывать наличие акцелераций ЧСС, обусловленных движением плода – нестрессовый тест (НСТ).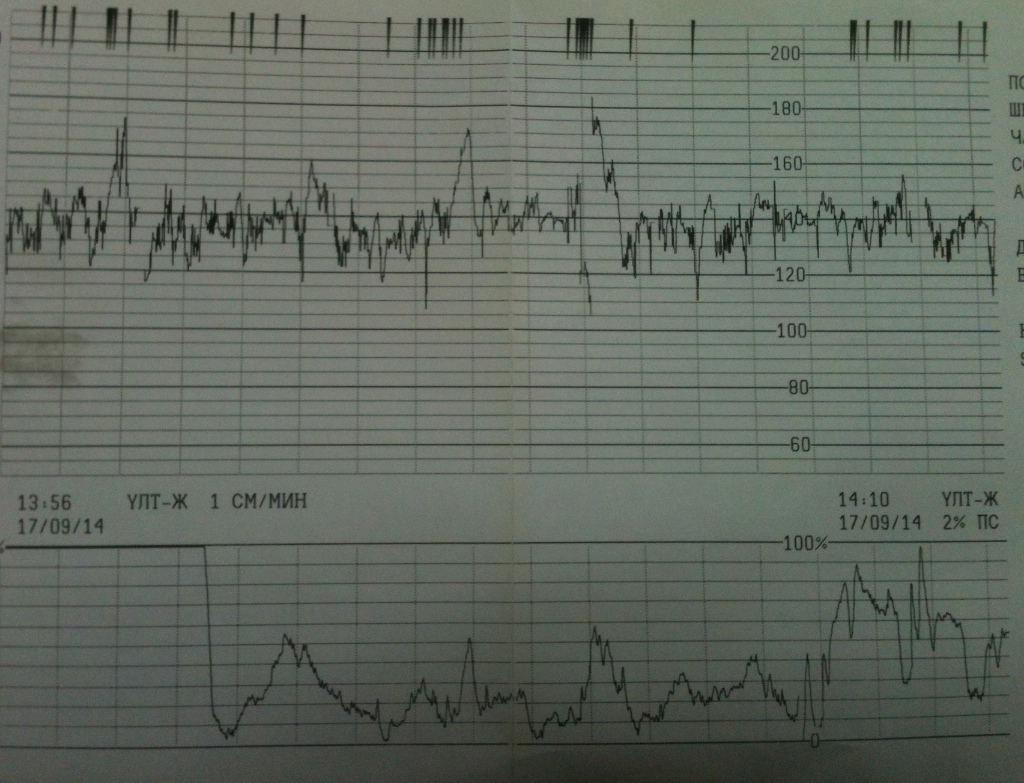
Тест считается положительным (реактивным, нормальным), если в течение 20 мин наблюдения на КТГ регистрируются не менее 2 акцелераций. Если 2 акцелерации регистрируются за более короткий период времени (более 10 мин), тест прекращают, считая его реактивным.
Реактивный тест наблюдается у большинства пациенток и является достоверным показателем благополучного состояния плода и прогноза для новорожденного. При этом должно быть зарегистрировано хотя бы одно шевеление плода и не было ни одной децелерации в проведенном сеансе. В противном случае в конце сеанса тест считается отрицательным (ареактивным, патологическим).
В мониторе анализируется широко используемый в кардиотокографии показатель КВВ (STV) – кратковременная вариабельность. Данный показатель рассчитывается как разность между средними пульсовыми интервалами, зарегистрированными в течение предыдущего и последующего промежутков времени, равного 4 сек. В норме этот показатель более 5 мс. Значение КВВ менее 3 мс указывает на критическое состояние плода, и требуется экстренное принятие мер, направленных на улучшение состояния плода, или срочного родоразрешения. При значении КВВ от 3 мс до 5 мс состояние плода является подозрительным и требуется дальнейшие тщательные обследования пациентки другими методами и приборами.
В норме этот показатель более 5 мс. Значение КВВ менее 3 мс указывает на критическое состояние плода, и требуется экстренное принятие мер, направленных на улучшение состояния плода, или срочного родоразрешения. При значении КВВ от 3 мс до 5 мс состояние плода является подозрительным и требуется дальнейшие тщательные обследования пациентки другими методами и приборами.
Для характеристики вариабельности сердечного ритма плода применяется также показатель ДВВ (LTV) – долговременная вариабельность, вычисляется как среднее значение разницы между минимальными и максимальными пульсовыми интервалами за каждую минуту или в случае длительной акцелерации между максимумом и базальным уровнем. Для исключения влияния децелераций на ДВВ минуты, в которых они встречаются, исключаются из подсчета. Нормальное значение ДВВ при физиологически протекающей беременности соответствует 50 мс, что почти эквивалентно 17 уд/мин. Нижняя граница нормальных значений ДВВ – 30 мс.
Нижняя граница нормальных значений ДВВ – 30 мс.
Ещё одним критерием, оценивающим вариабельность сердечного ритма плода, является учет эпизодов высокой и низкой вариабельности. К эпизодам высокой вариабельности относят те части регистрации сердцебиений, в которых, как минимум, 5 из каждых 6-ти последовательных минут имеют ДВВ выше, а к низкой – ниже определенного уровня. Сам уровень не имеет абсолютного значения. В начале он устанавливается в 32 мс для эпизодов высокой вариабельности, и 30 мс для эпизодов низкой вариабельности. Если в течение 20-и минут регистрации программа не обнаруживает эпизоды высокой вариабельности, производится повторный анализ со значениями уровней 24 и 22 мс, соответственно. Наличие эпизодов высокой вариабельности в записи КТГ является достаточно хорошим показателем удовлетворительного состояния плода.
В последнее время для скрининга состояния плода используют также критерии Dawes-Redman (Доуза-Редмана). В этих критериях дополнительно учитываются значения кратковременной – КВВ (STV) и долговременной – ДВВ (LTV) вариабельности.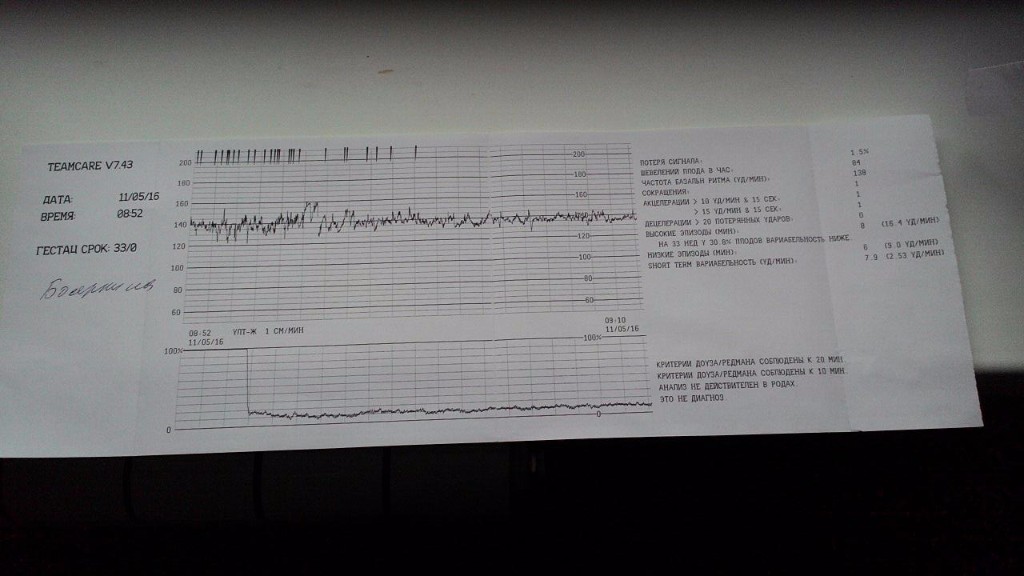
Таблица 5.5 – Классификация КТГ по FIGO (2015 г.).
|
Тип КТГ Параметр ЧСС |
Нормальная |
Подозрительная |
Патологическая |
|
Базальная ЧСС плода, уд/мин |
110 — 160 |
Не хватает хотя бы одной характеристики нормы, но без патологических признаков |
Менее 100 |
|
Вариабельность базаль-ного ритма, уд/мин |
5 — 25 |
Сниженная вариабельность. |
|
|
Децелерации |
Нет повторяющихся децелераций* |
Повторяющиеся, поздние или пролонгированные (длительные) децелерации в течение более 30 мин. (или более 20 мин. при сниженной вариабельности). Пролонгированные децелерации длительностью более 5 мин. |
*Децелерации считаются повторяющимися, когда они связаны с более чем 50% схваток. Отсутствие акцелераций в родах не имеет определенной значимости.
Таблица 5.6 – Интерпретация результатов КТГ по FIGO (2015 г.).
|
Норма |
Подозрительная |
Патологическая |
|
|
Интерпретация результатов |
Нет гипоксии/ацидоза |
Низкая вероятность гипоксии/ацидоза |
Высокая вероятность гипоксии/ацидоза |
|
Клиническое ведение по результатам |
Нет необходимости вмешательства для улучшения оксигенации плода |
Меры для корректировки обратимых причин (состояний), если они выявлены, тщательный контроль или дополнительные методы обследования |
Незамедлительная коррекция обратимых причин (состояний), дополнительные обследования, или если это невозможно, то ускорить роды. |
Мониторинг беременных женщин рекомендуется проводить один раз в две недели. При беременности с повышенной степенью риска должен быть предусмотрен более высокий ритм мониторного контроля. Во время обследования, следует избегать длительного нахождения беременной в положении на спине, так как у нее может развиться гипотензия (синдром сдавливания нижней полой вены) и ухудшиться самочувствие. Поэтому необходимо следить за состоянием беременной и предупредить ее о том, чтобы она сообщила об ухудшении самочувствия. Если беременная плохо переносит положение на спине, то мониторинг можно проводить в положении пациентки лежа на боку, в удобном полусидящем положении или же сидя.
Интранатальная кардиотокография плода.
В настоящее время имеются следующие показания к интранатальной КТГ: – преждевременные и запоздалые роды, возбуждение и стимуляция родовой деятельности, появление аускультативных симптомов гипоксии плода, роды при плацентарной недостаточности, узком тазе, рубце на матке и др.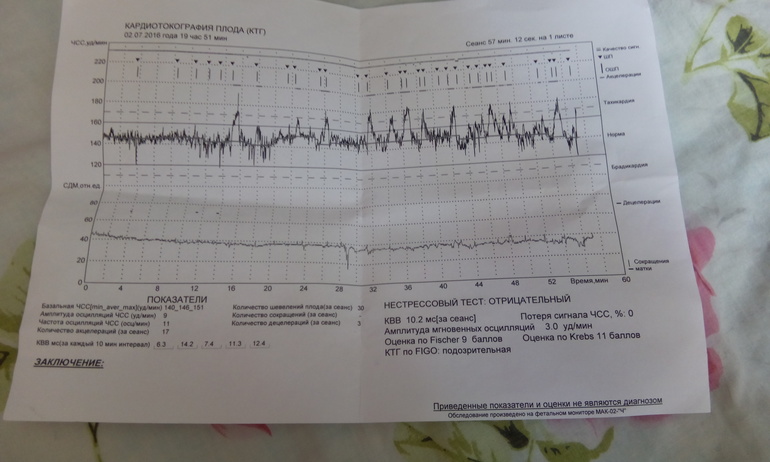 . При этом, рекомендуемая продолжительность сеанса обследования должна быть не менее 40 мин., в идеале – 60 мин. и более.
. При этом, рекомендуемая продолжительность сеанса обследования должна быть не менее 40 мин., в идеале – 60 мин. и более.
В сеансах интранатальной кардиотокографии не учитываются шевеления плода, поэтому не проводится Нестрессовый тест, кардиотахограмма не проверяется на соответствие критериям Доуза-Редмана и не рассчитывается оценка по Кребсу.
Оценка по Фишеру рассчитывается в соответствии с таблицей 5.3.
Классификация КТГ по FIGO выполняется в соответствии с таблицей 5.5.
Подозрительные КТГ – требуют коррекции состояния плода, и дальнейшего динамического наблюдения за ним, с целью дальнейшего принятия решения о тактике ведения родов в зависимости от результатов коррекции.
Патологические КТГ – требуют экстренного принятия мер, направленных на улучшение состояния плода, или срочного родоразрешения.
Оценка результатов сеанса кардиотографии должна быть многофакторной, т.е. включать в себя не только рассмотрение всех факторов сердечной деятельности плода, но и качественную оценку маточной активности.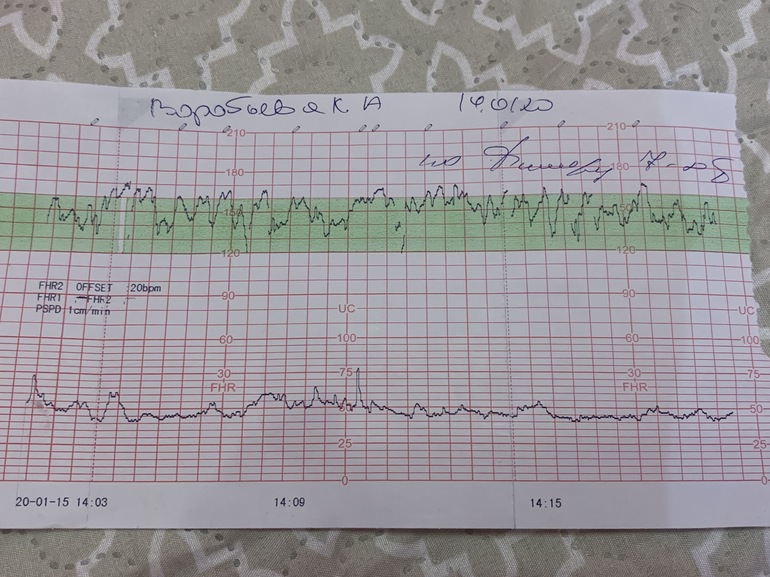 Поэтому в приборе рассчитываются параметры, характеризующие маточную активность:
Поэтому в приборе рассчитываются параметры, характеризующие маточную активность:- количество схваток за сеанс;
- количество схваток за каждые 10 мин.;
- продолжительность схваток;
- длительность маточного цикла (МЦ).
В I-м периоде родов в норме происходит 4 – 5 схваток за 10 мин, при этом, интервал между схватками (в норме) составляет примерно 60 сек. Продолжительность схваток в I-м периоде родов по мере их прогрессирования увеличивается с 60 сек до 100 сек.
Для наблюдения за прогрессом родовой деятельности и состоянием плода в интранатальном периоде каждые 10 и 60 мин выполняется расчет и сохранение основных параметров: – базальной ЧСС, кратковременной вариабельности, количества акцелераций, количества децелераций с площадью потери ударов более 20, суммы потерянных ударов децелераций, длительности эпизодов высокой и низкой вариабельности, длительности эпизодов синусоидального ритма, количества и продолжительности схваток.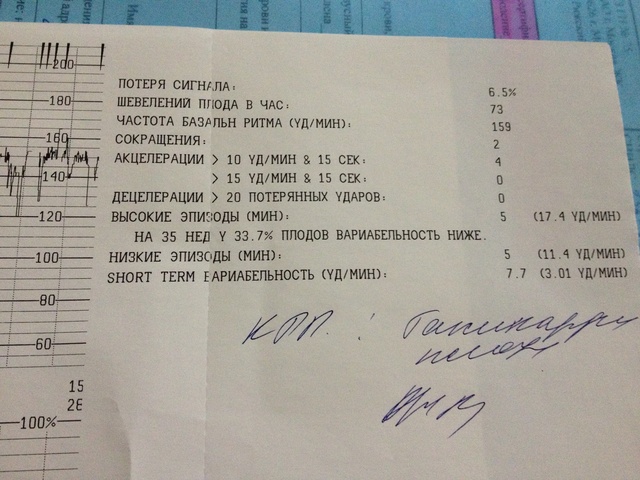 По результатам расчетов формируется таблица (см. рис.2.32).
По результатам расчетов формируется таблица (см. рис.2.32).
Кроме этого, по рассчитанным 10-и минутным данным строятся графики зависимости от времени следующих параметров КТГ: – базальной ЧСС, КВВ(STV), площадей акцелераций и децелераций (см. рис.2.33).
Как и при антенатальной кардиотокографии, при проведении сеансов обследования в родах, необходимо качественно выполнять наложение датчика УЗД и ТОКО – датчика. При этом, важным условиям является установка ТОКО – датчика, в промежутках между схватками.
Наружная гистерография (НГГ)
Проведение четырехканальной НГГ возможно с 16 недель беременности с использованием одного датчика, с 20 до 28 недель – двух или трех, с 29 до 40 – трех и более.
НГГ является методом доклинической диагностики угрозы прерывания беременности, преждевременных родов, а также нарушений СДМ в родах.
НГГ должна проводиться у беременных женщин:
- с факторами риска по невынашиванию беременности;
- для диагностики угрозы прерывания беременности;
- для оценки эффективности проведенного лечения угрозы прерывания беременности и угрожающих преждевременных родов;
- для определения биологической готовности организма женщины к родам (перед родами).

При родах применение НГГ позволяет количественно и качественно оценить сократительную деятельность матки (СДМ), с целью выявления ее нарушений у женщин группы риска по развитию аномалий родовой деятельности: многоводие, маловодие, плоский плодный пузырь, крупный плод, многоплодная беременность, хроническая плацентарная недостаточность, тазовое предлежание плода, миома матки, аномалии развития матки, гестозы, патологические состояния матки и ее шейки и др. Кроме того, проведение НГГ при родах позволяет провести дифференциальную диагностику между патологическим подготовительным периодом и началом I – го периода родов.
По многоканальной наружной гистерограмме можно оценить различные нарушения «тройного нисходящего градиента», проявляющиеся дискоординацией сократительной деятельности основных функциональных отделов матки. Нарушение названного градиента может быть тотальным, охватывающим интенсивность, продолжительность, распространение, либо частичным (нарушения одного или двух компонентов). Чем значительней нарушения «тройного нисходящего градиента», тем больше затягиваются роды. Только многоканальная наружная гистерография позволяет правильно оценить нарушения «тройного нисходящего градиента». В режиме наружной гистерографии анализируется сократительная деятельность в четырех зонах.
Чем значительней нарушения «тройного нисходящего градиента», тем больше затягиваются роды. Только многоканальная наружная гистерография позволяет правильно оценить нарушения «тройного нисходящего градиента». В режиме наружной гистерографии анализируется сократительная деятельность в четырех зонах.
При проведении сеанса НГГ на экране и на печати будут построены временные диаграммы сократительной деятельности, по которым можно оценить тонус и интенсивность сократительной деятельности, а также координированность СДМ.
Кроме этого, дополнительно рассчитываются параметры для каждого ТОКО-датчика, характеризующие маточную активность:
- количество схваток за сеанс;
- количество схваток за каждые 10 мин.;
- продолжительность схваток;
- длительность маточного цикла (МЦ).
Для диагностики наружной гистерографии во время беременности женщин анализируется спонтанная сократительная деятельность матки (ССДМ), изменяющаяся в зависимости от срока беременности, особенно за 2 или 3 недели до родов.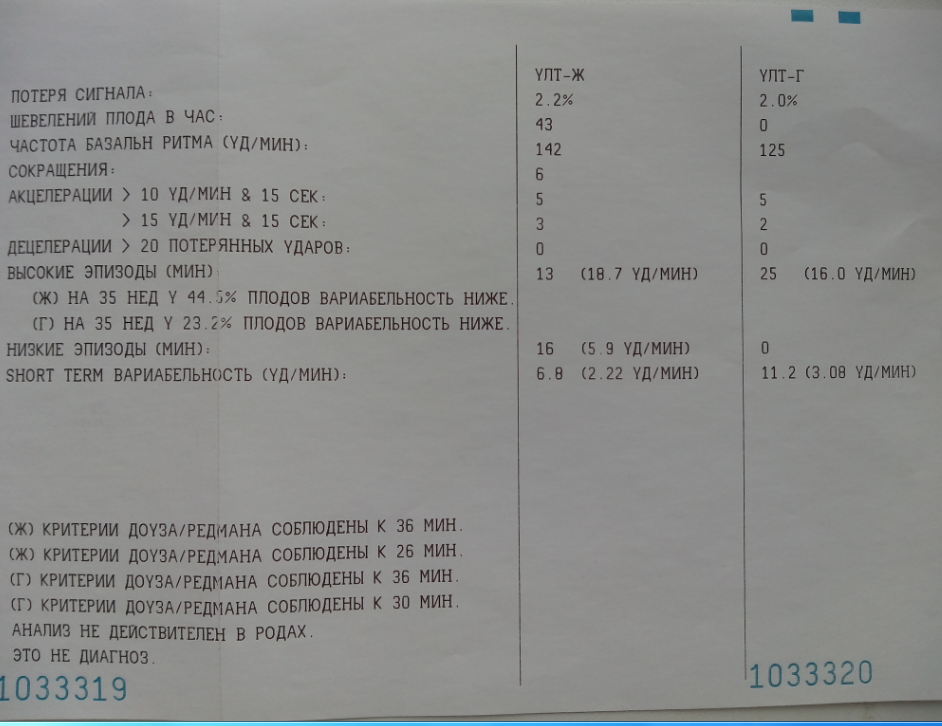 Выделяют два типа сокращений: с большой амплитудой и продолжительностью (тип Braxton – Hicks) и с малой амплитудой и продолжительностью (тип Alvares). Частота регистрации этих типов сокращений зависит от срока беременности.
Выделяют два типа сокращений: с большой амплитудой и продолжительностью (тип Braxton – Hicks) и с малой амплитудой и продолжительностью (тип Alvares). Частота регистрации этих типов сокращений зависит от срока беременности.
При физиологически протекающей беременности до 25 недель регистрируются по данным наружной гистерографии только малые сокращения типа Альвареца продолжительностью от 35 до 60 с (2 или 3 сокращения за 60 мин). Начиная с 26 до 30 недель, появляются большие сокращения типа Брекстона-Гикса, причем за 60 мин 3 или 4 малых и 1 большое сокращение (продолжительность большого сокращения от 50 до 70 с и более). При сроке беременности от 31 до 37 недель – 2 больших и 2 малых спонтанных сокращения матки. При сроке от 38 до 40 недель регистрируются спонтанные сокращения в соотношении: 3 больших и 1 малое или все сокращения типа Брекстона-Гикса с появлением тройного нисходящего градиента маточных сокращений (ССДМ приобретает координированный характер). Возрастание частоты маточных сокращений к концу беременности отражает важные эндокринные изменения в организме женщины, что связано с подготовкой к будущим родам. Поэтому мониторинг сократительной деятельности матки в последние недели беременности имеет большое практическое значение, так как характер маточной активности, который сформировался к окончанию беременности, в большинстве случаев проявляется в характере родовой деятельности.
Поэтому мониторинг сократительной деятельности матки в последние недели беременности имеет большое практическое значение, так как характер маточной активности, который сформировался к окончанию беременности, в большинстве случаев проявляется в характере родовой деятельности.
При угрозе прерывания беременности повышается маточная активность, приобретая, как правило, дискоординированный характер, или преобладают большие сокращения типа Брекстона-Гикса продолжительностью от 60 с и более. Причем высокоамплитудные сокращения регистрируются в основном в области дна матки.
Регистрация ССДМ у беременных в динамике имеет важное практическое значение для прогноза родов и профилактики аномалий родовой деятельности. Появление повышенной ССДМ (увеличение количества малых, больших или дискоординированных сокращений) на сроках беременности от 16 до 36 недель указывает на угрозу прерывания беременности.
При отсутствии координированной ССДМ на сроке беременности 39 или 40 недель или появление дискоординированной ССДМ свидетельствует об отсутствии «биологической готовности» к родам.
Рекомендуемая литература:
- Воскресенский С.Л. Оценка состояния плода. Кардиотография. Допплерометрия. Биофизический профиль: Учебное пособие. – Мн.: Книжный Дом, 2004г. – 304с.
- Руководство по безопасному материнству. М.: Издательство «Триада-Х», 2000г. – 531с.
- Клинические руководство по асфиксии плода и новорожденного. Под редакцией: А. Михайлова и Р. Тунелла. Санкт-Петербург: Издательство «Петрополис», 2001г. – 144с.
- Серов В.Н., Стрижанов А.Н. Практическое руководство. М.: Медицина, 1989г.
Источники в Интернете:
1. http://www.spectromed.com/download/pdf/lib/ktg_minsk.pdf — учебно-методическое пособие “Кардиотокография в антенатальном периоде”. Воскресенский С.Л., Зеленко Е.Н.
баллы на 32, 34, 36, 38, 39 неделях, вариабельность плода и индекс реактивности
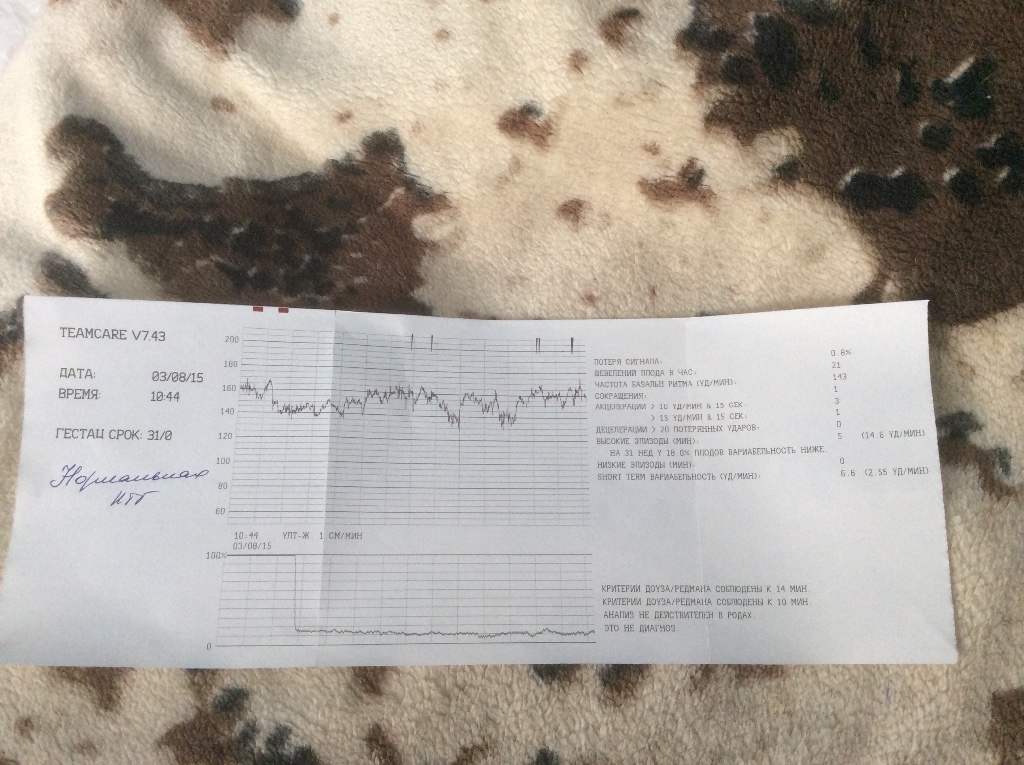
Кардиотокография плода — исследование, которое проводится всем беременным после 28-29 недели. Наиболее часто на диагностику направляют на 32-34 неделе, если нет осложнений. Что позволяет увидеть КТГ и каковы нормы значений, мы расскажем в этой статье.
Наиболее часто на диагностику направляют на 32-34 неделе, если нет осложнений. Что позволяет увидеть КТГ и каковы нормы значений, мы расскажем в этой статье.
Суть метода
КТГ считается одним из самых информативных диагностических методов в третьем триместре беременности.
Крошечное сердечко работает в полном соответствии с общим состоянием ребенка. Если кроха здоров и ему хорошо, то сердце стучит ритмично и четко. На любые нарушения, заболевания, патологические состояния маленькое сердце реагирует учащением или урежением ритма.
Кардиотокография проводится два-три раза на поздних сроках, обычно после 30 недель, а затем перед родами в 38-40 недель. Если беременность протекает не слишком «гладко», врач может порекомендовать дополнительные КТГ.
Кардиотокографию делают, чтобы узнать, каково самочувствие малыша.
В родах аппарат тоже подключают к животу беременной, чтобы отслеживать самочувствие малыша, пока она проходит непростой, но предусмотренный природой путь.
При помощи двух датчиков происходит замер одновременно нескольких показателей, которые рассматриваются вкупе. Это характер и частота биения детского сердца, сокращения маточной мускулатуры и шевеления плода.
Один из датчиков представляет собой обычный ультразвуковой регистратор. Его задача — фиксировать сердцебиение ребенка.
Другой датчик называется тензометрическим, он представляет собой широкий пояс на липучке, которым опоясывают женщину. Его задача — по незначительным колебаниям объема живота регистрировать маточные сокращения (или родовые схватки, если метод используется в процессе родов). Этот же датчик «улавливает» и движения плода внутри матки.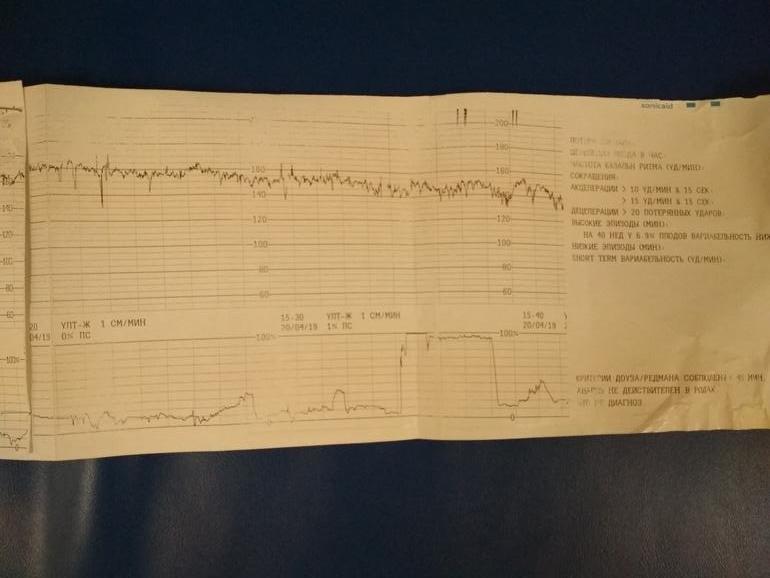
Запись показателей производится одновременно, синхронно в два графика. На одном — данные о биении сердца ребенка, на втором — маточные сокращения и шевеления. Показания верхнего графика по временной шкале полностью соответствуют нижнему, поэтому все параметры между собой взаимосвязаны.
Обследование длится от 30 минут до 1 часа, иногда процедура регистрации показателей может быть продлена. Проходят КТГ в консультации по месту жительства, а также в любой клинике, предоставляющей услуги ведения беременности.
Расшифровка и нормы
С появлением современных фетальных мониторов проблема расшифровки трудных терминов, использующихся в КТГ, стало более простой задачей, ведь аппарат сам анализирует полученные данные и выдает заключение. В нем женщина всегда видит главное — заветную запись «плод здоров».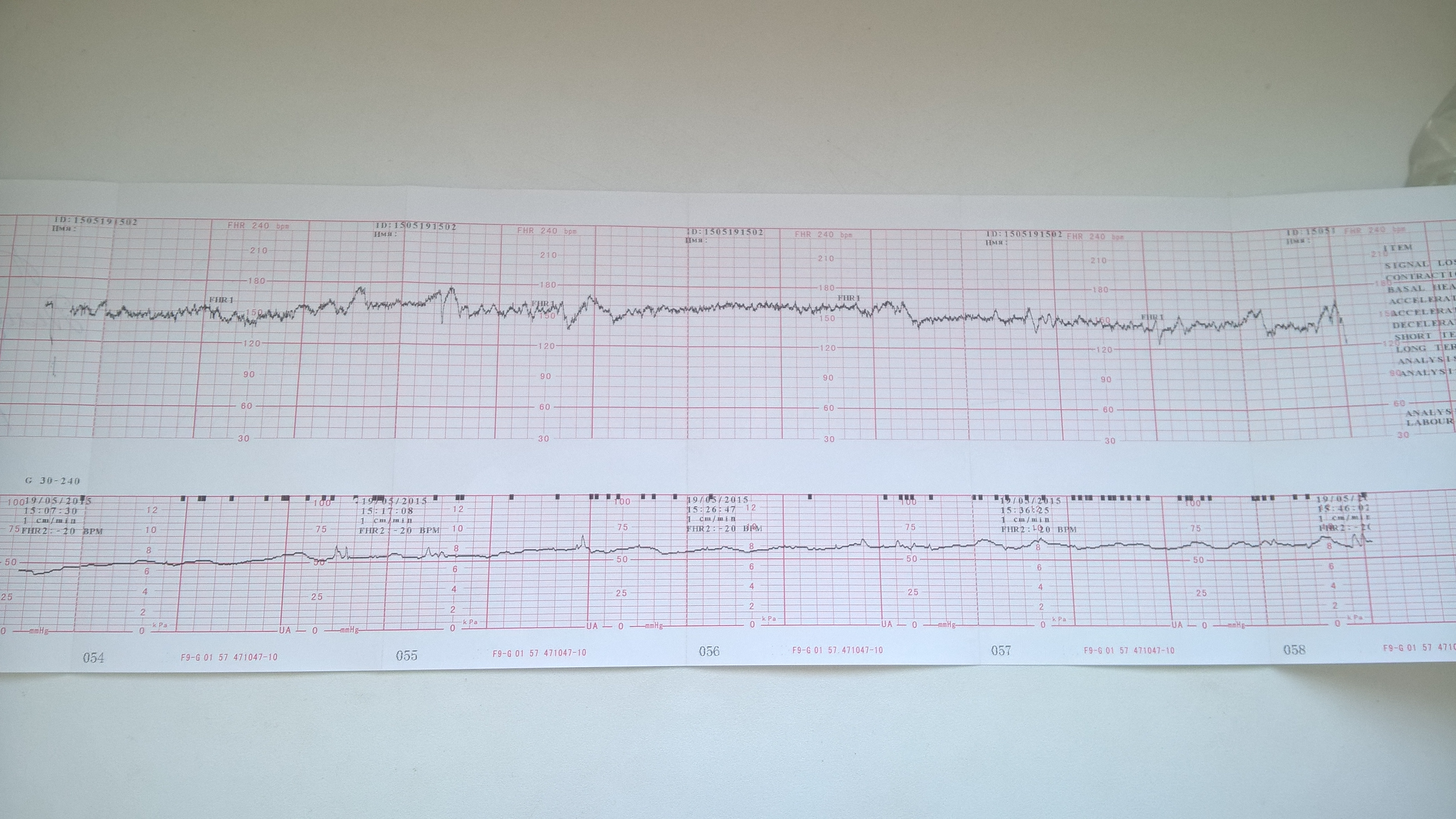 Но такая запись появляется, увы, не всегда.
Но такая запись появляется, увы, не всегда.
Кроме того, будущим мамам очень хочется знать о своем сыне или дочке как можно больше. Мы постараемся пояснить, что означают записи в заключении кардиотокографии и каковы нормы.
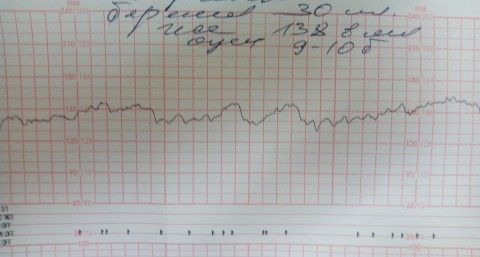
Базальная ЧСС
Все знают, что сердце ребенка, который еще не родился, стучит часто — более 110 ударов в минуту. Но женщину, впервые пришедшую на КТГ, ждет еще одно открытие — маленькое сердце не просто стучит быстро, оно стучит в разном темпе.
Почти каждую секунду скорость меняется — 145, 150, 132 и так далее. Было бы сложно определить норму для конкретного ребенка, если бы не было выведено среднее значение — так называемая базальная ЧСС.
В течение первых минут программа анализирует все поступающие значения, а после этого определяет среднее арифметическое. Нормой базальной частоты сердечных сокращений считаются значения от 110 до 160 ударов в минуту.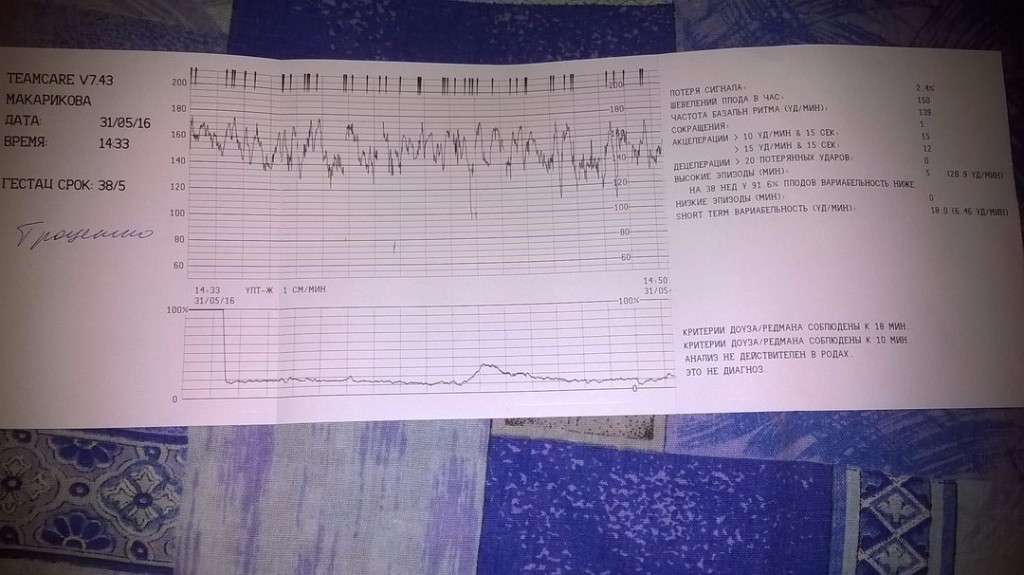 Превышение может говорить о тахикардии, ЧСС ниже 110 ударов в минуту может указывать на брадикардию. И учащение, и урежение в одинаковой степени могут быть физиологическими, а могут указывать на неблагополучие ребенка.
Превышение может говорить о тахикардии, ЧСС ниже 110 ударов в минуту может указывать на брадикардию. И учащение, и урежение в одинаковой степени могут быть физиологическими, а могут указывать на неблагополучие ребенка.
Многие женщины ошибочно думают, что частота сердечных сокращений малыша меняется по неделям, а потому ищут соответствия норме на 33, 36 или 35 неделе беременности. Нормы едины для всего третьего триместра. Они не зависят от конкретного срока, а также не могут указывать на половую принадлежность ребенка.
Вариабельность, размах ЧСС
Как только выведено базовое значение частоты биения сердца, программа начинает регистрировать вариабельность или размах ЧСС. Под этим понятием скрываются колебания ритма в большую или меньшую сторону от среднего значения.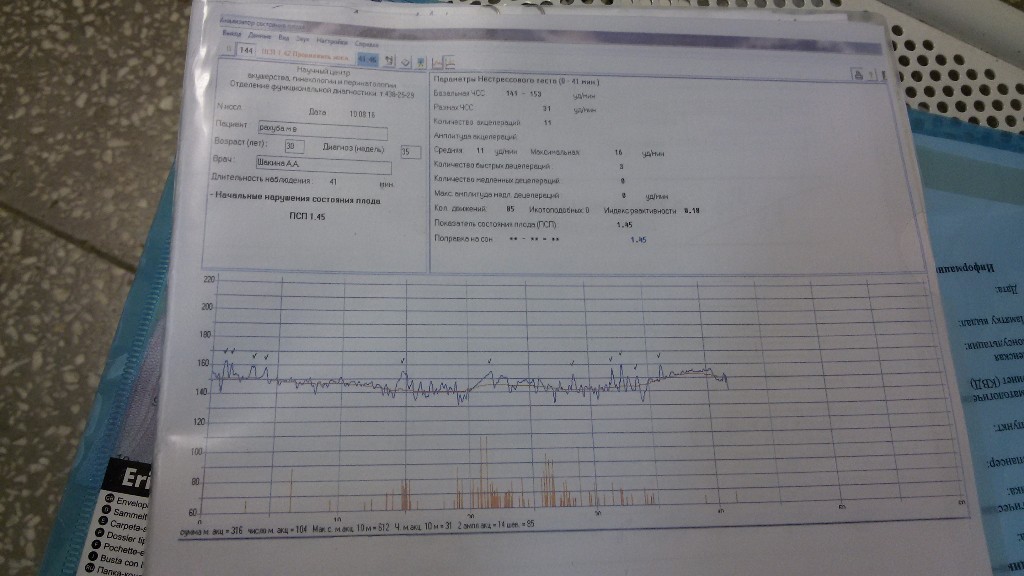
Меняться показания могут быстро или медленно. Поэтому сами колебания (или, как их еще называют в медицинской среде, осцилляции) тоже бывают медленными и быстрыми.
Быстрые колебания — это практически изменение ритма каждую секунду. Медленные осцилляции бывают трех типов:
- Низкие — когда сердце малыша поменяло частоту ритма за минуту реального времени не более, чем на три удара. Низкие эпизоды выглядят так: 145, 146, 147, 144 и так далее. Такое явление называется низкой вариабельностью.
- Средние осцилляции характеризуются изменением ритма биения сердца на 3-6 ударов за минуту, а высокие — более шести. Таким образом, колебания от базового значения в 140 ударов в минуту за 60 секунд до значений 145 — это средняя вариабельность, а до значений 152 — высокая вариабельность. Норма при беременности — быстрые и высокие осциляции.
- Кроме этого, оценивается количественный показатель осцилляций.
 Монотонным считается такой сердечный ритм плода, при котором за минуту скорость биения изменилась не более, чем на 5 ударов. Переходным называют ритм, при котором изменение за минуту произошло на 6-10 ударов. Волнообразный ритм характеризуется изменением на 11-25 ударов, а скачущий — более 25 ударов за минуту. Из всех этих параметров нормальным считается волнообразный ритм.
Монотонным считается такой сердечный ритм плода, при котором за минуту скорость биения изменилась не более, чем на 5 ударов. Переходным называют ритм, при котором изменение за минуту произошло на 6-10 ударов. Волнообразный ритм характеризуется изменением на 11-25 ударов, а скачущий — более 25 ударов за минуту. Из всех этих параметров нормальным считается волнообразный ритм.
Децелерации и акцелерации
Эти не всем понятные термины на самом деле очень просто представить себе наглядно — это взлеты и падения (высокие и низкие эпизоды) на графике. Будущие мамы также называют их зубчиками и провалами. При этом акцелерациями называют возвышения, а децелерациями – соответственно падения.
Однако акцелерацией считается не любой подъем частоты биения детского сердца, а лишь такой, при котором частота выросла на 15 и более ударов за минуту и продержалась в таком темпе 15 и более секунд.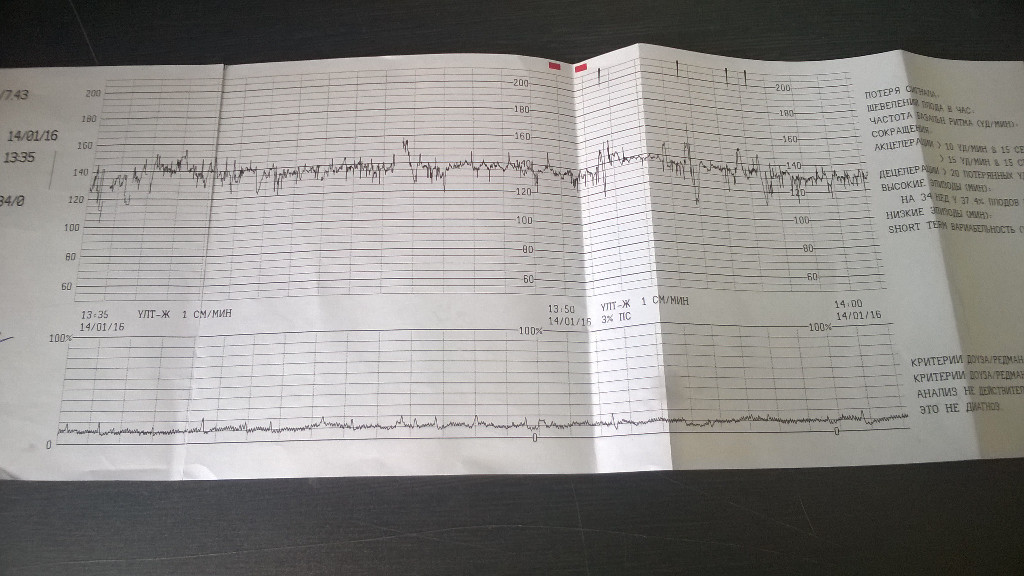 По аналогии с этим, децелерация — это снижение частоты на 15 и более ударов с сохранением темпа на 15 и более секунд.
По аналогии с этим, децелерация — это снижение частоты на 15 и более ударов с сохранением темпа на 15 и более секунд.
Нормой при здоровой и неотягощенной беременности считается 2 и более акцелераций за десять минут исследования. Децелераций в норме быть не должно. Но единичные падения при нормальных остальных показателях не будут расцениваться в качестве патологии.
Шевеления плода
Это наиболее спорный параметр КТГ, норму которого вывести в определенных значениях сложно.
В третьем триместре у детей уже есть свой индивидуальный темперамент, и одни малыши более активны, а другие предпочитают больше спать и набираться сил перед предстоящими родами. Именно поэтому нет жестких нормативных рамок, которые регламентировали бы количество движений крохи в материнской утробе.
На желание малыша двигаться могут повлиять и погода, и время суток, и личные фазы сна и отдыха, а также питание мамы, ее гормональный фон и многие другие факторы. Поэтому считается, что ребенок вполне здоров, если за время исследования он совершит хотя бы несколько шевелений. За полчаса — три и более, за час — шесть и более.
Важно, чтобы ребенок не просто продемонстрировал шевеления, но и показал определенную закономерность между шевелениями и акцелерациями, так называемый миокардиальный рефлекс. Нормально, если каждое шевеление сопровождается подъемом частоты биения сердца.
Интенсивные частые шевеления могут быть признаком гипоксии на начальной стадии, редкие шевеления могут говорить о том, что кроха просто спит или у него наблюдается гипоксия в запущенной форме.
В целом, этот параметр сам по себе ни о чем не говорит и всегда оценивается только в сочетании с остальными нормами КТГ.
Сокращения матки
Тензометрический датчик, опоясывающий живот беременной женщины во время диагностического обследования, достаточно чувствителен, чтобы уловить даже небольшие изменения окружности живота.
На КТГ «рисуются» даже те сокращения, которые самой будущей мамой не ощущаются на физическом уровне. Сократительная активность измеряется в процентах: чем выше их значение, тем более вероятно начало родов.
Так, родовые схватки имеют значение 98-100%, а тренировочные находятся на уровне 75-80%. Если до родов еще далеко, и КТГ показало 40%, волноваться не стоит, это нормальные естественные сокращения маточной мускулатуры, которые никак не отражаются на состоянии плода.
Синусоидальный ритм
Такой сердечный ритм у ребенка регистрируется довольно редко, и это не может не радовать, ведь сам по себе синусоидальный ритм (когда график выглядит как чередование одинаковых по высоте и продолжительности синусоид) — признак тяжелого состояния малыша.
По медицинской статистике, около 70-75% детей, которые до рождения показывают на КТГ синусоидальный ритм, и он сохраняется на протяжении 15-20 минут, пока идет обследование, рождаются мертвыми или погибают сразу после появления на свет.
Синусоиды на графике появляются у малышей с сильной гипоксией, тяжелыми формами резус-конфликта, серьезными внутриутробными инфекциями, которые представляют угрозу жизни малыша. Поэтому заключение, которое гласит, что синусоидальный ритм = 0 мин., означает, что с ребенком все в порядке.
Стрессовый и нестрессовый тесты
В верхней части заключения КТГ женщина может увидеть надпись «нестрессовый тест». Что означает это словосочетание, разобраться достаточно просто. Обследование может проводиться стандартно, когда женщина пребывает в покое, а может назначаться после физической нагрузки или введения будущей маме небольшой дозы препарата «Окситоцина», который вызывает сокращения маточной мускулатуры.
Что означает это словосочетание, разобраться достаточно просто. Обследование может проводиться стандартно, когда женщина пребывает в покое, а может назначаться после физической нагрузки или введения будущей маме небольшой дозы препарата «Окситоцина», который вызывает сокращения маточной мускулатуры.
Обычная кардиотокография проводится в нестрессовом режиме. Именно этот факт и отображается в записи «нестрессовый тест».
Если у врачей возникает необходимость устроить малышу дополнительные тесты, он проведут КТГ в стрессовом режиме, но параметры там будут совсем другими.
ПСП
Напротив этой аббревиатуры в заключении о прохождении кардиотокографии стоят главные значения, которые выводятся программой после анализа всех вышеуказанных параметров. Показатель состояния плода, именно так расшифровывается это значение — это итоговое значение.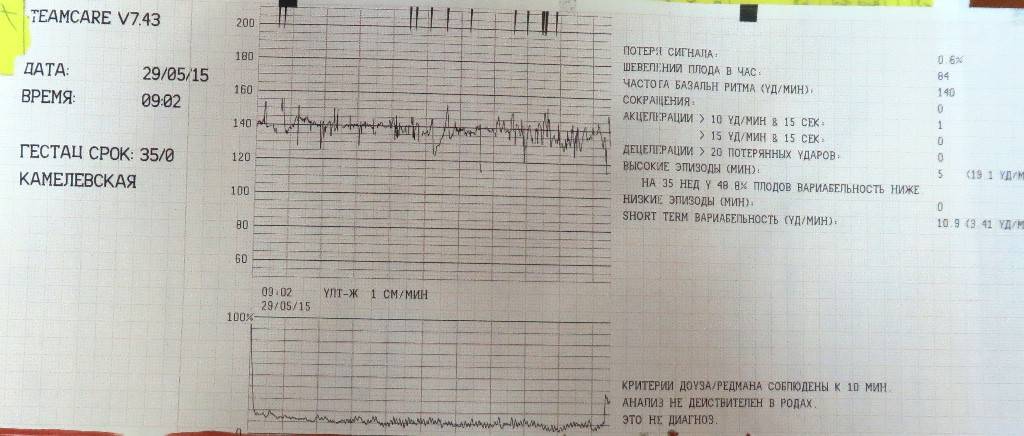
Норма ПСП — 1,0 и менее. При таких значениях считается, что малышу достаточно комфортно, у него нет проявлений гипоксии и других неблагополучных факторов, которые могут влиять на его самочувствие. Если в заключении указано, что ПСП превышает значение 1,1, но не превышает 2,0, это говорит о начальных нарушениях в состоянии малютки. Какими бы ни были эти нарушения, они не считаются опасными для жизни ребенка. Будущей маме рекомендуют посещать КТГ чаще.
Опасными считаются показатели ПСП выше, чем 2,1. Если значения находятся в пределах до 3,0, женщину положено госпитализировать и дополнительно обследовать, поскольку такие показатели часто встречаются у малышей, внутриутробно переживающих тяжелый резус-конфликт или гипоксию.
ПСП выше 3,0 означает смертельную опасность для ребенка. Будущую маму постараются родоразрешить как можно быстрее, сделав ей кесарево сечение, чтобы у малютки появился шанс выжить.
Индекс реактивности
Под этим словосочетанием скрывается попытка оценить нервную деятельность плода во время исследования. Индекс реактивности — это способность плода реагировать на внешние раздражители. Это значение имеет тесную связь с количеством шевелений: чем больше будет двигаться ребенок, тем большим может оказаться число (0,80, 1,0 и т. д.).
Если с плацентой и маточным кровотоком у женщины нет проблем, если УЗИ не показало обвития, то обращать внимания на этот индекс не стоит, поскольку сам по себе он является «технической информацией», не несущей диагностического значения.
STV (short-term variation)
Если женщина увидит в своем заключении такую иностранную аббревиатуру, пугаться не стоит. Это всего лишь математическое значение, которое оценивает быстрые колебания (осцилляции) за малые отрезки времени. Но если очень хочется знать, какова норма STV, мы готовы вам помочь — в норме индекс должен составлять более 3 миллисекунд.
Это всего лишь математическое значение, которое оценивает быстрые колебания (осцилляции) за малые отрезки времени. Но если очень хочется знать, какова норма STV, мы готовы вам помочь — в норме индекс должен составлять более 3 миллисекунд.
Если STV= 2,6 мс, специалисты оценивают риск внутриутробного поражения и вероятность гибели ребенка в 4%, если же индекс опускается еще ниже, риски возрастают до 25%.
Оценка в баллах
Таблица начисления баллов по Фишеру
По этой популярной в России таблице ребенок по результатам КТГ может получить различное количество баллов. Если кроха набрал 5 баллов или менее того, считается, что он находится в крайне бедственном положении, ему угрожает гибель.
Если набранное количество баллов — от 6 до 8, есть вероятность начальных нарушений, но в целом жизни крохи ничего не угрожает. Если ребенок получил 9-12 баллов — с ним все хорошо.
Если ребенок получил 9-12 баллов — с ним все хорошо.
Выводы
Будущим мамам не стоит выискивать, какие из параметров в ее заключении КТГ в норме, а какие отклоняются от нее. Весь анализ за нее делается специальной компьютерной программой. И главный для женщины показатель — это ПСП. По сути он отражает весь вердикт.
Если КТГ не получилась, если показатели противоречат друг другу, доктор обязательно попросит прийти на обследование еще раз. Переживать не стоит, такое тоже — не редкость.
Тревожные показатели кардиотокографии — не повод переживать, а повод отправиться по направлению в стационар, где будущей маме проведут обследование, включающее УЗИ и лабораторные анализы, и примут решение о родоразрешении.
Такой вариант завершения беременности, конечно, не может устраивать никого из женщин. Но в утешение им можно сказать, что в сроки, на которых проходит КТГ, ребенок уже вполне жизнеспособен, и появившись на свет в 36, 37, 38 или 39 недель, он вполне сможет справиться с новыми обстоятельствами.
Отказ от госпитализации по случаю «плохого» КТГ — это риск потерять малыша совсем.
О том, как интерпретировать кардиотокограмму (КТГ), смотрите в следующем видео.
Расшифровка КТГ 35 неделя — Вопрос гинекологу
Если вы не нашли нужной информации среди ответов на этот вопрос, или же ваша проблема немного отличается от представленной, попробуйте задать дополнительный вопрос врачу на этой же странице, если он будет по теме основного вопроса. Вы также можете задать новый вопрос, и через некоторое время наши врачи на него ответят. Это бесплатно. Также можете поискать нужную информацию в похожих вопросах на этой странице или через страницу поиска по сайту. Мы будем очень благодарны, если Вы порекомендуете нас своим друзьям в социальных сетях.
Это бесплатно. Также можете поискать нужную информацию в похожих вопросах на этой странице или через страницу поиска по сайту. Мы будем очень благодарны, если Вы порекомендуете нас своим друзьям в социальных сетях.Медпортал 03online.com осуществляет медконсультации в режиме переписки с врачами на сайте. Здесь вы получаете ответы от реальных практикующих специалистов в своей области. В настоящий момент на сайте можно получить консультацию по 73 направлениям: специалиста COVID-19, аллерголога, анестезиолога-реаниматолога, венеролога, гастроэнтеролога, гематолога, генетика, гепатолога, гериатра, гинеколога, гинеколога-эндокринолога, гомеопата, дерматолога, детского гастроэнтеролога, детского гинеколога, детского дерматолога, детского инфекциониста, детского кардиолога, детского лора, детского невролога, детского нефролога, детского офтальмолога, детского психолога, детского пульмонолога, детского ревматолога, детского уролога, детского хирурга, детского эндокринолога, дефектолога, диетолога, иммунолога, инфекциониста, кардиолога, клинического психолога, косметолога, липидолога, логопеда, лора, маммолога, медицинского юриста, нарколога, невропатолога, нейрохирурга, неонатолога, нефролога, нутрициолога, онколога, онкоуролога, ортопеда-травматолога, офтальмолога, паразитолога, педиатра, пластического хирурга, подолога, проктолога, психиатра, психолога, пульмонолога, ревматолога, рентгенолога, репродуктолога, сексолога-андролога, стоматолога, трихолога, уролога, фармацевта, физиотерапевта, фитотерапевта, флеболога, фтизиатра, хирурга, эндокринолога.
Мы отвечаем на 97.48% вопросов.
Оставайтесь с нами и будьте здоровы!
Расшифровка ктг, 38 неделя беременности — Вопрос гинекологу
Если вы не нашли нужной информации среди ответов на этот вопрос, или же ваша проблема немного отличается от представленной, попробуйте задать дополнительный вопрос врачу на этой же странице, если он будет по теме основного вопроса. Вы также можете задать новый вопрос, и через некоторое время наши врачи на него ответят. Это бесплатно. Также можете поискать нужную информацию в похожих вопросах на этой странице или через страницу поиска по сайту. Мы будем очень благодарны, если Вы порекомендуете нас своим друзьям в социальных сетях.Медпортал 03online.com осуществляет медконсультации в режиме переписки с врачами на сайте. Здесь вы получаете ответы от реальных практикующих специалистов в своей области. В настоящий момент на сайте можно получить консультацию по 73 направлениям: специалиста COVID-19, аллерголога, анестезиолога-реаниматолога, венеролога, гастроэнтеролога, гематолога, генетика, гепатолога, гериатра, гинеколога, гинеколога-эндокринолога, гомеопата, дерматолога, детского гастроэнтеролога, детского гинеколога, детского дерматолога, детского инфекциониста, детского кардиолога, детского лора, детского невролога, детского нефролога, детского офтальмолога, детского психолога, детского пульмонолога, детского ревматолога, детского уролога, детского хирурга, детского эндокринолога, дефектолога, диетолога, иммунолога, инфекциониста, кардиолога, клинического психолога, косметолога, липидолога, логопеда, лора, маммолога, медицинского юриста, нарколога, невропатолога, нейрохирурга, неонатолога, нефролога, нутрициолога, онколога, онкоуролога, ортопеда-травматолога, офтальмолога, паразитолога, педиатра, пластического хирурга, подолога, проктолога, психиатра, психолога, пульмонолога, ревматолога, рентгенолога, репродуктолога, сексолога-андролога, стоматолога, трихолога, уролога, фармацевта, физиотерапевта, фитотерапевта, флеболога, фтизиатра, хирурга, эндокринолога.
Мы отвечаем на 97.49% вопросов.
Оставайтесь с нами и будьте здоровы!
Допплер при беременности в Минске
Допплерометрия (синоним, допплерография) фето-плацентарного кровотока – это исследование состояния кровотока в системе «мать-плацента-плод», которое проводят во время ультразвукового исследования при беременности.
Результаты допплерографии позволяют судить о состоянии маточно–плацентарно–плодового кровотока и косвенно свидетельствуют о внутриутробном состоянии ребенка.
Физический эффект, применяемый в современной медицине для измерения скорости кровотока, открыл в 1842 году Христиан Иоганн Доплер, профессор математики и геометрии. Широкое распространение допплерометрия в акшерстве получила с середины 80 годов 20 века. Наиболее часто применяемые доплеровские методики при сканировании во время беременности следующие: импульсный, цветной (цветовой), энергетический допплеры.
Импульсный допплер.
Сущность эффекта Доплера сводится к тому, что при отражении ультразвуковых волн от движущихся объектов (в нашем случае такими объектами являются кровяные клетки, движущиеся по сосудам) изменяются физические свойства волны. Разница между частотой отраженных и испускаемых ультразвуковых импульсов называется доплеровским сдвигом. Скорость кровотока рассчитывается по математической формуле на основании доплеровского сдвига и затем отмечается светящейся точкой на мониторе. Совокупность этих точек образует рисунок на экране ультразвукового аппарата, который называется кривой скорости кровотока. Кроме того, при проведении допплерометрии слышны звуковые сигналы, которые помогают врачу различать в нужном ли сосуде проводится измерение. Кривую скорости кровотока врач оценивает визуально, а так же, отмечая определенные участки, проводит расчет специальных индексов. Эти индексы называются индексами сосудистого сопротивления и характеризуют состояние кровотока в исследуемом сосуде.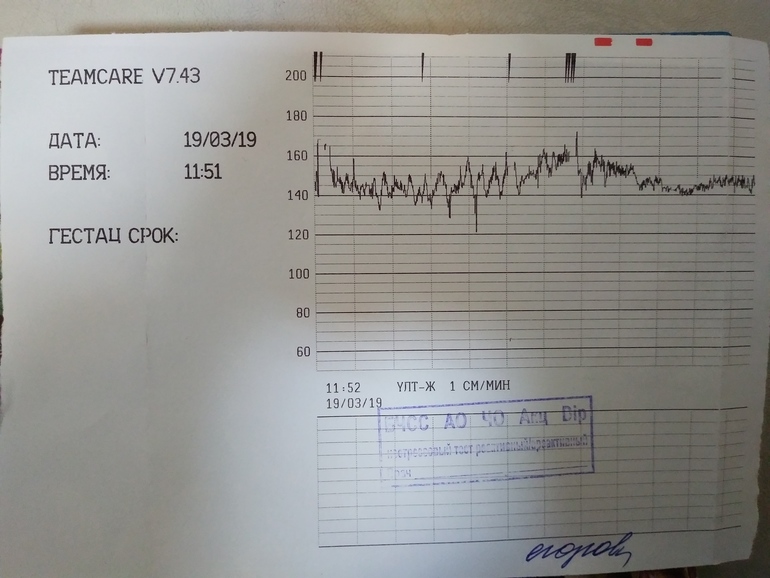 Вообще показателей, характеризующих кровоток в сосуде, может быть много, но наиболее популярными в акушерском ультразвуке индексами являются ИР (индекс резистентности), ПИ (пульсационный индекс) и СДО (систало-диастолическое отношение). Значения полученных индексов сопротивления сравниваются с нормативными и, исходя из этого формулируется заключение по состоянию кровотока в сосуде.
Вообще показателей, характеризующих кровоток в сосуде, может быть много, но наиболее популярными в акушерском ультразвуке индексами являются ИР (индекс резистентности), ПИ (пульсационный индекс) и СДО (систало-диастолическое отношение). Значения полученных индексов сопротивления сравниваются с нормативными и, исходя из этого формулируется заключение по состоянию кровотока в сосуде.
Цветной допплер.
Эта методика основана на применении того же частотного сдвига, только после преобразования сигналов на экране монитора появляется изображение сосудов, обычно красного и синего цвета. С помощью этой методики нельзя определить расчетные индексы, но можно охарактеризовать особенности кровотока в органе, проследить ход сосудов.
Часто цветной и импульсный допплер используются в комбинации – цветной для нахождения сосуда, импульсный для оценки скорости кровотока в нем.
При ультразвуковом исследовании во время беременности режим цветного допплера используется очень часто.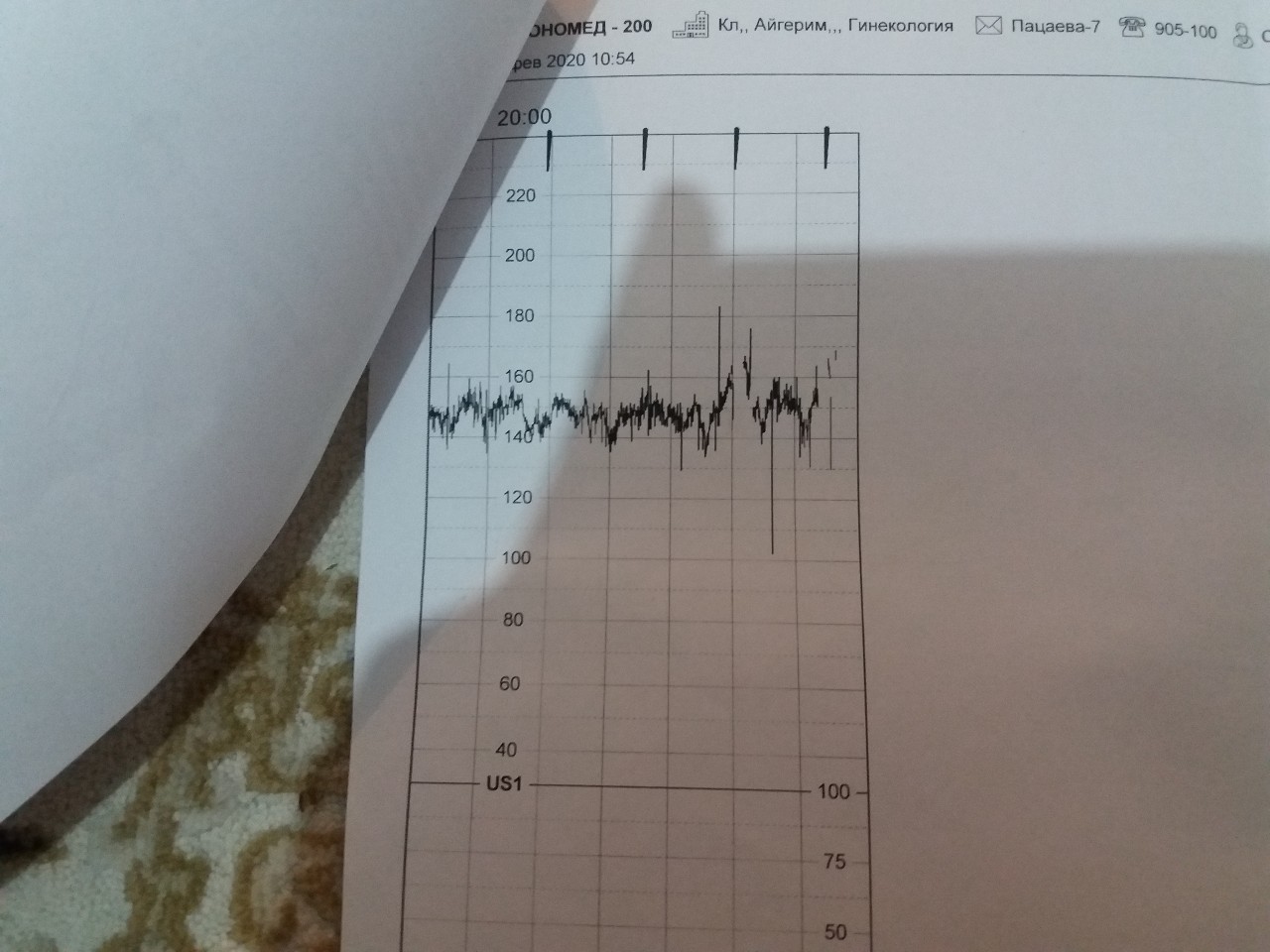 Так такие опасные состояния как предлежание сосудов плаценты к шейке матки, истинный узел пуповины, многократное обвитие пуповины вокруг шеи плода, рак шейки матки можно диагностировать с помощью этой методики. Кроме этого, цветной допплер применяется при каждом исследовании сердца плода и помогает обнаружить пороки сердца.
Так такие опасные состояния как предлежание сосудов плаценты к шейке матки, истинный узел пуповины, многократное обвитие пуповины вокруг шеи плода, рак шейки матки можно диагностировать с помощью этой методики. Кроме этого, цветной допплер применяется при каждом исследовании сердца плода и помогает обнаружить пороки сердца.
Энергетический допплер.
Еще одна из методик оценки кровоснабжения изучаемого объекта. Изменение амплитудных характеристик волны преображается в аппарате и на мониторе видны сосуды обычно оранжевого цвета. Эта методика в акушерстве применяется не часто.
Показания для проведения допплерометрии.
Основными показаниями для оценки кровотока в системе мать-плацента-плод являются:
1.Заболевания матери:
- гестоз, артериальная гипертензия,
- заболевания почек,
- коллагенозы,
- антифосфолипидный синдром и другие аутоиммунные состояния
- врожденные тромбофилии
- сахарный диабет
2. Заболевания плода, плаценты, пуповины:
Заболевания плода, плаценты, пуповины:
- отставание в размерах
- маловодие,многоводие
- многоплодная беременность
- нарушение созревания плаценты
- неименная водянка, пороки развития плода, аномалии пуповины, хромосомные аномалии плода
- патологические типы КТГ
- пороки развития и подозрение на хромосомную патологию
3.Отягощённый акушерский анамнез (ЗВРП, гестоз, мертворождения при предыдущих беременностях).
Оценка кровотока в бассейне плаценты.
Оценка плацентарного кровотока включает в себя измерение индексов сопротивления в артерии пуповины и в обеих маточных артериях. Нарушение кровотока в пуповине свидетельствует о неполадках в плодовой части плаценты. Нарушение кровотока в маточных артериях говорит о сбое в работе маточной части плаценты. Необходимо знать, что нормальные показатели кровотока служат достаточно достоверным признаком нормального внутриутробного состояния плода, но полностью не исключают развития определенных осложнений; наличие нарушений кровотока в разных отделах маточно-плацентарно-плодовой системы требует строгого динамического контроля и лечения, в том числе в условиях стационара.
Оценка кровообращения плода.
Гемодинамика малыша обычно оценивается при исследовании кровотока в мозговых сосудах (средняя мозговая артерия), аорте, венозном протоке, сердце.
Классификация нарушений маточно-плацентаро-плодового кровотока.
Наиболее часто применяемая, простая и удобная классификация нарушений плацентарного кровотока изложена ниже.
1 степень
А.Нарушение маточно-плацентарного кровотока при сохранении плодово-плацентарного ( повышены индексы сопротивления в маточных артериях)
Б.Нарушение плодово-плацентарного кровотока при сохранении маточно-плацентарного (повышены индексы сопротивления в артерии пуповины)
2 степень
Одновременное нарушение маточно-плацентарного и плодово-плацентарного кровотока (повышены индексы сопротивления в артерии пуповиныи в маточных артериях)
3 степень
Критическое нарушение плодово-плацентарного кровотока (нарушение кровотока в пуповине) — отсутствует диастолический кровоток в артерии пуповины или даже появляется реверсный (обратный) кровоток.
Проведя оценку кровотока в сосудах плаценты и плода, врач делает соответствующие выводы и формулирует заключение. На основании этого заключения и результатах других методик обследования выбирается тактика ведения беременности.
Необходимо помнить:
* Допплерометрия – это дополнительная методика, которая применяется после проведения ультразвукового исследования.
* Показания к проведению допплерометрии определяет врач. Без показаний такое исследование проводить не стоит.
* Частоту проведения допплерометрии определяет врач. Иногда требуется ежедневный контроль за состоянием кровотока мать-плод
* Нормальные результаты при допплерометрии не отменяют результатов других исследований и не гарантируют отсутствие внутриутробного страдания плода.
Кардиотокография плода — цена, сделать КТГ плода в Москве платно
Кардиотокография плода (КТГ) позволяет оценить внутриутробное состояние ребенка. Метод безопасный и безболезненный. Он основан на одновременной регистрации маточного тонуса женщины и частоты сокращений сердца (ЧСС) малыша, а иногда — и его двигательной активности. Сердцебиение ребенка незамедлительно реагирует на любые внешние раздражители, поэтому исследование помогает оценить состояние плода в режиме реального времени.
Метод безопасный и безболезненный. Он основан на одновременной регистрации маточного тонуса женщины и частоты сокращений сердца (ЧСС) малыша, а иногда — и его двигательной активности. Сердцебиение ребенка незамедлительно реагирует на любые внешние раздражители, поэтому исследование помогает оценить состояние плода в режиме реального времени.
Наши преимущества:
- опытные специалисты функциональной диагностики проведут исследование правильно и комфортно для будущей мамы и ребенка;
- современное оборудование позволяет получить максимально достоверный результат кардиотокографии;
- круглосуточная работа центра;
- возможность записи в удобное время, что исключает утомительное ожидание в очереди;
- доступные цены КТГ.
Даже если беременность протекает без осложнений, многие будущие мамы обращаются в клинику и выполняют КТГ платно. Это позволяет им избежать напрасных волнений — услышать биение сердца малыша и убедиться в том, что ребенок здоров.
Зачем проводят КТГ плода
Золотой стандарт комплексного обследования в третьем триместре беременности и во время родов — кардиотокография плода. С ее помощью определяют как плод реагирует на изменения окружающей среды и насколько хорошо он может адаптироваться к внешним условиям.
Оценка внутриутробного развития малыша крайне важна, поскольку точная диагностика позволяет акушеру-гинекологу начать правильную терапию. В зависимости от результатов исследования, беременную могут отпустить домой или госпитализировать для углубленного обследования.
На какой неделе выполняют КТГ плода
С 28 недели гестации уже могут назначить кардиотокографию плода, но наиболее информативна она с 30–32 недели. Именно в этот момент у ребенка устанавливается четкая смена режимов сна и бодрствования, формируется зависимость между частотой работы сердца и состоянием всего организма.
Также к 30–32 неделе внутриутробного развития появляется миокардиальный рефлекс — изменение частоты сердцебиений ребенка в момент мышечной активности.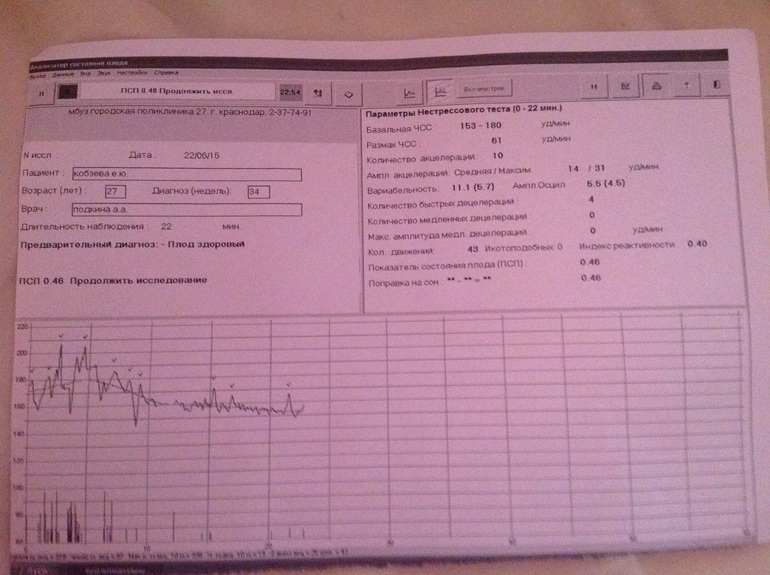 До его формирования интерпретация результатов КТГ не будет полностью достоверной, поэтому оптимально начинать диагностику с 7,5–8 месяца беременности.
До его формирования интерпретация результатов КТГ не будет полностью достоверной, поэтому оптимально начинать диагностику с 7,5–8 месяца беременности.
Исследование обязательно проводят в момент, когда плод активен. Во время сна малыша невозможно достоверно оценить изменения его сердечного ритма.
Что показывает КТГ
Сердцебиение плода во время исследования определяют с помощью ультразвукового метода (доплерография), а силу сокращений матки — тензометрическим датчиком. Эти исследования автоматически фиксируются в виде двух графиков. Затем врач анализирует результаты и определяет ЧСС плода в состоянии покоя, во время двигательной активности и при повышенном тонусе матки, а также степень маточных сокращений.
При кардиотокографии плода можно диагностировать следующие отклонения:
- гипоксию плода;
- задержку внутриутробного развития;
- повышенный тонус матки;
- угрозу преждевременных родов;
- преждевременное старение плаценты;
- маловодие или многоводие;
- внутриутробную инфекцию;
- преждевременную отслойку плаценты на начальном этапе;
- пороки сердца у ребенка.

Обратите внимание! Только на основании результатов КТГ установить диагноз невозможно. Сложность системы «мать — плацента — плод» не позволяет одному методу диагностики оценить все изменения, которые происходят. При отклонении графиков от нормы потребуется повторно сделать КТГ и выполнить дополнительные обследования.
Показания и противопоказания к кардиотокографии плода
КТГ при беременности — абсолютно безопасный метод как для здоровья ребенка, так и для матери. В то же время позволяет выявить патологии, которые часто остаются незаметными при проведении традиционного ультразвукового сканирования.
При нормальном течении беременности КТГ обычно назначают не чаще, чем 1 раз в 10–14 дней. Если при исследовании определяют патологические изменения, частота повторений диагностической процедуры возрастает — проверять сердцебиение ребенка могут через день или даже ежедневно.
Под особым наблюдением специалистов находятся женщины, которые входят в группу риска по патологическому течению беременности. Им рекомендуется сделать КТГ на 30–32 неделе (иногда и на 25–28 неделе), а в дальнейшем регулярно повторять процедуру.
Им рекомендуется сделать КТГ на 30–32 неделе (иногда и на 25–28 неделе), а в дальнейшем регулярно повторять процедуру.
Показания для более частого выполнения исследования:
- возраст старше 35 лет;
- многоплодие;
- опыт замершей беременности, самопроизвольного выкидыша или мертворождения;
- длительное бесплодие, ЭКО;
- несовместимость крови матери и плода по резус-фактору или системе АВО;
- некоторые заболевания беременной — анемия, сахарный диабет, болезни почек и сердечно-сосудистой системы.
Для женщин из группы риска цены КТГ измеряются не в рублях, а в возможности благополучно выносить и родить здорового малыша. Ведь диагностика различных изменений в системе «мать — плацента — плод» позволяет гинекологу провести необходимое лечение и не допустить развития серьезных осложнений. Поэтому важно проходить КТГ так часто, как назначает лечащий врач.
Кардиотокография плода помогает следить за здоровьем малыша не только на последних месяцах внутриутробного развития, но и во время родов.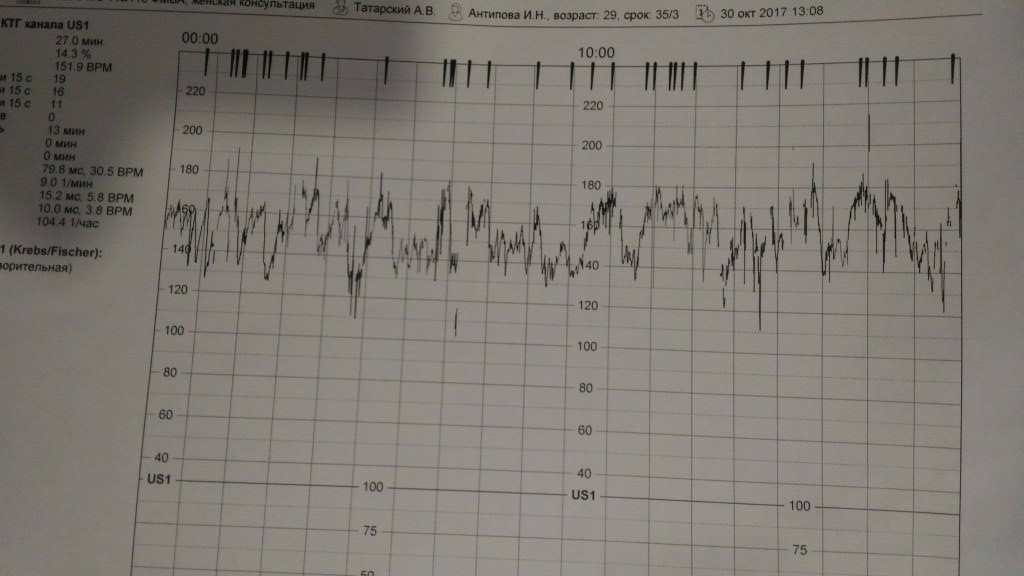 Основные показания к проведению исследования в момент родоразрешения:
Основные показания к проведению исследования в момент родоразрешения:
- многоплодие;
- наличие рубца на матке;
- гестоз;
- преждевременные роды;
- переношенная беременность;
- проведение стимуляции родовой деятельности;
- применение эпидуральной анестезии.
Исследование позволяет оценивать состояние плода в разных периодах родов, своевременно диагностировать развитие осложнений и проводить необходимые лечебные мероприятия.
Кардиотокография плода (КТГ) относится к наиболее безопасным диагностическим процедурам, поэтому здесь нет противопоказаний. Но некоторые состояния могут снизить достоверность результата исследования, например:
- плохое самочувствие будущей мамы на фоне стресса или заболевания, после активной физической нагрузки;
- голод и/или жажда;
- обильный прием пищи непосредственно перед процедурой;
- избыточная масса тела женщины.
В этих случаях врачи рекомендуют отложить проведение процедуры или учитывают эти обстоятельства при расшифровке результатов исследования.
Подготовка к КТГ при беременности
Чтобы результат кардиотокографии был максимально точным, женщине рекомендуют приходить на процедуру в спокойном состоянии и хорошем настроении. Перед входом в кабинет, в котором делают КТГ, нужно посетить туалет. Исследование длится достаточно долго, поэтому важно не допустить дискомфорта во время КТГ. По этой же причине не рекомендуется обильное питье за 2–3 часа до визита в клинику.
Кардиотокография плода (КТГ) не проводится на голодный желудок — важно не перепутать это исследование со стандартным УЗИ. За 1,5–2 часа до приема женщине следует перекусить. Это важно не только для хорошего самочувствия будущей мамы, но и для быстрого проведения исследования — обычно после еды плод переходит в фазу бодрствования, и его двигательная активность усиливается. Если малыш во время процедуры засыпает, врач может на время остановить процедуру. На этот случай можно взять с собой шоколадку или несколько конфет — вернуть малыша в состояние бодрствования можно с помощью сладкой еды. После возобновления активности ребенка врач сможет продолжить исследование.
После возобновления активности ребенка врач сможет продолжить исследование.
Как проходит кардиотокография плода
В кабинете диагностики врач просит женщину обнажить живот и принять наиболее удобное положение лежа или полулежа. В течение записи КТГ нельзя совершать резкие движения, менять положение тела, вставать. Электронные устройства, например, мобильный телефон, следует отключить, так как они могут создавать помехи при записи КТГ.
При помощи акушерского стетоскопа специалист прослушивает сердцебиение малыша. В точке лучшего выслушивания сердца располагают ультразвуковой датчик — устройство, необходимое для постоянной регистрации сердечного ритма ребенка. Его фиксируют специальным поясом, который не создает дискомфорт, но надежно удерживает устройство возле сердца плода.
Для регистрации маточных сокращений во время записи КТГ используют тензометрический датчик — его располагают в области дна матки и также крепко фиксируют поясом. В руки будущей маме дают кнопку, которую она должна нажимать каждый раз, когда ощущает шевеление малыша.
Сразу после того, как процедура кардиотокографии плода (КТГ) будет завершена, женщина получает на руки протокол исследования. С ним она должна обратиться к гинекологу, который ведет ее беременность.
Сколько времени занимает КТГ
В первый раз запись кардиотокографии плода проводится не менее 30–40 минут. При этом если ребенок переходит в состояние сна, длительность исследования увеличивается до 1–1,5 часов. Это связано с тем, что для точной диагностики нужно дождаться, когда малыш перейдет в состояние двигательной активности.
В роддоме делают КТГ быстрее — для оценки состояния будущей матери и ее малыша во время родов достаточно 10–15 минут.
Норма и расшифровка результата кардиотокограммы
Во время выполнения КТГ при беременности оценивают множество показателей:
- базальный ритм — средняя частота сердечных сокращений за 10 минут или в перерыве между двумя схватками;
- периодические изменения — изменение сердечного ритма в ответ на сокращения матки;
- базальные изменения — разница в частоте сокращений сердца во время покоя и при движениях;
- амплитуда — разница между значениями базального и периодического изменения;
- время восстановления — время, за которое частота сердцебиений возвращается после схватки к базальному значению;
- акцелерация — увеличение ЧСС ребенка на 15–25 ударов в минуту по сравнению с базальным ритмом, которое сохраняется не менее 15 секунд;
- децелерация — уменьшение ЧСС на 30 и более ударов в минуту по сравнению с базальным ритмом, если оно продолжается более 30 секунд.

Каждый параметр оценивают в баллах по шкале Фишера — за нормальные значения дается 2 балла, за незначительные отклонения — 1 балл, а за значительные — 0 баллов.
Сумму полученных баллов оценивают по десятибалльной шкале:
- плод развивается нормально, и его состояние не внушает опасений при оценке по шкале Фишера от 8 баллов и выше;
- при оценке 6–7 баллов врач назначает дополнительные обследования — УЗИ, допплерометрию;
- если общая сумма составляет 5 баллов и менее, женщине необходима срочная госпитализация.
Также для оценки КТГ используют метод математического анализа — интегральный показатель состояния плода (ПСП). Для его расшифровки используют шкалу:
- 0–1,0 — развитие протекает нормально;
- 1,0–2,0 — есть незначительные начальные нарушения;
- 2,1–3,0 — нарушения выражены, для их коррекции требуется терапия;
- 3,1–4,0 — состояние плода критическое, нужна немедленная госпитализация и срочные роды.

Важно помнить, что кардиотокография плода — дополнительный метод диагностики, который дает косвенное представление о состоянии малыша в определенный отрезок времени. Частота биения его сердца зависит от многих факторов, в том числе от настроения мамы или погоды. Поэтому гинеколог оценивает полученные данные в совокупности с результатами осмотра беременной, а также данных других лабораторных и инструментальных методов диагностики.
С профилактической целью перед родами можно выполнить КТГ платно в сети клиник «МедЦентрСервис».
Почему КТГ делают длительно при беременности. Полезная информация !!! Что такое КТГ плода, как и для чего его проводят
КТГ при беременности — что это? Расшифровка КТГ — кардиотокография. С помощью этой процедуры можно сделать полную оценку состояния плода: результаты, касающиеся сердечной деятельности ребенка и частоты сердечных сокращений, а также его двигательной активности, частоты разрезов матки и реакции на них. аббревиатуры младенца.
аббревиатуры младенца.
Что показывает КТГ при беременности?
КТГ при беременности вместе с допплерографией и УЗИ дает возможность вовремя определить те или иные отклонения при нормальном течении беременности, изучить сократительную деятельность матки и реакцию на них сердечно-сосудистой системы малыша.
С помощью КТГ при беременности можно подтвердить или опровергнуть наличие таких опасных для матери и ребенка состояний, как:
Гипоксия плода;
внутриутробная инфекция;
низкий или многоходовой;
аномалии развития сердечно-сосудистой системы плода;
Преждевременное созревание плаценты или угроза преждевременных родов.
Если подозрение на тот или иной прогиб подтвердится, это дает возможность врачу своевременно определить необходимость лечебных мероприятий, скорректировать тактику беременных.
Смотрите видео, где врач акушер-гинеколог отвечает на вопрос: зачем делают КТГ?
Как делают КТГ при беременности?
Процедура состоит из нескольких этапов:
Сначала врач со стетоскопом (специальная трубка, одна часть которой вставляется себе в уши, а вторая прикладывается к животу матери) определяет точку в сердцебиение плода лучше всего слышно.
Затем устанавливается ультразвуковой датчик с функцией Доплера. Этот датчик настроен так, чтобы лучше всего отслеживать частоту сердечных сокращений плода, и закреплен на животе матери.
После этого устанавливается тензодатчик. Этот датчик устанавливается внизу дна матки (то есть в верхней части живота женщины), где лучше всего определяются сокращения матки.
В некоторых случаях женщина может дать в руки специальный прибор с кнопкой, на которую она должна будет нажимать в момент движения плода.В то же время другие устройства автоматически регистрируют данные о движении. После завершения всех приготовлений начинается запись и регистрация КТГ.
Полученные данные записываются на специальную бумагу, которая очень медленно выдвигается из устройства. При этом видно 2 кривые линии. Верхняя линия характеризует частоту сердечных сокращений (ЧСС) плода, а нижняя (токограмма) — сократительную активность матки. Через определенное время на этой бумаге образуются характерные кривые, которые врач исследует при оценке состояния плода.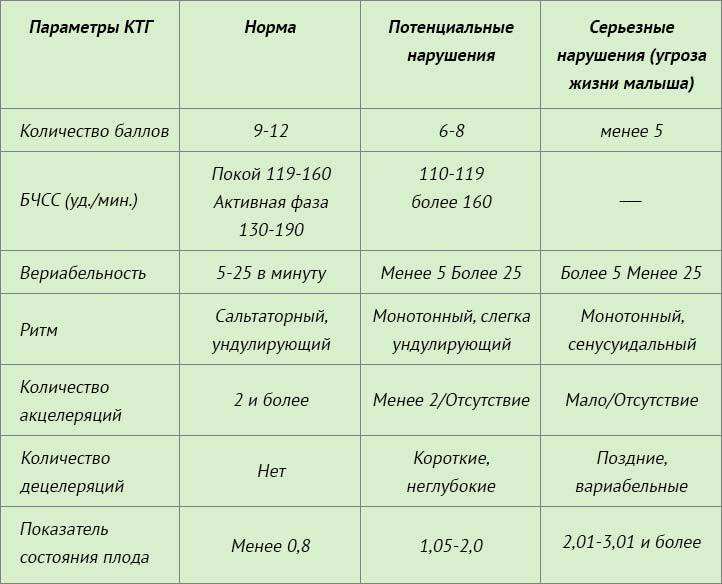
Сколько времени делают КТГ во время беременности?
Продолжительность процедуры в среднем 30-40 минут. При этом в некоторых случаях исследование может закончиться через 10-15 минут или, наоборот, продолжаться более часа.
Интенсивно двигает плод только во время фазы бодрствования, а во время сна он относительно фиксирован, поэтому зарегистрировать «нормальный» КТГ не удастся. В нормальных условиях цикл сна малыша длится около 30-40 минут, в результате чего за получасовое исследование ему придется хотя бы на несколько минут проснуться и пошевелиться.Если на кардиотокограмме будут зафиксированы характерные изменения, дальнейшее исследование можно не продолжать.
Также учебу можно закончить раньше, если сразу после ее начала ребенок активно активно двигается. При этом, если в начале процедуры ребенок находится в состоянии седимуляции или спит, ее продолжительность может достигать 60 и более минут.
Каждый будущий пестрый малыш в период ожидания очень переживает за то, чтобы малышу внутри было комфортно, он чувствовал себя хорошо и родился здоровым. В настоящее время все беременные женщины крупнее, поскольку ученые разработали множество способов изучения здоровья ребенка, одним из которых является кардиотокография (КТГ). В этой статье рассмотрим вопрос Ктг при беременности, что это для чего .
В настоящее время все беременные женщины крупнее, поскольку ученые разработали множество способов изучения здоровья ребенка, одним из которых является кардиотокография (КТГ). В этой статье рассмотрим вопрос Ктг при беременности, что это для чего .
Когда женщина в положении дает направление на такую процедуру, то сразу возникает вопрос что такое КТГ при беременности .
Кардиотокография (КТГ) — это способ исследования состояния плода, суть которого заключается в фиксации и анализе частоты сердечных сокращений плода, а также измерении тонуса матки.С помощью этой процедуры можно выявить различные отклонения, возникающие при беременности, и вовремя назначить соответствующее лечение.
Как правило, направление на КТГ женщина в должности получает при сроке беременности более 30 недель, но если есть показания, то врачи могут отправить в КТГ раньше. Есть такое исследование при благополучном развитии плода 2 раза, но при необходимости КТГ можно и почаще.
Нет сомнений в том, что такое исследование необходимо для того, чтобы ребенок родился здоровым.Таким образом, эта процедура также проводится во время родовой деятельности, чтобы своевременно принять решение о необходимых мерах.
По окончании процедуры результаты исследования должны быть оценены квалифицированными врачами, которые определят, соответствуют ли полученные данные норме cTG при беременности, расшифровка поможет вам узнать.
Основой для анализа результатов КТГ является график, отражающий частоту сердцебиения плода.Анализируются следующие показатели:
- Базальная частота сокращений сердца плода.
- Вариабельность (частота и амплитуда) мгновенных колебаний.
- Акелерации.
- Вывод из эксплуатации.
- Токограмма (активность матки).
Базальная частота сокращения сердца Фиксируется каждую секунду, но врач обращает внимание на среднее значение за 10 минут .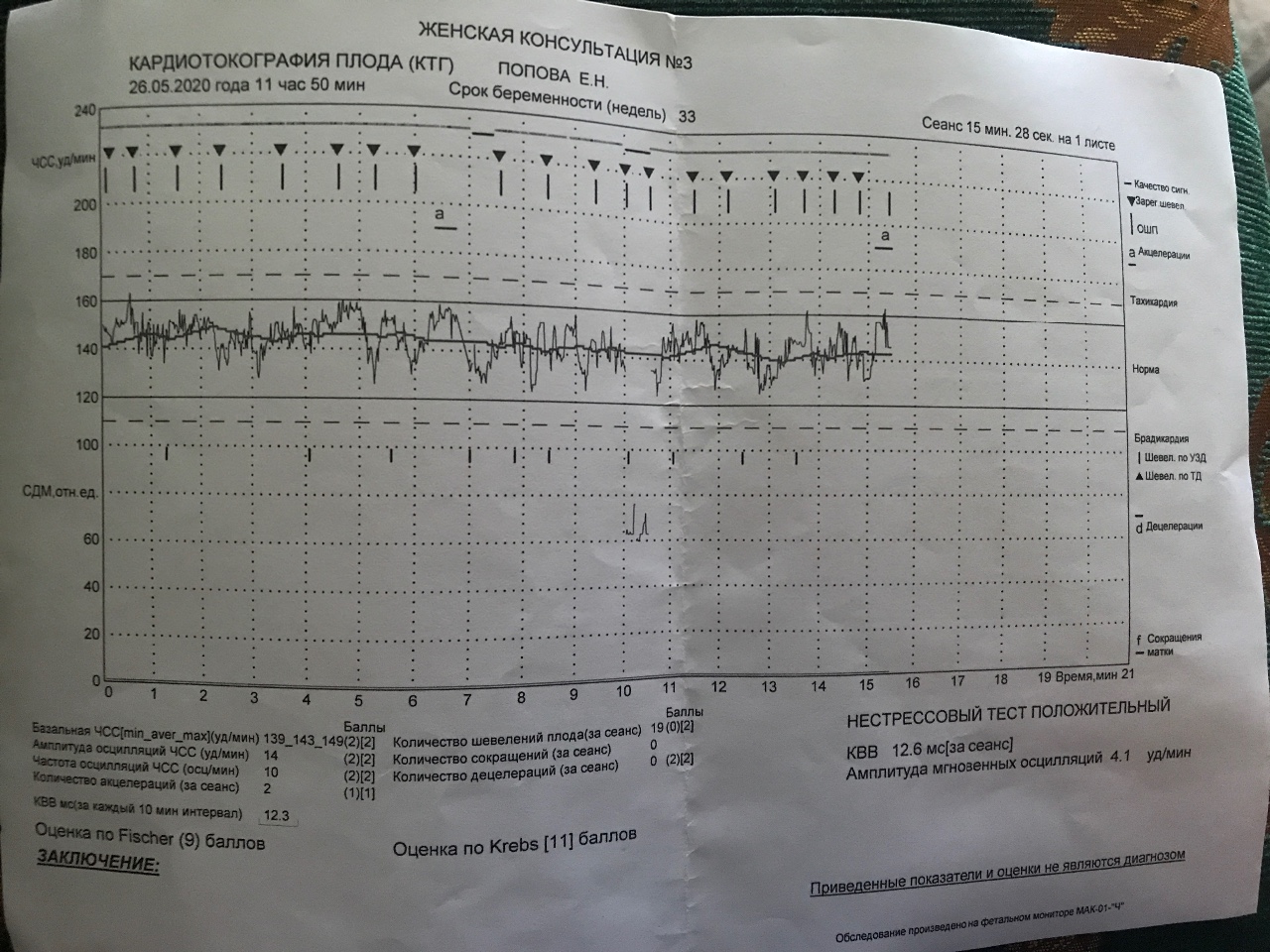 Норма Этот показатель составляет 119-160 ударов в минуту .
Норма Этот показатель составляет 119-160 ударов в минуту .
Далее оценивается частота и амплитуда мгновенных колебаний (отклонения частоты сокращений сердца от средних значений). Нормальный показатель КТГ Плод считается, когда в полученных результатах амплитуда составляет 9-25 выстрелов в минуту, а частота — 6 и более .
Затем исследуют акелекции , а именно кратковременное ускорение ЧСС плода плода на 15 ударов в минуту и более по сравнению с базальным ритмом, который длится более 15 секунд. Нормальный индикатор это наличие 2 и более активация через 10 минут .
Decomleration Вызывают замедление пульса более 15 ударов в минуту на 15 секунд и дольше. В норме Плод замедленного развития должен отсутствовать .
По музыкальной активности Т. количество сокращений Должно быть не более 15% базального ритма плода, а также их продолжительность не должна превышать 30 секунд .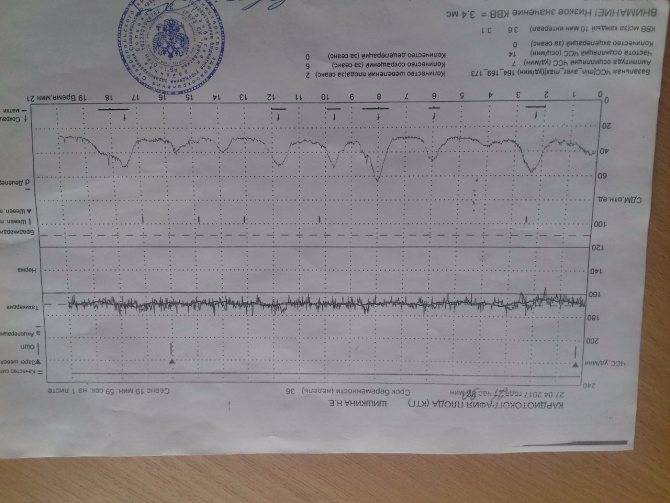
Для более простого понимания благополучия плода существует шкала критериев Фишера, суть которой заключается в том, что каждому показателю КТГ присваиваются баллы от 0 до 2, затем они суммируются и по полученной цифре и оцените самочувствие малыша. Итак, результаты могут быть такими:
- 8-10 баллов — нормальное состояние плода;
- 5-7 баллов — такой результат означает наличие каких-либо отклонений и следует проконсультироваться с врачом, который определит дальнейшие действия;
- 4 и менее балла говорит об угрозе жизни плода, а также о необходимости срочной госпитализации беременной.
Когда беременная впервые проходит исследование, сразу задумывается, как подготовиться к КТГ Но эта процедура не требует особой подготовки. Однако для получения более точных результатов необходимо выполнить следующие рекомендации:
- Прием пищи за 2 часа до исследования, так как не следует проводить его натощак.

- В день лучше воздержаться от приема седативных или обезболивающих.
- Непосредственно перед началом исследования сходите в туалет.
- В процессе исследования необходимо принять удобную позу, не двигаться и расслабляться.
Есть 2 способа как проводится КТГ при беременности , которые различаются способом получения информации:
При внешней КТГ информация получается через желудок, к которому прикладываются 2 датчика — ультразвуковой для регистрации сердцебиения плода и тензодатчик для измерения тонуса матки. Этот метод не имеет противопоказаний, а также абсолютно безопасен и не вызывает никаких последствий.
Во время использования внутреннего КТА для определения частоты сердечных сокращений используется ЭКГ — электрод, который прикладывают к головке плода, и для измерения внутриматочного давления тензодатчик или катетер вводят в полость матки. Врачи этот метод используют крайне редко и только в родах.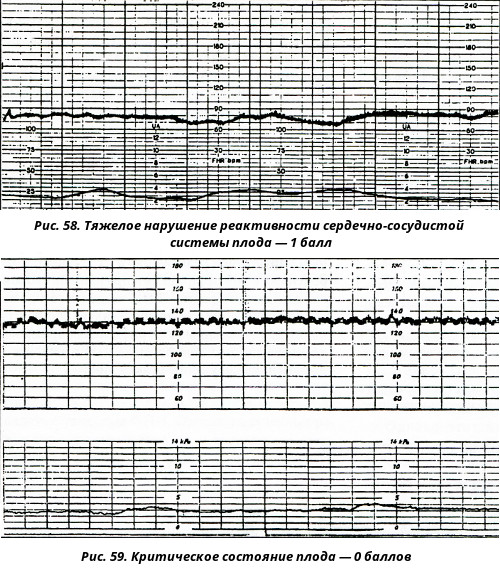
Что касается вопроса, сколько времени длится КТГ , обычно его продолжительность не менее 30 минут Чтобы иметь более точное представление о самочувствии плода, так как у малыша фаза сна и бодрствования часто меняются.Но по решению специалистов время процедуры может быть увеличено до полной уверенности в достоверности полученных результатов.
Ктг при беременности видео
Если у вас есть вопросы по КТГ или вам не совсем понятно, как он проходит, то это видео поможет наглядно увидеть, как беременные проходят кардиотокографию на практике.
Мы рассмотрели все основные вопросы КТГ при беременности, что такое и для чего нужно.А вы ходили в ктг, тоже готовились? Сколько времени вы принимали КТГ? Оставляйте свое мнение или отзывы на форуме.
Если УЗИ при беременности является необходимым исследованием в течение всего периода, остальные исследования считаются дополнительными. Но есть ряд важных параметров.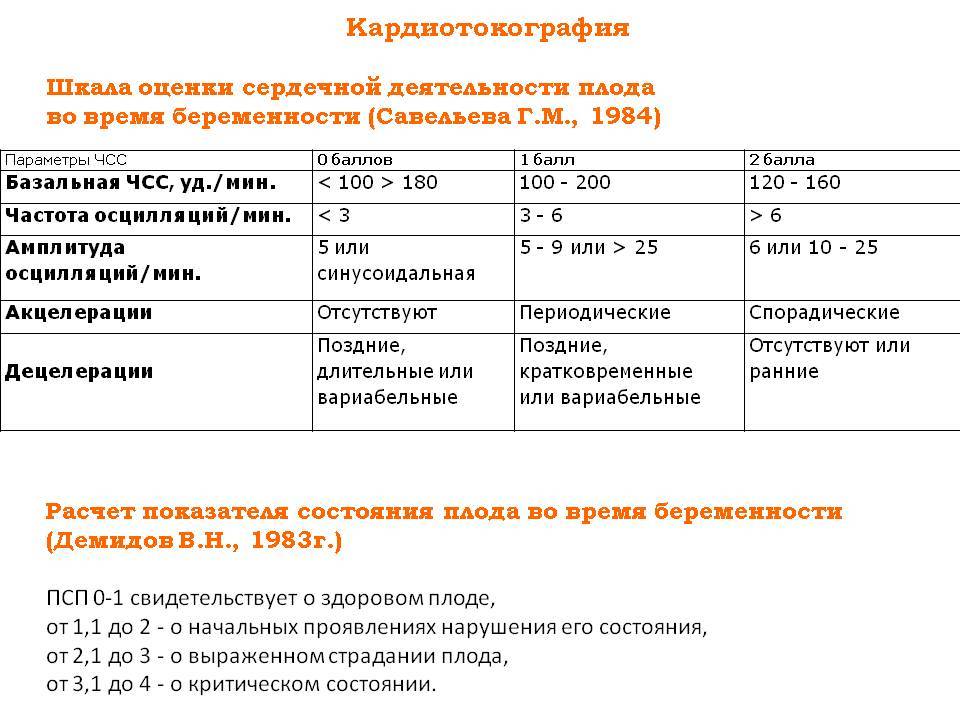 Во сколько KTG делает, как KTG делает и что показывает этот тип исследования?
Во сколько KTG делает, как KTG делает и что показывает этот тип исследования?
Обычно КТГ назначают через 28 недель, чаще всего на 30-32 недели. Это определяется тем, что к этому периоду формируется взаимодействие сердца и нервной системы, а именно работа сердца и отражает КТГ.Как дела у КТГ?
КТГ или кардиотокограмма (кардиотокография) отражает количество сокращений сердца, и позволяет отследить любые отклонения от нормы. Исследование проводится по принципу ультразвуковой диагностики, то есть используется ультразвуковая волна. КТГ позволяет оценить состояние плода на основе подсчета количества ударов сердца. Также прибор отражает сокращение матки.
Кто занимается КТГ и в какое время?
Поскольку кардиотокография — высокоинформативный, доступный и безвредный способ обследования, ее назначают всем беременным, но с разной периодичностью и разным сроком.В зависимости от течения беременности график устанавливает врач.
CTG расписание:
- При нормальной беременности — каждые десять дней после 28 недель;
- При постановке — 4 раза за 4-5 дней до родов;
- С разветвлением — 1 раз в семь дней;
- При патологиях (плацентарная недостаточность, многоплодная беременность, пороки развития плода) назначают не реже 1 раза в неделю;
- При резкой остановке шевелений плода (когда женщина перестает ощущать шевеления на 8-12 часов) — экстренно.

Также процедура назначается к предполагаемому дню родов и в начале родовой деятельности. Плюс подготовка к родам проводится под контролем. С начала битвы до начала раскопок все фемпики подключены к устройству, регистрирующему количество сердечных сокращений. Это важно для наблюдения за состоянием ребенка. В норме у плода вне боя количество ударов в минуту от 110 до 160, если больше 160 больше 160, а потом количество уменьшается, это акушерский сигнал, что что-то пошло не так, возможен риск гипоксии . КТГ-норма у женщины также позволяет принять решение в пользу естественных родов.
Во сколько учеба? Проведение исследования по методу КТГ актуально только после 28 недели беременности. В этот период на связь нервной системы и сердца, то есть активность ребенка, влияет изменение количества сердечных сокращений, они различаются во время покоя и активности.
Как работают КТГ и в какое время?
Процедура абсолютно безвредна для мамы и ребенка. Датчик прикреплен к животу женщины, улавливающей сердцебиение. Предварительно врач слушает, где слышно наиболее отчетливо. Женщина помещается на левый бок или просит занять позицию полубок.
Датчик прикреплен к животу женщины, улавливающей сердцебиение. Предварительно врач слушает, где слышно наиболее отчетливо. Женщина помещается на левый бок или просит занять позицию полубок.
Для КТГ важно зафиксировать нормальную активность ребенка — то есть выбрать период после еды (2-3 часа после еды), исключить физическую активность матери перед процедурой, постараться попасть в детскую период бодрствования.
Это, кстати, одна из самых больших «проблем» на обследовании — спящий ребенок.В этом случае рекомендуется есть сладкое.
Если прибор фиксирует активность ребенка, предыдущие результаты КТГ были нормальными, беременность протекает без осложнений — исследование прекращается через 20-30 минут. Если прибор не может зафиксировать активность, беременность протекает с особенностями, то процедура может длиться от 40 минут до полутора часов. Чтобы точно сказать, как делает КТГ, какой продолжительности может быть процедура, говорит врач.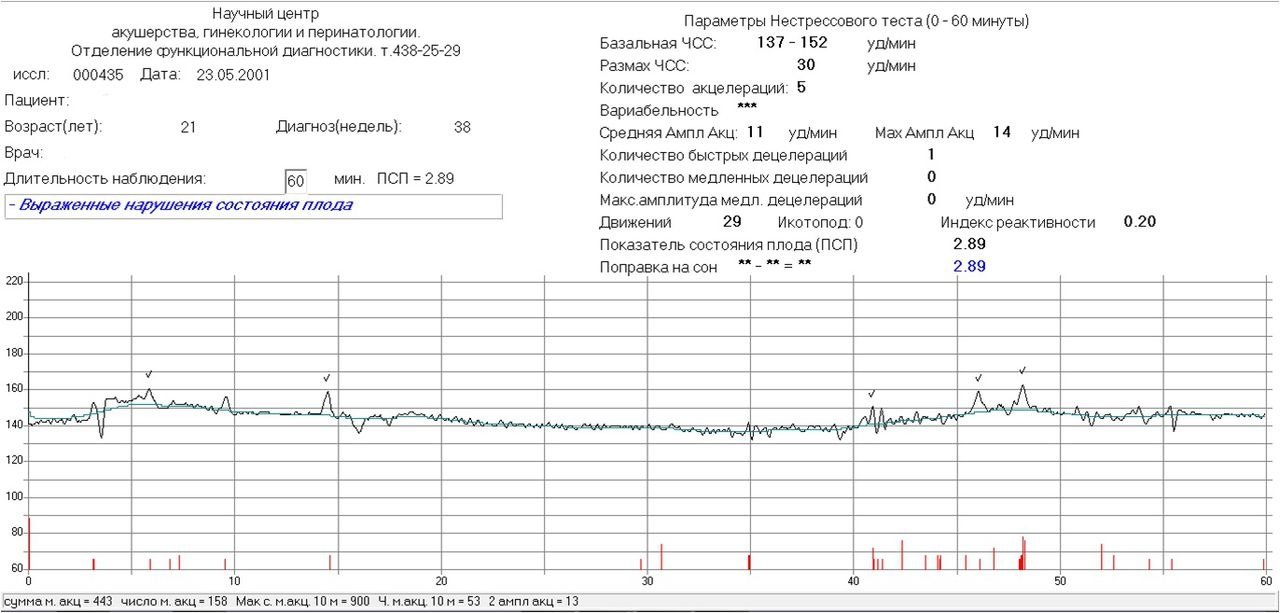
От недели к неделе показания разнятся.
В результате устройство выдает график, на котором отмечены пики активности и частота сердцебиения.Ознакомиться с результатами может специалист, проводящий исследование, но заключение по нему должен выдавать только врач, учитывая общую картину беременности.
Токограмма дает следующие оценки на основе информации о сердцебиении (не путать с баллами PSP):
- 8-10 баллов — все в порядке;
- 5-7 баллов — необходима консультация врача;
- 1-4 балла — высокие риски гипоксии плода.
При получении сомнительных или неудовлетворительных результатов назначить допплерометрию и ультразвуковое исследование. Допплерокардиография помогает изучить состояние кровотока, работу кровеносных сосудов и сердца, а также плацентарный кровоток и работу ветряных сосудов женщины. Ультразвук помогает оценить состояние плода, работу всех его систем.
Показатели, измеряемые при кардиотокографии:
- Базальный ритм — в норме от 110 до 160 ударов в минуту;
- Вариабельность сокращений или диапазона сердечного ритма (отражается в виде зубцов на диаграмме), обычно 10-25 в минуту.
 Превышение значений указывает на риски и возможные проблемы;
Превышение значений указывает на риски и возможные проблемы; - Акелерация или приветствие сердечных сокращений (в виде больших зубцов, пиков на диаграмме) — обычно не менее 2 за 10 минут, максимум 10 за 40-минутный период;
- Торможение или растяжение — не более 5 за весь сеанс КТГ;
- Через 36 недель — отсутствие поздних замедлений.
Почему важно подключаться к аппарату женщин, зачем и как делать КТГ в начале родовой деятельности
Поскольку КТГ фиксирует сокращение матки, он четко отображает сокращения.
Что там происходит, в какое время проводить исследование? Сразу же зафиксированные после 36-й недели на кардиотокограмме схватки, если они не сопровождаются детским сердцебиением, считаются нормальными. Это подготовка матки.
При нормальном течении родовой деятельности организма, тела матери и ребенка достаточно для преодоления трудностей, нормального прохождения родовыми путями. Но чтобы не допустить возникновения острой гипоксии, Горн подключают к аппарату КТГ.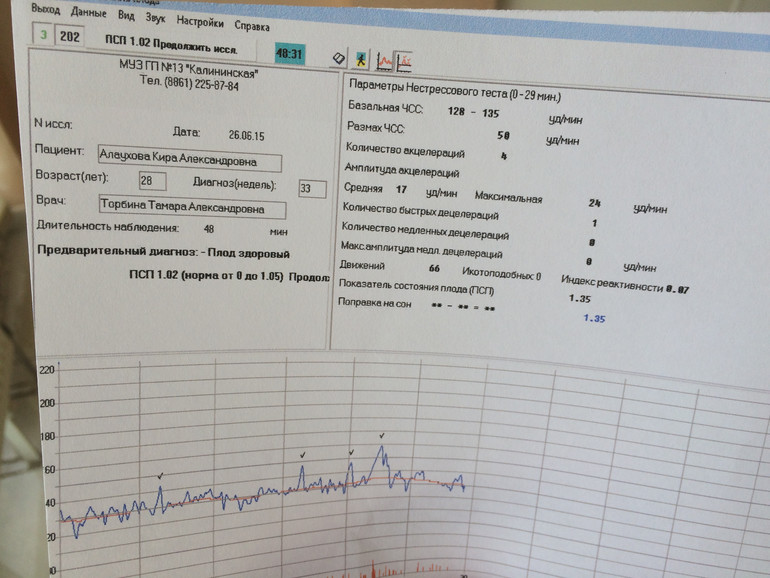 Недостаток кислорода для новорожденного может быть крайне опасным. Доказано, что это может привести к серьезным неврологическим патологиям.
Недостаток кислорода для новорожденного может быть крайне опасным. Доказано, что это может привести к серьезным неврологическим патологиям.
Таким образом, показания кардиотокограмм при родовой деятельности могут служить сигналом для акушеров вовремя принять необходимые меры.
Тахикардия плода до 200 ударов в минуту в ответ на схватку считается нормальным показателем. Но КСС более 180 выстрелов в минуту непрерывно в течение 10 и более минут может быть признаком гипоксии.При частоте сердечных сокращений более 220 ударов в минуту связаны с риском сердечной недостаточности. Все эти цифры вне нормы, а также монотонный график КТГ служат сигналами для врачей к изменению тактики родов.
Таким образом, сегодня результаты, полученные при кардиотокограмме, позволяют снизить риски гибели плода при родах, минимизировать вероятность острой гипоксии, тяжелой асфиксии, более точно оценить состояние ребенка.Что, несомненно, доказывает необходимость регулярного исследования.
 Какой период лучше начинать? От 28 недель до рождения женщины.
Какой период лучше начинать? От 28 недель до рождения женщины.При беременности КТГ Производится в рамках оказания бесплатной медицинской помощи Согласно Политике ОМС для граждан РФ, а также за дополнительную плату во многих медицинских центрах (по желанию пациентки). Стоимость процедуры от 700 до 1500 р. В зависимости от региона.
КТГ или кардиотокография — безопасный метод функционального обследования при беременности, помогающий врачам оценить, насколько плод ребенка поглощает кислород и справляется с физическими нагрузками, а именно какова частота сокращений сердца и их изменения в зависимости от движений плод, мать, а также сокращение самой матки.
Кардиотокография применяется не только во время беременности, но и во время родов, так как помогает врачам оценить состояние малыша при прохождении родовых путей. Чтобы лучше понять, что такое КТГ плод, зачем это нужно исследовать, а также расшифровать результаты, изучите эту статью.
Как действует КТГ плода?
Кардиотокография плода так же важна, как УЗИ и допплерометрия. Они не взаимозаменяемы, так как выполняют разного рода исследования.
Они не взаимозаменяемы, так как выполняют разного рода исследования.
При Обследовании методом КТГ сердечная деятельность плода фиксируется с помощью специальных ультразвуковых датчиков (1,5-2,0 МГц), которые встряхивают на животе беременной в тех местах, где лучше всего выслушивается сердцебиение, поэтому Перед этой процедурой проверяется тоны сердца с помощью стетоскопа. При этом беременная должна лечь либо на спину, либо на левый бок, возможно сидя, при условии, что это удобно для беременных.
Ультразвуковой датчик генерирует сигнал, который отправляется в сердце плода ребенка, возвращается и отображается на кардиомониторе как мгновенная частота сердечных сокращений.Расчет ведется от количества ударов за 1 минуту. Все полученные изменения фиксируются в системе в виде цифрового, светового и графического изображения.
Внизу матки прикреплен еще один датчик для измерения ее уменьшения и наблюдения за реакцией плода на эти сокращения. Учеба длится около 40-60 минут.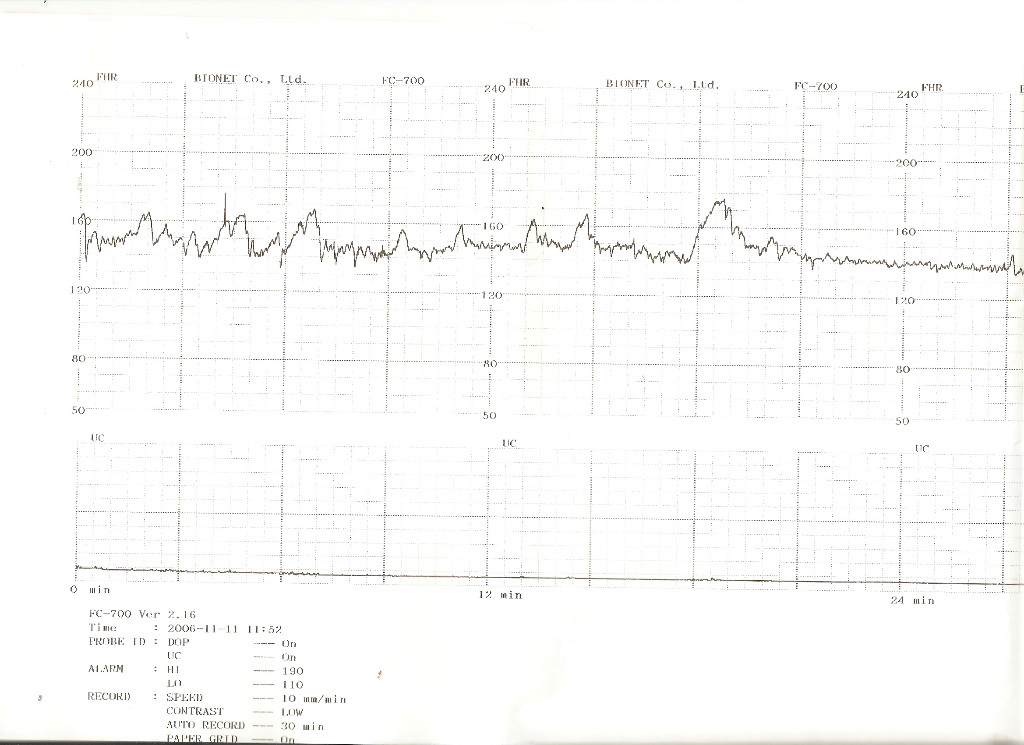
Очень важно, чтобы беременная при обследовании чувствовала себя комфортно — удобно лежала, не нервничала.При этом невозможно, чтобы обследование проводилось натощак или сразу после еды. Дело в том, что любые изменения уровня сахара в крови могут повлиять на результат обследования.
Зачем нужно делать ктг фетальный?
Кроме того, кардиотокография демонстрирует состояние сердца плода, являясь своеобразной расширенной кардиограммой, у которого еще не родился ребенок, с помощью этого обследования можно выявить множество других отклонений в развитии. В первую очередь сюда следует отнести следующие патологии:
- Внутриутробная инфекция;
- Много- и;
- Преждевременное созревание плаценты;
- Угроза преждевременных родов;
- Аномалии развития сердечно-сосудистой системы.
Но важно понимать, что КТГ плода не всегда дает стопроцентный результат, так как бывают случаи, когда полученные данные по определенным причинам недостоверны.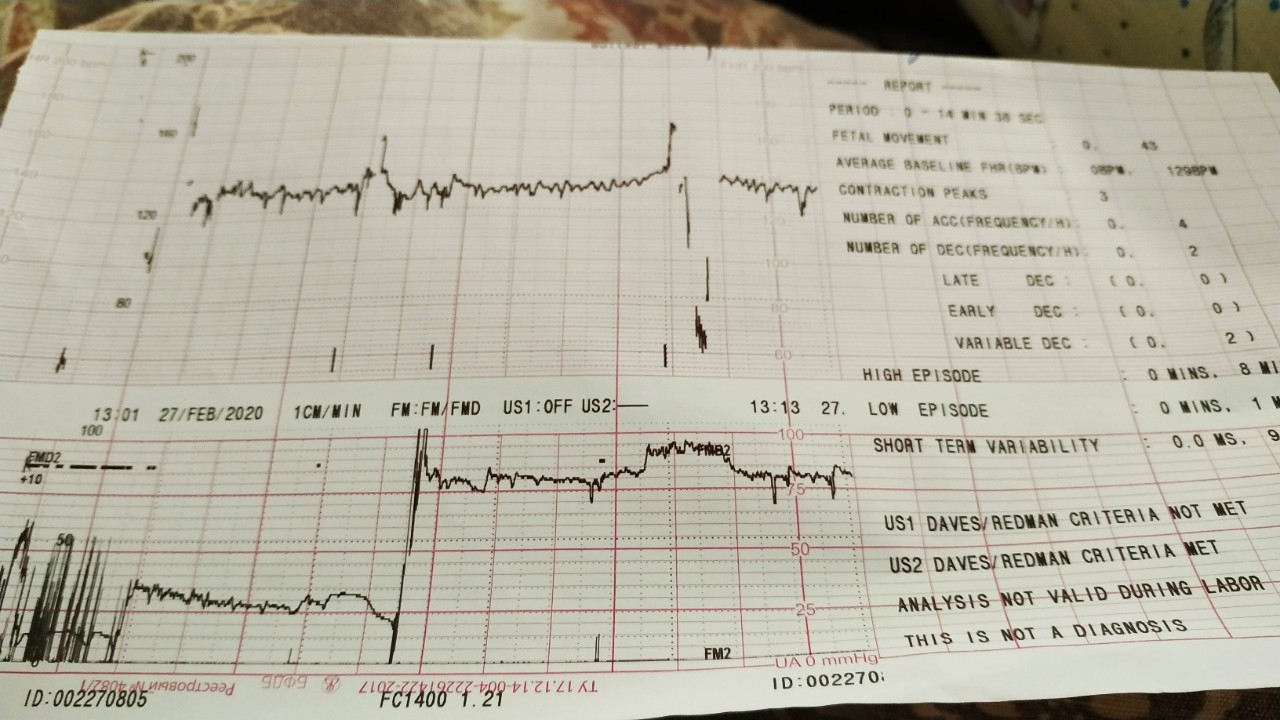 Например, бывает, что ткани детского организма адаптируются к гипоксии, и прибор не исправит недостаток кислорода. Или наоборот, малыш может зацепиться за головку пуповины, мама поправляется перед обследованием или неправильно ест, а прибор выдаст «плохие» результаты. Поэтому, во-первых, очень важно правильно провести процедуру обследования, во-вторых, необходимы и дополнительные исследования, в том числе УЗИ, допплерометрия и т. Д.
Например, бывает, что ткани детского организма адаптируются к гипоксии, и прибор не исправит недостаток кислорода. Или наоборот, малыш может зацепиться за головку пуповины, мама поправляется перед обследованием или неправильно ест, а прибор выдаст «плохие» результаты. Поэтому, во-первых, очень важно правильно провести процедуру обследования, во-вторых, необходимы и дополнительные исследования, в том числе УЗИ, допплерометрия и т. Д.
В какое время и как часто КТГ делают?
КТГ плода назначают не ранее 32 недель, поскольку только к этому времени формируется взаимосвязь между двигательной активностью малыша и его сердечно-сосудистой системой, а также к этому времени уже выполняется установленный цикл сна и бодрствования ребенка. Продолжительность активности составляет примерно 50-60 минут, а остальное — 20-30 минут. При осмотре очень важно точно зафиксировать активную часть при шевелении малыша.Если сделать КТГ до 32 недель, данные будут просто недостоверными.
При нормальном течении беременности КТГ плода делает максимум 1 раз в 10 дней. В случае обнаружения какой-либо патологии обследование проводится регулярно до улучшения состояния.
В случае обнаружения какой-либо патологии обследование проводится регулярно до улучшения состояния.
Также ктг делают после отмирания веретена водой, при стимуляции родов и каждые 3 часа в первый период родов. Но как часто делать КТГ во время родов, врач решает индивидуально в зависимости от осложнений.
Расшифровка КТГ Futal
Результаты, полученные после обследования у кардиотокографа, должен расшифровать врач. Полученные данные, как и при любом анализе или опросе, сравниваются с правилами. Но здесь нет диагнозов — так как опрос наряду с другими методами исследования дает только дополнительные данные. Кроме того, к полученным данным следует относиться осторожно, сравнение этих опросов с этими опросами разумно, и профессионально это может сделать только врач.Но, если вы считаете, что ваш врач недостаточно четко расшифровывает полученных данных, воспользуйтесь таблицей.
| Норма | Возможные нарушения | Серьезные нарушения (угроза жизни ребенка) | |
| Кол-во точек | 9-12 | 6-8 | 5 или меньше |
| BDCS (уд / мин) | 119-160 в состоянии покоя, 130-190 — в активной фазе | 100-119 и более 160 | 100 и менее или более 180 |
| Viorekeliness | в диапазоне 5-25 в минуту | менее 5 или более 25 | менее 5 или более 25 |
| Ритм | токопроводящий или канал | однообразные или слегка потакающие | монотонный или синусоидальный |
| Количество ускорений | 2 и более | меньше 2 или отсутствует | мало или отсутствует |
| Количество замедлений | не | мелкий и короткий | поздно и VERIABEL |
| Индикатор состояния плода (PSP) | меньше 0. 8. 8. | 1,05-2,0 | 2.01-3.0 и выше |
Кардиотокография — важный компонент комплексной оценки состояния плода, наряду с УЗИ и домашними. С помощью этой процедуры врачи фиксируют сокращения матки и сердцебиение, пока не видно малышу. КТГ позволяет выявить любые проблемы и своевременно приступить к их решению.
Врачи, наблюдающие за развитием плода, дают женщинам указания на кардиотокографию с 30 недели, но могут быть выписаны раньше, если есть определенные показания на КТГ при беременности.
Обычно представительницам прекрасного пола советуют проходить КТГ при беременности несколько раз, а именно в течение третьего триместра 2 раза. Если беременность сопровождается осложнениями, то медицинские работники могут назначить дополнительное исследование.
КТГ тратят также во время родов. Это необходимо для того, чтобы определить общее состояние Крохи и принять решение о дальнейшем проведении родового процесса. Особый контроль требует деток, выявленных по результатам УЗИ.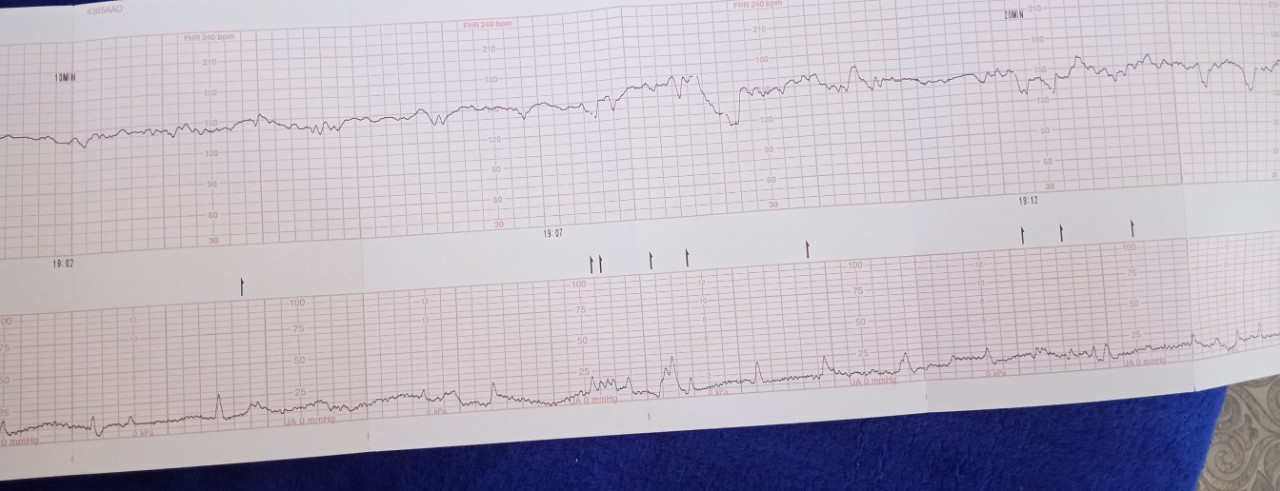
Как делают КТГ при беременности?
Кардиография — безопасная процедура. Это не повредит ни ее матери, ни ребенку.
Вопрос, как делается КТГ при беременности, интересен женщинам, которые никогда не проходили эту процедуру. Она абсолютно беспощадна. Врач просит женщину взять с собой половину помета. Останется только расслабиться и удобно сесть на спину. К животику будет прикреплено несколько датчиков:
- Ультразвуковой, регистрирующий сердцебиение малыша;
- Тензодатор (датчик давления), с помощью которого фиксируются порезы матки.
Кардиотокография проводится в той фазе, для которой характерна активность плода. Запись ведется 30-60 минут. Все данные в виде графиков. Специальная машина фиксирует на бумажной ленте.
Женщина не должна забывать о препарате к КТГ во время беременности. Перед процедурой рекомендуется выспаться, настроиться, забыть обо всех проблемах и страхах и перекусить перед ней.
Можно перед кардиотокографией съесть шоколадку, чтобы ребенок не спал, а был активнее.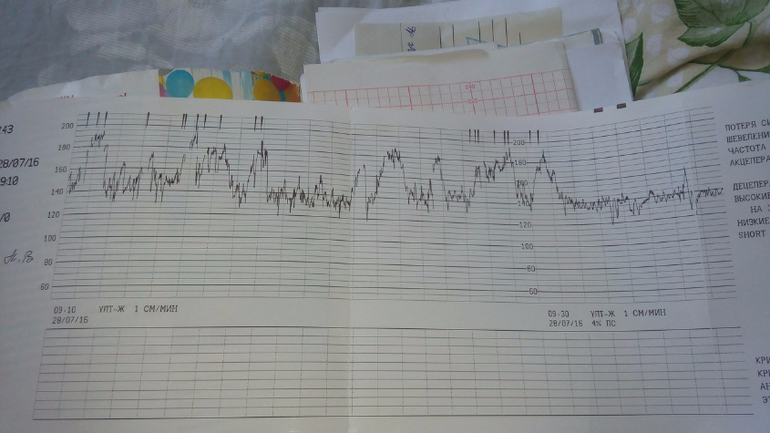 Перед началом исследования необходимо сходить в туалет, так как процедура длится долго.
Перед началом исследования необходимо сходить в туалет, так как процедура длится долго.
Расшифровка КТГ при беременности
Результаты КТГ при беременности врач может показать на бумажной ленте, на которой показаны кривые, или, скажем, назвав количество набранных баллов.
Расшифровать КТГ при беременности дело непростое. Хорошо, если графика не вызывает абсолютно никаких подозрений. Тогда врачу и будущей маме не о чем беспокоиться. Однако в жизни бывают разные случаи.Результаты КТГ могут насторожить. В такой ситуации очень важно не ошибиться. Любое решение должен быть тщательно продуман врачом, ведь каждое действие и слово влияет на ребенка.
Вот наглядный пример, взятый из жизни: молодому врачу, не освоившему стаж, не понравились результаты кардиотокографии одного пациента. Он рассказал о своих опасениях беременной женщине, но она категорически не поверила результатам КТГ плода при беременности.Легко представить, что чувствовала женщина в тот момент.
Специалист вызвал «скорую помощь», так как беспокоился за состояние пациента и жизнь плода. В роддоме в отделении патологии позже выяснилось, что у беременной нет абсолютно никаких отклонений. С каким настроением эта пациентка придет в следующий раз в женский совет?
Было бы хорошо, если бы будущий пестрый научился интерпретировать результаты кардиотокографии в целом.Так можно было бы избежать чрезмерной траты нервов и столкновений с описанным выше инцидентом.
При расшифровке кардиотокографии и диагностики следует учитывать множество факторов, ведь на погодные условия влияют результаты, настроение беременной, сон или активное бодрствование детей. По одним результатам плохой КТГ. Во время беременности не рекомендуется делать выводы о состоянии ребенка в животике, потому что даже у полностью здорового малыша могут быть «подозрительные» графики.
При расшифровке кардиотокограмм врачи учитывают несколько основных параметров: базальный ритм, амплитуду, а также частоту отклонений от нее, мягкую и учащающуюся частоту сердечных сокращений.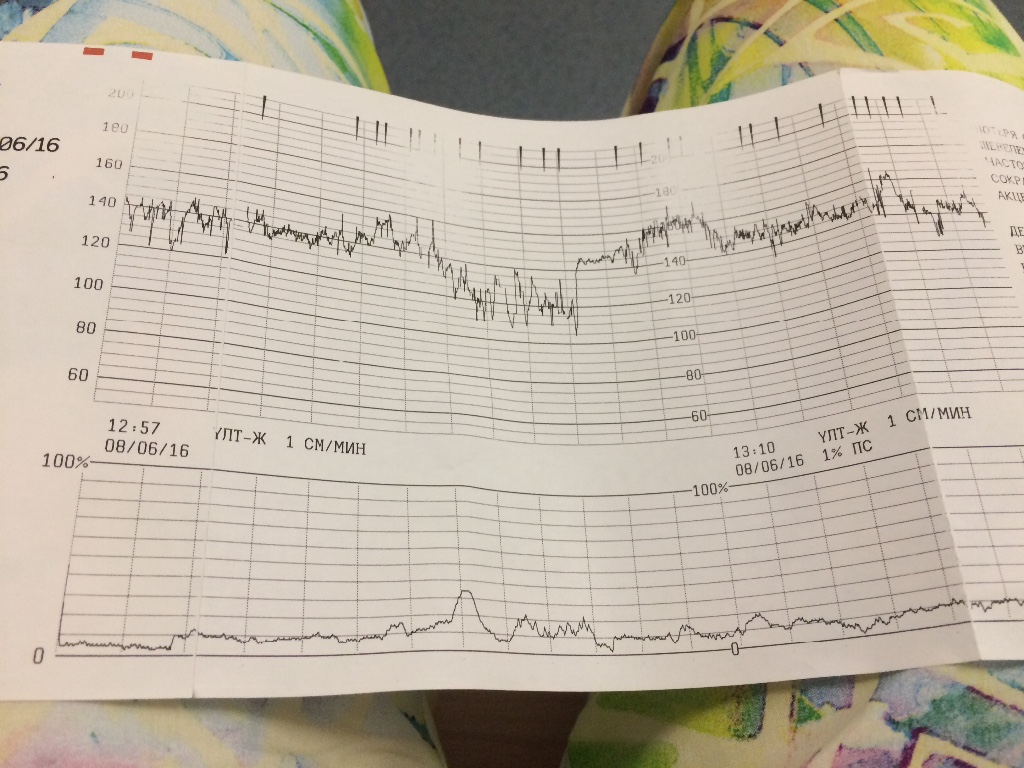 Каждый параметр начисляется 0-2 балла.
Каждый параметр начисляется 0-2 балла.
На завершающем этапе полученные баллы развиваются, и оценивается состояние плода:
- 8-10 баллов — норма КТГ при беременности;
- 6-7 баллов Укажите возможное наличие начальных признаков страданий плода.Врач может назначить дополнительное исследование;
- 5 и менее баллов Указывают на то, что беременной срочно нужна госпитализация и помощь.
Оценка сердечного ритма
Базальный ритм сердечных сокращений плода должен составлять 110-160 выстрелов в минуту. На графике хорошо видно, что взлеты чередуются с падениями. Однако врача не интересуют минимальные или максимальные значения. Он оценивает среднее значение.
Женщина может сама оценить то, что показывает КТГ при беременности. Для этого нужно раздвинуть распечатку на расстояние вытянутой руки и провести пальцем по графику, как бы нарисовав его в виде прямой линии. Уровень, которому объект будет соответствовать вертикальной оси, будет базальным ритмом.
Исследование зубов и зубов
Следующим параметром, который оценивают врачи, является вариабельность сокращений детского сердца. Определив базальный ритм, можно приступать к изучению частоты и амплитуды отклонений от этого ритма.
На графике хорошо видно, что кривые имеют много мелких зубцов и несколько крупных зубцов. На зубках наблюдаются отклонения от основного ритма. Желательно, чтобы на минуту их было не больше 6 штук — это Романс КТГ на 32-39 недель беременности. Однако подсчитать количество мелких зубцов не так-то просто. Врачи часто оценивают амплитуду отклонений — изменения высоты зубов в среднем, которая в норме должна составлять 11-25 ударов в минуту.
Врачам может не понравиться, если изменение высоты зубов составляет 0-10 ударов в минуту.Однако это может быть вполне нормальным явлением, если малыш комфортно чувствует себя в животике матери и спит или срок беременности не превышает 28 недель. При превышении расчетного показателя 25 ударов в минуту медицинские работники начинают подозревать наличие решающего шнура или.
Оценка участников и разгонов
При оценке участниц и сносов на КТА 32–38 недель беременности следует обращать внимание на большие зубы, изображенные на диаграмме. Врачи, делая кардиотокографию на старых инструментах, просят беременных нажимать специальную кнопку движениями ребенка.Современные модели этого не требуют. Они могут регистрировать активность плода. Когда малыш толкается, его сердце бьется чаще на несколько секунд. На схеме это будет представлено в виде растущего большого зуба. Это называется участием. Если на графике за 10-минутный период их не меньше 2, это будет считаться хорошим знаком.
КТГ плода — норма. КТГ плода 36 недель. Как расшифровать КТГ плода
Абсолютно каждая женщина во время беременности беспокоится о том, как развивается ее ребенок, все ли в порядке.Сегодня существуют методы, позволяющие достаточно достоверно оценить состояние плода. Одним из таких методов является кардиотокография (КТГ), которая выявляет взаимосвязь между отклонениями плода и частотой сердечных сокращений.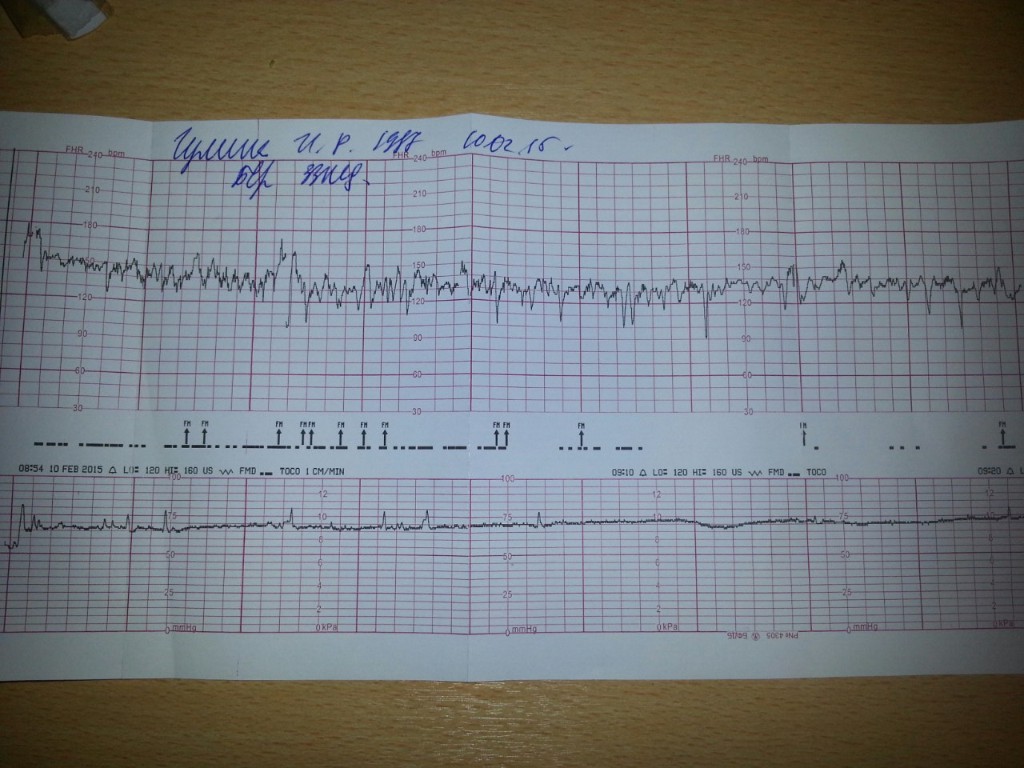 Из этой статьи вы узнаете, что такое КТГ, какие характеристики он оценивает, какие показатели для КТГ плода являются нормой, и что влияет на результаты исследования.
Из этой статьи вы узнаете, что такое КТГ, какие характеристики он оценивает, какие показатели для КТГ плода являются нормой, и что влияет на результаты исследования.
Что такое КТГ?
Кардиотокография основана на регистрации частоты сердечных сокращений плода и ее изменений в зависимости от воздействия внешних раздражителей или активности плода.
Диагностика проводится с помощью двух ультразвуковых датчиков, один из которых укрепляется на животе беременной женщины, предварительно определив зону хорошего слуха сердцебиения ребенка.
Предназначен для регистрации сердечной деятельности плода. Датчик воспринимает ультразвуковой сигнал, отраженный от сердца ребенка, который затем преобразуется электронной системой в мгновенную частоту сердечных сокращений. Второй датчик прикрепляется к животу в области дна матки.Он регистрирует сокращения матки. Для улучшения прохождения ультразвуковых волн датчики обрабатываются специальным гелем. Также современные инструменты оснащены пультом дистанционного управления, нажав на кнопку, беременная женщина может отметить движения плода.
Результаты отображаются на бумажной ленте в виде графика. Здесь также отображаются сокращения матки и шевеления плода. По полученным данным можно судить, прежде всего, о состоянии нервной системы малыша, о его защитно-приспособительных реакциях.Если показатели КТГ плода — норма, значит, малыш чувствует себя комфортно, а развитие идет согласно срокам.
Что требуется для КТГ
Обследование беременной в кабинете Акушер-гинеколог также включает в себя прослушивание сердцебиения ребенка с помощью стетоскопа. Отклонение от нормы частоты пульса (ЧСС) в большую или меньшую сторону говорит о том, что ребенок испытывает дискомфорт. В этом случае врач отправляет будущую маму на более тщательное исследование сердечно-сосудистой системы плода — КТГ.
Существует четкая взаимосвязь между самочувствием беременной и плода. Итак, если беременность протекала спокойно, без внутриутробного инфицирования, угрозы прерывания, гестоза, результаты КТГ, скорее всего, будут в норме. Если при хорошем самочувствии беременной наблюдаются подозрительные результаты КТГ, необходимо через неделю провести повторное обследование.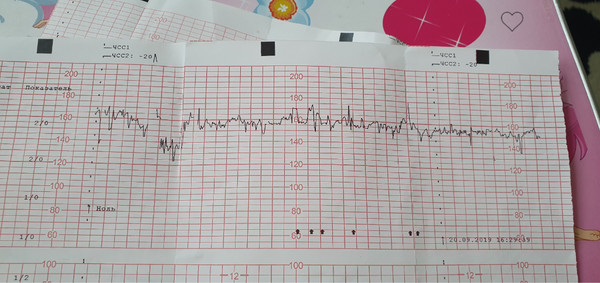
При серьезных изменениях состояния здоровья у беременной необходимо проводить КТГ как можно чаще, чтобы вовремя не допустить возникновения патологий в развитии плода и принять необходимые меры.
Особенности исследования
КТГ назначают обычно после 32 недель беременности, поскольку только к этому времени наступает созревание нервно-мышечных импульсов, и метод становится наиболее информативным.
Например, для КТГ плода норма 33 недели -Наличие на графике более двух ускорений. К этому времени они вызваны реакцией нервной системы на движения плода или на внешние факторы. В более ранние времена ускорения могут быть связаны с условиями внутриутробного существования плода, поэтому исследования могут привести к ложным результатам.
Также к этому времени плод имеет циклическую активность и покой, что имеет большое значение для данного исследования. Когда КТГ проводится в период покоя плода, результаты всегда будут положительными, даже если на самом деле имеется высокая степень гипоксии.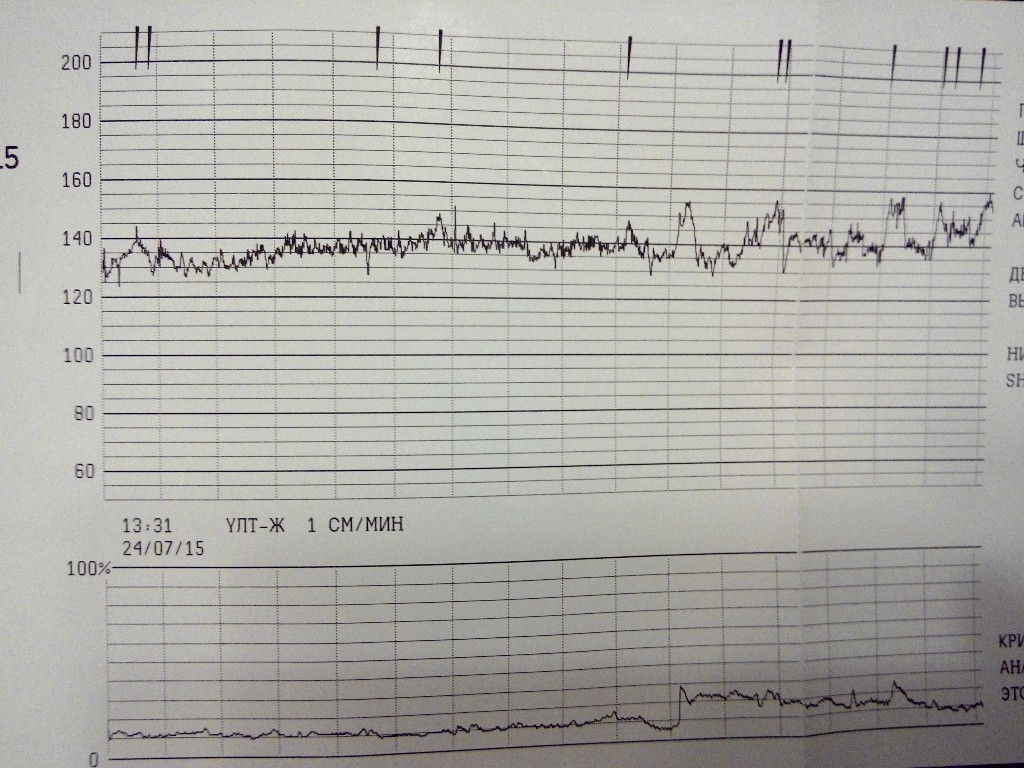 Поэтому исследование следует проводить не менее 40 минут. За это время у плода обязательно повысится двигательная активность, что позволит регистрировать изменения частоты сердечных сокращений во время его движения.
Поэтому исследование следует проводить не менее 40 минут. За это время у плода обязательно повысится двигательная активность, что позволит регистрировать изменения частоты сердечных сокращений во время его движения.
Очень важно, чтобы женщина во время учебы чувствовала себя спокойно и комфортно.Неудобное положение или яркие эмоции могут спровоцировать более активные движения плода, что приведет к ложным результатам. Обычно во время процедуры женщина сидит в удобном кресле или ложится на кушетку на бок.
Чтобы понять, как расшифровать КТГ плода, разберем подробно, по каким параметрам она оценивается.
Базальная частота пульса
Базальная частота пульса — это средняя частота пульса плода, рассчитанная за 10-20 минут. Определяют его при отсутствии шевеления плода между сокращениями матки без внешних раздражителей, без учета ускорений и замедлений.
На КТГ плода норма ГСКС 110-160 ударов в минуту. Тахикардия, то есть превышение нормы базальной ЧСС, может наблюдаться при гипоксии плода, анемии, пороках развития и сердечной недостаточности плода, а также при лихорадочном состоянии беременной, наличии внутриутробной инфекции, и функция щитовидной железы.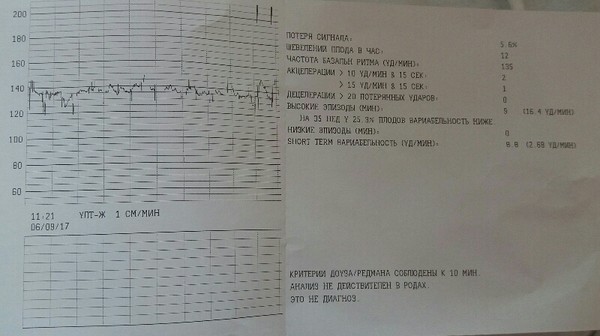 Прием лекарств, обладающих кардиостимулирующим действием, может привести к учащению пульса плода.
Прием лекарств, обладающих кардиостимулирующим действием, может привести к учащению пульса плода.Понижение базального уровня ниже нормы (брадикардия) может быть следствием гипоксии, пороков сердца плода, а также пониженного артериального давления матери, гипоксемии, длительного сдавления пуповины, наличия у беременной женщины цитомегаловирусной инфекции. .
Вариабельность сердечного ритма
Этот параметр характеризуется наличием мгновенных колебаний — отклонений сердечного ритма от базального уровня. При анализе КТГ обычно изучают амплитуду мгновенных колебаний, по характеру которых возникают малые колебания (отклонение менее трех уд / мин), средние колебания (3-6 уд / мин), высокие (амплитуда более чем 6 уд / мин).
Для КТГ плода нормой 36 недель являются высокие колебания, которые свидетельствуют о самочувствии плода.Наличие невысоких колебаний говорит о патологиях в ее развитии.
Особое внимание при анализе кардиотокограмм уделяется медленным колебаниям. В зависимости от их амплитуды различают монотонный тип, для которого малая амплитуда колебаний (от 0 до 5 ударов в минуту), переходный тип с амплитудой от 6 до 10 ударов в минуту, волнообразный (от 11 до 25 ударов в минуту). ) и прыжкового типа (амплитуда выше 25 ударов в минуту). Увеличение амплитуды колебаний может быть связано с умеренной гипоксией плода, а также с воздействием внешних раздражителей, стимулирующих его нервную систему.Уменьшение амплитуды колебаний может быть вызвано сильной гипоксией, приводящей к угнетению функции нервной системы плода, употреблением наркотических средств, транквилизаторов.
В зависимости от их амплитуды различают монотонный тип, для которого малая амплитуда колебаний (от 0 до 5 ударов в минуту), переходный тип с амплитудой от 6 до 10 ударов в минуту, волнообразный (от 11 до 25 ударов в минуту). ) и прыжкового типа (амплитуда выше 25 ударов в минуту). Увеличение амплитуды колебаний может быть связано с умеренной гипоксией плода, а также с воздействием внешних раздражителей, стимулирующих его нервную систему.Уменьшение амплитуды колебаний может быть вызвано сильной гипоксией, приводящей к угнетению функции нервной системы плода, употреблением наркотических средств, транквилизаторов.Ускорение
Ускорение — это временное повышение частоты сердечных сокращений минимум на 15 ударов в минуту по сравнению с базальным уровнем и продолжительностью более 15 секунд. На кардиотокограмме они выглядят как высокие зубчики. Ускорения — это реакция на внешние раздражители, сокращения матки, на движения ребенка.Их наличие на КТГ плода — норма.
Замедление
Замедление называется снижением частоты ЧСС плода не менее 15 ударов в минуту, продолжительностью более 15 секунд. На диаграмме показано, насколько значительны полости. Различают ранние, поздние и переменные замедления. Кроме того, по амплитуде они классифицируются как легкие со снижением ЧСС до 30 уд / мин, умеренные — 30-45 уд / мин и тяжелые — от 45 уд / мин. Уменьшение частоты сердечных сокращений может происходить в результате нарушения плацентарного кровотока, гипоксии миокарда и сдавления пуповины.
На диаграмме показано, насколько значительны полости. Различают ранние, поздние и переменные замедления. Кроме того, по амплитуде они классифицируются как легкие со снижением ЧСС до 30 уд / мин, умеренные — 30-45 уд / мин и тяжелые — от 45 уд / мин. Уменьшение частоты сердечных сокращений может происходить в результате нарушения плацентарного кровотока, гипоксии миокарда и сдавления пуповины.
КТГ плода. Норма показателей
Для оценки состояния плода Всемирной организацией здравоохранения разработаны рекомендации, в которых указаны минимальные и максимальные допустимые значения по каждому из параметров. Согласно этим рекомендациям КТГ плода (норма 33 нед) должна иметь следующие значения:
- Базальный уровень сердцебиения: 110-160 уд / мин.
- Вариабельность ЧСС в диапазоне 5-25 уд / мин.
- Два или более ускорения за 10 минут.
- Отсутствие глубоких замедлений.
Стоит отметить, что для КТГ плода норма 35 недель и более такая же, как и в 33 недели.
Оценка состояния плода по баллам
Расшифруйте результаты КТГ по 10-балльной системе, оценивая каждый критерий от 0 до 2 баллов. Для КТГ плода норма 36 недель, как и на протяжении всего третьего триместра, составляет 9-10 баллов, при сумме баллов от 6 до 8 это свидетельствует о кислородном голодании (гипоксии) без угрозы экстренной ситуации, это свидетельствует о кислородном голодании (гипоксии). необходимо повторить процедуру КТГ через неделю;
, если 5 баллов и менее — значит, ребенок испытывает сильнейшее кислородное голодание, которое может привести к серьезным неврологическим проблемам, необходимо принять экстренные меры. Следует помнить, что даже если КТГ плода будет 8 баллов или чуть ниже, не нужно пугаться раньше времени. В этом типе исследования, как и во многих других, есть факторы, влияющие на информативность показаний. Результаты сильно зависят, например, от того, спит ребенок или бодрствует. Опытные врачи при расшифровке кардиотокограмм учитывают такие факторы, как погодные условия, настроение беременной, уровень глюкозы в крови женщины. Если данные КТГ не соответствуют норме, врач назначит дополнительное обследование. Обычно кардиотокографию проводят дважды в третьем триместре беременности, но в некоторых случаях и больше, например, при многоплодной беременности, повышенном артериальном давлении, инфекциях, диабете, неудовлетворительных результатах УЗИ, кровотечениях, преждевременных родах.
Если данные КТГ не соответствуют норме, врач назначит дополнительное обследование. Обычно кардиотокографию проводят дважды в третьем триместре беременности, но в некоторых случаях и больше, например, при многоплодной беременности, повышенном артериальном давлении, инфекциях, диабете, неудовлетворительных результатах УЗИ, кровотечениях, преждевременных родах.
Возможные ошибки в интерпретации данных КТГ
- Ребенок в утробе матери находится в постоянном движении. Иногда он может давить на головку пуповины, из-за чего на короткое время нарушается кровоток в сосудах пуповины, что отражается на результатах КТГ.В этом случае кардиотокограмма будет патологической при хорошем состоянии плода.
- Иногда при кислородном голодании у плода включаются защитные реакции: снижение потребления кислорода тканями и повышение устойчивости к гипоксии. В таких случаях страдает ребенок, но на КТГ это не отражается.
- При развитии патологии возможно снижение способности тканей воспринимать кислород при его нормальном содержании в крови, из-за чего плод не реагирует, и КТГ будет в норме, хотя и страдает недостатком кислорода.

Учитывая все вышесказанное, нужно понимать, что КТГ плода при беременности — очень важный метод диагностики, но для получения полной картины происходящего необходимо сравнить данные КТГ с другими исследованиями. На сегодняшний день широко используются ультразвуковая диагностика и допплерография.
Где сделать КТГ плода
КТГ проводится бесплатно во всех женских консультациях. Можно проводить исследования в частных медицинских центрах, но уже на платной основе.
Некоторые будущие мамы опасаются проводить разного рода исследования во время беременности, считая, что они могут навредить здоровью будущего малыша. Кардиотокография абсолютно безопасна, и ее можно проводить сколько угодно раз без риска для здоровья.К тому же он безболезненный, не вызывает неприятных ощущений.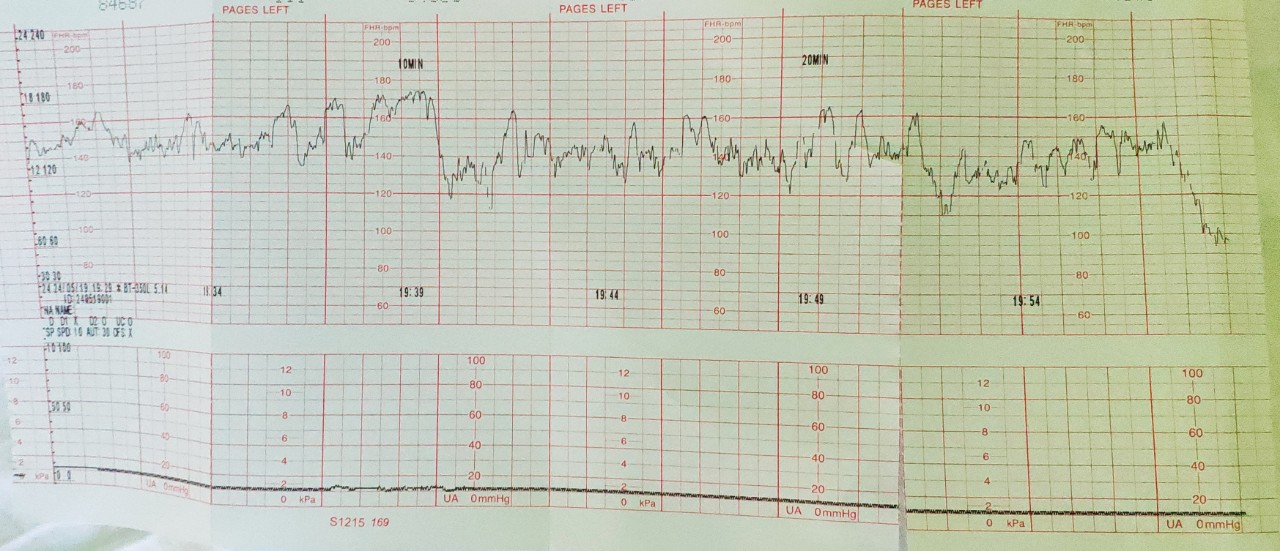
Желаем легкой беременности и крепкого здоровья!
p>| 14 | 2448 | Коэффициент риска (M-H, случайный, 95% ДИ) | 1,08 [0,86, 1,36] | |
| 1,1 25 мкг | 627 | Коэффициент риска (M-H, случайный, 95% ДИ) | 0,71 [0,27, 1,90] | |
| 1.2 50 мкг | 7 | 1249 | Отношение риска (M-H, случайное, 95% ДИ) | 1,22 [0,93, 1,61] |
| 1,3 100 мкг | 3 | 394 | (Риск 607 M-H, случайный, 95% доверительный интервал) | 0,98 [0,63, 1,55] |
| 1,4 200 мкг | 1 | 178 | Коэффициент риска (M-H, случайный доверительный интервал 95%) | 1,03 [ 0,64, 1,67] |
| 29 | 5503 | Коэффициент риска (M-H, случайный, 95% доверительный интервал) | 0. 71 [0,47, 1,08] 71 [0,47, 1,08] | |
| 2,1 25 мкг | 3 | 627 | Коэффициент риска (M-H, случайный, 95% ДИ) | 0,30 [0,07, 1,19] |
| 2,26 50 мкг | ||||
| 2,26 | 16 | 2507 | Коэффициент риска (M-H, случайный, 95% ДИ) | 0,41 [0,23, 0,70] |
| 2,3 100 мкг | 8 | 1187 | Коэффициент риска (M- Случайно, 95% ДИ) | 1,11 [0,66, 1,87] |
| 2,4 200 мкг | 2 | 1182 | Отношение риска (M-H, Случайное, 95% ДИ) | 1.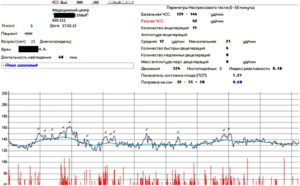 61 [1,07, 2,43] 61 [1,07, 2,43] |
| 35 | 6326 | Коэффициент риска (M-H, случайный, 95% ДИ) | 0,93 [0,81, 1,07] | |
| 3,1 25 мкг 2 | 9060407 | Отношение риска (M-H, случайное, 95% ДИ) | 0,55 [0,11, 2,68] | |
| 3,2 50 мкг | 20 | 3348 | Отношение риска (M-H, случайное, 95 % ДИ) | 0,95 [0,79, 1,14] |
| 3,3 100 мкг | 12 | 1389 | Коэффициент риска (M-H, случайный, 95% ДИ) | 0. 85 [0,66, 1,09] 85 [0,66, 1,09] |
| 3,4 200 мкг | 2 | 1182 | Коэффициент риска (M-H, случайный, 95% доверительный интервал) | 1,22 [1,00, 1,48] |
| 10607 | 1772 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0,90 [0,60, 1,33] | |
| 4,1 25 мкг | 1 | 200 | Коэффициент риска (M-H, фиксированный, 95 % ДИ) | 0,0 [0,0, 0,0] |
| 4,2 50 мкг | 6 | 1203 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0.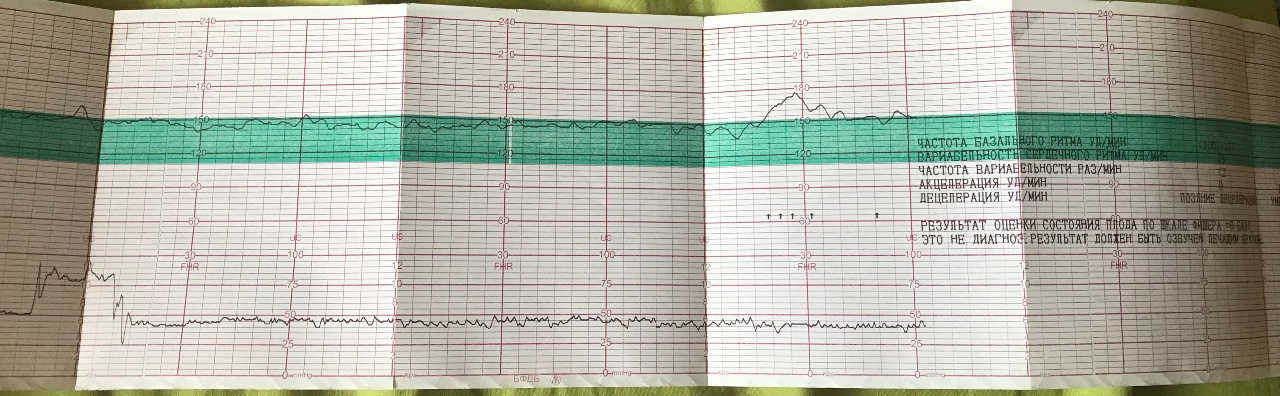 90 [0,60, 1,33] 90 [0,60, 1,33] |
| 4,3 100 мкг | 2 | 191 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0,0 [0,0, 0,0] |
| 4,4 200 мкг | 1 | 178 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0,0 [0,0, 0,0] |
| 9 | 1389 | Коэффициент риска (M-H, фиксированный, 95 % ДИ) | 2,0 [0,19, 20,90] | |
| 5,1 25 мкг | 1 | 200 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0. 0 [0,0, 0,0] 0 [0,0, 0,0] |
| 5,2 50 мкг | 6 | 971 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 2,0 [0,19, 20,90] |
| 5,3 100 мкг | 1 | 40 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0,0 [0,0, 0,0] |
| 5,4 200 мкг | 1 | 178 | Коэффициент риска (M-H, Фиксированный, 95% доверительный интервал) | 0,0 [0,0, 0,0] |
| 1 | 200 | Коэффициент риска (M-H, фиксированный, 95% доверительный интервал) | 0. 0 [0,0, 0,0] 0 [0,0, 0,0] | |
| 6,1 25 мкг | 1 | 200 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0,0 [0,0, 0,0] |
| 31 | 5756 | Коэффициент риска (M-H, случайный, 95% ДИ) | 1,20 [1,08, 1,34] | |
| 7,1 25 мкг | 3 | 627 | Коэффициент риска (M-H, случайный, 95% ДИ) | 0,77 [0,27, 2,23] |
| 7,2 50 мкг | 18 | 2930 | Коэффициент риска (M-H, случайный, 95% ДИ) | 1.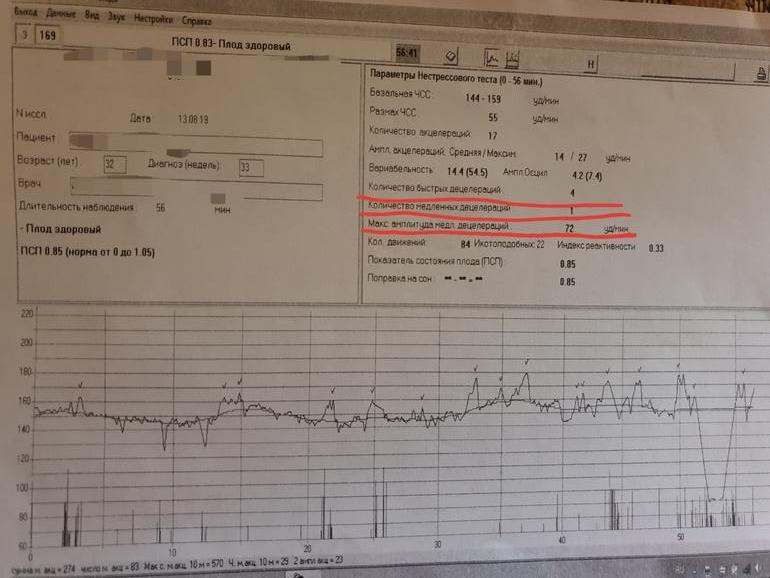 44 [1,15, 1,79] 44 [1,15, 1,79] |
| 7,3 100 мкг | 8 | 1017 | Коэффициент риска (M-H, случайный, 95% ДИ) | 1,05 [0,90, 1,22] |
| 7,4 200 мкг | 2 | 1182 | Коэффициент риска (M-H, случайный, 95% ДИ) | 1,01 [0,93, 1,09] |
| 18 | 2621 | Коэффициент риска (M-H, случайный, 95 % ДИ) | 0,69 [0,46, 1,03] | |
| 8,1 25 мкг | 3 | 627 | Коэффициент риска (M-H, случайный, 95% ДИ) | 0. 47 [0,19, 1,16] 47 [0,19, 1,16] |
| 8,2 50 мкг | 9 | 1318 | Отношение риска (M-H, случайное, 95% ДИ) | 0,75 [0,44, 1,27] |
| 8,3 100 мкг 90 | 6 | 676 | Коэффициент риска (M-H, случайный, 95% ДИ) | 0,75 [0,33, 1,71] |
| 8 | 2276 | Коэффициент риска (M-H, фиксированный, 95 % ДИ) | 0,0 [0,0, 0,0] | |
| 9,1 25 мкг | 1 | 200 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0. 0 [0,0, 0,0] 0 [0,0, 0,0] |
| 9,2 50 мкг | 6 | 1072 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0,0 [0,0, 0,0] |
| 9,3 200 мкг | 1 | 1004 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0,0 [0,0, 0,0] |
| 5 | 1859 | Коэффициент риска (M-H, фиксированный, 95 % ДИ) | 1,03 [0,96, 1,11] | |
| 10,1 25 мкг | 1 | 200 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 3. 0 [0,12, 72,77] 0 [0,12, 72,77] |
| 10,2 50 мкг | 3 | 655 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 1,06 [0,95, 1,19] |
| 10,3 200 мкг | 1 | 1004 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 1,01 [0,91, 1,11] |
| 18 | 3485 | Коэффициент риска (M-H, фиксированный, 95 % ДИ) | 1,03 [0,86, 1,22] | |
| 11,1 25 мкг | 1 | 200 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 1. 0 [0,14, 6,96] 0 [0,14, 6,96] |
| 11,2 50 мкг | 11 | 1767 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 1,04 [0,82, 1,30] |
| 11326 100 м3 | 5 | 514 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 1,44 [0,92, 2,27] |
| 11,4 200 мкг | 1 | 1004 | Коэффициент риска (M Фиксированный, 95% ДИ) | 0,85 [0,61, 1,18] |
| 24 | 3634 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 1.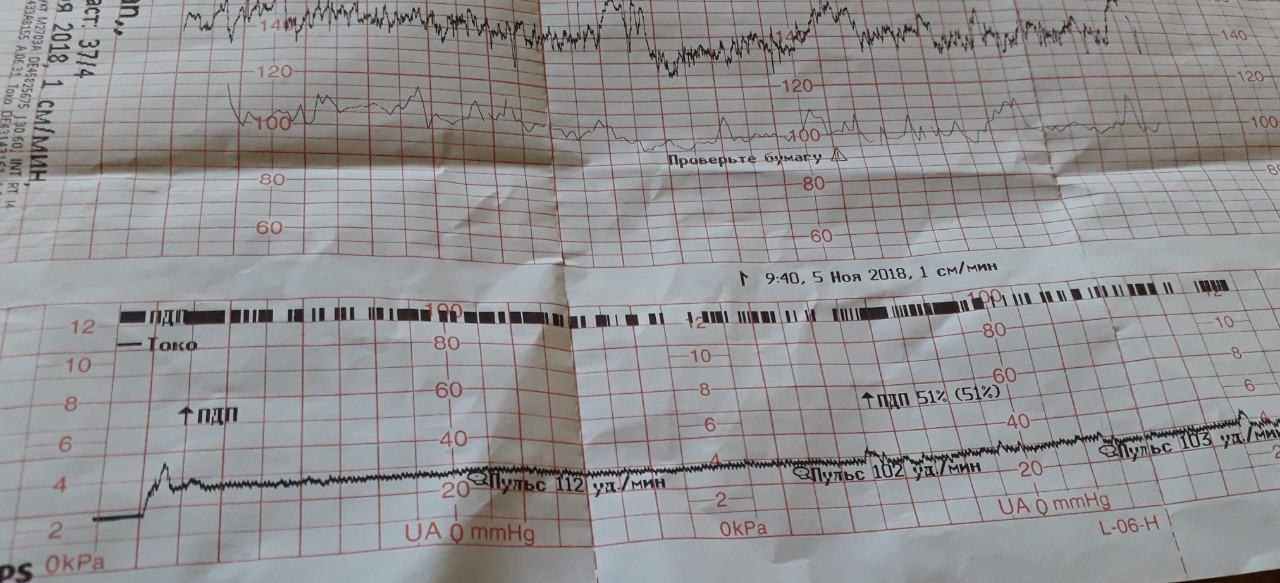 22 [1,03, 1,44] 22 [1,03, 1,44] | |
| 12,1 25 мкг | 2 | 420 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 1,18 [0,74, 1,88] |
| 12326 50 мкг | 13 | 2194 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 1,27 [1,02, 1,59] |
| 12,3 100 мкг | 9 | 1020 | Коэффициент риска (M Фиксированный, 95% ДИ) | 1,12 [0,82, 1,54] |
| 19 | 4009 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0.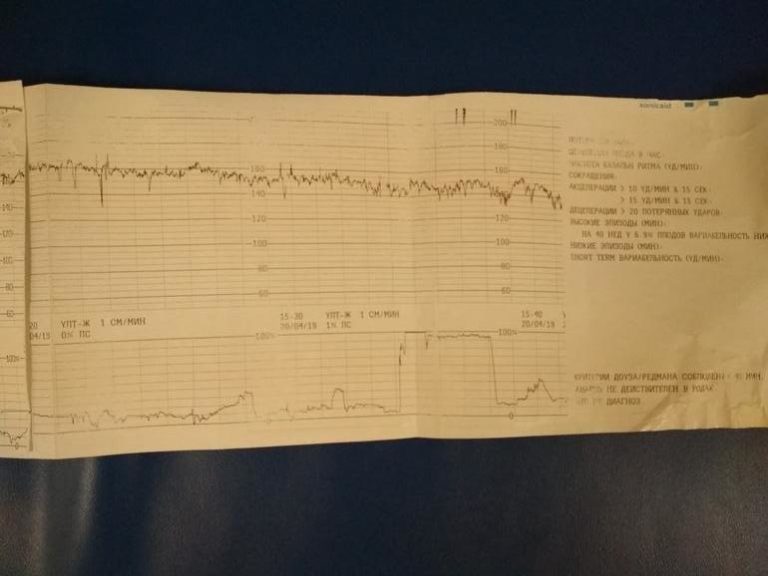 60 [0,44, 0,82] 60 [0,44, 0,82] | |
| 13,1 25 мкг | 3 | 627 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0,38 [0,15, 1,02] |
| 13326 50 мкг | 10 | 1701 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0,54 [0,33, 0,87] |
| 13,3 100 мкг | 4 | 499 | Коэффициент риска (M Фиксированный, 95% ДИ) | 0,45 [0,17, 1,22] |
| 13,4 200 мкг | 2 | 1182 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0.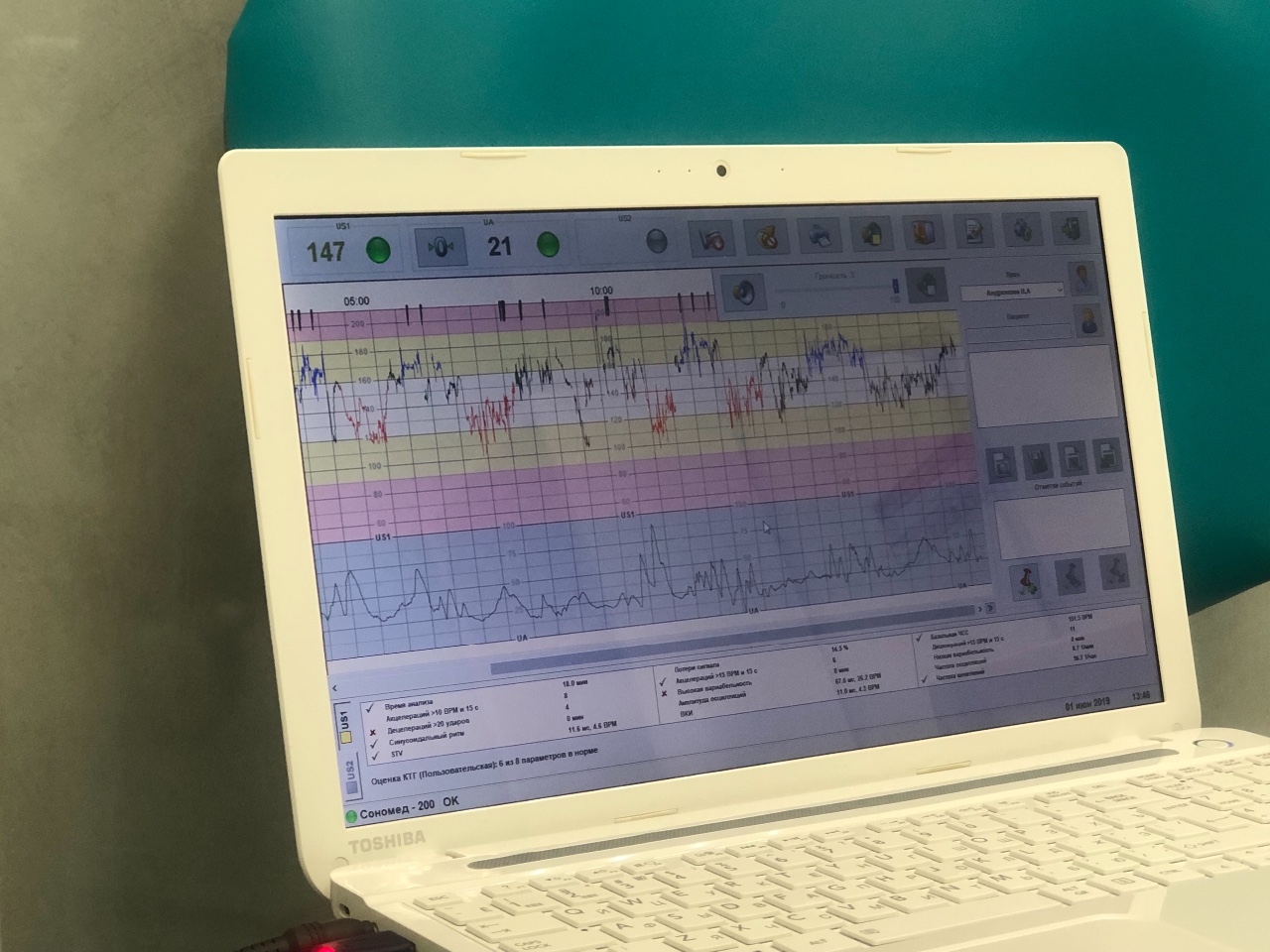 83 [0,51, 1,37] 83 [0,51, 1,37] |
| 22 | 4170 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 1,02 [0,86, 1,20] | |
| 14,1 25 мкг 2 | 9060427 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0,66 [0,27, 1,64] | |
| 14,2 50 мкг | 10 | 1648 | Коэффициент риска (M-H, фиксированный, 95 % ДИ) | 1,03 [0,80, 1,32] |
| 14,3 100 мкг | 9 | 913 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0.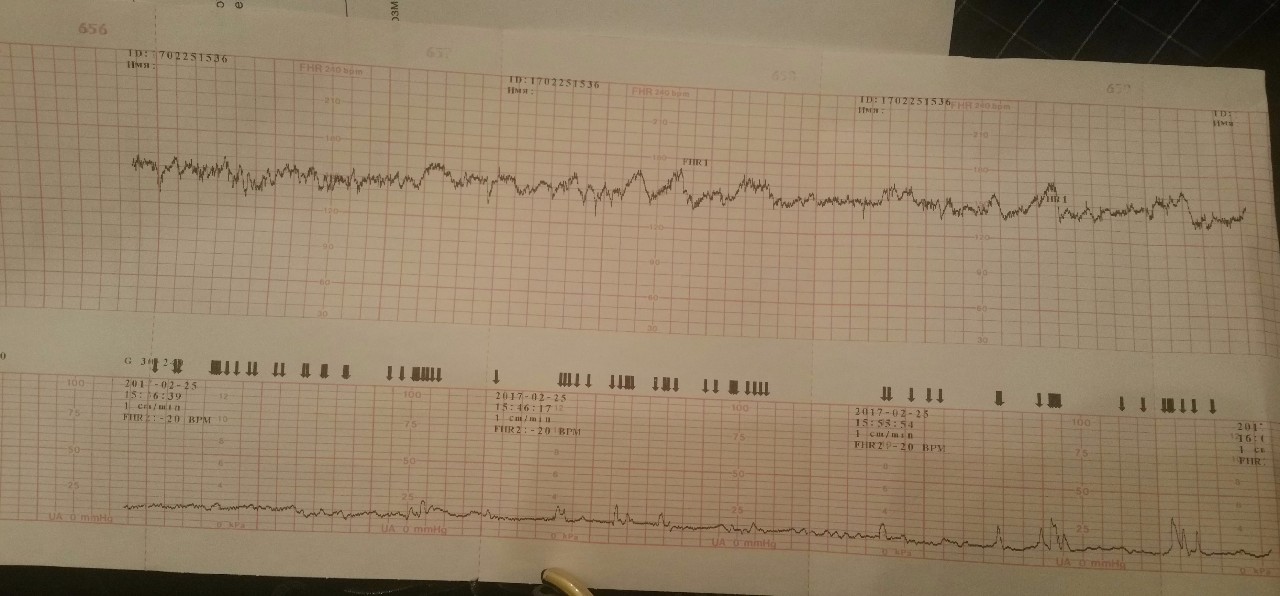 90 [0,65, 1,25] 90 [0,65, 1,25] |
| 14,4 200 мкг | 2 | 1182 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 1,22 [0,85, 1,75] |
| 5 | 90601014 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0,33 [0,01, 8,10] | |
| 15,1 25 мкг | 0 | 0 | Коэффициент риска (M-H, фиксированный, 95 % ДИ) | 0,0 [0,0, 0,0] |
| 15,2 50 мкг | 4 | 907 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0.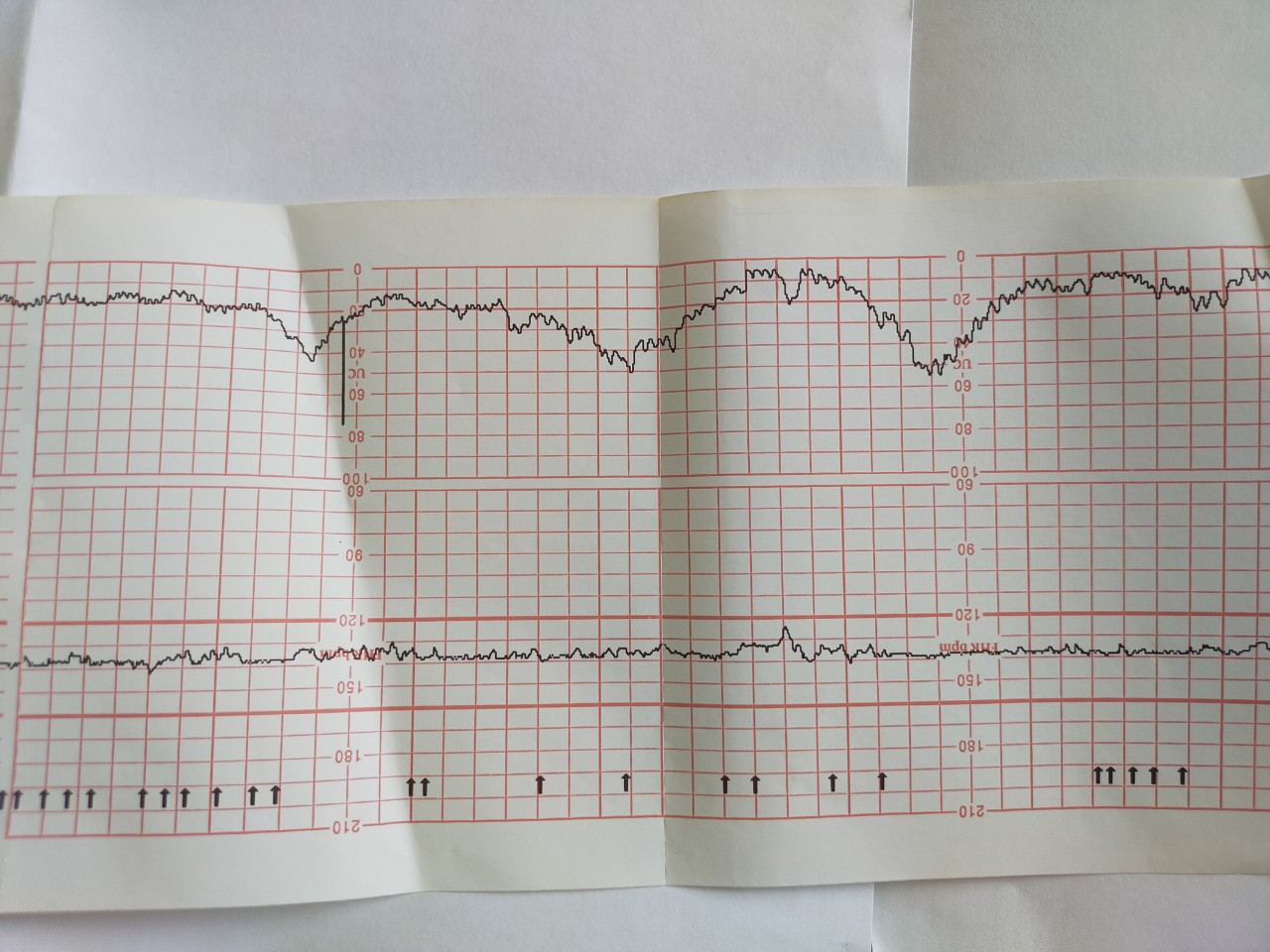 33 [0,01, 8,10] 33 [0,01, 8,10] |
| 15,3 100 мкг | 1 | 107 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0,0 [0,0, 0,0] |
| 9 9032 | 1434 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0,0 [0,0, 0,0] | |
| 16,1 25 мкг | 0 | 0 | Коэффициент риска (M-H, фиксированный, 95 % ДИ) | 0,0 [0,0, 0,0] |
| 16,2 50 мкг | 4 | 797 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0. 0 [0,0, 0,0] 0 [0,0, 0,0] |
| 16,3 100 мкг | 5 | 459 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0,0 [0,0, 0,0] |
| 16,4 200 мкг | 1 | 178 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0,0 [0,0, 0,0] |
| 3 | 447 | Коэффициент риска (M-H, фиксированный, 95 % ДИ) | 0,89 [0,53, 1,50] | |
| 17,1 25 мкг | 0 | 0 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0.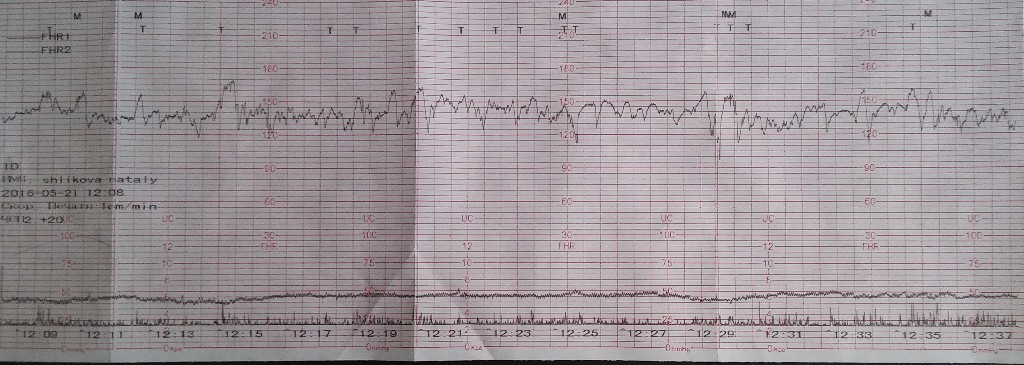 0 [0,0, 0,0] 0 [0,0, 0,0] |
| 17,2 50 мкг | 1 | 173 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0,87 [0,49, 1,55] |
| 17,3 100 мкг 90 | 2 | 274 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0,97 [0,29, 3,21] |
| 9 | 1563 | Коэффициент риска (M-H, фиксированный, 95 % ДИ) | 1,22 [0,94, 1,60] | |
| 18,1 25 мкг | 3 | 627 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 1. 59 [1,03, 2,47] 59 [1,03, 2,47] |
| 18,2 50 мкг | 4 | 777 | Коэффициент риска (M-H, фиксированный, 95% доверительный интервал) | 0,98 [0,70, 1,38] |
| 100 мкг | 2 | 159 | Коэффициент риска (M-H, фиксированный, 95% CI) | 3,04 [0,49, 18,78] |
| 10 | 1635 | Коэффициент риска (95 M-H, фиксированный, % ДИ) | 1,27 [0,90, 1,79] | |
| 19,1 25 мкг | 3 | 627 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 1.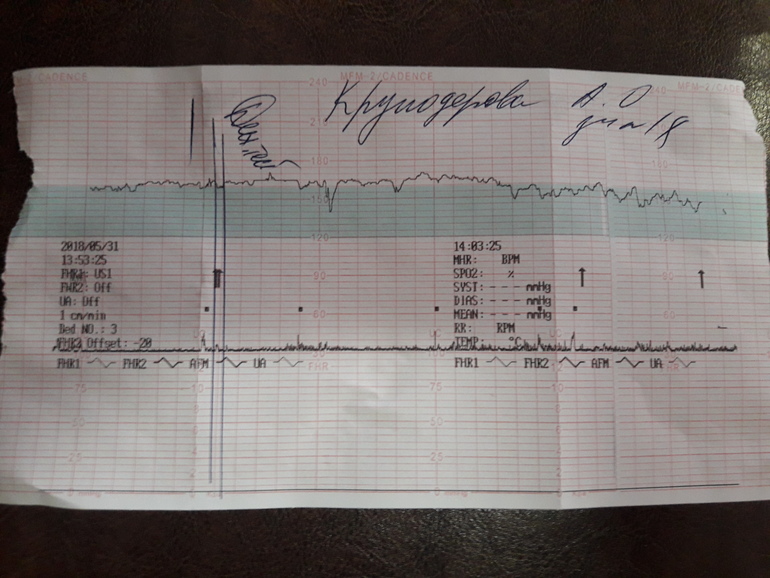 62 [0,90, 2,93] 62 [0,90, 2,93] |
| 19,2 50 мкг | 5 | 797 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0,98 [0,62, 1,53] |
| 100 мкг | 2 | 211 | Коэффициент риска (M ‐ H, фиксированный, 95% CI) | 3,04 [0,63, 14,59] |
| 14 | 2300 | Коэффициент риска (95% H, фиксированный, % ДИ) | 1,23 [0,78, 1,95] | |
| 20,1 25 мкг | 3 | 627 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 1. 52 [0,63, 3,63] 52 [0,63, 3,63] |
| 20,2 50 мкг | 7 | 1226 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 1,06 [0,58, 1,92] |
| 20326 100 мкг | 4 | 447 | Коэффициент риска (M-H, фиксированный, 95% CI) | 1,57 [0,42, 5,85] |
| 10 | 1478 | Коэффициент риска (M-H, фиксированный, 95 % ДИ) | 0,57 [0,34, 0,95] | |
| 21,1 25 мкг | 2 | 420 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0.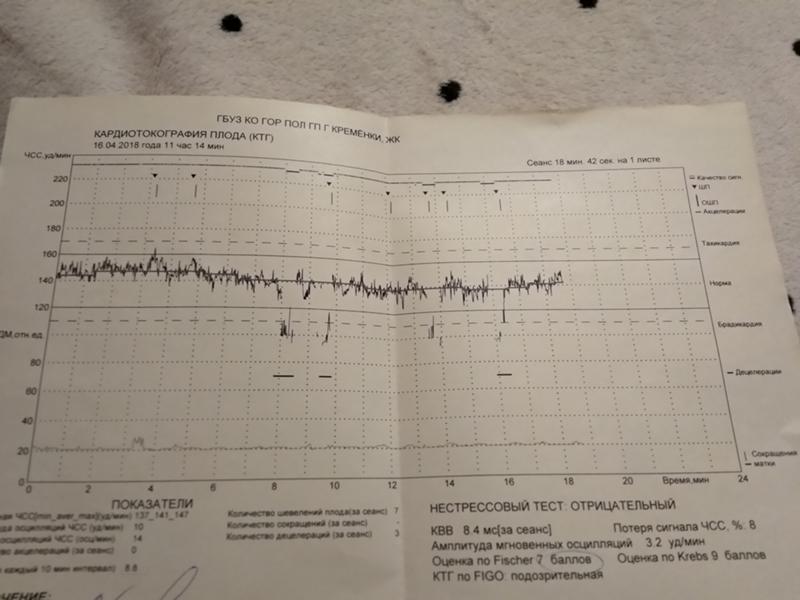 64 [0,17, 2,40] 64 [0,17, 2,40] |
| 21,2 50 мкг | 4 | 698 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0,66 [0,35, 1,25] |
| 21326 100 мкг | 4 | 360 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0,37 [0,12, 1,13] |
| 1 | 204 | Коэффициент риска (M-H, фиксированный, 95 % ДИ) | 1,19 [0,08, 18,82] | |
| 22,1 25 мкг | 0 | 0 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0.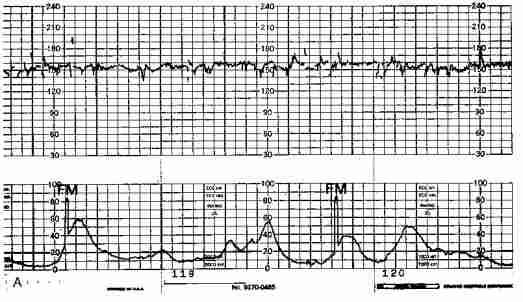 0 [0,0, 0,0] 0 [0,0, 0,0] |
| 22,2 50 мкг | 1 | 204 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 1,19 [0,08, 18,82] |
| Отношение риска (M-H, случайное, 95% доверительный интервал) | Только промежуточные итоги | |||
| 23,1 Высокое качество | 13 | 2248 | Отношение риска (M-H, случайное, 95% доверительный интервал) | 1,05 [0,81, 1,37] |
| 23,2 Неизвестно / низкое качество | 1 | 59 | Коэффициент риска (M-H, случайный, 95% доверительный интервал) | 0.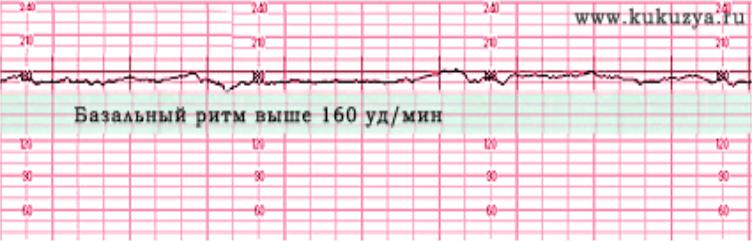 89 [0,50, 1,58] 89 [0,50, 1,58] |
| 3 | 539 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0,88 [0,43, 1,80] | |
| 24,1 25 мкг 1 | 9060207 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 1,05 [0,07, 16,56] | |
| 24,2 50 мкг | 2 | 332 | Коэффициент риска (M-H, фиксированный, 95 % ДИ) | 0,86 [0,41, 1,82] |
| 28 | Коэффициент риска (M-H, случайный, 95% доверительный интервал) | Только промежуточные итоги | ||
25. 1 Высокое качество 1 Высокое качество | 18 | 3911 | Коэффициент риска (M-H, случайный, 95% ДИ) | 0,66 [0,39, 1,13] |
| 25,2 Неизвестно / низкое качество | 10 | 1392 | Риск Соотношение (M-H, случайное, 95% ДИ) | 0,64 [0,28, 1,49] |
| 34 | 5948 | Отношение риска (M-H, случайное, 95% доверительный интервал) | 0,91 [0,79 , 1,06] | |
| 26,1 Высокое качество | 19 | 4010 | Коэффициент риска (M-H, случайный, 95% доверительный интервал) | 0. 86 [0,71, 1,03] 86 [0,71, 1,03] |
| 26,2 Неизвестно / низкое качество | 15 | 1938 | Коэффициент риска (M-H, случайный, 95% ДИ) | 1,01 [0,78, 1,31] |
что такое процедура и расшифровка
В течение всего срока беременности женщине необходимо пройти ряд исследований, в том числе УЗИ. С помощью УЗИ можно определить состояние плода, полезность его развития и при необходимости своевременно назначить лечение или принять принципиальное решение против дальнейшей беременности.
Что такое допплер?
Многих женщин, вынашивающих ребенка впервые, интересует вопрос: «Допплерография при беременности — что это?». По сути допплер — это разновидность УЗИ. Основная цель исследования — оценка кровотока в артериях матки, плаценты и пуповины и определение функциональности места плода. Допплерография дает возможность обнаруживать нарушения кровообращения, что имеет очень высокую прогностическую ценность. Подобное исследование позволяет определить наличие плацентарной недостаточности или выявить задержку внутриутробного развития плода.
Подобное исследование позволяет определить наличие плацентарной недостаточности или выявить задержку внутриутробного развития плода.
Диагностика проводится в формате «мать-плацента-ребенок». Обследование обязательно для каждой беременной.
Отличительные особенности
Между обычным ультразвуком и допплеровским ультразвуком огромная разница. Последний способ имеет следующие отличительные особенности:
- Позволяет определить, насколько здорова сердечная мышца у младенца;
- Определяет проницаемость сосудов пуповины;
- Оценивает работу плаценты;
- Дает возможность обнаружить обвитие плода пуповиной;
- Позволяет определить, насколько хорошо кровоснабжается плод;
- Обнаруживает наличие гипоксии плода.
Устройство позволяет устанавливать скорость кровотока в различных сосудах и артериях головного мозга, пуповине, аорте и матке матери.
Рекомендуется
Что делать, если у вас потрескалась кожа на руках?
Каждый из нас хоть раз в жизни сталкивается с небольшой, но очень, при этом, потрескавшейся кожей на руках.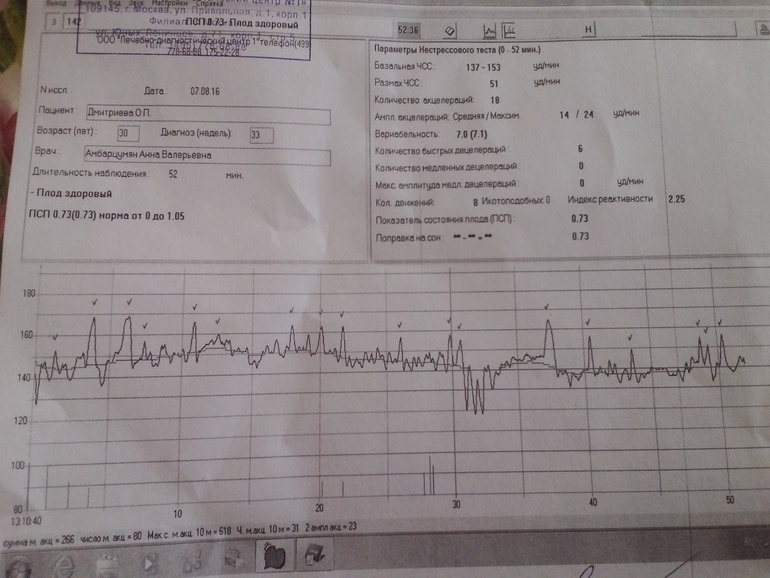 В это время появляются ранки разного размера, которые болят и доставляют неудобства, особенно при контакте с водой или моющими средствами….
В это время появляются ранки разного размера, которые болят и доставляют неудобства, особенно при контакте с водой или моющими средствами….
Когда вам назначают обследование?
После того, как женщина забеременела, ей необходимо знать, в какое время проводится допплерография при беременности. Поэтому как можно раньше необходимо обратиться в медицинское учреждение и зарегистрироваться. В зависимости от состояния матери, наличия хронических заболеваний и возраста врач разрабатывает конкретный план действий, подбирает соответствующие исследования. Обязательное сканирование проводится дважды в период вынашивания плода. Первое обследование проводится между 18 и 21 неделями беременности.Второй срок составляет 32-34 недели.
Допплерография при беременности: что это такое? Прежде всего, определение правила. При наличии отклонений между ограниченным сроком может быть назначено дополнительное исследование на доплеровском аппарате. Факторы, которые могут побудить врача к цели исследования, включают:
- Повышенное артериальное давление у женщин;
- Наличие вредных привычек, от которых будущая мама не хотела отказываться на период вынашивания беременности;
- Заболевания почек;
- Олигогидрамнион или многоводие;
- Преэклампсия;
- Токсемия;
- Хроническая и наследственная патология, присутствующая в анамнезе;
- Несовместимость резус;
- Наличие более одного плода;
- Диабет;
- Преэклампсия;
- Несоответствие размера плода при беременности;
- Низкая эффективность кардиотокографии.

The Preparation
Для проведения ультразвуковой допплерографии во время беременности не требуется предварительной подготовки, поскольку это стандартный метод ультразвукового исследования.
Единственное, что может насторожить пациентку: она может слышать сердцебиение плода и звуки, характерные для кровотока по венам и артериям. Но бояться этого не нужно, это единственная отличительная черта данного обследования.
Чем вреден диагноз?
Частый вопрос: «Как сделать допплерографию при беременности?».Диагностические процедуры для пациента ничем не отличаются от обычного УЗИ. Женщина лежит на кушетке, ей на живот смазан специальный гель, и проводится исследование. Но потом о действиях врача и некоторых других. Для начала проводится обычное обследование, а при обнаружении «подозрительного» сосуда включается функция Доплера на аппарате УЗИ. После этого на мониторе крупным планом будет виден сосуд, кровоток. Устройство способно обнаруживать отклонения и предоставлять информацию.
Никакого вреда в диагностике аппарата УЗИ нет, так что волноваться не стоит. Больше вреда себе и плоду можно, если переживать. Напротив, диагностика предотвратит возможные осложнения.
За последние 50 лет было проведено множество исследований, которые не выявили каких-либо отрицательных воздействий на ультразвуковые аппараты человеческого тела.
Виды исследований
Съемка может проводиться в двух режимах:
- Дуплекс;
- Триплекс.
Дуплексный режим — что это такое? Допплерография при беременности в этом режиме позволяет получить практически полную информацию о сосуде, а также оценить его проходимость и наличие нарушений, своевременно их выявить.
Триплексный режим — это просто цветное изображение, дающее полную картину происходящего в тестовом сосуде. Результаты, полученные в этом режиме, считаются более надежными.
Рейтинг в диагностике
Для большинства женщин мало знаний о том, что это такое — допплерография при беременности.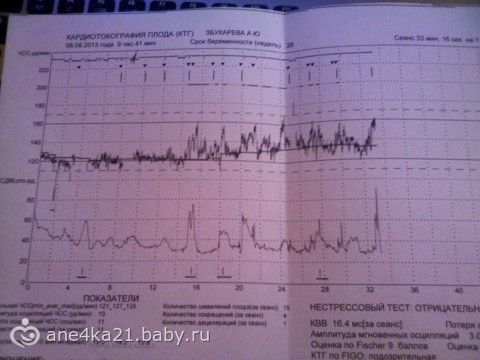 Они хотят знать, какие показатели являются нормой, а в некоторых случаях отклонения могут указывать на проблемы с плодом.
Они хотят знать, какие показатели являются нормой, а в некоторых случаях отклонения могут указывать на проблемы с плодом.
При диагностике учитываются три основных показателя:
- SDO или S / D, то есть систоло-диастолическое соотношение. Показатель рассчитывается путем деления максимальной скорости кровотока в систолу (т.е. фиксированной в момент сокращения сердечной мышцы) на скорость, которая фиксируется во время расслабления сердца (т.е. диастолический индекс). Для каждого судна показатели совершенно разные.
- Индекс сопротивления (IR). Определяется делением разницы между максимальной и минимальной скоростью кровотока.
- Индекс пульсации (PI) также определяется путем деления, но делит разницу максимальной и минимальной скорости при среднем потоке для всего сердечного цикла.
Все эти показатели объединены в одну группу — ISS, то есть показатели сосудистого сопротивления.
Нормальные значения УЗИ при беременности
Маточная артерия
Недели беременности | SDO | IR | ||
| 2 | 9203 | 2 | 0,561 | |
24–27 числа | 2,158 | 0,536 | ||
28–31 I | 0002,142 | 0,524 | ||
36 — 41-I | 2,064 | При 0. |
Спиральная артерия:
| Недели беременности | SDO | IR | |||||||||||||||||||
0,303 | |||||||||||||||||||||
20-23 | 6 9326 9203 9203 | 24–27 | 1,732 | 0,431 | |||||||||||||||||
28–31-я | 1,752 | 0.383 | |||||||||||||||||||
32 — 35-I | 1,706 | 0,422 | |||||||||||||||||||
36 — 41-I | 1,674 3 | 1,674 20003 Артерия:
В таблицах указаны граничные параметры, то есть нормальный — это параметр, который не превышает данных в таблице. При обнаружении отклонений сразу не стоит паниковать. Напротив, врач приезжает так быстро, как мы можем начать терапию и предотвратить неблагоприятный исход беременности. При обнаружении нарушений в кровотокеВыявленные отклонения в расшифровке допплеровской УЗИ при беременности могут подтвердить наличие и степень нарушений в маточно-плацентарной и плодно-плацентарной системе. После подтверждения первой степени крови высока вероятность того, что беременность будет доношенной и родится естественным путем.Но это возможно, если до родов не будет осложнений и ухудшения кровотока. В принципе отклонения первой степени не приводят к гибели плода. Обычно обследование проводится каждые 2 недели и проводится контрольным КТГ. Обязательному контролю подлежит артериальное давление будущей мамы. Во второй стадии нарушения кровотока проявляются проблемы в сосудах матки и пуповине. В этой ситуации женщине и ребенку требуется постоянное наблюдение в медицинском учреждении. Третья стадия нарушения кровотока характеризуется тем, что быстрые количественные показатели стремятся к нулю. Может возникнуть обратный кровоток в то время, когда сердечная мышца расслаблена. В такой ситуации могут быть приняты следующие меры:
Survey homeМедицина и техника не стоят на месте. Сегодня даже разработан прибор, позволяющий отслеживать развитие плода. В этом случае вас спросят, на каком сроке беременности делали УЗИ-Допплер. Хотя пропускать плановую диагностику нельзя, особенно если в анамнезе есть факторы, способствующие ухудшению кровотока или хроническим заболеваниям. PortableDoppler позволяет четко слышать сердцебиение малыша, а это спокойная мама. Гинекологи рекомендуют использовать такой аппарат не ранее 16-й недели. Для процедур нужно применять только качественные и от надежных поставщиков. Что скажешь беременная?Сегодня лишь небольшой процент женщин избежал обследования после зачатия ребенка, в том числе и УЗИ. В большинстве случаев будущая мама готова позаботиться о здоровье своего малыша.Однако реальность такова, что бесплатно даже с кровью не работать. Средняя цена допплерографии при беременности — 1,5-2 тысячи рублей. Если говорить о полном просмотре и объемном исследовании, которое можно дополнить видеозаписью, то это «развлечение» обойдется в 4-5 тысяч рублей. Как правило, цена варьируется в зависимости от статуса клиники и местоположения. При этом в поликлинике, обслуживающей будущую маму, должен быть УЗИ с функцией Доплера.Если на обследование направляет врач-женщина, то его нужно проводить бесплатно. В заключениеКогда ребенок желан и женщина беспокоится о его здоровье, вопрос о том, сколько делать УЗИ при беременности, не возникает. Всегда найдутся деньги, чтобы предотвратить ужасные последствия. Будущей маме не следует пренебрегать рекомендациями врача, чтобы вынашивать беременность и своевременно родить ребенка. измерения 35 в 32 недели …… беспокойство ??ash56but 20.01.2010 в 17:25 Привет, у меня было 36 на 32 неделе, меня отправили к консультанту и сделали сканирование роста.они не беспокоились об этом, так как все младенцы разные. Может быть, ты даже несешь больше жидкости. Мина — это не просто огромный кусок, лол. Я вернусь на 36-й неделе, чтобы сделать еще одно сканирование и увидеться с консультантом, поскольку это может быть просто скачком роста и может замедлиться. надеюсь, что это поможет x Dio44cto 20.01.2010 в 17:42 Привет, Обычно вас направляют на сканирование роста, если высота (выступ) дна дна более 3 см или менее 3 см для количества неделя беременности. Аноним 21.01.2010 в 9:33 Привет, jen11zam 21/01/2010 в 9:42 Привет, это мой первый пост, я беременна четвертым ребенком, и я действительно большой томоз 34 недели, моим первым двум было 6.1 и 6,14, затем мой третий 8,7, так что я уверен, что этот будет 9 фунтов, но я работал до томоза уборщиком, чтобы он мог быть мускулистым. узнаете во вторник при сканировании. 🙂 Suz73dfr 21/01/2010 в 11:44 Я бы не беспокоился, оценки чисто приблизительные — как вы можете видеть только по женщинам, которые пишут здесь, они ОЧЕНЬ часто ошибалась, моей подруге говорили, что у нее будет большой ребенок, и что они надеялись, что ее рост замедлится, но при доношенной беременности она весила всего 6 фунтов 4 — лишняя жидкость и жир мумий, а не ребенок. Kel91ycy 25.01.2010 в 9:51 Я измерял на 6 недель вперед каждую неделю из 30 недель, мне сделали сканирование груди, они сказали мне, что ребенок будет 7 фунтов но он пришел на 2 недели раньше и 9 фунтов 2 спо, они были на 2 фунта от id, лучше сказать, огромный ребенок и иметь меньше 1, чем сказали, иметь крошечного ребенка и иметь огромный 1, это 1 сканирование на 20 неделе показало больше, чем мое второе сканирование на 20 неделе esp в голове и ногах Kel91ycy 25.01.2010 в 10:48 здесь слишком хорошо использовать руки при этой беременности Sha75llx 25.01.2010 в 14:24 Привет для у моего первого ребенка срок родов двигался, так как при каждом сканировании он был больше, чем раньше.Ему было 8,10, и если бы я прошел первое сканирование, родившееся на две недели раньше, и если бы я пошел по первоначальным датам врачей, он был бы более чем на 4 недели впереди. Я думала, что это была вспышка, но я снова беременна, и вот, этот делает то же самое. 35 недель беременности — Симптомы и плацентаОоо, теперь вы приближаетесь к встрече со своим ребенком! Сейчас у вас 35 неделя беременности, то есть начало 36-й недели. Теперь ваш ребенок весит около 2 лет.6 кг (2600 граммов или 5 фунтов 12 унций), а его размер составляет около 47 см от головы до пят (18 1/2 дюймов), и он начинает становиться довольно пухлым! Отзыв от Джейн Барри, дипломированная медсестра, акушерка Джейн Барри (RN, RM, CHN, Ba App Sc Nursing) была практикующей медсестрой по уходу за детьми в Австралии в течение 34 лет. Специализация Джейн — здоровье женщин, воспитание детей, беременность, младенцы и материнство, здоровье детей, включая питание и кормление, а также прорезывание зубов и проблемы со здоровьем зубов. В течение следующих нескольких недель голова вашего ребенка может начать двигаться — опускаться в ваш таз, что может вызывать дискомфорт или спазмы, а также характерное для поздних сроков шевеление. Некоторые нерожденные младенцы икают довольно часто, и многие новорожденные продолжают икать после рождения. Вы можете почувствовать икоту своего ребенка по тому, что живот совершает небольшие ритмичные прыжки каждые 10-20 секунд или около того. Очень странное ощущение! Хотите присоединиться к семье? Подпишитесь на нашу рассылку Kidspot, чтобы получать больше подобных историй. Физические измененияБоль в лобковом симфизе Некоторые женщины испытывают боль в передней части таза из-за расшатывания лобкового симфиза.Дискомфорт или боль обычно ощущаются низко, посередине спереди, чуть ниже линии роста волос на лобке и могут варьироваться от раздражающего покалывания или боли до резкой, стреляющей боли или ощущения щелчка. То, как вы двигаетесь, может усугубить боль в симфизе, а иногда положение вашего ребенка влияет на уровень дискомфорта, особенно если голова ребенка задействована. Боль в спине Боль в спине — частая жалоба при беременности, поэтому вам нужно соблюдать осанку и поднимать тяжести, особенно если у вас маленький ребенок. Боль в спине и малыши несовместимы! Изображение: iStock. Прочие соображенияПосещения вашего опекуна Большинство женщин посещают своего опекуна каждую неделю в течение последнего месяца беременности. Это нацелено на более регулярный мониторинг вашего артериального давления, проверку роста вашего ребенка и, возможно, положение, в котором он лежит, а также на обсуждение вашего личного благополучия как на физическом, так и на эмоциональном уровне. Ваши посещения также дают возможность поговорить о ваших планах на роды и о любых проблемах, которые могут у вас возникнуть.Если вы думаете о конкретных вещах, о которых хотите спросить своего опекуна, запишите их, чтобы взять с собой, чтобы помочь вам вспомнить. Анализы крови Некоторым женщинам требуется повторный анализ крови примерно через 36 недель для проверки уровня железа (если он был низким на 28 неделе). Иногда необходимо скорректировать добавки железа, если с тех пор они не очень помогли. Если ваша группа крови резус-отрицательная, вам также может потребоваться анализ крови на другую группу и антитела для продолжения скрининга на антитела. Препараты для родовПлацента или послед — удивительный орган, который формируется и растет из слоя оплодотворенной яйцеклетки. Он имплантируется вплотную к стенке матки и к концу беременности имеет размер обеденной тарелки и толщину примерно 2 см (один дюйм), что очень похоже на орган тела. Некоторые сравнивают его с печенью человека. Плацентарные ритуалы могут иметь большое значение для разных людей, что может иметь культурную или духовную основу. Ритуалы не обязательно древние по своему происхождению, они могут быть принятой частью обычаев или традиций общества, например, когда отец перерезал веревку.Иногда проводят один ритуал — это посадка плаценты под особое дерево для ребенка. В наши дни в западном обществе редко практикуется ритуал, когда родители выбирают рождение лотоса, когда пуповина вообще не зажимается и не перерезается, а просто ждут, пока пуповина естественным образом разорвется и отделяет плаценту от ребенка ( занимает от пяти до 10 дней). Также неплохо просмотреть предметы в своей больничной сумке. Хотя маловероятно, что ребенок родится так рано, подготовиться никогда не повредит. Эта статья была опубликована 23.07.2015 и обновлена 15.07.2020 Обследование плода ktg. КТГ исследование при беременностиМожно ли провести процедуру дома?Теоретически почти это возможно, но стоимость аппаратов для кардиотокографии высока (несколько сотен тысяч рублей), а небольшие любительские аппараты, которые только фиксируют частоту сердцебиения, а не записывают и не анализируют остальные параметры, не справляются. не имеют особого диагностического значения. Иногда, когда ситуация требует ежедневного наблюдения, женщине временно предоставляется бытовая техника, это решение принимает лечащий врач. Чаще всего это происходит с пациентами современных перинатальных центров, которые лучше оснащены по сравнению с консультациями. Самодельные замеры смогут показать состояние малыша, а также понять, что скоро роды будут, если малыш сильно шевелится или наоборот их устраивает, а на графике появляются характерные «волны», говорим о стартах и подготовке к родам.Это может произойти в любой момент, начиная с 37-38 недель. Женщинам, начало родовой деятельности которых не должно совпадать с пребыванием дома, рекомендуется лечь в роддом заранее. В условиях роддома при необходимости будут проводиться ежедневные КТГ, и будущей маме можно не беспокоиться о состоянии своего малыша. О том, как проходит КТГ, а также другая полезная информация Для исследования беременных см. Далее. Существуют методы ультразвуковой диагностики состояния плода у будущих мам, которые считаются абсолютно безвредными для малыша.Одним из таких методов является кардиотокография ( Ктг) при беременности, показатель . Или отклонения от нее по определенным показателям этого метода диагностики можно выявить по разным шкалам. По полученным результатам можно рассмотреть вопрос о состоянии плода и при необходимости скорректировать беременность. КТГ не распространяется на обязательные процедуры, поэтому врач может вообще не направлять будущую маму на это исследование, но если возникнут какие-то опасения, процедуру необходимо провести несколько раз. Особенности процедуры КТГЭтот метод диагностики применяется в третьем триместре беременности, обычно с 32 недель. Некоторые врачи назначают это исследование на 28 неделе, но критерии диагностики считаются надежными с 32 недели, так как к этому времени у плода стабилизируется цикл покоя. С помощью КТГ плода оценивается состояние будущего ребенка при естественной двигательной активности. Если малыш никак не показывает ничего или вообще спит, скорее всего, процедуру перенесут или проведут заново — ничего страшного.Поскольку метод абсолютно безвреден для ребенка, можно проводить его бесконечное количество раз. Если рассматривать вопрос, в каких случаях или когда делают ктг при беременности Обычно это происходит в следующих состояниях:
Перед процедурой нет специальной подготовки. Однако каждая женщина хочет быть готовой к тому, чего она от нее ожидает. Если назначают Ктг при беременности, как приготовить К ней каждый подскажет здравый смысл. Поскольку учеба проводится около 40-60 минут, стоит настроиться на долгое времяпрепровождение: возьмите легкую закуску (яблоко, хлеб, шоколад), плед и плед для удобства. Обязательно перед процедурой сходите в туалет, иначе придется долго терпеть, а результаты будут ненадежными. Будущую маму уложат на кушетку или в удобное кресло (нужно уметь лечь или лежать на моем боку, нельзя лежать на спине) они будут атаковать датчик на животе, информация от которого перейдет к электронному блоку. Врач получает и исследует все данные, которые отражаются на кривой. После исследования врач пишет заключение, которое выдается беременной. РЕЗУЛЬТАТЫ FRUT: РасшифровкаМост.Важным вопросом остается данный способ декодирования КТГ Futal . Существует несколько шкал, самая популярная — 10-балльная шкала Фишера и 12-балльная шкала Кребса. Обычно оценивайте показатели по обеим шкалам и записывайте две оценки в заключении. При этом следует учитывать, что данные не должны расходиться по разным шкалам более чем на три балла. Ниже мы остановимся на шкале Фишера. После выполнения декодирования Ktg Результат следует следующие параметры, которые индивидуально оцениваются от 0 до 2 баллов: 1.Базальный ритм (среднее между значениями сердцебиения плода, не меняется в течение 10 минут и дольше):
2. Изменчивость (амплитуда):
3. Вариабельность (частота в 1 минуту):
4. Ускорения (увеличение частоты сердечных сокращений плода на 15-20 ударов в минуту относительно базовой частоты, возникающей в ответ на движения плода, надавливание на пуповину, перерезание матки) через 30 минут:
5. Декомпиляции (снижение частоты сердечных сокращений в ответ на движение или разрезание матки) через 30 минут:
Чтобы избежать субъективизма при расшифровке данных КТГ плода, в современном мире Лекарства пытаются создать инструменты и компьютерные программы, автоматизирующие процесс расшифровки. Обычно при беременности шкала Фишера представляет собой диапазон данных от 8 до 10 баллов.Результат 6-7 баллов считается претологическим, и врачи, скорее всего, назначат повторное обследование. Если результаты КТГ меньше 6 баллов, это, скорее всего, означает внутриутробную гипоксию плода и требует немедленной госпитализации или срочных родов. Индикатор состояния плода (PSP)По результатам графика, полученного КТГ, врачи находят значение ПСП (показатели состояния плода), которое при нормальном развитии меньше 1.Если эти значения находятся в диапазоне от 1 до 2, это может свидетельствовать о начале появления нарушений у плода. Если значение ПСП больше 3, это говорит о критическом состоянии плода. Однако на основании этих данных никаких решений не принимается, учитывается весь анамнез беременности. Причинами отклонения показателей могут быть не только проблемы в развитии плода (сердечная недостаточность, анемия, гипоксия), но и некоторые состояния у будущей мамы и ребенка, не связанные с нарушениями (повышение температуры у беременной женщина, фаза сна у ребенка). Стоит отметить, что метод КТГ является вспомогательным или необязательным, поэтому его результаты основываются только в совокупности с другими диагностическими данными. В основном это сказывается на небольших отклонениях от нормы, поэтому не стоит бить тревогу в случае результатов диагностики, кроме разговора и обсуждения результатов с гинекологом. Во время набора инструментов для ребенка женщине необходимо сдать много анализов и пройти плановые обследования, строго придерживаться рекомендации специалиста по беременности. Одно из важных исследований, проводимых беременными — кардиотокография или КТГ, позволяющая определить гипоксию плода, патологию развития сердца и другие нарушения, а также принять меры по устранению гипоксии, определить тактика доставки. Что такое кардиотокография (ктг)Это один из видов функционального исследования внутриутробного развития ребенка. Он основан на записях показателей пульса, частоты пульса и ее изменений в связи с активностью ребенка, сокращениями матки и другими факторами. Исследование длится пятнадцать-двадцать минут. Разрешается проводить сорок минут. Сколько будет длиться процедура, зависит от состояния беременной и ее малыша. Его можно проводить как в спокойном эмоциональном и физическом состоянии матери, так и в процессе общих занятий. Беременная на сроке 35-37 недель лежала на левом боку. На брюшке крепятся специальные датчики. Один из них фиксирует сердцебиение, а второй — разрез матки. Некоторые аппараты КТГ оснащены дополнительным датчиком, фиксирующим движения крохи. Его дает в руки будущей маме и она сама нажимает на кнопку, как только малыш чувствует движение. Соответствующая отметка появится на ленте подачи.
В каких случаях назначают обследованиеКТГ при беременности относится к обязательным функциональным исследованиям.Проводится в третьем триместре беременности на сроке от 32 до 36 недель. Этот период для него самый оптимальный. В случаях, когда у беременной есть нарушение маточно-плацентарного кровотока или другие патологии, его проводят с 38 до 40 недель беременности регулярно, для постоянного наблюдения за состоянием малыша и исключения Гипоксии. . В какое время делать процедуру, определяется особенностями беременности, наличием ее осложнений.Первое обследование проводится не ранее 32 недель. В крайнем случае, по показаниям, его проводят через 29 недель, но результат столь раннего обследования считается спорным. Показания к проведению внепланового исследования (в норме проводится один или два раза):
Что показывает опроскилограмм на 39 неделе и более в ранний срок. матка, частота сокращений матки.
Оценка сердечного ритмаНормальными показаниями сердечного ритма при расшифровке показаний кардиотокографии для купирования беременности считаются:
Показатели процедуры, соответствующие заданным параметрам, говорят о хорошем развитии и состоянии плода. Отклонения от этих показателей являются признаком нарушений окрашивания малыша или других показателей его состояния, свидетельствующих о том, что необходимо принять меры для их коррекции. Исследование зубов и зубовВариабельность базального ритма отмечается на графике амплитуд, который фиксирует частоту сердечных сокращений ребенка.Он состоит из мелких зубов и крупных зубов. У зубчиков отклонения от основного ритма, зубцы ударов в минуту. В норме зубчиков на диаграмме их должно быть не более 6, а зубцов от 11 до 25. Часто подсчитать точное количество зубчиков врачу проблематично, поэтому в таких случаях изменение их высоты оценивается.
Оценка Академии РитмаОценивая данные результатов кардиотокографии на 33-41 неделе инструментальной обработки ребенка, специалист обращает пристальное внимание на высокие зубы на амплитудном графике. Чекинг отмечается по амплитудам графика, когда ребенок активно двигается. Если он не совершает активных движений или спит, груз не фиксируется. Противоположный параметр — пологий. На графике это состояние фиксируется в виде направленных вниз зубцов.Если самое глубокое, врач просматривает второй график исследования. Снижение частоты сердечных сокращений может повлиять на разрезы матки, зафиксированные на второй диаграмме. Для подтверждения того, что вывихи не означают патологии плода, назначается повторное обследование.
Расшифровать графику должен специалист, проводивший исследования, или акушер-гинеколог, наблюдающий за беременной.Самостоятельная трактовка результатов КТГ может быть ошибочной и станет источником суетных переживаний и стрессов, что категорически противопоказано женщинам в положении. По результатам кардиотокографии специалист оценивает полученные на мяче графики по Фишеру, присваивая значения, соответствующие состоянию плода: патологическое, дотологическое, нормальное. Оценка соответствует показателям 7,8, 9 баллов из 10. Значения в 7-8 баллов оцениваются как стартовые по кислородному голоданию, не несущие угрозы ЧС (предпактологические показатели).Более низкие показатели говорят о сильнейшем недостатке кислорода и угрозе для ребенка (патологические показатели). Результат расшифровки зависит от периода, в течение которого проводился анализ. Например, для ребенка в возрасте тридцати трех недель нормой будет таблица с двумя активациями (временные исследования сердечного ритма). Какую патологию может показать кардиотокографияСписок достаточно обширный:
Если результат КТГ плохой, значит, женщине будет назначено повторное исследование, а также допплерометрия и ультразвуковое исследование. При выявленной патологии может быть назначена терапия, после которой необходимо провести повторное контрольное обследование. Терапия проводится в сроках 34-36 недель.При выявлении серьезных патологий с 37 недель до 41 врачи принимают решение о проведении плановых родов путем кесарева сечения или о проведении срочных родов, если существует серьезная угроза для жизни матери и ребенка. Подготовка и методы CTGПравильная подготовка к кардиотокографии плода очень важна. Перед процедурой требуется прием пищи. Можно дополнить небольшой шоколадкой или гематогеном. Сладкое стимулирует деятельность плода. Важно, чтобы малыш не спал во время процедуры, для чего маме рекомендуется немного активно двигаться, например, быстро подняться по лестнице перед исследованием, немного подкопить, сделать легкую тренировку, наклоны в стороны, Например. Активные действия матери не дадут крохе заснуть или наоборот, отпустят его и врач сможет получить достоверные данные кардиотокографии.
Желательно перед посещением кабинета CBG сходить в туалет, сходить в туалет, выключить мобильный телефон и настроиться на то, что какое-то время нужно будет провести в одиночестве, не совершая никаких движений. В некоторые шкафы, где держат КТГ, рекомендуется брать с собой сменную обувь. Вреден ли КТГ при входе ребенка?Информации о том, что кардиотокография вредна для ребенка, нет.Не имеет противопоказаний и ограничений, за исключением ограничений по возрасту плода. Раньше на 32 неделе ее результаты сомнительны, потому что ребенок для нее еще маленький. Некоторые женщины во время процедуры замечают ускорение движений ребенка, его «тревогу», ошибочно полагая, что датчики прибора несут угрозу для ребенка. Действительно, малыш реагирует на звук датчика или на то, что он слишком плотно прижат к животу матери. Необычное поведение малыша проходит, как только процедура заканчивается и не считается опасным.
КТГ и режим питанияДля молодой мамы крайне важно соблюдение режима питания в течение всего периода использования детского инструмента. Сбалансированное, правильно питание без жареных, острых, копченых, копченых блюд — источника минеральных веществ и витаминов, отвечающих за рост и развитие крохи.
Часто, когда мама голодна, ребенок проявляет чрезмерную активность или, наоборот, находится в состоянии сна. Таким образом, перед рекомендацией рекомендуется употреблять легкую пищу. Обязательно завтракайте или поужинайте в зависимости от того, в какое время назначена кардиотокография. Желательно умеренное количество еды, не двигаясь.
Подробнее о том, почему этот метод обследования беременных женщин успешно применяется в акушерстве более ста лет, и что он определяет, а также интерпретировать его результаты, вы узнаете из видеороликов: ЗаключениеПроцедура КТГ очень важна для оценки показателей состояния плода (ПСП).Его стоимость не превышает стоимости ультразвукового исследования и позволяет оценить работу сердца малыша, а также достаточно ли в нем кислорода и питательных веществ для правильного развития и роста. Результаты кардиотокографии достоверны и информативны. А сама методика позволяет оценить состояние малыша в динамике (при родовой деятельности), что дает возможность принять решение о сроках экстренных родов, если это необходимо. Кардиотокография — метод пренатальной диагностики состояния плода.Процедура широко распространена, ведь исследование простое, безопасное для мамы и будущего малыша.
Если подозрения на отклонения подтвердятся, это дает возможность врачу своевременно определить необходимость лечебных мероприятий, скорректировать тактику беременных. Подготовка к исследованиюПри правильной подготовке к исследованию можно рассчитывать на наиболее точный результат. Сократить время на кардиотокографию можно, если поесть до исследования. Хорошо, если в перекусе есть быстрые углеводы, повышающие уровень глюкозы в крови. Например, мороженое или сладкий чай с булочкой. Повышенный уровень глюкозы разбудит малыша, заставит его более активно двигаться. Хорошее решение перед cGT Futal Будет небольшая прогулка на свежем воздухе, так как во время учебы ему придется долго сидеть неподвижно сидеть или лежать.Именно по этой причине перед процедурой следует посетить туалет. Отрицательное перенапряжение и стресс могут повлиять на результаты исследования. Постарайтесь не нервничать, если нужно, во время и катайтесь в спокойном ритме. Как проходит процедура
В некоторых случаях женщине можно дать в руки специальное приспособление с кнопкой, на которую она должна нажимать в момент движения плода.В то же время другие устройства автоматически регистрируют данные о движении. После завершения всех приготовлений начинается запись и регистрация КТГ. Полученные данные записываются на специальную бумагу, которая выдвигается из устройства с очень медленной скоростью. При этом видно 2 кривые линии. Верхняя строка характеризует частоту сердечных сокращений (ЧСС) плода, а нижняя (токограмма) — сократительную активность матки. Через определенное время на этой бумаге образуются характерные кривые, которые врач исследует при оценке состояния плода. Сколько времени занимаетПродолжительность процедуры в среднем 30-40 минут. Однако в некоторых случаях исследование может завершиться через 10-15 минут или наоборот, продолжительностью более часа. Интенсивно двигает плод только во время фазы бодрствования, а во время сна он относительно фиксируется, поэтому не сработает «обычная» кардиотокография. В нормальных условиях цикл сна малыша длится около 30-40 минут, во время получасового исследования ему нужно будет проснуться хотя бы на несколько минут и приступить к движениям.Если на кардиотокограмме будут зафиксированы характерные изменения, дальнейшее исследование можно не продолжать. Закончить можно раньше, если сразу после начала малыш активно активно двигается. При этом, если плод крупнее или спит в начале процедуры, ее продолжительность может достигать 60 и более минут. На какой неделе делают КТГ при беременностиКак правило, его назначают с 28 недель беременности. Если есть подозрения на критическую ситуацию с плодом, можно провести исследование и раньше, но в этих случаях прибор зафиксирует только сердце плода.Оценить, как малыш реагирует на разрезы матки, так как характер сердцебиения меняется в зависимости от движений плода и некоторых других факторов, пока невозможно. |

 В этом случае кардиотокограмма будет иметь патологический характер при хорошем состоянии плода.
В этом случае кардиотокограмма будет иметь патологический характер при хорошем состоянии плода.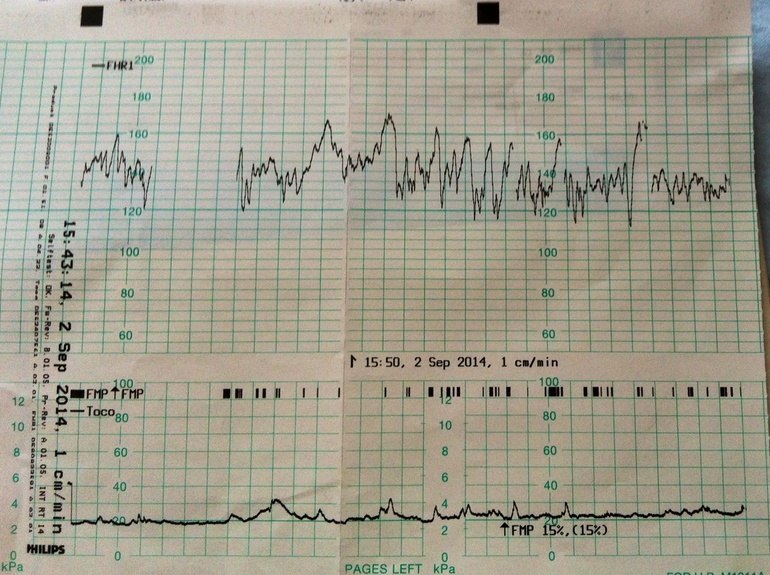


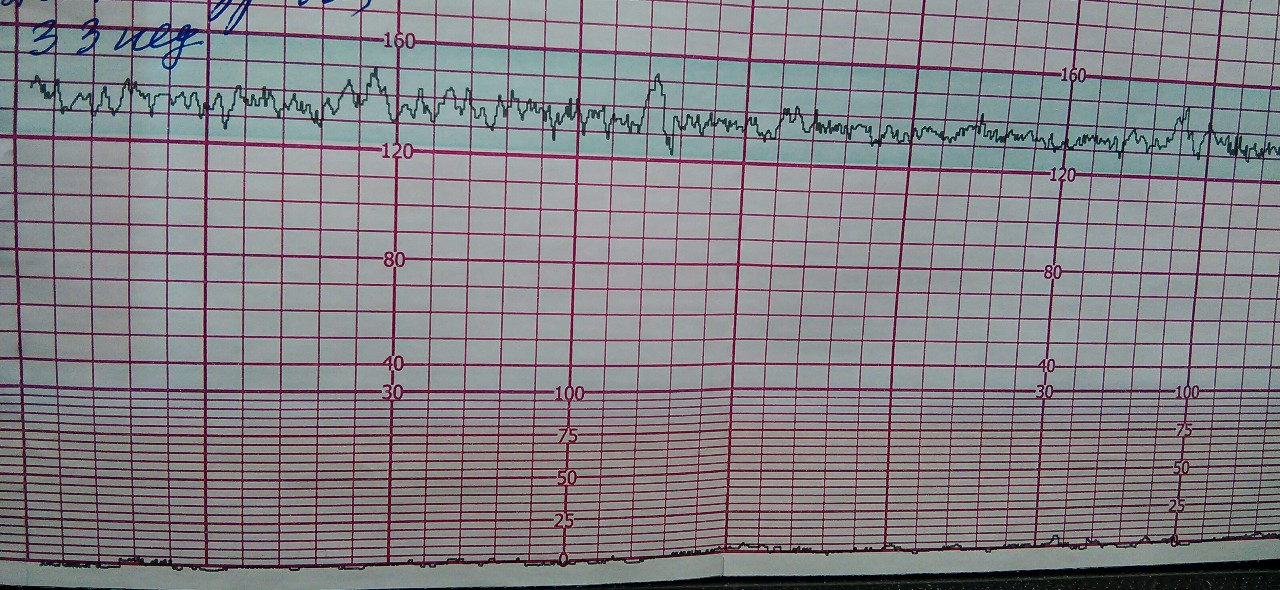 .119 или 161..180
.119 или 161..180
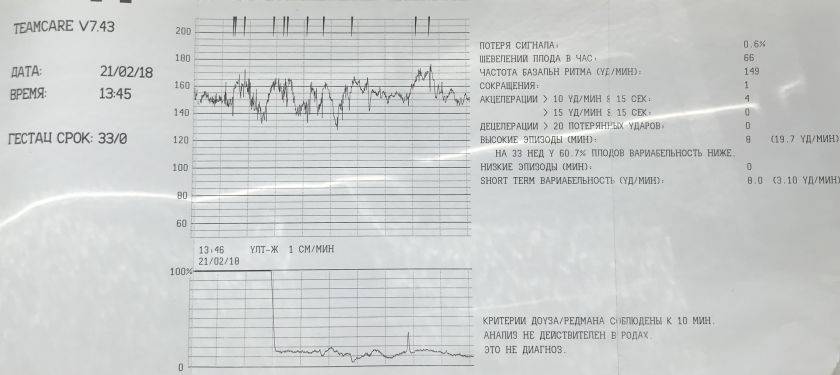 Повышенная вариабельность. Синусоидальная кривая
Повышенная вариабельность. Синусоидальная кривая В острых (экстренных) ситуациях должно быть выполнено немедленное родоразрешение.
В острых (экстренных) ситуациях должно быть выполнено немедленное родоразрешение.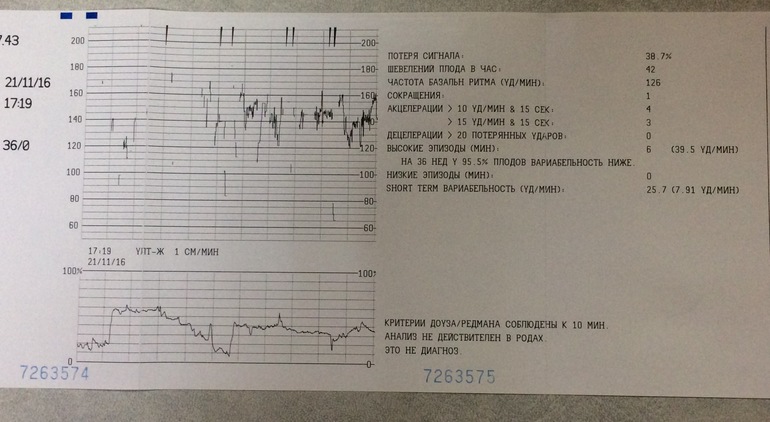
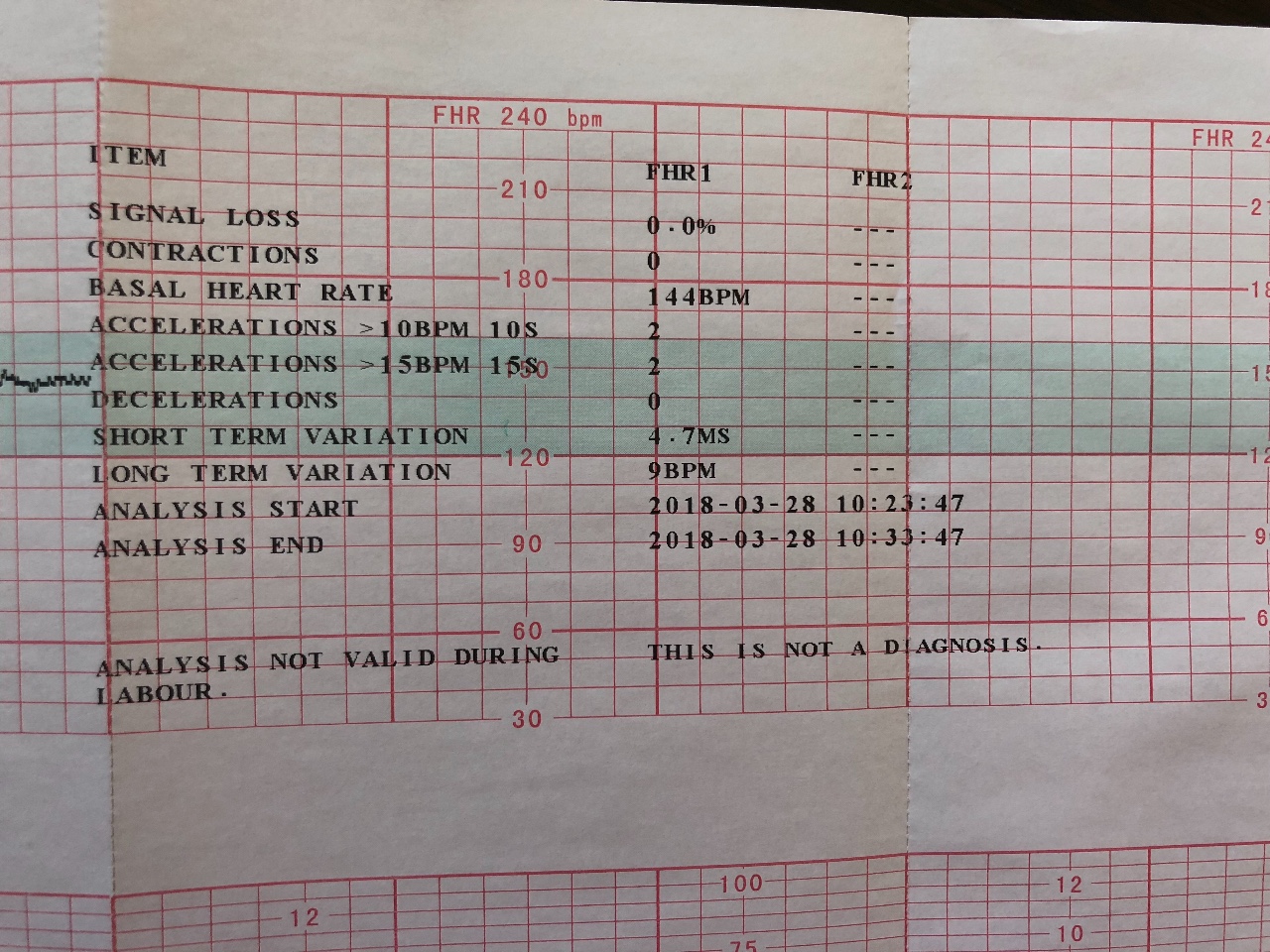
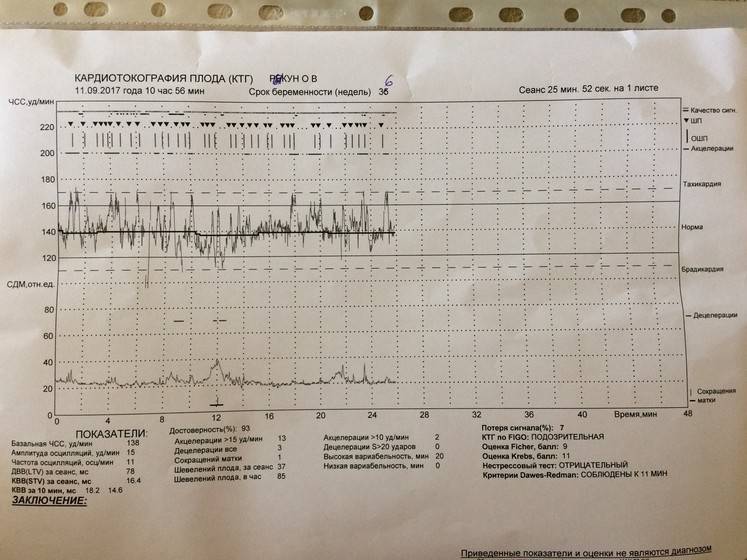 Монотонным считается такой сердечный ритм плода, при котором за минуту скорость биения изменилась не более, чем на 5 ударов. Переходным называют ритм, при котором изменение за минуту произошло на 6-10 ударов. Волнообразный ритм характеризуется изменением на 11-25 ударов, а скачущий — более 25 ударов за минуту. Из всех этих параметров нормальным считается волнообразный ритм.
Монотонным считается такой сердечный ритм плода, при котором за минуту скорость биения изменилась не более, чем на 5 ударов. Переходным называют ритм, при котором изменение за минуту произошло на 6-10 ударов. Волнообразный ритм характеризуется изменением на 11-25 ударов, а скачущий — более 25 ударов за минуту. Из всех этих параметров нормальным считается волнообразный ритм.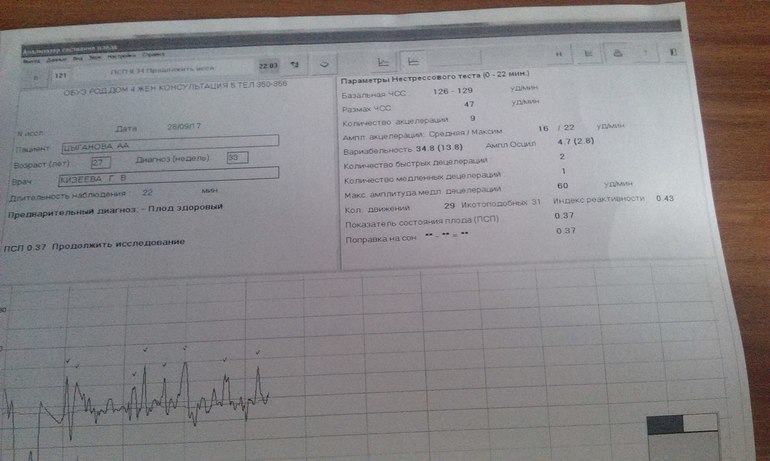 В целом, этот параметр сам по себе ни о чем не говорит и всегда оценивается только в сочетании с остальными нормами КТГ.
В целом, этот параметр сам по себе ни о чем не говорит и всегда оценивается только в сочетании с остальными нормами КТГ.
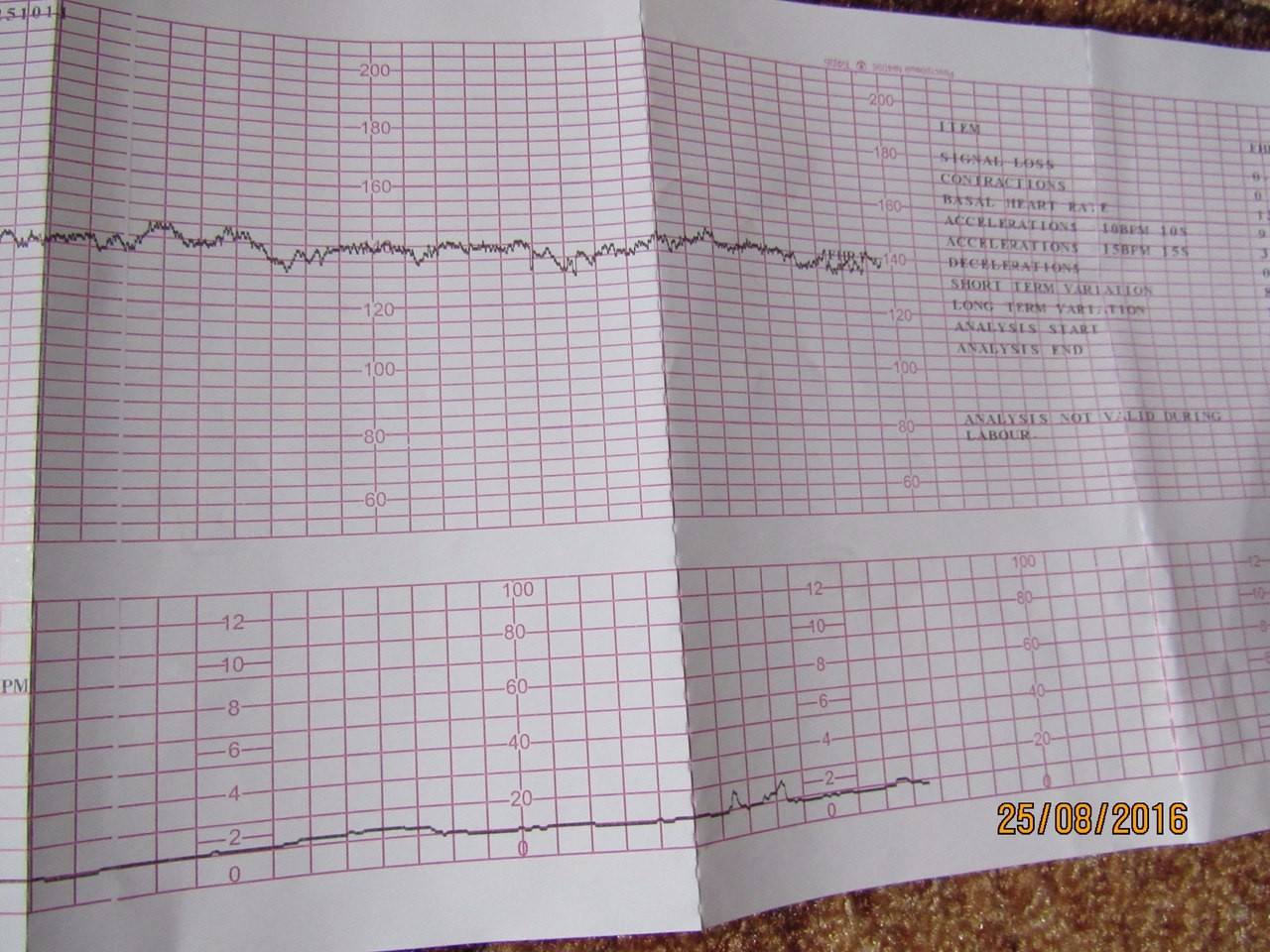
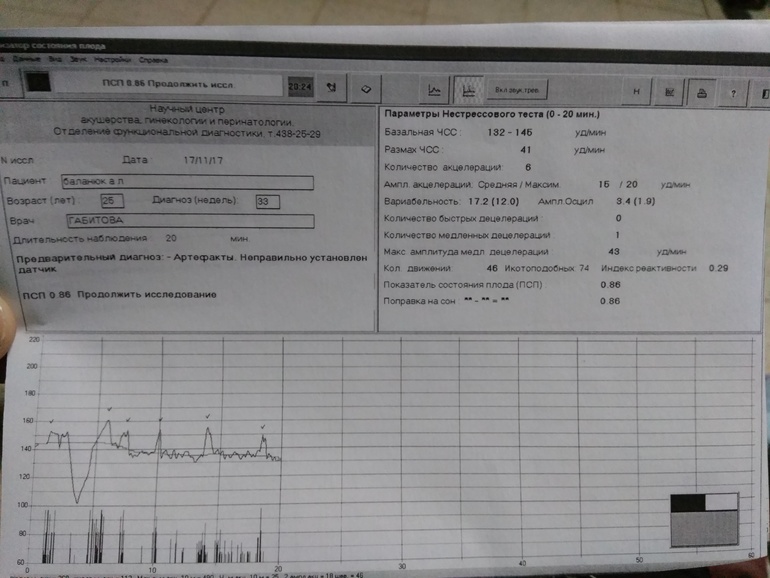
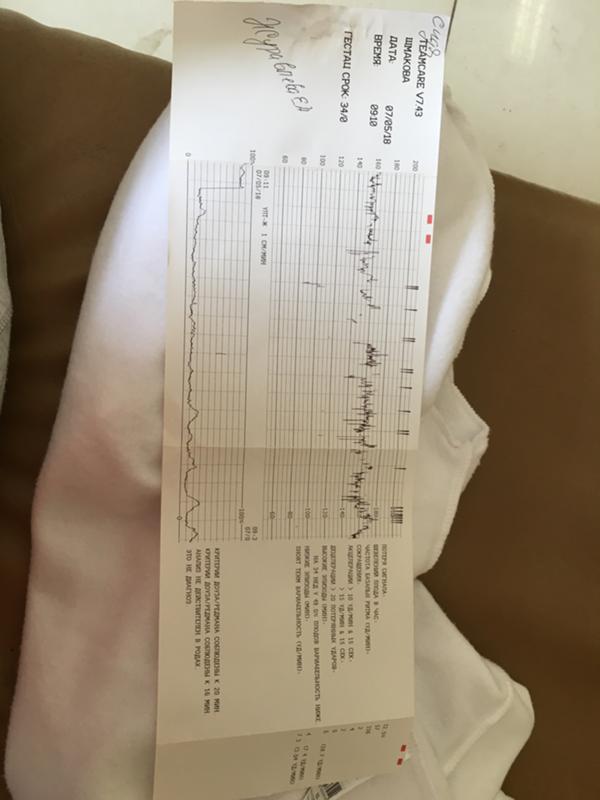
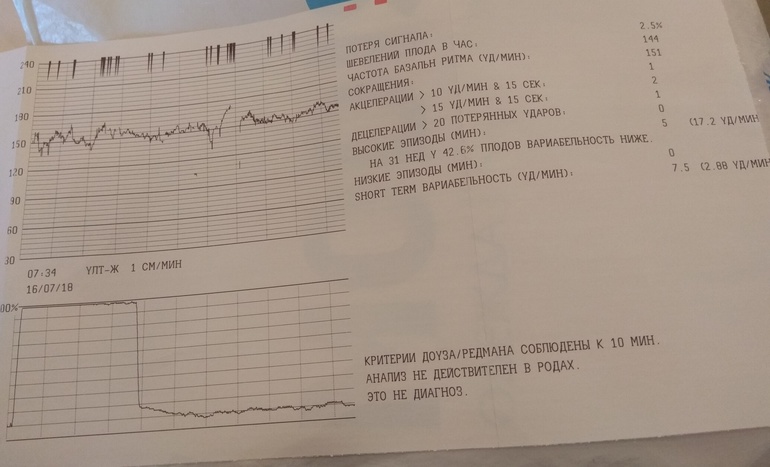
 Превышение значений указывает на риски и возможные проблемы;
Превышение значений указывает на риски и возможные проблемы;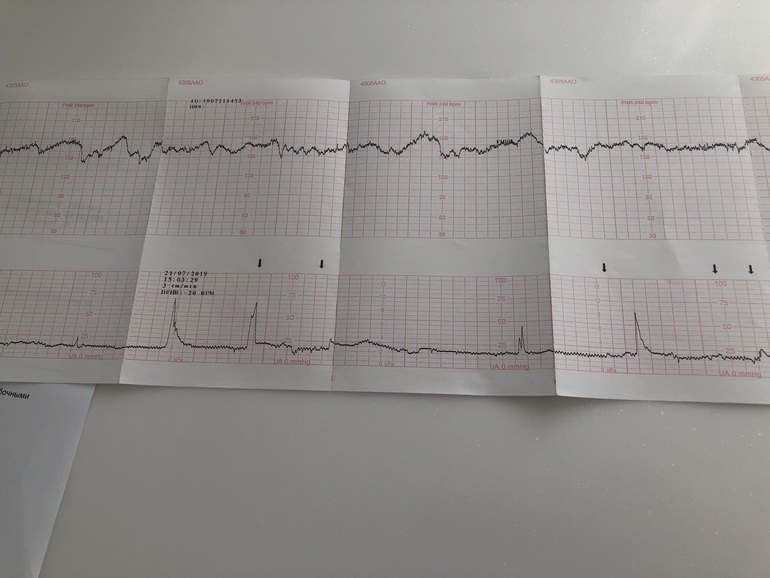

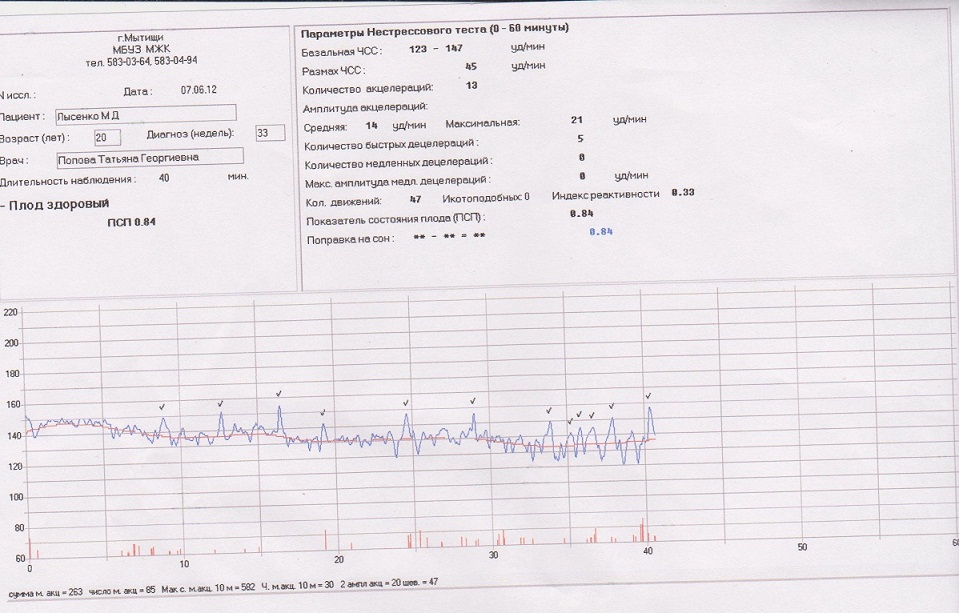 511
511
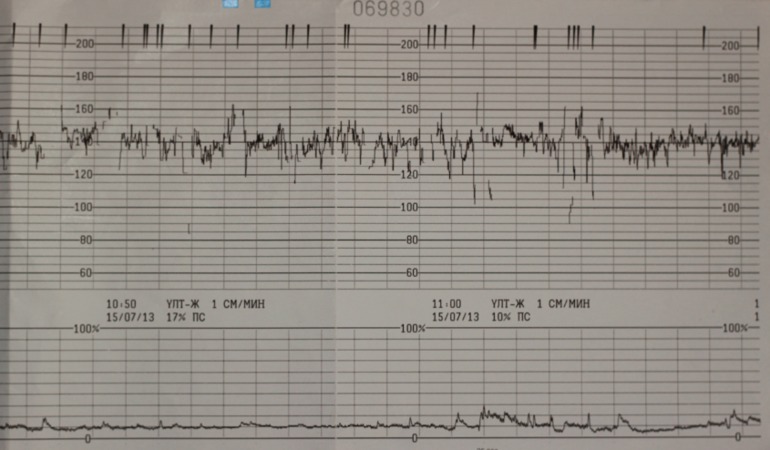 Возможно проведение лечебных вмешательств, устраняющих кислородное голодание плода.
Возможно проведение лечебных вмешательств, устраняющих кислородное голодание плода. Если у вас есть подозрения по поводу здоровья плода, можно сразу обратиться к врачу.
Если у вас есть подозрения по поводу здоровья плода, можно сразу обратиться к врачу.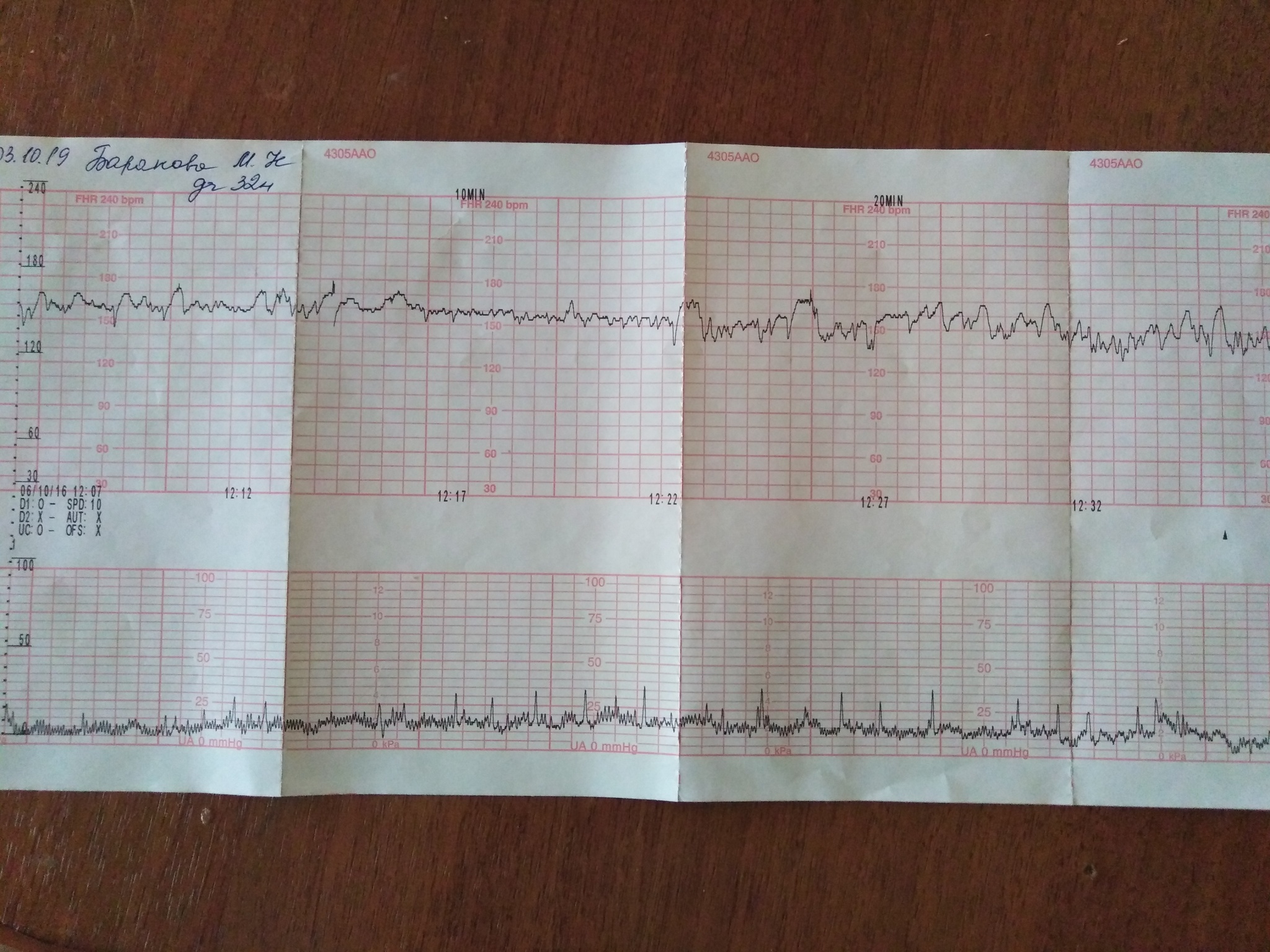
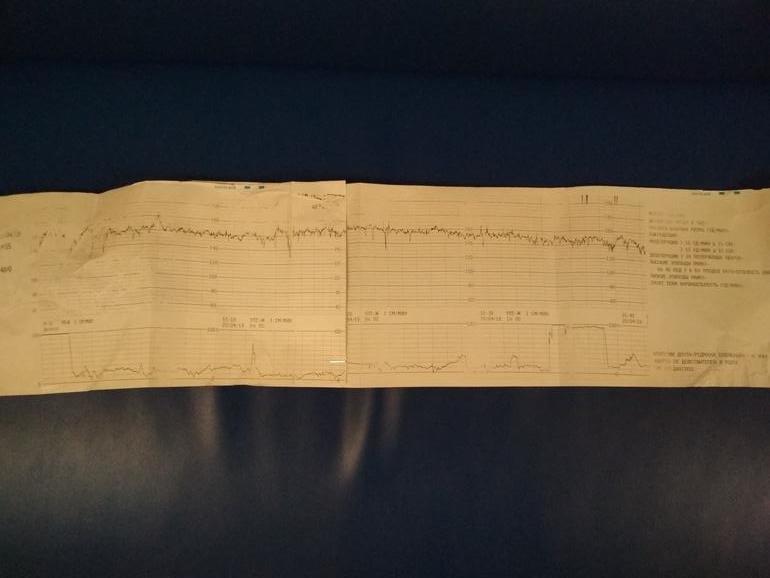 Не волнуйтесь слишком сильно, это также зависит от положения ребенка.Было ли это задокументировано в ваших записях, чтобы акушерка могла следить за ними? xx
Не волнуйтесь слишком сильно, это также зависит от положения ребенка.Было ли это задокументировано в ваших записях, чтобы акушерка могла следить за ними? xx Им очень трудно быть точными. 🙂
Им очень трудно быть точными. 🙂 У меня должны быть быстрорастущие дети. В любом случае меня это не волнует, потому что с каждым все было в порядке.
У меня должны быть быстрорастущие дети. В любом случае меня это не волнует, потому что с каждым все было в порядке.