Вакцинация — Городская детская поликлиника №2
1. Все о реакции Манту.
Проба Манту (проба Пирке, туберкулиновая проба, туберкулинодиагностика) – метод исследования напряженности иммунитета к возбудителю туберкулеза с помощью оценки реакции на специальный препарат микобактерий, туберкулин.
Что такое туберкулин? Смысл туберкулина – «обозначить» в организме присутствие туберкулезной палочки с тем, чтобы можно было оценивать реакцию организма (качественно и количественно) на это «присутствие». Туберкулин – это «вытяжка», лизат из микобактерий туберкулеза, инактивированных нагреванием. Современный препарат туберкулина, помимо самого туберкулина, содержит соли фосфатного буферного раствора, натрия хлорид, стабилизатор Твин-80, и фенол в качестве консерванта. Что такое реакция Манту? Реакция Манту – это реакция организма на введение туберкулина.
Зачем нужна проба Манту?
Реакция (проба) Манту нужна для:
- выявления инфицированных более одного года с гиперергическими реакциями на туберкулин;
- инфицированных более одного года с увеличением инфильтрата на 6 мм и более;
- диагностики туберкулеза у лиц, которые инфицированы палочкой Коха, но не проявляют, в данный момент, симптомов заболевания; подтверждения диагноза туберкулеза;
-
отбора контингентов детей, подлежащих ревакцинации против туберкулеза.
 Отбор детей и подростков для ревакцинации проводится по результатам пробы Манту в 6-7 и в 14-15 лет. Ревакцинации БЦЖ подлежат здоровые лица только с отрицательной реакцией на туберкулин.
Отбор детей и подростков для ревакцинации проводится по результатам пробы Манту в 6-7 и в 14-15 лет. Ревакцинации БЦЖ подлежат здоровые лица только с отрицательной реакцией на туберкулин.
Противопоказания к постановке пробы Манту.
Следует особо подчеркнуть, что проба Манту является безвредной как для здоровых детей и подростков, так и для детей с различными соматическими заболеваниями. Туберкулин не содержит живых микроорганизмов, а в применяемой дозировке 2 ТЕ (0,1 мл) не влияет ни на иммунную систему организма, ни на весь организм в целом. Постановка пробы не имеет смысла у детей младше 12 месяцев, ибо результат пробы будет недостоверным или неточным, в связи с возрастными особенностями развития иммунной системы – реакция может быть ложноотрицательной. Дети младше 6 месяцев неспособны адекватно отвечать на пробу Манту.
Противопоказаниями к проведению туберкулиновой пробы являются:
- кожные заболевания,
- острые и хронические инфекционные и соматические заболевания в стадии обострения (проба Манту ставится через 1 месяц после исчезновения всех клинических симптомов или сразу после снятия карантина),
- аллергические состояния,
-
эпилепсия.

Не допускается проведение пробы в тех коллективах, где имеется карантин по детским инфекциям.
Реакция Манту и прививки.
Ввиду того, что вырабатываемый в результате прививок иммунитет может повлиять на результат пробы Манту, ее постановка не должны проводиться в один день с какими бы то ни было прививками. В то же время, сразу после оценки результатов пробы, в тот же день либо позже, прививки могут проводиться без ограничений. Если прививки проводятся до постановки пробы, то для исключения взаимовлияния интервал между введением вакцин и постановкой реакции Манту должен составлять не менее 4 недель.
Как часто ставится проба Манту?
В России проба Манту проводится 1 раз в год, начиная с возраста 12 месяцев, независимо от результатов предыдущей пробы.
Как ухаживать за «пуговкой»? Самый простой ответ – никак. Во всяком случае, до момента оценки результатов. Не надо мазать место постановки пробы зеленкой, перекисью. Очень важно не допускать контакта места пробы с водой и другими жидкостями. Не нужно заклеивать ранку лейкопластырем – под ним кожа может потеть. Не допускайте того, чтобы ребенок расчесывал «пуговку».
Очень важно не допускать контакта места пробы с водой и другими жидкостями. Не нужно заклеивать ранку лейкопластырем – под ним кожа может потеть. Не допускайте того, чтобы ребенок расчесывал «пуговку».
2. Как подготовить ребенка к прививкам?
До прививки.
Перед первой прививкой АКДС-вакциной необходимо сделать общий анализ крови и мочи, а также показать ребенка врачу-невропатологу. При наличии у ребенка аллергических расстройств («диатез» и др.) заранее обсудите с врачом-педиатром схему профилактики обострения аллергии. Обычно она представляет собой прием антигистаминных препаратов (супрастин, фенистил) в течение 2 дней до прививки и 2 дней после. Если Вы это еще не сделали, купите детские жаропонижающие с парацетамолом. Лучше покупать свечи, поскольку ароматизаторы в сиропах сами способны вызвать побочные реакции.
В день прививки.
Не вводите новый прикорм или новые виды пищи.
Перед выходом из дома.
Если у вас есть прививочный сертификат, в который вносятся сделанные прививки, возьмите его с собой. Обязательно возьмите с собой любимую игрушку или пеленку ребенка.
Убедитесь совместно с врачом, что у ребенка на момент прививки нет повышения температуры. Это является единственным универсальным противопоказанием к проведению прививки. Поинтересуйтесь у врача от чего и какой именно вакциной сегодня будут прививать ребенка. Не стесняйтесь задать вопросы врачу, если у вас есть какие-то сомнения относительно прививки.
Не стесняйтесь задать вопросы врачу, если у вас есть какие-то сомнения относительно прививки.
В момент укола.
Не волнуйтесь. Ваше волнение и беспокойство передаются ребенку. Будьте спокойны и уверены — и ребенок перенесет прививку гораздо легче. Не переживайте из-за того, что вы все же волнуетесь, просто переведите ваше волнение в конструктивное русло. Чтобы отвлечь ребенка (и себя) — общайтесь с ним, играйте, пойте песенки, разглядывайте предметы интерьера, играйте взятой из дома игрушкой. Улыбайтесь и будьте ласковы к ребенку. Во время укола ребенок должен быть у вас на руках — так ему и вам будет комфортнее. Дайте ребенку выплакаться после укола. Не заставляйте ребенка «быть храбрым», не говорите, что плакать стыдно. Если ребенок говорит, что ему больно — «выдуйте» боль. Сделайте глубокий вдох и медленно «выдувайте» боль. Повторите это упражнение несколько раз.
В первые 30 минут после прививки.
Не забудьте и стесняйтесь задать ваши вопросы врачу. Обязательно спросите о том, какие и когда реакции на прививку могут возникнуть и в каких случаях обращаться за медицинской помощью. Не торопитесь покинуть поликлинику. Посидите в течение 20-30 минут неподалеку от кабинета. Во-первых, это поможет успокоиться, во вторых — позволит быстро оказать помощь в случае возникновения немедленных аллергических реакций на прививку. Если ребенок находится на грудном вскармливании — дайте ему грудь, это поможет ему успокоиться. Если ребенок достаточно взрослый, порадуйте его каким-нибудь приятным сюрпризом, наградите его чем-нибудь, похвалите. Скажите ему, что все в порядке.
По возвращении домой после прививки.
В случае прививки АКДС-вакциной: если врачом не было предписано иначе, дайте ребенку дозу (свечку или сироп) жаропонижающего. Это позволит избежать неприятных реакций, возникающих в первые часы после прививки. Если у ребенка нет температуры — можно искупаться, как обычно. Наличие реакций в месте укола — не противопоказание к купанию и даже наоборот.
Наличие реакций в месте укола — не противопоказание к купанию и даже наоборот.
Первая ночь после прививки.
Чаще всего, температурные реакции на инактивированные вакцины (АКДС и другие) возникают в первые сутки после прививки. В случае АКДС-вакцин: профилактически, обязательно на ночь дайте ребенку жаропонижающее, даже если температура на данный момент нормальная. При температурных реакциях не пренебрегайте обтиранием ребенка теплой водой. Не используйте для обтираний водку — она раздражает и сушит детскую кожу. Не забывайте о том, что суточная дозировка парацетамола не безгранична. При передозировке возможны тяжелые осложнения. Внимательно прочтите инструкцию к препарату, которым пользуетесь (панадол, эффералган, тайленол). Ни в коем случае не пользуйтесь аспирином. Его применение у детей младшего возраста чревато тяжелыми осложнениями.
Первые два дня после прививки (инактивированные вакцины — АКДС, АДС, гепатит В, ХИБ-вакцина, ИПВ).2012/59/59.jpg)
Принимайте те препараты для профилактики аллергических расстройств, которые назначил врач. Продолжайте принимать жаропонижающие согласно инструкции к препаратам, если температура остается повышенной. Следите за температурой тела ребенка. Старайтесь, чтобы она не поднималась выше 38,5оС (под мышкой). У части детей на фоне повышения температуры возможно появление т.н. фебрильных судорог. Принимайте жаропонижающие, не дожидаясь подъема температуры. С ребенком можно и нужно гулять, можно и нужно купать его. Исключение составляют случаи, когда у ребенка повышена температура вследствие или независимо от прививки. Не вводите новых продуктов в рацион ребенка (и свой, если ребенок находится на грудном вскармливании). Это можно будет сделать на 3-и сутки после прививки и позже. При появлении сильных реакций в месте укола (припухлость, уплотнение, покраснение) сделайте согревающий компресс или просто периодически прикладывайте смоченную водой ткань. Если противовоспалительные средства еще не принимаются, начните их давать.
Через 5-12 дней после прививки.
2В случае прививки живыми вакцинами (капли полиомиелитной вакцины ОПВ, коревая, паротитная, краснушная) побочные реакции обычно возникают на 5-12 сутки после прививки. Если возникла какая-либо реакция, но прививка была сделана не живой вакциной, то вакцинация с 99% вероятностью здесь ни при чем. Наиболее частой причиной температурных и некоторых других реакций у детей младшего возраста являются режущиеся зубки, у детей старшего возраста — простудные инфекции.
3. Мифы и заблуждения о прививках.
«АКДС вызывает много осложнений».
Все побочные события после прививки принято делить на нормальные реакции, тяжелые реакции и осложнения. Повышение температуры является нормальной реакцией на введение вакцины. Такой же нормальной, как повышение температуры при ОРЗ. Повышение температуры обычно вызвано выделением специальных веществ – цитокинов и других медиаторов (веществ-посредников) воспалительно-иммунной реакции после прививки или при инфекции. Повышение температуры это признак формирования иммунитета, признак запуска иммунной реакции – словом, это нормальный и даже благоприятный признак в плане развития иммунитета. Осложнения и нормальные реакции не имеют ничего общего. Осложнения в чистом виде встречаются крайне редко, на порядки реже, чем обычные побочные реакции.
Повышение температуры это признак формирования иммунитета, признак запуска иммунной реакции – словом, это нормальный и даже благоприятный признак в плане развития иммунитета. Осложнения и нормальные реакции не имеют ничего общего. Осложнения в чистом виде встречаются крайне редко, на порядки реже, чем обычные побочные реакции.
«Раз от гепатита В прививают подростков, значит детям это опасно».
Младенцев в России прививают против гепатита В практически поголовно. Дело в том, что распространение гепатита В зашло настолько далеко, что ждать 13 лет пока подрастут привитые младенцы времени уже нет. Поэтому прививают ближе к опасному возрасту, когда подростки начинают активно познавать мир, знакомясь с наркотиками и прелестями половой жизни. В идеале надо прививать и подростков, и детей первого года жизни, но все упирается в скудость бюджетов. Прививки против гепатита В на первом году жизни включены в календари прививок ВСЕХ развитых стран и лучшего доказательства признания прививок против гепатита В как отличной меры по контролю над инфекцией наверное не найти.
«Раз за качеством вакцин наблюдают после регистрации, значит все они экспериментальные».
Позволим себе напомнить процедуру разработки и регистрации вакцин за рубежом и в России. В ходе т.н. клинических испытаний I фазы вакцина-кандидат проверяется на животных, в ходе II фазы – вакцину испытывают у пациентов из групп риска по данной инфекции. Завершают стадию экспериментов клинические испытания III фазы, когда вакцина проверяется на большом числе здоровых пациентов (в современных условиях количество пациентов достигает нескольких десятков тысяч). При этом обязательными нормами являются информированное согласие пациентов на участие в эксперименте, утверждение протокола этическим комитетом и пр. После успешного завершения всех этих трех стадий вакцина подается на регистрацию в стране, в которой была разработана вакцина. Фактически, если вакцина зарегистрирована, это означает, что все эксперименты уже кончились.
Фаза постмаркетингового наблюдения – это пострегистрационное наблюдение за качеством вакцины, которое осуществляют как государственные органы здравоохранения, научные институты, так и компании-производители вакцин. Это касается не только вакцин и даже не только фармацевтических препаратов. Постлицензионное наблюдение за качеством своего товара производят и автомобильные гиганты, и производители пищевых продуктов.
Это касается не только вакцин и даже не только фармацевтических препаратов. Постлицензионное наблюдение за качеством своего товара производят и автомобильные гиганты, и производители пищевых продуктов.
«Зарегистрировать импортную вакцину в России ничего не стоит».
Во-первых, вакцины регистрирует Минздрав РФ. Контроль импортных вакцин (пред- и пострегистрационные лабораторные и клинические испытания) осуществляет Институт им. Тарасевича. Импортная вакцина может быть зарегистрирована только в том случае, если она:
а) зарегистрирована в стране-производителе;
б) имеет опыт применения в стране-производителе и др. странах.
«Комбинированные вакцины против кори, паротита и краснухи (т.н. MMR-вакцины) вызывают аутизм».
История берет свое начало от скандально известной публикации д-ра Уэйкфилда, исследователя из одной из лондонских больниц. В этой статье врач приходит к выводу о том, что из 170 наблюдавшихся им детей у «большинства» причиной послужила прививка комбинированной корь-паротитной-краснушной вакциной и особенно коревой ее компонент. Что особенно примечательно и в то же время абсурдно, в этой же статье доктор предлагает раздельные прививки (включая ту же коревую) как альтернативу. Позднее, после того как нескольким группам британских ученых не удалось подтвердить смелые выводы д-ра Уэйкфилда, сначала Минздрав Великобритании, а затем ВОЗ публично высказали свою позицию, согласно которой научных критериев для подобных выводов не существует. Сама работа Уэйкфилда была охарактеризована как ненаучная, ввиду ряда грубых нарушений методики проведения научных исследований. Однако миф сделал свое дело и следствием паники, посеянной среди родителей, стало увеличение заболеваемости паротитом в десятки раз (с 95 до 1000 в год на территории только одного из графств), как результат падения охвата прививками на 12%.
Что особенно примечательно и в то же время абсурдно, в этой же статье доктор предлагает раздельные прививки (включая ту же коревую) как альтернативу. Позднее, после того как нескольким группам британских ученых не удалось подтвердить смелые выводы д-ра Уэйкфилда, сначала Минздрав Великобритании, а затем ВОЗ публично высказали свою позицию, согласно которой научных критериев для подобных выводов не существует. Сама работа Уэйкфилда была охарактеризована как ненаучная, ввиду ряда грубых нарушений методики проведения научных исследований. Однако миф сделал свое дело и следствием паники, посеянной среди родителей, стало увеличение заболеваемости паротитом в десятки раз (с 95 до 1000 в год на территории только одного из графств), как результат падения охвата прививками на 12%.
«Россия – единственная страна, где прививают новорожденных против туберкулеза».
Это не так! Прививка БЦЖ практикуется не только в России. В частности, из развитых стран, в США ее вводят новорожденным и детям из групп риска по туберкулезу, в Финляндии прививают новорожденных, во Франции — всех детей до 7 лет. На сегодняшний день доказано, что прививка БЦЖ обладает 80% эффективностью в профилактике тяжелых форм туберкулеза у детей, поэтому прививки против туберкулеза среди новорожденных рекомендованы ВОЗ для стран, где выявлена интенсивная циркуляция микобактерии, а России в этом плане похвалиться нечем.
На сегодняшний день доказано, что прививка БЦЖ обладает 80% эффективностью в профилактике тяжелых форм туберкулеза у детей, поэтому прививки против туберкулеза среди новорожденных рекомендованы ВОЗ для стран, где выявлена интенсивная циркуляция микобактерии, а России в этом плане похвалиться нечем.
«Вакцины неэффективны… взять ту же БЦЖ».
К сожалению, в отличие от других вакцин, БЦЖ не является 100% эффективной в предотвращении туберкулеза и средством контроля этой инфекции не является. То есть БЦЖ a priori не способна снижать заболеваемость, поэтому упрекать вакцину в том, что она не способна обеспечить, нелепо. И уж тем более нелепо приводить в пример БЦЖ, когда речь идет обо всех вакцинах. В то же время, БЦЖ защищает 85% привитых от тяжелых, генерализованных форм туберкулеза. И это уже оправдывает ее применение в России, как в стране бьющей рекорды по заболеваемости туберкулезом.
«Туберкулин (реакция Манту) – это те же бактерии».
Туберкулин не является вакциной и не содержит живых бактерий. Он содержит лишь вытяжку из микобактерий, представляющую собой смесь различных антигенов и полу-антигенов палочки Коха, возбудителя туберкулеза. Соответственно проба Манту не является прививкой, а лишь тестом напряженности иммунитета к туберкулезу.
«Проба Манту бесполезна».
ВОЗ и Американская педиатрическая академия считают пробу Манту чрезвычайно важной в плане контроля над туберкулезом. Да, действительно, на результат пробы влияют многие факторы, но, тем не менее, это влияние проявляется лишь у меньшинства детей. При правильной трактовке результатов пробы, то есть с учетом всех входящих факторов – прививочный анамнез, наличие и характер поствакцинального рубчика на плече, результаты самой пробы, повторные пробы, результат пробы в другой модификации (Пирке), в подавляющем большинстве случаев можно однозначно судить о том, с чем мы имеем дело – с аллергией к компонентам туберкулина (или аллергией к другим веществам), с туберкулезом или поствакцинальным иммунитетом.
«БЦЖ, которая «засыпает» в организме».
Итак, бактерии из БЦЖ в организме не «засыпают». Они поглощаются иммунными клетками кожи (макрофагами соединительной ткани) и либо перевариваются ими, либо погибают вместе с клетками спустя некоторое время. В качестве возражения можно сказать, что живет же в легких палочка Коха, годами живет. Да, живет. Но существует понятие питательной среды и требований к условиям окружения бактерий. С этой точки зрения легкие (кислород, питание, температура) являются идеальной средой для размножения микробов. В это же время кожа, т.е. довольно грубая соединительная ткань – плохая питательная среда для любых микробов, так как ни воздуха, ни нормального питания, ни нужной температуры микробы не получают. Да, бывают кожные формы туберкулеза, но им предшествуют грубейшие нарушения иммунитета (например, СПИД) и проникновение палочки Коха во все другие органы и системы (легкие, почки, кости). Словом, кожа – последнее место, где микобактерия способна жить и размножаться, и именно поэтому для прививки БЦЖ выбран внутрикожный способ. Лучшее подтверждение отсутствия консервации БЦЖ в коже – угасание туберкулиновой пробы спустя несколько лет после прививки, которого бы не было согласно теории о «дремлющей» БЦЖ-инфекции.
Лучшее подтверждение отсутствия консервации БЦЖ в коже – угасание туберкулиновой пробы спустя несколько лет после прививки, которого бы не было согласно теории о «дремлющей» БЦЖ-инфекции.
как новость про реакцию Манту взбудоражила противников вакцинации — РТ на русском
Детский омбудсмен Анна Кузнецова заявила, что в правительстве решается вопрос о предоставлении родителям альтернативы в вопросах проверки детей на туберкулёз, в частности, реакции Манту. После заявления Кузнецовой в соцсетях разгорелась дискуссия о полезности прививок в целом и этой процедуры в частности. RT изучил историю возникновения движения против вакцинации и обратился за комментарием к эксперту.
Уполномоченный при президенте России по правам ребёнка Анна Кузнецова в субботу сообщила, что в Минздраве решается вопрос о предоставлении родителям альтернативы в вопросах проверки детей на туберкулёз, в частности, реакции Манту.
«Когда я только пришла, один из объёмов обращений был связан с реакцией Манту: что родители не хотят делать (ребёнку. — RT) манту, но их не берут в садики, не пускают в школу и так далее. Здесь мы, учитывая объём проблемы, обратились в Минздрав. И буквально на днях решается вопрос о предоставлении альтернативы, чтобы у родителей был выбор», — сказала Кузнецова.
— RT) манту, но их не берут в садики, не пускают в школу и так далее. Здесь мы, учитывая объём проблемы, обратились в Минздрав. И буквально на днях решается вопрос о предоставлении альтернативы, чтобы у родителей был выбор», — сказала Кузнецова.
Законодательство уже предоставляет родителям право отказаться от данной инъекции, однако речь идёт об альтернативных способах проверки, которые будут приравниваться к реакции Манту.
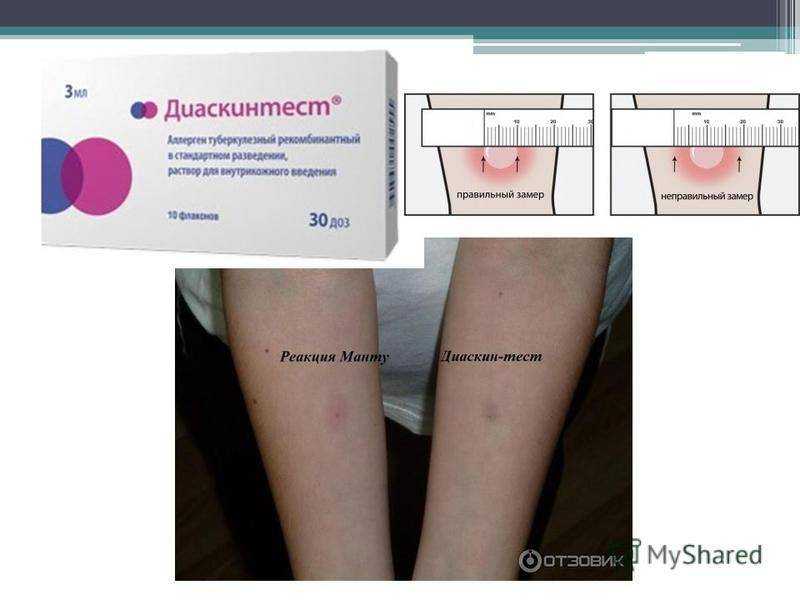
Заявление Кузнецовой спровоцировало бурную дискуссию в соцсетях, в частности, об эффективности реакции Манту и основной замены прививки — Диаскин-теста. Однако впоследствии обсуждение перешло к вопросу о полезности прививок в целом и их возможном вреде — о последнем говорят противники вакцинации.
Старший научный сотрудник лаборатории патогенеза инфекционных заболеваний Максим Гультяев рассказал RT, что у реакции Манту уже имеется более надёжная альтернатива.
«Особо разрабатывать ничего не нужно — уже существует Диаскин-тест. Да, он дороже, чем манту, но при этом реактивы гораздо более очищенные, а реакция менее капризная», — отметил эксперт.
Комментируя суждения противников прививок, Гультяев посетовал, что из-за слишком короткой памяти люди забыли о вспышках заболеваний, которые может предотвратить вакцинация.
«К сожалению, у людей очень короткая память, и мы забыли о том, что такое полиомиелит, дифтерия. О ней мы вспомнили в 90-е, когда была вспышка дифтерии из-за того, что люди не проходили вакцинацию, полагая, что дифтерия себя изжила.
Вспомните книгу Алана Маршалла «Я могу прыгать по лужам» — какие круги ада пришлось пройти ребёнку, чтобы начать ходить. А ведь спасла весь мир именно вакцина. Мне возразят, что у некоторых детей есть отрицательная реакция на вакцинацию, но это крайне маленький процент. Конечно, осложнения от вакцинации — это трагедия, но в противном случае эта трагедия повторится с огромным количеством детей», — пояснил специалист.
История правды о вакцинах
Движение противников вакцинации (антиваксеры — anti-vaxxers) зародилось в рядах американской праворадикальной политической организации Общество Джона Бёрча. Участники группы позиционируют себя как противников грядущего «мирового правительства» и впервые привлекли к себе внимание кампанией за выход США из ООН. По мнению членов общества, вакцинация, к которой принуждает граждан различных стран Всемирная организация здравоохранения, является частью программы мирового правительства по депопуляции Земли и снижению уровня интеллекта у последующих поколений. Впоследствии в связи с распространением идеологий альтернативного образа жизни и философских учений нью-эйдж в конце 1980-х — начале 1990-х годов движение против вакцинации стало самостоятельным и освободилось от политической окраски.
Участники группы позиционируют себя как противников грядущего «мирового правительства» и впервые привлекли к себе внимание кампанией за выход США из ООН. По мнению членов общества, вакцинация, к которой принуждает граждан различных стран Всемирная организация здравоохранения, является частью программы мирового правительства по депопуляции Земли и снижению уровня интеллекта у последующих поколений. Впоследствии в связи с распространением идеологий альтернативного образа жизни и философских учений нью-эйдж в конце 1980-х — начале 1990-х годов движение против вакцинации стало самостоятельным и освободилось от политической окраски.
В середине 2000-х годов оно окончательно вышло из тени Общества Джона Бёрча, анархо-примитивистских коммун и нью-эйджерских культов. Известная американская актриса и телеведущая Дженни Маккарти в 2007 году заявила, что причиной развития аутизма у её сына Эвана стало присутствие тяжёлых металлов в вакцинах, которыми его прививали с младенческого возраста. Её поддержали несколько американских врачей, которые подтвердили, что в состав многих вакцин действительно входят потенциально опасные соединения, а 30 прививок до двухлетнего возраста являются огромной нагрузкой на организм младенца. Тогда многие мейнстримные СМИ отметили, что заявления Маккарти основываются на исследованиях британского врача Эндрю Уэйкфилда, который был исключён из реестра практикующих врачей в Соединённом Королевстве. Позднее противников вакцинации поддержал и популярный актёр Джим Керри.
Тогда многие мейнстримные СМИ отметили, что заявления Маккарти основываются на исследованиях британского врача Эндрю Уэйкфилда, который был исключён из реестра практикующих врачей в Соединённом Королевстве. Позднее противников вакцинации поддержал и популярный актёр Джим Керри.
Впоследствии, в 2013 году, один из ведущих авторов журнала Time Джеффри Клугер обвинил Маккарти в том, что её кампания против вакцин привела к возникновению в США вспышек коклюша, паротита (свинки) и кори.
Антиваксеры в ответ на нападки заявили, что гонения на них осуществляются со стороны фармакологического и медицинского лобби, которые зарабатывают миллиарды на вакцинации. В качестве примера приводился график, согласно которому количество заболевших корью неуклонно снижалось за полвека до изобретения вакцины. Также отмечалось, что случаев заболевания аутизмом в закрытых группах вроде амишей, где не практикуется прививание, не было зафиксировано в принципе.
- График, демонстрирующий снижение смертности от кори до использования вакцины.
 Вертикальная шкала — количество смертей на 100 тысяч человек. Горизонтальная — год, где 1963 отмечен как год начала применения вакцины MMR.
Вертикальная шкала — количество смертей на 100 тысяч человек. Горизонтальная — год, где 1963 отмечен как год начала применения вакцины MMR. - © www.healthsentinel.com
Отсутствие научных подтверждений своей точки зрения противники вакцинации мотивируют тем, что фармакологическое и медицинское лобби выделяют миллионные гранты на исследования, единственная цель которых — доказательство полезности вакцин, а любые данные, указывающие на побочные эффекты, изымаются из научных статей.
Позицию Дженни Маккарти и антиваксеров в 2014 поддержал и миллиардер Дональд Трамп.
Healthy young child goes to doctor, gets pumped with massive shot of many vaccines, doesn’t feel good and changes — AUTISM. Many such cases!
— Donald J. Trump (@realDonaldTrump) 28 марта 2014 г.
«Здоровые маленькие дети идут на приём к врачу, их накачивают множеством уколов с разными вакцинами, ребёнок не чувствует себя лучше и меняется — аутизм. Таких случаев очень много», — писал Трамп в своём Twitter в марте 2014 года.
Таких случаев очень много», — писал Трамп в своём Twitter в марте 2014 года.
Более аккуратный подход к вакцинации поддержал также сенатор-либертарианец и врач по образованию Рэнд Пол.
«Я знаю о множестве трагических случаев, когда нормальные, ходящие и говорящие дети были поражены тяжёлыми умственными заболеваниями после вакцинации. Я думаю, у родителей должно быть своё мнение по этому вопросу. Ваши дети не принадлежат государству», — заявил Пол в эфире телеканала CNBC.
В качестве одного из аргументов антиваксеры приводят решение властей Японии отказаться от использования вакцины MMR, которая до сих пор широко применяется в США. Однако, несмотря на поддержку со стороны некоторых политиков и знаменитостей, противники вакцинации по-прежнему остаются в массовом сознании маргинальной конспирологической субкультурой.
Аллергические реакции после вакцинации против COVID-19
Тяжелая аллергическая реакция может вызвать:
- затрудненное дыхание или одышку,
- падение артериального давления,
- опухоль языка или горла или
- генерализованная сыпь или крапивница, которые могут включать слизистые оболочки.

Если у вас была тяжелая аллергическая реакция на вакцину против COVID-19
- Вакцины Pfizer-BioNTech и Moderna COVID-19 представляют собой матричные РНК-вакцины, также называемые мРНК-вакцинами. Вакцина
- Johnson & Johnson’s/Janssen (J&J/Janssen) против COVID-19 представляет собой вирусную векторную вакцину. Вакцина
- Novavax против COVID-19 представляет собой белковую субъединичную вакцину.
- Если у вас возникла тяжелая аллергическая реакция после введения определенного типа вакцины против COVID-19 (либо мРНК, белковой субъединицы, либо вирусного вектора), вам не следует вводить еще одну дозу вакцины этого типа.
Центры по контролю и профилактике заболеваний США (CDC) рекомендуют людям, получающим ревакцинацию, получить мРНК-вакцину против COVID-19 (Pfizer-BioNTech или Moderna). Однако, если у вас возникла тяжелая аллергическая реакция после введения дозы мРНК COVID-19вакцины или если у вас была тяжелая аллергическая реакция на какой-либо ингредиент мРНК вакцины против COVID-19, вы можете получить вакцину J&J/Janssen против COVID-19.
Узнайте, как получить другой тип вакцины против COVID-19 после аллергической реакции.
Если у вас была немедленная аллергическая реакция на другие вакцины или инъекционные препараты
Если у вас была немедленная аллергическая реакция (реакция, которая началась в течение 4 часов) на какую-либо вакцину, кроме вакцины против COVID-19, или на любую инъекционную терапию, вам может все еще быть в состоянии получить COVID-19вакцина. Однако ваш врач может направить вас к специалисту по аллергии и иммунологии для получения дополнительной помощи или совета.
Если у вас была нетяжелая аллергическая реакция на вакцину против COVID-19
Если у вас была немедленная аллергическая реакция (реакция, которая началась в течение 4 часов после вакцинации) на вакцину против COVID-19, но реакция была не считается медицинским работником тяжелым, вы, вероятно, можете получить еще одну дозу той же вакцины при определенных условиях .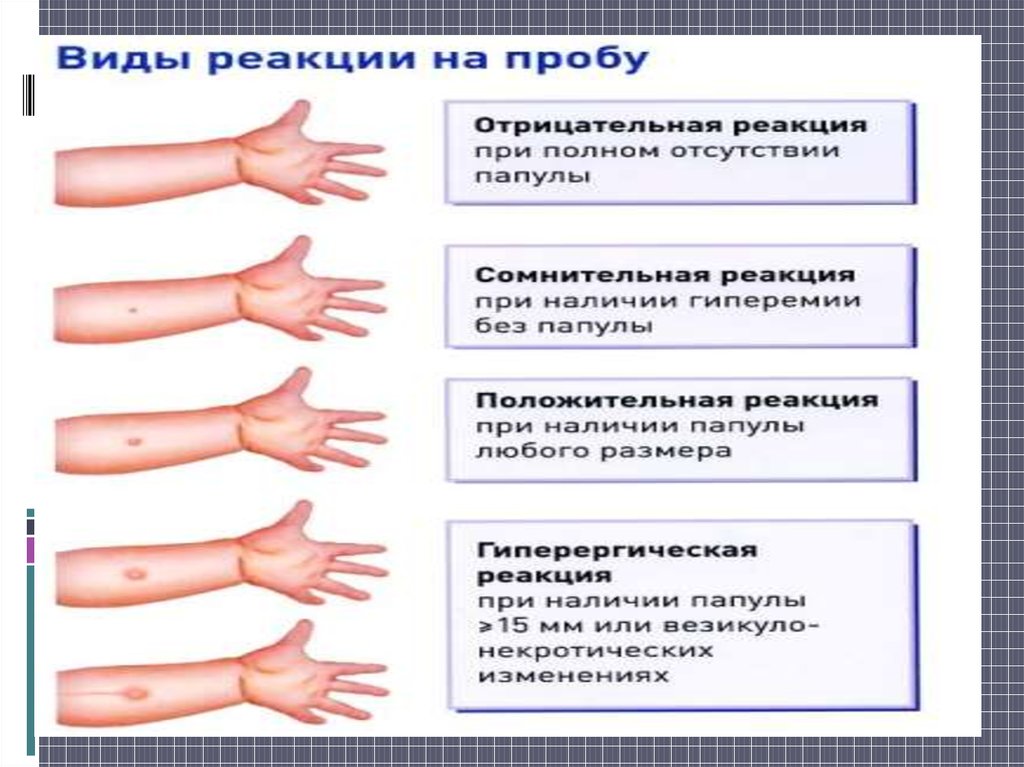 Ваш врач может направить вас к специалисту по аллергии и иммунологии для получения дополнительной помощи или совета.
Ваш врач может направить вас к специалисту по аллергии и иммунологии для получения дополнительной помощи или совета.
Если у вас появилась сыпь на руке в месте прививки от COVID-19
Если у вас появилась красная, зудящая, опухшая или болезненная сыпь в месте прививки от COVID-19, вам все равно следует сделать еще одну прививку в назначенную дату и время. Это относится ко вторым, дополнительным или бустерным выстрелам. Ваш поставщик вакцинации может порекомендовать вам сделать следующую вакцину против COVID-19 в противоположной руке, если это возможно.
Эти высыпания могут появиться через несколько дней или более недели после прививки и иногда бывают довольно большими. Эти высыпания также известны как «COVID рука». Сообщите своему поставщику услуг по вакцинации, что после прививки у вас появилась сыпь или «рука от COVID». Ваш поставщик вакцинации может порекомендовать вам сделать следующую вакцину против COVID-19 в противоположной руке, если это возможно.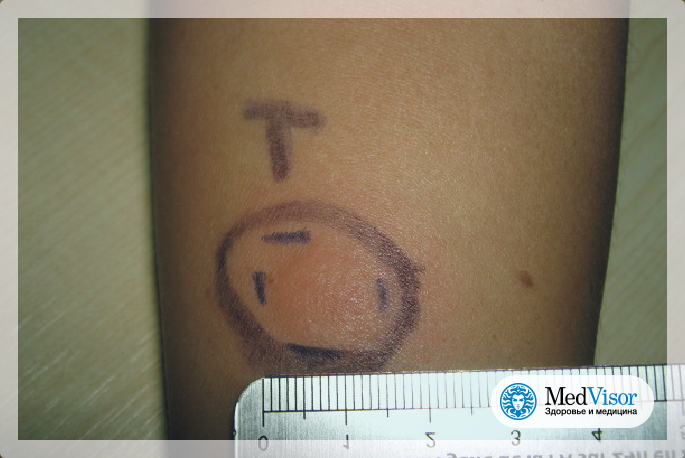
Если сыпь зудит, можно принять антигистаминный препарат. Если это болезненно, вы можете принять обезболивающее, такое как ацетаминофен или нестероидный противовоспалительный препарат (НПВП).
Приняты меры безопасности
- Каждый, кто получает вакцину против COVID-19, должен находиться под наблюдением на месте в течение не менее через 15 минут после вакцинации .
- Вы должны находиться под наблюдением в течение 30 минут , если:
- У вас была тяжелая аллергическая реакция, называемая анафилаксией, по любой причине.
- У вас была немедленная (в течение 4 часов) аллергическая реакция любого типа на вакцину, отличную от COVID-19, или инъекционную терапию.
- У вас была тяжелая аллергическая реакция на один тип COVID-19.вакцину (например, мРНК-вакцину) и в настоящее время получают другой тип вакцины против COVID-19 (например, вирусный вектор). Эту вакцинацию следует делать только в поликлинике, медицинском учреждении или кабинете врача.

- У вас возникла немедленная (в течение 4 часов) аллергическая реакция, которая не была тяжелой, на предыдущую дозу вакцины против COVID-19 этого типа. Эту вакцинацию следует делать только в поликлинике, медицинском учреждении или кабинете врача.
CDC отслеживает сообщения о тяжелых аллергических реакциях
Если у кого-то после вакцинации возникнет тяжелая аллергическая реакция, его поставщик вакцинации отправит отчет в Систему сообщений о побочных эффектах вакцины (VAERS). VAERS — это национальная система, которая собирает отчеты медицинских работников, производителей вакцин и общественности о нежелательных явлениях, возникающих после вакцинации. Сообщения о нежелательных явлениях, которые являются неожиданными, происходят чаще, чем ожидалось, или имеют необычные закономерности, сопровождаются специальными исследованиями.
Узнайте больше о том, как CDC и федеральные партнеры отслеживают безопасность вакцин против COVID-19 в США , включая сообщения об отдельных побочных явлениях после вакцинации против COVID-19.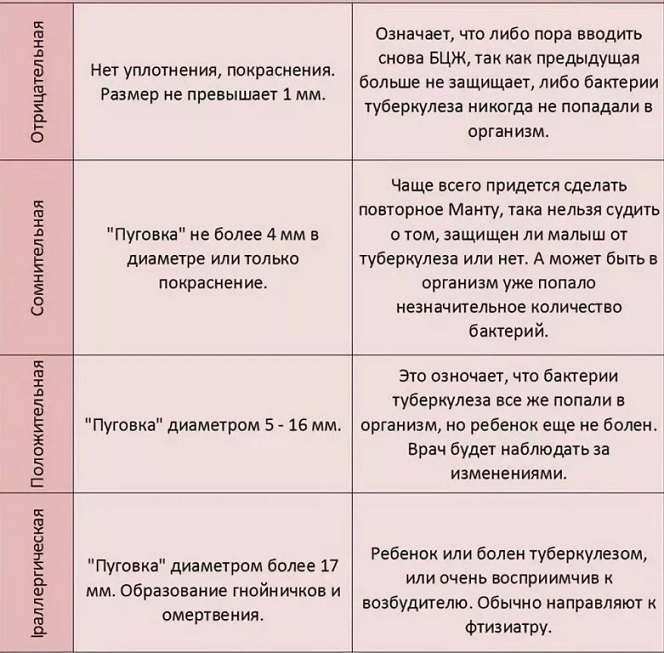
Преимущества получения вакцины против COVID-19
Что вам нужно знать
Вакцинация против COVID-19 дает множество преимуществ.
- Предотвращает серьезные заболевания: вакцины против COVID-19, доступные в США, безопасны и эффективны в 9 лет.0033 защищает людей от серьезных заболеваний, госпитализируется и умирает.
- Более безопасный способ защиты: получение вакцины против COVID-19 — это более безопасный и надежный способ защиты , чем заболевание COVID-19.
- Обеспечивает дополнительную защиту: вакцины против COVID-19 могут обеспечить дополнительную защиту людям, перенесшим COVID-19, включая защиту от госпитализации в связи с новой инфекцией.
Как лучше всего защититься: как и в случае с вакцинами от других болезней, люди лучше всего защищены, когда они остаются в курсе с рекомендуемым количеством доз, включая бивалентные бустеры, когда это возможно.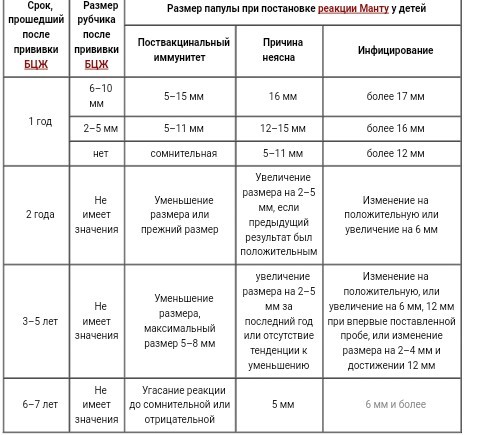
Вакцины против COVID-19 защищают ваше здоровье
Вакцины против COVID-19 эффективно защищают людей от серьезных заболеваний, госпитализации и смерти. Вакцинация остается самой безопасной стратегией предотвращения госпитализаций, долгосрочных последствий для здоровья и смерти.
Что вы можете сделать сейчас, чтобы предотвратить тяжелое заболевание, госпитализацию и смерть
Используйте сайт Vaccines.gov, чтобы найти ближайшую к вам вакцину против COVID-19.
- Все непривитые лица должны как можно скорее начать первичную серию прививок.
- CDC рекомендует всем быть в курсе вакцин против COVID-19 для своей возрастной группы:
- Дети и подростки в возрасте от 6 месяцев до 17 лет
- Взрослые в возрасте 18 лет и старше
Тяжелое заболевание
мРНК-вакцины против COVID-19 высокоэффективны в предотвращении наиболее тяжелых последствий COVID-19инфекционное заболевание.
Миокардит — это состояние, при котором сердце воспаляется в ответ на инфекцию или какой-либо другой триггер. Миокардит после вакцинации против COVID-19 встречается редко. Это исследование показывает, что у пациентов с COVID-19 риск миокардита был почти в 16 раз выше, чем у пациентов, у которых не было COVID-19 .
Госпитализация
Вакцины против COVID-19 могут помочь предотвратить госпитализацию в случае заражения COVID-19.
Смерть
Вакцины против COVID-19 помогут предотвратить смерть в случае заражения COVID-19.
О вариантах
Многие вирусы постоянно изменяются, включая вирус, вызывающий COVID-19. Эти изменения происходят со временем и могут привести к появлению вариантов, которые могут иметь новые характеристики, в том числе разные способы распространения.
Дети, подростки или взрослые, которые уже переболели COVID-19, должны пройти вакцинацию
Данные текущих исследований свидетельствуют о том, что люди могут получить дополнительную защиту, пройдя вакцинацию после заражения вирусом, вызывающим COVID-19. Даже если вы переболели COVID-19, вам все равно следует пройти вакцинацию.
Даже если вы переболели COVID-19, вам все равно следует пройти вакцинацию.
Для всех, кто был инфицирован COVID-19, следующая доза может быть отложена на 3 месяца с момента появления симптомов или, если у них не было симптомов, с момента получения положительного результата теста. Эта возможная задержка может произойти с первичной дозой или бустерной дозой.
Узнайте больше об иммунитете от инфекции COVID-19 и вакцинации.
Подробнее о факторах риска тяжелого течения COVID-19 у детей опубликовано в Педиатрия , детские госпитализации, связанные с COVID-19 , опубликованные в MMWR , и еженедельные сводки данных о госпитализации COVID-19 через COVID-NET.
Вакцины против COVID-19 были впервые разрешены для использования в чрезвычайных ситуациях в США в декабре 2020 года. Исследования, проведенные после использования вакцин, показали примерно 90% защиту от симптоматической инфекции, тяжелого заболевания и смерти. К июлю 2021 года мы увидели снижение эффективности вакцины против инфекции по мере появления новых вариантов, и CDC выдвинул рекомендации продолжать маскировку даже для людей, получивших первичную серию.

 Отбор детей и подростков для ревакцинации проводится по результатам пробы Манту в 6-7 и в 14-15 лет. Ревакцинации БЦЖ подлежат здоровые лица только с отрицательной реакцией на туберкулин.
Отбор детей и подростков для ревакцинации проводится по результатам пробы Манту в 6-7 и в 14-15 лет. Ревакцинации БЦЖ подлежат здоровые лица только с отрицательной реакцией на туберкулин.
 Вертикальная шкала — количество смертей на 100 тысяч человек. Горизонтальная — год, где 1963 отмечен как год начала применения вакцины MMR.
Вертикальная шкала — количество смертей на 100 тысяч человек. Горизонтальная — год, где 1963 отмечен как год начала применения вакцины MMR.