какая бывает, фото того, как она выглядит у ребенка и особенности геморрагического типа
Менингит является достаточно серьезным заболеванием. Для того чтобы прогноз этой болезни был благоприятным, необходимо своевременно начать лечение, иначе последствия будут тяжелыми.
Дети особенно подвержены данному недугу, поэтому родителям нужно знать все признаки менингита, чтобы не упустить начала такой страшной патологии.
Что это за болезнь?
ВНИМАНИЕ: Менингит – это опасная инфекционная болезнь, заражение которой происходит воздушно-капельным путем или через предметы быта. Чаще всего заболевание диагностируют у детей дошкольного возраста.
Довольно часто патологический процесс начинается с симптомов назофарингита, а уже затем присоединяются рвота, сыпь, головная боль. Сыпь при менингите в первый день заболевания очень похожа на сыпь при кори.
Смотрите видео о симптомах менингита:
Причины
Причин, для возникновения менингита много. Наиболее часто это заболевание возникает на фоне заражения человека менингококковой инфекцией. Бактерии поступают в организм воздушно-капельным путем, проникают в кровь очень быстро, вызывая воспалительный процесс в оболочках мозга.
Наиболее часто это заболевание возникает на фоне заражения человека менингококковой инфекцией. Бактерии поступают в организм воздушно-капельным путем, проникают в кровь очень быстро, вызывая воспалительный процесс в оболочках мозга.
Помимо этого, инфекция может быть вызвана другими болезнями, имеющими вирусный характер. Иногда менингит способен передаваться другими путями.
Другие пути передачи менингита:
- При родах инфекция может передаться от матери к ребенку.
- При попадании зараженных фекалий в ротовую полость.
- Лимфогенным и гематогенным путем.
- Через укусы насекомых.
- Через воду, загрязненную грызунами и пищу, инфицированную бактериями менингита.
Вспышки данной болезни всегда приходятся на весенний период. Дело в том, что организм любого человека оснащен иммунной системой, защищающей тело человека. Весной организм очень слаб, ведь в это время ощущается нехватка витаминов, солнечного воздействия, да и вирусы атакуют особенно активно. Поэтому, бактерии менингита, попадая в тело человека, не чувствуют препятствий и проникают в головной мозг.
Весной организм очень слаб, ведь в это время ощущается нехватка витаминов, солнечного воздействия, да и вирусы атакуют особенно активно. Поэтому, бактерии менингита, попадая в тело человека, не чувствуют препятствий и проникают в головной мозг.
Для этого заболевания не существует возрастных ограничений, зафиксированы случаи менингита у младенцев 1 месяца от роду и у пожилых людей, которым за 80 лет.
Во время эпидемии вирусов, особенно гриппа, нужно постоянно укреплять иммунитет.
Для попадания клеток менингита в организм человека есть еще один путь, при различных травмах черепа, бактериям легко добраться до головного мозга.
Болезни, провоцирующие менингит:
- Вирусные заболевания.
- Гайморит.
- Отит острого и хронического течения.
- Фурункулез в районе лица и шеи.
- Фронтит.
- Абсцесс легкого.
- Поражение остеомиелитом.
Необходимо своевременно лечить все воспалительные и вирусные болезни. Терапия должна осуществляться только под наблюдением врача, чтобы не смазать клиническую картину. При самостоятельном лечении любое заболевание может перейти в скрытую форму, и спровоцировать менингит.
Терапия должна осуществляться только под наблюдением врача, чтобы не смазать клиническую картину. При самостоятельном лечении любое заболевание может перейти в скрытую форму, и спровоцировать менингит.
Как выглядит?
При бактериальном менингите сыпь чаще всего располагается на боках и нижних конечностях ребенка. Форма сыпи – неправильная, по цвету может быть от красного, до темно-бурого, почти фиолетового.
При ощупывании – не возвышается над кожей. Особенно опасным считается появление высыпаний на голове. Для того чтобы убедиться, что сыпь вызвана менингитом, следует надавить на нее и подержать. Если она не побледнеет, следует срочно обращаться за медицинской помощью.
- При прогрессировании заболевания, может развиться сепсис.
- По форме больше похожа на «звездочки». При вирусном менингите сыпь проявляется в редких случаях, она не такая яркая, как при бактериальной инфекции, может располагаться на любой части тела, и даже на слизистых оболочках.
 Не имеет конкретной формы.
Не имеет конкретной формы.
Сыпь при менингите не чешется, не зудит и не вызывает особенного дискомфорта у ребенка, ей нельзя заразиться при контакте. Однако важно помнить, что заразны не сами высыпания, а инфекция их вызывающая. Поэтому следует соблюдать меры предосторожности, при осмотре ребенка.
Менингит крайне заразен, и многие формы передаются, как воздушно-капельным, так и контактным путем.
Мнение эксперта
Землянухина Татьяна Вячеславовна
Фельдшер скорой и неотложной помощи в Клинической больнице скорой помощи #7 г.Волгоград.
Спросить эксперта
Начинается заболевание с мелкой герпетической сыпи быстро приобретающей крупную звездчатую геморрагическую форму, которая чаще всего проявляется вместе с кровоизлияниями в слизистую оболочку глаз в следствии поражения сосудов. Этот симптом может сохраняться от двух часов до двух недель.
Фото
Увидеть, как выглядит сыпь при менингите, можно на этих фото:
Менингоносительство
Источником заболевания являются больные с генерализованными формами менингококковой инфекции, острым назофарингитом и «здоровые» носители.
Отмечается довольно широкие соотношения между больными и бактерионосителями (1:2000 — 1:50 000). В периоды вспышек регистрируется до 3% населения бактерионосителей, в период эпидемий — до 30%. Период носительства составляет около 3-х недель. У 70% бактерионосительство прекращается в течение 1-ой недели.
У больных с хроническими заболеваниями носоглотки этот период значительно удлиняется. Наиболее вирулентные штаммы выделяют больные генерализованными формами. Несмотря на это быстрая их госпитализация и изоляция не оказывают такого влияния на распространение инфекции, как это происходит у «здоровых» носителей.
Менингоносители выявляются при массовом обследовании лиц из очагов заболевания или случайно, при обследовании мазков, взятых со слизистой оболочки носоглотки. Какие-либо симптомы заболевания у носителей менингококков отсутствуют. Чем тяжелее эпидемическая обстановка, тем больше носителей инфекции выявляется в коллективах.
Из 200 бактерионосителей заболевает 1 бактерионоситель.
Рис. 3. Механизм передачи менингококковой инфекции — аэрозольный (капельный).
Как отличить опасный признак от аналогичных?
Важно помнить, что не только менингит проявляется сыпью на коже. Нужно знать, как отличить опасную геморрагическую сыпь при менингите, от высыпаний при аллергии, ветрянке, краснухе и других. Распространенные детские болезни, при которых могут появиться высыпания:
- Ветрянка.
- Корь.
- Мононуклеоз.
- Различные аллергии.
- Краснуха.
- Скарлатина.
- Пиодермия.
- Отличие менингеальной сыпи, от сыпи при ветрянке, состоит в том, что при оспе она пузырчатая, покрывает все тело ребенка. Локализуется без какой либо закономерности, и сначала представляет собой маленькие красные пятнышки, которые образуют папулы, а потом везикулы содержащие в себе прозрачную жидкость. После того, как везикулы лопаются, образуются корочки.
При менингите сыпь локализуется в определенных частях тела, имеет темно-красный цвет, не имеет пузырьков. При оспе сыпь чешется и зудит, при менингите – нет.
При оспе сыпь чешется и зудит, при менингите – нет. - Отличительная особенность сыпи при кори – быстрый переход от красного или лилового цвета, до темного, почти черного. Образует папулы, что для менингеальной не характерно. При кори, сыпь располагается на лице. При менингите, сыпь на лице бывает очень редко.
- При мононуклеозной сыпи отсутствует зуд, и раздражения, как и при менингеальной, но при надавливании мононуклеозные высыпания бледнеют. Пятна имеют красноватый окрас и скопления могут располагаться на любых частях тела.
- Аллергическая сыпь, как правило не вызывает у пациента общеинфекционного синдрома. Инфекционная сыпь наоборот, сопровождается температурой, слабостью, головной болью. Главным отличием аллергической сыпи, от сыпи при менингите является зуд.
У детей пятна при краснухе не сливаются в единое целое, и сыпь проявляется через некоторое время после начала болезни. При менингите, сыпь – один из первых симптомов. Краснуха сопровождается насморком, болями в горле, и другими не характерными для менингита симптомами.
- Скарлатину взывают стрептококки, они так же могут являться причиной менингита, но при скарлатине сыпь сопровождается небольшим зудом, и локализуется часто в паховой зоне или подмышках. Сыпь мелкоточечная и может покрывать любые кожные складки, лицо, бедра. Сыпь при менингите не зудит, и больше похожа на звездочки.
- При пиодермии образования распространяются по телу, в виде пузырьков с гноем, потом они подсыхают и желтеют.
Возбудители инфекции
Многие считают, что менингит – это заболевание, вызванное определенным болезнетворным микроорганизмом. Это далеко не так. Возбудители болезни – это многочисленные патогенные агенты. Наиболее часто патологию у детей от двух месяцев жизни вызывают такие вирусы и бактерии:
- Neisseria meningitidis;
- Listeria monocytogenes;
- Streptococcus pneumoniae;
- Haemophilus influenzae.
Когда дело касается новорожденных, здесь причиной менингита становятся такие микроорганизмы, как Streptococcus agalactiae и Escherichia coli.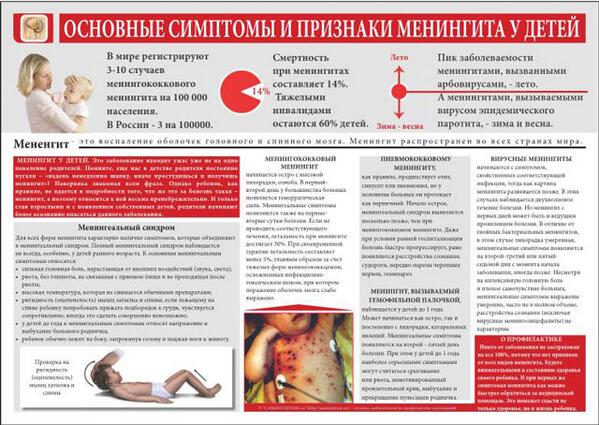 Кроме этого, у больных, имеющих врожденные или приобретенные травмы головного мозга, часто обнаруживается стафилококковая инфекция, анаэробные бактерии, полимикробная флора.
Кроме этого, у больных, имеющих врожденные или приобретенные травмы головного мозга, часто обнаруживается стафилококковая инфекция, анаэробные бактерии, полимикробная флора.
Первая помощь
Поскольку геморрагическая сыпь возникает при разрыве кровеносных капилляров, первым действием при её обнаружении следует ограничить подвижность ребенка, и соблюдать постельный режим до приезда врача.
Важно! При появлении сыпи и похожих на менингит симптомов, следует незамедлительно вызывать скорую и доставить больного в стационар.
Только врач, после общего обследования и изучения анализов может поставить диагноз и назначить лечение. Менингит является не только тяжело-протекающим недугом, для самого больного, но и опасен для окружающих.
Диагностика
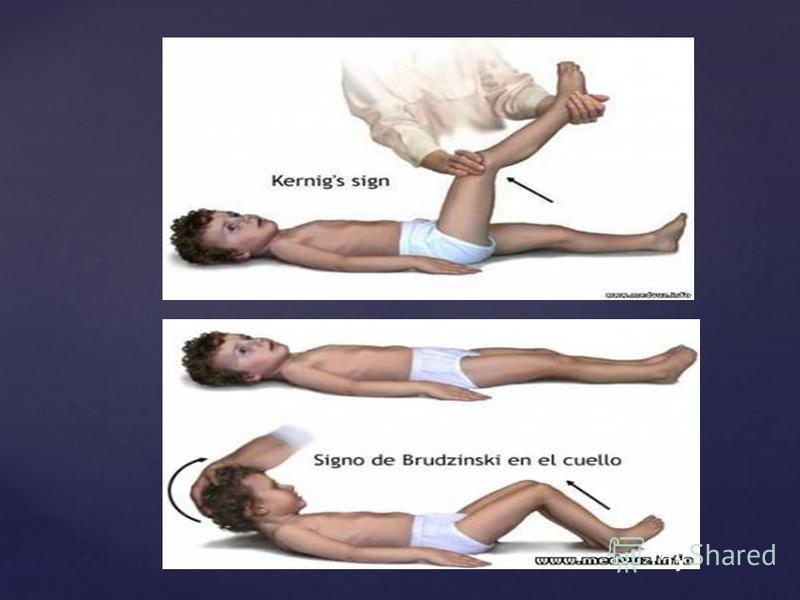
Менингизм у детей требует немедленной диагностики и лечения. Кроме проверки симптомов Кернига и Брудзинского, во время постановки диагноза врачи используют такие методы:
- сбор и исследование анализа крови, мочи;
- оценку уровня глюкозы, мочевины, креатинина и других показателей;
- мазки из носа и ротовой полости на патогенные микроорганизмы;
- анализ крови на ВИЧ-инфекцию;
- печеночные пробы;
- исследование серологических показателей крови;
- биохимический анализ;
- бактериоскопию, бактериологический посев.

Кроме этого, используются такие инструментальные методы диагностики, как компьютерная томография, рентген, электроэнцефалограмма головного мозга.
Нередко при развитии патологии требуется осмотр у специалистов узкого профиля (невролога, лора, кардиолога и прочих). Только правильное и комплексное лечение поможет сохранить жизнь пациенту.
Лабораторные показатели
Проверить ребенка на менингит без проведения лабораторных исследований нельзя. В домашних условиях диагностика может быть проведена лишь медицинским работником, при этом доктор учитывает наличие положительных симптомов Кернига и Брудзинского. Этот тест позволяет не диагностировать, а только заподозрить опасное заболевание.
Дальнейшее выявление заболевания проводится путем оценки биологического материала больного в лабораторных условиях:
- анализ крови помогает выявить наличие менингококковой и пневмококковой инфекции. Об этом свидетельствуют повышенные лейкоциты.
 При этом лейкоцитарная формула сдвигается влево, усиливается выработка антидиуретического гормона, развивается гипонатриемия;
При этом лейкоцитарная формула сдвигается влево, усиливается выработка антидиуретического гормона, развивается гипонатриемия; - анализ мочи при менингите показывает увеличение концентрации белка, часто имеется примесь крови;
- бактериологические посевы из носа, уха, рта часто показывает наличие менингококковой инфекции;
- пробы печени проводятся для дифференциации с другими патологиями с похожими симптомами.
Совокупность таких методов исследования помогает подтвердить или опровергнуть диагноз менингит.
Без лабораторных исследований биологического материала пациента и применения инструментальных методов диагностики установить диагноз нельзя.
Лечение
Если сыпные проявления приводят к развитию гипертермического состояния, сильной боли, то требуется срочная госпитализация, врачебная помощь. Если в ближайшее время не предпринять никаких адекватных действий, то последствия могу быть самыми печальными.
При терапии менингеальной инфекции назначают антибактериальную терапию.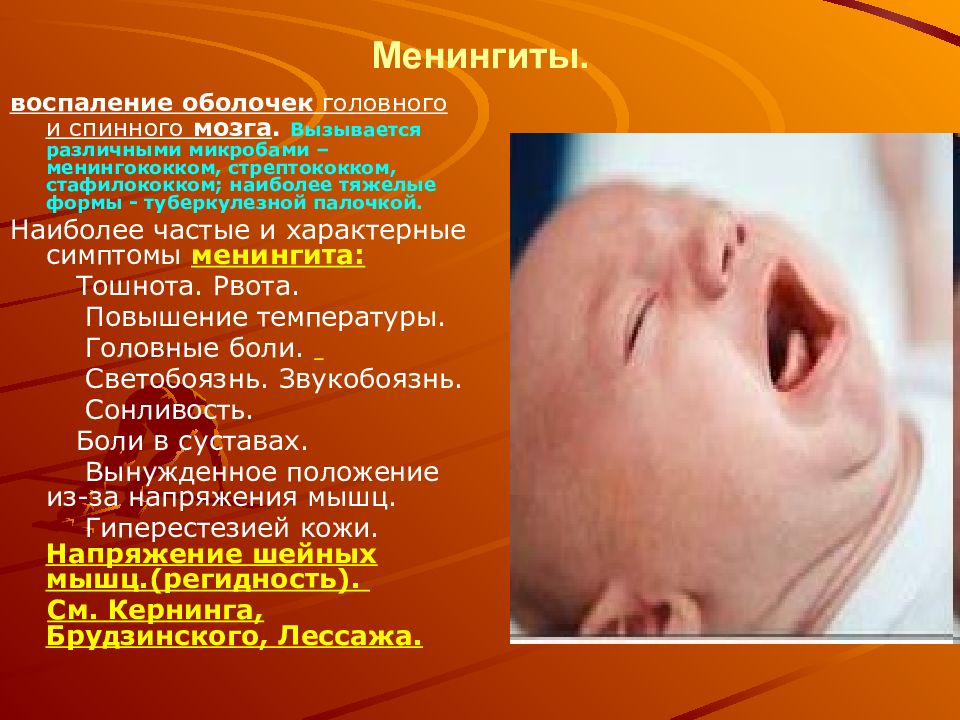 Применяя антибиотики, удаётся купировать патогенную микрофлору, которая привела к развитию заболевания. Пациента после госпитализации размещают в стационаре отделения больницы. Далее лечение его сводится к следующему:
Применяя антибиотики, удаётся купировать патогенную микрофлору, которая привела к развитию заболевания. Пациента после госпитализации размещают в стационаре отделения больницы. Далее лечение его сводится к следующему:
- Врач назначает больному постельный режим с щадящей диетой.
- Антибактериальные препараты. Назначают препараты с низкой, средней и повышенной проницаемостью. К самым эффективным стоит отнести: Амоксициллин, Цефуроксим, Кетоконазол, Клиндамицин. Дозировка определяется в индивидуальном порядке. А вот длительность терапии не должна быть дольше 7-10 дней, так как возникает привыкание.
Кроме антибактериальной терапии назначают противовирусные препараты.- Сочетание десенсибилизирующей терапии с противовоспалительной позволит облегчить состояние пациента, купировать неприятную симптоматику.
Терапевтический курс для любой возрастной категории составит минимум 10 дней. Если имеются осложненные формы, то длительность лечения может увеличиться. Как только пациента выписали из стационара, то ему стоит подготовиться к продолжительному домашнему лечению. Для некоторых больных с менингококковой патологией на восстановление требуется 1 год. Подробнее про неотложную помощь и сестринский уход при менингите читайте в этой статье.
Как только пациента выписали из стационара, то ему стоит подготовиться к продолжительному домашнему лечению. Для некоторых больных с менингококковой патологией на восстановление требуется 1 год. Подробнее про неотложную помощь и сестринский уход при менингите читайте в этой статье.
Существует прививка от менингита. Она может предотвратить развитие этого опасного заболевания. Вакцинацию требуется проводить в тех местах, где происходит регулярная вспышка недуга.
СОВЕТ: Когда кожная сыпь сопровождается высокой температурой и сильной головной болью, то нужно как можно быстрее отправиться в больницу. Подобное состояние означает, что счет жизни идет на часы.
Нужно ли делать прививку
На многих форумах можно встретить активные обсуждения и отзывы о вакцинации детей от менингита. Одни утверждают, что это единственный способ защитить свое чадо от патологии, другие же категорически против. Мнения специалистов на этот счет также разделяются.
В связи с тем, что причиной менингита становятся различные бактерии и вирусы, единой прививки, которая смогла бы защитить от всех этих болезней, нет. Чтобы предотвратить опасные последствия в медицинской практике используют вакцину, помогающую выработать иммунитет к наиболее опасным среди них (гемофильной палочке, пневмококкам, менингококкам).
Виды вакцин и их название
В таблице можно найти названия вакцин, которые наиболее часто используют для защиты от менингита.
| Препарат | С какого возраста используют | Производитель | Цена в рублях |
| Менактра | 2 раза в возрасте до 2 лет После 2 лет однократно | Америка | 4100 |
| Менцевакс | После 2 лет | Бельгия | 1471 |
| Менингококковая | 1.5 года | Россия | 742 |
| Менинго A+C | После 2 лет | Франция | 4900 |
Цены на вакцины указаны примерно, точную стоимость следует уточнять у продавца.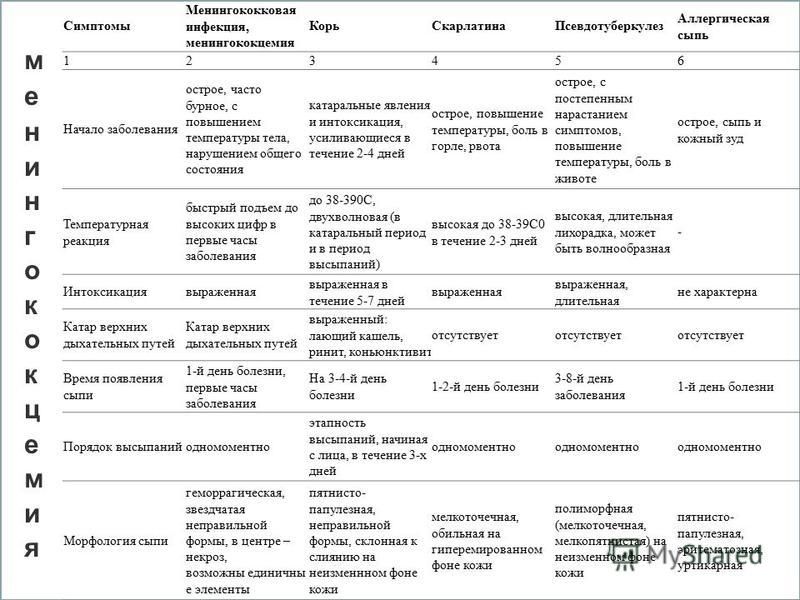
Опасны ли геморрагические высыпания при таком недуге?
Нередко диагностируют осложненные варианты течения патологического процесса. Воспаление, протекающее в мозговых оболочках, практически всегда уходит. Но если лечение было начато не вовремя или заболевание протекает в тяжелой форме, то это чревато следующими осложнениями:
- задержка в умственном развитии ребенка;
- психическое поражение;
- развитие парезного, парализованного состояния;
- слепота или косоглазие;
- ограничение слухового восприятия;
- пациент становится астеничным, заторможенным, у него снижается память и отсутствует внимание.

Если вдруг когда-нибудь на фоне высокой температуры Вы обнаружите такую сыпь, особенно если новые элементы сыпи будут появляться один за одним за считанные минуты — СРОЧНО вызывайте скорую помощь. Врач-инфекционист Некрасова Е.С. 21-я городская поликлиника, Минск.
Менингит – довольно опасное заболевание. Когда инфекционный процесс наносит поражение мозгу, то нарушается работа многих систем во всем человеческом организме. Если вовремя не приступить к лечению, то последствия могут быть крайне неблагоприятными. Самым опасным осложнением остаётся смерть пациента.
Менингит
Менингитом называется болезнь, поражающая мембраны оболочек головного и спинного мозга, при этом клетки самого органа не повреждаются. Патологический процесс происходит снаружи мозговых оболочек. Существует два вида этого заболевания, бактериальный и вирусный.
Чаще всего менингит бывает вирусного характера, возникающий по причине запущенных и не излеченных вирусных инфекций. Бактериальные виды этого недуга встречаются гораздо реже, но повреждают головной мозг серьезнее и последствия его тяжелее.
Бактериальные виды этого недуга встречаются гораздо реже, но повреждают головной мозг серьезнее и последствия его тяжелее.
Практически каждый год в отдельных районах происходят вспышки вирусного менингита, поражающие в большинстве случаев детей и молодых людей, но в этом случае болезни нельзя назвать смертельно опасной, так как при своевременном и адекватном лечении она отступает.
Заболеть менингитом можно по разным причинам, но существуют факторы риска, способные повлиять на защитные функции организма, ослабив их.
Факторы риска:
- Частое употребление алкоголя.
- Курение.
- Переохлаждение.
- Инсоляция.
Данное заболевание имеет свою классификацию и различается по видам. Каждый вид этого недуга требует особого подхода в терапии. Кроме того, менингит может быть первичным и возникнуть самостоятельно, и вторичным, то есть развиться на фоне уже существующей инфекции.
Виды менингита:
- Стафилококковый.

- Туберкулезный.
- Энтеровирусный.
- Герпесный.
- Грибковый.
Многие игнорируют болезни вирусного происхождения, полагая, что они не представляют опасности, но если такие недуги не лечить, они могут вызвать осложнение в виде менингита.
Клиническая картина
Распознать менингит можно по следующим признакам:
- возникновение резкой и невыносимой головной боли;
- рост температуры тела до критических отметок;
- рвота фонтаном;
- сонливость;
- спутанность и помутнение сознания;
- светобоязнь.
Гнойный менингит проявляется указанными симптомами, к которым может присоединяться выраженная интоксикация организма, чувство беспокойства и страха, тремор конечностей, мышечная слабость. Период бодрствования сменяется апатией, а чувство сонливости может закончиться комой.
Сильные боли по мере прогрессирования патологии заставляют больного принять характерную позу для менингита – лежа на боку, ноги согнуты в коленных суставах и подтянуты к брюшине, голова запрокинута назад.
В половине случаев инфицирование и воспаление оболочек головного мозга характеризуется геморрагической сыпью, которая сопровождается выраженным болевым синдромом. При прикосновении к телу боль становится невыносимой, больной издает крики.
При простукивании по лицевым нервам возникает болевой синдром, охватывающий всю черепную коробку. На голове проступает сосудистая сетка, у детей диагностируется выпуклость родничка.
При отсутствии своевременной терапии возникает более тяжелая клиническая картина: отек головного мозга, потеря сознания, судорожный синдром, кома.
Стакан поможет распознать менингит…
Для того, чтобы распознать, менингит ли является причиной сыпи достаточно проделать небольшой тест со стаканом, который на 70-80% даст понять о причине высыпаний.
Суть теста в следующем, необходимо взять стакан из прозрачного стекла и надавить им на место высыпания, периодически прокручивая его по месту локализации. Давить необходимо не сильно, необходимо добиться побледнения кожи вокруг сыпи.
Как распознать менингит с помощью стакана?
В случае, если вместе с кожей бледнеет и сыпь, скорее всего причина не в менингите. В случае же, если сыпь остается неизменного цвета, можно начинать бить тревогу.
В Москве умер первый ребенок из-за новой болезни, вызванной COVID-19
https://ria.ru/20200617/1573020546.html
В Москве умер первый ребенок из-за новой болезни, вызванной COVID-19
В Москве умер первый ребенок из-за новой болезни, вызванной COVID-19 — РИА Новости, 18.06.2020
В Москве умер первый ребенок из-за новой болезни, вызванной COVID-19
Двухлетняя Мария Паршикова умерла в Морозовской больнице, где ей тщетно пытались помочь в течение недели. Сначала решили, что у девочки синдром Кавасаки. Но… РИА Новости, 18.06.2020
2020-06-17T08:00
2020-06-17T08:00
2020-06-18T13:42
медицина
дети
москва
здоровье
морозовская детская городская клиническая больница
коронавирус covid-19
коронавирус в россии
/html/head/meta[@name=’og:title’]/@content
/html/head/meta[@name=’og:description’]/@content
https://cdnn21. img.ria.ru/images/07e4/06/11/1573051642_0:0:1620:911_1920x0_80_0_0_a16ba5b78c7ef3ac4671d1e297a53361.png
img.ria.ru/images/07e4/06/11/1573051642_0:0:1620:911_1920x0_80_0_0_a16ba5b78c7ef3ac4671d1e297a53361.png
МОСКВА, 17 июн — РИА Новости, Мария Семенова. Двухлетняя Мария Паршикова умерла в Морозовской больнице, где ей тщетно пытались помочь в течение недели. Сначала решили, что у девочки синдром Кавасаки. Но после вскрытия выяснилось: ребенок погиб из-за нового заболевания, вызванного коронавирусом. Историю борьбы за детскую жизнь РИА Новости рассказала Анна Паршикова, мать Маши. «Будто рубильник дернули»Маруся, как звали ее дома, поступила в приемное отделение вечером 18 мая, а 23-го скончалась за закрытыми дверями реанимации. Мать к ней не пустили: у девочки был COVID-19, в крови обнаружили антитела IGM — они вырабатываются в острой фазе болезни.Новость о том, что у дочери коронавирус, потрясла родителей: во время эпидемии они самоизолировались на даче и никто не контактировал с COVID-инфицированными. Правда, в апреле недолго и не очень серьезно переболели все домочадцы — чем, не знают до сих пор.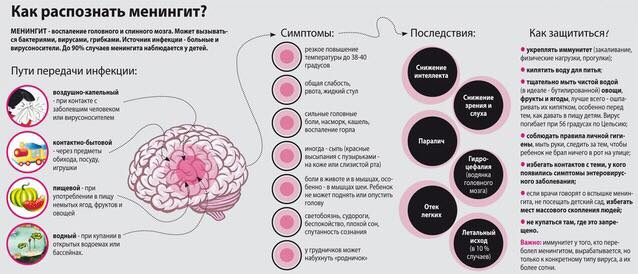 «У дочки поднялась температура под сорок. Мы были в Домодедовском районе, приехала местная скорая. Врачи заподозрили энтеровирусную инфекцию, сказали, ничего страшного — но, если лихорадка продержится больше трех суток, вызывайте бригаду опять. Через два дня Маруся начала бегать и скакать как обычно — будто рубильник дернули, — вспоминает Анна. — Зато слегла я: слабость, озноб, но пониженная температура. После такие же симптомы появились у мужа. Мы и подумать не могли, что это COVID-19. У меня в крови нет антител. Либо я бессимптомник, либо вообще не болела, либо тестирование врет — загадка. Вообще с коронавирусом больше вопросов, чем ответов. Муж и сын будут сдавать анализ — это важно, ведь мы тогда находились с родителями и немолодой няней, могли их заразить».»Срочно вызывай скорую»Через три недели после выздоровления у Маруси снова подскочила температура — 39.Приехала бригада. Марусю осмотрели и предположили, что это просто аллергия на антибиотик, однако на всякий случай госпитализировали в Морозовскую больницу.
«У дочки поднялась температура под сорок. Мы были в Домодедовском районе, приехала местная скорая. Врачи заподозрили энтеровирусную инфекцию, сказали, ничего страшного — но, если лихорадка продержится больше трех суток, вызывайте бригаду опять. Через два дня Маруся начала бегать и скакать как обычно — будто рубильник дернули, — вспоминает Анна. — Зато слегла я: слабость, озноб, но пониженная температура. После такие же симптомы появились у мужа. Мы и подумать не могли, что это COVID-19. У меня в крови нет антител. Либо я бессимптомник, либо вообще не болела, либо тестирование врет — загадка. Вообще с коронавирусом больше вопросов, чем ответов. Муж и сын будут сдавать анализ — это важно, ведь мы тогда находились с родителями и немолодой няней, могли их заразить».»Срочно вызывай скорую»Через три недели после выздоровления у Маруси снова подскочила температура — 39.Приехала бригада. Марусю осмотрели и предположили, что это просто аллергия на антибиотик, однако на всякий случай госпитализировали в Морозовскую больницу. По словам Анны, двое суток никто, кроме единственного дежурного врача, и слышать не хотел, что у малышки, возможно, синдром Кавасаки. «Но надо отдать должное: начиная с третьего дня помогали дочери всем чем могли. У меня уже нет сил и желания кого-то судить. Все равно мы никогда не узнаем, было ли что-то сделано не так», — вздыхает Анна.»Мозг перешел в режим самосохранения»Даже когда дочь попала в реанимацию, Паршикова не верила, что Маруся умирает. Казалось, вот-вот кризис минует. «Сейчас понимаю, что мой мозг перешел в режим самосохранения. Нет, я действовала: звонила, писала, трясла всех. Но когда твой ребенок угасает на глазах, сознание будто ставит блок и все как в тумане. Я убеждала себя: еще чуть-чуть и все наладится. Даже спросила: «Вы нас из реанимации пока не переводите?» На меня посмотрели как на идиотку. Видимо, доктора уже все понимали. Но мне-то никто ничего не говорил».Маруся «сгорела» за семь дней. Потом врачи объяснили Анне: у девочки был Кавасаки-подобный синдром, вызванный коронавирусом.
По словам Анны, двое суток никто, кроме единственного дежурного врача, и слышать не хотел, что у малышки, возможно, синдром Кавасаки. «Но надо отдать должное: начиная с третьего дня помогали дочери всем чем могли. У меня уже нет сил и желания кого-то судить. Все равно мы никогда не узнаем, было ли что-то сделано не так», — вздыхает Анна.»Мозг перешел в режим самосохранения»Даже когда дочь попала в реанимацию, Паршикова не верила, что Маруся умирает. Казалось, вот-вот кризис минует. «Сейчас понимаю, что мой мозг перешел в режим самосохранения. Нет, я действовала: звонила, писала, трясла всех. Но когда твой ребенок угасает на глазах, сознание будто ставит блок и все как в тумане. Я убеждала себя: еще чуть-чуть и все наладится. Даже спросила: «Вы нас из реанимации пока не переводите?» На меня посмотрели как на идиотку. Видимо, доктора уже все понимали. Но мне-то никто ничего не говорил».Маруся «сгорела» за семь дней. Потом врачи объяснили Анне: у девочки был Кавасаки-подобный синдром, вызванный коронавирусом. Он привел к обширному поражению внутренних органов. «Совсем недавно дочь выглядела как нормальный ребенок, которому просто нездоровится. Вскрытие показало: у нее чудовищные повреждения внутренних органов. «Вы такое раньше видели?» — допытывалась я у врачей. Мне ответили, что так обычно бывает после длительного онкозаболевания или при иммунодефиците. А здесь неделя — и все», — описывает Паршикова.»Это преступление»Анна не собирается «воевать» с больницей, но ей важно предать огласке свою историю. «Не для того, чтобы кого-то наказать, — мы хотим, чтобы люди знали об этой болезни». Никто, переживает Паршикова, даже не подозревает, что жизнь детей в опасности. «На днях по ТВ сказали, что в Москве нет ни одного ребенка с этим синдромом. Я была в ужасе. Вместо того чтобы предупредить родителей, дезинформируют многомиллионную аудиторию. Это преступление, — считает она. — Даже сейчас в Морозовской больнице есть дети с этим диагнозом. Мне пишут сотни людей, я рассказываю им о симптомах дочери и, конечно, советую обратиться за помощью — ведь я ни в коем случае не врач».
Он привел к обширному поражению внутренних органов. «Совсем недавно дочь выглядела как нормальный ребенок, которому просто нездоровится. Вскрытие показало: у нее чудовищные повреждения внутренних органов. «Вы такое раньше видели?» — допытывалась я у врачей. Мне ответили, что так обычно бывает после длительного онкозаболевания или при иммунодефиците. А здесь неделя — и все», — описывает Паршикова.»Это преступление»Анна не собирается «воевать» с больницей, но ей важно предать огласке свою историю. «Не для того, чтобы кого-то наказать, — мы хотим, чтобы люди знали об этой болезни». Никто, переживает Паршикова, даже не подозревает, что жизнь детей в опасности. «На днях по ТВ сказали, что в Москве нет ни одного ребенка с этим синдромом. Я была в ужасе. Вместо того чтобы предупредить родителей, дезинформируют многомиллионную аудиторию. Это преступление, — считает она. — Даже сейчас в Морозовской больнице есть дети с этим диагнозом. Мне пишут сотни людей, я рассказываю им о симптомах дочери и, конечно, советую обратиться за помощью — ведь я ни в коем случае не врач». Быть насторожеЗаведующий кафедрой педиатрии Медицинского института РУДН и консультант-пульмонолог Морозовской больницы Дмитрий Овсянников объяснил, что еще в начале весны мировое врачебное сообщество обнаружило новый детский недуг — мультисистемный воспалительный синдром, ассоциированный с COVID-19. Другое название — Кавасаки-подобная болезнь.Прежде всего, по его словам, нужно обращать внимание на классические признаки синдрома Кавасаки. Их шесть: лихорадка, изменения слизистых оболочек (красные губы, земляничный или малиновый язык), отек ладоней и ступней, конъюнктивит, увеличение лимфоузлов, особенно шейных, а также разнообразная сыпь. У детей с мультисистемным воспалительным синдромом могут быть не все симптомы, но даже некоторые из них должны насторожить родителей и врачей. Не стоит игнорировать и специфические черты новой болезни.»Она поражает детей девяти-десяти лет, а средний возраст пациентов с синдромом Кавасаки — два года. Другие особенности — снижение артериального давления и шок.
Быть насторожеЗаведующий кафедрой педиатрии Медицинского института РУДН и консультант-пульмонолог Морозовской больницы Дмитрий Овсянников объяснил, что еще в начале весны мировое врачебное сообщество обнаружило новый детский недуг — мультисистемный воспалительный синдром, ассоциированный с COVID-19. Другое название — Кавасаки-подобная болезнь.Прежде всего, по его словам, нужно обращать внимание на классические признаки синдрома Кавасаки. Их шесть: лихорадка, изменения слизистых оболочек (красные губы, земляничный или малиновый язык), отек ладоней и ступней, конъюнктивит, увеличение лимфоузлов, особенно шейных, а также разнообразная сыпь. У детей с мультисистемным воспалительным синдромом могут быть не все симптомы, но даже некоторые из них должны насторожить родителей и врачей. Не стоит игнорировать и специфические черты новой болезни.»Она поражает детей девяти-десяти лет, а средний возраст пациентов с синдромом Кавасаки — два года. Другие особенности — снижение артериального давления и шок. Могут быть нарушения желудочно-кишечного тракта (понос, рвота), головные боли и симптомы менингита», — перечисляет эксперт.»Профилактики нет»Овсянников отметил: хотя заболевание новое, уже разработаны протоколы диагностики и лечения. У детей с таким недугом велики шансы оказаться в реанимации — оставаться дома в любом случае противопоказано, при первых признаках необходимо ехать в стационар. «Профилактики нет. Важно понимать, что синдром развивается через одну-шесть недель после перенесенной коронавирусной инфекции. Если кто-то в семье переболел ОРВИ и тем более при подтвержденном COVID-19, нужно особенно пристально следить, нет ли у ребенка лихорадки, сыпи, конъюнктивита. В этом случае — срочно за медицинской помощью! Одна из причин фатального исхода — поздняя госпитализация».Не только в ходе лечения, но и после выписки нужно делать УЗИ сердца, чтобы исключить аневризм коронарных артерий, как и при синдроме Кавасаки, добавляет врач. «За все время пандемии в Морозовскую больницу госпитализировали 13 детей с мультисистемным воспалительным синдромом, пятеро лежали в отделениях интенсивной терапии и реанимации.
Могут быть нарушения желудочно-кишечного тракта (понос, рвота), головные боли и симптомы менингита», — перечисляет эксперт.»Профилактики нет»Овсянников отметил: хотя заболевание новое, уже разработаны протоколы диагностики и лечения. У детей с таким недугом велики шансы оказаться в реанимации — оставаться дома в любом случае противопоказано, при первых признаках необходимо ехать в стационар. «Профилактики нет. Важно понимать, что синдром развивается через одну-шесть недель после перенесенной коронавирусной инфекции. Если кто-то в семье переболел ОРВИ и тем более при подтвержденном COVID-19, нужно особенно пристально следить, нет ли у ребенка лихорадки, сыпи, конъюнктивита. В этом случае — срочно за медицинской помощью! Одна из причин фатального исхода — поздняя госпитализация».Не только в ходе лечения, но и после выписки нужно делать УЗИ сердца, чтобы исключить аневризм коронарных артерий, как и при синдроме Кавасаки, добавляет врач. «За все время пандемии в Морозовскую больницу госпитализировали 13 детей с мультисистемным воспалительным синдромом, пятеро лежали в отделениях интенсивной терапии и реанимации. На сегодня большинство пациентов выздоровели».До сих пор многие уверены: коронавирус не страшен детям, они могут быть лишь переносчиками инфекции. Раньше так считали и ученые, но оптимистичные прогнозы не подтвердились.
На сегодня большинство пациентов выздоровели».До сих пор многие уверены: коронавирус не страшен детям, они могут быть лишь переносчиками инфекции. Раньше так считали и ученые, но оптимистичные прогнозы не подтвердились.
https://ria.ru/20200519/1571642125.html
https://ria.ru/20200514/1571463800.html
москва
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
2020
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
Новости
ru-RU
https://ria.ru/docs/about/copyright.html
https://xn--c1acbl2abdlkab1og.xn--p1ai/
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
https://cdnn21.img.ria.ru/images/07e4/06/11/1573051642_373:0:1620:935_1920x0_80_0_0_01107d667b2231a4f4f16b1639f0879f. png
pngРИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
медицина, дети, москва, здоровье, морозовская детская городская клиническая больница, коронавирус covid-19, коронавирус в россии
МОСКВА, 17 июн — РИА Новости, Мария Семенова. Двухлетняя Мария Паршикова умерла в Морозовской больнице, где ей тщетно пытались помочь в течение недели. Сначала решили, что у девочки синдром Кавасаки. Но после вскрытия выяснилось: ребенок погиб из-за нового заболевания, вызванного коронавирусом. Историю борьбы за детскую жизнь РИА Новости рассказала Анна Паршикова, мать Маши.
«Будто рубильник дернули»
Маруся, как звали ее дома, поступила в приемное отделение вечером 18 мая, а 23-го скончалась за закрытыми дверями реанимации.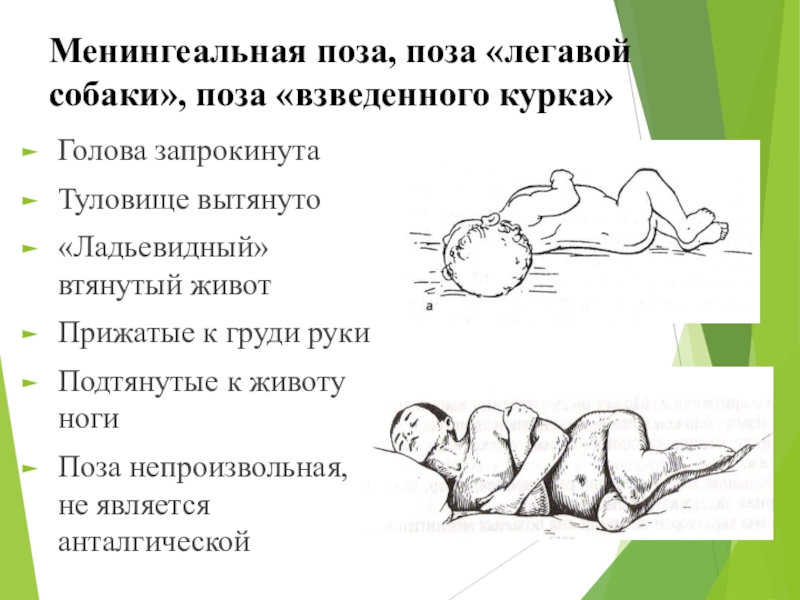 Мать к ней не пустили: у девочки был COVID-19, в крови обнаружили антитела IGM — они вырабатываются в острой фазе болезни.
Мать к ней не пустили: у девочки был COVID-19, в крови обнаружили антитела IGM — они вырабатываются в острой фазе болезни.
Новость о том, что у дочери коронавирус, потрясла родителей: во время эпидемии они самоизолировались на даче и никто не контактировал с COVID-инфицированными. Правда, в апреле недолго и не очень серьезно переболели все домочадцы — чем, не знают до сих пор.
«У дочки поднялась температура под сорок. Мы были в Домодедовском районе, приехала местная скорая. Врачи заподозрили энтеровирусную инфекцию, сказали, ничего страшного — но, если лихорадка продержится больше трех суток, вызывайте бригаду опять. Через два дня Маруся начала бегать и скакать как обычно — будто рубильник дернули, — вспоминает Анна. — Зато слегла я: слабость, озноб, но пониженная температура. После такие же симптомы появились у мужа. Мы и подумать не могли, что это COVID-19. У меня в крови нет антител. Либо я бессимптомник, либо вообще не болела, либо тестирование врет — загадка. Вообще с коронавирусом больше вопросов, чем ответов. Муж и сын будут сдавать анализ — это важно, ведь мы тогда находились с родителями и немолодой няней, могли их заразить».
Муж и сын будут сдавать анализ — это важно, ведь мы тогда находились с родителями и немолодой няней, могли их заразить».
«Срочно вызывай скорую»
Через три недели после выздоровления у Маруси снова подскочила температура — 39.
«Два дня я пыталась вызвать кого-нибудь — хоть платно, хоть бесплатно. Все бесполезно. На третий день у дочери сильно опух лимфоузел на шее, и мы вернулись в Москву. Врач из поликлиники сказал: похоже на мононуклеоз (инфекционное заболевание, для которого характерны лихорадка и воспаление лимфоузлов. — Прим. ред.). Доктора приходили практически ежедневно — и платные, и участковые. Все твердили одно и то же. Но потом я увидела на ножках девочки сыпь и скинула фото приятельнице, педиатру. Та заволновалась: «Срочно вызывай скорую, похоже на Кавасаки». Тут у меня волосы зашевелились».
Приехала бригада. Марусю осмотрели и предположили, что это просто аллергия на антибиотик, однако на всякий случай госпитализировали в Морозовскую больницу. По словам Анны, двое суток никто, кроме единственного дежурного врача, и слышать не хотел, что у малышки, возможно, синдром Кавасаки. «Но надо отдать должное: начиная с третьего дня помогали дочери всем чем могли. У меня уже нет сил и желания кого-то судить. Все равно мы никогда не узнаем, было ли что-то сделано не так», — вздыхает Анна.
По словам Анны, двое суток никто, кроме единственного дежурного врача, и слышать не хотел, что у малышки, возможно, синдром Кавасаки. «Но надо отдать должное: начиная с третьего дня помогали дочери всем чем могли. У меня уже нет сил и желания кого-то судить. Все равно мы никогда не узнаем, было ли что-то сделано не так», — вздыхает Анна.
«Мозг перешел в режим самосохранения»
Даже когда дочь попала в реанимацию, Паршикова не верила, что Маруся умирает. Казалось, вот-вот кризис минует.
«Сейчас понимаю, что мой мозг перешел в режим самосохранения. Нет, я действовала: звонила, писала, трясла всех. Но когда твой ребенок угасает на глазах, сознание будто ставит блок и все как в тумане. Я убеждала себя: еще чуть-чуть и все наладится. Даже спросила: «Вы нас из реанимации пока не переводите?» На меня посмотрели как на идиотку. Видимо, доктора уже все понимали. Но мне-то никто ничего не говорил».
Маруся «сгорела» за семь дней. Потом врачи объяснили Анне: у девочки был Кавасаки-подобный синдром, вызванный коронавирусом. Он привел к обширному поражению внутренних органов. «Совсем недавно дочь выглядела как нормальный ребенок, которому просто нездоровится. Вскрытие показало: у нее чудовищные повреждения внутренних органов. «Вы такое раньше видели?» — допытывалась я у врачей. Мне ответили, что так обычно бывает после длительного онкозаболевания или при иммунодефиците. А здесь неделя — и все», — описывает Паршикова.
Он привел к обширному поражению внутренних органов. «Совсем недавно дочь выглядела как нормальный ребенок, которому просто нездоровится. Вскрытие показало: у нее чудовищные повреждения внутренних органов. «Вы такое раньше видели?» — допытывалась я у врачей. Мне ответили, что так обычно бывает после длительного онкозаболевания или при иммунодефиците. А здесь неделя — и все», — описывает Паршикова.
«Это преступление»
Анна не собирается «воевать» с больницей, но ей важно предать огласке свою историю. «Не для того, чтобы кого-то наказать, — мы хотим, чтобы люди знали об этой болезни».
Никто, переживает Паршикова, даже не подозревает, что жизнь детей в опасности. «На днях по ТВ сказали, что в Москве нет ни одного ребенка с этим синдромом. Я была в ужасе. Вместо того чтобы предупредить родителей, дезинформируют многомиллионную аудиторию. Это преступление, — считает она. — Даже сейчас в Морозовской больнице есть дети с этим диагнозом. Мне пишут сотни людей, я рассказываю им о симптомах дочери и, конечно, советую обратиться за помощью — ведь я ни в коем случае не врач».
Быть настороже
Заведующий кафедрой педиатрии Медицинского института РУДН и консультант-пульмонолог Морозовской больницы Дмитрий Овсянников объяснил, что еще в начале весны мировое врачебное сообщество обнаружило новый детский недуг — мультисистемный воспалительный синдром, ассоциированный с COVID-19. Другое название — Кавасаки-подобная болезнь.
«Сигналы из других стран поступали уже с марта, на сегодняшний день известно о 600 случаях. Провели детальный анализ того, как развивалось заболевание, у 120 пациентов из Великобритании, Франции, США, Италии. Один ребенок погиб, то есть летальность — меньше одного процента», — уточнил Овсянников.
Прежде всего, по его словам, нужно обращать внимание на классические признаки синдрома Кавасаки. Их шесть: лихорадка, изменения слизистых оболочек (красные губы, земляничный или малиновый язык), отек ладоней и ступней, конъюнктивит, увеличение лимфоузлов, особенно шейных, а также разнообразная сыпь. У детей с мультисистемным воспалительным синдромом могут быть не все симптомы, но даже некоторые из них должны насторожить родителей и врачей.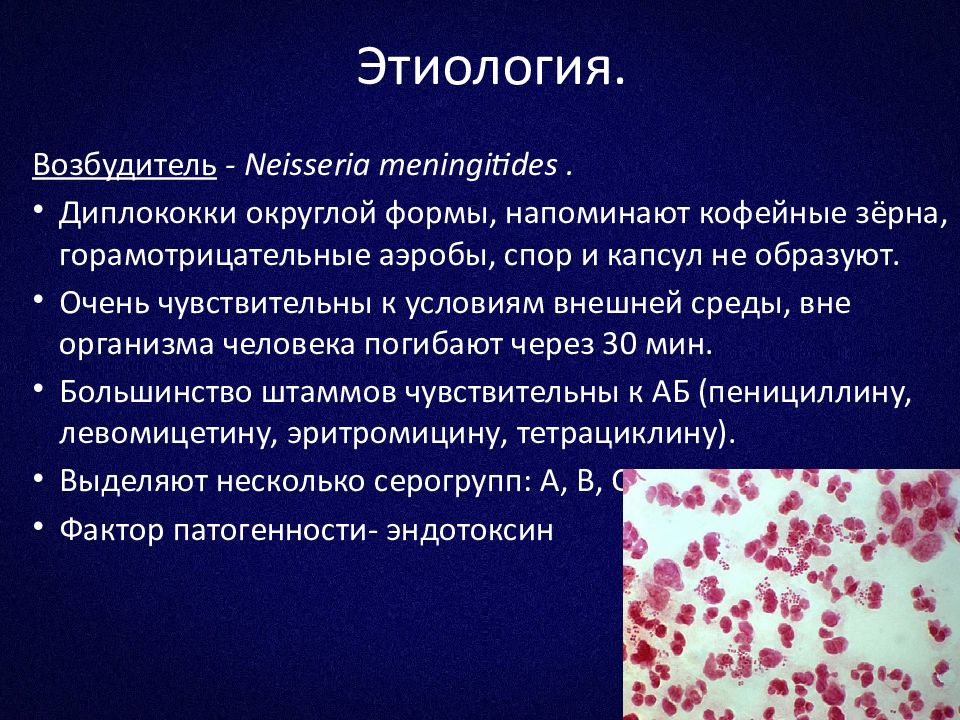 Не стоит игнорировать и специфические черты новой болезни.
Не стоит игнорировать и специфические черты новой болезни.
«Она поражает детей девяти-десяти лет, а средний возраст пациентов с синдромом Кавасаки — два года. Другие особенности — снижение артериального давления и шок. Могут быть нарушения желудочно-кишечного тракта (понос, рвота), головные боли и симптомы менингита», — перечисляет эксперт.
«Профилактики нет»
Овсянников отметил: хотя заболевание новое, уже разработаны протоколы диагностики и лечения. У детей с таким недугом велики шансы оказаться в реанимации — оставаться дома в любом случае противопоказано, при первых признаках необходимо ехать в стационар. «Профилактики нет. Важно понимать, что синдром развивается через одну-шесть недель после перенесенной коронавирусной инфекции. Если кто-то в семье переболел ОРВИ и тем более при подтвержденном COVID-19, нужно особенно пристально следить, нет ли у ребенка лихорадки, сыпи, конъюнктивита. В этом случае — срочно за медицинской помощью! Одна из причин фатального исхода — поздняя госпитализация».
В этом случае — срочно за медицинской помощью! Одна из причин фатального исхода — поздняя госпитализация».
Не только в ходе лечения, но и после выписки нужно делать УЗИ сердца, чтобы исключить аневризм коронарных артерий, как и при синдроме Кавасаки, добавляет врач. «За все время пандемии в Морозовскую больницу госпитализировали 13 детей с мультисистемным воспалительным синдромом, пятеро лежали в отделениях интенсивной терапии и реанимации. На сегодня большинство пациентов выздоровели».
До сих пор многие уверены: коронавирус не страшен детям, они могут быть лишь переносчиками инфекции. Раньше так считали и ученые, но оптимистичные прогнозы не подтвердились.
Энтеровирусная инфекция
Энтеровирусная инфекция
Энтеровирусная инфекция вызывается многочисленной группой вирусов из семейства пикорнавирусов. Вирусы устойчивы во внешней среде, длительное время сохраняются почве, воде, на инфицированных предметах, но быстро погибают при кипячении, под действием дезинфицирующих растворов и ультрафиолетового облучения. Чаще болеют в осенне-летний период.Заражение происходит от больных энтеровирусной инфекцией и вирусоноси-телей, которыми чаще всего являются дети дошкольного возраста. Передается инфекция как воздушно-капельным путем при кашле, чихании, так и контактным — при пользовании предметами, загрязненными выделениями больного. Возможно заражение через инфицированные продукты и воду. Распространению инфекции способствуют скученность и антисанитарные условия. Болеют чаще дети в возрасте 3-10 лет. Дети, находящиеся на грудном вскармливании, болеют редко, так как получают иммунитет от матери. После перенесенной энтеровирусной инфекции возможны повторные случаи заболевания из-за многообразия возбудителя.
Чаще болеют в осенне-летний период.Заражение происходит от больных энтеровирусной инфекцией и вирусоноси-телей, которыми чаще всего являются дети дошкольного возраста. Передается инфекция как воздушно-капельным путем при кашле, чихании, так и контактным — при пользовании предметами, загрязненными выделениями больного. Возможно заражение через инфицированные продукты и воду. Распространению инфекции способствуют скученность и антисанитарные условия. Болеют чаще дети в возрасте 3-10 лет. Дети, находящиеся на грудном вскармливании, болеют редко, так как получают иммунитет от матери. После перенесенной энтеровирусной инфекции возможны повторные случаи заболевания из-за многообразия возбудителя.
Периоды и формы болезни
Выделяются следующие периоды заболевания:
• инкубационный, скрытый период — от 2 до 10 дней;
• период выраженных проявлений болезни;
• период выздоровления.
Длительность болезни может быть различна в зависимости от ее формы и тяжести. Для энтеровирусной инфекции характерны общие симптомы, которые выявляются у всех больных.
Для энтеровирусной инфекции характерны общие симптомы, которые выявляются у всех больных.
Начало заболевания острое: ухудшается состояние, появляются слабость, вялость, головная боль, иногда рвота. Температура повышается, иногда до 39-40°. Может быть покраснение кожи верхней половины туловища, особенно лица и шеи, покраснение глаз — склерит. В зеве видно покраснение мягкого неба, дужек, зернистость задней стенки глотки. Язык обложен белым налетом. На коже туловища может появиться сыпь различного характера. Увеличиваются шейные и подмышечные лимфатические узлы, возможно увеличение печени и селезенки. Помимо таких общих признаков, энтеровирусная инфекция может иметь различные формы. На фоне общих симптомов заболевания возникает ведущий признак, который и определяет форму энтеровирусной инфекции.
Одной из часто встречающихся форм является герпетическая ангина. Она чаще возникает у детей раннего возраста. На фоне повышенной температуры, которая держится 1 -3 дня, на слизистой полости рта, в зеве появляются мелкие возвышающиеся пятнышки (папулы), быстро превращающиеся в пузырьки (везикулы), которые держатся в течение 24-48 часов, после чего вскрываются, образуя эрозии с белым налетом. Нередко увеличиваются верхне-переднешейные лимфатические узлы.
Нередко увеличиваются верхне-переднешейные лимфатические узлы.
Эпидемическая миалгия (болезнь Борнхольма, «дьявольская болезнь») — наиболее яркая форма энтеровирусной инфекции, позволяющая поставить диагноз на основании выраженной интоксикации и болей в мышцах грудной клетки, живота, поясницы и ног приступообразного характера, продолжительностью от нескольких минут до часа. Заболевание нередко имеет волнообразное течение, иногда температура снижается на 1-3 дня, а затем опять повышается. Увеличивается печень; у мальчиков, особенно в подростковом возрасте, в процесс могут вовлекаться яички.
Энтеровирусная экзантема характеризуется сыпью, появляющейся через 2-3 дня после снижения температуры. Сыпь может быть разнообразной — мелкоточечной, пятнистой, с мелкими кровоизлияниями. Она появляется одномоментно, располагается на туловище, реже на голенях и стопах, держится 2-3 дня, после чего бесследно исчезает.
Как и при других формах заболевания, возможно сочетание сыпи с изменениями в зеве, болями в мышцах, увеличением лимфатических узлов.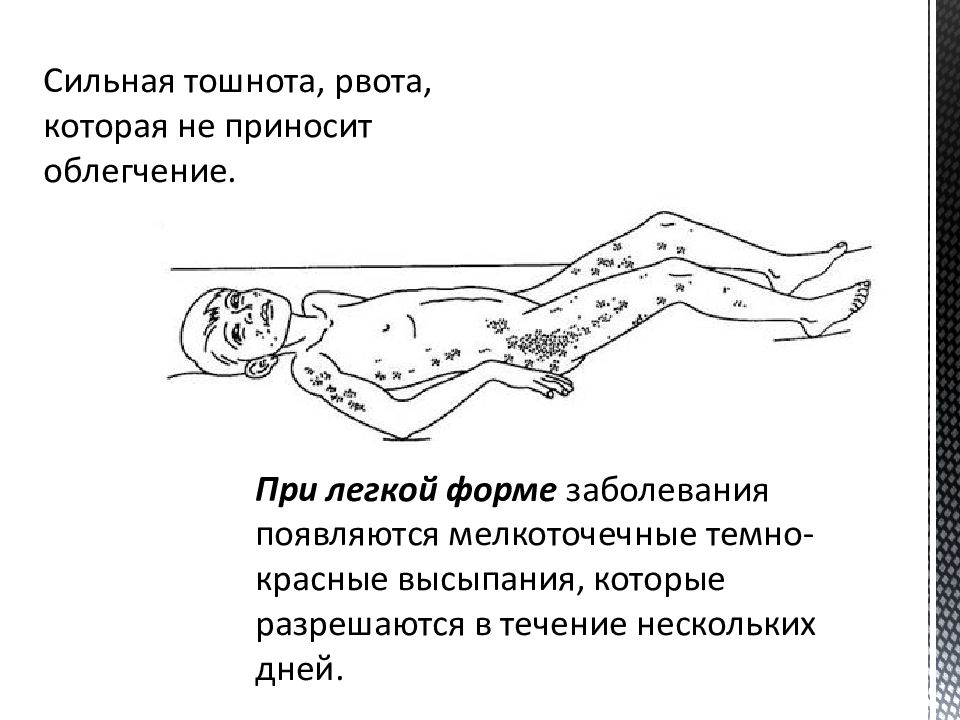
При энтеровирусной инфекции может поражаться нервная система: мозговые оболочки (серозный менингит), ткани головного (энцефалит) и спинного мозга (миелит). Для этих форм характерны проявления интоксикации, головная боль, рвота, судороги, возможны даже потеря сознания и паралич. В таких случаях следует немедленно обратиться к врачу и госпитализировать больного. Очень редко встречаются тяжелые формы инфекции у новорожденных с поражением сердца и головного мозга. Возможно поражение сердца и у детей старшего возраста.
Энтеровирусная диарея — одна из форм энтеровирусной инфекции, возникает чаще у детей первых лет жизни. В течение 2-3 дней на фоне умеренно повышенной температуры и интоксикации появляется жидкий стул, иногда с примесью слизи.
При энтеровирусной инфекции возможно также поражение глаз в виде геморрагического конъюнктивита и воспаления слизистой оболочки глаза — увеита. При геморрагическом конъюнктивите наблюдаются светобоязнь, слезотечение, отек век, покраснение и точечные кровоизлияния на конъюнктиве одного или обоих глаз.
Перечисленные формы не исчерпывают всего многообразия клинических проявлений энтеровирусной инфекции. При этой болезни возможно поражение почек, желчевыводящей системы, печени, легких, поджелудочной железы. Часто наблюдаются сочетанные формы энтеровирусной инфекции, например герпангина и миалгия, и др.
Лечение
Больные с энтеровирусной инфекцией могут лечиться дома, госпитализируются дети со среднетяжелыми и тяжелыми формами заболевания, с поражением ЦНС, глаз, сердца, печени, а также дети раннего возраста. При лечении на дому назначается постельный режим в течение 5-7 дней. Диета должна соответствовать возрасту больного, необходимо обильное питье. Медикаментозное лечение проводится по назначению врача. Ребенок считается здоровым после нормализации температуры и исчезновения всех проявлений заболевания, что обычно происходит не ранее 10-12 дней. Наблюдение после выздоровления в зависимости от перенесенной формы и тяжести заболевания проводится педиатром, невропатологом, кардиологом, окулистом.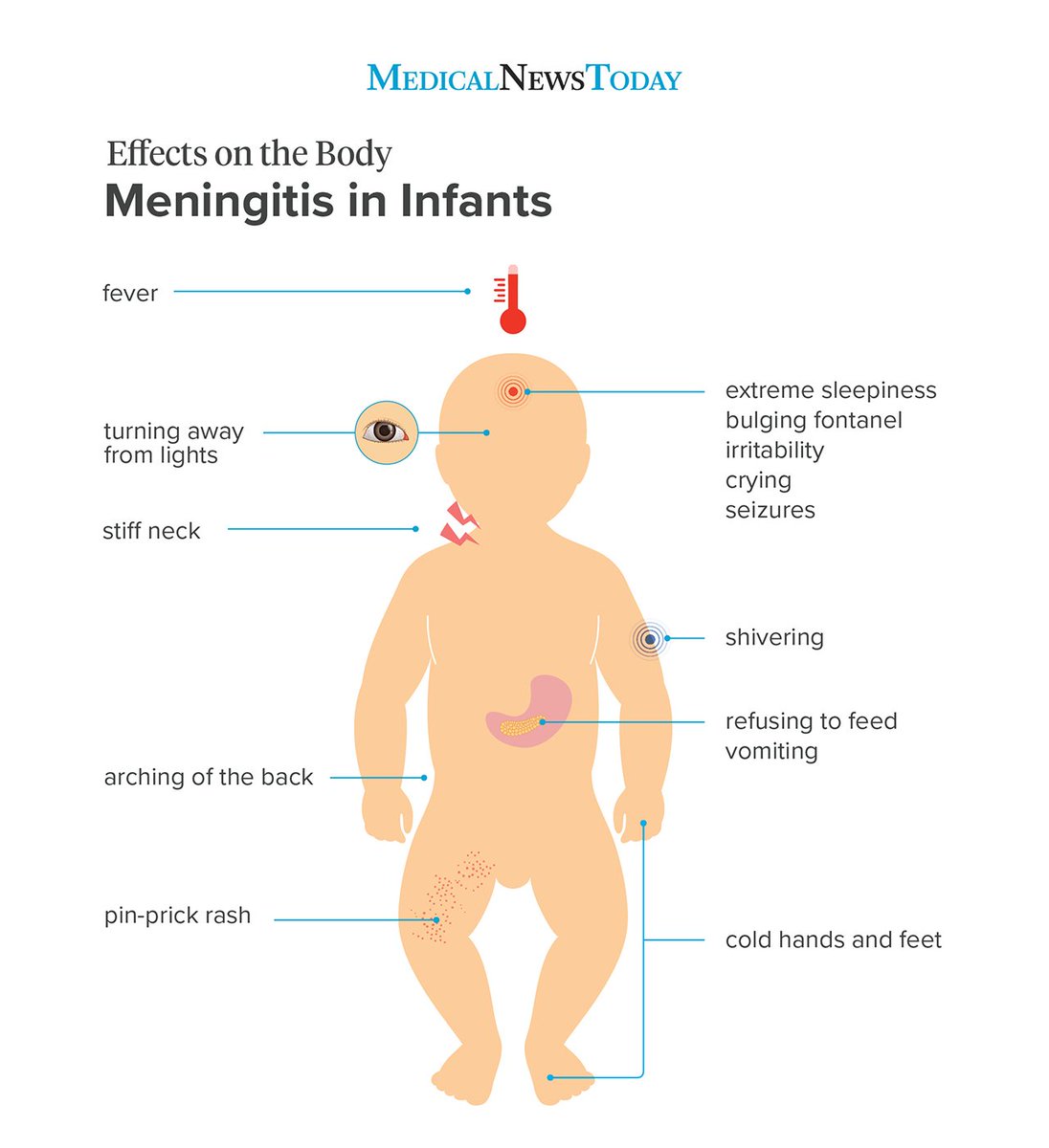
Профилактика
Вакцина против энтеровирусов не разработана.
Больной с энтеровирусной инфекцией изолируется не менее чем на 10 дней от начала заболевания.
За контактными детьми наблюдают в течение 7 дней. Помещение и вещи больного следует мыть и дезинфицировать.
Последствия COVID-19 мучают детей – Коммерсантъ FM – Коммерсантъ
Коронавирус начал чаще приводить к тяжелым осложнениям у детей. По данным Роспотребнадзора, среди несовершеннолетних россиян больше всего случаев заражения COVID-19 приходится на подростков 13 – 15 лет. А наиболее тяжело он протекает у младенцев на грудном вскармливании. Еще большую опасность, чем сам коронавирус, могут представлять осложнения. На фоне роста заболеваемости в некоторых городах США у детей стали на треть чаще выявлять воспалительный синдром. Именно с ним связывают большинство детских смертей от COVID-19.
О том, что осложнения часто выявляют у детей, переболевших коронавирусом, журнал The Lancet писал еще в августе.
Самое опасное последствие — так называемый синдром мультисистемного воспаления.
Сначала у ребенка появляются сыпь и расстройство желудка, но в итоге все это может обернуться параличом и даже смертью. Причем поставить правильный диагноз вовремя могут далеко не все врачи. Когда у девятилетнего сына москвички Анны поднялась температура 40, в поликлинике предположили, что это ОРВИ и сказали обойтись жаропонижающими. Но, как отметила собеседница “Ъ FM”, все оказалась намного серьезнее.
«Приезжали четыре скорых, и все говорили, что это легкая ангина. Когда приходил наш педиатр, он пальпировал живот, и сын начинал ойкать, меня это навело на мысль, что, может быть, у него аппендицит. Он от машины до больницы дойти уже не мог. У него были лихорадка, бред, он на меня смотрел и говорил: «Папа, а где мама?» Уже в приемном отделении врач просто посмотрел один раз и сказал, что очень похоже на мультисистемный синдром. Проблема в том, что его антибиотиками не подбить, он работает как сепсис в организме. И вы смотрите, и не можете найти конкретное место воспаления»,— рассказала Анна.
Проблема в том, что его антибиотиками не подбить, он работает как сепсис в организме. И вы смотрите, и не можете найти конкретное место воспаления»,— рассказала Анна.
Часто подобные осложнения сравнивают с синдромом Кавасаки. Его тоже сопровождает лихорадка, кислородная недостаточность, раздражение глаз и увеличение лимфоузлов. Но риск, что инфекция пройдет настолько тяжело,— минимальный. В США из почти 3 млн детей, болевших COVID-19, синдром мультисистемного воспаления выявили у 2 тыс. человек, 30 из них умерли.
Что приводит к такой реакции, неизвестно, но при ослабленном иммунитете и хронических заболеваниях риск может быть выше, отмечает педиатр, ведущий научный редактор vrachu.ru Михаил Каган: «Эти дети обычно переносят сам COVID довольно легко, а через три – четыре недели, когда уже самого вируса нет, вдруг развивается иммунологическая атака на различные органы и системы. Чем коварен этот синдром, это может сказаться, в том числе, и на кровоснабжении сердца и иметь последствия отдаленные.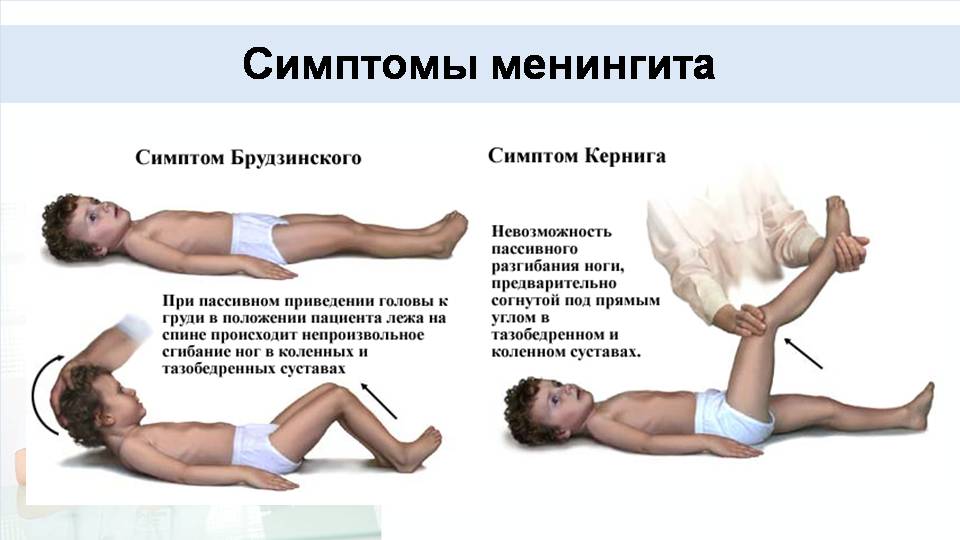
Врачи говорят и о других осложнениях у переболевших коронавирусом.
А четверть детей даже спустя месяцы жалуются на заложенность носа, бессонницу и слабость.
При этом препаратов для лечения коронавируса с учетом особенностей организма ребенка до сих пор не разработано, отмечает руководитель отделения детских инфекционных заболеваний МОНИКИ им. М.Ф. Владимирского Елена Мескина: «Есть группа детей с сопутствующими заболеваниями. Именно этим детям очень нужно своевременное раннее назначение противовирусных препаратов для того, чтобы остановить размножение вируса и профилактировать таким образом тяжелые формы. Есть, например, «Фавипиравир», который рекомендован для взрослых, но не рекомендован детям, «Ремдисивир» — тоже. Оказалось, что COVID-19 очень чувствителен к препаратам интерферона, есть даже теория, что дети болеют легче в связи с тем, что у них уровень интерферона выше, чем у взрослых, поэтому 55 – 60% бессимптомных форм у детей, я могу судить по Московской области».
Оказалось, что COVID-19 очень чувствителен к препаратам интерферона, есть даже теория, что дети болеют легче в связи с тем, что у них уровень интерферона выше, чем у взрослых, поэтому 55 – 60% бессимптомных форм у детей, я могу судить по Московской области».
В России решения о том, прививать ли детей от коронавируса, пока не принято. Как заявили ранее в Центре имени Гамалеи, исследования «Спутника V» на детях могут начаться в июне. Но сначала, уточнили в Минздраве, должны быть завершены испытания препарата на взрослых.
Елизавета Скобцова
первые признаки у детей и взрослых, фото
Менингит является достаточно серьезным заболеванием. Для того чтобы прогноз этой болезни был благоприятным, необходимо своевременно начать лечение, иначе последствия будут тяжелыми.
Дети особенно подвержены данному недугу, поэтому родителям нужно знать все признаки менингита, чтобы не упустить начала такой страшной патологии.
Менингит
Менингитом называется болезнь, поражающая мембраны оболочек головного и спинного мозга, при этом клетки самого органа не повреждаются. Патологический процесс происходит снаружи мозговых оболочек. Существует два вида этого заболевания, бактериальный и вирусный.
Патологический процесс происходит снаружи мозговых оболочек. Существует два вида этого заболевания, бактериальный и вирусный.
Чаще всего менингит бывает вирусного характера, возникающий по причине запущенных и не излеченных вирусных инфекций. Бактериальные виды этого недуга встречаются гораздо реже, но повреждают головной мозг серьезнее и последствия его тяжелее.
Практически каждый год в отдельных районах происходят вспышки вирусного менингита, поражающие в большинстве случаев детей и молодых людей, но в этом случае болезни нельзя назвать смертельно опасной, так как при своевременном и адекватном лечении она отступает.
Заболеть менингитом можно по разным причинам, но существуют факторы риска, способные повлиять на защитные функции организма, ослабив их.
Факторы риска:
- Частое употребление алкоголя.
- Курение.
- Переохлаждение.
- Инсоляция.
Данное заболевание имеет свою классификацию и различается по видам. Каждый вид этого недуга требует особого подхода в терапии. Кроме того, менингит может быть первичным и возникнуть самостоятельно, и вторичным, то есть развиться на фоне уже существующей инфекции.
Каждый вид этого недуга требует особого подхода в терапии. Кроме того, менингит может быть первичным и возникнуть самостоятельно, и вторичным, то есть развиться на фоне уже существующей инфекции.
Виды менингита:
- Стафилококковый.
- Туберкулезный.
- Энтеровирусный.
- Герпесный.
- Грибковый.
Многие игнорируют болезни вирусного происхождения, полагая, что они не представляют опасности, но если такие недуги не лечить, они могут вызвать осложнение в виде менингита.
Сыпь при менингите у детей и взрослых
Наличие сыпи при менингите позволяет быстро и точно установить диагноз. Маленькие дети не могут описать своего состояния, что затрудняет диагностику, однако, при появлении высыпаний на коже клиническая картина становится ясна. И у детей, и у взрослых, сыпь на коже появляется обычно в первый день болезни, но бываю ситуации, когда такой симптом проявляется через два дня после начала заболевания.
Высыпания при менингите говорят о том, что необходимо немедленно начинать лечение, тем более что площадь таких поражений увеличивается с огромной скоростью. Размер и вид этих кожных проявлений свидетельствует о виде возбудителя менингита. Чем обширнее зона поражения и ярче сыпь, тем тяжелее и опаснее патологический процесс.
Обычно высыпания на коже появляются при бактериальном менингите, вирусный характер этой болезни чаще не сопровождается сыпью.
В любом случае, если у ребенка или взрослого появилась сыпь на теле, сопровождающаяся высокой температурой тела, это повод для немедленного обращения к врачу.
Как выглядит?
В случае бактериального менингита:
- Сыпь выглядит очень ярко, имеет красный или красно-фиолетовый цвет и не возвышаются над уровнем кожи.
- Такие высыпания не бледнеют, если на них сильно нажать и подержать нажим какое-то время, что является признаком этой серьезной формы менингита.

- Такая характеристика сыпи при бактериальной болезни типична и для детей, и для взрослых.
- Локализация высыпаний всегда проявляется на нижних и верхних конечностях и на боках больного.
При менингите вирусного происхождения сыпь появляется достаточно редко.
В случаях, когда все же высыпания возникли, они выглядят по-другому:
- сыпь не такая яркая;
- имеет разную форму;
- может образоваться на любом участке тела, включая слизистые оболочки.
Если при менингококковой инфекции появились пятна на коже, то это достаточно тревожный симптом. Такие проявления говорят о том, что вид заболевания скорее бактериальной природы и болезнь уже прогрессирует, а у больного начинается сепсис. Прогноз данной ситуации крайне неблагоприятный, особенно если геморрагии появились на голове, в этом случае исход может быть смертельным.
Первые признаки
Симптомы менингита нельзя не заметить, они проявляются очень ярко, доставляя больному много страданий. И у взрослых, и у детей симптоматика этого заболевания практически одинакова. Позже, когда менингит уже прогрессирует, могут появиться очень тяжелые симптомы, неврологического характера, свидетельствующие о запущенной стадии патологического процесса.
И у взрослых, и у детей симптоматика этого заболевания практически одинакова. Позже, когда менингит уже прогрессирует, могут появиться очень тяжелые симптомы, неврологического характера, свидетельствующие о запущенной стадии патологического процесса.
Начальные признаки у детей:
- Невыносимая головная боль.
- Сильная тошнота и рвота.
- Болевые ощущения в глазах, усиливающиеся при надавливании.
- Выпуклость родничка.
- Повышенная до больших цифр температура тела.
- Поза, характерная для менингита – голова запрокинута назад, а ноги согнуты в коленях и прижаты к груди.
- Сыпь и кожная гиперстезия, ребенок не выносит любые прикосновения к его коже.
- Малыш хочет тишины и покоя, яркий свет и любые звуки его раздражают.
Данные признаки могут свидетельствовать о многих недугах, но по прошествии суток заболевание развивается и возникает полная клиническая картина менингита.
Читайте подробнее о симптомах менингитовой инфекции у детей.
Начальные признаки у взрослых:
- Интенсивная головная боль.
- Высокая температура.
- Рвота, которая может не сопровождаться тошнотой.
- Невозможность движения по причине боли.
- Понос, сменяющийся запором.
- Сокращение и боль сухожилий и мышц.
- При постукивании по скуле больного, нестерпимая боль разливается по всему черепу.
- Боль в глазах.
- Сыпь.
При запоздании лечения менингит быстро прогрессирует и вызывает более серьезную симптоматику, схожую у детей и взрослых.
Поздние признаки:
- Проявления отека мозга.
- Помутнение и потеря сознания.
- Судороги.
- Расходящееся косоглазие.
- Развитие комы.

Врач быстро определит менингит по характерным признакам, главное, вовремя обратиться в медицинское учреждение, а не глушить боль и температуру таблетками. Время играет важнейшую роль в течение этой болезни, чем быстрее начато лечение, тем благоприятнее прогноз недуга.
Причины
Причин, для возникновения менингита много. Наиболее часто это заболевание возникает на фоне заражения человека менингококковой инфекцией. Бактерии поступают в организм воздушно-капельным путем, проникают в кровь очень быстро, вызывая воспалительный процесс в оболочках мозга.
Помимо этого, инфекция может быть вызвана другими болезнями, имеющими вирусный характер. Иногда менингит способен передаваться другими путями.
Другие пути передачи менингита:
- При родах инфекция может передаться от матери к ребенку.
- При попадании зараженных фекалий в ротовую полость.
- Лимфогенным и гематогенным путем.

- Через укусы насекомых.
- Через воду, загрязненную грызунами и пищу, инфицированную бактериями менингита.
Вспышки данной болезни всегда приходятся на весенний период. Дело в том, что организм любого человека оснащен иммунной системой, защищающей тело человека. Весной организм очень слаб, ведь в это время ощущается нехватка витаминов, солнечного воздействия, да и вирусы атакуют особенно активно. Поэтому, бактерии менингита, попадая в тело человека, не чувствуют препятствий и проникают в головной мозг.
Для этого заболевания не существует возрастных ограничений, зафиксированы случаи менингита у младенцев 1 месяца от роду и у пожилых людей, которым за 80 лет.
Во время эпидемии вирусов, особенно гриппа, нужно постоянно укреплять иммунитет.
Для попадания клеток менингита в организм человека есть еще один путь, при различных травмах черепа, бактериям легко добраться до головного мозга.
Болезни, провоцирующие менингит:
- Вирусные заболевания.
- Гайморит.
- Отит острого и хронического течения.
- Фурункулез в районе лица и шеи.
- Фронтит.
- Абсцесс легкого.
- Поражение остеомиелитом.
Необходимо своевременно лечить все воспалительные и вирусные болезни. Терапия должна осуществляться только под наблюдением врача, чтобы не смазать клиническую картину. При самостоятельном лечении любое заболевание может перейти в скрытую форму, и спровоцировать менингит.
Чешется ли сыпь при менингите
Сыпь на коже может стать проявлением любой болезни. Как определить какова причина сыпи? Особенность высыпаний при менингите в том, что они не чешутся и не болят. На начальном этапе можно наблюдать мелкие россыпи красных прыщиков, позже они разрастаются, занимая все большую площадь, увеличиваясь в размерах.
Заболевания, проявляющиеся кожной сыпью:
- Ветряная оспа.

- Краснуха.
- Чесотка.
- Корь.
- Мононуклеоз.
- Аллергия.
Если кожные высыпания сопровождает высокая температура и сильная головная боль, нужно немедленно ехать в больницу. Такое состояние означает, что счет жизни идет на часы.
Лечение менингита
Основу лечения менингита составляют антибиотики. С помощью этих препаратов, возможно купировать развитие болезни. Терапия проводится исключительно в инфекционном отделении стационара.
В первую очередь:
- Больному обеспечивается постельный режим и щадящее питание, так как это важные условия, которые необходимо соблюдать для эффективности лечения.
- Помимо антибактериальных средств, в терапию менингита входят противовирусные препараты, а при необходимости производятся реанимационные действия.
- Антигистаминные и противовоспалительные препараты назначаются для облегчения состояния пациента и снятия симптомов.

Курс лечения, больного менингитом человека любого возраста, составляет 10 дней. Если существуют осложнения в виде гноя в полости черепа, то время лечения увеличивается. После выписки из больницы, пациент находится на домашнем лечении еще долгое время. Некоторым людям, переболевшим менингитом нужно около года, чтобы полностью восстановиться.
Последствия
В некоторых случая данная болезнь может иметь свои последствия. Воспаление оболочек мозга практически всегда излечивается полностью, и больной забывает об этом недуге, но если врачебные мероприятия были предприняты поздно, а заболевание носило тяжелый характер, могут возникнуть некоторые осложнения.
Осложнения:
- У детей наблюдается задержка умственного развития.
- Поражение психики.
- Параличи и парезы.
- Полная слепота или косоглазие.
- Ухудшение слуха.

- Астенический синдром.
- Заторможенность.
- Отсутствие внимания.
- Снижение памяти и др.
Заболевания головного мозга чрезвычайно опасны. Если инфекция пробирается в этот орган, то происходит нарушение функционирования многих систем организма. При отсутствии адекватного лечения прогноз крайне неблагоприятный, вплоть до летального исхода.
Не стоит недооценивать менингит и надеяться, что он сам пройдет, ведь этот недуг развивается быстро. Потерянное время, при менингите, это практически приговор для больного.
Существует прививка от менингита, она способна уберечь от этого заболевания и взрослого, и ребенка. Необходимо проводить вакцинацию в местах, где регулярно происходят вспышки этой болезни.
25.09.2016Как распознать и вылечить менингит
Чем опасен менингит, как его вовремя распознать и чем лечить, рассказывает «Газета. Ru».
Ru».
Зимой принято бояться менингита, и действительно, он нередко возникает как осложнение респираторных заболеваний. Впрочем, менингит может начаться и как самостоятельная болезнь. Основной пик заболеваемости приходится на зимне-весенний период. Факторами, влияющими на сезонную заболеваемость, являются климатические условия (резкие колебания температуры, повышенная влажность) и изменение характера общения между людьми в зимнее время (длительное пребывание в закрытых помещениях, недостаточная вентиляция и т. д.).
Менингит — это патологический процесс, при котором воспаляются оболочки мозга.
Менингиты делятся преимущественно на серозные и гнойные. При серозных в спинномозговой жидкости преобладают лимфоциты, при гнойных растет число нейтрофилов, одного из видов лейкоцитов. Гнойный менингит бывает первичным или вторичным, когда инфекция попадает в мозговые оболочки из очагов инфекции в самом организме или при травме черепа. Также бывают туберкулезные, сифилитические, геморрагические менингиты и менингиты, вызываемые отдельными возбудителями — листреллой, грибками и т.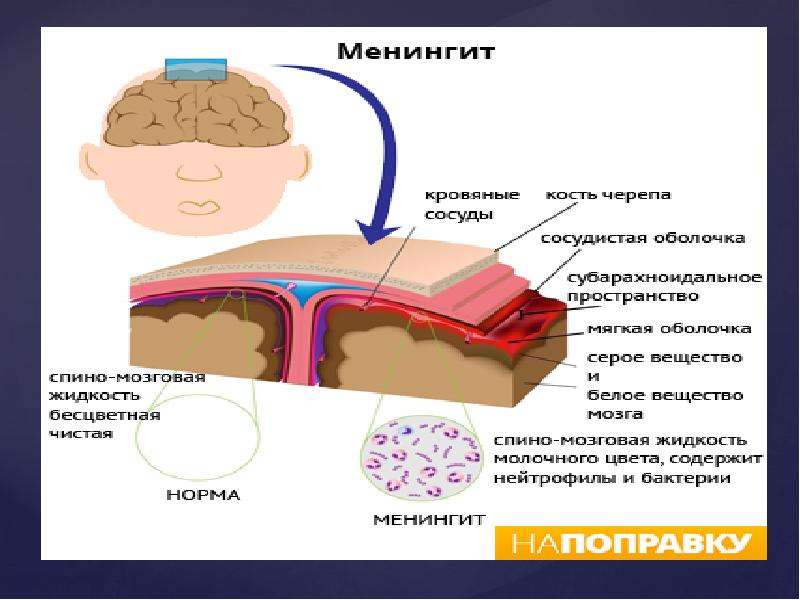 п.
п.
Несмотря на обилие патогенов и других причин, вызывающих менингит, его общие симптомы схожи. Головная боль — самый частый симптом, который наблюдается почти у всех больных. Она связана с раздражением чувствительных окончаний тройничного нерва и нервных окончаний вегетативного отдела нервной системы.
Также часто встречается ригидность (твердость) затылочных мышц одновременно с лихорадкой, измененным состоянием сознания и чувствительностью к свету или звуку. Для точной диагностики необходимо взять на анализ спинномозговую жидкость.
Клиническая картина может различаться.
Так, при менингококковом менингите болезнь начинается остро — с высокой температуры и озноба. Уже на 1-2 день появляются основные симптомы менингита, на теле может образоваться геморрагическая сыпь.
Пневмококковому менингиту примерно в половине случаев предшествуют отит, синусит или пневмония. Симптомы проявляются несколько позже, чем при менингококковом менингите, но даже при ранней госпитализации болезнь быстро прогрессирует, появляются расстройства сознания, судороги.
Менингит часто сложен для диагностики, если возникает на фоне приема антибиотиков. Температура у пациента держится в пределах 37,5-38,5°C, головная боль становится менее интенсивной. Однако по мере распространения инфекции наступает резкое ухудшение, появляется неврологическая симптоматика. Такие пациенты находятся в группе риска — летальные исходы среди них наиболее высоки.
Вирусные менингиты могут начинаться с симптомов, свойственных соответствующей инфекции. Картина менингита развивается позже. В отличие от бактериальных менингитов, при вирусных лихорадка умеренная, а симптомы могут появиться на 3-4, а то и 5-7 день заболевания. За исключением сильной головной боли и плохого самочувствия, остальные симптомы практически не выражены.
Туберкулезный менингит начинается с лихорадки, через несколько дней появляются головная боль и рвота. К концу второй недели развиваются симптомы общего поражения мозга. При отсутствии лечения пациент умирает к концу месяца.
Диагноз ставится на основании клинической картины и результатов дополнительных исследований.
Важнейшее значение имеет анализ спинномозговой жидкости — именно он позволяет выявить возбудителя болезни и подобрать терапию.
Менингит лечится антибиотиками, противовирусными или противогрибковыми средствами, в зависимости от возбудителя. Иногда для предотвращения осложнений от сильного воспаления используются стероидные средства.
Позднее начало лечения может привести к затяжному и рецидивирующему течению болезни, так как возбудитель, находясь в уплотненных участках гноя, мало доступен действию антибиотиков. Рецидивирующие случаи менингита сопровождаются осложнениями и стойкими остаточными явлениями.
Менингит, особенно при задержке с лечением, может вызывать серьезные осложнения: глухоту, эпилепсию, гидроцефалию и проблемы с умственным развитием у детей. Возможен летальный исход. Некоторые формы менингита (вызываемые менингококками, гемофильной палочкой типа b, пневмококками или вирусом паротита) можно предотвратить прививками.
Чрезвычайно важно вовремя распознать болезнь — в 2014 году молодая американка умерла от менингита, симптомы которого врачи спутали с панической атакой.
Девушка обратилась в больницу с жалобами на онемение в теле с одной стороны и спутанность речи, но врачи приняли эти симптомы за паническую атаку и отправили девушку домой. На следующий день друг нашел ее без сознания на полу ванной. При новом осмотре врачи выявили инсульт и менингит, но было уже поздно. Остаток своих дней она провела подключенной к системе искусственного жизнеобеспечения. Поняв, что улучшений не предвидится, родители согласились ее отключить.
Житель Испании выжил после неверного диагноза, но остался без рук и ног.
Мужчина пришел к врачу после того, как почувствовал лихорадку и боль в челюсти. Однако врач, не обнаружив в анализах больного отклонений, решил, что это обычная простуда. Вскоре у пациента началась рвота, сильно поднялась температура, а все тело покрылось коричневыми пятнами. Выяснилось, что у него не простуда, а менингит. Из-за того, что инфекция распространилась по всему телу, врачи были вынуждены ампутировать испанцу руки и ноги.
А в Сан-Диего 26-летняя телеведущая погибла от менингита, вызванного свиным гриппом. Потерявшую сознание женщину нашла ее подруга. Женщину быстро доставили в больницу, но спасти ее не удалось. Врачи отметили, что в это время в Сан-Диего наблюдалась вспышка заболеваемости свиным гриппом. Взрослые люди заражаются им чаще, чем старики и дети — у взрослых самые низкие показатели вакцинации.
Как распознать менингококковую инфекцию у ребенка
С каждым годом заболеваемость менингококковой инфекцией в России снижается. Но, к сожалению, мы все еще слышим о трагических случаях, когда детей с тяжелой формой такой инфекции спасти не удалось.
Как распознать у ребенка опасное заболевание, какие меры первой помощи следует предпринять, какие меры профилактики существуют?
Что за инфекция
Менингококковая инфекция — острое инфекционное заболевание, которое вызывает менингококковая бактерия. Передается воздушно-капельным и бытовым путем. Как правило, у взрослых и подростков может протекать бессимптомно либо с назофарингитом, симптомы которого в виде заложенности носа и боли в горле похожи на начало гриппа или ОРЗ. Созревшая иммунная система легко и быстро освобождается от этой бактерии. Однако носитель при контакте может передать эту инфекцию ребенку. В группе риска – дети дошкольного возраста. При столкновении с таким серьезным врагом их иммунная система часто не выдерживает. Болезнь может принимать тяжелые формы в виде менингита, когда инфекция с носоглотки поражает мозговые оболочки, центральную нервную систему, и менингококцемии – с проникновением эндотоксинов в сосуды и органы.
Передается воздушно-капельным и бытовым путем. Как правило, у взрослых и подростков может протекать бессимптомно либо с назофарингитом, симптомы которого в виде заложенности носа и боли в горле похожи на начало гриппа или ОРЗ. Созревшая иммунная система легко и быстро освобождается от этой бактерии. Однако носитель при контакте может передать эту инфекцию ребенку. В группе риска – дети дошкольного возраста. При столкновении с таким серьезным врагом их иммунная система часто не выдерживает. Болезнь может принимать тяжелые формы в виде менингита, когда инфекция с носоглотки поражает мозговые оболочки, центральную нервную систему, и менингококцемии – с проникновением эндотоксинов в сосуды и органы.
Как распознать
Часто родители могут назвать даже не час, и а минуты развития заболевания. Вот только ребенок был активен, играл. Вдруг резко поднялась температура, и он стал вялым, заторможенным, неохотно отвечает на вопросы. Если при ОРЗ, как правило, сохраняется активность и аппетит, то в данном случае налицо противоположная ситуация. Внимательные родители должны заподозрить неладное. Ребенок может жаловаться на головную боль, появляется рвота, и при наиболее тяжелых формах – сыпь, начиная с ног, принимающая вид синяков.
Внимательные родители должны заподозрить неладное. Ребенок может жаловаться на головную боль, появляется рвота, и при наиболее тяжелых формах – сыпь, начиная с ног, принимающая вид синяков.
Итак, признаки менингококковой инфекции:
- высокая температура
- изменение поведения
- головная боль
- рвота
- сыпь
Что предпринять
Уже при высокой температуре, изменении поведения, головной боли у родителей должна возникнуть мысль о менингите. Необходимо срочно обратиться за неотложной медицинской помощью. В качестве первой помощи постараться снизить температуру жаропонижающими средствами и давать обильное питье.
Как предотвратить
Существует вакцина от менингококковой инфекции. Несмотря на то, что ее нет в обязательном перечне, для детей, посещающих детские сады, она может стать надежным защитником от опасного заболевания. Вакцина хорошо переносится и дает стойкий иммунитет. В качестве неспецифических методов профилактики следует чаще проветривать помещения и проводить в них влажную уборку, а также по возможности избегать большого скопления людей в опасный период.
Вакцина хорошо переносится и дает стойкий иммунитет. В качестве неспецифических методов профилактики следует чаще проветривать помещения и проводить в них влажную уборку, а также по возможности избегать большого скопления людей в опасный период.
Вакцинация проводится по назначению врача-педиатра.
Детская поликлиника «Новая больница »
ул. Заводская, 29, корп.3, тел. регистратуры +7 (343) 232-35-55
Дата публикации: 13 декабря 2019
Кожная сыпь при менингите и менингоэнцефалите
Неврология. 2013 7 мая; 80 (19): 1808–1811.
От факультетов неврологии (J.T., M.A.N., D.G.) и микробиологии (D.G.) Медицинской школы Университета Колорадо, Аврора, Колорадо.
Автор, ответственный за переписку. Информация о финансировании и раскрытие информации, которые авторы считают уместными, приводятся в конце статьи. Copyright © 2013 American Academy of NeurologyЭта статья цитировалась в других статьях PMC.
Информация о финансировании и раскрытие информации, которые авторы считают уместными, приводятся в конце статьи. Copyright © 2013 American Academy of NeurologyЭта статья цитировалась в других статьях PMC.Abstract
Кожная сыпь и депигментация часто встречаются у пациентов с менингитом и менингоэнцефалитом. Кожные изменения всегда должны оцениваться в сочетании с клиническими симптомами, признаками, визуализацией головного мозга и лабораторными отклонениями, особенно с признаками плеоцитоза спинномозговой жидкости. Цель этого монтажа — помочь клиницисту как можно раньше идентифицировать конкретный этиологический агент.
Кожная сыпь и депигментация часто встречаются у пациентов с менингитом и менингоэнцефалитом.Кожные изменения всегда должны оцениваться в сочетании с клиническими симптомами, признаками, визуализацией головного мозга и лабораторными отклонениями, особенно с признаками плеоцитоза спинномозговой жидкости. Цель этого монтажа — помочь клиницисту как можно раньше идентифицировать конкретный этиологический агент.
Распределение сыпи может дать полезную информацию. Сыпь на конечностях связана с 3 менингитами, которые нельзя пропустить. Классическая сыпь при пятнистой лихорадке Скалистых гор обычно начинается с эритематозных пятен на запястьях, кистях и стопах (1), которые быстро распространяются на туловище и лицо.Иногда петехиальный. Менингококковая сыпь похожа на эритематозную пятнистую и петехиальную сыпь на ногах, которая быстро диссеминирует, становится пурпурной и даже некротической, если менингококкемия остается без лечения (). Гангрена, приводящая к потере конечностей, может следовать за молниеносной пурпурой. Заболеваемость и смертность значительны, когда у пациента менингит и преимущественно периферическая сыпь. Пятнисто-папулезная сыпь при вторичном или третичном сифилисе наблюдается в основном на ладонях рук и подошвах ног и имеет шелушащийся вид без выраженной эритемы (4).
Сыпь на конечностях Пятнистая или петехиальная сыпь с эритемой или без нее наблюдается преимущественно на конечностях и может стать широко распространенной при пятнистой лихорадке Скалистых гор (А и В), менингококковом менингите (С) или сифилисе (D).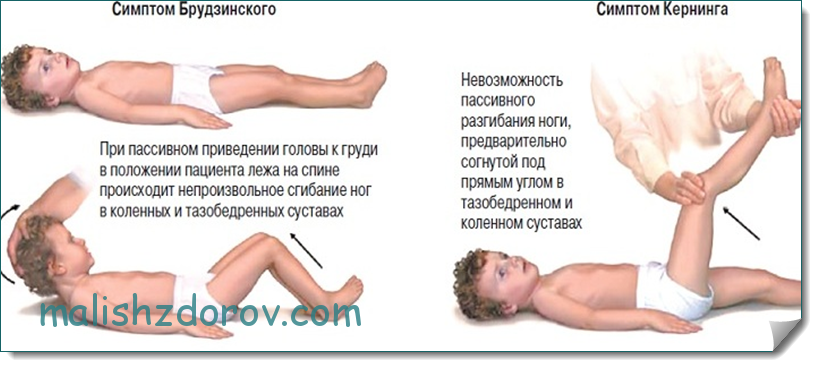
Важные дифференциальные диагнозы рецидивирующего менингита и менингоэнцефалита включают реактивацию вируса простого герпеса (HSV) и вируса ветряной оспы (VZV), болезнь Бехчета и синдром Фогта-Коянаги-Харады (увеоменингоэнцефалит).Поражения кожи при реактивации как ВПГ, так и ВВО являются эритематозными и везикулярными, но поражения ВПГ группируются в виде пятен (1), в то время как ВВО вызывает поражения дерматомного происхождения (2). Поражения, вызванные ВПГ, возникают в основном на слизистых оболочках рта (в основном ВПГ-1) или гениталиях (в основном ВПГ-2) и часто возникают на туловище (в основном ВПГ-2) у пациентов с менингитом в анамнезе (часто рецидивирующим) или интермиттирующей радикулопатией. . Герпетические поражения слизистых оболочек и кожи обычно не наблюдаются при ВПГ-1 энцефалите.Поражения при болезни Бехчета можно спутать с поражениями, вызванными HSV и VZV, но они обычно афтозные и менее везикулярные. При синдроме Фогта-Коянаги-Харады (увеоменингоэнцефалите) поражения обычно характеризуются потерей пигмента (витилиго) кожи, волос и слизистых оболочек (4).
Везикулярная сыпь при реактивации вируса простого герпеса (А) очаговая, а при реактивации вируса ветряной оспы (В) дерматомальная.Афтозные язвы характерны для болезни Бехчета (С и D).
ДепигментацияОбратите внимание на осветление бровей и ресниц у латиноамериканца с синдромом Фогта-Коянаги-Харада.
Ряд асептических менингитов с похожей сыпью. Эритематозная пятнистая или пятнисто-папулезная сыпь, вызванная вирусом Западного Нила (1) и энтеровирусами, такими как вирус Коксаки или вирус ECHO (2), подобна кружевной сыпи, наблюдаемой при инфекции, вызванной вирусом Эпштейна-Барра (4). Идентификация инфекционного агента при этих 3 асептических менингитах полезна, но не имеет решающего значения, поскольку лечение является поддерживающим.
Пятнисто-папулезная сыпь, преимущественно на туловище Эритематозная пятнистая или пятнисто-папулезная сыпь на туловище и конечностях наблюдается при инфекциях, вызванных вирусом Западного Нила (А), энтеровирусами (В) и вирусом Эпштейна-Барра (С).
Кожная сыпь при болезни Лайма имеет характерный «мишеневый» вид (). Хронический, а не острый менингит является обычным проявлением. Часто встречается периферический паралич лицевого нерва, часто двусторонний.
Мигрирующая эритемаБолезнь Лайма вызывает «целевые» поражения.
Предоставляет дополнительную информацию, помогающую клиническому неврологу идентифицировать возбудителя при различных менингоэнцефалитах.
Таблица
Кожная сыпь при менингите и менингоэнцефалите
БЛАГОДАРНОСТЬ
Авторы выражают благодарность Марине Хоффман за редакторскую помощь.
ВКЛАД АВТОРОВ
Все авторы внесли свой вклад в разработку концепции и дизайна исследования, сбор данных, анализ и интерпретацию данных, составление рукописи, критический пересмотр рукописи на предмет важного интеллектуального содержания и руководство исследованием.
ФИНАНСИРОВАНИЕ ИССЛЕДОВАНИЯ
О целевом финансировании не сообщалось.
РАСКРЫТИЕ
Авторы сообщают об отсутствии раскрытия информации, относящейся к рукописи. Перейдите на сайт Neurology.org для получения полной информации.
Бактериальный менингит у детей | Бостонская детская больница
Что такое менингит?
Менингит — это инфекция, вызывающая воспаление трех тонких слоев ткани, известных как мозговые оболочки, которые покрывают головной и спинной мозг.Менингит может быть вызван вирусом или бактериями.
В целом бактериальный менингит более опасен, чем вирусный менингит. Бактериальный менингит может вызвать необратимое повреждение, включая потерю слуха, умственную отсталость или даже смерть. Приблизительно у 3000 человек в США, или у одного из 100 000 человек, ежегодно диагностируется бактериальный менингит.
Типичное лечение включает госпитализацию и прием антибиотиков.
В чем разница между бактериальным менингитом и вирусным менингитом?
Симптомы:
- Вирусный менингит.
 Лихорадка, головная боль, ригидность затылочных мышц, чувствительность к свету, сонливость, спутанность сознания.
Лихорадка, головная боль, ригидность затылочных мышц, чувствительность к свету, сонливость, спутанность сознания. - Бактериальный менингит. Высокая температура, сильная головная боль, ригидность затылочных мышц, чувствительность к свету, сонливость, спутанность сознания. Также могут возникнуть сыпь, тошнота, рвота и боль в горле.
Эффекты:
- Вирусный менингит — Временные гриппоподобные симптомы, головная боль и ригидность затылочных мышц.
- Бактериальный менингит — Возможность различной степени поражения головного мозга, включая потерю слуха и умственную отсталость. Может привести к летальному исходу, если вовремя не начать лечение.
Серьезность:
- Вирусный менингит — проходит сам по себе обычно в течение 3-10 дней.
- Бактериальный менингит — Опасно для жизни. Медикаментозное лечение необходимо немедленно.
Лечение:
- Вирусный менингит — Постельный режим, тайленол.

- Бактериальный менингит — Госпитализация и антибиотики.
Насколько распространен бактериальный менингит?
Приблизительно у 3 000 человек в Соединенных Штатах — или у одного из 100 000 — ежегодно диагностируется бактериальный менингит, большинство из них — младенцы, дети, студенты колледжей и пожилые люди.Пик заболеваемости бактериальным менингитом обычно приходится на зиму или раннюю весну. Люди, у которых симптомы проявляются в летнее время, чаще болеют вирусным менингитом, чем бактериальным менингитом.
Профилактика бактериального менингита
Наиболее частая причина бактериального менингита у детей, Haemophilus influenzae b (Hib), была почти устранена благодаря вакцине, разработанной в Бостонской детской больнице в 1990 году.
- До этого примерно у 10 000 детей ежегодно диагностировали менингит, и 5 процентов из них не выжили.
- Иммунизация против гемофильной инфекции теперь является обычной детской прививкой, предотвращающей сотни смертей в год.

Заболеваемость другой основной причиной бактериального менингита — пневмококковыми бактериями — также резко снизилась благодаря широкому использованию пневмококковой вакцины Превнар.
Менингококковая вакцина, специально предназначенная для менингококковых бактерий, рекомендуется учащимся, поступающим в общежитие средней школы или колледжа. Он эффективен в течение трех-пяти лет, однако не защищает от всех штаммов менингококковых бактерий.
Как мы лечим бактериальный менингит
Из-за быстрой и тяжелой природы бактериального менингита организация Boston Children’s призывает всех родителей немедленно обратиться за медицинской помощью при подозрении на бактериальный менингит. После госпитализации врачи найдут конкретную причину менингита у вашего ребенка и назначат соответствующее лечение. Конечная цель быстрого лечения — убедиться, что ваш ребенок выздоравливает без каких-либо необратимых повреждений.
Клиническая картина менингококцемии: анамнез, физикальное обследование
[рекомендация] Campsall PA, Laupland KB, Niven DJ. Тяжелая менингококковая инфекция: обзор эпидемиологии, диагностики и лечения. Крит Клин . 2013 29 июля (3): 393-409. [Медлайн].
Welch SB, Nadel S. Лечение менингококковой инфекции. Арч Ди Чайлд . 2003 г., июль 88 (7): 608-14.[Медлайн]. [Полный текст].
Ван Х., Теодор М.Дж., Майр Р., Трухильо-Лопес Э., дю Плесси М., Вольтер Н. и др. Клиническая валидация мультиплексных ПЦР в реальном времени для обнаружения возбудителей бактериального менингита. Дж Клин Микробиол . 2012 50 марта (3): 702-8. [Медлайн].
[Рекомендации] Профилактика и борьба с менингококковой инфекцией. MMWR Recomm Rep . 2013 22 марта. 62:1-22. [Медлайн].
Хорино Т., Като Т., Сато Ф., Сакамото М., Наказава Ю., Йошида М. и др. Менингококцемия без менингита в Японии. Стажер-медик . 2008. 47(17):1543-7. [Медлайн].
Поллард А.Дж., Надель С., Нинис Н., Фауст С.Н., Левин М. Неотложная помощь при менингококковой инфекции: восемь лет спустя. Арч Ди Чайлд . 2007 Апрель 92 (4): 283-6. [Медлайн]. [Полный текст].
Зугайер С.М. Капсульные полисахариды Neisseria meningitidis вызывают воспалительные реакции через TLR2 и TLR4-MD-2. J Лейкок Биол . 2011 март 89(3):469-80. [Медлайн]. [Полный текст].
J Лейкок Биол . 2011 март 89(3):469-80. [Медлайн]. [Полный текст].
Coureuil M, Join-Lambert O, Lécuyer H, Bourdoulous S, Marullo S, Nassif X. Патогенез менингококцемии. Perspect Med Колд Спринг Харб . 2013 1 июня.3 (6): [Медлайн].
Brandtzaeg P, van Deuren M. Классификация и патогенез менингококковых инфекций. Методы Мол Биол . 2012. 799:21-35. [Медлайн].
Брозна JP. Реакция Шварцмана. Семин Тромб Гемост . 1990 16 октября (4): 326-32. [Медлайн].
Ливорси Д.Дж., Стенехем Э., Стивенс Д.С. Факторы вирулентности грамотрицательных бактерий при сепсисе с очагом Neisseria meningitidis. Контриб Микробиол . 2011. 17:31-47. [Медлайн].
Плант Л. , Сундквист Дж., Зугайер С., Ловквист Л., Стивенс Д.С., Йонссон АБ. Липоолигосахаридная структура способствует нескольким этапам вирулентности Neisseria meningitidis. Заразить иммунитет . 2006 фев. 74(2):1360-7. [Медлайн]. [Полный текст].
, Сундквист Дж., Зугайер С., Ловквист Л., Стивенс Д.С., Йонссон АБ. Липоолигосахаридная структура способствует нескольким этапам вирулентности Neisseria meningitidis. Заразить иммунитет . 2006 фев. 74(2):1360-7. [Медлайн]. [Полный текст].
Сандерс М.С., ван Велл Г.Т., Убург С., Морре С.А., ван Фюрт А.М. Полиморфизмы Toll-подобного рецептора 9 связаны с переменными тяжести в когорте выживших после менингококкового менингита. BMC Infect Dis . 2012 11 мая. 12:112. [Медлайн].
Патан Н., Фауст С.Н., Левин М. Патофизиология менингококкового менингита и септицемии. Арч Ди Чайлд . 2003 г., июль 88 (7): 601-7. [Медлайн]. [Полный текст].
Фауст С.Н., Левин М., Харрисон О.Б., Голдин Р.Д., Локхарт М.С., Кондавити С. и др. Нарушение активации эндотелиального протеина С при тяжелом менингококковом сепсисе. N Английский J Med . 2001 9 августа. 345(6):408-16.[Медлайн].
N Английский J Med . 2001 9 августа. 345(6):408-16.[Медлайн].
Патан Н., Хемингуэй К.А., Ализаде А.А., Стивенс А.С., Болдрик Дж.К., Орагуи Э.Э. и др. Роль интерлейкина 6 в дисфункции миокарда при менингококковом септическом шоке. Ланцет . 2004 г., 17 января. 363 (9404): 203-9. [Медлайн].
Pathan N, Williams EJ, Oragui EE, Stephens AC, Levin M. Изменения оси рецепторов интерлейкина-6/растворимого интерлейкина-6 при менингококковом септическом шоке. Крит Кеар Мед . 2005 г., 33 августа (8): 1839-44.[Медлайн].
Бергуниу Дж., Курёй М., Белли Э., Ли М., Камбийо М., Гуден Н. и др. Экспериментальные данные о бактериальной колонизации коронарного микроциркуляторного русла и ткани миокарда человека при менингококкемии. Заразить иммунитет . 2016 авг. 1. [Medline].
Faber J, Henninger N, Finn A, Zenz W, Zepp F, Knuf M. Вариант toll-подобного рецептора 4 связан со смертельным исходом у детей с инвазивным менингококковым заболеванием. Акта Педиатр . 2009 март 98 (3): 548-52. [Медлайн].
Jansen AG, Sanders EA, VAN DER Ende A, VAN Loon AM, Hoes AW, Hak E. Инвазивное пневмококковое и менингококковое заболевание: связь с вирусом гриппа и активностью респираторно-синцитиального вируса?. Эпидемиол Инфекция . 2008 ноябрь 136(11):1448-54. [Медлайн]. [Полный текст].
Fijen CA, Kuijper EJ, te Bulte MT, Daha MR, Dankert J. Оценка дефицита комплемента у пациентов с менингококковой инфекцией в Нидерландах. Клин Заражение Дис . 1999 28 января (1): 98-105. [Медлайн].
Оценка дефицита комплемента у пациентов с менингококковой инфекцией в Нидерландах. Клин Заражение Дис . 1999 28 января (1): 98-105. [Медлайн].
Ладхани С.Н., Кэмпбелл Х., Люсидарм Дж., Грей С., Парих С., Уиллертон Л. и др. Инвазивная менингококковая инфекция у пациентов с дефицитом комплемента: серия случаев (2008-2017 гг.). BMC Infect Dis . 2019 14 июня. 19 (1): 522. [Медлайн].
MacNeil JR, Blain AE, Wang X, Cohn AC. Текущая эпидемиология и тенденции менингококковой инфекции в США, 1996–2015 гг. Клин Заражение Дис . 2018 3 апреля. 66 (8): 1276-1281. [Медлайн].
Бактериальный менингит. CDC. Доступно на http://www.cdc.gov/meningitis/bacterial.html. 2015 г.; Доступ: май 2015 г.
[Руководство] Кон А.С., Макнейл Дж. Р., Кларк Т.А., Ортега-Санчес И.Р., Бриер Э.З., Мейснер Х.К. и соавт.Профилактика и борьба с менингококковой инфекцией: рекомендации Консультативного комитета по практике иммунизации (ACIP). MMWR Recomm Rep . 2013 22 марта. 62 (RR-2): 1-28. [Медлайн].
Р., Кларк Т.А., Ортега-Санчес И.Р., Бриер Э.З., Мейснер Х.К. и соавт.Профилактика и борьба с менингококковой инфекцией: рекомендации Консультативного комитета по практике иммунизации (ACIP). MMWR Recomm Rep . 2013 22 марта. 62 (RR-2): 1-28. [Медлайн].
Ортега-Санчес И.Р., Мельцер М.И., Шепард С., Целль Э., Мессонье М.Л., Билуха О. и другие. Экономика кампании наверстывания менингококковой конъюгированной вакцинации подростков в Соединенных Штатах. Клин Заражение Дис . 2008 1 января. 46(1):1-13. [Медлайн].
Кэти К., Левин М., Фауст С.Н.Применение лекарственных средств при остром менингококковом заболевании. Arch Dis Child Educ Pract Ed . 2008 г., октябрь 93 (5): 151–158. [Медлайн].
Мбаейи С.А., Джозеф С.Дж., Блейн А., Ван Х., Харири С., Макнейл Дж.Р. Менингококковая инфекция среди молодых людей студенческого возраста: 2014–2016 гг. Педиатрия . 2019 Январь 143 (1): [Medline].
Педиатрия . 2019 Январь 143 (1): [Medline].
Центры по контролю и профилактике заболеваний (CDC). Менингококковая инфекция, таблицы данных эпиднадзора. Центры по контролю и профилактике заболеваний (CDC).Доступно по адресу https://www.cdc.gov/meningococcal/surveillance/surveillance-data.html#figure01. Доступ: 7 сентября 2021 г.
Аткинсон Б., Ганди А., Балмер П. История вспышек менингококковой инфекции в США: значение для вакцинации и профилактики заболеваний. Фармакотерапия . 2016 авг. 36 (8): 880-92. [Медлайн].
Маршалл Г.С., Демпси А.Ф., Сривастава А., Истуриз Р.Э. Студенты американских колледжей подвержены повышенному риску менингококковой инфекции серогруппы B. J Pediatric Infect Dis Soc . 2019 11 мая. [Medline].
Хосе Франсиско Сантос Н., Вивиан Матос Ф., Каролин Алвес Ф., Марта Сильва М.С., Лейла Карвалью К.Распространенность носительства Neisseria meningitidis в Северной и Южной Америке в 21 веке: систематический обзор. Braz J Infect Dis . 22 июля 2019 г. [Medline].
Tappero JW, Reporter R, Wenger JD, Ward BA, Reeves MW, Missbach TS, et al. Менингококковая инфекция в округе Лос-Анджелес, Калифорния, и среди мужчин в окружных тюрьмах. N Английский J Med . 1996, 19 сентября. 335(12):833-40. [Медлайн].
Саймон М.С., Вайс Д., Гулик Р.М. Инвазивная менингококковая инфекция у мужчин, имеющих половые контакты с мужчинами. Энн Интерн Мед . 2013 20 августа. 159 (4): 300-1. [Медлайн].
Bozio CH, Blain A, MacNeil J, Reetchless A, Weil LM, Wang X, et al.Эпиднадзор за менингококковыми заболеваниями среди мужчин, практикующих секс с мужчинами, США, 2015–2016 гг. MMWR Morb Mortal Wkly Rep . 2018 сен 28. 67 (38): 1060-1063. [Медлайн].
Миллер Л., Аракаки Л., Рамаутар А., Бодач С., Браунштейн С. Л., Кеннеди Дж. и др. Повышенный риск инвазивной менингококковой инфекции среди лиц с ВИЧ. Энн Интерн Мед . 2014 7 января. 160 (1): 30-7. [Медлайн].
Л., Кеннеди Дж. и др. Повышенный риск инвазивной менингококковой инфекции среди лиц с ВИЧ. Энн Интерн Мед . 2014 7 января. 160 (1): 30-7. [Медлайн].
Сейвар Дж.Дж., Джонсон Д., Попович Т., Миллер Дж.М., Даунс Ф., Сомсел П. и др.Оценка риска лабораторно-приобретенного менингококкового заболевания. Дж Клин Микробиол . 2005 Сентябрь 43 (9): 4811-4. [Медлайн].
Розенштейн Н.Е., Перкинс Б.А., Стивенс Д.С., Лефковиц Л., Карттер М.Л., Данила Р. и другие. Изменение эпидемиологии менингококковой инфекции в США, 1992-1996 гг. J Заразить Dis . 1999 декабрь 180 (6): 1894-901. [Медлайн].
Центры по контролю и профилактике заболеваний (CDC). Уведомление для поставщиков медицинских услуг: распознавание и сообщение о менингококковой инфекции серогруппы B, связанной со вспышками в Принстонском университете и Калифорнийском университете в Санта-Барбаре. Доступно на http://emergency.cdc.gov/han/han00357.asp. 27 ноября 2013 г.;
Доступно на http://emergency.cdc.gov/han/han00357.asp. 27 ноября 2013 г.;
Уайлдер-Смит А. Менингококковое носительство W135 в связи с паломничеством в хадж 2001 г.: опыт Сингапура. Противомикробные агенты Int J . 21 февраля 2003 г. (2): 112-5. [Медлайн].
Уайлдер-Смит А., Баркхэм Т.М., Эрнест А., Патон Н.И. Приобретение менингококкового носительства W135 у паломников, совершающих хадж, и передача бытовым контактам: проспективное исследование. БМЖ . 2002 г., 17 августа. 325(7360):365-6. [Медлайн]. [Полный текст].
Уайлдер-Смит А., Чоу А., Го К.Т. Возникновение и исчезновение менингококковой инфекции W135. Эпидемиол Инфекция . 2010 июль 138 (7): 976-8. [Медлайн].
Hart CA, Cuevas LE. Менингококковая инфекция в Африке.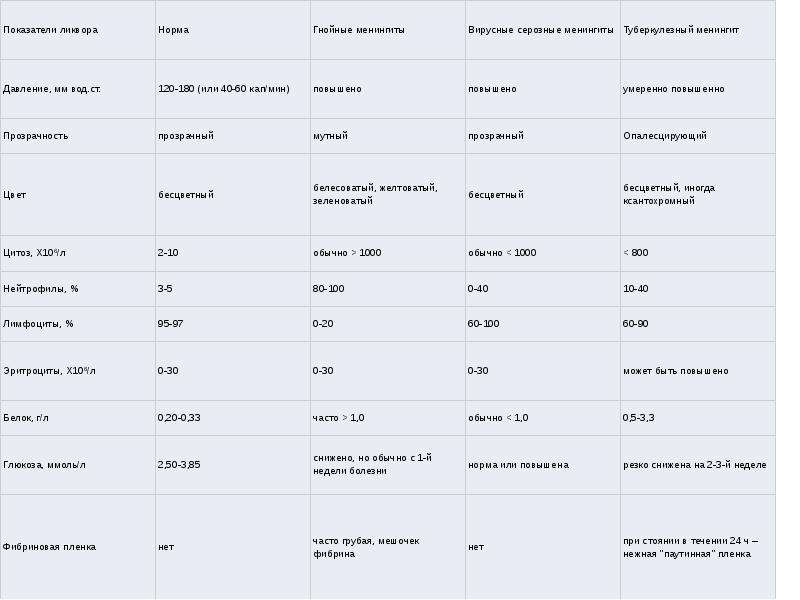 Энн Троп Мед Паразитол . 1997 Октябрь 91 (7): 777-85. [Медлайн].
Энн Троп Мед Паразитол . 1997 Октябрь 91 (7): 777-85. [Медлайн].
Вайс А., Уолтер Дж. М., Чен Дж., Нг Т., Сориано-Габарро М.Менингококковая инфекция в Азии: недооцененное бремя общественного здравоохранения. Эпидемиол Инфекция . 2011 15 апр. 1-19. [Медлайн]. [Полный текст].
Ладхани С.Н., Джулиани М.М., Биолчи А., Пицца М., Бибиджон К., Люсидарме Дж. и др. Эффективность менингококковой вакцины B против эндемического гипервирулентного штамма Neisseria meningitidis W, Англия. Внезапное заражение Dis . 2016 22 февраля (2): 309-11. [Медлайн].
Инвазивная менингококковая инфекция в Англии: ежегодные лабораторно подтвержденные отчеты за эпидемиологический год с 2017 по 2018 год.Общественное здравоохранение Англии. Доступно по адресу https://assets.publishing.service.gov.uk/government/uploads/system/uploads/attachment_data/file/751821/hpr3818_IMD.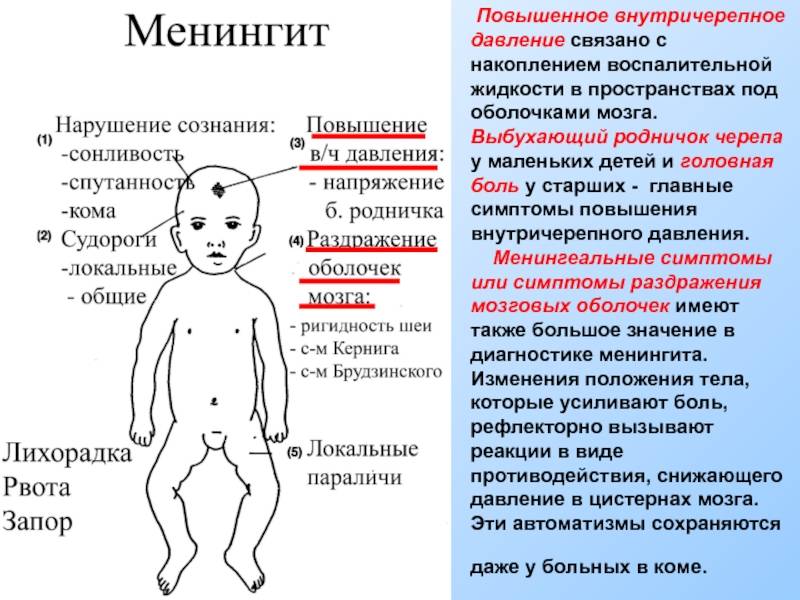 pdf. 26 октября 2018 г.; Доступ: 13 августа 2019 г.
pdf. 26 октября 2018 г.; Доступ: 13 августа 2019 г.
Шарип А., Сорвилло Ф., Ределингс М.Д., Маскола Л., Уайз М., Нгуен Д.М. Популяционный анализ смертности от менингококковой инфекции в США: 1990-2002 гг. Pediatr Infect Dis J . 2006 25 марта (3): 191-4. [Медлайн].
Кристенсен Х., Мэй М., Боуэн Л., Хикман М., Троттер К.Л.Менингококковое носительство по возрасту: систематический обзор и метаанализ. Ланцет Infect Dis . 2010 Декабрь 10 (12): 853-61. [Медлайн].
Филиппакис Д., Гкенци Д., Димитриу Г., Караца А. Менингококковая инфекция новорожденных: обновленная информация. J Matern Fetal Neonatal Med . 2020 24 ноября. 1-6. [Медлайн].
Моура А.С., Паблос-Мендез А., Лейтон М., Вайс Д. Эпидемиология менингококковой инфекции, Нью-Йорк, 1989-2000 гг. Внезапное заражение Dis .2003 г. 9 марта (3): 355-61. [Медлайн]. [Полный текст].
Внезапное заражение Dis .2003 г. 9 марта (3): 355-61. [Медлайн]. [Полный текст].
Каплан С.Л., Шутце Г.Е., Лик Дж.А., Барсон В.Дж., Халаса Н.Б., Байингтон С.Л. и др. Многоцентровое наблюдение за инвазивными менингококковыми инфекциями у детей. Педиатрия . 2006 г., октябрь 118 (4): e979-84. [Медлайн].
Darton T, Guiver M, Naylor S, Jack DL, Kaczmarski EB, Borrow R, et al. Тяжесть менингококковой инфекции, связанная с геномной бактериальной нагрузкой. Клин Заражение Дис .2009 1 марта. 48(5):587-94. [Медлайн].
Bouneb R, Mellouli M, Regaieg H, Majdoub S, Chouchène I, Boussarsar M. Менингококцемия, осложненная миокардитом у 16-летнего молодого человека: история болезни. Пан Афр Мед J . 2018. 29:149. [Медлайн].
Зейдан А., Тарик С., Фальтас Б., Урбан М., Макгроди К.Случай первичного менингококкового перикардита, вызванного Neisseria meningitidis серотипа Y, с быстрой эволюцией в тампонаду сердца. J Gen Intern Med . 2008 Сентябрь 23 (9): 1532-5. [Медлайн]. [Полный текст].
Вьенн П., Дюко-Галанд М., Гиюль А., Пирес Р., Джорджини Д., Таха М.К. и др. Роль отдельных штаммов Neisseria meningitidis при менингококковом артрите, перикардите и пневмонии. Клин Заражение Дис . 2003 15 декабря. 37(12):1639-42. [Медлайн].
Вонг Дж. С., Балакришнан В. Эндогенный эндофтальмит Neisseria meningitidis: клинический случай и обзор литературы. J Детская офтальмологическая косоглазие . 1999 май-июнь. 36(3):145-52. [Медлайн].
1999 май-июнь. 36(3):145-52. [Медлайн].
Гарсия Н.С., Каштелу Х.С., Рамос В., Резенде Г.С., Перейра Ф.Е. Частота миокардита при фатальной менингококковой инфекции у детей: наблюдения на 31 изученном случае при вскрытии. Бюстгальтеры Rev Soc Med Trop . 1999 сентябрь-октябрь.32 (5): 517-22. [Медлайн].
Борг Дж., Кристи Д., Коэн П.Г., Бой Р., Винер Р.М. Исходы менингококковой инфекции в подростковом возрасте: проспективное когортное исследование. Педиатрия . 2009 март 123(3):e502-9. [Медлайн].
Buysse CM, Raat H, Hazelzet JA, Hulst JM, Cransberg K, Hop WC, et al. Отдаленное состояние здоровья детей, перенесших менингококковый септический шок. Arch Pediatr Adolesc Med . 2008 ноябрь 162(11):1036-41.[Медлайн].
Buysse CM, Oranje AP, Zuidema E, Hazelzet JA, Hop WC, Diepstraten AF и др..gif) Длительное рубцевание кожи и ортопедические последствия у выживших после менингококкового септического шока. Арч Ди Чайлд . 2009 май. 94(5):381-6. [Медлайн].
Длительное рубцевание кожи и ортопедические последствия у выживших после менингококкового септического шока. Арч Ди Чайлд . 2009 май. 94(5):381-6. [Медлайн].
Stephens DS, Greenwood B, Brandtzaeg P. Эпидемический менингит, менингококкемия и Neisseria meningitidis. Ланцет . 2007 г., 30 июня. 369(9580):2196-210. [Медлайн].
Фельдман Х.А.Менингококковые инфекции. Adv Intern Med . 1972. 18:117-40. [Медлайн].
Thimmesch M, Bodart E, Gavage P, Misson JP, Frère J. [Два отчета о случаях менингококкемии. Обзор литературы по хронической менингококкемии. Арка Педиатр . 2016 23 июня (6): 595-8. [Медлайн].
Приста-Леан Б., Алмейда Ф., Карвалью А.С., Силва С., Сарменту А. Хроническая менингококцемия. IDCases . 2019. 15:e00502. [Медлайн].
2019. 15:e00502. [Медлайн].
Фельдман Х.А.Менингококковые инфекции. Adv Intern Med . 1972. 18:117-40. [Медлайн].
Durand ML, Calderwood SB, Weber DJ, Miller SI, Southwick FS, Caviness VS Jr, et al. Острый бактериальный менингит у взрослых. Обзор 493 серий. N Английский J Med . 1993 г., 7 января. 328 (1): 21–8. [Медлайн].
Parmentier L, Garzoni C, Antille C, Kaiser L, Ninet B, Borradori L. Значение нового анализа полимеразной цепной реакции, специфичного для Neisseria meningitidis, в образцах биопсии кожи в качестве диагностического инструмента при хронической менингококкемии. Арка Дерматол . 2008 г., июнь 144 (6): 770-3. [Медлайн].
Периаппурам М., Тейлор М.Р., Кин КТ. Быстрое выявление менингококков из петехий при острой менингококковой инфекции. J Заразить . 1995 31 ноября (3): 201-3. [Медлайн].
J Заразить . 1995 31 ноября (3): 201-3. [Медлайн].
Аренд С.М., Лаврийсен А.П., Куйкен И., ван дер Плас Р.Н., Куйпер Э.Дж. Проспективное контролируемое исследование диагностической ценности биопсии кожи у пациентов с предполагаемым менингококковым заболеванием. Eur J Clin Microbiol Infect Dis .2006 25 октября (10): 643-9. [Медлайн].
Долан Томас Дж., Хэтчер С.П., Саттерфилд Д.А., Теодор М.Дж., Бах М.С., Линскотт К.Б. и др. ПЦР в реальном времени на основе sodC для обнаружения Neisseria meningitidis. PLoS Один . 2011 5 мая. 6(5):e19361. [Медлайн]. [Полный текст].
Guarner J, Greer PW, Whitney A, Shieh WJ, Fischer M, White EH, et al. Патогенез и диагностика менингококковой инфекции человека с помощью иммуногистохимического и ПЦР-анализа. Ам Дж. Клин Патол . 2004 ноябрь 122(5):754-64. [Медлайн].
[Медлайн].
Fernandez-Rodriguez A, Alcala B, Alvarez-Lafuente R. Обнаружение Neisseria meningitidis в режиме реального времени полимеразной цепной реакцией в фиксированных формалином тканях после внезапной смерти. Диагностика Microbiol Infect Dis . 2008 Апрель 60 (4): 339-46. [Медлайн].
Брайант П.А., Ли Х.И., Зайя А., Гриффит Дж., Хогг Г., Кертис Н. и др. Проспективное исследование ПЦР в реальном времени, которая является высокочувствительной, специфичной и клинически полезной для диагностики менингококковой инфекции у детей. Дж Клин Микробиол . 2004 г., июль 42 (7): 2919-25. [Медлайн]. [Полный текст].
de Filippis I, do Nascimento CR, Clementino MB, Sereno AB, Rebelo C, Souza NN, et al. Экспресс-обнаружение Neisseria meningitidis в спинномозговой жидкости методом одностадийной полимеразной цепной реакции гена nspA. Диагностика Microbiol Infect Dis . 2005 фев. 51(2):85-90. [Медлайн].
Диагностика Microbiol Infect Dis . 2005 фев. 51(2):85-90. [Медлайн].
Линь Х.В., Инь Дж.Х., Ло Дж.П., Ван Ю.Х., Ли С.И., Лу Дж.Дж. Использование универсального анализа полимеразной цепной реакции и эндонуклеазного расщепления для быстрого обнаружения Neisseria meningitides. J Microbiol Immunol Infect . 2004 г., декабрь 37 (6): 371–374. [Медлайн].
Ричардсон Д.С., Луи Л., Луи М., Симор А.Е. Оценка экспресс-теста ПЦР для диагностики менингококкового менингита. Дж Клин Микробиол . 2003 авг. 41 (8): 3851-3. [Медлайн]. [Полный текст].
Агентство по охране здоровья. Руководство по ведению общественного здравоохранения менингококковой инфекции в Великобритании. [Полный текст].
ван де Бек Д., Кабельос С., Дзупова О., Эспозито С. , Кляйн М., Клоек А.Т. и др.Руководство ESCMID: диагностика и лечение острого бактериального менингита. Clin Microbiol Infect . 2016 май. 22 Приложение 3:S37-62. [Медлайн].
, Кляйн М., Клоек А.Т. и др.Руководство ESCMID: диагностика и лечение острого бактериального менингита. Clin Microbiol Infect . 2016 май. 22 Приложение 3:S37-62. [Медлайн].
Спранг С.Л., Аннан Д., Кех Д., Морено Р., Сингер М., Фрейвогель К. и др. Гидрокортизоновая терапия у больных с септическим шоком. N Английский J Med . 2008 г., 10 января. 358 (2): 111–24. [Медлайн].
Яшке Р., Ангус, округ Колумбия. Жизнь с неопределенностью в отделении интенсивной терапии: следует ли лечить пациентов с сепсисом стероидами? ЯМА . 2009 10 июня. 301(22):2388-90. [Медлайн].
Тунсер А.М., Гур И., Эртем У. и др. Цефтриаксон один раз в сутки при менингококкемии и менингококковом менингите. Pediatr Infect Dis J . 1988 7 октября (10): 711-3. [Медлайн].
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов. Цефтриаксон (продается как Роцефин) информация . 2008: [Полный текст].
Рош. Важное уточнение информации о назначении. Противопоказания. http://www.rocheusa.com. Доступно на http://www.gene.com/gene/products/information/rocephin. Доступ: 28 июня 2012 г.
Регуляторный орган по лекарственным средствам и товарам медицинского назначения. Цефтриаксон; несовместимость с растворами, содержащими кальций . 2008: [Полный текст].
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов. Цефтриаксон (продается как Роцефин) Информация. http://www.fda.gov. Доступно на http://www.fda.gov/Cder/drug/infopage/ceftriaxone/default.htm. Доступ: апрель 2009 г.
Цефтриаксон (продается как Роцефин) Информация. http://www.fda.gov. Доступно на http://www.fda.gov/Cder/drug/infopage/ceftriaxone/default.htm. Доступ: апрель 2009 г.
Элиаким-Раз Н., Ладор А., Лейбович-Вайсман Ю., Эльбаз М., Пол М., Лейбович Л. Эффективность и безопасность хлорамфеникола: присоединение к возрождению старых антибиотиков? Систематический обзор и метаанализ рандомизированных контролируемых исследований. J Антимикробный химиопрепарат . 2015 Апрель 70 (4): 979-96. [Медлайн].
Брауэр М.С., Макинтайр П., де Ганс Дж., Прасад К., ван де Бик Д.Кортикостероиды при остром бактериальном менингите. Кокрановская база данных Syst Rev . 8 сентября 2010 г. CD004405. [Медлайн].
Эррера Р., Хобар П.С., Гинзбург К.М. Хирургическое вмешательство при осложнениях менингококковой молниеносной пурпуры. Pediatr Infect Dis J . 1994 авг. 13 (8): 734-7. [Медлайн].
Pediatr Infect Dis J . 1994 авг. 13 (8): 734-7. [Медлайн].
Беснер Г.Э., Кламар Д.Э. Искусственная кожа Integra в качестве полезного вспомогательного средства при лечении молниеносной пурпуры. J Ожоговая реабилитация .1998 июль-август. 19(4):324-9. [Медлайн].
Faibis S, Widmer R, Sapir S, Peretz B, Shapira J. Менингококковая септицемия и стоматологические осложнения: обзор литературы и два клинических случая. Int J Paediatr Dent . 2005 май. 15(3):213-9. [Медлайн].
Ааберге И.С., Остер П., Хелланд О.С., Кристофферсен А.С., Ипма Э., Хёйби Э.А. и др. Комбинированное введение менингококковой везикулярной вакцины серогруппы В и конъюгированной вакцины серогруппы С, показанной для профилактики менингококковой инфекции, является безопасным и иммуногенным. Clin Diagn Lab Immunol . 2005 май. 12(5):599-605. [Медлайн]. [Полный текст].
2005 май. 12(5):599-605. [Медлайн]. [Полный текст].
Бетелл Д., Поллард А.Дж. Менингококковые вакцины. Вакцины Expert Rev . 2002 июнь 1 (1): 75-84. [Медлайн].
Поллард А.Дж. Глобальная эпидемиология менингококковой инфекции и эффективность вакцин. Pediatr Infect Dis J . 2004 г., 23 декабря (12 Дополнение): S274-9. [Медлайн].
Brown T. ACIP обновляет рекомендации по вакцине против менингококка B.Медскейп. Доступно на http://www.medscape.com/viewarticle/880617. 25 мая 2017 г.; Доступ: 1 июня 2017 г.
[Руководство] Паттон М.Е., Стивенс Д., Мур К., Макнейл Дж.Р. Обновленные рекомендации по использованию менингококковой вакцины MenB-FHbp серогруппы B — Консультативный комитет по практике иммунизации, 2016 г. MMWR Morb Mortal Wkly Rep . 2017 19 мая. 66 (19): 509-513. [Медлайн].
2017 19 мая. 66 (19): 509-513. [Медлайн].
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США. Первая вакцина, одобренная FDA для предотвращения менингококковой инфекции серогруппы B.Доступно на http://www.fda.gov/NewsEvents/Newsroom/PressAnnouncements/ucm420998.htm. 29 октября 2014 г.;
[Руководство] Комитет по инфекционным заболеваниям Американской академии педиатрии. Обновлены рекомендации по применению менингококковых вакцин. Педиатрия . 2014 авг. 134 (2): 400-3. [Медлайн].
Такер МЭ. Новая менингококковая вакцина рекомендована для младенцев из группы высокого риска. Медицинские новости Medscape. 24 января 2013 г. Доступно на http://www.medscape.com/viewarticle/778124. Доступ: 5 февраля 2013 г.
Вакцинация против менингококка у младенцев: Рекомендации и обоснование Консультативного комитета по практике иммунизации (ACIP). MMWR Morb Mortal Wkly Rep . 2013 25 янв. 62:52-4. [Медлайн].
MMWR Morb Mortal Wkly Rep . 2013 25 янв. 62:52-4. [Медлайн].
Brown T. ACIP одобрил вакцину против менингита (Menveo) для младенцев из групп высокого риска. Медицинские новости Medscape. Доступно на http://www.medscape.com/viewarticle/813066. Доступ: 28 октября 2013 г.
Harrison LH, Shutt KA, Arnold KE, Stern EJ, Pondo T, Kiehlbauch JA, et al.Менингококковое носительство среди старшеклассников Джорджии и Мэриленда. J Заразить Dis . 2015 1 июня. 211 (11): 1761-8. [Медлайн].
Баста Н.Э., Махмуд А.А., Вольфсон Дж., Плосс А., Хеллер Б.Л., Ханна С. и др. Иммуногенность вакцины против менингококка B во время вспышки в университете. N Английский J Med . 2016 21 июля. 375 (3): 220-8. [Медлайн].
Обновление: синдром Гийена-Барре среди реципиентов менингококковой конъюгированной вакцины Menactra — США, июнь 2005 г. — сентябрь 2006 г. MMWR Morb Mortal Wkly Rep . 2006 20 октября. 55(41):1120-4. [Медлайн].
— сентябрь 2006 г. MMWR Morb Mortal Wkly Rep . 2006 20 октября. 55(41):1120-4. [Медлайн].
[Руководство] Обновленные рекомендации по использованию менингококковых конъюгированных вакцин — Консультативный комитет по практике иммунизации (ACIP), 2010 г. MMWR Morb Mortal Wkly Rep . 2011 28 января. 60(3):72-6. [Медлайн].
Макнамара Л.А., Поттс С., Блейн А.Е., Ретчлесс А.С., Риз Н., Свинт С. и др. Обнаружение устойчивых к ципрофлоксацину, продуцирующих β-лактамазу изолятов Neisseria meningitidis серогруппы Y — США, 2019–2020 гг. MMWR Morb Mortal Wkly Rep . 2020 19 июня. 69 (24): 735-739. [Медлайн].
Fraser A, Gafter-Gvili A, Paul M, Leibovici L. Профилактическое использование антибиотиков для предотвращения менингококковых инфекций: систематический обзор и метаанализ рандомизированных исследований. Eur J Clin Microbiol Infect Dis . 2005 г. 24 марта (3): 172-81. [Медлайн].
Eur J Clin Microbiol Infect Dis . 2005 г. 24 марта (3): 172-81. [Медлайн].
Менингит
В центре внимания этого факт листа находится на четыре основных причинах острого бактериального менингита:
- менингококк (менингококк)
- пневмококк (пневмококк)
- гемофильных
- Streptococcus agalactiae (стрептококк группы B)
Эти бактерии являются причиной более половины смертей от менингита во всем мире и вызывают другие тяжелые заболевания, такие как сепсис и пневмония.
Другие бактерии, например, Mycobacterium tuberculosis , Salmonella, Listeria, Streptococcus и Staphylococcus, вирусы, такие как энтеровирусы и эпидемический паротит, грибки, особенно Cryptococcus, и паразиты, такие как Amoeba, также являются важными причинами менингита.
Кто подвергается риску?
Хотя менингит поражает всех возрастов, наибольшему риску подвержены маленькие дети.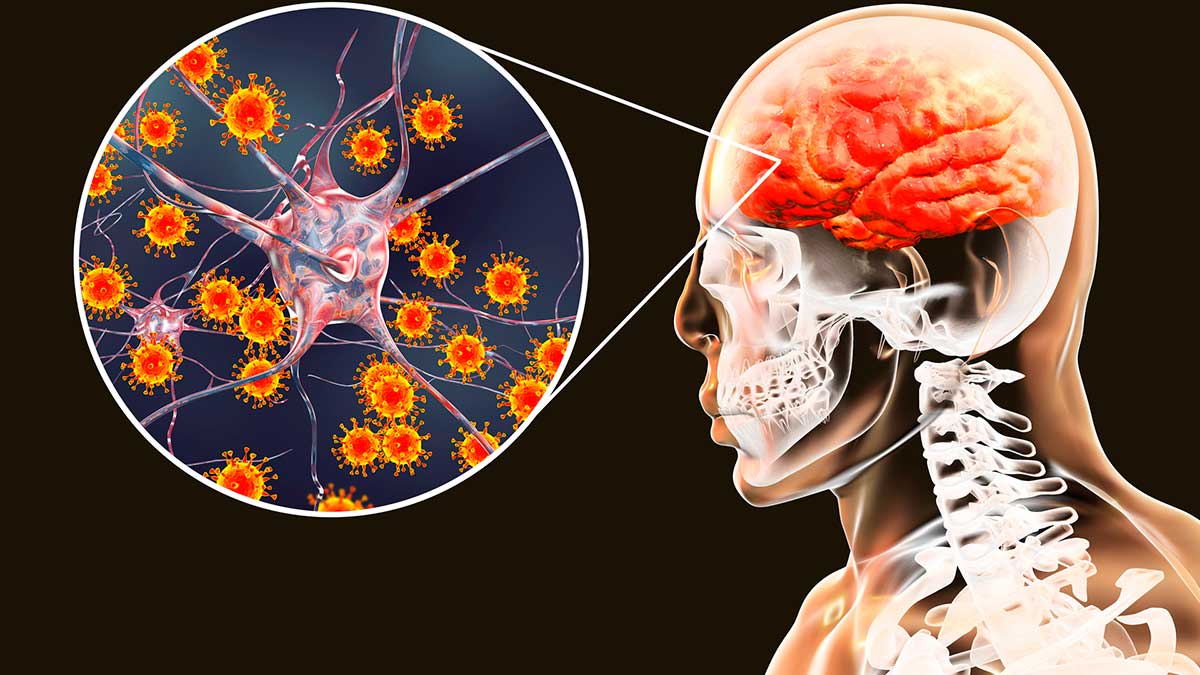 Новорожденные подвергаются наибольшему риску заражения стрептококком группы В, дети младшего возраста подвергаются более высокому риску заражения менингококком, пневмококком и гемофильной палочкой.Подростки и молодые люди
подвергаются особому риску менингококковой инфекции, в то время как пожилые люди подвергаются особому риску пневмококковой инфекции.
Новорожденные подвергаются наибольшему риску заражения стрептококком группы В, дети младшего возраста подвергаются более высокому риску заражения менингококком, пневмококком и гемофильной палочкой.Подростки и молодые люди
подвергаются особому риску менингококковой инфекции, в то время как пожилые люди подвергаются особому риску пневмококковой инфекции.
Люди во всем мире подвержены риску менингита. Наибольшее бремя болезней наблюдается в регионе Африки к югу от Сахары, известном как Африканский менингитный пояс, где особо отмечается высокий риск эпидемий менингококковой, а также пневмококковой инфекции. менингит.
Более высокий риск наблюдается, когда люди живут в непосредственной близости, например, на массовых собраниях, в лагерях беженцев, в переполненных домах или в студенческих, военных и других профессиональных условиях.Иммунные дефициты, такие как ВИЧ-инфекция или комплемент
дефицит, иммуносупрессия и активное или пассивное курение также могут повышать риск различных типов менингита.
Передача
Путь передачи зависит от организма. Большинство бактерий, вызывающих менингит, таких как менингококки, пневмококки и Haemophilus influenzae , переносятся через нос и горло человека. Они передаются от человека к человеку воздушно-капельным путем или выделения из горла.Стрептококк группы В часто переносится в кишечнике или влагалище человека и может передаваться от матери к ребенку во время родов.
Носительство этих микроорганизмов обычно безвредно и способствует выработке иммунитета против инфекций, но иногда бактерии проникают в организм, вызывая менингит и сепсис.
Признаки и симптомы
Инкубационный период различен для каждого микроорганизма и может составлять от двух до 10 дней для бактериального менингита. Поскольку бактериальный менингит часто сопровождается сепсисом, признаки и симптомы охватывают оба состояния.
Знаки и симптомы могут включать в себя:
- жесткая головная боль
- жесткая или болезненная шея
- Высокая лихорадка
- , избегая яркого света
- сонные, запутанные, Comatose
- судороги
- RASH
- Ноги
- рвота
в младенцах, признаки могут включать в себя:
- плохой кормление
- Sleepy, трудно пробудить, ComatoSe
- , ComatoSe
- раздражительный, плач при обращении
- труднодоступное дыхание, Grunting
- лихорадка
- жесткость шеи
- Выпуклые мягкие пятна на верхней части головы (Fontanelle)
- Высокопальный крик
- судороги
- рвота
- RASH
- RASH
- Бледная или пятно Skin
Профилактика
Предотвращение менингита через вакцинацию является наиболее эффективным способом бремя и воздействие болезни, обеспечивая длительный защита.
Антибиотики также используются для предотвращения инфекции у лиц с высоким риском менингококковой инфекции и стрептококковой инфекции группы B. Борьба с эпидемиями менингококкового менингита зависит как от вакцинации, так и от антибиотиков.
1. Вакцинация
Лицензированные вакцины против менингококковой, пневмококковой и Haemophilus influenzae доступны уже много лет. Эти бактерии имеют несколько различных штаммов (известных как серотипы или серогруппы), и вакцины предназначены для защиты от них. против наиболее вредных штаммов.Со временем произошли значительные улучшения в охвате штаммов и доступности вакцины, но универсальной вакцины против этих инфекций не существует.
Менингококк
Менингококк имеет 12 серогрупп, причем A, B, C, W, X и Y вызывают большинство менингитов.
Доступны три типа вакцин:
- Полисахаридно-белковые конъюгированные вакцины (конъюгированные вакцины) используются для профилактики и реагирования на вспышки:
- к охране стада.

- Они эффективны для защиты детей в возрасте до двух лет.
- Вакцины доступны в различных составах:
- моновалентные вакцины (серогруппы A или C)
- четырехвалентные вакцины (серогруппы A, C, W, Y).
- в комбинации (серогруппа C и Haemophilus influenzae , тип b)
- Вакцины на основе белка против серогруппы B. Эти вакцины защищают от менингита в любом возрасте, но считается, что они не предотвращают носительство и передачу инфекции, поэтому не обеспечивают коллективной защиты .
- Полисахаридные вакцины безопасны и эффективны для детей и взрослых, но слабо защищают младенцев. Защита недолговечна, и они не приводят к стадной защите, так как не предотвращают носительство. Они по-прежнему используются для борьбы со вспышками, но заменяются конъюгированными вакцинами.
Глобальные ответные меры общественного здравоохранения – ликвидация эпидемий менингококка А в Африканском поясе менингита
В Африканском поясе менингита менингококк серогруппы А вызывал 80–85% эпидемий менингита до появления менингококка А конъюгированная вакцина в рамках массовых профилактических кампаний (с 2010 г. ) и в программах плановой иммунизации
(с 2016 года).По состоянию на апрель 2021 года 24 из 26 стран менингитного пояса провели массовые профилактические кампании среди детей в возрасте от 1 до 29 лет (по всей стране или в районах высокого риска), и половина из них внедрила эту вакцину в свою национальную программу.
схемы иммунизации. Среди привитого населения заболеваемость менингитом серогруппы А снизилась более чем на 99% — с 2017 года не было подтверждено ни одного случая серогруппы А. Продолжение внедрения программ плановой иммунизации и поддержание
высокий охват имеет решающее значение для предотвращения повторения эпидемий.
) и в программах плановой иммунизации
(с 2016 года).По состоянию на апрель 2021 года 24 из 26 стран менингитного пояса провели массовые профилактические кампании среди детей в возрасте от 1 до 29 лет (по всей стране или в районах высокого риска), и половина из них внедрила эту вакцину в свою национальную программу.
схемы иммунизации. Среди привитого населения заболеваемость менингитом серогруппы А снизилась более чем на 99% — с 2017 года не было подтверждено ни одного случая серогруппы А. Продолжение внедрения программ плановой иммунизации и поддержание
высокий охват имеет решающее значение для предотвращения повторения эпидемий.
Случаи менингита и вспышки, вызванные другими серогруппами менингококка, кроме серогруппы B, продолжают поражать. Внедрение поливалентных менингококковых конъюгированных вакцин является приоритетом общественного здравоохранения для ликвидации эпидемий бактериального менингита в Африканский менингитный пояс.
Пневмококк
Пневмококк имеет более 97 серотипов, 23 из которых вызывают большинство заболеваний.
- Конъюгированные вакцины эффективны с 6-недельного возраста для предотвращения менингита и других тяжелых пневмококковых инфекций и рекомендуются для младенцев и детей в возрасте до 5 лет, а в некоторых странах также для взрослых старше 65 лет. как лица из определенных групп риска.Используются две разные конъюгированные вакцины, которые защищают от серотипов 10 и 13. Новые конъюгированные вакцины, предназначенные для защиты от большего количества пневмококковых серотипов, либо находятся в разработке, либо был одобрен для использования у взрослых. Продолжаются исследования вакцин на белковой основе.
- Доступна полисахаридная вакцина против 23 серотипов, но, как и другие полисахаридные вакцины, этот тип вакцин считается менее эффективным, чем конъюгированные вакцины. Он используется в основном у лиц в возрасте старше 65 лет для защиты от пневмонии,
а также у лиц из определенных групп риска.Он не используется у детей в возрасте до 2 лет и менее полезен для защиты от менингита.

Haemophilus influenzae
Haemophilus influenzae имеет 6 серотипов, серотип b вызывает большинство менингитов.
- Конъюгированные вакцины специфически защищают от Haemophilus influenzae серотипа b (Hib). Они очень эффективны для профилактики Hib-инфекции и рекомендуются для рутинного использования в календарях вакцинации младенцев.
Стрептококк группы B
Стрептококк группы B имеет 10 серотипов, 1a, 1b, II, III, IV и V, вызывающих большинство заболеваний.
- Конъюгированные и белковые вакцины, предназначенные для защиты матерей и детей от стрептококковой инфекции группы В, находятся в стадии клинической разработки.
2. Антибиотики для профилактики (химиопрофилактика)
Менингококк
Антибиотики для близких контактов больных менингококковой инфекцией при своевременном введении снижают риск передачи инфекции. За пределами африканского менингитного пояса химиопрофилактика рекомендуется при тесных контактах в домашнем хозяйстве. В рамках менингита
пояса, химиопрофилактика при тесных контактах рекомендуется в неэпидемических ситуациях. Ципрофлоксацин является антибиотиком выбора, а цефтриаксон – альтернативой.
За пределами африканского менингитного пояса химиопрофилактика рекомендуется при тесных контактах в домашнем хозяйстве. В рамках менингита
пояса, химиопрофилактика при тесных контактах рекомендуется в неэпидемических ситуациях. Ципрофлоксацин является антибиотиком выбора, а цефтриаксон – альтернативой.
Стрептококк группы B
Во многих странах рекомендуется выявление матерей, дети которых подвержены риску заражения стрептококком группы B. Одним из способов сделать это является всеобщий скрининг на носительство стрептококка группы В во время беременности.Матерям из группы риска предлагается внутривенное введение пенициллин во время родов, чтобы предотвратить развитие у их детей стрептококковой инфекции группы B.
Диагностика
Первоначальный диагноз менингита можно поставить на основании клинического обследования с последующей люмбальной пункцией. Бактерии иногда можно увидеть при микроскопическом исследовании спинномозговой жидкости. Диагноз подтверждается или подтверждается выращиванием бактерий из
образцы спинномозговой жидкости или крови с помощью экспресс-тестов или полимеразной цепной реакции (ПЦР).Идентификация серогрупп и чувствительности к антибиотикам важны для определения мер контроля. Молекулярная типизация и целостная
секвенирование генома выявляет больше различий между штаммами и информирует о мерах общественного здравоохранения.
Диагноз подтверждается или подтверждается выращиванием бактерий из
образцы спинномозговой жидкости или крови с помощью экспресс-тестов или полимеразной цепной реакции (ПЦР).Идентификация серогрупп и чувствительности к антибиотикам важны для определения мер контроля. Молекулярная типизация и целостная
секвенирование генома выявляет больше различий между штаммами и информирует о мерах общественного здравоохранения.
Лечение
Менингит приводит к летальному исходу почти у половины пациентов, если его не лечить, и его всегда следует рассматривать как неотложную медицинскую помощь. Необходима госпитализация в больницу или медицинский центр. Обычно не рекомендуется изоляция пациента после 24 часов лечения.
При бактериальном менингите необходимо как можно скорее начать соответствующее лечение антибиотиками. В идеале люмбальная пункция должна быть сделана первой, так как антибиотики могут затруднить рост бактерий из спинномозговой жидкости. Однако забор крови
также может помочь определить причину, и приоритетом является безотлагательное начало лечения. Для лечения менингита используется ряд антибиотиков, включая пенициллин, ампициллин и цефтриаксон. Во время эпидемий менингококкового и пневмококкового менингита
цефтриаксон является препаратом выбора.
Для лечения менингита используется ряд антибиотиков, включая пенициллин, ампициллин и цефтриаксон. Во время эпидемий менингококкового и пневмококкового менингита
цефтриаксон является препаратом выбора.
Осложнения и последствия
Каждый пятый человек, переживший эпизод бактериального менингита, может иметь длительные последствия. Эти последствия включают потерю слуха, судороги, слабость конечностей, трудности со зрением, речью, языком, памятью и общением, а также рубцевание. и ампутации конечностей после сепсиса.
Поддержка и последующий уход
Последствия менингита могут иметь огромное влияние на отдельных лиц, семьи и сообщества как в финансовом, так и в эмоциональном плане.Иногда такие осложнения, как глухота, нарушение обучаемости или поведенческие проблемы, не распознаются опекунами и медицинскими работниками. рабочих и, следовательно, остаются без лечения.
Те, кто пережил менингит , часто нуждаются в медицинской помощи, требующей длительного лечения. Продолжающиеся психосоциальные последствия инвалидности в результате менингита могут иметь медицинские, образовательные, социальные и правозащитные последствия.
Несмотря на тяжелое бремя последствий менингита для больных менингитом, их семей и общества, доступ как к услугам, так и к поддержке при этих состояниях часто бывает недостаточным, особенно в странах с низким и средним уровнем дохода.Физические лица
и семьи, члены которых инвалиды из-за менингита, должны обращаться за помощью и рекомендациями к местным и национальным организациям людей с ограниченными возможностями (ODP) и другим организациям, ориентированным на людей с ограниченными возможностями, которые могут дать жизненно важные советы о
юридические права, экономические возможности и социальная активность, чтобы люди с инвалидностью в результате менингита могли жить полной и полезной жизнью.
Продолжающиеся психосоциальные последствия инвалидности в результате менингита могут иметь медицинские, образовательные, социальные и правозащитные последствия.
Несмотря на тяжелое бремя последствий менингита для больных менингитом, их семей и общества, доступ как к услугам, так и к поддержке при этих состояниях часто бывает недостаточным, особенно в странах с низким и средним уровнем дохода.Физические лица
и семьи, члены которых инвалиды из-за менингита, должны обращаться за помощью и рекомендациями к местным и национальным организациям людей с ограниченными возможностями (ODP) и другим организациям, ориентированным на людей с ограниченными возможностями, которые могут дать жизненно важные советы о
юридические права, экономические возможности и социальная активность, чтобы люди с инвалидностью в результате менингита могли жить полной и полезной жизнью.
Эпиднадзор
Эпиднадзор, от выявления случая до исследования и лабораторного подтверждения, имеет важное значение для борьбы с менингитом. Основные задачи включают в себя:
Основные задачи включают в себя:
- Обнаружение и подтверждение вспышек.
- Мониторинг тенденций заболеваемости, включая распределение и эволюцию серогрупп и серотипов.
- Оценить бремя болезни.
- Мониторинг профиля устойчивости к антибиотикам.
- Мониторинг циркуляции, распространения и эволюции определенных штаммов (клонов).
- Оценка воздействия стратегий борьбы с менингитом, особенно программ профилактической вакцинации.
Ответ ВОЗ
Глобальная дорожная карта «Победа над менингитом к 2030 году» была разработана ВОЗ при поддержке многих партнеров.Эта стратегия была одобрена Всемирной ассамблеей здравоохранения в 2020 г. в первой в истории резолюции по менингиту и единогласно одобрена государства-члены ВОЗ.
В дорожной карте изложена комплексная концепция «На пути к миру, свободному от менингита» и поставлены три стратегические цели:
- Ликвидация эпидемий бактериального менингита.

- Сокращение случаев вакциноуправляемого бактериального менингита на 50% и смертности на 70%.
- Уменьшение инвалидности и улучшение качества жизни после менингита любой этиологии.
Он указывает путь к достижению целей посредством согласованных действий по пяти взаимосвязанным направлениям:
- Профилактика и борьба с эпидемиями сосредоточены на разработке новых доступных вакцин, достижении высокого охвата иммунизацией, совершенствовании стратегий профилактики и реагировании на эпидемии.
- Диагностика и лечение, направленные на быстрое подтверждение менингита и оптимальный уход за пациентом.
- Надзор за болезнями для профилактики менингита и борьбы с ним.
- Уход и поддержка лиц, пострадавших от менингита, с упором на раннее выявление и улучшение доступа к помощи и поддержке при осложнениях менингита, а также
- Пропаганда и участие для обеспечения высокой осведомленности о менингите, для содействия участию страны и для подтверждения права на услуги по профилактике, уходу и последующему уходу.

В качестве дополнительной инициативы ВОЗ работает над межсекторальным глобальным планом действий I по эпилепсии и другим неврологическим расстройствам в консультации с государствами-членами для решения многих проблем и пробелов в предоставлении ухода и услуг для людей с эпилепсией и другими неврологическими расстройствами, которые существуют во всем мире.Права человека для людей с инвалидностью также признаются и учитываются в Глобальном плане действий ВОЗ в отношении инвалидов в соответствии с Конвенцией о правах человека. ребенка и Конвенции о правах инвалидов (КПИ), а также в знаменательной резолюции о достижении наивысшего уровня здоровья для инвалидов, принятой на 74-й сессии Всемирной ассамблеи здравоохранения.
Хотя дорожная карта по борьбе с менингитом касается всех менингитов, независимо от причины, она в первую очередь сосредоточена на основных причинах острого бактериального менингита (менингококк, пневмококк, Haemophilus influenzae и стрептококк группы B). Эти бактерии были причиной более 50% из 250 000 смертей от менингита от всех причин в 2019 году. Они также вызывают другие тяжелые заболевания, такие как сепсис и пневмония. Для каждой из этих инфекций либо имеются вакцины, либо в случае групповой
B Streptococcus, который, вероятно, станет доступным в ближайшие несколько лет.
Эти бактерии были причиной более 50% из 250 000 смертей от менингита от всех причин в 2019 году. Они также вызывают другие тяжелые заболевания, такие как сепсис и пневмония. Для каждой из этих инфекций либо имеются вакцины, либо в случае групповой
B Streptococcus, который, вероятно, станет доступным в ближайшие несколько лет.
Источник:
Победить менингит 2030: анализ исходной ситуации
Победить менингит 2030: глобальная дорожная карта
Конфедерация менингитных организаций — Факты | КоМО (комоменингит.org)
Интернет-консультация по первому варианту Межсекторального глобального плана действий по эпилепсии и другим неврологическим расстройствам
Состояние импетиго, лечение и фотографии для родителей — Обзор
53818 33 Информация для РебенокВзрослыйМладенец подпись идет сюда…Изображения импетиго
Обзор
Импетиго — это распространенная и заразная бактериальная кожная инфекция, которая обычно представляет собой незначительную проблему, но иногда могут возникать осложнения, требующие лечения. Осложнения импетиго могут включать более глубокие кожные инфекции (целлюлит), воспаление вокруг головного или спинного мозга (менингит) или воспаление почек (постстрептококковый гломерулонефрит). Импетиго часто начинается с пореза или разрыва кожи, через который могут проникнуть бактерии. Импетиго обычно вызывается стафилококковыми ( Staphylococcus ) или стрептококковыми ( Streptococcus ) бактериями.
Осложнения импетиго могут включать более глубокие кожные инфекции (целлюлит), воспаление вокруг головного или спинного мозга (менингит) или воспаление почек (постстрептококковый гломерулонефрит). Импетиго часто начинается с пореза или разрыва кожи, через который могут проникнуть бактерии. Импетиго обычно вызывается стафилококковыми ( Staphylococcus ) или стрептококковыми ( Streptococcus ) бактериями.
Кто в опасности?
Импетиго очень часто встречается у детей, поражая до 10% детей, обращающихся в педиатрическую клинику.Наиболее подвержены заражению дети до 6 лет. Чаще болеют те, кто живет в теплом влажном климате. Укусы насекомых, теснота и плохое очищение кожи увеличивают риск заражения. (Он может легко распространяться через школы и детские сады.) Занятия спортом, требующие телесного контакта, слабая иммунная система или наличие хронических проблем с кожей, таких как экзема, также могут увеличить риск развития импетиго у вашего ребенка. Поражения на шее и волосистой части головы могут возникать при головных вшах (pediculosis capitis).
Признаки и симптомы
Существуют 2 распространенные формы импетиго: импетиго с волдырями или импетиго без волдырей (пузырьки, заполненные жидкостью, на поверхности кожи).
Импетиго без волдырей:
- Крошечные прыщики или красные участки быстро превращаются в сочащиеся, покрытые коркой пятна медового цвета (обычно менее дюйма), которые распространяются.
- Поражаются лицо или пораженные (травмированные) участки кожи.
- Может быть небольшой зуд или увеличение лимфатических узлов, но в целом ребенок чувствует себя хорошо.
- Иногда появляются более глубокие, наполненные гноем язвы и струпья, оставляющие шрамы.
- Возникают безболезненные волдыри (около дюйма или меньше), которые легко лопаются.
- Они часто распространяются на лицо, туловище, руки или ноги.
- Самочувствие человека в целом хорошее.
- Легкая – всего несколько поражений любого типа на небольшом участке кожи, в остальном ребенок чувствует себя хорошо.

- Умеренная — поражено более 10 поражений и несколько небольших участков кожи.
- Тяжелая – много поражений; поражаются большие участки кожи; и/или ребенок чувствует себя плохо, с лихорадкой, диареей или слабостью.
Руководство по уходу за собой
Профилактика:
- Очищайте кожу водой с мылом.
- Порезы, царапины и укусы насекомых обрабатывайте водой с мылом и, если возможно, накрывая пораженный участок.
- Осторожно промывайте пораженный участок водой с мягким мылом два или чаще раза в день и по возможности накрывайте марлей или антипригарной повязкой.
- Наносите безрецептурную мазь с антибиотиком после мытья кожи 3–4 раза в день. Вымойте руки после нанесения или наденьте перчатки для нанесения.
- Чтобы удалить корки, замочите их в растворе уксуса (1 столовая ложка белого уксуса на пинту воды) на 15–20 минут.
- Ежедневно стирайте одежду, полотенца и постельное белье и не делитесь ими с другими.

- Часто мойте руки, старайтесь не прикасаться к пораженным участкам и подстригайте ногти.
- Держите ребенка дома, пока не заживут струпья или открытые участки.
Когда обращаться за медицинской помощью
Обратитесь к врачу вашего ребенка при любой инфекции, которая не проходит. Немедленно обратитесь к врачу при умеренной или тяжелой инфекции или если у вашего ребенка жар или сильная боль.
Если ваш ребенок в настоящее время лечится от кожной инфекции, состояние которой не улучшилось после 2–3 дней приема антибиотиков, обратитесь к детскому врачу.
Внебольничная метициллинрезистентная Staphylococcus aureus (CA-MRSA) представляет собой штамм «стафилококковых» бактерий, устойчивых к антибиотикам семейства пенициллинов, которые на протяжении десятилетий являются краеугольным камнем антибиотикотерапии стафилококковых и кожных инфекций.CA-MRSA ранее заражал только небольшие слои населения, такие как медицинские работники и лица, употребляющие инъекционные наркотики. Однако в настоящее время CA-MRSA является частой причиной кожных инфекций среди населения в целом. В то время как бактерии CA-MRSA устойчивы к пенициллину и родственным пенициллинам антибиотикам, большинство стафилококковых инфекций, вызванных CA-MRSA, могут быть легко вылечены практикующими врачами с использованием местного ухода за кожей и общедоступных антибиотиков, не относящихся к пенициллиновому семейству. В редких случаях CA-MRSA может вызывать серьезные инфекции кожи и мягких тканей (более глубокие).Стафилококковые инфекции обычно начинаются с небольших красных шишек или заполненных гноем шишек, которые могут быстро превратиться в глубокие болезненные язвы. Если вы видите красную шишку или заполненную гноем шишку на коже вашего ребенка, которая ухудшается или проявляет какие-либо признаки инфекции (т. е. область становится все более болезненной, красной или опухшей), немедленно обратитесь к детскому врачу. Многие люди ошибочно полагают, что эти шишки являются результатом укуса паука, когда приходят к врачу.
Однако в настоящее время CA-MRSA является частой причиной кожных инфекций среди населения в целом. В то время как бактерии CA-MRSA устойчивы к пенициллину и родственным пенициллинам антибиотикам, большинство стафилококковых инфекций, вызванных CA-MRSA, могут быть легко вылечены практикующими врачами с использованием местного ухода за кожей и общедоступных антибиотиков, не относящихся к пенициллиновому семейству. В редких случаях CA-MRSA может вызывать серьезные инфекции кожи и мягких тканей (более глубокие).Стафилококковые инфекции обычно начинаются с небольших красных шишек или заполненных гноем шишек, которые могут быстро превратиться в глубокие болезненные язвы. Если вы видите красную шишку или заполненную гноем шишку на коже вашего ребенка, которая ухудшается или проявляет какие-либо признаки инфекции (т. е. область становится все более болезненной, красной или опухшей), немедленно обратитесь к детскому врачу. Многие люди ошибочно полагают, что эти шишки являются результатом укуса паука, когда приходят к врачу. Вашему врачу может потребоваться проверить (посев) инфицированной кожи на наличие MRSA, прежде чем начинать лечение антибиотиками.Если у вашего ребенка проблемы с кожей, напоминающие инфекцию CA-MRSA, или положительный результат посева на MRSA, врачу может потребоваться обеспечить местный уход за кожей и назначить пероральные антибиотики. Чтобы предотвратить распространение инфекции на других, инфицированные раны, руки и другие открытые участки тела следует содержать в чистоте, а раны следует прикрывать во время терапии.
Вашему врачу может потребоваться проверить (посев) инфицированной кожи на наличие MRSA, прежде чем начинать лечение антибиотиками.Если у вашего ребенка проблемы с кожей, напоминающие инфекцию CA-MRSA, или положительный результат посева на MRSA, врачу может потребоваться обеспечить местный уход за кожей и назначить пероральные антибиотики. Чтобы предотвратить распространение инфекции на других, инфицированные раны, руки и другие открытые участки тела следует содержать в чистоте, а раны следует прикрывать во время терапии.
Лечение, которое может назначить ваш врач
В дополнение к уже упомянутым мерам при легком импетиго врач может назначить:
- Местные антибиотики (обычно мупироцин)
- Пероральные антибиотики (цефалоспорины, амоксициллин, клоксациллин, диклоксациллин, эритромицин или клиндамицин) назначает антибиотики, убедитесь, что ребенок прошел полный курс.
- высокая температура, холодные руки и ноги
- рвота и отказ от еды
- взволнован и не хочет, чтобы его брали на руки
- стал сонным, вялым и невосприимчивым
- ворчать или быстро дышать
- издают необычный пронзительный или стонущий крик
- имеют бледную кожу с пятнами и красную сыпь, которая не исчезает, если по ней прокатить стакан
- имеют напряженное, выпуклое мягкое пятно на голове (родничок)
- имеют жесткую шею и не любят яркий свет
- есть судороги или припадки
- лихорадка с холодными руками и ногами
- рвота
- сонливость и трудности с пробуждением
- спутанность сознания и раздражительность
- сильная мышечная боль
- бледная кожа с пятнами и характерной сыпью (хотя это бывает не у всех)
- сильная головная боль
- жесткая шея
- чувствительность к свету (светобоязнь)
- судороги или припадки
- бактериальный менингит – вызванный такими бактериями, как Neisseria meningitidis или Streptococcus pneumoniae, и при тесном контакте
- вирусный менингит — , вызываемый вирусами, которые могут передаваться при кашле, чихании и плохой гигиене
Все домашние контакты должны получать рифампицин в дозе 20 мг/кг/день (максимум 600 мг/день) в течение четырех дней.
Всем непривитым детям в возрасте 12–48 месяцев следует вводить одну дозу вакцины.
Невакцинированные дети в возрасте 2–11 месяцев должны получить три дозы вакцины.
Рифампицин 600 мг каждые 12 часов в течение двух дней для взрослых; для детей доза составляет 10 мг/кг (до 1 года — 5 мг/кг) каждые 12 ч в течение двух дней внутрь.
Цефтриаксон 250 мг взрослым (детям младше 12 лет 125 мг) внутримышечно однократно.
Ципрофлоксацин 500 мг перорально однократно для взрослых и детей старше 12 лет (не лицензирован, но широко используется).
Невакцинированным детям и близким контактам в возрасте старше 2 лет, контактировавшим с менингококком A, C, Y или W135, следует предложить четырехвалентную менингококковую вакцину. 79
Доверенные ссылки
MedlinePlus: ИмпетигоКлиническая информация и дифференциальная диагностика импетигоСсылки
Болонья, Жан Л.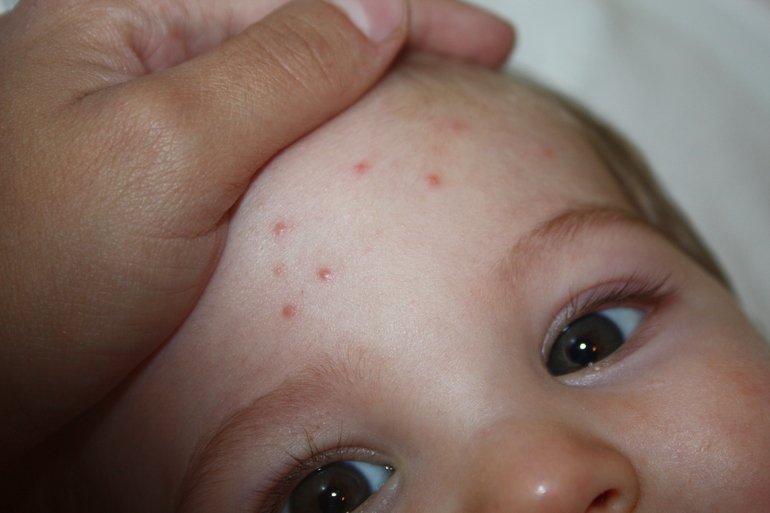 , изд. Дерматология , стр.1117-1118. Нью-Йорк: Мосби, 2003.
, изд. Дерматология , стр.1117-1118. Нью-Йорк: Мосби, 2003.
Фридберг, Ирвин М., изд. Дерматология Фитцпатрика в общей медицине . 6 -е изд., стр.1394, 1845, 1848, 1857-1869. Нью-Йорк: Макгроу-Хилл, 2003.
.Менингит | Сообщество Хартфордшира NHS Trust
Менингит — это инфекция защитных оболочек, окружающих головной и спинной мозг.
Эта инфекция вызывает воспаление этих оболочек (мозговых оболочек), что в некоторых случаях может привести к повреждению нервов и головного мозга.
Признаки и симптомы менингита
Заболеть менингитом может любой, но наибольшему риску подвержены младенцы и маленькие дети в возрасте до пяти лет. Младенец или ребенок раннего возраста с менингитом может:
Вышеуказанные симптомы могут появляться в любом порядке, а некоторые могут вообще не проявляться.
Сыпь может быть труднее заметить на темной коже, и в этом случае проверьте наличие пятен на более бледных участках, таких как ладони рук, подошвы ног, живот, внутри век и на нёбе.
Однако не ждите появления сыпи. Если вашему ребенку плохо и ему становится хуже, немедленно обратитесь за медицинской помощью.
У детей старшего возраста, подростков и взрослых симптомы менингита могут включать:
Опять же, эти симптомы могут появляться в любом порядке, и не у всех они проявляются все вместе.
Не ждите появления сыпи. Немедленно обратитесь за медицинской помощью, если кто-то плохо себя чувствует и проявляет симптомы менингита.
Тест на стекло
Если плотно прижать край прозрачного стекла к коже и сыпь не исчезнет, это признак менингококковой септицемии.
У человека с септицемией может появиться сыпь в виде крошечных «булавочных уколов», которая позже превращается в багровые кровоподтеки.
Лихорадка с сыпью, которая не проходит под давлением, требует неотложной медицинской помощи, и вам следует немедленно обратиться за медицинской помощью.
Типы менингита
Существует два типа менингита. Они:
Бактериальный менингит
Бактериальный менингит очень серьезен и требует неотложной медицинской помощи. Если бактериальную инфекцию не лечить, она может привести к серьезному повреждению головного мозга и заражению крови (септицемия).
Если бактериальную инфекцию не лечить, она может привести к серьезному повреждению головного мозга и заражению крови (септицемия).
В 2011–2012 годах в Великобритании было зарегистрировано около 2350 случаев бактериального менингита и септицемии. Число случаев заболевания сократилось с момента появления вакцин, защищающих от многих бактерий, которые могут вызывать менингит, включая вакцину против менингита С, вакцину MMR и пневмококковую вакцину.
Очень важно знать признаки и симптомы и обратиться за медицинской помощью, если вы беспокоитесь.
Бактериальный менингит чаще всего поражает детей в возрасте до пяти лет, особенно детей в возрасте до одного года. Это также распространено среди подростков в возрасте от 15 до 19 лет.
Вирусный менингит
Вирусный менингит является наиболее распространенным и менее серьезным типом менингита. Трудно оценить количество случаев вирусного менингита, потому что симптомы часто настолько легкие, что их ошибочно принимают за грипп.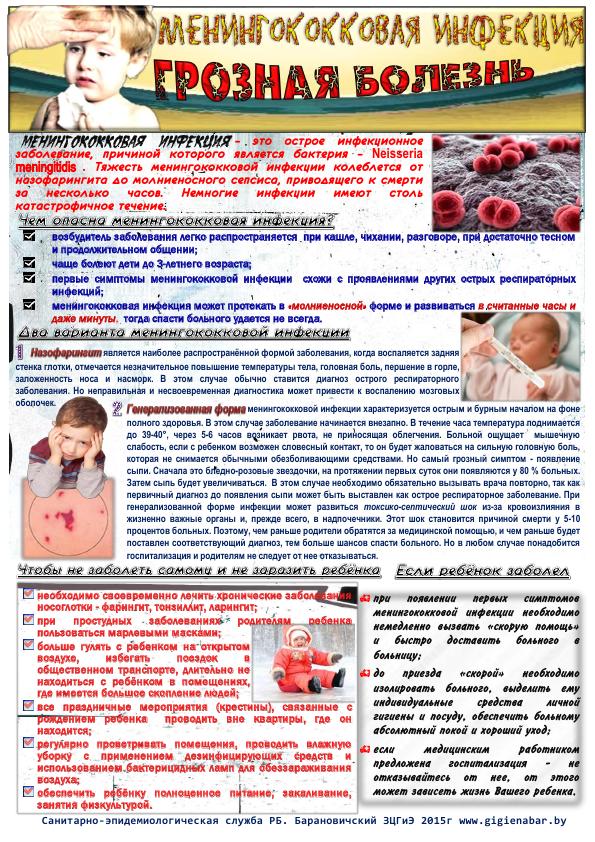
Вирусный менингит чаще всего встречается у детей и чаще встречается летом.
Узнайте больше о причинах менингита.
Диагностика менингита
Диагностика менингита может быть затруднена, поскольку он часто развивается быстро и его легко принять за грипп, поскольку многие симптомы совпадают.
Однако очень важно немедленно обратиться за медицинской помощью, если вы заметили какие-либо симптомы менингита, особенно у маленького ребенка.
Это может означать обращение в отделение неотложной и неотложной помощи (A&E) вашей местной больницы посреди ночи.
Не ждите появления багровой сыпи, потому что она возникает не у всех больных менингитом.
При подозрении на менингит лечение обычно начинают до подтверждения диагноза. Это связано с тем, что выполнение некоторых тестов может занять несколько часов, и откладывать лечение может быть опасно.
Врачи проведут медицинский осмотр для выявления признаков менингита (см.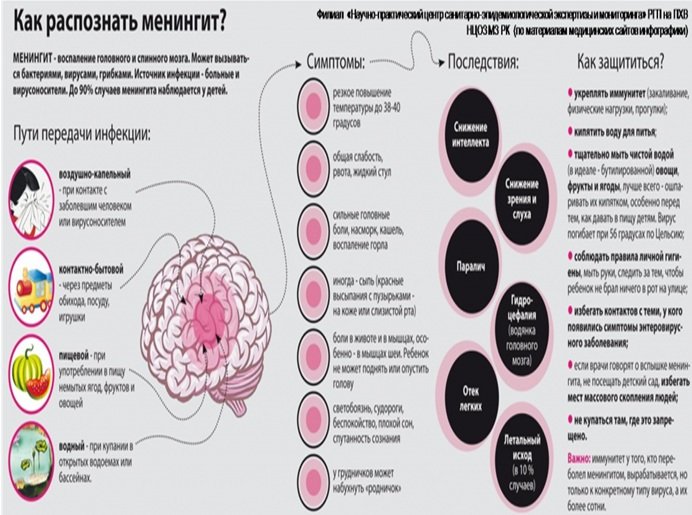 выше) или признаков септицемии, таких как сыпь. Они также проведут ряд других тестов для подтверждения диагноза.
выше) или признаков септицемии, таких как сыпь. Они также проведут ряд других тестов для подтверждения диагноза.
Узнайте больше о том, как диагностируется менингит.
Лечение менингита
Вирусный менингит обычно проходит через пару недель при достаточном отдыхе, обезболивающих от головной боли и противорвотных лекарств от рвоты.
Бактериальный менингит лечится внутривенным введением антибиотиков (вводится через вену на руке). Потребуется госпитализация, тяжелые случаи лечат в реанимации, чтобы можно было контролировать и поддерживать жизненно важные функции организма.
Если антибиотики не подействуют, вам придется провести в больнице неделю или меньше. Если инфекция более серьезная, вам, возможно, придется оставаться дома дольше.
Узнайте больше о том, как лечится менингит.
Внешний вид
Несколько десятилетий назад перспективы бактериального менингита были неблагоприятными, и почти каждый, у кого было это заболевание, умирал.
В настоящее время причиной большинства смертей является септицемия (заражение крови), а не менингит. Менингококковая инфекция, менингит или септицемия, вызванные бактериями Neisseria meningitidis, приводят примерно к 1 смерти на каждые 10 случаев.
До четверти людей могут испытывать осложнения менингита, такие как потеря слуха, после перенесенного бактериального менингита.
Вакцинация
Дети
Лучший способ предотвратить менингит — вовремя делать прививки. Дети в Великобритании должны получать имеющиеся вакцины в рамках программы вакцинации детей.
Узнайте больше о вакцинации против менингита.
Подростки и взрослые
Подросткам и студентам предлагается сделать прививку для профилактики менингита W.Это связано с тем, что случаи менингита и септицемии (заражения крови), вызванные бактериями Men W, растут из-за особенно смертельного штамма.
С августа 2015 года всем 17- и 18-летним учащимся 13-х классов и первокурсникам университетов в возрасте до 25 лет будет предложена вакцина Men ACWY в рамках программы вакцинации NHS. Вакцина Men ACWY защищает от четырех различных причин менингита и септицемии — менингококковых (мужских) заболеваний A, C, W и Y.
Вакцина Men ACWY защищает от четырех различных причин менингита и септицемии — менингококковых (мужских) заболеваний A, C, W и Y.
Узнайте больше о вакцинации Men W.
Перед поездкой в определенные части мира также важно проверить, сделаны ли ваши туристические прививки.
Диагностика и лечение бактериального менингита
Бактериальный менингит является важной причиной смерти как в развитых, так и в развивающихся странах.
ДИАГНОСТИКА
Симптомы и признаки
Бактериальный менингит трудно диагностировать, поскольку симптомы и признаки часто неспецифичны, особенно у маленьких детей.Симптомы могут включать высокую температуру, плохой аппетит, рвоту, вялость и раздражительность. Клинические признаки включают выпячивание родничка, лихорадку, сонливость, апноэ, судороги и пурпурную сыпь. У детей старшего возраста чаще встречаются более классические признаки ригидности затылочных мышц, головной боли и светобоязни. Специфические признаки Кернига, Брудзинского и ригидность затылочных мышц у детей часто отсутствуют. 1 Эти признаки плохо чувствительны у взрослых, не говоря уже о детях. В одном исследовании у взрослых симптомы Кернига и Брудзинского имели чувствительность всего 5%, тогда как чувствительность затылочной ригидности составляла 30%. 2 Неспецифический характер симптомов и клинических признаков означает, что мы часто чрезмерно лечим и обращаемся к другим исследованиям для подтверждения диагноза.
Специфические признаки Кернига, Брудзинского и ригидность затылочных мышц у детей часто отсутствуют. 1 Эти признаки плохо чувствительны у взрослых, не говоря уже о детях. В одном исследовании у взрослых симптомы Кернига и Брудзинского имели чувствительность всего 5%, тогда как чувствительность затылочной ригидности составляла 30%. 2 Неспецифический характер симптомов и клинических признаков означает, что мы часто чрезмерно лечим и обращаемся к другим исследованиям для подтверждения диагноза.
Расследования
Люмбальная пункция
Анализ и посев спинномозговой жидкости (ЦСЖ) остается окончательным методом диагностики менингита. В последнее время освещаются вопросы, касающиеся показаний, противопоказаний и безопасности люмбальной пункции. 3, 4
Вопрос о целесообразности выполнения люмбальной пункции (ЛП) у ребенка с петехиальной сыпью до сих пор остается предметом дискуссий. Некоторые в Великобритании считают, что плохое самочувствие ребенка с петехиальной сыпью является патогномоничным признаком менингококковой инфекции, поэтому люмбальная пункция мало что добавит в диагнозе и сопряжена с высоким риском ухудшения состояния гемодинамически нестабильного ребенка. 5, 6 Другие утверждают, что идентификация микроорганизма в спинномозговой жидкости важна для лечения, профилактики и эпидемиологических исследований. 7 Мы придерживаемся второй точки зрения, но признаем, что есть причины откладывать LP до тех пор, пока она не станет безопасной. 3– 5 Независимо от того, будет ли принято решение о проведении люмбальной лопасти или нет, лечение антибиотиками не следует откладывать.
Некоторые в Великобритании считают, что плохое самочувствие ребенка с петехиальной сыпью является патогномоничным признаком менингококковой инфекции, поэтому люмбальная пункция мало что добавит в диагнозе и сопряжена с высоким риском ухудшения состояния гемодинамически нестабильного ребенка. 5, 6 Другие утверждают, что идентификация микроорганизма в спинномозговой жидкости важна для лечения, профилактики и эпидемиологических исследований. 7 Мы придерживаемся второй точки зрения, но признаем, что есть причины откладывать LP до тех пор, пока она не станет безопасной. 3– 5 Независимо от того, будет ли принято решение о проведении люмбальной лопасти или нет, лечение антибиотиками не следует откладывать.
Стерилизация спинномозговой жидкости после применения антибиотиков происходит быстро. «Стерилизация» менингококков может произойти в течение двух часов, тогда как для пневмококков необходима не менее четырех часов антибактериальной терапии. 8 Если необходимо культивировать живые бактерии, LP необходимо проводить до или, если это невозможно, сразу после введения антибиотиков.Внедрение молекулярных методов, однако, означает, что для идентификации не требуются живые организмы, поэтому потребность в ранней ЦСЖ отпадает. Полимеразная цепная реакция крови (ПЦР) может быть отрицательной, в то время как ПЦР, проведенная на спинномозговой жидкости, собранной после лечения и стабилизации, все еще может быть информативной (дальнейшее обсуждение молекулярных методов см. ниже).
8 Если необходимо культивировать живые бактерии, LP необходимо проводить до или, если это невозможно, сразу после введения антибиотиков.Внедрение молекулярных методов, однако, означает, что для идентификации не требуются живые организмы, поэтому потребность в ранней ЦСЖ отпадает. Полимеразная цепная реакция крови (ПЦР) может быть отрицательной, в то время как ПЦР, проведенная на спинномозговой жидкости, собранной после лечения и стабилизации, все еще может быть информативной (дальнейшее обсуждение молекулярных методов см. ниже).
Согласно традиционному учению, если лейкоциты, обнаруживаемые в спинномозговой жидкости, в первую очередь являются полиморфными, менингит имеет бактериальное происхождение.Однако вирусные инфекции, особенно вызванные энтеровирусами, вначале могут вызывать преобладающий полиморфный ответ в спинномозговой жидкости, который может сохраняться на протяжении всего заболевания. 9
Преимущество экспресс-реакции латексной агглютинации антигена в спинномозговой жидкости или крови состоит в том, что ее можно проводить локально и быстро, но недостаточная чувствительность может ограничивать ее клиническое применение. 10 Ультразвуковое усиление повысило чувствительность этих тестов. 11 Имеются коммерческие наборы, охватывающие Neiserria meningitidis серогруппы B, комбинацию менингококков серогрупп (W135, A, C и Y), Streptococcus pneumoniae , Haemophilus influenzae тип b, 9014 Escherichich4. и стрептококки группы В.В тех случаях, когда объем образца ограничен, для определения приоритетности тестов важно указать микробиологической лаборатории, что, по мнению клинициста, является предполагаемым инфекционным организмом.
10 Ультразвуковое усиление повысило чувствительность этих тестов. 11 Имеются коммерческие наборы, охватывающие Neiserria meningitidis серогруппы B, комбинацию менингококков серогрупп (W135, A, C и Y), Streptococcus pneumoniae , Haemophilus influenzae тип b, 9014 Escherichich4. и стрептококки группы В.В тех случаях, когда объем образца ограничен, для определения приоритетности тестов важно указать микробиологической лаборатории, что, по мнению клинициста, является предполагаемым инфекционным организмом.
Компьютерная томография черепа
Компьютерная томография (КТ) черепа имеет ограниченное применение при остром бактериальном менингите. Его ошибочно использовали для исключения повышенного внутричерепного давления. 12 КТ при отеке головного мозга может показать щелевидные боковые желудочки, области низкого затухания и отсутствие базилярных и супрахиазматических цистерн. Однако размеры нормальных боковых желудочков значительно различаются, что затрудняет интерпретацию результатов компьютерной томографии. Имеются сообщения о случаях церебральной грыжи после LP с нормальной компьютерной томографией. 13 В проспективном канадском исследовании 41 ребенка клиническое ведение не зависело от результатов КТ; обнаруженные аномалии уже были заподозрены при неврологическом обследовании. 14 Основное показание к КТ при менингите – это когда диагноз неясен и рассматриваются другие возможные причины менингизма, например, опухоли задней черепной ямки или при подозрении на осложнения менингита, например, абсцесс головного мозга.Любое решение о проведении КТ не должно откладывать применение антибиотиков.
Однако размеры нормальных боковых желудочков значительно различаются, что затрудняет интерпретацию результатов компьютерной томографии. Имеются сообщения о случаях церебральной грыжи после LP с нормальной компьютерной томографией. 13 В проспективном канадском исследовании 41 ребенка клиническое ведение не зависело от результатов КТ; обнаруженные аномалии уже были заподозрены при неврологическом обследовании. 14 Основное показание к КТ при менингите – это когда диагноз неясен и рассматриваются другие возможные причины менингизма, например, опухоли задней черепной ямки или при подозрении на осложнения менингита, например, абсцесс головного мозга.Любое решение о проведении КТ не должно откладывать применение антибиотиков.
Другие расследования
Всем детям, поступившим в больницу с подозрением на менингит, необходимо провести посев крови, мазок из горла, образец крови с ЭДТА (этилендиаминтетрауксусной кислотой) для ПЦР-исследований и исходный сгусток крови для серологического исследования. Общий анализ крови, С-реактивный белок (СРБ), исследования свертывания крови, а также определение мочевины и электролитов также должны проводиться в плановом порядке. Ловушка, на которую следует обратить внимание, — это низкий или нормальный СРБ, который может возникнуть на ранней стадии тяжелой инфекции.
Общий анализ крови, С-реактивный белок (СРБ), исследования свертывания крови, а также определение мочевины и электролитов также должны проводиться в плановом порядке. Ловушка, на которую следует обратить внимание, — это низкий или нормальный СРБ, который может возникнуть на ранней стадии тяжелой инфекции.
Менингококки можно выделить из горла примерно у половины больных менингококковой инфекцией; на этот показатель не влияет лечение антибиотиками. 15
Аспирация петехий при менингококковой инфекции является запущенным исследованием. Одно исследование показало, что петехии двух третей пациентов содержат менингококки, которые можно было увидеть при окрашивании по Граму или при культивировании. 16 Антибиотики не влияют на визуализацию менингококков в кожных аспиратах. 17 Это исследование особенно полезно тем, что может быть поставлен окончательный диагноз менингококковой инфекции, когда клинические признаки не позволяют провести люмбальную пункцию.
Молекулярные методы
ПЦР для Neisseria meningitidis и Streptococcus pneumoniae с использованием крови или спинномозговой жидкости можно получить в Великобритании в нескольких лабораториях общественного здравоохранения. В случае менингококка введение нового метода выделения из цельной крови повысило чувствительность и специфичность ПЦР; в недавнем исследовании из Ливерпуля сообщалось о чувствительности 87% и специфичности 100% у детей с вероятным менингококковым заболеванием. 18 Клиническое различие между вероятным и возможным менингококковым заболеванием имеет важное значение, поскольку число пациентов, описываемых как «возможные», очень мало. Запрашивание ПЦР-тестов на образцах от каждого пациента с малейшим шансом на менингококковое заболевание привело бы к наводнению диагностической службы с очень небольшой пользой. 19 Можно возразить, что если клиницист уже уверен, что имеет дело с менингококковой инфекцией, зачем нужны дополнительные анализы? Однако подтверждение важно на эпидемиологическом уровне и уровне общественного здравоохранения, особенно потому, что методы ПЦР могут использоваться для дальнейшей характеристики менингококков, например, по серогруппе и серотипу. 20 Кроме того, не все больные дети с геморрагической сыпью больны менингококковой инфекцией. В то время как сам тест может быть выполнен быстро в Великобритании (и в других странах) в тот же день получения, централизованный характер обслуживания в Великобритании в менингококковой референс-группе означает, что, как только будет учтено время транспортировки, оборот может быть за несколько дней до получения результата.
20 Кроме того, не все больные дети с геморрагической сыпью больны менингококковой инфекцией. В то время как сам тест может быть выполнен быстро в Великобритании (и в других странах) в тот же день получения, централизованный характер обслуживания в Великобритании в менингококковой референс-группе означает, что, как только будет учтено время транспортировки, оборот может быть за несколько дней до получения результата.
ПЦР может в будущем использоваться для определения прогноза. Недавнее исследование с использованием количественной ПЦР в крови показало, что нагрузка ДНК менингококковых бактерий коррелирует с тяжестью заболевания и что максимальная нагрузка является самой высокой у тех, кто умирает. 21
Для диагностики пневмококковой инфекции использование ПЦР может быть проблематичным. Его роль в диагностике в настоящее время не так хорошо установлена, как для менингококков. Чаще всего метод включает амплификацию гена пневмолизина, общего для всех пневмококков. На ЦСЖ тест одновременно чувствителен и специфичен. 22 Однако в крови могут быть получены ложноположительные результаты из-за высокой частоты носоглоточного носительства у детей раннего возраста. 23
На ЦСЖ тест одновременно чувствителен и специфичен. 22 Однако в крови могут быть получены ложноположительные результаты из-за высокой частоты носоглоточного носительства у детей раннего возраста. 23
ЛЕЧЕНИЕ
Выбор антибиотика зависит от выделенного микроорганизма.В большинстве случаев начальное лечение должно быть эмпирическим, но, тем не менее, основываться на эпидемиологических данных о наиболее распространенных микроорганизмах для каждой возрастной группы и местных моделях резистентности к антибиотикам. Выбранный антибиотик должен обладать бактерицидной активностью в отношении ЦСЖ. Пациенты с пневмококковым или грамотрицательным бактериальным менингитом, получающие лечение бактериостатическими антибиотиками, могут иметь неблагоприятный клинический исход. 24 Исследования на животных показали, что бактерицидный эффект необходим для стерилизации спинномозговой жидкости и выживания. 25
На активность антибиотика влияют три фактора: способность проникать в спинномозговую жидкость, концентрация и собственная активность в инфицированной жидкости. 26, 27 При неповрежденном гематоэнцефалическом барьере проникновение ограничено, поскольку транспорт через клетки минимален, а соединения между эндотелиальными клетками микроциркуляторного русла головного мозга плотные. При менингите нарушается целостность барьера, что приводит к увеличению проницаемости и усилению проникновения большинства антибиотиков в ЦСЖ.Концентрация антибиотика в спинномозговой жидкости, необходимая для оптимальной бактерицидной активности, неизвестна. Однако в экспериментальных исследованиях максимальная бактерицидная активность возникает, когда концентрация антибиотика примерно в 10–30 раз превышает минимальную бактерицидную концентрацию против организма in vitro. 28, 29
26, 27 При неповрежденном гематоэнцефалическом барьере проникновение ограничено, поскольку транспорт через клетки минимален, а соединения между эндотелиальными клетками микроциркуляторного русла головного мозга плотные. При менингите нарушается целостность барьера, что приводит к увеличению проницаемости и усилению проникновения большинства антибиотиков в ЦСЖ.Концентрация антибиотика в спинномозговой жидкости, необходимая для оптимальной бактерицидной активности, неизвестна. Однако в экспериментальных исследованиях максимальная бактерицидная активность возникает, когда концентрация антибиотика примерно в 10–30 раз превышает минимальную бактерицидную концентрацию против организма in vitro. 28, 29
Бактерицидные антибиотики способствуют высвобождению продуктов клеточной стенки бактерий, таких как эндотоксины, тейхоевая кислота и пептидогликаны. Эти продукты провоцируют выработку медиаторов воспаления, таких как фактор некроза опухоли α (TNF-α), интерлейкин 1 (IL-1) и фактор активации тромбоцитов (PAF).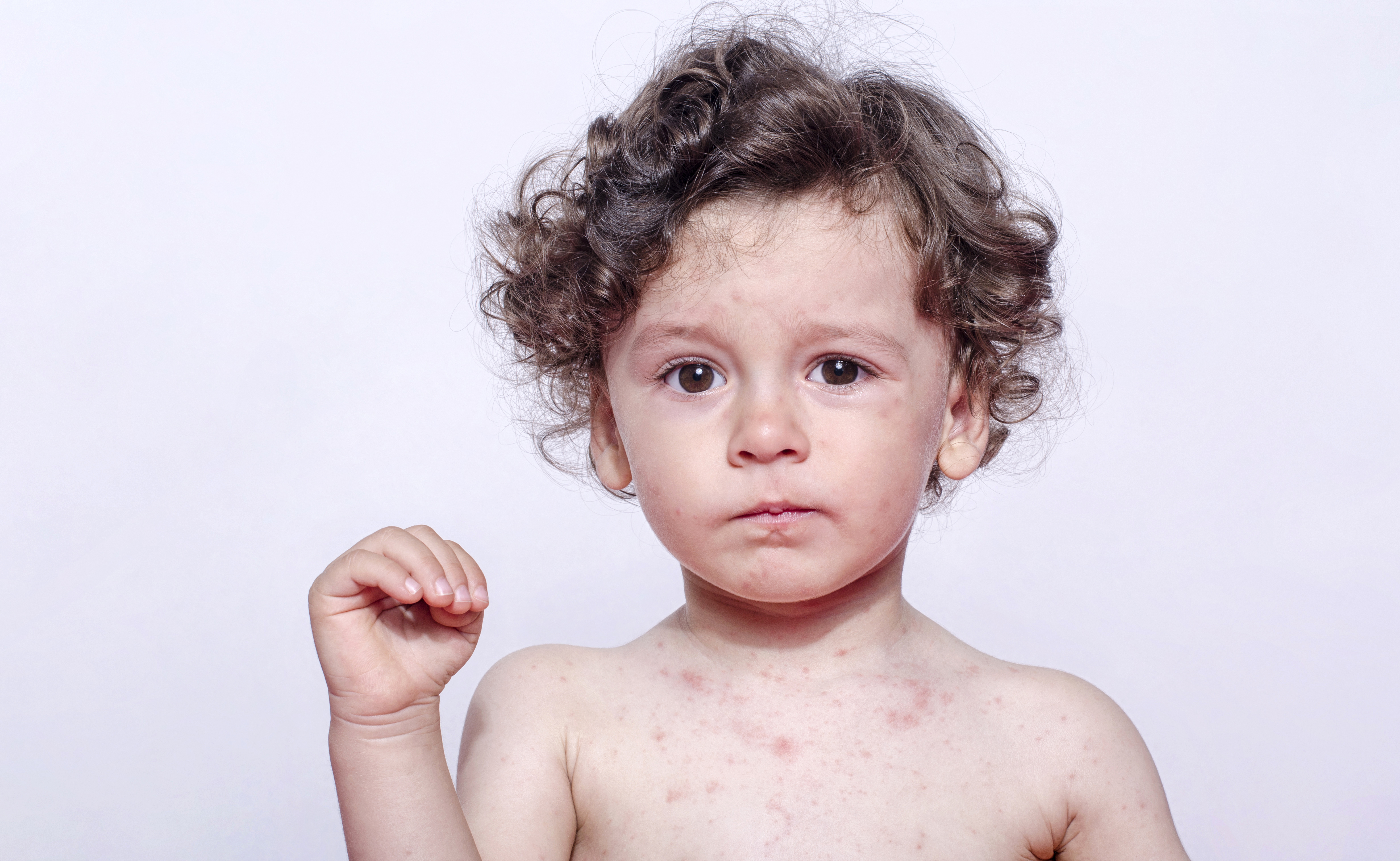 Высвобождение медиаторов воспаления может быть связано с ухудшением течения заболевания и неблагоприятным исходом. Однако одно экспериментальное исследование показало, что высвобождение бактериальных токсинов после начала приема антибиотиков было намного меньше, чем высвобождение бактериями, не подвергавшимися воздействию антибиотиков. 30
Высвобождение медиаторов воспаления может быть связано с ухудшением течения заболевания и неблагоприятным исходом. Однако одно экспериментальное исследование показало, что высвобождение бактериальных токсинов после начала приема антибиотиков было намного меньше, чем высвобождение бактериями, не подвергавшимися воздействию антибиотиков. 30
У ребенка с подозрением на менингит срочная госпитализация с последующим одновременным микробиологическим исследованием и антибактериальной терапией является краеугольным камнем тактики ведения.
Отсутствие адекватного посева крови и спинномозговой жидкости может привести к трудностям при принятии решения о продолжительности лечения и неопределенности в отношении чувствительности организма к противомикробным препаратам.
Частично вылеченный менингит
Поскольку ранние симптомы и признаки бактериального менингита неспецифичны, до 50% случаев могут первоначально получать пероральные антибиотики. 31 Это частичное лечение может отсрочить госпитализацию ребенка и привести к диагностической дилемме. Результаты CSF могут быть изменены; Окрашивание по Граму и рост микроорганизмов могут быть отрицательными, однако антибиотики редко влияют на белок или глюкозу ЦСЖ. В этой ситуации СМЖ следует отправить как на ПЦР, так и на определение бактериального антигена, так как на них не влияет предшествующее введение антибиотиков. 31
Продолжительность лечения и выбор антибиотика
Продолжительность антибактериальной терапии зависит от выделенного микроорганизма. Для S pneumoniae и H influenzae обычно рекомендуется 10–14-дневное лечение, тогда как для N meningitidis достаточно семидневного курса. При Listeria monocytogenes и стрептококковом менингите группы В антибиотики следует назначать в течение 14–21 дня. Для грамотрицательных бактерий требуется минимум три недели. 32
В большинстве случаев бактериального менингита цефалоспорины широкого спектра действия (цефотаксим или цефтриаксон) являются наиболее подходящим эмпирическим выбором для детей старше 3 месяцев. Они охватывают Neisseria meningitides , Streptococcus pneumoniae и Haemophilus influenzae и хорошо проникают в ЦСЖ. У детей раннего возраста (младше 3 месяцев) следует добавлять ампициллин для охвата Listeria monocytogenes. Препаратом выбора при грамотрицательном бациллярном менингите является цефотаксим или цефтриаксон.Аминогликозиды иногда используются в дополнение, но не в одиночку, поскольку они часто не превышают минимальные ингибирующие концентрации (МИК) для грамотрицательных бактерий и могут быть неэффективны в эрадикации возбудителя.
Цефтриаксон может быть эффективен при однократном приеме в сутки (80–100 мг/кг) для лечения серьезных бактериальных инфекций, включая менингит у детей. 33 Хотя этот режим может быть рентабельным, безопасным и удобным, одна проблема заключается в том, что пропуск однократной дозы или отсрочка введения могут привести к неадекватной концентрации препарата в спинномозговой жидкости.Рандомизированное исследование с участием 100 младенцев, у которых уже были признаки выздоровления, показало, что четыре дня лечения цефтриаксоном столь же эффективны, как и семь дней, без разницы в осложнениях. 34 Мы предполагаем, что требуется подтверждение этих обнадеживающих результатов в более крупных исследованиях, прежде чем рекомендовать более короткий период лечения.
Антибиотикотерапия может потребовать модификации после того, как возбудитель будет культивирован и станет доступным тестирование на чувствительность к антибиотикам. Если пневмококковый менингит занимает важное место в дифференциальном диагнозе и имеется отчетливая история анафилаксии на β-лактамы, и учитывая, что примерно 10% людей с аллергией на пенициллин перекрестно реагируют на цефалоспорин, альтернативой является комбинация ванкомицина и хлорамфеникола.Добавлен ванкомицин из-за риска резистентных к пенициллину пневмококков и возможности неэффективности хлорамфеникола в этой группе. 35
В более сложных случаях, таких как пациенты с ослабленным иммунитетом или пациенты с недавней травмой головы или нейрохирургическим вмешательством в анамнезе, а также пациенты со шунтами спинномозговой жидкости, следует назначать антибиотики широкого спектра действия против грамположительных и грамотрицательных микроорганизмов, такие как комбинация ванкомицина и цефтазидима. 32
Исследования, сравнивающие использование рифампицина с цефтриаксоном при экспериментальном менингите S pneumoniae , поддерживают использование рифампицина из-за снижения высвобождения провоспалительных медиаторов, уменьшения вторичного повреждения головного мозга и более низкого уровня ранней смертности. 36, 37 Поскольку высвобождение продуктов клеточной стенки бактерий и выработка провоспалительных медиаторов может быть связано с более тяжелым заболеванием и худшим исходом у некоторых пациентов с бактериальным менингитом, начальное применение рифампицина (например, в течение 1–2 часов) ) с последующим добавлением β-лактама может привести к уменьшению повреждения тканей и улучшению исхода. Однако этот подход не основан на человеческих доказательствах.
Другие, менее часто используемые карбапенемовые антибиотики, такие как имипенем и меропенем, очень активны in vitro в отношении большинства изолятов S. pneumoniae , хотя некоторые устойчивые к пенициллину штаммы показали пониженную чувствительность. 38 Фторхинолоны, такие как тровафлоксацин, гатифлоксацин и моксифлоксацин, потенциально эффективны при лечении полирезистентных штаммов пневмококка из-за их активности и проникновения в спинномозговую жидкость, даже при одновременном применении дексаметазона. 39, 40
В таблице 1 показаны дозы и частота применения распространенных антибиотиков.
Таблица 1Дозы и частота приема обычных антибиотиков, используемых при бактериальном менингите
Устойчивость к антибиотикам
Сообщалось о глобальном росте инфицирования устойчивыми к пенициллину и цефалоспорину штаммами S. pneumoniae , например, в Европе, Южной Африке, Азии и США. 41– 45 Показатель в Великобритании остается низким, но вырос. 46 Такой менингит может не реагировать на терапию высокими дозами пенициллина, а устойчивые к цефалоспорину могут не реагировать на стандартную дозу. 47 Устойчивость S. pneumoniae к пенициллину и другим β-лактамным антибиотикам вызывается либо изменением пенициллин-связывающих белков, участвующих в синтезе клеточной стенки бактерий, либо выработкой β-лактамазы. 48 Ввиду увеличения числа сообщений об устойчивых штаммах S. pneumoniae в США Американская академия педиатрии рекомендовала комбинированную терапию, первоначально с ванкомицином и либо цефотаксимом, либо цефтриаксоном для всех детей в возрасте 1 месяца и старше с определенным или вероятный бактериальный менингит.Исследования у взрослых показали, что ванкомицин не следует применять отдельно в резистентных случаях, поскольку существуют сомнения относительно его проникновения в спинномозговую жидкость, особенно при одновременном применении с дексаметазоном. 49, 50 Недавнее исследование у детей показало, что ванкомицин не требуется, если LP проводится рано и грамположительные диплококки не обнаруживаются при окрашивании по Граму. 51 Мы предполагаем, что в большинстве британских центров, где резистентность к цефалоспоринам остается на очень низком уровне, нет необходимости в эмпирическом применении ванкомицина.При эмпирическом применении ванкомицина его следует прекратить, если позже будет выявлена чувствительность микроорганизма к пенициллину, цефотаксиму или цефтриаксону. 52
В случае изолятов N meningitidis подавляющее большинство чувствительны к пенициллину и ампициллину, хотя в Европе, Южной Африке и США были зарегистрированы штаммы со сниженной чувствительностью. 53 Такие резистентные штаммы обычно реагируют на стандартную высокую дозу пенициллина, рекомендованную для лечения менингита. 54
Использование внутривенных жидкостей
Как правило, большинству детей, госпитализированных с менингитом, вводят жидкости внутривенно. Общепринятой практикой было ограничение потребления жидкости двумя третями или тремя четвертями суточной нормы: причина в том, что это снижает вероятность синдрома неадекватной секреции антидиуретического гормона (SIADH). Частота СНСАДГ, зарегистрированная в исследованиях, значительно варьируется от 4% до 88%, что может быть связано с различными критериями, используемыми при ее определении.СНСАДГ приводит к гипонатриемии и задержке жидкости, что может усугубить отек головного мозга. Однако значительная часть случаев менингита сопровождается обезвоживанием или гиповолемией и требует клинической инфузионной терапии. 55 Поскольку механизм секреции антидиуретического гормона (АДГ) при менингите до сих пор неизвестен, дискуссия о целесообразности повышения секреции АДГ остается неясной. Это привело к клинической дилемме: следует ли ограничивать потребление жидкости или нет.Дети с менингитом имеют избыток общей и внеклеточной воды (ECW), соответствующую повышенную секрецию АДГ и легкую системную гипертензию. Все эти изменения необходимы для преодоления повышенного внутричерепного давления и поддержания адекватного мозгового кровотока и перфузии. Следовательно, ограничение жидкости может увеличить вероятность неблагоприятного исхода. 56 Одно экспериментальное исследование показало, что обильное введение жидкости при менингите Escherichia coli не усугубляет отек головного мозга. 57 Интересно, что недавнее многоцентровое рандомизированное исследование в Папуа-Новой Гвинее, в котором сравнивали умеренное ограничение пероральной жидкости с полным поддерживающим внутривенным введением жидкости в первые 48 часов у детей, не показало какого-либо увеличения неблагоприятных исходов в группе без ограничений; однако признаки обезвоживания при поступлении были фактором риска неблагоприятного исхода в группе с ограничением жидкости. 58 Гипонатриемия коррелирует с повышенным риском судорог и неврологических нарушений. 59 Хотя гипонатриемия может возникнуть в результате чрезмерного введения жидкости или SIADH, она также может возникать у детей с обезвоживанием. 60 Поэтому важно тщательно оценивать степень гидратации, чтобы правильно управлять балансом жидкости. Если принято решение не ограничивать потребление жидкости, следует проявлять особую осторожность, чтобы избежать чрезмерной гидратации, так как это может легко произойти непреднамеренно, когда жидкости для поддерживающей терапии вводятся внутривенно, а другое пероральное потребление (например, грудное вскармливание) разрешено. 57
Рабочая группа Британского инфекционного общества рекомендовала, чтобы у взрослых пациентов с менингитом сохранялась эуволемия, а не ограничение жидкости в попытке уменьшить отек мозга. 35 Аналогичным образом мы предполагаем, что данные не подтверждают ограничение жидкости у детей.
Применение дексаметазона
Стероиды обладают противовоспалительным действием и уменьшают высвобождение различных цитокинов. Они ингибируют транскрипцию мРНК TNF-α и IL-1, а также продукцию простагландинов и PAF, уменьшают вазогенный отек головного мозга и снижают продукцию индуцибельной синтазы оксида азота. 61– 63 Воспалительные изменения при менингите могут в конечном итоге привести к повреждению нервов и глухоте. Использование кортикостероидов при бактериальном менингите обсуждается более 40 лет. 64 Недавние мета-анализы использования стероидов при бактериальном менингите пришли к другим выводам, возможно, из-за различий в их критериях приемлемости. 65, 66 Исследование показало, что выводы, полученные в результате некоторых рандомизированных контролируемых исследований (РКИ) применения антибиотиков при бактериальном менингите, могут быть неточными, поскольку они недостаточно достоверны, чтобы показать клинически значимые различия. 67 Мы можем предположить, что то же самое произошло с РКИ применения стероидов при менингите. Это может объяснить, почему некоторые РКИ показали, что дексаметазон снижает общую смертность, потерю слуха и частоту долгосрочных неврологических осложнений у детей, в то время как другие не показали подобных преимуществ. 66, 68– 70
Использовались различные дозы дексаметазона. Доза 0,4 мг/кг каждые 12 часов в течение двух дней оказалась безопасной и столь же эффективной, как и доза 0.15 мг/кг каждые шесть часов в течение четырех дней. 71 Возможно, короткий курс поможет снизить риск желудочного кровотечения.
Существуют опасения относительно проникновения антибиотиков в спинномозговую жидкость при использовании стероидов. Исследования на животных показали, что проникновение антибиотиков, таких как ванкомицин, снижается у животных, получавших стероиды, по сравнению с животными, не получавшими стероидов. Однако у детей ванкомицин достиг адекватной концентрации в спинномозговой жидкости даже при одновременном назначении дексаметазона. 72, 73
Недавнее большое двойное слепое плацебо-контролируемое исследование, проведенное в Малави, не показало преимуществ дексаметазона в качестве адъювантной терапии у детей с острым бактериальным менингитом в развивающихся странах. Отсроченное проявление и сопутствующие заболевания, такие как анемия, недоедание и инфекция ВИЧ-1, могли повлиять на эффект дексаметазона в этих условиях. 74
Наилучшие доказательства преимуществ дексаметазона получены при менингите H influenzae типа b.Однако доказательства пользы от пневмококкового менингита менее достоверны. По-видимому, есть польза, если дексаметазон начат до или одновременно с антибиотиком. 71, 75 Мы выступаем за его эмпирическое использование в развитых странах для детей с подозрением на менингит.
В результате изменения эпидемиологии бактериального менингита, например, массового снижения H influenzae менингита типа b и появления устойчивости к антибиотикам, вопрос об эффективности стероидов при бактериальном менингите будет продолжать обсуждаться.
Рекомендации по профилактике вторичных случаев среди близких контактов- H. influenzae инфекция типа b
- Менингококковая инфекция (следует дать один из следующих)
Для получения подробной информации о тех, кто должен получать химиопрофилактику, обратитесь к консультанту по борьбе с инфекционными заболеваниями (или к консультанту по инфекционным заболеваниям, или в местную лабораторию общественного здравоохранения).
За исключением случаев контакта рот в рот (или прямого контакта с инфекционными каплями от пациента с менингококковой инфекцией), работникам здравоохранения обычно не требуется химиопрофилактика
Лечение повышенного внутричерепного давления
Повышенное внутричерепное давление (ВЧД) является хорошо известным осложнением менингита.Признаки повышенного ВЧД включают измененный уровень сознания, брадикардию, гипертонию или гипотензию и измененный тип дыхания. Нормальное обследование глазного дна не исключает повышенного ВЧД, так как отек диска зрительного нерва является поздним признаком.
Осмотические диуретики, такие как 20% маннит, глицерин и гипертонический раствор, используются при лечении отека мозга и повышенного ВЧД. Их действие заключается в перемещении жидкости из внесосудистого во внутрисосудистое пространство, что приводит к снижению внутричерепного давления.Маннитол вводят в виде инфузий в дозе 0,25–1 г/кг. Маннитол не лишен побочных эффектов; гиперосмолярное состояние может следовать за повторными дозами, ухудшая отек мозга и ухудшая сердечный выброс. 76
Пока еще нет опубликованных данных, но есть рандомизированное контролируемое исследование глицерина, маннита и стероидов для лечения повышенного внутричерепного давления у детей с бактериальным менингитом, которое завершится в 2004 г. (Heikki Peltola, личное сообщение).
Меры по оптимизации гомеостаза головного мозга путем обеспечения адекватной доставки кислорода и питательных веществ, а также поддержания церебральной перфузии и обеспечения адекватного среднего артериального давления так же важны, как и вмешательства для снижения повышенного ВЧД. 77 Диапазон таких вмешательств варьируется от кормления ребенка в положении головы вверх на 20–30° и в спокойной обстановке до плановой интубации и седации и соответствующего лечения для снижения внутричерепного давления. 76, 77 Положительный эффект гипервентиляции при лечении повышенного внутричерепного давления до сих пор обсуждается. Обычно рекомендуется стремиться к минимальной гипокапнии (PaCO 2 не менее 3,5 кПа), чтобы избежать чрезмерной церебральной вазоконстрикции.
Химиопрофилактика и предотвращение вторичных случаев
Нет опубликованных систематических обзоров или рандомизированных контролируемых исследований, изучающих влияние профилактического применения антибиотиков на предотвращение последующих случаев менингококковой инфекции.Маловероятно, что РКИ, достаточно большое для выявления значимой разницы, будет проведено. Одно РКИ показало преимущество рифампицина в предотвращении вторичных случаев менингита, вызванного Haemophilus influenzae , среди близких контактов. 78
О подозрительных случаях следует как можно скорее сообщать в местные службы здравоохранения, а врачей общей практики следует информировать о политике вторичной профилактики случаев. 35
В коробке даны рекомендации по химиопрофилактике и предупреждению вторичных случаев среди близких контактов.
.
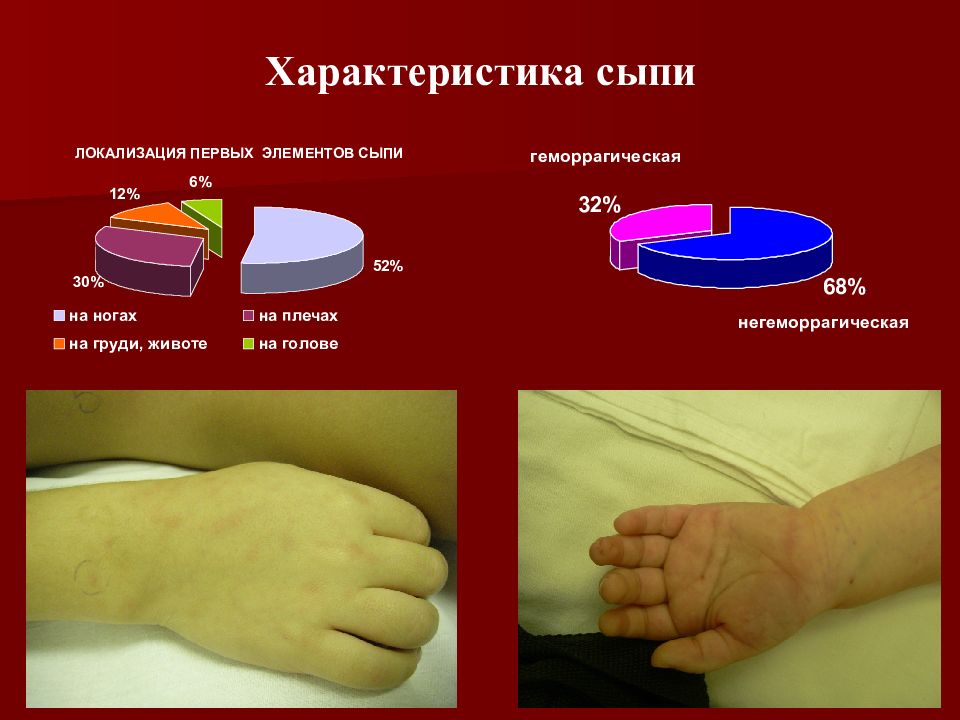 Не имеет конкретной формы.
Не имеет конкретной формы. При оспе сыпь чешется и зудит, при менингите – нет.
При оспе сыпь чешется и зудит, при менингите – нет.
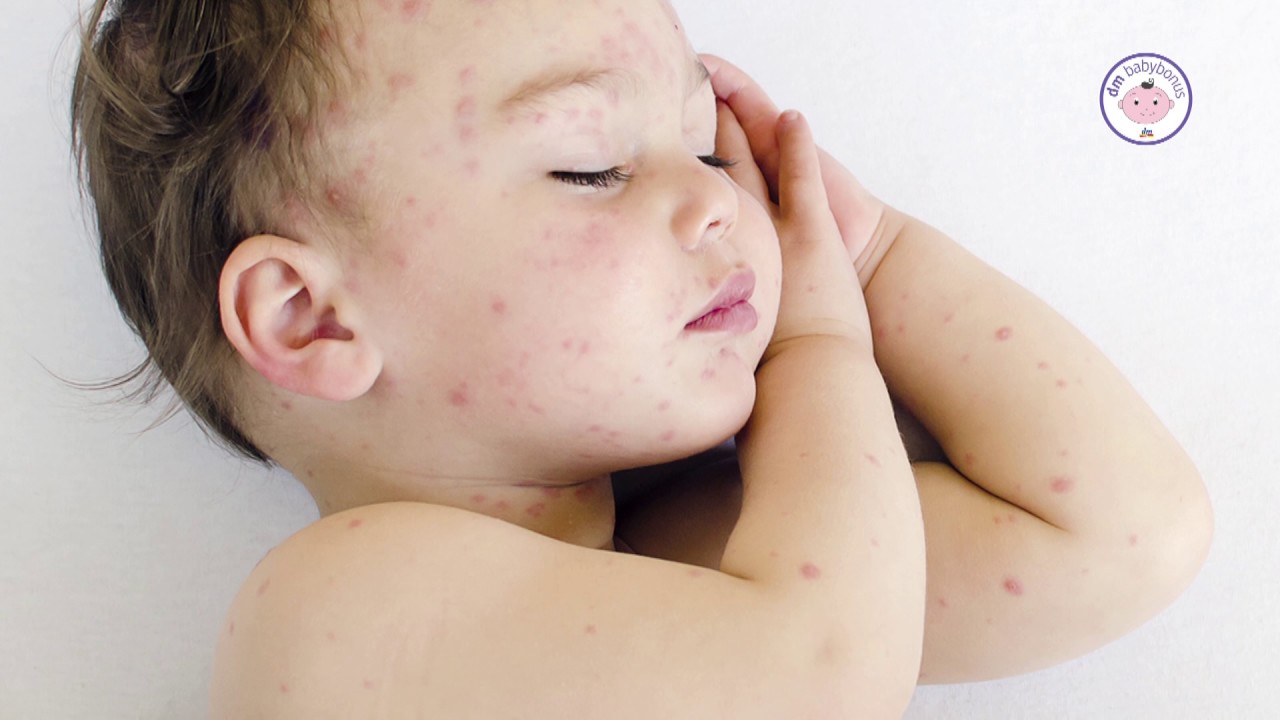
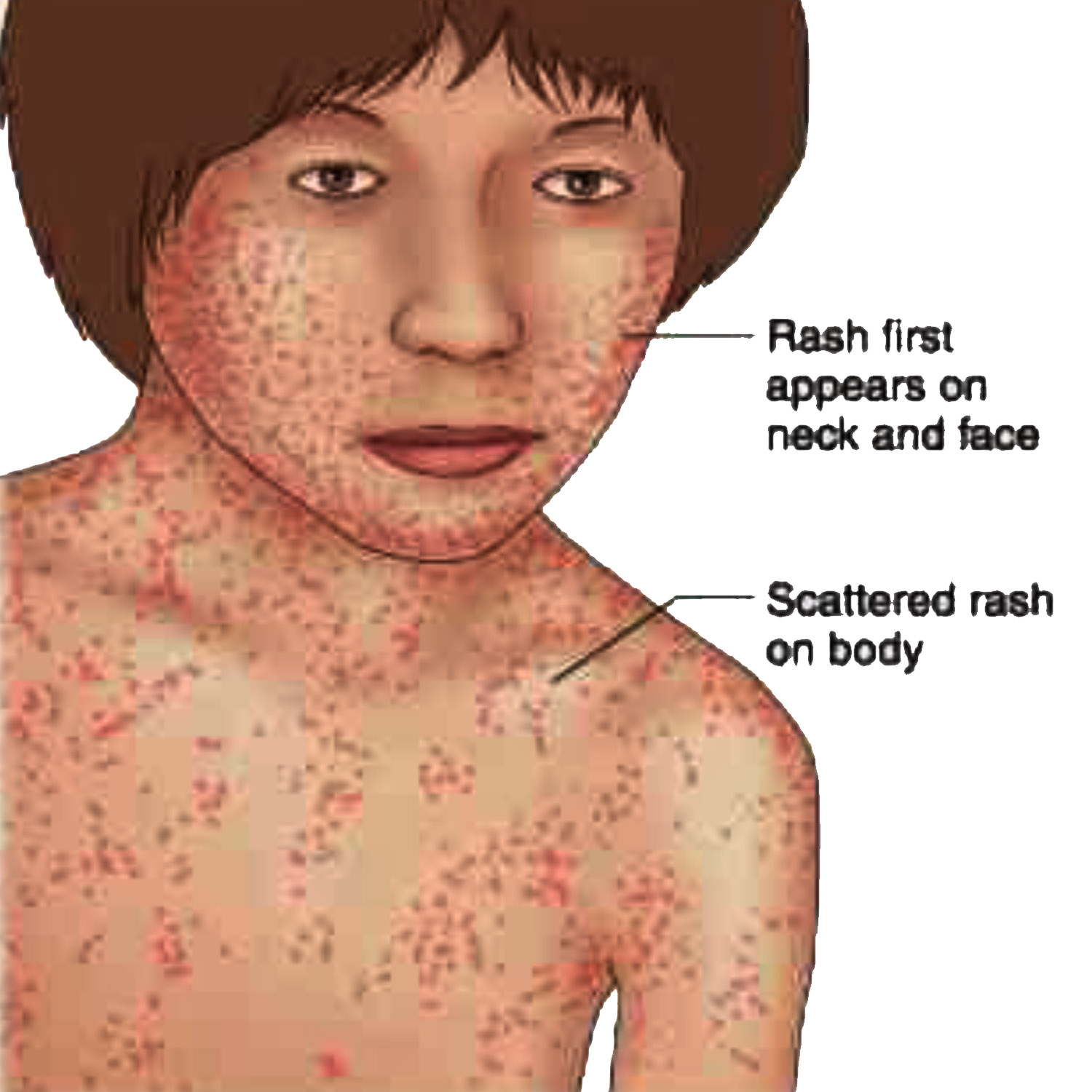 При этом лейкоцитарная формула сдвигается влево, усиливается выработка антидиуретического гормона, развивается гипонатриемия;
При этом лейкоцитарная формула сдвигается влево, усиливается выработка антидиуретического гормона, развивается гипонатриемия;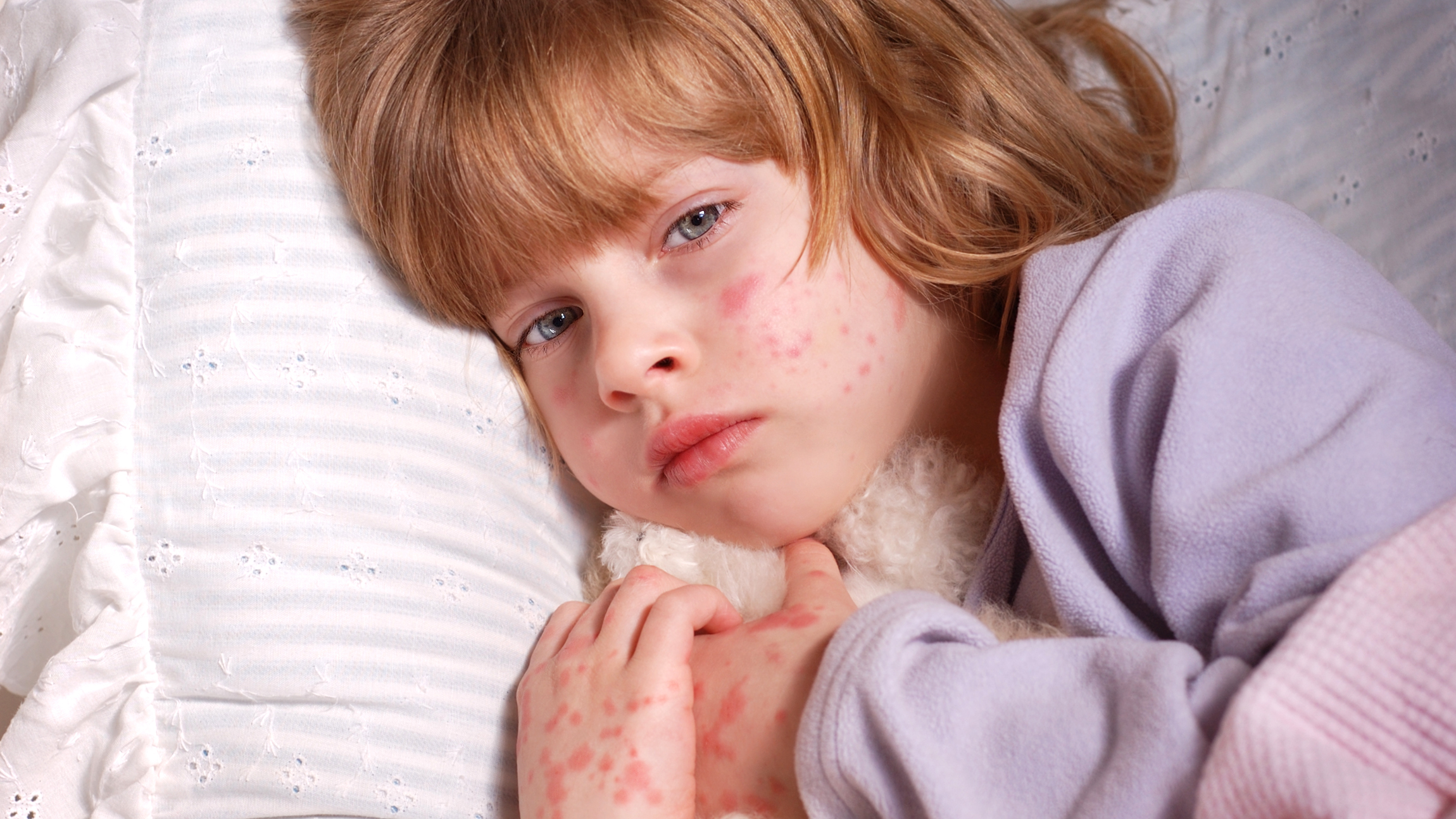







 Лихорадка, головная боль, ригидность затылочных мышц, чувствительность к свету, сонливость, спутанность сознания.
Лихорадка, головная боль, ригидность затылочных мышц, чувствительность к свету, сонливость, спутанность сознания.