Прививка от дифтерии — ГБУЗ ЯО КБ № 2
Дифтерия — что это за болезнь?
Ещё каких-то лет 30 назад такой вопрос не был трудным для людей, не имеющих отношения к медицине. О дифтерии знали практически все. Заболевание периодически встречалось если не в каждой семье — то в рабочем коллективе или в кругу хорошо знакомых людей.
Дифтерия — это опасное инфекционное заболевание, которое вызывается микроорганизмом рода коринебактерии (бацилла Лёффлера). Заболевание передаётся преимущественно воздушно-капельным путём и поражает органы дыхательной системы, кожу, глаза, нервную и даже половую систему. Повышение температуры, боль в горле, слабость, отёк тканей шеи, увеличение многих групп лимфоузлов и появление налёта на миндалинах в виде плёнок — далеко не все прелести дифтерии.
Делать ли прививку от дифтерии взрослым? — да, ведь заболевание опасно своими осложнениями!
- Развиваются заболевания нервной системы, чаще в виде параличей дыхательных путей, конечностей, мышц шеи и голосовых связок.

- Воспаление мышцы сердца или миокардит.
- Может наступить смертельный исход вследствие паралича дыхательной мускулатуры.
За последние десятилетия количество случаев заболеваемости дифтерией удалось значительно снизить благодаря вакцинации. Единичные случаи дифтерии чаще встречаются в коллективах, где есть не привитые или привитые не по схеме люди.
График вакцинации от дифтерии для взрослых
Когда делают прививки от дифтерии взрослым?
Если человек не был привит — в любом возрасте, но ослабленной вакциной. В случае если человек получил все прививки в положенное время — то вводят препарат начиная с 16-летнего возраста каждые 10 лет. В некоторых случаях плановые прививки от дифтерии не делали своевременно из-за отказа родителей или если были временные противопоказания в подростковом возрасте. Поэтому в наше время можно встретить взрослых, у которых ревакцинация дифтерии проходит не в положенные 26 лет, а в 24 года или в 28 лет.
Все данные о необходимых прививках содержатся в прививочной карте в медицинской книжке. Их составляет и ведёт участковая служба в поликлинике. Закупка вакцин планируется на следующий год в каждой поликлинике. Вызывает на приём и вакцинацию чаще всего участковая медсестра.
До какого возраста делают прививки от дифтерии взрослым?
До недавнего времени прививку было рекомендовано делать взрослым людям до 66 лет. В последних рекомендациях, учитывая увеличение продолжительности жизни, можно прочесть, что ревакцинация проходит каждые 10 лет без ограничения возраста. То есть начиная с 26 лет регулярно проводится ревакцинация.
Если человек не был привит в детстве — применяют препараты с уменьшенным содержанием антигенов от дифтерии (она идёт в комплексе с вакциной от столбняка). Тогда график вакцинации меняется. Курс вакцинации должен состоять из 2 прививок с интервалом между ними от 30 до 45 дней. Первую ревакцинацию делают спустя 6–9 месяцев однократно, вторую назначают через 5 лет.
Для проведения ревакцинации используют вакцину АДС-М анатоксин. Это препарат с уменьшенным содержанием антигенов. Одна доза (0,5 мл) содержит 5 единиц дифтерийного и 5 единиц столбнячного анатоксина и дополнительные вспомогательные вещества.
Куда делают прививку от дифтерии взрослым? Известно, что в детском возрасте препарат вводят внутримышечно. Взрослым допускается глубокое подкожное введение в подлопаточную область и внутримышечно в передненаружную область бедра.
Противопоказания
Перед проведением процедуры специфическая подготовка не требуется. Но вакцинация может быть отменена если есть абсолютные противопоказания.
- Запрещено делать прививку беременным женщинам и кормящим грудью мамам.
- Противопоказанием к введению прививки от дифтерии взрослым являются выраженные нарушения работы почек и функции печени.
- В прошлом наличие аллергических реакций на вещества, содержащиеся в препарате или на дифтерийно-столбнячный анатоксин.

- Острые заболевания. В таких случаях прививка откладывается на 2–4 недели.
- Обострение хронических недугов — тоже временное противопоказание.
- Развитие любого аллергического процесса на пищу, лекарства или другие вещества. Инъекцию делают после затихания аллергии не ранее, чем через две недели.
Не рекомендовано вводить некачественную вакцину, если есть:
- нарушение целостности ампулы;
- отсутствует маркировка;
- после встряхивания не исчезает осадок;
- истёк срок годности.
Такое может произойти при нарушении условий хранения препарата — замораживание или хранение при температуре более 9 ºС.
Побочные эффекты у взрослых на прививку от дифтерии
Прививка от дифтерии переносится хорошо, выраженные реакции бывают в очень редких случаях. Возможны некоторые побочные эффекты у взрослых после прививки от дифтерии.
- Кратковременное нарушение общего самочувствия: недомогание и временное нарушение температуры.

- Реакция на препарат в месте введения: болезненность, покраснение и отёчность.
- Образование инфильтрата — местное воспаление тканей, может быть размером до 25 мм.
- Иногда развивается аллергическая реакция после прививки от дифтерии взрослым. Реакция бывает местной в виде крапивницы или системной — шок или появление отёка Квинке.
Реакцию оценивают спустя 24 часа после введения вакцины.
Любое из вышеперечисленных состояний, связанное с введением препарата — временное и легко корректируется назначением симптоматических лекарственных средств. Последствия прививки от дифтерии у взрослых исправляются назначением противоаллергических, жаропонижающих и противосудорожных лекарств по необходимости.
Может ли развиться дифтерия у взрослых после прививки? Да, в редких случаях при введении некачественной вакцины или в случае несоблюдения сроков ревакцинации. Но симптомы при этом менее выраженные и само заболевание протекает легче.
Как часто делают прививки от дифтерии взрослым?
Их делают согласно графику вакцинации каждые 10 лет. Современные препараты хорошо очищены, не содержат токсические вещества и отлично переносятся. Нужна ли вакцина взрослому человеку и зачем она в пожилом возрасте? Непривитые люди находятся в группе риска по развитию дифтерии. Они непросто могут заразиться такой опасной инфекцией в странах с неблагоприятной эпидемической обстановкой по заболеванию, но и привезти инфекцию с собой и спровоцировать появление болезни у ослабленных близких людей. Полностью дифтерию можно искоренить, если привьётся каждый.
Прививка от дизентерии Зонне Шигеллвак в ЗАО Москвы
Вакцинация от дизентерии Зонне
Дизентерия – это распространённая кишечная инфекция. На долю дизентерии приходится 70% всех случаев желудочно-кишечных заболеваний. Возбудителем заболевания являются бактерии рода шигелл, наиболее часто – Шигеллы Зонне (не менее 80% тех случаев, когда возбудитель устанавливался лабораторно). Вспышка в детсадах и школах Москвы в 2018-2019 годах, когда заболело множество детей в школах и детских садах, была вызвана именно возбудителем дизентерии — Шигеллой.
Вспышка в детсадах и школах Москвы в 2018-2019 годах, когда заболело множество детей в школах и детских садах, была вызвана именно возбудителем дизентерии — Шигеллой.
Возбудитель попадает в организм через пищу. При этом он хорошо размножается в молоке и молочных продуктах. Всего десяти бактерий, попавших в организм человека, достаточно для того, чтобы развились клинические проявления заболевания: диарея, лихорадка, тошнота, примесь крови в каловых массах. Они проявляются через несколько дней после потребления заражённых пищевых продуктов или воды и могут держаться в течение нескольких дней или недель.
Больной с легкой формой дизентерии может пройти лечение амбулаторно, однако чаще всего при этом заболевании требуется стационарная терапия, которая предполагает постельный режим, прием антибиотиков и диетическое питание. Дизентерия обладает одной существенной особенностью – бактерии быстро приобретают устойчивость к антибиотикам, поэтому лечение в некоторых случаях может затянуться надолго.
Основная опасность – это интоксикация и обезвоживание. Маловероятно, что от дизентерии наступит смерть. Но в крайне тяжелой степени, когда наблюдается стул с кровью и слизью по 50 раз в день, больные даже могут погибнуть.
Вакцинация от дизентерии Зонне
Прививка от дизентерии взрослым и детям является наиболее эффективной профилактической мерой, позволяющей сформировать иммунитет на 12 месяцев. Её делают весной и осенью перед пиками заболеваемости, характерными для сезонов, когда появляются свежие овощи.
Вакцинация против дизентерии Зонне позволит вам почувствовать себя более защищёнными и снизит риск возникновения заболевания.
Кому необходимо сделать прививку от дизентерии Зонне?
-
Детям старше 3 лет, которые посещают детские учреждения (детский сад, школу, колледж).
-
Детям отправляющимся в оздоровительный лагерь.

-
Сотрудникам инфекционного стационара или биологической лаборатории.
-
Работникам сферы общепита или коммунального благоустройства.
-
Выезжающим в регионы и страны, где менее развита гигиеническая культура или отсутствуют условия для соблюдения правил гигиены.
Сделав перед поездкой прививку Вы будете в большей уверенности, что вы и ваш ребенок действительно отдохнёте, а не столкнётся с кишечным заболеванием.
Когда вакцинация противопоказана?
- При острых заболеваниях и обострении хронических
- Женщинам во время беременности, а также в период кормления грудью
- В случае возможной аллергической реакции на компоненты прививки
Как проходит вакцинация?
Вакцинации выполняется глубоко подкожно или внутримышечно в наружную треть плеча препаратом Шигеллвак (липополисахаридная вакцина из штамма Зонне). Иммунитет против возбудителя дизентерии вырабатывается уже на 14-20 день после прививки и обеспечивает невосприимчивость к инфекции в течение 1 года. Прививку можно сделать детям старше 3х лет и взрослым. Для многолетней защиты необходимо проведение ревакцинации каждый год той же дозой препарата.
Иммунитет против возбудителя дизентерии вырабатывается уже на 14-20 день после прививки и обеспечивает невосприимчивость к инфекции в течение 1 года. Прививку можно сделать детям старше 3х лет и взрослым. Для многолетней защиты необходимо проведение ревакцинации каждый год той же дозой препарата.
Записывайтесь на вакцинацию «Шигеллвак» в клинику «МедиАрт» по телефону.
Узнаем когда и куда делают прививку от дифтерии?
Куда делают прививку от дифтерии? Разберемся в этом вопросе подробнее. Эта прививка служит защитой от опасной инфекции. Детям ее ставят еще в младенческом возрасте. Провоцирует опасное заболевание токсин микроорганизма. Дифтерия протекает достаточно тяжело, на ее фоне на слизистых горла, носоглотки и кишечника формируются плотные пленки, под которыми можно обнаружить язвы, а также некроз тканей. Если вовремя не ввести сыворотку, может наступить летальный исход.
Высокая смертность
Смертность при этом заболевании составляет семьдесят случаев из ста. По этой причине прививку ставят детям, уже начиная с трехмесячного возраста. Делается это в форме комплексной вакцины, одновременно являющейся надежной защитой от коклюша и столбняка. В изолированном виде сегодня противодифтерийная вакцина применяется достаточно редко. В этой статье узнаем о том, когда следует делать вакцинацию от дифтерии ребенку, а также выясним, какими бывают осложнения от ее выполнения. Ведь многие родители интересуются, куда делают прививку от дифтерии.
По этой причине прививку ставят детям, уже начиная с трехмесячного возраста. Делается это в форме комплексной вакцины, одновременно являющейся надежной защитой от коклюша и столбняка. В изолированном виде сегодня противодифтерийная вакцина применяется достаточно редко. В этой статье узнаем о том, когда следует делать вакцинацию от дифтерии ребенку, а также выясним, какими бывают осложнения от ее выполнения. Ведь многие родители интересуются, куда делают прививку от дифтерии.
Вакцинация от дифтерии
Как уже отмечалось, зачастую детям ставят одновременно прививку от дифтерии и столбняка. Эта вакцина представляет собой некую комбинацию определенных анатоксинов. Она носит название «АДС». В медицине также существует еще одна вакцина с коклюшным компонентом, ее называют прививкой АКДС. Последний вариант вакцинации переносится не всеми детьми. Кроме того, не все из нас знают, куда делают детям прививку от дифтерии и столбняка.
Причины совместной вакцинации
Почему делают инъекцию сразу от двух болезней? На это имеются оправданные причины:
- Оба компонента нуждаются в одном и том же активном веществе, а именно в гидроксиде алюминия.

- Календарь введения прививок наряду со схемами и сроками вакцинации против данных заболеваний совпадают, что дает возможность одновременно ставить обе эти инъекции.
- Настоящий уровень развития в сфере медицины и промышленности дает возможность помещать два компонента в один препарат. Благодаря этому общее количество уколов для детей сокращается в два раза.
Как бы там ни было, в любом случае и врачам, и родителям удобно, когда одна прививка сразу дает защиту от двух опасных инфекций. Соответственно, и реакцию маленького организма на прививку придется пережить всего один раз вместо двух.
Рассмотрим ниже, куда делают прививку от дифтерии и столбняка.
Вакцинация и ее особенности
Врачи заранее обязаны сообщать родителям, когда следует делать прививку от дифтерии, а также правила подготовки к ней. Ее проводят согласно общепринятому календарю прививок:
- в трехмесячном возрасте;
- в четыре с половиной месяца;
- в возрасте полугода;
- в полтора года;
- делают прививку от дифтерии и столбняка в 7 лет.

Требуемая невосприимчивость организма к болезни, как правило, формируется только после введения трех вакцин. Их следует ставить с определенным интервалом в тридцать-сорок дней. Но в целях поддержания иммунной системы детям делают еще две последующие вспомогательные прививки от дифтерии, позволяющие сохранить невосприимчивость к данной инфекции на протяжении десяти лет. Поэтому ревакцинация после этой меры потребуется лишь в шестнадцатилетнем возрасте лет.
Куда делают?
Еще одним вопросом, который волнует родителей перед проведением этой процедурой, является интерес о том, куда делают прививку от дифтерии и столбняка детям. Для этих целей нужна мышца, поэтому специалисты рекомендуют вводить инъекцию ребенку под лопатку. А куда делают прививку от дифтерии в 14 лет? Это частый вопрос, однако с возрастом место локализации укола не меняется. Можно также выполнить ее в бедро, в районе которого толщина кожи не велика, что означает, что вакцина сможет быстрее достигнуть своей конечной цели.
Куда делают прививку от дифтерии взрослым? Все вакцины, в составе которых содержится дифтерийный анатоксин (АДС, АКДС, АДС-М, АД-М, АД), вводятся внутримышечно в ягодицу (в верхний наружный квадрант) или передненаружную часть бедра. Глубоко подкожно в подлопаточную область инъекция делается и взрослым людям.
Теперь понятно, куда прививку от дифтерии делают.
Стоит ли давать согласие?
Несмотря на общую полезность, а также максимальную эффективность данной прививки и доступность информации о ней, многие родители по-прежнему сомневаются, стоит ли давать свое согласие на проведение подобной процедуры. Тем не менее, количество отказов от этой вакцинации с каждым годом не уменьшается, а только растет.
«За» и «против»
Родители детей перед процедурой вакцинации часто интересуются, является ли она вообще обязательной или от нее можно отказаться. С одной стороны, насильно к ее выполнению принуждать никто никого не будет, поэтому можно написать отказ, после которого инъекцию малышу вводить не будут. Но при этом врачи обязаны подробно разъяснить родителям все возможные последствия этого решения. Поэтому важно иметь в виду, какими именно преимуществами прививка против дифтерии обладает. А плюсы в данном случае следующие:
Но при этом врачи обязаны подробно разъяснить родителям все возможные последствия этого решения. Поэтому важно иметь в виду, какими именно преимуществами прививка против дифтерии обладает. А плюсы в данном случае следующие:
- Минимизируется риск заражения опасной инфекцией.
- Даже в том случае, если ребенок вдруг заболеет дифтерией, но при этом будет от нее привит, то течение недуга окажется быстрым, а форма достаточно легкой, чтобы выздоровление не замедлило себя ждать.
- Когда ребенок вырастет, его могут попросту не принять на работу из-за отсутствия сведений о данной вакцинации в его медицинской карте.
Необходимо отметить, что список профессиональных сфер, для работы в которых требуется прививка от дифтерии и столбняка (куда делают взрослым, мы уточнили), вполне внушительный:
- сельскохозяйственные работы;
- строительная отрасль;
- гидромелиоративные и заготовительные работы;
- геологическая, промысловая, изыскательская и экспедиционная отрасли;
- ветеринария и уход за животными;
- обслуживание в сфере канализационных сооружений;
- медицинские и образовательные должности.

Поэтому в том случае, если родители хотят видеть своего ребенка врачом или учителем в будущем, то будет лучше сразу согласиться на выполнение вакцинации, иначе многие двери перед ним просто закроются.
Что страшит родителей
И все же почему прививка от дифтерии так сильно страшит родителей? Что вынуждает их отказываться от столь спасительной и на первый взгляд, казалось бы, полезной инъекции? Скорее всего, их настораживает список осложнений, которые способны возникнуть после ее проведения. Правда, они развиваются лишь в тех ситуациях, когда не соблюдаются какие-либо противопоказания. Как правило, их выявляют у детей перед тем, как им вводится вакцина.
Противопоказания
Одним из главных преимуществ данной прививки является наличие минимального количества противопоказаний. Вакцинацию не проводят вообще в том случае, если у малыша имеется непереносимость к компонентам вводимого вещества. В остальных ситуациях врачи прививку могут лишь отложить. Такими ситуациями обычно выступают:
- острое течение какого-либо заболевания;
- наличие высокой температуры;
- при приеме сильнодействующих лекарственных средств;
- наличие у пациента экземы;
- при диатезе у ребенка.

Если же индивидуальную непереносимость или вышеназванные факторы вовремя не выявят, то, конечно, можно опасаться появления каких-либо побочных эффектов после прививки от дифтерии. Во всех остальных ситуациях реакция детского организма на такую вакцинацию никак не выходит за пределы нормы.
Какой может быть реакция ребенка на прививку
Родителям требуется знать, какой именно должна быть реакция на прививку от дифтерии у их ребенка. Это важно для того, чтобы напрасно не тревожиться. Несмотря на то, что симптоматика прививочной реакции может быть неприятной, она быстро и бесследно проходит и никак не отражается на общем здоровье ребенка. К данным симптомам чаще всего можно отнести следующие признаки:
- Местная реакция организма, которая проявляется в виде покраснений кожного покрова.
- Ощущение вялости наряду с общим недомоганием и сонливостью.
- Прививка от дифтерии может болеть, но ни в коем случае не следует этого пугаться. Болевые ощущения можно объяснить тем, что в районе инъекции формируется воспаление, сопровождающееся чувством дискомфорта.
 Поэтому данная реакция вполне естественна и проходит в течение недели после вакцинации.
Поэтому данная реакция вполне естественна и проходит в течение недели после вакцинации. - Наличие небольшой припухлости в районе инъекции тоже может сохраняться на протяжении одной недели до тех пор, пока введенный препарат полностью не всосется в кровь.
- Появление шишки является следствием того, что вакцинное средство попало не в мышцу, а под кожу в клетчатку. Этого тоже не стоит опасаться, так как абсолютно ничего страшного в этом нет. Правда, следует приготовиться к тому, что рассасываться данное новообразование будет очень долго, возможно, на протяжении одного месяца.
- В течение пары дней после вакцинации у ребенка может подняться температура. Ее следует сбить жаропонижающими препаратами. Как правило, она не держится слишком долго, а также не бывает чересчур высокой.
Основные нюансы
Для того чтобы реакции после выполнения прививки были нормальными, требуется знать несколько основных нюансов по уходу за местом прокола. К примеру, многие родители интересуются, сколько следует не мыть ребенка после прививки от столбняка и дифтерии.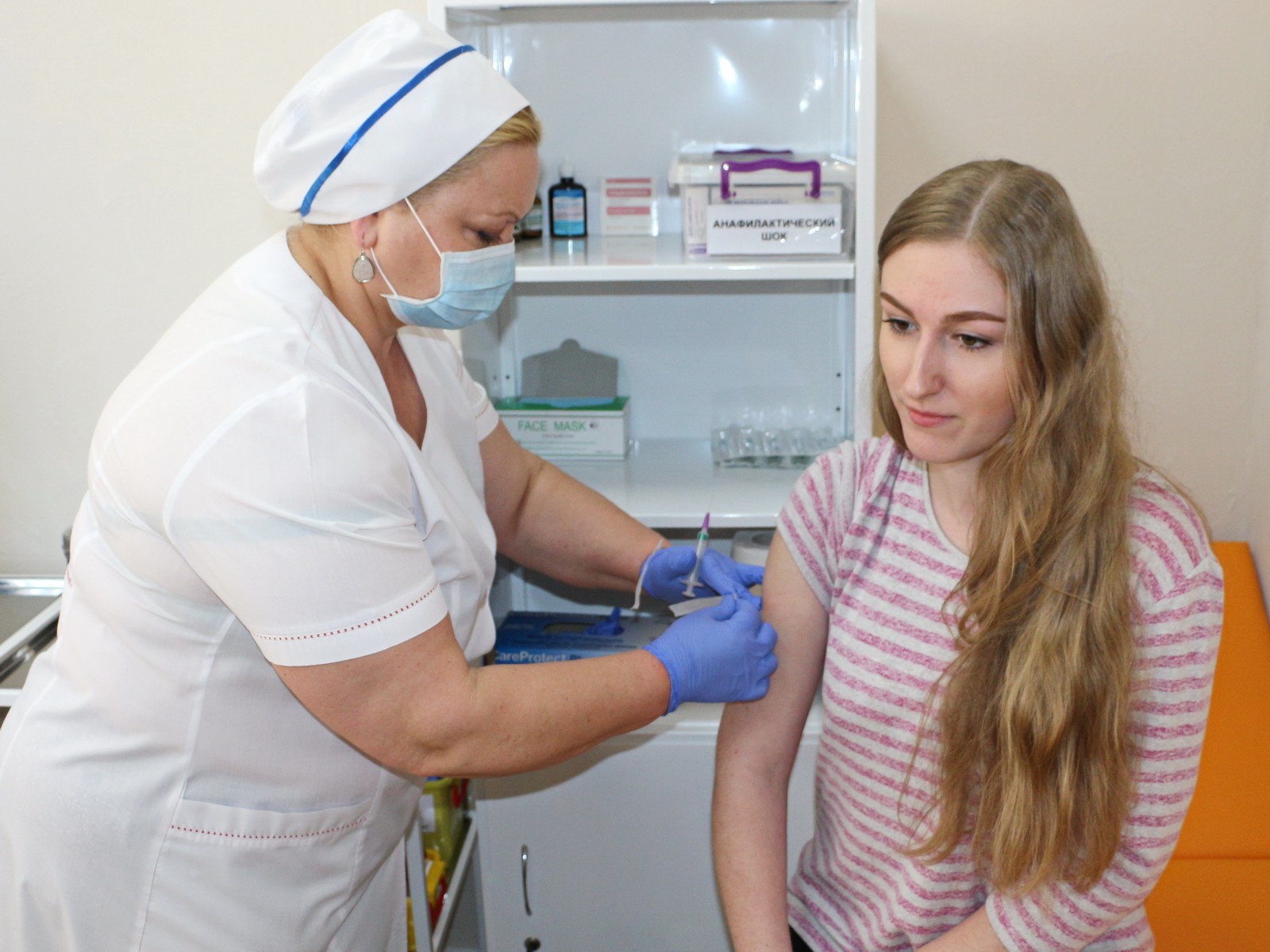 Но нужно отметить, что абсолютно никаких противопоказаний к водным процедурам после этой вакцинации не существует.
Но нужно отметить, что абсолютно никаких противопоказаний к водным процедурам после этой вакцинации не существует.
Единственной рекомендацией является то, что не желательно купать ребенка в слишком горячей воде с пеной. Нельзя, чтобы малыш купался в ванне с солью, иначе это может вызвать раздражение кожи в районе инъекции. Кроме того, не следует пользоваться мочалкой в течение недели. В остальном, каких-либо других ограничений нет. Поэтому родителям не стоит опасаться давать свое согласие на проведение вакцинации от дифтерии. Кроме того, те или иные осложнения возникают после нее крайне редко.
Возможные осложнения
Любые последствия прививки против дифтерии довольно трудно назвать осложнениями, потому что они, прежде всего, крайне редки, а также не приносят существенного вреда для здоровья ребенка. Тем не менее, к возможным осложнениям относят следующую симптоматику:
- появление поноса;
- развитие обильного потоотделения;
- возникновение зуда наряду с дерматитом;
- появление кашля и насморка;
- появление отита и фарингита, а также бронхита.

Почему родители все же отказываются от прививки
Все перечисленные болезни можно вылечить в короткие сроки. В роли побочных эффектов после данной прививки эти симптомы встречаются крайне редко. Специалистам не понятны мотивы родителей, отказывающихся от выполнения этой вакцинации. За все время ни анафилактический шок, ни смертельные случаи после инъекции АДС еще не наблюдались. При этом эффективность наряду с пользой от этой прививки на практике неоднократно подтверждались.
В любом случае родителям перед принятием столь ответственного решения обязательно рекомендуется побеседовать с педиатром, чтобы узнать все о преимуществах и недостатках противодифтерийной вакцины. Только после такой консультации удастся сделать правильные выводы, от которых будет зависеть не только здоровье, но и последующая профессиональная жизнь малыша. Куда делают прививку от дифтерии, можно уточнить у врача.
Где проводится иммунизация
Прививка от дифтерии на сегодняшний день доступна в любой из государственных поликлиник. Кроме того, ее выполняют в специальных вакцинальных центрах, а также в различных отделениях стационаров.
Кроме того, ее выполняют в специальных вакцинальных центрах, а также в различных отделениях стационаров.
В том случае, если у ребенка по предположительным прогнозам может развиться аллергическая реакция, то лучше всего будет поставить вакцину в условиях стационара. Во всех остальных ситуациях можно выполнить вакцинацию и в амбулаторных условиях, например, в поликлинике или прививочном центре. Куда делают прививку против дифтерии взрослым, мы пояснили выше.
В государственных учреждениях предоставляются медицинские препараты для вакцинации, которые закупаются из средств бюджета и являются для пациентов бесплатными. Что касается вакцинальных центров, то в них можно поставить такую прививку с использованием импортной инъекции, которая окажется существенно дороже.
При желании можно приобрести требуемый препарат в аптеке, после чего обратиться в прививочный кабинет своей поликлиники, чтобы медицинский специалист выполнил внутримышечную инъекцию. В том случае, если человек самостоятельно покупает вакцину в аптеке, ему требуется заранее позаботиться о надлежащих условиях ее транспортировки, а также о хранении препарата.
Мы рассмотрели вопрос о том, куда делают прививку от дифтерии.
Гражданам | Министерство здравоохранения Калининградской области
Инфекционные болезни преследовали человека на протяжении всей его истории. Наш организм может приобрести устойчивость к инфекционным заболеваниям (иммунитет) двумя путями. Первый — заболеть и выздороветь. Второй путь — вакцинация. В этом случае в организм вводятся ослабленные микроорганизмы или их отдельные компоненты, которые стимулируют иммунный защитный ответ.Иммунопрофилактика инфекционных болезней — система мероприятий, осуществляемых в целях предупреждения, ограничения распространения и ликвидации инфекционных болезней путем проведения профилактических прививок.
Проведение профилактических прививок (вакцинация) направлено на борьбу с инфекционными заболеваниями и основано на применении вакцин и анатоксинов для защиты восприимчивого к инфекциям населения.
Часто родители стоят перед выбором, делать своему чаду прививки или нет.
Увидев однажды ребёнка больного коклюшем, или дифтерией, вопрос о необходимости прививки у родителей даже бы не возник, т. к. эти заболевания считаются очень тяжелыми, а клиническая картина ужасает страданиями. Многие заболевания, особенно это касается дифтерии, имеют очень высокую смертность. Следует совершенно чётко понимать, что та группа заболеваний, против которых проводится вакцинация, является опасными, ведь существует реальный риск заражения.
Обязанность каждого медицинского работника предупредить о неоправданном риске.
В итоге, вакцинация – это продуманный шаг, отказ от вакцинации — неоправданный риск.
Вы не можете оградить себя и своих близких от всех опасностей, но вы можете избежать грозных инфекционных заболеваний.
Вакцинация необходима всем независимо от возраста. Большинство людей сейчас не знают о том, что многие прививки, сделанные однажды в детстве, необходимо повторять в течение всей жизни.
В настоящее время в соответствии с национальным календарем профилактических прививок сделать прививку можно от следующих инфекций: вирусного гепатита «В», туберкулеза, пневмококковой инфекции, дифтерии, столбняка, полиомиелита, коклюша, кори, эпидемического паротита, краснухи, гемофильной инфекции, гриппа.
В рамках плана профилактических прививок по эпидемическим показаниям проводится экстренная профилактика против гепатита А, ветряной оспы, осуществляется вакцинация против пневмококковой инфекции и менингококковой инфекции лиц, подлежащих призыву, против пневмококковой инфекции лиц из групп риска.
В Калининградской области прививки проводятся в условиях поликлиник, в медицинских кабинетах детских дошкольных учреждений, школ, колледжей. Прививочные кабинеты имеются во всех детских и взрослых поликлиниках. Вы можете сделать бесплатно прививки себе и своим детям в государственной поликлинике по месту прикрепления.Для этого необходимо записаться на прием к врачу, что не составит особого труда. Записаться на прием можно следующими способами.
1. По телефону.
2. Запись через Регистратуру поликлиники.
3. Самоличного визита в поликлинику.
Позаботьтесь о своем здоровье заранее, пройдите профилактическую вакцинацию!
Вакцинацию можно пройти по адресу прикрепления
Данные о своем прикреплении можно узнать на портале medreg. gov39.ru
gov39.ru
Вакцинация населения
В средние века такие страшные болезни как чума или натуральная оспа существенно сокращали численность населения Европы, а сейчас многие из нас только в учебниках читают про эти болезни и с улыбкой смотрят на маску «чумного доктора». Всё это благодаря вакцинации! С начала повсеместного применения в нашей стране прививок заболеваемость такими болезнями как коклюш и гепатит В снизились в десятки раз, а краснухой, корью, дифтерией столбняком и «свинкой» — в тысячи раз.
Граждане-«антипрививочники» подвергают большему риску не только себя и своих детей, отказываясь их прививать, но и всех, с кем они общаются и контактируют. Отказ от прививок эпидемиологи с горечью называют «модой на мракобесие» и напоминают, что он не имеет под собой никакой доказательной базы. За многие годы мониторинга осложнений после прививок, выявляются исключительные, единичные из миллионов случаи. И то, в основном, это местные аллергические реакции.
В соответствии с законом «Об иммунопрофилактике инфекционных болезней» детям и взрослым делаются БЕСПЛАТНЫЙ ПРИВИВКИ, включённые в национальный календарь прививок, вакцину для этого предоставляет государство. Согласно этому же закону вы в праве отказаться от прививки
На сегодняшний день обязательными для детей являются прививки от туберкулёза, гепатита В, коклюша, дифтерии, столбняка, кори, краснухи,эпидемического паротита («свинки»), полиомиелита. Дети в возрасте до 1 года должны прививаться против пневмококковой инфекции, а девочки в возрасте 13-14 лет – против вируса папилломы человека. Малыши с иммунодефицитными состояниями и высоким риском заболеть Hib-инфекцией подлежат вакцинации против гемофильной инфекции.
Для взрослого, ранее не прививавшегося, населения обязательна иммунизация против дифтерии и столбняка (без ограничения по возрасту), гепатита В (18-55 лет), кори (до 35 лет). Раннее привитые подлежат повторным прививкам через 10 лет против дифтерии и столбняка.
Кроме плановых, в поликлинике могут быть выполнены прививки по эпидемиологическим показаниям определённым профессиональным группам (брюшной тиф, гепатит А), а также сезонные – против клещевого энцефалита и гриппа.
Если вы не желаете попадать в группу риска и иметь шанс заболеть, вы всегда можете обратиться в наши поликлиники и получить должную консультацию и прививку. С собой необходимо иметь паспорт, полис медицинского страхования, амбулаторную карту, прививочный сертификат с ранее выполненными прививками.
Где и когда сделать прививку:
В стационаре
Поликлиника | Пн | Вт | Ср | Чт | Пт | Сб | Вс |
ВПО50, | 09.00 -13.00 | 15.00 – 19.00 | 09.00 -13.00 | 15.00 – 19.00 | 09.00 -13.00 | ||
ВПО91, | 14.00-19.00 | 08.30-14.00 | 08.30-14.00 | 08.30-14.00 | 08.30-14.00 | ||
ВПО105, | 09.00 -14.00 | 14.00 – 19.00 | 09.00 -14.00 | 14.00 – 19.00 | 09. | ||
ДПО60, | 10.00 – 19.30 | 10.00 – 19.30 | 10.00 – 19.30 | 11.00 – 19.30 | 10.00 – 19.30 | ||
ДПО27, | 09.00 -15.00 | 09.00 -15.00 | 09.00 -19.30 | 09.00 -19.30 | 09.00 -15.00 |
В передвижном прививочном медицинском центре:
| Дата | Время | Адрес |
02. | 13.00-18.00 | Санкт-Петербург,пр.Народного Ополчения, д.65Д Жд.станция Лигово |
04.10.2018 | 13.00-18.00 | Санкт-Петербург, ул.Партизана Германа, д.2 ГК «О’КЕЙ» |
10.10.2018 | 13.00-18.00 | Балтийская жемчужина |
13.10.2018 | 09.00-14.00 | Пос.Володарский, ул.Воровского, д.2/14 Амбулатория пос.Володарский |
16.10.2018 | 13.00-18.00 | Санкт-Петербург, ул.Партизана Германа, д.2 ГК «О’КЕЙ» |
17.10.2018 | 14.00-19.00 | Солнечный город |
23.10.2018 | 13. | Санкт-Петербург,пр.Народного Ополчения, д.65Д Жд.станция Лигово |
27.10.2018 | 09.00-14.00 | Пос.Володарский, ул.Воровского, д.2/14 Амбулатория пос.Володарский |
30.10.2018 | 13.00-18.00 | Балтийская жемчужина |
В другое время по поводу вакцинации вы можете обратиться к участковому терапевту
Иммунизация в рамках национального календаря профилактических прививок проводится вакцинами отечественного и зарубежного производства, зарегистрированными и разрешенными к применению в установленном порядке в соответствии с инструкциями по их применению.
При нарушении сроков иммунизации ее проводят по предусмотренным национальным календарем профилактических прививок схемам и в соответствии с инструкциями по применению препаратов. Допускается введение вакцин (кроме вакцин для профилактики туберкулеза), применяемых в рамках национального календаря профилактических прививок, в один день разными шприцами в разные участки тела. Применяемые в рамках Национального календаря профилактических прививок вакцины(кроме БЦЖ-М) можно вводить с интервалом в 1 месяц или одновременно разными шприцами в разные участки тела.
Применяемые в рамках Национального календаря профилактических прививок вакцины(кроме БЦЖ-М) можно вводить с интервалом в 1 месяц или одновременно разными шприцами в разные участки тела.
Вакцинация новорожденных против туберкулеза проводится вакциной БЦЖ-М. Ревакцинация против туберкулеза проводится не инфицированным микобактериями туберкулеза туберкулиноотрицательным детям в 7 и 14 лет.
Прививка взрослому не блажь | КГБУЗ «Городская больница №5, г. Барнаул»
Объясняет главный внештатный инфекционист Минздрава, профессор кафедры инфекционных болезней и эпидемиологии МГМСУ им. А.И. Евдокимова Ирина Шестакова.
Национальный календарь касается людей всех возрастов, но, к сожалению, у нас очень плохо обстоят дела с бустерной ревакцинацией во взрослом возрасте. Большинство людей считает, что сделанных в детстве прививок хватает на всю жизнь. Но каждая вакцина имеет свой определенный срок действия — это может быть год, пять или 10 лет, по истечении которых эффективной защиты у человека уже нет.
Например, прививка от гепатита В, вирус которого очень распространен, не работает больше 10 лет. Поэтому ревакцинация нужна через каждые 7-10 лет. Семь лет — срок для групп риска.
Для чего нужен Национальный календарь прививок, и на чем он основывается
Самая надежная защита от инфекций — специфическая профилактика заболеваний, против которых есть вакцины. Иммунопрофилактика — это не происки фармацевтических компаний, не желание врачей создать видимость работы, а то, что действительно нужно для сохранения здоровья населения.
В каждой стране мира есть свой, отличающийся от других календарь, который соответствует реально существующим угрозам. И если у нас сегодня есть полиомиелит, корь, ротавирусная инфекция, то требования вакцинации против этих нозологий надо строго соблюдать. Национальный календарь прививок составляется на основе анализа эпидемической ситуации на протяжении долгого времени. В нем учитываются те инфекции, которые сложились здесь исторически или были завезены и укоренились. А также те, которые сейчас актуальны по приграничным территориям и тем местам, куда люди выезжают чаще всего.
А также те, которые сейчас актуальны по приграничным территориям и тем местам, куда люди выезжают чаще всего.
Группы риска
В группы риска входят люди, с высокой вероятностью заражения какой-либо инфекцией. Подходить к вакцинации нужно очень индивидуально, оценивая реальность риска для каждого конкретного человека, в зависимости от того, где он живет, чем занимается. Например, воспитатели детских садов и школьные учителя находятся в группе риска по заражению детскими инфекциями — коклюшем, корью, краснухой.
В группу риска по парентеральным инфекциям, к которым относится вирусный гепатит, входят потребители инъекционных наркотиков, лица, имеющие большое количество половых партнеров. ВИЧ-инфицированным нужна более частая вакцинация из-за того, что у них иной, чем у здоровых людей, иммунный ответ. И бывает, что после одной прививки в крови нет защитного титра антител.
Как быть, если прививки не были сделаны в детстве
В таких случаях недостаточно однократной ревакцинации. Например, от гепатита В должна быть проведена троекратная первичная вакцинация по схеме 0-1-6. То есть, вторая прививка делается через месяц после первой, а третья — через полгода после начала вакцинации.
Например, от гепатита В должна быть проведена троекратная первичная вакцинация по схеме 0-1-6. То есть, вторая прививка делается через месяц после первой, а третья — через полгода после начала вакцинации.
Если человек не знает, от чего его прививали в детстве, или это было сделано неправильно
Иногда происходит такое, что ребенку сделали первую прививку, а потом по какой-то причине не провели ревакцинацию, например, через шесть месяцев. В такой ситуации нужно смотреть на титр защитного уровня антител. И если он недостаточный, человеку назначают определенную схему вакцинации.
Есть ли в Национальном календаре раздел для путешественников
Нет, об этом надо позаботиться самостоятельно. Но, к сожалению, туркомпании не информируют туристов о том, какие заболевания есть в странах, куда они выезжают. Да и законодательно не обязаны этого делать. Поэтому, планируя отпуск, обязательно нужно выяснить эту информацию у специалиста, лучше всего — проконсультироваться с инфекционистом, и, взвесив все риски, сделать прививки.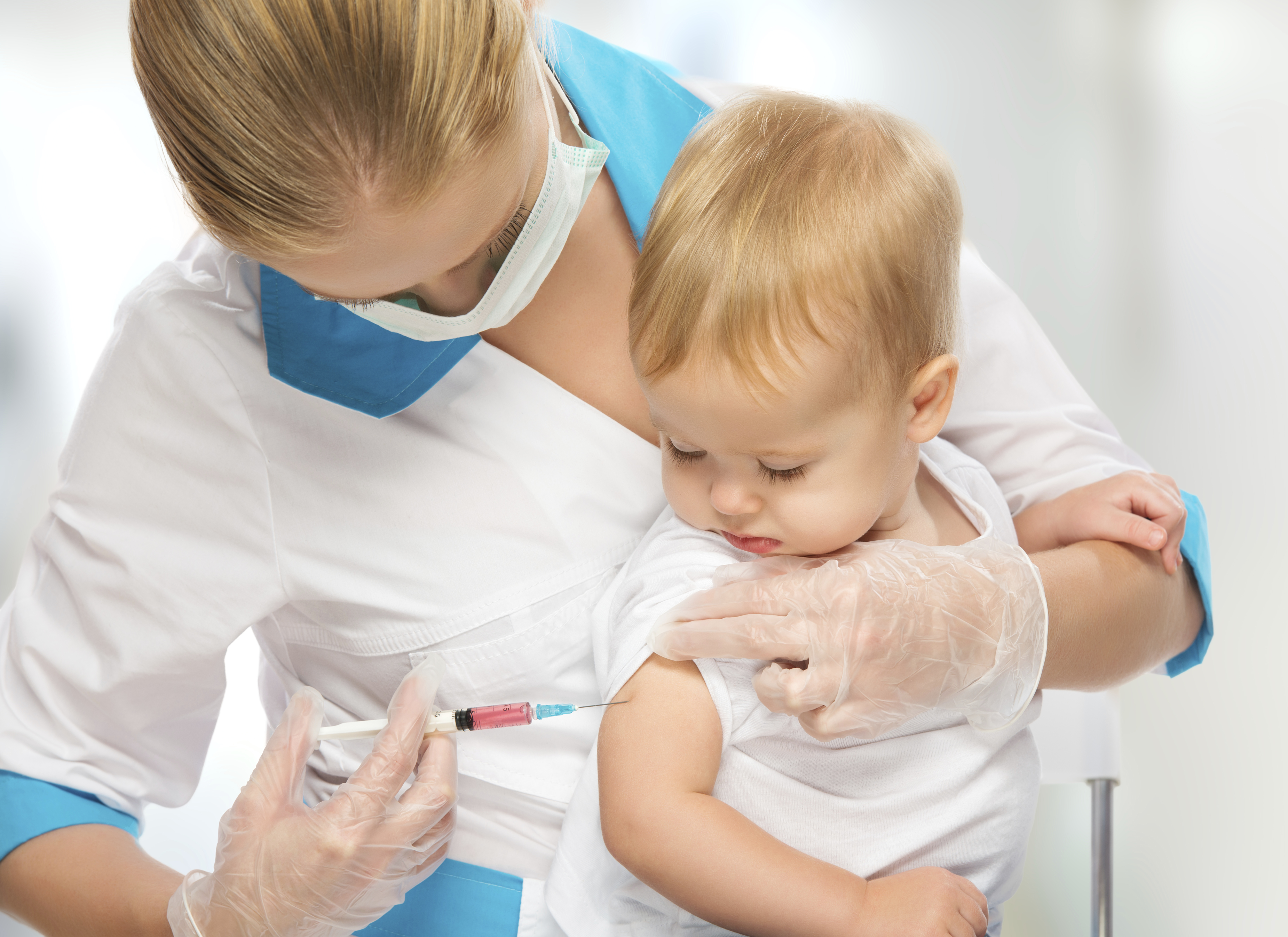 Национальный календарь профилактических прививок для взрослых
Национальный календарь профилактических прививок для взрослых
· Ревакцинация против дифтерии, столбняка. Взрослые старше 18 лет, каждые 10 лет от момента последней ревакцинации.
· Вакцинация против вирусного гепатита В (по схеме 0-1-6). Взрослые от 18 до 55 лет, не привитые ранее.
· Вакцинация против краснухи. Женщины от 18 до 25 лет (включительно), не болевшие, не привитые, привитые однократно против краснухи, не имеющие сведений о прививках против краснухи.
· Вакцинация против кори. Взрослые до 35 лет, не болевшие, не привитые, привитые однократно, не имеющие сведения о прививках против кори; взрослые от 36 до 55 лет, относящиеся к группам риска (работники медицинских и образовательных организаций, организаций торговли, транспорта, коммунальной и социальной сферы; лица, работающие вахтовым методом и сотрудники государственных
контрольных органов в пунктах пропуска через границу РФ), не болевшие, не привитые, привитые однократно, не имеющие сведений о прививках против кори
· Вакцинация против гриппа.![]() Взрослые старше 60 лет; лица с хроническими заболеваниями Студенты; призывники; работники медицинских и образовательных организаций, транспорта, коммунальной сферы; беременные женщины.
Взрослые старше 60 лет; лица с хроническими заболеваниями Студенты; призывники; работники медицинских и образовательных организаций, транспорта, коммунальной сферы; беременные женщины.
Когда прививаться уже поздно
Почему взрослым людям не делаются прививки от туберкулеза
Объясняет главный внештатный специалист-фтизиатр Минздрава РФ, директор НИИ фтизиопульмонологии Первого МГМУ им. И. М. Сеченова, профессор Ирина Васильева.
Взрослые, в основном, уже имеют латентную туберкулезную инфекцию, то есть инфицированы микобактерией туберкулеза. И в этих случаях вакцинироваться уже нельзя. Раньше у нас была трехступенчатая вакцинация: при рождении, в 7 лет, в 14 и в 21 год. Сначала отменили последнюю ревакцинацию, потому что к 20-21 году все люди уже инфицированы, и вакцинировать уже некого. Сейчас уже отменили и ревакцинацию в 14 лет. Но для взрослого человека нет большого смысла в вакцинации, так как такой вакцины, которая бы защищала от туберкулеза полностью, пока нет.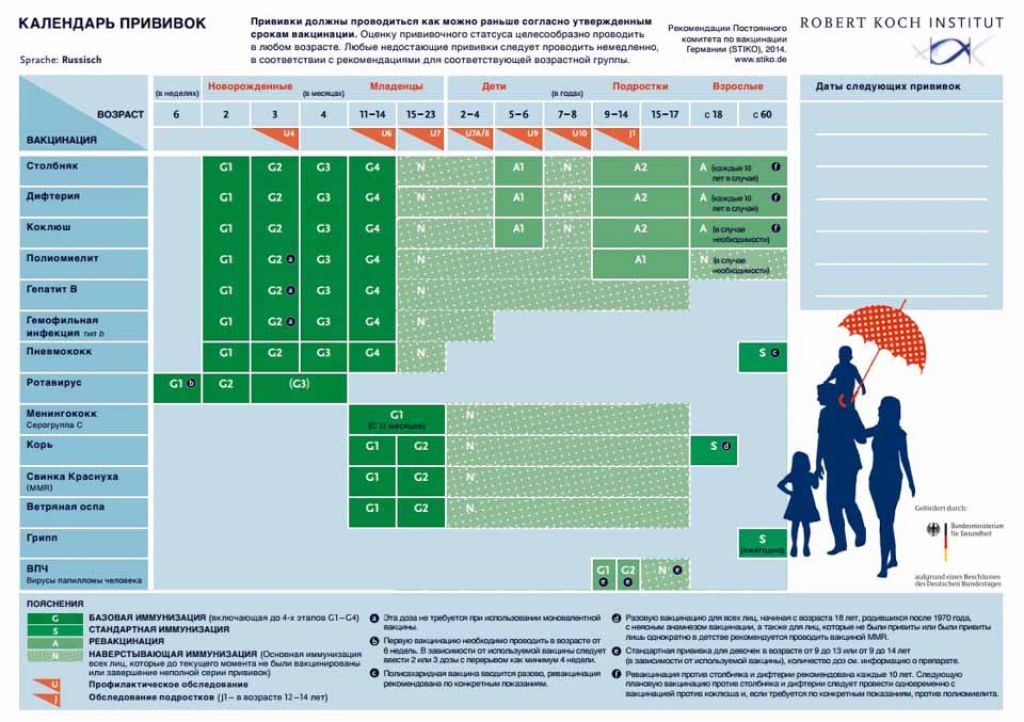
Вакцины от рака
Хотя рак не является вирусным заболеванием, некоторые виды вирусов могут приводить к развитию рака.
Объясняет вирусолог, профессор РАН Александр Лукашев
Самым крупным достижением иммунопрофилактики за последние 10-15 лет я считаю внедрение на Западе папилломовирусной вакцины, которая по сути дела является вакциной от рака шейки матки. И используется фактически как средства онкопрофилактики среди молодых женщин и девочек-подростков.При этом, это была такая большая тема для спекуляции: антивакцинальное лобби считает, что американцы это придумали, чтобы стерилизовать население развивающихся стран.
Такая вакцина стоит недешево, а самой прививки пока нет в российском Календаре, тем не менее ее предлагают во всех частных клиниках. Схема вакцинации: 0-1-6.
Календарь прививок по эпидемическим показаниям
Кроме Национального календаря, существует еще Календарь прививок по эпидемическим показаниям — в случае осложнения санитарно-эпидемиологической обстановки или при угрозе возникновения эпидемии (стихийные бедствия, крупные аварии на водопроводной и канализационной сети).
Входящими в группу риска считаются призывники. Согласно календарю, их необходимо вакцинировать против менингококковой инфекции, пневмококковой инфекции, ветряной оспы и гриппа.
Прививки от «клеща»
К эпидемическим показаниям относятся и поездки в регионы с неблагополучной эпидемической обстановкой. Так, подавляющее число территорий восточнее Урала являются эндемичными по клещевому энцефалиту. У коренного населения, которое длительное время проживает в очагах клещевого энцефалита, в крови обнаруживаются антитела к нему — то есть иммунитет от этой болезни. А вот предохранить от клещевого энцефалита приезжих может только вакцинация.
Прививка от клещевого энцефалита проводится с помощью инактивированных вакцин, которые вводятся как минимум двумя дозами с интервалом не меньше месяца. Третья прививка делается для ревакцинации. Даже «экстренная» схема вакцинации требует не меньше полутора месяцев. Эта вакцина не защищает от болезни Лайма (клещевого боррелиоза), клещевого сыпного тифа и других инфекций, которые переносят клещи. Болезнь Лайма — реальная проблема для средней полосы России, где обычно нет энцефалита, в частности, для московского региона.
Болезнь Лайма — реальная проблема для средней полосы России, где обычно нет энцефалита, в частности, для московского региона.
Что делать
Пойти и привиться от всего. Для этого нужно сначала поговорить со своим участковым терапевтом, делать прививки не стоит, если вы прямо сейчас чем-то болеете. Он же выяснит, чем вы прививались в детстве (это должно быть написано в вашей медкарте). После этого все прививки из национального календаря можно сделать в прививочном кабинете районной поликлиники бесплатно (по полису ОМС). Анализы на антитела можно сделать только за деньги, как и прививки от экзотических болезней, нужные туристам-экстремальщикам и командировочным.
http://medportal.ru
Прививка от оспы: цены, виды вакцин, показания
Прививка о оспы
Оспа – заболевание, которое сопровождается характерной сыпью и повышением температуры тела. Сейчас принято говорить о двух ее видах – ветряной и натуральной. На самом же деле, это совершенно разные болезни, обладающие лишь некоторой схожестью лишь в клинических проявлениях:
- Обе они провоцируют появление зудящей сыпи.
 Но если ветрянка бесследно проходит за 2-3 недели, то при натуральной оспе требуется серьезное лечение, без которого вероятность гибели человека достигает 70%;
Но если ветрянка бесследно проходит за 2-3 недели, то при натуральной оспе требуется серьезное лечение, без которого вероятность гибели человека достигает 70%; - Обе инфекции – вирусные. Но одна вызывается поксвирусами, а вторая – герпесом 3 типа. Поэтому формирование перекрестного иммунитета не является возможным: перенесенная в детстве ветрянка не защитит вас от натуральной оспы;
- Отличаются они и глубиной поражения. После оспы рубцы остаются на всю жизнь, после ветрянки они формируются крайне редко – при осложнениях или во взрослом возрасте.
Отличия есть и в распространенности инфекции. Натуральная оспа относится к перечню побежденных болезней – последний раз она была зарегистрирована в 1978 году в Бангладеш. Ветрянкой же малыши и взрослые болеют повсеместно и на протяжение всего года.
Натуральная оспа
Несмотря на 40-летнее отсутствие выявления этой болезни у людей вирусологи считают, что расслабляться рано:
- После ликвидации эпидемии в 70-ых заболевание стало поражать ближайшего «родственника» человека – обезьян;
- Вакцинация против натуральной оспы не входит в обязательный календарь прививок.
 Поэтому львиная доля людей, рожденных после 1983 года, не имеют иммунитета к этой болезни;
Поэтому львиная доля людей, рожденных после 1983 года, не имеют иммунитета к этой болезни; - Если заглянуть в историю, то можно смело уверять, что черная оспа способна обрушать коллективный иммунитет и провоцировать развитие пандемии.
Поэтому в каждой стране мира существует запас вакцин, предназначенных для проведения массовой иммунизации в случае выявления этой болезни у людей. Проходить эту процедуру придется даже людям старше 1983 года рождения – для выработки достаточного уровня антител.
Виды вакцин
Сейчас в России используется три вида противооспенных вакцин. Причем все они отличаются между собой скоростью запуска иммунных реакций и показаниями к применению:
- Сухая живая оспенная вакцина. Она содержит ослабленные экземпляры вирусов, которые способны вызвать заболевание только при резком ослаблении иммунитета. В остальных случаях в организме запускается целый ряд реакций, приводящий к выработке высокого уровня антител;
- Сухая инактивированная вакцина.
 Она содержит вирусы, выращенные на коже телят, а затем убитые воздействием кобальта-60. Она более безопасна и ранее применялась для массовой вакцинации людей в возрасте с 1 года. Но ввиду ее низкой иммуногенной активности, проводить процедуру придется дважды с интервалом в 1-2 недели;
Она содержит вирусы, выращенные на коже телят, а затем убитые воздействием кобальта-60. Она более безопасна и ранее применялась для массовой вакцинации людей в возрасте с 1 года. Но ввиду ее низкой иммуногенной активности, проводить процедуру придется дважды с интервалом в 1-2 недели; - Живая оспенная вакцина в таблетках. Вирусы в ней вполне активны и справиться с ними без развития инфекционного процесса способен только ранее иммунизированный организм. Поэтому дают такой препарат только тем, кто ранее был привит от оспы в случае риска заражения.
Побочные эффекты способны возникать после любой прививки. И оспенная – не исключение. Нормальной реакцией на ее введение считается подъем температуры тела до 38 градусов в течение нескольких дней, воспалительная реакция и покраснение на месте формирования оспины, слабость, головокружение. Все это может проявиться в течение 21 дня с момента прививки. В таких случаях рекомендуется принимать препараты для снятия симптомов болезни.
Алгоритм проведения прививки
Устойчивость к оспе во многом связана со сроками иммунизации. Так, оптимальным временем для оспенной прививки считался возраст ребенка в 1-2 года. Взрослым же ревакцинация проводилась 1 раз в 5 лет. При этом в течение жизни человек получал все три вида препаратов:
- Первую прививку делают сухой инактивированной вакциной. Вводят ее подкожно на 10 см ниже плечевого сустава. На месте инъекции остается след размером 5-10 мм, сопровождающий человека всю жизнь;
- При всех последующих вакцинациях для инъекции выбирают место, свободное от повреждений. Поэтому характерным отличием следов от вакцинации против оспы считается наличие 2-3 неровных оспин. След от БЦЖ всегда одиночный, миниатюрный и ровный;
- Повторно делают прививку методом скарификации живой вакциной. Также в области плеча наносится глицериновый раствор препарата и поверх нее делают царапину величиной около 5 мм. Жидкость втирается в нее пером для оспенной вакцинации.
 На месте нанесения в течение 21 дня проходит полный цикл развития оспины – от небольшой везикулы до коросты. Последняя со временем отваливается и оставляет после себя неровный шрам;
На месте нанесения в течение 21 дня проходит полный цикл развития оспины – от небольшой везикулы до коросты. Последняя со временем отваливается и оставляет после себя неровный шрам; - Для повторной прививки используют таблетки. Их медленно рассасывают в полости рта. При этом крайне важно, чтобы в ней не было серьезных повреждений или стоматита. В противном случае придется выбрать другой вариант. Например, еще одно накожное нанесение путем скарификации.
После любого из этапов вакцинации рекомендуется отказаться от прогулок и посещения людей с ослабленным иммунитетом, следить за симптомами и развитием процесса на плече. В случае отсутствия везикулы, а затем и пустулы, нужно обратиться к врачу для оценки результатов прививки, а возможно, и повторного нанесения препарата.
Показания
Сегодня прививка от оспы не входит в число обязательных и проводится только людям, у которых риск заражения выше, чем у остальных:
- Работникам органов эпидемиологического надзора;
- Врачам и медперсоналу инфекционных отделений;
- Специалистам вирусологических лабораторий;
- Работникам дезинфекционных бригад и подразделений;
- Ученым и персоналу, работающим с человекообразными обезьянами.

В случае регистрации инфекции в одном из районов, пройти вакцинацию придется и врачам, медсестрам и водителям скорой помощи, работникам приемного покоя. Сделать прививку против оспы можно и по собственному желанию. Особенно, если вы считаете, что столкнулись с этой инфекцией и подвержены риску заражения. Достаточно обратиться в поликлинику – вакцина будет доставлена на заказ в жестко установленные сроки.
Противопоказания
Натуральная оспа – опасное и тяжелое заболевание, а ее вирус даже в малых дозировках способен провоцировать побочные явления, такие как покраснение и зуд в зоне нанесения, повышение температуры, а в тяжелых случаях – распространение сыпи по всему телу, образование экзем, менингоэнцефалита. Поэтому даже при наличии малейших сомнений прививку рекомендуется отложить. В частности, ее не проводят:
- В период беременности и кормления грудью;
- При болезнях кожи – псориазе, экземе;
- ВИЧ-инфекции и лейкозах;
- После инфарктов и инсультов;
- При хронических воспалительных заболеваниях внутренних органов;
- После заболеваний центральной нервной системы – эпилепсии, менингита, черепно-мозговых травм;
- При сахарном диабете.

Не рекомендуется также проведение прививки в периоды снижения иммунитета – после операций и пневмоний в течение года, при анемии, хроническом тонзиллите и бронхите. При наличии любого заболевания лучше предварительно получить консультацию узкого специалиста.
Ветряная оспа
Ветрянка получила свое название за сходство с оспой и относительно легкое течение. Тем не менее, вызвана она совершенно другой инфекцией – вирусом герпеса 3 типа. После перенесенной болезни он остается в нервной системе человека навсегда. При резких ослаблениях иммунитета, а также в пожилом возрасте он способен снова проявить себя, но уже в совершенно иной форме – в виде опоясывающего лишая. При этом сыпь распространяется вдоль нервных стволов и провоцирует зуд, шелушение и боль.
Осложнения ветрянки у детей и взрослых
В старину детей с выраженными симптомами не изолировали от общества. Напротив, к ним даже водили здоровых малышей в гости. Причин такого поведения родителей две:
- В раннем возрасте ветрянка переносится намного легче.
 У детей 4-7 лет даже температура редко поднимается выше 38 и держится всего пару дней, в то время как у взрослых болезнь способна спровоцировать серьезные осложнения;
У детей 4-7 лет даже температура редко поднимается выше 38 и держится всего пару дней, в то время как у взрослых болезнь способна спровоцировать серьезные осложнения; - Второй фактор – высокая контагиозность болезни. Шанс заразиться при встрече с больным составляет практически 100%.
Стоит принять во внимание и тот факт, что пожилые люди с опоясывающим лишаем не менее опасны, чем дети с обычной формой ветрянки. Заразиться от них можно даже при краткосрочном контакте. Если у детей герпесвирус практически не вызывает осложнений, то у взрослых в 16% случаев выявляются:
- Переход сыпи на слизистые оболочки и поражение ротовой полости, гортани;
- Развитие пневмонии;
- Герпесвирусный полиартрит;
- Менингит.
Все они несут в себе риск для последующей жизни пациента. Так, вирусную пневмонию и артрит приходится лечить довольно долго, а отдельные симптомы способны сохраняться годами.
Для детей наиболее характерны бактериальные осложнения ветрянки. При расчесывании сыпи малыш может занести стафило- и стрептококки, которые провоцируют развитие долго заживающих язв, абсцессов и флегмон. Поэтому чрезвычайно важно следить за гигиеной ребенка в период болезни.
При расчесывании сыпи малыш может занести стафило- и стрептококки, которые провоцируют развитие долго заживающих язв, абсцессов и флегмон. Поэтому чрезвычайно важно следить за гигиеной ребенка в период болезни.
Показания к вакцинации
Дети до 12 месяцев практически не болеют ветрянкой. Связано это с колостральным иммунитетом – наличием антител к вирусу в молозиве матери. Поэтому делать прививку против оспы младенцу целесообразно именно в 1 год. Она необходима в случаях:
- Наличия в семье старших детей, посещающих сады и школы, но еще не переболевших ветрянкой;
- При наличии пожилых родственников с ослабленным иммунитетом;
- При частых контактах с другими детьми – в поликлиниках, у родственников или няни.
Абсолютным показанием к вакцинации против ветрянки служит планирование беременности. Если будущая мама не перенесла эту болезнь в детстве, то у нее есть все шансы заразиться во время вынашивания. Вирус же легко проникает через плаценту и вызывает мутации и уродства плода на ранних стадиях. В таких случаях врачи безапелляционно направляют на аборт.
В таких случаях врачи безапелляционно направляют на аборт.
Опасна ветрянка и на поздних сроках беременности – она может вызывать внутриутробную инфекцию у малыша или заразить его во время родов. Новорожденные дети переносят болезнь тяжело – они расчесывают сыпь, тянут ручки в рот, ввиду чего вирус охватывает и слизистые оболочки, становится причиной стоматита и невозможности нормального питания ребенка.
Виды вакцин против ветрянки
Сейчас в России применяются всего два вида – Окавакс и Варилрикс. Первая изготавливается в Японии, а вторая – в Бельгии. И это, пожалуй, самое весомое различие между ними. Оба препарата относятся к живым вакцинам, а вирус получен из штамма Ока – самого распространенного в мире. Показания к их применению одинаковы:
- Используют их для прививки с 1 года;
- При планировании беременности после прививки до зачатия должно пройти не менее 3 месяцев;
- Оба препарата не используются беременным и людям со сниженным иммунитетом, хроническими заболеваниями и риском полноценного заражения.

И Окавакс, и Варилрикс способны провоцировать подъем температуры, зуд на месте введения, сонливость и слабость, а иногда и появление сыпи на разных участках тела. Все эти проявления считаются нормой и не должны вызывать беспокойства. Обращаться к врачу стоит лишь в том случае, если симптомы не угасают спустя неделю после прививки.
Противопоказания
Живая вакцина всегда таит в себе некоторую угрозу. Ведь она способна вызвать легкую форму болезни. И подобная ситуация опасна для людей с низким иммунитетом – их организм просто не в состоянии защитить себя от осложнений. Поэтому прививку против ветряной оспы не делают:
- Больным ВИЧ;
- При иммунодефицитных состояниях – возрастных или возникших после тяжелой болезни, операции;
- При хронических болезнях сердца, печени и почек;
- При ОРВИ и простудах;
- Не ставят прививки и беременным, а также кормящим мамам.
Серьезным ограничением может стать и наличие аллергии на один из компонентов биопрепарата.
Ставить прививки или нет?
Вакцинация против ветрянки в России не входит в перечень обязательных процедур. Да и сама болезнь не вызывает серьезных опасений у взрослых, поскольку дети переносят ее легко. Но на Западе она уже давно входит в календарь прививок. Ведь причин для ее проведения более, чем достаточно:
- Однажды проникнув в организм, вирус остается в нем навсегда. А это риск развития в зрелом возрасте крайне неприятной болезни – опоясывающего лишая, лечение которого растягивается на долгие месяцы;
- Особенно важна вакцинация против герпесвируса 3 типа для женщин. Ведь при инфицировании им во время незапланированной беременности на ранних сроках придется идти на аборт, на поздних – бороться с симптомами внутриутробного заражения;
- Необходима прививка и тем взрослым, которые не переболели ветрянкой в детстве. Ведь после 20 лет риск развития осложнений возрастает до 16-20%;
- Аргументом в пользу вакцинации может служить и исключение потребности в еще одном больничном листе.
 Особенно, когда мама настроена продолжить строить карьеру после выхода из декретного отпуска.
Особенно, когда мама настроена продолжить строить карьеру после выхода из декретного отпуска.
Прививка против ветрянки – современное решение, способное избавить от множества хлопот. Поэтому все больше людей желают сделать ее и обезопасить свою семью от возможных рисков.
Может быть интересно:
Дифтерия | История вакцин
Симптомы и возбудительДифтерию вызывают бактерии под названием Corynebacterium diphtheriae. Бактерии выделяют мощный токсин, вызывающий повреждение тканей организма.
Ранние симптомы дифтерии аналогичны симптомам обычной простуды. Они включают боль в горле, потерю аппетита и лихорадку. По мере прогрессирования заболевания может проявляться наиболее заметный признак дифтерийной инфекции: густое серое вещество, называемое псевдомембраной, может распространяться на ткани носа, миндалины, гортань и/или глотку.
Псевдомембрана формируется из продуктов жизнедеятельности и белков, связанных с токсином, выделяемым бактериями. Псевдомембрана прилипает к тканям и может препятствовать дыханию.
Псевдомембрана прилипает к тканям и может препятствовать дыханию.
Дифтерия передается от человека к человеку, как правило, воздушно-капельным путем. Инфицированный человек, если его не лечить антибиотиками, заразен в течение двух-трех недель.
Лечение и уходЛечение дифтерии включает использование антибиотиков для уничтожения дифтерийных бактерий плюс антитоксин для нейтрализации токсинов, выделяемых бактериями.Больных дифтерией обычно держат в изоляции до тех пор, пока они не перестанут быть способными заражать других, обычно примерно через 48 часов после начала лечения антибиотиками.
Осложнения Дифтерийный токсин может попасть в сердце, мышцы, почки и печень, где он может временно или навсегда повредить эти органы. Осложнения дифтерии могут включать миокардит (поражение сердечной мышцы), неврит (воспаление нервов, которое может способствовать повреждению нервов, параличу, дыхательной недостаточности и пневмонии), обструкцию дыхательных путей и отит.
Когда-то дифтерия была основной причиной болезней и смерти детей. В 1921 году в Соединенных Штатах было зарегистрировано 206 000 случаев дифтерии, что привело к 15 520 смертельным исходам (коэффициент летальности 7,5%). Смертность от дифтерии колеблется от 20% для лиц моложе пяти лет и старше 40 лет до 5-10% для лиц в возрасте 5-40 лет. Дифтерия была третьей основной причиной смерти детей в Англии и Уэльсе в 1930-х годах. Сегодня дифтерия крайне редко встречается в Соединенных Штатах; в период с 2004 по 2011 год должностным лицам органов здравоохранения не сообщалось о случаях дифтерии.Один случай был предварительно зарегистрирован в 2012 г.
Доступные вакцины и кампании по вакцинации Иммунизация против дифтерии проводится анатоксином (модифицированная версия токсина дифтерии). Анатоксин дифтерии не вводят в виде одной инъекции, а комбинируют с анатоксином столбняка и, часто, с вакциной против коклюша в препарате, называемом Tdap, DTaP, Td или DT.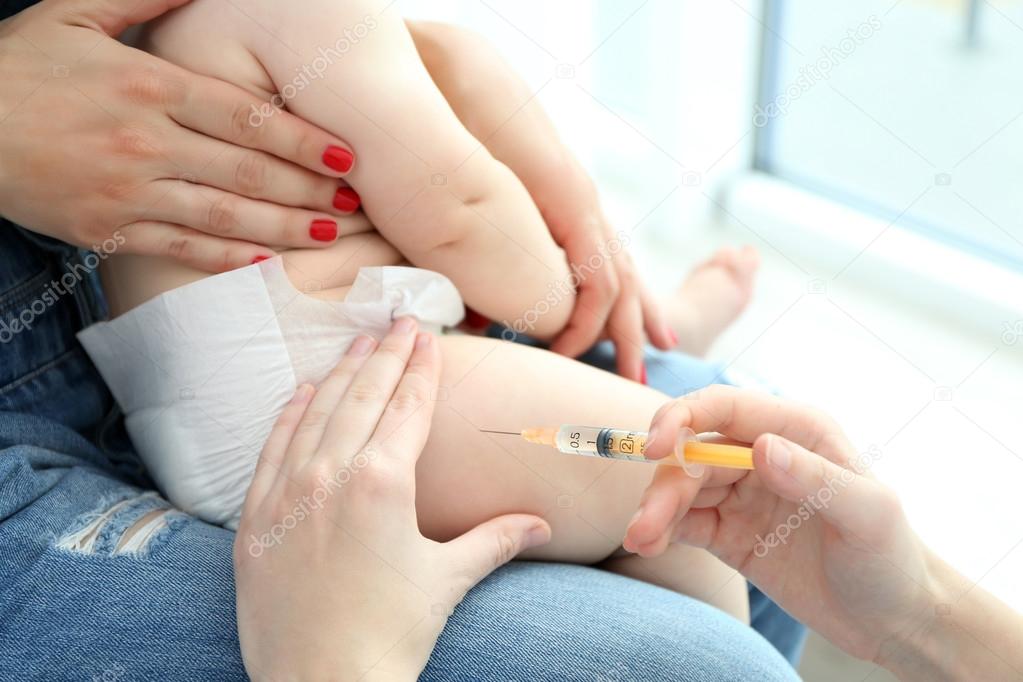
С момента введения эффективной иммунизации, начиная с 1920-х годов, заболеваемость дифтерией резко снизилась в Соединенных Штатах и других странах, где широко проводится вакцинация.В 1974 году охват иммунизацией против дифтерии расширился, когда Всемирная организация здравоохранения включила дифтерийный анатоксин в свой список рекомендуемых прививок для своей Расширенной программы иммунизации для развивающихся стран.
В период с 2004 по 2008 год в США не было зарегистрировано ни одного случая дифтерии. Однако болезнь продолжает играть глобальную роль. В 2007 г. во всем мире было зарегистрировано 4190 случаев дифтерии, что, вероятно, занижает фактическое число случаев.
Рекомендации США по вакцинации Текущий график иммунизации детей от дифтерии в США включает пять прививок дифтерийным анатоксином в возрасте до шести лет, а также одну бустерную дозу для подростков. Все прививки от дифтерии детям вводятся в виде инъекций в сочетании со столбнячным анатоксином и вакциной против коклюша (известной как DTaP).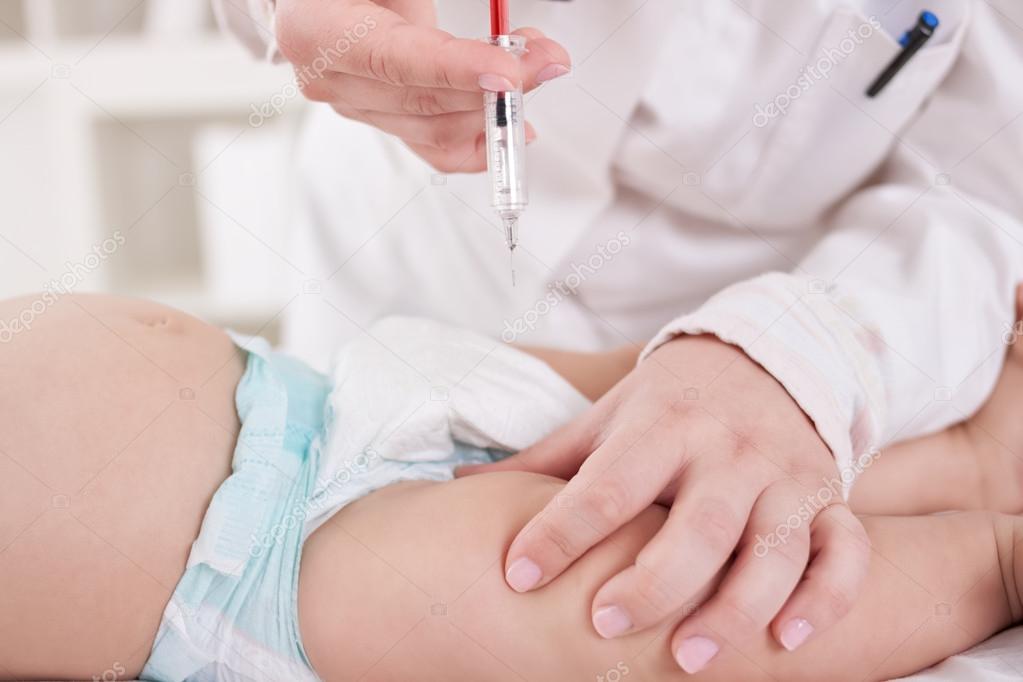
Взрослые получают дифтерийный анатоксин в сочетании с ревакцинацией столбнячным анатоксином, которую рекомендуется проводить каждые десять лет.Продукт для взрослых может защитить от столбняка и дифтерии (вакцина, известная как Td) или столбняка, дифтерии и коклюша (вакцина, известная как Tdap).
Дополнительная информация
Для получения дополнительной информации о дифтерии и ее истории см. Хронологию дифтерии.
ИсточникиЦентры по контролю и профилактике заболеваний. Эпидемиология и профилактика вакциноуправляемых заболеваний: дифтерия. Аткинсон В., Вулф С., Хамборски Дж., Макинтайр Л., ред. 13-е изд. Вашингтон, округ Колумбия: Фонд общественного здравоохранения, 2015 г. (379 КБ). Дата обращения 17.01.2018.
ВОЗ, Региональное бюро для стран Западной части Тихого океана. Дифтерия. Дата обращения 17.01.2018.
Для чтения PDF-файлов загрузите и установите Adobe Reader .
Последнее обновление 17 января 2018 г.
Всеобщая вакцинация взрослых против столбняка, дифтерии, бесклеточного коклюша (Tdap): что знают и что должны знать канадские медицинские работники
Вакцина против столбняка, дифтерии и бесклеточного коклюша (Tdap) рекомендуется для всех взрослых как в Канаде, так и в Соединенных Штатах.Данных о доле взрослых канадцев, вакцинированных Tdap, немного; однако отдельные сообщения указывают на то, что поглощение низкое. Это исследование было направлено на изучение знаний, взглядов, убеждений и поведения канадских поставщиков медицинских услуг (HCP) в попытке определить потенциальные препятствия и факторы, способствующие внедрению Tdap. Были опрошены медицинские работники, и была получена репрезентативная выборка по географическому и практическому признаку (N = 1167). Кроме того, по всей стране было проведено 8 фокус-групп и 4 интервью. Результаты опроса показывают, что менее половины (47. 5 %) всех респондентов сообщили, что сами были иммунизированы Tdap, а 58,5 % регулярно предлагают Tdap своим взрослым пациентам. Оценка знаний была относительно низкой (63,2% правильных ответов). Лучшим прогностическим фактором соблюдения рекомендаций по иммунизации взрослых Tdap было знание и согласие с этими рекомендациями. Респонденты, которые были осведомлены о рекомендациях, с большей вероятностью считали, что Tdap безопасен и эффективен, что их пациенты подвержены значительному риску заболевания коклюшем, и считали, что у них достаточно информации (p < 0.0001 для каждого оператора). Данные фокус-групп подтвердили результаты опроса и показали, что среди медицинских работников Канады существуют значительные пробелы в знаниях о коклюше и Tdap. Отсутствие общедоступных знаний об иммунизации взрослых, отсутствие реестров иммунизации, разница в стоимости между Td и Tdap, рабочая нагрузка, необходимая для доставки вакцины, и нерешительность в отношении вакцины были определены как препятствия для соблюдения национальных рекомендаций по всеобщей иммунизации взрослых, и были представлены предложения.
5 %) всех респондентов сообщили, что сами были иммунизированы Tdap, а 58,5 % регулярно предлагают Tdap своим взрослым пациентам. Оценка знаний была относительно низкой (63,2% правильных ответов). Лучшим прогностическим фактором соблюдения рекомендаций по иммунизации взрослых Tdap было знание и согласие с этими рекомендациями. Респонденты, которые были осведомлены о рекомендациях, с большей вероятностью считали, что Tdap безопасен и эффективен, что их пациенты подвержены значительному риску заболевания коклюшем, и считали, что у них достаточно информации (p < 0.0001 для каждого оператора). Данные фокус-групп подтвердили результаты опроса и показали, что среди медицинских работников Канады существуют значительные пробелы в знаниях о коклюше и Tdap. Отсутствие общедоступных знаний об иммунизации взрослых, отсутствие реестров иммунизации, разница в стоимости между Td и Tdap, рабочая нагрузка, необходимая для доставки вакцины, и нерешительность в отношении вакцины были определены как препятствия для соблюдения национальных рекомендаций по всеобщей иммунизации взрослых, и были представлены предложения. чтобы лучше переводить рекомендации практикующим специалистам.
чтобы лучше переводить рекомендации практикующим специалистам.
Ключевые слова: Тдап; иммунизация взрослых; отношения; убеждения; знание; коклюш; коклюшная вакцина; охват вакцинами.
Вакцинация взрослых от столбняка, дифтерии и бесклеточного коклюша: обновление
Clin Exp Vaccine Res. 2017 янв; 6(1): 22–30.
1, 2 и 1, 2Hyo-Jin Lee
1 Отделение инфекционных болезней, Департамент внутренних болезней, Корея.
2 Институт биологических исследований вакцин, Медицинский колледж, Корейский католический университет, Сеул, Корея.
Jung-Hyun Choi
1 Отделение инфекционных болезней, отделение внутренней медицины, Медицинский колледж, Корейский католический университет, Сеул, Корея.
2 Институт биологических исследований вакцин, Медицинский колледж, Корейский католический университет, Сеул, Корея.
1 Отделение инфекционных болезней, отделение внутренней медицины, Медицинский колледж, Корейский католический университет, Сеул, Корея.
2 Институт биологических исследований вакцин, Медицинский колледж, Корейский католический университет, Сеул, Корея.
Автор, ответственный за переписку. Автор, ответственный за переписку: Юнг-Хюн Чой, доктор медицинских наук. Отделение инфекционных заболеваний, кафедра внутренних болезней, Медицинский колледж, Католический университет Кореи, Инчхонская больница Святой Марии, 56 Тонсу-ро, Бупёнгу, Инчхон 21431, Корея. Тел.: +82-31-820-5217, факс: +82-31-820-3334, rk.ca.cilohtac@hjcmcПоступила в редакцию 30 ноября 2016 г.; Пересмотрено 21 декабря 2016 г.; Принято 2 января 2017 г.
Это статья в открытом доступе, распространяемая в соответствии с условиями некоммерческой лицензии Creative Commons Attribution (http://creativecommons.org/licenses/by-nc/4.0/), которая разрешает неограниченное некоммерческое использование, распространение и воспроизведение. на любом носителе при условии правильного цитирования оригинальной работы. Эта статья цитировалась другими статьями в PMC.
на любом носителе при условии правильного цитирования оригинальной работы. Эта статья цитировалась другими статьями в PMC.Abstract
Хотя столбняк и дифтерия стали редкостью в развитых странах, коклюш все еще остается эндемичным в некоторых развитых странах.Это болезни, которые можно предотвратить с помощью вакцин, и вакцинация взрослых важна для предотвращения вспышек болезни. Стратегии вакцинации против столбняка, дифтерии и коклюша различаются в разных странах. Каждая страна должна постоянно отслеживать эпидемиологию заболеваний и соответствующим образом изменять политику вакцинации. Недавние исследования показали, что вакцина против столбняка, дифтерии и бесклеточного коклюша для взрослых эффективна и безопасна для профилактики коклюша у младенцев. Тем не менее охват вакцинацией по-прежнему остается низким, чем ожидалось, а серопревалентность уровней защитных антител против столбняка, дифтерии и коклюша снижается с возрастом.Следует подчеркнуть важность введения вакцины против столбняка, дифтерии и бесклеточного коклюша для защиты молодых взрослых и пожилых людей, не ограничиваясь детьми.
Ключевые слова: Коклюш, Дифтерия, Столбняк, Дифтерийно-столбнячно-бесклеточная коклюшная вакцина, Взрослые часто игнорируется [1].Многие разрабатываемые вакцины нацелены на иммунизацию детей [2]. Во всем мире пожилое население увеличивается благодаря улучшению системы гигиены и здравоохранения. Учитывая постепенное снижение иммунного ответа на вакцинацию с возрастом, важно сделать акцент на вакцинации взрослых и разработать глобальные стратегии вакцинации [2].
Вакцинация взрослых от столбняка, дифтерии и коклюша рекомендуется во многих странах. Столбняк стал редким заболеванием в развитых странах с эффективными программами вакцинации, но все еще встречается у пожилых и недостаточно привитых людей. Clostridium tetani , представляющая собой анаэробную грамположительную бактерию, живет в окружающей среде, а столбняк вызывается нейротоксином из C. tetani , инфицированных в зараженных ранах [3]. Типичными клиническими симптомами столбняка являются мышечный спазм и сокращение. Вегетативная нервная система также может быть затронута, и могут возникнуть судороги [4]. Рана с подозрением на столбняк требует хирургического контроля источника, введения противостолбнячного иммуноглобулина и вакцинации против столбняка в соответствии с историей прививок пациента [3].
Вегетативная нервная система также может быть затронута, и могут возникнуть судороги [4]. Рана с подозрением на столбняк требует хирургического контроля источника, введения противостолбнячного иммуноглобулина и вакцинации против столбняка в соответствии с историей прививок пациента [3].
Дифтерия известна как острое бактериальное заболевание, вызываемое Corynebacterium diphtheria , грамположительной некапсулированной бациллой. Дифтерия обычно передается воздушно-капельным путем от человека. Токсигенные штаммы C. diphtheria вызывают большинство инфекций глотки, миокардит, полинейропатию и системную токсичность. Однако нетоксигенные штаммы вызывают большую часть кожных инфекций [5]. Патологические признаки дифтерии глотки включают язвы слизистой оболочки, покрытые псевдомембранами, а респираторная дифтерия может привести к обструкции дыхательных путей.Дифтерия является редким заболеванием в большинстве стран, однако все еще остается в некоторых развивающихся странах. Дифтерия может вызывать эндемическое заболевание среди восприимчивого населения, так как большая часть населения не получила ревакцинации [6].
Дифтерия может вызывать эндемическое заболевание среди восприимчивого населения, так как большая часть населения не получила ревакцинации [6].
Коклюш, также известный как коклюш, представляет собой острое бактериальное заболевание, вызываемое грамотрицательными бациллами Bordetella pertussis [7]. Это высококонтагиозное заболевание, передающееся воздушно-капельным путем, и основная причина детской заболеваемости [8].У взрослых симптомы могут варьировать от бессимптомного заболевания до тяжелого кашля наряду с потерей веса, субконъюнктивальными кровоизлияниями и обмороками [9]. Несмотря на программу вакцинации детей, коклюш остается эндемичным во многих странах [9,10].
В этом обзоре обобщены обновленные данные о вакцинации против столбняка, дифтерии и коклюша, особенно среди взрослого населения.
Некоторые вакцины против столбняка, дифтерии и коклюша
Вакцины против столбняка были впервые представлены в 1924 году в виде столбнячного анатоксина и широко использовались во время Второй мировой войны [4]. Дифтерийный анатоксин был разработан в 1921 г., объединен со столбнячным анатоксином и широко использовался в 1940-х годах [4]. Противостолбнячный анатоксин вводят вместе с дифтерийным анатоксином, поскольку педиатрическая популяция нуждается в обоих антигенах [4]. Единого антигена дифтерийного анатоксина не существует [4]. Столбнячный и дифтерийный анатоксины получают из штаммов C. diphtheria и C. tetani в виде бесклеточного очищенного токсина. Формальдегид вызывает превращение токсина в анатоксин, а соль алюминия добавляется для иммуногенности.Детский дифтерийно-столбнячный анатоксин (DT) содержит в 3-4 раза больше дифтерийного анатоксина, чем взрослая форма столбнячно-дифтерийного анатоксина (Td) и имеет аналогичный объем столбнячного анатоксина [4]. Цельноклеточная вакцина против коклюша была впервые одобрена в Соединенных Штатах в 1914 году и состояла из клеток B. pertussis , обработанных формальдегидом. В 1948 году была разработана цельноклеточная коклюшная вакцина в сочетании с дифтерийно-столбнячным анатоксином (АКДС), однако побочные эффекты были обычным явлением; местные и системные реакции снижали скорость вакцинации [4].
Дифтерийный анатоксин был разработан в 1921 г., объединен со столбнячным анатоксином и широко использовался в 1940-х годах [4]. Противостолбнячный анатоксин вводят вместе с дифтерийным анатоксином, поскольку педиатрическая популяция нуждается в обоих антигенах [4]. Единого антигена дифтерийного анатоксина не существует [4]. Столбнячный и дифтерийный анатоксины получают из штаммов C. diphtheria и C. tetani в виде бесклеточного очищенного токсина. Формальдегид вызывает превращение токсина в анатоксин, а соль алюминия добавляется для иммуногенности.Детский дифтерийно-столбнячный анатоксин (DT) содержит в 3-4 раза больше дифтерийного анатоксина, чем взрослая форма столбнячно-дифтерийного анатоксина (Td) и имеет аналогичный объем столбнячного анатоксина [4]. Цельноклеточная вакцина против коклюша была впервые одобрена в Соединенных Штатах в 1914 году и состояла из клеток B. pertussis , обработанных формальдегидом. В 1948 году была разработана цельноклеточная коклюшная вакцина в сочетании с дифтерийно-столбнячным анатоксином (АКДС), однако побочные эффекты были обычным явлением; местные и системные реакции снижали скорость вакцинации [4]. Следовательно, цельноклеточные вакцины против коклюша были заменены бесклеточными вакцинами против коклюша (aP) в 1990-х годах, которые представляют собой субъединичные вакцины, содержащие инактивированные компоненты клеток B. pertussis . Для разных возрастных групп было разработано несколько бК-вакцин. Педиатрические формы вакцин (дифтерийно-столбнячно-бесклеточный коклюш [DTaP]) в настоящее время доступны для использования в Соединенных Штатах под торговыми марками Infanrix (GlaxoSmithKline) и Daptacel (Sanofi Pasteur). Вакцины для подростков и взрослых (столбняк-дифтерия-бесклеточный коклюш [Tdap]), которые были лицензированы для подростков в 2005 году, используются под торговыми марками Boostrix (GlaxoSmithKline) и Adacel (Sanofi Pasteur) в Соединенных Штатах.Вакцинация Tdap была рекомендована для взрослых моложе 65 лет в 2006 году. Эти формы вакцин для взрослых содержат одинаковое количество столбнячного и дифтерийного анатоксина по сравнению со взрослой формой вакцин Td.
Следовательно, цельноклеточные вакцины против коклюша были заменены бесклеточными вакцинами против коклюша (aP) в 1990-х годах, которые представляют собой субъединичные вакцины, содержащие инактивированные компоненты клеток B. pertussis . Для разных возрастных групп было разработано несколько бК-вакцин. Педиатрические формы вакцин (дифтерийно-столбнячно-бесклеточный коклюш [DTaP]) в настоящее время доступны для использования в Соединенных Штатах под торговыми марками Infanrix (GlaxoSmithKline) и Daptacel (Sanofi Pasteur). Вакцины для подростков и взрослых (столбняк-дифтерия-бесклеточный коклюш [Tdap]), которые были лицензированы для подростков в 2005 году, используются под торговыми марками Boostrix (GlaxoSmithKline) и Adacel (Sanofi Pasteur) в Соединенных Штатах.Вакцинация Tdap была рекомендована для взрослых моложе 65 лет в 2006 году. Эти формы вакцин для взрослых содержат одинаковое количество столбнячного и дифтерийного анатоксина по сравнению со взрослой формой вакцин Td. Boostrix лицензирован для лиц в возрасте 10 лет и старше и имеет меньшее количество коклюшных антигенов по сравнению с Infanrix. Adecel лицензирован для лиц в возрасте от 10 до 64 лет и имеет меньшее количество коклюшного токсина по сравнению с Daptacel [4]. показан состав различных противостолбнячных, дифтерийных, коклюшных вакцин [11,12,13,14].Комбинированные вакцины также доступны в виде дифтерийной/столбнячной/бесклеточной коклюшной/инактивированной полиомиелитной вакцины (АКДС-ИПВ), дифтерийной/столбнячной/бесклеточной коклюшной/инактивированной полиомиелитной вакцины/ Haemophilus influenza типа b (АКДС-ИПВ-Hib) и дифтерийной/ столбняк/ацеллюлярный коклюш/гепатит В/инактивированная вакцина против полиомиелита (DTaP-HebB-IPV).
Boostrix лицензирован для лиц в возрасте 10 лет и старше и имеет меньшее количество коклюшных антигенов по сравнению с Infanrix. Adecel лицензирован для лиц в возрасте от 10 до 64 лет и имеет меньшее количество коклюшного токсина по сравнению с Daptacel [4]. показан состав различных противостолбнячных, дифтерийных, коклюшных вакцин [11,12,13,14].Комбинированные вакцины также доступны в виде дифтерийной/столбнячной/бесклеточной коклюшной/инактивированной полиомиелитной вакцины (АКДС-ИПВ), дифтерийной/столбнячной/бесклеточной коклюшной/инактивированной полиомиелитной вакцины/ Haemophilus influenza типа b (АКДС-ИПВ-Hib) и дифтерийной/ столбняк/ацеллюлярный коклюш/гепатит В/инактивированная вакцина против полиомиелита (DTaP-HebB-IPV).
Таблица 1
Утвержденные Tetanus-diphtheria-Acellular Capeussis Вакцины, на FDA
| Производитель | Одобренный FDA Возраст для использования | Коклюшных антигенов (мкг) | Diphtheria Toxoid (LF ) | 90 193 столбнячный анатоксин (Lf)|||||
|---|---|---|---|---|---|---|---|---|
| коклюшный токсин (мкг) | нитевидный гемагглютинин (мкг) | Пертактин (мкг) | фимбрии (мкг) | |||||
| Infanrix | GlaxoSmithKline Биопрепараты | 6 WK через 6 лет | 25 | 25 | — | 3 8— | 25 9 | 3 9|
| Daptacel | Sanofi Pasteur | 6 WK через 6 YR | 10 | 5 | 3 | 5 | 15 | 5 |
| Boostrix | GlaxoSmithKline Biologicals | 10 лет и старше | 8 9 0218 | 8 | 2.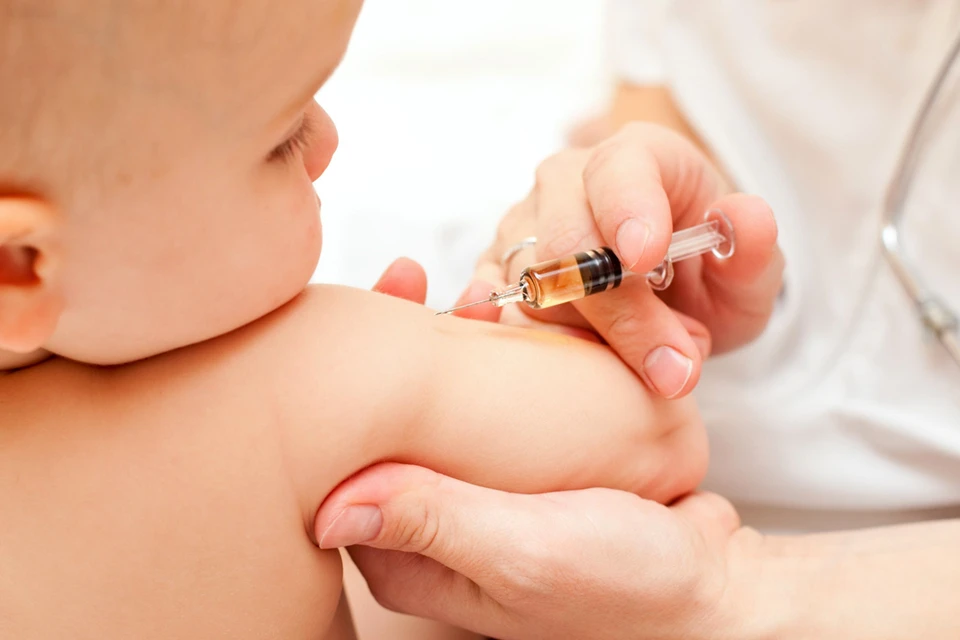 5 5 | — | 2,5 | 5 |
| Adacel | Sanofi Pasteur | 11 по 64 год | 2,5 | 5 | 3 | 5 | 2 | 5 |
Вакцинация Руководство и эпидемиология
Заболеваемость и политика в отношении столбняка, дифтерии и коклюша в Северной Америке, Европе, Австралии и некоторых странах Азии описаны в [13,14,15,16,17,18,19,20,21,22, 23,24,25]. Практически во всех развитых странах отмечается тенденция к низкой заболеваемости столбняком и дифтерией, однако вакцинация по-прежнему актуальна, так как пожилое население находится в группе риска по заболеваемости [1,26,27,28,29]. Заболеваемость столбняком в Италии значительно снизилась среди населения в возрасте 15-24 лет, а заболеваемость пожилой возрастной группы снизилась лишь наполовину. В результате на возрастную группу ≥65 лет приходилось 70% всех случаев столбняка в 1990-х годах по сравнению с 40% в 1970-х годах [5]. Столбняк — это заболевание с высокой летальностью, которое можно предотвратить с помощью вакцины [26,27].В развивающихся странах столбняк все еще эндемичен, и число путешественников, направляющихся в эти страны, растет [30,31,32]. Столбняк не заразен, и иммунитет не обеспечивает пожизненную защиту после естественного заражения. Поскольку C. tetani обнаружены в почве, вакцины против столбняка не обеспечивают коллективного иммунитета [5].
Практически во всех развитых странах отмечается тенденция к низкой заболеваемости столбняком и дифтерией, однако вакцинация по-прежнему актуальна, так как пожилое население находится в группе риска по заболеваемости [1,26,27,28,29]. Заболеваемость столбняком в Италии значительно снизилась среди населения в возрасте 15-24 лет, а заболеваемость пожилой возрастной группы снизилась лишь наполовину. В результате на возрастную группу ≥65 лет приходилось 70% всех случаев столбняка в 1990-х годах по сравнению с 40% в 1970-х годах [5]. Столбняк — это заболевание с высокой летальностью, которое можно предотвратить с помощью вакцины [26,27].В развивающихся странах столбняк все еще эндемичен, и число путешественников, направляющихся в эти страны, растет [30,31,32]. Столбняк не заразен, и иммунитет не обеспечивает пожизненную защиту после естественного заражения. Поскольку C. tetani обнаружены в почве, вакцины против столбняка не обеспечивают коллективного иммунитета [5].
Таблица 2
Рекомендации вакцинации против Tetanus, Diphtheria, и CONTUSSSIS
| Страна | Взрослые (18-65 лет) | Пожилые люди (> 65 лет) | Нет. случаев столбняка в 2015 г. случаев столбняка в 2015 г. | Число случаев дифтерии в 2015 г. | Число случаев коклюша в 2015 г. | Общая численность населения в 2015 г. (в тысячах) | ||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| США 16] | каждые 10 лет а) TDAP для каждой беременной женщины | каждые 10 лет а) | 25 (в 2014 году последний доступный год) | 0 | 18 1666 | 321 774 | ||||||||||
| Канада [16,17] | каждые 10 лет а) | каждые 10 лет а) | 4 | 3 | 3510 | 35 940 | ||||||||||
| Австрия [16,18] | каждые 10 10 YR B) B) | каждые 5 лет C) | 0 (в 2012 году последний доступный год) | 0 | 579 | 8 579 | 8 545 | |||||||||
| каждые 10 лет а) | Каждые 10 лет а) 900 97 | 0 (в 2012 году последний доступный год) | 2 | 3 21,203 | 11,299 | |||||||||||
| каждые 10 лет г) | каждые 10 лет г) | 0 | 0 | 0 | 35 | 70218 | 70190 | 0 | Хорватия [16,18] | TD в возрасте 60 лет | 3 | 0 | 57 | 4,240 | ||
| Cyprus [16, 18] | каждые 10 лет г) d) | 7 каждые 10 лет г)0 | 0 | 2 | 1 165 | |||||||||||
| Чешская Республика [16,18] | каждые 10-15 лет E) E) | каждые 10-15 лет е) | 1 | 0 | 585 | 10 543 | ||||||||||
| 9023 — | — | 1 (в 2013 году последний доступный год) | 1 | 962 | 5,669 | |||||||||||
| Эстония [16,18] | каждые 10 лет D) | 7 каждые 10 лет г)0 | 0 | 77 | 1 313 | |||||||||||
| Финляндия [16 , 18] | каждые 10 лет г) | каждые 10 лет г) | Na | 0 (в 2013 году последний доступный год) | 192 (в 2013 году последний доступный год) | 5 503 | ||||||||||
| Франция [16,18] | TD-IPV в возрасте 25 и 45 лет F) | каждые 10 лет г) | 10 (в 2013 году последний доступный год) | 14 | 36 | 64,395 | 64 395 | |||||||||
| Германия [16,18] | каждые 10 лет а) | каждые 10 лет а)Na | 14 | 9000 | 9000 | 80 689 | ||||||||||
| Греция [16 ,18] | Каждые 10 лет ч) | каждые 10 лет ч) | 2 (в 2014 году последний доступный год) | 0 (в 2014 году последний доступный год) | 16 (в 2014 году последний доступный год) | 10 955 | ||||||||||
| Венгрия [ 1618] | — | — | — | 2 | 0 | 6 | 9 855 | |||||||||
| — | — | 0 | 0 | 4 | 329 | |||||||||||
| Ирландия [16,18] | TDAP для каждой беременной женщины | — | 1 | 1 | 118 | 4,6884 688 | ||||||||||
| Италия [16,18] | каждые 10 лет I) | каждые 10 лет г) | 47 | 47 | 47 | 2 2 | 225 (в 2012 году последний доступный год) | 59 798 | ||||||||
| Латвия [16,18] | каждые 10 лет г) | Каждые 10 лет г) 9 0218 | 0 | 10 | 10 | 210 | 210 | 1 971 | ||||||||
| Liechtenstein [16,18] | Booster в возрасте 25-29, 45 и 65 лет J) d) D) | Na | NA | Na | Na | Na | Na | Na | Na | |||||||
| каждые 5-10 лет | каждые 5-10 лет | 2 | 0 | 60218 | 2878||||||||||||
| Люксембург [16,18] Люксембург [16,18] | каждые 10 лет K) K) | 7 каждые 10 лет K)0 | 0 | 0 | 567 | |||||||||||
| Нидерланды [16,18] | — | — | — | 0 (в 2014 году последний доступный год) | 0 (в 2014 году последний доступный год) | 8 960 | 16 925 | |||||||||
| — | — | 2 | 2 | 1 902 | 5 211 902 18 | |||||||||||
| Польша [16,18] | TD в возрасте 19 лет | — | — | 14 (в 2013 году последний доступный год) | 0 (в 2013 году последний доступный год) | 2,183 | 38 612 | |||||||||
| Португалия [16,18] | каждые 10 лет г) 8| каждые 10 лет г) | 2 (в 2014 году последний доступный год) | 0 (в 2014 году последний доступный год) | 73 (в 2014 году последний доступный год) | 10,350 | | ||||||||||
| Румыния [16,18] | каждые 10 лет г) | каждые 10 лет г) | 7 | 0 | 93 | 93 | 19 511 | |||||||||
| Словакия [16,18] | каждые 15 лет | каждые 15 лет | 0 | 0 | 334 | 334 | 5 426 | |||||||||
| Словения [16,18] | каждые 10 лет г) | Каждые 10 лет г) | 3 | 0 | 0 | 68 | 68 | 68 | 2 068 | |||||||
| Испания [16,18] | TD в возрасте около 65 лет | 3 | 1 | 2,342 (в 2013 году последний доступный год) | 46,122 | |||||||||||
| Швеция [16,18] | каждые 20 лет | каждые 20 лет | 0 | 1 | 603 | 903 | 9 779 | |||||||||
| Великобритания [16,18] | TDAP для каждого Беременные женщины | — | — | 6 | 1 | 5,207 | 5,207 | 64 716 | ||||||||
| Австралия [16,19] | каждые 10 лет от возраста ≥50 лет а) TDAP для каждой беременной женщины | каждый 10 лет а) | 3 | 2 | 22,508 | 23 969 | ||||||||||
| Индия [16,20] | каждые 10 лет а) | 7 каждые 10 лет а)2 268 | 2,365 | 25,206 | 1,31118 | 1,311 051 | ||||||||||
| Япония [16,2122217] | 3 —— | 120 | 0 | 2 675 | 126 563 | |||||||||||
| Китай [16,24] | — | — | — | — | 426 (в 2014 году последний доступный год) | 0 | 6 658 | 1 376 049 | ||||||||
| Южная Корея [16,25] | каждые 10 лет а) TDAP для беременных Без предыдущей вакцинации TDAP перед беременностью или сразу после доставки | каждые 10 лет а) | 22 | 0 | 205 | 3 20550 293 |
Diptheria Распространение через капель человека может вызвать вспышку среди невакцированного населения [33 ,34].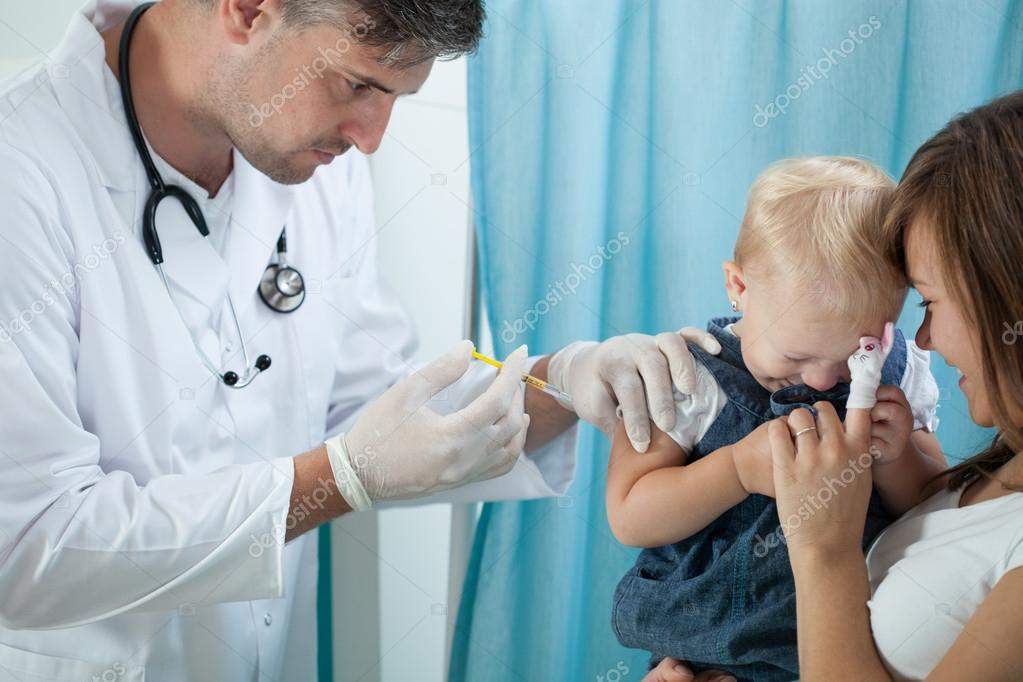 До появления вакцинации дифтерия была основной причиной смерти детей. До 1940 года в Италии сообщалось о 1500 смертях в год. После того, как дифтерийные вакцины получили широкое распространение, дифтерия практически ликвидирована в развитых странах Запада [5]. Однако до 80% случаев эпидемической дифтерии по-прежнему приходится на взрослых, и одной из причин вспышки у взрослых считается отсутствие иммунизации [4]. В частности, бессимптомные носители являются основным источником вспышки [5].Всемирная организация здравоохранения рекомендует регулярную бустерную иммунизацию против столбняка-дифтерии на протяжении всей жизни после завершения серии прививок против столбняка-дифтерии в детстве [1,35].
До появления вакцинации дифтерия была основной причиной смерти детей. До 1940 года в Италии сообщалось о 1500 смертях в год. После того, как дифтерийные вакцины получили широкое распространение, дифтерия практически ликвидирована в развитых странах Запада [5]. Однако до 80% случаев эпидемической дифтерии по-прежнему приходится на взрослых, и одной из причин вспышки у взрослых считается отсутствие иммунизации [4]. В частности, бессимптомные носители являются основным источником вспышки [5].Всемирная организация здравоохранения рекомендует регулярную бустерную иммунизацию против столбняка-дифтерии на протяжении всей жизни после завершения серии прививок против столбняка-дифтерии в детстве [1,35].
До появления вакцины коклюш был распространенным заболеванием у детей, и в 1940-х годах в Соединенных Штатах заболеваемость коклюшем составляла около 150 случаев на 100 000 населения [4]. Однако после внедрения цельноклеточной коклюшной вакцины заболеваемость коклюшем постепенно снижалась, достигнув примерно 8 случаев на 100 000 населения в 1960-х годах [4]. Согласно отчету Всемирной организации здравоохранения, в 1980 г. в США было зарегистрировано 1730 случаев коклюша, а число зарегистрированных случаев постепенно увеличилось с 4570 случаев в 1990 г. до 7867 случаев в 2000 г. и 48 277 случаев в 2012 г. На долю детей в возрасте до 6 месяцев приходилось 24% зарегистрированных случаев коклюша в 2002 г., однако в 2004 и 2005 гг. около 60% случаев приходилось на лиц в возрасте 11 лет и старше. Увеличение заболеваемости коклюшем может быть связано с бесклеточной вакцинацией против коклюша в 1990-х годах [4].Для снижения заболеваемости коклюшем Консультативный комитет по практике иммунизации (ACIP) в США рекомендует однократную дозу Tdap вместо однократной бустерной дозы Td для взрослых в возрасте 19 лет и старше, ранее не получавших Tdap [4]. . Tdap можно вводить независимо от интервала с момента последней прививки Td. В 2012 году ACIP рекомендует Tdap для всех беременных женщин в третьем триместре во время каждой беременности, независимо от прошлой истории иммунизации Tdap [36].
Согласно отчету Всемирной организации здравоохранения, в 1980 г. в США было зарегистрировано 1730 случаев коклюша, а число зарегистрированных случаев постепенно увеличилось с 4570 случаев в 1990 г. до 7867 случаев в 2000 г. и 48 277 случаев в 2012 г. На долю детей в возрасте до 6 месяцев приходилось 24% зарегистрированных случаев коклюша в 2002 г., однако в 2004 и 2005 гг. около 60% случаев приходилось на лиц в возрасте 11 лет и старше. Увеличение заболеваемости коклюшем может быть связано с бесклеточной вакцинацией против коклюша в 1990-х годах [4].Для снижения заболеваемости коклюшем Консультативный комитет по практике иммунизации (ACIP) в США рекомендует однократную дозу Tdap вместо однократной бустерной дозы Td для взрослых в возрасте 19 лет и старше, ранее не получавших Tdap [4]. . Tdap можно вводить независимо от интервала с момента последней прививки Td. В 2012 году ACIP рекомендует Tdap для всех беременных женщин в третьем триместре во время каждой беременности, независимо от прошлой истории иммунизации Tdap [36]. Эта стратегия разработана для профилактики коклюша у младенцев с использованием материнских антител [37].Что касается небеременных, то антикоклюшные антитела имеют пик в течение первого месяца после введения Tdap и постепенно снижаются через 1 год [38,39]. Наибольшая концентрация материнских антител передается ближе к родам [40]. Активный транспорт материнского иммуноглобулина G происходит после 30 недель беременности [41]. После введения Tdap реакция антител приближается к пиковым уровням к 14-му дню, а уровни антител против коклюша в грудном молоке впервые обнаруживаются на 7-й день [42].Оптимальные сроки введения Tdap — между 27 и 36 неделями беременности, что на 85% эффективнее, чем послеродовая иммунизация против коклюша у детей в возрасте до 8 недель [43]. Вакцинация Tdap на ранних сроках беременности или вакцинация до беременности была недостаточной для предотвращения коклюша среди детей в возрасте 2 месяцев [40]. Вакцины Tdap для послеродовых женщин не снижали заболеваемость коклюшем у младенцев в возрасте до 6 месяцев согласно перекрестному исследованию [44].
Эта стратегия разработана для профилактики коклюша у младенцев с использованием материнских антител [37].Что касается небеременных, то антикоклюшные антитела имеют пик в течение первого месяца после введения Tdap и постепенно снижаются через 1 год [38,39]. Наибольшая концентрация материнских антител передается ближе к родам [40]. Активный транспорт материнского иммуноглобулина G происходит после 30 недель беременности [41]. После введения Tdap реакция антител приближается к пиковым уровням к 14-му дню, а уровни антител против коклюша в грудном молоке впервые обнаруживаются на 7-й день [42].Оптимальные сроки введения Tdap — между 27 и 36 неделями беременности, что на 85% эффективнее, чем послеродовая иммунизация против коклюша у детей в возрасте до 8 недель [43]. Вакцинация Tdap на ранних сроках беременности или вакцинация до беременности была недостаточной для предотвращения коклюша среди детей в возрасте 2 месяцев [40]. Вакцины Tdap для послеродовых женщин не снижали заболеваемость коклюшем у младенцев в возрасте до 6 месяцев согласно перекрестному исследованию [44]. Австралия, Ирландия и Великобритания рекомендуют вакцину Tdap для каждой беременной женщины ().ACIP также рекомендует, чтобы взрослые, находящиеся в тесном контакте с младенцем в возрасте до 1 года, получали вакцину Tdap (стратегия коконирования), если у них в анамнезе не было Tdap. В идеале, эта популяция должна получить Tdap как минимум за 2 недели до начала тесного контакта с младенцем [4]. С 2005 г. ACIP рекомендует ревакцинацию Tdap людям в возрасте от 11 до 64 лет, а затем взрослым старше 65 лет, имевшим контакт с младенцами в возрасте до 12 месяцев в 2010 г. Однако с 2012 г. ACIP рекомендовал Tdap всем лицам в возрасте 65 лет. лет и старше, независимо от контакта с младенцем, для профилактики коклюша [45,46].
Австралия, Ирландия и Великобритания рекомендуют вакцину Tdap для каждой беременной женщины ().ACIP также рекомендует, чтобы взрослые, находящиеся в тесном контакте с младенцем в возрасте до 1 года, получали вакцину Tdap (стратегия коконирования), если у них в анамнезе не было Tdap. В идеале, эта популяция должна получить Tdap как минимум за 2 недели до начала тесного контакта с младенцем [4]. С 2005 г. ACIP рекомендует ревакцинацию Tdap людям в возрасте от 11 до 64 лет, а затем взрослым старше 65 лет, имевшим контакт с младенцами в возрасте до 12 месяцев в 2010 г. Однако с 2012 г. ACIP рекомендовал Tdap всем лицам в возрасте 65 лет. лет и старше, независимо от контакта с младенцем, для профилактики коклюша [45,46].
Охват вакцинацией и серопревалентность
В США охват вакцинацией Td и Tdap среди взрослого населения (≥18 лет) составлял 57,5% и 28,9%, а охват беременных женщин составил 41,7% в 2013 г. [10,47] . По данным консорциума Vaccine European New Integrated Collaboration Effort, охват взрослых вакцинацией против столбняка и дифтерии составил 61-74% в 2010/2011 гг. [48]. В Корее распространенность коклюша составляла 41,4% (мужчины 44,7% и женщины 38,2%) в 2012 году. Серораспространенность составила 38.9% в возрастной группе 11–20 лет, 36,0% в возрасте 21–30 лет, 41,8% в возрасте 31–40 лет, 39,9% в возрасте 41–50 лет, 45,0% в возрасте 51–60 лет и 48,1% в возрасте ≥61 года. группа. Титры иммуноглобулина G противококлюшного токсина статистически не отличались со старением [49]. В Таиланде после цельноклеточной вакцинации против коклюша распространенность коклюшных антител составила 12,8% в возрастной группе 0-10 лет, 5,22% в возрастной группе 11-20 лет, 4,53% в группе 21-30 лет, 3,76% в возрастной группе 31-40 лет, 6,04 % в возрастной группе 41-50 лет и 5,57% в возрастной группе старше 50 лет в 2014 г. соответственно [50].Исследование, проведенное в Китае, показало, что взрослое население в целом не защищено от дифтерии и коклюша [24]. В общенациональном сероэпидемиологическом исследовании в Нидерландах национальная выборка в 2006/2007 гг. показала, что 91% населения имели уровни антитоксина дифтерии иммуноглобулина G выше 0,01 МЕ/мл (уровень частичной защиты) по сравнению с 88% в сероопросе 1995/1996 гг.
[48]. В Корее распространенность коклюша составляла 41,4% (мужчины 44,7% и женщины 38,2%) в 2012 году. Серораспространенность составила 38.9% в возрастной группе 11–20 лет, 36,0% в возрасте 21–30 лет, 41,8% в возрасте 31–40 лет, 39,9% в возрасте 41–50 лет, 45,0% в возрасте 51–60 лет и 48,1% в возрасте ≥61 года. группа. Титры иммуноглобулина G противококлюшного токсина статистически не отличались со старением [49]. В Таиланде после цельноклеточной вакцинации против коклюша распространенность коклюшных антител составила 12,8% в возрастной группе 0-10 лет, 5,22% в возрастной группе 11-20 лет, 4,53% в группе 21-30 лет, 3,76% в возрастной группе 31-40 лет, 6,04 % в возрастной группе 41-50 лет и 5,57% в возрастной группе старше 50 лет в 2014 г. соответственно [50].Исследование, проведенное в Китае, показало, что взрослое население в целом не защищено от дифтерии и коклюша [24]. В общенациональном сероэпидемиологическом исследовании в Нидерландах национальная выборка в 2006/2007 гг. показала, что 91% населения имели уровни антитоксина дифтерии иммуноглобулина G выше 0,01 МЕ/мл (уровень частичной защиты) по сравнению с 88% в сероопросе 1995/1996 гг. (р<0,05) [51]. В 1993-1995 годах исследование серопревалентности в Италии показало, что наблюдается низкий титр дифтерийных антител; 7.2% в популяции в возрасте 1-10 лет и 33,4% в старше 60 лет [5]. Данные о серопревалентности в Италии также показали, что уровни защитных антител против столбняка (>0,1 МЕ/мл) составляют 87% в возрастной группе 15-24 лет, 43,4% в возрастной группе 45-64 лет, 26,6% в возрастной группе 65-74 лет, 27,9% в возрастной группе 75 лет. -84 года и 17,1% в возрасте ≥85 лет соответственно. В Корее распространенность столбняка составила 56,4% (мужчины 61,0% и женщины 51,8%) в 2012 г. Серораспространенность составила 92,0% в возрастной группе 11-20 лет, 95,7% в возрастной группе 21-30 лет, 72,3% в возрастной группе 31-40 лет. лет, 33.3% в возрасте 41–50 лет, 17,3% в возрасте 51–60 лет и 19,3% в возрастной группе ≥61 года. Титры противостолбнячного иммуноглобулина G снижались с возрастом (p<0,001) [52]. В нескольких исследованиях сообщалось, что уровни защитных антител против столбняка и дифтерии снижались с возрастом с момента последней вакцинации, а период полураспада антител оценивался в 11 лет [1,53].
(р<0,05) [51]. В 1993-1995 годах исследование серопревалентности в Италии показало, что наблюдается низкий титр дифтерийных антител; 7.2% в популяции в возрасте 1-10 лет и 33,4% в старше 60 лет [5]. Данные о серопревалентности в Италии также показали, что уровни защитных антител против столбняка (>0,1 МЕ/мл) составляют 87% в возрастной группе 15-24 лет, 43,4% в возрастной группе 45-64 лет, 26,6% в возрастной группе 65-74 лет, 27,9% в возрастной группе 75 лет. -84 года и 17,1% в возрасте ≥85 лет соответственно. В Корее распространенность столбняка составила 56,4% (мужчины 61,0% и женщины 51,8%) в 2012 г. Серораспространенность составила 92,0% в возрастной группе 11-20 лет, 95,7% в возрастной группе 21-30 лет, 72,3% в возрастной группе 31-40 лет. лет, 33.3% в возрасте 41–50 лет, 17,3% в возрасте 51–60 лет и 19,3% в возрастной группе ≥61 года. Титры противостолбнячного иммуноглобулина G снижались с возрастом (p<0,001) [52]. В нескольких исследованиях сообщалось, что уровни защитных антител против столбняка и дифтерии снижались с возрастом с момента последней вакцинации, а период полураспада антител оценивался в 11 лет [1,53].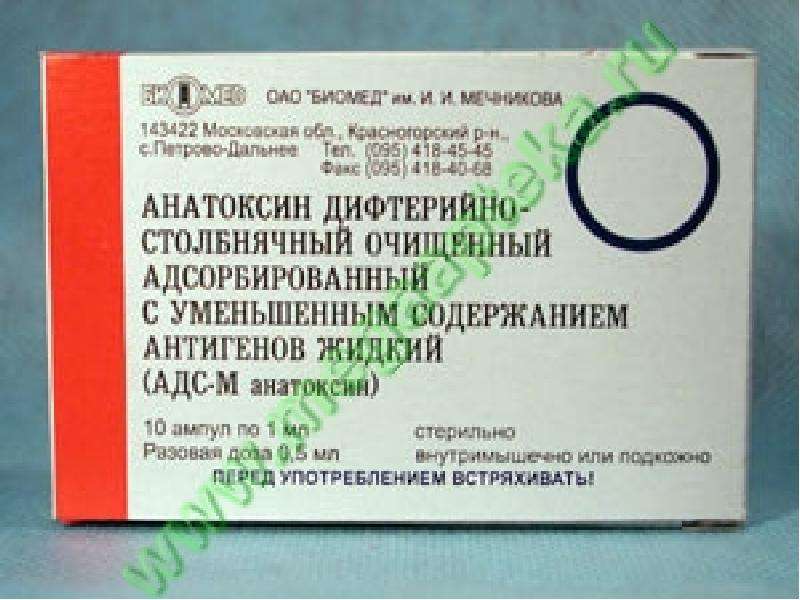 Эти данные объясняют, почему в большинстве пожилых возрастных групп отсутствуют защитные антитела. Уровни антител были значительно выше у мужчин в возрасте ≥ 25 лет из-за военной службы и давления, связанного с работой [5].
Эти данные объясняют, почему в большинстве пожилых возрастных групп отсутствуют защитные антитела. Уровни антител были значительно выше у мужчин в возрасте ≥ 25 лет из-за военной службы и давления, связанного с работой [5].
Вакцина против коклюша
Было проведено несколько исследований эффективности вакцин против столбняка, дифтерии и коклюша. Исследование эффективности вакцины Tdap в возрасте 11–19 лет показало, что общая эффективность вакцины составила 68,5% (95% доверительный интервал от 37,7 до 86,2) во время вспышки коклюша [54]. Однако другое исследование эффективности вакцины Tdap против коклюша показало, что Tdap был умеренно эффективен в течение первого года после вакцинации, а затем эффективность снижалась до менее 9% через 4 года среди подростков, которые получили только бесклеточные коклюшные вакцины [55].Доказана эффективность стратегии защиты новорожденных от коклюша путем иммунизации взрослых. Вакцинация во время беременности и иммунизированный отец снижали риск заболевания коклюшем у детей в возрасте 4 мес и младше на 51% [56]. В Бразилии исследование материнской вакцинации Tdap показало рентабельную практику профилактики коклюша [7]. Однако низкий охват вакцинацией лиц, имевших тесные контакты с младенцами, вероятно, затрудняет реализацию стратегии «коконирования» [57]. Недавнее исследование в Нидерландах показало, что охват вакцинацией связан со смертностью от болезней, которые можно предотвратить с помощью вакцин.До появления вакцины бремя смертности от дифтерии, столбняка и коклюша составляло 1,4%, 0,1% и 3,8% соответственно. После того, как вакцина стала доступной, бремя уменьшилось почти до нуля [58].
В Бразилии исследование материнской вакцинации Tdap показало рентабельную практику профилактики коклюша [7]. Однако низкий охват вакцинацией лиц, имевших тесные контакты с младенцами, вероятно, затрудняет реализацию стратегии «коконирования» [57]. Недавнее исследование в Нидерландах показало, что охват вакцинацией связан со смертностью от болезней, которые можно предотвратить с помощью вакцин.До появления вакцины бремя смертности от дифтерии, столбняка и коклюша составляло 1,4%, 0,1% и 3,8% соответственно. После того, как вакцина стала доступной, бремя уменьшилось почти до нуля [58].
Нежелательные явления после вакцинации
Синдром Гийена-Барре и периферическая невропатия хорошо известны как нежелательные явления после введения противостолбнячной вакцины [4]. Зарегистрированные нежелательные явления, связанные с вакцинами Tdap, включают генерализованную крапивницу, анафилаксию или местные реакции [4].В недавнем исследовании сообщалось о потенциальном риске острого диссеминированного энцефаломиелита после вакцинации Tdap [59]. В нескольких исследованиях сообщалось, что вакцины, содержащие столбняк, с интервалами менее 5 лет могут усиливать местные реакции и системные реакции, такие как лихорадка, хотя повышенный риск тяжелого кожного воспаления, некроза сосудов и повреждения эндотелия (реакции Артюса) не сообщался [60, 61,62]. Ретроспективное исследование с участием 29 155 беременных женщин, получавших вакцины Tdap, не выявило существенных различий в частоте нежелательных явлений или неблагоприятных исходов родов, связанных со сроками, с момента предшествующей противостолбнячной вакцинации менее чем за 2 года до или за 2-5 лет до или более чем за 5 лет до [63]. ].Проспективное исследование по оценке безопасности вакцинации Tdap для младенцев во время беременности не выявило существенных различий по сравнению с исходными данными о популяции младенцев [64]. В Системе отчетности о побочных эффектах вакцины в течение 2011-2015 гг. не было зарегистрировано ни одного неожиданного нежелательного явления среди плановой популяции матерей, вакцинированных Tdap, однако хориоамнионит после вакцинации Tdap был обнаружен в 5 случаях [65,66].
В нескольких исследованиях сообщалось, что вакцины, содержащие столбняк, с интервалами менее 5 лет могут усиливать местные реакции и системные реакции, такие как лихорадка, хотя повышенный риск тяжелого кожного воспаления, некроза сосудов и повреждения эндотелия (реакции Артюса) не сообщался [60, 61,62]. Ретроспективное исследование с участием 29 155 беременных женщин, получавших вакцины Tdap, не выявило существенных различий в частоте нежелательных явлений или неблагоприятных исходов родов, связанных со сроками, с момента предшествующей противостолбнячной вакцинации менее чем за 2 года до или за 2-5 лет до или более чем за 5 лет до [63]. ].Проспективное исследование по оценке безопасности вакцинации Tdap для младенцев во время беременности не выявило существенных различий по сравнению с исходными данными о популяции младенцев [64]. В Системе отчетности о побочных эффектах вакцины в течение 2011-2015 гг. не было зарегистрировано ни одного неожиданного нежелательного явления среди плановой популяции матерей, вакцинированных Tdap, однако хориоамнионит после вакцинации Tdap был обнаружен в 5 случаях [65,66]. Согласно отчетам Центров по контролю и профилактике заболеваний, данные различных программ мониторинга подтверждают тот факт, что материнская вакцинация Tdap безопасна [67].
Согласно отчетам Центров по контролю и профилактике заболеваний, данные различных программ мониторинга подтверждают тот факт, что материнская вакцинация Tdap безопасна [67].
Заключение
В этом обзоре мы обобщили эпидемиологию, охват вакцинацией, серопревалентность и рекомендации по политике вакцинации против столбняка, дифтерии и коклюша, включая недавно обновленные отчеты о воздействии вакцины и нежелательных явлениях. Стратегии для вакцин варьируются от страны к стране. Каждая страна должна постоянно отслеживать заболевания и адаптировать политику вакцинации. К сожалению, вакцинацией взрослых часто пренебрегают. Следует подчеркнуть важность введения вакцины Tdap для защиты молодых взрослых и пожилых людей, а не только детей.
Сноски
О потенциальном конфликте интересов, имеющем отношение к этой статье, не сообщалось.
Ссылки
3. Gautret P, Wilder-Smith A. Вакцинация взрослых путешественников против столбняка, дифтерии, коклюша и полиомиелита. Travel Med Infect Dis. 2010;8:155–160. [PubMed] [Google Scholar]4. Hamborsky J, Kroeger A, Wolfe S. Эпидемиология и профилактика вакциноуправляемых заболеваний. 13-е изд. Вашингтон, округ Колумбия: Центры по контролю и профилактике заболеваний; 2015. [Google Академия]6.Маттос-Гуаральди А.Л., Морейра Л.О., Дамаско П.В., Хирата Джуниор Р. Дифтерия остается угрозой для здоровья в развивающихся странах: обзор. Мем Инст Освальдо Круз. 2003; 98: 987–993. [PubMed] [Google Scholar]7. Сартори А.М., де Соарес П.С., Фернандес Э.Г., Гринингер Л.С., Висконди Д.Ю., Новаес Х.М. Анализ экономической эффективности всеобщей иммунизации матерей вакциной против столбняка, дифтерии и бесклеточного коклюша (Tdap) в Бразилии. вакцина. 2016; 34:1531–1539. [PubMed] [Google Scholar]8. Мартенс К., Каборе Р.Н., Хьюген К., Хенс Н., Ван Дамм П., Леуридан Э.Вакцинация против коклюша во время беременности в Бельгии: результаты проспективного контролируемого когортного исследования. вакцина. 2016; 34:142–150. [PubMed] [Google Scholar] 10.
Travel Med Infect Dis. 2010;8:155–160. [PubMed] [Google Scholar]4. Hamborsky J, Kroeger A, Wolfe S. Эпидемиология и профилактика вакциноуправляемых заболеваний. 13-е изд. Вашингтон, округ Колумбия: Центры по контролю и профилактике заболеваний; 2015. [Google Академия]6.Маттос-Гуаральди А.Л., Морейра Л.О., Дамаско П.В., Хирата Джуниор Р. Дифтерия остается угрозой для здоровья в развивающихся странах: обзор. Мем Инст Освальдо Круз. 2003; 98: 987–993. [PubMed] [Google Scholar]7. Сартори А.М., де Соарес П.С., Фернандес Э.Г., Гринингер Л.С., Висконди Д.Ю., Новаес Х.М. Анализ экономической эффективности всеобщей иммунизации матерей вакциной против столбняка, дифтерии и бесклеточного коклюша (Tdap) в Бразилии. вакцина. 2016; 34:1531–1539. [PubMed] [Google Scholar]8. Мартенс К., Каборе Р.Н., Хьюген К., Хенс Н., Ван Дамм П., Леуридан Э.Вакцинация против коклюша во время беременности в Бельгии: результаты проспективного контролируемого когортного исследования. вакцина. 2016; 34:142–150. [PubMed] [Google Scholar] 10.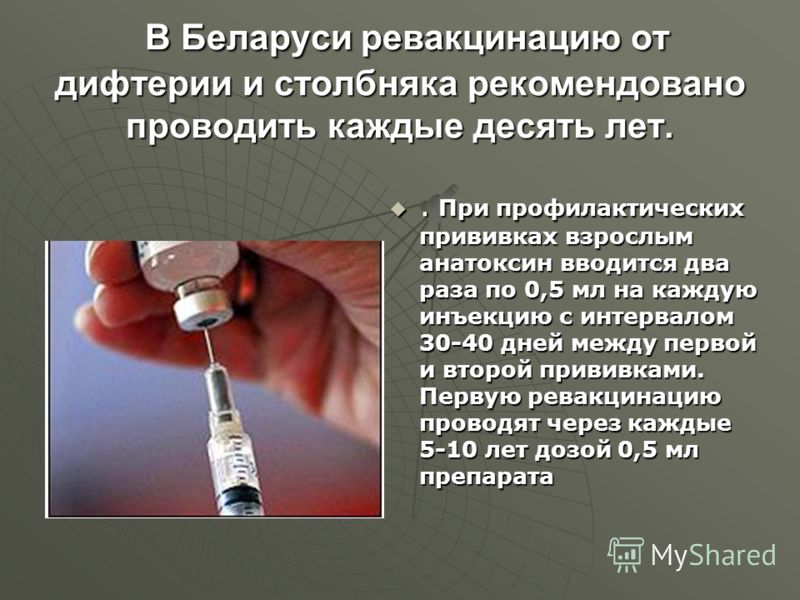 Лу П.Дж., О’Халлоран А., Дин Х., Лян Д.Л., Уильямс В.В. Национальная и государственная вакцинация взрослого населения Td и Tdap. Am J Prev Med. 2016;50:616–626. [Бесплатная статья PMC] [PubMed] [Google Scholar]11. Маккормак ПЛ. Адсорбированная комбинированная вакцина против дифтерии, столбняка и коклюша с пониженным содержанием антигена (Boostrix®): обзор ее свойств и использование в качестве однократной бустерной иммунизации.Наркотики. 2012; 72: 1765–1791. [PubMed] [Google Scholar] 12. Пичичеро М.Э., Кейси Дж.Р. Бесклеточные коклюшные вакцины для подростков. Pediatr Infect Dis J. 2005; 24 (6 Suppl): S117–S126. [PubMed] [Google Scholar] 13. Центры по контролю и профилактике заболеваний (CDC) FDA одобрили расширенные возрастные показания для столбнячного анатоксина, уменьшенного дифтерийного анатоксина и бесклеточной коклюшной вакцины. MMWR Morb Mortal Wkly Rep. 2011; 60: 1279–1280. [PubMed] [Google Scholar] 14. Kretsinger K, Broder KR, Cortese MM, et al. Профилактика столбняка, дифтерии и коклюша среди взрослых: использование столбнячного анатоксина, редуцированного дифтерийного анатоксина и бесклеточной вакцины против коклюша.
Лу П.Дж., О’Халлоран А., Дин Х., Лян Д.Л., Уильямс В.В. Национальная и государственная вакцинация взрослого населения Td и Tdap. Am J Prev Med. 2016;50:616–626. [Бесплатная статья PMC] [PubMed] [Google Scholar]11. Маккормак ПЛ. Адсорбированная комбинированная вакцина против дифтерии, столбняка и коклюша с пониженным содержанием антигена (Boostrix®): обзор ее свойств и использование в качестве однократной бустерной иммунизации.Наркотики. 2012; 72: 1765–1791. [PubMed] [Google Scholar] 12. Пичичеро М.Э., Кейси Дж.Р. Бесклеточные коклюшные вакцины для подростков. Pediatr Infect Dis J. 2005; 24 (6 Suppl): S117–S126. [PubMed] [Google Scholar] 13. Центры по контролю и профилактике заболеваний (CDC) FDA одобрили расширенные возрастные показания для столбнячного анатоксина, уменьшенного дифтерийного анатоксина и бесклеточной коклюшной вакцины. MMWR Morb Mortal Wkly Rep. 2011; 60: 1279–1280. [PubMed] [Google Scholar] 14. Kretsinger K, Broder KR, Cortese MM, et al. Профилактика столбняка, дифтерии и коклюша среди взрослых: использование столбнячного анатоксина, редуцированного дифтерийного анатоксина и бесклеточной вакцины против коклюша. , для использования Tdap среди медицинского персонала.MMWR Recomm Rep. 2006; 55:1–37. [PubMed] [Google Scholar] 15. Таблицы подлежащих регистрации заболеваний и смертности. MMWR Morb Mortal Wkly Rep. 2016;65:ND-38. [PubMed] [Google Scholar] 17. Национальный консультативный комитет по иммунизации. Профилактика коклюша у подростков и взрослых. Can Commun Dis Rep. 2003; 29:1–9. [PubMed] [Google Scholar] 19. Борода ФХ. Иммунизация беременных против коклюша: обзор программ, финансируемых штатами и территориями Австралии. Commun Dis Intell Q Rep. 2015; 39: E329–E336. [PubMed] [Google Scholar] 20.Шривастава РК. Иммунизация взрослых. Дели: Национальный центр контроля заболеваний; 2011. [Google Академия]21. Ву Л.А., Каниц Э., Крамли Дж., Д’Анкона Ф., Стрикас Р.А. Политика иммунизации взрослых в странах с развитой экономикой: рекомендации по вакцинации, финансирование и охват вакцинацией. Int J Общественное здравоохранение. 2013; 58: 865–874. [Бесплатная статья PMC] [PubMed] [Google Scholar]22. Окада К.
, для использования Tdap среди медицинского персонала.MMWR Recomm Rep. 2006; 55:1–37. [PubMed] [Google Scholar] 15. Таблицы подлежащих регистрации заболеваний и смертности. MMWR Morb Mortal Wkly Rep. 2016;65:ND-38. [PubMed] [Google Scholar] 17. Национальный консультативный комитет по иммунизации. Профилактика коклюша у подростков и взрослых. Can Commun Dis Rep. 2003; 29:1–9. [PubMed] [Google Scholar] 19. Борода ФХ. Иммунизация беременных против коклюша: обзор программ, финансируемых штатами и территориями Австралии. Commun Dis Intell Q Rep. 2015; 39: E329–E336. [PubMed] [Google Scholar] 20.Шривастава РК. Иммунизация взрослых. Дели: Национальный центр контроля заболеваний; 2011. [Google Академия]21. Ву Л.А., Каниц Э., Крамли Дж., Д’Анкона Ф., Стрикас Р.А. Политика иммунизации взрослых в странах с развитой экономикой: рекомендации по вакцинации, финансирование и охват вакцинацией. Int J Общественное здравоохранение. 2013; 58: 865–874. [Бесплатная статья PMC] [PubMed] [Google Scholar]22. Окада К. , Уэда К., Морокума К., Кино Й., Токугава К., Нисима С. Сероэпидемиологическое исследование коклюша, дифтерии и столбняка в районе Фукуока на юге Японии: серораспространенность среди лиц в возрасте 0–80 лет и программа вакцинации.Jpn J Infect Dis. 2004; 57: 67–71. [PubMed] [Google Scholar] 24. Li X, Chen M, Zhang T, Li J, Zeng Y, Lu L. Сероэпидемиология дифтерии и коклюша в Пекине, Китай: перекрестное исследование. Hum Вакцина Иммунотер. 2015;11:2434–2439. [Бесплатная статья PMC] [PubMed] [Google Scholar]25. Чой В.С., Чой Дж.Х., Квон К.Т. и др. Пересмотренное руководство по иммунизации взрослых, рекомендованное Корейским обществом инфекционистов, 2014 г. Infect Chemother. 2015;47:68–79. [Бесплатная статья PMC] [PubMed] [Google Scholar]26.Collins S, Amirthalingam G, Beeching NJ, et al. Текущая эпидемиология столбняка в Англии, 2001-2014 гг. Эпидемиол инфекции. 2016;144:3343–3353. [PubMed] [Google Scholar] 27. Зелински А., Рудовска Дж. Столбняк в Польше в 2013 г. Przegl Epidemiol. 2015;69:263–265. 379–380. [PubMed] [Google Scholar] 28. Филия А., Белла А., фон Хунольштейн С. и др. Столбняк в Италии в 2001-2010 гг.: постоянная угроза для пожилых людей. вакцина. 2014; 32: 639–644. [PubMed] [Google Scholar] 29. Куинн Х.Э., Макинтайр П.Б. Столбняк пожилых людей: важное предотвратимое заболевание в Австралии.вакцина. 2007; 25:1304–1309. [PubMed] [Google Scholar] 30. Хардинг Х.Е., Кавич С.О., Уильямс Э.В., Крэндон И.В., Уильямс-Джонсон Дж. Эпидемиология столбняка на Ямайке, 1993–2010 гг. Троп Док. 2014;44:166–168. [PubMed] [Google Scholar] 31. Amare A, Melkamu Y, Mekonnen D. Столбняк у взрослых: клиническая картина, лечение и предикторы смертности в больнице третичного уровня в Эфиопии. J Neurol Sci. 2012; 317: 62–65. [PubMed] [Google Scholar] 32. Anuradha S. Столбняк у взрослых: постоянная проблема: анализ 217 пациентов в течение 3 лет из Дели, Индия, с особым акцентом на предикторы смертности.Med J Малайзия. 2006; 61:7–14. [PubMed] [Google Scholar] 33. Садох АЕ, Оладокун РЭ. Повторное появление дифтерии и коклюша: последствия для Нигерии. вакцина. 2012;30:7221–7228. [PubMed] [Google Scholar] 34. Wanlapakorn N, Yoocharoen P, Tharmaphornpilas P, Theamboonlers A, Poovorawan Y. Вспышка дифтерии в Таиланде, 2012 г.; серопревалентность антител к дифтерии среди взрослых тайцев и ее последствия для программ иммунизации. Общественное здравоохранение J Trop Med из Юго-Восточной Азии. 2014;45:1132–1141. [PubMed] [Google Scholar] 36.Центры по контролю и профилактике заболеваний (CDC) Обновленные рекомендации по использованию столбнячного анатоксина, редуцированного дифтерийного анатоксина и бесклеточной коклюшной вакцины (Tdap) у беременных женщин: Консультативный комитет по практике иммунизации (ACIP), 2012 г. MMWR Morb Mortal Wkly Rep. 2013 ;62:131–135. [Бесплатная статья PMC] [PubMed] [Google Scholar]37. Вилажелиу А., Гонсе А., Лопес М. и др. Комбинированная противостолбнячно-дифтерийно-коклюшная вакцина при беременности: передача материнских коклюшных антител новорожденному.вакцина. 2015;33:1056–1062. [PubMed] [Google Scholar] 38. Weston W, Messier M, Friedland LR, Wu X, Howe B. Сохранение антител через 3 года после ревакцинации взрослых комбинированной бесклеточной вакциной против коклюша, дифтерии и столбняка. вакцина. 2011; 29:8483–8486. [PubMed] [Google Scholar] 39. Томовичи А., Баррето Л., Циклер П. и соавт. Гуморальный иммунитет через 10 лет после бустерной иммунизации противостолбнячной, дифтерийной и 5-компонентной бесклеточной коклюшной вакциной для подростков и взрослых.вакцина. 2012;30:2647–2653. [PubMed] [Google Scholar]40. Хили К.М., Ренч М.А., Бейкер К.Дж. Важность сроков материнской комбинированной иммунизации против столбняка, дифтерии и бесклеточного коклюша (Tdap) и защиты детей раннего возраста. Клин Инфекция Дис. 2013; 56: 539–544. [PubMed] [Google Scholar]41. Инглунд Дж.А. Влияние материнской иммунизации на иммунные реакции младенцев. J Комп Патол. 2007; 137 (Приложение 1): S16–S19. [PubMed] [Google Scholar]42. Гальперин Б.А., Моррис А., Маккиннон-Камерон Д. и соавт. Кинетика гуморального ответа на столбнячно-дифтерийно-коклюшную бесклеточную вакцину у женщин детородного возраста и родильниц.Клин Инфекция Дис. 2011; 53:885–892. [PubMed] [Google Scholar]43. Винтер К., Никелл С., Пауэлл М., Гарриман К. Эффективность пренатальной и послеродовой вакцинации против столбняка, дифтерии и бесклеточного коклюша в профилактике коклюша у младенцев. Клин Инфекция Дис. 2017;64:3–8. [PubMed] [Google Scholar]44. Кастаньини Л.А., Хили К.М., Ренч М.А., Вуттон С.Х., Муньос Ф.М., Бейкер К.Дж. Влияние анатоксинов столбняка и дифтерии матери после родов и бесклеточной иммунизации против коклюша на коклюшную инфекцию младенцев. Клин Инфекция Дис.2012;54:78–84. [PubMed] [Google Scholar]45. Центры по контролю и профилактике заболеваний (CDC) Обновленные рекомендации по использованию вакцины против столбняка, редуцированного дифтерийного анатоксина и бесклеточной вакцины против коклюша (Tdap) у взрослых в возрасте 65 лет и старше: Консультативный комитет по практике иммунизации (ACIP), 2012 г. MMWR Morb Mortal Еженедельный отчет 2012; 61: 468–470. [PubMed] [Google Scholar]46. Йоркгитис Б.К., Тимони Г., Салим А. и др. Вакцинация против коклюша у взрослых пациентов с травмами: мы упускаем возможность? Операция.2015; 158: 602–607. [PubMed] [Google Scholar]47. Харбанда Э.О., Васкес-Бенитес Г., Липкинд Х.С. и соавт. Вакцинация матерей Tdap: охват и неотложные результаты безопасности в канале данных по безопасности вакцин, 2007–2013 гг. вакцина. 2016; 34:968–973. [Бесплатная статья PMC] [PubMed] [Google Scholar]48. Каниц Э.Э., Ву Л.А., Джамби С. и соавт. Различия в политике вакцинации взрослых в Европе: обзор сети VENICE о рекомендациях по вакцинам, финансировании и охвате. вакцина. 2012;30:5222–5228. [PubMed] [Google Scholar]49.Ли С.И., Хан С.Б., Бэ Э.Ю. и др. Распространенность коклюша у корейских подростков и взрослых, использующих иммуноглобулин против коклюшного токсина G. J Korean Med Sci. 2014; 29: 652–656. [Бесплатная статья PMC] [PubMed] [Google Scholar]50. Ванлапакорн Н., Нгаовитхунвонг В., Тонгми Т., Вичайваттана П., Вонгпунсавад С., Поовораван Ю. Серопревалентность антител к коклюшному токсину среди разных возрастных групп в Таиланде после 37 лет всеобщей цельноклеточной вакцинации против коклюша. ПЛОС Один. 2016;11:e0148338. [Бесплатная статья PMC] [PubMed] [Google Scholar]51.Swart EM, van Gageldonk PG, de Melker HE, van der Klis FR, Berbers GA, Mollema L. Долгосрочная защита от дифтерии в Нидерландах после 50 лет вакцинации: результаты сероэпидемиологического исследования. ПЛОС Один. 2016;11:e0148605. [Бесплатная статья PMC] [PubMed] [Google Scholar]52. Sung H, Jang MJ, Bae EY и др. Сероэпидемиология столбняка у взрослых и подростков в Корее в 2012 г. J Infect Chemother. 2014;20:397–400. [PubMed] [Google Scholar]53. Аманна И.Я., Карлсон Н.Е., Слифка М.К. Продолжительность гуморального иммунитета к общим вирусным и вакцинным антигенам.N Engl J Med. 2007; 357: 1903–1915. [PubMed] [Google Scholar]54. Терранелла А., Ри В., Гриффит М. и др. Эффективность столбнячного анатоксина, редуцированного дифтерийного анатоксина и бесклеточной коклюшной вакцины во время вспышки коклюша в штате Мэн. вакцина. 2016;34:2496–2500. [PubMed] [Google Scholar]55. Кляйн Н.П., Бартлетт Дж., Пожарный Б., Бакстер Р. Эффективность Уанинга Tdap у подростков. Педиатрия. 2016;137:e20153326. [PubMed] [Google Scholar]56. Куинн Х.Э., Снеллинг Т.Л., Хабиг А., Чиу С., Спокс П.Дж., Макинтайр П.Б.Родительские бустеры Tdap и младенческий коклюш: исследование случай-контроль. Педиатрия. 2014; 134:713–720. [PubMed] [Google Scholar]57. Блейн А.Е., Льюис М., Банерджи Э. и др. Оценка стратегии коконирования для профилактики детского коклюша: США, 2011 г. Clin Infect Dis. 2016; 63 (Приложение 4): S221–S226. [Бесплатная статья PMC] [PubMed] [Google Scholar]58. Ван Вийе М., Макдональд С.А., де Мелкер Х.Е., Постма М.Дж., Валлинга Дж. Влияние программ вакцинации на бремя смертности среди детей и молодых людей в Нидерландах в 20 веке: исторический анализ.Ланцет Infect Dis. 2016; 16: 592–598. [PubMed] [Google Scholar]59. Бакстер Р., Льюис Э., Годдард К. и др. Острые демиелинизирующие явления после вакцинации: анализ, ориентированный на случай. Клин Инфекция Дис. 2016;63:1456–1462. [Бесплатная статья PMC] [PubMed] [Google Scholar]60. Гальперин С.А., Свит Л., Баксендейл Д. и соавт. Через какое время после предыдущей прививки от столбняка-дифтерии можно вводить вакцину против столбняка-дифтерии-бесклеточного коклюша для взрослых? Pediatr Infect Dis J. 2006; 25:195–200. [PubMed] [Google Scholar]61.Джексон Л.А., Ю О, Белонгия Э.А. и соавт. Частота нежелательных явлений с медицинским обслуживанием после введения вакцины против столбняка и дифтерийного анатоксина у подростков и молодых людей: исследование Datalink по безопасности вакцин. BMC Infect Dis. 2009; 9:165. [Бесплатная статья PMC] [PubMed] [Google Scholar]62. Talbot EA, Brown KH, Kirkland KB, Baughman AL, Halperin SA, Broder KR. Безопасность иммунизации столбнячно-дифтерийно-бесклеточной коклюшной вакциной (Tdap) менее чем через 2 года после предыдущей вакцинации против столбняка: опыт кампании массовой вакцинации медицинского персонала во время вспышки респираторного заболевания.вакцина. 2010; 28:8001–8007. [PubMed] [Google Scholar]63. Сукумаран Л., Маккарти Н.Л., Харбанда Э.О. и др. Ассоциация вакцинации Tdap с острыми событиями и неблагоприятными исходами родов среди беременных женщин с предшествующей вакцинацией против столбняка. ДЖАМА. 2015; 314:1581–1587. [Бесплатная статья PMC] [PubMed] [Google Scholar]64. Уоллс Т., Грэм П., Петусис-Харрис Х., Хилл Л., Остин Н. Исходы для младенцев после воздействия вакцины Tdap во время беременности: обсервационное исследование. Открытый БМЖ. 2016;6:e009536. [Бесплатная статья PMC] [PubMed] [Google Scholar]65.Моро П.Л., Краган Дж., Теппер Н. и др. Усиленный эпиднадзор за вакцинами против столбняка, дифтерийного анатоксина и бесклеточной коклюшной вакцины (Tdap) при беременности в Системе отчетности о побочных эффектах вакцин (VAERS), 2011–2015 гг. вакцина. 2016; 34: 2349–2353. [Бесплатная статья PMC] [PubMed] [Google Scholar]66. Датвани Х., Моро П.Л., Харрингтон Т., Бродер К.Р. Хориоамнионит после вакцинации в системе отчетности о побочных эффектах вакцин. вакцина. 2015;33:3110–3113. [Бесплатная статья PMC] [PubMed] [Google Scholar]67.Моро П.Л., Макнейл М.М., Сукумаран Л., Бродер К.Р. Реакция Центров по контролю и профилактике заболеваний общественного здравоохранения на мониторинг безопасности Tdap у беременных женщин в Соединенных Штатах. Hum Вакцина Иммунотер. 2015; 11: 2872–2879. [Бесплатная статья PMC] [PubMed] [Google Scholar]
, Уэда К., Морокума К., Кино Й., Токугава К., Нисима С. Сероэпидемиологическое исследование коклюша, дифтерии и столбняка в районе Фукуока на юге Японии: серораспространенность среди лиц в возрасте 0–80 лет и программа вакцинации.Jpn J Infect Dis. 2004; 57: 67–71. [PubMed] [Google Scholar] 24. Li X, Chen M, Zhang T, Li J, Zeng Y, Lu L. Сероэпидемиология дифтерии и коклюша в Пекине, Китай: перекрестное исследование. Hum Вакцина Иммунотер. 2015;11:2434–2439. [Бесплатная статья PMC] [PubMed] [Google Scholar]25. Чой В.С., Чой Дж.Х., Квон К.Т. и др. Пересмотренное руководство по иммунизации взрослых, рекомендованное Корейским обществом инфекционистов, 2014 г. Infect Chemother. 2015;47:68–79. [Бесплатная статья PMC] [PubMed] [Google Scholar]26.Collins S, Amirthalingam G, Beeching NJ, et al. Текущая эпидемиология столбняка в Англии, 2001-2014 гг. Эпидемиол инфекции. 2016;144:3343–3353. [PubMed] [Google Scholar] 27. Зелински А., Рудовска Дж. Столбняк в Польше в 2013 г. Przegl Epidemiol. 2015;69:263–265. 379–380. [PubMed] [Google Scholar] 28. Филия А., Белла А., фон Хунольштейн С. и др. Столбняк в Италии в 2001-2010 гг.: постоянная угроза для пожилых людей. вакцина. 2014; 32: 639–644. [PubMed] [Google Scholar] 29. Куинн Х.Э., Макинтайр П.Б. Столбняк пожилых людей: важное предотвратимое заболевание в Австралии.вакцина. 2007; 25:1304–1309. [PubMed] [Google Scholar] 30. Хардинг Х.Е., Кавич С.О., Уильямс Э.В., Крэндон И.В., Уильямс-Джонсон Дж. Эпидемиология столбняка на Ямайке, 1993–2010 гг. Троп Док. 2014;44:166–168. [PubMed] [Google Scholar] 31. Amare A, Melkamu Y, Mekonnen D. Столбняк у взрослых: клиническая картина, лечение и предикторы смертности в больнице третичного уровня в Эфиопии. J Neurol Sci. 2012; 317: 62–65. [PubMed] [Google Scholar] 32. Anuradha S. Столбняк у взрослых: постоянная проблема: анализ 217 пациентов в течение 3 лет из Дели, Индия, с особым акцентом на предикторы смертности.Med J Малайзия. 2006; 61:7–14. [PubMed] [Google Scholar] 33. Садох АЕ, Оладокун РЭ. Повторное появление дифтерии и коклюша: последствия для Нигерии. вакцина. 2012;30:7221–7228. [PubMed] [Google Scholar] 34. Wanlapakorn N, Yoocharoen P, Tharmaphornpilas P, Theamboonlers A, Poovorawan Y. Вспышка дифтерии в Таиланде, 2012 г.; серопревалентность антител к дифтерии среди взрослых тайцев и ее последствия для программ иммунизации. Общественное здравоохранение J Trop Med из Юго-Восточной Азии. 2014;45:1132–1141. [PubMed] [Google Scholar] 36.Центры по контролю и профилактике заболеваний (CDC) Обновленные рекомендации по использованию столбнячного анатоксина, редуцированного дифтерийного анатоксина и бесклеточной коклюшной вакцины (Tdap) у беременных женщин: Консультативный комитет по практике иммунизации (ACIP), 2012 г. MMWR Morb Mortal Wkly Rep. 2013 ;62:131–135. [Бесплатная статья PMC] [PubMed] [Google Scholar]37. Вилажелиу А., Гонсе А., Лопес М. и др. Комбинированная противостолбнячно-дифтерийно-коклюшная вакцина при беременности: передача материнских коклюшных антител новорожденному.вакцина. 2015;33:1056–1062. [PubMed] [Google Scholar] 38. Weston W, Messier M, Friedland LR, Wu X, Howe B. Сохранение антител через 3 года после ревакцинации взрослых комбинированной бесклеточной вакциной против коклюша, дифтерии и столбняка. вакцина. 2011; 29:8483–8486. [PubMed] [Google Scholar] 39. Томовичи А., Баррето Л., Циклер П. и соавт. Гуморальный иммунитет через 10 лет после бустерной иммунизации противостолбнячной, дифтерийной и 5-компонентной бесклеточной коклюшной вакциной для подростков и взрослых.вакцина. 2012;30:2647–2653. [PubMed] [Google Scholar]40. Хили К.М., Ренч М.А., Бейкер К.Дж. Важность сроков материнской комбинированной иммунизации против столбняка, дифтерии и бесклеточного коклюша (Tdap) и защиты детей раннего возраста. Клин Инфекция Дис. 2013; 56: 539–544. [PubMed] [Google Scholar]41. Инглунд Дж.А. Влияние материнской иммунизации на иммунные реакции младенцев. J Комп Патол. 2007; 137 (Приложение 1): S16–S19. [PubMed] [Google Scholar]42. Гальперин Б.А., Моррис А., Маккиннон-Камерон Д. и соавт. Кинетика гуморального ответа на столбнячно-дифтерийно-коклюшную бесклеточную вакцину у женщин детородного возраста и родильниц.Клин Инфекция Дис. 2011; 53:885–892. [PubMed] [Google Scholar]43. Винтер К., Никелл С., Пауэлл М., Гарриман К. Эффективность пренатальной и послеродовой вакцинации против столбняка, дифтерии и бесклеточного коклюша в профилактике коклюша у младенцев. Клин Инфекция Дис. 2017;64:3–8. [PubMed] [Google Scholar]44. Кастаньини Л.А., Хили К.М., Ренч М.А., Вуттон С.Х., Муньос Ф.М., Бейкер К.Дж. Влияние анатоксинов столбняка и дифтерии матери после родов и бесклеточной иммунизации против коклюша на коклюшную инфекцию младенцев. Клин Инфекция Дис.2012;54:78–84. [PubMed] [Google Scholar]45. Центры по контролю и профилактике заболеваний (CDC) Обновленные рекомендации по использованию вакцины против столбняка, редуцированного дифтерийного анатоксина и бесклеточной вакцины против коклюша (Tdap) у взрослых в возрасте 65 лет и старше: Консультативный комитет по практике иммунизации (ACIP), 2012 г. MMWR Morb Mortal Еженедельный отчет 2012; 61: 468–470. [PubMed] [Google Scholar]46. Йоркгитис Б.К., Тимони Г., Салим А. и др. Вакцинация против коклюша у взрослых пациентов с травмами: мы упускаем возможность? Операция.2015; 158: 602–607. [PubMed] [Google Scholar]47. Харбанда Э.О., Васкес-Бенитес Г., Липкинд Х.С. и соавт. Вакцинация матерей Tdap: охват и неотложные результаты безопасности в канале данных по безопасности вакцин, 2007–2013 гг. вакцина. 2016; 34:968–973. [Бесплатная статья PMC] [PubMed] [Google Scholar]48. Каниц Э.Э., Ву Л.А., Джамби С. и соавт. Различия в политике вакцинации взрослых в Европе: обзор сети VENICE о рекомендациях по вакцинам, финансировании и охвате. вакцина. 2012;30:5222–5228. [PubMed] [Google Scholar]49.Ли С.И., Хан С.Б., Бэ Э.Ю. и др. Распространенность коклюша у корейских подростков и взрослых, использующих иммуноглобулин против коклюшного токсина G. J Korean Med Sci. 2014; 29: 652–656. [Бесплатная статья PMC] [PubMed] [Google Scholar]50. Ванлапакорн Н., Нгаовитхунвонг В., Тонгми Т., Вичайваттана П., Вонгпунсавад С., Поовораван Ю. Серопревалентность антител к коклюшному токсину среди разных возрастных групп в Таиланде после 37 лет всеобщей цельноклеточной вакцинации против коклюша. ПЛОС Один. 2016;11:e0148338. [Бесплатная статья PMC] [PubMed] [Google Scholar]51.Swart EM, van Gageldonk PG, de Melker HE, van der Klis FR, Berbers GA, Mollema L. Долгосрочная защита от дифтерии в Нидерландах после 50 лет вакцинации: результаты сероэпидемиологического исследования. ПЛОС Один. 2016;11:e0148605. [Бесплатная статья PMC] [PubMed] [Google Scholar]52. Sung H, Jang MJ, Bae EY и др. Сероэпидемиология столбняка у взрослых и подростков в Корее в 2012 г. J Infect Chemother. 2014;20:397–400. [PubMed] [Google Scholar]53. Аманна И.Я., Карлсон Н.Е., Слифка М.К. Продолжительность гуморального иммунитета к общим вирусным и вакцинным антигенам.N Engl J Med. 2007; 357: 1903–1915. [PubMed] [Google Scholar]54. Терранелла А., Ри В., Гриффит М. и др. Эффективность столбнячного анатоксина, редуцированного дифтерийного анатоксина и бесклеточной коклюшной вакцины во время вспышки коклюша в штате Мэн. вакцина. 2016;34:2496–2500. [PubMed] [Google Scholar]55. Кляйн Н.П., Бартлетт Дж., Пожарный Б., Бакстер Р. Эффективность Уанинга Tdap у подростков. Педиатрия. 2016;137:e20153326. [PubMed] [Google Scholar]56. Куинн Х.Э., Снеллинг Т.Л., Хабиг А., Чиу С., Спокс П.Дж., Макинтайр П.Б.Родительские бустеры Tdap и младенческий коклюш: исследование случай-контроль. Педиатрия. 2014; 134:713–720. [PubMed] [Google Scholar]57. Блейн А.Е., Льюис М., Банерджи Э. и др. Оценка стратегии коконирования для профилактики детского коклюша: США, 2011 г. Clin Infect Dis. 2016; 63 (Приложение 4): S221–S226. [Бесплатная статья PMC] [PubMed] [Google Scholar]58. Ван Вийе М., Макдональд С.А., де Мелкер Х.Е., Постма М.Дж., Валлинга Дж. Влияние программ вакцинации на бремя смертности среди детей и молодых людей в Нидерландах в 20 веке: исторический анализ.Ланцет Infect Dis. 2016; 16: 592–598. [PubMed] [Google Scholar]59. Бакстер Р., Льюис Э., Годдард К. и др. Острые демиелинизирующие явления после вакцинации: анализ, ориентированный на случай. Клин Инфекция Дис. 2016;63:1456–1462. [Бесплатная статья PMC] [PubMed] [Google Scholar]60. Гальперин С.А., Свит Л., Баксендейл Д. и соавт. Через какое время после предыдущей прививки от столбняка-дифтерии можно вводить вакцину против столбняка-дифтерии-бесклеточного коклюша для взрослых? Pediatr Infect Dis J. 2006; 25:195–200. [PubMed] [Google Scholar]61.Джексон Л.А., Ю О, Белонгия Э.А. и соавт. Частота нежелательных явлений с медицинским обслуживанием после введения вакцины против столбняка и дифтерийного анатоксина у подростков и молодых людей: исследование Datalink по безопасности вакцин. BMC Infect Dis. 2009; 9:165. [Бесплатная статья PMC] [PubMed] [Google Scholar]62. Talbot EA, Brown KH, Kirkland KB, Baughman AL, Halperin SA, Broder KR. Безопасность иммунизации столбнячно-дифтерийно-бесклеточной коклюшной вакциной (Tdap) менее чем через 2 года после предыдущей вакцинации против столбняка: опыт кампании массовой вакцинации медицинского персонала во время вспышки респираторного заболевания.вакцина. 2010; 28:8001–8007. [PubMed] [Google Scholar]63. Сукумаран Л., Маккарти Н.Л., Харбанда Э.О. и др. Ассоциация вакцинации Tdap с острыми событиями и неблагоприятными исходами родов среди беременных женщин с предшествующей вакцинацией против столбняка. ДЖАМА. 2015; 314:1581–1587. [Бесплатная статья PMC] [PubMed] [Google Scholar]64. Уоллс Т., Грэм П., Петусис-Харрис Х., Хилл Л., Остин Н. Исходы для младенцев после воздействия вакцины Tdap во время беременности: обсервационное исследование. Открытый БМЖ. 2016;6:e009536. [Бесплатная статья PMC] [PubMed] [Google Scholar]65.Моро П.Л., Краган Дж., Теппер Н. и др. Усиленный эпиднадзор за вакцинами против столбняка, дифтерийного анатоксина и бесклеточной коклюшной вакцины (Tdap) при беременности в Системе отчетности о побочных эффектах вакцин (VAERS), 2011–2015 гг. вакцина. 2016; 34: 2349–2353. [Бесплатная статья PMC] [PubMed] [Google Scholar]66. Датвани Х., Моро П.Л., Харрингтон Т., Бродер К.Р. Хориоамнионит после вакцинации в системе отчетности о побочных эффектах вакцин. вакцина. 2015;33:3110–3113. [Бесплатная статья PMC] [PubMed] [Google Scholar]67.Моро П.Л., Макнейл М.М., Сукумаран Л., Бродер К.Р. Реакция Центров по контролю и профилактике заболеваний общественного здравоохранения на мониторинг безопасности Tdap у беременных женщин в Соединенных Штатах. Hum Вакцина Иммунотер. 2015; 11: 2872–2879. [Бесплатная статья PMC] [PubMed] [Google Scholar]Вакцинация взрослых — программы иммунизации
Во взрослом возрасте важно обеспечить постоянную защиту от болезней, которые можно предотвратить с помощью вакцин. Следующая информация содержит советы по конкретным заболеваниям, от которых важно защититься во взрослом возрасте.
Черепица
Опоясывающий лишай — это болезненная сыпь в виде волдырей, вызванная реактивацией вируса ветряной оспы — того же вируса, который вызывает ветряную оспу.
Однократная доза вакцины против опоясывающего лишая рекомендуется и финансируется для взрослых в возрасте 70 лет. Взрослые в возрасте 71–79 лет также имеют право на участие в программе наверстывания до 31 октября 2023 года.
Подробная информация доступна по вакцинации против лишая.
Корь, эпидемический паротит, краснуха (MMR)
Вспышки кори возникают в некоторых общинах, главным образом, в результате того, что невакцинированные путешественники и посетители завозят болезнь из-за границы.Поэтому важно убедиться, что вы достаточно защищены, и следует учитывать следующее:
- большинство людей, родившихся до 1966 года, подверглись воздействию дикого вируса кори, и поэтому им не требуется вакцинация
- человек, родившихся после 1966 года, нуждаются в двух дозах вакцины MMR (с интервалом не менее одного месяца).
Подробная информация доступна по кори, эпидемическому паротиту и краснухе.
Коклюш (Коклюш)
Важно, чтобы взрослые были вакцинированы против коклюша, чтобы обеспечить адекватную защиту от этого заболевания.Несмотря на наличие программ иммунизации против коклюша, эпидемии могут возникать каждые три-четыре года, но в привитом населении вспышки меньше.
Вакцинация против коклюша у взрослых также обеспечивает защиту младенцев, которые слишком малы для иммунизации в первые несколько недель жизни. Заболеть может любой, но у маленьких детей заболевание более тяжелое (и может привести к летальному исходу).
Наличие в анамнезе этого заболевания не означает наличие пожизненного иммунитета, поэтому вакцинация по-прежнему необходима.Всем лицам, получившим курс прививки от дифтерии, столбняка и коклюша в младенчестве (обычно вводится в возрасте 6-8 недель, 4 месяцев и 6 месяцев), требуется бустерная доза в 18 месяцев, 4 года, 12 лет (в Программа школьной вакцинации Нового Южного Уэльса) и 50 лет. Всем взрослым старше 65 лет требуется бустерная доза, если с момента последней дозы прошло 10 лет. Если вы не уверены, пожалуйста, обсудите необходимость вакцинации со своим врачом.
Вакцинация против коклюша во время беременности
Бесплатная вакцина от коклюша доступна для беременных женщин.Вакцину обычно вводят беременным женщинам на 28-й неделе (можно вводить в любое время между 20-32 неделями) каждой беременности и следует вводить как можно раньше (с 20-й недели) женщинам, у которых выявлен высокий риск ранняя доставка. Его можно получить в дородовых женских консультациях, у врачей общей практики (ВОП) и в Службе медицинской помощи аборигенам (AMS).
Международные исследования показали, что вакцинация против коклюша во время беременности безопасна и эффективна как для матери, так и для ребенка.Вакцинацию лучше всего проводить в возрасте 20-32 недель, чтобы дать время для выработки антител и передачи их ребенку, чтобы обеспечить защиту до тех пор, пока он не сможет делать собственные прививки с 6-недельного возраста.
Члены семьи и опекуны, которые будут иметь тесный контакт с младенцами в первые недели их жизни, должны получить вакцину против коклюша либо у фармацевта, прошедшего соответствующую подготовку, либо по рецепту врача общей практики, по крайней мере, за две недели до контакта с ребенком, если они не получили дозу за последние 10 лет, и все дети должны быть в курсе прививок.
Дополнительную информацию см. в разделе Защита новорожденного от коклюша.
Пневмококковая инфекция
Однократная доза пневмококковой вакцины рекомендуется для взрослых в возрасте ≥70 лет. Взрослые, которые не получили дозу в возрасте 65 лет, должны как можно скорее получить однократную наверстывающую дозу. Взрослые, у которых есть заболевания (например, болезни сердца, печени и врожденные заболевания), подвержены риску заражения этим заболеванием, и им следует как можно скорее обсудить это со своим врачом, поскольку им могут потребоваться дополнительные прививки для обеспечения надлежащей защиты.
Для получения дополнительной информации см. Пневмококковая инфекция.
Грипп
Ежегодная вакцинация против сезонного гриппа рекомендуется всем лицам в возрасте 6 месяцев и старше, которые хотят снизить вероятность заболевания гриппом. Доступны информационные бюллетени о гриппе и вакцинации против гриппа, а также часто задаваемые вопросы (FAQ) о вакцинах против гриппа. Советы и рекомендации правительства Австралии в отношении Национальной программы вакцинации против гриппа доступны на веб-сайте правительства Австралии по иммунизации, как и ссылки на ресурсы правительства Австралии (включая информационные бюллетени, плакаты и брошюры).NSW Health и Королевский австралийский колледж врачей общей практики (RACGP) подготовили вебинар по гриппу.
Ку-лихорадка
Ку-лихорадка вызывается бактерией Coxiella burnetii , которая может передаваться человеку от крупного рогатого скота, овец и коз. Работники мясной и животноводческой промышленности наиболее подвержены риску заражения Ку-лихорадкой.
Дополнительная информация о Q Fever доступна на веб-сайте Q Fever Facts, включая специальный раздел для медицинских работников со ссылками на образовательные ресурсы.Свяжитесь с Seqirus Pty Ltd по телефону 1800 008 275, чтобы получить данные для входа в систему, чтобы получить доступ к этим ресурсам, если вы являетесь медицинским работником.
В Австралийском регистре лихорадки Ку содержится информация об иммунном статусе отдельных лиц в отношении лихорадки Ку, доступная для зарегистрированных организаций (в первую очередь переработчиков мяса и практикующих врачей). В реестре содержится информация о поставщиках услуг вакцинации против лихорадки Ку в ряде штатов Австралии.
Чтобы найти контактную информацию поставщиков вакцины против лихорадки Q в Новом Южном Уэльсе, обратитесь в местное отделение общественного здравоохранения по телефону 1300 066 055 или в службу поддержки клиентов производителя/дистрибьютора Seqirus Pty Ltd по телефону 1800 008 275.
Вакцинация взрослых от дифтерии | Ренгганис
Vitek CR, Wharton M. Дифтерия в бывшем Советском Союзе: повторное появление пандемического заболевания. Эмердж Инфекция Дис. 1998;4(4):53950.
Бюро связи и государственной службы, Министерство здравоохранения, Республика Индонезия. Pemerintah Optimis KLB Difteri Bisa Teratasi. Загружено с: http://www.depkes.go.id/article/view/18011500004/pemerintah-optimis-klb-difteri-bisa-teratasi.html. Последний доступ: 30 апреля 2018 г.
Бюро связи и государственной службы, Министерство здравоохранения, Республика Индонезия. Ингат, ORI Difteri Ada 3 Putaran. Загружено с: http://www.depkes.go.id/article/view/18010800001/ingat-ori-difteri-ada-3-putaran.html. Последний доступ: 30 апреля 2018 г.
Тивари ТСП, Голаз А, Ю ДТ и др. Расследование 2 случаев дифтерийноподобного заболевания, вызванного токсигенными Corynebacteriumulfans. Клин Инфекция Дис. 2008;46:395401.
Всемирная организация здравоохранения.Вакцина против дифтерии. Wkly Epidemiol Rec. 2006:81:2432.
Ipsen J. Циркулирующий антитоксин в начале дифтерии у 425 пациентов. Дж Иммунол. 1946;54:32547.
McQuillan GM, Kruszon-Moran D, Deforest A, Chu SY, Wharton M. Серологический иммунитет к дифтерии и столбняку в Соединенных Штатах. Энн Интерн Мед. 2002; 136:6606.
Лян Д.Л., Тивари Т., Моро П. и др. Профилактика коклюша, столбняка и дифтерии с помощью вакцин в США: рекомендации Консультативного комитета по практике иммунизации (ACIP).MMWR Recomm Rep. 2018;67(2):144.
Джадхав С., Гаутам М., Гайрола С. Роль производителей вакцин в развивающихся странах в глобальном здравоохранении путем предоставления качественных вакцин по доступным ценам. Клин Микробиол Инфект. 2014;20 (Прил.5): 3744.
Центров по контролю заболеваний (CDC). Общие рекомендации по иммунизации Консультативного комитета по практике иммунизации (ACIP). MMWR Recomm Rep. 2011; 60 (№ RR-2): 164.
Halperin SA, Scheifele D, De Serres G, et al.Иммунный ответ у взрослых на ревакцинацию столбнячным анатоксином, редуцированным дифтерийным анатоксином и бесклеточной коклюшной вакциной через 10 лет после введения предыдущей дозы. вакцина. 2012;30(5):97482.
Тьерри-Карстенсен Б., Джордан К., Ульвинг Х.Х. и др. Рандомизированное двойное слепое клиническое исследование не меньшей эффективности по безопасности и иммуногенности вакцины против столбняка, дифтерии и монокомпонентной бесклеточной коклюшной (TdaP) вакцины по сравнению с вакциной против столбняка и дифтерии (Td) при введении в качестве ревакцинации здоровым взрослым.вакцина. 2012;30(37):546471.
Мерфи Т.В., Слэйд Б.А., Бродер К.Р. и др. Рекомендации Консультативного комитета по практике иммунизации (ACIP) по профилактике коклюша, столбняка и дифтерии среди беременных и родильниц, а также их младенцев. MMWR Recomm Rep. 2008;57(RR-4):151.
Ходр З.Г., Буковински А.Т., Гмбс Г.Р., Конлин А.М.С. Вакцинация против столбняка, дифтерии и бесклеточного коклюша во время беременности и снижение риска острых респираторных инфекций у младенцев.вакцина. 2017;35(42):560310.
Mertens PL, Stals FS, Schellekens JF, Houben AW, Huisman J. Эпидемия коклюша среди пожилых людей в религиозном учреждении в Нидерландах. Eur J Clin Microbiol Infect Dis. 1999;18:2427.
Моро П.Л., Юэ Х., Льюис П., Хабер П., Бродер К. Нежелательные явления после введения столбнячного анатоксина, редуцированного дифтерийного анатоксина и бесклеточной вакцины против коклюша (Tdap) у взрослых в возрасте 65 лет и старше, зарегистрированные в Системе отчетности о побочных явлениях прививок ( ВАРС), 2005-2010 гг.вакцина. 2011;29:94048.
Tseng HF, Sy LS, Qian L, et al. Группа передачи данных по безопасности вакцин (VSD). Безопасность вакцины против столбняка, дифтерии и бесклеточного коклюша при использовании не по прямому назначению у пожилых людей. Клин Инфекция Дис. 2013;56:31521.
Weston WM, Friedland LR, Wu X, Howe B. Вакцинация взрослых в возрасте 65 лет и старше столбнячным анатоксином, редуцированным дифтерийным анатоксином и бесклеточной коклюшной вакциной (Boostrix()): результаты двух рандомизированных испытаний. вакцина. 2012;30(9):17218.
DTaP (дифтерия, столбняк, коклюш) Вакцина: что нужно знать
Зачем делать прививку?
Вакцина DTaP может предотвратить дифтерия , столбняк и коклюш .
Дифтерия и коклюш передаются от человека к человеку. Столбняк попадает в организм через порезы или раны.
ДИФТЕРИЯ (D) может привести к затрудненному дыханию, сердечной недостаточности, параличу или смерти.
СТОЛБНЯК (T) вызывает болезненное ригидность мышц. Столбняк может привести к серьезным проблемам со здоровьем, включая неспособность открыть рот, проблемы с глотанием и дыханием или смерть.
PERTUSSIS (aP) , также известный как «коклюш», может вызывать неконтролируемый, сильный кашель, который затрудняет дыхание, прием пищи или питье. Коклюш может быть чрезвычайно серьезным заболеванием у младенцев и детей младшего возраста, вызывая пневмонию, повреждение или смерть.У подростков и взрослых это может привести к потере веса, потере контроля над мочевым пузырем, потере сознания и переломам ребер из-за сильного кашля.
Вакцина DTaP
DTaP предназначена только для детей младше 7 лет. Для детей старшего возраста, подростков и взрослых доступны различные вакцины против столбняка, дифтерии и коклюша (Tdap и Td).
Рекомендуется, чтобы дети получали 5 доз DTAP, обычно в следующих возрастах:
2 месяца
4 месяца
6 месяцев
15-18 месяцев
4 –6 лет
DTaP можно вводить как отдельную вакцину или как часть комбинированной вакцины (тип вакцины, в которой более одной вакцины объединены в одну инъекцию).
DTaP можно вводить одновременно с другими вакцинами.
Поговорите со своим поставщиком медицинских услуг
Сообщите своему поставщику вакцин, если человек, получающий вакцину: аллергическая реакция после предыдущей дозы любой вакцины, защищающей от столбняка, дифтерии или коклюша или тяжелые, опасные для жизни аллергии .
Был кома, снижение уровня сознания или длительное приступы в течение 7 дней после предыдущей дозы любой противококлюшной вакцины (АКДС или АКДС) .
Есть судороги или другие проблемы с нервной системой .
Когда-либо имел Синдром Гийена-Барре (также называемый СГБ).
Был сильная боль или опухоль после предыдущей дозы любой вакцины, защищающей от столбняка или дифтерии .
В некоторых случаях лечащий врач вашего ребенка может принять решение отложить вакцинацию DTaP до следующего визита.
Дети с легкими заболеваниями, такими как простуда, могут быть вакцинированы.Детям со средним или тяжелым заболеванием обычно следует подождать, пока они не выздоровеют, прежде чем получать DTaP.
Лечащий врач вашего ребенка может предоставить вам дополнительную информацию.
Риск реакции на вакцину
Болезненность или отек в месте укола, лихорадка, нервозность, чувство усталости, потеря аппетита и рвота иногда возникают после вакцинации DTaP.
Более серьезные реакции, такие как судороги, непрекращающийся плач в течение 3 часов и более или высокая температура (более 105°F) после вакцинации DTaP случаются гораздо реже.В редких случаях за вакциной следует отек всей руки или ноги, особенно у детей старшего возраста, когда они получают четвертую или пятую дозу.
В очень редких случаях после вакцинации DTaP могут возникать длительные судороги, кома, помутнение сознания или необратимое повреждение головного мозга.
Как и в случае с любым лекарством, вероятность того, что вакцина вызовет тяжелую аллергическую реакцию, другие серьезные травмы или смерть, очень мала.
Что делать, если возникла серьезная проблема?
Аллергическая реакция может возникнуть после того, как вакцинированный человек покинет клинику.Если вы видите признаки тяжелой аллергической реакции (крапивница, отек лица и горла, затрудненное дыхание, учащенное сердцебиение, головокружение или слабость), позвоните 9-1-1 и доставьте человека в ближайшую больницу.
Если вас беспокоят другие симптомы, позвоните своему врачу.
О побочных реакциях следует сообщать в Систему отчетности о побочных эффектах вакцин (VAERS). Обычно этот отчет подает ваш лечащий врач, или вы можете сделать это самостоятельно. Посетить Веб-сайт VAERSвнешняя иконка или звонок 1-800-822-7967 . VAERS предназначен только для сообщения о реакциях, и персонал VAERS не дает медицинских рекомендаций.
Национальная программа компенсации ущерба от вакцинации
Национальная программа компенсации ущерба от вакцинации (VICP) — это федеральная программа, созданная для компенсации людям, которые могли пострадать от определенных вакцин. Посетить Веб-сайт VICPвнешний значок или вызов 1-800-338-2382 , чтобы узнать о программе и подать заявку. Срок подачи иска о возмещении ущерба ограничен.
Как я могу узнать больше?
Информация, содержащаяся на этом веб-сайте, не должна использоваться в качестве замены медицинской помощи и рекомендаций вашего педиатра. Могут быть варианты лечения, которые ваш педиатр может порекомендовать в зависимости от индивидуальных фактов и обстоятельств.
Вакцина Tdap (против столбняка, дифтерии и коклюша) – что вам нужно знать Информация | Гора Синай
Зачем делать прививку?
Вакцина Tdap может предотвратить столбняк , дифтерию и коклюш .
Дифтерия и коклюш передаются от человека к человеку. Столбняк попадает в организм через порезы или раны.
- СТОЛБНЯК (T) вызывает болезненное напряжение мышц. Столбняк может привести к серьезным проблемам со здоровьем, включая неспособность открыть рот, проблемы с глотанием и дыханием или смерть.
- ДИФТЕРИЯ (D) может привести к затрудненному дыханию, сердечной недостаточности, параличу или смерти.
- Коклюш (aP) , также известный как «коклюш», может вызывать неконтролируемый сильный кашель, затрудняющий дыхание, прием пищи или питье.Коклюш может быть чрезвычайно серьезным, особенно у младенцев и детей младшего возраста, вызывая пневмонию, судороги, повреждение головного мозга или смерть. У подростков и взрослых это может привести к потере веса, потере контроля над мочевым пузырем, потере сознания и переломам ребер из-за сильного кашля.
Вакцина Tdap
Tdap предназначена только для детей от 7 лет и старше, подростков и взрослых.
Подростки должны получить однократную дозу Tdap, предпочтительно в возрасте 11 или 12 лет.
Беременные должны получать дозу Tdap во время каждой беременности, предпочтительно в начале третьего триместра, чтобы защитить новорожденного от коклюша. Младенцы наиболее подвержены риску тяжелых, опасных для жизни осложнений коклюша.
Взрослые , которые никогда не получали Tdap, должны получить дозу Tdap.
Кроме того, взрослых должны получить бустерную дозу либо Tdap, либо Td (другая вакцина, которая защищает от столбняка и дифтерии, но не от коклюша) каждые 10 лет, или через 5 лет в случае тяжелой или грязной раны или сжечь.
Tdap можно вводить одновременно с другими вакцинами.
Поговорите со своим поставщиком медицинских услуг
Сообщите своему поставщику вакцин, если человек, получающий вакцину:
- У него была аллергическая реакция после предыдущей дозы любой вакцины, защищающей от столбняка, дифтерии или коклюша , или страдает какой-либо тяжелой, опасной для жизни аллергией
- У него была кома, снижение уровня сознания или длительные судороги в течение 7 дней после предыдущей дозы любой вакцины против коклюша (АКДС, АКДС или Tdap)
- судороги или другие проблемы с нервной системой .
- У вас когда-либо было Синдром Гийена-Барре (также называемый «СГБ»)
- У вас была сильная боль или отек после предыдущей дозы любой вакцины, защищающей от столбняка или дифтерии
В некоторых случаях ваше здоровье поставщик медицинских услуг может принять решение отложить вакцинацию Tdap до следующего визита.
Вакцинации могут быть подвергнуты люди с легкими заболеваниями, такими как простуда.
Людям со средним или тяжелым заболеванием обычно следует подождать, пока они не выздоровеют, прежде чем получать вакцину Tdap.
Ваш лечащий врач может предоставить вам дополнительную информацию.
Риск реакции на вакцину
- Боль, покраснение или отек в месте укола, легкая лихорадка, головная боль, чувство усталости и тошнота, рвота, диарея или боль в животе иногда возникают после вакцинации Tdap.
Люди иногда теряют сознание после медицинских процедур, включая вакцинацию. Сообщите своему врачу, если вы чувствуете головокружение, изменения зрения или звон в ушах.
Как и в случае с любым лекарством, существует очень малая вероятность того, что вакцина вызовет тяжелую аллергическую реакцию, другие серьезные травмы или смерть.
Что делать, если возникла серьезная проблема?
Аллергическая реакция может возникнуть после того, как вакцинированный человек покинет клинику. Если вы видите признаки тяжелой аллергической реакции (крапивница, отек лица и горла, затрудненное дыхание, учащенное сердцебиение, головокружение или слабость), позвоните по телефону 9-1-1 и доставьте человека в ближайшую больницу.
Если вас беспокоят другие симптомы, позвоните своему врачу.
О побочных реакциях следует сообщать в Систему отчетности о побочных эффектах вакцин (VAERS).Обычно этот отчет подает ваш лечащий врач, или вы можете сделать это самостоятельно. Посетите веб-сайт VAERS по адресу vaers.hhs.gov или позвоните по телефону 1-800-822-7967 . VAERS предназначен только для сообщения о реакциях, и сотрудники VAERS не дают медицинских консультаций.
Национальная программа компенсации ущерба от вакцинации
Национальная программа компенсации ущерба от вакцинации (VICP) — это федеральная программа, созданная для компенсации людям, которые могли пострадать от определенных вакцин.Претензии в отношении предполагаемых травм или смерти в результате вакцинации имеют срок подачи, который может составлять всего два года. Посетите веб-сайт VICP по адресу www.hrsa.gov/vaccine-compensation/index.html или позвоните по телефону 1-800-338-2382 , чтобы узнать о программе и о подаче заявления.
Как я могу узнать больше?
- Спросите своего поставщика медицинских услуг.
- Обратитесь в местный или государственный отдел здравоохранения.
- Посетите веб-сайт Управления по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA), чтобы найти вкладыши в упаковки вакцин и дополнительную информацию по адресу www.






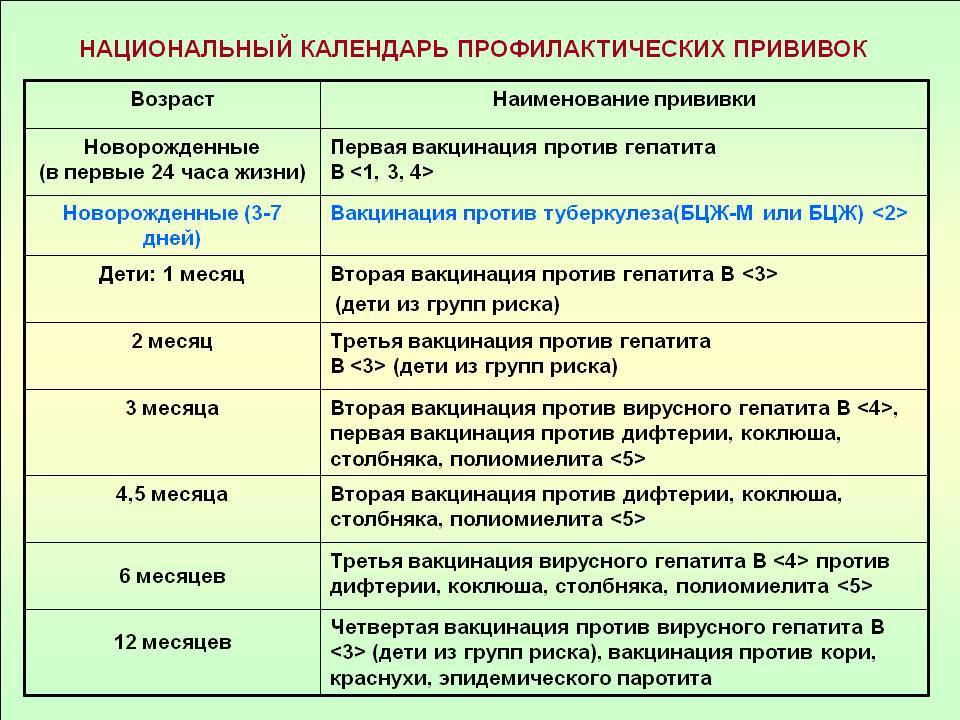
 Поэтому данная реакция вполне естественна и проходит в течение недели после вакцинации.
Поэтому данная реакция вполне естественна и проходит в течение недели после вакцинации.
 № 117
№ 117 00 -14.00
00 -14.00 10.2018
10.2018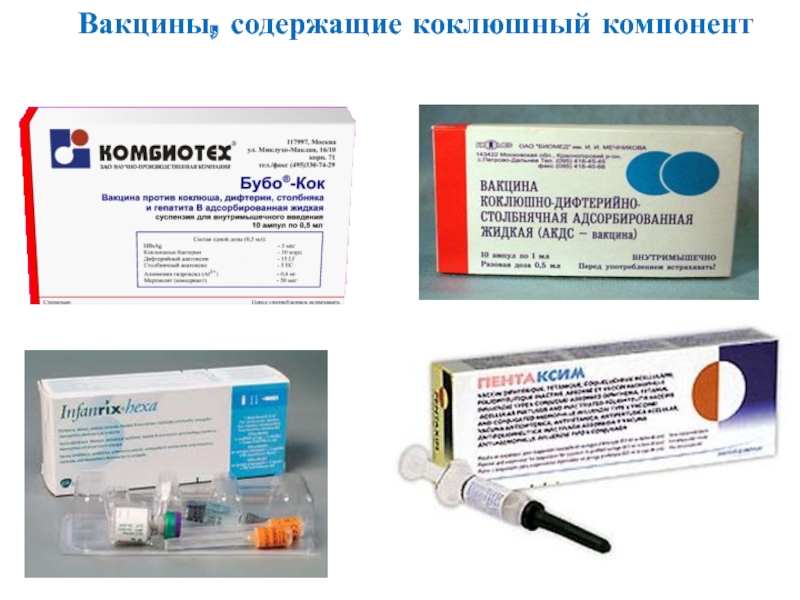 00-18.00
00-18.00 Но если ветрянка бесследно проходит за 2-3 недели, то при натуральной оспе требуется серьезное лечение, без которого вероятность гибели человека достигает 70%;
Но если ветрянка бесследно проходит за 2-3 недели, то при натуральной оспе требуется серьезное лечение, без которого вероятность гибели человека достигает 70%; Поэтому львиная доля людей, рожденных после 1983 года, не имеют иммунитета к этой болезни;
Поэтому львиная доля людей, рожденных после 1983 года, не имеют иммунитета к этой болезни; Она содержит вирусы, выращенные на коже телят, а затем убитые воздействием кобальта-60. Она более безопасна и ранее применялась для массовой вакцинации людей в возрасте с 1 года. Но ввиду ее низкой иммуногенной активности, проводить процедуру придется дважды с интервалом в 1-2 недели;
Она содержит вирусы, выращенные на коже телят, а затем убитые воздействием кобальта-60. Она более безопасна и ранее применялась для массовой вакцинации людей в возрасте с 1 года. Но ввиду ее низкой иммуногенной активности, проводить процедуру придется дважды с интервалом в 1-2 недели; На месте нанесения в течение 21 дня проходит полный цикл развития оспины – от небольшой везикулы до коросты. Последняя со временем отваливается и оставляет после себя неровный шрам;
На месте нанесения в течение 21 дня проходит полный цикл развития оспины – от небольшой везикулы до коросты. Последняя со временем отваливается и оставляет после себя неровный шрам;

 У детей 4-7 лет даже температура редко поднимается выше 38 и держится всего пару дней, в то время как у взрослых болезнь способна спровоцировать серьезные осложнения;
У детей 4-7 лет даже температура редко поднимается выше 38 и держится всего пару дней, в то время как у взрослых болезнь способна спровоцировать серьезные осложнения;
 Особенно, когда мама настроена продолжить строить карьеру после выхода из декретного отпуска.
Особенно, когда мама настроена продолжить строить карьеру после выхода из декретного отпуска.