Степени зрелости плаценты в зависимости от срока беременности | Женское здоровье
Плацента – женский орган, который образуется в матке и существует только в процессе беременности. Она выполняет множество функций, но важнейшая из них – это обеспечение и поддержание жизни ребенка, его развития и созревания. Образование плаценты происходит примерно на 12 неделе вынашивания, она созревает вместе с плодом. Существуют периоды времени, в которых оценивается состояние органа — степень зрелости плаценты. По мере формирования плода развивается и имеет соответствующую стадию: 0, 1, 2, 3.
Чем выше этот уровень, тем менее функциональным становится этот орган. Состояние плаценты оценивается только при УЗИ. Если при исследовании ультразвуком было выявлена 0 степени созревания, это означает, что орган довольно молодой и будет удовлетворять всем требованиям эмбриона длительное время. На третьей стадии зрелости послед имеет гораздо меньшие резервы. Такой период характерен последней стадии беременности (около 36 недель).
Состояния плаценты в зависимости от срока
На момент вынашивания ребенка, послед становится толще, вырастает общее число сосудов. В определённый момент, орган перестаёт развиваться и начинает стареть. По причине отложений солей кальция послед меняет свою структуру, становясь плотнее предыдущего состояния.
Нулевая стадия зрелости
Степени зрелости 0 обычно соответствует срок до 30 недель. В данный период плацента имеет однородную структуру, гладкие ткани и она полностью осуществляет все свои функции. Если же наступила 3 степень зрелости, то орган ограничен в собственных резервах, но это наступает на заключительной стадии вынашивания плода. Проверять степень зрелости плаценты по неделям необходимо, так как это чревато непоправимыми последствиями.
Первая стадия зрелости
Для 31 недели характерна 1 степень зрелости. В этот период орган подвергается изменениям: появляются вкрапления, волны и другие признаки развития плаценты. Если 1 степень наступает раньше обычного времени, то наступило ускоренное созревание. Часто требуется контроль медиков, в этом случае проходится профилактическое лечение. Нормальной ситуацией считается 1 стадия зрелости до 34 недель. Если это так, то за ребёнка можно быть совершенно спокойной. Но довольно часто на этом периоде беременности результате УЗИ диагностируется 2 или даже 3 степень. Не всегда такой диагноз говорит о наличии патологий, но потребуется комплексное характерное обследование.
Если 1 степень наступает раньше обычного времени, то наступило ускоренное созревание. Часто требуется контроль медиков, в этом случае проходится профилактическое лечение. Нормальной ситуацией считается 1 стадия зрелости до 34 недель. Если это так, то за ребёнка можно быть совершенно спокойной. Но довольно часто на этом периоде беременности результате УЗИ диагностируется 2 или даже 3 степень. Не всегда такой диагноз говорит о наличии патологий, но потребуется комплексное характерное обследование.
Вторая стадия зрелости
Для хорошей беременности 2 степень зрелости наступает с 34 недели, но даже если УЗИ установит этот уровень на 33 неделе, то опасаться нечего. В настоящем периоде «детское место» имеет более высокую волнистость, также выражены извилины мембраны и увеличивается количество вкраплений на поверхности. В случае установления данной степени формирования назначается обследование, включающее в себя в себя мазок флоры матки, общий анализ крови и исследование ее на наличие инфекций и кардиотокография малыша.
В результате обследования можно делать вывод о том, существует ли опасность для ребёнка. Иногда раннее созревание не несёт в себе никаких угроз для ребенка, в этом случае поддерживается текущий статус последа. Значительную роль в профилактике этого органа имеет правильное сбалансированное питание и ежедневные 2-часовые уличные прогулки на открытом воздухе, особенно в парках.
Если же плацента недостаточно снабжает малыша кислородом и всеми питательными веществами для развития, то требуется врачебный уход непосредственно под присмотром врача. В стационаре будет пройден назначенный курс лечения, каждодневный контроль КТГ и всевозможные процедуры, дабы сохранить здоровье и матери и ребёнка. При выявлении серьёзных патологий, пагубно влияющих на состояние плода в результате обследования, и стационарное лечение не принесёт особой пользы, то в таком случае вызываются преждевременные роды.
Третья стадия зрелости
Плацента, имеющая 3 степень зрелости, — норма для заключительной стадии вынашивания плода (после 38 недели). Её функциональность ещё сильнее снижается, и на этом этапе наступает её уже не развитие, а старение и подготовка к завершению беременности.
Её функциональность ещё сильнее снижается, и на этом этапе наступает её уже не развитие, а старение и подготовка к завершению беременности.
На этом периоде зрелости характерны крупные волны, большое количество кальциевых солей. Плод на таком сроке считается выношенным и при наличии каких-либо угроз или рисков, вызываются роды. При кислородном голодании плода проблема решается срочным кесаревым сечением. Не всегда такая степень созревания соответствует положенному сроку беременности. При этом появляется опасность острой гипоксии (кислородного голодания эмбриона), преждевременных родов и отсталое развитие плода.
При обнаружении такого состояния срочно назначается допплерометрия, определяющая кровоток сосудов последа. Эта стадия развития органа может быть даже на 32 неделе, что сопровождается тяжёлыми заболеваниями или маточными кровотечениями. Такая ситуация не лечится, а решается только вызовом родов. Очень редко продлевается нахождение эмбриона внутри утроба на некоторое время (не более месяца).
Нарушения при созревании плаценты
За своё время нахождения в организме женщины плацента проходит несколько стадий жизненного развития: формирования, роста, зрелости, старения. При возникновении отклонений в формировании органа смена степени зрелости плаценты может идти быстрее или медленнее. Наиболее распространённый случай – это преждевременное старение или ускоренное созревание. Ранняя потеря функций органа в зависимости от влияющих факторов, её вызывающих, может проходить равномерно или неравномерно.
У женщин, имеющих маленький вес, чаще всего наблюдается равномерное ускоренное созревание плаценты. Вывод: никаких похудений, строгих диет и тому подобного во время беременности.
Нарушение кровообращения разных областей «детского места» связано с неравномерным преждевременным старением. Такая патология часто замечается у беременных с достаточным лишним весом, при позднем токсикозе.
Опасность быстрого созревания плаценты
Ускоренное развитие органа влечёт за собой такие угрозы, как: гипоксия плода, недостаточное снабжение ребёнка микроэлементами и витаминами, кровоток матки или плода и т. д.
Раннее созревание плаценты вызывается рядом причин:
- Неправильное питание;
- Табачные изделия, алкогольные напитки и наркотические вещества;
- Вирусные заболевания;
- Диабет и другие гормональные заболевания;
- Поздний токсикоз;
- Аборты, сделанные перед текущей беременностью;
- Низкая физическая активность, отсутствие прогулок на свежем воздухе;
- Специфичность организма женщины.
Несмотря на эти данные, если у будущей матери определяют 2 степень зрелости плаценты на сроке менее 32 недель, не стоит сильно беспокоиться. Обязательно будет проведено дополнительное обследование на кровотечение эмбриона.
Обязательно будет проведено дополнительное обследование на кровотечение эмбриона.
При отсутствии каких-либо нарушений процессов развития плода не обнаружится, то можно быть спокойной. В обратной ситуации назначается лечение в дневном стационаре. Оно будет носить восстановительный характер работоспособности плаценты для хорошего поддержания жизнедеятельности ребёнка. 2 стадия созревания в периоде, который не приближен норме, не всегда значит наличие у матери отклонений.
Если никакой действительно угрозы не будет выявлено, то возможно назначение курса препарата Курантил или подобными лекарствами дома. Но всегда женщина должна слушать рекомендации, и советы своего врача и систематически посещать приёмы.
Таким образом, существует 4 стадии развития плаценты, на каждой из которых происходят существенные изменения в организме женщины. Именно поэтому необходимо постоянное наблюдение у врача.
Ведение и наблюдение беременности в Москве.
 Гинекология. / Диламед
Гинекология. / Диламед Наша клиника обеспечивает:
- постоянную связь с лечащим врачом;
- полное обследование;
- услуги дневного стационара;
- выдачу необходимой документации (обменной карты, больничного листа).
Ведение беременности
Ведение беременности — существенный этап в жизни женщины. Для квалифицированного наблюдения за течением беременности мало одного опыта — надо также излучать искреннюю заботу. Только в доброжелательной обстановке и с чувством полной уверенности женщина сможет подготовиться к нормальным родам.
Ваш лечащий врач поможет выяснить все связанные с ведением беременности нюансы, устранить риск возникновения проблем или решить существующие, выбрать родильный дом и продолжить наблюдение за состоянием здоровья после родов. Если необходимо, то после родов врач поможет подобрать наиболее подходящее вам средство контрацепции.
Профилактика и лечение
Профилактика и лечение – еще одно направление работы нашей клиники.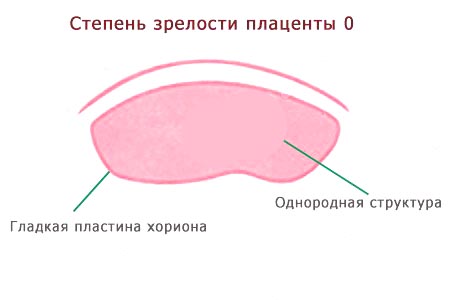
Кроме того, направление «Профилактика и лечение» включает в себя планирование беременности. Специалистами нашего Центра разработаны методики подготовки к беременности. В рамках программы подготовки исключают половые инфекции у супругов (если такие имеются), проводится УЗИ, гормональные и, когда возникает необходимость, иммунологические исследования.
Женщины с неблагоприятным анамнезом (самопроизвольные выкидыши, прерывание беременности по типу замершей, рождение ребенка, имеющего пороки развития или с болезнью Дауна) проходят генетическое обследование.
Кроме того, в нашей клинике женщины могут пройти лечение различных гинекологических заболеваний, таких как: нарушение менструального цикла, воспалительные заболевания, эрозия шейки матки, бесплодие.
По ряду этих заболеваний нашими специалистами также разработаны программы по обследованию и лечению.
Нежелательная беременность
Двери нашего Медицинского Центра всегда открыты для вас. У нас вы получите квалифицированную помощь и искреннюю заботу о здоровье!
Старая плацента | Доктор Елена Березовская
«Старой плаценты» беременные женщины боятся как огня, потому что большинство из них будут направлены в стационар, где их еще больше напугают возможной потерей ребенка, его отставанием в росте и развитии, и, конечно же, введут в организм женщины не одну литру физиологических растворов вместе с другими лекарственными препаратами. Будут «омолаживать» плаценту! Видимо, многие врачи понятия не имеют, что «омолаживание» плаценты является проявлением малограмотности.
Давайте поговорим о строении плаценты и о том, какие включения плаценты являются нормой, а какие нет. Плацента развивается постепенно из ворсин трофобласта в первом и втором триместрах беременности; то есть рост и развитие плаценты – это процесс, занимающий определенный период времени. Специфический механизм кровоснабжения позволяет производить обмен кислородом и питательными веществами между матерью и ребенком без смешивания двух разных кровеносных систем – матери и плода. Таким образом, плацента – это своеобразный мостик между организмом матери и организмом малыша. Так как плацента является производным плода, то есть развивается из определенных клеток плодного яйца, то часто при нарушениях развития плода наблюдаются нарушения в развитии плаценты, а также изменения, которые не являются признаками «нормальной» плаценты.
Плацента развивается постепенно из ворсин трофобласта в первом и втором триместрах беременности; то есть рост и развитие плаценты – это процесс, занимающий определенный период времени. Специфический механизм кровоснабжения позволяет производить обмен кислородом и питательными веществами между матерью и ребенком без смешивания двух разных кровеносных систем – матери и плода. Таким образом, плацента – это своеобразный мостик между организмом матери и организмом малыша. Так как плацента является производным плода, то есть развивается из определенных клеток плодного яйца, то часто при нарушениях развития плода наблюдаются нарушения в развитии плаценты, а также изменения, которые не являются признаками «нормальной» плаценты.
Плацента обладает уникальной способностью выполнять свою функцию даже при возникновении отклонений со стороны матери или плода, а также при частичном повреждении или отслойке. Наличие включений в плаценте не всегда является признаком ее плохой функции, так как функция может выполняться качественно до конца всей беременности.
Давайте обсудим вопрос, что значит «недостаточность» чего-то с точки зрения медицины. Когда говорят о почечной, сердечной, печеночной недостаточности, то подразумевают в первую очередь функциональную недостаточность, то есть, орган перестает полноценно выполнять свою функцию. Если орган не выполняет свою функцию, кто от этого страдает? Естественно, весь организм больного человека. Когда мы говорим о функции плаценты, то какова же ее роль? В первую очередь обмен питательных веществ, кислорода, углекислого газа между матерью и ребенком. Во вторую очередь, защитная функция – плацента не позволяет проникать в организм плода многим веществам и микроорганизмам, являясь неплохим барьером. В третью очередь, плацента вырабатывает ряд важных биологических веществ, которые нужны для нормального развития ребенка и протекания беременности в целом.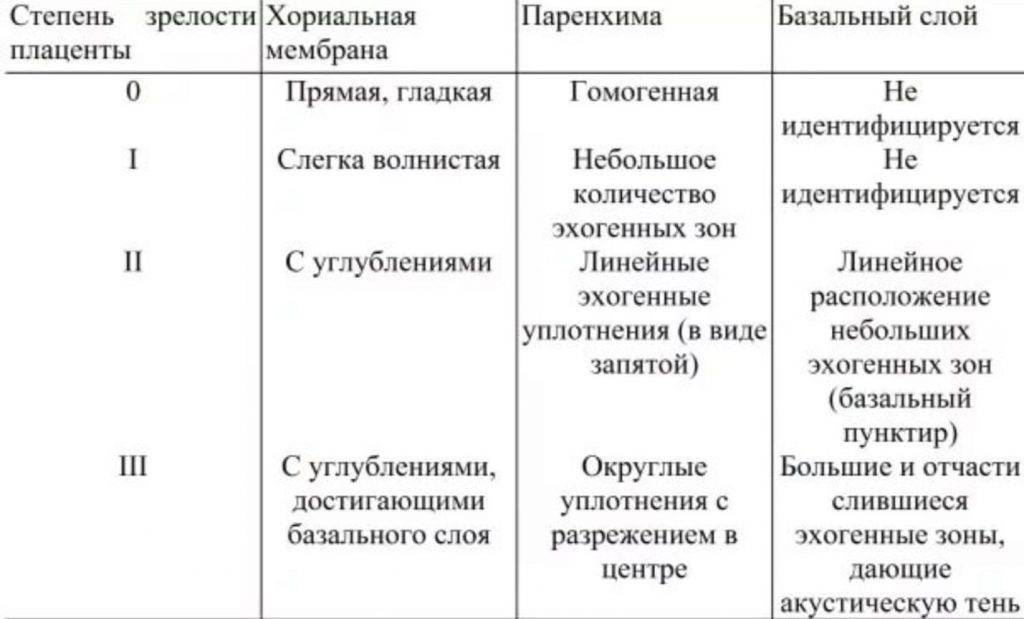
Если говорить о функциональной недостаточности какого-то органа, то она может возникать остро или же развиваться постепенно (хронически). Острая недостаточность – это серьезное состояние, требующее неотложной помощи. Острая плацентарная недостаточность возникает при отслойке плаценты, особенно повреждении больших размеров. В большинстве таких случаев единственным лечебным мероприятием будут срочные роды, и спасение ребенка и матери (из-за кровотечения).
Острая плацентарная недостаточность возникает при отслойке плаценты, особенно повреждении больших размеров. В большинстве таких случаев единственным лечебным мероприятием будут срочные роды, и спасение ребенка и матери (из-за кровотечения).
Хроническая функциональная недостаточность возникает медленно, без серьезной опасности для организма человека, пока не перестанут работать все механизмы компенсации. Для ее развития должны существовать определенные условия: поломка органа, постоянно присутствующий фактор риска, время. Например, сердечная недостаточность не может возникнуть у человека со здоровым сердцем и нормальным кровяным давлением даже в глубокой старости. На фоне сердечно-сосудистых заболеваний сердечная недостаточность является осложнением и нередко требует серьезных мер в плане лечения.
Если человек злоупотребляет алкоголем, то печень и поджелудочная железа длительный период времени компенсируют нагрузку и повышенный процесс обмена веществ, нейтрализацию алкоголя в организме, но с повреждением на уровне клеток этих органов в виде панкреатита и цирроза печени, возникает печеночная недостаточность, недостаточность поджелудочной железы и ряд других проблем.

Таким образом, изменения в плаценте еще не значат плохую функцию этого органа, и наоборот, отсутствие изменений не всегда гарантирует хорошую работу плаценты. И критерием оценки работы плаценты всегда будет состояние «конечного результата» ее функции – состояние плода. Конечно же, существуют и другие оценки работы плаценты, но это не обязательно уровень некоторых гормонов, которые так тщательно проверяют некоторые врачи. Подход к изучению любого вопроса должен быть комплексным, а не поверхностным, и иметь логическую последовательность. Если состояние плода в норме, маловероятно, что беременности угрожает какая-то недостаточность плаценты, а тем более, на фоне отличного здоровья матери и отсутствии у нее вредных привычек. Поэтому, порой абсурдными звучат заключения некоторых врачей о плацентарной недостаточности на фоне хорошего развития ребенка и хорошего самочувствия матери. Такие заключения ничего, кроме хаоса и страха, не вносят в жизнь будущей матери и мало того приводят к созданию порочного круга бесконечного обследования и лечения.
Что, собственно говоря, так «пугает» врачей, особенно УЗИ-врачей, в плаценте, что они сразу же предлагают женщине пройти интенсивное лечение (одинаковое на все случаи жизни). Лечат-то не болезнь, а признаки УЗИ! Больше всего врачи «цепляются» к толщине плаценты и к ее включениям – «кальцинатам», по которым судят о ее старости.
До 20 недель плацента растет и развивается, поэтому чаще всего размеры и толщину плодного места, а также место его прикрепления, исследуют с помощью УЗИ позже, после 20 недель, если беременность не сопровождается кровотечением или задержкой роста плода. Если беременность протекает с осложнениями, осмотр плаценты с помощью УЗИ проводят и раньше.
Плацента по весу составляет 1/6-1/7 от веса плода и к родам весит 500-600 г. С материнской стороны она имеет около 20 долек. Пуповина обычно прикрепляется по центру детского места, и в редких случаях в других местах плаценты.
Итак, что обычно смотрят и измеряют на УЗИ, и почему делаются заключения, порой не соответствующие правде? А как знать, проведено исследование правильно или с ошибками? Всегда важно знать размещение плаценты, и чаще всего женщины панически боятся (потому что их усердно пугают) предлежания плаценты, когда прикрепление и формирование плаценты проходит очень близко или в районе внутреннего зева шейки матки. К счастью, в большинстве случаев с ростом плаценты, ее края «мигрируют», то есть отдаляются от шейки матки, что является хорошим признаком в отношении прогноза беременности. Но даже если у женщины центральное предлежание плаценты, это не означает, что она всю беременность должна лежать, почти не шевелясь. Крайне редко появляется необходимость в «сохранении» беременности с помощью строгого постельного режима. Постельный режим, наоборот, имеет слишком много побочных эффектов и серьезных осложнений, и злоупотреблять им ни в коем случае нельзя.
К счастью, в большинстве случаев с ростом плаценты, ее края «мигрируют», то есть отдаляются от шейки матки, что является хорошим признаком в отношении прогноза беременности. Но даже если у женщины центральное предлежание плаценты, это не означает, что она всю беременность должна лежать, почти не шевелясь. Крайне редко появляется необходимость в «сохранении» беременности с помощью строгого постельного режима. Постельный режим, наоборот, имеет слишком много побочных эффектов и серьезных осложнений, и злоупотреблять им ни в коем случае нельзя.
Дальше врачи часто пугают женщин гипертонусом матки, особенно в месте прикрепления плаценты. «Ужас, у меня гипертонус матки и меня ложат на сохранение!» Дело в том, что в месте прикрепления плаценты строение внутренней выстилки эндометрия имеет определенную специфику, а мышечный слой матки может и должен быть «слегка напряжен». Это место содержит большое количество венозных сосудов и называется ретроплацентарным комплексом. Как раз его очень часто путают с мышечными сокращениями матки и называют «гипертонусом».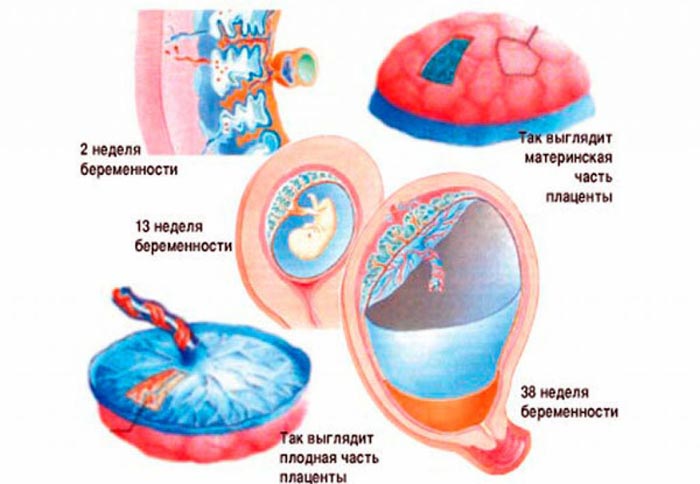 Применение цветного Доплер-УЗИ помогает увидеть различие между ретроплацентраным комплексом и местным (локальным) сокращением матки. Кроме того, применение датчиков УЗИ, раздражение передней стенки живота и шейки матки влагалищными датчиками могут спровоцировать сократительную активность матки, что неопытный врач «припишет» гипертонусу.
Применение цветного Доплер-УЗИ помогает увидеть различие между ретроплацентраным комплексом и местным (локальным) сокращением матки. Кроме того, применение датчиков УЗИ, раздражение передней стенки живота и шейки матки влагалищными датчиками могут спровоцировать сократительную активность матки, что неопытный врач «припишет» гипертонусу.
Врачей интересует толщина плаценты – здесь тоже немало «страшных» заключений. Так как формирование плаценты завершается обычно к четвертому месяцу беременности, то толщину измеряют у сформированной плаценты, а не раньше, за исключением тех случаев, где размеры плаценты выходят за пределы допустимых норм для созревшего последа. В норме, после 20 недель, толщина плаценты должна быть от 1.5 до 5 см. Некоторые врачи за верхнюю метку принимают 4 см, однако, в большинстве случаев толщина до 5 см не будет являться патологией (и нормальное развитие плода будут доказательством этой нормы). Опять же, ошибки в измерении толщины плаценты начинаются с неправильного наложения меток на УЗИ-снимке. Иногда УЗИ-тень плода, особенно при прикреплении плаценты по задней стенке матки, принимается за плаценту, а также мышечный слой матки и ретроплацентарный маточный комплекс тоже ошибочно будет рассматриваться как часть плаценты. Если измерение толщины проводиться не строго перпендикулярно к стенкам плаценты, то толщина тоже может быть определена ошибочно. Толщина плаценты зависит также от ее формы, а форма может быть и в виде лепешки (тогда плацента тонкая) и шарообразная (тогда плацента толще). В большинстве случаев такие виды детского места не являются патологией, если в них не обнаружены другие изменения или отклонения.
Иногда УЗИ-тень плода, особенно при прикреплении плаценты по задней стенке матки, принимается за плаценту, а также мышечный слой матки и ретроплацентарный маточный комплекс тоже ошибочно будет рассматриваться как часть плаценты. Если измерение толщины проводиться не строго перпендикулярно к стенкам плаценты, то толщина тоже может быть определена ошибочно. Толщина плаценты зависит также от ее формы, а форма может быть и в виде лепешки (тогда плацента тонкая) и шарообразная (тогда плацента толще). В большинстве случаев такие виды детского места не являются патологией, если в них не обнаружены другие изменения или отклонения.
Ретроплацентарный комплекс (РПК) является весьма важным участком матки, который включает в себя порцию внутренний выстилки матки, мышечного слоя матки и содержит большое количество сосудов, собирающего венозную кровь от плаценты. Ширина ретроплацентарного комплекса может достигать 1 см, и нередко ошибочно РПК включают в «состав» плаценты при измерении ее толщины. Кроме того, РПК может принимать не только за «гипертонус», но и за кровоизлияние, фиброматозные узлы и другие включения.
Кроме того, РПК может принимать не только за «гипертонус», но и за кровоизлияние, фиброматозные узлы и другие включения.
«Тонкая» плацента (меньше 1.5 см) наблюдается реже, чем «толстая» плацента, и часто является результатом порока развития плодного места. Плод обычно отстает в росте. Редко тонкая плацента наблюдается при таком серьезном осложнении, как преэклампсия, о котором мы поговорим в другой главе. Такой вид плаценты может встречаться у женщин с врожденным сахарным диабетом (Тип 1).
«Толстая» плацента (более 5 см) встречается при ряде заболеваний матери и плода (приобретенный сахарный диабет (Тип 2), «резус-конфликт»), может быть признаком отека плодного места при ряде вирусных инфекций матери (речь идет о первичном заражении вирусами, а не носительстве вирусов), а также при сифилисе. У женщин с повышенным кровяным давлением (гипертония) форма плаценты может быть шарообразной, поэтому толщина часто увеличена. Ряд пороков развития плаценты могут сопровождаться большей ее толщиной.
Если толщина плаценты больше или меньше допустимых норм, назначать поспешное лечение нельзя, потому что «вылечить» плаценту невозможно, как и омолодить тоже. Поэтому заявки о «лечении плаценты» являются проявлением медицинской малограмотности. Помимо толщины, всегда важно учитывать строение плаценты, и как я упоминала раньше, состояние ребенка. И здесь беременных женщин ожидает другой неприятный сюрприз – кальцинаты. «Ой, у вас, дорогая, столько кальция. Будем искать скрытые инфекции. Будем омолаживать плаценту, а то не доносите до срока» – разве не такие слова чаще всего доводится слышать «несчастной» беременной женщине?
К 12 неделям беременности плацента по строению обретает однородность (гомогенность), но с середины второго триместра и в третьем триместре в плаценте могут появляться включения или образования, которые не всегда будут признаком чего-то плохого и опасного для плода – в виде кист или уплотнений. Задача врача – четко определить разницу между «плохим» и «хорошим», и поможет ему в этом наблюдение за состоянием плаценты и плода в течение определенного периода времени (2-4 недели).
Отложение солей кальция (фосфаты) в плаценте – это нормальное, физиологическое явление, и к концу второго – началу(а) третьего триместров у 50% женщин в плаценте можно заметить отложения кальция, на момент родов в более чем 75% случаев, плацента имеет кальциевые включения.
Проблема также в том, что при проведении УЗИ однородность плаценты и наличие кальцификатов будет зависеть от «технической настройки» контрастности изображения на экране аппарата УЗИ. Чтобы понять это, вспомните, как меняется изображение черно-белого экрана, если добавить контрастность, уменьшить яркость. В таких случаях изображение «рябит», не так ли?
Раньше по степени кальцификации плаценты определялась зрелость легких плода, то есть готовность ребенка к жизни вне матки. Однако многие исследования показали, что никакой зависимости между количеством отложений кальция и зрелостью легких плода не существует. Классификацию степени зрелости плаценты все меньше и меньше используют на практике, так как определение степени (градации) зрелости зависит от того, что видит специалист, проводящий УЗИ, то есть это субъективно зависимое определение.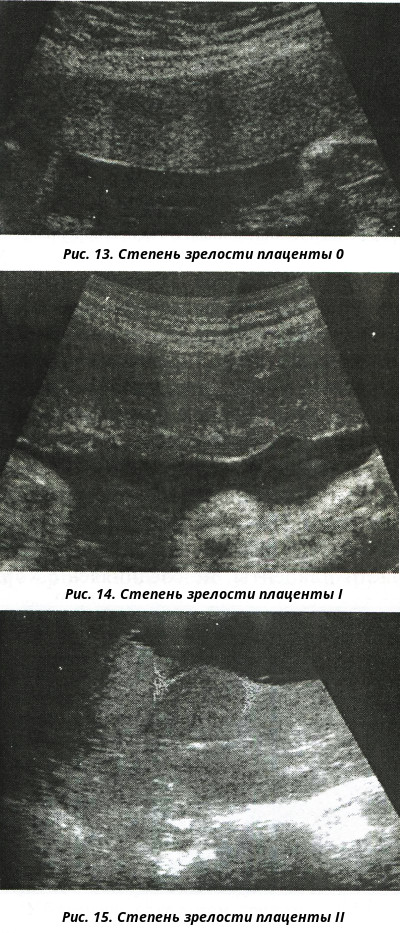 Когда врачи выяснили, что степень зрелости плаценты особого практического значения не имеет в отношении прогноза беременности, то появилось предположение, что степень зрелости плаценты важна в случаях существования болезней матери (гипертония, сахарный диабет и др.), а также в случаях отклонений роста и развития плода. Но оказывается, эти утверждения не имеют серьезных клинических доказательств, то есть это всего лишь теоретическое предположение – практика же показывает, что не кальцификация плаценты важна в отношении прогноза беременности. Но если у вас поставили степень зрелости плаценты, то вы должны знать, что нормой считается 1 и 2 степень зрелости после 27 недель беременности, и 3 степень зрелости после 32 недель беременности. Если у вас степень зрелости меньше, ничего страшного, волноваться не нужно. На момент родов у половины случаев плацент с кальцификатами, встречается первая степень зрелости, почти у 40% случаев плацента имеет вторую степень зрелости, и до 20% – третью. Это значит, что после 32 недель первая, вторая и третья степени зрелости плаценты являются проявлением нормы.
Когда врачи выяснили, что степень зрелости плаценты особого практического значения не имеет в отношении прогноза беременности, то появилось предположение, что степень зрелости плаценты важна в случаях существования болезней матери (гипертония, сахарный диабет и др.), а также в случаях отклонений роста и развития плода. Но оказывается, эти утверждения не имеют серьезных клинических доказательств, то есть это всего лишь теоретическое предположение – практика же показывает, что не кальцификация плаценты важна в отношении прогноза беременности. Но если у вас поставили степень зрелости плаценты, то вы должны знать, что нормой считается 1 и 2 степень зрелости после 27 недель беременности, и 3 степень зрелости после 32 недель беременности. Если у вас степень зрелости меньше, ничего страшного, волноваться не нужно. На момент родов у половины случаев плацент с кальцификатами, встречается первая степень зрелости, почти у 40% случаев плацента имеет вторую степень зрелости, и до 20% – третью. Это значит, что после 32 недель первая, вторая и третья степени зрелости плаценты являются проявлением нормы. Поэтому практическое значение определения зрелости плаценты значительно понижается с прогрессом беременности.
Поэтому практическое значение определения зрелости плаценты значительно понижается с прогрессом беременности.
Слухи о том, что у первородящих женщин плацента имеет меньше включений кальция по сравнению с плацентой повторнородящих женщин, тоже опровергнуты клиническими исследованиями. Количество включений кальция не зависит от количества беременностей. Также не было найдено зависимости между количеством включений и возрастом беременной. Зависимость кальцификации плаценты от сезона года не подтверждена, хотя в более ранних клинических исследованиях 70-80-х годов такое предполагалось.
Преждевременная зрелость плаценты наблюдается у курящих беременных женщин (5-15 сигарет в день), и у таких женщин чаще встречается 3 степень зрелости плаценты на момент родов. Известно, чтомногие курящие женщины рожают детей с отставанием в росте, то есть маленьких детей. Но, когда сравнили плаценты третьей степени зрелости курящих женщин с некурящими, то количество плодов, отстающих в росте, было одинаковым в обеих группах.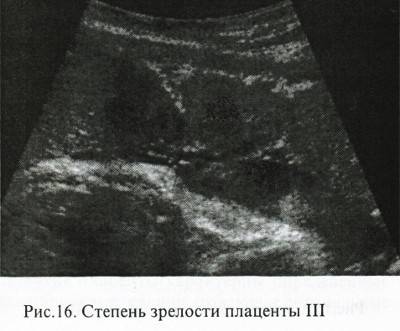 Это значит, что не степень зрения («старения») плаценты играет роль во внутриутробной задержке роста плода.
Это значит, что не степень зрения («старения») плаценты играет роль во внутриутробной задержке роста плода.
Возвращаясь к кальцификатам, их отложение – нормальный (повторю – нормальный) процесс созревания (не старения!) плаценты. Потому что, если придраться к слову «старение», возникает логический вопрос: а разве плод с ростом и развитием не стареет каждый день? А разве беременная женщина не стареет за эти девять месяцев вынашивания своего потомства? Поэтому давайте будем называть вещи своими именами. Современное акушерство не признает кальцификацию плаценты как патологический признак.
В плаценте могут быть и другие включения, которые не всегда являются признаком серьезной проблемы. Например, нередко находят включения фибрина (продукт распада крови), что является результатом мелких кровоизлияний в ткань плаценты в виде опухолевидных или нитевидных отложений. Скопления крови (гематомы) в результате мелких инфарктов плаценты встречаются в 25% случаев к концу беременности и на момент родов.
Из всех опухолей плаценты чаще встречаются два вида: хорионангиома и тератома. Небольшие размеры опухолей на ход беременности чаще всего не влияют. Женщины, у которых размеры опухолей большие, требуют тщательного наблюдения.
Кистообразные включения также нередко обнаруживаются при проведении УЗИ. Единичные кисты обычно не представляют опасности для беременности. Множественные кисты требуют врачебное внимание и наблюдение, так как могут оказаться проявлением трофобластической болезни. Поспешные выводы не должны служить поводом для преждевременного прерывания беременности.
В отношении прогноза беременности (а ведь именно это чаще всего интересует женщин) важно понимать, что с точки зрения современной медицины (я повторю: современной медицины, а не медицины 20-летней давности) является ненормой плаценты. Когда речь идет о форме и строении плаценты, количество долей является ненормой, потому что в норме детское место хотя и имеет до 20 долек, однако как одно целое оно состоит из одной большой доли. Две или несколько долей плаценты встречается не часто (до 3% случаев), обычно одна доля развита больше, а другая является дополнительной. В таких случаях женщина попадает в группу риска по возникновению отслойки плаценты и кровотечения. Существует также ряд других патологических форм плаценты.
Две или несколько долей плаценты встречается не часто (до 3% случаев), обычно одна доля развита больше, а другая является дополнительной. В таких случаях женщина попадает в группу риска по возникновению отслойки плаценты и кровотечения. Существует также ряд других патологических форм плаценты.
Размеры плаценты также играют роль в прогнозе беременности. Некоторые врачи пробовали измерять объем плаценты, однако оказалось, что объем плаценты в выполнении ее функции существенной роли не играет. А играет роль место прикрепления последа, его правильный рост и развитие, что проще определить измерением толщины плаценты.
Особую опасность представляет приросшая плацента. В норме между плацентой и мышечным слоем матки существует соответствующая прослойка, не позволяющая ворсинам хориона внедряться в мышечный слой матки. Но в ряде случаев происходит нарушение развития этого «защитного» слоя, и такое нарушение чаще всего наблюдается у женщин перенесших операции на матке (кесарево сечение, удаление фиброматозных узлов, аборты).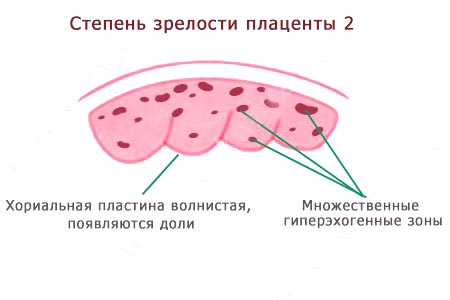 В 2/3 случаев наблюдается не только врастание плаценты, но и ее предлежание.
В 2/3 случаев наблюдается не только врастание плаценты, но и ее предлежание.
Существует три формы приросшей плаценты, в зависимости от степени проникновения хориона в стенку матки и даже за ее пределы: placenta accreta, placenta increta, placenta percreta. Два последних вида плаценты – это худший вариант, когда ворсины плаценты проникают через весь мышечный слой матки, доходя до внешней оболочки и за пределы матки. Такая плацента может прорастать в мочевой пузырь или прямую кишку, вызывая кровотечения из этих органов. Врачи ошибочно ставят другие диагнозы (почечно-каменная болезнь, геморрой и др.), что приводит к неправильной тактике ведения таких беременных женщин. Поэтому при появлении кровянистых выделений с мочой или калом необходимо пройти тщательное обследование. Раньше в большинстве случаев такая беременность заканчивалась ее прерыванием с удалением матки и части поврежденного органа, но в последнее время врачи начали применять консервативные методы лечения – после родов плаценту оставляют в полости матки и в ряде случаев назначают химиотерапию.
Помимо изменений в плаценте, изменения в плодных оболочках и пуповине тоже могут быть проявлением как нормы, так и ненормы. При обнаружении любых отклонений в развитии плода необходимо принимать решение о сохранении беременности или ее прерывании, учитывая срок беременность и жизнеспособность плода вне материнского организма. Если плод развивается нормально, без отставания в росте, то такую беременность можно наблюдать вплоть до родов.
Возвращаясь к вопросу плацентарной недостаточности, хочу затронуть современную точку зрения на биохимические показатели функции плаценты, которыми до сих пор пользуются некоторые врачи постсоветских стран. В конце 60-х – начале 70-х годов в ряде стран проводили измерение уровня женского гормона – эстриола, и предполагали, что у женщин с низким уровнем этого гормона шанс выносить и родить ребенка значительно ниже, чем с нормальным уровнем этого гормона. Однако, как показа практика, этот вид диагностики обладал невысокой чувствительностью в отношении большинства осложнений беременности, то есть при ряде серьезных акушерских проблем показатели уровня эстриола были в норме. Кроме того, оказалось, что у женщин с нормальным протеканием беременности и нормальным ее исходом тоже может быть низкий уровень эстриола. От уровня эстриола протекание и исход беременности не зависит. Поэтому этот вид анализа потерял практическую ценность.
Кроме того, оказалось, что у женщин с нормальным протеканием беременности и нормальным ее исходом тоже может быть низкий уровень эстриола. От уровня эстриола протекание и исход беременности не зависит. Поэтому этот вид анализа потерял практическую ценность.
Чуть позже начали определять другой гормон – плацентарный лактоген, однако и в этом направлении данные получили весьма противоречивые и несущественные. Оказалось, что клинические исследования по определению связи между уровнем лактогена и исходом беременности проводились весьма хаотично, с большими погрешностями. Кроме того, оказалось, что отклонения уровеней лактогена от нормы были у одинакового количества женщин, как в группе повышенного риска, так и в группе без риска. Исход беременностей высокого риска приняли во внимание, и отсюда возникло предположение о связи уровня лактогена с плохим прогнозом беременности. А вот исход беременности в других группах (низкого риска и контрольной) упустили, что с научной точки зрения сводит практическую ценность такого клинического исследования к нулю. К сожалению, до сих пор некоторые врачи в постсоветских странах пользуются определением биохимических маркеров крови с целью определения функции плаценты, в то время как за рубежом этот вид диагностики ушел в прошлое.
К сожалению, до сих пор некоторые врачи в постсоветских странах пользуются определением биохимических маркеров крови с целью определения функции плаценты, в то время как за рубежом этот вид диагностики ушел в прошлое.
То же самое можно сказать об увлечении наших врачей определением «гормонального зеркала» беременной женщины по изучению цитологических (клеточных) мазков с поверхности шейки матки и влагалища. Для зарубежных врачей такое определение гормонального уровня стало историей, и, проще говоря, зачем гадать по клеткам, когда в крови можно определить уровни всех необходимых гормонов и других веществ? Но за всеми биохимическими анализами кроется еще одна правда – они слишком дорогостоящие как для бюджета лечебного учреждения, так и для беременной женщины (зависит от того, с чьего кармана идет оплата), а в отношении прогноза беременности – малоинформативны.
Таким образом, когда речь идет о плаценте и ее функции, всегда важно смотреть на «конечный результат» ее воздействия – плод. Еще раз напомню, что лечения плаценты, ее «омолаживания», не существует, а все то, что назначают врачи советского и постсоветского образования является данью старых догматических традиций и перестраховкой. Можно лечить заболевание матери, можно в некоторых случаях (редких случаях) лечить заболевания плода, но подход должен быть индивидуальным и зависеть от вида заболевания и наличия в арсенале акушерства соответствующих лекарственных препаратов.
Еще раз напомню, что лечения плаценты, ее «омолаживания», не существует, а все то, что назначают врачи советского и постсоветского образования является данью старых догматических традиций и перестраховкой. Можно лечить заболевание матери, можно в некоторых случаях (редких случаях) лечить заболевания плода, но подход должен быть индивидуальным и зависеть от вида заболевания и наличия в арсенале акушерства соответствующих лекарственных препаратов.
Поделиться ссылкой:
Почитать ещеСтепени зрелости плаценты — 0, 1, 2, 3; степени зрелости
Наверно, каждому в жизни хоть раз приходилось слышать словосочетание «детское место». Так в простонародье называют плаценту – абсолютно уникальный и важнейший орган, который существует только у представительниц прекрасной половины человечества и то только во время беременности. Что же представляет собой этот орган? Чем он уникален? Почему акушеры-гинекологи так следят за ее состоянием и, в частности, за степенью зрелости?
Что такое плацента?
Плацента – орган в организме женщины, который образуется в результате состоявшейся беременности и на протяжении девяти месяцев связывает между собой организмы матери и плода. Малышу, находящемуся в мамином животике, плацента служит и легкими, и почками, и желудком, и кишечником. Более того, плацента обеспечивает ребенка необходимыми питательными веществами и кислородом. Располагается этот орган в матке. Крепится, как правило, по ее задней стенке. Но бывают случаи прикрепления к передней стенке матки. К концу 15 недели беременности плацента уже полностью сформирована. Визуально она похожа на плоский диск круглой формы.
Малышу, находящемуся в мамином животике, плацента служит и легкими, и почками, и желудком, и кишечником. Более того, плацента обеспечивает ребенка необходимыми питательными веществами и кислородом. Располагается этот орган в матке. Крепится, как правило, по ее задней стенке. Но бывают случаи прикрепления к передней стенке матки. К концу 15 недели беременности плацента уже полностью сформирована. Визуально она похожа на плоский диск круглой формы.
Основные функции плаценты:
- осуществление газообмена, во время которого кислород из материнской крови проникает к плоду, при этом углекислый газ от малыша поступает в обратном направлении;
- получение плодом питательных веществ, которые необходимы ему для своевременного роста и правильного развития;
- обеспечение иммунной защитой будущего ребенка;
- выработка гормонов, которые просто необходимы для того, чтобы беременность сохранилась, а плод рос и развивался.
Кстати, важно помнить (а, кто не знает – узнать), что никотин, алкоголь, наркотики, лекарства и вирусы довольно легко проникают через плаценту и могут оказывать негативное влияние на плод.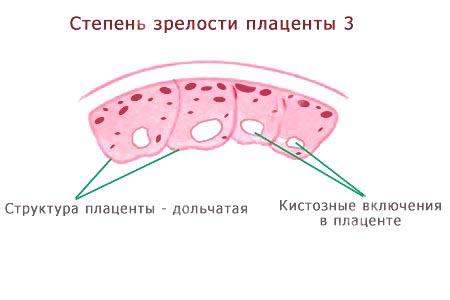
Какие есть степени зрелости плаценты?
Зрелость плаценты – один из основных показателей ее состояния. На протяжении девяти месяцев беременности, когда женщина вынашивает ребенка, с плацентой происходят разнообразные изменения. В частности, изменяется ее толщина и структура. Происходит это по причине созревания и «изнашивания» плаценты.
Характер изменений, происходящих с плацентой на определенном сроке беременности, соответствие их данному сроку, патологические изменения – все это устанавливают при помощи ультразвукового исследования. Определяются они методом изучения эхогенной структуры и плотности плаценты. Именно поэтому врачи называют этот параметр «ультразвуковым».
Степень зрелости плаценты – это строение этого органа на определенном этапе развития беременности.
В связи с этим выделяют четыре основные степени зрелости плаценты:
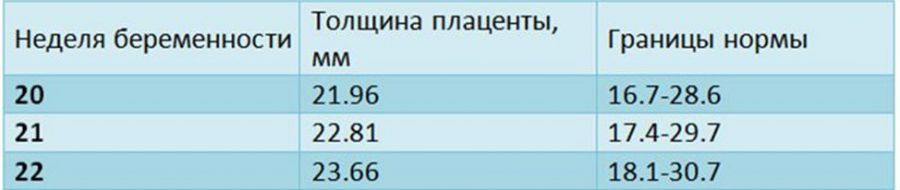
- Нулевую. Если никаких проблем со здоровьем женщины не происходит и беременность протекает нормально, до 30 недели плацента будет находится в нулевой степени зрелости.
 В это время мембрана плаценты прямая и гладкая, а структура ее – однородная.
В это время мембрана плаценты прямая и гладкая, а структура ее – однородная. - Первую. В это время хориальная мембрана плаценты слегка волнистая, а в ее структуре появляются отдельные эхогенные включения. В норме первая степень длится до 34-ой недели.
- Вторую. Допустима до 37 недели беременности. В это время плацента уже в некоторых местах истончается, начинает покрываться известковыми (соляными) отложениями. Тем не менее, это не мешает выполнять свои функции. Особенно, если все идет в срок. При этой степени зрелости плаценты углубления в мембране уже увеличились. Но они еще не достигают базального слоя. Кроме того, просматриваются множественные линейные эхогенные зоны.
- Третью. В этой степени зрелости в норме плацента должна пребывать с 37-й недели беременности и до моментов родов. В это время структура плаценты становится дольчатой, а углубления достигают базального слоя. Эхогенные зоны в структуре – большие и отчасти слившиеся.
Что такое преждевременное старение плаценты?
Непосредственно перед родами наступает физиологическое старение плаценты, которое сопровождается уменьшением площади обменной поверхности плаценты, а также отложением солей. Но если признаки одной степени зрелости проявляются в тех временных рамках, в которых они не должны бы проявляться, говорят о преждевременном старении плаценты. Например, если при сроке 32-33 недели беременности специалистом-узистом будет вынесен вердикт «вторая степень», значит, нужно брать под контроль ситуацию. Как правило, в таких ситуациях женщину отправляют на допплерографию и начинают наблюдать за маточно-плацентарным кровотоком.
Но если признаки одной степени зрелости проявляются в тех временных рамках, в которых они не должны бы проявляться, говорят о преждевременном старении плаценты. Например, если при сроке 32-33 недели беременности специалистом-узистом будет вынесен вердикт «вторая степень», значит, нужно брать под контроль ситуацию. Как правило, в таких ситуациях женщину отправляют на допплерографию и начинают наблюдать за маточно-плацентарным кровотоком.
При преждевременном старении плаценты врачи, в большинстве случаев, рекомендуют отправляться в стационар, где пройти соответствующее лечение. Там будут приняты меры по снижению гипертонуса матки, что позволит ребенку легче добывать питательные вещества, а также по улучшению кровообращения. Чтобы избежать внутриутробной гипоксии плода (кислородного голодания) будущим мамам советуют как можно больше дышать свежим воздухом. Если же наблюдается преждевременное старение плаценты, но кровоток не нарушен, женщине предпишут профилактическое лечение, чтобы улучшить функции плаценты.
Стремительное старение плаценты, кроме прочего, указывает на то, что за период беременности женщина неоднократно переносила различные инфекционные заболевания или имеет вредные привычки (курение, прием алкоголя). Также нужно знать, что, если у женщины диагностированы такие заболевания как сахарный диабет, внутриматочная инфекция, а также, если беременность осложняется резус-конфликтом между материнским организмом и плодом, то показатели степени зрелости плаценты могут превышать допустимые.
Существует еще и позднее созревание плаценты, хотя такие случаи встречаются намного реже, чем преждевременное. Иногда это свидетельствует о врожденных пороках развития плода.
Исходя из написанного выше, можно сделать вывод, что степень зрелости плаценты – очень важный показатель. Поэтому очень важно посещать врача и вовремя проводить ультразвуковое исследование, чтобы избежать проблем со здоровьем малыша. Пусть он благополучно развивается и рождается здоровым!
Специально для beremennost. net Ольга Ризак
net Ольга Ризак
как избежать преждевременного старения? Что означает степень зрелости плаценты 1
– это уникальный орган, продолжительность жизни которого составляет всего 40 недель – срок беременности . Можно сказать, что плацента является временным органом, который совершенно необходим исключительно для роста и развития в утробе матери. После родов плацента становится ненужной, поэтому она также удаляется из матки . Однако, как и всякий другой орган, плацента проходит все этапы – от зарождения до смерти. Смерть плаценты – это момент отделения от стенок матки после рождения ребенка. Но этапы жизни плаценты – зарождение, рост, зрелость, старение и смерть протекают в течение 40 недель.
Термин «степень зрелости» плаценты отражает определенный этап развития и физиологических изменений в данном органе. По сути, степень зрелости – это этап старения плаценты. Каждая степень зрелости соответствует определенным структурным особенностям плаценты и толщине. В настоящее время выделяют четыре степени зрелости плаценты , обозначаемые арабскими цифрами 0, 1, 2 и 3. При этом самая молодая плацента соответствует степени зрелости 0, а самая старая – 3.
При этом самая молодая плацента соответствует степени зрелости 0, а самая старая – 3.
Старение плаценты происходит постепенно, причем каждая из четырех степеней зрелости соответствует определенному сроку беременности. Это можно сравнить с тем, что в организме в определенном возрасте фиксируются признаки старения органов и систем. Если такие признаки появляются ранее возраста, для которого они характерны, то говорят о преждевременно старении. То же самое справедливо и в отношении плаценты, просто ее возраст считается по неделям беременности.
Таким образом, на каждом сроке гестации плацента должна быть определенной степени зрелости. Сегодня определены четкие нормы соответствия степеней зрелости плаценты и сроков беременности:
- До 30-ти недель беременности должна быть степень зрелости плаценты 0;
- С 27-ой по 36-ую недели беременности степень зрелости плаценты 1;
- С 34-ой по 39-ую неделю беременности степень зрелости плаценты 2;
- С 37-ой по 40-ую неделю беременности степень зрелости плаценты 3.

Если степень зрелости плаценты на каком-либо сроке гестации больше, чем должна быть (например, на 26 неделе беременности 1 или 2 степень зрелости), то врачи говорят о преждевременном старении (созревании) органа. Такое преждевременное старение плаценты является признаком фетоплацентарной недостаточности, которая приводит к дефициту питательных веществ и кислорода, доставляемых к плоду и, соответственно, к задержке его развития. Кроме того, фетоплацентарная недостаточность может стать причиной угрозы преждевременных родов, внутриутробной гибели плода и других грозных осложнений беременности.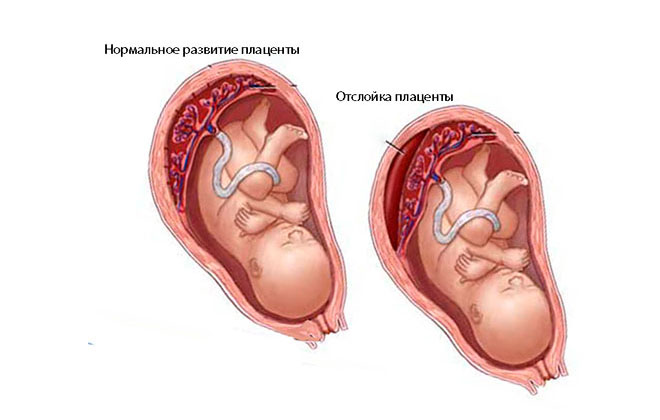 Поэтому преждевременное старение плаценты требует лечения в условиях отделения патологии беременности.
Поэтому преждевременное старение плаценты требует лечения в условиях отделения патологии беременности.
Степень зрелости плаценты — этот тот показатель, который обязательно указывается в заключении каждого ультразвукового исследования, начиная со второй половины беременности. Что это за такой параметр, почему так важен и какова нормальная степень зрелости плаценты по неделям должна быть?
Начнем с того, что плацента — это своего рода орган временный. Он необходим только в течение 9 месяцев беременности и благополучно удаляется из матки в последнем периоде родов. Во время беременности плацента защищает ребенка от инфекций, она же служит проводником питательных веществ, кислорода. Но с каждым месяцем, а в последнем триместре даже с каждой неделей, «детское место» становится все менее функциональным, если говорить простым языком — стареет. Соответственно, ребенок становится менее защищенным от вирусов, может испытывать нехватку кислорода. Если плацента плохо выполняет свои функции, на УЗИ нередко ставят диагноз — гипертрофия плода. Это когда плод меньше, чем должен быть на данном сроке. Обычно головка не отстает в развитии, а окружность живота маленькая, то есть малыш худенький.
Это когда плод меньше, чем должен быть на данном сроке. Обычно головка не отстает в развитии, а окружность живота маленькая, то есть малыш худенький.
Конечно, то что детское место стареет — это явление нормальное, но всему свое время. Так степень зрелости плаценты 3 — это нормально для доношенной или даже переношенной беременности . Но если такая цифра появляется в результате УЗИ у женщины в начале третьего триместра — врачи обычно рекомендуют лечение в стационаре с использованием лекарственных средств, направленных на снижение тонуса матки (чтобы питательные вещества легче попадали к ребенку), улучшение кровообращение. Мамочкам рекомендуют больше дышать свежим воздухом — это лучшая профилактика внутриутробной гипоксии плода . Степень зрелости плаценты 0-1-2, а также их промежуточные фазы, обычно не вызывают опасений у врачей. Если же плацента стремительно стареет, то можно сделать выводы, что организм матери не раз за беременность сталкивался с инфекциями, а быть может будущая мама имеет вредные привычки, к примеру, курит или принимает алкоголь. Существуют нормы, от которых отталкиваются врачи при определении нормально ли протекает беременность.
Существуют нормы, от которых отталкиваются врачи при определении нормально ли протекает беременность.
Так, степень зрелости плаценты в 31-32-33-34 недели должна быть 0 или 1. В таком случае можно наверняка говорить о том, что малышу ничего не угрожает. Ведь именно от этого показателя в большей степени зависит развитие ребенка. Степень зрелости плаценты в 35-36-37 недель может быть в норме уже второй степени. Плацента может в некоторых местах истончаться, покрываться известковыми отложениями, но это не мешает ей удовлетворительно функционировать. Степень зрелости плаценты в 38 недель нередко достигает третьей степени. В это время врачи особенно тщательно следят за самочувствием малыша. Мамочке выполняются УЗИ матки, КТГ, на каждом приеме прослушивают сердцебиение ребенка. Ведь именно его нарушение свидетельствует о серьезных проблемах, тогда как степень зрелости плаценты, это, по сути, только цифры.
| 30.10.2019 17:53:00 Действительно ли фастфуд опасен для здоровья? Фастфуд считается вредным, жирным и бедным на витамины.  Мы выясняли, действительно ли фастфуд так плох, как его репутация, и почему он считается опасным для здоровья. Мы выясняли, действительно ли фастфуд так плох, как его репутация, и почему он считается опасным для здоровья. | |||
| 29.10.2019 17:53:00 Как вернуть женские гормоны к балансу без лекарств? Эстрогены влияют не только на наше тело, но и на нашу душу. Только когда уровень гормонов оптимально сбалансирован, мы чувствуем себя здоровыми и радостными. Естественная гормональная терапия может помочь вернуть гормоны в баланс. | |||
| 29.10.2019 17:12:00 Как похудеть во время климакса: советы эксперта То, что раньше было трудным, кажется почти невозможным для многих женщин старше 45 лет: похудеть во время менопаузы. Гормональный баланс меняется, эмоциональный мир переворачивается, а вес сильно огорчает. Эксперт по питанию доктор Антони Данц специализируется на этой теме и охотно делится информацией о том, что важно для женщин в середине жизни. | |||
| 27.10.2019 11:32:00 | |||
Плацентой называют временный эмбриональный орган, благодаря которому осуществляется связь будущего ребенка с организмом матери. Материнская сторона плаценты обращена к стенке матки, а от плодовой отходит пуповина, с помощью которой будущий ребенок получает все необходимые вещества из тела матери через пуповину. На протяжении всей беременности плацента осуществляет защиту плода от инфекций, доставляет ему необходимые вещества, кислород и выводит продукты распада.
Материнская сторона плаценты обращена к стенке матки, а от плодовой отходит пуповина, с помощью которой будущий ребенок получает все необходимые вещества из тела матери через пуповину. На протяжении всей беременности плацента осуществляет защиту плода от инфекций, доставляет ему необходимые вещества, кислород и выводит продукты распада.
Детское место начинает свое формирование после имплантации зародыша, и к 12-16 неделе плацента уже в полной мере справляется со своими функциями, а после родов организм ее отторгает вместе с плодовыми оболочками. От состояния этого органа зависит течение беременности, поэтому для оценки эффективности работы плацентарного комплекса учитывается степень зрелости плаценты.
Степени зрелости плаценты по неделям
Как и любой орган человеческого тела, развивается, большую часть времени она непрерывно растет, становится толще, количество ее сосудов планомерно увеличивается, чтобы обеспечить жизнедеятельность растущего плода. На определенном этапе процесс роста плаценты останавливается, и она начинает стареть. В структурах органа откладывается кальций, сама плацента становится более плотной, что мешает ей в полной мере выполнять свои функции. Это нормальный процесс, но ранее старение плаценты является патологией, выявить которую можно при ультразвуковом исследовании.
В структурах органа откладывается кальций, сама плацента становится более плотной, что мешает ей в полной мере выполнять свои функции. Это нормальный процесс, но ранее старение плаценты является патологией, выявить которую можно при ультразвуковом исследовании.
В условиях нормального, неосложненного течения беременности выделяют 4 стадии зрелости плаценты, они выглядят следующим образом:
- 0 стадия зрелости плаценты . На этом этапе плацента ровная и однородная по структуре, и еще способна развиваться. В норме детское место остается таким до 30 недели беременности;
- 1 стадия зрелости плаценты . У здоровых женщин переход от нулевой стадии к первой возможен с 27 по 34 неделю, но чаще происходит с 30 по 34 неделю беременности. Структура плаценты на этой стадии имеет некоторое количество уплотнений (эхогенных включений), кальциевых отложений практически нет.
- 2 стадия зрелости плаценты . На хориальной части плаценты, прилегающей к плоду, обнаруживаются углубления, ее структура имеет множество небольших эхопозитивных включений и видимых кальциевых отложений.
 Если по результатам УЗИ беременной на сроке 34-39 недель была поставлена 2-я степень зрелости плаценты, то это считается вариантом нормы.
Если по результатам УЗИ беременной на сроке 34-39 недель была поставлена 2-я степень зрелости плаценты, то это считается вариантом нормы. - 3 стадия зрелости плаценты . На этом этапе функционирование органа снижается. К сроку 37 недель, или в промежутке между 35 и 39 неделями, третья стадия указывает на доношеность беременности и готовность к родам. Начинается естественное старение плаценты, характерными признаками которого является глубина волн, доходящих до базального слоя. Скопления солей кальция сливаются и образуют пятна неправильной формы.
Третья степень зрелости детского места может развиваться ранее положенного срока, в таком случае существует высокая вероятность преждевременных родов и кислородной недостаточности плода. Эти состояния не поддаются лечению, а решаются лишь с помощью родов. Иногда продлить внутриутробное развитие плода на несколько недель помогает терапия, которая направлена на усиление кровотока в сосудах.
Какова нормальная зрелость плаценты?
Степень созревания плаценты определяется ее старением. Этот процесс может протекать нормально, но под действием определенных факторов возможно ускоренное созревание, или старение, плаценты, которое крайне негативно сказывается на течении беременности.
Этот процесс может протекать нормально, но под действием определенных факторов возможно ускоренное созревание, или старение, плаценты, которое крайне негативно сказывается на течении беременности.
При нормальном развитии беременности у здоровой женщины нормальная зрелость плаценты соответствует гестационному сроку. Нулевая степень может наблюдаться до 30 недели, первая — с 28 по 34, вторая — с 34 по 38, а третья с 37 недели и до родов. Если плацента 0 степени зрелости способна продолжительное время обеспечивать плод всем необходимым, то плацента, достигшая 3 степени, имеет ограниченные ресурсы работы.
Зрелость плаценты определяется с помощью ультразвукового обследования на разных сроках беременности. При нормальной беременности, протекающей без осложнений, бывает достаточно 2-3 таких обследований. Врач наблюдает за тем, как изменяются границы между плацентой и маткой, ее эхографическую плотность, толщину и отложения кальция. Если в начале беременности плацента растет и утолщается, то к ее завершению наблюдается некоторое уменьшение ее параметров.
Опасно ли отклонение от нормы и что нужно делать в таких случаях?
Старение плаценты является естественным и необратимым процессом, но в некоторых случаях оно развивается преждевременно, что указывает на серьезную патологию и требует внимательного наблюдения. Врачи считают созревание плаценты ускоренным, если степень ее зрелости на 32 неделе беременности превышает вторую, или третью до 36 недели.
Причинами отклонений от нормы являются следующие факторы:
- тяжелые роды и аборты в анамнезе, которые привели к нарушению строения стенок матки;
- хронические болезни внутренних органов женщины;
- инфекционные заболевания половой системы;
- тяжелый , или гестоз;
- и ее ;
Как правило, преждевременное созревание плаценты развивается бессимптомно и никаким образом не отражается на самочувствии женщины. На ранних сроках оно приводит к выкидышу или порокам развития плода, в середине беременности у будущего ребенка возможна гипоксия, или кислородное голодание, которое приводит к повреждению центральной нервной системы.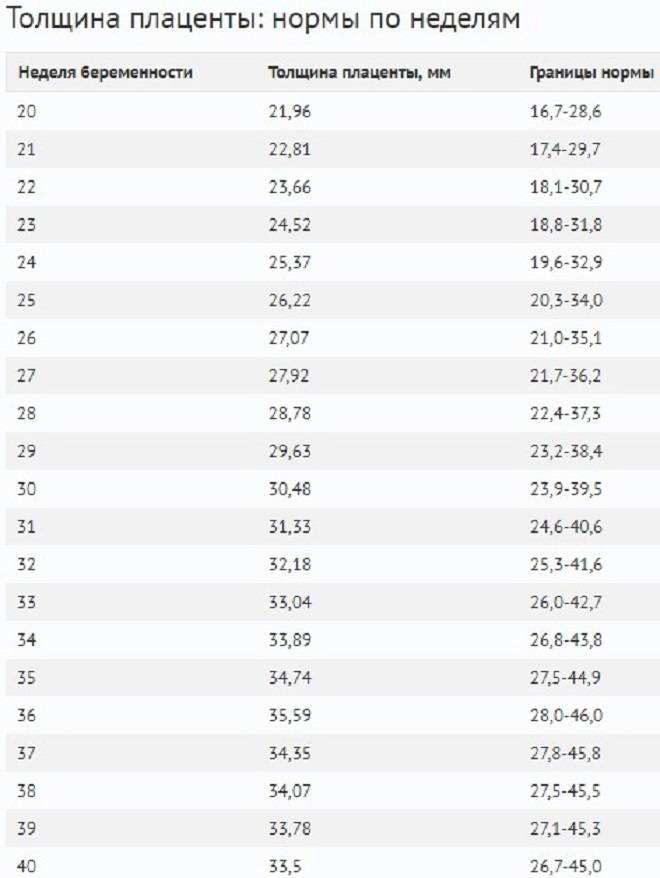
Для установления диагноза кроме ультразвукового обследования проводится доплерометрия и кардиотокография плода. Лечебные мероприятия назначаются лишь тогда, когда установлен факт страдания плода. Если отставание в развитии ребенка превышает 2 недели, то женщине рекомендуют лечение в стационаре, в тяжелых случаях производится кесарево сечение.
При установлении факта преждевременного созревания плаценты будущую мать направляют в стационар для сохранения беременности и проведения терапевтических мероприятий. В первую очередь назначение лечения будет зависеть от причин, вызвавших развитие патологии:
Терапия направлена на сохранение беременности до минимально допустимого срока родов. К сожалению методов омоложения плаценты не существует, а такие препараты, как курантил, актовегин и пентоксифиллин не имеют доказанного лечебного воздействия на этот орган.
В вопросе благополучного вынашивания беременности и решения проблем со здоровьем будущие матери должны полагаться только на опыт врача и соблюдать все его предписания, это поможет им выносить и родить здорового ребенка.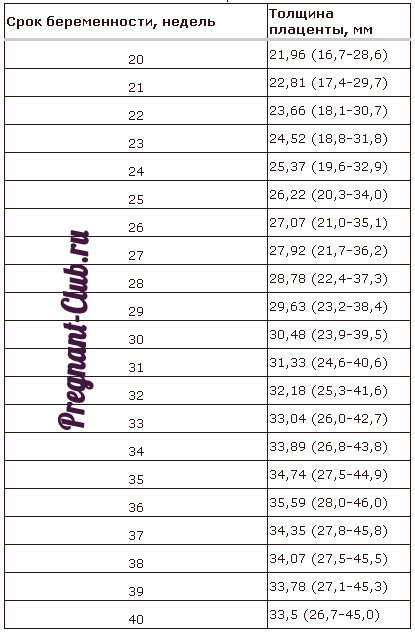
Степень зрелости плаценты — это показатель, который определяется на ультразвуковом обследовании беременной. Под ним понимают те видимые на УЗИ изменения, которые происходят в плаценте на протяжении беременности.
Плацента это временный орган, который нужен всего лишь 9 месяцев, пока развивается плод, а затем она отторгается после рождения ребенка. Важность плаценты для малыша невозможно недооценивать, она заменяет ему легкие, почки, желудочно-кишечный тракт, обеспечивая кислородом, питательными веществами, выводя вредные вещества. Кроме того, плацента выделяет гормоны, сохраняющие беременность.
Что значит степень зрелости плаценты?
В процессе беременности плацента постепенно утолщается, сосуды её разрастаются, на определенном этапе она перестает расти и начинает стареть. В ней начинает откладываться кальций, сама структура её становится более плотной, и это можно увидеть при ультразвуковом обследовании.
Что означает созревание плаценты для прогрессирования беременности? Чем выше показатель, тем меньше функциональных возможностей у эмбрионального органа женщины. То есть, если этот показатель на отметке 0, это означает, что она способна ещё разрастаться и в принципе, может обеспечивать потребности растущего ребенка ещё очень долгое время. А если плацента 3 степени, то она имеет ограниченные резервы, так как беременность скоро должна завершиться. Однако если такое постаревшее её состояние выявляют на довольно ранних стадиях беременности, малышу может не хватать питательных веществ и кислорода для полноценного развития, есть риск внутриутробной гипоксии.
То есть, если этот показатель на отметке 0, это означает, что она способна ещё разрастаться и в принципе, может обеспечивать потребности растущего ребенка ещё очень долгое время. А если плацента 3 степени, то она имеет ограниченные резервы, так как беременность скоро должна завершиться. Однако если такое постаревшее её состояние выявляют на довольно ранних стадиях беременности, малышу может не хватать питательных веществ и кислорода для полноценного развития, есть риск внутриутробной гипоксии.
Чем опасно преждевременное созревание плаценты?
Постаревшая плацента может оказаться не способной доставить ребенку достаточно кислорода и питательных веществ, в результате чего может быть внутриутробная задержка развития плода, гипотрофия, рождение малыша с низким весом, и, конечно, самое опасное — внутриутробная гипоксия (ребенок задыхается в животике, это может привести его к смерти).
Как определяют степень зрелости плаценты?
Её можно определить по данным ультразвукового обследования, и после рождения ребенка по результату гистологического исследования. По мере созревания в плаценте происходят структурные изменения, которые видит с помощью ультразвука врач. Изменяется вид границы между плацентой и маткой, изменяется её толщина и эхографическая плотность, способность отражать ультразвук, появляются отложения кальция, видимые на УЗИ ввиде мелких белых включений. Толщина плаценты коррелируют, сначала она растет и утолщается, а концу беременности происходит некоторое уменьшение толщины.
По мере созревания в плаценте происходят структурные изменения, которые видит с помощью ультразвука врач. Изменяется вид границы между плацентой и маткой, изменяется её толщина и эхографическая плотность, способность отражать ультразвук, появляются отложения кальция, видимые на УЗИ ввиде мелких белых включений. Толщина плаценты коррелируют, сначала она растет и утолщается, а концу беременности происходит некоторое уменьшение толщины.
Сколько степеней зрелости плаценты выделяют врачи?
Всего есть четыре позиции, они распределяются в норме по неделям следующим образом:
Нулевая степень
Нулевой показатель наблюдается до 30 недель беременности, однако довольно часто уже на более раннем сроке врачи пишут в заключении «степень зрелости плаценты 0-1». Начавшиеся рано изменения возникают под влиянием внешних факторов, например, если будущая мама переболеет ОРВИ или курит.
Почему так происходит? В таких условиях плацента вынуждена работать очень активно, защищая малыша, и конечно, из-за этого она вынуждена развиваться быстрее.
Что нужно чтобы затормозить этот процесс, чтобы плаценты «хватило до конца»? Правильно, нужно, чтобы для малыша были созданы хорошие условия, и всего хватало, мама не должна болеть, контактировать с вредными веществами и должна правильно питаться.
Первая степень
К 30 неделям беременности плацента перестает расти и начинается уплотнение её тканей, это сохранится вплоть до 34 недели. Если уже в 32 – 33 недели, на втором скрининговом УЗИ у вас обнаружат повышенный показатель: 1-2 или 2, то, скорее всего, предложат пройти лечение. Назначают препараты, улучшающие кровообращение в плаценте, назначают витамины, отдых и полноценное питание.
Вторая степень
Данный показатель в норме бывает от 35 до 39 недель. Она вполне справляется со своими функциями, и обеспечивает ребенка всем необходимым. На этом сроке такая плацента совершенно нормальное явление и лечение не нужно. По мере того как развивается беременность, показатель должен возрастать, самое важное, чтобы это не происходило раньше времени. Но даже если уже в 37-38 недель данные достигли 2-3 степени переживать не стоит, это срок доношенной беременности и ничего ужасного в этом нет, это норма.
Но даже если уже в 37-38 недель данные достигли 2-3 степени переживать не стоит, это срок доношенной беременности и ничего ужасного в этом нет, это норма.
Третья степень
Перед родами, как правило, матка достигает второго или даже третьего уровня. Если функционально плацента состоятельна, ребенок не испытывает гипоксию, третья степень не должна вас испугать, это нормально. Однако если есть гипоксия, роды могут решить провести оперативным путем.
Помните, результаты УЗИ при беременности могут говорить о преждевременном созревании плаценты, однако ещё не факт, что при этом обязательно есть плацентарная недостаточность. Уточняет функциональные возможности плаценты и состояние ребенка КТГ плода. Его врач назначает в случаях, когда есть какие-то сомнения.
Плацента – это особый орган, зарождающийся и растущий в полости матки во время беременности, основой задачей которого является правильное соединение систем кровоснабжения плода и материи. В теле плаценты совершаются биохимические процессы, отвечающие за нормальное развитие беременности, за выработку специальных гормонов, обеспечивающие плод кислородом, а также защищающие его от влияния вредных факторов. После рождения ребенка детское место отмирает и отделяется через 30 – 50 минут после родов.
После рождения ребенка детское место отмирает и отделяется через 30 – 50 минут после родов.
Степени зрелости плаценты на разных сроках беременности
Как любой орган плацента имеет свой «возраст», то есть она зарождается, развивается и созревает, а затем стареет и после родов – отмирает. Это обычный физиологический процесс, однако, раннее, преждевременное созревание или старение плаценты, представляет угрозу для здоровья и жизни малыша.
В настоящее время в акушерско-гинекологической практике дифференцируют четыре этапа созревания плаценты, и каждый из них в норме соответствует определенному периоду беременности.
Однако существуют так называемые переходные этапы, когда могут проявляться признаки смежных степеней зрелости, что связано с разной скоростью развития плода и плаценты, которое осуществляется от ее краевых участков к центру.
- 0 – нулевая степень зрелости (по классификации Grannum P.A. 1979) может диагностироваться вплоть до 30-й недели;
- 0 – I степень (переходный период) характерна для 29, 30 недели;
- I – первая степень зрелости наблюдается на 30 – 32 неделе;
- I – II (переходный период) диагностируется на 32 – 34 неделе;
- II – вторая степень зрелости соответствует 34 – 40 неделе;
- II – III (переходный период) может длиться с 35 по 40;
- III – третья степень зрелости диагностируется на 37 – 38 неделе до 40.

При правильном протекании беременности рост плаценты завершается к 36 – 37 неделе. После этого толщина тела детского места уменьшается или уже не меняется. Ультразвуковой метод исследования (УЗИ) позволяет определить толщину детского места и степень ее развития, которая напрямую связана с состоянием хориальной мембраны (хориальная оболочка, окружающая плод и выстилающая плодовую поверхность плаценты), паренхимы (ворсинчатая внешняя плодная оболочка эмбриона) и базального слоя (соединительная ткань слизистой оболочки матки).
Изменения структуры плаценты на разных этапах беременности
При 0 степени развития плаценты структура ее однородна. Хориальная оболочка плоская и гладкая, без волнистостей. Базальный слой не определяется.
В случае, если нулевая степень зрелости меняется до достижения 27 недели на I степень, это говорит о преждевременном развитии плаценты. Как правило, такое состояние возникает при наличии негативных факторов: вирусных заболеваний типа краснухи, ветрянки, перенесенных во время беременности, курения, употребления алкоголя и наркотических средств.
В период I степени зрелости рост плаценты останавливается, а тело плацентарной субстанции становится толще, и в нем можно обнаружить отдельные гиперэхогенные зоны, хорошо заметные при ультразвуковом исследовании, хориальная пластина становится неровной. Если на этом сроке врач устанавливает II степень зрелости, это может быть признаком возможных нарушений развития. В этом случае требуется прием лекарственных средств, которые активизируют кровоток в сосудах детского места.
При II степени зрелости (35–39 недели) во время УЗИ наблюдаются множественные эхопозитивные мелкие включения, шероховатость хориальной пластины усиливается, но ее углубления не достигают базального слоя. В самом базальном слое имеются небольшие эхогенные зоны, расположенные линейно (так называемый базальный «пунктир»). Этот этап беременности наиболее спокойный и стабильный. И даже если в середине этого периода у беременной определяют III степень зрелости, это не часто становится причиной для тревоги.
III степень
обычно наблюдается на 37–38 неделе, когда плацента достигает заключительной фазы в своем развитии и соответствует сроку нормальной доношенной беременности. Этот период характеризуется биологическим старением плаценты, строение которой становится долевым, а углубления хориальной мембраны доходят до базального слоя. Этот этап требует детального анализа любых несоответствий, наблюдающихся в теле плаценты, поскольку даже незначительные отклонения от нормального развития могут являться признаками угрожающих осложнений. Если диагностика при III степени развития указывает на гипоксию плода, то часто рекомендуется ведение родов, с применением оперативного вмешательства (кесарево сечение).
Этот период характеризуется биологическим старением плаценты, строение которой становится долевым, а углубления хориальной мембраны доходят до базального слоя. Этот этап требует детального анализа любых несоответствий, наблюдающихся в теле плаценты, поскольку даже незначительные отклонения от нормального развития могут являться признаками угрожающих осложнений. Если диагностика при III степени развития указывает на гипоксию плода, то часто рекомендуется ведение родов, с применением оперативного вмешательства (кесарево сечение).
Преждевременное старение плаценты
Преждевременное старение плаценты констатируют в случаях, если II степень проявляется ранее 32 недель, а III – раньше 36 недели. Это еще не является свидетельством патологии беременности, но требует обязательного контроля движения крови в сосудах матки и детского места.
В случае преждевременного созревания детского места на ворсинках оседает особый белок, который выделяется из циркулирующей между ними крови, и препятствует их участию в метаболических процессах маточного и плацентарного кровотоков. На этом этапе к концу 39–40 недели фиксируется уменьшение толщины плацентарной мембраны с 25 до 6 мкм. В тканях плаценты наблюдаются дистрофические изменения, на определенных участках оседают соли извести.
На этом этапе к концу 39–40 недели фиксируется уменьшение толщины плацентарной мембраны с 25 до 6 мкм. В тканях плаценты наблюдаются дистрофические изменения, на определенных участках оседают соли извести.
Если же степень созревания не соответствует сроку беременности, например, когда она должна быть I согласно неделям беременности, а констатируют II, или на 33 неделе обнаруживают III степень, то возникает естественный вопрос: В чем опасность?
Плацента, как одно из важнейших звеньев в единой биологической системе, объединяющей плод, пуповину и организм матери, работает над множеством жизненных проблем:
- Снабжает кислородом клетки тканей плода и удаляет из крови углекислый газ;
- Доставляет к клеткам питательные вещества и удаляет продукты метаболизма;
- Является преградой и фильтром, которые защищают эмбрион от негативного влияния вредных веществ, попадающих в организм матери: лекарств, токсинов, бактерий;
- Вырабатывает гормоны, необходимые для правильного развития беременности.

Поэтому преждевременное старение или отмирание участков детского места негативно влияет на эти функции. Ухудшение кровотока в сосудах маточно-плацентарной системы при несоответствии зрелости плаценты установленным неделям беременности опасно развитием плацентарной недостаточности, приводящей к гипоксии и гипотрофии плода, а в худшем варианте – внутриутробной смерти.
Причины преждевременного старения плаценты.Наиболее распространенные причины:
- Никотин, алкоголь и наркотические вещества, отравляющие клетки детского места.
- Сахарный диабет, болезни щитовидной железы.
- Гипертония у беременной.
- Поздний токсикоз (гестоз).
- Отрицательный резус крови у матери.
- Предлежание и ранняя отслойка плаценты.
- Многоплодие.
- Эндокринные нарушения.
- Многоплодие.
- Внутриутробные инфекции.
Позднее созревание плаценты, причины и последствия
Такой диагноз в практике ведения беременности и родов встречается реже, чем определение преждевременного созревания плаценты. Основными причинами подобного статуса детского места являются:
Основными причинами подобного статуса детского места являются:
- первичный и вторичный сахарный диабет у беременной;
- отрицательный резус-фактор, приводящий к резус-конфликту;
- хронические заболевания будущей матери;
- курение в период беременности;
- употребление алкоголя;
- пороки развития плода.
При задержке развития плаценты и позднем ее созревании можно говорить о том, что она не выполняет своих обязательных функций – обеспечение младенца кислородом и необходимыми для его правильного развития питательными веществами. Кроме того, углекислый газ и продукты обмена задерживаются в организме плода, что способствует его интоксикации и ведет к отставанию в развитии.
Прогноз при установленном диагнозе «позднее созревание плаценты» в большинстве случаев неблагоприятен без квалифицированного медицинского лечения в условиях стационара. В противном случае существует большой риск мертворождения и возникновения умственной отсталости у плода.
Таким образом, созревание плаценты, ее развитие, старение и отмирание являются естественными процессами, но синдром преждевременного старения и позднего созревания требуют особого внимания. Современные методы исследования кровотока в плодово-плацентарной системе показали, что расширенный анализ его циркуляции позволяет лечащему врачу провести точную диагностику.
А это дает возможность назначить наиболее результативное лечение, выбрав оптимальную тактику ведения беременности и проведения родовспоможения, чтобы добиться их благоприятного завершения и рождения здорового ребенка.
Рекомендуем также
Л.В Захарова • Акушерское УЗИ
УЗИ сканер HS60
Профессиональные диагностические инструменты. Оценка эластичности тканей, расширенные возможности 3D/4D/5D сканирования, классификатор BI-RADS, опции для экспертных кардиологических исследований.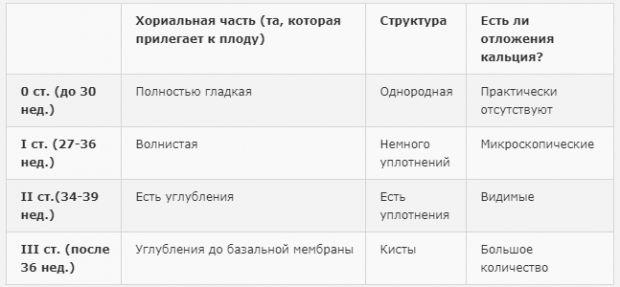
С каким трепетом каждая беременная ждет очередного ультразвукового исследования! Она хочет увидеть малыша, узнать, хорошо ли ему в утробе, разглядеть ручки и ножки, посмотреть, бьется ли сердечко. Но ожидание чуда часто не оправдывается. Во время исследования будущая мама видит экран с черно-белыми точечками и палочками, а в конце исследования — заключение на бумаге с непонятными цифрами и фразами. Давайте разберемся, что же написано в этом заключении.
Сначала о том, когда и зачем будущей маме нужно ходить на исследования.
Показания для ультразвукового исследования можно разделить на скрининговые и селективные. Скрининг — это осмотр всех без исключения беременных в определенные сроки. Эти исследования проводятся в первую очередь для того, чтобы выявить, нет ли пороков развития у плода. Во время обследования плод измеряют, определяют, соответствуют ли размеры плода предполагаемому сроку беременности, осматривают матку, плаценту.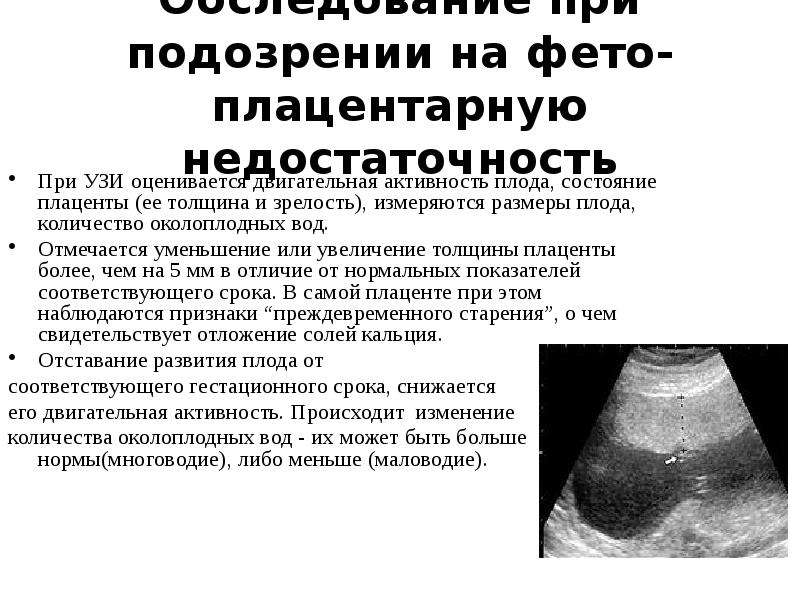 Такие скрининговые исследования принято проводить 3-4 раза в течение беременности: в 10-14 недель, в 20-24 недели, в 30-32 недели и в конце беременности — в 36-37 недель.
Такие скрининговые исследования принято проводить 3-4 раза в течение беременности: в 10-14 недель, в 20-24 недели, в 30-32 недели и в конце беременности — в 36-37 недель.
Селективные исследования проводят при подозрении на какое-либо неблагополучие или осложнение. Поскольку необходимость таких исследований продиктована подозрением на патологию, то их количество не ограничено. В некоторых случаях УЗИ производят 2-3 раза в неделю.
Состояние плода
Во время первого исследования определяют, где расположен плод, исключая таким образом внематочное расположение плодного яйца. Позднее определяют положение плода в матке — головное или тазовое.
В момент первого же исследования определяют толщину воротниковой зоны. Судя по названию, понятно, что это зона, расположенная в области воротника — на задней поверхности шеи. Существуют определенные размеры, которые должны соответствовать определенным параметрам. Увеличение размеров воротниковой зоны — повод для генетической консультации, так как оно является признаком пороков развития плода. Во 2 и 3 триместрах беременности во время ультразвукового исследования могут быть выявлены признаки инфицирования плода, в том числе и изменения в структуре головного мозга.
Увеличение размеров воротниковой зоны — повод для генетической консультации, так как оно является признаком пороков развития плода. Во 2 и 3 триместрах беременности во время ультразвукового исследования могут быть выявлены признаки инфицирования плода, в том числе и изменения в структуре головного мозга.
В 3 триместре проводится оценка структур легких плода, это необходимо для установления степени зрелости легких при предположении или необходимости преждевременных родов. Структуру легких изучают и для исключения внутриутробной пневмонии.
Тщательному изучению подвергаются все внутренние органы плода (сердце, кишечник, печень и т. п.). Во время исследования, особенно — проводимого во 2 триместре беременности, можно изучить лицевой череп плода, носик для диагностирования таких пороков, как волчья пасть и заячья губа. Можно также диагностировать и патологию закладки зубов.
Большинство будущих родителей интересует вопрос, можно ли обнаружить синдром Дауна с помощью ультразвукового исследования. Хочется отметить, что поставить этот диагноз только на основании данных УЗИ очень сложно. Синдром Дауна на сроке до 14 недель позволяют предположить увеличение воротниковой зоны, (так, в 7-8 недель беременности воротниковая зона должна составлять не более 3 мм), отсутствие спинки носа. Косвенными признаками является увеличение межглазничного расстояния, раскрытый рот, высунутый язык и некоторые другие признаки. В 1/3 случаев болезни Дауна выявляются пороки сердца, чаще — в виде дефектов межжелудочковой перегородки. Может отмечаться также укорочение костей голени. При выявлении данных признаков проводят плацентоцентез — исследование, в ходе которого забирают кусочек плаценты. В полученном материале изучают хромосомный набор клеток.
Хочется отметить, что поставить этот диагноз только на основании данных УЗИ очень сложно. Синдром Дауна на сроке до 14 недель позволяют предположить увеличение воротниковой зоны, (так, в 7-8 недель беременности воротниковая зона должна составлять не более 3 мм), отсутствие спинки носа. Косвенными признаками является увеличение межглазничного расстояния, раскрытый рот, высунутый язык и некоторые другие признаки. В 1/3 случаев болезни Дауна выявляются пороки сердца, чаще — в виде дефектов межжелудочковой перегородки. Может отмечаться также укорочение костей голени. При выявлении данных признаков проводят плацентоцентез — исследование, в ходе которого забирают кусочек плаценты. В полученном материале изучают хромосомный набор клеток.
В протоколе ультразвукового исследования отражается информация о величине воротниковой зоны в 1 триместре беременности. Если при исследовании внутренних органов не обнаруживают никакой патологии, то это могут отметить отдельной фразой или же никак не отразить, однако в случае обнаружения тех или иных неполадок данные обязательно вносятся в протокол исследования.
В большинстве случаев во время ультразвукового исследования, проводимого в 12, 22 недели, можно определить пол ребенка. Эти данные не вносят в протокол исследования.
Уже начиная с первого исследования можно определить сердцебиения плода. В документации записывают наличие сердцебиения (с/б +), ЧСС — число сердечных сокращений (в норме ЧСС составляет 120-160 ударов в минуту). Отклонение показателей ЧСС при первом исследовании — увеличение или уменьшение числа сердечных сокращений — может служить признаком того, что у недавно зародившегося плода имеется порок сердца. Позднее, во 2 и 3 триместре, есть возможность подробно, детально различить и изучить сердечные клапаны и камеры. Изменение числа сердечных сокращений во 2 и 3 триместре может говорить о страдании плода, нехватке кислорода и питательных веществ.
Размеры плода
Сокращения, которые можно встретить в протоколах ультразвукового исследования, имеют следующие значения.
В 1 триместре беременности определяют диаметр плодного яйца (ДПР), копчико-теменной размер плода (КТР), то есть размер от темени до копчика. Измеряют также размеры матки. Эти измерения позволяют в 1 триместре достаточно точно судить о сроке беременности, так как в это время размеры плода наиболее стандартны. Относительно определения срока беременности по размерам плода и плодного яйца есть небольшой нюанс. В заключении могут записать не акушерский срок, считающийся от первого дня последней менструации, согласно которому беременность длиться 40 недель, а срок беременности от зачатия — эмбриональный срок. Срок беременности от зачатия на 2 недели меньше, чем акушерский срок. Однако если будущая мама сравнит результаты УЗИ и результаты осмотра, у нее может возникнуть недоумение, т. к. срок беременности по разным данным может расходиться на 2 недели. Уточнив у своего доктора, какой срок указан в заключение первого УЗИ, вы разрешите свои сомнения.
При последующих исследованиях, во 2 и 3 триместрах беременности, определяют следующие показатели развития плода:
Также измеряют длину бедренной кости, плечевой кости, возможно измерение более мелких костей предплечья и голени.
Если размеры плода меньше, чем предполагается на данном сроке беременности, то говорят о внутриутробной задержке роста плода (ВЗРП). Различают асимметричную и симметричную формы ВЗРП. Об асимметричной форме говорят, когда размеры головы и конечностей соответствуют сроку, а размеры туловища меньше предполагаемого срока беременности. При симметричной форме задержки роста плода все размеры уменьшены одинаково. При асимметричной форме ВЗРП прогноз более благоприятен, чем при симметричной. В любом случае при подозрении на внутриутробную задержку роста плода назначают лекарства, способствующие улучшению поступления питательных веществ плоду. Такое лечение проводят в течение 7-14 дней, после чего обязательно повторное ультразвуковое исследование. При задержке роста плода назначают кардиотокографическое исследование — процедуру, в ходе которой с помощью специального аппарата фиксируют сердцебиение плода, а также допплерометрическое исследование, с помощью которого определяют кровоток в сосудах плода, пуповины, матки. Допплерометрическое исследование производят в момент проведения УЗИ. Если степень задержки роста плода велика — если размеры плода уменьшены более чем на 2 недели, чем предполагаемый срок, или гипотрофия (задержка роста плода) обнаруживается рано — во 2 триместре беременности, то лечение непременно проводят в стационаре.
При задержке роста плода назначают кардиотокографическое исследование — процедуру, в ходе которой с помощью специального аппарата фиксируют сердцебиение плода, а также допплерометрическое исследование, с помощью которого определяют кровоток в сосудах плода, пуповины, матки. Допплерометрическое исследование производят в момент проведения УЗИ. Если степень задержки роста плода велика — если размеры плода уменьшены более чем на 2 недели, чем предполагаемый срок, или гипотрофия (задержка роста плода) обнаруживается рано — во 2 триместре беременности, то лечение непременно проводят в стационаре.
Плацента
Плацента окончательно формируется к 16 неделям беременности. До этого срока говорят о хорионе — предшественнике плаценты. Хорион — наружная оболочка зародыша, которая выполняет защитную и питательную функции. Во время ультразвукового исследования оценивают место прикрепления плаценты — на какой стенке матки расположен хорион или плацента, насколько плацента удалена от внутреннего зева шейки матки — места выхода из полости матки. В 3 триместре беременности расстояние от плаценты до внутреннего зева шейки матки должно составлять более 6 см, в противном случае говорят о низком прикреплении плаценты, а если плацента перекрывает внутренний зев — о предлежании плаценты. Такое состояние чревато осложнениями — кровотечением во время родов. Низкое прикрепление плаценты отмечают и во время ультразвуковых исследований, проводимых в 1 и 2 триместрах, но до 3 триместра плацента может мигрировать, то есть подняться вверх по стенке матки.
В 3 триместре беременности расстояние от плаценты до внутреннего зева шейки матки должно составлять более 6 см, в противном случае говорят о низком прикреплении плаценты, а если плацента перекрывает внутренний зев — о предлежании плаценты. Такое состояние чревато осложнениями — кровотечением во время родов. Низкое прикрепление плаценты отмечают и во время ультразвуковых исследований, проводимых в 1 и 2 триместрах, но до 3 триместра плацента может мигрировать, то есть подняться вверх по стенке матки.
Во время ультразвуковых исследований оценивают также структуру плаценты. Существует четыре степени ее зрелости. Каждая степень соответствует определенным срокам беременности: 2-я степень зрелости должна сохраняться до 32 недель, 3-я степень — до 36 недель. Если плацента изменяет структуру раньше положенного времени, говорят о преждевременном старении плаценты. Такое состояние может быть связано с нарушением кровотока в плаценте, обусловленным гестозом (осложнение беременности, проявляющееся повышением артериального давления, появлением белка в моче, отеков), анемией (снижение количества гемоглобина), а может являться индивидуальной особенностью организма данной беременной женщины. Преждевременное старение плаценты — это повод для проведения допплерографического и кардиомониторного исследований.
Преждевременное старение плаценты — это повод для проведения допплерографического и кардиомониторного исследований.
В ходе ультразвукового исследования определяют толщину плаценты. В норме до 36 недель беременности толщина плаценты равна сроку беременности +/- 2 мм. С 36-37 недель толщина плаценты составляет от 26 до 45 мм, в зависимости от индивидуальных особенностей.
При изменении толщины и структуры плаценты делают предположение о плацентите — воспалении плаценты. Заключение УЗИ «плацентит» не является показанием для госпитализации. При подозрении на изменения в плаценте необходимо провести доплеровское исследование, которое подтверждает или опровергает предположение. Назначают и дополнительные лабораторные анализы, в частности обследование на инфекции, передающиеся половым путем.
По данным ультразвукового исследования можно подтвердить предположение об отслойке плаценты, поводом для которого являются кровянистые выделения из половых путей на любом сроке беременности. Участки отслойки видны на экране.
Участки отслойки видны на экране.
Вся эта информация отражается в протоколе УЗИ.
Пуповина
Плаценту с плодом соединяет пуповина. В момент ультразвукового исследования определяют количество сосудов в пуповине (в норме их три). У 80% беременных петли пуповины расположены в области шеи или тазового конца — той части плода, которая предлежит к выходу из матки. Петли пуповины «падают» туда под силой тяжести. Обвитие пуповиной шеи плода можно диагностировать, только применив допплерографическое исследование. И хотя обвитие пуповиной не является темой данного разговора, хочется отметить, что даже факт обвития пуповины вокруг шеи не является показанием для операции кесарева сечения.
Околоплодные воды
При ультразвуковом исследовании измеряют амниотический индекс, который свидетельствует о количестве вод. Амниотический индекс (АИ) определяют путем деления матки на квадранты двумя перпендикулярными линиями (поперечная — на уровне пупка беременной, продольная — по средней линии живота) и суммирования показателей, полученных при измерении самого большого вертикального столба околоплодных вод в каждом квадранте. В 28 недель нормальные значения АИ — 12-20 см, в 33 недели — 10-20 см. Повышение АИ свидетельствует о многоводии, понижение — о маловодии. Значительное многоводие или маловодие могут свидетельствовать о фетоплацентарной недостаточности — нарушении кровоснабжения плаценты. Увеличение и уменьшение вод может возникать и при другой патологии, но встречается и изолированно.
В 28 недель нормальные значения АИ — 12-20 см, в 33 недели — 10-20 см. Повышение АИ свидетельствует о многоводии, понижение — о маловодии. Значительное многоводие или маловодие могут свидетельствовать о фетоплацентарной недостаточности — нарушении кровоснабжения плаценты. Увеличение и уменьшение вод может возникать и при другой патологии, но встречается и изолированно.
Во время исследования оценивают также отсутствие или наличие посторонних примесей — взвеси в околоплодных водах. Наличие взвеси может быть свидетельством инфицирования или перенашивания беременности, но взвесь может содержать только первородную смазку, что является вариантом нормы.
Матка
В ходе ультразвукового исследования измеряют размеры матки, осматривают стенки матки на предмет наличия или отсутствия миоматозных узлов, на предмет повышенного тонуса мышечной стенки. Измеряют также толщину стенок матки.
Следует отметить, что диагноз «угроза прерывания беременности» нельзя поставить только в соответствии с данными УЗИ, подобный диагноз ставят только в том случае, когда клинические признаки — боли внизу живота, в пояснице, — сочетаются с ультразвуковыми, к которым относится уменьшение толщины нижнего маточного сегмента (мышц в нижней части матки) менее 6 мм, веретенообразные сокращения мускулатуры матки (увеличение толщины маточной стенки на том или ином участке), которые говорят о сокращении того или иного участка мышц матки. Механическое надавливание датчиком повышает тонус стенки матки. Это может обнаруживаться в момент исследования, но при отсутствии клинических проявлений (болей внизу живота, в пояснице) диагноз «угроза прерывания беременности» не ставят, говоря только о повышенном тонусе. Во время всех исследований, особенно когда имеется угроза прерывания беременности, измеряют длину шейки матки, диаметр шейки матки на уровне внутреннего зева, состояние цервикального канала (открыт, закрыт). Длина шейки матки в норме во время беременности должна составлять 4-4,5 см. Укорочение шейки — у первобеременной до 3 см, а у повторнобеременной — до 2 см, открытие маточного зева позволяет поставить диагноз — истмико-цервикальная недостаточность, при которой шейка матки начинает раскрываться уже в 16-18 недель, не в состоянии удержать развивающуюся беременность.
Механическое надавливание датчиком повышает тонус стенки матки. Это может обнаруживаться в момент исследования, но при отсутствии клинических проявлений (болей внизу живота, в пояснице) диагноз «угроза прерывания беременности» не ставят, говоря только о повышенном тонусе. Во время всех исследований, особенно когда имеется угроза прерывания беременности, измеряют длину шейки матки, диаметр шейки матки на уровне внутреннего зева, состояние цервикального канала (открыт, закрыт). Длина шейки матки в норме во время беременности должна составлять 4-4,5 см. Укорочение шейки — у первобеременной до 3 см, а у повторнобеременной — до 2 см, открытие маточного зева позволяет поставить диагноз — истмико-цервикальная недостаточность, при которой шейка матки начинает раскрываться уже в 16-18 недель, не в состоянии удержать развивающуюся беременность.
Итак, мы перечислили много, но далеко не все признаки, которые определяют во время ультразвукового исследования. Зачастую один признак может свидетельствовать о совершенно разных патологических или физиологических состояниях, поэтому полную ультразвуковую картину может оценить только специалист, а лечащий доктор сопоставит данные УЗИ с результатами наблюдений, жалоб, анализов, других исследований. Только так можно сделать правильные выводы.
Только так можно сделать правильные выводы.
Особенно хочется отметить, что при возникновении подозрения на неблагополучное течение беременности тем женщинам, у которых ранее, во время предыдущих беременностей, наблюдались те или иные осложнения (пороки развития плода и т.п.), рекомендуется экспертное УЗИ, которое выполняет высококлассный специалист с большим опытом акушерских исследований на ультразвуковом сканере последнего поколения.
Статья предоставлена журналом «9 Месяцев».
УЗИ сканер HS60
Профессиональные диагностические инструменты. Оценка эластичности тканей, расширенные возможности 3D/4D/5D сканирования, классификатор BI-RADS, опции для экспертных кардиологических исследований.
Сонографическое созревание плаценты на сроке от 30 до 34 недель не связано с маркерами плацентарной недостаточности во втором триместре у беременных с низким уровнем риска
Цель: Расширенное созревание плаценты (Grannum [G] степень 3) раньше срока связано с неблагоприятными перинатальными исходами, связанными с плацентарной недостаточностью. Природа и сроки патологии, лежащей в основе этого процесса, в настоящее время неясны.Мы предположили, что ускоренное созревание плаценты на сроке от 30 до 34 недель не связано с установленными маркерами тяжелой плацентарной дисфункции во втором триместре.
Природа и сроки патологии, лежащей в основе этого процесса, в настоящее время неясны.Мы предположили, что ускоренное созревание плаценты на сроке от 30 до 34 недель не связано с установленными маркерами тяжелой плацентарной дисфункции во втором триместре.
Методы: В когортном исследовании 1238 белых женщин с низким уровнем риска с одноплодной беременностью, у которых была проведена сонографическая оценка созревания плаценты и роста плода на 34 неделе, результаты скрининга материнской сыворотки (MSS) и допплеровского исследования кровотока в маточной артерии (UtAD) на 16 неделе были связанные с неблагоприятными перинатальными исходами, связанными с плацентарной недостаточностью: дородовое кровотечение, преэклампсия, преждевременные роды <37 недель, малые для гестационного возраста (<10-й перцентиль) или послеродовые доказательства задержки внутриутробного развития (ЗВУР; весомый индекс <5-й перцентиль).
Результаты: G1 был обнаружен у 127 женщин (10,3%), G2 — у 18 женщин (1,5%), случаев G3 не наблюдалось. Продвинутая градация Grannum была значимо связана с IUGR (48 [4,4%] в G0, 9 [7,1%] в G1, 5 [27,8%] в G2; P <0,001), но зависела от статуса курения. IUGR не был предсказан аномальным MSS или отклонениями UtAD на УЗИ во втором или третьем триместре.
Вывод: Созревание G2 на 30–34 неделе беременности связано с умеренным ЗВУР при родах у женщин из группы низкого риска и с курением. ЗВУР не прогнозировалось ни во втором, ни в третьем триместре маркерами тяжелой плацентарной дисфункции. Будущие исследования с прямым наблюдением за плацентой в конце третьего триместра могут помочь в неуловимой диагностике «позднего начала» легкой ЗВУР.
Placenta praevia — нижняя плацента
Повлияет ли это на ребенка или ваши роды? Вот информация, которая вам понадобится, если вам сказали, что у вас может быть нижняя плацента или предлежание плаценты.
Какова вообще роль плаценты?
Во время беременности плацента развивается вместе с ребенком, обеспечивая его питательными веществами и кислородом. Он прикрепляется к стенке матки, соединяя ребенка с кровеносной системой. После рождения ребенка из него выйдет плацента, поэтому его также называют последом (RCOG, 2018a).
Что такое низколежащая плацента?
Когда плацента прикрепляется низко к матке, вы слышите, как люди называют ее низкорасположенной плацентой.Обычно они обнаруживаются на вашем обычном 20-недельном ультразвуковом обследовании.
По мере роста матки вверх плацента может отодвигаться от шейки матки. Ваша акушерка проверит это во время дополнительного сканирования через 32 недели (RCOG, 2018a). Если это сканирование обнаружит, что плацента все еще находится в низком положении, вам нужно будет сделать еще одно сканирование через 36 недель (RCOG, 2018a).
На этом сканировании, если плацента сместилась на 2 см или более от внутренней части шейки матки, вы можете выбрать вагинальные роды (RCOG, 2018a).
В противном случае это определяется как предлежание или предлежание плаценты.Только у одной из 10 женщин с низкорасположенной плацентой разовьется предлежание плаценты (RCOG, 2018a).
Итак, что такое предлежание плаценты?
Когда плацента покрывает часть или всю шейку матки на последних месяцах беременности, это называется предлежанием плаценты. Это происходит примерно в одной из 200 беременностей (Sekiguchi et al, 2013).
Предлежание плаценты может быть большим или малым: большое предлежание плаценты покрывает всю шейку матки, а малое предлежание плаценты покрывает только ее часть (RCOG, 2018b).Вы также услышите, как врачи и акушерки называют это «передним» или «задним» предлежанием плаценты. Это зависит от того, находится ли он на передней (передней) или задней (задней) стенке матки (Jang et al, 2011).
Каковы риски предлежания плаценты?
При предлежании плаценты есть вероятность кровотечения во второй половине беременности. Это потому, что плацента находится в нижней части матки, которая растягивается по мере роста вашего ребенка (RCOG, 2018a).
Это потому, что плацента находится в нижней части матки, которая растягивается по мере роста вашего ребенка (RCOG, 2018a).
Растяжение подвергает нагрузку соединение между плацентой и стенкой матки.Кровотечение может быть сильным и в редких случаях опасным для вашего ребенка.
Вероятность кровотечения выше, если плацента находится на передней стенке матки (Jang et al, 2011).
Когда плацента блокирует выход ребенка, вам будет рекомендовано сделать кесарево сечение. Это обеспечит благополучное рождение ребенка (RCOG, 2010, 2018a).
Также более высока вероятность того, что ребенок родится преждевременно (до 37 недель) и родится плохо из-за предлежания плаценты (Sekiguchi et al, 2013).
Как поставить диагноз «предлежание плаценты»?
Ультразвуковое сканирование обычно позволяет определить, есть ли у вас предлежание плаценты (Bhinde et al, 2003). Но если результаты вашего ультразвукового исследования нечеткие, МРТ может показать, есть ли у вас повышенный риск этого заболевания (RCOG, 2018b).
Вы также можете заподозрить предлежание плаценты, если у вас есть кровотечение во второй половине беременности (RCOG, 2018a). Кровотечение не связано с болью и обычно возникает после секса.
Иногда можно заподозрить предлежание плаценты на более поздних сроках беременности. Это может произойти, если ребенок находится в необычном положении, например, снизу вперед (ягодица) или лежит поперек матки (поперечно) (RCOG, 2018a).
Какое лечение вы будете проходить при предлежании плаценты?
«У женщин с предлежанием плаценты высока вероятность преждевременных родов и значительного кровотечения (RCOG, 2018a). Таким образом, ваш уход будет соответствовать вашим потребностям (RCOG, 2018b)».
Если это вы и испытываете кровотечение, схватки или боль, обязательно обратитесь в больницу и немедленно обратитесь туда.Убедитесь, что с вами тоже есть кто-нибудь (RCOG 2018a, 2018b).
Каковы причины предлежания плаценты?
Вероятность наличия предлежания плаценты выше, если вы:
- старше 35 лет
- прошли лечение бесплодия, в частности ЭКО
- перенесли операцию на матке или имеют аномалии матки, такие как миома
- ждут более одного ребенка
- ранее перенесли кесарево сечение
- перенесли аборт
- курят во время беременности
- употребляют кокаин во время беременности
- ждут мальчика.

(Faiz and Ananth, 2003; Laughon et al, 2005; RCOG, 2018a)
Что еще нужно учитывать, если у меня предлежание плаценты?
Если у вас подтверждено предлежание плаценты, вам будет рекомендовано избегать проникающего секса во время беременности. Это особенно верно, если у вас было кровотечение после секса (Polomeno, 2000; Read, 2004; Allen and Fountain, 2007). Вам также предложат осмотр с помощью зеркала, чтобы увидеть место и количество кровотечения. Ешьте много железа, чтобы снизить риск анемии (RCOG, 2018a).
Последнее обновление этой страницы: май 2018 г.Дополнительная информация
Наша линия поддержки предлагает практическую и эмоциональную поддержку при кормлении вашего ребенка, а также общие вопросы для родителей, членов и волонтеров: 0300 330 0700.
Мы также предлагаем дородовые курсы, которые являются отличным способом узнать больше о рождении, родах и жизни с новым ребенком.
Bhinde A, Prefumo F, Moore J, Hollis B, Thilaganathan B. Расстояние от края плаценты до внутреннего зева в конце триместра и способ родоразрешения в предлежании плаценты. Акушерский гьянекол. 110 (9): 860-864. Доступно по ссылке: https://obgyn.onlinelibrary.wiley.com/doi/full/10.1111/j.1471-0528.2003… [Доступно 17 мая 2018 г.]
Расстояние от края плаценты до внутреннего зева в конце триместра и способ родоразрешения в предлежании плаценты. Акушерский гьянекол. 110 (9): 860-864. Доступно по ссылке: https://obgyn.onlinelibrary.wiley.com/doi/full/10.1111/j.1471-0528.2003… [Доступно 17 мая 2018 г.]
Faiz AS, Ananth CV. (2003) Этиология и факторы риска предлежания плаценты: обзор и метаанализ обсервационных исследований. J Matern Fetal Neonatal Med. 13 (3): 175-190. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/12820840 [по состоянию на 17 мая 2018 г.]
Jang DG, We JS, Shin JU, Choi YJ, Ko HS, Park Y, Shin JC.(2011) Материнские исходы в зависимости от положения плаценты в предлежании плаценты. Int J Med Sci. 8 (5): 439-444. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3149424/ [доступ 17 мая 2018 г.]
Laughon SK, Wolfe HM, Visco AG. (2005) Предыдущее кесарево сечение и риск предлежания плаценты при УЗИ во втором триместре. Obstet Gynecol. 105: 962-965. Доступно по адресу: https://www. ncbi.nlm.nih.gov/pubmed/15863531 [доступ 17 мая 2018 г.]
ncbi.nlm.nih.gov/pubmed/15863531 [доступ 17 мая 2018 г.]
RCOG. (2010) Кесарево сечение при предлежании плаценты.Консультации № 12. Доступно по адресу: https://www.rcog.org.uk/globalassets/documents/guidelines/ca-12-alt_layout-1.pdf [по состоянию на 17 мая 2018 г.]
RCOG. (2018a) Предлежательная плацента, приросшая плацента и предлежание плаценты. Доступно по адресу: https://www.rcog.org.uk/globalassets/documents/patients/patient-information-leaflets/pregnancy/pi-placenta-praevia-placenta-accreta-and-vasa-praevia.pdf [Доступно 17 мая 2018]
RCOG. (2018b) Предлежание плаценты, срастание предлежания плаценты и предлежание плаценты: диагностика и лечение.Директива Green-top № 27а. Доступно по ссылке: https://obgyn.onlinelibrary.wiley.com/doi/epdf/10.1111/1471-0528.15306 [доступ 17 мая 2018 г.]
Секигучи А., Накай А., Кавабата И., Хаяси М., Такешита Т. (2013) Тип и расположение предлежания плаценты влияют на риск преждевременных родов, связанный с дородовым кровотечением. Int J Med Sci. 10 (12): 1683-1688. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3804794/ [доступ 17 мая 2018 г.]
Int J Med Sci. 10 (12): 1683-1688. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3804794/ [доступ 17 мая 2018 г.]
Поломено В. (2000) Секс и беременность: Пособие для перинатального педагога.Журнал перинатального образования. 9 (4): 15-27. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/17273227 [по состоянию на 17 мая 2018 г.]
Рид Дж. (2004) Сексуальные проблемы, связанные с бесплодием, беременностью и старением. BMJ. 329 (7465): 559-561. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/15345632 [доступ 17 мая 2018 г.]
Аллен Л., Фонтан Л. (2007) Обращение к сексуальности и беременности в классах родовспоможения. Журнал перинатального образования. 16 (1): 32-36. Доступно по адресу: https: // www.ncbi.nlm.nih.gov/pubmed/18408809 [доступ 17 мая 2018 г.]
Дополнительная литература
Wing DA, Paul RH, Millar LK. (1996) Лечение симптоматического предлежания плаценты: рандомизированное контролируемое исследование выжидательной тактики в стационаре и амбулаторно. Am J Obstet Gynecol. 175: 806–11. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/8885726 [по состоянию на 17 мая 2018 г.]
Am J Obstet Gynecol. 175: 806–11. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/8885726 [по состоянию на 17 мая 2018 г.]
Кровотечение при поздней беременности — Американский семейный врач
1.Чилака В.Н., Конье JC, Кларк С, Тейлор DJ. Соблюдаемая практика: является ли осмотр зеркала при поступлении необходимой процедурой в ведении всех случаев дородового кровотечения? J Obstet Gynaecol . 2000; 20: 396–8 ….
2. Профилактика аллоиммунизации Rh D. Бюллетень практики ACOG № 4, май 1999 г. Руководство по клиническому ведению акушеров-гинекологов. Американский колледж акушерства и гинекологии. Int J Gynaecol Obstet .1999; 66: 63–70.
3. Королевский колледж акушеров и гинекологов (RCOG). Использование электронного мониторинга плода. Использование и интерпретация кардиотокографии при внутриродовом наблюдении за плодом. Доказательные клинические рекомендации № 8. Лондон: RCOG, 2001.
Лондон: RCOG, 2001.
4. Bhide A, Префумо F, Мур Дж., Холлис Б, Тилаганатан Б. Расстояние от края плаценты до внутреннего зева в конце третьего триместра и способ родоразрешения в предлежании плаценты. БЖОГ . 2003; 110: 860–4.
5. Бхиде А, Тилаганатан Б. Последние достижения в лечении предлежания плаценты. Curr Opin Obstet Gynecol . 2004. 16: 447–51.
6. Faiz AS, Анант CV. Этиология и факторы риска предлежания плаценты: обзор и метаанализ обсервационных исследований. J Matern Fetal Neonatal Med . 2003; 13: 175–90.
7. Кларк С.Л., Кунингс П.П., Фелан JP.Предлежание / приращение плаценты и предварительное кесарево сечение. Акушерский гинекол . 1985; 66: 89–92.
8. Гладкий К, Янковиц Дж., Хансен ВФ. Отслойка плаценты. Obstet Gynecol Surv . 2002; 57: 299–305.
9. Анант CV,
Oyelese Y,
Йео Л,
Прадхан А,
Винцилеос AM.
Отслойка плаценты в США, 1979–2001 гг .: временные тенденции и потенциальные детерминанты. Am J Obstet Gynecol .2005; 192: 191–8.
Анант CV,
Oyelese Y,
Йео Л,
Прадхан А,
Винцилеос AM.
Отслойка плаценты в США, 1979–2001 гг .: временные тенденции и потенциальные детерминанты. Am J Obstet Gynecol .2005; 192: 191–8.
10. Флеминг А.Д. Отслойка плаценты. Клиника интенсивной терапии . 1991; 7: 865–75.
11. Oyalese KO, Тернер М, Лиз С, Кэмпбелл С. Vasa previa: акушерская трагедия, которой можно избежать. Obstet Gynecol Surv . 1999; 54: 138–45.
12. Мустафа С.А., Бризо МЛ, Карвалью MH, Ватанабэ Л., Каххале С, Зугаиб М. Трансвагинальное ультразвуковое исследование в прогнозировании предлежания плаценты при родах: продольное исследование. Ультразвуковой акушерский гинеколь . 2002; 20: 356–9.
13. Смит Р.С.,
Лаурия MR,
Комсток CH,
Тредуэлл MC,
Кирк JS,
Ли В,
и другие. Трансвагинальное ультразвуковое исследование всех плацент, расположенных низко или над внутренним зевом шейки матки. Ультразвуковой акушерский гинеколь .
1997; 9: 22–4.
Трансвагинальное ультразвуковое исследование всех плацент, расположенных низко или над внутренним зевом шейки матки. Ультразвуковой акушерский гинеколь .
1997; 9: 22–4.
14. Тимор-Тритч ИП, Юнис РА. Подтверждение безопасности трансвагинальной сонографии у пациентов с подозрением на предлежание плаценты. Акушерский гинекол . 1993. 81 (5 pt 1): 742–4.
15. Королевский колледж акушеров и гинекологов (RCOG). Предлежание плаценты и приросшая плацента: диагностика и лечение. Руководство № 27. Лондон: RCOG, 2005.
16. Cotton DB, Прочтите JA, Пол RH, Куиллиган EJ. Консервативное агрессивное лечение предлежания плаценты. Am J Obstet Gynecol . 1980; 137: 687–95.
17. Шарма А, Сури В, Гупта И.Токолитическая терапия в консервативном лечении симптоматического предлежания плаценты. Int J Gynaecol Obstet . 2004. 84: 109–13.
18. Кроули П.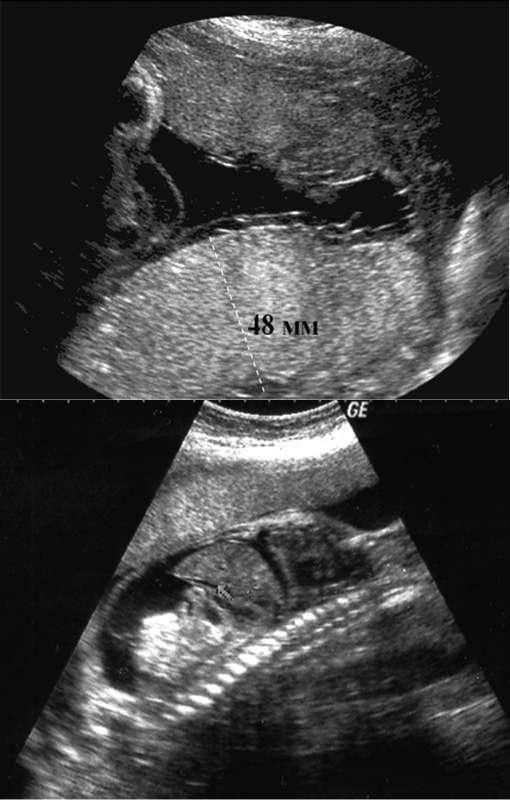 Профилактические кортикостероиды при преждевременных родах. Кокрановская база данных Syst Rev .
2000; (2): CD000065.
Профилактические кортикостероиды при преждевременных родах. Кокрановская база данных Syst Rev .
2000; (2): CD000065.
19. Neilson JP. Вмешательства при подозрении на предлежание плаценты. Кокрановская база данных Syst Rev . 2003; (2): CD001998.
20. Крыло DA, Пол RH, Миллар LK.Лечение симптоматического предлежания плаценты: рандомизированное контролируемое исследование выжидательной тактики в стационарных и амбулаторных условиях. Am J Obstet Gynecol . 1996. 175 (4 ч. 1): 806–11.
21. Кобо Э, Конде-Агудело А, Дельгадо Дж. Канаваль H, Конготе А. Цервикальный серкляж: альтернатива лечению предлежания плаценты? Am J Obstet Gynecol . 1998. 179: 122–5.
22. Даше Ю.С.,
Макинтайр DD,
Рамус Р.М.,
Сантос-Рамос Р,
Twickler DM.Сохранение предлежания плаценты в зависимости от срока беременности при УЗИ. Акушерский гинекол .
2002. 99 (5 пт 1) 692–7.
Акушерский гинекол .
2002. 99 (5 пт 1) 692–7.
23. Тайпале П., Хиилесмаа V, Илостало П. Трансвагинальное ультразвуковое исследование в возрасте 18–23 недель для прогнозирования предлежания плаценты при родах. Ультразвуковой акушерский гинеколь . 1998; 12: 422–5.
24. Беккер Р. Х., Vonk R, Mende BC, Рагош V, Энтезами М. Релевантность расположения плаценты на 20–23 неделе беременности для прогнозирования предлежания плаценты при родах: оценка 8650 случаев. Ультразвуковой акушерский гинеколь . 2001; 17: 496–501.
25. Национальный центр сотрудничества по охране здоровья женщин и детей. Дородовое наблюдение: повседневный уход за здоровой беременной женщиной. Клинические рекомендации. Лондон: RCOG, 2003.
26. Comstock CH,
Любовь JJ Jr,
Бронстин Р.А.,
Ли В,
Веттрейно И.М.,
Хуанг Р.Р.,
и другие.
Сонографическое определение приросшей плаценты во втором и третьем триместрах беременности. Am J Obstet Gynecol .
2004; 190: 1135–40.
Am J Obstet Gynecol .
2004; 190: 1135–40.
27. У С, Кочергинский М, Hibbard JU. Аномальная плацентация: анализ за двадцать лет. Am J Obstet Gynecol . 2005; 192: 1458–61.
28. Комитет АКОГ по акушерской практике. Приросшая плацента. Заключение Комитета ACOG № 266, январь 2002 г. Obstet Gynecol . 2002; 99: 169–70.
29. Расмуссен С, Иргенс Л.М., Бергсьо П., Далакер К.Возникновение отслойки плаценты в Норвегии в 1967–1991 гг. Acta Obstet Gynecol Scand . 1996; 75: 222–8.
30. Анант CV, Берковиц Г.С., Савиц Д.А., Лапинский Р.Х. Отслойка плаценты и неблагоприятные перинатальные исходы. ДЖАМА . 1999; 282: 1646–51.
31. Witlin AG, Сибай БМ. Перинатальный и материнский исход после отслойки плаценты. Гипертоническая беременность . 2001; 20: 195–203.
32. Neilson JP. Вмешательства для лечения отслойки плаценты. Кокрановская база данных Syst Rev .
2003; (1): CD003247.
Вмешательства для лечения отслойки плаценты. Кокрановская база данных Syst Rev .
2003; (1): CD003247.
33. Knab DR. Отслойка плаценты: оценка времени и способа родоразрешения. Акушерский гинекол . 1978; 52: 625–9.
34. Glantz C, Пурнелл Л. Клиническая полезность сонографии в диагностике и лечении отслойки плаценты. J Ультразвук Med . 2002; 21: 837–40.
35. Башни CV, Пиркон РА, Хеппард М. Безопасен ли токолиз при кровотечении в третьем триместре? Am J Obstet Gynecol . 1999; 180) 6 пт 1) 1572–8.
36. Каяни С.И., Walkinshaw SA, Престон С. Исход беременности — тяжелая отслойка плаценты. БЖОГ . 2003; 110: 679–83.
37. Бертон Р., Белфорт Массачусетс. Этиология и лечение кровотечения. В: Дилди Г. А., Белфорт М. А., Сааде Г. Р., Фелан Дж. П., Хэнкинс Г. Д., Кларк С. Л., ред.Акушерство интенсивной терапии. 4-е изд. Молден, Массачусетс: Blackwell Science, 2004: 298–311.
4-е изд. Молден, Массачусетс: Blackwell Science, 2004: 298–311.
38. Альтман Д., Карроли Дж., Дулей Л., Фаррелл Б, Мудли Дж. Нейлсон Дж. и другие., для совместной группы по исследованию сорок. Польза от сульфата магния для женщин с преэклампсией и их детей? The Magpie Trial: рандомизированное плацебо-контролируемое исследование. Ланцет . 2002; 359: 1877–90.
39. Nelle M, Зилов Е.П., Краус М, Бастерт Г, Линдеркамп О.Влияние родоразрешения по Лебойеру на вязкость крови и другие гемореологические параметры доношенных новорожденных. Am J Obstet Gynecol . 1993; 169: 189–93.
40. кв. L, Дауни В.С. мл. Melena neonatorum: синдром проглатывания крови; простой тест для дифференциации гемоглобина взрослого и плода в кровянистом стуле. J Педиатр . 1955; 47: 6–12.
41. Ойелесе Я.,
Катанзарит V,
Префумо F,
Лэшли С,
Шахтер М,
Товбин Ю,
и другие. Предлежание сосудов: влияние пренатальной диагностики на исходы. Акушерский гинекол .
2004; 103 (5 пт 1) 937–42.
Предлежание сосудов: влияние пренатальной диагностики на исходы. Акушерский гинекол .
2004; 103 (5 пт 1) 937–42.
42. Ли В, Ли В.Л., Кирк JS, Слоун CT, Смит Р.С., Comstock CH. Предлежание сосудов: пренатальная диагностика, естественная эволюция и клинический исход. Акушерский гинекол . 2000. 95: 572–6.
Недоношенность: основы практики, история болезни, патофизиология
Американский колледж акушеров и гинекологов.Бюллетень практики № 159: Ведение преждевременных родов. Акушерский гинекол . 2016 января 127 (1): e29-38. [Медлайн].
Ballard JL, Khoury JC, Wedig K, Wang L, Eilers-Walsman BL, Lipp R. New Ballard Score, расширена и включает крайне недоношенных детей. Дж. Педиатр . 1991 Сентябрь, 119 (3): 417-23. [Медлайн].
Всемирная организация здравоохранения. Безопасное материнство. Тепловая защита новорожденного: практическое руководство . Женева, Швейцария: Всемирная организация здравоохранения; 1997. [Полный текст].
Stritzke A, Thomas S, Amin H, Fusch C, Lodha A. Почечные последствия преждевременных родов. Педиатр Мол Cell . 2017 декабрь 4 (1): 2. [Медлайн].
Радж М.В., Кальдерон И.М., Рамос М.Д., Аббаде Дж.Ф., Руголо Л.М.Перинатальный исход беременностей, осложненных диабетом, и ежедневной гипергликемией матери, не связанной с диабетом. Ретроспективный 10-летний анализ. Гинекол Обстет Инвест . 2000. 50 (2): 108-12. [Медлайн].
2000. 50 (2): 108-12. [Медлайн].
Сибай Б.М., Каритис С., Хаут Дж., Линдхеймер М., ВанДорстен Дж. П., Макферсон С. и др. Риски преэклампсии и неблагоприятных исходов новорожденных у женщин с прегестационным сахарным диабетом. Сеть отделений материнско-фетальной медицины Национального института детского здоровья и развития человека. Am J Obstet Gynecol . 2000 Февраль 182 (2): 364-9. [Медлайн].
Коган М.Д., Александр Г.Р., Котельчук М. и др. Тенденции в отношении исходов родов близнецов и использования дородовой помощи в Соединенных Штатах, 1981–1997 гг. ЯМА . 2000, 19 июля. 284 (3): 335-41. [Медлайн].
Фриц МА. Лечение бесплодия и эпидемия многоплодной беременности: слишком много хорошего. Современная акушерка-гинекология. Доступно по адресу http: //con Contemporaryobgyn.modernmedicine. com / modern-obgyn / новости / клинические / акушерство-гинекология-женское-здоровье / лечение-бесплодие-и-мульти. 1 сентября 2002 г .; Доступ: 1 июля 2015 г.
com / modern-obgyn / новости / клинические / акушерство-гинекология-женское-здоровье / лечение-бесплодие-и-мульти. 1 сентября 2002 г .; Доступ: 1 июля 2015 г.
Boulet SL, Schieve LA, Nannini A, et al. Перинатальные исходы родов близнецов, зачатых с использованием технологии вспомогательной репродукции: популяционное исследование. Репродукция Человека . 2008 23 августа (8): 1941-8. [Медлайн].
Ziadeh SM. Исход тройной беременности по сравнению с двойней. Гинекол Обстет Инвест .2000. 50 (2): 96-9. [Медлайн].
Олауссон П.О., Кнаттингиус С., Хаглунд Б. Подростковая беременность и риск поздней внутриутробной и младенческой смертности. Br J Obstet Gynaecol . 1999 Февраль 106 (2): 116-21. [Медлайн].
Андрес Р.Л., День MC. Перинатальные осложнения, связанные с употреблением табака матерью. Семин Неонатол . 2000 5 августа (3): 231-41. [Медлайн].
Перинатальные осложнения, связанные с употреблением табака матерью. Семин Неонатол . 2000 5 августа (3): 231-41. [Медлайн].
Suzuki K, Tanaka T, Kondo N, Minai J, Sato M, Yamagata Z.Является ли курение матери на ранних сроках беременности фактором риска для всех младенцев с низкой массой тела при рождении? J Эпидемиол . 2008. 18 (3): 89-96. [Медлайн].
Metz TD, Allshouse AA, Hogue CJ, et al. Употребление марихуаны матерями, неблагоприятные исходы беременности и неонатальная заболеваемость. Am J Obstet Gynecol . 2017 Октябрь 217 (4): 478.e1-478.e8. [Медлайн].
Creasy RK, Gummer BA, Liggins GC. Система прогнозирования самопроизвольных преждевременных родов. Акушерский гинекол .1980 июн. 55 (6): 692-5. [Медлайн].
Робертс Дж., Андерсон П.Дж., Де Лука К., Дойл Л.В., для Группы по совместному изучению младенцев Виктории. Изменения в исходах нервного развития в возрасте восьми лет в географических когортах детей, родившихся в гестационном возрасте 22–27 недель в течение 1990-х годов. Arch Dis Child Fetal Neonatal Ed . 2010 Март 95 (2): F90-4. [Медлайн].
Карло В.А., Макдональд С.А., Фанарофф А.А. и др., Для Сети неонатальных исследований Национального института здоровья детей и человеческого развития им. Юнис Кеннеди Шрайвер. Связь антенатальных кортикостероидов со смертностью и исходами нервного развития среди младенцев, родившихся на сроке от 22 до 25 недель. ЯМА . 2011, 7 декабря. 306 (21): 2348-58. [Медлайн].
ЯМА . 2011, 7 декабря. 306 (21): 2348-58. [Медлайн].
Вентолини Дж., Нейгер Р., Мэтьюз Л., Адрагна Н., Белкастро М.Заболеваемость респираторными заболеваниями у новорожденных, рожденных на сроке от 34 до 36 недель гестации после воздействия антенатальных кортикостероидов на сроке от 24 до 34 недель беременности. Ам Дж. Перинатол . 2008 25 февраля (2): 79-83. [Медлайн].
Finer NN, Horbar JD, Carpenter JH. Сердечно-легочная реанимация новорожденного с очень низкой массой тела: опыт Оксфордской сети штата Вермонт. Педиатрия . 1999 сентябрь 104 (3 п.1): 428-34. [Медлайн].
Бартон Л., Ходжман Ю.Е., Павлова З.Причины смерти младенца с крайне низкой массой тела при рождении. Педиатрия . 1999 Февраль 103 (2): 446-51. [Медлайн].
Робертсон CM, Howarth TM, Bork DL, Dinu IA. Постоянная двусторонняя сенсорная и нервная потеря слуха у детей после интенсивной терапии новорожденных из-за крайней недоношенности: 30-летнее исследование. Педиатрия . 2009 Май. 123 (5): e797-807. [Медлайн].
Вернер Э.Ф., Хан С.С., Савиц Д.А., Голдшор М., Липкинд ХС. Результаты для здоровья влагалищных по сравнению с кесаревым сечением у правильно выращенных недоношенных новорожденных. Акушерский гинекол . 2013 июнь 121 (6): 1195-200. [Медлайн].
Питтман Г. Роды безопаснее для многих недоношенных: исследование. Информация о здоровье Reuters. Доступно на http://www. medscape.com/viewarticle/803871.8 мая 2013 г .; Доступ: 5 июня 2013 г.
medscape.com/viewarticle/803871.8 мая 2013 г .; Доступ: 5 июня 2013 г.
Dubowitz LM, Dubowitz V, Goldberg C. Клиническая оценка гестационного возраста новорожденного. Дж. Педиатр . 1970 июл.77 (1): 1-10. [Медлайн].
Hittner HM, Hirsch NJ, Rudolph AJ. Оценка срока беременности путем осмотра передней сосудистой капсулы хрусталика. Дж. Педиатр . 1977 Сентябрь 91 (3): 455-8. [Медлайн].
Конде-Агудело А, Ромеро Р.Тест цервикального фосфорилированного инсулиноподобного фактора роста, связывающего белок-1, для прогнозирования преждевременных родов: систематический обзор и метаанализ. Am J Obstet Gynecol . 2016 Январь 214 (1): 57-73. [Медлайн].
Конде-Агудело А., Ромеро Р. Прогностическая точность изменений трансвагинальной сонографической длины шейки матки с течением времени при преждевременных родах: систематический обзор и метаанализ. Am J Obstet Gynecol . 2015 Декабрь 213 (6): 789-801. [Медлайн].
Am J Obstet Gynecol . 2015 Декабрь 213 (6): 789-801. [Медлайн].
Hummler H, Fuchs H, Schmid M.Автоматическая корректировка вдыхаемой фракции кислорода во избежание гипоксемии и гипероксемии у новорожденных — систематический обзор клинических исследований. Клинский Падиатр . 2014 Июль 226 (4): 204-10. [Медлайн].
Waitz M, Schmid MB, Fuchs H, Mendler MR, Dreyhaupt J, Hummler HD. Влияние автоматической регулировки вдыхаемого кислорода на колебания оксигенации артериальной и регионарной церебральной ткани у недоношенных детей с частой десатурацией. Дж. Педиатр .2015 Февраль 166 (2): 240-4.e1. [Медлайн].
van Kaam AH, Hummler HD, Wilinska M, et al. Сравнение автоматического и ручного контроля кислорода с различными целями насыщения и режимами респираторной поддержки у недоношенных детей. Дж. Педиатр . 2015 Сентябрь 167 (3): 545-50.e1-2. [Медлайн].
Дж. Педиатр . 2015 Сентябрь 167 (3): 545-50.e1-2. [Медлайн].
Ван Зантен HA, Kuypers KLAM, Stenson BJ, Bachman TE, Pauws SC, Te Pas AB. Влияние внедрения автоматического контроля кислорода на сатурацию кислорода у недоношенных детей. Arch Dis Child Fetal Neonatal Ed . 2017 сентябрь 102 (5): F395-9. [Медлайн].
Лал М., Тин В., Синха С. Автоматизированный контроль вдыхаемого кислорода у недоношенных детей, находящихся на ИВЛ: перекрестное физиологическое исследование. Acta Paediatr . 2015 ноябрь 104 (11): 1084-9. [Медлайн].
Dargaville PA, Sadeghi Fathabadi O, et al. Разработка и доклинические испытания адаптивного алгоритма автоматического контроля вдыхаемого кислорода у недоношенных детей. Arch Dis Child Fetal Neonatal Ed . 2017 Январь 102 (1): F31-6. [Медлайн].
[Рекомендации] Старк А.Р., для Комитета по плодам и новорожденным Американской академии педиатрии.Уровни неонатальной помощи. Педиатрия . 2004 ноябрь 114 (5): 1341-7. [Медлайн]. [Полный текст].
Fuchs H, Lindner W, Leiprecht A, Mendler MR, Hummler HD. Предикторы ранней неэффективности назальной СИПАП и влияние различных критериев интубации на частоту искусственной вентиляции легких у недоношенных новорожденных Arch Dis Child Fetal Neonatal Ed . 2011 Сентябрь 96 (5): F343-7. [Медлайн].
Мэнли Б. Дж., Оуэн Л.С., Дойл Л.В. и др. Назальные канюли с высокой скоростью потока у очень недоношенных детей после экстубации. N Engl J Med . 10 октября 2013 г. 369 (15): 1425-33. [Медлайн].
Дж., Оуэн Л.С., Дойл Л.В. и др. Назальные канюли с высокой скоростью потока у очень недоношенных детей после экстубации. N Engl J Med . 10 октября 2013 г. 369 (15): 1425-33. [Медлайн].
Американская академия педиатрии, Комитет по плодам и новорожденным. Респираторная поддержка недоношенных детей при рождении. Педиатрия . 2014 января 133 (1): 171-4. [Медлайн]. [Полный текст].
Fox S. AAP поддерживает СРАР плюс селективные поверхностно-активные вещества в недрах. Медицинские новости Medscape. Доступно на http://www.medscape.com/viewarticle/818416. 30 декабря 2013 г .; Доступ: 5 января 2014 г.
DeMauro SB, Дуглас Э., Карп К. и др. Улучшение управления родильным отделением для очень недоношенных новорожденных. Педиатрия . 2013 Oct.132 (4): e1018-25. [Медлайн].
Engmann C, Wall S, Darmstadt G, Valsangkar B, Claeson M, для участников Стамбульской встречи по ускорению KMC.Консенсус об ускорении ухода за матерями-кенгуру. Ланцет . 2013 30 ноября. 382 (9907): e26-7. [Медлайн].
Элиаким А., Литмановиц И., Немет Д. Роль физических упражнений в профилактике и лечении остеопении недоношенных: обновленная информация. Педиатр Упражнение . 2017.10.10.1-6. [Медлайн].
Чжан Р., Бо Т., Шен Л., Ло С., Ли Дж. Влияние дексаметазона на интеллект и слух у недоношенных детей: метаанализ. Восстановление нейронной регенерации . 2014 15 марта. 9 (6): 637-45. [Медлайн]. [Полный текст].
2014 15 марта. 9 (6): 637-45. [Медлайн]. [Полный текст].
Капоне К., Шрирам С., Паттон Т. и др. Влияние хрома на толерантность к глюкозе у младенцев, получающих терапию парентеральным питанием. Нутр Клин Практик . 1 июня 2017 г. 884533617711162. [Medline].
Капур В., Гловер Р., Мальвия Миннесота. Альтернативные липидные эмульсии по сравнению с липидными эмульсиями на основе чистого соевого масла для недоношенных детей, находящихся на парентеральном вскармливании. Кокрановская база данных Syst Rev .2015, 2 декабря: CD009172. [Медлайн].
Abrams SA, для Комитета по питанию Американской академии педиатрии. Потребности в кальции и витамине D недоношенных детей, получающих энтеральное питание. Педиатрия . 2013 май. 131 (5): e1676-83. [Медлайн].
Ohls RK, Christensen RD, Kamath-Rayne BD, et al. Рандомизированное замаскированное плацебо-контролируемое исследование дарбэпоэтина альфа у недоношенных детей. Педиатрия . 2013 июл.132 (1): e119-27. [Медлайн].
Hand L. Дарбэпоэтин снижает потребность в переливании крови у недоношенных детей. Медицинские новости Medscape. Доступно на http://www.medscape.com/viewarticle/806369. 17 июня 2013 г .; Дата обращения: 24 июня 2013 г.
Фон Кохорн I, Эренкранц, РА.Анемия у недоношенного ребенка: эритропоэтин против переливания эритроцитов — все не так просто. Клин Перинатол . 2009 марта. 36 (1): 111-23.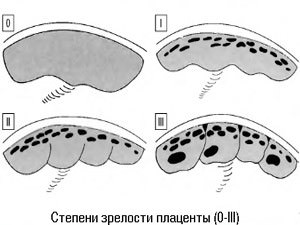 [Медлайн].
[Медлайн].
Аллен М.С., Александр Г.Р., Томпкинс М.Э., Халси ТК. Расовые различия во временных изменениях жизнеспособности и выживаемости новорожденных по гестационному возрасту. Педиатр Перинат Эпидемиол . 2000 апреля, 14 (2): 152-8. [Медлайн].
Альме AM, Mulhern ML, Hejkal TW, et al. Исход ретинопатии у недоношенных пациентов после принятия пересмотренных показаний к лечению. BMC Офтальмол . 2008 13 ноября, 8:23. [Медлайн].
Ананд К.Дж., Холл Р.В., Десаи Н. и др., Для группы исследователей испытаний NEOPAIN. Эффекты морфиновой анальгезии у недоношенных новорожденных, находящихся на ИВЛ: основные исходы рандомизированного исследования NEOPAIN. Ланцет . 2004 22 мая. 363 (9422): 1673-82. [Медлайн].
Barrington KJ, Finer NN.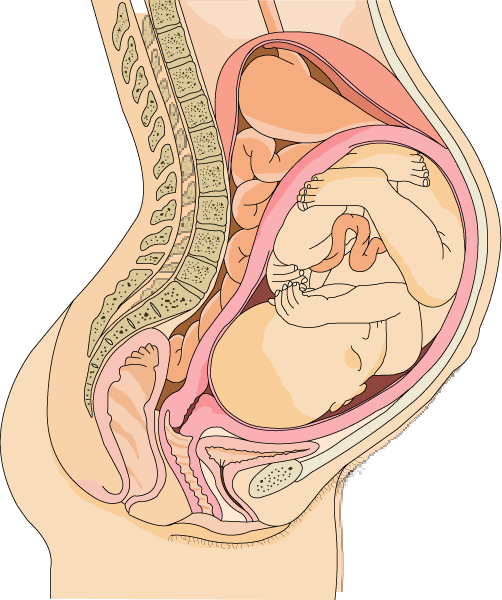 Оксид азота вдыхается при дыхательной недостаточности у недоношенных детей. Кокрановская база данных Syst Rev .2006 25 января: CD000509. [Медлайн].
Оксид азота вдыхается при дыхательной недостаточности у недоношенных детей. Кокрановская база данных Syst Rev .2006 25 января: CD000509. [Медлайн].
Бекерман КП. Лечение ВИЧ-1-инфицированных женщин ингибиторами протеазы может защитить от крайней недоношенности и очень низкой массы тела при рождении. J Заразить Dis . 15 октября 2007 г. 196 (8): 1270-1; ответ автора 1271. [Medline].
Колокол EF. Профилактика некротического энтероколита: что работает и насколько безопасно ?. Педиатрия . 2005 Январь 115 (1): 173-4. [Медлайн].
Колокол EF.Когда переливать недоношенным детям. Arch Dis Child Fetal Neonatal Ed . 2008 ноябрь 93 (6): F469-73. [Медлайн].
Bernstein IM, Horbar JD, Badger GJ, Ohlsson A, Golan A. Заболеваемость и смертность среди новорожденных с очень низкой массой тела при рождении с задержкой внутриутробного развития. Оксфордская сеть штата Вермонт. Am J Obstet Gynecol . 2000, январь 182 (1, часть 1): 198-206. [Медлайн].
Оксфордская сеть штата Вермонт. Am J Obstet Gynecol . 2000, январь 182 (1, часть 1): 198-206. [Медлайн].
Бхандари В., Бергквист Л.Л., Кронсберг С.С., Бартон Б.А., Ананд К.Дж., для группы исследователей испытаний NEOPAIN.Введение морфина и краткосрочные легочные исходы у недоношенных новорожденных, находящихся на ИВЛ. Педиатрия . 2005 августа 116 (2): 352-9. [Медлайн].
Borna S, Saeidi FM. Целекоксиб в сравнении с сульфатом магния для остановки преждевременных родов: рандомизированное исследование. J Obstet Gynaecol Res . 2007 Октябрь 33 (5): 631-4. [Медлайн].
Chiswick M. Младенцы пограничной жизнеспособности: этические и клинические соображения. Semin Fetal Neonatal Med .2008 13 февраля (1): 8-15. [Медлайн].
Коул Ч. Профилактика недоношенности: можем ли мы сделать это в Америке ?. Педиатрия . 1985 августа 76 (2): 310-2. [Медлайн].
Коттер А.М., Гарсия АГ, Датели М.Л., Люк Б., О’Салливан М.Дж.Связана ли антиретровирусная терапия во время беременности с повышенным риском преждевременных родов, низкой массы тела при рождении или мертворождения? J Заразить Dis . 2006 1 мая. 193 (9): 1195-201. [Медлайн].
Crowther CA, Haslam RR, Hiller JE, Doyle LW, Robinson JS, для Австралазийской группы по совместному исследованию повторных доз стероидов (ACTORDS). Респираторный дистресс-синдром новорожденных после многократного приема антенатальных кортикостероидов: рандомизированное контролируемое исследование. Ланцет . 2006 г. 10 июня. 367 (9526): 1913-9. [Медлайн].
Ланцет . 2006 г. 10 июня. 367 (9526): 1913-9. [Медлайн].
Дорон М.В., Венесс-Михан К.А., Марголис Л.Х., Холоман Е.М., Стайлз А.Д. Реанимационные мероприятия в родильном отделении для крайне недоношенных детей. Педиатрия . 1998 сентябрь 102 (3 п.1): 574-82. [Медлайн].
Дойл Л.В., Дэвис П.Г., Морли С.Дж., Макфи А., Карлин Дж. Б. для исследователей исследования DART. Результат исследования DART для младенцев в возрасте 2 лет: многоцентровое международное рандомизированное контролируемое исследование низких доз дексаметазона. Педиатрия . 2007 Апрель, 119 (4): 716-21. [Медлайн].
Дойл Л.В., Халлидей Х.Л., Эренкранц Р.А., Дэвис П.Г., Синклер Дж.С. Влияние постнатальных системных кортикостероидов на смертность и церебральный паралич у недоношенных детей: изменение эффекта в зависимости от риска хронического заболевания легких. Педиатрия . 2005 Март 115 (3): 655-61. [Медлайн].
Педиатрия . 2005 Март 115 (3): 655-61. [Медлайн].
Дарнвальд С.П., Уокер Х., Ланди Дж. С., Ямс Дж. Д.. Частота повторных преждевременных родов в акушерском анамнезе и длине шейки матки. Am J Obstet Gynecol . 2005 сентябрь 193 (3, часть 2): 1170-4. [Медлайн].
Эль-Метвалли Д., Вор Б., Такер Р. Выживаемость и неонатальная заболеваемость на пределе жизнеспособности в середине 1990-х годов: от 22 до 25 недель. Дж. Педиатр . 2000 ноябрь 137 (5): 616-22. [Медлайн].
Эскобар Дж. Дж., Кларк Р. Х., Грин Дж. Д. Краткосрочные результаты новорожденных, рожденных на сроках 35 и 36 недель беременности: нам нужно задать больше вопросов. Семин Перинатол . 2006 фев.30 (1): 28-33. [Медлайн].
Фанаров А.А., Столл Б.Дж., Райт Л. Л. и др., Для Сети исследований новорожденных NICHD. Тенденции неонатальной заболеваемости и смертности новорожденных с очень низкой массой тела при рождении. Am J Obstet Gynecol . 2007 Февраль 196 (2): 147.e1-8. [Медлайн].
Л. и др., Для Сети исследований новорожденных NICHD. Тенденции неонатальной заболеваемости и смертности новорожденных с очень низкой массой тела при рождении. Am J Obstet Gynecol . 2007 Февраль 196 (2): 147.e1-8. [Медлайн].
Foix-L’Helias L, Marret S, Ancel PY, et al, для исследовательской группы EPIPAGE. Влияние использования антенатальных кортикостероидов на смертность, церебральные поражения и 5-летние исходы нервного развития у очень недоношенных детей: когортное исследование EPIPAGE. БЖОГ . 2008, январь, 115 (2): 275-82. [Медлайн].
Furdon SA, Lapitsky J, Diven S, Horgan MJ. Эффект стандартизированного подхода к уходу за новорожденным с крайне низкой массой тела. J Nurs Care Qual . 1997 11 августа (6): 42-51. [Медлайн].
Грейси К., Талбот Д., Ланкфорд Р., Додж П. Набор инструментов для семейного обучения. Назальная канюля домашняя кислородная. Adv Neonatal Care . 2003 апр. 3 (2): 99-101. [Медлайн].
Назальная канюля домашняя кислородная. Adv Neonatal Care . 2003 апр. 3 (2): 99-101. [Медлайн].
Groh-Wargo S, Ховаси Кокс Дж., Томпсон М. Питание для новорожденных из группы высокого риска . 3-е изд. Лос-Анджелес, Калифорния: Taylor Trade Publishing; 2000.
Гросс С.Дж., Анбар Р.Д., Меттельман ББ. Наблюдение в течение 15 лет за недоношенными новорожденными в рамках контролируемого исследования умеренно раннего применения дексаметазона для профилактики хронических заболеваний легких. Педиатрия . 2005 Март 115 (3): 681-7. [Медлайн].
Hallenberger A, Poets CF, Horn W., Seyfang A, Urschitz MS, для исследовательской группы CLAC.Автоматический контроль кислорода с обратной связью (CLAC) у недоношенных новорожденных: рандомизированное контролируемое исследование. Педиатрия . 2014 февраль 133 (2): e379-85. [Медлайн].
2014 февраль 133 (2): e379-85. [Медлайн].
Халлидей Х.Л., Эренкранц, РА, Дойл ЛВ. Раннее (Кокрановская база данных Syst Rev . 21 января 2009 г .: CD001146. [Medline].
Hellgren K, Hellstrom A, Jacobson L, Flodmark O, Wadsby M, Martin L. Визуальные и церебральные последствия очень низкой массы тела при рождении у подростков. Arch Dis Child Fetal Neonatal Ed .2007 июл.92 (4): F259-64. [Медлайн].
Hodnett ED, Fredericks S, Weston J. Поддержка во время беременности для женщин с повышенным риском рождения детей с низкой массой тела. Кокрановская база данных Syst Rev . 16 июня 2010 г. 8 (6): CD000198. [Медлайн].
Холдитч-Дэвис Д., Меррилл П., Шварц Т., Шер М. Предикторы хрипов у недоношенных детей. J Obstet Gynecol Neonatal Nurs . 2008 май-июнь. 37 (3): 262-73. [Медлайн].
2008 май-июнь. 37 (3): 262-73. [Медлайн].
Хорбар Дж. Д., Бэджер Дж. Дж., Карпентер Дж. Х. и др. Для членов Оксфордской сети штата Вермонт.Тенденции смертности и заболеваемости младенцев с очень низкой массой тела при рождении, 1991–1999 годы. Педиатрия . 2002 июл.110 (1 п.1): 143-51. [Медлайн].
Хаксли Р., Оуэн К.Г., Whincup PH и др. Является ли масса тела при рождении фактором риска ишемической болезни сердца в более зрелом возрасте? Ам Дж. Клин Нутр . 2007 май. 85 (5): 1244-50. [Медлайн].
Джонстон С.К., Стивенс Б., Пинелли Дж. И др. Уход за кенгуру эффективен для уменьшения болевой реакции у недоношенных новорожденных. Arch Pediatr Adolesc Med . 2003 ноябрь 157 (11): 1084-8. [Медлайн].
Juul SE, McPherson RJ, Bauer LA, Ledbetter KJ, Gleason CA, Mayock DE. Фаза I / II исследования высоких доз эритропоэтина у младенцев с крайне низкой массой тела при рождении: фармакокинетика и безопасность. Педиатрия . 2008 августа 122 (2): 383-91. [Медлайн].
Фаза I / II исследования высоких доз эритропоэтина у младенцев с крайне низкой массой тела при рождении: фармакокинетика и безопасность. Педиатрия . 2008 августа 122 (2): 383-91. [Медлайн].
Клаус MH, Fanaroff AA. Уход за новорожденными из группы высокого риска . 5-е изд. Филадельфия, Пенсильвания: У. Б. Сондерс; 2001 г.
Крайбилл EN. Этические вопросы ухода за младенцами с крайне низкой массой тела при рождении. Семин Перинатол . 1998 Июнь 22 (3): 207-15. [Медлайн].
Кульмала Т., Ваахтера М., Ндеха М. и др. Значение преждевременных родов для пери- и неонатальной смертности в сельских районах Малави. Педиатр Перинат Эпидемиол . 2000 июля. 14 (3): 219-26. [Медлайн].
Larsson PG, Fahraeus L, Carlsson B, Jakobsson T, Forsum U, для группы изучения недоношенных детей Юго-восточного региона здравоохранения Швеции. Поздний выкидыш и преждевременные роды после лечения клиндамицином: рандомизированное исследование согласия по Зелену. БЖОГ . 2006 июн.113 (6): 629-37. [Медлайн].
Поздний выкидыш и преждевременные роды после лечения клиндамицином: рандомизированное исследование согласия по Зелену. БЖОГ . 2006 июн.113 (6): 629-37. [Медлайн].
Lin HC, Su BH, Chen AC, et al. Пероральные пробиотики снижают частоту и тяжесть некротического энтероколита у младенцев с очень низкой массой тела при рождении. Педиатрия . 2005 Январь 115 (1): 1-4. [Медлайн].
Lindstrom K, Winbladh B, Haglund B, Hjern A.Недоношенные дети в молодом возрасте: шведское национальное когортное исследование. Педиатрия . 2007 июл.120 (1): 70-7. [Медлайн].
Linhart Y, Bashiri A, Maymon E, et al. Врожденные аномалии являются независимым фактором риска неонатальной заболеваемости и перинатальной смертности при преждевременных родах. Eur J Obstet Gynecol Reprod Biol . 2000 Май. 90 (1): 43-9. [Медлайн].
[Медлайн].
Lund C, Kuller J, Lane A, Lott JW, Raines DA. Уход за кожей новорожденных: научная основа для практики. Сеть для новорожденных . 1999 июн. 18 (4): 15-27. [Медлайн].
Maguire CM, Veen S, Sprij AJ, Le Cessie S, Wit JM, Walther FJ и др. Влияние базового ухода за развитием на неонатальную заболеваемость, нейромоторное развитие и рост доношенных детей, родившихся в педиатрической клинике . 2008, февраль, 121 (2): e239-45. [Медлайн].
Mahomed K, Bhutta Z, Middleton P. Добавка цинка для улучшения результатов беременности и младенчества. Кокрановская база данных Syst Rev .18 апреля 2007 г. 2: CD000230. [Медлайн].
Malloy MH, Freeman DH. Смертность от респираторного дистресс-синдрома в США, 1987–1995 гг. J Perinatol . 2000 окт-нояб. 20 (7): 414-20. [Медлайн].
2000 окт-нояб. 20 (7): 414-20. [Медлайн].
Biniwale M, Weiner A, Sardesai S, Cayabyab R, Barton L, Ramanathan R. Ранняя послеродовая прибавка в весе как предиктор развития ретинопатии недоношенных. J Matern Fetal Neonatal Med . 2017 1. 1-5 октября. [Медлайн].
Marret S, Marpeau L, Zupan-Simunek V, Eurin D, Leveque C, Hellot MF и др. Сульфат магния назначают перед преждевременными родами для защиты мозга младенца: рандомизированное контролируемое исследование PREMAG *. БЖОГ . 2007 марта 114 (3): 310-8. [Медлайн].
Мартин Дж. А., Гамильтон Б. Е., Остерман М. Дж., Дрисколл А. К., Мэтьюз Т. Дж.. Рождения: окончательные данные за 2015 год. Natl Vital Stat Rep . 2017 января 66 (1): 1. [Медлайн].
Мерфи С.Л., Мэтьюз Т.Дж. , Мартин Дж.А., Минковиц С.С., Стробино Д.М.Годовая сводка естественного движения населения: 2013-2014 гг. Педиатрия . 2017 июн.139 (6): 788-801. [Медлайн].
, Мартин Дж.А., Минковиц С.С., Стробино Д.М.Годовая сводка естественного движения населения: 2013-2014 гг. Педиатрия . 2017 июн.139 (6): 788-801. [Медлайн].
McCall EM, Alderdice FA, Halliday HL, Jenkins JG, Vohra S. Вмешательства для предотвращения переохлаждения при рождении у недоношенных и / или новорожденных с низкой массой тела. Кокрановская база данных Syst Rev . 23 января 2008 г. 1: CD004210. [Медлайн].
Camp M, Chang DC, Zhang Y, et al. Факторы плотности поставщиков медицинских услуг и медицинских учреждений, а также их связь с распространенностью педиатрического перфорированного аппендицита в округах США. Arch Surg . 2010 декабрь 145 (12): 1139-44. [Медлайн].
Mercer B, Milluzzi C, Collin M. Периодические роды на сроке от 20 до 26 недель гестации: непосредственные причины, предыдущий акушерский анамнез и риск рецидива. Am J Obstet Gynecol . 2005 сентябрь 193 (3 п. 2): 1175-80. [Медлайн].
Am J Obstet Gynecol . 2005 сентябрь 193 (3 п. 2): 1175-80. [Медлайн].
Mestan KK, Marks JD, Hecox K, Huo D, Schreiber MD. Результаты неврологического развития недоношенных детей, получавших ингаляционный оксид азота. N Engl J Med .2005 г. 7 июля. 353 (1): 23-32. [Медлайн].
Мур М.Л. Преждевременные роды и роды: чему мы научились за последние два десятилетия ?. J Obstet Gynecol Neonatal Nurs . 2003 сентябрь-октябрь. 32 (5): 638-49. [Медлайн].
Мураками Ю., Джайн А., Сильва Р.А., Лад Э.М., Ганди Дж., Мошфеги Д.М. Сеть Стэнфордского университета по диагностике ретинопатии недоношенных (SUNDROP): 12-месячный опыт телемедицинского скрининга. Br J Офтальмол .2008 ноябрь 92 (11): 1456-60. [Медлайн].
Ohlsson A, Aher SM. Ранний эритропоэтин для предотвращения переливания эритроцитов у недоношенных и / или новорожденных с низкой массой тела. Кокрановская база данных Syst Rev . 2006, 19 июля: CD004863. [Медлайн].
Ранний эритропоэтин для предотвращения переливания эритроцитов у недоношенных и / или новорожденных с низкой массой тела. Кокрановская база данных Syst Rev . 2006, 19 июля: CD004863. [Медлайн].
Осборн Д.А., Эванс Н. Раннее увеличение объема для предотвращения заболеваемости и смертности у очень недоношенных детей. Кокрановская база данных Syst Rev . 2004. 2: CD002055. [Медлайн].
Пелтониеми О.М., Кари М.А., Таммела О. и др., Для группы исследования повторного антенатального приема бетаметазона.Рандомизированное испытание однократной повторной дозы пренатального лечения бетаметазоном при неизбежных преждевременных родах. Педиатрия . 2007 Февраль 119 (2): 290-8. [Медлайн].
Пул V, Искандер Дж. Безопасность вакцинации против гриппа во время беременности. Am J Obstet Gynecol . 2006 апр. 194 (4): 1200; ответ автора 1201. [Medline].
2006 апр. 194 (4): 1200; ответ автора 1201. [Medline].
Раутава Л., Лехтонен Л., Пелтола М. и др. Для ИДЕАЛЬНОЙ группы исследования недоношенных детей. Влияние родов в больницах среднего или третичного уровня в Финляндии на смертность очень недоношенных новорожденных: исследование регистрации рождений. Педиатрия . 2007, январь, 119 (1): e257-63. [Медлайн].
Райдо Л.Дж., Реу-Донлон КМ. Укладывать младенцев «обратно в сон»: можем ли мы сделать лучше ?. Сеть для новорожденных . 2005 ноябрь-декабрь. 24 (6): 9-16. [Медлайн].
Робертсон К.М., Ватт М.Дж., Ясуи Ю. Изменения в распространенности церебрального паралича у детей, родившихся очень преждевременно в рамках популяционной программы старше 30 лет. ЯМА . 2007, 27 июня. 297 (24): 2733-40. [Медлайн].
Schieve LA, Cohen B, Nannini A, et al, для Массачусетского консорциума по вспомогательным репродуктивным технологиям эпидемиологических исследований (MCARTER). Популяционное исследование материнских и перинатальных исходов, связанных с вспомогательными репродуктивными технологиями в Массачусетсе. Материнское здоровье ребенка J . 2007 ноября 11 (6): 517-25. [Медлайн].
Schreiber MD, Gin-Mestan K, Marks JD, Huo D, Lee G, Srisuparp P. Вдыхаемый оксид азота у недоношенных детей с респираторным дистресс-синдромом. N Engl J Med . 2003 27 ноября. 349 (22): 2099-107. [Медлайн].
Simoes EA, Groothuis JR, Carbonell-Estrany X и др., Для группы исследования долгосрочных респираторных исходов паливизумаба. Профилактика паливизумабом, респираторно-синцитиальный вирус и последующие повторяющиеся хрипы. Дж. Педиатр . 2007 июл. 151 (1): 34-42, 42.e1. [Медлайн].
Smith GN, Walker MC, Ohlsson A, O’Brien K, Windrim R, для Канадской группы исследования нитроглицерина в отношении преждевременных родов. Рандомизированное двойное слепое плацебо-контролируемое испытание трансдермального нитроглицерина при преждевременных родах. Am J Obstet Gynecol . 2007 Январь 196 (1): 37.e1-8. [Медлайн].
Рандомизированное двойное слепое плацебо-контролируемое испытание трансдермального нитроглицерина при преждевременных родах. Am J Obstet Gynecol . 2007 Январь 196 (1): 37.e1-8. [Медлайн].
Стивенс Б., Ямада Дж., Олссон А. Сахароза для обезболивания новорожденных, подвергающихся болезненным процедурам. Кокрановская база данных Syst Rev . 2004. 3: CD001069. [Медлайн].
Ступин Дж. Х., Дэвид М., Зидентопф Дж. П., Дуденхаузен Дж. В.. Экстренный серкляж в сравнении с постельным режимом при пролапсе околоплодных вод до 27 недель беременности.Ретроспективное сравнительное исследование 161 женщины. Eur J Obstet Gynecol Reprod Biol . 2008 июл.139 (1): 32-7. [Медлайн].
Тайсон Дж. Э., Кеннеди КА. Трофическое вскармливание детей грудного возраста на парентеральном вскармливании. Кокрановская база данных Syst Rev . 2005 20 июля. 3: CD000504. [Медлайн].
van Wassenaer AG, Westera J, Houtzager BA, Kok JH. Десятилетнее наблюдение за детьми, рожденными в педиатрии . 2005 ноябрь 116 (5): e613-8. [Медлайн].
Ventolini G, Neiger R, Hood DL, Belcastro MR.Изменения порога тестирования зрелости легких плода и неонатальных исходов у младенцев, рожденных по выбору до 39 недель беременности: последствия и рентабельность. Дж Перинатол . 2006 май. 26 (5): 264-7. [Медлайн].
Westrup B, Bohm B, Lagercrantz H, Stjernqvist K. Результаты дошкольного образования у детей, родившихся очень недоношенными и находящихся под присмотром в соответствии с Программой индивидуального ухода за новорожденными и оценки (NIDCAP). Acta Paediatr .2004 апр. 93 (4): 498-507. [Медлайн].
Райт В.К., Шив Л.А., Рейнольдс М.А., Дженг Дж., Киссин Д. Надзор за вспомогательными репродуктивными технологиями — США, 2001. MMWR Surveill Summ . 2004 30 апреля. 53 (1): 1-20. [Медлайн].
Stone WL, Shah D, Hollinger SM. Ретинопатия недоношенных: болезнь новорожденных, вызванная окислительным стрессом. Front Biosci (Landmark Ed) . 2016 1. 21 января: 165-77. [Медлайн].
Росс Г. С., Форан Л. М., Барбот Б., Соссин К. М., Перлман Дж. М..Использование кластерного анализа для получения нового представления о развитии недоношенных детей с очень низкой массой тела при рождении (ОНМТ). Ранний Хум Дев . 2016 Январь 92: 45–9. [Медлайн].
Шарма Д. Золотые 60 минут жизни новорожденного: Часть 1: Недоношенный новорожденный. J Matern Fetal Neonatal Med . 2017 30 ноября (22): 2716-27. [Медлайн].
Очерки патологии — Развитие плаценты и гормоны
Просмотры страниц в 2021 году: 6,935
Просмотры страниц в 2022 году на сегодняшний день: 46
Цитируйте эту страницу: Ziadie MS.Развитие плаценты и гормоны. Сайт PathologyOutlines.com. https://www.pathologyoutlines.com/topic/placentaplacentaldevel.html. По состоянию на 4 января 2022 г.
Implantation
- Имплантаты бластоцисты на 6-7 сутки постовуляции; к 10-му дню яйцеклетка имплантируется в строму
- Трофобласты размножаются и разрушают материнские капилляры и венулы, образуя межворсинчатое пространство
- Внеэмбриональная мезодерма прорастает в первичные ворсинки и происходит образование капилляров
- К 5-6 неделям формируются ворсинчатые сосуды.
- На 8 неделе они содержат ядросодержащие эритроциты (nRBC), количество которых уменьшается до 10% к 10 неделе и отсутствует на 12 неделе.
Первый триместр
Имплантация и артериальные пробки:- Экстраворсинчатые промежуточные трофобласты проникают в эндометрий, в то время как эндоваскулярные трофобласты прорастают в артерии и образуют клеточные пробки
Морфология ворсинок:
- Ранние мезенхимальные ворсинки большие (170 микрон) со скудной соединительной тканью, мало клеток Хофбауэра, без толстостенных сосудов
- Они имеют полный внешний слой синцитиотрофобласта и внутренний слой цитотрофобласта.
- В середине триместра они созревают до незрелых промежуточных ворсинок, которые имеют рыхлую строму с множеством клеток Хофбауэра и полную трофобластическую оболочку.
- Затем трансформируются в ворсинки стебля, которые имеют более плотную строму и толстостенные сосуды.
- Этот процесс продолжается во втором триместре
Микроскопические (гистологические) изображения:
Изображения, размещенные на других серверах :
Ворсинки хориона покрыты
цитотрофобластом и
синцитиотрофобластом
Второй триместр
Имплантация и ремоделирование сосудов:- Проникающие трофобласты распространяются в миометрий, в то время как эндоваскулярные трофобласты проникают в стенки артерий и разрушают их эндотелий и среду, заменяя их фибриноидным материалом, создавая циркуляцию низкого давления
Морфология ворсинок:
- Мезенхимальные ворсинки дают начало зрелым промежуточным ворсинкам, из которых прорастают терминальные ворсинки
- Зрелые промежуточные ворсинки большие, с рыхлой стромой, капиллярами, артериолами и венулами
- Терминальные ворсинки появляются ближе к концу триместра и намного меньше (70 микрон) с более плотной стромой, окруженной в основном синцитиотрофобластами, и тонким слоем цитотрофобластов, который может иметь синцитиальные узлы.
- Сосуды многочисленны (3-5 капилляров на ворсинку) и контактируют с трофобластическим покровом.
Микроскопические (гистологические) изображения:
Изображения, размещенные на других серверах :
«Синцитиальные узлы» и розовый фибрин
Третий триместр
Морфология ворсинок:- Зрелые промежуточные и терминальные ворсинки теперь более распространены и меньше, чем второй триместр, с тонкой стромой
- Больше имеют синцитиальные узлы (примерно 30%) и васкулосинцитиальные мембраны (слитые фетальные капилляры с синцитиотрофобластами)
- Трофобластические включения — обычное явление.
Микроскопические (гистологические) изображения:
Изображения, размещенные на других серверах :
Васкуляризованные ворсинки хориона и иммуноокрашивание ХГЧ
Средний вес плаценты по гестационному возрасту
- До 28 недель: 253 грамма
- 28-32 недели: 314 граммов
- 33 — 36 недель: 391 грамм
- 37-40 недель: 456 грамм
- > 40 недель: 496 недель
Плацентарные гормоны
Стероидные гормоны: эстрогены и прогестерон- Трофобласты синтезируют эстрогены, а синцитиотрофобласты синтезируют прогестерон, который поддерживает несокращающуюся матку и способствует развитию эндометрия, способствующего беременности
- К концу первого триместра производство этих гормонов плацентой замещает желтое тело.
Пептидные гормоны
Активин и ингибин :
- Производство трофобласта
- Регулировать производство ХГЧ
Факторы роста цитокинов (TGF-альфа, TGF-бета, EGF) :
- Производство трофобласта
- Стимулирует пролиферацию трофобластов и выработку фибронектина
Хорионический адренокортикотропин человека (hACTH) :
- Произведено в небольших количествах
- Считается, что функционирует аналогично ACTH
Хорионический гонадотропин человека (ХГЧ) :
- Гликопротеин, сходный по структуре с гипофизарным ЛГ
- Синтезируется в основном синцитиотрофобластом ворсинок
- Синтез начинается до имплантации и определяется через 7-10 дней после имплантации, что составляет основу для тестов на беременность на ранних сроках.
- Пиковые уровни достигаются через 8-10 недель
- Поддерживает желтое тело матери, которое выделяет прогестерон и эстрогены
Хорионический тиреотропин человека (hCT) :
- Вырабатываются в небольших количествах, вероятно, синцитиотрофобластом.
- Считается, что функционирует аналогично TSH
Плацентарный гормон роста человека :
- Отличается от гормона роста гипофиза на 13 аминокислот.
- Регулирует уровень глюкозы в крови матери, чтобы у плода было достаточное количество питательных веществ.
Плацентарный лактоген человека (hPL) :
- Полипептид, похожий на гормон роста
- Синтезируется синцитиотрофобластом ворсинок
- Первое обнаружение через 4 недели
- Пиковые уровни в конце третьего триместра
- Действует как антагонист инсулина, влияя на рост, пролиферацию протоков материнской молочной железы и метаболизм липидов и углеводов.
Инсулиноподобные факторы роста :
- Стимулировать пролиферацию и дифференцировку цитотрофобластов
Плацентарная щелочная фосфатаза (PLAP) :
- Щелочная фосфатаза, обычно продуцируемая синцитиотрофобластами и примордиальными зародышевыми клетками
- Также продуцируется при семиноме, внутриканальцевой неоплазии зародышевых клеток, редко при других опухолях, не являющихся зародышевыми клетками.
- Может участвовать в миграции примордиальных половых клеток у развивающегося плода.
Релаксин :
- Производится ворсинчатым цитотрофобластом
- Смягчает шейку матки и связки таза при подготовке к родам
СП1 :
- Специфический для беременности гликопротеин бета-1
- Присутствует в синцитиотрофобласте и вневорсинчатом трофобласте
- Не в цитотрофобласте
Какие осложнения могут коснуться плаценты?
Осложнения, которые могут повлиять на плаценту во время беременности или родов, включают:
- нижняя плацента
- задержка плаценты — когда часть плаценты остается в матке после родов
- отслойка плаценты — когда плацента начинает отходить от стенка матки
Эти осложнения встречаются нечасто.
Низкорасположенная плацента
По мере развития беременности матка расширяется, и это влияет на положение плаценты. Область прикрепления плаценты обычно тянется вверх от шейки матки.
Если плацента остается низко в матке, рядом с шейкой матки или закрывает ее, она может блокировать выход ребенка.
Это называется низколежащей плацентой или предлежанием плаценты. Это поражает примерно 1 из каждых 200 рождений, но в большинстве случаев шейка матки не покрывается полностью.
Положение плаценты будет записано при ультразвуковом сканировании в течение 18–21 недели.
Если плацента значительно опущена, вам будет предложено дополнительное ультразвуковое сканирование на более поздних сроках беременности (обычно примерно на 32 неделе), чтобы еще раз проверить ее положение.
У 9 из каждых 10 женщин к этому моменту плацента переместится в верхнюю часть матки.
Если плацента все еще находится на низком уровне в вашей утробе, высока вероятность кровотечения во время беременности или во время родов.Это кровотечение может быть очень сильным и подвергнуть риску вас и вашего ребенка.
Вам могут посоветовать явиться в больницу в конце беременности, чтобы можно было очень быстро оказать неотложную помощь (например, переливание крови) в случае кровотечения.
Если плацента находится рядом с шейкой матки или закрывает ее, вы не можете родить ребенка через влагалище, поэтому рекомендуется кесарево сечение.
Низкорасположенная плацента может быть связана с безболезненным ярко-красным кровотечением из влагалища в течение последних 3 месяцев беременности.Если это случилось с вами, немедленно обратитесь к акушерке или терапевту.
Задержка плаценты
После рождения ребенка часть плаценты или плодных оболочек может оставаться в утробе матери. Это называется задержкой плаценты. При отсутствии лечения задержка плаценты может вызвать опасное для жизни кровотечение.
Кормление ребенка грудью как можно скорее после рождения может помочь вашей матке сократиться и вытолкнуть плаценту наружу.
Ваша акушерка также может попросить вас изменить положение (например, перейти в положение сидя или на корточках).В некоторых случаях вам могут сделать инъекцию лекарства, которое поможет сокращению матки.
Если эти методы не работают, возможно, вам потребуется операция по удалению плаценты.
Отслойка плаценты
Отслойка плаценты — серьезное заболевание, при котором плацента начинает отходить от внутренней части стенки матки.
Может вызвать боль в животе, кровотечение из влагалища и частые схватки.
Он также может повлиять на ребенка, увеличивая риск преждевременных родов, проблем с ростом и мертворождения.
Неясно, что вызывает отслойку плаценты, но факторы, повышающие риск, включают травмы брюшной полости, курение, употребление кокаина и высокое кровяное давление.
Если срок родов приближается, ребенок должен родиться сразу же, и может быть рекомендовано кесарево сечение.
Но если ребенок очень недоношенный и отслойка небольшая, вас могут оставить в больнице для тщательного наблюдения.
Всегда говорите со своей акушеркой или терапевтом, если вас беспокоит какой-либо аспект вашего здоровья во время беременности.Вы также можете позвонить в NHS 111.
Дополнительная информация
Лечение олигогидрамниона у матерей | Детская Миннесота
Что такое маловодие?
Олигогидрамнион (oh-lee-go-hi-DRAM-nee-ohs) возникает во время беременности, когда количество околоплодных вод, защитной жидкости, которая окружает будущего ребенка в матке, ниже нормы. Заболевание встречается от 1 до 2 процентов всех беременностей. Олигогидрамнион может быть изолированным состоянием (что означает, что с ним не возникает никакого другого заболевания или врожденного дефекта), но оно также связано с определенными врожденными дефектами и генетическими состояниями.
Олигогидрамнион увеличивает риск выкидыша или мертворождения. Это также может привести к рождению ребенка с серьезными аномалиями, включая недоразвитые легкие. Это связано с тем, что околоплодные воды играют важную роль в развитии легких. Нерожденный ребенок «вдыхает» жидкость в легкие, где она открывает воздушные мешочки и стимулирует их рост. В середине второго триместра (от 16 до 24 недель) у ребенка проходит важный этап развития легких. Если в этот период уровень околоплодных вод очень низкий, у ребенка может не образоваться достаточное количество легочной ткани, и при родах у него могут возникнуть проблемы с дыханием.
Амниотическая жидкость также дает ребенку пространство для движения, покачивания и ног во время развития. Если в течение длительного времени уровень жидкости очень низкий, у ребенка может развиться стеснение в суставах, называемое контрактурами, из-за неспособности растягиваться и двигаться.
Другая функция околоплодных вод — смягчать пуповину ребенка. Таким образом, низкий уровень околоплодных вод увеличивает риск сдавления пуповины, которое препятствует притоку крови, кислорода и питательных веществ к ребенку.
Кто будет в моей бригаде по уходу?
В Центре ухода за плодами Midwest, созданном в сотрудничестве между Children’s Minnesota и Allina Health, мы специализируемся на индивидуальном подходе, который начинается с того, что у вас есть собственный координатор по уходу за ребенком, который поможет вам ориентироваться в процессе лечения вашего ребенка. Мы используем комплексный командный подход к олигогидрамниону и любым связанным с ним аномалиям. Таким образом, вы можете быть уверены в получении максимально точной информации от самых опытных врачей страны.В случае олигогидрамниона ваша бригада по уходу будет начинать со специалиста по материнству и плоду, но также может включать педиатрического специалиста по почкам, неонатолога, детского хирурга, генетика, медсестры-специалиста-координатора по уходу, перинатального социального работника и нескольких других технических специалистов. Вся эта команда будет внимательно следить за вами и вашим ребенком в процессе оценки и будет нести ответственность за разработку и выполнение вашего полного плана ухода.
Познакомьтесь с командой
Что вызывает маловодие?
Несколько факторов могут привести к снижению количества околоплодных вод.Один из них — преждевременный разрыв плодных оболочек или амниотического мешка. Если в амниотическом мешке (мешке с водой) есть небольшое отверстие, околоплодные воды могут просочиться во влагалище матери, оставляя вокруг ребенка меньшее, чем обычно, количество. Хотя мы часто думаем о том, что мешок с водой лопается сразу, небольшая утечка со временем может вызвать медленную струйку воды, а не драматический поток.
После 20-й недели беременности околоплодные воды в основном состоят из мочи ребенка. Все, что вызывает у ребенка меньше мочи, чем обычно, может привести к низкому количеству околоплодных вод.Эти факторы включают следующее:
- Проблемы с почками ребенка . Врожденный порок почек — например, отсутствующие или неработающие почки — серьезно ограничивает выработку мочи и околоплодных вод.
- Проблемы с мочевым пузырем или уретрой ребенка . Если у ребенка закупорка уретры или мочевого пузыря, образовавшаяся моча может попасть в мочевой пузырь и не попасть в амниотический мешок, что приведет к низкому уровню амниотической жидкости.
- Плохое функционирование плаценты ребенка . Ребенок получает воду, питательные вещества и кислород от плаценты через пуповину. Если плацента не может производить достаточно воды и питательных веществ для ребенка, ребенок может вырабатывать меньше мочи. Это состояние чаще всего встречается у младенцев с задержкой внутриутробного развития.
В некоторых случаях с участием близнецов олигогидрамнион вызывается синдромом трансфузии от близнецов к близнецам (TTT), серьезным состоянием, связанным с плацентой, которое приводит к тому, что один близнец окружен слишком малым количеством околоплодных вод, а другой — слишком большим.
Как диагностируется маловодие?
Олигогидрамнион диагностируется на УЗИ. В некоторых случаях — например, если у ребенка врожденный дефект, затрагивающий почки или мочевой пузырь — олигогидрамнион можно увидеть на 20-недельном УЗИ или даже раньше. В других случаях, например, при разрыве плодных оболочек или плохом функционировании плаценты, уровень жидкости может быть нормальным на ранних сроках беременности и снижаться позже.
Во всех этих случаях диагноз олигогидрамниона подтверждается с помощью ультразвукового изображения для визуального измерения кармана околоплодных вод в каждом из четырех квадрантов матки и последующего суммирования этих измерений.
Чтобы определить, не вытекает ли жидкость из амниотического мешка вашего ребенка, врач проведет осмотр органов малого таза на предмет признаков скопления околоплодных вод во влагалище. Мазок из этой жидкости также можно проверить на химические вещества, обнаруженные только в околоплодных водах. Если эти тесты положительны, вероятно, у вашего ребенка разбился мешок с водой.
Как лечить маловодие до рождения?
Пренатальное ведение детей с олигогидрамнионом начинается с получения как можно большего количества информации об этом заболевании.Для сбора этой информации мы можем порекомендовать один или несколько методов пренатального скрининга, включая ультразвуковое исследование плода с высоким разрешением, эхокардиографию плода и ультразвуковую допплерографию.
Что такое УЗИ плода с высоким разрешением?
Ультразвуковое исследование плода с высоким разрешением — это неинвазивный тест, выполняемый одним из наших ультразвуковых специалистов. В тесте используются отраженные звуковые волны для создания изображений ребенка в утробе матери. Мы будем использовать ультразвуковое исследование, чтобы следить за развитием почек и других внутренних органов вашего ребенка, а также за объемом околоплодных вод, окружающих вашего ребенка на протяжении всей беременности.
Что такое эхокардиограмма плода?
Эхокардиография плода (сокращенно «эхо») выполняется в нашем центре детским кардиологом (врачом, специализирующимся на пороках сердца плода). Эта неинвазивная ультразвуковая процедура с высоким разрешением конкретно исследует структуру и функционирование сердца ребенка в утробе матери. Этот тест важен, потому что младенцы с врожденными дефектами подвержены повышенному риску сердечных аномалий.
Что такое ультразвуковая допплерография?
Ультразвук Допплера использует звуковые волны для измерения скорости кровотока через пуповину или кровеносные сосуды вашего ребенка.Измерение кровотока позволяет нам оценить, насколько хорошо работает плацента вашего ребенка, в частности, насколько хорошо кровь течет между плацентой и вашим ребенком. Проблемы с кровотоком чаще всего встречаются у младенцев с задержкой внутриутробного развития.
Что произойдет после завершения моей оценки?
После того, как мы соберем всю анатомическую и диагностическую информацию о вашем ребенке, наша команда встретится с вами, чтобы обсудить результаты. Поскольку маловодие связано с повышенным риском осложнений во время беременности и родов, мы рекомендуем внимательно следить за беременностью, в том числе проводить дополнительные ультразвуковые обследования.
Как лечить маловодие после родов?
Медицинская бригада вашего ребенка разработает план управления с учетом конкретных потребностей вашего ребенка. Особенности плана будут зависеть от того, почему мы считаем, что у вашего ребенка низкий уровень околоплодных вод.
- Если уровень околоплодных вод низок из-за разрыва плодных оболочек, вы будете помещены в больницу, чтобы мы могли наблюдать за вами на предмет признаков преждевременных родов. Вы также получите антибиотики, чтобы предотвратить инфекцию, и, возможно, вам будут стимулировать роды, в зависимости от того, на каком этапе беременности вы находитесь.
- Если уровень околоплодных вод низок из-за того, что плацента ребенка не функционирует должным образом, вам будут назначены частые анализы, возможно, включая ультразвуковую допплерографию. Мы будем внимательно следить за тем, как поживает ваш ребенок и как функционирует плацента. Иногда матери необходимо госпитализировать для этого наблюдения. Кроме того, вам могут назначить лекарства, чтобы подготовить легкие ребенка к возможности преждевременных родов. В некоторых случаях младенцев с плохо функционирующей плацентой необходимо рожать раньше, чтобы предотвратить дистресс плода или мертворождение.
- Если у вашего ребенка низкий уровень околоплодных вод из-за анатомической проблемы с почками, мочевым пузырем или уретрой ребенка, план лечения вашего ребенка будет основан на конкретном врожденном дефекте. Мы постараемся выявить любые осложняющие факторы, которые могут потребовать дополнительных терапий или консультаций. Таким образом, мы сможем подготовиться во время и после родов к оптимальному уходу за вашим младенцем. Мы также поможем организовать для вас консультации с детскими урологами или нефрологами (специалистами по почкам), которые проконсультируют вас по поводу любой операции или другого специализированного ухода, который может потребоваться вашему ребенку после рождения.В некоторых случаях, например, при обструкции нижних мочевых путей (LUTO), мы также можем предложить дородовое вмешательство.
- Если есть опасения, что у вашего ребенка может быть недостаточное развитие легких из-за длительного олигогидрамниона на ранних сроках беременности, мы будем работать с вашей семьей, неонатологом вашего ребенка и специалистами по паллиативной помощи, чтобы провести такое лечение и уход, который вы хотите для своего ребенка. во время и после родов.
Как лечат маловодие после родов?
Дети с маловодием могут родиться естественным путем.Однако они подвергаются повышенному риску во время родов оказаться в ненормальном положении (не «предъявлять» голову вперед) и иметь временное снижение (замедление) их сердечного ритма. В любой из этих ситуаций может потребоваться кесарево сечение. Во время родов за вашим ребенком будут внимательно наблюдать, и ваш врач будет готов ко всем осложнениям или исходам.
Если есть какие-либо опасения по поводу связанных врожденных дефектов, ваш ребенок может родиться в Центре матери и ребенка в Эбботт Северо-Западный и Детский Миннесота в Миннеаполисе или в Центре матери и ребенка в Юнайтед и Детский центр Миннесоты в Санкт-Петербурге.Павел. Детский Миннесота — один из немногих центров по всей стране, где родильный дом расположен на территории больничного комплекса. Это означает, что ваш ребенок родится всего в нескольких футах от нашего отделения интенсивной терапии новорожденных (NICU). Кроме того, многие врачи, с которыми вы уже встречались, будут присутствовать во время или сразу после рождения вашего ребенка, чтобы помочь сразу же позаботиться о нем.
Каков долгосрочный прогноз моего ребенка?
Прогноз для детей с олигогидрамнионом зависит от основной причины этого состояния, а также от того, насколько низко падает уровень околоплодных вод и когда во время беременности они становятся низкими.У детей, у которых олигогидрамнион развивается через 23–24 недели, обычно наблюдается адекватное развитие легких и отличный прогноз, в зависимости от того, когда они родились.
Если уровень жидкости низкий из-за разрыва мембраны или плохой функции плаценты, прогноз зависит в первую очередь от гестационного возраста и веса ребенка при родах. Прогноз часто благоприятный, хотя многие из этих младенцев нуждаются в уходе в отделении интенсивной терапии из-за небольшого роста или недоношенности.
Прогноз для младенцев, маловодие которых вызвано врожденными дефектами, поражающими почки или мочевой пузырь, зависит от функции почек после рождения.Некоторым младенцам требуется диализ или трансплантация почки в младенчестве или раннем детстве, что может быть очень сложной задачей для семей.
Если уровень околоплодных вод был очень низким в период второго триместра, когда развитие легких достигло пика, тогда у ребенка может не развиться достаточное количество легочной ткани и могут возникнуть проблемы с дыханием при родах.

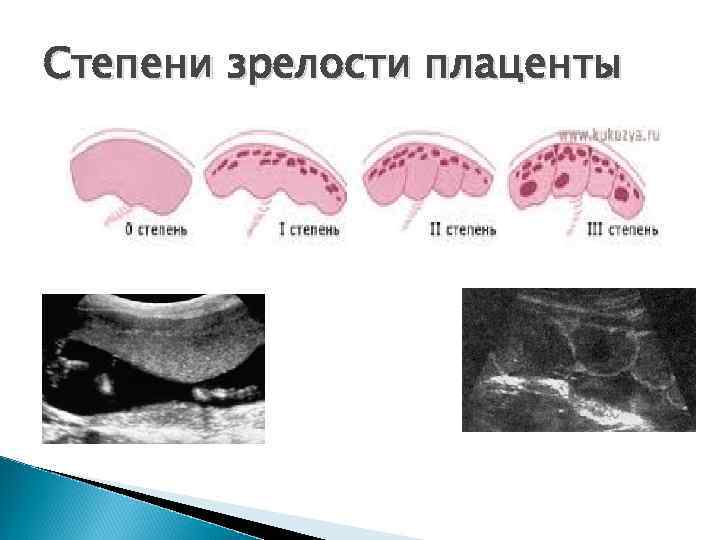 В это время мембрана плаценты прямая и гладкая, а структура ее – однородная.
В это время мембрана плаценты прямая и гладкая, а структура ее – однородная.
 Если по результатам УЗИ беременной на сроке 34-39 недель была поставлена 2-я степень зрелости плаценты, то это считается вариантом нормы.
Если по результатам УЗИ беременной на сроке 34-39 недель была поставлена 2-я степень зрелости плаценты, то это считается вариантом нормы.