Боль в горле: Как лечить боль в горле натуральными средствами дома, и когда обязательно обращаться к врачу?
Самые частые возбудители болей в горле – вирусы и бактерии, однако иногда боль в горле может указывать на другие проблемы со здоровьем. Как лечить боль в горле натуральными средствами и какие ошибки в лечении мы чаще всего допускаем, рассказывает ЛОР «Veselības centrs 4» Кристине Брока.Боль в горле – одна из самых частых причин, по которой люди обращаются к врачу. На начальной стадии болезни всегда важно установить возбудителя боли в горле, поскольку рекомендуемое лечение в каждом случае отличается. Чтобы понять, можно ли лечиться дома натуральными препаратами или все же следует посетить врача, важно понять, вызвана ли боль вирусной инфекцией, как это бывает в 80 % случаев, или бактериями, потому что тогда без посещения врача не обойтись. Это человек обычно может оценить сам.
Что вызывает боль в горле?
1. Вирусы – до 80 % случаев боль в горле вызывают вирусные инфекции, которые особенно распространены в осенний и зимний сезон.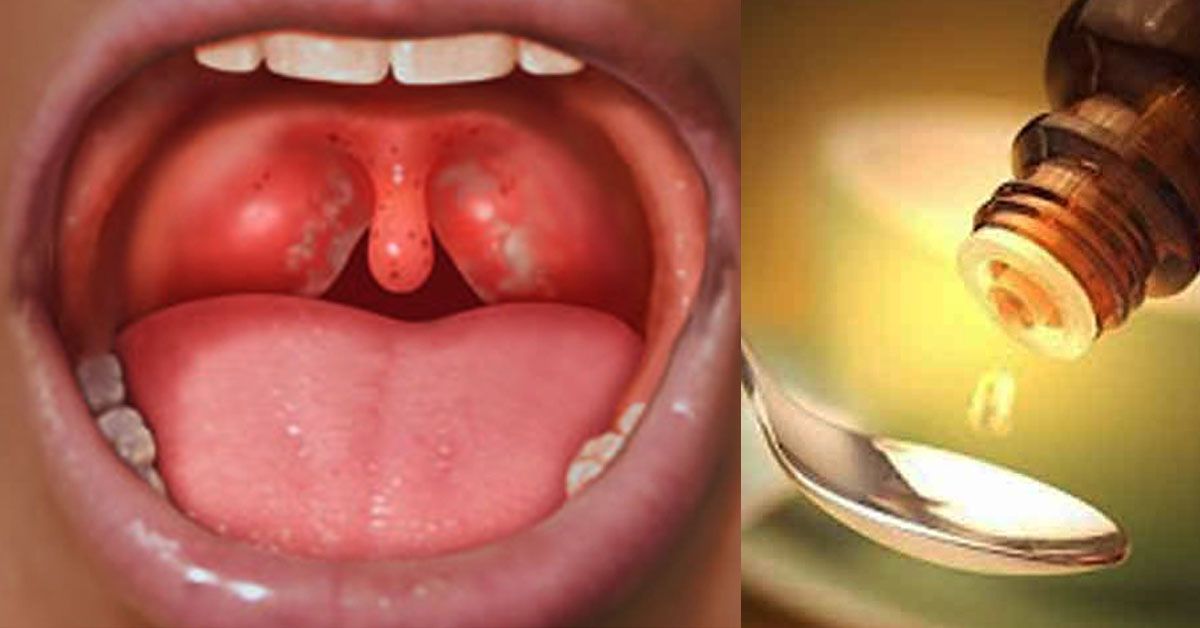
2. Бактерии – чаще всего бактериальное воспаление горла проявляется как ангина или фарингит (вызванное бактериями воспаление слизистой горла или глотки).
В случае воспаления в горле, вызванного вирусом:
— слизистая глотки выражено красная, может быть видна усиленная сосудистая сетка в горле;
— глотание не затруднено, есть ощущение, что глотательное движение облегчает симптомы, приятно выпить что-то теплое.
— на миндалинах не виден белый налет, отек в горле менее выражен, чем при воспалении, вызванном бактериями;
В случае бактериального воспаления:
— боль в горле начинается внезапно;
— есть высокая температура;
— затруднено глотание, ощущение «горячей картофелины» в горле;
— при отеке миндалин может быть тяжело говорить, на миндалинах виден белый налет.
Как лечить?
В случае бактериального воспаления, когда появляются типичные симптомы, необходимо немедленно обратиться к врачу, поскольку для лечения обычно приходится применять антибиотики. Следует обязательно обратиться к врачу, если есть: высокая температура, интоксикация (характерны тошнота, головная боль и головокружение), выраженная боль при глотании, выраженная припухлость какого-либо лимфатического узла, если воспаление и боль в горле не проходят более двух недель.
Следует обязательно обратиться к врачу, если есть: высокая температура, интоксикация (характерны тошнота, головная боль и головокружение), выраженная боль при глотании, выраженная припухлость какого-либо лимфатического узла, если воспаление и боль в горле не проходят более двух недель.
Вызванную вирусом боль в горле можно лечить дома, принимать только местные препараты, которые продаются в аптеках без рецепта – спреи и сосательные таблетки, задача которых – уменьшить воспаление и облегчить боль. Рекомендуется также принимать витамин С, пить много воды и отдыхать. Если в болезни виноват вирус, симптомы обычно проходят в течение одной-двух недель.
Если боль в горле вызвана вирусом, горло не рекомендуется полоскать – даже если сначала кажется, что полоскание облегчает симптомы, поскольку полоскание вызывает еще более сильное раздражение слизистой горла.
Осторожно с полосканием! Слизистую необходимо увлажнять по-другому.
В случае вирусной инфекции в горле увеличивается слизь, и возникает мешающее ощущение, поэтому людям нравится полоскать горло. Однако это вызывает раздражение слизистой, и она остается незащищенной, совсем как открытая рана. Первым ощущением может быть облегчение, но за ним последует еще более сильная боль и чувство дискомфорта. Итак: если на миндалинах не виден белый налет, полоскать горло не следует. Необходимо увлажнять слизистую, если она сухая – желательно выбирать препарат на базе масла, например, «Фарингоспрей», содержащий натуральные масла из облепихи и календулы, а также антибактериальное апельсиновое масло, богатое антиоксидантами. Это подходит и для детей с 2 лет.
Однако это вызывает раздражение слизистой, и она остается незащищенной, совсем как открытая рана. Первым ощущением может быть облегчение, но за ним последует еще более сильная боль и чувство дискомфорта. Итак: если на миндалинах не виден белый налет, полоскать горло не следует. Необходимо увлажнять слизистую, если она сухая – желательно выбирать препарат на базе масла, например, «Фарингоспрей», содержащий натуральные масла из облепихи и календулы, а также антибактериальное апельсиновое масло, богатое антиоксидантами. Это подходит и для детей с 2 лет.
Полоскание горла может помочь и облегчить симптомы, если началась ангина, когда миндалины покрыты белым налетом. В этом случае может помочь полоскание ромашкой, настойкой календулы или слабым соляным раствором (одна чайная ложка соли без горки на стакан теплой, кипяченой воды). Концентрированный соляной раствор может вызвать еще более сильное раздражение или даже обжечь слизистую горла. Важно соблюдать умеренность при полоскании горла – это можно делать не чаще двух раз в день.
Какие ОШИБКИ люди совершают чаще всего?
- Не остаются дома. Чтобы не запустить болезнь, важно начать лечение сразу, а не ждать, пока вирус окрепнет. Так можно быстрее вылечиться, сберечь здоровье и не заражать других, поскольку на начальной стадии вирусной инфекции болезнь очень заразная.
- Употребляют алкоголь. Если болит горло, алкоголь употреблять не следует, поскольку он не только снижает общий иммунитет, но и может вызвать раздражение слизистой горла и способствовать распространению воспаления.
- Посещают баню. Когда болит горло, в баню ходить не следует. В баню можно ходить, когда человек чувствует себя замерзшим, а когда болезнь уже наступила, баня не поможет. Под воздействием жара и влажности воспаление может пойти «глубже» – перейти в бактериальную форму.
- Необоснованно принимают антибиотики. Антибиотики не действуют на инфекции, вызванные вирусами. Они не помогут и не ускорят выздоровление, наоборот – ослабят природные защитные силы организма.

Если жалобы не проходят или часто повторяются
Если боль в горле часто повторяется или не проходит в течение двух недель, причиной может быть так называемая рефлюксная болезнь, когда выделяемая желудком кислота вызывает хроническое воспаление слизистой горла. Эту болезнь часто констатирует отоларинголог, когда человек жалуется на длительную боль в горле.
Взрослый, здоровый человек может болеть вызванными вирусом инфекциями один или два раза за сезон. От заболевания защищает сильный иммунитет, который помогает поддерживать витамин С, здоровое питание, в которое входят фрукты, регулярный достаточный сон в течение 8 часов и ежедневная прогулка на свежем воздухе не менее 30 минут. Ослабление иммунитета может быть вызвано стрессом, усталостью, депрессией и большими эмоциональными потрясениями.
Фото: Shutterstock
Нужно ли ангину лечить антибиотиками?
Ангина, хронический тонзиллит — с этими диагнозами знакомы тысячи людей. Можно ли избавиться от ангины навсегда? Сколько нужно пить антибиотики? Можно ли предупредить эту болезнь?
На эти и другие вопросы читателей «Комсомолки» на прямой линии отвечал ассистент кафедры инфекционных болезней БГМУ, кандидат медицинских наук Никита Соловей.
— У меня хронический тонзиллит. Последний год ангины у меня проходят без температуры, но со стоматитом. Может быть, можно какую-нибудь профилактику провести?
— А как проявляется стоматит?
— Появляются в ротовой полости язвочки очень болезненные.
— Возможно, эта проблема не связана с вашим хроническим тонзиллитом. Стоматит могут вызывать другие причины, вам нужно пройти обследование у специалистов, занимающихся слизистыми полости рта, например, у стоматологов.
— И еще у меня постоянные пробки.
— Если у вас при этом нет лихорадки и сильных болей в горле, может быть эффективно применение местных лекарственных средств с противовоспалительным и антимикробным эффектами, например, доказательства эффективности в исследованиях получены для наноколлоидного серебра, экстрактов некоторых водорослей и трав. Данные средства могут быть полезны и при стоматите.
— А отчего вообще возникает хронический тонзиллит? Это все из-за сниженного иммунитета?
— Нет, это особенность воспаления миндалин, которое развивается в ответ на воздействие определенных микроорганизмов часто при не совсем правильном лечении повторяющихся эпизодов ангины.
— Если ангины случаются два-три раза в год, является ли это показанием к удалению миндалин?
— На сегодняшний день результаты исследований показывают, что у взрослых удаление миндалин часто не приводит к уменьшению числа повторных воспалений ротоглотки. На самом деле окончательное решение о показаниях принимают отоларингологи при длительном наблюдении за пациентом.
Антибиотики нужно принимать минимум 10 дней
— Сын учится уже в 8-м классе, и с 5-го класса его мучают ангины. Сейчас они буквально каждые две недели, он практически в школу не ходит. Ангина проявляется только высокой, до 38 градусов, температурой. Он уже и в больнице лежал. Постоянно пьет антибиотики. Анализ показал, что у него стафилококк. Что нам делать?
— Рецидивирующий тонзиллит — распространенная ситуация. Крайне важно адекватно лечить каждое обострение правильным курсом антибиотиков. Не обязательно использовать инъекции, сегодня большинство антибиотиков обладает высокой эффективностью при приеме внутрь. Принципиально проведение 10-дневных курсов антибактериальной терапии. Иначе вы получаете клинический эффект — боли в горле проходят, температура спадает, но возбудитель на миндалинах сохраняется.
Принципиально проведение 10-дневных курсов антибактериальной терапии. Иначе вы получаете клинический эффект — боли в горле проходят, температура спадает, но возбудитель на миндалинах сохраняется.
— Можно ли пройти еще какое-нибудь обследование кроме того мазка, который выявил стафилококк?
— К сожалению, большинство исследований не показывают реальной картины, так как мы можем исследовать микрофлору только с поверхности миндалин. А у пациентов с хроническим тонзиллитом, как показывают исследования, в глубине миндалин может быть совершенно другая микрофлора. Поэтому более важно адекватно лечить каждый эпизод обострения.
— Я уже в отчаянии. Так часто принимать антибиотики тоже ведь вредно.
— Никаких долгосрочных последствий даже частый прием антибиотиков, используемых в современной амбулаторной практике, не несет. Это заблуждение. Они могут иметь, безусловно, побочные эффекты во время лечения, как и любые другие лекарства. Но серьезных отдаленных последствий те препараты, которые разрешены в наше время, не имеют.
— Мне 40 лет. Горло постоянно в воспаленном состоянии. Может быть, мне стоит удалить миндалины? Мой врач говорит, что могут начаться проблемы с сердцем, суставами.
— В вашем возрасте удаление миндалин пользы не принесет. Проблемы с сердцем и суставами может вызвать часто повторяющаяся ангина, вызванная пиогенным стрептококком. Данный возбудитель характерен больше для детей и подростков и редко встречается в старшем возрасте. В случае хронического фарингита во время обострений можно применять препараты с местным противомикробным и противовоспалительным действием, например, содержащие наноколлоидное серебро или экстракты лекарственных растений.
Ангину может вызвать и вирус
— Можно ли обойтись без антибиотиков при ангине?
— Все зависит от того, какая ангина развивается у пациента. Есть ангины, которые вызываются бактериальными возбудителями, чаще всего пиогенным стрептококком. Но есть ангины, которые вызываются респираторными вирусами, и тогда антибактериальная терапия не нужна. Существуют симптомы, которые практически исключают бактериальную природу ангины: если кроме жалоб на боли в горле, налетов на миндалинах, температуры есть еще конъюнктивит, или кашель, или диарея, или сыпь. Это с большой вероятностью указывает на вирусную природу заболевания и требует применения только средств с местным противовоспалительным действием.
Существуют симптомы, которые практически исключают бактериальную природу ангины: если кроме жалоб на боли в горле, налетов на миндалинах, температуры есть еще конъюнктивит, или кашель, или диарея, или сыпь. Это с большой вероятностью указывает на вирусную природу заболевания и требует применения только средств с местным противовоспалительным действием.
— Мне в детстве удалили миндалины. А сейчас, я так понимаю, врачи не спешат назначать такую операцию.
— Сначала всегда нужно адекватно пролечить ангину. Если этого не сделать, острый часто повторяющийся процесс может перейти в хронический.
— Слышала, миндалины не удаляют полностью, а только подрезают.
— Научных доказательств эффективности данной процедуры нет. Мы должны понимать, что, удаляя миндалины, мы предотвращаем частые рецидивы ангины, но открываем путь инфекции к верхним дыхательным путям. Миндалины — барьерный орган иммунной системы. Последние исследования показывают, что частота рецидивов острых респираторных вирусных инфекций у детей, у которых удалили миндалины, в два с половиной раза больше, чем у тех детей, которых не оперировали.
Делайте зарядку и не переохлаждайтесь
— Мне 46 лет, и с детства у меня хронический тонзиллит. Может быть, вы посоветуете какой-нибудь препарат, который нужно принимать постоянно?
— А чем проявляется ваш тонзиллит?
— Бывают сезонные обострения, когда горло першит, пробки появляются.
— А температура повышается?
— Сейчас уже нет.
— Если обострение протекает с высокой температурой, сильными болями в горле, важно пролечиться 10-дневным курсом антибиотиков внутрь. Сокращать этот курс нельзя, даже если больной начинает себя хорошо чувствовать. Вместе с антибиотиком можно применять местные средства с антимикробным действием. В случае стертых обострений допустимо использование только местных средств.
Сокращать этот курс нельзя, даже если больной начинает себя хорошо чувствовать. Вместе с антибиотиком можно применять местные средства с антимикробным действием. В случае стертых обострений допустимо использование только местных средств.
— Существуют ли методы профилактики ангины или ее предотвращения?
— Из методов, которые имеют доказанную эффективность при частых ангинах, единственно эффективным является длительное применение антибиотиков с продленным действием. Инъекции таких антибиотиков делаются пациенту один раз в месяц на протяжении долгого времени. Но такая профилактика назначается при очень серьезных основаниях, когда в год у человека бывает больше шести ангин либо есть угроза ревматических осложнений.
В остальных случаях нужно просто проводить общепрофилактические мероприятия: соблюдать рациональный режим труда и отдыха, правильно питаться, развиваться физически, принимать поливитамины.
— А влияет ли переохлаждение на возникновение ангины?
— Конечно.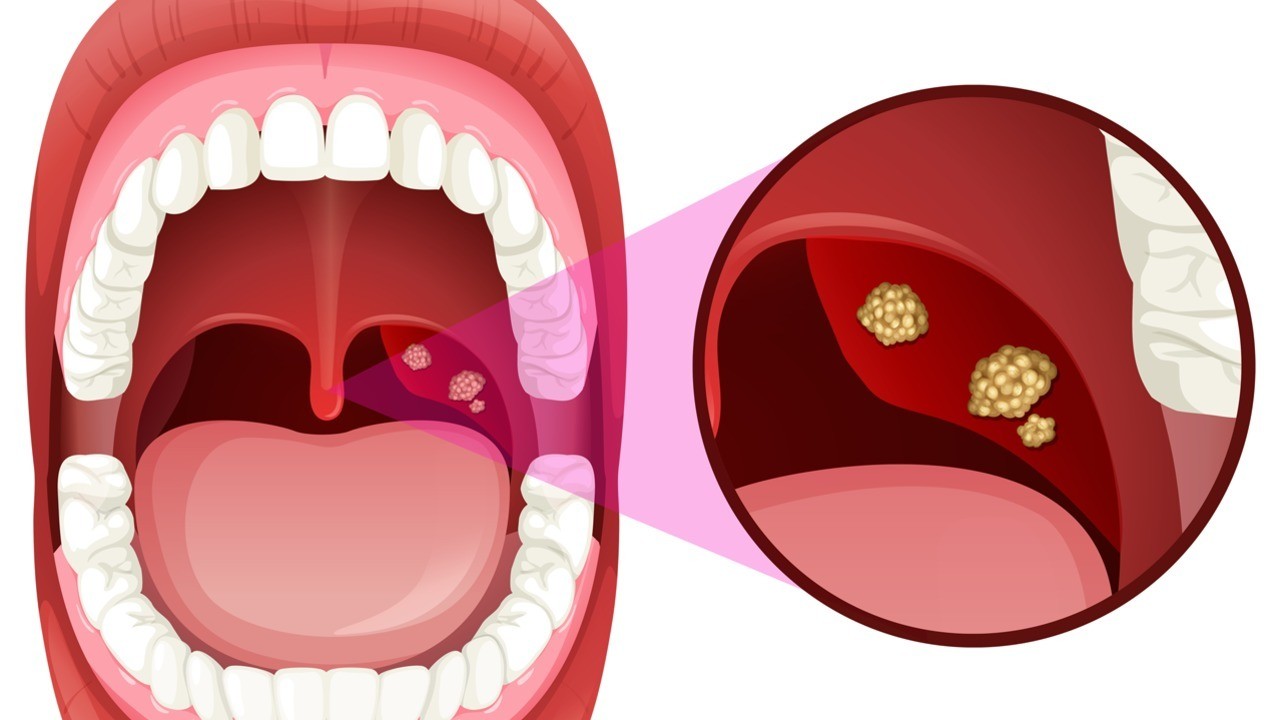 Переохлаждение может привести к возникновению острого либо обострению хронического процесса. В нашей ротовой полости возбудители тонзиллита живут и так, но часто они не могут реализовать свой патогенный потенциал до возникновения какого-нибудь предрасполагающего фактора. И переохлаждение как раз им и является.
Переохлаждение может привести к возникновению острого либо обострению хронического процесса. В нашей ротовой полости возбудители тонзиллита живут и так, но часто они не могут реализовать свой патогенный потенциал до возникновения какого-нибудь предрасполагающего фактора. И переохлаждение как раз им и является.
— А помогают полоскания травами?
— Возможно, только на самой начальной стадии и при вирусных ангинах. Если развилась настоящая бактериальная ангина, без антибиотиков не обойтись.
Комсомольская правда, 24 ноября 2015
Поделитесь
Вирусная инфекция горла или чем вредны бактерии
Весна – то самое время года, когда «заработать» боль в горле особенно легко. Как только сильные холода уступают место сырости и перепадам температур, условия становятся идеальными для распространения бактерий и вирусов, вызывающих различные заболевания, в том числе и боль в горле.
В зависимости от стадии заболевания, заставляющего ваше горло болеть, вы можете испытывать различные неприятные ощущения – от легкого дискомфорта до сильной боли. Если это так, вы наверняка мечтаете о скорейшем облегчении. Первое, что вам или вашему врачу предстоит выяснить, чтобы назначить наиболее эффективное лечение, – вирусный или бактериальный характер носит заболевание.
Если это так, вы наверняка мечтаете о скорейшем облегчении. Первое, что вам или вашему врачу предстоит выяснить, чтобы назначить наиболее эффективное лечение, – вирусный или бактериальный характер носит заболевание.
Многие заболевания, к симптомам которых относится боль в горле (например, простуда и грипп), являются вирусными. Реже боль в горле бывает вызвана бактериями и может привести к стрептококковой инфекции (острому фарингиту).
Мы расскажем, в чем различие вирусных и бактериальных болезней горла, а также, чем грозит каждая из них.
Боль в горле, вызванная вирусом
Как было упомянуто выше, чаще всего боль в горле бывает вызвана вирусной инфекцией. В таком случае симптомами являются:
- першение в горле,
- легкая боль при глотании,
- легкая боль при разговоре.
Боль в горле, вызванная бактериальной инфекцией
Бактериальные заболевания обычно протекают тяжелее, чем вирусные. Без правильного и своевременного лечения они могут в некоторых случаях привести к серьезным осложнениям. Симптомы, на которые следует обратить внимание:
Симптомы, на которые следует обратить внимание:
- воспаление (иногда сопровождается появлением белых пятен или гноя на задней стенке глотки),
- сильная боль при глотании,
- маленькие красные пятнышки на задней части нёба,
- увеличенные лимфоузлы на шее.
Фарингит – заболевание, вызванное вирусами или бактериями (чаще всего стрептококком) часто сопровождающееся тонзиллиту. Оно очень заразно и особенно распространено у детей школьного возраста и подростков. Помимо боли в горле, к симптомам относятся:
- повышение температуры,
- головная боль,
- боль в животе,
- тошнота и рвота,
- потеря аппетита.
Лечение боли в горле
Если симптомы не проходят или усиливаются, необходимо обратиться к врачу-терапевту. Он сможет выяснить причину заболевания и назначить наиболее подходящее и эффективное лечение – например, выписать антибиотики для борьбы с бактериальной инфекцией. Однако антибиотики совершенно не подходят для лечения вирусных заболеваний. В этом случае можно попробовать обратиться к способам домашнего лечения – таким, как теплый чай с медом и лимоном (при условии отсутствия на эти продукты аллергии), горячий душ, обильное питье и постельный режим – но, зачастую, эти способы не выход из положения.
В этом случае можно попробовать обратиться к способам домашнего лечения – таким, как теплый чай с медом и лимоном (при условии отсутствия на эти продукты аллергии), горячий душ, обильное питье и постельный режим – но, зачастую, эти способы не выход из положения.
Если вы чувствуете, что у вас начинает болеть горло, попробуйте таблетки для рассасывания Стрепсилс® с мёдом и лимоном. Они содержат два антисептика, которые помогут победить вирус1 и справиться с заболеванием на начальной стадии.
Если вы страдаете от сильной боли, вызванной бактериальной инфекцией, попробуйте таблетки от боли в горле Стрепсилс® Интенсив. Они содержат флурбипрофен, который оказывает мощное противовоспалительное действие и облегчает боль. Можно принимать по одной таблетке по мере необходимости , но не следует употреблять более 5 таблеток в сутки. Перед употреблением внимательно прочитайте инструкцию.
Если улучшение не наступает и боль не проходит, следует записаться на прием к врачу.
Рак гортани, опухоль горла: лечение, симптомы, диагностика
Новое в понимании болезни
При раке гортани может возникнуть необходимость в операции по удалению гортани. Такое лечение рака горла очень травматичное. В результате вмешательства человек теряет способность самостоятельно говорить. Сегодня ученые создали искусственную гортань – так называемый «протез голоса», способный восстанавливать до 80% речи. Прибор представляет собой небольшой бокс, который имплантируют в образовавшееся после операции пространство между трахеей и пищеводом.
Рак гортани – это злокачественная опухоль, происходящая из ткани гортани.
Соответственно локализации, определяются формы рака гортани.
Рак надгортанника. Этот вид развивается медленно. Часто прорастает за подъязычную кость, в преднадгортанное пространство, на корень языка. Довольно рано возникают регионарные метастазы.
Довольно рано возникают регионарные метастазы.
Рак голосовой связки или рак голосового аппарата — одна их серьезных патологий. Опухоль обычно распространяется вверх и вперед или назад, или под складку. Регионарных метастазов практически не дает, находится в пределах складки долгое время.
Выделяют рак гортани нижнего (2%), среднего (28%) и верхнего (70%) отделов. Рак, возникающий в нижнем отделе гортани, отличается инфильтративным интенсивным ростом. В среднем отделе опухоль, как правило, находится на одной из голосовых связок, что приводит к изменению голосообразования. В верхнем отделе опухоль может локализоваться на желудочках гортани, надгортанниках. Если образование располагается на желудочках гортани, оно перекрывает просвет горла и приводит к расстройству дыхательной функции.
Диагностика
Лечение рака гортани
Гортань и гортаноглотка расположены глубоко, поэтому диагностика представляет определенные трудности. С помощью специального инструмента, представляющего собой гибкую тонкую трубку с осветителем, тщательно исследуют полость носа, гортань и гортаноглотку. В случае выявления подозрительного очага или опухоли выполняется биопсия (взятие кусочка ткани для исследования).
С помощью специального инструмента, представляющего собой гибкую тонкую трубку с осветителем, тщательно исследуют полость носа, гортань и гортаноглотку. В случае выявления подозрительного очага или опухоли выполняется биопсия (взятие кусочка ткани для исследования).
Компьютерная томография (КТ) дает возможность определить размеры опухоли и ее распространение по лимфатическим узлам и окружающим тканям.
По рекомендации клинического онколога может быть назначено исследование ПЭТ-КТ для определения стадии болезни (если необходимо уточнить тактику лечения), а также для оценки ответа на проведенное лечение (как правило, через 9-12 недель после его завершения).
Контрастное исследование пищевода с барием дает возможность получить дополнительную информацию об опухоли.
Биопсия является единственным методом, позволяющим с уверенностью судить о наличии рака. Биопсия может заключаться во взятии кусочка ткани или пункции опухоли иглой.
Диагноз рака гортани подтверждается исследованием кусочка биоптата. В LISOD гистологическую верификацию проводят в референтной зарубежной лаборатории.
Лечение
Полную информацию о диагностике и лечении этого вида рака Вам предоставят консультанты Информационной службы LISOD:
- 0-800-500-110 (бесплатно для звонков со стационарных телефонов по Украине)
- или +38 044 520 94 00 – ежедневно с 08:00 до 20:00.
Тактику лечения больных раком гортани выстраивает клинический онколог. При этом учитываются тип опухоли, степень распространения заболевания, текущее состояние больного, его возраст, сопутствующие патологии и т.д.
При необходимости могут применяться все методы лечения больных раком гортани и гортаноглотки: операция, облучение (радиотерапия рака гортани) и химиотерапия рака гортани. Как самостоятельный метод лечения при раке гортани химиотерапия не применяется. Ее сочетание с лучевым или хирургическим методами значительно улучшает результаты. Часто используется комбинированный метод лечения – радиотерапия рака гортани, химиотерапия и оперативное вмешательство. Традиционно для LISOD облучение проводится на линейных ускорителях производства американской фирмы Varian. Применение линейных ускорителей в сочетании с трехмерным планированием позволяет подводить к опухоли необходимые дозы облучения с минимизацией воздействия на здоровые ткани.
Как самостоятельный метод лечения при раке гортани химиотерапия не применяется. Ее сочетание с лучевым или хирургическим методами значительно улучшает результаты. Часто используется комбинированный метод лечения – радиотерапия рака гортани, химиотерапия и оперативное вмешательство. Традиционно для LISOD облучение проводится на линейных ускорителях производства американской фирмы Varian. Применение линейных ускорителей в сочетании с трехмерным планированием позволяет подводить к опухоли необходимые дозы облучения с минимизацией воздействия на здоровые ткани.
Симптомы
Основной причиной выявления ранней заболевания становится осиплость голоса. Помочь больному может только своевременное лечение рака гортани.
Помочь больному может только своевременное лечение рака гортани.
Мы рекомендуем обратиться к специалисту, если Вы у себя обнаружили какой-либо из следующих симптомов:
- беспричинное похудение;
- осиплость голоса и длительно не проходящий кашель;
- затрудненное дыхание;
- дискомфорт при глотании – затруднения, боль;
- постоянная боль в горле или в ухе;
- опухоль или припухлость на шее.
Во всех вышеперечисленных случаях необходима качественная диагностика рака горла.
Факторы риска
- Чаще всего рак гортани (рак ротоглотки, опухоль горла) встречается у курящих людей. Чем больше стаж курения, тем выше у курильщика риск заболеть раком гортани.
- Повышает риск злоупотребление алкоголем.

- Нехватка витаминов группы В и А также может способствовать возникновению рака гортани.
- В группе риска находятся люди со слабой иммунной системой – с врожденными заболеваниями, ВИЧ инфицированные.
- Увеличивает риск контакт с вредными химическими веществами, такими как древесная пыль, краски, лаки и др.
- Вызванные вирусом HPV папилломы могут в дальнейшем перерождаться в злокачественные опухоли гортани.
- Рак гортани (рак ротоглотки) чаще диагностируют у афроамериканцев.
Профилактика
Основная профилактика рака гортани и гортаноглотки направлена на отказ от курения и злоупотребления алкоголем.
Вопросы и ответы
В разделе публикуются вопросы пациентов и ответы наших специалистов. Вопрос каждого человека касается конкретной проблемы, связанной с его заболеванием. Пациентам отвечают израильские клинические онкологи и главный врач LISOD, д.м. н., профессор Алла Винницкая.
Вопрос каждого человека касается конкретной проблемы, связанной с его заболеванием. Пациентам отвечают израильские клинические онкологи и главный врач LISOD, д.м. н., профессор Алла Винницкая.
Ответы специалистов основаны на знаниях принципов доказательной медицины и профессиональном опыте. Ответы соответствуют исключительно предоставленным сведениям, имеют ознакомительный характер и не являются врачебной рекомендацией.
Основная цель раздела – дать информацию пациенту и его семье, чтобы вместе с лечащим врачом принять решение о виде лечения. Предложенная Вам тактика лечения может отличаться от принципов, изложенных в ответах наших специалистов. Не стесняйтесь задать лечащему врачу вопрос о причинах отличий. Вы должны быть уверены, что получаете правильное лечение.
Добрый день! У моего отца рак гортани вестибулярной локализации T3N0M0 3 стадия группа 2 с метастазами в лимфоузлы. Он прошел три курса химиотерапии и два курса лучевой терапии, выполнили трахеостомию,но у него гноится рана. Сейчас лежит в больнице. Предложили операцию по удалению гортани.Подскажите, что делать? Спасибо!
Он прошел три курса химиотерапии и два курса лучевой терапии, выполнили трахеостомию,но у него гноится рана. Сейчас лежит в больнице. Предложили операцию по удалению гортани.Подскажите, что делать? Спасибо!Если процесс операбельный и нет отдаленного метастазирования, операция — это единственная опция вылечить Вашего отца.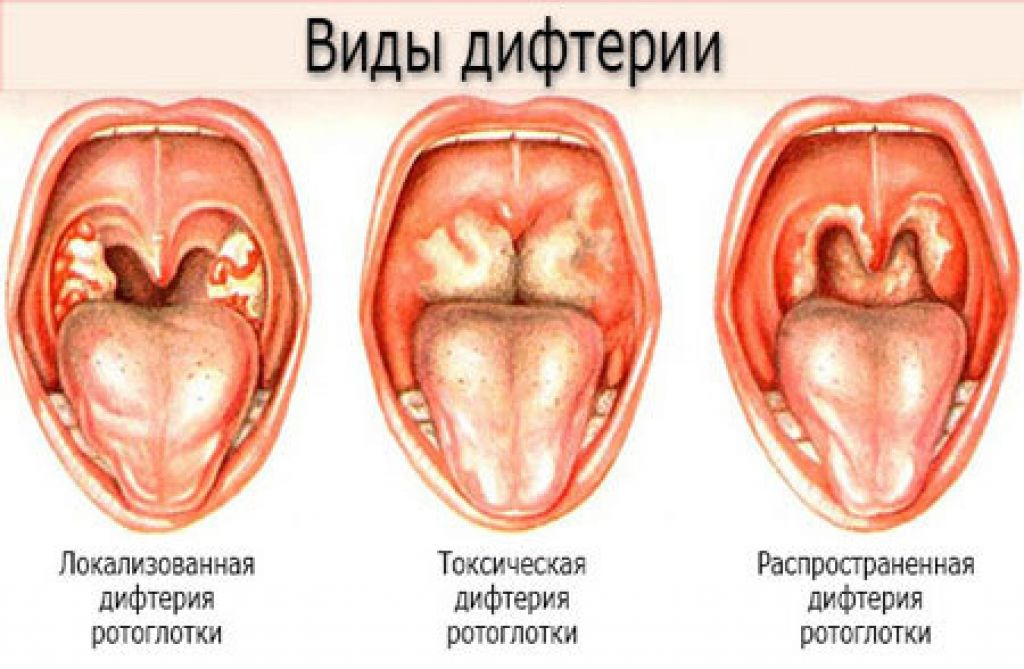 Повторная лучевая терапия гортани не проводится. Химиотерапия может приостановить развитие болезни, но не излечить ее.
Повторная лучевая терапия гортани не проводится. Химиотерапия может приостановить развитие болезни, но не излечить ее.
Согласно стандартам, при данной стадии заболевания возможно проведение химиотерапии на первом этапе (так называемой неоадьювантной), что и сделано. С учетом хорошего ответа на лечение, следующим этапом является радикальная лучевая терапия одновременно с химиотерапией во время облучения. Если после лечения клинически болезнь полностью исчезнет, то через 9-12 недель следует провести ПЭТ-КТ исследование и при наличии остаточной болезни (первичной или в лимфоузлах) – провести оперативное вмешательство. Если все «чисто» — наблюдение. Профилактическая химиотерапия после облучения не улучшает результатов. Если клинически есть остаточная болезнь – оперируют.
С учетом хорошего ответа на лечение, следующим этапом является радикальная лучевая терапия одновременно с химиотерапией во время облучения. Если после лечения клинически болезнь полностью исчезнет, то через 9-12 недель следует провести ПЭТ-КТ исследование и при наличии остаточной болезни (первичной или в лимфоузлах) – провести оперативное вмешательство. Если все «чисто» — наблюдение. Профилактическая химиотерапия после облучения не улучшает результатов. Если клинически есть остаточная болезнь – оперируют.
 В июне 2012 ему было отказано в лечении, поскольку врачи «не видят в этом смысла». Сейчас у него три опухоли: одна за ухом и две – на горле.
КТ-признаки рецидива основного заболевания.
В июне 2012 ему было отказано в лечении, поскольку врачи «не видят в этом смысла». Сейчас у него три опухоли: одна за ухом и две – на горле.
КТ-признаки рецидива основного заболевания.
Следует взвесить следующую линию химиотерапии с учетом полученных ранее препаратов и общего состояния больного.
Показать еще
Новости по теме
Cимптомы ВИЧ, заражение и распространение
ВИЧ (вирус иммунодефицита человек) — это вирус, вызывающий СПИД. ВИЧ атакует иммунную систему, уничтожая белые клетки крови, которые помогают организму бороться с инфекциями и болезнями. Анализ — единственный надежный способ определить, есть ли у вас ВИЧ. Ниже приведены симптомы, которые могут служить предупреждением, что у вас есть инфекция.
Ниже приведены симптомы, которые могут служить предупреждением, что у вас есть инфекция.
Метод 1 из 3: Определение ранних симптомов
1
Определите испытывайте ли вы сильную усталость без объяснимой причины. Усталость может быть признаком большого количества различных болезней, и так же проявляется, как симптомом у ВИЧ-инфицированных. Этот симптом не должен вызывать у вас большего беспокойства если он единственный, который вы ощущаете, но и о нем стоит задуматься в будущем.- — Сильная усталость это не то чувство, когда просто хочется спать. Чувствуете ли вы себя уставшим все время, и даже после того как хорошо выспались ночью. Ложитесь ли вы вздремнуть днем, чаще чем обычно и избегаете напряженной активности, потому что чувствуете упадок сил. Такой тип усталость является причиной для беспокойства.
-
— Если такой симптом сохраняется более нескольких недель или месяцев, следует пройти обследование, чтоб исключить ВИЧ.

2
Проследите за температурой или повышенным ночным потоотделением. Такие симптомы часто возникают на ранних стадиях ВИЧ, в течение так называемой первичной или острой стадии ВИЧ-инфекции. Опять же, у многих людей нет таких симптомов, но у тех у кого они были, обычно чувствовали их через 2-4 недели после заражения ВИЧ.- — Температура и повышенное потоотделение являются симптомами гриппа и обычной простуды. Если сейчас холодное время года или эпидемия гриппа, возможно вы заболели этими болезнями.
- — Озноб, боль в мышцах, больное горло и головная боль, так же являются симптомами гриппа и простуды, но могут быть и признаками ранней ВИЧ инфекции.
3
Проверьте не опухли ли гланды в горле, а так же лимфатические узлы подмышками и в паху. Лимфатические узлы опухают в результате инфецирования. Это происходит не у всех у кого есть ранний ВИЧ, но среди тех, у кого есть такие симптомы, эти — самые распространенные.
- — При ВИЧ инфекции Лимфатические узлы в шее обычно набухают сильнее, чем узлы подмышками и в паху.
- — Лимфатические узлы могут опухнуть в результате других видов инфекций, таких как простуда и грипп, поэтому необходимо дальнейшее обследование, что бы поставить диагноз.
4
Обратите внимание, на случаи тошноты, рвоты и диареи. Эти симптомы тоже могут быть признаком ранней ВИЧ инфекции. Проверьтесь если такие симптомы сохраняются в течение долгого времени.
5
Обратите внимание на язвочки во рту и на гениталиях. Если язвочки во рту возникают вместе с другими, уже указанными симптомами, и особенно если обычно у вас не появлялись ранее такие язвочки, то это может признаком раннего инфицирования ВИЧ. Язвы на гениталиях тоже признак того, что возможно было инфицирование ВИЧ.
Метод 2 из 3: Определение прогрессирующих симптомов
1
Не исключайте сухой кашель. Это симптом возникает на поздних стадиях ВИЧ, иногда даже в течение многих лет после заражения, когда вирус был латентен в организме. Такой с виду безобидный симптом вначале легко пропустить, особенно, если он возникает в аллергенный или гриппозный сезон или в холодное время года. Если у у вас присутствует сухой кашель и вы не можете от него избавиться с помощью антигистаминных препаратов или ингалятора, то это может быть признаком ВИЧ.
Это симптом возникает на поздних стадиях ВИЧ, иногда даже в течение многих лет после заражения, когда вирус был латентен в организме. Такой с виду безобидный симптом вначале легко пропустить, особенно, если он возникает в аллергенный или гриппозный сезон или в холодное время года. Если у у вас присутствует сухой кашель и вы не можете от него избавиться с помощью антигистаминных препаратов или ингалятора, то это может быть признаком ВИЧ.
2
Присмотритесь к необычным пятнышкам (красные, коричневые, розовые или багровые) на коже. У людей на поздних этапах ВИЧ часто бывает сыпь на коже, особенно на лице и торсе. Сыпь может быть внутри рта или носа. Это признак того, что ВИЧ переходит в СПИД.- — Шелушащаяся, красная кожа тоже признак поздней стадии ВИЧ. Пятна могут быть в виде фурункулов и шишек.
-
— Сыпь на теле обычно не сопровождается простудой и температурой. Соответственно если у вас попеременно возникают такие симптомы — немедленно обратитесь в врачу.

3
Обратите внимание на пневмонию. Пневмонией часто заболевают, те чья иммунная система ослаблена по различным причинам. Люди с поздней стадией ВИЧ склоны заболевать пневмонией при контакте с микробами, которые обычно не вызывают такую серьезную реакцию.4
Проверьте наличие молочницы особенно во в рту. Последняя стадия ВИЧ обычно вызывает молочницу во рту, которая называется стоматит. Она выглядит как белые или другие необычные пятна на языке или внутри рта. Это — предупреждающий знак, что иммунная система не может эффективно бороться с инфекцией.
5
Исследуйте свои ногти на наличие грибка. Желтые или коричневые ногти в трещинах и сколах — частый признак поздней стадии ВИЧ. Ногти становятся более восприимчивы к грибкам, с которым организм в нормальных обстоятельствах способен бороться.
6
Определите происходит ли у вас быстрая потеря веса по неизвестной причине.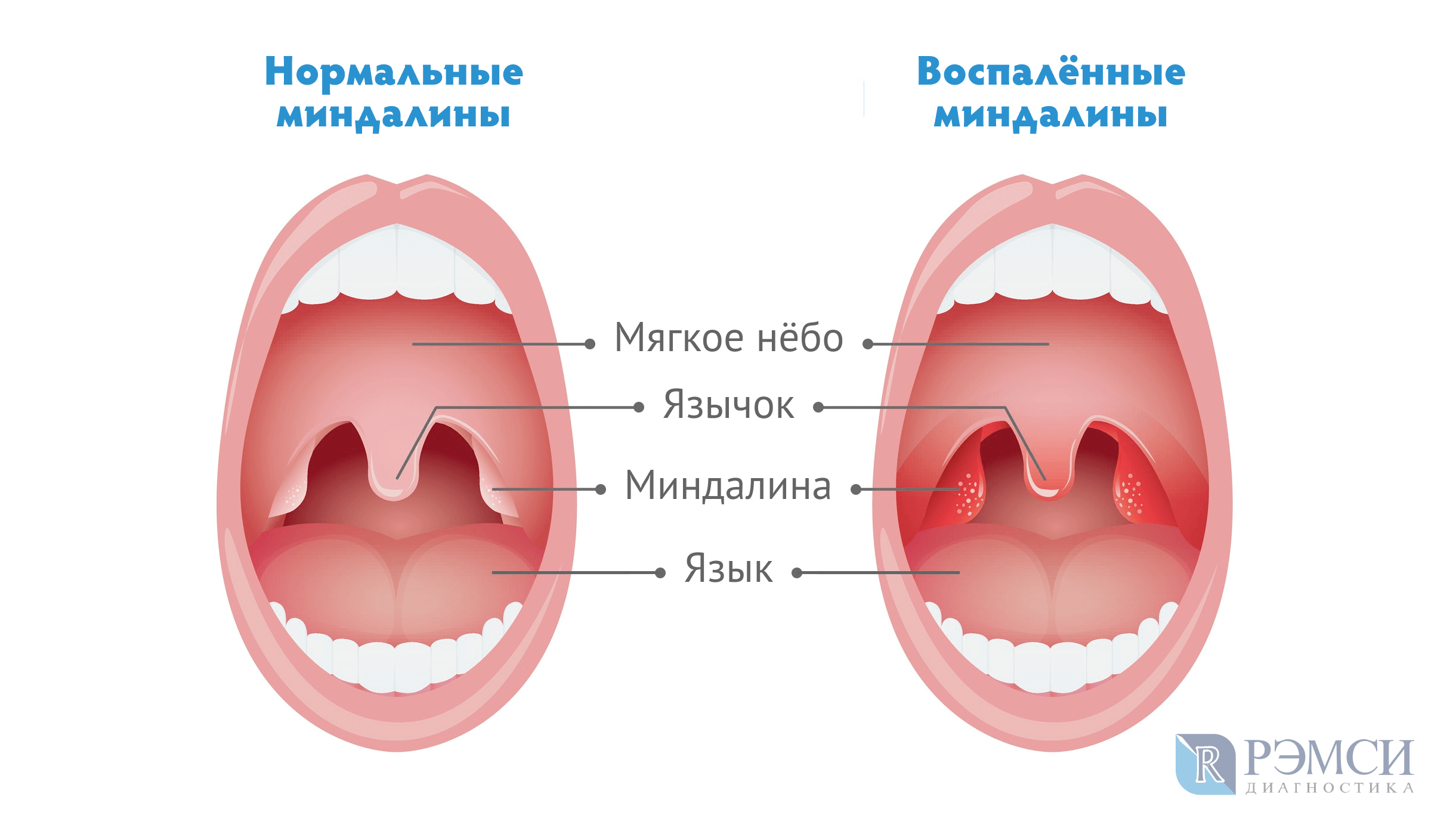 На ранних стадиях ВИЧ, это может быть вызвано сильной диареей, на поздних стадиях — «атрофией», сильной реакцией организма на присутствие ВИЧ в теле.
На ранних стадиях ВИЧ, это может быть вызвано сильной диареей, на поздних стадиях — «атрофией», сильной реакцией организма на присутствие ВИЧ в теле.
7
Будьте остoрожны со случаями потери памяти, депрессией или другими неврологическими проблемами. На последних стадиях ВИЧ влияет на когнитивные функции мозга. Эти симптомы являются серьезными сами по себе и должны быть изучены в любом случае.
Метод 3 из 3: Данные о ВИЧ
1
Узнайте находитесь ли вы в зоне риска. Есть несколько условий, которые относят вас к зоне риска заражения ВИЧ. Если у вас бывают такие ситуации то вы находитесь в зоне риска:- — У вас происходил не защищенный анальный, вагинальный или оральный секс.
- — Вы использовали иглы и шприцы вместе с другими людьми.
- — У вас диагностировали или лечили заболевания передающиеся половым путем (ЗППП),туберкулез, или гепатит.
-
— Вам делали переливание крови между 1978 и 1985 годами, это годы до того, как начали проверять кровь, для предотвращения переливания зараженной крови.

2
Не ждите появления симптомов для проведения анализа. Многие люди с ВИЧ не знают, что он у них есть. Вирус может находится в организме более 10 лет пока симптомы не проявятся. Если у вас есть причины подозревать, что вы заразились ВИЧ, не отказывайтесь от анализа из-за отсутствия симптомов.
3
Сделайте тест на ВИЧ. Это самый точный метод в определении ВИЧ. Обратитесь к нам по адресу: г. Ижевск, ул. Труда 17а, тел. (3412) 21-15-94 или в один из наших зональных центров расположенных в городах Глазове, Воткинске, Сарапуле, Можге, а также в поселках Ува и Игра.- — Тестирование простое, и проводится абсолютно БЕСПЛАТНО.
- — Если вы сделали анализ на ВИЧ не позволяйте страху не дать вам получить результаты анализа. Информация о том инфицированы вы или нет изменит или стиль ваш жизни или образ мышления.
Советы
-
— В случае если вы сомневаетесь делать анализ или нет – сделайте его.
 Это единственное правильное и безопасное действие как для вас так и для окружающих.
Это единственное правильное и безопасное действие как для вас так и для окружающих. - — ВИЧ не передается воздушно-капельным путем или через пищу. Этот вирус не живет долго вне организма.
Лечение различных видов и типов остеомиелита у специалиста в Омске
Остеомиелитом называется гнойно-некротическое поражение, которое развивается в костном мозге или кости под действием микобактерий и бактерий, влекущих образование гноя.
С момента поражения кости, к месту его очага мигрируют лейкоциты, выделяя литические ферменты, из-за чего начинается разложение кости.
Остеомиелит относится к инфекционным процессам и способен вызывать серьезные костные деформации.
Основными возбудителями заболевания являются стафилококки и стрептококки.
Виды остеомиелита
- Острый гематогенный остеомиелит. Причиной развития могут стать такие заболевания, как: ангина (острый тонзиллит), воспаление уха, нагноение зуба, корь, скарлатина, пневмония, фурункул, панариций.

- Посттравматический остеомиелит. Причиной могут стать: загрязненные травмы мягких тканей, хирургическое лечение закрытых переломов, огнестрельные ранения, хирургические вмешательства, открытые переломы.
- Контактный остеомиелит. Причины: переход инфицирования от окружающих мягких тканей к кости.
- Детский остеомиелит. Дети младенческого возраста подвержены этому заболеванию больше взрослых. Перенесенная стафилококковая или стрептококковая инфекция может стать причиной заболевания ребенка остеомиелитом.
- Хронический остеомиелит. Причины: частые инфекции (три-четыре раза в году), слабость иммунной системы, наличие других заболеваний, например, онкологических.
Симптомы остеомиелита
Заболевание имеет общие и местные симптомы. К общим относится наличие бактерий в анализе крови. Начинается болезнь с общего недомогания, влекущего сильное повышение температуры тела, учащение пульса. На этой стадии болезнь легко перепутать с гриппом или респираторной инфекцией.
На второй-третий день в месте очага заболевания появляется отечность, покраснение кожи, при сгибании (если очаг на конечности) отмечаются болевые ощущения. Такая картина заболевания типична для острого гематогенного остеомиелита.
Посттравматический остеомиелит диагностируется легче. Заболевание выдает себя наличием гноящейся раны, отеком, покраснением, болезненными ощущениями при сгибании/разгибании, касании очага заболевания, повышением температуры.
Хроническая форма наступает после перенесенного острого остеомиелита. Она характеризуется наличием округлых гнойных ран на коже (свищевых ходов) из которых выступает гнойное отделяемое.
Диагностика заболевания
Диагностировать остеомиелит помогает анализ крови и мочи больного, а также анализ крови на уровень глюкозы. При наличии гнойной раны на анализ сдается посев отделяемого, который позволяет точно выявить возбудителя и подобрать антибиотик.
Визуальным подтверждением остеомиелита является рентгенография. На начальной стадии заболевания рентген может не показать начинающихся патологических изменений в кости.
На начальной стадии заболевания рентген может не показать начинающихся патологических изменений в кости.
Скопление гноя в мягких тканях позволяет выявить ультразвуковое исследование.
Самым точным и эффективным видом диагностики является радионуклидная. С помощью специальных препаратов, накапливающихся в зоне очага болезни можно точно выявить начало поражения кости и провести своевременное лечение.
Лечение остеомиелита
Лечение этого заболевания предполагает обязательную госпитализацию больного в травматологическое или хирургическое отделение больницы. Консервативными методами лечения является терапия антибиотиками, дезинтоксикация, иммунотерапия, прием пробиотиков и местное лечение раны.
Хирургическими методами является санация гнойного очага, удаление нежизнеспособной костной ткани, выполнение восстановительных операций (пломбировка костей, остеосинтез аппаратом Илизарова).
Своевременное обращение к врачу – залог успешного лечения заболевания и предотвращения серьезных осложнений, к которым оно может привести.
Стенокардия | Болезнь сердца. Причины и симптомы
Это стенокардия или сердечный приступ? Симптомы стенокардии, такие как стеснение в груди или дискомфорт, очень похожи на предупредительные признаки сердечного приступа. Узнайте, почему симптомы так похожи, и узнайте, что делать при стенокардии.
Стенокардия возникает, когда сердцу не хватает крови, обычно из-за сужения коронарных артерий. Ваше сердце может попытаться улучшить свое кровоснабжение, бьясь сильнее и быстрее. Это вызывает симптомы стенокардии и является признаком того, что вашему сердцу нужен отдых.
Основное различие между стенокардией и сердечным приступом заключается в том, что стенокардия является результатом сужения (а не блокировки) коронарных артерий. Вот почему, в отличие от сердечного приступа, стенокардия не вызывает необратимого повреждения сердца.
Некоторые люди испытывают приступы стенокардии до сердечного приступа и могут продолжать испытывать ее после. Другие люди никогда не испытывают стенокардии до или после сердечного приступа.
Симптомы стенокардии
Симптомы стенокардии различаются у разных людей, но могут включать:
- Дискомфорт, тяжесть или стеснение в груди, которые могут распространяться на спину, плечи, шею или челюсть.Другие люди описывают это как тупую боль
- Дискомфорт в руке, шее или челюсти без дискомфорта в груди
- Дискомфорт может варьироваться от легкого или тупого до сильного.
Если у вас не диагностирована стенокардия, но вы испытываете любой из вышеперечисленных симптомов, возможно, у вас сердечный приступ. Прекратите то, что вы делаете, и позвоните 111 сейчас же.
Если у вас диагностирована стенокардия, при появлении симптомов стенокардии или сердечного приступа вы должны следовать своему плану действий при стенокардии.
План действий при стенокардии
Боль, дискомфорт или стеснение в груди могут быть симптомом как стенокардии, так и сердечного приступа.
Если это стенокардия, она должна пройти после нескольких минут отдыха или приема назначенных врачом лекарств, таких как GTN (тринитрат глицерина). Если у вас сердечный приступ, симптомы вряд ли ослабнут после нескольких минут отдыха или приема лекарств.
Если у вас сердечный приступ, симптомы вряд ли ослабнут после нескольких минут отдыха или приема лекарств.
Если у вас стенокардия, воспользуйтесь нашим планом действий, чтобы узнать, что делать при появлении симптомов стенокардии и когда звонить по номеру 111.Загрузите копию плана действий при стенокардии.
Шаг 1. Симптомы стенокардии начинаются
Шаг 2: Подождите пять минут
- Если через пять минут у вас не исчезнут симптомы, сделайте еще один вдох спрея GTN.
Шаг 3: Подождите еще пять минут
- Если симптомы сохраняются еще через пять минут, считайте это сердечным приступом. Наберите 111 и вызовите скорую помощь.
- Пожуйте аспирин по рекомендации фельдшера.
Если ваши симптомы исчезнут, вы можете спокойно продолжать свою деятельность.
Важно: Если стенокардия становится более частой, тяжелой, длится дольше или возникает, когда вы мало делаете или отдыхаете, обратитесь к врачу в течение следующих 24 часов.
Что вызывает стенокардию?
Стенокардия обычно вызывается ишемической болезнью сердца (также называемой атеросклерозом), которая представляет собой накопление бляшек на стенках артерий.Это накопление может сузить одну или несколько коронарных артерий, которые питают кровью ваше сердце, и затрудняет перекачку крови по телу.
Одна из самых важных вещей, которые вы можете сделать, — это узнать, что вызывает стенокардию, и спланировать, как справиться с этими триггерами. Например:
- Сбавьте темп или делайте перерывы на отдых, если стенокардия возникает при физической нагрузке
- Избегайте обильных приемов пищи и жирной пищи, которая оставляет чувство сытости, особенно если стенокардия возникает после обильной еды
- Старайтесь избегать ситуаций, вызывающих вы расстроены или испытываете стресс, если стенокардия возникает на фоне стресса, и научитесь справляться со стрессом, которого невозможно избежать
Тесты для выявления стенокардии
Тест на толерантность к физической нагрузке является наиболее распространенным тестом, используемым для проверки наличия стенокардии.
Вас также могут попросить пройти коронарографию, которая позволяет получить рентгеновские снимки ваших артерий.
После того, как вам диагностируют стенокардию, вам дадут план действий, которому вы должны следовать, когда у вас появятся симптомы.
Как лечить стенокардию
Существуют методы лечения, которые могут помочь контролировать стенокардию в долгосрочной перспективе. К ним относятся:
- Вскрытие артерий с помощью специального баллона и стента (ангиопластика)
- Создание нового пути кровотока вокруг заблокированной артерии (шунтирование сердца)
- Лекарства, помогающие предотвратить дальнейшие приступы стенокардии.
Жизнь со стенокардией — это не только устранение симптомов. Вы играете важную роль в сохранении своего здоровья, и сегодня вы можете сделать выбор, чтобы улучшить здоровье своего сердца.
Лечение приступов стенокардии
Вы можете заметить закономерности в приступах стенокардии. Обычно симптомы начинаются, когда вы активны, холодны, обеспокоены или злитесь. Когда вы знаете, каковы ваши триггеры, вы можете предпринять шаги для предотвращения эпизодов. Например, если вы обнаружите, что у вас больше шансов заболеть стенокардией, когда вам холодно, вы можете надеть дополнительный слой одежды, прежде чем выйти на улицу зимой.Или, если физические нагрузки являются для вас триггером, вы можете взять с собой спрей GTN, когда планируете выполнять какие-либо упражнения.
Когда вы знаете, каковы ваши триггеры, вы можете предпринять шаги для предотвращения эпизодов. Например, если вы обнаружите, что у вас больше шансов заболеть стенокардией, когда вам холодно, вы можете надеть дополнительный слой одежды, прежде чем выйти на улицу зимой.Или, если физические нагрузки являются для вас триггером, вы можете взять с собой спрей GTN, когда планируете выполнять какие-либо упражнения.
Стабильная и нестабильная стенокардия
Стабильная стенокардия возникает при появлении симптомов стенокардии во время умеренной физической активности или при физической нагрузке. Эти симптомы исчезают после отдыха и/или приема лекарств.
Нестабильная стенокардия — это когда у вас появляются симптомы стенокардии, когда вы очень мало делаете или отдыхаете. Это может случиться с людьми, которые никогда раньше не страдали стенокардией.
Стабильная стенокардия может стать нестабильной.
Если стенокардия становится более частой, тяжелой, длится дольше или возникает, когда вы мало делаете или отдыхаете, обратитесь к врачу в течение следующих 24 часов. Вам могут потребоваться дополнительные анализы или лечение.
Вам могут потребоваться дополнительные анализы или лечение.
Микрососудистая стенокардия
Коронарные артерии снабжают кровью сердечную мышцу, направляя ее через сеть более мелких кровеносных сосудов. Когда проблемы с кровотоком возникают в одном или нескольких более мелких кровеносных сосудах, снабжающих кровью ваше сердце, это называется микрососудистой стенокардией, сердечным синдромом X или коронарной микрососудистой дисфункцией.
Из-за уменьшенного размера кровеносных сосудов, скорее всего, вам порекомендуют начать комбинацию лекарств и изменения образа жизни, а не предлагать стентирование или операцию по шунтированию сердца.
Женщины чаще, чем мужчины, страдают микрососудистой стенокардией. Причины этого еще не подтверждены
Профилактика стенокардии
Стенокардия является симптомом ишемической болезни сердца или атеросклероза. Это процесс, который ускоряется рядом факторов, включая нездоровый образ жизни, такой как курение, неправильное питание, избыточный вес, отсутствие физической активности и плохое психическое здоровье и благополучие.
Изменение факторов риска может замедлить или остановить повреждение артерий и снизить риск повторного сердечного приступа.
- Если вы курите, бросьте курить
- Принимайте лекарства в соответствии с предписаниями
- Выбирайте полезные для сердца продукты и напитки
- Больше двигайтесь
- Если у вас избыточный вес, сбросьте вес
Первоначальная инвазивная или консервативная стратегия лечения стабильной коронарной болезни
Dr.Рейнольдс сообщает о получении пожертвований от Abbott Vascular и BioTelemetry; д-р Бангалор, получающий грантовую поддержку и гонорары консультативного совета от Abbott Vascular и гонорары консультативного совета от Biotronik, Pfizer, Amgen и Reata Pharmaceuticals; д-р Боден, получающий грантовую поддержку от AbbVie и Amarin, грантовую поддержку и оплату лекций от Amgen, а также оплату лекций от Janssen Pharmaceuticals; Доктор Чайтман, получающий вознаграждение за участие в комитете по клиническим событиям от Merck, Novo Nordisk, Lilly, Johnson & Johnson, Daiichi Sankyo, Imbria Pharmaceuticals и XyloCor Therapeutics, а также вознаграждение за участие в совете по мониторингу данных и безопасности от Sanofi, Трицида и Релипса; Др. Лопес-Сендон, получающая грантовую поддержку от Bayer, Merck и Amgen, поддержку испытаний и личные гонорары от Pfizer и Sanofi, гонорары за лекции от Menarini Group, а также грантовую поддержку и гонорары за лекции от Boehringer Ingelheim; д-р Лопес, получающий гонорары за консультационные услуги от Bayer, Boehringer Ingelheim, Daiichi Sankyo, Merck и Portola Pharmaceuticals, а также грантовую поддержку и гонорары за консультационные услуги от Bristol Myers Squibb, GlaxoSmithKline, Medtronic, Pfizer и Sanofi; д-р Бергер, получающий грантовую поддержку от AstraZeneca Pharmaceuticals, исследовательскую поддержку от Janssen Pharmaceuticals и гонорары консультативного совета от Amgen; Др.Сидху, получающий гонорары консультативного совета от AstraZeneca Pharmaceuticals и Sanofi and Regeneron; Доктор Гудман, получающий грантовую поддержку, гонорары за работу в руководящем комитете, гонорары за лекции, гонорары за консультации и гонорары консультативного совета от Amgen, грантовую поддержку, гонорары за работу в качестве научного руководителя, гонорары за лекции, гонорары за консультационные услуги и гонорары консультативного совета от AstraZeneca Pharmaceuticals и Bayer, гонорары за лекции, консультационные услуги и гонорары консультативного совета от Boehringer Ingelheim/Eli Lilly and Servier, грантовая поддержка, гонорары за работу в исполнительном руководящем комитете, гонорары за работу в качестве руководителя исследования, гонорары за лекции, гонорары за консультационные услуги и гонорары консультативного совета от Bristol Myers Sqiubb-Pfizer, грантовая поддержка, гонорары за работу в исполнительном руководящем комитете и поддержка заработной платы от исследовательского института CSL Behring-PERFUSE, грантовая поддержка, гонорары за работу в комитете по мониторингу данных и безопасности и поддержка заработной платы от Daiichi Sankyo — American Regent — Duke Clinical Research Institute, гонорары за участие в руководящем комитете от Esperion Therapeutics — C5Research, гонорары за участие в руководящем комитете плата за услуги консультативного совета и командировочные расходы от Ferring Pharmaceuticals, сборы за работу в комитете по мониторингу данных и безопасности и командировочные расходы от GlaxoSmithKline и Novo Nordisk, гонорары за консультационные услуги и вознаграждения консультативного совета от HLS Therapeutics, гонорары консультативного совета от Merck, грантовая поддержка , гонорары за участие в качестве субисследователя, гонорары за лекции и гонорары консультативного совета от Novartis, грантовая поддержка, гонорары за работу в исполнительном руководящем комитете, гонорары за работу в качестве канадского национального координатора, поддержка заработной платы, гонорары за лекции, гонорары за консалтинг, гонорары консультативного совета , а также помощь в командировках от Sanofi и Regeneron, а также оплату лекций, консультационных услуг и гонораров консультативного совета от Servier; Др.
Лопес-Сендон, получающая грантовую поддержку от Bayer, Merck и Amgen, поддержку испытаний и личные гонорары от Pfizer и Sanofi, гонорары за лекции от Menarini Group, а также грантовую поддержку и гонорары за лекции от Boehringer Ingelheim; д-р Лопес, получающий гонорары за консультационные услуги от Bayer, Boehringer Ingelheim, Daiichi Sankyo, Merck и Portola Pharmaceuticals, а также грантовую поддержку и гонорары за консультационные услуги от Bristol Myers Squibb, GlaxoSmithKline, Medtronic, Pfizer и Sanofi; д-р Бергер, получающий грантовую поддержку от AstraZeneca Pharmaceuticals, исследовательскую поддержку от Janssen Pharmaceuticals и гонорары консультативного совета от Amgen; Др.Сидху, получающий гонорары консультативного совета от AstraZeneca Pharmaceuticals и Sanofi and Regeneron; Доктор Гудман, получающий грантовую поддержку, гонорары за работу в руководящем комитете, гонорары за лекции, гонорары за консультации и гонорары консультативного совета от Amgen, грантовую поддержку, гонорары за работу в качестве научного руководителя, гонорары за лекции, гонорары за консультационные услуги и гонорары консультативного совета от AstraZeneca Pharmaceuticals и Bayer, гонорары за лекции, консультационные услуги и гонорары консультативного совета от Boehringer Ingelheim/Eli Lilly and Servier, грантовая поддержка, гонорары за работу в исполнительном руководящем комитете, гонорары за работу в качестве руководителя исследования, гонорары за лекции, гонорары за консультационные услуги и гонорары консультативного совета от Bristol Myers Sqiubb-Pfizer, грантовая поддержка, гонорары за работу в исполнительном руководящем комитете и поддержка заработной платы от исследовательского института CSL Behring-PERFUSE, грантовая поддержка, гонорары за работу в комитете по мониторингу данных и безопасности и поддержка заработной платы от Daiichi Sankyo — American Regent — Duke Clinical Research Institute, гонорары за участие в руководящем комитете от Esperion Therapeutics — C5Research, гонорары за участие в руководящем комитете плата за услуги консультативного совета и командировочные расходы от Ferring Pharmaceuticals, сборы за работу в комитете по мониторингу данных и безопасности и командировочные расходы от GlaxoSmithKline и Novo Nordisk, гонорары за консультационные услуги и вознаграждения консультативного совета от HLS Therapeutics, гонорары консультативного совета от Merck, грантовая поддержка , гонорары за участие в качестве субисследователя, гонорары за лекции и гонорары консультативного совета от Novartis, грантовая поддержка, гонорары за работу в исполнительном руководящем комитете, гонорары за работу в качестве канадского национального координатора, поддержка заработной платы, гонорары за лекции, гонорары за консалтинг, гонорары консультативного совета , а также помощь в командировках от Sanofi и Regeneron, а также оплату лекций, консультационных услуг и гонораров консультативного совета от Servier; Др. Маджиони, получающий гонорары за работу в исследовательских комитетах от компаний Bayer, Fresenius Medical Care и Novartis; Доктор Уайт, получая грантовую поддержку и гонорары за участие в руководящем комитете от Eli Lilly, Omthera Pharmaceuticals, Pfizer USA, Eisai, DalCor Pharma UK и American Regent, гонорары консультативного совета от Sirtex Medical, Acetelion и Genentech, грантовую поддержку, сборы за работу в руководящем комитете и сборы консультативного совета от CSL Behring, грантовая поддержка, сборы за работу в руководящем комитете, сборы за работу в качестве сопредседателя, спонсорство и транспортная поддержка от Санофи-Авентис Австралия, грантовая поддержка, сборы за обслуживание в руководящем комитете, а также возмещение расходов на проведение собраний от Esperion Therapeutics, а также грантовая поддержка, плата за участие в руководящем комитете, спонсорство, гонорары и командировочные расходы от Санофи-Авентис; Др.Мин, получающий грантовую поддержку и вознаграждение консультативного совета от GE Healthcare, владеющий акциями Cleerly и получающий вознаграждение за консультативный совет от Arineta; д-р Манчини, получающий грантовую поддержку, гонорары консультативного совета и плату за лекции от Amgen, Sanofi, Boehringer Ingelheim, AstraZeneca Pharmaceuticals, Bayer, Janssen Pharmaceuticals и Novo Nordisk, а также грантовую поддержку от Novartis; д-р Берман, получающий гонорары за консультации от GE Healthcare и Bayer и предоставляющий поддержку от HeartFlow; Доктор Али, получающий грантовую поддержку, выплачиваемую его учреждению, и гонорары консультативного совета от Abbott Vascular, грантовую поддержку и гонорары консультативного совета от Cardiovascular Systems, гонорары за лекции от Amgen, гонорары за работу в бюро докладчиков от AstraZeneca Pharmaceuticals, консультативный совет гонорары от Abiomed и Acist Medical, гонорары консультативного совета и гонорары за лекции от Boston Scientific и Cardinal Health, гонорары консультативного совета и консультационные услуги от Opsens Medical, а также владение акциями Shockwave Medical; Др.
Маджиони, получающий гонорары за работу в исследовательских комитетах от компаний Bayer, Fresenius Medical Care и Novartis; Доктор Уайт, получая грантовую поддержку и гонорары за участие в руководящем комитете от Eli Lilly, Omthera Pharmaceuticals, Pfizer USA, Eisai, DalCor Pharma UK и American Regent, гонорары консультативного совета от Sirtex Medical, Acetelion и Genentech, грантовую поддержку, сборы за работу в руководящем комитете и сборы консультативного совета от CSL Behring, грантовая поддержка, сборы за работу в руководящем комитете, сборы за работу в качестве сопредседателя, спонсорство и транспортная поддержка от Санофи-Авентис Австралия, грантовая поддержка, сборы за обслуживание в руководящем комитете, а также возмещение расходов на проведение собраний от Esperion Therapeutics, а также грантовая поддержка, плата за участие в руководящем комитете, спонсорство, гонорары и командировочные расходы от Санофи-Авентис; Др.Мин, получающий грантовую поддержку и вознаграждение консультативного совета от GE Healthcare, владеющий акциями Cleerly и получающий вознаграждение за консультативный совет от Arineta; д-р Манчини, получающий грантовую поддержку, гонорары консультативного совета и плату за лекции от Amgen, Sanofi, Boehringer Ingelheim, AstraZeneca Pharmaceuticals, Bayer, Janssen Pharmaceuticals и Novo Nordisk, а также грантовую поддержку от Novartis; д-р Берман, получающий гонорары за консультации от GE Healthcare и Bayer и предоставляющий поддержку от HeartFlow; Доктор Али, получающий грантовую поддержку, выплачиваемую его учреждению, и гонорары консультативного совета от Abbott Vascular, грантовую поддержку и гонорары консультативного совета от Cardiovascular Systems, гонорары за лекции от Amgen, гонорары за работу в бюро докладчиков от AstraZeneca Pharmaceuticals, консультативный совет гонорары от Abiomed и Acist Medical, гонорары консультативного совета и гонорары за лекции от Boston Scientific и Cardinal Health, гонорары консультативного совета и консультационные услуги от Opsens Medical, а также владение акциями Shockwave Medical; Др.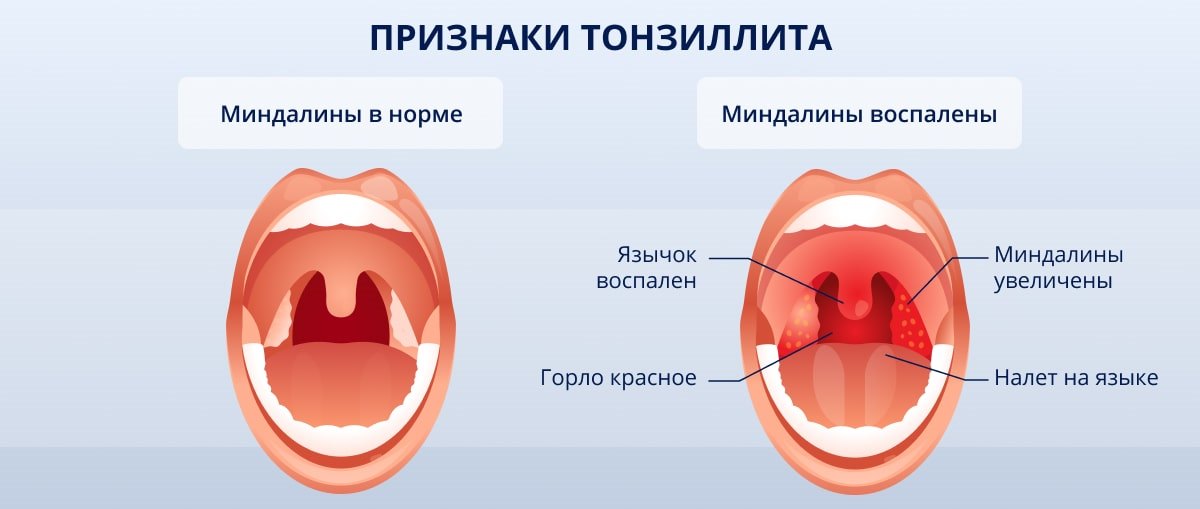 Марк, получающий грантовую поддержку от HeartFlow, Merck, Tenax Therapeutics, Eli Lilly, AstraZeneca Pharmaceuticals и Bristol Myers Squibb, а также оплату консультационных услуг от Novo Nordisk, Cytokinetics и CeleCor Therapeutics; д-р Спертус, получающий гонорары за консультационные услуги от Bayer, AstraZeneca Pharmaceuticals, Amgen и UnitedHealthcare, гонорары за работу в руководящем комитете от Novartis и гонорары за работу в качестве главного исследователя от Janssen Pharmaceuticals; д-р Демков, получающий гонорары за прокторинг, гонорары, гонорары за консультации и гонорары за лекции от Abbott Vascular, Medtronic и Boston Scientific; Др.Мавроматис, получающий грантовую поддержку от CSL Behring, St. Jude Medical, Medtronic, DalCor Pharmaceuticals, AstraZeneca Pharmaceuticals, Novartis и Regeneron; Доктор Стег, получающий грантовую поддержку и гонорары за работу в руководящем комитете от Bayer-Janssen Pharmaceuticals, грантовую поддержку и оплату лекций от Merck, грантовую поддержку, гонорары за работу в качестве сопредседателя, гонорары за консультации и гонорары за лекции от Sanofi, грант поддержка, плата за работу в руководящем комитете и плата за консультации от Amarin, плата за консультации и плата за лекции от Amgen и Novo Nordisk, плата за консультации, плата за лекции и плата за работу в комитете по критическим событиям от Bristol Myers Squibb, плата за работа в исполнительном руководящем комитете от Boehringer Ingelheim, гонорары за участие в комитете по критическим событиям от Pfizer, гонорары за участие в исполнительном руководящем комитете и гонорары за консультационные услуги от Novartis, гонорары за консультационные услуги от Regeneron и Eli Lilly, гонорары за участие в качестве со- плата за председательство и консультационные услуги от AstraZeneca Pharmaceuticals, грантовая поддержка, плата за работу в качестве председателя комитета по мониторингу данных и безопасности, а также плата за работу в качестве председателя реестра от S ervier и гонорары за работу в руководящем комитете из Идорсии; Др.
Марк, получающий грантовую поддержку от HeartFlow, Merck, Tenax Therapeutics, Eli Lilly, AstraZeneca Pharmaceuticals и Bristol Myers Squibb, а также оплату консультационных услуг от Novo Nordisk, Cytokinetics и CeleCor Therapeutics; д-р Спертус, получающий гонорары за консультационные услуги от Bayer, AstraZeneca Pharmaceuticals, Amgen и UnitedHealthcare, гонорары за работу в руководящем комитете от Novartis и гонорары за работу в качестве главного исследователя от Janssen Pharmaceuticals; д-р Демков, получающий гонорары за прокторинг, гонорары, гонорары за консультации и гонорары за лекции от Abbott Vascular, Medtronic и Boston Scientific; Др.Мавроматис, получающий грантовую поддержку от CSL Behring, St. Jude Medical, Medtronic, DalCor Pharmaceuticals, AstraZeneca Pharmaceuticals, Novartis и Regeneron; Доктор Стег, получающий грантовую поддержку и гонорары за работу в руководящем комитете от Bayer-Janssen Pharmaceuticals, грантовую поддержку и оплату лекций от Merck, грантовую поддержку, гонорары за работу в качестве сопредседателя, гонорары за консультации и гонорары за лекции от Sanofi, грант поддержка, плата за работу в руководящем комитете и плата за консультации от Amarin, плата за консультации и плата за лекции от Amgen и Novo Nordisk, плата за консультации, плата за лекции и плата за работу в комитете по критическим событиям от Bristol Myers Squibb, плата за работа в исполнительном руководящем комитете от Boehringer Ingelheim, гонорары за участие в комитете по критическим событиям от Pfizer, гонорары за участие в исполнительном руководящем комитете и гонорары за консультационные услуги от Novartis, гонорары за консультационные услуги от Regeneron и Eli Lilly, гонорары за участие в качестве со- плата за председательство и консультационные услуги от AstraZeneca Pharmaceuticals, грантовая поддержка, плата за работу в качестве председателя комитета по мониторингу данных и безопасности, а также плата за работу в качестве председателя реестра от S ervier и гонорары за работу в руководящем комитете из Идорсии; Др. Kohsaka, получающий грантовую поддержку и оплату лекций от Bayer, грантовую поддержку от Daiichi Sankyo и гонорары за лекции от Bristol Myers Squibb, Pfizer Japan и AstraZeneca Pharmaceuticals; Доктор Рокхолд, получающий грантовую поддержку и гонорары за консультационные услуги от Janssen Pharmaceuticals, гонорары за консультационные услуги от Merck Healthcare, гонорары за участие в совете по мониторингу данных и безопасности от Merck Research Laboratories, Novo Nordisk, KLSMC Stem Cells, Aldeyra Therapeutics, Rhythm Pharmaceuticals и Complexa , грантовая поддержка и вознаграждение за участие в совете по мониторингу данных и безопасности от AstraZeneca Pharmaceuticals, безвозмездная поддержка и вознаграждение за дизайн исследования от Eidos Therapeutics, вознаграждение за работу в консультативном совете и владение акциями Athira Pharma и Spencer Health Solutions, владение акциями GlaxoSmithKline и гонорары за дизайн исследования от Phathom Pharmaceuticals; Др.Фергюсон, гонорары за работу в качестве основателя и главного врача RFPi; Доктор Харрингтон, получающий грантовую поддержку от CSL Behring, Sanofi-Aventis, AstraZeneca Pharmaceuticals, Janssen Pharmaceuticals, Bristol Myers Squibb, Novartis и The Medicines Company, гонорары за консультационные услуги от Amgen и Bayer, гонорары за работу в консультативном совете и владение акциями Element Science и гонорары консультативного совета от Gilead, MyoKardia и WebMD; и доктор Стоун, получающий плату за лекции от Terumo и Amaranth, плату за консультации от Shockwave Medical, TherOx, Reva, Vascular Dynamics, Robocath, HeartFlow, Gore, Ablative Solutions, Matrizyme, Miracor Medical, Neovasc, V-Wave, Abiomed, Claret Medical , Sirtex Medical, MAIA Pharmaceuticals и Vectorious Medical Technologies, вознаграждение за консультации и владение акциями в VALFIX Medical и SpectraWAVE, вознаграждение за консультации, владение акциями и опционами на акции в Ancora, личные сборы, владение акциями и опционами на акции в Qool Therapeutics и Orchestra BioMed, а также владение акциями и опционами на акции Cagent Vascular, Applied Therapeutics, Biostar, MedFocus, Aria CV и Cardiac Success.
Kohsaka, получающий грантовую поддержку и оплату лекций от Bayer, грантовую поддержку от Daiichi Sankyo и гонорары за лекции от Bristol Myers Squibb, Pfizer Japan и AstraZeneca Pharmaceuticals; Доктор Рокхолд, получающий грантовую поддержку и гонорары за консультационные услуги от Janssen Pharmaceuticals, гонорары за консультационные услуги от Merck Healthcare, гонорары за участие в совете по мониторингу данных и безопасности от Merck Research Laboratories, Novo Nordisk, KLSMC Stem Cells, Aldeyra Therapeutics, Rhythm Pharmaceuticals и Complexa , грантовая поддержка и вознаграждение за участие в совете по мониторингу данных и безопасности от AstraZeneca Pharmaceuticals, безвозмездная поддержка и вознаграждение за дизайн исследования от Eidos Therapeutics, вознаграждение за работу в консультативном совете и владение акциями Athira Pharma и Spencer Health Solutions, владение акциями GlaxoSmithKline и гонорары за дизайн исследования от Phathom Pharmaceuticals; Др.Фергюсон, гонорары за работу в качестве основателя и главного врача RFPi; Доктор Харрингтон, получающий грантовую поддержку от CSL Behring, Sanofi-Aventis, AstraZeneca Pharmaceuticals, Janssen Pharmaceuticals, Bristol Myers Squibb, Novartis и The Medicines Company, гонорары за консультационные услуги от Amgen и Bayer, гонорары за работу в консультативном совете и владение акциями Element Science и гонорары консультативного совета от Gilead, MyoKardia и WebMD; и доктор Стоун, получающий плату за лекции от Terumo и Amaranth, плату за консультации от Shockwave Medical, TherOx, Reva, Vascular Dynamics, Robocath, HeartFlow, Gore, Ablative Solutions, Matrizyme, Miracor Medical, Neovasc, V-Wave, Abiomed, Claret Medical , Sirtex Medical, MAIA Pharmaceuticals и Vectorious Medical Technologies, вознаграждение за консультации и владение акциями в VALFIX Medical и SpectraWAVE, вознаграждение за консультации, владение акциями и опционами на акции в Ancora, личные сборы, владение акциями и опционами на акции в Qool Therapeutics и Orchestra BioMed, а также владение акциями и опционами на акции Cagent Vascular, Applied Therapeutics, Biostar, MedFocus, Aria CV и Cardiac Success. О других потенциальных конфликтах интересов, имеющих отношение к этой статье, не сообщалось.
О других потенциальных конфликтах интересов, имеющих отношение к этой статье, не сообщалось.
Др. Марон и Хохман внесли одинаковый вклад в эту статью.
Мнения, выраженные в этой статье, принадлежат исключительно авторам и не обязательно отражают официальную точку зрения Национального центра развития трансляционных наук, Национального института сердца, легких и крови, Национального института здравоохранения или Департамента здравоохранения. Здравоохранение и социальные услуги.
Эта статья была опубликована 30 марта 2020 г. на сайте NEJM.орг.
Заявление об обмене данными, предоставленное авторами, доступно вместе с полным текстом этой статьи на сайте NEJM.org.
Шейный спондилез, имитирующий стенокардию
53-летняя женщина поступила с левосторонней болью в груди и болью в спине между позвоночником и левой лопаткой в течение 11 недель. Боль носила перемежающийся, сдавливающий характер и длилась каждый приступ в течение двух-трех часов. Боль сопровождалась ощущением покалывания в левой верхней конечности, однако она не была связана с сердцебиением, ортопноэ или другими вегетативными симптомами, такими как тошнота и рвота. Она отрицала лихорадку, кашель, хрипы, изжогу или регургитацию. 20 лет назад у нее была герпесная инфекция на левой груди. Она перенесла аппендэктомию, однако в анамнезе не было ни гипертонии, ни сахарного диабета, ни гиперлипидемии, ни ишемической болезни сердца, и семейный анамнез также был ничем не примечательным.
Она отрицала лихорадку, кашель, хрипы, изжогу или регургитацию. 20 лет назад у нее была герпесная инфекция на левой груди. Она перенесла аппендэктомию, однако в анамнезе не было ни гипертонии, ни сахарного диабета, ни гиперлипидемии, ни ишемической болезни сердца, и семейный анамнез также был ничем не примечательным.
Первоначально ее лечили по поводу костохондрита инъекцией диклофенака в клинике, которая предлагала лишь временное облегчение боли, и боль возобновилась через 2 часа. После дополнительной консультации с врачом-реаниматологом ее лечили от плеврита анальгетиками и антибиотиками.Однако через несколько часов боль возобновилась и не уменьшилась с помощью лекарств, поэтому ее госпитализировали в местную частную больницу для дальнейшего обследования. При поступлении ее общее состояние было удовлетворительным, а жизненные показатели в норме (артериальное давление: 110/60 мм рт.ст., частота пульса: 68 в минуту, температура: 37°С и SpO2: 100% на воздухе. При обследовании сердечно-сосудистой системы первое и второе сердце звуки в норме, дополнительных звуков нет. Другие системные исследования также в норме.
Другие системные исследования также в норме.
показала нормальный синусовый ритм без острого отклонения ST или инверсии зубца Т (рис. 1).Сердечные ферменты в пределах нормы. На рентгенограмме грудной клетки (РА) сердце нормальных размеров и формы, без активного поражения легких. Стресс-ЭКГ, ЭХО и ангиографию не делали. Другие анализы крови, включая липидный профиль, глюкозу крови, анализ мочи, УЗИ брюшной полости и таза, были нормальными (таблица 1). Лечилась аспирином, карведилолом, пантопразолом, алпразоламом, прегабалином, сертралином вместе с витаминами В1, В6 и мекобаламином. Боли уменьшились, через 2 дня выписали.
Через три недели снова появилась боль в том же месте с ощущением жжения.На этот раз ей поставили диагноз постгерпетический неврит и назначили ацикловир на 7 дней. Однако боль сохранялась, и поэтому она приехала в больницу в Таиланде для дальнейшего обследования и лечения.
Магнитно-резонансная томография (МРТ) шейного отдела позвоночника выявила шейный спондилез на уровне от С2-3 до С6-7, преимущественно на С5-6 и С6-7. Была обнаружена центральная и левая субартикулярная или фораминальная протрузия диска, вызывающая легкий спинальный стеноз и стеноз левого неврального отверстия от умеренной до тяжелой степени, ставящий под угрозу левые нервные корешки С6 и С7 (рис. 2), (рис. 3).Она была направлена на иглоукалывание вместе с миорелаксантом (толперизон), селективным ингибитором ЦОГ-2 (эторикоксиб) и ингибитором протонной помпы (эзомепразол). Боль уменьшилась в течение часа после иглоукалывания, и в настоящее время она не болит в течение двух месяцев.
Была обнаружена центральная и левая субартикулярная или фораминальная протрузия диска, вызывающая легкий спинальный стеноз и стеноз левого неврального отверстия от умеренной до тяжелой степени, ставящий под угрозу левые нервные корешки С6 и С7 (рис. 2), (рис. 3).Она была направлена на иглоукалывание вместе с миорелаксантом (толперизон), селективным ингибитором ЦОГ-2 (эторикоксиб) и ингибитором протонной помпы (эзомепразол). Боль уменьшилась в течение часа после иглоукалывания, и в настоящее время она не болит в течение двух месяцев.
Стент, уменьшающий коронарный синус, для лечения хронической рефрактерной стенокардии: проспективное, открытое, многоцентровое, исследование осуществимости безопасности, впервые проведенное на людях Неоваск Медикал, Инк., Ор-Йехуда, Израиль) в качестве потенциальной альтернативной терапии для пациентов с рефрактерной стенокардией, которым противопоказаны обычные процедуры реваскуляризации.
История вопроса
Повышенное давление в коронарном синусе (КС) может уменьшить ишемию миокарда за счет перераспределения крови из неишемизированных в ишемизированные зоны. Редуктор коронарного синуса представляет собой чрескожно имплантируемое устройство, предназначенное для сужения КС и повышения давления КС. В доклинических экспериментах имплантация Reducer была безопасной и ассоциировалась с улучшением ишемических параметров.В настоящем исследовании безопасность и осуществимость редуктора коронарного синуса оценивались у пациентов с рефрактерной стенокардией, которые не были кандидатами на реваскуляризацию.
Редуктор коронарного синуса представляет собой чрескожно имплантируемое устройство, предназначенное для сужения КС и повышения давления КС. В доклинических экспериментах имплантация Reducer была безопасной и ассоциировалась с улучшением ишемических параметров.В настоящем исследовании безопасность и осуществимость редуктора коронарного синуса оценивались у пациентов с рефрактерной стенокардией, которые не были кандидатами на реваскуляризацию.
Методы
Пятнадцать пациентов с ишемической болезнью сердца с тяжелой стенокардией и обратимой ишемией были выборочно пролечены с помощью Reducer. Клиническая оценка, эхокардиография с добутамином, однофотонная эмиссионная компьютерная томография с таллием и анкетирование стенокардии проводились до и через 6 месяцев после имплантации.Компьютерную томографию сердца выполняли через 2 дня и 6 месяцев после имплантации.
Результаты
Все процедуры успешно завершены. Нежелательных явлений, связанных с процедурой, в перипроцедурный и последующий периоды отмечено не было. Оценка стенокардии улучшилась у 12 из 14 пациентов. Средний балл Канадского общества сердечно-сосудистых заболеваний составил 3,07 в начале исследования и 1,64 при последующем наблюдении (n = 14, p < 0,0001). Стресс-индуцированная депрессия сегмента ST была уменьшена у 6 из 9 пациентов и устранена у 2 из этих 6 (p = 0.047). Степень и тяжесть ишемии миокарда по данным эхокардиографии с добутамином и однофотонной эмиссионной компьютерной томографии с таллием были снижены (p = 0,004 [n = 13] и p = 0,042 [n = 10] соответственно).
Оценка стенокардии улучшилась у 12 из 14 пациентов. Средний балл Канадского общества сердечно-сосудистых заболеваний составил 3,07 в начале исследования и 1,64 при последующем наблюдении (n = 14, p < 0,0001). Стресс-индуцированная депрессия сегмента ST была уменьшена у 6 из 9 пациентов и устранена у 2 из этих 6 (p = 0.047). Степень и тяжесть ишемии миокарда по данным эхокардиографии с добутамином и однофотонной эмиссионной компьютерной томографии с таллием были снижены (p = 0,004 [n = 13] и p = 0,042 [n = 10] соответственно).
Выводы
Имплантация редуктора коронарного синуса возможна и безопасна. Эти результаты, наряду с наблюдаемым клиническим улучшением, подтверждают дальнейшую оценку Редуктора как альтернативного лечения пациентов с хронической рефрактерной стенокардией, которым не показана реваскуляризация коронарных артерий.
Диагностика инфаркта миокарда 2 типа
Возможность измерять сердечный тропонин, либо сердечный тропонин Т (cTnT), либо сердечный тропонин I (cTnI), ознаменовала сдвиг парадигмы в использовании сердечных биомаркеров для диагностики инфаркта миокарда (ИМ). Впервые был доступен полностью специфический для сердца тест, который выявлял повреждение миокарда даже при наличии сопутствующего повреждения скелетных мышц. Сравнение с существующими сердечными биомаркерами креатинкиназы и креатинкиназы-миокардиальной полосы (CK-MB) показало диагностическую эквивалентность для выявления классического ИМ.Что еще более важно, у значительной части пациентов с диагнозом нестабильной стенокардии было обнаружено повышение сердечного тропонина, и у этих пациентов был худший прогноз по сравнению с теми, у кого не было повышенного сердечного тропонина. 1 Эти данные послужили стимулом для перехода к использованию сердечного тропонина в качестве сердечного биомаркера выбора и предложили новое определение ИМ.
Впервые был доступен полностью специфический для сердца тест, который выявлял повреждение миокарда даже при наличии сопутствующего повреждения скелетных мышц. Сравнение с существующими сердечными биомаркерами креатинкиназы и креатинкиназы-миокардиальной полосы (CK-MB) показало диагностическую эквивалентность для выявления классического ИМ.Что еще более важно, у значительной части пациентов с диагнозом нестабильной стенокардии было обнаружено повышение сердечного тропонина, и у этих пациентов был худший прогноз по сравнению с теми, у кого не было повышенного сердечного тропонина. 1 Эти данные послужили стимулом для перехода к использованию сердечного тропонина в качестве сердечного биомаркера выбора и предложили новое определение ИМ.
Необходимо помнить о некоторых предостережениях. На данный момент диагностическим биохимическим тестом «золотого стандарта» для диагностики ИМ было измерение CK-MB.Во-вторых, обычным порогом было значение CK-MB, вдвое превышающее верхний референтный предел, что снижало диагностическую чувствительность. Ранее было продемонстрировано, что незначительное повышение CK-MB около верхнего референтного предела, но ниже диагностического предела было связано с неблагоприятным прогнозом. Поэтому неудивительно, что сердечный тропонин, специфичный для сердца тест, оказался более чувствительным и, поскольку диагностический дискриминант был оптимизирован по отношению к СК-МВ, более специфичным.
Ранее было продемонстрировано, что незначительное повышение CK-MB около верхнего референтного предела, но ниже диагностического предела было связано с неблагоприятным прогнозом. Поэтому неудивительно, что сердечный тропонин, специфичный для сердца тест, оказался более чувствительным и, поскольку диагностический дискриминант был оптимизирован по отношению к СК-МВ, более специфичным.
Использование тропонина в качестве биохимического «золотого стандарта» сразу же привело к увеличению числа пациентов, у которых был установлен окончательный диагноз, исключающий ИМ, у которых был отмечен повышенный уровень тропонина.Хроническое повышение как cTnT, так и cTnI было отмечено при почечной недостаточности в начале введения тестирования на тропонин. 1 Рекомендация использовать 99-й процентиль в качестве диагностического дискриминанта и постепенное улучшение чувствительности анализа еще больше расширили диапазон клинических состояний с сопутствующим повышением сердечного тропонина. Это показано в списке, включенном в последнюю версию универсального определения ИМ. 2 Кроме того, были идентифицированы новые клинические проявления, имитирующие ИМ, такие как спонтанная диссекция коронарной артерии и такоцубо (стрессовая) кардиомиопатия. 3 Как сардонически заметил Боб Джесси, «когда тропонин был паршивым анализом, это был отличный тест, но теперь, когда он становится отличным анализом, он становится паршивым тестом». 4 Таким образом, в попытке решить проблему повышения уровня тропонина за пределами традиционного ИМ в универсальное определение ИМ было введено понятие ИМ 2 типа. 5
Это показано в списке, включенном в последнюю версию универсального определения ИМ. 2 Кроме того, были идентифицированы новые клинические проявления, имитирующие ИМ, такие как спонтанная диссекция коронарной артерии и такоцубо (стрессовая) кардиомиопатия. 3 Как сардонически заметил Боб Джесси, «когда тропонин был паршивым анализом, это был отличный тест, но теперь, когда он становится отличным анализом, он становится паршивым тестом». 4 Таким образом, в попытке решить проблему повышения уровня тропонина за пределами традиционного ИМ в универсальное определение ИМ было введено понятие ИМ 2 типа. 5
ИМ 2 типа определяется как «инфаркт миокарда, вторичный по отношению к ишемии из-за либо увеличения потребности в кислороде, либо снижения доставки, например.г. спазм коронарных артерий, коронарная эмболия, анемия, аритмии, гипертония или гипотензия».
Определение ИМ 2 типа неудовлетворительно, потому что на самом деле он определяется не тем, чем он является, а тем, чем он не является.:max_bytes(150000):strip_icc()/56570406-56a46fd15f9b58b7d0d6fa18.jpg) 6 Тем не менее клиническая проблема остается: отличить острый ИМ (связанный с разрывом или эрозией бляшки, традиционный или ИМ 1 типа), для которого существует доказательное лечение, от острого вторичного ишемического повреждения сердца, включая ИМ 2 типа, где такое лечение не основано на доказательствах и может даже быть вредным.
6 Тем не менее клиническая проблема остается: отличить острый ИМ (связанный с разрывом или эрозией бляшки, традиционный или ИМ 1 типа), для которого существует доказательное лечение, от острого вторичного ишемического повреждения сердца, включая ИМ 2 типа, где такое лечение не основано на доказательствах и может даже быть вредным.
Роль измерения тропонина заключается в дифференциальной диагностике подозрения на ИМ без подъема сегмента ST (NSTEMI). Пациенты с ИМ с подъемом сегмента ST требуют немедленного вмешательства в соответствии с текущими рекомендациями и, следовательно, не должны ждать результатов определения тропонина.
Первый этап заключается в оценке вероятности того, что у пациента имеется острая болезнь коронарных артерий (ИБС) из истории болезни и что симптомы вызваны сердечной ишемией. Оценка вероятности того, что у пациента имеется ИБС, может быть неформальной классификацией высокого, среднего или низкого риска или более формальной оценкой риска.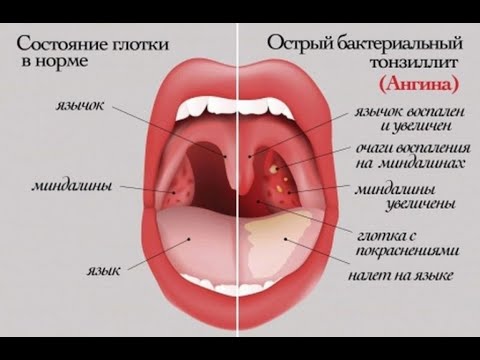 Сердечная ишемия оценивается по электрокардиограмме (ЭКГ) и интерпретации симптомов. Следует провести начальное измерение тропонина, а также оценку функции почек и другие соответствующие лабораторные тесты и исследования, руководствуясь клинической картиной пациента.
Сердечная ишемия оценивается по электрокардиограмме (ЭКГ) и интерпретации симптомов. Следует провести начальное измерение тропонина, а также оценку функции почек и другие соответствующие лабораторные тесты и исследования, руководствуясь клинической картиной пациента.
На данный момент требуется целостная оценка. Это должно оценивать совокупность результатов круговым, а не линейным образом. Важно, чтобы результаты лабораторных исследований, взятые в целом, соответствовали клиническим особенностям и ЭКГ.Если тропонин не повышен, то необходимо повторное тестирование, прежде чем можно будет с уверенностью исключить острое повреждение миокарда. С другой стороны, единичный повышенный уровень тропонина сам по себе не является диагностическим признаком ИМ. Однако повышенный уровень тропонина наряду с другими соответствующими клиническими и лабораторными данными повышает вероятность диагноза ИМбпST. Чем выше значение тропонина, тем больше вероятность того, что окончательным диагнозом будет ИМ. Следует подчеркнуть, что данные должны быть непротиворечивыми.Повышенный уровень тропонина в сочетании с нормальной ЭКГ или неспецифическими изменениями должны немедленно вызвать подозрение на альтернативный диагноз. Точно так же не должно быть других скрытых, но признанных причин незначительного повышения уровня тропонина, таких как почечная недостаточность или преклонный возраст. Другие потенциальные острые причины повышения тропонина, связанные с ИБС, такие как тахикардия или другие состояния, вызывающие повышенную потребность в кислороде или снижение доставки кислорода, указывают на ИМ 2 типа. Однако, даже если клиническая вероятность наличия ИБС высока, окончательный диагноз ИМ требует подтверждения изменения уровня тропонина.Современные чувствительные тесты способны обнаружить значительное изменение тропонина при повторном тестировании, если исходное значение повышено при повторном тесте, проведенном через 2–3 часа, а с помощью высокочувствительных тестов — в течение 1 часа.
Следует подчеркнуть, что данные должны быть непротиворечивыми.Повышенный уровень тропонина в сочетании с нормальной ЭКГ или неспецифическими изменениями должны немедленно вызвать подозрение на альтернативный диагноз. Точно так же не должно быть других скрытых, но признанных причин незначительного повышения уровня тропонина, таких как почечная недостаточность или преклонный возраст. Другие потенциальные острые причины повышения тропонина, связанные с ИБС, такие как тахикардия или другие состояния, вызывающие повышенную потребность в кислороде или снижение доставки кислорода, указывают на ИМ 2 типа. Однако, даже если клиническая вероятность наличия ИБС высока, окончательный диагноз ИМ требует подтверждения изменения уровня тропонина.Современные чувствительные тесты способны обнаружить значительное изменение тропонина при повторном тестировании, если исходное значение повышено при повторном тесте, проведенном через 2–3 часа, а с помощью высокочувствительных тестов — в течение 1 часа.
Повторное тестирование позволяет сразу отличить острое повреждение миокарда от основного хронического повреждения миокарда, вызывающего повышение уровня тропонина. Это решает дилемму пациента с почечной недостаточностью (или преклонного возраста). Повышенный уровень тропонина в первом образце следует ожидать у пациента с почечной недостаточностью.Изменение тропонина указывает на острую травму и может быть связано с острым ИМ. Напротив, повышенный уровень тропонина, который существенно не меняется, обусловлен хроническим повреждением миокарда и может потребовать дальнейшего обследования, но, возможно, не в стационаре и не обязательно у кардиолога.
Это решает дилемму пациента с почечной недостаточностью (или преклонного возраста). Повышенный уровень тропонина в первом образце следует ожидать у пациента с почечной недостаточностью.Изменение тропонина указывает на острую травму и может быть связано с острым ИМ. Напротив, повышенный уровень тропонина, который существенно не меняется, обусловлен хроническим повреждением миокарда и может потребовать дальнейшего обследования, но, возможно, не в стационаре и не обязательно у кардиолога.
Следующим этапом оценки является различение острого повышения тропонина, соответствующего острому ИМ, и повышения, вызванного другой причиной. Диагноз острого ИМ никогда не следует ставить только на основании повышения уровня тропонина.Опять же, полное обследование пациента требует, чтобы повышение уровня тропонина соответствовало клиническим данным и ЭКГ. Повышенный тропонин с минимальными изменениями на ЭКГ может наблюдаться при миокардите или тромбоэмболии легочной артерии. Наиболее важным фактором является знание того, что другие клинические состояния могут вызывать повышение уровня тропонина. Повышение тропонина характерно для повреждения миокарда, но не каждое повышение тропонина является ИМ. Наличие других клинических состояний, таких как пневмония или тромбоэмболия легочной артерии, должно сместить клинический фокус на понимание того, что повышение тропонина является дополнительным прогностическим, а не диагностическим признаком.Если есть диагностическая неопределенность, для получения дополнительной информации необходима визуализация сердца, инвазивная или неинвазивная, а также другие типы визуализации поперечного сечения.
Повышение тропонина характерно для повреждения миокарда, но не каждое повышение тропонина является ИМ. Наличие других клинических состояний, таких как пневмония или тромбоэмболия легочной артерии, должно сместить клинический фокус на понимание того, что повышение тропонина является дополнительным прогностическим, а не диагностическим признаком.Если есть диагностическая неопределенность, для получения дополнительной информации необходима визуализация сердца, инвазивная или неинвазивная, а также другие типы визуализации поперечного сечения.
Таким образом, ключевые признаки для диагностики ИМ 2 типа (точнее, вторичного ишемического повреждения сердца) можно резюмировать следующим образом:
- Повышенное, но изменяющееся значение тропонина
- Клинические признаки, несовместимые с острым ИМ 1 типа
- Клинические состояния, которые, как известно, увеличивают потребность в кислороде или снижают его поступление, например тахикардия
- Потенциально искажающие клинические состояния или сопутствующие заболевания, которые потенциально связаны или связаны с повреждением миокарда
- Отсутствие симптомов и/или признаков, указывающих на другие неишемические причины повышения уровня тропонина, такие как миокардит.

Лечение ИМ 2 типа заключается в лечении основного заболевания и, следовательно, в устранении сердечного приступа. Для адекватной оценки прогноза и определения надлежащего дальнейшего лечения у пациентов с ИМ 2 типа необходима информация о том, есть ли у пациента (или есть ли вероятность того, что у него) выраженная ИБС. 7 Кроме того, важно помнить, что повышенный уровень тропонина у больного с неострым ИМ не является избыточной информацией, а также указывает на неблагоприятный прогноз (рис. 1). 8
Рисунок 1
Эта статья содержит учебные материалы, предназначенные для лицензированных медицинских работников, и предназначена для использования исключительно в образовательных и информационных целях. Хотя контент может касаться конкретных медицинских вопросов и вопросов здравоохранения, он не заменяет и не заменяет персонализированные медицинские консультации и не предназначен для использования в качестве единственной основы для принятия индивидуальных медицинских или связанных со здоровьем решений. Высказанные взгляды и мнения принадлежат авторам и редакторам и не обязательно отражают точку зрения ACC. Материал не предназначен для представления единственных или обязательно лучших методов или процедур для рассматриваемых медицинских ситуаций, а скорее предназначен для представления подхода, точки зрения, утверждения или мнения.
Высказанные взгляды и мнения принадлежат авторам и редакторам и не обязательно отражают точку зрения ACC. Материал не предназначен для представления единственных или обязательно лучших методов или процедур для рассматриваемых медицинских ситуаций, а скорее предназначен для представления подхода, точки зрения, утверждения или мнения.
Каталожные номера
- Коллинсон П.О., Гаррисон Л., Кристенсон Р.Х. Кардиальные биомаркеры — Краткая биография. Clin Biochem 2015; 48:197-200.
- Thygesen K, Alpert JS, Jaffe AS, et al. Третье универсальное определение инфаркта миокарда. Европейское Сердце J 2012; 33:2551-67.
- Lettieri C, Zavalloni D, Rossini R, et al. Лечение и долгосрочный прогноз спонтанной диссекции коронарных артерий. Am J Cardiol 2015;116:66-73.
- Джесси Р.Л. Об относительной ценности анализа по сравнению с тестом: история тропонина для диагностики инфаркта миокарда. J Am Coll Cardiol 2010;55:2125-8.

- Тайгесен К., Альперт Дж.С., Уайт Х.Д. и др. Универсальное определение инфаркта миокарда. Тираж 2007;116:2634-53.
- Коллинсон П., Линдал Б. Инфаркт миокарда 2 типа: химера кардиологии? Сердце 2015;101:1697-703.
Клинические темы: Острые коронарные синдромы, аритмии и клиническая внезапная энцефалопатия, сердечная недостаточность и кардиомиопатии, профилактика, сосудистая медицина, атеросклеротические заболевания (ИБС/ЗПА), ОКС и сердечные биомаркеры, имплантируемые устройства, ВСС/желудочковые аритмии, мерцательная аритмия/суправентрикулярная Аритмии, сердечная недостаточность и сердечные биомаркеры, гипертония
Anemia, Anemia, Анемия, Энгерия, нестабильные, аритмии, сердечные, Биомаркеры, Коморбидность, Болезнь Короонарной артерии, Creatine Kinase, Creatine Kinase, Форма MB, Диагноз Дифференциальный, электрокардиографии, фибриногена, гипертензии, гипотонии, мышцы, скелетная, Инфаркт миокарда, Инфаркт ишемии, миокардита, Phthiraptera, пневмонии, Легочных Эмболия, Почечная недостаточность, Спазм, Тахикардия, Тропонин I, Тропонин T, Острый коронарный синдром
< Вернуться к списку
КТА коронарных артерий должна быть начальным тестом у большинства пациентов со стабильной болью в груди: PRO
Примечание редактора. Это статья Pro , состоящая из двух частей экспертного анализа Pro/Con.Щелкните здесь для просмотра статьи Con .
Это статья Pro , состоящая из двух частей экспертного анализа Pro/Con.Щелкните здесь для просмотра статьи Con .
Обследование взрослых со стабильной болью в груди на предмет возможной ишемической болезни сердца (ИБС) является одним из наиболее распространенных и дорогостоящих обследований во всей медицине. Учитывая количество доступных, хорошо изученных и прогностически полезных неинвазивных тестов на ИБС, остается много споров об оптимальных путях оценки для улучшения клинических и стоимостных результатов у пациентов с болью в груди. Текущие рекомендации США по стабильной ишемической болезни сердца отдают предпочтение неинвазивному функциональному тестированию на ишемию миокарда у большинства пациентов, резервируя анатомическое тестирование с использованием коронарной компьютерной томографической ангиографии (КТА) для пациентов без установленной ИБС, которые уже прошли функциональное тестирование (неубедительные результаты или продолжающиеся симптомы) или не могут пройти функциональное тестирование.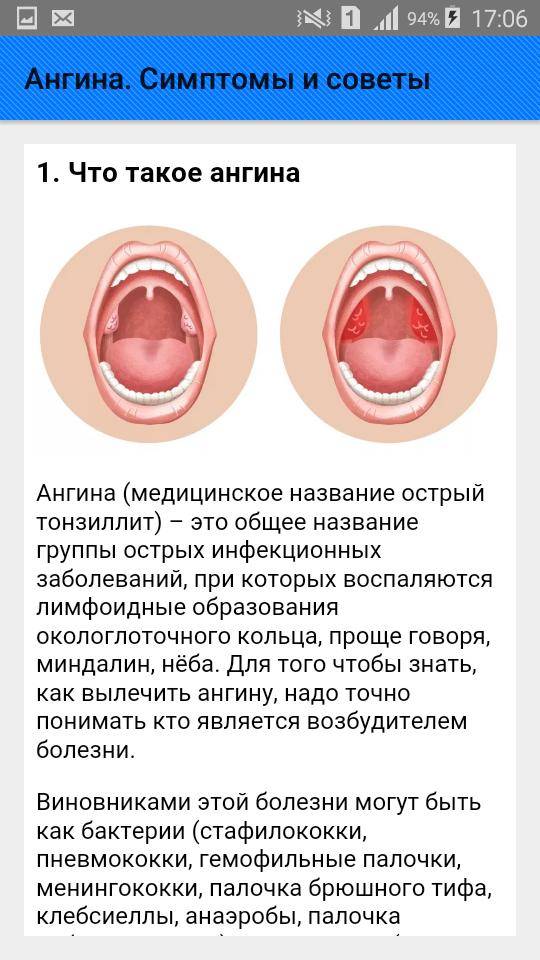 1 Тем не менее, КТА коронарных артерий претерпела значительный технологический прогресс в плане безопасности и качества изображения, что в сочетании с результатами недавних исследований сравнительной эффективности привело многих к выводу, что ее следует проводить более широко и использовать в качестве первого теста у многих пациентов. со стабильной болью в груди. 2 Например, в 2016 г. Национальный институт здравоохранения и передового опыта (NICE), доказательная организация, руководящая здравоохранением в Соединенном Королевстве, обновил свое руководство по боли в груди и сделал коронарную КТА первым тестом для всех пациентов без ИБС с типичной или атипичной стенокардией или с неангинозной болью в груди плюс аномальная электрокардиограмма (ЭКГ) в покое. 3 Визуализирующие исследования с нагрузкой были рекомендованы пациентам с известной ИБС, а ЭКГ с физической нагрузкой не рекомендовалось для диагностики ИБС из-за его низкой точности и высокой частоты последующих исследований.
1 Тем не менее, КТА коронарных артерий претерпела значительный технологический прогресс в плане безопасности и качества изображения, что в сочетании с результатами недавних исследований сравнительной эффективности привело многих к выводу, что ее следует проводить более широко и использовать в качестве первого теста у многих пациентов. со стабильной болью в груди. 2 Например, в 2016 г. Национальный институт здравоохранения и передового опыта (NICE), доказательная организация, руководящая здравоохранением в Соединенном Королевстве, обновил свое руководство по боли в груди и сделал коронарную КТА первым тестом для всех пациентов без ИБС с типичной или атипичной стенокардией или с неангинозной болью в груди плюс аномальная электрокардиограмма (ЭКГ) в покое. 3 Визуализирующие исследования с нагрузкой были рекомендованы пациентам с известной ИБС, а ЭКГ с физической нагрузкой не рекомендовалось для диагностики ИБС из-за его низкой точности и высокой частоты последующих исследований. Было подсчитано, что широкое внедрение этой стратегии сэкономит Национальной службе здравоохранения Великобритании 16 миллионов фунтов стерлингов в год.
Было подсчитано, что широкое внедрение этой стратегии сэкономит Национальной службе здравоохранения Великобритании 16 миллионов фунтов стерлингов в год.
Как обсуждается ниже, есть несколько причин, по которым NICE дал эти всеобъемлющие рекомендации и почему мы в Соединенных Штатах должны соответственно более широко использовать КТА коронарных артерий в качестве предпочтительного теста для пациентов без установленной ИБС, которые обращаются со стабильной болью в груди.
КТА коронарных артерий улучшает важные исходы для пациентов по сравнению с функциональным тестированием: ценность необструктивной CAD для руководства послетестовым ведением
Многочисленные крупномасштабные рандомизированные контролируемые сравнительные исследования эффективности, такие как PROMISE (Проспективное многоцентровое визуализирующее исследование для оценки боли в груди; n = 10 003) и SCOT-HEART (Шотландская компьютерная томография сердца; n = 4 146), установили, что коронарная КТА не менее эффективна, чем стратегии, не использующие коронарную КТА для всех изученных сердечно-сосудистых исходов. 4,5 На самом деле, среди рандомизированных контролируемых исследований под визуальным контролем КТА коронарных артерий постоянно ассоциировалась со снижением частоты инфаркта миокарда (ИМ) как в популяции пациентов с острой, так и стабильной болью в груди. 6 В метаанализе рандомизированных исследований у пациентов со стабильной болью в груди, перенесших коронарную КТА, было отмечено снижение риска ИМ на 31% (объединенный коэффициент риска 0,69; 95% доверительный интервал, 0,49-0,98). был постоянным во всех 3 включенных испытаниях, включая PROMISE и SCOT-HEART (I-квадрат = 0%). 7
4,5 На самом деле, среди рандомизированных контролируемых исследований под визуальным контролем КТА коронарных артерий постоянно ассоциировалась со снижением частоты инфаркта миокарда (ИМ) как в популяции пациентов с острой, так и стабильной болью в груди. 6 В метаанализе рандомизированных исследований у пациентов со стабильной болью в груди, перенесших коронарную КТА, было отмечено снижение риска ИМ на 31% (объединенный коэффициент риска 0,69; 95% доверительный интервал, 0,49-0,98). был постоянным во всех 3 включенных испытаниях, включая PROMISE и SCOT-HEART (I-квадрат = 0%). 7
Поскольку тесты сами по себе не улучшают исходы, более пристальный взгляд на эти испытания показывает влияние, которое визуализация коронарного атеросклероза на CTA оказала на последующее использование профилактических методов лечения, таких как аспирин и статины. Например, в исследовании SCOT-HEART КТА коронарных артерий не только повысила диагностическую достоверность для пациентов и медицинских работников в отношении этиологии имеющихся у пациентов симптомов (основной результат), но и у пациентов, перенесших КТА коронарных артерий, в четыре раза увеличилось использование аспирина. или терапии статинами. 8 Эти обусловленные тестами изменения в послетестовом ведении, связанные в первую очередь с визуализацией необструктивной ИБС, привели к 50%-ному сокращению случаев ИМ менее чем за 2 года наблюдения.
или терапии статинами. 8 Эти обусловленные тестами изменения в послетестовом ведении, связанные в первую очередь с визуализацией необструктивной ИБС, привели к 50%-ному сокращению случаев ИМ менее чем за 2 года наблюдения.
В дополнение к локализации ИБС и тяжести стеноза, состав и морфология бляшки могут дополнительно повысить прогностическую ценность КТА коронарных артерий. В недавнем анализе исследования PROMISE наличие бляшек высокого риска (положительное ремоделирование, низкое затухание при компьютерной томографии [КТ] или симптом кольца для салфеток) было связано со значительно повышенным риском серьезных неблагоприятных сердечных событий (скорректированный коэффициент риска 1.73; 95% доверительный интервал, 1,13-2,62), даже после поправки на факторы риска и тяжесть стеноза. 9 Прогностическое значение бляшек высокого риска было особенно очевидным среди пациентов с необструктивной ИБС на КТА (скорректированное отношение рисков 4,31 против 2,64) в этой когорте низкого промежуточного риска (33% с 10-летним риском атеросклеротических сердечно-сосудистых заболеваний <7,5).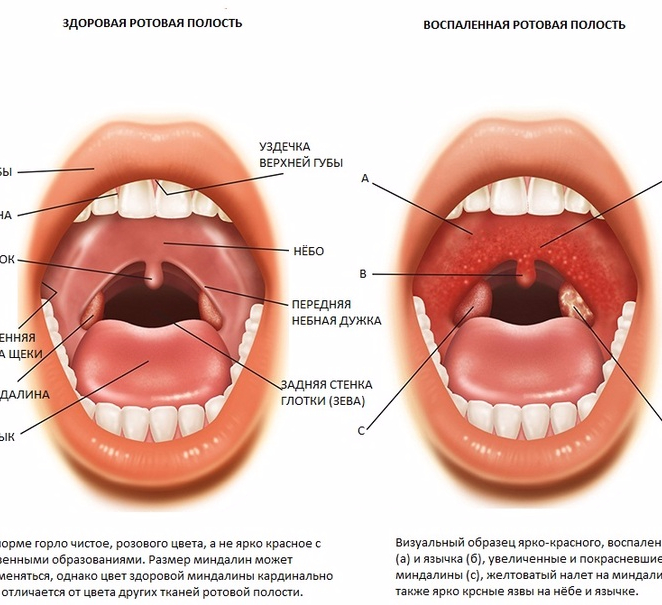 %).
%).
Эти результаты напоминают нам о том, что, хотя функциональные тесты пытаются обнаружить ИБС, ограничивающую кровоток, только коронарная КТА может точно количественно определить наличие, степень, ангиографическую тяжесть и состав коронарного атеросклероза (рис. 1).Важно отметить, что эти хорошо зарекомендовавшие себя меры ИБС, как было показано, постоянно превосходят факторы риска для прогнозирования долгосрочных сердечно-сосудистых исходов и могут лучше выявлять пациентов, которым, скорее всего, будут полезны агрессивные профилактические препараты и вмешательства в образ жизни.
Рисунок 1
Клинически важные результаты необструктивной ИБС при КТА коронарных артерий с участием ( A-C ) нескольких коронарных сегментов и признаков высокого риска (положительное ремоделирование и низкое затухание) ( стрелки ), которые нельзя оценить с помощью визуализации перфузии миокарда.КТА коронарных артерий: высокая точность диагностики; Редко пропускает серьезные, высокие риски CAD
КТА коронарных артерий показала самую высокую диагностическую точность по сравнению со всеми доступными неинвазивными тестами для выявления ангиографически значимого стеноза при инвазивной коронарной ангиографии (ИКА). В исследовании CORE-320 (комбинированная неинвазивная коронарная ангиография и визуализация перфузии миокарда с использованием компьютерной томографии с детектором 320) (n = 391) чувствительность для выявления пациентов со стенозом ≥50% на ВСА была выше для КТА, чем для однофотонной эмиссии. томография (ОФЭКТ) визуализация перфузии миокарда (0.92 против 0,62 соответственно; р < 0,001). 10 Аналогичным образом, в исследовании EVINCI (Оценка комплексной визуализации сердца при ишемической болезни сердца) КТА коронарных артерий имела чувствительность и специфичность 91% и 92% соответственно по сравнению с визуализацией перфузии миокарда с помощью ОФЭКТ/позитронно-эмиссионной томографии (ПЭТ). (чувствительность 74%, специфичность 73%) для выявления значительной ИБС (> 50% левого основного ствола, > 70% нелевого основного или фракционного резерва кровотока [FFR] <0,80) на ICA. 11 Неудивительно, что коронарная КТА, анатомический тест, сильнее коррелирует с ВСА.При использовании инвазивной FFR в качестве эталона КТА коронарных артерий снова демонстрирует очень высокую чувствительность в расчете на одного пациента.
В исследовании CORE-320 (комбинированная неинвазивная коронарная ангиография и визуализация перфузии миокарда с использованием компьютерной томографии с детектором 320) (n = 391) чувствительность для выявления пациентов со стенозом ≥50% на ВСА была выше для КТА, чем для однофотонной эмиссии. томография (ОФЭКТ) визуализация перфузии миокарда (0.92 против 0,62 соответственно; р < 0,001). 10 Аналогичным образом, в исследовании EVINCI (Оценка комплексной визуализации сердца при ишемической болезни сердца) КТА коронарных артерий имела чувствительность и специфичность 91% и 92% соответственно по сравнению с визуализацией перфузии миокарда с помощью ОФЭКТ/позитронно-эмиссионной томографии (ПЭТ). (чувствительность 74%, специфичность 73%) для выявления значительной ИБС (> 50% левого основного ствола, > 70% нелевого основного или фракционного резерва кровотока [FFR] <0,80) на ICA. 11 Неудивительно, что коронарная КТА, анатомический тест, сильнее коррелирует с ВСА.При использовании инвазивной FFR в качестве эталона КТА коронарных артерий снова демонстрирует очень высокую чувствительность в расчете на одного пациента. В недавнем исследовании PACIFIC (проспективное сравнение ПЭТ/КТ сердца, перфузионной визуализации ОФЭКТ/КТ и коронарной КТ-ангиографии с инвазивной коронарной ангиографией) 208 пациентам с подозрением на ИБС были выполнены КТА коронарных артерий, ОФЭКТ, [15O]h3O ПЭТ и ВСА с FFR. всех коронарных артерий. 12 Чувствительность при ФРК <0,80 составила 90% для КТА коронарных артерий, 57% для ОФЭКТ и 87% для ПЭТ. Неудивительно, что специфичность коронарной КТА (60%) была ниже по сравнению с ОФЭКТ (94%) и ПЭТ (84%).Хорошо задокументировано, что коронарная КТА имеет более низкую диагностическую точность у пациентов со значительным кальцием коронарной артерии и у пациентов, неспособных достичь оптимального контроля частоты сердечных сокращений. Эти данные свидетельствуют о том, что дальнейшие усилия по повышению специфичности КТА коронарных артерий, такие как селективное использование КТ-результатов FFR, КТ-перфузии или функциональных тестов после КТА, могут быть оправданы у пациентов со стенозом средней степени тяжести в проксимальном отделе.
В недавнем исследовании PACIFIC (проспективное сравнение ПЭТ/КТ сердца, перфузионной визуализации ОФЭКТ/КТ и коронарной КТ-ангиографии с инвазивной коронарной ангиографией) 208 пациентам с подозрением на ИБС были выполнены КТА коронарных артерий, ОФЭКТ, [15O]h3O ПЭТ и ВСА с FFR. всех коронарных артерий. 12 Чувствительность при ФРК <0,80 составила 90% для КТА коронарных артерий, 57% для ОФЭКТ и 87% для ПЭТ. Неудивительно, что специфичность коронарной КТА (60%) была ниже по сравнению с ОФЭКТ (94%) и ПЭТ (84%).Хорошо задокументировано, что коронарная КТА имеет более низкую диагностическую точность у пациентов со значительным кальцием коронарной артерии и у пациентов, неспособных достичь оптимального контроля частоты сердечных сокращений. Эти данные свидетельствуют о том, что дальнейшие усилия по повышению специфичности КТА коронарных артерий, такие как селективное использование КТ-результатов FFR, КТ-перфузии или функциональных тестов после КТА, могут быть оправданы у пациентов со стенозом средней степени тяжести в проксимальном отделе. Однако, учитывая относительно низкую распространенность обструктивной ИБС среди пациентов со стабильными симптомами, пациенты и медицинские работники могут предпочесть тест с более высокой чувствительностью (для быстрого и окончательного исключения ИБС), такой как КТА коронарных артерий, в соответствии с подходом NICE. .
Однако, учитывая относительно низкую распространенность обструктивной ИБС среди пациентов со стабильными симптомами, пациенты и медицинские работники могут предпочесть тест с более высокой чувствительностью (для быстрого и окончательного исключения ИБС), такой как КТА коронарных артерий, в соответствии с подходом NICE. .
КТА коронарных артерий немного повышает частоту катетеризации, но может лучше отбирать пациентов, которым может быть полезна реваскуляризация
Использование неинвазивных функциональных тестов, особенно ОФЭКТ и тестов с беговой дорожкой, при отборе пациентов для ВСА также крайне неточно. Например, независимо от используемого неинвазивного функционального теста менее чем у 50% пациентов, направленных на ВСА в США, обнаруживается обструктивная ИБС. 13 Несмотря на то, что многочисленные факторы, в том числе рецидивы пациентов и опасения медицинских работников, несмотря на результаты тестирования с низким уровнем риска, несомненно, влияют на направление в ICA после тестирования, мы также должны признать, что точность теста, как обсуждалось выше, и ее взаимосвязь с уверенностью поставщика медицинских услуг после тестирования не идеален для многих неинвазивных методов с низкой чувствительностью, таких как ОФЭКТ.
Представленный выше, PROMISE рандомизировал 10 003 пациентов с симптомами без установленной ИБС либо для КТА коронарных артерий, либо для функционального тестирования (68% ядерная стресс-визуализация) и оценил на наличие серьезных неблагоприятных сердечных событий (смерть, ИМ, нестабильная стенокардия и серьезные хирургические осложнения) в течение медианы от 25 мес. 4 Не было существенной разницы в первичной конечной точке между КТА коронарных артерий и функциональным тестированием (3,3 против 3,0%, p = 0,75) или в затратах, что укрепляет роль КТА коронарных артерий как действенной альтернативы более устоявшимся стратегиям функционального тестирования.Как и SCOT-HEART, PROMISE также выявила существенные различия в том, как ведут себя пациенты, перенесшие КТА коронарных артерий, после тестирования. 14 Например, больше пациентов были направлены на ВСА (12,1 против 8,1%) и подверглись реваскуляризации (6,2 против 3,2%) после КТА по сравнению с функциональным тестированием. Однако процент пациентов с обструктивной ИБС на ВСА был заметно выше в группе КТА (72,1 против 47,5%), что позволяет предположить, что КТА улучшила отбор пациентов для ВСА среди пациентов с наиболее вероятным стенозом коронарных артерий высокой степени и, возможно, с большей вероятностью пользу от реваскуляризации (таблица 1).
Однако процент пациентов с обструктивной ИБС на ВСА был заметно выше в группе КТА (72,1 против 47,5%), что позволяет предположить, что КТА улучшила отбор пациентов для ВСА среди пациентов с наиболее вероятным стенозом коронарных артерий высокой степени и, возможно, с большей вероятностью пользу от реваскуляризации (таблица 1).
Таблица 1: Доля обструктивных ИБС на ВСА
Выводы
На основании высокой точности для каждого пациента, характеристики субклинической и ограничивающей поток ИБС, а также результатов многочисленных крупномасштабных рандомизированных сравнительных исследований эффективности КТА коронарных артерий следует рассматривать как тест выбора у большинства пациентов с симптомами без установленной ИБС. . К сожалению, использование КТА коронарных артерий заметно отстает от данных.Например, для каждой коронарной КТА в Соединенных Штатах проводится более 40 обследований ОФЭКТ, а текущий охват частных плательщиков коронарной КТА весьма ограничен в значительной части страны. 15 Выбор неинвазивных тестов всегда должен быть индивидуальным, с учетом местного опыта, результатов предыдущего тестирования и факторов пациента, влияющих на уместность и точность теста, но коронарная КТА должна, по крайней мере, всегда быть вариантом, доступным для пациентов и медицинских работников. Это было бы шагом вперед к повышению ценности неинвазивных путей тестирования у пациентов со стабильной болью в груди.
15 Выбор неинвазивных тестов всегда должен быть индивидуальным, с учетом местного опыта, результатов предыдущего тестирования и факторов пациента, влияющих на уместность и точность теста, но коронарная КТА должна, по крайней мере, всегда быть вариантом, доступным для пациентов и медицинских работников. Это было бы шагом вперед к повышению ценности неинвазивных путей тестирования у пациентов со стабильной болью в груди.
Каталожные номера
- Фин С.Д., Гардин Дж.М., Абрамс Дж. и др. Руководство ACCF/AHA/ACP/AATS/PCNA/SCAI/STS 2012 г. по диагностике и ведению пациентов со стабильной ишемической болезнью сердца: отчет Целевой группы Американского колледжа кардиологов/Американской кардиологической ассоциации по практическим рекомендациям и Колледж врачей, Американская ассоциация торакальной хирургии, Ассоциация профилактических сердечно-сосудистых медсестер, Общество сердечно-сосудистой ангиографии и вмешательств и Общество торакальных хирургов.
 J Am Coll Cardiol 2012;60:e44-e164.
J Am Coll Cardiol 2012;60:e44-e164. - Villines TC, Shaw LJ. Коронарная компьютерная томографическая ангиография — первый тест для оценки пациентов с болью в груди? JAMA Intern Med 2017;177:1631-2.
- Национальный институт здравоохранения и передового опыта. Клиническое руководство CG95 «Недавно возникшая боль в груди: оценка и диагностика». Лондон, Англия: НИЦЦА; 24 марта 2010 г.
- Douglas PS, Hoffmann U, Patel MR, et al. Результаты анатомического и функционального тестирования на ишемическую болезнь сердца. N Engl J Med 2015;372:1291-300.
- Следователи SCOT-HEART. КТ-коронарография у пациентов с подозрением на стенокардию вследствие ишемической болезни сердца (SCOT-HEART): открытое многоцентровое исследование с параллельными группами. Ланцет 2015;385:2383-91.
- Фой А.Дж., Дхрува С.С., Петерсон Б., Мандрола Дж.М., Морган Д.Дж., Редберг Р.Ф. Коронарная компьютерная томография, ангиография и функциональное стресс-тестирование у пациентов с подозрением на ишемическую болезнь сердца: систематический обзор и метаанализ.
 JAMA Intern Med 2017;177:1623-31.
JAMA Intern Med 2017;177:1623-31. - Bittencourt MS, Hulten EA, Murthy VL, et al. Клинические результаты после оценки стабильной боли в груди с помощью коронарной компьютерной томографической ангиографии по сравнению с обычным лечением: метаанализ. Circ Cardiovasc Imaging 2016;9:e004419.
- Williams MC, Hunter A, Shah ASV и др. Использование коронарной компьютерной томографической ангиографии для управления пациентами с ишемической болезнью. J Am Coll Cardiol 2016;67:1759-68.
- Ferencik M, Mayrhofer T, Bittner DO, et al. Использование обнаружения коронарных атеросклеротических бляшек высокого риска для стратификации риска у пациентов со стабильной болью в груди: вторичный анализ рандомизированного клинического исследования PROMISE. JAMA Cardiol 2018;3:144-52.
- Арбаб-Заде А., Ди Карли М.Ф., Черчи Р. и др. Точность компьютерной томографической ангиографии и однофотонной эмиссионной компьютерной томографии перфузии миокарда для диагностики ишемической болезни сердца.
 Circ Cardiovasc Imaging 2015;8:e003533.
Circ Cardiovasc Imaging 2015;8:e003533. - Неглия Д., Роваи Д., Казелли С. и др. Обнаружение значительного заболевания коронарной артерии с помощью неинвазивной анатомической и функциональной визуализации. Circ Cardiovasc Imaging 2015;8:e002179.
- Danad I, Raijmakers PG, Driessen RS, et al. Сравнение коронарной КТ-ангиографии, ОФЭКТ, ПЭТ и гибридной визуализации для диагностики ишемической болезни сердца, определяемой по фракционному резерву кровотока. JAMA Cardiol 2017;2:1100-7.
- Patel MR, Dai D, Hernandez AF, et al. Распространенность и предикторы необструктивной болезни коронарных артерий, выявленной с помощью коронароангиографии, в современной клинической практике. Am Heart J 2014;167:846-52.e2.
- Марк Д.Б., Дуглас П.С., Дэниелс М.Р. Экономические результаты анатомического и функционального диагностического тестирования ишемической болезни сердца. Ann Intern Med 2016;165:891.
- Левин Д.
 С., Паркер Л., Халперн Э.Дж., Рао В.М. Последние тенденции в визуализации при подозрении на ишемическую болезнь сердца: каков наилучший подход? J Am Coll Radiol 2016;13:381-6.
С., Паркер Л., Халперн Э.Дж., Рао В.М. Последние тенденции в визуализации при подозрении на ишемическую болезнь сердца: каков наилучший подход? J Am Coll Radiol 2016;13:381-6.
Клинические темы: Аритмии и клиническая неотложная помощь, сердечно-сосудистая группа, диабет и кардиометаболические заболевания, дислипидемия, инвазивная сердечно-сосудистая ангиография и вмешательства, неинвазивная визуализация, профилактика, атеросклеротическое заболевание (ИБС/ЗПА), ВСС/желудочковые аритмии, мерцательная аритмия/суправентрикулярная Аритмии, метаболизм липидов, нонстатины, новые агенты, статины, вмешательства и ишемическая болезнь сердца, вмешательства и визуализация, ангиография, компьютерная томография, ядерная визуализация, гипертония
Ключевые слова: Энгина, ангина, нестабильная, ангиография, аспирин, аспирин, фибрилляция аспирина, атриал, индекс массы тела, кальциев, катетеризация, боль в груди, когорт Исследования, Сужение, патологические, Коронарная ангиография, Болезнь коронарной артерии, Коронарные артерии, Коронарное стеноз, Критический стеноз, Критические пути, Диабет Mellitus, Диагностические тесты, рутина, Выживание без заболеваний, Dyslipidemias, Электрическая система, Тест на упражнения, Тест на упражнения, Технические исследования, Технические исследования , Расходы на здравоохранение, Здравоохранение, Случайный ставок, Гидроксиметилглутарил-COA Редуктазовые ингибиторы, Гипертензимость, Гипертония, Случайные находки, Образ жизни, Липопротеины, HDL, инфаркт миокарда, , перфузия миокарда, Национальные программы здравоохранения, Nitroglycrin, Коэффициент шансов, Выбор пациентов, Выбор пациентов, Positrish-Emissition, Прогноз, прогнозные исследования, потенциальные исследования, реферала и консультация, факторы риска, почечная недостаточность, почечная недостаточность, Cardiacated однофотонная эмиссия Компьютерная томография, стенты, Tachycardia, Томография, , Томография, эмиссионная, однофотонная, Томография, рентгеновская, компьютерная, Кальцификация сосудов, Диагностическая визуализация
< Вернуться к списку
Ишемическая болезнь сердца | CDC.
 gov
govИшемическая болезнь сердца вызывается накоплением бляшек в стенках артерий, снабжающих кровью сердце (называемых коронарными артериями). Зубной налет состоит из отложений холестерина. Накопление бляшек приводит к тому, что внутренняя часть артерий со временем сужается. Этот процесс называется атеросклерозом.
CloseИшемическая болезнь сердца вызывается накоплением бляшек в стенках артерий, снабжающих кровью сердце (называемых коронарными артериями). Зубной налет состоит из отложений холестерина.Накопление бляшек приводит к тому, что внутренняя часть артерий со временем сужается. Этот процесс называется атеросклерозом.
Что такое ишемическая болезнь сердца?
Ишемическая болезнь сердца (ИБС) является наиболее распространенным типом сердечно-сосудистых заболеваний в Соединенных Штатах. Иногда его называют ишемической болезнью сердца или ишемической болезнью сердца.
Для некоторых людей первым признаком ИБС является сердечный приступ. Вы и ваша медицинская команда можете помочь снизить риск развития ИБС.
Вы и ваша медицинская команда можете помочь снизить риск развития ИБС.
Что вызывает ишемическую болезнь сердца?
ИБС вызывается накоплением бляшек на стенках артерий, снабжающих кровью сердце (называемых коронарными артериями) и других частей тела.
Бляшка состоит из отложений холестерина и других веществ в артерии. Накопление бляшек приводит к тому, что внутренняя часть артерий со временем сужается, что может частично или полностью блокировать кровоток. Этот процесс называется атеросклерозом.
Каковы симптомы ишемической болезни сердца?
Стенокардия , или боль в груди и дискомфорт, является наиболее распространенным симптомом ИБС. Стенокардия может возникнуть, когда внутри артерий скапливается слишком много бляшек, что приводит к их сужению.Сужение артерий может вызывать боль в груди, потому что они могут блокировать приток крови к сердечной мышце и остальным частям тела.
Для многих людей первым признаком того, что у них ИБС, является сердечный приступ. Симптомы сердечного приступа включают
Симптомы сердечного приступа включают
- Боль или дискомфорт в груди (стенокардия)
- Слабость, головокружение, тошнота (ощущение тошноты в желудке) или холодный пот
- Боль или дискомфорт в руках или плече
- Одышка
Со временем ИБС может ослабить сердечную мышцу.Это может привести к сердечной недостаточности, серьезному заболеванию, при котором сердце не может перекачивать кровь должным образом.
Каковы риски ишемической болезни сердца?
Избыточный вес, отсутствие физической активности, нездоровое питание и курение табака являются факторами риска ИБС. Семейный анамнез сердечно-сосудистых заболеваний также увеличивает риск ИБС, особенно семейный анамнез сердечно-сосудистых заболеваний в раннем возрасте (50 лет и младше).
Чтобы определить риск развития ИБС, ваша медицинская бригада может измерить ваше кровяное давление, уровень холестерина и сахара в крови.
Узнайте больше о факторах риска сердечных заболеваний.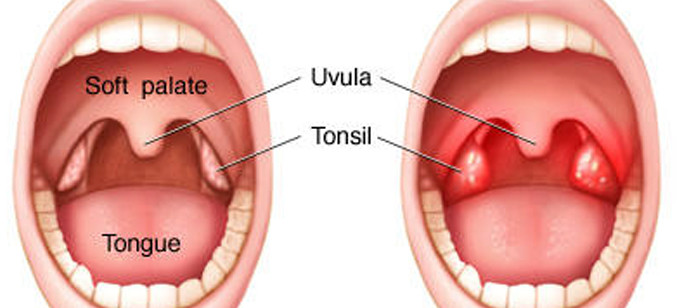
Как диагностируется ишемическая болезнь сердца?
Если у вас высокий риск сердечно-сосудистых заболеваний или у вас уже есть симптомы, ваш врач может использовать несколько тестов для диагностики ИБС.
| Тест | Что он делает |
|---|---|
| ЭКГ или ЭКГ (электрокардиограмма) | Измеряет электрическую активность, частоту и регулярность сердцебиения. |
| Эхокардиограмма | Использует ультразвук (специальную звуковую волну) для создания изображения сердца. |
| Нагрузочный тест | Измеряет частоту сердечных сокращений во время ходьбы на беговой дорожке. Это помогает определить, насколько хорошо работает ваше сердце, когда ему нужно перекачивать больше крови. |
| Рентген грудной клетки | Использует рентгеновские лучи для создания изображения сердца, легких и других органов грудной клетки. |
| Катетеризация сердца | Проверяет внутреннюю часть артерий на закупорку, вставляя тонкую гибкую трубку через артерию в паху, руке или шее, чтобы добраться до сердца.Медицинские работники могут измерять артериальное давление в сердце и силу кровотока через камеры сердца, а также брать образцы крови из сердца или вводить краситель в артерии сердца (коронарные артерии). |
| Коронарная ангиограмма | Мониторинг закупорки и потока крови через коронарные артерии. Использует рентгеновские лучи для обнаружения красителя, введенного при катетеризации сердца. |
| Сканирование кальция коронарных артерий | Компьютерная томография (КТ), которая исследует коронарные артерии на наличие отложений кальция и бляшек. |
Что такое кардиологическая реабилитация и восстановление?
Кардиореабилитация (реабилитация) — это важная программа для всех, кто выздоравливает после сердечного приступа, сердечной недостаточности или других проблем с сердцем, требующих хирургического вмешательства или медицинской помощи. У этих людей кардиологическая реабилитация может помочь улучшить качество жизни и предотвратить повторный сердечный приступ. Кардиореабилитация — это контролируемая программа, включающая
У этих людей кардиологическая реабилитация может помочь улучшить качество жизни и предотвратить повторный сердечный приступ. Кардиореабилитация — это контролируемая программа, включающая
- Физическая активность
- Обучение здоровому образу жизни, в том числе здоровому питанию, приему лекарств по назначению и способам помощи в отказе от курения
- Консультирование по поиску способов снятия стресса и улучшения психического здоровья
Группа людей может помочь вам пройти кардиологическую реабилитацию, включая вашу медицинскую команду, специалистов по физическим упражнениям и питанию, физиотерапевтов, а также консультантов или специалистов по психическому здоровью.
Как я могу быть здоровее, если у меня ишемическая болезнь сердца?
Если у вас ИБС, ваша медицинская бригада может предложить следующие шаги, которые помогут снизить риск сердечного приступа или ухудшения состояния сердца:
- Изменения в образе жизни, такие как переход на более здоровую диету (меньше натрия, меньше жира), повышение физической активности, достижение здорового веса и отказ от курения
- Лекарства для лечения факторов риска ИБС, таких как высокий уровень холестерина, высокое кровяное давление или нерегулярное сердцебиение
- Хирургические процедуры для восстановления притока крови к сердцу
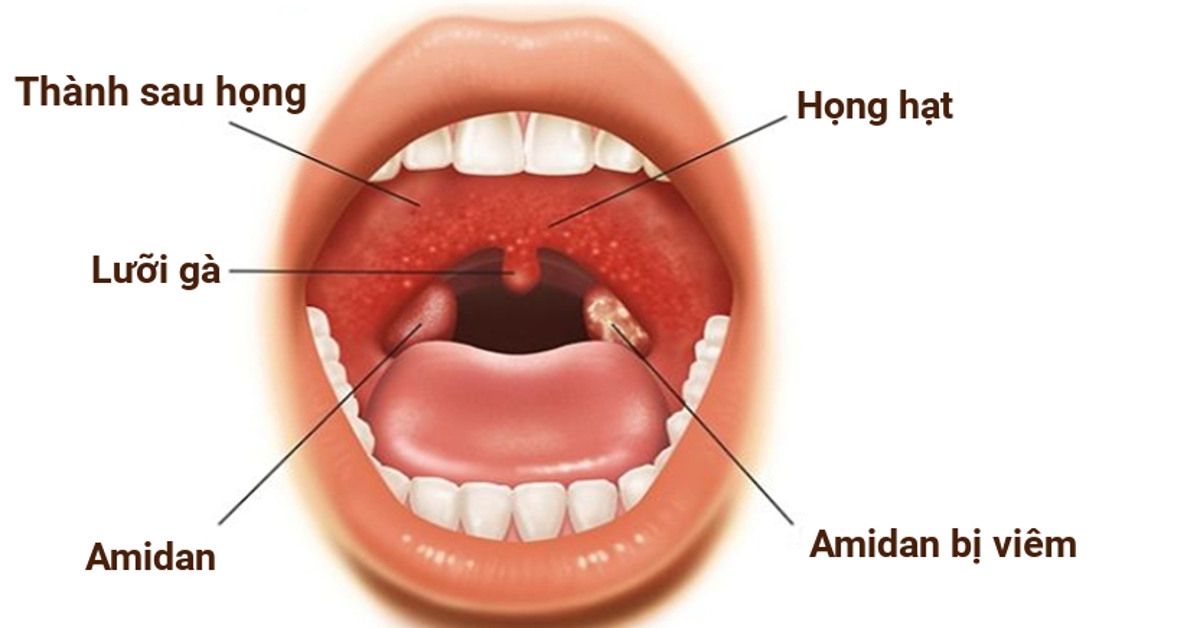




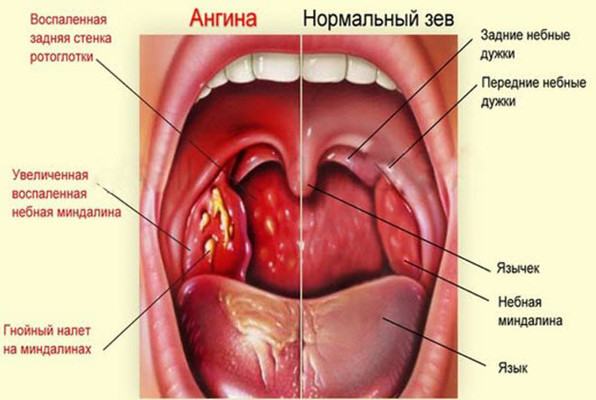
 Это единственное правильное и безопасное действие как для вас так и для окружающих.
Это единственное правильное и безопасное действие как для вас так и для окружающих.


 J Am Coll Cardiol 2012;60:e44-e164.
J Am Coll Cardiol 2012;60:e44-e164. JAMA Intern Med 2017;177:1623-31.
JAMA Intern Med 2017;177:1623-31. Circ Cardiovasc Imaging 2015;8:e003533.
Circ Cardiovasc Imaging 2015;8:e003533. С., Паркер Л., Халперн Э.Дж., Рао В.М. Последние тенденции в визуализации при подозрении на ишемическую болезнь сердца: каков наилучший подход? J Am Coll Radiol 2016;13:381-6.
С., Паркер Л., Халперн Э.Дж., Рао В.М. Последние тенденции в визуализации при подозрении на ишемическую болезнь сердца: каков наилучший подход? J Am Coll Radiol 2016;13:381-6.