Ангина (Тонзиллит) симптомы и лечение
Ангина — это общее острое инфекционно-аллергическое заболевание, при котором происходит воспаление лимфаденоидной ткани миндалин глотки, чаще небных миндалин. Неприятное заболевание, сопровождающееся сильной болью в горле.
Ангина — коварное заболевание, так как при отсутствии лечения заболевание может вызвать осложнения и сбои в работе сердечно-сосудистой системы и других органов.
Симптомы:
Первичные симптомы ангины проявляются острыми воспалительными процессами только лимфаденоидного кольца глотки.
При стрептококковой ангине токсины выделяются в кровь, происходит интоксикация всего организма, возможно поражение нервной, сердечно-сосудистой , иммунной системы. Частые ангины могут привести к ревматизму, гломерулонефриту.
Вторичные (симптоматические) ангины.

Проявляется при острых инфекционных заболеваниях (инфекционном мононуклеозе, дифтрерии, кори, скарлатине, туберкулезе, аденовирусе, герпесе и т.д.), при системных заболеваниях крови (агранулоцитозе, лейкозе и др.) также происходит поражение миндалин.
Специфические ангины — этиологическим фактором выступает специфическая инфекция (например, ангина Симановского-Плаута-Венсана, грибковая ангина).
Заболевание начинается остро. Жалобы на озноб, боли при глотании, саднение, першение в горле, повышение температуры.
Регионарные лимфатические узлы увеличиваются в размерах и становятся болезненными на ощупь. Степень выраженности клинических симптомов зависит от степени тяжести ангины.
В центре «Клиника здоровья» врач ЛОР сможет быстро и безболезненно вылечить острую ангину (тонзиллит).
Почему же наши ЛОР врачи лучше других?
-
Знания и опыт врачей нашей клиники позволяют добиться поразительных успехов в лечении ангины.

-
В Клинике Здоровья самое современное диагностическое оборудование, которое позволяет поставить точный диагноз и начать лечение.
-
Расположение в самом центре Москвы, в шаговой доступности от двух станций метро.
-
Привлекательные цены
-
Удобное время для посещения врача.
Мы работаем для того, что бы вы были здоровы.
Запись на приём по телефонам: +7(495) 961-27-67 и +7(495) 951-39-09
Острый тонзиллит или ангина / Заболевания / Клиника ЭКСПЕРТ
Острый тонзиллит (ангина) – это инфекционное воспаление небных миндалин, а также ткани глотки и гортани, которое вызывают стрептококки, стафилококки и другие микроорганизмы.
Острый тонзиллит является опасным заболеванием из-за того, что развивается в миндалинах (гладах), которые отвечают за работу всей иммунной системы. Если инфекция «агрессивна», если развитию заболевания способствуют дополнительные факторы и иммунитет изначально ослаблен, то ангина вызовет серьезные негативные последствия для общего иммунитета и всего организма.
Если инфекция «агрессивна», если развитию заболевания способствуют дополнительные факторы и иммунитет изначально ослаблен, то ангина вызовет серьезные негативные последствия для общего иммунитета и всего организма.
Ангиной можно заразиться воздушно-капельным путем, однако чаще всего заболевание развивается из-за микроорганизмов, которые проживают в глотке в норме, но становятся более активными при сниженном иммунитете.
Симптомы ангины
Обычно симптомы ангины развиваются за промежуток от 10 до 48 часов. Среди них:
- покраснение и боль в горле, которая усиливается при глотании
- гнойный налет на миндалинах
- повышение температуры тела до 38 С, озноб
- увеличение и болезненность лимфатических узлов под нижней челюстью и на шее
- головная боль
- слабость, ломота в суставах
Диагностика
Для диагностики острого тонзиллита (ангины) чаще всего достаточно осмотра пациента квалифицированным врачом и фарингоскопии (осмотр горла).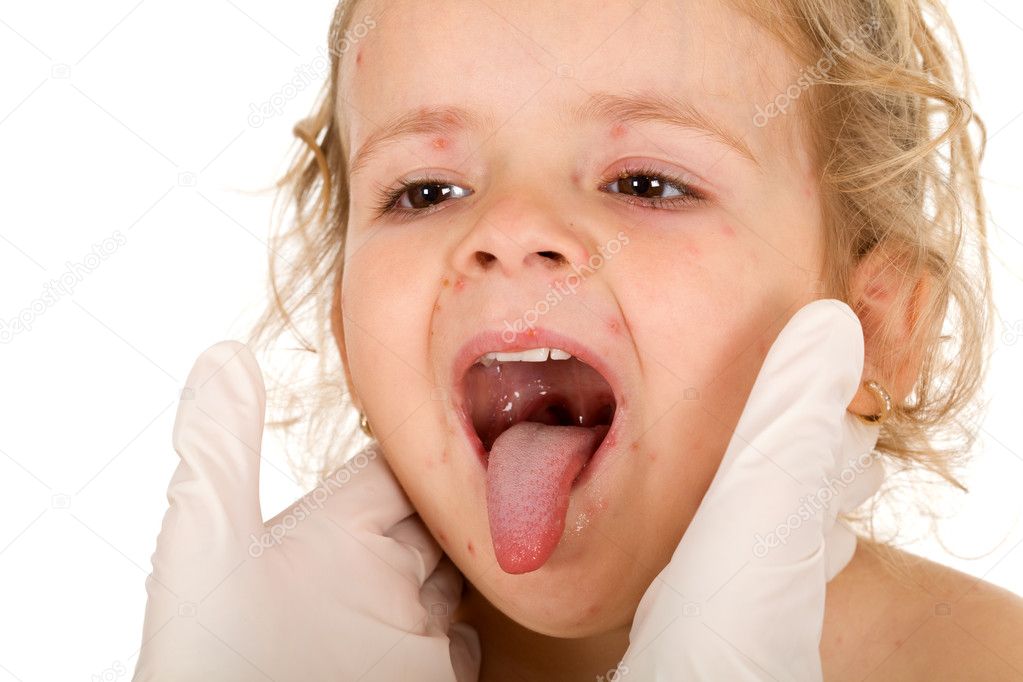 Иногда для уточнения диагноза назначают бактериологическое исследование (посев из ротоглотки) и анализы крови.
Иногда для уточнения диагноза назначают бактериологическое исследование (посев из ротоглотки) и анализы крови.
При характерных симптомах рекомендовано пройти осмотр у специалиста-отоларинголога! Похожие симптомы имеют и некоторые другие серьезные заболевания, в том числе — дифтерия.
Лечение ангины
Не стоит ждать, пока заболевание пройдет само, и не стоит переносить его на ногах.
Пациенту с ангиной необходимо соблюдать постельный режим, придерживаться щадящей диеты и обильного питья. Также полезно время от времени проветривать комнату.
В большинстве случаев при ангине врач назначает антибиотики и противомикробные препараты, а также локальные антисептики (в форме спрея, леденцов, таблеток). При лечении грибковых ангин (вызванных грибком рода Candida) назначаются противогрибковые препараты. При высокой температуре (более 38,5 С) – жаропонижающие.
Рекомендуется регулярно полоскать горло антисептическими растворами – это поможет снять налет, вымыть из углублений миндалин все содержимое и быстрее снять воспаление и боль.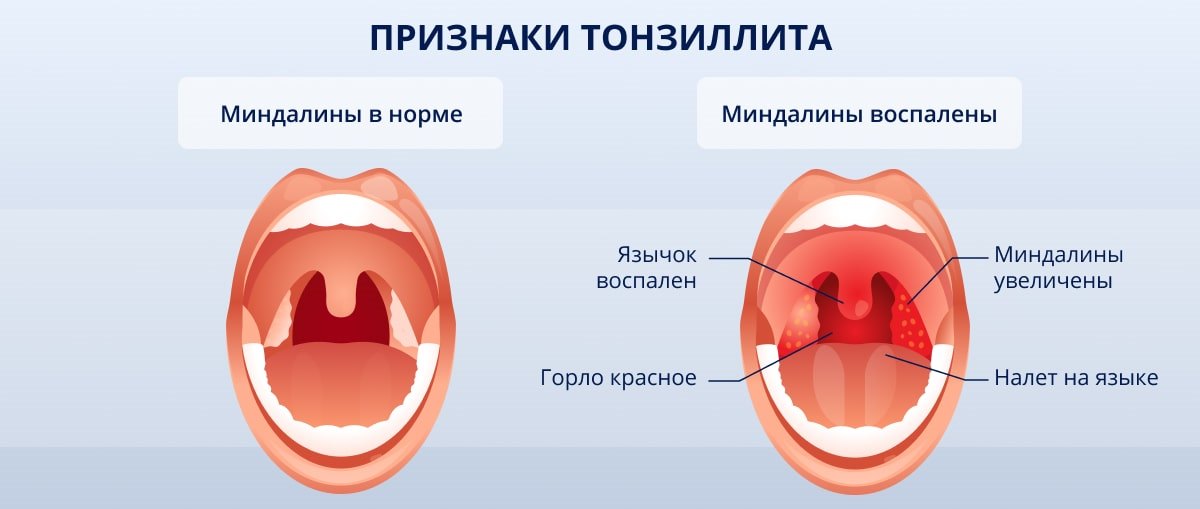
В случае с применением антибиотиков очень важно выдержать курс полностью, даже если симптомы перестали беспокоить. Таким образом, можно достичь полного выздоровления и не допустить рецидива.
Прогноз
В большинстве случаев, при соблюдении рекомендаций врача улучшение наступает через несколько дней.Через 7-10 дней обычно пациент полностью поправляется.
Если не выполнять назначенные врачом лечебные мероприятия, то увеличивается риск развития тяжелых осложнений ангины: ревматизм с поражением клапанов сердца, острый громелуронефрит с возможной почечной недостаточностью. Также возможно дальнейшее распространение инфекции.
Профилактика и рекомендации
Профилактика ангины заключается главным образом в общем укреплении иммунитета организма. Поэтому к мерам профилактики можно отнести:
- регулярные занятия спортом, гимнастикой, закаливания, прогулки на свежем воздухе
- избегание переохлаждения, осторожное использование кондиционера
- сбалансированное питание с достаточным количеством витаминов
- соблюдение правил личной гигиены
- своевременная санация очагов инфекции (например, кариес зубов, хронический тонзиллит)
- в том случае, если заболел кто-либо из членов семьи, желательно обеспечить проветриваемую отдельную комнату, чтобы избежать заражения остальных.

Ангина (тонзиллит) — как лечить, профилактика, симтомы
Тонзиллит – одно из самых распространенных заболеваний. В дыхательные пути попадают инфекции вирусной или бактериальной природы (часто к одной из них присоединяется другая), вызывая воспалительный процесс. Всплеск тонзиллита чаще всего наблюдается в весеннее – зимний период, когда у многих отмечается ослабленность иммунитета. Также это заболевание может развиться на фоне уже имеющихся очагов инфекций в организме, например, при кариесе зубов, пародонтозе, гайморита и других.
Передается тонзиллит преимущественно воздушно – капельным путем, возбудители: стафилококки, стрептококки, грибы, бациллы.
Тонзиллит может иметь как острую (ее называют ангиной), так и хроническую форму. Острый тонзиллит чаще возникает в результате обострения хронической формы, когда человек со сниженным иммунитетом мог, к примеру, переохладиться.
Симптомы заболевания тонзиллитом
По сравнению с хроническим, острый тонзиллит проходит в более тяжелой форме: температура тела может повыситься до 40 градусов, больной ощущает очень сильную боль в горле, ему сложно делать глотательные движения.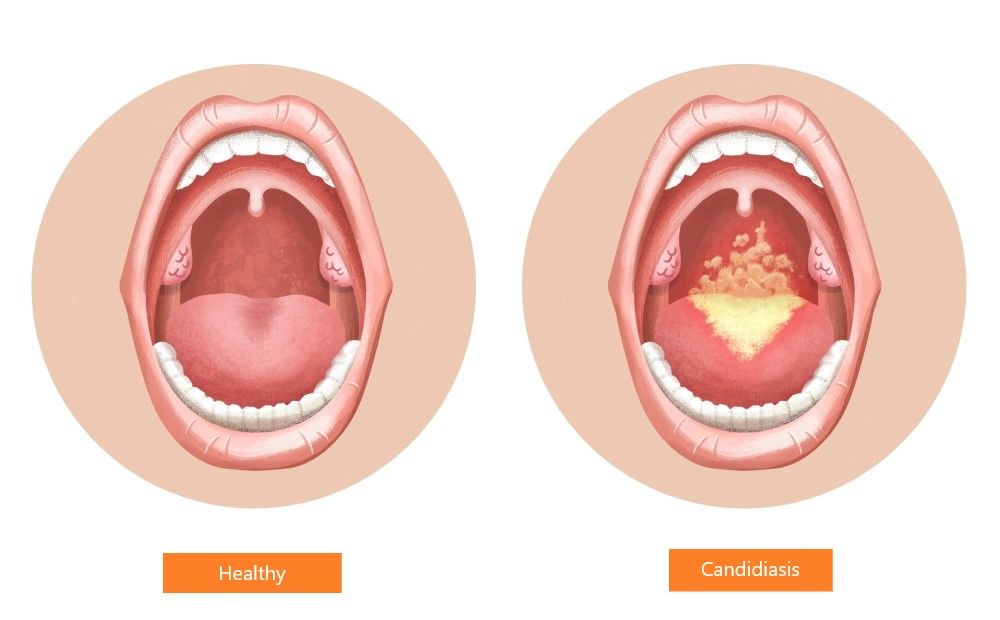
В зависимости от вида ангины, которая бывает лакунарной, герпетической, катаральной, фолликулярной и др. на небных миндалинах образуются гнойники, фолликулы, пленка — налет.
При хроническом тонзиллите температура может повыситься до 38. У заболевшего на небных миндалинах наблюдается светлый налет, сами же гланды выглядят увеличенными и покрасневшими. Человек чувствует слабость, боль в мышцах, ломоту в суставах.
Для хронического тонзиллита характерны стадии ремиссии и обострения. В период ремиссии очаг инфекции пассивен, и человека не беспокоят неприятные симптомы. Но только стоит переохладиться
(особенно при сниженном иммунитете), как он сразу начинает ощущать неприятное першение в горле, болезненность при глотании, кашель, быструю утомляемость, плохое общее самочувствие и отсутствие аппетита.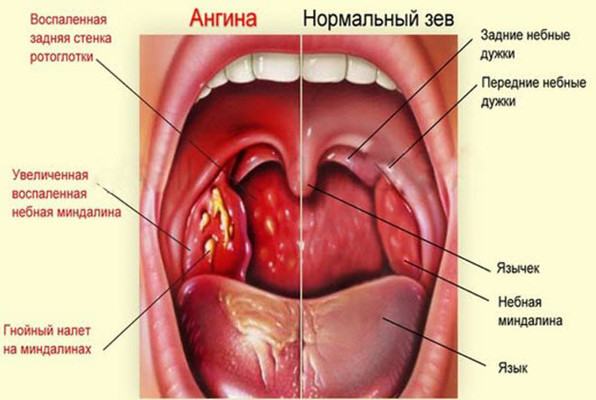 У заболевшего могут воспалиться лимфоузлы.
У заболевшего могут воспалиться лимфоузлы.
Хронический тонзиллит – это длительное воспаление глотки и неба. Его простая форма имеет только местный симптом: боль в горле. Но если картину дополняют устойчивый лимфаденит шеи, изменения в работе сердца и высокая температура, то это уже токсико – аллергическая форма.
Хронический тонзиллит имеет несколько стадий: компенсированную, когда очаг инфекции не активен, и декомпенсированную, когда возникает обострение вследствие многократных заболеваний ангиной, воспалений уха, носа.
Тонзиллит (ангина) — как выглядит воспаление (фото заболевания)
Фотография горла при гнойной ангине
Фото — горло при фолликулярной ангине
Катаральная ангина — фото
Фото — лакунарная ангина
Возможные осложнения при заболевании тонзиллитом
Как и многие другие заболевания,  К их числу, в первую очередь, можно отнести ревматизм. После перенесенной ангины человек может почувствовать сильную ломоту в суставах, повышение температуры.
К их числу, в первую очередь, можно отнести ревматизм. После перенесенной ангины человек может почувствовать сильную ломоту в суставах, повышение температуры.
На втором месте, как правило, находятся сердечно — сосудистые заболевания. Перебои в работе сердца, одышка, тахикардия – это верные признаки того, что ангина дала осложнения.
Еще один неприятный симптом после перенесенного тонзиллита – припухлость и болезненность лимфоузлов, на которые попала инфекция с небных миндалин. Это — лимфаденит.
Также инфекция может распространиться с миндалин на окружающие ткани верхних дыхательных путей, что приведет к болям при глотании. И это заболевание является осложнением ангины и носит название паратонзиллит.
Следует отметить, что известно более ста заболеваний, возникших вследствие осложнений после острого тонзиллита. К ним относятся разнообразные почечные, глазные, кожные болезни и заболевания щитовидной железы.
Диагностика тонзиллита
Начинается, конечно же, с осмотра врача, который определяет: являются ли небные миндалины и соседние ткани отечными и покрасневшими, воспалены ли ушные и шейные лимфатические узлы.
Прежде, чем пациенту назначить лечение, ЛОР врач определяет характер воспалительного процесса: в какой форме протекает тонзиллит – хронической или острой, тип воспаления (гнойный, катаральный), ангина является первичной или вторичной, каков возбудитель (это определяется лабораторным путем – делается посев из зева).
Лечение тонзиллита — специфика терапии
В лечении тонзиллита могут использоваться как консервативные методы, так и оперативное вмешательство. Способы лечения зависят от специфики этого заболевания.
При хроническом тонзиллите в случае необходимости назначают антибиотики в таблетках, а при ангине зачастую их вводят внутримышечно. Проводится и местное лечение: удаляют гнойные налеты на миндалинах, лакуны промывают противобактериальными растворами, назначается физиотерапия и курс витаминов с иммуномодуляторами.
При остром тонзиллите рекомендуется орошение полости рта антисептическими растворами, полоскание, обработка миндалин йодосодержащими преператами (если на йод нет аллергических реакций), полезны ингаляции, рассасывание антибактериальных таблеток.
Острый тонзиллит не рекомендуется лечить антибиотиками, ведь они снижают местный иммунитет. А вот если форма заболевания более тяжелая, то больному необходим обязательный постельный режим и антибиотикотерапия. Однако назначению антибиотиков должен предшествовать анализ результатов посева в области зева, который позволит выявить инфекцию – возбудителя.
Рекомендуется включать в курс лечения препараты, повышающие иммунитет, а также общеукрепляющие и противовоспалительные. Будут полезны и физиопроцедуры.
Если же человек страдает ангинами более, чем два раза в год, имеет осложнения после этого заболевания, а консервативное лечение не приносит ожидаемых результатов, то ему может быть рекомендовано удаление небных миндалин. Существует много современных методов проведения этой операции (инфракрасный лазер, ультразвук, биополярная, радиочастотная абляция и другие), но наиболее эффективным и щадящим многие считают метод холодноплазменной коблации
 Но во многих случаях (особенно после частых простудных заболеваний) миндалины прекращают выполнять свои функции и сами превращаются в источник инфекции, провоцируя серьезные осложнения. В этом случае их лучше удалить.
Но во многих случаях (особенно после частых простудных заболеваний) миндалины прекращают выполнять свои функции и сами превращаются в источник инфекции, провоцируя серьезные осложнения. В этом случае их лучше удалить.Лечение тонзиллита (ангины) в ЛОР-центре Медквадрат в Москве, Куркино и Химках.
Лечение паратонзиллярного абсцесса — симптомы и причины
Рейтинг статьи5.00 (Проголосовало: 1)
Паратонзиллярный абсцесс — это воспалительный процесс возникающий в клетчатке вокруг небной миндалины, который приводит к образованию гнойной полости и развитию обширного воспалительного процесса.
Причиной развития данного заболевания могут быть патогенные микроорганизмы. Чаще всего это стрептококки, но могут быть и другие возбудители. Часто паратонзиллярный абсцесс является следствием хронического тонзиллита или ангины, иногда патология появляется после кариеса зубов.
Чаще всего это стрептококки, но могут быть и другие возбудители. Часто паратонзиллярный абсцесс является следствием хронического тонзиллита или ангины, иногда патология появляется после кариеса зубов.
Симптомы паратонзиллярного абсцесса
Для паратононзиллярного абсцесса характерно нарушение общего самочувствия, слабость, головная боль, повышение температуры, иногда до 40*С. В горле, на стороне воспаления возникают выраженные болевые ощущения, человек испытывает сильный дискомфорт при глотании и затруднение при открывании рта. Может отмечаться боль в ухе не стороне воспаления. В горле отмечается отечность тканей и возникает асимметрия, выбухание в районе воспалительного процесса.
При появлении этих признаков нужно немедленно обратиться к врачу оториноларингологу.
Лечение паратонзиллярного абсцесса
Лечение паратонзиллярного абсцесса проводится тремя основными методами
Консервативное лечение паратонзиллярного абсцесса оказывается эффективным только в начальной стадии. Это общая антибактериальная терапия, полоскания с использованием антисептических и местных антибактериальных средств.
Это общая антибактериальная терапия, полоскания с использованием антисептических и местных антибактериальных средств.
При позднем обращении пациента за помощью консервативных методов недостаточно, необходимо использовать хирургические способы лечения.
В этом случае пациенту показана госпитализация для вскрытия абсцесса и дальнейшего лечения, но в исключительных случаях вскрытие проводится в амбулаторных условиях.
Перед вскрытием абсцесса, оториноларинголог проводит местную, аппликационную анестезию места воспаления. Затем, с помощью скальпеля, врач вскрывает абсцесс и эвакуирует накопившееся гнойное отделяемое, после чего промывает полость дезинфицирующими растворами. Как правило пациент уже через несколько часов чувствует облегчение. Обязательно, даже после вскрытия абсцесса, назначается общая и местная антибактериальная терапия. На следующий день после вмешательства пациент приходит на прием для осуществления ревизии места вскрытия. Оно заключается в разведении краев раны, под местной анестезией, для удаление остатков патологического содержимого. Ревизия может проводиться неоднократно, по мере необходимости.
Ревизия может проводиться неоднократно, по мере необходимости.
Меры профилактики паратонзиллярного абсцесса
своевременное лечение хронических очагов инфекции и адекватное лечение острых процессов
укрепление иммунитета, здоровый образ жизни, отказ от вредных привычек
ежегодное профилактическое посещение оториноларинголога и стоматолога.
В условиях «ЛОР клиники №1», врачи оториноларингологи, проведут полное обследование ЛОР органов с применением эндоскопической техники, поставят точный диагноз и окажут квалифицированную помощь. По показаниям госпитализируют пациента или проведут вскрытие паратонзиллярного абсцесса и назначат адекватное лечение.
Стрептококковые фотографии — PlushCare
Разница между стрептококком и обычной болью в горле может иметь огромное значение с точки зрения требуемого лечения. Если вы хотите узнать больше о своем состоянии, прежде чем обращаться за медицинской помощью, просмотр фотографий стрептококкового фарингита — полезный способ решить, какие действия предпринять.
Поиск фотографий стрептококкового горла
Точно так же, как вы можете получить онлайн-лечение ангины, вы также можете найти фотографии ангины в Интернете, чтобы помочь вам принять решение обратиться за медицинской помощью или подождать, пока ваше горло не почувствует себя лучше.
Если вы обеспокоены тем, что ваше заболевание может быть вызвано ангиной, и хотите лучше понять, как это выглядит, посмотрите на следующую фотографию ангины.
Изображение предоставлено: Центры по контролю и профилактике заболеваний. Библиотека изображений общественного здравоохранения (PHIL). Идентификатор изображения № 3185. https://phil.cdc.gov/details.aspx?pid=3185Что такое ангина?
Просмотр фотографий стрептококкового фарингита может помочь сравнить ваши симптомы с известными случаями, а также поможет понять, что такое острый фарингит.
В отличие от ангины, вызванной вирусной инфекцией, стрептококк вызывается бактериальной инфекцией, а именно бактериями группы A Streptococcus . Это может вызвать раздражение и боль в горле, а в некоторых случаях и сыпь на коже.
Это может вызвать раздражение и боль в горле, а в некоторых случаях и сыпь на коже.
Как выглядит стрептококк в горле?
Стрептококковая ангина действительно выглядит немного иначе, чем тонзиллит или обычная боль в горле, поэтому просмотр фотографий стрептококковой ангины, а затем осмотр себя может быть хорошим способом определить, есть ли у вас ангина или нет.
Некоторые признаки ангины, которые можно сравнить с фотографиями ангины:
- Белые пятна в задней части горла
- Темно-красные пятна на миндалинах
- Красные пятна в верхней части рта
- Мелкая сыпь на коже
Имейте в виду, что самодиагностика никогда не так надежна, как врач… это мнение или лабораторный тест, поэтому не ошибитесь, глядя на фотографии стрептококкового фарингита и сравнивая ваше горло как точный метод диагностики.
Что делать, если вы думаете, что у вас может быть стрептококк в горле
Если вам кажется, что снимки ангины соответствуют состоянию вашего горла, возможно, вы заболели чем-то более серьезным, чем обычная боль в горле.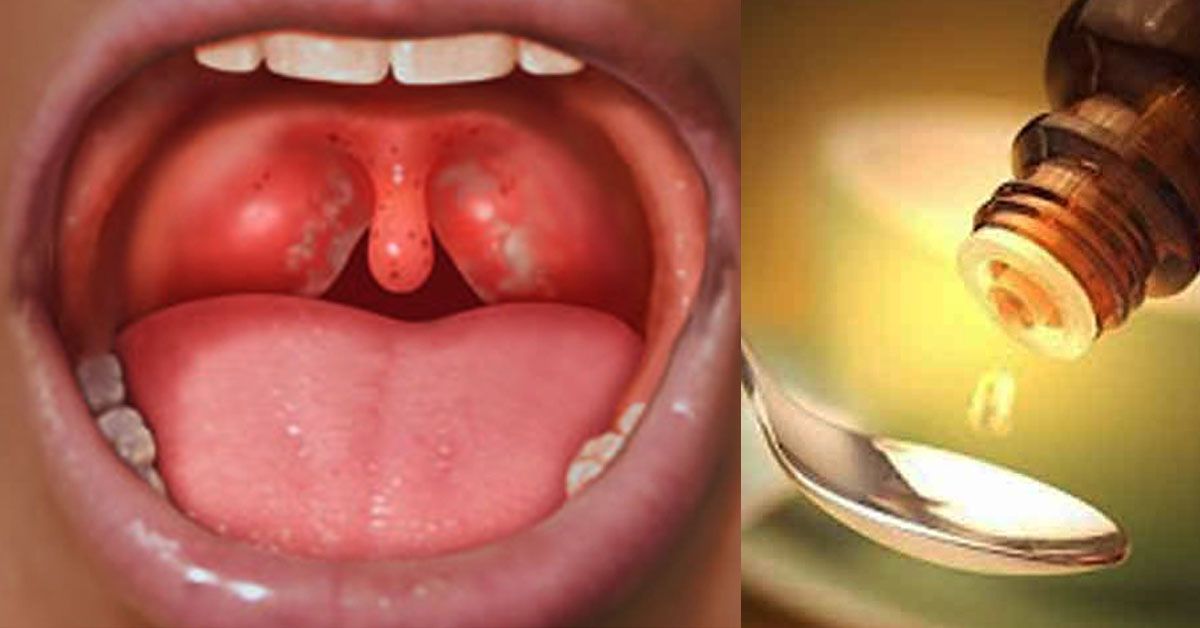
Вы можете поговорить с врачом онлайн, не выходя из собственного дома, и получить профессиональное мнение о своих симптомах. PlushCare упрощает получение советов, лечение и получение рецептов, если это необходимо.
Помимо просмотра снимков стрептококкового горла и обсуждения симптомов с медицинским работником, вы можете попросить врача назначить вам экспресс-тест, который будет отправлен в лабораторию и даст вам четкий ответ о том, есть ли у вас стрептококк или нет.
Может ли стрептококк пройти сам по себе?
Просмотр снимков стрептококкового фарингита — это не то же самое, что получение диагноза от медицинского работника. Если ваши симптомы не исчезают, рекомендуется обратиться к врачу и, возможно, принять антибиотики, чтобы помочь с вашей инфекцией.
Если вы решаете, нужны ли вам антибиотики, имейте в виду, что острый фарингит обычно проходит сам по себе примерно через неделю. Некоторые преимущества приема антибиотиков включают:
- Уменьшение времени, проводимого с симптомами
- Уменьшение периода времени, в течение которого вы можете распространять ангину
- Снижение риска серьезных осложнений
Хотя прием антибиотиков при ангине может не быть необходимым, есть такие преимущества, как ускорение сократить время выздоровления и снизить риск для окружающих, поэтому обязательно обсудите плюсы и минусы антибиотиков при ангине.
Какие антибиотики следует принимать при ангине?
Наиболее распространенным антибиотиком, используемым для избавления организма от бактерий группы А Streptococcus , является пенициллин или амоксициллин (амоксил).
Имейте в виду, что вам потребуется рецепт от врача для любого антибиотика, но вы можете быстро поставить диагноз и выписать рецепт онлайн с помощью PlushCare.
Существует множество антибиотиков, которые действуют против бактерий Streptococcus , помимо пенициллина, что является хорошей новостью, учитывая, что у некоторых людей есть аллергия на него.Прочтите о лучших антибиотиках для лечения ангины, чтобы иметь лучшее представление, прежде чем говорить с врачом.
Заразен ли стрептококк в горле?
Стрептококк в горле очень заразен, поэтому рекомендуется как можно дольше изолировать себя, пока вы не обратитесь к врачу и не получите диагноз.
После того, как вы какое-то время принимали лекарства и ваши симптомы исчезли, вы можете поговорить с врачом, медсестрой или фармацевтом о том, когда можно безопасно вернуться на работу, в школу или в другое место, где вы подвергаетесь воздействию посторонних людей. ваш ближайший домочадец.
ваш ближайший домочадец.
Стрептококковая ангина Признаки и симптомы
Помимо фотографий острого фарингита, понимание общих признаков и симптомов острого фарингита может помочь вам принять решение о лечении и приеме лекарств.
Некоторые из симптомов острого фарингита включают:
- Боль в горле с покраснением и белыми пятнами
- Внезапная лихорадка (особенно выше 100°F)
- Сыпь на шее и груди
- и сыпь на коже являются хорошими индикаторами того, что у вас может быть острый фарингит, а не боль в горле — вот почему просмотр фотографий стрептококкового горла может быть чрезвычайно полезным при диагностике самого себя.
Что делать, если у вас болит горло
Боль в горле может быть вызвана огромным разнообразием вирусных инфекций. Боль в горле обычно сопровождается симптомами простуды, такими как чихание, кашель, охриплость голоса, конъюнктивит и головные боли.
Около 9 из каждых 10 болей в горле не вызваны стрептококком, поэтому существует высокая вероятность того, что раздражение горла вызвано вирусной инфекцией, а не бактериальной инфекцией, такой как стрептококк.

Что можно сделать, чтобы облегчить боль в горле:
Побольше отдыхайтеХотя они могут ощущаться одинаково и даже выглядеть одинаково после просмотра некоторых фотографий стрептококкового фарингита, эти недуги существенно отличаются друг от друга.
Основы лечения ангины:
- Вызывается бактериями
- Можно вылечить антибиотиками
- Иногда сопровождается кожной сыпью
- Вызывается вирусом
- Обычно сопровождается другими симптомами простуды или гриппа
- Не лечится антибиотиками и у обоих есть некоторые методы лечения и лекарства, которые работают для них.Как и в случае с большинством болезней, качественный отдых может творить чудеса и в период выздоровления.
Онлайн-лечение стрептококкового горла
Если вы просмотрели фотографии стрептококкового фарингита в Интернете и считаете, что вам необходимо лечение стрептококкового фарингита для ваших симптомов, PlushCare поможет вам легко поговорить с врачом, поставить диагноз и выписать рецепт, не выходя из собственного дома.

Подробнее о стрептококковом горле
COVID-19 | ВизуалДкс
Ищите:
Экстренные предупреждающие знаки для COVID-19 включают затрудненное дыхание, постоянную боль или давление в груди, новое спутанность сознания или неспособность проснуться, а также синеватые губы или лицо.
Признаки и симптомы заболевания различаются, и у некоторых людей с инфекцией COVID-19 симптомы могут быть относительно бессимптомными. Однако у большинства пациентов в течение болезни возникает одно или несколько из следующих состояний:
- Лихорадка или озноб
- Кашель
- Одышка
- Усталость
- Миалгия
- Головная боль
- Впервые возникшая аносмия или агевзия
- Боль в горле
- Заложенность носа или ринорея
- Тошнота или рвота
- Диарея
Другие признаки и симптомы включают анорексию, выделение мокроты, повторяющуюся дрожь с ознобом, артралгию, боль в горле, спутанность сознания и кровохарканье.
 Более тяжелое течение болезни вызвало у некоторых больных неврологические проявления, такие как микроэмболический инсульт, энцефалопатия, возбуждение, делирий и симптомы корково-спинномозгового пути. См. ниже дальнейшее обсуждение вариантов презентации.
Более тяжелое течение болезни вызвало у некоторых больных неврологические проявления, такие как микроэмболический инсульт, энцефалопатия, возбуждение, делирий и симптомы корково-спинномозгового пути. См. ниже дальнейшее обсуждение вариантов презентации.Лимфопения, нейтрофилия, повышенный уровень аланинаминотрансферазы и аспартатаминотрансферазы в сыворотке, повышенный уровень лактатдегидрогеназы, высокий уровень С-реактивного белка и высокий уровень ферритина могут быть связаны с большей тяжестью заболевания. Состояние некоторых пациентов быстро ухудшается через 1 неделю после начала заболевания.
При анализе более 1000 взрослых пациентов, поступивших в больницу с лабораторно подтвержденной инфекцией COVID-19 в Китае, аномалии КТ грудной клетки были выявлены у 86,2% пациентов при поступлении. Наиболее распространенными аномалиями были непрозрачность по типу «матового стекла» (56,4%) и двустороннее пятнистое затемнение (51,8%). Дополнительные сведения об изображении приведены ниже.

Большинству пациентов (91,1%) был поставлен диагноз пневмония. Другие осложнения включали острый респираторный дистресс-синдром (ОРДС) (3.4%) и шок (1,1%). По данным CDC, среднее время до ОРДС у пациентов с тяжелым заболеванием составляет 8-12 дней. Нечастыми осложнениями были острое повреждение почек, острое повреждение сердца (кардиомиопатия, миокардит), вторичная инфекция и рабдомиолиз. Апластическая анемия редко связана с COVID-19. Ранние исследования предполагают связь легочного ангиогенеза с COVID-19.
Дети:
- Сообщалось о полисистемном воспалительном синдроме, потенциально связанном с COVID-19, у детей и молодых людей; клинические признаки включают проявления, подобные синдрому Кавасаки, и синдрому токсического шока.
- В настоящее время мало что известно о первичной инфекции COVID-19 у детей. По-видимому, чаще всего это проявляется как легкое респираторное заболевание или протекает бессимптомно. О тяжелом первичном заболевании COVID-19 у детей сообщалось нечасто.
 В многоцентровом поперечном исследовании 48 детей, поступивших в педиатрические отделения интенсивной терапии США и Канады по поводу COVID-19, более 80% имели серьезные сопутствующие заболевания. Ранние госпитальные исходы у детей были лучше, чем у взрослых.
В многоцентровом поперечном исследовании 48 детей, поступивших в педиатрические отделения интенсивной терапии США и Канады по поводу COVID-19, более 80% имели серьезные сопутствующие заболевания. Ранние госпитальные исходы у детей были лучше, чем у взрослых.
Желудочно-кишечные симптомы COVID-19:
В то время как у большинства пациентов с симптомами COVID-19 наблюдаются респираторные симптомы, такие как кашель, одышка и боль в горле, у уникальной подгруппы пациентов с COVID-19 с заболеванием легкой степени тяжести проявляются в первую очередь симптомы со стороны пищеварительного тракта.В одном исследовании до 23% пациентов с COVID-19, подтвержденным с помощью теста полимеразной цепной реакции (ПЦР), имели только пищеварительные симптомы (диарея, тошнота, рвота и/или боль в животе). До 30% пациентов со стандартным заболеванием COVID-19, характеризующимся преимущественно респираторными симптомами, будут иметь сопутствующие желудочно-кишечные симптомы, включая диарею, тошноту, рвоту и/или боль в животе.
 У людей с диареей симптомы могут длиться от 1 до 14 дней (в среднем 5 дней). В некоторых случаях пищеварительные симптомы, такие как диарея, могут быть начальными симптомами COVID-19 у пациентов, у которых позже могут развиться респираторные симптомы или лихорадка.В одном исследовании только у 3% пациентов были только желудочно-кишечные симптомы. У пациентов с симптомами пищеварения, по-видимому, более длительный период между появлением симптомов и элиминацией вируса, и у них более вероятно, что образцы кала будут положительными на SARS-CoV-2 по сравнению с пациентами с респираторными симптомами.
У людей с диареей симптомы могут длиться от 1 до 14 дней (в среднем 5 дней). В некоторых случаях пищеварительные симптомы, такие как диарея, могут быть начальными симптомами COVID-19 у пациентов, у которых позже могут развиться респираторные симптомы или лихорадка.В одном исследовании только у 3% пациентов были только желудочно-кишечные симптомы. У пациентов с симптомами пищеварения, по-видимому, более длительный период между появлением симптомов и элиминацией вируса, и у них более вероятно, что образцы кала будут положительными на SARS-CoV-2 по сравнению с пациентами с респираторными симптомами.Коагулопатия, связанная с COVID-19:
Коагулопатия, связанная с COVID-19, в первую очередь характеризуется повышением уровня фибриногена и D-димера. Это повышение обычно происходит параллельно с повышением маркеров воспаления, таких как С-реактивный белок.Другие маркеры свертывания крови, такие как протромбиновое время (ПВ) и частичное тромбопластиновое время (ЧТВ), обычно не повышены, а количество тромбоцитов незначительно снижено (диапазон 100 000), в отличие от стандартного диссеминированного внутрисосудистого свертывания крови (ДВС-синдрома), связанного с сепсисом.
 У некоторых пациентов с COVID-19 может развиться более молниеносная картина ДВС-синдрома с тяжелым повреждением тканей.
У некоторых пациентов с COVID-19 может развиться более молниеносная картина ДВС-синдрома с тяжелым повреждением тканей.Развитие ДВС-синдрома при COVID-19 является чрезвычайно тревожным открытием, поскольку оно связано с крайне плохим прогнозом. В одном исследовании 71% лиц, не переживших инфекцию COVID-19, соответствовали критериям DIC по сравнению только с 0.4% выживших. Выраженное повышение уровня D-димера (в 3–4 раза) при поступлении, а также его повышение с течением времени также были связаны с высокой смертностью. Несмотря на это, терапевтическая антикоагулянтная терапия не показана при отсутствии подтвержденной венозной тромбоэмболии или мерцательной аритмии. Эффективность терапевтической антикоагулянтной терапии остается спорной. В исследовании, проведенном в августе 2021 года, не сообщалось об отсутствии клинической пользы у пациентов с COVID-19 в критическом состоянии, получавших терапевтические антикоагулянты, по сравнению с теми, кто получал профилактические дозы.
 Тем не менее, второе исследование пациентов с COVID-19 средней степени тяжести (не в отделении интенсивной терапии [не в отделении интенсивной терапии]) предполагало улучшение выживаемости при лечении антикоагулянтами в дозах по сравнению с профилактическими дозами, хотя оно также отметило повышенный значительный риск кровотечения при вмешательстве. . Тем не менее, тщательный обзор этих двух исследований вызывает озабоченность в отношении результатов, учитывая, что значительное число пациентов в обеих группах лечения не получали антикоагулянты в лечебных дозах, в то время как значительное число пациентов в профилактических группах получали промежуточные дозы, а не стандартные профилактические дозы.Это, в дополнение к отсутствию четко определенного механистического объяснения предполагаемой пользы в одной популяции, а не в другой, оставляет вопрос об использовании антикоагулянтов в лечебных дозах для COVID-19. Всем госпитализированным пациентам с COVID-19 рекомендуется как минимум профилактическая доза низкомолекулярного гепарина (НМГ).
Тем не менее, второе исследование пациентов с COVID-19 средней степени тяжести (не в отделении интенсивной терапии [не в отделении интенсивной терапии]) предполагало улучшение выживаемости при лечении антикоагулянтами в дозах по сравнению с профилактическими дозами, хотя оно также отметило повышенный значительный риск кровотечения при вмешательстве. . Тем не менее, тщательный обзор этих двух исследований вызывает озабоченность в отношении результатов, учитывая, что значительное число пациентов в обеих группах лечения не получали антикоагулянты в лечебных дозах, в то время как значительное число пациентов в профилактических группах получали промежуточные дозы, а не стандартные профилактические дозы.Это, в дополнение к отсутствию четко определенного механистического объяснения предполагаемой пользы в одной популяции, а не в другой, оставляет вопрос об использовании антикоагулянтов в лечебных дозах для COVID-19. Всем госпитализированным пациентам с COVID-19 рекомендуется как минимум профилактическая доза низкомолекулярного гепарина (НМГ).
Несмотря на развитие коагулопатии, инфекция COVID-19 лишь изредка осложняется кровотечением.
Синдром высвобождения цитокинов, связанный с COVID-19:
В дополнение к двустороннему диффузному альвеолярному повреждению, характерному для тяжелых случаев COVID-19, эти случаи демонстрируют устойчивое снижение лимфоцитов по сравнению с более легкими случаями, а также повышенные уровни воспалительных цитокинов, таких как интерлейкин (IL)-6, IL- 10, ИЛ-2 и интерферон (ИФН)-?.Этот «цитокиновый шторм» приводит к развитию синдрома выброса цитокинов (СВЦ), который характеризуется выраженным повышением сосудистой проницаемости с развитием выраженной вазоплегии и системной гипотензии, некардиогенным отеком легких, персистирующей лихорадкой.
Острые сердечно-сосудистые осложнения, связанные с COVID-19:
Новые данные свидетельствуют о том, что, как и другие вирусы, COVID-19 может поражать сердце, иногда серьезно. Это чаще наблюдается у госпитализированных пациентов, но все больше данных вызывает обеспокоенность тем, что даже те, кто не госпитализирован с серьезным заболеванием COVID-19, могут получить повреждение сердца.
 Сердечно-сосудистые эффекты могут включать, помимо прочего, аритмию, миокардит, острый коронарный синдром и кардиомиопатию.
Сердечно-сосудистые эффекты могут включать, помимо прочего, аритмию, миокардит, острый коронарный синдром и кардиомиопатию.В ретроспективной когорте из > 1000 пациентов с диагнозом COVID-19 у госпитализированных пациентов часто встречались случаи тяжелой артериальной или венозной тромбоэмболии (ВТЭ), серьезные неблагоприятные сердечно-сосудистые события и симптоматическая ВТЭ, несмотря на широкое использование тромбопрофилактики. Больше всего пострадали пациенты в отделениях интенсивной терапии, хотя госпитализированные пациенты, не находящиеся в отделении интенсивной терапии, также подвергались риску. ОРДС был тесно связан с повышенным риском.
Проявления COVID-19 на коже и слизистых оболочках полости рта (нечасто):
Описано несколько основных кожно-слизистых проявлений COVID-19:
- Перниоподобные поражения на акральных поверхностях (также известные как «COVID-пальцы», псевдообморожения и острая акроишемия), включая эритему, отек, везикуляцию и пурпуру пальцев ног, пальцев, стоп и кистей.
 Поражения могут быть болезненными, зудящими или бессимптомными. Отмечено, что ноги поражаются чаще, чем руки.Эти проявления возникали у молодых людей на поздних стадиях заболевания и обычно следовали за более легким течением болезни. У этих пациентов ПЦР часто дает отрицательный результат, и в качестве одного из объяснений преподносится время начала заболевания. Вирусные частицы были продемонстрированы в эндотелиальных клетках пораженных участков, подтверждая, что эти кожные проявления являются прямым следствием вируса, в отличие от вызванных карантином изменений образа жизни, таких как бездействие и постоянное воздействие холода в неотапливаемых домах. Однако по этому поводу остаются некоторые споры; возможно, что у некоторых людей возникают обморожения в результате заражения SARS-CoV-2, а у некоторых действительно обморожения возникают в результате изменения образа жизни в условиях глобальной пандемии.
Поражения могут быть болезненными, зудящими или бессимптомными. Отмечено, что ноги поражаются чаще, чем руки.Эти проявления возникали у молодых людей на поздних стадиях заболевания и обычно следовали за более легким течением болезни. У этих пациентов ПЦР часто дает отрицательный результат, и в качестве одного из объяснений преподносится время начала заболевания. Вирусные частицы были продемонстрированы в эндотелиальных клетках пораженных участков, подтверждая, что эти кожные проявления являются прямым следствием вируса, в отличие от вызванных карантином изменений образа жизни, таких как бездействие и постоянное воздействие холода в неотапливаемых домах. Однако по этому поводу остаются некоторые споры; возможно, что у некоторых людей возникают обморожения в результате заражения SARS-CoV-2, а у некоторых действительно обморожения возникают в результате изменения образа жизни в условиях глобальной пандемии. - Везикулярная сыпь с поражениями одной стадии (в отличие от ветряной оспы).
 В некоторых случаях везикулы сливаются и становятся геморрагическими. Это проявление возникало преимущественно у больных среднего возраста со средней степенью тяжести заболевания и продолжалось около 10 дней. Зуд был распространенным сопутствующим симптомом.
В некоторых случаях везикулы сливаются и становятся геморрагическими. Это проявление возникало преимущественно у больных среднего возраста со средней степенью тяжести заболевания и продолжалось около 10 дней. Зуд был распространенным сопутствующим симптомом. - Уртикарная сыпь.
- Макулярная или папулосквамозная сыпь. Также к этой группе относятся случаи с перифолликулярным распространением, некоторые из которых похожи на мультиформную эритему, некоторые — в форме отрубевидного лишая, а некоторые также проявляют вторичную пурпуру.Как при уртикарных, так и при макуло-папулезных высыпаниях частым является зуд, и у пациентов наблюдается более тяжелое течение заболевания. В крупнейшем исследовании кожных проявлений COVID-19 сыпь присутствовала при появлении других симптомов и продолжалась около 6-8 дней.
- Ливедо или сетчатая пурпура. Транзиторное ливедо наблюдается при более легкой форме заболевания, но у лиц с тяжелым заболеванием может наблюдаться кистевидное ливедо или сетчатая пурпура, которые могут осложняться некрозом кожи.
 Серия из 4 таких случаев с этими кожными проявлениями свидетельствовала о тромботическом состоянии, включая высокие уровни D-димера и подозрение на легочную эмболию.Сообщалось также о пурпурных пролежнях у госпитализированных пациентов. Факторы риска включали ожирение, нарушение подвижности из-за критических заболеваний, недержание мочи и недоедание, и их наличие, по-видимому, не зависит от тромботической васкулопатии.
Серия из 4 таких случаев с этими кожными проявлениями свидетельствовала о тромботическом состоянии, включая высокие уровни D-димера и подозрение на легочную эмболию.Сообщалось также о пурпурных пролежнях у госпитализированных пациентов. Факторы риска включали ожирение, нарушение подвижности из-за критических заболеваний, недержание мочи и недоедание, и их наличие, по-видимому, не зависит от тромботической васкулопатии. - Выявления полости рта могут включать язычный папиллит, глоссит, афтозный стоматит и мукозит. Эти находки могут сопровождаться дисгевзией и жжением. У меньшинства пациентов сообщалось о макулярных и петехиальных энантемах неба.Сообщалось об одном случае появления пузырьков, похожих на вирус простого герпеса, на губах и вокруг них.
Другие менее частые находки включали пурпурную экзантему на изгибе и энантему. Наблюдались редкие случаи, напоминающие лейкоцитокластический васкулит. Был случай односторонней латероторакальной экзантемы, связанной с COVID-19.
 Сообщения об изменениях ногтей, вызванных COVID-19, включают «признак красного полумесяца ногтя», когда красная граница лунулы видна при активном заболевании. Сообщалось о линиях Бо и онихомадезе после разрешения COVID-19, а также о зеленоватой флуоресценции проксимальных отделов ногтей после терапии фавипиравиром.Околоногтевое шелушение наблюдается при MIS-C.
Сообщения об изменениях ногтей, вызванных COVID-19, включают «признак красного полумесяца ногтя», когда красная граница лунулы видна при активном заболевании. Сообщалось о линиях Бо и онихомадезе после разрешения COVID-19, а также о зеленоватой флуоресценции проксимальных отделов ногтей после терапии фавипиравиром.Околоногтевое шелушение наблюдается при MIS-C.Исследование, в котором представлены данные из международного реестра лиц с подтвержденным COVID-19, показало, что наиболее часто ассоциированным дерматологическим признаком была кореподобная сыпь. Перниоподобные поражения были вторыми по распространенности и, как правило, ассоциировались с легким течением болезни. Наименее частым кожным признаком у пациентов с COVID-19 было сетчатое ливедо; это наблюдалось только у пациентов с тяжелой формой COVID-19.
По мере того, как становится все больше известно о долгосрочных последствиях COVID-19 у некоторых людей (пост-острые последствия SARS-CoV-2 [PASC], так называемые «долгожители»), наблюдаются стойкие кожные проявления.
 Хотя было обнаружено, что кореподобные и уртикарные высыпания проходят в течение нескольких дней, одно исследование международного реестра показало, что у 6,8% пациентов с обмороженными высыпаниями персистенция сохраняется более 60 дней. Обычно сообщалось, что папулосквамозные высыпания при COVID-19 проходят в течение нескольких недель, но в международном реестре зарегистрирован случай пациента с такой сыпью в течение 70 дней.
Хотя было обнаружено, что кореподобные и уртикарные высыпания проходят в течение нескольких дней, одно исследование международного реестра показало, что у 6,8% пациентов с обмороженными высыпаниями персистенция сохраняется более 60 дней. Обычно сообщалось, что папулосквамозные высыпания при COVID-19 проходят в течение нескольких недель, но в международном реестре зарегистрирован случай пациента с такой сыпью в течение 70 дней.Влияние цвета кожи на клиническую картину: Эритему легче оценить при более светлом цвете кожи.При более темных цветах кожи может быть виден темно-красный, темно-бордовый или фиолетовый оттенок. При более светлом цвете кожи пурпура может быть ярко-красной, темно-красной, темно-бордовой или фиолетовой. Пурпура на более темных участках кожи выглядит темно-красной, темно-бордовой, фиолетовой или темно-коричневой.
Визуализация:
- В обзорной статье, посвященной роли КТ грудной клетки в раннем выявлении и лечении COVID-19, сообщается, что типичные результаты КТ грудной клетки включают мультифокальные двусторонние затемнения по типу матового стекла с очаговыми уплотнениями, периферическое субплевральное распространение и предрасположенность к задней части или нижней доле.
 Реже наблюдался рисунок «бешеной мостовой» или признак воздушной бронхограммы. Чистая консолидация, знак обратного ореола или плевральный выпот обнаруживались нечасто.
Реже наблюдался рисунок «бешеной мостовой» или признак воздушной бронхограммы. Чистая консолидация, знак обратного ореола или плевральный выпот обнаруживались нечасто. - Чистые очаги помутнения по типу матового стекла могут быть ранним проявлением пневмонии, вызванной COVID-19.
- КТ грудной клетки превосходит рентген грудной клетки в раннем выявлении пневмонии, вызванной COVID-19, но оба метода имеют низкую специфичность для диагностики.
Полная коллекция текстов и изображений доступна подписчикам VisualDx.
Боль в горле и затрудненное дыхание – фотовикторина
Am Fam Physician. 2001 июнь 1; 63 (11): 2255-2256.
36-летняя женщина без значимого анамнеза обратилась с двухдневной историей болей в горле, которая постепенно усиливалась в течение предыдущих шести часов, с ассоциированной одинофагией. Она также жаловалась на легкую одышку и «ощущение кома» в горле. Никаких симптомов недавней лихорадки или озноба не было.
 Она не могла получить облегчение от безрецептурных лекарств, потому что не могла глотать таблетки.Однако она могла без труда глотать выделения. При осмотре было отмечено, что она сидит прямо и дышит без тахипноэ, ретракций или стридора. Ее голос был слегка приглушен. При осмотре зева выявлена эритема задней стенки глотки без экссудата. Двусторонняя лимфаденопатия шеи. Исследование легких пациента было без особенностей. Выполнена боковая рентгенограмма мягких тканей шеи (см. прилагаемый рисунок).
Она не могла получить облегчение от безрецептурных лекарств, потому что не могла глотать таблетки.Однако она могла без труда глотать выделения. При осмотре было отмечено, что она сидит прямо и дышит без тахипноэ, ретракций или стридора. Ее голос был слегка приглушен. При осмотре зева выявлена эритема задней стенки глотки без экссудата. Двусторонняя лимфаденопатия шеи. Исследование легких пациента было без особенностей. Выполнена боковая рентгенограмма мягких тканей шеи (см. прилагаемый рисунок).Вопрос
Какое из следующих состояний является наиболее вероятным диагнозом, основанным на анамнезе пациента и физикальном обследовании?
А.Круп.
B. Бактериальный трахеит.
C. Эпиглоттит.
D. Заглоточный абсцесс.
E. Аспирация инородного тела.
Обсуждение
Правильный ответ C: острый эпиглоттит у взрослых.
 У больного был острый эпиглоттит со значительной обструкцией дыхательных путей.
У больного был острый эпиглоттит со значительной обструкцией дыхательных путей.Характерный лающий кашель при крупе редко встречается при надгортаннике, а при крупе надгортанник не так воспален и отечен.Хотя взрослые заражаются инфекциями верхних дыхательных путей от тех же вирусных агентов, которые вызывают круп у младенцев и детей младшего возраста, их больший диаметр дыхательных путей предотвращает сужение, вызывающее классический лающий кашель и инспираторный стридор. Рентгенограммы шеи у пациентов с крупом обычно показывают сужение поднадгортанника (симптом острого выступа) и надгортанник нормальных размеров.
Бактериальный трахеит (также называемый псевдомембранозным крупом) является редкой инфекцией, которая обычно возникает у детей и имеет тяжелое быстро прогрессирующее течение.Начало острое, сопровождающееся обильными гнойными выделениями, высокой температурой и стридором. Осмотр задней части глотки обычно выявляет серо-белую псевдомембрану.
Заглоточные абсцессы также чаще всего наблюдаются у детей раннего возраста и представляют собой осложнения инфицированных заглоточных лимфатических узлов.
 Это состояние маловероятно у взрослых, потому что заглоточные лимфатические узлы обычно уменьшаются или исчезают во взрослом возрасте. У детей инфекция (обычно бета-гемолитический стрептококк) распространяется в лимфатические узлы из инфицированного среднего уха, синусового хода, носа или аденоидов.У взрослых редкое возникновение заглоточных абсцессов может быть связано с перфорацией задней стенки инородными телами или инструментами. Основными проявлениями являются дисфагия, шейная лимфаденопатия, одышка и переразгибание шеи без менингеальных симптомов. На боковых рентгенограммах шеи видно расширение предпозвоночного пространства. Фактический абсцесс часто можно увидеть на компьютерной томографии.
Это состояние маловероятно у взрослых, потому что заглоточные лимфатические узлы обычно уменьшаются или исчезают во взрослом возрасте. У детей инфекция (обычно бета-гемолитический стрептококк) распространяется в лимфатические узлы из инфицированного среднего уха, синусового хода, носа или аденоидов.У взрослых редкое возникновение заглоточных абсцессов может быть связано с перфорацией задней стенки инородными телами или инструментами. Основными проявлениями являются дисфагия, шейная лимфаденопатия, одышка и переразгибание шеи без менингеальных симптомов. На боковых рентгенограммах шеи видно расширение предпозвоночного пространства. Фактический абсцесс часто можно увидеть на компьютерной томографии.Хотя аспирация инородного тела всегда должна рассматриваться в случаях острого начала дисфагии и дыхательной обструкции, она чаще связана с внезапным кашлем и удушьем при отсутствии предшествующей инфекции верхних дыхательных путей.
Эпиглоттит — острое, быстро прогрессирующее инфекционное заболевание надгортанника, которое может привести к летальному исходу из-за внезапной обструкции дыхательных путей воспаленными надгортанными и надгортанными структурами.
 У взрослых эпиглоттит часто называют супраглоттитом, потому что воспаление обычно не ограничивается надгортанником, но может возникать и в структурах над ним. Haemophilus influenzae типа b (Hib) по-прежнему является наиболее распространенным патогеном, хотя в настоящее время заболеваемость H. influenzae при использовании вакцины против Hib встречается гораздо реже.Другие потенциальные причины включают стрептококки и золотистый стафилококк, а также вирусные источники. У взрослых для успешного лечения требуется раннее распознавание эпиглоттита.
У взрослых эпиглоттит часто называют супраглоттитом, потому что воспаление обычно не ограничивается надгортанником, но может возникать и в структурах над ним. Haemophilus influenzae типа b (Hib) по-прежнему является наиболее распространенным патогеном, хотя в настоящее время заболеваемость H. influenzae при использовании вакцины против Hib встречается гораздо реже.Другие потенциальные причины включают стрептококки и золотистый стафилококк, а также вирусные источники. У взрослых для успешного лечения требуется раннее распознавание эпиглоттита.Рентгенологическое исследование шеи при эпиглоттите показывает явно увеличенный надгортанник (симптом большого пальца) и растяжение гортаноглотки. Прямая визуализация надгортанника с помощью ларингоскопа, если попытаться, выявляет мясистый красный отечный надгортанник. Имели место некоторые случаи закрытия дыхательных путей во время обследования, и существуют разногласия по поводу того, следует ли это делать.Этот пациент получил немедленную антибактериальную терапию, парентеральные стероиды и тщательное наблюдение в отделении интенсивной терапии с оборудованием, легко доступным для быстрой интубации.

На этой фотографии не видно горла, зараженного новым коронавирусом
Copyright AFP 2017-2022. Все права защищены.
Фотография, которой тысячи раз поделились в Facebook, якобы показывает горло пациента с новым коронавирусом. Утверждение ложно; изображение распространяется в сети с мая 2018 года, задолго до пандемии COVID-19.
«Эксклюзивное изображение горла пациента, инфицированного коронавирусом Covid19», — говорится в тексте на изображении, опубликованном здесь и здесь на английском, а также на испанском языке как минимум с 12 апреля 2020 года в Facebook. Снимком также поделились в Instagram и Twitter.
Скриншот ложного поста в Facebook, сделанный 16 апреля 2020 г.Проверка фактов AFP провела обратный поиск изображений и определила, что фотография была размещена на Reddit 29 мая 2018 года.
«Это нормальный фарингит? Много белых точек на миндалинах и даже на задней стенке горла», — спрашивает пользователь, разместивший фото.
Скриншот исходного сообщения Reddit от 29 мая 2018 г., сделанного 17 апреля 2020 г.
На вопрос о фотографии доктор Фернандо Де Ла Ос, эпидемиолог и директор Департамента общественного здравоохранения Национального университета Колумбии, сказал AFP по-испански, что «это не типично для коронавируса».
Новый коронавирус представляет собой вирусную инфекцию, и, по словам Де Ла Хоза, «эти поражения кажутся бактериальными».
Тот же пользователь, который поделился фотографией на Reddit, позже опубликовал сообщение, в котором пояснил, что после сдачи лабораторного анализа им поставили диагноз «Мерса в горле.”
По данным Центров по контролю и профилактике заболеваний США, MRSA представляет собой «метициллин-резистентный золотистый стафилококк, тип бактерий, устойчивых к ряду антибиотиков».
По данным Всемирной организации здравоохранения, боль в горле является одним из симптомов COVID-19.
Новый коронавирус был впервые обнаружен в декабре 2019 года в китайском городе Ухань и с тех пор распространился по всему миру.
 По данным Университета Джона Хопкинса, по состоянию на 20 апреля 2020 года было зарегистрировано более 2,4 миллиона случаев заболевания и 166 000 случаев смерти.
По данным Университета Джона Хопкинса, по состоянию на 20 апреля 2020 года было зарегистрировано более 2,4 миллиона случаев заболевания и 166 000 случаев смерти.Проверка фактов AFP развенчала более 340 ложных и вводящих в заблуждение утверждений о COVID-19.
Эта статья была переведена с испанского Клэр Сэвидж из Вашингтона.
Видели ли вы контент, который вы хотели бы проверить AFP USA? Связаться с нами Электронная почта
Рак головы и шеи – диагностика, оценка и лечение
Рак головы и шеи — это группа раковых заболеваний, которые обычно возникают в плоскоклеточных клетках, выстилающих полость рта, носа и горла.Типичные симптомы включают постоянную боль в горле, затрудненное глотание, язвы во рту, которые не заживают, хриплый голос и постоянный отек шеи из-за увеличения лимфатических узлов.
Ваш врач, скорее всего, проведет медицинский осмотр, чтобы оценить ваше состояние.
 Чтобы подтвердить диагноз рака и определить, распространился ли он, вы можете пройти эндоскопию, МРТ головы, КТ придаточных пазух носа, КТ головы, панорамный рентген зубов, конусно-лучевую КТ зубов, ПЭТ/КТ или томографию органов грудной клетки. Если ни один из этих тестов не указывает на рак, дальнейшие действия могут не потребоваться.Тем не менее, ваш врач может захотеть следить за вашим состоянием, если ваши симптомы сохраняются. Если обнаружена аномалия, а тесты не подтверждают ее доброкачественность, врач может назначить биопсию.
Чтобы подтвердить диагноз рака и определить, распространился ли он, вы можете пройти эндоскопию, МРТ головы, КТ придаточных пазух носа, КТ головы, панорамный рентген зубов, конусно-лучевую КТ зубов, ПЭТ/КТ или томографию органов грудной клетки. Если ни один из этих тестов не указывает на рак, дальнейшие действия могут не потребоваться.Тем не менее, ваш врач может захотеть следить за вашим состоянием, если ваши симптомы сохраняются. Если обнаружена аномалия, а тесты не подтверждают ее доброкачественность, врач может назначить биопсию.Что такое рак головы и шеи?
Рак головы и шеи представляет собой группу раковых заболеваний, которые обычно начинаются в плоскоклеточных клетках, выстилающих полость рта, голосовой аппарат (гортань), горло (глотку), слюнные железы, полость носа и околоносовые пазухи. Эти виды рака сгруппированы вместе из-за их локализации, а также потому, что хирурги головы и шеи, также известные как отоларингологи или оториноларингологи (ЛОР), почти всегда являются членами онкологической бригады, занимающейся лечением пациентов с раком головы и шеи.

Рак головы и шеи чаще встречается у взрослых старше 50 лет и в два раза чаще у мужчин. Факторы риска включают:
- Возраст
- Пол
- Употребление алкоголя и табака
- Воздействие радиации или асбеста
- Плохая гигиена полости рта
- Этническая принадлежность, особенно азиатского происхождения (рак носоглотки)
- Инфекция, вызванная вирусом папилломы человека (ВПЧ)
Типичные симптомы часто включают постоянную боль в горле, затрудненное глотание, незаживающую язву во рту и хриплый голос.Другие симптомы зависят от локализации рака, но часто могут включать:
- Необъяснимое кровотечение во рту
- Красные или белые пятна во рту
- Отек челюсти
- Трудно открыть рот
- Боль в ушах
- Боль при глотании
- Затрудненное дыхание и/или речь
- Частые головные боли
- Хронические инфекции носовых пазух
- Зубная боль, воспаление десен, шатание зубов
- Необъяснимые носовые кровотечения
- Онемение или паралич лица
- Потеря слуха
- Безболезненное образование в области шеи
начало страницы
Как диагностируется и оценивается рак головы и шеи?
Ваш врач расспросит вас об истории болезни, факторах риска и симптомах и проведет медицинский осмотр.

Ваш врач может назначить один или несколько из следующих визуализирующих тестов, чтобы определить, есть ли у вас рак и распространился ли он:
- Назофаринголарингоскопия. В этом эндоскопическом исследовании используется гибкий оптический инструмент с подсветкой, называемый эндоскопом, для осмотра полости носа, голосового аппарата и горла. С помощью местной анестезии трубка вставляется в рот или нос, чтобы сделать снимки и оценить аномальные клетки.
- МРТ головы : Во время МРТ головы используется мощное магнитное поле, радиочастотные импульсы и компьютер для получения подробных изображений внутренней части головы и шеи.В настоящее время МРТ является наиболее чувствительным методом визуализации головы в рутинной клинической практике.
- КТ придаточных пазух носа :
Этот диагностический медицинский тест дает несколько изображений или изображений полостей придаточных пазух носа пациента. Изображения поперечного сечения, созданные во время компьютерной томографии, могут быть переформатированы в нескольких плоскостях и даже могут создавать трехмерные (3-D) изображения.
 Он в основном используется для выявления рака придаточных пазух и носовых полостей и планирования операций.
Он в основном используется для выявления рака придаточных пазух и носовых полостей и планирования операций. - КТ Головки : Как и КТ придаточных пазух, КТ головы может помочь выявить аномалии околоносовых пазух и полости носа.
- Панорамный рентгеновский снимок зубов : Этот двухмерный (2-D) рентгеновский снимок зубов, также называемый панорамной рентгенографией, позволяет получить изображение всей полости рта на одном изображении, включая зубы, верхнюю и нижнюю челюсти, окружающие ткани. и тканей. Это может помочь выявить наличие рака ротовой полости.
- Dental Cone Beam CT : Этот тип компьютерной томографии использует специальную технологию для создания трехмерных (3-D) изображений зубных структур, мягких тканей, нервных путей и кости в черепно-лицевой области за одно сканирование.Конусно-лучевая КТ обычно используется для подтверждения правильности направленности лучевой терапии.
- ПЭТ/КТ : Это исследование ядерной медицины сочетает в себе позитронно-эмиссионную томографию (ПЭТ) и компьютерную томографию для создания изображений, точно определяющих анатомическое расположение аномальной метаболической активности.
 Он может обнаруживать рак головы и шеи, определять, распространился ли он, оценивать эффективность плана лечения и определять, вернулся ли рак после лечения.
Он может обнаруживать рак головы и шеи, определять, распространился ли он, оценивать эффективность плана лечения и определять, вернулся ли рак после лечения. - Визуализация органов грудной клетки. Наиболее частым местом распространения рака головы и шеи являются легкие.Кроме того, у пациентов с раком головы и шеи (особенно если они курят/были курильщиками) может быть отдельный рак легких, не связанный с раком головы и шеи. Ваш врач может назначить простой рентген грудной клетки или компьютерную томографию грудной клетки для исследования.
Если эти тесты не указывают на рак, дальнейшие шаги могут не потребоваться. Тем не менее, ваш врач может захотеть контролировать область во время будущих посещений.
Если эти тесты четко не показывают, что аномалия является доброкачественной, может потребоваться биопсия .Биопсия – это забор ткани для исследования на наличие заболеваний. Биопсия выполняется несколькими способами. Некоторые биопсии включают удаление небольшого количества ткани с помощью иглы, в то время как другие предполагают хирургическое удаление всей подозрительной шишки (узла).

Часто ткань удаляют путем введения иглы через кожу в область аномалии. Это называется тонкоигольной аспирацией (FNA). Биопсия может быть безопасно выполнена под визуальным контролем, таким как УЗИ, рентген, компьютерная томография (КТ) или магнитно-резонансная томография (МРТ).
начало страницы
Как лечится рак головы и шеи?
Тип рекомендуемого лечения зависит от локализации, размера и типа рака, скорости его роста и общего состояния здоровья пациента.
Рак головы и шеи можно лечить лучевой терапией, хирургическим вмешательством и/или химиотерапией. Какая комбинация методов лечения будет использоваться, зависит от того, где находится рак и насколько он запущен.
Рак головы и шеи часто распространяется на шейные лимфатические узлы.Поэтому хирургическое вмешательство и/или облучение также часто используются для лечения этих узлов. Эта операция называется рассечением шеи и обычно (но не всегда) проводится одновременно с операцией на первичном участке.

Если план лечения предусматривает лучевую терапию, шею также можно лечить лучевой терапией. Рассечение шеи может быть выполнено позднее в зависимости от реакции вашего организма на лучевую терапию.
Недавние исследования показывают, что химиотерапия, проводимая одновременно с лучевой терапией, более эффективна.Таким образом, схемы лучевой терапии иногда включают химиотерапию, если стадия рака запущена (расширенная стадия III или стадия IV). В сочетании с лучевой терапией чаще всего назначают цисплатин (платинол) и цетуксимаб (эрбитукс).
Иногда другие препараты могут включать фторурацил (5-ФУ, адруцил), карбоплатин (параплатин), паклитаксел (таксол) и доцетаксол (таксотер). Это лишь неполный список химиотерапевтических агентов; ваши врачи могут решить использовать другие.Химиотерапию можно проводить различными способами, включая низкую суточную дозу, умеренно низкую недельную дозу или относительно более высокую дозу каждые три-четыре недели.
Как правило, для лечения рака головы и шеи может использоваться одна из следующих процедур лучевой терапии:
- Дистанционная лучевая терапия (ДЛТ): ДЛТ доставляет к опухоли пучок высокоэнергетических рентгеновских лучей или протонов.
 Аппарат генерирует луч излучения и направляет его на место опухоли. ЭЛТ уничтожает раковые клетки, а планы конформного лечения защищают окружающие нормальные ткани от воздействия.
Аппарат генерирует луч излучения и направляет его на место опухоли. ЭЛТ уничтожает раковые клетки, а планы конформного лечения защищают окружающие нормальные ткани от воздействия. - Лучевая терапия с модулированной интенсивностью (IMRT) : усовершенствованный режим высокоточной лучевой терапии, в котором используются ускорители рентгеновского излучения с компьютерным управлением. Ускорители соответствуют трехмерной (3-D) форме опухоли и доставляют точную дозу облучения. Аппараты контролируют интенсивность луча излучения, чтобы сфокусировать более высокую дозу на опухоли и свести к минимуму радиационное воздействие на здоровые клетки.
Дополнительную информацию см. на странице Лечение рака головы и шеи.
начало страницы
Эта страница была проверена 18 марта 2020 г.
Беспокоитесь, что у вас болит горло из-за стрептококка? 5 основных признаков, на которые следует обратить внимание: Врачи Медицинская неотложная помощь: неотложная помощь
Из-за боли в горле вы можете чувствовать себя разбитым, хриплым и неспособным нормально есть или говорить.
 К счастью, большинство болей в горле вызываются вирусами и проходят сами по себе.
К счастью, большинство болей в горле вызываются вирусами и проходят сами по себе.С другой стороны, острый фарингит вызывается бактериями и требует лечения антибиотиками.Доктор Светлана Беркхед и доктор Инес Муньос Де Лаборде из Медицинской неотложной помощи врачей в Сан-Хосе, Калифорния, являются экспертами в диагностике ангины и стрептококковых инфекций.
Если вы видите любой из 5 следующих признаков, возможно, пришло время прийти в наш офис для быстрого теста в офисе.
1. Боль в горле без насморка, охриплости, кашля или конъюнктивита
Вирусные инфекции обычно являются причиной большинства болей в горле. Поскольку вирусы часто поражают несколько областей дыхательной системы, они также часто вызывают другие симптомы простуды и гриппа.
Если помимо насморка, охриплости, кашля или конъюнктивита у вас болит горло, скорее всего, это вирусная инфекция. Мы можем прописать вам некоторые лекарства, чтобы облегчить симптомы, но вирусные инфекции обычно проходят сами по себе после небольшого отдыха.

С другой стороны, если у вас болит горло без каких-либо из вышеперечисленных симптомов, это может быть острый фарингит, вызванный бактериями стрептококков группы A .
2. Увеличение лимфатических узлов шеи
Ваши лимфатические узлы фильтруют лимфатическую систему, которая участвует в иммунных реакциях на инфекцию.Это потому, что ваши лимфатические узлы часто опухают и становятся чувствительными в ответ на инфекцию.
Несмотря на то, что по всему телу расположено множество лимфатических узлов, лимфатические узлы обычно увеличиваются в ответ на местные инфекции поблизости. Опухшие лимфатические узлы на шее часто указывают на инфекцию горла, такую как острый фарингит.
3. Красные, опухшие миндалины, часто с белыми пятнами или полосами
Стрептококковые бактериичасто поражают миндалины, а также горло, вызывая образование полос или пятен гноя.Хотя вирусные инфекции иногда могут вызывать отек миндалин (тонзиллит), они вряд ли вызывают появление белых полос и пятен, характерных для острого фарингита.

4. Красные пятна на нёбе
Крошечные красные бугорки на нёбе, называемые петехиями, являются распространенным симптомом острого фарингита. Эти бугорки вызваны протеканием мелких капилляров в нёбе и часто вызваны серьезными инфекциями.
5. Высокая температура или сыпь
Низкая температура (менее 101℉) иногда связана с вирусными ангинами, но высокая температура и сыпь почти всегда являются признаками стрептококковых инфекций.Если не лечить, эти высокие температуры могут привести к состоянию, называемому ревматической лихорадкой, которое может нанести долгосрочный ущерб вашему телу.
Точно так же, если вы заметили внезапную мелкую розовую сыпь или ярко-красное горло, это может быть причиной другого осложнения стрептококка, называемого скарлатиной. Хотя скарлатину обычно легко лечить антибиотиками, важно немедленно обратиться к нам, если вы заметите любой из этих признаков.
Вирусную ангину легко спутать со стрептококком, но они требуют разного лечения.
 Если вы испытываете вышеуказанные симптомы, мы можем подтвердить ваш диагноз стрептококка с помощью простого мазка и отправить вас домой с антибиотиками для устранения инфекции.
Если вы испытываете вышеуказанные симптомы, мы можем подтвердить ваш диагноз стрептококка с помощью простого мазка и отправить вас домой с антибиотиками для устранения инфекции.Если вы считаете, что у вас может быть острый фарингит, позвоните в группу неотложной медицинской помощи врачей по телефону 888-265-2120 или запишитесь на прием онлайн, чтобы как можно скорее провести диагностику и лечение горла.
Стрептококковая информация | Гора Синай
Эбелл МХ. Диагностика стрептококкового фарингита. Семейный врач . 2014;89(12):976-977. PMID: 25162166 www.ncbi.nlm.nih.gov/pubmed/25162166.
Флорес AR, Казерта MT. Фарингит. В: Bennett JE, Dolin R, Blaser MJ, ред. Принципы и практика инфекционных болезней Манделла, Дугласа и Беннета . 9-е изд. Филадельфия, Пенсильвания: Elsevier; 2020: глава 59.
Харрис А.М., Хикс Л.А., Касим А.; Целевая группа по высокоэффективной медицинской помощи Американского колледжа врачей и Центров по контролю и профилактике заболеваний.
 Надлежащее использование антибиотиков при острой инфекции дыхательных путей у взрослых: рекомендации по ценной помощи от Американского колледжа врачей и Центров по контролю и профилактике заболеваний. Энн Интерн Мед . 2016;164(6):425-434. PMID: 26785402 www.ncbi.nlm.nih.gov/pubmed/26785402.
Надлежащее использование антибиотиков при острой инфекции дыхательных путей у взрослых: рекомендации по ценной помощи от Американского колледжа врачей и Центров по контролю и профилактике заболеваний. Энн Интерн Мед . 2016;164(6):425-434. PMID: 26785402 www.ncbi.nlm.nih.gov/pubmed/26785402.Шульман С.Т., Бисно А.Л., Клегг Х.В. и др. Клинические практические рекомендации по диагностике и лечению стрептококкового фарингита группы А: обновление 2012 г., подготовленное Американским обществом инфекционистов. Клин Заражение Дис . 2012;55(10):e86-e102. PMID: 22965026 www.ncbi.nlm.nih.gov/pubmed/22965026.
Танц РР. Острый фарингит. В: Kliegman RM, St. Geme JW, Blum NJ, Shah SS, Tasker RC, Wilson KM, eds. Учебник педиатрии Нельсона . 21-е изд. Филадельфия, Пенсильвания: Elsevier; 2020: глава 409.
van Driel ML, De Sutter AI, Habraken H, Thorning S, Christiaens T. Различные методы лечения антибиотиками стрептококкового фарингита группы А. Кокрановская система базы данных, версия .
 2016;9:CD004406. PMID: 27614728 www.ncbi.nlm.nih.gov/pubmed/27614728.
2016;9:CD004406. PMID: 27614728 www.ncbi.nlm.nih.gov/pubmed/27614728.Последнее рассмотрение: 11.07.2019
Отзыв: Линда Дж. Ворвик, доктор медицинских наук, клинический адъюнкт-профессор, кафедра семейной медицины, Медицинский факультет Университета Вашингтона, Медицинский факультет Вашингтонского университета, Сиэтл, Вашингтон. Также рецензировано Дэвидом Зивом, доктором медицинских наук, MHA, медицинским директором, Брендой Конауэй, редакционным директором, и А.Д.А.М. Редакционная коллегия.
.




 Более тяжелое течение болезни вызвало у некоторых больных неврологические проявления, такие как микроэмболический инсульт, энцефалопатия, возбуждение, делирий и симптомы корково-спинномозгового пути. См. ниже дальнейшее обсуждение вариантов презентации.
Более тяжелое течение болезни вызвало у некоторых больных неврологические проявления, такие как микроэмболический инсульт, энцефалопатия, возбуждение, делирий и симптомы корково-спинномозгового пути. См. ниже дальнейшее обсуждение вариантов презентации.
 В многоцентровом поперечном исследовании 48 детей, поступивших в педиатрические отделения интенсивной терапии США и Канады по поводу COVID-19, более 80% имели серьезные сопутствующие заболевания. Ранние госпитальные исходы у детей были лучше, чем у взрослых.
В многоцентровом поперечном исследовании 48 детей, поступивших в педиатрические отделения интенсивной терапии США и Канады по поводу COVID-19, более 80% имели серьезные сопутствующие заболевания. Ранние госпитальные исходы у детей были лучше, чем у взрослых. У людей с диареей симптомы могут длиться от 1 до 14 дней (в среднем 5 дней). В некоторых случаях пищеварительные симптомы, такие как диарея, могут быть начальными симптомами COVID-19 у пациентов, у которых позже могут развиться респираторные симптомы или лихорадка.В одном исследовании только у 3% пациентов были только желудочно-кишечные симптомы. У пациентов с симптомами пищеварения, по-видимому, более длительный период между появлением симптомов и элиминацией вируса, и у них более вероятно, что образцы кала будут положительными на SARS-CoV-2 по сравнению с пациентами с респираторными симптомами.
У людей с диареей симптомы могут длиться от 1 до 14 дней (в среднем 5 дней). В некоторых случаях пищеварительные симптомы, такие как диарея, могут быть начальными симптомами COVID-19 у пациентов, у которых позже могут развиться респираторные симптомы или лихорадка.В одном исследовании только у 3% пациентов были только желудочно-кишечные симптомы. У пациентов с симптомами пищеварения, по-видимому, более длительный период между появлением симптомов и элиминацией вируса, и у них более вероятно, что образцы кала будут положительными на SARS-CoV-2 по сравнению с пациентами с респираторными симптомами. У некоторых пациентов с COVID-19 может развиться более молниеносная картина ДВС-синдрома с тяжелым повреждением тканей.
У некоторых пациентов с COVID-19 может развиться более молниеносная картина ДВС-синдрома с тяжелым повреждением тканей. Тем не менее, второе исследование пациентов с COVID-19 средней степени тяжести (не в отделении интенсивной терапии [не в отделении интенсивной терапии]) предполагало улучшение выживаемости при лечении антикоагулянтами в дозах по сравнению с профилактическими дозами, хотя оно также отметило повышенный значительный риск кровотечения при вмешательстве. . Тем не менее, тщательный обзор этих двух исследований вызывает озабоченность в отношении результатов, учитывая, что значительное число пациентов в обеих группах лечения не получали антикоагулянты в лечебных дозах, в то время как значительное число пациентов в профилактических группах получали промежуточные дозы, а не стандартные профилактические дозы.Это, в дополнение к отсутствию четко определенного механистического объяснения предполагаемой пользы в одной популяции, а не в другой, оставляет вопрос об использовании антикоагулянтов в лечебных дозах для COVID-19. Всем госпитализированным пациентам с COVID-19 рекомендуется как минимум профилактическая доза низкомолекулярного гепарина (НМГ).
Тем не менее, второе исследование пациентов с COVID-19 средней степени тяжести (не в отделении интенсивной терапии [не в отделении интенсивной терапии]) предполагало улучшение выживаемости при лечении антикоагулянтами в дозах по сравнению с профилактическими дозами, хотя оно также отметило повышенный значительный риск кровотечения при вмешательстве. . Тем не менее, тщательный обзор этих двух исследований вызывает озабоченность в отношении результатов, учитывая, что значительное число пациентов в обеих группах лечения не получали антикоагулянты в лечебных дозах, в то время как значительное число пациентов в профилактических группах получали промежуточные дозы, а не стандартные профилактические дозы.Это, в дополнение к отсутствию четко определенного механистического объяснения предполагаемой пользы в одной популяции, а не в другой, оставляет вопрос об использовании антикоагулянтов в лечебных дозах для COVID-19. Всем госпитализированным пациентам с COVID-19 рекомендуется как минимум профилактическая доза низкомолекулярного гепарина (НМГ).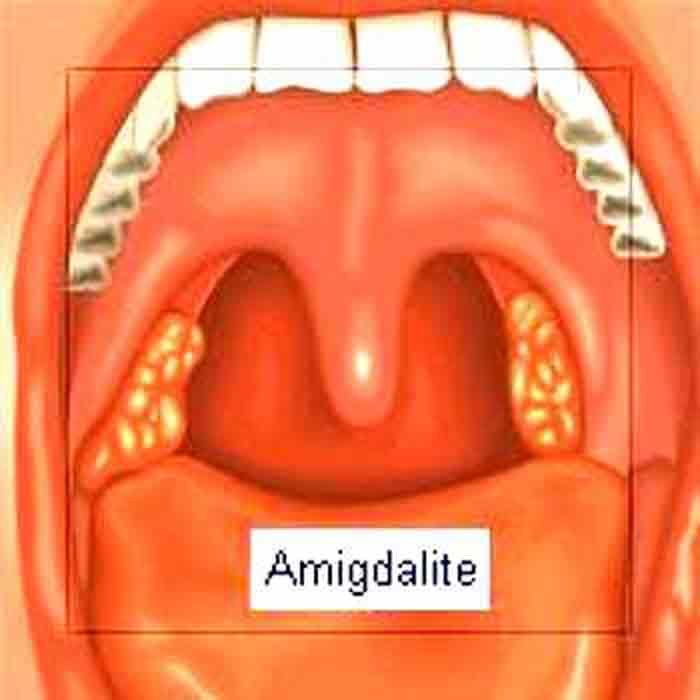
 Сердечно-сосудистые эффекты могут включать, помимо прочего, аритмию, миокардит, острый коронарный синдром и кардиомиопатию.
Сердечно-сосудистые эффекты могут включать, помимо прочего, аритмию, миокардит, острый коронарный синдром и кардиомиопатию. Поражения могут быть болезненными, зудящими или бессимптомными. Отмечено, что ноги поражаются чаще, чем руки.Эти проявления возникали у молодых людей на поздних стадиях заболевания и обычно следовали за более легким течением болезни. У этих пациентов ПЦР часто дает отрицательный результат, и в качестве одного из объяснений преподносится время начала заболевания. Вирусные частицы были продемонстрированы в эндотелиальных клетках пораженных участков, подтверждая, что эти кожные проявления являются прямым следствием вируса, в отличие от вызванных карантином изменений образа жизни, таких как бездействие и постоянное воздействие холода в неотапливаемых домах. Однако по этому поводу остаются некоторые споры; возможно, что у некоторых людей возникают обморожения в результате заражения SARS-CoV-2, а у некоторых действительно обморожения возникают в результате изменения образа жизни в условиях глобальной пандемии.
Поражения могут быть болезненными, зудящими или бессимптомными. Отмечено, что ноги поражаются чаще, чем руки.Эти проявления возникали у молодых людей на поздних стадиях заболевания и обычно следовали за более легким течением болезни. У этих пациентов ПЦР часто дает отрицательный результат, и в качестве одного из объяснений преподносится время начала заболевания. Вирусные частицы были продемонстрированы в эндотелиальных клетках пораженных участков, подтверждая, что эти кожные проявления являются прямым следствием вируса, в отличие от вызванных карантином изменений образа жизни, таких как бездействие и постоянное воздействие холода в неотапливаемых домах. Однако по этому поводу остаются некоторые споры; возможно, что у некоторых людей возникают обморожения в результате заражения SARS-CoV-2, а у некоторых действительно обморожения возникают в результате изменения образа жизни в условиях глобальной пандемии. В некоторых случаях везикулы сливаются и становятся геморрагическими. Это проявление возникало преимущественно у больных среднего возраста со средней степенью тяжести заболевания и продолжалось около 10 дней. Зуд был распространенным сопутствующим симптомом.
В некоторых случаях везикулы сливаются и становятся геморрагическими. Это проявление возникало преимущественно у больных среднего возраста со средней степенью тяжести заболевания и продолжалось около 10 дней. Зуд был распространенным сопутствующим симптомом.:max_bytes(150000):strip_icc()/56570406-56a46fd15f9b58b7d0d6fa18.jpg) Серия из 4 таких случаев с этими кожными проявлениями свидетельствовала о тромботическом состоянии, включая высокие уровни D-димера и подозрение на легочную эмболию.Сообщалось также о пурпурных пролежнях у госпитализированных пациентов. Факторы риска включали ожирение, нарушение подвижности из-за критических заболеваний, недержание мочи и недоедание, и их наличие, по-видимому, не зависит от тромботической васкулопатии.
Серия из 4 таких случаев с этими кожными проявлениями свидетельствовала о тромботическом состоянии, включая высокие уровни D-димера и подозрение на легочную эмболию.Сообщалось также о пурпурных пролежнях у госпитализированных пациентов. Факторы риска включали ожирение, нарушение подвижности из-за критических заболеваний, недержание мочи и недоедание, и их наличие, по-видимому, не зависит от тромботической васкулопатии. Сообщения об изменениях ногтей, вызванных COVID-19, включают «признак красного полумесяца ногтя», когда красная граница лунулы видна при активном заболевании. Сообщалось о линиях Бо и онихомадезе после разрешения COVID-19, а также о зеленоватой флуоресценции проксимальных отделов ногтей после терапии фавипиравиром.Околоногтевое шелушение наблюдается при MIS-C.
Сообщения об изменениях ногтей, вызванных COVID-19, включают «признак красного полумесяца ногтя», когда красная граница лунулы видна при активном заболевании. Сообщалось о линиях Бо и онихомадезе после разрешения COVID-19, а также о зеленоватой флуоресценции проксимальных отделов ногтей после терапии фавипиравиром.Околоногтевое шелушение наблюдается при MIS-C.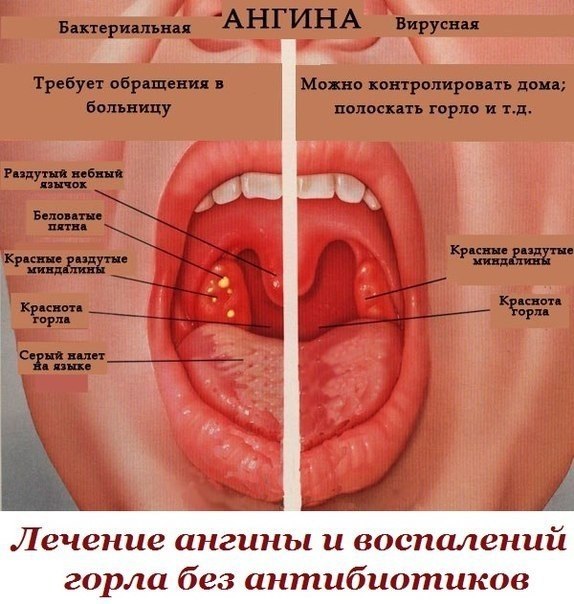 Хотя было обнаружено, что кореподобные и уртикарные высыпания проходят в течение нескольких дней, одно исследование международного реестра показало, что у 6,8% пациентов с обмороженными высыпаниями персистенция сохраняется более 60 дней. Обычно сообщалось, что папулосквамозные высыпания при COVID-19 проходят в течение нескольких недель, но в международном реестре зарегистрирован случай пациента с такой сыпью в течение 70 дней.
Хотя было обнаружено, что кореподобные и уртикарные высыпания проходят в течение нескольких дней, одно исследование международного реестра показало, что у 6,8% пациентов с обмороженными высыпаниями персистенция сохраняется более 60 дней. Обычно сообщалось, что папулосквамозные высыпания при COVID-19 проходят в течение нескольких недель, но в международном реестре зарегистрирован случай пациента с такой сыпью в течение 70 дней. Реже наблюдался рисунок «бешеной мостовой» или признак воздушной бронхограммы. Чистая консолидация, знак обратного ореола или плевральный выпот обнаруживались нечасто.
Реже наблюдался рисунок «бешеной мостовой» или признак воздушной бронхограммы. Чистая консолидация, знак обратного ореола или плевральный выпот обнаруживались нечасто.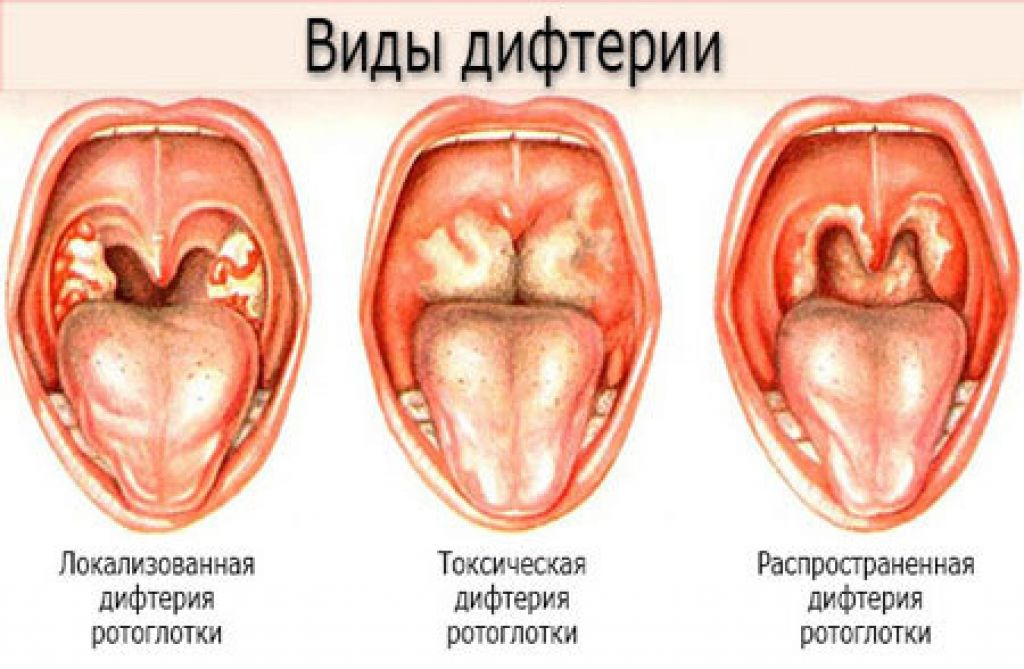 Она не могла получить облегчение от безрецептурных лекарств, потому что не могла глотать таблетки.Однако она могла без труда глотать выделения. При осмотре было отмечено, что она сидит прямо и дышит без тахипноэ, ретракций или стридора. Ее голос был слегка приглушен. При осмотре зева выявлена эритема задней стенки глотки без экссудата. Двусторонняя лимфаденопатия шеи. Исследование легких пациента было без особенностей. Выполнена боковая рентгенограмма мягких тканей шеи (см. прилагаемый рисунок).
Она не могла получить облегчение от безрецептурных лекарств, потому что не могла глотать таблетки.Однако она могла без труда глотать выделения. При осмотре было отмечено, что она сидит прямо и дышит без тахипноэ, ретракций или стридора. Ее голос был слегка приглушен. При осмотре зева выявлена эритема задней стенки глотки без экссудата. Двусторонняя лимфаденопатия шеи. Исследование легких пациента было без особенностей. Выполнена боковая рентгенограмма мягких тканей шеи (см. прилагаемый рисунок).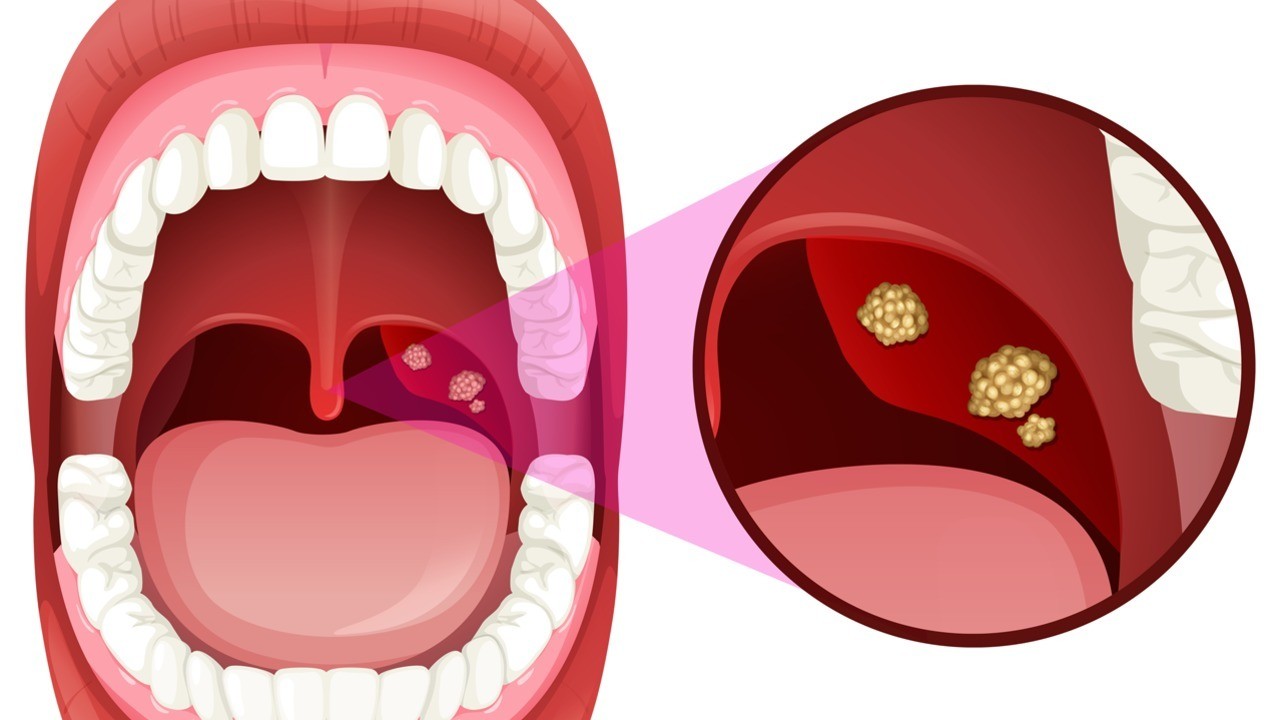 У больного был острый эпиглоттит со значительной обструкцией дыхательных путей.
У больного был острый эпиглоттит со значительной обструкцией дыхательных путей.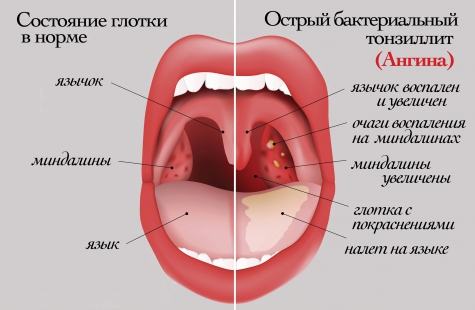 Это состояние маловероятно у взрослых, потому что заглоточные лимфатические узлы обычно уменьшаются или исчезают во взрослом возрасте. У детей инфекция (обычно бета-гемолитический стрептококк) распространяется в лимфатические узлы из инфицированного среднего уха, синусового хода, носа или аденоидов.У взрослых редкое возникновение заглоточных абсцессов может быть связано с перфорацией задней стенки инородными телами или инструментами. Основными проявлениями являются дисфагия, шейная лимфаденопатия, одышка и переразгибание шеи без менингеальных симптомов. На боковых рентгенограммах шеи видно расширение предпозвоночного пространства. Фактический абсцесс часто можно увидеть на компьютерной томографии.
Это состояние маловероятно у взрослых, потому что заглоточные лимфатические узлы обычно уменьшаются или исчезают во взрослом возрасте. У детей инфекция (обычно бета-гемолитический стрептококк) распространяется в лимфатические узлы из инфицированного среднего уха, синусового хода, носа или аденоидов.У взрослых редкое возникновение заглоточных абсцессов может быть связано с перфорацией задней стенки инородными телами или инструментами. Основными проявлениями являются дисфагия, шейная лимфаденопатия, одышка и переразгибание шеи без менингеальных симптомов. На боковых рентгенограммах шеи видно расширение предпозвоночного пространства. Фактический абсцесс часто можно увидеть на компьютерной томографии. У взрослых эпиглоттит часто называют супраглоттитом, потому что воспаление обычно не ограничивается надгортанником, но может возникать и в структурах над ним. Haemophilus influenzae типа b (Hib) по-прежнему является наиболее распространенным патогеном, хотя в настоящее время заболеваемость H. influenzae при использовании вакцины против Hib встречается гораздо реже.Другие потенциальные причины включают стрептококки и золотистый стафилококк, а также вирусные источники. У взрослых для успешного лечения требуется раннее распознавание эпиглоттита.
У взрослых эпиглоттит часто называют супраглоттитом, потому что воспаление обычно не ограничивается надгортанником, но может возникать и в структурах над ним. Haemophilus influenzae типа b (Hib) по-прежнему является наиболее распространенным патогеном, хотя в настоящее время заболеваемость H. influenzae при использовании вакцины против Hib встречается гораздо реже.Другие потенциальные причины включают стрептококки и золотистый стафилококк, а также вирусные источники. У взрослых для успешного лечения требуется раннее распознавание эпиглоттита.
 По данным Университета Джона Хопкинса, по состоянию на 20 апреля 2020 года было зарегистрировано более 2,4 миллиона случаев заболевания и 166 000 случаев смерти.
По данным Университета Джона Хопкинса, по состоянию на 20 апреля 2020 года было зарегистрировано более 2,4 миллиона случаев заболевания и 166 000 случаев смерти. Чтобы подтвердить диагноз рака и определить, распространился ли он, вы можете пройти эндоскопию, МРТ головы, КТ придаточных пазух носа, КТ головы, панорамный рентген зубов, конусно-лучевую КТ зубов, ПЭТ/КТ или томографию органов грудной клетки. Если ни один из этих тестов не указывает на рак, дальнейшие действия могут не потребоваться.Тем не менее, ваш врач может захотеть следить за вашим состоянием, если ваши симптомы сохраняются. Если обнаружена аномалия, а тесты не подтверждают ее доброкачественность, врач может назначить биопсию.
Чтобы подтвердить диагноз рака и определить, распространился ли он, вы можете пройти эндоскопию, МРТ головы, КТ придаточных пазух носа, КТ головы, панорамный рентген зубов, конусно-лучевую КТ зубов, ПЭТ/КТ или томографию органов грудной клетки. Если ни один из этих тестов не указывает на рак, дальнейшие действия могут не потребоваться.Тем не менее, ваш врач может захотеть следить за вашим состоянием, если ваши симптомы сохраняются. Если обнаружена аномалия, а тесты не подтверждают ее доброкачественность, врач может назначить биопсию.
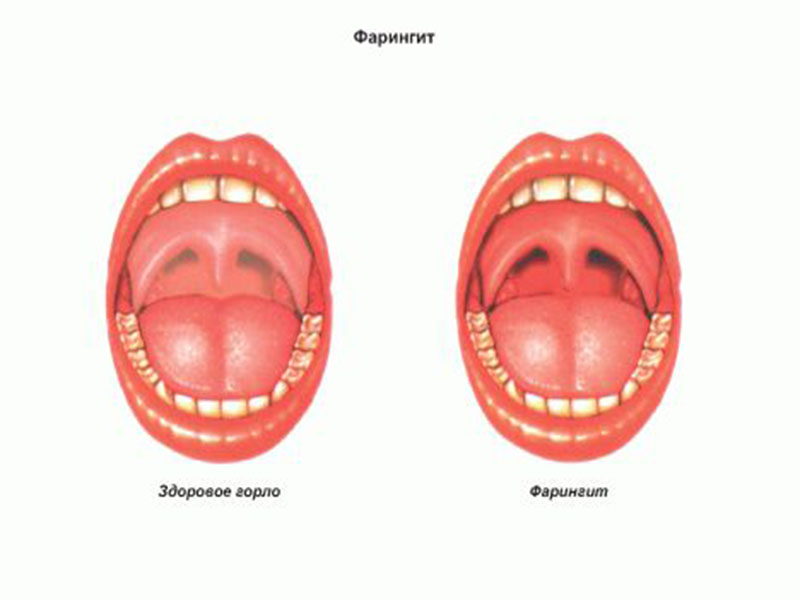
 Он в основном используется для выявления рака придаточных пазух и носовых полостей и планирования операций.
Он в основном используется для выявления рака придаточных пазух и носовых полостей и планирования операций.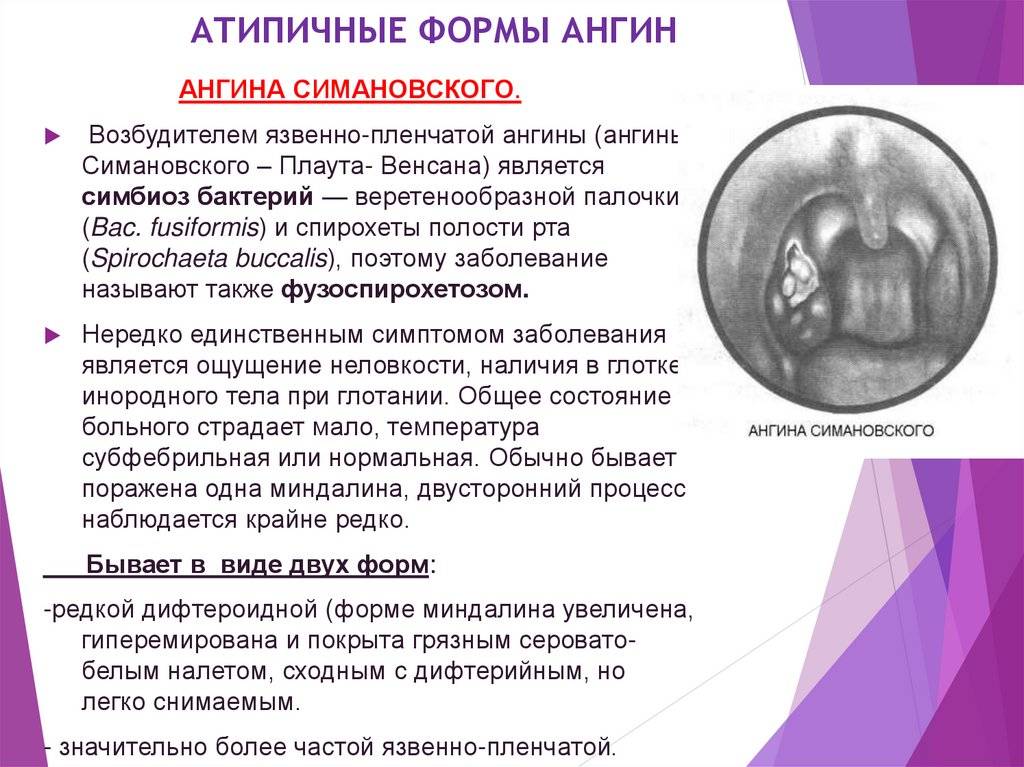 Он может обнаруживать рак головы и шеи, определять, распространился ли он, оценивать эффективность плана лечения и определять, вернулся ли рак после лечения.
Он может обнаруживать рак головы и шеи, определять, распространился ли он, оценивать эффективность плана лечения и определять, вернулся ли рак после лечения.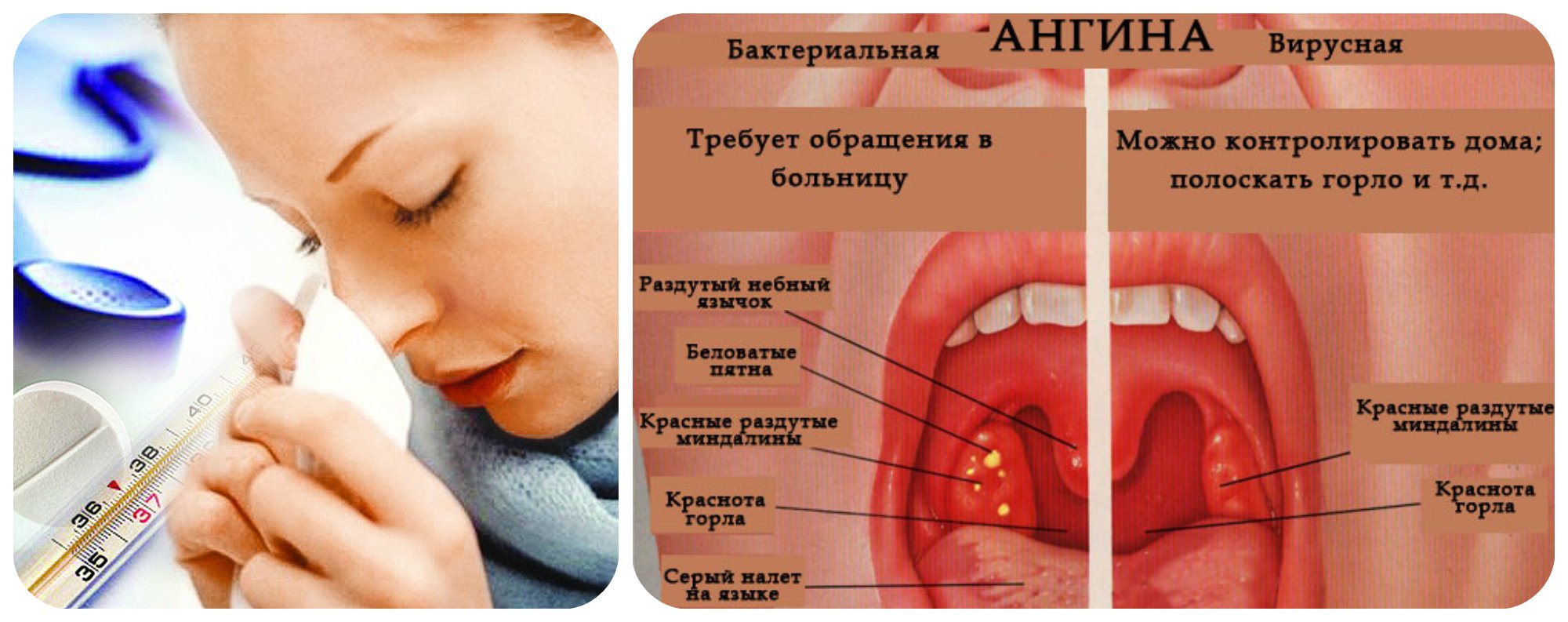

 Аппарат генерирует луч излучения и направляет его на место опухоли. ЭЛТ уничтожает раковые клетки, а планы конформного лечения защищают окружающие нормальные ткани от воздействия.
Аппарат генерирует луч излучения и направляет его на место опухоли. ЭЛТ уничтожает раковые клетки, а планы конформного лечения защищают окружающие нормальные ткани от воздействия. К счастью, большинство болей в горле вызываются вирусами и проходят сами по себе.
К счастью, большинство болей в горле вызываются вирусами и проходят сами по себе.
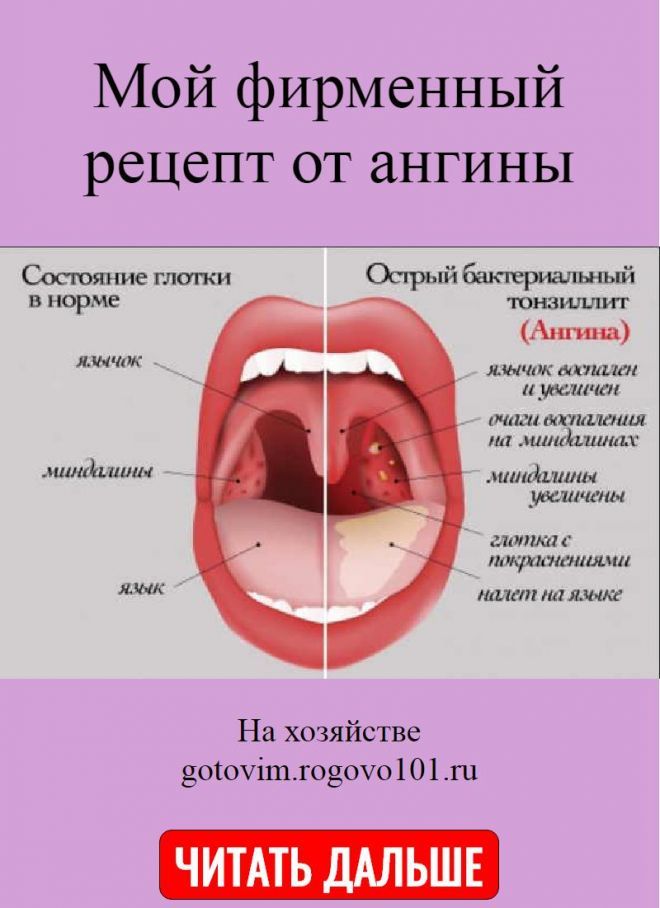 Если вы испытываете вышеуказанные симптомы, мы можем подтвердить ваш диагноз стрептококка с помощью простого мазка и отправить вас домой с антибиотиками для устранения инфекции.
Если вы испытываете вышеуказанные симптомы, мы можем подтвердить ваш диагноз стрептококка с помощью простого мазка и отправить вас домой с антибиотиками для устранения инфекции. Надлежащее использование антибиотиков при острой инфекции дыхательных путей у взрослых: рекомендации по ценной помощи от Американского колледжа врачей и Центров по контролю и профилактике заболеваний. Энн Интерн Мед . 2016;164(6):425-434. PMID: 26785402 www.ncbi.nlm.nih.gov/pubmed/26785402.
Надлежащее использование антибиотиков при острой инфекции дыхательных путей у взрослых: рекомендации по ценной помощи от Американского колледжа врачей и Центров по контролю и профилактике заболеваний. Энн Интерн Мед . 2016;164(6):425-434. PMID: 26785402 www.ncbi.nlm.nih.gov/pubmed/26785402. 2016;9:CD004406. PMID: 27614728 www.ncbi.nlm.nih.gov/pubmed/27614728.
2016;9:CD004406. PMID: 27614728 www.ncbi.nlm.nih.gov/pubmed/27614728.