показания, технология проведения, возможные последствия, мнения медиков
Процесс рождения ребенка на свет является настоящим чудом, которое сопровождается необыкновенными процессами в организме женщины. Достаточно популярна подготовка женщины к беременности, но не менее важна подготовка к родам. Она является более сложной и значимой, ведь невозможно предугадать возможные риски и необходимые мероприятия, которые придется делать в период родов. Сегодня разберем надрез при родах, как называется, когда, при каких условиях, зачем его делают, а также вредно ли это для ребенка.
Анатомическая характеристика надреза
В науке такая процедура называется эпизиотомией. Допускается делать надрез при родах только во втором этапе родовой деятельности. Этот этап характеризуется нахождением ребенка в выходе из малого таза. В этом месте располагается головка ребенка, даже если нет потуг, она не уходит обратно, а остается в малом тазу. Данный период называется прорезыванием головки, то есть ребеночек уже виден.
На данный момент в 95 % случаев используется разрез по косой линии, в сторону седалищных бугров. Если смотреть на головку ребенка прямо, то нужно сделать надрезы наискосок в левый нижний угол. Длина разреза составляет примерно 2 см.
Остальные случаи характеризуются надрезом по прямой линии к анусу. Такой способ является более сложным и не применяется без надобности на практике. Такой вид разреза уже называется перинеотомией. Размер и направление надреза при родах зависят от индивидуальных характеристик женщины и родового процесса. Отметим, что ввиду того что мышцы натянуты и кожа тонкая, обезболивающее женщине не делают. Она не чувствует болевых ощущений от разреза.
Преимущества хирургического надреза
Надрез при родах, сделанный врачом при помощи хирургических инструментов, заживает быстрее, чем естественный разрыв тканей. Это связано со следующим:
- Края раны ровные, их легче соединить и наложить швы.
- Разрывы в естественных условиях, как правило, глубокие и медленно заживают.

- Надрез производится специалистом, он не допустит глубоко расхождения тканей и создаст все условия в дальнейшем для заживления.
Показания к процедуре
Несмотря на то что хирургический надрез при родах является более оптимальным вариантом, нежели естественный разрыв тканей, для процедуры необходимы специальные показания:
- Создание непосредственной угрозы разрыва ткани, когда кожа вокруг промежности становится очень тонкой, начинает блестеть.
- Крупные размеры плода, которые устанавливаются перед родами, поэтому надрез во время родов не является экстренным мероприятием, он заранее запланирован.
- Преждевременные роды, когда повышается риск травмы для ребенка.
- Дистоция плечей, когда головка ребенка уже вышла наружу, а плечи из-за больших размеров не могут пролезть.
- Если в период родов назначены какие-либо акушерские операции, также нужно провести процедуру.
- Надрез при родах жизненно необходим для сокращения второго периода родовой деятельности.
 Это нужно в том случае, если повышено артериальное давление, диагностирован порок сердца малыша, второй период длится уже слишком долго.
Это нужно в том случае, если повышено артериальное давление, диагностирован порок сердца малыша, второй период длится уже слишком долго. - Начинается и активно развивается гипоксия плода, когда ребенку не хватает кислорода.
- Ребенок неправильно расположен, он находится в области таза, это называется «тазовое предлежание».
- Ригидность мышц — явление, при котором мышцы настолько слабы, что не могут создать полноценный толчок для выхода ребенка.
- При неспособности женщины тужиться самостоятельно.
Технология разреза
Первым и обязательным условием надреза во время родов является время — его можно делать только в период второй фазы родовой деятельности в момент максимальной потуги. Перед разрезом нужно обработать ткани антисептиком. Если ткани растянуты недостаточно сильно и процедура может вызвать болевые ощущения, делается инъекция «Лидокаина»:
- Разрез осуществляется хирургическими ножницами. В период отдыха роженицы между потугами одна часть ножниц (лезвие), называемая брашной, вводится в промежуток между головой ребенка и тканями.
 Направление нужно выдержать такое, в котором будет делаться надрез.
Направление нужно выдержать такое, в котором будет делаться надрез. - Длина разреза не должна превышать 3 см, очень короткий разрез может оказаться неэффективным, а длинный навредит, приводя к разрыву.
- Наложение шва на данном этапе не происходит, после выхода плаценты врач осматривает пациентку и матку, после чего уже накладывает швы. Перед наложением шва делается анестезия. После родов надрез уже не делают, он только ушивается. Прошитое место обрабатывается антисептиком, на этом процедура заканчивается.
Существует два основных метода накладывания швов на полученный разрез. Рассмотрим каждый из них.
Наложение швов послойно
Ушивание разреза происходит, начиная со слизистой стенки влагалища, после того как их сшили, переходят дальше. Погружными швами соединяют все разрезанные мышечные ткани. Используются при этом синтетические нитки, которые способны рассасываться. Кетгут — это нить из волокон кишечника животного, который используется иногда для наложения швов, в данном случае запрещен.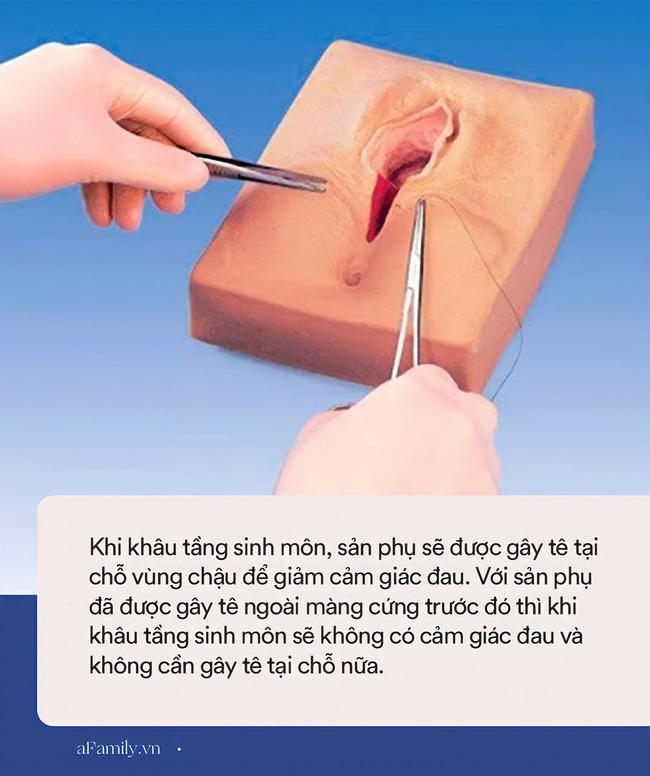 Он может вызвать аллергию. Вторым слоем накладываются уже косметические швы, они являются маленькими и непрерывными.
Он может вызвать аллергию. Вторым слоем накладываются уже косметические швы, они являются маленькими и непрерывными.
Перинеорафия по Шуте
Вторым способом накладывания швов является перинеорафия по Шуте. Тут нет деления на ткани, соединяются сразу все слои. Накладываются восьмеркообразные швы, но тут уже нужны синтетические нитки, которые не рассасываются. После того как рана затянулась, нити просто вынимают. Этот метод является более опасным: часто возникают воспаления и появление инфекций.
Восстановление после операции
Восстановление в данной области является очень неудобным, особенно учитывая, что женщина имеет новорожденного, который требует постоянной заботы и защиты. Неудобство заключается в том, что в половых путях постоянно присутствуют микроорганизмы, которые могут попасть в ранку и вызвать воспаление. Перевязка и постоянная обработка невозможны. Если при родах сделали надрез, нужно отказаться от сидячего положения, в противном случае разойдутся швы. По общему правилу запрещено сидеть 2 недели, но все индивидуально, в зависимости от уровня регенерации и глубины разреза. Срок может продлиться до 4 недель. Получается, допускаются только положения лежа и стоя.
По общему правилу запрещено сидеть 2 недели, но все индивидуально, в зависимости от уровня регенерации и глубины разреза. Срок может продлиться до 4 недель. Получается, допускаются только положения лежа и стоя.
Заживление швов
Швы после родов после надреза заживают примерно 5-7 дней, если область правильно обрабатывается и не нарушаются рекомендации, данные врачом, нет инфекций. По истечении первой недели с момента наложения швов врач снимает поверхностные швы и проверяет состояние рубца. В период заживления нужно придерживаться следующим правилам:
- Ежедневная обработка швов — акушерки в роддоме, как правило, обрабатывают их зеленкой, при этом происходит оценка состояния молодой мамы.
- После душа нужно некоторое время полежать обнаженной, чтобы произошло естественное обсыхание женщины, иначе можно занести инфекцию. Вытирать швы можно только промакивающими движениями чистым материалом.
- После каждого похода в туалет необходимо промывать место слабым раствором марганцовки.

- Накладывать гигиенические прокладки и менять их каждые 2 часа.
- Нельзя поднимать ничего тяжелого, единственное исключение — ребенок, тяжелее него трогать ничего нельзя.
- Пить много воды.
- Тренировать мышцы с помощью упражнений Кегеля.
Полное восстановление происходит спустя 2 месяца с момента проведения процедуры. Обратите внимание на фото надреза при родах, оно показывает, как он должен выглядеть. Нужно внимательно относиться к своему здоровью и при появлении любых недомоганий обращаться к врачу. Именно об осложнениях пойдет дальше речь.
Последствия
Не все проходит так гладко, как хотелось бы, и, если при родах сделали надрез, а в период восстановления были допущены ошибки, могут быть осложнения:
- Отек разреза, который лечится с помощью льда. Накладывается он на место разреза, дополнительно применяется обезболивающее.
- Расхождение швов может произойти из-за сидячей позы или сильных нагрузок. В таком случае накладываются новые швы и процесс лечения начинается с нуля.

- Занесение инфекции в ранку, лечение которой возможно только с приемом антибиотиков. Если условия благоприятные, то швы снимаются и происходит дренаж раны, это выведение гноя и жидкости.
- Появление гематомы — в таком случае нужно немедленно снять все швы и почистить ранку от гноя, промыть обеззараживающим средством, назначить курс антибиотиков и начинать лечиться.
- Боль во время полового акта. Это неприятное, но вполне нормально чувство, у женщин на протяжении первых трех месяцев наблюдаются боли в период интимной связи. Примерно через год наступает полное выздоровление.
Отзывы пациенток и мнения врачей
Как мы поняли, эпизиотомия является вынужденной мерой, к которой не нужно прибегать в том случае, если роды идут нормально. Обратимся к мнению специалистов.
Гинекологи указывают, что до 45 % всех родов сопровождается данной акушерской операцией, она является самым безопасным и оптимальным вариантом при осложнениях в родовой деятельности. Эпизиотомия нужна и полезна только тогда, когда к ней есть показания, просто так ее делать категорически запрещено.
Эпизиотомия нужна и полезна только тогда, когда к ней есть показания, просто так ее делать категорически запрещено.
Отзывы многих рожениц показывают, что нужно разговаривать с акушером до момента родов, обговаривая с ним все нюансы и высказывая свое мнение относительно акушерской операции. Зачастую наблюдаются случаи, когда врачи перестраховываются и делают эпизиотомию в тех случаях, когда можно обойтись без нее. Будьте здоровы и не прибегайте лишний раз к хирургическому вмешательству!
Эпизиотомия в родах: когда это на самом деле необходимо
Дмитрий Логинов, акушер-гинеколог, медицинская клиника DoktorRu:
Прежде всего, сразу успокою читательниц: если роды проходят без осложнений, то разрез промежности (эпизиотомия) не нужен.
Долгое время считалось, что данная манипуляция помогает предотвратить разрыв тканей промежности в родах и кислородное голодание ребенка.
Однако теперь достоверно установлено, что эта болезненная процедура не оказывает помощи ребенку, а более чем в половине случаев разрез переходит в разрыв, часто возникают осложнения — как ближайшие (ухудшение чувствительности в области промежности, дискомфорт и болезненность при половой жизни, недержание мочи), так и отдаленные (частые нарушения микрофлоры влагалища, выпадение матки и влагалища).
Поэтому проводить эпизиотомию следует только при наличии строгих показаний: дистоция (застревание) плечиков и непосредственная угроза разрыва промежности. При этом перед проведением процедуры обязательно проводится обезболивание промежности.
Если всё же эпизиотомии избежать не удалось, обязательно обратите внимание, не ухудшилась ли чувствительность области промежности, не стало ли влагалище менее эластичным. В этом случае следует обязательно обратиться к гинекологу. Также восстановлению тканей половых органов после родов способствуют упражнения Кегеля.
Шарена Бакашвили, акушер-гинеколог:
Сегодня эпизиотомия делается в каждом родильном доме. Мнения о пользе и необходимости противоречивы. Она должна производиться строго по показаниям. Например, угроза разрыва промежности, угроза гипоксии или асфиксии плода, роды в тазовом предлежании плода, при наложении акушерских щипцов. При преждевременных родах также производят разрез промежности для профилактики травмы шейного отдела позвоночника незрелого плода.
Физиологические роды предусматривают ведение с защитой промежности. Но в случае ригидной промежности, предположительно крупного плода, появления признаков страдания плода делается разрез. Считается, что разрывы ушить сложнее и они заживают хуже, чем разрезы. Заранее это запланировать или предусмотреть нельзя. В родах может сложиться не та ситуация, которую планировали. Разрез производится под местным обезболиванием, чаще лидокаином. Заживление происходит быстро при условии отсутствия воспалительных процессов влагалища и соблюдения гигиены.
Дискомфорт этот период доставляет по многим параметрам. В первое время отмечается боль, отек промежности, жжение при каждом мочеиспускании, сложности дефекации, тяжело сидеть. Но это недолго.
Фото: Legion-Media.ru
как, зачем и что потом?
Наверняка все слышали, что в некоторых случаях в родах рассекают промежность, но далеко не все представляют, зачем это нужно. Многие будущие мамы при одном намеке на возможное рассечение промежности в родах впадают в ужас, хотя на самом деле все не так уж страшно.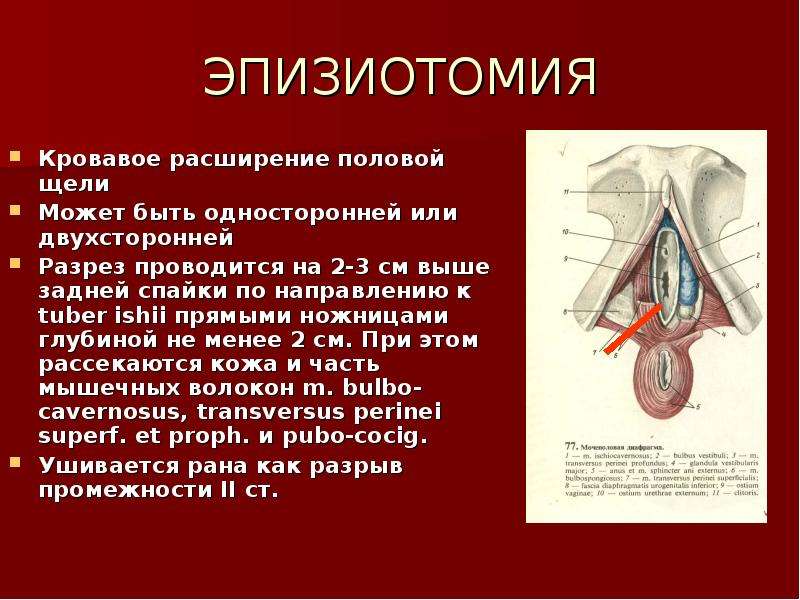
Существует 2 способа рассечения промежности.
— В настоящее время в 95% случаев разрез промежности производится косо, в направлении седалищных бугров. Такая операция называется эпизиотомия. На рисунке под цифрами 2 и 3 показаны две разновидности эпизиотомии.
— Но в некоторых случаях производят прямой разрез по направлению к анусу — перинеотомия. При перинеотомии не рассекаются мышцы, поэтому этот разрез менее травматичен, но существует опасность, что разрез продолжится до прямой кишки и перейдет на нее. Из-за этого возможного осложнения перинеотомия производится крайне редко, в основном у женщин, у которых расстояние от влагалища до прямой кишки достаточно большое (высокая промежность).
Показания для рассечения промежности
Чаще всего разрез промежности производят при угрозе разрыва или при начавшемся разрыве. Гладкие края разрезанной раны по сравнению с рваными и размозженными краями восстанавливаются легче и заживают лучше. После разрыва промежность может деформироваться, следы более заметны, вход во влагалище может стать зияющим. Нагноение во много раз чаще бывает тоже после разрыва. Кроме того, разрыв может произойти в направлении прямой кишки и продлиться на нее. Чтобы избежать всех этих осложнений, производится аккуратный разрез.
После разрыва промежность может деформироваться, следы более заметны, вход во влагалище может стать зияющим. Нагноение во много раз чаще бывает тоже после разрыва. Кроме того, разрыв может произойти в направлении прямой кишки и продлиться на нее. Чтобы избежать всех этих осложнений, производится аккуратный разрез.
Разрыв промежности возможен, если ткани промежности плохо растяжимы, неподатливы, если половая щель узкая, а головка плода достаточно большая, если роды быстрые или стремительные, при неправильном вставлении головки, при тазовом предлежании. В этих случаях рассечение промежности производится как в интересах матери, так и в интересах ребенка, так как оно создает дополнительное пространство для прохождения головки плода во время родов.
Разрез промежности необходимо делать в случаях, если необходимо скорейшее завершение родов при преждевременных родах, при гипоксии плода или при аномалиях его развития, потому что роды при этом должны быть для него максимально щадящими.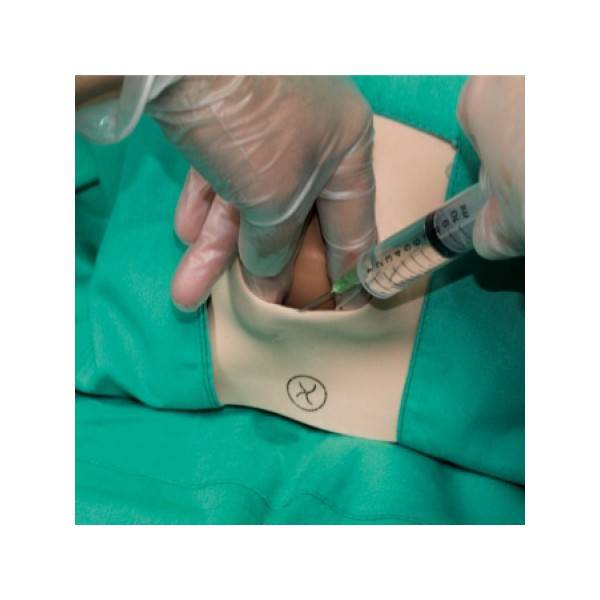
Проведение эпизиотомии рекомендуется при наложении щипцов и при затрудненном выведении плечиков плода.
В некоторых случаях необходимо ослабить потуги путем расширения половой щели из-за заболеваний матери, таких как миопия (близорукость), предшествующие операции на глазах, повышение артериального давления, аневризмы на сосудах, заболевания органов дыхания и др.
Как это делается?
Эпизиотомия делается следующим образом: акушерка вводит указательный и средний пальцы между головкой плода и промежностью матери, и на высоте схватки при врезывании головки тупоконечными ножницами производит разрез. Длина разреза 2-3 см. Женщина на фоне схватки, когда ткани промежности натянуты на головку, разрез не чувствует. Но в некоторых роддомах тем не менее применяется местное обезболиванике обезболивание: область, где предполагается сделать разрез вспрыскивают спреем лидокаина.
После окончания родов во время осмотра родовых путей производится послойное зашивание тканей промежности. На мышцы и слизистую оболочку влагалища накладываются рассасывающиеся швы. На кожу также могут накладываться рассасывающиеся швы, снимать которые не нужно. Если на кожу наложены не рассасывающиеся швы, то их снимают на 5 сутки.
Наложение швов проводится под местным обезболиванием. Делается либо укол новокаина, либо разрез обрабатывается спреем лидокаина. Если у женщины есть непереносимость к указанным препаратам, то ей проводится обезболивание промедолом (препарат вводится внутривенно). Если в родах проводилась эпидуральная анестезия, и у женщины поставлен спинальный катетер, то обезболивающий препарат вводится в него, и дополнительное обезболивание не нужно.
После ушивания разреза, область влагалища и промежности обрабатывается йодом.
Возможные осложнения
К осложнениям эпизиотомии относятся нагноение швов или их расхождение.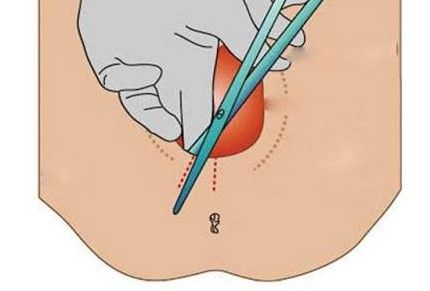 Конечно, в возникновении осложнений может быть виноват медицинский персонал, но многое зависит и от женщины. Необходимо соблюдать правила гигиены и выполнять все рекомендации врачей по уходу за швами.
Конечно, в возникновении осложнений может быть виноват медицинский персонал, но многое зависит и от женщины. Необходимо соблюдать правила гигиены и выполнять все рекомендации врачей по уходу за швами.
Кроме того, если швы наложены неправильно, возможно образование гематомы. Это осложнение обычно выявляется в первые 2 часа после родов, пока женщина еще находится в родильном отделении. В этом случае необходимо вскрытие и удаление гематомы и повторное наложение швов. Эта операция производится уже под общим внутривенным наркозом.
Если кроме разреза имеются существенные разрывы тканей родовых путей, для профилактики осложнений назначаются антибиотики. Они также обязательно назначаются после удаления гематомы.
Послеродовый период
В послеродовом периоде после проведения эпизиотомии или перинеотомии нельзя садиться 2-3 недели, чтобы не разошлись швы. В первые 2-3 дня не рекомендуется есть хлеб, чтобы стул был достаточно мягким и в небольшом количестве.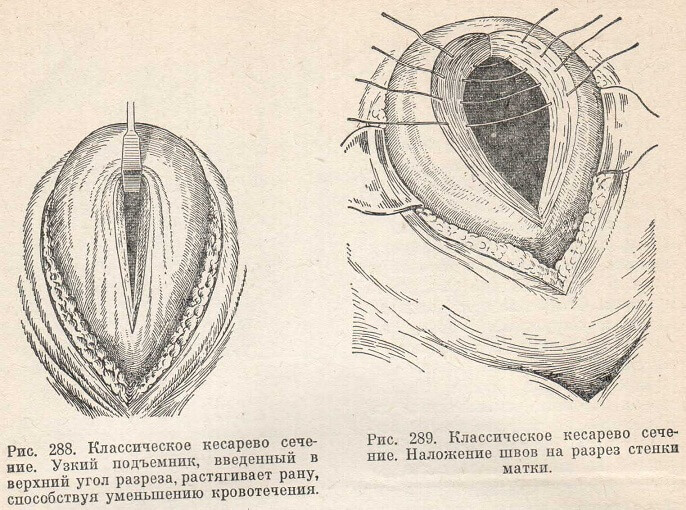 После каждого похода в туалет необходимо подмываться. Прокладки или подкладную пеленку нужно менять не реже, чем каждые 3 часа, пока женщина лежит в палате лучше вообще не надевать нижнее белье, чтобы швы проветривались.
После каждого похода в туалет необходимо подмываться. Прокладки или подкладную пеленку нужно менять не реже, чем каждые 3 часа, пока женщина лежит в палате лучше вообще не надевать нижнее белье, чтобы швы проветривались.
Обработка швов делается акушеркой 2 раза в день утром и вечером. Также проводится ультрафиолетовое облучение (кварцевание) швов, чтобы швы не инфицировались и впоследствии не воспалялись.
В 1-2 сутки швы достаточно болезненные, особенно при кашле или смехе, но не настолько, чтобы назначать обезболивающие препараты. Если все-таки терпеть трудно, можно применить свечи с кетанолом, но не более 2-3 раз, потому что в небольших количествах анальгетик из прямой кишки впитывается в кровь и может попадать в молоко.
На 5 сутки швы снимаются (если были наложены не рассасывающиеся швы). Перед снятием швов необходимо опорожнить кишечник. Если это сделать трудно, можно попросить у акушерки свечку с глицерином.
После выписки из роддома необходимо продолжать ухаживать за промежностью. Утром и вечером область швов нужно смазывать раствором марганца или зеленки и регулярно подмывать. Также не стоит забывать, что пока разрез окончательно не заживет, сидеть нельзя. Это достаточно неудобно, но в этом есть и плюсы, так как приходится больше стоять и ходить (ведь все время лежать скучно!), и быстрее уходят лишние килограммы.
Утром и вечером область швов нужно смазывать раствором марганца или зеленки и регулярно подмывать. Также не стоит забывать, что пока разрез окончательно не заживет, сидеть нельзя. Это достаточно неудобно, но в этом есть и плюсы, так как приходится больше стоять и ходить (ведь все время лежать скучно!), и быстрее уходят лишние килограммы.
Шрам после разреза маленький и незаметный. Его может увидеть разве что гинеколог на осмотре, и то не всегда. Многие акушерки вообще рекомендуют ничего не рассказывать мужу, если он чрезмерно впечатлительный, а сам он ничего не заметит.
На чувствительности влагалища и качестве половой жизни разрез также никак не отразится.
В послеродовом периоде многие женщины замечают, что вход во влагалище стал шире, при половом акте туда даже может проникать воздух. Но это связано не с эпизиотомией, а с самими родами.
В настоящее время многие женщины рассказывают друг другу, что разрезают промежность чуть ли не всем подряд, потому что акушерке охота побыстрее закончить роды.
Эпизиотомию действительно делают часто, но только когда имеются показания. В современных условиях ввиду плохой экологии, большого количества инфекционных заболеваний, гормональных нарушений у многих женщин это отражается на эластичности кожи и мышц, в том числе и на промежности.
Кроме того, в настоящее время врачи борются за здоровье каждого ребенка, и если ему трудно, то предпочитают не рисковать, и вовремя ему помочь. Ничего не делается просто так, и врачи также, как и мама, заинтересованы в сохранении здоровья ее и ребенка.
Как облегчить боль в промежности после эпизиотомии
Эпизиотомия – хирургическое рассечение, осуществляемое для увеличения диаметра входа во влагалище с целью облегчения родов [15]. Эпизиотомия может потребоваться, например, при дистрессе плода, для проведения инструментальных родов, при наличии тяжелой артериальной гипертензии или пороков сердца и ряде других ситуаций [16].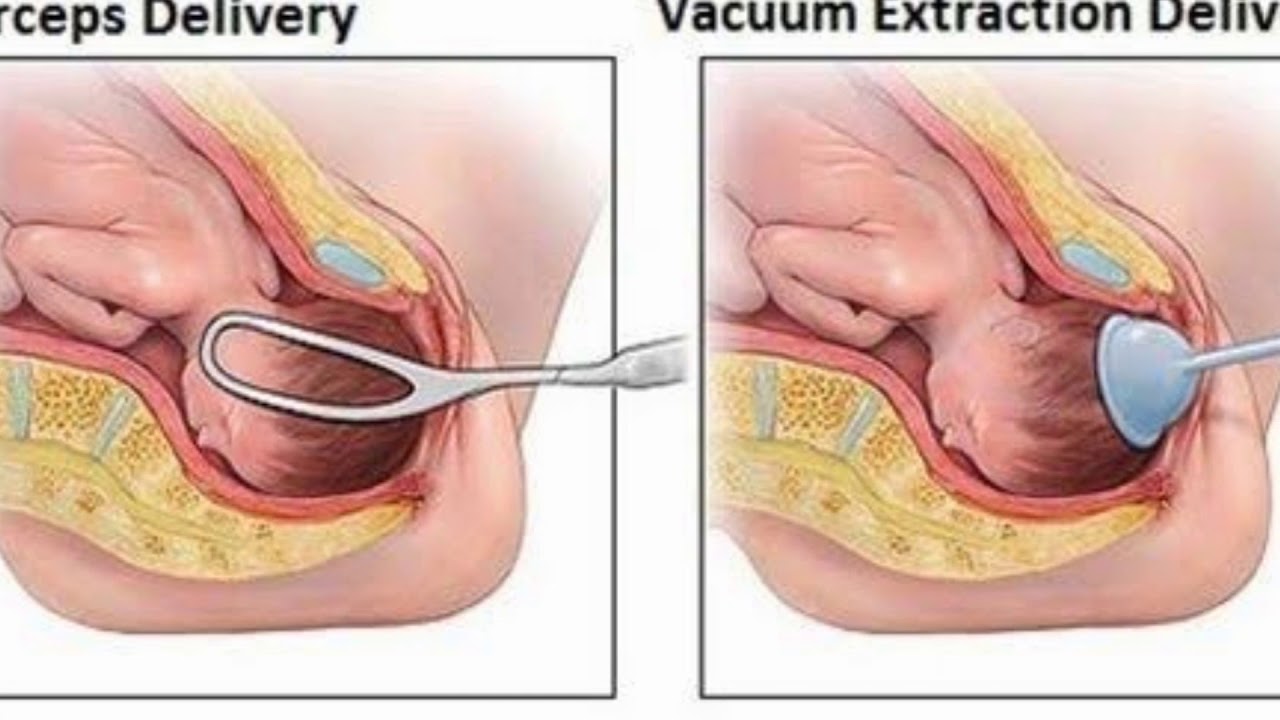 Эпизиотомия может проводиться при дистоции плечиков для облегчения родовспомогательного маневра [3].
Эпизиотомия может проводиться при дистоции плечиков для облегчения родовспомогательного маневра [3].
Существует два типа эпизиотомии: медиолатеральная и срединная (рис.). При срединной эпизиотомии минимизируется риск расширения эпизиотомической раны, поэтому этот тип процедуры рекомендуется Национальным институтом здоровья и качества медицинской помощи (NICE) [12].
Восстановление целостности промежности после эпизиотомии необходимо для предотвращения инфицирования и развития кровотечения, а также для заживления раны первичным натяжением. Рекомендуется накладывать швы на влагалище, поверхностные и глубокие мышцы, кожу с использованием рассасывающегося синтетического шовного материала, поскольку его использование ассоциируется с менее выраженной болью в промежности и снижением потребности в обезболивании [10].
Боль в промежности вызывает дистресс у матери, при этом неадекватное обезболивание может иметь неблагоприятные последствия для пациентки в ближайшей и отдаленной перспективе [14]. Для уменьшения боли в промежности могут использоваться локальные и системные методы. Диклофенак в форме суппозиториев эффективно облегчает боль в промежности в первые 24-48 ч после эпизиотомии, обезболивающее действие препарата дольше по сравнению с пероральными аналгетиками [2, 6, 13].
Для уменьшения боли в промежности могут использоваться локальные и системные методы. Диклофенак в форме суппозиториев эффективно облегчает боль в промежности в первые 24-48 ч после эпизиотомии, обезболивающее действие препарата дольше по сравнению с пероральными аналгетиками [2, 6, 13].
Пероральные аналгетики, купание, локальное охлаждение и упражнения на укрепление мышц тазового дна также обеспечивают некоторое уменьшение боли в промежности после эпизиотомии [14]. Парацетамол рекомендуется только при боли легкой или средней интенсивности [17]. Более сильные аналгетики, такие как трамадол или оксикодон, могут назначаться при сильной боли, однако они противопоказаны при грудном вскармливании. Альтернативой этим препаратам являются нестероидные противовоспалительные препараты (НПВП) [8].
Многим женщинами облегчить боль помогает купание, которое к тому же способствуют рассасыванию шовного материала [14]. Локальное применение пакетов со льдом или охлаждающей гелевой подушки эффективно для облегчения боли [14] в промежности и не оказывает негативного влияния на заживление [17]. Наложение пакета со льдом в течение 20 мин уменьшает боль, при этом эффект сохраняется до 2 ч [4]. Также сообщалось об уменьшении боли в промежности в первые 24 ч при использовании 2% геля лидокаина [1]. Тем не менее необходимы исследования по изучению отдаленных эффектов геля лидокаина и его влияния на заживление [7].
Наложение пакета со льдом в течение 20 мин уменьшает боль, при этом эффект сохраняется до 2 ч [4]. Также сообщалось об уменьшении боли в промежности в первые 24 ч при использовании 2% геля лидокаина [1]. Тем не менее необходимы исследования по изучению отдаленных эффектов геля лидокаина и его влияния на заживление [7].
Регулярная гигиена промежности, мытье рук до и после туалета, частая смена гигиенических прокладок помогают предотвратить развитие инфекции, способствуют заживлению и снижают риск пролонгации боли. Для снижения давления на промежность пациентке рекомендуется чаще менять сидячее положение и периодически лежать на боку, особенно в первые дни после эпизиотомии и во время кормления грудью.
Важно рекомендовать пациентке придерживаться сбалансированной диеты и употреблять достаточное количество жидкости для ускорения заживления и профилактики запора, а также соблюдать баланс между физической активностью и отдыхом (в частности, спать в часы сна ребенка).
Имеются доказательства, что боль после эпизиотомии является более выраженной по сравнению с другими травмами промежности [5]. На интенсивность боли и скорость заживления раны промежности также влияют профессиональные навыки врача, который проводит операцию [9]. Неправильное восстановление целостности промежности может приводить к долгосрочным осложнениям. В первые 3 мес после родов примерно у 23% женщин наблюдается диспареуния, у 19% – проблемы с мочеиспусканием и у 3-10% – недержание стула [11]. Эти осложнения могут усиливать болевые ощущения и ухудшать переносимость боли в промежности, поэтому врач должен обладать достаточными знаниями и навыками для их коррекции.
На интенсивность боли и скорость заживления раны промежности также влияют профессиональные навыки врача, который проводит операцию [9]. Неправильное восстановление целостности промежности может приводить к долгосрочным осложнениям. В первые 3 мес после родов примерно у 23% женщин наблюдается диспареуния, у 19% – проблемы с мочеиспусканием и у 3-10% – недержание стула [11]. Эти осложнения могут усиливать болевые ощущения и ухудшать переносимость боли в промежности, поэтому врач должен обладать достаточными знаниями и навыками для их коррекции.
Практические рекомендации
- Врач должен обеспечить облегчение боли непосредственно после восстановления целостности промежности.
- Врач должен объяснить пациентке, что в течение следующих дней она будет чувствовать определенную боль и дискомфорт, связанные с рассечением тканей и наложением швов. Однако эти ощущения будут постепенно ослабевать в течение первой недели и значительно уменьшатся на второй неделе.

- В раннем постнатальном периоде необходимо мониторировать тяжесть боли в промежности, а также выраженность ассоциированного отека и гематомы, при этом следует обеспечить системное и локальное обезболивание.
- Врач должен обсудить с пациенткой, как ей обращаться за медицинской помощью при наличии боли или других проблем.
- Врач должен убедиться в наличии необходимого оснащения, которое включает:
– перчатки;
– лубрикатор в форме геля;
– марлю;
– диклофенак в форме суппозиториев 100 мг;
– охлаждающую гелевую подушку или пакеты со льдом в марлевом чехле;
– аналгетики для перорального приема.
Процедура
Непосредственно после восстановления целостности промежности
- Оценить тяжесть боли в промежности и ассоциированного воспаления. Выяснить у пациентки интенсивность боли и характер болевых ощущений. У пациенток, получавших эпидуральную анестезию, чувствительность может быть неполной.
 Оценка интенсивности боли и то, как женщина описывает болевые ощущения, помогают выбрать правильную стратегию контроля боли.
Оценка интенсивности боли и то, как женщина описывает болевые ощущения, помогают выбрать правильную стратегию контроля боли. - После восстановления целостности промежности и получения устного информированного согласия назначить диклофенак 100 мг ректально (при отсутствии противопоказаний).
- Для уменьшения отека и боли предложить местное охлаждение в виде гелевой подушки или пакета со льдом, которые с целью предотвращения обморожения не должны соприкасаться с кожей (накладываются в марлевом чехле).
- Показать пациентке, как использовать гелевую подушку или пакет со льдом, чтобы она самостоятельно могла облегчать боль.
Ранний постнатальный период
- Оценить интенсивность боли в промежности и выяснить характер болевых ощущений. Для контроля боли предложить системное и локальное обезболивание.
- При боли легкой или средней интенсивности рекомендовать парацетамол, купание и локальное охлаждение.
- При сильной боли в определенных случаях могут назначаться трамадол или оксикодон, однако эти препараты противопоказаны при грудном вскармливании.
 Альтернативный метод обезболивания – НПВП и локальное охлаждение.
Альтернативный метод обезболивания – НПВП и локальное охлаждение. - При получении устного информированного согласия пациентки следует завесить ее кровать шторой или закрыть дверь в палату для обеспечения приватности. Попросить пациентку принять полулежачее положение с раздвинутыми ногами для осмотра промежности и эпизиотомического шва с целью контроля процесса заживления и выявления сиптомов инфицирования.
- При необходимости для облегчения дискомфорта надрезать тугой шов или узел возле задней спайки (перед процедурой вымыть руки и надеть стерильные перчатки).
- Рекомендовать пациентке купание, поскольку водные процедуры облегчают боль и способствуют рассасыванию шовного материала.
- Разъяснить пациентке, как осуществлять гигиену промежности и выполнять упражнения для укрепления мышц тазового дня, как принимать сидячее и лежачее положения для уменьшения непосредственного давления на промежность.
- Разъяснить пациентке необходимость соблюдения сбалансированной диеты и употребления достаточного количества жидкости для ускорения заживления и профилактики запора.

- Обсудить необходимость самостоятельного ухода и достаточного отдыха, поскольку усталость и недосыпание могут усиливать болевые ощущения.
- Документировать интенсивность боли, оцениваемую пациенткой, и меры, принятые для облегчения боли в промежности.
Литература
- Abedzadeh-Kalahroudi M., Sadat Z., Saberi F. (2011) The efficacy of 2% lidocaine gel in pain relieving of episiotomy: a double-blind randomized trial. Pakistan Journal of Medical Sciences. 27, 2, 375-378.
- Achariyapota V., Titapant V. (2008) Relieving perineal pain after perineorrhaphy by diclofenac rectal suppositories: a randomized double-blinded placebo controlled trial. Journal of the Medical Association of Thailand. 91, 6, 799-804.
- American Academy of Family Physicians (2012) Advanced Life Support in Obstetrics (ALSO). Provider Syllabus. AAFP, Leawood KS.
- de Souza Bosco Paiva C., Junqueira Vasconcellos de Oliveira S.M., Amorim Francisco A.
 , da Silva R.L., de Paula Batista Mendes E., Steen M. (2015) Length of perineal pain relief after ice pack application: a quasi-experimental study. Women and Birth.
, da Silva R.L., de Paula Batista Mendes E., Steen M. (2015) Length of perineal pain relief after ice pack application: a quasi-experimental study. Women and Birth. - East C.E., Sherburn M., Nagle C., Said J., Forster D. (2012) Perineal pain following childbirth: prevalence, effects on postnatal recovery and analgesia usage. Midwifery. 28, 1, 93-97.
- Hedayati H., Parsons J., Crowther C.A. (2003) Rectal analgesia for pain from perineal trauma following childbirth. Cochrane Database of Systematic Reviews. Issue 3, CD003931.
- Hedayati H., Parsons J., Crowther C.A. (2005) Topically applied anaesthetics for treating perineal pain after childbirth. Cochrane Database of Systematic Reviews. Issue 2, CD004223.
- Kamondetdecha R., Tannirandorn Y. (2008) Ibuprofen versus acetaminophen for the relief of perineal pain after childbirth: a randomized controlled trial. Journal of the Medical Association of Thailand. 91, 3, 282-286.
- Kettle C., Dowswell T., Ismail K.
 M. (2010) Absorbable suture materials for primary repair of episiotomy and second degree tears. Cochrane Database of Systematic Reviews. Issue 6, CD000006.
M. (2010) Absorbable suture materials for primary repair of episiotomy and second degree tears. Cochrane Database of Systematic Reviews. Issue 6, CD000006. - Kettle C., Dowswell T., Ismail K.M. (2012) Continuous and interrupted suturing techniques for repair of episiotomy or second-degree tears. Cochrane Database of Systematic Reviews. Issue 11, CD000947.
- Labrecque M., Eason E., Marcoux S. (2000) Randomized trial of perineal trauma during pregnancy: perineal symptoms three months after delivery. American Journal of Obstetrics & Gynecology. 182, 1 Pt 1, 76-80.
- National Institute for Health and Care Excellence (2014) Intrapartum Care for Healthy Women and Babies. Clinical guideline No. 190. NICE, London.
- Shafi F., Syed S., Bano N., Chaudhri R. (2011) Rectal versus oral analgesia for perineal pain relief after childbirth. Journal of Rawalpindi Medical College (JRMC). 15, 1, 56-58.
- Steen M. (2010) Care and consequences of perineal trauma. British Journal of Midwifery.
 18, 11, 710-715.
18, 11, 710-715. - Steen M., Cummins B. (2016a) How to perform an episiotomy. Nursing Standard. 30, 24, 36-39.
- Steen M., Cummins B. (2016b) How to repair an episiotomy. Nursing Standard. 30, 25, 36-39.
- Steen M., Marchant P. (2007) Ice packs and cooling gel pads versus no localised treatment for relief of perineal pain: a randomized controlled trial. Evidence Based Midwifery. 5, 1, 16-22.
Steen M., Cummins B.
How to alleviate perineal pain following an episiotomy. Nurs Stand. 2016 Mar 30; 30 (31): 34-7.
Перевел с англ. Алексей Терещенко
Тематичний номер «Гінекологія, Акушерство, Репродуктологія» № 1 (21) березень 2016 р.СТАТТІ ЗА ТЕМОЮ Акушерство/гінекологія
05. 01.2022
Акушерство/гінекологія Сучасні аспекти лікування та профілактики гострих і рецидивуючих інфекцій сечовивідних шляхів
01.2022
Акушерство/гінекологія Сучасні аспекти лікування та профілактики гострих і рецидивуючих інфекцій сечовивідних шляхівНеускладнені інфекції сечовивідних шляхів (ІСВШ), до яких відносять цистит та пієлонефрит, є однією з двох найбільш поширених у світі інфекцій із загальною чисельністю близько150-200 млн випадків на рік. Рецидивуючий цистит значно впливає на якість життя пацієнтів і є фінансово обтяжливим для системи охорони здоров’я. Групою ризику даного захворювання є жіноче населення переважно репродуктивного віку, що є потенційним ризиком для неускладненої реалізації репродуктивної функції. Антибіотики залишаються основними засобами лікування ІСВШ, однак висока вартість, низка побічних ефектів та зростаюча антибіотикорезистентність сприяє пошуку альтернативних терапевтичних та профілактичних підходів. Проведений аналіз сучасних літературних даних стосовно застосування D-манози в лікуванні та профілактиці рецидивів ІСВШ. D-маноза ефективно інгібує адгезію бактерій уропатогенних штамів до клітин уротелію. Сучасні дослідження доводять ефективність D-манози в лікуванні ІСВШ, зіставність з антибактеріальними препаратами у профілактиці, високий профіль безпеки та комплаєнтність. Терапевтична тактика ІСШВ та профілактика рецидивів із включенням препаратів D-манози в ефективному згідно із сучасними доказовими даними дозуванні в комбінації з екстрактом журавлини є актуальним і прогресивним рішенням…
Проведений аналіз сучасних літературних даних стосовно застосування D-манози в лікуванні та профілактиці рецидивів ІСВШ. D-маноза ефективно інгібує адгезію бактерій уропатогенних штамів до клітин уротелію. Сучасні дослідження доводять ефективність D-манози в лікуванні ІСВШ, зіставність з антибактеріальними препаратами у профілактиці, високий профіль безпеки та комплаєнтність. Терапевтична тактика ІСШВ та профілактика рецидивів із включенням препаратів D-манози в ефективному згідно із сучасними доказовими даними дозуванні в комбінації з екстрактом журавлини є актуальним і прогресивним рішенням…
Причини та механізми розвитку порушень менструального циклу (ПМЦ) надзвичайно різноманітні, тому їх профілактика та терапія мають бути комплексними й персоналізованими.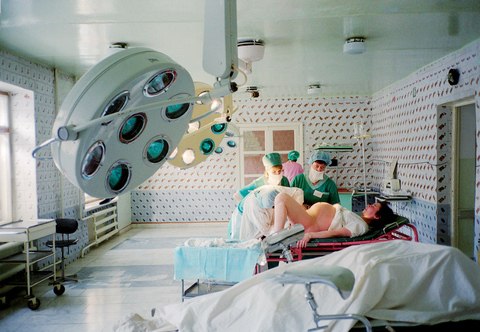 Основним терапевтичним підходом до лікування ПМЦ є нормалізація гормонального гомеостазу. Незважаючи на високу ефективність синтетичних гормональних препарататів у лікуванні ПМЦ, через імовірні побічні ефекти, пов’язані з їх використанням, продовжується пошук інших терапевтичних засобів, серед яких важливе місце займають фітотерапевтичні препарати
…
Основним терапевтичним підходом до лікування ПМЦ є нормалізація гормонального гомеостазу. Незважаючи на високу ефективність синтетичних гормональних препарататів у лікуванні ПМЦ, через імовірні побічні ефекти, пов’язані з їх використанням, продовжується пошук інших терапевтичних засобів, серед яких важливе місце займають фітотерапевтичні препарати
…
На засіданні фахової школи «Жіноче здоров’я від А до Я в рамках професійного розвитку лікарів акушер-гінекологів»,
що відбулося 16 вересня, з доповіддю «Тазовий біль: міфи та реальність» виступив лікар акушер-гінеколог, хірург, репродуктолог (Клініка Матері, м.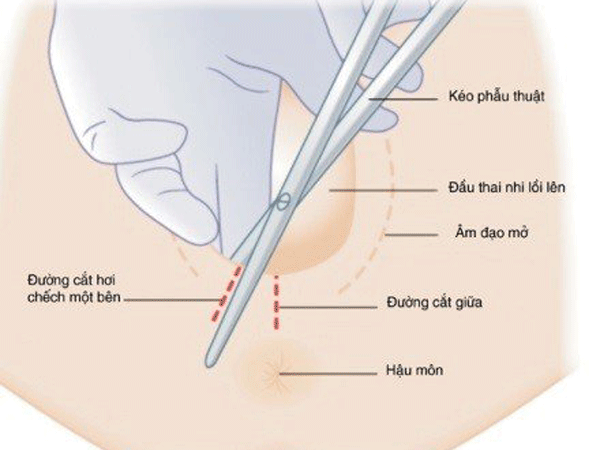 Київ), кандидат медичних наук Олег Олександрович Берестовий. Він детально розглянув патофізіологічні механізми хронічного тазового болю, асоційовані з ним захворювання сечостатевої системи у жінок та запропонував ефективний підхід до їх лікування…
Київ), кандидат медичних наук Олег Олександрович Берестовий. Він детально розглянув патофізіологічні механізми хронічного тазового болю, асоційовані з ним захворювання сечостатевої системи у жінок та запропонував ефективний підхід до їх лікування…
Гормональна терапія ефективно усуває більшість клімактеричних порушень, однак показана не всім пацієнткам. Крім того, деякі жінки відмовляються
від прийому гормональних препаратів, остерігаючись їхніх шкідливих наслідків. З огляду на це лікарі мають бути обізнані щодо можливостей негормональної терапії, яку слід пропонувати у якості альтернативи. На онлайн-конференції «Клінічні рекомендації у практиці акушера-гінеколога», що відбулася 16 вересня,
тему «Альтернативна негормональна терапія клімактеричних розладів. Міфи та реальність» висвітлив професор кафедри акушерства та гінекології № 1
Вінницького національного медичного університету ім. М. І. Пирогова, доктор медичних наук Дмитро Геннадійович Коньков….
З огляду на це лікарі мають бути обізнані щодо можливостей негормональної терапії, яку слід пропонувати у якості альтернативи. На онлайн-конференції «Клінічні рекомендації у практиці акушера-гінеколога», що відбулася 16 вересня,
тему «Альтернативна негормональна терапія клімактеричних розладів. Міфи та реальність» висвітлив професор кафедри акушерства та гінекології № 1
Вінницького національного медичного університету ім. М. І. Пирогова, доктор медичних наук Дмитро Геннадійович Коньков….
Лечение рубцов после эпизиотомии, рубец на промежности после родов убрать в клинике ЦКБ РАН
Даже небольшой послеродовой рубец способен всерьез ухудшить качество интимной близости и жизни женщины в целом. Это происходит из-за того, что рубцовая ткань по своим свойствам отличается от нормальной здоровой – она менее эластична, плохо растягивается, при натяжении возникает болезненность и дискомфорт. При этом послеродовые травмы у женщин – распространенное явление, а значит, проблема является актуальной для многих.
При этом послеродовые травмы у женщин – распространенное явление, а значит, проблема является актуальной для многих.
Причины послеродовых рубцов
- Крупный малыш
- Неправильное положение плода
- Неправильное поведение в родах
- Затяжное или напротив – слишком стремительное течение родового процесса
- Узкий таз у роженицы и т.д.
Все это причины, которые приводят к разрывам тканей и необходимости наложения операционных швов. В результате после родов с разрывами мягких тканей образуются рубцы, и в отделении эстетической гинекологии ЦКБ РАН в Москве успешно исправляют эти ситуации.
Как убрать рубец после родов?
Как убрать рубцы после эпизиотомии и родов в каждой конкретной ситуации врач-гинеколог решает индивидуально. Приглашаем на консультацию, если рубец на промежности не дает вам получать удовольствие от близости, доставляя физический и эмоциональный дискомфорт.
Основные способы устранения рубцов в интимной зоне:
- Инъекционная контурная пластика гиалуроновой кислотой
Гиалуроновая кислота содержится в тканях человеческого организма и хорошо им воспринимается. Благодаря инъекциям ткани размягчаются, наполняются влагой, становятся более податливыми и эластичными. В результате инъекционной пластики послеродовые рубцы перестают беспокоить женщину или же дискомфорт от них снижается в значительной степени.
- Лазерная шлифовка
Независимо от того, какого типа рубец образовался на интимной зоне после родов — нормотрофические (не меняющие рельеф кожного покрова), гипертрофические (выступают над поверхностью кожи), атрофические (представляют собой углубления) – лазерная шлифовка продемонстрирует хороший результат. Единственные рубцы, перед которыми лазер бессилен – келоидные. С ними можно бороться посредством гиалуроновых инъекций.
Приходите на консультацию гинеколога из эстетического отделения для объективной оценки масштаба проблемы и подбора способа борьбы с ней. Запись на консультацию – на сайте с помощью формы обратной связи или по телефону +7 (495) 104-85-97
Запись на консультацию – на сайте с помощью формы обратной связи или по телефону +7 (495) 104-85-97
Что такое разрез промежности?
Разрез промежности — это хирургический разрез. У женщины разрез между анусом и влагалищем; для мужчины разрез между анусом и мошонкой. Разрез промежности прорезает кожу и мышцы. Обычно он используется у женщин во время родов. Разрез промежности у мужчин возникает во время различных медицинских процедур, в том числе удаления простаты.
Разрез промежности с целью родов также называется эпизиотомией. На заключительной стадии родов делают разрез, чтобы уменьшить риск разрывов промежности при родах. Слеза несет повышенный риск заражения. Разрез промежности устраняет неровные разрывы, которые было бы более трудно наложить швы. Сразу после родов младенцу разреза зашивают.
Причины, по которым следует рассмотреть разрез промежности во время родов, включают тазовые роды, преждевременные роды и роды с большими детьми.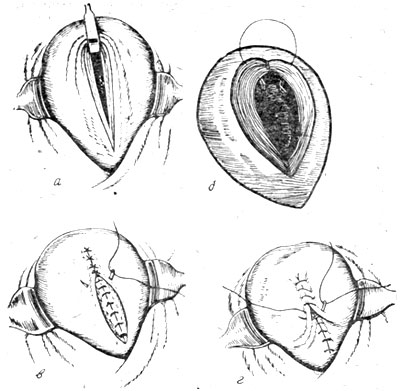 При преждевременных родах разрез защищает ребенка от давления в промежности во время родов. Для больших детей это снижает риск застревания плеч ребенка. При скорострельном рождении это обеспечивает более безопасную доставку.
При преждевременных родах разрез защищает ребенка от давления в промежности во время родов. Для больших детей это снижает риск застревания плеч ребенка. При скорострельном рождении это обеспечивает более безопасную доставку.
Местная анестезия обычно проводится до того, как сделан разрез. В то же время, когда голова ребенка начинает растягивать отверстие влагалища, врач делает 1-дюймовый (2,5 сантиметра) разрез кожи. Разрез закрыт рассасывающимися швами. Возможные осложнения включают инфекцию, кровотечение, болезненное общение и отек. Домашний уход за разрезом промежности включает в себя поддержание чистоты в области, нанесение лекарственного спрея и замачивание в холодной ванне.
Разрез промежности иногда используется во время простатэктомии. Эта операция удаляет простату. Пациенту ставят клизму за ночь до операции. Общая анестезия используется для удаления простаты. Это исключает необходимость местной анестезии для разреза.
Уход за разрезом промежности у пациента мужского пола аналогичен уходу за пациентом женского пола. Область разреза должна быть чистой и сухой. Медицинскую помощь следует искать при первых признаках инфекции. Симптомы инфекции включают лихорадку, дренирование гноя из разреза или отек.
Область разреза должна быть чистой и сухой. Медицинскую помощь следует искать при первых признаках инфекции. Симптомы инфекции включают лихорадку, дренирование гноя из разреза или отек.
Осложнения от разреза редки. Рубцы, боль во время полового акта и онемение поступало. Пациенты должны проконсультироваться со своими врачами относительно решения сделать разрез во время своих медицинских процедур. Кроме того, пациенты должны сообщить врачу, если у них были проблемы с чрезмерным кровотечением во время операции или стоматологической работы.
ДРУГИЕ ЯЗЫКИ
Вы хотите нормально сидеть после родов? Познакомившись с новейшими данными об эпизиотомии (разрез промежности, выполняемый для того, чтобы расширить выход из влагалища во время родов), вы сможете защитить свою промежность от этого неприятного и в большинстве случаев – ненужного разреза. Как делают эпизиотомию? После местной анестезии натянутую кожу влагалища и расположенные под
ней ткани разрезают примерно на 2 дюйма. Эта процедура осталась от тех времен, когда женщины были накачаны
наркотиками и оставались неподвижными во время родов. 1. Аккуратный прямой надрез заживает быстрее и его легче зашить, чем неровный разрывы тканей. Убеждение, что сделанный ножницами разрез заживает быстрее
естественного разрыва, не подтверждается результатами исследований.
Хирургический разрез действительно легче зашить, чем неровные края
разрыва, но какой смысл его делать, если у большинства женщин разрывов
не бывает вообще? Небольшие разрывы заживают лучше (иногда без
наложения шва), чем глубокий разрез при эпизиотомии, который
захватывает более глубокие слои тканей, чем естественный разрыв. Исследования не подтверждают этого опасения. Наоборот, некоторые врачи,
с которыми нам довелось беседовать, полагают, что разрезы от
эпизиотомии чаще естественных разрывов склонны к расширению даже до
прямой кишки. Для современных исследований характерны ошибки
планирования, что затрудняет получение однозначных выводов, однако их
результаты дают основание предположить, что разрезы от эпизиотомии
склонны к дальнейшему расширению и могут захватывать ткани прямой
кишки, вызывая больше серьёзных проблем, чем естественные разрывы. Действительно, у некоторых женщин эпизиотомия сокращает вторую стадию
родов на время от пяти до двадцати минут. Однако это сокращение никак
не отражается на ребенке. Широкомасштабные исследования не выявили
никаких различий в состоянии новорожденных при эпизиотомии и без неё. 4. После эпизиотомии у женщины уменьшается вероятность возникновения проблем с мышцами тазового дна – таких, например, как недержание мочи. Примерно у 15% женщин после родов наблюдается недержание мочи, однако трехлетние исследования не выявили никакой связи этого явления с эпизиотомией. В данном слуае могут помочь упражнения Кегеля, выполняемые в послеродовом периоде. 5. Эпизиотомия предотвращает чрезмерное растяжение и потерю формы влагалища. Глупости. Ваше влагалище и так уже максимально растянуто, и
маловероятно, что уменьшение времени растяжение на несколько минут
будет иметь какое-то значение в долговременном плане. Если цель
эпизиотомии – предотвратить растяжение влагалища, то разрез следует
делать гораздо раньше. Но его не делают раньше из-за опасности сильного
кровотечения. Представление о том, что врач может сделать разрез,
наложить шов, и влагалище будет «как новое», относится к области мифов.
Однако помощь акушерки на второй стадии родов, а также упражнения
Кегеля в послеродовом периоде помогут восстановить функцию и форму
влагалища. Это не так. Родовые пути обычно рассматривались как канал, который травмируется во время родов и нуждается в последующем лечении. Когда ассистирующий роженице специалист предпринимает целенаправленные усилия, чтобы минимизировать разрывы и избежать эпизиотомии (например, помогает роженице принять вертикальное положение, делает массаж промежности и поощряет естественные, а не искусственные потуги), эпизиотомия оказывается необходимой лишь для 10% женщин. Разрывы и эпизиотомия реже встречаются во время родов, которые принимает акушерка, уделяющая больше внимания укреплению и защите промежности. В 1992 году были опубликованы результаты исследования семисот женщин,
рожавших в университетских больницах Монреаля. Роженицы отбирались
методом случайной выборки и были поделены на две группы. Для одной
группы врачам посоветовали свободно применять эпизиотомию, чтобы
избежать разрывов. Опасности эпизиотомии. Похоже, у плановой эпизиотомии нет никаких преимуществ – одни
недостатки. Наиболее очевидное последствие этого вызывающего споры
разреза – дискомфорт в области промежности. Многие женщины после
эпизиотомии испытывают сильную боль. Молодые матери, которые на
протяжении нескольких недель не могли сидеть, говорили нам:
«Эпизиотомия была хуже самих родов!». Возможно, вы думаете примерно так: «Пусть врач сам принимает решение во
время родов. В любом случае, он лучше знает, нужна мне эпизиотомия или
нет». Это и так, и не так. В идеале, окончательное решение о
необходимости эпизиотомии действительно должен принимать врач. Однако в
реальной жизни он часто не в состоянии предсказать, что для вас лучше,
разрыв или разрез. Обычно во время управляемых роженицей естественных потуг ткани родовых
путей растягиваются под давлением медленно опускающейся головки
ребенка. Однако слишком частые и сильные потуги (из-за того, что
акушерка кричит: «тужься! Тужься!») могут привести к тому, что головка
ребенка будет давить на не готовые к растяжению ткани. На своих
занятиях по подготовке к родам мы используем аналогию с рукавом пальто:
если вы попытаетесь быстро просунуть руку в скомканный рукав, то,
скорее всего, встретите сопротивление собранной в складки ткани. Если
нажать сильнее, то можно порвать ткань. Но если вы будете постепенно
расправлять рукав, медленно просовывая туда руку, то сопротивление
окажется не таким сильным. Можно выделить три пути, позволяющие
уменьшить вероятность эпизиотомии. Не соглашайтесь на местную
анестезию «на случай, если потребуется разрез». Врачи, считающие, что
избавляют вас от потенциального дискомфорта, делают укол анестетика
местного действия между различными слоями тканей промежности перед
прорезыванием головки ребенка или непосредственно во время этой фазы.
Введенный препарат препятствует естественному процессу растяжения
тканей, и когда головка ребенка надавливает на ткани промежности, они
лопаются, как упавший на землю арбуз. Даже в том случае, когда врач
делает разрез в последнюю минуту, давление головки ребенка на
промежность приводит к онемению тканей, и роженица не испытывает боли. |
Эпизиотомия | Медицина Джона Хопкинса
Что такое эпизиотомия?
Эпизиотомия — это надрез (разрез) в области между входом во влагалище и анусом. Эта область называется промежностью. Эта процедура проводится для увеличения отверстия влагалища перед родами.
Эта область называется промежностью. Эта процедура проводится для увеличения отверстия влагалища перед родами.
Обычно, как только головка ребенка видна, врач вытаскивает головку и подбородок ребенка из влагалища. Как только голова ребенка выходит наружу, за ней следуют плечи и остальная часть тела.
Иногда вход во влагалище недостаточно растягивается для головки ребенка. В этом случае эпизиотомия помогает вашему лечащему врачу родить ребенка. Важно сделать хирургический разрез, а не позволить ткани разорваться. Ваш врач обычно делает эпизиотомию, когда головка ребенка растянула вход во влагалище на несколько сантиметров.
После того, как вы родите плаценту, ваш лечащий врач наложит швы на разрез. Если у вас нет эпидуральной анестезии, врач может ввести обезболивающее лекарство в промежность.Это приведет к онемению до того, как врач восстановит эпизиотомию.
Зачем мне может понадобиться эпизиотомия?
Не всем женщинам требуется эпизиотомия. Естественное растяжение тканей может помочь уменьшить потребность в нем. Спросите своего поставщика медицинских услуг о том, как сделать это самостоятельно. Без эпизиотомии ткани промежности могут порваться. Это может быть сложнее исправить.
Естественное растяжение тканей может помочь уменьшить потребность в нем. Спросите своего поставщика медицинских услуг о том, как сделать это самостоятельно. Без эпизиотомии ткани промежности могут порваться. Это может быть сложнее исправить.
Ваш врач может порекомендовать эпизиотомию в следующих ситуациях:
- Ребенку не хватает кислорода (дистресс плода)
- Осложненные роды, например, когда ребенок располагается низом или ногами вперед (тазовое предлежание) или когда плечи ребенка зажаты (плечевая дистоция)
- Долгая стадия родов
- Пинцет или вакуумная доставка
- Большой ребенок
- Недоношенный ребенок
У вашего лечащего врача могут быть другие причины рекомендовать эпизиотомию.
Каковы риски эпизиотомии?
Некоторые возможные осложнения эпизиотомии могут включать:
- Кровотечение
- Разрыв тканей прямой кишки и анального сфинктера, контролирующего прохождение стула
- Отек
- Инфекция
- Сбор крови в тканях промежности
- Боль во время секса
У вас могут быть другие риски в зависимости от вашего состояния. Обязательно обсудите любые проблемы со своим лечащим врачом перед родами.
Обязательно обсудите любые проблемы со своим лечащим врачом перед родами.
Как подготовиться к эпизиотомии?
- Ваш лечащий врач объяснит процедуру, и вы сможете задать вопросы.
- Вас попросят подписать форму согласия, которая дает вам разрешение на выполнение процедуры. Внимательно читайте форму и задавайте вопросы, если что-то непонятно. Форма может быть частью общего согласия на вашу доставку.
- Сообщите своему лечащему врачу, если у вас повышенная чувствительность или аллергия на какие-либо лекарства, йод, латекс, пластырь или анестезию.
- Сообщите своему лечащему врачу обо всех лекарствах (рецептурных и безрецептурных), витаминах, травах и пищевых добавках, которые вы принимаете.
- Сообщите своему лечащему врачу, если у вас в анамнезе были нарушения свертываемости крови или если вы принимаете какие-либо разжижающие кровь лекарства (антикоагулянты), аспирин или другие лекарства, влияющие на свертываемость крови.
 Возможно, вам придется прекратить прием этих лекарств перед родами.
Возможно, вам придется прекратить прием этих лекарств перед родами. - Следуйте всем остальным инструкциям, которые даст вам ваш провайдер, чтобы подготовиться.
Что происходит во время эпизиотомии?
Ваш лечащий врач может сделать эпизиотомию во время вагинальных родов. Процедура и тип эпизиотомии могут различаться в зависимости от вашего состояния и практики вашего лечащего врача.
Как правило, эпизиотомия выполняется следующим образом:
- Вы ляжете на родильную койку с опорой для ступней и ног во время родов.
- Если вам не делали анестезию, ваш врач введет местный анестетик в кожу и мышцы промежности.Это вызовет онемение тканей до того, как будет сделан разрез. Если используется эпидуральная анестезия, вы не будете чувствовать себя ниже талии. В этом случае вам не понадобится дополнительная анестезия для эпизиотомии.
- Во время второго периода родов (этап потуг), когда головка вашего ребенка растягивает вход во влагалище, ваш лечащий врач будет использовать хирургические ножницы или скальпель для выполнения эпизиотомического разреза
- Ваш врач родит ребенка, а затем и плаценту.

- Он или она проверит разрез на наличие дальнейших разрывов.
- Ваш врач наложит стежки (швы) для восстановления тканей и мышц промежности. Швы со временем рассасываются.
Что происходит после эпизиотомии?
После эпизиотомии у вас может быть боль в месте разреза. Пакет со льдом может помочь уменьшить отек и боль. Теплые или холодные неглубокие ванны (сидячие ванны) могут уменьшить болезненность и ускорить заживление. Также могут быть полезны лечебные кремы или местные обезболивающие спреи.
По рекомендации врача вы можете принять обезболивающее.Обязательно принимайте только рекомендованные лекарства.
Содержите разрез в чистоте и сухости, используя метод, рекомендованный вашим лечащим врачом. Это важно после мочеиспускания и дефекации. Если дефекация болезненна, могут помочь смягчители стула, рекомендованные вашим лечащим врачом.
Не принимайте душ, не используйте тампоны и не занимайтесь сексом, пока ваш лечащий врач не разрешит это.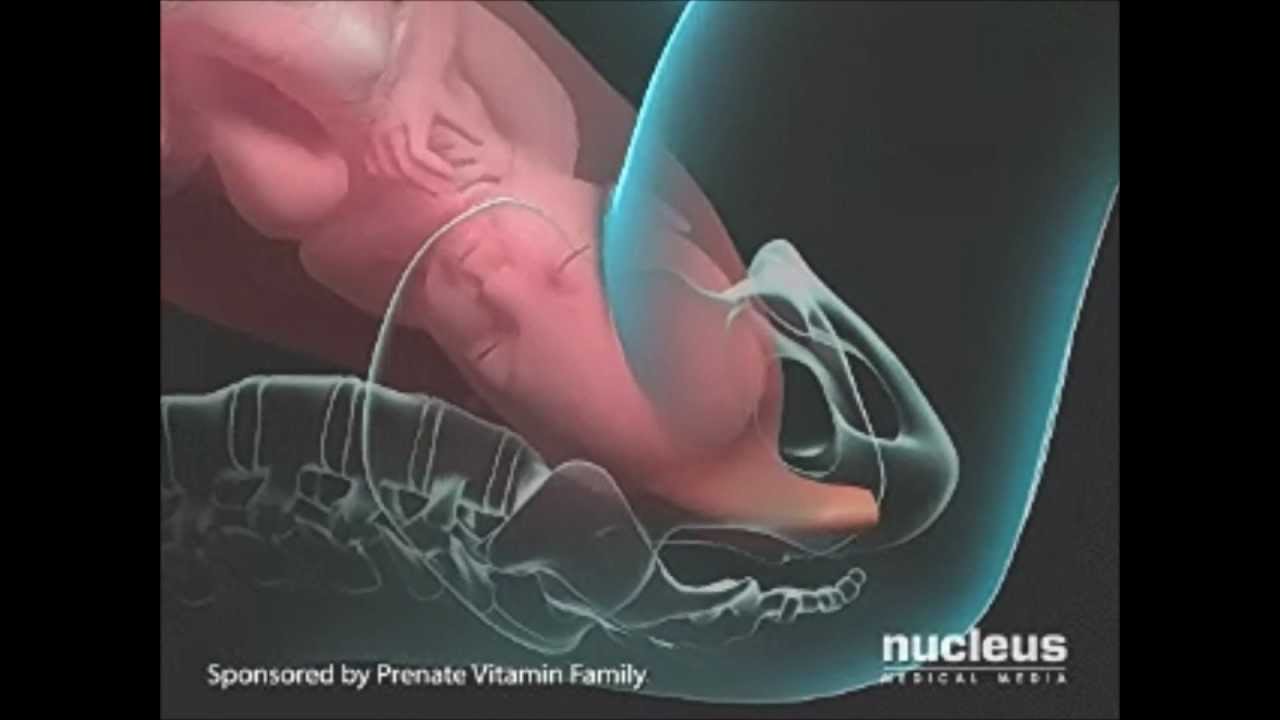 У вас также могут быть другие ограничения на вашу активность, в том числе запрет на физическую активность или поднятие тяжестей.
У вас также могут быть другие ограничения на вашу активность, в том числе запрет на физическую активность или поднятие тяжестей.
Вы можете вернуться к своему обычному питанию, если только ваш лечащий врач не скажет вам иначе.
Ваш поставщик медицинских услуг сообщит вам, когда вернуться для дальнейшего лечения или ухода.
Сообщите своему поставщику медицинских услуг, если у вас есть что-либо из следующего:
- Кровотечение из места эпизиотомии
- Зловонный вагинальный секрет
- Лихорадка или озноб
- Сильная боль в промежности
Ваш лечащий врач может дать вам другие инструкции после процедуры в зависимости от вашей ситуации.
Следующие шаги
Прежде чем согласиться на тест или процедуру, убедитесь, что вы знаете:
- Название теста или процедуры
- Причина, по которой вы проходите тест или процедуру
- Каких результатов ожидать и что они означают
- Риски и преимущества теста или процедуры
- Возможные побочные эффекты или осложнения
- Когда и где вы должны пройти тест или процедуру
- Кто будет проводить тест или процедуру и какова квалификация этого человека
- Что произойдет, если вы не пройдете тест или процедуру
- Любые альтернативные тесты или процедуры, о которых стоит подумать
- Когда и как вы получите результаты
- Кому звонить после теста или процедуры, если у вас есть вопросы или проблемы
- Сколько вам придется заплатить за тест или процедуру
Виды родов при беременности
Что такое вспомогательные роды?
Вагинальные роды являются наиболее распространенным типом родов. При необходимости используются вспомогательные методы родоразрешения. Хотя роды могут быть простым и несложным процессом, для них может потребоваться помощь медицинского персонала. Эта помощь может варьироваться от использования лекарств до процедур экстренной доставки.
При необходимости используются вспомогательные методы родоразрешения. Хотя роды могут быть простым и несложным процессом, для них может потребоваться помощь медицинского персонала. Эта помощь может варьироваться от использования лекарств до процедур экстренной доставки.
Какие вспомогательные роды могут быть выполнены во время моих родов?
Процедура, которую может использовать ваш врач, будет зависеть от условий, которые могут возникнуть во время родов. Эти вспомогательные родовые процедуры могут включать следующее:
Эпизиотомия
Эпизиотомия — это хирургический разрез промежности (участок кожи между влагалищем и анусом).Разрез расширяет вход во влагалище, чтобы облегчить прохождение головки ребенка и предотвратить разрыв кожи матери. Большинству женщин он не понадобится. Это зарезервировано для особых обстоятельств.
Существует два типа разрезов: срединный, который делается прямо назад к анусу, и медиолатеральный, который делается под наклоном от ануса.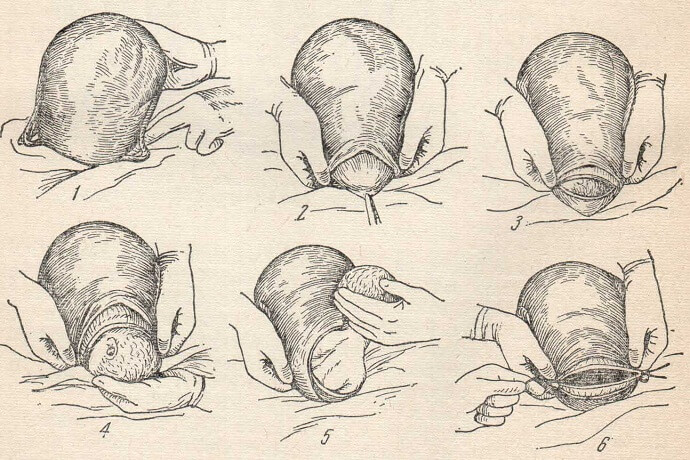 Местная анестезия может использоваться у матерей, которые не выбирают эпидуральную анестезию во время родов.
Местная анестезия может использоваться у матерей, которые не выбирают эпидуральную анестезию во время родов.
Амниотомия («Разрыв мешка с водой»)
Амниотомия – это искусственный разрыв амниотических оболочек или мешка, в котором находится жидкость, окружающая ребенка.Амниотомия может быть выполнена как до, так и во время родов. Амниотомия обычно делается:
- Стимулировать или усиливать роды
- Поместите внутренний монитор для оценки характера сокращения матки
- Поместите внутренний монитор на кожу головы ребенка, чтобы оценить его самочувствие
- Проверка на меконий (зеленовато-коричневое вещество, которое является первым стулом ребенка)
Ваш поставщик медицинских услуг будет использовать амниокрюк, который выглядит как крючок для вязания, чтобы разорвать мешок.После завершения процедуры родоразрешение должно состояться в течение 24 часов, чтобы предотвратить заражение.
Индуцированные роды
Индукция родов обычно означает, что роды необходимо начать по ряду причин. Он чаще всего используется при беременности с проблемами со здоровьем или другими осложнениями. Роды обычно индуцируются с помощью Pitocin®, синтетической формы препарата окситоцина, вводимого внутривенно.
Он чаще всего используется при беременности с проблемами со здоровьем или другими осложнениями. Роды обычно индуцируются с помощью Pitocin®, синтетической формы препарата окситоцина, вводимого внутривенно.
Медицинские причины для стимуляции родов могут включать:
Мониторинг плода
Мониторинг плода — это процесс наблюдения за частотой сердечных сокращений ребенка.Это может быть внешним или внутренним.
- При внешнем мониторинге плода вам на живот помещают ультразвуковое устройство для записи информации о частоте сердечных сокращений вашего ребенка, а также частоте и продолжительности ваших схваток. Это можно использовать как постоянно, так и с перерывами.
- Внутренний мониторинг предполагает использование небольшого электрода для записи частоты сердечных сокращений ребенка. Хотя мембраны должны быть разорваны, прежде чем электроды можно будет прикрепить к коже головы ребенка, это наиболее точный способ получения этой информации.
 Датчик давления также можно поместить рядом с ребенком для измерения силы сокращений.
Датчик давления также можно поместить рядом с ребенком для измерения силы сокращений.
Доставка щипцов
Щипцы выглядят как две большие ложки, которые врач вводит во влагалище и вокруг головы ребенка во время родов щипцами. Щипцы вставляются на место, и врач с их помощью аккуратно выводит головку ребенка через влагалище. В остальном ребенок рождается нормально.
Вакуумная экстракция
Вакуумный экстрактор выглядит как небольшая присоска, которую надевают на голову ребенка, чтобы помочь родить ребенка.С помощью помпы создается вакуум, и ребенка с помощью инструмента и с помощью сокращений матери вытягивают по родовым путям. Помпа часто может оставить синяк на голове ребенка, который обычно проходит в течение первых 48 часов.
Кесарево сечение
Кесарево сечение, также называемое кесаревым сечением, представляет собой хирургическую процедуру, выполняемую, если вагинальные роды невозможны. Во время этой процедуры ребенок рождается через хирургические разрезы, сделанные в брюшной полости и матке.
Во время этой процедуры ребенок рождается через хирургические разрезы, сделанные в брюшной полости и матке.
Когда мне понадобится кесарево сечение?
Кесарево сечение может быть запланировано заранее, если этого требует медицинская причина, или оно может быть незапланированным и проводиться во время родов, если возникают определенные проблемы.
Вам может потребоваться плановое кесарево сечение при наличии любого из следующих состояний:
- Цефалотазовая диспропорция (CPD) — это термин, который означает, что голова или тело ребенка слишком велики, чтобы безопасно пройти через таз матери, или таз матери слишком мал, чтобы родить ребенка нормального размера.
- Предыдущее кесарево сечение — Хотя естественные роды после предыдущего кесарева сечения возможны, это не вариант для всех женщин. Факторы, которые могут повлиять на необходимость кесарева сечения, включают тип разреза матки, использованный при предыдущем кесаревом сечении, и риск разрыва матки при вагинальных родах.

- Многоплодная беременность — Хотя близнецы часто могут родиться через естественные родовые пути, для двух или более детей может потребоваться кесарево сечение.
- Предлежание плаценты. В этом состоянии плацента прикрепляется слишком низко к стенке матки и блокирует выход ребенка через шейку матки.
- Поперечное положение. Ребенок находится в горизонтальном или боку положении в матке. Если ваш врач определит, что ребенка невозможно перевернуть с помощью абдоминальных манипуляций, вам потребуется кесарево сечение.
- Ягодичное предлежание. При тазовом предлежании или тазовом предлежании ребенок рождается так, чтобы сначала рождались ножки или ягодицы. Если ваш врач определит, что ребенка невозможно перевернуть с помощью абдоминальных манипуляций, вам потребуется кесарево сечение.
Внеплановое кесарево сечение может потребоваться, если во время родов возникает одно из следующих состояний:
- Задержка родов. В этом состоянии шейка матки начинает раскрываться и останавливается до того, как женщина полностью раскроется, или ребенок перестает продвигаться по родовым путям.

- Сдавление пуповины — пуповина обвивается вокруг шеи или тела ребенка или зажимается между головой ребенка и тазом матери, сдавливая пуповину.
- Выпадение пуповины. Пуповина выходит из шейки матки раньше, чем ребенок.
- Отслойка плаценты. В редких случаях плацента отделяется от стенки матки до рождения ребенка.
Во время родов у ребенка могут начать развиваться паттерны сердечного ритма, которые могут представлять проблему.Ваш врач может решить, что ребенок больше не может терпеть роды и что необходимо кесарево сечение.
Чего ждать до кесарева сечения?
Если кесарево сечение не является экстренным, выполняются следующие процедуры.
- Вас спросят, согласны ли вы на процедуру, а в некоторых больницах вас могут попросить подписать форму согласия.
- Анестезиолог обсудит тип используемой анестезии.
- Вам установят монитор сердца, пульса и артериального давления.
- Стрижка волос будет сделана вокруг разреза.

- Катетер будет вставлен, чтобы ваш мочевой пузырь оставался пустым.
- Лекарство будет введено вам прямо в вену.
Как проходит кесарево сечение?
В начале процедуры будет введена анестезия. Затем ваш живот будет обработан антисептиком, и вам может быть наложена кислородная маска на рот и нос, чтобы увеличить поступление кислорода к ребенку.
Затем врач сделает разрез кожи и стенки брюшной полости.Врач может использовать либо вертикальный, либо горизонтальный разрез. (Горизонтальный разрез также называется разрезом бикини, потому что он находится под пупком.) Затем в стенке матки делается разрез длиной 3–4 дюйма, и через разрезы врач извлекает ребенка. . Затем перерезают пуповину, удаляют плаценту и разрезы зашивают.
Сколько времени занимает процедура?
Кесарево сечение от начала до конца занимает от 1 до 2 часов.
Что происходит после родов?
Поскольку кесарево сечение является серьезной операцией, вам потребуется больше времени, чтобы оправиться от этого типа родов, чем от вагинальных родов. В зависимости от вашего состояния вы, вероятно, пробудете в больнице от 2 до 4 дней.
В зависимости от вашего состояния вы, вероятно, пробудете в больнице от 2 до 4 дней.
Когда анестезия перестанет действовать, вы почувствуете боль от надрезов, поэтому обязательно попросите обезболивающее. Вы также можете испытывать боли от газов и затруднения при глубоком вдохе. У вас также будут выделения из влагалища после операции из-за отслоения стенки матки.Выделения сначала будут красными, а затем постепенно станут желтыми. Обязательно позвоните своему лечащему врачу, если у вас сильное кровотечение или неприятный запах из влагалища.
Какие риски связаны с кесаревым сечением?
Как и любая операция, кесарево сечение сопряжено с некоторыми рисками. Это могут быть:
- Инфекция
- Потеря крови или потребность в переливании крови
- Сгусток крови, который может оторваться и попасть в кровоток (эмболия)
- Травма кишечника или мочевого пузыря
- Порез, который может ослабить стенку матки
- Аномалии плаценты при последующих беременностях
- Трудности с беременностью
- Риски, связанные с общей анестезией (если используется)
- Травма плода
Могу ли я родить ребенка естественным путем после кесарева сечения?
Большинство женщин, перенесших кесарево сечение, могут родить через естественные родовые пути при следующей беременности. Если вы соответствуете следующим критериям, ваши шансы на вагинальные роды после кесарева сечения (ВБАК) значительно увеличиваются:
Если вы соответствуете следующим критериям, ваши шансы на вагинальные роды после кесарева сечения (ВБАК) значительно увеличиваются:
- Во время кесарева сечения на матке был сделан низкий поперечный разрез.
- Ваш таз не слишком мал для нормального роста ребенка.
- У вас нет многоплодной беременности.
- Ваше первое кесарево сечение было выполнено по поводу тазового предлежания ребенка.
Почему эпизиотомия во время родов может больше навредить, чем помочь | Your Pregnancy Matters
До и во время родов ваш врач или акушерка могут порекомендовать ряд приемов, способствующих растяжению промежности, чтобы обеспечить более плавные роды.Но одна процедура, которая раньше обычно рекомендовалась, теперь редко используется: эпизиотомия.
Эпизиотомия — это хирургический разрез во влагалище с целью создания большего пространства для выхода ребенка или ускорения родов. После этого разрез закрывается швами. Когда я училась на акушера-гинеколога в 1980-х, эпизиотомия была частью обычных вагинальных родов в США. Сегодня эта процедура является скорее исключением, чем нормой, и на то есть веские причины.
Сегодня эта процедура является скорее исключением, чем нормой, и на то есть веские причины.
В UT Southwestern мы активно разъясняем нашим врачам, почему эпизиотомия не должна быть стандартом лечения, а также когда эта процедура может быть необходима.На самом деле, частота эпизиотомий в Университетской больнице Клементса намного ниже одной национальной цели в 5 процентов. Мы поговорим об этом подробнее ниже, но сначала давайте рассмотрим историю этой процедуры и то, что вызвало сдвиг в рекомендациях.
Краткая история эпизиотомии
Эпизиотомия была впервые описана в 1700-х годах как полезная при «трудных родах», когда женщина не могла вытолкнуть ребенка после того, как он был правильно расположен во влагалище. Эта процедура получила распространение в начале 1900-х годов, когда акушеры и гинекологи выдвинули аргумент, что эпизиотомия может сохранить функцию тазового дна за счет уменьшения повреждения вагинальных мышц и может защитить мозг ребенка во время родов, потому что головке придется прижиматься к меньшему количеству тканей — и то, и другое мы знать, чтобы быть ложным сегодня. Но тогда эти аргументы было трудно оспорить.
Но тогда эти аргументы было трудно оспорить. В 1979 году почти 61 проценту женщин во время родов была проведена эпизиотомия в качестве стандарта медицинской помощи, особенно первородящим. Как правило, пациент-врач не обсуждал процедуру, потому что она была рутинной. В течение 2000-х врачи стали реже прибегать к эпизиотомии. К 2004 году этот показатель составлял около 25 процентов.
В 2006 г. Американский колледж акушеров и гинекологов (ACOG) выпустил рекомендацию против рутинной эпизиотомии у всех пациентов.К 2012 году менее 12 процентов женщин, рожавших естественным путем, подвергались эпизиотомии. Следуя совету своих экспертов, в 2012 году национальная группа, занимающаяся оценкой охраны материнства, установила цель по уровню ее использования ниже 5 процентов. Это существенный сдвиг в мышлении провайдеров за относительно короткий период времени.
Почему изменились рекомендации?
Как и многие исторические изменения во мнении врачей, данные определяют, почему мы больше не рекомендуем рутинную эпизиотомию.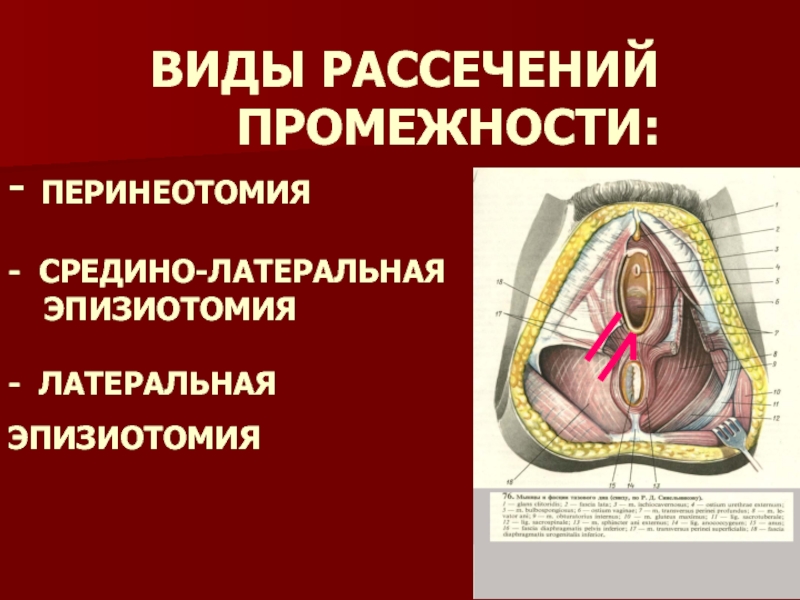 Причина № 1, по которой эта процедура перестала пользоваться популярностью, заключается в том, что она на самом деле способствует более сильным слезотечениям, чем те, которые могут возникнуть естественным путем во время родов.
Причина № 1, по которой эта процедура перестала пользоваться популярностью, заключается в том, что она на самом деле способствует более сильным слезотечениям, чем те, которые могут возникнуть естественным путем во время родов. Целых 79 процентов женщин, которые рожают вагинально, испытывают некоторые разрывы влагалища во время родов. Это может звучать пугающе, но «разрыв» — это широкое понятие. Большинство разрывов, которые возникают естественным образом, представляют собой неглубокие повреждения тканей влагалища, которые не требуют наложения швов. Эти разрывы обычно заживают сами по себе и не вызывают дальнейших проблем. Но иногда возникают более серьезные разрывы, которые находятся глубже в тканях влагалища или затрагивают задний проход или прямую кишку. Этот тип разрыва требует наложения швов и может вызвать дополнительные проблемы, такие как боль или инфекция.
Мы знаем, что при самопроизвольных вагинальных родах рутинная эпизиотомия увеличивает частоту тяжелых разрывов. Раньше врачи думали, что небольшой разрез позволит легче растянуть вагинальную ткань. Но теперь мы знаем, что эпизиотомический разрез на самом деле может еще больше разойтись, создавая большой разрыв, которого могло бы не быть или который мог бы быть намного меньше или неглубокее, если бы разрыв произошел естественным путем.
Раньше врачи думали, что небольшой разрез позволит легче растянуть вагинальную ткань. Но теперь мы знаем, что эпизиотомический разрез на самом деле может еще больше разойтись, создавая большой разрыв, которого могло бы не быть или который мог бы быть намного меньше или неглубокее, если бы разрыв произошел естественным путем.
Другим фактором, повлиявшим на смену мнений, является то, что в целом сегодня больше внимания уделяется оказанию помощи, ориентированной на пациента, чем в предыдущие десятилетия.Неприятно думать о процедуре в таком свете, но эпизиотомия действительно сокращает время родов. Врачи могли экономить время, регулярно выполняя эпизиотомии. Чем быстрее родится ребенок, тем раньше он сможет вернуться домой к своим семьям или перейти к следующему пациенту.
Как потенциально избежать эпизиотомии
Сегодня мы предлагаем альтернативы, которые не только снижают потребность в эпизиотомии, но и снижают риск разрывов во время родов.Мы предоставляем женщинам доступ к сертифицированным медсестрам-акушеркам, которые могут работать с ними, чтобы уменьшить напряжение в промежности, ткани, которая составляет внешнюю часть области гениталий. Одним из таких методов снижения риска разрывов является прикладывание теплых компрессов к промежности до и во время родов. Это помогает ткани стать более мягкой и податливой.
Одним из таких методов снижения риска разрывов является прикладывание теплых компрессов к промежности до и во время родов. Это помогает ткани стать более мягкой и податливой. Смотреть: 5 упражнений и техник для подготовки к родам
Еще одной техникой является массаж промежности, который помогает тканям расслабиться и стать более гибкими и устойчивыми к разрывам.Исследование, опубликованное в 1999 году, показало, что у женщин, которые ранее не рожали и которые начали массаж промежности на 34 неделе беременности, риск разрывов, требующих наложения швов, был на 10 процентов ниже, чем у женщин, которые не практиковали массаж промежности.
Хотя мы больше не рекомендуем рутинную эпизиотомию, имейте в виду, что в некоторых ситуациях может потребоваться эта процедура.
Причины, по которым некоторым женщинам до сих пор делают эпизиотомию
Если частота сердечных сокращений ребенка снижается во время потуг, врач может порекомендовать эпизиотомию, чтобы ускорить роды. Другая ситуация, когда ребенку нужно больше места, например, когда плечи шире головы, и ребенок застревает. Это называется дистоцией плеча, и это может стать серьезной ситуацией. Иногда дополнительное пространство, которое может обеспечить эпизиотомия, помогает ребенку выйти быстрее и легче, снижая вероятность родовой травмы.
Другая ситуация, когда ребенку нужно больше места, например, когда плечи шире головы, и ребенок застревает. Это называется дистоцией плеча, и это может стать серьезной ситуацией. Иногда дополнительное пространство, которое может обеспечить эпизиотомия, помогает ребенку выйти быстрее и легче, снижая вероятность родовой травмы. Врачи, занимающиеся родами и родовспоможением в UT Southwestern, прошли образовательную программу по эпизиотомии, ориентированную на пациента, которая включает в себя представление каждому врачу его или ее индивидуальной частоты эпизиотомии.Благодаря программе частота эпизиотомий снизилась с 10 до 2,7 %, что составляет почти половину рекомендуемого 5-процентного показателя.
Хотя роды являются естественным явлением, они могут сильно травмировать вагинальные ткани. Если во время родов у вас была эпизиотомия и разрывы были минимальными, риск долгосрочных осложнений, таких как недержание мочи или дисфункция тазового дна, низкий. Однако сильные разрывы могут вызвать проблемы в будущем, поэтому важно поговорить со своим врачом о вашей истории эпизиотомии и других хирургических процедур.
Женщины, которые ищут подходящее место для родов, должны чувствовать себя вправе проверить частоту эпизиотомии в вашей больнице или у отдельного поставщика, а также ресурсы, доступные для снижения риска разрывов во время родов. Как и в случае любой потенциальной процедуры, вы имеете право знать философию ухода вашего врача и то, как она соответствует вашим уникальным потребностям или плану родов. Хотя мы не можем полностью предсказать, что произойдет в родильном зале, мы можем получить то же самое в отношении того, чего ожидать от обычной помощи, и каков может быть наш план действий, если возникнет ситуация, в которой нам нужно рассмотреть альтернативные решения, такие как как эпизиотомия.
Ищете лечащего врача? Найдите врача UT Southwestern онлайн или позвоните по телефону 214-645-8300.
Эпизиотомия | Беременность Роды и ребенок
Эпизиотомия — это процедура, выполняемая во время родов, при которой делается небольшой надрез для расширения входа во влагалище, чтобы облегчить роды.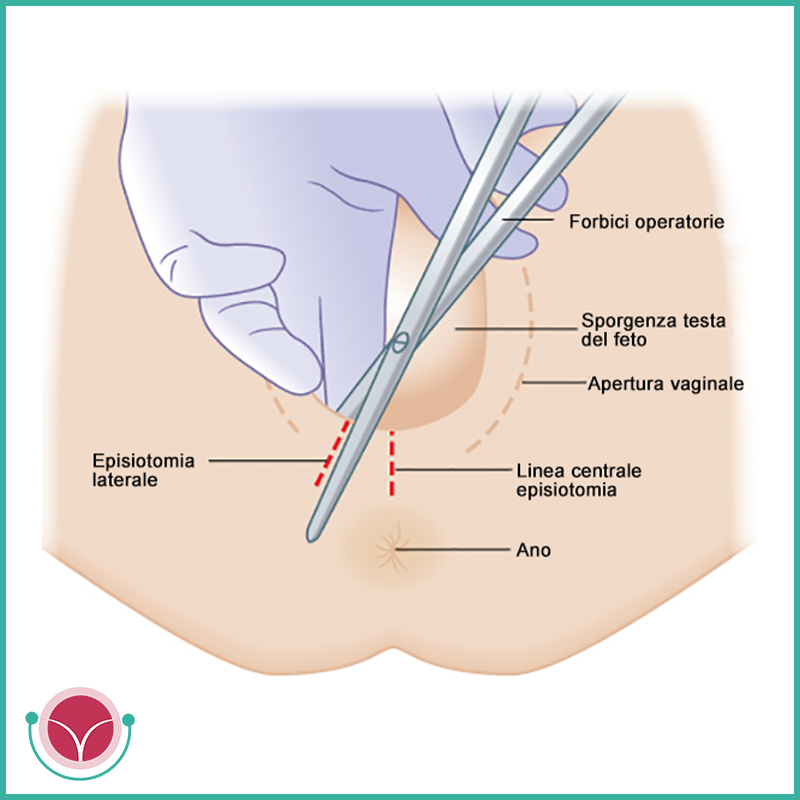
Эпизиотомия может быть рекомендована, если у вашего ребенка развивается состояние, известное как дистресс плода. Дистресс плода — это когда частота сердечных сокращений ребенка значительно увеличивается или уменьшается до рождения.Это означает, что ребенок может не получать достаточного количества кислорода и должен родиться быстро, чтобы избежать риска врожденных дефектов или мертворождения.
Если кесарево сечение не подходит — например, из-за того, что головка ребенка уже продвигается по родовым путям, эпизиотомия может быть лучшим способом ускорить роды.
Еще одной причиной проведения эпизиотомии является необходимость расширить влагалище, чтобы можно было использовать такие инструменты, как щипцы или вентуз, для помощи при родах.Это может понадобиться, если вы:
- тазовое предлежание (ребенок не ложится головой вперед)
- уже несколько часов пытаются родить и теперь вымотаны
- имеют серьезное заболевание, такое как болезнь сердца, и рекомендуется, чтобы доставка была как можно быстрее, чтобы свести к минимуму дальнейший риск для здоровья
Если у вас был сильный разрыв во время предыдущих родов, это не повышает вероятность того, что вам потребуется эпизиотомия при последующих родах.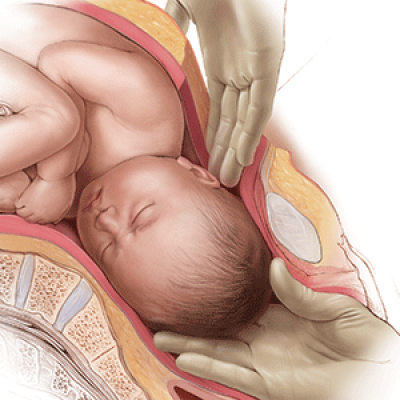
Как делается эпизиотомия?
Эпизиотомия обычно представляет собой простую операцию, при которой делается хирургический разрез в промежности женщины (область между влагалищем и анусом).
Местная анестезия используется для обезболивания области вокруг влагалища, чтобы вы не чувствовали боли. Если у вас уже была эпидуральная анестезия, дозу можно «добавить» до того, как будет сделан надрез.
По возможности врач или акушерка делают небольшой диагональный надрез в задней части влагалища, направленный вниз и наружу в одну сторону.После рождения ребенка разрез сшивают рассасывающимися нитками.
Восстановление после эпизиотомии
Порезы после эпизиотомии обычно зашиваются в течение часа после рождения ребенка. Разрез (порез) может начать кровоточить довольно сильно, но с давлением и швами это должно скоро прекратиться.
Обычно используются рассасывающиеся швы, поэтому вам не нужно возвращаться в больницу, чтобы их снять. Швы должны зажить в течение одного месяца после рождения. Поговорите со своей акушеркой или акушером о том, каких действий вам следует избегать в период заживления.
Поговорите со своей акушеркой или акушером о том, каких действий вам следует избегать в период заживления.
После эпизиотомии боль вокруг пореза в течение 2–3 недель после родов является нормальным явлением, особенно при ходьбе или сидении. Мочеиспускание также может вызвать жжение в порезе.
Вам следует обсудить эту процедуру со своей акушеркой или врачом во время беременности, чтобы иметь представление о том, что происходит, если она потребуется во время родов.
Эпизиотомия и разрывы промежности | Michigan Medicine
Обзор темы
Эпизиотомия (скажите «э-пи-зи-ах-ту-ми») — это разрез, который врач или акушерка делает в промежности (скажите «пара-э-э-э-э-э-э»), это область между влагалищем и анусом.Это делается, чтобы помочь родить ребенка или предотвратить разрыв мышц и кожи.
Разрез делается непосредственно перед выходом головки ребенка из родовых путей. Его зашивают после рождения.
Когда необходима эпизиотомия?
Бывают случаи, когда необходима эпизиотомия, например, если частота сердечных сокращений ребенка слишком сильно падает во время потуг или если положение ребенка создает проблемы. Решение не может быть принято до родов. Эпизиотомия чаще встречается при первых родах.
Решение не может быть принято до родов. Эпизиотомия чаще встречается при первых родах.
Рутинная эпизиотомия не рекомендуется. Эксперты говорят, что эпизиотомия обычно не требуется во время большинства родов. сноска 1
В прошлом эпизиотомия была очень распространенной частью родов. Многие врачи больше не делают эпизиотомии регулярно. Но некоторые все же делают. Если у вас есть опасения по этому поводу, поговорите со своим врачом или акушеркой заранее.
Можно ли предотвратить разрывы промежности?
Нередки случаи разрыва промежности во время родов. Но есть шаги, которые вы можете предпринять, чтобы предотвратить это: сноска 2
- Обратите внимание на свое положение во время родов.Различные положения могут оказывать меньшее давление на промежность. Например, вы можете чувствовать себя более комфортно, сидя прямо, лежа на боку или опускаясь на четвереньки.
- Заранее поговорите со своим тренером по родам, чтобы договориться о том, когда и с какой силой вам следует тужиться.

- Попросите кого-нибудь оказать поддержку промежности. Это означает надавливание на промежность, чтобы защитить ее от разрыва, когда голова ребенка растягивает ее. Иногда это делается горячей влажной тканью.
- Массаж промежности. Этот тип массажа может помочь сделать ткань вокруг влагалища более гибкой и снизить вероятность разрыва промежности или эпизиотомии. сноска 2
Восстановление после эпизиотомии или разрыва промежности
Если во время родов у вас был разрез (эпизиотомия) или разрыв в области между влагалищем и анусом (промежности), ваш врач или медсестра-акушерка зашьют его швами, используя местный анестетик.Пакет со льдом будет помещен на промежность, чтобы уменьшить боль и отек.
Восстановление после эпизиотомии или разрыва может быть неудобным или довольно болезненным, в зависимости от того, насколько глубоким и длинным является разрез или разрыв. Боль обычно влияет на сидение, ходьбу, мочеиспускание и дефекацию в течение как минимум недели. Ваше первое опорожнение кишечника может быть довольно болезненным. Эпизиотомия или разрыв обычно заживают примерно через 4–6 недель.
Ваше первое опорожнение кишечника может быть довольно болезненным. Эпизиотомия или разрыв обычно заживают примерно через 4–6 недель.
Для уменьшения боли и ускорения заживления:
- Прикладывайте пакет со льдом к области промежности.
- Попробуйте обезболивающий спрей.
- Регулярно принимайте сидячие ванны в ванне с теплой неглубокой водой.
- Примите обезболивающее. Некоторые обезболивающие могут вызывать запор, поэтому попросите у своего лечащего врача препарат, в состав которого входит размягчитель стула.
- Принимайте размягчители стула и пейте много жидкости, чтобы смягчить стул и облегчить боль.
- Используйте теплую воду из пластиковой бутылочки, чтобы содержать в чистоте область промежности. Промокните его насухо марлей или гигиенической салфеткой.Протирайте область промежности только спереди назад.
Каталожные номера
Цитаты
- Американский колледж акушеров и гинекологов (2006 г.
, подтверждено в 2011 г.). Эпизиотомия. Практический бюллетень ACOG № 71. Акушерство и гинекология , 107(4): 957–962.
- Бекманн М.М., Stock OM (2013). Антенатальный массаж промежности для уменьшения травмы промежности. Кокрановская база данных систематических обзоров (4).
Прочие консалтинговые работы
- Американский колледж акушеров и гинекологов (2006 г., подтверждено в 2011 г.). Эпизиотомия. Практический бюллетень ACOG № 71. Акушерство и гинекология, 107 (4): 957–962.
Кредиты
Актуально на: 8 октября 2020 г.
Автор: Healthwise Staff
Медицинский обзор:
Кэтлин Ромито, доктор медицины – семейная медицина
Адам Хасни, доктор медицины – семейная медицина
Киртли Джонс, доктор медицины – акушерство и гинекология
Актуально на: 8 октября 2020 г.
Автор: Здоровый персонал
Медицинский обзор: Кэтлин Ромито, доктор медицины — семейная медицина и Адам Хасни, доктор медицины — семейная медицина, и Киртли Джонс, доктор медицины — акушерство и гинекология
Американский колледж акушеров и гинекологов (2006 г. , подтверждено в 2011 г.).Эпизиотомия. Практический бюллетень ACOG № 71. Акушерство и гинекология , 107(4): 957-962.
, подтверждено в 2011 г.).Эпизиотомия. Практический бюллетень ACOG № 71. Акушерство и гинекология , 107(4): 957-962.
Beckmann MM, Stock OM (2013). Антенатальный массаж промежности для уменьшения травмы промежности. Кокрановская база данных систематических обзоров (4).
Кесарево сечение | Беременность, роды и последующий период
Восстановление после кесарева сечения, как правило, более неудобно и занимает больше времени, чем восстановление после вагинальных родов. Наряду с рождением ребенка, вы перенесли серьезную операцию.Это означает, что вам нужно будет сбалансировать движение, которое помогает ускорить восстановление, с отдыхом. Вы легко устанете в первые несколько недель.
После операции
- Вас переведут из операционной в послеоперационную. Вы будете там в течение одного-двух часов или до тех пор, пока не пройдет анестезия и вы полностью не восстановитесь.
- У вас по-прежнему будет внутривенный (IV) катетер и мочевой катетер.
 У вас также будет манжета для измерения артериального давления, зажим для пальца для измерения уровня кислорода в организме и, возможно, кислородная маска.
У вас также будет манжета для измерения артериального давления, зажим для пальца для измерения уровня кислорода в организме и, возможно, кислородная маска. - Примерно каждые 15 минут медсестра будет проверять повязку на разрезе; частота сердечных сокращений, артериальное давление и температура; как проходит анестезия; и ваши потребности обезболивания.
- Она также проверит упругость вашей матки и при необходимости помассирует ее, чтобы уменьшить вагинальное кровотечение. Этот массаж может быть неудобным. Если это так, используйте техники релаксации или дыхания, пока это делается.
- За исключением вашего помощника, посетители, как правило, не допускаются в зону восстановления вместе с вами.Они могут быть с вами, как только вы заселитесь в свою комнату.
Если вы и ваш ребенок можете быть вместе, держите ребенка кожа к коже как можно дольше. Вы также можете начать грудное вскармливание. - Когда будете готовы, вас переведут в вашу комнату.

- У вас может закружиться голова, когда вы впервые сядете. Это нормально после операции. Попросить помощи.
- Используйте руки или положите подушку на разрез, чтобы поддерживать его, когда вы кашляете, смеетесь, двигаетесь в постели, встаете или ходите.
- Ваш катетер и капельница будут удалены, как только вы сможете вставать и ходить.
- Обычно первые несколько раз, когда вы идете в туалет после операции, вы испытываете некоторую боль или спазмы.
Мышечные спазмы
Сразу после кесарева сечения вам будет трудно двигаться. При этом вы можете почувствовать мышечные спазмы или болезненные сокращения живота. Расслабление этих мышц важно для вашего комфорта. Чтобы сосредоточиться на расслаблении этих мышц:
- Закройте глаза и подумайте о медленном и мягком дыхании в болезненную область.
- Аккуратно положите руку на разрез и опустите дыхание на ладони.
- Сосредоточьтесь на своем дыхании, пока спазм не пройдет.

- Используйте расслабляющую музыку, которую предоставляет больница.
Чувствуйте себя комфортно
Газовые боли часто возникают после абдоминальной хирургии. Они достигают пика на второй-третий день после операции.
Перемещение и легкое давление на живот может помочь облегчить спазмы и вывести газы из вашего тела.Однако ограничьте свою активность сразу после операции. Чрезмерная активность может повлиять на заживление матки, усилив кровотечение.
Попробуйте эти средства, чтобы уменьшить боли в животе:
- Вставайте и ходите каждые два-четыре часа.
- Рок в кресле-качалке.
- Положите на живот теплое одеяло.
- Ограничьте употребление газированных напитков, таких как безалкогольные напитки, которые могут вызвать повышенное газообразование.
- Пейте горячую воду с лимонным соком или мятный чай.
- Не используйте соломинки.
После операции также часто возникают скованность, болезненность, сухость в горле, боль в разрезе и маточные сокращения.
Принимайте обезболивающие, чтобы вы могли ходить, двигаться, кормить и ухаживать за своим ребенком с комфортом. Вы поправитесь намного быстрее, если будете контролировать боль. Поговорите со своей медсестрой, если у вас есть опасения по поводу обезболивающих препаратов и грудного вскармливания.
Положите подушку на разрез, когда держите на руках или кормите ребенка.
Напрягите мышцы живота, когда стоите или меняете положение.Таким образом, вы используете свои мышцы как «поддерживающую шину». Это будет способствовать заживлению, а также уменьшить боль.
Ходьба
В течение восьми часов после операции медсестра/медбрат поможет вам встать с постели и пройтись по комнате. Первые несколько раз тяжело, потом становится легче. Ходьба — один из самых важных способов ускорить выздоровление.
Вы можете наклониться вперед или наклониться, чтобы защитить разрез. Попробуй не. Если вы встанете прямо, вес ваших органов брюшной полости перестанет быть разрезом. Это будет менее болезненно. Кроме того, осторожно поддерживая разрез руками или подушкой, вы уменьшите боль.
Это будет менее болезненно. Кроме того, осторожно поддерживая разрез руками или подушкой, вы уменьшите боль.
Вставать и ложиться в постель
- Попросите медсестру опустить вашу кровать как можно ближе к полу.
- Если вы лежите горизонтально, перевернитесь на бок и приподнимитесь на локте.
- Используйте обе руки, чтобы подняться в сидячее положение.
- Краем к краю кровати.
- Руками помогите поднять верхнюю часть бедра по одному над краем кровати.
- На несколько секунд свесьте ноги с края кровати.
- Когда вы стоите, поддерживайте разрез подушкой или руками.
Чтобы вернуться в постель
- Попросите медсестру поднять вашу кровать, чтобы вам было удобно на ней сидеть.
- Попросите ее поставить спинку вашей кровати в вертикальное положение.
- Сядьте на край кровати так, чтобы кровать максимально поддерживала ваши бедра.
- Одной рукой помогите поднять ноги обратно на кровать, по одной ноге за раз.

- В то же время поддерживайте разрез под подушкой или другой рукой.
Уход за разрезами
- Содержите место разреза в чистоте и сухости.
- Если ваш врач использовал скобы, они, скорее всего, будут удалены перед выпиской из больницы. Если это не так, следуйте указаниям в сводке после визита.
- Затем над разрезом накладывают Steri-Strips ® (тонкие бумажные полоски).
- В них можно принимать душ.
- Эти полоски отпадут примерно через 10-14 дней.
- Если они не отпадают сами по себе, аккуратно снимите их. (Заменять их не требуется.)
- Позвоните своему лечащему врачу, если у вас есть какие-либо из следующих признаков: выделения, покраснение, отек или запах.
Советы по восстановлению
Вы не только мама, но и восстанавливаетесь после серьезной операции.
- Вам нужно много отдыхать. Спите, когда можете.

- Пока вы не сможете свободно передвигаться, попросите помощи при кормлении и уходе за ребенком.
- Помощь на дому — хорошая идея. Вам нужно будет отдохнуть и продолжить восстановление.
- Попросите помощи у семьи и друзей.
- Подумайте о том, чтобы нанять послеродовую доулу.
- Поговорите со своим поставщиком медицинских услуг о вариантах ухода на дому.
- Спросите своего поставщика медицинских услуг, когда вы сможете возобновить нормальную деятельность, такую как вождение автомобиля, подъем по лестнице, занятия сексом.
- Спросите у своего поставщика медицинских услуг, когда вы сможете вернуться к работе.
Уход за разрезом после операции
Когда вы восстанавливаетесь после операции, последнее, чего вы хотите, — это проблемы с вашим разрезом. Разрез — это порез или рана после операции. Его зашивает врач. Его также можно скрепить скобами, заклеить скотчем или заклеить. При правильном уходе превращается в шрам. Уход за разрезом после операции важен для вашего здоровья. Правильный уход может снизить риск заражения и помочь вам быстрее вернуться к нормальной жизни.Разрезы различаются по размеру и расположению.
При правильном уходе превращается в шрам. Уход за разрезом после операции важен для вашего здоровья. Правильный уход может снизить риск заражения и помочь вам быстрее вернуться к нормальной жизни.Разрезы различаются по размеру и расположению.
Путь к улучшению здоровья
После операции врач расскажет вам, как ухаживать за разрезом. Его или ее инструкции могут включать:
- Когда снимать повязку. В некоторых случаях повязку следует снять на следующий день после операции. Это зависит от места операции, серьезности операции и разреза. Большинство ран не требуют перевязки через несколько дней. Тем не менее, вы можете решить носить повязку, чтобы защитить разрез.
- Держите разрез сухим. Особенно это касается первых 24 часов. Избегайте душа или купания в первый день. Вместо этого попробуйте принять ванну с губкой. Обычно на второй день можно умыться водой с мылом. Примите душ вместо ванны, если на разрезе наложены швы или пластырь.
 Аккуратно высушите разрез полотенцем после мытья.
Аккуратно высушите разрез полотенцем после мытья. - Снятие швов. Это делает ваш врач. Не следует снимать собственные швы. Он или она снимет швы, которые сами по себе не исчезнут на вашей коже.Такие швы обычно снимают через 3 дня или 3 недели после операции. Это будет зависеть от того, где они находятся и как быстро вы заживаете. Ваш врач может наложить кожную ленту после снятия швов. Лента для кожи обеспечивает дополнительную поддержку раны. Лента может быть удалена через 3-7 дней. Иногда разрез зашивают внутренними швами (швы под поверхностью кожи). Обычно они усваиваются организмом постепенно, и их не нужно удалять. Заживающей коже могут потребоваться месяцы, чтобы восстановить большую часть своей силы.
- Ограничение движения вокруг стежков. Ограничение движения области вокруг разреза улучшает заживление. Избегайте действий, которые могут привести к разрыву разреза. Ваш врач может попросить вас избегать поднятия тяжестей, напряжения, физических упражнений или занятий спортом в течение первого месяца или около того после операции.
 Позвоните своему врачу, если разрез расходится.
Позвоните своему врачу, если разрез расходится. - Всегда мойте руки перед уходом за разрезом. Спросите своего врача, нужно ли вам использовать мыло на спиртовой основе или салфетки для очистки раны.
На что обратить внимание
- Если разрез раскроется, позвоните своему врачу. Ваш врач может принять решение не накладывать швы снова. Если это произойдет, ваш врач покажет вам, как ухаживать за разрезом по-другому. Это, вероятно, будет связано с использованием повязок для поглощения дренажа, поступающего из разреза. Повязки придется часто менять. Разрез со временем заживет изнутри. Люди, страдающие диабетом, подвержены риску проблем с уходом за раной.Это означает, что раны заживают медленнее и требуют большего ухода.
- Если ваш разрез покраснел, это может быть признаком инфекции. Некоторое покраснение является нормальным. Однако позвоните своему врачу, если покраснение усиливается или распространяется более чем на полдюйма от раны.
 Позвоните своему врачу, если вы видите гной в разрезе или если разрез более чем слегка болезненный или болезненный. Ваш врач может попросить вас нанести на разрез мазь с антибиотиком. Это не требует рецепта.
Позвоните своему врачу, если вы видите гной в разрезе или если разрез более чем слегка болезненный или болезненный. Ваш врач может попросить вас нанести на разрез мазь с антибиотиком. Это не требует рецепта. - Если ваш разрез кровоточит, замените повязку чистой сухой повязкой или марлей.Приложите давление непосредственно к разрезу на несколько минут, чтобы остановить кровотечение. Если кровотечение продолжается, позвоните своему врачу.
- Если вы находитесь на солнце, заклейте шрам пластырем или солнцезащитным кремом в течение первых 6 месяцев после операции. Заживляющий шрам потемнеет и станет более заметным, если он получит солнечный ожог.
Вопросы к врачу
- Может ли новый разрез заразиться во время моего пребывания в больнице?
- Как я могу предотвратить раздражение разреза одеждой?
- Больно ли снимать швы?
Ресурсы
Центры по контролю и профилактике заболеваний: часто задаваемые вопросы об инфекциях в области хирургического вмешательства
Национальные институты здравоохранения, MedlinePlus: Центры медицинской помощи
Copyright © Американская академия семейных врачей
Эта информация дает общий обзор и может не относиться ко всем.


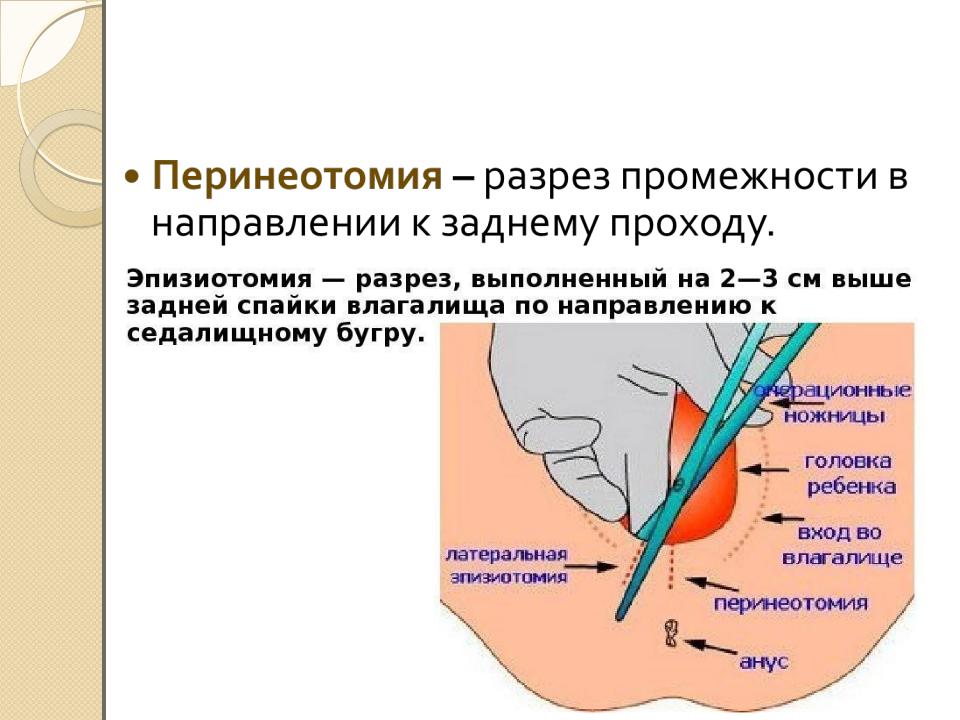 Это нужно в том случае, если повышено артериальное давление, диагностирован порок сердца малыша, второй период длится уже слишком долго.
Это нужно в том случае, если повышено артериальное давление, диагностирован порок сердца малыша, второй период длится уже слишком долго. Направление нужно выдержать такое, в котором будет делаться надрез.
Направление нужно выдержать такое, в котором будет делаться надрез.


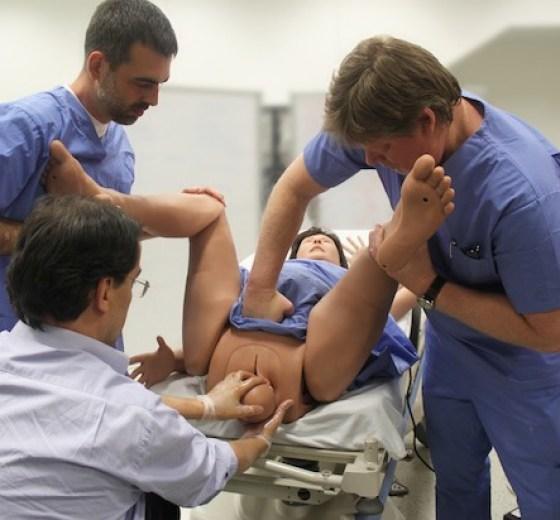 Оценка интенсивности боли и то, как женщина описывает болевые ощущения, помогают выбрать правильную стратегию контроля боли.
Оценка интенсивности боли и то, как женщина описывает болевые ощущения, помогают выбрать правильную стратегию контроля боли. Альтернативный метод обезболивания – НПВП и локальное охлаждение.
Альтернативный метод обезболивания – НПВП и локальное охлаждение.:max_bytes(150000):strip_icc():format(webp)/149321163-56a76f4c5f9b58b7d0ea7911.jpg)
 , da Silva R.L., de Paula Batista Mendes E., Steen M. (2015) Length of perineal pain relief after ice pack application: a quasi-experimental study. Women and Birth.
, da Silva R.L., de Paula Batista Mendes E., Steen M. (2015) Length of perineal pain relief after ice pack application: a quasi-experimental study. Women and Birth. M. (2010) Absorbable suture materials for primary repair of episiotomy and second degree tears. Cochrane Database of Systematic Reviews. Issue 6, CD000006.
M. (2010) Absorbable suture materials for primary repair of episiotomy and second degree tears. Cochrane Database of Systematic Reviews. Issue 6, CD000006. 18, 11, 710-715.
18, 11, 710-715. Этот надрез обычно делают
перед прорезыванием головки ребенка, чтобы её давление способствовало
остановке кровотечения. Различают два вида разреза. При срединной
эпизиотомии разрез происходит по соединительной ткани промежности между
влагалищем и прямой кишкой. При поперечной эпизиотомии мышечная ткань
разрезается наискосок. При срединной эпизиотомии меньше кровотечение и
шрам, а заживление происходит быстрее, но выше риск расширения разреза
до тканей прямой кишки. Этого осложнения можно избежать, если после
высвобождения головки ребенка поддерживать промежность, как это
делается в отсутствии эпизиотомии. В некоторых случаях (ягодичные роды
и поворот ребенка при помощи щипцов) врачу может понадобиться
поперечная эпизиотомия. Независимо от типа разреза, он делается в таких
тканях и в таком месте, где заживление происходит не очень быстро.
Этот надрез обычно делают
перед прорезыванием головки ребенка, чтобы её давление способствовало
остановке кровотечения. Различают два вида разреза. При срединной
эпизиотомии разрез происходит по соединительной ткани промежности между
влагалищем и прямой кишкой. При поперечной эпизиотомии мышечная ткань
разрезается наискосок. При срединной эпизиотомии меньше кровотечение и
шрам, а заживление происходит быстрее, но выше риск расширения разреза
до тканей прямой кишки. Этого осложнения можно избежать, если после
высвобождения головки ребенка поддерживать промежность, как это
делается в отсутствии эпизиотомии. В некоторых случаях (ягодичные роды
и поворот ребенка при помощи щипцов) врачу может понадобиться
поперечная эпизиотомия. Независимо от типа разреза, он делается в таких
тканях и в таком месте, где заживление происходит не очень быстро.  Они не могли
тужиться и самостоятельно вытолкнуть плод, и врачи часто использовали
щипцы, чтобы извлечь ребенка на свет. Эпизиотомия делалась для того,
чтобы ввести щипцы (туда, где они были лишними). Кроме того, когда
женщина лежала на спине с поднятыми и привязанными ногами, а целью
врача были быстрые роды, часто случались разрывы промежности. Это
происходило потому, что тканям промежности не хватало времени для
растягивания и равномерного охватывания головки ребенка, а
зафиксированные в одном положении ноги не позволяли мышцам
расслабиться. Эта операция стала рутинной процедурой, хотя лучшее
понимание физиологии родов сделало бы её лишней. Задумайтесь о том, что
с момента появления на земле человека родовые пути женщин прекрасно
подходили для того, чтобы произвести ребенка на свет. Почему же вдруг
они стали такими узкими, что потребовалось расширить их хирургическим
путём?
Они не могли
тужиться и самостоятельно вытолкнуть плод, и врачи часто использовали
щипцы, чтобы извлечь ребенка на свет. Эпизиотомия делалась для того,
чтобы ввести щипцы (туда, где они были лишними). Кроме того, когда
женщина лежала на спине с поднятыми и привязанными ногами, а целью
врача были быстрые роды, часто случались разрывы промежности. Это
происходило потому, что тканям промежности не хватало времени для
растягивания и равномерного охватывания головки ребенка, а
зафиксированные в одном положении ноги не позволяли мышцам
расслабиться. Эта операция стала рутинной процедурой, хотя лучшее
понимание физиологии родов сделало бы её лишней. Задумайтесь о том, что
с момента появления на земле человека родовые пути женщин прекрасно
подходили для того, чтобы произвести ребенка на свет. Почему же вдруг
они стали такими узкими, что потребовалось расширить их хирургическим
путём?  И, конечно, эпизиотомия – это работа
хирурга. Если женщине не нужна эпизиотомия, ей, скорее всего, не нужен
и хирург.
И, конечно, эпизиотомия – это работа
хирурга. Если женщине не нужна эпизиотомия, ей, скорее всего, не нужен
и хирург.  Акушерки говорят, что природа сама вылечит то, что повредила, и на
своем профессиональном жаргоне называют эти мелкие разрывы «тормозным
путём». Исследования подтверждают, что лучше иметь несколько мелких
разрывов, чем сделать один большой разрез. Тем не менее даже
естественные разрывы иногда требуют наложения шва. При естественных
разрывах женщины обычно восстанавливаются быстрее и испытывают меньший
дискомфорт, чем при эпизиотомии.
Акушерки говорят, что природа сама вылечит то, что повредила, и на
своем профессиональном жаргоне называют эти мелкие разрывы «тормозным
путём». Исследования подтверждают, что лучше иметь несколько мелких
разрывов, чем сделать один большой разрез. Тем не менее даже
естественные разрывы иногда требуют наложения шва. При естественных
разрывах женщины обычно восстанавливаются быстрее и испытывают меньший
дискомфорт, чем при эпизиотомии.  Это
вполне понятно: кусок ткани легче разорвать, если на нём предварительно
сделать надрез. Опытные медсестры родильных отделений и акушерки могут
подтвердить, что большая часть естественных разрывов относится к первой
группе (повреждения захватывают только кожу), а разрывы второй группы
(повреждается мышечная ткань промежности) встречаются редко. Разрывы
третьей группы ( с повреждением мышц прямой кишки) в отсутствие
эпизиотомии практически не встречаются. Эпизиотомия же по определению
относится ко второй группе, причём нередко разрез переходит в третью и
даже четвертую группу – когда для извлечения на свет крупного ребенка
используются инструменты.
Это
вполне понятно: кусок ткани легче разорвать, если на нём предварительно
сделать надрез. Опытные медсестры родильных отделений и акушерки могут
подтвердить, что большая часть естественных разрывов относится к первой
группе (повреждения захватывают только кожу), а разрывы второй группы
(повреждается мышечная ткань промежности) встречаются редко. Разрывы
третьей группы ( с повреждением мышц прямой кишки) в отсутствие
эпизиотомии практически не встречаются. Эпизиотомия же по определению
относится ко второй группе, причём нередко разрез переходит в третью и
даже четвертую группу – когда для извлечения на свет крупного ребенка
используются инструменты. 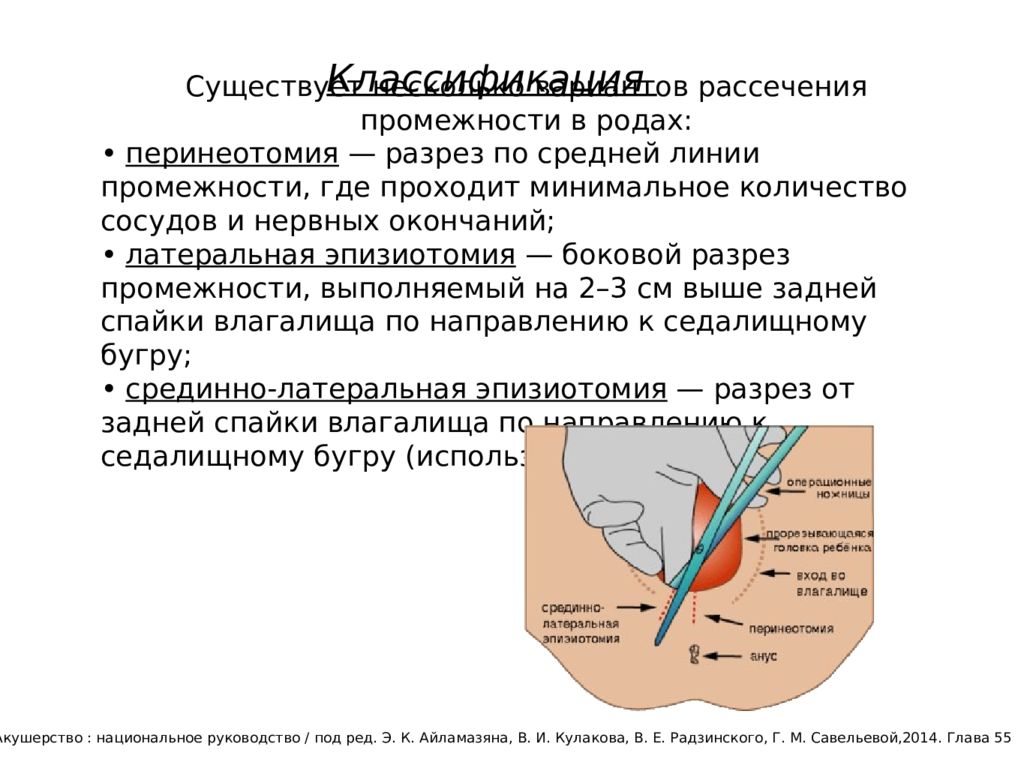

 Для второй группы врачам было рекомендовано делать
эпизиотомию только в случае крайней необходимости, например,
патологического состояния плода. Количество серьезных разрывов
оказалось выше у той группы рожениц, где применение эпизиотомии ничем
не ограничивалось. Исследователи пришли к выводу, что от практики
плановой эпизиотомии следует отказаться, а разрез следует делать только
при не оставляющих сомнений медицинских показаниях – таких, как
патологическое состояние плода. Кроме того, было рекомендовано
исключить из показаний к эпизиотомии такие ситуации, как использование
щипцом и вакуумного экстрактора.
Для второй группы врачам было рекомендовано делать
эпизиотомию только в случае крайней необходимости, например,
патологического состояния плода. Количество серьезных разрывов
оказалось выше у той группы рожениц, где применение эпизиотомии ничем
не ограничивалось. Исследователи пришли к выводу, что от практики
плановой эпизиотомии следует отказаться, а разрез следует делать только
при не оставляющих сомнений медицинских показаниях – таких, как
патологическое состояние плода. Кроме того, было рекомендовано
исключить из показаний к эпизиотомии такие ситуации, как использование
щипцом и вакуумного экстрактора.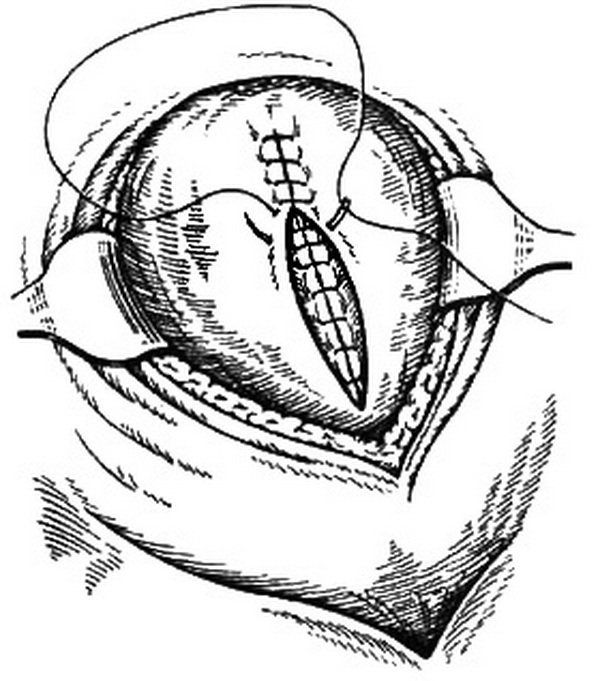 Мы обратили внимание, что даже
после кесарева сечения женщина более подвижна, чем после эпизиотомии.
Кроме того, в результате эпизиотомии повышается вероятность инфекции,
например, воспаления шва и даже распространения воспаления на прямую
кишку, в результате чего может возникнуть ректально-вагинальная фистула
(отверстие, соединяющее влагалище и прямую кишку). Другие возможные
осложнения – это кровотечение и скопление крови в тканях вокруг
разреза, которое называется «гематомой» и может длительное время
причинять сильную боль. Если при эпизиотомии повреждается прямая кишка,
то результатом может стать дисфункция участвующих в дефекации мышц.
Такое повреждение редко встречается у женщин, промежность которых не
была разрезана. И, наконец, многие женщины сообщают о болезненных
ощущениях во время полового акта на протяжении трёх месяцев после
эпизиотомии, а у некоторых боль не проходит в течение года. Новейшие
исследования показали, что женщины, рожавшие без эпизиотомии, быстрее
возобновляют половую жизнь, испытывают меньше болезненных ощущений во
время полового акта и получают больше удовлетворение от секса.
Мы обратили внимание, что даже
после кесарева сечения женщина более подвижна, чем после эпизиотомии.
Кроме того, в результате эпизиотомии повышается вероятность инфекции,
например, воспаления шва и даже распространения воспаления на прямую
кишку, в результате чего может возникнуть ректально-вагинальная фистула
(отверстие, соединяющее влагалище и прямую кишку). Другие возможные
осложнения – это кровотечение и скопление крови в тканях вокруг
разреза, которое называется «гематомой» и может длительное время
причинять сильную боль. Если при эпизиотомии повреждается прямая кишка,
то результатом может стать дисфункция участвующих в дефекации мышц.
Такое повреждение редко встречается у женщин, промежность которых не
была разрезана. И, наконец, многие женщины сообщают о болезненных
ощущениях во время полового акта на протяжении трёх месяцев после
эпизиотомии, а у некоторых боль не проходит в течение года. Новейшие
исследования показали, что женщины, рожавшие без эпизиотомии, быстрее
возобновляют половую жизнь, испытывают меньше болезненных ощущений во
время полового акта и получают больше удовлетворение от секса.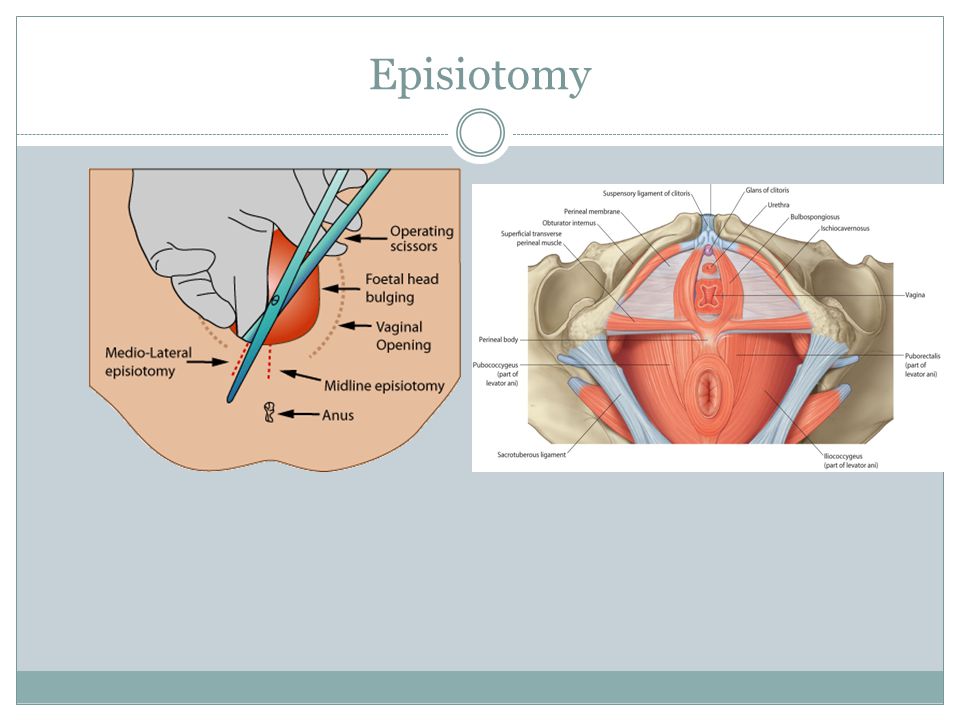
 Врач может посчитать, что вам всё равно, и сделать
разрез – особенно в том случае, если это ваши первые роды и вы заранее
не сказали ему о том, что предпочитаете обойтись без хирургических
ножниц. Коллегия американских акушеров-гинекологов не одобряет
«плановую эпизиотомию». Многие врачи рассматривают эпизиотомию как
необходимость только при патологическом состоянии плода (частота
сердечных сокращений ребенка снижается и не восстанавливается до
нормального уровня), когда его нужно извлечь как можно быстрее, а также
при использовании щипцов или при рождении очень крупного ребенка.
Врач может посчитать, что вам всё равно, и сделать
разрез – особенно в том случае, если это ваши первые роды и вы заранее
не сказали ему о том, что предпочитаете обойтись без хирургических
ножниц. Коллегия американских акушеров-гинекологов не одобряет
«плановую эпизиотомию». Многие врачи рассматривают эпизиотомию как
необходимость только при патологическом состоянии плода (частота
сердечных сокращений ребенка снижается и не восстанавливается до
нормального уровня), когда его нужно извлечь как можно быстрее, а также
при использовании щипцов или при рождении очень крупного ребенка. 
 Эти меры уменьшат вероятность использования
акушерских инструментов, а значит, и эпизиотомии. В критические моменты
максимального растяжения вы уменьшите нагрузку на ткани промежности,
если откажетесь от стремян, в которых закрепляют ноги роженицы.
Эти меры уменьшат вероятность использования
акушерских инструментов, а значит, и эпизиотомии. В критические моменты
максимального растяжения вы уменьшите нагрузку на ткани промежности,
если откажетесь от стремян, в которых закрепляют ноги роженицы.  У врачей, не склонных стимулировать потуги, — они инструктируют
персонал не командовать «тужься» и объясняют роженице, когда следует
глубоко дышать с открытым ртом, чтобы удержаться от потуг, — отмечается
меньший процент использования эпизиотомии. Упражнения Кегеля также
помогают облегчить родоразрешение.
У врачей, не склонных стимулировать потуги, — они инструктируют
персонал не командовать «тужься» и объясняют роженице, когда следует
глубоко дышать с открытым ртом, чтобы удержаться от потуг, — отмечается
меньший процент использования эпизиотомии. Упражнения Кегеля также
помогают облегчить родоразрешение.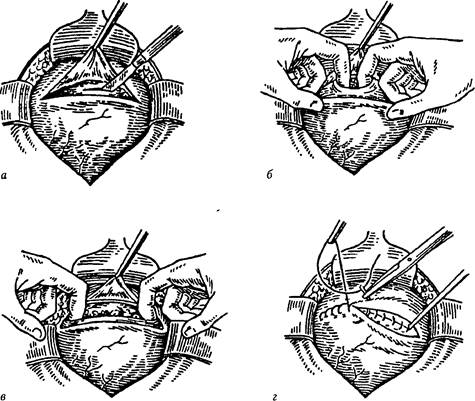 Возможно, вам придется прекратить прием этих лекарств перед родами.
Возможно, вам придется прекратить прием этих лекарств перед родами.
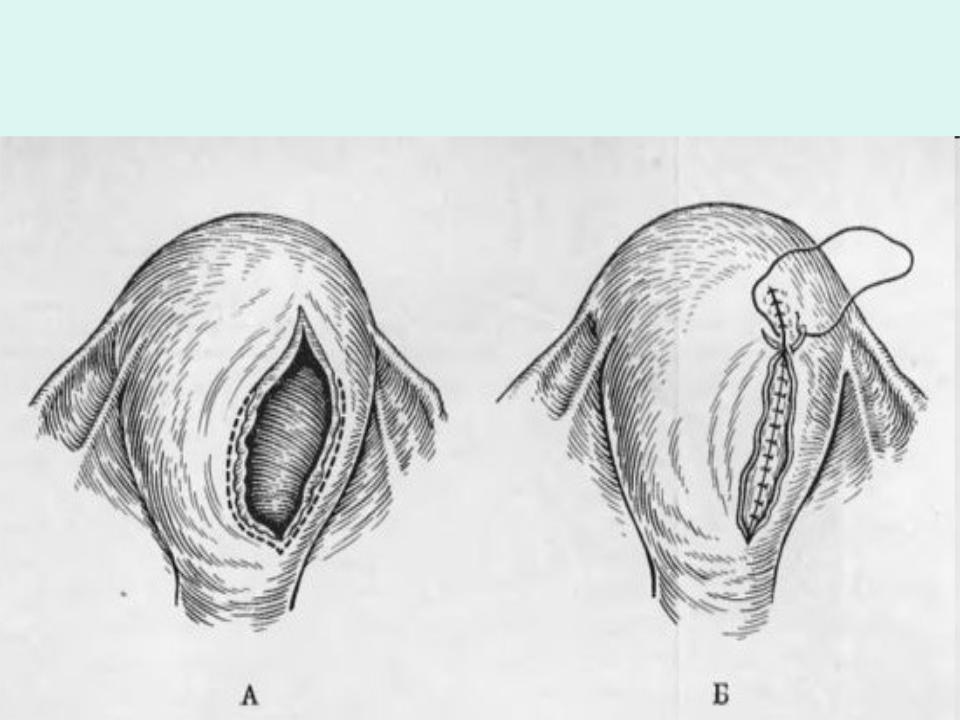 Датчик давления также можно поместить рядом с ребенком для измерения силы сокращений.
Датчик давления также можно поместить рядом с ребенком для измерения силы сокращений.

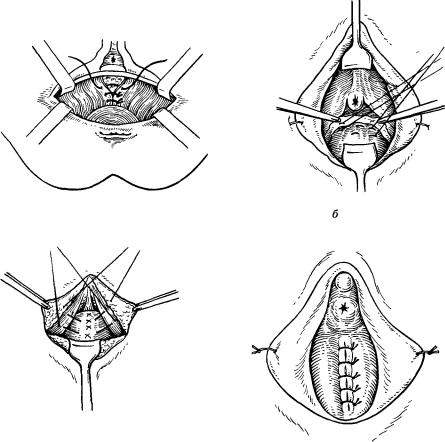
 , подтверждено в 2011 г.). Эпизиотомия. Практический бюллетень ACOG № 71. Акушерство и гинекология , 107(4): 957–962.
, подтверждено в 2011 г.). Эпизиотомия. Практический бюллетень ACOG № 71. Акушерство и гинекология , 107(4): 957–962. У вас также будет манжета для измерения артериального давления, зажим для пальца для измерения уровня кислорода в организме и, возможно, кислородная маска.
У вас также будет манжета для измерения артериального давления, зажим для пальца для измерения уровня кислорода в организме и, возможно, кислородная маска.

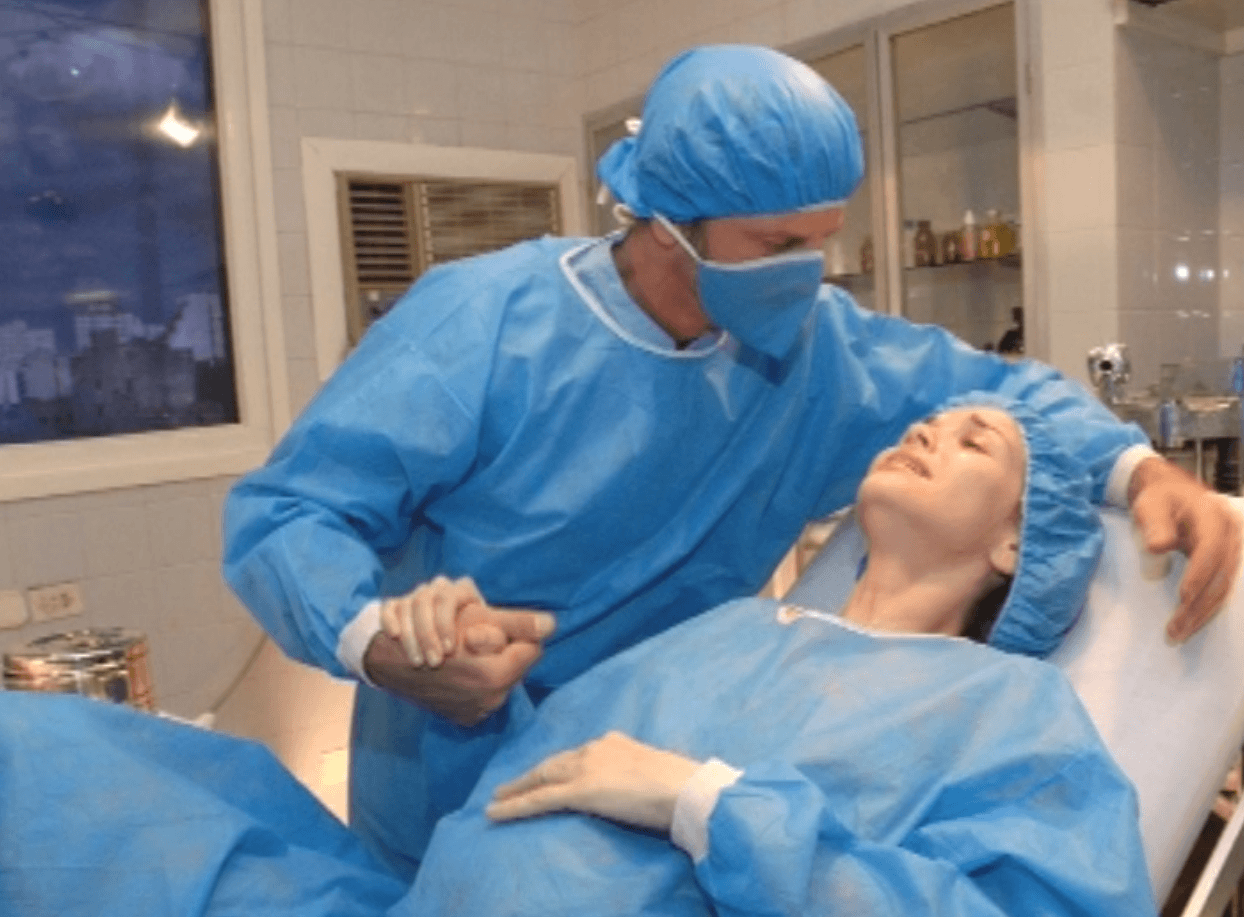

 Аккуратно высушите разрез полотенцем после мытья.
Аккуратно высушите разрез полотенцем после мытья.