Неонатальный скрининг новорожденных
Родителей новорожденного больше всего волнует его здоровье. Так как многие врожденные болезни могут не проявляться сразу, был разработан такой метод исследования, как неонатальный скрининг новорожденных.
Согласно приказу Минздравсоцразвития РФ №185 от 22 марта 2006 года, каждому новорожденному в России необходимо пройти неонатальный скрининг. С помощью этого обследования можно выявить 11 наиболее распространенных наследственных патологий:
-
Адреногенитальный синдром
Заболевание, характеризующееся нарушением функций коры надпочечников. -
Галактозэмия
Заболевание, в основе которого лежит нарушение углеводного обмена на пути преобразования галактозы (простой сахар) в глюкозу. -
Врожденный гипотиреоз
Группа заболеваний, проявляющихся врожденной недостаточностью выработки тиреоидных гормонов щитовидной железой. -
Фенилкетонурия
-
Муковисцидоз
Заболевание, при котором нарушается нормальное функционирование слизистых оболочек, в первую очередь это отражается на процессах дыхания и пищеварения. -
Глутаровая ацидурия тип 1
Заболевание, обусловленное мутациями в гене, кодирующем фермент глутарил-КоА дегидрогеназу. Дефицит данного фермента приводит к накоплению в биологических жидкостях и тканях глутаровой и 3-OH-глутаровой кислот, оказывающих нейротоксическое действие преимущественно на подкорковые структуры головного мозга. -
Тирозинемия тип 1
-
Лейциноз
Врожденный дефект обмена некоторых аминокислот (валин, лейцин, изолейцин и аллоизолейцин), вследствие чего они в большом количестве выделяются с мочой, придавая ей специфический запах. -
Метилмалоновая / пропионовая ацидурия
Заболевание, спровоцированное накоплением метилмалоновой / пропионовой кислот в связи с недостаточностью ферментов для катаболизма белков. Проявляется в виде метаболического ацидоза и резистентных эпилептических приступов. -
Недостаточность биотинидазы
-
Дефицит среднецепочечной ацил-КoA дегидрогеназы жирных кислот
Нарушение механизма митохондриального окисления жирных кислот, характеризующееся быстро прогрессирующим метаболическим кризом, который обычно проявляется в виде гипокетотической гипогликемии, сонливости, рвоты, пароксизма и комы
Все эти болезни представляют серьезную угрозу для здоровья детей, поэтому ранняя диагностика и своевременно назначенное лечение позволяют каждой семье заболевшего малыша гораздо легче справиться с недугом.
Исследование проводится в первые 10 дней жизни ребенка, но точная дата может существенно меняться в зависимости от обстоятельств. Скрининг новорожденных не рекомендуется делать в первые 2-3 дня жизни, поскольку при исследовании, проведенном так рано, есть риск ошибки — результат может быть ложноотрицательным или ложноположительным.
Обычно кровь на анализ у малышей, родившихся в срок, берут в роддоме на 4-е сутки жизни. Недоношенным детям тест проводят на 7-й день. Если мама с младенцем к этому времени уже выписалась из родильного отделения, кровь для скрининга берут на дому или в поликлинике.
Если не получается вызвать медсестру из поликлиники или не хочется самим отправиться туда с новорожденным малышом, можно провести скриннинг платно.
Мы в DocDeti поможем удобно и не очень дорого сделать неонатальный скрининг:
- В клинике без очередей: 5 970 руб
- Вызвать медсестру на дом: 5 970 руб за анализ + 1 500 руб или 2 500 руб (в зависимости от вашего адреса) за вызов на дом
К тому же до 30 августа 2019 года вы можете получить от нас бонус 3000 руб, которыми можно оплатить часть стоимости обследования!
Свяжитесь с нашей Службой заботы, чтобы записаться на неонатальный скрининг новорожденных. Заполните форму «Записаться на прием» в шапке или позвоните нам по телефону +7 495 150-99-51.
docdeti.ru
Скрининг новорождённых «Пяточка» / www.medikforum.ru
25-02-2011, 13:45Скрининг – это массовое обследование пациентов для выявления различных заболеваний, ранняя диагностика которых позволяет предотвратить развитие тяжёлых осложнений и инвалидности. Скрининг новорождённых на наследственные и врождённые заболевания широко используется в медицинской практике во всем мире. По национальной программе РФ в нашей стране также проводится обязательный биохимический скрининг новорождённых на предмет выявления пяти основных наследственных заболеваний: фенилкетонурии, муковисцидоза, галактоземии, адреногенитального синдрома и врождённого гипотериоза. Однако многие другие наследственные заболевания тоже представляют угрозу здоровью новорождённого. Несвоевременное выявление таких заболеваний приводит к тяжёлой инвалидности или летальному исходу.
При помощи современной технологии – тандемной масс-спектрометрии можно провести диагностику ещё 37 наследственных заболеваний у малыша. Этот скрининг новорождённых называется «Пяточка».
Кому нужно проводить скрининг новорождённых
Всем новорождённым. Поскольку заболевания, связанные с нарушением метаболизма, являются наследственными, это значит, что ребёнку они передаются от родителей. Отец и мать младенца могут быть здоровыми, но являться носителями дефектных генов. Если ребёнок унаследует от каждого из родителей такой поражённый ген, это приведёт к развитию болезни. Очень часто рождение больного ребёнка с наследственными нарушениями обмена веществ может быть первым случаем наследственного заболевания в семье. На момент рождения ребёнок с таким заболеванием выглядит абсолютно здоровым, и только спустя несколько суток или месяцев появляются первые признаки болезни.
Зачем нужно проводить скрининг новорождённых
Многие из таких заболеваний поддаются лечению. Чтобы избежать осложнения и тяжёлых последствий, ребёнку необходимо оперативно назначить лечение. Эффективность терапии зависит, в том числе, и от того, насколько своевременно проведено обследование младенца и точно установлен диагноз.
Как проводится скрининг новорождённых
Для исследования достаточно всего нескольких капель крови, взятых из пятки новорождённого ребенка и собранных на специальную карточку из фильтрованной бумаги (Whatman №903). Необходимо произвести его как можно быстрее (на четвёртый день после родов или позже), т.к. некоторые заболевания могут дать о себе знать на ранних сроках развития малыша. Делается это обычно в роддоме специально подготовленным сотрудником. В случае ранней выписки новорождённого (до 4 дней жизни) – специально подготовленной патронажной сестрой. У детей старше 3-х месяцев кровь берётся из пальца. Можно вызвать на дом сотрудника из платной лаборатории. От качества взятия крови зависят точность и достоверность исследования.
Подготовка новорождённого к скринингу
Перед взятием крови стопу ребёнка необходимо тщательно вымыть мылом, протереть стерильным тампоном, смоченным 70% спиртом, а затем обработанное место промокнуть стерильной сухой салфеткой.
Расшифровка результатов скрининга
Если в результате проведения скрининга у новорождённого были обнаружены количественные отклонения от референсных величин, то для подтверждения наличия опасного заболевания необходимо пройти дополнительные биохимические и/или генетические тесты. Обязательно рекомендуется консультация врача-генетика и педиатра, чтобы выработать верную тактику совместных действий.
Сроки исполнения исследования 13 рабочих дней (не включая день взятия биоматериала – крови из пяточки).
Полный перечень выявляемых наследственных болезней обмена веществ
- Болезнь с запахом кленового сиропа мочи (лейциноз).
- Цитрулинемия тип 1, неонатальная цитрулинемия.
- Аргининосукциновая ацидурия (АСА)/ недостаточность аргининосукцинат лиазы лиазы.
- Недостаточность орнитин транскарбамилазы.
- Недостаточность карбамилфосфат синтазы.
- Недостаточность N-ацетилглютамат синтазы.
- Некетотическая гиперглицинемия.
- Тирозинемия тип 1.
- Тирозинемия тип 2.
- Гомоцистинурия/недостаточность цистатионин бета-синтетазы.
- Фенилкетонурия.
- Аргининемия/недостаточность аргиназы.
- Пропионовая ацидемия (недостаточность пропионил КоА карбоксилазы).
- Метилмалоновая ацидемия.
- Изовалериановая ацидемия (недостаточность изовалерил КоА дегидрогеназы).
- Недостаточность 2-метилбутирил КоА дегидрогеназы.
- Недостаточность изобутирил КоА дегидрогеназы.
- Глутаровая ацидемия тип 1 (недостаточность глутарил КоА дегидрогеназы тип 1).
- Недостаточность 3-метилкротонил КоА карбоксилазы.
- Множественная карбоксилазная недостаточность.
- Недостаточность биотинидазы.
- Малоновая ацидемия (недостаточность малонил КоА декарбоксилазы).
- Недостаточность митохондриальной ацетоацетил КоА тиолазы.
- Недостаточность 2-метил-3-гидроксибутирил КоА дегидрогеназы.
- Недостаточность 3-гидрокси-3-метилглутарил КоА лиазы.
- Недостаточность 3-метилглутаконил КоА гидратазы.
- Недостаточность среднецепочечной ацил-КоА дегидрогеназы.
- Недостаточность очень длинноцепочечной ацил-КоА дегидрогеназы.
- Недостаточность короткоцепочечной ацил-КоА дегидрогеназы.
- Недостаточность длинноцепочечной 3-гидроксиацил-КоА дегидрогеназы (дефект трифункционального белка).
- Глутаровая ацидемия тип II (недостаточность глутарил КоА дегидрогеназы тип II), множественная недостаточность ацил-КоА дегидрогеназ.
- Нарушение транспорта карнитина.
- Недостаточность карнитин палмитоил трансферазы тип I.
- Недостаточность карнитин палмитоил трансферазы тип II.
- Недостаточность карнитин/ацилкарнитин транслоказы.
- Недостаточность 2,4-диеноил КоА редуктазы.
- Недостаточность среднецепочечной 3-кетоацил-КоА тиолазы.
www.invitro.ru
Неонатальный скрининг | ДГП 91
Неонатальный скрининг
Сразу после рождения у ребенка могут отсутствовать клинические симптомы генетического заболевания. Однако с возрастом клинические симптомы могут нарастать, привести к критической ситуации, тяжелому заболеванию и даже смерти.
Для раннего выявления, своевременного лечения, профилактики инвалидности и развития тяжелых клинических последствий, а также снижения детской летальности от наследственных заболеваний проводится неонатальный скрининг.
Неонатальный скрининг – это проведение массового обследования новорожденных детей на наследственные заболевания (адреногенитальный синдром, галактоземию, врожденный гипотиреоз, муковисцидоз, фенилкетонурию).
Когда проводят скрининг новорожденных?
Неонатальный скрининг проводят на:
— 4 день жизни у доношенного ребенка;
— 7 день жизни у недоношенного ребенка.
Где проводят скрининг новорожденных?
Забор крови проводится в роддоме. При этом в выписке, врач неонатолог ставит отметку «Неонатальный скрининг взят».
Если по каким – либо причинам скрининг не проводился, то его проводят в поликлинике по месту жительства.
Как проводят скрининг новорожденных?
Образец крови берут из пятки новорожденного ребенка через 3 часа после кормления.
Забор образцов крови осуществляется на специальные фильтровальные бумажные тест-бланки из пятки новорожденного.
Перед забором образца крови пятку новорожденного ребенка необходимо вымыть, протереть стерильной салфеткой, смоченной 70-градусным спиртом, затем смокнуть сухой стерильной салфеткой. Прокол пятки новорожденного ребенка осуществляется одноразовым скарификатором, первая капля крови снимается стерильным сухим тампоном.
Для накопления второй капли крови, осуществляют мягкое надавливание на пятку новорожденного ребенка. Тест-бланк прикладывается перпендикулярно и пропитывается кровью полностью и насквозь в соответствии с указанными на тест-бланке размерами круга. Вид пятен крови должен быть одинаковым с обеих сторон тест-бланка.
Исследование образцов крови проводится в Медико-генетическом отделении (Московский центр неонатального скрининга).
С 2006 года в России по приказу Минздравсоцразвития России от 22.03.2006 № 185 «О массовом обследовании новорожденных детей на наследственные заболевания» проводят неонатальный скрининг на пять наследственных заболеваний:
Врожденный гипотиреоз.
1. Фенилкетонурия.
2. Муковисцидоз.
3. Галактоземия.
4. Андреногенитальный синдром.
5. Врожденный гипотиреоз.
Врожденный гипотиреоз – болезнь, при которой проявляется недостаточность щитовидной железы, поэтому физическое и психическое состояние ребенка не развивается. Своевременное гормональное лечение предотвратит болезнь и приведет к полному развитию и восстановлению малыша. Доза гормона подбирается индивидуально.
Фенилкетонури́я — редкое наследственное заболевание группы ферментопатий, связанное с нарушением метаболизма аминокислот, главным образом фенилаланина. Заболевание связано с серьезными умственными и неврологическими нарушениями. При обнаружении заболевания, врач назначает длительную диету для восстановления и нормального развития молодого организма. Диета подбирается индивидуально.
Муковисцидоз (другое название – кистозный фиброз) – это распространенное генетическое заболевание, которое передается только по наследству. Его специфической особенностью является образование вязкой слизи во всем организме, в результате чего в первую очередь нарушается функционирование органов, покрытых слизистой оболочкой: пищеварительной системы, легких и других жизненно важных органов. Чаще всего заболевание проявляется в младенчестве и требует слаженного взаимодействия семьи и врачей специалистов для того, чтобы обеспечить ребенку своевременное, а значит, результативное лечение.
Галактоземия – причина, которая возникает при вскармливании молоком или молочными продуктами, при этом поражаются внутренние органы (нервная система, печень). Соблюдая указания врача, лечение и безмолочная диета помогут избежать последствий.
Адреногенитальный синдром – повышенная выработка гормонов андрогенов надпочечниками. Если не лечить, то у детей быстро развивается половая система, а общий рост останавливается, в будущем – человек бесплоден. Применение необходимых гормональных препаратов восстанавливает развитие и снимает признаки проявления болезни.
В 2015 году приказом Департамента здравоохранения города Москвы от 12.03.2015 № 183 «О совершенствовании деятельности медицинских организаций государственной системы здравоохранения города Москвы по проведению массового обследования новорожденных детей на наследственные заболевания (неонатального скрининга)» создано Медико-генетическое отделение (Московский центр неонатального скрининга).
Медико-генетическое отделение (Московский центр неонатального скрининга) находится на базе ГБУЗ «Морозовская ДГКБ ДЗМ».
В отделении осуществляется:
— проведение исследование образцов крови;
— повторный забор крови для проведения подтверждающей диагностики;
— госпитализация новорожденных детей с подозрением на адреногенитальный синдром, галактоземию, врожденный гипотиреоз, фенилкетонурию, муковисцидоз (до или после получения результатов скрининга) в профильное отделение;
— динамическое (диспансерное наблюдение) в амбулаторных условиях;
— проведение консультаций врачами специалистами;
— выписка лекарственных препаратов и специализированных продуктов лечебного питания.
91dgp.ru
Анализ крови на генетические заболевания.
В рамках приоритетного национального проекта “Здоровье” всем новорожденным проводят анализ на генетические заболевания, другими словами неонатальный скрининг новорожденного. Науке известно около 5 тысяч наследственных болезней, но обследовать каждого ребенка на все эти заболевания не представляется возможным, поэтому в генетический тест включены 5 наиболее часто встречающихся наследственных заболеваний.
Когда и как проводится генетический анализ ребенку?
 Анализ на генетические заболевания проводят уже в роддоме всем доношенным новорожденным на 4-е сутки и на 7-е сутки недоношенным детишкам. Если роды проходили на дому, или малышу не взяли анализ в роддоме, по причине ранней выписки, то этот анализ проводят в поликлинике при первом патронаже. Для генетического анализа у малыша берут несколько капель крови из пяточки и наносят на специальную тест полоску. Тест полоску высушивают и отправляют в лабораторию. В настоящее время в России проводят генетический анализ крови новорожденного на 5 генетических ззаболеваний: фенилкетонурию, гипотиреоз, адреногенитальны
Анализ на генетические заболевания проводят уже в роддоме всем доношенным новорожденным на 4-е сутки и на 7-е сутки недоношенным детишкам. Если роды проходили на дому, или малышу не взяли анализ в роддоме, по причине ранней выписки, то этот анализ проводят в поликлинике при первом патронаже. Для генетического анализа у малыша берут несколько капель крови из пяточки и наносят на специальную тест полоску. Тест полоску высушивают и отправляют в лабораторию. В настоящее время в России проводят генетический анализ крови новорожденного на 5 генетических ззаболеваний: фенилкетонурию, гипотиреоз, адреногенитальны
1. Фенилкетонурия. Это генетическое заболевание возникает из-за повреждения гена, отвечающего за расщепление фенилаланина. Эта аминокислота находится в продуктах, содержащих белок. Если вовремя не выявить фенилкетонурию и не перевести малыша на специальное питание, то произойдет накопление этой аминокислоты в крови. Проявится это тяжелыми неврологическими расстройствами, поражением головного мозга и умственной отсталостью.
2. Врожденный гипотиреоз. Это самое частое врожденное заболевание щитовидной железы у детей. Характеризуется тем, что щитовидная железа не вырабатывает или мало вырабатывает в недостаточном количестве гормона тироксина. Это приводит к задержке развития всех органов и систем, но больше всего страдает центральная нервная система. Если своевременно начать лечение, то можно избежать развития умственной отсталости и задержки роста у малыша.
3. Адреногенитальны
4. Муковисцидоз. Это самое распространенное генетическое заболевание, которое приводит к нарушению функций дыхательной и пищеварительной систем, замедлению роста и развития ребенка. При этом заболевании повышена вязкость всех секретов желез, поражаются все органы, которые выделяют слизь (секрет). Вязкое отделяемое бронхиальных желез (секрет) может закупорить протоки и привести к развитию хронических бронхитов, пневмоний, кашля с вязкой мокротой. Нарушение образования секрета поджелудочной железы приводит к кишечным расстройствам уже на первых неделях жизни ребенка. Поэтому важны своевременно начатое лечение лекарственными препаратами и соблюдение диеты.
5. Галактоземия. Это заболевание вызвано нехваткой ферментов, отвечающих за переработку галактозыа молока в глюкозу. Избыточное накопление галактозы в организме ребенка приводит к поражению печени, гипотонии мышц, нистагму и выраженной желтухе и вялости мышц. Своевременное исключение молока (в том числе и грудного) из рациона питания малыша позволяет предотвратить отклонения в физическом и умственном развитии ребенка.
Результат анализа на генетические заболевания у ребенка готовится, будет известен, как правило, через 10 дней. Родителям сообщают о результатах лишь при выявлении отклонениий от нормы. При повышенных показателях кровь берется повторно на тот показатель, который изменен. В случае повторного изменения анализа необходимо проконсультирова
|
Имейте ввиду, что кровь для проведения неонатального скрининга отправляется в специальную лабораторию. В обычных лабораториях данный анализ не проводится. Если вашему ребенку не сделали генетический анализ в роддоме или были домашние роды, вы можете провести генетический тест в нашем центре. |
Записаться на прием к врачу Центра можно через:
форму он-лайн записи на прием
либо по телефонам Центра В Москве:
+7 (495) 229-44-10 или +7 (495) 954-00-46
в рабочие часы Центра (ежедневно, без выходных и праздников, с 9.00 до 21.00)
www.centr-rebenka.ru
как проводят и что исследуют
Новорождённым считается малыш в первые 28 дней от рождения. В этот период ребёнок много спит, продолжительность времени его бодрствования очень короткая. Это связано с незрелостью нервной системы, которой необходим частый отдых для восстановления. Основными потребностями малыша кроме сна являются еда и тепло мамы. На первый взгляд все новорождённые похожи, однако это не так. Диагностика заболеваний у малышей крайне сложна. Но начатое в самые кратчайшие сроки лечение может спасти жизнь ребёночка и обеспечить ему здоровую полноценную взрослую жизнь. Для обеспечения раннего выявления и начала терапии опасных заболеваний проводится неонатальный скрининг новорожденных.
Что включает в себя исследование
Скрининг новорождённого проводится в первые 4 недели жизни ребёнка. Он представляет собой массовое обследование малышей на наличие врождённой и наследственной патологии, которая имеет тяжёлое течение и серьёзно влияет на здоровье. В случае не вовремя начатого лечения эти заболевания могут привести к возникновению инвалидности и даже смерти ребёнка.
Скрининговое исследование в неонатальном периоде носит обязательный характер. Обследование проводится всем деткам без исключения. Родители вправе отказаться от его проведения, но должны быть предупреждены о последствиях такого решения. Ответственность в этом случае они берут только на себя. Оформляется письменный отказ от осуществления скрининга.
Обследование новорождённым проводится и в Соединённых Штатах Америки, и в Европе, и в России. То, что включается в его состав, немного отличается в разных странах, но в целом имеет общие закономерности.
Скрининговое исследование новорожденных включает в себя:
- аудиологический скрининг новорожденных;
- выявление генетических заболеваний;
- проведение ультразвукового исследования;
- осмотр узких специалистов.
Что такое аудиоскрининг
Аудиологический скрининг новорожденных представляет собой проверку слуха у малыша в первые четыре недели жизни. В большинстве случаев его проводят на третьи или четвёртые сутки после родов.
Процедура проверки слуха проводится с помощью специального прибора, который называется аудиометр. Его работа основана на методе задержанной отоакустической эмиссии. Прибор снабжён гибким зондом, на конце которого находится ушной вкладыш. При обследовании он посылает звуковые волны, которые усиливаются микрофоном. Если слуховой орган ребёнка здоров, то этот раздражитель воспринимается внутренним ухом малыша, и звуковые колебания усиливаются. Это регистрируется на приборе.
Положительный результат свидетельствует об отсутствии глухоты. Отрицательный результат не утверждает о наличии заболевания, а лишь указывает на необходимость дополнительного обследования. При выполнении исследования ребёнок должен быть спокоен, идеальной ситуацией является его сон. Процедура абсолютно безболезненная.
Ранняя диагностика нарушений слуха очень важна. В случае коррекции тугоухости слуховым аппаратом до 6 месяцев речевое развитие у малыша абсолютно не страдает.
Диагностика наследственных заболеваний
Одним из главных обследований в неонатальный период является генетический скрининг новорожденных. С помощью него выявляются наиболее часто встречающиеся наследственные заболевания, последствия которых опасны для здоровья и жизни малыша.
Исследование проводят на наличие следующей патологии:
- фенилкетонурии;
- врожденного гипотиреоза;
- галактоземии;
- муковисцидоза;
- адреногенитального синдрома.
Этот скрининг выполняется новорожденным в роддоме. Если малыш доношенный, его осуществляют на 3-4 день жизни. В случае преждевременных родов срок проведения смещается на одну неделю. В роддоме забор крови на генетическое обследование легко отличить от обычного: его выполняют из пяточки малыша. Кровь наносят на специальные тест-полоски. Таким образом определяется предрасположенность новорождённого к пяти генетическим заболеваниям.
Ответ приходит в течение 3 недель. Если результат скрининга хороший, то об этом специально сообщать не будут. Однако в случае негативного результата звонят родителям и приглашают на проведение повторного уточняющего анализа на выявленную патологию. Если дважды выполненный анализ показывает наличие патологии, направляют на консультацию к генетику для определения тактики дополнительного обследования и лечения.
- Галактоземия характеризуется нарушением превращения галактозы в глюкозу, в результате чего галактоза накапливается в тканях и органах малыша и оказывает своё токсическое действие. Следствием этого является задержка психического развития, поражение нервной системы, печени, селезёнки, катаракта и падение зрения вплоть до слепоты. В случае отсутствия лечения смерть ребёнка зачастую наступает до года жизни.
- При фенилкетонурии нарушается метаболизм аминокислоты фенилаланина. При этом в печени расстроена выработка фермента, его расщепляющего. Избыток фенилаланина может привести к умственной отсталости и судорогам. При соблюдении особой диеты с исключением употребления в пищу продуктов, содержащих эту аминокислоту, ребёнок не отстаёт от сверстников и чувствует себя абсолютно здоровым.
- При адреногенитальном синдроме понижен уровень кортизола и альдостерона. Вследствие этого увеличивается количество адренокортикотропного гормона, утолщается кора надпочечников. У детей это проявляется андрогенизацией, поражением сердца, сосудов и почек. Требуется пожизненная гормональная терапия.
- Муковисцидоз характеризуется нарушением обмена веществ, что приводит к сгущению секрета желез и затруднённому его оттоку. Поражаются бронхолегочная система, поджелудочная железа, желчный пузырь и кишечник. Это заболевание требует пожизненного приёма ферментных препаратов.
- При врождённом гипотериозе отмечается пониженный уровень гормонов щитовидной железы, повышенное значение тиреотропного гормона. Это заболевание приводит к физической и умственной задержке развития. Лечение заключается в постоянном приёме гормональных лекарственных средств. Шансы избежать осложнений крайне высоки.
Для чего проводится
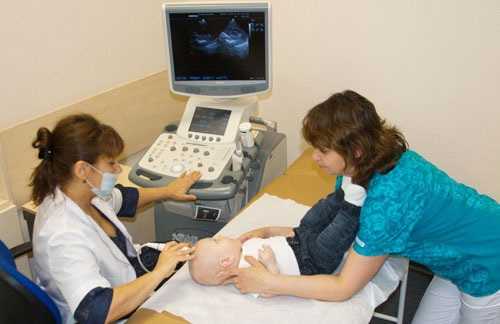
УЗИ-скрининг новорожденных выполняется в первый месяц после родов. Он включает в себя УЗИ исследование головного мозга новорожденного и тазобедренных суставов. УЗИ головного мозга может выявить врождённые пороки развития нервной системы или поражения в процессе родов. Вовремя начатое лечение значительно улучшает прогноз для малыша. Группой риска по патологии нервной системы являются новорожденные, испытавшие гипоксию или асфиксию в родах.
Исследование тазобедренных суставов с помощью ультразвука помогает в диагностике вывиха бедра и дисплазии тазобедренных суставов. Чем раньше начато лечение, тем более лёгким и коротким оно может быть. Раннее начало лечения этих заболеваний позволяет избежать хирургического вмешательства, хромоты и инвалидности.
Дополнительное обследование
В первые 4 недели жизни с малышом желательно пройти осмотр таких специалистов, как ортопед, офтальмолог и невропатолог.
- Ортопед может диагностировать вывих бедра, дисплазию тазобедренных суставов, кривошею и др.
- Офтальмолог выявляет врождённые пороки и заболевания глаз.
- Невропатолог осуществляет поиск патологии нервной системы.
Диагностика этих аномалий в первый месяц позволяет избежать опасных последствий.
Загрузка…uzikab.ru
Неонатальный скрининг — Parents.ru
В 2007 году в России стартовала программа необычайной важности: отныне все новорожденные малыши будут проходить обследование, цель которого – вовремя обнаружить одну из пяти распространенных врожденных болезней. Проведение неонатального скрининга (так называют это обследование специалисты) уже давно стало традицией в разных странах, дав надежду на полноценное развитие многим малышам. Теперь такая возможность есть и у нас.

Хотя рассказы о генах, ДНК и хромосомах уже давно перешли из области научной фантастики в реальную жизнь, заглянуть в глубь клетки, в ее ядро, где эти самые гены хранятся, упакованные в хромосомы, не может ни один, даже самый современный аппарат УЗИ и рентген. Человеческий геном бережно сохраняет всю информацию о каждом из нас, передавая ее из поколения в поколение. К сожалению, помимо сведений о цвете глаз, волос и некоторых особенностях характера, он несет в себе и предпосылки для развития болезней. Некоторые из них имеют коварную особенность: «свое лицо» они показывают далеко не сразу. Иногда этого времени бывает достаточно, чтобы в организме малыша сформировались необратимые изменения, способные перевернуть всю его жизнь. И хотя врачи пока не научились проникать в гены человека, чтобы исправлять имеющиеся в них ошибки, они могут лечить или останавливать развитие болезней, многие из которых требуют вмешательства специалистов в первые недели жизни малыша.
Как распознать наследственную болезнь в самом начале, если она никак не проявляется?
Раньше доктор мог полагаться лишь на собственный опыт и внутреннее чутье, а возникающие у него сомнения разрешались с помощью дополнительных исследований. На выдвижение этих предположений и их подтверждение уходило время, и малыши, которым требовалась срочная помощь, получали ее далеко не всегда. Сейчас в распоряжении врачей появились новые методы диагностики, позволяющие, например, расшифровать информацию, заключенную в генах. Они сделали возможным обследование всех новорожденных на самые распространенные врожденные и наследственные болезни. Такая программа всеобщего тестирования называется скрининг. Впервые эту идею предложили американские врачи Роберт Мак Криди и Роберт Гатри: в 1962 году они начали обследовать новорожденных штата Массачусетс на фенилкетонурию – болезнь, связанную с нарушением обмена аминокислоты фенилаланина, чьи грозные последствия предотвратимы, но только в первые недели жизни ребенка. Результаты эксперимента были настолько убедительными, что с конца 60-х годов тестирование на фенилкетонурию стали проводить почти во всех штатах Америки и некоторых странах Европы. Идея оправдала себя и в дальнейшем: неонатальный скрининг был признан действенным методом выявления наследственных болезней: благодаря ему врач может вовремя назначить лечение малышу, чье полноценное развитие находится под угрозой. Вскоре программы всеобщего обследования появились в других странах под покровительством государства и ВОЗ, а список искомых болезней расширился. Например, принятый в Японии протокол неонатального скрининга включает 10 пунктов. В России до недавнего времени всех малышей обследовали только на два заболевания: фенилкетонурию и врожденный гипотериоз. В 2007 году к ним добавятся еще три: адреногенитальный синдром, галактоземия и муковисцидоз.
Какими соображениями руководствуются специалисты, составляя программы скрининга?
В них включают болезни, отобранные по нескольким важным критериям.
Во-первых, каждая страна имеет свой генетический «багаж» и связанные с ним наследственные нарушения, поэтому первым ориентиром для специалистов будет степень распространенности болезни среди ее жителей.
Проведение скрининга в России оплачивает государство, а не родители.
Например, одним из пунктов программы скрининга в США является серповидно-клеточная анемия – болезнь, при которой эритроциты крови малышей становятся хрупкими и легко разрушаются. Она оказалась в этом списке, когда стало ясно, что среди афроамериканцев болезнь встречается куда чаще, чем среди европейцев.
Во-вторых, в программу обследования включают болезни, имеющие особенность долго не проявляться, будучи недоступными для традиционных методов диагностики (УЗИ, осмотра, рентгена).
В-третьих, последствия искомой болезни должны быть преодолимы при условии, что лечение начато в первые дни жизни.
Именно так обстоят дела с лечением фенилкетонурии, гипотериоза – в этих случаях все решает время.
В-четвертых, специалисты должны иметь простой и достоверный способ обнаружить болезнь.
Цель скрининга – обнаружить болезнь в первые дни жизни ребенка. Ведь чем раньше начато лечение, тем выше вероятность, что родителям и малышу о существующей проблеме будут напоминать лишь периодические визиты к врачу, прием лекарств или необходимость соблюдать диету.
Например, всеобщее обследование новорожденных стало возможно благодаря тому, что приборы для расшифровки генома человека стали доступны лечебным учреждениям.
И, наконец, каждому пункту программы скрининга должен соответствовать способ лечения.
Например, обследование детей на синдром Дауна не проводится еще и потому, что лечить эту болезнь специалисты пока не умеют.
Каким образом проводится неонатальный скрининг?
В роддоме у малышей берут кровь из пяточки, наносят несколько капелек на специальные фильтровальные бумажки, которые затем отправляют в лабораторию. Дети, родившиеся в срок, проходят эту процедуру на 2–4-й день жизни, а те, кто появился на свет с «опережением графика» – на 7–14-й день. Из роддома анализы отсылают в особые лаборатории, которые уполномочены государством такие исследования проводить.
Если специалисты лаборатории обнаруживают какое-либо отклонение от нормы, родителей и ребенка приглашают к врачу медико-генетической консультации для дополнительного обследования и уточнения диагноза. Об отрицательных результатах обычно не сообщается.
АЛЕКСЕЙ РЕСНЕНКО, врач-педиатр, старший научный сотрудник Института детской эндокринологии Эндокринологического научного центра РАМН

Их разыскивают
Что это за болезни, на которые обследуют малышей в России? Муковисцидоз Одна из самых распространенных наследственных болезней, во время которой из-за нарушения поступления в клетки хлора секреты поджелудочной железы, бронхиальных желез, печени, желчного пузыря сгущаются и задерживаются в них. Среди прочих проблем, вызванных этим положением дел, – нарушение процессов пищеварения и всасывания пищи, что делает невозможным нормальное развитие ребенка и вызывает тяжелые частые бронхиты и пневмонии. — Чтобы предотвратить опасные последствия болезни, начинать лечение нужно как можно раньше. — Болезнь встречается у одного из 2–3 тысяч малышей. Врожденный гипотиреоз По данным неонатального скрининга, эта болезнь занимает одну из лидирующих позиций. У девочек она встречается в 2 раза чаще, чем у мальчиков. Речь идет о нарушении выработки гормонов щитовидной железы, которое приводит к задержке в развитии большинства органов и прежде всего – нервной системы ребенка. — Чтобы такие малыши развивались нормально, им необходима помощь специалистов в первые недели жизни. — Болезнь встречается у одного из 4–6 тысяч новорожденных. Фенилкетонурия Болезнь, связанная с нарушением обмена аминокислоты фенилаланина, когда из-за нехватки фермента для ее усвоения в крови пациента накапливаются вредные продукты распада фенилаланина. Наиболее чувствителен к такому влиянию головной мозг малыша. Если болезнь вовремя не заметить, ребенок будет очень серьезно отставать в развитии. — Основной метод лечения фенилкетонурии – диета. Из рациона малыша исключаются продукты, в которых содержится опасная аминокислота. Вы наверняка обращали внимание, что на этикетках некоторых продуктов и напитков есть информация о содержании фенилаланина. Это делается для того, чтобы больным было легче ориентироваться, ведь диету им приходится соблюдать долго. — Болезнь встречается у одного из 13–15 тысяч малышей. Адреногенитальный синдром Это целая группа наследственных болезней, связанных с нарушением выработки кортизола – гормона коры надпочечников. Этот гормон очень важен для нашего организма, он регулирует процессы обмена веществ и влияет на работу большинства органов и систем. В результате поломки, возникшей на одном из этапов его образования, в крови малыша накапливаются вещества, многие из которых обладают свойствами гормонов и серьезно вмешиваются в процессы обмена веществ, особенно минеральных солей. Это последнее обстоятельство нарушает работу жизненно важных органов ребенка, например сердечно-сосудистой системы, почек. — В некоторых случаях их действие напоминает влияние мужских половых гормонов. И поскольку этот механизм начинает работать во время беременности, то оказавшаяся под их «прицелом» девочка в момент рождения будет похожа на мальчика: гормоны вызовут сращение ее половых губ, у нее появится ложная мошонка, клитор увеличится и станет похож на пенис. У мальчиков болезнь может проявиться слишком ранним половым созреванием. Вовремя назначив малышу недостающий гормон, мы предотвратим появление этих последствий. — Болезнь встречается у одного из 10–15 тысяч малышей. Галактоземия Болезнь, связанная с нарушением обмена углевода – галактозы, который входит в состав молочного сахара лактозы. Из-за нехватки фермента для усвоения галактозы она накапливается в крови и органах малыша и мешает их работе. Если болезнь вовремя не распознать, серьезно пострадает печень ребенка, его способность видеть, он начнет отставать в развитии. — Как и при фенилкетонурии, очень важным пунктом лечения галактоземии будет диета – из рациона малыша нужно исключить продукты, содержащие галактозу. — Болезнь встречается у одного из 30 тысяч малышей.
Фенилкетонурия Болезнь, связанная с нарушением обмена аминокислоты фенилаланина, когда из-за нехватки фермента для ее усвоения в крови пациента накапливаются вредные продукты распада фенилаланина. Наиболее чувствителен к такому влиянию головной мозг малыша. Если болезнь вовремя не заметить, ребенок будет очень серьезно отставать в развитии. — Основной метод лечения фенилкетонурии – диета. Из рациона малыша исключаются продукты, в которых содержится опасная аминокислота. Вы наверняка обращали внимание, что на этикетках некоторых продуктов и напитков есть информация о содержании фенилаланина. Это делается для того, чтобы больным было легче ориентироваться, ведь диету им приходится соблюдать долго. — Болезнь встречается у одного из 13–15 тысяч малышей. Адреногенитальный синдром Это целая группа наследственных болезней, связанных с нарушением выработки кортизола – гормона коры надпочечников. Этот гормон очень важен для нашего организма, он регулирует процессы обмена веществ и влияет на работу большинства органов и систем. В результате поломки, возникшей на одном из этапов его образования, в крови малыша накапливаются вещества, многие из которых обладают свойствами гормонов и серьезно вмешиваются в процессы обмена веществ, особенно минеральных солей. Это последнее обстоятельство нарушает работу жизненно важных органов ребенка, например сердечно-сосудистой системы, почек. — В некоторых случаях их действие напоминает влияние мужских половых гормонов. И поскольку этот механизм начинает работать во время беременности, то оказавшаяся под их «прицелом» девочка в момент рождения будет похожа на мальчика: гормоны вызовут сращение ее половых губ, у нее появится ложная мошонка, клитор увеличится и станет похож на пенис. У мальчиков болезнь может проявиться слишком ранним половым созреванием. Вовремя назначив малышу недостающий гормон, мы предотвратим появление этих последствий. — Болезнь встречается у одного из 10–15 тысяч малышей. Галактоземия Болезнь, связанная с нарушением обмена углевода – галактозы, который входит в состав молочного сахара лактозы. Из-за нехватки фермента для усвоения галактозы она накапливается в крови и органах малыша и мешает их работе. Если болезнь вовремя не распознать, серьезно пострадает печень ребенка, его способность видеть, он начнет отставать в развитии. — Как и при фенилкетонурии, очень важным пунктом лечения галактоземии будет диета – из рациона малыша нужно исключить продукты, содержащие галактозу. — Болезнь встречается у одного из 30 тысяч малышей. 
О том, как начиналась программа неонатального скрининга в России, почему государство заинтересовано в ее развитии и что нам с вами нужно обо всем этом знать, «Счастливым родителям» рассказала ВАЛЕНТИНА ПЕТЕРКОВА, главный детский эндокринолог Минздравсоцразвития РФ, директор Института детской эндокринологии Эндокринологического научного центра РАМН*, врач-педиатр, профессор.
СЧАСТЛИВЫЕ РОДИТЕЛИ: С чем связан интерес государства к поиску и обнаружению наследственных болезней?
В. П.: Прежде всего – с этическими соображениями, ведь речь идет о группе болезней, чье развитие можно предотвратить, если вовремя начать лечение. К тому же расчеты показали, что программа всеобщего обследования позволит сократить немалые расходы на пожизненное содержание и помощь больным этой категории. Более того, затраты на проведение скрининга (а мы обследуем 1,5 миллиона новорожденных в год) оказались в 4,5 раза меньше, чем размер инвестиций в случае неудачи.
С. Р.: Отличается ли российская программа скрининга от тех, что проводятся в других странах?
Программа обследования новорожденных на наследственные болезни началась в России 25 лет назад.
В. П.: Пожалуй, списком искомых болезней (в него вошли достаточно распространенные у нас проблемы) и масштабом – доставка образцов и наблюдение за ходом лечения порой становится делом непростым. И, конечно, тем, что в России скрининг бесплатный. Что касается самой процедуры обследования, она стандартна. Кстати, методы его проведения, разработанные нашими специалистами, используются во многих странах, ведь скрининг в России начался довольно давно: вот уже 25 лет как мы обследуем новорожденных на фенилкетонурию и последние 15 – на врожденный гипотериоз.
С. Р.: На Ваш взгляд, какие еще болезни надо бы добавить к перечню, существующему сегодня?
В. П.: С включением в протокол скрининга адреногенитального синдрома, галактоземии и муковисцидоза он стал достаточно полным. За рамками программы поиска остались лишь те болезни, что встречаются у нас крайне редко.
С. Р.: Какая роль в проведении скрининга отводится вашему центру?
В. П.: Мы разрабатывали методику обследования на врожденный гипотериоз, адреногенитальный синдром, галактоземию и занимаемся подтверждением этих диагнозов в сложных случаях. Кроме того, в наших планах – создание регистра таких больных, он поможет следить за результатами их лечения и даст нам материал для создания новых методов.
С. Р.: Что нужно знать родителям, которые могут столкнуться с одной из заявленных в программе скрининга проблем?
В. П.: К счастью, у нас есть возможность лечения всех этих болезней, нужно только следовать советам врача.
Подробнее о центре: www.endocrincentr.ru
www.parents.ru
Неонатальный скрининг новорожденных | Медицина для всех
Скрининг – это безопасное обследование людей, с целью выявления или отсутствия заболеваний на ранних стадиях болезни при отсутствии каких-либо симптомов. Существует несколько стандартных скринингов, направленных на вычисление наиболее частых заболеваний у мужчин и женщин.
Неонатальный скрининг – это ранняя диагностика, которая проводится в родильных домах новорожденным детям на наследственные заболевания. Этот анализ обеспечивает выявление ранней стадии наследственного заболевания и помогает остановить развитие болезни своевременным лечением.
Неонатальный скрининг новорожденныхНеонатальный скрининг проводится давно и бесплатно, у новорожденного ребенка из пятки берется анализ крови на специальный тест-лист, после чего отправляется на исследование в медико-генетическую консультацию. При обнаружении в крови какого-либо заболевания, родителей с новорожденным приглашают для проведения повторного анализа крови для точного подтверждения диагноза. Далее назначается лечение и ведется тщательное наблюдение за малышом.
Главное – сделать все вовремя, поэтому обследование проходит в ранние жизненные дни. Получается, избежать развития тяжелых патологий и осложнений у ребенка: умственной усталости, карликовости, глухоты или слепоты. Эти заболевания ничем не проявляют себя в начале жизни человека и в этом их коварство.
Неонатальный скрининг проводится для 5 заболеваний:
Неонатальный скрининг- Врожденный гипотиреоз
- Фенилкетонурия
- Муковисцидоз
- Галактоземия
- Андреногенитальный синдром
Врожденный гипотиреоз – болезнь, при которой проявляется недостаточность щитовидной железы, поэтому физическое и психическое состояние ребенка не развивается. Своевременное гормональное лечение предотвратит болезнь и приведет к полному развитию и восстановлению малыша.
Фенилкетонурия – серьезные умственные и неврологические нарушения, от чего страдает мозг ребенка. При обнаружении заболевания, врач назначает длительную диету для восстановления и нормального развития молодого организма.
Муковисцидоз – наследственное заболевание дыхательной и пищеварительной системы малыша, при этом нарушается рост. Назначаются специальные препараты, что помогают избежать нелегких осложнений.
Галактоземия – причина, которая возникает при вскармливании молоком или молочными продуктами, при этом поражаются внутренние органы (нервная система, печень). Соблюдая указания врача, лечение и безмолочная диета помогут избежать последствий.
Адреногенитальный синдром – повышенная выработка гормонов андрогенов надпочечниками. Если не лечить, то у детей быстро развивается половая система, а общий рост останавливается, в будущем – человек бесплоден. Применение необходимых гормональных препаратов восстанавливает развитие и снимает признаки проявления болезни.
В случае если результат неонатального скрининга покажет, что ребенок в здоровом состоянии, то матери не сообщают никаких известий. А если ребенок относится к рискованной группе, то анализ проводится повторно и при подтверждении диагноза, мать с больным дитем приходит на консультацию к врачу-генетику, который назначает рекомендации и правильное лечение.
medicinaforall.ru
